Субклинический тиреотоксикоз что это такое: Субклинический тиреотоксикоз
Субклинический тиреотоксикоз
Субклинический тиреотоксикоз 8 812 380 02 38
Санкт-Петербург
Записаться на прием
Мурзаева Ирина Юрьевна
Эндокринолог, Врач превентивной медицины
Продолжаем тему стёртых, «замаскированных» состояний в эндокринологии. Для начала нужно определится с понятиями.
Если у вас есть следующие симптомы: чувство внутренней дрожи, тревожность, нервозность, учащённое сердцебиение, нарастающая потливость, небольшая спонтанная потеря веса, болезненность в области щитовидной железы, повышение температуры – эндокринолог, терапевт или врач другой специальности может отправить вас сдать анализ на гормоны.
Следующая картинка: в анализах сниженный ТТГ ниже 0.4 мМЕ/мл (ниже нижней границы по лаборатории!) с нормальным уровнем Т4 свободного и/или нормальным уровнем Т3 свободного и является понятием субклинического тиреотоксикоза.
У большинства специалистов принято определение субклинического тиреотоксикоза (СТир) — «Это феномен, при котором определяется сниженный уровень ТТГ при нормальных уровнях свободного Т3 и Т4″(по V.Fadeyev).
Определение уровня ТТГ является самым частым гормональным исследованием в мире! Его сниженный или подавленный уровень требует интерпретации достаточно часто.
Если с истинным синдромом тиреотоксикоза всё понятно, то со стёртой его формой – «субклиническим тиреотоксикозом» ещё придётся поломать голову эндокринологу.
Субклинический тиреотоксикоз (официальная аббревиатура СТир) может иметь или не иметь заметные симптомы. Но на то этот симптом и «субклинический», и главными вопросами тут будут являться: опасно ли это? И надо ли это состояние лечить? Для выяснения первого вопроса — надо выяснить причину появления СТир.
Причинами могут быть:
- многоузловой токсический зоб
- одноузловой зоб с преобразованием в токсическую аденому (при размерах узла более 2,5 см)
- Хаши–токсикоз при АИТ
- дебют ДТЗ (диффузно-токсического зоба) в стёртом варианте,
- СТир как симптом опухоли, локализацией вне щитовидной железы (
например, опухоли лёгких) - передозировка Л-тироксина
- действие других лекарств (например после рентгенконтрастного исследования с применением большой дозы йода)
- синдром эутиреоидной патологии и др.

Естественно, причину устанавливает врач, вы можете только помочь ему – подробно рассказывая об изменении самочувствия в течение ближайших 3-6 месяцев.
Интересный факт: бывает — физиологическое снижение ТТГ от 0,1 — 0,39, характерно для первого триместра беременности, а вот при зачатии двойни, уровень ТТГ может опускаться до 0,005 мМЕ/мл – и это не является патологией. Поэтому, перед началом диагностики и лечения молодым женщинам, а иногда и женщинам после 45 лет, нужно определить с помощью теста или анализа крови на ХГЧ – не беременны ли вы?
Для уточнения диагноза сдаётся развёрнутый анализ крови на тиреоидные гормоны: ТТГ, Т4 свободный, Т3 свободный, антитела к ТПО, антитела к ТГ, антитела к рецептору ТТГ. Доктор решает – делать ли сцинтиграфию щитовидной железы или кривую захвата йода, реже МРТ органов шеи.
Для того, чтобы определиться с лечением, учитывают:
- причину, вызвавшую СТир
- возраст пациента
- сопутствующие заболевания, особенно сердечно-сосудистые, перенесённый инсульт, наличие мерцательной аритмии или фибриллиции предсердий, сердечной недостаточности и некоторых других
- степень тяжести состояния.

Степени тяжести СТир. Их бывает всего две
1 степени – с уровнем ТТГ от 0,1-0,39 мМЕ/мл
2 степени – с уровнем ТТГ ниже 0,1 мМЕ/мл.
Кроме того сублинический тиреотокискоз может быть стойким (перманентным) или преходящим (транзиторным) — от этого также будет зависеть терапия.
Лечение СТир показано обязательно для следующих групп пациентов:
- пациентам моложе 65 лет, при симптомах тиреотоксикоза, особенно если повышены антитела к рецептору ТТГ или усилен захват йода при проведении кривой захвата йода/признаки тиреотоксикоза по сцинтиграфии щитовидной железы
- пациентам старше 65 лет с признаками/без признаков ТТЗ, с наличием ишемической болезни сердца, стенокардии, мерцательной аритмии, стенокардии Прицметалла, перенесённым инсультом или транзиторной ишемической атакой
- пациентам с доказанной причиной СТир — токсическая аденома или многоузловой токсический зоб, лечение чаще радиойодом
- Хирургическое лечение рекомендуется пациентам с СТир в сочетании с очень большим зобом, симптомами компрессии сдавления), сопутствующим гиперпаратиреозом или при подозрении на рак ЩЖ
- кроме того, лечение субклинического тиреотоксикоза показано при тяжёлом остеопорозе с переломами в анамнезе или без, так как СТир повышает риски переломов у пожилых пациентов в разы (особенно старше 65 лет)
Тиреостатические препараты (Тирозол, Мерказолил, Пропицил) являются средством первого выбора в лечении молодых пациентов с болезнью Грейвса (диффузно-токсическим зобом), протекающей с СТир 2-й степени, и у пациентов старше 65 лет с Болезнью Грейвса , протекающей с СТир 1-й степени, поскольку вероятность ремиссии после 12–18 мес терапии тиреостатиками высока и может достигать 40–50%.
Терапия радиоактивным йодом показана в ситуации плохой переносимости тиреостатиков, а также при рецидиве тиреотоксикоза и у пациентов с сопутствующей сердечной патологией.
Если принято решение пожизненной терапии тиростатиками, такие случаи тоже бывают (когда невозможно оперировать щитовидную железу) – надо помнить, что эти препараты могут вызывать резкое падение уровня лейкоцитов – лейкопению с переходом в агранулоцитоз, ангину, то есть надо периодически (1 раз в 3 мес.) контролировать клинический анализ крови и, желательно, биохимию печени – АЛТ, АСТ, ГГТП.
В остальных случаях показано наблюдение за состоянием щитовидной железы, прежде всего за состоянием гормонального фона, сначала контроль ТТГ, Т4 свободного, Т3 свободного через 3 месяца, а при отсутствии симптомов и динамики уровня гормонов – контроль анализов каждые 6-12 месяцев.
Заказать звонок коллцентра
Спасибо, ваша заявка принята и уже обрабатывается
Благодарим за обращение!
Наш специалист свяжется с вами в течение дня для уточнения деталей и записи.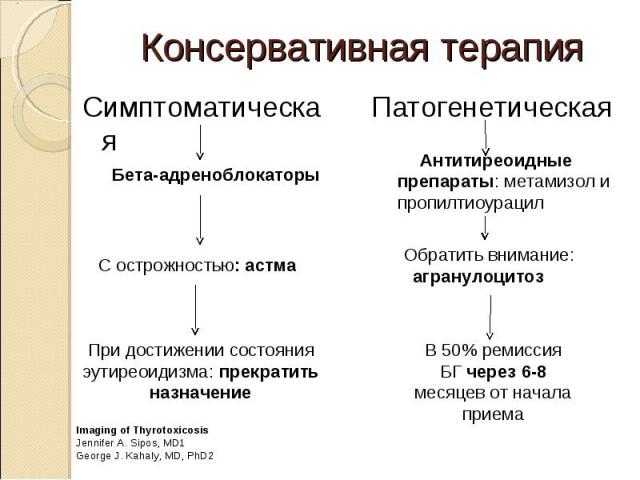 Пожалуйста, будьте на связи. Если вам неудобно ждать или нужна срочная запись, пожалуйста, звоните 8 812 380 02 38.
Пожалуйста, будьте на связи. Если вам неудобно ждать или нужна срочная запись, пожалуйста, звоните 8 812 380 02 38.
Сообщение об ошибке
Спасибо, что помогаете сделать наш сайт лучше!
Мы используем cookies
Во время посещения сайта вы соглашаетесь с тем, что мы обрабатываем ваши персональные данные.
Подробнее
Поражение сердечно-сосудистой системы и костной ткани при субклиническом тиреотоксикозе uMEDp
Давно известно и хорошо изучено влияние манифестного тиреотоксикоза на различные органы и системы. В последние годы большое количество исследований было посвящено влиянию субклинического тиреотоксикоза на организм. И хотя полученные данные противоречивы, совершенно очевидно, что уже при субклиническом тиреотоксикозе происходят изменения в сердечно-сосудистой системе и костной ткани.
Таблица. Метаанализ исследований, изучавших состояние МПК у пациентов с субклиническим тиреотоксикозом
Введение
Тиреотоксикоз – синдром, встречающийся при различных патологических состояниях и проявляющийся повышением содержания трийодтиронина (Т3) и тироксина (Т4), оказывающих чрезмерное воздействие на органы-мишени.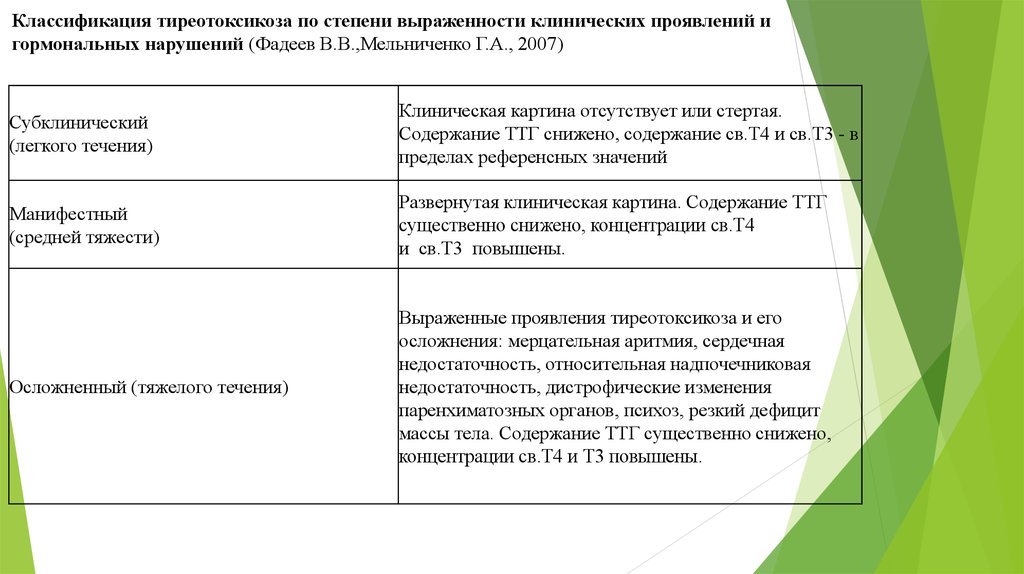
На сегодняшний день доказано влияние манифестного тиреотоксикоза на сердечно-сосудистую систему, костную ткань и другие органы и системы.
Субклинический тиреотоксикоз характеризуется сниженным или неопределяемым уровнем тиреотропного гормона (ТТГ) при нормальном уровне свободного Т4 (св. Т4) и свободного Т3 (св. Т3). При этом, как правило, какие-либо симптомы отсутствуют или они неспецифичны [1–3].
Распространенность субклинического тиреотоксикоза
Результаты исследований показывают, что распространенность субклинического тиреотоксикоза варьирует от 0,6 до 3,9% населения – в зависимости от чувствительности метода исследования, используемого для определения ТТГ, и дефицита йода в регионе [1, 3]. Так, согласно данным исследования FHS, в котором участвовали 2007 пациентов 60 лет и старше, сниженный уровень ТТГ был выявлен у 3,9% больных (часть из них принимала препараты тиреоидных гормонов), манифестный тиреотоксикоз – у 0,2% [3]. В колорадском исследовании субклинический тиреотоксикоз диагностирован в 2,1% случаев, в 20% из них пациенты принимали препараты тиреоидных гормонов [1]. В исследовании NHANES III (1988–1994) субклинический тиреотоксикоз отмечен у 0,8% популяции от 12 до 80 лет, манифестный тиреотоксикоз – у 0,5% [2].
В колорадском исследовании субклинический тиреотоксикоз диагностирован в 2,1% случаев, в 20% из них пациенты принимали препараты тиреоидных гормонов [1]. В исследовании NHANES III (1988–1994) субклинический тиреотоксикоз отмечен у 0,8% популяции от 12 до 80 лет, манифестный тиреотоксикоз – у 0,5% [2].
Низкий уровень ТТГ чаще наблюдается у лиц старшего возраста, женщин и представителей негроидной расы.
В среднем в популяции частота субклинического тиреотоксикоза составляет около 2% [4–6]. В йоддефицитных регионах распространенность субклинического тиреотоксикоза может быть значительно выше.
Диагностика
Диагностика субклинических состояний функциональной активности щитовидной железы (ЩЖ) стала возможной благодаря развитию лабораторных методов исследования. Она включает определение уровня ТТГ, T4 и T3, причем как свободных, так и связанных с белками.
Величина общего T4 и T3 в большей степени зависит от концентрации связывающих белков, чем от нарушения функции ЩЖ. При повышении содержания транспортных белков (использование контрацептивов, беременность) или его снижении (уровень андрогенов, цирроз печени, нефротический синдром, генетические нарушения) изменяется общая концентрация гормонов, но не содержание свободных фракций.
При повышении содержания транспортных белков (использование контрацептивов, беременность) или его снижении (уровень андрогенов, цирроз печени, нефротический синдром, генетические нарушения) изменяется общая концентрация гормонов, но не содержание свободных фракций.
Изменение концентрации связывающих белков способно осложнить интерпретацию результатов исследования. В этой связи определение св. T4 и св. T3 имеет большую диагностическую значимость.
Для определения функциональных нарушений ЩЖ важное значение имеет уровень ТТГ [7]. Современные высокочувствительные методы третьего поколения позволяют определить концентрацию ТТГ
Этиология
Субклинический тиреотоксикоз принято подразделять на экзогенный и эндогенный. Причинами первого являются передозировка левотироксином при заместительной терапии гипотиреоза или супрессивной терапии у пациентов, получающих лечение по поводу высокодифференцированного рака ЩЖ, а также прием йодсодержащих препаратов, в частности амиодарона, рентгеноконтрастных средств. Причинами второго – болезнь Грейвса, многоузловой зоб и функциональная автономия ЩЖ [8–13]. Среди эндогенных причин первое место занимает болезнь Грейвса. По данным В. Brownlie и соавт., около 20% пациентов, получавших радиойодтерапию или подвергнутых субтотальной тиреоидэктомии по поводу болезни Грейвса, имеют низкий уровень ТТГ при нормальных сывороточных концентрациях св. Т3 и св. Т4. Низкий уровень ТТГ наблюдался у аналогичного количества пациентов, получавших медикаментозную тиреостатическую терапию [14, 15]. Однако болезнь Грейвса может быть причиной субклинического тиреотоксикоза и без предшествующего лечения манифестного тиреотоксикоза – так называемая ранняя болезнь Грейвса. Ее подтверждением служит диффузное усиление захвата изотопа при сцинтиграфии ЩЖ, а также положительные уровни антител к рецептору ТТГ [6, 16]. Субклинический тиреотоксикоз может быть следствием медленного восстановления функции гипофиза после лечения манифестного тиреотоксикоза [6, 17].
Причинами второго – болезнь Грейвса, многоузловой зоб и функциональная автономия ЩЖ [8–13]. Среди эндогенных причин первое место занимает болезнь Грейвса. По данным В. Brownlie и соавт., около 20% пациентов, получавших радиойодтерапию или подвергнутых субтотальной тиреоидэктомии по поводу болезни Грейвса, имеют низкий уровень ТТГ при нормальных сывороточных концентрациях св. Т3 и св. Т4. Низкий уровень ТТГ наблюдался у аналогичного количества пациентов, получавших медикаментозную тиреостатическую терапию [14, 15]. Однако болезнь Грейвса может быть причиной субклинического тиреотоксикоза и без предшествующего лечения манифестного тиреотоксикоза – так называемая ранняя болезнь Грейвса. Ее подтверждением служит диффузное усиление захвата изотопа при сцинтиграфии ЩЖ, а также положительные уровни антител к рецептору ТТГ [6, 16]. Субклинический тиреотоксикоз может быть следствием медленного восстановления функции гипофиза после лечения манифестного тиреотоксикоза [6, 17].
Вторая по частоте причина эндогенного субклинического тиреотоксикоза – многоузловой зоб. Значительно реже он развивается на фоне автономно функционирующей аденомы ЩЖ [14].
Значительно реже он развивается на фоне автономно функционирующей аденомы ЩЖ [14].
Изменение сердечно-сосудистой системы при субклиническом тиреотоксикозе
Влияние повышенной секреции гормонов ЩЖ на сердечно-сосудистую систему отмечено более 200 лет назад. В 1785 г. врач из Великобритании К. Парри выявил связь между опухолью в области ЩЖ и развитием сердечной недостаточности, указав при этом на гипертрофию сердца. Спустя 50 лет ирландский врач Р. Грейвс и немецкий врач К. Базедов независимо друг от друга описали у пациентов с увеличенной ЩЖ сердцебиение и экзофтальм. В дальнейшем на фоне гиперфункции ЩЖ были зафиксированы аритмия, изменение сократительной функции миокарда и периферическая вазодилатация.
Если сердечно-сосудистые проявления манифестного тиреотоксикоза хорошо изучены, в отношении влияния субклинического тиреотоксикоза на сердечно-сосудистую систему однозначных данных пока не получено.
Тем не менее сердечно-сосудистая патология может развиваться уже при субклиническом тиреотоксикозе. Так, некоторые исследования доказали, что хронотропные, инотропные и лизинотропные (то есть диастолическое расслабление) эффекты избытка тиреоидных гормонов на сердце при манифестном тиреотоксикозе отмечаются и при субклиническом, что обусловливает повышение риска сердечно-сосудистой заболеваемости и смерти. У пациентов с субклиническим тиреотоксикозом 24-часовое мониторирование электрокардиограммы показало увеличение числа сердечных сокращений (по сравнению с пациентами с эутиреоидным состоянием) и преждевременных сокращений предсердий и желудочков [18, 19]. В двух небольших исследованиях у таких пациентов наблюдалось увеличение массы миокарда левого желудочка. Однако в более крупном исследовании эти данные не подтвердились [20, 21]. Неодинаковыми оказались результаты исследований по изучению систолической и диастолической функций различными неинвазивными методами [19, 22, 23]. Одни исследователи сообщали о нарушении диастолической функции, другие нет [22, 24].
Так, некоторые исследования доказали, что хронотропные, инотропные и лизинотропные (то есть диастолическое расслабление) эффекты избытка тиреоидных гормонов на сердце при манифестном тиреотоксикозе отмечаются и при субклиническом, что обусловливает повышение риска сердечно-сосудистой заболеваемости и смерти. У пациентов с субклиническим тиреотоксикозом 24-часовое мониторирование электрокардиограммы показало увеличение числа сердечных сокращений (по сравнению с пациентами с эутиреоидным состоянием) и преждевременных сокращений предсердий и желудочков [18, 19]. В двух небольших исследованиях у таких пациентов наблюдалось увеличение массы миокарда левого желудочка. Однако в более крупном исследовании эти данные не подтвердились [20, 21]. Неодинаковыми оказались результаты исследований по изучению систолической и диастолической функций различными неинвазивными методами [19, 22, 23]. Одни исследователи сообщали о нарушении диастолической функции, другие нет [22, 24].
Объяснить такие противоположные результаты можно различием в возрасте пациентов, выраженности снижения ТТГ, продолжительности субклинического тиреотоксикоза и причинах его развития. G. Leese и соавт. сравнивали частоту обращений по поводу ишемической болезни сердца пациентов, длительно принимавших препараты левотироксина. Установлено, что пациенты старше 65 лет, получавшие терапию, обращались по поводу данного заболевания чаще, чем пациенты, не получавшие подобную терапию (женщины – 2,7 против 0,7%, мужчины – 6,4 против 1,7%, р
G. Leese и соавт. сравнивали частоту обращений по поводу ишемической болезни сердца пациентов, длительно принимавших препараты левотироксина. Установлено, что пациенты старше 65 лет, получавшие терапию, обращались по поводу данного заболевания чаще, чем пациенты, не получавшие подобную терапию (женщины – 2,7 против 0,7%, мужчины – 6,4 против 1,7%, р
Субклинический тиреотоксикоз может быть связан и с изменениями показателей свертываемости крови [26, 27]. Некоторые из этих изменений не являются клинически актуальными. Однако имеются данные о случаях развития тромбоза у пациентов с манифестным тиреотоксикозом, что свидетельствует о необходимости дальнейших исследований [28].
К дополнительным факторам риска развития атеросклероза относят более выраженное увеличение комплекса «интима – медиа» у пациентов с субклиническим тиреотоксикозом по сравнению с пациентами с эутиреоидным состоянием или мягким гипотиреозом [29].
При субклиническом тиреотоксикозе повышается частота образования бляшек в каротидных артериях [30].
Мерцательная аритмия при субклиническом тиреотоксикозе
Манифестный и субклинический тиреотоксикоз, как правило, сопровождаются мерцательной аритмией и предсердной экстрасистолией
[3, 31, 32]. Тиреоидные гормоны изменяют частоту сердечных сокращений, увеличивая диастолическую деполяризацию синусового узла и облегчая проведение возбуждения через атриовентрикулярный узел. Кроме того, они влияют на предсердные миоциты, укорачивая их рефрактерный период. Это обусловливает электрическую гетерогенность и возможность повторной циркуляции возбуждения и предсердной фибрилляции. В условиях сокращения периода рефрактерности атриовентрикулярного узла и повышения его чувствительности к адренергической стимуляции регуляция ритма оказывается резистентной к лечению препаратами наперстянки. Желудочковые нарушения ритма встречаются редко – и как правило, у пациентов с патологией сердца [33].
Оценке степени риска развития фибрилляции предсердий при субклиническом тиреотоксикозе было посвящено несколько крупных исследований. Так, J. Auer и соавт. обследовали 23 000 человек в возрасте 65–70 лет. Частота развития фибрилляции предсердий при субклиническом тиреотоксикозе составила 13%, при манифестном тиреотоксикозе – 14%, при эутиреозе – 2% [34, 35]. В последующих исследованиях (n = 5860, возраст – 65 лет и старше) мерцательная аритмия диагностирована у 5–9% пациентов с субклиническим тиреотоксикозом против 4–7% пациентов контрольной группы. Распространенность мерцательной аритмии была одинаковой как при уровне ТТГ 0,1–0,4 мЕд/л, так и при уровне ТТГ
Так, J. Auer и соавт. обследовали 23 000 человек в возрасте 65–70 лет. Частота развития фибрилляции предсердий при субклиническом тиреотоксикозе составила 13%, при манифестном тиреотоксикозе – 14%, при эутиреозе – 2% [34, 35]. В последующих исследованиях (n = 5860, возраст – 65 лет и старше) мерцательная аритмия диагностирована у 5–9% пациентов с субклиническим тиреотоксикозом против 4–7% пациентов контрольной группы. Распространенность мерцательной аритмии была одинаковой как при уровне ТТГ 0,1–0,4 мЕд/л, так и при уровне ТТГ
Субклинический тиреотоксикоз и минеральная плотность костной ткани
Избыток тиреоидных гормонов способствует ускорению процессов костного ремоделирования, что приводит к отрицательному кальциевому балансу и потере костной массы. Манифестный тиреотоксикоз является фактором риска развития остеопороза и переломов. Роль субклинического тиреотоксикоза в метаболизме костной ткани и повышении риска переломов в настоящее время обсуждается. В исследованиях с участием животных показано, что избыток Т4 является причиной остеопении, которая более выражена в кортикальной кости, чем в трабекулярной. Противоречивые результаты получены в отношении сывороточной концентрации остеокальцина, маркера костеобразования, при эндогенном и экзогенном субклиническом тиреотоксикозе. В трех исследованиях наблюдалась слабая отрицательная корреляция между уровнями ТТГ и остеокальцина в сыворотке крови [37–39].
В исследованиях с участием животных показано, что избыток Т4 является причиной остеопении, которая более выражена в кортикальной кости, чем в трабекулярной. Противоречивые результаты получены в отношении сывороточной концентрации остеокальцина, маркера костеобразования, при эндогенном и экзогенном субклиническом тиреотоксикозе. В трех исследованиях наблюдалась слабая отрицательная корреляция между уровнями ТТГ и остеокальцина в сыворотке крови [37–39].
Тиреоидные гормоны влияют на ремоделирование костной ткани у пациентов с заболеваниями ЩЖ, воздействуя прямо или косвенно на активность остеокластов. ТТГ может оказывать влияние на костную ткань через взаимодействие со специфическими рецепторами, расположенными на клетках костной ткани. В некоторых исследованиях с участием животных доказано, что снижение минеральной плотности кости (МПК) может быть обусловлено дефицитом ТТГ, а не избытком тиреоидных гормонов [40]. Хотя остеопороз, связанный с тиреотоксикозом, традиционно рассматривается как вторичное проявление нарушений функции ЩЖ. Следовательно, ТТГ напрямую влияет на процессы костного ремоделирования и резорбции.
Следовательно, ТТГ напрямую влияет на процессы костного ремоделирования и резорбции.
Было проведено большое количество исследований по оценке МПК у пациенток как репродуктивного возраста, так и в период постменопаузы с экзогенным субклиническим тиреотоксикозом на фоне супрессивной терапии левотироксином (см. таблицу).
Однако полученные результаты о влиянии медикаментозного субклинического тиреотоксикоза на изменение МПК оказались неоднозначными. Одни исследователи указывали на снижение МПК у данной категории больных, другие – отрицали воздействие супрессивной дозы левотироксина на МПК [41–49].
В настоящее время доказано повышение риска переломов при манифестном тиреотоксикозе [50–52]. В отношении субклинического тиреотоксикоза данные противоречивы. Так, в одном из наиболее крупных исследований, включавшем 1180 пациентов, получавших заместительную терапию левотироксином, не было отмечено увеличение риска переломов у пациентов с уровнем ТТГ
Результаты исследования, проведенного Ж. Е. Белой, подтвердили у пациенток с эндогенным субклиническим тиреотоксикозом в период постменопаузы значимое снижение МПК, наиболее выраженное в костях кортикального строения. При экзогенном субклиническом тиреотоксикозе различий в МПК между пациентками основной и контрольной групп не выявлено. Кроме того, уровень маркеров костного ремоделирования и резорбции был достоверно выше у пациенток с субклиническим тиреотоксикозом в период постменопаузы [54].
Е. Белой, подтвердили у пациенток с эндогенным субклиническим тиреотоксикозом в период постменопаузы значимое снижение МПК, наиболее выраженное в костях кортикального строения. При экзогенном субклиническом тиреотоксикозе различий в МПК между пациентками основной и контрольной групп не выявлено. Кроме того, уровень маркеров костного ремоделирования и резорбции был достоверно выше у пациенток с субклиническим тиреотоксикозом в период постменопаузы [54].
Заключение
За последние десять лет клиническая тиреоидология обогатилась большим количеством исследований, выполненных с позиций доказательной медицины. Их авторы выявили поражение сердечно-сосудистой системы и изменение МПК у пациентов с субклиническим тиреотоксикозом. Однако имеющиеся на сегодняшний день данные противоречивы. Именно поэтому необходимо проведение дополнительных исследований с целью изучения влияния субклинического тиреотоксикоза на органы и системы, что позволит предотвратить развитие тяжелых осложнений.
Субклинический тиреотоксикоз или транзиторная гипотиреотропинемия беременных?
Дизайн клинического исследования. ТТГ — тиреотропный гормон; свТ4 — тироксин свободный.
Дисфункция щитовидной железы до и во время беременности связана с повышенным риском неблагоприятных исходов для матерей и младенцев в краткосрочной и долгосрочной перспективе [1—3].
Патология щитовидной железы во время беременности изучена недостаточно, что, очевидно, связано с этическими ограничениями на проведение исследований с участием беременных женщин. Многие положения имеющихся рекомендаций представляются спорными [4, 5].
Достаточными при гестационном транзиторном гипертиреозе считаются поддерживающие мероприятия, предотвращающие дегидратацию. Тиреостатические препараты при транзиторном гестационном гипертиреозе не рекомендуются [6]. Тиреотоксикоз должен восприниматься как состояние, которое ненадежно корригируется препаратами, имеющимися в нашем распоряжении [7]. Кроме того, прием тиреостатических препаратов отрицательно влияет на развитие плода, так как они оказывают эмбриотоксическое действие [8, 9]. По мнению ряда авторов, поступления профилактических доз калия йодида при тиреотоксикозе у беременных нужно избегать [10—12].
Кроме того, прием тиреостатических препаратов отрицательно влияет на развитие плода, так как они оказывают эмбриотоксическое действие [8, 9]. По мнению ряда авторов, поступления профилактических доз калия йодида при тиреотоксикозе у беременных нужно избегать [10—12].
Дефицит йода является доказанным фактором риска нарушения развития плода и новорожденного. Недостаточное поступление йода в период беременности приводит к патологическому самопроизвольному прерыванию беременности, задержке внутриутробного развития плода, внутриутробной гипоксии, развитию зоба у плода и т. д. [13, 14]. Гормоны щитовидной железы в периоде внутриутробного развития имеют исключительное значение для развития центральной нервной системы и формирования перспективного интеллекта. Для образования необходимого количества гормонов щитовидной железы требуется достаточное поступление йода в организм [13, 14]. Поэтому отмена препаратов йода у беременной под маской субклинического тиреотоксикоза может быть необоснованной и связанной с повышенным уровнем хорионического гонадотропина человека (чХГ), что является физиологическим состоянием для беременной [14, 15].
На сегодняшний день недостаточно данных для рекомендаций по исследованию антител к щитовидной железе у всех беременных, так как на фоне беременности может быть ложноположительное носительство аутоантител [2, 16—18].
чХГ имеет структурное сходство с тиреотропным гормоном (ТТГ) и обладает сродством с его рецепторами. У 2—3% женщин в I триместре беременности на фоне высоких концентраций чХГ развивается так называемый гестационный субклинический тиреотоксикоз [4, 15, 18—20], проявления которого не соответствуют критериям тиреотоксикоза как заболевания.
Цель исследования — оценка соответствия снижения уровня ТТГ у женщин в I триместре беременности критериям синдрома тиреотоксикоза.
Материал и методы
Проспективное исследование проведено с 2014 по 2018 г. на базе ГБУЗ Тюменской области «Перинатальный центр» (Тюмень). Для когортного исследования отобраны беременные женщины, у которых в I триместре наблюдался тиреотоксикоз. Критериями исключения были объем щитовидной железы более 18 мл по данным ультразвукового исследования и наличие носительства антител к тиропероксидазе до беременности. Беременные с тиреотоксикозом разделены на две группы.
Беременные с тиреотоксикозом разделены на две группы.
В 1-ю группу (n=38) включены женщины с манифестным тиреотоксикозом: уровень ТТГ снижен — 0,01±0,005 мкМЕ/мл, уровень тироксина свободного (свТ4) повышен — 34,3±8,4 нмоль/л.
Во 2-ю группу (n=54) включены женщины с субклиническим тиреотоксикозом: уровень ТТГ снижен — 0,01±0,004 мкМЕ/мл, уровень свТ4 — в пределах референтного интервала — 16,4±4,2 нмоль/л.
У беременных женщин 1-й группы тиреотоксикоз сопровождался характерными клиническими симптомами: сердцебиением, одышкой при незначительной физической нагрузке, потливостью, нарушением со стороны нервной системы и желудочно-кишечного тракта, похудением. У беременных женщин 2-й группы симптомы тиреотоксикоза отсутствовали.
Всем женщинам 1-й группы отменен прием калия йодида. Через 2 нед на фоне отмены проведено повторное исследование уровней ТТГ, свТ4. По результатам исследования женщин 1-й группы разделили на 2 подгруппы: пациентки с продолжающимся тиреотоксикозом (уровень ТТГ — 0,008±0,003 мкМЕ/мл; уровень свТ4 — 31,6±5,8 нмоль/л), которым показано назначение тиреостатиков; пациентки с нормализованными показателями тиреоидного статуса, но сниженным уровнем ТТГ — 0,04±0,03 мкМЕ/мл, свТ4 — 17,2±7,48 нмоль/л.
Женщины 2-й группы с показателями, соответствующими субклиническому тиреотоксикозу, эмпирически разделены на 2 равные подгруппы. Беременным 1-й подгруппы отменен калия йодид, 2-й — оставлен для постоянного приема в профилактической дозе для беременных 300 мкг в первой половине дня.
Результаты
Через 1 мес проведено контрольное исследование тиреоидного статуса в сроке беременности, соответствующему II триместру. У исследуемых 1-й подгруппы на фоне отмены калия иодида отмечалось резкое снижение уровня свТ4 — 8,1±3,7 нмоль/л, уровень ТТГ оставался относительно низким — 0,1±0,04 мкМЕ/мл. У женщин 2-й подгруппы на фоне приема калия йодида уровень ТТГ оставался относительно низким — 0,15±0,8 мкМЕ/мл, уровень свТ4 — в пределах референтных значений и составлял 15,6±4,9 нмоль/л (рисунок).
На протяжении всего гестационного периода уровень ТТГ оставался низким или ближе к нижней границе референтного интервала. Практически у всех исследуемых женщин уровень ТТГ нормализовался после родов и достиг 1,85±1,2 мкМЕ/мл.
Обсуждение
Понятие «субклинический тиреотоксикоз» у беременных не соответствует наличию синдрома тиреотоксикоза, так как чХГ, уровень которого прогрессивно увеличивается в I триместре беременности, выполняет функцию ТТГ, в связи с чем у некоторых беременных он подавлен вплоть до 0 мкМЕ/мл. Бессимптомного тиреотоксикоза не бывает. Эту ситуацию правильнее характеризовать как транзиторную гипотиреотропинемию беременных, поскольку после снижения уровня чХГ
Установленный диагноз «субклинический тиреотоксикоз или гипертиреоз» настораживает врачей других специальностей, особенно акушеров-гинекологов, которые ведут наблюдение за беременностью с таким диагнозом. Пациентку начинают переводить под наблюдение в перинатальные центры под особый контроль, что тактически неверно. Кроме того, отменяют прием препаратов калия йодида, что недопустимо, так как йод особенно важен для нормальной закладки нервной системы и анализаторов плода.
Термин субклинический тиреотоксикоз/гипертиреоз целесообразно расценивать как транзиторную гипотиреотропинемию беременных, которая является физиологическим явлением и не требует врачебного вмешательства.
При физиологической транзиторной гипотиреотропинемии не следует отменять прием препаратов калия йодида (или в составе витаминно-минеральных комплексов) в профилактической дозе 200 мкг/сут на протяжении всей беременности и периода лактации.
Ведение таких беременных необходимо осуществлять согласно принятым стандартам для физиологической беременности.
Участие авторов:
Концепция и дизайн исследования — Е.Г., И.И.
Сбор и обработка материала — Е.Г.
Статистический анализ данных — Е.Г., И.И.
Написание текста — Е.Г.
Редактирование — И.И.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Якубова Е.Г. — к.м.н., доцент кафедры акушерства, гинекологии и реаниматологии с курсом лабораторной диагностики ИНПР ФГБОУ ВО «Тюменский государственный медицинский университет» Минздрава России; врач-эндокринолог ГБУЗ Тюменской области «Перинатальный центр», Тюмень; https://orcid. org/0000-0001-7201-600X
org/0000-0001-7201-600X
Кукарская И.И. — д.м.н., профессор кафедры акушерства, гинекологии и реаниматологии с курсом лабораторной диагностики ИНПР ФГБОУ ВО «Тюменский государственный медицинский университет» Минздрава России; главный врач ГБУЗ Тюменской области «Перинатальный центр», Тюмень; главный акушер-гинеколог Тюменской области; https://orcid.org/0000-0002-8275-3553
Автор, ответственный за переписку: Якубова Е.Г.—
e-mail: [email protected]
По материалам клинических рекомендаций Европейской Тиреоидной Ассоциации по диагностике и лечению субклинического тиреотоксикоза | Фадеев
В середине 2015 г. вышли первые и оригинальные в своем роде клинические рекомендации Европейской тиреоидной ассоциации (ЕТА) по диагностике и лечению субклинического тиреотоксикоза (СТир) [1]. Они безусловно интересны, поскольку объединяют современные представления об этой проблеме, но не лишены определенных методических сложностей. Основная из них заключается в том, что в клинической практике мы сталкиваемся не с проблемой лечения СТир вообще как синдрома, а имеем дело с совершенно разными по этиологии и патогенезу заболеваниями, которые с ним протекают. Таких заболеваний и их подвариантов – более десяти. Другими словами, проблема СТир – это не проблема субклинического гипотиреоза с противоположным знаком. В последнем случае мы действительно решаем только один-единственный вопрос: назначать при СТир заместительную терапию L-T4или нет. При тиреотоксикозе, как всегда, проблемой первого уровня является дифференциальная диагностика его причин, а дальнейшие действия, на мой взгляд, как правило, в большей мере определяются именно причиной СТир и характером изменений самой щитовидной железы (ЩЖ), нежели степенью снижения уровня тиреотропного гормона (ТТГ). Авторы представленных рекомендаций пошли по пути создания модели с двумя переменными: степень снижения уровня ТТГ (СТир 2-й степени) и возраст (молодой и немолодой), при этом причину СТир в своих рассуждениях они пытаются опустить, что неизбежно, поскольку в этом случае рекомендации были бы слишком громоздкими. Вспомогательными вводными, правда, являются ограничения о том, что обсуждается только эндогенный СТир и только стойкий СТир (дольше 3 мес, что сразу отсекает целый ряд заболеваний, а именно почти все, протекающие с деструктивным тиреотоксикозом (подострый, безболевой, послеродовый и цитокин-индуцированный тиреоидиты), за исключением амиодарон-индуцированного тиреотоксикоза 2 типа).
Таких заболеваний и их подвариантов – более десяти. Другими словами, проблема СТир – это не проблема субклинического гипотиреоза с противоположным знаком. В последнем случае мы действительно решаем только один-единственный вопрос: назначать при СТир заместительную терапию L-T4или нет. При тиреотоксикозе, как всегда, проблемой первого уровня является дифференциальная диагностика его причин, а дальнейшие действия, на мой взгляд, как правило, в большей мере определяются именно причиной СТир и характером изменений самой щитовидной железы (ЩЖ), нежели степенью снижения уровня тиреотропного гормона (ТТГ). Авторы представленных рекомендаций пошли по пути создания модели с двумя переменными: степень снижения уровня ТТГ (СТир 2-й степени) и возраст (молодой и немолодой), при этом причину СТир в своих рассуждениях они пытаются опустить, что неизбежно, поскольку в этом случае рекомендации были бы слишком громоздкими. Вспомогательными вводными, правда, являются ограничения о том, что обсуждается только эндогенный СТир и только стойкий СТир (дольше 3 мес, что сразу отсекает целый ряд заболеваний, а именно почти все, протекающие с деструктивным тиреотоксикозом (подострый, безболевой, послеродовый и цитокин-индуцированный тиреоидиты), за исключением амиодарон-индуцированного тиреотоксикоза 2 типа). Таким образом, авторы выделают четыре варианта (2 × 2) субклинического стойкого эндогенного СТир, в отношении которого дают рекомендации, на мой взгляд несколько абстрактные, поскольку они оторваны от изменений в самой ЩЖ. Хотя следует признать, что все без исключения клинические рекомендации, даже очень высокого уровня, по любому заболеванию, в той или иной мере абстрактны. В общем и целом можно выделить как минимум четыре проблемы, которые одновременно являются проблемами клиническими, методическими, а также проблемами составления и клинического использования таких рекомендаций.
Таким образом, авторы выделают четыре варианта (2 × 2) субклинического стойкого эндогенного СТир, в отношении которого дают рекомендации, на мой взгляд несколько абстрактные, поскольку они оторваны от изменений в самой ЩЖ. Хотя следует признать, что все без исключения клинические рекомендации, даже очень высокого уровня, по любому заболеванию, в той или иной мере абстрактны. В общем и целом можно выделить как минимум четыре проблемы, которые одновременно являются проблемами клиническими, методическими, а также проблемами составления и клинического использования таких рекомендаций.
1. Нозологическая гетерогенность
Это основная проблема, и о ней уже сказано выше; именно она и определит в большей степени тактику лечения и/или наблюдения. Поэтому представленные рекомендации можно назвать рекомендациями второго уровня, т.е. по ним невозможно первичное изучение проблемы, для их понимания нужно хорошо знать принципы диагностики и лечения отдельных заболеваний, протекающих с тиреотоксикозом.
2. Разная выраженность СТир
Представленные рекомендации впервые выделяют две степени тиреотоксикоза, что, видимо, еще долго будет осмысляться. В плане анализа имеющихся на сегодняшний день клинических исследований – под СТир авторы зачастую подразумевают разный по выраженности избыток тиреоидных гормонов, в качестве критерия включения выбирают разные уровни ТТГ. Наряду с этим проблема различения “эндогенного – экзогенного” СТир хоть и представляется достаточно простой в клинической практике, но в научных работах исследователи часто их смешивают. Кроме того, если говорить о пациентах старшей возрастной группы, то СТир в них действительно чаще представлен эндогенным вариантом вследствие функциональной автономии (ФА) ЩЖ, тогда как супрессивная терапия пожилым пациентам даже при раке ЩЖ в реальности назначается редко. Обратная ситуация у молодых пациентов: у них достаточно редко встречается стойкий эндогенный СТир и все выводы о патологическом значении последнего делаются на основании обследования пациентов, находящихся на супрессивной терапии L-Т4.
3. Данные о патологическом значении – преимущественно для эндогенного варианта у лиц пожилого возраста
Несмотря на достаточно свежий и оригинальный взгляд на проблему СТир, который предлагают эти рекомендации, нужно четко понимать (и авторы отдают себе в этом отчет), что наибольшая доказательность в отношении того, имеет ли СТир патологическое значение и, таким образом, требует ли он коррекции, есть преимущественно в отношении женщин постменопаузального возраста с эндогенным СТир со стойким снижением уровня ТТГ менее 0,1 мЕд/л (категория СТир 2-й степени у пожилых в данных рекомендациях). По сути, эта ситуация, как правило, обусловлена ФА ЩЖ вследствие многоузлового токсического зоба. Остальные варианты СТир, безусловно, требуют не меньшего внимания с позиции клинической практики, но доказательность положений данных рекомендаций в их отношении будет неизбежно ниже, а сами формулировки – закономерно более обтекаемы.
4. Лечение “анализов”, а не конкретного заболевания у конкретного пациента
Собственно, это универсальная болевая точка современной эндокринологии, которая является практическим выражением сложностей научного обоснования клинических вмешательств в ситуации минимальных изменений тех или иных лабораторных параметров при отсутствии клинических проявлений и четких данных об отдаленном прогнозе этих “сдвигов”.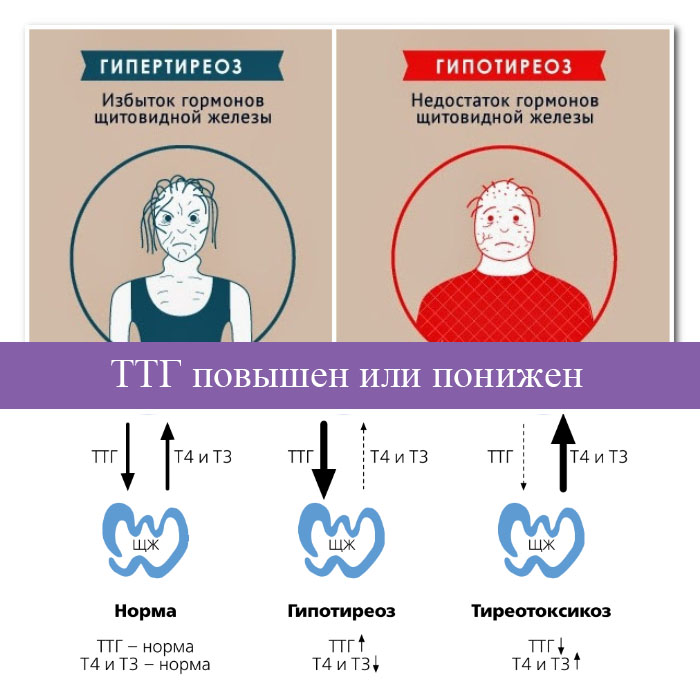 Определение уровня ТТГ является самым частым гормональным исследованием в мире, и его сниженный или подавленный уровень требует интерпретации достаточно часто. Основным достоинством представленных в этой статье рекомендаций по СТир, на мой взгляд, является систематизация современных представлений об этой проблеме, т.е. этот документ имеет большую научную ценность. С практической точки зрения документ достаточно сложен и вряд ли может рассматриваться как рекомендации для врачей, особенно первичного звена, поскольку его положения, несмотря на научную ценность, имеют много допущений. В этом плане в случае тиреотоксикоза (не говоря уже о субклиническом) мне представляется более практичным нозологический подход, т.е. разработка отдельных рекомендаций по отдельным заболеваниям ЩЖ.
Определение уровня ТТГ является самым частым гормональным исследованием в мире, и его сниженный или подавленный уровень требует интерпретации достаточно часто. Основным достоинством представленных в этой статье рекомендаций по СТир, на мой взгляд, является систематизация современных представлений об этой проблеме, т.е. этот документ имеет большую научную ценность. С практической точки зрения документ достаточно сложен и вряд ли может рассматриваться как рекомендации для врачей, особенно первичного звена, поскольку его положения, несмотря на научную ценность, имеют много допущений. В этом плане в случае тиреотоксикоза (не говоря уже о субклиническом) мне представляется более практичным нозологический подход, т.е. разработка отдельных рекомендаций по отдельным заболеваниям ЩЖ.
В этой статье приведен адаптированный перевод самих рекомендаций с некоторыми комментариями, возможно несколько субъективными. Для более глубокого анализа проблемы рекомендую ознакомиться с оригинальным текстом рекомендаций, который находится в свободном доступе на сайте European Thyroid Journal. После каждой рекомендации в соответствии с современными требованиями указывается их качество, выраженное плюсами (низкое – +, умеренное – ++, высокое – +++), и сила (1 – строгая; 2 – слабая). Подзаголовки в тексте ниже соответствуют оригиналу рекомендаций.
После каждой рекомендации в соответствии с современными требованиями указывается их качество, выраженное плюсами (низкое – +, умеренное – ++, высокое – +++), и сила (1 – строгая; 2 – слабая). Подзаголовки в тексте ниже соответствуют оригиналу рекомендаций.
Лабораторная и этиологическая диагностика СТир
Первый уровень: подтверждение стойкого характера СТир
РЕКОМЕНДАЦИЯ 1
Определение уровня ТТГ является тестом первичной диагностики СТир. При выявлении сниженного уровня ТТГ определяются уровни тиреоидных гормонов (св.Т4 и общего (или свободного) Т3) (1/+++).
РЕКОМЕНДАЦИЯ 2
Определение уровня ТТГ используется для оценки тяжести СТир и его градации: степень 1 (ТТГ 0,1–0,39 мЕд/л) и степень 2 (ТТГ < 0,1 мЕд/л) (1/+++).
РЕКОМЕНДАЦИЯ 3
Необходимо исключить состояния, сопровождающиеся транзиторным снижением ТТГ, не связанные с СТир, такие как прием лекарств, гипоталамо-гипофизарная патология, психические болезни и синдром эутиреоидной патологии (1/+00)./33/14.png)
РЕКОМЕНДАЦИЯ 4
При сниженном или погранично низком уровне ТТГ его определение необходимо повторить через 2–3 мес, поскольку СГипер определяется как стойкое снижение ТТГ (1/+00).
Комментарий. Повторение ТТГ в динамике в существенной части случаев позволяет исключить большинство заболеваний, протекающих с деструктивным тиреотоксикозом, поскольку его продолжительность при этом измеряется, как правило, несколькими месяцами.
Второй уровень: определение этиологии СТир
РЕКОМЕНДАЦИЯ 5
При узловом зобе и СТир 2-й степени для определения дальнейшей лечебной тактики показано проведение сцинтиграфии и по возможности 24-часового захвата радиоактивного йода (1/+00).
РЕКОМЕНДАЦИЯ 6
УЗИ с допплерографией может быть весьма информативным при СТир и узловом зобе (2/+00).
РЕКОМЕНДАЦИЯ 7
Определение уровня антител к рецептору ТТГ (АТ-рТТГ) может подтвердить диагноз иммуногенного тиреотоксикоза (2/+00), при этом последний может быть диагностирован и у пациентов с узловым зобом, поскольку АТ-рТТГ в йододефицитных регионах определяются у 17% пациентов со сцинтиграфически подтвержденным многоузловым токсическим зобом.
РЕКОМЕНДАЦИЯ 8
Компьютерная томография без контраста или МРТ могут быть использованы для диагностики компрессионного синдрома у пациентов с крупным многоузловым зобом и соответствующими симптомами и признаками (1/+++).
Третий уровень: оценка риска, ассоциированного с СТир
РЕКОМЕНДАЦИЯ 9
ЭКГ, холтеровское мониторирование и допплеровская эхокардиография рекомендуются с целью оценки сердечного риска и состояния сердца и сосудов у отдельных пациентов с СТир 2-й степени, в частности у пациентов с аритмиями сердца, ишемической болезнью сердца (ИБС) и сердечной недостаточностью (1/+00).
РЕКОМЕНДАЦИЯ 10
Костная денситометрия и в ряде случаев определение маркеров костного обмена могут быть использованы у отдельных пациентов с СТир 2-й степени (1/+00).
Рекомендации по лечению СТир у пожилых пациентов с СТир и низким или неопределяемым уровнем ТТГ
РЕКОМЕНДАЦИЯ 11
Лечение рекомендуется у пациентов старше 65 лет при 2-й стадии СТир с целью снижения риска его неблагоприятных последствий (прогрессирование до манифестного тиреотоксикоза, повышение общей смертности, смертности от ИБС, фибрилляции предсердий, непозвоночных переломов) (1/++0).
Комментарий. Самая сильная рекомендация по лечению, согласно представленной градации.
РЕКОМЕНДАЦИЯ 12
Лечение СТир 1-й стадии у лиц старше 65 лет рекомендуется для предотвращения фибрилляции предсердий. Учитывая потенциальный риск сердечно-сосудистых осложнений, лечение СГипер 1-й стадии в возрасте старше 65 лет рекомендуется у лиц с сопутствующими заболеваниями сердца, диабетом, почечной недостаточностью, инсультом и транзиторными ишемическими атаками в анамнезе, а также факторами риска инсульта, сердечной недостаточности, патологии коронарных и периферических артерий (2/+00).
Рекомендации по лечению молодых пациентов с СТир и низким или неопределяемым уровнем ТТГ
РЕКОМЕНДАЦИЯ 13
Мы рекомендуем лечение пациентов моложе 65 лет со 2-й степенью СТир при стойком снижении ТТГ и/или симптомах тиреотоксикоза, особенно если при этом выявляются циркулирующие АТ-рТТГ и/или повышение захвата по данным сцинтиграфии (2/+00).
Пациентам с симптомами тиреотоксикоза могут быть назначены селективные b-блокаторы или использованы методы лечения, направленные на ЩЖ. Доза b-блокаторов определяется частотой сердечных сокращений (ЧСС) (2/++0).
Доза b-блокаторов определяется частотой сердечных сокращений (ЧСС) (2/++0).
Комментарий. При доказанной вялотекущей болезни Грейвса (БГ) с СТир назначение b-блокаторов, наверное, будет даже проще с клинической точки зрения. Во-первых, отличий по вероятности ремиссии тиреотоксикоза в случае назначения тиреостатиков или b-блокаторов, как известно, не наблюдается. При этом назначение тиреостатиков обычно фиксируется по времени сроком примерно на 1 год и требует в идеале ежемесячного контроля функции ЩЖ. В то же время ремиссия столь вяло текущей БГ может наступить и раньше, что будет очевидно в ситуации, когда тиреостатики назначены не будут. Кроме того, у b-блокаторов определенно меньше побочных эффектов и их назначение допускает не столь частую оценку функции ЩЖ.
РЕКОМЕНДАЦИЯ 14
Мы рекомендуем лечение пациентов с СТир при наличии сердечно-сосудистых факторов риска и сопутствующих заболеваний (1/+00).
РЕКОМЕНДАЦИЯ 15
Лечение СТир у молодых пациентов без симптомов со сниженным, но определяемым ТТГ (1-я степень СТир) не рекомендуется (отсутствует доказательная база о преимуществах лечения). Таких пациентов рекомендуется наблюдать в динамике вследствие низкого риска прогрессии СТир до явного тиреотоксикоза, возможности спонтанной ремиссии и слабой доказательной базы о риске осложнений в этой группе лиц (1/+00).
Таких пациентов рекомендуется наблюдать в динамике вследствие низкого риска прогрессии СТир до явного тиреотоксикоза, возможности спонтанной ремиссии и слабой доказательной базы о риске осложнений в этой группе лиц (1/+00).
РЕКОМЕНДАЦИЯ 16
Наблюдение рекомендуется пациентам с 1-й степенью СТир при отсутствии ультразвуковых и сцинтиграфических признаков патологии ЩЖ, нормальной ЧСС по данным ЭКГ, нормальной плотностью костной ткани и при отсутствии факторов риска сердечно-сосудистых заболеваний и остеопороза (1/+00).
РЕКОМЕНДАЦИЯ 17
Если пациент не получает лечение по поводу стойкого СТир, ему необходимо каждые 6–12 мес проводить определение уровня ТТГ, св.Т4, общего или свободного Т3, а также в случае появления симптоматики (1/+00).
Рекомендации по лечению эндогенного СТир в соответствии с его этиологией
РЕКОМЕНДАЦИЯ 18
Тиреостатические препараты являются средством первого выбора в лечении молодых пациентов с болезнью Грейвса, протекающей с СТир 2-й степени, и у пациентов старше 65 лет с БГ, протекающей с СТир 1-й степени, поскольку вероятность ремиссии БГ после 12–18 мес терапии тиреостатиками может достигать 40–50% (1/+00). Терапия радиоактивным йодом показана в ситуации плохой переносимости тиреостатиков, а также при рецидиве тиреотоксикоза и у пациентов с сопутствующей сердечной патологией (1/+00).
Терапия радиоактивным йодом показана в ситуации плохой переносимости тиреостатиков, а также при рецидиве тиреотоксикоза и у пациентов с сопутствующей сердечной патологией (1/+00).
РЕКОМЕНДАЦИЯ 19
Терапия тиреостатиками или радиоактивным йодом рекомендуется пациентам с болезнью Грейвса и СТир в возрасте старше 65 лет и при наличии сердечно-сосудистых заболеваний в связи с высоким риском их декомпенсации (1/+00).
РЕКОМЕНДАЦИЯ 20
Терапия радиоактивным йодом предпочтительна у пациентов старше 65 лет с СТир 1-й и 2-й степеней вследствие многоузлового токсического зоба или тиреотоксической аденомы, поскольку в этом случае тиреотоксикоз, как правило, имеет стойкий характер. Кроме того, СТир 2-й степени может прогрессировать до явного после увеличения потребления или поступления избытка йода. В ситуации, когда назначение радиоактивного йода невозможно (например, престарелым пациентам хосписов, и/или при большим зобе и сопутствующей тяжелой патологии, и/или при симптомах компрессии), вариантом лечения может быть пожизненный прием тиреостатиков (2/+00).
РЕКОМЕНДАЦИЯ 21
Хирургическое лечение рекомендуется пациентам с СТир в сочетании с очень большим зобом, симптомами компрессии, сопутствующим гиперпаратиреозом или при подозрении на рак ЩЖ (1/+++). При наличии тех или иных факторов, препятствующих назначению радиоактивного йода при СТир 2-й степени, операцией выбора является тотальная тиреоидэктомия (1/++0).
Рекомендации по предотвращению побочных эффектов лечения эндогенного субклинического тиреотоксикоза
РЕКОМЕНДАЦИЯ 22
Низкие дозы тиамазола (5–10 мг в день) при необходимости могут использоваться для быстрого восстановления эутиреоза у пациентов с СТир (1/+00). Пациентов необходимо информировать о потенциальных побочных эффектах тиамазола (1/+00). Перед назначением препарата необходимо проведение общего анализа крови и оценка уровня печеночных трансаминаз (1/+00).
РЕКОМЕНДАЦИЯ 23
Целью лечения радиоактивным йодом является достижение эутиреоидного состояния (на фоне заместительной терапии L-T4 или без нее) (1/+00).
РЕКОМЕНДАЦИЯ 24
Назначение тиамазола перед терапией радиоактивным йодом или хирургическим лечением рекомендуется пациентам старше 65 лет с сердечно-сосудистыми заболеваниями (фибрилляция предсердий, ИБС, сердечная недостаточность), а также пациентам с повышенным риском их декомпенсации вследствие утяжеления тиреотоксикоза (2/+00). В случае назначения в этой ситуации тиамазола рекомендуется увеличение обычной дозы радиоактивного йода на 10–15% (1/+++).
РЕКОМЕНДАЦИЯ 25
Перед назначением терапии радиоактивным йодом необходима оценка риска прогрессирования орбитопатии (курильщики, значительное повышение уровня Т3 и АТ-рТТГ) (1/+00). Профилактика глюкокортикоидами рекомендуется пациентам с клинически явной орбитопатией и курильщикам (1/+00).
РЕКОМЕНДАЦИЯ 26
В соответствии с рекомендациями Американского колледжа врачей и Американской кардиологической ассоциации мы рекомендуем считать методом выбора лечения фибрилляции предсердий и сердечной недостаточности при нарушениях функции ЩЖ восстановление эутиреоза, поскольку на фоне тиреотоксикоза большинство кардиотропных препаратов малоэффективно. Лечение СТир при помощи тиреостатических препаратов является методом первого выбора у пожилых пациентов с СТир 2-й степени, осложненным фибрилляцией предсердий и/или сердечной недостаточностью, что зачастую сопровождается спонтанным восстановлением синусового ритма (1/+00).
Лечение СТир при помощи тиреостатических препаратов является методом первого выбора у пожилых пациентов с СТир 2-й степени, осложненным фибрилляцией предсердий и/или сердечной недостаточностью, что зачастую сопровождается спонтанным восстановлением синусового ритма (1/+00).
РЕКОМЕНДАЦИЯ 27
У пациентов с фибрилляцией предсердий вследствие СТир необходима профилактика тромбоэмболий. В соответствии с рекомендациями Американской кардиологической ассоциации МНО у пациентов с СТир и фибрилляцией предсердий необходимо поддерживать в интервале 2,0–3,0 (1/+00).
РЕКОМЕНДАЦИЯ 28
После терапии радиоактивным йодом необходима достаточно частая оценка функции ЩЖ на протяжении первого года и далее ежегодно с целью диагностики развития гипотиреоза или сохранения тиреотоксикоза (1/+00).
РЕКОМЕНДАЦИЯ 29
При развитии гипотиреоза после терапии радиоактивным йодом или тиреоидэктомии показана заместительная терапия L-тироксином (1/+++).
РЕКОМЕНДАЦИЯ 30
Хирургическое лечение болезни Грейвса подразумевает тиреоидэктомию, которая предотвращает сохранение или рецидив тиреотоксикоза, наблюдающиеся после частичных резекций ЩЖ. При солитарных автономных узловых образованиях может быть предпринята гемитиреоидэктомия с резекцией перешейка. При многоузловом токсическом зобе показана тиреоидэктомия (1/++0).
При солитарных автономных узловых образованиях может быть предпринята гемитиреоидэктомия с резекцией перешейка. При многоузловом токсическом зобе показана тиреоидэктомия (1/++0).
диагностические критерии и принципы лечения. Обзор руководства Европейской тиреоидной ассоциации 2015 года «Diagnosis and treatment of endogenous subclinical hyperthyroidism»
Авторы:
В.В. Галицкая
10.12.2016
Статья в формате PDF.
Одним из самых распространенных и широко используемых тестов для выявления пациентов с патологией щитовидной железы (ЩЖ) является определение уровня тиреотропного гормона (ТТГ). Клинические проявления дисфункции ЩЖ не всегда строго специфичны (например, артериальная гипертензия может встречаться и при гипотиреозе, и при тиреотоксикозе), и зачастую только лабораторная диагностика может помочь в постановкеокончательного диагноза.
Исследование ТТГ на скрининговом этапе выявления наличия или отсутствия функциональных нарушений ЩЖ признано в мире самым оптимальным и достаточным. Оценка отклонения уровня гормона в зависимости от возраста, пола, наличия или отсутствия беременности позволяет выделить пациентов, у которых можно предположить наличие тиреотоксикозa (субклинического или манифестного) или гипотиреоза (центрального) в случае выявления сниженного уровня ТТГ. В случае повышения уровня ТТГ предполагается наличие гипотиреоза (субклинического или манифестного).
Для постановки окончательного диагноза и выбора тактики лечения определяются уровни периферических гормонов ЩЖ с учетом наличия антител.На сегодняшний день одной из актуальных проблем в эндокринологии остается вопрос вариантов дисфункции ЩЖ, которые относятся к категории субклинических форм: тиреотоксикоз и гипотиреоз. В данных ситуациях перед специалистом всегда возникает целый ряд вопросов, на которые до сих пор нет окончательных ответов: связана ли клиническая картина с патологией ЩЖ и необходимо ли лечить. Если да – то как? Ведь уровни периферических гормонов, которые ответственны за развитие клинической картины заболевания, находятся в пределах референтных значений, имеют место только отклонения уровня ТТГ.В настоящий момент субклинический тиреотоксикоз является серьезной медицинской проблемой и ассоциирован с повышенной смертностью, риском фибрилляции предсердий, слабоумием и болезнью Альцгеймера, потерей костной массы.
Если да – то как? Ведь уровни периферических гормонов, которые ответственны за развитие клинической картины заболевания, находятся в пределах референтных значений, имеют место только отклонения уровня ТТГ.В настоящий момент субклинический тиреотоксикоз является серьезной медицинской проблемой и ассоциирован с повышенной смертностью, риском фибрилляции предсердий, слабоумием и болезнью Альцгеймера, потерей костной массы.
В данной статье вниманию эндокринологов предлагаются рекомендации руководства Европейской тиреоидной ассоциации (European Thyroid Association, ЕТА) по диагностике и лечению пациентов с эндогенным субклиническим гипертиреозом (ЭСГ), опубликованные в 2015 году и ставшие результатом большой работы группы специалистов в данной области. Уровень доказательности каждой рекомендации представлен в соответствии с мировыми стандартами: качество выражено в плюсах (+ – низкое, ++ – умеренное, +++ – высокое) и указана сила (1 – строгая, 2 – слабая). С полным текстом данного руководства можно ознакомиться на сайте European Thyroid Journal.
Эндогенный субклинический гипертиреоз
ЭСГ может быть результатом болезни Грейвса, автономно функционирующего узла ЩЖ и многоузлового зоба. Диагностика основывается на выявлении постоянно сниженного (субнормального) уровня ТТГ при уровне свободных гормонов ЩЖ, соответствующих референтным значениям.Большое количество проспективных когортных исследований показывают, что ЭСГ связан с повышенным риском смертности от ишемической болезни сердца, случаев фибрилляции предсердий, сердечной недостаточности, переломов костей и повышением общей смертности у пациентов с уровнем ТТГ <0,1 мМЕ/л (степень 2 ЭСГ). Поэтому, несмотря на отсутствие рандомизированных проспективных исследований, есть свидетельства того, что лечение ЭСГ показано пациентам старше 65 лет со 2-й степенью ЭСГ, для того чтобы избежать серьезных сердечно-сосудистых последствий, переломов костей и риска прогрессирования заболевания до манифестного гипертиреоза.
Лечение может быть рассмотрено у больных старше 65 лет с уровнем ТТГ 0,1-0,39 мМЕ/л (1-я степень ЭСГ), так как ЭСГ связан с повышенным риском фибрилляции предсердий, а также может быть оправданным у пациентов в возрасте до 65 лет и 2-й степенью ЭСГ из-за риска прогрессирования, особенно при наличии симптомов и/или базовых факторов риска или сопутствующих заболеваний. Нет данных о целесообразности лечения бессимптомных молодых пациентов с 1-й степенью ЭСГ. Таких больных следует наблюдать без лечения по причине низкого риска прогрессии к явному гипертиреозу и слабых доказательств неблагоприятных последствий для здоровья.
Нет данных о целесообразности лечения бессимптомных молодых пациентов с 1-й степенью ЭСГ. Таких больных следует наблюдать без лечения по причине низкого риска прогрессии к явному гипертиреозу и слабых доказательств неблагоприятных последствий для здоровья.
Этиология и распространенность ЭСГ
Наиболее частые причины ЭСГ: болезнь Грейвса, токсическая аденома и токсический многоузловой зоб (табл.). В то время как болезнь Грейвса является наиболее распространенной причиной ЭСГ у более молодых пациентов (<65 лет) в регионе с нормальным йодным обеспечением, токсическая аденома и токсический многоузловой зоб относительно чаще встречаются в йододефицитных районах у пожилых людей (≥65 лет) [8].
Распространенность ЭСГ значительно варьирует от 0,6 и 16% (8-10) в зависимости от критериев диагностики, возраста и пола, потребления йода населением. В исследовании National Health and Nutrition Examination Survey (NHANES III) выполнена оценка наличия антител ЩЖ, ТТГ и свободного тироксина (свТ4) у людей старше 12 лет, которые представляли географическое и этническое распределение населения США [11].
Распространенность ЭСГ составила 0,7% при значениях порога отсечки ТТГ<0,1 мМЕ/л и 1,8% с точкой отсечения ТТГ<0,4 мМЕ/л. ЭСГ является относительно частым состоянием в йододефицитных регионах и его распространенность составляет 15% в популяции людей старше 70 лет [12].
Низкие уровни ТТГ также могут наблюдаться вследствие ятрогенных (экзогенных причин), связанных с лечением гормонами ЩЖ: высокие дозы тиреоидных гормонов у пациентов с раком ЩЖ, у пациентов при лечении гипотиреоза или по другим причинам (табл.). Данное руководство рассматривает только вопросы диагностики и лечения ЭСГ.
Диагностика и определение этиологии ЭСГ
Диагностика ЭСГ основывается исключительно на результатах лабораторных исследований, а не клинических критериях. ЭСГ определяется при наличии субнормального уровня ТТГ на фоне нормальных уровней свТ4, общего трийодтиронина (общТ3) и/или свободного трийодтиронина (свТ3) [2-7].Современные возможности лабораторного тестирования могут определять крайне низкие уровни ТТГ – 0,01-0,02 мМЕ/л.
В соответствии с этим можно выделить две категории ЭСГ [2-7]:
• 1-я степень ЭСГ: ТТГ 0,1-0,39 мМЕ/л;
• 2-я степень ЭСГ: ТТГ<0,1 мМЕ/л.
Определение ТТГ в сыворотке крови является наиболее чувствительным тестом диагностики и оценки тяжести ЭСГ [2, 5, 13, 14]. Уровни свТ4 и свТ3, как правило, находятся в области средневысоких значений референсного диапазона при субклиническом ТТГ и могут помочь дифференцировать ЭСГ от манифестного гипертиреоза [3-5]. При гипертиреозе сывороточный уровень Т3 часто более повышен, чем Т4, что вызвано чрезмерным производством ЩЖ Т3. Исследование общТ3 часто предпочтительнее в клинической практике, потому что анализы, оценивающие свT3, менее точны, чем исследование свТ4 [5, 14]. Тем не менее определение уровня свТ3 в дополнение к ТТГ помогает в раннем выявлении дисфункции ЩЖ. Его избыток вызван фокальной или мультифокальной автономией ЩЖ у пациентов с зобом, проживающих в районах йодного дефицита [14].
У этих пациентов с неопределяемым уровнем ТТГ и нормальными уровнями свT4 и общТ3 определение свТ3 позволяет провести дифференциальную диагностику между ЭСГ и явным T3-тиреотоксикозом. [15].Перед постановкой диагноза ЭСГ необходимо проведение качественного лабораторного тестирования и адекватная интерпретация уровней гормонов ЩЖ с учетом возможного влияния на них целого ряда факторов, в том числе с учетом физиологических состояний (например, беременность), наличия интеркуррентных заболеваний, приема препаратов и возможных артефактов при лабораторном тестировании.ЭСГ следует дифференцировать от других причин низкого уровня ТТГ центрального генеза, таких как прием препаратов, подавляющих ТТГ (допамин, добутамин, высокие дозы глюкокортикоидов, аналоги соматостатина, амфетамин, бексаротен, бромокриптин), наличие психических заболеваний, синдрома псевдодисфункции ЩЖ при соматической патологии и гипоталамо-гипофизарных расстройствах, которые вызывают дефицит тиреотропин-рилизинг-гормона или ТТГ.
[15].Перед постановкой диагноза ЭСГ необходимо проведение качественного лабораторного тестирования и адекватная интерпретация уровней гормонов ЩЖ с учетом возможного влияния на них целого ряда факторов, в том числе с учетом физиологических состояний (например, беременность), наличия интеркуррентных заболеваний, приема препаратов и возможных артефактов при лабораторном тестировании.ЭСГ следует дифференцировать от других причин низкого уровня ТТГ центрального генеза, таких как прием препаратов, подавляющих ТТГ (допамин, добутамин, высокие дозы глюкокортикоидов, аналоги соматостатина, амфетамин, бексаротен, бромокриптин), наличие психических заболеваний, синдрома псевдодисфункции ЩЖ при соматической патологии и гипоталамо-гипофизарных расстройствах, которые вызывают дефицит тиреотропин-рилизинг-гормона или ТТГ.
Уровни свТ4 и свТ3 при этом, как правило, находятся на нижней границе нормы [4, 6].Необходимо обязательно исключить причины, которые временно снижают уровень ТТГ, такие как подострый, «молчащий» или послеродовой тиреоидит [3-6]. Беременность и пожилой возраст могут затруднить диагностику ЭСГ. Увеличение концентрации хорионического гонадотропина человека способно приводить к снижению ТТГ у 18% беременных на ранних сроках, большинство из которых будет иметь нормальные концентрации свТ4 [16]. Кроме того, изменение уровня ТТГ может наблюдаться у пациентов пожилого возраста в связи со старением и потенциальным изменением в оси гипоталамус-гипофиз-ЩЖ [17, 18].Потребление йода и/или прием препаратов часто приводят к вторичным изменениям ЩЖ на фоне нетиреоидной патологии у пожилых людей, что еще больше осложняет диагностику ЭСГ [4].Целый ряд исследований показали сдвиг уровня ТТГ в сторону больших концентраций у здоровых лиц преклонного возраста в регионах с нормальным потреблением йода [19]. В противоположность этому концентрация ТТГ может быть ниже нормального диапазона у некоторых здоровых долгожителей в йододефицитных районах [20-21].
Беременность и пожилой возраст могут затруднить диагностику ЭСГ. Увеличение концентрации хорионического гонадотропина человека способно приводить к снижению ТТГ у 18% беременных на ранних сроках, большинство из которых будет иметь нормальные концентрации свТ4 [16]. Кроме того, изменение уровня ТТГ может наблюдаться у пациентов пожилого возраста в связи со старением и потенциальным изменением в оси гипоталамус-гипофиз-ЩЖ [17, 18].Потребление йода и/или прием препаратов часто приводят к вторичным изменениям ЩЖ на фоне нетиреоидной патологии у пожилых людей, что еще больше осложняет диагностику ЭСГ [4].Целый ряд исследований показали сдвиг уровня ТТГ в сторону больших концентраций у здоровых лиц преклонного возраста в регионах с нормальным потреблением йода [19]. В противоположность этому концентрация ТТГ может быть ниже нормального диапазона у некоторых здоровых долгожителей в йододефицитных районах [20-21].
Низкий уровень ТТГ, снижение в сыворотке Т3 и увеличение в сыворотке крови реверсивного Т3 позволяет предположить возрастзависимое снижение активности 5’-дейодиназы или изменения в питании у очень пожилых пациентов с длительно существующим йодным дефицитом [21]. Наконец, субнормальные уровни ТТГ в сыворотке крови часто наблюдаются у людей с темной кожей и у здоровых курильщиков [4, 6, 22].Сцинтиграфия и тест с 24-часовым поглощением радиоактивного йода позволяют провести дифференциальную диагностику между пациентами с болезнью Грейвса с нормальным диффузным и увеличенным поглощением йода; «теплыми» или «горячими» узлами при токсическом многоузловом зобе и автономно функционирующими узлами ЩЖ, пациентами с тиреоидитом; пациентами, получающими гормоны ЩЖ и йодсодержащие препараты при отсутствии или сниженном поглощении радиоактивного йода [2-6, 13].Измерение 24-часовой экскреции йода с мочой может помочь подтвердить предполагаемое чрезмерное потребление йода [4, 6].Проведение ультразвукового исследования (УЗИ) с цветным допплером дает информацию о размерах ЩЖ, ее эхогенности, наличии/отсутствии узлов и васкуляризации, а проведение тонкоигольной аспирационной биопсии поможет выявить рак ЩЖ при многоузловом зобе с гипофункционирующими узлами [4-6, 13].
Наконец, субнормальные уровни ТТГ в сыворотке крови часто наблюдаются у людей с темной кожей и у здоровых курильщиков [4, 6, 22].Сцинтиграфия и тест с 24-часовым поглощением радиоактивного йода позволяют провести дифференциальную диагностику между пациентами с болезнью Грейвса с нормальным диффузным и увеличенным поглощением йода; «теплыми» или «горячими» узлами при токсическом многоузловом зобе и автономно функционирующими узлами ЩЖ, пациентами с тиреоидитом; пациентами, получающими гормоны ЩЖ и йодсодержащие препараты при отсутствии или сниженном поглощении радиоактивного йода [2-6, 13].Измерение 24-часовой экскреции йода с мочой может помочь подтвердить предполагаемое чрезмерное потребление йода [4, 6].Проведение ультразвукового исследования (УЗИ) с цветным допплером дает информацию о размерах ЩЖ, ее эхогенности, наличии/отсутствии узлов и васкуляризации, а проведение тонкоигольной аспирационной биопсии поможет выявить рак ЩЖ при многоузловом зобе с гипофункционирующими узлами [4-6, 13].
Рекомендации по диагностике ЭСГ
Первый уровень исследований: установить стойкий характер изменений уровней гормонов ЩЖ
1. Мы рекомендуем исследование уровня ТТГ в качестве теста первого уровня для диагностики ЭСГ. При выявлении низкого уровня ТТГ необходимо исследовать гормоны ЩЖ ( свT4 и общT3 (или свТ3) [2, 5, 13, 14] (1/+++).
2. ТТГ должен быть использован для оценки тяжести ЭСГ и выделения градаций: 1-я степень (ТТГ 0,1-0,39 мМЕ/л), 2-я степень (ТТГ<0,1 мМЕ/л) [2, 5, 13, 14] (1/+++).
3. Следует исключить причины транзиторного снижения ТТГ, не связанные с ЭСГ, такие как прием препаратов, недостаточность гипофиза или гипоталамуса, психические болезни и синдром эутиреоидной патологии [4-7] (1/+).
4. При сниженном или погранично низком уровне ТТГ и концентрации гормонов ЩЖ в пределах или на верхней границе нормального диапазона необходимо повторить исследование через 2-3 месяца, потому что ЭСГ определяется как стойкое снижение уровня ТТГ [2-6] (1/+).
Второй уровень исследований: установить этиологию ЭСГ
5. Рекомендуется выполнить сцинтиграфию и по возможности провести 24-часовый тест захвата радиоактивного йода при наличии у пациента со 2-й степенью ЭСГ узлового зоба для определения тактики лечения [2-6, 13] (1/+).
6. УЗИ ЩЖ с допплерографией может быть информативным у пациентов с ЭСГ и узловым зобом [13] (2/+).7. Определение уровня антител к рецептору ТТГ (АТ-рТТГ) могут подтвердить аутоиммунную этиологию индуцированного гипертиреоза [23] (2/+).Кроме того, АТ-рТТГ помогут выявить аутоиммунную реакцию даже при узловом зобе, потому что приблизительно 17% пациентов в йододефицитных районах с сцинтиграфическими критериями токсического многоузлового зоба могут быть положительными по АТ-рТТГ [24].
Третий уровень исследования: установить объем необходимого леченияО необходимости комплексной оценки рисков, ассоциированных с ЭСГ, а также рекомендации о принципах лечения читайте в следующем номере. Тесты, рекомендованные «Синэво»:
Тесты, рекомендованные «Синэво»:
Литература
1. Biondi В., Bartalena L., Cooper D.S., et al. The 2015 European Thyroid Association Guidelines on Diagnosis and Treatment of Endogenous Subclinical Hyperthyroidism. Eur Thyroid J 2015; 4: 149-163 DOI: 10.1159/000438750.
2. Surks M.I., Ortiz E., Daniels G.H., et al: Subclinical thyroid disease: scientific review and guidelines for diagnosis and management. JAMA 2004; 291: 228-238.
3. Biondi B., Palmieri E.A., Klain M., Schlumberger M., Filetti S., Lombardi G.: Subclinical hyperthyroidism: clinical features and treatment options. Eur J Endocrinol 2005; 152: 1-9.
4. Biondi B., Cooper D.S.: The clinical significance of subclinical thyroid dysfunction. Endocr Rev 2008; 29: 76-131.
5. Bahn R.S., Burch H.B., Cooper D.S., et al: Hyperthyroidism and other causes of thyrotoxicosis: management guidelines of the American Thyroid Association and American Association of Clinical Endocrinologists. Thyroid 2011; 21: 593-646.
Thyroid 2011; 21: 593-646.
6. Cooper D.S., Biondi B.: Subclinical thyroid disease. Lancet 2012; 379: 1142-1154.
7. itchell A.L., Pearce S.H.: How should we treat patients with low serum thyrotropin concentrations? Clin Endocrinol (Oxf) 2010; 72: 292-296.
8. Bulow Pedersen I., Knudsen N., Jоrgensen T., Perrild H., Ovesen L., Laurberg P.: Large differences in incidences of overt hyper- and hypothyroidism associated with a small difference in iodine intake: a prospective comparative register-based population survey. J Clin Endocrinol Metab 2002; 87: 4462-4469.
9. Marqusee E., Haden S.T., Utiger R.D.: Subclinical thyrotoxicosis. Endocrinol Metab Clin North Am 1998; 27: 37-49.
10. Canaris G.J., Manowitz N.R., Mayor G., Ridgway E.C.: The Colorado thyroid disease prevalence study. Arch Intern Med 2000; 160: 526-534.
11. Hollowell J.G., Staehling N.W., Flanders W.D., et al: Serum TSH, T(4), and thyroid antibodies in the United States population (1988-1994): National Health and Nutrition Examination Survey (NHANES III). J Clin Endocrinol Metab 2002; 87: 489-499.
J Clin Endocrinol Metab 2002; 87: 489-499.
12. Aghini-Lombardi F., Antonangeli L., Martino E., et al: The spectrum of thyroid disorders in an iodine-deficient community: the Pescopagano survey. J Clin Endocrinol Metab 1999; 84: 561-566.
13. Paschke R., Hegedus L., Alexander E., Valcavi R., Papini E., Gharib H: Thyroid nodule guidelines: agreement, disagreement and need for future research. Nat Rev Endocrinol 2011; 7: 354-361.
14. Baloch Z., Carayon P., Conte-Devolx B., Demers L.M., Feldt-Rasmussen U., Henry J.F., LiVosli V.A., Niccoli-Sire P., John R., Ruf J., Smyth P.P., Spencer C.A., Stockigt J.R.; Guidelines Committee, National Academy of Clinical Biochemistry: Laboratory medicine practice guidelines. Laboratory support for the diagnosis and monitoring of thyroid disease. Thyroid 2003; 13: 3-126.
15. Figge J., Leinung M., Goodman A.D., Izquierdo R., Mydosh T., Gates S., Line B., Lee D.W.: The clinical evaluation of patients with subclinical hyperthyroidism and free triiodothyronine (free T3) toxicosis. Am J Med 1994; 96: 229-234.
Am J Med 1994; 96: 229-234.
16. Cooper D.S., Laurberg P.: Hyperthyroidism in pregnancy. Lancet Diabetes Endocrinol 2013; 1: 238-249.
17. Harman S.M., Wehmann R.E., Blackman M.R.: Pituitary-thyroid hormone economy in healthy aging men: basal indices of thyroid function and thyrotropin responses to constant infusions of thyrotropin releasing hormone. J Clin Endocrinol Metab 1984; 58: 320-326.
18. Mariotti S., Franceschi C., Cossarizza A., Pinchera A.: The aging thyroid. Endocr Rev 1995; 16: 686-715.
19. Surks M.I., Boucai L: Age- and race-based serum thyrotropin reference limits. J Clin Endocrinol Metab 2010; 95: 496-502.
20. Magri F., Muzzoni B., Cravello L., Fioravanti M., Busconi L., Camozzi D., Vignati G., Ferrari E.: Thyroid function in physiological aging and in centenarians: possible relationships with some nutritional markers. Metabolism 2002; 51: 105-109.
21. Mariotti S., Barbesino G., Caturegli P., Bartalena L., Sansoni P., Fagnoni F., Monti D. , Fagiolo U., Franceschi C., Pinchera A.: Complex alteration of thyroid function in healthy centenarians. J Clin Endocrinol Metab 1993; 77: 1130-1134.
, Fagiolo U., Franceschi C., Pinchera A.: Complex alteration of thyroid function in healthy centenarians. J Clin Endocrinol Metab 1993; 77: 1130-1134.
22. Belin R.M., Astor B.C., Powe N.R., Ladenson P.W.: Smoke exposure is associated with a lower prevalence of serum thyroid autoantibodies and thyrotropin concentration elevation and a higher prevalence of mild thyrotropin concentration suppression in the Third National Health and Nutrition Examination Survey (NHANES III). J Clin Endocrinol Metab 2004; 89: 6077-6086.
23. Diana T., Kanitz M., Lehmann M., Li Y., Olivo P.D., Kahaly G.J.: Standardization of a bioassay for thyrotropin receptor stimulating autoantibodies. Thyroid 2015; 25: 169-175.
24. Pedersen I.B., Knudsen N., Perrild H., Ovesen L., Laurberg P.: TSH-receptor antibody measurement for differentiation of hyperthyroidism into Graves’ disease and multinodular toxic goitre: a comparison of two competitive binding assays. Clin Endocrinol (Oxf) 2001; 55: 381-390.
- Номер:
- Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 3 (35), жовтень 2016 р.
01.03.2023
Ендокринологія Гіпотиреоз: сучасний алгоритм скринінгу, діагностики й лікування
Гормони щитоподібної залози (ЩЗ) необхідні для нормального розвитку більшості тканин людського організму і відіграють ключову роль у регуляції метаболізму практично всіх клітин і органів людини протягом життя. Гіпотиреоз, клінічний стан дефіциту гормонів ЩЗ, достатньо поширений у світовій популяції.
…
25. 01.2023
01.2023
Акушерство/гінекологіяТерапія та сімейна медицинаЕндокринологія Аменорея на фоні стресу: як зберегти репродуктивну функцію?
Через війну багато жінок в Україні та за її межами переживають чималий стрес, який може призвести до порушення менструального циклу. Пропонуємо до вашої уваги останні дані щодо функціональної гіпоталамічної аменореї, зумовленої стресом, а також підходи до лікування цього стану.
…
24.01.2023
Ендокринологія Зміна способу життя здатна знизити генетичний ризик розвитку раку щитоподібної залози
Згідно з дослідженням, яке ґрунтується на даних понад 260 тис осіб, здоровий спосіб життя зменшує вплив генетичних факторів на ризик розвитку раку щитоподібної залози (РЩЗ). …
…
24.01.2023
Терапія та сімейна медицинаЕндокринологія Дитяче ожиріння: огляд поточних і прийдешніх варіантів лікування
Ожиріння все більш поширюється в педіатричній популяції по всьому світу. Водночас зі збільшенням поширеності також зростає і тяжкість ожиріння. У сукупності ці результати демонструють тривожну тенденцію і наголошують на значущості однієї з найбільших проблем громадського здоров’я. Дитяче ожиріння чинить вплив на багато органів в організмі та пов’язане як зі значною захворюваністю, так і з передчасною смертю. Поширеність ускладнень, спричинених ожирінням, як-от дисліпідемія, гіпертензія, жирове переродження печінки і психосоціальна стигматизація, у дітей також зростає дедалі більше.
…
причины, симптомы, диагностика, анализы, лечение гипертиреоза
Опубликовано: 06. 05.2021 13:00:00 Обновлено: 06.05.2021 Просмотров: 107168
05.2021 13:00:00 Обновлено: 06.05.2021 Просмотров: 107168
Тиреотоксикоз – патологическое состояние, вызванное избытком гормонов щитовидной железы. Другое название этого заболевания – гипертиреоз. Состояние противоположно гипотиреозу, при котором наблюдается дефицит тиреоидных гормонов.
Причины тиреотоксикоза
По самому слову «тиреотоксикоз» ясно, что большое количество тиреоидных гормонов опасно (токсично) для организма. При этом гипертиреоз не является самостоятельным заболеванием, это болезненное состояние, которое возникает из-за других причин, среди которых:
- Диффузный токсический зоб, иначе — болезнь Грейвса. Наиболее частая причина гипертиреоза. При этом заболевании иммунная система принимает клетки щитовидной железы за захватчиков и атакует их с помощью антител. Это заставляет железу расти и вырабатывать еще больше гормонов. Это аутоиммунное заболевание, как правило, имеет наследственную природу, поэтому люди, у близких родственников которых есть болезнь Грейвса, входят в группу риска по тиреотоксикозу.

- Узлы щитовидной железы в некоторых случаях вырабатывают гормоны самостоятельно, это может приводить к их избытку.
- Некоторые виды опухолей, включая редкие опухоли яичников, могут состоять из ткани щитовидной железы. В отдельных случаях это может вызвать гипертиреоз.
- Тиреоидит. Воспалительное поражение щитовидной железы. Вирус или бактерии, определенные лекарства (например, литий) или даже собственная иммунная система могут вызвать воспаление щитовидки и заставить ее выделять слишком много гормонов в кровоток.
- Добавки для поддержания работы щитовидной железы. Некоторые люди принимают гормоны в форме таблеток для лечения гипотиреоза (недостаточного количества этих гормонов). Передозировка препарата, самостоятельное назначение лекарства, несоблюдение рекомендаций по приему в конечном счете приводят к гипертиреозу.
Причин возникновения гипертиреоза множество, но их можно разделить на две большие группы:
- Повышенная продукция тиреоидных гормонов из-за сопутствующих заболеваний.

- Избыточный прием препаратов, стимулирующих работу щитовидной железы и/или содержащих эти гормоны. Одна из причин тиреотоксикоза – избыточное поступление йода с пищевыми добавками или лекарственными препаратами без консультации врача и лабораторных исследований.
Симптомы гипертиреоза
Повышенная функция щитовидной железы проявляет себя следующими симптомами:
- Эмоциональная лабильность, возбудимость, плаксивость.
- Нарушение сна, бессонница.
- Проблемы с концентрацией внимания.
- Ощущение жара.
- Беспричинная потеря веса.
- Повышенная потливость.
- Нарушения менструального цикла.
- Учащенное сердцебиение.
- Тремор рук и ног.
- Появление зоба.
Щитовидную железу можно сравнить с печью, которая расходует энергию организма. Эта маленькая железа в форме бабочки отвечает за скорость метаболизма в клетках и во всем организме. Благодаря уровню гормонов контролируется расход энергии. Если тиреоидных гормонов становится слишком много, ускоряются все функции в организме: учащается сердцебиение, человек ощущает жар, становится сложнее сконцентрироваться на мысли, вес падает даже при сбалансированной диете. Представьте, что в домовую печь кладут слишком много дров: выделяется чрезмерно много энергии и тепла, дом перегревается. Примерно то же самое происходит с телом, когда в кровоток попадает слишком много тиреоидных гормонов.
Благодаря уровню гормонов контролируется расход энергии. Если тиреоидных гормонов становится слишком много, ускоряются все функции в организме: учащается сердцебиение, человек ощущает жар, становится сложнее сконцентрироваться на мысли, вес падает даже при сбалансированной диете. Представьте, что в домовую печь кладут слишком много дров: выделяется чрезмерно много энергии и тепла, дом перегревается. Примерно то же самое происходит с телом, когда в кровоток попадает слишком много тиреоидных гормонов.
Самое главное в организме на всех уровнях – баланс. На примере с работой щитовидной железы это видно особенно отчетливо: как недостаток гормонов, так и их дефицит разрушителен для организма.
Группы риска
С заболеванием сталкивается 1-2 человека из тысячи. Женщины заболевают тиреотоксикозом чаще (7-10% против 2-3% у мужчин), с возрастом частота этого состояния может достигать 21%.
В первую очередь в группе риска женщины старше 30 лет.
Другая категория – лица, употребляющие в пищу слишком много йода. Это касается в первую очередь йодсодержащих добавок и лекарственных препаратов.
В группе риска также люди, у близких родственников которых диагностированы заболевания эндокринной системы.
Диагностика тиреотоксикоза
Пациенту, который подозревает у себя нарушения щитовидной железы, необходимо обратиться к терапевту. Врач проведет первичный осмотр и оценит вероятность того, что состояние и симптомы действительно связаны с эндокринной системой, назначит обследование. По результатам обследования будет понятно, есть ли необходимость в лечении. Если такая необходимость возникнет, может потребоваться консультация эндокринолога.
Возможен и другой путь: пациент может сразу обратиться к эндокринологу. Это не возбраняется, но самостоятельная диагностика редко бывает эффективной. Симптомы, которые характерны для заболеваний щитовидной железы, могут быть и при заболеваниях других органов. Возможно, приоритет может быть смещен в сторону обследования сердечно-сосудистой системы или других органов – в зависимости от конкретной ситуации.
Возможно, приоритет может быть смещен в сторону обследования сердечно-сосудистой системы или других органов – в зависимости от конкретной ситуации.
Профилактическую диагностику щитовидной железы рекомендуется проходить раз в 2-3 года, если человек здоров: если не было ранее проблем с этим органом и если ни у кого из близких родственников нет эндокринных нарушений. В ином случае нужно проверять щитовидку раз в год или чаще, по указанию врача.
Проверить функцию щитовидной железы также нужно женщинам, планирующим беременность.
Базовая первичная диагностика функции щитовидной железы включает УЗИ и несколько лабораторных анализов:
- ТТГ – гормон гипофиза, контролирующий выработку гормонов щитовидной железы.
- Свободный Т3 и свободный Т4 – гормоны щитовидной железы в свободной фракции, основной показатель функции железы.
- Общий Т3 и общий Т4.
- Антитела к тиреопероксидазе и антитела к тиреоглобулину.
Данные исследования должны проводиться вместе, врач смотрит на соотношение ТТГ, Т3 и Т4. УЗИ не заменяет лабораторные тесты, и наоборот.
УЗИ не заменяет лабораторные тесты, и наоборот.
Результаты исследований оцениваются вместе с общим анамнезом. Врач уточнит наличие эндокринных заболеваний у близких родственников, было ли облучение головы или шеи, спросит, в каком регионе проживает пациент и какой диеты он придерживается.
По результатам анализов и общего осмотра могут быть назначены дополнительные обследования.
Лечение гипертиреоза
Возможно несколько вариантов лечения тиреотоксикоза:
- Прием тиреостатических препаратов. Эти лекарства постепенно уменьшают симптомы гипертиреоза, предотвращая выработку щитовидной железой избыточного количества гормонов. Состояние пациента может улучшиться уже через несколько недель, но лечение тиреостатическими препаратами обычно продолжается длительно под наблюдением врача.
- Терапия радиоактивным йодом. При приеме внутрь радиоактивный йод поглощается щитовидной железой, вызывая ее сокращение. Симптомы обычно проходят в течение нескольких месяцев.
 Избыток радиоактивного йода выводится из организма в течение недель или месяцев. При выборе этого способа лечения самое важное – правильная дозировка и регулярный контроль показателей, потому что при чрезмерном снижении функции щитовидной железы может развиться гипотиреоз – дефицит гормонов щитовидной железы. Радиойодтерапия не вызывает риска образования рака и генетических мутаций, доза облучения сопоставима с облучением при выполнении рентгеновского снимка.
Избыток радиоактивного йода выводится из организма в течение недель или месяцев. При выборе этого способа лечения самое важное – правильная дозировка и регулярный контроль показателей, потому что при чрезмерном снижении функции щитовидной железы может развиться гипотиреоз – дефицит гормонов щитовидной железы. Радиойодтерапия не вызывает риска образования рака и генетических мутаций, доза облучения сопоставима с облучением при выполнении рентгеновского снимка. - Хирургическое лечение (тиреоидэктомия). Применяется чаще при опухолях, или если другие методы лечения по каким-либо причинам недоступны. При оперативном лечении удаляется часть щитовидной железы. Риски этой операции включают повреждение голосовых связок и паращитовидных желез — четырех крошечных желез, расположенных на задней стороне щитовидной железы, которые помогают контролировать уровень кальция в крови. После операции потребуется пожизненная поддерживающая терапия.
Осложнения тиреотоксикоза
Длительное заболевание негативно сказывается на состоянии костей: снижается их плотность, увеличивается риск переломов. Особенно опасно для женщин в периоде менопаузы, когда кости ослабевают из-за гормональной перестройки, а гипертиреоз только усугубляет ситуацию.
Особенно опасно для женщин в периоде менопаузы, когда кости ослабевают из-за гормональной перестройки, а гипертиреоз только усугубляет ситуацию.
Также возможны сердечно-сосудистые нарушения с риском тромбоэмболических осложнений. Без своевременной диагностики и лечения заболевания щитовидной железы разрушают весь организм.
Субклинический тиреотоксикоз — PubMed
Обзор
. 1998 март; 27(1):37-49.
doi: 10.1016/s0889-8529(05)70296-6.
Э Маркиз
1
, С. Т. Хаден, Р. Д. Утигер
принадлежность
- 1 Гарвардская медицинская школа, Бостон, Массачусетс, США.
PMID:
9534026
DOI:
10.
 1016/s0889-8529(05)70296-6
1016/s0889-8529(05)70296-6
Обзор
E Marqusee et al.
Эндокринол Метаб Клин Норт Ам.
1998 март
. 1998 март; 27(1):37-49.
дои: 10.1016/s0889-8529(05)70296-6.
Авторы
Э Маркиз
1
, С. Т. Хаден, Р. Д. Утигер
принадлежность
- 1 Гарвардская медицинская школа, Бостон, Массачусетс, США.
PMID:
9534026
DOI:
10.1016/s0889-8529(05)70296-6
Абстрактный
Субклинический тиреотоксикоз определяется как низкий уровень тиреотропина в сыворотке (ТТГ) и нормальная концентрация гормонов щитовидной железы в сыворотке. Его следует отличать от нетиреоидного заболевания и вторичного гипотиреоза. Наиболее распространенными причинами являются чрезмерная терапия гормонами щитовидной железы, автономно функционирующая аденома щитовидной железы, многоузловой зоб и болезнь Грейвса, но у многих пациентов нет явного заболевания щитовидной железы. Некоторые пациенты имеют незначительные симптомы и признаки гипертиреоза. Вероятность прогрессирования до явного тиреотоксикоза низка, и у многих пациентов через несколько недель или месяцев сохраняется нормальная концентрация ТТГ в сыворотке крови. Лечение должно быть основано на рассмотрении причины субклинического тиреотоксикоза, а также наличия у пациента каких-либо клинических проявлений избытка гормонов щитовидной железы или основных проблем, которые могут усугубляться небольшим увеличением секреции щитовидной железы.
Его следует отличать от нетиреоидного заболевания и вторичного гипотиреоза. Наиболее распространенными причинами являются чрезмерная терапия гормонами щитовидной железы, автономно функционирующая аденома щитовидной железы, многоузловой зоб и болезнь Грейвса, но у многих пациентов нет явного заболевания щитовидной железы. Некоторые пациенты имеют незначительные симптомы и признаки гипертиреоза. Вероятность прогрессирования до явного тиреотоксикоза низка, и у многих пациентов через несколько недель или месяцев сохраняется нормальная концентрация ТТГ в сыворотке крови. Лечение должно быть основано на рассмотрении причины субклинического тиреотоксикоза, а также наличия у пациента каких-либо клинических проявлений избытка гормонов щитовидной железы или основных проблем, которые могут усугубляться небольшим увеличением секреции щитовидной железы.
Похожие статьи
«Актуальные вопросы лечения тиреотоксикоза».

Папи Г.
Папи Г.
Недавние прог-мед. 2005 ноябрь; 96 (11): 560-5.
Недавние прог-мед. 2005.PMID: 16499167
Обзор.
итальянский.Клинико-терапевтический подход к тиреотоксикозу только с подавлением тиреотропного гормона.
Папи Г., Пирс Э.Н., Браверман Л.Е., Беттерл С., Роти Э.
Папи Г. и др.
Am J Med. 2005 г., апрель; 118 (4): 349-61. doi: 10.1016/j.amjmed.2005.01.004.
Am J Med. 2005.PMID: 15808130
Обзор.
Многие причины субклинического гипертиреоза.
Чаркс Северная Дакота.
Чаркс Н.Д.
Щитовидная железа. 1996 окт; 6 (5): 391-6. doi: 10.1089/thy.1996.6.391.
Щитовидная железа. 1996.PMID: 8936661
Продолжающееся снижение уровня ТТГ в сыворотке крови может быть связано с активностью антител к рецептору ТТГ, а также с тяжестью тиреотоксикоза и временем восстановления гормонов щитовидной железы у леченных эутиреоидных пациентов с болезнью Грейвса.

Чанг Й.Дж., Ли Б.В., Ким Дж.И., Юнг Дж.Х., Мин Й.К., Ли М.С., Ли М.К., Ким К.В., Чанг Дж.Х.
Чанг Ю.Дж. и соавт.
Щитовидная железа. 2006 Декабрь; 16 (12): 1251-7. doi: 10.1089/thy.2006.16.1251.
Щитовидная железа. 2006.PMID: 17199435
Различное влияние пиридостигмина на тиреотропный ответ на тиреотропин-рилизинг гормон при эндогенной депрессии и субклиническом тиреотоксикозе.
Койро В., Вольпи Р., Маркези К., ДеФерри А., Капретти Л., Каффарри Г., Колла Р., Чиодера П.
Койро В. и др.
Метаболизм. 1998 г., январь; 47 (1): 50-3. doi: 10.1016/s0026-0495(98)- -5.
Метаболизм. 1998.PMID: 9440477
Посмотреть все похожие статьи
Цитируется
Поражение сердечно-сосудистой системы при тиреотоксикозе, приводящем к сердечной недостаточности: факторы риска и гемодинамические последствия.

Raguthu CC, Gajjela H, Kela I, Kakarala CL, Hassan M, Belavadi R, Gudigopuram SVR, Sange I.
Raguthu CC и др.
Куреус. 2022 13 января; 14 (1): e21213. doi: 10.7759/cureus.21213. Электронная коллекция 2022 янв.
Куреус. 2022.PMID: 35186521
Бесплатная статья ЧВК.Обзор.
Рекомендации Европейской ассоциации щитовидной железы по диагностике и лечению эндогенного субклинического гипертиреоза 2015 г.
Бионди Б., Барталена Л., Купер Д.С., Хегедюс Л., Лаурберг П., Кахали Г.Дж.
Бионди Б. и др.
Eur Thyroid J. 2015 Sep;4(3):149-63. дои: 10.1159/000438750. Epub 2015 26 августа.
Еврощитовидная железа J. 2015.PMID: 26558232
Бесплатная статья ЧВК.Аутоиммунные заболевания щитовидной железы у детей.

Каппа М., Биззарри С., Креа Ф.
Каппа М. и др.
J Thyroid Res. 2010 14 декабря; 2011: 675703. дои: 10.4061/2011/675703.
J Thyroid Res. 2010.PMID: 21209713
Бесплатная статья ЧВК.Распространенность гипертиреоза после воздействия радиоактивного йода в детстве или подростковом возрасте в результате Чернобыльской ядерной аварии: результаты доза-реакция украинско-американского когортного исследования.
Люк М., Фурукава К., Бреннер А., Олиньюк В., Рон Э., Заблоцкая Л., Терехова Г., МакКоннелл Р., Марков В., Шпак В., Остроумова Е., Бувиль А., Тронько М.
Хэтч М. и др.
Радиационное разрешение 2010 декабрь; 174 (6): 763-72. DOI: 10.1667/RR2003.1. Epub 2010 7 октября.
Радиационное разрешение 2010.PMID: 21128800
Бесплатная статья ЧВК.Объединенное выявление мутаций GNAS и TSHR при субклиническом токсическом многоузловом зобе.

Лю С., Ян Дж., Ван Ф., У С., Чжоу М.
Лю С и др.
Eur Arch Оториноларингол. 2010 февраль; 267 (2): 281-7. doi: 10.1007/s00405-009-1051-3.
Eur Arch Оториноларингол. 2010.PMID: 19826830
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
вещества
Субклинический тиреотоксикоз | Последипломный медицинский журнал
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Обзор
Субклинический тиреотоксикоз
Бесплатно
- A C Al-Abadi
- Отделение диабета и эндокринологии, Центр клинических наук, Northern General Hospital, Herries Road, Sheffield S5 7AU, UK
- Dr.
 .co.uk
.co.uk
http://dx.doi.org/10.1136/pmj.77.903.29
Статистика с сайта Altmetric.com
Запрос разрешений
приведет вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
- Тиротоксикоз
- Остеопороз
- Фибрилляция предсердий
Субклинический тиротоксикоз может быть определен как концентрация с низкой сывороткой тиротрофина (TSH) у асимптатического пациента с нормальным сериоридом (TSH 2901 (TSH) (TSH) (TSH). ) концентрации. Секреция ТТГ может подавляться даже при нормальном уровне гормонов щитовидной железы в сыворотке крови. Это отражает высокочувствительную реакцию гипофиза на незначительные изменения содержания свободного Т9 в сыворотке крови.Концентрации 0219 4 и T 3 находятся в пределах нормального диапазона популяции, что подтверждается логарифмически-линейной зависимостью между концентрациями ТТГ в сыворотке и концентрациями гормонов щитовидной железы. 1
1
В этом обзоре я расскажу о различных расстройствах, характеризующихся низким уровнем ТТГ в сыворотке, и о том, как отличить их от субклинического тиреотоксикоза. Я также обсуждаю причины субклинического тиреотоксикоза, его потенциальные патофизиологические и клинические последствия и его лечение.
Введение в середине 1980-е годы чувствительных анализов на ТТГ позволили измерить концентрацию ТТГ в сыворотке значительно ниже нормального диапазона от 0,5 до 4,0 мМЕ/л. В отличие от радиоиммуноанализов первого поколения, которые имеют чувствительность около 0,1 мМЕ/л, новые иммунометрические тесты второго и третьего поколений имеют более высокую чувствительность, примерно 0,05 и 0,005 мМЕ/л соответственно, с примерно 10-кратным увеличением чувствительности на поколение. .1
2 Тест на стимуляцию тиреотропин-высвобождающего гормона (ТРГ) с тех пор играет все меньше диагностическую роль.3
Причины низких концентраций ТТГ в сыворотке
Основными причинами низких концентраций ТТГ в сыворотке являются явный тиреотоксикоз, нетиреоидные заболевания, вторичный (центральный) гипотиреоз, физиологические причины и субклинический тиреотоксикоз.
ЯВНЫЙ ТИРОТОКСИКОЗ
Явный тиреотоксикоз характеризуется высокими уровнями свободных Т 4 и Т 3 и очень низкими концентрациями ТТГ в сыворотке, которые не обнаруживаются более чем у 95% пациентов даже с помощью тестов третьего поколения,4 и ассоциируется у большинства больных с явными симптомами и признаками тиреотоксикоза. Две небольшие подгруппы больных тиреотоксикозом характеризуются нормальным уровнем Т 9 в сыворотке крови.0219 4 в сочетании либо с повышенным общим T 3 и нормальным уровнем тироксинсвязывающего глобулина ( T 3 токсикоз )5, либо, реже, с нормальным общим T 3 , но повышенным свободным T 3 ( свободный T 3 токсикоз ).6 Диагноз у таких пациентов с выраженной тиреотоксичностью может быть легко поставлен по наличию в сыворотке повышения либо свободного T 4 , либо общего или свободного T 3 , либо того и другого.
НЕЩИТОВИДНЫЕ ЗАБОЛЕВАНИЯ
У некоторых пациентов с заболеваниями, не связанными с щитовидной железой, могут быть низкие концентрации ТТГ в сыворотке крови. Это неизменно связано с низкими концентрациями в сыворотке T 3 и часто T 4 . Хотя патогенез снижения уровня ТТГ в сыворотке у этих пациентов остается неясным, свою роль могут играть сниженная секреция ТРГ, повышенная секреция соматостатина, кортизола или цитокинов, а также ингибирование секреции ТТГ такими препаратами, как допамин или глюкокортикоиды. Помимо низкой концентрации ТТГ в сыворотке, вторичный (центральный) гипотиреоз часто связан с недостаточностью других гормонов гипофиза и может сопровождаться неврологическими нарушениями, связанными с локальным влиянием гипоталамо-гипофизарной опухоли.
Это неизменно связано с низкими концентрациями в сыворотке T 3 и часто T 4 . Хотя патогенез снижения уровня ТТГ в сыворотке у этих пациентов остается неясным, свою роль могут играть сниженная секреция ТРГ, повышенная секреция соматостатина, кортизола или цитокинов, а также ингибирование секреции ТТГ такими препаратами, как допамин или глюкокортикоиды. Помимо низкой концентрации ТТГ в сыворотке, вторичный (центральный) гипотиреоз часто связан с недостаточностью других гормонов гипофиза и может сопровождаться неврологическими нарушениями, связанными с локальным влиянием гипоталамо-гипофизарной опухоли.
ФИЗИОЛОГИЧЕСКИЕ ПРИЧИНЫ
К физиологическим причинам снижения уровня ТТГ в сыворотке относятся беременность и пожилой возраст. Тиреостимулирующая активность хорионического гонадотропина, особенно у женщин с гиперемезисом беременных, может повышать секреторную активность щитовидной железы в достаточной степени, чтобы снизить концентрацию ТТГ в сыворотке ниже нормы. Это обычное явление ближе к концу первого триместра или в начале второго триместра и значительно чаще встречается у азиатских женщин, чем у женщин европейского происхождения (15,7% 9).0247 v 4,8%).7 Пульсирующая секреция ТТГ может приводить к снижению межимпульсного надира у некоторых пожилых людей.
Это обычное явление ближе к концу первого триместра или в начале второго триместра и значительно чаще встречается у азиатских женщин, чем у женщин европейского происхождения (15,7% 9).0247 v 4,8%).7 Пульсирующая секреция ТТГ может приводить к снижению межимпульсного надира у некоторых пожилых людей.
СУБКЛИНИЧЕСКИЙ ТИРОТОКСИКОЗ
Причины субклинического тиреотоксикоза, при котором секреция ТТГ подавлена, но концентрации циркулирующих тиреоидных гормонов остаются нормальными, хотя и в пределах верхней границы нормы, можно разделить на экзогенных и эндогенных . Лекарственный субклинический тиреотоксикоз может возникать, как при введении супрафизиологических доз тиреоидных гормонов, так и при медикаментозном тиреоидите (амиодарон, α-интерферон, йод у больных многоузловым зобом). Чрезмерное лечение гормонами щитовидной железы может быть преднамеренным, как у пациентов с карциномой щитовидной железы, чтобы снизить секрецию ТТГ ниже нормы, или непреднамеренным, как примерно у четверти пациентов с гипотиреозом, получающих лечение. тиреотоксикоз.9
тиреотоксикоз.9
Когда субклинический тиреотоксикоз возникает в результате автономной сверхсекреции гормонов щитовидной железы пораженной щитовидной железой, это называется субклиническим гипертиреозом . Приблизительно пятая часть пациентов с болезнью Грейвса, получивших медикаментозное (радиоактивный йод)10 или хирургическое (субтотальная тиреоидэктомия)11 лечение и находящиеся в эутиреоидном состоянии, может получать недостаточное лечение и иметь низкие концентрации ТТГ в сыворотке крови. Аналогичная доля пациентов с болезнью Грейвса, которые остаются в эутиреоидном состоянии после прекращения лечения антитиреоидными препаратами, могут иметь низкие концентрации ТТГ в сыворотке крови, что указывает на состояние субклинического гипертиреоза.11 Возможно, что субклинический гипертиреоз может быть вызван болезнью Грейвса у некоторых пациентов, которые никогда не были явно тиреотоксичными, поскольку у этих пациентов может быть продемонстрировано диффузное поглощение изотопа щитовидной железой и антитела к рецептору ТТГ. 12 Субклинический гипертиреоз Грейвса наблюдается у некоторых пациентов с «эутиреоидной офтальмопатией Грейвса».13
12 Субклинический гипертиреоз Грейвса наблюдается у некоторых пациентов с «эутиреоидной офтальмопатией Грейвса».13
Некоторые пациенты с автономно функционирующей аденомой щитовидной железы14 и около четверти пациентов с многоузловым заболеванием15 имеют постоянно низкие концентрации ТТГ в сыворотке крови. Многоузловой зоб и болезнь Грейвса являются наиболее распространенными эндогенными причинами субклинического гипертиреоза.15 Транзиторный субклинический гипертиреоз, сохраняющийся в течение нескольких недель или месяцев, может возникать у пациентов с тиреоидитом, а после начала лечения у пациентов с выраженной тиреотоксичностью, которые впоследствии становятся эутиреоидными. Тиреоидит может быть «безболезненным», например, при бессимптомном, послеродовом и медикаментозном тиреоидите, или «болезненным», как при подостром тиреоидите.12
Клиническая значимость субклинического тиреотоксикоза
Хотя субклинический тиреотоксикоз не является необычным заболеванием и может быть выявлен у 2–16% населения в крупных популяционных и клинических обследованиях,16–20 низкие концентрации ТТГ в сыворотке крови часто являются временным признаком неизвестное клиническое значение. 16 Значение субклинического тиреотоксикоза, однако, связано с небольшим, но важным риском прогрессирования явного тиреотоксикоза у пациентов с заболеванием щитовидной железы. Кроме того, субклинический тиреотоксикоз может иметь важные патофизиологические и малозаметные или ранее не распознаваемые клинические эффекты. Таким образом, лечение этих пациентов может быть полезным.
16 Значение субклинического тиреотоксикоза, однако, связано с небольшим, но важным риском прогрессирования явного тиреотоксикоза у пациентов с заболеванием щитовидной железы. Кроме того, субклинический тиреотоксикоз может иметь важные патофизиологические и малозаметные или ранее не распознаваемые клинические эффекты. Таким образом, лечение этих пациентов может быть полезным.
РИСК ПРОГРЕССИРОВАНИЯ В ЯВНЫЙ ТИРОТОКСИКОЗ
Хотя может произойти спонтанная регрессия до нормальных концентраций ТТГ в сыворотке у субъектов с низкими уровнями при начальном тестировании18, прогрессирование до явного тиреотоксикоза у некоторых пациентов с субклиническим гипертиреозом, связанным с многоузловым зобом21 или болезнью Грейвса22, было наблюдаемый. Явный тиреотоксикоз также может быть вызван у пациентов с субклиническим гипертиреозом введением йодсодержащих препаратов, таких как рентгеноконтрастные среды или амиодарон.23
24
ПАТОФИЗИОЛОГИЧЕСКИЕ ПОСЛЕДСТВИЯ СУБКЛИНИЧЕСКОГО ГИПЕРТИРОИДЗА
Сердечно-сосудистая система
Хотя влияние явного тиреотоксикоза на сердечно-сосудистую функцию хорошо известно и включает кардиомегалию, мерцательную аритмию и застойную сердечную недостаточность,25 последствия субклинического тиреотоксикоза менее очевидны. Тем не менее, у пациентов с субклиническим тиреотоксикозом повышен риск фибрилляции предсердий. У субъектов Фрамингемской когорты, находившихся под наблюдением до 10 лет, фибрилляция предсердий развилась у 21% лиц с низкой концентрацией ТТГ в сыворотке крови (⩽ 0,1 мМЕ/л), у 12% лиц с несколько низкой концентрацией ТТГ в сыворотке крови (<0,1 мМЕ/л). > 0,10–0,40 мМЕ/л) и 8% субъектов с нормальной концентрацией ТТГ.26 При поправке на другие известные факторы риска фибрилляции предсердий низкая концентрация ТТГ в сыворотке давала трехкратный относительный риск развития фибрилляции предсердий.26 Это является важным наблюдением, поскольку фибрилляция предсердий является признанным независимым фактором риска развития артериальной тромбоэмболии, инсульта и застойной сердечной недостаточности и связана с повышенным риском смерти [27]. Распространенность субклинического тиреотоксикоза у пациентов с идиопатической фибрилляцией предсердий , однако, является низким (5,5% в канадском опросе28). Влияние субклинического тиреотоксикоза на сердечную функцию непредсказуемо.
Тем не менее, у пациентов с субклиническим тиреотоксикозом повышен риск фибрилляции предсердий. У субъектов Фрамингемской когорты, находившихся под наблюдением до 10 лет, фибрилляция предсердий развилась у 21% лиц с низкой концентрацией ТТГ в сыворотке крови (⩽ 0,1 мМЕ/л), у 12% лиц с несколько низкой концентрацией ТТГ в сыворотке крови (<0,1 мМЕ/л). > 0,10–0,40 мМЕ/л) и 8% субъектов с нормальной концентрацией ТТГ.26 При поправке на другие известные факторы риска фибрилляции предсердий низкая концентрация ТТГ в сыворотке давала трехкратный относительный риск развития фибрилляции предсердий.26 Это является важным наблюдением, поскольку фибрилляция предсердий является признанным независимым фактором риска развития артериальной тромбоэмболии, инсульта и застойной сердечной недостаточности и связана с повышенным риском смерти [27]. Распространенность субклинического тиреотоксикоза у пациентов с идиопатической фибрилляцией предсердий , однако, является низким (5,5% в канадском опросе28). Влияние субклинического тиреотоксикоза на сердечную функцию непредсказуемо. В то время как некоторые исследования у пациентов, получающих длительную терапию тироксином, подавляющую ТТГ, показали увеличение массы левого желудочка, приводящее к диастолической дисфункции, с нарушением сердечной сократимости и способности к физической нагрузке [29].другие сообщили о нормальной30 или улучшенной31 функции желудочков.
В то время как некоторые исследования у пациентов, получающих длительную терапию тироксином, подавляющую ТТГ, показали увеличение массы левого желудочка, приводящее к диастолической дисфункции, с нарушением сердечной сократимости и способности к физической нагрузке [29].другие сообщили о нормальной30 или улучшенной31 функции желудочков.
Скелетная система
Пациенты с явным тиреотоксикозом подвержены риску остеопороза, вызванного ускоренным метаболизмом костной ткани32 — гормоны щитовидной железы вызывают большую степень резорбции кости, чем формирование кости.33 Минеральная плотность кости в шейке бедренной кости, поясничном отделе позвоночника и средней части диафиза или дистальный радиус также уменьшается у пациентов с длительно текущим субклиническим тиреотоксикозом, вызванным длительными супрессивными дозами ТТГ тироксина34
35 или солитарная автономно функционирующая аденома щитовидной железы. 14 Эта остеопения более выражена или ограничена у женщин в постменопаузе по сравнению с женщинами и мужчинами в пременопаузе и поражает кортикальную кость (предплечье и бедро) больше, чем трабекулярную кость (позвонки). 14
14
35 Хотя другим исследователям не удалось показать связь между субклиническим тиреотоксикозом и снижением плотности костной ткани, 36
37 это может быть частично связано с поперечным дизайном большинства исследований, с присущим ему расхождением между пациентами и контрольной группой по некоторым релевантным переменным, размером исследуемой популяции, 38 и включением пациентов, которые оставались биохимически тиреотоксичными для некоторых время или у которых уровни ТТГ не были подавлены во время лечения L-тироксином. Тем не менее представляется возможным, что длительный эндогенный или экзогенный субклинический тиреотоксикоз может быть фактором, способствующим развитию остеопороза у некоторых женщин в постменопаузе, в основном в местах, где кортикальные кость преобладает.35
Несмотря на данные, свидетельствующие о незначительном снижении минеральной плотности костей у субъектов с субклиническим тиреотоксикозом, особенно у женщин в постменопаузе, нет исследований, указывающих на увеличение частоты переломов у этих субъектов. У пациентов, получавших L-тироксин, частота переломов не увеличивалась у пациентов с низкой по сравнению с нормальной концентрацией ТТГ.39
У пациентов, получавших L-тироксин, частота переломов не увеличивалась у пациентов с низкой по сравнению с нормальной концентрацией ТТГ.39
Метаболические и биохимические изменения
Субклинический тиреотоксикоз может быть связан с метаболическими и биохимическими изменениями, сходными, хотя и легкими, с теми, которые наблюдаются у пациентов с выраженным тиреотоксикозом. Эти изменения, однако, встречаются редко и, по-видимому, не имеют клинических последствий. Они могут включать незначительное увеличение расхода энергии в состоянии покоя40, незначительное снижение концентрации общего холестерина и холестерина липопротеинов низкой плотности в сыворотке крови,41 небольшое повышение концентрации глобулина, связывающего половые гормоны,42 и незначительное увеличение маркеров костного метаболизма (остеокальцина, мочевой пиридинолин и дезоксипиридинолин)43.
Нейропсихологические симптомы
Пациенты с субклиническим тиреотоксикозом, по-видимому, имеют повышенную частоту нервных симптомов44 и сниженное чувство благополучия с чувством страха и враждебности. 45
45
Ведение
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА НИЗКОЙ КОНЦЕНТРАЦИИ ТТГ В СЫВОРОТКЕ
Неожиданное обнаружение низкой концентрации ТТГ в сыворотке, но нормальной концентрации свободного ТТ 4 подавление продукции ТТГ (например, тироксина) может свидетельствовать о гипертиреозе. Однако если зоб клинически не выражен и симптомы и признаки тиреотоксикоза отсутствуют, снижение уровня ТТГ в сыворотке крови может быть преходящим и незначительным явлением. Поэтому дополнительные исследования могут быть зарезервированы для пациентов, у которых при дальнейшем измерении через несколько недель или месяцев обнаруживается постоянно низкая концентрация ТТГ в сыворотке. Если присутствует зоб или симптомы и признаки тиреотоксикоза, или если концентрация ТТГ в сыворотке остается низкой, то общий Т9 в сыворотке0219 3 и, если они в норме, необходимо измерить концентрации свободного T 3 . Обнаружение повышенного общего или, если нормально, свободного T 3 убедительно свидетельствует о токсикозе T 3 и свободного T 3 соответственно. Этот диагноз может быть подтвержден демонстрацией высокого поглощения изотопа при визуализации радионуклидов.
Этот диагноз может быть подтвержден демонстрацией высокого поглощения изотопа при визуализации радионуклидов.
Если сывороточные концентрации общего T 3 и свободного T 3 в норме, то следует отличать субклинический гипертиреоз от субклинического центрального гипотиреоза. Обнаружение свободного Т 9Концентрация 0219 4 или свободного T 3 , или и того, и другого в пределах верхней половины нормального диапазона свидетельствует о первом расстройстве, тогда как уровни в нижней половине нормального диапазона указывают на второе. Эта интерпретация может быть дополнительно подтверждена радионуклидной визуализацией щитовидной железы. Нормальное или высокое поглощение изотопа свидетельствует об автономной функции щитовидной железы и подтверждает диагноз субклинического гипертиреоза, в то время как низкое поглощение изотопа свидетельствует о центральном гипотиреозе. Однако низкое поглощение изотопа в присутствии свободного T 9 в сыворотке0219 4 или концентрации свободного T 3 в пределах верхней половины нормального диапазона могут свидетельствовать о тиреоидите, тайном приеме гормонов щитовидной железы или высоком потреблении йода.
У пациентов с субклиническим гипертиреозом выявление в сыворотке антител к рецептору ТТГ или тиреостимулирующих антител22
46 полезен для выявления субклинической болезни Грейвса. Обнаружение высоких титров аутоантител к тиреоидным антигенам (тиреоглобулин, тиреопероксидаза) характерно для аутоиммунного тиреоидита.47
ЛЕЧЕНИЕ СУБКЛИНИЧЕСКОГО ТИРОТОКСИКОЗА
Показания для лечения пациентов с субклиническим тиреотоксикозом четко не определены. Факторы, благоприятствующие назначению антитиреоидной терапии, фармакологической или хирургической, включают пожилой возраст, наличие даже легких симптомов тиреотоксикоза, риск остеопороза, наличие предсердных аритмий и большой зоб. Тем не менее, периодическое наблюдение — это все, что может потребоваться молодым пациентам, у которых отсутствует какой-либо из вышеперечисленных факторов, поскольку риск прогрессирования до явного тиреотоксикоза невелик.
С другой стороны, рекомендации по лечению должны быть умерены его эффективностью и его потенциальными рисками и недостатками. Радиойод является эффективным средством лечения узлового заболевания щитовидной железы (автономно функционирующей аденомы щитовидной железы и многоузлового зоба) и имеет низкий риск гипотиреоза. Тем не менее, может быть предпочтительнее вести пациентов с субклинической болезнью Грейвса консервативно с одним наблюдением, поскольку лечение антитиреоидными препаратами сопряжено с определенным риском и может потребовать продления, в то время как лечение радиоактивным йодом связано с высоким риском гипотиреоза.
Радиойод является эффективным средством лечения узлового заболевания щитовидной железы (автономно функционирующей аденомы щитовидной железы и многоузлового зоба) и имеет низкий риск гипотиреоза. Тем не менее, может быть предпочтительнее вести пациентов с субклинической болезнью Грейвса консервативно с одним наблюдением, поскольку лечение антитиреоидными препаратами сопряжено с определенным риском и может потребовать продления, в то время как лечение радиоактивным йодом связано с высоким риском гипотиреоза.
Лечение также может быть направлено на коррекцию или предотвращение некоторых вредных патофизиологических эффектов субклинического тиреотоксикоза на сердечно-сосудистую и костную системы. Было показано, что одновременное введение антагонистов β-адренорецепторов компенсирует изменения массы желудочков и диастолической дисфункции у пациентов, получающих длительную супрессивную терапию ТТГ L-тироксином,29 и улучшает качество жизни этих пациентов.48 Кардиомиопатия, связанная с субклиническим гипертиреозом может быть устранено лечением антитиреоидными препаратами. 49С другой стороны, лечение L-тироксином может улучшить сердечную деятельность и физическую работоспособность у пациентов без гипертиреоза с идиопатической дилатационной кардиомиопатией.50
49С другой стороны, лечение L-тироксином может улучшить сердечную деятельность и физическую работоспособность у пациентов без гипертиреоза с идиопатической дилатационной кардиомиопатией.50
Заместительная терапия эстрогенами оказывает положительное влияние на плотность костной ткани, и было показано, что она ослабляет снижение минеральной плотности костной ткани у женщин в постменопаузе, принимающих супрессивные дозы ТТГ L-тироксина. гипертиреоз.52 Лечение бисфосфонатами может также сохранить плотность костной ткани у этих пациентов.53 У женщин в постменопаузе, принимающих L-тироксин, снижение дозы Т4 у женщин с пониженным уровнем ТТГ в сыворотке крови может привести к уменьшению костного метаболизма и повышению минеральной плотности костной ткани. .43
Ссылки
- ↵
- Spencer CA,
- LoPresti JS,
- Patel A,
- и др.
(1990) Применение нового хемилюминометрического анализа тиреотропина для субнормальных измерений.
 J Clin Endocrinol Metab 70:453–460.
J Clin Endocrinol Metab 70:453–460. - ↵
- Spencer CA,
- Schwarzbein D,
- Guttler RB,
- и др.
(1993) Тесты на стимуляцию тиротропин-рилизинг-гормона с использованием анализов ТТГ третьего и четвертого поколения. J Clin Endocrinol Metab 76:494–498.
- ↵
- Де Роза Г,
- Теста А,
- Джакомини Д,
- и др.
(1996) Сравнение между стимулированным ТРГ и базальным измерением ТТГ с помощью коммерческого иммунорадиометрического анализа при лечении заболеваний щитовидной железы. Q J Nucl Med 40:182–187.
- ↵
- Касаги К,
- Косака Т,
- Мисаки Т,
- и др.
(1999) Сравнение концентраций тиреотрофина в сыворотке, определенных с помощью анализа третьего поколения у пациентов с различными типами явного и субклинического тиреотоксикоза.
 Clin Endocrinol (Oxf) 50:185–189.
Clin Endocrinol (Oxf) 50:185–189. - ↵
- Maclagan NF,
- Bowden CH,
- Wilkinson JH
(1957) Метаболизм гормонов щитовидной железы. 2. Обнаружение тироксина и трийодтиронина в плазме человека. Biochem J 67:5–11.
- ↵
- Bitton RE,
- Wexler C
(1990) Токсикоз свободным трийодтиронином: отдельная сущность. Am J Med 88: 531–533.
- ↵
- Price A,
- Davies R,
- Heller SR,
- и др.
(1996) Женщины азиатского происхождения подвержены повышенному риску гестационного тиреотоксикоза. J Clin Endocrinol Metab 81:1160–1163.
- ↵
- De Whalley P
(1995) Приводят ли ненормальные значения уровня тиреотропного гормона к изменениям в лечении? Исследование пациентов, принимающих тироксин, в одной общей практике.
 BrJ Gen Pract 45:93–95.
BrJ Gen Pract 45:93–95. - ↵
- Figge J,
- Leinung M,
- Goodman AD,
- и др.
(1994) Клиническая оценка пациентов с субклиническим гипертиреозом и свободным трийодтиронином (свободный Т 3 ) токсикоз. Am J Med 96:229–234.
- ↵
- Davies PH,
- Franklyn JA,
- Daykin J,
- и др.
(1992) Значимость значений ТТГ, измеренных в чувствительном анализе, при последующем наблюдении пациентов с гипертиреозом, получавших радиойод. J Clin Endocrinol Metab 74:1189–1194.
- ↵
- Brownlie BE,
- Legge HM
(1990) Тиротропин приводит к эутиреоидным пациентам с гипертиреозом в анамнезе. Acta Endocrinol (Копенг) 122:623–627.
- ↵
- Charkes ND
(1996) Многие причины субклинического гипертиреоза.
 Щитовидная железа 6:391–396.
Щитовидная железа 6:391–396. - ↵
- Salvi M,
- Zhang ZG,
- Haegert D,
- и др.
(1990) Пациенты с эндокринной офтальмопатией, не связанной с явным заболеванием щитовидной железы, имеют множественные иммунологические нарушения щитовидной железы. J Clin Endocrinol Metab 70:89–94.
- ↵
- Фельдес Дж.,
- Лакатос П.,
- Жадани Дж.,
- и др.
(1997) Снижение IGF-I и дегидроэпиандростерона сульфата в сыворотке может быть фактором риска развития снижения костной массы у женщин в постменопаузе с эндогенным субклиническим гипертиреозом. Eur J Endocrinol 136:277–281.
- ↵
- Рьё М,
- Bekka S,
- Sambor B,
- и др.
(1993) Распространенность субклинического гипертиреоза и связь между гормональным статусом щитовидной железы и ультразвуковыми параметрами щитовидной железы у больных с нетоксическим узловым зобом.
 Клин Эндокринол 39:67–71.
Клин Эндокринол 39:67–71. - ↵
- Эггерсен Р.,
- Петерсен К.,
- Лундберг П.А.,
- и др.
(1988) Скрининг заболеваний щитовидной железы в отделении первичной медико-санитарной помощи с помощью анализа тиреотропного гормона с низким пределом обнаружения. BMJ 297:1586–1592.
- ↵
- Bagchi N,
- Brown TR,
- Приход РФ
(1990) Дисфункция щитовидной железы у взрослых старше 55 лет. Исследование в городском сообществе США. Arch Intern Med 150:785–787.
- ↵
- Parle JV,
- Franklyn JA,
- Cross KW,
- и др.
(1991) Распространенность и последующее наблюдение аномальных концентраций тиреотропина (ТТГ) у пожилых людей в Соединенном Королевстве.
 Клин Эндокринол 34:77–83.
Клин Эндокринол 34:77–83. - ↵
- Vanderpump MP,
- Tunbridge WM,
- French JM,
- и др.
(1995) Распространенность заболеваний щитовидной железы среди населения: двадцатилетнее наблюдение за исследованием Уикхема. Clin Endocrinol (Oxf) 43:55–68.
- ↵
- Bauer DC,
- Brown AN
(1996) Тестирование на чувствительный тиротропин и свободный тироксин у амбулаторных больных: необходимы ли оба? Arch Intern Med 156:2333–2337.
- ↵
- Elte JW,
- Bussemaker JK,
- Haak A
(1990) Естественное течение эутиреоидного многоузлового зоба. Postgrad Med J 66:186–190.
- ↵
- Касаги К.,
- Такеучи Р.,
- Мисаки Т.
 ,
, - и др.
(1997) Субклиническая болезнь Грейвса как причина снижения уровня ТТГ у эутиреоидных субъектов. J Endocrinol Invest 20:183–188.
- ↵
- Stanbury JB,
- Ermans AE,
- Bourdoux P,
- и др.
(1998) Йод-индуцированный гипертиреоз: возникновение и эпидемиология. Щитовидная железа 8:83–100.
- ↵
- Mariotti S,
- Loviselli A,
- Murenu S,
- и др.
(1999) Высокая распространенность дисфункции щитовидной железы у взрослых пациентов с большой бета-талассемией, получавших лечение амиодароном. J Endocrinol Invest 22:55–63.
- ↵
- Woeber KA
(1992) Тиреотоксикоз и сердце. N Engl J Med 327:94–98.

- ↵
- Sawin CT,
- Geller A,
- Wolf PA,
- и др.
(1994) Низкие концентрации тиреотропина в сыворотке как фактор риска мерцательной аритмии у пожилых людей. N Engl J Med 331:1249–1252.
- ↵
- Benjamin EJ,
- Wolf PA,
- D’Agostino RB,
- и др.
(1998) Влияние мерцательной аритмии на риск смерти: Framingham Heart Study. Тираж 98:946–952.
- ↵
- Krahn AD,
- Klein GJ,
- Kerr CR,
- и др.
(1996) Насколько полезно тестирование функции щитовидной железы у пациентов с недавно возникшей мерцательной аритмией? Канадский регистр исследователей мерцательной аритмии. Arch Intern Med 156:2221–2224.
- ↵
- Fazio S,
- Biondi B,
- Carella C,
- и др.

(1995) Диастолическая дисфункция у пациентов, получающих супрессивную тиреотропную гормональную терапию левотироксином: положительный эффект β-блокады. J Clin Endocrinol Metab 80:2222–2226.
- ↵
- Шапиро Л.Е.,
- Зиверт Р.,
- Онг Л.,
- и др.
(1997) Минимальные сердечные эффекты у бессимптомных пациентов с атиреозом, постоянно получающих тиреотропин-супрессивные дозы L-тироксина. J Clin Endocrinol Metab 82:2592–2595.
- ↵
- Biondi B,
- Fazio S,
- Carella C,
- и др.
(1993) Сердечные эффекты длительной тиреотропин-супрессивной терапии левотироксином. J Клин Эндокринол Метаб 77:334–338.
- ↵
- Lee MS,
- Kim SJ,
- Lee MC,
- и др.

(1990) Отрицательная корреляция между изменениями минеральной плотности костной ткани и сывороточного остеокальцина у больных гипертиреозом. J Clin Endocrinol Metab 70:766–770.
- ↵
- Anwerx J,
- Bouillon R
(1986) Минеральный и костный метаболизм при заболеваниях щитовидной железы: обзор. Q J Med 232:737–752.
- ↵
- Diamond T,
- Nery L,
- Hales I
(1991) Терапевтическая дилемма: супрессивные дозы тироксина значительно снижают минеральные показатели костной ткани как у женщин в пременопаузе, так и в постменопаузе с карциномой щитовидной железы. J Clin Endocrinol Metab 72:1184–1188.
- ↵
- Faber J,
- Galloe AM
(1994) Изменения костной массы при длительном субклиническом гипертиреозе вследствие лечения L-тироксином: метаанализ.
 Eur J Endocrinol 130:350–356.
Eur J Endocrinol 130:350–356. - ↵
- Gam AN,
- Jensen GF,
- Hasselstrom K,
- и др.
(1991) Влияние терапии тироксином на костный метаболизм у пациентов с заместительным гипотиреозом с нормальным или сниженным уровнем ТТГ. J Endocrinol Invest 14:451–455.
- ↵
- Франклин Дж.А.,
- Беттеридж Дж.,
- Дайкин Дж.,
- и др.
(1992) Длительное лечение тироксином и минеральная плотность костей. Ланцет 340:9–13.
- ↵
- Greenspan SL,
- Greenspan FS,
- Resnick NM,
- и др.
(1991) Целостность скелета у женщин в пременопаузе и постменопаузе, получающих длительную терапию L-тироксином. Am J Med 91:5–14.
- ↵
- Leese GP,
- Jung RT,
- Guthrie C,
- и др.

(1992) Заболеваемость у пациентов, принимающих L-тироксин: сравнение пациентов с нормальным ТТГ и с подавленным ТТГ. Clin Endocrinol (Oxf) 37:500–503.
- ↵
- Al-Adsani H,
- Hoffer LJ,
- Silva JE
(1997) Расход энергии в покое чувствителен к небольшим изменениям дозы у пациентов с хронической заместительной терапией щитовидной железы. J Clin Endocrinol Metab 82:1118–1125.
- ↵
- Parle JV,
- Franklyn JA,
- Cross KW,
- и др.
(1992) Циркулирующие липиды и незначительные нарушения функции щитовидной железы. Clin Endocrinol (Oxf) 37:411–414.
- ↵
- Брента Г,
- Шнитман М,
- Гурфинкель М,
- и др.
(1999) Изменения глобулина, связывающего половые гормоны, при дисфункции щитовидной железы.
 Щитовидная железа 9:273–277.
Щитовидная железа 9:273–277. - ↵
- Guo CY,
- Weetman AP,
- Eastell R
(1997) Продольные изменения минеральной плотности костей и обмена костной ткани у женщин в постменопаузе, принимающих тироксин. Clin Endocrinol (Oxf) 46:301–307.
- ↵
- Шлоте Б,
- Новотны Б,
- Шааф Л,
- и др.
(1992) Субклинический гипертиреоз: физическое и психическое состояние больных. Eur Arch Psychiatry Clin Neurosci 241:357–364.
- ↵
- Bommer M,
- Eversmann T,
- Pickardt R,
- и др.
(1990) Психопатологические и нейропсихологические симптомы у больных субклиническим и ремиттирующим гипертиреозом. Клин Wochenschr 68: 552–558.
- ↵
- Watson PF,
- Ajjan RA,
- Phipps J,
- и др.

(1998) Новый хемилюминесцентный анализ для быстрого обнаружения антител, стимулирующих щитовидную железу, при болезни Грейвса. Clin Endocrinol (Oxf) 49:577–581.
- ↵
- Prentice LM,
- Phillips DI,
- Sarsero D,
- и др.
(1990) Географическое распространение субклинического аутоиммунного заболевания щитовидной железы в Великобритании: исследование с использованием высокочувствительных прямых анализов на аутоантитела к тиреоглобулину и тиреопероксидазе. Acta Endocrinol (Копенг) 123:493–498.
- ↵
- Biondi B,
- Fazio S,
- Carella C,
- и др.
(1994) Контроль адренергической гиперактивности с помощью β-блокаторов улучшает качество жизни у пациентов, получающих длительную супрессивную терапию левотироксином.
 J Clin Endocrinol Metab 78:1028–1033.
J Clin Endocrinol Metab 78:1028–1033. - ↵
- Wilson BE,
- Hamilton EC
(1996) Значительное купирование дилатационной кардиомиопатии, связанной с тиреотоксикозом, с индукцией эутиреоидного состояния. J Endocrinol Invest 19:54–58.
- ↵
- Моруцци П.,
- Дориа Э.,
- Агостони П.Г.,
- и др.
(1994) Полезность L-тироксина для улучшения сердечной деятельности и работоспособности при идиопатической дилатационной кардиомиопатии. Am J Cardiol 73:374–378.
- ↵
- Schneider DL,
- Barrett-Connor EL,
- Morton DJ
(1994) Использование гормонов щитовидной железы и минеральная плотность костей у пожилых женщин: влияние эстрогена. JAMA 271:1245–1249.

- ↵
- Mudde AH,
- Houben AJHM,
- Nieuwenhuijzen Kruseman AC
(1994) Метаболизм костей во время лечения антитиреоидными препаратами эндогенного субклинического гипертиреоза. Clin Endocrinol 41:421–424.
- ↵
- Rosen HN,
- Moses AC,
- Gundberg C,
- и др.
(1993) Терапия парентеральным памидронатом предотвращает индуцированный гормонами щитовидной железы ремоделирование костей у людей. J Clin Endocrinol Metab 77:664–669.
Прочитать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ менеджеров институциональных счетов
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Что это такое, симптомы и лечение
Обзор
Что такое субклинический гипертиреоз?
Субклинический гипертиреоз возникает при низком или неопределяемом уровне тиреотропного гормона (ТТГ) при нормальном уровне тироксина (Т4) и трийодтиронина (Т3).
Технически у вас нет гипертиреоза (для сравнения, его обычно называют явным гипертиреозом), но он может перерасти в явный гипертиреоз.
Гипертиреоз возникает, когда щитовидная железа вырабатывает чрезмерное количество гормонов щитовидной железы (тироксин и трийодтиронин). «Субклиническое» описывает состояние, которое недостаточно тяжелое, чтобы вызывать определенные симптомы.
Гормон, стимулирующий щитовидную железу, обычно называемый ТТГ и также называемый тиреотропином, представляет собой гормон, который выделяется гипофизом, чтобы заставить щитовидную железу вырабатывать и высвобождать собственные гормоны — тироксин (Т4) и трийодтиронин (Т3). Эти два гормона необходимы для поддержания метаболизма вашего тела — того, как ваше тело превращает пищу, которую вы едите, в энергию и использует ее.
Субклинический гипертиреоз часто бывает временным, но может быть и длительным. Это может потребовать или не потребовать лечения.
Кого поражает субклинический гипертиреоз?
Субклинический гипертиреоз может быть у любого человека, но чаще всего им страдают люди, получающие заместительную терапию гормонами щитовидной железы по поводу гипотиреоза, и люди старше 65 лет.
Насколько распространен субклинический гипертиреоз?
Субклинический гипертиреоз редко встречается в Соединенных Штатах.
Приблизительно 0,7% населения США имеют субклинический гипертиреоз с уровнями тиреотропного гормона (ТТГ) менее 0,1 мМЕ/л (милли-международных единиц на литр крови) и около 1,8% населения имеют уровни менее 0,4 мМЕ на л.
Однако в странах и регионах, где дефицит йода широко распространен, распространенность субклинического гипертиреоза может достигать 15% среди людей старше 70 лет.
Симптомы и причины
Каковы симптомы субклинического гипертиреоза?
В большинстве случаев субклинический гипертиреоз не вызывает никаких симптомов (бессимптомный).
Однако иногда он может проявляться легкими симптомами гипертиреоза, которые включают:
- Учащенное сердцебиение (учащенное сердцебиение).
- Ощущение дрожи и/или нервозности.
- Потеря веса.
- Повышенный аппетит.
- Диарея и более частые испражнения.

- Тонкая, теплая и влажная кожа.
- Менструальные изменения.
Что вызывает субклинический гипертиреоз?
В норме несколько гормонов и желез эндокринной системы работают вместе, тщательно контролируя уровень ТТГ в кровотоке посредством обратной связи.
Для начала ваш гипоталамус выделяет тиреотропный гормон (ТРГ), чтобы вызвать высвобождение тиреотропного гормона (ТТГ) гипофизом.
Затем ТТГ стимулирует клетки щитовидной железы к высвобождению тироксина или Т4 (80%) и трийодтиронина или Т3 (20%) в кровоток. Эти два гормона предотвращают выработку гипофизом большего количества ТТГ, если уровни тироксина и трийодтиронина слишком высоки, тем самым завершая цикл. Когда уровни Т4 и Т3 падают, цикл начинается снова.
Однако при субклиническом гипертиреозе из-за множества возможных проблем со щитовидной железой выброс гормонов щитовидной железы не снижается, как обычно, в ответ на низкие уровни ТТГ. Это приводит к низким уровням ТТГ и нормальным уровням тироксина (Т4) и трийодтиронина (Т3), что приводит к субклиническому гипертиреозу.
В целом причины субклинического гипертиреоза те же, что и причины явного гипертиреоза. К наиболее частым причинам субклинического гипертиреоза относятся:
- Чрезмерная заместительная терапия гормонами щитовидной железы (левотироксин) у людей с гипотиреозом (наиболее частая причина).
- Многоузловой токсический зоб (незлокачественные новообразования щитовидной железы, вырабатывающие слишком много гормонов щитовидной железы).
- Болезнь Грейвса (аутоиммунное заболевание, приводящее к перепроизводству гормонов щитовидной железы).
- Воспаление щитовидной железы, которое приводит к временному повышению уровня гормонов щитовидной железы.
Диагностика и тесты
Как диагностируется субклинический гипертиреоз?
Диагноз субклинического гипертиреоза ставится исключительно на основании исследования функции щитовидной железы (анализы крови щитовидной железы).
Нормальный диапазон значений тиреотропного гормона (ТТГ или тиреотропина) для небеременных взрослых составляет от 0,4 до 4,5 мМЕ/л (милли-международных единиц на литр крови).
Если у вас были анализы крови на щитовидную железу, и результаты показывают, что уровень ТТГ низкий или неопределяемый (0,1–0,4 мМЕ/л), а уровни тироксина (Т4) и трийодтиронина (Т3) находятся в пределах нормы, это означает, что у вас субклинический гипертиреоз.
Субклинический гипертиреоз можно разделить на две категории:
- Легкая форма : Низкий, но определяемый уровень ТТГ — обычно от 0,1 до 0,4 мМЕ/л. Это относится к 65-75% людей с субклиническим гипертиреозом.
- Тяжелая : Уровень ТТГ менее 0,1 мМЕ/л. Это относится к 25-35% людей с субклиническим гипертиреозом.
Управление и лечение
Нужно ли лечить субклинический гипертиреоз?
Медицинские работники расходятся во мнениях относительно необходимости лечения субклинического гипертиреоза из-за отсутствия исследований, показывающих его эффективность.
Большинству людей с субклиническим гипертиреозом поставщики рекомендуют занять выжидательную позицию и не начинать лечение, чтобы увидеть, исчезнет ли субклинический гипертиреоз сам по себе. Однако поставщики услуг могут рекомендовать лечение людям с уровнем ТТГ постоянно ниже 0,1 мМЕ/л, если они:
Однако поставщики услуг могут рекомендовать лечение людям с уровнем ТТГ постоянно ниже 0,1 мМЕ/л, если они:
- Возраст 65 лет и старше.
- Лица моложе 65 лет с заболеваниями сердца, остеопорозом и/или симптомами гипертиреоза.
- Находится в постменопаузе, моложе 65 лет и не принимает эстроген или бисфосфонаты (группа лекарств, используемых для лечения проблем с костями).
Лечение субклинического гипертиреоза у беременных обычно не требуется.
Что такое лечение субклинического гипертиреоза?
Лечение субклинического гипертиреоза — если его рекомендует ваш лечащий врач — зависит от причины, вызвавшей его.
Если у вас токсический многоузловой зоб или единичный узел на щитовидной железе, лечение часто заключается в применении радиоактивного йода. Это пероральное лекарство, которое поглощают гиперактивные клетки щитовидной железы. Радиоактивный йод повреждает эти клетки и вызывает сокращение щитовидной железы и снижение уровня гормонов щитовидной железы в течение нескольких недель.
Если у вас болезнь Грейвса, предпочтительным лечением обычно являются антитиреоидные препараты и радиоактивный йод. Антитиреоидные препараты метимазол (тапазол) и пропилтиоурацил (ПТУ) блокируют способность щитовидной железы вырабатывать гормоны.
Профилактика
Можно ли предотвратить субклинический гипертиреоз?
В большинстве случаев вы ничего не можете сделать, чтобы предотвратить субклинический или явный гипертиреоз.
Однако, если вы не получаете достаточного количества йода с пищей (или потребляете слишком много), у вас может развиться субклинический или явный гипертиреоз из-за токсического зоба. Хотя это редкость в Соединенных Штатах из-за использования йодированной поваренной соли, это может произойти в странах или регионах, где широко распространен дефицит йода.
Перспективы/прогноз
Чего мне ожидать, если у меня субклинический гипертиреоз?
Субклинический гипертиреоз редко прогрессирует до явного гипертиреоза, хотя вероятность прогрессирования выше у людей с очень низким уровнем ТТГ (менее 0,1 мМЕ/л).
Из-за различных возможных причин каждый случай субклинического гипертиреоза индивидуален.
Даже без прогрессирования в явный гипертиреоз субклинический гипертиреоз может быть связан со следующими состояниями:
- Мерцательная аритмия.
- Сердечная недостаточность.
- Ишемическая болезнь сердца.
- Потеря костной массы и переломы.
- Деменция.
Люди старше 65 лет с тяжелым субклиническим гипертиреозом особенно подвержены риску.
Если вас беспокоят эти риски и другие факторы риска сердечно-сосудистых заболеваний, поговорите со своим лечащим врачом.
Жить с
Когда мне следует обратиться к врачу по поводу субклинического гипертиреоза?
В большинстве случаев медицинские работники занимают выжидательную позицию, если результаты анализов показывают, что у вас субклинический гипертиреоз.
Если вы начинаете испытывать симптомы гипертиреоза, такие как нервозность или тревога и учащенное сердцебиение, поговорите со своим врачом. Скорее всего, они назначат еще один анализ крови на щитовидную железу, чтобы определить, есть ли у вас явный гипертиреоз.
Скорее всего, они назначат еще один анализ крови на щитовидную железу, чтобы определить, есть ли у вас явный гипертиреоз.
Записка из Кливлендской клиники
Из-за отсутствия исследований до сих пор ведутся споры о том, следует ли лечить субклинический гипертиреоз. Каждый случай и каждый человек уникален, поэтому лучшая стратегия — поговорить с вашим лечащим врачом о ваших проблемах и вариантах. Они доступны, чтобы помочь вам.
Что это такое, симптомы и лечение
Обзор
Что такое субклинический гипертиреоз?
Субклинический гипертиреоз возникает при низком или неопределяемом уровне тиреотропного гормона (ТТГ) при нормальном уровне тироксина (Т4) и трийодтиронина (Т3).
Технически у вас нет гипертиреоза (для сравнения, его обычно называют явным гипертиреозом), но он может перерасти в явный гипертиреоз.
Гипертиреоз возникает, когда щитовидная железа вырабатывает чрезмерное количество гормонов щитовидной железы (тироксин и трийодтиронин). «Субклиническое» описывает состояние, которое недостаточно тяжелое, чтобы вызывать определенные симптомы.
«Субклиническое» описывает состояние, которое недостаточно тяжелое, чтобы вызывать определенные симптомы.
Гормон, стимулирующий щитовидную железу, обычно называемый ТТГ и также называемый тиреотропином, представляет собой гормон, который выделяется гипофизом, чтобы заставить щитовидную железу вырабатывать и высвобождать собственные гормоны — тироксин (Т4) и трийодтиронин (Т3). Эти два гормона необходимы для поддержания метаболизма вашего тела — того, как ваше тело превращает пищу, которую вы едите, в энергию и использует ее.
Субклинический гипертиреоз часто бывает временным, но может быть и длительным. Это может потребовать или не потребовать лечения.
Кого поражает субклинический гипертиреоз?
Субклинический гипертиреоз может быть у любого человека, но чаще всего им страдают люди, получающие заместительную терапию гормонами щитовидной железы по поводу гипотиреоза, и люди старше 65 лет.
Насколько распространен субклинический гипертиреоз?
Субклинический гипертиреоз редко встречается в Соединенных Штатах.
Приблизительно 0,7% населения США имеют субклинический гипертиреоз с уровнями тиреотропного гормона (ТТГ) менее 0,1 мМЕ/л (милли-международных единиц на литр крови), а около 1,8% населения имеют уровни менее 0,4 мМЕ за л.
Однако в странах и регионах, где дефицит йода широко распространен, распространенность субклинического гипертиреоза может достигать 15% среди людей старше 70 лет.
Симптомы и причины
Каковы симптомы субклинического гипертиреоза?
В большинстве случаев субклинический гипертиреоз протекает бессимптомно.
Однако иногда он может проявляться легкими симптомами гипертиреоза, которые включают:
- Учащенное сердцебиение (сердцебиение).
- Ощущение дрожи и/или нервозности.
- Потеря веса.
- Повышенный аппетит.
- Диарея и более частые испражнения.
- Тонкая, теплая и влажная кожа.
- Менструальные изменения.
Что вызывает субклинический гипертиреоз?
В норме несколько гормонов и желез эндокринной системы работают вместе, тщательно контролируя уровень ТТГ в кровотоке посредством обратной связи.
Для начала ваш гипоталамус вырабатывает тиреотропный гормон (ТРГ), чтобы вызвать высвобождение тиреотропного гормона (ТТГ) гипофизом.
Затем ТТГ стимулирует клетки щитовидной железы к высвобождению тироксина или Т4 (80%) и трийодтиронина или Т3 (20%) в кровоток. Эти два гормона предотвращают выработку гипофизом большего количества ТТГ, если уровни тироксина и трийодтиронина слишком высоки, тем самым завершая цикл. Когда уровни Т4 и Т3 падают, цикл начинается снова.
Однако при субклиническом гипертиреозе из-за множества возможных проблем со щитовидной железой выброс гормонов щитовидной железы не снижается, как обычно, в ответ на низкие уровни ТТГ. Это приводит к низким уровням ТТГ и нормальным уровням тироксина (Т4) и трийодтиронина (Т3), что приводит к субклиническому гипертиреозу.
В целом причины субклинического гипертиреоза те же, что и причины явного гипертиреоза. К наиболее частым причинам субклинического гипертиреоза относятся:
- Чрезмерная заместительная терапия гормонами щитовидной железы (левотироксин) у людей с гипотиреозом (наиболее частая причина).

- Многоузловой токсический зоб (незлокачественные новообразования щитовидной железы, вырабатывающие слишком много гормонов щитовидной железы).
- Болезнь Грейвса (аутоиммунное заболевание, приводящее к перепроизводству гормонов щитовидной железы).
- Воспаление щитовидной железы, которое приводит к временному повышению уровня гормонов щитовидной железы.
Диагностика и тесты
Как диагностируется субклинический гипертиреоз?
Диагноз субклинического гипертиреоза ставится исключительно на основании исследования функции щитовидной железы (анализы крови щитовидной железы).
Нормальный диапазон значений тиреотропного гормона (ТТГ или тиреотропина) для небеременных взрослых составляет от 0,4 до 4,5 мМЕ/л (милли-международных единиц на литр крови).
Если у вас были анализы крови на щитовидную железу, и результаты показывают, что уровень ТТГ низкий или неопределяемый (0,1–0,4 мМЕ/л), а уровни тироксина (Т4) и трийодтиронина (Т3) находятся в пределах нормы, это означает, что у вас субклинический гипертиреоз.
Субклинический гипертиреоз можно разделить на две категории:
- Легкая форма : Низкий, но определяемый уровень ТТГ — обычно от 0,1 до 0,4 мМЕ/л. Это относится к 65-75% людей с субклиническим гипертиреозом.
- Тяжелая : Уровень ТТГ менее 0,1 мМЕ/л. Это относится к 25-35% людей с субклиническим гипертиреозом.
Управление и лечение
Нужно ли лечить субклинический гипертиреоз?
Медицинские работники расходятся во мнениях относительно необходимости лечения субклинического гипертиреоза из-за отсутствия исследований, показывающих его эффективность.
Большинству людей с субклиническим гипертиреозом поставщики рекомендуют занять выжидательную позицию и не начинать лечение, чтобы увидеть, исчезнет ли субклинический гипертиреоз сам по себе. Однако поставщики услуг могут рекомендовать лечение людям с уровнем ТТГ постоянно ниже 0,1 мМЕ/л, если они:
- Возраст 65 лет и старше.

- Лица моложе 65 лет с заболеваниями сердца, остеопорозом и/или симптомами гипертиреоза.
- Находится в постменопаузе, моложе 65 лет и не принимает эстроген или бисфосфонаты (группа лекарств, используемых для лечения проблем с костями).
Лечение субклинического гипертиреоза у беременных обычно не требуется.
Что такое лечение субклинического гипертиреоза?
Лечение субклинического гипертиреоза — если его рекомендует ваш лечащий врач — зависит от причины, вызвавшей его.
Если у вас токсический многоузловой зоб или единичный узел на щитовидной железе, лечение часто заключается в применении радиоактивного йода. Это пероральное лекарство, которое поглощают гиперактивные клетки щитовидной железы. Радиоактивный йод повреждает эти клетки и вызывает сокращение щитовидной железы и снижение уровня гормонов щитовидной железы в течение нескольких недель.
Если у вас болезнь Грейвса, предпочтительным лечением обычно являются антитиреоидные препараты и радиоактивный йод. Антитиреоидные препараты метимазол (тапазол) и пропилтиоурацил (ПТУ) блокируют способность щитовидной железы вырабатывать гормоны.
Антитиреоидные препараты метимазол (тапазол) и пропилтиоурацил (ПТУ) блокируют способность щитовидной железы вырабатывать гормоны.
Профилактика
Можно ли предотвратить субклинический гипертиреоз?
В большинстве случаев вы ничего не можете сделать, чтобы предотвратить субклинический или явный гипертиреоз.
Однако, если вы не получаете достаточного количества йода с пищей (или потребляете слишком много), у вас может развиться субклинический или явный гипертиреоз из-за токсического зоба. Хотя это редкость в Соединенных Штатах из-за использования йодированной поваренной соли, это может произойти в странах или регионах, где широко распространен дефицит йода.
Перспективы/прогноз
Чего мне ожидать, если у меня субклинический гипертиреоз?
Субклинический гипертиреоз редко прогрессирует до явного гипертиреоза, хотя вероятность прогрессирования выше у людей с очень низким уровнем ТТГ (менее 0,1 мМЕ/л).
Из-за различных возможных причин каждый случай субклинического гипертиреоза индивидуален.
Даже без прогрессирования в явный гипертиреоз субклинический гипертиреоз может быть связан со следующими состояниями:
- Мерцательная аритмия.
- Сердечная недостаточность.
- Ишемическая болезнь сердца.
- Потеря костной массы и переломы.
- Деменция.
Люди старше 65 лет с тяжелым субклиническим гипертиреозом особенно подвержены риску.
Если вас беспокоят эти риски и другие факторы риска сердечно-сосудистых заболеваний, поговорите со своим лечащим врачом.
Жить с
Когда мне следует обратиться к врачу по поводу субклинического гипертиреоза?
В большинстве случаев медицинские работники занимают выжидательную позицию, если результаты анализов показывают, что у вас субклинический гипертиреоз.
Если вы начинаете испытывать симптомы гипертиреоза, такие как нервозность или тревога и учащенное сердцебиение, поговорите со своим врачом. Скорее всего, они назначат еще один анализ крови на щитовидную железу, чтобы определить, есть ли у вас явный гипертиреоз.
Записка из Кливлендской клиники
Из-за отсутствия исследований до сих пор ведутся споры о том, следует ли лечить субклинический гипертиреоз. Каждый случай и каждый человек уникален, поэтому лучшая стратегия — поговорить с вашим лечащим врачом о ваших проблемах и вариантах. Они доступны, чтобы помочь вам.
Что это такое, симптомы и лечение
Обзор
Что такое субклинический гипертиреоз?
Субклинический гипертиреоз возникает при низком или неопределяемом уровне тиреотропного гормона (ТТГ) при нормальном уровне тироксина (Т4) и трийодтиронина (Т3).
Технически у вас нет гипертиреоза (для сравнения, его обычно называют явным гипертиреозом), но он может перерасти в явный гипертиреоз.
Гипертиреоз возникает, когда щитовидная железа вырабатывает чрезмерное количество гормонов щитовидной железы (тироксин и трийодтиронин). «Субклиническое» описывает состояние, которое недостаточно тяжелое, чтобы вызывать определенные симптомы.
Гормон, стимулирующий щитовидную железу, обычно называемый ТТГ и также называемый тиреотропином, представляет собой гормон, который выделяется гипофизом, чтобы заставить щитовидную железу вырабатывать и высвобождать собственные гормоны — тироксин (Т4) и трийодтиронин (Т3). Эти два гормона необходимы для поддержания метаболизма вашего тела — того, как ваше тело превращает пищу, которую вы едите, в энергию и использует ее.
Субклинический гипертиреоз часто бывает временным, но может быть и длительным. Это может потребовать или не потребовать лечения.
Кого поражает субклинический гипертиреоз?
Субклинический гипертиреоз может быть у любого человека, но чаще всего им страдают люди, получающие заместительную терапию гормонами щитовидной железы по поводу гипотиреоза, и люди старше 65 лет.
Насколько распространен субклинический гипертиреоз?
Субклинический гипертиреоз редко встречается в Соединенных Штатах.
Приблизительно 0,7% населения США имеют субклинический гипертиреоз с уровнями тиреотропного гормона (ТТГ) менее 0,1 мМЕ/л (милли-международных единиц на литр крови), а около 1,8% населения имеют уровни менее 0,4 мМЕ за л.
Однако в странах и регионах, где дефицит йода широко распространен, распространенность субклинического гипертиреоза может достигать 15% среди людей старше 70 лет.
Симптомы и причины
Каковы симптомы субклинического гипертиреоза?
В большинстве случаев субклинический гипертиреоз протекает бессимптомно.
Однако иногда он может проявляться легкими симптомами гипертиреоза, которые включают:
- Учащенное сердцебиение (сердцебиение).
- Ощущение дрожи и/или нервозности.
- Потеря веса.
- Повышенный аппетит.
- Диарея и более частые испражнения.
- Тонкая, теплая и влажная кожа.
- Менструальные изменения.
Что вызывает субклинический гипертиреоз?
В норме несколько гормонов и желез эндокринной системы работают вместе, тщательно контролируя уровень ТТГ в кровотоке посредством обратной связи.
Для начала ваш гипоталамус вырабатывает тиреотропный гормон (ТРГ), чтобы вызвать высвобождение тиреотропного гормона (ТТГ) гипофизом.
Затем ТТГ стимулирует клетки щитовидной железы к высвобождению тироксина или Т4 (80%) и трийодтиронина или Т3 (20%) в кровоток. Эти два гормона предотвращают выработку гипофизом большего количества ТТГ, если уровни тироксина и трийодтиронина слишком высоки, тем самым завершая цикл. Когда уровни Т4 и Т3 падают, цикл начинается снова.
Однако при субклиническом гипертиреозе из-за множества возможных проблем со щитовидной железой выброс гормонов щитовидной железы не снижается, как обычно, в ответ на низкие уровни ТТГ. Это приводит к низким уровням ТТГ и нормальным уровням тироксина (Т4) и трийодтиронина (Т3), что приводит к субклиническому гипертиреозу.
В целом причины субклинического гипертиреоза те же, что и причины явного гипертиреоза. К наиболее частым причинам субклинического гипертиреоза относятся:
- Чрезмерная заместительная терапия гормонами щитовидной железы (левотироксин) у людей с гипотиреозом (наиболее частая причина).
- Многоузловой токсический зоб (незлокачественные новообразования щитовидной железы, вырабатывающие слишком много гормонов щитовидной железы).

- Болезнь Грейвса (аутоиммунное заболевание, приводящее к перепроизводству гормонов щитовидной железы).
- Воспаление щитовидной железы, которое приводит к временному повышению уровня гормонов щитовидной железы.
Диагностика и тесты
Как диагностируется субклинический гипертиреоз?
Диагноз субклинического гипертиреоза ставится исключительно на основании исследования функции щитовидной железы (анализы крови щитовидной железы).
Нормальный диапазон значений тиреотропного гормона (ТТГ или тиреотропина) для небеременных взрослых составляет от 0,4 до 4,5 мМЕ/л (милли-международных единиц на литр крови).
Если у вас были анализы крови на щитовидную железу, и результаты показывают, что уровень ТТГ низкий или неопределяемый (0,1–0,4 мМЕ/л), а уровни тироксина (Т4) и трийодтиронина (Т3) находятся в пределах нормы, это означает, что у вас субклинический гипертиреоз.
Субклинический гипертиреоз можно разделить на две категории:
- Легкая форма : Низкий, но определяемый уровень ТТГ — обычно от 0,1 до 0,4 мМЕ/л.
 Это относится к 65-75% людей с субклиническим гипертиреозом.
Это относится к 65-75% людей с субклиническим гипертиреозом. - Тяжелая : Уровень ТТГ менее 0,1 мМЕ/л. Это относится к 25-35% людей с субклиническим гипертиреозом.
Управление и лечение
Нужно ли лечить субклинический гипертиреоз?
Медицинские работники расходятся во мнениях относительно необходимости лечения субклинического гипертиреоза из-за отсутствия исследований, показывающих его эффективность.
Большинству людей с субклиническим гипертиреозом поставщики рекомендуют занять выжидательную позицию и не начинать лечение, чтобы увидеть, исчезнет ли субклинический гипертиреоз сам по себе. Однако поставщики услуг могут рекомендовать лечение людям с уровнем ТТГ постоянно ниже 0,1 мМЕ/л, если они:
- Возраст 65 лет и старше.
- Лица моложе 65 лет с заболеваниями сердца, остеопорозом и/или симптомами гипертиреоза.
- Находится в постменопаузе, моложе 65 лет и не принимает эстроген или бисфосфонаты (группа лекарств, используемых для лечения проблем с костями).

Лечение субклинического гипертиреоза у беременных обычно не требуется.
Что такое лечение субклинического гипертиреоза?
Лечение субклинического гипертиреоза — если его рекомендует ваш лечащий врач — зависит от причины, вызвавшей его.
Если у вас токсический многоузловой зоб или единичный узел на щитовидной железе, лечение часто заключается в применении радиоактивного йода. Это пероральное лекарство, которое поглощают гиперактивные клетки щитовидной железы. Радиоактивный йод повреждает эти клетки и вызывает сокращение щитовидной железы и снижение уровня гормонов щитовидной железы в течение нескольких недель.
Если у вас болезнь Грейвса, предпочтительным лечением обычно являются антитиреоидные препараты и радиоактивный йод. Антитиреоидные препараты метимазол (тапазол) и пропилтиоурацил (ПТУ) блокируют способность щитовидной железы вырабатывать гормоны.
Профилактика
Можно ли предотвратить субклинический гипертиреоз?
В большинстве случаев вы ничего не можете сделать, чтобы предотвратить субклинический или явный гипертиреоз.
Однако, если вы не получаете достаточного количества йода с пищей (или потребляете слишком много), у вас может развиться субклинический или явный гипертиреоз из-за токсического зоба. Хотя это редкость в Соединенных Штатах из-за использования йодированной поваренной соли, это может произойти в странах или регионах, где широко распространен дефицит йода.
Перспективы/прогноз
Чего мне ожидать, если у меня субклинический гипертиреоз?
Субклинический гипертиреоз редко прогрессирует до явного гипертиреоза, хотя вероятность прогрессирования выше у людей с очень низким уровнем ТТГ (менее 0,1 мМЕ/л).
Из-за различных возможных причин каждый случай субклинического гипертиреоза индивидуален.
Даже без прогрессирования в явный гипертиреоз субклинический гипертиреоз может быть связан со следующими состояниями:
- Мерцательная аритмия.
- Сердечная недостаточность.
- Ишемическая болезнь сердца.
- Потеря костной массы и переломы.

- Деменция.
Люди старше 65 лет с тяжелым субклиническим гипертиреозом особенно подвержены риску.
Если вас беспокоят эти риски и другие факторы риска сердечно-сосудистых заболеваний, поговорите со своим лечащим врачом.
Жить с
Когда мне следует обратиться к врачу по поводу субклинического гипертиреоза?
В большинстве случаев медицинские работники занимают выжидательную позицию, если результаты анализов показывают, что у вас субклинический гипертиреоз.
Если вы начинаете испытывать симптомы гипертиреоза, такие как нервозность или тревога и учащенное сердцебиение, поговорите со своим врачом. Скорее всего, они назначат еще один анализ крови на щитовидную железу, чтобы определить, есть ли у вас явный гипертиреоз.
Записка из Кливлендской клиники
Из-за отсутствия исследований до сих пор ведутся споры о том, следует ли лечить субклинический гипертиреоз. Каждый случай и каждый человек уникален, поэтому лучшая стратегия — поговорить с вашим лечащим врачом о ваших проблемах и вариантах. Они доступны, чтобы помочь вам.
Они доступны, чтобы помочь вам.
Что это такое, симптомы и лечение
Обзор
Что такое субклинический гипертиреоз?
Субклинический гипертиреоз возникает при низком или неопределяемом уровне тиреотропного гормона (ТТГ) при нормальном уровне тироксина (Т4) и трийодтиронина (Т3).
Технически у вас нет гипертиреоза (для сравнения, его обычно называют явным гипертиреозом), но он может перерасти в явный гипертиреоз.
Гипертиреоз возникает, когда щитовидная железа вырабатывает чрезмерное количество гормонов щитовидной железы (тироксин и трийодтиронин). «Субклиническое» описывает состояние, которое недостаточно тяжелое, чтобы вызывать определенные симптомы.
Гормон, стимулирующий щитовидную железу, обычно называемый ТТГ и также называемый тиреотропином, представляет собой гормон, который выделяется гипофизом, чтобы заставить щитовидную железу вырабатывать и высвобождать собственные гормоны — тироксин (Т4) и трийодтиронин (Т3). Эти два гормона необходимы для поддержания метаболизма вашего тела — того, как ваше тело превращает пищу, которую вы едите, в энергию и использует ее.
Субклинический гипертиреоз часто бывает временным, но может быть и длительным. Это может потребовать или не потребовать лечения.
Кого поражает субклинический гипертиреоз?
Субклинический гипертиреоз может быть у любого человека, но чаще всего им страдают люди, получающие заместительную терапию гормонами щитовидной железы по поводу гипотиреоза, и люди старше 65 лет.
Насколько распространен субклинический гипертиреоз?
Субклинический гипертиреоз редко встречается в Соединенных Штатах.
Приблизительно 0,7% населения США имеют субклинический гипертиреоз с уровнями тиреотропного гормона (ТТГ) менее 0,1 мМЕ/л (милли-международных единиц на литр крови), а около 1,8% населения имеют уровни менее 0,4 мМЕ за л.
Однако в странах и регионах, где дефицит йода широко распространен, распространенность субклинического гипертиреоза может достигать 15% среди людей старше 70 лет.
Симптомы и причины
Каковы симптомы субклинического гипертиреоза?
В большинстве случаев субклинический гипертиреоз протекает бессимптомно.
Однако иногда он может проявляться легкими симптомами гипертиреоза, которые включают:
- Учащенное сердцебиение (сердцебиение).
- Ощущение дрожи и/или нервозности.
- Потеря веса.
- Повышенный аппетит.
- Диарея и более частые испражнения.
- Тонкая, теплая и влажная кожа.
- Менструальные изменения.
Что вызывает субклинический гипертиреоз?
В норме несколько гормонов и желез эндокринной системы работают вместе, тщательно контролируя уровень ТТГ в кровотоке посредством обратной связи.
Для начала ваш гипоталамус вырабатывает тиреотропный гормон (ТРГ), чтобы вызвать высвобождение тиреотропного гормона (ТТГ) гипофизом.
Затем ТТГ стимулирует клетки щитовидной железы к высвобождению тироксина или Т4 (80%) и трийодтиронина или Т3 (20%) в кровоток. Эти два гормона предотвращают выработку гипофизом большего количества ТТГ, если уровни тироксина и трийодтиронина слишком высоки, тем самым завершая цикл. Когда уровни Т4 и Т3 падают, цикл начинается снова.
Когда уровни Т4 и Т3 падают, цикл начинается снова.
Однако при субклиническом гипертиреозе из-за множества возможных проблем со щитовидной железой выброс гормонов щитовидной железы не снижается, как обычно, в ответ на низкие уровни ТТГ. Это приводит к низким уровням ТТГ и нормальным уровням тироксина (Т4) и трийодтиронина (Т3), что приводит к субклиническому гипертиреозу.
В целом причины субклинического гипертиреоза те же, что и причины явного гипертиреоза. К наиболее частым причинам субклинического гипертиреоза относятся:
- Чрезмерная заместительная терапия гормонами щитовидной железы (левотироксин) у людей с гипотиреозом (наиболее частая причина).
- Многоузловой токсический зоб (незлокачественные новообразования щитовидной железы, вырабатывающие слишком много гормонов щитовидной железы).
- Болезнь Грейвса (аутоиммунное заболевание, приводящее к перепроизводству гормонов щитовидной железы).
- Воспаление щитовидной железы, которое приводит к временному повышению уровня гормонов щитовидной железы.

Диагностика и тесты
Как диагностируется субклинический гипертиреоз?
Диагноз субклинического гипертиреоза ставится исключительно на основании исследования функции щитовидной железы (анализы крови щитовидной железы).
Нормальный диапазон значений тиреотропного гормона (ТТГ или тиреотропина) для небеременных взрослых составляет от 0,4 до 4,5 мМЕ/л (милли-международных единиц на литр крови).
Если у вас были анализы крови на щитовидную железу, и результаты показывают, что уровень ТТГ низкий или неопределяемый (0,1–0,4 мМЕ/л), а уровни тироксина (Т4) и трийодтиронина (Т3) находятся в пределах нормы, это означает, что у вас субклинический гипертиреоз.
Субклинический гипертиреоз можно разделить на две категории:
- Легкая форма : Низкий, но определяемый уровень ТТГ — обычно от 0,1 до 0,4 мМЕ/л. Это относится к 65-75% людей с субклиническим гипертиреозом.
- Тяжелая : Уровень ТТГ менее 0,1 мМЕ/л.
 Это относится к 25-35% людей с субклиническим гипертиреозом.
Это относится к 25-35% людей с субклиническим гипертиреозом.
Управление и лечение
Нужно ли лечить субклинический гипертиреоз?
Медицинские работники расходятся во мнениях относительно необходимости лечения субклинического гипертиреоза из-за отсутствия исследований, показывающих его эффективность.
Большинству людей с субклиническим гипертиреозом поставщики рекомендуют занять выжидательную позицию и не начинать лечение, чтобы увидеть, исчезнет ли субклинический гипертиреоз сам по себе. Однако поставщики услуг могут рекомендовать лечение людям с уровнем ТТГ постоянно ниже 0,1 мМЕ/л, если они:
- Возраст 65 лет и старше.
- Лица моложе 65 лет с заболеваниями сердца, остеопорозом и/или симптомами гипертиреоза.
- Находится в постменопаузе, моложе 65 лет и не принимает эстроген или бисфосфонаты (группа лекарств, используемых для лечения проблем с костями).
Лечение субклинического гипертиреоза у беременных обычно не требуется.
Что такое лечение субклинического гипертиреоза?
Лечение субклинического гипертиреоза — если его рекомендует ваш лечащий врач — зависит от причины, вызвавшей его.
Если у вас токсический многоузловой зоб или единичный узел на щитовидной железе, лечение часто заключается в применении радиоактивного йода. Это пероральное лекарство, которое поглощают гиперактивные клетки щитовидной железы. Радиоактивный йод повреждает эти клетки и вызывает сокращение щитовидной железы и снижение уровня гормонов щитовидной железы в течение нескольких недель.
Если у вас болезнь Грейвса, предпочтительным лечением обычно являются антитиреоидные препараты и радиоактивный йод. Антитиреоидные препараты метимазол (тапазол) и пропилтиоурацил (ПТУ) блокируют способность щитовидной железы вырабатывать гормоны.
Профилактика
Можно ли предотвратить субклинический гипертиреоз?
В большинстве случаев вы ничего не можете сделать, чтобы предотвратить субклинический или явный гипертиреоз.
Однако, если вы не получаете достаточного количества йода с пищей (или потребляете слишком много), у вас может развиться субклинический или явный гипертиреоз из-за токсического зоба. Хотя это редкость в Соединенных Штатах из-за использования йодированной поваренной соли, это может произойти в странах или регионах, где широко распространен дефицит йода.
Перспективы/прогноз
Чего мне ожидать, если у меня субклинический гипертиреоз?
Субклинический гипертиреоз редко прогрессирует до явного гипертиреоза, хотя вероятность прогрессирования выше у людей с очень низким уровнем ТТГ (менее 0,1 мМЕ/л).
Из-за различных возможных причин каждый случай субклинического гипертиреоза индивидуален.
Даже без прогрессирования в явный гипертиреоз субклинический гипертиреоз может быть связан со следующими состояниями:
- Мерцательная аритмия.
- Сердечная недостаточность.
- Ишемическая болезнь сердца.
- Потеря костной массы и переломы.

- Деменция.
Люди старше 65 лет с тяжелым субклиническим гипертиреозом особенно подвержены риску.
Если вас беспокоят эти риски и другие факторы риска сердечно-сосудистых заболеваний, поговорите со своим лечащим врачом.
Жить с
Когда мне следует обратиться к врачу по поводу субклинического гипертиреоза?
В большинстве случаев медицинские работники занимают выжидательную позицию, если результаты анализов показывают, что у вас субклинический гипертиреоз.
Если вы начинаете испытывать симптомы гипертиреоза, такие как нервозность или тревога и учащенное сердцебиение, поговорите со своим врачом. Скорее всего, они назначат еще один анализ крови на щитовидную железу, чтобы определить, есть ли у вас явный гипертиреоз.
Записка из Кливлендской клиники
Из-за отсутствия исследований до сих пор ведутся споры о том, следует ли лечить субклинический гипертиреоз. Каждый случай и каждый человек уникален, поэтому лучшая стратегия — поговорить с вашим лечащим врачом о ваших проблемах и вариантах.
