Совместимость лекарств с грудным вскармливанием: Как проверить лекарство на совместимость с грудным вскармливанием
Амоксициллин: при грудном вскармливании.
Дорогие мамочки!
Малыш сейчас забирает много витаминов, и кормящие мамы часто страдают авитаминозом.
Специально для вас мы открыли интернет магазин витаминов из Турции по оптовым ценам.
Проверьте совместимость препарата с грудным вскармливанием:
Низкий риск
Безопасно. Совместимый. Минимальный риск для грудного вскармливания и грудного ребенка.
Амоксициллин: совместимо ли с грудным вскармливанием?
Он выделяется с грудным молоком в незначительных количествах, и у большинства младенцев от матерей, принимавших его, не наблюдалось никаких проблем (Golstein, 2000, Kafetzis, 1981, Ito, 1993, Nau, 1987), за исключением редких эпизодов легкой диареи, сыпи или сонливости. что не потребовало медицинской помощи. (Goldstein 2009, Benyamini 2005, Ito 1993)
Это лекарство, обычно используемое в педиатрии, считается ВОЗ основным лекарством для педиатрии. (ВОЗ, 2013)
Следует учитывать возможность транзиторного гастроэнтерита из-за изменения кишечной флоры у младенцев, матери которых принимают антибиотики. (Benyamini 2005, Ito 1993, Kafetzis 1981)
(Benyamini 2005, Ito 1993, Kafetzis 1981)
Соответствующие авторы и научные общества считают это лекарство совместимым с грудным вскармливанием (Hale, Rowe 2013, Nahum 2006, Mahadevan 2006, Bar-Oz 2003, CDC 2001, Chin 2000, Fulton 1992).
Американская академия педиатрии: лекарства, обычно совместимые с грудным вскармливанием. (AAP 2001)
Список основных лекарственных средств ВОЗ: совместимы с грудным вскармливанием. (WHO / UNICEF 2002)
- АТХ код: J01CR02
- Код CAS: 26787-78-0
- Молекулярная масса: 365.4 Да
- Номенклатура IUPAC: (2S,5R,6R)-6-[[(2R)-2-amino-2-(4-hydroxyphenyl)acetyl]amino]-3,3-dimethyl-7-oxo-4-thia-1-azabicyclo[3.2.0]heptane-2-carboxylic acid
Амоксициллин: описание
Амоксициллин используется для лечения бактериальных инфекций в различных частях тела. Он также используется с другими лекарствами (например, кларитромицином, лансопразолом) для лечения инфекции H. pylori и язвы двенадцатиперстной кишки.
Он также используется с другими лекарствами (например, кларитромицином, лансопразолом) для лечения инфекции H. pylori и язвы двенадцатиперстной кишки.
Амоксициллин принадлежит к группе лекарств, известных как антибиотики пенициллинового ряда. Он работает, убивая бактерии и предотвращая их рост. Однако это лекарство не действует при простуде, гриппе или других вирусных инфекциях.
Принимая решение об использовании лекарства, риски, связанные с приемом лекарства, должны быть сопоставлены с пользой, которую оно принесет. Следует учитывать следующее:
Аллергии
Расскажите врачу, если у вас когда-либо были какие-либо необычные или аллергические реакции на это лекарство или любые другие лекарства. Также сообщите, есть ли у вас какие-либо другие виды аллергии, например, на продукты питания, красители, консерванты или животных. Для продуктов, отпускаемых без рецепта, внимательно читайте этикетку или ингредиенты на упаковке.
Педиатрия
Соответствующие исследования, проведенные до настоящего времени, не выявили специфических педиатрических проблем, которые ограничивали бы полезность амоксициллина у детей. Тем не менее, новорожденные и дети в возрасте 3 месяцев и младше имеют не полностью развитые функции почек, и которым может потребоваться более низкая доза этого лекарства.
Тем не менее, новорожденные и дети в возрасте 3 месяцев и младше имеют не полностью развитые функции почек, и которым может потребоваться более низкая доза этого лекарства.
Гериатрия
Соответствующие исследования, проведенные до настоящего времени, не выявили специфических гериатрических проблем, которые ограничивали бы полезность амоксициллина у пожилых людей. Однако у пациентов пожилого возраста чаще возникают возрастные проблемы с почками, что может потребовать осторожности и коррекции дозы для пациентов, получающих амоксициллин.
Взаимодействие лекарств
Хотя некоторые лекарства вообще не следует использовать вместе, в других случаях два разных лекарства можно использовать вместе, даже если может произойти взаимодействие. В этих случаях врач может изменить дозу или могут потребоваться другие меры предосторожности. Когда вы принимаете это лекарство, особенно важно, чтобы врач знал, принимаете ли вы какое-либо из лекарств, перечисленных ниже. Следующие взаимодействия были выбраны на основе их потенциальной значимости и это не обязательно весь список.
Использование этого лекарства с любым из следующих лекарств обычно не рекомендуется, но может потребоваться в некоторых случаях. Если оба лекарства назначаются вместе, врач может изменить дозу или частоту приема одного или обоих лекарств.
- Венлафаксин
- Варфарин
- Демеклоциклин
- Дезогестрел
- Диеногест
- Доксициклин
- Дроспиренон
- Гестоден
- Левоноргестрел
- Лимециклин
- Меклоциклин
- Местранол
- Метациклин
- Метотрексат
- Миноциклин
- Микофенолят мофетил
- Номегестрол
- Норэтиндрон
- Норгестимат
- Норгестрел
- Омадациклин
- Окситетрациклин
- Ролитетрациклин
- Сарециклин
- Сульфасалазин
- Тетрациклин
- Тигециклин
- Хлортетрациклин
- Холерная вакцина, живая
- Эравациклин
- Эстрадиол
- Этинилэстрадиол
- Этинодиол
Использование следующих с амоксициллином может вызвать повышенный риск определенных побочных эффектов.
- Аценокумарол
- Кат (catha edulis)
- Пробенецид
Другие взаимодействия
Некоторые лекарства не следует использовать во время или во время приема пищи или употребления определенных видов пищи, поскольку могут возникнуть взаимодействия. Использование алкоголя или табака с некоторыми лекарствами также может вызвать взаимодействие. Обсудите с врачом использование вашего лекарства с едой, алкоголем или табаком.
Другие медицинские проблемы
Наличие других медицинских проблем может повлиять на использование этого лекарства. Обязательно сообщите врачу, если у вас есть какие-либо другие проблемы со здоровьем, особенно:
- Аллергия на пенициллины или цефалоспориновые антибиотики (например: цефаклор, цефадроксил, цефалексин, Цефтин® или Кефлекс®)
- Мононуклеоз (вирусная инфекция) — не следует использовать.
- Болезнь почек, тяжелая — использовать с осторожностью. Побочные эффекты могут усиливаться из-за более медленного выведения лекарства из организма.

- Фенилкетонурия (ФКУ) — лечение может содержать фенилаланин, который может усугубить это состояние.
Если симптомы у вас или у вашего ребенка не улучшатся в течение нескольких дней или станут хуже, обратитесь к врачу.
Это лекарство может вызвать серьезную аллергическую реакцию, называемую анафилаксией. Анафилаксия может быть опасной для жизни и требует немедленной медицинской помощи. Если после того, как вы или ваш ребенок приняли это лекарство, у вас появилась кожная сыпь, зуд, затрудненное дыхание, проблемы с глотанием, или любой отек рук, лица, рта или горла: немедленно позвоните врачу.
Амоксициллин может вызвать диарею, а в некоторых случаях она может быть тяжелой. Это может произойти через 2 месяца или более после прекращения приема этого лекарства. Не принимайте никаких лекарств и не давайте лекарства ребенку для лечения диареи без предварительной консультации с врачом. Лекарства от диареи могут усугубить диарею или продлить ее. Если у вас есть какие-либо вопросы по этому поводу или если легкая диарея продолжается или ухудшается, проконсультируйтесь с врачом.
Прежде чем проходить какие-либо медицинские анализы, сообщите врачу, что вы или ваш ребенок принимаете это лекарство. Это лекарство может повлиять на результаты некоторых тестов.
У некоторых маленьких пациентов при использовании этого лекарства может произойти обесцвечивание зубов. На зубах могут появиться коричневые, желтые или серые пятна. Чтобы предотвратить это, регулярно чистите зубы и пользуйтесь зубной нитью или обратитесь к стоматологу.
Противозачаточные таблетки могут не работать, пока вы используете это лекарство. Чтобы не забеременеть, используйте другой вид противозачаточных средств.
Не принимайте другие лекарства, если они не были обсуждены с врачом. Сюда входят лекарства, отпускаемые по рецепту или без рецепта, а также травяные или витаминные добавки.
Наряду с необходимыми эффектами лекарство может вызвать некоторые нежелательные эффекты. Хотя не все из этих побочных эффектов могут возникнуть. Но если они все же возникают, может потребоваться медицинская помощь.
Немедленно обратитесь к врачу, если возникнут какие-либо из следующих побочных эффектов:
(Частота не известна)
- Абдоминальные или желудочные спазмы
- Бледная кожа
- Более тяжелые менструальные периоды
- Боль
- Боли в спине, ногах или желудке
- Боль в груди
- Боль в нижней части спины
- Боль в суставах или мышцах
- Боль или жжение во время мочеиспускания
- Болезненное или затрудненное мочеиспускание
- Вздутие живота
- Диарея
- Диарея, водянистая и сильная, которая также может быть кровавой
- Желтые глаза или кожа
- Зуд
- Кашель
- Кровоточащие десны
- Кровь в моче
- Кровавый нос
- Головокружение
- Быстрое сердцебиение
- Чувство дискомфорта
- Жар
- Головная боль
- Крапивница или рубцы
- Красные, раздражение глаз
- Образование волдырей, шелушение или ослабление кожи
- Общий отек тела
- Озноб
- Повышенная жажда
- Потеря аппетита
- Темная моча
- Трудности с дыханием
- Трудности с глотанием
- Воспаление суставов
- Мышечные боли
- Тошнота или рвота
- Носовые кровотечения
- Красные пятна на коже
- Отечность или отек век или вокруг глаз, лица, губ или языка
- Неприятный запах изо рта
- Необычное кровотечение или кровоподтеки
- Необычная усталость или слабость
- Необычная потеря веса
- Стул цвета глины
- Сыпь
- Покраснение, болезненность или зуд кожи
- Сбивчивое дыхание
- Больное горло
- Внезапное уменьшение количества мочи
- Опухшие, лимфатические узлы
- Повышеная чувствительность
- Стеснение в груди
- Рвота кровью
- Водянистая или кровавая диарея
- Хрипы
- Черный, дегтеобразный стул
- Язвы, язвы или белые пятна во рту или на губах
- Язвы, ранки или волдыри
Могут возникнуть некоторые побочные эффекты, которые обычно не требуют медицинской помощи. Эти побочные эффекты могут исчезнуть во время лечения, поскольку ваше тело приспосабливается к лекарству. Кроме того, врач может рассказать вам о способах предотвращения или уменьшения некоторых из этих побочных эффектов. Проконсультируйтесь с врачом, если какие-либо из следующих побочных эффектов продолжаются или беспокоят вас, или если у вас есть какие-либо вопросы по этому поводу:
Эти побочные эффекты могут исчезнуть во время лечения, поскольку ваше тело приспосабливается к лекарству. Кроме того, врач может рассказать вам о способах предотвращения или уменьшения некоторых из этих побочных эффектов. Проконсультируйтесь с врачом, если какие-либо из следующих побочных эффектов продолжаются или беспокоят вас, или если у вас есть какие-либо вопросы по этому поводу:
(Частота редко)
- Плохой, необычный или неприятный вкус или послевкусие
- изменение вкуса
(Частота неизвестна)
- Беспокойство
- Почернение языка
- Изменения в поведении
- Путаница
- Судороги
- Изменение цвета зуба (коричневое, желтое или серое окрашивание)
- Головокружение
- Бессонница
- Проблемы со сном
- Не могу спать
- Белые пятна во рту или горле или на языке
- Белые пятна при опрелостях
Другие побочные эффекты, не указанные в списке, также могут возникать у некоторых пациентов. Если вы заметили какие-либо другие эффекты, проконсультируйтесь с врачом.
Если вы заметили какие-либо другие эффекты, проконсультируйтесь с врачом.
Альтернатив: не найдено
Перечень лекарственных средств, содержащих в составе
Амоксициллин:
Амоксиклав Низкий риск Амоксиклав® Квиктаб Низкий риск Амоксициллин ЭКСПРЕСС Низкий риск Амосин® Низкий риск Арлет® Низкий риск Аугментин® Низкий риск Аугментин® ЕС Низкий риск Бетаклав® Низкий риск Кламосар® Низкий риск Оспамокс® Низкий риск Панклав Низкий риск Рапиклав® Низкий риск Флемоклав Солютаб® Низкий риск Флемоксин Солютаб® (Flemoxin Solutab®) Низкий риск Экоклав® Низкий риск Acarbixin™ Низкий риск Aclav™ Низкий риск Alvi-Tec Низкий риск Amobay CL™ Низкий риск Amoclan™ Низкий риск Amoclavam™ Низкий риск Amoclave™ Низкий риск Amoxigrand Compuesto™ Низкий риск Amoxitenk Plus™ Низкий риск Amoxyplus™ Низкий риск Apo-Amoxi Clav™ Низкий риск Ardineclav™ Низкий риск Augmentine™ Низкий риск Augmentin™ Низкий риск Avuxilan™ Низкий риск Betaclav™ Низкий риск Betamox™ Низкий риск Bi Moxal™ Низкий риск Burmicin™ Низкий риск Ciblor Низкий риск Clamoxin™ Низкий риск Clavamox™ Низкий риск Claventin™ Низкий риск Clavepen™ Низкий риск Clavoxil™ Низкий риск Clavucid™ Низкий риск Clavucyd™ Низкий риск Clavulin™ Низкий риск Clavulox™ Низкий риск Clavumox™ Низкий риск Clavuser™ Низкий риск Curam™ Низкий риск Dibional™ Низкий риск Eupeclanic™ Низкий риск Maxint™ Низкий риск Medoclav™ Низкий риск Moxlin CLV™ Низкий риск Novamox™ Низкий риск Panklav™ Низкий риск Servamox CLV™ Низкий риск Sigma Clav™ Низкий риск Sinufin™ Низкий риск Timentin™ Низкий риск
Питание недоношенных детей
Характерной особенностью недоношенного ребенка в период стабилизации его состояния и купирования основных патологических симптомов, является ускорение роста, что обозначается термином «догоняющий рост»..jpg) В настоящее время доказана взаимосвязь между темпом «догоняющего роста» и развитием ребенка в дальнейшем, однако нет однозначного понимания оптимальной продолжительности этого периода. Как правило, активный рост отмечается в первые недели или месяцы после выписки из стационара, что определяет исключительную важность подбора оптимального питания. Оно должно учитывать индивидуальные особенности ребенка и быть направленным как на предупреждение дефицита, так и профилактику избыточного поступления основных макро- и микронутриентов. Все это может быть достигнуто только при условии тщательного мониторинга показателей физического развития и регулярного лабораторного определения основных маркеров нутритивного статуса ребенка.
В настоящее время доказана взаимосвязь между темпом «догоняющего роста» и развитием ребенка в дальнейшем, однако нет однозначного понимания оптимальной продолжительности этого периода. Как правило, активный рост отмечается в первые недели или месяцы после выписки из стационара, что определяет исключительную важность подбора оптимального питания. Оно должно учитывать индивидуальные особенности ребенка и быть направленным как на предупреждение дефицита, так и профилактику избыточного поступления основных макро- и микронутриентов. Все это может быть достигнуто только при условии тщательного мониторинга показателей физического развития и регулярного лабораторного определения основных маркеров нутритивного статуса ребенка.
У большинства детей, родившихся с очень низкой (ОНМТ) и экстремально низкой масой тела (ЭНМТ), к моменту выписки из стационара отмечается ее дефицит, а у трети – недостаточная длина тела (95% детей с массой тела при рождении менее 1000 грамм отмечаются низкие показатели физического развития к 36-37 неделям постконцептуального возраста). Наиболее значимый дефицит характерен для детей со ЗВУР. Около 50% из них отстают от своих сверстников в физическом развитии в течение 2 и более лет.
Наиболее значимый дефицит характерен для детей со ЗВУР. Около 50% из них отстают от своих сверстников в физическом развитии в течение 2 и более лет.
Основными предпосылками формирования постнатального дефицита массы тела у недоношенных детей являются: отсутствие запаса макро- и микронутриентов, незрелость органов и систем, в том числе, желудочно-кишечного тракта и высокая частота развития различных заболеваний.
Дефицит показателей физического развития к моменту выписки из стационара зависит от совокупности следующих факторов:
1. массы тела и гестационного возраста при рождении, наличия ЗВУР;
2. тяжести перинатальной патологии;
3. адекватности питания, используемого в неонатальном периоде.
Важными, но не единственными критериями адекватности питания являются антропометрические показатели. Однако они не отражают состава тканей (соотношение жировой и безжировой массы), поэтому необходимо учитывать и биохимические показатели сыворотки крови, характеризующие главным образом белковый обмен (общий белок, альбумин и мочевина). Следует также определять содержание фосфора, кальция, витамина D, щелочной фосфатазы, контролировать уровни гемоглобина, железа и ферритина.
Следует также определять содержание фосфора, кальция, витамина D, щелочной фосфатазы, контролировать уровни гемоглобина, железа и ферритина.
Подходы к оценке антропометрических показателей недоношенных детей представлены в статье «Оценка нутритивного статуса у детей первого года жизни».
Преждевременно родившиеся дети требуют регулярных измерений массы и длины тела, а также окружности головы с построением индивидуальных графиков. Важна динамика показателей: кривые должны идти вверх параллельно центильным кривым, предпочтительно их постепенное приближение к медиане.
Минимальные прибавки в массе тела недоношенных детей, в том числе со ЗВУР, представлены в таблице — Nutrition Practice Care Guidelines for Preterm Infants in the Community, Ch. Alto, A. Markell, A. Mitch etal, 2016.
|
Скорректированный возраст:
|
Минимальная прибавка:
|
|
0-3 мес
|
20 гр/день
|
|
3-6 мес
|
15 гр/день
|
|
6-9 мес
|
10 гр/день
|
Количество белка и энергии в питании ребенка, родившегося преждевременно, оказывают значительное влияние на его дальнейшее развитие. Ранний перевод на стандартные смеси приводит к увеличению количества жировой ткани, особенно у недоношенных детей, родившихся со ЗВУР, в то время как для недоношенного ребенка наиболее важным является динамичное повышение безжировой составляющей, отражающей рост различных органов (в том числе мозга) и мышечной ткани. Для этого требуется дополнительная дотация белка, в то же время избыточное его поступление может иметь и негативные последствия в виде повышенного риска развития метаболического синдрома в дальнейшей жизни. В настоящее время нет убедительных данных об увеличении частоты ожирения у людей, родившихся недоношенными.
Ранний перевод на стандартные смеси приводит к увеличению количества жировой ткани, особенно у недоношенных детей, родившихся со ЗВУР, в то время как для недоношенного ребенка наиболее важным является динамичное повышение безжировой составляющей, отражающей рост различных органов (в том числе мозга) и мышечной ткани. Для этого требуется дополнительная дотация белка, в то же время избыточное его поступление может иметь и негативные последствия в виде повышенного риска развития метаболического синдрома в дальнейшей жизни. В настоящее время нет убедительных данных об увеличении частоты ожирения у людей, родившихся недоношенными.
Напротив, прослеживается тесная взаимосвязь между избыточной массой тела при рождении и ожирением в последующем. В отношении развития артериальной гипертензии известно, что она ассоциируется с самим фактом преждевременного рождения ребенка, при этом риск тем выше, чем раньше произошли роды. Недостаточное поступление пищевого белка после рождения усугубляет этот риск, отрицательно сказывается на психомоторном и интеллектуальном развитии недоношенного ребенка.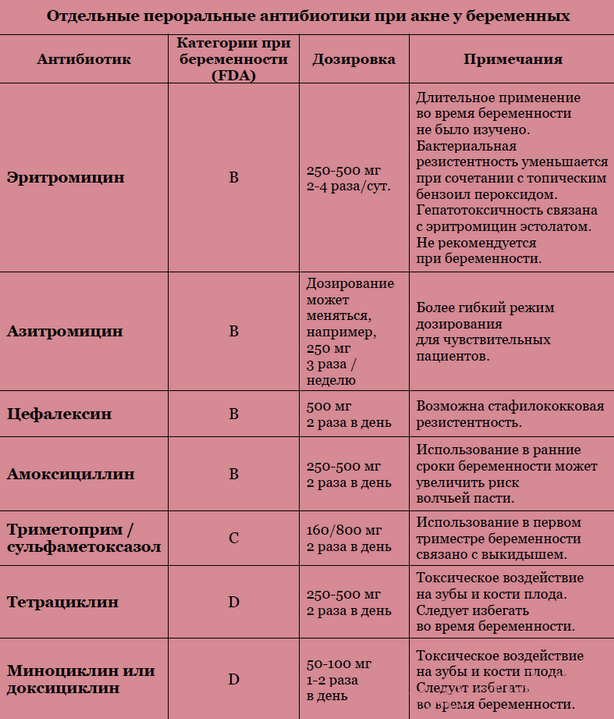 Поэтому важным является повышенное содержание белка в рационах детей, родившихся раньше срока, на протяжении достаточно длительного периода, который определяется главным образом гестационным возрастом.
Поэтому важным является повышенное содержание белка в рационах детей, родившихся раньше срока, на протяжении достаточно длительного периода, который определяется главным образом гестационным возрастом.
Оптимальным питанием для недоношенного ребенка признано материнское молоко, в которое вносится обогатитель грудного молока (ОГМ), если масса тела при рождении не превышает 1800 г. ОГМ привносит в рацион не только дополнительное количество белка высокого качества, но и минеральные вещества и витамины, потребность в которых также повышена: (табл. 20.2).
|
Название продукта
|
Информация о производителе
|
Ингредиенты, г
|
Энергетическая ценность, ккал
|
| |||
|
Белки, г
|
Жиры, г
|
Лактоза, г
|
| ||||
|
PreNAN FM 85* 1 саше (добавляется к 25 мл сцеженного грудного молока)
|
Нестле, Швейцария
|
0,355
|
0,18
|
0,324
|
4,3
| ||
|
Nutrilon** Обогатитель грудного молока, 1 саше (к 50 мл сцеженного грудного
|
Нутриция, Нидерланды
|
0,55
|
0
|
1,35
|
17,2
| ||
|
PreNAN FM 85 в 4 саше (к 100 мл грудного молока)
|
Нестле, Швейцария
|
1,42
|
0,72
|
1,30
|
17,2
| ||
|
Nutrilon** Обогатитель грудного молока в 2 саше (к 100 мл грудного молока)
|
Нутриция, Нидерланды
|
1,1
|
0
|
2,7
|
15
| ||
Примечание. * ― частично гидролизованный белок молочной сыворотки 100%; ** ― высокогидролизованные белки молочной сыворотки (50%) и казеина (50%).
* ― частично гидролизованный белок молочной сыворотки 100%; ** ― высокогидролизованные белки молочной сыворотки (50%) и казеина (50%).
Детям, родившимся с массой более 1500 г, добавки (ОГМ), как правило, отменяются по достижении ими 40 нед постконцептуального возраста или массы тела 2500–3000 г.
Недоношенные дети с массой тела менее 1500 г (очень низкой и экстремально низкой массой тела), получающие материнское молоко, нуждаются в более длительном его обогащении. Не только физическое, но и когнитивное развитие преждевременно родившегося ребенка находится в прямой зависимости от уровня поступления белка.
Ориентиром для отмены ОГМ служит достижение 52 нед постконцептуального возраста. Соответственно, чем менее зрелым родился ребенок, тем продолжитльнее должен быть период обогащения.
Более длительный прием ОГМ возможет при:
• сохраняющемся дефиците антропометрических показателей;
• низком уровне лабораторных маркеров нутритивного статуса (общий белок,
альбумин, мочевина, фосфор, кальций, гемоглобин, желез, ферритин)
• невозможности обеспечения рекомендуемого объема питания, в том числе в результате гастроэзофареального рефлюкса.
После выписки из стационара ребенок может продолжать получать ОГМ. При удовлетворительных прибавках в массе тела возможно постепенное уменьшение количества ОГМ. Суточная доза ОГМ сначала сокращается в 2 раза, в дальнейшем ― до 1/4 от первоначального количества под контролем антропометрических и биохимических показателей, при этом ОГМ можно давать в каждое кормление, но в меньшем количестве или через кормление. Если ребенок высасывает всю порцию грудного молока из груди, ОГМ можно развести в небольшом (около 10 мл) объеме сцеженного молока и дать
ребенку перед кормлением. При невозможности использования ОГМ целесообразно проведение смешанного вскармливания с использованием специализированных смесей для недоношенных детей (2,2−2,6 г белка в 100 мл), объем которых постепенно уменьшается.
При искусственном вскармливании длительность применения специализированных смесей для недоношенных детей определяется количеством в них белка (и, соответственно, калорий) и скоростью роста ребенка.
Детям, родившимся с массой тела более 1500 г, как правило, назначают смеси с содержанием белка 2,2 г/100 мл, а с массой более 1800 г ― с содержанием белка 1,9−2,0 г/100 мл (смеси «после выписки»), которые они могут получать до достижения массы 2500 г, при этом питание рассчитывается калорийным способом, исходя из 130 ккал/кг с последующим снижением. Также следует рассчитывать содержание в рационе белка, ориентировочные потребности в котором у детей после выписки из стационара и до 12 месячного возраста составляют около 3,0 – 4,0 г/кг в сутки.
Переход на стандартные детские молочные смеси осуществляется постепенно, в течение 10−14 дней. Также возможен перевод детей на профилактические или лечебные продукты, учитывая высокую частоту развития вегетовисцеральных нарушений. При недостаточной скорости роста специализированные смеси для недоношенных детей могут оставаться в рационе ребенка длительное время. Возможно поочередное использование 2 смесей в течение суток или их комбинация в составе каждого кормления (в рекомендуемом соотношении).
Необоснованно длительное использование смесей для недоношенных и смесей «после выписки», особенно у относительно зрелых недоношенных детей, приводит к избыточному поступлению нутриентов, что может негативно отразиться на состоянии их здоровья в дальнейшем.
Детям с очень низкой и экстремально низкой массой тела при рождении назначают смеси с содержанием белка в пределах 2,4–2,9 г/100 мл. Такие продукты могут использоваться в полном объеме до достижения детьми массы тела 1800 г. В дальнейшем ребенок также нуждается в специализированной смеси, но с более низким содержанием белка:
Химический состав и энергетическая ценность смесей для недоношенных детей (в 100 мл готового продукта)
|
Название продукта
|
Информация о
|
Ингредиенты, г
|
Энергетическая
| ||
|
Белки
|
Жиры
|
Углеводы (лактоза)
| |||
|
Беллакт Пре Волковысское
|
ОАО «Беллакт» Республика Беларусь
|
2,0
|
4,2
|
7,6 (3,7)
|
70
|
|
PreNAN*
|
Нестле, Швейцария
|
2,03/ 2,32
|
3,7/ 4,2
|
7,5 (3,7)
8,6 (4,2)
|
70/80
|
|
PreNAN stage 0
|
Нестле, Швейцария
|
2,88
|
3,99
|
8,12 (3,7)
|
80
|
|
Нутрилак Premium
|
Пре ЗАО «Инфаприм», Россия
|
2,2
|
4,2
|
7,7 (5)
|
78
|
|
Nutrilon Пре 0
|
Нутриция, Нидерланды
|
2,6
|
3,8
|
8,3
|
79
|
|
Симилак Особая Забота Протеин Плюс
|
«Эбботт Нутришн, Эбботт Лэбораториз», США
|
2,67
|
4,35
|
8,1 (4,2)
|
82
|
|
Смеси «после выписки»
| |||||
|
Nutrilon Пре 1
|
Нутриция, Нидерланды
|
2,0
|
3,9
|
7,4
|
74
|
|
Симилак Неошур
|
«Эбботт Лэбораториз С.
|
1,9
|
4,1
|
7,7 (3,7)
|
75
|
Примечание. * ― смесь используется в двух разведениях: 3 мерные ложки на 100 мл воды / 3 мерные ложки на 90 мл воды
При коррекции питания возможны следующие подходы:
• назначение смеси «после выписки»;
• использование смесей для недоношенных детей в большем разведении, если это предусмотрено инструкцией;
• комбинированное использование специализированного продукта для недоношенных, который получал ребенок, и стандартной смеси.
Смеси «после выписки» отличаются более высоким, по сравнению со стандартными детскими молочными смесями, содержанием белка (1,9–2,0 г в 100 мл) при умеренно повышенной энергетической ценности и оптимальном для таких детей количестве минеральных веществ, витаминов и других микронутриентов. Дети с очень низкой, и особенно с экстремально низкой массой тела при рождении должны получать эти продукты, как и ОГМ при грудном вскармливании, ориентировочно до достижения 52 нед постконцептуального возраста. При этом на фоне адекватной динамики массо-ростовых показателей возможно постепенное введение стандартных смесей после 40-й нед и комплексное использование 2 продуктов. У детей с вегетовисцеральными нарушениями целесообразно использовать не стандартные смеси, а антирефлюксные, кисломолочные или смеси типа «Комфорт».
Дети с очень низкой, и особенно с экстремально низкой массой тела при рождении должны получать эти продукты, как и ОГМ при грудном вскармливании, ориентировочно до достижения 52 нед постконцептуального возраста. При этом на фоне адекватной динамики массо-ростовых показателей возможно постепенное введение стандартных смесей после 40-й нед и комплексное использование 2 продуктов. У детей с вегетовисцеральными нарушениями целесообразно использовать не стандартные смеси, а антирефлюксные, кисломолочные или смеси типа «Комфорт».
Вместо смесей «после выписки» возможно продолжать вскармливание смесью для недоношенных, но в большем разведении (менее концентрированных), если это предусмотрено инструкцией.
Также можно применять комбинацию специализированного продукта для недоношенных (содержание белка 2,2−2,6 г/100 мл), который получал ребенок, и стандартной смеси, а при необходимости ― антирефлюксной, кисломолочной или смеси типа «Комфорт». Такой подход с длительным применением специализированных молочных смесей в постепенно уменьшающемся объеме (1/2−1/3−1/4 суточного объема) позволяет более полно обеспечить потребности глубоконедоношенных детей в макро- и микронутриентах, оптимизировать скорость роста и развития ребенка.
В случаях когда ребенок в домашних условиях не высасывает необходимый суточный объем вышеуказанных смесей, следует вернуться к используемому ранее высокобелковому продукту для недоношенного ребенка.
Адекватная нутритивная поддержка является одним из важнейших факторов стабилизации состояния недоношенного ребенка с бронхолегочной дисплазией. Дыхательная недостаточность, персистирующий воспалительный процесс, рецидивирующая бронхообструкция, процесс репарации легочной ткани приводят к существенному увеличению энерготрат.
В связи с повышенными потребностями в энергии и нутриентах детей с
бронхолегочной дисплазией принципиальное значение имеет обеспечение достаточной калорийности питания ― не менее 140−150 ккал/кг в сутки, при необходимости до 180 ккал/кг. Следует стремиться к максимуму калорий в минимальном объеме, поэтому показаны высокобелковые, высококалорийные специализированные продукты для недоношенных детей и своевременное введение прикорма. В хронической стадии бронхолегочной дисплазии около половины детей имеют белково-энергетическую недостаточность, что диктует необходимость сохранять повышенную калорийность суточного рациона и вне острого периода.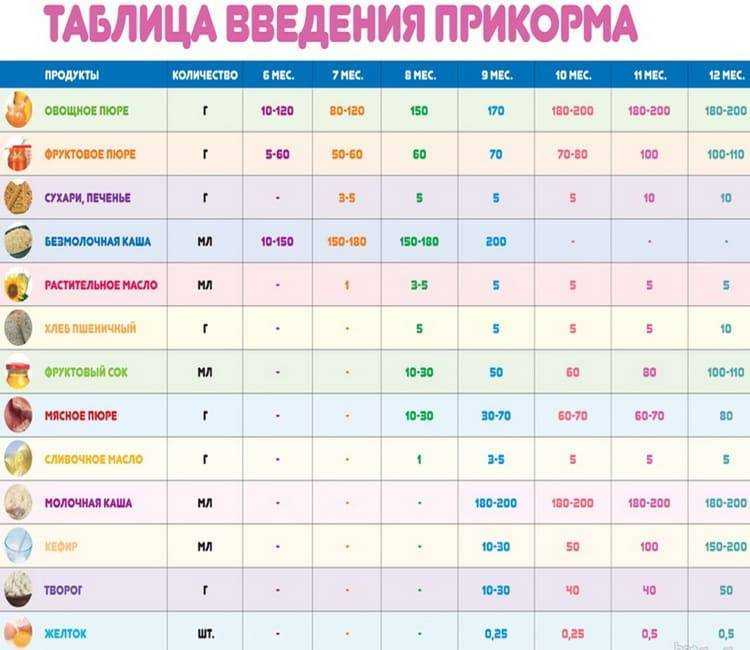
Азитромицин — База данных по лекарствам и лактации (LactMed®)
Книжная полка NCBI. Служба Национальной медицинской библиотеки, Национальных институтов здоровья.
База данных по лекарствам и лактации (LactMed®) [Интернет]. Bethesda (MD): Национальный институт детского здоровья и развития человека; 2006-.
База данных по лекарствам и лактации (LactMed®) [Интернет].
Показать подробности
- Содержание
Критерий поиска
Последняя редакция: 19 июля, 2021.
Расчетное время прочтения: 5 минут в более высоких дозах не ожидается побочных эффектов у младенцев, находящихся на грудном вскармливании. Следите за возможным воздействием на желудочно-кишечную флору у ребенка, например, рвота, диарея, кандидоз (молочница, опрелости). Неподтвержденные эпидемиологические данные указывают на то, что риск детского гипертрофического пилоростеноза может повышаться при использовании матерями макролидных антибиотиков в течение первых двух недель грудного вскармливания, но другие ставят под сомнение эту взаимосвязь. В одном исследовании однократная доза азитромицина, введенная во время родов женщинам, которые были назальными носителями патогенных Staphylococcus и Streptococcus снижали количество этих бактерий в грудном молоке, но повышали распространенность устойчивых к азитромицину E. coli и K. pneumoniae в грудном молоке.
В одном исследовании однократная доза азитромицина, введенная во время родов женщинам, которые были назальными носителями патогенных Staphylococcus и Streptococcus снижали количество этих бактерий в грудном молоке, но повышали распространенность устойчивых к азитромицину E. coli и K. pneumoniae в грудном молоке.
Уровни наркотиков
Материнские уровни. Женщине через 1 день после родов дали 1 г азитромицина перорально. Через 48 часов уровень азитромицина в ее молоке составил 0,64 мг/л. Был начат пероральный режим 500 мг в день в течение 5 дней, и было получено больше образцов молока. Через час после первой дозы грудное молоко содержало 1,3 мг/л, а через 30 часов после третьей дозы молоко содержало 2,8 мг/л.[1] Из-за медленного клиренса и накопления азитромицина трудно интерпретировать эти уровни в молоке. Доза, которую младенец получит с молоком, будет постепенно увеличиваться в течение нескольких дней, потому что уровни в материнской крови будут увеличиваться до тех пор, пока не будет достигнуто равновесное состояние. Если уровень 2,8 мг/л используется в качестве приблизительного минимального уровня, ребенок, находящийся исключительно на грудном вскармливании, будет получать минимум 0,42 мг/кг в день по сравнению с дозой от 5 до 10 мг/кг в день, используемой для детей в возрасте 6 месяцев и старше. .
Если уровень 2,8 мг/л используется в качестве приблизительного минимального уровня, ребенок, находящийся исключительно на грудном вскармливании, будет получать минимум 0,42 мг/кг в день по сравнению с дозой от 5 до 10 мг/кг в день, используемой для детей в возрасте 6 месяцев и старше. .
В исследовании 30 женщин, получавших азитромицин в дозе 500 мг внутривенно за 15, 30 или 60 минут до разреза для кесарева сечения, 8 женщин извлекали грудное молоко с помощью молокоотсоса. Образцы грудного молока (молозива) были получены между 12 и 48 часами после введения дозы. Азитромицин сохранялся в грудном молоке до 48 часов после введения дозы со средней концентрацией в грудном молоке 1713 мкг/л при среднем значении 30,7 часа после введения дозы. Была построена компьютерная модель, и рассчитанный средний период полувыведения в грудном молоке составил 15,6 часов, что больше, чем период полувыведения из материнской сыворотки, равный 6,7 часам. Используя модель, авторы рассчитали, что при непрерывном приеме 500 мг каждые 12 часов равновесное состояние наступит через 3 дня, и ребенок, находящийся исключительно на грудном вскармливании, будет получать 0,1 мг/кг ежедневно.
Концентрации азитромицина в грудном молоке измеряли у 20 гамбийских женщин после однократного перорального приема 2 г азитромицина во время родов. Образцы грудного молока были собраны на 2-й и 6-й дни после родов, а также через 2 и 4 недели после родов (всего 80 образцов, из которых 78 были использованы). Концентрации в молоке были введены в ранее существовавшую популяционную модель фармакокинетики азитромицина у беременных женщин. Средняя кумулятивная доза для младенцев в течение первых 28 дней после родов оценивается в 3,9мг/кг (0,6 мг/кг в день) для однократной дозы 2 грамма для матери. Авторы также смоделировали режим дозирования для матери 1 г в день в течение 3 дней и оценили дозировку для младенца в 7,8 мг/кг (1,2 мг/кг в день). Эти значения соответствуют дозе с поправкой на вес 2,2% и 2,9% от материнской дозы соответственно. Средние абсолютные дозы значительно меньше, чем сообщаемые детские дозы от 50 до 60 мг/кг; однако моделирование показало, что максимальная доза, которую может получить младенец, составляет 32 и 63 мг/кг соответственно от стандартной дозы для младенцев. [3]
[3]
Детские уровни. Соответствующая опубликованная информация не найдена на дату редакции.
Воздействие на младенцев, находящихся на грудном вскармливании
Когортное исследование младенцев с диагнозом младенческий гипертрофический стеноз привратника показало, что пораженные младенцы в 2,3–3 раза чаще принимали матерями макролидные антибиотики в течение 90 дней после родов. Стратификация младенцев показала, что отношение шансов составляет 10 для младенцев женского пола и 2 для младенцев мужского пола. Все матери больных младенцев кормили грудью своих младенцев. Большинство назначений макролидов касались эритромицина, но только 7% — азитромицина. Однако авторы не указали, какой макролид принимали матери больных младенцев.[4]
Ретроспективное исследование базы данных, проведенное в Дании на основе данных за 15 лет, выявило 3,5-кратное повышение риска младенческого гипертрофического стеноза привратника у младенцев, матери которых принимали макролиды в течение первых 13 дней после родов, но не при более позднем воздействии. Доля младенцев, находившихся на грудном вскармливании, неизвестна, но, вероятно, высока. Доля женщин, принимавших каждый из макролидов, также не сообщалась.[5]
Доля младенцев, находившихся на грудном вскармливании, неизвестна, но, вероятно, высока. Доля женщин, принимавших каждый из макролидов, также не сообщалась.[5]
Исследование, в котором сравнивали детей, находящихся на грудном вскармливании, матери которых принимали амоксициллин, и детей, получавших макролидный антибиотик, не выявило случаев стеноза привратника. Однако большинство младенцев, подвергшихся воздействию макролидов с грудным молоком, подверглись воздействию рокситромицина. Только 10 из 55 младенцев, подвергшихся воздействию макролидов, подвергались воздействию азитромицина. Побочные реакции возникали у 12,7% младенцев, получавших макролиды, что было аналогично частоте у младенцев, получавших амоксициллин. Реакции включали сыпь, диарею, потерю аппетита и сонливость.[6]
Восемь женщин, которым вводили 500 мг азитромицина внутривенно за 15, 30 или 60 минут до разреза для кесарева сечения, кормили новорожденных грудью. Никаких нежелательных явлений у их младенцев отмечено не было. [2] [7,8] были носоглоточными носителями Staphylococcus aureus , Streptococcus pneumoniae или стрептококк группы B получили однократную дозу 2 грамма азитромицина во время родов. Образцы молока от женщин, получавших азитромицин, имели частоту носительства микроорганизмов 9,6% по сравнению с 21,9% у женщин, получавших плацебо. Назофарингеальное носительство у матерей и младенцев также уменьшилось на 6-й день после родов.[9] Однако более поздний анализ показал, что пероральное интранатальное введение азитромицина не снижает носительство Escherichia coli 9.0030 и Klebsiella pneumoniae и было связано с увеличением распространенности устойчивых к азитромицину изолятов E. coli и K. pneumoniae в грудном молоке.[10]
[2] [7,8] были носоглоточными носителями Staphylococcus aureus , Streptococcus pneumoniae или стрептококк группы B получили однократную дозу 2 грамма азитромицина во время родов. Образцы молока от женщин, получавших азитромицин, имели частоту носительства микроорганизмов 9,6% по сравнению с 21,9% у женщин, получавших плацебо. Назофарингеальное носительство у матерей и младенцев также уменьшилось на 6-й день после родов.[9] Однако более поздний анализ показал, что пероральное интранатальное введение азитромицина не снижает носительство Escherichia coli 9.0030 и Klebsiella pneumoniae и было связано с увеличением распространенности устойчивых к азитромицину изолятов E. coli и K. pneumoniae в грудном молоке.[10]
Альтернативные препараты для рассмотрения
Кларитромицин, Эритромицин
Ссылки
- 1.
Kelsey JJ, Moser LR, Jennings JC, et al. Наличие концентраций азитромицина в грудном молоке: история болезни.
 Am J Obstet Gynecol. 1994; 170:1375–6. [В паблике: 8178871]
Am J Obstet Gynecol. 1994; 170:1375–6. [В паблике: 8178871]- 2.
Sutton AL, Acosta EP, Larson KB, et al. Перинатальная фармакокинетика азитромицина для профилактики кесарева сечения. Am J Obstet Gynecol. 2015;212:812.e1–6. [Бесплатная статья PMC: PMC4612366] [PubMed: 25595580]
- 3.
Salman S, Davis TM, Page-Sharp M, et al. Фармакокинетика перехода азитромицина в грудное молоко африканских матерей. Противомикробные агенты Chemother. 2015;60:1592–9. [Бесплатная статья PMC: PMC4775927] [PubMed: 26711756]
- 4.
Sørensen HT, Skriver MV, Pedersen L, et al. Риск младенческого гипертрофического стеноза привратника после материнского постнатального использования макролидов. Scand J Infect Dis. 2003; 35: 104–6. [PubMed: 12693559]
- 5.
Лунд М., Пастернак Б., Давидсен Р.Б. и др. Использование макролидов у матери и ребенка и риск детского гипертрофического стеноза привратника: общенациональное когортное исследование.
 БМЖ. 2014;348:g1908. [Бесплатная статья PMC: PMC3949411] [PubMed: 24618148]
БМЖ. 2014;348:g1908. [Бесплатная статья PMC: PMC3949411] [PubMed: 24618148]- 6.
Гольдштейн Л.Х., Берлин М., Цур Л. и др. Безопасность макролидов в период лактации. Грудное вскармливание Мед. 2009; 4: 197–200. [PubMed: 19366316]
- 7.
Abdellatif M, Ghozy S, Kamel MG, et al. Связь между воздействием макролидов и развитием детского гипертрофического стеноза привратника: систематический обзор и метаанализ. Eur J Педиатр. 2019;178:301–14. [PubMed: 30470884]
- 8.
Альмарамхи Х.Х., Аль-Залабани А.Х. Связь пренатального и постнатального воздействия макролидов с последующим развитием детского гипертрофического стеноза привратника: систематический обзор и метаанализ. Ital J Pediatr. 2019;45:20. [Бесплатная статья PMC: PMC6360705] [PubMed: 30717812]
- 9.
Рока А., Олувалана С., Боджанг А. и др. Пероральный прием азитромицина во время родов снижает носительство бактерий у матерей и их потомства: двойное слепое рандомизированное исследование.
 Клин Микробиол Инфект. 2016;22:565.e1–9. [Бесплатная статья PMC: PMC4936760] [PubMed: 27026482]
Клин Микробиол Инфект. 2016;22:565.e1–9. [Бесплатная статья PMC: PMC4936760] [PubMed: 27026482]- 10.
Getanda P, Bojang A, Camara B, et al. Кратковременное увеличение носительства резистентных к азитромицину Escherichia coli и Klebsiella pneumoniae у матерей и их новорожденных после интранатального введения азитромицина: постфактум анализ двойного слепого рандомизированного исследования. JAC-Antimicr Res 2021;3:dlaa128. PMID: 34223077. [PMC free article: PMC8210243] [PubMed: 34223077]
Идентификация вещества
СПАСПРАВЛЕНИЯ
Azithromycin
.0003
Лактация
Антибактериальные средства
Противоинфекционные средства
Макролиды
Отказ от ответственности: Информация, представленная в этой базе данных, не является заменой профессионального суждения. Вам следует проконсультироваться со своим лечащим врачом для получения рекомендаций по грудному вскармливанию, связанных с вашей конкретной ситуацией.
 Правительство США не гарантирует и не берет на себя никакой ответственности за точность или полноту информации на этом Сайте.
Правительство США не гарантирует и не берет на себя никакой ответственности за точность или полноту информации на этом Сайте.
Уведомление об авторских правах
Заявление об авторстве: LactMed является зарегистрированным товарным знаком Министерства здравоохранения и социальных служб США.
Идентификатор книжной полки: NBK501200PMID: 30000259
Содержание
Использование рецептурных препаратов | Грудное вскармливание
Распечатать
Хотя многие лекарства проникают в грудное молоко, большинство из них практически не влияют на выработку молока или на самочувствие младенцев. Некоторые лекарства противопоказаны при грудном вскармливании.
Примечание для кормящих матерей
Сообщите своему лечащему врачу и врачу вашего ребенка о любых лекарствах или добавках, которые вы принимаете, включая витамины, травы и безрецептурные продукты.
Обычно. Клинический отчет Американской академии педиатрии (AAP) за 2013 год «Перенос лекарств и терапевтических средств в грудное молоко человека: обновленная информация по избранным темам» указывает на то, что большинство лекарств и прививок безопасно использовать во время лактации.
Согласно AAP, поставщики медицинских услуг должны взвешивать риски и преимущества при назначении лекарств кормящим матерям, принимая во внимание следующее:
- Потребность матери в лекарстве.
- Потенциальное влияние препарата на производство молока.
- Количество препарата, выделяемого в грудное молоко.
- Степень перорального всасывания младенцем на грудном вскармливании.
- Потенциальное неблагоприятное воздействие на ребенка, находящегося на грудном вскармливании.
- Возраст младенца.
- Доля кормлений грудным молоком.
Просмотрите LactMed ® , чтобы получить самую свежую информацию о лекарствах и лактации при консультировании кормящих матерей по безопасности лекарств.
Примечание для кормящих матерей
Сообщите своему лечащему врачу и врачу вашего ребенка о любых лекарствах или добавках, которые вы принимаете, включая витамины, травы и продукты, отпускаемые без рецепта.
К началу страницы
Где я могу узнать о конкретных лекарствах и их безопасности для матерей во время грудного вскармливания?
Национальная медицинская библиотека США (NLM) при Национальном институте здравоохранения (NIH) поддерживает LactMed®, базу данных, содержащую информацию о лекарствах и других химических веществах, воздействию которых могут подвергаться кормящие матери.
LactMed® содержит информацию об уровнях таких веществ в грудном молоке и крови младенцев, а также о возможных побочных эффектах у грудного ребенка. При необходимости предоставляются предлагаемые терапевтические альтернативы этим препаратам. Все данные взяты из научной литературы и полностью снабжены ссылками. Группа экспертной оценки проверяет данные на предмет научной достоверности и актуальности.

 А.», Испания
А.», Испания