Невралгия у беременных: Міжреберна невралгія при вагітності – довідник Омега-Київ
Міжреберна невралгія при вагітності – довідник Омега-Київ
Невралгія небезпечна не лише для жінки, а й для майбутнього малюка. Міжреберна невралгія при вагітності є досить неприємним явищем, тому що патологія завжди супроводжується серйозним больовим синдромом. Неприємні симптоми можуть простежуватися у області ребер, а й у інших частинах тіла.
Міжреберна невралгія під час виношування малюка виникає в результаті того, що матка, що розширюється і збільшується, починає тиснути на нерв між ребрами. Больовий синдром може бути сильним настільки, що іноді жінка навіть не в змозі поворухнутися. Причиною невралгії також може стати переохолодження, застуда, прийом медикаментів. Важливо при виявленні негативних симптомів одразу відвідати лікаря. Лікар після огляду призначить лікування. Якщо лікування не проводити, то можуть виникнути ускладнення, які обернуться проблемами для жінки та малюка.
Симптоматика міжреберної невралгії під час вагітності
Міжреберна невралгія під час вагітності проявляється неприємними симптомами. До основних симптомів можна віднести:
До основних симптомів можна віднести:
- Висока пітливість.
- Судома у м’язах.
- Постійні та періодичні болі в грудній клітині. Часто біль плутають із болем у серці.
- При тривалому знаходженні в одному положенні больовий синдром віддає в лопатку або поперековий відділ.
- Бліді шкірні покриви чи почервоніння.
- Втрата чутливості окремих ділянках шкірних покривів.
Діагностується захворювання за допомогою ультразвукового дослідження, ЕКГ. Також призначається здавання загального аналізу крові, дослідження МРТ, КТ. Тільки після діагностики може бути поставлений правильний діагноз та призначено ефективне лікування. Самостійно застосовувати будь-які методи терапії заборонено, тому що це може завдати шкоди не тільки майбутній мамі, а й дитині.
Як лікувати міжреберну невралгію у вагітних?
Лікування міжреберної невралгії у вагітних – обов’язковий процес. Важливо звернутися до лікаря та не панікувати, фахівець допоможе.
Якщо виявлено міжреберну невралгію при вагітності, лікування може бути наступним:
- Знеболення.
 Біль усувається за допомогою гелів, мазей, кремів, основа яких є бджолиною отрутою. Якщо жінка не має алергії, то ці засоби чудово знімуть біль, релаксують, зігріють м’язи. Мазі наносяться на активні точки. Отрута бджоли стимулює нервові закінчення.
Біль усувається за допомогою гелів, мазей, кремів, основа яких є бджолиною отрутою. Якщо жінка не має алергії, то ці засоби чудово знімуть біль, релаксують, зігріють м’язи. Мазі наносяться на активні точки. Отрута бджоли стимулює нервові закінчення. - Прийом вітамінів. Обов’язково необхідно приймати вітаміни групи В. При дефіциті вітамінів В1, В12 та В6 хвороба прогресує.
- Анестетики слід приймати лише за призначенням лікаря, оскільки їх прийом у період вагітності не є бажаним. Усунути спазм допоможе новокаїнова блокада або м’язові релаксанти.
- У гострий період важливо дотримуватися постільного режиму. Спати на твердому ліжку. Крім цього лікар може рекомендувати фізіопроцедури.
Додатково може бути призначене акупунктура, мануальна терапія, точковий масаж. Найчастіше лікар може призначити деякі методи нетрадиційної медицини. Однак слід пам’ятати, що народні рецепти можуть негативно позначитися на здоров’ї. Тим не менш, велику користь принесуть теплі ванни, з додаванням морської солі та шавлії, натирання грудей ялицею, розтирання грудної клітки настоянкою на нирках берези.
Как лечить межреберную невралгию во время беременности-разрешённые препараты и упражнения для беременных
Как лечить межреберную невралгию во время беременности-разрешённые препараты и упражнения для беременных
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 11 апреля, 2023
Беременность – время изменения тела женщины. В этот период постепенное увеличение матки, перераспределение нагрузки на внутренние органы, увеличивающийся вес негативно сказываются на самочувствии. Часто во 2 или 3 триместре происходит сдавливание и раздражение нервных корешков в области позвоночника и грудной клетки, что приводит к неприятным ощущениям.
Важно заранее знать, что можно беременным при межрёберной невралгии, чтобы не навредить ребёнку.
Содержание статьи:
- 1 Причины возникновения
- 2 Симптомы
- 3 Осложнения
- 4 Диагностика
- 5 Лечение
- 6 Профилактика
- 7 Список использованной литературы:
Причины возникновения
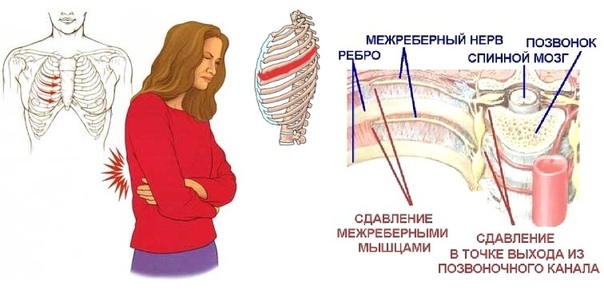
Межрёберная невралгия – это сдавливание нервных корешков, выходящих из позвоночного столба в грудном отделе./https%3A%2F%2Fs3.eu-central-1.amazonaws.com%2Fmedia.my.ua%2Ffeed%2F63%2Fa85862dea6597694d3c0a400c9a89b66.jpg) Спровоцировать такую патологию у женщины могут:
Спровоцировать такую патологию у женщины могут:
- Заболевания позвоночника.
- Сильные стрессовые ситуации.
- Переохлаждение.
- Чрезмерные физические нагрузки.
- Нехватка полезных веществ в организме, часто витаминов группы B.
- Вредные привычки.
- Сильные гормональные сбои, появившиеся в период вынашивания плода.
- Спазмы мышц.
- Инфекционные заболевания.
- Травмирование в области грудной клетки.
В период беременности увеличивается нагрузка на грудной отдел позвоночника, из-за этого уже начавшиеся заболевания, связанные с изменениями в структуре костей и хрящей, могут развиваться быстрее и приносить больше неприятных ощущений. Поэтому важно следить за здоровьем и соблюдать ограничения.
Симптомы
Главный признак развития невралгии – боль и скованность движений в области защемления нервных волокон или воспаления мышц. [1] Но есть и другие симптомы межрёберной невралгии у беременных:
[1] Но есть и другие симптомы межрёберной невралгии у беременных:
- Появление и усиление дискомфорта в области груди и спины при выполнении физических упражнений.
- Хроническая усталость.
- Постепенное онемение конечностей, переходящее с верхних на нижние.
- Судорожное сокращение мышц вплоть до проблем с дыханием.
- Покраснение кожи в месте защемления или повреждения нерва.
- Усиливающееся потоотделение.
Проявление любого из признаков или нескольких одновременно – повод немедленно обратиться за консультацией к врачу. Крайне важно в этот период не заниматься самолечением, так как это может привести к негативным последствиям для матери и плода.
Осложнения
Если после возникновения симптомов межрёберной невралгии при беременности во 2 триместре не было начато лечение или оно проводилось неправильно, то велика вероятность развития осложнений:
- Распространение боли и скованности на соседние группы мышц.

- Проблемы с дыханием из-за ухудшения тонуса мышц.
- Усиление боли.
- Возникновение воспаления в месте зажима.
- Хронизация боли.
Болевой шок и повышение тонуса матки могут спровоцировать развитие выкидыша.
Диагностика
При возникновении неприятных ощущений в области спины беременной женщине необходимо сразу же обратиться к врачу. Особенно важна консультация, если межрёберная невралгия при беременности возникает в 3 триместре или во время родов, что делать и как лечить, может подсказать специалист, наблюдавший женщину на протяжении срока вынашивания ребёнка.
Чтобы поставить диагноз, врач проводит:
- Осмотр, пальпацию.
- Исследование крови, чтобы исключить возможность воспаления.
- УЗИ поражённого участка.
- Кардиограмму, чтобы исключить заболевания сердца.
После получения результатов исследований врач сможет подобрать средства, которые не навредят ребёнку.
Лечение
Крайне важно уже при первых симптомах начать правильно бороться с возникшей проблемой. Обратитесь к врачу, избегайте самолечения и переохлаждения. Часто симптомы проходят после родов, поэтому в период вынашивания ребёнка избавляются от симптомов, следуя рекомендациям лечащего врача. [2]
Беременным женщинам назначают следующие средства:
- При сильных болях используют препараты местного применения. Сегодня разработаны мази при межрёберной невралгии, разрешённые при беременности. Но самостоятельно, без назначения врача их лучше не использовать.
- Специально разработанные для таких пациентов физиотерапевтические курсы, например, рефлексотерапию.
- Щадящие комплексы лечебной физкультуры.
- Витаминные комплексы.
- Точечный массаж, помогающий снизить интенсивность болевых ощущений.

- Специальные согревающие противоотёчные мази.
- Постельный режим.
Лечение проводится только под наблюдением врачей, так как положение женщины очень деликатное, использование неподходящих медикаментов может повредить матери и ребёнку. Самолечение не допускается.
Профилактика
Невралгия грудной клетки при беременности – явление распространённое, но избежать мучительных ощущений всё-таки возможно. Для этого врачи советуют соблюдать меры профилактики, чтобы предотвратить возникновение ситуаций, провоцирующих защемление нерва. [3]
Чтобы избежать межрёберной невралгии, нужно:
- Избегать переохлаждения спины и ног, стараться не оказываться на сквозняке, под дождём.
- Не посещать людных мест, плохо проветриваемых помещений. Носить маску при их посещении. Это снижает риск инфекционных заболеваний.
- Отказаться от спортивных тренировок с большими нагрузками, при этом сохранить безопасную зарядку и растяжку в качестве ежедневной дозы физической активности.
- Избегать стрессов, переработок.
- Правильно питаться, соблюдать необходимый баланс витаминов и микроэлементов.
- Отказаться от алкоголя, никотина, чрезмерного увлечения сладким.
- Не применять лекарства без назначения врачей.
- По мере роста живота начать носить поддерживающий бондаж.
- При возникновении первых симптомов обратиться к врачу.
В период беременности важно не отказываться от физической активности, но лучше выбрать занятия, разрешённые врачом. Йога, специальные комплексы упражнений, плавание помогут укрепить спину и предотвратить болезненные ощущения.
Список использованной литературы:
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат Фазылжанович
Записаться к специалисту
×
Лечение невралгии тройничного нерва во время беременности
Суэйн Б.П., Видхья С., Джейдон А., Чандра К.Н., Кумар С. Невралгия тройничного нерва во время беременности: проблема лечения. Практика боли. 2018;18:368–73.
Перекрёстная ссылка
Google Scholar
Информация FDA о риске беременности: обновление. Доступно по адресу: https://www.drugs.com/pregnancy-categories.html.
Департамент здравоохранения Австралии. Администрация терапевтических товаров. Назначение лекарств в базе данных беременных. Доступно по адресу: http://www.tga.gov.au/hp/medicines-pregnancy.htm. По состоянию на 24 апреля 2018 г.
Администрация терапевтических товаров. Назначение лекарств в базе данных беременных. Доступно по адресу: http://www.tga.gov.au/hp/medicines-pregnancy.htm. По состоянию на 24 апреля 2018 г.
Вайда Ф.Дж.Э., О’Брайен Т.Дж., Грэм Дж., Ландер К.М., Иди М.Дж. Является ли карбамазепин тератогеном для человека? Дж. Клин Нейроски. 2015;23:34–7.
Перекрёстная ссылка
Google Scholar
Монтурис Г. Безопасность нового противоэпилептического препарата окскарбазепина во время беременности. Curr Med Res Opin. 2005; 21: 693–701.
Перекрёстная ссылка
КАС
Google Scholar
Шейх С., Яакоб Х.Б., Абд Рахман Р.Б. Ламотриджин при невралгии тройничного нерва: эффективность и безопасность в сравнении с карбамазепином. J Chin Med Assoc. 2011; 74: 243–9.
Перекрёстная ссылка
КАС
Google Scholar
Фромм Г.Х., Терренс С.Ф., Чатта А.С. Баклофен в лечении невралгии тройничного нерва: двойное слепое исследование и долгосрочное наблюдение. Энн Нейрол. 1984; 15: 240–4.
Перекрёстная ссылка
КАС
Google Scholar
Долк Х., Ван Х., Лоан М., Моррис Дж., Гарн Э., Аддор М.С. и др. Использование ламотриджина во время беременности и риск орофациальной расщелины и других врожденных аномалий. Неврология. 2016;86:1716–25.
Перекрёстная ссылка
КАС
Google Scholar
Уайз Дж. Исследование показало, что ламотриджин безопасен во время беременности. БМЖ. 2017;359:j4827.
Перекрёстная ссылка
Google Scholar
Пармар Б.С., Шах К.Х., Ганди И.С. Баклофен при невралгии тройничного нерва — клиническое исследование. Индиан Джей Дент Рез. 1989: 109–13.
Google Scholar
Далтон С.М., Кинан Э., Джарретт Л., Бакли Л., Стивенсон В.Л. Безопасность баклофена при беременности: интратекальная терапия рассеянного склероза. Мульт Склер. 2008; 14: 571–2.
Перекрёстная ссылка
Google Scholar
Фримен Э.Х., Делани Р.М. Неонатальный отказ от баклофена: отчет о младенце с серьезными трудностями при кормлении. J Педиатр Нурс. 2016;31:346–9.
Перекрёстная ссылка
Google Scholar
Баклофен и беременность: врожденные дефекты и синдром отмены. Предварительно Int. 2015 г.; 24:214.
Google Scholar
Fujii H, Goel A, Bernard N, et al. Исходы беременности после применения габапентина: результаты проспективного сравнительного когортного исследования. Неврология. 2013;80:1565–70.
Неврология. 2013;80:1565–70.
Перекрёстная ссылка
КАС
Google Scholar
Hill DS, Wlodarczyk BJ, Palacios AM, Finnell RH. Тератогенные эффекты противоэпилептических препаратов. Эксперт преподобный Нейротер. 2010;10:943–59.
Перекрёстная ссылка
КАС
Google Scholar
Маргулис А.В., Митчелл А.А., Гилбоа С.М., Верлер М.М., Миттлман М.А., Глинн Р.Дж., Эрнандес-Диас С., Национальное исследование по профилактике врожденных дефектов. Использование топирамата во время беременности и риск расщелины полости рта. Am J Obstet Gynecol. 2012;207:405.e1–7.
Перекрёстная ссылка
КАС
Google Scholar
Koubeissi M. Леветирацетам: больше доказательств безопасности при беременности. Эпилептические течения. 2013;13:279–81.
Перекрёстная ссылка
Google Scholar
Морра М.Е., Эльгебалы А., Эльмараэзи А., Халил А.М., Алтиби А.М., Ву Т.Л. и др. Терапевтическая эффективность и безопасность терапии ботулиническим токсином А при невралгии тройничного нерва: систематический обзор и метаанализ рандомизированных контролируемых исследований. J Головная боль. 2016;17:63.
Перекрёстная ссылка
Google Scholar
Wu CJ, Lian YJ, Zheng YK, Zhang HF, Chen Y, Xie NC и др. Ботулинический токсин типа А для лечения невралгии тройничного нерва: результаты рандомизированного двойного слепого плацебо-контролируемого исследования. цефалгия. 2012; 32: 443–50.
Перекрёстная ссылка
Google Scholar
Морган Дж. К., Айер С. С., Мозер Э. Т., Сингер С., Сети К. Д. Ботулотоксин А при беременности: опрос лечащих врачей. J Neurol Нейрохирург Психиатрия. 2006; 77: 117–9.
Перекрёстная ссылка
КАС
Google Scholar
Gilbert-Barness E. Тератогенные причины пороков развития. Научная весна лаборатории Энн Клин. 2010;40:99–114.
КАС
Google Scholar
Аль-Кулити КВ. Обновление лечения невропатической боли при невралгии тройничного нерва: фармакологические и хирургические варианты. Нейронауки. 2015;20:107–14.
Перекрёстная ссылка
Google Scholar
Поллок Б.Э. Хирургическое лечение рефрактерной к медикаментозному лечению невралгии тройничного нерва. Curr Neurol Neurosci Rep. 2012; 12:125–31.
Перекрёстная ссылка
Google Scholar
Лопес Б.К., Хэмлин П.Дж., Закшевская Д.М. Систематический обзор абляционных нейрохирургических методов лечения невралгии тройничного нерва. Нейрохирургия. 2004; 54: 973–82.
Перекрёстная ссылка
Google Scholar
Американский колледж радиологии. Практический параметр ACR-SPR для визуализации беременных или потенциально беременных подростков и женщин с ионизирующим излучением. Доступно по адресу: http://www.acr.org/media/ACR/Documents/PGTS/guidelines/Pregnant_Patients.pdf.
Шоу П., Дункан А., Вуюка А., Озсват К. Радиационное облучение и беременность. J Vasc Surg. 2011;53:28С–34С.
Перекрёстная ссылка
Google Scholar
Берман Дж.М., Пушчек Э.Е., Даймонд М.П. Доношенное вагинальное живорождение после лапароскопической радиочастотной абляции крупной симптоматической интрамуральной миомы: клинический случай. J Reprod Med. 2012;57:159–63.
ПабМед
Google Scholar
Kanjwal Y, Kosinski D, Kani M, Thomas W, Grubb B. Успешная радиочастотная катетерная абляция левого бокового дополнительного пути с использованием транссептального доступа во время беременности. J Interv Card Электрофизиол. 2005; 13: 239–42.
J Interv Card Электрофизиол. 2005; 13: 239–42.
Перекрёстная ссылка
Google Scholar
Петерс Г., Нурмикко Т.Я. Процедуры на уровне периферических и гассеровых ганглиев для лечения невралгии тройничного нерва. Клин Джей Пейн. 2002; 18:28–34.
перекрестная ссылка
Google Scholar
Кумар Н., Шашни С., Сингх Р., Джайн А. Блокада нижнечелюстного нерва для периоперационного обезболивания с использованием стимулятора периферических нервов. Анестезия. 2012;67:77–78.
Перекрёстная ссылка
КАС
Google Scholar
Надер А., Шиттек Х., Кендалл М.С. Латеральная крыловидная мышца и верхнечелюстная артерия являются ключевыми анатомическими ориентирами для блокады тройничного нерва под ультразвуковым контролем. Анестезиология. 2013;118:957.
Перекрёстная ссылка
Google Scholar
Горгулхо А.А., Де Саллес А.А. Влияние радиохирургии на хирургическое лечение невралгии тройничного нерва. Сур Нейрол. 2006;66:350–6.
Перекрёстная ссылка
Google Scholar
Кондзиолка Д., Лансфорд Л.Д., Фликингер Дж.К. Стереотаксическая радиохирургия в лечении невралгии тройничного нерва. Клин Джей Пейн. 2002; 18:42–7.
Перекрёстная ссылка
Google Scholar
Yu C, Jozsef G, Apuzzo ML, MacPherson DM, Petrovich Z. Дозы облучения плода для радиохирургии гамма-ножом модели C. Нейрохирургия. 2003; 52: 687–93.
Перекрёстная ссылка
КАС
Google Scholar
Лечение прегабалином беременной с языкоглоточной невралгией
Введение
Языкоглоточная невралгия (ГГН) — необычный краниофациальный клинический синдром, характеризующийся пароксизмами колющей боли в области распространения языкоглоточного нерва (IX) и иногда блуждающего (X) черепного нерва. 1 Он характеризуется сильной пароксизмальной болью. обычно на одной стороне горла, уха, основания языка и угла челюсти. Приступы боли могут быть вызваны триггерными раздражителями, такими как глотание, кашель, разговор или жевание. Языкоглоточная невралгия составляет всего 0,2–1,3% лицевых болевых синдромов2; однако его часто неправильно диагностируют как более распространенную невралгию тройничного нерва (ТН).
1 Он характеризуется сильной пароксизмальной болью. обычно на одной стороне горла, уха, основания языка и угла челюсти. Приступы боли могут быть вызваны триггерными раздражителями, такими как глотание, кашель, разговор или жевание. Языкоглоточная невралгия составляет всего 0,2–1,3% лицевых болевых синдромов2; однако его часто неправильно диагностируют как более распространенную невралгию тройничного нерва (ТН).
Лечение языкоглоточной невралгии может быть фармакологическим или хирургическим. Первая фармакологическая линия лечения включает противосудорожные препараты, такие как карбамазепин, габапентин, фенитоин или окскарбазепин.3,4 Хирургические варианты следует рассматривать в ситуациях непереносимости лекарств, их неэффективности, аллергии или побочных эффектов, связанных с медикаментозной терапией.
Недавно было показано, что прегабалин, другой аналог гамма-аминомасляной кислоты (ГАМК), также эффективен для лечения TN и GPN.5 Как и габапентин, он имеет относительно мягкий профиль побочных эффектов, чаще всего головокружение, сонливость, сухость во рту и увеличение массы тела.
История болезни
Исследование было одобрено местным комитетом по этике, и от пациента было получено письменное информированное согласие.
У 34-летней бразильянки на 16-й неделе второй беременности начались сильные (визуально-аналоговая шкала – ВАШ 9) перемежающиеся эпизоды одинофагии продолжительностью от секунд до часов, иррадиирующие в правое ухо, усиливающиеся при жевании и глотании . Его оценили в отделении неотложной помощи и провели промывание правого уха. Назначили амоксициллин и парацетамол в течение 7 дней без улучшения.
Больной направлен в специализированную клинику с сохранением болей. При физикальном осмотре с отоскопией барабанная перепонка не повреждена, без выпячивания и покраснения. При ороскопии отмечены миндалины II степени (классификация Линда-Бродского) без гнойного экссудата и гиперемии. Хруста в височно-нижнечелюстном суставе не было, и пациенту не проводилось лучевое лечение полулица. Сопутствующих заболеваний или лекарственной аллергии не было, и пациент не сообщал об этом в анамнезе. Назначили преднизон 20 мг/сут в течение 5 дней, но улучшения не было.
Назначили преднизон 20 мг/сут в течение 5 дней, но улучшения не было.
Лечение было начато с прегабалина 75 мг/сут в течение 5 дней, а затем доза была увеличена до 150 мг/сут. Она вернулась через 15 дней с постепенным избавлением от боли (ВАШ 7) и через 30 дней испытывала небольшой дискомфорт (ВАШ 2). Через 60 дней лечения наступило полное улучшение. Затем она следовала обычной акушерской рутине. Впоследствии ее ребенок родился путем кесарева сечения без осложнений и врожденных изменений.
Чтобы исключить опухоль как возможную этиологию, магнитно-резонансная томография (МРТ) головного мозга и шейки матки проводилась после гестационного периода, а не до него. Это было связано с риском воздействия контраста на плод, и в любом случае разрешение любой опухолевой массы можно было бы проводить только в послеродовом периоде.
Обсуждение
ГПН — редкое заболевание, по которому в литературе имеются ограниченные данные. Терапией выбора являются противосудорожные препараты.
Беременность — это состояние, при котором происходят фармакокинетические изменения, влияющие на всасывание, распределение, метаболизм и выведение лекарственного средства. Эти эффекты варьируются в зависимости от типа противоэпилептического препарата (AED), дозы, периода беременности, но в основном от конкретного человека. АЭП могут быть тератогенными и увеличивать риск врожденных пороков развития, а также неблагоприятных когнитивных исходов.6
Целями ведения пациенток во время беременности являются поддержание контроля над заболеванием и в то же время сведение к минимуму воздействия потенциально тератогенных препаратов. заболевание.7
Противоэпилептические препараты старшего поколения (например, фенобарбитал, фенитоин, карбамазепин и вальпроевая кислота) связаны с повышенной частотой врожденных дефектов, задержкой внутриутробного развития и, возможно, также с задержкой постнатального развития. Новые противоэпилептические препараты (фелбамат, габапентин, ламотриджин, леветирацетам, окскарбазепин, прегабалин, тиагабин, топирамат, вигабатрин и зонисамид) были внедрены за последние 15 лет, хотя клинических данных о тератогенном потенциале этих противоэпилептических препаратов нового поколения все еще мало. 6
6
Прегабалин широко назначают для лечения биполярного расстройства, невропатической боли, генерализованного тревожного расстройства и мигрени. при его использовании во время беременности по сравнению с другими противоэпилептическими препаратами.6
Противоэпилептические препараты второго поколения лучше переносятся, менее склонны к лекарственным взаимодействиям и имеют более предсказуемую фармакокинетику, чем противоэпилептические препараты первого поколения, но они не более эффективны.10 Предыдущее поколение Противоэпилептические препараты были связаны с некоторыми специфическими врожденными дефектами, такими как расщелина позвоночника и орофациальные расщелины. Другие изменения, о которых сообщается в литературе в отношении использования этих препаратов, включают ограничение роста и влияние на когнитивное развитие и поведение. Имеются сообщения о том, что новые противоэпилептические препараты, такие как прегабалин, имеют низкий риск серьезных врожденных дефектов при монотерапии или политерапии. 10,
10,
В некоторых исследованиях на животных с применением ПЭП сообщалось о пороках развития скелета, дефектах нервной трубки, повышенном уровне самопроизвольных абортов, задержке роста и поведенческих аномалиях. массой тела при рождении и преждевременными родами по сравнению с общей контрольной группой.11
В этом исследовании выбор прегабалина для лечения был основан на недавних сообщениях, которые показали хорошие результаты при лечении невропатической боли, особенно невралгии тройничного нерва, в дополнение к незначительным побочным эффектам по сравнению с к другим классам противосудорожных средств.8
Прегабалин (PGB) имеет механизм действия, аналогичный габапентину (GBP), он связывается с кальциевыми каналами и модулирует приток кальция, а также влияет на ГАМКергическую нейротрансмиссию. Этот механизм действия оказывает противоэпилептическое, обезболивающее и анксиолитическое действие. Он более эффективен, чем GBP, и поэтому может использоваться в более низких дозах. Прегабалин, как и Лирика™, лицензирован для лечения периферической и центральной невропатической боли у взрослых.12 Поскольку почечный кровоток увеличивается на 50–80% во время беременности, сывороточные концентрации GBP или PGB могут значительно снижаться. Однако до сих пор не было опубликовано ни одного систематического исследования фармакокинетики GBP или PGB во время беременности.0004
Прегабалин, как и Лирика™, лицензирован для лечения периферической и центральной невропатической боли у взрослых.12 Поскольку почечный кровоток увеличивается на 50–80% во время беременности, сывороточные концентрации GBP или PGB могут значительно снижаться. Однако до сих пор не было опубликовано ни одного систематического исследования фармакокинетики GBP или PGB во время беременности.0004
По данным FDA, прегабалин относится к категории С для применения при беременности. Данных о его применении беременными женщинами недостаточно; потенциальный риск для плода человека неизвестен, поэтому прегабалин не следует применять во время беременности, за исключением случаев, когда польза для матери явно оправдывает потенциальный риск для плода.
Пациентке была предоставлена подробная информация о рисках и преимуществах ее специфического лечения противоэпилептическими препаратами, как это предлагается в представленных руководствах.10 После родов мать и ребенок находились под наблюдением во время грудного вскармливания, как это предлагается в литературе, и новорожденный развивался, как ожидалось.