Скрининг при беременности что это: УЗИ-скрининг при беременности (акушерское): стоимость, запись на УЗИ
Пренатальный скрининг 1 и 2 триместров беременности («двойной», «тройной» и «четверной» тесты). Первый скрининг.
Пренатальный скрининг — это исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности.
Слово скрининг означает «просеивание». В медицине под скринингом понимают проведение простых и безопасных исследований большим группам населения с целью выделения групп риска развития той или иной патологии.
Пренатальный скрининг — это исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности. Частным случаем пренатального скрининга является исследование по выявлению групп риска развития врожденных пороков у плода. Проводятся в определенные сроки беременности.
Ни первый, ни второй скрининг не позволяет выявить всех женщин, у которых может быть та или иная проблема, но дает возможность выделить относительно небольшую группу пациенток, внутри которой будет сосредоточена большая часть лиц с данным видом патологии. Обнаружение повышенного риска развития пороков у плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
Обнаружение повышенного риска развития пороков у плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
Для расчета пренатального скрининга пациентки обязаны заполнить специальную анкету, необходимую для учета всех факторов (вес пациентки, одноплодная или многоплодная беременность, прием лекарств, ЭКО и др.)
Пренатальный скрининг в Лаборатории ЦИР
В лаборатории ЦИР проводится комбинированный скрининг – сочетание биохимического и ультразвукового скринингов. Для вычисления рисков используется специальное программное обеспечение, которое сертифицировано для использования с целью пренатального скрининга. Для расчета пациентки обязаны заполнить специальную анкету, необходимую для учета всех факторов (вес пациентки, одноплодная или многоплодная беременность, прием лекарств, ЭКО и др.).
Также возможен расчет рисков с учетом данных внешнего УЗИ с названием учреждения и ФИО врача, проводившего процедуру. Однако если нет данных УЗИ, будет проведен биохимический скрининг с помощью программного обеспечения.
Однако если нет данных УЗИ, будет проведен биохимический скрининг с помощью программного обеспечения.
Полный комбинированный скрининг I и II триместров беременности:
«Программа «Пренатальный скрининг»
- УЗИ в первом триместре беременности с 11 недель до 13 недель 6 дней
- Пренатальный скрининг I триместра расширенный с расчётом риска гестоза (преэклампсии)
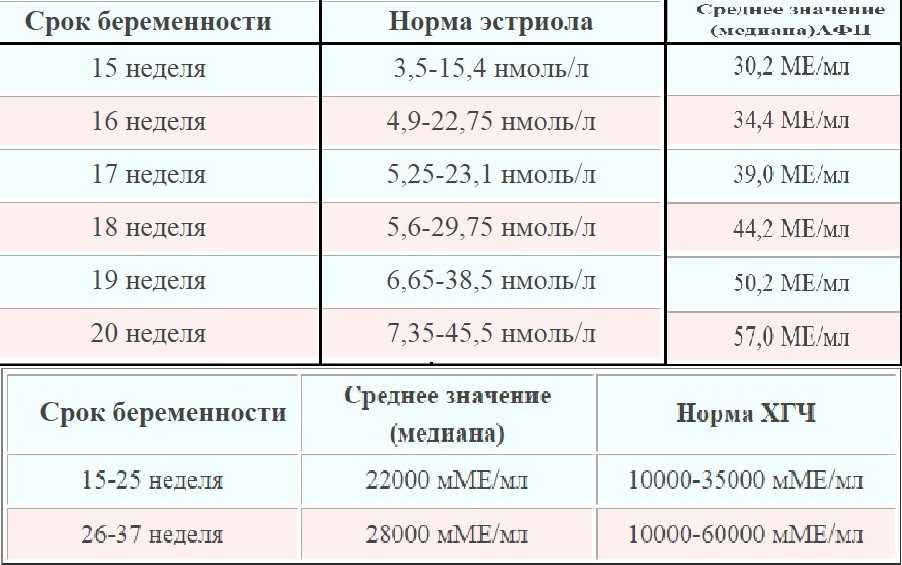
- Пренатальный скрининг II триместра — четверной тест (16-18 нед) (общий ХГЧ, АФП, свободный эстриол, ингибин А)
Программа «Пренатальный скрининг у врача УЗ-диагностики, к.м.н. Тё С.А.»
- Экспертное УЗИ I триместра с 11 до 13 недель 6 дней (2D-3D-4D) у врача УЗ-диагностики, к.м.н. Тё С.А.
- Пренатальный скрининг I триместра расширенный с расчётом риска гестоза (преэклампсии)
- Пренатальный скрининг II триместра — четверной тест (16-18 нед) (общий ХГЧ, АФП, свободный эстриол, ингибин А)
Варианты скрининга I триместра беременности (на сроке 11 недель — 13 недель 6 дней):
Пренатальный скрининг I триместра (св. ХГЧ, PAPP-A)
ХГЧ, PAPP-A)
Пренатальный скрининг I триместра расширенный с расчётом риска гестоза
Варианты скрининга II триместра беременности (на сроке 14 недель — 20 недель 6 дней, рекомендуемые сроки 16-18 недель):
Пренатальный скрининг II триместра – тройной тест (ХГЧ, АФП, св.эстриол)
Пренатальный скрининг II триместра – четверной тест (ХГЧ, АФП, св.эстриол, ингибин А)
Пренатальный скрининг II триместра – тройной тест со св.ХГЧ (св.ХГЧ, АФП, св.эстриол)
Пренатальный скрининг II триместра – двойной тест (ХГЧ, АФП)
АФП с расчетом МоМ по сроку беременности
Пренатальный скрининг II триместра – двойной тест со св.ХГЧ (св.ХГЧ, АФП)
Расчет пренатального скрининга со свободной β-субъединицей ХГЧ во II триместре
Условия сдачи анализа
- Рассчитываем срок беременности, лучше после консультации с врачом.
 Пренатальные скрининги выполняются на определенных сроках беременности.
Пренатальные скрининги выполняются на определенных сроках беременности. - Делаем УЗИ (рекомендуется иметь как минимум УЗИ, проводимое на сроке 11-13 недель)
- Осуществляем взятие крови (не ранее, чем через 3-4 часа после последнего приема пищи (не употреблять жирное)). Заполняем специальную анкету.
Расшифровка скрининга. Что такое МоМ?
Содержание гормональных показатей в крови может меняться в различных популяциях и этнических группах населения и зависит от метода определения. Именно поэтому индивидуальные уровни маркеров у беременных следует оценивать с помощью показателя МоМ (Multiple of Median) — коэффициент, показывающий степень отклонения значения показателя от среднего значения для срока беременности (медианы). Для расчета МоМ учитываются концентрация гормонального показателя, данные УЗИ, анамнез пациентки, включая рост, вес, курение, наступление беременности в результате ЭКО и др. Если значение МоМ у пациентки близко к единице, то значение показателя близко к среднему в популяции, если выше единицы – выше среднего в популяции, если ниже единицы – ниже среднего в популяции.
Ни первый, ни второй скрининг не позволяет выявить всех женщин, у которых может быть та или иная проблема, но дает возможность выделить относительно небольшую группу пациенток, внутри которой будет сосредоточена большая часть лиц с данным видом патологии. Обнаружение повышенного риска развития пороков у плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
Смотрите также:
Неинвазивный пренатальный тест для выявления анеуплоидий НИПТ (c 10 недель до завершения беременности)
Неинвазивный пренатальный тест Panorama + микроделеции НИПТ (расширенная панель)
Неинвазивный пренатальный тест VERACITY (c 10 недель)
Читайте статьи и ответы специалистов клиник ЦИР:
- Загадка четверного теста
- Какой лучше — двойной, тройной или пятерной?
- Снижение PAPP-A в скрининге
- В чем отличие тройного от четверного?
- УЗИ, скрининг, нормы, МоМ, тройной и четверной тесты
- необходимость биохимического скрининга II триместра
- ОРЗ и первый скрининг I триместра (двойной тест)
- высокий уровень ХГЧ в скрининге
ToRCH-инфекции и беременность
Что такое ToRCH-инфекции, чем опасны эти инфекции во время беременности, как и когда проводится обследование, как интерпретировать результаты.
 На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
Анализы при беременности в Лабораториях ЦИР
В нашей лаборатории Вы можете пройти полное обследование при наступлении беременности, сдать анализы на любом сроке, а в наших клиниках Вы можете заключить договор на ведение беременности.
Калькулятор ХГЧ при беременности онлайн
Калькулятор ХГЧ используется для расчета прироста ХГЧ (разница между двумя анализами, сданными в разное время).
Прирост ХГЧ важен для оценки развития беременности. В норме на ранних сроках беременности ХГЧ увеличивается примерно в 2 раза каждые двое суток. По мере увеличения уровня гормона скорость увеличения снижается.Ложноположительный тест на беременность или почему ХГЧ положительный, а беременности нет?
В каких случаях может быть положительным тест на беременность?
Норма общего анализа крови во время беременности.
 Гемоглобин, тромбоциты, гематокрит, эритроциты и лейкоциты при беременности. Клинический анализ крови во время беременности. Гематологические изменения при беременности.
Гемоглобин, тромбоциты, гематокрит, эритроциты и лейкоциты при беременности. Клинический анализ крови во время беременности. Гематологические изменения при беременности.Перевод материалов сайта UpTodate.com
Нормально протекающая беременность характеризуется значительными изменениями почти во всех органах и системах для приспособления к требованиям фетоплацентарного комплекса, в том числе, во время беременности меняются показатели анализов крови.Норма ХГЧ при беременности. Таблица значений ХГЧ по неделям. Повышенный ХГЧ. Низкий ХГЧ. ХГЧ при внематочной беременности. ХГЧ при ЭКО (ХГЧ после подсадки, ХГЧ на 14 дпп).
ХГЧ или бета-ХГЧ или общий ХГЧ – хорионический гонадотропин человека – гормон, образующийся во время беременности. ХГЧ образуется плацентой, которая питает зародыш после оплодотворения и имплантации (прикрепления к стенке матки).
Оценка рисков осложнений беременности с помощью пренатального скрининга
Данные пренатального скрининга позволяют оценить не только риски врожденной патологии, но и риск других осложнений беременности: внутриутробной смерти плода, позднего токсикоза, внутриутробной гипоксии и др.
Парвовирус B19 и парвовирусная инфекция: что нужно знать при планировании и наступлении беременности.
Что такое парвовирусная инфекция, как передается вирус, кто может заболеть, чем опасен вирус при беременности, какие анализы сдаются для диагностики.
Планирование беременности
Акушерство отличает от других специальностей то, что оно при физиологическом течении беременности и родов в принципе не является частью медицины (науки о лечении болезней), но является частью гигиены (науки о сохранении здоровья). Обследование при планировании беременности.
Тестостерон при беременности. Андрогены: их образование и метаболизм при нормальной беременности. Гиперандрогения при беременности. «Мужские» гормоны при беременности.
При беременности уровень тестостерона и других андрогенов изменяется. Изменение этих уровней зависит в том числе и от пола плода.
Все статьи раздела
Скрининг второго триместра на какие показатели стоит обратить внимание
В третьем триместре, начиная с 14 недель беременности, будущим мамам рекомендуется повторно пройти диспансерное наблюдение.
Анна Марченко, директор Клиники доктора Анны, объясняет, в каких условиях проводится этот тест, нужен ли он беременным, какие показатели особенно важны, насколько достоверны результаты и т.д.
Для чего проводится скрининг второго триместра
В начале второго триместра плод уже хорошо сформирован. Пренатальное обследование в это время позволяет определить степень развития ребенка и возможные отклонения.
Замечательный По показаниям совпадает с первым профилактическим осмотром, но является более точным и дает полную картину состояния плода.
Вторичное тестирование выявляет специфические хромосомные нарушения, такие как синдром Дауна, синдром Тернера, синдром Патау, синдром Эдвардса, врожденные дефекты нервной трубки, троиды и анатомические патологии развития плода.
Что входит во второй скрининг
Второе предродовое обследование включает УЗИ и анализ крови на биохимические маркеры. Для получения точной и полной картины развития ребенка его рекомендуется проводить между 14-й и 20-й неделями беременности. Наиболее подходящим для анализа медики считают срок 16-18 недель.
Наиболее подходящим для анализа медики считают срок 16-18 недель.
Биохимические показатели из анализов крови
Этот тест, также известный как тройной тест, может проверить уровни трех маркеров в крови.
Хорионический гонадотропин. Несоответствия нормативным уровням ХГЧ могут свидетельствовать о развитии хромосомных аномалий у детей.
Эстриол Снижение уровня этого гормона может увеличить риск развития синдрома Дауна и вызвать инфекции у плода.
Показано, что повышенный уровень альфа-фетопротеина АФП влияет на развитие плода при синдроме Шерешевского-Тернера, редукционном синдроме и синдроме Дауна.
Что может обнаружить УЗИ
Цель УЗИ во втором триместре – понять состояние плаценты.
Где она прикрепляется. Плацента часто прикрепляется к области глотки внутри матки и может вызвать кровотечение.
Количество амниотической жидкости — не хрусталиковые или множественные водители часто свидетельствует о наличии инфекционных или генетических заболеваний у ребенка.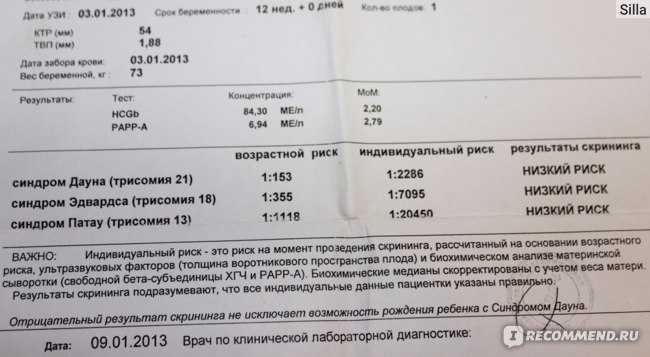
Кроме того, измеряют головку плода, нижние конечности, плечи и руки, чтобы оценить правильность формирования ног, рук, пальцев, внутренних органов и головного мозга.
Во втором триместре обязательна подтяжка шейки матки для измерения длины шейки матки. В это время врач уже может определить наличие или отсутствие условий для преждевременных родов.
Каждой ли беременной женщине необходимо проходить второй скрининг
Не всем женщинам предлагается пренатальное тестирование во втором триместре из-за приказов министерства здравоохранения. Принудительное извлечение наблюдается в следующих случаях.
Если поражения развиваются или подозреваются во время первого запланированного исследования.
Возраст будущей мамы должен быть от 35 лет и старше.
Если у вас есть история врожденных аномалий.
угрожающий аборт.
инфекции.
Прием лекарств, запрещенных во время беременности Болезни, связанные с беременностью Болезни, связанные с беременностью・Болезни, связанные с беременностью ・Напитки, связанные с беременностью
Об употреблении алкоголя и наркотиков.
Ультразвуковое исследование в основном проводят всем беременным. Это связано с тем, что в этот период у плода формируются важные функциональные органы и системы. Во втором триместре УЗИ проводят только ступенчато (через кожу живота матери).
Особенности подготовки к исследованию
Пренатальный скрининг не требует специальной подготовки или тщательной подготовки. За день до забора крови рекомендуется избегать продуктов, вызывающих аллергию, таких как жареное, острое, жирное, шоколад и цитрусовые.
Замечательные врачи должны быть предупреждены обо всех лекарствах, которые они принимают, чтобы специалисты могли проводить тесты с учетом материнских эффектов.
Кровь вводят утром натощак. Непосредственно перед приемом внутрь биоматериала животное следует «голодать» не менее 8 часов. Допускается потребление воды без газа.
Ультразвуковые исследования требуют еще меньшей подготовки. Рекомендуется избегать цитрусовых, морепродуктов и газированных напитков за несколько часов до исследования.
Какие показатели считаются нормальными
Уровни АФП обычно постепенно увеличиваются с 34,4 МЕ/мл в 16 недель до 57 МЕ/мл в 20 недель.
Свободный эстриол также увеличился до 5,5-21 нг/мл в 15-16 недель и 7,60-28 нг/мл в 19-20 недель.
Однако в норме маркер ХГЧ должен снижаться от недели к неделе с 6140-103000 мМЕ/мл в 16 недель беременности до 4720-80100 мМЕ/мл в 20 недель.
Насколько достоверными являются результаты исследования
Беременным женщинам следует воздерживаться от самостоятельной интерпретации результатов скрининга. Каждый полученный индекс оценивается врачом только в комплексе с другими параметрами, а не в одиночку.
Большой риск рассчитывается на основании результатов анализа крови на биохимические маркеры и данных первого УЗИ в 11-13 недель.
Интерпретацию данных исследования первоначально осуществляет пренатальный акушер-гинеколог. При наличии отклонения женщину направляют к генетику, который совместно с акушером-гинекологом определяет дальнейшее обследование.
Что делать, если скрининг показывает отклонения от нормы
Отклонения от нормы вовсе не означают, что ребенок болен. Во многих случаях причиной также может быть неправильное суждение о беременности. В этом случае рекомендуется повторное УЗИ через неделю.
Ограничение роста плода, обнаруженное к 22 неделе беременности, можно лечить.
Также скрининговые показатели лишь указывают на вероятность того, что ребенок родится с патологическим состоянием. Это означает, что у 1 из 100 беременных женщин, получивших такие же результаты, вероятно, будет ребенок с патологией. В этом случае беременную направляют к генетику, который назначает дополнительные анализы.
Беременность – самый важный этап в жизни как родителей, так и их будущего ребенка. За это время все органы располагаются и развиваются. На карту поставлена вся дальнейшая жизнь ребенка. Поэтому к этому жизненному этапу нужно относиться очень ответственно.
Для этого недостаточно защитить матерей и детей от вредного воздействия окружающей среды. Существуют различные наследственные и наследственные состояния, препятствующие защите детей.
Существуют различные наследственные и наследственные состояния, препятствующие защите детей.
С целью выявления аномалий развития плода на ранних сроках и выбора наиболее рационального лечения проводятся комплексные исследования беременных, и это называется скринингом.
При рождении плода эту комбинированную диагностику рекомендуется проводить регулярно для оценки состояния плода и наблюдения за его внутриутробным развитием.
Настоятельно не рекомендуется пренебрегать диагностикой в третьем триместре беременности, так как результаты анализов при первом посещении повышают риск развития заболевания.
Вторая фаза беременности выполняется через несколько недель, и если предыдущий тест назначен в результате предыдущего теста, он будет выполнен для мониторинга и оценки эффекта.。
Когда надо делать второй скрининг
Второй экзамен должен проводиться в середине беременности от 14 недель до 20 недель беременности. Особенность этого периода заключается в том, что вес плода значительно увеличивается.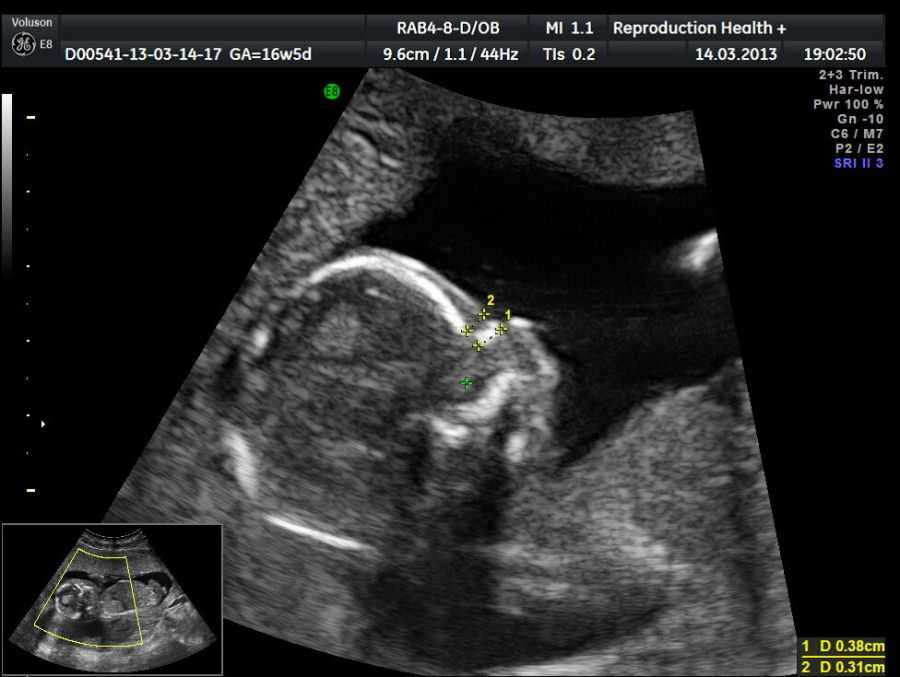 За последние несколько недель он вырос с 7 см до 27 см, а масса увеличивается с 20 г до 1200 г.
За последние несколько недель он вырос с 7 см до 27 см, а масса увеличивается с 20 г до 1200 г.
Оптимальный период ультразвукового скрининга составляет два триместра от 16 недель до 18 недель.
В этом тесте также измеряются индивидуальные биологические показатели, и вводятся личные данные (рост, вес, возраст, дополнительные факторы риска). Вывод основного экзамена также требуется.
Эти данные необходимы для расчета двух кварталов комбинации (2 1-я хромосомная трисомия, 1 8-я хромосомная трисомия и риск риска недостаточности образования нервной трубки).
Риск рассчитывается программой в специальной формуле. Это позволяет вам оценить вероятность того, что дети с замечательными нарушениями при синдроме Дауна, синдроме Эдвардса и развитию нервной системы.
В случае среднего и высокого риска проблема аборта может увеличиться.
Отличия скрининга 1 триместра от скрининга 2 триместра
Адаптация, которая проводит 1 и 2 скрининга, почти одинакова. Наблюдение за внутренним ростом, идентификацией врожденных и наследственных заболеваний и мониторинга лечения.
Тем не менее, при двух поканах все фрукты более четко визуализированы. Это потому, что ребенок быстро растет с 14 до 20 недель. В результате были возможны более подробные проверки, и теперь можно определить малейшее безумие в вспышке до рождения.
Для этого теста нет противопоказаний. Диагностика многофункциональных устройств полностью безопасна. Это не оказывает плохого влияния на тело или тело ребенка. Это важный приоритет перед альтернативным методом исследования.
Подготовка ко второму скринингу
Этот тестовый набор не должен быть специально подготовлен для женщин.
За 2 дня до анализа крови рекомендуется избегать богатых жирами вещей, жареных продуктов, пряных продуктов, шоколада, цитрусовых и аллергенов.
Через 7-8 часов вам нужно отказаться полностью съесть любую еду. Кровавый забор строго голоден, и можно пить воду без газа (напитки и соки бесполезны!).
Важным моментом перед проверкой является рассказать своему врачу обо всех лекарствах, которые вы принимаете.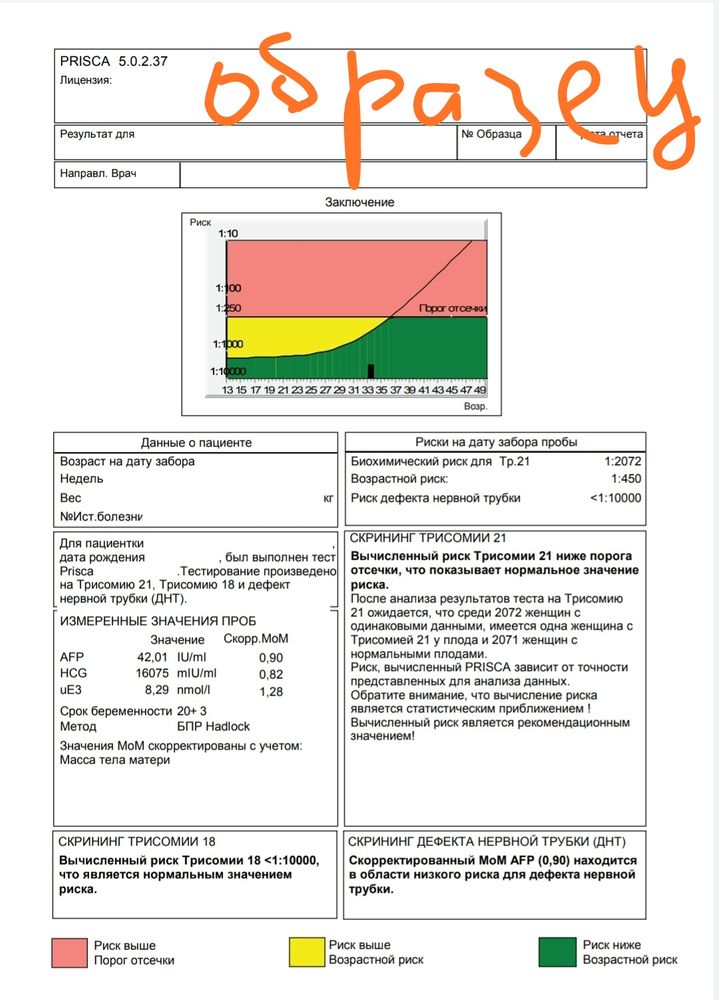 Во время консультации врач сделает правильные выводы с учетом воздействия препарата на организм матери и ребенка.
Во время консультации врач сделает правильные выводы с учетом воздействия препарата на организм матери и ребенка.
Перед ультразвуковым диагнозом вам необходимо подготовить еще меньше. Рекомендуется завершить туалет в промежности за два часа до проверки и воздерживаться от выбора газированных напитков.
В некоторых случаях врачи могут пить от 1 до 1,5 литра воды без газа, чтобы заполнить мочевой пузырь. Это обеспечивает положение матки, необходимое для высококачественной ультрасонографии плода.
Зачем делать скрининг
Тесты от 14 до 20 недель необходимы для мониторов развития плода и правильного образования анатомической и физиологической структуры организма. В настоящее время плод уже был полностью сформирован. Если вы проведете предварительный тест на этом этапе, вы сможете более точно понять здоровье и степень роста ребенка.
Однако адаптация второго диагноза в значительной степени аналогична первой диагностике (наблюдение, отклонение, обнаружение патологии), что в значительной степени аналогична первой диагностической группе. Следовательно, считается, что второй диагноз является более точным. Это позволяет не только структуру и зрелость структуры и зрелости, но и состояние ребенка более подробно.
Следовательно, считается, что второй диагноз является более точным. Это позволяет не только структуру и зрелость структуры и зрелости, но и состояние ребенка более подробно.
Во втором этапе проверки можно судить.
- Синдром Дауна?
- Синдром Патау.
- Синдром Патапаты?
- Синдром Тернера
- Три поляризма.
- Анатомические аномалии в развитии конечностей, скелета лица, органов и систем.
- Развитие для роста.
- Получить вес, размер плода.
- Если такая патология будет обнаружена, проблема исполнения будет решена, будет ли она продолжать забеременеть. Можно положить конец беременности, чтобы сохранить здоровье матери.
Женщины могут отказаться от теста, но это не рекомендуется.
Обязательно ли делать скрининг второго триместра?
Существует недоразумение, что пренатальная диагностика оказывает негативное влияние на здоровье будущего ребенка. Тем не менее, нет основной основы для этого решения. Ультразвуковые тесты безопасны как для матери, так и для ребенка и не наносят вреда здоровью плода. Тем не менее, ультразвуковой диагноз может проверить, что в росте ребенка нет аномалии и выбрать разумный метод лечения. В чрезвычайно сложных ситуациях беременность прекращается, чтобы поддерживать здоровье и жизнь матери.
Тем не менее, ультразвуковой диагноз может проверить, что в росте ребенка нет аномалии и выбрать разумный метод лечения. В чрезвычайно сложных ситуациях беременность прекращается, чтобы поддерживать здоровье и жизнь матери.
Ультразвук не отрицательно влияет на детей. Мы размышляем из различных структур различной плотности и визуально предоставляем врачам их положение и состояние здоровья. Существует также функция (такая как доплеровский), которая может оценить кровоток и частоту сердечных сокращений плода в режиме реального времени.
Биостатические исследования во втором периоде беременности не обнаруживаются у всех женщин. Он реализуется в соответствии с пожеланиями беременных женщин и адаптации, и содержимое следующее.
Возраст моей матери 35 лет и старше.
- Возраст моего отца старше 40 лет.
- Родословная должна иметь врожденные или наследственные аномалии.
- Если есть отклонение пренатального теста до 13 недель.
- Существует риск аборта.
- В прошлой беременности, когда существует аномальная врожденная или наследственная аномалия.
- Когда связаны тяжелые материнские заболевания и инфекционные заболевания.
- Если вы принимаете противопоказанный препарат во время беременности, или если влияние может увеличить риск патологического риска плода (SPATER).
- Женщины употребляют алкоголь и наркотики.
- В середине беременности выполняются ультразвуковые тесты, а анализ крови матери выполняется и диагностируется.
Что входит в скрининг второго триместра
Цель второго диагноза состоит в том, чтобы убедиться, что матка развивается нормально и что плод созревает в соответствии с графиком.
Осмотрите HCG (хор гонадотропин: гормоны, изготовленные из специальных органов хора) от крови пациента. Поскольку этот гормон необходим для естественного прогресса беременности, необходимо регулярно наблюдать за концентрацией тела беременных женщин.
По мере роста показателей этого гормона риск развития ненормального развития детей увеличивается. Тем не менее, рост ХГЧ также может возникнуть, когда многократные беременность, диабет или настройки беременности неуместны.
Тем не менее, рост ХГЧ также может возникнуть, когда многократные беременность, диабет или настройки беременности неуместны.
Измерьте концентрацию α-фароплаторина (белок из пищеварительной трубки и органов печени плода).
Анализ свободного ээстриала (гормона, изготовленного в плаценте или печени для детей) позволяет понять состояние плода. Если это уменьшается, существует риск внутренней инфекции или выкидыша.
Такое сложное лабораторное исследование называется «тройным испытанием». Это требуется в течение двух раз.
Подготовка к экзамену не сложно.
Подготовка к скринингу второго триместра
Необходимо отказаться от жира, резкого и аллергии. Подготовьте все материалы, связанные с обучением за границей, и сообщите своему врачу обо всех связанных заболеваниях.
Это также важный момент, чтобы прийти к диагнозу. Если вы нервничаете или интенсивно тренируетесь, результаты могут быть затронуты или искажены. В результате это может показать неуместную медицинскую точку зрения.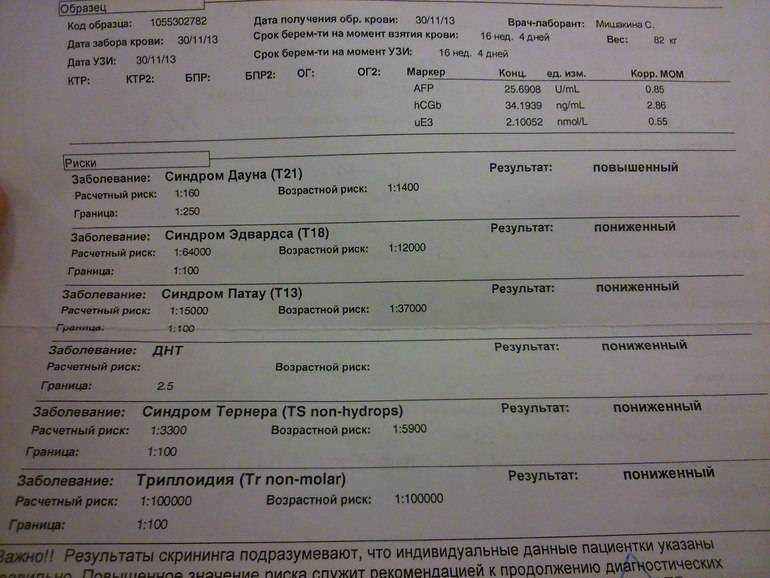 Следовательно, важность подготовки не следует пренебрегать.
Следовательно, важность подготовки не следует пренебрегать.
Уровень скрининга во втором квартале относительно низкий по сравнению с другими местными клиниками.
Цены на скрининг второго триместра
Наши медицинские учреждения работают над диагнозом и беременностью на основе богатства опыта. Диагноз может быть выполнен специалистом, использующим новейшее оборудование, оценивая положение, состояние и степень роста пренатального плода, и выявляет небольшое безумие роста.
Не только военный медицинский персонал, но и осмотр в расслабленной атмосфере, вы можете оставить хорошее впечатление.
Если вы заранее зарегистрированы по телефону, вы можете получить проверку беременности в нашей больнице в Москве за плату.
Мы стараемся предоставлять услуги высокого качества на высоком уровне. Я благодарен за то, что пациенты доверяют и оценивают медицинское учреждение.
Ультразвуковые тесты на второй фазе беременности являются частью скрининга, выполненного для выявления риска аномалий генов плода. В течение этого времени дети активно формируют внутренние органы. Ультразвуковой диагноз позволяет вам найти много патологических состояний и удалить результаты на этой стадии. Кроме того, в настоящее время родители в будущем смогут узнать пол ребенка. Медицинский центр Москвы, Miracle Doctor, позволяет вам проходить ультразвуковые обследования в поздней беременности по низкой цене. Мы представили новейшее оборудование, чтобы информация могла быть всесторонне получена о состоянии здоровья матери и ребенка.
В течение этого времени дети активно формируют внутренние органы. Ультразвуковой диагноз позволяет вам найти много патологических состояний и удалить результаты на этой стадии. Кроме того, в настоящее время родители в будущем смогут узнать пол ребенка. Медицинский центр Москвы, Miracle Doctor, позволяет вам проходить ультразвуковые обследования в поздней беременности по низкой цене. Мы представили новейшее оборудование, чтобы информация могла быть всесторонне получена о состоянии здоровья матери и ребенка.
О статусе ультразвукового диагноза в середине беременности
По данным Российского министерства здравоохранения № 572 1 ноября 2012 года, проверка будет проведена на 18-21 недели. Точная дата определяется врачом, который управляет прогрессом беременности. В некоторых случаях тестовый период может быть отложен на 24 недели. До сих пор вторичный скрининг был показан только для риска женщин, таких как возраст 35 лет и старше, и после рождения первого ребенка с генетическими поражениями.
 В настоящее время ультразвук в середине беременности выполняется без исключения. Это может минимизировать безумие развития плода.
В настоящее время ультразвук в середине беременности выполняется без исключения. Это может минимизировать безумие развития плода.
О цели ультразвуковой диагностики при поздней беременности
В тесте врач обращает внимание на следующие показатели.
Количество фруктов. Если в первом тесте не будет обнаружено множественную беременность, ее существование будет выявлено. Тело женщины адаптировано, чтобы нести ребенка. Два или более фруктов часто связаны с риском прекращения выкидыша, ранних гонок и развития любого из них. Контроль может предсказать появление множественной беременности и предотвратить много осложнений.
Положение плода в матке. Во время беременности ребенок растет и всегда движется п о-разному. В конце периода беременности (до 32 недель) рождение определяется (естественная доставка или доставка субсидий). В некоторых случаях можно скорректировать положение плода в методе акушерства.
Сердцебиение. Этот показатель позволяет вам заключить здоровье вашего ребенка. Стандарт составляет от 140 до 160 ударов в минуту в качестве индекса. Ниже 85, более 200 предполагают появление брадикардии и тахикардии соответственно. В середине беременности не только частота сердечных сокращений, но и размещение сердца на груди плода проверяется ультразвуком.
Стандарт составляет от 140 до 160 ударов в минуту в качестве индекса. Ниже 85, более 200 предполагают появление брадикардии и тахикардии соответственно. В середине беременности не только частота сердечных сокращений, но и размещение сердца на груди плода проверяется ультразвуком.
Анатомические характеристики плода. Врачи обращают внимание на структуру черепа и костей лица, развитие грудной клетки и позвоночника, длину туловища, а конечности симметричны. Кроме того, в ультразвуке специалисты проверяют формирование всех важных органов, таких как мозг, сердце, легкие, печень, селезенка, почка, мочевой пузырь и кишечник.
Дискуссионная идентификация. Вторая фаза беременности очень важна для поиска многих хромосомных аномалий. Следовательно, расстояние между глазами длинное, рот открывается, язык выходит, кости нижней конечности могут быть укорочены, например, Дауни. Кроме того, тест может проверить состояние хвоста (устье волка) и губ (губы кролика).
Оценить состояние пуповины. Врачи обращают внимание на количество артерий и вен. Нормальные значения — два и один. Двухмесящий ультразвуковой тест может обеспечить шнур головы плода, рисунка и пупок вокруг ног. До 24-25 недель это не патологическая вещь, потому что ребенок все еще может свободно двигаться и может «разбросить» самостоятельно.
Врачи обращают внимание на количество артерий и вен. Нормальные значения — два и один. Двухмесящий ультразвуковой тест может обеспечить шнур головы плода, рисунка и пупок вокруг ног. До 24-25 недель это не патологическая вещь, потому что ребенок все еще может свободно двигаться и может «разбросить» самостоятельно.
Зрелая плацента. Один из важных показателей, который влияет на выбор тактики родов. Если плацента находится в середине беременности, рекомендуется наблюдать за государством с ежемесячной ультрасонографией. Обычно толщина этого временного скелета должна реагировать на возраст беременности, и отклонение от этого показателя может показать патологическую.
Количество амниотической жидкости. IZH (индекс амниотической жидкости) отражает количество амниотической жидкости. Согласно ценностям этого индекса, он считается менее 2 см и 8 см или боле е-мульт и-гиде. Несколько дней после стандарта обычно сопровождаются беременными женщинами и могут предположить престижную инфекцию.
Состояние репродуктивных органов женщины. В ультразвуковом тесте доктор также проверяет шейку матки. При поздней беременности длина шейки матки должна составлять от 24 до 34 мм. Обычно это должно быть закрыто во время беременности, но если это раскрыто, это предполагает возможность выкидыша. Это тест для выявления и устранения этой угрозы.
Гендерное определение ребенка Этот показатель может быть важен, когда у пары есть наследственное заболевание (например, гемофилия), которая заражена линией крови женщин и мужчин. Это не главная цель теста, чтобы судить о самом полу, но он поделится информацией с беременными женщинами, а также с врачами.
Что вы знаете о ультразвуковых тестах при поздней беременности?
Индекс эмбика плода (двойной размер, окружность брюшной полости, размер лобной кости, длина трубки и т. Д.).
- Образование структуры черепа и структуры мозга (полушария головного мозга, боковой мозг, маленький мозг, зрительный нерв).
- Транспортное средство (респираторная, кровообратная, урология, пищеварительный).

- Мы измеряем различные параметры, которые отражают рост ребенка и здоровье матери, такие как плацента, пуповина, амниотическая жидкость и состояние шейки матки.
- Запланированный тест будет назначен на беременность от 20 до 24 недель. В настоящее время все разработки органов активны и значительно визуализированы. В этой клинике вы можете пройти двухместное ультразвуковое обследование по доступной цене. В дополнение к эмблеметрии, вы можете проверить кровообращение плода и плаценты с деголометрией. В ультразвуковом тесте измеряется специалист.
Какие патологии показывает УЗИ во 2 триместре беременности
Окружность живота
- Длина руки и ног
- Пропорциональная связь между костями черепа и каждой частью мозга.
- Непрерывность и форма позвонков.
- Легкое, желудок, печень, размер кишечника.
- Количество и процент желудочков.
- Структура иностранных гениталий.
- Число и размер почки.
- Размер Брэда
- Расчетный вес и период роста плода.

- Ультразвуковые исследования на второй фазе беременности могут диагностировать угрозы природного выкидыша, кистозной выкидыш, тяжелой патологии плода и хромосомных заболеваний. Он адаптирован к одиночной беременности и множественной беременности и выполняется в двухмерном режиме с помощью влагалища и голодного доступа.
Врачи судят в двухмесячном ультразвуковом тесте.
Положение размещения, толщина, структура, зрелость.
- Количество кровеносных сосудов в пуповине, наличие узелков.
- Yosui Ryo
- Состояние шейки матки
- Общее 2-месячное ультразвуковое обследование является 2 D-тестом. Размер плода, структура органа и кости, образование плаценты, положение и структура пуповины, количество амниотической жидкости и т. Д. При необходимости добавьте дополнительный 3D и 4 D-режим ультразвуковой проверки, допплеровского теста и тестирования эха плода. Профилактические тесты при поздней беременности могут найти следующую патологию:
Положение плода неверно (в таз, диагональ, боко). До 30-32 недель он оценивается как наблюдение, так как оно может перейти в правильное положение или оставаться в том же положении.
До 30-32 недель он оценивается как наблюдение, так как оно может перейти в правильное положение или оставаться в том же положении.
- Аномальная беременность в развитии может точно понять структуру органов и частей тела, а также может найти ненормальный рост плода, который не был виден на первой консультации. Абсолютно уменьшенные или расширенные кости бедренной и верхней части руки, сокращение или увеличение головы, аномальные пальцы, расширение комнаты мозга, накопление спинномозговой жидкости в черепе, отсутствие кардиоэлектских стен и расширение тазовой почки.
- Замедленное развитие. Симметричный тип внутриутробной задержки роста плода на УЗИ проявляется пропорциональной задержкой массы тела и длины плода, при этом большинство показателей субнормальных размеров плода укладываются в рамки индивидуальных сотрясений. При асимметричной форме рост плода непропорциональный. Масса плода недостаточна, длина тела соответствует норме. Развитие органов грудной клетки и брюшной полости отстает, объем подкожно-жировой клетчатки уменьшен, объем головы и длина конечностей соответствуют сроку.

- Крыло не удалось. Признаки включают преждевременную отслойку плаценты и внезапное нарушение маточного кровотока. При хроническом течении снижается скорость и интенсивность кровообращения, плацента на 5 мм и более тоньше, чем в норме. Косвенные признаки ФПН включают гипоксию плода и замедление сердечного ритма, медленный рост и низкую подвижность, аномальный (часто недостаточный) объем амниотической жидкости и кальцификацию плаценты.
- Патология пуповины. Периферическая, делящаяся, оболочечная, а иногда и только одна подключичная артерия вместо двух. Эти нарушения связаны с такими рисками, как гипоксия плода, развитие пороков сердца и нарушение сердечно-сосудистой деятельности.
- Это лучшее время для 3D УЗИ диагностики. Ткани и органы плода уплотняются для получения трехмерных изображений и могут свободно перемещаться в матке. Беременные женщины могут получить четкие фотографии и видео своих детей. Стоимость 3D-ULA 2 триместра уточняйте у администратора медицинского центра.

Всем ли нужно предродовое обследование? Фраутест 19 октября 2018 г.
В Госен Сити проводятся и пренатальное тестирование, лабораторная биохимия (анализы крови) и УЗИ. Целью этих исследований является уточнение потенциального риска рождения детей с пороками развития вследствие хромосомных аномалий. Возможны скрининговые тесты для достоверного выявления наличия или отсутствия нарушений развития нервной системы, таких как синдром Дауна (SD), трисомия 18 (синдром Эдвардса, SE), дефекты нервной трубки (DNT) и синдром Патау. В России, согласно Постановлению Минздрава РФ № 457 от 2000 г., всем женщинам, желающим забеременеть, рекомендуется проходить такое обследование.
Синдром Дауна — геномная патология: 47 хромосом вместо 46 у полного набора детей. Другое название SD — трисомия 21, поскольку такие хромосомы встречаются в 21 паре. Заболеваемость данной патологией очень высока, с ней рождались дети с характерными чертами психического облика и нарушениями развития на психоэмоциональном уровне.
Заболевания, выявляемые с помощью тестов
Синдром Эдвардса также является хромосомной аномалией, при которой 18 пар хромосом имеют третью дополнительную копию вместо двух. Поэтому его еще называют «трисомия 18 типа». Дети рождаются с глубокими пороками, несовместимыми с жизнью.
Недостаточность нервной трубки (DNF) — это нарушение процессов развития организма, даже на стадии плода, при котором геномные аномалии могут привести к отсутствию частей черепа вместе с головным мозгом или раскрытию позвоночного канала. Младенцы умирают еще до рождения, и немногие выжившие живут около недели.
В первые три месяца беременности на сроке 10-14 недель женщине необходимо пройти УЗИ-проекцию, во время которой определяется и развивается данная беременность, а также проводятся определения.
Как проходит скрининг
Толщина морщин на шее
- Определите расстояние от короны эмбриона до хвостовой кости (KTR).
- Иметь носовую кость.
- Подкожный жир накапливается впервые на 1 4-й неделе воротника на задней части шеи плода.
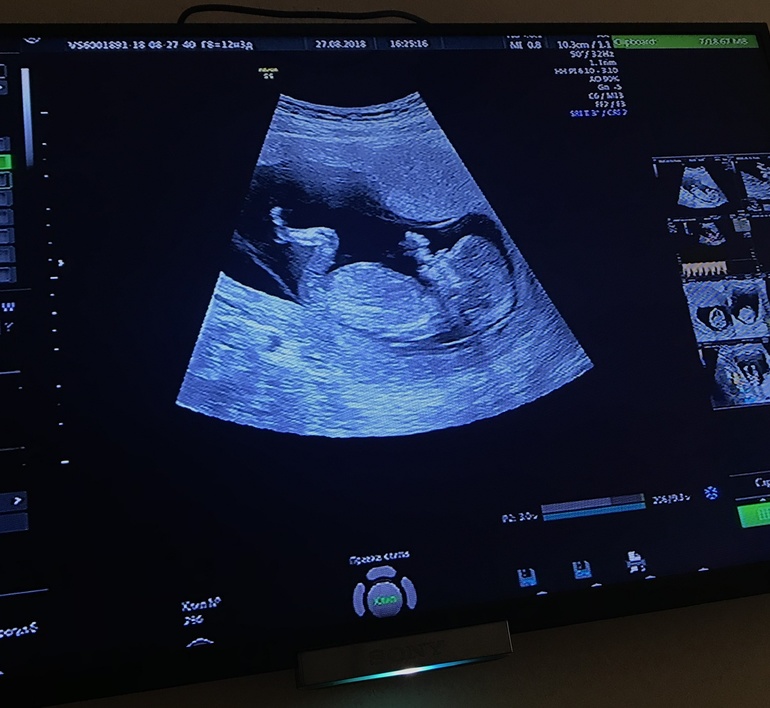 Если толщина «цвета» составляет 3 мм или более, существует опасность SD. Если этому симптому не хватает носовой кости или недостаточно развитой, опасность этого заболевания подозревается.
Если толщина «цвета» составляет 3 мм или более, существует опасность SD. Если этому симптому не хватает носовой кости или недостаточно развитой, опасность этого заболевания подозревается.
Второе ультразвук проводится на 16-18 неделе.
Тем не менее, только ультрасонографии недостаточно, поэтому скрининга включает в себя конкретное исследование конкретных биохимических параметров крови: косвенного анализа белков плода.
Двойное изучение биохимии крови матери включает количественное содержание белка плода CarCatum у женщин: специальный плазменный белок (специфический белок плазмы, полученный во время беременности) (гормон гонадотропина) и PAPP-A. Он должен измерить. Исследовательский период явно ограничен от 11 до 13 недель беременности.
Биохимический скрининг (двойной и тройной тест)
Тройной тест измеряет B-HCG, AFP (белок сахара плода) и свободный E3 (Estreal). Время доставки составляет 16-18 недель.
За исключением этого вещества, оно не включено в кровь женщины, или его количество очень мало.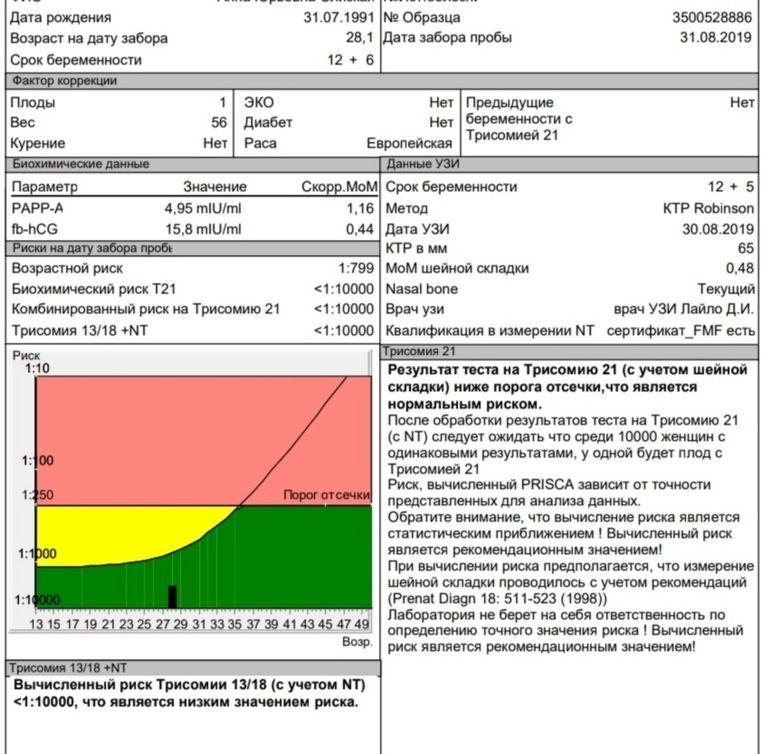 В сочетании с другими диагностическими проверками можно определить, что количественные показатели и динамика изменений могут иметь нарушения развития у плода.
В сочетании с другими диагностическими проверками можно определить, что количественные показатели и динамика изменений могут иметь нарушения развития у плода.
Гормон, продуцируемый вильяльным гормоном B-HCG, появляется в организме с момента конверсии. Концентрация увеличивается с 1,5 раза в два дня в течение дву х-пяти недель. Максимальное значение показано через 10-11 недель, а его содержание стабильно и уменьшается до конца беременности. Если он чрезмерный, это может быть синдром Дауна, если он уменьшается, это может быть синдром Эдвардса.
Papp-A играет важную роль в иммунитете для поддержания плаценты. Ценность увеличивается по мере продвижения беременности. Если этот индекс белка низкий, вероятность хромосомных аномалий высока. Это особенно важно в качестве индикатора синдрома Дауна.
AFP является плазменным белком, продуцируемым плодом. С 10 до 30 недель количество крови у матери увеличивается, а затем постепенно уменьшается. Если это значение белка высока, оно будет индикатором аномалии плода, включая аномальную нервную систему. Низкое значение может быть связано с синдромом Дауна и синдромом Эдвардса.
Низкое значение может быть связано с синдромом Дауна и синдромом Эдвардса.
Этриол свободного типа генерируется в плаценте, чтобы обеспечить нормальную функцию матки во время беременности. Концентрация возрастает с начала периода плаценты. Следовательно, быстрое снижение может указывать на серьезное заболевание, включая нарушение развития плода и плода и геном.
Эти испытания собирают кровь из вены утром и натощак. Это среднее значение (среднее значение) с учетом личных факторов многих женщин (возраст, вредные привычки, хронические заболевания, особенно диабет, типы беременности и количество плодов). Медиана находится в специальной программе, и рассчитывается профиль мамы. Результаты расчета сравниваются с типичным профилем конкретного поражения плода. Вы можете говорить о патологических рисках в зависимости от сходства профилей. Если будет риск, женщина будет отправлена на дополнительный тест на наследственные науки, и будет проведено обработка для сбора материалов из плода (пупочная промышленность пуповины, пункция амниотической жидкости, хорогено).
Visohou — это метод сбора ткани из фибромии хора, которая является источником плаценты. Поскольку он генетически похож на плод, ясно, что развитие плода является ненормальным, когда клетки хорелина обследованы. Он проводится в день в специализированном медицинском учреждении. В самой хирургии нет боли, и риск (выкидыш) для ребенка не превышает 1,5 %. Обработка данных выполняется в течение 2-3 дней.
Виды обследований при высоком риске нарушений развития плода
Амниотическая прокола жидкости заключается в сборе амниотической жидкости. Он будет проходить в больнице. Риск выкидыша составляет менее 1 %. Это будет закончено через 2-3 недели.
Проколы пуповины-пуповины-пуповины могут быть проколоты для сбора крови от плода, а в некоторых случаях можно лечить плоды. Назначен 2 0-й неделей. Риск выкидыша составляет 1-2 %, а результаты интерпретируются в течение 4-5 дней.
Одним из основных тестов во время беременности является уровень гормона беременности (HCG или человеческая хориона Донадотропин). Если беременная женщина хочет знать, является ли ценность гормона нормальным, я создал сводную таблицу для чисел.
Если беременная женщина хочет знать, является ли ценность гормона нормальным, я создал сводную таблицу для чисел.
Период беременности
Таблица средних норм ХГЧ:
| ХГЧ/мл в меде | Блок ХГЧ (MIU/ML) | ХГЧ (блок: нг/мл | 1-2 недели |
| 25-156 | 5-25 (результат подозрения) | 2-3 недели | — |
| 101-4870 | 5-25 (результат подозрения) | 2-3 недели | — |
| 1100-31500 | 25-156 | 5-25 (результат подозрения) | — |
| 2560-82300 | 101-4870 | 5-25 (результат подозрения) | — |
| 23100-151000 | 1110-31500 | 6-7 недель | — |
| 27300-233000 | 2560-82300 | 7-11 недель | — |
| 20900-291000 | 23100-233000 | 23,7-130,4 | 11-16 недель |
| 6140-103000 | 2090 0-103000 | 17,4-50,0 | 16-21 недели |
| 4720-80100 | 6140-80100 | 4,67-33,3 | 21-39 недель |
| 2700-78100 | 2700-78100 | Период беременности, неделя | — |
Таблица средних норм ХГЧ при вынашивании двойни:
| Средний диапазон концентрации HCG (MU/мл) | 1-2 недели |
| 25-156 | 2-3 недели |
| 101-4870 | 3-4 недели |
| 1100-31500 | 4-5 недель |
| 2560-82300 | 5-6 недель |
| 23100-151000 | 6-7 недель |
| 27300-233000 | 7-11 недель |
| 20900-291000 | 11-16 недель |
| 6140-103000 | 16-21 недели |
| 4720-80100 | 21-39 недель |
| 2700-78100 | Период беременности, неделя |
Таблица средних значений ХГЧ после ЭКО при прижившейся двойне:
| Диапазон значений HCG, мед/мл | 1-2 недели |
| 25-156 | 2-3 недели |
| 101-4870 | 3-4 недели |
| 1100-31500 | 4-5 недель |
| 2560-82300 | 5-6 недель |
| 23100-151000 | 6-7 недель |
| 27300-233000 | 6-7 недель |
| 20900-291000 | 5-6 недель |
| 6140-103000 | 16-21 недели |
| 4720-80100 | 21-39 недель |
| 2700-78100 | Измеряя уровень свободной субъединицы βHCG, можно более точно определить риск синдрома плода, чем измерение общего HCG. |
Нормы для свободной β- субъединицы ХГЧ
Правила свободного подзадачи βHCG при ранней беременности.
Период беременности, количество недель
| 23,6-193,1 нг/мл или 0,5-2 мама | 10 недель |
| 25,8-181,6 нг/мл или 0,5-2 мама | 11 недель |
| 17,4-130,4 нг/мл или 0,5-2 мама | 12 недель |
| 13,4-128,5 нг/мл или 0,5-2 мама | 13 недель |
| 14.2-114,7 нг/мл или 0,5-2 мама | Внимание! Стандартные вещества, отображаемые в единицах NG/ML, могут варьироваться в зависимости от инспекционного агентства, поэтому отображаемые данные не являются окончательными, поэтому, пожалуйста, обратитесь к врачу в любом случае. Если результат отображается у MOM, стандарт одинаково для всех лабораторных и всех анализов: от 0,5 до 2 мамы. |
Когда HCG не нормально.
Если свободный β-подраза β-SUB-единицы ХГЧ выше, чем нормальное значение беременности, или превышает 2 мамы, дети более рискованны для синдрома Дауна.
- Если свободная β-субъединица HCG меньше нормы или 0,5 мм или меньше во время беременности, ребенок подвергается высокому риску синдрома Эдвардса.
- РАРР-А, называемый «белком А плазмы, ассоциированным с беременностью», является вторым маркером, используемым в биохимии на ранних сроках беременности. Концентрация этого белка постоянно повышена во время беременности, а отклонения маркеров указывают на различные заболевания плода.
Норма РАРР-А
Установите стандартное значение РАРР-А в соответствии с гестационным возрастом.
срок беременности (нед.
| 0,17–1,54 мЕд/мл или 0,5–2 мМ | 9-10 недель |
| 0,32–2,42 мЕд/мл или 0,5–2 мМ | 10-11 недель |
| 0,46-3,73 мЕд/мл или 0,5-2 МоМ | 11-12 недель |
| 0,79-4,76мЕд/мл или 0,5-2МоМ | 12-13 недель |
| 1,03-6,01 мЕд/мл или 0,5-2 МоМ | 13-14 недель |
| 1,47-8,54 мЕд/мл или 0,5-2 МоМ | Внимание!Справочные данные, выраженные в нг/мл, могут различаться в разных лабораториях, поэтому приведенные данные не являются окончательными, и их всегда следует консультировать с врачом. Когда результаты выражены в мес, стандарт одинаков для всех лабораторий и для всех анализов: от 0,5 до 2 мес. Когда результаты выражены в мес, стандарт одинаков для всех лабораторий и для всех анализов: от 0,5 до 2 мес. |
Когда HCG не нормально.
Если РАРР-А низкий для гестационного возраста или ниже 0,5 МоМ, у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для гестационного возраста или выше 2 мес, но другие показатели скрининга в норме, поводов для беспокойства нет.
- Исследования показали, что женщины с повышенным уровнем РАРР-А во время беременности не имеют повышенного риска заболеваний плода или осложнений беременности по сравнению с другими женщинами с нормальным уровнем РАРР-А.
Даже если результаты скрининга указывают на высокий риск рождения ребенка с синдромом Дауна, это не повод для прерывания беременности. При необходимости будут рекомендованы такие тесты, как забор ворсин хориона и амниоцентез, а также будет проведена консультация с генетиком.
Что делать, если у меня высокий риск?
Если вы считаете, что тест был сделан неправильно, вам нужно будет пройти повторное обследование в другой клинике, что потребует повторного проведения всех анализов и УЗИ.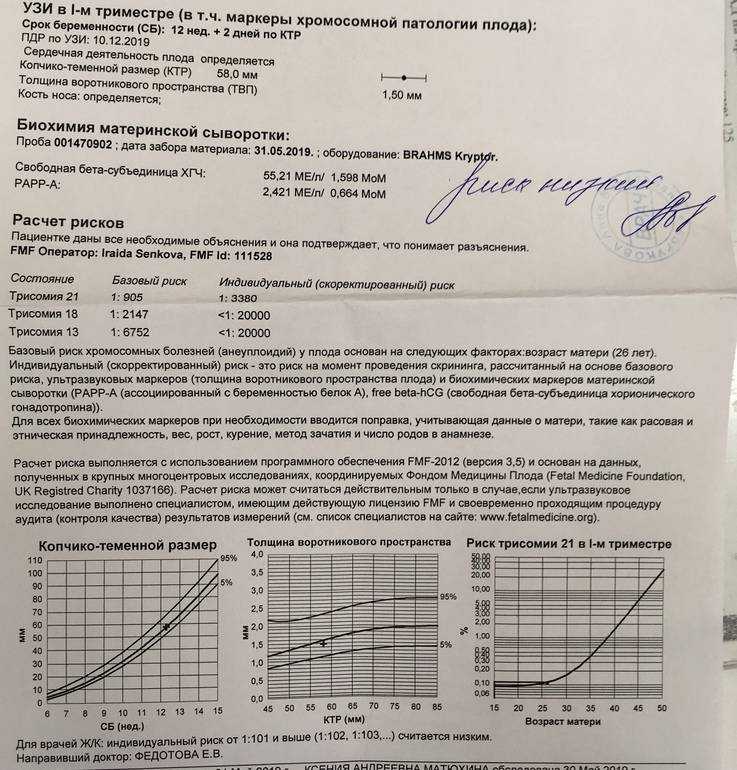 Этот метод возможен только в том случае, если срок беременности на момент обследования находится в пределах 13 недель и 6 дней.
Этот метод возможен только в том случае, если срок беременности на момент обследования находится в пределах 13 недель и 6 дней.
Как подтвердить или опровергнуть результаты скрининга?
К сожалению, бывают случаи, когда врачи рекомендуют или принуждают к прерыванию беременности по результатам медицинского осмотра. Помните, что ни один врач не имеет права этого делать. Скрининг не является окончательным диагнозом синдрома Дауна, поэтому плохой результат сам по себе не должен останавливать беременность.
Врач говорит, что мне нужно сделать аборт. Что делать?
Например, вы консультируетесь с генетиком и хотите, чтобы вам поставили диагноз синдром Дауна (или какое-то другое заболевание). Биопсия ворсин хориона (на 10-13 неделе беременности) или амниоцентез (на 16-17 неделе беременности).
С наступлением беременности все женщины испытывают различные опасения. Каждая женщина хочет, чтобы ее ребенок рос гармонично. Как известно, на ранних этапах развития плод подвержен риску развития некоторых заболеваний и аномалий. Для подтверждения и диагностики этих признаков женщинам назначают такие процедуры, как УЗИ.
Для подтверждения и диагностики этих признаков женщинам назначают такие процедуры, как УЗИ.
Благодаря этому исследованию врачи теперь могут диагностировать определенные нарушения развития с определенной степенью точности.
Что такое скрининг при беременности
Этот опрос будет проводиться в соответствии со следующей процедурой.
Анализ крови из вены
- Чун Пакен Сахоу
- В России предписан только регулярная ультрасонография. Полный скрининг не рекомендуется во всех случаях. Если ваш врач действительно хочет это сделать, вам не придется беспокоиться или расстраиваться заранее. В принципе, это выполняется в следующих случаях.
Если беременным женщинам старше 35 лет.
- Если отцу вашего ребенка 40 лет;-если отцу вашего ребенка 40 лет и старше;
- У ког о-то в семье генетическое заболевание.
- Те, у кого инфекционные заболевания во время беременности
- Беременные женщины принимали наркотики, которые могли отрицательно повлиять на развитие их ребенка.
- Женщины, работающие в опасной промышленности
- Таким образом, можно указать на важность открытия всей патологии на раннем этапе. В конце концов, это позволяет вам начать необходимое лечение как можно скорее. Если врач разрешает отклонение от стандарта во время теста, вы будете более осторожны и серьезны.
Лечение профилактики беременности будет проводиться три раза. При необходимости есть возможность дополнительной проверки.
Первое медицинское обследование должно проводиться с 1 1-й и 1 3-й недели беременности. В это время доктор инструктирует провести тест. Некоторые беременные женщины с нетерпением ждут ультразвуковой проверки на 11 недель. Но нет срочной необходимости. На самом деле, до этого времени вы не можете судить много показателей. Следовательно, объем информации уменьшается.
Нормы УЗИ первого скрининга
Врач на первой консультации
Уточнить точный возраст беременности.
- Возраст беременности: красивая дата беременности; возраст беременности; возраст беременности; возраст беременности; возраст беременности.

- Период беременности плода
- Каждое значение имеет правила. Давайте взглянем.
Рассчитайте KTP, более проще, вычислите длину плода. Стандарт 43-65 мм. Говорят, что когда значение отклонения возрастает, ребенок рождается большим. Следующее показывает задержки в росте, болезнях или упадке плода.
- Следующее, что следует рассмотреть, это измерение, называемое BDP. Измерьте расстояние от храма до других храмов. Обычно желательно быть 17-24 мм. Если счет низкий, он может показать задержку в разработке. Высокие для больших плодов (когда также показаны другие стандарты) или гидроцефалия.
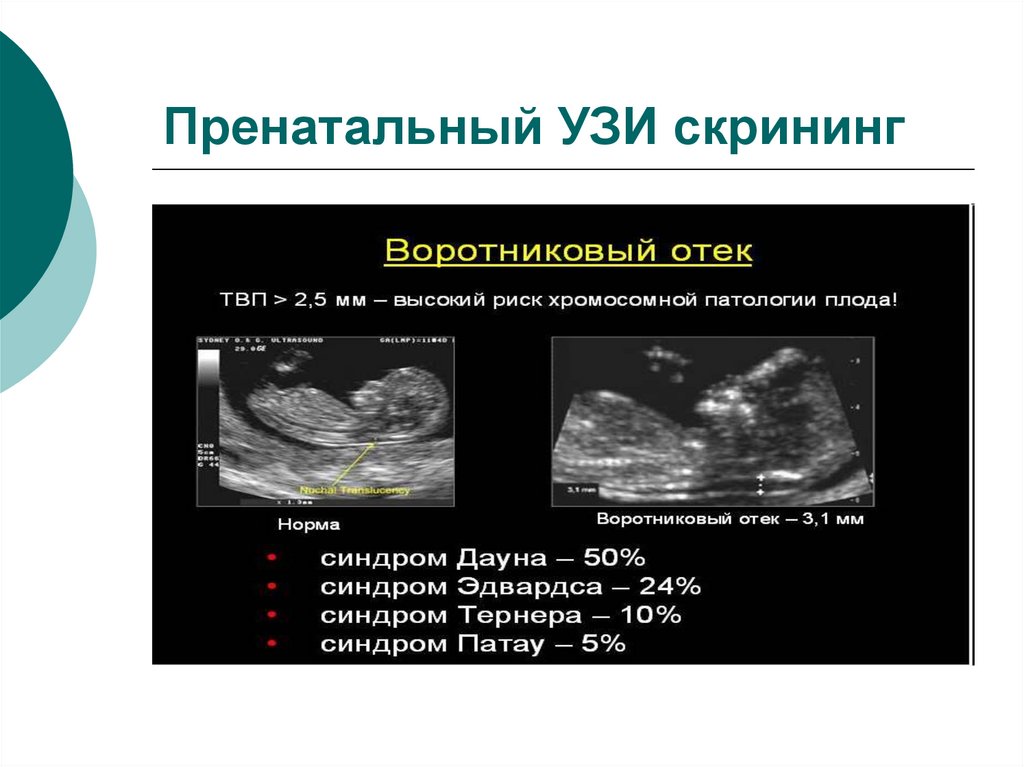
- Толщина пространства на шее. Стандарт составляет 1,6-1,7 мм. Если выявлены другие цифры, это плохой знак, который касается синдрома Дауна.
- Длина носовой кости составляет 2-4,2 мм.
- Сердцебиение. От 140 до 160 ударов стандартные.
- Амниотическая жидкость Amnios составляет стандартную 50-100 мл.
- Длина шейки матки. 35-40 мм является стандартным.

- Вторая чек выполняется в течение 16-20 недель. Рассмотрим не только размер, но и положение плода и состояние органов плода.
Нормы УЗИ второго скрининга
Правила ультразвукового диагноза заключаются в следующем.
BP R-26-56 мм.
- Длина бедренной кости составляет 13-38 мм.
- Длина плечевой кости составляет 13-36 мм.
- O G-112-186 мм
- Вода 73-230 мм. Если будет обнаружена амниотическая жидкость, подвергающаяся болезням, она отрицательно повлияет на образование нервной системы ребенка.
- В дополнение к вышесказанному врач осматривает позицию плаценты. Если это на передней стенке матки, существует риск очистки.
Важным показателем, на который врачи обращают внимание, является монтажная позиция пуповина.
Он проводится на 30-4 3-й неделе беременности. После проведения этого опроса доктор решает родить, естественную доставку или кесарево сечение или как родить.
Нормы УЗИ третьего скрининга
В некоторых случаях в дополнение к ультразвуковому тесту может быть предписан допплеровский тест. Правила развития в это время следующие.
Правила развития в это время следующие.
BP R-67-91;
- DB C-47-71;
- IA I-82-278; IA I-82-278; IA I-82-278; IA I-82-278; IA I-82-278.
- Толщина платан а-23,9-43,8.
- Аудиты являются очень важными тестами, которые необходимо пройти. Заболевания, выявленные с помощью этого метода диагностики, могут спасти жизнь малышу.
- С этим скринингом удобнее обращаться в частные клиники. Беременные женщины часто капризны и быстро накапливают усталость. В частной клинике вам не придется долго сидеть и вас не будут критиковать. Наоборот, есть возможность получить бронь на удобную дату и время, есть и приветливый персонал. Ваш врач будет более внимательным и внимательным, и, если вы пожелаете, сделает фотографии и видео плода. Кроме того, всегда есть функция отправки результатов обследования по электронной почте.
- Скрининг.jpg
УЗИ скрининг в Москве в платной клинике
2-триместр.jpg
Семенова Елена Геннадьевна
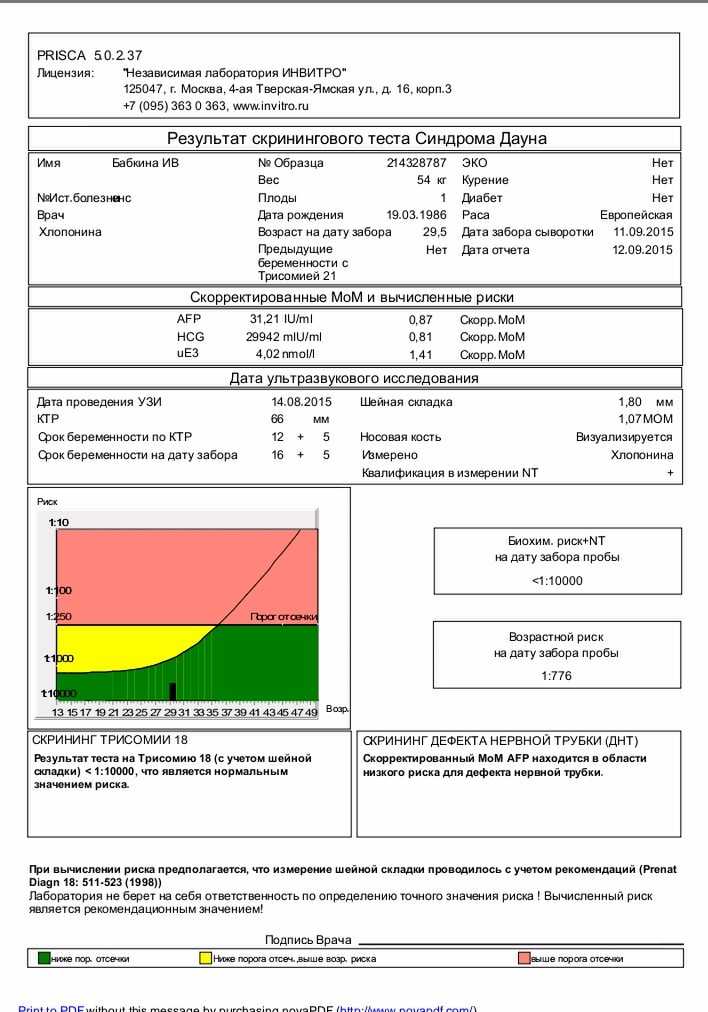
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным.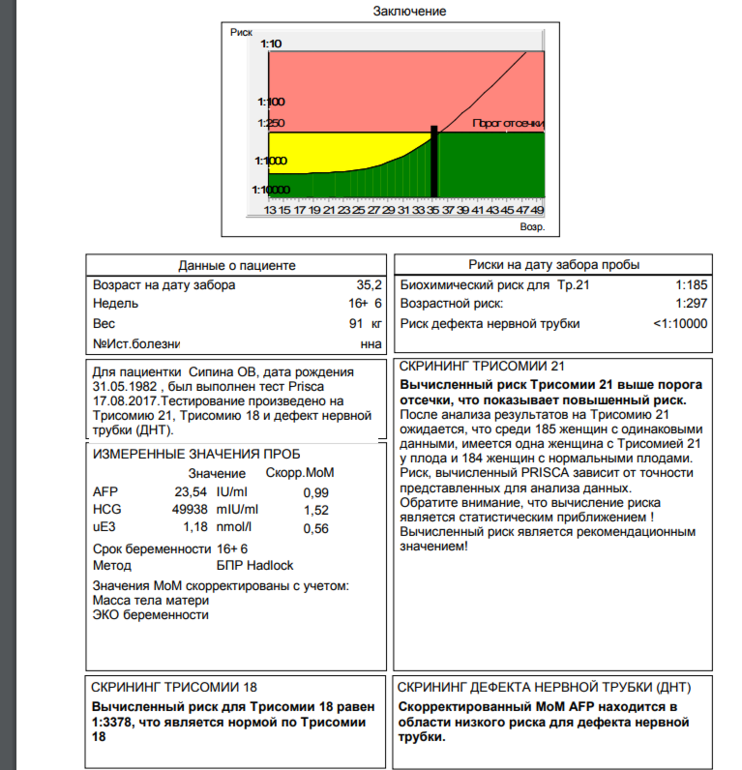 Показаниями к обязательному пренатальному скринингу первого триместра являются:
Показаниями к обязательному пренатальному скринингу первого триместра являются:
- Женщины, у которых в анамнезе есть самопроизвольные аборты, внематочные и замершие беременности, преждевременные роды, мертворождение, рождение ребенка с аномалиями развития.
- Наследственные заболевания в семье у матери или отца ребенка
- Перенесенное в первом триместре заболевание с лечением антибиотиками или препаратами, противопоказанными во время беременности.
- Брак между родственниками.
- Возраст женщины старше 35 лет.
- Наличие профессиональных вредностей
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
- Из рациона нужно исключить соленое, острое, жирное, жареное.
- Не употреблять аллергенных продуктов.
- Отказаться от газированных напитков.
За сутки до скрининга:
- Не есть шоколад, морепродукты, жирное мясо, мучное, ограничить сладости.
- Если исследование назначено на утро, съесть легкий ужин не позже 20:00 часов.
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
- УЗИ-скрининг проводится первым, так как его результаты позволяют установить точный срок гестации, который влияет на нормативные значения уровня гормонов. Исследование проводят как трансабдоминальным доступом, так и трансвагинально. Процедура безболезненна, безопасна для женщины и ребенка, не имеет противопоказаний.
- Кровь сдается из вены натощак или через 4 часа после приема пищи. Забор материала производится в день проведения УЗИ.
 Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
|
Срок беременности |
Толщина воротниковой зоны в мм | |||
|
|
Процентиль 5 |
Процентиль 50 |
Процентиль 95 | |
|
11 недель |
|
0,8 |
1,6 |
2,4 |
|
12 недель |
|
0,7 |
1,6 |
2,5 |
|
13 недель |
|
0,7 |
1,7 |
2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
|
Срок беременности |
Копчико-теменной размер в мм | |||
|
|
Процентиль 5 |
Процентиль 50 |
Процентиль 95 | |
|
11 недель |
|
34 |
42 |
50 |
|
12 недель |
|
42 |
51 |
59 |
|
13 недель |
|
51 |
63 |
75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
|
Срок беременности |
БПР, ЛЗР в мм | |||
|
|
Процентиль 5 |
Процентиль 50 |
Процентиль 95 | |
|
11 недель |
|
13,19 |
17,21 |
21,23 |
|
12 недель |
|
19,22 |
21,24 |
24,26 |
|
13 недель |
|
20,26 |
24,29 |
28,32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
|
Срок беременности |
Носовая кость в мм | |||
|
|
Процентиль 5 |
Процентиль 50 |
Процентиль 95 | |
|
11 недель |
|
визуализируется, не измеряется |
визуализируется, не измеряется |
визуализируется, не измеряется |
|
12 недель |
|
2 |
3,1 |
4,2 |
|
13 недель |
|
2 |
3,1 |
4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
|
Срок беременности |
Частота сердечных сокращений в ударах за минуту | |||
|
|
Процентиль 5 |
Процентиль 50 |
Процентиль 95 | |
|
11 недель |
|
153 |
165 |
177 |
|
12 недель |
|
150 |
162 |
174 |
|
13 недель |
|
147 |
159 |
171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
|
Срок беременности |
ХГЧ в нг/мл |
PAPP-A в мЕд/л |
|
11 недель |
17,4 – 130,4 |
0,46 – 3,73 |
|
12 недель |
13,4 – 128,5 |
0,79 – 4,76 |
|
13 недель |
14,2 – 114,7 |
1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
|
Отклонение |
ХГЧ |
PAPP-A |
|
Выше нормы |
|
|
|
Ниже нормы |
|
|
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
- Неправильная подготовка, особенности состояния женщины.
- Устаревшее оборудование с низкой точностью измерений и недостаточным разрешением.
- Квалификация врача кабинета УЗИ, ошибки в расшифровке.
- Правильность алгоритмов расчета MoM.
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Что такое пренатальный скрининг? | Беременность Рождение ребенка
Что такое пренатальный скрининг? | Беременность Рождение и ребенок
начало содержания
5-минутное чтение
Слушать
Пренатальный скрининг доступен для всех беременных женщин. Эти тесты оценивают вероятность того, что у вашего ребенка есть хромосомное или физическое заболевание. Большинство детей рождаются здоровыми.
Доступны различные типы тестов. Они различаются по степени точности и информации, которую они могут вам дать. Ни один тест не проверяет все условия.
Вы сами решаете, проходить ли вам пренатальный скрининг. Ваш лечащий врач сможет предоставить вам дополнительную информацию, которая поможет вам принять решение.
Какие существуют пренатальные скрининговые тесты?
Комбинированный скрининг в первом триместре
Комбинированный скрининг первого триместра (CFTS) добавляет результаты различных тестов. Вместе они дают оценку риска для:
- Синдром Дауна (трисомия 21)
- Синдром Эдвардса (трисомия 18)
- Синдром Патау (трисомия 13)
Эти тесты:
- анализ крови матери
- a Ультразвуковой скрининг воротниковой зоны (NT)
- наличие или отсутствие носовой кости у вашего ребенка
- ваш возраст и вес
- возраст беременности
Анализ крови позволяет определить различные белки в крови.
Ультразвук измеряет толщину жидкости за шеей ребенка.
Этот тест проводится между 9 неделями и 13 неделями и 6 днями беременности.
Скрининг материнской сыворотки во втором триместре
Скрининг материнской сыворотки во втором триместре рассчитывает риск того, что у вашего ребенка:
- Синдром Дауна
- Синдром Эдвардса
- Дефекты нервной трубки (например, расщепление позвоночника)
Анализ включает:
- анализ крови
- ваш возраст и вес
- возраст беременности
Этот тест проводится между 15 и 17 неделями беременности.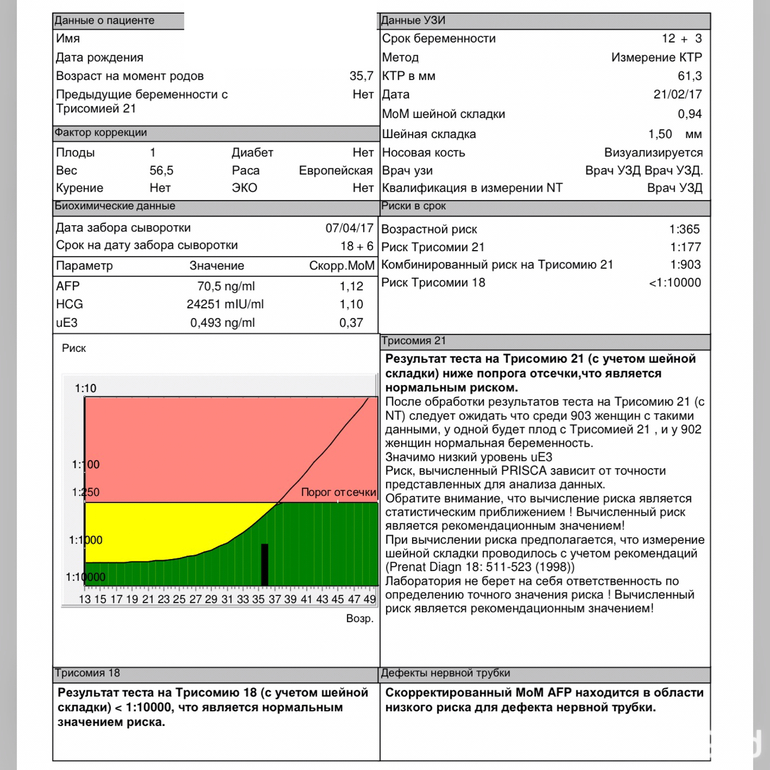 Это может произойти до 20 недель.
Это может произойти до 20 недель.
Неинвазивный пренатальный тест
Неинвазивный пренатальный тест (НИПТ) — это разновидность анализа крови. НИПТ — очень точный тест на синдром Дауна. Он также проверяет другие хромосомные проблемы. Тестирование проводится с 10 недель беременности.
Диагностическое тестирование используется для подтверждения результатов высокого риска.
В Австралии есть несколько специализированных клиник, которые могут провести этот тест. Вам нужно будет узнать, есть ли рядом с вами клиники, которые проводят НИПТ.
Тест НИПТ недоступен в рамках Medicare или вашего частного фонда здравоохранения. Вам нужно будет подумать о стоимости теста.
Подходит ли мне пренатальный скрининг?
Некоторым людям и их семьям может быть трудно сделать выбор в пользу пренатального скрининга. Вы можете использовать онлайн-инструмент Screening Choices, чтобы решить:
- , следует ли проходить пренатальный скрининг
- какие тесты вам подходят
Прежде чем пройти пренатальный скрининг, вам также следует поговорить со своим врачом или акушеркой о:
- преимущества и недостатки каждого теста
- какие дополнительные анализы вам могут понадобиться
- что результат может означать для вас и вашей семьи
Что происходит после скринингового теста?
Если ваш пренатальный скрининг-тест покажет, что ваш ребенок относится к группе высокого риска, вам будет предложено генетическое консультирование. Консультант объяснит вам факты. Вам также будут предложены диагностические тесты, такие как биопсия ворсин хориона (CVS) или амниоцентез. Эти диагностические тесты дают вам окончательный результат (да или нет).
Консультант объяснит вам факты. Вам также будут предложены диагностические тесты, такие как биопсия ворсин хориона (CVS) или амниоцентез. Эти диагностические тесты дают вам окончательный результат (да или нет).
Вам не нужно проходить эти тесты, если вы не хотите. Вам следует поговорить со своим лечащим врачом о возможных вариантах.
Важно подумать о том, что вы будете делать, если тест покажет, что может быть проблема. Можно много о чем подумать. Как вы относитесь к уходу за младенцем или воспитанию ребенка-инвалида? Что это может означать для вашей семьи? Что вы можете чувствовать во время беременности? Вы бы решили прервать беременность?
Сколько стоят пренатальные скрининговые тесты?
Стоимость пренатального скрининга зависит от нескольких факторов, таких как:
- являетесь ли вы государственным или частным пациентом
- тип теста
- считают ли врачи, что у вашего ребенка больше шансов иметь хромосомную аномалию
Вы можете потребовать возврата денег от Medicare в отношении: части стоимости анализа крови и ультразвукового сканирования.
Medicare не покрывает НИПТ. Этот тест может стоить вам несколько сотен долларов.
Куда обратиться за помощью
Иногда результат пренатального скринингового теста может расстраивать. Важно с кем-то поговорить. Помощь и поддержка доступны для вас.
Вы можете узнать больше о скрининговых тестах, обратившись к своему врачу, акушерке или генетическому консультанту.
Поговорите с медсестрой по охране здоровья матери и ребенка
Позвоните в отдел беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка по телефону 1800 882 436 или по видеосвязи. Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Источники:
Королевская женская больница
(Генетическое тестирование при беременности) ,
Детский научно-исследовательский институт Мердока
(На Ваш выбор — Пренатальные скрининговые тесты при беременности) ,
Королевский австралийский колледж врачей общей практики
(Геномика в общей практике Пренатальное тестирование) ,
Служба клинической генетики штата Виктория
(Скрининг материнской сыворотки)
Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: май 2022 г.
Наверх
Связанные страницы
- Генетическое консультирование
- Вопросы, которые следует задать врачу об анализах и сканировании
- Пренатальный скрининг и тестирование
Нужна дополнительная информация?
Пренатальный скрининг и варианты — Пренатальный скрининг
Предполагаемый родитель Выбор за вами Пренатальный скрининг и варианты Диагностический процесс и варианты Хромосомные заболевания Варианты беременности Во время и после беременности Личные истории
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Личные истории — пренатальный скрининг
Предполагаемый родитель Выбор за вами Пренатальный скрининг и варианты Диагностический процесс и варианты Хромосомные заболевания Варианты беременности Во время и после беременности Личные истории
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Варианты беременности — пренатальный скрининг
Предполагаемый родитель Выбор за вами Пренатальный скрининг и варианты Диагностический процесс и варианты Хромосомные заболевания Варианты беременности Во время и после беременности Личные истории
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Хромосомные заболевания — пренатальный скрининг
Предполагаемый родитель Выбор за вами Пренатальный скрининг и варианты Диагностический процесс и варианты Хромосомные заболевания Варианты беременности Во время и после беременности Личные истории
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Диагностический процесс и варианты — пренатальный скрининг
Предполагаемый родитель Выбор за вами Пренатальный скрининг и варианты Диагностический процесс и варианты Хромосомные заболевания Варианты беременности Во время и после беременности Личные истории
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Это ваш выбор — пренатальный скрининг
Предполагаемый родитель Выбор за вами Пренатальный скрининг и варианты Диагностический процесс и варианты Хромосомные заболевания Варианты беременности Во время и после беременности Личные истории
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Во время и после беременности — пренатальный скрининг
Предполагаемый родитель Выбор за вами Пренатальный скрининг и варианты Диагностический процесс и варианты Хромосомные заболевания Варианты беременности Во время и после беременности Личные истории
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Поддержка — пренатальный скрининг
Люди часто обращаются в нашу службу, чтобы лучше понять результаты своего скрининга
Подробнее о пренатальном скрининге — веб-сайт Квинсленда с синдромом Дауна
Пренатальный скрининг и тестирование
Пренатальное тестирование позволяет проверить здоровье вашего ребенка. Это ваш выбор, если вы решите пройти эти тесты, и вам следует обсудить ваши варианты со своим врачом или консультантом по генетическим вопросам.
Это ваш выбор, если вы решите пройти эти тесты, и вам следует обсудить ваши варианты со своим врачом или консультантом по генетическим вопросам.
Узнайте больше на веб-сайте Беременность, роды и младенец
Пренатальный скрининг хромосомных и генетических заболеваний
Узнайте больше на веб-сайте RANZCOG — Королевского колледжа акушеров и гинекологов Австралии и Новой Зеландии.
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь.
вход.
ОК
Нужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и ребенок финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google
Политика конфиденциальности и
Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.
Поддержка этого браузера прекращена для беременных, родов и ребенка
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Safari от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Пренатальный скрининг и тестирование | Беременность Рождение и ребенок
Пренатальный скрининг и тестирование | Беременность Рождение и ребенок
начало содержания
Пренатальное тестирование позволяет проверить здоровье вашего ребенка. Это ваш выбор, если вы решите пройти эти тесты, и вам следует обсудить ваши варианты со своим врачом или консультантом по генетическим вопросам.
Что такое пренатальный скрининг?
Пренатальный скрининг не скажет вам, есть ли у вашего ребенка проблемы со здоровьем, но он может оценить ваш риск. Подробнее о том, как принять решение о том, стоит ли иметь…
Осмотры, скрининги и сканирование во время беременности
Информация о том, какие осмотры, скрининги и сканирование следует проходить и когда их нужно проходить во время беременности, является важной информацией для каждой беременной женщины.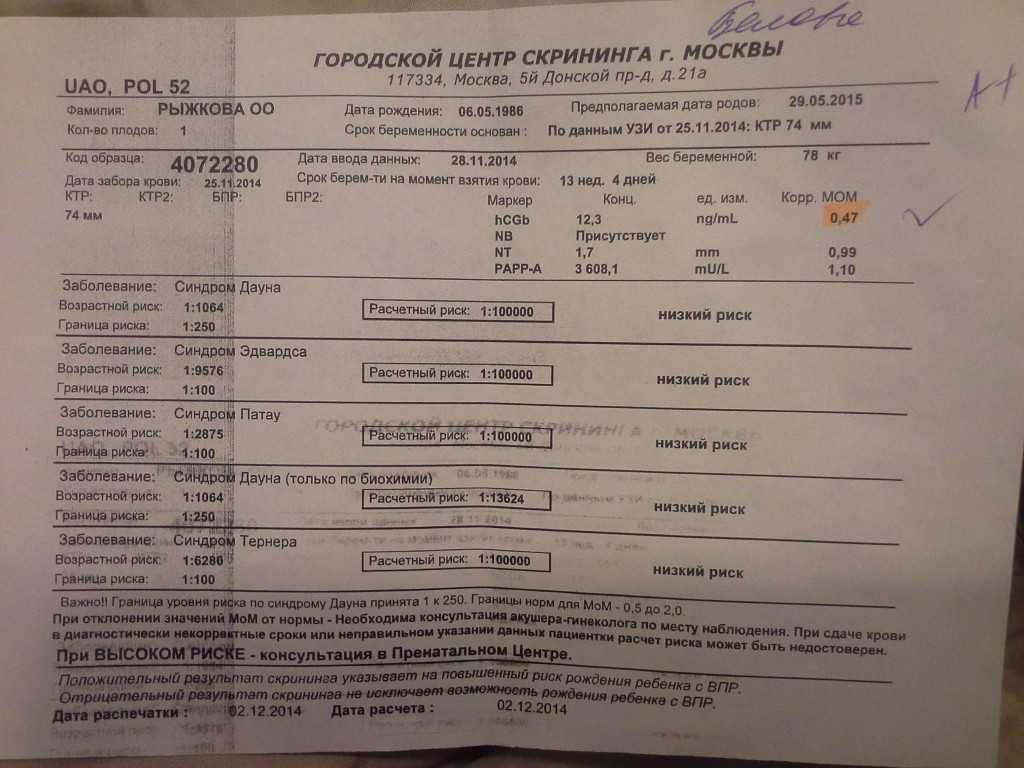
Скрининг на статус носительства
Скрининг на статус носительства оценивает, носите ли вы и ваш партнер гены, которые могут означать, что ваш ребенок родился с заболеванием. Узнать больше…
Генетическая консультация
Генетическая консультация может быть рекомендована людям с наследственными заболеваниями в анамнезе. Узнайте, может ли консультация быть полезной и чего ожидать…
Неинвазивный пренатальный тест (НИПТ)
Неинвазивный пренатальный тест (НИПТ) — это чувствительный тест для выявления синдрома Дауна и некоторых других хромосомных нарушений в первом триместре дородового…
Скрининг на синдром Дауна
Синдром Дауна — это хромосомное заболевание, которым страдает 1 из 100 детей. Узнайте о скрининговых и диагностических тестах, которые могут выявить заболевание…
Узнайте о скрининговых и диагностических тестах, которые могут выявить заболевание…
Сканирование воротникового пространства
Сканирование воротникового пространства — это ультразвуковое исследование, которое помогает оценить риск рождения ребенка с хромосомными аномалиями. Узнайте, как тест …
Морфологическое сканирование
Морфологическое сканирование (или аномалии), вероятно, будет предложено вам на 18-20 неделе беременности. Узнайте о том, что он может вам сказать и как он работает…
Взятие проб ворсин хориона (БХХ)
Взятие проб ворсин хориона (БХХ) — это тест, проводимый во время беременности для выявления генетической аномалии у будущего ребенка путем забора клеток из плаценты.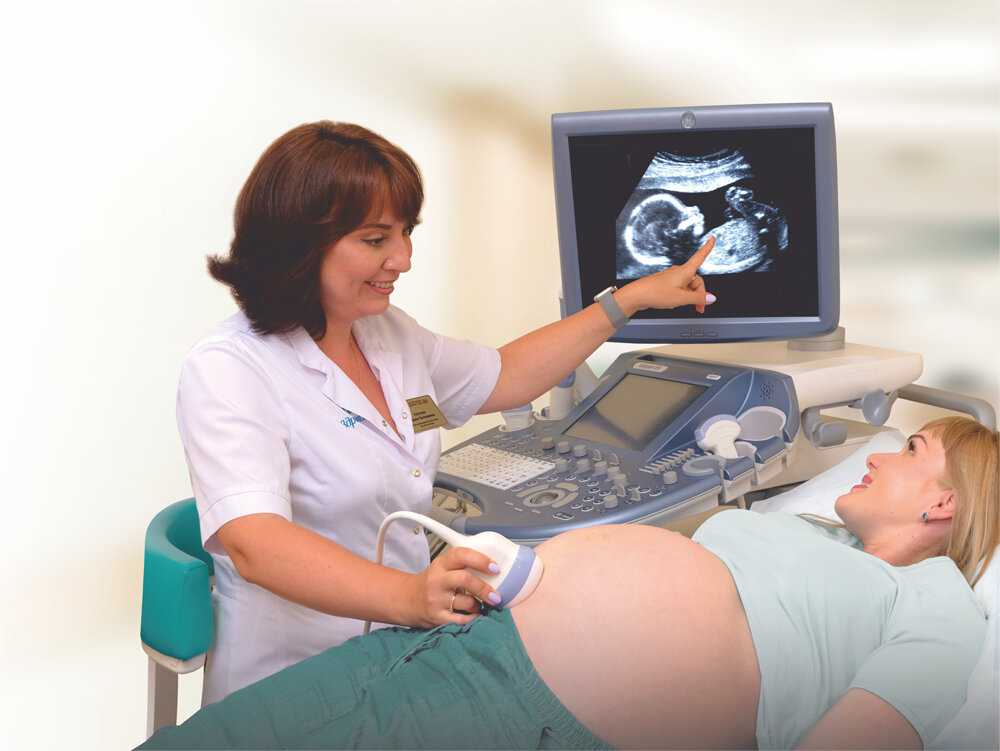
Амниоцентез
Амниоцентез — это диагностический тест, проводимый во время беременности, чтобы определить, есть ли у ребенка аномалия или серьезное заболевание. Узнайте, что …
Нужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и ребенок финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google
Политика конфиденциальности и
Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Safari от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Пренатальный скрининг бесклеточной ДНК: медицинский тест MedlinePlus
Что такое пренатальный скрининг бесклеточной ДНК (вкДНК)?
Пренатальный скрининг бесклеточной ДНК (вкДНК) — это анализ крови беременных женщин. Во время беременности часть ДНК нерожденного ребенка циркулирует в кровотоке матери. Скрининг вкДНК проверяет эту ДНК, чтобы выяснить, есть ли у ребенка более высокая вероятность синдрома Дауна или другого расстройства, вызванного трисомией.
Трисомия – это нарушение хромосом. Хромосомы — это части ваших клеток, которые содержат ваши гены. Гены — это части ДНК, передаваемые от матери и отца. Они несут информацию, которая определяет ваши уникальные черты, такие как рост и цвет глаз.
- В норме у людей в каждой клетке 46 хромосом, разделенных на 23 пары.
- Если в одной из этих пар есть лишняя копия хромосомы, это называется трисомией. Трисомия вызывает изменения в развитии тела и мозга.
- При синдроме Дауна имеется дополнительная копия хромосомы 21.
 Это также известно как трисомия 21. Синдром Дауна является наиболее распространенным хромосомным заболеванием в Соединенных Штатах.
Это также известно как трисомия 21. Синдром Дауна является наиболее распространенным хромосомным заболеванием в Соединенных Штатах. - Другие трисомии включают синдром Эдвардса (трисомия 18), при котором имеется дополнительная копия хромосомы 18, и синдром Патау (трисомия 13), при котором присутствует дополнительная копия хромосомы 13. Эти заболевания встречаются редко, но более серьезно, чем синдром Дауна. . Большинство детей с трисомией 18 или трисомией 13 умирают в течение первого года жизни.
Скрининг вкДНК представляет очень небольшой риск для вас и вашего ребенка, но он не может точно сказать, есть ли у вашего ребенка хромосомное нарушение. Ваш поставщик медицинских услуг должен будет заказать другие тесты, чтобы подтвердить или исключить диагноз.
Другие названия: бесклеточная фетальная ДНК, cffDNA, неинвазивный пренатальный тест, НИПТ
Для чего используется?
Скрининг вкДНК чаще всего используется для выявления повышенного риска развития у вашего будущего ребенка одного из следующих хромосомных нарушений:
- Синдром Дауна (трисомия 21)
- Синдром Эдвардса (трисомия 18)
- Синдром Патау (трисомия 13)
Скрининг также может быть использован для:
- определения пола (пола) ребенка.
 Это может быть сделано, если УЗИ показывает, что половые органы ребенка не являются явно мужскими или женскими. Это может быть вызвано нарушением половых хромосом.
Это может быть сделано, если УЗИ показывает, что половые органы ребенка не являются явно мужскими или женскими. Это может быть вызвано нарушением половых хромосом. - Проверить резус-группу крови. Rh представляет собой белок, содержащийся в красных кровяных тельцах. Если у вас есть белок, вы считаетесь резус-положительным. Если нет, то у вас резус-отрицательный. Если у вас отрицательный резус-фактор, а у вашего будущего ребенка положительный резус-фактор, иммунная система вашего организма может атаковать клетки крови вашего ребенка. Если вы узнали, что у вас отрицательный резус-фактор на раннем сроке беременности, вы можете принимать лекарства, чтобы защитить ребенка от опасных осложнений.
Скрининг вкДНК можно проводить уже на 10-й неделе беременности.
Зачем мне нужен пренатальный скрининг вкДНК?
Многие поставщики медицинских услуг рекомендуют этот скрининг беременным женщинам с более высоким
риск рождения ребенка с хромосомным нарушением. Вы можете подвергаться повышенному риску, если:
Вы можете подвергаться повышенному риску, если:
- Вам 35 лет или больше. Возраст матери является основным фактором риска рождения ребенка с синдромом Дауна или другими расстройствами трисомии. Риск увеличивается с возрастом женщины.
- У вас родился еще один ребенок с хромосомным отклонением.
- Ультразвук вашего плода не соответствует норме.
- Результаты других пренатальных тестов не соответствуют норме.
Некоторые поставщики медицинских услуг рекомендуют скрининг всем беременным женщинам. Это связано с тем, что скрининг почти не имеет риска и имеет более высокий уровень точности по сравнению с другими пренатальными скрининговыми тестами.
Вы и ваш лечащий врач должны обсудить, подходит ли вам скрининг cfDNA.
Что происходит во время пренатального скрининга вкДНК?
Медицинский работник возьмет образец крови из вены на вашей руке с помощью маленькой иглы. После введения иглы небольшое количество крови собирается в пробирку или флакон. Вы можете почувствовать легкое жжение, когда игла входит или выходит. Обычно это занимает не более пяти минут.
Вы можете почувствовать легкое жжение, когда игла входит или выходит. Обычно это занимает не более пяти минут.
Нужно ли мне что-то делать для подготовки к этому тесту?
Вы можете поговорить с консультантом-генетиком, прежде чем проходить тестирование. Генетический консультант – это специально обученный специалист в области генетики и генетического тестирования. Он или она может объяснить возможные результаты и то, что они могут означать для вас и вашего ребенка.
Есть ли риски для теста?
Нет никакого риска для вашего будущего ребенка и очень небольшой риск для вас. У вас может быть небольшая боль или синяк в месте введения иглы, но большинство симптомов быстро проходят.
Что означают результаты?
Если ваши результаты были отрицательными, маловероятно, что у вашего ребенка синдром Дауна или другое расстройство трисомии. Если ваши результаты были положительными, это означает, что существует повышенный риск того, что у вашего ребенка есть одно из этих заболеваний.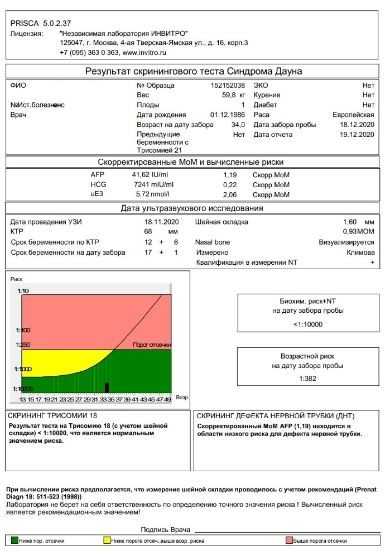 Но он не может сказать вам наверняка, поражен ли ваш ребенок. Для более точного диагноза вам потребуются другие тесты, такие как амниоцентез и биопсия ворсин хориона (CVS). Эти тесты обычно являются очень безопасными процедурами, но они имеют небольшой риск выкидыша.
Но он не может сказать вам наверняка, поражен ли ваш ребенок. Для более точного диагноза вам потребуются другие тесты, такие как амниоцентез и биопсия ворсин хориона (CVS). Эти тесты обычно являются очень безопасными процедурами, но они имеют небольшой риск выкидыша.
Если у вас есть вопросы по поводу ваших результатов, поговорите со своим лечащим врачом и/или консультантом по генетике.
Узнайте больше о лабораторных тестах, референтных диапазонах и понимании результатов.
Что еще мне нужно знать о пренатальном скрининге вкДНК?
Скрининг вкДНК не так точен у женщин, беременных более чем одним ребенком (двойней, тройней и более).
Ссылки
- ACOG: Американский конгресс акушеров и гинекологов [Интернет]. Вашингтон, округ Колумбия: Американский конгресс акушеров и гинекологов; c2021. Бесклеточный скрининг-тест пренатальной ДНК; [цитировано 5 августа 2021 г.]; [около 3 экранов]. Доступно по адресу: https://www.acog.org/womens-health/infographics/cell-free-dna-prenatal-screening-test
- ACOG: Американский конгресс акушеров и гинекологов [Интернет].
 Вашингтон, округ Колумбия: Американский конгресс акушеров и гинекологов; c2019. Резус-фактор: как он может повлиять на вашу беременность; 2018 г., февраль [цитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.acog.org/Patients/FAQs/The-Rh-Factor-How-It-Can-Affect-Your-Pregnancy#what
Вашингтон, округ Колумбия: Американский конгресс акушеров и гинекологов; c2019. Резус-фактор: как он может повлиять на вашу беременность; 2018 г., февраль [цитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.acog.org/Patients/FAQs/The-Rh-Factor-How-It-Can-Affect-Your-Pregnancy#what - Центры по контролю и профилактике заболеваний [Интернет]. Атланта: Министерство здравоохранения и социальных служб США; Генетическая консультация; [цитируется 2019 г.1 ноября]; [около 2 экранов]. Доступно по адресу: https://www.cdc.gov/genomics/gtesting/genetic_counseling.htm
- Hartford HealthCare: Больница Центрального Коннектикута [Интернет]. Хартфорд Здравоохранение; c2021. Генетика: обзор темы; [цитировано 5 августа 2021 г.]; [около 3 экранов]. Доступно по адресу: https://thocc.org/health-community/health-resources/health-library/detail?id=tv7695
- Лабораторные тесты онлайн [Интернет]. Сиэтл: лабораторные тесты онлайн; c2021. бесклеточная фетальная ДНК; [цитировано 5 августа 2021 г.
 ]; [около 4 экранов]. Доступно по ссылке: https://www.merckmanuals.com/-/media/Manual/LabTests/CellFreeFetalDNA.html
]; [около 4 экранов]. Доступно по ссылке: https://www.merckmanuals.com/-/media/Manual/LabTests/CellFreeFetalDNA.html - Марш Десяти центов [Интернет]. Арлингтон (Вирджиния): Марш десятицентовиков; c2019. синдром Дауна; [цитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.marchofdimes.org/complications/down-syndrome.aspx
- Марш Десяти центов [Интернет]. Арлингтон (Вирджиния): Марш десятицентовиков; c2019. Пренатальные тесты; [цитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.marchofdimes.org/pregnancy/prenatal-tests.aspx
- Клиника Мэйо [Интернет]. Фонд Мэйо по медицинскому образованию и исследованиям; с1998–2019. Пренатальный скрининг бесклеточной ДНК: обзор; 27 сентября 2018 г. [цитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.mayoclinic.org/tests-procedures/noninvasive-prenatal-testing/about/pac-20384574
- Руководство Merck, версия для потребителей [Интернет].
 Кенилворт (Нью-Джерси): Merck & Co. Inc.; c2019. Пренатальное диагностическое тестирование; [обновлено в июне 2017 г.; процитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.merckmanuals.com/home/women-s-health-issues/detection-of-genetic-disorders/prenatal-diagnostic-testing
Кенилворт (Нью-Джерси): Merck & Co. Inc.; c2019. Пренатальное диагностическое тестирование; [обновлено в июне 2017 г.; процитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.merckmanuals.com/home/women-s-health-issues/detection-of-genetic-disorders/prenatal-diagnostic-testing - Национальное общество людей с синдромом Дауна [Интернет]. Вашингтон, округ Колумбия: Национальное общество людей с синдромом Дауна; c2021. Понимание диагноза синдрома Дауна; [цитировано 5 августа 2021 г.]; [около 2 экранов]. Доступно по адресу: https://www.ndss.org/lifespan/understanding-a-diagnosis-of-down-syndrome/
- Национальный институт сердца, легких и крови [Интернет]. Bethesda (MD): Министерство здравоохранения и социальных служб США; анализы крови; [цитировано 1 ноября 2019 г.]; [около 3 экранов]. Доступно по адресу: https://www.nhlbi.nih.gov/health-topics/blood-tests
- Национальное общество консультантов-генетиков [Интернет]. Чикаго: Национальное общество консультантов-генетиков; Причины обратиться к генетическому консультанту; [цитировано 5 августа 2021 г.
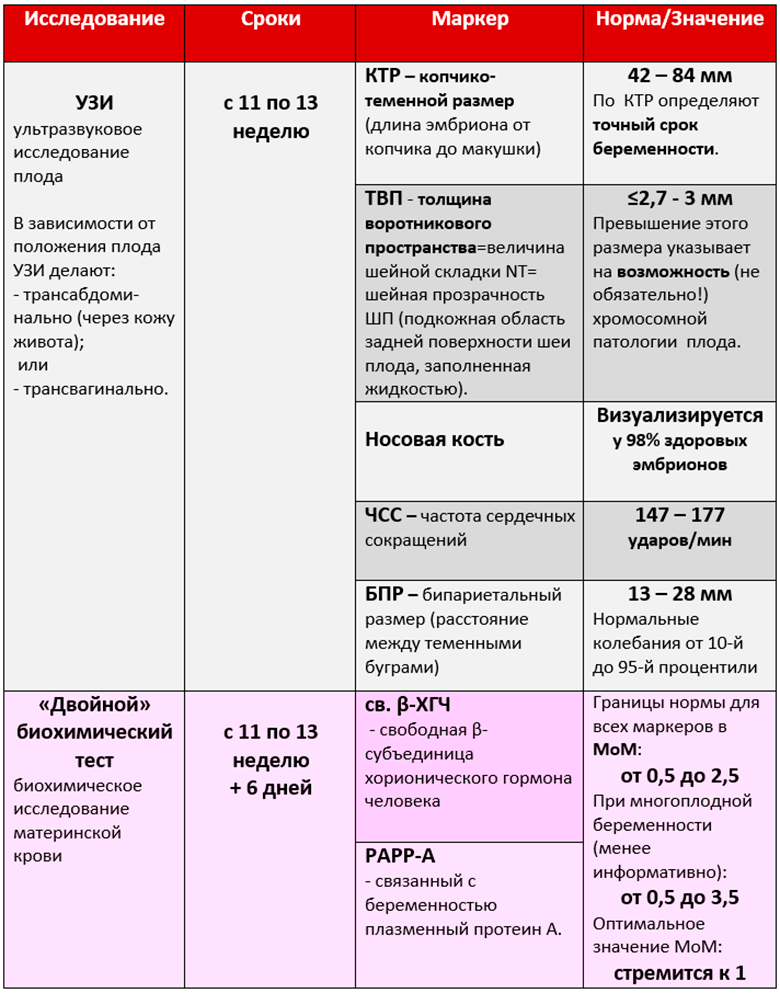
.
.
.
.
.
.
.