Синдром длительного сдавливания у детей: Синдром длительного сдавливания, первая помощь
Страница не найдена
Размер:
AAA
Цвет:
C
C
C
Изображения
Вкл.
Выкл.
Обычная версия сайта
RUENBY
Гомельский государственный
медицинский университет
- Университет
- Университет
- История
- Руководство
- Устав и Символика
- Воспитательная деятельность
- Организация образовательного процесса
- Международное сотрудничество
- Система менеджмента качества
- Советы
- Факультеты
- Кафедры
- Подразделения
- Первичная профсоюзная организация работников
- Издания университета
- Гордость университета
- Выпускник-2021
- Первичная организация «Белорусский союз женщин»
- Одно окно
- ГомГМУ в международных рейтингах
- Структура университета
- Абитуриентам
- Приёмная комиссия
- Университетская олимпиада по биологии
- Целевая подготовка
- Заключение, расторжение «целевого» договора
- Льготы для молодых специалистов
- Архив проходных баллов
- Карта и маршрут проезда
- Порядок приёма на 2023 год
- Специальности
- Контрольные цифры приёма в 2022 году
- Стоимость обучения
- Информация о ходе приёма документов
- Приём документов и время работы приёмной комиссии
- Порядок приёма граждан РФ, Кыргызстана, Таджикистана, Казахстана
- Горячая линия по вопросам вступительной кампании
- Студентам
- Первокурснику
- Расписание занятий
- Расписание экзаменов
- Информация для студентов
- Студенческий клуб
- Спортивный клуб
- Общежитие
- Нормативные документы
- Практика
- Стоимость обучения
- Безопасность жизнедеятельности
- БРСМ
- Профком студентов
- Учебный центр практической подготовки и симуляционного обучения
- Многофункциональная карточка студента
- Анкетирование студентов
- Выпускникам
- Интернатура и клиническая ординатура
- Докторантура
- Аспирантура
- Магистратура
- Распределение
- Врачам и специалистам
- Профессорский консультативный центр
- Факультет повышения квалификации и переподготовки
- Иностранным гражданам
- Факультет иностранных студентов
- Стоимость обучения
- Регистрация и визы
- Полезная информация
- Правила приёма
- Информация о возможностях и условиях приема в 2022 году
- Официальные представители ГомГМУ по набору студентов
- Страхование иностранных граждан
- Приём на Подготовительное отделение иностранных граждан
- Прием иностранных граждан для обучения на английском языке / Training of foreign students in English
- Повышение квалификации и переподготовка для иностранных граждан
- Научная деятельность
- Направления научной деятельности
- Научно-педагогические школы
- Студенчеcкое научное общество
- Инновационные технологии в ГомГМУ
- Научно-исследовательская часть
- Научно-исследовательская лаборатория
- Конкурсы, гранты, стипендии
- Работа комитета по этике
- Научные мероприятия
- В помощь исследователю
- Диссертационный совет
- «Горизонт Европа»
- Патенты
- Инструкции на метод
- Совет молодых ученых
- Госпрограмма (ЧАЭС)
- Главная
Синдром длительного сдавления: некоторые практические моменты – Девятый вызов
Синдром длительного сдавления (СДС, краш-синдром, синдром раздавливания, синдром позиционного сдавления, миоренальный синдром) – патологическое состояние, развивающееся после восстановления кровообращения в поврежденных и длительное время ишемизированных мягких тканях при извлечении пострадавшего из-под завалов. Синдром длительного сдавления угрожает жизни пострадавшего и требует правильных и своевременных действий как от спасателей, так и от медицинских работников на всех этапах оказания помощи.
Синдром длительного сдавления угрожает жизни пострадавшего и требует правильных и своевременных действий как от спасателей, так и от медицинских работников на всех этапах оказания помощи.
Эта публикация не может служить основанием для изменения утвержденной клинической практики. Информация дана с целью ознакомления с источниками, список которых приведен в конце статьи.
В этой заметке мы обсуждаем в основном тактику при синдроме длительного сдавления на догоспитальном этапе: действия спасателей, врачей и фельдшеров скорой медицинской помощи.
Синдром длительного сдавления редко встречается в повседневной жизни, однако распространен в ходе военных действий и при чрезвычайных ситуациях мирного времени, сопровождающихся разрушением зданий (землетрясения, взрывы бытового газа, террористические акты). В гражданских условиях можно встретить синдром позиционного сдавления, когда ишемия конечности вызвана длительным сохранением неестественной позы, как правило, на фоне интоксикации.
Этиология, патогенез, клиника синдрома длительного сдавления
Элементы разрушенного здания либо иные массивные предметы оказывают прямое повреждающее действие на мягкие ткани, а также сдавливают артерии, приводя к ишемии скелетных мышц. Как правило, при сдавлении головы и туловища летальный исход наступает до извлечения из завалов, поэтому краш-синдром наблюдается в большинстве случаев после сдавления конечностей. В большинстве источников указано, что уже после одного часа сдавления может развиться краш-синдром, при этом тяжесть состояния зависит от длительности пребывания под завалами. Сдавление конечности более 6 часов связывают с сомнительным прогнозом.
Рисунок 1. Инфографика: патогенез синдрома длительного сдавления
В момент высвобождения из-под завалов в поврежденных конечностях восстанавливается кровообращение, и развивается реперфузионное повреждение. Здесь необходимо выделить два важных момента патогенеза, определяющих клинику краш-синдрома с первых секунд реперфузии.
- Развивается выраженный отек поврежденных мышц, что приводит к гиповолемии, гемоконцентрации и шоку. У пациентов, длительное время лишенных воды, следует ожидать более выраженного шока. Сведения рассмотренных источников о скорости развития шока различаются, но уже на догоспитальном этапе следует быть готовым к этому грозному осложнению. Отек мышц приводит к компартмент-синдрому. Конечность бледная или синюшная, отечная. Пострадавший жалуется на онемение, боль. Дистальный пульс может отсутствовать вследствие сдавления артерий отеком.
- Содержимое разрушенных миоцитов поступает в системный кровоток. Наиболее опасный компонент в первые минуты развития синдрома длительного сдавления – ион калия. Гиперкалиемия может привести к нарушениям ритма сердца вплоть до остановки кровообращения. Продукты распада мышечной ткани приводят к развитию метаболического ацидоза. И, наконец, крупномолекулярный белок миоглобин забивает почечные канальцы, что приводит к острому почечному повреждению (как правило, после третьих суток).

Рисунок 2. Инфографика: патогенез синдрома длительного сдавления
Очевидно, у многих пострадавших в завалах краш-синдром будет комбинирован с механической травмой (раны, переломы, повреждения внутренних органов, черепно-мозговые травмы), симптоматика которой может доминировать.
Жгут (турникет) при синдроме длительного сдавления
Если мы считаем ключевым звеном патогенеза краш-синдрома реперфузию, не следует ли отсрочить это явление до того момента, когда пострадавший окажется в руках медицинских работников? Например, наложить жгут выше места сдавления перед извлечением из-под завала? Рассмотренные нами источники дают разные рекомендации по этому поводу.
«Указания по военно-полевой хирургии» [1] говорят о необходимости наложения жгута выше области длительного сдавления до освобождения раненого из-под завалов либо сразу после извлечения. Жгут должен оставаться на конечности до этапа медицинской роты бригады (отдельного медицинского отряда), где оценивают жизнеспособность конечности и принимают решение о дальнейшей тактике.
Всероссийский центр медицины катастроф «Защита» в своих клинических рекомендациях [2] предписывает накладывать жгут до извлечения, а затем сразу бинтовать конечность эластичным бинтом, чтобы ограничить возврат по поверхностным венам, и снимать жгут. Также предполагается, что эластичный бинт уменьшит объем отека, возникающего после реперфузии. Если конечность признана нежизнеспособной, жгут накладывают обратно до момента ампутации. Практический смысл эластичного бинтования не совсем очевиден: основной объем крови, зараженной продуктами распада мышц, вернется в системный кровоток по глубоким венам конечности. В этих же рекомендациях допускается наложение жгута до поступления в стационар, если продолжительность ишемии не превышает 4 – 5 часов, а доставка в специализированный стационар возможна в течение часа.
Клинические рекомендации по скорой медицинской помощи (наиболее юридически значимый для нас документ) категорически запрещают накладывать жгут и предписывают эластичное бинтование от центра к периферии сразу после извлечения из-под завалов. [3] Такие же рекомендации дает и Национальное руководство по скорой медицинской помощи. [4]
[3] Такие же рекомендации дает и Национальное руководство по скорой медицинской помощи. [4]
Американский колледж врачей экстренной медицинской помощи (American College of Emergency Physicians – ACEP) рекомендует накладывать жгут (турникет), если нет возможности провести инфузионную терапию до извлечения пострадавшего. [5] Как только проведена инфузия, жгут можно снимать.
Американское руководство по военной медицине [6] предписывает накладывать два турникета рядом до извлечения раненого, пока не проведена инфузия. Если конечность признана нежизнеспособной, турникеты оставляют до ампутации.
Узнавайте
о новых публикациях нашего сайта
с помощью телеграм-канала
«Девятый вызов» t.me/ninthcall
Транспортная иммобилизация
поврежденных конечностей. В отечественных источниках также рекомендовано их охлаждение. [1, 2, 3, 4]
Инфузионная терапия
Важнейший компонент на всех этапах помощи при синдроме длительного сдавления. Инфузия решает следующие задачи:
Инфузия решает следующие задачи:
- восполнение объемов жидкости, потерянной в связи с экстравазацией,
- коррекция гемоконцентрации и гиперкалиемии,
- стимуляция диуреза с целью предотвращения образования солянокислого гематина в почечных канальцах.
Если есть возможность, внутривенную инфузию изотонического раствора натрия хлорида со скоростью 1 литр в час начинают еще до извлечения. В условиях недостаточных ресурсов здравоохранения допускается пероральная регидратация глюкозо-солевыми растворами. Рецептура растворов приведена на сайте Всемирной организации здравоохранения. [8]
Введение раствора натрия бикарбоната может предотвратить развитие гиперкалиемии и острого почечного повреждения, однако надежных доказательств эффективности на догоспитальном этапе не получено. Режимы введения указаны в [8]. Указания по военно-полевой хирургии [1] относят внутривенное введение 200 мл 4% натрия гидрокарбоната «вслепую» к мероприятиям первой врачебной помощи.
Коррекция гиперкалиемии на догоспитальном этапе
Большинство пациентов с краш-синдромом имеют повышенную концентрацию калия в плазме крови. В полевых условиях биохимическое исследование крови, как правило, недоступно, поэтому следует ориентироваться на ЭКГ-признаки гиперкалиемии или назначать лечение эмпирически.
Одним из первых признаков гиперкалиемии на электрокардиограмме будут высокие заостренные симметричные зубцы Т и укорочение интервала QT. При дальнейшем нарастании концентрации калия будет прогрессировать удлинение интервала PR и комплекса QRS. Зубцы Р могут исчезнуть.
Рисунок 3. Электрокардиограмма при гиперкалиемии. Источник: UpToDate [9]Гиперкалиемия также приводит к нарушениям проводимости (блокада левой и/или правой ножки пучка Гиса, атриовентрикулярная блокада) и ритма (синусовая брадикардия, остановка синусового узла, замедленные идиовентрикулярные ритмы, желудочковая тахикардия, фибрилляция желудочков и асистолия) [9]
Для экстренной коррекции гиперкалиемии могут применяться следующие лекарственные средства.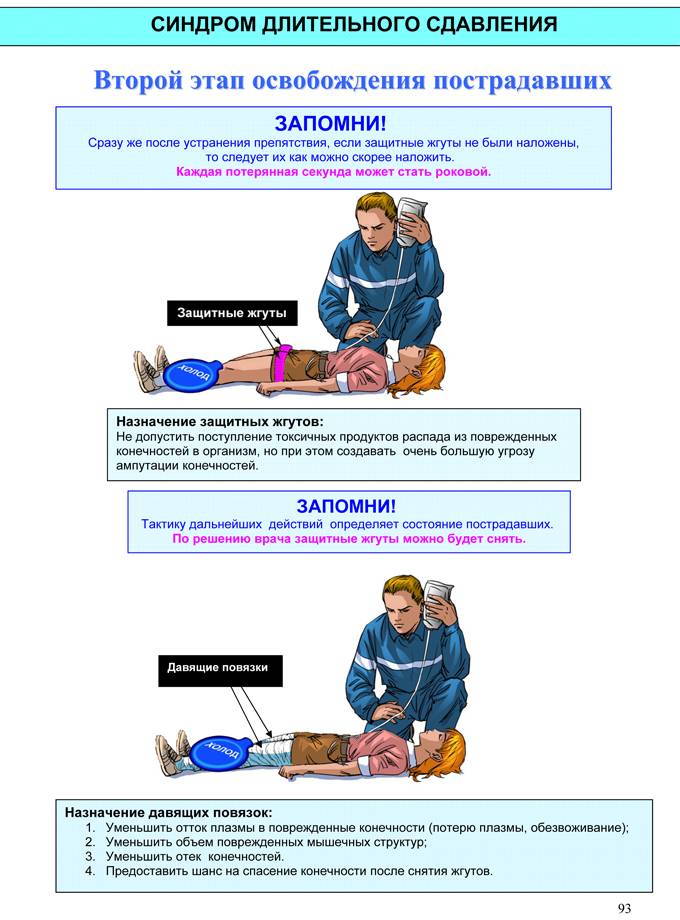 [10]
[10]
Кальций
в форме кальция глюконата 10% — 10 мл (предпочтительно) или кальция хлорида 10% от 5 до 10 мл вводится внутривенно медленно при условии постоянного мониторинга ЭКГ. Если через 5 минут патологические признаки на ЭКГ сохраняются, вводят повторно в той же дозе. Не смешивать с растворами соды (бикарбоната натрия).
Инсулин и глюкоза
Если доступен инсулин (не входит в состав укладки скорой медицинской помощи в России), вводят 10 единиц вместе с 25 г глюкозы (декстрозы), что примерно соответствует 60 мл 40% глюкозы.
Бета-адреномиметики
Описана ингаляция с помощью небулайзера 4-кратной дозы (4 ампулы по 2,5 мг) сальбутамола в качестве дополнительного метода коррекции гиперкалиемии. В описаниях различных лекарственных форм сальбутамола, зарегистрированных в Российской Федерации, гиперкалиемия не входит в перечень показаний.
Ионообменные смолы
В западных источниках [6, 10] допускают пероральное или ректальное применение натрия полистиролсульфоната (торговая марка Kayexalate), однако в России зарегистрированы препараты для коррекции гиперкалиемии на основе кальция полистиролсульфоната (калимейт, сорбистерит).
Медицинская эвакуация
в многопрофильный стационар с отделением гемодиализа. Обязателен мониторинг ЭКГ, АД в пути следования.
Юридические аспекты
Жгут в рамках первой помощи разрешено применять только для остановки кровотечения.
Приказ Минздравсоцразвития России от 04.05.2012 N 477н (ред. от 07.11.2012) «Об утверждении перечня состояний, при которых оказывается первая помощь, и перечня мероприятий по оказанию первой помощи»
Приложение № 2
7. Мероприятия по обзорному осмотру пострадавшего и временной остановке наружного кровотечения:
1) обзорный осмотр пострадавшего на наличие кровотечений;
2) пальцевое прижатие артерии;
3) наложение жгута;
…
Спасатель оказывает первую помощь, поэтому он НЕ может применять жгут при краш-синдроме, ЕСЛИ нет явных признаков кровотечения из сдавленной конечности.
Врач НЕ на рабочем месте, если он принял решение оказать помощь, оказывает первую помощь. Соответственно, врач НЕ на рабочем месте НЕ может применять жгут при краш-синдроме, ЕСЛИ нет явных признаков кровотечения из сдавленной конечности.
Врач на рабочем месте руководствуется порядками и стандартами оказания медицинской помощи. В стандарте оказания скорой медицинской помощи (Приложение к приказу Министерства здравоохранения РФ от 24 декабря 2012 г. N 1399н) наложение жгута отсутствует. Клинические рекомендации также прямо запрещают накладывать жгут [3].
Врач на рабочем месте НЕ может применять жгут при краш-синдроме, ЕСЛИ нет явных признаков кровотечения из сдавленной конечности.
Источники
- Указания по военно-полевой хирургии Министерства обороны Российской Федерации. М.: 2013. Доступ по ссылке: https://www.vmeda.org/wp-content/uploads/2016/pdf/ukazaniya_po_vph_2013.pdf
- Клинические рекомендации по оказанию медицинской помощи пострадавшим с синдромом длительного сдавления в чрезвычайных ситуациях. Всероссийский центр медицины катастроф «Защита» Министерства здравоохранения Российской Федерации. М.: 2013. Доступ по ссылке: http://www.vcmk.ru/docs/prof_com/sin_dlit_sdavl_1.pdf
- Скорая медицинская помощь.
 Клинические рекомендации/ под ред. С. Ф. Багненко. — М. : ГЭОТАР-Медиа, 2018. – С. 674. | PDF
Клинические рекомендации/ под ред. С. Ф. Багненко. — М. : ГЭОТАР-Медиа, 2018. – С. 674. | PDF - Скорая медицинская помощь: национальное руководство/ под ред. С. Ф. Багненко, М. Ш. Хубутия, А. Г. Мирошниченко, И. П. Миннуллина.- М. : ГЭОТАР-Медиа, 2018. — C. 581. | PDF
- Crush Injury and Crush Syndrome. American College of Emergency Physicians. Accessed from:
https://www.acep.org/imports/clinical-and-practice-management/resources/ems-and-disaster-preparedness/disaster-preparedness-grant-projects/cdc—blast-injury/cdc-blast-injury-fact-sheets/crush-injury-and-crush-syndrome/ - JOINT TRAUMA SYSTEM CLINICAL PRACTICE GUIDELINE (JTS CPG). Management of Crush Syndrome Under Prolonged Field Care. Walters et al. 2016. PDF | https://deployedmedicine.com/market/29/content/259
- Crush-related acute kidney injury (acute renal failure). — UpToDate. | PDF
- World Health Organization Drug Information Vol. 16, No. 2, 2002 http://apps.who.int/medicinedocs/en/d/Js4950e/2.
 4.html
4.html - Clinical manifestations of hyperkalemia in adults. — UpToDate. | PDF
- Treatment and prevention of hyperkalemia in adults. — UpToDate. | PDF
Просмотры:
30 168
Синдром Ретта. Симптомы и причины
Обзор
Синдром Ретта — это редкое генетическое неврологическое заболевание и нарушение развития, которое влияет на то, как развивается мозг. Это расстройство вызывает прогрессирующую потерю двигательных навыков и языка. Синдром Ретта в первую очередь поражает женщин.
Большинство детей с синдромом Ретта развиваются, как и ожидалось, в течение первых шести месяцев жизни. Затем эти дети теряют навыки, которые у них были раньше, такие как способность ползать, ходить, общаться или использовать свои руки.
Со временем у детей с синдромом Ретта возникают проблемы с использованием мышц, которые контролируют движение, координацию и общение. Синдром Ретта также может вызывать судороги и умственную отсталость. Необычные движения рук, такие как повторяющееся потирание или хлопанье в ладоши, заменяют целенаправленное использование рук.
Необычные движения рук, такие как повторяющееся потирание или хлопанье в ладоши, заменяют целенаправленное использование рук.
Хотя лекарства от синдрома Ретта не существует, потенциальные методы лечения изучаются. Текущее лечение направлено на улучшение движения и общения, лечение судорог, а также на обеспечение ухода и поддержки детей и взрослых с синдромом Ретта и их семей.
Продукты и услуги
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
Симптомы
Дети с синдромом Ретта обычно рождаются после неосложненной беременности и родов. Большинство младенцев с синдромом Ретта, по-видимому, растут и ведут себя так, как ожидалось в течение первых шести месяцев. После этого начинают появляться признаки и симптомы.
Наиболее выраженные изменения обычно происходят в возрасте от 12 до 18 месяцев в течение нескольких недель или месяцев. Симптомы и их тяжесть сильно различаются от ребенка к ребенку.
Основные признаки и симптомы включают:
- Замедление роста. Рост мозга замедляется после рождения. Меньший, чем обычно, размер головы (микроцефалия) иногда является первым признаком того, что у ребенка синдром Ретта. По мере взросления детей наблюдается задержка роста в других частях тела.
- Потеря двигательных и координационных способностей. Первые признаки часто включают снижение способности управлять руками и снижение способности ползать или ходить. Сначала эта потеря способностей происходит быстро, а затем продолжается более постепенно. В конце концов мышцы становятся слабыми или жесткими, с необычными движениями и положением.
- Потеря коммуникативных способностей. Дети с синдромом Ретта обычно начинают терять способность говорить, устанавливать зрительный контакт и общаться другими способами. Они могут перестать интересоваться другими людьми, игрушками и своим окружением. У некоторых детей происходят быстрые изменения, например внезапная потеря речи.
 Со временем дети могут постепенно восстановить зрительный контакт и развить навыки невербального общения.
Со временем дети могут постепенно восстановить зрительный контакт и развить навыки невербального общения. - Необычные движения рук. У детей с синдромом Ретта обычно появляются повторяющиеся бесцельные движения рук, которые отличаются от ребенка к ребенку. Движения рук могут включать заламывание рук, сжимание, хлопание в ладоши, постукивание или растирание.
Другие признаки и симптомы могут включать:
- Необычные движения глаз. Дети с синдромом Ретта, как правило, имеют необычные движения глаз, такие как напряженный взгляд, моргание, косоглазие или закрытие одного глаза за раз.
- Проблемы с дыханием. К ним относятся задержка дыхания, учащенное дыхание (гипервентиляция), сильное выдыхание воздуха или слюны и глотание воздуха. Эти проблемы, как правило, возникают во время бодрствования. Другие нарушения дыхания, такие как поверхностное дыхание или короткие периоды остановки дыхания (апноэ), могут возникать во время сна.

- Раздражительность и плач. Дети с синдромом Ретта могут становиться все более возбужденными и раздражительными по мере взросления. Периоды плача или крика могут начаться внезапно, без видимой причины и длиться часами. Некоторые дети могут испытывать страхи и тревогу.
- Другое необычное поведение. Они могут включать, например, внезапные странные выражения лица и продолжительные приступы смеха, облизывание рук и хватание за волосы или одежду.
- Интеллектуальные нарушения. Потеря навыков может быть связана с потерей способности думать, понимать и учиться.
- Судороги. У большинства людей с синдромом Ретта в какой-то момент жизни случаются приступы. Могут возникать множественные типы припадков, связанные с изменениями на электроэнцефалограмме (ЭЭГ).
- Боковые искривления позвоночника (сколиоз). Сколиоз характерен для синдрома Ретта.
 Обычно он начинается в возрасте от 8 до 11 лет и прогрессирует с возрастом. При сильном искривлении может потребоваться хирургическое вмешательство.
Обычно он начинается в возрасте от 8 до 11 лет и прогрессирует с возрастом. При сильном искривлении может потребоваться хирургическое вмешательство. - Нерегулярное сердцебиение. Это угрожающая жизни проблема для многих детей и взрослых с синдромом Ретта и может привести к внезапной смерти.
- Нарушения сна. Проблемы со сном могут включать нерегулярное время сна, засыпание днем и бодрствование ночью или пробуждение ночью с плачем или криком.
- Другие симптомы. Могут возникать различные другие симптомы, такие как снижение реакции на боль; маленькие руки и ноги, которые обычно холодные; проблемы с жеванием и глотанием; проблемы с работой кишечника; и скрежетание зубами.
Стадии синдрома Ретта
Синдром Ретта обычно подразделяют на четыре стадии:
- Стадия 1: Раннее начало. Признаки и симптомы малозаметны и их легко не заметить на первом этапе, который начинается в возрасте от 6 до 18 месяцев.
 Стадия 1 может длиться от нескольких месяцев до года. Младенцы на этом этапе могут меньше смотреть в глаза и терять интерес к игрушкам. У них также могут быть задержки в сидении или ползании.
Стадия 1 может длиться от нескольких месяцев до года. Младенцы на этом этапе могут меньше смотреть в глаза и терять интерес к игрушкам. У них также могут быть задержки в сидении или ползании. - Стадия 2: Быстрое ухудшение. В возрасте от 1 до 4 лет дети теряют способность выполнять навыки, которые у них были ранее. Эта потеря может быть быстрой или более постепенной, происходящей в течение недель или месяцев. Возникают симптомы синдрома Ретта, такие как замедление роста головы, ненормальные движения рук, гипервентиляция, крик или плач без видимой причины, проблемы с движением и координацией, а также потеря социального взаимодействия и общения.
- Этап 3: Плато. Третья стадия обычно начинается в возрасте от 2 до 10 лет и может длиться много лет. Хотя проблемы с движением продолжаются, поведение может немного улучшиться, с меньшим плачем и раздражительностью, а также могут быть некоторые улучшения в использовании рук и общении.
 Приступы могут начаться на этой стадии и обычно не возникают до 2-летнего возраста.0016
Приступы могут начаться на этой стадии и обычно не возникают до 2-летнего возраста.0016 - Стадия 4: Поздний износ двигателя. Эта стадия обычно начинается после 10 лет и может длиться годами или десятилетиями. Он характеризуется снижением подвижности, мышечной слабостью, контрактурами суставов и сколиозом. Понимание, общение и навыки рук в целом остаются стабильными или немного улучшаются, а судороги могут возникать реже.
Когда обратиться к врачу
Признаки и симптомы синдрома Ретта на ранних стадиях могут быть малозаметными. Немедленно обратитесь к лечащему врачу вашего ребенка, если вы начнете замечать физические проблемы или изменения в поведении после того, что кажется типичным развитием. Проблемы или изменения могут включать:
- Замедленный рост головы или других частей тела вашего ребенка
- Снижение координации или подвижности
- Повторяющиеся движения рук
- Снижение зрительного контакта или потеря интереса к обычной игре
- Задержка развития речи или потеря предыдущих языковых способностей
- Любая явная потеря ранее полученных вех или навыков
Записаться на прием в клинику Майо
Причины
Синдром Ретта — редкое генетическое заболевание. Классический синдром Ретта, а также несколько вариантов (атипичный синдром Ретта) с более легкими или более тяжелыми симптомами возникают на основе нескольких специфических генетических изменений (мутаций).
Классический синдром Ретта, а также несколько вариантов (атипичный синдром Ретта) с более легкими или более тяжелыми симптомами возникают на основе нескольких специфических генетических изменений (мутаций).
Генетические изменения, вызывающие синдром Ретта, происходят случайным образом, обычно в гене MECP2. Очень немногие случаи этого генетического расстройства передаются по наследству. Генетические изменения, по-видимому, приводят к проблемам с производством белков, критически важных для развития мозга. Однако точная причина до конца не изучена и все еще изучается.
Синдром Ретта у мужчин
Поскольку у мужчин комбинация хромосом отличается от женской, мужчины с генетическими изменениями, вызывающими синдром Ретта, страдают разрушительными способами. Большинство из них умирают до рождения или в раннем младенчестве.
У очень небольшого числа мужчин имеются другие генетические изменения, приводящие к менее разрушительной форме синдрома Ретта. Подобно женщинам с синдромом Ретта, эти мужчины, скорее всего, доживут до совершеннолетия, но они все еще подвержены риску ряда интеллектуальных проблем и проблем развития.
Факторы риска
Синдром Ретта встречается редко. Генетические изменения, которые, как известно, вызывают заболевание, носят случайный характер, и никаких факторов риска выявлено не было. В очень небольшом числе случаев могут играть роль наследственные факторы, например, наличие близких членов семьи с синдромом Ретта.
Осложнения
Осложнения синдрома Ретта включают:
- Проблемы со сном, вызывающие значительное нарушение сна у человека с синдромом Ретта и членов его семьи.
- Затруднения при приеме пищи, ведущие к плохому питанию и задержке роста.
- Проблемы с кишечником и мочевым пузырем, такие как запоры, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), недержание кишечника или мочи и заболевания желчного пузыря.
- Боль, которая может сопровождать проблемы с желудочно-кишечным трактом или переломы костей.
- Проблемы с мышцами, костями и суставами.
- Беспокойство и проблемное поведение, которые могут препятствовать социальному функционированию.

- Нуждается в постоянном уходе и помощи в повседневной жизни.
- Сокращенный срок службы. Хотя большинство людей с синдромом Ретта доживают до зрелого возраста, они могут не жить так долго, как средний человек, из-за проблем с сердцем и других осложнений со здоровьем.
Профилактика
Неизвестно, как предотвратить синдром Ретта. В большинстве случаев генетические изменения, вызывающие расстройство, происходят спонтанно. Тем не менее, если у вас есть ребенок или другой член семьи с синдромом Ретта, вы можете спросить своего поставщика медицинских услуг о генетическом тестировании и генетическом консультировании.
Персонал клиники Мэйо
Связанные
Связанные процедуры
Продукты и услуги
Двигательные расстройства | Бостонская детская больница
В рамках программы лечения двигательных расстройств Бостонской детской больницы мы оказываем помощь младенцам, детям и подросткам с двигательными расстройствами.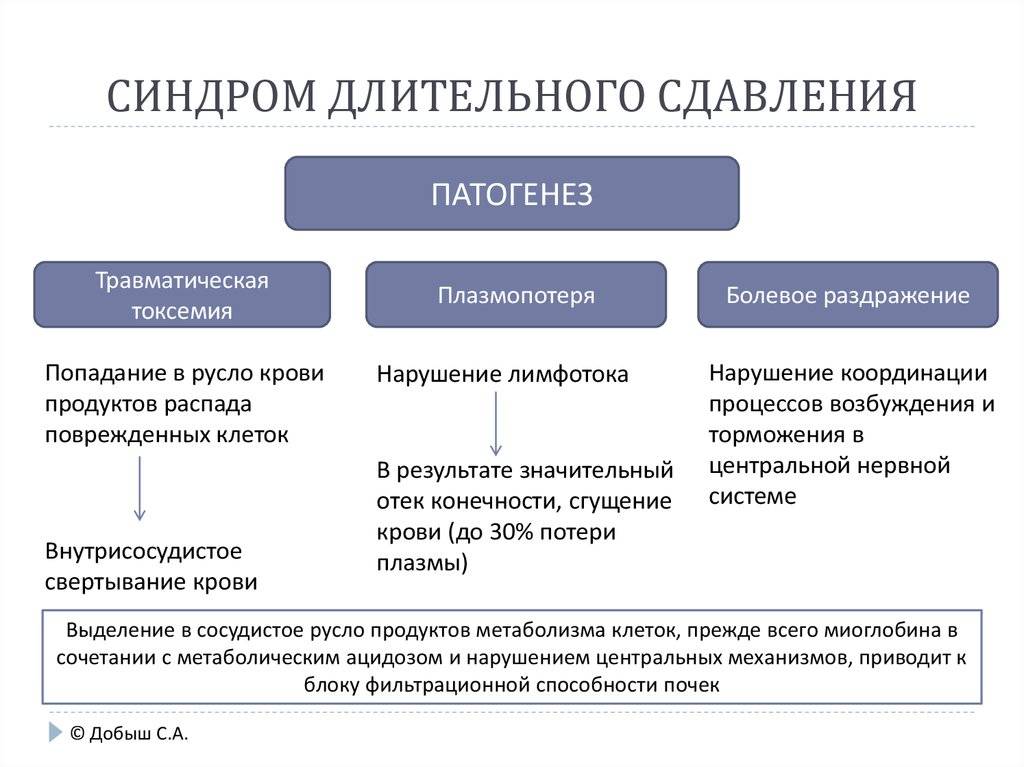
Неврологи и другие специалисты нашей программы имеют опыт лечения детей с генетическими и приобретенными двигательными нарушениями, включая дистонию, атаксию, хорею, миоклонус, тремор, паркинсонизм, спастичность и тики.
Что такое двигательные расстройства?
Дети с двигательными нарушениями имеют непроизвольные движения или проблемы с движением так, как они хотят. Термин «двигательные расстройства» является широким и включает широкий спектр состояний с самыми разными причинами. В то время как дети с параличом также испытывают трудности с движением, двигательные расстройства отличаются тем, что аномальные движения являются «дополнительными» или добавляются к движениям, которые дети намереваются совершать.
Двигательные расстройства могут поражать одну или несколько частей тела и могут меняться по локализации и степени тяжести с течением времени. Аномальные движения могут возникать сами по себе или могут возникать только тогда, когда ребенок двигается или пытается сделать определенный вид движения. Иногда движения более заметны в определенное время дня или имеют определенные триггеры или ситуации, которые усугубляют их.
Иногда движения более заметны в определенное время дня или имеют определенные триггеры или ситуации, которые усугубляют их.
Какие существуют типы двигательных расстройств?
Типы двигательных расстройств включают:
Дистония
У детей с дистонией ошибочные сигналы мозга вызывают ненормальное сокращение групп мышц. Вместо того, чтобы сокращаться скоординировано, мышцы могут сокращаться против друг друга: и «толкающие», и «тянущие» мышцы активны одновременно, вызывая болезненные или неприятные скручивающие движения и неловкие, искривленные позы.
Дистония часто вызывается определенными действиями, такими как письмо или ходьба, но также может возникать, когда ребенок находится в состоянии покоя. Симптомы часто начинаются в одной части тела, например, на руке, ноге или во рту, а затем распространяются на другие части тела.
Хорея
Дети с хореей имеют нерегулярные, плавные движения, которые иногда описывают как «танцевальные». Иногда движения включаются в движения, которые ребенок намеревается совершить. Они могут быть медленными и извивающимися или более сильными. Если хорея поражает ноги, дети могут часто спотыкаться и испытывать трудности при ходьбе, но редко падают.
Они могут быть медленными и извивающимися или более сильными. Если хорея поражает ноги, дети могут часто спотыкаться и испытывать трудности при ходьбе, но редко падают.
Тремор
Тремор – это ритмичное сотрясение или дрожание конечностей. Тремор может возникать в покое или во время движения, а также может возникать отдельно или в сочетании с другими симптомами, такими как слабость конечностей и трудности с точной настройкой движений.
Тремор иногда передается по наследству. Наиболее распространенная наследственная форма известна как эссенциальный тремор.
Иногда тремор является лишь временной частью двигательного развития ребенка; в других случаях это может быть длительным. В отличие от большинства других двигательных расстройств, дети иногда могут сознательно подавлять тремор.
Миоклонус
Миоклонус – двигательное расстройство, характеризующееся очень быстрыми, внезапными, непроизвольными подергиваниями мышц, которые ребенок не может подавить. Подергивания могут быть случайными или частыми, могут возникать беспорядочно или полуритмично. Миоклонус иногда имеет триггеры, такие как удерживание тела в определенной позе, прикосновение или испуг. В других случаях симптомы могут показаться беспричинными.
Подергивания могут быть случайными или частыми, могут возникать беспорядочно или полуритмично. Миоклонус иногда имеет триггеры, такие как удерживание тела в определенной позе, прикосновение или испуг. В других случаях симптомы могут показаться беспричинными.
Миоклонус часто является доброкачественным заболеванием, не оказывающим долгосрочного влияния на здоровье ребенка, но очень важно пройти обследование у специалиста по двигательным расстройствам, чтобы определить тип миоклонуса и его причину.
Миоклонус может возникнуть после серьезной травмы головного мозга или может быть результатом нарушения обмена веществ или нейродегенеративного заболевания. Это также может быть частью судорожного расстройства, называемого миоклонической эпилепсией, и по этой причине часто рекомендуется проверять детей с миоклонусом на эпилепсию.
Паркинсонизм
У детей с паркинсонизмом есть как минимум два симптома болезни Паркинсона: мышечная ригидность, проблемы с равновесием или частые падения, замедление движений или тремор в состоянии покоя.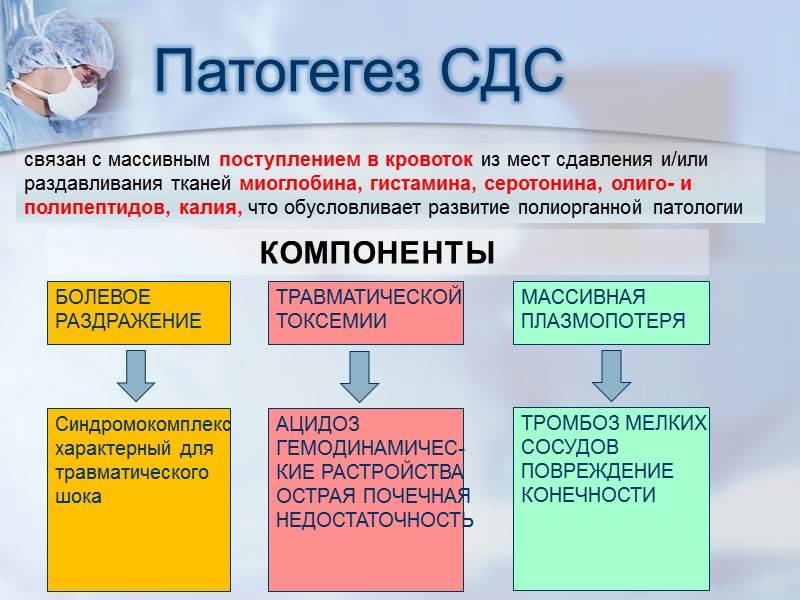 Сам по себе паркинсонизм является наименее распространенным двигательным расстройством у детей. Чаще всего симптомы возникают как побочный эффект лекарств. Паркинсонизм также может быть результатом генетических состояний, вызывающих дегенерацию головного мозга, таких как болезнь Вильсона, ювенильная болезнь Хантингтона и лизосомные заболевания, а также различных форм повреждения головного мозга.
Сам по себе паркинсонизм является наименее распространенным двигательным расстройством у детей. Чаще всего симптомы возникают как побочный эффект лекарств. Паркинсонизм также может быть результатом генетических состояний, вызывающих дегенерацию головного мозга, таких как болезнь Вильсона, ювенильная болезнь Хантингтона и лизосомные заболевания, а также различных форм повреждения головного мозга.
Атаксия
Атаксия — нарушение координации движений, вызванное повреждением или дисфункцией мозжечка. Его симптомами являются неуклюжесть, нарушение равновесия, неравномерность движений и неспособность выполнять точные или плавные движения.
Атаксия может иметь различный характер. Некоторые случаи начинаются внезапно в результате инсульта, воспаления или инфекции и обычно проходят по мере устранения этих причин. Другие типы атаксии постоянно возникают и исчезают и вызываются эпилепсией, генетическими мутациями, нарушением обмена веществ или атипичными типами мигрени.
Спастичность
Спастичность — это ненормальное повышение мышечного тонуса, возникающее в результате нарушения связей между нервными клетками в головном и спинном мозге, которые контролируют движения и мышечный тонус. Его также в просторечии называют необычной «скованностью», жесткостью или «натяжением» мышц. Часто есть и другие признаки, включая сильные мышечные рефлексы или дрожащие движения при пассивном растяжении (так называемый «клонус»). Спастичность ног может привести к неспособности ходить и опоре на инвалидное кресло. Хотя церебральный паралич является частой причиной спастичности, существует также ряд других приобретенных и генетических состояний, которые проявляются спастичностью в детстве. Наследственная спастическая параплегия представляет собой группу генетических состояний, которые проявляются прогрессирующей спастичностью и, во многих случаях, другими неврологическими симптомами, включая задержку моторики и речи.
Его также в просторечии называют необычной «скованностью», жесткостью или «натяжением» мышц. Часто есть и другие признаки, включая сильные мышечные рефлексы или дрожащие движения при пассивном растяжении (так называемый «клонус»). Спастичность ног может привести к неспособности ходить и опоре на инвалидное кресло. Хотя церебральный паралич является частой причиной спастичности, существует также ряд других приобретенных и генетических состояний, которые проявляются спастичностью в детстве. Наследственная спастическая параплегия представляет собой группу генетических состояний, которые проявляются прогрессирующей спастичностью и, во многих случаях, другими неврологическими симптомами, включая задержку моторики и речи.
Лечение спастичности часто требует междисциплинарного подхода и включает физиотерапию, медикаментозное лечение и другие процедуры.
Тиковые расстройства
Тики — это внезапные, непроизвольные движения или звуки, которые появляются и исчезают с течением времени. Они довольно распространены у детей и обычно могут лечиться педиатром. Мышечные тики могут поражать любую часть тела и могут различаться по степени тяжести — от очень легких и едва заметных до очень разрушительных, частых и тяжелых. Дети, как правило, способны подавлять тики, по крайней мере, временно, но при сопротивлении тику у них нарастает ощущение «неправильности» или «напора».
Они довольно распространены у детей и обычно могут лечиться педиатром. Мышечные тики могут поражать любую часть тела и могут различаться по степени тяжести — от очень легких и едва заметных до очень разрушительных, частых и тяжелых. Дети, как правило, способны подавлять тики, по крайней мере, временно, но при сопротивлении тику у них нарастает ощущение «неправильности» или «напора».
Если тики сохраняются, несмотря на лечение, ребенку может потребоваться консультация специалиста по двигательным расстройствам. Примерно у 10-15% детей тики прогрессируют и становятся потенциально инвалидизирующими, но большинство тиковых расстройств со временем проходят.
Если у ребенка наблюдаются как вокальные, так и двигательные тики, длящиеся более года, у него может быть синдром Туретта.
Функциональные неврологические расстройства
В дополнение к вышеуказанным состояниям нередко двигательные расстройства у детей следуют за стрессовыми жизненными событиями. Состояние, известное как расстройство с функциональными неврологическими симптомами, иногда называемое конверсионным расстройством, может вызывать любое из описанных выше двигательных расстройств, даже если неврологическая причина или состояние не могут быть идентифицированы.
