Симптомы при беременности нехватка кальция: Defitsit kal’tsiya vo vremya beremennosti — Sokolova
Дефицит потребления кальция при осложненной беременности и оценка эффективности его фармакологической коррекции
Гестационный дефицит потребления кальция в настоящее время рассматривается не только с позиций угрозы нарушений минерального обмена, костного метаболизма, формирования остеопенического синдрома у матери и плода, но и как один из ведущих факторов риска развития артериальной гипертензии и преэклампсии у беременных [9, 11, 13, 16].
Механизмы развития артериальной гипертензии при недостаточном потреблении кальция заключаются в стимуляции секреции паратгормона или ренина. В результате увеличивается количество внутриклеточного кальция в гладкомышечной оболочке сосудов и возникает вазоконстрикция. Адекватное обеспечение кальцием обусловливает снижение секреции паратгормона и уровня внутриклеточного кальция, что уменьшает сократимость гладких мышц сосудов, матки, способствует нормализации артериального давления, снижает риск развития гестоза и угрозы прерывания беременности [10, 19].
Сложность патогенеза и медикаментозной коррекции гестоза, а также нарушений в системе мать-плацента-плод обусловливает актуальность и клиническую значимость превентивных мероприятий, направленных на снижение частоты и тяжести данного осложнения беременности [7] .
В последние годы за рубежом и в России появились публикации [1, 6, 12, 15, 19], в которых обосновывается эффективность и безопасность применения комбинированных препаратов кальция и витамина D3 для профилактики остеопенического синдрома и тяжелых форм гестоза у беременных женщин.
В систематических обзорах Кохрановской библиотеки в последние годы представлены высокая эффективность и безопасность приема препаратов кальция в суточной дозе не менее 1000 мг с ранних сроков гестации с целью первичной профилактики преэклампсии (снижение относительного риска на 64% у беременных с исходным содержанием кальция в рационе <900 мг/сут). Риск развития артериальной гипертензии у беременных был снижен на 30% [10, 16, 19].
В 2007-2008 гг. Д.Е. Шилиным, Л.В. Адамян и соавт. [11, 12] в 15 регионах РФ у 99 беременных была проведена калькуляция алиментарного потребления кальция (АПК). Выявлено существенное снижение медианы АПК — до 409 мг/сут, что составляет только 1/3 от рекомендуемого минимального физиологического потребления (1200 мг). Частота гестационного дефицита кальция составила 94%, причем доминировали тяжелая (у 48%) и среднетяжелая (у 34%) степени недостаточности минерала. Главной причиной низкого АПК оказались ограничения в потреблении молока вплоть до полного отказа от него — у 44% обследованных беременных.
С учетом недостаточного потребления молочных продуктов (основной пищевой источник кальция) значительной частью населения России [4] проблема профилактики гестационной артериальной гипертензии и тяжелых форм гестоза с использованием фармакопрепаратов карбоната кальция и витамина D3 имеет несомненное значение.
Адекватная обеспеченность кальцием беременной и кормящей женщины позволяет также гарантировать плоду и младенцу необходимые темпы линейного роста, нормальные процессы минерального метаболизма, костного ремоделирования, предупреждать рахитические и рахитоподобные заболевания [3, 14, 17, 18].
Цель исследования — изучение АПК у женщин с патологическим течением беременности и оценка эффективности фармакологической коррекции дефицита потребления кальция в гестационном периоде.
Материал и методы
Объектом исследования были 116 пар мать — ребенок.
В 1-ю группу наблюдения вошли 62 женщины в конце III триместра беременности и в послеродовом периоде, находившиеся до родоразрешения в отделении патологии беременности Перинатального центра г. Энгельс Саратовской области, а также их дети в периоде новорожденности. Женщины этой группы не получали в гестационном периоде препараты кальция.
Для оценки эффективности фармакологической коррекции потребления кальция была сформирована 2-я группа из 54 беременных с исходно низким АПК и факторами риска акушерских осложнений. Эти женщины наблюдались проспективно на протяжении всей беременности в Саратовском областном центре планирования семьи и репродукции (СОЦПСиР). Состояние здоровья их новорожденных анализировали по данным объективного обследования, учетных форм №097у и 112у.
С целью максимального достижения однородности анализируемых групп была применена предварительная стратификация беременных 2-й группы по возрасту, порядковому номеру беременности и ведущим прогностическим признакам — факторам риска патологического течения беременности: отягощенному акушерско-гинекологическому анамнезу (ОАГА) и хронической экстрагенитальной патологии (ЭГП), что позволило сформировать сопоставимые (p>0,1) группы женщин (табл. 1).
С ранних сроков беременности женщинам 2-й группы был назначен непрерывный прием Кальция-Д3 Никомед в дозе 1-3 таблетки в день (500-1500 мг элементарного кальция) в зависимости от количества молочных продуктов в их суточных рационах и наличия факторов риска развития гестоза.
Изучение АПК у беременных проводили методом регистрации количества потребленной пищи по дневникам питания за неделю. Содержание кальция в молочных продуктах определяли по стандартным нормативам [20]. Суточное потребление кальция с пищей рассчитывали по стандартной формуле [5] в модификации Д. Е. Шилина [11]:
Е. Шилина [11]:
Суточное потребление кальция (мг) = [кальций молочных продуктов (мг) + 350 мг — 100 мг кальция на каждые 100 мл выпитых чая или кофе], где 350 мг — суточное потребление кальция с немолочными продуктами.
За норму принимали АПК, равное 1200-1500 мг в сутки [2, 20].
Определение уровня общего кальция в сыворотке крови женщин обеих групп выполняли в Центре биотической медицины (дир. — проф. А.В. Скальный, Москва) методом атомно-эмиссионной спектрометрии. За норму принимали содержание кальция в крови в пределах 86-102 мг/л [8].
УЗИ-мониторинг состояния плода у наблюдавшихся проспективно женщин 2-й группы проводили на 10-14-й, 20-24-й и 32-34-й неделях беременности (согласно Приказу МЗ РФ №457 от 28.12.2000) в отделении лучевой диагностики СОЦПСиР на аппарате экспертного класса Toshiba Aplio XG с набором датчиков 3D, 4D.
У новорожденных определяли рост и массу тела, которые сравнивали с существующими антропометрическими нормативами [21], оценивали течение раннего неонатального периода, регистрировали нарушения адаптации, заболевания и патологические синдромы.
Эффективность профилактического применения препарата Кальций-Д3 Никомед оценивали путем сравнения концентрации кальция в крови, частоты и характера осложнений беременности и родов у женщин наблюдаемых групп. У детей сопоставляли показатели физического развития при рождении, частоту нарушений неонатальной адаптации, заболеваний и патологических синдромов в 1-й месяц жизни.
Статистическая обработка фактического материала выполнена с применением программы Microsoft Excel 2007, а также при помощи пакетов прикладных программ Stat Soft Statistica 6.0, NCSS 2007 и Epi Info 5.04b. Использовали параметрические и непараметрические методы статистики, корреляционный и регрессионный анализ. Данные в тексте и таблицах для количественных признаков представлены в виде Me [25; 75], где Me — медиана, [25; 75] — интерквартильный размах, или M±SD (среднее ± стандартное отклонение). Для сравнения непрерывных независимых данных применяли критерий Манна-Уитни (критерий U), сравнения бинарных дихотомических показателей — критерий χ2 с поправкой Йетса. Оценку линейной связи между бинарными факторами проводили с помощью рангового коэффициента корреляции Gamma. С целью выявления прогностических факторов (предикторов) использовали логистический регрессионный анализ с расчетом регрессионных коэффициентов и статистики Вальда χ2. За критический уровень значимости при проверке статистических гипотез принимался p<0,05.
Оценку линейной связи между бинарными факторами проводили с помощью рангового коэффициента корреляции Gamma. С целью выявления прогностических факторов (предикторов) использовали логистический регрессионный анализ с расчетом регрессионных коэффициентов и статистики Вальда χ2. За критический уровень значимости при проверке статистических гипотез принимался p<0,05.
Эффективность использованных в данном исследовании методов профилактики дефицита потребления кальция оценивали по показателям снижения абсолютного риска (САР) и отношения шансов (ОШ).
Согласно современным критериям доказательной медицины, применяли оценку 95% доверительных интервалов (ДИ) при расчете относительного риска (ОР) и ОШ.
Результаты и обсуждение
Медиана потребления кальция с пищей женщинами 1-й группы составила 438,5 мг/сут. Таким образом, дефицит АПК достигал 63,5% от минимальной потребности 1200 мг/сут. Недостаточное АПК выявлено у 59 беременных, т. е. частота гестационного дефицита кальция составила 95,2%. Только 3 (4,8%) женщины употребляли достаточное количество молочных продуктов, а их АПК немного превышало 1200 мг/сут. В структуре пищевого дефицита кальция преобладали явные степени недостаточности: тяжелая (≤1/3 суточной нормы у 43,6%) и среднетяжелая (≤2/3 суточной нормы у 29%) (табл. 2).
е. частота гестационного дефицита кальция составила 95,2%. Только 3 (4,8%) женщины употребляли достаточное количество молочных продуктов, а их АПК немного превышало 1200 мг/сут. В структуре пищевого дефицита кальция преобладали явные степени недостаточности: тяжелая (≤1/3 суточной нормы у 43,6%) и среднетяжелая (≤2/3 суточной нормы у 29%) (табл. 2).
Снижение медианы АПК до 438,5 мг/сут свидетельствует о крайне недостаточном обеспечении беременных кальцием — лишь на 1/3 от минимальной физиологической нормы.
Главной причиной низкого пищевого обеспечения беременных кальцием оказались частые случаи ограничения в потреблении молока и кисломолочных продуктов — у 48,4% обследованных нами женщин. Клинические проявления дефицита кальция зафиксированы при активном сборе жалоб лишь у 21% беременных, у остальных 79% женщин он протекал бессимптомно.
У женщин с гестозом медиана АПК была самой низкой — 267,5 мг/сут. Получена обратная корреляционная взаимосвязь гестоза с низким АПК беременными 1-й группы (ранговый коэффициент корреляции Gamma = –0,64, p=0,000001).
Получена обратная корреляционная взаимосвязь гестоза с низким АПК беременными 1-й группы (ранговый коэффициент корреляции Gamma = –0,64, p=0,000001).
Поскольку осложнения беременности и родов относятся к категории мультифакториальной патологии, учитывали ряд других факторов, помимо дефицита кальция, влияющих на их формирование у женщин. С применением метода логистического регрессионного анализа изучали вклад ОАГА, ЭГП и хронических урогенитальных заболеваний.
Выявлено, что для гестоза первое ранговое место среди анализируемых факторов риска занимает низкое АПК (<600 мг/сут) беременными женщинами. Далее степень влияния различных факторов распределяется следующим образом: артериальная гипертония, предшествовавшая беременности, анемия беременной, сочетанная ЭГП (табл. 3).
Установлено, что для угрозы прерывания беременности первое ранговое место среди анализируемых факторов риска занимают хронические заболевания мочеполовой системы. Далее степень влияния различных факторов распределяется следующим образом: низкое пищевое потребление кальция, гестоз, сочетанная ЭГП (табл. 4).
4).
Медиана потребления кальция с пищей в I триместре женщинами 2-й группы составила 454,0 мг/сут. Дефицит АПК уже в ранние сроки беременности достигал 62,2% от минимальной потребности.
Приводим примеры расчета АПК и дозировок препарата Кальций-Д3 Никомед у беременных.
Беременная Н., 23 лет, срок гестации — 8 нед. Согласно дневникам питания из молочных продуктов женщина употребляла только сыр твердых сортов по 50 г 3 раза в неделю, что составило 1500 мг кальция. Потребление кальция с немолочными продуктами рассчитывали по стандартным нормативам: 350 мг/день × 7 дней = 2450 мг кальция. За анализируемый период женщина выпила 700 мл кофе (без молока) и 900 мл чая, всего 1600 мл. Согласно нижеприведенной формуле потеря кальция за счет этих напитков составила 1600 мг за неделю.
Суточное алиментарное потребление кальция (мг) беременной Н. = [кальций молочных продуктов (мг) за неделю] + [350 мг × 7 дней (кальций немолочных продуктов за неделю)] — [100 мг кальция на каждые 100 мл выпитых чая или кофе за неделю] : 7 дней = [1500 мг (кальций в составе сыра за неделю) + 2450 мг (кальций немолочных продуктов за неделю) — 1600 мг (потеря кальция за счет выпитых чая и кофе за неделю)] = 1500 + 2450 — 1600 = 2350 : 7 = 335,7 мг кальция в день.
Таким образом, в данном случае дефицит АПК составил 864,3 мг кальция в сутки (минимальная потребность — 1200 мг/сутки). Женщина отказалась увеличивать потребление молочных продуктов в связи с их плохой переносимостью. Рекомендации по фармакокоррекции: Кальций-Д3 Никомед по 1 таблетке 2 раза в день (1000 мг кальция дополнительно) на весь период беременности и кормления грудью.
Беременная В., 36 лет, срок гестации — 6 нед, с высоким риском гестоза — артериальной гипертензией, предшествовавшей беременности. Согласно дневникам питания из молочных продуктов женщина употребила за неделю 100 г плавленого сыра (760 мг кальция) и 40 г сметаны 20% жирности (34,4 мг кальция). Выпила за неделю 7200 мл чая.
Суточное алиментарное потребление кальция (мг) беременной В. = [кальций молочных продуктов (мг) за неделю] + [350 мг × 7 дней (кальций немолочных продуктов за неделю)] — [100 мг кальция на каждые 100 мл выпитых чая или кофе за неделю] : 7 дней = [794,4 мг (кальций молочных продуктов за неделю) + 2450 мг (кальций немолочных продуктов за неделю) — 7200 мг (потеря кальция за счет выпитого чая за неделю)] = 794,4 + 2450 — 7200 = — 3955,6 : 7 = минус 565 мг кальция в день.
В данном случае у беременной получено нулевое (отрицательное) значение АПК за счет крайне низкого потребления молочных продуктов и чрезмерно высокого потребления чая (от 600 до 1600 мл в день). Рекомендации по фармакокоррекции: Кальций-Д3 Никомед по 1 таблетке 3 раза в день (1500 мг кальция дополнительно) на весь период беременности; уменьшить потребление чая до 200-300 мл в день. Во время кормления грудью принимать не менее 2 таблеток Кальций-Д3 Никомед в день.
На фоне адекватной фармакокоррекции потребления кальция у беременных 2-й группы установлено достоверное увеличение (p<0,001) медианы концентрации кальция в сыворотке крови в пределах нормальных значений: 95,9 (94,2; 98,4) мг/л против 90,2 (87,5; 92,5) мг/л у женщин 1-й группы (U=35,5; p=10-5).
Клиническая эффективность применявшихся в данном исследовании схем и способов профилактики дефицита кальция оценивалась прежде всего по частоте осложнений беременности и родов в наблюдавшихся группах женщин (табл. 5).
5).
Констатирована высокая эффективность фармакологической коррекции пищевой недостаточности кальция. На фоне нормализации потребления кальция у женщин существенно снижалась частота развития гестоза, хронической гипоксии плода (ХГП), аномалий родовой деятельности, показаний к оперативному родоразрешению и патологических родов в целом (см. табл. 5).
Для оценки эффективности адекватного профилактического приема Кальция-Д3 Никомед в оптимизации течения беременности и родов рассчитывали количественные показатели САР и ОШ, величина которых оказалась статистически значимой для гестоза, ХГП, патологических родов (табл. 6).
Прием беременными Кальция-Д3 Никомед привел к существенному улучшению состояния плода и здоровья новорожденного.
Средние показатели физического развития доношенных новорожденных сравниваемых групп соответствовали стандартам ВОЗ (2006), что демонстрирует безопасность использованных нами методов профилактики дефицита кальция (табл.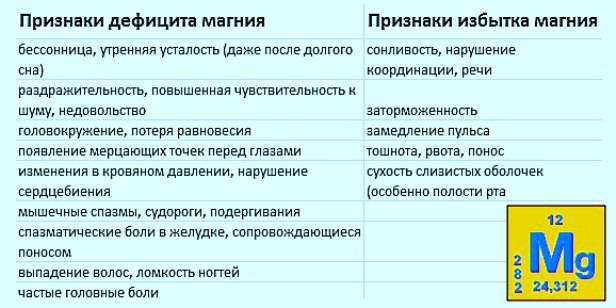 7).
7).
Получено статистически значимое снижение числа детей с дисгармоничным физическим развитием (ДФР), нарушениями адаптации, клиническими симптомами перинатальной энцефалопатии (ПЭП), острыми инфекционными заболеваниями в периоде новорожденности (см. рисунок).Рисунок 1. Эффективность профилактики пренатального дефицита потребления кальция: частота нарушений состояния новорожденных (* — различие показателей 1-й и 2-й групп достоверно, p<0,05).
Применение методов доказательной медицины позволило определить медико-социальную значимость и конкретные результаты пренатальной профилактики дефицита кальция у матери и ребенка: снижение на 13-24% абсолютного риска и в 2,6-4 раза — ОШ нарушений состояния новорожденных (табл. 8).
Таким образом, получен несомненный эффект адекватной гистационной фармакологической коррекции дефицита потребления кальция и витамина D3 препаратом Кальций-Д3 Никомед в виде существенного снижения риска развития осложнений беременности и родов у матерей, нарушений состояния плода и здоровья новорожденных.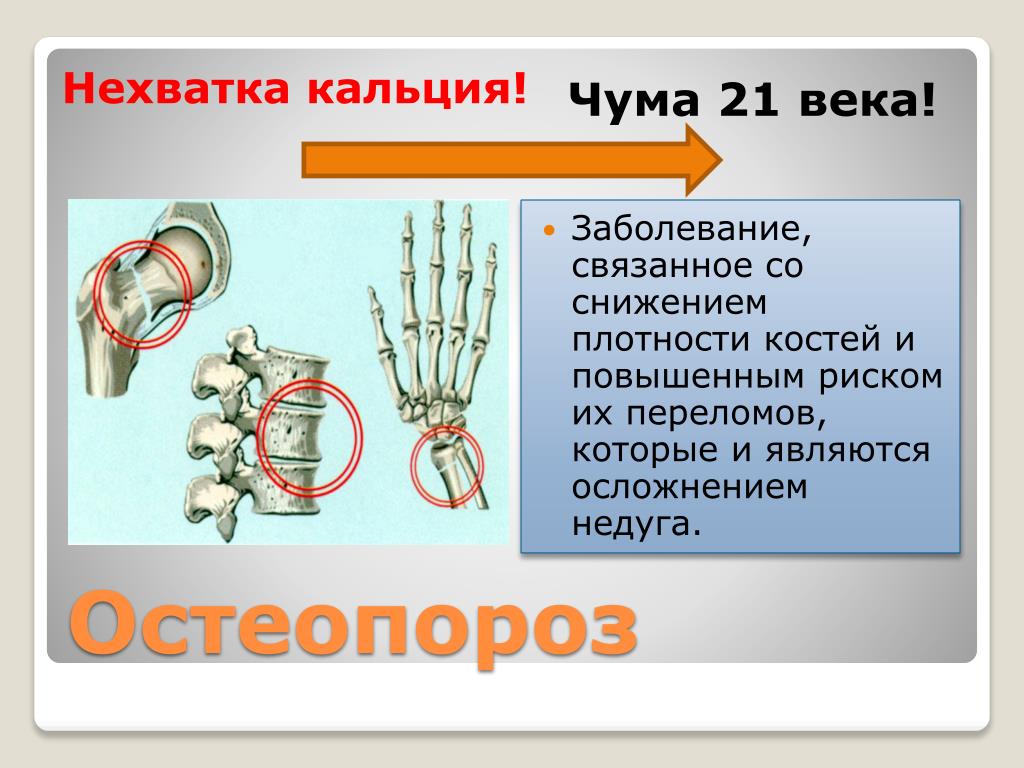
Выводы
1. Впервые проанализировано алиментарное потребление кальция беременными женщинами Саратовской области. Выявлены экстремально низкая медиана потребления кальция с пищей (438,5 мг/сут), высокая частота пищевого дефицита кальция (у 95,2% женщин) и достоверная обратная корреляционная взаимосвязь развития гестоза с низким содержанием кальция в рационе беременных (ранговый коэффициент корреляции Gamma = –0,64, p=0,000001).
2. Установлено существенное влияние дефицита потребления кальция беременными (<600 мг/сут) на развитие гестоза и угрозы прерывания беременности (по результатам логистического регрессионного анализа).
3. Доказана эффективность адекватной фармакологической коррекции дефицита потребления кальция с ранних сроков беременности препаратом Кальций-Д3 Никомед в дозе 1-3 таблетки в день в виде достоверного снижения риска развития гестоза, угрозы прерывания беременности, хронической гипоксии плода, патологических родов у матерей, а также нарушений адаптации, физического развития, перинатальной энцефалопатии и острых инфекционных заболеваний у новорожденных (САР=13-33%; ОШ=0,25-0,38; р<0,05).
причины, степени, симптомы, признаки, диагностика, лечение
Причины
Классификация
Симптомы
Последствия
Диагностика
Лечение
Симфизит представляет собой изменения патологического характера в лонном сочленении, характеризующиеся расхождением костей лобка, которые часто наблюдаются при беременности или во время родовой деятельности.
Заболевание проявляется поверхностным тянущим или стреляющим болевым синдромом в зоне лобка, усиливающимся во время физической деятельности и ограничивающим некоторые движения. Диагноз ставится по результатам подтвержденных данных о расхождении сочленения свыше 5 мм с помощью инструментальных методов исследования.
Проявления заболевания чаще всего возникают в 3-м триместре беременности, во время родовой деятельности или в послеродовом периоде. При симфизите не исключаются роды естественным путем, но при наличии показаний ставится вопрос о проведении кесарева сечения.
В некоторых случаях заболевание может провоцироваться травматизацией, а также тяжелыми физическими и спортивными нагрузками.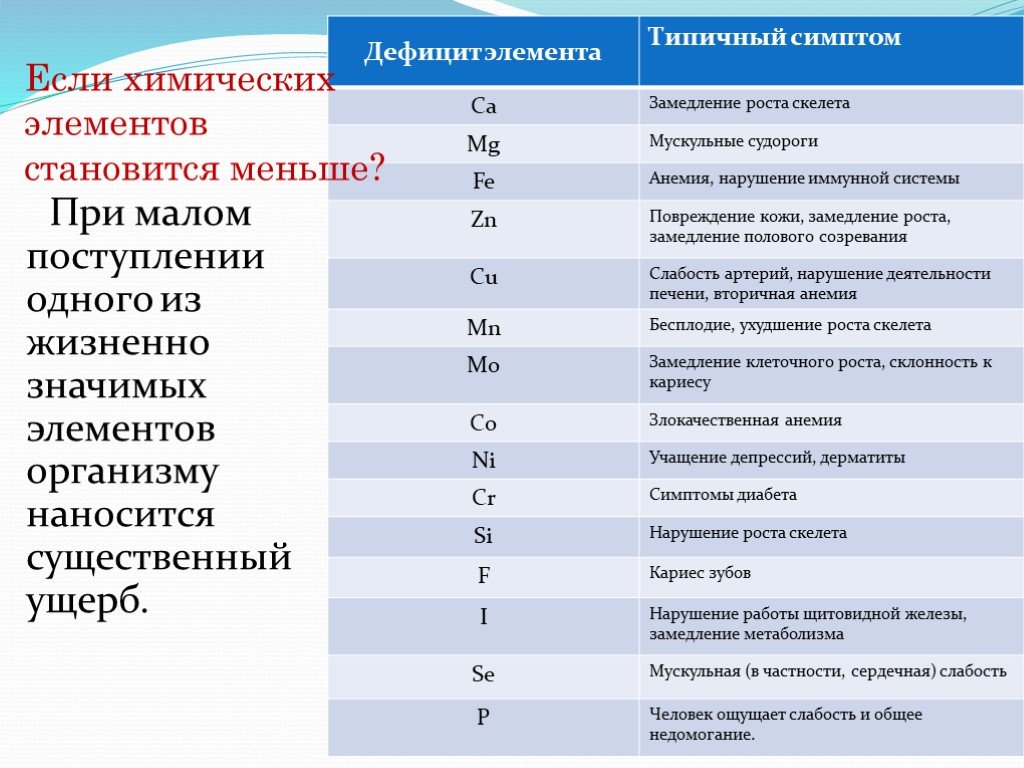
Причины симфизита
Причины возникновения симфизита еще не полностью выяснены. Рассматривается ряд теорий, которые помогают объяснить, почему может развиваться патология. Это:
- Повышенная выработка релаксина. Чтобы компенсировать нагрузки на кости и суставы таза, при наступлении беременности яичниками и плацентой синтезируется гормон релаксин, под влиянием которого разрыхляются связки и суставы, благодаря чему таз становится шире. В результате облегчается продвижение новорожденного по родовым путям женщины. Если гормон вырабатывается в большом количестве, то происходит перерастяжение лобкового сочленения.
-
Недостаточное содержание кальция. При беременности организм нуждается в данном веществе. Его поступление должно происходить в достаточном количестве. Кальций необходим для формирования организма развивающегося плода.
Дефицит минерала может быть спровоцирован:
- неправильным питанием женщины, при котором в пище недостаточно кальция и витамина D;
-
недостаточным пребыванием на улице; -
употреблением кофе, крепкого чая и содержащих кофеин тонизирующих напитков; -
курением.
Риск развития патологических изменений симфиза может возрастать при:
- наличии наследственных болезней опорно-двигательного аппарата, например, при синдроме Элерса-Данлоса;
-
многократных родах; -
вынашивании крупного плода; -
наличии урологической патологии, которая сопровождается усиленным выделением кальция.
Классификация симфизита
На основании величины образующейся щели между лобковыми костями выделяют следующие степени тяжести патологического процесса:
- Первая – расстояние между ними не более 0,9 см.
-
Вторая – расхождение костей лона от 0,9 см до 1,9 см. -
Третья – величина щели больше чем 1,9 см.
Симптомы симфизита
Характерный симптом симфизита – это появление боли, которая возникает ближе к третьему триместру или после родов. Болевые ощущения локализуются в районе лобка и имеют поверхностный характер. Ощущения дискомфорта становятся наиболее выраженными ночью.
Ощущения дискомфорта становятся наиболее выраженными ночью.
Другими признаками симфизита могут быть:
- чувство болезненности в поясничном отделе и области тазобедренных суставов;
-
затруднения при движениях, особенно при поднятии выпрямленных ног в положении лежа; -
сложности при ходьбе по ступенькам.
При тяжело протекающем патологическом процессе наблюдается «утиная» походка.
В случае недостатка в организме кальция как возможной причины патологии могут отмечаться постоянная усталость, разрушение зубов, ногтевых пластин, парестезии, появление судорожной активности в области голеней, как правило, по ночам. В очень редких случаях может незначительно повышаться температура.
Последствия симфизита
Самым опасным осложнением расхождения лонного сустава является симфиолиз. Данная патология характеризуется разрывом сочленения. При этом отмечается полное повреждение связочного аппарата, участвующего в стабилизации симфиза.
Осложнение проявляется сильными болевыми ощущениями, отсутствием возможности держаться на ногах и передвигаться. Следствием патологии является потеря женщиной способности не только ухаживать за малышом, но и обслуживать себя. Качество жизни резко ухудшается, в результате чего может развиться послеродовая депрессия.
Наличие симфизита у женщины значительно увеличивает риск развития осложнения при следующих беременностях и родах.
Прогноз при поражении лонного сочленения зависит от тяжести заболевания и своевременно проведенной терапии. Симптомы после родов почти полностью исчезают в течение полугода или в более ранние сроки. В некоторых случаях легкая болезненность остается до года.
Диагностика симфизита
Наличие типичных клинических проявлений симфизита при беременности позволяет в короткие сроки поставить правильный диагноз. С целью подтверждения заболевания используются физикальные и инструментальные методики обследования, применение которых позволяет выявить расхождение лобковых костей и определить степень патологического состояния.
Основными методами диагностики симфизита являются:
- осмотр в гинекологическом кресле. Во время вагинального исследования отмечается болезненность лобкового сочленения изнутри. Пальпаторно в данном участке выявляется наличие углубления;
- УЗ-исследование помогает с высокой точностью определить степень симфизита. Показатель тяжести заболевания является одним из важных критериев решения вопроса о способе родоразрешения;
- рентген таза, который при подозрении на симфизит проводится после родов. По результатам снимка выявляется как степень патологии, так и наличие смещения лонных костей;
-
биохимия крови – количественные показатели Ca и Mg. В случае патологического процесса их содержание в крови резко снижается.
В случае наличия сомнений болезнь дифференцируют с остро протекающим циститом, тромбозом бедренной вены, туберкулезом и другими патологическими состояниями.
В этом случае женщину дополнительно консультирует ортопед-травматолог. Если возникает необходимость, то пациентка направляется к флебологу, урологу, невропатологу или фтизиатру.
Если возникает необходимость, то пациентка направляется к флебологу, урологу, невропатологу или фтизиатру.
Лечение симфизита
Подтверждение у женщины заболевания является поводом для составления индивидуальной схемы ведения беременности, а также особенного подхода при решении вопроса о способе родоразрешения.
С целью облегчения проявлений симфизита проводится комплексное лечение, включающее назначение лекарственных препаратов, влияющих на патогенез заболевания, физиотерапию и другие немедикаментозные методики.
Из медикаментов в период беременности и после родов женщине показаны:
- препараты кальция, так как дефицит данного вещества может являться основной причиной развития патологических изменений в лобковом суставе. Для его лучшего усвоения дополнительно назначают витамин D и магнийсодержащий препарат;
-
НПВП (нестероидные противовоспалительные препараты). Процессы, протекающие в симфизе, носят воспалительный характер. Назначение пациентке НПВП оказывает как противовоспалительное, так и обезболивающее действие.
Назначение пациентке НПВП оказывает как противовоспалительное, так и обезболивающее действие.
Физиотерапевтическое лечение включает магнитотерапию на область лона, которая дает наиболее ощутимый эффект.
С целью снижения нагрузки на костно-суставную систему тазового дна при симфизите пациентке рекомендованы:
- ношение бандажа;
-
комплекс упражнений, направленный на укрепление мускулатуры тазового дна, бедер, поясницы; -
полноценный сон; -
избегание переутомления; -
активная двигательная деятельность.
Если у беременной диагностирован симфизит I степени тяжести, то, как правило, родоразрешение будет проводиться естественным путем. В случае расхождения лонных костей на 1 см и свыше будет принято решение о кесаревом сечении. Родоразрешение хирургическим путем показано, если беременная жалуется на наличие сильной боли, у нее выявлен узкий таз, а также диагностировано наличие крупного плода.
При тяжести патологии II–III степени пациентке в послеродовом периоде рекомендуют постельный режим в течение от двух недель до полутора месяцев, а также тугое бинтование живота. Затем в течение полугода показано ношение бандажа.
Автор статьи:
Шкляр Алексей Алексеевич
акушер-гинеколог, хирург, КМН, руководитель направления «Акушерство и гинекология»
опыт работы 11 лет
отзывы оставить отзыв
Клиника
м. Сухаревская
Отзывы
Инна
30.12.2021 21:55:20
Клиника
м. Сухаревская
Врач
Шкляр Алексей Алексеевич
Обратилась к Шкляр Алексею Алексеевичу Хочу Хочу выразить огромнейшую благодарность всему коллективу операционного блока Шкляр Алексея Алексеевича.Вы все врачи с большой буквы .Не устаю благодарить Бога что свел меня с Вами. Попала я к Вам по рекомендации Сорвачевой М.В. Созвонились с доктором по телефону и назначили день операции..gif) Впервые я была приятно удивлена,как Алексей Алексеевич мне все подробно рассказал и успокоил. Через пару недель я приехала в клинику к 10,00 с полным списком анализов,и уже в 11 лежала на операционном столе,честно говоря я даже не успела испугаться) Потом пришел волшебник анестезиолог и я сладко уснула. Проснулась уже в кровате,ничего не болело,не было никаких отходняков,просто обычное утреннее пробуждение.Никогда бы не поверила что такое вообще возможно,очень благодарна за прекрасный сон. До этого у меня был не один общий наркоз в гос.больницах,и теперь я точно поняла что там меня хотели видимо убить,но не получилось. Последующие два часа пока нельзя было вставать ко мне приходили замечательные медсестры спрашивая как я себя чувствую и не нужно ли мне что-то,ставили капельницы,а я лежала и не верила что все страшное позади))Через 2 часа после операции я уже вставала и пила вкусный бульончик и чай. Оставшееся время до сна я гуляла по палате совершенно не чувствовала боли,немного слабость и только.
Впервые я была приятно удивлена,как Алексей Алексеевич мне все подробно рассказал и успокоил. Через пару недель я приехала в клинику к 10,00 с полным списком анализов,и уже в 11 лежала на операционном столе,честно говоря я даже не успела испугаться) Потом пришел волшебник анестезиолог и я сладко уснула. Проснулась уже в кровате,ничего не болело,не было никаких отходняков,просто обычное утреннее пробуждение.Никогда бы не поверила что такое вообще возможно,очень благодарна за прекрасный сон. До этого у меня был не один общий наркоз в гос.больницах,и теперь я точно поняла что там меня хотели видимо убить,но не получилось. Последующие два часа пока нельзя было вставать ко мне приходили замечательные медсестры спрашивая как я себя чувствую и не нужно ли мне что-то,ставили капельницы,а я лежала и не верила что все страшное позади))Через 2 часа после операции я уже вставала и пила вкусный бульончик и чай. Оставшееся время до сна я гуляла по палате совершенно не чувствовала боли,немного слабость и только. На следующее утро меня вкусненько покормили и выписали домой.После выписки Алексей Алексеевич постоянно на связи,беспокоится о моем самочувствии больше чем родные даже. Мне потребовалось дальнейшее лечение,он помогает мне даже в этом,созваниваясь с лучшими врачами и клиниками,поддерживает.И я теперь точно знаю,что я в самых надежных руках .Спасибо Вам большое еще раз. Процветания Вашей клинике и низкий поклон всем Вашим врачам.Вы лучшие!!!
На следующее утро меня вкусненько покормили и выписали домой.После выписки Алексей Алексеевич постоянно на связи,беспокоится о моем самочувствии больше чем родные даже. Мне потребовалось дальнейшее лечение,он помогает мне даже в этом,созваниваясь с лучшими врачами и клиниками,поддерживает.И я теперь точно знаю,что я в самых надежных руках .Спасибо Вам большое еще раз. Процветания Вашей клинике и низкий поклон всем Вашим врачам.Вы лучшие!!!
Лилия
15.05.2021 15:21:57
Клиника
м. Сухаревская
Врач
Шкляр Алексей Алексеевич
7 мая 2021 г делала в СОД малую гинекологическую операцию, и хотела бы выразить благодарность лечащему врачу, заведующему гинекологическим отделением Шкляру Алексею Алексеевичу, — за высокий профессионализм, и исключительно доброжелательное отношение, понятные рекомендации. Доктор общается очень корректно, четко и с разъяснениями.
Отдельная благодарность врачу анестезиологу Фомину Алексею Валерьевичу, за качественно проведённую анестезию (наркоза я боялась больше самой операции), но все прошло хорошо, на операции «не присутствовала», а состояние после наркоза было обычное, как после пробуждения по утрам, никаких «побочек» не ощутила.
После операции ничего не болело уже через полчаса, а через час-полтора, я уехала домой.
Отношение в стационаре было самое доброжелательное, в том числе со стороны медсестер и администратора на ресепшн (к сожалению, имена не спросила).
Уже неделя после операции, и о ней напоминает только выписной эпикриз № 140035314.
Очень рада, что доверилась опыту врачей Поликлиника ру.
Услуги
- Название
- Прием, консультация врача акушера-гинеколога первичный3950
- Прием, консультация врача-акушера-гинеколога повторный2300
- Прием, консультация врача заведующего отделением гинекологии/к.м.н. первичный4300
- Прием, консультация заведующего отделением гинекологии/к.м.н. повторный3050
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматолог-ортопедТрихологУрологФлебологХирургЭндокринолог
Наши врачи
Специализация врачаАллергологАндрологАнестезиологВызов врача на домВызов педиатра на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДетское отделениеДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНейрохирургНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургХирургические операции по полису ОМС Московской областиЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургХирургические операции по полису ОМС Московской областиЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Карпович Ольга Валентиновна
акушер-гинеколог
отзывы
Записаться на прием
Клиника
м. Красные Ворота
Долматова Марина Александровна
акушер-гинеколог, врач УЗИ
отзывы
Записаться на прием
Клиника
м. Автозаводская
Автозаводская
Рябова Ольга Борисовна
акушер-гинеколог, врач УЗИ
отзывы
Записаться на прием
Клиника
м. Таганская
Григорян Сюзанна Воваевна
акушер-гинеколог, Заведующая гинекологическим отделением
отзывы
Записаться на прием
Клиника
м. Сухаревская
Кутузова Екатерина Вячеславовна
интегративный гинеколог, хирург
отзывы
Записаться на прием
Клиника
м. Сухаревская
Родина Татьяна Львовна
акушер-гинеколог
отзывы
Записаться на прием
Клиника
м. Автозаводская
Автозаводская
Кузнецов Павел Андреевич
акушер-гинеколог, КМН
отзывы
Записаться на прием
Клиника
м. Сухаревская
Арутюнянц Арсен Гамлетович
акушер-гинеколог
отзывы
Записаться на прием
Клиника
м. Полянка
Ревякина Юлия Николаевна
акушер-гинеколог, врач ультразвуковой диагностики
отзывы
Записаться на прием
Клиника
м. Сухаревская
Мовсесян Элла Хажаковна
акушер-гинеколог, консультации онлайн
отзывы
Записаться на прием
Клиника
м. ул. Академика Янгеля
ул. Академика Янгеля
кальция во время беременности
– feedmomandme
★ ПОЧЕМУ ВАЖЕН КАЛЬЦИЙ ВО ВРЕМЯ БЕРЕМЕННОСТИ?
Ваш организм нуждается в кальции во время беременности для поддержания крепких костей и выполнения многих важных функций, особенно при выращивании ребенка. Кроме того, получение достаточного количества кальция снижает риск преэклампсии и гипертонии.
Кальций помогает растущему ребенку строить крепкие кости и зубы. Кроме того, это помогает вашему ребенку вырастить здоровое сердце, нервы и мышцы, а также развить нормальный сердечный ритм и способность к свертыванию крови.
Кальций поддерживает костно-мышечную систему мамы, помогает предотвратить потерю плотности костей и необходим для нервной системы и системы кровообращения. Если у вас дефицит кальция или вы не потребляете достаточное количество кальция в своем ежедневном рационе, ваше тело истощит свои запасы в костях и зубах, чтобы обеспечить растущего ребенка. Это подвергает вас высокому риску потери костной массы и увеличивает риск развития остеопороза, состояния, вызывающего ломкость костей.
Это подвергает вас высокому риску потери костной массы и увеличивает риск развития остеопороза, состояния, вызывающего ломкость костей.
★ СКОЛЬКО КАЛЬЦИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ?
Рекомендованное ACOG потребление кальция во время беременности составляет 1000 мг для женщин в возрасте от 19 до 50 лет и 1300 мг для женщин в возрасте от 14 до 18 лет. Это означает, что вы, как правило, должны стремиться к четырем порциям продуктов, богатых кальцием. Многие добавки для беременных не содержат рекомендуемой суточной дозы 1000 мг, но диетические источники кальция быстро накапливаются.
Ваше тело нуждается в витамине D, чтобы лучше усваивать кальций. Эта комбинация используется для лечения и предотвращения дефицита кальция. Дефицит витамина D очень распространен среди беременных женщин. Лучшим источником витамина D является пребывание на солнце. Небольшие количества витамина D естественным образом можно найти в таких продуктах, как яичные желтки и обогащенные продукты.
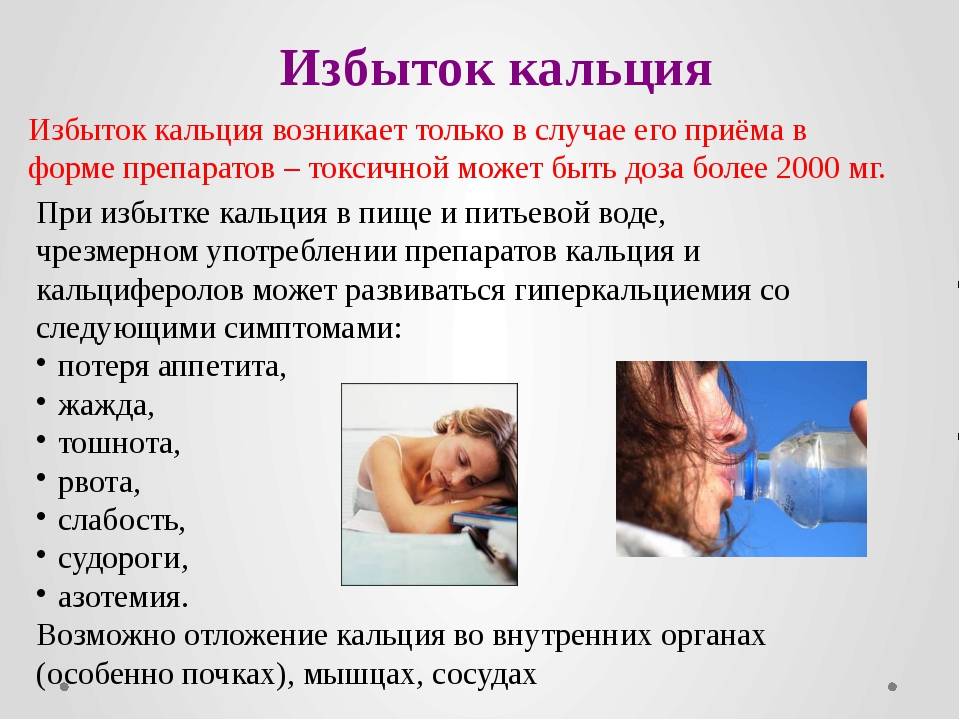
Кальций является жирорастворимым минералом, а это означает, что его избыток откладывается в жировых отложениях и печени, что может привести к токсичности. Высокий уровень кальция может подвергнуть вас риску образования камней в почках и помешать вашему организму усваивать железо и цинк. Мы не рекомендуем дополнительный кальций во время беременности.
★ КАКОЙ ТРИМЕСТР НАИБОЛЕЕ ВАЖЕН КАЛЬЦИЙ?
Потребление достаточного количества кальция на протяжении всей беременности очень важно, особенно во втором и третьем триместре, когда усвоение кальция значительно увеличивается из-за быстрого роста ребенка. Тем не менее, в третьем триместре, потребность плода достигает пика в 350 мг в день для поддержания здорового развития костей. (1-5)
Мы рекомендуем продолжать следить за потреблением кальция, особенно если вы кормите грудью. Предполагается, что кормящим матерям необходимо ежедневно потреблять 1300 мг кальция, поскольку они обеспечивают ребенка единственным запасом кальция.
★ КАКИЕ СИМПТОМЫ ДЕФИЦИТА КАЛЬЦИЯ?
Краткосрочные симптомы дефицита кальция обычно отсутствуют. Со временем дефицит кальция может иметь пагубные последствия для вашего организма, включая снижение костной массы и риск развития остеопороза. Серьезный дефицит кальция может привести к таким симптомам, как нарушение сердечного ритма, покалывание и онемение пальцев.
Во время беременности дефицит кальция может привести к гипертонии, преэклампсии, болям в костях и зубной боли.
★ РАЗНЫЕ ФОРМЫ КАЛЬЦИЯ
Дополнительный кальций выпускается в различных формах. Наиболее распространенным кальцием в витаминах для беременных является карбонат кальция и цитрат кальция. Карбонат кальция обеспечивает большую часть кальция, но для его растворения требуется дополнительная желудочная кислота, поэтому лучше всего принимать его во время еды. Ваше тело быстро усваивает цитрат кальция, потому что для его усвоения не требуется желудочная кислота.
★ ЛУЧШИЕ БОГАТЫЕ КАЛЬЦИЕМ ПРОДУКТЫ ВО ВРЕМЯ БЕРЕМЕННОСТИ ДЛЯ БЕРЕМЕННЫХ
Хорошим источником кальция во время беременности является питательная и хорошо сбалансированная диета. Кальций лучше всего усваивается в небольших дозах, менее 500 мг кальция за раз, поэтому во время беременности необходимо употреблять продукты, содержащие кальций. Большинство безмолочных заменителей молока содержат обогащенный кальций, обязательно проверьте этикетку.
- Рыба, такая как лосось и консервированные сардины. (Не более 12 унций в неделю)
- Молочные продукты, такие как молоко, йогурт и сыр.
- Листовая зелень, такая как капуста и китайская капуста.
- Овощи, такие как брокколи.
- Бобовые и семена, такие как черноглазый горох и семена чиа
★ ЛУЧШИЕ ПРЕНАТАЛЬНЫЕ ВИТАМИНЫ С КАЛЬЦИЕМ
Одним из лучших безрецептурных витаминов для беременных во время беременности является Feed Mom & Me Complete Prenatal с ДГК. Он содержит 200 мг карбоната кальция.
Он содержит 200 мг карбоната кальция.
Этот препарат для беременных разработан акушером-гинекологом и зарегистрированным диетологом и содержит все питательные вещества, необходимые для зачатия и во время беременности. Каждая маленькая и удобная для проглатывания таблетка содержит 22 основных натуральных питательных вещества, которые обеспечивают питательную поддержку для вас и вашего растущего ребенка. Он содержит фолат (форма метилфолата), ДГК, железо, кальций, холин, биотин, цинк, магний и селен.
Вегетарианская формула не содержит искусственных красителей или ароматизаторов, химикатов, консервантов, не содержит ГМО, молочных продуктов, сои или глютена. Каждая из их капсул содержит B6, органический имбирь и порошок мяты перечной, которые могут помочь облегчить утреннее недомогание и тошноту.
Кроме того, это женская компания. Кто лучше женщины поймет беременность!
Щелкните здесь для получения дополнительной информации о комплексном пренатальном питании Feed Mom & Me с DHA!
+ИСТОЧНИКИ
https://americanpregnancy.
 org/healthy-pregnancy/pregnancy-health-wellness/calcium-in-pregnancy/
org/healthy-pregnancy/pregnancy-health-wellness/calcium-in-pregnancy/https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5561751/
https://ods.od.nih.gov/factsheets/Calcium-Consumer/
https://www.acog.org/womens-health/faqs/nutrition-during-pregnancy
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6
- 4/
https://www.uofmhealth.org/health-library/d03137a1#:~:text=кальций%20ис%20а%20минерал%20это и%20витамин%20D%20комбинация%20доступно
- Кросс Н.А., Хиллман Л.С., Аллен С.Х., Краузе Г.Ф., Виейра Н.Е. Гомеостаз кальция и метаболизм костей во время беременности, лактации и после отъема: продольное исследование. Am J Clin Nutr . 1995;61(3):514–23. [PubMed] [Академия Google]
- Ritchie LD, Fung EB, Halloran BP, Turnlund JR, Van Loan MD, Cann CE, King JC. Продольное исследование гомеостаза кальция во время беременности и лактации человека и после возобновления менструаций.
 Am J Clin Nutr . 1998;67(4):693–701. [PubMed] [Академия Google]
Am J Clin Nutr . 1998;67(4):693–701. [PubMed] [Академия Google] - Варгас Сапата CL, Донанжело CM, Вудхаус LR, Abrams SA, Spencer EM, King JC. Гомеостаз кальция во время беременности и лактации у бразильских женщин с низким потреблением кальция: продольное исследование. Am J Clin Nutr . 2004;80(2):417–22. [PubMed] [Академия Google]
- Спаркс Дж. В. Внутриутробный рост человека и накопление питательных веществ. Семин Перинатол . 1984;8(2):74–93. [PubMed] [Академия Google]
- Эттингер А.С., Ламадрид-Фигероа Х., Меркадо-Гарсия А., Кордас К., Вуд Р.Дж., Петерсон К.Е., Ху Х., Эрнандес-Авила М., Теллес-Рохо М.М. Влияние добавок кальция на резорбцию костей во время беременности и в раннем послеродовом периоде: рандомизированное контролируемое исследование
7 симптомов, указывающих на нехватку кальция в организме
Дефицит кальция постепенно становится пандемией из-за неправильного питания. Узнайте, не страдаете ли вы от него.

Как вы думаете, достаточно ли стакана молока, чтобы получить суточную дозу кальция? Но на самом деле это не так. Хотя кальций играет ключевую роль в поддержании крепких и здоровых костей, он также способствует свертыванию крови, раннему развитию, сокращению и расслаблению мышц. Этот минерал можно легко получить из натуральных пищевых источников, таких как листовые овощи, йогурт, орехи и сыр. Но большинство индийцев (особенно в возрастной группе 14-20 лет) страдают дефицитом кальция из-за недостаточно эффективного его усвоения. Вот некоторые признаки и симптомы дефицита кальция, о которых вам нужно знать.
Мышечные спазмы: Несмотря на адекватный уровень гемоглобина и достаточное потребление воды, если вы страдаете от повторяющихся мышечных спазмов, у вас может быть низкий уровень кальция. Мышечные судороги, сопровождаемые мышечными болями, особенно в бедрах и икроножных мышцах, являются ранним признаком низкого уровня кальция. Чтобы увеличить потребление кальция, обязательно включите в свой рацион эти 5 богатых кальцием овощей.
Снижение плотности костной ткани: Кальций необходим для минерализации костей, чтобы поддерживать их прочность в старости. Таким образом, низкий уровень кальция напрямую влияет на плотность костей и повышает предрасположенность к остеопорозу и переломам.
Ломкие ногти: Как и ваши кости, ваши ногти также нуждаются в отложениях кальция для поддержания своей целостности. Недостаток кальция может сделать ваши ногти очень слабыми и склонными к поломке. Вы можете попробовать эти 9 кухонных ингредиентов, чтобы укрепить ломкие ногти.
Зубная боль: Около 99% кальция, присутствующего в организме, хранится в костях и зубах. Естественно, если уровень кальция упадет, вы будете подвержены зубной боли и кариесу. Кроме того, вы будете подвергаться большему риску заболеть пародонтитом. У детей дефицит кальция связан с задержкой и неправильным прорезыванием зубов.
Предменструальные судороги: Женщины, страдающие от дефицита кальция, испытывают сильную боль во время менструации. Точный механизм, с помощью которого кальций может облегчать менструальную боль, еще не ясен, но его роль в сокращении и расслаблении мышц представляется решающей. Помимо предменструальных спазмов, дефицит кальция также связан с нерегулярными менструациями и обильными кровотечениями у женщин. Кальций также участвует в нормальном развитии матки и гормонов яичников у женщин.
Точный механизм, с помощью которого кальций может облегчать менструальную боль, еще не ясен, но его роль в сокращении и расслаблении мышц представляется решающей. Помимо предменструальных спазмов, дефицит кальция также связан с нерегулярными менструациями и обильными кровотечениями у женщин. Кальций также участвует в нормальном развитии матки и гормонов яичников у женщин.
Частые заболевания: Кальций также играет важную роль в поддержании здоровой иммунной системы. Было замечено, что люди с дефицитом кальция более склонны к распространению респираторных и кишечных инфекций. Дефицит кальция снижает сопротивляемость организма к атаке патогенов. Вот 5 удивительных советов, которые помогут улучшить ваш иммунитет.
Усталость: Боли в костях и мышцах обычно вызывают слабость у людей с дефицитом кальция. Но низкий уровень кальция также связан с бессонницей, страхом и психическими расстройствами, которые усиливают стресс и усталость. Вы можете выглядеть бледным и постоянно чувствовать усталость или лень. Усталость также является распространенным симптомом у женщин, у которых после родов развивается дефицит кальция. Они чаще страдают от нехватки грудного молока, плохой концентрации внимания и сильной усталости. Поэтому беременным женщинам рекомендуется регулярно получать 1000-1200 мг кальция каждый день.
Усталость также является распространенным симптомом у женщин, у которых после родов развивается дефицит кальция. Они чаще страдают от нехватки грудного молока, плохой концентрации внимания и сильной усталости. Поэтому беременным женщинам рекомендуется регулярно получать 1000-1200 мг кальция каждый день.
Вы также можете прочитать:
- Северо-индийская невегетарианская диета, богатая кальцием
- 7 упражнений, которые точно улучшат здоровье ваших костей!
- Диагностика заболеваний костей все, что вам нужно знать
Источник изображения: Getty Images
Для получения дополнительных статей о добавках кальция нажмите здесь. Чтобы узнать больше об этом заболевании, посетите нашу страницу об остеопорозе. Чтобы получать ежедневные бесплатные советы по здоровью, подпишитесь на нашу рассылку. По вопросам, связанным с остеопорозом, посетите наш форум.
Каталожные номера:
Х.
