С какого срока ставят на учет по беременности: Женская консультация: ваши права — статьи от специалистов клиники «Мать и дитя»
Женская консультация: ваши права — статьи от специалистов клиники «Мать и дитя»
НАБЛЮДАТЬСЯ В ЛЮБОМ МЕСТЕ
Согласно законодательству Российской Федерации беременная может выбрать любую женскую консультацию (ЖК), а не только ту, к которой она прикреплена по месту регистрации. Это значит, что вы можете жить в одном районе города, а наблюдаться совершенно в другом: например, рядом с местом работы или просто в женской консультации, которая вам больше понравилась. Причем встать на учет по беременности можно даже в женской консультации другого города. Главное – нужен полис ОМС, действительный на всей территории России. Чтобы встать на учет в женской консультации не по месту регистрации, нужно написать заявление на имя главного врача консультации, принести оригинал и копию паспорта, полиса ОМС, страхового свидетельства СНИЛС.
И даже если вы по каким-то причинам перестаете посещать женскую консультацию, а переходите, например, в частную клинику или просто не ходите и все, снимать вас с учета в ЖК никто не имеет права.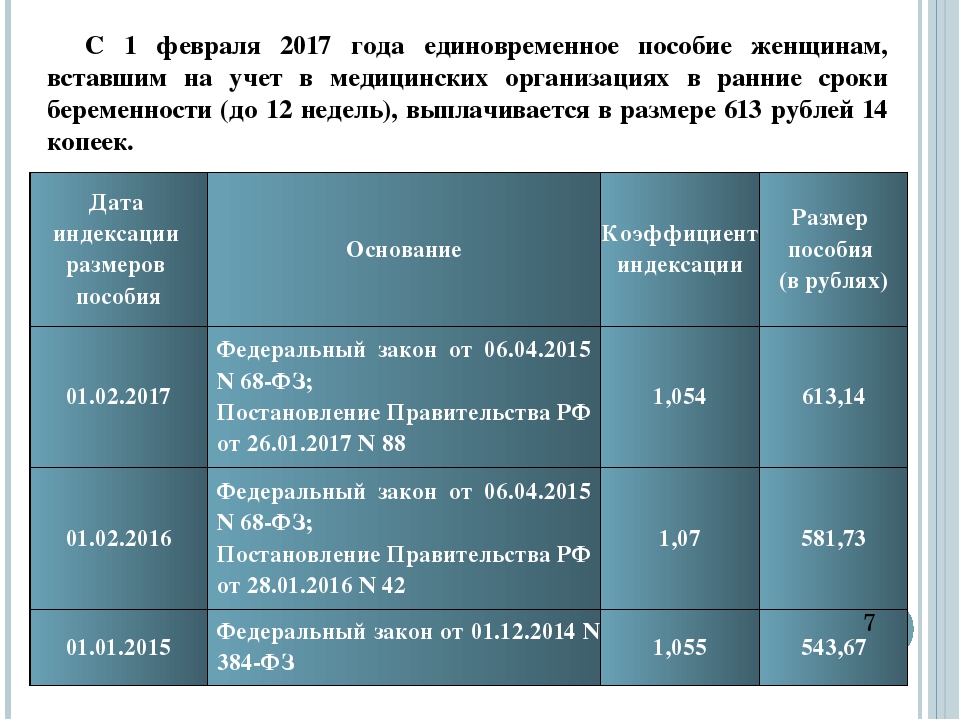 И в любой момент вы можете вернуться в свою консультацию и продолжить там наблюдаться.
И в любой момент вы можете вернуться в свою консультацию и продолжить там наблюдаться.
ВЫБРАТЬ ВРАЧА
Также, согласно законодательству Российской Федерации вы можете выбрать себе врача, который будет наблюдать вашу беременность, или сменить врача, который по каким-то причинам вам не подошел. Для этого тоже надо написать заявление на имя главврача ЖК.
И конечно каждая будущая мама в женской консультации или родильном доме имеет право читать свою медицинскую карту или историю родов, смотреть записи о проведенных обследованиях. И объяснять, для чего это вам нужно, не надо, достаточно того, что это ваша карта и ваши исследования. Если вам непонятно зачем нужно какое-то назначение или анализ, то доктор в доступной форме должен все объяснить.
ВСТАТЬ НА УЧЕТ НА ЛЮБОМ СРОКЕ
Встать на учет в женскую консультацию вы можете на любом сроке беременности. Правда, на очень маленьком сроке ни врач, ни УЗИ еще не смогут точно подтвердить беременность, поэтому все-таки лучше вставать на учет после 6–8-й недели. Именно в это время врач сможет достоверно установить факт беременности при осмотре.
Именно в это время врач сможет достоверно установить факт беременности при осмотре.
Есть еще одна рекомендация – прийти в женскую консультацию до 12 недель беременности. Это связано с тем, что первое УЗИ делают в 10–12 недель и в это время можно точнее всего установить срок беременности. Кстати, те женщины, которые встают на учет в женскую консультацию до 12 недель, получают денежную выплату, которая называется «единовременное пособие женщинам, вставшим на учет в медицинское учреждение в ранние сроки беременности (до 12 недель)». Правда денег дают всего ничего, но кому-то и они пригодятся.
Но все это не значит, что на учет надо встать строго до 12 недель. Нет, прийти вы можете в любое время (даже в последнем триместре), главное – успеть сдать нужные анализы до родов.
ПОСЕЩАТЬ В НУЖНОЕ ВАМ ВРЕМЯ
Если вы хорошо себя чувствуете, анализы в норме и часто ходить в женскую консультацию вам не хочется, вы имеете право отказаться от регулярных посещений гинеколога. Просто сообщите об этом врачу, он должен отнестись к вашему решению с уважением. Да, доктор предупредит вас о том, что вы сами несете ответственность за ваш выбор, но он не должен вас запугивать или угрожать отказаться выдать обменную карту. Если происходит что-то подобное, сразу идите к главврачу женской консультацией или обращайтесь в департамент здравоохранения.
Просто сообщите об этом врачу, он должен отнестись к вашему решению с уважением. Да, доктор предупредит вас о том, что вы сами несете ответственность за ваш выбор, но он не должен вас запугивать или угрожать отказаться выдать обменную карту. Если происходит что-то подобное, сразу идите к главврачу женской консультацией или обращайтесь в департамент здравоохранения.
Но вам надо знать, что есть исследования (УЗИ, анализ крови на хромосомные патологии), которые надо сделать в строго определенные сроки, иначе их результат может быть недостоверным. Поэтому о времени некоторых обследований спросите доктора заранее.
ВЫБРАТЬ ОБСЛЕДОВАНИЯ
Если вы хотите сделать все необходимые вам обследования, вы вправе получить их в полном объеме. В каждой женской консультации есть список положенных во время беременности исследований и консультаций. Вы можете попросить вашего врача подробно рассказать вам о них и сделать все то, что вам положено.
Если вы, наоборот, считаете, что то или иное назначение вам не нужно или неприемлемо для вас, вы можете от него отказаться. Никто не вправе заставить вас делать УЗИ, скрининг, принимать какие-то препараты. И вам за это ничего не будет. Даже если вы откажетесь от чего-либо, вас не могут снять с учета по беременности, не выдать родовой сертификат и обменную карту. Просто врач зафиксирует в карте ваш отказ и напишет, что вам было разъяснено, зачем рекомендовано то или иное исследование.
Никто не вправе заставить вас делать УЗИ, скрининг, принимать какие-то препараты. И вам за это ничего не будет. Даже если вы откажетесь от чего-либо, вас не могут снять с учета по беременности, не выдать родовой сертификат и обменную карту. Просто врач зафиксирует в карте ваш отказ и напишет, что вам было разъяснено, зачем рекомендовано то или иное исследование.
Вообще же, чтобы получить обменную карту, вам нужно хотя бы однократно сдать ряд анализов (клинический анализ крови, анализ мочи, мазок, анализы на ВИЧ, RW, гепатит В и С) и посетить акушера-гинеколога минимум два раза. Первый раз вы придете на первичный осмотр и для того, чтобы получить направление на анализы, второй раз – чтобы внести результаты обследования в обменную карту. Главное здесь – соблюсти «срок годности» анализов.
СДЕЛАТЬ, КАК ВАМ УДОБНО
Все обследования в женской консультации проводятся совершенно бесплатно. И даже если какого-то специалиста нет или временно нет какого-то исследования, вам должны дать направление в другое медучреждение, где все это имеется. Врач не имеет права направлять вас на какие-то дополнительные платные анализы или консультации, если их можно сделать бесплатно по ОМС.
Врач не имеет права направлять вас на какие-то дополнительные платные анализы или консультации, если их можно сделать бесплатно по ОМС.
Если же вы хотите сами сделать какое-то исследование платно и в другой клинике (например, сделать экспертное УЗИ), то его результаты обязаны принять в женской консультации (а не говорить, что мы верим только своим анализам или специалистам).
Если вы хотите, чтобы вас наблюдали в женской консультации так, как нужно вам, не бойтесь говорить о своих предпочтениях. Спокойно и уверенно напомните о своих правах, ваше дело – выбирать, что вам от медицины нужно, а что нет.
Календарь беременности
Дорогие будущие мамы!
Предлагаем Вам ознакомиться с основными шагами, которые Вам предстоит пройти во время беременности. Мы обозначили их как «Календарь физиологически (нормально) протекающей беременности»:
- При планировании беременности – прием Фолиевой кислоты за 3 месяца до предполагаемой даты зачатия.

- Задержка менструации на 7 дней => тест на беременность. При положительном тесте → первый визит к врачу акушеру-гинекологу женской консультации (примерный срок беременности – 5-7 недель): осмотр врача, УЗИ органов малого таза, анализ крови на ХГЧ для определения срока беременности, исключения внематочной беременности. Продолжить приём Фолиевой кислоты ещё 12 недель, т.е. весь первый триместр.
- 7-8 недель беременности – постановка на учет по беременности. Полное клинико-лабораторное обследование: клинический и биохимический анализы крови, гемостазиограмма, анализ крови на RW (сифилис), ВИЧ, HbsAg (гепатит В и С), TORCH, ТТГ (тиреотропный гормон), клинический анализ мочи. Первичная консультация специалистов: терапевт, ЛОР, окулист, стоматолог.
- 11-13 недель беременности – проведение I (первого) скрининга: УЗИ плода + биохимический анализ крови на выявление хромосомных заболеваний у плода.
- 19-21 недель беременности – явка к врачу акушеру-гинекологу женской консультации.
 Проведение II (второго) скрининга.
Проведение II (второго) скрининга. - 23-24 недели беременности – явка к врачу акушеру-гинекологу женской консультации. Проведение Глюкозотолерантного теста на выявление скрытого сахарного диабета.
- 30 недель беременности – явка к врачу акушеру-гинекологу женской консультации. Оформление Декретного отпуска (выдача листка нетрудоспособности по беременности и родам) + получение родового сертификата. Повторное полное клинико-лабораторное обследование. Повторная консультация специалистов (терапевт + окулист). Проведение III (третьего) скрининга (УЗИ плода + доплерометрия сосудов).
- 32 недели беременности – КТГ (кардиотокографическое исследование состояния плода).
- 36 недель беременности – взятие бактериологического посева отделяемого цервикального канала.
- 38 недель беременности – КТГ (кардиотокографическое исследование состояния плода).
- 40-41 неделя беременности – госпитализация в родильный дом на роды.

Обращаем Ваше внимание, что при наличии показаний для операции кесарево сечение сроки госпитализации в родильный дом зависят от конкретной соматической патологии, и дату госпитализации Вам назначат врач акушер-гинеколог женской консультации или врач акушер-гинеколог родильного дома.
Мы всегда готовы оказать Вам необходимую медицинскую помощь!
Будьте здоровы и счастливы!
Постановка на учет — ГКБ Кончаловского
С момента постановки на учёт в женской консультации начинается внимательный контроль за течением беременности. Важно не пропустить положенные сроки и своевременно обратиться к врачу.
Быть мамой – это большая радость и огромная ответственность. Не секрет, что для благополучного ведения беременности и последующих родов без осложнений необходимо обратиться к врачу акушеру-гинекологу, как только женщина узнает о том, что ждет ребенка.
Частыми причинами различных осложнений в период беременности и родов являются внутриутробные инфекции, наследственные и приобретенные заболевания. Поэтому необходимо проходить обследование еще до зачатия малыша. Если сделать это не получилась, и беременность не была запланирована, то будущей маме необходимо в срочном порядке обратиться к доктору и сдать все анализы как можно раньше. Любое негативное воздействие на организм в первые недели формирования плода, может навредить ребенку, привести к тяжелым хроническим заболеваниям и даже к инвалидности. Помните, что в женскую консультацию Вы идете не для врача, а для себя и своего будущего малыша.
Постановка на учет по беременности в срок от 7 до 12 недель рекомендуется абсолютно всем женщинам. Это позволяет в первую очередь своевременно устранить отклонения (если таковые обнаружат) в ходе беременности и предотвратить осложнения. Более того, обращение к специалисту в первом триместре позволяет максимально точно определить сроки и предполагаемую дату родов.
Как происходит постановка на учёт по беременности?
- Вы приходите на приём к гинекологу с документами.
- Он проводит тщательный осмотр, опрос и заполняет на карту, которая будет храниться в женской консультации.
- В дальнейшем Вы получите на руки обменную карту, где будут отражены все данные об анализах, УЗИ и наблюдениях врача. Эта карта обязательно нужна при поступлении в родильное отделение.
На первом приеме доктор расспросит обо всем, что касается Вашего здоровья, проведет взвешивание, обмерит таз, проведет осмотр на гинекологическом кресле и возьмет мазок. Полученные сведения понадобятся для того, чтобы определить схему ведения беременности и предположить, чем могут быть осложнены роды.
Врач запишет Вас на УЗИ, даст рекомендации по поводу питания, ответит на все вопросы. Кроме того, будут даны направления на все необходимые анализы, обследования и консультативный прием врачей-специалистов, чьи заключения нужно будет получить до следующего планового посещения Вашего акушера-гинеколога.
Помните, ответственность, которую Вы берете на себя за ребенка,
начинается с Вашего отношения к беременности.
Памятка для беременных
В сроке от 28 недель и до родов, как правило, вплотную подступают страхи, связанные с предстоящими родами. Как с ними бороться и как успешно для себя доходить последние недели беременности? Давайте постараемся ответить на эти вопросы.
Проблемы III триместра связаны, в основном, с последствиями увеличенной и продолжающей расти маткой, а также с проблемой избыточного веса. Здесь надо заметить из чего же складывается общая прибавка в весе у беременной женщины. До 30% дает вес малыша; кровь и избыток жидкости — также до 30%; увеличенная матка, грудь, ягодицы и ноги — до 20%; и по 10% приходится на плаценту и околоплодные воды.
Признаками увеличенной матки бывают и вновь подступающие тошнота и изжога, и затрудненное дыхание, и несколько учащенное сердцебиение, и одышка после, казалось бы, незначительной нагрузки, и усталость, и боли в пояснице, а иногда вдоль всего позвоночника.
С этими явлениями вполне реально бороться самой мамочке. Достаточно выполнять 2-3 раза в день специальные дыхательные упражнения, поддерживать себя легкими упражнениями, включающими специальную суставную гимнастику и гимнастику на растяжку, при отсутствии противопоказаний, придерживаться правильного режима питания и диеты, перемежать отдых с прогулками.
Не зря выход в ДО (декретный отпуск) предусмотрен в 30 недель, так как, начиная с этого срока, не следует перегружать организм беременной женщины работой. Если вы все же продолжаете работать и ваш труд связан с сидячим положением, постарайтесь выделять несколько минут на гимнастику, создайте удобное положение на рабочем месте. Это подразумевает обязательную опору для спины в несколько откинутом назад положении и подставку для ног, чтобы облегчить венозный отток из ног.
Кстати, прогрессирующий уже имеющийся варикоз и впервые появившийся во время беременности — достаточно распространенное явление для беременных. Чтобы не допустить варикозной болезни (ВБ) всем беременным рекомендуется избегать ношения плотно облегающей одежды и тесной обуви, в положении сидя, по возможности, подставлять под ноги подставку, не закладывать ногу на ногу, во время сна держать ноги в приподнятом положении, выполнять 8-10 приседаний ежедневно, ополаскивать ноги холодной водой после душа, в положении стоя периодически делать гимнастику для ног.
И все же при появлении первых признаков варикозного расширения вен — таких как: чувства тяжести и ползания мурашек в ногах, их отечность ближе к вечеру, появление сосудистых звездочек, следует обратиться за консультацией к участковому акушер-гинекологу или сосудистому хирургу во избежание прогрессирования данного заболевания.
Еще один «бич» беременных — запоры. Связаны они с уменьшающейся во время беременности перистальтикой кишечника и нарушением микрофлоры в кишечника из-за гормональных изменений. Поэтому лучше питаться помалу и часто, придерживаться диеты, включающей побольше овощей и фруктов; овощных бульонов и супов и с исключением жареной, острой, соленой и консервированной пищи. Хорошо при запорах помогает «Форлакс», который желательно применять курсовыми дозами — по 1-2 стакана во время завтрака или обеда в течение 10-14 дней. При повышенном газообразовании большое облегчение наступает после упражнения «качалка», когда в положении лежа на спине руками ухватываются под коленями при согнутых в коленях ногах и раскачиваются вверх и вниз.
Часто беременных беспокоит страх возникновения растяжек на животе и бедрах. Для их профилактики рекомендуется смазывать кожу живота и бедер оливковым маслом или специальными кремами от растяжек, делать легкий массаж в этих областях, ухватывая кожу до легкой болезненности между большим и указательным пальцами: на животе — по часовой стрелке, начиная с большого круга, постепенно сужая в диаметре и направляясь к пупку; на бедрах — снизу вверх. А при уже появившихся растяжках рекомендуется ношение бандажа для предотвращения их распространения.
Явления изжоги несколько уменьшает отвар из сухофруктов, слабо лимонная вода, разжевывание 5-6 сырых зерен геркулеса. Важно при изжоге есть маленькими порциями.
Нарушение сна в III триместре — нормальное явление и не должно вас пугать. Если вы плохо спите, перед сном лучше выполнять упражнения для релаксации, стараться спать на боку, подогнув одну ногу и положив под нее подушку.
Что происходит с малышом в III триместре?
Во-первых, что наиболее важно, с 28 недель беременности начинает функционировать кора головного мозга, которая регулирует все процессы в организме ребенка, «включает» сознание, осмысление, отвечает за терморегуляцию и многое другое. К 36 неделям кора уже полностью сформирована и вот только теперь малыш готов к жизни вне организма мамочки.
К 36 неделям кора уже полностью сформирована и вот только теперь малыш готов к жизни вне организма мамочки.
Во-вторых, в III триместре, а именно к 36 неделям заканчивает свое формирование в легких вещество сурфактант, которое во многом определяет готовность легких малыша к внешнему дыханию. Именно благодаря этому веществу, воздушные пузырьки в легких раз расправившись при первом вдохе родившегося ребенка, уже больше не спадаются, препятствуя, таким образом, развитию легочных заболеваний.
К 36 неделям на пальчиках рук и ног малыша вырастают нежные ноготки, у мальчика четко обозначаются яички, а к 39-40 неделям в кишечнике ребенка скапливается темная субстанция — меконий, перичный кал.
За 3-4 недели до родов появляются первые признаки предвестников: опущение головки к тазу, которое самим можно определить по изменившейся форме живота — теперь его увеличенная часть начинается ниже грудинного конца, появляется ощущение тяжести в нижней части живота, несколько облегчается дыхание, мочеиспускание становится более частым и малыми порциями; уменьшение количества околоплодных вод; наличие предвестниковых схваток, частота которых может доходить до 10-12 в сутки и основное отличие которых от родовых — это их нерегулярность. Ну а ближе к родам отходит слизистая пробка — прозрачная, тягучая субстанция, может быть розоватого цвета из-за присутствующих прожилок крови.
Ну а ближе к родам отходит слизистая пробка — прозрачная, тягучая субстанция, может быть розоватого цвета из-за присутствующих прожилок крови.
Так как теперь роды уже близко надо максимально подготовиться к ним: собрать сумку с необходимыми для вас вещами в родильный дом и, конечно, быть готовыми психологически. Чем меньше страх перед предстоящими родами, тем больше вероятность благополучного их исхода и для вас, и для малыша.
Отсутствие страха базируется на многих факторах:
• знание того, что должно происходить с вами и вашим ребенком в ходе трех периодов родов;
• правильного использования дыхания в родах;
• физической готовности организма к родам;
• помощи партнера в родах, будь то муж, мама, сестра или подруга;
• соответствия выбранного вами родильного дома и врача вашим требованиям, степени доверия данному конкретному медперсоналу.
С выбором роддома и врача лучше определиться заранее, приняв решение на семейном совете вместе с близкими вам людьми, после посещения и ознакомления со всеми родильными домами города. Сейчас практически во всех роддомах города имеются хозрасчетные отделения, предусматривающие совместное с партнером пребывание на родах. Непосредственная и окончательная договоренность с роддомом и врачом должна происходить в сроках после 36-й недели, когда беременность считается доношенной.
Сейчас практически во всех роддомах города имеются хозрасчетные отделения, предусматривающие совместное с партнером пребывание на родах. Непосредственная и окончательная договоренность с роддомом и врачом должна происходить в сроках после 36-й недели, когда беременность считается доношенной.
Что касается остальных факторов преодоления страха, то их вы всегда сможете разрешить на курсах подготовки к родам.
Какие анализы нужны и где получить родовой сертификат
Практически каждую беременную женщину волнуют три основных вопроса – как проходит ведение беременности, где получить родовой сертификат и можно ли обследоваться без долгих очередей в женской консультации. На эти и многие другие вопросы для читателей ИА «Чита.Ру» ответила акушер-гинеколог медицинского центра «Медлюкс» Татьяна Ожегова.
— К какому сроку женщина должать встать на учёт по беременности?
— У современных женщин часто встречаются гинекологические проблемы, трудности с зачатием, поэтому зачастую наблюдение нужно ещё на этапе планирования беременности. Вынашивание ребёнка также очень часто сейчас протекает с осложнениями, и только врач может спрогнозировать возможные риски и помочь их избежать. Встать на учёт по беременности женщина должна до срока 12 недель. Это важно, потому что на сроке 12-14 недель проводится первое скрининговое УЗИ. Оно направлено на выявление врождённых аномалий развития плода и возможных хромосомных аномалий. Врач, у которого женщина наблюдается во время беременности, следит чтобы не был пропущен срок скринингового исследования, даёт на него направление. Оптимальный срок для постановки на учёт — 7-8 недель беременности. Женщины, у которых были проблемы с зачатием приходят ещё раньше.
Вынашивание ребёнка также очень часто сейчас протекает с осложнениями, и только врач может спрогнозировать возможные риски и помочь их избежать. Встать на учёт по беременности женщина должна до срока 12 недель. Это важно, потому что на сроке 12-14 недель проводится первое скрининговое УЗИ. Оно направлено на выявление врождённых аномалий развития плода и возможных хромосомных аномалий. Врач, у которого женщина наблюдается во время беременности, следит чтобы не был пропущен срок скринингового исследования, даёт на него направление. Оптимальный срок для постановки на учёт — 7-8 недель беременности. Женщины, у которых были проблемы с зачатием приходят ещё раньше.
В «Медлюксе» можно встать на учёт с любого срока беременности. К нам приходят и из женской консультации, если что-то не устраивает, и женщины, приехавшие из других городов, у которых нет возможности встать на учёт по месту жительства.
— Что, помимо УЗИ, ждёт женщину?
— Наблюдение по беременности везде проходит одинаково — и в женской консультации, и в частной клинике. Все обследования регламентированы приказами минздрава России. В них расписано на каких сроках и какие обследования женщина должна пройти. Устанавливается три обязательны УЗИ: в 12-14, 20-22 и 32-34 недели. Они, как мы уже говорили, нужны для выявления на малых сроках грубых пороков развития, а на больших сроках выявляются отклонения от нормального течения беременности. Также женщина проходит обязательные обследования на инфекции — ротавирусную, ВИЧ, гепатит, на группу крови и резус-фактор. Исследования на инфекции ТОРЧ-комплекса (инфекции, которые Всемирная организация здравоохранения определила, как наиболее опасные для развития плода при беременности – прим.авт) и на скрытые инфекции.
Все обследования регламентированы приказами минздрава России. В них расписано на каких сроках и какие обследования женщина должна пройти. Устанавливается три обязательны УЗИ: в 12-14, 20-22 и 32-34 недели. Они, как мы уже говорили, нужны для выявления на малых сроках грубых пороков развития, а на больших сроках выявляются отклонения от нормального течения беременности. Также женщина проходит обязательные обследования на инфекции — ротавирусную, ВИЧ, гепатит, на группу крови и резус-фактор. Исследования на инфекции ТОРЧ-комплекса (инфекции, которые Всемирная организация здравоохранения определила, как наиболее опасные для развития плода при беременности – прим.авт) и на скрытые инфекции.
Регулярно сдаётся общий анализ крови — мы отслеживаем уровень гемоглобина и другие показатели. Почти каждую явку сдают анализ мочи, по изменениям в них врач может спрогнозировать возможные осложнения. На более поздних сроках беременным проводится запись сердцебиения плода, ультразвуковые исследования кровотока, исследования сосудов.
— Как часто проходят обследования?
— Регулярно, некоторые анализы сдаются по несколько раз за беременность. Меня часто спрашивают — зачем сдавать те же анализы на инфекции трижды за беременность? Я объясняю — у этих инфекций есть так называемое серонегативное окно. Если человек болен такой инфекцией — лабораторные исследования могут не сразу это выявить. Тесты реагируют на антитела, которые вырабатываются человеческим организмом. Чтобы результаты были положительными, должен быть определённый уровень этих антител. Антитела для того же сифилиса могут находиться в недостаточном количестве вплоть до 3 месяцев, а для ВИЧ-инфекций – до 6 месяцев. Чтобы обнаружить инфекцию, беременных женщин приходится обследовать несколько раз.
Всё о красоте и здоровье в Чите и Забайкальском крае
— Кроме гинеколога, каких врачей ещё нужно пройти?
— Беременная должна осматриваться узкими специалистами. При первичном обследовании обязателен осмотр терапевта, окулиста, лора и стоматолога. Если есть какая-то сопутствующая патология, назначаются дополнительные консультации — чаще всего эндокринолога, невролога, хирурга. Терапевт и стоматолог осматривают женщин дважды во время беременности — при постановке на учёт и в начале третьего триместра — это всё тоже оговорено приказами минздрава. Если у женщины есть проблемы со зрением, окулист на поздних сроках беременности также повторно осматривает женщину. Это необходимо, чтобы решить, будут ли роды проходить естественным образом или с помощью операции. Если есть серьёзные проблемы со зрением, часто показано оперативное родоразрешение.
Если есть какая-то сопутствующая патология, назначаются дополнительные консультации — чаще всего эндокринолога, невролога, хирурга. Терапевт и стоматолог осматривают женщин дважды во время беременности — при постановке на учёт и в начале третьего триместра — это всё тоже оговорено приказами минздрава. Если у женщины есть проблемы со зрением, окулист на поздних сроках беременности также повторно осматривает женщину. Это необходимо, чтобы решить, будут ли роды проходить естественным образом или с помощью операции. Если есть серьёзные проблемы со зрением, часто показано оперативное родоразрешение.
— Как связаны зрение и роды?
— Если у женщины просто плохое зрение — это одно, а если есть изменения на глазном дне, может возникнуть отслоение сетчатки. Во время родов очень большая нагрузка идёт на сердечно-сосудистую систему, и, если есть проблемы с сосудами сетчатки, это может привести к нарушению зрения.
— В каких ещё случаях может быть назначено кесарево?
— Показаний очень много. Бывает, что женщине нужно срочно разрешиться, а родовые пути не готовы. Могут быть показания со стороны узких специалистов — проблемы со зрением, позвоночником. Поводом для операции может стать и состояние малыша — если есть вероятность, что ребёнок не перенесёт родовую нагрузку.
Бывает, что женщине нужно срочно разрешиться, а родовые пути не готовы. Могут быть показания со стороны узких специалистов — проблемы со зрением, позвоночником. Поводом для операции может стать и состояние малыша — если есть вероятность, что ребёнок не перенесёт родовую нагрузку.
— Какие витамины прописывают беременным?
— Я обычно не рекомендую их принимать просто так. Длительный приём витаминов может быть даже вреден, например, превышение дозы определённых витаминов может привести к аномалиям в развитии. Часть витаминов группы B очень часто вызывает аллергические реакции. Единственный витамин, который, по моему мнению, женщинам стоит принимать – это фолиевая кислота. Обычно его рекомендуют на этапе подготовки – за 2-3 месяца до планируемой беременности. И первые 12 недель беременности. Приём этих витаминов с большой вероятностью снижает шанс развития у плода врождённых пороков центральной нервной системы.
— Что делать, если во время беременности заболела?
— В любом случае женщина должна прийти к своему акушеру-гинекологу, который её наблюдает, знает, как у неё с самого начала протекает беременность. У него есть план наблюдения беременной, поэтому с любой проблемой, прежде всего, идти нужно к нему. А он направит дальше.
У него есть план наблюдения беременной, поэтому с любой проблемой, прежде всего, идти нужно к нему. А он направит дальше.
— Может ли женщина выбрать, в каком родильном доме ей рожать?
— Многие женщины хотят рожать в перинатальном центре. У нас их условно два – новый и старый. Наш новый перинатальный центр специализируется на преждевременных родах, поэтому там в основном рожают женщины, у которых родоразрешение наступает раньше положенного времени, или те, кому может понадобиться досрочная стимуляция родов. Старый больше специализируется на женщинах с сопутствующей патологией, так как находится в составе клинической больницы. Там есть возможность пригласить узких специалистов, которые будут наблюдать за женщиной. В его стенах рожают с сахарным диабетом, артериальной гипертензией и в других случаях. В обоих перинатальных центрах есть дежурные дни, в которые любая женщина может попасть туда на родоразрешение.
— Из-за чего начинаются преждевременные роды?
— Причин очень много, даже банальная анемия – снижение гемоглобина во время беременности может стать причиной для этого. Инфекции, другие осложнения – беременность вообще очень сложный биохимический процесс. Иногда организм с беременностью не справляется, он сам чувствует, что ему надо «расстаться» с ней. Бывает, что ничего не предвещает беды, а всё равно это происходит. В идеале наступление родов зависит от малыша – он вырос, у него начинают работать ферментные системы, выделяются гормоны, и ребёнок говорит этим самым организму мамы, что он готов к родам.
Инфекции, другие осложнения – беременность вообще очень сложный биохимический процесс. Иногда организм с беременностью не справляется, он сам чувствует, что ему надо «расстаться» с ней. Бывает, что ничего не предвещает беды, а всё равно это происходит. В идеале наступление родов зависит от малыша – он вырос, у него начинают работать ферментные системы, выделяются гормоны, и ребёнок говорит этим самым организму мамы, что он готов к родам.
— Из-за чего происходят выкидыши?
— Они не происходят на пустом месте, поэтому если у женщины раньше были выкидыши, ей нужно планировать беременность заранее. Нужно выяснить, что было причиной неудачной беременности и постараться этого избежать. Если причиной была какая-то инфекция, женщину нужно пролечить. Также причина может быть в гормональных нарушениях – здесь тоже женщину нужно обследовать в небеременном состоянии.
— А стресс?
— Он может быть пусковым механизмом, но, если беременность протекает хорошо, в целом это маловероятно. Хотя эмоциональный фон будущей мамы очень важен – нужно чтобы её поддерживали. Мы на подготовку к родам приглашаем пары, потому что у пап тоже очень много вопросов в связи с беременностью жены. Раньше, к сожалению, в стране это принято не было – женская консультация была только для женщин, и мужчины туда не ходили. Сейчас они тоже продвинуты – есть много литературы, интернет. У меня были пары, в которых муж был более сведущ в вопросах беременности, чем жена. В моде партнёрские роды, в новом перинатальном центре проводят такие.
Хотя эмоциональный фон будущей мамы очень важен – нужно чтобы её поддерживали. Мы на подготовку к родам приглашаем пары, потому что у пап тоже очень много вопросов в связи с беременностью жены. Раньше, к сожалению, в стране это принято не было – женская консультация была только для женщин, и мужчины туда не ходили. Сейчас они тоже продвинуты – есть много литературы, интернет. У меня были пары, в которых муж был более сведущ в вопросах беременности, чем жена. В моде партнёрские роды, в новом перинатальном центре проводят такие.
— Есть курсы подготовки к родам?
— Да. Когда женщина подготовлена к родам, она легче переносит боль, потому что знает, что её ждёт, и как действовать в этой ситуации. Мы рассказываем, что будет ощущать женщина в определённый период родов, учим правильному дыханию, приёмам самообезболивания, которые помогают легче перенести схватки.
— Зачем идти в частную клинику, когда есть женская консультация?
— В женских консультациях очень большой поток, и у врачей там просто нет достаточного времени на каждую женщину. Это не вина медработников, это их беда. А здесь мы можем ответить на все вопросы пациентки и разговаривать с ней хоть час. Она может прийти в удобное для неё время, центр работает без выходных, с 9.00 до 21.00. Часть женщин идёт к нам не потому, что им плохо в женской консультации, а потому, что они работают допоздна. Здесь проводятся все необходимые обследования, УЗИ, пока нет только лора и окулиста. Остальное всё можно сделать у нас. Это удобно. Мои пациентки могут мне позвонить на мобильный. За 9 месяцев мы становимся практически близкими друзьями. Я знаю, как у них зовут кошек, собак, старших детей. Приходят после родов, показывают фото. Мне очень интересно посмотреть, потому что обычно мы уже ждём конкретного малыша – Анечку или Вовочку, ведь пол известен заранее.
Это не вина медработников, это их беда. А здесь мы можем ответить на все вопросы пациентки и разговаривать с ней хоть час. Она может прийти в удобное для неё время, центр работает без выходных, с 9.00 до 21.00. Часть женщин идёт к нам не потому, что им плохо в женской консультации, а потому, что они работают допоздна. Здесь проводятся все необходимые обследования, УЗИ, пока нет только лора и окулиста. Остальное всё можно сделать у нас. Это удобно. Мои пациентки могут мне позвонить на мобильный. За 9 месяцев мы становимся практически близкими друзьями. Я знаю, как у них зовут кошек, собак, старших детей. Приходят после родов, показывают фото. Мне очень интересно посмотреть, потому что обычно мы уже ждём конкретного малыша – Анечку или Вовочку, ведь пол известен заранее.
— Нужно ли матери наблюдаться после родов?
— Примерно через 1,5 месяца женщина должна прийти на послеродовой осмотр к гинекологу, если её ничего не беспокоит. Если есть жалобы, она приходит раньше. После оперативных родов зачастую мы снимаем швы, так как выписка из роддомов сейчас ранняя. Если всё хорошо, 7-10 дней их никто в родильном доме не держит.
После оперативных родов зачастую мы снимаем швы, так как выписка из роддомов сейчас ранняя. Если всё хорошо, 7-10 дней их никто в родильном доме не держит.
— Что ещё интересует беременных женщин?
— Родовые сертификаты и больничные листы. Мы оформляем и больничные, и декретный отпуск. У нас есть лицензия на этот вид деятельности. Родовой сертификат мы не выдаём – мы частная структура. Родовой сертификат оформляет родильный дом, для этого нужно взять с собой паспорт, СНИЛС и пенсионный страховой полис. Здесь никаких проблем нет, система отработана.
Ещё спрашивают, в каком виде хранятся документы в центре. У нас заводится индивидуальная карта со всей информацией о женщине: результаты анализов, обследований, осмотров. Всё это мы дублируем в «Паспорт будущей мамы», который выдают в женской консультации. Паспорт всегда находится у женщины на руках.
— Что можете посоветовать женщинам, которые пока только планируют стать мамами?
— Врачи всегда готовы вам помочь, но помните, что во многих случаях беременность лучше спланировать заранее. Мы уже подробно рассказывали на «Чита.Ру», что входит в прегравидарную подготовку, и почему она так важна. В любом случае, не важно, только готовитесь вы к зачатию или уже носите под сердцем ребёнка, мы желаем вам счастливого материнства и здоровья малышу!
Мы уже подробно рассказывали на «Чита.Ру», что входит в прегравидарную подготовку, и почему она так важна. В любом случае, не важно, только готовитесь вы к зачатию или уже носите под сердцем ребёнка, мы желаем вам счастливого материнства и здоровья малышу!
МедЛюкс, ул. Красной Звезды, 58 (ТД «Царский»)
Срок беременности | Анализы | События (постановка на учет, врачебные осмотры, график посещения врачей) |
До 12 недель | Ранняя постановка на учет в женскую консультацию Прием препаратов: фолиевая кислота весь I триместр не более 400 мкг/сутки; калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) | |
При первой явке | Врач акушер-гинеколог собирает анамнез, проводит общее физикальное обследование органов дыхания, кровообращения, пищеварения, мочевыводящей системы, молочных желез, антропометрию (измерение роста, массы тела, определение индекса массы тела), измерение размеров таза, осмотр шейки матки в зеркалах, бимануальное влагалищное исследование | |
Не позднее 7-10 дней после первичного обращения в женскую консультацию | Осмотры и консультации: — врача-терапевта; — врача-стоматолога; — врача-отоларинголога; — врача-офтальмолога; — других врачей-специалистов – по показаниям, с учетом сопутствующей патологии | |
В первом триместре (до 13 недель) (и при первой явке) | 1. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин. 3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, к вирусу простого герпеса (ВПГ), к цитомегаловирусу (ЦМВ), определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение основных групп крови (А, В, 0) и резус-принадлежности. У резус-отрицательных женщин: а) обследование отца ребенка на групповую и резус- принадлежность. 7. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови. 8.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. 9. ПЦР хламидийной инфекции, ПЦР гонококковой инфекции, ПЦР микоплазменной инфекции, ПЦР трихомониаза. | Посещение врача-акушера-гинеколога каждые 3-4 недели (при физиологическом течении беременности). Электрокардиография (далее – ЭКГ) по назначению врача-терапевта (врача-кардиолога). До 13 недель беременности принимаются: — фолиевая кислота не более 400 мкг/сутки; — калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) |
1 раз в месяц (до 28 нед) | Анализ крови на резус-антитела (у резус-отрицательных женщин при резус- положительной принадлежности отца ребенка) | |
11-14 нед | Биохимический скрининг уровней сывороточных маркеров: — связанный с беременностью плазменный протеин А (РАРР-А), — свободная бета-субъединица хорионического гонадотропина (далее – бета-ХГ) | В кабинете пренатальной диагностики проводится ультразвуковое исследование (далее – УЗИ) органов малого таза. По результатам комплексной пренатальной диагностики выдаётся заключение врача-генетика. |
После 14 нед – однократно | Посев средней порции мочи | Для исключения бессимптомной бактериурии (наличие колоний бактерий более 105 в 1 мл средней порции мочи, определяемое культуральным методом без клинических симптомов) всем беременным женщинам. |
Во втором триместре (14-26 нед) | Общий (клинический) анализ крови и мочи. | Посещение врача-акушера-гинеколога каждые 2-3 недели (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
1 раз в месяц (до 28 нед) | Кровь на резус-антитела (у резус-отрицательных женщин при резус-положительной принадлежности отца ребенка) | |
16-18 нед | Анализ крови на эстриол, альфа-фетопротеин, бета-ХГ | Только при поздней явке, если не проводился биохимический скрининг уровней сывороточных маркеров в 11-14 недель |
18-21 нед | В женской консультации проводится второе скрининговое УЗИ плода | |
В третьем триместре (27-40 нед) | 1. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин). 3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови. 7.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. | Посещение врача-акушера-гинеколога каждые 2 недели, после 36 недель – еженедельно (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, ВДМ, тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
24-28 недель | Пероральный глюкозо-толерантный тест (ПГТТ) | |
28-30нед | У резус-отрицательных женщин при резус-положительной крови отца ребенка и отсутствии резус-антител в крови матери | Введение иммуноглобулина человека антирезус RHO[D] |
30 недель | Выдается листок нетрудоспособности на отпуск по беременности и родам | |
30-34 нед | Третье скрининговое УЗИ плода с допплерометрией в женской консультации. — врача-терапевта; — врача-стоматолога. | |
После 32 нед | При каждом посещении врача женской консультации помимо определения окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, определяют положение плода, предлежащую часть, врач проводит аускультацию плода с помощью стетоскопа. | |
После 33 нед | Проводится кардиотокография (далее – КТГ) плода | |
На протяжении беременности | В женских консультациях функционируют школы беременных, которые посещают будущие мамы вместе с папами. В процессе обучения происходит ознакомление с изменениями в организме женщины при физиологической беременности, знакомство с процессом родов, правильным поведениям в родах, основами грудного вскармливания. | |
Более 37 недель | Госпитализация с началом родовой деятельности. | |
41 неделя | Плановая госпитализация для родоразрешения | |
Не позднее 72 часов после родов | Всем женщинам с резус-отрицательной группой крови, родившим ребенка с положительной резус-принадлежностью, либо ребенка, чью резус-принадлежность определить не представляется возможным, независимо от их совместимости по системе АВ0 | Повторное введение иммуноглобулина человека антирезус RHO[D] |
Послеродовый период | 1. Раннее прикладывание к груди 2. Рекомендации по грудному вскармливанию. 3. Консультация врачей-специалистов по сопутствующему экстрагенитальному заболеванию (при наличии показаний). 4. Туалет наружных половых органов. 5. 6. Снятие наружных нерассасывающихся швов (при их наличии) на 5 сутки. 7. Ранняя выписка. | |
Ежедневно в послеродовом периоде | 1. Осмотр врача-акушера-гинеколога; 2. Осмотр и пальпация молочных желез. | |
На 3 сутки после родов | УЗИ органов малого таза | |
После родоразрешения посредством кесарева сечения | 1. Общий анализ крови, общий анализ мочи. 2. Биохимия крови (по показаниям). | УЗИ органов малого таза |
Женская консультация – беременной женщине на заметку
Женская консультация – беременной женщине на заметку.
Если после серии «домашних тестов», у Вас не осталось сомнений, что Вы беременны, значит, пришло время обратиться к врачу в женскую консультацию
(наши специалисты всё таки рекомендуют отнестись с вниманием к своему здоровью ещё до зачатия и заранее планировать беременность. Ведь это может помочь избежать очень многих осложнений.). В Дивногорске женская консультация находится по адресу ул. Бочкина 45/7, при родильном отделении. На учет в женскую консультацию желательно становиться как можно раньше, чтобы своевременно пройти все обследования и получить необходимые консультации специалистов.
Ведь это может помочь избежать очень многих осложнений.). В Дивногорске женская консультация находится по адресу ул. Бочкина 45/7, при родильном отделении. На учет в женскую консультацию желательно становиться как можно раньше, чтобы своевременно пройти все обследования и получить необходимые консультации специалистов.
Когда пойти в женскую консультацию?
Итак, когда «домашние тесты» показывают, что Вы беременны и не терпится услышать подтверждение у доктора, спешить в консультацию на второй-третий день задержки все-таки рано, ведь при обычном осмотре врач не скажет вам ничего определенного. Но и откладывать визит в консультацию не следует: ранняя диагностика беременности позволит в полном объеме пройти все необходимые обследования и вовремя выявить наличие (а еще лучше отсутствие) разного рода проблем. Итак, отправляемся в консультацию – к Вашему участковому акушеру гинекологу на медицинский осмотр и не забудьте, что необходимо взять с собой медицинский полис и паспорт.
| Что же Вас ждёт во время первого посещения гинеколога? Вместе с радостной новостью Вы получите и множество забот. Все те обследования, которые Вам назначат после первого визита в женскую консультацию, могут показаться ненужными и обременяющими, но своевременно предупредить развитие осложнений, придерживаясь врачебных рекомендаций, гораздо разумнее, чем подвергать риску себя и своего малыша! Мы опишем предстоящие мероприятия, которые будут необходимы Вам и объясним зачем они нужны. Понимание смысла всех этих обследований превратит Вас в человека, грамотно и сознательно поддерживающего собственное здоровье и формирующего здоровый организм будущего ребенка. |
На приеме у врача.
При первом обращении в женскую консультацию на Вас заведут индивидуальную карту беременной и родильницы, куда заносят данные подробно собранного анамнеза: перенесенные в детстве и зрелом возрасте заболевания (общие и гинекологические). Из семейного анамнеза нужно обращать внимания на такие заболевания, как сахарный диабет, гипертоническая болезнь, туберкулез, психические расстройства. Необходимо получить сведения о ранее перенесенных инфекционных заболеваниях: краснухе, герпесе, ЦМВ, токсоплазмозе, заболеваниях печени и почек. Акушерско-гинекологический анамнез должен включать сведения об особенностях менструальной функции, о количестве беременностей и их исходе, осложнения в родах и после родов, абортах, использовании контрацептивов.
Из семейного анамнеза нужно обращать внимания на такие заболевания, как сахарный диабет, гипертоническая болезнь, туберкулез, психические расстройства. Необходимо получить сведения о ранее перенесенных инфекционных заболеваниях: краснухе, герпесе, ЦМВ, токсоплазмозе, заболеваниях печени и почек. Акушерско-гинекологический анамнез должен включать сведения об особенностях менструальной функции, о количестве беременностей и их исходе, осложнения в родах и после родов, абортах, использовании контрацептивов.
Проводится общий осмотр женщины, телосложения, цвета кожных покровов; пальпируют щитовидную железу и молочные железы; измеряется давление, размеры таза и масса тела; проводится гинекологический осмотр. Первоначальный комплекс лабораторных исследований включает клинический анализ крови, анализ мочи, определение группы крови и резус-фактора, анализы крови на сифилис, ВИЧ, исследование мазков. Также пациентка осматривается терапевтом, стоматологом, окулистом, лор-врачом. После обследования определяют принадлежность беременной к той или иной группе динамического наблюдения (высокая, средняя и низкая) и составляют план ведения беременности. В случае необходимости пациентку консультируют с узкими специалистами (уролог, эндокринолог, кардиолог) или даже со специалистами Краевой клинической больницы и Перинатального центра. После обследования определяют принадлежность беременной к той или иной группе динамического наблюдения (высокая, средняя и низкая) и составляют план ведения беременности. В случае необходимости пациентку консультируют с узкими специалистами (уролог, эндокринолог, кардиолог) или даже со специалистами Краевой клинической больницы и Перинатального центра. |
Все беременные проходят так называемый скрининг – УЗИ и биохимический. Первый скрининг проводится на сроке 10-14 недель, второй – 20-24 недели и третий – 32-34 недели.УЗИ в первом триместре беременности позволяет точно установить срок беременности, многоплодие, сопутствующие гинекологические заболевания, угрозу прерывания беременности и некоторые пороки развития плода, поэтому оно и делается на сроке 10-12 недель. УЗИ второго триместра в основном направлено на диагностику врожденных пороков развития плода. УЗИ третьего семестра позволяет дополнительно обнаружить не выявленные ранее пороки. Если Вы собрались ехать куда-то отдыхать, то здесь нет определенных правил. Врачи могут дать определенные рекомендации, но следовать им или нет – решаете именно Вы. Для женщин, приехавших из других стран или регионов ограничений нет, они также могут посещать ЖК г. Дивногорска. Врачи никогда не отказывают беременным пациенткам, ставят их на учет и наблюдают. Всеми врачами женской консультации проводится просветительская работа с беременными. Им разъясняется необходимость соблюдения: гигиенических правил, диеты, режима труда и отдыха, гигиены половой жизни, а также важность систематического медицинского наблюдения.
Врачи могут дать определенные рекомендации, но следовать им или нет – решаете именно Вы. Для женщин, приехавших из других стран или регионов ограничений нет, они также могут посещать ЖК г. Дивногорска. Врачи никогда не отказывают беременным пациенткам, ставят их на учет и наблюдают. Всеми врачами женской консультации проводится просветительская работа с беременными. Им разъясняется необходимость соблюдения: гигиенических правил, диеты, режима труда и отдыха, гигиены половой жизни, а также важность систематического медицинского наблюдения.
В кабинете медико-социальной помощи пациенток знакомят с основами законодательства по охране материнства и детства, с ними беседует психолог. С 30 недель беременности проводится психопрофилактическая подготовка к родам, где беременным рассказывают о сроках наступления и периодах родов, а также как ими управлять: правильное и спокойное поведение, доверие к медицинскому персоналу, использование приёмов обезболивания родов. |
Посещения врача в первой половине беременности допускаются через 2-4 недели, а во второй половине – через 2 недели, при необходимости – чаще (явки назначаются врачом, объясняется причина). Обменная карта выдается на руки беременным после 22 недель беременности: декретный отпуск и родовой сертификат можно получить с 30 недель.
Такая постановка на диспансерный учёт, полноценное клиническое обследование, ранняя диагностика патологических состояний и проведение соответствующих профилактических мероприятий – это залог успешных родов.
Назад
Срок родов — Better Health Channel
Нерожденный ребенок проводит в матке (утробе) около 37 недель, но средняя продолжительность беременности составляет 40 недель. Это связано с тем, что беременность отсчитывается с первого дня последней менструации женщины, а не с даты зачатия, которое обычно наступает на две недели позже, за которыми следуют пять-семь дней до того, как она осядет в матке. Поскольку некоторые женщины не уверены в дате своей последней менструации (возможно, из-за нерегулярности менструации), беременность считается доношенной, если роды приходятся на срок от 37 до 42 недель предполагаемой даты родов.
Это связано с тем, что беременность отсчитывается с первого дня последней менструации женщины, а не с даты зачатия, которое обычно наступает на две недели позже, за которыми следуют пять-семь дней до того, как она осядет в матке. Поскольку некоторые женщины не уверены в дате своей последней менструации (возможно, из-за нерегулярности менструации), беременность считается доношенной, если роды приходятся на срок от 37 до 42 недель предполагаемой даты родов.
Ребенок, родившийся до 37 недели, считается недоношенным, а ребенок, который еще не родился до 42 недели, считается недоношенным. Во многих случаях роды будут вызваны в случае рождения ребенка с задержкой.
Срок беременности
Средняя продолжительность беременности человека составляет 280 дней, или 40 недель, с первого дня последней менструации женщины. Медицинский срок родов — это предполагаемая дата родов (EDC). Тем не менее, только около четырех процентов женщин действительно рожают по EDC.Существует множество онлайн-калькуляторов беременности (см. Детский калькулятор срока родов, который может сказать вам, когда ваш ребенок должен родиться, если вы введете дату первого дня последней менструации.
Детский калькулятор срока родов, который может сказать вам, когда ваш ребенок должен родиться, если вы введете дату первого дня последней менструации.
Простой способ рассчитать срок родов — добавить семь дней к дате первого дня вашей последней менструации, затем добавьте девять месяцев. Например, если первый день вашей последней менструации был 1 февраля, добавьте семь дней (8 февраля), а затем добавьте девять месяцев, чтобы получить срок 8 ноября
Определение срока родов
Нерегулярные менструальные циклы могут означать, что некоторые женщины не уверены в том, когда они зачали.Некоторые ключи к определению срока беременности включают:
- Ультразвуковое исследование (особенно при проведении между 6 и 12 неделями)
- Размер матки при влагалищном или абдоминальном исследовании
- Время, в которое движения плода впервые ощущаются (только приблизительное руководство).
Ультразвук во время беременности
Ультразвук во время беременности — это неинвазивный тест, который сканирует будущего ребенка и репродуктивные органы матери с помощью высокочастотных звуковых волн. Общая процедура УЗИ беременности включает:
Общая процедура УЗИ беременности включает:
- Женщина лежит на столе.
- На живот женщины намазано небольшое количество прозрачного проводящего желе.
- Оператор помещает небольшой ручной инструмент, называемый датчиком, на живот женщины.
- Датчик перемещают поперек брюшной полости. Звуковые волны отражаются от внутренних структур (включая ребенка) и передаются обратно на датчик. Затем звуковые волны преобразуются в двухмерное изображение на мониторе. Мать не чувствует и не слышит передачу звуковых волн.
- Измеряя такие части тела ребенка, как окружность головы и длину длинных костей, оператор может оценить его гестационный срок.
Использование УЗИ при беременности в диагностике
Помимо определения срока родов будущего ребенка, УЗИ при беременности используется для диагностики ряда состояний, включая:
- Многоплодие
- Проблемы со здоровьем ребенка
- Внематочная беременность (эмбрион оседает в маточной трубе, а не в матке)
- Аномалии плаценты, такие как предлежание плаценты, когда плацента располагается над шейкой матки (шейкой матки)
- Здоровье репродуктивных органов матери.

Недоношенные
Ребенок, родившийся до 37 недели, считается недоношенным. Шансы на выживание зависят от степени недоношенности ребенка. Чем ближе к сроку (предполагаемая дата родов или EDC) ребенок рождается, тем выше его шансы на выживание — после 34 недель беременности при хорошем педиатрическом лечении почти все дети выживут.
Недоношенные дети часто страдают различными проблемами со здоровьем, вызванными незрелыми внутренними органами. Часто возникают затруднения с дыханием и повышенная восприимчивость к инфекциям.
Часто причина преждевременных родов неизвестна; однако некоторые из факторов материнского риска могут включать:
- Употребление алкоголя или курение во время беременности
- Низкая масса тела до беременности
- Недостаточная прибавка веса во время беременности
- Отсутствие дородовой помощи
- Эмоциональный стресс
- Проблемы с плацентой, такие как placenta praevia
- Различные заболевания, такие как диабет и застойная сердечная недостаточность.

- Инфекции, такие как сифилис.
Просроченные дети
Около пяти из каждых 100 детей будут просроченными или сроком беременности более 42 недель. Если вы на одну неделю просрочили срок родов без каких-либо признаков надвигающихся родов, ваш врач захочет внимательно следить за вашим состоянием. Тесты включают:
- Мониторинг ЧСС плода
- Использование кардиотокографа
- Проведение ультразвукового сканирования.
Плацента начинает портиться примерно через 38 недель, что означает, что опоздавший ребенок может не получать достаточно кислорода.Просроченный ребенок также может вырасти слишком большим для естественных родов. Как правило, опоздание на рождение ребенка происходит через две недели после предполагаемой даты. Некоторые из методов индукции включают:
- Влагалищный гель с простагландином — для помощи в расширении шейки матки
- Амниотомия — разрыв воды, иногда называемый искусственным разрывом плодных оболочек (ARM)
- Окситоцин — синтетический форма этого гормона вводится внутривенно для стимуляции сокращений матки.

Куда обратиться за помощью
- Ваш врач
- Ваш акушер
- Акушерка или воспитатель по родам
Что нужно помнить
- Нерожденный ребенок проводит в матке около 38 недель, но средняя продолжительность беременности или срок беременности, считается на 40 неделе.
- Беременность считается с первого дня последней менструации женщины, а не с даты зачатия, которое обычно наступает на две недели позже.
- Поскольку некоторые женщины не уверены в дате своей последней менструации (возможно, из-за нарушений менструального цикла), ребенок считается доношенным, если его рождение приходится на срок от 37 до 42 недель предполагаемой даты родов.
Я беременна? Ранние симптомы беременности и когда проводить анализы
Как быстро я могу узнать, что я беременна?
Беременность — это разные ощущения для каждой женщины. Некоторые женщины могут подозревать, что они беременны, в течение первых нескольких дней беременности, в то время как другие ничего не замечают, пока не пропустят месячные. Есть также некоторые женщины, которые не знают, что беременны, до тех пор, пока не наступят месяцы после зачатия.
Есть также некоторые женщины, которые не знают, что беременны, до тех пор, пока не наступят месяцы после зачатия.
Самый точный способ узнать, беременна ли вы, — это пройти тест на беременность.Когда вы делаете тест на беременность, он измеряет уровень гормона, называемого хорионическим гонадотропином человека (ХГЧ). Этот гормон начинает накапливаться в вашем организме с момента зачатия и будет быстро размножаться в начале беременности. Несмотря на его раннее проявление в процессе, вашему организму требуется некоторое время, чтобы выработать достаточно ХГЧ для регистрации на тесте на беременность. Как правило, с первого дня последней менструации проходит около трех-четырех недель, прежде чем в вашем организме будет достаточно ХГЧ для положительного результата теста на беременность.
Когда я могу сдать тест на беременность?
Поскольку для накопления гормона ХГЧ в организме требуется время, часто лучше подождать, пока у вас не начнутся месячные, прежде чем проходить домашний тест на беременность. До этого момента тест может оказаться отрицательным, даже если вы действительно беременны.
До этого момента тест может оказаться отрицательным, даже если вы действительно беременны.
Являются ли домашние тесты на беременность лучшим способом проверки на раннюю беременность?
Домашние тесты на беременность, как правило, очень надежны. Эти тесты включают мочеиспускание на небольшую тест-полоску с последующим ожиданием появления символа в окне результатов.В этом окне обычно отображается тестовое изображение (иногда это одна прямая линия). Этот символ появляется первым и означает, что тест работает. Всегда проверяйте упаковку и инструкции вашего теста, чтобы убедиться, что он работает правильно. Через несколько минут тест покажет либо положительный, либо отрицательный результат. Некоторые цифровые тесты отображают слово или фразу (беременна или не беременна).
Анализы крови на возможную беременность делают в офисе вашего лечащего врача.Эта версия теста ищет в вашей крови ХГЧ. Вам все равно нужно дождаться накопления ХГЧ в организме, прежде чем проходить этот тип теста на беременность.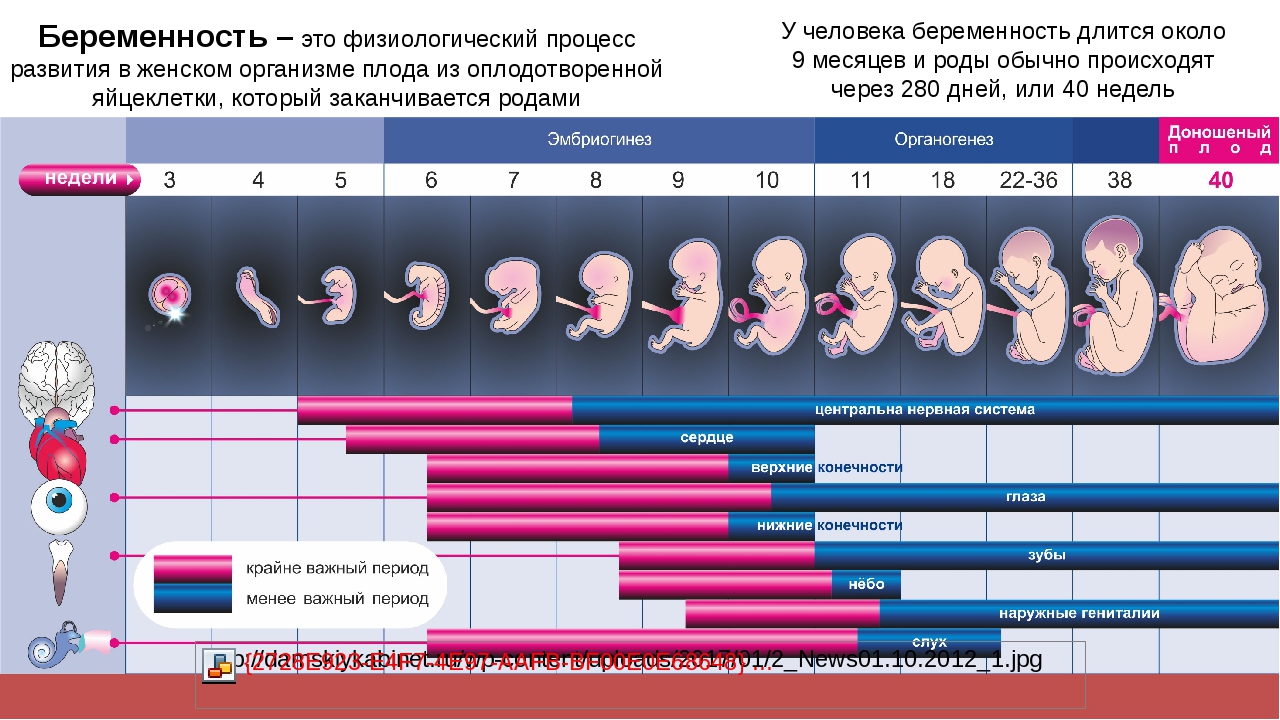 В некоторых случаях ваш лечащий врач может порекомендовать этот вариант. Позвоните своему врачу, если подозреваете, что беременны, и обсудите лучший тип теста.
В некоторых случаях ваш лечащий врач может порекомендовать этот вариант. Позвоните своему врачу, если подозреваете, что беременны, и обсудите лучший тип теста.
Каковы пять общих признаков беременности?
Есть несколько признаков ранней беременности, которые вы можете испытать. Не у всех будут все эти симптомы, и некоторые женщины могут не чувствовать ничего из этого.Симптомы беременности на протяжении всей беременности могут сильно различаться между женщинами. Важно не сравнивать свою беременность с чужой.
Общие симптомы беременности на ранних сроках могут включать:
- Пропущенная менструация : Наиболее частым и явным признаком беременности является задержка менструации. После зачатия ваше тело вырабатывает гормоны, которые останавливают овуляцию и отшелушивание слизистой оболочки матки. Это означает, что ваш цикл остановился, и у вас не будет менструаций до рождения ребенка.Однако отсутствие месячных не всегда является признаком беременности.
 Вы также можете пропустить свой период из-за стресса, чрезмерных упражнений, диеты, гормонального дисбаланса и других факторов, которые могут вызвать нерегулярные периоды.
Вы также можете пропустить свой период из-за стресса, чрезмерных упражнений, диеты, гормонального дисбаланса и других факторов, которые могут вызвать нерегулярные периоды. - Частые походы в ванную : Еще до того, как вы пропустите месячные, вы можете заметить, что вам нужно чаще мочиться. На самом деле это происходит потому, что у вас больше крови, чем раньше. Во время беременности кровоснабжение вашего тела увеличивается. Почки фильтруют кровь и удаляют лишние отходы.Эти отходы покидают ваше тело в виде мочи. Чем больше крови в вашем теле, тем больше вам придется мочиться.
- Усталость (чувство усталости) : Многие женщины чувствуют сильную усталость на ранних сроках беременности. Этот признак беременности возникает из-за высокого уровня гормона прогестерона. Как и другие симптомы беременности на ранних сроках, усталость имеет тенденцию уменьшаться во втором триместре. Однако у многих женщин он возвращается в третьем триместре.
- Утренняя (и дневная и ночная) тошнота : Несмотря на название, этот симптом беременности может возникнуть в любое время дня и ночи.
 Тошнота может возникнуть уже через две недели беременности или через несколько месяцев после зачатия. Не все испытывают тошноту, и существуют разные уровни тошноты. У вас может быть тошнота без рвоты — это меняется от женщины к женщине. Около половины беременных страдают рвотой. Хотя тошнота во время беременности является нормальным явлением, это может стать проблемой при обезвоживании. Женщины, которые не могут сдерживать пищу и жидкости из-за сильной тошноты, могут иметь состояние, называемое гиперемезисом беременных.Обратитесь к своему врачу, если вы испытываете сильную тошноту и обезвоживание.
Тошнота может возникнуть уже через две недели беременности или через несколько месяцев после зачатия. Не все испытывают тошноту, и существуют разные уровни тошноты. У вас может быть тошнота без рвоты — это меняется от женщины к женщине. Около половины беременных страдают рвотой. Хотя тошнота во время беременности является нормальным явлением, это может стать проблемой при обезвоживании. Женщины, которые не могут сдерживать пищу и жидкости из-за сильной тошноты, могут иметь состояние, называемое гиперемезисом беременных.Обратитесь к своему врачу, если вы испытываете сильную тошноту и обезвоживание. - Болит (и увеличивается) грудь : Во время беременности ваша грудь может стать нежной на ощупь. Болезненность может быть похожа на ощущение груди перед менструацией, только в большей степени. Соски также могут начать темнеть и увеличиваться. Эта болезненность носит временный характер и проходит, когда ваше тело привыкает к гормональному росту. Вы также можете заметить, что ваша грудь увеличилась, а бюстгальтер стал теснее, чем обычно.

Какие признаки ранней беременности встречаются реже?
Есть некоторые дополнительные признаки ранней беременности, которые встречаются не так часто. Как и в случае с наиболее распространенными симптомами, эти признаки беременности могут появиться, а могут и не появиться. Важно помнить, что все люди разные и у них будут уникальные симптомы.
Менее распространенные признаки ранней беременности могут включать:
- Кровянистые выделения (также называемые имплантационным кровотечением) : Хотя это может показаться плохим признаком, легкое кровотечение (кровянистые выделения) может быть признаком того, что ваш эмбрион имплантирован в слизистую оболочку матки.Имплантация происходит через несколько дней после зачатия. Имплантационное кровотечение будет выглядеть как маленькие капли крови или коричневатые выделения из влагалища. Это может начаться примерно во время регулярных менструаций и может длиться от нескольких дней до нескольких недель.
Кровянистые выделения могут заставить некоторых женщин думать, что у них только что был легкий период, и они не беременны.
- Тяга к еде, постоянный голод и отвращение к еде : Еда может быть сложной на ранних сроках беременности. Некоторые женщины начинают испытывать тягу к определенной пище или испытывают постоянный голод.В то время как некоторые продукты и вкусы могут казаться прекрасными на ранних сроках беременности, другие могут внезапно стать неприятными. Отвращение к еде может возникать на протяжении всей беременности, заставляя вас не любить то, что вам раньше нравилось.
- Металлический привкус во рту : Многие женщины говорят, что ощущают металлический привкус во рту на ранних сроках беременности. Может быть, у вас во рту куча монет. Это может произойти, когда вы едите определенные продукты или случайным образом в течение дня.
- Головные боли и головокружение : Головные боли и чувство дурноты и головокружения часто встречаются на ранних сроках беременности.
 Это происходит как из-за гормональных изменений в вашем теле, так и из-за увеличения объема крови.
Это происходит как из-за гормональных изменений в вашем теле, так и из-за увеличения объема крови. - Судороги: Вы также можете испытывать судороги, которые могут казаться началом менструации. Если эти судороги ощущаются в основном на одной стороне тела или являются серьезными, важно немедленно связаться с вашим лечащим врачом.Это может быть признаком внематочной беременности или другого осложнения.
- Колебания настроения: По мере того, как ваши гормоны продолжают меняться, вы можете испытывать перепады настроения. Это нормально и может происходить на протяжении всей беременности. Однако, если вы когда-либо испытываете беспокойство, депрессию или мысли о причинении себе вреда, важно обратиться к своему врачу.
Могу ли я иметь симптомы ранней беременности и не забеременеть?
Многие симптомы ранней беременности совпадают с другими заболеваниями, а также с вашим типичным менструальным циклом.Предменструальные симптомы могут быть очень похожи на симптомы беременности. Это может затруднить определение разницы. Вы также можете пропустить менструацию, не будучи беременной. Это может произойти, когда вы занимаетесь экстремальными упражнениями, теряете или набираете много веса или даже находитесь в состоянии стресса. Грудное вскармливание также может привести к прекращению менструации на некоторое время.
Это может затруднить определение разницы. Вы также можете пропустить менструацию, не будучи беременной. Это может произойти, когда вы занимаетесь экстремальными упражнениями, теряете или набираете много веса или даже находитесь в состоянии стресса. Грудное вскармливание также может привести к прекращению менструации на некоторое время.
Лучший способ узнать, что вы беременны, — это пройти тест на беременность. Если вы пропустили месячные и думаете, что можете забеременеть, подумайте о прохождении теста.
Когда мне следует позвонить своему врачу по поводу новой беременности?
Если вы пропустили менструацию, прошли тест на беременность и получили положительный результат, вашим следующим шагом будет звонок вашему врачу для вашего первого визита. При составлении расписания ваш врач может спросить, начали ли вы принимать пренатальный витамин с содержанием не менее 400 мкг фолиевой кислоты. Эти витамины важны на ранних сроках беременности, потому что они помогают в развитии нервной трубки вашего ребенка. Нервная трубка станет мозгом и позвоночником.Многие врачи рекомендуют всем женщинам, которые могут забеременеть, постоянно принимать фолиевую кислоту.
Нервная трубка станет мозгом и позвоночником.Многие врачи рекомендуют всем женщинам, которые могут забеременеть, постоянно принимать фолиевую кислоту.
Если вы планируете беременность, лучше всего начать с предварительной консультации с вашим лечащим врачом. Предварительный прием особенно важен, если вы принимаете лекарства от хронического заболевания или страдаете другими заболеваниями, такими как диабет, гипертония или волчанка.
Во время этого приема ваш врач обсудит текущие медицинские условия, а также ваше общее состояние здоровья до беременности.Это назначение поможет вам выбрать лучшее место для новой беременности.
Симптомы, причины, методы лечения и тесты
Обзор
Что такое внематочная беременность?
Что такое внематочная беременность?
Внематочная беременность — это беременность, протекающая вне матки. Это происходит, когда оплодотворенная яйцеклетка имплантируется в структуру, которая не может поддерживать ее рост. Внематочная беременность часто возникает в маточной трубе (паре структур, соединяющих яичники и матку). В редких случаях внематочная беременность может наступить на яичнике или в брюшной полости.
Это происходит, когда оплодотворенная яйцеклетка имплантируется в структуру, которая не может поддерживать ее рост. Внематочная беременность часто возникает в маточной трубе (паре структур, соединяющих яичники и матку). В редких случаях внематочная беременность может наступить на яичнике или в брюшной полости.
Это опасное для жизни состояние. Внематочная беременность — это не беременность, которая может быть доношенной (до родов) и может быть опасной для матери, если ее не лечить сразу.
Где бывает внематочная беременность?
Считается внематочной беременностью, если оплодотворенная яйцеклетка имплантируется вне матки.Яйцо предназначено для перемещения по маточным трубам и врастания в стенку матки, где оно может начать развиваться. При внематочной беременности яйцеклетка имплантируется в одну из структур. Чаще всего это может произойти в маточных трубах. Здесь происходит большинство внематочных беременностей, называемых трубными внематочными беременностями. Оплодотворенная яйцеклетка также может имплантироваться в другие органы брюшной полости. Это более редкая форма внематочной беременности, чем та, которая возникает в маточной трубе.
Насколько серьезна внематочная беременность?
Внематочная беременность требует неотложной медицинской помощи. Матка идеально подходит для удержания растущего плода. Это орган, который может растягиваться и расширяться по мере роста плода. Ваши фаллопиевы трубы не такие гибкие. Они могут лопнуть по мере развития оплодотворенной яйцеклетки. Когда это произойдет, вы можете испытать сильное внутреннее кровотечение. Это опасно для жизни. Внематочную беременность нужно лечить сразу, чтобы избежать травм маточной трубы, других органов брюшной полости, внутреннего кровотечения и смерти.
Может ли моя беременность продолжиться после внематочной беременности?
К сожалению, внематочная беременность смертельна для плода. Он не может выжить вне матки. Быстрое лечение внематочной беременности важно для защиты жизни матери. Если яйцеклетка имплантирована в маточную трубу и труба лопается, может возникнуть сильное внутреннее кровотечение. Это может привести к материнской смерти.
Симптомы и причины
Что вызывает внематочную беременность?
В большинстве случаев внематочная беременность вызвана состояниями, которые замедляют или блокируют движение яйцеклетки по фаллопиевой трубе в матку.
Как узнать, есть ли у меня риск внематочной беременности?
Существует несколько факторов риска, которые могут увеличить вероятность развития внематочной беременности. Фактор риска — это черта или поведение, повышающее вероятность развития заболевания или состояния. У вас может быть более высокий риск развития внематочной беременности, если у вас было:
- Прошедшая внематочная беременность.
- Воспалительное заболевание органов малого таза (ВЗОМТ) в анамнезе — инфекция, которая может вызывать образование рубцовой ткани в маточных трубах, матке, яичниках и шейке матки.
- Операция на маточных трубах (включая перевязку маточных труб, также называемую перевязкой труб) или на других органах в области таза.
- Бесплодие в анамнезе.
- Лечение бесплодия методом экстракорпорального оплодотворения (ЭКО).
- Эндометриоз.
- Инфекции, передающиеся половым путем (ИППП).
- Внутриматочная спираль (ВМС), форма контроля над рождаемостью, установленная во время зачатия.
- История курения.
Ваш риск также может увеличиваться с возрастом.Женщины старше 35 лет подвергаются большему риску, чем молодые женщины.
Многие женщины, перенесшие внематочную беременность, не имеют ни одного из вышеперечисленных факторов риска.
Каковы симптомы внематочной беременности?
Ранние симптомы внематочной беременности могут быть очень похожи на типичные симптомы беременности. Однако во время внематочной беременности могут возникнуть дополнительные симптомы, в том числе:
- Вагинальное кровотечение.
- Боль в нижней части живота, тазу и пояснице.
- Головокружение или слабость.
При разрыве маточной трубы боль и кровотечение могут быть достаточно сильными, чтобы вызвать дополнительные симптомы. Сюда могут входить:
Когда трубка лопается, вы можете почувствовать резкую боль внизу живота. Это неотложная медицинская помощь, и вам необходимо немедленно обратиться к своему врачу или в отделение неотложной помощи.
Если вы подозреваете, что беременны и у вас установлена ВМС (внутриматочная спираль для контрацепции), или если у вас в анамнезе перевязка маточных труб (перевязка маточных труб хирургическим путем или во время кесарева сечения), обратитесь в медицинское учреждение. провайдер сразу.В таких ситуациях чаще встречается внематочная беременность.
Диагностика и тесты
Как диагностируется внематочная беременность?
Внематочная беременность обычно диагностируется на приеме у врача. Ваш врач проведет несколько тестов, чтобы сначала подтвердить беременность, а затем искать внематочную беременность.Эти тесты включают:
- Анализ мочи : Этот тест включает в себя мочеиспускание на тест-полоску (обычно имеющую форму палочки) или мочеиспускание в чашку в офисе вашего врача, а затем погружение тест-полоски в образец мочи.
- Анализ крови : Ваш поставщик медицинских услуг может сделать анализ крови, чтобы узнать, сколько гормона хорионического гонадотропина человека (ХГЧ) содержится в вашем организме. Этот гормон вырабатывается во время беременности. Вы также можете услышать, что это называется уровнем бета-ХГЧ в сыворотке крови.
- Ультразвуковое исследование : Визуализирующий тест, ультразвуковое исследование использует звуковые волны для создания изображения внутренних структур вашего тела. Ультразвук часто используется при беременности. Ваш врач будет использовать этот тест, чтобы увидеть, где оплодотворенная яйцеклетка имплантирована.
После того, как врач подтвердит беременность и определит место имплантации оплодотворенной яйцеклетки, будет составлен план лечения. Внематочная беременность — это неотложная ситуация, и лечение этого состояния очень важно.
При разрыве маточной трубы вам необходимо немедленно обратиться в отделение неотложной помощи. В таких случаях некогда ждать встречи.
На каком сроке беременности определяется внематочная беременность?
Внематочная беременность обычно обнаруживается на очень ранних сроках беременности. Большинство случаев обнаруживается в течение первого триместра (первых трех месяцев). Обычно обнаруживается к восьмой неделе беременности.
Ведение и лечение
Как лечится внематочная беременность?
Существует несколько способов лечения внематочной беременности.В некоторых случаях ваш врач может предложить использовать лекарство под названием метотрексат, чтобы остановить рост беременности. Это положит конец вашей беременности. Ваш лечащий врач делает инъекцию метотрексата. Этот вариант менее инвазивен, чем хирургическое вмешательство, но он требует повторных посещений вашего поставщика медицинских услуг, где будет контролироваться ваш уровень ХГЧ.
В тяжелых случаях часто применяется хирургическое вмешательство. Ваш врач захочет оперировать, если у вас разорвана маточная труба или если у вас есть риск разрыва.Это неотложная операция и лечение, спасающее жизнь. Процедура обычно выполняется лапароскопически (через несколько небольших разрезов вместо одного большего разреза). Хирург может удалить всю маточную трубу с яйцеклеткой внутри или, если возможно, удалить яйцо из трубы.
Профилактика
Можно ли предотвратить внематочную беременность?
Внематочную беременность предотвратить невозможно.Но вы можете попытаться снизить факторы риска, придерживаясь правильного образа жизни. Сюда могут входить отказ от курения, поддержание здорового веса и диеты, а также предотвращение любых инфекций, передаваемых половым путем (ИППП). Поговорите со своим врачом о любых факторах риска, которые могут у вас возникнуть, прежде чем пытаться забеременеть.
Перспективы / Прогноз
Могу ли я снова забеременеть после внематочной беременности?
Большинство женщин, перенесших внематочную беременность, в будущем могут иметь успешную беременность.Существует более высокий риск возникновения внематочной беременности в будущем после ее появления. Важно поговорить со своим врачом о причинах внематочной беременности и о факторах риска, которые могут вызвать внематочную беременность в будущем.
Как долго мне следует ждать, прежде чем снова забеременеть после внематочной беременности?
Вам следует поговорить со своим врачом о будущих беременностях после лечения внематочной беременности. Хотя после лечения беременность может наступить быстро, часто лучше подождать около трех месяцев.Это дает время на заживление маточной трубы и снижает риск повторной внематочной беременности.
Могу ли я родить ребенка после удаления маточной трубы?
В большинстве случаев вы все еще можете иметь ребенка, если вам удалили одну из маточных труб. У вас есть пара маточных труб, и яйца все еще могут перемещаться по оставшейся трубке. Существуют также процедуры вспомогательного оплодотворения, при которых яйцеклетка извлекается из яичника, оплодотворяется вне тела и помещается в матку для имплантации.Это называется экстракорпоральным оплодотворением (ЭКО).
Обсудите открытое обсуждение своих мыслей о будущих беременностях со своим лечащим врачом. Вместе вы можете составить план и обсудить способы снижения любых факторов риска, которые могут у вас возникнуть.
Как они работают, типы и точность
Как работает тест на беременность.
Что такое тест на беременность?
Тест на беременность — это способ определить, беременна ли вы, посмотрев на количество хорионического гонадотропина человека (ХГЧ) в вашем организме.С самого начала беременности ваше тело начинает претерпевать изменения, чтобы поддержать рост группы клеток, из которых будет развиваться ваш ребенок. Одна вещь, которая происходит очень быстро, — это выработка ХГЧ. Это химическое вещество встречается только у беременных женщин, и оно начинает накапливаться после имплантации оплодотворенных яйцеклеток в матке (матке) — примерно через 10 дней после зачатия.
Существует два основных типа тестов на беременность — анализы мочи и анализы крови. Часто вы будете сдавать анализ мочи дома с помощью домашнего набора для тестов на беременность.Этот тип теста можно приобрести без рецепта (рецепт от поставщика медицинских услуг не требуется), и он доступен в различных ценовых диапазонах. Анализы крови для проверки на беременность делают в офисе вашего лечащего врача.
Есть несколько причин, по которым вы можете пройти тест на беременность. Возможно, вы пытаетесь забеременеть и надеетесь на положительный результат. Возможно, у вас возникла проблема с контролем над рождаемостью. Возможно, вы даже собираетесь пройти медицинскую процедуру или начать прием нового лекарства, что может быть осложнено беременностью.Независимо от причины, если у вас когда-либо возникнут какие-либо вопросы о результатах анализов, лучше всего обратиться к своему врачу. Беременность также можно подтвердить с помощью УЗИ. На более поздних сроках беременности УЗИ фактически используется не только для осмотра вашего ребенка, но и для того, чтобы убедиться, что график развития соответствует датам вашего зачатия и пропущенного цикла.
Как работают тесты на беременность?
Когда вы делаете тест на беременность, он определяет количество человеческого хорионического гонадотропина (ХГЧ) в вашем организме.Вы можете найти ХГЧ в моче или крови. Однако этому химическому веществу нужно время, чтобы накопиться в вашем организме, что может привести к тому, что тесты на беременность на очень ранних сроках будут отрицательными. Каждый день на ранних сроках беременности ваше тело вырабатывает больше ХГЧ. По прошествии нескольких недель в вашем организме будет все больше и больше ХГЧ, что повысит вероятность того, что тест на беременность окажется положительным.
Тесты на беременность работают, реагируя на количество ХГЧ в моче или крови. В анализе мочи кусок реактивной бумаги определяет ХГЧ.Тогда это может быть знак плюса, двойные вертикальные линии или даже слово «беременна». Разные тесты по-своему покажут положительный результат. Прочтите инструкции, прилагаемые к тесту, чтобы узнать, как будет выглядеть положительный результат. Во время теста также будет окно управления, которое появится первым. Символ в этом окне говорит о том, что тест работает. Имейте в виду, что для обработки разных типов тестов потребуется разное время.
Если вы сделаете анализ крови, ваш поставщик медицинских услуг возьмет образец вашей крови и отправит его в лабораторию.Лаборатория определит количество ХГЧ в вашей крови.
Какие существуют типы тестов на беременность?
Существует два основных типа тестов на беременность: анализы мочи и крови. Анализы мочи обычно проводятся дома — хотя вы можете сделать анализ мочи в офисе вашего лечащего врача, — а анализы крови делает ваш поставщик.
Тест на беременность на дому
При домашнем тесте моча обычно используется для определения содержания ХГЧ в организме.По мнению большинства производителей, домашние тесты на беременность примерно на 99% эффективны при правильном использовании. Это примерно такой же показатель точности, как и тесты мочи на беременность, которые проводятся в офисе вашего лечащего врача. Эти тесты доступны в большинстве аптек или продуктовых магазинов, и для них не нужен рецепт. Они могут занять разное количество времени в зависимости от бренда. Перед тем, как сдавать эти тесты, важно прочитать инструкции к ним.
Когда вы собираетесь пройти тест на беременность дома, вы обычно капаете от одной до нескольких капель мочи на подготовленную химическую полоску или помещаете полоску в струю мочи.Полоска специально разработана для определения ХГЧ. Во многих из этих тестов ХГЧ может быть обнаружен в моче примерно через 10 дней после зачатия. Однако прием препарата после пропущенного цикла снижает вероятность получения ложноотрицательного результата.
При проведении домашних тестов на беременность следует помнить о нескольких вещах, в том числе:
- По возможности используйте первую утреннюю мочу. Это время суток, когда ваш уровень ХГЧ будет наиболее концентрированным и легко определяемым. Если вы делаете это в другое время дня, постарайтесь убедиться, что ваша моча находится в мочевом пузыре не менее четырех часов.
- Не употреблять чрезмерное количество жидкости перед прохождением теста на беременность. Многие думают, что это увеличит объем мочи, но также может снизить уровень ХГЧ.
- Внимательно прочтите инструкции, прилагаемые к тесту, перед его запуском и точно следуйте каждому шагу.
Анализ крови
Другой тип теста на беременность, который можно использовать, — это анализ крови. Анализы крови делают редко, потому что они дорогие и, как правило, дают те же результаты, что и анализ мочи.Этот тип теста на беременность проводится с использованием небольшого образца крови, который анализируется в больнице или в офисе поставщика медицинских услуг. Этот анализ крови не только определяет, есть ли в вашем организме гормон беременности, но также может определить, сколько гормона присутствует.
Анализ крови на беременность может быть сделан в особых обстоятельствах, например, для женщин, которые проходят лечение от бесплодия, или когда поставщик медицинских услуг считает, что может быть проблема.
Эти анализы крови немного более чувствительны, чем анализы мочи, потому что они могут определять очень низкие уровни ХГЧ.Это означает, что они могут дать более точный ответ на очень ранних сроках беременности — в течение 9–12 дней после зачатия. Для этого теста у вас берут образец крови и отправляют в лабораторию для анализа. Результаты могут занять от нескольких часов до более суток.
Ваш врач может также использовать анализ крови для сравнения уровней ХГЧ во время беременности. Ваш уровень ХГЧ обычно удваивается примерно каждые два дня в течение первых нескольких недель беременности. Если уровень не повышается, это может указывать на проблему с беременностью.Чрезвычайно высокий уровень ХГЧ может означать, что вы вынашиваете близнецов или что у вас проблемы с беременностью.
Когда мне следует делать тест на беременность?
Если вы подозреваете, что можете забеременеть, неплохо было бы пройти тест и убедиться в этом. Если вы беременны, вам нужно будет начать дородовой уход. Домашние тесты на беременность могут отличаться по тому, насколько рано они обнаружат беременность. Во многих случаях вы можете получить положительный результат домашнего теста уже через 10 дней после зачатия. Чтобы получить более точный результат, подождите, пока у вас не будет менструации, чтобы пройти тест.Помните, что если вы сдадите анализ слишком рано, он может быть отрицательным, даже если вы беременны. Если вы получили отрицательный результат теста, а затем пропустили месячные, пройдите еще один тест или обратитесь к своему врачу.
Каковы преимущества домашнего теста на беременность?
Использование домашнего теста на беременность дает немало преимуществ, в том числе:
- Тесты на беременность недорогие.
- Они просты в использовании.
- Домашние тесты дают результаты быстро.
По данным производителей комплектов для беременных, большинство домашних тестов на беременность имеют точность от 97% до 99%, если вы используете их в соответствии с инструкциями.Положительным результатам можно доверять, но можно получить ложноотрицательный результат на очень ранних сроках беременности.
Анализы крови, как правило, дороже, и многим женщинам бывает трудно дождаться приема. Домашние тесты позволяют быстро определить беременность сразу после зачатия.
Все ли методы тестирования на беременность в домашних условиях одинаковы?
Большинство домашних тестов на беременность надежны. Хотя точный метод тестирования различных тестов на беременность может отличаться от одного типа к другому, все они ищут ХГЧ в вашем организме.Некоторые тесты могут делать это через мочу, в то время как другие ищут гормон беременности в крови. Если вы используете домашний тест, большинство из них даст вам тот же результат. Разница с вашими домашними тестами будет заключаться в чувствительности теста. Некоторые могут быть более чувствительными, чем другие, и давать положительный результат — обнаруживать ХГЧ в моче — раньше, чем другие. Для наиболее точного измерения рекомендуется подождать, пока у вас не закончатся месячные. На этом этапе все тесты должны быть точными.
Существуют ли какие-либо лекарства, которые могут изменить результат моего теста на беременность?
По большей части лекарства не влияют на результаты теста на беременность. Антибиотики, противозачаточные средства, алкоголь и многие другие лекарства не влияют на результаты ваших анализов. Основная причина ложноотрицательного результата — слишком раннее тестирование. Вы также можете получить ложноотрицательный результат, если неправильно проведете домашний тест. Чтобы получить точный результат, важно следовать указаниям на вашем тестовом наборе.
Однако препараты для лечения бесплодия — одно исключение.Эти лекарства иногда могут вызвать ложноположительный результат теста на беременность. Если вы принимаете лекарства от бесплодия, узнайте у своего врача результаты, чтобы убедиться, что они точны.
Что мне делать после положительного результата теста на беременность?
Если вы сделали тест на беременность дома и он положительный, вам следует сделать несколько вещей, в том числе:
- Принимайте витамины для беременных — выберите витамин с фолиевой кислотой из списка ингредиентов.На самом деле рекомендуется начать принимать эти витамины до того, как забеременеть. Это потому, что фолиевая кислота может помочь предотвратить врожденные дефекты.
- Позвоните своему врачу, чтобы записаться на прием. Эта встреча может не состояться какое-то время — иногда несколько недель, — но лучше позвонить своему врачу и записаться на прием.
- Обязательно придерживайтесь здоровых привычек. Во время беременности не рекомендуется употреблять алкоголь и курить. Вы также можете ограничить количество кофеина, которое вы потребляете каждый день во время беременности.
Расчет срока беременности
Обзор
Как рассчитать срок родов?
Один простой и распространенный метод расчета даты доставки:
- Отметьте дату начала последней менструации.
- Добавьте семь дней.
- Отсчитайте три месяца назад.
- Добавьте целый год.
Например, если первый день вашей последней менструации был 9 апреля 2019 г., добавление семи дней даст дату 16 апреля 2019 г. Обратный отсчет трех месяцев дает дату 16 января. Наконец, добавление года дает ориентировочная дата доставки 16 января 2020 года.
Вышеупомянутая стратегия основана на предположении, что зачатие произошло через 14 дней после начала вашего последнего менструального цикла.Кроме того, важно помнить, что независимо от того, какие «ручные» вычисления вы используете для оценки даты доставки, эти методы являются всего лишь оценками. Большинство детей рождаются между 38 и 42 неделями (нормальная беременность считается продолжительностью 40 недель, считая с первого дня вашего последнего менструального цикла), и лишь небольшой процент женщин действительно рожает в предполагаемый срок.
Ваш врач может использовать другие методы, чтобы сообщить вам дату родов, например, проведение ультразвукового исследования в первом триместре.Также может быть проведен физический осмотр.
Ресурсы
Какие ресурсы доступны, чтобы помочь мне оценить дату родов?
Существует множество калькуляторов сроков, которые помогут вам оценить срок. Эти инструменты позволяют вам ввести дату первого дня вашей последней менструации, а затем нажать кнопку расчета.Затем инструмент сообщит вам предполагаемую дату родов для вашего ребенка. Некоторые из этих инструментов включают:
Опять же, это только оценки. Чтобы получить наиболее точную информацию о дате родов, поговорите со своим врачом.
Что такое полный срок?
Что такое доношенная беременность?
Беременность обычно длится около 40 недель (280 дней) с первого дня последней менструации (также называемой ПНМ) до срока родов.Дата родов — это дата, когда, по мнению вашего поставщика, вы родите ребенка.
Американский колледж акушеров и гинекологов (также называемый ACOG) и Общество медицины матери и плода (также называемое SMFM) определяют доношенную беременность как беременность, которая длится от 39 недель 0 дней до 40 недель 6 дней. Это означает, что ваша беременность длится от 1 недели до установленного срока до 1 недели после установленного срока. У доношенных детей больше шансов быть здоровыми по сравнению с детьми, родившимися раньше или позже.
ACOG и SMFM используют следующие определения для описания доношенных беременностей:
- Ранний срок : Ваш ребенок родился в возрасте от 37 недель 0 дней до 38 недель 6 дней.
- Доношенный : Ваш ребенок родился между 39 неделями 0 дней и 40 неделями 6 дней.
- Поздний срок : Ваш ребенок родился между 41 неделей 0 дней и 41 неделей 6 дней.
- После родов : Ваш ребенок родился через 42 недели 0 дней.
Как определялась продолжительность беременности в прошлом?
Раньше беременность, которая длилась от 37 до 42 недель, называлась доношенной беременностью.Медики когда-то думали, что этот 5-недельный период — безопасное время для рождения большинства младенцев. В 2013 году ACOG и SMFM обновили определения срочной беременности, поскольку исследования показывают, что каждая неделя беременности имеет значение для здоровья вашего ребенка. В последние несколько недель беременности с вашим ребенком происходит много важных вещей. Например, мозг и легкие вашего ребенка все еще развиваются. Беременность в течение как минимум 39 недель дает телу ребенка время, необходимое для роста и развития.
Эти определения могут помочь большему количеству детей родиться здоровыми, помогая предотвратить роды, запланированные на несколько ранний срок по немедицинским причинам.Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе.
Последнее обновление: сентябрь 2018 г.
См. Также: Беременность, неделя за неделей, инфографика по 39 неделям, Почему для вашего ребенка лучше всего не менее 39 недель
Регистр вакцины для беременных | CDC
По состоянию на 12 июля 2021 г. более 133 тысяч v-safe участниц указали, что были беременны на момент вакцинации против COVID-19. CDC в настоящее время набирает подходящих участников и анализирует данные, чтобы лучше понять, как вакцинация COVID-19 влияет на беременных.По мере того как CDC узнает больше о последствиях вакцинации во время беременности, данные будут представлены на заседаниях Консультативного комитета по практике иммунизации (ACIP), которые открыты для общественности, а также в опубликованных отчетах.
* Большая разница между количеством людей, которые идентифицировали себя как беременные в v-safe , и количеством людей, включенных в регистр v-safe , обусловлена рядом факторов. 1) Между развертыванием вакцинации против COVID-19 и запуском регистра v-safe была задержка.2) Сотрудникам регистратуры требуется время, чтобы связаться с людьми, которые идентифицируют себя как беременные в v-safe . 3) Не все, кто идентифицирован как беременная в v-safe , соответствуют критериям регистрации в реестре. 4) В регистр нужно будет внести только определенное количество людей, вакцинированных в разное время во время беременности
** Рекомендации по рутинному использованию вакцин у детей, подростков и взрослых разработаны Консультативным комитетом по практике иммунизации (ACIP).ACIP — это федеральный консультативный комитет, который предоставляет внешние экспертные консультации и рекомендации директору CDC по использованию вакцин и связанных с ними агентов для борьбы с болезнями, предупреждаемыми с помощью вакцин, у гражданского населения США.
Реестр беременных с вакциной V-safe и V-safe вакциной против COVID-19: в чем разница?
v-safe — это инструмент на базе смартфона, который использует текстовые сообщения и веб-опросы для проведения персонализированных проверок состояния здоровья после вакцинации от COVID-19.Реестр v-safe COVID-19 Vaccine Pregnancy Registry предназначен для v-safe участниц, которые идентифицируют себя как беременные во время вакцинации или вскоре после нее (в течение 30 дней после вакцинации). Действия реестра являются дополнением к v-safe после проверок состояния здоровья после вакцинации, которые участники получают с помощью текстовых сообщений. С беременными участницами регистра свяжутся, чтобы ответить на вопросы об их беременности и истории болезни. У участников также будет запрошено разрешение связаться со своим поставщиком медицинских услуг.
Примечание: Участницам не платят за участие, и не со всеми людьми, сообщившими о беременности, будут связываться с просьбой об участии. Участие является полностью добровольным, и вы можете отказаться от него в любой момент. Однако в целом многие люди чувствуют себя хорошо, участвуя в мероприятиях, которые помогают ответить на важные научные вопросы, что может помочь сформировать рекомендации для общественности.
Как CDC использует информацию
Предоставленная вами информация будет объединена с информацией от других участников реестра.Вместе эта информация будет оцениваться и использоваться для информирования общественности о том, как вакцинация от COVID-19 может повлиять на беременность. Кроме того, эта информация будет использоваться CDC и Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для выработки рекомендаций по вакцинации против COVID-19 во время беременности.
Специфические последствия для здоровья, на которые будут обращать внимание ученые:
- Исходы беременности, такие как выкидыш и мертворождение
- Осложнения беременности, такие как преэклампсия и гестационный диабет
- Проблемы с новорожденным, такие как преждевременные роды, плохой рост или врожденные дефекты
Ваше имя и никакая идентифицирующая информация не будут включены в какие-либо отчеты .Ваши ответы и личная информация будут защищены в полной мере, разрешенной законом. Данные для реестра хранятся в системе CDC, которая применяет строгие меры безопасности для сохранения конфиденциальности личной информации.
CDC может потребоваться разрешение на обращение к вашему поставщику медицинских услуг
Информация о деталях, например о лекарствах или результатах клинических лабораторных исследований, может помочь составить более полное представление о вашей беременности. Ваш лечащий врач может помочь предоставить эту информацию, что очень важно, поскольку мы пытаемся понять любые потенциальные последствия вакцинации COVID-19 во время беременности.Если вы решите не давать CDC разрешения на доступ к медицинским записям, вы все равно можете участвовать в реестре.
Мониторинг безопасности вакцин у людей, кормящих грудью
Судя по тому, как эти вакцины действуют в организме, разрешенные вакцины против COVID-19 не считаются опасными для кормящих людей или их грудных детей. Хотя в этом проекте не рассматриваются потенциальные эффекты при грудном вскармливании, другие исследователи по всей стране работают над тем, чтобы лучше понять влияние вакцинации COVID-19 на людей, кормящих грудью.
CDC использует данные из реестра
CDC выпустил первый в США значок данных о безопасности мРНК вакцин COVID-19, вводимых во время беременности, на основе анализа данных из трех баз данных, связанных с безопасностью вакцин, включая регистр v-безопасной беременности. Анализы не выявили каких-либо проблем с безопасностью вакцинированных беременных или их детей. Требуется дополнительное наблюдение, особенно среди вакцинированных в первом или втором триместре беременности; однако эти предварительные результаты обнадеживают.Благодаря участию тысяч людей информация, собранная через Реестр беременных с вакциной v-safe COVID-19, помогает создать базу данных о безопасности вакцинации COVID-19 во время беременности.
Данные, собранные из реестра, также будут регулярно представляться на открытых для общественности собраниях ACIP и в публикуемых отчетах. Однако ожидается, что сбор данных о потенциальных последствиях вакцинации против COVID-19 во время беременности займет некоторое время. Люди проходят вакцинацию в разное время во время беременности.Учитывая естественную продолжительность беременности, необходимо время, чтобы проследить за беременностью и узнать о возможных последствиях для детей. CDC стремится как можно скорее делиться полученной информацией о потенциальных последствиях вакцинации COVID-19 во время беременности.
Как сообщать о нежелательных явлениях
Вы или ваш поставщик медицинских услуг можете сообщать о любых неблагоприятных событиях, внешних значках или проблемах со здоровьем после вакцинации COVID-19, в Систему сообщений о побочных эффектах вакцин (VAERS), заполнив форму, которую можно найти на внешнем значке веб-сайта VAERS.FDA требует, чтобы поставщиков медицинских услуг сообщали о определенных побочных эффектах внешнего значка, которые возникают после введения вакцины COVID-19, но любой может отправить отчет в VAERS . Отчеты в VAERS имеют неоценимое значение для понимания безопасности вакцин против COVID-19, поскольку с течением времени их получает все больше людей.

 Общий (клинический) анализ крови.
Общий (клинический) анализ крови.

 Общий (клинический) анализ крови.
Общий (клинический) анализ крови.
 Осмотры и консультации:
Осмотры и консультации: По показаниям – плановая дородовая госпитализация.
По показаниям – плановая дородовая госпитализация. Сухая обработка швов (при их наличии).
Сухая обработка швов (при их наличии). Здесь Вам расскажут как вести себя с новорожденным, о важности грудного вскармливания, о том, как вести себя после родов и методах контрацепции. План есть в каждом кабинете акушер — гинеколога и на информационном стенде.
Здесь Вам расскажут как вести себя с новорожденным, о важности грудного вскармливания, о том, как вести себя после родов и методах контрацепции. План есть в каждом кабинете акушер — гинеколога и на информационном стенде.