Розовый лишай лечение при беременности: Розовый лишай — что это, причины, симптомы и лечение
Розовый лишай у беременных: причины, симптомы и лечение
Розовый лишай у беременных: причины, симптомы и методы лечения. Узнайте, как защитить себя и своего ребенка от данного заболевания во время беременности.
Розовый лишай, или гибертрофический лишай Гибера, является одним из самых распространенных дерматологических заболеваний, которое может возникнуть у беременных женщин. Это хроническое заболевание кожи, которое характеризуется появлением розовых или красных пятен на коже, сопровождающихся зудом и шелушением.
Причины возникновения розового лишая у беременных могут быть различными. Одной из главных причин является изменение гормонального фона в организме женщины во время беременности. Уровень гормонов может привести к нарушению функции иммунной системы, что стимулирует развитие заболевания.
Симптомы розового лишая у беременных могут проявляться в виде появления крупных розовых или красных пятен на коже, которые могут стать покрытыми серыми чешуйками. Пятна могут быть сильно зудящими и вызывать дискомфорт. У некоторых женщин могут возникнуть сопутствующие симптомы, такие как головная боль, усталость и повышенная чувствительность к холоду.
У некоторых женщин могут возникнуть сопутствующие симптомы, такие как головная боль, усталость и повышенная чувствительность к холоду.
Лечение розового лишая у беременных должно проводиться под наблюдением врача. Врач может назначить противогрибковые средства, кремы или мази для наружного применения. Также может быть рекомендовано принимать антигистаминные препараты для снятия зуда и уменьшения воспаления. Важно помнить, что самолечение может быть опасным для беременности, поэтому всегда следует обратиться за помощью к врачу.
Что такое розовый лишай?
Розовый лишай, также известный как лихеноидный лишай Гибера, представляет собой дерматологическое заболевание, которое характеризуется появлением розовых или красных пятен на коже. Оно может возникнуть у людей любого возраста, включая беременных женщин.
При розовом лишае на коже появляются круглые или овальные пятна, которые имеют розовый или красный цвет. Пятна могут быть разного размера и формы. Часто на большом пятне появляется одно или несколько более мелких пятен вокруг него.
Симптомы розового лишая могут включать зуд, шелушение и легкое покалывание кожи. В некоторых случаях могут возникать сопутствующие симптомы, такие как головная боль, усталость и легкое повышение температуры тела.
Розовый лишай обычно не требует специального лечения и исчезает самостоятельно через 6-12 недель. Однако, если симптомы становятся сильными или длительными, рекомендуется обратиться к врачу для получения консультации и назначения соответствующего лечения.
Видео по теме:
Причины появления розового лишая у беременных
Розовый лишай – это кожное заболевание, которое может появиться у беременных женщин. Его причины могут быть разнообразными и включать в себя как внутренние, так и внешние факторы.
Одной из причин появления розового лишая у беременных может быть гормональное изменение в организме. Во время беременности происходят значительные изменения в гормональном фоне, что может стать причиной возникновения лишая. Изменения в гормонах могут привести к снижению иммунитета и увеличению риска развития различных кожных заболеваний, включая розовый лишай.
Во время беременности происходят значительные изменения в гормональном фоне, что может стать причиной возникновения лишая. Изменения в гормонах могут привести к снижению иммунитета и увеличению риска развития различных кожных заболеваний, включая розовый лишай.
Другой причиной появления розового лишая у беременных может быть стресс. В период беременности женщина часто испытывает эмоциональное напряжение и стресс, что может негативно сказываться на состоянии ее кожи. Стресс может вызвать нарушение работы иммунной системы и стать триггером для развития розового лишая.
Также, одной из причин появления розового лишая у беременных может быть аллергическая реакция на какой-либо внешний раздражитель. Во время беременности женщине рекомендуется быть особенно внимательной к выбору косметических средств и моющих средств, так как они могут содержать вещества, способные вызвать аллергию и привести к появлению розового лишая.
Вопрос-ответ:
Какие причины возникновения розового лишая у беременных?
Розовый лишай у беременных может возникнуть из-за сниженного иммунитета, гормональных изменений, стресса или аллергической реакции на косметику или моющие средства.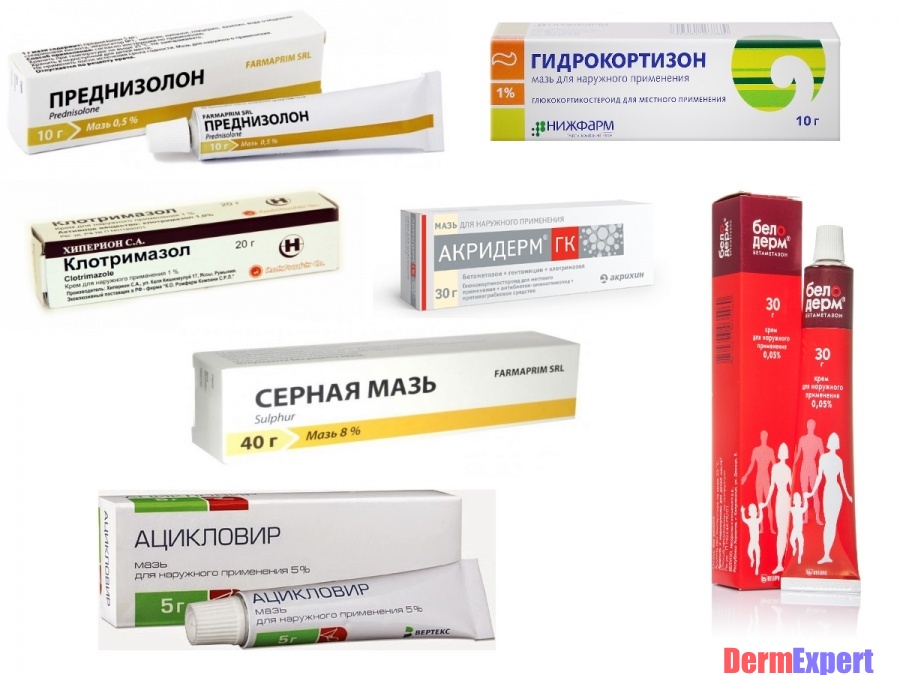
Какие симптомы сопровождают розовый лишай у беременных?
Основными симптомами розового лишая у беременных являются появление круглых или овальных розовых пятен на коже, которые могут быть сильно зудящими. В некоторых случаях могут появиться сухие чешуйки на поверхности пятен.
Как диагностируется розовый лишай у беременных?
Диагностика розового лишая у беременных обычно основана на визуальном осмотре пятен на коже. В некоторых случаях врач может назначить дополнительные исследования, такие как микроскопический анализ кожного соскоба.
Как лечить розовый лишай у беременных?
Лечение розового лишая у беременных обычно включает использование мягких и безопасных для беременных женщин препаратов. Врач может рекомендовать применение местных средств, таких как кремы или мази, для снятия зуда и уменьшения воспаления. Также рекомендуется избегать использования агрессивных косметических средств и моющих средств, которые могут раздражать кожу.
Можно ли предотвратить появление розового лишая у беременных?
Предотвратить полностью появление розового лишая у беременных невозможно. Однако можно снизить риск его появления, поддерживая здоровый образ жизни, укрепляя иммунную систему и избегая контакта с аллергенами.
Однако можно снизить риск его появления, поддерживая здоровый образ жизни, укрепляя иммунную систему и избегая контакта с аллергенами.
Могут ли розовые пятна, характерные для розового лишая, передаваться от матери к ребенку?
Розовые пятна, характерные для розового лишая, не передаются от матери к ребенку. Это неинфекционное заболевание и не является наследственным.
Сколько времени длится розовый лишай у беременных?
Длительность розового лишая у беременных может варьироваться. В большинстве случаев он проходит самостоятельно в течение нескольких недель или месяцев. Однако в некоторых случаях он может продолжаться дольше и требовать дополнительного лечения.
Симптомы розового лишая у беременных
Розовый лишай, также известный как гирудозная эктодермальная дисплазия, является редким генетическим заболеванием, которое может возникнуть у беременных женщин. Это состояние характеризуется появлением розовых пятен на коже, которые могут быть сопровождены различными симптомами.
Одним из основных симптомов розового лишая у беременных является появление розовых пятен на коже. Эти пятна могут иметь различные формы и размеры, от мелких точек до больших площадей. Они обычно имеют розовый или красноватый оттенок и могут быть легко заметны на светлой коже.
Кроме того, у беременных женщин с розовым лишаем могут возникать различные другие симптомы. Некоторые из них могут включать в себя зуд, покраснение кожи, шелушение, сухость и раздражение. Эти симптомы могут быть временными и могут изменяться в течение беременности.
Если у беременной женщины возникают подозрения на розовый лишай, важно обратиться к врачу для диагностики и лечения. Врач может провести физический осмотр кожи и задать дополнительные вопросы о симптомах. Дополнительные тесты, такие как биопсия кожи или генетические исследования, могут быть назначены для подтверждения диагноза.
Лечение розового лишая у беременных может включать применение местных препаратов, таких как кремы или мази, для снятия симптомов и улучшения состояния кожи. В некоторых случаях может потребоваться системное лечение, такое как прием лекарственных препаратов или гормональная терапия. Важно обсудить все возможные методы лечения с врачом, чтобы выбрать наиболее эффективный и безопасный вариант для беременной женщины и ее ребенка.
В некоторых случаях может потребоваться системное лечение, такое как прием лекарственных препаратов или гормональная терапия. Важно обсудить все возможные методы лечения с врачом, чтобы выбрать наиболее эффективный и безопасный вариант для беременной женщины и ее ребенка.
Как диагностировать розовый лишай у беременных?
Диагностика розового лишая у беременных основана на осмотре кожных высыпаний и сборе анамнеза. Учитывая, что розовый лишай часто сопровождается схожими симптомами с другими кожными заболеваниями, важно установить точный диагноз.
Врач может начать диагностику, задавая вопросы о характере и длительности высыпаний, а также о наличии сопутствующих симптомов. Пациентке могут быть заданы вопросы о возможных причинах, таких как стресс, изменения в рационе или контакт с потенциальными источниками инфекции.
Для уточнения диагноза врач может провести визуальный осмотр высыпаний. Розовый лишай характеризуется появлением одного или нескольких крупных розовых пятен на коже, окруженных более светлым кольцом.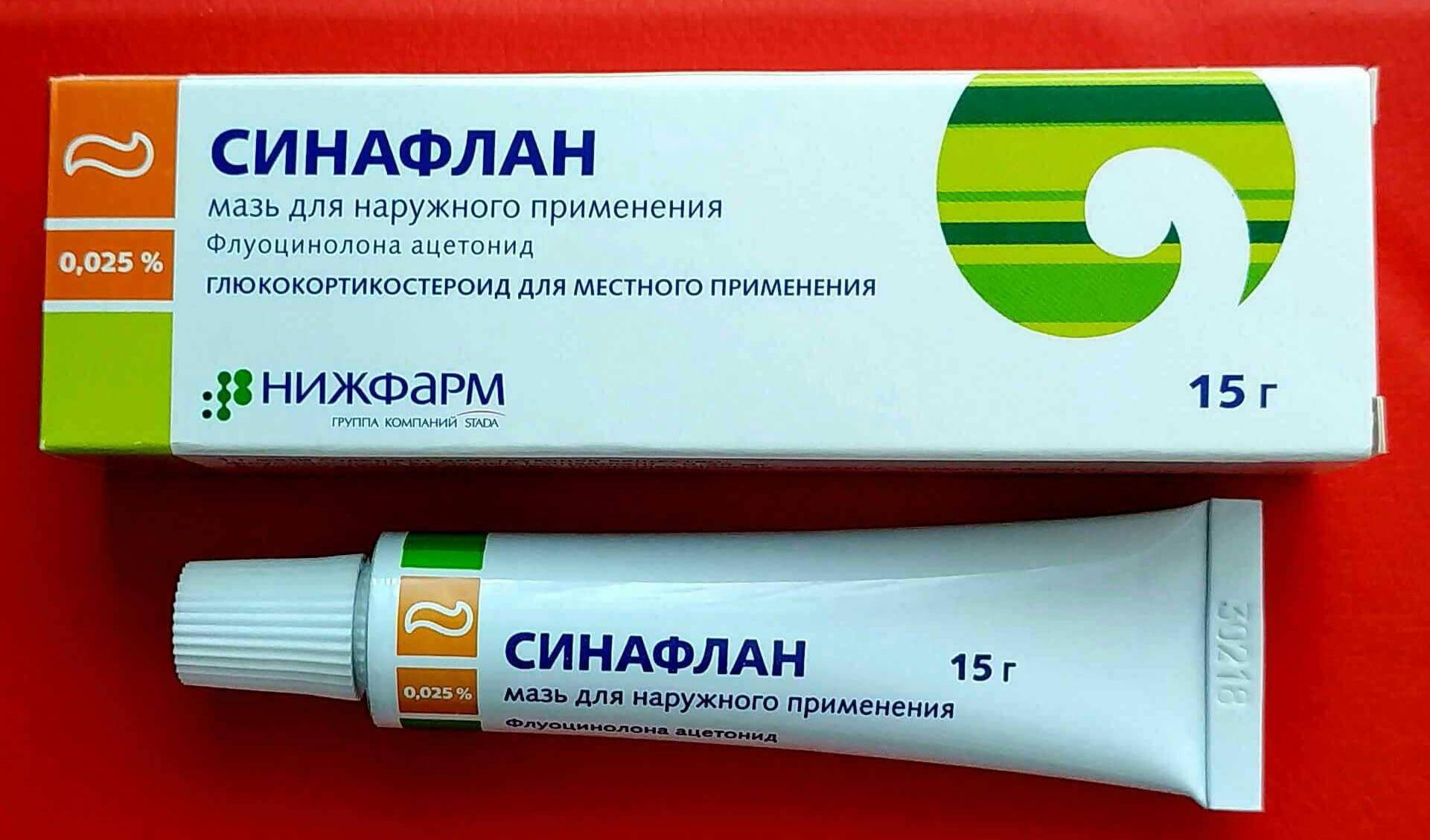 Врач также может обратить внимание на характерные симптомы, такие как зуд и шелушение.
Врач также может обратить внимание на характерные симптомы, такие как зуд и шелушение.
Для подтверждения диагноза врач может провести дерматоскопию — исследование кожи с помощью специального устройства, называемого дерматоскопом. Это позволяет более детально рассмотреть высыпания и исключить другие кожные заболевания с похожими симптомами.
В некоторых случаях врач может решить провести биопсию — взять небольшой образец кожи для дальнейшего исследования в лаборатории. Это может быть необходимо, если симптомы розового лишая неоднозначны или не исчезают после лечения.
Влияние розового лишая на беременность и плод
Розовый лишай является одним из заболеваний кожи, которое может возникнуть у беременных женщин. Несмотря на то, что розовый лишай считается безопасным для здоровья, он может оказать некоторое влияние на беременность и развитие плода.
Одним из основных вопросов, которые возникают у беременных женщин с розовым лишаем, является его влияние на развитие плода. На данный момент нет никаких научных данных, подтверждающих, что розовый лишай может негативно повлиять на здоровье малыша. Однако, важно обратить внимание на симптомы и их течение, так как некоторые из них могут быть симптомами других болезней, которые могут негативно сказаться на беременности.
На данный момент нет никаких научных данных, подтверждающих, что розовый лишай может негативно повлиять на здоровье малыша. Однако, важно обратить внимание на симптомы и их течение, так как некоторые из них могут быть симптомами других болезней, которые могут негативно сказаться на беременности.
Розовый лишай может вызывать зуд, покраснение и шелушение кожи. Эти симптомы могут быть дискомфортными для беременной женщины, особенно во время сна. Поэтому важно обратиться к врачу для получения консультации и рекомендаций по лечению. Врач может назначить специальные мази или кремы, которые помогут снять зуд и уменьшить воспаление.
Важно помнить, что само лечение розового лишая не повлияет на развитие плода. Однако, если симптомы становятся слишком интенсивными или не исчезают в течение нескольких недель, необходимо обратиться к врачу для дополнительных исследований и лечения.
Лечение розового лишая у беременных
Лечение розового лишая у беременных требует особого подхода, учитывая состояние будущей мамы и ее ребенка.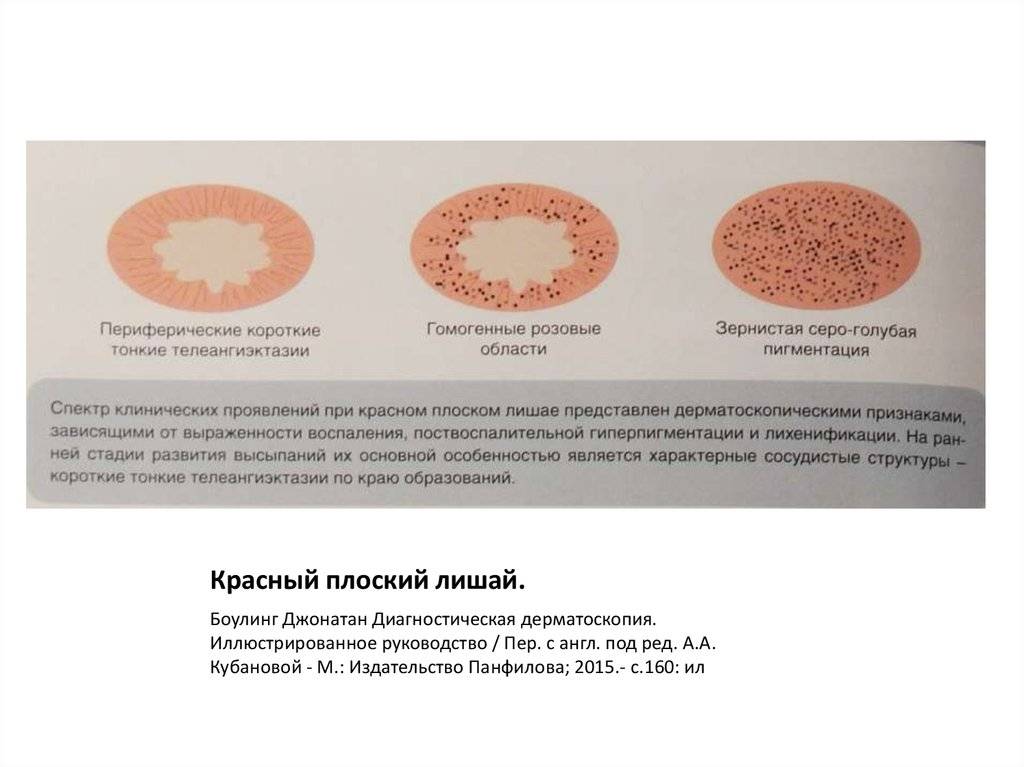 Основной целью лечения является облегчение симптомов и предотвращение распространения инфекции.
Основной целью лечения является облегчение симптомов и предотвращение распространения инфекции.
Врач может назначить противогрибковые кремы или мази, содержащие антимикотические компоненты, которые помогут устранить возбудителя заболевания. Они обычно наносятся на пораженные участки кожи два раза в день в течение определенного периода времени.
Для снятия зуда и уменьшения воспаления могут использоваться противозудные и противовоспалительные препараты. Однако при выборе лекарственных препаратов необходимо учитывать их безопасность для беременной женщины и ее ребенка.
В некоторых случаях могут быть назначены противогрибковые препараты внутрь, но их прием должен быть строго контролируем врачом, чтобы избежать негативных последствий для ребенка.
Важно помнить, что самолечение розового лишая у беременных недопустимо. Только врач может определить правильное лечение и принять во внимание особенности каждого конкретного случая.
Профилактика розового лишая у беременных
Розовый лишай представляет определенную опасность для беременных женщин, так как он может вызывать дискомфорт и даже негативно сказываться на здоровье ребенка. Поэтому особое внимание следует уделить профилактике этого заболевания у беременных.
Поэтому особое внимание следует уделить профилактике этого заболевания у беременных.
Во-первых, женщинам в положении рекомендуется поддерживать свой иммунитет в хорошей форме. Для этого необходимо правильно питаться, употреблять достаточное количество витаминов и минералов, а также вести активный образ жизни. Регулярные прогулки на свежем воздухе и занятия специальной физической подготовкой помогут укрепить иммунную систему и предотвратить возникновение розового лишая.
Во-вторых, беременным женщинам необходимо избегать контакта с инфекционными агентами. Важно следить за своей гигиеной, регулярно мыть руки с мылом, особенно после посещения общественных мест. Также рекомендуется избегать близкого контакта с людьми, страдающими розовым лишаем, и не использовать их личные вещи, такие как полотенца, посуда и т.д.
Кроме того, беременным женщинам следует посещать врача регулярно и проходить все необходимые обследования. Врач сможет своевременно обнаружить и предотвратить возможное появление розового лишая. Важно также следить за состоянием кожи, не допускать ее пересушивания и раздражения.
Важно также следить за состоянием кожи, не допускать ее пересушивания и раздражения.
В заключение, профилактика розового лишая у беременных женщин является важной составляющей здоровья как матери, так и ее ребенка. Соблюдение правил гигиены, поддержание иммунитета и регулярные визиты к врачу помогут предотвратить возникновение этого заболевания и сохранить здоровье.
Когда следует обратиться к врачу?
При появлении любых симптомов розового лишая у беременной женщины, необходимо обратиться к врачу для получения профессиональной консультации и назначения соответствующего лечения. Диагностика розового лишая основывается на осмотре кожных высыпаний и симптомов, поэтому только врач может точно установить диагноз.
Врач также поможет определить причину появления розового лишая и предложит наиболее эффективные методы лечения. Он может назначить препараты для наружного применения, такие как кремы или мази, которые помогут снять зуд и воспаление.
Если женщина беременна, врач может рекомендовать ограничить контакт с другими людьми, чтобы предотвратить передачу инфекции. Также может быть рекомендовано принимать антигистаминные препараты для снятия зуда и уменьшения воспаления.
Также может быть рекомендовано принимать антигистаминные препараты для снятия зуда и уменьшения воспаления.
Важно помнить, что самолечение розового лишая может привести к осложнениям и ухудшить состояние кожи. Поэтому при появлении симптомов необходимо обратиться к врачу для получения квалифицированной помощи и правильного лечения.
Лишай розовый: причины, симптомы и рекомендации по лечению заболевания. Доктор Питер
- Справочник болезней
27 ноября 2022
Розовый лишай (Pityriasis rosea) — это чешуйчатое покраснение на верхней части туловища. Сначала образуется большое пятно (материнская бляшка), потом много мелких — это изменение кожи указывает на воспалительный процесс в эпидермисе.
- Источник:
- iStockphoto
Розовый лишай является не заразным распространенным воспалительным заболеванием кожи, которое возникает внезапно и проходит само по себе в течение периода от нескольких недель до нескольких месяцев. Чешуйчатое покраснение возникает в основном на верхней части тела. Обычно элементы не чешутся или лишь слегка зудят. Большинство больных — подростки и молодые люди в возрасте от 10 до 35 лет. Девочки и женщины болеют в два раза чаще, чем мальчики и мужчины.
Чешуйчатое покраснение возникает в основном на верхней части тела. Обычно элементы не чешутся или лишь слегка зудят. Большинство больных — подростки и молодые люди в возрасте от 10 до 35 лет. Девочки и женщины болеют в два раза чаще, чем мальчики и мужчины.
Розовый лишай одинаково распространен во всех регионах мира. Особенно большое количество людей заболевает весной или осенью.
Причины
Причины, по которым возникает розовый лишай, до сих пор окончательно не выяснены. Есть много оснований полагать, что инфекция вирусами герпеса человека (ВГЧ) типов 6 или 7 (ВГЧ-6, ВГЧ-7) может вызывать симптомы при очень специфических обстоятельствах. Если эти «эндогенные» вирусы реактивируются, розовый лишай может развиваться, так сказать, изнутри. Для этого требуются различные триггеры, которые еще подробно не исследованы. Только у небольшого процента людей, являющихся носителями вируса, когда-либо развивается кожное заболевание.
Симптомы розового лишая
У большинства пострадавших людей сначала видно одиночное покраснение овальной или продолговатой формы на верхней части тела. Очаг резко очерчен, слегка приподнят над уровнем кожи и слегка шелушится. В краевой области бляшки обычно заметен обращенный внутрь чешуйчатый край, напоминающий ершик. Диаметр этого первичного изменения кожи может достигать четырех сантиметров.
Очаг резко очерчен, слегка приподнят над уровнем кожи и слегка шелушится. В краевой области бляшки обычно заметен обращенный внутрь чешуйчатый край, напоминающий ершик. Диаметр этого первичного изменения кожи может достигать четырех сантиметров.
В первые две недели после появления первичного образования развиваются многочисленные другие овальные или продолговатые, слегка чешуйчатые покраснения. При диаметре от нескольких миллиметров до одного сантиметра они значительно меньше основного участка и располагаются на верхней части туловища, реже на прилежащих к туловищу участках предплечий и бедер. Как правило, они располагаются поперек оси тела. В большинстве случаев пятна не чешутся или лишь слегка чешутся.
Однако, если кожа высыхает, например, из-за частого принятия душа или купания, или раздражена сильным потоотделением, кожные изменения могут стать сильно красными и зудящими. Даже без лечения розовый лишай обычно проходит в течение трех-восьми недель. У некоторых пациентов шелушащееся покраснение может сохраняться в течение нескольких месяцев, прежде чем, наконец, полностью исчезнет само по себе. Лишь немногие из пострадавших чувствуют себя плохо и страдают от усталости, головных болей и/или потери аппетита.
Лишь немногие из пострадавших чувствуют себя плохо и страдают от усталости, головных болей и/или потери аппетита.
Возможные осложнения и риски
В целом это неприятное, но безобидное состояние. С другой стороны, у беременных женщин розовый лишай может представлять опасность для будущего ребенка. Это относится, в частности, к будущим матерям, которые заболели до 15-й недели беременности, у них появились очень выраженные кожные изменения и/или жалобы общего характера. У таких женщин повышен риск родить ребенка раньше срока или, в крайнем случае, потерять его в результате выкидыша. Розовый лишай не оставляет необратимых повреждений у детей, рожденных недоношенными, или у тех детей, которые родились в нормальном сроке.
Диагностика
В большинстве случаев дерматолог может поставить диагноз, расспросив пациента и осмотрев кожу невооруженным глазом. Особое внимание он уделяет тому, как распределяется покраснение по коже и выделяется ли отдельное образование на коже из всех остальных благодаря своему более крупному размеру. В этом случае врач спросит, не появилось ли рассматриваемое пятно первым. Он также спрашивает пострадавшего, страдает ли он от зуда и чувствует ли он себя в целом хуже, чем ранее. Если анамнез и степень кожных изменений не типичны для розового лишая, поможет гистологическое исследование образца кожи (биопсия) под микроскопом.
В этом случае врач спросит, не появилось ли рассматриваемое пятно первым. Он также спрашивает пострадавшего, страдает ли он от зуда и чувствует ли он себя в целом хуже, чем ранее. Если анамнез и степень кожных изменений не типичны для розового лишая, поможет гистологическое исследование образца кожи (биопсия) под микроскопом.
Как лечить розовый лишай
Поскольку розовый лишай проходит сам по себе, специального лечения обычно не требуется. Шелушение кожи и зуд уменьшаются уже при регулярном применении крема для ухода за телом. Больным следует избегать высыхания кожи при чрезмерно горячем и длительном купании в душе. Сильное потоотделение во время занятий спортом или в сауне также может иметь неблагоприятный эффект. Кроме того, кожу не должна раздражать обтягивающая одежда.
Для отдельных пациентов, которые страдают от сильного зуда, в практике дерматолога также может быть рассмотрена светотерапия (фототерапия). Поскольку предполагается, что причиной розового лишая являются определенные вирусы, врачи давали некоторым пациентам таблетки, содержащие противовирусный препарат ацикловир.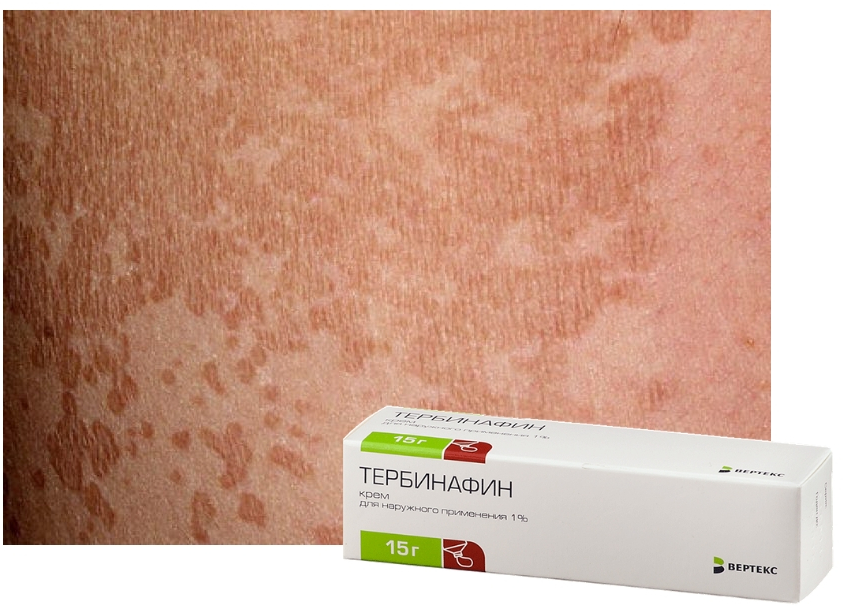 Однако до сих пор не удалось доказать никаких преимуществ такой терапии. Поэтому лечение лишая ацикловиром в настоящее время не рекомендуется. Беременные женщины с розовым лишаем должны немедленно обратиться к своему гинекологу, чтобы обсудить необходимость дополнительных обследований.
Однако до сих пор не удалось доказать никаких преимуществ такой терапии. Поэтому лечение лишая ацикловиром в настоящее время не рекомендуется. Беременные женщины с розовым лишаем должны немедленно обратиться к своему гинекологу, чтобы обсудить необходимость дополнительных обследований.
Внимание!
Информация на сайте не является руководством по самолечению. Все материалы носят справочный характер и не заменяют визита к врачу. При появлении любых симптомов необходимо обращаться к специалисту.
Литература:
Altmeyer P, Paech V: Enzyklopädie der Dermatologie, Allergologie, Umweltmedizin. Heidelberg Springer Verlag 2013. Online: http://www.enzyklopaedie-dermatologie.de/ (Abgerufen am 31.07.2013)
Rebora A, Drago F, Broccolo F: Pityriasis rosea and herpesviruses: facts and controversies. In: Clin Dermatol 2010, 28: 497-501
Drago F, Broccolo F, Zaccaria E et al.: Pregnancy outcome in patients with pityriasis rosea.
 In: J Am Acad Dermatol 2008, 58 (Suppl 1): S78-83
In: J Am Acad Dermatol 2008, 58 (Suppl 1): S78-83Renner R, Sticherling M: Chronisch entzündliche und autoimmun vermittelte Dermatosen in der Schwangerschaft: Verlauf und Prognose für Mutter und Kind. In: Hautarzt 2010, 61: 1021-1026
Споротрихоз | Грибковые заболевания | CDC
Что такое споротрихоз?
Споротрихоз (известный также как «болезнь розария») — это инфекция, вызываемая грибком под названием Sporothrix . Этот гриб живет во всем мире в почве и на растительных материалах, таких как мох сфагнум, розовые кусты и сено. 1 ,2 Люди заражаются споротрихозом при контакте со спорами грибов в окружающей среде. Кожная (кожная) инфекция является наиболее распространенной формой инфекции. Это происходит, когда грибок попадает на кожу через небольшой порез или царапину, обычно после того, как кто-то коснулся зараженного растительного материала. Чаще всего поражается кожа на руках или предплечьях.
Виды споротрихоза
- Кожный (кожный) споротрихоз является наиболее распространенной формой инфекции.
 Обычно это происходит на руке человека или предплечье после прикосновения к зараженному растительному материалу.
Обычно это происходит на руке человека или предплечье после прикосновения к зараженному растительному материалу. - Легочный (легкий) споротрихоз встречается редко, но может возникнуть после вдыхания грибковых спор из окружающей среды.
- Диссеминированный споротрихоз возникает, когда инфекция распространяется на другие части тела, такие как кости, суставы или центральная нервная система. Эта форма споротрихоза обычно поражает людей с проблемами со здоровьем или тех, кто принимает лекарства, снижающие способность организма бороться с микробами и болезнями, например людей, живущих с ВИЧ (см. Риск и профилактика).
Медицинская иллюстрация Sporothrix schenckii .
Споротрихоз вызывается царапинами или укусами животных, особенно кошек. Узнайте больше о Sporothrix brasiliensis , грибке, который кошки распространяют в Бразилии и других регионах Южной Америки.
Симптомы
Симптомы споротрихоза зависят от того, где в организме растет грибок. Обратитесь к своему лечащему врачу, если у вас есть симптомы, которые, по вашему мнению, связаны со споротрихозом.
Обратитесь к своему лечащему врачу, если у вас есть симптомы, которые, по вашему мнению, связаны со споротрихозом.
Споротрихоз обычно поражает кожу или ткани под кожей. Первым симптомом кожного (кожного) споротрихоза обычно является небольшая безболезненная шишка, которая может развиться в любое время от 1 до 12 недель после контакта с грибком. Шишка может быть красной, розовой или пурпурной и обычно появляется на пальце, кисти или предплечье, куда грибок проник через разрыв кожи. Шишка со временем станет больше и может выглядеть как открытая рана или язва, которая очень медленно заживает. Дополнительные шишки или язвы могут появиться позже рядом с исходной.
Легочный споротрихоз встречается редко. Симптомы включают кашель, одышку, боль в груди и лихорадку.
Симптомы диссеминированного споротрихоза зависят от пораженной части тела. Например, инфекция суставов может вызвать боль в суставах, которую можно спутать с ревматоидным артритом. Инфекции центральной нервной системы могут сопровождаться нарушением мышления, головной болью и судорогами.
Инфекции центральной нервной системы могут сопровождаться нарушением мышления, головной болью и судорогами.
К началу страницы
Риск и предотвращение
Кто болеет споротрихозом?
Люди, которые касаются растительных материалов, таких как мох сфагнум, розовые кусты или сено, с большей вероятностью заразятся. Например, вспышки споротрихоза имели место среди работников лесного хозяйства, людей, работающих в питомниках деревьев и садовых центрах, а также среди людей, работающих со тюками сена.
Тяжелые формы споротрихоза (поражающие легкие, кости или суставы или центральную нервную систему) обычно поражают людей с ослабленной иммунной системой или другими заболеваниями, включая диабет, хроническую обструктивную болезнь легких (ХОБЛ), алкоголизм или ВИЧ. 1 ,3,4
Как снизить вероятность развития споротрихоза?
Вы можете снизить вероятность заражения споротрихозом, надев защитную одежду, такую как перчатки и одежду с длинными рукавами, при прикосновении к растительным материалам, которые могут вызвать незначительные порезы или царапины.
В Бразилии люди заражаются споротрихозом в результате контакта с кошками. Эта форма споротрихоза ( Sporothrix brasiliensis ) в США не обнаружена. Будьте осторожны с незнакомыми животными, особенно с кошками. Через кошачьи укусы и царапины может распространяться грибок, вызывающий споротрихоз и другие заболевания. Этот грибок чаще всего распространяется бездомными кошками и домашними кошками, которых пускают на улицу. Узнайте больше о споротрихозе у кошек.
К началу страницы
Откуда берется споротрихоз
Споротрихоз часто связан со сфагновым мхом, розовыми кустами, сеном, царапинами или укусами животных.
Грибок, вызывающий споротрихоз, обитает в окружающей среде.
Sporothrix , грибок, вызывающий споротрихоз, живет в окружающей среде в почве и на растительных материалах, таких как мох сфагнум, розовые кусты, сено или древесина. Микроскопический грибок может попасть на кожу через небольшие порезы или царапины. В редких случаях вдыхание грибка может вызвать легочную (легочную) инфекцию. Тип споротрихоза, обнаруженный в Северной Америке, не заразен и не может передаваться от человека к человеку. Однако в Южной Америке тип споротрихоза, вызываемый Sporothrix brasiliensis распространяется через царапины или укусы животных, особенно кошек. (Это грибковое заболевание не болезнь кошачьих царапин, а бактериальное заболевание, распространяемое кошками, которое встречается во всем мире, где бы ни жили кошки.)
В редких случаях вдыхание грибка может вызвать легочную (легочную) инфекцию. Тип споротрихоза, обнаруженный в Северной Америке, не заразен и не может передаваться от человека к человеку. Однако в Южной Америке тип споротрихоза, вызываемый Sporothrix brasiliensis распространяется через царапины или укусы животных, особенно кошек. (Это грибковое заболевание не болезнь кошачьих царапин, а бактериальное заболевание, распространяемое кошками, которое встречается во всем мире, где бы ни жили кошки.)
Начало страницы
Диагностика и тестирование
Ваш лечащий врач возьмет небольшой образец ткани (биопсию) из инфицированного участка тела для лабораторных исследований. Лаборатория обычно проводит посев грибка, чтобы выяснить, что вызывает инфекцию. Анализы крови могут помочь диагностировать тяжелый споротрихоз, но обычно не могут диагностировать кожные инфекции.
К началу страницы
Лечение
В большинстве случаев споротрихоз поражает только кожу или ткани под кожей. Эти инфекции не опасны для жизни, но их необходимо лечить противогрибковыми препаратами, отпускаемыми по рецепту, в течение нескольких месяцев. Наиболее распространенным средством лечения этого типа споротрихоза является итраконазол, принимаемый внутрь в течение 3–6 месяцев. Перенасыщенный йодистый калий (SSKI) — еще один вариант лечения кожного споротрихоза. SSKI и азольные препараты, такие как итраконазол, не следует использовать, если вы беременны.
Эти инфекции не опасны для жизни, но их необходимо лечить противогрибковыми препаратами, отпускаемыми по рецепту, в течение нескольких месяцев. Наиболее распространенным средством лечения этого типа споротрихоза является итраконазол, принимаемый внутрь в течение 3–6 месяцев. Перенасыщенный йодистый калий (SSKI) — еще один вариант лечения кожного споротрихоза. SSKI и азольные препараты, такие как итраконазол, не следует использовать, если вы беременны.
Если у вас тяжелая форма споротрихоза, поражающая легкие, кости, суставы или центральную нервную систему, вам, вероятно, введут амфотерицин В внутривенно. После первого курса лечения амфотерицином В вы можете принимать итраконазол перорально в течение как минимум 1 года противогрибкового лечения. Людям со споротрихозом в легких также может потребоваться операция по удалению инфицированной ткани.
Поставщики медицинских услуг: Подробные рекомендации по лечению см. в Руководстве по клинической практике Американского общества инфекционистов по лечению споротрихоза.
К началу страницы
Статистические данные
Диагноз споротрихоза встречается редко, но количество случаев трудно определить, поскольку в Соединенных Штатах отсутствует национальный эпиднадзор за ним. Оценки заболеваемости споротрихозом среди населения были получены в результате лабораторного наблюдения в районе залива Сан-Франциско в 1992–1993 гг. и предполагали, что годовой показатель составляет менее одного случая на 1 миллион населения. 5 Однако более легкие инфекции могут не диагностироваться. Споротрихоз может быть более распространенным в других частях мира, например, в Латинской Америке. 2 Например, в штате Рио-де-Жанейро, Бразилия, в период 1998–2009 гг. было зарегистрировано более 2200 случаев. 6 Другое исследование показало, что частота споротрихоза составляет от 48 до 60 случаев на 100 000 населения в южно-центральной горной местности Перу. 7
Вспышки споротрихоза
В Соединенных Штатах вспышки споротрихоза произошли среди людей, которые прикасались к сфагновому мху или сену, например, работники лесного хозяйства, 8,9 работники питомников деревьев и садовых центров, 10-12 и люди, которые работали с тюками сена или играли с ними. 13-16 Вспышки споротрихоза также были зарегистрированы в ряде других стран, включая Австралию, Бразилию, Китай, Гватемалу и Южную Африку. 2 Медицинские работники, обеспокоенные необычным количеством новых случаев заболевания, должны обратиться в свое государственное или местное учреждение здравоохранения.
13-16 Вспышки споротрихоза также были зарегистрированы в ряде других стран, включая Австралию, Бразилию, Китай, Гватемалу и Южную Африку. 2 Медицинские работники, обеспокоенные необычным количеством новых случаев заболевания, должны обратиться в свое государственное или местное учреждение здравоохранения.
Продолжающаяся вспышка споротрихоза происходит в некоторых городах Бразилии, где инфекция стала обычным явлением среди уличных кошек и может передаваться людям через укусы или царапины. Узнайте больше об этой проблеме.
К началу страницы
К началу страницы
Типы, симптомы, методы лечения и многое другое
Автор: Редакторы WebMD
- Что такое сыпь?
- Экзема
- Кольцевидная гранулема
- Красный плоский лишай
- Розовый лишай
Сыпь представляет собой ненормальное изменение цвета или текстуры кожи. Обычно они возникают в результате воспаления кожи, которое может иметь множество причин.
Существует много типов сыпи, включая экзему, кольцевидную гранулему, красный плоский лишай и розовый лишай.
Экзема — это общий термин, описывающий несколько различных состояний, при которых кожа воспаляется, краснеет, шелушится и зудит. Экзема является распространенным заболеванием кожи, а атопический дерматит (также называемый атопической экземой) является одной из наиболее распространенных форм экземы.
Экзема может поражать взрослых и детей. Состояние не заразно. Просмотрите слайд-шоу, чтобы получить обзор экземы.
Причины
Мы точно не знаем, что вызывает атопическую экзему, но это состояние часто встречается у людей с семейным анамнезом аллергии. Если у вас экзема, у вас также может быть сенная лихорадка и/или астма, или у членов вашей семьи могут быть эти заболевания.
Некоторые вещества могут спровоцировать обострение экземы или ухудшить течение экземы, но не вызывают заболевания. Триггеры экземы включают стресс, раздражители кожи (включая мыло, средства по уходу за кожей или некоторые ткани), аллергены и климат/окружающую среду. Узнайте больше о связи между аллергией и экземой.
Узнайте больше о связи между аллергией и экземой.
Симптомы
Внешний вид экземы может варьироваться от человека к человеку. У взрослых экзема чаще всего поражает руки, локти и «сгибаемые» области, такие как внутренняя часть локтей и задняя часть коленей. У маленьких детей экзема часто проявляется внутри локтей, под коленями, на лице, задней части шеи и волосистой части головы. Признаки и симптомы атопической экземы включают:
- Зуд
- Покраснение кожи
- Сухая, шелушащаяся или покрытая корками кожа, которая может стать толстой и кожистой в результате длительного расчесывания кожа
Диагностика
Для диагностики атопической экземы врач осмотрит кожу и спросит о симптомах. Они могут проверить участок кожи с чешуйками или корками, чтобы исключить другие кожные заболевания или инфекции. Узнайте больше о симптомах и диагностике экземы.
Лечение
Вы можете лечить экзему с помощью увлажняющих средств, которые не содержат отдушек и содержат такие ингредиенты, как керамиды, глицерин и минеральное масло. Лекарства включают безрецептурные кремы и мази, содержащие стероидный гидрокортизон (например, Кортизон-10, Корт-Эйд, Дермарест Экзема, Неоспорин Экзема). Эти продукты могут помочь контролировать зуд, отек и покраснение, связанные с экземой. Кремы с кортизоном, отпускаемые по рецепту, а также таблетки и уколы кортизона также используются в более тяжелых случаях.
Лекарства включают безрецептурные кремы и мази, содержащие стероидный гидрокортизон (например, Кортизон-10, Корт-Эйд, Дермарест Экзема, Неоспорин Экзема). Эти продукты могут помочь контролировать зуд, отек и покраснение, связанные с экземой. Кремы с кортизоном, отпускаемые по рецепту, а также таблетки и уколы кортизона также используются в более тяжелых случаях.
Людям с экземой легкой и средней степени тяжести могут помочь местные иммуномодуляторы (ТИМ). TIMS, включая фирменные продукты Elidel и Protopic, изменяет иммунный ответ организма на аллергены, предотвращая обострения.
Crisaborole (Eucrisa) — мазь для лечения псориаза легкой и средней степени тяжести у детей в возрасте 2 лет и старше.
Дупилумаб (Дупиксент) представляет собой инъекционное моноклональное антитело, используемое у пациентов с атопическим дерматитом средней и тяжелой степени. Он быстро устраняет зуд у большинства пациентов.
Другие препараты, которые могут быть использованы для лечения экземы, включают антибиотики (для лечения инфицированной кожи) и антигистаминные препараты (для контроля зуда).
Фототерапия — еще одно лечение, которое помогает некоторым людям с экземой. Было показано, что ультрафиолетовые световые волны, присутствующие в солнечном свете, помогают лечить некоторые кожные заболевания, включая экзему. В фототерапии используется ультрафиолетовое излучение — либо ультрафиолетовое излучение A (UVA), либо ультрафиолетовое излучение B (UVB) — от специальных ламп для лечения людей с тяжелой формой экземы.
Риски, связанные с фототерапией, включают жжение (обычно напоминающее легкий солнечный ожог), сухость кожи, кожный зуд, веснушки и возможное преждевременное старение кожи. Ваши медицинские работники будут работать с вами, чтобы уменьшить любые риски. Узнайте больше о лечении экземы.
Профилактика
Предотвратить атопическую экзему невозможно, но вы можете предпринять некоторые меры для облегчения симптомов:
- Уменьшить стресс
- Избегайте царапающих материалов (например, шерсти) и химических веществ, таких как жесткое мыло, моющие средства и растворители
- Часто увлажняйте кожу
- Избегайте резких перепадов температуры или влажности
- Избегайте ситуаций, вызывающих потливость и перегревание
Узнайте больше о том, как предотвратить обострения экземы.
Кольцевидная гранулема — это хроническое кожное заболевание, которое представляет собой круглую сыпь с красноватыми бугорками (папулами). Люди с кольцевидной гранулемой обычно замечают одно или несколько колец небольших твердых бугорков на тыльной стороне предплечий, кистей или стоп. Сыпь может быть слегка зудящей. Неизвестно, что вызывает это, и они обычно проходят сами по себе, хотя могут быть назначены стероиды. Заболевание чаще всего поражает детей и молодых людей, несколько чаще встречается у девочек.
Кольцевидная гранулема — это хроническое кожное заболевание, которое представляет собой круглую сыпь с красноватыми бугорками (папулами).
Чаще всего этим заболеванием страдают дети и молодые люди. Кольцевидная гранулема немного чаще встречается у девочек и обычно наблюдается у здоровых людей.
Причины
Мы не знаем, что вызывает кольцевидную гранулему.
Симптомы
Люди с кольцевидной гранулемой обычно замечают одно или несколько колец небольших твердых бугорков на тыльной стороне предплечий, кистей или стоп. Сыпь может быть слегка зудящей.
Сыпь может быть слегка зудящей.
Диагностика
Ваш врач может поставить вам диагноз. Они могут использовать биопсию кожи, чтобы подтвердить, что у вас кольцевидная гранулема.
Лечение
Лечение кольцевидной гранулемы обычно не требуется, за исключением косметических соображений. В некоторых случаях стероидные кремы или мази могут помочь исчезнуть шишкам. Некоторые врачи могут решить заморозить очаги поражения жидким азотом или ввести стероиды непосредственно в кольца бугорков. В серьезных случаях можно использовать терапию ультрафиолетовым светом или пероральные препараты.
Посмотрите фото, как выглядит кольцевидная гранулема.
Красный плоский лишай — распространенное кожное заболевание, при котором появляются блестящие бугорки с плоской вершиной. Они часто имеют угловатую форму и красновато-пурпурный цвет. Красный плоский лишай может появиться где угодно на коже, но часто поражает внутреннюю часть запястий и лодыжек, голени, спину и шею. У некоторых людей красный плоский лишай появляется во рту, в области гениталий, на коже головы и ногтях. Могут возникать толстые скопления бугорков, особенно на голенях.
У некоторых людей красный плоский лишай появляется во рту, в области гениталий, на коже головы и ногтях. Могут возникать толстые скопления бугорков, особенно на голенях.
Красный плоский лишай чаще всего поражает взрослых в возрасте 30–70 лет. Это не характерно для очень молодых или пожилых людей.
Причины
Врачи считают красный плоский лишай аутоиммунным заболеванием, то есть иммунная система организма атакует собственные ткани. Но они не знают, чем это вызвано. Иногда красный плоский лишай возникает в результате запускающего агента, такого как гепатит B или гепатит C. Врачи называют это лихеноидной реакцией.
Если у вас аллергия на лекарства для лечения высокого кровяного давления, сердечных заболеваний и артрита, у вас может появиться сыпь по типу красного плоского лишая. Красный плоский лишай не заразен.
Симптомы
Признаки и симптомы заболевания включают блестящие бугорки с плоской вершиной фиолетового или красновато-фиолетового цвета. Часто чешется. Когда он появляется на коже головы, красный плоский лишай может привести к выпадению волос. Красный плоский лишай ногтей может привести к ломкости или расщеплению ногтей.
Часто чешется. Когда он появляется на коже головы, красный плоский лишай может привести к выпадению волос. Красный плоский лишай ногтей может привести к ломкости или расщеплению ногтей.
Диагностика
Врач может диагностировать красный плоский лишай по внешнему виду или с помощью биопсии кожи. Для этой процедуры они возьмут небольшой кусочек кожи с пораженного участка и отправят его в лабораторию для тестирования.
Лечение
Красный плоский лишай нельзя вылечить, но вы можете лечить симптомы с помощью препаратов против зуда, таких как антигистаминные препараты (например, Бенадрил или дифенгидрамин). Если красный плоский лишай поражает только небольшую часть тела, на пораженный участок можно нанести лечебный крем. В более тяжелых случаях врачи могут назначить уколы стероидов, преднизолон или другие препараты, подавляющие иммунную систему. Они также могут дать вам ретиноиды или попробовать световую терапию.
Посмотрите слайд-шоу, чтобы увидеть фотографии красного плоского лишая и других кожных реакций.
Розовый лишай — распространенная кожная сыпь, обычно легкая. Состояние часто начинается с большого чешуйчатого розового участка кожи на груди или спине. Затем вы заметите одно пятно розовой кожи, за которым быстро последуют другие. Ваша кожа будет зудеть, краснеть или воспаляться. Количество и размеры пятен могут варьироваться.
Причины
Мы не знаем, что вызывает розовый лишай. Но есть данные, свидетельствующие о том, что розовый лишай может быть вызван вирусом, потому что сыпь напоминает некоторые вирусные заболевания. Сыпь не распространяется от человека к человеку.
Симптомы
Основным симптомом розового лишая является большая чешуйчатая розовая область кожи, за которой следуют более зудящие, воспаленные или покрасневшие пятна. Розовый лишай поражает спину, шею, грудь, живот, плечи и ноги. Сыпь может отличаться от человека к человеку.
Диагностика
Врач обычно может диагностировать розовый лишай, взглянув на него.

