Рак глаза у детей: Ретинобластома (Краткая информация)
Ретинобластома (Краткая информация)
Ретинобластома — это рак глаза. В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, erstellt am: 2016/04/04,
редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Christine Jurklies; Dr. med. Petra Temming, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/26
doi:10.1591/poh.retino-patinfo.kurz.1.20120611
Что такое ретинобластома?
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Ретинобластома может затрагивать один глаз, или сразу оба глаза. Чаще всего она вырастает только в одном глазу (специалисты называют это односторонней ретинобластомой, или унилатеральной опухолью). У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
Обычно ретинобластомы вырастают быстро. Они могут появляться внутри глазного яблока. Оттуда они прорастают в глазницу и по зрительному нерву [зрительный нерв] уходят в головной мозг, раковые клетки попадают в центральную нервную систему [ЦНС].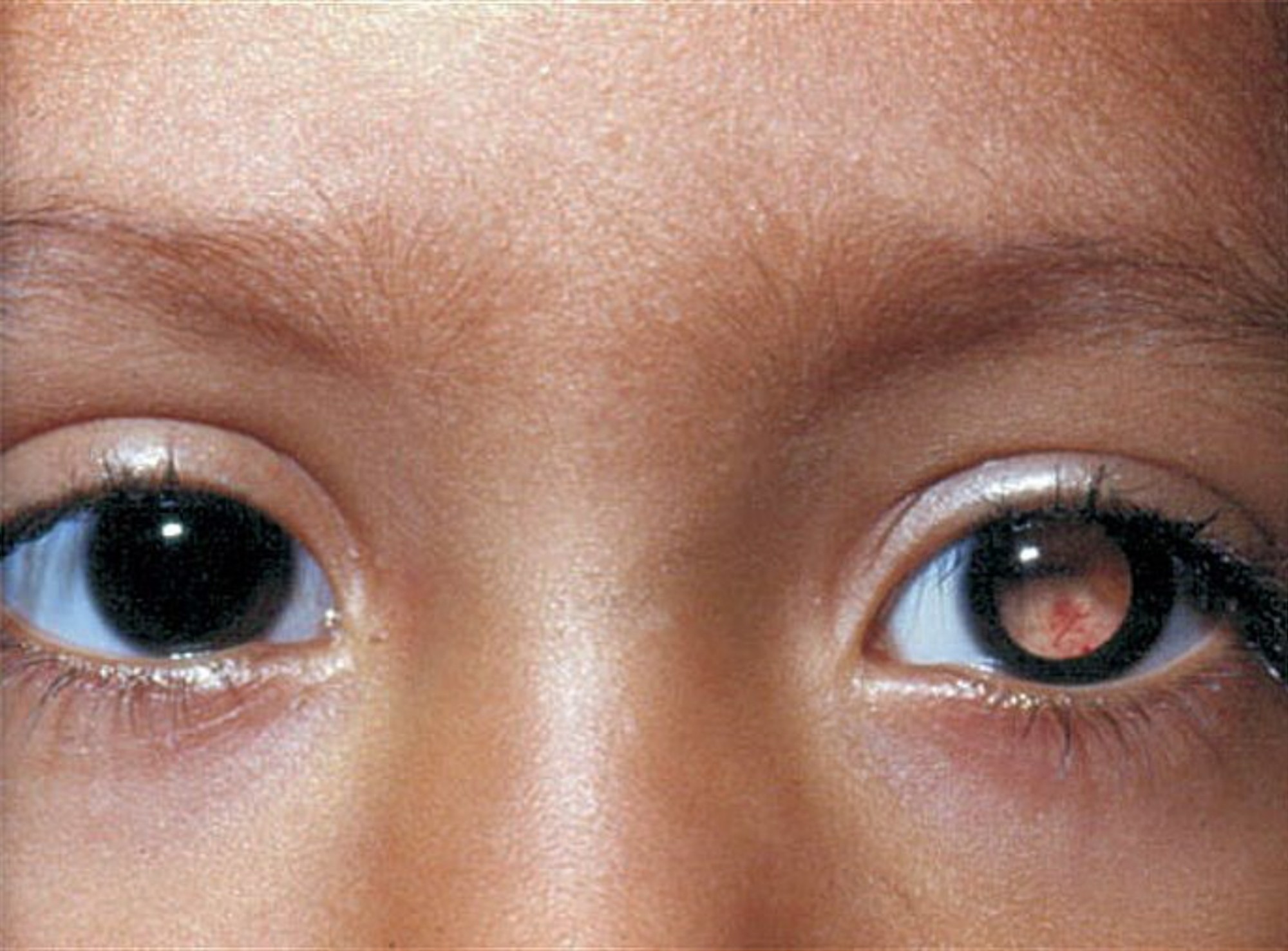 Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Как часто у детей встречается ретинобластома?
Из всех видов внутриглазного рака ретинобластома является самым частым видом рака у детей. В Германии ежегодно заболевает ретинобластомой около 40 детей и подростков в возрасте до 15 лет. Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г. Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Как правило, ретинобластома встречается у младенцев и детей младшего возраста, то есть практически всегда — в возрасте до 5 лет.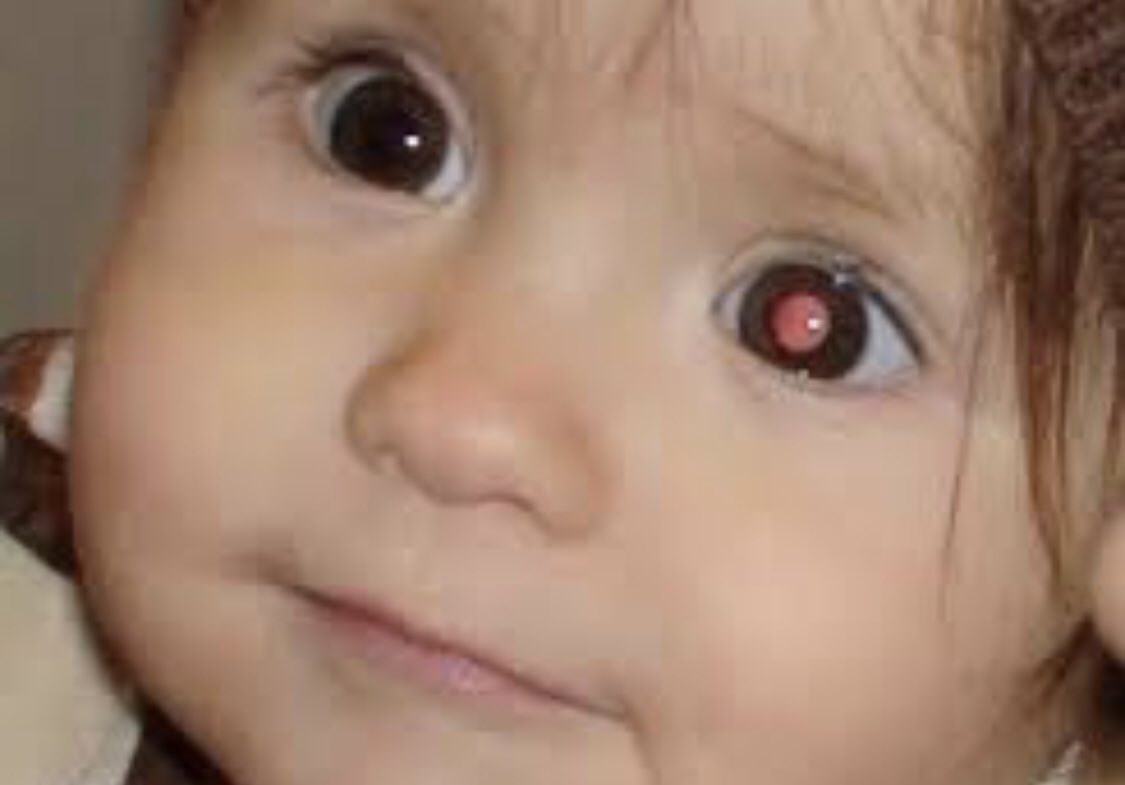 Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почему дети заболевают ретинобластомой?
Ретинобластомы появляются тогда, когда происходят два генетических [генетический] изменения (две мутации) в клетках-предшественниках сетчатки, в так называемых ретинобластах. Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
У большинства заболевших – это около 60% всех детей – ретинобластомы не являются наследственными. Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Независимо от того, является ли ретинобластома наследственной или нет, специалисты всегда находят генетические изменения в так называемом гене ретинобластомы [ген ретинобластомы], который находится на 13 хромосоме [хромосомы]. Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Более подробную информацию о генетической классификации ретинобластом, о том, как часто они появляются и как они возникают, можно прочитать в разделе «Генетика ретинобластомы / Как болезнь передаётся по наследству?»
Какие бывают симптомы болезни?
Пока ретинобластома очень маленького размера, то обычно дети ни на что не жалуются.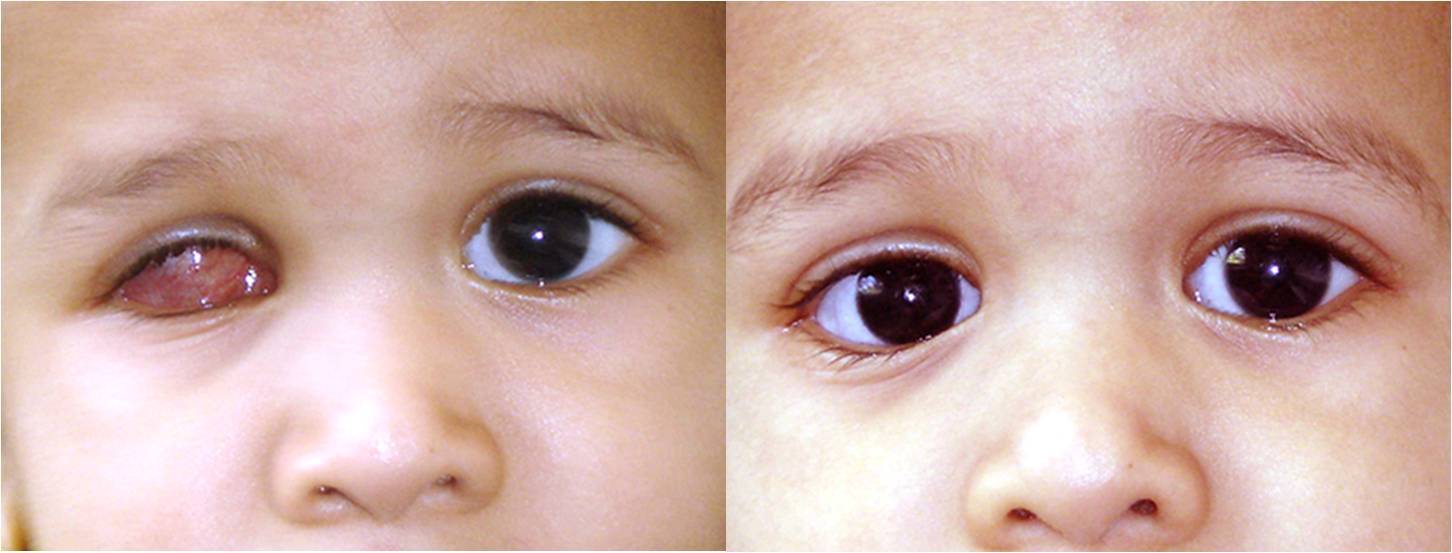 Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
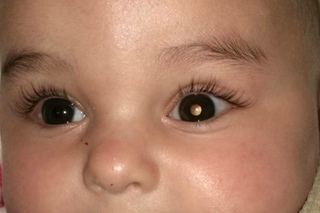
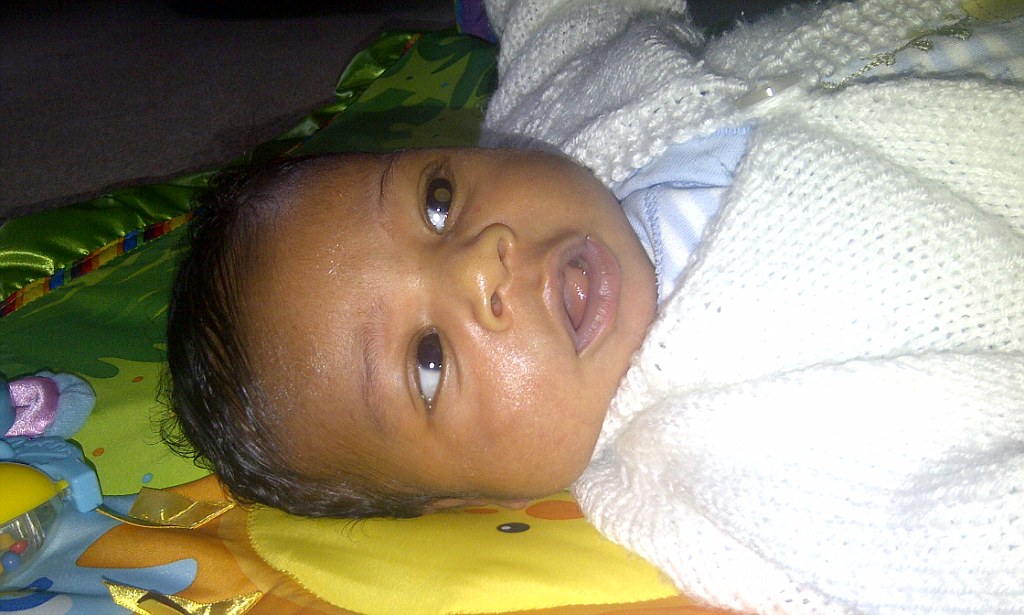
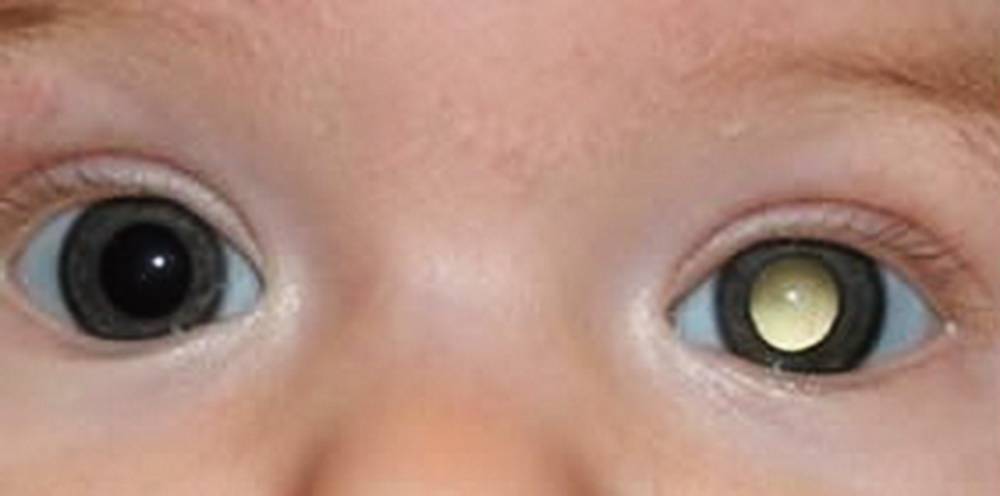
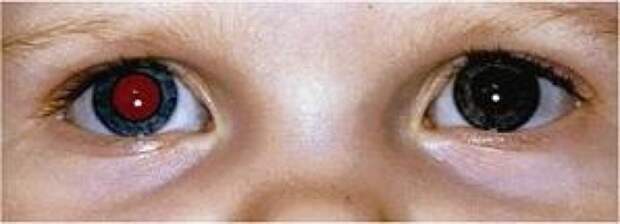
Самым частым первым симптомом, по которому примерно у одной трети детей находят ретинобластому, является белое свечение зрачка при определённом освещении (на языке специалистов этот симптом называется лейкокория). Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.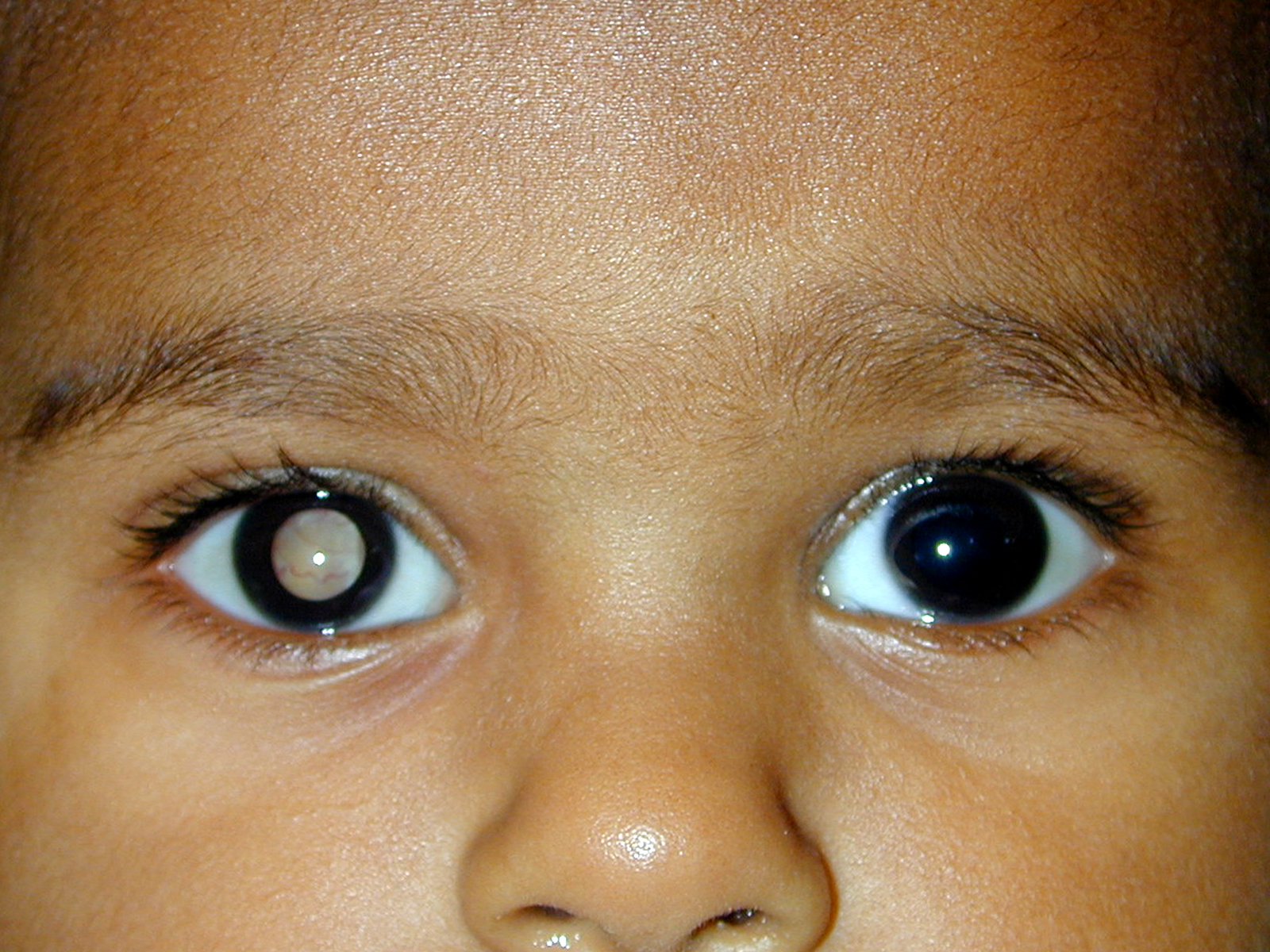
Тревожные симптомы у детей это:
- когда зрачок (или оба зрачка) становится беловато-жёлтого цвета (лейкокория)
- у ребёнка начинается косоглазие или ухудшается зрение/острота зрения
- покраснение или отёк глаз, глаза начинают болеть
Если у ребёнка появляется один или сразу несколько из перечисленных симптомов, то это ещё не значит что он заболел ретинобластомой, или каким-то другим видом рака. Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Дети из семей с повышенным риском наследственного заболевания должны регулярно проходить обследования у глазного врача, даже если у них нет никаких симптомов и они ни на что не жалуются.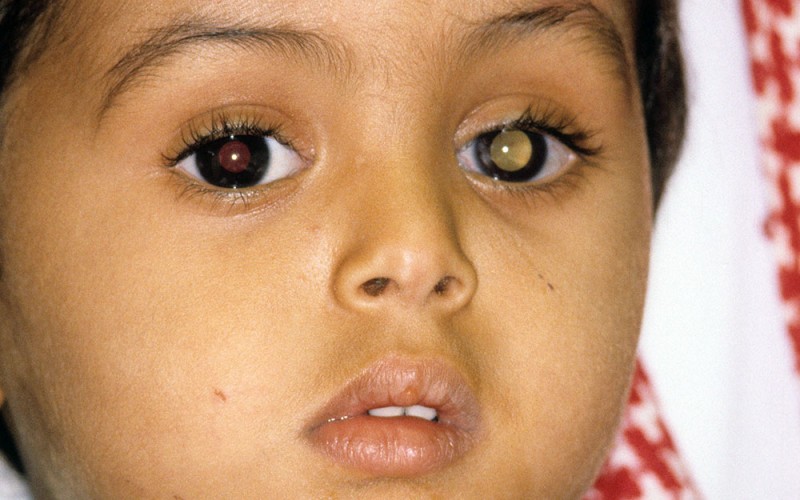 Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Как диагностируется ретинобластома?
Если педиатр (или другой специалист) подозревает из истории болезни ребёнка (анамнез) и по результатам наружного осмотра [наружный осмотр] ретинобластому, то врач направляет ребёнка в клинику, которая специализируется на этой форме онкологии (офтальмологический или детский онкологический центр).
Если подозревают ретинобластому, то необходимо выполнить разные исследования. Во-первых, надо диагноз подтвердить. Во-вторых, надо выяснить, какой конкретно формой ретинобластомы заболел ребёнок (наследственной или ненаследственной), и насколько болезнь успела разойтись по организму.
Для подтверждения диагноза самым важным исследованием является офтальмоскопия. Если ретинобластома действительно подтверждается, то необходимы дополнительные исследования, чтобы точно понять, насколько. болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
В редких случаях, например, когда у ребёнка ярко выраженная поздняя стадия болезни и/или скоро надо начинать курс химиотерапии, специалисты могут выполнять другие дополнительные исследования, например, рентген грудной клетки, анализ спинно-мозновой жидкости (люмбальная пункция), анализ костного мозга (костномозговая пункция) и/или обследование костей ребёнка (сцинтиграфия костей скелета).
Вся диагностика выполняется не только больному ребёнку. Так как у заболевшего может быть врождённая форма ретинобластомы, то офтальмолог проверяет его братьев, сестёр и родителей. Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Когда сделаны все необходимые исследования и анализы, команда специалистов вместе с Вами решает, какая тактика лечения будет максимально эффективной для Вашего ребёнка.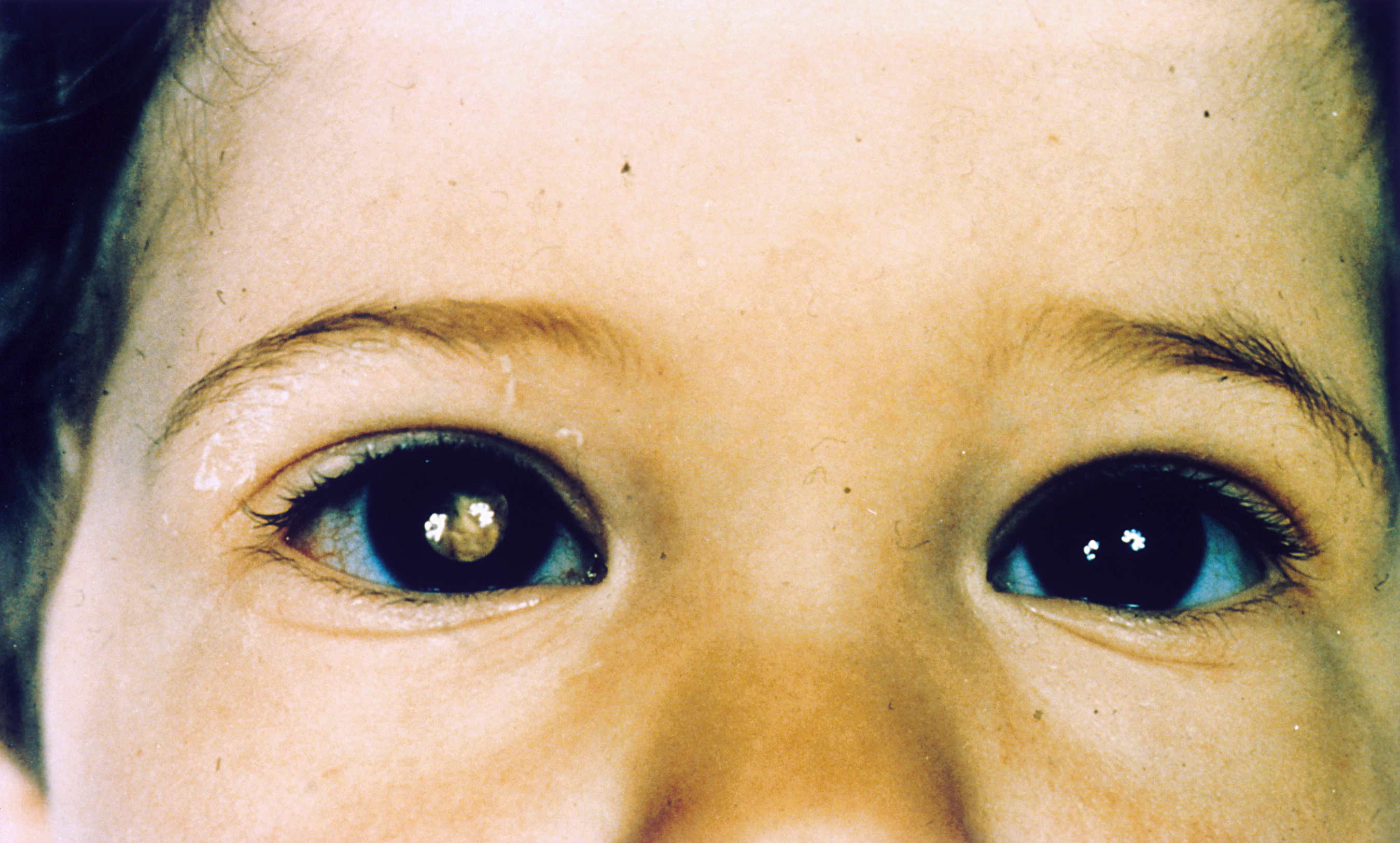
Как лечат ретинобластому?
Для детей с ретинобластомой могут применяться такие виды лечения как операция, облучение (брахитерапия или чрескожная лучевая терапия), криотерапия, лазерная терапия и химиотерапия.
На каком конкретном методе лечения остановятся специалисты, зависит от того, выросла ли опухоль в одном глазу, или в обоих, насколько болезнь разошлась по организму на момент постановки диагноза (стадия болезни), и можно ли рассчитывать, что после терапии зрение ещё способно сохраниться в одном глазу, или в обоих. Также при составлении плана лечения учитывается возраст ребёнка.
Цель любого лечения – полностью убить, или точнее говоря удалить опухоль, а это значит полное выздоровление от рака. Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Принципиально возможны две тактики лечения:
- хирургическое удаление опухоли вместе с глазом (на языке специалистов это называется энуклеация)
- лечение с помощью лучевой терапии, лазерной терапии, криотерапии и/или химиотерапии, которое позволяет сохранить глаз.
Вылечить ребёнка и одновременно сохранить глаз можно только в том случае, если диагноз ретинобластомы был поставлен своевременно, то есть на ранней стадии болезни. Цель такого лечения состоит в том, чтобы полностью нейтрализовать опухоль и одновременно сохранить зрение без риска для жизни. Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Как лечат детей с односторонней ретинобластомой
Если у ребёнка односторонняя ретинобластома, то удаление больного глаза (энуклеация) – это самый надёжный и самый оправданный метод лечения. Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Если опухоль маленького размера, то в некоторых случаях возможно лечение, которое сохранит глазное яблоко (прежде всего это локальное лечение, так называемая брахитерапия). Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но нужно сказать, что односторонние ретинобластомы, как правило, находят очень поздно, то есть уже на запущенных стадиях. Больной глаз к этому времени обычно уже бывает слепым. Поэтому, когда его удаляют, то это не значит, что ребёнок станет хуже видеть или хуже ориентироваться.
Если опухоль хирургически можно удалить полностью, то после операции никакого дополнительного лечения не нужно. Если анализ ткани опухоли (гистологический анализ) из удалённого глаза показывает, что ретинобластома была очень обширная, или она уже ушла за пределы глаза, то после удаления (энуклеации) ребёнок получает курсы химиотерапии. Чтобы убить опухолевые клетки, возможно оставшиеся в организме, или уничтожить мельчайшие метастазы, нужна химиотерапия. В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
Как лечат детей с двусторонней ретинобластомой
Если у Вашего ребёнка двусторонняя ретинобластома, то врачи будут стараться подобрать индивидуальную комбинацию из тех методов лечения, которые есть в распоряжении. Их цель не только полностью контролировать опухоль, но и одновременно сохранить зрение хотя бы в одном глазу.
Поэтому лечение начинается с локальной терапии. Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Если опухоль слишком большая для этих методов, то в некоторых случаях сначала назначают курсы химиотерапии, чтобы уменьшить размер/объём опухоли. После этого переходят к локальной терапии (то есть к лазерной терапии, криотерапии или брахитерапии).
Часто бывает так, что в одном из глаз ретинобластома разрослась настолько обширно, что нет никакого смысла пытаться сохранить глазное яблоко. Поэтому специалисты полностью удаляют глазное яблоко (проводят энуклеацию).
Иногда — в тех случаях, когда для лечения менее больного глаза требуется химиотерапия — энуклеация более поражённого глазного яблока может быть отложена. Так как в результате химиотерапии опухоль настолько сильно может уйти и уменьшиться (на языке специалистов это называется регрессия опухоли), что всё-таки появится возможность сохранить глазное яблоко. Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Если и во втором глазу (изначально менее затронутым болезнью) опухоль продолжает расти (то есть опухоль стала прорастать в зрительный нерв или в сосудистую оболочку; есть опухолевые отсевы в стекловидном теле), то единственное лечение, с помощью которого можно сохранить глазное яблоко – это чрескожное облучение.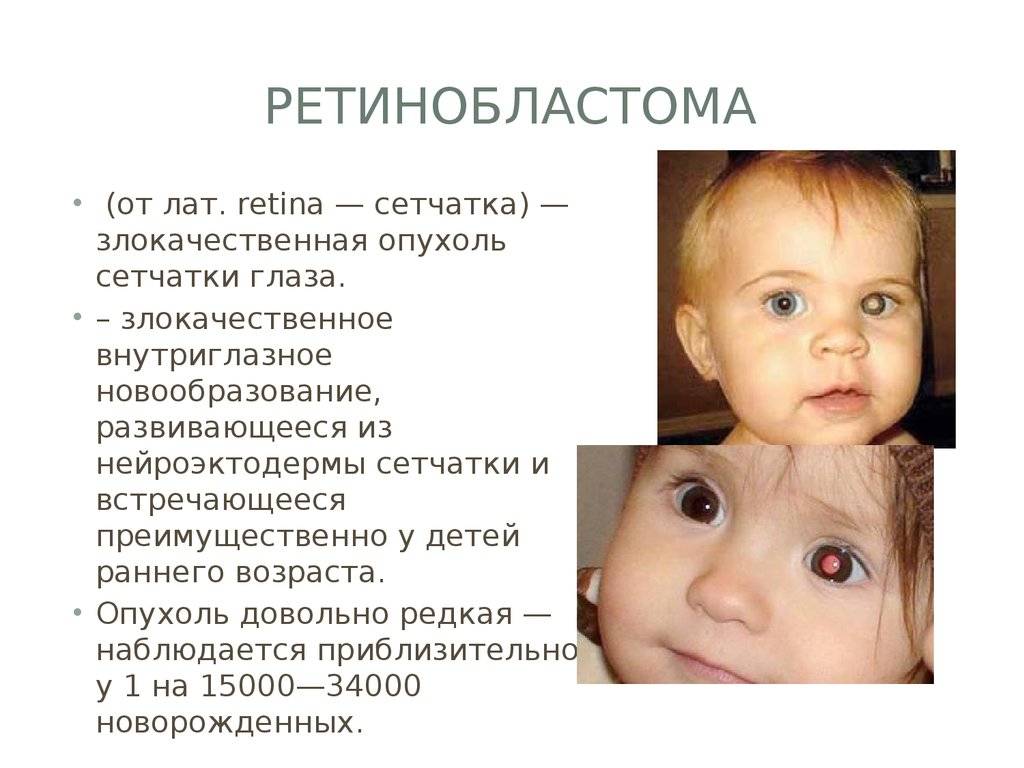 Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Так как риски осложнений после курсов современной химиотерапии ниже, чем после облучения, то сегодня врачи стремятся по-возможности отказываться от чрескожной лучевой терапии [чрескожная лучевая терапия], прежде всего у детей первого года жизни. Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Какие есть новые подходы к лечению ретинобластом?
Чтобы уйти от необходимости удалять глазное яблоко или проводить лучевую терапию, а также, по возможности, снизить или вообще избежать осложнений после внутривенной химиотерапии (а она действует системно, то есть на весь организм ребёнка), в последнее время специалисты развивают и опробывают новые методы в лечении.
Одним из весьма многообещающих методов лечения является так называемая интраартериальная химиотерапия (можно встретить и другой термин внутриартериальная химиотерапия).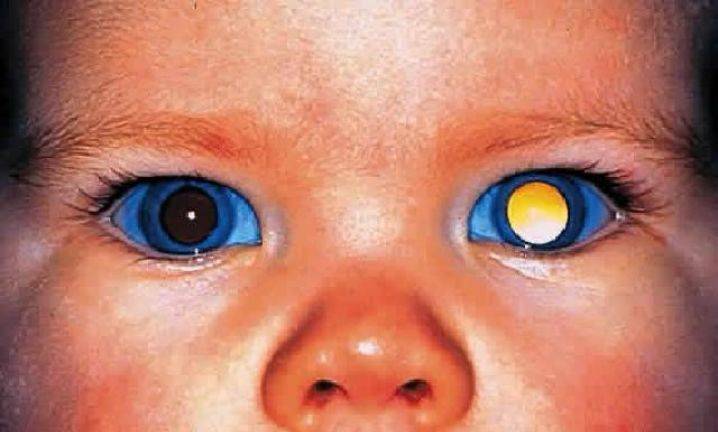 Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Этот вид лечения пока является экспериментальным. С ним работают в нескольких клиниках и только с определённой группой пациентов, например, если болезнь не отвечает на стандартное лечение. В некоторых случаях выполняется как начальное лечение (первичная терапия). Пока результаты можно назвать хорошими. Но точно не известно, насколько длительным будет эффект, то есть как долго это локальное лечение позволяет контролировать опухоль. Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
По каким протоколам и регистрам лечат детей?
Для того, чтобы выбирать для каждого конкретного случая наиболее оптимальный метод лечения, который рекомендуется для каждой группы риска (на языке специалистов — риск-адаптированное лечение), должна быть база, которая основана на достоверных статистических данных.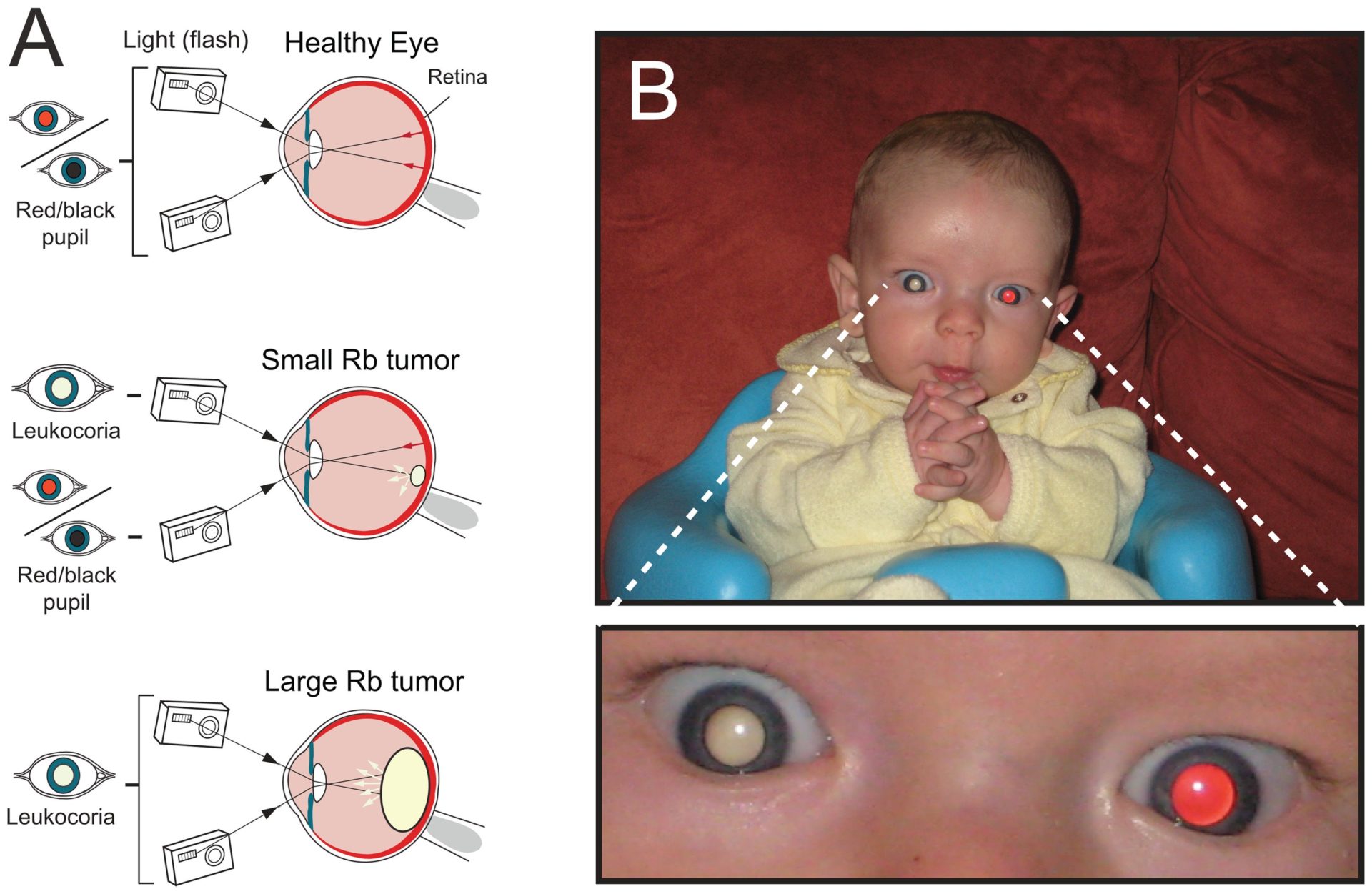 Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Поэтому в отличие от других форм рака, которые встречаются у детей и подростков, пока для лечения ретинобластомы нет такого единого стандартного протокола, которые в Германии называются исследования оптимизации терапии. (Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. По ним лечат детей и одновременно исследуют конкретную форму рака).
Именно по этой причине в 2013 году открылся клинический регистр RB-Registry. В этом регистре несколько лет будут собираться данные об эпидемиологии [эпидемиология] ретинобластомы и о том, как эта болезнь протекает. Цель – собрать больше информации об этой форме рака и о том, какой ответ на лечение дают разные виды терапии.
В этот регистр принимаются все дети и подростки из Германии и Австрии до 18 лет, которые впервые заболели ретинобластомой и/или у которых нашли герминальную мутацию гена RB1 (мутация в зародышевой линии [зародышевая линия]) и они ещё не получали никакого лечения. Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Кроме того для пациентов с наследственной формой ретинобластомы есть возможность попасть в европейский исследовательский протокол, который исследует причины появления вторичных опухолей после того, как ретинобластому успешно вылечили (исследовательский протокол „Скрининг вторичных опухолей у детей с наследственной ретинобластомой“). В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
Сейчас планируется исследовательский протокол по эффективности химиотерпаии. Но он сможет стартовать только тогда, когда будет получено финансирование.
Какие шансы вылечиться от ретинобластомы?
Сегодня благодаря современным подходам в диагностике и в лечении вылечиваются более 95% детей с ретинобластомой. У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
По каждому отдельному ребёнку прогноз зависит в основном от того, на какой стадии болезни поставили диагноз ретинобластомы, и является ли ретинобластома врождённой (наследственная ретинобластома).
Если на момент диагноза опухоль не распространялась за пределы глаза, или за пределы двух глаз (специалисты в этом случае говорят об интраокулярной ретинобластоме), то болезнь лучше поддаётся лечению, чем запущенные ретинобластомы. Поэтому принципиально у них более благоприятный прогноз.
У детей с наследственной ретинобластомой в целом прогноз хуже, чем у детей с ненаследственной ретинобластомой. Это объясняется тем, что независимо от лечения у врождённых форм болезни есть генетическая [генетический] предрасположенность к тому, что в будущем ребёнок заболеет другим онкологическим заболеванием (вторичная злокачественная опухоль). Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Примерно у 5% детей с врождённой ретинобластомой, которая изначально была односторонней, в течение полутора лет после первой болезни в другом глазу также вырастает ретинобластома.
Список литературы:
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-201314.html]
KAA2014
- Houston SK, Murray TG, Wolfe SQ, Fernandes CE: Current update on retinoblastoma. International ophthalmology clinics 2011, 51: 77 [PMID: 21139478]
HOU2011
- Shields CL, Shields JA: Intra-arterial chemotherapy for retinoblastoma: the beginning of a long journey.
 Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015]
Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015]SHI2010a
- Shields CL, Shields JA: Retinoblastoma management: advances in enucleation, intravenous chemoreduction, and intra-arterial chemotherapy. Current opinion in ophthalmology 2010, 21: 203 [PMID: 20224400]
SHI2010
- Lohmann D: Die Genetik des Retinoblastoms. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 31 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S31-33.pdf]
LOh3007
- Jurklies C: Das Retinoblastom — Diagnose und Therapie. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 26 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S26-31.pdf]
JUR2007
- Wieland R, Havers W: Retinoblastome, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie.
 Springer Medizin Verlag 2006, 823 [ISBN: 3540037020]
Springer Medizin Verlag 2006, 823 [ISBN: 3540037020]WIE2006
- Gutjahr P: Retinoblastome, in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285]
GUT2004b
- Abramson DH, Frank CM: Second nonocular tumors in survivors of bilateral retinoblastoma: a possible age effect on radiation-related risk. Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627]
ABR1998
- Wong FL, Boice JD Jr, Abramson DH, Tarone RE, Kleinerman RA, Stovall M, Goldman MB, Seddon JM, Tarbell N, Fraumeni JF Jr, Li FP: Cancer incidence after retinoblastoma. Radiation dose and sarcoma risk. JAMA : the journal of the American Medical Association 1997, 278: 1262 [PMID: 9333268]
WON1997
- Imhof SM, Moll AC, Hofman P, Mourits MP, Schipper J, Tan KE: Second primary tumours in hereditary- and nonhereditary retinoblastoma patients treated with megavoltage external beam irradiation.
 Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291]
Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291]IMh2997
- Eng C, Li FP, Abramson DH, Ellsworth RM, Wong FL, Goldman MB, Seddon J, Tarbell N, Boice JD Jr: Mortality from second tumors among long-term survivors of retinoblastoma. Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741]
ENG1993
- Draper GJ, Sanders BM, Kingston JE: Second primary neoplasms in patients with retinoblastoma. British journal of cancer 1986, 53: 661 [PMID: 3718823]
DRA1986
Ретинобластома (краткая информация) — Retinoblastom (PDF-Datei)
16.04.2016
Ретинобластома у детей и подростков
Прогноз при лечении ретинобластомы
Большинство детей с ретинобластомой могут выздороветь. Основным фактором, влияющим на выживаемость пациентов, является распространение опухоли за пределы глаза. Если опухоль локализована в области глаза, то прогноз очень благоприятный. Если опухоль распространилась на другие части тела, то заболевание хуже поддается лечению.
Если опухоль распространилась на другие части тела, то заболевание хуже поддается лечению.
На исход лечения и выздоровление пациента влияют несколько факторов:
- Поражает ли опухоль один или оба глаза
- Является ли заболевание наследственным или спорадическим
- Размер опухоли и ее расположение
- Количество опухолей или наличие фрагментов основной опухоли
- Возраст ребенка
- Распространилось ли заболевание за пределы глаза
- Как опухоль влияет на зрение или функцию глаза
Коэффициент выживаемости пациентов с опухолью, локализованной в области глаза, составляет >95% при соответствующем лечении. Если заболевание распространилось на глазницу (орбиту), лимфатические узлы, костный мозг, кости или печень, то выживаемость составляет >80% при применении интенсивной химиотерапии, трансплантации аутологичных стволовых клеток и лучевой терапии. Если на момент постановки диагноза заболевание распространилось в спинномозговую жидкость или другие отделы головного мозга, то прогноз менее благоприятен (выживаемость <50%).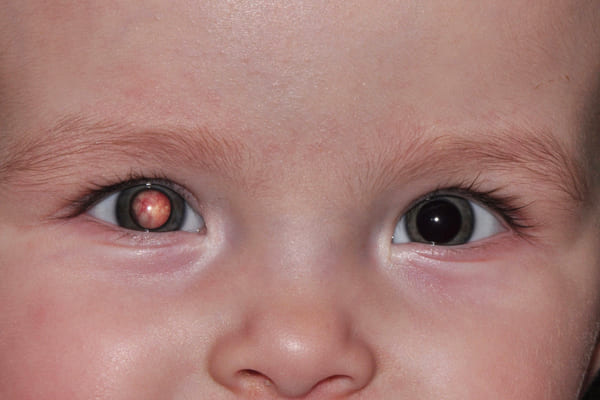
При лечении ретинобластомы врачи и члены семьи должны учитывать, какой ущерб заболевание наносит ребенку. Первостепенное значение имеет излечение, а затем — сохранение глаза с максимально возможным сохранением зрения. Наиболее важным фактором для сохранения глаза является распространение заболевания на момент постановки диагноза. Если имеются сомнения в отношении распространения заболевания или вероятность сохранения зрения низка, врачи могут рекомендовать хирургическое удаление глаза (энуклеацию).
При лечении пациентов с ретинобластомой выживаемость пациента не всегда тождественна «выживаемости глаза». Группа или класс опухоли влияют на прогноз в отношении сохранения глаза. Если опухоль относится к группам A–C, то глаз и зрение сохранить проще. Опухоли, распавшиеся на более мелкие внутри глаза, с обсеменением стекловидного тела (группа D или Е) хуже всего поддаются лечению.
Если опухоли развились в обоих глазах (двусторонняя ретинобластома), как правило, предпринимается попытка сохранить оба глаза с сохранением любой степени зрения. Это удается в 70–85% случаев. При односторонней ретинобластоме на более поздней стадии (группа D или Е) может потребоваться удаление пораженного глаза и тщательный контроль здоровья второго, здорового глаза. Большинству пациентов с односторонней ретинобластомой после хирургического удаления глаза не требуется дополнительное лечение.
Это удается в 70–85% случаев. При односторонней ретинобластоме на более поздней стадии (группа D или Е) может потребоваться удаление пораженного глаза и тщательный контроль здоровья второго, здорового глаза. Большинству пациентов с односторонней ретинобластомой после хирургического удаления глаза не требуется дополнительное лечение.
Ретинобластома у детей и подростков
Прогноз при лечении ретинобластомы
Большинство детей с ретинобластомой могут выздороветь. Основным фактором, влияющим на выживаемость пациентов, является распространение опухоли за пределы глаза. Если опухоль локализована в области глаза, то прогноз очень благоприятный. Если опухоль распространилась на другие части тела, то заболевание хуже поддается лечению.
На исход лечения и выздоровление пациента влияют несколько факторов:
- Поражает ли опухоль один или оба глаза
- Является ли заболевание наследственным или спорадическим
- Размер опухоли и ее расположение
- Количество опухолей или наличие фрагментов основной опухоли
- Возраст ребенка
- Распространилось ли заболевание за пределы глаза
- Как опухоль влияет на зрение или функцию глаза
Коэффициент выживаемости пациентов с опухолью, локализованной в области глаза, составляет >95% при соответствующем лечении.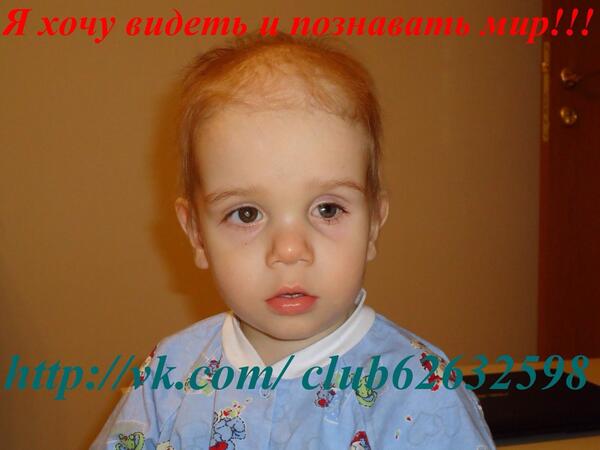 Если заболевание распространилось на глазницу (орбиту), лимфатические узлы, костный мозг, кости или печень, то выживаемость составляет >80% при применении интенсивной химиотерапии, трансплантации аутологичных стволовых клеток и лучевой терапии. Если на момент постановки диагноза заболевание распространилось в спинномозговую жидкость или другие отделы головного мозга, то прогноз менее благоприятен (выживаемость <50%).
Если заболевание распространилось на глазницу (орбиту), лимфатические узлы, костный мозг, кости или печень, то выживаемость составляет >80% при применении интенсивной химиотерапии, трансплантации аутологичных стволовых клеток и лучевой терапии. Если на момент постановки диагноза заболевание распространилось в спинномозговую жидкость или другие отделы головного мозга, то прогноз менее благоприятен (выживаемость <50%).
При лечении ретинобластомы врачи и члены семьи должны учитывать, какой ущерб заболевание наносит ребенку. Первостепенное значение имеет излечение, а затем — сохранение глаза с максимально возможным сохранением зрения. Наиболее важным фактором для сохранения глаза является распространение заболевания на момент постановки диагноза. Если имеются сомнения в отношении распространения заболевания или вероятность сохранения зрения низка, врачи могут рекомендовать хирургическое удаление глаза (энуклеацию).
При лечении пациентов с ретинобластомой выживаемость пациента не всегда тождественна «выживаемости глаза».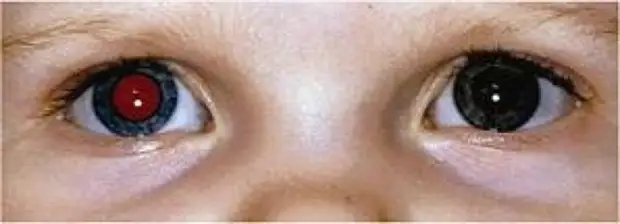 Группа или класс опухоли влияют на прогноз в отношении сохранения глаза. Если опухоль относится к группам A–C, то глаз и зрение сохранить проще. Опухоли, распавшиеся на более мелкие внутри глаза, с обсеменением стекловидного тела (группа D или Е) хуже всего поддаются лечению.
Группа или класс опухоли влияют на прогноз в отношении сохранения глаза. Если опухоль относится к группам A–C, то глаз и зрение сохранить проще. Опухоли, распавшиеся на более мелкие внутри глаза, с обсеменением стекловидного тела (группа D или Е) хуже всего поддаются лечению.
Если опухоли развились в обоих глазах (двусторонняя ретинобластома), как правило, предпринимается попытка сохранить оба глаза с сохранением любой степени зрения. Это удается в 70–85% случаев. При односторонней ретинобластоме на более поздней стадии (группа D или Е) может потребоваться удаление пораженного глаза и тщательный контроль здоровья второго, здорового глаза. Большинству пациентов с односторонней ретинобластомой после хирургического удаления глаза не требуется дополнительное лечение.
Ретинобластома у детей и подростков
Прогноз при лечении ретинобластомы
Большинство детей с ретинобластомой могут выздороветь. Основным фактором, влияющим на выживаемость пациентов, является распространение опухоли за пределы глаза.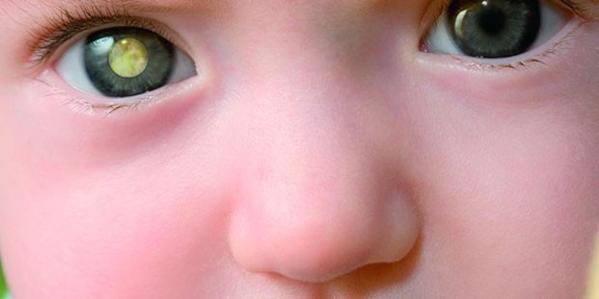 Если опухоль локализована в области глаза, то прогноз очень благоприятный. Если опухоль распространилась на другие части тела, то заболевание хуже поддается лечению.
Если опухоль локализована в области глаза, то прогноз очень благоприятный. Если опухоль распространилась на другие части тела, то заболевание хуже поддается лечению.
На исход лечения и выздоровление пациента влияют несколько факторов:
- Поражает ли опухоль один или оба глаза
- Является ли заболевание наследственным или спорадическим
- Размер опухоли и ее расположение
- Количество опухолей или наличие фрагментов основной опухоли
- Возраст ребенка
- Распространилось ли заболевание за пределы глаза
- Как опухоль влияет на зрение или функцию глаза
Коэффициент выживаемости пациентов с опухолью, локализованной в области глаза, составляет >95% при соответствующем лечении. Если заболевание распространилось на глазницу (орбиту), лимфатические узлы, костный мозг, кости или печень, то выживаемость составляет >80% при применении интенсивной химиотерапии, трансплантации аутологичных стволовых клеток и лучевой терапии. Если на момент постановки диагноза заболевание распространилось в спинномозговую жидкость или другие отделы головного мозга, то прогноз менее благоприятен (выживаемость <50%).
При лечении ретинобластомы врачи и члены семьи должны учитывать, какой ущерб заболевание наносит ребенку. Первостепенное значение имеет излечение, а затем — сохранение глаза с максимально возможным сохранением зрения. Наиболее важным фактором для сохранения глаза является распространение заболевания на момент постановки диагноза. Если имеются сомнения в отношении распространения заболевания или вероятность сохранения зрения низка, врачи могут рекомендовать хирургическое удаление глаза (энуклеацию).
При лечении пациентов с ретинобластомой выживаемость пациента не всегда тождественна «выживаемости глаза». Группа или класс опухоли влияют на прогноз в отношении сохранения глаза. Если опухоль относится к группам A–C, то глаз и зрение сохранить проще. Опухоли, распавшиеся на более мелкие внутри глаза, с обсеменением стекловидного тела (группа D или Е) хуже всего поддаются лечению.
Если опухоли развились в обоих глазах (двусторонняя ретинобластома), как правило, предпринимается попытка сохранить оба глаза с сохранением любой степени зрения. Это удается в 70–85% случаев. При односторонней ретинобластоме на более поздней стадии (группа D или Е) может потребоваться удаление пораженного глаза и тщательный контроль здоровья второго, здорового глаза. Большинству пациентов с односторонней ретинобластомой после хирургического удаления глаза не требуется дополнительное лечение.
Это удается в 70–85% случаев. При односторонней ретинобластоме на более поздней стадии (группа D или Е) может потребоваться удаление пораженного глаза и тщательный контроль здоровья второго, здорового глаза. Большинству пациентов с односторонней ретинобластомой после хирургического удаления глаза не требуется дополнительное лечение.
Рак сетчатки глаза (ретинобластома): симптомы, диагностика, лечение
Рак сетчатки глаза из всех злокачественных опухолей глаз встречается чаще. Однако сама по себе это достаточно редкая болезнь. Онкология проявляется у малышей до пятилетнего возраста. Рак сетчатки глаза или ретинобластома бывает наследственной (40%) или спорадической.
Недуг проявляется в нескольких формах:
- унилатеральная;
- билатеральная;
- трилатеральная ретинобластома.
Унилатеральная форма – опухоль затронула один глаз, встречается в 75% случаев. Билатеральная форма поражает два глаза. В этом случае причина может быть в генах.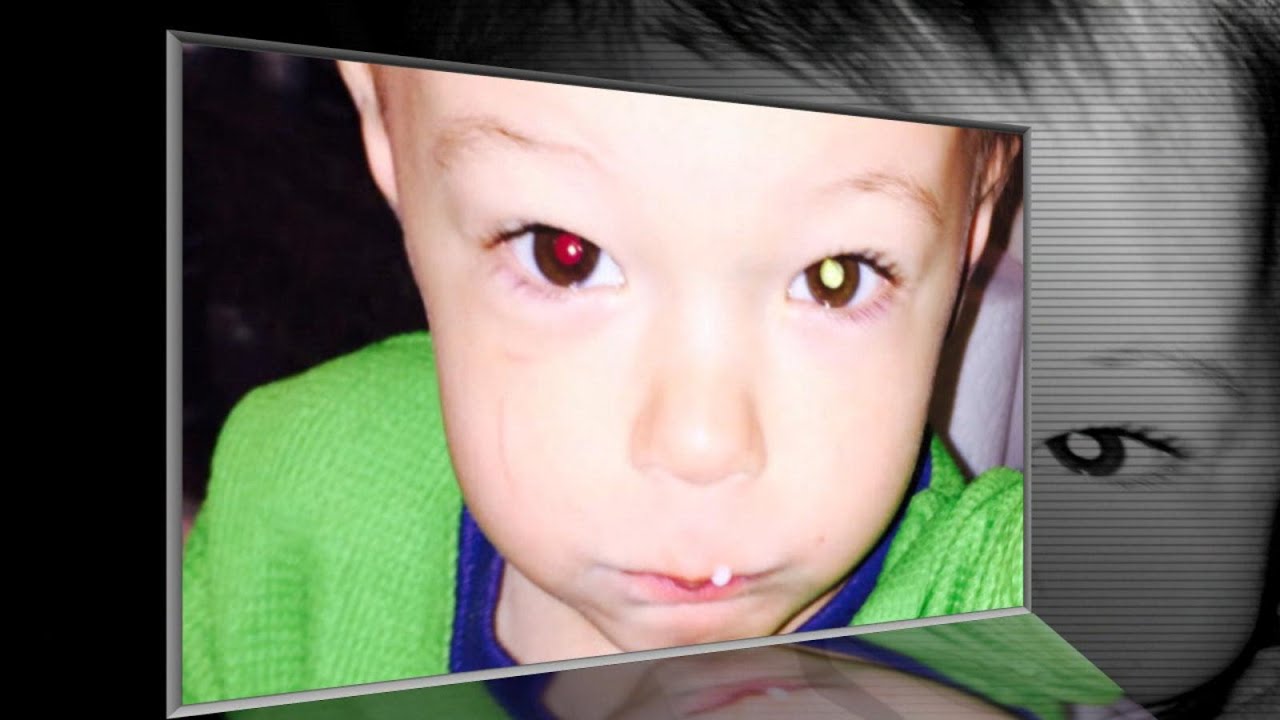 1/4 таких заболеваний является переданными по наследству. Болезнь передается также от родителей, которые не болели раком сетчатки глаза. Данная форма недуга бывает диагностирована на первом году жизни.
1/4 таких заболеваний является переданными по наследству. Болезнь передается также от родителей, которые не болели раком сетчатки глаза. Данная форма недуга бывает диагностирована на первом году жизни.
Трилатеральная форма. Возникает у ребенка, который имеет наследственную ретинобластому. Недуг встречается довольно редко. Болезнью заболевают около 5%, которым поставлен диагноз билатеральная ретинобластома. Это заболевание проявляется как внутричерепная нейробластическая опухоль (появляется из недифференцированных нервных клеток).
Причины возникновения ретинобластомы
Опухоль появляется, если возникают 2 генетические мутации в клетках-предшественниках сетчатки, в т.н. ретинобластах. Природа возникновения такого явления имеет две первопричины:
- мутации возникли непосредственно в клетках сетчатки глаза как спонтанные изменения. Речь идет о спорадической ретинобластоме, которая не была передана наследственным путем. Рак спорадического характера возникает у 60% из всех заболевших детей;
- другая причина болезни – наличие изменений в зародышевых клетках.
 Это наследственная форма заболевания у детей, она бывает в 40% случаев.
Это наследственная форма заболевания у детей, она бывает в 40% случаев.
Как часто встречается это заболевание
Из всех опухолей глаз у детей данный недуг проявляется чаще всего. Каждый год из 18 тысяч малышей, которые появились на свет, один ребенок болен ретинобластомой глаза. Если смотреть на общую статистику онкозаболеваний, то такой рак – довольно редкое явление среди прочих видов онкологических недугов. Информационные сведения, собранные работниками Детского Ракового Регистра (Германия), свидетельствуют, что ретинобластома проявляется в 2% случаев из всех онкозаболеваний у детей и подростков.
Здесь характерны определенные возрастные категории. 80% случаев этого рака обнаруживается у малышей до четырех лет. Ребята старше шестилетнего возраста болеют ретинобластомой глаза в исключительных случаях. Груднички и малыши ясельного возраста подвержены недугу наиболее чаще других. Поэтому можно считать, что ретинобластома у новорожденного – частое явление, но с тем расчетом, что речь идет о сравнении с другими опухолями глаза, а не со всеми раковыми болезнями в целом.
Симптомы и признаки рака сетчатки глаза (ретинобластома)
Ретинобластома симптомы имеет следующие:
- непрозрачное белое пятно на зрачке (лейкокория), иначе это белое свечение зрачка при определенном виде освещения. Такая симптоматика обычно обнаруживается первоочередно;
- косоглазие, снижение остроты зрения;
- когда один глаз начинает видеть хуже, чем другой;
- дискомфорт, болевые ощущения в глазу;
- отечность глаза, покраснение (эритема конъюнктивы).
Поначалу ретинобластома признаков практически не имеет. Недомогания появляются при разрастании опухоли или вследствие ее дислокации в другие области глаза. Перечисленные симптомы не всегда указывают на то, что это именно ретинобластома глаза. Такие проявления бывают также и неопасными, но чтобы убедиться точно, следует посетить специалиста.
Когда следует обратиться к врачу
Если у ребенка есть один или более из выше указанных симптомов, нужно в срочном порядке посетить специалиста. Как правило, сначала нужно нанести визит педиатру. Он из анамнеза и после визуального осмотра при необходимости направит ребенка к онкологу или другому специалисту.
Как правило, сначала нужно нанести визит педиатру. Он из анамнеза и после визуального осмотра при необходимости направит ребенка к онкологу или другому специалисту.
Если члены вашей семьи относятся к группе высокого риска возникновения недуга по наследству, важно предупреждение ретинобластомы у детей. Они обязаны время от времени обследоваться у офтальмолога, даже если отсутствуют какие-либо симптомы. В таком случае можно обнаружить ретинобластому глаза у детей на 1-2 стадии, чтобы начать лечение незамедлительно.
Записаться на прием к онкологу можно на сайте онкологического центра «София». Если у вас есть подозрение, что у ребенка ретинобластома глаза, запишитесь на прием к специалисту центра. Клиника находится в центральном округе Москвы.
Диагностика рака сетчатки глаза (ретинобластома)
Когда требуется подтвердить диагноз, наиболее главным обследованием считается офтальмоскопия. В случае, когда наличие опухоли подтверждено, нужны дополнительные исследования.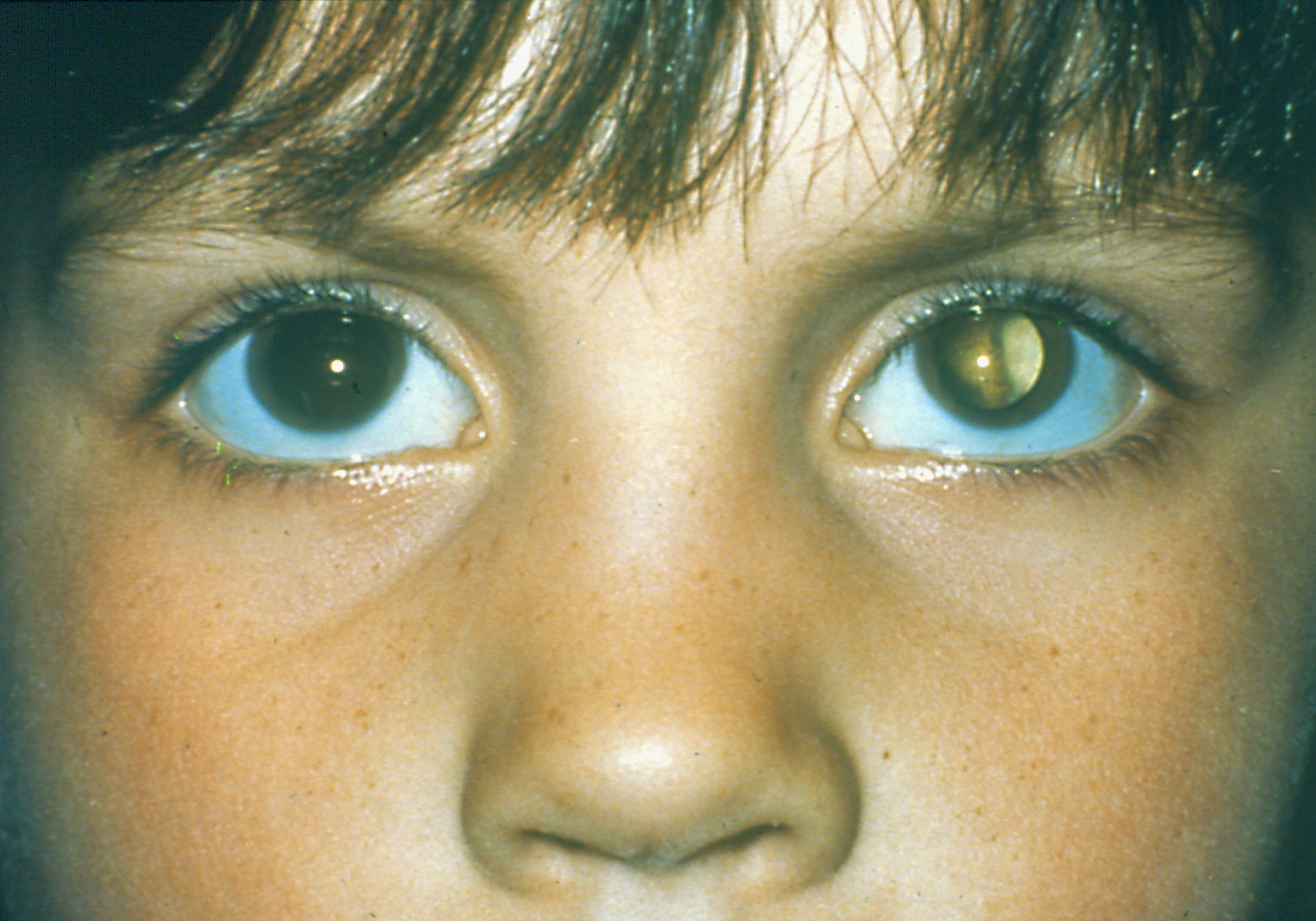 Это УЗИ, МРТ и другие. При ретинобластоме диагностика может быть и других типов. Иногда нужно прохождение рентгена грудной клетки, проведение люмбальной пункции и другие мероприятия. Проводятся также диагностические мероприятия для всей семьи, если есть наследственная предрасположенность к данному заболеванию. Все виды обследований при подозрении на ретинобластому можно пройти в онкологическом центре «София» в ЦАО столицы.
Это УЗИ, МРТ и другие. При ретинобластоме диагностика может быть и других типов. Иногда нужно прохождение рентгена грудной клетки, проведение люмбальной пункции и другие мероприятия. Проводятся также диагностические мероприятия для всей семьи, если есть наследственная предрасположенность к данному заболеванию. Все виды обследований при подозрении на ретинобластому можно пройти в онкологическом центре «София» в ЦАО столицы.
Составление плана лечения рака сетчатки глаза (ретинобластома)
Для борьбы с данным видом рака не существует единого стандартного протокола. В 2013 году появился клинический регистр RB-Registry. В нем собираются сведения об эпидемиологии болезни и об ее протекании.
Еще людей с наследственной формой ретинобластомы вносят в европейский протокол, после того, как рак будет успешно вылечен. Данный протокол называется скрининг вторичных опухолей у детей с наследственной ретинобластомой.
Лечение рака сетчатки глаза (ретинобластома)
Основная задача врачей в данном случае – уничтожение раковой опухоли и недопущение ее дислокации в другие области организма.
Лечение ретинобластомы возможно несколькими путями.
- Хирургический метод. При этом раковые клетки устраняются вместе с глазом.
- Химиотерапия. Используется, чтобы уменьшить размер опухолевого образования.
- Лучевая терапия. Данный метод высокоэффективный при этом виде рака: внутренняя (брахитерапия) или наружная лучевая терапия.
Прогнозы на излечение и продолжительность жизни
Какой имеет ретинобластома прогноз сегодня? Лечение успешно для 95% с лишним заболевших детей. В случае когда злокачественное образование при обнаружении не выходило за границы глаза или за пределы двух глаз, то рак обычно успешно лечится. При незапущенной форме прогноз часто благоприятный. Однако это более справедливо для ненаследственной ретинобластомы. Если болезнь наследственного характера, то в большинстве случаев опухоль через время способна появится вторично во втором глазу.
Профилактика рака сетчатки глаза (ретинобластома)
Специальной профилактики в данном случае нет, но рекомендуется медико-генетическое консультирование будущих пап и мам в период планирования беременности. Специалисты советуют провести обследование для ребенка младшего возраста, если он находится в группе риска.
Специалисты советуют провести обследование для ребенка младшего возраста, если он находится в группе риска.
Как записаться к специалисту в «Софии»
Записаться на прием к онкологу в онкологическом центре «София» можно на сайте или по телефону +7(495)995-00-33. Клиника находится в центре Москвы: 2-й Тверской-Ямской пер., 10.
Признаки рака глаза| Блог UNIM
Рак глаза представляет собой рост злокачественных клеток в тканях глаза. У взрослых большинство раковых образований глаза являются вторичными опухолями, которые распространяются к глазу из других частей тела (чаще из груди, а также иногда из легких, почек и простаты). Это распространение раковых образований происходит через кровь или лимфатическую систему.
Среди первичных опухолей глаза различают ретинобластому и меланому. Ретинобластома является наиболее обычной формой первичного рака глаза у детей (чаще у детей в возрасте до пяти лет). Злокачественная меланома глаза наиболее часто встречается у взрослых (в среднем от 60 до 65 лет). Большинство первичных раковых образований глаза затрагивают только один глаз, однако ретинобластома затрагивает оба глаза приблизительно в третьей части случаев. На ранних стадиях симптомы у всех форм рака глаза отсутствуют, однако растущая опухоль может вызывать все более сильную боль и ухудшение зрения. Раковые образования, которые возникают в глазу, могут распространяться (метастазировать) за пределы глаза к зрительному нерву, мозгу или остальной части тела, так что необходимы ранняя постановка диагноза и лечение.
Большинство первичных раковых образований глаза затрагивают только один глаз, однако ретинобластома затрагивает оба глаза приблизительно в третьей части случаев. На ранних стадиях симптомы у всех форм рака глаза отсутствуют, однако растущая опухоль может вызывать все более сильную боль и ухудшение зрения. Раковые образования, которые возникают в глазу, могут распространяться (метастазировать) за пределы глаза к зрительному нерву, мозгу или остальной части тела, так что необходимы ранняя постановка диагноза и лечение.
В качестве признаков рака глаз можно выделить:
— Размытие видения
— Вспышки или пятен в поле зрения. Этот признак также встречается при катаракте
— Ухудшение периферического зрения
— Боль в глазах и вокруг них. Это происходит главным образом за счет давления, оказываемого опухолью на глаз. Боль – редкий признак для рака глаз, она может появиться при распространении опухоли за пределы глаза.
— Выпучивание глаза. Наблюдается у детей с ретинобластомой.
— Изменение внешнего вида пострадавшего глаза
— Для внутриглазной меланомы характерна безболезненная но полная потеря зрения. Также должна насторожить диспластическая родинка или невус рядом с глазом.
Некоторые признаки могут быть выявлены при фотографировании со вспышкой. Наличие любого из этих признаков не означает наличия рака, но при обнаружении этих признаков следует незамедлительно посетить окулиста.
Один зрачок на фотографии белого или желтого цвета, а второй – красный
Один зрачок на фото выглядит красным, а второй – черным.
Неожиданное косоглазие.
Отек и краснота на глазу при отсутствии инфекции.
Изменение цвета радужной оболочки вокруг зрачка.
Отзыв о лечении ретинобластомы в Госпитале Сант Жоан де Деу
Ретинобластома — это опухоль глаза, которая поражает детей грудного и раннего возраста и наиболее распространенный рак глаза у детей.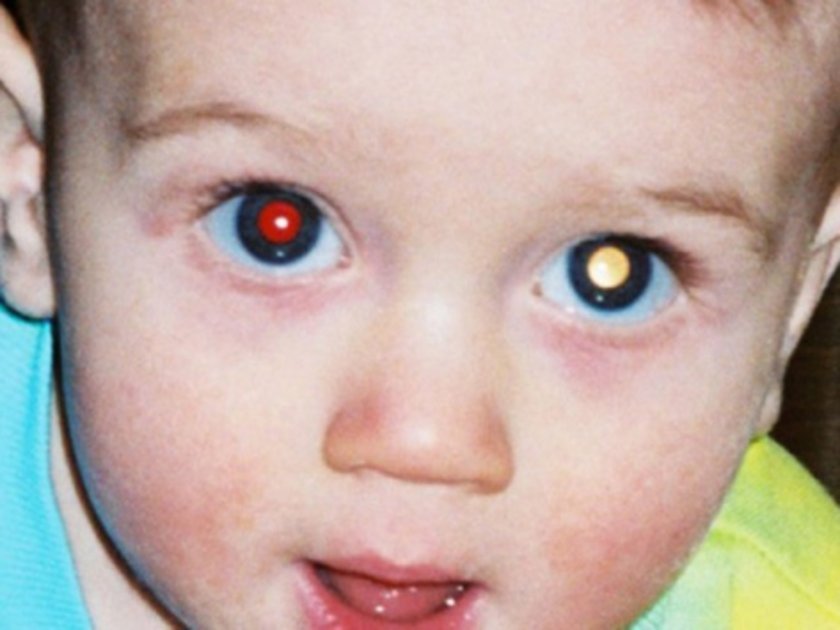 Ретинобластома диагностируется у одного на 15.000-18 000 новорожденных. Рак может появиться на одном или обоих глазах, и среди признаков, которые его характеризуют, — появление белого отражения в зрачке, когда на него падает свет, или, если кажется, что один глаз смотрит в другом направлении, относительно второго глаза.
Ретинобластома диагностируется у одного на 15.000-18 000 новорожденных. Рак может появиться на одном или обоих глазах, и среди признаков, которые его характеризуют, — появление белого отражения в зрачке, когда на него падает свет, или, если кажется, что один глаз смотрит в другом направлении, относительно второго глаза.
В случае мальчика Дугласа ретинобластома проявлялась с типичными симптомами и с двух сторон: она поразила оба глаза. Когда ему было всего три месяца, его родители обнаружили, что что-то происходит в поле зрения ребенка, и спустя некоторое время был поставлен диагноз ретинобластома.
Из-за прогрессирования рака глаза в больнице Гватемалы (в родной стране мальчика) , было принято решение об энуклеации (удалении) левого глаза, так как у него были опухоли были в очень запущенном состоянии. Впоследствии мальчика продолжали наблюдать его лечащие врачи, которые, по словам Кэтрин, матери мальчика, не смогли предложить ему адекватное лечение из-за нехватки ресурсов.
«В течение этих лет мы боролись за сохранение второго глаза, но опухоль продолжала прогрессировать, пока не достигла очень продвинутой стадии, и нам посоветовали приехать для лечения ретинобластомы сюда, в Испанию», — говорит Кэтрин.
Лечение ретинобластомы с помощью внутриартериальной химиотерапии и интравитреальной химиотерапии
3-летний Дуглас приехал на лечение ретинобластомы в Госпиталь Сант Жоан де Деу Барселона в рамках благотворительной программы PCCB Charity Fund, поскольку в больнице его родной страны ему не смогли назначить необходимое лечение: внутриартериальную химиотерапию.
По словам детского онколога Хеновевы Корреа, у Дугласа на правом глазу, которой удалось сохранить, всё еще сохранялось зрение и задача состояла в том, чтобы он не потерял его, не рискуя своей жизнью. Кроме того, на этом глазу была основная большая опухоль и многочисленные мелкие опухоли.
«Чтобы атаковать крупную опухоль, была проведена внутриартериальная химиотерапия: для этого лечения устанавливают катетер, который ведет к глазной артерии, и химиотерапия применяется внутри глаза. Это очень эффективная терапия для этого типа ретинобластомы», — говорит Корреа, — также она добавляет, что «интравитреальная химиотерапия использовалась для маленьких опухолей. При обоих методах лечения, применяемых командой Отделения онкологии в Госпитале Сант Жоан де Деу, ребенок отреагировал положительно, и опухоли стали неактивными».
«Прогноз для пациентов с ретинобластомой очень хороший в развитых странах, но не в остальных, так как очень важна ранняя диагностика и лечение, вместе с командой лечащих врачей, команда офтальмологов является фундаментальной частью диагностики, лечения и мониторинга пациентов с ретинобластомой «, — говорит Корреа. «Важно предотвратить прогрессирование ретинобластомы, чтобы не подвергать риску жизнь пациента», — добавляет онколог.
«Важно предотвратить прогрессирование ретинобластомы, чтобы не подвергать риску жизнь пациента», — добавляет онколог.
Кэтрин удовлетворенно рассказывает: «Мой сын приехал с очень запущенным заболеванием, он плохо видел, он спотыкался обо всё, он не мог находиться один. Сейчас он ходит в парк, играет один, без сопровождения. Теперь мы будем продолжать лечение и контрольное наблюдение в Гватемале, мы остались очень довольными лечением в Сант Жоан де Деу!».
Госпиталь Сант Жоан де Деу ежегодно диагностирует от 10 до 15 случаев ретинобластомы и исследует новые методы лечения этой опухоли глаза. С 2008 года 70 пациентов прошли лечение ретинобластомы с применением внутриартериальной химиотерапии с общей пятилетней выживаемостью в 99% случаев. Уровень успеха у пациентов с билатеральной (двусторонней) ретинобластомой составляет 60%. Это случай Дугласа, который, несмотря на отсутствие остроты зрения, может видеть, благодаря чему он смог получить больше автономии при выполнении повседневных задач.
Ретинобластома (рак глаза у детей)
Ретинобластома — редкий вид рака глаза у детей. Он берет свое начало в части глаза, называемой сетчаткой. Сетчатка — это тонкий слой нервной ткани, который покрывает заднюю часть глаза и позволяет глазу видеть. В большинстве случаев (около 60 процентов) поражается только один глаз (односторонний), но у некоторых детей могут поражаться оба глаза (двусторонние).
Ежегодно в США у 300 детей диагностируется ретинобластома. Заболевание чаще всего встречается у детей младше 4 лет и составляет около 3 процентов всех онкологических заболеваний у детей от рождения до 14 лет.Средний возраст детей с диагнозом ретинобластома составляет 18 месяцев, и мальчики и девочки страдают от этого заболевания в равной степени. Дети могут родиться с ретинобластомой, но это заболевание редко диагностируется при рождении.
Часто врачи находят ретинобластому при обычном осмотре ребенка. Однако чаще всего родители замечают такие симптомы, как:
- Белый (лейкокория) или красный зрачок вместо нормального черного
- Смещенные глаза (косоглазие), смотрящие в сторону уха или носа
- Глаз покрасневший, болезненный
- Зрачок расширенный
- Разноцветные ирисы
- Плохое зрение
Диагноз ретинобластомы ставится при осмотре глаз.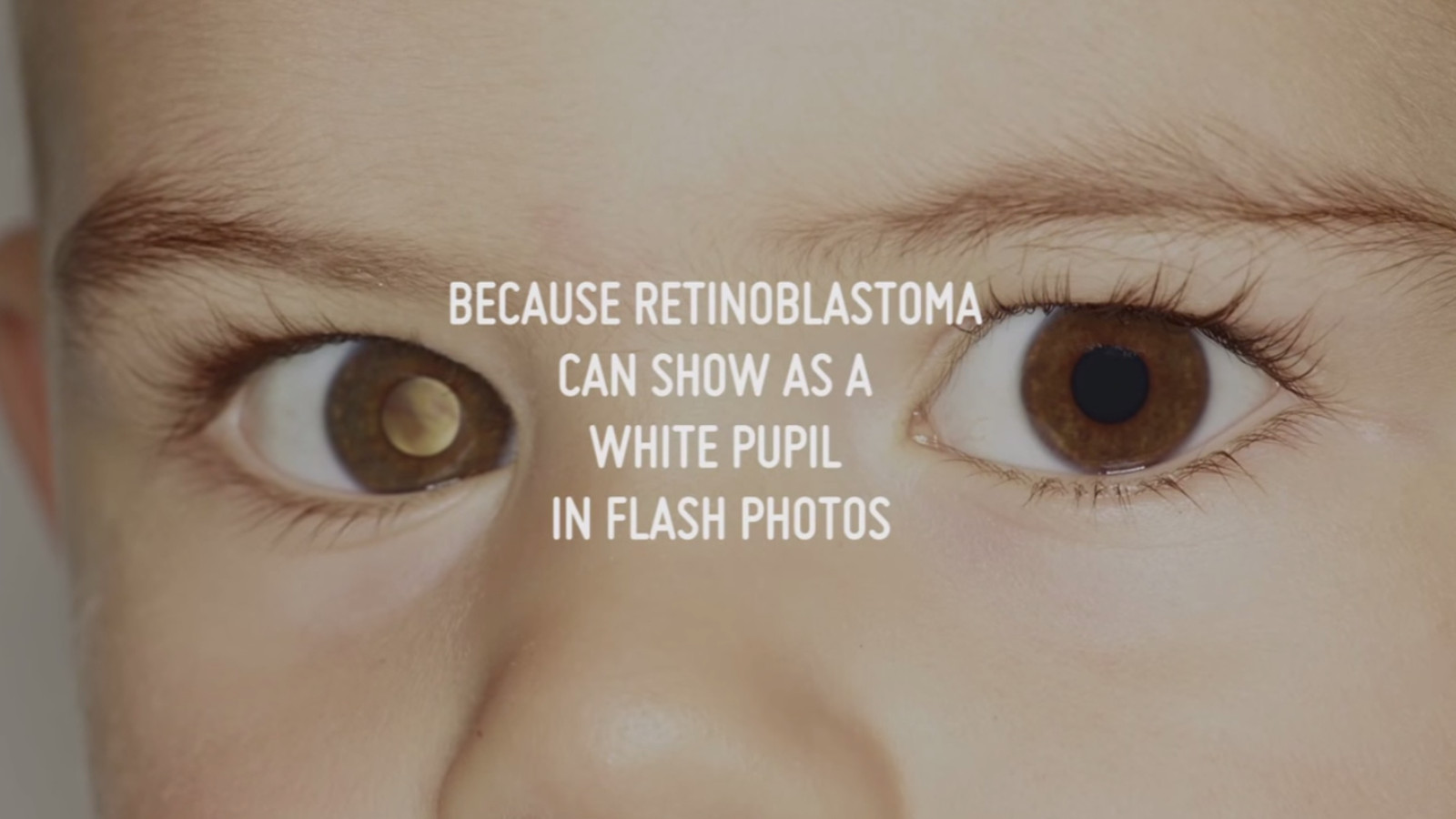 Если у вашего ребенка в семейном анамнезе ретинобластома, вскоре после рождения его должен осмотреть офтальмолог (глазной врач), специализирующийся на раке глаза.
Если у вашего ребенка в семейном анамнезе ретинобластома, вскоре после рождения его должен осмотреть офтальмолог (глазной врач), специализирующийся на раке глаза.
Если вы или педиатр вашего ребенка заметили, что у вашего ребенка белый зрачок или косоглазие (косоглазие), вашего ребенка следует направить к офтальмологу, знакомому с методами лечения ретинобластомы.
Врач проведет тщательное обследование, чтобы проверить сетчатку вашего ребенка на наличие опухоли. В зависимости от возраста вашего ребенка для проверки зрения может использоваться общая анестезия.Офтальмолог нарисует или сфотографирует опухоли в глазах, чтобы записать их для будущих обследований и лечения, и может использовать дополнительные тесты для подтверждения или обнаружения опухолей.
Дополнительные испытания
Детям, у которых диагностирована ретинобластома, потребуется полное медицинское обследование и, если есть какие-либо дополнительные симптомы или отклонения от нормы, они могут также пройти дополнительные тесты, чтобы определить, распространился ли рак на другие части тела.Некоторые из этих тестов также будут выполнены, когда ваш ребенок начнет терапию.
- Магнитно-резонансная томография (МРТ). MRI использует электромагнитные волны для создания компьютерных изображений головного и спинного мозга. Это может быть рекомендовано для определения наличия аномалии шишковидной железы у детей с генетической формой ретинобластомы. Сюда входят дети с двусторонним заболеванием (на оба глаза) и дети с односторонним заболеванием (на один глаз) с положительным семейным анамнезом.Очень маленькие дети с опухолью в одном глазу, но не имеющие положительного семейного анамнеза, также могут быть подвержены риску, и эти исследования могут быть рекомендованы им. Сканирование также может быть рекомендовано спустя годы после лечения детям, получившим внешнее лучевое облучение, либо в качестве исходного уровня в случае возникновения проблем, либо для последующего наблюдения за симптомом или признаком.
- Анализы крови. Эти тесты позволяют оценить кровь вашего ребенка и выявить проблемы с печенью и почками. Врач также может взглянуть на кровь вашего ребенка на предмет изменений в хромосоме 13.Хромосомы — это часть клетки, которая содержит гены. В некоторых случаях ретинобластомы эти гены либо отсутствуют, либо нефункциональны.
- Люмбальная пункция (спинномозговая пункция). В этом тесте небольшое количество спинномозговой жидкости удаляется с помощью иглы со спины ребенка и исследуется под микроскопом для обнаружения раковых клеток. Этот тест проводится только в том случае, если результаты МРТ не соответствуют норме.
- Аспирация костного мозга. Эта процедура выполняется, чтобы определить, распространились ли какие-либо клетки ретинобластомы в костный мозг.Для этого теста небольшое количество костного мозга удаляется с бедра вашего ребенка с помощью иглы, а затем исследуется под микроскопом. Этот тест проводится только в том случае, если общий анализ крови вашего ребенка отклоняется от нормы.
- Проверка слуха. Дети с ретинобластомой, принимающие определенные химиотерапевтические препараты, могут пройти проверку слуха (аудиологический тест). У маленького ребенка нормальный слуховой экран новорожденного может служить отправной точкой.
Стадия
После обнаружения ретинобластомы врач определит степень поражения глаза и распространилось ли заболевание (метастазировало) за пределы глаза.Это называется стадированием и помогает врачам спланировать лечение.
- Интраокуляр. Это означает, что рак возникает в одном или обоих глазах, но не распространился на окружающие ткани или другие части тела.
- Рецидивирующий. Рак рецидивировал (вернулся) в глаз или продолжал расти после лечения.
- Экстраокуляр. Рак распространился на ткани вокруг глаза или на другие части тела.
Большинство детей с раком глаза, которые начинают лечение до того, как ретинобластома распространилась за пределы глаза, излечиваются.Сохранение зрения у детей с ретинобластомой — основная цель лечения. У большинства детей сохраняется зрение, и более 95 процентов детей с ретинобластомой могут быть излечены.
Лечение односторонней ретинобластомы
Степень ретинобластомы в глазу ребенка оценивается Международной классификационной группой по ретинобластоме. Группа A обозначает наименьшее вовлечение, тогда как группа E — наиболее продвинутая внутриглазная группа.
Когда поражен только один глаз, и глаз относится к группе E, энуклеация (удаление пораженного глаза) обычно является лечением выбора.Дети очень хорошо приспосабливаются к потере одного глаза, и их зрение не сильно страдает.
Однако, если ребенок очень маленький, существует риск того, что опухоль разовьется в другом глазу, поэтому цель у этих детей — удалить как можно большую часть опухоли при сохранении зрения. В этих случаях может быть рекомендована химиотерапия.
Небольшие опухоли часто можно успешно лечить с помощью местных мер, в том числе:
- Криотерапия. Сильный холод можно использовать для уничтожения раковых клеток.Процедура проводится в операционной. Ребенок выписан в тот же день после выхода из наркоза.
- Термотерапия. Тепло можно использовать для уничтожения раковых клеток.
- Радиотерапия бляшек. Радиоактивные бляшки, вшитые в заднюю часть глаза и удаляемые после введения необходимой дозы радиации, также успешно работают. Процедура проводится в операционной (OR). Бляшка должна оставаться на месте в течение нескольких дней, пока она доставляет запланированную дозу к опухоли.В течение этого времени ребенок может находиться на амбулаторном лечении, пока в операционной не будет удален налет.
Лечение двусторонней ретинобластомы
Химиотерапия
Химиотерапия — это лекарство, используемое для уничтожения раковых клеток. Когда опухоли слишком велики, чтобы применять местные меры, мы можем порекомендовать химиотерапию для уменьшения опухолей, чтобы можно было успешно использовать местную терапию.
Поскольку химиотерапия также может воздействовать на нормальные клетки наряду с раковыми, могут возникать определенные побочные эффекты.Любой план химиотерапии будет включать обсуждение потенциальных побочных эффектов, способов их предотвращения и того, какие анализы нам, возможно, потребуются для их выявления.
Все химиотерапевтические препараты, назначаемые при ретинобластоме, можно вводить через внутривенный (IV) катетер, помещенный в руку или ногу вашего ребенка. Некоторым детям может потребоваться полупостоянный тип внутривенного катетера, называемый центральным венозным катетером, который помещается под кожу в груди.
Химиотерапия влияет на каждого ребенка по-разному.Перед каждым курсом химиотерапии вашего ребенка осматривает детский онколог.
Внутриартериальная химиотерапия (IAC)
Внутриартериальная химиотерапия (IAC) — это метод доставки концентрированных доз лекарства, убивающего рак, непосредственно в пораженный участок глаза. При IAC доза химиотерапии попадает в глазную артерию, основное кровоснабжение задней части глаза. Узнайте больше о IAC при ретинобластоме.
Лучевая терапия
Исторически лучевая терапия была методом выбора для детей с двусторонним заболеванием.Однако облучение может вызвать повреждение сетчатки через много лет после его введения. Это повреждение может привести к потере зрения.
Радиация, которую назначают очень маленьким детям, также приводит к замедлению роста кости, окружающей орбиту. Это также может увеличить риск повторного рака без ретинобластомы от 10 до 50 лет после лечения. По этим причинам лучевая терапия больше не считается передовой терапией для детей с ретинобластомой.
Протонная терапия рецидива ретинобластомы
Хотя лучевая терапия не является передовой терапией ретинобластомы, за исключением пациентов со стадией 2, ее можно использовать для пациентов с рецидивом или рефрактерным заболеванием.У таких пациентов можно использовать протонную терапию.
Ретинобластома наследственная
Ретинобластома может иметь одну из двух форм: наследственная ретинобластома и ненаследственная (спорадическая) ретинобластома.
Около 40 процентов пациентов с ретинобластомой имеют наследственную форму заболевания. Наследственная ретинобластома вызывается изменениями, также известными как мутации, в определенных областях генетической информации человека. У каждого из нас есть большой объем генетической информации, которая разделена на более мелкие сегменты, известные как «гены».«Гены предоставляют необходимые инструкции, которые требуются нашим клеткам для выполнения различных функций в нашем организме.
У пациентов с наследственной ретинобластомой заболевание развивается в результате изменений в специфическом гене, известном как RB1, , который расположен на хромосоме 13 в положении q14.1-q14.2. RB1 — единственный известный ген, связанный с наследственной ретинобластомой. Белок, продуцируемый геном RB1 , действует как «опухолевый супрессор», что означает, что он помогает удерживать клетки от слишком быстрого роста и деления и способствует их гибели.
За исключением яйцеклеток и сперматозоидов, каждая клетка тела обычно имеет две рабочие копии гена RB1 . Пациенты с наследственной ретинобластомой обычно несут изменение в одной копии гена RB1 во всех клетках своего тела. Если вторая копия гена претерпевает изменения в развивающейся клетке сетчатки, может развиться опухоль ретинобластомы. Поскольку каждая клетка тела уже имеет изменение в первой копии RB1, относительно часто более чем одна клетка сетчатки претерпевает изменение во второй копии гена RB1 .Таким образом, около 85–90 процентов детей с наследственной ретинобластомой заболевают множественными опухолями, поражающими оба глаза (двустороннее заболевание). У оставшихся 10-15 процентов пациентов с наследственной ретинобластомой развивается только одна опухоль глаза (одностороннее заболевание).
В течение первых пяти лет жизни почти у всех людей с изменением в RB1 разовьется ретинобластома. Однако в некоторых семьях риск развития ретинобластомы намного меньше. В этих семьях изменения в гене RB1 , по-видимому, менее опасны.
Дети с наследственной формой ретинобластомы также имеют несколько повышенный риск развития опухолей в шишковидной железе (небольшой железе, расположенной в головном мозге) и, возможно, другого рака, такого как рак кости или мышцы, в более позднем возрасте. Люди с наследственной ретинобластомой, получающие дистанционную лучевую терапию, имеют повышенный риск (30-50 процентов или выше) развития вторых первичных опухолей, чаще всего в лучевом поле, в течение своей жизни.
Как передается по наследству ретинобластома?
В 10-20 процентах случаев наследственной ретинобластомы дети наследуют изменение одной копии гена RB1 от пораженного родителя, несущего ту же генетическую мутацию.Интересно, что у большинства детей с наследственной ретинобластомой нет родителей с ретинобластомой.
Во многих из этих случаев у ребенка развивается наследственная ретинобластома в результате «новой» мутации в гене RB1 в одном из отцовских сперматозоидов, яйцеклеток матери или в клетке развивающегося плода. В этом случае ребенок будет нести изменение гена RB1 во всех клетках тела, хотя он будет первым человеком в семье, у которого будет наследственная ретинобластома.
Реже один из родителей может иметь состояние, известное как «мозаицизм гонад», что означает, что родитель несет генетическое изменение в одной копии гена RB1 только в определенных клетках тела, таких как яйцеклетки или сперматозоиды, в то время как другие клетки тела (включая клетки сетчатки) имеют две рабочие копии RB1. Следовательно, у этого родителя не разовьется ретинобластома, но часть их детей может унаследовать генетические изменения, присутствующие в яйцеклетках или сперматозоидах. .
Все дети с наследственной ретинобластомой имеют 50-процентный (или один из двух) шанс передать генетическое изменение RB1 каждому из своих потомков.
Риск рака
В течение первых пяти лет жизни почти у всех людей с изменением в RB1 разовьется ретинобластома. Однако в некоторых семьях риск развития ретинобластомы намного меньше. В этих семьях изменения гена RB1 , по-видимому, менее опасны.
Лица с наследственной ретинобластомой также имеют несколько повышенный риск развития опухолей шишковидной железы. Позже у пациентов могут развиться другие опухоли, чаще всего опухоли костей или мышц. Люди с ретинобластомой, получающие дистанционную лучевую терапию, имеют повышенный риск (30-50 процентов или выше) развития второй первичной опухоли в течение своей жизни.
Рекомендуемый протокол скрининга на рак для лиц с риском развития ретинобластомы
Лица с риском развития ретинобластомы, которые должны пройти наблюдение за раком, включают:
- Лица с ретиномами (доброкачественными опухолями сетчатки)
- Дети, унаследовавшие патологическую мутацию RB1 ИЛИ дети с риском наследственной ретинобластомы, которые еще не прошли генетическое тестирование
Этим детям рекомендуется проходить обследование зрения у офтальмолога, знающего о ретинобластоме, начиная сразу после рождения, каждые три-четыре недели до 1 года, а затем реже до 5 лет.Маленьким или несговорчивым детям может потребоваться обследование под анестезией.
Для наблюдения за развитием поражения шишковидной железы пациенты должны проходить МРТ головного мозга каждые шесть месяцев до 5 лет. В настоящее время нет единого мнения относительно рекомендаций по наблюдению за детьми старшего возраста с наследственной ретинобластомой, которые подвержены риску развития вторичных злокачественных новообразований. . Эти люди должны вести здоровый образ жизни, избегать употребления табачных изделий и чрезмерного пребывания на солнце, а также носить солнцезащитный крем и головной убор на открытом воздухе.Они также должны проявлять бдительность в отношении необъяснимых болей и болей и в случае их возникновения обращаться за медицинской помощью, поскольку они могут указывать на лежащее в основе злокачественное новообразование.
Ненаследственная (спорадическая) ретинобластома
Около 60 процентов детей с ретинобластомой имеют ненаследственную форму заболевания, которая всегда проявляется как одностороннее заболевание. Они не несут изменения в одной копии гена RB1 в каждой клетке тела. Считается, что у большинства детей с ненаследственным заболеванием развивается опухоль ретинобластомы, потому что обе копии гена RB1 и повреждаются внутри одной развивающейся клетки сетчатки.Дети со спорадической ретинобластомой не подвержены повышенному риску развития эпифиза или других опухолей. Они также не подвержены повышенному риску передачи признака развития ретинобластомы своим детям.
Если ни один из родителей не имел ретинобластомы и ребенку исполнилось 2 года на момент постановки диагноза, вероятность наличия наследственной формы очень мала. Существует генетический тест, с помощью которого можно определить, есть ли у ребенка наследственная или ненаследственная ретинобластома.
Онколог вашего ребенка обсудит с вами, какая форма ретинобластомы может быть у вашего ребенка, необходимо ли генетическое тестирование и что эта информация означает для последующего наблюдения за ребенком и другими членами вашей семьи.
Генетическое исследование ретинобластомы
Все дети с двусторонним поражением глаз и от 10 до 15 процентов детей с односторонним заболеванием имеют наследственную форму ретинобластомы. Чтобы определить на молекулярном уровне, есть ли у человека наследственная или ненаследственная форма ретинобластомы, может быть проведен генетический тест.
Обследование при наличии опухолевой ткани глаза
Если доступна ткань опухоли глаза пораженного человека, ДНК выделяют из образца опухоли и оценивают две копии гена RB1 прямым секвенированием ДНК.Секвенирование — это процесс, с помощью которого генетический код человека сравнивается с «нормальным» эталонным кодом. Сначала на опухолевой ткани проводят секвенирование ДНК, чтобы идентифицировать два изменения RB1 , присутствующие в опухоли. Затем ДНК из образца периферической крови проверяется на наличие одного из двух изменений гена RB1 , которые были обнаружены в опухоли.
Если одно из изменений RB1 , идентифицированных в образце опухоли, также будет идентифицировано в образце крови пострадавшего человека, это убедительно подтвердит диагноз наследственной ретинобластомы.Отсутствие каких-либо аномалий гена ретинобластомы в ДНК в образце крови обычно подтверждает диагноз спорадической (ненаследственной) ретинобластомы.
Исследование при отсутствии опухолевой ткани глаза
Ткань опухоли глаза может быть недоступна для тестирования во всех случаях. Секвенирование ДНК все еще может быть выполнено на образце крови пострадавшего человека, чтобы исследовать наличие изменения в RB1. Однако, когда опухоль недоступна для сравнительного генетического исследования, неспособность идентифицировать изменение RB1 изменение в образце крови человека не исключает возможности того, что этот человек имеет наследственную ретинобластому, поскольку остается возможным, что этот человек является носителем RB1 мутация , которая не была обнаружена из-за технических проблем, связанных с процессом генетического тестирования.
RB1 Результаты генетического теста могут предоставить важную информацию для других членов семьи. Знание конкретного изменения, которое присутствует у человека, больного раком, позволяет другим членам семьи пройти тестирование, чтобы определить, несут ли они это изменение в гене RB1 .
Варианты для лиц, рассматривающих беременность
Есть несколько вариантов для человека, у которого обнаружено изменение в RB1 и который не хочет передавать это изменение своим будущим детям.Для проведения пренатального тестирования семейная мутация RB1 должна быть идентифицирована у пораженного родителя.
- Пренатальная диагностика. ДНК выделяют из клеток развивающегося ребенка с помощью одной из двух процедур — взятия проб ворсинок хориона (CVS) или амниоцентеза. Каждый тип пренатального теста предлагается в разное время во время беременности.
- Преимплантационная генетическая диагностика (ПГД). Доступно для людей, у которых известно генетическое изменение, вызывающее такое состояние, как наследственная ретинобластома.ПГД выполняется в сочетании с оплодотворением in vitro и оплодотворением (ЭКО) и предлагает способ проверить эмбрионы потенциального родителя на генетические нарушения перед их переносом в матку.
Если родитель, несущий изменение RB1 , не желает проходить пренатальное тестирование на ретинобластому, генетическое тестирование может быть выполнено при рождении, чтобы определить, унаследовал ли ребенок семейную мутацию. Дети, унаследовавшие семейную мутацию, подвержены риску развития ретинобластомы и должны следовать руководящим принципам наблюдения, перечисленным ниже.Дети, не унаследовавшие семейную мутацию, не имеют наследственной ретинобластомы. Этим детям следует проводить офтальмологические обследования по мере необходимости для повседневной педиатрической помощи.
Поздние эффекты / выживаемость после рака
У некоторых детей, лечившихся от ретинобластомы, спустя годы развиваются осложнения. Наша программа по борьбе с раком предоставляет информацию о потенциальных долгосрочных эффектах конкретного лечения, полученного вашим ребенком, включая способы отслеживания и лечения этих эффектов.
О ретинобластоме | Детские раки
Узнайте о ретинобластоме, о том, как она развивается и какие могут быть симптомы.
Что это такое
Ретинобластома — редкий тип рака глаза.
- «ретино» означает сетчатку.
- «бласт» означает клетки на ранней стадии развития
- «oma» означает группу клеток или опухоль
Может быть поражен один глаз, что называется односторонней ретинобластомой.Двусторонняя ретинобластома — поражение обоих глаз.
Кто заболел ретинобластомой
Ретинобластома чаще всего поражает детей в возрасте до 5 лет. Ежегодно в Великобритании у 45 детей диагностируется ретинобластома. Хотя это может быть очень тревожным и пугающим для ребенка и его родителей, более 9 из 10 детей (90%) выздоравливают.
У детей с поражением обоих глаз обычно ставят диагноз на первом году жизни. Пациенты с поражением одного глаза, как правило, диагностируются немного позже, часто между 2 и 3 годами.
Причины и диагностика
Некоторые дети рождаются с изменением (мутацией) гена ретинобластомы, который они унаследовали от одного из родителей. Или это изменение гена произошло на самых ранних стадиях их развития в утробе матери. Этот ген известен как ген RB1.
Около 4 из 10 диагностированных детей (около 40%) имеют этот наследственный тип, который часто поражает оба глаза. Ретинобластома имеет тенденцию развиваться только в одном глазу у детей, у которых нет этого наследственного типа.
Мы не знаем, что вызывает оставшиеся 60% ретинобластом. Но эти ненаследуемые типы почти всегда поражают только один глаз.
Просеивание
Детей, у которых есть родитель, брат или сестра, болеющие ретинобластомой, следует обследовать на наличие ретинобластомы. Обычно они проходят скрининг с рождения до 3-х летнего возраста. Это включает в себя регулярные осмотры глаз под общим наркозом (чтобы ваш ребенок спал). Как часто и как долго ребенок проходит скрининг, зависит от уровня его риска.
Некоторым детям также могут сдать анализ крови на ген RB1. Это возможно только в том случае, если сначала можно обследовать члена семьи, у которого была ретинобластома.
Поговорите со своим терапевтом, если у вас есть семейная история ретинобластомы. Они могут направить вашего ребенка в один из специализированных центров ретинобластомы. Вашему ребенку вряд ли понадобится обследование, если у более дальнего родственника, например двоюродного брата, есть ретинобластома. Но центр ретинобластомы может объяснить, кто из членов семьи нуждается в обследовании.
Глаз
Чтобы понять, как развивается ретинобластома, полезно немного узнать о глазах и о том, как они работают. Глаз состоит из 3 основных частей:
- земной шар (глазное яблоко)
- на орбите
- вспомогательные структуры (или придаточные образования), включая слезные железы и веко.
Глазное яблоко заполнено желеобразным веществом, называемым стекловидным телом. У него есть линза спереди. Хрусталик покрыт цветной частью глаза, называемой радужной оболочкой.
Хрусталик и радужная оболочка фокусируют падающий свет на заднюю часть глаза, называемую сетчаткой. Сетчатка похожа на пленку в фотоаппарате. Когда свет попадает на сетчатку, он передает сообщение в мозг через зрительный нерв. Это позволяет нам видеть.
Как развивается ретинобластома
Ретинобластома — это рак сетчатки. Когда ребенок растет в утробе матери, глаза развиваются в первую очередь. На самых ранних стадиях в глазах есть клетки, называемые ретинобластами, которые очень быстро растут.Позже они перестают расти и превращаются в зрелые клетки сетчатки, способные улавливать свет.
Очень редко незрелые ретинобласты продолжают очень быстро расти и не превращаются в зрелые клетки сетчатки. Вместо этого они выходят из-под контроля и перерастают в злокачественную опухоль, называемую ретинобластомой.
Если опухоль не лечить, клетки продолжают расти, и опухоль заполняет большую часть глазного яблока. Он также может распространиться на другие части глаза и начать блокировать поток жидкости внутри глаза.Это приводит к повышению давления и может вызвать потерю зрения.
Большинство ретинобластом обнаруживаются на ранней стадии и успешно лечатся до того, как они распространятся за пределы глазного яблока. Если они распространяются, они могут попасть в любую часть тела, включая мозг, кости и лимфатические узлы. После того, как они распространились, их может быть трудно лечить.
Симптомы
Большинство детей с ретинобластомой выглядят здоровыми. Но есть два общих признака, которые родители впервые замечают в своем ребенке:
- зрачок выглядит нечетным
- у них косоглазие
Зрачок может выглядеть белым, как кошачий глаз, отражающий свет.Иногда это замечается на фотографиях, когда используется вспышка, и зрачок кажется белым, а не красным. Ребенок тоже может не видеть. Или глаз может быть красным и воспаленным. Дети обычно не жалуются на боль.
В очень редких случаях ребенка, который не набирает вес или нормально развивается, можно направить к детскому врачу-специалисту (педиатру). Во время их исследований аномальный ген ретинобластомы обнаруживается в анализе крови.
Срочное направление к специалисту
Врач общей практики должен направить вашего ребенка к офтальмологу, если зрачок глаза выглядит белым, а не черным.Ваш ребенок должен обратиться к этому специалисту в течение 2 недель после направления.
Этапы
Стадия рака показывает, насколько он велик и распространился ли он. Как лечить ретинобластому, зависит от стадии опухоли.
Ретинобластома имеет 2 основных стадии:
Внутриглазная ретинобластома
Рак полностью находится внутри глаза и не распространился. Специалист вашего ребенка более точно классифицирует опухоль в одну из нескольких более точных подгрупп (от A до E) в зависимости от размера и положения опухоли в глазу.
У большинства детей диагностируется это локализованное заболевание. Более 9 из 10 этих детей (90%) вылечены.
Экстраокулярная ретинобластома
Опухоль распространилась за пределы глаза в окружающие его ткани. Возможно, он распространился на другую часть тела.
Лечение
Существуют различные методы лечения ретинобластомы.
Более мелкие опухоли требуют местного лечения. То есть лечение только самого глаза.Более крупные опухоли можно лечить с помощью химиотерапии, лучевой терапии или хирургического вмешательства.
Рак глаза (ретинобластома) | Детская больница CS Mott
Ретинобластома — злокачественная опухоль сетчатки глаза ребенка. Хотя нечасто можно найти больницы, специализирующиеся на этом редком раке, специалисты детской офтальмологии из офтальмологического центра Келлога Мичиганского университета занимаются диагностикой и лечением ретинобластомы с использованием новейших методов лечения, а также открывают новые методы лечения для всестороннего ухода за нашими пациентами. .Эти офтальмологи работают в тандеме с новейшей услугой офтальмологического центра Келлогг: Службой орбитальной и глазной онкологии. Они также работают с врачами детской гематологии-онкологии и интервенционной радиологии.
Чаще всего ретинобластома диагностируется в раннем возрасте, часто родители или педиатр обращают внимание на «белый зрачок», известный как лейкокория — белый зрачок из-за отражения света от опухоли, расположенной за хрусталиком глаза. Иногда родители замечают, что что-то не так, когда на фотографии со вспышкой виден белый зрачок.Ретинобластома может возникать случайно или быть наследственной. Когда ретинобластома возникает только в одном глазу, она обычно не передается по наследству. Когда заболевание поражает оба глаза, оно всегда передается по наследству.
Как только симптом замечен, ребенка направляют к педиатрическому офтальмологу в офтальмологический центр Келлогг. Офтальмолог проведет осмотр глазного дна, что означает осмотр внутренней оболочки глазного яблока, которая включает сетчатку. После диагностики ретинобластомы специалист по детской офтальмологии назначит тесты, чтобы определить размер опухоли и распространилась ли она на другие части тела.Обследования могут включать МРТ или КТ, исследование костного мозга и / или спинномозговую пункцию. Наша многопрофильная программа объединяет усилия детской офтальмологии, глазной онкологии, радиационной онкологии, гематологии / онкологии и онкологического центра Рогеля.
Обычно выживаемость ребенка с ретинобластомой превышает 90 процентов. Тип назначаемого лечения зависит от степени поражения глаза, от того, поражен ли один глаз или оба глаза, а также от того, распространилось ли заболевание за пределы глаза.
Лечение ретинобластомы
Варианты лечения направлены как на излечение, так и на сохранение зрения, и включают следующее:
- энуклеация — операция по удалению глаза при большой опухоли или при постоянной потере зрения
- криотерапия — использование сильного холода для уничтожения раковых клеток
- лазерная фотокоагуляционная терапия — использование лазерного света для разрушения кровеносных сосудов, питающих опухоль
- химиотерапия, которая может осуществляться тремя путями:
- системное (в вену) при больших размерах опухоли или при распространении за пределы глаза
- внутриартериальный (в небольшую артерию, питающую глаз) для лечения опухолей, при которых сохраняется хорошая перспектива сохранения зрения
- внутри стекловидного тела (в жидкость в задней части глаза) для лечения скоплений опухолевых клеток, плавающих в этой жидкости
Часто внутриартериальная и интравитреальная химиотерапия назначается одновременно.
Пациенты часто получают комбинированные методы лечения опухоли (опухолей).
Передовые клинические испытания доступны пациентам, прошедшим квалификацию Детской онкологической группы.
Из-за наследственного фактора братьев и сестер детей с ретинобластомой следует обследовать, чтобы выяснить, может ли у них развиться это заболевание.
Выжившие после ретинобластомы также могут передать эту форму рака своим детям. Если у вашего ребенка ретинобластома, особенно наследственная, есть повышенная вероятность того, что у него или нее может развиться второй рак в более поздние годы.Мы предлагаем генетическое консультирование, чтобы ответить на все ваши вопросы о рисках наследования, предоставляя всестороннюю оценку, обучение и поддержку.
Сделайте следующий шаг
Запишитесь на прием, позвонив в глазной центр Kellogg по телефону 734-764-7558.
Вы также можете обратиться в педиатрическую онкологическую клинику при детской больнице C.S. Mott по телефону 734-936-9814.
Что такое ретинобластома? | Информация о ретинобластоме
Рак начинается, когда клетки начинают бесконтрольно расти.Клетки практически в любой части тела могут стать раком и распространиться на другие области. Чтобы узнать больше о том, как рак начинается и распространяется, см. Что такое рак? Для получения информации о различиях между детским раком и взрослым раком см. Рак у детей.
Ретинобластома — это рак, который начинается в сетчатке, в самой задней части глаза. Это самый распространенный тип рака глаза у детей. В редких случаях у детей могут быть другие виды рака глаза, такие как медуллоэпителиома, которая кратко описана ниже, или глазная меланома.
Чтобы понять ретинобластому, полезно знать, как работают части глаза.
Глаз
Основная часть глаза — это глазное яблоко (также известное как шар , ), которое заполнено желеобразным материалом, называемым стекловидным телом . Передняя часть глазного яблока имеет прозрачную линзу с радужной оболочкой (цветная часть глаза, которая действует как затвор камеры), которая позволяет свету попадать в глаз и фокусирует его на сетчатке.
Сетчатка — это внутренний слой клеток задней части глаза.Он состоит из особых нервных клеток, чувствительных к свету. Эти светочувствительные клетки связаны с мозгом зрительным нервом, который проходит через заднюю часть глазного яблока. Образец света (изображение), который достигает сетчатки, отправляется через зрительный нерв в область мозга, называемую зрительной корой, что позволяет нам видеть.
Как развивается ретинобластома?
Глаза начинают развиваться задолго до рождения. На ранних стадиях развития в глазах есть клетки, называемые ретинобластами , , которые размножаются, образуя новые клетки, заполняющие сетчатку.В определенный момент эти клетки перестают размножаться и становятся зрелыми клетками сетчатки.
Редко что-то идет не так с этим процессом. Вместо созревания некоторые ретинобласты продолжают бесконтрольно расти, образуя рак, известный как ретинобластома.
Цепочка событий внутри клеток, которая приводит к ретинобластоме, сложна, но почти всегда
начинается с изменения (мутации) в гене RB1 . Нормальный ген RB1 помогает удерживать клетки от неконтролируемого роста, но изменение гена мешает ему работать должным образом.В зависимости от того, когда и где происходит изменение гена RB1 , это может привести к 2 различным типам ретинобластомы.
Врожденная (наследственная) ретинобластома
Примерно в 1 из 3
У детей с ретинобластомой отклонение в гене RB1 является врожденным (присутствует при рождении) и присутствует во всех клетках тела, включая все клетки обеих сетчаток. Это известно как мутация зародышевой линии .
Несмотря на то, что это иногда называют «наследственным» (или «наследственным»), у большинства этих детей нет семейного анамнеза этого рака, и изменение гена RB1 не наследуется от родителя.У этих детей изменение гена сначала происходит на раннем этапе развития в утробе матери. Лишь небольшая часть детей, рожденных с этим изменением гена, наследует его от родителей.
У детей, рожденных с мутацией в гене RB1 , обычно развивается ретинобластома на обоих глазах (известная как двусторонняя ретинобластома ), и часто имеется несколько опухолей внутри глаза (известная как мультифокальная ретинобластома ).
Поскольку все клетки в организме имеют измененный ген RB1 , эти дети также имеют более высокий риск развития рака в других частях тела.
- У небольшого числа детей с этой формой ретинобластомы разовьется другая опухоль в головном мозге, обычно в шишковидной железе у основания мозга (пинеобластома). Это также известно как трехсторонняя ретинобластома .
- Для лиц, переживших наследственную ретинобластому, риск развития других видов рака в более позднем возрасте также выше среднего (дополнительные сведения см. В разделе «После лечения ретинобластомы»).
Спорадическая (ненаследственная) ретинобластома
Примерно у 2 из 3 детей с ретинобластомой аномалия в гене RB1 развивается только в одной клетке одного глаза.Неизвестно, что вызывает это изменение. У ребенка со спорадической (ненаследственной) ретинобластомой развивается только одна опухоль в одном глазу. Этот тип ретинобластомы часто обнаруживается, когда ребенок немного старше по сравнению с теми, у кого есть наследственная форма.
Дети с этим типом ретинобластомы не имеют такого же повышенного риска других видов рака, как дети с врожденной ретинобластомой.
Для получения дополнительной информации о наследственных и ненаследственных формах ретинобластомы см. Что вызывает ретинобластому?
Как ретинобластома растет и распространяется?
Если не лечить опухоли ретинобластомы, они могут разрастаться и заполнять большую часть глазного яблока.Клетки могут оторваться от основной опухоли сетчатки и достичь других частей глаза, где они могут образовать новые опухоли. Эти опухоли могут блокировать каналы, по которым жидкость циркулирует внутри глаза, повышая давление внутри глаза. Это может вызвать глаукому, которая может привести к боли и потере зрения в пораженном глазу.
Большинство ретинобластом обнаруживают и лечат до того, как они распространились за пределы глазного яблока. Но в противном случае клетки ретинобластомы могут распространиться на другие части тела.Иногда клетки растут вдоль зрительного нерва и достигают мозга. Клетки ретинобластомы также могут прорастать через покровные слои глазного яблока в глазницу, веки и близлежащие ткани. Как только рак выходит за пределы глазного яблока, он может распространяться на лимфатические узлы (небольшие скопления клеток иммунной системы размером с боб) и на другие органы, такие как печень, кости и костный мозг (мягкая внутренняя часть многих костей). .
Внутриглазная медуллоэпителиома
Медуллоэпителиома — очень редкий тип опухоли, которая может начаться в глазу.Это не тип ретинобластомы, но он упоминается здесь, потому что обычно встречается и у маленьких детей.
Медуллоэпителиомы начинаются в цилиарном теле, которое находится рядом с передней частью глаза (см. Изображение выше). Большинство этих опухолей являются злокачественными (раковыми), но редко распространяются за пределы глаза. Обычно они вызывают боль в глазах и потерю зрения.
Диагноз ставится, когда врач обнаруживает опухоль в глазу с помощью офтальмоскопа (инструмента, который помогает врачам заглянуть внутрь глаза).Как и в случае с ретинобластомой, диагноз обычно ставится на основании того, где находится опухоль внутри глаза и как она выглядит. Биопсия (удаление клеток из опухоли для изучения под микроскопом) для подтверждения диагноза почти никогда не проводится, потому что это может повредить глаз или вызвать риск распространения рака за пределы глаза.
Лечение медуллоэпителиомы почти всегда представляет собой операцию по удалению глаза. Обычно это избавляет от рака полностью, если он по-прежнему находится только в глазу.
Если у вашего ребенка ретинобластома
ЛЕГКО ЧТЕНИЕ
Что такое ретинобластома?
Рак начинается, когда клетки организма начинают бесконтрольно расти. Клетки практически в любой части тела могут стать раком.
Ретинобластома — это тип рака, который начинается в сетчатке, то есть в задней части глаза. Этот рак чаще всего встречается у маленьких детей.
Чтобы понять ретинобластому, полезно немного узнать о глазу.Передняя часть глаза имеет прозрачную линзу с диафрагмой и (цветная часть глаза, которая действует как затвор камеры). В середине радужной оболочки есть небольшое отверстие, называемое зрачком , через которое свет проникает в глаз.
Свет, попадающий в глаз, попадает на сетчатку , , внутренний слой клеток в задней части глаза. Он состоит из специальных светочувствительных ячеек. Эти клетки связаны с мозгом зрительным нервом , , который проходит через заднюю часть глазного яблока.Образец света (изображение), который достигает сетчатки, отправляется через зрительный нерв в мозг, позволяя нам видеть.
Ретинобластома начинается в клетках сетчатки. Этот рак почти всегда начинается из-за изменения (мутации) внутри клеток в гене, называемом RB1 . Изменение гена RB1 приводит к неконтролируемому росту клеток.
Чаще всего ретинобластома возникает только в одном глазу. Но у небольшого числа детей будут опухоли обоих глаз (так называемая двусторонняя ретинобластома , ).
Различные виды ретинобластомы
Выделяют 2 основные формы ретинобластомы, в зависимости от которых клетки имеют изменение гена RB1 :
В наследственной (наследственной) форме все клетки в организме ребенка имеют изменение гена RB1 . У детей с этой формой гораздо чаще развиваются опухоли обоих глаз, а также повышается риск развития некоторых других типов рака.
В ненаследственной (ненаследственной) форме изменения в гене RB1 происходят только в раковых клетках.У этих детей опухоль развивается только на одном глазу, и они не подвержены более высокому риску развития других видов рака.
Вопросы к врачу
- Насколько вы уверены, что у моего ребенка ретинобластома?
- Есть шанс, что это не ретинобластома?
- Не могли бы вы записать, какую опухоль, по вашему мнению, есть у моего ребенка?
- Что будет дальше?
Как врач узнает, что у моего ребенка ретинобластома?
Ретинобластома часто обнаруживается, когда она вызывает определенные признаки или симптомы.
Рефлекс белого зрачка: Это наиболее частый ранний признак ретинобластомы. Когда вы светите в глаз, зрачок (темное пятно в центре глаза) должен выглядеть красным из-за кровеносных сосудов в задней части глаза. Но в глазу с ретинобластомой зрачок часто выглядит белым или розовым. Это можно заметить после фотосъемки со вспышкой, или это может заметить врач ребенка во время обычного осмотра зрения.
Ленивый глаз: Иногда кажется, что глаза не смотрят в одном направлении, это состояние часто называют ленивым глазом.У детей это может быть вызвано множеством возможных причин. Ленивый глаз, скорее всего, вызван легкой слабостью мышц, контролирующих глаза, но также может быть вызван ретинобластомой.
Другие симптомы могут включать:
- Проблемы со зрением
- Боль в глазах
- Покраснение в белой части глаза
- Кровотечение в передней части глаза
- Выпуклость глаза
- Зрачок, который не сужается при ярком свете
- Различный цвет для каждой радужки
Многие из них, скорее всего, вызваны чем-то другим.Тем не менее, если у вашего ребенка есть признаки или симптомы, которые могут быть связаны с ретинобластомой, врач захочет получить медицинскую историю, чтобы узнать больше о симптомах, и проведет физический осмотр.
Врач вашего ребенка может захотеть, чтобы вашего ребенка осмотрел офтальмолог (врач глазных болезней), который будет более внимательно смотреть в глаза. Этот врач будет использовать специальное освещение и увеличительные линзы, чтобы заглянуть внутрь глаза. Обычно во время обследования ребенок должен находиться под общим наркозом (спать), чтобы врач мог внимательно осмотреть его.
Могут потребоваться и другие тесты.
Проверки, которые можно провести
УЗИ глаза: Часто это первое обследование, которое проводится, если врач считает, что у вашего ребенка опухоль глаза. В тесте используются звуковые волны для создания изображений органов внутри тела, таких как глаз. Этот тест не причиняет вреда и не использует радиацию, но ребенку может потребоваться лекарство, чтобы помочь ему успокоиться или даже заснуть, чтобы врач мог хорошо рассмотреть глаз и близлежащие структуры.
МРТ: В этом тесте используются радиоволны и сильные магниты для получения подробных снимков внутренней части тела. Большинству детей делают МРТ, если обнаружена ретинобластома. В этом тесте не используется радиация, но ребенку может потребоваться лекарство, чтобы он успокоился или даже заснул во время теста.
Компьютерная томография или компьютерная томография: В этом тесте используются рентгеновские лучи для получения подробных снимков внутренней части тела. МРТ часто проводится вместо компьютерной томографии у детей с ретинобластомой, потому что при этом не используется радиация.Но компьютерную томографию можно сделать, если неясно, есть ли у ребенка ретинобластома.
Сканирование костей: Большинству детей с ретинобластомой этот тест не нужен. Но это может помочь показать, распространился ли он на череп или другие кости.
Генетическое тестирование: Иногда можно сделать анализ крови, чтобы найти изменение гена RB1 в клетках за пределами глаза. Это может помочь определить, есть ли у ребенка наследственная форма ретинобластомы, которая может повлиять на тип последующего наблюдения, которое необходимо ребенку после лечения.Это также может повлиять на необходимость тестирования других детей в семье.
Люмбальная пункция (спинномозговая пункция): Ретинобластома иногда может распространяться на поверхность головного мозга. Этот тест может быть проведен для поиска раковых клеток в жидкости, окружающей мозг (спинномозговая жидкость или спинномозговая жидкость). Перед обследованием ребенку дают лекарство, чтобы он заснул. Затем врач вводит небольшую полую иглу между костями позвоночника, чтобы извлечь небольшое количество спинномозговой жидкости, которая отправляется в лабораторию для тестирования.Большинству детей с ретинобластомой этот тест не нужен.
Биопсия костного мозга: Этот тест может быть проведен, чтобы увидеть, распространился ли рак на костный мозг, который является мягкой внутренней частью определенных костей. Обычно в тесте нет необходимости, если только рак не вырос за пределами глаза и врачи не считают, что он распространился на костный мозг. Ребенку сначала дадут лекарство, чтобы он заснул во время обследования. Образцы костного мозга обычно берутся с задней части бедренной кости с помощью длинных полых игл.Затем образцы отправляются в лабораторию для проверки на наличие раковых клеток.
Вопросы к врачу
- Кто будет проводить эти тесты?
- Где они будут делать?
- Кто нам их объяснит?
- Как и когда мы получим результаты?
- Кто объяснит нам результаты?
- Что нам нужно делать дальше?
Насколько серьезно рак моего ребенка?
Если у вашего ребенка ретинобластома, врач захочет узнать некоторую ключевую информацию, чтобы решить, как ее лечить.Наиболее важные из них:
- Стадия рака, основанная на том, насколько злокачественная опухоль находится в глазу и распространилась ли рак за пределы глаза
- Шанс сохранить зрение в глазу (и сохранить сам глаз)
- Распространен ли рак только в одном глазу или в обоих глазах
Системы стадирования описывают, насколько серьезен рак, и помогают врачам определить, какое лечение использовать. Они делят ретинобластомы на группы, исходя из шансов спасти глаз.
Стадия ретинобластомы может сбивать с толку. Обязательно спросите лечащего врача, есть ли у вас какие-либо вопросы о стадии рака у вашего ребенка.
Вопросы к врачу
- Где именно рак?
- Насколько велик рак?
- Можно ли полностью удалить рак?
- Можно ли сохранить видение в глазу (и сам глаз)?
- Распространяется ли рак где-нибудь еще?
- Какая стадия рака?
- Как все это влияет на наши варианты лечения?
- Что будет дальше?
Какое лечение понадобится моему ребенку?
Основными видами лечения ретинобластомы являются:
- Хирургия
- Лучевая терапия
- Лазерное лечение
- Криотерапия (замораживание)
- Химиотерапия (химиотерапия)
Хирургия
Для большинства детей с ретинобластомой операция — не первое лечение.Но если опухоль уже стала достаточно большой, чтобы сохранить зрение в глазу, или если другие методы лечения не помогли, операция по удалению всего глаза (известная как энуклеация ) может быть лучшим вариантом лечения.
Во время операции на место глазного яблока обычно ставят имплант. Имплант прикрепляется к мышцам, которые двигали глазом, поэтому он должен двигаться так же, как и глаз. Через несколько недель специалист, известный как окулист , создаст искусственный глаз вашему ребенку.Это тонкая оболочка, похожая на очень большую контактную линзу, которая будет соответствовать размеру и цвету оставшегося глаза. Он надевается на имплантат и под веки. Когда он окажется на месте, его будет очень трудно отличить от настоящего глаза.
Побочные эффекты операции
Любая операция может иметь риски и побочные эффекты, такие как кровотечение или инфекции. Спросите у врача или медсестры вашего ребенка, чего ожидать. Если у вашего ребенка возникнут проблемы, сообщите ему об этом. Врачи и медсестры, которые лечат детей с ретинобластомой, должны быть в состоянии помочь вам с любыми возникающими проблемами.
Наиболее очевидный побочный эффект — потеря зрения на этот глаз, хотя чаще всего оно уже потеряно из-за рака.
Удаление глаза также может повлиять на будущий рост костей и других структур вокруг глазницы, из-за чего эта область может выглядеть несколько запавшей. Иногда использование имплантата может уменьшить этот эффект. (Некоторые другие виды лечения также могут вызывать этот побочный эффект.)
Лучевая терапия
Радиация использует лучи высокой энергии (например, рентгеновские лучи) для уничтожения раковых клеток.Для лечения детей с ретинобластомой можно использовать два типа лучевой терапии.
Брахитерапия (радиотерапия бляшек)
Это лечение можно использовать при некоторых небольших опухолях. Небольшое количество радиоактивного вещества помещается в небольшой носитель из золота или свинца (известный как табличка ), имеющий форму очень маленькой крышки от бутылки. Во время короткой операции бляшка пришивается крошечными швами на внешней стороне глазного яблока, где находится опухоль. Его оставляют там на несколько дней, а затем удаляют во время второй операции.Радиация проходит очень короткое расстояние, поэтому большая часть его будет сосредоточена только на опухоли. Ребенок обычно остается в больнице, пока налет находится на месте.
Побочные эффекты брахитерапии
Основная проблема при этом лечении — повреждение сетчатки или зрительного нерва, которое может повлиять на зрение спустя много месяцев. Но успехи в лечении могут снизить вероятность этой проблемы.
Внешнее излучение
Этот вид лечения фокусирует лучи излучения от источника, находящегося за пределами тела, на раковой опухоли.Когда-то это было обычным лечением ретинобластомы. Но из-за побочных эффектов, которые он может вызвать, сейчас его чаще всего используют только при раке, который плохо контролируется другими методами лечения.
Облучение обычно проводится 5 дней в неделю в течение нескольких недель. Каждое лечение очень похоже на рентген, но доза радиации выше. На каждом занятии ваш ребенок будет лежать на специальном столе, в то время как машина подает излучение под точными углами.
Фактическое ежедневное лечение длится всего несколько минут, но время, необходимое для подготовки вашего ребенка к лечению, занимает больше времени.Голова ребенка помещается в специально подобранную форму, которая похожа на гипс, используемый для лечения переломов костей. Лечение безболезненно, но маленьким детям могут дать лекарство, чтобы они уснули, чтобы они не двигались во время лечения.
Побочные эффекты внешнего облучения
Краткосрочные проблемы могут включать воздействие на близлежащие участки кожи, которое может варьироваться от легких изменений, подобных солнечному ожогу, и выпадения волос до более серьезных кожных реакций. Эти побочные эффекты обычно проходят через короткое время.
Радиация также может повредить другие близлежащие строения. Это может привести к катаракте (помутнению хрусталика глаза) и повреждению сетчатки или зрительного нерва, что может ухудшить зрение. Радиация также может замедлить рост костей и других структур возле глаза, что может повлиять на внешний вид области вокруг глаза.
Радиация также может повысить риск повторного возникновения рака в этом районе. Это очень важно для детей с наследственной формой ретинобластомы, у которых уже есть повышенный риск других видов рака.
Новые формы лучевой терапии могут более точно воздействовать на опухоль, что может снизить вероятность некоторых из этих побочных эффектов, чем в прошлом.
Лазерное лечение
Лазеры — это очень сфокусированные лучи света, которые можно использовать для нагрева и разрушения опухолей. Для лечения небольших опухолей ретинобластомы можно использовать два основных типа лазерного лечения.
Лазерная фотокоагуляция
В этом типе лечения лазерный луч направляется через зрачок и фокусируется на кровеносных сосудах, которые окружают опухоль и снабжают ее кровью.Лазер разрушает их, нагревая. Это лечение предназначено только для небольших опухолей в задней части глаза.
Вашему ребенку дадут лекарство от сна во время лечения. Лечение обычно проводится 2 или 3 раза с интервалом около месяца между каждым.
Побочные эффекты лазерной фотокоагуляции
Лазерная терапия иногда может повредить сетчатку. Это может привести к появлению слепых пятен или отслоению сетчатки от задней части глазного яблока, что может повлиять на зрение.
Транспупиллярная термотерапия (ТТТ)
Эту процедуру еще называют термотерапией. Он использует другой тип лазера, который направлен прямо на опухоль, чтобы нагреть и убить опухолевые клетки. Лазер не такой горячий, как тот, который используется при фотокоагуляции, поэтому некоторые кровеносные сосуды сетчатки можно сохранить.
Это лечение можно использовать отдельно при очень маленьких опухолях. При больших опухолях его можно использовать вместе с химиотерапией или с лучевой терапией. Тепло, кажется, помогает этим другим видам лечения работать лучше.
Вашему ребенку дадут лекарство от сна во время лечения. Лечение обычно проводится 3 раза с интервалом около месяца между каждым.
Побочные эффекты ТТТ
Это лечение иногда может вызвать сокращение части радужной оболочки (цветная часть глаза). Другие эффекты могут включать помутнение части хрусталика глаза или повреждение сетчатки, что может повлиять на зрение.
Криотерапия (замораживание)
Для этого лечения врач прикладывает к глазу небольшой, очень холодный металлический зонд, чтобы убить клетки ретинобластомы путем их замораживания.Это можно использовать только при небольших опухолях в передней части глаза.
Вашему ребенку дадут лекарство от сна во время лечения. Лечение обычно проводится 2 или 3 раза с интервалом около месяца между каждым.
Возможные побочные эффекты
Эта процедура может вызвать опухание глаз и век на несколько дней. Это также может повредить сетчатку, что может привести к появлению слепых пятен или вызвать отслоение сетчатки от задней части глазного яблока, что может повлиять на зрение.
Химиотерапия
Химиотерапия (химиотерапия) — это использование лекарств для лечения рака. Может использоваться:
- В качестве первого лечения, чтобы уменьшить опухоль и помочь другим методам лечения работать лучше
- После других процедур, чтобы снизить вероятность рецидива рака
- Если рак распространился на другие части тела
Химиотерапию можно проводить по-разному для лечения ретинобластомы.
Системная химиотерапия
Химиопрепараты можно вводить внутривенно или перорально.Эти препараты попадают в кровоток и распространяются по всему телу. Чаще всего назначают 2 или 3 химиопрепарата одновременно.
Этот тип химиотерапии проводится циклами, с каждой процедурой, за которой следует период отдыха, чтобы дать организму время на восстановление. Каждый цикл химиотерапии длится несколько недель, а общая продолжительность лечения часто составляет несколько месяцев.
Внутриартериальная химиотерапия
Chemo можно вводить прямо в главную артерию, которая снабжает кровью глаз (глазная артерия , ).Для этого лечения ребенку дают лекарство, чтобы он уснул. Очень тонкий катетер (длинная гибкая трубка) вводится в большую артерию на внутренней стороне бедра и медленно продвигается через кровеносные сосуды до глазной артерии. Затем химиотерапия вводится в артерию. Это может повторяться каждые несколько недель, в зависимости от того, насколько уменьшится опухоль.
Поскольку химиотерапия вводится прямо в артерию, питающую глаз, врачи могут использовать гораздо меньшие дозы химиопрепаратов, поэтому побочных эффектов меньше.
Интравитреальная химиотерапия
В этом подходе крошечная игла используется для введения химиопрепарата прямо в стекловидное тело , которое представляет собой желеобразное вещество внутри глаза. Иногда это используется (наряду с другими видами химиотерапии) для лечения опухолей, которые широко распространены внутри глаза и которым не помогли другие методы лечения.
Побочные эффекты химиотерапии
Побочные эффекты химиотерапии зависят от того, как она вводится, а также от типов и доз используемых лекарств.
Системная химиотерапия может вызвать у вашего ребенка сильную усталость, тошноту или вызвать выпадение волос. Это также может повысить вероятность заражения и вызвать другие проблемы. Они, как правило, проходят после окончания лечения.
Внутриартериальная химиотерапия побочные эффекты, как правило, ограничиваются областью вокруг глаз. Они могут включать отек вокруг глаза, кровотечение внутри глаза, опущенное веко и потерю ресниц. Это также может вызвать другие проблемы.
Интравитреальное химиотерапия может слегка повредить сетчатку, что может повлиять на зрение.
Есть способы лечения большинства побочных эффектов химиотерапии. Если у вашего ребенка наблюдаются побочные эффекты, поговорите со специалистами по лечению рака, чтобы они могли помочь.
Клинические испытания
Клинические испытания — это научные исследования, в ходе которых проверяются новые лекарства или другие методы лечения на людях. Они сравнивают стандартные методы лечения с другими, которые могут быть лучше.
Если вы хотите узнать больше о клинических испытаниях, которые могут быть подходящими для вашего ребенка, сначала спросите врача, проводятся ли клинические испытания в клинике или больнице вашего ребенка.См. «Клинические испытания», чтобы узнать больше.
Клинические испытания — один из способов получить новейшие методы лечения. Это лучший способ для врачей найти более эффективные способы лечения рака. Но они могут не подходить для всех. Если врач вашего ребенка говорит с вами о клиническом испытании, вам решать, принимать ли в нем участие.
Как насчет других методов лечения, о которых я слышал?
Если у вашего ребенка ретинобластома, вы можете услышать о других способах ее лечения или лечения симптомов, связанных с ней.Это не всегда может быть стандартное лечение. Эти методы лечения могут включать витамины, травы, диеты и многое другое. Возможно, вам будет интересно узнать об этих методах лечения.
Некоторые из них могут помочь, но многие не тестировались. Было показано, что некоторые не помогают. Некоторые даже оказались вредными. Поговорите со своим врачом обо всем, что вы думаете об употреблении, будь то витамины, диета или что-нибудь еще.
Вопросы к врачу
- Нужны ли нам другие анализы, прежде чем мы сможем принять решение о лечении?
- Какое лечение, по вашему мнению, лучше всего подходит для моего ребенка?
- Какова цель этого лечения? Насколько вероятно излечение рака?
- Будет ли лечение включать хирургическое вмешательство? Если да, то кто будет делать операцию?
- Потребуется ли моему ребенку и другие виды лечения?
- На что будут похожи эти процедуры?
- Какова цель этих процедур?
- Какие побочные эффекты могут вызывать у моего ребенка эти методы лечения?
- Что мы можем сделать с побочными эффектами, которые могут возникнуть у моего ребенка?
- Подходит ли моему ребенку клиническое испытание?
- А как насчет витаминов или диет, о которых мне рассказывают друзья? Как мы узнаем, что они в безопасности?
- Как скоро нам нужно начать лечение?
- Что делать, чтобы быть готовыми к лечению?
- Можем ли мы что-нибудь сделать, чтобы лечение улучшилось?
- Что делать дальше?
Что будет после лечения?
Будете рады, когда лечение закончится.Но трудно не беспокоиться о возвращении рака. Даже если он никогда не вернется, вы все равно можете об этом беспокоиться. В течение многих лет после окончания лечения вашему ребенку все равно нужно будет обращаться к врачу. Сначала эти посещения могут быть каждые несколько месяцев. Затем, чем дольше у вашего ребенка нет рака, тем реже ему нужны посещения.
Убедитесь, что ваш ребенок посещает все эти контрольные посещения. Врачи спросят о симптомах, проведут медицинский осмотр и, возможно, назначат анализы, чтобы определить, вернулась ли опухоль.Они также могут проверить, не вызвало ли рак или его лечение каких-либо долгосрочных проблем. При необходимости они помогут вам и вашему ребенку научиться справляться с изменениями.
Ретинобластома — Детство: Статистика | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы найдете информацию о количестве детей, у которых ежегодно диагностируется ретинобластома. Вы также прочтете общую информацию о том, как выжить после болезни. Помните, что выживаемость зависит от нескольких факторов.Используйте меню для просмотра других страниц.
Ретинобластома составляет 2% от всех онкологических заболеваний, диагностированных у детей в возрасте до 15 лет. Это самый распространенный рак глаза у детей. По оценкам, от 200 до 300 детей в Соединенных Штатах будут ежегодно диагностироваться с этим заболеванием.
Большинство детей с диагнозом ретинобластома моложе 5 лет. Средний возраст постановки диагноза — 2 года. Девочки и мальчики диагностируются одинаково, как и люди разных рас и национальностей. Как правило, у 3 из 4 детей с ретинобластомой поражается 1 глаз.Заболевание одинаково встречается в левом и правом глазу. Около 25% детей с ретинобластомой имеют заболевание обоих глаз.
Пятилетняя выживаемость показывает, какой процент детей живет не менее 5 лет после обнаружения рака. Процент означает, сколько из 100. 5-летняя выживаемость детей с ретинобластомой составляет 96%. Однако этот показатель зависит от нескольких факторов, в том числе от того, распространился ли рак из глаза на другие части тела.
Важно помнить, что статистика выживаемости детей с ретинобластомой является приблизительной.Оценка основана на ежегодных данных, основанных на детях с этим раком в Соединенных Штатах. Также каждые 5 лет специалисты измеряют статистику выживаемости. Таким образом, оценка может не отражать результаты более точной диагностики или лечения, доступного менее чем за 5 лет. Если у вас есть какие-либо вопросы по поводу этой информации, проконсультируйтесь с лечащим врачом вашего ребенка. Узнайте больше о статистике.
Статистика адаптирована с веб-сайта Американского онкологического общества . Дополнительный источник: : Siegel R, et al.: Статистика рака 2021. CA: Онкологический журнал для клиницистов. 2021 Янв; 71 (1): 7-33. doi / full / 10.3322 / caac.21654 (источники по состоянию на февраль 2021 г.).
Следующий раздел в этом руководстве — Медицинские иллюстрации . Предлагает рисунки частей тела, часто пораженных ретинобластомой. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Ретинобластома | AOA
Самым распространенным раком глаза у детей младшего возраста является ретинобластома.В Соединенных Штатах этот быстрорастущий рак встречается у 1 из 20 000 детей, что делает его 10-м по распространенности онкологическим заболеванием у детей.
Врачи оптометрии диагностируют, направляют и совместно управляют лечением онкологических заболеваний, поражающих область глаз. Раннее обнаружение рака может значительно снизить тяжесть заболевания и увеличить продолжительность жизни. Часто первым признаком ретинобластомы у ребенка является появление белого глаза на фотографии, сделанной со вспышкой. Зрачок ребенка никогда не должен казаться белым.Если это так, немедленно обратитесь к врачу-оптометристу для оценки.
Существует две формы ретинобластомы: наследственная и спорадическая. Хотя спорадическая ретинобластома встречается чаще, следует регулярно обследовать детей из семей с наследственной ретинобластомой.
Даже при отсутствии очевидных проблем со зрением или зрением Американская ассоциация оптометристов рекомендует назначить первую проверку зрения вашего ребенка в 6 месяцев. Через InfantSEE ® , программу общественного здравоохранения, управляемую Optometry Cares ® —The AOA Foundation, участвующие врачи-оптометристы проводят всестороннюю оценку зрения младенцев в возрасте от 6 до 12 месяцев в качестве бесплатной государственной услуги.Посетите веб-сайт InfantSEE ® , чтобы узнать больше и найти врача в вашем районе, который может провести бесплатное обследование младенцев.
Причины и факторы риска
Ретинобластома возникает, когда в нервных клетках сетчатки развиваются генетические мутации. Эти мутации заставляют клетки продолжать расти и размножаться, когда здоровые клетки умирают. Эта скопившаяся масса клеток образует опухоль.
Клетки ретинобластомы могут проникать дальше в глаз и близлежащие структуры.Ретинобластома также может распространяться на другие части тела, включая мозг и позвоночник.
Симптомы
Ретинобластома чаще всего поражает младенцев и маленьких детей, симптомы возникают редко. Некоторые симптомы включают:
- Белый цвет в центральном круге глаза, когда в глаза попадает свет.
- Глаза, которые смотрят в разные стороны.
- Покраснение глаз.
- Отек глаз.
Диагностика
Тесты и процедуры, используемые для диагностики ретинобластомы, включают:
- Осмотр глаз.
- Визуализирующие обследования могут включать компьютерную томографию и МРТ.
- Консультации других врачей.
Лечение
Лучшие методы лечения ретинобластомы вашего ребенка зависят от размера и расположения опухоли, а также от того, распространился ли рак на другие области, кроме глаза. Лечение может быть химиотерапией или медикаментозным лечением для уничтожения раковых клеток. Химиотерапия может помочь уменьшить опухоль, чтобы можно было использовать другие методы лечения, такие как лучевая терапия, криотерапия или лазерная терапия, для лечения оставшихся раковых клеток.
