Рахит 2 степени: Рахит у детей, новорожденных и взрослых — признаки и симптомы, профилактика, лечение, рекомендации, последствия, диагностика заболевания
Гипофосфатемический рахит: патогенез, диагностика и лечение | Куликова
Введение
Витамин-Д-резистентный рахит (ВДРР), или гипофосфатемический рахит (ГФР), – группа заболеваний, характеризующихся развитием рахитических изменений костной ткани вследствие повышенного выведения фосфора из организма (рис. 1) [1].
Рис. 1. Схематичное изображение механизма развития гипофосфатемического рахита.
Особенностью данной группы заболеваний является гетерогенность клинической картины, причина которой в сложности регуляции обмена фосфора в организме.
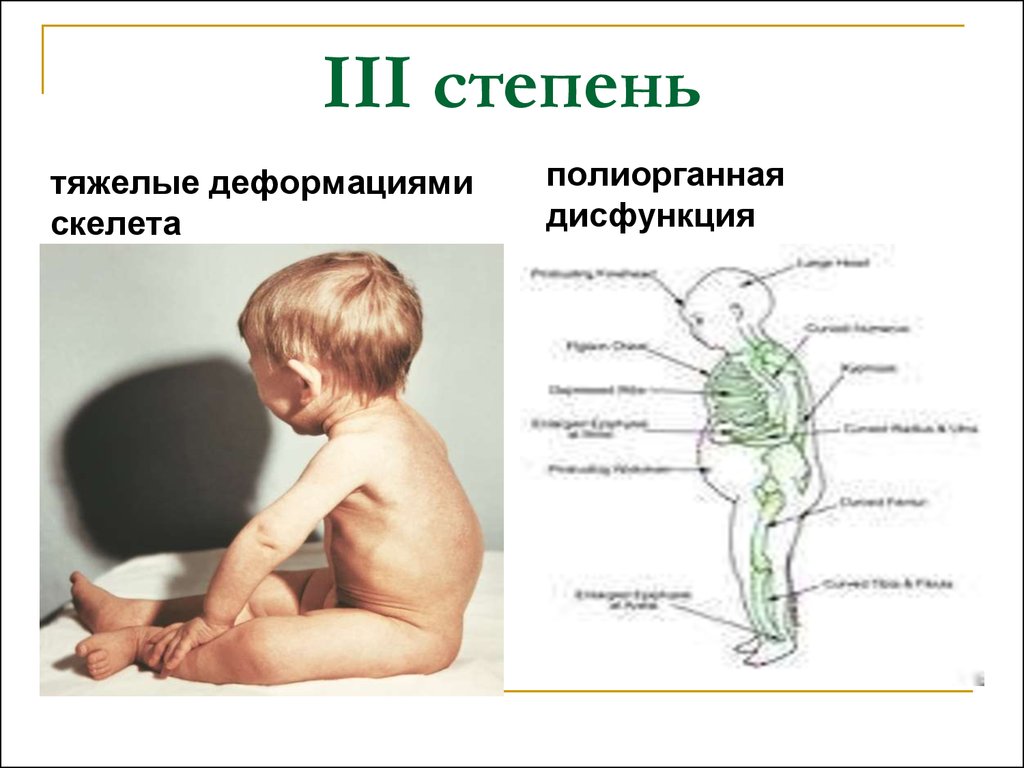
Своевременная диагностика и адекватная терапия ГФР имеют крайне важное значение для предотвращения развития осложнений, а именно: тяжелых деформаций скелета, которые могут приводить к частым переломам и низкорослости, мышечной слабости, являющейся основным фактором ограничения активных движений, абсцессов зубов [1–3]. Данные проявления заболевания являются основными причинами инвалидизации пациентов с ГФР.
Значительная гетерогенность клинической картины ГФР требует привлечения широкого круга специалистов (терапевтов, педиатров, эндокринологов, ортопедов и стоматологов) к ведению таких больных, поэтому единое понимание проблемы является одним из основных факторов в достижении компенсации заболевания и, соответственно, улучшении качества жизни пациента.
Основные клинические признаки ГФР
Фосфор в организме человека играет важную роль, а именно: принимает участие в аккумуляции энергии в виде АТФ, является неотъемлемой частью молекул ДНК и РНК, необходим для построения кристаллов гидроксиапатита костного матрикса, за счет которых кость приобретает прочность. Следствием хронической недостаточности фосфора является нарушение минерализации костей и развитие рахита.
Основными клиническими признаками ГФР являются задержка роста, прогрессирующие деформации ног с момента начала ходьбы, мышечная слабость, боль в костях, позднее прорезывание зубов или их частый кариес и абсцессы. Во взрослом возрасте заболевание может манифестировать в виде нефрокальциноза, кальцификации связок, артрозов крупных суставов, остеопороза; при некоторых формах ГФР описана нейросенсорная тугоухость. Биохимическими и гормональными маркерами ГФР служат гипофосфатемия на фоне гиперфосфатурии, повышение активности ЩФ, нормальный или умеренно повышенный уровень ПТГ при нормокальциемии. Концентрация 1,25(ОН)2D3 в сыворотке крови и степень кальциурии варьируют и зависят от молекулярной основы заболевания [4].
Во взрослом возрасте заболевание может манифестировать в виде нефрокальциноза, кальцификации связок, артрозов крупных суставов, остеопороза; при некоторых формах ГФР описана нейросенсорная тугоухость. Биохимическими и гормональными маркерами ГФР служат гипофосфатемия на фоне гиперфосфатурии, повышение активности ЩФ, нормальный или умеренно повышенный уровень ПТГ при нормокальциемии. Концентрация 1,25(ОН)2D3 в сыворотке крови и степень кальциурии варьируют и зависят от молекулярной основы заболевания [4].
Классификация ГФР
По типу наследования различают несколько врожденных форм ГФР.
Х-сцепленный доминантный ГФР (X-linked hypophosphatemia, XLH)
Данная форма ГФР имеет наибольшую распространенность, частота которой составляет 1:20 000 новорожденных. Причиной развития заболевания являются инактивирующие мутации в гене PHEX.
Ген PHEX – это фосфатрегулирующий ген с гомологией к эндопептидазам на Х-хромосоме (Phosphate regulating gene with Homology to Endopeptidases located on the X chromosome), экспрессируется в остеобластах.
Первоначально считалось, что продукт гена PHEX принимает участие в деградации фосфотонина FGF23. В большинстве случаев при инактивации гена PHEX концентрация FGF23 в крови возрастает, что приводит к снижению экспрессии генов натрий-фосфорных котранспортеров 2 типа, которые регулируют в проксимальных почечных канальцах реабсорбцию фосфора, снижение их числа и активности ведет к потере фосфора из организма. FGF23 также подавляет активность 1α-гидроксилазы (CYP27B1), участвующей в образовании кальцитриола и, наоборот, активирует 24-гидроксилазу (CYP24A1), превращающую кальцитриол в неактивные метаболиты [5, 6].
Несмотря на то что гены PHEX и FGF23 экспрессируются на остеобластах, исследования на мышах (модель ГФР человека) не смогли подтвердить прямое взаимодействие продуктов данных генов. Предполагается, что существует промежуточный фактор в данной системе, который пока неизвестен (рис. 1).
Х-сцепленный рецессивный ГФР с гиперкальциурией (X-linked recessive hypercalciuric hypophosphataemic rickets)
Х-сцепленный рецессивный ГФР с гиперкальциурией, или болезнь Дента, – редкое наследственное заболевание, характеризующееся дисфункцией проксимальных почечных канальцев в виде низкомолекулярной протеинурии (НМП), гиперкальциурии, фосфатурии, с развитием нефрокальциноза/мочекаменной болезни, прогрессирующей почечной недостаточности и рахита [11–12]. По литературным данным, частота диагностики основных признаков патологии представлена следующим образом: НМП – 100%, гиперкальциурия – 95%, нефрокальциноз – 74%, рахит или остеомаляция – 30%, почечная недостаточность – 64%, аминоацидурия – 76%, глюкозурия – 54%, гипофосфатемия – 50%, аминоацидурия – 17% [7].
По литературным данным, частота диагностики основных признаков патологии представлена следующим образом: НМП – 100%, гиперкальциурия – 95%, нефрокальциноз – 74%, рахит или остеомаляция – 30%, почечная недостаточность – 64%, аминоацидурия – 76%, глюкозурия – 54%, гипофосфатемия – 50%, аминоацидурия – 17% [7].
Болезнь проявляется у пациентов мужского пола. У мальчиков в возрасте 3–5 лет развивается почечная недостаточность, которая достигает терминальной стадии к 30–40 годам. Как правило, женщины являются бессимптомными носительницами заболевания, в редких случаях могут иметь НМП и гиперкальциурию.
Болезнь Дента имеет генетическую гетерогенность: примерно 50–60% пациентов – носители мутации гена CLCN5 (болезнь Дента 1), около 15% – дефектов гена OCRL1 (болезнь Дента 2), а остальные 25–35% не имеют поломок в этих генах, но, возможно, несут дефекты других генов.
Ген CLCN5 локализован на хромосоме Xp11.22, кодирует белок хлорпроводящего ионного канала-5 (CLCN-5).
Помимо тяжелого поражения почек с прогрессирующим снижением азотовыделительной функции, для пациентов с рецессивным Х-сцепленным ГФР характерно наличие гиперкальциурии и высокого уровня 1,25(ОН)2D3 в крови, в отличие от больных с доминантным Х-сцепленным ГФР.
Гиперкальциурия обусловлена гиперпродукцией кальцитриола при избыточной активации 1α-гидроксилазы паратгормоном. 1,25(ОН)2D3 стимулирует всасывание кальция в кишечнике, и увеличение его концентрации в сыворотке крови может косвенно привести к гиперкальциурии и нефрокальцинозу. Учитывая данную особенность, врачам стоит помнить о применении более низких доз альфакальцидола.
ГФР может манифестировать и в более позднем возрасте и иметь менее выраженные клинические проявления. Таким примером может являться аутосомно-доминантный (АД) ГФР.
Аутосомно-доминантный ГФР (Autosomal dominant hypophosphatemic rickets, ADHR)
АД ГФР – это очень редкая форма ГФР, характеризующаяся клинической картиной рахита с возможно более поздней манифестацией, гипофосфатемией, гиперфосфатурией и неадекватно низким или нормальным уровнем 1,25(ОН)2D3 [8].
Причиной данной формы ГФР являются точковые миссенс-мутации в гене фактора роста фибробластов 23 (fibroblast growth factor-23; FGF23), которые изменяют аминокислотную последовательность в участке белка, что приводит к нарушению расщепления этого белка и увеличению концентрации активной формы FGF23 в крови [9].
FGF23 считается основным фосфотонином, т.е. увеличивает клиренс фосфатов в почках за счет снижения натрий-фосфорных котранспортеров и подавления активности 1α-гидроксилазы.
Важно помнить, что пациенты с АД ГФР демонстрируют неполную пенетрантность заболевания: члены одной семьи с одной и той же мутацией в гене FGF23 могут иметь различную степень тяжести рахита или быть полностью здоровыми носителями генетического дефекта. Клиническая картина данной формы ГФР включает в себя рахитические деформации скелета, нарушение ходьбы вследствие мышечной слабости и болевого синдрома, абсцессы зубов. Возраст манифестации заболевания может быть различным, в некоторых случаях у пациентов возможна спонтанная ремиссия после периода полового созревания. Биохимическими и гормональными маркерами патологии являются гипофосфатемия на фоне гиперфосфатурии, повышение уровня щелочной фосфатазы и нормальный уровень 1,25(OH)2D в крови [ADHR Consortium, 2000].
Гиперпродукция FGF23 мезенхимальными клетками является основной причиной развития приобретенного состояния – опухоль-индуцированной остеомаляции (Tumor-induced osteomalacia, TIO), сопровождающегося тяжелой клинической картиной ГФР [10].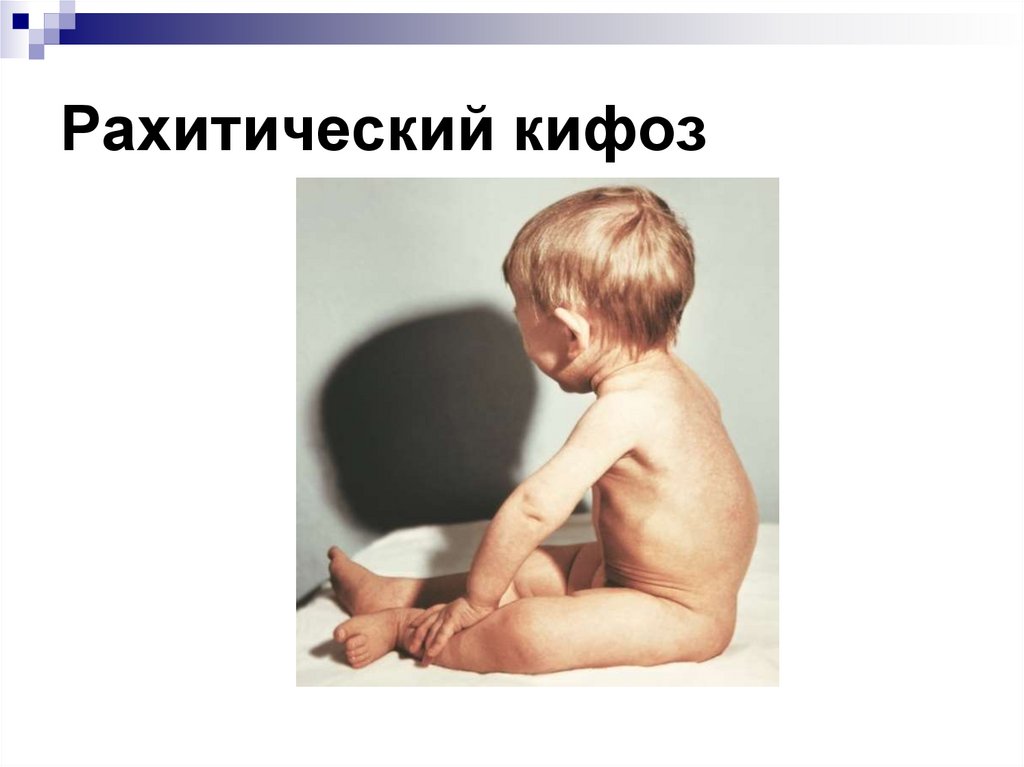 В настоящее время имеется большое количество сообщений, в которых представлены пациенты различных возрастных групп с данным заболеванием. Сложность диагностики и лечения таких пациентов заключается в поиске опухолевого очага, который может быть очень малых размеров. При этом удаление очага гиперпродукции FGF23 позволяет полностью излечить пациента. Биохимические маркеры этой патологии аналогичны Х-сцепленной доминантной форме ГФР, основным отличием является крайне высокий уровень FGF23 в крови; клиническая особенность состоит в наличии тяжелой мышечной слабости до полной обездвиженности пациента и частых переломах крупных и мелких костей.
В настоящее время имеется большое количество сообщений, в которых представлены пациенты различных возрастных групп с данным заболеванием. Сложность диагностики и лечения таких пациентов заключается в поиске опухолевого очага, который может быть очень малых размеров. При этом удаление очага гиперпродукции FGF23 позволяет полностью излечить пациента. Биохимические маркеры этой патологии аналогичны Х-сцепленной доминантной форме ГФР, основным отличием является крайне высокий уровень FGF23 в крови; клиническая особенность состоит в наличии тяжелой мышечной слабости до полной обездвиженности пациента и частых переломах крупных и мелких костей.
В своей практике врач также может встретиться с сочетанием ГФР с эпидермальным невусом вдоль линий Блашко, полиоссальной кистозно-фиброзной дисплазией костей и тимомой. Данное заболевание получило название «синдром эпидермального невуса» (Epidermal nevus syndrome), или «кожно-скелетный гипофосфатемический синдром» (Cutaneous skeletal hypophosphatemia syndrome (CSHS)), при котором ГФР вызван гиперпродукцией FGF23 [11]. Генетической основой заболевания являются дефекты в генах RAS-цепи (HRAS, KRAS, NRAS). Столь большое количество пораженных органов обусловлено экспрессией RAS-генов.
Генетической основой заболевания являются дефекты в генах RAS-цепи (HRAS, KRAS, NRAS). Столь большое количество пораженных органов обусловлено экспрессией RAS-генов.
Аутосомно–рецессивный (АР) ГФР (Autosomal recessive hypophosphatemic rickets, ARHR)
АР ГФР вызван инактивирующими мутациями в гене, кодирующем белок матрицы дентина 1 (DMP1), или гене эктонуклеотид/пирофосфатазы-фосфодиэстеразы 1 (ENPP1) [24–27].
Отличительными особенностями данных форм ГФР является наличие сенсоневральной глухоты из-за склероза внутреннего слухового канала, повышенная плотность различных костей скелета (черепа, ключиц, ребер) и ярко выраженная энтезопатия.
АР ГФР с гиперкальциурией (Hereditary hypophosphatemic rickets with hypercalciuria, HHRH)
Данная форма ГФР вызвана мутациями гена SLC34A3. Характерными биохимическими признаками данного варианта ГФР являются гиперкальциурия и повышенное содержание 1,25(ОН)2D3 в крови при низком уровне ПТГ [12].
Клинические проявления рахита заболевания могут быть умеренными либо полностью отсутствовать или манифестировать в более старшем возрасте.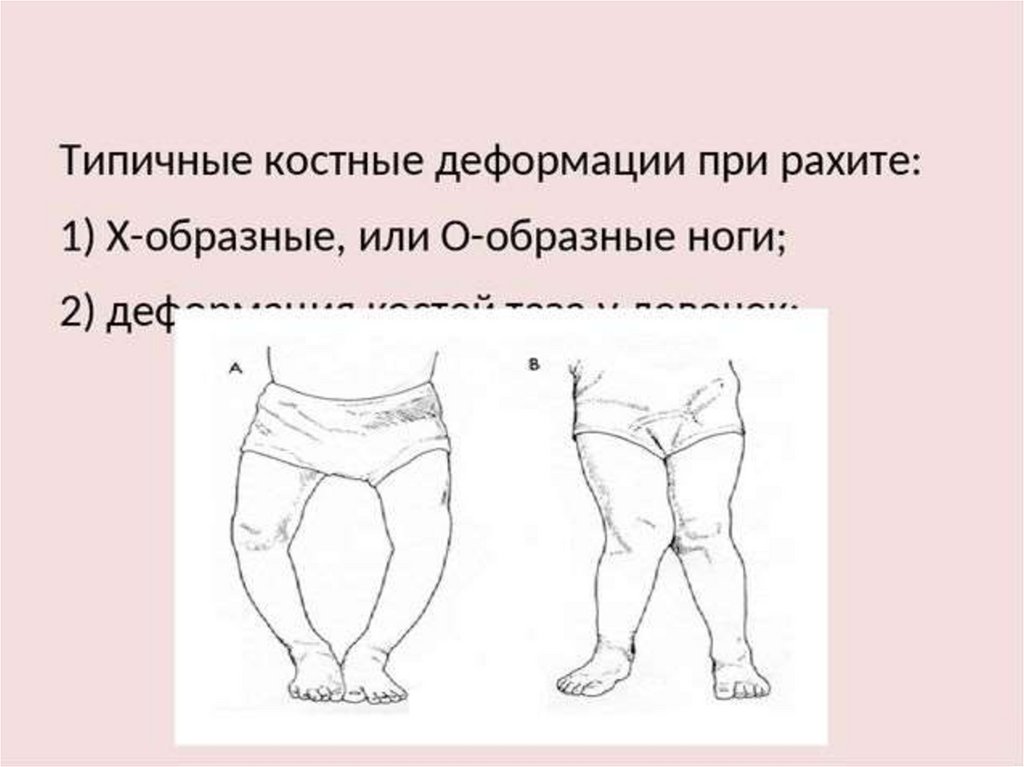 Точная диагностика ГФР с гиперкальциурией имеет важное терапевтическое значение. В отличие от других форм ГФР, при данном варианте назначение только солей фосфора может привести к полной ремиссии заболевания, в то время как добавление нативных или активных форм витамина D может вызвать развитие осложнений, таких как гиперкальциемия, нефрокальциноз и мочекаменная болезнь.
Точная диагностика ГФР с гиперкальциурией имеет важное терапевтическое значение. В отличие от других форм ГФР, при данном варианте назначение только солей фосфора может привести к полной ремиссии заболевания, в то время как добавление нативных или активных форм витамина D может вызвать развитие осложнений, таких как гиперкальциемия, нефрокальциноз и мочекаменная болезнь.
Другие редкие формы ГФР представлены в таблице 1.
Таблица 1. Формы гипофосфатемического рахита
Ген | OMIM | Название заболевания | Ведущие признаки | Тип наследования |
PHEX | 307800 | Х-сцепленный доминантный гипофосфатемический рахит | Рахит, гипофосфатемия, гиперфосфатурия, нормокальциемия, высокий/норма FGF23, кариес, абсцессы зубов | X-сцепленный доминантный |
FGF23 | 193100 211900 | Аутосомно-доминантный гипофосфатемический рахит | Рахит, гипофосфатемия, гиперфосфатурия, нормокальциемия, высокий FGF23, кариес | Аутосомно-доминантный (АД) |
DMP1 | 241520 | Аутосомно-рецессивный гипофосфатемический рахит 1 типа | Рахит, гипофосфатемия, гиперфосфатурия, нормокальциемия | АР |
ENPP1 | 173335 | Аутосомно-рецессивный гипофосфатемический рахит 2 типа | Рахит, гипофосфатемия, гиперфосфатурия, нормокальциемия | АР |
SLC34A1 (NaPi-IIa) | 612286 613388 | Гипофосфатемический рахит/нефролитиаз/остеопороз – 1 типа. | Гипофосфатемия, нефрокальциноз, остеопороз, синдром Фанкони | АД АР |
SLC34A3 (NaPi-IIc) | 241530 | Наследственный рецессивный гипофосфатемический рахит | Рахит, гипофосфатемия, гиперфосфатурия, гиперкальциурия, высокий 1,25(ОН)2D3, низкий FGF23 | АР |
SLC9A3R1 | 612287 | Гипофосфатемический рахит/нефролитиаз/остеопороз – 2 типа | Гипофосфатемия, гиперфосфатурия, низконормальный ПТГ, незначительный подъем 1,25(OH)2D3, нефрокальциноз | АД |
Klotho | 211900 | Гипофосфатемический рахит с гиперпаратиреозом Семейный опухолевый кальциноз | Гипофосфатемия, гиперфосфатурия, высокий FGF23, высокий ПТГ Гиперфосфатемия, гиперкальциемия, гетеротопическая кальцификация, высокий интактный, FGF23 | АР транслокация АД |
FAM20C | 259775 | Синдром Рейна Остеосклеротическая костная дисплазия | Низкая плотность костной ткани, периостальное утолщение костей, деформация скуловых костей, выпадение зубов, кальцинаты базальных ганглиев головного мозга | АР |
FGFR1 | 166250 | Остеоглофорическа дисплазия | Гипофосфатемия, гиперфосфатурия, кранистеноз | АД? |
CLCN5 | 300008 | Синдром Дента | Почечная недостаточность, нефрокальциноз, гиперкальциурия, протеинурия (бета-2-глобулинурия), гипофосфатемия, гиперфосфатурия | Х-сцепленный рецессивный |
HRAS, KRAS, NRAS | Кожно-скелетный гипофосфатемический синдром (Cutaneous skeletal hypophosphatemia syndrome (CSHS), или Эпидермальный невус синдром (Epidermal nevus syndrome), или RAS-патии RASopathy) | Невусы по линиям Блашко, рахит, деформации ног по типу «пастушьего посоха», мышечная слабость, гипофосфатемия, гиперфосфатурия, нормокальциемия, повышенный FGF23, кариес, абсцессы зубов | Соматические мутации (т. | |
GNAS | 174800 | МакКьюна-Олбрайта | Невусы цвета «кофе с молоком», преждевременное половое развитие, рахит, деформации ног по типу «пастушьего посоха», мышечная слабость, фиброзно-кистозная дисплазия костей, гипофосфатемия, гиперфосфатурия, нормокальциемия, резко повышенный FGF23, гиперпродукция гормонов гипофиза, щитовидной железы, надпочечников | Соматические мутации (т.е. в тканях), не передается по наследству |
– | Опухоль-индуцированная остеомаляция (Tumor-induced osteomalacia) | Манифестация чаще во взрослом возрасте, тяжелая мышечная слабость, деформации ног, выраженная гипофосфатемия, гиперфосфатурия, нормокальциемия, резко повышенный FGF23, при ПЭТ/КТ: очаг накопления любой локализации | Соматические мутации в мезенхимальных клетках с гиперпродукцией FGF23 (т.е. в тканях), не передается по наследству |
Лечение ГФР
Консервативное лечение
Общепринятой на сегодняшний день схемой лечения пациентов с наследственными формами ГФР является назначение солей фосфора в сочетании с альфакальцидолом или кальцитриолом. Цель данной терапии заключается в предотвращении прогрессии деформации костей, улучшении динамики роста и состояния зубов, а также в уменьшении проявления мышечной гипотонии [3].
Цель данной терапии заключается в предотвращении прогрессии деформации костей, улучшении динамики роста и состояния зубов, а также в уменьшении проявления мышечной гипотонии [3].
Необходимо отметить, что терапевтический ответ на лечение солями фосфора ограничен по причине возникновения частых побочных явлений, а именно диспептических расстройств (тошнота, рвота, диарея), развития нефрокальциноза и вторичного гиперпаратиреоза. Многократный ежедневный прием (до 6–8 раз в сутки) солей фосфора снижает комплаентность пациентов. Данные особенности, а также то, что был подтвержден FGF23-опосредованный механизм развития некоторых форм ГФР, привели к созданию нового препарата моноклональных антител к FGF23 (АТ-FGF23; anti-FGF23 antibody) [13]. В настоящее время препарат одобрен к лечению пациентов с Х-сцепленным ГФР в детском и взрослом возрасте в США и Европе. Результаты клинических испытаний доказали эффективность препарата в виде нормализации фосфора крови, улучшения структуры костной ткани и уменьшения проявлений мышечной слабости.
Возможно, данный способ лечения станет основным в терапии различных форм ГФР.
Хирургическое лечение при гипофосфатемическом рахите
Стоит отметить, что хирургическая коррекция деформаций нижних конечностей не может быть первоочередным способом лечения.
Вопрос по выбору тактики и возраста проведения оперативной коррекции деформаций нижних конечностей при ГФР к настоящему времени остается нерешенным. Как правило, большинство пациентов, которым проводятся корригирующие остеотомии в период активного роста, имеют высокий риск рецидива деформаций (до 100%). Безусловно, при выраженных деформациях ног, когда передвижения ребенка ограничены из-за болевого синдрома, а также имеется тяжелый косметический дефект и нарушение структуры крупных суставов нижних конечностей, проведение ортопедической коррекции в детском возрасте имеет полные основания. Наиболее оптимальным методом при открытых зонах роста является проведение временного эпифизиодеза, тогда как корригирующие остеотомии предпочтительно проводить в постпубертатном периоде на закрытых зонах роста [14, 15].
Заключение
За последние годы наблюдается значительный прогресс в изучении этиологии как наследственных, так и приобретенных форм гипофосфатемического рахита, однако полностью раскрыть весь механизм развития ГФР еще предстоит. Помимо дальнейших исследований в области молекулярной регуляции минерального обмена, целесообразно изучение эндокринных факторов в этиологии гипофосфатемии. Важно помнить, что пациенты с ГФР требуют комплексного подхода на этапе диагностики заболевания и лечения.
Дополнительная информация
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
1. Amatschek S, Haller M, Oberbauer R. Renal phosphate handling in human — what can we learn from hereditary hypophosphataemias? Eur. J. Clin. Invest. 2010;40(6):552-560. doi: 10.1111/j.1365-2362.2010.02286.x.
2. Carpenter TO. The expanding family of hypophosphatemic syndromes. J. Bone Miner.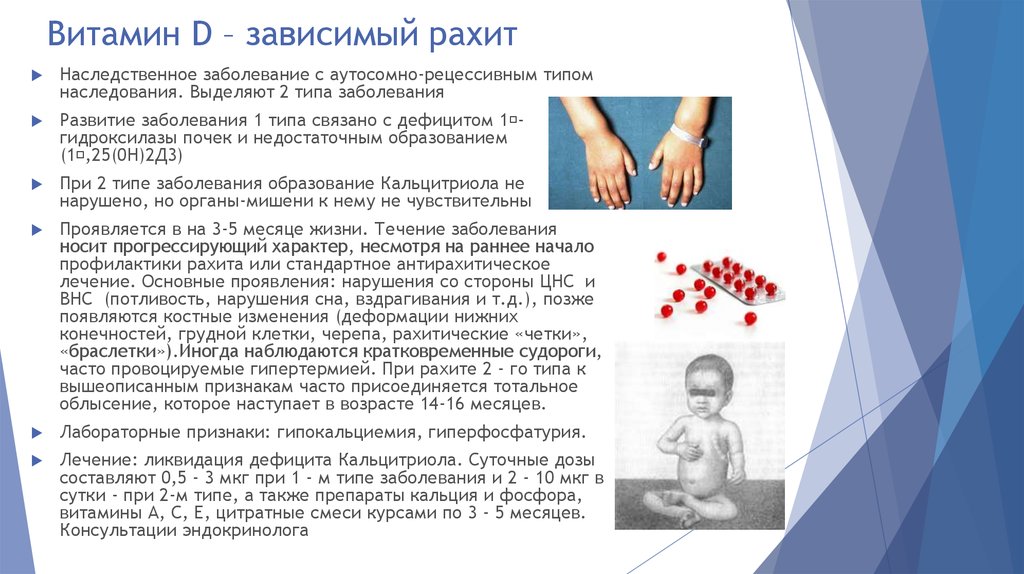 Metab.2011;30(1):1-9. doi: 10.1007/s00774-011-0340-2.
Metab.2011;30(1):1-9. doi: 10.1007/s00774-011-0340-2.
3. Carpenter TO, Imel EA, Holm IA, et al. A clinician’s guide to X-linked hypophosphatemia. J. Bone Miner. Res. 2011;26(7):1381-1388. doi: 10.1002/jbmr.340.
4. Raeder H, Rafaelsen S, Bjerknes R. Monogenic phosphate balance disorders. Contemporary Aspects of Endocrinology: InTech; 2011.
5. Francis F, Hennig S, Korn B, et al. A gene (PEX) with homologies to endopeptidases is mutated in patients with X–linked hypophosphatemic rickets. Nat. Genet. 1995;11(2):130-136. doi: 10.1038/ng1095-130.
6. Tenenhouse H. Molecular basis of renal disease. X-linked hypophosphataemia: a homologous disorder in humans and mice. Nephrology Dialysis Transplantation. 1999;14(2):333-341. doi: 10.1093/ndt/14.
7. Mansour-Hendili L, Blanchard A, Le Pottier N, et al. Mutation Update of theCLCN5Gene Responsible for Dent Disease 1. Hum. Mutat. 2015;36(8):743-752. doi: 10.1002/humu.22804.
8. Bianchine JW, Stambler AA, Harrison HE.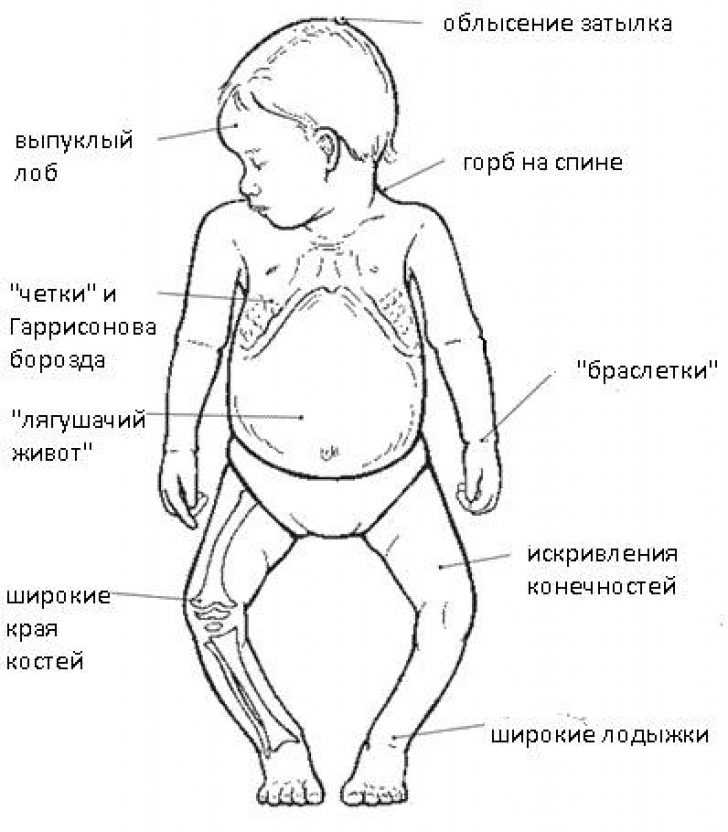 Familial hypophosphatemic rickets showing autosomal dominant inheritance. Birth Defects Orig. Artic. Ser. 1971;7(6):287-295.
Familial hypophosphatemic rickets showing autosomal dominant inheritance. Birth Defects Orig. Artic. Ser. 1971;7(6):287-295.
9. White KE, Evans WE, O’Riordan JLH, et al. Autosomal dominant hypophosphataemic rickets is associated with mutations in FGF23. Nat. Genet. 2000;26(3):345-348. doi: 10.1038/81664.
10. Jonsson KB, Zahradnik R, Larsson T, et al. Fibroblast Growth Factor 23 in Oncogenic Osteomalacia and X-Linked Hypophosphatemia. N. Engl. J. Med. 2003;348(17):1656-1663. doi: 10.1056/NEJMoa020881.
11. Avitan-Hersh E, Tatur S, Indelman M, et al. Postzygotic HRAS Mutation Causing Both Keratinocytic Epidermal Nevus and Thymoma and Associated With Bone Dysplasia and Hypophosphatemia Due to Elevated FGF23. J. Clin. Endocr. Metab. 2014;99(1):E132-E136. doi: 10.1210/jc.2013-2813.
12. Lorenz-Depiereux B, Benet-Pages A, Eckstein G, et al. Hereditary Hypophosphatemic Rickets with Hypercalciuria Is Caused by Mutations in the Sodium-Phosphate Cotransporter Gene SLC34A3. The American Journal of Human Genetics. 2006;78(2):193-201. doi: 10.1086/499410.
2006;78(2):193-201. doi: 10.1086/499410.
13. Carpenter TO, Imel EA, Ruppe MD, et al. Randomized trial of the anti-FGF23 antibody KRN23 in X-linked hypophosphatemia. J. Clin. Invest. 2014;124(4):1587-1597. doi: 10.1172/jci72829.
14. Mielke CH, Stevens PM. Hemiepiphyseal stapling for knee deformities in children younger than 10 years: a preliminary report. J. Pediatr. Orthop. 1996;16(4):423-429.
15. Novais E, Stevens PM. Hypophosphatemic Rickets. Journal of Pediatric Orthopaedics. 2006;26(2):238-244. doi: 10.1097/01.bpo.0000218531.66856.b7.
Дефицит витамина D, включая остеомаляцию и рахит
Что такое витамин D?
[1]
Витамин D — это жирорастворимый витамин, который регулирует гомеостаз кальция и фосфатов. Он способствует всасыванию кальция и фосфора из кишечника и обеспечивает минерализацию вновь образованной остеоидной ткани в костях, а также играет роль в нервно-мышечной функции.
Витамин D циркулирует в крови как витамин D 3 (колекальциферол), так и витамин D 2 (эргокальциферол). Витамин D 3 синтезируется в коже из 7-дегидрохолестерола (форма холестерина, естественным образом присутствующая в коже) под действием солнечного света, содержащего ультрафиолетовое излучение типа B (UVB) (или искусственное излучение UVB). Оба витамина D 3 и D 2 также можно получить из натуральных продуктов (ограниченный источник), обогащенных продуктов и пищевых добавок.
Витамин D 3 синтезируется в коже из 7-дегидрохолестерола (форма холестерина, естественным образом присутствующая в коже) под действием солнечного света, содержащего ультрафиолетовое излучение типа B (UVB) (или искусственное излучение UVB). Оба витамина D 3 и D 2 также можно получить из натуральных продуктов (ограниченный источник), обогащенных продуктов и пищевых добавок.
Витамин D, поступающий с пищей и через кожу, биологически неактивен и требует ферментативного превращения в активный метаболит 1,25-гидроксивитамин D (1,25[OH]2D). Витамин D превращается в печени в 25-гидроксивитамин D (25[OH]D), основной циркулирующий метаболит. Затем он превращается в 1,25(OH)2D в почках и других тканях. Производство 1,25(OH)2D регулируется действием паратгормона (ПТГ) на почки.
Рекомендуемые пороговые значения витамина D в Великобритании для здоровья костей:
- Повышенный риск дефицита витамина D возникает при уровне 25[OH]D в сыворотке менее 25 нмоль/л.

- Уровень витамина D может быть неадекватным (или недостаточным) у некоторых людей, если уровень 25(OH)D в сыворотке находится в пределах 25–50 нмоль/л.
- Уровни витамина D достаточны для большинства людей, если уровень 25(OH)D в сыворотке превышает 50 нмоль/л.
Что делает витамин D?
[1, 2, 3]
Нормальная минерализация костей зависит от достаточного количества кальция и фосфатов и поддерживается витамином D [4] .
Остеомаляция (у взрослых) и рахит (у детей) вызываются недостаточной минерализацией костного матрикса. Дефицит витамина D вызывает низкий уровень кальция и фосфатов, что приводит к вторичному гиперпаратиреозу.
- Остеомаляция возникает в результате потери скелетной массы, вызванной недостаточной минерализацией нормальной остеоидной ткани после закрытия пластинок роста.
- Рахит возникает в результате того же основного процесса, возникающего у детей и подростков до закрытия пластин роста.

Ведутся споры о роли витамина D в заболеваниях, не связанных с опорно-двигательным аппаратом, таких как аутоиммунные заболевания, рак, проблемы с психическим здоровьем и сердечно-сосудистые заболевания.
Имеющиеся данные систематических обзоров о влиянии витамина D на смертность неубедительны. Один обзор показал, что добавки с витамином D значительно снижают риск смерти от рака, но ни витамин D, ни0009 3 и витамина D 2 ассоциировалось со значительным снижением смертности от всех причин [5] .
Рекомендуемая суточная доза витамина D для взрослых в Великобритании составляет 400 МЕ (10 мкг) в день для взрослого человека. Для детей:
- Детям от рождения до 4 лет следует давать ежедневную добавку витамина D в каплях:
- Детям в возрасте 0–1 года (включая младенцев, находящихся на исключительно и частично грудном вскармливании), добавку витамина D, содержащую 8,5–10 мкг (340-400 МЕ) в сутки.
- Детям в возрасте 1–4 лет добавка витамина D, содержащая 10 мкг (400 МЕ) в день.

- Детям, получающим более 500 мл детской смеси в день, не требуется дополнительный прием витамина D, так как молочная смесь уже обогащена.
- Дети и молодые люди, имеющие право на участие в программе NHS Healthy Start, могут бесплатно получать витаминные капли (содержащие 7,5 мкг/300 МЕ витамина D3, 233 мкг витамина А и 20 мг витамина С). Для других детей витаминные добавки можно купить без рецепта.
- Рассмотрите возможность ежедневного приема добавок витамина D для всех других детей, включая детей с высоким риском дефицита витамина D, особенно если они не могут поддерживать адекватный уровень витамина D за счет безопасного воздействия солнечного света и диеты. Для детей в возрасте от 1 месяца до 18 лет из группы высокого риска рекомендуется добавка витамина D, содержащая 400–600 международных единиц (МЕ) в день.
Солнечный свет
Более 90% витамина D получают из УФ-излучения, а остальное получают с пищей. У человека со светлой кожей 20–30 минут воздействия солнечного света на лицо и предплечья в полдень, по оценкам, вырабатывают около 2000 МЕ витамина D. Два или три таких воздействия солнечного света в неделю достаточно для получения здорового витамина. Уровень D летом. Для людей с пигментированной кожей и пожилых людей количество солнечного света должно быть увеличено в 2-10 раз, чтобы достичь того же уровня синтеза витамина D. Ежегодно с октября по апрель 90% жителей Великобритании не получают достаточного количества УФ-излучения, необходимого для синтеза витамина D, поэтому люди зависят от пищевых источников витамина D. желтки, обогащенный маргарин и обогащенные сухие завтраки. Лишь немногие продукты содержат значительное количество витамина D, и наиболее важным его источником является жирная рыба и рыбий жир. В британском молоке и молочных продуктах витамина D мало или совсем нет. Только детские молочные смеси и маргарин имеют установленные законом добавки витамина D в Великобритании. Выращенная рыба может содержать меньше витамина D, чем дикая рыба. Таким образом, низкое потребление витамина D с пищей в сочетании с отсутствием кожного синтеза в течение года приводит к высокой распространенности недостаточности витамина D в Великобритании.
Два или три таких воздействия солнечного света в неделю достаточно для получения здорового витамина. Уровень D летом. Для людей с пигментированной кожей и пожилых людей количество солнечного света должно быть увеличено в 2-10 раз, чтобы достичь того же уровня синтеза витамина D. Ежегодно с октября по апрель 90% жителей Великобритании не получают достаточного количества УФ-излучения, необходимого для синтеза витамина D, поэтому люди зависят от пищевых источников витамина D. желтки, обогащенный маргарин и обогащенные сухие завтраки. Лишь немногие продукты содержат значительное количество витамина D, и наиболее важным его источником является жирная рыба и рыбий жир. В британском молоке и молочных продуктах витамина D мало или совсем нет. Только детские молочные смеси и маргарин имеют установленные законом добавки витамина D в Великобритании. Выращенная рыба может содержать меньше витамина D, чем дикая рыба. Таким образом, низкое потребление витамина D с пищей в сочетании с отсутствием кожного синтеза в течение года приводит к высокой распространенности недостаточности витамина D в Великобритании.
Эпидемиология
[1, 2]
- Дефицит витамина D по-прежнему часто встречается у детей и взрослых.
- Национальное исследование диеты и питания Великобритании сообщило о низком статусе витамина D (концентрация 25-гидроксивитамина D (25[OH]D) в сыворотке крови ниже 25 нмоль/л) по объединенным результатам четырехлетней скользящей программы (с 2008/2009 по 2011 гг.). /2012) у 23% взрослых в возрасте 19-64 лет и 21% взрослых в возрасте 65 лет и старше. Если разделить по сезонам, в зимние месяцы с января по март это число увеличилось до 29..3% людей в возрасте 65 лет и старше и 40% людей в возрасте 19-64 лет.
- В том же исследовании сообщалось, что у 7,5% детей в возрасте 1,5–3 лет, 14% детей в возрасте 4–10 лет и 22% детей в возрасте 11–18 лет концентрация 25(OH)D в сыворотке крови была ниже 25 нмоль/л. . В разбивке по сезонам в зимние месяцы с января по март это число увеличилось до 40% детей в возрасте 11-18 лет по сравнению с 13,4% в летние месяцы с июля по сентябрь для той же возрастной группы.

Факторы риска дефицита витамина D
- Темная кожа, особенно выходцы из Южной Азии, Африки, Карибского бассейна и Ближнего Востока; распространенность недостаточности витамина D достигает 94% среди здоровых взрослых жителей Южной Азии.
- Дети и лица старше 65 лет.
- Беременность.
- Ожирение.
- Рутинное покрытие лица и тела.
- Младенец, находящийся исключительно на грудном вскармливании, особенно старше 6 месяцев.
- Прикован к дому или помещен в лечебное учреждение.
- Бедность.
- Вегетарианство.
- Алкоголизм.
- Проживание в странах высоких широт.
- Семейный анамнез дефицита витамина D.
Дефицит витамина D вызывает
[6]
Дефицит витамина D чаще всего вызывается недостаточным воздействием солнечного света и дефицитом питательных веществ, но может быть вторичным по отношению к целому ряду других основных причин, таких как расстройства кишечника, поджелудочной железы , печень и почки.
- Желудочно-кишечная мальабсорбция: например, хирургическое вмешательство (резекция желудка и кишечника), другие причины синдрома короткой кишки, хроническое заболевание поджелудочной железы, муковисцидоз, заболевание желчевыводящих путей (например, первичный билиарный цирроз, билиарные свищи, атрезия желчевыводящих путей), болезнь Крона и целиакия болезнь.
- Заболевание печени, например, цирроз.
- Заболевание почек, вызывающее нарушение синтеза 1,25-дигидроксивитамина D.
- Лекарственные причины включают противосудорожные препараты (особенно фенитоин, карбамазепин, фенобарбитал), рифампицин, высокоактивную антиретровирусную терапию (ВААРТ), колестирамин и кадмий.
- Тяжелый дефицит кальция в пище может вызвать рахит, несмотря на достаточное количество витамина D.
- Редкие причины:
- Гипофосфатемия: индуцированная опухолью, синдром Фанкони, истощение фосфатов, металлы, такие как кадмий и свинец, которые могут привести к потере фосфатов почками.

- Системный ацидоз, почечный канальцевый ацидоз.
- Интоксикация дифосфонатом, фторидом, алюминием (вызванная чрезмерным употреблением антацидов или жидкостей, используемых при диализе).
- Автономный гиперпаратиреоз, проявляющийся дефицитом витамина D в виде остеомаляции.
- Мезенхимальная опухоль — онкогенная остеомаляция.
- Генетические причины:
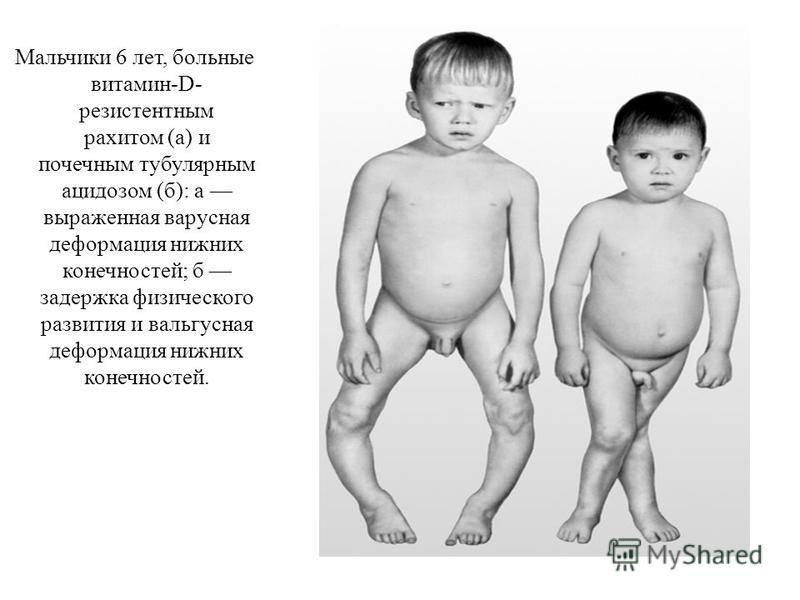
- Гипофосфатемический рахит: Х-сцепленное доминантное заболевание, характеризующееся ограничением роста, недостаточной минерализацией костей, гипофосфатемией и почечными дефектами реабсорбции фосфатов и метаболизма витамина D.
- Витамин D-зависимый рахит типа I (неспособность превратить 25-гидроксивитамин D (25-OHD) в 1,25-дигидроксивитамин D) и II (нечувствительность органов-мишеней к 1,25-дигидроксивитамину D).
- Устойчивая к витамину D гипофосфатемическая остеомаляция у взрослых (аутосомно-доминантная).
- Дисфункция проксимальных канальцев почек: наследственный синдром Фанкони.

Симптомы дефицита витамина D
[3]
Поддерживайте высокий индекс клинической подозрительности. Люди с субоптимальными уровнями часто не имеют симптомов, поэтому осведомленность и профилактика очень важны, особенно у маленьких детей, пожилых людей и беременных женщин. Дефицит витамина D следует подозревать у детей с известными факторами риска, которые плохо себя чувствуют с болью, раздражительностью и плохим ростом или деформациями скелета, а также у всех детей с судорожными расстройствами.
- Дети:
- Тяжелый дефицит витамина D может вызвать гипокальциемические судороги или тетанию, особенно в неонатальном периоде и в периоды быстрого роста в подростковом возрасте.
- Начиная с 6-месячного возраста у детей с дефицитом витамина D часто наблюдается деформация костей (рахит). Типично искривление ног (genu varum), но также может наблюдаться вывих колен (genu valgum). Часто обнаруживаются передний изгиб бедренной кости и внутренняя ротация в лодыжке, а также отек запястья, выступающие реберно-хрящевые суставы и мягкий, деформируемый череп (краниотабес).
- Дети с дефицитом витамина D могут быть раздражительными и неохотно набирать вес, а также проявляться нарушениями роста.
- Повышенная восприимчивость к инфекциям и респираторные симптомы могут быть вызваны «рахитическим легким» с уменьшенным расширением легких и мышечной слабостью.
- Серьезный дефицит витамина D может привести к кардиомиопатии и потенциально смертельной сердечной недостаточности.
- Взрослые:
- Боль и слабость проксимальных мышц являются основными признаками дефицита витамина D у взрослых. Симптомы могут быть легкими и неспецифическими с общим ухудшением самочувствия.
- Боли в ребрах, тазобедренных суставах, тазу, бедрах и стопах типичны.
- Также распространены более диффузные мышечные боли и мышечная слабость, в том числе в конечностях и спине.
- Низкая плотность костной ткани при двухэнергетической рентгеновской абсорбциометрии (DXA), патологические переломы или остеопения при обычной рентгенографии могут отражать остеомаляцию, и эти результаты требуют оценки статуса витамина D.

Рахит
[2, 7]
Классическое представление: ребенок с костными аномалиями, такими как искривление ног и подбитые колени. Возможны костные деформации грудной клетки, таза и черепа, задержка прорезывания зубов, плохой рост, боли в костях.
- Размягчение черепа (craniotabes) и лобные выступы в первые несколько месяцев жизни; замедленное закрытие родничков.
- Болезненные опухшие суставы.
- Расширение концов ребер («рахитические четки») из-за расширения реберно-хрящевого соединения у ребенка в возрасте от 3 до 6 месяцев.
- Деформация костей, искривление ног, стук в коленях.
- Замедленная ходьба или переваливающаяся походка.
- Нарушение роста; низкий рост и плохая прибавка в весе.
- Ребенок часто плохо себя чувствует из-за болей в костях и суставах.
- В тяжелых случаях может проявляться переломами.
- Деформации зубов включают замедленное формирование зубов, гипоплазию эмали и повышенную частоту образования полостей в зубах (кариес зубов).

- Может проявляться симптомами гипокальциемии, требующими срочного обращения к педиатру (например, судороги, раздражительность, тетания, затрудненное дыхание с апноэ или стридором), кардиомиопатией или остановкой сердца, особенно у очень маленьких детей.
Остеомаляция
[1, 8]
- У пациентов с легким поражением могут проявляться широко распространенные боли в костях и болезненность (особенно боли в пояснице и бедрах), слабость проксимальных мышц и вялость.
- Могут преобладать признаки основного заболевания (например, хроническая болезнь почек, мальабсорбция).
- Ранние симптомы включают постепенное начало и постоянную усталость, а также боль и болезненность в костях и суставах.
- Более поздние симптомы включают мышечную слабость (особенно в проксимальных отделах) и парестезии.
- У пациентов с тяжелым поражением могут возникать трудности при ходьбе, походка вразвалку или изменение походки с проксимальной мышечной слабостью и выраженным спазмом приводящих мышц.

- Другие признаки включают реберно-хрящевой отек (рахитические четки), искривление позвоночника и признаки гипокальциемии (например, тетания, карпопедальный спазм).
- Болезненность над псевдопереломами (которые представляют собой прозрачную полосу сниженной плотности кортикального слоя, перпендикулярную поверхности кости, часто множественную, с образованием костной мозоли или без нее).
- У пациента могут быть множественные переломы, часто двусторонние и симметричные. Типичные места включают шейку бедра, лопатку, лобковые ветви, ребра и позвонки.
- Деформация скелета может возникать в телах позвонков и черепе. Могут быть передняя проекция грудины (голубиная грудь) и деформации позвоночника, в том числе сколиоз или кифоз.
- Другие признаки включают деформацию зубов и гипорефлексию.
Дифференциальная диагностика
- Рентгенологическая картина остеомаляции может быть нормальной или сходной с таковой при остеопорозе.
- Дифференциальный диагноз генерализованной остеопении включает гиперпаратиреоз, фиброзный остит, костную болезнь Педжета и миелому.

- Хроническое чрезмерное употребление фтора, передозировка этидроната, токсичность алюминия.
- Другие возможности для исключения: ревматоидный артрит, дерматомиозит и полимиозит, мышечная дистрофия, злокачественные заболевания, ревматическая полимиалгия, гипотиреоз, гипертиреоз и фибромиалгия.
Исследования
Первичные исследования дефицита витамина D
- Биохимия крови: функция почек, электролиты (включая сывороточный кальций и фосфат), НПФ, уровень паратгормона (ПТГ) [3] :
- Более 80% взрослых с остеомаляцией имеют высокую концентрацию сывороточной щелочной фосфатазы.
- Гипокальциемия, гипомагниемия и гипофосфатемия могут присутствовать в зависимости от тяжести и хронического течения заболевания и потребления кальция пациентом с пищей.
- Повышение уровня ПТГ в плазме (вторичный гиперпаратиреоз) является типичным, но не всегда обнаруживаемым у пациентов с остеомаляцией.
- ОСК: анемия предполагает возможную мальабсорбцию.
- Микроскопия мочи для определения наличия у пациента основного хронического заболевания почек.
Уровни витамина D
[1]
- Статус витамина D наиболее надежно определяется анализом 25-гидроксивитамина D (25-OHD) в сыворотке [3] :
- Дефицит витамина D: у лиц с симптоматической остеомаляцией или рахитом концентрация 25-OHD в сыворотке крови составляет менее 25 нмоль/л (10 мкг/л).
- Значительно большая часть населения Великобритании страдает недостаточностью витамина D, при этом концентрация 25-OHD в сыворотке крови составляет от 25 нмоль/л до 50 нмоль/л (10-20 микрограмм/л).
- Концентрация 25-OHD в сыворотке крови в пределах 50-75 нмоль/л считается здоровой, но оптимальным статусом витамина D считается концентрация 25-OHD в сыворотке 75 нмоль/л (30 микрограммов/л) или выше.
Проверьте уровень витамина D, измерив уровень 25-гидроксивитамина D (25[OH]D) в сыворотке, если у человека есть симптомы со стороны опорно-двигательного аппарата, которые могут быть связаны с дефицитом витамина D, такие как:
- Подозрение на заболевание костей, которое может могут быть улучшены с помощью лечения витамином D, такие как остеомаляция или остеопороз, например, хроническая распространенная боль с другими признаками остеомаляции, такими как слабость проксимальных мышц.

- Известное заболевание костей, при котором необходима коррекция дефицита витамина D до специфического лечения, например:
- Перед лечением остеопороза мощным антирезорбтивным средством (золедронат, деносумаб или терипаратид).
- Перед лечением болезни Педжета бисфосфонатами.
Не проводите рутинное тестирование на дефицит витамина D у людей без симптомов.
Бессимптомные люди с повышенным риском дефицита витамина D не нуждаются в рутинном тестировании на дефицит витамина D, но должны быть проинформированы о необходимости приема поддерживающей дозы витамина D.
Людям с остеопорозом и переломами, получающим лечение добавками витамина D и пероральными антирезорбтивными препаратами, не требуется рутинное тестирование на дефицит витамина D.
Если после анализа крови диагностирован дефицит или недостаточность витамина D, рассмотрите дополнительные исследования:
- Костный профиль (кальций, фосфат и щелочная фосфатаза) и уровень паратиреоидного гормона (ПТГ): для оценки нарушений минерализации костей, таких как как остеомаляция:
- Исследования для определения основной причины или альтернативного диагноза могут включать:
- Полный анализ крови, B12 и фолиевой кислоты для выявления других дефицитов.

- Функциональные пробы почек и печени.
- Функциональные тесты щитовидной железы.
- Серологическое исследование целиакии при подозрении на целиакию как на причину мальабсорбции.
Дальнейшее обследование на рахит/остеомаляцию
- У детей с выявленным низким уровнем витамина D для диагностики рахита требуется рентгенография запястья (для окончательного диагноза рахита требуется рентгенография длинных костей, которая показывает чашеобразную форму, выпячивание и истирание метафиза — например, бокал для шампанского на запястье).
- Рентгенология не требуется для взрослых, если диагноз ясен, но может включать:
- Обычный рентген несущих костей (шейки бедренной кости, таза, лобковых ветвей, ребер, наружного края лопаток и плюсневых костей) может выявить характерные признаки, такие как огрубение трабекул, остеопения, псевдопереломы («зоны Лузера» — линейные области низкой плотности, окруженные склеротическими краями) и переломы; псевдопереломы особенно заметны на латеральном крае лопатки, нижней части шейки бедра и медиальном диафизе бедра.
- Низкая плотность кости при DXA-сканировании.
- МРТ помогает оценить состояние мягких тканей на предмет разрыва связок.
- Компьютерная томография может помочь в оценке патологических переломов.
- Сканирование костей покажет повышенное поглощение скелетом радиоактивного изотопа («горячие точки») в ребрах и вблизи суставов.
- Обычный рентген несущих костей (шейки бедренной кости, таза, лобковых ветвей, ребер, наружного края лопаток и плюсневых костей) может выявить характерные признаки, такие как огрубение трабекул, остеопения, псевдопереломы («зоны Лузера» — линейные области низкой плотности, окруженные склеротическими краями) и переломы; псевдопереломы особенно заметны на латеральном крае лопатки, нижней части шейки бедра и медиальном диафизе бедра.
- Биопсия подвздошной кости покажет недостаточность минерализации и широкие остеоидные швы, но в настоящее время биопсия кости требуется редко.
Лечение дефицита витамина D
[1, 2]
Лечение дефицита витамина D включает:
- Обучение: рекомендации по питанию (обратитесь к диетологу).
- Поощряйте пребывание на солнце.
- Добавка с витамином D.
- Лечение любого основного заболевания.
- Лечение боли.
- Ортопедическое вмешательство — может потребоваться.
Пероральный прием витамина D3 является препаратом выбора для лечения дефицита витамина D, а витамин D2 является альтернативой в некоторых клинических ситуациях.
Направление
Обратитесь за консультацией к специалисту или запишитесь к специалисту перед началом лечения витамином D, если:
- У ребенка клинические признаки рахита или гипокальциемия.
- Существует заболевание, предрасполагающее к гиперкальциемии, такое как гранулематозная болезнь (саркоидоз, туберкулез), метастатическое заболевание костей, некоторые лимфомы или первичный гиперпаратиреоз, поскольку существует повышенный риск токсичности витамина D.
- Нарушение желудочно-кишечного тракта или нарушение всасывания, приводящее к невозможности поддерживать адекватный статус витамина D, поскольку может потребоваться интенсивная заместительная или поддерживающая терапия высокими дозами под наблюдением специалиста.
- Наличие активных почечных камней или почечных камней в анамнезе из-за риска токсичности витамина D, вызывающей гиперкальциурию и почечнокаменную болезнь.
- Тяжелое заболевание печени или терминальная стадия хронического заболевания почек, поскольку может потребоваться специализированное лечение активированными метаболитами витамина D.

- Пациентка беременна.
Рекомендации по образу жизни
Безопасное пребывание на солнце для содействия синтезу кожей витамина D. Большинство людей могут вырабатывать достаточное количество витамина D, выходя на короткое время под ярким солнечным светом и оставляя открытыми только участки кожи, которые часто подвергаются воздействию (например, как предплечья, кисти или голени). Людям с темной пигментированной кожей могут потребоваться более длительные периоды пребывания на солнце. Длительное воздействие сильного солнечного света (например, приводящее к ожогам или загару) вряд ли принесет дополнительную пользу, и его следует избегать. Использование солярия неэффективно для синтеза витамина D, потенциально вредно и его следует избегать.
NB : младенцы в возрасте до 6 месяцев должны быть защищены от прямых солнечных лучей.
Дайте рекомендации по источникам витамина D в рационе (например, жирная рыба, красное мясо, печень, яичные желтки и обогащенные продукты). Сообщите, что трудно получить достаточное количество витамина D только из пищевых источников. Порекомендуйте продолжать долгосрочную поддерживающую добавку витамина D для предотвращения рецидивирующего дефицита витамина D и поддержания здоровья костей. Если потребление кальция с пищей является недостаточным, посоветуйте человеку принимать добавки кальция. К пищевым источникам кальция относятся молочные продукты, зеленые листовые овощи, хлеб и все, что приготовлено из обогащенной муки, сардины и сардины.
Сообщите, что трудно получить достаточное количество витамина D только из пищевых источников. Порекомендуйте продолжать долгосрочную поддерживающую добавку витамина D для предотвращения рецидивирующего дефицита витамина D и поддержания здоровья костей. Если потребление кальция с пищей является недостаточным, посоветуйте человеку принимать добавки кальция. К пищевым источникам кальция относятся молочные продукты, зеленые листовые овощи, хлеб и все, что приготовлено из обогащенной муки, сардины и сардины.
Рекомендуемое ежедневное потребление кальция для детей для профилактики рахита:
- От рождения до 6 месяцев: 200 мг в день.
- 12 месяцев: 260 мг в день.
- Более 12 месяцев: более 500 мг в день.
Взрослые
Если требуется быстрая коррекция дефицита витамина D – например, при симптомах или в связи с началом лечения сильнодействующими антирезорбтивными препаратами (золедронат, деносумаб или терипаратид) – назначьте фиксированную нагрузочную дозу с последующей регулярной поддерживающей терапией витамином D через месяц после загрузки. Нагрузочный режим должен обеспечивать в общей сложности примерно 300 000 международных единиц (МЕ) витамина D, вводимых либо в виде отдельных еженедельных, либо ежедневных доз в течение 6-10 недель.
Нагрузочный режим должен обеспечивать в общей сложности примерно 300 000 международных единиц (МЕ) витамина D, вводимых либо в виде отдельных еженедельных, либо ежедневных доз в течение 6-10 недель.
Обеспечьте поддерживающую терапию витамином D, эквивалентным 800-2000 МЕ в день (максимум 4000 МЕ в день при определенных состояниях, таких как мальабсорбция, по рекомендации специалиста), ежедневно или периодически в более высокой эквивалентной дозе. Витамин D может быть назначен людям с остеопорозом, хроническим заболеванием или хирургическим вмешательством, которое приводит к его дефициту или нарушению всасывания. Другим людям поддерживающую терапию следует покупать без рецепта.
Если коррекция дефицита витамина D не является срочной и при совместном назначении добавок витамина D с пероральным антирезорбтивным средством, поддерживающую терапию можно начинать без применения нагрузочных доз.
Оценить потребность человека в добавках кальция. Рассмотрите возможность использования онлайн-калькулятора кальция, такого как калькулятор кальция Центра геномной и экспериментальной медицины Великобритании (CGEM).
- Если недостаточное потребление кальция составляет менее 700 мг в день (или менее 1000 мг в день, если у человека остеопороз), рекомендуется увеличить потребление кальция с пищей. Если человек не может или не хочет увеличивать потребление кальция с пищей, рассмотрите необходимость приема добавок кальция.
- Комбинированные препараты кальция и витамина D (такие как Calcichew D3®) не рекомендуются людям, нуждающимся в лечении высокими дозами витамина D, поскольку они содержат очень низкий уровень витамина D (200–400 МЕ на таблетку) и могут увеличить риск гиперкальциемия.
Рекомендуют поддерживать адекватный уровень витамина D с помощью безопасного воздействия солнечного света и диеты.
Организуйте последующее наблюдение за людьми с дефицитом витамина D, чтобы переоценить уровни кальция и витамина D в сыворотке (при наличии клинических показаний) и проверить наличие продолжающихся симптомов.
Дети
Если необходима быстрая коррекция дефицита витамина D, назначают фиксированную нагрузочную дозу в течение 8-12 недель с последующей регулярной поддерживающей терапией витамином D через месяц после нагрузки.
Существует потребность в длительном поддерживающем приеме добавок витамина D, если не происходит существенного изменения образа жизни для улучшения статуса витамина D. Для детей в возрасте от 1 месяца до 18 лет необходима добавка витамина D, содержащая 400-600 МЕ в день.
Эта доза также рекомендуется в качестве долгосрочной поддерживающей терапии для коррекции недостаточности витамина D (если не происходит существенного изменения образа жизни для улучшения статуса витамина D) без использования нагрузочных доз.
Мониторинг
- Следует регулярно проверять концентрацию кальция в сыворотке крови в течение нескольких недель после начала лечения дефицита витамина D, а затем концентрацию витамина D, паратгормона и кальция следует проверять через 3-4 месяца лечения для оценки эффективности и приверженности терапии. . Концентрации витамина D и кальция следует проверять каждые 6-12 месяцев.
- Заболевания почек: 1,25-дигидроксихолекальциферол с мониторингом реакции до тех пор, пока уровень щелочной фосфатазы не вернется к норме, после чего терапию следует сократить до поддерживающей терапии.
 Альфакальцидол (1-гидроксипроизводное кальциферола) можно использовать при дефиците витамина D из-за почечной недостаточности.
Альфакальцидол (1-гидроксипроизводное кальциферола) можно использовать при дефиците витамина D из-за почечной недостаточности. - Заболевания почечных канальцев и гипофосфатемия: необходимо скорректировать ацидоз путем введения бикарбонатов и адекватного потребления фосфатов в количестве 3–5 г/день. Также могут потребоваться небольшие дозы 1,25-дигидроксихолекальциферола.
- Гипокальциемическая тетания требует срочного лечения внутривенным введением глюконата кальция (первоначально 10 ммоль 10% раствора).
После лечения дефицита витамина D необходима профилактика, чтобы предотвратить рецидив. Это включает в себя коррекцию любой основной причины, рекомендации по образу жизни (диета, солнце) и часто длительный прием добавок витамина D:
- Детям в возрасте до 1 года: 200 единиц (5 мкг) в день.
- Дети старше 1 года: 280–400 ЕД (7–10 мкг) в день.
- Взрослые: 400 единиц (10 мкг) в день (больше для определенных групп, например, для тех, кто не находится на солнце, пожилых людей, принимающих противосудорожные препараты, при заболеваниях печени или почек).

Прогноз
[1, 2]
- Это зависит от основной причины, но исход лечения дефицита витамина D, как правило, очень хороший.
- Лечение простого дефицита с замещением витамина D и/или солнечным светом и коррекция предрасполагающих факторов должно привести к значительным улучшениям.
- Рахит и остеомаляция должны быстро реагировать на витамин D. Увеличение подвижности с увеличением мышечной силы может быть первым клиническим ответом, но может наблюдаться временное усиление боли в костях.
- Некоторым группам (например, лицам, находящимся на длительном стационарном лечении) может потребоваться длительная поддерживающая терапия.
- При отсутствии специфической резистентности к лечению заживление костей часто начинается в течение нескольких недель после начала лечения и завершается заживлением в течение шести месяцев.
- После лечения дефицита или недостаточности витамина D, вероятно, потребуются изменения образа жизни и добавки витамина D для поддержания оптимального уровня витамина D.

Профилактика дефицита витамина D
Информация о надлежащем воздействии солнечного света, использовании добавок витамина D и употреблении в пищу жирной рыбы должна быть доступна всему населению [3] .
- Обучение: советы по питанию, советы о важности пребывания на солнце.
- Колекальциферол или эргокальциферол можно использовать для предотвращения первичного дефицита витамина D. Суточная доза 400 МЕ (10 мкг) предотвращает простой дефицит витамина D у здоровых в других отношениях взрослых с риском дефицита (взрослым с высоким риском дефицита витамина D могут потребоваться более высокие дозы, например, 800 МЕ в день).
- Для детей, находящихся на грудном вскармливании, добавка витамина D в дозе 400 МЕ/день в течение до шести месяцев повышает уровень 25-OH витамина D и снижает недостаточность витамина D [9] .
- Ранняя диагностика и лечение потенциальных причин, таких как кишечная мальабсорбция или хроническое заболевание почек.

Обзор показал, что добавка витамина D не предотвращает переломы или падения и не оказывает клинически значимого влияния на минеральную плотность костей. Обзор 81 рандомизированного контролируемого исследования, опубликованный в журнале The Lancet, показал, что применение добавок витамина D для улучшения здоровья опорно-двигательного аппарата мало обосновано [10] .
Остеомаляция и рахит | Краткие медицинские знания
Обзор
Определение
Рахит и остеомаляция – это нарушения пониженной
минерализация кости
Минерализация костей
Кальций (Ca2+) и фосфат (PO43–) объединяются, образуя кристаллы гидроксиапатита на костном матриксе.
Кости: развитие и окостенение. Рахит поражает
хрящ
Хрящ
Хрящ — это тип соединительной ткани, полученный из эмбриональной мезенхимы, который отвечает за структурную поддержку, устойчивость и плавность физических действий. Надхрящница (соединительнотканная мембрана, окружающая хрящ) компенсирует отсутствие сосудистой сети в хряще, обеспечивая питание и поддержку.
Надхрящница (соединительнотканная мембрана, окружающая хрящ) компенсирует отсутствие сосудистой сети в хряще, обеспечивая питание и поддержку.
Хрящ: гистология эпифизарного
пластины роста
Пластины роста
Область между эпифизом и диафизом, в которой происходит рост кости.
Остеосаркома у детей, в то время как остеомаляция поражает места
кость
Кость
Кость представляет собой плотный тип затвердевшей соединительной ткани, состоящей из костных клеток, мембран, внеклеточного минерализованного матрикса и центрального костного мозга. Два основных типа костей — компактные и губчатые.
Кости: строение и типы оборота у детей и взрослых.
Эпидемиология
Рахит:
- В Соединенных Штатах рахит в основном поражает младенцев, у которых есть:
- Хронический
мальабсорбциямальабсорбция
Общий термин для группы синдромов недостаточности питания, вызванных нарушением нормального всасывания питательных веществ в кишечнике.
Синдромы мальабсорбции и мальдигестии - Болезнь почек
- Исключительно грудное вскармливание
- Витамин Д
Витамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Дефицит жирорастворимых витаминов и их дефицит - Поражает темнокожих детей
- Витамин Д
- Хронический
- Во всем мире
распространенностьРаспространенность
Общее количество случаев данного заболевания в определенной популяции в указанное время. Он отличается от заболеваемости, которая относится к числу новых случаев среди населения в данный момент времени.
Он отличается от заболеваемости, которая относится к числу новых случаев среди населения в данный момент времени.
Показатели частоты заболеваний зависят от:- Депривация питания
- Отсутствие пребывания на солнце
Остеомаляция:
- Витамин Д
Витамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Дефицит жирорастворимых витаминов и их дефицит - Распространенность
Распространенность
Общее количество случаев данного заболевания в определенной популяции в указанное время. Он отличается от заболеваемости, которая относится к числу новых случаев среди населения в данный момент времени.
Он отличается от заболеваемости, которая относится к числу новых случаев среди населения в данный момент времени.
Показатели частоты заболеваний растут во всем мире. - Обычно поражает пожилых людей, находящихся дома
- Может сосуществовать с рахитом у детей
Этиология
Рахит и остеомаляция могут быть вызваны
Витамин Д
Витамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Жирорастворимые витамины и их дефицит.
кальций
Кальций
Основной элемент, присутствующий почти во всех тканях. Это член семейства щелочноземельных металлов с атомным символом ca, атомным номером 20 и атомным весом 40. Кальций является наиболее распространенным минералом в организме и соединяется с фосфором с образованием фосфата кальция в костях и зубах. Он необходим для нормального функционирования нервов и мышц и играет роль в свертывании крови (как фактор IV) и во многих ферментативных процессах.
Электролиты или недостаток фосфора. Эти состояния могут быть вызваны аномалиями
кость
Кость
Кость представляет собой плотный тип затвердевшей соединительной ткани, состоящей из костных клеток, мембран, внеклеточного минерализованного матрикса и центрального костного мозга. Два основных типа костей — компактные и губчатые.
Два основных типа костей — компактные и губчатые.
Кости: Структура и типы матричных отложений.
Связанные с витамином D (наиболее распространенные) :
- Витамин Д
Витамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Дефицит жирорастворимых витаминов и их дефицит :- Диетическая депривация
- Недостаток солнечного света
- Витамин Д
Витамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Жирорастворимые витамины и их дефицит
мальабсорбциямальабсорбция
Общий термин для группы синдромов недостаточности питания, вызванных нарушением нормального всасывания питательных веществ в кишечнике.
Мальабсорбция и нарушение пищеварения:- После резекции желудка
- Шунтирование желудка
Шунтирование желудка
Хирургическая процедура, при которой желудок рассекается высоко на теле. Образовавшийся небольшой проксимальный желудочный мешочек соединяется с любым отделом тонкой кишки с помощью хирургического анастомоза конец в бок, в зависимости от площади кишечной поверхности, подлежащей шунтированию. Эта процедура часто используется при лечении патологического ожирения путем ограничения размера функционального желудка, количества потребляемой пищи и ее всасывания.
Эта процедура часто используется при лечении патологического ожирения путем ограничения размера функционального желудка, количества потребляемой пищи и ее всасывания.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - Целиакия
Целиакия
Целиакия (также известная как глютеновая спру или глютеновая энтеропатия) представляет собой аутоиммунную реакцию на глиадин, который является компонентом глютена. Целиакия тесно связана с HLA-DQ2 и HLA-DQ8. Иммунный ответ локализуется в проксимальном отделе тонкой кишки и вызывает характерные гистологические признаки атрофии ворсинок, гиперплазии крипт и внутриэпителиального лимфоцитоза.
Целиакия - Панкреатическая недостаточность
- Холестирамин
Холестирамин
Сильноосновная анионообменная смола, основным компонентом которой является анион полистирола триметилбензиламмония cl(-).
Лечение препаратами для контроля липидов - Слабительное
Слабительное
Агенты, которые вызывают мягкий сформированный стул, а также расслабляют и разрыхляют кишечник, обычно используются в течение длительного периода времени для облегчения запоров.
Злоупотребление гипокалиемией
- Нарушение 1-гидроксилирования 25-гидроксивитамина D:
- Витамин D-зависимый рахит
Тип 1Тип 1
Спинальная мышечная атрофия
- Х-сцепленный
Х-сцепленный
Генетические заболевания, связанные с генными мутациями на Х-хромосоме у человека или Х-хромосоме у других видов. Сюда включены животные модели заболеваний человека, сцепленных с Х-хромосомой.
Сюда включены животные модели заболеваний человека, сцепленных с Х-хромосомой.
Общий вариабельный иммунодефицит (ОВИН)
гипофосфатемиягипофосфатемия
Состояние аномально низкого уровня фосфатов в крови.
Синдром Барттера - Онкогенная остеомаляция
- Витамин D-зависимый рахит
- Нарушение реакции органов-мишеней на D3: витамин D-зависимый рахит II типа
Схематическое изображение цикла витамина D
Изображение от Lecturio.
гипофосфатемия
гипофосфатемия
Состояние аномально низкого уровня фосфатов в крови.
Связанные с синдромом Барттера:
- Х-сцепленный
Х-сцепленный
Генетические заболевания, связанные с генными мутациями на Х-хромосоме у человека или Х-хромосоме у других видов. Сюда включены животные модели заболеваний человека, сцепленных с Х-хромосомой.
Сюда включены животные модели заболеваний человека, сцепленных с Х-хромосомой.
Общий вариабельный иммунодефицит (ОВИН)
гипофосфатемиягипофосфатемия
Состояние аномально низкого уровня фосфатов в крови.
Синдром Барттера - Волокнистый
Волокнистый
Дисплазия с фиброзно-кистозными изменениями
- Антацид-индуцированная остеомаляция
- Хроническая метаболическая
ацидозАцидоз
Патологическое состояние накопления кислоты или истощения щелочи в организме. Двумя основными типами являются респираторный ацидоз и метаболический ацидоз из-за накопления метаболической кислоты.
Респираторный ацидоз - Тенофовир
Тенофовир
Аналог аденина, ингибитор обратной транскриптазы, обладающий противовирусной активностью в отношении ВИЧ-1 и гепатита В. Он используется для лечения ВИЧ-инфекции и хронического гепатита В в сочетании с другими противовирусными средствами из-за возникновения резистентности к противовирусным препаратам, когда он используется отдельно.
Препараты против ВИЧ - Кадмий
- Парапротеинемия
Ингибиторы минерализации:
- этидронат
этидронат
Бисфосфонаты
- Фтор
Фтор
Неорганические соли плавиковой кислоты hf, в которых атом фтора находится в степени окисления -1. Соли натрия и двухвалентного олова обычно используются в средствах для ухода за зубами.
Соли натрия и двухвалентного олова обычно используются в средствах для ухода за зубами.
Микроэлементы - Алюминий
- Железо
Железо
Металлический элемент с атомным символом fe, атомным номером 26 и атомным весом 55. 85. Это важный компонент гемоглобинов; цитохромы; и железосвязывающие белки. Он играет роль в клеточных окислительно-восстановительных реакциях и в транспорте кислорода.
Микроэлементы
Разное:
- Гипофосфатазия
- Осевой
Осевой
Компьютерная томография (КТ) остеомаляция
- Несовершенный фиброгенез костей
Диагностика и лечение
Диагностика
Анамнез:
- Переломы
- 6
- 6
- 6
КостьКость
Кость представляет собой плотный тип затвердевшей соединительной ткани, состоящей из костных клеток, мембран, внеклеточного минерализованного матрикса и центрального костного мозга. Два основных типа костей — компактные и губчатые.
Два основных типа костей — компактные и губчатые.
Кости: структура и типы
больБоль
Неприятное ощущение, вызванное вредными раздражителями, которые обнаруживаются нервными окончаниями ноцицептивных нейронов.
Боль: виды и пути развития - История семьи
История семьи
Поддержание здоровья взрослых
- Плохое питание
- Домашний образ жизни
- Отсутствие солнца.
- Кальципенический рахит:
- ↑
ПаратгормонПаратгормон
Полипептидный гормон (84 аминокислотных остатка), секретируемый паращитовидными железами, который играет важную роль в поддержании уровня внутриклеточного кальция в организме. Паратиреоидный гормон увеличивает внутриклеточный кальций, способствуя высвобождению кальция из костей, увеличивает всасывание кальция в кишечнике, увеличивает реабсорбцию кальция в почечных канальцах и увеличивает почечную экскрецию фосфатов.
Паратиреоидный гормон увеличивает внутриклеточный кальций, способствуя высвобождению кальция из костей, увеличивает всасывание кальция в кишечнике, увеличивает реабсорбцию кальция в почечных канальцах и увеличивает почечную экскрецию фосфатов.
Паращитовидные железы: анатомия (ПТГ) - ↓
КальцийКальций
Основной элемент, присутствующий почти во всех тканях. Это член семейства щелочноземельных металлов с атомным символом ca, атомным номером 20 и атомным весом 40. Кальций является наиболее распространенным минералом в организме и соединяется с фосфором с образованием фосфата кальция в костях и зубах. Он необходим для нормального функционирования нервов и мышц и играет роль в свертывании крови (как фактор IV) и во многих ферментативных процессах.
Электролиты - ↓
ФосфатФосфат
Неорганические соли фосфорной кислоты.
Электролиты
- ↑
- Фосфопенический рахит:
- ПТГ нормальный или слегка повышенный
- ↓
ФосфатФосфат
Неорганические соли фосфорной кислоты.
Электролиты
- ↓
Витамин ДВитамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Жирорастворимые витамины и их дефицит (в
Витамин ДВитамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Дефицит жирорастворимых витаминов и их дефицит) - ↑
Щелочная фосфатазаЩелочная фосфатаза
Фермент, катализирующий превращение моноэфира ортофосфорной кислоты и воды в спирт и ортофосфат.
Уровни остеосаркомы (кроме гипофосфатазии)
рентгеновский снимок
рентгеновский снимок
Проникающее электромагнитное излучение, испускаемое, когда внутренние орбитальные электроны атома возбуждаются и выделяют лучистую энергию. Длины волн рентгеновского излучения варьируются от 1 пм до 10 нм. Жесткие рентгеновские лучи представляют собой рентгеновские лучи с более высокой энергией и меньшей длиной волны. Мягкие рентгеновские лучи или лучи Гренца менее энергичны и имеют большую длину волны. Коротковолновая часть рентгеновского спектра перекрывает диапазон длин волн гамма-лучей. Различие между гамма-лучами и рентгеновскими лучами основано на их источнике излучения.
Длины волн рентгеновского излучения варьируются от 1 пм до 10 нм. Жесткие рентгеновские лучи представляют собой рентгеновские лучи с более высокой энергией и меньшей длиной волны. Мягкие рентгеновские лучи или лучи Гренца менее энергичны и имеют большую длину волны. Коротковолновая часть рентгеновского спектра перекрывает диапазон длин волн гамма-лучей. Различие между гамма-лучами и рентгеновскими лучами основано на их источнике излучения.
Визуализация легочных функциональных тестов:
- Рахит:
- Эпифизарное расширение
- Метафизарное купирование/растрескивание
- Гену варум
Гену варум
Genu varum — это деформация коленного сустава (суставов), которая создает угол наклона нижней конечности (конечностей) в сторону от средней линии во фронтальной плоскости. Чаще болеют дети в возрасте 1-5 лет.
Genu Varum или valgum (искривление
длинные костиДлинные кости
Длина больше ширины.
Кости: структура и типы) - Рахитические четки
Рахитические четки
Ряд бутовидных выступов на стыке ребра и его хряща (увеличенные реберно-хрящевые суставы), который напоминает четки, видимые на рентгенограмме грудной клетки.
Х-сцепленный гипофосфатемический рахит - Краниотабес
- Остеомаляция:
- остеопения
остеопения
Остеопороз
- Псевдопереломы или «свободные зоны»,
группаГруппа
Сокращение скелетных мышц
костьКость
Кость представляет собой плотный тип затвердевшей соединительной ткани, состоящей из костных клеток, мембран, внеклеточного минерализованного матрикса и центрального костного мозга. Два основных типа костей — компактные и губчатые.
Два основных типа костей — компактные и губчатые.
Кости: Структура и виды материала пониженной плотности
- остеопения
Рентгенограмма правой голени и малоберцовой кости пациента с остеомаляцией:
Обратите внимание на множественные псевдопереломы (или «зоны ослабления») и перелом большеберцовой кости типа пряжки (стрелка).
Изображение: «Тяжелая остеомаляция», Health One, Denver Endocrinology, Денвер, Колорадо, США. Лицензия: CC BY 3.0
Рентгенограмма запястья ребенка с рахитом показывает метафизарную чашевидную форму.
Изображение: «Рентгенологическая картина», Университет Ататюрка, медицинский факультет, кафедра детской эндокринологии, Эрзурум, Турция. Лицензия: CC BY 2.5
На переднезадней рентгенограмме конечностей ребенка с рахитом выявляется искривление длинных костей.
Изображение: «Рентгенологические данные при пищевом рахите (NR)», Университет Ататюрка, медицинский факультет, кафедра детской эндокринологии, Эрзурум, Турция. Лицензия: CC BY 2.5
Лицензия: CC BY 2.5
Управление
- Витамин Д
Витамин Д
Витамин, который включает как холекальциферолы, так и эргокальциферолы, которые имеют общий эффект профилактики или лечения рахита у животных. Его также можно рассматривать как гормон, поскольку он может образовываться в коже под действием ультрафиолетовых лучей на предшественники, 7-дегидрохолестерин и эргостерин, и действует на рецепторы витамина D, регулируя кальций в отличие от паратиреоидного гормона.
Жирорастворимые витамины и их дефицит - Диета, богатая кальцием;
кальцийКальций
Основной элемент, присутствующий почти во всех тканях. Это член семейства щелочноземельных металлов с атомным символом ca, атомным номером 20 и атомным весом 40.

 Ренотубулярный синдром Фанкони
Ренотубулярный синдром Фанкони е. в тканях), не передается по наследству
е. в тканях), не передается по наследству