Признаки гайморита у детей 7: Диагностика и лечение гайморита у детей (Сергиев Посад)
Гайморит — симптомы, лечение — блог Медюнион
Гайморит – это воспаление в слизистой оболочке носа, а именно гайморовых пазух. Отсюда и соответствующее название. Заболевание носит инфекционный характер, имеет несколько форм и типов.
Гайморит – это воспаление в слизистой оболочке носа, а именно гайморовых пазух. Отсюда и соответствующее название. Гайморовы пазухи целиком занимают все пространство в верхней челюсти. В крайних формах воспаление переходит в костную ткань. Потому специалисты относят этот недуг к синуситам, то есть к болезням, которые возникают в пустых костных полостях в человеческом черепе.
Заболевание носит инфекционный характер, имеет несколько форм и типов. Гайморит распространен по всему свету. Согласно данным ВОЗ, от недуга страдает около 10% населения земли.
Почему появляется гайморит?
Существует множество причин возникновения воспаления в носу, основные из них:
- Появление опухолей или полипов в носоглотке либо пазухах носа
- Ухудшение работы иммунной системы
- Наличие серьезных травм лицевого скелета
- Хронические пороки развития пазух и носа
Все же главной причиной возникновения болезни считается наличие в носоглотке различных инфекций. Они проникают в пазухи через другие источники воспаления. Иногда гайморит возникает из-за воспаления зуба. В медицинской практике такой случай зовется одонтогенным. Корни некоторых зубов (шестерок) верхней челюсти могут входить в гайморову пазуху. Считается, что такое явление – особенность организма, а не патология.
Они проникают в пазухи через другие источники воспаления. Иногда гайморит возникает из-за воспаления зуба. В медицинской практике такой случай зовется одонтогенным. Корни некоторых зубов (шестерок) верхней челюсти могут входить в гайморову пазуху. Считается, что такое явление – особенность организма, а не патология.
Также воспаление может спровоцировать стрептококки, грибковые инфекции или стафилококки, а также микоплазмы или хламидии.
Виды гайморита: симптомы и специфика течения болезни
Специалисты разделяют заболевание на несколько типов в зависимости от формы ее течения.
Хронический гайморит
Болезнь переходи в такую форму после нескольких попыток лечения острого гайморита. Хроническое воспаление носовых пазух появляется также из-за других заболеваний, которые не связаны никаким образом с ЛОР органами или любыми травмами носа. Такая форма болезни имеет ряд специфических симптомов, которые периодически стихают или обостряются:
- Отекание лица
- Повышенная температура тела до 38℃
- Периодические сильные головные боли, возникающие при движении головой
- Периодически идут слезы
- Ухудшение обоняния
- Конъюнктивит
- Наличие желтых или желто-зеленых соплей
Острый гайморит
Самый распространенный тип заболевания. Это быстроразвивающаяся форма, которая возникает из-за различных респираторных болезней, например, ОРВИ, насморка, сезонной простуды, воспаления зубов верхней челюсти (шестерок).
Это быстроразвивающаяся форма, которая возникает из-за различных респираторных болезней, например, ОРВИ, насморка, сезонной простуды, воспаления зубов верхней челюсти (шестерок).
Обычно возбудители попадают в организм через тонкие каналы, которые соединены с носом. После чего в большом объеме начинают вырабатываются лимфоциты. Это микроорганизмы иммунной системы, которые обеззараживают опасные бактерии и инфекции. Из-за этого скапливается слизь. Через каналы она попадает в наш нос и закупоривает их. Она давит на стенки и вызывает сильное воспаление. Эта форма гайморита у взрослых и детей проходит без повышения температуры, однако у нее все же есть другие характерные симптомы.
Лечение такой формы считается эффективным, если слизь начинает покидать каналы. Тогда болезнь проходит без осложнений и перехода в хроническую форму. Для острого гайморита характерны следующие специфические симптомы:
- Снижение работоспособности
- Апатия
- Сбой режима сна
- Бессонница
- Усталость
- Недомогание
- Головные боли
- Отек лица
Двухсторонний гайморит
Считается наиболее опасной формой заболевания, которая сложнее подается терапии.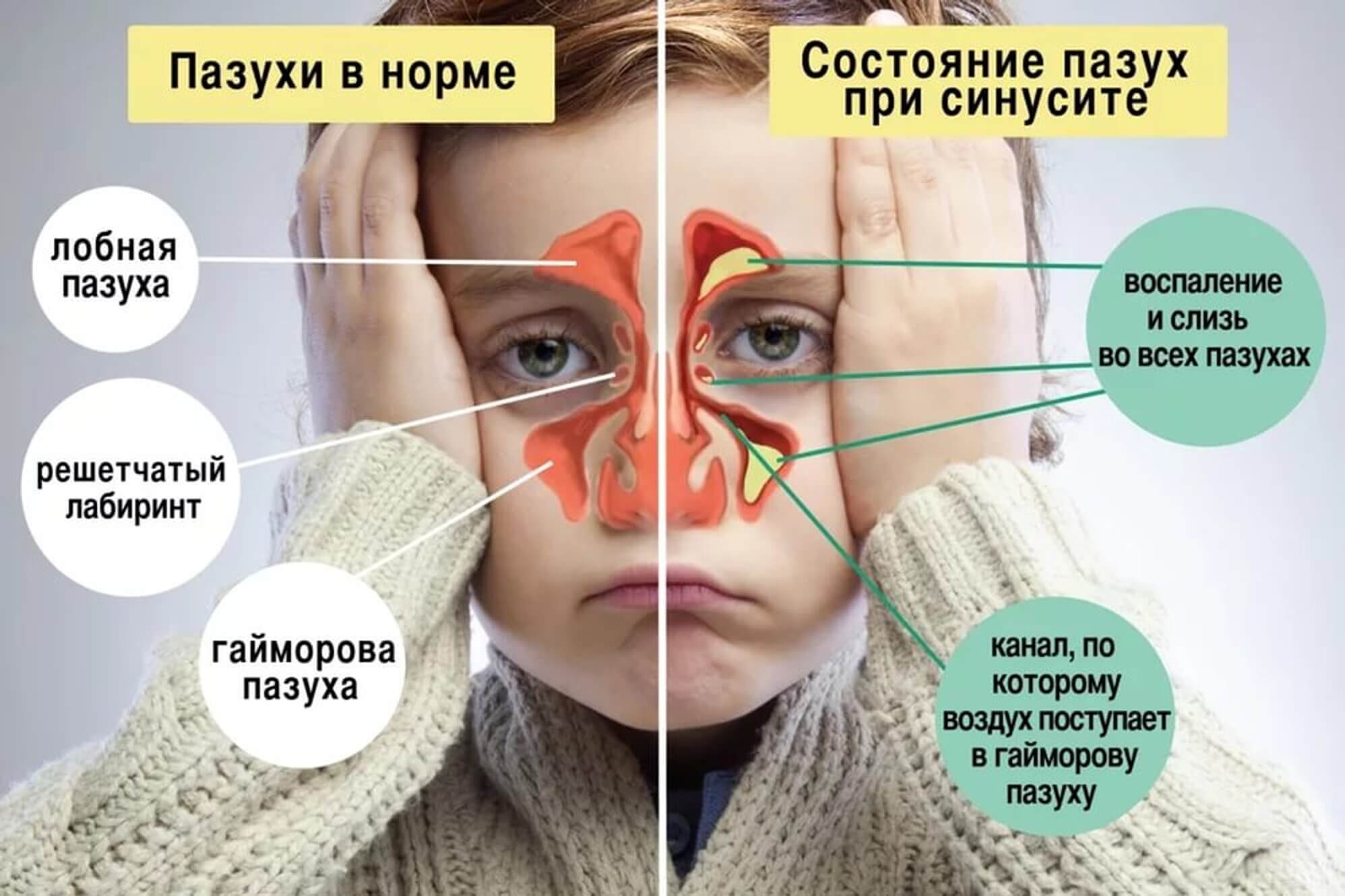 Происходит воспаление слизистой оболочки в синусах, которые расположены с двух сторон носа.
Происходит воспаление слизистой оболочки в синусах, которые расположены с двух сторон носа.
Двухсторонний гайморит возникает из-за микроорганизмов, попавших в синусы изо рта или органов дыхания. Чаще двусторонний гайморит проявляется в острой форме, перетекая в хроническую при неэффективном лечении.
Болезнь диагностируется при наличие следующих симптомов:
- Повышенное слезоотделение
- Выделения большого объема соплей
- Интоксикация организма
- Повышенная температура тела до 38℃
- Тошнота и рвота
- Боли в мышцах и суставах
- Болезненные ощущения
- Апатия
- Вялость
- Снижение работоспособности
- Сбой режима сна либо бессонница
- Двусторонний отек лица
- Боли в носу при прикосновении или движении
Гнойный гайморит
Считается, что эта форма вызвана неверной терапией или попыткой самолечения острой формы заболевания. Причина возникновения – вирусы, инфекции или простуды, которые пациент решил перенести без лечения и обращения к специалисту.
Причина возникновения – вирусы, инфекции или простуды, которые пациент решил перенести без лечения и обращения к специалисту.
Для гнойного гайморита характерно скопление болезнетворных бактерий в пазухах. Воспаление может перенестись на костные ткани лица. Это очень опасно, так как это затруднит процесс лечения и растянет его на неопределенный срок.
Одонтогенный гайморит
Форма болезни, вызванная воспалением зубов или ЛОР органов. Обычно такой тип недуга возникает у людей, которые не следят за здоровьем ротовой полости. Пораженные корни зубов верхней челюсти (обычно это шестерки) заражают слизистую оболочку синусов. Из-за них в слизистую оболочку носа попадает гной. Тогда в пазухах скапливается слизь и закупоривает каналы. Для одонтогенного гайморита характерны следующие специфические симптомы:
- Сильные зубные боли
- Болезненные ощущения
- Апатия
- Вялость
- Снижение работоспособности
- Повышенная температура тела до 38℃
- Периодические сильные головные боли, возникающие при движении головой
- Периодически идут слезы без причины
Аллергический гайморит
Обычной такой форме заболевания подвержены аллергики, то есть люди восприимчивые к внешним раздражителям, например, к тополиному пуху, цветочной пыльце, пыли и другим.
Аллерген проникает в пазухи и вызывает выработку лейкоцитов. Они начинают скапливаться в синусах и закупоривать каналы, воспаляя слизистую оболочку. Для такой формы гайморита характерны следующие признаки:
- Повышенная температура тела
- Головная боль
- Апатия
- Слабость
- Сниженная работоспособность
- Боль в области скул и глаз
- Нарушение обоняния
Катаральный гайморит
Распространенный тип болезни среди подростков и детей. Его появление провоцируют вредные бактерии, проникшие в гайморовы пазухи. Тогда опухают слизистые оболочки носа, сужая канал попадания слизи.
Катаральный гайморит считается наиболее легкой формой воспаления, которая при своевременном лечении проходит быстро и без последствий. Для него характерны следующие симптомы:
- Изменение цвета соплей – желтые или зелено-желтые
- Нарушение аппетита
- Боли в мышцах
- Ломота по всему телу
- Повышение температуры тела
- Сильные головные боли во время движения головной
- Ощущение сдавленности носа
- Сильный отек лица и век
Полипозный гайморит
Такая форма развивается при появлении в носовых пазухах полипов, перекрывающих каналы для удаления слизи из синусов. Что такое полипы? Это нездоровые образования, которые возникают в слизистой оболочке из-за быстрого и чрезмерного деления клеток.
Что такое полипы? Это нездоровые образования, которые возникают в слизистой оболочке из-за быстрого и чрезмерного деления клеток.
Полипы могут появится по нескольким причинам – наследственные факторы, последствия травм носа, не долеченные вирусные или бактериальные болезни.
Пациенты обычно сообщают о следующих симптомах:
- Сильные головные боли
- Повышение температуры тела
- Обильное выделение соплей
- Притупление обоняния
- Ощущение заложенности носа
Как проходит лечение гайморита?
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к специалисту. Тогда болезнь может спровоцировать появление серьезных осложнений или перейти в хроническую форму. Также рекомендуется периодически посещать специалиста в качестве меры профилактики.
Как лечится гайморит? После взятия анамнеза специалист назначает стратегию терапии. Лечение может проходить в нескольких формах – обычная терапия, физиотерапия или хирургическое вмешательство. В первом случае пациенту назначается ряд медикаментов, которые должны подавить воспаление и устранить болевые ощущения.
Физиотерапия назначается как сопутствующий способ лечения. Одним из таких методов является прогревание: оно проводится при помощи синей лампы. Хирургическое вмешательство – самый крайний способ, назначающийся в запущенных формах болезни. Пункцию или прокол пазухи делают специальной иглой для диагностики и извлечения гнойных масс.
Возможно ли вылечить гайморит в домашних условиях?
Самолечение считается самым неэффективным методом терапии. Оно может замедлить процесс выздоровление или вызвать ряд осложнений. Можно проводить сопутствующие процедуры дома, например, ингаляцию. Прогревания и ингаляции можно делать самостоятельно дома, подышав над кастрюлей с картошкой, накрывшись одеялом, или приложив к области возле носа горячее вареное яйцо.
Для больных, излечивающихся от гайморита, полезна спелеотерапия — лечение воздухом карстовых или соляных шахт, пещер: в таком воздухе нет микроорганизмов, он насыщен углекислым газом.
Вы можете пробовать разные сопутствующие меры, однако саму стратегию терапии назначает лечащий врач. Это является залогом быстрого выздоровления без последствий.
Можно ли принимать антибиотики при гайморите?
При лечении различных форм гайморита назначаются антибиотики. Наиболее действенными считаются такие группы препаратов, как:
- Пенициллины – это комбинация амоксициллина с клавулановой кислотой
- Цефалоспорины – порошок или физраствор, подавляющий воспаление
- Макролиды – это антибактериальные препараты природного и полусинтетического происхождения, которые содержат в своей структуре лактонное кольцо
- Фторхинолоны – вещества, которые имеют широкий спектр действия против грамположительной и грамотрицательной флоры, аэробов и анаэробов, атипичных бактерий
Все медицинские препараты должны назначаться лечащим врачом.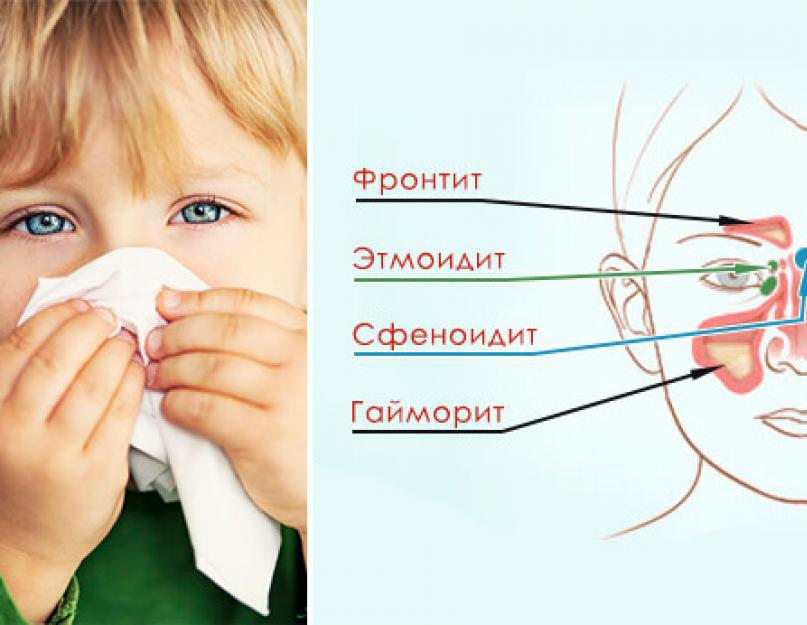 Неправильное употребление антибиотиков грозит серьезными нарушениями в работе организма.
Неправильное употребление антибиотиков грозит серьезными нарушениями в работе организма.
Помогают ли капли от гайморита?
Традиционные спреи от насморка имеют большой минус, т.к. при их длительном применении мы получаем обратный эффект – стойкий отек слизистой оболочки. Специалисты рекомендуют применять не боле 2 дней. Существуют специальные капли при гайморите у взрослых, которые можно использовать до 7 дней. Они считаются наиболее эффективными средствами.
Такие медицинские препараты назначает лечащий врач с учетом результата осмотра, опроса и диагностики.
Гайморит у ребенка: симптомы и лечение
Простуда зимой у детей дело не редкое. Сама по себе она не опасна, но осложнения могут быть серьезными. Одно из них — гайморит. Лечить его правильно надо с самого начала, иначе гайморит может затянуться на годы и даже перейти во взрослую жизнь.
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Первые симптомы гайморита у ребенка
- Лечение гайморита
- Гайморит и отит как осложнение ОРВИ
Гайморит у ребенка
Как не пропустить начинающийся гайморит у ребенка?
Первый тревожный «звоночек» — насморк не прошел за 7−10 дней. Значит,
Значит,
начинается воспаление в пазухах. У младенцев развивается этмоидит (воспаление слизистой оболочки ячеек
решетчатого лабиринта – эта носовая пазуха расположена в глубине черепа у основания носа). В более
старшем возрасте почти треть случаев – этмоидит плюс гайморит.
Чаще всего у детей бывает так называемый катаральный – воспаляется слизистая гайморовых пазух без
образования гноя. Его симптомы – обильные водянистые выделения из носа, боль в переносице, отек
нижних век, припухлость в уголках глаз, вялость и др. Начинать лечение надо незамедлительно, чтоб не допустить
осложнений (чем младше ребенок, тем выше их вероятность) – может начаться гнойный процесс, перейти на костные
ткани (у детей они тонкие) и вызвать воспаление надкостницы верхней челюсти, глазницы…
При переходе катарального гайморита в гнойный появляются зеленоватые мутные выделения из носа. У подростков
и взрослых процесс может идти вяло – иммунные клетки сопротивляются активнее. Из носа не льет,
Из носа не льет,
но он постоянно заложен. А когда нет выхода слизи – условия для быстрого размножения бактерий
идеальные: воспаление набирает силу: мучает сильная головная боль, нередко держится температура 37 или чуть
выше.
Чем дольше продолжается болезнь, тем больше меняется слизистая: ее структура
и функции — она набухает, разрастается, плохо защищает от инфекции, реснички полости носа
теряют способность передвигать слизь. Такие изменения могут стать необратимыми и привести к хроническому
гаймориту.
Правильно лечить гайморит у детей
Возможно ли лечение гайморита без антибиотиков?
Да, если заболевание не запущено. Пока нет гноя, действуют три главных правила лечения гайморита у детей.
Снять отек – для этого используют сосудосуживающие капли и антигистаминные средства; обеспечить эвакуацию
слизи – несколько раз в день проводят промывания полости носа; подавить инфекцию – применяют спреи
и капли в нос. Иногда нужны средства, разжижающие слизь. Когда острый процесс стихнет, проводят курс
Иногда нужны средства, разжижающие слизь. Когда острый процесс стихнет, проводят курс
физиотерапии (электро или фонофорез, лазерное, ультразвуковое воздействие).
Если началось гнойное воспаление, к этой схеме лечения антибиотики добавляют обязательно – без них
воспаление не остановить. Иногда необходимо откачивание гноя через пазухи –
врач очищает их либо
через катетер, либо используя специальный электроотсос и после процедуры вводит антибактериальный препарат. Ну, а когда
болезнь сильно запущена, делают прокол пазухи, промывают ее антисептиками, вводят антибиотики плюс назначают их прием
внутрь.
У детей гайморит чаще всего возникает из-за неправильного лечения банального
насморка. Но есть и другие причины – если у ребенка появились проблемы с носом,
обязательно надо проверить состояние аденоидов, нет ли анатомических патологий (искривление носовой перегородки
и др.).Гайморит, а также любой затянувшийся насморк (на медицинском языке синусит) – нередкая
причина развития отита у детей.
Гайморит — осложнение насморка
Через три недели после ОРВИ сын начал жаловаться: болит ухо. Отоларинголог поставил диагноз –
гайморит и отит одновременно. В чем причины, ведь мы выполняли все назначения педиатра, даже пили
антибиотики? Как теперь лучше лечиться?
К сожалению, это нередкая история. При подозрении, что после «простуды» к вирусной инфекции
присоединилась бактериальная, педиатры нередко назначают детям антибиотик, чтобы избежать осложнений. В итоге
инфекция в пазухах придавлена, но болезнь не вылечена до конца. И воспаление продолжается
со стертыми симптомами – развивается гайморит. Слизь из носа может выходить не только «вперед»,
но и стекать по стенке глотки, оттуда попадает в слуховую трубу, вызывая воспаление ее слизистой.
Если отит и гайморит «работают дуэтом», обязательно назначается
лечение антибиотиками, чтобы подавить инфекцию.Важно быстрее снять отечность в носу и слуховой трубе
– назначают сосудосуживающие капли в нос, противоаллергические и противовоспалительные спреи. Врач
проводит сеансы продувания слуховой трубы, промывания носа и другие процедуры, используется физиотерапия.
Но это «общие моменты» лечения, конкретную схему
врач подбирает в зависимости от течения
заболевания, эффективности проводимой терапии, возраста ребенка. Детям младше двух лет может быть рекомендовано
лечение в стационаре.
Если у Вас остались вопросы, Вы можете задать их врачу-педиатру или
ЛОР-врачу онлайн в
приложении Доктис.
Автор статьи: Алексей Владимирович Кошелев
Синусит | Бостонская детская больница
Синусит — это инфекция придаточных пазух носа. Пазухи представляют собой полости или заполненные воздухом карманы вблизи носового хода. Как и носовой ход, пазухи выстланы слизистой оболочкой.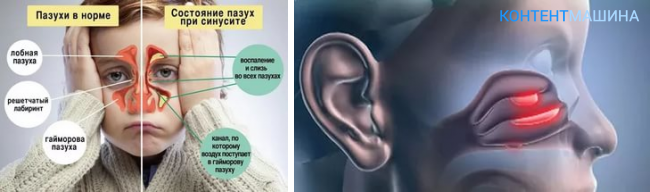 Существует четыре различных типа пазух:
Существует четыре различных типа пазух:
- решетчатая пазуха: расположена внутри лица, вокруг области переносицы. Этот синус присутствует при рождении и продолжает расти.
- верхнечелюстная пазуха: расположена внутри лица, вокруг области щек. Этот синус также присутствует при рождении и продолжает расти.
- лобная пазуха: расположена внутри лица, в области лба. Этот синус не развивается, пока ребенку не исполнится около 7 лет.
- Клиновидная пазуха: расположена глубоко на лице, позади носа. Этот синус не развивается до подросткового возраста.
Эти инфекции обычно возникают после простуды или аллергического воспаления. Существует три типа синусита:
- острый синусит: возникает быстро и улучшается при соответствующем лечении
- подострый синусит: вначале не улучшается при лечении и длится менее трех месяцев
- хронический синусит: возникает при повторных острых инфекциях или при предшествующих инфекциях, которые не получали адекватного лечения, и длится более трех месяцев
Что вызывает синусит?
Иногда инфекция носовых пазух возникает после того, как ребенок перенес инфекцию верхних дыхательных путей (ОРИ) или обычную простуду.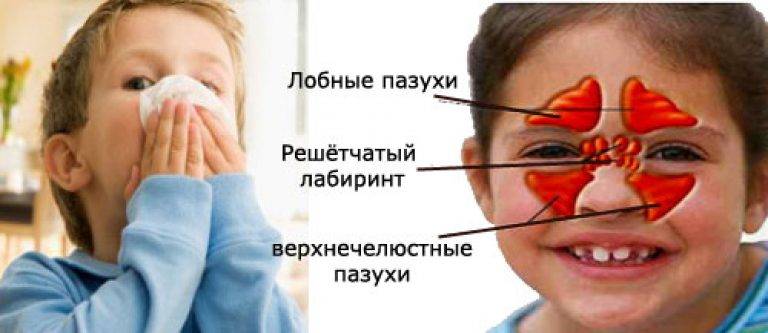 URI вызывает воспаление носовых ходов, которое может блокировать открытие околоносовых пазух и привести к инфекции пазух. Аллергия также может привести к синуситу из-за отека тканей носа и повышенного выделения слизи. Существуют и другие возможные состояния, которые могут блокировать нормальный отток секрета из носовых пазух и могут привести к синуситу, в том числе следующие:
URI вызывает воспаление носовых ходов, которое может блокировать открытие околоносовых пазух и привести к инфекции пазух. Аллергия также может привести к синуситу из-за отека тканей носа и повышенного выделения слизи. Существуют и другие возможные состояния, которые могут блокировать нормальный отток секрета из носовых пазух и могут привести к синуситу, в том числе следующие:
- аномалии строения носа
- увеличенные аденоиды
- дайвинг и плавание
- инфекции из зуба
- травма носа
- посторонних предметов, застрявших в носу
- расщелина
Когда отток секрета из носовых пазух блокируется, могут начать размножаться бактерии. Это приводит к инфекции носовых пазух или синуситу. К наиболее распространенным бактериям, вызывающим синусит, относятся следующие:
- стрептококковая пневмония
- гемофильная палочка
- катаральная моракселла
Каковы симптомы синусита?
Симптомы синусита зависят от возраста ребенка. Ниже приведены наиболее распространенные симптомы синусита. Однако у каждого ребенка могут быть разные симптомы.
Ниже приведены наиболее распространенные симптомы синусита. Однако у каждого ребенка могут быть разные симптомы.
У детей младшего возраста симптомы могут включать:
- насморк
- длится от семи до 10 дней
- обычно густые, зеленые или желтые, но могут быть прозрачными
- ночной кашель
- эпизодический дневной кашель
Выделения
У детей старшего возраста и взрослых симптомы могут включать:
- симптомы насморка или простуды, длящиеся более 7–10 дней
- капает в горло из носа
- головные боли
- лицевой дискомфорт
- неприятный запах изо рта
- кашель
- лихорадка
- боль в горле
- отек вокруг глаз, часто усиливающийся по утрам
Как мы диагностируем синусит
В дополнение к полному сбору анамнеза и медицинскому осмотру врачи могут использовать следующие диагностические процедуры:
- посев из носа или синусовой жидкости: лабораторные анализы, включающие рост бактерий или других микроорганизмов для помощи в диагностике
- рентген придаточных пазух носа: диагностический тест, в котором используются невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке
- (КТ или компьютерная томография): процедура диагностической визуализации, в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения изображений поперечного сечения (часто называемых «срезами») тела как по горизонтали, так и по вертикали.
 Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. Компьютерная томография более подробна, чем обычный рентген.
Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. Компьютерная томография более подробна, чем обычный рентген. - анализы крови
Компьютерная томография
Как мы лечим синусит
Лечение синусита может включать следующее:
- антибиотики по назначению врача вашего ребенка (антибиотики обычно назначают на 10–14 дней, а иногда и дольше)
- ацетаминофен (от боли или дискомфорта)
- использование увлажнителя прохладного тумана в комнате вашего ребенка
- капли в нос
Противоотечные и антигистаминные препараты могут не облегчить симптомы синусита.
Детский синусит
Синусит труднее диагностировать у детей, потому что его симптомы могут быть результатом других заболеваний, таких как респираторное заболевание или аллергия, поэтому наш междисциплинарный подход лучше всего помогает вашей семье получить ответы. Бригада по уходу за вашим ребенком захочет узнать ее историю болезни и проведет обследование для диагностики синусита и разработки плана ухода.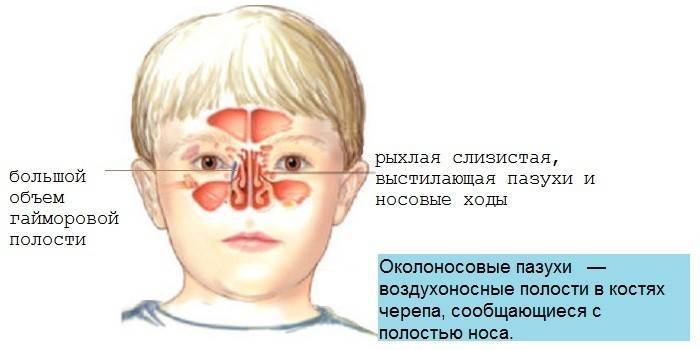
Хронический синусит
Симптомы длятся более 3 месяцев
Каковы признаки и симптомы детского синусита?
Признаки синусита у детей могут включать:
- Простуда или другое респираторное заболевание, которое улучшается, а затем ухудшается
- Выделения из носа, длящиеся более 10 дней без улучшения
- Высокая лихорадка, сопровождающаяся выделениями из носа, длящиеся 3 дня и более
Обратитесь к врачу, если у вашего ребенка:
- Температура выше 100,4°F
- Симптомы, при которых не помогают лекарства, отпускаемые без рецепта
- Симптомы, длящиеся более 10 дней
- Было несколько случаев синусита в течение последнего года
Как диагностируется детский синусит?
Синусит часто встречается у детей и чаще всего проходит сам по себе. Но если у вашего ребенка температура выше 100,4 ° F или его симптомы длятся более 10 дней, обратитесь к врачу.
Но если у вашего ребенка температура выше 100,4 ° F или его симптомы длятся более 10 дней, обратитесь к врачу.
Ваш педиатр спросит вас о факторах риска, которые могут быть у вашего ребенка, таких как сенная лихорадка или пребывание в детском саду. Она также захочет узнать, было ли у вашего ребенка более четырех инфекций носовых пазух за последний год.
Физикальный осмотр
- Просветление носа для выявления воспаления
- Поиск полипов в носу
- «Прощупывание» носовых пазух в поисках инфекции
Специалист
- КТ
- МРТ
Другие тесты
- Тесты на аллергию
- Анализы крови
- Назальная культура
- Тест функции ресничек
- Тесты на муковисцидоз
Как лечится детский синусит?
Профилактика
Профилактика синусита очень похожа на предотвращение простуды. Предпримите следующие шаги, чтобы избежать инфекций носовых пазух.
Предпримите следующие шаги, чтобы избежать инфекций носовых пазух.
- Не курите рядом с ребенком
- Поощряйте ребенка мыть руки, особенно после посещения туалета или игры с другими детьми
- Убедитесь, что ваш ребенок в курсе всех прививок
- Убедитесь, что ваш ребенок избегает контактов с больными детьми
- Используйте увлажнитель воздуха дома
Лекарства
Большинство инфекций носовых пазух у детей возникают из-за простуды. Поскольку причиной чаще всего является вирус, антибиотики обычно не подходят для лечения синусита у детей. Иногда антибиотики могут даже усугубить ситуацию. Побочные эффекты антибиотиков включают тошноту, диарею и сыпь. Кроме того, использование антибиотиков может привести к резистентности к антибиотикам. Помните, что в большинстве случаев синусит проходит сам по себе и не требует медицинской помощи.
