При беременности болит поджелудочная что делать: Лечение хронического панкреатита у беременных | Башмакова Н.В., Пунгина М.Ю., Пестряева Л.А.
причины, симптомы, диагностика, лечение, профилактика
Заболевание, обусловленное развитием острой или хронической деструкции поджелудочной железы, которая возникла либо обострилась во время беременности.
Причины
Специалисты утверждают, что причины развития панкреатита на этапе гестации ничем не отличается от таковых у небеременных больных. В этом случае исключением из общего правила является специфическое поражение данного органа, возникшее на фоне HELLP-синдрома. Факторами способными вызвать развитие заболевания являются нарушение выделения желчи, расстройство липидного обмена, прием веществ, обладающих гапатотоксическим и панкреотоксическим воздействием, например, тиазидных мочегонных средств, спиртных напитков, кортикостероидов, некоторых медикаментозных средств. Также вызвать развитие патологии могут нарушение диеты, тбакокурение, цитомегаловирусная инфекция, аутоиммунные патологии, наследственная предрасположенность и паразитарные инфекции.
Важная роль в этиологии воспалительного поражения поджелудочной железы принадлежит наличию у больного аномалий развития билиарной и панкреатической систем, повышенное внутрибрюшное давление, заболевания органов пищеварения. Вызвать аутоповреждение железы могут ее травмы, хирургические вмешательства на органах брюшной полости. На этапе гестации многие из перечисленных факторов считаются основными, что обусловлено возникшими во время беременности физиологическими изменениями в организме, такими как нарушение желчеотделения, гиперлипидемия, гипертриглицеридемия, гиперпаратиреоз, преэклампсия, панкреотоксическое воздействие свободных желчных кислот.
Симптомы
Проявления недуга зависят от особенностей клинического течения и факторов, которые стали причиной развития данной патологии. В большинстве случает отмечается острая манифестация панкреатита во втором или третьем триместрах. Заболевание проявляется появлением прогрессирующих постоянных либо схваткообразных болей в области желудка или подреберной области.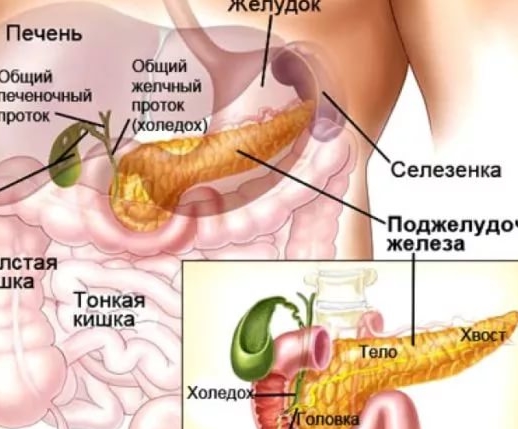 Болевой синдром может быть настолько выраженным, что у женщины может возникнуть сосудистый коллапс либо болевой шок, сопровождающийся потерей сознания и угнетением работы сердечно-сосудистой системы. Иногда происходит появление тошноты, рвоты, метеоризма, напряжения брюшной стенки, гипертермии. Примерно у 50% женщин возникает желтушность склер и кожи. На этапе гестации, очень часто обнаруживаются тяжелые безболевые формы поражения панкреатической железы, которые могут сопровождаться появлением шока, интенсивных головных болей и спутанности сознания.
Болевой синдром может быть настолько выраженным, что у женщины может возникнуть сосудистый коллапс либо болевой шок, сопровождающийся потерей сознания и угнетением работы сердечно-сосудистой системы. Иногда происходит появление тошноты, рвоты, метеоризма, напряжения брюшной стенки, гипертермии. Примерно у 50% женщин возникает желтушность склер и кожи. На этапе гестации, очень часто обнаруживаются тяжелые безболевые формы поражения панкреатической железы, которые могут сопровождаться появлением шока, интенсивных головных болей и спутанности сознания.
В большинстве случаев рецидивы хронической формы патологии возникают в первом триместре. Характерными признаками данного заболевания является появление тошноты, рвоты, которые могут ошибочно приниматься специалистом за проявления раннего токсикоза. В том случае, если патологическая симптоматика сохраняется дольше 12 недели, то это важный признаком того, что специалист должен назначить женщине соответствующее обследование железы. Одним из основных признаков панкреатита является выраженный болевой синдром, при этом локализация болей соответствует участку повреждения в тканях железы.
Диагностика
Чаще всего диагностирование панкреатита в период беременности происходит несвоевременно, а в большинстве случаев заболевание так и остается не диагностированным. Для подтверждения диагноза женщине на этапе гестации могут быть назначены анализ содержания панкреатических ферментов, ультразвуковое исследование поджелудочной железы, клинический анализ крови, биохимическое исследование крови и следование кала на копрограмму.
Лечение
При выборе схемы лечения следует учитывать особенности течения беременности и наличие или отсутствие осложнений.
При выборе медикаментозных средств необходимо учитывать вероятность их панкреотоксического и тератогенного воздействия. Острый панкреатит, возникший до 12 недели беременности – это серьезное показание для ее прерывания, а при беременности от 36 недель и более — для раннего родоразрешения.
Лечение направлено на устранение болей и воспаления, а также восстановление функции органа и устранение токсического синдрома. Из медикаментозных средств женщине могут быть назначены ингибиторы желудочной секреции, антипротеолитические препараты, анальгетики и дезинтоксикационные средства. Для предупреждения формирования очагов некроза женщине могут быть назначены антибиотики, которые не оказывают негативного влияния на плод.
Профилактика
Предупредить развитие панкреатита на этапе гестации поможет соблюдение диеты и своевременное лечение любых заболеваний пищеварительной системы.
О влиянии поджелудочной железы, или как сберечь беременность
Беременность является определенным испытанием для организма женщины. Во время беременности многие органы брюшной полости испытывают дополнительную нагрузку, в частности поджелудочная железа, речь о которой мы ведем с заведующим кафедрой акушерства и гинекологии №1 КГМУ Албиром Алмазовичем Хасановым, работает в усиленном режиме: с одной стороны организм беременной женщины должен перерабатывать большие количества пищи, а с другой стороны необходимы большие количества инсулина для того, чтобы обеспечить развитие плода. К сожалению, нарушения работы этого органа могут вызвать ряд осложнений, влияющих на течение беременности. В рамках этой статьи мы вели речь о панкреотите и сахарном диабете (СД).
К сожалению, нарушения работы этого органа могут вызвать ряд осложнений, влияющих на течение беременности. В рамках этой статьи мы вели речь о панкреотите и сахарном диабете (СД).
— Насколько часто сегодня встречаются заболевания поджелудочной железы у беременных?
— Если говорить о воспалении поджелудочной железы — панкреатите, его распространённость среди беременных составляет приблизительно 1-2 на 4000 женщин. Во время беременности острый панкреатит может возникнуть на любом сроке, но чаще — во второй половине гестации. Распространеность сахарного диабета 1 типа и 2 типа среди женщин репродуктивного возраста составляет около 2%, в 1% случаев беременная имеет прегестационный период СД, а в около 5% случаев возникает гестационный или манифестирует истинный СД.
— Можно ли предупредить эти заболевания у беременных, чтобы не было осложнений?
— Необходимо своевременное лечение заболеваний, служащих причиной возникновения панкреатита и СД, устранении хронических интоксикаций (производственные, алкоголизм). При этом важно обеспечить и рациональное питание , а также четкий режим приема пищи. В этих вопросах большое значение имеет санитарно-просветительская работа. Санаторно-курортное лечение показано в фазе полной ремиссии или при отсутствии частых обострений. Рекомендуют курорты с питьевыми минеральными водами и лечебной грязью. Если же говорить о профилактике СД, важно упомянуть, что профилактика прегестационного СД зависит от патогенетической формы заболевания и составляет одну из актуальнейших, до сих пор не решенных проблем современного здравоохранения. Профилактику гестационного СД проводят путем коррекции устранимых факторов риска (ожирение, гиперандрогения и АГ). Профилактику осложнений гестационного СД проводят при раннем выявлении, активном лечении заболевания, а также в обучении пациентки самоконтролю уровня гликемии с помощью портативных глюкометров и навыков инсулинотерапии.
При этом важно обеспечить и рациональное питание , а также четкий режим приема пищи. В этих вопросах большое значение имеет санитарно-просветительская работа. Санаторно-курортное лечение показано в фазе полной ремиссии или при отсутствии частых обострений. Рекомендуют курорты с питьевыми минеральными водами и лечебной грязью. Если же говорить о профилактике СД, важно упомянуть, что профилактика прегестационного СД зависит от патогенетической формы заболевания и составляет одну из актуальнейших, до сих пор не решенных проблем современного здравоохранения. Профилактику гестационного СД проводят путем коррекции устранимых факторов риска (ожирение, гиперандрогения и АГ). Профилактику осложнений гестационного СД проводят при раннем выявлении, активном лечении заболевания, а также в обучении пациентки самоконтролю уровня гликемии с помощью портативных глюкометров и навыков инсулинотерапии.
— Может ли ранняя диагностика способствовать дальнейшей тактике лечения заболеваний поджелудочной железы у беременных?
— Сегодня многие врачи единодушно высказываются о несвоевременной диагностике заболевания у беременных. Это обусловлено отсутствием четких критериев обострения панкреатита у беременных и точных дополнительных методов исследования, которые можно было бы применять для диагностики у данной категории пациенток. Имеет значение и тот факт, что врачи нередко забывают о возможности развития панкреатита у беременных. В связи с этим не проводят профилактические мероприятия, направленные на предупреждение возможного обострения во время беременности. При диагностировании заболеваний необходимо учитывать давность заболевания, степень его компенсации на момент наступления беременности, наличие сосудистых осложнений СД. Врачам следует прежде всего подробно собрать полный семейный анамнез, особенности становления менструальной функции, наличие инфекционно — воспалительных заболеваний (особенно хронического пиелонефрита).
Это обусловлено отсутствием четких критериев обострения панкреатита у беременных и точных дополнительных методов исследования, которые можно было бы применять для диагностики у данной категории пациенток. Имеет значение и тот факт, что врачи нередко забывают о возможности развития панкреатита у беременных. В связи с этим не проводят профилактические мероприятия, направленные на предупреждение возможного обострения во время беременности. При диагностировании заболеваний необходимо учитывать давность заболевания, степень его компенсации на момент наступления беременности, наличие сосудистых осложнений СД. Врачам следует прежде всего подробно собрать полный семейный анамнез, особенности становления менструальной функции, наличие инфекционно — воспалительных заболеваний (особенно хронического пиелонефрита).
— Панкреатит и сахарный диабет могут ли служить противопоказанием для беременности?
— Вообще, беременность не всегда влияет на течение хронического панкреатита и не служит противопоказанием у большинства пациенток. К тому же панкреатит не нарушает фетоплацентарного кровотока. Вместе с тем, женщины, страдающие данным заболеванием, должны находиться на диспансерном учете, необходимо проводить мероприятия, направленные на предотвращение развития возможных обострений или осложнений заболевания. При стойкой ремиссии заболевания, в отсутствие выраженных нарушений функции поджелудочной железы и осложнений, беременность при хроническом панкреатите разрешена. С первых недель пациенток с этим заболеванием наблюдает акушер-гинеколог и терапевт, чтобы при появлении первых признаков обострения заболевания было проведено соответствующее лечение. Что касается пациенток с СД, здесь наблюдается немного иная картина. Эти беременные входят в группу риска по развитию различных акушерских и перинатальных осложнений как самопроизвольный аборт, гестоз, многоводие, преждевременные роды, задержка роста и формирование ВПР плода, родовой травматизм матери и плода и другое. В эту группу риска пациенток относят, учитывая их отношение к таким группам как: женщины, болеющие более 10 лет, пациентки, страдающие дисфункцией яичников, диабетической полинейропатией, ретинопатией, инфекционными поражениями мочевыводящих путей и многое другое.
К тому же панкреатит не нарушает фетоплацентарного кровотока. Вместе с тем, женщины, страдающие данным заболеванием, должны находиться на диспансерном учете, необходимо проводить мероприятия, направленные на предотвращение развития возможных обострений или осложнений заболевания. При стойкой ремиссии заболевания, в отсутствие выраженных нарушений функции поджелудочной железы и осложнений, беременность при хроническом панкреатите разрешена. С первых недель пациенток с этим заболеванием наблюдает акушер-гинеколог и терапевт, чтобы при появлении первых признаков обострения заболевания было проведено соответствующее лечение. Что касается пациенток с СД, здесь наблюдается немного иная картина. Эти беременные входят в группу риска по развитию различных акушерских и перинатальных осложнений как самопроизвольный аборт, гестоз, многоводие, преждевременные роды, задержка роста и формирование ВПР плода, родовой травматизм матери и плода и другое. В эту группу риска пациенток относят, учитывая их отношение к таким группам как: женщины, болеющие более 10 лет, пациентки, страдающие дисфункцией яичников, диабетической полинейропатией, ретинопатией, инфекционными поражениями мочевыводящих путей и многое другое.
— Какой тактики необходимо придерживаться при ведении подобных больных?
— Безусловно, успеха в лечении добиться невозможно без активного, грамотного самоконтроля, осуществляемого пациенткой в домашних условиях. Поэтому женщины, страдающие сахарным диабетом, должны прежде чем планировать беременность пройти обучение в школах для больных СД по структурированной программе. Женщина должна уметь самостоятельно измерять уровень гликемии, менять дозу инсулина в зависимости от полученных результатов, иметь навыки профилактики гликемических состояний. Необходимо соблюдение диеты и программы физических нагрузок. Диетотерапия — также и основное звено комплексной терапии при хронической форме панкреатита. Лечение этого заболевания должно проводиться строго под наблюдением врача, а острой формы — в хирургических стационарах.
— Не могли бы вы вспомнить интересный клинический случай из практики, связанный с ведением беременных с заболеваниями поджелудочной железы?
— На 25-26 неделе беременности к нам поступила пациентка (21 год). Она была доставлена в одну из городских больниц с жалобами на боли в эпигастрии, тошноту, рвоту. Был поставлен диагноз — острый панкреатит. Через два дня после доставки, была произведена лапароскопия и лапаратомия, при которой был получен гнойный выпот. Произведена санация, дренирование брюшной полости, сальниковой сумки. Было решено прервать беременность., а при ухудшении состояния — экстирпацию матки с трубами. Через два года эта пациентка вновь забеременела и без осложнений родила здорового малыша.
Она была доставлена в одну из городских больниц с жалобами на боли в эпигастрии, тошноту, рвоту. Был поставлен диагноз — острый панкреатит. Через два дня после доставки, была произведена лапароскопия и лапаратомия, при которой был получен гнойный выпот. Произведена санация, дренирование брюшной полости, сальниковой сумки. Было решено прервать беременность., а при ухудшении состояния — экстирпацию матки с трубами. Через два года эта пациентка вновь забеременела и без осложнений родила здорового малыша.
Альфия Хасанова
Панкреатит при беременности — причины, симптомы, диагностика и лечение
Панкреатит при беременности — это острая или хроническая деструкция поджелудочной железы, возникшая либо обострившаяся в период гестации. Проявляется опоясывающей болью в эпигастрии и левом подреберье, тошнотой, рвотой, метеоризмом, снижением аппетита, поносом, иногда гипертермией и полиорганными нарушениями. Диагностируется на основании данных об уровне панкреатических ферментов в крови и моче, результатов УЗИ. Для лечения применяют антиферментные препараты, анальгетики, блокаторы секреции желудка, инфузионные средства, энзимы. По показаниям проводятся санирующие и дренирующие операции, резекция органа.
Общие сведения
Различные формы панкреатита выявляются у 0,02-0,1% беременных, при этом у 88% пациенток патологический процесс имеет острый характер. Заболевание определяется более чем в половине случаев неотложной хирургической патологии при беременности. Острым панкреатитом чаще страдают первородящие больные, рецидив хронической формы обычно наблюдается при повторных гестациях. Хотя расстройство может развиться на любом сроке, в 52% случаев болезнь возникает в III триместре. Актуальность своевременной диагностики панкреатита связана с существенным увеличением риска материнской и перинатальной смертности при позднем выявлении острой формы заболевания и неправильно подобранной тактике лечения.
Панкреатит при беременности
Причины
По данным исследований в сфере гастроэнтерологии, проведенных в 70-х годах ХХ века, этиология панкреатита при гестации является такой же, как у небеременных пациенток (за исключением специфического повреждения железы при HELLP-синдроме). Провоцирующими факторами возникновения заболевания считаются расстройства желчевыделения и обмена липидов, употребление гепато- и панкреотоксических веществ (алкоголя, тиазидных диуретиков, метронидазола, сульфасалазина, кортикостероидов), погрешности в питании (рацион с большим количеством жирных, жареных, острых продуктов), курение, цитомегаловирусная инфекция, глистные инвазии (описторхоз, аскаридоз), аутоиммунные процессы, генетическая предрасположенность.
Определенную роль в развитии болезни играют аномалии развития панкреатической железы, повышенное давление в брюшной полости, дуоденальная гипертензия, заболевания ЖКТ (дисфункция сфинктера Одди, язвенная болезнь желудка, двенадцатиперстной кишки, синдром избыточного роста бактерий в тонкой кишке). Триггером к аутоповреждению панкреатической ткани могут стать травмы живота, абдоминальные хирургические вмешательства, эндоскопические манипуляции. У беременных некоторые из перечисленных факторов являются ведущими в связи с физиологической перестройкой организма. Причинами острого процесса служат:
- Расстройство желчеотделения. Острое билиарнозависимое воспаление выявляется у 65-66% пациенток. Обычно оно формируется вследствие застоя секрета из-за блокирования сфинктера Одди и панкреатического протока маленькими желчными конкрементами при желчнокаменной болезни, которая возникла, манифестировала либо обострилась при гестации. Дополнительными факторами становятся изменения вязкости желчи, нарушения моторики кишечника и желчного пузыря, дискинезия желчевыводящих путей, холестаз беременных, вызванные гормональной перестройкой.
- Гиперлипидемия и гипертриглицеридемия. Под действием эстрогенов в сыворотке крови беременных физиологически возрастает концентрация холестерина, триглицеридов, липидов. У пациенток, страдающих метаболическим синдромом, ожирением, врожденными расстройствами жирового обмена (I, IV, V типы врожденных гиперлипидемий по Фредериксону) содержание триглицеридов превышает 600-750 мг/дл — уровень, при котором в результате микроэмболии сосудов частичками жира и жировой инфильтрации ацинарных клеток начинается деструкция панкреатической ткани.
- Гиперпаратиреоз. У 0,15-1,4% больных наблюдается гиперпаратиреоз. Нарушение секреции паратгормона связано со специфическими для беременности изменениями метаболизма кальция, активно потребляемого растущим плодом. Повышение концентрации ПТГ сопровождается увеличением секреции поджелудочной железы, усилением всасывания кальция в кишечнике и его вымыванием из костей с последующим отложением в паренхиматозных органах. Обтурация панкреатических протоков кальцинатами нарушает отток панкреатического сока, что вызывает деструкцию тканей.
- Преэклампсия. Комплексная эндотелиальная дисфункция, характерная для преэклампсии, провоцирует нарушения гемостаза на прокоагулянтном, антикоагулянтном, сосудисто-тромбоцитарном уровнях, что проявляется хроническим ДВС-синдромом и системными микроциркуляторными расстройствами в различных органах. Многоочаговая тканевая гипоксия и ишемия панкреатических тканей приводят к необратимым изменениям в паренхиме органа.
 Ситуация усугубляется перераспределением крови в сосудистом русле с ее шунтированием через плаценту.
Ситуация усугубляется перераспределением крови в сосудистом русле с ее шунтированием через плаценту.
У 12,3% беременных острый панкреатит вызывается панкреотоксическим воздействием свободных желчных кислот, содержание которых возрастает при злоупотреблении спиртными напитками в сочетании с курением. В некоторых случаях причины внезапно возникшего панкреатического воспаления при гестации остаются неустановленными, заболевание считается идиопатическим.
Патология рецидивирует при беременности у трети пациенток, страдающих хроническим панкреатитом. Причинами ухудшения состояния становятся изменение пищевых привычек, снижение двигательной активности, замедление моторики ЖКТ, вызванное действием половых гормонов, эмоциональные переживания по поводу исхода гестации и родов. Часто обострение совпадает с ранним токсикозом или маскируется под него. Хронический панкреатит также может возникнуть во время гестации в результате трансформации нераспознанного острого воспаления, которое в 60% случаев своевременно не диагностируется.
Патогенез
Ключевое звено в развитии панкреатита при беременности — ухудшение оттока панкреатического секрета вследствие частичной или полной обтурации протоков с последующим повреждением их стенки и внутриорганной активацией ферментов. Под влиянием липазы и трипсина паренхима органа самопереваривается. Иногда деструкция тканей провоцируется тромботическими, ишемическими, воспалительными процессами, прямыми токсическими воздействиями на секреторные клетки. При длительном субклиническом влиянии повреждающих факторов панкреатит хронизируется, в ответ на разрушение паренхимы реактивно разрастается соединительная ткань, что приводит к сморщиванию, рубцеванию, склерозированию органа с нарушением его экскреторной и инкреторной функций.
Классификация
Систематизация форм панкреатита в гестационном периоде соответствует общепринятой классификации заболевания. Наиболее значимым для выбора тактики ведения беременности является выделение острых и хронических вариантов воспаления. Чаще у беременных диагностируется острый панкреатит, требующий неотложной терапии для предотвращения серьезных экстрагенитальных и акушерских осложнений. С учетом клинической картины и морфологических изменений специалисты различают 4 фазы активного панкреатического воспаления: ферментативную (от 3 до 5 суток), реактивную (с 4-6 дня до 14-х суток), секвестрационную (до полугода), исхода (от 6 месяцев и далее). Процесс может протекать в более легком отечном (интерстициальном) варианте и тяжелом деструктивном с ограниченным или распространенным жировым, геморрагическим либо смешанным поражением органа.
Хронический панкреатит выявляется у 12% беременных, причем в 1/3 случаев он становится результатом перенесенного, но не диагностированного острого варианта патологии. Заболевание протекает в латентной (безболевой), хронической рецидивирующей, болевой, псевдоопухолевой, склерозирующей формах. Для планирования беременности у пациентки с хроническим панкреатитом важно учитывать этап болезни. Существуют следующие стадии заболевания:
- Начальная. Обострения возникают не чаще раза в год, боль легко купируется медикаментозными препаратами. В межприступный период клинические проявления, изменения в анализах, результатах УЗИ минимальны или отсутствуют. Возможно неосложненное течение беременности при соответствующей коррекции диеты и образа жизни.
- Среднетяжелая. Наблюдается до 4 обострений заболевания в год. В проекции панкреатической железы постоянно ощущаются тянущие боли, дискомфорт. Возникают диспепсические расстройства, свидетельствующие о нарушении секреторной функции органа. На УЗИ выявляются морфологические изменения. Высока вероятность осложнений гестации.
- Тяжелая (терминальная, кахектическая). Заболевание обостряется более 4 раз в год. Постоянно выражен болевой синдром. Нарушены как секреторная, так и инкреторная функции органа, отмечаются грубые расстройства пищеварения и признаки сахарного диабета. В процесс вовлечены смежные органы. Нормальное развитие беременности невозможно.
Симптомы панкреатита при беременности
Клинические проявления патологии зависят от особенностей течения и варианта. Острый панкреатит зачастую внезапно возникает во II-III триместрах в виде нарастающих постоянных или схваткообразных болей в эпигастрии или подреберной области. Интенсивность болевых ощущений может быть настолько выраженной, что у женщины наступает сосудистый коллапс или болевой шок с потерей сознания, угнетением сердечно-сосудистой деятельности. Возможна тошнота, рвота, вздутие живота, напряженность брюшной стенки, гипертермия. Почти у половины пациенток отмечается иктеричность склер и кожи. При беременности чаще, чем вне гестационного периода, встречаются тяжелые безболевые формы с шоком, головными болями, спутанным сознанием, другой неврологической симптоматикой.
Рецидив хронического панкреатита обычно наблюдается в 1-м триместре, сопровождается выраженной тошнотой, рвотой, которые расцениваются пациенткой и акушером-гинекологом как признаки раннего токсикоза. Сохранение клинических симптомов диспепсии дольше 12-й недели беременности зачастую свидетельствует именно о повреждении поджелудочной железы. При классическом течении хронического панкреатита ведущим признаком становится болевой синдром. Давящая или ноющая боль может беспокоить женщину постоянно либо возникать после употребления жирной, жареной еды. Иногда она проявляется приступообразно.
Локализация боли соответствует участку повреждения органа: при деструкции головки железы боль ощущается в эпигастрии справа, тела — слева, хвоста — в левом подреберье. Характерный признак панкреатита — опоясывающие болезненные ощущения, которые распространяются из-под мечевидного отростка вдоль левой реберной дуги до позвоночника. Боль может отдавать левое плечо, лопатку, подвздошную область, реже — в прекардиальную зону. При нарушении секреции ферментов выражена диспепсия, отмечается отвращение к жирному, плохой аппетит, усиленное выделение слюны, отрыжка, вздутие, понос с обильным кашицеобразным стулом, имеющим характерный жирный блеск. Беременная медленнее набирает вес.
Осложнения
В прошлом острое деструктивное воспаление панкреатической железы считалось одним из наиболее серьезных гастроэнтерологических заболеваний с высоким уровнем материнской летальности, достигавшей 37-38%. Перинатальная гибель плода отмечалась в 11-37% беременностей при панкреатите. Благодаря внедрению современных методов диагностики и терапии в настоящее время эти показатели удалось снизить до 0,1-0,97% и 0,5-18% соответственно. В 5,4% случаев воспалительная деструкция рецидивирует в период той же гестации, в 6,6% — в течение трех месяцев после родов, в 22-30% патологический процесс становится хроническим.
Хотя при остром воспалении поджелудочной железы плод обычно не испытывает прямых повреждающих воздействий, прогноз беременности ухудшается. У 20% пациенток, перенесших заболевание, возникали самопроизвольные выкидыши, у 16% — преждевременные роды. Основным осложнением в 3 триместре является ДВС-синдром. Наиболее серьезные экстрагенитальные нарушения — инфицирование воспаленных тканей, формирование флегмоны забрюшинной клетчатки, развитие ферментативного перитонита, аррозивных кровотечений и псевдокист, панкреатогенный и инфекционно-токсический шок.
У 28% беременных с хроническими формами болезни наблюдается выраженный ранний токсикоз, продолжающийся до 16-17 недели. Во второй половине гестационного срока хроническая воспалительная деструкция панкреатической железы существенно не ухудшает акушерский прогноз. Отдаленными последствиями хронического панкреатита, возникшего при беременности, являются морфологические изменения органа с формированием псевдокист и кист, абсцедирование, панкреолитиаз, развитие тяжелого инсулинозависимого диабета, стенозирование панкреатического протока и большого дуоденального сосочка вследствие рубцово-воспалительных процессов, малигнизация.
Диагностика
По наблюдениям специалистов в сфере акушерства, панкреатит в период беременности зачастую диагностируется несвоевременно или вообще не распознается. Это связано со стертой симптоматикой при локальной деструкции тканей панкреатической железы или хроническом течении процесса. Для подтверждения диагноза женщинам с подозрением на панкреатит рекомендованы следующие методы обследований:
- Анализ содержания панкреатических ферментов. При повреждении клеток органа в крови повышается активность липазы, общей и панкреатической амилазы. Возрастает концентрация альфа-амилазы мочи. Для острого и обострившего хронического панкреатита характерно увеличение уровня сывороточной эластазы-1.
- УЗИ поджелудочной железы. О наличии активного процесса, по данным сонографии поджелудочной железы, свидетельствует увеличение размеров органа, снижение эхогенности из-за отека тканей, неоднородность морфологической структуры, более выраженная при хроническом варианте панкреатита. При поражении головки может расширяться панкреатический проток.
- Общий анализ крови. Изменения более показательны при остром процессе: отмечается высокий лейкоцитоз с нейтрофилезом, сдвиг лейкоцитарной формулы влево, значительное увеличение СОЭ, повышение гематокрита. При хроническом панкреатите эти показатели возрастают незначительно и являются менее информативными.
- Биохимическое исследование крови. Повреждение инсулярного аппарата панкреатической железы при активной деструкции органа проявляется снижением толерантности к глюкозе, а в более тяжелых случаях — гипергликемией. Для панкреатита типично снижение содержания кальция в крови, гипопротеинемия, диспротеинемия.
Чтобы выявить недостаточность внешнесекреторной функции, дополнительно назначают копрологическое исследование. Данные копрограммы подтверждают снижение переваривающей способности дуоденального сока. Рентгенологические методы (дуоденографию в условиях гипотонии) используют крайне редко из-за возможного повреждающего воздействия на плод. Панкреатит дифференцируют с преэклампсией, преждевременной отслойкой нормально расположенной плаценты, HELLP-синдромом, гестационным холестазом, острой жировой печенью беременных, аппендицитом, холециститом, кишечной непроходимостью, желчнокаменной болезнью, раком поджелудочной железы, паранефритом, пиелонефритом, печеночной коликой при нефролитиазе, муковисцидозом, ишемической болезнью сердца. Кроме гастроэнтеролога пациентку по показаниям консультируют терапевт, абдоминальный хирург, гепатолог, уролог, кардиолог, эндокринолог, онколог.
Лечение панкреатита при беременности
Разрабатывая акушерскую тактику, учитывают особенности течения болезни у конкретной больной. Женщинам со стойкой ремиссией, сохраненной секрецией при отсутствии осложнений (панкреатогенного диабета и др.) рекомендовано динамическое наблюдение, периодические осмотры гастроэнтеролога, коррекция диеты с ограничением количества острого, жирного, жареного, полным отказом от алкоголя. При назначении лекарственных препаратов для терапии сопутствующих расстройств необходимо учитывать их возможный панкреотоксический эффект. Острый панкреатит, развившийся до 12 недели беременности, является показанием для ее прерывания, а при гестационном сроке от 36 недель и далее — для досрочного родоразрешения.
Пациентку с активным панкреатитом госпитализируют в хирургический стационар. Основными терапевтическими задачами являются купирование боли, воспаления, восстановление секреторной функций органа, снятие интоксикации, предотвращение возможных осложнений. Важным этапом лечения становится обеспечение функционального покоя поврежденной железы: для подавления секреции панкреатического сока в течение 3-7 дней (с учетом остроты воспаления) соблюдают режим голода и жажды с парентеральной нутритивной поддержкой, содержимое желудка каждые 4-6 часов отсасывают через назогастральный зонд, обеспечивают локальную гипотермию эпигастральной области. Схема медикаментозной терапии включает:
- Блокаторы желудочной секреции. Препараты закрепляют эффект созданного функционального покоя поджелудочной железы. Уменьшение объема выделяемого желудочного сока сопровождается снижением активности панкреатической секреции, что дает возможность локализовать повреждения и предотвратить дальнейший аутолиз органа.
- Противоферментные средства. Антипротеолитические препараты позволяют инактивировать панкреатические ферменты, которые разрушают ткани железы. Более эффективны при активном процессе. При хронических вариантах заболевания предпочтительны лекарства с метаболическим действием, избирательно угнетающие трипсин.
- Анальгетики. Для устранения болевого синдрома назначают нестероидные противовоспалительные препараты, спазмолитики. В более сложных случаях используют глюкокортикостероиды. При интенсивной боли и появлении признаков панкреатогенного шока возможно проведение эпидуральной анестезии с мепивакаином и бупренорфином.
- Дезинтоксикационные препараты. Поскольку активный панкреатит сопровождается массивной деструкцией тканей, у беременных может развиться выраженный интоксикационный синдром. Для выведения токсичных метаболитов применяют инфузионную терапию с капельным введением кристаллоидных и коллоидных растворов.
Для профилактики инфицирования очагов некроза возможно превентивное назначение антибиотиков, не имеющих противопоказаний к применению при беременности. В тяжелых случаях панкреатита по показаниям восполняют объем циркулирующей крови, под контролем диуреза корректируют расстройства водно-электролитного обмена, используют антиагреганты. После купирования активного процесса при наличии функциональной недостаточности органа проводят заместительную терапию полиферментными препаратами.
Для предупреждения инфекционных осложнений пациентке рекомендованы естественные роды с адекватным обезболиванием (обычно эпидуральной анестезией). Из-за значительного риска инфицирования кесарево сечение выполняется в исключительных случаях по акушерским показаниям. При неэффективности консервативной терапии, нарастании деструкции железы, распространении воспалительного процесса на забрюшинную клетчатку и брюшину показано проведение санирующих и дренирующих вмешательств, панкреатодуоденальной резекции. Обычно в 3-м триместре перед абдоминальной операцией беременность завершают хирургическим родоразрешением, позволяющим сохранить жизнь ребенка.
Прогноз и профилактика
Исход гестации при хроническом течении панкреатита зависит от стадии заболевания. При устойчивой ремиссии прогноз благоприятный. Частые обострения, высокая активность процесса повышают риск осложнений. Пациенткам с установленным диагнозом при планировании беременности необходимо учитывать рекомендации гастроэнтеролога. С профилактической целью женщинам с заболеваниями ЖКТ, гиперлипидемией рекомендована ранняя постановка на учет в женской консультации, диета с ограниченным содержанием животных жиров, отказ от никотина и алкоголя. При необходимости проводится медикаментозная коррекция уровня сывороточных липопротеидов.
где и как болит поджелудочная железа и что при этом делать?
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
- Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Рубрика здоровье: лечение панкреатита — Официальный сайт Администрации Санкт‑Петербурга
Диагноз «панкреатит» — сегодня не редкость. Это заболевание представляет собой воспаление поджелудочной железы. Часто имеющиеся проблемы с пищеварением нами осознаются лишь, как простые погрешности в еде, которые сами по себе должны пройти. К сожалению, на практике все происходит иначе. О панкреатите и о том, как его предупредить эта публикация.
Отчего возникает воспаление при панкреатите?
Функционирование поджелудочной железы может нарушить чрезмерно острая, жирная и жареная пища, переедание, острое или хроническое отравление алкоголем, а также нервно-психическое перевозбуждение, что резко повышает выделение панкреатического сока. Приступ вызывается тем, что поврежденные протоки поджелудочной железы не в состоянии отвести сок, и он вместо кишечника попадает в ткани поджелудочной железы, вызывая ее воспаление. В зону риска этой болезни попадают мужчины, склонные к перееданию и злоупотреблению алкоголем, и женщины во время беременности и на раннем послеродовом периоде. Кроме того, приступ острого панкреатита может спровоцировать язвенная болезнь, длительный прием гормональных препаратов. Часто острый панкреатит, возникает и при заболеваниях желчного пузыря, желчных протоков, желчнокаменной болезни, циррозе печени. Среди возможных причин приступа панкреатита – физическая травма живота (например, удар при падении). При остром панкреатите пациент госпитализируется и пребывает в стационаре в течение 3-7 дней.
Какими симптомами сопровождается панкреатит?
Симптомы острого панкреатита – сильная боль в области живота. При этой болезни локализация боли возможна в различных местах живота: если воспаляется головка поджелудочной железы, то болит в правом подреберье, если тело железы, то – в подложечной области, если хвост, то – в левом подреберье. Но иногда боли носят опоясывающий характер (когда воспалена вся поджелудочная железа). Иногда боль отдает в спину и редко – за грудину и левую лопатку.
Симптомы хронического панкреатита таковы: плохой аппетит, рвота, тошнота, вздутие живота, отрыжка, повышенное слюноотделение, различные нарушения работы пищеварительного тракта, боли в верхнем отделе живота и спине (локализация боли аналогична острой форме заболевания). От жирной и острой пищи или алкоголя у больного хроническим панкреатитом возможны обострения течения болезни в форме жгучей, часто даже сверлящей боли.
Как подтвердить диагноз панкреатита?
Обнаружить панкреатит бывает довольно сложно: поджелудочная железа – орган, расположенный очень глубоко в теле человека, поэтому ее заболевания диагностировать очень сложно. Установить наличие хронического панкреатита у пациента можно с помощью современных методов: например, УЗИ, ангиография сосудов железы, исследование активности ферментов крови и мочи. Важно помнить, что поджелудочная железа вырабатывает кроме панкреатического сока еще и инсулин – поэтому хронический панкреатит может стать причиной сахарного диабета.
Как лечат панкреатит?
Острый панкреатит лечится только в хирургическом стационаре: пациента держат на жесткой диете, внутривенно капельно вводятся медикаменты. Критический период (с сильными болями) длится 2-7 дней.
При хроническом панкреатите для снятия боли можно применять но-шпу. Для подавления повышенной секреции поджелудочной железы рекомендуется фосфолюгель, альмагель. Иногда назначаются ферментные препараты, которые восполняют нехватку панкреатического сока: мезим форте, панзинорм и другие. Назначить конкретное лечение при хроническом панкреатите может только лечащий врач, знакомый с особенностями течения болезни.
Очевидно, что необходимо соблюдать диету при хроническом панкреатите?
При хроническом панкреатите это особенно важно. Необходимо увеличить потребление белка и уменьшить употребление жиров и углеводов, в частности сахара. Следует отказаться от грубой клетчатки, исключить жареные блюда. Следует стремиться потреблять больше витаминов. Желательно установить режим питания – 5–6 раз в день.
Примерное меню на день выглядит следующим образом:
-Первый завтрак: на первое можно сварить мясо, на второе – овсянку с молоком, чай.
-Второй завтрак: омлет из яичного белка на пару и отвар шиповника.
-Обед: суп вегетарианский из нашинкованных овощей, любое блюдо из отварного мяса, в качестве гарнира вареный картофель, компот из сухофруктов.
-Полдник: творог кальцинированный, чай с молоком.
-Ужин: приготовить рыбу, морковное пюре, чай с молоком.
-На ночь: выпить стакан кефира.
При этом в рационе должны присутствовать только нежирные сорта мяса и рыбы в отварном, желательно измельченном виде, никаких жареных блюд. Допускаются молочные продукты, но с минимальным процентом жирности. Пить рекомендуется только натуральные соки, не содержащие сахар, а также чай и отвары сухих фруктов. При панкреатите не допускается употребление острой пищи, различных консерваций, копченых и маринованных продуктов, газированных и алкогольных напитков, сладкого. В общем, рацион больного панкреатитом должен быть построен из быстро переваривающихся продуктов. Такая диета в комплексе с соответствующим лечением ускорит улучшение состояния больного.
Можно ли использовать сборы лекарственных трав?
Чтобы не было повторных приступов заболевания используются следующие сборы. При хроническом панкреатите фитотерапия необходима практически постоянно, при разовых обострениях в качестве профилактики необходимо прибегать к помощи сборов раза два в год курсами по 1-2 месяца:
-При обострившемся панкреатите можно сделать такой сбор: взять в равных частях зверобой, пустырник и цветки бессмертника. Две столовые ложки сбора залить 0,5 л кипятка, настаивать час, процедить и принимать по 50 г перед едой.
-Эффективен такой сбор: 3 столовые ложки травы череды, травы девясила, листьев мать-и-мачехи в пропорции 2:1:1 залить 0,5 л воды, кипятить 4 минуты, настоять в закрытой посуде 2 часа. Принимать маленькими глотками в теплом виде за 30 минут до еды 20 дней.
Что еще можно порекомендовать пациентам?
Для профилактики панкреатита медики рекомендуют освоить приемы мягкого массажа поджелудочной железы с помощью особых движений мышц живота и диафрагмы. Они улучшат кровообращение в этой области и отток пищеварительных соков из поджелудочной железы и печени, уменьшат воспаление, отек и застойные явления, сопутствующие хроническому панкреатиту.
Выполняйте упражнения несколько раз в день в любом положении — сидя, лежа или стоя. Начните с 3—4 повторов, затем постепенно увеличивайте нагрузку до 9 раз. Следите за своим самочувствием: во время гимнастики вы не должны испытывать усталость и болевые ощущения.
— Вдохнуть, выдохнуть и задержать дыхание. Во время дыхательной паузы плавно, но довольно сильно втянуть живот, сосчитать до 3, а затем расслабить мышцы брюшного пресса.
— Вдохнуть, выдохнуть и задержать дыхание. Во время дыхательной паузы как можно сильнее надуть живот, сосчитать до 3, а затем расслабить мышцы брюшного пресса.
— Одновременно с выдохом сильно втянуть живот. Задержав дыхание на несколько секунд, расслабить мышцы брюшного пресса. Активно надуть живот на вдохе и снова втянуть его на выдохе.
Лечение заболеваний поджелудочной железы — лечение в Медлайн в Кемерово
Панкреатит (воспаление поджелудочной железы)
Панкреатит — острое или хроническое воспаление поджелудочной железы. При панкреатите происходят воспалительные изменения и распад ткани поджелудочной железы.
Панкреатитом, по данным специалистов, чаще всего болеют женщины, а также пожилые люди и склонные к полноте. Острый панкреатит может переходить в хроническое состояние. Хронический панкреатит сопровождается болями, отрыжкой, тошнотой, испражнениями непереваренной пищи.
Причины панкреатита
- Поражения сосудов поджелудочной железы
- Инфекционные заболевания
- Травма
- Воспалительные процессы в брюшной полости
- образование камней или песка в протоке железы
- лекарственная аллергия
- острый холецистит
- воздействие алкоголя
- заболевания желчного пузыря
- воспаление сосочка, через который проток поджелудочной железы выходит в просвет двенадцатиперстной кишки
- значительные пищевые нагрузки (жирные и острые блюда)
Воспаление поджелудочной железы возникает, если проток железы перекрывается камнями из желчного пузыря, опухолью или кистой. В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку и начальный отдел тонкого кишечника.
Скопившиеся панкреатические ферменты воздействуют на ткани самой железы, а поджелудочная железа включается в процесс самопереваривания. Это может привести к полному разрушению ткани железы, а также расположенных поблизости кровеносных сосудов и других органов брюшной полости.
Симптомы панкреатита
Как правило, при возникновении панкреатита человека мучают боли в животе – постоянные, тупые или режущие.
С развитием заболевания боли нарастают, иногда приводят к шоку. Локализация — высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер. Возможна частая рвота, не приносящая облегчения. В рвотных массах наблюдается примесь желчи.
Кроме того, общее состояние больного быстро ухудшается: повышается температура тела, учащается пульс, появляется одышка, артериальное давление понижается, выступает липкий пот, язык становится сухим с обильным налетом, кожные покровы бледнеют, далее приобретают землисто-серый цвет, черты лица заостряются.
Острый панкреатит: опасно для жизни!
В некоторых случаях при остром панкреатите необходима операция. Панкреатит — очень серьёзная патология, летальность при которой достигает 30%. При остром панкреатите возникает резкая, нередко опоясывающая боль в верхней половине живота, многократная рвота, падение артериального давления. Острый панкреатит характеризуется внезапным появлением симптомов и повторяющимися острыми приступами. Выздоровление обычно происходит самопроизвольно. Болезнь не приводит к необратимым повреждениям железы, если только не имеет места продолжительное злоупотребление алкоголем, когда происходит постоянное разрушение ее ткани.
Симптомы хронического панкреатита
- Скудный стул маслянистого вида со зловонным запахом
- Потеря в весе и признаки витаминной недостаточности
- Нередко возникает диабет, поскольку происходит разрушение клеток, производящих инсулин
Все другие симптомы схожи с симптомами острого панкреатита.
Лечение панкреатита
Больному, которому поставлен диагноз «острый панкреатит», стоит знать: лечение, начатое в первые часы обострения, может остановить воспаление на начальных этапах.
В первые 3-4 дня назначаются строгий постельный режим, голод, щелочное питье (раствор соды, минеральная вода боржоми), лед на живот. При упорной рвоте иногда показано откачивание содержимого желудка через зонд с последующим введением щелочных питьевых растворов. В лечении острого панкреатита чрезвычайно важно интенсивное наблюдение, голод, введение назогастрального зонда для постоянной откачки желудочного содержимого, питание только парентеральное (глюкоза, электролиты, аминокислоты и тому подобное), введение спазмолитических препаратов и наркотических обезболивающих, назначение антибиотиков широкого спектра действия (цефалоспорины, ампициллин), соматостатин.
Дальнейшая терапия включает в себя средства, регулирующие желудочную секрецию, ферментные и антимикробные препараты. Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество. Для предупреждения и лечения вторичной инфекции проводится терапия мощными антибиотиками.
Обратите внимание! Полного выздоровления при хроническом панкреатите не наступает. Задачей терапии является предупреждение дальнейшего разрушения железы. В комплекс лечебных мероприятий входят: исключение алкоголя и кофеина; употребление нежирной легкой пищи; прием панкреатических ферментов, витаминных препаратов и лечение диабета, если он имеется.
Рекомендации по питанию при панкреатите
- Ограничить прием сливочного масла
- Употреблять в пищу каши, сваренные только на воде
- Исключить из рациона наваристые супы и бульоны, жирные сорта мяса, грибы, консервы, соленья, маринады, белокочанную капусту, бобовые, лук, чес-нок, редис, торты, пироги, блины, конфеты, газированные напитки, кофе
- Полезен обезжиренный творог и творожные изделия
Панкреатит может привести к очень тяжелым осложнениям и последствиям!
лечение, симптомы, диета, болит поджелудочная
Панкреатит при беременности может привести к нежелательным последствиям. Поджелудочная железа играет важную роль в организме человека. Она вырабатывает ферменты, необходимые для переваривания пищи, что влияет на кислотность в желудке. Этот орган также вырабатывает очень важный гормон инсулин, необходимый для поддержания уровня глюкозы в крови. Он необходим и для нормального развития плода в утробе матери. При возникновении панкреатита работа железы осложняется.
Панкреатит при беременности возникает часто, так как при вынашивании ребенка нагрузка на организм женщины увеличивается.
Панкреатит – воспалительный процесс, происходящий в поджелудочной железе. Под действием вырабатываемых ею ферментов она разрушается.
Причины возникновения панкреатита
Панкреатит при беременности возникает часто, так как при вынашивании ребенка нагрузка на организм женщины увеличивается. Это вызвано увеличением количества перерабатываемой пищи, потребления инсулина, важного для благополучного развития плода. В результате панкреатита нарушается процесс пищеварения. А это влечет за собой увеличение количества бактерий в кишечнике и приводит к дисбактериозу.
Распространенной причиной возникновения панкреатита является употребление беременной большого количества лекарств и витаминов. Они задерживаются на стенках поджелудочной, затрудняя ее работу. В результате выработанные железой ферменты разрушают сам орган.
Распространенной причиной возникновения панкреатита является употребление беременной большого количества лекарств и витаминов.
Частой причиной возникновения острого панкреатита является желчнокаменная болезнь у беременной. Приступ может быть спровоцирован приемом мочегонных средств, таких как фуросемид. Делать резкие движения, особенно в период обострения, нежелательно.
Следующей причиной возникновения этого недуга у беременных могут быть наличие вируса в поджелудочной железе и пониженный иммунитет.
Основной причиной обострения панкреатита является увеличение матки, которая сдавливает проток поджелудочной железы.
Причиной возникновения заболевания железы могут быть перенесенные заболевания: свинка, вирусный гепатит, а также травма самого органа.
Причиной возникновения панкреатита у беременных является и чрезмерное употребление алкогольных напитков. Хронический панкреатит у беременных встречается часто.
Симптомы панкреатита при беременности
Приступы острого панкреатита обычно возникают внезапно и отмечаются резкими болями.
Когда болит поджелудочная при беременности установить диагноз очень сложно, потому что симптомы болезни совпадают с признаками раннего токсикоза, при котором отмечаются:
- понос;
- метеоризм;
- головокружение;
- тошнота;
- рвота.
Частым симптомом заболевания являются боли в верхней части живота, в области сердца (эмитируя стенокардию). Боли при панкреатите носят опоясывающий характер. Больные жалуются на недомогания в верхней части живота и постепенно боль переходит в область спины (опоясывающая боль). Приступы могут быть разными по интенсивности и характеру.
При беременности выделяют три типа течения хронического панкреатита:
- Асимптоматический тип отличается отсутствием клинических проявлений, что осложняет диагностику и своевременное лечение.
- Диспепсический тип влечет за собой нарушение пищеварительной системы, тошноту с позывами, рвоту, диарею и метеоризм, отсутствие аппетита, похудение.
- Возможно сочетание двух типов течения болезни.
Как остановить и вылечить диарею при панкреатите? Об этом подробнее читайте тут.
Диагностика заболевания
Панкреатит – опасное заболевание, но при беременности его диагностика усложняется. Своевременное лечение любой формы болезни приведет к снижению негативных последствий.
Не все методы диагностики можно применить при беременности.
Диагностировать болезнь у беременных можно путем анализа кала и прохождения ультразвуковой диагностики (УЗИ). Наличие избыточного количества микрофлоры кишечника, выявление нарушения переваривания углеводов, жиров и белков указывают на наличие хронического панкреатита. УЗИ покажет размер органа, плотность тканей, состояние протока.
Диагностировать панкреатит у беременных можно путем анализа кала и прохождения ультразвуковой диагностики (УЗИ).
Хронический панкреатит – самостоятельное заболевание, при несвоевременном лечении может перейти в хроническую форму. Возникновение острого панкреатита у беременных наблюдается редко. Различают два вида хронического панкреатита: первичный и вторичный. При первичном воспалительный процесс сразу начинается в самой железе. При вторичном он развивается на фоне проблем в других отделениях желудочно-кишечного тракта.
Если имеет место наличие острого панкреатита, то во второй половине беременности он представляет серьезную опасность из-за возможных осложнений.
При хроническом течении заболевания пациентов беспокоят диспепсия, потеря аппетита, неприятие жирной пищи. Если воспалительным процессом поражена не вся поджелудочная, и он носит очаговый характер, больные жалуются на жажду и сильный голод. Возможны такие симптомы:
- отрыжка;
- метеоризм;
- повышенное слюноотделение;
- рвота;
- приступы тошноты;
- часто чередование поносов и запоров.
При хроническом течении заболевания у беременной может появится потеря аппетита.
Лечение недуга при беременности
При возникновении острого панкреатита у беременных необходима своевременная госпитализация для оказания полной и своевременной помощи. Для лечения панкреатита применяют инфузионную терапию: внутривенно вводят большое количество специальных растворов для разбавления крови. Этим снижают концентрацию ферментов поджелудочной железы.
При беременности лечение хронического панкреатита отличается от лечения недуга у остальных больных. Женщине необходимо согласовать с врачом целесообразность приема и количество каждого лекарственного препарата.
Врачи часто назначают принимать Мезим, Креон.
При хроническом панкреатите нарушается работа печени и желчевыводящих путей, поэтому происходит застой желчи. Больному необходимо применять препараты для выведения застоя желчи.
Предпочтительнее применять препараты растительного или животного происхождения (Холивер, Холосас и др.).
При соблюдении рекомендаций микрофлора кишечника и нормальное пищеварение восстановятся. Пить желательно отвар шиповника и немного щелочной воды.
Панкреатит во время беременности исключает любое самолечение, которое может привести к нежелательным последствиям. На протяжении всего срока беременности врачи не одобряют лечение народными методами.
Хирургическое лечение
При острой гнойной форме, абсцессе или флегмоне поджелудочной железы у беременных возникает необходимость в хирургическом вмешательстве. Хирургическое вмешательство требует досрочного родоразрешения. В первом триместре проводят прерывание, в третьем (после 35 недели) рекомендуют досрочные роды.
Сроки досрочного прерывания беременности определяются индивидуально (в зависимости от степени тяжести болезни и срока беременности).
При острой гнойной форме, абсцессе или флегмоне поджелудочной железы у беременных возникает необходимость в хирургическом вмешательстве.
Какая может быть опасность при беременности? Опасность хронического панкреатита заключается в том, что высока вероятность угрозы выкидыша или преждевременных родов. При тяжелом течении болезни возможны симптомы: повышение температуры, снижение артериального давления, возникновение шокового состояния. В редких случаях из-за отсутствия необходимого и своевременного лечения возникает вероятность гибели женщины.
Диета при панкреатите
Такой диагноз требует обратить особое внимание на питание. Во время обострения и для его предупреждения больному важно перейти на диетическое питание. Диета играет основную роль при сочетании хронического панкреатита и беременности.
Какой диеты необходимо придерживаться при заболевании поджелудочной железы? Подробнее об этом читайте в статье.
Необходимо употреблять много белков:
Больным панкреатитом желательно употреблять вчерашний хлеб из пшеничной муки или сухари.
Следует исключить из рациона жирную, соленую, острую пищу. Сократить количество приема сырых овощей и фруктов. Из фруктов рекомендованы только груши и яблоки сладких сортов.
Принимать пищу больная должна небольшими порциями, несколько раз в день.
Все целесообразно применять в перетертом виде и готовить на пару.
Наличие хронического панкреатита у беременных доставляет много хлопот будущей маме. Во второй половине срока беременности болезнь не влияет на ее исход. Но, если своевременно не диагностировать панкреатит и не заниматься его лечением, возникнут проблемы у плода: недостаток инсулина может привести к различным отклонениям в его развитии.
Острый панкреатит и беременность — Национальный фонд поджелудочной железы
Тимоти Гарднер, MD
Острый панкреатит определяется как внезапное воспаление поджелудочной железы, клинически проявляющееся болью в животе, тошнотой и обезвоживанием, которое обычно проходит самостоятельно, но иногда может прогрессировать до тяжелого заболевания и даже смерти. Существует множество причин острого панкреатита, две из которых наиболее распространены — это употребление алкоголя и заболевание желчного пузыря / желчных протоков. В этом обзоре мы обсудим конкретный случай острого панкреатита у беременных.
Причины острого панкреатита и беременности
В то время как острый панкреатит является причиной почти 1 из каждых 200 госпитализаций в США ежегодно, к счастью, заболеваемость острым панкреатитом во время беременности редка. По оценкам, острый панкреатит возникает примерно в 1 из 10 000 беременностей, однако этот показатель варьируется в зависимости от региона и типа больницы. Большинство случаев острого панкреатита во время беременности вызвано желчнокаменной болезнью.Считается, что из-за веса и гормональных изменений, вызванных беременностью, желчные камни с большей вероятностью образуются и, таким образом, перемещаются по общему желчному протоку, препятствуя оттоку протока поджелудочной железы. Еще один предполагаемый механизм острого панкреатита во время беременности — это высокий уровень жиров в крови, называемых триглицеридами. Опять же, гормональные изменения во время беременности могут предрасполагать некоторых женщин к развитию этого состояния. Когда уровень триглицеридов становится слишком высоким, кислород не может адекватно поступать в поджелудочную железу через кровоток, и может возникнуть панкреатит.Конечно, все другие причины развития острого панкреатита — употребление алкоголя, реакция на определенные лекарства, травма протока поджелудочной железы — также могут привести к острому панкреатиту во время беременности
Лечение острого панкреатита у беременных
Лечение острого панкреатита во время беременности аналогично лечению небеременных пациенток, за некоторыми исключениями. Отдых желудочно-кишечного тракта за счет отказа от еды, обезболивание и введение агрессивных жидкостей через капельницу имеют важное значение.Обычно, если причиной является желчный панкреатит, удаление желчного пузыря откладывается до наступления беременности. Часто стент, помещенный в желчный проток, может быть установлен, чтобы приостановить ситуацию до тех пор, пока не потребуется оперативная резекция. Однако, если дождаться окончания беременности невозможно, хирургическая резекция, как правило, может быть выполнена безопасно. Если причина острого панкреатита связана с триглицеридами, можно использовать определенные лекарства и диетические модификации, чтобы предотвратить повторные приступы.Однако, если приступ происходит в конце третьего триместра, обычно рекомендуется родоразрешение, так как это приведет к немедленному снижению уровня триглицеридов. Другие причины острого панкреатита, такие как травматическое повреждение протока, необходимо тщательно оценивать на индивидуальной основе.
Исходы острого панкреатита у беременных
К счастью, уровень материнской смертности от острого панкреатита во время беременности составляет менее 1%. Однако процент досрочных родов составляет около 20%.Также у пациентов с не желчнокаменным панкреатитом частота преждевременных родов несколько выше. Поэтому очень важно, чтобы беременные пациентки как можно скорее явились в отделение неотложной помощи для обследования, если у них появятся какие-либо аномальные симптомы боли в животе.
Выводы
Острый панкреатит во время беременности случается редко. К счастью, при раннем лечении, как правило, можно избежать преждевременных родов и свести к минимуму частоту повторных приступов.
Тимоти Гарднер, доктор медицины, директор по заболеваниям поджелудочной железы в Медицинском центре Дартмут-Хичкок в Ганновере, штат Нью-Хэмпшир. Окончил медицинский факультет Университета Коннектикута. Он прошел ординатуру в Дартмут-Хичкок и стажировался в клинике Мэйо в Рочестере, Миннесота. Он является постоянным автором веб-сайта и информационных бюллетеней Национального фонда поджелудочной железы.
Случай идиопатического острого панкреатита в первом триместре беременности
Острый панкреатит во время беременности встречается редко, с оценочной частотой от 1 на 1000 до 1 на 10 000 беременностей.Острый панкреатит при беременности обычно возникает в третьем триместре. Здесь мы сообщаем о случае острого панкреатита в первом триместре. Первородная, 36 лет, на 11 неделе беременности обратилась с жалобами на сильную боль внизу живота. Боль постепенно усиливалась и переместилась в эпигастральную область. У нее не было хронического алкоголизма. Исследования крови показали повышенный уровень С-реактивного белка (9,58 мг / дл), панкреатической амилазы (170 МЕ / л) и липазы (332 МЕ / л). На УЗИ не обнаружено камней в желчном пузыре и патологии поджелудочной железы и желчных протоков.Антинуклеарные антитела и IgG4 были отрицательными, свидетельств гиперлипидемии или диабета обнаружено не было. Также не было доказательств вирусной инфекции. На третьи сутки госпитализации по данным магнитно-резонансной томографии диагностировали острый панкреатит тяжелой степени. Медицинские вмешательства были начаты с мезилата нафамостата и улинастатина, а парентеральное питание проводилось через центральный венозный катетер. На восьмой день госпитализации ее состояние постепенно улучшилось, снизился уровень амилазы поджелудочной железы, и боли утихли.После консервативного лечения рецидивов во время беременности не было.
1. Введение
Сообщается, что заболеваемость острым панкреатитом у беременных составляет примерно от 1 на 1000 до 1 на 10 000 беременностей [1]. Раньше острый панкреатит во время беременности был серьезным заболеванием, и уровень материнской смертности был высоким, но в последнее время уровень смертности снизился, поскольку диагноз ставится раньше, а интенсивная терапия матерей и новорожденных улучшилась.Однако исследования показали, что случаи материнской смерти и гибели плода все же имеют место [2, 3]. Более 50% случаев во время беременности диагностируются в третьем триместре, а острый панкреатит чаще встречается с увеличением гестационного возраста [4–6]. Здесь мы сообщаем о случае острого панкреатита в первом триместре беременности. Пациент выздоровел и родил здорового ребенка в срок.
2. История болезни
Пациентка была 36-летней женщиной, у которой была беременность 0, пара 0. Три года назад ей сделали лапароскопическую операцию по поводу разрыва эндометриоидной кисты яичника в нашей больнице.Пройдена внутриматочная инсеминация и забеременела. С 6 недель беременности у нее была диагностирована гиперемезис, и ее лечили травяными препаратами, назначенными ее врачом, и жидкими инфузиями. Когда ей было 11 недель беременности, она была госпитализирована из-за боли в животе и рвоты, которые начались после обеда, за несколько часов до госпитализации. У нее не было ни вагинального кровотечения, ни диареи.
При поступлении находилась в сознании, температура тела 37.0 ° C, пульс 84 уд / мин, артериальное давление 108/61 мм рт. Ультразвуковое исследование показало внутриутробный гестационный мешок с плодом, сердцебиение плода было регулярным. Было гипоэхогенное поражение размером 20,0 × 9,0 мм, которое предположительно было субхорионическим кровоизлиянием. Не было ни опухоли яичников, ни скоплений жидкости в брюшной полости. Ей был поставлен предварительный диагноз: угроза выкидыша и субхорионическое кровотечение, и ей внутривенно вводили изоксуприна гидрохлорид. Однако боли в эпигастрии постепенно усиливались и сопровождались повышением температуры тела до 38.9 ° C в течение нескольких часов. Чтобы контролировать боль, ей внутримышечно вводили 15 мг пентазоцина гидрохлорида. Возможность аппендицита была исключена, потому что в точке Макберни не было болезненных ощущений.
В день госпитализации количество лейкоцитов (WBC) составляло 7480/ мкл л, а С-реактивный белок (CRP) составлял 0,92 мг / дл. Результаты анализа крови, который был проведен на следующее утро после госпитализации, показаны в таблице 1. Уровень лейкоцитов все еще оставался в пределах нормы (7020/ мкл л), но уровень СРБ был повышен до 9.58 мг / дл. Ее сывороточная амилаза была 201 Ед / л, а амилаза и липаза поджелудочной железы были увеличены до 170 Ед / л и 332 МЕ / л соответственно. Свидетельств гиперлипидемии и диабета обнаружено не было. Мы подозревали острый панкреатит на основании ее лабораторных данных, но ультразвуковое исследование не показало типичных признаков острого панкреатита, таких как увеличение поджелудочной железы или воспалительные изменения вокруг поджелудочной железы. Антинуклеарные антитела и IgG4 были отрицательными. Кроме того, антитела против вирусов, таких как вирусы гепатита B и C, цитомегаловирус, респираторно-синцитиальный вирус, аденовирус, вирус паротита, вирусы Коксаки с B1 по B6 и вирус Эпштейна-Барра, были отрицательными (таблица 1).На второй день госпитализации боль в эпигастрии не исчезла, а уровень СРБ увеличился до 15,5 мг / дл, поэтому она прошла магнитно-резонансную томографию (МРТ).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| WBC: лейкоциты; RBC: красные кровяные тельца; Hb: гемоглобин; Hct: гематокрит; Plt: тромбоциты; PT: протромбиновое время; INR: международное нормализованное отношение; АЧТВ: активированное частичное тромбопластиновое время; TP: общий белок; Альб: альбумин; T-Bil: общий билирубин; AST: аспартаттрансаминаза; АЛТ: аланинаминотрансфераза; АМК: азот мочевины крови; Cr: креатинин; CRP: C-реактивный белок; ПКТ: прокальцитонин; ЛДГ: лактатдегидрогеназа; Alp: щелочная фосфатаза; γ -GTP: γ -глутамилтранспептидаза; ХЭ: холинэстераза; FBS: уровень сахара в крови натощак; CA19-9: углеводный антиген 19-9; CEA: карциноэмбриональный антиген; ANA: антинуклеарные антитела; TPHA: Treponemapallidum тест гемагглютинации; ЦМВ: цитомегаловирус; С.O.I: индекс отсечения; HI: тест ингибирования гемагглютинации; EBV: вирус Эпштейна-Барра. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
МРТ показала увеличение тела поджелудочной железы и воспаление, распространившееся на жировую ткань, достигнув нижнего полюса почки (рис. 1). Поскольку компьютерная томография или контрастное исследование не рекомендуются беременным женщинам, особенно в первом триместре, диагноз острого панкреатита был поставлен на основании результатов МРТ.
Поскольку не было камней желчно-панкреатического или нижнего желчного протока, билиарный панкреатит был исключен.Мы провели традиционную терапию, включая нутритивную поддержку, инфузию жидкости, антибиотики (меропенем гидрат) и ингибиторы протеаз (нафамостат мезилат и улинастатин). Боль в эпигастрии постепенно уменьшилась после начала медицинского вмешательства по поводу острого панкреатита, а некоторые параметры анализа крови улучшились через несколько дней. Она полностью выздоровела и была выписана на 19 неделе беременности. При выписке уровень амилазы в ее сыворотке упал до 149 Ед / л. Уровни СРБ, уровни панкреатической амилазы и медицинские вмешательства во время госпитализации представлены на Рисунке 2.
После консервативного лечения рецидивов острого панкреатита не было. На 22 неделе беременности ей поставили диагноз «угроза преждевременных родов», вызванных внутривлагалищным кровотечением, и она снова была госпитализирована и перенесла непрерывную внутривенную инфузию гидрохлорида ритодрина. На 37 неделе + 2 дня беременности выполнено кесарево сечение по поводу краевого предлежания плаценты. Вес ребенка при рождении составлял 2694 г, физикальное обследование и клинические данные были нормальными.
3. Обсуждение
Острый панкреатит — распространенное заболевание среди населения в целом с ежегодной заболеваемостью 27,7 случая на 100 000 человек. Желчные камни и злоупотребление алкоголем являются факторами, наиболее сильно связанными с острым панкреатитом в Японии. Поскольку мужчины часто употребляют больше алкоголя, чем женщины, панкреатит, связанный с алкоголем, чаще возникает у мужчин. С другой стороны, желчнокаменный панкреатит чаще встречается у женщин из-за более высокой заболеваемости желчными камнями у женщин. Острый панкреатит во время беременности возникает нечасто, и, согласно сообщениям, заболеваемость составляет примерно от 1 из 1000 до 1 из 10 000 беременностей [1].Заболеваемость острым панкреатитом увеличивается с возрастом беременности; От 53% до 79% этих случаев были диагностированы в третьем триместре [3, 7]. Заболеваемость острым панкреатитом в первом триместре ниже, чем в третьем триместре, и сообщается, что его частота составляет 19% [7] или 29% [8]. Tang et al. сообщили, что среди беременных женщин с панкреатитом процент женщин, достигших срока, был самым низким среди тех, у кого панкреатит развился в первом триместре, и эти женщины подвергались наибольшему риску потери плода и преждевременных родов, потому что плод в первом триместре уязвим. [8].Напротив, Legro и Laifer сообщили, что прогноз исхода беременности в первом триместре был хорошим [9]. Действительно, поставить правильный диагноз острого панкреатита в первом триместре сложнее, чем в третьем триместре беременности. Симптомы острого панкреатита, такие как рвота и боль в животе, похожи на симптомы гиперемезиса или угрозы прерывания беременности. Когда острый панкреатит обостряется и асцит накапливается в полости малого таза, его трудно отличить от внематочной беременности или разрыва лютеиновой кисты.Сначала мы предположили, что боль в животе вызвана сокращением матки, а рвота — гиперемезисом беременных; таким образом, мы поставили ей диагноз «угроза прерывания беременности». Однако, поскольку боль в животе не уменьшилась после госпитализации, было заподозрено желудочно-кишечное заболевание, и измерение уровня амилазы позволило нам поставить диагноз панкреатита.
По сравнению с небеременным населением в целом острый панкреатит у беременных с большей вероятностью связан с холелитиазом, тогда как гиперлипидемия и злоупотребление алкоголем встречаются реже [10].Предыдущие исследования показали, что 65% и более случаев острого панкреатита у беременных были связаны с холелитиазом [2, 4, 11].
У женщин во время беременности могут быть камни в желчном пузыре. Секреция холестерина с печеночной желчью увеличивается во втором и третьем триместре беременности, а увеличение процентного содержания холевой кислоты приводит к увеличению перенасыщенной желчи. Более того, повышенный уровень прогестерона во время беременности вызывает расслабление гладких мышц желчного пузыря, что вызывает застой желчи.Повышенная концентрация холестерина в печеночной желчи и уменьшение опорожнения желчного пузыря приводят к задержке кристаллов холестерина, и в конечном итоге образуются желчные камни. Кроме того, в третьем триместре увеличенная матка и повышенное внутрибрюшное давление на желчевыводящие пути увеличивают риск развития острого панкреатита [1, 8, 12]. С другой стороны, панкреатит, вызванный гиперлипидемией, наблюдается и во время беременности. В этой ситуации уровень триглицеридов в сыворотке повышается выше 1000 мг / дл из-за повышенной секреции триглицеридов, а производство липопротеинов очень низкой плотности индуцируется повышенными уровнями эстрогенов.Сообщается, что гиперлипидемический панкреатит во время беременности встречается чаще и более серьезен на фоне семейной гиперлипидемии [13]. В нашем случае пациентка не злоупотребляла алкоголем. Кроме того, не было явных доказательств дилатации внутри- или внепеченочного протока, камней в желчном пузыре или патологии панкреатобилиарной системы.
Вирусная инфекция может быть причиной острого панкреатита. Мы сначала заподозрили вирусную инфекцию, потому что антинуклеарные антитела и IgG4 были отрицательными, и не было обнаружено никаких доказательств гиперлипидемии или диабета.Однако антитела к вирусам, такие как вирус гепатита B или C, цитомегаловирус, респираторно-синцитиальный вирус, аденовирус, вирус паротита, вирусы Коксаки от B1 до B6 и вирус Эпштейна-Барра, были отрицательными. Причина острого панкреатита остается неясной; Таким образом, мы диагностировали у нее острый идиопатический панкреатит. Geng et al. сообщили, что 11,1% пациенток с острым панкреатитом во время беременности имели идиопатическое заболевание [14].
Хотя показатели материнской и внутриутробной смертности при остром панкреатите снижаются из-за более ранней диагностики и достижений в вариантах лечения, потеря плода все же может произойти.Эрнандес и др. сообщили, что 4,7% беременных женщин потеряли плод, основываясь на опыте работы одного центра в течение 10 лет [15]. Риск для плода во время острого панкреатита связан не только с внутриутробной смертью плода, но и с угрозой преждевременных родов и недоношенности. Прерывание беременности может быть вариантом лечения острого панкреатита во время беременности.
Острый панкреатит во время беременности встречается редко, но это заболевание может быть причиной острой боли в животе и проявляться симптомами, похожими на рвоту, в течение первого триместра.В нашем случае анализ уровня амилазы и МРТ помогли нам поставить правильный диагноз. Мы должны учитывать это заболевание, когда беременные жалуются на сильную боль в животе с симптомами, связанными с пищеварительным трактом.
Конфликт интересов
Ни один автор не имеет потенциального конфликта интересов.
Острый панкреатит во время беременности: обзор
Eddy JJ, Gideonsen MD, Song JY, Grobman WA, O’Halloran P. Панкреатит при беременности. Obstet Gynecol 2008; 112 : 1075–1081.
Артикул
PubMed
PubMed Central
Google Scholar
Pitchumoni CS, Yegneswaran B. Острый панкреатит при беременности. World J Gastroenterol 2009; 15 : 5641–5646.
Артикул
PubMed
PubMed Central
Google Scholar
Igbinosa O, Poddar S, Pitchumoni C. Повторный визит к панкреатиту, связанному с беременностью. Clin Res Hepatol Gastroenterol 2013; 37 : 177–181.
Артикул
PubMed
PubMed Central
Google Scholar
Рамин К.Д., Рамин С.М., Ричи С.Д., Каннингем Ф.Г. Острый панкреатит при беременности. Am J Obstet Gynecol 1995; 173 : 187–191.
CAS
Статья
Google Scholar
Гэн Й, Ли В, Сан Л, Тонг З, Ли Н, Ли Дж. Тяжелый острый панкреатит во время беременности: одиннадцатилетний опыт работы в хирургическом отделении интенсивной терапии. Dig Dis Sci 2011; 56 : 3672–3677.
Артикул
PubMed
PubMed Central
Google Scholar
Wilkinson EJ. Острый панкреатит при беременности: обзор 98 случаев и отчет о 8 новых случаях. Obstet Gynecol Surv 1973; 28 : 281–303.
CAS
Статья
Google Scholar
Августин Г., Майерович М.Неакушерский острый живот при беременности. евро J Obstet Gynecol Reprod Biol 2007; 131 : 4–12.
Артикул
PubMed
PubMed Central
Google Scholar
Эрнандес А., Петров М.С., Брукс округ Колумбия, Бэнкс ПА, Эшли С.В., Тавакколизаде А. Острый панкреатит и беременность: 10-летний опыт работы в одном центре. J Gastrointest Surg 2007; 11 : 1623–1627.
Артикул
PubMed
PubMed Central
Google Scholar
Date RS, Kaushal M, Ramesh A.Обзор лечения желчнокаменной болезни и ее осложнений во время беременности. Am J Surg 2008; 196 : 599–608.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Сунь Л., Ли В, Гэн И, Шен Б., Ли Дж. Острый панкреатит при беременности. Acta Obstet Gynecol Scand 2011; 90 : 671–676.
Артикул
Google Scholar
Пападакис Е.П., Сариджанни М., Михайлидис Д.П., Мамопулос А., Карагианнис В.Острый панкреатит при беременности: обзор. евро J Obstet Gynecol Reprod Biol 2011; 159 : 261–266.
CAS
Статья
Google Scholar
Karsenti D, Bacq Y, Bréchot JF, Mariotte N, Vol S, Tichet J. Активность амилазы и липазы в сыворотке крови при нормальной беременности: проспективное исследование случай-контроль. Am J Gastroenterol 2001; 96 : 697–699.
CAS
Google Scholar
Société Nationale Française de Gastro-Entérologie.[Консенсусная конференция: острый панкреатит]. Гастроэнтерол Клин Биол 2001; 25 : 177–192.
Google Scholar
Masselli G, Brunelli R, Casciani E, Polettini E, Bertini L, Laghi F et al . Острая боль в животе и тазу во время беременности: МРТ как ценное дополнение к УЗИ? Abdom Imaging 2011; 36 : 596–603.
Артикул
Google Scholar
Webb JA, Thomsen HS, Morcos SK Члены комитета по безопасности контрастных сред Европейского общества урогенитальной радиологии (ESUR).Применение йодсодержащих и гадолиниевых контрастных веществ при беременности и в период лактации. Eur Radiol 2005; 15 : 1234–1240.
Артикул
Google Scholar
Tuech JJ, Binelli C, Aube C, Pessaux P, Fauvet R, Descamps P et al . Ведение холедохолитиаза во время беременности с помощью магнитно-резонансной холангиографии и лапароскопического удаления камня из общего желчного протока. Surg Laparosc Endosc Percutan Tech 2000; 10 : 323–325.
CAS
Статья
Google Scholar
Джаббур Н., Бреннер М., Гагандип С., Лин А., Геник Ю., Селби Р. и др. . Крупная гепатобилиарная хирургия во время беременности: безопасность и сроки. Am Surg 2005; 71 : 354–358.
Google Scholar
Birchard KR, Brown MA, Hyslop WB, Firat Z, Semelka RC. МРТ острой боли в животе и тазу у беременных. AJR Am J Roentgenol 2005; 184 : 452–458.
Артикул
Google Scholar
Комитет акушерской практики ACOG. Заключение комитета ACOG. № 299, сентябрь 2004 г. (заменяет № 158, сентябрь 1995 г.). Рекомендации по диагностической визуализации во время беременности. Obstet Gynecol 2004; 104 : 647–651.
Артикул
Google Scholar
Roumieu F, Ponchon T, Audra P, Gaucherand P.Острый панкреатит при беременности: место различных обследований (магнитно-резонансная холангиопанкреатография, эндоскопическая ультрасонография) и их терапевтические последствия. евро J Obstet Gynecol Reprod Biol 2008; 140 : 141–142.
CAS
Статья
Google Scholar
Рэнсон Дж. Х. Этиологические и прогностические факторы острого панкреатита человека: обзор. Am J Gastroenterol 1982; 7 : 633–638.
Google Scholar
Arvanitakis M, Koustiani G, Gantzarou A, Grollios G, Tsitouridis I, Haritandi-Kouridou A et al . Стадия тяжести и прогноза острого панкреатита по данным компьютерной томографии и магнитно-резонансной томографии — сравнительное исследование. Dig Liver Dis 2007; 39 : 473–482.
CAS
Статья
Google Scholar
Робертсон К.В., Стюарт И.С., Имри К.В.Тяжелый острый панкреатит и беременность. Панкреатология 2006; 6 : 309–315.
CAS
Статья
Google Scholar
Тан С.Дж., Родригес-Фриас Э., Сингх С., Майо М.Дж., Джазрави С.Ф., Шринарасимхайя Дж. и др. . Острый панкреатит при беременности. Clin Gastroenterol Hepatol 2010; 8 : 85–90.
CAS
Статья
Google Scholar
Ко CW, Бересфорд С.А., Шульте С.Дж., Мацумото А.М., Ли С.П.Заболеваемость, естественное течение и факторы риска желчного отложения и камней во время беременности. Гепатология 2005; 41 : 359–365.
Артикул
Google Scholar
Maringhini A, Ciambra M, Baccelliere P, Raimondo M, Orlando A, Tinè F et al . Желчный осадок и камни в желчном пузыре при беременности: частота возникновения, факторы риска и естественное течение. Ann Intern Med 1993; 119 : 116–120.
CAS
Статья
Google Scholar
Swisher SG, Hunt KK, Schmit PJ, Hiyama DT, Bennion RS, Thompson JE. Ведение панкреатита, осложняющего беременность. Am Surg 1994; 60 : 759–762.
CAS
Google Scholar
Debette-Gratien M, Yahchouchy E. Лечение острого билиарного панкреатита. Гастроэнтерол Клин Биол 2001; 25 (Дополнение): 1S225–240.
CAS
Google Scholar
Осман МО, Стоун Э, Хашими М, Парашер Дж. Консервативное лечение холелитиаза и его осложнений во время беременности связано с повторяющимися симптомами и увеличением числа обращений в отделение неотложной помощи. Gastrointest Endosc 2012; 76 : 564–569.
Артикул
Google Scholar
Curet MJ, Allen D, Josloff RK, Pitcher DE, Curet LB, Miscall BG и др. .Лапароскопия при беременности. Arch Surg 1996; 31 : 546–551.
Артикул
Google Scholar
Barone JE, Bears S, Chen S, Tsai J, Russell JC. Итоги исследования холецистэктомии при беременности. Am J Surg 1999; 177 : 232–236.
CAS
Статья
Google Scholar
Cosenza CA, Saffari B, Jabbour N, Stain SC, Garry D, Parekh D et al .Хирургическое лечение желчнокаменной болезни во время беременности. Am J Surg 1999; 178 : 545–548.
CAS
Статья
Google Scholar
Affleck DG, Handrahan DL, Egger MJ, Price RR. Лапароскопическое лечение аппендицита и желчнокаменной болезни во время беременности. Am J Surg 1999; 178 : 523–529.
CAS
Статья
Google Scholar
Общество американских гастроинтестинальных эндоскопических хирургов (SAGES).Рекомендации по лапароскопической хирургии при беременности. Surg Endosc 1998; 12 : 189–190.
Артикул
Google Scholar
Уль В., Уоршоу А., Имри К., Басси С., Маккей С.Дж., Ланкиш П.Г. и др. . Международная ассоциация панкреатологов. Рекомендации IAP по хирургическому лечению острого панкреатита. Панкреатология 2002; 2 : 565–573.
Артикул
Google Scholar
Nealon WH, Bawduniak J, Walser EM.Соответствующее время холецистэктомии у пациентов с умеренным и тяжелым острым панкреатитом, связанным с желчнокаменной болезнью, с скоплением перипанкреатической жидкости. Ann Surg 2004; 239 : 741–749.
Артикул
PubMed
PubMed Central
Google Scholar
Пандей Р., Джейкоб А., Брукс Х. Острый панкреатит во время беременности: обзор трех случаев и анестезиологическое лечение. Int J Obstet Anesth 2012; 21 : 360–363.
CAS
Статья
Google Scholar
Jamidar PA, Beck GJ, Hoffman BJ, Lehman GA, Hawes RH, Agrawal RM et al . Эндоскопическая ретроградная холангиопанкреатография при беременности. Am J Gastroenterol 1995; 90 : 1263–1267.
CAS
Google Scholar
Farca A, Aguilar ME, Rodriguez G, de la Mora G, Arango L. Билиарные стенты как временное лечение холедохолитиаза у беременных. Gastrointest Endosc 1997; 46 : 99–101.
CAS
Google Scholar
Howden JK, Baillie J. Сравнение предоперационной и послеоперационной эндоскопической ретроградной холангиопанкреатографии при панкреатите легкой и средней степени тяжести: проспективное рандомизированное исследование. Gastrointest Endosc 2001; 53 : 834–836.
CAS
Google Scholar
Tham TC, Vandervoort J, Wong RC, Montes H, Roston AD, Slivka A et al .Безопасность ERCP во время беременности. Am J Gastroenterol 2003; 98 : 308–311.
CAS
Статья
Google Scholar
Kahaleh M, Hartwell GD, Arseneau KO, Pajewski TN, Mullick T., Isin G et al . Безопасность и эффективность ЭРХПГ при беременности. Gastrointest Endosc 2004; 60 : 287–292.
Артикул
Google Scholar
Simmons DC, Tarnasky PR, Rivera-Alsina ME, Lopez JF, Edman CD.Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) при беременности без использования лучевой терапии. Am J Obstet Gynecol 2004; 190 : 1467–1469.
CAS
Статья
Google Scholar
Shelton J, Linder JD, Rivera-Alsina ME, Tarnasky PR. Обязательство, подтверждение и разрешение: новые методы безлучевой ЭРХПГ во время беременности (с видео). Gastrointest Endosc 2008; 67 : 364–368.
Артикул
Google Scholar
Тан С.Дж., Майо М.Дж., Родригес-Фриас Э., Армстронг Л., Тан Л., Сринарасимхайя Дж. и др. . Безопасность и полезность ERCP во время беременности. Gastrointest Endosc 2009; 69 : 453–461.
Артикул
Google Scholar
Чонг В.Х., Джалихал А. Эндоскопическое лечение нарушений желчевыводящих путей во время беременности. Гепатобилиарный панкреат Dis Int 2010; 9 : 180–185.
Google Scholar
Chan CH, Enns RA. ЭРХПГ в лечении холедохолитиаза у беременных. Curr Gastroenterol Rep 2012; 14 : 504–510.
Артикул
PubMed
PubMed Central
Google Scholar
Ларкин С.Дж., Уоркман А., Райт Р.Э., Там ТК.Дозы облучения пациентов во время ЭРХПГ. Gastrointest Endosc 2001; 53 : 161–164.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Boix J, Lorenzo-Zúñiga V. Доза облучения пациентов при эндоскопической ретроградной холангиопанкреатографии. World J Gastrointest Endosc 2011; 3 : 140–144.
Артикул
PubMed
PubMed Central
Google Scholar
Смит И., Гайдхан М., Гуд А., Кахале М.Безопасность эндоскопической ретроградной холангиопанкреатографии при беременности: время рентгеноскопии и экспозиция плода, имеет ли значение? World J Gastrointest Endosc 2013; 5 : 148–153.
Артикул
PubMed
PubMed Central
Google Scholar
Полидору А., Карапанос К., Везакис А., Мелемени А., Кутулидис В., Полименеас G и др. . Мультимодальный подход к острому билиарному панкреатиту во время беременности: серия клинических случаев. Surg Laparosc Endosc Percutan Tech 2012; 22 : 429–432.
Артикул
Google Scholar
Klingel R, Göhlen B, Schwarting A, Himmelsbach F, Straube R. Дифференциальное показание афереза липопротеидов при беременности. Ther Apher Dial 2003; 7 : 359–364.
Артикул
Google Scholar
Кнопп Р.Х., Варт М.Р., Чарльз Д., Чайлдс М., Ли Дж. Р., Мабучи Г. и др. .Метаболизм липопротеинов при беременности, транспортировка жира к плоду и последствия диабета. Biol Neonate 1986; 50 : 297–317.
CAS
Статья
Google Scholar
Saharia P, Margolis S, Zuidema GD, Cameron JL. Острый панкреатит с гиперлипемией: исследования на изолированной перфузированной поджелудочной железе собаки. Хирургия 1977; 82 : 60–67.
CAS
Google Scholar
Crisan LS, Steidl ET, Rivera-Alsina ME.Острый гиперлипидемический панкреатит при беременности. Am J Obstet Gynecol 2008; 198 : 57–59.
Артикул
Google Scholar
Safi F, Toumeh A, Abuissa Qadan MA, Karaz R, Alakdar B, Assaly R. Управление семейным панкреатитом, вызванным гипертриглицеридемией, во время беременности с помощью терапевтического плазмафереза: отчет о болезни и обзор литературы. Электронный паб Am J Ther 2012, выход в печать 23 августа 2012 г.
Goldberg AS, Hegele RA. Тяжелая гипертриглицеридемия при беременности. J Clin Endocrinol Metab 2012; 97 : 2589–2596.
CAS
Статья
Google Scholar
Tsuang W, Navaneethan U, Ruiz L, Palascak JB, Gelrud A. Гипертриглицеридемический панкреатит: картина и лечение. Am J Gastroenterol 2009; 104 : 984–991.
CAS
Статья
Google Scholar
Athyros VG, Giouleme OI, Nikolaidis NL, Vasiliadis TV, Bouloukos VI, Kontopoulos AG et al .Длительное наблюдение за пациентами с острым панкреатитом, вызванным гипертриглицеридемией. J Clin Gastroenterol 2002; 34 : 472–475.
Артикул
Google Scholar
Стефанутти С., Ди Джакомо С., Вивенцио А и др. . Терапевтический плазмаферез у пациентов с тяжелой гипертриглицеридемией: многоцентровое исследование. Artif Organs 2009; 33 : 1096–1102.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Ewald N, Kloer HU.Тяжелая гипертриглицеридемия. Показание к аферезу? Atheroscler Suppl 2009; 10 : 49–52.
CAS
Статья
PubMed
PubMed Central
Google Scholar
Yeh JH, Chen JH, Chiu HC. Плазмаферез при гиперлипидемическом панкреатите. J Clin Apher 2003; 18 : 181–185.
Артикул
PubMed
PubMed Central
Google Scholar
Алтун Д., Эрен Г., Цукурова З., Хергюнзель О., Ясар Л.Альтернативное лечение острого панкреатита, вызванного гипертриглицеридемией, у беременных: плазмаферез. J Anaesthesiol Clin Pharmacol 2012; 28 : 252–254.
Артикул
PubMed
PubMed Central
Google Scholar
Exbrayat V, Morel J, De Filippis JP, Tourne G, Jospe R, Auboyer C. Панкреатит при беременности, вызванный гипертриглицеридемией. Отчет о болезни. Анн Фр Анест Реаним 2007; 26 : 677–679.
CAS
Статья
Google Scholar
Sleth JC, Lafforgue E, Servais R, Saizy C, Pluskwa F, Huet D et al . Случай панкреатита у беременных, вызванного гипертриглицидеремией: значение гепарина. Анн Фр Анест Реаним 2004; 23 : 835–837.
CAS
Статья
Google Scholar
Gürsoy A, Kulaksizoglu M, Sahin M, Ertugrul DT, Ozer F, Tutuncu NB et al .Тяжелый панкреатит, вызванный гипертриглицеридемией, во время беременности. J Natl Med Assoc 2006; 98 : 655–657.
PubMed
PubMed Central
Google Scholar
Ewald N, Hardt PD, Kloer HU. Тяжелая гипертриглицеридемия и панкреатит: симптомы и лечение. Curr Opin Lipidol 2009; 20 : 497–504.
CAS
Статья
Google Scholar
Stimac D, Stimac T.Острый панкреатит при беременности. Eur J Gastroenterol Hepatol 2011; 23 : 839–844.
Артикул
Google Scholar
Триведи CD, Pitchumoni CS. Медикаментозный панкреатит: обновленная информация. J Clin Gastroenterol 2005; 39 : 709–716.
Артикул
Google Scholar
Parmar MS. Некроз поджелудочной железы, связанный с преэклампсией-эклампсией. JOP 2004; 5 : 101–104.
Google Scholar
Ходзё С., Цукимори К., Ханаока М., Анами А., Наканами Н., Кото К. и др. . Острый панкреатит и холецистит, связанные с послеродовым синдромом HELLP: случай и обзор. Гипертоническая беременность 2007; 26 : 23–29.
Артикул
Google Scholar
Суонк М, Наджотт М, Хэтфилд Т.Некротический панкреатит, связанный с тяжелой преэклампсией. Obstet Gynecol 2012; 120 : 453–455.
Артикул
Google Scholar
Haukland HH, Florholmen J, Oian P, Maltau JM, Burhol PG. Влияние тяжелой преэклампсии на поджелудочную железу: изменение уровня катионного трипсиногена и амилазы поджелудочной железы в сыворотке крови. Br J Obstet Gynaecol 1987; 94 : 765–767.
CAS
Статья
Google Scholar
Moldenhauer JS, O’brien JM, Barton JR, Sibai B.Острая жировая дистрофия печени при беременности, связанная с панкреатитом: опасное для жизни осложнение. Am J Obstet Gynecol 2004; 190 : 502–505.
Артикул
PubMed
PubMed Central
Google Scholar
Вирджилис Д., Ривкин Л., Самуэлофф А., Пикард Е., Голдберг С., Фабер Дж. и др. . Муковисцидоз, беременность и рецидивирующий острый панкреатит. J Pediatr Gastroenterol Nutr 2003; 36 : 486–488.
Артикул
Google Scholar
Иноуэ Н., Ито Т., Акаши Т., Кавабе К., Ооно Т., Гибо Дж. и др. . Острый панкреатит на ранних сроках беременности, связанный с мутацией гена PSTI. Pancreas 2004; 29 : 242–243.
Артикул
Google Scholar
Мадхра М., Но Р.М., Заммитт Н.Н., Патрик А.В., Компакт-диск с любовью. Осложненная беременность у пациентки с липодистрофическим диабетом, связанная с мутацией гамма-рецептора, активируемого пролифератором пероксисом (PPARG). Diabet Med 2012; 29 : e398 – e401.
CAS
Статья
Google Scholar
Кочевар М., Гюнтер П., Холкомб Б., Мэлоун А., Мирталло Дж. Совет директоров и рабочая группа ASPEN по стандартизации парентерального питания. Заявление ASPEN о стандартизации парентерального питания. J Parenter Enteral Nutr 2007; 31 : 441–448.
Артикул
Google Scholar
McClave SA.Нутритивная поддержка при остром панкреатите. Gastroenterol Clin North Am 2007; 36 : 65–74.
Артикул
Google Scholar
Бай Й, Гао Дж, Цзоу Д.В., Ли З.С. Профилактические антибиотики не могут снизить инфицированный панкреонекроз и смертность при остром некротическом панкреатите: данные метаанализа рандомизированных контролируемых исследований. Am J Gastroenterol 2008; 103 : 104–110.
Артикул
Google Scholar
Ducarme G, Châtel P, Alves A, Hammel P, Luton D.Ведение некротического панкреатита в третьем триместре беременности. Arch Gynecol Obstet 2009; 279 : 561–563.
Артикул
Google Scholar
Бансал В.К., Мисра М.К., Госвами А., Гарг П., Йонджен Т., Киламби Р. Лапароскопическое лечение псевдокисты поджелудочной железы у беременной. Surg Laparosc Endosc Percutan Tech 2012; 22 : e37 – e38.
Артикул
Google Scholar
Эдди Дж. Дж., Линч Дж. Э., Трейси, Делавэр.Псевдокисты поджелудочной железы при беременности: описание случая и обзор литературы. J Perinatol 2003; 23 : 69–72.
Артикул
Google Scholar
Гиокерес Т. Успешное эндоскопическое разрешение псевдокисты поджелудочной железы при беременности. J Perinatol 2004; 24 : 270.
Артикул
Google Scholar
Журналы поджелудочной железы | Список проиндексированных статей
JOP — это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям самую свежую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
СОП. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редакционной коллегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich — UZH
Связано с
Сеть сторонников панкреатита
Греческое общество печени, поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователи могут читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа — это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, гепатобилиарные и панкреатические заболевания International
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) в организме. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международная организация по гепатобилиарным и панкреатическим заболеваниям
Функция поджелудочной железы
Поджелудочная железа — это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент — «экзокринный», а второй функциональный компонент — «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания и терапия поджелудочной железы, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит — это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, — это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кист. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит — это необратимое воспаление поджелудочной железы, которое не заживает и не улучшает нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна важная причина — употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет — частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы — злокачественное новообразование, возникающее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разросся и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не умирают программно, а вместо этого продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет — это группа метаболических заболеваний, характеризующихся дефицитом гормона поджелудочной железы инсулина, который возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет — это хроническое заболевание, а это означает, что, хотя его можно контролировать, он сохраняется на всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы — сложная процедура и выполняется, когда это единственный вариант, который может привести к более длительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла — это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы — снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, болезней пищеварения и печени, Европейский журнал добавок к раку, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) — это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет по гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы — это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, Гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Островковно-клеточная карцинома
Островоклеточная карцинома — это необычный рак эндокринной поджелудочной железы. На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Это также известно как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы.Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский журнал медицины
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы — это передача здоровой поджелудочной железы от донора пациентам с сахарным диабетом.Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место. Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Процедуры трансплантации, Гастроэнтерология, Панкреатология, The Lancet, Американский журнал хирургии, Журнал хирургических исследований
Муковисцидоз
Муковисцидоз (МВ) — это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика — нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам.Он также известен как муковисцидоз. Ненормальное дыхание — самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология — это соединение патологии с физиологией. Патология описывает состояния во время болезненного состояния, тогда как физиология — это дисциплина, которая описывает механизмы, действующие в организме.Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Родственные журналы по патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа — это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы — обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизм
Кольцо поджелудочной железы
Кольцо поджелудочной железы — редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также сообщалось о некоторых случаях заболевания у взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевой поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа — это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Симптомы, причины, диагностика, методы лечения, тесты
Что такое панкреатит?
Панкреатит — это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа — это большая железа позади желудка и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.
- Он высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита — острая и хроническая.
- Острый панкреатит — это внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты. Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит — длительное воспаление. Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины панкреатита и факторы риска
Причины острого панкреатита включают:
В 15% случаев у людей с острым панкреатитом причина неизвестна.
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточно питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в организме влияют на легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в которых ваш Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы извлекает небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре стали причиной панкреатита
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающее
- Панкреатические ферменты для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто фокусируется на ограничении количества пьешь ты или не пьешь совсем.Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
Острый панкреатит во время беременности: отчет о болезни
Austin J Obstet Gynecol.2018; 5 (7): 1120.
² Кафедра акушерства и гинекологии, Вооруженная
Больницы войск Южный регион, Хамис Мушайт,
Саудовская Аравия
* Автор, ответственный за переписку: Ахмед Альтрейги, 43 Benha-
Zagazig Street, Mansheyet Elnoor, Benha, 13511, Arab
Республика Египет
Аннотация
Цель: Подтвердить ведение беременности, осложненной
острый панкреатит.
Справочная информация: Острый панкреатит может поставить под угрозу жизнь матери и ее матери.
малыш, особенно в случае неправильного ведения или поздней диагностики.
Случай: Мы сообщаем о случае женщины в третьем триместре беременности.
с тошнотой, рвотой и болями в животе, в основном в верхних
правый живот. При осмотре обнаружена легкая болезненность в эпигастрии.
и правое подреберье, связанное с повышенным уровнем сывороточной амилазы, аланина
трансаминаза и аспартаттрансаминаза.УЗИ брюшной полости показало
множественные камни желчного пузыря. Она родила естественным путем с хорошим состоянием плода.
Во время беременности было начато консервативное лечение, затем — лапароскопическое.
Холецистэктомия была сделана после родов.
Заключение: Диагностика острого панкреатита при беременности является сложной задачей
и консервативное лечение остается хорошим вариантом в случае легкой острой
панкреатит, хирургическое вмешательство следует сохранить в тяжелых случаях.
Ключевые слова: Острый панкреатит; Камни желчного пузыря; Беременность
Введение
Хотя острый панкреатит — редкое явление во время
беременность, его заболеваемость составляла примерно 1 на 1000
до 1 из 10 000 [1,2].Ошибочный диагноз или отсроченное лечение таких
случаи могут быть серьезными и привести к высокой смертности. Здесь очень много
зарегистрированная этиология, но наиболее частыми являются наличие желчных протоков.
заболевание, врожденная или приобретенная гипертриглицеридемия. Редко острый
панкреатит связан с преэклампсией, эклампсией или АД
синдром [3,4].
Заболеваемость острым панкреатитом растет пропорционально
с преклонным сроком беременности [1]. Нет существенной разницы
относительно клинических проявлений острого панкреатита у беременных и
небеременные женщины.Общие симптомы — тошнота, рвота,
анорексия, боли в животе, диспепсия и непереносимость жирной диеты. В
Признаками являются в основном субфебрильная температура и тахикардия [4].
Остается патофизиология панкреатита у беременных.
необъяснимо, но считается, что это связано с повышенной секрецией холестерина
с печеночной желчью в основном во втором и третьем триместре, так как
по сравнению с фосфолипидами и желчными кислотами, что приводит к более насыщенным
желчь. Кроме того, желчный пузырь натощак и постпрандиальный
объемы, а также уменьшенный объем опорожнения способствуют большему
концентрация желчи.Наконец, большой остаточный объем концентрированных
желчь в медленном желчном пузыре может привести к образованию кристаллов и камней в желчном пузыре
формирование [1].
Herby, мы представляем случай беременности в третьем триместре.
осложненный панкреатитом легкой степени, который лечился консервативно
до беспроблемной доставки.
Презентация кейса
Беременная женщина 26 лет G4P3 + 0 на 37 неделе беременности доставлена в отделение неотложной помощи Южного госпиталя Вооруженных сил
Регион, Саудовская Аравия с жалобами на тошноту, рвоту и
Боль в животе, главным образом, в правом верхнем углу живота с иррадиацией в спину.Она заметила, что ее моча темного цвета. По своей прошлой истории она
без медицинского и хирургического вмешательства. В анамнезе не было лихорадки, диареи,
запор, вагинальное кровотечение или выделения.
При осмотре: лихорадка, желтуха. В
живот мягкий, беременная матка дряблая. В нем была мягкая нежность
эпигастрий и правое подреберье. Ее лабораторные исследования
показали нормальный общий анализ крови и повышенные ферменты печени.
Уровень амилазы в сыворотке крови был заметно повышен, как и ее общий и прямой
билирубин.
Ультразвуковое исследование пациента показало множественные камни желчного пузыря.
со средней толщиной стенки и расширенным общим желчным протоком. Там
не было внутрибрюшинной свободной жидкости. Печень, почки и селезенка
были ничем не примечательны. Кроме того, был обнаружен единственный жизнеспособный плод с
головное предлежание и нормальные современные биометрические и доплеровские
измерения (рисунок 1).
Образец цитирования: Альтрейги А. и Асири М. Острый панкреатит во время беременности: отчет о болезни.Остин Дж. Обстет Гинекол.
2018; 5 (7): 1120.
(PDF) Острый панкреатит у беременных — на сегодняшний день
K. Ntzeros et al. / Открытый журнал акушерства и гинекологии 4 (2014) 81-89
Copyright © 2014 SciRes. ОТКРЫТЫЙ ДОСТУП
http://dx.doi.org/10.1016/0002-9378(95)
-4
[3] Ко, К.У., Бересфорд, С.А., Шульте, С.Дж., Мацумото,
A.М. и Ли, С.П. (2005) Заболеваемость, естественное течение и
факторов риска желчного осадка и камней во время беременности. Гепатология, 41, 359-365.
http://dx.doi.org/10.1002/hep.20534
[4] Серпитис, М., Каросас, В., Тамосаускас, Р., Демента-
viciene, Дж., Струпас, К. , Силейкис А. и Сипилайте Дж. (2012)
Острый панкреатит, вызванный гипертриглицеридемией, у беременных женщин. JOP, 13, 677-680
[5] Qihui, C., Xiping, Z. and Xianfeng, D. (2012) Клиническое исследование
острого панкреатита у беременных в 26 случаях.
Исследования и практика гастроэнтерологии, 2012, 271925.
http://downloads.hindawi.com/journals/grp/2012/271925.
pdf http://dx.doi.org/10.1155/2012/271925
[6] Джунджа, С.К., Гупта, С., Вирк, С.С., Тандон, П. и Биндал,
В. (2013) Острый панкреатит у беременных: парадигма лечения
, основанная на нашем опыте в больнице.Международный
Журнал прикладных и фундаментальных медицинских исследований, 3, 122-
125. http://dx.doi.org/10.4103/2229-516X.117090
[7] Эдди, Дж. Дж., Гидеонсен, доктор медицины, Сонг , JY, Grobman, WA
и O’Halloran, P. (2008) Панкреатит во время беременности. Ob-
стоматология и гинекология, 112, 1075-1081.
http://dx.doi.org/10.1097/AOG.0b013e318185a032
[8] Каннингем, Ф.Г., Левено, К.Дж., Блум, С.Л., Хаут,
J.C., Роуз, Д.Дж. И Спонг, С.Ю. (2010) Заболевания печени, желчного пузыря
и поджелудочной железы. В: Williams Obstetrics,
23rd Edition, McGraw Hill, New York, 1063-1078
[9] Banks, PA, Bollen, TL, Dervenis, C., Gooszen, HG,
Johnson, CD, Sarr, MG , Циотос, Г.Г. and Vege, S.S.
(2013) Классификация острого панкреатита — 2012: Пересмотр классификации и определений Атланты на основе международного консенсуса
. Гут, 62, 102-111.
http://dx.doi.org/10.1136/gutjnl-2012-302779
[10] Левин, Д., Цзо, К., Фаро, С.Б. и Чен, К. (2001), Po-
эффект нагрева в беременной матке во время визуализации MR
HASTE. Журнал магнитного резонанса, 13,
856-861. http://dx.doi.org/10.1002/jmri.1122
[11] Стимак Д. и Стимак Т. (2011) Острый панкреатит во время беременности. Европейский журнал гастроэнтерологии и
Hepatology, 23, 839-844.
http://dx.doi.org/10.1097/MEG.0b013e328349b199
[12] Сонкусаре, С. (2008) Hyperemesis gravidarum: обзор.
Медицинский журнал Малайзии, 63, 272-276.
[13] Джайн В., Егнесваран Б. и Пичумони К.С. (2009)
Билиарный панкреатит во время беременности. Практическая гастроэнте-
рология, 33, 16-30.
[14] Смит И., Гайдхан М., Гуд А. и Кахалех М.
(2013) Безопасность эндоскопической ретроградной холангиопана-
креатографии во время беременности: время рентгеноскопии и воздействие на плод
, действительно это важно? World Journal of Gastrointes —
тинальная эндоскопия, 5, 148-153.
http://dx.doi.org/10.4253/wjge.v5.i4.148
[15] Kahaleh, M., Hartwell, GD, Arseneau, KO, Pajewski,
TN, Mullick, T., Исин, Г., Агарвал, С. и Йитон, П.
(2004) Безопасность и эффективность ЭРХПГ при беременности. Gas-
Троинтестинальная эндоскопия, 60, 287-292.
http://dx.doi.org/10.1016/S0016-5107(04)01679-7
[16] Агджаоглу, О., Озчинар, Б., Гок, А.Ф., Янар, Ф., Янар,
Х., Эртекин К. и Гюнай К.(2013) ERCP без ra-
во время беременности в минимально инвазивном мире.
Архив акушерства и гинекологии, 288, 1275-1278.
http://dx.doi.org/10.1007/s00404-013-2890-0
[17] Акчакая, А., Озкан, О.В., Окан, И., Коджаман, О. и
, Сахин, М. . (2009) Эндоскопическая ретроградная холангиопан-
креатография во время беременности без лучевой терапии. Мир
Журнал гастроэнтерологии, 15, 3649-3652.
http: // dx.doi.org/10.3748/wjg.15.3649
[18] Лейендекер, Дж. Р., Горенгаут, В. и Браун, Дж. Дж. (2004)
МРТ заболеваний брюшной полости и таза у матери
во время беременности и в ближайшем послеродовом периоде
период. Радиография, 24, 1301-1316.
http://dx.doi.org/10.1148/rg.245045036
[19] Тан, С.Дж., Родригес-Фриас, Э., Сингх, С., Майо, М.Дж.,
Джазрави, Сан-Франциско, Шринарасимхайя, Дж., Лара, Л.Ф. и Ро —
ckey, Д.С. (2010) Острый панкреатит во время беременности.
Клиническая гастроэнтерология и гепатология, 8, 85-90.
http://dx.doi.org/10.1016/j.cgh.2009.08.035
[20] Li, HP, Huang, YJ и Chen, X. (2011) Острый пан-
креатит у беременных: Шестилетний клинический опыт в одном центре —
опыта. Китайский медицинский журнал, 124, 2771-2775.
[21] Эсмер А.С., Озсурмели М. и Калелиоглу И. (2012)
Материнские и перинатальные исходы острого панкреатита
во время беременности.Медицинский журнал Гази, 23, 133-137.
[22] Гарднер, Т.Б., Веге, С.С., Пирсон, Р.К. и Чари, С.
(2008) Жидкостная реанимация при остром панкреатите. Клиническая
Гастроэнтерология и гепатология, 6, 1070-1076.
http://dx.doi.org/10.1016/j.cgh.2008.05.005
[23] Теннер, С., Бейли, Дж., ДеВитт, Дж. И Ведж, С.С. (2013)
, США Руководство колледжа гастроэнтерологии: Мужчина-
возраст острого панкреатита. Американский журнал газа —
троэнтерология, 108, 1400-1415.
http://dx.doi.org/10.1038/ajg.2013.218
[24] Видаль, А.С., Мерфи, С.К., Мурта, А.П., Шилдкраут,
Дж. М., Субри, А., Хуанг, З., Neelon, SE, Fuemmeler, B.,
Iversen, E., Wang, F., Kurtzberg, J., Jirtle, RL and Hoyo,
C. (2013) Связь между воздействием антибиотиков во время беременности,
, масса тела при рождении и аберрантное метилирование в
импринтированных генов среди потомства. Международный журнал
ожирения, 37, 907-913.
http://dx.doi.org/10.1038/ijo.2013.47
[25] Фарка, А.
