Преждевременные роды вызвать: Что провоцирует роды — роддом «Лелека»
что нужно знать о родах в 5 месяцев беременности
Роды в 5 месяцев беременности – ранний срок, на который приходится рожать малыша. Узнайте, какие причины могут привести к преждевременным родам и какие возможности есть для спасения ребенка на таком раннем сроке. Ознакомьтесь с возможными осложнениями и последствиями для мамы и ребенка, а также советами для поддержки женщины в этот трудный период.
Ранние роды, которые происходят в 5 месяце беременности, являются серьезным медицинским состоянием, требующим немедленного вмешательства. В этот период беременности ребенок все еще находится на ранней стадии развития, и его органы и системы еще не полностью сформировались. Поэтому ранние роды могут стать причиной серьезных осложнений для малыша.
Однако, несмотря на все риски, ранние роды могут происходить по разным причинам. Некоторые из них могут быть связаны с медицинскими проблемами матери, врожденными аномалиями плода или неправильным образом жизни. В любом случае, важно знать, что делать, если у вас возникли признаки ранних родов в 5 месяце беременности.
Если у вас возникли сильные боли внизу живота, кровотечение, схватки или другие неприятные ощущения, необходимо немедленно обратиться к врачу. Он проведет необходимые исследования и определит, нужно ли вам госпитализироваться.
В случае ранних родов в 5 месяце беременности, врачи обычно предпринимают все возможные меры для сохранения жизни и здоровья малыша. Они могут применять медикаментозную терапию, предлагать хирургическое вмешательство или применять другие методы, чтобы предотвратить дальнейшие осложнения.
В любом случае, ранние роды являются серьезным вызовом для медицины и родителей. Важно помнить, что каждая ситуация уникальна, и решение о дальнейшем лечении и уходе за малышом должно быть принято врачом на основе его состояния и прогноза.
Признаки ранних родов в 5 месяцев беременности
Ранние роды в 5 месяцев беременности могут быть очень страшным и опасным событием для будущей мамы и ее ребенка. Поэтому важно знать признаки, которые могут указывать на начало ранних родов.
Одним из первых признаков ранних родов является появление регулярных схваток. Они могут быть болезненными и возникать через определенные промежутки времени. Если схватки становятся сильными и регулярными, это может быть признаком начала родов.
Еще одним признаком ранних родов может быть появление кровотечения или выделений из половых путей. Если вы замечаете кровь или какие-либо необычные выделения, обратитесь к врачу незамедлительно.
Другим признаком ранних родов может быть изменение положения и формы живота. Если ваш живот становится низким и приобретает форму яйца, это может указывать на то, что роды начинаются раньше срока.
Также, необходимо обратить внимание на изменение активности ребенка. Если ребенок становится менее активным или вы замечаете снижение движений, это может быть признаком преждевременных родов. В таком случае, необходимо сразу же обратиться к врачу.
Важно помнить, что каждая беременность индивидуальна, и признаки ранних родов могут проявляться по-разному. Если у вас возникнут любые сомнения или беспокойства, не стесняйтесь обратиться к врачу для консультации и профессиональной помощи.
Если у вас возникнут любые сомнения или беспокойства, не стесняйтесь обратиться к врачу для консультации и профессиональной помощи.
Видео по теме:
Как распознать ранние роды и что делать?
Ранние роды, происходящие в 5 месяце беременности, могут представлять определенные риски для здоровья и выживаемости ребенка. Поэтому важно уметь распознать признаки ранних родов и принять соответствующие меры.
Одним из основных признаков ранних родов является появление регулярных и болезненных схваток. Они могут возникать с интервалами менее 10 минут и сопровождаться ощущением давления внизу живота. Кроме того, женщина может заметить выделения из влагалища, которые могут быть кровавыми или прозрачными. Если такие симптомы появляются, необходимо обратиться к врачу или вызвать скорую помощь.
При подозрении на ранние роды, врач проведет осмотр и оценит состояние матки и шейки. Он также может назначить дополнительные исследования, такие как ультразвуковое исследование или анализы крови, чтобы установить степень зрелости плода и оценить возможные риски для его здоровья.
Он также может назначить дополнительные исследования, такие как ультразвуковое исследование или анализы крови, чтобы установить степень зрелости плода и оценить возможные риски для его здоровья.
В случае подтверждения ранних родов, врач может предложить различные методы для предотвращения преждевременного рождения. Это могут быть лекарства, направленные на снижение активности схваток, или госпитализация для наблюдения и контроля состояния матери и ребенка.
Важно помнить, что ранние роды могут быть связаны с определенными рисками и требуют внимательного медицинского наблюдения. Поэтому при появлении признаков ранних родов необходимо немедленно обратиться за помощью к врачу, чтобы минимизировать возможные последствия для здоровья и выживаемости ребенка.
Вопрос-ответ:
Какие причины могут вызвать ранние роды в 5 месяцев беременности?
Ранние роды в 5 месяцев беременности могут быть вызваны различными причинами. Одной из основных причин является преждевременное отслойка плаценты или проблемы с шейкой матки. Также ранние роды могут быть вызваны инфекциями, хроническими заболеваниями матери, стрессом или травмой живота.
Также ранние роды могут быть вызваны инфекциями, хроническими заболеваниями матери, стрессом или травмой живота.
Каковы признаки ранних родов в 5 месяцев беременности?
Признаки ранних родов в 5 месяцев беременности могут включать схватки, боль в нижней части живота, появление кровянистых выделений из влагалища, изменение цвета или запаха выделений, а также чувство давления внизу живота. Если у вас возникли подобные симптомы, обязательно обратитесь к врачу.
Какие меры предосторожности можно предпринять, чтобы избежать ранних родов в 5 месяцев беременности?
Для предотвращения ранних родов в 5 месяцев беременности рекомендуется соблюдать режим и правильное питание, избегать физической и эмоциональной перегрузки, регулярно посещать врача, принимать препараты, назначенные врачом, и следить за своим здоровьем. Важно также избегать контакта с инфекциями и вести здоровый образ жизни.
Каковы возможные осложнения при родах в 5 месяцев беременности?
Роды в 5 месяцев беременности сопровождаются высоким риском осложнений. Возможны проблемы с дыханием и терморегуляцией у ребенка, недостаточное развитие органов, проблемы с пищеварением и иммунной системой. Также ребенок может нуждаться в интенсивной медицинской помощи и длительном пребывании в больнице.
Возможны проблемы с дыханием и терморегуляцией у ребенка, недостаточное развитие органов, проблемы с пищеварением и иммунной системой. Также ребенок может нуждаться в интенсивной медицинской помощи и длительном пребывании в больнице.
Какие методы лечения используются при родах в 5 месяцев беременности?
При родах в 5 месяцев беременности применяются различные методы лечения, включая медикаментозную терапию, кислородотерапию, инфузионную терапию, антибиотикотерапию и дренаж плевральной полости. Также может потребоваться хирургическое вмешательство для предотвращения осложнений.
Каковы шансы на выживаемость ребенка при родах в 5 месяцев беременности?
ШансыМожно ли родить в 5 месяцев беременности?Роды в 5 месяцев беременности считаются преждевременными и могут быть связаны с рядом проблем и рисков для ребенка. В большинстве случаев, роды в таком раннем сроке требуют специализированного медицинского вмешательства и наблюдения.
Какие причины могут привести к ранним родам в 5 месяцев беременности?
Причины ранних родов в 5 месяцев беременности могут быть различными. Это могут быть физические или эмоциональные стрессы, инфекции, проблемы с плацентой, преждевременное разрывание плодного пузыря, генетические аномалии и другие факторы. Точную причину ранних родов может установить только врач после соответствующего обследования.
Это могут быть физические или эмоциональные стрессы, инфекции, проблемы с плацентой, преждевременное разрывание плодного пузыря, генетические аномалии и другие факторы. Точную причину ранних родов может установить только врач после соответствующего обследования.
Потенциальные причины ранних родов
1. Преждевременное разрывание плодных оболочек. В некоторых случаях, плодные оболочки могут разорваться раньше срока, что может привести к ранним родам. Это может произойти из-за инфекции, травмы или слабости плодных оболочек.
2. Инфекции мочевых путей. Инфекции мочевых путей, такие как цистит или пиелонефрит, могут вызвать преждевременные схватки и ранние роды. Это связано с тем, что инфекция может вызывать воспаление и раздражение матки, что может привести к сокращениям.
3. Проблемы с шейкой матки. Если шейка матки не может удерживать плод внутри матки, это может привести к ранним родам. Это может быть вызвано аномалиями развития шейки матки или предыдущими операциями на шейке матки.
4. Многоплодная беременность. У женщин, ожидающих более одного ребенка, риск ранних родов повышен. Это связано с тем, что матка более растянута и может начать сокращаться раньше.
5. Стресс и эмоциональные факторы. Сильный стресс и эмоциональные переживания могут вызвать ранние роды. Это связано с тем, что стресс может повлиять на гормоны, контролирующие сокращения матки.
6. Предыдущие ранние роды. Если у женщины уже были ранние роды в предыдущих беременностях, риск повторения таких родов повышается.
7. Недостаток прогестерона. Прогестерон играет важную роль в поддержании беременности. Если у женщины недостаточно прогестерона, это может привести к ранним родам.
8. Генетические факторы. Некоторые генетические аномалии могут повысить риск ранних родов. Это может быть связано с наследственными заболеваниями или генетическими мутациями.
9. Нарушения кровотока плаценты. Недостаточный кровоток к плаценте может привести к недостаточному питанию и кислороду для плода, что может вызвать ранние роды.
Недостаточный кровоток к плаценте может привести к недостаточному питанию и кислороду для плода, что может вызвать ранние роды.
10. Постоянное физическое напряжение. Длительное физическое напряжение, особенно в комбинации с другими факторами риска, может увеличить вероятность ранних родов.
Возможные осложнения и последствия ранних родов
Ранние роды, происходящие в 5 месяце беременности, могут вызвать серьезные осложнения и иметь долгосрочные последствия как для матери, так и для ребенка.
Одним из возможных осложнений ранних родов является недостаточное развитие легких у ребенка. В этом случае, ребенок может испытывать затруднения с дыханием и нуждаться в помощи искусственной вентиляции легких.
Также, ранние роды могут привести к проблемам с пищеварительной системой ребенка. Недостаточная зрелость органов может вызвать нарушение пищеварения и проблемы с питанием, что может потребовать применения специальных методов питания и лечения.
Для матери ранние роды также могут иметь серьезные последствия. Они могут вызвать кровотечение из-за недостаточной готовности матки к родам. Кроме того, ранние роды могут повлечь за собой инфекционные осложнения, так как плодовой пузырь, который обычно служит защитой от инфекции, еще не достаточно развит.
Также, ранние роды могут оказать психологическое влияние на родителей. Неожиданность и стресс, связанные с ранними родами, могут вызвать депрессию и тревожность у родителей, что может затруднить процесс адаптации к новой жизненной ситуации.
Как подготовиться к возможным ранним родам
Ранние роды могут стать реальностью для некоторых беременных женщин, поэтому важно быть готовыми к этому событию. Во-первых, необходимо вести здоровый образ жизни и следить за своим состоянием. Регулярные посещения врача, правильное питание, отказ от вредных привычек и умеренная физическая активность помогут укрепить организм и уменьшить риск ранних родов.
Во-вторых, необходимо быть готовыми к возможности преждевременного появления ребенка. Подготовьте сумку для родов с необходимыми вещами, такими как одежда для ребенка, сменная одежда для вас, гигиенические принадлежности и документы. Также имейте при себе список контактов врачей и близких людей, которые могут помочь в случае необходимости.
Подготовьте сумку для родов с необходимыми вещами, такими как одежда для ребенка, сменная одежда для вас, гигиенические принадлежности и документы. Также имейте при себе список контактов врачей и близких людей, которые могут помочь в случае необходимости.
В-третьих, обратитесь к специалисту по вопросам ранних родов. Он сможет провести дополнительные исследования и назначить необходимое лечение, если это требуется. Также он сможет дать рекомендации по уходу за собой и ребенком в случае ранних родов.
Необходимо также быть готовыми к психологическим и эмоциональным аспектам ранних родов. Обсудите свои опасения и страхи с близкими людьми или обратитесь к психологу, который поможет вам справиться с этими эмоциями. Запишите свои мысли и чувства в дневник или ведите дневник беременности, чтобы выразить свои эмоции и ощущения.
Рекомендации по уходу за ребенком, родившимся в 5 месяцев беременности
Ребенок, родившийся в 5 месяцев беременности, требует особого внимания и заботы. В таком раннем возрасте его организм еще недостаточно развит, поэтому необходимо принять ряд мер для обеспечения его безопасности и здоровья.
В таком раннем возрасте его организм еще недостаточно развит, поэтому необходимо принять ряд мер для обеспечения его безопасности и здоровья.
В первую очередь, следует обратить внимание на температуру и влажность в помещении, где находится ребенок. Оптимальная температура для новорожденного ребенка составляет примерно 22-24 градуса по Цельсию, а влажность воздуха должна быть около 50-60%. Это поможет избежать перегрева или переохлаждения организма малыша.
Также важно обеспечить ребенку комфортные условия для сна. Для этого рекомендуется использовать специальные детские кроватки с ортопедическим матрасом и подушкой. Кроме того, ребенка следует укладывать на спину, чтобы предотвратить возможность задыхания.
Питание играет ключевую роль в развитии ребенка, особенно в таком раннем возрасте. Врачи рекомендуют кормить ребенка грудным молоком, так как оно содержит все необходимые питательные вещества и антикорпуса для укрепления иммунной системы. Если грудное молоко недоступно, можно использовать специальные смеси для недоношенных детей.
Не менее важно обеспечить ребенку правильный уход за кожей. Кожа ранних недоношенных детей очень тонкая и нежная, поэтому ее необходимо защищать от раздражений и сухости. Для этого рекомендуется использовать гипоаллергенные средства для ухода за кожей, такие как мягкие детские масла и кремы.
Наконец, ребенку необходимо обеспечить полноценное развитие и стимуляцию. Для этого можно использовать специальные игрушки и развивающие упражнения, которые помогут развить моторику и координацию движений.
Роль медицинского персонала в случае ранних родов
Медицинский персонал играет ключевую роль в случае ранних родов, предоставляя необходимую помощь и поддержку как матери, так и ребенку. Они обладают специальными знаниями и навыками, позволяющими эффективно управлять рисками и обеспечить безопасность в данной ситуации. Врачи и медсестры, работающие на родильных отделениях, должны быть готовы к таким неожиданным событиям и обладать опытом в решении проблем, связанных с ранними родами.
Первоначально, медицинский персонал должен оценить состояние матери и ребенка, чтобы определить насколько серьезна ситуация. Они проводят обследование и мониторинг, чтобы контролировать сердцебиение ребенка, сокращения матки и другие показатели. Они также могут применять различные методы и процедуры для поддержания стабильности состояния матери и ребенка.
В случае ранних родов, медицинский персонал должен быть готов к оперативным вмешательствам, таким как кесарево сечение. Они могут принимать решение о необходимости проведения операции, если это будет способствовать выживанию и благополучию ребенка. Кроме того, они обеспечивают эффективную обезболивание и контроль за кровотечением, чтобы минимизировать риски и обеспечить успешное завершение родов.
Медицинский персонал также играет важную роль в поддержке и психологической помощи матери в случае ранних родов. Они предоставляют информацию о текущем состоянии ребенка, объясняют возможные осложнения и риски, а также оказывают эмоциональную поддержку и содействуют созданию комфортной атмосферы. Они помогают матери осознать и принять новую ситуацию, а также дают рекомендации по уходу за ребенком после родов.
Они помогают матери осознать и принять новую ситуацию, а также дают рекомендации по уходу за ребенком после родов.
Психологическая поддержка для родителей ребенка, родившегося в 5 месяцев беременности
Роды в 5 месяцев беременности являются ранними и могут быть сопряжены с множеством физических и эмоциональных вызовов. В такой ситуации особенно важно обеспечить психологическую поддержку для родителей, чтобы помочь им справиться с стрессом и неуверенностью, связанными с рождением ребенка преждевременно.
Первое, что нужно сделать, это создать безопасную и поддерживающую среду для родителей. Показать им, что они не одни в своих чувствах и опасениях. Психологический консультант может помочь родителям разобраться в своих эмоциях, выразить свои беспокойства и научиться справляться с ними.
Психологическая поддержка может включать в себя регулярные сеансы терапии, групповые встречи с другими родителями, прошедшими через подобный опыт, и информационные ресурсы, которые помогут родителям осознать, что они не одни в своих трудностях. Родители также могут получить поддержку от медицинского персонала, включая врачей, медсестер и консультантов по лактации.
Родители также могут получить поддержку от медицинского персонала, включая врачей, медсестер и консультантов по лактации.
Помимо этого, психологическая поддержка может помочь родителям развить стратегии самоуправления и справляться с эмоциональными вызовами, связанными с уходом за ребенком, который может быть в больнице в течение длительного времени. Психологический консультант может помочь родителям научиться управлять своим стрессом, развить навыки самоухода и научиться находить радость и удовлетворение в маленьких победах и прогрессе своего ребенка.
Помощь и поддержка от родственников и друзей в случае ранних родов
Ранние роды могут быть очень стрессовым и эмоционально тяжелым временем для будущей мамы и ее семьи. В таких ситуациях особенно важно, чтобы родственники и друзья оказывали помощь и поддержку.
Первое, что нужно сделать, это быть рядом с женщиной во время ее пребывания в больнице. Успокоить ее, поддержать ее эмоционально и физически, а также помочь с организацией и выполнением медицинских процедур. Будьте готовы к тому, что роды в 5 месяцев беременности могут потребовать специализированного медицинского вмешательства.
Будьте готовы к тому, что роды в 5 месяцев беременности могут потребовать специализированного медицинского вмешательства.
Во время пребывания в больнице, родственники и друзья могут оказывать поддержку, предлагая помощь с присмотром за остальными детьми, приготовлением еды или сбором необходимых вещей для новорожденного. Это позволит молодой маме сконцентрироваться на своем выздоровлении и восстановлении.
Когда мама и ребенок вернутся домой, поддержка родственников и друзей будет также очень важна. Они могут помочь с уходом за ребенком, приготовлением пищи, уборкой дома и выполнением других повседневных задач. Это позволит молодой семье сосредоточиться на заботе о ребенке и своем восстановлении.
Не забывайте о психологической поддержке. Родственники и друзья могут быть просто рядом, слушать и понимать, а также помочь найти специалиста, если это необходимо. Важно помнить, что ранние роды могут вызывать чувство потери и горя, и поддержка близких людей может помочь справиться с этими эмоциями.
В целом, помощь и поддержка от родственников и друзей в случае ранних родов играет огромную роль в восстановлении и адаптации молодой семьи. Будьте рядом, помогайте и поддерживайте, чтобы помочь им преодолеть это трудное время и перейти к новой главе своей жизни.
Выкидыш и преждевременные роды
От выкидыша и преждевременных родов, к сожалению, не застрахована ни одна женщина. И все же любое прерывание беременности всегда имеет свои причины, многие из которых можно предотвратить.
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Потери беременности на разных сроках
- Анемия и невынашивание беременности
- Истмико-цервикальная недостаточность
- Инфекционные причины потерь беременности
- Тромбофлебит и варикозная болезнь как факторы риска невынашивания беременности
- Многоплодная беременность
Эксперты выделяют пять главных причин, которые существенно повышают риск такого неблагоприятного
исхода.
Если беременность прерывается на сроке до 22 недель, врачи говорят о выкидыше; если до 37 недель —
то уже о преждевременных родах. И то, и другое, разумеется, весьма печально. Однако, к счастью,
случается редко — по статистике, лишь 6−8% женщин сталкиваются с такой проблемой. При
этом в половине случаев беременность прерывается в 34−37 недель — рожденных на этом
сроке детей современная медицина выхаживает. Так что большинству женщин волноваться на эту тему не стоит.
И все же знания в этом вопросе никому из них не повредят.
К сожалению, некоторых женщин преследует выкидыш за выкидышем. Если с вами такое
случилось хотя бы однажды (не важно, по какой причине), риск повторного преждевременного прерывания
беременности возрастает от 2,5 до 10 раз. В этом случае врачи могут предложить лечь в стационар
на сохранение уже на ранних сроках беременности, и это будет самым разумным решением.
Всем беременным обязательно нужно проводить коррекцию анемии, которая встречается
у будущих мам довольно часто и тоже может оказывать влияние на течение беременности. При анемии, как
При анемии, как
правило, назначают препараты железа.
Но наиболее популярная причина выкидыша – короткая шейка матки. Это подтвердил ряд
международных исследований, проведённых в 2011 и 2013 годах (в последних участвовало более 8,5 тысяч
беременных). Если у женщины есть такая анатомическая особенность, от риска преждевременных родов убережет
натуральный прогестерон, который должен назначить врач.
Российские врачи совместно с европейскими коллегами выпустили специальное
руководство по ведению пациентов с преждевременными родами. В нем, в том числе, перечислены и методы,
которые рекомендовали в таких случаях беременным раньше, но, увы, на практике они оказались абсолютно
бесполезными. Например, соблюдение постельного режима совершенно не спасает от проблемы. Кроме того, в прежние
времена врачи верили в то, что будущим мамам, у которых повышен риск преждевременного прерываниях
беременности, помогают препараты-спазмолитики и магний – увы, научные исследования эффективности этих
методов не подтвердили.
Распространённая причина преждевременных родов – перенесённые или имеющиеся половые и вагинальные
инфекции. В первую очередь это гонорея, хламидиоз и бактериальный вагиноз – наличие их в анамнезе
в ряде случаев приводит к самопроизвольным абортам и преждевременным родам. Правда, в абсолютном
большинстве случаев прерывание беременности по этой причине возможно на сроке до 24 недель. Если этот
пик пройден, перенесённые инфекции уже не окажут никакого влияния на течение беременности.
Неплохим способом профилактики выкидышей для беременных с такой проблемой является назначение аскорбиновой
кислоты. Так, последние исследования учёных показали, что аскорбинка разрушает биоплёнку патогенных микробов при
бактериальном вагинозе.
Доказано, что неплохим эффектом для профилактики выкидышей обладает фолиевая
кислота (она же необходима и для предотвращения такого неприятного порока развития плода, как дефект
нервной трубки), а также некоторые антибиотики.Ещё один способ – назначение в ранние сроки
беременности при привычном невынашивании прогестерона.
Еще одно обстоятельство, мешающее счастливой беременности, – тромбофлебит или варикозная
болезнь вен. По наблюдениям медиков, у женщин с проблемными венами выкидыши случаются чаще,
чем у тех, кто с такой напастью не знаком. В этом случае как метод профилактики неплохо работают
препараты из группы низкомолекулярных гепаринов.
Двуплодная (и любая многоплодная) беременность стоит в нашем рейтинге на пятом месте.
Как правило, двойни-тройни рождаются раньше срока, вот почему риск реждевременных родах при таких беременностях
повышается. Что касается способов профилактики в этом случае, то их практически нет. Единственный
доказанный метод предотвращения выкидыша при двуплодной беременности срабатывает лишь в том случае, если у будущей
мамы укорочённая шейка матки – тогда ей помогают препараты из группы микромизированных
прогестеронов. Если же такой патологии у женщины нет, от назначения прогестерона никакого толку не будет.
Если же такой патологии у женщины нет, от назначения прогестерона никакого толку не будет.
Если у Вас остались вопросы, Вы можете задать их врачу
акушеру-гинекологу
или другим специалистам онлайн в
приложении Доктис.
Автор статьи: Юлия Эдуардовна Доброхотова
Эпидемиология и причины преждевременных родов
1. Slattery MM, Morrison JJ. Преждевременные роды. Ланцет. 2002; 360:1489–1497. [PubMed] [Google Scholar]
2. Hamilton BE, Martin JA, Ventura SJ. Рождаемость: предварительные данные за 2005 год. Электронная статистика здравоохранения. Hyattsville, MD, 2006. http://www.cdc.gov/nchs/products/pubs/pubd/hestats/prelimbirths05/prelimbirths05.htm (по состоянию на 15 июля 2007 г.).
3. Гольденберг Р.Л., Роуз Д.Дж. Профилактика преждевременных родов. N Engl J Med. 1998;339:313–320. [PubMed] [Академия Google]
4. Ямс Дж. Д., Ромеро Р., Калхейн Дж. Ф., Гольденберг Р. Л. Профилактика преждевременных родов. Ланцет (в печати).
Ланцет (в печати).
5. Маккормик М.С. Вклад низкой массы тела при рождении в младенческую смертность и детскую заболеваемость. N Engl J Med. 1985; 312: 82–90. [PubMed] [Google Scholar]
6. Сайгал С., Дойл Л.В. Обзор смертности и последствий преждевременных родов от младенчества до взрослой жизни. Ланцет (в печати). [PubMed]
7. Такер Дж.М., Гольденберг Р.Л., Дэвис Р.О., Коппер Р.Л., Винклер С.Л., Хаут Дж.К. Этиология преждевременных родов у бедного населения: является ли профилактика логичным ожиданием? Акушерство Гинекол. 1991;77:343–347. [PubMed] [Google Scholar]
8. Ananth CV, Vintzileos AM. Эпидемиология преждевременных родов и ее клинических подтипов. J Matern Fetal Neonatal Med. 2006; 19: 773–782. [PubMed] [Google Scholar]
9. Ananth CV, Joseph KS, Oyelese Y, Demissie K, Vintzileos AM. Тенденции преждевременных родов и перинатальной смертности среди одноплодных: США, 1989–2000 гг. Акушер-гинеколог. 2005; 105:1084–1091. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
10. Джексон Р.А., Гибсон К.А., Ву Ю.В., Кроган М.С. Перинатальные исходы у одноплодных после экстракорпорального оплодотворения: метаанализ. Акушерство Гинекол. 2004; 103: 551–563. [PubMed] [Академия Google]
11. Демисси К., Роадс Г.Г., Анант К.В. Тенденции преждевременных родов и неонатальной смертности среди чернокожих и белых в Соединенных Штатах с 1989 по 1997 год. Am J Epidemiol. 2001; 154: 307–315. [PubMed] [Google Scholar]
12. Мерсер Б.М., Гольденберг Р.Л., Мейс П.Дж. Исследование прогнозирования преждевременных родов: прогноз преждевременного разрыва плодных оболочек на основе клинических данных и дополнительных тестов. Am J Obstet Gynecol. 2000; 183:738–745. [PubMed] [Google Scholar]
13. Romero R, Quintero R, Oyarzun E. Внутриамниотическая инфекция и начало родов при преждевременном преждевременном разрыве плодных оболочек. Am J Obstet Gynecol. 1988;159:661–666. [PubMed] [Google Scholar]
14. Liggins GC, Fairclough RJ, Grieves SA, Forster CS, Knox BS. Роды у овец. Сиба нашел симптом. 1977; 47: 5–30. [PubMed] [Google Scholar]
Роды у овец. Сиба нашел симптом. 1977; 47: 5–30. [PubMed] [Google Scholar]
15. Андерсон А.Б., Лоуренс К.М., Тернбулл А.С. Взаимосвязь при анэнцефалии между размером коры надпочечников и сроком беременности. J Obstet Gynaecol Br Commonw. 1969; 76: 196–199. [PubMed] [Google Scholar]
16. Сфакианаки А.К., Норвиц Э.Р. Механизмы действия прогестерона при торможении недоношенности. J Matern Fetal Neonatal Med. 2006;19: 763–772. [PubMed] [Google Scholar]
17. Garfield RE, Gasc JM, Baulieu EE. Влияние антипрогестерона RU 486 на преждевременные роды у крыс. Am J Obstet Gynecol. 1987; 157: 1281–1285. [PubMed] [Google Scholar]
18. Meis PJ, Klebanoff M, Thom E. Профилактика повторных преждевременных родов с помощью 17-альфа-гидроксипрогестерона капроата. N Engl J Med. 2003; 348: 2379–2385. [PubMed] [Google Scholar]
19. Ромеро Р., Эспиноза Дж., Кусанович Дж. Синдром преждевременных родов. БЖОГ. 2006; 113:17–42. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Гольденберг Р.Л., Калхейн Дж.Ф. Состояние здоровья до беременности и риск преждевременных родов. Arch Pediatr Adolesc Med. 2005; 159:89–90. [PubMed] [Google Scholar]
Гольденберг Р.Л., Калхейн Дж.Ф. Состояние здоровья до беременности и риск преждевременных родов. Arch Pediatr Adolesc Med. 2005; 159:89–90. [PubMed] [Google Scholar]
21. Гольденберг Р.Л., Гепферт А.Р., Рэмси П.С. Биохимические маркеры для прогнозирования преждевременных родов. Am J Obstet Gynecol. 2005;192:S36–S46. [PubMed] [Google Scholar]
22. Goldenberg RL, Cliver SP, Mulvihill FX. Медицинские, психосоциальные и поведенческие факторы риска не объясняют повышенный риск низкой массы тела при рождении среди чернокожих женщин. Am J Obstet Gynecol. 1996;175:1317–1324. [PubMed] [Google Scholar]
23. Фисцелла К. Раса, перинатальный исход и амниотическая инфекция. Акушерство Gynecol Surv. 1996; 51: 60–66. [PubMed] [Google Scholar]
24. Collins JW, Jr, Hawkes EK. Расовые различия в постнеонатальной смертности в Чикаго: какие факторы риска объясняют неблагоприятное положение чернокожих младенцев? Этническое здоровье. 1997; 2: 117–125. [PubMed] [Google Scholar]
25. Smith LK, Draper ES, Manktelow BN, Dorling JS, Field DJ. Социально-экономическое неравенство в очень преждевременной рождаемости. Arch Dis Child Fetal Neonatal Ed. 2007;92: F11–F14. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Smith LK, Draper ES, Manktelow BN, Dorling JS, Field DJ. Социально-экономическое неравенство в очень преждевременной рождаемости. Arch Dis Child Fetal Neonatal Ed. 2007;92: F11–F14. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Бретт К.М., Строгац Д.С., Савиц Д.А. Занятость, напряженность на работе и преждевременные роды среди женщин в Северной Каролине. Am J Общественное здравоохранение. 1997; 87: 199–204. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Томпсон Дж.М., Иргенс Л.М., Расмуссен С., Далтвейт А.К. Светские тенденции в социально-экономическом статусе и последствия для преждевременных родов. Педиатр Перинат Эпидемиол. 2006; 20:182–187. [PubMed] [Google Scholar]
28. Saurel-Cubizolles MJ, Zeitlin J, Lelong N, Papiernik E, Di Renzo GC, Breart G, для Europop Group Занятость, условия труда и преждевременные роды: результаты дела Europop -контрольное обследование. J Эпидемиол общественного здравоохранения. 2004;58:395–401. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Launer LJ, Villar J, Kestler E, de Onis M. Влияние материнской работы на рост плода и продолжительность беременности: проспективное исследование. Br J Obstet Gynaecol. 1990; 97: 62–70. [PubMed] [Google Scholar]
Launer LJ, Villar J, Kestler E, de Onis M. Влияние материнской работы на рост плода и продолжительность беременности: проспективное исследование. Br J Obstet Gynaecol. 1990; 97: 62–70. [PubMed] [Google Scholar]
30. Помпеи Л.А., Савиц Д.А., Эвенсон К.Р., Роджерс Б., МакМахон М. Физические нагрузки на работе и риск преждевременных родов и рождения детей с малым весом для гестационного возраста. Акушерство Гинекол. 2005; 106:1279–1288. [PubMed] [Академия Google]
31. Ньюман Р.Б., Гольденберг Р.Л., Моавад А.Х. Профессиональная усталость и преждевременное преждевременное излитие плодных оболочек. Am J Obstet Gynecol. 2001; 184: 438–446. [PubMed] [Google Scholar]
32. Конде-Агудело А., Росас-Бермудес А., Кафури-Гета А.С. Интервал между родами и риск неблагоприятных перинатальных исходов: метаанализ. ДЖАМА. 2006; 295:1809–1823. [PubMed] [Google Scholar]
33. Smith GC, Pell JP, Dobbie R. Интервал между беременностями и риск преждевременных родов и неонатальной смерти: ретроспективное когортное исследование. БМЖ. 2003; 327:313. [Бесплатная статья PMC] [PubMed] [Google Scholar]
БМЖ. 2003; 327:313. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Тамура Т., Гольденберг Р.Л., Фриберг Л.Е., Кливер С.П., Каттер Г.Р., Хоффман Х.Дж. Концентрации фолиевой кислоты и цинка в материнской сыворотке и их связь с исходом беременности. Am J Clin Nutr. 1992; 56: 365–370. [PubMed] [Google Scholar]
35. Хендлер И., Гольденберг Р.Л., Мерсер Б.М. Исследование прогнозирования преждевременных родов: связь между индексом массы тела матери (ИМТ) и спонтанными преждевременными родами. Am J Obstet Gynecol. 2005; 192:882–886. [PubMed] [Google Scholar]
36. Scholl TO. Статус железа во время беременности: подготовка к матери и ребенку. Am J Clin Nutr. 2005;81:1218С–1222С. [PubMed] [Академия Google]
37. Неггерс Ю., Гольденберг Р.Л. Некоторые мысли об индексе массы тела, потреблении микроэлементов и исходе беременности. Дж Нутр. 2003; 133:1737С–1740С. [PubMed] [Google Scholar]
38. Гольденберг Р.Л. Вероятность дефицита микронутриентов в связи с перинатальной инфекцией. Дж Нутр. 2003; 133:1645S–1648S. [PubMed] [Google Scholar]
Дж Нутр. 2003; 133:1645S–1648S. [PubMed] [Google Scholar]
39. Гольденберг Р.Л., Тамура Т. Вес до беременности и исход беременности. ДЖАМА. 1996; 275:1127–1128. [PubMed] [Google Scholar]
40. Mercer BM, Goldenberg RL, Moawad AH. Исследование прогнозирования преждевременных родов: влияние гестационного возраста и причины преждевременных родов на последующий акушерский исход. Сеть отделений медицины матери и плода Национального института здоровья ребенка и человеческого развития. Am J Obstet Gynecol. 1999;181:1216–1221. [PubMed] [Google Scholar]
41. Гольденберг Р.Л., Эндрюс В.В., Фэй-Петерсен О., Кливер С.П., Гепферт А., Хаут Дж.К. Алабамский проект преждевременных родов: гистология плаценты при рецидивирующих спонтанных и показанных преждевременных родах. Am J Obstet Gynecol. 2006; 195: 792–796. [PubMed] [Google Scholar]
42. Ananth CV, Getahun D, Peltier MR, Salihu HM, Vintzileos AM. Повторение спонтанных преждевременных родов по сравнению с показанными с медицинской точки зрения. Am J Obstet Gynecol. 2006; 195: 643–650. [PubMed] [Академия Google]
Am J Obstet Gynecol. 2006; 195: 643–650. [PubMed] [Академия Google]
43. Крупа Ф.Г., Фалтин Д., Чекатти Дж.Г., Сурита Ф.Г., Соуза Дж.П. Предикторы преждевременных родов. Int J Gynaecol Obstet. 2006; 94: 5–11. [PubMed] [Google Scholar]
44. Якобссон М., Гисслер М., Сайнио С., Паавонен Дж., Таппер А.М. Преждевременные роды после хирургического лечения цервикальной интраэпителиальной неоплазии. Акушерство Гинекол. 2007; 109: 309–313. [PubMed] [Google Scholar]
45. Коппер Р.Л., Гольденберг Р.Л., Дас А. Исследование прогнозирования преждевременных родов: материнский стресс связан со спонтанными преждевременными родами на сроке менее тридцати пяти недель беременности. Am J Obstet Gynecol. 1996;175:1286–1292. [PubMed] [Google Scholar]
46. Лобель М., Дункерл-Шеттер С., Скримшоу С.К. Пренатальный материнский стресс и преждевременные роды: проспективное исследование социально-экономически неблагополучных женщин. Психология здоровья. 1992; 11:32–40. [PubMed] [Google Scholar]
47. Farley TA, Mason K, Rice J, Habel JD, Scribner R, Cohen DA. Взаимосвязь между окружающей средой и неблагоприятными исходами родов. Педиатр Перинат Эпидемиол. 2006; 20: 188–200. [PubMed] [Академия Google]
Farley TA, Mason K, Rice J, Habel JD, Scribner R, Cohen DA. Взаимосвязь между окружающей средой и неблагоприятными исходами родов. Педиатр Перинат Эпидемиол. 2006; 20: 188–200. [PubMed] [Академия Google]
48. Wadhwa PD, Culhane JF, Rauh V, Narve SS. Стресс и преждевременные роды: нейроэндокринные, иммунные/воспалительные и сосудистые механизмы. Здоровье матери и ребенка, Дж. 2001; 5:119–125. [PubMed] [Google Scholar]
49. Wadhwa PD, Culhane JF, Rauh V. Стресс, инфекция и преждевременные роды: биоповеденческая перспектива. Педиатр Перинат Эпидемиол. 2001; 15:17–29. [PubMed] [Google Scholar]
50. Challis JR, Smith SK. Эндокринные сигналы плода и преждевременные роды. Биол Неонат. 2001; 79: 163–167. [PubMed] [Академия Google]
51. Шелдон Дж., Ричес П., Гудинг Р., Сони Н., Хобб Дж. Р. С-реактивный белок и его цитокиновые медиаторы у больных интенсивной терапии. Клин Хим. 1993; 39: 147–150. [PubMed] [Google Scholar]
52. Gavin NI, Gaynes BN, Lohr KN, Meltzer-Brody S, Gartlehner G, Swinson T. Перинатальная депрессия: систематический обзор распространенности и заболеваемости. Акушерство Гинекол. 2005; 106:1071–1083. [PubMed] [Google Scholar]
Перинатальная депрессия: систематический обзор распространенности и заболеваемости. Акушерство Гинекол. 2005; 106:1071–1083. [PubMed] [Google Scholar]
53. Dayan J, Creveuil C, Marks MN. Пренатальная депрессия, пренатальная тревожность и спонтанные преждевременные роды: проспективное когортное исследование среди женщин с ранним и регулярным уходом. Психозом Мед. 2006;68:938–946. [PubMed] [Google Scholar]
54. Orr ST, Miller CA. Депрессивные симптомы матери и риск неблагоприятного исхода беременности: обзор литературы и предварительные результаты. Epidemiol Rev. 1995; 17:165–171. [PubMed] [Google Scholar]
55. Хоффман С., Хэтч М.С. Стресс, социальная поддержка и исход беременности: переоценка на основе недавних исследований. Педиатр Перинат Эпидемиол. 1996; 10: 380–405. [PubMed] [Google Scholar]
56. Orr ST, James SA, Prince CB. Пренатальные симптомы депрессии у матери и спонтанные преждевременные роды у афроамериканок в Балтиморе, штат Мэриленд. Am J Эпидемиол. 2002;156:797–802. [PubMed] [Google Scholar]
2002;156:797–802. [PubMed] [Google Scholar]
57. Schoenborn CA, Horm J. Отрицательное настроение как коррелят курения и чрезмерного употребления алкоголя: последствия для укрепления здоровья. Рекламные данные. 1993; 236:1–16. [PubMed] [Google Scholar]
58. Цукерман Б., Амаро Х., Баухнер Х., Кабрал Х. Депрессивные симптомы во время беременности: связь с плохим поведением в отношении здоровья. Am J Obstet Gynecol. 1989; 160:1107–1111. [PubMed] [Google Scholar]
59. Дженнаро С., Федер В., Нуама И.Ф., Кэмпбелл Д.Е., Дуглас С.Д. Уход за младенцами с очень низкой массой тела при рождении: модель стресса и иммунного ответа. Мозг Behav Immun. 1997;11:201–215. [PubMed] [Google Scholar]
60. Эбрахим С.Х., Флойд Р.Л., Мерритт Р.К., Декуфл П., Хольцман Д. Тенденции курения в связи с беременностью в США, 1987–1996 гг. ДЖАМА. 2000; 283:361–366. [PubMed] [Google Scholar]
61. Андрес Р.Л., Day MC. Перинатальные осложнения, связанные с употреблением табака матерью. Семин Неонатол. 2000; 5: 231–241. [PubMed] [Google Scholar]
Семин Неонатол. 2000; 5: 231–241. [PubMed] [Google Scholar]
62. Cnattingius S. Эпидемиология курения во время беременности: распространенность курения, материнские характеристики и исходы беременности. Никотин Тоб Res. 2004;6:С125–С140. [PubMed] [Академия Google]
63. Беновиц Н.Л., Демпси Д.А., Гольденберг Р.Л. Использование фармакотерапии для прекращения курения во время беременности. Тоб Контроль. 2000;9(дополнение 3):iii91–iii94. [PMC free article] [PubMed] [Google Scholar]
64. Tracy RP, Psaty BM, Macy E. Воздействие курения в течение жизни влияет на связь С-реактивного белка с факторами риска сердечно-сосудистых заболеваний и субклиническими заболеваниями у здоровых пожилых людей. Артериосклеры Тромб Васк Биол. 1997; 17: 2167–2176. [PubMed] [Академия Google]
65. Bermudez EA, Rifai N, Buring JE, Manson JE, Ridker PM. Взаимосвязь маркеров системного воспаления сосудов и курения у женщин. Ам Джей Кардиол. 2000;89:1117–1119. [PubMed] [Google Scholar]
66. Knox IC, Jr, Hoerner JK. Роль инфекции в преждевременном разрыве плодных оболочек. Am J Obstet Gynecol. 1950; 59: 190–194. [PubMed] [Google Scholar]
Knox IC, Jr, Hoerner JK. Роль инфекции в преждевременном разрыве плодных оболочек. Am J Obstet Gynecol. 1950; 59: 190–194. [PubMed] [Google Scholar]
67. Гольденберг Р.Л., Хаут Дж.К., Эндрюс В.В. Внутриутробная инфекция и преждевременные роды. N Engl J Med. 2000;342:1500–1507. [PubMed] [Академия Google]
68. Ромеро Р., Эспиноза Дж., Кусанович Дж.П. Синдром преждевременных родов. Br J Obstet Gynaecol. 2006; 113:17–42. [Google Scholar]
69. Релман Д.А., Лутит Дж.С., Шмидт Р.М., Фальков С., Томпкинс Л.С. Возбудитель бациллярного ангиоматоза. Подход к идентификации некультивируемых патогенов. N Engl J Med. 1990; 323:1573–1580. [PubMed] [Google Scholar]
70. Jalava J, Mantymaa ML, Ekblad U. Бактериальная полимеразная цепная реакция 16S рДНК при обнаружении внутриамниотической инфекции. Br J Obstet Gynaecol. 1996;103:664–669. [PubMed] [Google Scholar]
71. Hitti J, Riley DE, Krohn MA. Анализ цепной реакции бактериальной рДНК-полимеразы широкого спектра действия для выявления инфекции амниотической жидкости у женщин при преждевременных родах. Клин Инфекция Дис. 1997; 24:1228–1232. [PubMed] [Google Scholar]
Клин Инфекция Дис. 1997; 24:1228–1232. [PubMed] [Google Scholar]
72. Гарделла С., Райли Д.Е., Хитти Дж., Агнью К., Кригер Дж.Н., Эшенбах Д. Идентификация и секвенирование бактериальных рДНК в культурально-отрицательных амниотических жидкостях женщин при преждевременных родах. Ам Дж. Перинатол. 2004;21:319–323. [PubMed] [Google Scholar]
73. Yoon BH, Romero R, Lim JH. Клиническое значение выявления Ureaplasma urealyticum методом полимеразной цепной реакции в амниотической жидкости пациенток с преждевременными родами. Am J Obstet Gynecol. 2003; 189: 919–924. [PubMed] [Google Scholar]
74. Cassell G, Andrews W, Hauth J. Выделение микроорганизмов из хориоамниона в два раза выше, чем из амниотической жидкости при кесаревом сечении у женщин с интактными плодными оболочками. Am J Obstet Gynecol. 1993;168:424. [Google Scholar]
75. Cassell GH, Davis RO, Waites KB. Выделение Mycoplasma hominis и Ureaplasma urealyticum из амниотической жидкости на сроке 16–20 недель беременности: потенциальное влияние на исход беременности. Секс Трансм Дис. 1983; 10: 294–302. [PubMed] [Google Scholar]
Секс Трансм Дис. 1983; 10: 294–302. [PubMed] [Google Scholar]
76. Horowitz S, Mazor M, Romero R. Заражение амниотической полости Ureaplasma urealyticum в середине триместра беременности. J Reprod Med. 1995; 40: 375–379.. [PubMed] [Google Scholar]
77. Gray DJ, Robinson HB, Malone J. Неблагоприятный исход беременности после выделения амниотической жидкости Ureaplasma urealyticum . Пренат Диагн. 1992; 12:111–117. [PubMed] [Google Scholar]
78. Рассел П. Воспалительные поражения плаценты человека. I. Клиническое значение острого хориоамнионита. Диагностика Gynecol Obstet. 1979; 1: 127–137. [Google Scholar]
79. Мюллер-Хойбах Э., Рубинштейн Д.Н., Шварц С.С. Гистологический хориоамнионит и преждевременные роды у разных групп пациентов. Акушерство Гинекол. 1990;75:622–626. [PubMed] [Google Scholar]
80. Watts DH, Krohn MA, Hillier SL. Связь скрытой инфекции амниотической жидкости с гестационным возрастом и неонатальным исходом у женщин с преждевременными родами. Акушерство Гинекол. 1992; 79: 351–357. [PubMed] [Google Scholar]
Акушерство Гинекол. 1992; 79: 351–357. [PubMed] [Google Scholar]
81. Гиббс Р.С., Ромеро Р., Хиллиер С.Л. Обзор преждевременных родов и субклинической инфекции. Am J Obstet Gynecol. 1992; 166: 1515–1528. [PubMed] [Google Scholar]
82. Ромеро Р., Сиртори М., Оярзун Э. Инфекции и роды. V. Распространенность, микробиология и клиническое значение интраамниотической инфекции у женщин с преждевременными родами и интактными плодными оболочками. Am J Obstet Gynecol. 1989;161:817–824. [PubMed] [Google Scholar]
83. Эндрюс В.В., Хаут Дж.К., Гольденберг Р.Л. Интерлейкин-6 амниотической жидкости: корреляция с микробной колонизацией верхних половых путей и гестационным возрастом у женщин, родившихся после спонтанных родов, по сравнению с родами по показаниям. Am J Obstet Gynecol. 1995; 173: 606–612. [PubMed] [Google Scholar]
84. Эндрюс В.В., Гольденберг Р.Л., Хаут Дж.К. Преждевременные роды: новая роль инфекций половых путей. Заразить агентов Dis. 1995; 4: 196–211. [PubMed] [Академия Google]
85. Steel JH, Malatos S, Kennea N. Бактерии и воспалительные клетки в оболочках плода не всегда вызывают преждевременные роды. Педиатр рез. 2005; 57: 404–411. [PubMed] [Google Scholar]
Steel JH, Malatos S, Kennea N. Бактерии и воспалительные клетки в оболочках плода не всегда вызывают преждевременные роды. Педиатр рез. 2005; 57: 404–411. [PubMed] [Google Scholar]
86. Гомес Р., Ромеро Р., Мазор М., Геззи Ф., Дэвид С., Юн Б.Х. Роль инфекции в преждевременных родах и родах. В: Старейшина М., Ромеро Р., Ламонт Р., редакторы. Преждевременные роды. Черчилль Ливингстон; Лондон: 1997. С. 85–125. [Google Scholar]
87. Эндрюс В.В., Гольденберг Р.Л., Хаут Дж.К., Кливер С.П., Коннер М., Гепферт А.Р. Микробная колонизация эндометрия и эндометрит плазматических клеток после спонтанных или показанных преждевременных родов по сравнению с доношенными. Am J Obstet Gynecol. 2005;193: 739–745. [PubMed] [Google Scholar]
88. Кэрролл С.Г., Папайоанноу С., Нтумаза И.Л., Филпотт-Ховард Дж., Николаидес К.Х. Мазки из нижних отделов половых путей в прогнозе внутриутробной инфекции при преждевременном излитии плодных оболочек. Br J Obstet Gynaecol. 1996; 103:54–59. [PubMed] [Google Scholar]
89. Goldenberg RL, Andrews WW, Goepfert AR, et al. Исследование преждевременных родов в Алабаме: посев пуповинной крови Ureaplasma urealyticum и Mycoplasma hominis у очень недоношенных новорожденных. Am J Obstet Gynecol (в печати). [Бесплатная статья PMC] [PubMed]
Goldenberg RL, Andrews WW, Goepfert AR, et al. Исследование преждевременных родов в Алабаме: посев пуповинной крови Ureaplasma urealyticum и Mycoplasma hominis у очень недоношенных новорожденных. Am J Obstet Gynecol (в печати). [Бесплатная статья PMC] [PubMed]
90. Гомес Р., Ромеро Р., Гецци Ф., Юн Б.Х., Мазор М., Берри С.М. Синдром воспалительной реакции плода (FIRS) Am J Obstet Gynecol. 1998; 179:194–202. [PubMed] [Google Scholar]
91. Romero R, Gomez R, Ghezzi F. Системная воспалительная реакция плода сопровождается спонтанным началом преждевременных родов. Am J Obstet Gynecol. 1998; 179: 186–193. [PubMed] [Google Scholar]
92. Yoon BH, Romero R, Yang SH. Концентрация интерлейкина-6 в плазме пуповины повышена у новорожденных с поражениями белого вещества, связанными с перивентрикулярной лейкомаляцией. Am J Obstet Gynecol. 1996;174:1433–1440. [PubMed] [Google Scholar]
93. Yoon BH, Romero R, Park JS. Воздействие на плод внутриамниотического воспаления и развитие церебрального паралича в возрасте трех лет. Am J Obstet Gynecol. 2000; 182: 675–681. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 2000; 182: 675–681. [PubMed] [Google Scholar]
94. Юн Б.Х., Ромеро Р., Ким К.С. Системная воспалительная реакция плода и развитие бронхолегочной дисплазии. Am J Obstet Gynecol. 1999; 181: 773–779. [PubMed] [Google Scholar]
95. Amstel R, Totten PA, Speigel CA. Неспецифический вагинит: диагностические критерии и микробно-эпидемиологические ассоциации. Am J Med. 1983;74:14–22. [PubMed] [Google Scholar]
96. Nugent RP, Krohn MA, Hillier SL. Надежность диагностики бактериального вагиноза повышается с помощью стандартизированного метода интерпретации окраски по Граму. Дж. Клин Микробиол. 1991; 29: 297–301. [Бесплатная статья PMC] [PubMed] [Google Scholar]
97. Meis PJ, Goldenberg RL, Mercer B. Исследование по прогнозированию преждевременных родов: значение вагинальных инфекций. Am J Obstet Gynecol. 1995;173:1231–1235. [PubMed] [Google Scholar]
98. Hillier SL, Nugent RP, Eschenbach DA. Связь между бактериальным вагинозом и преждевременными родами ребенка с низкой массой тела при рождении. Группа изучения вагинальных инфекций и недоношенности. N Engl J Med. 1995;333:1737–1742. [PubMed] [Google Scholar]
Группа изучения вагинальных инфекций и недоношенности. N Engl J Med. 1995;333:1737–1742. [PubMed] [Google Scholar]
99. Гольденберг Р.Л., Клебанофф М.А., Ньюджент Р. Бактериальная колонизация влагалища во время беременности в четырех этнических группах. Am J Obstet Gynecol. 1996; 175:1317–1324. [PubMed] [Google Scholar]
100. Фискелла К. Расовые различия в преждевременных родах. Роль урогенитальных инфекций. Представитель общественного здравоохранения, 1996; 111:104–113. [Бесплатная статья PMC] [PubMed] [Google Scholar]
101. Krohn MA, Hillier SL, Nugent RP. Генитальная флора женщин с интраамниотической инфекцией. J заразить дис. 1995;171:1475–1480. [PubMed] [Google Scholar]
102. Hillier SL, Krohn MA, Cassen E. Роль бактериального вагиноза и вагинальных бактерий в инфекции амниотической жидкости у женщин при преждевременных родах с неповрежденными плодными оболочками. Клин Инфекция Дис. 1994; 20:S276–S278. [PubMed] [Google Scholar]
103. Goldenberg RL, Culhane JF, Johnson DC. Материнская инфекция и неблагоприятные исходы для плода и новорожденного. Клин Перинатол. 2005; 32: 523–559. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Материнская инфекция и неблагоприятные исходы для плода и новорожденного. Клин Перинатол. 2005; 32: 523–559. [Бесплатная статья PMC] [PubMed] [Google Scholar]
104. Гольденберг Р.Л., Эндрюс В.В., Юань А.С. Венерические заболевания и неблагоприятные исходы беременности. Клин Перинатол. 1997;24:23–41. [PubMed] [Google Scholar]
105. Cotch MF, Pastorek JG, 2nd, Nugent RP. Trichomonas vaginalis связана с низкой массой тела при рождении и преждевременными родами. Секс Трансм Дис. 1997; 24: 353–360. [PubMed] [Google Scholar]
106. Sweet RL, Landers DL, Walker C. Инфекция Chlamydia trachomatis и исход беременности. Am J Obstet Gynecol. 1987; 156: 824–833. [PubMed] [Google Scholar]
107. Дондерс Г.Г., Десмитер Дж., Де Вет Д.Х. Ассоциация гонореи и сифилиса с преждевременными родами и низкой массой тела при рождении. Генитурин Мед. 1993;69:98–101. [Бесплатная статья PMC] [PubMed] [Google Scholar]
108. Romero R, Oyarzun E, Mazor M, Sirtori M, Hobbins JC, Bracken M. Метаанализ взаимосвязи между бессимптомной бактериурией и преждевременными родами/низкой массой тела при рождении . Акушерство Гинекол. 1989; 73: 576–582. [PubMed] [Google Scholar]
Метаанализ взаимосвязи между бессимптомной бактериурией и преждевременными родами/низкой массой тела при рождении . Акушерство Гинекол. 1989; 73: 576–582. [PubMed] [Google Scholar]
109. Оффенбахер С., Кац В., Фертик Г. Пародонтальная инфекция как возможный фактор риска недоношенности с низкой массой тела при рождении. J Пародонтол. 1996;67:1103–1113. [PubMed] [Академия Google]
110. Jeffcoat MK, Geurs NC, Reddy MS, Cliver SP, Goldenberg RL, Hauth JC. Пародонтальная инфекция и преждевременные роды: результаты проспективного исследования. J Am Dent Assoc. 2001; 132: 875–880. [PubMed] [Google Scholar]
111. Оффенбахер С., Джаред Х.Л., О’Рейли П.Г. Возможные патогенетические механизмы пародонтита, связанные с осложнениями беременности. Энн Пародонтолог. 1998; 3: 233–250. [PubMed] [Google Scholar]
112. Гепферт А.Р., Джеффкоут М., Эндрюс В.В. Заболевания пародонта и воспаление верхних отделов половых путей при ранних спонтанных преждевременных родах. Am J Obstet Gynecol. 2004; 104: 777–783. [PubMed] [Академия Google]
2004; 104: 777–783. [PubMed] [Академия Google]
113. Hardy JMB, Azarowicz EN, Mannini A. Влияние азиатского гриппа на исход беременности. Балтимор 1957–1958 гг. Am J Общественное здравоохранение. 1961; 51: 1182–1188. [Бесплатная статья PMC] [PubMed] [Google Scholar]
114. Хорн П. Полиомиелит у беременных. Отчет за двадцать лет из округа Лос-Анджелес, Калифорния. Акушерство Гинекол. 1955; 6: 121–137. [PubMed] [Google Scholar]
115. Венстром К.Д., Эндрюс В.В., Боулз Н.Е. Внутриутробная вирусная инфекция во время генетического амниоцентеза во втором триместре. Акушерство Гинекол. 1998;92:420–424. [PubMed] [Google Scholar]
116. Шринивас С.К., Ма Ю, Саммел, доктор медицины. Воспаление плаценты и вирусная инфекция связаны с потерей беременности во втором триместре. Am J Obstet Gynecol. 2006; 195: 797–802. [PubMed] [Google Scholar]
117. Moore TR, Iams JD, Creasy RK, Burau KD, Davidson AL. Суточные и гестационные модели активности матки при нормальной беременности у человека. Акушерство Гинекол. 1994; 83: 517–523. [PubMed] [Google Scholar]
Акушерство Гинекол. 1994; 83: 517–523. [PubMed] [Google Scholar]
118. Nageotte MP, Dorchester W, Porto M, Keegan KA, Jr, Freeman RK. Количественная оценка активности матки, предшествующей преждевременным, срочным и переношенным родам. Am J Obstet Gynecol. 1988;158:1254–1259. [PubMed] [Google Scholar]
119. Iams JD, Newman RB, Thom EA. Частота сокращений матки и риск спонтанных преждевременных родов. N Engl J Med. 2002; 346: 250–255. [PubMed] [Google Scholar]
120. Ньюман Р.Б., Ямс Дж.Д., Дас А. Проспективное скрытое обсервационное исследование частоты сокращений матки у близнецов. Am J Obstet Gynecol. 2006; 195:1564–1570. [PubMed] [Google Scholar]
121. Коппер Р.Л., Гольденберг Р.Л., Дэвис Р.О. Предупреждающие симптомы, сокращения матки и результаты обследования шейки матки у женщин с риском преждевременных родов. Am J Obstet Gynecol. 1990;162:748–754. [PubMed] [Google Scholar]
122. Iams JD, Goldenberg RL, Meis PJ. Длина шейки матки и риск самопроизвольных преждевременных родов. N Engl J Med. 1996; 334: 567–572. [PubMed] [Google Scholar]
N Engl J Med. 1996; 334: 567–572. [PubMed] [Google Scholar]
123. Эндрюс В.В., Медь Р.Л., Хаут Дж.К., Гольденберг Р.Л., Нили С., ДюБард М. УЗИ шейки матки во втором триместре: связь с повышенным риском повторных ранних спонтанных родов. Акушерство Гинекол. 2000; 95: 222–226. [PubMed] [Google Scholar]
124. Leitich H, Brumbauer M, Kaider A. Длина шейки матки и расширение внутренних органов, обнаруженные с помощью вагинального УЗИ, как маркеры преждевременных родов: систематический обзор. Am J Obstet Gynecol. 1999;181:1465–1472. [PubMed] [Google Scholar]
125. Iams JD, Johnson FF, Sonek J. Шейная компетентность как континуум: исследование ультразвуковой длины шейки матки и акушерских показателей. Am J Obstet Gynecol. 1995;172:1097–1103. [PubMed] [Google Scholar]
126. Моавад А.Х., Гольденберг Р.Л., Мерсер Б. Исследование прогноза преждевременных родов: значение сывороточной щелочной фосфатазы, альфа-фетопротеина, кортикотропин-рилизинг-гормона плазмы и других сывороточных маркеров для прогнозирования самопроизвольные преждевременные роды. Am J Obstet Gynecol. 2002;186:990–996. [PubMed] [Google Scholar]
Am J Obstet Gynecol. 2002;186:990–996. [PubMed] [Google Scholar]
127. Tu FF, Goldenberg RL. Уровни пренатальной матриксной металлопротеиназы-9 (ММП-9) плазмы как предикторы спонтанных преждевременных родов. Акушерство Гинекол. 1998; 92: 446–449. [PubMed] [Google Scholar]
128. Ramsey PS, Andrews WW. Биохимические предикторы преждевременных родов: фибронектин плода и эстриол слюны. Клин Перинатол. 2003; 30: 701–733. [PubMed] [Google Scholar]
129. Гольденберг Р.Л., Мерсер Б.М., Мейс П.Дж., Коппер Р.Л., Дас А., Макнеллис Д. Исследование прогнозирования преждевременных родов: тестирование фибронектина плода и спонтанные преждевременные роды. Акушерство Гинекол. 1996;87:643–648. [PubMed] [Google Scholar]
130. Lu GC, Goldenberg RL, Cliver SP, Kreaden US, Andrews WW. Уровни вагинального фибронектина плода и спонтанные преждевременные роды у женщин с симптомами. Акушерство Гинекол. 2001; 97: 225–228. [PubMed] [Google Scholar]
131. Винквист А., Могрен И. , Хогберг У. Семейные модели врожденных характеристик: влияние на индивидуальные и популяционные риски. Int J Эпидемиол. 1998; 27: 248–254. [PubMed] [Google Scholar]
, Хогберг У. Семейные модели врожденных характеристик: влияние на индивидуальные и популяционные риски. Int J Эпидемиол. 1998; 27: 248–254. [PubMed] [Google Scholar]
132. Porter TF, Fraser AM, Hunter CY, Ward RH, Varner MW. Риск преждевременных родов в поколениях. Акушерство Гинекол. 1997;90:63–67. [PubMed] [Google Scholar]
133. Engel SA, Erichsen HC, Savitz DA, Thorp J, Chanock SJ, Olshan AF. Риск спонтанных преждевременных родов связан с распространенными полиморфизмами провоспалительных цитокинов. Эпидемиология. 2005; 16: 469–477. [PubMed] [Google Scholar]
134. Menon R, Velez DR, Simhan H. Мультилокусные взаимодействия в материнском факторе некроза опухоли-альфа, рецепторах фактора некроза опухоли, генах рецептора интерлейкина-6 и интерлейкина-6 предсказывают спонтанные преждевременные роды у европейцев. -Американские женщины. Am J Obstet Gynecol. 2006;194: 1616–1624. [PubMed] [Google Scholar]
135. Крайдер К.С., Уайтхед Н., Буус Р.М. Генетическая изменчивость, связанная с преждевременными родами: обзор HuGE.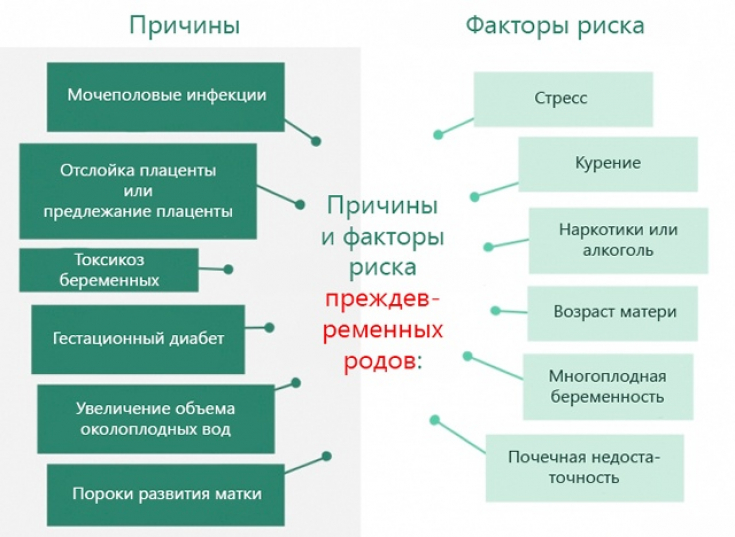 Генет Мед. 2005; 7: 593–604. [PubMed] [Google Scholar]
Генет Мед. 2005; 7: 593–604. [PubMed] [Google Scholar]
136. Macones GA, Parry S, Elkousy M, Clothier B, Ural SH, Strauss JF., III. Полиморфизм в промоторной области TNF и бактериальный вагиноз: предварительное свидетельство взаимодействия генов с окружающей средой в этиологии спонтанных преждевременных родов. Am J Obstet Gynecol. 2004; 190:1504–1508. [PubMed] [Академия Google]
137. Engel SA, Erichsen HC, Savitz DA, Thorp J, Chanock SJ, Olshan AF. Риск спонтанных преждевременных родов связан с распространенными полиморфизмами провоспалительных цитокинов. Эпидемиология. 2005; 16: 469–477. [PubMed] [Google Scholar]
138. Wang X, Zuckerman B, Pearson C. Курение сигарет матерью, полиморфизм метаболических генов и масса тела при рождении. ДЖАМА. 2002; 287:195–202. [PubMed] [Google Scholar]
139. Сбор плодов человеческого генома. Нат Жене. 2001; 27: 227–228. [PubMed] [Академия Google]
140. Romero R, Espinoza J, Gotsch F. Использование многомерной биологии (геномика, транскриптомика, протеомика и метаболомика) для понимания синдрома преждевременных родов. Br J Obstet Gynaecol. 2006; 113:118–135. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Br J Obstet Gynaecol. 2006; 113:118–135. [Бесплатная статья PMC] [PubMed] [Google Scholar]
141. Gravett MG, Thomas A, Schneider KA. Протеомный анализ цервикально-вагинальной жидкости: выявление новых биомаркеров для выявления интраамниотической инфекции. J Протеом Res. 2007; 6: 89–96. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Причины преждевременных родов | Австралийский альянс по предотвращению преждевременных родов
Ключевые моменты
- Некоторые преждевременные роды могут быть вызваны проблемами с плодом, матерью или обоими.
- Определенные события могут стимулировать начало преждевременных родов, включая отслойку плаценты, несостоятельность шейки матки, гормональные изменения или инфекцию.
- Существует множество факторов риска преждевременных родов, в том числе преждевременные роды в прошлом, многоплодная беременность, инфекция, употребление наркотиков или алкоголя и возраст.
- Хотя некоторые факторы риска нельзя изменить, существует несколько общих способов снизить вероятность преждевременных родов.

Преждевременные роды или преждевременные роды, как правило, являются незапланированным событием. В зависимости от причин рождения и того, насколько недоношенным является ребенок, это также может быть неотложным состоянием. В этом разделе рассматриваются причины преждевременных родов, признаки преждевременных родов и стратегии отсрочки преждевременных родов. Во многих случаях преждевременных родов избежать невозможно.
Преждевременные роды могут иметь множество причин, в том числе проблемы с плодом, матерью или и тем, и другим. Однако примерно в пятидесяти процентах случаев причина или причины преждевременных родов неизвестны.
Когда причина известна, преждевременные роды чаще всего происходят в результате преждевременного разрыва плодных оболочек, который инициирует роды.
Определенные события могут стимулировать начало преждевременных родов. К ним относятся:
- Отслойка плаценты, при которой плацента отделяется от матки во время беременности
- Несостоятельность шейки матки, при которой шейка матки безболезненно и постепенно открывается раньше положенного срока
- Гормональные изменения, которые могут вызвать стресс у будущего ребенка или матери
- Инфекция
Факторы риска преждевременных родов
Существует ряд факторов, которые могут повысить риск преждевременных родов у беременной женщины. Если у вас уже были преждевременные роды, вероятность повторных преждевременных родов увеличивается в два с половиной раза. Этот показатель увеличивается до 10 раз, если ваши предыдущие преждевременные роды произошли до 28-й недели беременности. Важно, чтобы вы и ваш поставщик медицинских услуг помнили об этом, чтобы они могли обеспечить вам надлежащий уход на протяжении всей беременности.
Если у вас уже были преждевременные роды, вероятность повторных преждевременных родов увеличивается в два с половиной раза. Этот показатель увеличивается до 10 раз, если ваши предыдущие преждевременные роды произошли до 28-й недели беременности. Важно, чтобы вы и ваш поставщик медицинских услуг помнили об этом, чтобы они могли обеспечить вам надлежащий уход на протяжении всей беременности.
Еще одним важным фактором риска преждевременных родов и родов является беременность двойней или несколькими детьми. Количество близнецов и многоплодных детей увеличилось за последние несколько лет, в основном из-за использования препаратов для лечения бесплодия и других методов вспомогательной репродукции. Около половины всех близнецов рождаются в 36 недель или раньше. Половина тройняшек рождается до 32 недель. У многих матерей близнецов и многоплодных детей спонтанно начинаются преждевременные роды. Другим может потребоваться индуцирование преждевременных родов из-за осложнений во время беременности.
Одним из важных факторов риска является инфекция. Ниже приведены некоторые типы инфекций, которые могут привести к преждевременным родам:
- Невылеченные инфекции мочевыводящих путей: они удваивают риск преждевременных родов. Мочевые инфекции проверяются при каждом посещении врача и могут лечиться антибиотиками.
- Бактериальный вагиноз: они также удваивают риск преждевременных родов. Основным признаком вагиноза являются светлые или обильные выделения из влагалища со слабым «рыбным» запахом. Вагиноз лечат антибиотиками.
Существует ряд других факторов риска преждевременных родов и родоразрешения. Некоторые из этих рисков, такие как анемия, медленное увеличение веса матери, стрессовые привычки на работе, курение, употребление алкоголя и наркотиков, таких как кокаин, можно устранить во время беременности.
Другие факторы риска преждевременных родов включают возраст младше 17 лет или старше 40 лет, предшествующие множественные аборты и низкий вес до беременности.
