После родов тахикардия: Родить и избавиться от сердечной аритмии. -Наши новости
Родить и избавиться от сердечной аритмии. -Наши новости
У НАС В РОДДОМЕ: Родить и избавиться от сердечной аритмии.
На базе ГКБ № 15 им. О.М. Филатова функционирует клинический специализированный центр медицинской помощи беременным, роженицам и родильницам с заболеваниями сердечно-сосудистой системы. Его задача — оказание кардиохирургической, кардиологической, акушерской помощи. Многопрофильность стационара предоставляет возможность, не покидая стен учреждения, наряду с родоразрешением устранить серьезные проблемы со здоровьем.
Одна из пациенток, случай с которой иллюстрирует такую возможность, поступила в роддом в феврале этого года беременностью сроком 37 недель. Поводом для родоразрешения именно в нашем роддоме были давно существующие приступы нарушений ритма сердца (пароксизмальная наджелудочковая тахикардия). К счастью, в предродовом периоде и во время родов аритмия не появлялась. На радость маме и всей семье родился мальчик весом 3160, ростом 52 см!
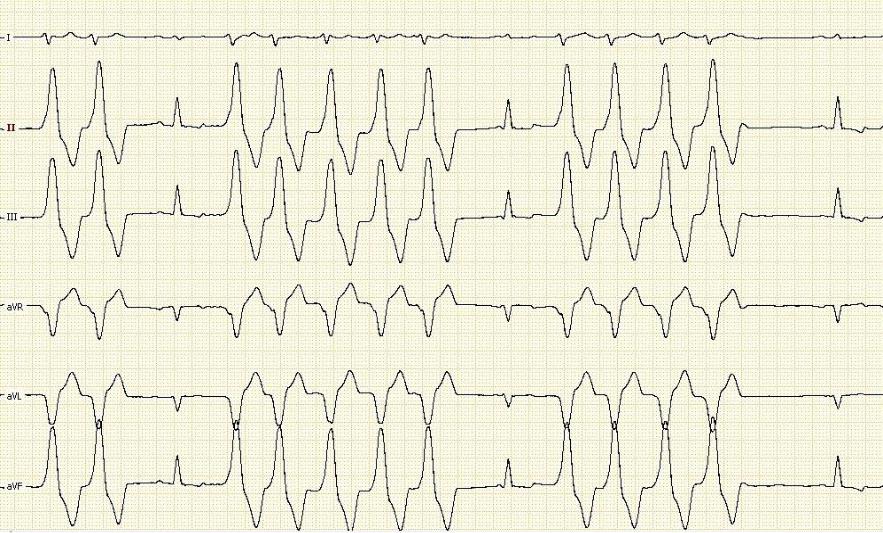
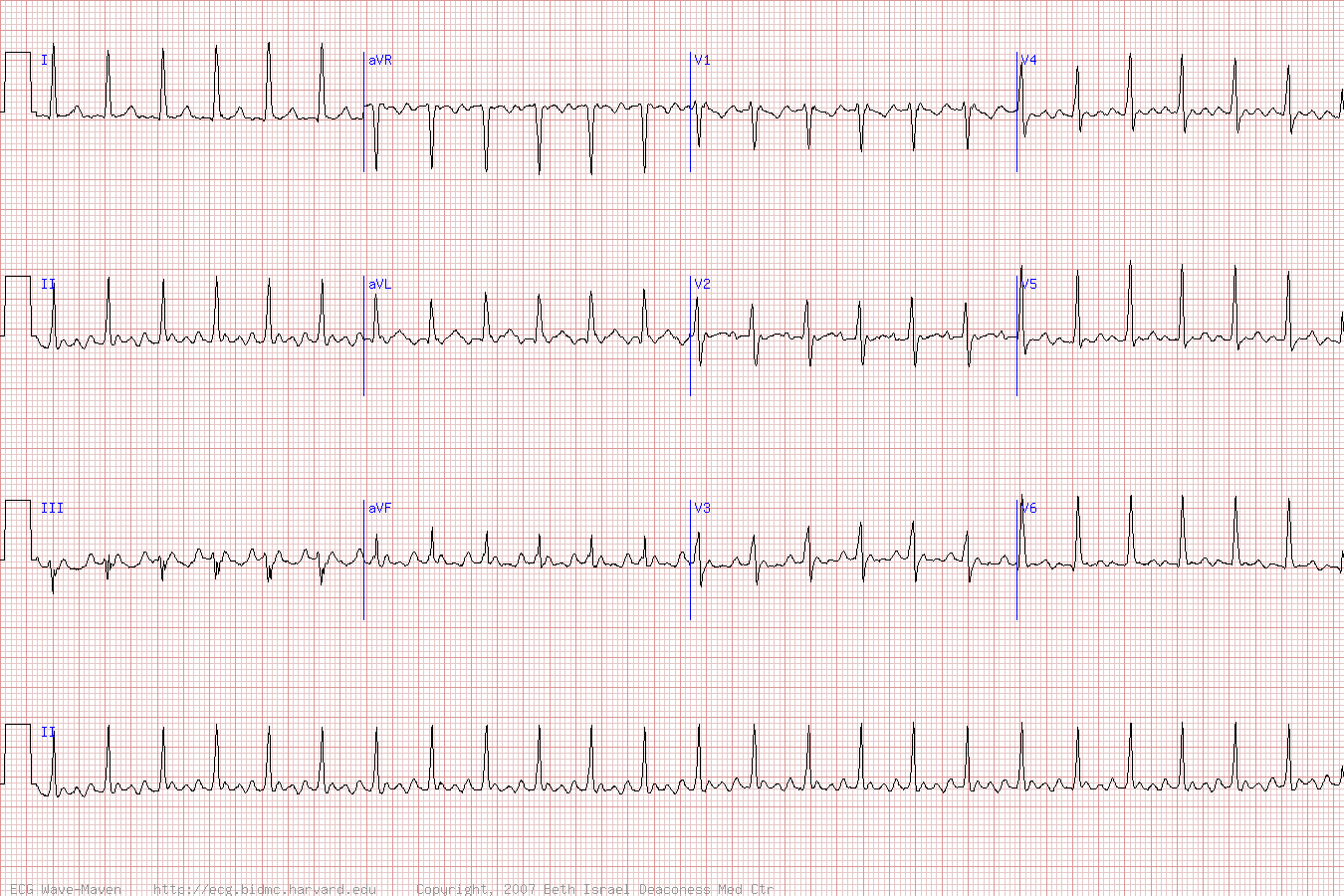
Однако в послеродовом периоде у родильницы возник типичный для нее приступ аритмии (пароксизм AV узловой реципрокной тахикардии). Условия клиники позволили провести пациентке электрофизиологическое исследование сердца (метод исследования больных с нарушениями сердечного ритма и проводимости, во время которого проводится электростимуляция различных отделов сердца и регистрация электрограммы для выяснения источника и механизма возникновения аритмии) и радиочастотную абляцию сердца — эндоваскулярное лечение нарушений сердечного ритма, заключающееся в прижигании дополнительных (не функционирующих в здоровом сердце) путей проведения импульса по сердечной мышце.
Условия клиники позволили провести пациентке электрофизиологическое исследование сердца (метод исследования больных с нарушениями сердечного ритма и проводимости, во время которого проводится электростимуляция различных отделов сердца и регистрация электрограммы для выяснения источника и механизма возникновения аритмии) и радиочастотную абляцию сердца — эндоваскулярное лечение нарушений сердечного ритма, заключающееся в прижигании дополнительных (не функционирующих в здоровом сердце) путей проведения импульса по сердечной мышце.
Своевременно оказанная кардиологическая помощь и высокотехнологичные диагностическое и лечебное вмешательства позволили выписать маму в удовлетворительном состоянии вместе с ребёнком домой, под наблюдение врача кардиолога по месту жительства. Все это стало возможным благодаря тесному взаимодействию специалистов акушерского отделения с кардиологами и хирургами-электрофизиологами стационара.
Что делать при учащенном сердцебиении / Блог / Клиника ЭКСПЕРТ
Вас беспокоят неприятные ощущения в груди, учащенное сердцебиение, слабость, головокружение, дискомфорт, нехватка воздуха? Такие симптомы часто сопровождают тахикардию – вариант аритмии сердца.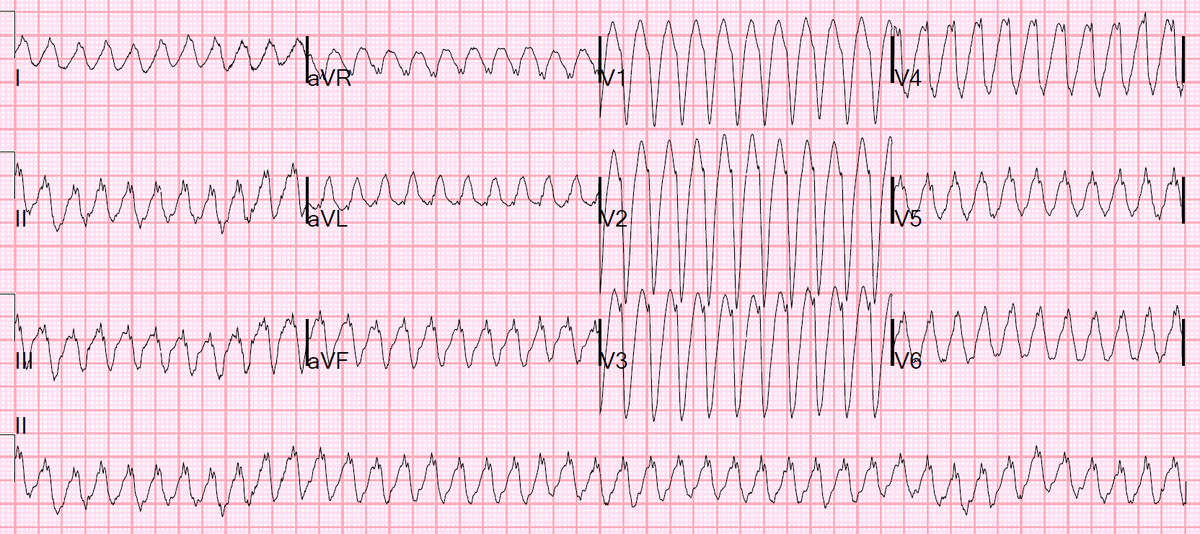 При появлении подобных жалоб необходимо срочно обратиться к кардиологу!
При появлении подобных жалоб необходимо срочно обратиться к кардиологу!
Когда сердце просит помощи
Своевременная диагностика заболеваний часто играет решающую роль, особенно если речь идет о кардиологических проблемах. Чем раньше поставлен точный диагноз, тем быстрее можно назначить правильное лечение. Очень важно быть внимательным к своему сердцу и обращаться к врачу при появлении любых признаков неблагополучия. Тахикардия – это увеличение частоты сердечного ритма больше нормы. В некоторых случаях она является одним из признаков заболевания сердца.
Обратитесь к врачу при появлении следующих симптомов:
- у Вас уже выявлена какая-либо форма тахикардии, но Вы не обращались к кардиологу для дальнейшего наблюдения и/или лечения
- периодически появляется частое сердцебиение
- боли в груди, «колит» сердце
- затруднение дыхания, чувство нехватки воздуха
- предобморочные состояния или обмороки (даже без неприятных ощущений в области сердца)
- головокружения
- при подсчете пульса в домашних условиях Вы самостоятельно обнаружили частоту пульса 90 ударов в минуту и более
- повышение или понижение артериального давления
- наличие кардиологических заболеваний у Вас или у родственников.

Даже если приступ тахикардии у Вас возник впервые, то обращение к врачу считается обязательным.
Жалобы на учащенное сердцебиение являются серьезным поводом для срочного обследования. В Клинике ЭКСПЕРТ ведут прием врачи с большим опытом работы. Возможна самая современная диагностика нарушений сердечного ритма.
Причины учащенного сердцебиения
Существует естественная (физиологическая) тахикардия, когда учащенное сердцебиениевозникает в ответ на какую-то физическую нагрузку, сильный стресс и эмоциональное перенапряжение, при повышении температуры тела и т.д. В этом случае сердечным ритм самостоятельно приходит в норму. Физиологическая тахикардия наблюдается и в период беременности (особенно в III триместре). К нарушениям в работе сердца могут приводить самые разные причины. В первую очередь к ним относятся заболевания сердца (например, пороки, эндокардит). Тахикардия является одним из клинических проявлений анемии.
Повышенное сердцебиение возникает при некоторых заболеваниях эндокринной системы (например, сахарный диабет, патология щитовидной железы). Тахикардия появляется при расстройствах вегетативной нервной системы, из-за гемодинамических нарушений, при регулярном приеме некоторых лекарственных препаратов и пр.
Тахикардия появляется при расстройствах вегетативной нервной системы, из-за гемодинамических нарушений, при регулярном приеме некоторых лекарственных препаратов и пр.
Кардиологи Клиники ЭКСПЕРТ учитывают всё многообразие причин, которые «заставляют» сердце биться чаще. Именно поэтому пациентам предлагается всестороннее обследование позволяющее точно определить причины и правильно назначить лечение, которое так необходимо пациенту.
Почему тахикардия опасна для здоровья
Приступы тахикардии чаще всего носят периодический характер. Они могут возникать кратковременно и с относительно небольшим увеличением частоты сердечных сокращений, а сильное сердцебиение влияет на трудоспособность. Во всех случаях требуется срочное обследование пациента! Главную опасность представляют еще не выявленные кардиологические заболевания, которые могут проявлять себя учащенным сердцебиением. Большое внимание требуется людям с уже диагностированными серьезными проблемами. Это может быть ишемическая болезнь сердца, хроническая сердечная недостаточность. В тяжелых случаях тахикардия провоцирует еще более опасные нарушения ритма и более серьезные осложнения (сердечная астма, отек легких). Появляющиеся нарушения гемодинамики в целом являются неблагоприятным фактором для состояния внутренних органов.
В тяжелых случаях тахикардия провоцирует еще более опасные нарушения ритма и более серьезные осложнения (сердечная астма, отек легких). Появляющиеся нарушения гемодинамики в целом являются неблагоприятным фактором для состояния внутренних органов.
При приступе тахикардии необходимо немедленно вызвать врача (в случае любого ухудшения самочувствия: потеря или спутанность сознания, сильные боли в области сердца и пр.). Во время приступа человеку необходимо обеспечить покой.
Диагностика и лечение тахикардии
Вы испытываете учащенное сердцебиение, что делать в этой ситуации? Ответ прост – обратиться к кардиологу. Первым делом врач проведет точную диагностику. Начинается она с подробного опроса пациента. Врачу важно услышать обо всех имеющихся жалобах, а также о хронических заболеваниях, наследственности и пр. Главный метод обследования – ЭКГ. В настоящее время имеется современная аппаратура для получения ЭКГ-данных. С помощью неё максимально точно определяется любая аритмия сердца.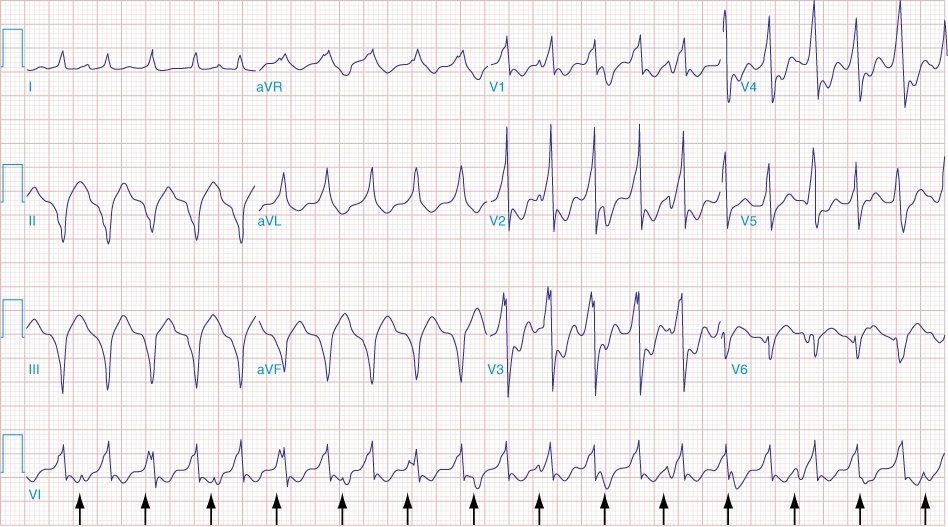 Правильный анализ ЭКГ имеет особое значение, поэтому расшифровку полученных данных проводит опытный кардиолог. В ряде случаев для уточнения диагноза требуются другие методы обследования пациента: эхокардиограмма, Холтеровское мониторирование ЭКГ и пр. Нельзя забывать о дополнительных методах исследования: анализы крови, УЗИ щитовидной железы и т.д.
Правильный анализ ЭКГ имеет особое значение, поэтому расшифровку полученных данных проводит опытный кардиолог. В ряде случаев для уточнения диагноза требуются другие методы обследования пациента: эхокардиограмма, Холтеровское мониторирование ЭКГ и пр. Нельзя забывать о дополнительных методах исследования: анализы крови, УЗИ щитовидной железы и т.д.
В Клинике ЭКСПЕРТ возможен весь необходимый комплекс диагностических мероприятий. Имеется современная аппаратура для ЭКГ, поэтому кардиолог всегда поставит быстро и точно диагноз.
Как выбрать кардиолога
Если Вы хотите обратиться в медицинское учреждение для консультации из-за учащенного сердцебиения, то в первую очередь важно выбрать ту клинику, которая хорошо себя зарекомендовала. Преимущества Клиники ЭКСПЕРТ:
- многопрофильный медицинский центр, что позволяет при необходимости получить консультацию у разных узких специалистов
- опытные и внимательные кардиологи
- современное оборудование для обследования, а также практикующие специалисты ультразвуковой и функциональной диагностики
- возможность оперативно взять все анализы, предоставить результаты обследований
- самое внимательное отношение к пациентам, только индивидуальный подход, детальное изучение проблемы
- удобство и комфорт в клинике, отзывчивый медицинский персонал.
Не откладывайте посещение врача кардиолога, ведь своевременное выявление главной проблемы «учащенного сердцебиения» может порой спасти вашу жизнь.
Ритм под контролем
Врачом выбирается стратегия противоаритмического лечения. Основным вариантом для нормализации нарушений ритма сердца являются антиаритмические препараты. Медикаментозная терапия назначается в строго индивидуальном порядке. Она зависит от формы тахикардии, имеющихся хронических заболеваний и нарушений, а также от причин вызвавших такое состояние! Существуют различные группы антиаритмических препаратов в зависимости от основного механизма действия. Из-за индивидуальных особенностей в назначении терапии категорически не заниматься самолечением. В сложных случаях необходимо срочное медицинское вмешательство для купирования приступа.
Дополнительно кардиолог оценивает факторы риска, которые могут ухудшить состояние пациента. Это может быть семейный анамнез, пожилой возраст, артериальная гипертония, некоторые хронические заболевания, образ жизни и пр. Положительным эффектом обладаютпростые правила адекватного режима труда и отдыха. Это полноценный и спокойный сон, хорошее питание, ограничение стрессовых ситуаций, правильный подход к физической нагрузке. При тахикардии не следует курить, употреблять спиртные напитки. Алкоголь и никотин могут самостоятельно влиять на сердечный ритм, а также стать провокаторами более серьезных патологий. Если возникает учащенное сердцебиение, то очень важно всегда соблюдать все назначения врача постоянно приходить на плановые осмотры. Специалист оценит эффективность назначенной терапии, уточнит самочувствие. Не отменяйте назначенные лекарственные препараты самостоятельно. Только кардиолог поможет выбрать правильную тактику и взять ритм Вашего сердца под контроль.
Положительным эффектом обладаютпростые правила адекватного режима труда и отдыха. Это полноценный и спокойный сон, хорошее питание, ограничение стрессовых ситуаций, правильный подход к физической нагрузке. При тахикардии не следует курить, употреблять спиртные напитки. Алкоголь и никотин могут самостоятельно влиять на сердечный ритм, а также стать провокаторами более серьезных патологий. Если возникает учащенное сердцебиение, то очень важно всегда соблюдать все назначения врача постоянно приходить на плановые осмотры. Специалист оценит эффективность назначенной терапии, уточнит самочувствие. Не отменяйте назначенные лекарственные препараты самостоятельно. Только кардиолог поможет выбрать правильную тактику и взять ритм Вашего сердца под контроль.
Кардиолог Клиники ЭКСПЕРТ назначает индивидуальную медикаментозную терапию только после тщательной оценки состояния пациента. Внимательный комплексный подход и правильная диагностика гарантируют эффективное лечение! Частое сердцебиение перестанет Вас беспокоить.
Симптомы, которых не стоит бояться | Медицинский центр «Мой Доктор» | Клиника семейной медицины | Подпиши декларацию с врачом
Как часто вы беспокоитесь о своем самочувствии и насколько пристально прислушаетесь к своему организму? Знаете ли вы разницу между здоровой и такой необходимой заботой о себе и изнуряющей ипохондрией? Семейный врач Дарья Дмитриевская рассказывает о 10 распространенных симптомах, которые не обязательно являются проявлением тяжелых заболеваний.
1. Боль в груди, которая усиливается во время дыхания
Это довольно распространенный симптом, который может усиливаться при изменении положения тела или при дыхании. Его часто путают с болью в сердце, но это разные вещи. Преимущественно такие ощущения возникают из-за невралгии, то есть поражения периферических нервов. Боль возникает, потому что корешок нерва сжимает мышцу и может спазмировать в грудь или в любую другую часть тела. Симптом неприятный и болезненный, но пугаться его не нужно. Такая боль может возникать из-за перенапряжения мышц или резкого неудачного движения. Тогда нужно аккуратно подвигаться, размять спину, чтобы снять мышечный зажим. Стоит позаботиться о регулярных занятиях спортом.
Тогда нужно аккуратно подвигаться, размять спину, чтобы снять мышечный зажим. Стоит позаботиться о регулярных занятиях спортом.
2. Резкий и короткий спазм в мышцах
Это нервный тик, который связан с раздражением нерва. Такие симптомы возникают достаточно часто и могут усиливаться на фоне стресса, когда нервная система более чувствительна. Возникает это потому, что нерв реагирует на раздражения и посылает импульсы в мышцу, которая отвечает на них и сокращается. Такой спазм проходит довольно быстро, когда человек успокаивается или отдыхает.
3. Хруст в суставах
Хруст в коленях или пальцах рук не говорит о нарушениях, если он не причиняет дискомфорт. Но если он сопровождается болью, например, при ходьбе, то стоит обратиться к врачу. Хруст в суставах может быть даже определенной физиологической особенностью человека. Например, из-за несовпадения суставных поверхностей. Существует миф, что нельзя хрустеть пальцами рук, потому что это вызывает артрит. Но был проведен ряд исследований и доказано, что это вполне безопасно и никак не влияет на развитие этой болезни.
4. Забывчивость
Заходишь в комнату и забываешь, почему туда пришел: так бывает у каждого. Наш мозг — сложная мультизадачная система. Иногда он может забывать определенные детали, чтобы запомнить что-то более важное. Например, когда человек работает над важным проектом, то все силы мозг направляет на его реализацию и может пропускать менее серьезные задачи. Это нормально, если случается редко. Если же вы постоянно забываете обо всем на свете — тогда стоит обратиться к врачу и определить проблему.
5. Резкое головокружение
Обычно резкое головокружение происходит, когда быстро поднимаешься с постели или кресла. Так происходит из-за резкого перераспределение крови в организме. При подъеме сосуды не успевают так быстро изменить свой тонус, чтобы мозг получал достаточное количество крови и кислорода. Поэтому у человека темнеет в глазах. Такое состояние является нормальным, если длится несколько секунд и быстро проходит, этого бояться не стоит. Однако если человеку каждый раз становится плохо и нарушается качество жизни, то нужно обратиться к врачу.
6. Резкое и очень краткое болевое ощущение
Здесь все зависит от того, в какой части тела боль возникает. Резкий спазм в животе может свидетельствовать о кишечной колике, например, из-за повышенного газообразования в кишечнике. Стоит урегулировать питания — и симптом исчезнет. Боль в мышцах может быть связана с ущемлением нерва. Если это головная боль, то она обычно возникает из-за перенапряжения: физического или психического. Голова также может болеть из-за повышенного давления или инфекционного заболевания. Если сильную боль в голове вы чувствуете постоянно, она ярко выражена и ее трудно терпеть — нужно обратиться к врачу, ведь причин возникновения может быть очень много.
7. Температура не 36,6
Нормальной температурой человеческого тела считается диапазон между 36 до 37 градусов. Она также может зависеть от нескольких факторов, например, от скорости обмена веществ. Поэтому всегда ориентироваться на 36,6 не стоит. Также есть люди с особенностями организма, для которых стандартная температура — 37,1. И это также абсолютно нормально. Настораживать должны резкие изменения в организме. Например, когда температура тела всегда была на уровне 36,6, а здесь определенный период не опускается ниже 37 градусов. Даже если это не влияет на качество жизни, стоит проконсультироваться с врачом.
И это также абсолютно нормально. Настораживать должны резкие изменения в организме. Например, когда температура тела всегда была на уровне 36,6, а здесь определенный период не опускается ниже 37 градусов. Даже если это не влияет на качество жизни, стоит проконсультироваться с врачом.
8. Учащенное сердцебиение
Средний нормальный пульс для человека — от 60 до 90 ударов в минуту. Но эти цифры относительны, нормальный пульс для каждого человека индивидуален. Поэтому, если он немного больше или меньше нормы — переживать не стоит. Также есть такое явление, как экстрасистолы — это когда на фоне покоя или после физической нагрузки сердце может сокращаться вне очереди и возникает несколько сильных ударов. Это продолжается несколько секунд, и дальше все работает, как обычно. Такое явление может возникать у всех здоровых людей. Учащенное сердцебиение появляется и из-за стресса, когда нервная система более чувствительна к внешним раздражителям. Это состояние может длиться определенный период, при этом одновременно ухудшается и самочувствие. Причиной ускоренного сердцебиения могут быть также изменения гормонального состояния. Поэтому нужно всегда обращать внимание на характер симптома, на общее состояние организма и другие необычные проявления.
Причиной ускоренного сердцебиения могут быть также изменения гормонального состояния. Поэтому нужно всегда обращать внимание на характер симптома, на общее состояние организма и другие необычные проявления.
9. Пигментация на коже
Чаще всего пятна на коже появляются после загара. Солнечный ожог — это сильный стресс для организма. Иммунная система в таком случае начинает активно работать над регенерацией кожи. В поврежденных частицах может накапливаться меланин — пигмент, который выполняет защитную функцию и придает нашей коже загорелый вид. Если его было слишком много — возникают коричневые пятна или точки. Солнечные ожоги являются очень вредными для организма и повышают риск развития онкологии кожи. Поэтому лучше избегать их и защищать кожу специальными кремами от солнца. Пигментация может появляться с возрастом из-за того, что сосуды теряют тонус и нарушается нормальное питание конкретной частицы кожи. Коричневые пятна на теле бывают и у беременных и исчезают после родов
10. Боль в пояснице
Боль в пояснице
Легкая боль в пояснице, когда мы двигаемся, обычно не является болью в спине. Это просто спазм мышц, который очень часто возникает после длительного сидения в одной позе. Такая боль точно знакома людям, у которых сидячая работа и малоподвижный образ жизни. Поэтому очень важно регулярно вставать, разминаться или элементарно пройтись каждые 2-3 часа работы за столом. Так мы снимем мышечное напряжение, и боль не возникнет. Поясница может болеть и после сна, когда человек спал в неудачной позе или потянул мышцу.
По материалам
Что делать при тахикардии
Тахикардия – состояние организма, при котором сердцебиение человека может участиться до 250 ударов в минуту. Обычно приступы пропадают, когда устраняется причина заболевания. Но для симптоматического лечения существуют таблетки от тахикардии.
Причины тахикардии
Спровоцировать физиологическую тахиаритмию кроме стрессовой ситуации, сильных эмоциональных переживаний и физической нагрузки может нехватка кислорода в душной комнате. Также ритмы сердца учащаются при температуре тела свыше 38 градусов. Признаки тахикардии проявляются при аллергии, после крепкого кофе, чая или алкоголя.
Также ритмы сердца учащаются при температуре тела свыше 38 градусов. Признаки тахикардии проявляются при аллергии, после крепкого кофе, чая или алкоголя.
Патологическая тахиаритмия развивается на фоне различных болезней:
- перенесенный инфаркт;
- сосудистая дистония;
- ишемическая болезнь сердца;
- гипертириоз;
- миокардит;
- пониженное давление;
- обезвоживание организма.
Симптомы тахикардии также проявляются у людей, перенесших операции на сердце или при передозировке сердечными гликозидами во время медикаментозного курса лечения.
Признаки тахикардии
Симптомы тахикардии можно определить самостоятельно:
- учащенное сердцебиение;
- слабость;
- головокружение;
- тошнота;
- нехватка кислорода;
- темнота в глазах;
- одышка;
- боль в груди.
Симптомы тахикардии могут проявляться не столь ярко, без обмороков и болей в сердце. Если приступ возникает только после нагрузок или в результате шока, а сердечный ритм быстро восстанавливается без приема лекарства от тахикардии, то это проявление физиологической тахиаритмии, которое не требует лечения. Если же эти симптомы появляются без явных причин, стоит обратиться к врачу.
Если приступ возникает только после нагрузок или в результате шока, а сердечный ритм быстро восстанавливается без приема лекарства от тахикардии, то это проявление физиологической тахиаритмии, которое не требует лечения. Если же эти симптомы появляются без явных причин, стоит обратиться к врачу.
Если у вас тахикардия – что надо делать?
Многие люди начинают паниковать при тахикардии и не знают, что надо делать при этом. При первых симптомах тахикардии постарайтесь успокоиться, расстегнуть воротник для обеспечения притока воздуха. Можно принять лекарство – от тахикардии помогают настойка валерианы или пустырника. Есть и более эффективные медикаменты, но их можно принимать только по назначению врача.
Кроме того, при приступе тахикардии поможет умывание ледяной водой или холодный компресс на лоб. Дышать следует как можно глубже – это понизит частоту сердцебиения.
Если приступы повторяются, нужно обратиться к врачу.
Профилактика тахикардии
Вместо того, чтобы регулярно пить таблетки от тахикардии, для профилактики заболевания следует отказаться от курения, алкоголя, крепкого черного чая и кофе. Также следует соблюдать режим дня – по распорядку ложиться спать и просыпаться. Ограничение физических нагрузок тоже поможет избавиться от нежелательных приступов тахикардии.
Также следует соблюдать режим дня – по распорядку ложиться спать и просыпаться. Ограничение физических нагрузок тоже поможет избавиться от нежелательных приступов тахикардии.
В нашем отделении кардиологии есть современное оборудование, которое позволит пройти полное обследование и точно определить причину тахикардии.
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Тахикардия сердца — Лечение в Ростове-на-Дону
Если у вас имеется ускоренный синусовый ритм или аритмия, обратитесь к кардиологам, чтобы:
- выяснить причину сердцебиения и тахикардии,
- избавиться от тягостных симптомов и вернуться к нормальной активной жизни.
Синусовый ритм сердца и синусовая тахикардия
В норме сердечный ритм задаётся из синусового узла, поэтому синусовый ритм сердца – это норма. Синусовая тахикардия – это учащенный ритм сердца (более 90 ударов в минуту), задаваемый, как и положено, из синусового узла. Синусовая тахикардия у детей устанавливается по другим показателям сердечного ритма – согласно возрастной нормы, так как нормальная частота сердечных сокращений у детей выше, чем у взрослых.
Сердцебиение — ощущение учащенного или усиленного биения сердца. Часто сочетается с тахикардией. Сердцебиение – субъективный симптом. Одни люди периодически ощущают даже нормальные сокращения сердца, в то время как другие могут не чувствовать серьезные нарушения ритма. Поэтому само ощущение сердцебиения не является признаком сердечного заболевания.
Усиление и учащение сердечных сокращений является нормальной реакцией организма на физическую нагрузку, стресс, что ощущается, как сердцебиение и тахикардия.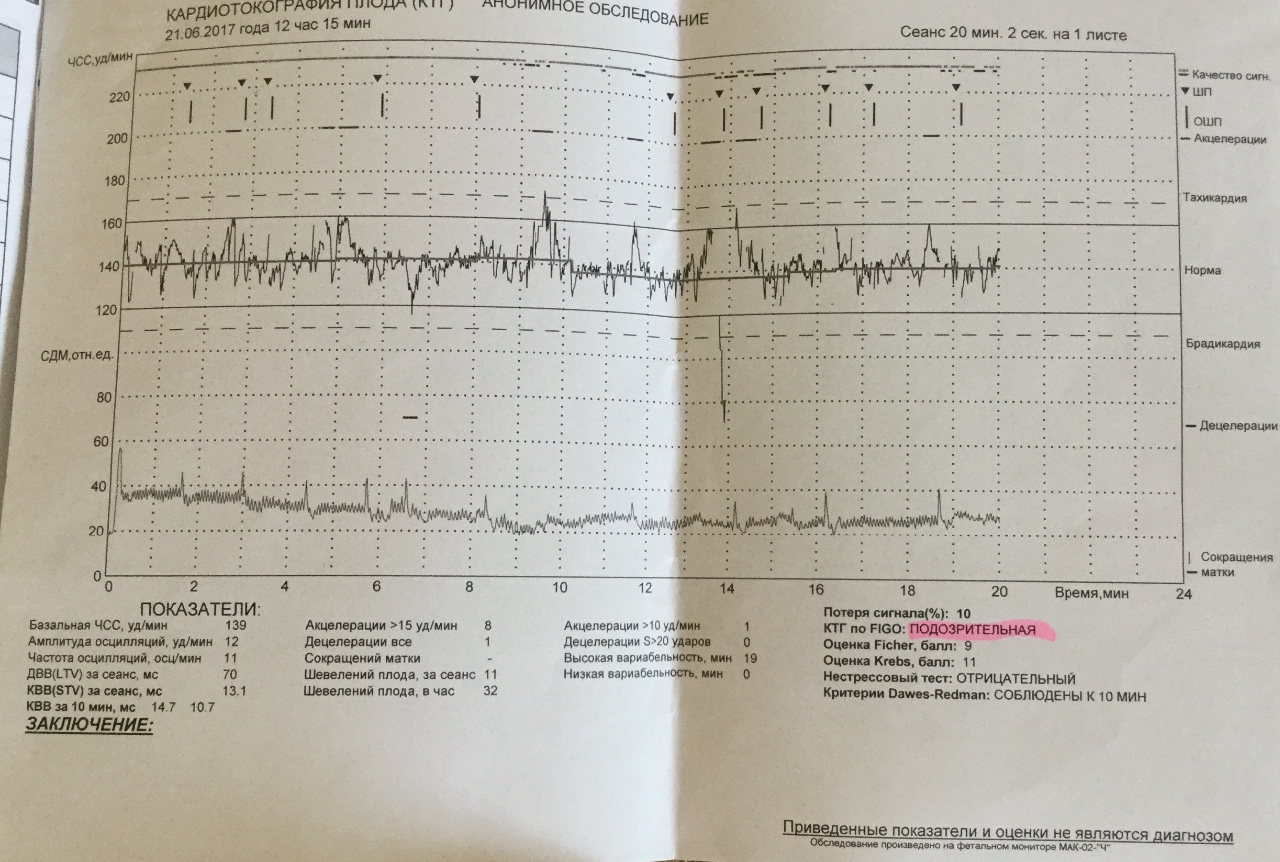 Как правило, это синусовая тахикардия, возникающая вследствие сложных механизмов регуляции сердечно-сосудистой системы и, прежде всего, усиления симпатического влияния на водитель сердечного ритма – синусовый узел. Учащенный синусовый ритм сердца позволяет снабжать ткани кислородом и питательными веществами более активно, так как при физической нагрузке потребности в энергии значительно возрастают. Синусовая тахикардия сердца после отдыха проходит сама по себе и не вызывает неприятных ощущений.
Как правило, это синусовая тахикардия, возникающая вследствие сложных механизмов регуляции сердечно-сосудистой системы и, прежде всего, усиления симпатического влияния на водитель сердечного ритма – синусовый узел. Учащенный синусовый ритм сердца позволяет снабжать ткани кислородом и питательными веществами более активно, так как при физической нагрузке потребности в энергии значительно возрастают. Синусовая тахикардия сердца после отдыха проходит сама по себе и не вызывает неприятных ощущений.
Только в сочетании с другими симптомами сердцебиение может свидетельствовать об отклонениях от нормы. Симптомы, сопровождающие сердцебиение, зависят от заболевания, проявлением которого они являются.
ПРИЧИНЫ СЕРДЦЕБИЕНИЯ И ТАХИКАРДИИ
Сердцебиение и тахикардия бывают при следующих заболеваниях:
- аритмии (нарушения ритма сердечной деятельности),
- эндокардит,миокардит,
- миокардиодистрофия, кардиосклероз,
- артериальная гипертония,
- пороки сердца,
- анемии,
- невроз,
- вегето-сосудистая дистония,
- эндокринные заболевания (тиреотоксикоз, феохромоцитома, гипогликемические состояния при сахарном диабете),
- лихорадочные состояния,
- климакс.
Синусовая тахикардия при беременности
Синусовая тахикардия при беременности является вариантом нормы, если она не вызывает болей или других неприятных ощущений в грудной клетке. При беременности сердечно-сосудистая система матери должна работать за двоих, обеспечивая плод всеми необходимыми питательными веществами, поэтому и возрастает частота сердечного ритма.
Синусовая тахикардия — лечение
Иногда, внезапно возникшее сердцебиение, пугает человека, вызывая волнение, и соответственно усиливая сердцебиение и тахикардию. Так формируется порочный круг, который может весьма ухудшить качество жизни.
В некоторых случаях сочетание сердцебиения и тахикардии с высокой тревожностью, дополнительные вегетативные реакции (потливость, чувство нехватки воздуха, тремор конечностей, дурнота) вызывают у пациента страх смерти и ложное убеждение в наличии у него серьезного, опасного для жизни заболевания. В таких случаях лечение синусовой тахикардиипроводится с участием врача – психотерапевта.
Объективную картину состояния сердечно-сосудистой системы дадут такие исследования, как суточное холтеровское мониторирование ЭКГ и нагрузочные тесты (тредмил, велоэргометрия – ЭКГ с нагрузкой).
Если имеется выраженная синусовая тахикардия, симптомы какого-либо сердечно-сосудистого или иного заболевания, то для ее устранения необходимо лечение основной патологии.
Если сердцебиение и тахикардия повторяются достаточно часто или просто вызывают у вас сильную тревогу – покажитесь кардиологу.
почему возникли проблемы, оно болит, тахикардия и аритмия
Боли в сердце всегда настораживают и ассоциируются у большинства с чем-то очень опасным и даже смертельным. Многие считают, что они возникают только у пожилых людей в силу их возраста. Почему может болеть сердце после родов? Какая первая помощь при приступе? Как понять, что болит?
Содержание статьи
Причины, почему болит сердце после родов
«Болит сердце» — это очень условное и немедицинское понятие. Употребляя данный термин, речь идет скорее всего о неприятных ощущениях в проекте самого органа.
Употребляя данный термин, речь идет скорее всего о неприятных ощущениях в проекте самого органа.
Большая часть действительно серьезных сердечных проблем возникает по причине пороков развития, после перенесенных ранее заболеваний или уже в достаточно пожилом возрасте. Поэтому если до беременности у девушки никаких подобных проблем не было, скорее всего, беспокоиться не нужно и сейчас.
Но постоянные боли в области сердца все же имеют свои причины. Чаще всего приходится сталкиваться со следующим:
- Вегетососудистая дистония, которая может протекать по кардиалгическому типу. При этом девушка еще до беременности могла констатировать подобные жалобы и даже проходить лечение. Боли могут сопровождаться перепадами давления, психоэмоциональной лабильностью, потемнением в глазах, гипотонией вплоть до обморочного состояния.
- Осложненное течение артериальной гипертензии. Сегодня все чаще можно встретиться со стабильным повышением уровня давления еще в молодом возрасте.
 Поэтому к 30 — 40 годам на фоне подъема даже до 140 — 150/90 мм рт. ст. могут появляться боли в области сердца, которые возникают вследствие нарушения кровотока в миокарде.
Поэтому к 30 — 40 годам на фоне подъема даже до 140 — 150/90 мм рт. ст. могут появляться боли в области сердца, которые возникают вследствие нарушения кровотока в миокарде. - Существующие или возникшие уже в зрелом возрасте сердечные пороки, особенно если проводились оперативные вмешательства (искусственные клапаны и т.д.).
- Воспаление сердечной мышцы (миокардит) или оболочки сердца (перикардит) на фоне инфекционных заболеваний. Иммунитет у мамы после родов снижен, и осложнения ОРВИ, гриппа и подобных недугов развиваются чаще. Поэтому особенно настороженно следует относиться к болям в области сердца, если недавно перенесена простуда.
- Все виды нарушения ритма могут сопровождаться сердечными болями. В норме допускаются периодически возникающие аритмии – единичные экстрасистолы. В момент такого сбоя ритма девушка может ощущать боль. Некоторые описывают это как «что-то оборвалось в сердце и замерло на секунду».
Но все-таки чаще приходится сталкиваться с другими, не такими серьезными проблемами, которые имитируют сердечные боли.
Рекомендуем прочитать статью о давлении после родов. Из нее вы узнаете о причинах повышенных и пониженных показателей, способах лечения.
А здесь подробнее о причинах головной боли после родов.
Женщины из группы риска
Можно выделить категорию девушек, у которых вероятность болей в сердце выше. К ним относятся:
- Женщины с вредными привычками – злоупотребляющие алкоголем и сигаретами.
- Те, у кого еще до беременности были признаки ВСД, а также констатирована артериальная гипертензия.
- Молодые мамы с избыточной массой тела, в том числе если набрали ее только во время беременности.
- При наличии сахарного диабета, так как заболевание поражает мелкие и средние сосуды.
- При отягощенной наследственности по развитию сердечно-сосудистых заболеваний.
- При низкой физической активности.
- При хроническом недосыпании, переутомлении и психоэмоциональной нагрузке.
- Женщины, у которых вынашивание осложнилось гестозом.

- После многоплодной беременности.
Проблемы с сердцем и их характеристика
Боли в сердце часто являются признаком более серьезных проблем, нежели полагает женщина. Узнать об этом можно только после тщательного обследования и осмотра специалиста.
Аритмия
В норме нервный импульс, который побуждает миокард к сокращению, генерируется в одном и том же месте — синусовом узле. Это обеспечивает постепенное сокращение всех отделов сердца и нормальную его работу. Если импульс образуется в другом месте, возникает аритмия. При этом сердце сокращается аномально, нарушается его кровоснабжение.
Такие ненормальные импульсы могут генерироваться в предсердиях (например, мерцательная аритмия и другие) и желудочках (может быть даже смертельным состоянием).
В норме допускается определенное количество аритмических импульсов в сутки, что можно зарегистрировать с помощью холтеровского мониторирования. После родов подобные нарушения ритма могут быть спровоцированы недосыпаниями, переутомлениями, излишним беспокойством за малыша и т. д. При этом девушки отмечают, что сердце «клокочет», «замирает» или что-то подобное.
д. При этом девушки отмечают, что сердце «клокочет», «замирает» или что-то подобное.
Тахикардия
Тахикардия относится к аритмии, при которой генерируется избыточное количество импульсов, а частота сердечных сокращений превышает 90 ударов в минуту. В норме такое возникает при страхе, физической нагрузке и т.п. Но иногда учащенный сердечный ритм присутствует постоянно или возникает периодически (спонтанные эпизоды тахикардии).
Напряжение, в котором приходится работать сердцу, в конечном счете приводит к нарушению его питания и болям.
При возникновении тахикардии после родов следует исключить гормональные нарушения — изменения работы щитовидной железы, яичников, коры надпочечников, гипофиза и т.д.
Миокардит
Миокардит — воспаление сердечной мышцы. После родов подобное может быть ассоциировано с ангиной, гриппозной инфекцией и другими подобными заболеваниями. Миокардит может приводить не только к болям, но и к нарушению ритма, сердечной недостаточности и другим проблемам.
Эмболия
Тромбоэмболия – перекрытие просвета сосуда тромбом. Если подобный сгусток попадает в артерии сердца, возникает инфаркт, головного мозга — инсульт, легкого — ТЭЛА. Все состояния являются угрожающими жизни. Риск подобных осложнений всегда есть у женщин во время родов, особенно при большой кровопотере и геморрагическом шоке.
Родовая кардиомиопатия
Это одно из редких состояний, которое может развиваться в конце беременности и в течение 5 месяцев после родов. Характеризуется левожелудочковой недостаточностью, которая проявляется отеками ног и всего тела, одышкой, затрудненным дыханием и некоторыми другими симптомами. Установить этот диагноз достаточно сложно, так как клинические проявления очень схожи с другими недугами.
Сердечная недостаточность
Выделяют право- и левожелудочковую сердечную недостаточность в зависимости от пораженного отдела. После родов у женщины может возникать как одна, так и другая. Правожелудочковая недостаточность чаще развивается при наличии пороков сердца, левожелудочковая — при артериальной гипертензии, кардиомиопатии и других состояниях.
Правожелудочковая недостаточность чаще развивается при наличии пороков сердца, левожелудочковая — при артериальной гипертензии, кардиомиопатии и других состояниях.
Сердечная недостаточность проявляется скоплением жидкости в полостях и тканях — возникают отеки, гидроторакс, гидропериокард, асцит и т.д. Развивается одышка при физической нагрузке и даже в покое.
Первая помощь при болях в сердце после родов
При возникновении болей в сердце всегда следует быть настороженными, иногда это может стоить жизни.
Если девушка никогда ничем не болела, и подобные ощущения возникли у нее на фоне общего благополучия, скорее всего, ничего страшного в этом нет. Такое бывает при усталости, переживаниях и т.д. Таблетка валерьяны или настойка пустырника помогают справиться в подобных ситуациях.
Если у девушки есть какая-то сердечная патология, и на этом фоне возникли боли, следует обратиться за медицинской помощью, в том числе за экстренной при острых приступах.
В случае, когда молодая мама жалуется на недомогание, дискомфорт в области сердца и потемнение в глазах, следует выполнить следующее:
- Уложить ее на горизонтальную поверхность, при этом ноги следует приподнять над общим уровнем тела.
- Обеспечить доступ свежего воздуха — открыть окно, снять верхнюю и тесную одежду.
- Дать понюхать аммиак из баночки или капнуть на вату.
- Если есть возможность, следует померять артериальное давление.
- В случае, когда после этого лучше не стало, необходимо вызвать скорую помощь.
Смотрите на видео о боли в сердце:
Диагностика заболеваний сердца после родов
Предположить сердечную патологию можно исходя из жалоб, сбора анамнеза и общего осмотра женщины. Но для подтверждения диагноза и выбора плана лечения необходимы дополнительные обследования. Они включают следующее:
Но для подтверждения диагноза и выбора плана лечения необходимы дополнительные обследования. Они включают следующее:
Метод диагностики | Что показывает |
Эхокардиография — ультразвуковое исследование | С его помощью можно определить размеры сердца, активность миокарда, наличие «нефункциональных» зон, характер кровотока и многое другое. Это безболезненная, доступная и очень информативная процедура. |
ЭКГ | Самый простой способ выявить сердечную патологию, особенно острые состояния (инфаркт, ТЭЛА, аритмии и многие другие). При этом импульсы регистрируются с помощью специально закрепленных датчиков на теле. |
Рентгенография органов грудной клетки | Позволяет выявить уже значимые нарушения, при которых размеры сердца сильно увеличиваются. |
Лабораторные тесты | Указывают на острые состояния. Например, есть маркеры инфаркта миокарда и другие. При миокардитах и миопатиях всегда проводится обследование на инфекции, которые могли бы привести к подобным проблемам. |
Лечение сердца после родов
Действенное лечение любой патологии сердца может быть назначено только после установления истинной причины неприятных ощущений. Поэтому при возникновении болей в этой области следует обратиться к терапевту, кардиологу или семейному врачу. При необходимости они направят на дообследование к другим специалистам. Основные направления лечения следующие:
Основные направления лечения следующие:
- Седативная терапия и снятие психоэмоционального напряжения, стресса.
- Стабилизация артериального давления и ритма сердца. При необходимости назначаются лекарственные препараты — гипотензивные, антиаритмические и т.д.
- Антибактериальная терапия проводится только в случае инфекционных миокардитов.
- Иногда необходимо оперативное лечение.
Профилактика сердечных болей
Сердце — «насос» в организме человека. Его необходимо тренировать и создавать условия для нормальной работы. Профилактика сердечных болей включает в себя следующее:
- Контроль массы тела. Каждый лишний килограмм — дополнительная нагрузка на сердце, которому приходится перекачивать больше жидкости.
- Поддержание физической активности. Считается, что в день следует проходить не менее 10 тысяч шагов.
- Своевременное выявление и лечение всех заболеваний, в том числе инфекционного характера.
- Здоровый сон и полноценное сбалансированное питание.
- Использование расслабляющих методик, например, йоги, дыхательной гимнастики и т.п.
А если это не сердечные боли
В большинстве случаев после родов приходится сталкиваться с болями в области сердца, которые не связаны с патологией этого органа. Подобный дискомфорт может быть следствием других заболеваний, а также новым образом жизни.
Межреберная невралгия
Это наиболее частая проблема, которая может имитировать сердечные боли. Могут быть достаточно сильные неприятные ощущения по ходу ребер или точечно. Отличить патологию самостоятельно не всегда возможно. Противовоспалительное лечение и гимнастика обычно хорошо помогают.
Остеохондроз
При этом заболевании происходит ущемление нервных корешков. Если подобное случается в грудном отделе позвоночника, то боли будут локализоваться именно в области сердца. Межреберная невралгия также у истоков часто имеет остеохондроз.
Спазм мышц
Длительные и неудобные положения молодой мамы, например, при кормлении или пеленании малыша, могут привести к спазму мышц — межреберных, спины. При этом боли будут напоминать сердечные. Они ноющие и усиливающиеся при поворотах тела.
При этом боли будут напоминать сердечные. Они ноющие и усиливающиеся при поворотах тела.
В этом случае местные разогревающие мази и противовоспалительные средства снимут симптомы за два-три дня.
Стресс
Психоэмоциональные переживания косвенно также могут стать причинами болей в области сердца. Особенно это характерно для истеричных и неуравновешенных девушек. Обусловлено подобное спазмом сосудов и нарушением кровотока в сердце.
Анемия
Сниженный уровень гемоглобина будет вызывать гипоксию всех органов и тканей женщины. Это же будет способствовать перепадам артериального давления, что сказывается на кровотоке и может вызвать неприятные ощущения в области сердца.
Заболевания желудка и кишечника
Боли при патологиях ЖКТ также могут либо отдавать в околосердечную зону, либо там локализоваться. Наряду с этим будут другие признаки нарушения пищеварения — изжога, неприятная отрыжка, тошнота и другие.
Болезни поджелудочной железы
Поджелудочная железа находится слева в подреберье. Ее воспаление или нарушение оттока секрета при измернении диеты или других провоцирующих факторах могут приводить к интенсивным опоясывающим болям. Иногда они односторонние и похожи на сердечные, отдают в левую лопатку.
Ее воспаление или нарушение оттока секрета при измернении диеты или других провоцирующих факторах могут приводить к интенсивным опоясывающим болям. Иногда они односторонние и похожи на сердечные, отдают в левую лопатку.
Пневмония
Если воспаление легких затрагивает нижние доли, или патологическая жидкость скапливается в плевральной полости глубоко слева, то при каждом вдохе женщина будет ощущать боли. На этом фоне также будут другие признаки воспаления — температура, слабость, вялость, кашель и т.д.
Диафрагмальные грыжи
Это достаточно редкая патология, при которой в диафрагме есть отверстия, через которые петли кишки из брюшной полости могут попадать в грудную клетку. О таких дефектах женщина может не знать до определенного момента. Ущемление кишечника будет сопровождаться болями, а если это в левой части диафрагмы, будет создаваться ощущение сердечных болей.
Рекомендуем прочитать статью о тромбофлебите после родов. Из нее вы узнаете о причинах заболевания, его опасности для мамы, проведении диагностики и лечения.
А здесь подробнее о нервах после родов.
Нагрузка на сердечно-сосудистую систему во время беременности и уже в послеродовом состоянии не проходит бесследно. Часто она провоцирует различные неприятные ощущения и обострение хронических заболеваний.
Но если боли в области сердца беспокоят постоянно или тревожат женщину, не проходят, лучше обратиться к специалисту для полного обследования и уточнения причины состояния.
Похожие статьи
Заболевания после родов: гинекологические…
Заболевания матки после родов требуют обязательного квалифицированного лечения, часто в условиях стационара. … В обязательном порядке осматриваются все мамы, которые когда-то болели этой патологией.
СЛОЖНОСТИ ЛЕЧЕНИЯ НАРУШЕНИЙ РИТМА СЕРДЦА У БЕРЕМЕННЫХ. СЛУЧАЙ РАДИОЧАСТОТНОЙ АБЛАЦИИ ПРЕДСЕРДНОЙ ТАХИКАРДИИ У БЕРЕМЕННОЙ С ИСПОЛЬЗОВАНИЕМ СИСТЕМЫ ТРЕХМЕРНОЙ НЕФЛЮОРОСКОПИЧЕСКОЙ НАВИГАЦИИ | Киргизова
1. Стрюк Р.И., Бунин Ю.А., Гурьева В.Н., Иртюга О.Б., Коков Л.С., Коломацкая О.Е., и др. Диагностика и лечение сердечно-сосудистых заболеваний при беременности. Национальные рекомендации 2018. Российский кардиологический журнал. 2018;3(155):91–134. DOI: 10.15829/1560-4071-2018-3-91-134.
Стрюк Р.И., Бунин Ю.А., Гурьева В.Н., Иртюга О.Б., Коков Л.С., Коломацкая О.Е., и др. Диагностика и лечение сердечно-сосудистых заболеваний при беременности. Национальные рекомендации 2018. Российский кардиологический журнал. 2018;3(155):91–134. DOI: 10.15829/1560-4071-2018-3-91-134.
2. Regitz-Zagrosek V., Blomstrom Lundqvist C., Borghi C., Cifkova R., Ferreira R., Foidart J.M., et al. ESC Guidelines on the management of cardiovascular diseases during pregnancy: the task force on the management of cardiovascular diseases during pregnancy of the European Society of Cardiology (ESC). Eur. Heart J. 2011 Dec.;32:3147–3197. DOI: 10.1093/eurheartj/ehr218.
3. Мангушева М.М., Руднева Т.В., Якупова С.П., Шамсутдинова Н.Г., Шамеева Л.С. Нарушение ритма сердца и проводимости у беременных. Клиническое наблюдение. Практическая медицина. 2013;69(1–2):7–13.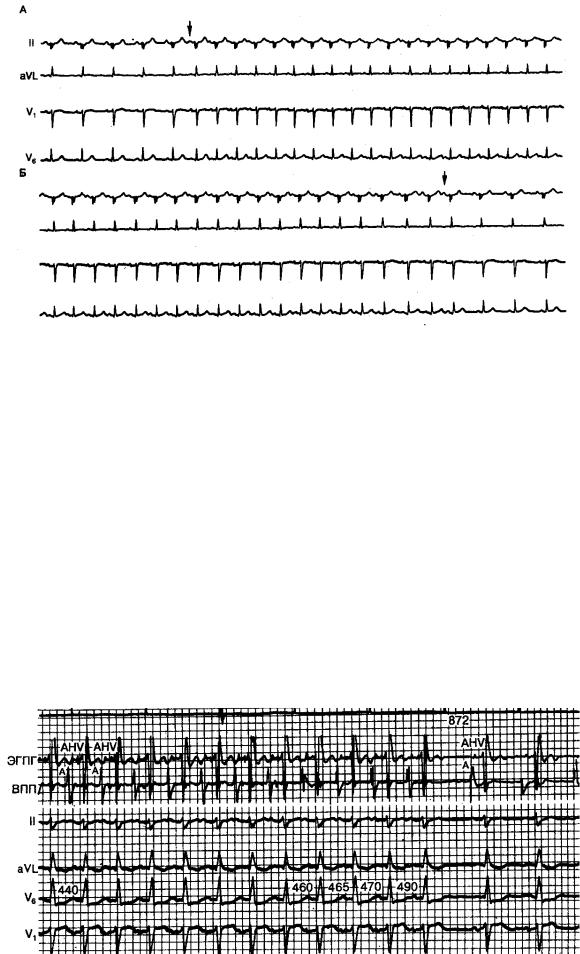
4. MacIntyre C., Iwuala C., Parkash R. Cardiac arrhythmias and pregnancy. Current Treatment Options in Cardiovascular Medicine. 2018 Jul. 11;20(8):63. DOI: 10.1007/s11936-018-0660-9.
5. Дедкова А.А., Киргизова М.А., Кистенева И.В., Борисова Е.В. Шестилетний опыт ведения беременных с нарушениями сердечного ритма и проводимости. Материалы Всероссийского научно-образовательного форума «Кардиология XXI века: альянсы и потенциал». Томск; 25-27 апреля 2018:107–110.
6. Canobbio M.M., Warnes C.A., Aboulhosn J., Connolly H.M. Management of pregnancy in patients with complex congenital heart disease: a scientific statement for healthcare professionals from the American Heart Association. Circulation. 2017;135(8):e50–e87. DOI: 10.1161/CIR.0000000000000458.
7. Ермакова Е.А., Матюшин Г.В., Гоголашвили Н.Г., Еремина Н.П. Частота нарушений ритма и проводимости сердца у женщин в третьем триместре беременности. Сибирское медицинское обозрение. 2013;1:49–52.
Ермакова Е.А., Матюшин Г.В., Гоголашвили Н.Г., Еремина Н.П. Частота нарушений ритма и проводимости сердца у женщин в третьем триместре беременности. Сибирское медицинское обозрение. 2013;1:49–52.
8. Могутова П.А., Потешкина Н.Г. Нарушения ритма сердца у беременных. Российский медицинский журнал. Мать и дитя. 2016;5:331–333.
9. Стрюк Р.И., Бернс С.А., Филиппова М.П., Брыткова Я.В., Борисов И.В., Баркова Е.Л. и др. Сердечно-сосудистые заболевания и ассоциированные с ними коморбидные состояния как факторы, определяющие неблагоприятные перинатальные исходы при беременности – анализ данных регистра беременных “БЕРЕГ”. Терапевтический архив. 2018;1(90):9–16. DOI: 10.17116/terarkh30189019-16.
10. Рунихина Н.К., Васильева А.В., Новикова И.М., Ткачева О.Н. Нарушения ритма сердца у беременных с дисплазией соединительной ткани. Акушерство и гинекология. 2012;3:97–102.
Акушерство и гинекология. 2012;3:97–102.
11. Bernal O., Moro C. Cardiac arrhythmias in women. Rev. Esp. Cardiol. 2006;59:609–618.
12. Yarnoz M.J., Curtis A.B. More reasons why men and women are not the same (gender differences in electrophysiology and arrhythmias). Am. J. Cardiol. 2008;101:1291–1296.
13. Астахова А.В., Лепахин В.К. Лекарства. Неблагоприятные побочные реакции и контроль безопасности. Серия: Профессиональная медицина. М.: Эксмо; 2008:256.
14. Косенко В.В., Глаголев С.В. Организация системы мониторинга безопасности зарегистрированных лекарственных препаратов в Российской Федерации. Вестник Росздравнадзора. 2011;6:31–39.
15. Санитарные правила и нормативы СанПиН 2.6.1.1192-03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований» (утв. Главным государственным санитарным врачом РФ 14 февраля 2003 г.).
Санитарные правила и нормативы СанПиН 2.6.1.1192-03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований» (утв. Главным государственным санитарным врачом РФ 14 февраля 2003 г.).
16. Сидорова И.С. Физиология и патология родовой деятельности. Руководство для практикующих врачей. М: Медицинское информационное агентство; 2013:1048.
Синдром послеродовой постуральной ортостатической тахикардии у пациентки с синдромом гипермобильности суставов
Синдром постуральной ортостатической тахикардии (POTS) обычно поражает женщин детородного возраста. Мы сообщаем о 37-летней женщине, у которой в послеродовом периоде развились симптомы рецидивирующего обморока. Ее тест с наклоном головы вверх и клиническая картина соответствовали POTS.
1. Введение
Рецидивирующие неожиданные обмороки могут иметь тяжелые последствия и привести к серьезным травмам, особенно в послеродовой период, когда обмороки матери могут иметь катастрофические последствия для новорожденного, а также для матери. Сообщалось, что послеродовые обмороки приводят к смерти из-за падения младенцев [1]. Мы сообщаем о 37-летней женщине, у которой в послеродовом периоде развились повторяющиеся эпизоды обморока.
Сообщалось, что послеродовые обмороки приводят к смерти из-за падения младенцев [1]. Мы сообщаем о 37-летней женщине, у которой в послеродовом периоде развились повторяющиеся эпизоды обморока.
2. Случай
37-летняя женщина, в анамнезе которой болела мигрень и рефлюкс-эзофагит, была осмотрена в нашей автономной клинике для оценки повторного обморока. За последние девять лет у нее были эпизоды изнурительных рецидивирующих обмороков. Ее первый эпизод произошел через шесть месяцев после того, как она родила дочь.В то время она описала эпизод, который произошел, когда она стояла на работе, во время которого она стала «расплывчатой», с головокружением, а впоследствии страдала от приступа обморока с кратковременной потерей сознания. Во время этого эпизода у нее не было судорожной активности. Она продолжала испытывать приступы головокружения без явных обмороков. Через шесть лет после ее первого эпизода симптомы и частота эпизодов увеличились до такой степени, что она испытала примерно восемь эпизодов головокружения и сердцебиения в течение шести месяцев, иногда приводящих к обморокам. Тем временем ее обследовали несколько неврологов. В конце концов, кардиолог отправил ее на тест с наклоном головы (HUTT). После принятия вертикальной позы во время теста с наклоном ее частота сердечных сокращений увеличилась с 86 ударов в минуту (базовый уровень) до 126 ударов в минуту в течение 5 минут, а ее артериальное давление упало с 126 мм рт. связаны с симптомами головокружения, учащенного сердцебиения и потери сознания. Первоначально ее лечили флудрокортизоном, который не смог облегчить ее симптомы.Мидодрин (альфа-агонист) и метилфенидат (некатехоламиновый симпатомиметик) также были опробованы, но безрезультатно. Во время этих эпизодов обморока она получила множественные травмы (включая травмы головы), и качество ее жизни заметно снизилось. Во время одного травматического обморока она упала во время сеанса физиотерапии. Кроме того, она также страдала от потери памяти и проблем с балансом.
Тем временем ее обследовали несколько неврологов. В конце концов, кардиолог отправил ее на тест с наклоном головы (HUTT). После принятия вертикальной позы во время теста с наклоном ее частота сердечных сокращений увеличилась с 86 ударов в минуту (базовый уровень) до 126 ударов в минуту в течение 5 минут, а ее артериальное давление упало с 126 мм рт. связаны с симптомами головокружения, учащенного сердцебиения и потери сознания. Первоначально ее лечили флудрокортизоном, который не смог облегчить ее симптомы.Мидодрин (альфа-агонист) и метилфенидат (некатехоламиновый симпатомиметик) также были опробованы, но безрезультатно. Во время этих эпизодов обморока она получила множественные травмы (включая травмы головы), и качество ее жизни заметно снизилось. Во время одного травматического обморока она упала во время сеанса физиотерапии. Кроме того, она также страдала от потери памяти и проблем с балансом.
В нашей клинике АД 100/80 сидя и 90/64 стоя.Ее пульс в положении лежа на спине составлял 70 ударов в минуту, а сразу после вставания увеличился до 111 ударов в минуту. Остальные результаты физикального обследования были нормальными, за исключением наличия гипермобильности суставов на запястьях с обеих сторон, больших пальцах, пальцах, локтях и лодыжках. После изучения ее анамнеза, физического осмотра и всесторонней оценки диагностическим впечатлением было вегетативная дисфункция и ортостатическая непереносимость, наиболее совместимые с впервые возникшим послеродовым синдромом постуральной ортостатической тахикардии.Ее общая клиническая картина ортостатической непереносимости и результаты исследования суставов наиболее соответствовали гипермобильности суставов. Первоначальный выбор основного руководства здесь был разумным; действительно, предыдущее руководство было по существу именно таким, как рекомендовал бы наш центр.
Остальные результаты физикального обследования были нормальными, за исключением наличия гипермобильности суставов на запястьях с обеих сторон, больших пальцах, пальцах, локтях и лодыжках. После изучения ее анамнеза, физического осмотра и всесторонней оценки диагностическим впечатлением было вегетативная дисфункция и ортостатическая непереносимость, наиболее совместимые с впервые возникшим послеродовым синдромом постуральной ортостатической тахикардии.Ее общая клиническая картина ортостатической непереносимости и результаты исследования суставов наиболее соответствовали гипермобильности суставов. Первоначальный выбор основного руководства здесь был разумным; действительно, предыдущее руководство было по существу именно таким, как рекомендовал бы наш центр.
Она была начата с дулоксетина, ингибитора обратного захвата серотонина / норэпинефрина. Во время своего следующего визита в клинику она сообщила о заметном улучшении симптомов, за исключением головной боли и легких когнитивных нарушений. Ей назначили Церефолин, чтобы помочь при потере памяти [2].
Ей назначили Церефолин, чтобы помочь при потере памяти [2].
3. Обсуждение
Во время беременности происходят множественные сердечно-сосудистые адаптации, которые необходимы для успешного завершения беременности. К ним относятся увеличение сердечного выброса, удержания натрия и воды с увеличением объема крови и снижением периферического сосудистого сопротивления и диастолического артериального давления [3]. Эти сердечно-сосудистые адаптации продолжаются в послеродовом периоде и позволяют вернуться к небеременному состоянию. Эти изменения в послеродовом периоде недостаточно подробно описаны и изучены [4].У нашей пациентки в послеродовом периоде развились рецидивирующие эпизоды обморока. Ранее сообщалось о послеродовых обмороках со значительной материнской заболеваемостью и одной младенческой смертностью [1]. Имеются сообщения о том, что пациенты с POTS могут иметь благоприятный исход во время беременности и в послеродовом периоде [5, 6]. Синдром гипермобильности суставов мог предрасположить нашу пациентку к симптомам ортостатической непереносимости и сделать ее уязвимой, особенно когда она вернулась в состояние перед беременностью с постепенной потерей эстрогена / прогестерона, вызвав задержку жидкости в послеродовом периоде.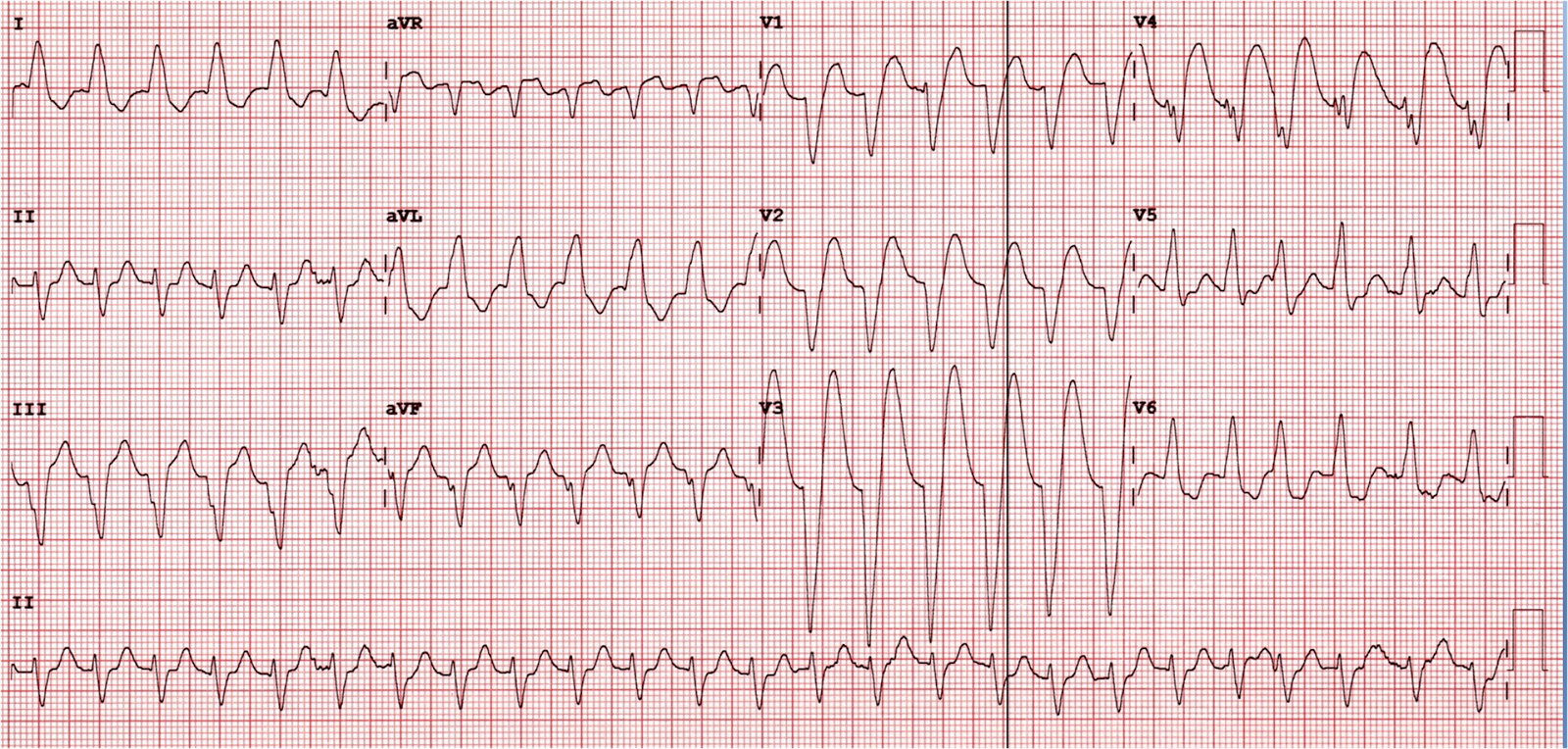
У пациентов с POTS основным механизмом является постоянная неспособность периферической сосудистой системы увеличивать сопротивление во время вертикальной позы. Пациенты с синдромом гипермобильности суставов испытывают еще большие трудности из-за потери поддерживающих соединительных тканей в сосудах. У этих пациентов развивается ортостатическая непереносимость из-за наличия аномально эластичной соединительной ткани в сосудистой сети. Это приводит к увеличению растяжимости сосудов в ответ на повышенное гидростатическое давление, которое возникает во время ортостатического напряжения.Следовательно, происходит чрезмерное скопление периферических вен с результирующей компенсаторной тахикардией. Около 70% пациентов с синдромом гипермобильности могут страдать от какой-либо формы ортостатической непереносимости из-за симпатической дисрегуляции [7]. Пациенты с POTS могут иметь обморок без существенного падения артериального давления. Повышение цереброваскулярного сопротивления, возникающее при ортостатическом стрессе, может объяснить потерю сознания у этих пациентов [8].
Этих пациентов обычно лечат флудрокортизоном [9] мидодрином [10], метилфенидатом [11] и селективными ингибиторами обратного захвата серотонина [12, 13].Комбинированные селективные ингибиторы обратного захвата серотонина и селективные ингибиторы обратного захвата норадреналина, такие как дулоксетин, являются наиболее эффективными. Предполагается, что дулоксетин изменяет плотность рецепторов серотонина в области ствола мозга и, таким образом, изменяет вегетативный тонус.
По нашему опыту, мы обнаружили, что использование комбинированных селективных ингибиторов обратного захвата серотонина и селективных ингибиторов обратного захвата норэпинефрина было более эффективным при POTS, чем при нейрокардиогенном обмороке [14].
4. Заключение
ГОРЯЧИЕ в послеродовом периоде могут иметь серьезные последствия; действительно, риски, связанные с обмороком, могут быть опасными для жизни не только матери, но и ребенка.Раннее распознавание и надлежащее лечение этих пациентов необходимы для предотвращения серьезных заболеваний и смертности, связанных с этим клиническим состоянием. Отдаленные результаты у пациенток с послеродовыми ГОРЯЧИМИ СТАНЦИЯМИ неизвестны.
Отдаленные результаты у пациенток с послеродовыми ГОРЯЧИМИ СТАНЦИЯМИ неизвестны.
Авторские права
Авторские права © 2009 Khalil Kanjwal et al. Это статья в открытом доступе, распространяется под
Лицензия Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Вот как можно избежать сердечной недостаточности в послеродовом периоде
Согласно недавнему исследованию, диагностика гипертонии во время беременности связана с повышенным риском сердечно-сосудистых заболеваний матери.
Те, у кого ранее было гипертоническое расстройство, подвергаются двойному риску. Это делает обязательным контроль артериального давления перед выпиской и после родов, в послеродовой период.
Сердечная недостаточность или послеродовая кардиомиопатия может возникнуть в течение пяти месяцев после родов.Некоторые симптомы этого состояния включают усталость, одышку, опухшие лодыжки, опухшие шейные вены и ощущение пропущенного сердцебиения или учащенного сердцебиения.
«Гипертония во время беременности является основным фактором риска как для матери, так и для ребенка. Высокое кровяное давление может препятствовать кровотоку по всему телу, в том числе к плаценте и матке. Это может еще больше повлиять на рост плода и вызвать преждевременное отслоение плаценты от плода. матка. Если не проводить тщательного наблюдения до, во время и после родов, высокое кровяное давление может даже стать основной причиной сердечных проблем, включая сердечную недостаточность, у таких женщин », — сказал доктор Манодж Кумар из больницы Макса Баладжи.
Некоторые другие фатальные последствия высокого кровяного давления включают преждевременные роды, судороги или даже смерть матери и ребенка.
Серьезность послеродовой кардиомиопатии можно определить по так называемой фракции выброса. Это количество крови, которое сердце перекачивает с каждым ударом. Нормальное число фракции выброса составляет около 60 процентов.
«Женщины относительно молодого репродуктивного возраста, особенно с дополнительным заболеванием, таким как гипертония, подвергаются повышенному риску заболеваемости и смерти от сердечной недостаточности. Им важно регулярно контролировать свое кровяное давление после родов. Риск сердечной недостаточности сохраняется до пяти месяцев после родов. Если вы испытываете такие симптомы, как усталость, одышка, опухшие лодыжки, опухшие шейные вены и ощущение пропущенного сердцебиения или учащенного сердцебиения, вам следует как можно скорее обратиться к специалисту », — сказал д-р К.К. Аггарвал, президент Фонда кардиологической помощи Индии. (HCFI).
Им важно регулярно контролировать свое кровяное давление после родов. Риск сердечной недостаточности сохраняется до пяти месяцев после родов. Если вы испытываете такие симптомы, как усталость, одышка, опухшие лодыжки, опухшие шейные вены и ощущение пропущенного сердцебиения или учащенного сердцебиения, вам следует как можно скорее обратиться к специалисту », — сказал д-р К.К. Аггарвал, президент Фонда кардиологической помощи Индии. (HCFI).
Высокое кровяное давление также является основным фактором риска для ребенка и может повлиять на приток крови к плаценте и матке.Это может привести к преждевременному отслоению плаценты от матки. Невозможно обратить вспять повреждение, вызванное сердечной недостаточностью, и в некоторых случаях может потребоваться операция.
Женщинам следует внести определенные изменения в образ жизни сразу после того, как они решат зачать ребенка. Некоторые из них включают сокращение потребления соли, регулярные физические упражнения, проверку имеющихся лекарств, регулярные дородовые осмотры и отказ от употребления табака и алкоголя.
Доктор Манодж Кумар добавил: «Женщины, у которых в послеродовом периоде диагностировано высокое кровяное давление, должны оставаться в больнице в течение некоторого времени.Хотя повреждение, вызванное сердечной недостаточностью, необратимо, оно все же может функционировать с помощью некоторых лекарств и лечения. В тяжелых случаях может потребоваться пересадка сердца.
«Женщины должны предпринять шаги, чтобы взять под контроль кровяное давление с момента зачатия, посредством определенных изменений образа жизни».
Несколько советов по контролю уровня артериального давления до, во время и после беременности.
- Прежде чем забеременеть, узнайте свой уровень артериального давления.
- Высокое потребление соли или натрия может повысить кровяное давление. Старайтесь есть меньше соли.
- Вставайте и двигайтесь, прежде чем зачать ребенка. Сидячие женщины могут набирать вес, что может увеличить риск гипертонии во время беременности, а также до и после нее.

- Убедитесь, что вы не принимаете лекарства, которые могут повышать артериальное давление.
- Если у вас уже высокое кровяное давление, поговорите со своим врачом о шагах, которые необходимо выполнить.
- Проходите регулярные дородовые осмотры.
- Табак и алкоголь небезопасны во время беременности, и их следует избегать.
…
Сердечная недостаточность после беременности: история Бриттани | Сердце
Мне посчастливилось видеть многих пациентов, которые, несмотря на серьезные сердечные заболевания, такие как застойная сердечная недостаточность, фибрилляция предсердий или увеличенное сердце, продолжают сохранять оптимистичный и позитивный настрой на протяжении всего лечения.
Но иногда дух пациента особенно поднимает настроение. Тридцатилетняя Бриттани Клейборн из Далласа — именно такой человек. У Бретани редкое заболевание, которое называется послеродовой кардиомиопатией, то есть внезапная слабость сердечной мышцы. Это происходит в течение месяца до родов или в течение пяти месяцев после родов, чаще всего сразу после родов.
Это происходит в течение месяца до родов или в течение пяти месяцев после родов, чаще всего сразу после родов.
Примерно у каждой 2000–3000 беременных женщин возникает это заболевание, и это тяжелое заболевание. Это молодые матери, которые сталкиваются со всем, что связано с тем, чтобы стать новым родителем, и им также приходится иметь дело с внезапным началом сердечного заболевания, которое лишает их сил и затрудняет дыхание.Для некоторых это означает, что они не могут иметь больше детей.
К счастью, многие женщины выздоравливают в течение периода от нескольких недель до нескольких месяцев. Некоторые женщины, у которых была послеродовая кардиомиопатия, даже могут иметь других детей. К сожалению, некоторые пациенты с послеродовой кардиомиопатией никогда не выздоравливают.
Бретань — одна из тех пациентов с менее оптимистичным прогнозом. У нее возникла вторичная проблема, называемая желудочковой тахикардией, когда одна из камер сердца иногда бьется слишком быстро.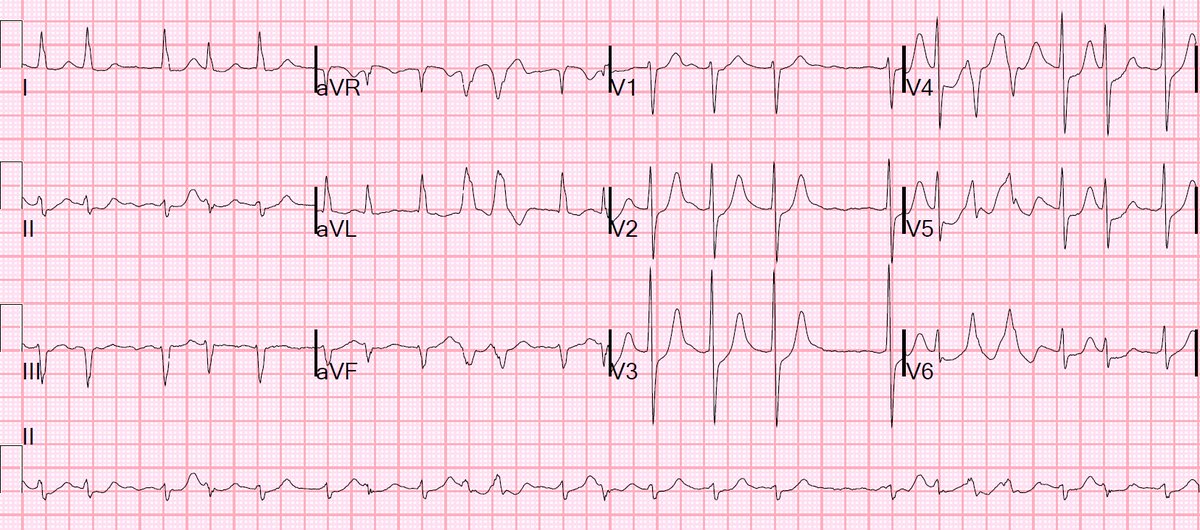 Состояние требует, чтобы ей был имплантирован внутренний дефибриллятор, чтобы контролировать учащенное сердцебиение. Сейчас она в нашем списке ожидания на пересадку сердца.
Состояние требует, чтобы ей был имплантирован внутренний дефибриллятор, чтобы контролировать учащенное сердцебиение. Сейчас она в нашем списке ожидания на пересадку сердца.
Позитивное отношение ко всему этому впечатляет само по себе. Но что делает историю Бриттани еще более вдохновляющей, так это то, что она пришла в голову, лежа на больничной койке. Позвольте Бриттани рассказать вам больше своими словами:
«Я родила своего сына Мику в воскресенье 2011 года и в следующий вторник отправилась домой из больницы, чувствуя себя прекрасно.В пятницу я почувствовал одышку и вернулся в больницу. Меня начали принимать лекарства, и я вернулся к своей жизни. Я воспитывала ребенка и работала, и у меня не было времени слишком много думать об этом.
«Но в 2012 году у меня начались приступы головокружения в результате учащенного сердцебиения. В итоге мне имплантировали дефибриллятор, чтобы стабилизировать сердцебиение. Однажды, когда я резал дыню дома, у меня случился разряд дефибриллятора, который случается, если сердцебиение выходит из-под контроля.
«Я сказал своей семье молиться за моего сына, которому сейчас 4 года, потому что я знал, что мы будем разлучены на какое-то время.
«После того, как я был госпитализирован, врачи сообщили мне, что мне нужна трансплантация. Между количеством людей, которые сдают кровь, и количеством людей, которым нужны органы, существует огромный разрыв. Это очень сильно ударило по мне. Мне нужно было что-то сделать.
«Однажды утром я проснулся в больнице с идеей создания веб-сайта и запустил HeartUNfailure.ком в тот вечер. Цель веб-сайта — распространить информацию о том, что людям необходимо зарегистрироваться, чтобы стать донорами органов. Цифры искажены. Не многие люди подписываются на роль доноров.
«Мне и моим друзьям уже за 30. Люди нашего возраста не часто задумываются о донорстве органов. Но действительно важно, чтобы люди всех возрастов и всех слоев общества стали донорами. А сделать это просто. На веб-сайте есть карта, по которой люди могут щелкнуть, чтобы перейти в реестр доноров своего штата.
«Я дочь, жена, мать, сестра, внучка, тетя, племянница и друг. Поэтому мне нужно высказаться — не только для меня и моей семьи, но и для семей во всем мире, у которых может не быть голоса. У меня сердечная недостаточность, но я все еще чувствую себя непобедимым ».
В разгар своей тяжелой болезни во время госпитализации Бриттани думала о других пациентах и использовала свои таланты и навыки, чтобы помочь им. Для меня было большой честью помогать заботиться о такой замечательной молодой женщине.
Пожертвование органов — это личный выбор. Вы можете зарегистрироваться в качестве донора органов на сайте Donate Life Texas.
Каковы признаки и симптомы послеродового кровотечения (ПРК)?
Центры по контролю и профилактике заболеваний. Репродуктивное здоровье: система наблюдения за смертностью при беременности. Доступно по адресу https://www.cdc.gov/reproductivehealth/maternalinfanthealth/pmss. html. 29 июня 2017 г .; Доступ: 21 июля 2017 г.
html. 29 июня 2017 г .; Доступ: 21 июля 2017 г.
ВОЗ.Снижение глобального бремени: послеродовое кровотечение. Обеспечение безопасной беременности . 2007. [Полный текст].
Американский колледж акушеров и гинекологов. Практический бюллетень ACOG: Руководство по клиническому ведению акушеров-гинекологов № 76, октябрь 2006 г .: послеродовое кровотечение. Акушерский гинекол . 2006 Октябрь 108 (4): 1039-47. [Медлайн].
Lutomski J, Byrne B, Devane D, Greene R. Тенденции роста атонических послеродовых кровотечений в Ирландии: 11-летнее популяционное когортное исследование. БЖОГ . 2012 Февраль 119 (3): 306-14. [Медлайн].
Корзина TF. Осложнения третьего периода родов. Основное ведение неотложной акушерской помощи . 3-е изд. Бристоль, Англия: Клиническая пресса; 1999. 196-201.
3-е изд. Бристоль, Англия: Клиническая пресса; 1999. 196-201.
Sentilhes L, Vayssière C, Deneux-Tharaux C и др. Послеродовое кровотечение: руководство по клинической практике Французского колледжа гинекологов и акушеров (CNGOF): в сотрудничестве с Французским обществом анестезиологии и интенсивной терапии (SFAR). Eur J Obstet Gynecol Reprod Biol . 2016 Март 198: 12–21. [Медлайн].
Каннингем Ф.Г., Гант Н.Ф., Левено К.Дж. и др., Ред. Ведение нормальных родов и родов. Акушерство Уильямса . 21-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2001. 320-5.
Rogers J, Wood J, McCandlish R, Ayers S, Truesdale A, Elbourne D. Активное и выжидательное ведение третьего периода родов: рандомизированное контролируемое исследование Hinchingbrooke. Ланцет .1998 7 марта. 351 (9104): 693-9. [Медлайн].
Begley CM, Gyte GM, Devane D, McGuire W., Weeks A. Активная тактика по сравнению с выжидательной тактикой у женщин в третьем периоде родов. Кокрановская база данных Syst Rev . 2015 г. 2 марта. CD007412. [Медлайн].
Джексон К.В. Младший, Олберт Дж. Р., Шеммер Г. К., Эллиот М., Хамфри А., Тейлор Дж. Рандомизированное контролируемое исследование, сравнивающее введение окситоцина до и после родов через плаценту для предотвращения послеродового кровотечения. Am J Obstet Gynecol . 2001 Октябрь 185 (4): 873-7. [Медлайн].
Sheiner E, Sarid L, Levy A, Seidman DS, Hallak M. Факторы акушерского риска и исход беременностей, осложненных ранним послеродовым кровотечением: популяционное исследование. J Matern Fetal Neonatal Med . 2005 Сентябрь 18 (3): 149-54. [Медлайн].
webmd.com»> Бломберг М. Материнское ожирение и риск послеродового кровотечения. Акушерский гинекол . 2011 Сентябрь 118 (3): 561-8.[Медлайн].
Хэнли Г.Э., Смолина К., Минцес Б., Оберландер Т.Ф., Морган С.Г. Послеродовое кровотечение и использование антидепрессантов-ингибиторов обратного захвата серотонина во время беременности. Акушерский гинекол . 2016 Март 127 (3): 553-61. [Медлайн].
Haelle T. Венлафаксин связан с повышенным риском послеродового кровотечения. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/858900. 15 февраля 2016 г .; Доступ: 2 марта 2016 г.
Общество акушерства и гинекологии Канады.Послеродовое кровотечение. БУДИЛЬНИК Руководство . 15-е изд. 2008.
Rogers MS, Yuen PM, Wong S. Как избежать ручного удаления плаценты: оценка интра-пупочной инъекции утеротоников с использованием техники Pipingas для лечения приросшей плаценты. Acta Obstet Gynecol Scand . 2007. 86 (1): 48-54. [Медлайн].
Marquette GP, Skoll MA, Dontigny L. Рандомизированное испытание, в котором сравнивали пероральный мизопростол с внутриамниотическим простагландином F2альфа при прерывании беременности во втором триместре. Банка J Obstet Gynaecol . 2005 27 ноября (11): 1013-8. [Медлайн].
[Рекомендации] Джеймс А.Х., Куидес П.А., Абдул-Кадир Р. и др. Болезнь фон Виллебранда и другие нарушения свертываемости крови у женщин: консенсус по диагностике и лечению международной группы экспертов. Am J Obstet Gynecol . 2009 Июль 201 (1): 12.e1-8. [Медлайн].
Хан GQ, Джон И.С., Вани С., Доэрти Т., Сибай Б.М. Контролируемое вытяжение за пуповину в сравнении с методами минимального вмешательства при доставке плаценты: рандомизированное контролируемое исследование. Am J Obstet Gynecol . 1997 Октябрь 177 (4): 770-4. [Медлайн].
McDonald S, Abbott JM, Higgins SP. Профилактика эргометрин-окситоцина по сравнению с окситоцином в третьем периоде родов. Кокрановская база данных Syst Rev . 2004. (1): CD000201.
Westhoff G, Cotter AM, Tolosa JE. Профилактический прием окситоцина в третьем периоде родов для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev . 2013 30 октября. CD001808.[Медлайн].
Dansereau J, Joshi AK, Helewa ME, et al. Двойное слепое сравнение карбетоцина и окситоцина в профилактике атонии матки после кесарева сечения. Am J Obstet Gynecol . 1999, март 180 (3, часть 1): 670-6. [Медлайн].
Оладапо О.Т., Фаволе Б., Блюм Дж., Абалос Э. Расширенное распространение мизопростола для предотвращения и лечения чрезмерной кровопотери после рождения. Кокрановская база данных систематических обзоров .15 февраля 2012 г.
Американская академия педиатрии, Американский колледж акушеров и гинекологов. Руководство по перинатальной помощи . 4-е изд. Деревня Элк-Гроув, штат Иллинойс: Американская академия педиатрии; 1997.
Американский колледж акушеров и гинекологов. Образовательный бюллетень ACOG. Геморрагический шок. Номер 235, апрель 1997 г. (заменяет № 82, декабрь 1984 г.). Американский колледж акушеров и гинекологов. Int J Gynaecol Obstet .1997 Май. 57 (2): 219-26. [Медлайн].
Schuurmans N, MacKinnon K, Lane C, Etches D. Профилактика и лечение послеродового кровотечения. J Soc Obstet Gynaecol Can . 2000. 22 (4): 271-81.
Ван Вольфсвинкель М.Э., Цварт Дж. Дж., Шутте Дж. М., Дувекот Дж. Дж., Пел М., Ван Роосмален Дж. Материнская смертность и серьезные материнские заболевания у свидетелей Иеговы в Нидерландах. БЖОГ . 2009 июль 116 (8): 1103-8.
Singla AK, Lapinski RH, Berkowitz RL, Saphier CJ.Подвержены ли риску материнской смерти женщины, являющиеся Свидетелями Иеговы ?. Am J Obstet Gynecol . 2001 Октябрь 185 (4): 893-5. [Медлайн].
Xiong X, Buekens P, Alexander S, Demianczuk N, Wollast E. Анемия во время беременности и исход родов: метаанализ. Ам Дж. Перинатол . 2000. 17 (3): 137-46. [Медлайн].
Stainsby D, MacLennan S, Hamilton PJ. Ведение массивной кровопотери: шаблонное руководство. Бр. Дж. Анаэст .2000 Сентябрь 85 (3): 487-91. [Медлайн].
Bonnar J. Массивное акушерское кровотечение. Baillieres Best Practices Clin Obstet Gynaecol . 2000 14 февраля (1): 1-18. [Медлайн].
ЖЕНЩИНЫ, соавторы исследования. Влияние раннего введения транексамовой кислоты на смертность, гистерэктомию и другие заболевания у женщин с послеродовым кровотечением (ЖЕНЩИНЫ): международное рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет .2017 27 мая. 389 (10084): 2105-2116. [Медлайн].
Стоунхэм, Мэриленд. Оценка методов увеличения скорости потока i.v. жидкое введение. Бр. Дж. Анаэст . 1995 Сентябрь 75 (3): 361-5. [Медлайн].
Choi PT, Yip G, Quinonez LG, Cook DJ. Кристаллоиды против коллоидов в жидкостной реанимации: систематический обзор. Crit Care Med . 1999, 27 января (1): 200-10. [Медлайн].
Робертс И., Олдерсон П., Банн Ф., Чиннок П., Кер К., Ширхаут Г.Коллоиды против кристаллоидов для жидкостной реанимации у тяжелобольных пациентов. Кокрановская база данных Syst Rev . 18 октября 2004 г.: (4): CD000567.
Hewitt PE, Machin SJ. Массовое переливание крови. ABC или переливание . Лондон, Англия: Издательство BMJ; 1998. 49-52.
Hughes DB, Ullery BW, Barie PS. Современный подход к заботе о свидетелях Иеговы. J Травма . 2008 июл.65 (1): 237-47. [Медлайн].
Атоеби В., Манди Н., Крокстон Т., Литтлвуд Т.Дж., Мерфи М.Ф. Необходимо ли вводить анти-D для предотвращения иммунизации RhD после переливания концентратов RhD-положительных тромбоцитов? Br J Haematol . 2000 Декабрь 111 (3): 980-3. [Медлайн].
Franchini M, Franchi M, Bergamini V, Salvagno GL, Montagnana M, Lippi G. Критический обзор использования рекомбинантного фактора VIIa при опасном для жизни акушерском послеродовом кровотечении. Семин Тромб Гемост . 2008 Февраль 34 (1): 104-12. [Медлайн].
Ахонен Дж., Джокела Р., Корттила К. Открытое нерандомизированное исследование рекомбинантного активированного фактора VII при большом послеродовом кровотечении. Acta Anaesthesiol Scand . 2007 августа 51 (7): 929-36. [Медлайн].
Franchini M, Manzato F, Salvagno GL, Lippi G. Потенциальная роль рекомбинантного активированного фактора VII для лечения тяжелого кровотечения, связанного с диссеминированным внутрисосудистым свертыванием: систематический обзор. Фибринолиз свертывания крови . 2007 октября 18 (7): 589-93. [Медлайн].
Гиббинс KJ, Олбрайт CM, Роуз DJ. Послеродовое кровотечение в развитых странах: куда идти мизопростол ?. Am J Obstet Gynecol . 1 августа 2012 г. [Medline].
O’Brien P, El-Refaey H, Gordon A, Geary M, Rodeck CH. Ректально вводимый мизопростол для лечения послеродового кровотечения, не реагирующего на окситоцин и эргометрин: описательное исследование. Акушерский гинекол . 1998 августа 92 (2): 212-4. [Медлайн].
Lokugamage AU, Sullivan KR, Niculescu I, et al. Рандомизированное исследование, сравнивающее ректально вводимый мизопростол и синтометрин в сочетании с инфузией окситоцина для остановки первичного послеродового кровотечения. Acta Obstet Gynecol Scand . 2001 сентябрь 80 (9): 835-9. [Медлайн].
Вайд А., Дадхвал В., Миттал С., Дека Д., Мисра Р., Шарма Дж. Б.. Рандомизированное контролируемое исследование профилактического сублингвального введения мизопростола в сравнении с внутримышечным введением метилэргометрина и внутримышечным введением 15-метил PGF2alpha при активном ведении третьего периода родов. Arch Gynecol Obstet . 2009 11 марта [Medline].
Tunçalp Ö, Hofmeyr GJ, Gülmezoglu AM. Простагландины для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev . 2012 15 августа 18; (3): CD000494. [Медлайн].
Winikoff B, Dabash R, Durocher J, Darwish E, Nguyen TN, León W. и др. Лечение послеродового кровотечения сублингвальным приемом мизопростола по сравнению с окситоцином у женщин, не подвергавшихся воздействию окситоцина во время родов: двойное слепое рандомизированное исследование не меньшей эффективности. Ланцет . 2010 16 января. 375 (9710): 210-6. [Медлайн].
Quibel T, Ghout I, Goffinet F, Salomon LJ, Fort J, Javoise S, et al. Активное ведение третьего периода родов с помощью комбинации окситоцина и мизопростола для предотвращения послеродового кровотечения: рандомизированное контролируемое исследование. Акушерский гинекол . 2016 Октябрь 128 (4): 805-11. [Медлайн].
Diop A, Daff B, Sow M, Blum J, Diagne M, Sloan NL и др. Окситоцин через Uniject (предварительно заполненная одноразовая инъекция) по сравнению с пероральным мизопростолом для профилактики послеродового кровотечения на уровне сообщества: кластерное рандомизированное контролируемое исследование. Ланцетный шар Здоровье . 2016, 4 (1) января: e37-44. [Медлайн].
Аттилакос Г., Псароудакис Д., Эш Дж., Бьюкенен Р., Винтер К., Дональд Ф. и др. Карбетоцин по сравнению с окситоцином для профилактики послеродового кровотечения после кесарева сечения: результаты двойного слепого рандомизированного исследования. БЖОГ . 2010 июл.117 (8): 929-36. [Медлайн].
Criscuolo JL, Kibler MP, Micholet S, et al. [Значение антибиотикопрофилактики во время внутриматочных процедур во время родов через естественные родовые пути.Сравнительное исследование 500 пациентов. J Gynecol Obstet Biol Reprod (Париж) . 1990. 19 (7): 909-18. [Медлайн].
Hallak M, Dildy GA 3rd, Hurley TJ, Moise KJ Jr. Трансвагинальный компрессионный компресс при опасном для жизни тазовом кровотечении, вызванном срастанием плаценты. Акушерский гинекол . 1991, ноябрь 78 (5, часть 2): 938-40. [Медлайн].
Майер RC. Контроль послеродового кровотечения тампонами матки. Am J Obstet Gynecol .1993, август 169 (2 Pt 1): 317-21; обсуждение 321-3. [Медлайн].
Seror J, Allouche C, Elhaik S. Использование трубки Сенгстакена-Блейкмора при массивном послеродовом кровотечении: серия из 17 случаев. Acta Obstet Gynecol Scand . 2005 июль 84 (7): 660-4. [Медлайн].
Ахтер С., Бегум М.Р., Кабир З., Рашид М., Лайла Т.Р., Забин Ф. Использование презерватива для остановки массивного послеродового кровотечения. МедГенМед . 2003 11 сентября. 5 (3): 38. [Медлайн].
Brees C, Hensleigh PA, Miller S, Pelligra R. Надувная противоударная одежда от акушерского кровотечения. Int J Gynaecol Obstet . 2004 ноябрь 87 (2): 119-24. [Медлайн].
Johanson R, Kumar M, Obhrai M, Young P. Ведение массивного послеродового кровотечения: использование гидростатического баллонного катетера во избежание лапаротомии. БЖОГ . 2001 апр. 108 (4): 420-2. [Медлайн].
Propst AM, Thorp JM Jr.Травматические гематомы вульвы: консервативное против хирургического лечения. South Med J . 1998 Февраль 91 (2): 144-6. [Медлайн].
Lingam K, Hood V, Carty MJ. Ангиографическая эмболизация при лечении тазовых кровотечений. БЖОГ . 2000 Сентябрь 107 (9): 1176-8. [Медлайн].
Stanco LM, Schrimmer DB, Paul RH, Mishell DR Jr. Экстренная околородовая гистерэктомия и связанные с ней факторы риска. Am J Obstet Gynecol . 1993 Март.168 (3 Пет 1): 879-83. [Медлайн].
Zelop CM, Harlow BL, Frigoletto FD Jr, Safon LE, Saltzman DH. Экстренная послеродовая гистерэктомия. Am J Obstet Gynecol . 1993 Май. 168 (5): 1443-8. [Медлайн].
Doumouchtsis SK, Papageorghiou AT, Arulkumaran S. Систематический обзор консервативного лечения послеродового кровотечения: что делать, если медикаментозное лечение не помогает. Obstet Gynecol Surv . 2007 августа 62 (8): 540-7. [Медлайн].
Plauche WC. Перипартальная гистерэктомия. Plauche WC, Morrison JC, O’Sullivan MJ, ред. Хирургическое акушерство . Филадельфия, Пенсильвания: У. Б. Сондерс; 1992. 447-65.
О’Лири JA. Перевязка маточной артерии при посткесарева сечении. Дж Репрод Мед . 1995 г., 40 (3): 189-93. [Медлайн].
AbdRabbo SA. Поэтапная деваскуляризация матки: новый метод лечения неконтролируемого послеродового кровотечения с сохранением матки. Am J Obstet Gynecol . 1994 Сентябрь 171 (3): 694-700. [Медлайн].
Кларк С.Л., Фелан Дж. П., Йе С.Ю., Брюс С.Р., Пол Р.Х. Перевязка подъязычной артерии при акушерском кровотечении. Акушерский гинекол . 1985 Сентябрь 66 (3): 353-6. [Медлайн].
Флойд Р.К., Моррисон Дж. Послеродовое кровотечение. Plauche WC, Morrison JC, O’Sullivan MJ, ред. Хирургическое акушерство . Филадельфия, Пенсильвания: У. Б. Сондерс; 1992. 373-82.
Vedantham S, Goodwin SC, McLucas B, Mohr G.Эмболизация маточной артерии: недостаточно используемый метод борьбы с тазовым кровотечением. Am J Obstet Gynecol . 1997 Apr.176 (4): 938-48. [Медлайн].
Pelage JP, Le Dref O, Mateo J, et al. Угрожающее жизни первичное послеродовое кровотечение: лечение экстренной селективной артериальной эмболизацией. Радиология . 1998, август, 208 (2): 359-62. [Медлайн].
Chauleur C, Fanget C, Tourne G, Levy R, Larchez C, Seffert P. Серьезное первичное послеродовое кровотечение, артериальная эмболизация и будущая фертильность: ретроспективное исследование 46 случаев. Репродукция Человека . 2008 г., 23 (7): 1553-9. [Медлайн].
Park HS, Shin JH, Yoon HK и др. Транскатетерная артериальная эмболизация при вторичном послеродовом кровотечении: результат у 52 пациентов в одном специализированном специализированном центре. J Vasc Interv Radiol . 2014, 27 июня. [Medline].
B-Lynch C, Coker A, Lawal AH, Abu J, Cowen MJ. Хирургическая техника B-Lynch для остановки массивного послеродового кровотечения: альтернатива гистерэктомии? Сообщается о пяти случаях. Br J Obstet Gynaecol . 1997 Mar.104 (3): 372-5. [Медлайн].
Price N, B-Lynch C. Техническое описание корсета B-Lynch для лечения массивного послеродового кровотечения и обзор опубликованных случаев. Int J Fertil Womens Med . 2005 июль-авг. 50 (4): 148-63. [Медлайн].
Hayman RG, Arulkumaran S, Steer PJ. Компрессионные швы матки: хирургическое лечение послеродового кровотечения. Акушерский гинекол .2002 Март 99 (3): 502-6. [Медлайн].
Cho JH, Jun HS, Lee CN. Гемостатическая техника наложения швов при маточном кровотечении во время кесарева сечения. Акушерский гинекол . 2000 Июль 96 (1): 129-131. [Медлайн].
Фаллоимитатор GA 3-й. Послеродовое кровотечение: новые возможности лечения. Clin Obstet Gynecol . 2002 июн. 45 (2): 330-44. [Медлайн].
Anorlu RI, Maholwana B, Hofmeyr GJ. Способы вывода плаценты при кесаревом сечении. Кокрановская база данных Syst Rev . 16 июля 2008 г. (3): CD004737.
Королевский колледж акушеров и гинекологов. Зеленое руководство № 27. Предлежание плаценты: диагностика и лечение. Доступно по адресу: http://www.rcog.org.uk/guidelines.asp?PageID=106&GuidelineID=17 . Лондон, Англия: RCOG Press; 2001. [Полный текст].
Descargues G, Douvrin F, Degre S, Lemoine JP, Marpeau L, Clavier E. Аномальная плацентация и избирательная эмболизация маточных артерий. Eur J Obstet Gynecol Reprod Biol . 2001 ноябрь 99 (1): 47-52. [Медлайн].
Cook DJ, Reeve BK, Guyatt GH и др. Профилактика стрессовой язвы у тяжелобольных. Разрешение противоречивых метаанализов. ДЖАМА . 1996 24-31 января. 275 (4): 308-14. [Медлайн].
Smaill FM, Grivell RM. Профилактика антибиотиками в сравнении с отсутствием профилактики инфекции после кесарева сечения. Кокрановская база данных Syst Rev .2014 28 октября. CD007482. [Медлайн].
Комитет по практическим бюллетеням-акушерству. Практический бюллетень № 183: Послеродовое кровотечение. Акушерский гинекол . 2017 Октябрь 130 (4): e168-e186. [Медлайн].
Gallos ID, Williams HM, Price MJ, Merriel A, Gee H, Lissauer D, et al. Утеротонические агенты для предотвращения послеродового кровотечения: сетевой метаанализ. Кокрановская база данных Syst Rev . 2018 25 апреля. 4: CD011689. [Медлайн].
Видмер М., Пьяджио Г., Нгуен ТМХ и др. Термостойкий карбетоцин в сравнении с окситоцином для предотвращения кровотечения после вагинальных родов. N Engl J Med . 2018 27 июня. [Medline].
Послеродовое кровотечение: профилактика и лечение
1. Knight M,
Каллаган ВМ,
Берг С,
и другие.
Тенденции послеродового кровотечения в странах с высокими ресурсами: обзор и рекомендации Международной совместной группы по послеродовым кровотечениям. BMC Беременность и роды .
2009; 9: 55 ….
2. Скажите L,
Чжоу Д,
Геммилл А,
и другие.
Глобальные причины материнской смертности: систематический анализ ВОЗ. Ланцетный шар Здоровье .
2014; 2 (6): e323 – e333.
3. Кларк С.Л.,
Белфорт М.А.,
Дилди GA,
Хербст М.А.,
Мейерс Дж. А.,
Хэнкинс Г.Д.
Материнская смерть в 21 веке: причины, профилактика и связь с кесаревым сечением. Am J Obstet Gynecol .
2008; 199 (1): 36.e136.e5.
4. Менар МК,
Главный ЭК,
Currigan SM.
Краткое изложение инициативы reVITALize: стандартизация определений акушерских данных. Акушерский гинекол .
2014. 124 (1): 150–153.
5. Американский колледж акушеров и гинекологов. Определения акушерских данных (версия 1.0). Оживить. https://www.acog.org/-/media/Departments/Patient-Safety-and-Quality-Improvement/2014reVITALizeObstetricDataDefinitions V10.pdf. Доступ 2 октября 2016 г.
6. Эвенсен А., Андерсон Дж. Глава J. Послеродовое кровотечение: третья стадия беременности. В: Leeman L, Quinlan J, Dresang LT, ред. Продвинутое жизнеобеспечение в акушерстве: учебный план. 5-е изд. Ливуд, Кан .: Американская академия семейных врачей; 2014.
7. Руководящие принципы и комитет по аудиту Королевского колледжа акушеров и гинекологов. Профилактика и лечение послеродового кровотечения. https://www.rcog.org.uk/en/guidelines-research-services/guidelines/gtg52/.По состоянию на 23 марта 2017 г. [обновлено]
8. Mousa HA,
Блюм Дж.
Abou El Senoun G,
Шакур Х,
Альфиревич З.
Лечение первичного послеродового кровотечения. Кокрановская база данных Syst Rev .
2014; (2): CD003249.
9. Маганн Э.Ф.,
Эванс С,
Хатчинсон М,
Коллинз Р.,
Говард BC,
Моррисон JC.
Послеродовое кровотечение после естественных родов: анализ факторов риска. Саут Мед Дж. .
2005. 98 (4): 419–422.
10. Совет по безопасности пациентов при охране здоровья женщин. Связка безопасности пациента при акушерском кровотечении. http://safehealthcareforeverywoman.org/patient-safety-bundles/obstetric-hemorrhage/ [требуется вход в систему]. По состоянию на 16 октября 2016 г.
11. Begley CM,
Gyte GML,
Деван Д,
Макгуайр В,
Недели А.
Активная тактика по сравнению с выжидательной тактикой у женщин в третьем периоде родов. Кокрановская база данных Syst Rev .
2015; (3): CD007412.
12.Tunçalp Ö,
Хофмейр Г.Дж.,
Гюльмезоглу AM.
Простагландины для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev .
2012; (8): CD000494.
13. Комитет акушерской практики. Заключение комитета нет. 529: приросшая плацента. Акушерский гинекол .
2012; 120 (1): 207–211.
14. Главный ЭК,
Гоффман Д.,
Скавоне БМ,
и другие.;
Национальное партнерство по охране материнства; Совет по безопасности пациентов при охране здоровья женщин.Национальное партнерство за материнскую безопасность: согласованный пакет по акушерскому кровотечению [опубликованное исправление опубликовано в Obstet Gynecol. 2015; 126 (5): 1111]. Акушерский гинекол .
2015. 126 (1): 155–162.
15. Deneux-Tharaux C,
Sentilhes L,
Майяр Ф,
и другие.
Влияние рутинного контролируемого тракции за пуповину в рамках активного ведения третьего периода родов на послеродовое кровотечение: многоцентровое рандомизированное контролируемое исследование (TRACOR) [опубликованные исправления появляются в BMJ.2013; 347: f6619 и BMJ. 2013; 346: f2542]. BMJ .
2013; 346: f1541.
16. Westhoff G,
Коттер А.М.,
Tolosa JE.
Профилактический прием окситоцина в третьем периоде родов для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev .
2013; (10): CD001808.
17. Солтани H,
Хатчон Д.Р.,
Пулозе Т.А.
Сроки профилактического приема утеротоников в третьем периоде родов после естественных родов. Кокрановская база данных Syst Rev .2010; (8): CD006173.
18. Беллад М.Б.,
Тара Д,
Ганачари М.С.,
и другие.
Профилактика послеродового кровотечения с помощью мизопростола или окситоцина сублингвально: двойное слепое рандомизированное контролируемое исследование. БЖОГ .
2012; 119 (8): 975–982, обсуждение 982–986.
19. Хофмейр Г.Дж.,
Абдель-Алим Х,
Абдель-Алим МА.
Массаж матки для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev .2013; (7): CD006431.
20. Чен М.,
Чанг Q,
Дуан Т,
Он J,
Чжан Л.,
Лю X.
Массаж матки для уменьшения кровопотери после родов через естественные родовые пути: рандомизированное контролируемое исследование. Акушерский гинекол .
2013; 122 (2 п.1): 290–295.
21. Хофмейр Г.Дж.,
Мшвешве NT,
Гюльмезоглу AM.
Контролируемое вытяжение за пуповину в третьем периоде родов. Кокрановская база данных Syst Rev .
2015; (1): CD008020.
22. Количественная оценка кровопотери: практическое задание AWHONN № 1. J Obstet Gynecol Neonatal Nurs .
2015; 44 (1): 158–160.
23. Американский колледж акушеров и гинекологов.
Послеродовое кровотечение при естественных родах. Контрольный список безопасности пациента № 10. Акушерский гинекол .
2013; 121: 1151–1152.
24. Соса К.Г.,
Альтхабе Ф,
Белизан Ю.М.,
Буекенс П.
Использование окситоцина на ранних стадиях родов и его влияние на активное ведение третьего периода родов. Am J Obstet Gynecol .
2011; 204 (3): 238.e1–238.e5.
25. ЖЕНЩИНЫ, соавторы исследования.
Влияние раннего введения транексамовой кислоты на смертность, гистерэктомию и другие заболевания у женщин с послеродовым кровотечением (ЖЕНЩИНЫ): международное рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет .
2017; 389 (10084): 2105–2116.
26. Carroli G,
Миннини Л.
Эпизиотомия при вагинальных родах. Кокрановская база данных Syst Rev .2009; (1): CD000081.
27. You WB,
Zahn CM.
Послеродовое кровотечение: ненормально прилегающая плацента, инверсия матки и послеродовые гематомы. Clin Obstet Gynecol .
2006. 49 (1): 184–197.
28. Корзина TF.
Острая инверсия матки: обзор 40 случаев. Банка J Obstet Gynaecol .
2002. 24 (12): 953–956.
29. Гильяно М.,
Шкаф E,
Терби Д,
LeGoueff F,
Деруэль П.,
Субтил Д.Признаки, симптомы и осложнения полного и частичного разрыва матки во время беременности и родов. Eur J Obstet Gynecol Reprod Biol .
2014. 179: 130–134.
30. Группа участников конференции по развитию консенсуса национальных институтов здравоохранения.
Заявление конференции по развитию консенсуса Национального института здравоохранения: вагинальные роды после кесарева сечения: новые идеи 8–10 марта 2010 г. Obstet Gynecol .
2010. 115 (6): 1279–1295.
31. Американский колледж акушеров и гинекологов.Практический бюллетень ACOG № 115: вагинальные роды после предыдущего кесарева сечения. Акушерский гинекол .
2010. 116 (2 ч. 1): 450–463.
32. Гиз Дж. М.,
МакДонах М.С.,
Остервейл П.,
Нигрен П.,
Чан Б.К.,
Гельфанд М.
Систематический обзор частоты и последствий разрыва матки у женщин, перенесших кесарево сечение в прошлом. BMJ .
2004. 329 (7456): 19–25.
33. Magann EF,
Эванс С,
Чаухан СП,
Lanneau G,
Фиск А.Д.,
Моррисон JC.Продолжительность третьего периода родов и риск послеродового кровотечения. Акушерский гинекол .
2005. 105 (2): 290–293.
34. У С,
Кочергинский М,
Hibbard JU.
Аномальная плацентация: анализ за двадцать лет. Am J Obstet Gynecol .
2005. 192 (5): 1458–1461.
35. Недели нашей эры.
Задержка плаценты. Лучшая практика клиники акушерства Gynaecol .
2008. 22 (6): 1103–1117.
36. Нардин Ю.М.,
Недели А,
Карроли Г.Инъекция в пупочную вену для лечения задержанной плаценты. Кокрановская база данных Syst Rev .
2011; (5): CD001337.
37. Güngördük K,
Асичиоглу О,
Бесимоглу Б,
и другие.
Использование инъекции окситоцина в пупковую вену в повседневной практике при активном ведении третьего периода родов: рандомизированное контролируемое исследование. Акушерский гинекол .
2010. 116 (3): 619–624.
38. Каннингем Ф.Г.,
Нельсон ДБ.Синдромы диссеминированного внутрисосудистого свертывания в акушерстве. Акушерский гинекол .
2015; 126 (5): 999–1011.
39. Линдон А., Лагрю Д., Шилдс Л. Е., Мэйн Э, Кейп V. Улучшение реакции здравоохранения на акушерское кровотечение. (Калифорнийский набор инструментов по качественному уходу за матерями для преобразования системы охраны материнства). Разработан в соответствии с контрактом № 11–10006 с Министерством здравоохранения Калифорнии; Отдел охраны здоровья матери, ребенка и подростков; Опубликовано Калифорнийским объединением по качественному уходу за матерями, 17 марта 2015 г.
40. Neumar RW,
Шустер М,
Каллавей CW,
и другие.
Часть 1: Краткое содержание: Обновление рекомендаций Американской кардиологической ассоциации 2015 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи. Тираж .
2015; 132 (18 приложение 2): S315 – S367.
41. Всемирная организация здравоохранения. Рекомендации ВОЗ по ведению послеродового кровотечения и задержки плаценты. http://apps.who.int/iris/bitstream/10665/44171/1/9789241598514_eng.pdf. По состоянию на 29 сентября 2016 г.
42. Grönvall M,
Тикканен М,
Талльберг Э,
Паавонен Дж.,
Стефанович В.
Использование баллонной тампонады Бакри при лечении послеродового кровотечения: серия из 50 случаев из клинической больницы третичного уровня. Acta Obstet Gynecol Scand .
2013. 92 (4): 433–438.
43. Американский колледж акушеров и гинекологов.
Практический бюллетень ACOG: руководство по клиническому ведению для акушеров-гинекологов № 76, октябрь 2006 г .: послеродовое кровотечение. Акушерский гинекол .
2006. 108 (4): 1039–1047.
44. Миллер С,
Мартин HB,
Моррис JL.
Противошоковая одежда при послеродовом кровотечении. Лучшая практика клиники акушерства Gynaecol .
2008. 22 (6): 1057–1074.
45. Робертс Н.П.,
Китчинер, штат Нью-Джерси,
Кенарди Дж.
Bisson JI.
Ранние психологические вмешательства для лечения симптомов острого травматического стресса. Кокрановская база данных Syst Rev .
2010; (3): CD007944.
46. Предупреждение материнской смертности. Jt Comm Perspect .
2010; 30 (3): 7–9.
47. Райли В,
Дэвис С.,
Миллер К,
Хансен Х,
Сайнфорт Ф,
Сладкий Р.
Дидактические и симуляционные групповые тренинги по нетехническим навыкам для улучшения перинатальных исходов для пациентов в общественной больнице. Jt Comm J Qual Безопасность пациента .
2011. 37 (8): 357–364.
48. Комитет американских акушеров и гинекологов по безопасности пациентов и повышению качества.Заключение комитета нет. 590: подготовка к неотложной медицинской помощи в акушерстве и гинекологии. Акушерский гинекол .
2014. 123 (3): 722–725.
49. Maughan K,
Хайм SW,
Галазка СС.
Профилактика послеродового кровотечения: ведение третьего периода родов. Ам Фам Врач .
2006. 73 (6): 1025–1028.
50. Андерсон Дж. М.,
Офорт Д.
Профилактика и лечение послеродового кровотечения. Ам Фам Врач .2007. 75 (6): 875–882.
Беременность при катехоламинергической полиморфной желудочковой тахикардии
Abstract
Цели
Это исследование представляло собой ретроспективное исследование катехоламинергической полиморфной желудочковой тахикардии (CPVT) у пациенток с катехоламинергической полиморфной желудочковой тахикардией (CPVT) в Канаде и Нидерландах для сравнения частоты случаев беременности и послеродовых событий.
Предпосылки
CPVT характеризуется опасными для жизни аритмиями при физической нагрузке или эмоциональном стрессе.Риск аритмии у пациенток с CPVT во время беременности неизвестен.
Методы
Были рассмотрены исходные демографические данные, генетика, лечение и осложнения беременности. При расчетах частоты событий предполагалась 40-недельная беременность и 24-недельный послеродовой период.
Результаты
Девяносто шесть пациенток с CPVT имели 228 беременностей (в среднем 2 беременности на пациентку; диапазон: от 1 до 10; всего: 175,4 пациенто-лет). Средний возраст постановки диагноза CPVT составлял 40,7 года (от 12 до 84 лет), а средний период наблюдения — 2 года.9 лет (диапазон: от 0 до 20 лет; всего 448,1 пациенто-лет). Большинство пациенток имели беременность до постановки диагноза CPVT (82%). Беременность и послеродовые сердечные события включали обмороки (5%) и прерывание сердечной деятельности (1%), которые имели место у пациенток, не принимавших бета-адреноблокаторы. Другие осложнения включали выкидыши (13%) и задержку внутриутробного развития (1 случай). Во время небеременного периода было 6 сердечных приступов (6%). Частота наступления беременности и послеродового периода составила 1,71 и 2,85 случая на 100 пациенто-лет соответственно, а комбинированная частота событий во время беременности и послеродового периода составила 2.14 событий на 100 пациенто-лет. Эти показатели не отличались от частоты событий у небеременных (1,46 событий на 100 пациенто-лет).
Выводы
Комбинированный риск беременности и послеродовой аритмии у пациенток с CPVT не был повышен по сравнению с небеременным периодом. У большинства пациенток была беременность до постановки диагноза, и все пациенты с событиями не принимали бета-адреноблокаторы во время события.
Ключевые слова
аритмия
остановка сердца
катехоламинергическая полиморфная желудочковая тахикардия
беременность
внезапная смерть
синкопе
Аббревиатуры и аббревиатуры ICC2000
0002 аббревиатуры сердечного ритма 9000 9000 аббревиатуры 9000 аббревиатуры 9000 аббревиатуры 9000 аббревиатура сердечного ритма -дефибриллятор
SADS
Синдром внезапной аритмической смерти
Рекомендуемые статьи Цитирующие статьи (0)
Просмотреть аннотацию
© 2019 Фонд Американского колледжа кардиологов.Опубликовано Elsevier.
Рекомендуемые статьи
Ссылки на статьи
1 | Сермер М., Коламн Дж., Сиу С. Беременность, осложненная сердечными заболеваниями: обзор опыта Канады. Obstet Gynecol 23: 540–544, 2003 | ||
2 | Warnes C: Беременность и болезни сердца. В Либби П., Боноу Р.О., Манн Д.Л., Зипес Д.П. (редакторы), Болезнь сердца Браунвальда.8-е изд. Филадельфия: WB Saunders, 2008 | ||
3 | Capeless EL, Clapp JF: Когда параметры сердечно-сосудистой системы вернутся к значениям, которые были до зачатия? Am J Obstet Gynecol 1165: 883–886, 1991 | ||
4 | Mendelson M: Беременность у женщины с ранее существовавшим сердечно-сосудистым заболеванием. Gynecol Obstet 1: 17, 1998 | ||
5 | Kerr MG: Механические эффекты беременной матки на поздних сроках беременности.J Obstet Gynaecol Br Commonw 72: 513–529, 1965 | ||
6 | Sadaniantz A, Kocheril AG, Emaus SP et al: Сердечно-сосудистые изменения при беременности, оцененные с помощью двумерной и допплерографии. Am J Soc Echocard 5: 258, 1992 | ||
7 | Кампос О., Андраде Дж. Л., Боканегра Дж. И др.: Психологическая поликлапанная регургитация во время беременности: продольное допплеровское исследование.Int J Cardiol 40: 265, 1993 | ||
8 | Widerhorn J, Rubin J, Frishman W: Сердечно-сосудистые препараты при беременности. Cardiol Clin 5: 651–674, 1987 | ||
9 | Дэвис Г.А., Герберт В.Н.: Ишемическая болезнь сердца и кардиомиопатия при беременности. J Obstet Gynecol Can 29: 575–579, 2007 | ||
10 | Sliwa K, Forster O, Libhaber E и др.: Перипартальная кардиомиопатия: маркеры воспаления как предикторы исхода у 100 пациентов .Eur Heart J 27: 441–446, 2006 | ||
11 | Kim HJ, Kim DK, Lee SC и др.: Феохромоцитома, осложненная кардиомиопатией после родов: отчет о болезни и обзор литературы. Korean J Intern Med 13: 117–122, 1998 | ||
12 | Nanda AS, Feldman A, Liang CS: Острое обращение катехоламиновой кардиомиопатии, вызванной феохромоцитомой. Clin Cardiol 18: 421–423, 1995 | ||
13 | Кац А., Гольденберг И., Маоз С. и др.: Перипартальная кардиомиопатия, возникающая у пациента, ранее получавшего доксорубицин.Am J Med Sci 314: 399–400, 1997 | ||
14 | Curtis SL, Marsden-Williams J, Sullivan C et al: Современные тенденции в лечении сердечных заболеваний во время беременности. Int J Cardiol 2008 [Epub перед печатью] | PubMed | |
15 | Karetzky M, Ramirez M: Острая дыхательная недостаточность во время беременности: анализ 19 случаев. Medicine (Baltimore) 77: 41–49, 1998 | ||
16 | Abboud J, Murad Y, Chen-Scarabelli C, Saravolatz L. и др.: Перипартальная кардиомиопатия: всесторонний обзор.Int J Cardiol 127: 295–303, 2007 | ||
17 | Lamparter S, Pankuweit S, Maisch B. Клинические и иммунологические характеристики послеродовой кардиомиопатии. Int J Cardiol 118: 14–20, 2007 | ||
18 | Oakley C. Миокардит, перикардит и другие заболевания перикарда. Heart 84: 449–454, 2000. | ||
19 | Elkayam U, Akhter MW, Singh H et al: Кардиомиопатия, связанная с беременностью.Клинические характеристики и сравнение раннего и позднего обращения. Тираж. 111: 2050–2055, 2005 | ||
20 | Ланг Р.М., Приджиан Г., Фельдман и др.: Механика левого желудочка при преэклампсии. Am Heart J 121: 1768–1775, 1991 | ||
21 | Lampert MB, Hibbard J, Weinert L et al: Перипартальная сердечная недостаточность, связанная с длительной токолитической терапией.Am J Obstet Gynecol 168: 493–495, 1993 | ||
22 | Tatara T, Morisaki H, Shimada M et al: Отек легких после длительной бета-адренергической терапии и кесарева сечения. Anesth Analg 81: 417–418, 1995 | ||
23 | Sasson Z, Rakowski H, Wigle ED: Гипертрофическая кардиомиопатия. Cardiol Clin 6: 233–288, 1988 | ||
24 | Desai DK, Moodley J, Naidoo DP, Bhorat I. Сердечные аномалии при отеке легких, связанные с гипертоническими кризами во время беременности.Br J Obstet Gynaecol 103: 523–528, 1996 | ||
25 | Witlin AG, Mabie WC, Sibai BM: Перипартальная кардиомиопатия: продольное эхокардиографическое исследование. Am J Obstet Gynecol 177: 1129–1132, 1997 | ||
26 | Ланг Р.М., Ламперт МБ, Поппас А. и др.: Перипартальная кардиомиопатия. В Elkayam U, Gleicher N (eds): Cardiac Problems in Pregnancy, pp 87–100.3-е изд. Нью-Йорк: Wiley-Liss, 1998 | ||
27 | Brown CS, Bertolet BD: Перипартальная кардиомиопатия: всесторонний обзор. Am J Obstet Gynecol 178: 409–414, 1998 | ||
28 | Qasqas SA, McPherson C, Firshman WH и др.: Фармакотерапевтические аспекты сердечно-сосудистой системы во время беременности и кормления грудью. Cardiol Rev 12: 240–261, 2004 | ||
29 | Qasqas SA, McPherson C, Frishman WH и др.: Фармакотерапевтические аспекты сердечно-сосудистой системы во время беременности и кормления грудью.Cardiol Rev 12: 201–221, 2004 | ||
30 | Hirsh J, Warkentin TE, Raschke R et al: Гепарин и низкомолекулярный гепарин: механизмы действия, фармакокинетика, дозирование соображения, мониторинг, эффективность и безопасность. Chest 114: 489S– 510S, 1998 | ||
31 | Schneider DM, von Tempelhoff GJ, Heilmann L: ретроспективная оценка безопасности и эффективности низкомолекулярного гепарина в качестве тромбопрофилактики.Am J Obstet Gynecol 177: 1567–1568, 1997 | ||
32 | St John Sutton M, Cole P, Plappert M et al: Влияние последующей беременности на функцию левого желудочка при перипартальной кардиопатии. Am Heart J 121: 1776–1778, 1991 | ||
33 | Carvalho AM, Brandao A, Martinez EE et al: Прогноз при послеродовой кардиомиопатии. Am J Cardiol 64: 540–542, 1989 | ||
34 | Рис EA, Egan JFX, Coustan DR: Ишемическая болезнь сердца при диабетической беременности.Am J Obstet Gynecol 154: 150–151, 1986 | ||
35 | Hagay Z, Weissman A: Ведение диабетической беременности, осложненной ишемической болезнью сердца и невропатией. Obstet Gynecol 23: 205–220, 1996 | ||
36 | Rutherford JD: Ишемическая болезнь сердца у беременных. В Elkayam U, Gleicher N (eds): Сердечные проблемы во время беременности, стр 121–130. Нью-Йорк: Wiley-Liss, 1998 | ||
37 | Hughes JR, Davies JA: Антикардиолипиновые антитела в клинических условиях, связанных с риском тромботических событий.Thromb Res 89: 101–106, 1998 | ||
38 | Daniels C, Bacon J, Fontana ME и др.: Аномальное происхождение левой главной коронарной артерии из-за перипартальной маскарадии легочного ствола. . Am J Cardiol 79: 1307–1308, 1997 | ||
39 | Mabie WC, Freire CM: Внезапная боль в груди и сердечные приступы у акушерского пациента. Obstet Gynecol Clin North Am 22: 19–37, 1995 | ||
40 | Доннелли С., Маккенна П., МакГинг П., Сахру Д.: Инфаркт миокарда во время беременности.Br J Obstet Gynaecol 100: 781–782, 1993 | ||
41 | Hankins GDV, Wendel GD Jr, Leveno KF: Инфаркт миокарда во время беременности: обзор. Obstet Gynecol 65: 13–146, 1985 | ||
42 | Iadanza A, Del Pasqua A, Barbati R et al: Острый инфаркт миокарда с подъемом сегмента ST при беременности из-за коронарного вазоспазма и обзор литературы.Int J Cardiol 115: 81–85, 2007 | ||
43 | Гарри Д., Лейкин Е., Флейшер А.Г.: Острый инфаркт миокарда при беременности с последующим медикаментозным и хирургическим лечением. Obstet Gynecol 87: 802–804, 1996 | ||
44 | Roth A, Elkayam U: Острый инфаркт миокарда, связанный с беременностью. Ann Intern Med 125: 751–762, 1996 | ||
45 | Badui E, Enciso R: Острый инфаркт миокарда во время беременности и послеродового периода: обзор.Ангиология 47: 739–756, 1996 | ||
46 | Klutstein MW, Tzivoni D, Bitran D et al: Лечение спонтанного расслоения коронарной артерии: отчет о трех случаях. Катет Cardiovasc Diagn 40: 372–376, 1997 | ||
47 | Koul AK, Hollander G, Moskovits N et al: Расслоение коронарной артерии во время беременности и в послеродовом периоде: два отчета о клинических случаях и обзор литературы.Катет Cardiovasc Intervent 52: 88–94, 2001 | ||
48 | Webber MD, Halligan RE, Schumacher JA: Острый инфаркт, интракоронарный тромболизис и первичная ЧТКА во время беременности. Катет Кардиоваск Диагноз 42: 38–43, 1997 | ||
49 | Леонхардт Г., Галлия С., Нитч Х. Х. и др.: Тромбойтическая терапия во время беременности. J Тромболизис. 21: 271–276, 2006 | ||
50 | Ascarelli MH, Grider AR, Hsu HW: Острый инфаркт миокарда во время беременности, купированный с помощью немедленной чрескожной транслюминальной коронарной ангиопластики.Obstet Gynecol 88: 655–657, 1996 | ||
51 | Cowan NC, deBelder MA, Rothman MT: Коронарная ангиопластика во время беременности. Br Heart J 59: 588– 592, 1988 | ||
52 | Balmain S, McCullough CT, Love C et al: Острый инфаркт миокарда во время беременности успешно лечится с помощью первичного чрескожного коронарного вмешательства. Int J Cardiol 116: e85 – e87, 2007 | ||
53 | Boztosun B, Olcay A, Avci A et al: Лечение острого инфаркта миокарда во время беременности с помощью баллонной ангиопластики коронарной артерии.Использование тирофибана и клопидогреля. Int J Cardiol 127: 413–416, 2008 | ||
54 | Ladner HE, Danielsen B, Gilbert WM. Острый инфаркт миокарда при беременности и в послеродовом периоде: популяционное исследование. Am Coll Obstet Gynecol. 105: 480–484, 2005 | ||
55 | Беккер Р.М.: Интракардиальная хирургия у беременных. Ann Thorac Surg 36: 453–458, 1983 | ||
56 | Weiss BM, von Segesser LK, Alon E et al: Результаты сердечно-сосудистой хирургии и беременности: систематический обзор периода 1984 г. -1996.Am J Obstet Gynecol 179: 1643–1653, 1998 | ||
57 | Ferrero S, Colombo BM, Ragni N. Материнские аритмии во время беременности. Arch Gynecol Obstet 269: 244–253, 2004 | ||
58 | Shotan A, Ostrzega E, Mehra A et al: Частота аритмий при нормальной беременности и головокружение, сердцебиение, сердцебиение. Am J Cardiol 79: 1061–1064, 1997 | ||
59 | Таван М., Левин С., Мендельсон М. и др.: Влияние беременности на пароксизмальную наджелудочковую тахикардию.Am J Cardiol 72: 838–840, 1993 | ||
60 | Romem A, Romem Y, Katz M et al: Частота и характеристики сердечных аритмий у матери во время родов. Am J Cardiol 93: 931–933, 2004. | ||
61 | Онуигбо М., Алихам М.: Симпатомиметики, отпускаемые без рецепта: фактор риска сердечной аритмии во время беременности. South Med J 91: 1153–1155, 1998 | ||
62 | Plomp TA, Vulsma T, deVijlder JJM: Использование амиодарона во время беременности.Eur J Obstet Gynecol 43: 201–207, 1992 | ||
63 | Mason BA, Ricci-Goddman J, Koos BJ: Аденозин в лечении пароксизмального тахикардита у матери. Obstet Gynecol 80: 478–480, 1992 | ||
64 | Харрисон К.Дж., Гринфилд Р.А., Уортон MJ: Острое прерывание наджелудочковой тахикардии во время беременности аденозином. Am Heart J 123: 1386–1388, 1992 | ||
65 | Элькаям У., Гудвин TM: Аденозиновая терапия наджелудочковой тахикардии во время беременности.Am J Cardiol 75: 521–523, 1995 | ||
66 | Wilbur SL, Marchlinski FE: Аденозин как антиаритмическое средство. Am J Cardiol 79: 30–37, 1997 | ||
67 | Byerly WG, Hartman A, Foster DE: Верапамил в лечении пароксизмальной наджелудочковой тахикардии у матери. Ann Emerg Med 20: 552–554, 1991 | ||
68 | Hurst AK, Shotan A, Hoffman K et al: Фармакокинетическая и фармакодинамическая оценка атенолола во время и после беременности.Фармакотерапия 18: 840–846, 1998 | ||
69 | Schroeder JS, Harrison DC: Повторная кардиоверсия во время беременности. Am J Cardiol 27: 445–446, 1971 | ||
70 | Тадмор О.П., Керен А., Розенак Д.: Влияние дизопирамида на сокращения матки во время беременности. Am J Obstet Gynecol 162: 482–486, 1990 | ||
71 | MacNeil DJ: Профиль побочных эффектов антиаритмических препаратов класса III: внимание на D, L-соталол.Am J Cardiol 80: 90G – 98G, 1997 | ||
72 | Capucci A, Boriani G: пропафенон в лечении сердечной аритмии: оценка риска и пользы. Безопасность лекарств 12: 55–72, 1995 | ||
73 | Бродский М., Дориа Р., Аллен Б.: впервые возникшая желудочковая тахикардия во время беременности. Am Heart J 123: 933–941, 1992 | ||
74 | Goodwin TM: токолитическая терапия сердечного пациента.В Elkayam U, Gleicher N (eds): Сердечные проблемы во время беременности, стр. 437–444. 3-е изд. Нью-Йорк: Wiley-Liss, 1998 | ||
75 | Varon ME, Sherer DM, Abamowicz JS: Желудочковая тахикардия матери, связанная с гипомагниемией. Am J Obstet Gynecol 167: 1352–1355, 1992 | ||
76 | Villanova C, Muriago M, Nava F: Аритмогенная дисплазия правого желудочка: беременность при лечении флекаинидом.J Ital Cardiol 28: 691–693, 1998 | ||
77 | Rashba EJ, Zareba W., Moss AJ et al: Влияние беременности на риск сердечных событий у пациентов с наследственным длинным QT синдром: исследователи LQTS. Circulation 97: 451–456, 1998 | ||
78 | Cox JL, Gardner MJ: Лечение аритмий сердца во время беременности. Prog Cardiovasc Dis 36: 137–178, 1993 | ||
79 | Ли Р.В., Роджерс Б.Д., Уайт Л.М.: Сердечно-легочная реанимация беременных женщин.Am J Med 81: 311–318, 1986 | ||
80 | Chow T., Galvin J, McGovern B: Антиаритмическая лекарственная терапия при беременности и кормлении грудью. Am J Cardiol 82: 581–621, 1998 | ||
81 | Грегг А.Р., Томич П.Г.: Использование мексилитена во время беременности. J Perinatol 8: 33–35, 1988 | ||
82 | Натале А., Дэвидсон Т., Гейгер Дж. М., Ньюби К. Имплантируемые кардиовертеры-дефибрилляторы и беременность.Циркуляция 96: 2808–2812, 1997 | ||
83 | Клоек В., Камминс Р.О., Чемберлен Д.: Особые реанимационные ситуации: консультативное заявление Международного комитета по связям по реанимации. Circulation 95: 2196–2110, 1997 | ||
84 | Dalvi BV, Chaudhuri A, Kulkarni HL: Терапевтические рекомендации при врожденной полной блокаде сердца при беременности.Obstet Gynecol 79: 802–804, 1992 | ||
85 | Джаффе Р., Грубер А., Фейгин М. Беременность с использованием искусственного водителя ритма. Obstet Gynecol 42: 137–139, 1987 | ||
86 | Сеферович А.Д., Сеферович П.М., Любич А. и др.: Заболевание перикарда при беременности. Herz 28: 209–215, 2003 | ||
87 | Бакри Ю.Н., Мартан А., Амри А., Амри М. Беременность, осложняющая констриктивный перикардит, вызванный облучением.Acta Obstet Gynecol Scand 71: 143–144, 1992 | ||
88 | Enein M, Zina AAA, Kassem M et al: Эхокардиография перикарда во время беременности. Obstet Gynecol 69: 851, 1987 | ||
89 | Hagley MT, Shaub TF: Острый перикардит с симптоматическим выпотом в перикард, осложняющий беременность. Reprod Med 38: 813–814, 1993 | ||
90 | Abduljabbar HSO, Marzouki KMH, Zawawi TH, Kahn AS: Перикардиальный выпот при нормальной беременности у женщин.Acta Obstet Gynecol Scand 70: 291–294, 1991 | ||
91 | Blake S, Bonar F, McDonald D: Беременность с констриктивным перикардитом: отчеты о случаях. Br J Obstet Gynaecol 91: 404–406, 1984 | ||
92 | Ричардсон PM, LeRoux BT, Rogers MA: Перикардиэктомия во время беременности. Thorax 25: 627–630, 1970 | ||
93 | Campuzano K, Roque H, Bolnick et al: Бактериальный эндокардит, осложняющий беременность: отчет о клиническом случае и систематический обзор литературы.Arch Gynecol Obstet 268: 251–255, 2003 | ||
94 | Burstein H: Гонококковый эндокардит во время беременности: одновременное кесарево сечение и операция на аортальном клапане. Obstet Gynecol 66: 48S – 51S, 1985 | ||
95 | Westaby S: Повторная операция по поводу эндокардита протезного клапана в третьем триместре беременности. Ann Thorac Surg 53: 263–265, 1992 | ||
96 | Уилсон В., Тауберт К.А., Гевиц М. и др.: Профилактика инфекционного эндокардита.Рекомендации Американской кардиологической ассоциации. Тираж. 116: 1736–1754, 2007 | ||
97 | Zeebregts CJ, Schepens MA, Hameeteman TM et al: Острое расслоение аорты, осложняющее беременность. Ann Thorac Surg 65: 1511–1512, 1998 | ||
98 | Гарви П., Эловиц М., Ландсбергер Э. Дж .: Расслоение аорты и инфаркт миокарда у беременной пациентки с синдромом Тернера.Obstet Gynecol 91: 864, 1998 | ||
99 | Dizon-Townson D, Magee KP, Twickler DM: Коарктация брюшной аорты во время беременности: Диагностика с помощью магнитно-резонансной томографии. Obstet Gynecol 85: 817–819, 1995 | ||
100 | Roth A, Elkayam U. Острый инфаркт миокарда, связанный с беременностью. J Am Coll Cardiol 52: 171–180, 2008 | ||
101 | Naulty J, Cefalo RC, Lewis PE: Фетальная токсичность нитропруссида у беременных овец.Am J Obstet Gynecol 139: 708–711, 1981 | ||
102 | Shoemaker CT, Meyers M: нитропруссид натрия для контроля тяжелой гипертонической болезни во время беременности: отчет о случае и обсуждение потенциальной токсичности . Am J Obstet Gynecol 149: 171–173, 1984 | ||
103 | Menzies J, Magee LA, Li J et al: Установление руководящих принципов наблюдения и неблагоприятных исходов при преэклампсии.Obstet Gynecol. 110: 121–127, 2007 | ||
104 | Frishman WH, Schlocker SJ, Awan K et al: Патофизиология и лечение системной гипертензии во время беременности. Cardiol Rev 13: 274–284, 2005 | ||
105 | Perry KG, Morrison JC, Rust OA et al: Частота неблагоприятных сердечно-легочных эффектов при непрерывной инфузии низких доз тербуталина. |

 Анализ полученной кривой и указывает на проблемы.
Анализ полученной кривой и указывает на проблемы.