После родов болят кишки: Важно знать — Здоровье петербуржца
Боль после родов | Прима Медика
После изгнания из рая человек обрел способность самостоятельно воспроизводить себе подобных, и женщина должна была рожать детей в муках… Болевые ощущения в процессе родов и боли после родов медики относят к разряду неизбежных. Даже после практически безболезненных родов, которые проводятся под эпидуральной анестезией, женщины в послеродовый период испытывают боли.
Чаще всего тянущие боли после родов в поясничной области и нижней части спины связаны со смещением бедренных суставов, а также с проявлением тех изменений в крестцово-копчиковом отделе позвоночника, которые происходят в течение всей беременности и во время рождения ребенка.
Причины боли после родов
Мы рассмотрим типичные боли после родов и их наиболее частые причины, хотя, безусловно, существует масса клинических случаев, когда симптомы боли после родов носят индивидуальный характер. Например, длительные сильные головные боли после родов мучают рожениц, перенесших регионарную эпидуральную (спинальную) анестезию, при которой обезболивающий роды препарат вводится в область позвоночника на границе поясничного и крестцового отделов. Длящаяся первые трое суток после родов сильная головная боль (с пеленой перед глазами и тошнотой) может быть и признаком преэклампсии – если у будущей мамы во втором и третьем триместре беременности было стойкое повышение артериального давления.
Длящаяся первые трое суток после родов сильная головная боль (с пеленой перед глазами и тошнотой) может быть и признаком преэклампсии – если у будущей мамы во втором и третьем триместре беременности было стойкое повышение артериального давления.
Боли в груди после родов, точнее, боль в грудной клетке с одышкой и кашлем, могут свидетельствовать об инфекционных заболеваниях легких, но это и симптомы легочной эмболии (попадания тромба в легочную артерию). Боли в ногах после родов — в икрах ног — может быть признаком угрожающего жизни тромбоза глубоких вен, при котором наблюдается покраснение кожи, отеки и повышение температуры. А сильные боли после родов в области живота могут быть признаком воспаления матки на месте прикрепления плаценты.
Однако типичные причины боли после родов связаны с тем, что в процессе появления ребенка родовые пути подвергаются сильному механическому воздействию, которое нередко оказывается травмирующим.
Боли в животе после родов
Гормоны, которые вырабатываются во время беременности, вызывают расслабление связок и мышц. Это необходимо для нормального развития плода, и за весь период вынашивания ребенка размер матки увеличивается в 25 раз. После родов матка начинает возвращаться в свое «добеременное» состояние. И боли внизу живота после родов, которые многими роженицами определяются как боли в матке после родов, связаны с сокращением размеров матки.
Это необходимо для нормального развития плода, и за весь период вынашивания ребенка размер матки увеличивается в 25 раз. После родов матка начинает возвращаться в свое «добеременное» состояние. И боли внизу живота после родов, которые многими роженицами определяются как боли в матке после родов, связаны с сокращением размеров матки.
Эти боли чаще всего бывают схваткообразными и при кормлении грудью усиливаются. Все это – абсолютно нормальное явление. Дело в том, что гормон окситоцин, который в большом количестве вырабатывает гипоталамус родившей женщины, попадает в кровь и стимулирует сокращение гладкой мускулатуры матки. Через 7-10 дней после рождения ребенка подобные боли в матке после родов проходят сами собой.
Дно матки после родов располагается примерно на уровне пупка. В течение послеродового периода, то есть за 6-8 недель, матка сокращается до прежних размеров. Но у женщин, имевших во время беременности большой живот, мышечный тонус брюшины может быть ослаблен, что часто становится причиной пупочной грыжи. Именно она провоцирует боль в пупке после родов. Для решения этой проблемы следует показаться врачу-гинекологу, который наблюдал беременность.
Именно она провоцирует боль в пупке после родов. Для решения этой проблемы следует показаться врачу-гинекологу, который наблюдал беременность.
Кстати, боль в желудке после родов, а также боли в кишечнике после родов могут возникать вследствие запоров, которыми страдают многие роженицы. Кроме того, боли данной локализации могут беспокоить тех, у кого есть хронические заболевания ЖКТ: в послеродовой период они могут обостриться. Так что без консультации специалиста не обойтись.
Боли в позвоночнике после родов
Как отмечают медики, причина того, что разные женщины по-разному чувствуют себя после родов, во многом зависит от того, как их организм справляется с изменением или падением уровня гормонов, которые вырабатывались в период вынашивания ребенка.
После родов и выхода плаценты выработка определенных гормонов резко прекращается. К примеру, почти полностью перестает вырабатываться гормон релаксин, который во время беременности способствует увеличению эластичности мышц и расслаблению связок лонного сочленения тазовых костей. Но к нормальному уровню содержания в организме роженицы этот гормон возвращается не сразу, а примерно через пять месяцев после родов.
Но к нормальному уровню содержания в организме роженицы этот гормон возвращается не сразу, а примерно через пять месяцев после родов.
Поэтому вся опорно-двигательная система женщины после родов к нормальному функционированию переходит постепенно. И некоторые этапы этого процесса вызывают симптомы боли после родов.
Боли в позвоночнике после родов связаны с тем, что релаксин, расслабляя мышцы живота в ходе беременности, ослабляет и связки вокруг позвоночника. Именно повышенная нестабильность позвоночника на протяжении беременности и даже некоторое смещение позвонков приводит к тянущей боли в спине после родов. Эту же причину имеют боли в суставах после родов, в том числе боль в запястье после родов, боли в ногах после родов и боль в коленях после родов.
Боль в пояснице после родов
Боль в пояснице после родов частично является следствием перенапряжения квадратной мышцы поясницы, которая расположена в области задней стенки живота и соединяет подвздошную кость, ребра и поперечные отростки поясничных позвонков. При ее чрезмерных сокращениях или при длительных статических нагрузках и начинаются ощущаться боли в пояснице и во всей спине.
При ее чрезмерных сокращениях или при длительных статических нагрузках и начинаются ощущаться боли в пояснице и во всей спине.
Кроме того, во время беременности мышцы живота растягиваются и удлиняются, а мышцы поясничного отдела, отвечающие за наклон и выпрямление туловища и за стабильность нижней части позвоночника, становятся короче. И это тоже вызывает боль в пояснице после родов. Растяжение связок лобкового сочленения, позвоночника и мышц тазового дна также являются причинами дискомфорта и болезненных ощущений в поясничной области.
Боли в тазу после родов: боль в крестце и копчике
Боль в крестце и копчике после родов женщины обычно не различают и боль в копчике принимают за болевые ощущения в крестце. Между тем, копчиковая кость состоит из нескольких сросшихся рудиментарных позвонков, а крестец – это крупная треугольная кость, которая находится в основании позвоночника, чуть выше копчика. Вместе копчик и крестец составляют нижний неподвижный отдел позвоночника.
От передней и задней поверхностей крестца к тазовым костям идут связки, которые прочно удерживают кости тазового кольца. Но в течение беременности — буквально с самого ее начала — опорно-двигательная система женщины начинает готовиться к родам. Каким образом?
Во-первых, позвонки поясничного отдела от оси позвоночника отклоняются назад. Во-вторых, нижние конечности начинают удаляться от подвздошных костей, и тазобедренные головки даже выходят из вертлужных впадин. В-третьих, кости лонного и крестцово-подвздошного сочленений немного расходятся. Наконец, изменяется дуга загиба копчика, а обычно неподвижная кость крестца незначительно подвигается кзади. Все эти изменения в области костей таза предусмотрены природой и позволяют ребенку покинуть лоно матери.
Если ребенок крупный или его предлежание неправильное, или если роды проходили слишком быстро, то боль в крестце после родов и боль в копчике после родов появляется вследствие чрезмерного давления на сочленения в области таза. Провоцируют боли в тазу после родов и перерастяжение данных сочленений в случае принудительного ручного освобождения прохода для головки ребенка в ходе родов.
Провоцируют боли в тазу после родов и перерастяжение данных сочленений в случае принудительного ручного освобождения прохода для головки ребенка в ходе родов.
Чем больше было перегружено крестцово-копчиковое сочленение, тем сильнее и продолжительнее будут боли в тазу после родов и тем дольше будет процесс восстановления.
Зачастую в жалобах на боль в крестцовой зоне роженицы уточняют, что это боль при дефекации после родов. Действительно, боль данной локализации может становиться сильнее в случае расширения сигмовидной кишки при скоплении каловых масс или в острой фазе хронического колита, которая является осложнением послеродовых запоров. Как избавиться от запоров в послеродовом периоде, мы расскажем чуть позже.
Боль в лобке после родов
Под действием гормонов, которые «сигналят» всем системам организма роженицы об окончании процесса рождения ребенка, запускается механизм послеродового восстановления. И обычно сразу после родов происходит восстановление лонного сочленения (симфиза), кости которого во время беременности немного расходятся.
Если все в норме, то процесс восстановления обычного анатомического положения данного сочленения идет без ощутимых последствий.
Но если родившая женщина жалуется на боль в лобке после родов, значит соединяющий лобковые кости хрящ травмирован из-за перерастяжения тазового дна (которое происходит при разгибании головы выходящего из лона ребенка). В этом случае вероятно нарушение симметричности правой и левой лобковых костей. Врачи диагностируют эту патологию как симфизит — дисфункцию лобкового сочленения, при котором пациентка чувствует боль в области лобка при ходьбе и вынуждена ходить в развалку.
Если боли очень сильные и отдают во всех костях и сочленениях таза, то это уже не просто растяжение хряща, а разрыв лонного сочленения — симфизиолиз.
Боли в промежности после родов
Область промежности (regio perinealis) образует дно таза и состоит из мышц, фасций, жировой ткани и кожи. Боли в промежности после родов возникают при ее травмировании – разрыве или рассечении (перинеотомии).
Согласно данным акушерской практики, чаще всего травмы промежности бывают у женщин с хорошо развитой мускулатурой, у пожилых первородящих, при узком влагалище с воспалительными изменениями тканей, при отечности тканей, а также при наличии рубцов после предыдущих родов.
При перинеотомии рассекается только кожа промежности, а при эпизиотомии — промежность и задняя стенка влагалища. Обе эти процедуры делаются при угрозе произвольного разрыва промежности, а также во избежание черепно-мозговых травм новорожденного. При разрыве или разрезе промежности сразу же после родов проводится их ушивание. Наружные шва снимают за день до выписки из роддома, внутренние со временем рассасываются.
При этом хирургическое рассечение промежности лучше разрыва, так как рана получается ровная и чистая и в 95% случаев заживает, как говорят медики, prima intentio (первичным натяжением) — то есть быстро и без последствий.
Однако при этом неизбежны боли в промежности после родов. При соблюдении гигиены рана заживает через пару недель, в течение которых женщине нельзя сидеть, чтобы не нарушить швы. При эпизиотомии швы могут вызывать боль во влагалище после родов, которая будет беспокоить дольше – пока идет процесс заживления внутренних тканей.
При соблюдении гигиены рана заживает через пару недель, в течение которых женщине нельзя сидеть, чтобы не нарушить швы. При эпизиотомии швы могут вызывать боль во влагалище после родов, которая будет беспокоить дольше – пока идет процесс заживления внутренних тканей.
Боли в паху после родов
Многих женщин боли в паховой области начинают беспокоить еще в период вынашивания ребенка. К боли в паху может приводить рост объемов матки, а также постепенное расхождение костей таза. Кроме того, боли в паху после родов (отдающие в поясницу) могут быть связаны с наличием камня в почке или мочеточнике. Нельзя исключать и такую причину, как воспаление внутренней слизистой оболочки тела матки — эндометрит. Как отмечают гинекологи, острый послеродовой эндометрит возникает при инфицировании матки в процессе родов довольно часто, при этом после проведения кесарева сечения он проявляется почти в 45% случаев.
Для острого послеродового эндометрита характерны такие симптомы, как боли в нижней части живота и в паху, повышение температуры тела, гнойные выделении и маточные кровотечения. При наличии таких признаков следует немедленно обращаться за медицинской помощью.
При наличии таких признаков следует немедленно обращаться за медицинской помощью.
Кроме того, боли в паху после родов даетгенитальный герпес, который был диагностирован у беременной.
Головные боли после родов
Головные боли после родов специалисты связывают с несколькими причинами. В первую очередь, это изменение гормонального фона в послеродовой период: нестабильность уровня эстрогенов и прогестерона. Причем, если роженица не кормит ребенка грудью, то головные боли возникают гораздо чаще, чем у кормящих женщин. Способствует головным болям после родов и прием противозачаточных препаратов, в составе которых есть эстроген.
Негативное влияние на состояние здоровья женщины в послеродовом периоде оказывают стрессы, переутомление, недосыпание и т.д. На фоне гормональных изменений данные факторы могут приводить к тому, что новоиспеченную мамочку будут донимать частые и довольно интенсивные головные боли после родов.
Боли в мышцах после родов
Мышечные боли различной локализации (в пояснице, мышцах таза, ног, спины, грудной клетки и др. ) – естественное явление после такого сильного напряжения мышц, которой они испытывают во время появления ребенка на свет. Такие боли проходят естественным образом и ни в какой терапии не нуждаются.
) – естественное явление после такого сильного напряжения мышц, которой они испытывают во время появления ребенка на свет. Такие боли проходят естественным образом и ни в какой терапии не нуждаются.
Тем не менее, следует иметь в виду, что все изменения, через которые снова приходится проходить организму родившей женщины, необходимо контролировать и не допускать обострения имеющихся заболеваний. Например, заболеваний позвоночника, половой сферы, ЖКТ, которые могут проявить себя с новой силой после перенесенных во время родов нагрузок.
Боли в груди после родов
Мы уже рассказали о гормоне окситоцине, который стимулирует сокращение матки после родов. Кроме того, окситоцин имеет еще одну важнейшую функцию. В период лактации он вызывает сокращение миоэпителиальных клеток, окружающих альвеолы и протоки молочной железы. Благодаря этому вырабатываемое под воздействием гормона пролактина грудное молоко проходит в субареолярные протоки молочной железы и выделяется из сосков.
Молоко появляется в груди после рождения ребенка – сначала в виде молозива. Сроки «прибытия» собственно молока индивидуальные, но акушеры нормой начала лактации считают 48-72 часа после родов. Этот процесс происходит буквально на глазах — путем набухания молочных желез, которое довольно часто сопровождают боли в груди после родов. В дальнейшем процесс выработки молока отрегулируется, и все неприятные ощущения пройдут.
Боли при месячных после родов
Очень часто после родов месячные у женщин становятся не такими регулярными, как до беременности. И в течение 5-6 месяцев после рождения малыша это не должно быть поводом для беспокойства. Кроме того, первые 4 месяцев после родов регулы могут быть разной интенсивности и продолжительности. Что также не является патологией, так как гормональная перестройка на «добеременный» режим продолжается.
Замечено, что большинство женщин, у которых до беременности была альгоменорея (болезненные менструации), после родов освобождаются от этих болей, или, по крайней мере, боли становятся намного слабее. Но бывает и наоборот — боли при месячных после родов начинаются у тех, кто их раньше не испытывал.
Но бывает и наоборот — боли при месячных после родов начинаются у тех, кто их раньше не испытывал.
Если есть малейшие опасения по поводу восстановления менструального цикла после родов, в том числе по поводу болей, нужно проконсультироваться с гинекологом.
Боль при мочеиспускании после родов
Боль при мочеиспускании после родов и неприятное жжение во время этого физиологического процесса – весьма распространенное явление в первые дни послеродового периода.
Нередко роженицы сталкиваются и с такими проблемами, как невозможность опорожнить мочевой пузырь в связи с полным отсутствием позывов. У всех этих симптомов есть причины. Дело в том, что пространство для расширения мочевого пузыря после родов увеличилось, либо в ходе родов мочевой пузырь мог быть травмирован, тогда какое-то время позывы могут отсутствовать.
К боли при мочеиспускании после родов приводят отек промежности, а также болезненность швов, наложенных при зашивании разрыва или разреза промежности. В любом случае через 8 часов после завершения родов женщина должна освободить мочевой пузырь. Это крайне важно как для сокращения матки, так и для предотвращения возможного инфицирования мочевыводящих путей.
В любом случае через 8 часов после завершения родов женщина должна освободить мочевой пузырь. Это крайне важно как для сокращения матки, так и для предотвращения возможного инфицирования мочевыводящих путей.
Если боль при мочеиспускании после родов продолжается и после того, как заживет шов на промежности, то это уже признак неблагополучия: вероятно воспаление мочевого пузыря, которое сопровождается повышением температуры. В этом случае нужно сразу же обращаться за медицинской помощью.
Боль при сексе после родов
Послеродовое восстановление в норме занимает не менее двух месяцев. Ранее этого срока врачи не рекомендуют возобновлять сексуальные отношения супругов. Тем не менее, даже после этих двух месяцев не менее трети женщин чувствуют физический дискомфорт и даже боль при сексе после родов.
Боль во влагалище после родов может быть вызвана различными местными инфекциями, которые привели к воспалению слизистой оболочки половых органов, и именно это является причиной болезненных ощущений при сексе после родов. А боль в клиторе после родов связана с его отеком и наличием швов в области промежности, особенно после эпизиотомии.
А боль в клиторе после родов связана с его отеком и наличием швов в области промежности, особенно после эпизиотомии.
Диагностика боли после родов
Для своевременного выявления возможных патологий после рождения ребенка каждой женщине необходимо посетить своего врача – через полтора месяца после родов. Этот визит будет нелишним, даже если женщина чувствует себя хорошо и ни на что не жалуется.
Осмотр гинеколога, в первую очередь, покажет, как обстоят дела с детородными органами женщины. От их здоровья во многом зависит здоровье женщины.
При наличии каких-либо жалоб диагноз ставится на основании того же осмотра и сбора анамнеза, включая история ведения родов, в которой указаны все их этапы, осложнения и проведенные манипуляции.
Если возникает необходимость осмотра врача другой специализации (к примеру, ортопеда невролога, гастроэнтеролога, нефролога), то пациентке дается соответствующее направление. И тогда диагностика имеющейся патологии проводится узким специалистом – соответствующими методами. Например, при боли в лобке после родов диагноз симфизит или симфизиолиз ставится на основании обследования с помощью рентгена или компьютерного томографа.
Например, при боли в лобке после родов диагноз симфизит или симфизиолиз ставится на основании обследования с помощью рентгена или компьютерного томографа.
Лечение боли после родов
Боли внизу живота после родов максимум через 7-10 дней исчезнут сами, но это произойдет быстрее, если женщина наладит нормальное опорожнение мочевого пузыря, которое даст возможность сокращаться матке.
Врачи говорят, что можно использовать при боли в промежности после родов спрей Пантенол (обычно он применяется для лечения ожогов). Этот бактерицидный и местнообезболивающий препарат применяется для ускорения заживления при различных повреждениях кожи и слизистых оболочек и послеоперационных ранах. Пантенол наносят на поврежденную кожу несколько раз в сутки, его можно использовать при беременности и в период кормления грудью.
Чтобы как можно меньше травмировать швы на промежности, врачи рекомендуют использовать не обычные прокладки, а специальные послеродовые, у которых верхний слой изготовлен из материала, не прилипающего к шву.
При боли в позвоночнике после родов и боли в спине после родов рекомендуются физические упражнения:
- лежа на спине согнуть в колене правую ногу, левая остается в горизонтальном положении,
- завести носок стопы согнутой правой ноги под икру лежащей левой ноги,
- левой рукой взяться за правое бедро и наклонять влево правое колено.
Данное упражнение выполняется 8-10 раз, затем то же самое делается левой ногой.
При болях в спине старайтесь меньше наклоняться, не поднимать ничего тяжелого, во время кормления выбирать положение, максимально комфортное для спины — с обязательной опорой под поясничной областью.
Задача первостепенной важности в послеродовом периоде – избавиться от запоров! Поскольку проблемы со стулом могут усиливать боли в кобчике и крестце. Никаких слабительных, кроме — в крайних случаях — клизмы или глицериновых свечей. Лучше всего и безопаснее — есть сухофрукты, овсянку, кисломолочные продукты; принимать по утрам по столовой ложке подсолнечного масла, а натощак выпивать стакан холодной очищенной воды без газа.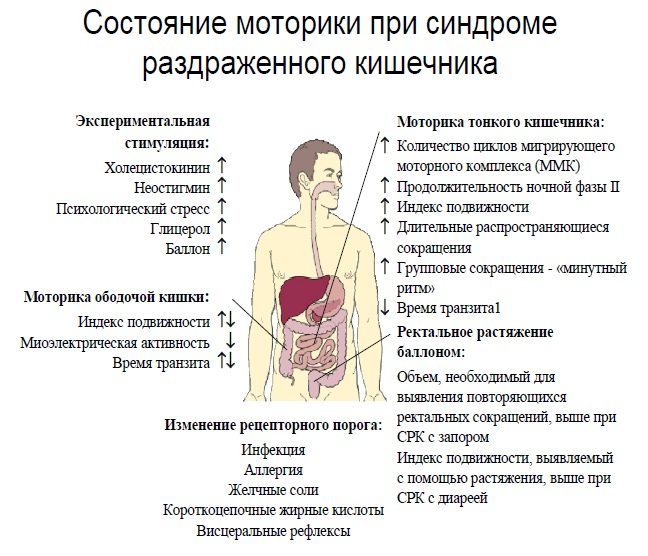
Помните, что любой слабительный лекарственный препарат при кормлении грудью приведет к аналогичному эффекту и у вашего малыша. Но и запор у мамы вызовет проблемы с кишечником у ребенка.
А вот при лечении боли в лобке после родов, особенно в случае с разрывом лонного сочленения (симфизиолизом), необходим постельный режим, болеутоляющие лекарства, физиотерапевтические процедуры и тазовый бандаж для фиксации костей. Все это должен назначить врач — после постановки диагноза.
К народным средствам лечения боли после родов относятся отвары и настои лекарственных растений. Так, пастушья сумка является не только прекрасным кровоостанавливающим средством, но и способствует сокращению матки. Отвар пастушьей сумки готовится из расчета одной чайной ложки травы на стакан кипятка (заливается и настаивается около получаса). Его рекомендуется пить три раза в день по столовой ложке.
В излечении разрывов промежности поможет алоэ: сок из листика выдавливается на гигиеническую прокладку. Снизит боли при разрезе или разрыве промежности, а также смягчит грудь, затвердевшую от прилива молока, компресс с отваром имбирного корня: 50 г имбиря на литр воды.
Снизит боли при разрезе или разрыве промежности, а также смягчит грудь, затвердевшую от прилива молока, компресс с отваром имбирного корня: 50 г имбиря на литр воды.
А снять головную боль после родов можно при помощи эфирных масел (лаванды, лимона, грейпрута, базилика, розмарина и мелиссы), которыми натирают виски, за ушами и область шейных позвонков.
Если боли после родов не прекращаются (или усиливаются) спустя три месяца после рождения ребенка, то без лечения не обойтись. Но применение кормящей женщиной каких бы то ни было лекарственных препаратов, в первую очередь, обезболивающих, без рекомендации врача недопустимо!
Профилактика боли после родов
Профилактику боли после родов следует начинать еще во время беременности. Например, чтобы уменьшить послеродовые боли в области поясницы, будущим мамам нужно заниматься специальным фитнесом или аэробикой в воде, освоить и правильно применять в процессе родов технику дыхания. Чтобы избежать проблем с болями в позвоночнике, ногах и мышцах, необходимо в течение всей беременности строго следить за своим весом и не допускать появления стойкой отечности ног.
Чтобы избежать проблем с болями в позвоночнике, ногах и мышцах, необходимо в течение всей беременности строго следить за своим весом и не допускать появления стойкой отечности ног.
Послеродовой период в норме длится от шести до восьми недель. За это время организм роженицы снова перестраивается, а ее репродуктивные органы возвращаются к дородовому состоянию — инволюционируют. К сожалению, большинство родивших женщин испытывают боли после родов. Но боль быстро проходит, а радость материнства остается на всю жизнь!
И чтобы боли после родов не омрачали эту радость, не забывайте консультироваться со своим врачом-гинекологом. Его рекомендации помогут вам быстрее прийти в норму и сохранить здоровье.
После родов — от первых часов до первых недель
Одна из самых распространенных иллюзий будущей мамы — то, что сразу после родов беременность, длившаяся 9 месяцев, полностью закончится, и женский организм сразу вернется в свое исходное состояние. То, что вернется, — это несомненно, но вот что сразу после родов – это заблуждение, нуждающееся в подробном анализе и «разоблачении». Дело в том, что после того, как ребенок появится на свет и будет взрослеть с каждым днем, для его мамы начнется обратный отсчет времени — постепенное возвращение к «добеременному» состоянию , через преодоление неприятных ощущений, к которым надо быть готовой. Вооружившись знаниями, преодолеть этот нелегкий период будет гораздо легче.
То, что вернется, — это несомненно, но вот что сразу после родов – это заблуждение, нуждающееся в подробном анализе и «разоблачении». Дело в том, что после того, как ребенок появится на свет и будет взрослеть с каждым днем, для его мамы начнется обратный отсчет времени — постепенное возвращение к «добеременному» состоянию , через преодоление неприятных ощущений, к которым надо быть готовой. Вооружившись знаниями, преодолеть этот нелегкий период будет гораздо легче.
Послеродовой период начинается с момента рождения последа и продолжается до времени окончания инволюции (обратного развития, т.е. восстановления) всех органов и систем, подвергшихся изменениям в связи с беременностью и родами.
Итак, посмотрим, как развиваются события – от первых часов до первых недель.
Первые 2 часа после родов (до перевода в послеродовую палату)
В несколько первых часов после окончания родов женщина остается под наблюдением медицинского персонала в родовом зале, так как в течение этого времени возможны различные осложнения, например кровотечение, повышение температуры тела, изменение артериального давления.
В любом случае, начальный этап восстановления после родов связан со следующими манипуляциями.
Прежде всего, поводят исследование состояния матки: сразу после родов матка должна быть плотной. Если она расслаблена, акушерка делает наружный массаж , цель которого — удаление накопившихся в матке сгустков крови и восстановления сократительной способности мышц матки. Массаж производится через переднюю брюшную стенку.
Сразу после родов на низ живота и к промежности прикладывают пузырь со льдом . Это делается для активного сокращения мелких кровеносных сосудов и остановки кровотечения. Держат лед не больше 20 минут.
Опорожнить мочевой пузырь нужно как можно раньше после родов. Это делается для предотвращения урологических инфекций, нарушения мышечного тонуса мочевого пузыря в результате чрезмерного растяжения и кровотечения из-за того, что увеличившийся в размерах мочевой пузырь мешает нормальному сокращению матки после родов. Для этого сразу после родов женщине ставят катетер.
Постельный режим принято соблюдать в роддомах на протяжении первых 6—8 часов после родов. Не стоит вставать и ходить раньше этого срока, даже если кажется, что чувствуешь себя хорошо. Во-первых, женский организм перенес большую нагрузку и нуждается в отдыхе, а во-вторых, в этот период часто наблюдаются головокружения и даже обмороки, связанные с резким понижением кровяного давления, которые могут привести к падению и серьезной травме. В роддоме могут не разрешить даже сходить в туалет — вместо этого придется воспользоваться судном. А если вам все-таки разрешат ходить в туалет, то не стоит идти туда одной.
Кесарево сечение – особый случай. В течение первых суток после операции молодая мама находится в специальной послеродовой палате (или палате интенсивной терапии) под постоянным наблюдением: ей производят коррекцию кровопотери, начинают антибактериальную терапию для профилактики послеоперационных инфекционных осложнений, стимулируют работу кишечника.
Основные симптомы, проявляющиеся в первые несколько часов после родов
- Озноб, голод и жажда.

- Небольшой жар сразу после родов — возможно, из-за обезвоживания.
- Сильная усталость, особенно если роды были долгими или тяжелыми.
- Боль на месте шва, а затем онемение в этой области, если вам делали кесарево сечение (особенно если оно было первым) или после эпизиотомии.
Первые дни после родов (послеродовая палата)
Чаще всего первый взгляд в зеркало не радует – после родов молодая мама нередко выглядит так, как будто побывала в драке, – красные глаза, на лице – многочисленные коричневые точки, похожие на родинки. Потуги во время тяжелого второго этапа родов могут привести к разрыву сосудов в глазах и вокруг них , из-за чего глаза краснеют, а вокруг них могут даже появиться синяки. Это наиболее вероятно в том случае, если женщина задерживает дыхание и на пике потуги у нее резко повышается давление в сосудах головы. Что же делать с такой «красотой»?
Холодные компрессы на глаза (по 10 минут), которые делают несколько раз в день, окажут успокаивающее воздействие и ускорят выздоровление, которое наступит максимум через 6—10 дней. Примерно через неделю и пройдут и кровоизлияния на лице.
Примерно через неделю и пройдут и кровоизлияния на лице.
Естественно, что последствием родов становятся лохии — выделения остатков крови, слизи и ткани из матки. В первые три дня после родов они обычно бывают такими же обильными (а иногда и более обильными), как при месячных, — их общий объем может составить около 300 мл. В первые дни после родов главный компонент лохий — это кровь из сосудов, порвавшихся в месте прикрепления плаценты, поэтому выделения бывают интенсивно красными. Усиление выделений при вставании и других движениях — нормальный процесс.
После родов женщину может беспокоить также мышечная боль в разных частях тела . Какие именно мышцы болят сильнее всего, зависит от того, какую именно группу вы больше всего напрягали во время родов: боль может сосредоточиться в области грудной клетки, спины, ног и даже плеч. Если боль действительно имеет мышечный характер, она должна постепенно пройти в течение следующих нескольких дней. Для уменьшения дискомфорта вам могут порекомендовать тепло (в виде горячих ванн или грелок) или прописать болеутоляющее.
Схваткообразные боли в животе, усиливающиеся во время кормления грудью , вызваны нормальными послеродовыми сокращениями матки, которая занята важной работой: она пережимает кровеносные сосуды, порвавшиеся при отделении плаценты, и возвращается к размерам, которые имела до беременности. Послеродовые болезненные схватки испытывают прежде всего те женщины, у которых мышцы матки были растянуты значительно, что более характерно для повторных родов и для родов двойней. Многие мамы, рожающие первого ребенка, таких болей даже не замечают. Болезненные сокращения становятся особенно заметны при кормлении грудью, потому что при сосании выделяется гормон окситоцин, стимулирующий сокращение матки. В первое время поможет болеутолящее, боли обычно проходят в течение двух — семи дней. Если этого не произойдет или если болеутоляющее не поможет, поставьте в известность своего врача.
Боль в промежности и связанный с ней дискомфорт – и это ощущение тоже нормально, ведь нереалистично рассчитывать на то, что 3—3,5-килограммовый ребенок пройдет через промежность без всяких последствий. Даже если во время родов вы избежали разрывов и вам не сделали эпизиотомию (разрез промежности), эта область все равно растягивалась, сдавливалась, т.е. была травмирована. Боль пройдет через несколько дней.
Даже если во время родов вы избежали разрывов и вам не сделали эпизиотомию (разрез промежности), эта область все равно растягивалась, сдавливалась, т.е. была травмирована. Боль пройдет через несколько дней.
В случае эпизиотомии болезненные ощущения могут усиливаться, особенно при смехе, кашле, чихании, дефекации. Как и любая рана, место эпизиотомии заживет не сразу — на это обычно требуется от 7 до 10 дней. В это время женщине запрещают сидеть, чтобы швы не разошлись. При этом разрешают сидеть на унитазе и присаживаться на жесткий стул на 5-е сутки на ту ягодицу, где нет шва.
Пока вы находитесь в родильном доме, медсестра будет регулярно осматривать ваши швы на предмет воспаления или других признаков инфекции. Однако появление инфекции при соблюдении правил гигиены маловероятно. Из правил гигиены неукоснительно следует соблюдать следующие: после каждого посещения туалета необходимо омывать промежность теплой водой, можно без мыла. 2 раза в сутки следует принимать душ.
В первое время после родов из груди выделяется только молозиво — густая желтоватая жидкость, а молоко появляется на 2—3-й день. В период начала лактации молочные железы часто приобретают повышенную чувствительность, иногда в груди ощущается распирающая боль , она «каменеет». При значительном нагрубании груди врач может порекомендовать ограничить количество потребляемой жидкости, при избытке молока и значительном нагрубании молочных желез, возможно, понадобится сцеживание. Для профилактики трещин сосков и при их появлении вам пригодится мазь БЕПАНТЕН.
В период начала лактации молочные железы часто приобретают повышенную чувствительность, иногда в груди ощущается распирающая боль , она «каменеет». При значительном нагрубании груди врач может порекомендовать ограничить количество потребляемой жидкости, при избытке молока и значительном нагрубании молочных желез, возможно, понадобится сцеживание. Для профилактики трещин сосков и при их появлении вам пригодится мазь БЕПАНТЕН.
В течение первых суток после родов многие женщины испытывают трудности с мочеиспусканием . У некоторых просто нет позывов к мочеиспусканию; другие испытывают потребность, но не могут опорожнить мочевой пузырь. Еще кто-то может мочиться, но при этом испытывает боль и жжение – это признаки воспаления мочеиспускательного канала, о которых нужно непременно сообщить доктору. Несмотря на все трудности, необходимо, чтобы мочевой пузырь был опорожнен в первые 6—8 часов после родов. Это делается для того, чтобы увеличившийся в размерах мочевой пузырь не мешал нормальному сокращению матки после родов. В крайнем случае, если так и не удастся опорожнить мочевой пузырь в течение 4 часов после родов, женщине могут поставить катетер. После родов нужно, вне зависимости от желания, мочиться не реже, чем раз в 4 часа. Функция мочевого пузыря нормализуется через 3-7 дней.
В крайнем случае, если так и не удастся опорожнить мочевой пузырь в течение 4 часов после родов, женщине могут поставить катетер. После родов нужно, вне зависимости от желания, мочиться не реже, чем раз в 4 часа. Функция мочевого пузыря нормализуется через 3-7 дней.
Причинами проблем со стулом могут быть несколько факторов как физического, так и психологического характера. Во-первых, мышцы живота, которые участвуют в дефекации, во время родов растянулись и стали работать менее эффективно. Во-вторых, прямая кишка, как и мочевой пузырь, также испытывала давление продвигающегося плода и сразу наладить нормальную работу не может. Кроме того, она относительно пуста из-за повышенной деятельности в начале родов, уменьшенного потребления пищи и, возможно, пониженного аппетита в начале послеродового периода, связанного с возбуждением или усталостью. Чаще препятствием для послеродовой дефекации является страх, что разойдутся швы. Налаживание работы кишечника редко бывает легким и быстрым, на это уйдет несколько дней. Включайте в свой ежедневный рацион больше клетчатки: хлеба с отрубями, свежих фруктов и овощей, сухофруктов и орехов, вареного чернослива — и увеличьте потребление жидкости. Это смягчит стул, однако следите, чтобы среди овощей и фруктов не было аллергенов: помните, что до прихода молока и установления лактации не следует употреблять очень много жидкости. Постарайтесь больше двигаться, если позволяет состояние. И не волнуйтесь, что у вас разойдутся швы, – этого не произойдет. Поскольку перед родами женщине чаще делают очистительную клизму, то в первые 2-3 суток стула, как правило, не бывает.
Включайте в свой ежедневный рацион больше клетчатки: хлеба с отрубями, свежих фруктов и овощей, сухофруктов и орехов, вареного чернослива — и увеличьте потребление жидкости. Это смягчит стул, однако следите, чтобы среди овощей и фруктов не было аллергенов: помните, что до прихода молока и установления лактации не следует употреблять очень много жидкости. Постарайтесь больше двигаться, если позволяет состояние. И не волнуйтесь, что у вас разойдутся швы, – этого не произойдет. Поскольку перед родами женщине чаще делают очистительную клизму, то в первые 2-3 суток стула, как правило, не бывает.
Чтобы избежать головокружения , после родов вставайте с кровати аккуратно, спокойно, не поднимайтесь резко. Особенно к этой рекомендации следует прислушаться женщинам с низким давлением, тем, кто во время родов потерял много жидкости, кто ощущает сильную слабость. Спать и лежать после родов лучше на животе: в этой позиции матка быстрее сокращается.
После родов живот не сразу принимает свою первоначальную форму , поскольку его мышцам и коже необходимо время, чтобы сократиться, также как и мышцам матки. Для того чтобы скорее вернуть былую форму, сразу после родов, после первого осмотра доктора, можно использовать специальный послеродовый бандаж, а также дыхательные упражнения (традиционную гимнастику можно будет выполнять только спустя 6—8 недель после родов). Дыхательные упражнения – это дыхание животом: на вдохе живот надуть, на выдохе – сдуть. Повторять 10—20 раз, 4—5 раз в сутки.
Для того чтобы скорее вернуть былую форму, сразу после родов, после первого осмотра доктора, можно использовать специальный послеродовый бандаж, а также дыхательные упражнения (традиционную гимнастику можно будет выполнять только спустя 6—8 недель после родов). Дыхательные упражнения – это дыхание животом: на вдохе живот надуть, на выдохе – сдуть. Повторять 10—20 раз, 4—5 раз в сутки.
Кесарево сечение: в первые сутки после операции разрешается только пить воду с лимонным соком. Но уже на вторые сутки маму переводят в послеродовое отделение, где она сразу же начинает вести активный образ жизни — встает и ходит, кормит своего малыша.
Основные симптомы, которые могут появиться в первые сутки после родов:
- Кровянистые выделения из влагалища .
- Болезненные сокращения матки после родов даже спустя сутки.
- Дискомфорт или боль в промежности (особенно если вам накладывали швы).
- Дискомфорт при ходьбе, если вам накладывали швы.
- Мышечные боли во всем теле.

- Разрыв капилляров (в глазах, на лице).
- Трудности с мочеиспусканием.
- Затрудненная и дискомфортная дефекация в первые несколько дней; запор.
Первая неделя после родов
Продолжаются вагинальные выделения : в течение 1—2 недель после родов выделения постепенно становятся водянисто-розовыми, затем коричневыми и, наконец, желтовато-белыми. В этот период следует пользоваться гигиеническими прокладками (а не тампонами: они могут спровоцировать воспалительные заболевания матки и придатков). Выделения могут прекратиться через две недели, а могут продолжаться вплоть до 6—8-й, и в них иногда появляется небольшая примесь крови. При возобновлении кровянистых выделений необходимо обратиться к врачу. Если после первой недели у вас наблюдается что-то более серьезное, нежели уменьшающиеся кровянистые выделения, например появились обильные кровянистые выделения, или выделения с неприятным запахом, или повысилась температура, вам следует обратиться к врачу — может быть, на стенке матки остался кусочек плаценты. В этом случае понадобится госпитализация и, возможно, выскабливание матки для удаления остатков плаценты. Также следует обратиться к врачу в том случае, если коричневатые или желтоватые лохии продолжают выделяться дольше 6 недель, поскольку это может быть результатом инфекции, особенно если они сопровождаются повышением температуры или болью, а также повышенной чувствительностью в области живота.
В этом случае понадобится госпитализация и, возможно, выскабливание матки для удаления остатков плаценты. Также следует обратиться к врачу в том случае, если коричневатые или желтоватые лохии продолжают выделяться дольше 6 недель, поскольку это может быть результатом инфекции, особенно если они сопровождаются повышением температуры или болью, а также повышенной чувствительностью в области живота.
Швы , оставшиеся после эпизиотомии, необходимо содержать сухими и чистыми. Скорее всего, их придется обрабатывать и после выписки из роддома, а принимая душ, следить за тем, чтобы вода не попадала во влагалище. Можно обмывать наружные половые органы и промежность отваром ромашки, календулы, эвкалипта. Первые три месяца после родов вам придется вставать с кровати аккуратно, предварительно повернувшись на бок, минуя сидячее положение (это уменьшит давление на мышцы промежности), и кормить ребенка лежа на боку или полусидя; нельзя будет поднимать тяжести.
Рождение ребенка — очень значительное событие для женщины не только физически, но и психологически. Во-первых, роды сами по себе истощают молодую маму, а во-вторых, во время и после родов изменяется выработка гормонов. Поэтому естественно, что в это время наступает период психической нестабильности . Наиболее типичное ощущение в первые дни после родов — приподнятость настроения, но в последующие дни, а иногда и недели некоторые женщины становятся грустными, унылыми, ушедшими в себя и апатичными; нередко они страдают от чувства вины, что не ощущают большого восторга по поводу рождения малыша. Стоит отметить, что это обычные для послеродового периода эмоции, связанные с нормализацией гормонального фона. Совет – больше гулять, отдыхать, сосредоточившись не на отрицательных, а на положительных эмоциях.
Во-первых, роды сами по себе истощают молодую маму, а во-вторых, во время и после родов изменяется выработка гормонов. Поэтому естественно, что в это время наступает период психической нестабильности . Наиболее типичное ощущение в первые дни после родов — приподнятость настроения, но в последующие дни, а иногда и недели некоторые женщины становятся грустными, унылыми, ушедшими в себя и апатичными; нередко они страдают от чувства вины, что не ощущают большого восторга по поводу рождения малыша. Стоит отметить, что это обычные для послеродового периода эмоции, связанные с нормализацией гормонального фона. Совет – больше гулять, отдыхать, сосредоточившись не на отрицательных, а на положительных эмоциях.
В течение 7 дней после кесарева сечения (до снятия швов) медсестра ежедневно обрабатывает послеоперационный шов антисептическими растворами (например, йодом, «зеленкой») и меняет повязку. Кожный рубец формируется примерно на 7-е сутки после операции; уже через неделю после кесарева сечения можно совершенно спокойно принимать душ. Только не надо тереть шов мочалкой – это можно будет делать еще через неделю. Выписывают из родильного дома в случае отсутствия каких-либо осложнений на 7—10-е сутки после оперативного родоразрешения. Поскольку болезненность в области рубца может сохраняться до нескольких недель, то женщине бывает трудно наклоняться, поэтому проще присаживаться, сгибая ноги в коленных и тазобедренных суставах. При кормлении рационально использовать позы, при которых малыш не лежит на животе (не давит на область рубца), например когда младенец лежит под мышкой у мамы.
Только не надо тереть шов мочалкой – это можно будет делать еще через неделю. Выписывают из родильного дома в случае отсутствия каких-либо осложнений на 7—10-е сутки после оперативного родоразрешения. Поскольку болезненность в области рубца может сохраняться до нескольких недель, то женщине бывает трудно наклоняться, поэтому проще присаживаться, сгибая ноги в коленных и тазобедренных суставах. При кормлении рационально использовать позы, при которых малыш не лежит на животе (не давит на область рубца), например когда младенец лежит под мышкой у мамы.
Основные симптомы в первую неделю после родов
- Дискомфорт и набухание молочных желез между вторым и пятым днями после родов (иногда позже).
- Болезненные соски.
- Продолжающиеся выделения.
- Возбуждение или депрессия.
- Чувство беспомощности и страха при мысли о своей роли матери, о кормлении грудью (если вы кормите).
Учтите, что временной диапазон восстановления организма после родов – примерно 6—8 недель. В первую неделю после родов вы в тот или иной момент можете испытать все описанные выше физические и эмоциональные последствия, а можете заметить только некоторые из них. Возможно, у вас появятся и иные, не столь распространенные симптомы. Обо всех необычных или очень сильно выраженных симптомах сообщайте медсестрам или наблюдающему вас врачу.
В первую неделю после родов вы в тот или иной момент можете испытать все описанные выше физические и эмоциональные последствия, а можете заметить только некоторые из них. Возможно, у вас появятся и иные, не столь распространенные симптомы. Обо всех необычных или очень сильно выраженных симптомах сообщайте медсестрам или наблюдающему вас врачу.
Чтобы после выписки из роддома ваше восстановление шло полным ходом, не забудьте проконсультироваться в роддоме с врачами и получить нужную вам информацию по следующим вопросам: как обрабатывать промежность, как вести себя после операции (включая обработку шва, если у вас было кесарево сечение), как делать простую физзарядку после родов, как кормить грудью и ухаживать за сосками (при грудном вскармливании), как ухаживать за ребенком.
Запись к специалистам по телефону единого колл-центра: +7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Обычно родителей младенцев беспокоит прямо противоположная проблема — слишком частый стул. Поэтому не все сразу понимают, что же делать, если у малыша до года случился запор.
Поэтому не все сразу понимают, что же делать, если у малыша до года случился запор.
Гастроэнтеролог, гепатолог GMS Clinic Сергей Вялов дал интервью интернет-порталу parents.ru и рассказал о запорах у детей до года.
Введение
Запор, он же адиарея, задержка стула, дисколия, капростаз, затрудненное опорожнение кишечника — это не универсальное состояние с однозначными характеристиками. У каждого человека, в том числе и ребенка, свои показатели нормы и отклонений от нее, связанные с возрастом, микрофлорой кишечника, рационом, состоянием психики и гормонального фона, сопутствующими болезнями. И все же есть несколько общих точек отсчета.
Что такое запор?
Специалисты диагностируют запор, если кроха делает «большие» дела:
- регулярно и без проблем, но при этом выделяется сухой и твердый кал;
- с трудом — ребенку приходится тужиться, кал выходит не с первой попытки;
- реже 5 раз за сутки.
В первые полгода жизни запор — довольно редкое явление, скорее, наоборот, — в период от 0 до 6 месяцев нормой считается от 6–10 испражнений в сутки. У детей на грудном вскармливании дефекация происходит чаще, у искусственников — реже.
У детей на грудном вскармливании дефекация происходит чаще, у искусственников — реже.
До 6 месяцев запор — редкость
Обычно родителей малышей первых месяцев жизни настораживает состояние противоположное запору, — слишком частое испражнение. Но у младенца, независимо от того, питается он грудным молоком или смесью, кишечник должен работать именно так — в режиме, который для детей постарше и взрослых считается поносом.
Другого варианта, по крайней мере, до введения прикорма в 4–6 месяцев, быть не должно. Ведь кроха получает в основном жидкую пищу, отходы которой имеют ту же консистенцию и покидают кишечник, не встречая на пути никаких препятствий, — малыш пока не научился управлять сфинктером, сдерживающим выделение кала.
Кишечник крохи еще только начал «знакомиться» с микроорганизмами, которые поступают из молока мамы, с ее кожи (малыш облизывает сосок), из окружающей среды. Принимаются далеко не все новые «партнеры»: есть отвергнутые, не прижившиеся и так далее. Проверка и отбраковка сопровождаются жидким нестабильным стулом.
Проверка и отбраковка сопровождаются жидким нестабильным стулом.
Слишком частое очищение кишечника не нуждается в коррекции и лечении, если ребенок прибавляет в весе и правильно развивается. Нормальные аппетит и сон, газы, отсутствие температуры и других признаков болезни указывают на то, что родителям не о чем беспокоиться. Если мама младенца, устав менять подгузники по 10 раз за одни сутки, захочет изменить ситуацию и попросит врача назначить крохе закрепляющие лекарства, то, сама того не желая, обречет своего малыша на хронический запор.
Не по правилам
И все-таки в первые 6 месяцев запор у младенцев не исключен. Вызвать его могут:
- микрофлора, передающаяся от мамы;
- недостаточный объем жидкости;
- стресс.
Допустим, у женщины в желудке и кишечнике слишком много бактерий, выделяющих метан, которые провоцируют запор. Они довольно медленно растут, перебраживают, выделяя углекислый газ, способствующий метеоризму и вздутию. С этим отклонением женщина и живет, приспособилась и научилась решать проблему с кишечником тем или иным способом. Заметив то же самое у ребенка, она решает, что малыш унаследовал ее особенности и «спасает» его теми же средствами, допуская ошибку. Малышам нельзя давать слабительные, особенно те, в которых содержится сенна. Организм крохи слишком быстро привыкает к таким препаратам и без них уже не может очистить кишечник.
Заметив то же самое у ребенка, она решает, что малыш унаследовал ее особенности и «спасает» его теми же средствами, допуская ошибку. Малышам нельзя давать слабительные, особенно те, в которых содержится сенна. Организм крохи слишком быстро привыкает к таким препаратам и без них уже не может очистить кишечник.
Запор у малыша до 6 месяцев также провоцируют недостаток жидкости и гормональные перепады. В 6 месяцев кроха должен получать много влаги — в сутки примерно 140 мл на один килограмм веса. Ребенок, находящийся на грудном вскармливании, набирает эту норму за счет маминого молока и не нуждается в дополнительных источниках жидкости (но только при отсутствии предрасположенности к запору). Маленьких искусственников допаивают с момента перехода на смесь.
Если женщина напряжена или нервничает, то у нее повышается уровень гормона стресса — кортизола. Через грудное молоко, слюну или пот вещество попадает в организм малыша и тоже провоцирует запор.
Даже если мама не кормит ребенка грудью, микроорганизмы, вызывающие запор, рано или поздно добираются до желудочно-кишечной системы крохи и производят в ней негативные перемены.
Запор после введения прикорма
Малыш растет, совершенствует навыки, и наступает пора знакомить его с новыми продуктами питания. Эти обстоятельства, с одной стороны, помогают наладить перистальтику, а с другой — повышают риск запора.
К полугоду малыш уже пытается контролировать дефекацию, поскольку понял, что после нее появляются неприятные ощущения — зуд, жжение и прочий дискомфорт в зонах, куда попадают фекалии. Чтобы не испытать дискомфорта, ребенок старается сдерживать позывы. Сначала ему это не удается, поскольку прямая кишка уже научилась работать — рефлекторно сокращаться и выталкивать отходы. А спустя пару месяцев все получается, малыш побеждает и вступает на путь, ведущий к хроническому запору. Чтобы вывести ребенка за пределы этого замкнутого круга, мама должна свести к минимуму продолжительность контакта кожи младенца с фекалиями и расширить рацион его питания, осваивая прикорм.
Белки, жиры и углеводы, входящие в состав продуктов, всасываются в тонком кишечнике, а до толстого, где формируется кал, не доходят. Чего нельзя сказать о клетчатке. Пока кроха пьет грудное молоко или смесь, эта составляющая блюд ему не знакома. Даже если кормящая женщина сама употребляет много растительной пищи, малышу ничего не достается. Клетчатка, как уже было отмечено, не всасывается в кишечнике, не поступает в кровь, а значит, ее нет в грудном молоке. Впервые грудничок получает клетчатку с прикормом, пробуя свои первые 25 грамм пюре из кабачка, моркови и других овощей. Растительные волокна буквально притягивают к себе все отходы, в результате формируются каловые массы, которые помогают кишечнику освоить правильную перистальтику. В этом отделе ЖКТ, в кишечнике, много мышц, они должны научиться последовательно сокращаться — напрягаться и расслабляться, чтобы выдавливать отходы наружу.
Чего нельзя сказать о клетчатке. Пока кроха пьет грудное молоко или смесь, эта составляющая блюд ему не знакома. Даже если кормящая женщина сама употребляет много растительной пищи, малышу ничего не достается. Клетчатка, как уже было отмечено, не всасывается в кишечнике, не поступает в кровь, а значит, ее нет в грудном молоке. Впервые грудничок получает клетчатку с прикормом, пробуя свои первые 25 грамм пюре из кабачка, моркови и других овощей. Растительные волокна буквально притягивают к себе все отходы, в результате формируются каловые массы, которые помогают кишечнику освоить правильную перистальтику. В этом отделе ЖКТ, в кишечнике, много мышц, они должны научиться последовательно сокращаться — напрягаться и расслабляться, чтобы выдавливать отходы наружу.
Очередной новый продукт следует вводить через месяц после предыдущего. Новинка, скорее всего, сначала вызовет более частый и жидкий стул. Если он не имеет зеленый цвет и не пенится, не надо бежать к врачу и просить назначить закрепляющие средства. Наберитесь терпения, через некоторое время новшество будет освоено и даст плоды. Вместо жидких и бесформенных фекалий желто-белого цвета вы увидите сформировавшийся коричневый кал.
Наберитесь терпения, через некоторое время новшество будет освоено и даст плоды. Вместо жидких и бесформенных фекалий желто-белого цвета вы увидите сформировавшийся коричневый кал.
Особый запор
Есть и другие причины запора у младенцев. К сожалению, с ними гораздо сложнее разобраться, поскольку это патологии развития, болезни, травмы.
Острый запор . Развивается по анатомическим причинам, например, из-за непроходимости толстой кишки, или при инвагинации — внедрении одной части кишки в другую, что вызывает закупоривание просвета. На фоне полного благополучия малыш внезапно становится беспокойным, плачет, отказывается от еды. Приступ заканчивается так же неожиданно, как и начался, но через 3–5 минут повторяется и усиливается: появляется одно- или двукратная рвота с примесью желчи зеленого цвета. Если кал отходит, то в нем видны примеси крови. Спустя 5–6 часов стул прекращается, а из прямой кишки выделяются кровянистые выделения. При этом живот у малыша мягкий. Температура чаще всего нормальная.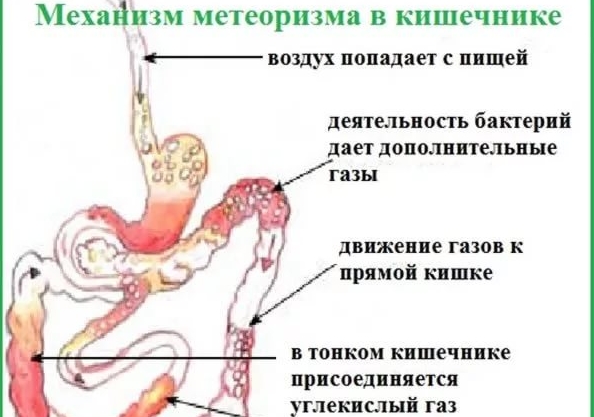 Ребенок даже может терять сознание. При подобных симптомах необходимо вызвать «скорую помощь».
Ребенок даже может терять сознание. При подобных симптомах необходимо вызвать «скорую помощь».
Болезнь Гиршпрунга . В ее основе лежит нарушение иннервации толстой кишки — центральная нервная система не может управлять этим отделом желудочно-кишечного тракта. В результате переработанная пища скапливается в кишечнике. Картина заболевания довольно разнообразна. Если поражена только короткая часть кишки, то запоры формируются постепенно, и без хирургического вмешательства удается обойтись довольно долго. Когда поражен более длинный отрезок, то отсутствие стула чревато тяжелым состоянием и требуется незамедлительное хирургическое вмешательство.
Инфекционная атака . Если в первые месяцы жизни кроха перенес кишечную инфекцию, нервные клетки в толстом кишечнике могут погибнуть, что приведет к задержке акта дефекации, скоплению каловых масс и развитию запора. При дизентерии возможен так называемый токсический мегаколон (резкое расширение толстой кишки). У ребенка развивается нарушение сознания и повторная рвота. Резко увеличивается живот из-за сильно расширенного кишечника. Осложнение требует экстренной хирургической помощи.
Резко увеличивается живот из-за сильно расширенного кишечника. Осложнение требует экстренной хирургической помощи.
Проблемы с ЦНС . Травмы при родах и синдром детского церебрального паралича также отражаются на работе желудочно-кишечного тракта, поскольку сопряжены с различными осложнениями, например, нарушением глотания, срыгивания, рвотой.
Васкулит . Воспаление сосудов распространяется и на нервные сплетения и чувствительные клетки, расположенные в кишечной стенке.
Нарушения в работе эндокринной системы . При гипотиреозе (недостатке функции щитовидной железы) замедляется продвижение содержимого по кишечнику. При дисфункции паращитовидных желез запор возникает из-за нарушения минерального обмена, при сахарном диабете становится следствием повреждения нервных сплетений кишечника или обезвоживания организма ребенка.
Медикаментозный запор . Перед тем, как давать ребенку любой препарат, назначенный врачом, внимательно ознакомьтесь с инструкцией. Так, средства от анемии, содержащие железо, могут вызывать запор. Избежать его поможет соблюдение правил приема — непосредственно во время еды, уменьшение доз железа при введении в рацион продуктов с высоким содержанием железа — гречка, яблоки, зелень. Особого внимания заслуживают запоры, ставшие следствием лечения нестероидными противовоспалительными, нейролептиками, сорбентами и антибиотиками, которые вызывают дисбактериоз кишечника.
Избежать его поможет соблюдение правил приема — непосредственно во время еды, уменьшение доз железа при введении в рацион продуктов с высоким содержанием железа — гречка, яблоки, зелень. Особого внимания заслуживают запоры, ставшие следствием лечения нестероидными противовоспалительными, нейролептиками, сорбентами и антибиотиками, которые вызывают дисбактериоз кишечника.
Болезни и состояния, сопровождающиеся запором, у грудничков встречаются не так часто. Многие педиатры вспоминают о них не сразу. Перед тем, как добраться до истины, они назначают много ненужных лекарств, забывая про эффективные исследования кишечника, например, рентген.
Наиболее распространенные заболевания и самые частые вопросы о совместимости лечения и грудного вскармливания.
Первый вопрос, который возникает у заболевшей матери – а можно ли вообще кормить при болезни.
Основной постулат: болезней мамы, являющихся противопоказанием к грудному вскармливанию, очень мало. Во многих случаях, гораздо бОльшим вредом для малыша будет перевод его, временно или постоянно, на смесь.
Не воспринимайте указанную ниже информацию о лекарствах как руководство к действию или рекомендации. Консультанты по грудному вскармливанию – не врачи и не могут назначать лечение, а тем более отменять лечение, назначенное врачом.
Вся информация дается для ознакомления. Ответственность за свое здоровье и здоровье малыша несете Вы сами. Прежде чем принимать то или иное лекарство, проконсультируйтесь с врачом.
Итак, Вы заболели. Здесь может быть два варианта.
1. Заболевания, с которыми Вы обычно не обращаетесь к врачу
Возможно, раньше Вы уже использовали определенные средства в подобных случаях, но при кормлении грудью возникают сомнения, а можно ли…
- Простуда, ОРВИ, насморк, боль в горле, кашель
Если местное лечение не помогает в течение 3-5 дней, обязательно обратитесь к врачу – проблема может оказаться серьезнее и потребует грамотного лечения. Возможно, это начало более тяжелого заболевания — гайморита, ангины, бронхита.
Подавляющее большинство местных средств можно использовать во время кормления грудью. Их всасываемость через слизистую мала, и в молоко они практически не попадают. Поэтому спреи, полоскания для горла, капли от насморка можно смело использовать как описано в инструкции (но не переусердствуйте – соблюдайте дозировку; обычно рекомендуется использовать эти средства не более 5 дней).
Их всасываемость через слизистую мала, и в молоко они практически не попадают. Поэтому спреи, полоскания для горла, капли от насморка можно смело использовать как описано в инструкции (но не переусердствуйте – соблюдайте дозировку; обычно рекомендуется использовать эти средства не более 5 дней).
Обязательно – обильное теплое питье.
Защитную маску надевать бесполезно, она уменьшает выделение вирусов в острой стадии при чихании и кашле, но вот передача инфекции начинается еще задолго до проявления первых симптомов, и малыш, скорее всего, уже получит большинство возбудителей мамы, однако с грудным молоком он получит и защиту.
- Температура, головная, зубная и другая боль
В период лактации можно использовать жаропонижающие и анальгетики на основе парацетамола и ибупрофена (например, Эффералган, Нурофен), лучше в чистом, а не комбинированном виде (например, таблетку Парацетамола, а не порошок Колдрекс).
Дозировка – обычная для взрослых: 1 таблетка 1-4 р. в день в случае необходимости.
в день в случае необходимости.
Аспирин и анальгин не подходят кормящим мамам.
- Температура подмышкой у кормящей женщины выше обычной. Поэтому измерять температуру нужно в локтевом или коленном сгибе.
- Температура – не диагноз, а один из симптомов болезни, сигнал организма и зачастую способ борьбы организма с вирусами и бактериями. Просто сбивать температуру – не выход, нужно бороться с самой болезнью.
- Терапевты рекомендуют взрослым и детям сбивать температуру более 38,5* или если Вы чувствуете себя совсем плохо – лихорадит, знобит, болит голова и.т.п.
- Боль может сопровождать множество заболеваний. Если боль долго не проходит и возобновляется после прекращения действия обезболивающего – срочно обратитесь к врачу.
Состояние кишечника и стула кормящей мамы может повлиять на стул малыша, например, при запорах у мамы у ребенка могут быть трудности с дефекацией. При диарее также возможно временное «послабление» и у ребенка. Обычно такие состояния не требуют дополнительных мер, однако старайтесь нормализовать и поддерживать состояние своего ЖКТ.
- Поносы, запоры, отравления
Расстройство кишечника и пищевое отравление у кормящей мамы не является поводом прекращать кормление грудью!
Общее правило при рвоте, сильном поносе и отравлении: в течение первого дня по возможности отказаться от еды, пить больше воды. Затем можно начать пить чай без сахара с сухариками или подсушенным хлебом (тосты), постепенно переходя к обычной пище.
Из лекарств можно использовать: Смекту, Энтеросгель, Энтерол; а также Бактисубтил, Бифиформ и другие пробиотики.
Запор лучше начать лечить диетическими методами: увеличить в рационе количество клетчатки, овощей и фруктов, жидкости.
Допустимы к применению у кормящих такие препараты как Дюфалак, Форлакс, пробиотические препараты.
(пищевая аллергия, поллиноз, бронхиальная астма, аллергический конъюктивит, ринит, нейродермит и т.д.)
При любом виде аллергии маме лучше перейти на гипоаллергенную диету, использовать сорбенты.
Если Вы аллергик, и случилось обострение Вашего обычного заболевания, используйте Ваше обычное лечение, предварительно проверив его на совместимость.
Как правило, большинство препаратов от аллергии, даже на основе кортикостероидов, безопасно для малыша. Предпочтение лучше отдать, по возможности, местному лечению, средствам в аэрозолях и таблетках.
Наиболее распространенными лекарствами, совместимыми с грудным вскармливанием, являются антигистаминные препараты последних поколений (Зиртек, Кларитин), практически все местные средства для лечения дерматитов и экзем (при нанесении мази следите за тем, чтобы она не контактировала с кожей малыша, а также с кожей груди и сосков).
Супрастин и Тавегил не совместимы с грудным вскармливанием.
Если аллергическая реакция проявилась впервые, лучше проконсультируйтесь с врачом.
2. Ситуация требует обращения к врачу
- Сразу предупредите врача о том, что Вы кормите грудью. Знающий врач, поддерживающий грудное вскармливание, всегда постарается подобрать наиболее безопасные при кормлении грудью лекарства.
Наиболее распространенные ситуации:
- Прием у стоматолога
Если Вам необходимо лечение или удаление зубов под анестезией, предупредите врача о том, что Вы кормящая мама. Все современные препараты для анестезии совместимы с кормлением грудью.
Все современные препараты для анестезии совместимы с кормлением грудью.
Но в случае воспалительных процессов или удаления зуба врач может назначить обезболивающие и противовоспалительные средства. Вот их нужно подбирать внимательнее.
- Гинекологические манипуляции
Речь идет в первую очередь о так называемой «чистке» матки, которая иногда бывает необходима в течение первого месяца после родов. Обычно процедура делается амбулаторно, используется неглубокий наркоз (медикаментозный сон) или местная анестезия.
Препараты, используемые в современной гинекологической практике при амбулаторных манипуляциях, в основном, совместимы с грудным вскармливанием. Сцеживать или докармливать смесью, как правило, не нужно.
Но по возможности, перед процедурой уточните, какие именно средства будут использоваться, особенно если у Вас новорожденный малыш. Проверить препараты на совместимость и дать рекомендации, как снизить риски для малыша, в случае необходимости, сможет Ваш консультант по грудному вскармливанию.
Женщинам в периоде лактации можно проводить:
- флюорографию,
- рентгеноскопию,
- рентгенографию,
- компьютерную томографию,
- магнитно-резонансное исследование,
- УЗИ (в том числе, УЗИ грудной железы и маммографию),
- ЭКГ, Эхо-КГ, ЭЭГ, Эхо-ЭГ.
После этих процедур не нужно сцеживаться, так как все эти виды излучений на грудное молоко не влияют.
Исключение составляют сканирования с применением контрастных веществ (например, радиоактивного йода, технеция). Если исследование проводить необходимо, женщина должна воздержаться от кормления грудью в течение следующих 12-24 часов.
ВОЗ рекомендует при операциях с общим наркозом воздержаться от кормления грудью в течение следующих 12-24 часов.
Если операция запланированная, Вы можете заранее подготовить банк сцеженного молока, чтобы на время вынужденного отлучения малыш смог обойтись без смеси.
Если случай экстренный, и не получается запастись сцеженным молоком, совместно с педиатром выберите наиболее подходящую Вашему малышу смесь и настраивайтесь на продолжение грудного вскармливания – после возвращения домой.
В больнице важно для поддержания лактации и для защиты груди от переполнения и застоя сцеживаться – по возможности, примерно 6-7 раз в сутки. Чтобы передавать такое молоко для кормления малыша, уточните совместимость всех препаратов, получаемых Вами в больнице.
Проведение лазерной коррекции зрения кормящим мамам противопоказано.
По возможности выберите заранее способ докорма. Для того, чтобы не возникло проблем с прикладыванием к груди по возвращении, рекомендуется кормить не из бутылочки, а из шприца, ложечки, чашки, поильника. Убедитесь, что все получается у того человека, который будет кормить кроху в Ваше отсутствие.
Если Вы все-таки решили остановить свой выбор на докорме из бутылки, стоит также заранее убедиться, что Ваш малыш согласен ее сосать (многие груднички категорически отказываются сосать любые заменители груди). Бутылка нежелательна еще и потому, что она может стать причиной возникновения сложностей при возвращении ГВ — ведь техники сосания груди и бутылки принципиально отличаются.
- Инфекционные заболевания, вызванные патогенными микроорганизмами (например, отит, ангина, пневмония)
Антибиотики разного вида эффективны против разных групп микроорганизмов. Обращайтесь за назначением антибиотиков к врачу.
Показано лечение антибактериальными препаратами; подбираются антибиотики, совместимые с грудным вскармливанием. Такие антибиотики есть и их довольно много (например, антибиотики пенициллинового ряда, многие цефалоспорины первого и второго поколения, многие макролиды).
Категорически противопоказаны при грудном вскармливании антибиотики, оказывающие влияние на рост костей или кроветворение (например, тетрациклин, производные фторхинолона, левомицетин). Почти всегда им можно подобрать подходящий заменитель.
- Инфекционные болезни груди: мастит, абсцесс.
В настоящее время лечение этих заболеваний проводится амбулаторно и с сохранением грудного вскармливания!
Проводится антибактериальная терапия совместимыми с кормлением препаратами (антибиотиками), в случае абсцесса – дренаж и промывание гнойной полости.
Противопоказаны при лактации согревающие компрессы (компрессы со спиртом, медом) – воспалительный процесс может усилиться (например, мастит перейдет в абсцесс). Также противопоказаны компрессы со спиртом и камфарой – затрудняется отток молока, что вызывает ухудшение самочувствия и может привести к уменьшению лактации.
3. Косметологические процедуры
Большинство процедур не влияют на грудное вскармливание (конечно, речь не идет о пластической хирургии).
Наиболее безопасны процедуры для лица – УЗИ-чистка, дарсонвализация, массаж.
Мезотерапия лица и кожи головы противопоказана кормящим.
Манипуляции на теле нужно делать с большей осторожностью: нежелательны для кормящих фото- и лазерная эпиляция; антицелюллитные средства, обертывания с целью детоксикации организма. Общий массаж не запрещен, но не должен затрагивать грудь. По словам косметологов, ввиду особенностей состояния женского организма в период беременности и лактации, не рекомендуется делать химические и кислотные пиллинги, а также пользоваться косметикой, содержащей кислоты (в основном добавляют различные фруктовые кислоты и молочную кислоту) — использование кислот в данный период может увеличить риск образования пигментных пятен и способствовать гиперпигментации кожи.
Вообще, многие косметологи опасаются браться за аппаратное и специальное лечение у кормящих, так как для многих процедур период лактации — противопоказание, действие не изучено.
Подводим итоги
При приеме препаратов кормящими грудью мамами очень важно оценить ожидаемую пользу от медикаментов и риск попадания его в молоко и влияние на ребенка. Поэтому, при возможности, лекарственной терапии лучше избегать. Некоторые заболевания можно вылечить и без медикаментов: например, при простуде можно рекомендовать обильное питье, фитотерапию, горячие ножные ванны, при бронхите — ингаляции и так далее.
Совместимые препараты, как правило, почти не проникают в грудное молоко (например, антибиотики пенициллинового ряда), а некоторые могут попасть в молоко, но не оказывать негативного влияния на малыша, потому что детский кишечник их не усваивает.
Не забывайте, что на безопасность лекарственной терапии влияет и то, когда и как женщина будет принимать препарат. Поэтому прием лекарств желательно организовать таким образом, чтобы кормление не совпало с пиком максимальной концентрации препарата в крови и в молоке (особенно важно следить за этим, если Вы планируете принимать так называемые «плохо совместимые» лекарства).
Если препарат несовместим с грудным вскармливанием, но принимать его крайне необходимо, можно временно отлучить малыша от груди на период приема медикамента. Для сохранения лактации нужно в этот период регулярно сцеживать молоко – обычно достаточно 6-7 раз в сутки (по 10-15 минут каждую грудь). После отмены препарата мама может спокойно продолжать кормить свою кроху грудью.
Существуют общие рекомендации ВОЗ по назначению лекарственной терапии кормящей маме: «. Лекарственную терапию кормящим матерям следует по возможности избегать. Если лекарства показаны, то следует сначала выбрать те, которые окажут наименьшее негативное воздействие на ребенка. Кормящая женщина должна принимать лекарства предпочтительно во время или сразу же после кормления, чтобы избежать периода максимальной концентрации их в крови (и молоке). Если существует настоятельная необходимость в лекарстве, вредном для вскармливаемого грудью ребенка, кормление должно быть временно прервано, в то время как лактация должна поддерживаться. »
»
Помните, если Вам трудно самой разобраться в этом вопросе, обращайтесь к нашим консультантам в «Радугу материнства»:
- по телефону в Москве (495)648-62-65 (ежедневно с 8.00 до 22.00 (МСК))
- в наши группы ВКонтакте и на Facebook
- напишите нам, заполнив форму Обратной связи
Материал подготовила Коренева Ольга
(консультант по ГВ Центра «Радуга материнства»,
член АКЕВ, перинатальный психолог)
Диастаз прямых мышц живота — симптомы, признаки, степени, причины и лечение у мужчин и женщин в Москве в «СМ-Клиника»
Лечением данного заболевания занимается Хирург
Записаться онлайн
Заказать звонок
- Что такое диастаз прямых мышц живота?
- О заболевании
- Виды
- Симптомы диастаза прямых мышц живота
- Причины диастаза прямых мышц живота
- Диагностика диастаза прямых мышц живота
- Мнение эксперта
- Лечение диастаза прямых мышц живота
- Хирургическое лечение диастаза прямых мышц живота
- Профилактика
- Реабилитация после операции
- Вопросы и ответы
- Источники
О заболевании
В основе болезни лежит растяжение и расширение белой линии живота – сухожилия, которое находится между прямыми мышцами, соединяет и удерживает их. Это полоса соединительной ткани, состоящая из нескольких слоев, расположенная посередине живота вертикально на протяжении от мечевидного отростка до лобкового сочленения.
Это полоса соединительной ткани, состоящая из нескольких слоев, расположенная посередине живота вертикально на протяжении от мечевидного отростка до лобкового сочленения.
Из-за повышения внутрибрюшного давления или нарушения свойств соединительных волокон структура сухожилия меняется, оно ослабевает, истончается и растягивается. Пусковым механизмом выступает длительное давление на брюшную стенку, связанное с беременностью или висцеральным ожирением. Усугубляющий фактор – разрыхление белой линии на фоне коллагенопатии, воздействия релаксина, незрелости клеточных структур и т.д.
В результате белая линия становится тоньше и растягивается. В норме ее размеры восстанавливаются при постепенном уменьшении живота или по мере нормализации свойств соединительной ткани. Таким образом, устраняется физиологический диастаз в период новорожденности или у женщин после родов.
Если тренировки пресса начинаются раньше положенного срока в послеродовом периоде, это приводит к сокращению прямых мышц и одновременному повышению внутрибрюшного давления, а белая линия фиксируется в растянутом положении и плохо удерживает внутренние органы. В результате на животе формируются неэстетичные вертикальные валики, появляется округлое выпячивание, возникает дисфункция пищеварительного тракта и повышается риск образования грыжи.
В результате на животе формируются неэстетичные вертикальные валики, появляется округлое выпячивание, возникает дисфункция пищеварительного тракта и повышается риск образования грыжи.
Виды
В зависимости от величины растяжения сухожильной связки различают 3 степени диастаза прямых мышц живота:
- первая – мышцы отдаляются друг от друга на 2.5-5 см;
- вторая – связки расходятся на 5-8 см;
- третья – линия растягивается более чем на 8 см.
По локализации места максимального растяжения, выделяют надпупковую, подпупковую и смешанную формы диастаза.
По степени вовлечения других мышц передней брюшной стенки патологию классифицируют на типы:
- А – классическое расхождение мускулатуры после естественных родов;
- В – расслабление нижнебоковых отделов мышц;
- С – расширение затрагивает область ребер и мечевидного отростка;
- D – диастаз сочетается с искривлением линии талии.

Симптомы диастаза прямых мышц живота
Проявления ДПМЖ нарастают по мере прогрессирования патологии. У женщин яркая клиническая картина проявляется резко (вскоре после родов), тогда как у мужчин заболевание развивается постепенно.
В начале болезни возможно полное отсутствие симптомов. Затем пациент замечает характерное округлое выпячивание в центре живота по вертикали. При намеренном напряжении пресса хорошо просматриваются внутренние края прямых мышц и желобок между ними. Из-за нарушений работы мышц возможны боли в позвоночнике, пояснице, быстрая утомляемость, нарушения осанки.
При прогрессировании патологии присоединяются проявления дисфункции желудочно-кишечного тракта:
- изжога;
- отрыжка;
- метеоризм;
- боли в животе;
- запоры.
На третьей стадии диастаза пациенты сталкиваются с формированием грыж, которые образуются из-за структурных дефектов белой линии. Возможен птоз (опущение) внутренних органов и серьезные нарушения в работе кишечника (в тяжелых случаях развивается кишечная непроходимость). У женщин часто наблюдается недержание мочи, почечные колики.
У женщин часто наблюдается недержание мочи, почечные колики.
Причины диастаза прямых мышц живота
Повышают риск развития диастаза патологии соединительной ткани и повышение давления в брюшной полости. У разных категорий пациентов причины развития ДПМЖ отличаются.
Расхождение мышц у детей наблюдается из-за несостоятельности мускулатуры и сухожилий. Через 2-12 месяцев после рождения мышцы приходят в тонус, связки и сухожилия укрепляются – процесс саморазрешается. У недоношенных детей и младенцев с патологиями внутриутробного развития для этого может потребоваться больше времени. При синдроме Дауна присутствует риск сохранения диастаза на всю жизнь.
Провокатором диастаза прямых мышц живота у женщин является беременность. Растущая матка оказывает значительное давление на белую линию, растягивая ее. Под действием гормонов угнетается синтез коллагеновых волокон, связки становятся более рыхлыми. Но через несколько месяцев после родов белая линия живота в норме восстанавливается.
У мужчин ДПМЖ нередко спровоцировано ожирением, физическими нагрузками и наследственными коллагенопатиями. Риск диастаза повышается при склонности к запорам, а также при хронических заболеваниях дыхательных путей, сопровождающихся кашлем.
Лечение патологии консервативными способами возможно при небольшом диастазе. На поздних этапах развития патологическое расхождение мышц устраняют с помощью абдоминальных пластических операций.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок
Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика диастаза прямых мышц живота
Выявление ДПМЖ не составляет трудности, поскольку заболевание имеет характерные клинические проявления. С признаками диастаза следует обращаться к хирургу.
С признаками диастаза следует обращаться к хирургу.
Увеличение пространства между прямыми мышцами определяется во время пальпаторного исследования живота. Для проведения теста пациента просят лечь на спину, ноги слегка согнуть в коленях, после чего напрячь мышцы пресса, приподняв голову и лопатки. У больных с ожирением врачу не всегда удается полноценно исследовать ширину белой линии.
Точные размеры растяжения определяют посредством УЗИ. Этот метод диагностики также позволяет обнаружить осложнения (грыжи, смещение внутренних органов). С целью дифференциации симптомов диастаза и проявлений хронических заболеваний ЖКТ или мочеполовой системы назначают консультации профильных специалистов.
Мнение эксперта
Хирурги предупреждают, что длительное время диастаз прямых мышц живота протекает бессимптомно. Поэтому при наличии предрасполагающих факторов (недавняя беременность и роды, хронические запоры, ожирение) или неспецифических жалоб следует самостоятельно прощупать белую линию живота в области пупка. Если расстояние между прямыми мышцами более 2,5 см – обращайтесь к хирургу. Также не затягивайте с визитом в любых сомнительных случаях. Только врач может установить правильный диагноз, самообследование не исключает необходимости очной консультации.
Если расстояние между прямыми мышцами более 2,5 см – обращайтесь к хирургу. Также не затягивайте с визитом в любых сомнительных случаях. Только врач может установить правильный диагноз, самообследование не исключает необходимости очной консультации.
Егиев Валерий Николаевич,
врач-хирург, врач-онколог, д.м.н., профессор, заведующий кафедрой хирургии и онкологии ФПК МР МИ РУДН
Лечение диастаза прямых мышц живота
Функциональный диастаз у новорожденных и родильниц не требует лечения. Врачи применяют выжидательную тактику, рекомендуют придерживаться принципов рационального питания, делать массажи, выполнять гимнастику. Период наблюдения может длиться до 12 месяцев. Если по истечении этого времени проблема сохраняется, хирург принимает решение об оперативном способе коррекции.
Консервативное лечение
Пациентам назначают диету для профилактики запоров и избыточного газообразования, а также для плавного снижения веса. В послеродовом периоде, в т.ч. после операции кесарева сечения, женщинам рекомендуют носить бандаж, поддерживать живот во время чихания и кашля. Общее укрепление мышц позволяет быстрее восстановить тонус передней брюшной стенки, поэтому пациентам назначают ЛФК, плавание, занятия йогой. Важно исключить любые тренировки мышц пресса. Нельзя выполнять упражнения в коленно-локтевой позиции, а также в упоре (планка). Подобные нагрузки можно возобновить после восстановления размеров белой линии. Консервативное лечение эффективно только на 1-й стадии ДПМЖ.
Общее укрепление мышц позволяет быстрее восстановить тонус передней брюшной стенки, поэтому пациентам назначают ЛФК, плавание, занятия йогой. Важно исключить любые тренировки мышц пресса. Нельзя выполнять упражнения в коленно-локтевой позиции, а также в упоре (планка). Подобные нагрузки можно возобновить после восстановления размеров белой линии. Консервативное лечение эффективно только на 1-й стадии ДПМЖ.
Хирургическое лечение диастаза прямых мышц живота
При осложненном и неосложненном диастазе прямых мышц живота 2-3-й степени показано хирургическое лечение. Возможно применение следующих техник проведения операции:
- Натяжная пластика с применением собственных тканей. Подразумевает сшивание краев мышц с удалением избыточной соединительной ткани. На сегодняшний день не применяется из-за высокого риска развития рецидива.
- Ненатяжная пластика с применением сетчатого протеза. Подразумевает введение эндопротеза под участок растяжения.
- Натяжная пластика с установкой протеза.
 Подразумевает удаление избыточной соединительной ткани, ушивание краев мышц и укрепление зоны с помощью полипропиленовой сетки.
Подразумевает удаление избыточной соединительной ткани, ушивание краев мышц и укрепление зоны с помощью полипропиленовой сетки. - Комбинированная техника. Включает ушивание мышц, укрепление сеткой, удаление избыточной жировой ткани и растянутой кожи.
Профилактика
Чтобы снизить риск развития диастаза прямых мышц живота, следует поддерживать свое тело в форме – заниматься регулярными физическими упражнениями, тренировать мышцы. Однако не стоит переусердствовать: поднятие тяжестей может, напротив, стать основной причиной расхождения мышц.
Также важно полноценно и сбалансировано питаться – дефицит питательных веществ приведет к снижению эластичности соединительной ткани.
Необходимо контролировать свой вес – индекс массы тела не должен превышать 26 кг/м3. Ожирение, особенно по брюшному типу – важный фактор риска ДПМЖ.
Профилактика и своевременное лечение хронических болезней легких, сопровождающихся кашлем, патологий пищеварительной системы, протекающих с запорами, снизят возможность повышения внутрибрюшного давления и, как следствие, вероятность диастаза.
Реабилитация после операции
После операции пациент находится на стационарном наблюдении, получает обезболивающую и антибактериальную терапию. Полное восстановление длится 1-3 месяца. В этот период пациенту назначают диету для нормализации дефекации, рекомендуют избегать значительных физических нагрузок, поднятия тяжестей. Для профилактики избыточного напряжения необходимо носить бандаж.
Вопросы и ответы
Лечением патологии занимается хирург.
У представителей сильного пола основной причиной ДПМЖ считается ожирение и дисплазия соединительной ткани. Спровоцировать расхождение мышц способны резкое похудение или набор веса, чрезмерное увлечение силовыми нагрузками. Если у мужчины или ближайших родственников есть грыжи, варикоз, вальгусное плоскостопие, геморрой, это расценивается как повышенная склонность к ДПМЖ.
В этом вопросе не стоит спешить. Как раз стремление побыстрее прийти в форму является основной причиной прогрессирования диастаза у женщин. Физическую активность можно возобновлять через 1-2 месяца после родов. Начинать можно с пеших прогулок или йоги. Выполнять упражнения на пресс можно вскоре после того, как белая линия сократится до 2 см. Желательно уделить внимание диете. Плавное снижение веса и объема висцерального жира обеспечит постепенное и своевременное сокращение мышц. Резкое похудение, наоборот, может усилить диастаз.
Физическую активность можно возобновлять через 1-2 месяца после родов. Начинать можно с пеших прогулок или йоги. Выполнять упражнения на пресс можно вскоре после того, как белая линия сократится до 2 см. Желательно уделить внимание диете. Плавное снижение веса и объема висцерального жира обеспечит постепенное и своевременное сокращение мышц. Резкое похудение, наоборот, может усилить диастаз.
Можно лечь на твердую поверхность на спину, напрячь пресс. Мягкими движениями пальцев следует начать прощупывать живот посредине в области пупка. При нормальной ширине белой линии и при диастазе обнаружится впадина – это и есть срединная связка. Если ее ширина соответствует или больше ширины двух пальцев, необходимо обратиться к хирургу. Запоры, вздутие и боли в животе должны настораживать. Если такие симптомы есть, необходимо попасть к хирургу в ближайшее время.
Патогенез и лечение вентральных грыж и диастаза прямых мышц живота: Автореферат диссертации/ Загиров У.З. — 1995.
Сравнительные аспекты методов устранения диастаза прямых мышц живота/ Топчиев М. А., Бондарев В.А., Эльдеров С.Ш.// Астраханский медицинский журнал. — 2010.
А., Бондарев В.А., Эльдеров С.Ш.// Астраханский медицинский журнал. — 2010.
Jessen M. L., Öberg S., Rosenberg J. Treatment Options for Abdominal Rectus Diastasis // Front Surg. — 2019. — № 6. — Р. 65
>
Заболевания по направлению хирургия
Аппендицит
Атерома
Бедренная грыжа
Болезнь Крона
Бурсит
Грыжа
Грыжа белой линии живота
Грыжа пищеводного отверстия диафрагмы
Желчнокаменная болезнь
Липома
Непроходимость кишечника
Олеогранулема
Опухоль почки
Паховая грыжа
Перитонит
Пищевод Барретта
Поликистоз почек
Послеоперационная грыжа
Пупочная грыжа
Пяточная шпора
Рак желудка
Рефлюкс-эзофагит (ГЭРБ)
Тиреоидит
Холецистит
Язвенная болезнь желудка и двенадцатиперстной кишки
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Болезненное удовольствие — разбираемся в причинах проблем с акушером гинекологом
Суровая статистика сообщает нам, что примерно половина женщин хотя бы раз испытывала болезненные отношения во время секса. А многие испытывают боль регулярно. Но при этом тема эта весьма деликатная, и многие стесняются признаться в подобном не только своему мужчине, но и врачу. А между тем боль во время секса – это не норма, и может служить симптомом некоторых весьма серьезных заболеваний! С помощью акушера-гинеколога клиники «Евромед» Алины Владимировны ЧАПЛОУЦКОЙ давайте разберемся, о чем нас предупреждают неприятные ощущения во время секса.
Что вы чувствуете: внезапная острая боль в низу живота во время проникновения. Также похожие ощущения, но не такие острые, могут проявляться во время менструации.
Возможная причина: киста яичника.
Что делать? Обратиться к гинекологу и пройти УЗИ. Скорее всего, ничего страшного не происходит, большинство кист исчезают самостоятельно в течение двух-трех циклов. Врач порекомендует повторить УЗИ через несколько месяцев, чтобы проверить динамику состояния яичника.
Что вы чувствуете: во время полового акта появляется чувство, будто что-то мешает внутри. Также болезненные ощущения появились во время менструации, участились позывы к мочеиспусканию, мучают боли в спине.
Возможная причина: миома матки. Это доброкачественная опухоль, имеющая различную локализацию, она может быть по объему от нескольких миллиметров до размера крупного апельсина.
Что делать? Обратиться к гинекологу. Врач назначит УЗИ, по результатам которого можно будет судить о наличии новообразования, его локализации и размерах. В дальнейшем врач подберет лечение, оно может быть как консервативным, так и хирургическим. Операция – это самый надежный способ избавиться от миомы, а в условиях современных методик вмешательство будет минимальным.
Врач назначит УЗИ, по результатам которого можно будет судить о наличии новообразования, его локализации и размерах. В дальнейшем врач подберет лечение, оно может быть как консервативным, так и хирургическим. Операция – это самый надежный способ избавиться от миомы, а в условиях современных методик вмешательство будет минимальным.
Что вы чувствуете: острая боль, отдающая по всему тазу, иногда в задний проход, в ногу. Менструации становятся более болезненными и обильными, возможны кровотечения или мажущие выделения во время секса и в межменструальный период.
Возможная причина: эндометриоз.
Что делать? Не затягивая, обратитесь к гинекологу, пройдите обследование. Эндометриоз нередко является причиной бесплодия. Лечение эндометриоза может быть консервативными ли хирургическим, это решение принимает врач после обследования.
Что вы чувствуете: боль, которая сопровождается позывами к мочеиспусканию. Возможны также боли при мочеиспускании.
Возможны также боли при мочеиспускании.
Возможная причина: инфекции мочеиспускательного канала, мочевого пузыря.
Что делать? Посетить врача, сдать общий анализ мочи, по результатам которого специалист назначит лечение.
Что вы чувствуете: зуд во влагалище, покраснение. Во время секса раздражение увеличивается, проявляется в виде боли, усиления зуда.
Возможная причина: грибковая инфекция, скорее всего, банальная «молочница».
Что делать? Обратиться к гинекологу и сдать анализы. Не стоит заниматься самолечением. Покупая наугад в аптеке одно из разрекламированных средств – так велик шанс, что процесс перейдет в хроническую стадию. Врач пропишет наиболее подходящие препараты, исходя из результата анализов.
Что вы чувствуете: боль во время полового акта, которая появилась после родов.
Возможная причина: во время родов у многих женщин происходит разрыв промежности, или же врачи проводят эпизиотомию (делают надрез), чтобы облегчить родовой процесс. На месте разрывов или разрезов образуется рубцовая ткань, и она-то и приводит к болевым ощущениям.
На месте разрывов или разрезов образуется рубцовая ткань, и она-то и приводит к болевым ощущениям.
Что делать? Если после родов прошло уже несколько месяцев, а неприятные ощущения не исчезли, обратитесь к гинекологу. Врач назначит эффективный комплекс медикаментозной терапии с учетом результатов обследования. Кроме этого врач может порекомендовать массаж, физиотерапию, обезболивающую мазь.
Что вы чувствуете: боль при попытке проникновения, во время фрикций.
Возможная причина: воспаление половых органов или влагалища.
Что делать? Посетить гинеколога и сдать анализы на половые инфекции. Врач назначит лечение, скорее всего, и вам, и вашему партнеру.
Что вы чувствуете: боль во время каждого движения партнера, возможно кровянистые выделения после секса.
Возможная причина: воспаление органов малого таза.
Что делать? Обратиться к гинекологу для обследования и назначения лечения. Ни в коем случае не заниматься самолечением! Гинеколог после обследования, скорее всего, назначит противовоспалительное лечение и пропишет полный половой покой до момента выздоровления.
Ни в коем случае не заниматься самолечением! Гинеколог после обследования, скорее всего, назначит противовоспалительное лечение и пропишет полный половой покой до момента выздоровления.
Что вы чувствуете: боль во время полового акта, а также болевые ощущения при физическом напряжении.
Возможная причина: спаечный процесс в малом тазу.
Что делать? При диагностике спаек врач может назначить рассасывающую терапию, физиотерапию, лечебную гимнастику. Если консервативное лечение не помогает, спайки рассекают в процессе лапароскопической операции.
Что вы чувствуете: судорожное сжатие мышц влагалища при попытке начать половой акт, аналогичные ощущения нередко бывают при осмотре гинеколога.
Возможная причина: вагинизм. Обычно причины этого заболевания психологические, связаны со страхом перед сексом, неудачным опытом в прошлом.
Что делать? Вагинизм лечится психотерапией, гипнозом. Могут помочь специальные расслабляющие упражнения.
Могут помочь специальные расслабляющие упражнения.
Что вы чувствуете: недостаточное количество естественной смазки, что приводит к сухости во влагалище, как следствие — к болезненным ощущениям при проникновении, микротрещинам слизистой.
Возможная причина: либо вы недостаточно возбуждены, либо у вас в принципе вырабатывается недостаточно смазки.
Что делать? Эту причину решить проще всего – использованием лубриканта, который вы можете приобрести в любой аптеке или супермаркете.
Мы перечислили самые распространенные причины болезненных ощущений во время полового акта. Главное, что хочется еще раз повторить – не надо терпеть боль во время секса! Если вы почувствовали неприятные ощущения, обратитесь к врачу, решите проблему и наслаждайтесь жизнью, в том числе и сексуальной, в полной мере!
острый запор, симптомы, лечение, диагностика
Что такое запор
О запоре говорят, когда у человека наблюдается редкая или затрудненная дефекация. В среднем считают, что количество дефекаций не должно быть меньше 3-х раз в неделю, хотя на самом деле нет никаких необходимых минимумов или максимумов. Также дефекация должна происходить без напряжения, частых и длительных натуживаний. А еще после дефекации у человека не должно появляться ощущение неполного опорожнения кишечника.
В среднем считают, что количество дефекаций не должно быть меньше 3-х раз в неделю, хотя на самом деле нет никаких необходимых минимумов или максимумов. Также дефекация должна происходить без напряжения, частых и длительных натуживаний. А еще после дефекации у человека не должно появляться ощущение неполного опорожнения кишечника.
Запором называют замедленную или затрудненную дефекацию. В медицинской литературе такое состояние также называют констипацией или обстипацией. При этом сам термин «запор» не является лишь разговорным и фигурирует в Международной классификации болезней МКБ-10.
Важно! По статистике трудности с дефекацией испытывают до половины населения развитых стран. При этом запоры – проблема не только взрослого населения. Запоры также бывают у 5-20% детей. С возрастом вероятность запоров (равно как и других желудочно-кишечных расстройств) возрастает. Так, у пожилых людей старше 65 лет запоры встречаются в 4-5 раз чаще, чем у молодых.
У людей всех возрастов запоры возникают в силу разных причин. По этиологическому фактору запоры делятся на органические и функциональные.
По этиологическому фактору запоры делятся на органические и функциональные.
Органические запоры
Запор считается органическим, если он вызван врожденными аномалиями развития, воспалительными или опухолевыми заболеваниями кишечника. Например, запоры возникают при врожденных инвагинациях кишечника, завороте кишок, воспалительном поражении сальника и ряда других патологий. Другими словами, такие запоры развиваются на фоне органических поражений кишечника.
Функциональные запоры
Функциональные запоры развиваются на фоне нарушения некоторых функций. Например, секреторной или всасывающей. Нередко запоры возникают из-за нарушения работы нервной системы, в том числе и при сильных стрессах.
При функциональных запорах (ФЗ) органические поражения кишечника отсутствуют. У детей и подростков ФЗ определяется критериями, среди которых: нечастый и твердый стул, недержание кала, болезненная дефекация — при условии, что эти симптомы не объясняются другим медицинским состоянием, согласно римским критериям IV (функциональных заболеваний ЖКТ). У взрослых критерии немного отличаются, среди них ощущение напряжения или непроходимости, чувство не до конца опорожненного кишечника и нечастый (меньше 3 раз в неделю) твердый стул по крайней мере в четверти всех дефекаций. При этом иногда у пациентов могут быть вздутие или боль в животе — но это не преобладающие симптомы при ФЗ.
У взрослых критерии немного отличаются, среди них ощущение напряжения или непроходимости, чувство не до конца опорожненного кишечника и нечастый (меньше 3 раз в неделю) твердый стул по крайней мере в четверти всех дефекаций. При этом иногда у пациентов могут быть вздутие или боль в животе — но это не преобладающие симптомы при ФЗ.
По характеру течения, запоры разделяют на острые и хронические. Рассмотрим подробнее особенности острого и хронического запора.
Острый запор
Это эпизодические запоры, которые возникают внезапно и длятся не более 12 недель. Чаще всего острые запоры возникают на фоне неправильного питания и органических поражений кишечника, реже – при функциональных расстройствах.
Острые запоры могут возникать при непроходимости кишечника, воспалительных заболеваниях органов желудочно-кишечного тракта, нарушениях в работе нервной системы, эндокринных патологиях, гиподинамии и других заболеваниях и обстоятельствах. Иногда острые запоры возникают в качестве побочного эффекта от приема некоторых лекарственных препаратов.
Хронические запоры
При хроническом запоре затрудненная или редкая дефекация беспокоит на протяжении 12 и более недель. Люди, страдающие хроническим запором, на протяжении длительного периода времени опорожняют кишечник реже 3-х раз в неделю. Такое состояние заметно снижает качество жизни, а также чревато развитием ряда осложнений. В частности, хронические запоры могут привести к появлению анальной трещины, развитию геморроя, выпадению прямой кишки и другим осложнениям.
Причины запора
Запоры развиваются на фоне врожденных или приобретенных органических изменений кишечника. Как правило, это анатомические аномалии кишечника, замедляющие движение кала. К таким патологиям относятся:
- Долихоколон – аномальное удлинение одного из отделов или всей ободочной кишки. Таким образом, замедляется и продвижение каловых масс по толстому кишечнику. Долихоколон бывает врожденным и приобретенным. Если врожденную патологию не лечить, то и в зрелом возрасте ободочная кишка будет удлиненной.
 Приобретенный долихоколон у взрослых развивается на фоне частого применения клизм и злоупотребления слабительными препаратами. Удлинение ободочной кишки также возможно и при нарушении обменных процессов в толстом кишечнике.
Приобретенный долихоколон у взрослых развивается на фоне частого применения клизм и злоупотребления слабительными препаратами. Удлинение ободочной кишки также возможно и при нарушении обменных процессов в толстом кишечнике. - Мегаколон – патологическое увеличение толстого кишечника, возникающее из-за врожденных нарушений иннервации (снабжения органа нервами — обеспечивает связь с центральной нервной системой) толстой кишки. Как и долихоколон, мегаколон бывает врожденным и приобретенным. При врожденном мегаколоне уже с первых лет жизни у ребенка отмечают запоры из-за замедленного пассажа кала. Иногда запоры беспокоят и новорожденных, у которых диагностируют болезнь Гиршпрунга.
- Долихосигма – увеличение размеров сигмовидной кишки. Данная патология также носит врожденный или приобретенный характер. Врожденная долихосигма – следствие нарушение внутриутробного развития плода. У взрослых сигмовидный отдел кишечника удлиняется при малоподвижном образе жизни на фоне процессов брожения и/или гниения в толстой кишке.
 При долихосигме частота дефекации составляет примерно 1 раз в 3 суток. В тяжелых случаях задержка стула достигает до 8-10 суток. При таком положении дел существует риск кишечной непроходимости и даже перитонита, который может развиться при кишечных перфорациях на фоне запора.
При долихосигме частота дефекации составляет примерно 1 раз в 3 суток. В тяжелых случаях задержка стула достигает до 8-10 суток. При таком положении дел существует риск кишечной непроходимости и даже перитонита, который может развиться при кишечных перфорациях на фоне запора.
Замедленное прохождение каловых масс в сигмовидной кишке также возможно и при наличии дополнительных петель и перегибов этого отдела кишечника.
- Колоноптоз – опущение ободочной кишки, связанное со слабостью связок брыжейки (благодаря ей кишечник прикреплен к задней стенке живота). Нередко ободочная кишка опускается у женщин после родов. На фоне колоноптоза ухудшается кишечная перистальтика, из-за чего и возникают запоры. Одним из вариантов колоноптоза является трансверзоптоз, при котором происходит опущение поперечного отдела ободочной кишки. Часто трансвертоптозы развиваются на фоне заболеваний позвоночника – сколиоза или лордоза.
- Нарушение работы илеоцекального клапана. На границе между тонкой и толстой кишкой располагается илеоцекальный клапан (баугиниевая заслонка).
 Этот клапан предотвращает заброс содержимого толстой кишки в тонкую. Если работа баугиниевой заслонки нарушена, то в таком случае продвижение каловых масс по толстой кишке замедляется, что и приводит к запорам и/или поносам. Часто при такой патологии у человека чередуются периоды запоров и диареи.
Этот клапан предотвращает заброс содержимого толстой кишки в тонкую. Если работа баугиниевой заслонки нарушена, то в таком случае продвижение каловых масс по толстой кишке замедляется, что и приводит к запорам и/или поносам. Часто при такой патологии у человека чередуются периоды запоров и диареи. - Дивертикулез – это выпячивание одного из отделов толстого кишечника. Чаще всего встречаются выпячивания сигмовидной кишки. Как правило, дивертикулез носит приобретенный характер, и чаще всего встречается у пожилых людей. Появление таких дивертикулов приводит к замедлению пассажа кала, болевым ощущениям, вздутию живота и кишечному кровотечению.
Рисунок 1. Основные причины запора. Источник: MedPortal
Причины острых запоров
А теперь рассмотрим подробнее причины развития острых запоров у взрослых и детей. Острые запоры чаще всего развиваются при непроходимости кишечника – острого состояния, которое вызывается каловым завалом, грыжей, спайками, заворотом или опухолями в кишечнике.
Отдельно выделяют динамическую непроходимость кишечника (вызванную нарушением перистальтики), которая, например, возникает при перитонитах, тяжелых травмах головного и спинного мозга, а также при длительной гиподинамии (например, постельном режиме).
Острые запоры на фоне приема лекарств
У некоторых лекарств среди побочных эффектов встречают нарушения работы желудочно-кишечного тракта, в частности, запоры. К таким лекарствам относятся, например, препараты с антихолинергическим действием. Это лекарства от аллергии (антигистаминные препараты), спазмолитические и антипсихотические средства. К запорам также приводит прием препаратов, содержащих висмут, железо, барий, кальций и алюминий.
К изменениям в работе толстого кишечника приводит и прием антибиотиков. Точные причины развития запоров на фоне приема антибиотиков до сих пор неизвестны. По мнению большинства исследователей и врачей, запоры возникают из-за дисбактериоза, развивающегося при длительном приеме системных антибактериальных препаратов. Очевидно, при дисбактериозе снижается физиологическая активность толстого кишечника, из-за чего ухудшается перистальтика и замедляется продвижение кала по кишке.
Очевидно, при дисбактериозе снижается физиологическая активность толстого кишечника, из-за чего ухудшается перистальтика и замедляется продвижение кала по кишке.
Запоры при сидячем образе жизни
Почти у всех лежачих больных, а также у большинства людей, ведущих сидячий образ жизни, рано или поздно возникают запоры. Связано это с тем, что нижняя часть прямой кишки наиболее чувствительна к давлению, которое оказывает наполненная каловыми массами прямая кишка. Поэтому позывы к дефекации усиливаются в вертикальном положении.
Запоры после хирургических операций
Временные запоры часто возникают у пациентов, перенесших операции по удалению желчного пузыря или операции на кишечнике. При удалении желчного пузыря ведущей причиной запоров является постхолецистэктомический синдром, на фоне которого снижается тонус кишечника. Частичное удаление кишечника, накладывание анастомоза, подшивание кишечной раны и другие оперативные вмешательства на кишечнике также чреваты нарушением стула – запорами или диареей.
Причины хронических запоров
Что касается хронических запоров, то чаще всего вызываются они следующими заболеваниями и обстоятельствами:
- Опухоли толстой кишки, чаще отделов сигмовидной кишки.
- Эндокринные заболевания – сахарный диабет, гипотиреоз (недостаток тиреоидных гормонов), гипо- и гиперкальциемия (нехватка или переизбыток кальция в организме). Запоры также возникают на фоне изменений гормонального фона при беременности.
- Заболевания нервной системы. Это различные патологии центральной и периферической нервной системы. Чаще всего запорами сопровождаются болезнь Паркинсона, нарушения кровообращения, патологии спинного мозга, рассеянный склероз, нейропатии, нейрофиброматоз, болезнь Гиршпрунга и другие.
- Функциональные расстройства. Чаще всего это заболевания, объединенные в синдром раздраженного кишечника.
- Особенности питания. В зависимости от пищевых привычек, запоры могут носить эпизодический или длительный характер.
 Недостаточное потребление пищевых волокон (клетчатки), а также недостаток жидкости – основные причины, способствующие задержке каловых масс в кишечнике. Пища которая, замедляет продвижение кала: рис, картофель, мясо и мясные продукты, а также макаронные изделия и хлеб.
Недостаточное потребление пищевых волокон (клетчатки), а также недостаток жидкости – основные причины, способствующие задержке каловых масс в кишечнике. Пища которая, замедляет продвижение кала: рис, картофель, мясо и мясные продукты, а также макаронные изделия и хлеб.
Чем опасен запор
Источник: ru.freepik.com
Опасность запоров зависит от стадии – компенсированной, субкомпенсированной и декомпенсированной.
- Компенсированный запор – чаще всего наблюдается у людей до 45-50 лет. Такая форма запора не несет серьезной опасности организму. Как правило, коррекции питания и физической активности достаточно для устранения таких запоров.
- Субкомпенсированный запор – более серьезная форма запоров, при которой уже отмечают некоторые патологические изменения в органах ЖКТ. На этой стадии у людей наблюдаются поражения печени, боли в животе, а также поражения других органов и систем.
- Декомпенсированный запор – отмечается на фоне серьезных патологических изменений в организме.
 При декомпенсированном запоре дефекации может не быть до 7 дней и больше. К нежелательным последствиям запоров относятся воспалительные заболевания кишечника, кровоточивость при дефекации, геморрой, а также опасность появления опухолей.
При декомпенсированном запоре дефекации может не быть до 7 дней и больше. К нежелательным последствиям запоров относятся воспалительные заболевания кишечника, кровоточивость при дефекации, геморрой, а также опасность появления опухолей.
Запор у беременных
Во время беременности запоры часто возникают по причине изменений гормонального фона. Ситуацию усугубляют нарушения в диете и прием препаратов железа и кальция. Уже на поздних сроках беременности запоры возникают из-за снижения физической активности, увеличения размеров и изменения положения плода (когда головка ребенка оказывает сильное давление на кишечник), а также эмоциональных переживаний.
К распространенным последствиям запоров у беременных относятся:
- нарушения микрофлоры кишечника;
- воспалительные заболевания женских половых органов;
- интоксикация организма из-за гнилостных процессов в кишечнике;
- преждевременные роды (из-за сильных натуживаний при дефекации).

Запор у ребенка
Запор у ребенка – достаточно распространенная проблема. Однако причины запоров у детей не такие, как у взрослых. Чаще всего причины запоров у детей это аллергии, неправильное кормление ребенка, а также врожденные аномалии развития кишечника.
Появлению запоров у ребенка также способствует раннее приучение к горшку и ненадлежащие санитарные условия в месте проживания или учебы.
Как и у взрослых, частые и длительные запоры у детей могут спровоцировать развитие воспалительных заболеваний желудочно-кишечного тракта. Кроме того, запоры ослабляют иммунитет ребенка, и способствуют частым простудам и другим инфекционным заболеваниям.
Рентгенограмма запора у малолетнего ребенка. Фото: James Heilman, MD / Wikipedia (CC BY 3.0)
Когда нужно обращаться к врачу
Эпизодические запоры случаются с каждым. Скорее всего, причина в плохом питании или стрессе. Такие случаи не требуют медицинского вмешательства и проходят сами собой при нормализации питания. К врачу нужно обратиться, если запоры беспокоят часто и подолгу. Тот факт, что для нормального опорожнения необходимы слабительные, уже говорит о том, что пора к врачу.
К врачу нужно обратиться, если запоры беспокоят часто и подолгу. Тот факт, что для нормального опорожнения необходимы слабительные, уже говорит о том, что пора к врачу.
Лечение
Лечение запоров предусматривает коррекцию питания и образа жизни, а также применения народных средств и лекарств. Если запоры развились на фоне иного заболевания, то лечение должно быть направлено на устранение причинной патологии. В тяжелых случаях лечение запоров включает в себя и хирургическую операцию (например, при острой непроходимости кишечника).
Что делать при запоре
Фото: pvproductions / freepik.com
При запорах врач, как правило, рекомендует пересмотреть свои пищевые привычки. Вот несколько рекомендаций, которые нужно соблюдать при лечении запоров:
- Ешьте больше пищевых волокон (клетчатки). Они содержатся в овощах, фруктах, бобовых и цельнозерновом хлебе.
- Больше двигайтесь. Старайтесь больше времени уделять физической активности. Полезной будет обычная ходьба в среднем или быстром темпе.
 Это ускоряет перистальтику кишечника, и способствует более свободному продвижению каловых масс.
Это ускоряет перистальтику кишечника, и способствует более свободному продвижению каловых масс. - Пейте больше жидкости.
- Не терпите. Если возникает позыв к дефекации, сразу идите туалет. Если часто пренебрегать позывами к дефекации, со временем эти сигналы слабеют, что приводит к нарушению стула.
- Меньше стрессов. Лучше избегать стрессов, поскольку часто запоры возникают на фоне эмоциональных переживаний.
Лекарственные средства
Если коррекции питания и образа жизни недостаточно для избавления от запоров, то в таком случае человеку назначают препараты, ускоряющие эвакуацию каловых масс и избавляющие от неприятных симптомов, которыми сопровождаются запоры. К таким лекарствам относятся:
- Секреторные слабительные препараты – оказывают раздражающее действие на рецепторы кишечника.
- Объемные слабительные средства – увеличивают объем кала за счет впитывания воды, тем самым ускоряют прохождение каловых масс.

- Осмотические слабительные – препараты, повышающие осмотическое давление в кишечнике, что способствует притоку воды.
- Смягчительные средства – размягчают кал, ускоряя его выведение из кишечника. В отличие от стимулирующих препаратов, смягчительные действуют медленнее.
- Пробиотики – препараты, содержащие живые культуры полезных бактерий. Эти лекарства могут помочь при дисбактериозе.
Фото: modesto3 / Depositphotos
Домашние средства
Облегчить состояние при запорах помогут следующие домашние средства:
- Стакан воды натощак – оказывает стимулирующий эффект на кишечник.
- Сухофрукты – обладают слабительным действием. Приготовьте пюре из предварительно размоченных сухофруктов (кураги, чернослива, изюма, инжира и фиников) и меда. Принимайте утром и вечером вместо десерта.
- Огурцы, сливы и свекла – ешьте больше этих овощей и фруктов, поскольку они оказывают слабительное действие.
- Утренний кофе – оказывает возбуждающее действие на слизистую кишечника, стимулируя перистальтику.

Народная медицина
С запорами человечество столкнулось задолго до появления фармакологических средств. Существует несколько более-менее эффективных средств, однако перед их применением лучше всего будет проконсультироваться с врачом. Выделяют четыре таких средства:
- Травы со слабительным и стимулирующим эффектом – листья сенны, семена укропа, семена подорожника, тмин.
- Растительные масла – льняное, оливковое, касторовое, тыквенное, облепиховое и кунжутное.
- Отруби – пшеничные, гречневые, овсяные и другие.
- Свежеприготовленные овощные соки – картофельный, огуречный, свекольный, морковный и сок из стеблей сельдерея.
Как быстро избавиться от запора
Все зависит от причины и стадии запоров. Если это эпизодические запоры, то быстрое избавление наступает при коррекции питания и физической активности. В более сложных случаях необходимо следовать всем рекомендациям врача. И помните, что при приеме лекарств от запоров необходима коррекция питания и образа жизни. Только комплексный подход позволит эффективно справиться с проблемой.
Только комплексный подход позволит эффективно справиться с проблемой.
Профилактика запора
Для профилактики запоров врачи советуют придерживаться следующих рекомендаций:
- Соблюдайте принципы здорового и сбалансированного питания.
- Пейте достаточно воды.
- Уделяйте физическим нагрузкам минимум 150 минут в неделю.
- Своевременно обращайтесь к врачу при появлении симптомов заболеваний ЖКТ.
Заключение
При появлении запоров обратите внимание на характер питания. Если проблема повторилась или длится уже несколько дней, то обязательно нужно обратиться к врачу. Запор – достаточно распространенная проблема, но мало кто вовремя обращается с ней за медицинской помощью. Своевременное лечение позволяет избежать серьезных осложнений, к которым приводят затянувшиеся запоры.
Источники
- American Gastroenterological Association; Bharucha, AE; Dorn, SD; Lembo, A; Pressman, A (January 2013). «American Gastroenterological Association medical position statement on constipation».
 Gastroenterology (Review). 144 (1): 211–217.
Gastroenterology (Review). 144 (1): 211–217. - Chatoor D, Emmnauel A. Constipation and evacuation disorders. Best Pract Res Clin Gastroenterol. 2009;23(4):517-30.
Что делать, если после кесарева болит живот?
Болевые ощущения в животе сразу после операции кесарева сечения – это явление вполне нормальное, но вот если боль сохраняется на протяжении длительного времени, необходимо принимать меры для ее устранения. Какие именно, рассказывает Passion.ru.
Почему может болеть живот после кесарева сечения
Если живот болит после физических нагрузок – эта боль физиологична. Дело в том, что заживление швов происходит достаточно медленно, и напряжение мышц может вызывать неприятные ощущения в той области, где был сделан разрез. Пока рубцовая ткань полностью не сформировалась, не стоит увлекаться тяжелой работой по дому и активно заниматься спортом.
Очень частой причиной боли может стать скопление газов в кишечнике. Вздутие живота появляется, как только кишечник начинает активно работать после операции.
Вздутие живота появляется, как только кишечник начинает активно работать после операции.
Спаечный процесс может затронуть полость матки, кишечника и органов малого таза. Спайки развиваются вследствие усиленного выделения вязкого волокнистого вещества фибрина в области операционного шва, что приводит к «склеиванию» близлежащих поврежденных тканей.
Выработка грудного молока стимулирует сократительную способность матки, поэтому во время кормления может появляться тянущая боль внизу живота и даже чувство онемения в проекции матки.
Эндометрит, или воспаление матки, тоже вызывает болевые ощущения. К сожалению, кесарево сечение, как и любое оперативное вмешательство, затрагивающее полостной орган, может спровоцировать воспаление внутреннего слоя матки, эндометрия.
Что делать, если болит живот
Боль в восстановительном периоде после операции кесарева сечения испытывают все женщины, а вот длительность этого периода зависит от множества факторов, включая особенности телосложения, возраст женщины и сопутствующие состояния.
Первые несколько дней особенно трудны, боль возникает при любом движении, при попытке повернуться, приподняться, дотянуться до телефона. Поэтому сразу после операции к животу прикладывают пузырь со льдом, а при необходимости врач назначает соответствующие случаю лекарственные препараты: обезболивающие, снижающие газообразование, антибактериальные, сокращающие матку и другие. Не нужно бояться, что анальгетики попадут в грудное молоко и повредят малышу, этого не произойдет ни в каком случае.
К тому же попытаться облегчить свое состояние можно и самостоятельно, если запомнить несколько простых правил.
Как облегчить боль самостоятельно
Научитесь правильно поворачиваться, лежа в постели. Для этого надо согнуть ноги и упереться ступнями в поверхность кровати, потом приподнять бедра, повернуть их в сторону и опустить. Следом за этим поверните туловище в ту же сторону. Повернуться таким образом гораздо легче, и ваши швы не пострадают от движения.
Вставать с постели тоже нужно правильно: сначала необходимо повернуться на бок, свесить ноги с кровати и сесть. В течение пары минут подвигайте ногами, затем осторожно встаньте, держась как можно прямее. Швы натянутся, но это не должно вас насторожить, сделайте несколько осторожных шагов, спину держите прямо. С каждым разом подниматься будет легче.
В течение пары минут подвигайте ногами, затем осторожно встаньте, держась как можно прямее. Швы натянутся, но это не должно вас насторожить, сделайте несколько осторожных шагов, спину держите прямо. С каждым разом подниматься будет легче.
После наркоза, чтобы избавиться от слизи, скопившейся в легких, приходится кашлять, что тоже достаточно больно. Но делать это нужно обязательно, поэтому попробуйте следующее упражнение: плотно прижмите полотенце к вашему шву, этим вы его защитите и укрепите. Затем сделайте глубокий вдох и резко выдохните, втянув живот. Повторяйте упражнение несколько раз на протяжении часа, особенно если есть ощущение «всхлипывания» в легких.
В первую неделю после операции кесарева сечения необходимо уделять шву особое внимание, нужно ежедневно промывать его раствором антисептика и всячески оберегать от малейшего раздражения.
При повышенном газообразовании в кишечнике, когда возникает чувство «вспучивания», можно сделать простые упражнения: в положении сидя попробуйте раскачиваться вперед-назад и при этом глубоко дышать. Это поможет уменьшить скопление газов и вывести их.
Это поможет уменьшить скопление газов и вывести их.
Пейте достаточное количество жидкости, водный баланс нарушается во время кормления грудью. Кроме того, это поможет предотвратить запор. И не забывайте вовремя опорожнять мочевой пузырь: чем чаще вы будете это делать, тем меньше шансов вы дадите боли.
Приложить малыша к груди нужно как можно раньше, вот только не забудьте защитить свой шов подушкой.
Не спешите садиться за руль машины, резкие движения и напряжение – как физическое, так и эмоциональное – вам совсем ни к чему. И посоветуйтесь с врачом насчет физических упражнений: существуют специальные послеродовые комплексы, которые позволяют быстро вернуться в форму, а заодно и избавить от некоторых причин, приводящих к боли.
Многие акушеры-гинекологи также советуют отказаться от секса в первые 5-6 недель после кесарева сечения. Но это совсем не говорит о том, что нужно полностью избегать интимного общения с любимым человеком. В конце концов, ласка и нежность всегда считались самым лучшим обезболивающим средством, а счастье и хорошее настроение не оставят боли вообще никакого шанса!
Нормально ли иметь боль в животе и животе после беременности?
Часто ли возникают боли в животе (и боли в желудке) после беременности?
Многое происходит внутри твоего удивительного тела после рождения новой жизни в мире и рождения ребенка. В конце концов, внутри своего живота вы вырастили полноценного человека. Но, как женщины, мы часто не придаем должного значения масштабам достижений и физической сложности всего этого. Кроме того, мы думаем, что потерпим неудачу, если сразу не вернемся к нормальной жизни.
В конце концов, внутри своего живота вы вырастили полноценного человека. Но, как женщины, мы часто не придаем должного значения масштабам достижений и физической сложности всего этого. Кроме того, мы думаем, что потерпим неудачу, если сразу не вернемся к нормальной жизни.
Верно, дамы?
Неправильно.
Боли и недомогания, неприятные ощущения и последствия — все это нормально после родов. Они возникают, когда ваша матка возвращается к своему стандартному размеру, а другие ваши органы имеют пространство, чтобы растянуться и снова дышать (вместо того, чтобы ваш ребенок зажал их в вашем горле).
Но что нормально, а что нет? Хотя это правда, что вам не следует беспокоиться о каждом незначительном симптоме ( потому что , скорее всего, каждый день будет что-то новое, по крайней мере, для первых шесть недель). Важно следить за своим самочувствием. На всякий случай сообщите своему акушеру-гинекологу о сильной боли или симптомах, которые не проходят в течение от нескольких дней до недели.
Прежде чем мы двинемся дальше, помните, что нормального не существует – каждая женщина и каждая беременность индивидуальны. Премий за то, что вы делаете вид, что все в порядке, тоже нет. Любая женщина, которая говорит, что без проблем проплыла через роды, роды и послеродовой период, скорее всего, лжет. Требуется больше мужества и силы, чтобы признать, что вы боретесь, и обратиться за помощью. Если у вас боли в животе или какие-либо другие болезненные ощущения после беременности, мы здесь, чтобы помочь — с заботой, сочувствием и без осуждения.
Женщины часто испытывают множество различных болей в животе во время беременности, от того, что ребенок пинает внутреннюю часть ребер, до знакомого ощущения жжения от изжоги и расстройства желудка из-за сочетания повышенного уровня гормонов или физического положения ребенка, которое мешает нормальный процесс пищеварения.
А как быть после беременности? Нормальны ли боли в желудке и животе в послеродовом периоде? Давайте копнем немного глубже.
Мы склонны использовать термин «порт-партум» вольно. Аналогично, вызов (обвинение) все после рождения вашего ребенка PP: «после родов». Но фактический послеродовой период относится только к первым шести неделям.
Кроме воспаленного влагалища, которое растянулось до размеров арбуза. Вульва, которая была разорвана и снова сшита иглой и ниткой, основными симптомами в послеродовом периоде являются усталость и истощение. Вы чувствуете себя особенно уставшим в этот период по двум причинам.
Во-первых, ваше тело восстанавливается и исцеляется с самого рождения. Эта усталость может быть более серьезной, если у вас были травматические роды, операция или кесарево сечение. Во-вторых, в это время вы, скорее всего, будете недосыпать. Это отсутствие сна связано с тем, что ваш ребенок будет просыпаться, чтобы поесть, или ему нужно будет сменить подгузник в разные моменты ночи.
А что насчет желудка/брюшка? Нормальна ли эта боль после родов?
Что вызывает послеродовую боль в животе и боли в животе?
Послеродовые схватки
Боль в животе и абдоминальная боль, ожидаемая в первые шесть недель после родов и родов, и, скорее всего, вызвана тем, что мы называем «послеродовыми схватками ». Эти судорожные боли похожи на обычные менструальные боли, которые вы испытываете за неделю до начала кровотечения в первый день цикла.
Эти судорожные боли похожи на обычные менструальные боли, которые вы испытываете за неделю до начала кровотечения в первый день цикла.
Однако послеоперационные боли могут быть несколько более интенсивными. Послеродовые судороги вызваны тем, что матка и окружающие ее соединительные ткани и связки сжимаются до размеров, существовавших до беременности. Они довольно стандартны. Обычно они наиболее болезненны в первую неделю после родов. Тем не менее, может потребоваться до шести недель, чтобы все вернулось к исходному уровню и боли рассеялись.
Если вы кормите грудью, вы почувствуете послеродовые боли еще более интенсивными во время кормления ребенка. Это усиление боли связано с гормонами, которые сигнализируют, что матка возвращается к норме. Интересно, что первородящие мамы меньше ощущают эти боли, чем рожавшие ранее женщины, из-за более высокого мышечного тонуса.
Итак, если вы планируете иметь еще детей и хотите избежать послеродовых болей, предродовые занятия пилатесом и пренатальные сеансы физиотерапии могут помочь вам поддерживать мышечный тонус и укреплять мышцы кора между беременностями.
Послеродовые боли лечат так же, как и менструальные спазмы – с помощью теплотерапии: горячей ванны, душа, грелки или грелки. Если боли сильные, вы можете принять Адвил или другие противовоспалительные средства, но сначала проконсультируйтесь с врачом.
Запор
Если это не послеродовые боли, то второй по частоте причиной болей в животе в первые шесть недель после родов являются запоры. Запоры распространены в послеродовом периоде, даже если вы никогда не сталкивались с ними раньше и ваш кишечник никогда раньше не вызывал проблем. Для этого есть много причин, в том числе анестетики, обезболивающие и лекарства, используемые во время и после родов, стресс, гормоны, геморрой или боль от эпизиотомии или разрывов влагалища. Послеродовой запор обычно проходит сам по себе без лечения.
Тем не менее, вы можете кое-что сделать, чтобы облегчить симптомы. Попробуйте увеличить потребление клетчатки, ешьте больше фруктов и овощей и пейте больше воды. Движение вашего тела также поможет вашему кишечнику двигаться. Проконсультируйтесь с врачом, прежде чем начинать какие-либо новые упражнения после родов. Тем не менее, простой ежедневной прогулки с ребенком должно быть достаточно, чтобы все наладилось . Если боль вызывает запор, попробуйте приложить холодный компресс к болезненному участку.
Движение вашего тела также поможет вашему кишечнику двигаться. Проконсультируйтесь с врачом, прежде чем начинать какие-либо новые упражнения после родов. Тем не менее, простой ежедневной прогулки с ребенком должно быть достаточно, чтобы все наладилось . Если боль вызывает запор, попробуйте приложить холодный компресс к болезненному участку.
Кесарево сечение
Эта причина не действует, если у вас были вагинальные роды. Но если у вас было выборочное кесарево сечение или экстренное кесарево сечение. В этом случае боль в желудке/животе может быть вызвана кесаревым сечением. Скорее всего, вы почувствуете боль вокруг места разреза, поскольку рана заживает, а внутренние ткани заживают и восстанавливаются. Не забывайте содержать область в чистоте, чтобы снизить риск заражения. Боль может усиливаться при активности. Поэтому очень важно успокоиться после кесарева сечения. Больше отдыхайте и проводите время с ребенком, избегая подъема тяжестей и энергичных упражнений.
Другие причины болей в животе и животе после беременности
Приведенный выше список является наиболее распространенной причиной болей в животе и животе после беременности. Но есть и другие менее распространенные причины, по которым вы можете испытывать боль в животе после рождения ребенка.
К сожалению, без надлежащей поддержки женщины могут годами терпеть боль и дискомфорт в виде болей в желудке, животе, спине или тазовых болях. Они ошибочно полагают, что так оно и есть и что это то, что они должны терпеть. Мы видим женщин в нашей клинике, которые все еще страдают от последствий беременности спустя десятилетия после родов, потому что в то время они не обращались за поддержкой. Но любая боль или дискомфорт — это признак того, что что-то не так, независимо от того, рожали вы ребенка или нет.
В большинстве случаев физиотерапия и лечебная гимнастика могут устранить большинство видов боли и дискомфорта после беременности или, по крайней мере, уменьшить симптомы и тяжесть. Так что не откладывайте поиск поддержки.
Так что не откладывайте поиск поддержки.
Мы помогаем вам избавиться от болей в желудке и животе и наслаждаться жизнью, которой вы заслуживаете.
Крайне важно найти первопричину болей в желудке, и именно на этом мы специализируемся в нашей клинике в Фолс-Черч, штат Вирджиния. Затем вы сможете правильно лечить симптомы, когда найдете истинный источник боли. Наши физиотерапевты-специалисты по женскому здоровью и тазовому здоровью помогают женщинам снова почувствовать себя целыми после родов. Таким образом, вы можете сосредоточиться на своем ребенке, а не на симптомах боли в животе после беременности, боли в животе, боли в спине или тазовой боли.
Мы также лечим недержание мочи при напряжении, пролапс тазовых органов, недержание кала, потерю либидо и болезненный секс.
Вам не нужно мириться и с Мама Белли. Если вы чувствуете разделение в мышцах, которые раньше были мышцами живота, и они принимают форму купола, когда вы пытаетесь укрепить их с помощью упражнений на пресс, возможно, у вас диастаз прямых мышц живота, вызванный повреждением растянутых тканей в центре брюшного пресса, связанным с беременностью. . Вы можете решить эту проблему с помощью лечебной физкультуры и специальных упражнений, не прибегая к опасным пластическим операциям или подтяжке живота.
. Вы можете решить эту проблему с помощью лечебной физкультуры и специальных упражнений, не прибегая к опасным пластическим операциям или подтяжке живота.
Чтобы записаться на бесплатную встречу со специалистом — по телефону или лично, чтобы обсудить ваши проблемы после беременности и то, как мы можем помочь, пожалуйста, заполните форму, чтобы записаться на прием.
Если боль в животе/животе после беременности ненормальна
Если боль в желудке или животе сильная, длится дольше первых шести недель или не проходит после отдыха, тепловой терапии и чрезмерного -встречные лекарства, важно пройти обследование у врача. Немедленно обратитесь за медицинской помощью, если у вас возникнут какие-либо из следующих симптомов:
- Тошнота и рвота
- Ярко-красное сильное вагинальное кровотечение
- Боль в груди или одышка
- Боль, покраснение и воспаление вокруг шрама от кесарева сечения или эпизиотомии
- Необычные выделения из влагалища или прямой кишки
Не смущайтесь и не паникуйте, говоря со мной о боли в животе/животе после беременности. Я здесь, чтобы помочь вам вернуть здоровье. Я здесь не для того, чтобы судить или комментировать.
Я здесь, чтобы помочь вам вернуть здоровье. Я здесь не для того, чтобы судить или комментировать.
Я был на вашем месте и прекрасно понимаю, что вы чувствуете. Свяжитесь со мной в любое время через мою контактную страницу. Поднимем вас на ноги.
Био
Последние посты
Нэнси всегда стремилась помогать людям, особенно тем, кто чувствовал себя бессильным перед своей болью. Став мамой и пережив собственные «родовые» травмы, Нэнси заинтересовалась изучением таза — не только опорно-двигательного аппарата, но и репродуктивной и пищеварительной систем. Каждый день ее поражает сложность и взаимосвязанность всех систем.
Нэнси — ведущий физиотерапевт Fall Church, которая может помочь вам преодолеть эти проблемы без лекарств или хирургического вмешательства.
Nancy Branberg Physical Therapy, LLC дает женщинам возможность взять под контроль свои проблемы с тазом, чтобы их энергия и внимание могли переключаться на выполнение всего, что они любят делать.
Причины и способы облегчения
Пристегнитесь для еще одной дикой поездки — вот и наступила послеродовая стадия.
Если быть беременной в течение долгих 9 месяцев и родить ребенка было недостаточно, вы можете испытать множество болей после родов, которых вы совсем не ожидали. Даже если вы опытный родитель, с каждым ребенком у вас будут разные ситуации и ощущения.
Спазмы определенно возникают в первые дни и недели после родов. Часто это связано с возвращением матки в нормальное состояние. Однако в других случаях это может быть поводом для беспокойства.
Вот что вам нужно знать о послеродовых спазмах, их причинах и когда вам следует обратиться к врачу.
Опять же, спазмы в нижней части живота после родов — это нормально. В конце концов, ваша матка увеличивается во много раз по сравнению с первоначальным размером на протяжении всей беременности — все это время ее слизистая оболочка утолщается, а кровеносные сосуды расширяются, чтобы поддерживать плаценту и вашего ребенка.
Когда ваш ребенок рождается, ваше тело начинает процесс возвращения к исходной точке.
Послеродовые схватки
Наиболее распространенной причиной спазмов после рождения ребенка является то, что матка сокращается, чтобы вернуться к своему первоначальному размеру. Пока она сокращается, ваше тело также работает над сжатием кровеносных сосудов в матке, чтобы предотвратить слишком сильное кровотечение.
Схватки похожи на мини-версии родовых схваток, и их иногда называют «послеродовыми схватками», потому что эти боли возникают после родов.
Спазмы могут напоминать менструальные судороги — от легких до сильных временами — и они, как правило, более заметны при второй или третьей беременности.
Послеродовые боли обычно наиболее неприятны в первые несколько дней после родов. После этого они, как правило, исчезают, но вы можете обнаружить, что они более заметны, когда вы кормите грудью.
Кесарево сечение
Послеродовые боли бывают не только у женщин, рожающих естественным путем. Ваша матка также сокращается таким образом после кесарева сечения. Таким образом, те же правила применяются к матке и ее необходимости вернуться к своим размерам до беременности.
Ваша матка также сокращается таким образом после кесарева сечения. Таким образом, те же правила применяются к матке и ее необходимости вернуться к своим размерам до беременности.
Тем не менее, важно отметить, что у вас может возникнуть дополнительный дискомфорт в нижней части живота после кесарева сечения. В конце концов, это серьезная операция! Вы можете чувствовать спазмы и болезненность, когда разрез и окружающие ткани заживают.
Запор
Правильно — запор. О чем никто не говорит, так это об какашках после родов, но мы пошли туда.
У вас, вероятно, будет первое послеродовое опорожнение кишечника в течение нескольких дней после родов. Но у вас также могут развиться запоры, которые могут быть вызваны высоким уровнем прогестерона во время беременности, вашей диетой (например, низким потреблением клетчатки) и пониженным уровнем активности.
Запор сопровождается судорогами — и вы также можете чувствовать себя подавленным или ощущать вздутие живота и давление.
Это состояние может быть особенно вероятным, если у вас было кесарево сечение. Почему это? Ну, возможно, вы проведете дополнительное время в постели, восстанавливаясь после операции. А некоторые обезболивающие могут также замедлить работу пищеварительной системы и поддержать вас, что приведет к спазмам.
Инфекции и другие инфекции
Несмотря на то, что инфекция встречается реже, возможно развитие инфекции после родов. Некоторые типы инфекций более склонны к развитию, чем другие. И также важно отметить, что вы можете чувствовать боль и спазмы, которые вообще не связаны с родами.
Возможные варианты:
- Эндометрит — воспаление слизистой оболочки матки, вызванное инфекцией. Другие симптомы включают лихорадку, запор, необычные выделения из влагалища и боль в области таза.
- Бактериальный вагиноз — это инфекция, вызванная слишком большим количеством вредных бактерий в матке. Другие симптомы включают жжение при мочеиспускании, зловонные выделения и зуд/боль в области вульвы.

- Инфекция мочевыводящих путей (ИМП) поражает мочеточники, мочевой пузырь, уретру и почки. Другие симптомы включают лихорадку, болезненное или частое мочеиспускание, императивные позывы к мочеиспусканию, мутную/кровавую мочу и боль в области таза.
- Аппендицит — это воспаление червеобразного отростка. Хотя это совершенно не связано с деторождением, исследователи отмечают, что аппендицит (и другие состояния) может возникнуть в послеродовом периоде, но, учитывая все остальное, диагноз может быть отложен. Другие симптомы включают субфебрильную температуру, тошноту/рвоту, боль в животе, которая усиливается при движении, и диарею/запор.
Послеродовые боли могут начаться сразу после рождения ребенка. Они, как правило, достигают пика своей интенсивности на 2-й и 3-й дни после рождения. Затем они продолжаются от первой недели до 10 дней после родов или до тех пор, пока матка не вернется к своим размерам до беременности.
Кесарево сечение Дискомфорт также более вероятен в первые несколько дней после родов. Тем не менее, вы все равно, вероятно, будете испытывать общие боли, которые следуют временной шкале выше.
Тем не менее, вы все равно, вероятно, будете испытывать общие боли, которые следуют временной шкале выше.
Спазмы, вызванные другими состояниями, такими как запор или инфекция, длятся разное количество времени. И без лечения спазмы могут продолжаться до тех пор, пока вы не устраните основную причину.
Так что, если тебе больно — не откладывай. Пройдите обследование, чтобы вы могли чувствовать себя лучше как можно скорее.
Ваша матка должна пройти через работу по сокращению и сокращению после рождения ребенка. Не существует лечения, которое остановит это — и вы бы не хотели его останавливать — но вы можете лечить спазмы и боль, которые вы испытываете, чтобы сделать их немного более комфортными.
- Обезболивающие. Лекарства, отпускаемые без рецепта (OTC), такие как ибупрофен, могут снять остроту. При особенно болезненных спазмах ваш врач может также выписать вам рецепт на короткий курс болеутоляющих, которые немного сильнее.
- Движение.
 Это может показаться непривлекательным, но вставайте и осторожно ходите, как только сможете, это может облегчить ваши послеродовые боли. Бонус: движение тела также полезно при запорах.
Это может показаться непривлекательным, но вставайте и осторожно ходите, как только сможете, это может облегчить ваши послеродовые боли. Бонус: движение тела также полезно при запорах. - Релаксация. При появлении болей попробуйте сделать упражнения на глубокое дыхание. Это может помочь вам пройти через них и сохранять спокойствие.
- Тепло. Грелки или грелки также могут принести некоторое облегчение, и их легко найти в крупных магазинах и аптеках. (Или вы можете сделать свой собственный.)
- Другие предложения. Держите мочевой пузырь пустым; если вы кормите грудью, старайтесь делать это чаще; и помните, что это тоже пройдет.
Если у вас запор, рассмотрите возможность приема безрецептурных размягчителей стула или слабительных средств, чтобы ускорить процесс. Ваш врач или фармацевт может порекомендовать вам конкретные препараты, которые можно принимать во время грудного вскармливания.
Изменения образа жизни, которые могут помочь, включают:
- выполнение легких упражнений (ключевое слово легкие — например, ходьба)
- диета с высоким содержанием клетчатки и большим количеством свежих фруктов и овощей
- употребление большего количества воды
Сколько еще воды вам нужно? Эксперты рекомендуют выпивать 13 чашек жидкости в день, если вы кормите грудью.
При инфекциях вам необходимо обратиться к врачу и получить рецепт на соответствующие лекарства. Ваш врач также может порекомендовать домашние методы облегчения дискомфорта, например прием безрецептурных обезболивающих.
Хотя судороги могут быть обычным явлением, сильная боль и другие симптомы не являются таковыми и могут быть признаком инфекции. Обязательно обратитесь к врачу, если вы испытываете какие-либо из следующих предупредительных признаков.
- Лихорадка. Если вы плохо себя чувствуете, попробуйте измерить температуру.
 Любое показание, которое составляет 100,4 ° F (38 ° C) или выше, может указывать на инфекцию.
Любое показание, которое составляет 100,4 ° F (38 ° C) или выше, может указывать на инфекцию. - Разгрузка. После родов у вас будет разная степень кровотечения и выделений. Но если выделения имеют странный цвет или неприятный запах, у вас может быть инфекция, такая как эндометрит или бактериальный вагиноз.
- Кровотечение. При спазмах может наблюдаться усиленное кровотечение и выделения. Кровотечение считается сильным, если оно пропитывает более одной прокладки каждые 1–2 часа.
- Болезненное мочеиспускание. Частое или болезненное мочеиспускание может быть признаком ИМП или другой инфекции. Без лечения ИМП могут привести к инфекциям почек или сепсису.
- Сильная боль в животе. Хотя спазмы иногда могут быть сильными, они не должны длиться более нескольких дней или сохраняться, когда вы не кормите грудью. Если вы испытываете сильную боль, у вас может быть инфекция.
- Покраснение вокруг разреза.
 Если у вас есть боль, покраснение, выделения или повышение температуры вокруг разреза после кесарева сечения, эта область может быть инфицирована.
Если у вас есть боль, покраснение, выделения или повышение температуры вокруг разреза после кесарева сечения, эта область может быть инфицирована.
Американский колледж акушеров и гинекологов сообщает, что вы должны обратиться к своему лечащему врачу в течение первых 3 недель после родов. Таким образом, вы сможете объяснить все, что, по вашему мнению, может быть не так с вашим выздоровлением.
После этого вам также следует записаться на полный послеродовой прием не позднее чем через 12 недель после рождения ребенка.
И помните: спазмы или боль в животе также могут быть вызваны чем-то, не связанным с беременностью или родами. Если сомневаетесь, проверьтесь.
В первые недели после рождения ребенка происходит много всего, но забота о себе очень важна.
В промежутках между сменой подгузников, кормлениями и бессонными ночами постарайтесь найти моменты тишины и покоя и для себя. Настройтесь на свое тело и отметьте все, что кажется вам не совсем правильным.
У большинства женщин спазмы матки должны исчезнуть примерно в течение недели после родов. Если это продолжается или у вас есть другие проблемы, не стесняйтесь обращаться к врачу.
Послеродовая перфорация кишечника после нормальных вагинальных родов без воспалительного заболевания кишечника в анамнезе
Резюме
История вопроса
Ишемия осложняет до 42 процентов перфораций кишечника и значительно увеличивает смертность у этих пациенток. Перфорация кишечника является очень редким явлением у любой послеродовой пациентки, но ее чаще можно увидеть после кесарева сечения (кесарева сечения), чем после нормальных вагинальных родов (NVD). Это чаще описывается у послеродовых пациенток, у которых в анамнезе были хронические заболевания кишечника или предшествующие абдоминальные операции, но это все еще очень редкое явление.
Резюме
В данном случае представлена ранее здоровая 22-летняя женщина без хирургического анамнеза, у которой развилась перфорация правой средней части толстой кишки через пять дней после нормальных вагинальных родов (NVD). В это время она поступила в отделение неотложной помощи с сильными прогрессирующими болями в животе, признаками сепсиса и полиорганной недостаточности. На рентгене выявлен пневмоперитонеум. Рабочий дифференциал включал: синдром Огилви, Clostridium difficile ( C. diff ) колит, заворот и возможное ишемическое событие. В экстренном порядке ее доставили в операционную для диагностической лапаротомии. Акушерство и гинекология (OBGYN) присутствовала во время этого вмешательства и отметила, что состояние матки на пятый день после родов было нормальным, что исключило маточную причину пневмоперитонеума, отмеченную при визуализации. В это время была выполнена правосторонняя гемиколэктомия с анастомозом и отводящей петлевой илеостомой. После операции пациент выздоровел в отделении интенсивной терапии, и через неделю у нее появились скопления жидкости в брюшной полости, которые не могли быть дренированы с помощью интервенционной радиологии и потребовали дополнительной исследовательской лапаротомии для адекватного дренирования.
В это время она поступила в отделение неотложной помощи с сильными прогрессирующими болями в животе, признаками сепсиса и полиорганной недостаточности. На рентгене выявлен пневмоперитонеум. Рабочий дифференциал включал: синдром Огилви, Clostridium difficile ( C. diff ) колит, заворот и возможное ишемическое событие. В экстренном порядке ее доставили в операционную для диагностической лапаротомии. Акушерство и гинекология (OBGYN) присутствовала во время этого вмешательства и отметила, что состояние матки на пятый день после родов было нормальным, что исключило маточную причину пневмоперитонеума, отмеченную при визуализации. В это время была выполнена правосторонняя гемиколэктомия с анастомозом и отводящей петлевой илеостомой. После операции пациент выздоровел в отделении интенсивной терапии, и через неделю у нее появились скопления жидкости в брюшной полости, которые не могли быть дренированы с помощью интервенционной радиологии и потребовали дополнительной исследовательской лапаротомии для адекватного дренирования. Через 10 дней после второй лапаротомии выписана домой. Через два месяца после выписки ее илеостома была восстановлена без проблем.
Через 10 дней после второй лапаротомии выписана домой. Через два месяца после выписки ее илеостома была восстановлена без проблем.
Заключение
Перфорация толстой кишки как причина болей в животе у нашей пациентки была очень низкой по дифференциальной шкале для этой молодой, здоровой женщины без предшествующей медицинской или хирургической истории, однако из этого случая мы видим, что это может произойти. Таким образом, аномальное вздутие живота и боль в послеродовом периоде должны, по крайней мере, служить основанием для проведения рентгенографии брюшной полости.
Ключевые слова
Непроходимость кишечника, перитонит, послеродовой период, ишемические изменения кишечника, сепсис, пневмоперитонеум, правосторонняя гемиколэктомия, илеостома с отводящей петлей, каловый перитонит, роды через естественные родовые пути, синдром Огилви
Описание случая
Ранее здоровая 22-летняя афроамериканка без хирургического анамнеза, G1P1001, имела нормальные вагинальные роды (NVD), индуцированные на 41 неделе. Ее перинатальный период был осложнен преэклампсией с тяжелыми проявлениями, которые требовали магния перед родами в течение 24 часов после родов и положительной культурой стрептококка группы В. В первый день после родов она жаловалась на запоры и боли в животе. При физикальном осмотре перитонеальных признаков не было. При рентгенологическом исследовании брюшной полости петли тонкой кишки умеренно вздуты с нормальным количеством каловых масс в правой половине ободочной кишки. Ей поставили две клизмы, и перед выпиской у нее была дефекация (BM). Она и ее ребенок были выписаны через три дня после родов; Следует отметить, что в выписке из выписки ее живот был слегка вздут и болезненный при пальпации, без перитонеальных симптомов, эти данные были сочтены нормальными для послеродового периода. Ее отправили домой со следующим режимом работы кишечника: MiraLAX 9.0312 ® , Phillips’ ® Молоко магнезии по мере необходимости и поощрение ходьбы — также нормальное явление для послеродовых пациенток.
Ее перинатальный период был осложнен преэклампсией с тяжелыми проявлениями, которые требовали магния перед родами в течение 24 часов после родов и положительной культурой стрептококка группы В. В первый день после родов она жаловалась на запоры и боли в животе. При физикальном осмотре перитонеальных признаков не было. При рентгенологическом исследовании брюшной полости петли тонкой кишки умеренно вздуты с нормальным количеством каловых масс в правой половине ободочной кишки. Ей поставили две клизмы, и перед выпиской у нее была дефекация (BM). Она и ее ребенок были выписаны через три дня после родов; Следует отметить, что в выписке из выписки ее живот был слегка вздут и болезненный при пальпации, без перитонеальных симптомов, эти данные были сочтены нормальными для послеродового периода. Ее отправили домой со следующим режимом работы кишечника: MiraLAX 9.0312 ® , Phillips’ ® Молоко магнезии по мере необходимости и поощрение ходьбы — также нормальное явление для послеродовых пациенток.
На пятый день после родов пациентка вернулась в отделение неотложной помощи с признаками сепсиса и полиорганной недостаточности. Она жаловалась на сильную боль в животе, которая постепенно усиливалась в течение пяти дней, тошноту и рвоту, субъективную лихорадку, озноб, боль в горле, одышку, боль в груди, сердцебиение, слабость, диффузные мышечные судороги и отек голени. Ее последний БМ был в день повторной госпитализации, он был жидким и неясным, был ли он кровянистым из-за послеродового вагинального кровотечения. Ее анализы были ничем не примечательны, за исключением лейкоцитоза девятнадцати и почечной недостаточности с азотом мочевины 54 и креатинином 2,7. При осмотре больная выглядела очень утомленной и сонливой, отмечалась тахикардия с регулярным ритмом. Живот сильно вздут, диффузно болезненный, с рикошетом и охраной. Отмечались гипоактивные кишечные шумы и тимпания. Остальная часть физического осмотра была ничем не примечательна. КТ брюшной полости показала пневмоперитонеум.
Рис. 1. КТ брюшной полости, выполненная в отделении неотложной помощи при поступлении.
Рисунок 2. КТ брюшной полости, выполненная в отделении неотложной помощи при поступлении, окно легких.
Рисунок 2. КТ брюшной полости, выполненная в отделении неотложной помощи при поступлении, окно легких.
Дифференциальные диагнозы включали: синдром Огилви, заворот кишок, C. diff колит или, возможно, послеродовое ишемическое событие. Хирург проконсультировался с акушером-гинекологом из-за необычного проявления так близко к родам и выполнил неотложную диагностическую лапаротомию; матка была нормального размера на пятый день после родов, исключая маточную причину, такую как инфекция, перфорация матки и т. д. для пневмоперитонеума. При дальнейшем обследовании была обнаружена перфорация правой ободочной кишки вблизи печеночного изгиба с каловым перитонитом. Из-за значительного воспаления и перитонита четкая этиология интраоперационно не была очевидна. Из-за нестабильности пациента был проведен быстрый, но тщательный осмотр и пальпация дистального отдела толстой кишки. Не было избыточности толстой кишки, чтобы предположить заворот. Не было крупных опухолей, какого-либо воспаления или растяжения, указывающих на обструкцию или инфекцию. Остальная часть толстой кишки выглядела вполне нормально. Выполнена правосторонняя гемиколэктомия с анастомозом и отводящей петлевой илеостомой, оставлены два дренажа. Патологоанатомическая обработка образца не выявила отклонений. Через неделю после операции у пациента было несколько скоплений жидкости, которые не могли быть дренированы с помощью интервенционной радиологии и требовали открытого промывания с установкой нескольких дренажей. Она хорошо поправилась и была впоследствии выписана через десять дней.
Из-за нестабильности пациента был проведен быстрый, но тщательный осмотр и пальпация дистального отдела толстой кишки. Не было избыточности толстой кишки, чтобы предположить заворот. Не было крупных опухолей, какого-либо воспаления или растяжения, указывающих на обструкцию или инфекцию. Остальная часть толстой кишки выглядела вполне нормально. Выполнена правосторонняя гемиколэктомия с анастомозом и отводящей петлевой илеостомой, оставлены два дренажа. Патологоанатомическая обработка образца не выявила отклонений. Через неделю после операции у пациента было несколько скоплений жидкости, которые не могли быть дренированы с помощью интервенционной радиологии и требовали открытого промывания с установкой нескольких дренажей. Она хорошо поправилась и была впоследствии выписана через десять дней.
Ее илеостома с отводящей петлей была закрыта через три месяца после выписки. Реверсирование было выполнено после тщательного обследования, включая ирригационную клизму и колоноскопию без каких-либо отклонений от нормы.
Обсуждение
Обзор литературы за трехмесячный период с использованием многих источников, включая, помимо прочего, DynaMed, Медицинский журнал Новой Англии, UpToDate, PubMed и Google, выявил только три аналогичных опубликованных случая перфорации кишечника после NVD; последний из них был опубликован в июне 2014 года. Во всех трех вышеупомянутых отчетах о случаях синдром Огилви упоминается как причина перфорации кишечника после NVD. 2,3 Синдром Огилви представляет собой функциональную обструкцию, которая в конечном итоге может прогрессировать до перфорации, редко возникает после хирургического вмешательства, такого как кесарево сечение. Это проявление, хотя и редкое, встречается гораздо чаще, чем пост-НВД. В одной опубликованной статье описывается перфорация кишечника после NVD у пациента, у которого в анамнезе был выраженный симптоматический язвенный колит, включая проктоколэктомию в анамнезе и наложение подвздошно-анального анастомоза. 4 Второй случай описывает пожилую пациентку, у которой был второй ребенок через естественные роды. 2 Третий случай также относится к пожилой женщине после перенесенной НВД, и ее симптомы проявились сразу после рождения плода. 3 Основываясь на вышеупомянутом исследовании, это первый случай такого рода.
2 Третий случай также относится к пожилой женщине после перенесенной НВД, и ее симптомы проявились сразу после рождения плода. 3 Основываясь на вышеупомянутом исследовании, это первый случай такого рода.
Наши дифференциальные диагнозы для этого пациента включали: C. diff колит из-за применения антибиотиков перед выпиской из-за подозрения на инфекцию мочевыводящих путей. Число лейкоцитов в кале было ничем не примечательным, а ПЦР в кале C. diff был отрицательным. Заворот во время операции считался маловероятным, так как толстая кишка не была вздута, и никаких признаков заворота не было отмечено во время операции. Из-за этих данных нашим рабочим диагнозом был синдром Огилви, псевдообструкция, осложненная ишемией и в конечном итоге приведшая к перфорации правой толстой кишки. Ишемия осложняет до сорока двух процентов всех кишечных непроходимостей (включая больных не в перипартальном периоде) и значительно увеличивает смертность и заболеваемость. 1
1
В послеродовом периоде редко может возникать псевдонепроходимость толстой кишки неясной этиологии. Эта псевдонепроходимость может привести к расширению толстой кишки, ишемии стенки кишечника и, в конечном итоге, к перфорации. Этот болезненный процесс очень редко встречается после НВД. Этиология синдрома Огилви до сих пор неизвестна, но известно, что он возникает при абдоминальной травме, сепсисе и абдоминальной или тазовой хирургии. Постановка диагноза синдрома Огилви затруднена, потому что симптомы очень неспецифичны. Наиболее частым симптомом, отмечаемым у пациентов с синдромом Огилви, является вздутие живота. 1 В одной статье сообщалось, что связь между синдромом Огилви и вагинальными родами может быть связана со снижением уровня эстрогена в сыворотке в послеродовой период. 5
Синдром Огилви, приводящий к перфорации, обычно связан с ишемией стенки кишки. Другие состояния, связанные с ишемией, могут возникнуть в послеродовом периоде из-за состояния гиперкоагуляции во время беременности. Наиболее частым ишемическим событием в перипартальном периоде является венозная тромбоэмболия (ВТЭ), она может возникнуть в любом месте, но чаще всего в брыжеечных, селезеночных, воротных, тазовых и глубоких венах голени. Другими состояниями, связанными с послеродовой ишемией, являются: синдром Шихана, гиповолемическая острая почечная недостаточность, ишемическая болезнь сердца и ишемический инсульт. 7 ВТЭ в послеродовом периоде имеет распространенность 1 на 1600. Тромбоз глубоких вен у матери чаще связан с ТЭЛА, чем как изолированная находка, 8 ТЭЛА является седьмой по значимости причиной материнской смертности (девять процентов). 9
Наиболее частым ишемическим событием в перипартальном периоде является венозная тромбоэмболия (ВТЭ), она может возникнуть в любом месте, но чаще всего в брыжеечных, селезеночных, воротных, тазовых и глубоких венах голени. Другими состояниями, связанными с послеродовой ишемией, являются: синдром Шихана, гиповолемическая острая почечная недостаточность, ишемическая болезнь сердца и ишемический инсульт. 7 ВТЭ в послеродовом периоде имеет распространенность 1 на 1600. Тромбоз глубоких вен у матери чаще связан с ТЭЛА, чем как изолированная находка, 8 ТЭЛА является седьмой по значимости причиной материнской смертности (девять процентов). 9
Клинические признаки вздутия живота в послеродовом периоде должны вызывать подозрения для дальнейшего обследования, несмотря на то, что эти пациентки в целом здоровы.
Заключение
Перфорация толстой кишки крайне редко встречается у родильниц, но может случиться даже у здоровых женщин. Начальные симптомы вздутия живота и боли неопределенны и иногда ожидаемы в этой популяции, но следует рассмотреть вопрос о дальнейшем обследовании или наблюдении, поскольку результаты могут быть разрушительными.
Начальные симптомы вздутия живота и боли неопределенны и иногда ожидаемы в этой популяции, но следует рассмотреть вопрос о дальнейшем обследовании или наблюдении, поскольку результаты могут быть разрушительными.
Извлеченные уроки
Послеродовые пациентки с любым аномальным вздутием или болезненностью живота должны пройти тщательное обследование. По крайней мере, этим пациентам следует провести рентгенографию брюшной полости и наблюдать за ними, если симптомы не исчезнут клинически. Это раннее диагностическое рассмотрение снизит заболеваемость и смертность для пациентов, подобных представленному в этом случае.
Авторы
Лафун А.Н., Книйников А.Н.
Переписка Автор
Allison Laffoon
335 Des Plaines Ave, кв. G
Forest Park, IL 60130
712-251-9195
[email protected]
Author Affiliations
West Suburban Medical Center
Department of Surgery
Oak Park, IL
References
- Bellary K.
 Spontaneous Перфорация слепой кишки, связанная с синдромом Огилви после вагинальных родов — отчет о клиническом случае. J Clin Diag Res. 2014;8(6):ND08-ND09. Дои: 10.7860/JCDR/2014/9078.4484
Spontaneous Перфорация слепой кишки, связанная с синдромом Огилви после вагинальных родов — отчет о клиническом случае. J Clin Diag Res. 2014;8(6):ND08-ND09. Дои: 10.7860/JCDR/2014/9078.4484 - Картлидж Д. Острая псевдонепроходимость толстой кишки с перфорацией слепой кишки после нормальных родов через естественные родовые пути: клинический случай. J Med Case Rep. 2010; 4:123. Дои: 10.1186/1752-1947-4-123
- Бхатти АБХ. Острая псевдообструкция толстой кишки после нормальных вагинальных родов. J Pak Med Assoc . 2010:19(30). http://www.jpma.org.pk/full_article_text.php?article_id=1930. По состоянию на 10 мая 2017 г.
- Spina V. Послеродовые осложнения у пациентки с предшествующей проктоколэктомией и подвздошно-анальным анастомозом по поводу язвенного колита. Дж Пренат Мед . апрель-июнь 2012 г.; 6(2):31-33. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3421950/. По состоянию на 11 мая 2017 г.
- >Strecker JR, Jaluvka V.
 Спонтанная перфорация слепой кишки после кесарева сечения. Geburtshilfe Frauenheilkd . ПабМед. июль 1988 г .; 48(7):489–493. Дои: 10.1055/s-2008-1026525. (Первоначально опубликовано на немецком языке).
Спонтанная перфорация слепой кишки после кесарева сечения. Geburtshilfe Frauenheilkd . ПабМед. июль 1988 г .; 48(7):489–493. Дои: 10.1055/s-2008-1026525. (Первоначально опубликовано на немецком языке). - Бордейану Л., Йех Д.Д. Эпидемиология, клинические особенности и диагностика механической тонкокишечной непроходимости у взрослых. Обновление . https://www.uptodate.com/contents/epidemiology-clinical-features-and-diagnosis-of-mechanical-small-bowel-obstruction-in-adults. По состоянию на 10 мая 2016 г.
- DynaMed, информационные службы EBSCO. Тромбоз тазовых вен у женщин. ДайнаМед . https://www.ncbi.nlm.nih.gov/pubmed/11975950. По состоянию на 11 мая 2017 г.
- Пейзер Б.С. DynaMed, информационные службы EBSCO. Венозная тромбоэмболия при беременности. ДайнаМед . 2016.
- Шварц Д-р. Тромбоз глубоких вен при беременности: эпидемиология, патогенез и диагностика. Обновление . https://www.uptodate.com/contents/тромбоз глубоких вен-при беременности-эпидемиология-патогенез-и-диагностика.
 По состоянию на 11 мая 2017 г.
По состоянию на 11 мая 2017 г.
Причины, лечение и домашние средства
Послеродовой газ возникает, когда женщина испытывает повышенный метеоризм после родов. Послеродовой газ встречается часто и обычно проходит сам по себе, но также может быть признаком травмы таза или основного состояния здоровья.
В этой статье мы исследуем причины послеродового газа и вздутия живота. Мы также рассказываем, когда обращаться к врачу, и о вариантах лечения, включая домашние средства.
Поделиться на PinterestПосле родов у многих женщин увеличивается количество газов в брюшной полости.
Женский организм претерпевает множество изменений во время и после беременности.
После родов или в послеродовой период человек может заметить изменения в стуле. Эти изменения могут включать:
- послеродовые газы
- чувство вздутия живота
- непроизвольные или жидкие испражнения
- запоры
Эти изменения могут произойти независимо от того, были ли у женщины вагинальные роды или кесарево сечение.
Симптомы послеродового газа включают:
- метеоризм или выделение газов
- отрыжку
- острую боль в животе
- спазмы в животе
В зависимости от причины эти изменения пищеварения могут пройти естественным путем или могут потребовать лечения.
Некоторые причины послеродового газа связаны с основным состоянием здоровья или факторами, которые могут быть частью процесса родов. Эти причины часто находятся вне их контроля. Другие причины связаны с факторами образа жизни и могут быть предотвращены.
Возможные причины послеродового газообразования:
Повреждение тазового дна
Поделиться на PinterestУпотребление молочных продуктов может увеличить послеродовое газообразование.
Беременность и роды могут привести к растяжению и повреждению мышц и нервов тазового дна. Это может уменьшить контроль человека над проходящим газом.
Задняя часть тазового дна контролирует задний проход. Мышцы анального сфинктера нередко рвутся во время родов.
Анальные травмы могут привести к снижению контроля над газообразованием. Эти травмы также могут снизить способность человека контролировать свои движения кишечника, что в медицине известно как анальное недержание мочи.
Симптомами анального недержания могут быть:
- срочная потребность в дефекации
- потеря контроля над выделением газов
- потеря контроля над прохождением стула хирургическая процедура, называемая эпизиотомией, во время родов. Врач делает разрез между входом во влагалище и анусом, чтобы предотвратить разрыв.
Иногда заживление эпизиотомии может занять некоторое время. Это также может ослабить мышцы тазового дна и привести к симптомам анального недержания, включая послеродовые газы.
Запор
Если у женщины после родов возникают болезненные скопления газов, это может быть связано с запором.
У человека с запором стул редкий, стул может быть твердым и комковатым. Запор также может вызывать вздутие живота и боль в животе.

Запор часто возникает после родов и иногда может быть постоянной проблемой.
Некоторые обезболивающие могут вызвать у человека немедленный запор после родов. Длительные запоры часто связаны с диетой или образом жизни.
Диета и образ жизни
Употребление в пищу продуктов, содержащих фруктозу, лактозу, сорбит или растворимую клетчатку, может увеличить газообразование. Примеры:
- полуфабрикаты
- жевательная резинка и конфеты
- молочные продукты
- фрукты
- бобы
- цельные зерна
- овощи
- Болезнь Крона. Это форма воспалительного заболевания кишечника.
- Дивертикулит. Это заболевание, поражающее слизистую оболочку кишечника.
- Язвенный колит. Это тип воспалительного заболевания кишечника.
Лягте на спину.
Поместите два пальца параллельно пупку так, чтобы пальцы были направлены к тазу.
Свернитесь калачиком, как будто делаете хруст.
Почувствуйте расхождение мышц живота около центра живота.

Вы можете повторить эти шаги вдоль центральной линии мышц живота как выше, так и ниже пупка.
- Вход в шлюз пациента
- Давать
- Карьера
- Связаться с
- Онкологическая помощь
- Сердечно-сосудистые заболевания
- Изжога и рефлюкс
- Для беременных
- Ортопедия
- Педиатрия
- Первичная помощь
- Роботизированная хирургия
- Потеря веса
- Женское здоровье
- При необходимости используйте ибупрофен или прописанные лекарства.
- Те же методы релаксации и дыхания, которые используются во время родов, также могут помочь облегчить послеродовые боли.

- Начните ходить вскоре после родов.
- Держите мочевой пузырь пустым.
- Частое грудное вскармливание, начатое сразу после рождения, также может облегчить послеродовые боли.
- Вы, ваш муж/партнер и медсестра/медбрат можете делать массаж матки в течение первых нескольких дней после родов. Это можно сделать, положив руку на матку и медленно массируя ее круговыми движениями. Эта процедура будет стимулировать сокращения и сделает вашу матку твердой.

- Если вы кормите грудью, выделяется гормон окситоцин, который заставляет матку сокращаться.
- Иногда в течение нескольких дней после родов назначают лекарства, чтобы матка оставалась упругой.
- Оказавшись дома, вам больше не нужно массировать матку.
- Матка продолжает уменьшаться в размерах, пока не вернется к своему нормальному размеру и весу около двух унций через шесть недель после родов.
- Всегда тщательно мойте руки до и после очистки области влагалища.
- В первые 24 часа после родов приложите лед к промежности, чтобы уменьшить отек и боль. Лед можно продолжать дома по мере необходимости.
- Сидя, расположитесь прямо на кровати или в кресле, напрягая мышцы промежности, ягодиц и бедер. (Если вы сидите только на одном бедре, швы могут растянуться.) Начните легкие упражнения для промежности (см. «Программу послеродовых упражнений» в этом разделе).
- После мочеиспускания или дефекации очистите швы, впрыскивая теплую воду из верхней части швов обратно в прямую кишку.
 Дома продолжайте использовать перибутылку. Промокните чистой тканью, снова спереди назад. Если во время мочеиспускания у вас возникает жжение в области швов, облейте это место теплой водой, чтобы разбавить мочу во время мочеиспускания.
Дома продолжайте использовать перибутылку. Промокните чистой тканью, снова спереди назад. Если во время мочеиспускания у вас возникает жжение в области швов, облейте это место теплой водой, чтобы разбавить мочу во время мочеиспускания. - Наложите чистую гигиеническую прокладку спереди назад. Некоторым женщинам успокаивает прикладывание компрессов из гамамелиса между подушечкой и швами.
- Через 12 часов после рождения ребенка можно начинать принимать сидячие ванны. Медсестра/медбрат проинструктирует вас, как пользоваться сидячей ванной. Когда вы идете домой, вы также можете воспользоваться ванной, наполненной теплой водой на несколько дюймов. Сидячие ванны можно делать несколько раз в день по 20 минут, и их можно продолжать по мере необходимости для комфорта.
- Если вам нужно кашлять или чихать, плотно прижмите подушку к разрезу, чтобы наложить шину и уменьшить боль и давление над разрезом.

- Запор часто возникает после любой абдоминальной хирургии. Это также побочный эффект многих обезболивающих. Поэтому важно продолжать принимать размягчители стула и есть продукты с высоким содержанием клетчатки.
- Обезболивающие препараты, прописанные вашим врачом или акушеркой, безопасны для приема во время грудного вскармливания, и их следует принимать в соответствии с указаниями, чтобы чувствовать себя комфортно.
- Отдыхайте как можно больше и не поднимайте ничего тяжелее вашего ребенка.
- Матери, перенесшие кесарево сечение, так же успешно кормят грудью, как и женщины, рожавшие естественным путем.
- Чтобы повысить комфорт во время грудного вскармливания, используйте подушку, чтобы положить ребенка подальше от разреза.
- Ваш врач или акушерка обсудят события, которые привели к решению родить вашего ребенка с помощью кесарева сечения. Большинство причин не повторяются, и вполне возможно, что если вы решите завести еще одного ребенка, вы можете родить через естественные родовые пути.

3 хорошая идея, чтобы избежать обработанных пищевых продуктов, жевательной резинки и конфет. Люди могут наслаждаться другими продуктами из этого списка как частью сбалансированной и здоровой диеты.
Если у женщины возникают послеродовые газы, она может попробовать есть меньше продуктов каждого типа по очереди. Это может помочь определить, какие продукты вызывают газообразование.
Проглатывание слишком большого количества воздуха во время еды также может увеличить газообразование.
 Осознание этого и попытки есть медленнее могут помочь.
Осознание этого и попытки есть медленнее могут помочь.Основные состояния
Некоторые основные состояния здоровья могут увеличить газообразование. К ним относятся:
Если у человека есть симптомы анального недержания мочи, такие как потеря контроля над дефекацией, ему следует обратиться к врачу.
Потеря контроля над дефекацией означает, что у человека может быть травма тазового дна или анального отверстия. Возможно, они уже имели дело с повреждением ранее, но оно все еще может потребовать дальнейшего лечения.
Если у человека запор длится более нескольких дней, ему также следует обратиться к врачу.
Послеродовой газ, возникающий без других симптомов, обычно не требует лечения.
Многие женщины испытывают повышенное газообразование после родов.
 Послеродовой газ обычно проходит сам по себе или после изменения диеты.
Послеродовой газ обычно проходит сам по себе или после изменения диеты.Если люди обнаруживают, что газообразование и вздутие живота становятся постоянной проблемой, им следует обратиться к своему врачу. У некоторых эти симптомы могут быть связаны с основным состоянием здоровья.
Поделиться на PinterestУпражнения Кегеля могут быть полезны людям с анальным недержанием.
После родов и пока женщина все еще находится в больнице, врач обычно лечит любую травму тазового дна. Если рана не заживает должным образом, человеку может потребоваться дальнейшее лечение.
Упражнения Кегеля для мышц тазового дна могут помочь в восстановлении после анального недержания мочи.
Упражнения Кегеля включают многократное напряжение и расслабление мышц тазового дна. Это мышцы, которые человек использует, чтобы остановить выделение газов или мочи.
Также может быть полезно обратиться к физиотерапевту, который специализируется на уходе за тазовым дном, так как эти специалисты могут посоветовать, какие упражнения наиболее подходят.
 Человек может обсудить необходимость посещения физиотерапевта с врачом после родов.
Человек может обсудить необходимость посещения физиотерапевта с врачом после родов.Смягчители стула или слабительные средства, отпускаемые без рецепта, могут на короткое время облегчить запор. Диетические изменения также могут помочь предотвратить повторное появление запоров и газов.
Обильное питье и позы йоги, улучшающие пищеварение, такие как поза треугольника, также могут быть полезны людям с послеродовым газом.
Если у человека постоянно наблюдаются газы и вздутие живота из-за основного заболевания, врач порекомендует соответствующий курс лечения.
Газы после родов являются естественной частью рождения ребенка и обычно проходят сами по себе. Большинство женщин восстанавливают контроль над своим кишечником через несколько месяцев после родов.
Если послеродовые газы сопровождаются другими симптомами, рекомендуется обратиться к врачу. Врач может проверить, нуждаются ли какие-либо травмы тазового дна в дальнейшем устранении.
Упражнения Кегеля могут помочь человеку восстановить контроль над своим тазовым дном.
 Если причиной является запор, диетические изменения также могут помочь.
Если причиной является запор, диетические изменения также могут помочь.Если у человека есть постоянное заболевание, вызывающее газообразование, врач может посоветовать ему лучший способ справиться с этим.
Все еще выглядите беременной через несколько месяцев после родов? У вас может быть это заболевание
Беременность и роды, упражнения и фитнес
14 декабря 2021 г.
Если вы все еще выглядите беременной или испытываете боль в животе через несколько недель или месяцев после родов, возможно, вы страдаете от состояния, называемого диастазом прямых мышц живота или расхождением мышц живота.
Что такое диастаз прямых мышц живота?
Мышцы живота подобны внутреннему корсету, стянутому соединительной тканью. По мере того, как матка увеличивается во время беременности, корсет ослабевает, освобождая место для роста вашего ребенка. Увеличение веса и гормональные изменения вызывают расслабление соединительной ткани и разъединение мышц, окружающих живот, что также известно как диастаз.

Почти все женщины испытывают диастаз во время беременности, и до 50 процентов из них все еще имеют некоторую степень разделения через несколько недель или месяцев после родов, как показывают исследования. Если это расстояние превышает 2 сантиметра, у вас может быть диастаз прямых мышц живота.
Диастаз прямых мышц живота может сопровождаться видимым выпячиванием или куполом в центре живота, который появляется при определенных движениях, при этом некоторые женщины говорят, что они все еще выглядят беременными спустя долгое время после родов.
Думаете, у вас диастаз прямых мышц живота? Попробуйте это:
Физические последствия диастаза прямых мышц живота
Ваше ядро состоит из брюшного пресса, спины, бедер, тазового дна и дыхательной диафрагмы. Когда один из этих основных элементов скомпрометирован, возникает большая нагрузка на другие области.
В то время как некоторые женщины испытывают чисто косметические побочные эффекты, если не принять меры, отсутствие поддержки живота и снижение силы мышц туловища могут привести к:
Физиотерапия Лечит диастаз прямых мышц живота
В первые недели после родов такие простые упражнения, как приседания, сгибание рук и планка, могут усугубить диастаз прямых мышц живота, поэтому выполнение правильных движений имеет решающее значение для выздоровления. Ваш врач может порекомендовать физиотерапию, чтобы помочь закрыть промежуток между мышцами живота.

Основная цель физиотерапии — научить пациентов правильно и безопасно использовать мышцы кора, бедер и тазового дна, чтобы избежать травм. Мышцы живота состоят из нескольких слоев, и большинство людей учатся задействовать только самую поверхностную из этих мышц — прямую мышцу живота.
Физиотерапевт, специализирующийся на терапии тазового дна, может помочь в тщательной перетренировке мышц живота, начиная с самого глубокого слоя — поперечной мышцы живота — и переходя к другим группам мышц, таким как внутренние и внешние косые мышцы живота, до тех пор, пока вам не станет легче выполнять функциональные действия.
Эти более глубокие мышцы необходимы для уменьшения боли, сужения линии талии и стабилизации позвоночника, что в конечном итоге позволяет безопасно вернуться к желаемому уровню активности. Ваш терапевт также сосредоточится на том, чтобы научить вас дышать через движение, поскольку задержка дыхания увеличивает внутрибрюшное давление.

Многим женщинам может быть полезна физиотерапия во время беременности, если они испытывают боль в спине или тазовом поясе. Физиотерапевт может предложить стратегии обезболивания, ограничения или уменьшения прогрессирования диастаза прямых мышц живота и информацию о поддерживающей одежде.
Можно ли предотвратить диастаз прямых мышц живота?
Хотя нет способа предотвратить диастаз прямых мышц живота, для восстановления необходима глубокая поддержка кора. Эксперты обнаружили, что это состояние усугубляется такими факторами, как вынашивание нескольких детей или чрезмерное увеличение веса, а женщины, которым не хватает исходной силы корпуса, могут с большей вероятностью развить диастаз прямых мышц живота.
Регулярные физические упражнения и поддержание хорошей силы тазового дна и бедер на протяжении всей беременности помогут вам быстрее восстановиться. Также было показано, что работа под руководством физиотерапевта тазового дна снижает риск и размер диастаза.

Если вы чувствуете разлуку или изо всех сил пытаетесь избавиться от послеродового живота, подумайте о том, чтобы поговорить со своим врачом о направлении.
Оставайтесь на связи
Подпишитесь, чтобы получать последние новости и тенденции в области здравоохранения, советы по здоровому образу жизни и профилактике и многое другое от Orlando Health.
Регистрация
Лечение послеродовой боли | Больница Ньютон-Уэлсли
Нужно поговорить с нами?
Звоните 617-243-6000
Фамилия
Имя
Специальность
Город или город
Нужна помощь в поиске врача?
Позвоните по телефону 617-243-6566 или по бесплатному номеру 866-NWH-DOCS, чтобы поговорить с представителем CareFinder.

Наши офисы
Посмотреть все офисы
Наши специальности
Просмотр по алфавиту
Обезболивание
Кровотечение и послеродовые боли
Изменения в матке
Разрыв (разрыв) или эпизиотомия
Кесарево сечение
ГеморройПосле родов о вас и вашем новорожденном будет заботиться послеродовая медсестра.
 Медсестра будет постоянно, но тихо, оценивать общее состояние ребенка во время вашего пребывания. Медсестра/медбрат осмотрит вашу грудь, матку и мочевой пузырь. Медсестра также проверит ваш кровоток и проверит ваше кровяное давление и физические признаки.
Медсестра будет постоянно, но тихо, оценивать общее состояние ребенка во время вашего пребывания. Медсестра/медбрат осмотрит вашу грудь, матку и мочевой пузырь. Медсестра также проверит ваш кровоток и проверит ваше кровяное давление и физические признаки.То, как вы себя чувствуете, должно определять уровень вашей активности. Возможно, вы захотите ограничить количество посетителей, чтобы получить необходимый вам отдых и воспользоваться преимуществами ухода за больными и обучения.
Мы поддерживаем ваш выбор, и у нас очень мало процедур или правил. Пожалуйста, сообщите персоналу, что важно для вас во время вашего пребывания в больнице. Мы призываем вас задавать вопросы и надеемся, что вы чувствуете себя хорошо. Забота о себе – важная часть воспитания. Пройдет некоторое время, прежде чем ваше тело вернется к тому состоянию, в котором оно было до беременности, но есть вещи, которые вы можете сделать, чтобы помочь фазе естественного восстановления.
Лечение боли
Большинство женщин испытывают некоторую степень боли или дискомфорта после родов. Промежность (область, окружающая вход во влагалище) может быть ушиблена, или вам могли наложить швы для восстановления разрыва или эпизиотомии. Если у вас было кесарево сечение, у вас болит место разреза, вам неудобно двигаться, кашлять и даже смеяться.
Промежность (область, окружающая вход во влагалище) может быть ушиблена, или вам могли наложить швы для восстановления разрыва или эпизиотомии. Если у вас было кесарево сечение, у вас болит место разреза, вам неудобно двигаться, кашлять и даже смеяться.Вас будут периодически спрашивать, как вы себя чувствуете во время пребывания в больнице. Вы можете помочь, сообщив нам по шкале от 0 до 10, как вы чувствуете боль. Отсутствие боли характеризуется 0 (ноль), а 10 — самая сильная из известных вам возможных болей. Вам, как родителю, может быть приятно узнать, что у нас есть шкала для измерения боли новорожденного, которую ваш ребенок может испытывать во время таких процедур, как обрезание или взятие крови. Мы прилагаем все усилия, чтобы успокоить вашего новорожденного во время любой болезненной процедуры, и мы научим вас, как сделать то же самое.
Ваш врач или акушерка заказали лекарства для уменьшения боли и улучшения самочувствия. Медсестра/медбрат будет давать вам любые дополнительные обезболивающие препараты, прописанные вашим врачом или акушеркой.
 Сообщите медсестре/медбрату, если у вас возникнет боль, как только вы почувствуете себя некомфортно. В дополнение к обезболивающим медсестра/медбрат может порекомендовать методы успокоения, такие как прикладывание льда к воспаленным швам или положения сидя и лежа, которые помогут вам чувствовать себя более комфортно.
Сообщите медсестре/медбрату, если у вас возникнет боль, как только вы почувствуете себя некомфортно. В дополнение к обезболивающим медсестра/медбрат может порекомендовать методы успокоения, такие как прикладывание льда к воспаленным швам или положения сидя и лежа, которые помогут вам чувствовать себя более комфортно.Кровотечение и послеродовая боль
После родов сокращения матки изгоняют кровь и ткани. Эти вагинальные выделения называются лохиями и продолжаются от двух до шести недель после родов. Первые несколько дней после родов кровотечение обычно обильное и имеет цвет от ярко-красного до темно-красного. Некоторые сгустки размером с небольшой мандарин являются нормальными. Если у вас выделяется много больших сгустков крови или вы испытываете необычайно обильные выделения (пропитываете большую прокладку за час или меньше), позвоните медсестре, пока вы находитесь в больнице, или своему врачу или акушерке, когда вернетесь домой.Кровотечение уменьшится в течение следующих нескольких недель и изменит цвет с ярко-красного на розовый, затем на коричневый, затем на желтый, а затем станет прозрачным.
 Он должен иметь сильный мясной запах, а не гнилостный запах. Возвращение к ярко-красному кровотечению или выделение больших сгустков после того, как кровотечение замедлилось, может означать чрезмерную активность с вашей стороны. Это способ вашего тела напомнить вам отдохнуть и расслабиться.
Он должен иметь сильный мясной запах, а не гнилостный запах. Возвращение к ярко-красному кровотечению или выделение больших сгустков после того, как кровотечение замедлилось, может означать чрезмерную активность с вашей стороны. Это способ вашего тела напомнить вам отдохнуть и расслабиться.Послеродовые схватки (спазмы) – это сокращения матки, возникающие в первые дни после родов. Они нормальные, но могут быть неудобными. Послеродовые боли обычно наиболее сильны на второй и третий дни после родов, когда вы кормите грудью или после того, как вы принимаете лекарство, вызывающее сокращение матки, прописанное вашим врачом или акушеркой. Спазмы наиболее заметны после рождения второго или третьего ребенка.
Интенсивность послеродовых болей постепенно уменьшается, но может продолжаться от семи до десяти дней. Чтобы облегчить послеоперационные боли, попробуйте следующее:
Изменения в матке
Сразу после родов и в течение следующих нескольких дней матка весит около двух фунтов. Вы можете почувствовать его чуть ниже пупка в виде твердой массы размером с грейпфрут. Крупные кровеносные сосуды кровоточат в полость матки в месте прикрепления плаценты к стенке матки. Матка плотно сокращается, чтобы предотвратить наполнение матки кровью и сгустками крови, а также предотвратить сильную кровопотерю. Следующие действия помогают матке сокращаться:Разрыв (разрыв) или эпизиотомия
Во время родов промежность растягивается и иногда рвется. Если слезы маленькие, вы можете почувствовать неприятный отек и жжение. Если разрыв большой, вы почувствуете сильную боль и вам наложат швы.Иногда для облегчения рождения ребенка выполняется эпизиотомия (хирургический разрез, расширяющий вход во влагалище). Интенсивность боли после эпизиотомии или глубокого разрыва варьируется у разных людей. Это вызвано отеком тканей, окружающих влагалище, а также разрезом или глубоким разрывом.
 Отек и дискомфорт обычно достигают пика на второй или третий день после родов, но трудно предсказать, как долго будет сохраняться дискомфорт. Некоторые женщины испытывают незначительный дискомфорт или вообще не испытывают его, в то время как другие некоторое время испытывают тупую, ноющую боль. Это нормально и со временем проходит.
Отек и дискомфорт обычно достигают пика на второй или третий день после родов, но трудно предсказать, как долго будет сохраняться дискомфорт. Некоторые женщины испытывают незначительный дискомфорт или вообще не испытывают его, в то время как другие некоторое время испытывают тупую, ноющую боль. Это нормально и со временем проходит.Полезные советы по уходу за промежностью:
Кесарево сечение
Полезные советы
901:13 Вы покинете больницу с стерильными полосками на разрезе. Эти ленты остаются на месте до тех пор, пока ваш врач или акушерка не снимут их во время послеродового осмотра.
- Позвоните своему врачу или акушерке, если ваш разрез открывается, или если он воспаляется и краснеет, появляется зеленовато-желтое отделяемое или кровоточит.
Геморрой
Геморрой – это выступающие вены в прямой кишке, которые часто вызывают постоянную тупую боль или чувство давления в анальной области. Они становятся заметными во время поздних сроков беременности или родов. Геморрой может усугубиться запором, который обычно следует за родами. Они могут стать опухшими и чувствительными, иногда зудеть и кровоточить.
Лечение геморроя
- Прикладывайте холодный пакет со льдом на 20–30 минут несколько раз в день по мере необходимости для уменьшения отека и комфорта.
- Принимайте сидячие ванны в теплой или ледяной воде.

