Понижен ттг при беременности: ТТГ при беременности
последствия пониженного уровня тиреотропного гормона для плода, при планировании беременности
Поддержание оптимального уровня гормонов щитовидной железы при беременности очень важно. Это необходимо для того, чтобы малыш полноценно рос и развивался в материнской утробе. Низкий уровень ТТГ по время беременности является опасным состоянием, требующим проведения обязательной коррекции.
Что это такое?
Между щитовидной железой и гипофизом существует довольно сильное взаимодействие. Оба этих органа выбрасывают гормоны в кровоток, которые необходимы для осуществления многих реакций и жизненно важных процессов в организме.
Гипофиз — это структура головного мозга. Он выбрасывает в системный кровоток гормон, который называется тиреотропным. Его появление в крови приводит к тому, что щитовидная железа начинает вырабатывать свои гормональные вещества.
Пониженный уровень ТТГ в крови способствует тому, что начинают возникать разнообразные патологии как в организме будущей мамочки, так и ее развивающего малыша.
Сохранение баланса между тиреоидными и тиреотропным гормонами очень важно при планировании беременности. Эта ситуация необходима для того, чтобы успешно произошло зачатие, и началось внутриутробное развитие малыша.
ТТГ непосредственно не оказывает существенного действия на женский организм. Влияют на протекающие в нем процессы тиреоидные гормоны Т3 и Т4. Именно они оказывают воздействие на работу сердечно-сосудистой, нервной системы, а также на функционирование желудочно-кишечного тракта.
Снижение ТТГ способствует повышению в крови тиреоидных гормонов, что и приводит к тому, что у будущей мамы начинают возникать определенные неблагоприятные клинические проявления.
Рассчитать срок беременности
Укажите первый день последней менструации
12345678910111213141516171819202122232425262728293031ЯнваряФевраляМартаАпреляМаяИюняИюляАвгустаСентябряОктябряНоябряДекабря20232022
Симптомы
Выраженность клинических признаков сниженного ТТГ в крови бывает разной. Во многом она зависит от того, насколько стали повышены тиреоидные гормоны Т3 и Т4. При их существенном повышении у будущей мамы и начинают проявляться неблагоприятные симптомы, которые существенно ухудшают качество ее жизни.
Во многом она зависит от того, насколько стали повышены тиреоидные гормоны Т3 и Т4. При их существенном повышении у будущей мамы и начинают проявляться неблагоприятные симптомы, которые существенно ухудшают качество ее жизни.
Такая ситуация приводит к тому, что женщина начинает терять в весе. В некоторых случаях масса ее тела остается нормальной, но существенных прибавок, положенных по срокам беременности, врачи у нее не отмечают.
Женщина начинает худеть на фоне повышенного аппетита. Некоторые мамочки отмечают, что при таком состоянии они испытывают «волчий» голод и начинают употреблять огромное количество пищи. При этом им бывает довольно трудно насытиться.
У женщины появляется сильная потливость. Причем она, как правило, жалуется на появление большого количества пота практически на всех участках своего тела. Такой системный гипергидроз беспокоит будущую маму как в дневное время, так и ночью.
Повышение в крови Т3 и Т4 способствует нарушениям в работе сердечно-сосудистой системы. Это обычно проявляется изменениями и сбоями сердечного ритма.
Это обычно проявляется изменениями и сбоями сердечного ритма.
Частое проявление такой ситуации — развитие аритмии. В этом случае женщина может чувствовать «перебои» в работе сердца или сбивчивый сердечный ритм. Особенно неблагоприятно, если на фоне такой ситуации у будущей мамы появляется выраженное головокружение.
Скачки артериального давления — еще один возможный признак, который встречается при снижении ТТГ в крови. Часто женщина жалуется на стойкое повышение АД. В этом случае, как правило, повышается «верхнее» или систолическое артериальное давление. При неблагоприятном течении патологии его цифры могут достигать даже 160-180 мм. рт. ст. и выше.
Возрастающая в крови концентрация тиреоидных гормонов приводит к неврологическим нарушениям. Это обычно проявляется появлением сильного патологического дрожания (тремора) рук.
Данный симптом приводит к тому, что женщине бывает трудно вставить нитку в иголку или даже писать ручкой по бумаге.
Некоторые будущие мамы, имеющие сниженную концентрацию в крови ТТГ, жалуются своим врачам на то, что у них появляется постоянное ощущение «жара». Это приводит к тому, что женщина выбирает неподходящую одежду для прогулок на улице и простужается. Развитию простуды также способствует сильное потоотделение.
Это приводит к тому, что женщина выбирает неподходящую одежду для прогулок на улице и простужается. Развитию простуды также способствует сильное потоотделение.
Изменение поведения — один из самых характерных симптомов, которые возникают при этой патологии. Оно проявляется тем, что у будущей мамочки появляется сильная тревожность, нервозность.
У многих женщин, имеющих данные нарушения, усиливается агрессивность. Они могут «вспылить» по пустякам, часто ссорятся со своим мужем и близкими родственниками, могут «срываться» на детей.
Чрезмерная активность и стремление к бурной деятельности — также характерный признак данной патологии. Несмотря на свое положение, женщина старается вести очень активный образ жизни, постоянно находится в движении. Ее день, буквально, расписан по минутам. На фоне такой активной деятельности она не чувствует никакой усталости.
Нарастание в крови Т3 и Т4 способствует тому, что женщина начинает быстрее говорить. Довольно часто это проявляется тем, что она начинает «заговариваться» и даже путать слова. Важно отметить, что данные возникшие нарушения в своем поведении будущая мама не замечает.
Довольно часто это проявляется тем, что она начинает «заговариваться» и даже путать слова. Важно отметить, что данные возникшие нарушения в своем поведении будущая мама не замечает.
Если об этом ей говорят ее близкие, то реакция на критику бывает крайне агрессивной.
Нормы
Концентрация в крови тиреоидного гормона во время всей беременности меняется. Это обусловлено тем, что гормональный фон у будущей мамочки претерпевает постоянные изменения. Скачки показателей концентрации в ее крови ХГЧ, пролактина и других специфичных гормонов беременности приводит к тому, что и уровень ТТГ изменяется.
В самые первые дни с момента зачатия малыша концентрация в крови тиреотропного гормона его мамы очень низкая. Затем она начинает постепенно возрастать. В первую половину беременности средняя концентрация в крови этого гормона, как правило, составляет от 0,1 до 3 мМЕ/мл. В дальнейшем уровень ТТГ только растет. Во второй половине беременности его нормальные значения составляют от 0,2 до 4 мМЕ/мл.
Важно отметить, что референтные границы данного показателя могут несколько отличаться в разных лабораториях.
Это зависит от того, на какой аппаратуре проводятся анализы, а также какие единицы измерения использует конкретное медицинское учреждение. Сдать такой лабораторный тест можно по направлению эндокринолога женской консультации или самостоятельно.
Последствия для плода
Если в крови у будущей мамы существенно и длительно снижен ТТГ, это может привести к довольно опасным осложнениям для ее ребенка. Довольно часто такая ситуация приводит к тому, что у малыша нарушаются естественные процессы внутриутробного развития. Опасна данная патология также развитием нежелательных аномалий и пороков, которые могут сформироваться у плода в разных периодах его роста.
Самая критическая ситуация – самопроизвольный выкидыш. Обычно она развивается на самых ранних сроках беременности. Сопровождается такая ситуация, как правило, развитием сильного кровотечения и появлением выраженного болевого синдрома в животе у будущей маме. В этом случае требуется экстренная госпитализация женщины в стационар для проведения ей интенсивного лечения.
В этом случае требуется экстренная госпитализация женщины в стационар для проведения ей интенсивного лечения.
Стойкое снижение ТТГ в крови на поздних сроках беременности может способствовать формированию различных патологий плаценты. Это приводит к нарушению течения крови по маточно-плацентарной системе кровотока, что опасно для плода развитием стойкой и выраженной гипоксии.
Лечение
Выявление снижения в крови тиреоидного гормона — обязательный повод для направления будущей мамы на консультацию к эндокринологу. Этот доктор проведет пальпацию щитовидной железы, а также полноценный клинический осмотр.
При необходимости специалист может назначить дополнительные анализы, а также проведение ультразвукового обследования щитовидной железы. Эти тесты необходимы для установления верного диагноза.
Существенное снижение ТТГ в крови будущей мамы — показание для назначения ей антитиреодных лекарственных средств. Эти препараты снижают уровень Т3 и Т4, помогая уменьшить возникшие неблагоприятные симптомы у женщины.
Подбор данных лекарственных средств проводится строго индивидуально. Для этого оценивается исходное состояние женщины, ее вес, характер течения беременности, а также потенциальный риск, который могут оказать такие препараты на плод.
Для устранения нежелательных симптомов со стороны сердечно-сосудистой системы будущей маме назначаются лекарственные средства, направленные на коррекцию возникших нарушений.
Устранить аритмию можно с помощью бета-блокаторов. Использовать такие препараты следует по потребности.
Постоянно употреблять их можно только с разрешением кардиолога.
Контроль за назначенной терапией проводится с помощью проведения регулярных ЭКГ. Такие исследования помогают врачам оценить, насколько изменился сердечный ритм и остались ли какие-либо нарушения на фоне использования лекарственных средств.
Консервативная терапия с применением лекарственных препаратов — базовая мера, которая применяется у беременных женщин. При ее неэффективности обычно требуется проведение хирургического лечения. Однако, при беременности к такому методу терапии врачи стараются не прибегать.
При ее неэффективности обычно требуется проведение хирургического лечения. Однако, при беременности к такому методу терапии врачи стараются не прибегать.
Данные операции проводятся только под общим наркозом. Все наркотические средства являются крайне токсическими для плода. Хирургическое лечение патологий щитовидной железы проводится только по строгим медицинским показаниям и при угрозе жизни беременной женщины.
Следит за состоянием пациентки во время беременности эндокринолог. Именно этот специалист, а не акушер-гинеколог, может проводить подбор лекарственных препаратов, а также выбор их необходимой дозировки.
При необходимости женщину направляют на консультацию к эндокринологу — хирургу для определения дальнейшей тактики ее наблюдения.
О том, что делать при низком ТТГ, смотрите в следующем видео.
Лечение гипотиреоза у беременных ⭐️ b-healthy clinic
Если у Вас гипотиреоз и функция щитовидной железы снижена, то Вы ежедневно принимаете заместительную гормональную терапию препаратами LТ4 ( L-Тироксином или Эутироксом). В том случае если доза лекарства была подобрана правильно и при обследовании у Вас были выявлены нормальные показатели ТТГ (тиреотропина – тиреотропного гормона) и свободного Т4 (FT4 = свободного тироксина), то Ваш гипотиреоз адекватно компенсирован и не является противопоказанием для планирования беременности. Более того, ведение беременных с гипотиреозом ничем не должно отличаться от ведения обычных беременных. В таких случаях наступление беременности не должно Вас пугать.
В том случае если доза лекарства была подобрана правильно и при обследовании у Вас были выявлены нормальные показатели ТТГ (тиреотропина – тиреотропного гормона) и свободного Т4 (FT4 = свободного тироксина), то Ваш гипотиреоз адекватно компенсирован и не является противопоказанием для планирования беременности. Более того, ведение беременных с гипотиреозом ничем не должно отличаться от ведения обычных беременных. В таких случаях наступление беременности не должно Вас пугать.
Консультация эндокринолога первичная
450грнКонсультация эндокринолога повторная в течение 1 месяца
400грн
Записаться на прием
Дефицит йода и не компенсированный гипотиреоз
Дефицит йода и не компенсированный гипотиреоз во время беременности могут привести к осложнениям. Чаще всего это может быть низкий вес плода, повышение артериального давления и преэклампсия. В тяжёлых случаях отмечаются пороки развития, послеродовые кровотечения и даже внутриутробная гибель плода.
В тяжёлых случаях отмечаются пороки развития, послеродовые кровотечения и даже внутриутробная гибель плода.
Профилактика йоддефицита у беременных
Профилактика йоддефицита у беременных должна проводится путём дополнительного приёма йодида калия. ЮНИСЭФ, ICCIDD и ВОЗ рекомендуют принимать 90 мкг детям до 5 лет, 120 мкг /сутки до 12 летнего возраста. Детям старше 12 лет, не беременным женщинам и женщинам планирующим беременность -150 мкг, 200 -250 мкг беременным и 150 мкг кормящим. Эти дозы могут обеспечить ежедневные потребности в йоде. Это будет лёгким и удобным способом профилактики дефицита йода и его последствий.
Жалобы при не компенсированном гипотиреозе и дефиците йода:
- зябкость, похолодание рук и ног, снижение температуры тела;
- медлительность, заторможенность, сонливость, слабость, повышенная утомляемость;
- отмечается низкий уровень гемоглобина и эритроцитов в крови;
- при не значительной физической нагрузке (ходьбе) появляется ощущение нехватки воздуха и даже одышка;
- женщины жалуются на нарушение ритма сардца, сердцебиения;
- появляются не приятные ощущения «комка», сдавления в области щеи, щитовидной железы;
- снижение памяти, сухая кожа, чрезмерный набор веса, отёки лица, нижних конечностей;
- может отмечаться заложенность носа, храп во сне, изменение и осиплость голоса;
- плохое депрессивное настроение, раздражительность;
Нехватка гормона:
Очень часто у таких женщин выявляется нехватка гормона. При этом самочувствие самой беременной женщины может быть хорошим, а развитие главных структур нервной системы плода может страдать. Даже при нормальной закладке щитовидной железы у плода последствия нехватки LТ4 (гипотироксинемии) первой половины беременности считаются необратимыми. При наступлении беременности потребность в LT4 повышается и его суточная доза должна быть увеличена. И о необходимости этого женщина должна знать заранее.
При этом самочувствие самой беременной женщины может быть хорошим, а развитие главных структур нервной системы плода может страдать. Даже при нормальной закладке щитовидной железы у плода последствия нехватки LТ4 (гипотироксинемии) первой половины беременности считаются необратимыми. При наступлении беременности потребность в LT4 повышается и его суточная доза должна быть увеличена. И о необходимости этого женщина должна знать заранее.
Нормальные показатели уровня гормонов:
Нормы уровня гормонов для беременных женщин значительно отличаются. В первом триместре норма ТТГ от 0,1 до 2,5 мЕд/л. Практически всю первую половину беременности щитовидная железа плода не вырабатывает своего свободного Т4 и его развитие в полном объёме зависит от свободного тироксина матери. И если тиреотропный гормон выше 2,5, то он ассоциирован с самопроизвольным прерыванием беременности. Во втором триместре нормальный уровень ТТГ- от 0,2 до 3, а в третьем триместре — от 0,3 до 3х.
Подбор дозы и схемы гормональной заместительной терапии:
Вы должны своевременно и правильно увеличить дозу получаемых гормонов. Вне беременности обычная доза LТ4 составляет 1,6 -1,8 мкг на 1 кг массы тела (около 100 мкг при тяжёлой форме заболевания). Хорошей (адекватной) компенсацией гипотиреоза соответствует поддержание уровня ТТГ в пределах от 0,4 до 2,0 мЕд/л. Если женщина планирует беременность, то дозу LT4 можно сразу увеличить после её наступления на 50 мкг / сутки, В дальнейшем контроль адекватности подобраного лечения контролируется 1 раз в 6 -8 недель.
Вне беременности обычная доза LТ4 составляет 1,6 -1,8 мкг на 1 кг массы тела (около 100 мкг при тяжёлой форме заболевания). Хорошей (адекватной) компенсацией гипотиреоза соответствует поддержание уровня ТТГ в пределах от 0,4 до 2,0 мЕд/л. Если женщина планирует беременность, то дозу LT4 можно сразу увеличить после её наступления на 50 мкг / сутки, В дальнейшем контроль адекватности подобраного лечения контролируется 1 раз в 6 -8 недель.
Если гипотиреоз был впервые выявлен во время беременности, ориентировка на данные гормональные исследования при контроле адекватности дозы LT4 может быть затруднена, т. к. исходно повышенный уровень ТТГ будет снижаться относительно медленно. В таком случае исходят из расчётной дозы препарата на вес пациентки: 1,6 мкг на 1 кг веса плюс 50 -75 мкг или 2,3 мкг/кг массы тела в день.
Целью лечения гипотиреоза при этом является поддержание «низконормального» уровня ТТГ (от 0,2 до 2,0 ) и «высоконормального» уровня свободного Т4 (от 1,3 до 1,5 нг/дл).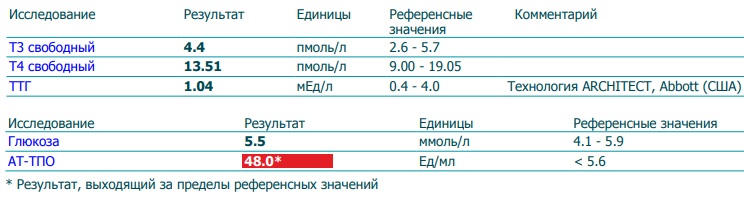 Увеличении дозы заместительной терапии у женщины с компенсированным гипотиреозом не несёт никакого риска передозировки, но надёжно предотвратит гипотироксинемию у плода.
Увеличении дозы заместительной терапии у женщины с компенсированным гипотиреозом не несёт никакого риска передозировки, но надёжно предотвратит гипотироксинемию у плода.
При врождённом гипотиреозе у плода и компенсированной функция ЩЖ у матери в первые дни после родов, нормальный уровень ТТГ позволит сохранить достаточный уровень развития ребёнка, поскольку нервная система плода получала достаточное количество материнского тироксина, которое обеспечит адекватное развитие.
L-тироксин принимается ежедневно утром натощак за 30-40 минут до завтрака, запивая не большим количеством обычной воды. Если не соблюдаются правила приёма препарата и условия его хранения, то это может быть причиной декомпенсации гипотиреоза. Не рекомендуется принимать его после или во время еды, совмещать его с другими лекарствами, вечером перед сном, после истечения срока годности препарата, а так же при перегревании и переохлаждении препарата.
Помочь Вам в коррекции дозы заместительной терапии LT4 (L-Тироксином или Эутироксом) может врач, который профессионально занимается лечением гипотиреоза и ведением беременных с патологией щитовидной железы.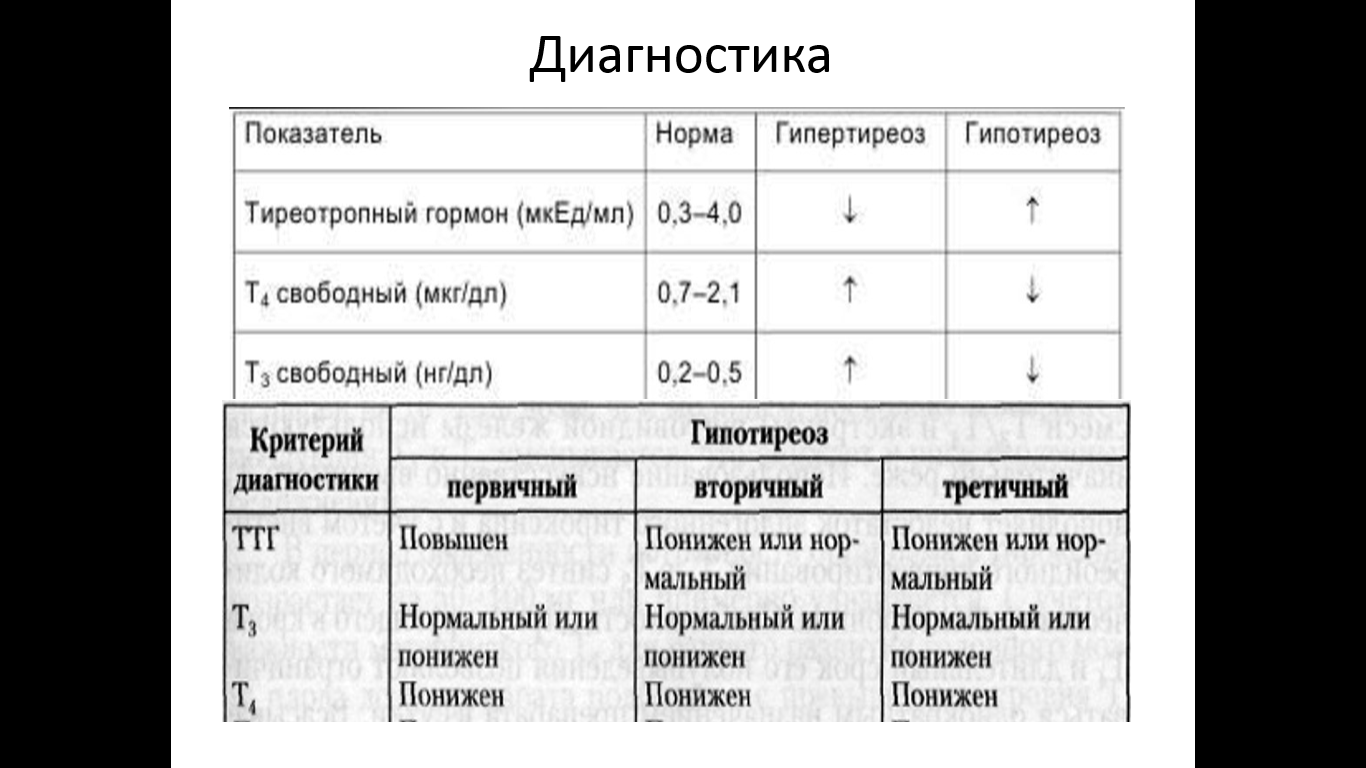 Контроль, диагностика и лечение таких состояний осуществляется при помощи лабораторной диагностики нашим опытным врачом-эндокринологом.
Контроль, диагностика и лечение таких состояний осуществляется при помощи лабораторной диагностики нашим опытным врачом-эндокринологом.
Невылеченная низкая функция щитовидной железы во время беременности может вызвать проблемы
Лечение беременных женщин с недостаточной функцией щитовидной железы, достаточно серьезной, чтобы вызвать симптомы, действительно помогает им избежать побочных эффектов, таких как высокое кровяное давление, согласно новому исследованию, в котором приняли участие тысячи женщин. Исследователи обнаружили, что женщины, не получающие лечения, имеют больше побочных эффектов.
Исследователи также обнаружили, что порог, при котором следует лечить женщин от этого гипотиреоза, может быть выше, чем считают некоторые эксперты в настоящее время, говорят исследователи.
Исследователи из Юго-Западного медицинского центра Техасского университета оценили исходы беременности у более чем 26 000 женщин и опубликовали свои результаты в Интернете 8 июля 2015 года в Американском журнале акушерства и гинекологии.
Женщины были беременны в период с 2000 по 2003 год. Всего у 47 был подтвержден гипотиреоз с симптомами, так называемый явный гипотиреоз, и они прошли курс лечения. Еще у 182 женщин был аномальный результат, указывающий на гипотиреоз при первом анализе крови, но у них не было типичного последующего теста для его подтверждения, и они не получали лечения. Нелеченные женщины, у которых уровень тиреотропного гормона (ТТГ) выше 4,5 при начальном тесте, имели более высокие показатели высокого кровяного давления, связанного с беременностью, чем женщины с нормальными результатами теста на щитовидную железу, что еще раз подтверждает ценность лечения низкой функции щитовидной железы во время беременности. говорят исследователи.
Эксперты согласны с тем, что невылеченный гипотиреоз с симптомами связан с повышенным риском проблем как для матери, так и для ребенка. Помимо высокого артериального давления, к ним относятся преждевременные роды, выкидыши и даже внутриутробная гибель. Однако многие организации, в том числе Американский колледж акушеров и гинекологов (ACOG) и Эндокринное общество, не рекомендуют скрининг всех беременных женщин.
В самом последнем руководстве ACOG, обновленном в 2015 году, говорится, что универсальный скрининг не рекомендуется во время беременности, «поскольку выявление и лечение субклинического гипотиреоза у матери не приводит к улучшению нейрокогнитивной функции у потомства». вспомогательные тесты функции щитовидной железы у беременных женщин с личным анамнезом заболевания щитовидной железы или его симптомами, среди которых усталость, выпадение волос, непереносимость холода и сухость кожи.
Однако, основываясь на результатах исследования, исследователи, похоже, рекомендуют всеобщий скрининг беременных женщин на предмет функции щитовидной железы, говорит Спирос Мезитис, доктор медицинских наук, консультант по эндокринологии и клинический исследователь больницы Ленокс Хилл в Нью-Йорке. Город. Он просмотрел результаты, но не участвовал в исследовании.
«Их главный вывод заключается в том, что в зависимости от начального значения ТТГ (тиреотропного гормона) они могут сказать, какими будут пренатальные исходы», — говорит он.
Исследователи говорят, что повышенный риск проблем с высоким кровяным давлением наблюдался только у женщин с исходным уровнем ТТГ выше 4,5 мЕд/л. По словам доктора Мезитиса, другие устанавливают порог для лечения ниже, на уровне 3,0. Чем выше результаты ТТГ, тем тяжелее гипотиреоз, объясняет он.
В ходе исследования «женщины с неподтвержденным [гипотиреозом с симптомами] по сравнению с женщинами с нормальной функцией щитовидной железы имели более высокое кровяное давление во время беременности», — обнаружили авторы, но только у тех, у кого начальный уровень ТТГ был выше 4,5.
Американская ассоциация щитовидной железы рекомендует разные референсные диапазоны ТТГ в зависимости от триместра. В первом триместре она составляет от 0,1 до 2,5 мМЕ/л; 2 триместр от 0,2 до 3,0; а в 3-м триместре от 0,3 до 3,0.
Одного этого исследования недостаточно, чтобы изменить руководящие принципы, которые не рекомендуют всеобщий скрининг, говорит Мезитис.
«Вам нужно несколько подобных исследований», — говорит он. Анализ крови на функцию щитовидной железы, по его словам, относительно недорог, около 70 долларов или выше.
Анализ крови на функцию щитовидной железы, по его словам, относительно недорог, около 70 долларов или выше.
«Если есть проблемы со щитовидной железой, и в этих случаях они в основном бессимптомны, когда вы обнаруживаете их с помощью теста на щитовидную железу и принимаете одну таблетку в день, вы предотвратите эти [плохие] результаты», — говорит он. . В соответствии с рекомендациями ACOG беременные женщины с гипотиреозом, у которых отмечаются симптомы, должны получать заместительную терапию гормонами щитовидной железы, начиная с левотироксина.
Женщинам следует пройти обследование функции щитовидной железы «как только они узнают, что беременны», — говорит доктор Мезитис. Это простой анализ крови, который может помочь определить, является ли щитовидная железа гипоактивной или гиперактивной. По его словам, в идеале беременную женщину, у которой обнаружен симптоматический гипотиреоз, направят к эндокринологу и назначат заместительную терапию гормонами щитовидной железы. По его словам, ее дородовой уход должен контролироваться как ее акушером, так и ее эндокринологом.
http://contemporaryobgyn.modernmedicine.com/contemporary-obgyn/news/acog-guidelines-glance-thyroid-disease-pregnancy?page=full
Наш процесс обзора
Тиреотоксикоз беременных по сравнению с низким уровнем ТТГ из-за гормона ХГЧ – Пациенты с щитовидной железой, Канада
В таблице 17.1 в главе Braverman & Cooper’s 2013 в учебнике Werner & Ingbar The Thyroid , 10-е издание, перечислены многие причины тиреотоксикоза.
Одной из интересных причин тиреотоксикоза, редко упоминаемой в публичных дискуссиях, является «циркулирующий ХГЧ или мутантный ТТГ [рецептор ТТГ], гиперчувствительный к ХГЧ».
Что такое ХГЧ?
«Хорионический гонадотропин человека» представляет собой гормон, вырабатываемый плацентой после имплантации.
ХГЧ используется для определения статуса беременности в некоторых тестах на беременность.
Этот гормон, отличный от ТТГ, может стимулировать щитовидную железу, как это делают антитела к ТТГ и ТТГ. Поэтому, поскольку они стимулируют здоровую щитовидную железу, они повышают уровень гормонов щитовидной железы. Побочным эффектом иногда является подавление ТТГ.
Побочным эффектом иногда является подавление ТТГ.
НОРМАЛЬНАЯ БЕРЕМЕННОСТЬ В СРАВНЕНИИ С ТИРОТОКСИКОЗОМ
Следующие данные в основном основаны на Moleti et al, 2019«Гипертиреоз у беременных».
При нормальной беременности ХГЧ стимулирует щитовидную железу, и повышение уровня гормонов щитовидной железы естественным образом отражает снижение уровня ТТГ.
ТТГ падает ниже референтного диапазона в 10-15% случаев здоровой беременности, согласно этому источнику (статистика разнится).
Но является ли низкий уровень ТТГ признаком «избытка» свободного Т4 и свободного Т3? Не обязательно, даже если иногда Т4 выше нормы.
Превышение по отношению к телу, а беременность — особый случай. Вот почему в рекомендациях предложены референтные диапазоны для конкретных триместров, чтобы врачи не волновались.
Более низкие уровни ТТГ и более высокие уровни гормонов щитовидной железы не обязательно вредны во время беременности. Но когда ТТГ падает очень низко у этих 10-15% женщин, обычно проводятся дополнительные тесты, чтобы подтвердить, есть ли у человека антитела Грейвса и насколько высок уровень щитовидной железы.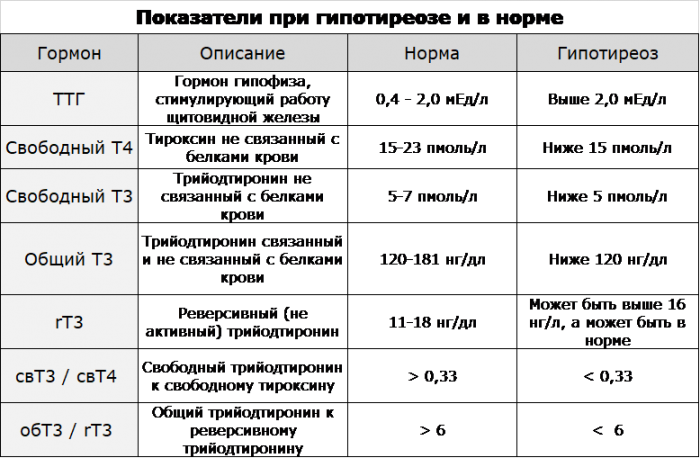
ХГЧ, который стимулирует щитовидную железу даже при подавлении ТТГ, может повышать уровень гормонов в достаточной степени, чтобы вызвать «преходящий гестационный тиреотоксикоз» (ГТТ) в первом триместре (с пиком на 8-11 неделе) в 1-5% беременностей.
Таким образом, нормальная беременность с низким уровнем ТТГ (до 15% женщин) может быть доброкачественной, поскольку в организме обычно много общего Т4, но тиреотоксикоз может существовать у меньшего меньшинства (до 5% женщин) у которых избыток свободного Т4.
ГТТ чаще возникает при многоплодной или многоплодной беременности. Редко, когда у человека есть мутантный рецептор TSHR, это делает рецептор гиперчувствительным к нормальным уровням ХГЧ. (Moleti et al, 2019)
Хммм, рецепторы ТТГ могут мутировать? Они могут стать сверхчувствительными? Они могут быть активированы другими вещами, кроме молекул ТТГ? Сногсшибательно.
Мы можем многое узнать о неясных отношениях между ТТГ, рецепторами ТТГ и гормонами щитовидной железы, наблюдая за беременностью.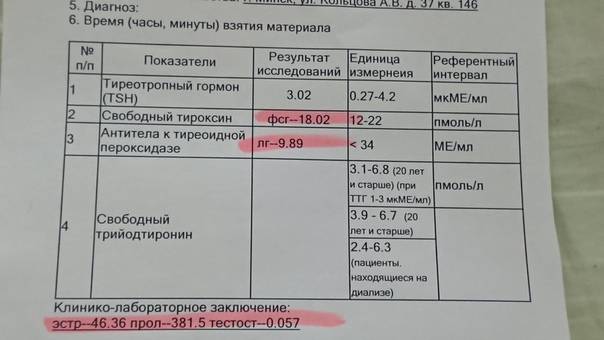
УТРЕННЯЯ ТОШНОСТЬ И РЕВЕРС T3
В крайних случаях «транзиторного гестационного тиреотоксикоза» (ГТТ) ХГЧ-стимулированный гипертиреоз может вызвать «Hyperemesis gravidarum» (HG).
При этом синдроме HG мать испытывает крайнюю форму утренней тошноты — постоянную рвоту, потерю веса и обезвоживание.
Это определенно похоже на некоторые симптомы тиреотоксикоза при болезни Грейвса.
Однако, в то время как ТТГ и антитела к болезни Грейвса имеют тенденцию усиливать секрецию Т3 щитовидной железой больше, чем Т4 (они увеличивают соотношение Т3:Т4), ХГЧ усиливает секрецию Т4 больше, чем Т3 (снижает соотношение Т3:Т4), что позволяет врачи различают ГТТ и аутоиммунный гипертиреоз Грейвса.
У пациентов с гипертиреозом, которые больны и теряют вес, более высокие уровни Т4 приводят к значительно более высоким уровням обратного Т3.
RT3 увеличивал HG в среднем на 31% выше, чем у здоровых беременных в контрольной группе в исследовании Juras et al, 1983.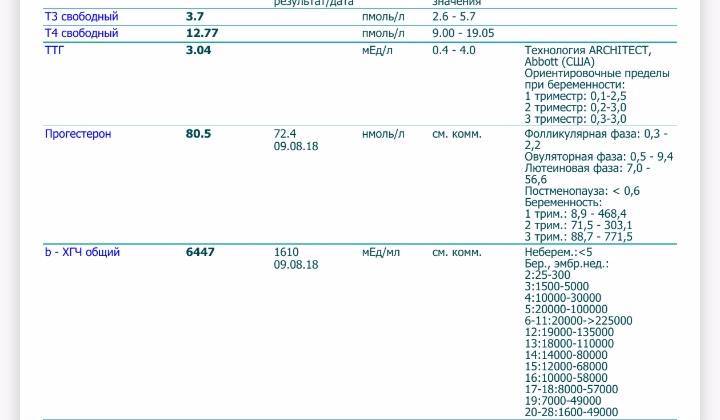
Поскольку ГТТ и даже ее более тяжелая форма ГГ обычно исчезают к началу второго триместра, ее редко лечат, за исключением введения жидкостей и электролитов и короткого курса пропранолола (бета-блокатора) для уменьшения гиперемезии и тиреотоксикоза.
ХГЧ ПОСЛЕ БЕРЕМЕННОСТИ
ХГЧ секретируется не только во время беременности, но и после двусторонней овариэктомии, в период перименопаузы и менопаузы. (Cole et al, 2009)
У женщин после менопаузы ХГЧ секретируется гипофизом вместе с гормоном ЛГ/ФСГ, структурно сходным с ХГЧ и ТТГ.
Что? Гипофиз может выделять ХГЧ? Странный.
Что делает гипофиз, выделяя гормон, вырабатываемый организмом на ранних сроках беременности? Это не беременность, это менопауза. Странный.
Опять же, мы узнаем, что женский организм во время смены фертильности просто делает странные вещи с гипофизарным ТТГ и ТТГ-подобными гормонами.
Скажите еще раз, почему мы так доверяем ТТГ?
Если ХГЧ проникает в рецепторы ТТГ, то он может мешать ультракороткой обратной связи ТТГ, как я описал в предыдущих постах… Он может снижать ТТГ независимо от подавления ТТГ, вызванного гормонами щитовидной железы.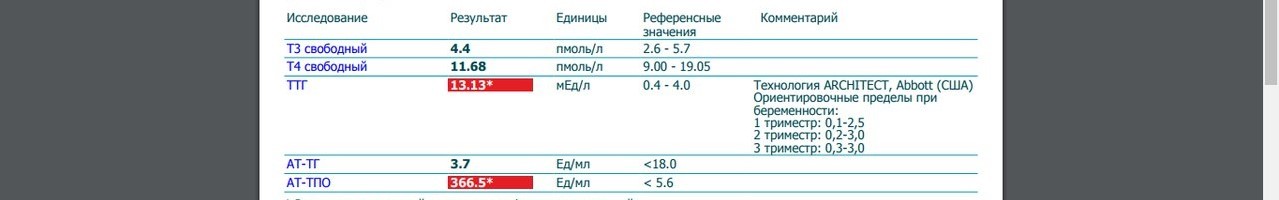
Однако у небеременных женщин hGC появляется в крови на гораздо более низких уровнях, чем у беременных женщин, и молекулы лишь вдвое менее активны в стимуляции рецепторов ТТГ на щитовидной железе (Basham and Bryan, 2017).
ХГЧ, секретируемый гипофизом, может не привести к тиреотоксикозу, но может привести к странным лабораторным результатам гормонов щитовидной железы и ТТГ.
Теоретически, если ХГЧ может вмешиваться в петлю обратной связи ТТГ-ТТГ, у женщины без щитовидной железы, принимающей статическую дозу гормона щитовидной железы, может наблюдаться умеренное избыточное подавление ТТГ без повышения уровня гормонов щитовидной железы.
ЗАГАДОЧНЫЕ АСПЕКТЫ ФУНКЦИИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ, УПРАВЛЯЕМОЙ ХГЧ
Роль ХГЧ во время беременности продолжает озадачивать исследователей, как объяснил Скотт Форбс в 2014 году. беременность? Что вызывает сильную утреннюю тошноту — ХГЧ, или слишком много реверсивного Т3, или что-то еще? Является ли утренняя тошнота хорошим признаком здоровья щитовидной железы и достаточного количества йода?
Начнем с теорий о том, почему секреция ХГЧ стимулирует щитовидную железу больше, чем ТТГ на ранних сроках беременности.
РЕЗЕРВНАЯ ХГЧ В СЛУЧАЕ ДЕФИЦИТА ЙОДА
Некоторые предполагают, что во время беременности ХГЧ служит резервной системой для ТТГ или, по крайней мере, дополняет ее.
Другие предполагают, что плод и мать борются за выработку гормонов щитовидной железы. Развивающийся эмбрион выделяет ХГЧ, чтобы сказать: «Я хочу больше гормона щитовидной железы», что может быть необходимо в случаях дефицита йода. Йод испытывал гораздо больший дефицит на протяжении большей части истории человечества.
При дефиците йода железа не может синтезировать молекулы гормонов щитовидной железы. Нам нужно 3 атома йода для образования молекулы Т3 и 4 атома йода для образования молекулы Т4.
Без ХГЧ щитовидная железа человека будет избыточно выделять Т3 при падении Т4, а ТТГ будет повышаться, вызывая чрезмерную стимуляцию железы. Избыточное производство Т3 поддерживает здоровье человека, в то время как Т4 падает, пока в организме не будет достаточно сырья для поддержания запаса Т3.
У беременной женщины в первом триместре помощь приходит ребенку в виде гормона ХГЧ, так как его роль заключается в повышении уровня Т4 (восстановление баланса соотношения Т3:Т4 при дефиците йода) и снижении ТТГ.
БЕСПОКОЙНЫЙ ПОЕЗД СТИМУЛЯЦИИ ХГЧ
Однако происходит странная вещь — остановить этот бешеный поезд, когда железа здорова и запаса йода достаточно, невозможно.
Ничто не говорит hGC прекратить, когда мать и ребенок получают достаточную стимуляцию щитовидной железы.
Хотя уровень ХГЧ не снижается в ответ на повышение уровня гормонов щитовидной железы у матери, он также не снижается при достаточном количестве гормонов у плода. Результатом может быть тиреотоксикоз и для плода.
ХГЧ не подлежит оси HPT матери для контроля поступления гормонов щитовидной железы, и он может быть получен от матери за ее счет.
Избыток гормонов у людей со здоровой щитовидной железой и у людей с достаточным запасом йода также вызывает недоумение у многих людей, поскольку он может быть патологическим.
ОБРАТНЫЙ Т3 КАК ПРИЧИНА ИЛИ ПОБОЧНЫЙ ПРОДУКТ?
При нормально протекающей беременности мать выделяет много связанного тиреоидного гормона Т4.
Фермент, который инактивирует гормоны щитовидной железы (дейодиназа типа 3) для обратного преобразования Т3 и Т2, обычно в высокой степени экспрессируется в тканях плаценты, где он служит для защиты плода от избытка гормонов щитовидной железы… уровень гормонов становится слишком высоким.
Forbes предположил, что не сильная утренняя тошнота поднимает RT3, а наоборот.
Forbes подозревает, что избыток реверсивного Т3 и/или Т2, вырабатываемый в крови матери, может вызывать выраженные симптомы утренней тошноты при гипермимезисе беременных (ГГ).
В то время как уровни T4 и T3 продолжают увеличиваться во второй половине беременности, уровни Reverse T3 резко падают. Утренняя тошнота исчезает.
Эта корреляция выдвигает гипотезу о том, что, если ХГЧ сам по себе не является прямым триггером болезни матери, реверсивные T3 и/или T2 действительно могут быть причиной или, по крайней мере, побочными продуктами, тесно связанными с утренним недомоганием в первом триместре.
ЗАБОЛЕВАНИЕ, ВЫЗВАННОЕ ХГЧ, УКАЗЫВАЕТ НА СОСТОЯНИЕ ГОРМОНАЛЬНОЙ МОЩНОСТИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ?
Согласно теории Forbes, у эффектов стимуляции ХГЧ-щитовидки есть серебряная подкладка — они показывают состояние здоровья щитовидной железы матери, даже если она страдает от этого.
Когда дефицита йода нет и железа здорова, она с большей вероятностью приведет к рвоте и гиперемезису беременных, потому что Т4 выше и больше Т4 превращается в RT3.
И наоборот, когда признаки утреннего недомогания полностью отсутствуют, это хорошо для матери, НО это может указывать на нарушение функции щитовидной железы матери и/или выработку гормонов щитовидной железы.
В качестве дополнительного доказательства этой теории Forbes указывает на исследования, доказывающие, что среди матерей, которые НЕ испытывают утренней тошноты, связанной с ХГЧ, риск выкидыша выше.
Выкидыши вместе с отсутствием утренней тошноты также чаще встречаются в регионах мира с дефицитом йода.
Выкидыш и отсутствие утренней тошноты также чаще встречаются у матерей старше 30 лет, когда гипотиреоз становится более распространенным явлением.
ЗАКЛЮЧЕНИЕ
Любой врач, который лечит пациентку во время беременности в период менопаузы и наблюдает характерное повышение соотношения Т3/Т4 гормонов щитовидной железы и развитие симптомов, должен понимать временную фазу гиперсекреции ХГЧ и ее отличие от болезни Грейвса.
Кроме того, врачи должны знать, что отсутствие утренней тошноты и более высокий уровень ТТГ во время беременности могут быть индикатором дисфункции щитовидной железы, дефицита йода или недостаточной дозы гормонов щитовидной железы.
ССЫЛКИ
Башам, М. М., и Брайан, Т. (2017). Постменопаузальная беременность? Оценка повышенного ХГЧ у 59-летней женщины. Отчеты о случаях, 2017 г., bcr-2016-218807. https://doi.org/10.1136/bcr-2016-218807
Браверман, Л. Э., и Купер, Д. С. (2013). Введение в тиреотоксикоз. В книге Л. Э. Бравермана и Д. С. Купера (ред.), Вернера и Ингбара «Щитовидная железа: фундаментальный и клинический текст» (10-е изд..). Филадельфия: Уолтерс Клювер / Липпинкотт Уильямс и Уилкинс Хелс.
Бравермана и Д. С. Купера (ред.), Вернера и Ингбара «Щитовидная железа: фундаментальный и клинический текст» (10-е изд..). Филадельфия: Уолтерс Клювер / Липпинкотт Уильямс и Уилкинс Хелс.
Коул, Л. А., Ханлиан, С. А., и Мюллер, К. Ю. (2009). Нормальная продукция хорионического гонадотропина человека у женщин в перименопаузе и менопаузе, а также после овариэктомии. Международный журнал гинекологического рака: Официальный журнал Международного общества гинекологического рака, 19 (9), 1556–1559.
Форбс, С. (2014). Болезнь беременности и конфликт между родителями и детьми из-за функции щитовидной железы. Журнал теоретической биологии, 355, 61–67. https://doi.org/10.1016/j.jtbi.2014.03.041
Юрас, Н., Бановац, К., и Сексо, М. (1983). Повышение уровня обратного трийодтиронина в сыворотке крови у пациентов с гиперемезисом беременных. Acta Endocrinologica, 102(2), 284–287.
Молети М., Ди Мауро М., Стурниоло Г., Руссо М. и Вермильо Ф. (2019). Гипертиреоз у беременных: материнские и фетальные аспекты.
