Почему не начинаются роды: Чем опасна переношенная беременность — отвечает врач!
Скрининг переношенной беременности
У 5-10 % беременных женщин беременность длится более 294 дней (более 42 полных недель). Такую беременность называют переношенной, в случае которой риск родовой травмы плода, осложнений, вызванных кислородной недостаточностью при родах, риск внутреутробной гибели плода и постнатальной смерти новорожденного увеличивается.
Риск потерять ребенка (внутреутробная гибель, гибель во время или после родов) увеличивается на 38 неделе беременности в1,2 раза, на 40 неделе в 2,4раза и на 43 неделе в 5,8 раз на 1000 беременностей.
Для того, чтобы уберечься от перенашивания беременности используется вызывание родов, что по сравнению с выжидательной тактикой сокращает перенатальную гибель ребенка. Приблизительно 20% беременных женщин нуждаются в кесаревом сечении после неудачных вызовов родов, неэффективной родовой деятельности или по причине кислородной недостаточности плода. Частота кесаревых сечений зависит от того, имеется ли дело с первородящей или повторнородящей женщиной. У повторнородящей вызывание родов заканчивается кесаревым сечением приблизительно в 10%, а у первородящих в 30% случаях.
У повторнородящей вызывание родов заканчивается кесаревым сечением приблизительно в 10%, а у первородящих в 30% случаях.
Измеренная до вызывания родов длина шейки матки вместе с дополнительными показателями матери (срок беременности, число родов, возраст матери, индекс массы тела матери) имеют важную роль при определении вероятности успеха вызова родов, при определении вероятности наступления спонтанных родов в следующие 24 часа и вероятности экстренного кесарева сечения.
В случае нерожавших женщин вероятность кесарева сечения после неудачного вызова родов, неэффективной родовой деятельности или из-за кислородной недостаточности плода выше у тех женщин, у которых до вызова родов длина шейки матки выше, нежели у женщин с более короткой шейкой матки. Вероятность кесарева сечения составляет 10%, если длина шейки до вызова родов 1-10 мм, в то же время вероятность кесарева сечения увеличивается до 70%, если длина шейки матки превышает 30 мм.
Также и в случае рожавших женщин вероятность кесарева сечения после неудачного вызова родов, неэффективной родовой деятельности или из-за кислородной недостаточности плода выше у тех женщин, у которых до вызова родов длина шейки матки выше, нежели у женщин с более короткой шейкой матки. Вероятность кесарева сечения составляет 2%, если длина шейки до вызова родов 1-10 мм, в то же время вероятность кесарева сечения увеличивается до 20%, если длина шейки матки превышает 30 мм. При переношенной беременности роды обычно вызываются после наступления 41 недели беременности. Другая возможность – сделать на 41 неделе беременности ультразвуковое исследование, чтобы диагностировать ранее недиагностированные осложнения беременности, такие как ягодичное предлежание плода, в случае которого необходимо кесарево сечение или задержка роста плода, или же малый объем околоплодных вод, когда необходим более ранний вызов родов и более тщательное наблюдение за плодом во время родов.
Беременные женщины, у которых отсутствует медицинское показание к вызову родов к 41 недели беременности, в праве не осуществлять вызов родов до истечения 42 недели беременности, поскольку в 80% случаев спонтанная родовая деятельность начинается до истечения 42 недели беременности, и таким образом мы уменьшим число необоснованных вызовов родов.
Частота экстренных кесаревых сечений из-за неэффективной родовой деятельности или из-за кислородной недостаточности плода в случае спонтанных родов составляет 15%, а в случае искусственно вызванных родов 35%.
-
Вероятность начала спонтанной родовой деятельности выше у уже рожавших женщин, нежели у нерожавших и связана с индексом массы тела и длинной шейки матки матери. -
Вероятность физиологических родов выше в случае спонтанно начавшихся родов, нежели при вызванных искусственно. Эта вероятность выше у рожавших женщин, нежели не у рожавших, у белокожих женщин, нежели у темнокожих. Этот показатель связан с индексом массы тела и длинной шейки матки матери.
Этот показатель связан с индексом массы тела и длинной шейки матки матери.
Программа «Роды»
Прием ведет
Анисимова Альбина Станиславовна
заместитель главного врача по акушерству и гинекологии, акушер-гинеколог, врач высшей категории, к.м.н., доцент
Асиновский Олег Гариевич
старший акушер-гинеколог, врач высшей категории
Барченко Александра Евгеньевна
акушер-гинеколог, к.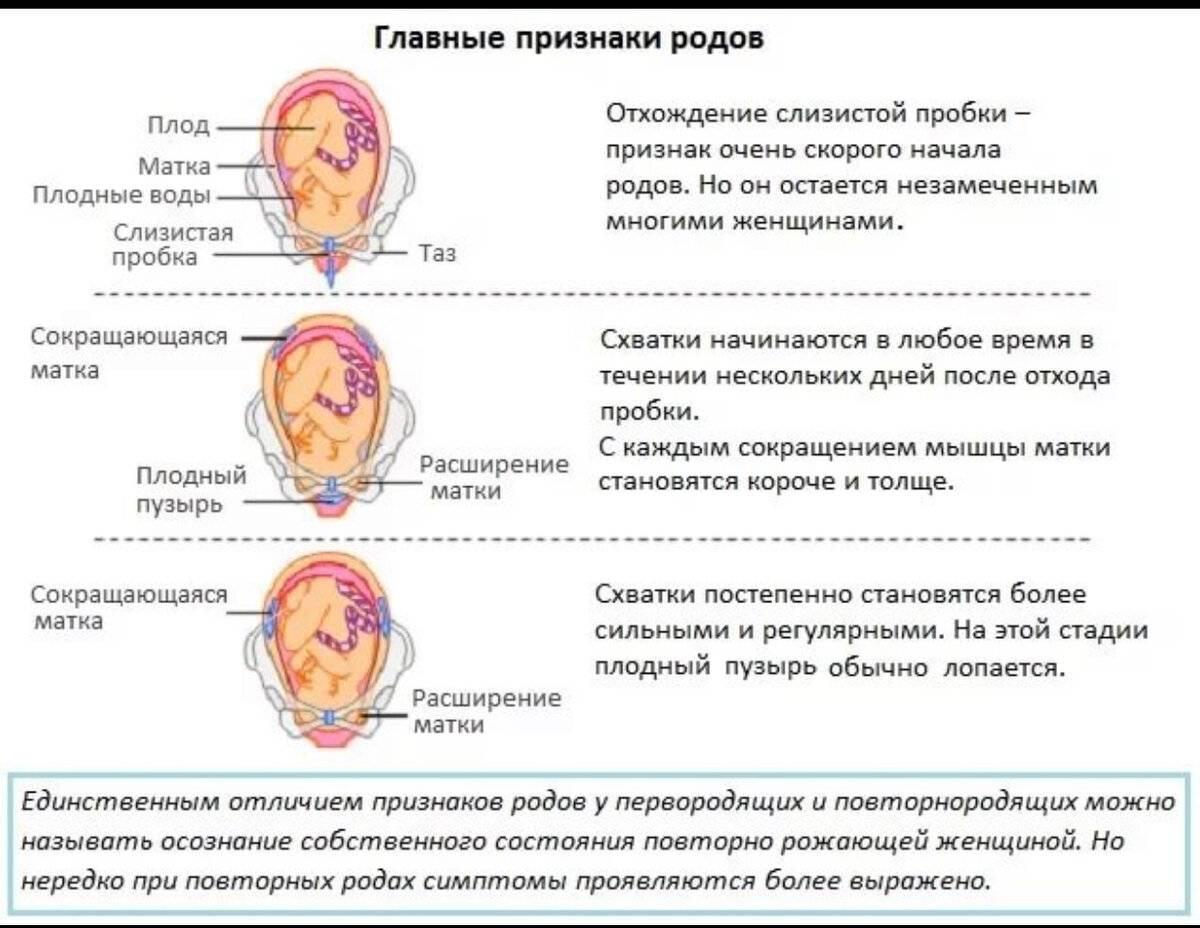 м.н.
м.н.
Федорова Татьяна Васильевна
акушер-гинеколог, врач высшей категории
В программу входит
Когда родится мой ребенок? Кто будет рядом со мной? Как будут проходить роды? Эти и многие другие вопросы, мы знаем, волнуют будущих мам. Потому разработали полноценную программу родовспоможения, где постарались учесть все, что необходимо маме и малышу на последних неделях беременности, в родовом процессе и в первые дни после.
Когда начинается действие программы?
Наблюдение мамы и малыша начинается с 36 недели. В это время беременная впервые приходит на прием к любому акушеру-гинекологу «Медгарда». Доктор осматривает беременную, опрашивает, оценивает течение беременности по данным в обменной карте, выдает направление на анализы крови и мочи. Следующий визит состоится уже через неделю, а, если вдруг по результатам лабораторной диагностики будут вопросы, в кратчайшие сроки с роженицей свяжутся сотрудники лаборатории или врач и дадут свои рекомендации, не дожидаясь планового приема.
Далее в течение всего времени до предстоящих родов будущая мама и малыш наблюдаются в «Медгарде», помимо консультаций и осмотров врача, анализов, проводится ультразвуковая диагностика и еженедельная КТГ.
В течение всего срока ожидания сохраняется круглосуточная связь с роддомом, куда можно позвонить, задать свои вопросы, снять тревоги или получить ценное указание — приезжайте, скорее всего, вы в родах.
Как проходят роды?
На схватках или при отхождении околоплодных вод будущая мама поступает в родильный дом, где ее основа осматривает врач и констатирует — запущен ли процесс родом или же речь идет о тренировочных схватках. Если родовый процесс начат, маму готовят к поступлению в родовый зал, проводят гигиенические мероприятия (по желанию).
В случае кесарева сечения, дату и время операции врач обговаривает вместе с будущей мамой. Как правило, оперативное родоразрешение проводится на сроке 38-39 недель
Последующие несколько часов ее сопровождают врач и акушерка.
Наш роддом практикует «свободное поведение» в родах, поэтому если нет противопоказаний, на схватках можно ходить, принять душ или даже джакузи, прыгать на фитболе и делать все то, что облегчает боль на схватках. Медсестры и акушерки также дают свои рекомендации по тому, как лучше дышать в этот период, массируют поясницу и стараются всячески отвлечь будущую маму от дискомфортных ощущений. Осуществляется КТГ-контроль.
Осуществляется КТГ-контроль.
По желанию проводится медикаментозное обезболивание — внутривенное или эпидуральное.
Роды проходят на современных родовых столах, оборудованных всем необходимыми для родового процесса, включая штангу для вертикальных родов. Вместе с женщиной находятся врач, акушерка, анестезиолог-реаниматолог и сестра-анестезистка (если необходимо), а также неонатолог и детская медицинская сестра. Врач и акушерка регулируют родовый процесс, подсказывают, как лучше дышать, как себя вести, что делать и чего делать не следует, параллельно следя за состоянием ребенка по КТГ.
Сразу после рождения кроху выкладывают на живот маме, дают отпульсировать пуповину, после чего пересекают ее и переносят малыша на детсий столик, где измеряют, проверяют основные рефлексы, одевают, пеленают. Акушерка и врач в этот период проводят третий период родов или рождение последа.
Как только все мероприятия завершены, малыша приносят к маме на первое кормление.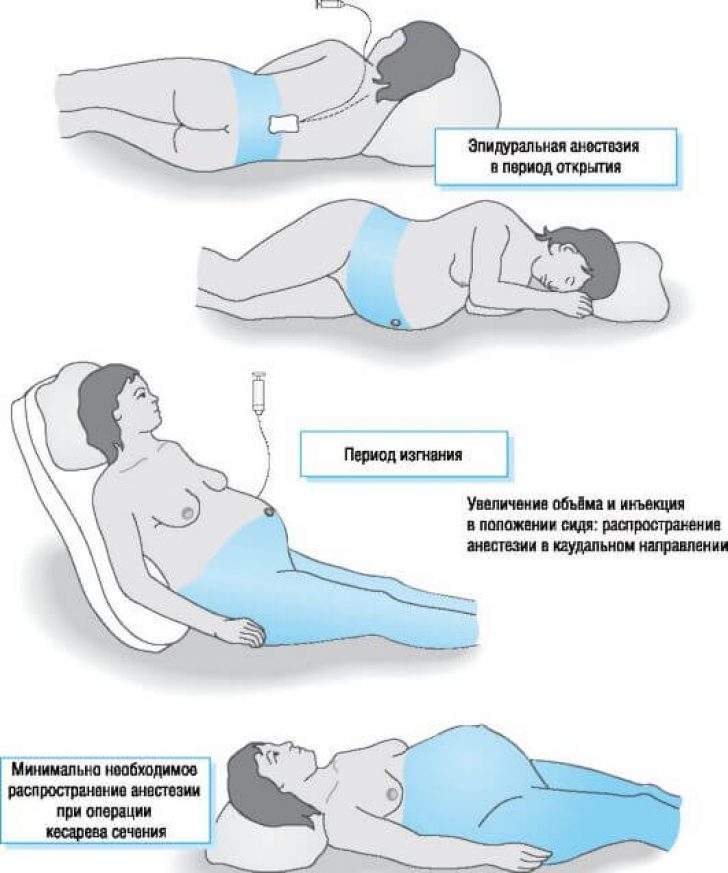 Последующие два часа новорожденный и мама проводят в родильном зале, после чего их переводят в палату.
Последующие два часа новорожденный и мама проводят в родильном зале, после чего их переводят в палату.
После родов
Мама и малыш переводятся в послеродовый стационар. Все палаты — одноместные, с собственным санузлом, кроватью, пеленальным столиком, столом, стульями, ТВ и всем необходимым для мамы и малыша. У каждой кровати есть кнопка вызова персонала, которую можно использовать для приглашения акушерок и медсестер, если требуется их помощь.
В родильном доме предусмотрено 5-разовое питание, медицинское наблюдение мамы и малыша, доброжелательная атмосфера помощи и поддержки. Предоставляется весь необходимый «мягкий» инвентарь: подгузники, пеленки, послеродовые прокладки и одноразовые трусики, одежда для новорожденного и многое-многое другое. Акушерки оказывают помощь и поддержку в налаживании грудного вскармливания. При необходимости есть также разные виды детской молочной смеси, а также пустышки, соски, бутылочки, молокоотсосы.
Перед выпиской маме проводится УЗИ. Ребенку — прививки, аудио и неонатальный скрининг. В течение месяца после родов наши акушеры-гинекологи будут ждать женщину на осмотр и консультацию, чтобы отследить процесс восстановления после родов и дать рекомендации, ответить на вопросы и оказать необходимую помощь.
Состав программы подробнее
Дородовый период:
- Наблюдение беременной в условиях родильного дома ЛДК «Медгард», проводимое с 36-ой недели беременности до начала родов, включает:
- Консультирование и осмотр беременной акушером-гинекологом по предварительной записи в регистратуре. Необходимая частота проведения осмотров определяется акушером-гинекологом — до 6 визитов
- УЗИ акушерское динамическое с определением зрелости плода
- Кардиотокография плода (КТГ) — до 5 визитов
- Лабораторные исследования:
- Микроскопическое исследование урогенитального мазка на флору
- общий анализ крови
- общий анализ мочи
- определение группы крови и резус-фактора
- определение фенотипа по антигенам С, с, Е, е, CW, К и к (гелевая технология)
- белок общий — однократно
- билирубин общий
- креатинин
- мочевина
- глюкоза в крови — до 4 исследований
- щелочная фосфатаза
- АЛаТ
- АСаТ
- белок в суточной моче
- тромбоциты по Фонио
- протромбиновое время
- АЧТВ
- Фибриноген
- Эритроциты
- Время свертывания
- Гепатит В
- Гепатит С
- сифилис
- Возможность получения оперативной консультации дежурного акушера-гинеколога о каком-либо происшествии, связанном с беременностью, по телефону (846) 260-76-76 круглосуточно в любое время.
 Если беременная обслуживается персональным акушером-гинекологом (см. ниже), указанные консультации предоставляются этим врачом.
Если беременная обслуживается персональным акушером-гинекологом (см. ниже), указанные консультации предоставляются этим врачом.
- По заявлению беременной за ней может быть закреплен персональный акушер-гинеколог для осуществления дородового наблюдения, родовспоможения и послеродового наблюдения. Закрепление персонального врача оплачивается отдельно в соответствии с действующим прайс-листом.
Период родов:
- Прием роженицы в любое время суток в случае начала родовой деятельности. Предварительно можно позвонить в родильный дом и предупредить о своем прибытии (телефон 260-76-76)
- Предоставление роженице мягкого инвентаря, спецодежды и предметов гигиены в необходимом количестве
- Применение всех видов обезболивания по согласованию с анестезиологом (внутривенная и/или эпидуральная анестезия)
- Родоразрешение в индивидуальном родовом зале в присутствии акушера-гинеколога, акушерки, неонатолога, анестезиолога-реаниматолога.

- Обеспечение роженицы медикаментами и медицинскими препаратами, обычно применяемыми в процессе родоразрешения (за исключением препаратов и компонентов крови)
- Оказание первичной и (при необходимости) реанимационной помощи новорожденному в родильном зале по действующим нормативам.
- Возможность присутствия близкого родственника в родильном зале (при самопроизвольном родоразрешении) при отсутствии медицинских противопоказаний и разрешении врача с учетом состояния роженицы.
Послеродовый патронаж матери и ребенка:
- Пребывание матери и новорожденного в стационаре родильного дома ЛДК «Медгард» (одноместная палата с отдельным санузлом: унитаз, раковина, душевая кабина) в течение 4-х дней после завершения самопроизвольных родов и 5-х дней после проведения операции «кесарево сечение»**, которое включает:
- Ежедневное питание (завтрак, второй завтрак, обед, полдник, ужин) в соответствии с меню, разработанным врачом-диетологом специально для рожениц с возможностью выбора блюд;
- Предоставление матери и новорожденному мягкого инвентаря и предметов гигиены на время пребывания в стационаре в необходимом количестве
- Обеспечение матери и новорожденного медикаментами, обычно применяемыми в послеродовом периоде (за исключением препаратов и компонентов крови, препаратов сурфактанта, иммунологических лечебных препаратов)
- Предоставление матери медицинских услуг:
- лабораторные исследования крови и мочи в соответствии с действующими нормативами и правилами
- лабораторное исследование последа (плаценты)
- УЗИ матки – однократно
- магнитотерапия (по показаниям)
- Медицинское наблюдение новорожденного врачом-неонатологом до выписки из стационара, а также:
- консультация невролога
- общий анализ крови и определение группы крови и резус-фактора
- билирубин общий
- вакцинация новорождённого против гепатита В и туберкулеза (при согласии матери)
- неонатальный генетический скрининг
- аудиологический скрининг
- УФО-терапия (по показаниям)
- Оформление всей медицинской документации, предусмотренной действующим законодательством.

Особые условия:- ЛДК «Медгард» обладает техническими условиями для осуществления реанимационных мероприятий (включая переливание крови) и интенсивной терапии матери или (и) новорожденному, а также возможностью быстрого получения помощи врачей-специалистов (кардиолога, терапевта, хирурга и других).
- ЛДК «Медгард» не несет ответственность за последствия отказа женщины от услуг, включенных в медицинскую программу «Роды».
- ЛДК «Медгард» вправе отказать в предоставлении услуг по программе «Роды» лицам, страдающим тяжелыми инфекционными и соматическими заболеваниями, подлежащим госпитализации в обсервационное отделение, и при осложненной акушерской патологии, требующей родоразрешения в перинатальном центре.
- Если медицинские услуги, входящие в стоимость программы «Роды», не были по распоряжению женщины оказаны ей или (и) новорожденному, денежные средства за указанные услуги не возвращаются, кроме случаев, когда родоразрешение произошло вне стационара ЛДК «Медгард».
 Если родоразрешение произошло вне стационара ЛДК «Медгард», денежные средства возвращаются за вычетом фактически понесенных «Медгардом» расходов.
Если родоразрешение произошло вне стационара ЛДК «Медгард», денежные средства возвращаются за вычетом фактически понесенных «Медгардом» расходов. - Если беременная по собственному желанию не обращалась к акушеру-гинекологу «Медгарда» в рамках п. 1.1.1 программы «Роды» и не проходила назначенные обследования в соответствии с программой дородового наблюдения (п. 1.1.2), это является основанием для отказа «Медгарда» от исполнения своих обязательств по программе и расторжения договора в одностороннем порядке.
* Стоимость обслуживания в рамках медицинской программы «Роды» определяется в зависимости от способа родоразрешения (самопроизвольное, оперативное), одноплодной или многоплодной беременности, в соответствии с действующим прайс-листом ЛДК «Медгард».
Почему роды не начинаются должным образом?
Автор: Гейл Талли |
26.09.2014 |
Роды
В этом посте обсуждается начало родов.
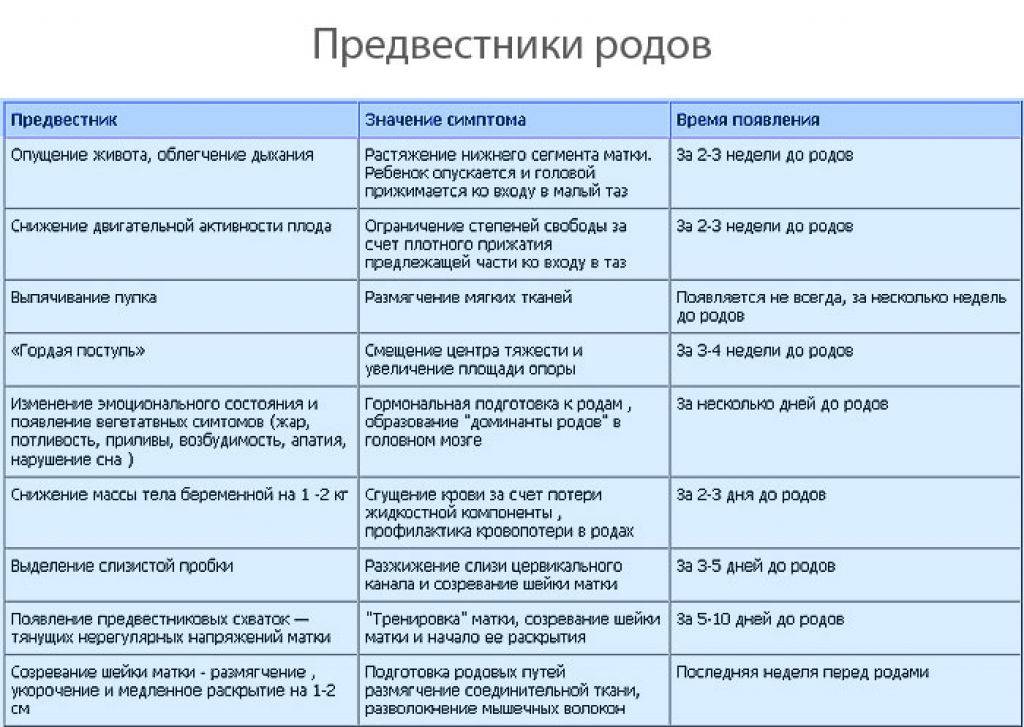
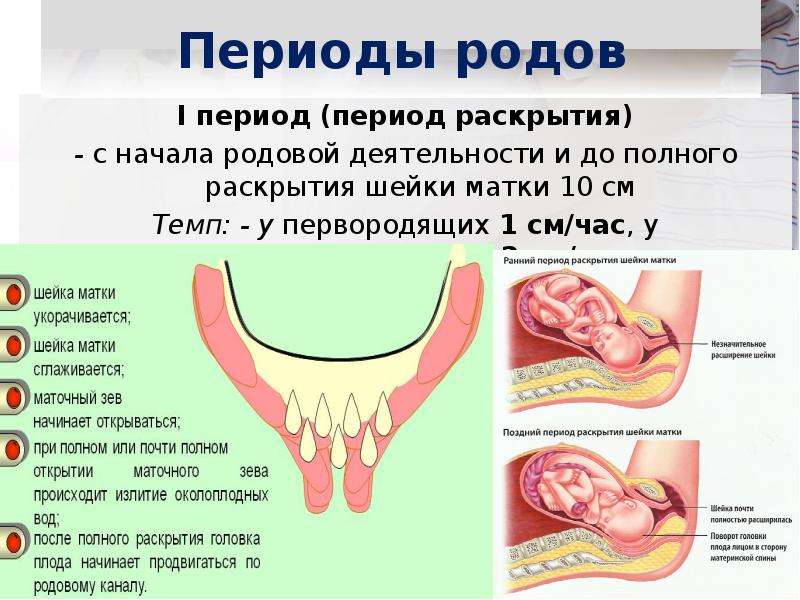
Обычно считается, что женщина рожает, когда ее шейка матки постепенно открывается и продолжает открываться. Стадии родов — это первая стадия раскрытия шейки матки, вторая стадия «выталкивания» или до фактического рождения ребенка и третья стадия, которая начинается после выхода ребенка и до выхода плаценты. Четвертая стадия родов описывается как следующий период адаптации новорожденного и матери от рождения к физической стабильности.
Ранние роды от 0 или 1 см до 3-4 см.
Ранние роды — это время, когда мы ожидаем, что ребенок будет занят. У опытной матери помолвка может не произойти до латентных родов в период схваток и вне родов или в начале родов, когда раскрытие постепенно достигает 3-4 сантиметров. Меньшая часть женщин раскрывается на 3 и более сантиметров, когда роды начинают раскрывать шейку матки дальше.
При первых родах, у матерей в первый раз и при многих вагинальных родах после кесарева сечения мы ожидаем, что ребенок будет заниматься до начала родов.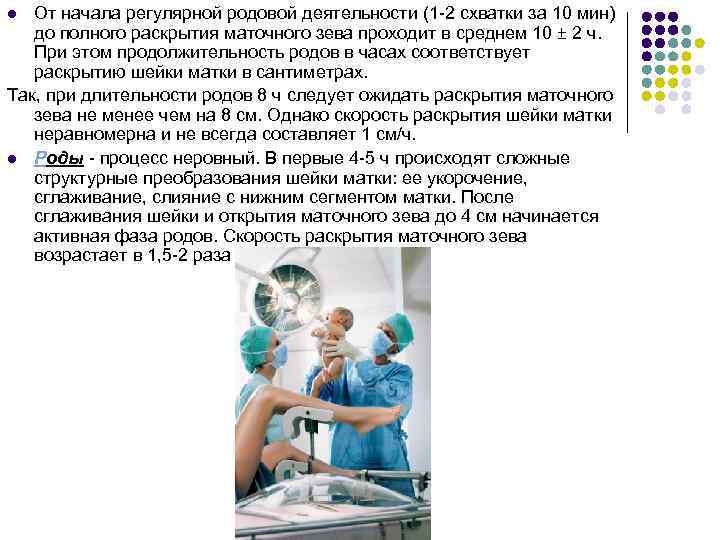 Когда первый ребенок не занят до начала родов, частота кесарева сечения высока. (Oboro; Siddiqui; ROSHANFEKR) К счастью, мы можем позволить детям участвовать в родах с помощью схваток в определенных материнских позах, описанных на сайте www.SpinningBabies.com.
Когда первый ребенок не занят до начала родов, частота кесарева сечения высока. (Oboro; Siddiqui; ROSHANFEKR) К счастью, мы можем позволить детям участвовать в родах с помощью схваток в определенных материнских позах, описанных на сайте www.SpinningBabies.com.
| Этот ребенок не занят, хотя медсестра может ощупать затылок ребенка. Лоб перекрывает лобковую кость. Перекрытие краев таза может помешать плавному началу родов, или, как ни странно, женщина может достичь 10 см и тужиться, но ребенок остается высоко на уровне -3. Перекрытие можно почувствовать только тогда, когда женщина лежит на спине. |
Медленное начало работы.
У женщин могут быть схватки, которые не дают им заснуть. Тем не менее, когда шейка матки не раскрывается, они не считаются роженицами. Врачи и акушерки часто советуют им идти домой в постель и возвращаться, когда схватки станут длиннее, сильнее и ближе друг к другу.
Остановка и начало родов.
Другие женщины могут чувствовать, что их схватки становятся сильными, но затем они стихают и прекращаются. Они могут стать очень сильными, но, кажется, отступают. Позже схватки могут начаться снова, чтобы снова прекратиться. Шейка матки не меняется или не меняется в какой-либо обнадеживающей степени.
Сильные схватки, похожие на переход, но шейка раскрыта на 2 см.
Время от времени у женщины появляется множество симптомов сильных активных родов. Она может чувствовать легкую тошноту, дрожь, у нее могут быть приливы жара и холода. Иногда она чувствует, что толкает. Спеша в больницу, она, ее близкие и доула могут ожидать узнать, что ребенок скоро родится. Представьте себе разочарование, когда медсестра проверяет и обнаруживает, что ребенок все еще находится высоко в тазу или даже выше таза. Шейка почти не раскрыта, а зев или отверстие матки все еще отклоняется далеко назад.
Если роды не начались гладко, определите с помощью осмотра или собственного осмотра, хорошо ли ребенок занимается. Помолвка — первый шаг к трудовому прогрессу.
Помолвка — первый шаг к трудовому прогрессу.
Помощь в занятиях находится внутри тела матери. Балансировка тела (фасций, связок, мышц и суставов) помогает смягчить те анатомические особенности, которые могут быть тугими или укороченными, спазмированными или асимметричными. Проще говоря, мы отпускаем то, что натянуто. Пара поясничных мышц играет ключевую роль, и ходьба помогает поддерживать их длину и гибкость.
| Она делает подтяжку живота, выпрямляя нижнюю часть спины. |
| Папа помогает с подтяжкой брюшной полости в начале родов, чтобы задействовать ребенка и позволить родам развиваться. |
Во время родов подтяжка живота и подтяжка живота в течение десяти схваток часто помогают ребенку заниматься. Узнайте больше об этой замечательной технике, разработанной матерью Джени Кинг, в ее книге «Больше никаких родов на спине».
Только если эта техника не сработает, попробуйте позу Уолчера с открытыми краями. Для получения подробной информации о Walchers и другой информации о Engagement in Labor см. www.SpinningBabies.com
Заходите в блог. Блог о крутящихся малышах. www.spinningbabies.com
Тьфу, почему я еще не рожаю? Медленное начало родов
Когда моя первая беременность подошла к концу, я была так готова встретить своего ребенка.
Я не совсем уверена, что готова к родам — это звучало сложно, — но мне очень, очень хотелось узнать, как он или она выглядит. Технически мы не знали пола, но мне приснилось три сна, где ко мне приходила маленькая кудрявая блондинка в белом платье. Я знала, что она девочка.
Я чувствовал себя максимально подготовленным.
Читать много книг о родах? Проверять.
Пойти на курсы по подготовке к родам? Проверять.
Нанять доулу? Проверять.
Но чего-то не хватало.
Тьфу, почему я еще не рожала?
Я убедила себя, что у меня рано начнутся роды.

У меня роды были 13 ноября, и я была уверена, что эта малышка захочет появиться на свет на неделю раньше. Работая доулой, я видела очень похожий образ мыслей у многих начинающих мам, как и у меня тогда.
Я перестал работать за несколько дней до ее родов. Делать было нечего, кроме как ждать начала родов, мне было скучно. Я ходила по новому торговому центру и купила слишком дорогую сумочку. Я суетилась в детской, стирая и перестирывая, складывая и складывая одежду и тканевые подгузники.
В воскресенье утром я проснулась от очень странного ощущения… должно быть, это схватка!
Мы с мужем были так взволнованы, что сразу же приступили к делу. У меня была готова сумка для родильного дома. В машину пошло. Я приготовил завтрак. Я еще немного сложил эту одежду. Мы занялись еще стиркой. Я снова убрался в доме. Роды начали набирать обороты, но схватки так и не приобрели регулярный характер. Мы много гуляли.
Тьфу, почему я не рожала БОЛЬШЕ?
По разным причинам у некоторых женщин роды начинаются медленно.
Мы не знаем, почему у одних женщин это происходит, а у других нет. В «Партнере по рождению » Пенни Симкин она описывает причины как иногда длинную, толстую или заднюю шейку матки, шейку матки, покрытую рубцами в результате предыдущей операции или травмы, некоординированные сокращения матки или то, что голова ребенка все еще находится высоко. таз или в затылочно-заднем положении (когда голова ребенка опущена, но обращена к матери спереди, а не спиной. Ребенку немного сложнее пройти через таз в этом положении, но все же совершенно безопасно). Почти все эти ситуации исправляются со временем и отдыхом.
Когда вы проводите почти год или больше в ожидании рождения вашего первого ребенка, совершенно нормально торопиться, чтобы все наладилось. Нормально хотеть, чтобы роды протекали быстро, как только они начались. В конечном счете, ученые не знают точно, что вызывает роды. Есть теории, конечно. Мы не знаем, почему у некоторых женщин роды происходят быстро, а у некоторых — медленнее.
