Пневмония аспирационная у новорожденных: Аспирационная пневмония, лечение и симптомы
Аспирационная пневмония у новорожденных — Блог компании INFECTEX
260. ПАТОЛОГИЯ НОВОРОЖДЕННОГО И МЛАДЕНЦА
СИНДРОМ АСПИРАЦИИ МЕКОНИЯ
Аспирация мекония плодом, приводящая после рождения к химическому пневмониту и механической обструкции бронхов.
Синдром аспирации мекония (САМ) обычно является осложнением плацентарной недостаточности (например, в случаях материнской преэклампсии, гипертонии или послеродового периода). В ответ на стресс плод выделяет меконий и задыхается, вдыхая таким образом меконий, смешанный с амниотической жидкостью, в легкие. SAM часто бывает более тяжелым у послеродовых младенцев, у которых уменьшилось количество околоплодных вод, так как менее разбавленный меконий с большей вероятностью может вызвать обструкцию дыхательных путей.
Симптомы, признаки и диагностика
Может возникнуть легкая или крайне тяжелая дыхательная недостаточность. При полной обструкции бронхов возникает ателектаз; при частичной обструкции происходит задержка воздуха на выдохе, что приводит к чрезмерному расширению легких и задержке воздуха в легких (например, пневмомедиастинум, пневмоторакс). Захват воздуха, вызванный частичной обструкцией бронхов меконием или вторичным гипертоническим пневмотораксом, может индивидуально увеличивать передне-задний диаметр грудной клетки, придавая ей бочкообразный вид. Младенец может выглядеть недоношенным, а пуповина и ногти могут быть окрашены меконием.
Захват воздуха, вызванный частичной обструкцией бронхов меконием или вторичным гипертоническим пневмотораксом, может индивидуально увеличивать передне-задний диаметр грудной клетки, придавая ей бочкообразный вид. Младенец может выглядеть недоношенным, а пуповина и ногти могут быть окрашены меконием.
Рентгенограмма грудной клетки показывает преувеличенную эмфизематозную инсуффляцию с переменными участками ателектаза. Прогрессирующее захват воздуха может привести к интерстициальной эмфиземе легких, пневмомедиастинуму или пневмотораксу. Жидкость может быть видна в легочных ножницах или в плевральных пространствах.
Младенцы с САМ, особенно в послеродовом возрасте, подвержены риску развития стойкой легочной гипертензии новорожденных (см. выше). Если анализ гемогаза у младенца только частично исправлен в результате O 2- масочной терапии или ухудшается, самым безопасным может быть начало механической вентиляции, чтобы избежать гипоксемии или гиперкарбии, которые могут привести к PPHN.
Профилактика и терапия
Самое важное, что необходимо сделать для профилактики САМ, — это немедленно аспирировать меконий и выделения изо рта и носоглотки с помощью отсасывающего аппарата DeLee, как только голова ребенка выйдет. До недавнего времени всех младенцев с амниотической жидкостью, окрашенной меконием, интубировали сразу после рождения, чтобы обеспечить аспирацию мекония из трахеи. Однако интубация и отсасывание трахеи могут не потребоваться у крепких детей, особенно если мекония мало. Это до сих пор вызывает некоторые споры.
Согласовано, что при наличии мекония специализированный персонал должен немедленно интубировать и начать отсасывание трахеи у всех детей с депрессией. Отсасывание наиболее эффективно, если оно проводится до того, как ребенок начнет дышать и плакать, так как к тому времени, когда он это делает, меконий диффундирует через бронхиальное дерево. В трахею ребенка помещается эндотрахеальная трубка диаметром 3,5 или 4 мм, а аспиратор мекония подключается непосредственно к эндотрахеальной трубке, которая затем используется в качестве отсасывающего катетера. Отсасывание продолжается, пока удаляется эндотрахеальная трубка. После завершения отсасывания, если дыхательная активность ребенка угнетена, начинают вентиляцию под положительным давлением. Если меконий не аспирировался и состояние младенца хорошее, его следует экстубировать и оставить под наблюдением. Если есть подозрение на значительный САМ, младенца переводят в отделение интенсивной терапии для лечения.
Отсасывание продолжается, пока удаляется эндотрахеальная трубка. После завершения отсасывания, если дыхательная активность ребенка угнетена, начинают вентиляцию под положительным давлением. Если меконий не аспирировался и состояние младенца хорошее, его следует экстубировать и оставить под наблюдением. Если есть подозрение на значительный САМ, младенца переводят в отделение интенсивной терапии для лечения.
Прерывистая перкуссия грудной клетки с последующим эндотрахеальным отсасыванием и введением увлажненного воздуха или O 2 также может помочь очистить и удалить остатки мекония из дыхательных путей. Необходимо тщательное наблюдение за этими детьми на предмет развития респираторного дистресса и гипоксии.
Респираторная терапия проводится в зависимости от тяжести пневмонии; требования варьируются от поддерживающей терапии с физиотерапией грудной клетки до подачи O 2 через палатку или механической вентиляции (см. выше, Использование механической вентиляции).
Новорожденный с SAM задерживает воздух вне бронхов, которые частично обтурированы вдыхаемым меконием. Синдром инфильтрации воздуха (пневмомедиастинум и пневмоторакс) может развиться в течение первых нескольких дней. Для выявления этих осложнений важен регулярный контроль с помощью аускультации дыхательных шумов, трансиллюминации грудной клетки и рентгенографии грудной клетки. Вентильный пневмоторакс или обструкция эндотрахеальной трубки меконием должны быть немедленно заподозрены и пролечены, если у ребенка внезапно ухудшаются показатели АД, перфузии или гемогаза (см. ниже раздел «Синдром утечки воздуха из легких»).
Синдром инфильтрации воздуха (пневмомедиастинум и пневмоторакс) может развиться в течение первых нескольких дней. Для выявления этих осложнений важен регулярный контроль с помощью аускультации дыхательных шумов, трансиллюминации грудной клетки и рентгенографии грудной клетки. Вентильный пневмоторакс или обструкция эндотрахеальной трубки меконием должны быть немедленно заподозрены и пролечены, если у ребенка внезапно ухудшаются показатели АД, перфузии или гемогаза (см. ниже раздел «Синдром утечки воздуха из легких»).
Поскольку меконий может способствовать размножению бактерий, а бактериальную пневмонию трудно исключить, следует провести посев крови и аспирата трахеи и начать антибиотикотерапию (ампициллин и аминогликозид).
Сопутствующие синдромы: Во время родов новорожденный может аспирировать казеозный лак, амниотическую жидкость или кровь матери или плода. Затем у него развивается респираторный дистресс-синдром и признаки аспирационной пневмонии, выявленные при рентгенографии грудной клетки.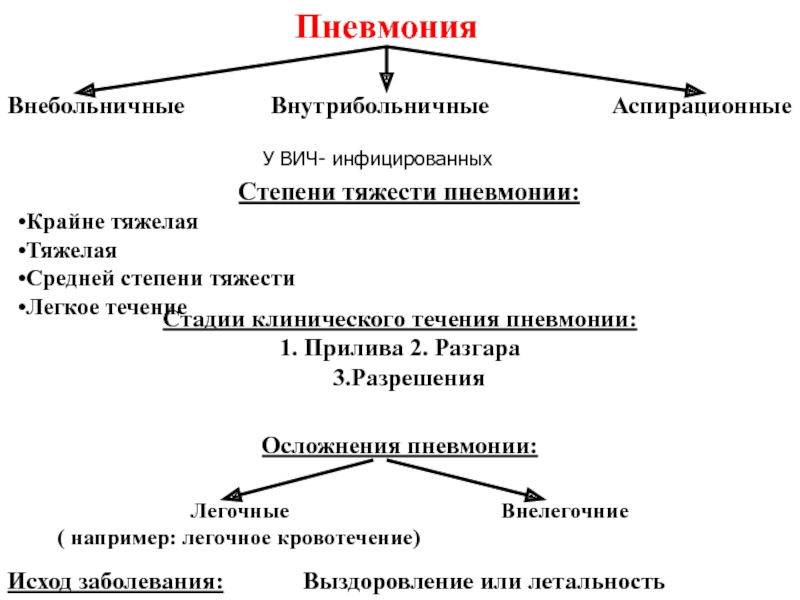 Как и при аспирации мекония, лечение симптоматическое; при подозрении на бактериальную инфекцию необходимо взять культуры и начать антибиотикотерапию.
Как и при аспирации мекония, лечение симптоматическое; при подозрении на бактериальную инфекцию необходимо взять культуры и начать антибиотикотерапию.
Первые признаки пневмонии: симптомы и причины
Пневмония или воспаление легких – это заболевание легких преимущественно инфекционного происхождения с поражением концевых участков легких – альвеол и нарушением газообмена на их уровне. Альвеолы заполняются жидкостью или гнойным материалом, вызывая кашель с мокротой, реже кровохарканье, жар, озноб и затрудненное дыхание. Пневмонию могут вызывать различные микроорганизмы, включая бактерии, вирусы и грибы.
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
- Боль в груди, когда вы дышите или кашляете
- Кашель с мокротой
- Сбивчивое дыхание (одышка) при меньшей нагрузке, разговоре, в покое
- Усталость
- Температура тела ниже нормальной (у взрослых старше 65 лет и людей со слабой иммунной системой)
- Изменение настроения, аппетита, физической активности у пожилых (в сочетании с другими факторами)
- Тошнота, рвота или диарея (в редких случаях)
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Больные с экзогенной интоксикацией (алкоголь, наркотики)
- Люди с плохим и удовлетврительным состоянием здоровья или ослабленной иммунной системой
- Пациенты с хроническими заболеваниями, особенно в стадии декомпенсации (обструктивный бронхит, сердечная недостаточность, сахарный диабет, цирроз печени)
- Люди, получающие химиотерапию или лекарства, которые подавляют иммунную систему
- Длительно лежащие в постели
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы.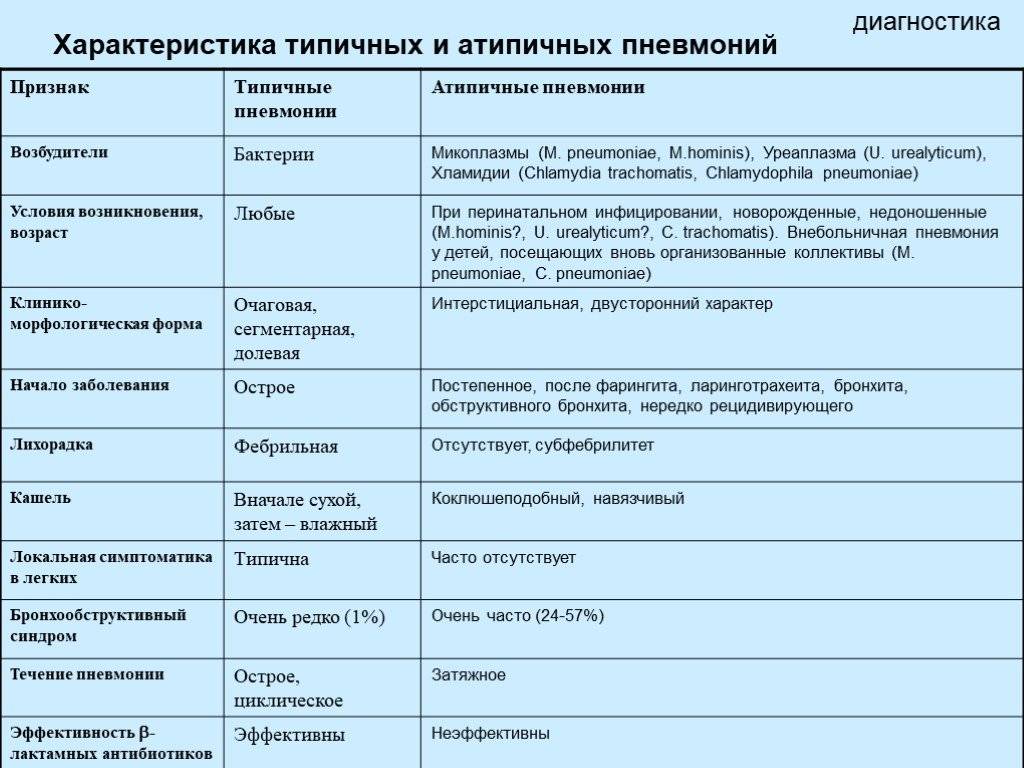 Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
- Дети 2 лет или младше
- Люди в возрасте 65 лет и старше
Другие факторы риска включают в себя:
- Нахождение в стационаре: повышается риск развития пневмонии, особенно в отделениях интенсивной терапии больниц, особенно при искусственной вентиляции лёгких.
- Хроническое заболевание. Риски заболеть пневмонией повышаются при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) или хронических заболеваних сердца, сахарном диабете, циррозе печени.
- Курение. Курение нарушает естественную защиту организма от бактерий и вирусов.
- Ослабленная или подавленная иммунная система. Люди с ВИЧ/СПИДом, перенесшие пересадку органов, болеющие туберкулёзом получающие химиотерапию или длительно принимающие стероиды.
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
- Бактерии в кровотоке (бактериемия).
 Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функции этих органов и дальнейшего прогрессирования заболевания.
Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функции этих органов и дальнейшего прогрессирования заболевания. - Затрудненное дыхание (одышка). При тяжёлых пневмониях, особенно на фоне хронических заболеваний легких, возникают проблемы с получением достаточного количества кислорода. Может потребоваться госпитализация и использование дыхательного аппарата (ИВЛ) на время лечения.
- Накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру).
- Абсцесс легкого. Абсцесс возникает, если в легких образуется гной. Абсцесс обычно лечится антибиотиками. Иногда для удаления гноя требуется операция или дренаж с длинной иглой или трубкой, помещенной в абсцесс.
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Что такое стремление? — Stanford Medicine Children’s Health
Что такое стремление?
Аспирация возникает, когда пища, жидкость или слюна, предназначенные для проглатывания, попадают в трахею или дыхательные пути, а в некоторых случаях и в легкие, вместо того, чтобы пройти по пищеводу в желудок. Это также может произойти, когда ребенок вдыхает инородное тело или когда желудочный рефлюкс поднимается из желудка и попадает в дыхательные пути.
Каковы симптомы аспирации?
Классическими симптомами аспирации являются кашель, влажное или застойное дыхание и слезотечение после глотания во время питья или еды или при введении твердой пищи (например, при отлучении ребенка от груди). У младенцев аспирация может также вызывать влажный или булькающий звук во время или после грудного вскармливания. Хотя аспирация может произойти с любой пищей или жидкостью, чаще всего аспирируются жидкие жидкости (такие как вода, сок, детская смесь или молоко).
Какие дети подвержены риску аспирации?
Аспирация чаще встречается в младенчестве, особенно у недоношенных детей, но может возникнуть в любое время в детстве. Недоношенные дети подвергаются более высокому риску аспирации, потому что их способность глотать не полностью развита, и они могут быть не в состоянии произвести скоординированное и своевременное глотание. Несогласованность во время сосания, глотания и дыхания может привести к несвоевременному глотанию, в результате чего жидкость может попасть в дыхательные пути. У детей старшего возраста аспирация с большей вероятностью может возникать наряду с неврологическими или нервно-мышечными расстройствами, например, во время судорог или при наличии анатомических (физических) или структурных аномалий. Часто аспирация имеет более одной причины.
Может ли мой ребенок перерасти стремление?
Многие маленькие дети перерастают проблемы с глотанием, которые приводят к аспирации. Наша работа состоит в том, чтобы сохранить их в безопасности, пока они растут, и исключить хроническую (постоянную) аспирацию. Это включает в себя выявление любых анатомических проблем, которые могут вызывать аспирацию, и выявление тихой аспирации (которая происходит без каких-либо явных признаков или симптомов). Если мы рано обнаружим аспирацию и вылечим ее, у вашего ребенка, скорее всего, все будет хорошо.
Наша работа состоит в том, чтобы сохранить их в безопасности, пока они растут, и исключить хроническую (постоянную) аспирацию. Это включает в себя выявление любых анатомических проблем, которые могут вызывать аспирацию, и выявление тихой аспирации (которая происходит без каких-либо явных признаков или симптомов). Если мы рано обнаружим аспирацию и вылечим ее, у вашего ребенка, скорее всего, все будет хорошо.
Насколько распространена аспирация?
Распространенность аспирации практически неизвестна, а патологическая (связанная с заболеванием) аспирация, вероятно, недооценивается. У каждого есть способность немного аспирировать, например, проглатывать небольшое количество слюны, которая попадает в дыхательные пути во время сна. Наши тела время от времени могут справляться с подобными незначительными устремлениями. Иногда дети могут захлебнуться водой, когда пьют слишком быстро, или у них может возникнуть кашель или удушье, когда они едят определенную пищу, не подходящую для их возраста. Но если ваш ребенок аспирируется регулярно, например, через каждые несколько глотков напитка, то, вероятно, существует основная причина, которую необходимо выявить. Мы называем это хронической, патологической (связанной с заболеванием) аспирацией, и ее важно распознавать и лечить.
Но если ваш ребенок аспирируется регулярно, например, через каждые несколько глотков напитка, то, вероятно, существует основная причина, которую необходимо выявить. Мы называем это хронической, патологической (связанной с заболеванием) аспирацией, и ее важно распознавать и лечить.
Что вызывает хроническую аспирацию?
Глотание представляет собой сложную серию движений и неврологических реакций, поэтому дети с любым типом нарушения координации в этом процессе подвержены риску того, что последовательность глотания и дыхания может быть рассогласована по времени. Дети с анатомическими аномалиями в горле или дыхательных путях (например, расщелина в гортани или отверстие или фистула в пищеводе) также могут подвергаться более высокому риску аспирации, даже если двигательная функция, используемая для глотания, в остальном нормальная. Иногда часть дыхательных путей ребенка не функционирует должным образом во время глотания, что можно наблюдать при нарушениях движения голосовых связок, таких как паралич голосовых связок.
Когда вы подозреваете хроническую аспирацию?
У пациентов с признаками или симптомами аспирации при каждом приеме пищи, такими как кашель, заложенность носа или затрудненное дыхание во время кормления грудью или кормлением из бутылочки, следует рассмотреть возможность аспирации. Иногда аспирация бесшумная, то есть она происходит без кашля или аномальной реакции со стороны вашего ребенка. В результате хроническая аспирация может маскироваться под другие состояния. Например, если у вашего ребенка частые или длительные проблемы с верхними дыхательными путями (например, повторяющиеся длительные приступы простуды) или необъяснимое заболевание легких (например, рецидивирующая пневмония), которое нельзя отнести к другому заболеванию, у него может быть аспирация. В этих обстоятельствах у вашего ребенка могут быть симптомы, похожие на симптомы астмы, но плохо реагирующие на лекарства. Если это похоже на вашего ребенка, следует рассмотреть стремление.
Какой специалист лечит аспирацию?
Если ваш ребенок часто аспирируется, его или ее должен осмотреть детский отоларинголог, также известный как специалист по уху, носу и горлу (ЛОР). В идеале ваш ребенок должен наблюдаться в центре, который специализируется на проблемах с дыхательными путями и глотанием, например, в нашем Центре аэродигестии и реконструкции дыхательных путей или в нашем Центре педиатрических нарушений голоса и глотания. Таким образом, многие специалисты разных специальностей, прошедшие специальную подготовку в области нарушений кормления и глотания, смогут внести свой вклад, гарантируя, что вашему ребенку будет поставлен точный диагноз и оказана всесторонняя помощь.
В идеале ваш ребенок должен наблюдаться в центре, который специализируется на проблемах с дыхательными путями и глотанием, например, в нашем Центре аэродигестии и реконструкции дыхательных путей или в нашем Центре педиатрических нарушений голоса и глотания. Таким образом, многие специалисты разных специальностей, прошедшие специальную подготовку в области нарушений кормления и глотания, смогут внести свой вклад, гарантируя, что вашему ребенку будет поставлен точный диагноз и оказана всесторонняя помощь.
Как диагностировать аспирацию?
Аспирация не всегда очевидна или легко диагностируется. Вот почему мы предлагаем полный спектр вариантов тестирования для выявления стремления и, по возможности, точной причины. Поскольку мы наблюдаем большое количество детей с аспирацией и работаем с командой междисциплинарных экспертов, мы можем выявить даже тонкие признаки аспирации.
Как правило, мы начинаем с наблюдения за вашим ребенком в клинике, пока он ест и пьет, на наличие признаков или симптомов аспирации. Это выполняется логопедом и отоларингологом, которые одновременно наблюдают за кормлением и глотанием и проводят медицинский осмотр. Мы также оцениваем анатомические различия, которые могут привести к аспирации. Чтобы получить больше информации, мы часто проводим исследование ласточки. Исследования дополняют друг друга и предоставляют разную информацию, поэтому вашему ребенку может потребоваться более одного:
Это выполняется логопедом и отоларингологом, которые одновременно наблюдают за кормлением и глотанием и проводят медицинский осмотр. Мы также оцениваем анатомические различия, которые могут привести к аспирации. Чтобы получить больше информации, мы часто проводим исследование ласточки. Исследования дополняют друг друга и предоставляют разную информацию, поэтому вашему ребенку может потребоваться более одного:
- Видеофлюороскопическое исследование глотания (VFSS), также называемое модифицированным исследованием глотания с барием (MBS). В этом исследовании движущийся рентгеновский снимок показывает работу мышц рта и горла вашего ребенка, когда он или она глотает жидкий краситель, называемый барием. Мы наблюдаем путь, который проходит краситель, когда он проходит изо рта в пищевод (питательный зонд в желудок). Это исследование проводится логопедом и рентгенологом.
- Фиброоптическая эндоскопическая оценка глотания (FEES). В этом исследовании, которое представляет собой модифицированную форму ларингоскопии, мы вводим гибкий ларингоскоп (тонкую гибкую камеру) через нос, чтобы визуализировать горло, язык и дыхательные пути, когда ваш ребенок ест или пьет.
 Мы можем осмотреть гортань (голосовой ящик), чтобы увидеть, есть ли какие-либо видимые анатомические дефекты, определить, нормально ли она функционирует, и проверить чувствительность. Пока ваш ребенок ест и пьет, мы следим за тем, идет ли проглатываемая жидкость или пища по обычному пути к пищеводу. Мы можем видеть, отклоняется ли он от нормального пути и вместо этого входит в дыхательные пути над голосовыми связками (проникновение) или через голосовые связки (аспирация) в трахею (дыхательное горло) и легкие. Проводится в нашей клинике оториноларингологии детским отоларингологом и логопедом. Облучение не требуется.
Мы можем осмотреть гортань (голосовой ящик), чтобы увидеть, есть ли какие-либо видимые анатомические дефекты, определить, нормально ли она функционирует, и проверить чувствительность. Пока ваш ребенок ест и пьет, мы следим за тем, идет ли проглатываемая жидкость или пища по обычному пути к пищеводу. Мы можем видеть, отклоняется ли он от нормального пути и вместо этого входит в дыхательные пути над голосовыми связками (проникновение) или через голосовые связки (аспирация) в трахею (дыхательное горло) и легкие. Проводится в нашей клинике оториноларингологии детским отоларингологом и логопедом. Облучение не требуется. - Расширенная диагностика глотания. Если требуется дополнительная оценка, ваш ребенок может быть осмотрен в нашей расширенной программе подвижности, где несколько специалистов оценят аспирацию. Когда мы подозреваем проблемы с желудочно-кишечным трактом или легкими, мы сотрудничаем с детскими гастроэнтерологами и/или пульмонологами в нашем Центре аэродигестии и реконструкции дыхательных путей.
 Гастроэнтеролог оценивает желудочно-кишечный тракт на наличие рефлюкса, аллергических проблем или проблем с моторикой; пульмонолог осматривает и оценивает легкие на наличие признаков воспаления или инфекции; и отоларинголог оценивает гортань (голосовой аппарат) и центральные дыхательные пути на наличие воспаления и/или анатомических различий. Этот междисциплинарный подход гарантирует, что вашему ребенку нужно будет пройти только одну процедуру и получить анестезию только один раз, чтобы исследовать ряд возможных причин.
Гастроэнтеролог оценивает желудочно-кишечный тракт на наличие рефлюкса, аллергических проблем или проблем с моторикой; пульмонолог осматривает и оценивает легкие на наличие признаков воспаления или инфекции; и отоларинголог оценивает гортань (голосовой аппарат) и центральные дыхательные пути на наличие воспаления и/или анатомических различий. Этот междисциплинарный подход гарантирует, что вашему ребенку нужно будет пройти только одну процедуру и получить анестезию только один раз, чтобы исследовать ряд возможных причин.
Как вы относитесь к аспирации?
Наш многопрофильный центр детских нарушений голоса и глотания — одна из самых передовых клиник в Калифорнии, где отоларингологи, логопеды, эрготерапевты и диетологи оказывают помощь при простых и сложных нарушениях голоса и глотания. Все наши логопеды (SLP) являются членами Американской ассоциации речи, языка и слуха (ASHA) и занимаются лечением аспирации. Мы лечим аспирацию различными способами, в зависимости от потребностей вашего ребенка. Терапия кормления и/или глотания улучшает то, как ваш ребенок ест и пьет, и часто является важным компонентом лечения. Например, мы можем улучшить аспирацию младенца, изменив положение для кормления грудью, изменив скорость потока молока из бутылочки или сгустив жидкости. Иногда мы комбинируем лечебное питание с хирургическим вмешательством, если аспирация вызвана анатомической аномалией.
Терапия кормления и/или глотания улучшает то, как ваш ребенок ест и пьет, и часто является важным компонентом лечения. Например, мы можем улучшить аспирацию младенца, изменив положение для кормления грудью, изменив скорость потока молока из бутылочки или сгустив жидкости. Иногда мы комбинируем лечебное питание с хирургическим вмешательством, если аспирация вызвана анатомической аномалией.
Когда ребенку может потребоваться операция по поводу аспирации?
Если анатомия вашего ребенка ненормальна или функционирует неправильно, мы можем рассмотреть вопрос об операции. Большинство наших операций малоинвазивны, и мы можем проводить их через рот, не делая разрезов на коже. Например, у вашего ребенка может быть неподвижность голосовых связок, когда одна из голосовых связок не закрывается должным образом, чтобы защитить дыхательные пути во время глотания, или короткая расщелина гортани, когда гортань не полностью отделяется от глотки или пищевода.
Если у вашего ребенка более сложное анатомическое заболевание, такое как трахеопищеводный свищ, когда есть отверстие между трахеей (трубка к легким) и пищеводом (трубка к желудку), или тяжелая или длинная расщелина гортани, он или она может нужна более обширная операция. Для редких и тяжелых случаев аспирации у нас есть многопрофильная команда, которая выполняет сложные операции. В команду входят детские общие хирурги, наша команда по реконструкции дыхательных путей и наши детские кардиоторакальные хирурги. Мы являемся одной из немногих детских больниц на западе США, которые предлагают весь спектр этих сложных операций и процедур.
Для редких и тяжелых случаев аспирации у нас есть многопрофильная команда, которая выполняет сложные операции. В команду входят детские общие хирурги, наша команда по реконструкции дыхательных путей и наши детские кардиоторакальные хирурги. Мы являемся одной из немногих детских больниц на западе США, которые предлагают весь спектр этих сложных операций и процедур.
Для получения дополнительной информации прослушайте нашу дискуссию PedsTalks об аспирации или свяжитесь с нашим Центром восстановления пищеварения и дыхательных путей или с нашим Центром педиатрических нарушений голоса и глотания.
Пневмония новорожденных — Педиатрия — Справочник MSD Профессиональная версия
By
Brenda L. Tesini
, доктор медицинских наук, Школа медицины и стоматологии Рочестерского университета
Пересмотрено/пересмотрено, июль 2022 г. | Изменено в сентябре 2022 г.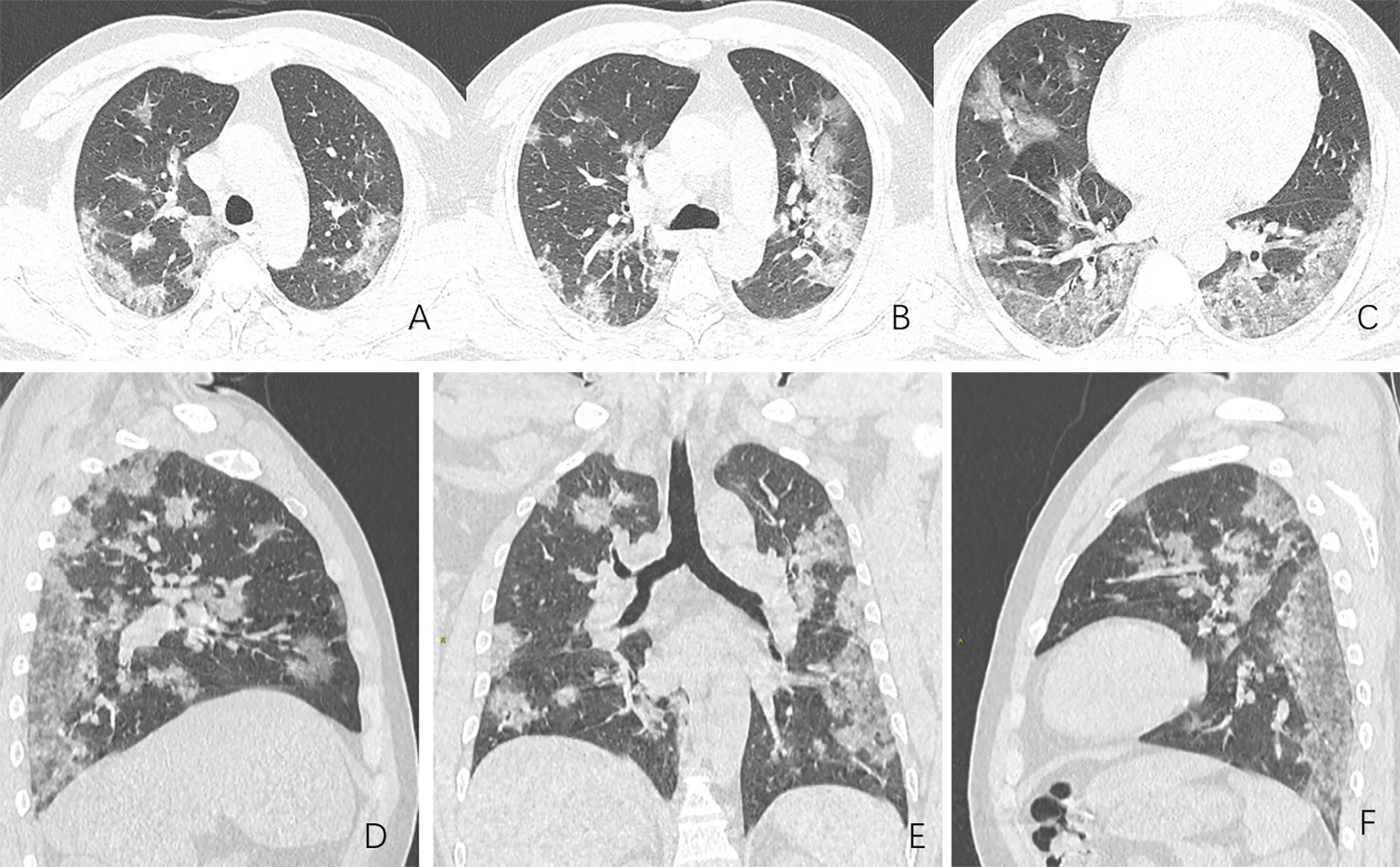
Посмотреть обучение пациентов
Неонатальная пневмония — это инфекция легких у новорожденного. Начало может быть в течение нескольких часов после рождения и быть частью синдрома генерализованного сепсиса или через 7 дней и ограничиваться легкими. Признаки могут ограничиваться дыхательной недостаточностью или прогрессировать до шока и смерти. Диагноз ставится на основании клинической и лабораторной оценки сепсиса. Лечение заключается в первоначальной замене антибиотиков широкого спектра действия на специфические для организма препараты как можно скорее.
(См. также Общие сведения о пневмонии Общие сведения о пневмонии Пневмония — это острое воспаление легких, вызванное инфекцией. Первоначальный диагноз обычно основывается на рентгенографии органов грудной клетки и клинических данных. Причины, симптомы, лечение, профилактические меры и… читать больше у взрослых и Обзор неонатальных инфекций Обзор неонатальных инфекций Неонатальная инфекция может быть приобретена внутриутробно трансплацентарно или через разрыв плодных оболочек В родовых путях во время родов (во время родов) Из внешних источников после рождения (после родов) Часто. .. читать далее .)
.. читать далее .)
Пневмония является наиболее распространенной инвазивной бактериальной инфекцией после первичного сепсиса. Пневмония с ранним началом является частью генерализованного сепсиса, который впервые проявляется во время или в течение нескольких часов после рождения ( Сепсис новорожденных Сепсис новорожденных Неонатальный сепсис — это инвазивная инфекция, обычно бактериальная, возникающая в неонатальном периоде. Признаки множественные, неспецифические и включают снижение спонтанной активности. , менее энергичное сосание… читать дальше ). Пневмония с поздним началом обычно возникает после 7-дневного возраста, чаще всего в отделениях интенсивной терапии новорожденных среди младенцев, которым требуется длительная эндотрахеальная интубация из-за заболевания легких (так называемая вентилятор-ассоциированная пневмония).
Микроорганизмы попадают из половых путей матери или ребенка. К таким микроорганизмам относятся грамположительные кокки (например, стрептококки групп А и В). Стрептококковые инфекции. Стрептококки представляют собой грамположительные аэробные микроорганизмы, вызывающие многие заболевания, включая фарингит, пневмонию, раневые и кожные инфекции, сепсис и эндокардит. Симптомы зависят от органа. .. читать далее , как метициллин-чувствительный, так и метициллин-резистентный Staphylococcus aureus Стафилококковые инфекции Стафилококки являются грамположительными аэробными микроорганизмами. Staphylococcus aureus — наиболее патогенный; обычно вызывает кожные инфекции, а иногда пневмонию, эндокардит и остеомиелит… читать далее ) и грамотрицательные палочки (например, Escherichia coli Escherichia coli Инфекции Грамотрицательная бактерия Escherichia coli является наиболее многочисленным аэробным комменсалом толстой кишки Некоторые штаммы вызывают диарею, и все они могут вызвать инфекцию, когда… читать дальше , Klebsiella Klebsiella , Enterobacter и Serratia Инфекции Грамотрицательные бактерии Klebsiella , Enterobacter и Serratia являются близкородственными нормальными кишечными флорами, которые редко вызывают заболевание у нормальных хозяев.
Стрептококковые инфекции. Стрептококки представляют собой грамположительные аэробные микроорганизмы, вызывающие многие заболевания, включая фарингит, пневмонию, раневые и кожные инфекции, сепсис и эндокардит. Симптомы зависят от органа. .. читать далее , как метициллин-чувствительный, так и метициллин-резистентный Staphylococcus aureus Стафилококковые инфекции Стафилококки являются грамположительными аэробными микроорганизмами. Staphylococcus aureus — наиболее патогенный; обычно вызывает кожные инфекции, а иногда пневмонию, эндокардит и остеомиелит… читать далее ) и грамотрицательные палочки (например, Escherichia coli Escherichia coli Инфекции Грамотрицательная бактерия Escherichia coli является наиболее многочисленным аэробным комменсалом толстой кишки Некоторые штаммы вызывают диарею, и все они могут вызвать инфекцию, когда… читать дальше , Klebsiella Klebsiella , Enterobacter и Serratia Инфекции Грамотрицательные бактерии Klebsiella , Enterobacter и Serratia являются близкородственными нормальными кишечными флорами, которые редко вызывают заболевание у нормальных хозяев. Диагноз ставится по… читать далее виды, Proteus Proteeae Инфекции Протеи представляют собой нормальную фекальную флору, которая часто вызывает инфекцию у пациентов, у которых нормальная флора была нарушена антибиотикотерапией. Proteeae составляют как минимум 3 рода грамотрицательных… читать далее видов). У младенцев, получавших антибиотики широкого спектра действия, могут быть обнаружены многие другие возбудители, в том числе Pseudomonas 9.0111 Pseudomonas и родственные инфекции Pseudomonas aeruginosa и другие представители этой группы грамотрицательных палочек являются условно-патогенными микроорганизмами, которые часто вызывают внутрибольничные инфекции, особенно при искусственной вентиляции легких… читать далее , Citrobacter , Bacillus , и Serratia Klebsiella , Enterobacter и Serratia Инфекции Грамотрицательные бактерии Klebsiella , Enterobacter и Serratia являются близкими родственниками нормальной кишечной флоры, которые редко вызывают заболевание у нормальных хозяев.
Диагноз ставится по… читать далее виды, Proteus Proteeae Инфекции Протеи представляют собой нормальную фекальную флору, которая часто вызывает инфекцию у пациентов, у которых нормальная флора была нарушена антибиотикотерапией. Proteeae составляют как минимум 3 рода грамотрицательных… читать далее видов). У младенцев, получавших антибиотики широкого спектра действия, могут быть обнаружены многие другие возбудители, в том числе Pseudomonas 9.0111 Pseudomonas и родственные инфекции Pseudomonas aeruginosa и другие представители этой группы грамотрицательных палочек являются условно-патогенными микроорганизмами, которые часто вызывают внутрибольничные инфекции, особенно при искусственной вентиляции легких… читать далее , Citrobacter , Bacillus , и Serratia Klebsiella , Enterobacter и Serratia Инфекции Грамотрицательные бактерии Klebsiella , Enterobacter и Serratia являются близкими родственниками нормальной кишечной флоры, которые редко вызывают заболевание у нормальных хозяев. Диагноз ставится… читать дальше . Некоторые случаи вызывают вирусы или грибки.
Диагноз ставится… читать дальше . Некоторые случаи вызывают вирусы или грибки.
Госпитальная пневмония с поздним началом проявляется необъяснимым ухудшением респираторного статуса пациента и увеличением количества и изменением качества выделений из дыхательных путей (например, густых и коричневых). Младенцы могут быть остро больны, с нестабильностью температуры и нейтропенией.
Рентген грудной клетки
Оценка включает рентгенографию грудной клетки, пульсоксиметрию, посев крови, окрашивание по Граму и посев аспирата из трахеи.
Новые персистирующие инфильтраты должны быть видны на рентгенограмме грудной клетки, но их может быть трудно распознать, если у ребенка тяжелая бронхолегочная дисплазия Бронхолегочная дисплазия (БЛД) Бронхолегочная дисплазия — это хроническое заболевание легких новорожденного, которое обычно вызывается длительной вентиляцией легких и дополнительно определяется возрастом недоношенности и объемом дополнительного кислорода. .. читать дальше .
.. читать дальше .
Если окраска по Граму в аспирате из трахеи показывает значительное количество полиморфноядерных лейкоцитов и единственный микроорганизм, который соответствует тому, который вырастает из культуры аспирата из трахеи, возрастает вероятность того, что этот микроорганизм является причиной пневмонии. Поскольку бактериальная пневмония у новорожденных может диссеминировать, полное обследование на сепсис Диагноз Неонатальный сепсис представляет собой инвазивную инфекцию, обычно бактериальную, возникающую в неонатальном периоде. Признаки множественные, неспецифические и включают снижение спонтанной активности, менее активное сосание… читать далее , включая люмбальную пункцию. Однако посев крови положительный только в 2–5% случаев внутрибольничной пневмонии.
Антимикробная терапия при заболевании с ранним началом аналогична таковой при неонатальном сепсисе. Ванкомицин (см. таблицу Дозировка ванкомицина для новорожденных) и бета-лактамный препарат широкого спектра действия, такой как меропенем, пиперациллин/тазобактам или цефепим (см. Таблицу: Рекомендуемые дозы некоторых антибиотиков для парентерального введения новорожденным Рекомендуемые дозы некоторых антибиотиков для парентерального введения новорожденным) начальная терапия выбора для большинства поздних внутрибольничных пневмоний. Этот режим лечит сепсис, а также пневмонию с типичными внутрибольничными возбудителями, включая P. aeruginosa . Для эмпирического выбора противомикробных препаратов всегда следует использовать локальные модели инфекции и бактериальной резистентности. После получения результатов чувствительности заменяют более специфическими антибиотиками. Общее лечение такое же, как и при неонатальном сепсисе. Лечение Неонатальный сепсис представляет собой инвазивную инфекцию, обычно бактериальную, возникающую в неонатальном периоде. Признаки множественные, неспецифические и включают снижение спонтанной активности, менее активное сосание… читать дальше .
Таблицу: Рекомендуемые дозы некоторых антибиотиков для парентерального введения новорожденным Рекомендуемые дозы некоторых антибиотиков для парентерального введения новорожденным) начальная терапия выбора для большинства поздних внутрибольничных пневмоний. Этот режим лечит сепсис, а также пневмонию с типичными внутрибольничными возбудителями, включая P. aeruginosa . Для эмпирического выбора противомикробных препаратов всегда следует использовать локальные модели инфекции и бактериальной резистентности. После получения результатов чувствительности заменяют более специфическими антибиотиками. Общее лечение такое же, как и при неонатальном сепсисе. Лечение Неонатальный сепсис представляет собой инвазивную инфекцию, обычно бактериальную, возникающую в неонатальном периоде. Признаки множественные, неспецифические и включают снижение спонтанной активности, менее активное сосание… читать дальше .
Воздействие хламидийных организмов во время родов может привести к развитию хламидийной пневмонии в срок от 2 до 18 недель. Младенцы тахипноэ, но обычно не в критическом состоянии, а также могут иметь в анамнезе конъюнктивит. Конъюнктивит новорожденных Конъюнктивит новорожденных представляет собой водянистые или гнойные выделения из глаз, вызванные химическим раздражителем или патогенным микроорганизмом. Профилактика с помощью местного антигонококкового лечения при рождении является рутинной. Диагноз… читать далее вызван одним и тем же организмом. Может присутствовать эозинофилия, а на рентгенограммах выявляются двусторонние интерстициальные инфильтраты с гиперинфляцией.
Младенцы тахипноэ, но обычно не в критическом состоянии, а также могут иметь в анамнезе конъюнктивит. Конъюнктивит новорожденных Конъюнктивит новорожденных представляет собой водянистые или гнойные выделения из глаз, вызванные химическим раздражителем или патогенным микроорганизмом. Профилактика с помощью местного антигонококкового лечения при рождении является рутинной. Диагноз… читать далее вызван одним и тем же организмом. Может присутствовать эозинофилия, а на рентгенограммах выявляются двусторонние интерстициальные инфильтраты с гиперинфляцией.
Лечение эритромицином 12,5 мг/кг перорально каждые 6 часов в течение 14 дней или азитромицином 20 мг/кг перорально/в/в один раз в день в течение 3 дней обычно устраняет пневмонию. Однако иногда может потребоваться повторный курс (см. Таблицу: Рекомендуемые дозы некоторых пероральных антибиотиков для новорожденных* Рекомендуемые дозы некоторых пероральных антибиотиков для новорожденных*). Поскольку эритромицины у новорожденных могут вызывать гипертрофический стеноз привратника Гипертрофический стеноз привратника Гипертрофический стеноз привратника представляет собой закупорку просвета привратника из-за гипертрофии мышц привратника. Диагноз ставится с помощью УЗИ брюшной полости. Лечение хирургическое. Гипертрофический пилорический… читать далее (ГПС), все новорожденные, получающие эритромицин или азитромицин, должны контролироваться на наличие симптомов и признаков ГПС, а их родители должны быть проинформированы о возможных рисках.
Диагноз ставится с помощью УЗИ брюшной полости. Лечение хирургическое. Гипертрофический пилорический… читать далее (ГПС), все новорожденные, получающие эритромицин или азитромицин, должны контролироваться на наличие симптомов и признаков ГПС, а их родители должны быть проинформированы о возможных рисках.
Диагноз пневмонии, вторичной по отношению к Chlamydia trachomatis , должен потребовать обследования матери и ее партнера, поскольку нелеченая хламидийная инфекция у матери может иметь такие осложнения, как воспалительные заболевания органов малого таза и бесплодие.
| Название препарата | Выберите сделку |
|---|---|
ванкомицин | FIRVANQ, ванкоцин, порошок ванкоцина, VANCOSOL |
меропенем | Меррем |
пиперациллин/тазобактам | Зосин, Порошок Зосина |
цефепим | Максимим |
эритромицин | A/T/S, Акне-мицин, EES, Emcin Clear, EMGEL, E-Mycin, ERYC, Erycette, Eryderm, Erygel, Erymax, EryPed, Ery-Tab, Erythra Derm, эритроцин, лактобионат эритроцина, стеарат эритроцина, илозон , Илотицин, My-E, PCE, PCE Dispertab, ромицин, статик, T-Stat |
азитромицин | Азазит, Zithromax, Zithromax Powder, Zithromax Single-Dose, Zithromax Tri-Pak, Zithromax Z-Pak, Zmax, Zmax Pediatric |
ПРИМЕЧАНИЕ:
Это профессиональная версия.
