Первые признаки серозного менингита у детей: Серозный менингит — КГБУЗ Горбольница №12, г. Барнаул: статьи
что надо знать о серозном менингите у детей и взрослых
Серозный менингит – это воспаление оболочек головного мозга негнойного характера. Он может иметь вирусную (наиболее часто), бактериальную, грибковую природу, а также развиваться на фоне общих болезней и опухолей головного мозга.
У большинства пациентов серозный менингит протекает в острой форме с высокой температурой, головными болями, менингеальным синдромом. В ряде случаев поражаются черепно-мозговые нервы.
Заболеванию подвержены преимущественно дети 3-6 лет. У взрослых его диагностируют очень редко, в основном у молодежи до 30 лет. Серозный вирусный менингит имеет инкубационный период 3-18 дней.
Код по МКБ-10 – Ф 87.8, другой вирусный менингит.
Причины
8 из 10 случаев серозного менингита (СМ) вызывают вирусные инфекции. Возбудителями могут быть вирусы:
-
герпеса; -
гриппа; -
полиомиелита; -
парамиксовируса; -
кори; -
цитомегаловируса и др.
Иногда причиной СМ становятся бактерии (сифилис, туберкулез), еще реже – грибки.
Асептический (неинфекционный) СМ может быть следствием опухолевых процессов в мозге и таких заболеваний, как системная красная волчанка, узелковый периартериит.
Внимание! В неврологии выделяют также вирусный лимфоцитарный хориоменингит, или менингит Армстронга, которым человек заражается от домашних грызунов.
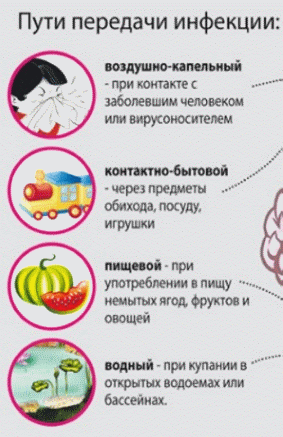
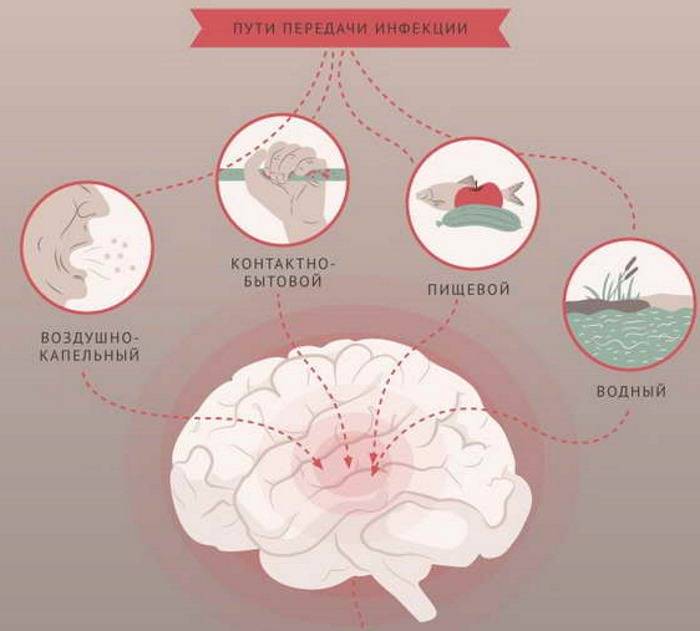
Пути передачи
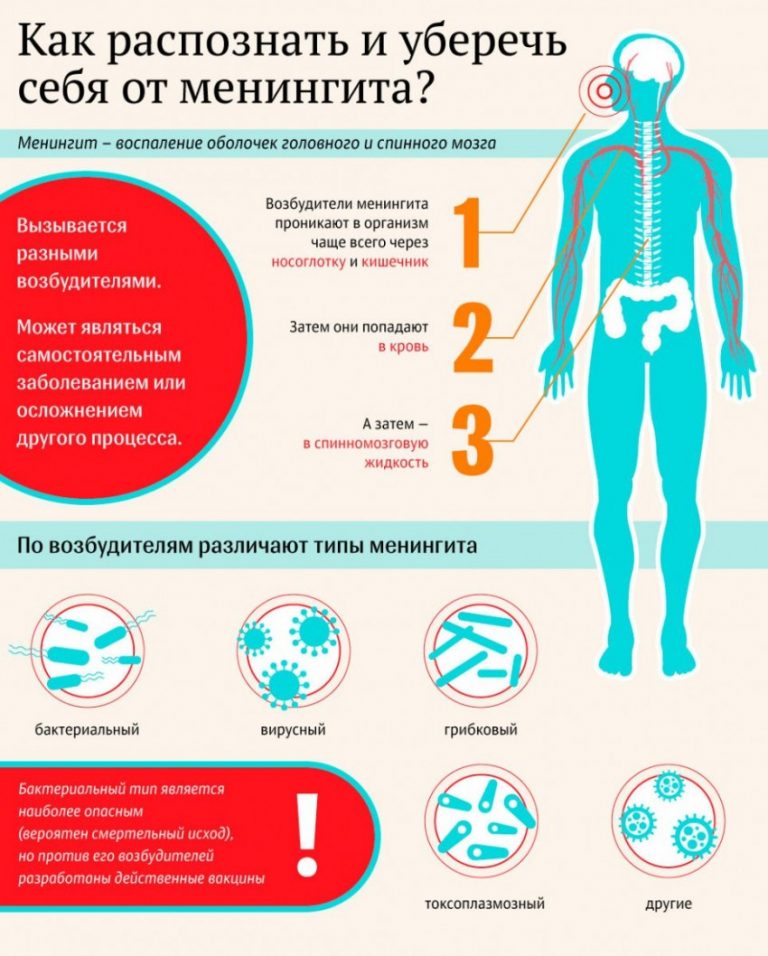
Возбудитель заболевания передается от человека к человеку тремя путями – воздушно-капельным, водным и контактным.
|
| ||
|
|
|
|
|
|
|
|
|
|
| |
Заразен ли серозный менингит у взрослых
Да, заразен, но, скорее, условно. Все зависит от иммунной системы человека: при хорошем иммунитете даже попадание возбудителя СМ в организм вряд ли вызовет болезнь. Если иммунитет «упал», то шансы заболеть повышаются.
Все зависит от иммунной системы человека: при хорошем иммунитете даже попадание возбудителя СМ в организм вряд ли вызовет болезнь. Если иммунитет «упал», то шансы заболеть повышаются.
Как проявляется серозный менингит у взрослых
Воспаление мозговых оболочек во взрослом возрасте характеризуется относительно легким течением и не оставляет тяжелых последствий. Оно может быть первичным и вторичным:
-
Причины первичного СМ – энтеровирусы, вирус Коксаки. -
Причины вторичного СМ – вирусы полиомиелита, кори, эпидемического паротита.
У взрослых СМ начинается как простуда – с больной головы, дискомфорта в горле, ломоты в мышцах. Возможны боли в животе и менингеальные симптомы (рвота, не приносящая облегчения, непереносимость яркого света, громких звуков, прикосновений). В тяжелых случаях бывают судороги.
Симптоматика сохраняется в течение недели, после чего температура падает, перестают болеть мышцы и голова. Однако этот этап требует особого внимания, так как болезнь еще может вернуться. Кроме того, нельзя исключить появление симптомов поражения ЦНС и черепно-мозговых нервов.
Однако этот этап требует особого внимания, так как болезнь еще может вернуться. Кроме того, нельзя исключить появление симптомов поражения ЦНС и черепно-мозговых нервов.
Запишитесь на онлайн-консультацию, если вы обнаружили у себя признаки менингита. Наши врачи порекомендуют медикаментозные препараты для купирования симптомов, ведь чем раньше начать лечение, тем меньше вероятность рецидива и осложнений. Специалисты на связи с вами круглосуточно.
Симптомы серозного менингита у детей
У детей эта патология отличается более тяжелым течением и при запоздалом лечении способна привести к серьезным последствиям. Инкубационный период короткий, не больше 4-х дней. Чаще заражаются дети, посещающие детские коллективы – сады, школы, кружки и лагеря.
Осложнения серозного менингита у детей встречаются редко, они быстро выздоравливают. Однако для младенцев 1-го года жизни СМ представляет опасность.
Первые проявления СМ напоминают другие его формы и включают сильные головные боли, боли в животе и мозговой синдром. Ключевым отличием менингита вирусной этиологии является резкое, внезапное и острое начало при сравнительно ясном сознании.
Пример из практики:
В сентябре 2018 г. была зафиксирована вспышка серозного менингита на Сахалине. Порядка 50 детей отвезли в больницу с подозрением на вирусное воспаление серозных оболочек мозга, диагноз подтвердился. Пострадавшим детям было от 8 месяцев до 16 лет. Инфекционным очагом оказались 2 детских сада в г. Южно-Сахалинск. Все закончилось удачно, инвалидность никто не получил, летальных исходов не было.
Классификация
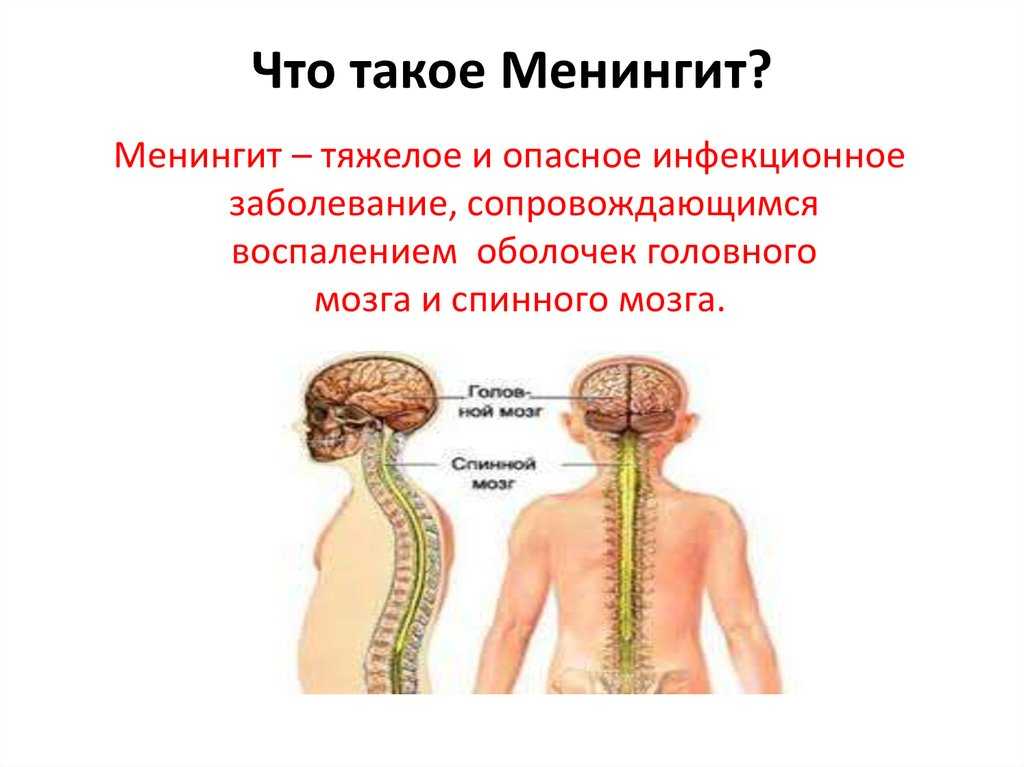
«Менингит» – это общий термин, объединяющий в себе несколько патологий, для которых характерны воспалительные процессы в оболочках головного и спинного мозга. Эти оболочки покрывают головной мозг и выполняют защитные функции, производят мозговую жидкость.
Мозговые оболочки делятся на 3 типа:
-
Твердый. -
Паутинный. -
Мягкий.
Мягкая и паутинная оболочки называются «лептоменинском», поэтому при их воспалении говорят о «лептоменингите». В случае поражения твердой оболочки развивается пахименингит. Но в неврологии под серозным менингитом подразумевают воспаление только мягких оболочек.
Диагностика
При наличии типичных симптомов серозного менингита поставить предварительный диагноз может как невролог, так и терапевт (педиатр). Речь идет о менингеальном синдроме с типичными признаками, среди которых:
-
«поза легавой собаки» (взведенного курка), обусловленная мышечной ригидностью. Человек лежит на боку с согнутыми ногами и запрокинутой назад головой; -
выраженная головная боль; -
положительные тесты Кернига, Брудзинского; -
положительный тест Лесажа у грудничков; -
рвота без тошноты и облегчения; -
боль в глазных яблоках при движениях и надавливании на веки; -
болезненность в триггерных точках тройничного нерва; -
болевые ощущения в точках Керера на затылке и в районе скул.
Для диагностики разновидности и причины острого серозного воспаления врач выясняет, были ли контакты с больными, характер первых признаков и продолжительность периода инкубации.
При серозной форме менингита есть изменения в общем анализе крови, хотя уровень СОЭ и лейкоцитов меньше, чем при гнойной форме. Возбудителя определяют с помощью бакпосева проб, взятых из носа и зева пациента.
У больных с низким иммунным статусом бакпосев имеет низкую диагностическую ценность, поскольку может показывать ложный результат.
Для подтверждения диагноза возможен анализ ликвора – спинномозговой жидкости. Но его требуется проводить как минимум дважды, чтобы получить точные данные.
По показаниям могут назначаться следующие исследования:
-
электроэнцефалография; -
МРТ головного мозга; -
эхо-ЭГ; -
туберкулиновые пробы; -
RPR-тест; -
офтальмоскопия.
Дифференциальная диагностика проводится с такими патологиями, как:
-
гнойный менингит, вызванный инфекционными агентами типа менингококка, пневмококка; -
клещевой энцефалит; -
арахноидит; -
субарахноидальное кровоизлияние.
Таким образом, дифференциальная диагностика основывается на вирусологическом и иммунологическом анализах ликвора и крови. Такой подход обеспечивает наиболее верные сведения о типе возбудителя.
Запишитесь на онлайн-консультацию, если вам поставили диагноз менингит, а симптоматика при этом смазанная. Наши неврологи по телефону проанализируют ваши жалобы и дадут рекомендации с учетом истории болезни. Специалисты предоставят второе экспертное мнение, а при необходимости помогут с госпитализацией.
Лечение серозного менингита
Лечить серозный лептоменингит можно только в стационарных условиях. Прежде всего, проводится противовирусная терапия препаратами с интерфероном. Если причиной СМ стал герпес, то назначается Ацикловир.
Прежде всего, проводится противовирусная терапия препаратами с интерфероном. Если причиной СМ стал герпес, то назначается Ацикловир.
Больным с низким иммунитетом дополнительно вводится иммуноглобулин. Так как анализ на бакпосев занимает несколько дней, используются антибиотики широкого спектра действия – Цефтазидим, Цефтриаксон.
Лечиться от менингита туберкулезной природы необходимо такими средствами, как Изониазид, Фтивазид, Рифампицин.
Выполняется также и ряд других мероприятий по лечению менингита:
|
| |||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Частые вопросы
Как уберечься от серозного менингита?
+
К мерам профилактики относится, в первую очередь, поддержание иммунитета. Для этого нужно полноценно питаться, вести активный образ жизни, закаляться и пр. Важно своевременно лечить инфекционные болезни, особенно протекающие в острой форме. В число превентивных мер входит также изоляция больных, прививка от туберкулеза, употребление только чистой или кипяченой воды, соблюдение правил личной гигиены.
Что такое ригидность затылочных мышц, и в чем она проявляется?
+
На простом языке это означает несгибаемость мышц задней части шеи, из-за которой пациент не может наклонить голову вперед и достать грудь подбородком. В положении лежа голова остается откинутой назад.
Как проявляется симптом Лесажа у грудных детей?
+
При поднятии ребенка за подмышки он непроизвольно сгибает ноги и притягивает их к животу. Здоровые дети в таком положении активно дергают ногами. У грудных младенцев при серозном менингите отмечается также выбухание родничков.
Может ли туберкулезный менингит быть хроническим?
+
Да, если больной лечился противотуберкулезными препаратами ранее.
Заключение эксперта
Серозный менингит чаще всего успешно лечится и заканчивается полным выздоровлением, без осложнений. Температура спадает обычно на 3-4 сутки и поднимается снова редко. Средняя продолжительность болезни составляет порядка 10 дней, но может иногда достигать 14.
Температура спадает обычно на 3-4 сутки и поднимается снова редко. Средняя продолжительность болезни составляет порядка 10 дней, но может иногда достигать 14.
После перенесенного воспаления мозговых оболочек возможны остаточные явления. Например, слабость, головные боли, перепады настроения, некоторое снижение памяти и трудности с концентрацией внимания. Но они проходят за несколько недель или месяцев.
Неблагоприятный прогноз у туберкулезного менингита, который без специфического лечения заканчивается летально примерно на 24 сутки болезни. При запоздалом лечении могут быть рецидивы и осложнения.
Публикуем только проверенную информацию
Автор статьи
Агишев Дамир Адгемович
врач – невролог
Стаж 35 лет
Консультаций 1121
Статей 129
Специалист с многолетним опытом работы с пациентами. Лечение больных с опухолями спинного мозга и нервных корешков, нарушениями мозгового кровообращения, черепно–мозговыми травмами, последствиями травм головного, спинного мозга, периферических нервов.
Лечение больных с опухолями спинного мозга и нервных корешков, нарушениями мозгового кровообращения, черепно–мозговыми травмами, последствиями травм головного, спинного мозга, периферических нервов.
- 1986 — 2021 ГКБ им. Демихова — врач-нейрохирург, невролог.
-
2021 по настоящее время ООО Теледоктор24 — врач — консультант (невролог)
симптомы и диагностика, цены на лечение менингита в Москве в клинике Хадасса
Менингит – заболевание, при котором воспаляются оболочки головного или спинного мозга. Оно может быть как самостоятельным процессом, так и осложнением какой-либо болезни. Менингит вызывают вирусы, бактерии, грибки, он бывает гнойным и серозным. Распознать начальные стадии воспаления оболочек удается по сильным головным болям, высокой температуре,
онемению шеи, нарушению сознания, человек становится раздраженным и сонливым.
Если вы заметили подобные симптомы у себя, срочно обращайтесь к врачу. Вам проведут комплексную диагностику и назначат необходимое лечение.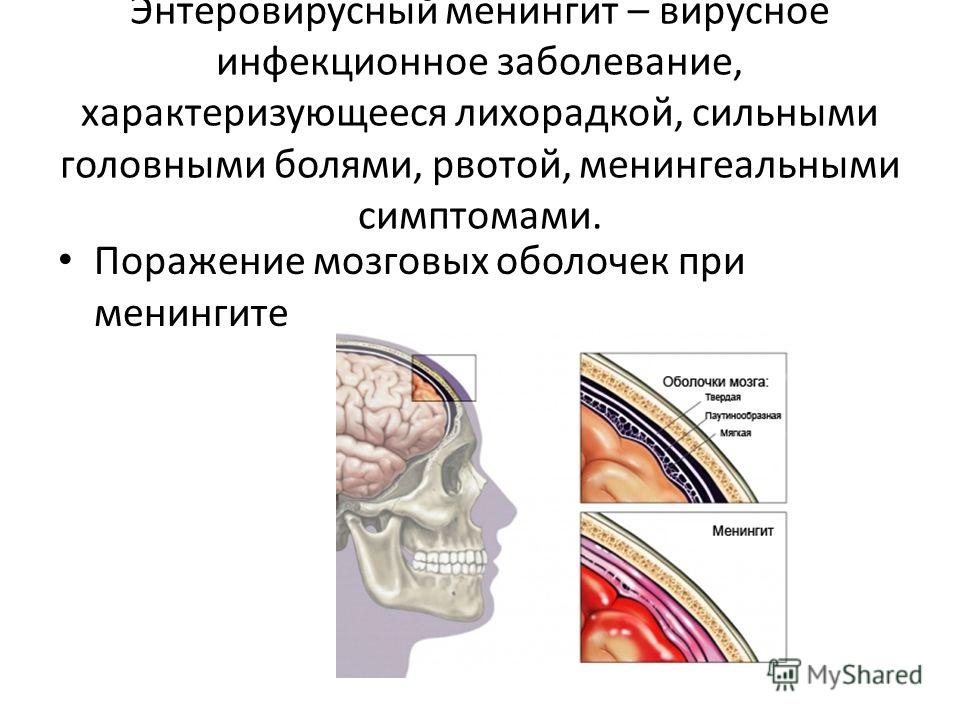 Если игнорировать течение менингита, пациент может столкнуться со следующими осложнениями: утрата слуха, ухудшение умственных способностей, эпилепсия, эндокардит и многое другое. В особо запущенных случаях возможен летальный исход.
Если игнорировать течение менингита, пациент может столкнуться со следующими осложнениями: утрата слуха, ухудшение умственных способностей, эпилепсия, эндокардит и многое другое. В особо запущенных случаях возможен летальный исход.
Показать полностью
Симптомы менингита
Существует множество видов менингита. Все зависит от того, по какой причине произошло воспаление. Менингит бывает:
- Вирусным. Возбудители: энтеровирусы, флавивирусы, вирус простого герпеса, Varicella Zoster, паротита, цитомегаловирус, ВИЧ, ВЭБ. Проявления вирусного менингита схожи с гриппом: головная боль, жар, общее недомогание, кашель, рвота, потеря аппетита.
- Бактериальным. Возбудители: менингококки, стрептококки, клебсиеллы, кишечные или гемофильные палочки. Заболевание отличается острым стремительным течением, все симптомы нарастают в течение суток. Распознать бактериальный менингит можно по тошноте, рвоте, быстрому подъему температуры до 40 градусов, ознобу, слабости.

- Гнойным. Такая форма менингита возникает как осложнение бактериального. Симптомы: головная боль, тошнота, неоднократная рвота, возможно развитие эпиприступа.
- Туберкулезным. Возбудитель: бактерия рода Mycobacterium. Распознать такую форму менингита можно по лихорадке, сильной головной боли, рвоте.
- Менингококковым. Возбудитель: бактерия Neisseria meningitidis. В таком случае появляется лихорадка, озноб, геморрагическая сыпь.
- Протозойным. Возбудитель: паразиты рода Toxoplasma gondii. Определить протозойный менингит можно по увеличению лимфатических узлов, болям в мышцах и суставах, высыпаниям на коже, головной боли и температуре.
- Грибковым. Возбудитель: грибки рода Кандида. Проявляется в виде головной боли, температуры, озноба, резкого похудения, отсутствия аппетита, вялости и сонливости.
Менингит – опасное заболевание, которое требует незамедлительного лечения. Его симптомы могут развиваться с молниеносной скоростью.
Запишитесь на прием
Оставьте свой номер, наш оператор подробно ответит на все ваши вопросы
Нажимая на кнопку, вы соглашаетесь с правилами использования и обработки персональных данных
Причины возникновения менингита
Спровоцировать возникновение менингита могут вирусы, бактерии, грибки и паразиты. Чтобы максимально защититься от них, нужно знать об основных вариантах распространения заболевания. Пути заражения могут быть следующими:
- Воздушно-капельный – возбудители распространяются через кашель или чихание;
- Контактно-бытовой – заразиться можно, если не соблюдать правила личной гигиены;
- Орально-фекальный – возбудители могут находиться на немытых продуктах или руках;
- Гематогенный – бактерия или вирус может передаться через кровь;
- Лимфогенный – инфицирование через лимфу;
- Плацентарный – от матери к ребенку.
 Заражение может произойти как во время беременности, так и родов.
Заражение может произойти как во время беременности, так и родов.
Стандартный инкубационный период – 2-4 дня. В редких случаях течение может быть молниеносным, когда симптомы менингита возникают через 12 часов после заражения, или отложенным, когда признаки формируются спустя 2-3 недели. Учитывайте, что менингит заразен. В группе повышенного риска люди:
- С недавно вылеченными инфекционными болезнями;
- С хроническими заболеваниями в анамнезе;
- С травмами спины и головы;
- С частыми стрессами и переживаниями;
- Долго принимающие лекарства;
- С сильным переохлаждением;
- С авитаминозом;
- Злоупотребляющие спиртными напитками и наркотиками.
Методы диагностики менингита
Диагностика менингита начинается с визуального осмотра пациента и подробного сбора анамнеза. Врачу нужно определить, когда началось недомогание и при каких условиях. Далее проводятся следующие исследования:
Далее проводятся следующие исследования:
Неврологическое обследование
оценка функциональности мышц, нервных окончаний
Общий и биохимический анализ крови
Общий анализ мочи
ПЦР-исследование крови
Цереброспинальная пункция
Электроэнцефалография
Рентген грудной клетки
Компьютерная томография
Методы лечения менингита
Лечение менингита обычно проводится в условиях стационара. Пациенту назначают этиотропную, патогенетическую и симптоматическую терапии. Это позволяет уничтожить инфекцию, минимизировать риск возникновения осложнений для мозга, а также улучшить самочувствие пациента. Каждая разновидность менингита требует применения определенного набора лекарственных препаратов:
- Бактериальный – левомицетин, меропенем, цефтриаксон, бензилпенициллин;
- Туберкулезный – фтивазид, изониазид, стрептомицин;
- Протозойный – сульфадимезин, хлоридин;
- Вирусный – ацикловир;
- Грибковый – фторцитозин, амфотерицин В.

В качестве симптоматического лечения применяют витаминные комплексы, мочегонные, обезболивающие, жаропонижающие препараты. Если менингит сопровождается конвульсиям, назначается противосудорожная терапия. Больным, которые поступают в больницу, сразу же начинают проводить оксигенотерапию.
Профилактика и программы лечения менингита в клинике Хадасса
Прогноз развития менингита зависит от причины его возникновения, а также своевременности лечения. У пациентов с перенесенным заболеванием могут оставаться головные боли, возникают нарушения слуха и зрения. Если медлить с лечением, велика вероятность летального исхода. В качестве профилактики менингита нужно:
- Пройти вакцинацию от ветряной оспы, кори, пневмококка, гемофильной палочки, менингококка;
- Правильно и сбалансировано питаться;
- Избегать контакта с насекомыми;
- Постоянно укреплять иммунитет;
- Соблюдать правила личной гигиены;
- Вовремя лечить любые заболевания и своевременно обращаться к врачу.

Менингит – серьезное заболевание с опасными последствиями. Чем раньше вы обратитесь к врачу, тем выше вероятность вылечиться без осложнений. Если вы стали замечать у себя возможные симптомы менингита, обратитесь в клинику Хадасса в Москве.
#ДавидовНР
Давидов
Натан Рашбилович
Врач-невролог, к.м.н.
Стаж работы: 10 лет
Опубликовано: 12.05.2020
Обновлено: 14.05.2021
Проверено: 20.06.2022
Врачи отделения
Все врачи
Князев
Евгений Николаевич
Врач мануальной терапии
Стаж работы: 5 лет
Стоимость приема: от 6000 ₽
Записаться на прием
Подгурская
Мария Геннадьевна
Врач-невролог, врач функциональный диагност
Стаж работы: 5 лет
Стоимость приема: от 6000 ₽
Записаться на прием
Щепарёва
Марина Евгеньевна
Врач-невролог, к.м.н.
Стаж работы: 6 лет
Стоимость приема: от 8000 ₽
Записаться на прием
Лунева
Ирина Евгеньевна
Врач-невролог
Стаж работы: 7
Стоимость приема: от 6000 ₽
Записаться на прием
Давидов
Натан Рашбилович
Врач-невролог, к. м.н.
м.н.
Стаж работы: 10 лет
Стоимость приема: от 8000 ₽
Записаться на прием
Все врачи
Цены на услуги неврологии
Неврология
| Прием (осмотр, консультация) врача-невролога первичный | 6 000 ₽ |
| Прием (осмотр, консультация) врача-невролога повторный | 5 000 ₽ |
| Профилактический прием (осмотр, консультация) врача-невролога | 2 000 ₽ |
| Прием (осмотр, консультация) врача-невролога, к.м.н., первичный | 8 000 ₽ |
| Прием (осмотр, консультация) врача-невролога, к.м.н., повторный | 7 000 ₽ |
| Удаленная консультация врача-невролога первичная | 6 000 ₽ |
| Удаленная консультация врача-невролога повторная | 5 000 ₽ |
| Удаленная консультация врача-невролога, к.м.н., первичная | 8 000 ₽ |
Удаленная консультация врача-невролога, к. м.н., повторная м.н., повторная | 7 000 ₽ |
| Инъекция ботулинического токсина типа А, 1 флакон (без стоимости препарата) | 7 800 ₽ |
| Инъекция ботулинического токсина типа А, 2 флакона (без стоимости препарата) | 13 000 ₽ |
| Удаленная консультация врача-невролога, реабилитолога, руководителя подразделением нейро-реабилитации Центра рассеянного склероза медицинского центра имени Хаима Шиба (Тель-Хашомер) Долева Марка | 75 000 ₽ |
| Удаленная консультация врача-невролога, ведущего специалиста в отделении детской неврологии детской больницы Эдмонда и Лили Сафра медицинского центра имени Хаима Шиба (Тель-Хашомер) Михаль Цадок | 55 000 ₽ |
| Удаленная консультация врача-невролога, профессора, заведующей отделением детской неврологии детской больницы Эдмонда и Лили Сафра медицинского центра имени Хаима Шиба (Тель-Хашомер) Брурии Бен-Зеев | 76 000 ₽ |
| Удаленная консультация врача-невролога, профессора, заведующей отделением двигательных расстройств института неврологии медицинского центра имени Сураски (Ихилов, Тель-Авив) Татьяны Гуревич | 69 000 ₽ |
| Блокада нервного ствола | 4 600 ₽ |
| Блокада триггерной точки, 1 зона | 3 800 ₽ |
| Блокада триггерных точек сухая, с использованием акупунктурных игл | 4 600 ₽ |
| Блокада паравертебральная односторонняя, шейный уровень | 3 300 ₽ |
| Блокада паравертебральная односторонняя, грудной уровень | 3 300 ₽ |
| Блокада паравертебральная двусторонняя, шейный уровень | 5 300 ₽ |
| Блокада паравертебральная двусторонняя, грудной уровень | 4 600 ₽ |
| Блокада паравертебральная двусторонняя, поясничный уровень | 5 300 ₽ |
| Паравертебральная блокада, включая стоимость препаратов | 3 900 ₽ |
| Блокада грушевидной мышцы | 3 900 ₽ |
| Сеанс рефлексотерапии при заболеваниях центральной нервной системы (45 минут) | 6 500 ₽ |
| Сеанс рефлексотерапии при заболеваниях периферической нервной системы (45 минут) | 6 500 ₽ |
| Сеанс рефлексотерапии при заболеваниях опорно-двигательной системы (45 минут) | 6 500 ₽ |
| Сеанс вертебральной терапии при заболеваниях позвоночника (60 минут) | 7 200 ₽ |
| Сеанс вертебральной терапии при заболеваниях суставов (60 минут) | 7 200 ₽ |
| Сеанс вертебральной терапии при заболеваниях центральной нервной системы (60 минут) | 7 200 ₽ |
| Сеанс вертебральной терапии при заболеваниях периферической нервной системы (60 минут) | 7 200 ₽ |
| Лечение мигрени с использованием лекарственного препарата Иринэкс 70 мг/мл | 22 100 ₽ |
Лечение с использованием лекарственного препарата Ксеомин, 50 ед. | 9 100 ₽ |
| Лечение с использованием лекарственного препарата Ксеомин, 100 ед. | 15 000 ₽ |
| Лечение с использованием лекарственного препарата Ботокс, 100 ед. | 19 500 ₽ |
| Непрерывное внутривенное введение лекарственных препаратов с использованием препарата Радикат (Эдаравон) 30 мг 2 фл | 36 000 ₽ |
| Фокусированная ударно-волновая терапия (до 2000 ударов) | 7 800 ₽ |
| Фокусированная ударно-волновая терапия (до 4500 ударов) | 8 500 ₽ |
| Фокусированная ударно-волновая терапия (свыше 4500 ударов) | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при миофасциальном болевом синдроме, позвоночник (до 4500 ударов) | 10 400 ₽ |
| Фокусированная ударно-волновая терапия при миофасциальном болевом синдроме, позвоночник (свыше 4500 ударов) | 11 700 ₽ |
| Фокусированная ударно-волновая терапия при лечении заболеваний плечевого сустава | 10 400 ₽ |
| Фокусированная ударно-волновая терапия при лечении заболеваний тазобедренного сустава | 10 400 ₽ |
| Фокусированная ударно-волновая терапия при лечении заболеваний локтевого сустава (эпикондилиты) | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при лечении заболеваний коленного сустава | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при плантарном фасциите | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при двустороннем плантарном фасциите | 13 000 ₽ |
| Фокусированная ударно-волновая терапия при лечении заболевания ахиллова сухожилия | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при замедленном сращивании переломов костей и стрессовых переломах | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при нагрузочной периостеопатии, асептическом некрозе (до 3000 ударов) | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при послеоперационном восстановлении (снятие отеков, боли, до 3000 ударов) | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при послеоперационном восстановлении (снятие отеков, боли, свыше 3000 ударов) | 10 400 ₽ |
| Фокусированная ударно-волновая терапия при лечении трофических поражений кожи (один сегмент) | 9 100 ₽ |
| Фокусированная ударно-волновая терапия при лечении трофических поражений кожи (два сегмента) | 11 700 ₽ |
Другие заболевания, которые мы лечим
Запишитесь на прием
Оставьте свой номер, наш оператор подробно ответит на все ваши вопросы
Нажимая на кнопку, вы соглашаетесь с правилами использования и обработки персональных данных
болезнь, которая убивает за минуты
Пятилетнюю москвичку Яну не смогли спасти врачи обеих столиц – она заболела, когда путешествовала из Петербурга в Москву. Ее мама обнародовала эту историю для того, чтобы все знали про болезнь, которая убивает за минуты.
Ее мама обнародовала эту историю для того, чтобы все знали про болезнь, которая убивает за минуты.
Пятилетнюю
москвичку Яну не смогли спасти врачи обеих столиц – она заболела, когда
путешествовала из Петербурга в Москву. Ее мама обнародовала эту историю для
того, чтобы все знали про болезнь, которая убивает за минуты.
«Прошу максимальный репост»
Такими
словами начала пересказ своей трагедии мама Яна. Она убеждена, что если бы все
родители знали симптомы менингококковой инфекции, то многих детей можно было бы
спасти.
«Я
пишу этот пост для того, чтобы все вокруг родители детей любого возраста были
бдительны, не ждали необратимых последствий: боль в голове, боль в горле,
рвота, высокая температура может быть не просто ОРВИ, а заболеванием со
смертельным исходом… Должного
информирования по данному заболеванию в нашей стране нет, прививка не
обязательна и платная», — написала женщина в социальной сети.
Как
рассказала Яна, 7 января 2018 года она возвращалась с дочкой после отдыха в
Санкт-Петербурге в Москву. За пару часов до отхода поезда дочка пожаловалась на
За пару часов до отхода поезда дочка пожаловалась на
озноб, через пару часов, уже в поезде, температура поднялась до 39,5. Все время
просила пить. Температуру сбивали на время, но она вновь стремительно
поднималась до 40, 40,5 градусов. Девочка начала бредить.
Начальник
поезда вызвал скорую к остановке в Твери. Врачи сделали укол литической смеси,
но на госпитализации не настаивали, сказав, что ничего смертельного не видят.
Семья отправилась дальше. Мама отмечает, что в поезде ребенок все время лежал
на боку и жаловался на боль в ноге от малейшего прикосновения. Затем появились
пятна на коже.
Обещанной
кареты скорой помощи на вокзале в столице не было, в вокзальном медпункте врачи
тоже сначала не заметили ничего экстраординарного, и только после того как Яна
рассказала, что дочь жалуется на боль в ножке, врач начала проверять именно
симптомы менингита. Девочку срочно доставили в больницу, но через несколько
минут она умерла.
«Врачи
сделали всё возможное. Для людей, кто спрашивает.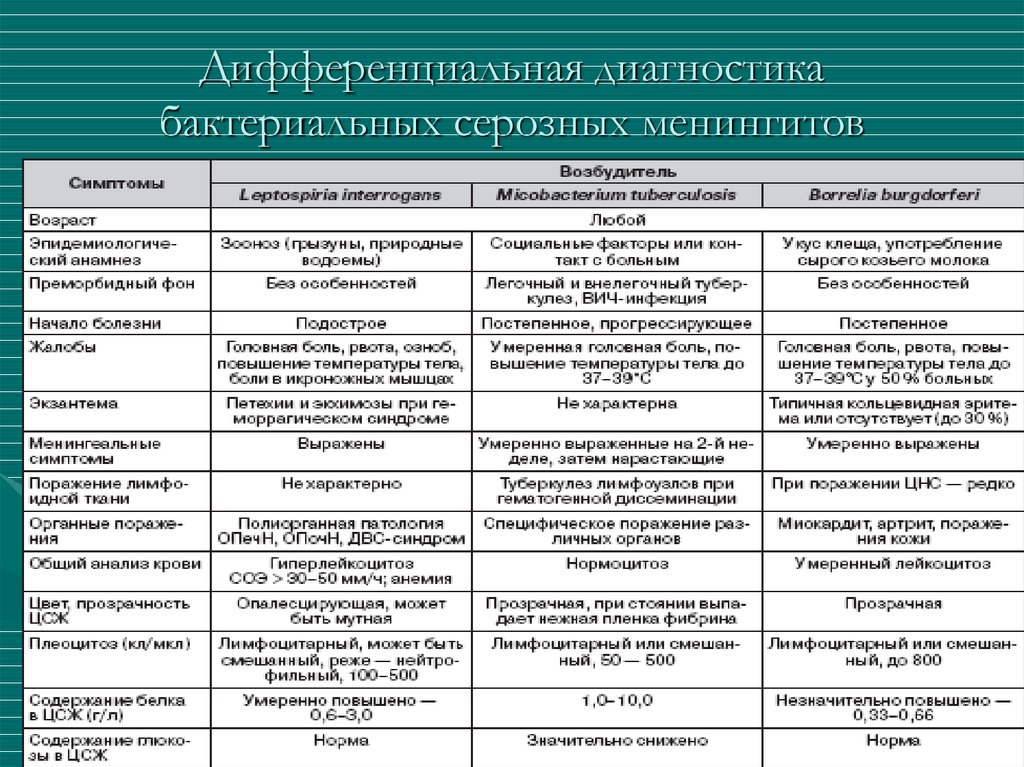 Мы не болели, не было
Мы не болели, не было
простуды. Все, абсолютно все прививки делали. Берегите родных и близких!
Перестраховывайтесь! Проверяйте и перепроверяйте симптомы! – пишет мама Евы в
соцсети. — Наша дочь была любима родителями и всеми окружающими ее людьми. Она
была счастлива, не по-детски рассудительна и мечтала быть принцессой, иметь
волшебную палочку и делать людей счастливыми… и заниматься гимнастикой на
воздушных полотнах…».
В
этот же день в той же больнице Москвы несколькими часами ранее от той же
инфекции умерла 11-месячная Альфия.
Цикличность менингита – 35-40 лет
Последний
раз вспышка менингококковой инфекции в Санкт-Петербурге и соседнем 47 регионе
фиксировалась осенью 2015 года. В информационном бюллетене Смольного
уточняется, что несколько детей в Сестрорецке заболели серозным менингитом.
Медики, как могли, пытались успокоить население, поясняя, что никакой эпидемии
нет. Клинические проявления «серозного менингита» были обнаружены у 9 детей,
все они были своевременно госпитализированы и пролечены в стационаре. Впрочем,
Впрочем,
тогда речь об одном из подтипов страшной инфекции – серозном менингите, который
необходимо отличать от более опасного менингококкового бактериального менингита.
Серозный менингит при своевременной помощи довольно легко излечивается без
последствий для организма. В Петербурге последние десятилетия не было
зафиксировано смертей, вызванных серозным менингитом. При этом
врачи-инфекционисты отмечают, что последний эпидподъем заболеваемости
менингитом в России был в 1980-х годах, а его цикличность составляет 35-40 лет.
Значит, в ближайшие годы возможен рост заболеваемости.
В Петербурге вспышки менингита нет
Напуганные
страшными новостями из Москвы петербуржцы заговорили о вспышке менингита. «ПД»
обратился напрямую в Управление Роспотребнадзора, Комитет по здравоохранению
Смольного и к главному детскому инфекционисту города Владимиру Тимченко за
разъяснениями и статистикой.
В
Управлении Роспотребнадзора заверили, что никакой вспышки нет, очагов
заболеваемости не зафиксировано, заболеваемость не превышает
среднестатистические показатели.
В
Комитете по здравоохранению также уточнили, что ни о каких эпидемиях речи не
идет и сообщили, что в 2016 году от менингита в Петербурге погибли три ребенка,
в 2017-м – пятеро. Это, безусловно, трагедии, но не превышающие обычные
показатели смертности от этого заболевания.
Главный
детский инфекционист Владимир Тимченко предположил, что слухи о якобы имеющейся
вспышке, вероятно, связаны с тем, что 30 и 31 января в Санкт-Петербурге
состоится российская научно-практическая конференция «Менингококковая инфекция:
прежний опыт и новые угрозы. Другие бактериальные и вирусные поражения нервной
системы», организованная НИИ детских инфекций. На ней будут доложены результаты
изучения менингококковой инфекции специалистами ведущих лечебных учреждений
России, обобщен опыт диагностики, профилактики и лечения заболеваний,
вызываемых менингококком.
«Это
абсолютно плановое мероприятие, никак не связанное со случаями в Москве.
Ответственно заявляю, что подъема заболеваемости менингитом в Петербурге нет»,
— уточнил главный детский инфекционист.
Он
также сказал, что в борьбе с таким опасным и тяжелым заболеванием как
менингококковая инфекция единственно надежным средством профилактики является
вакцинация. Прививки от менингита не
входят в Национальный календарь прививок, так как вопрос о включении
определенной прививки решается исходя из количества заболевших на 100 тысяч
населения (для внесения в календарь порог должен превышать два случая на 100
тысяч населения. У менингококковой инфекции — 0,3 случая на 100 тысяч), но
сделать ее можно и нужно по собственной инициативе. Сейчас в мире производится
около 20 видов вакцин от менингококкового менингита.
«Надо
понимать, что вакцина либо полностью защитит ребенка от инфекции, либо поможет
переболеть с минимальными осложнениями. Особенно это важно в случае с
менингококковой инфекцией, при которой вероятность летального исхода велика», —
отметил главный детский инфекционист Санкт-Петербурга.
Что надо знать о менингите
Менингококковый
(бактериальный) менингит — тяжелая форма менингита, серьезная инфекция тонкой
оболочки, окружающей головной и спинной мозг. От бактериального менингита чаще
От бактериального менингита чаще
страдают маленькие дети в возрасте от 0 до 5 лет. Вероятность заболеть зависит
от иммунитета. Предпосылками к заболеванию могут быть постоянный контакт людей
в замкнутых помещениях, высокая температура и влажность воздуха, повышенная
концентрация углекислого газа и сероводорода.
Особенность
этой заразы в том, что от проявления первых симптомов до тяжелейшего состояния
проходят считанные часы, а то и минуты – часто человек не успевает даже доехать
до медучреждения. Если опоздать с лечением, то пострадавшего ждет либо
инвалидность, либо летальный исход.
Если
диагноз установлен в первые 12 часов с начала заболевания, риск смертельного
исхода сводится до 0,7-1,5%. Если к лечению приступили через сутки — до 2 — 4%,
через двое суток — 5 — 6%, через трое-четверо суток — 15-18%. Без лечения 85%
заболевших умирают, 15% — остаются глубокими инвалидами.
Симптомы менингококковой инфекции
Инкубационный
период колеблется от 2 до 10 дней (чаще 4-6 дней).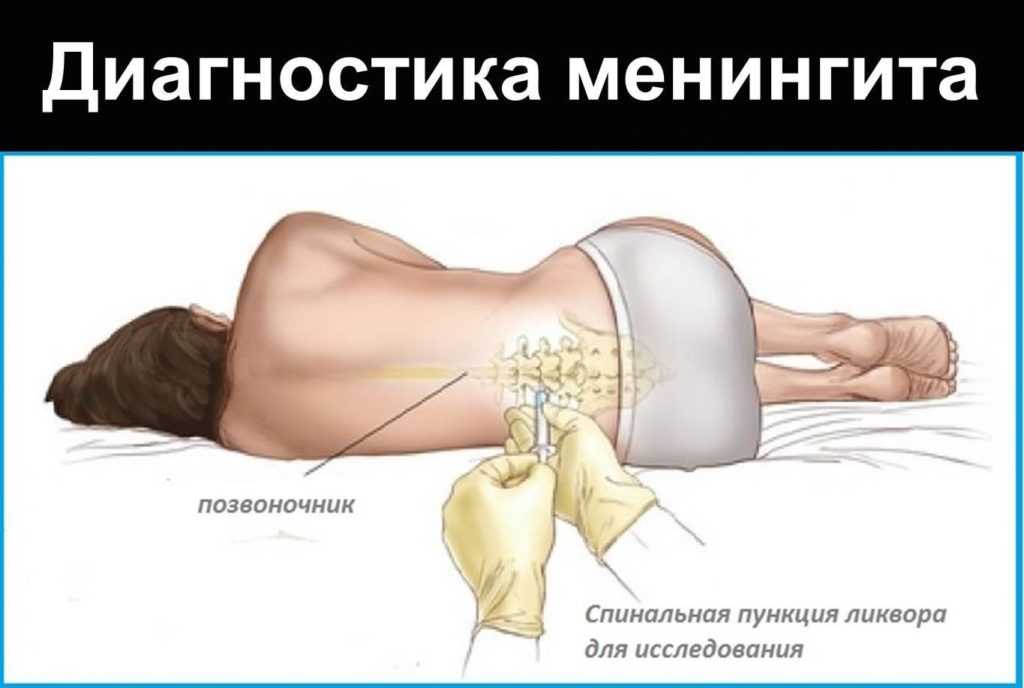
Начало
напоминает ОРВИ: головная боль, температура, насморк, першение в горле. Однако
при менингите начало болезни острое, почти внезапное; головная боль сильнее и
нарастает постоянно из-за начинающегося отека. Пациенты описывают ее как
раскалывающую, распирающую. Обычные анальгетики не помогают.
Появляется
светобоязнь и гиперакузия – человек с трудом воспринимает даже слабые звуки;
затем фиксируется «синдром простыни» — любые, даже самые легкие прикосновения
вызывают болезненные реакции. На коже появляется характерная сыпь. При тяжелых
формах характерны нарушения сознания (сомноленция, кома). Через 12-14 ч. от начала
болезни появляются симптомы раздражения мозговых оболочек, для которого
характерны особые позы больных менингитом – так называемая менингеальная поза
(больной лежит на боку с согнутыми ногами и запрокинутой головой).
Из
всех заболевших детей до года умирает каждый третий, у взрослых летальность
достигает 50 процентов.
Бактериальный менингит: симптомы, причины и лечение
Менингит — это состояние, поражающее тонкие оболочки, покрывающие головной и спинной мозг человека. Бактериальный менингит — серьезная и опасная для жизни форма менингита, возникающая из-за бактериальной инфекции.
Бактериальный менингит — серьезная и опасная для жизни форма менингита, возникающая из-за бактериальной инфекции.
Менингит поражает мозговые оболочки, представляющие собой мембраны, окружающие головной и спинной мозг. Мозговые оболочки работают со спинномозговой жидкостью для защиты центральной нервной системы (ЦНС).
По данным Всемирной организации здравоохранения (ВОЗ), смертность от бактериального менингита составляет около 10%. Кроме того, у 20% людей с бактериальным менингитом развиваются тяжелые осложнения.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что вакцинация является наиболее эффективным способом предотвращения бактериального менингита.
Из-за тяжести бактериального менингита лечение следует начинать как можно раньше. Смерть от бактериального менингита может наступить всего через несколько часов.
Читайте дальше, чтобы узнать больше о бактериальном менингите, включая его симптомы и возможные осложнения.
Поделиться на PinterestБактерия менингококка вызывает менингококковый менингит.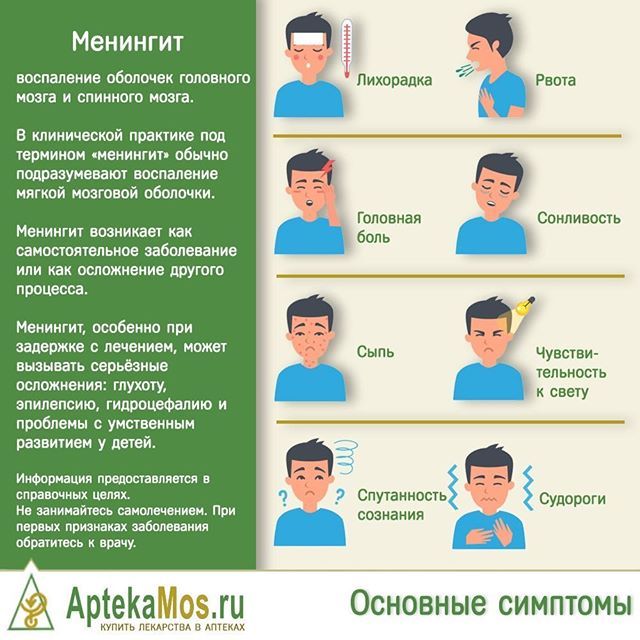
По данным CDC, симптомы менингита обычно появляются через 3–7 дней после заражения. ВОЗ предполагает, что симптомы могут развиваться в течение 2–10 дней.
Симптомы менингита включают в себя:
- Внезапная лихорадка
- Внезапная головная боль
- Внезапная шея на жесткой. холодные руки и ноги
- кома
Узнайте больше о последствиях менингита здесь.
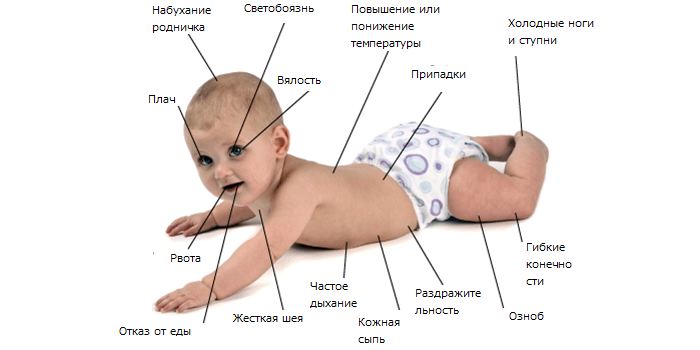
У младенцев
Симптомы у младенцев могут отличаться от симптомов у взрослых. Симптомы бактериального менингита у младенцев включают:
- Плохое кормление
- Трудно разбудить
- сонливость
- плач при обработке
- раздражительность
- Гранинг или сложности
- лихорадка
- ряд. головы
- пронзительный плач
- судороги
- рвота
- бледность или пятна на коже
- патологические рефлексы
- кома
Узнайте больше о менингите у младенцев здесь.
Тест на сыпь на менингит стеклом
Менингококковый менингит — это форма бактериального менингита, вызываемая бактерией Neisseria meningitidis (N. meningitidis) . Менингококковый менингит может вызвать у человека развитие септицемии, то есть инфекции крови. Эта форма септицемии известна как менингококковая септицемия или менингококкемия.
meningitidis) . Менингококковый менингит может вызвать у человека развитие септицемии, то есть инфекции крови. Эта форма септицемии известна как менингококковая септицемия или менингококкемия.
Менингококковый менингит может вызывать сыпь примерно у 50% людей с этим заболеванием. Менингококцемия может привести к кровотечению в кожу. Это вызывает появление на коже человека определенного типа сыпи, характеризующейся небольшими, невозвышающимися, пурпурно-красными поражениями. Сыпь возникает из-за кровотечения вне капилляров вследствие менингококцемии.
Человек может проверить, вызвана ли сыпь менингококкемией, прижав к ней стеклянный стакан. Если сыпь не исчезает, значит, у человека может быть менингококцемия. Однако человек не должен принимать тест на стекло в качестве диагноза менингококкемии, так как эта форма сыпи также может быть результатом других состояний.
Если у человека появилась сыпь, которая не исчезает при нажатии стаканом, ему следует немедленно обратиться к врачу.
Узнайте больше о менингитной сыпи и тесте стеклом здесь.
ВОЗ отмечает, что у 1 из 5 больных бактериальным менингитом могут развиться долговременные осложнения, такие как: проблемы
сепсис
ВОЗ также указывает, что сепсис часто сопровождает бактериальный менингит. Сепсис – это крайняя реакция организма на инфекцию. Сепсис может быстро привести к органной недостаточности и, в конечном итоге, к смерти.
Если у человека инфекция, которая не проходит, ему следует срочно обратиться за медицинской помощью. Сепсис является неотложной медицинской помощью.
Симптомы сепсиса включают:
- Высокий частота сердечного ритма
- Низкое кровяное давление
- Лихорадка
- Дряская
- Ощущение очень холодного
- Стушение или дезориентация
- Шохита. долгосрочные последствия менингита здесь.

Менингит — это воспаление мозговых оболочек, покрывающих головной мозг. Мозговые оболочки состоят из трех оболочек:
- твердая мозговая оболочка, представляющая собой плотный наружный слой
- паутинная оболочка, представляющая собой тонкий средний слой
- мягкая мозговая оболочка, представляющая собой очень тонкую оболочку, лежащую непосредственно на головном и спинном мозге
Там пространство между паутинной и мягкой мозговыми оболочками, называемое субарахноидальным пространством.
Бактерии могут попадать в мозговые оболочки человека различными путями, например:
- через кровоток
- в результате инфекций уха или носовых пазух
- дефект твердой мозговой оболочки
- в результате хирургических неврологических процедур
Бактериальный менингит может возникнуть вследствие контакта с рядом бактерий, включая:
- Haemophilus influenzae (H. influenzae) 9 тип B
- N.
 meningitidis
meningitidis - Streptococcus pneumoniae (S. pneumoniae)
- Listeria monocytogenes (L. monocytogenes)
- группа B Streptococcus 0090
- Escherichia coli (E. coli)
Пневмококковый менингит является наиболее распространенной формой бактериального менингита. Вызывается бактерией S. pneumoniae .
Бактериальный менингит может распространяться через определенные продукты, такие как непастеризованные молочные продукты или мясные деликатесы. Однако CDC отмечает, что бактериальный менингит обычно передается от человека к человеку.
Распространение бактериального менингита обычно зависит от типа вызывающих его бактерий. Кроме того, у человека могут быть бактерии, вызывающие бактериальный менингит, но он сам не может заболеть. Этих людей называют носителями. Тот, кто является носителем бактериального менингита, все еще может передать его другим людям.
Распространенные пути передачи бактериального менингита включают:
- Группа B Streptococcus и E.
 coli : Эти бактерии могут передаваться ребенку во время родов.
coli : Эти бактерии могут передаваться ребенку во время родов. - H.influenzae, M.tuberculosis, и S.pneumoniae : Эти бактерии могут распространяться через кашель и чихание, когда человек находится в тесном контакте с другими людьми.
- N. meningitides : Эта бактерия распространяется через слюну или слюну. Человек может распространять N. meningitides через кашель, поцелуи или проживание в одном доме с кем-либо.
- E. coli : Эта бактерия распространяется через пищу, приготовленную человеком, который неправильно вымыл руки после посещения туалета.
Узнайте больше о том, как человек заболевает менингитом, здесь.
Бактериальный менингит может развиться у человека в любом возрасте. Однако младенцы подвержены более высокому риску развития бактериального менингита. Люди разного возраста подвержены различным формам бактериального менингита.

Дети в возрасте до 2 лет и люди с ослабленной иммунной системой подвержены повышенному риску развития пневмококкового менингита.
Менингококковый менингит чаще поражает:
- младенцев в возрасте до 1 года
- людей с ослабленной иммунной системой
- выезжающих в страны, где это распространено
Другие факторы, повышающие риск, включают:
- отсутствие прививок от бактериального менингита
- нейрохирургия
- аномалия или травма между горлом и субарахноидальным слоем мозговых оболочек
- переломы черепа
- кохлеарные имплантаты
возможен рецидивирующий бактериальный менингит. Однако исследования показывают, что 59% рецидивирующих случаев связаны с анатомическими проблемами, а 36% возникают у людей с сильно ослабленной иммунной системой.
Бактериальный менингит — серьезное заболевание, которое может привести к судорогам, коме или смерти. Бактериальный менингит может быстро прогрессировать и требует немедленного лечения.

Если у человека или его ребенка есть какие-либо признаки бактериального менингита, ему следует срочно обратиться за медицинской помощью.
По данным ВОЗ госпитализация в больницу или медицинское учреждение необходима для лечения бактериального менингита.
Лечение следует начинать как можно скорее.
Антибиотики
Раннее лечение бактериального менингита включает антибиотики, которые могут преодолевать гематоэнцефалический барьер. Гематоэнцефалический барьер представляет собой клеточную стенку, препятствующую проникновению вредных микроорганизмов в головной мозг.
Антибиотики, которые могут помочь в лечении бактериального менингита, включают:
- пенициллин
- ампициллин
- цефтриаксон
Врачи могут порекомендовать кортикостероиды для уменьшения отека головного мозга человека. Человеку также может потребоваться дренирование инфицированных пазух. Если у человека развиваются судороги из-за бактериального менингита, он также может получать противосудорожные препараты.

Несколько форм бактерий могут вызывать у человека бактериальный менингит. Это означает, что для его предотвращения требуются различные вакцины. В настоящее время доступны вакцины для профилактики менингококковой, пневмококковой и H. influenzae менингит.
Вакцина против менингококкового менингита
В настоящее время CDC рекомендует детям в возрасте 11–12 лет получать менингококковую вакцину. Вакцина, доступная для подростков, также требует повторной прививки в возрасте 16 лет.
Подростки в возрасте 16–18 лет могут получить дополнительную прививку от менингококка. Хотя эта прививка является добровольной, CDC рекомендует ее подросткам, которые:
- имеют дефицит компонента комплемента, редкое иммунное заболевание
- принимают лекарства, называемые ингибиторами комплемента
- имеют поврежденную или удаленную селезенку
- больны серповидно-клеточной анемией
- подвержены риску менингококковой инфекции серогруппы B из-за вспышки
вакцины против пневмококкового менингита в настоящее время имеются две вакцины
- 9000 доступен при пневмококковом менингите.
 Пневмококковая конъюгированная вакцина (PCV13) рекомендуется для детей в возрасте до 2 лет и людей с определенными заболеваниями.
Пневмококковая конъюгированная вакцина (PCV13) рекомендуется для детей в возрасте до 2 лет и людей с определенными заболеваниями.Вторая вакцина против пневмококкового менингита называется пневмококковой полисахаридной вакциной (PPSV23). CDC рекомендует эту вакцину для:
- всех взрослых старше 65 лет
- людей в возрасте 2–64 лет с определенными заболеваниями
- взрослых в возрасте 19–64 лет, курящих сигареты обычно делают прививку от Hib тремя или четырьмя прививками. Как правило, они получают первую прививку от Hib в возрасте около 2 месяцев, а все дозы должны получить к 12–15 месяцам.
Детям в возрасте от 1 до 5 лет, ранее не вакцинированным против Hib, может потребоваться одна или несколько дополнительных доз.
Людям в возрасте 5 лет и старше может потребоваться Hib-вакцина:
- при повреждении или удалении селезенки
- при серповидноклеточной анемии
- перед операцией по удалению селезенки
- после пересадки костного мозга
Здравоохранение 90 Специалисты могут также рекомендовать вакцину Hib людям в возрасте 5–18 лет с ВИЧ.

Дополнительные способы профилактики бактериального менингита включают:
- частое мытье рук
- избегание совместного пользования посудой, едой и стаканами с инфицированными людьми сигаретный дым
- хороший отдых
- прикрывать нос при чихании
- прикрывать рот при кашле
- избегать укусов насекомых, так как они могут переносить бактерии, вызывающие бактериальный менингит
Узнайте больше о вакцинах против менингита здесь.
Бактериальный менингит поражает оболочки, покрывающие головной и спинной мозг. Это неотложная медицинская помощь. Люди, которые испытывают симптомы этого состояния, должны обратиться за неотложной медицинской помощью.
Симптомы включают тошноту и рвоту, лихорадку, спутанность сознания и ригидность затылочных мышц. Некоторые люди испытывают сыпь.
Лечение может включать прием лекарств для уменьшения воспаления и отека, вызываемых бактериальным менингитом.
Подострый и хронический менингит — заболевания головного и спинного мозга и нервной системы
By
John E.
 Greenlee
Greenlee , MD, University of Utah Health
Последний полный обзор/редакция: декабрь 2020 г. | Последнее изменение содержимого: сентябрь 2022 г.
НАЖМИТЕ ЗДЕСЬ, ЧТОБЫ ПОЛУЧИТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Тематические ресурсы
Подострый менингит — это воспаление слоев ткани, покрывающих головной и спинной мозг (мозговых оболочек), и заполненного жидкостью пространства между мозговыми оболочками (субарахноидальное пространство), когда оно развивается в течение от нескольких дней до нескольких недель. Хронический менингит — медленно развивающийся менингит, который длится 4 недели или дольше.
Многие инфекции и заболевания, вызывающие воспаление, могут вызывать хронический менингит.
Наличие ослабленной иммунной системы увеличивает риск развития хронического менингита.
Симптомы обычно аналогичны симптомам острого бактериального менингита (головная боль, лихорадка и ригидность затылочных мышц), но могут также включать спутанность сознания, потерю слуха и двоение в глазах.

Для диагностики хронического менингита врачи обычно проводят томографию головы, например магнитно-резонансную томографию (МРТ), с последующей спинномозговой пункцией (люмбальной пункцией) с анализом спинномозговой жидкости.
Причина устранена.
(См. также Введение в менингит Введение в менингит Менингит — это воспаление слоев ткани, покрывающих головной и спинной мозг (мозговые оболочки), и заполненного жидкостью пространства между мозговыми оболочками (субарахноидальное пространство). Менингит может быть. .. читать дальше .)
Головной и спинной мозг покрыты тремя слоями ткани, называемыми мозговыми оболочками. Субарахноидальное пространство расположено между средним слоем и внутренним слоем мозговых оболочек, покрывающих головной и спинной мозг. Это пространство содержит спинномозговую жидкость, которая течет через мозговые оболочки, заполняет пространства внутри головного мозга и помогает смягчить головной и спинной мозг.

Ткани, покрывающие мозг
Внутри черепа мозг покрыт тремя слоями ткани, называемыми мозговыми оболочками.
Подострый менингит развивается в течение более длительного периода времени, чем острый менингит, и в течение более короткого периода, чем хронический, — от нескольких дней до нескольких недель. Его причины, симптомы, диагностика и лечение аналогичны таковым при хроническом менингите. Бактериальный менингит может быть подострым, а не острым.
Хронический менингит развивается медленно, в течение нескольких недель или дольше, и может длиться от месяцев до лет. В редких случаях хронический менингит вызывает только легкие симптомы и проходит сам по себе.
Подострый или хронический менингит обычно вызывается инфекцией. Многие микроорганизмы могут вызывать подострый или хронический менингит. К наиболее важным микроорганизмам относятся
Бактерии, вызывающие туберкулез Туберкулез (ТБ) Туберкулез – это хроническая заразная инфекция, вызываемая воздушно-капельными бактериями Микобактерии туберкулеза .
 Обычно поражает легкие, но может поражаться практически любой орган. Туберкулез… читать далее ( Mycobacterium tuberculosis )
Обычно поражает легкие, но может поражаться практически любой орган. Туберкулез… читать далее ( Mycobacterium tuberculosis )Бактерии, вызывающие болезнь Лайма Болезнь Лайма Болезнь Лайма – передающаяся клещами инфекция, вызываемая видами Borrelia , в первую очередь Borrelia burgdorferi и иногда Borrelia mayonii в США. Эти… читать дальше ( Borrelia burgdorferi )
Грибы Обзор грибковых инфекций Грибы не являются ни растениями, ни животными. Когда-то их считали растениями, но теперь они классифицируются как отдельное царство. Некоторые грибы вызывают инфекции у людей. Because fungal spores are often… read more , including Cryptococcus neoformans , Cryptococcus gattii , Coccidioides immitis , Histoplasma capsulatum , and Blastomyces
The bacteria that cause tuberculosis cause a rapidly progressive form хронический менингит (туберкулезный менингит).
 Менингит может развиться при первом заражении человека. Или же бактерии могут оставаться в организме в неактивном состоянии, а позже реактивироваться и вызвать менингит. Бактерии могут реактивироваться при лечении людей препаратами, подавляющими иммунную систему (такими как ингибиторы фактора некроза опухоли, включая инфликсимаб, адалимумаб, голимумаб, цертолизумаб и этанерцепт).
Менингит может развиться при первом заражении человека. Или же бактерии могут оставаться в организме в неактивном состоянии, а позже реактивироваться и вызвать менингит. Бактерии могут реактивироваться при лечении людей препаратами, подавляющими иммунную систему (такими как ингибиторы фактора некроза опухоли, включая инфликсимаб, адалимумаб, голимумаб, цертолизумаб и этанерцепт).До 8% детей и некоторых взрослых с болезнью Лайма заболевают менингитом. Менингит, вызванный болезнью Лайма, может быть острым или хроническим. Обычно он начинается медленнее, чем острый вирусный менингит.
Наиболее частой причиной хронического менингита в Западном полушарии является
Cryptococcus neoformans (вызывает криптококкоз Cryptococcosis Криптококкоз – инфекция, вызываемая грибком Cryptococcus neoformans или Cryptoiococcus gatt0467 . У людей могут отсутствовать симптомы или могут быть головная боль и спутанность сознания, кашель и.
 .. читать далее )
.. читать далее )
Эти грибы с большей вероятностью вызывают менингит у людей с ослабленной иммунной системой из-за таких заболеваний, как вирус иммунодефицита человека ( ВИЧ) инфекция Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ) Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ), представляет собой вирусную инфекцию, которая постепенно разрушает определенные лейкоциты и может вызывать синдром приобретенного иммунодефицита (СПИД). ВИЧ передается… читать дальше или СПИД или кто принимает препараты, подавляющие иммунную систему. Симптомы менингита, вызванного Cryptococcus neoformans начинаются постепенно и незаметно, и они могут появляться и исчезать.
Реже хронический менингит вызывают следующие:
Другие бактерии (например, вызывающие сифилис) Сифилис Сифилис – инфекция, передающаяся половым путем, вызываемая бактериями Treponema pallidum . Сифилис может протекать в три стадии симптомов , разделенные периодами хорошего самочувствия.
 … читать далее )
… читать далее )Грибы, такие как Coccidioides immitis (вызывает кокцидиоидомикоз Coccidioidomycosis Coccidioidomycosis — это инфекция, обычно поражающая легкие, вызываемая грибком Coccidioides immitis или Coccidioides posadasii . Инфекция вызывается вдыханием спор… читать дальше )
Паразиты, такие как простейшие Toxoplasmosis gondii (вызывающий токсоплазмоз Токсоплазмоз Токсоплазмоз – это инфекция, вызываемая одноклеточным простейшим паразитом Токсоплазма гондии . Заражение происходит, когда люди неосознанно проглатывают цисты токсоплазмы из кошачьих фекалий или употребляют зараженные… читать далее ), обычно у людей с ВИЧ-инфекцией или СПИДом
Вирусы, такие как ВИЧ и энтеровирусы
Хронический менингит распространен среди людей у которых ВИЧ-инфекция. Менингит может быть следствием ВИЧ-инфекции. Но многие другие микроорганизмы (включая Cryptococcus neoformans , Mycobacterium tuberculosis и несколько грибов) также могут вызывать хронический менингит у людей с ВИЧ-инфекцией.

Заболевания, не являющиеся инфекциями, также могут вызывать хронический менингит. Они включают
Саркоидоз Саркоидоз Саркоидоз – это заболевание, при котором во многих органах тела образуются аномальные скопления воспалительных клеток (гранулемы). Саркоидоз обычно развивается у людей в возрасте от 20 до 40 лет, чаще всего у людей… читать далее
Определенные заболевания, вызывающие воспаление, такие как системная красная волчанка Системная красная волчанка (СКВ) Системная красная волчанка – это хроническое аутоиммунное воспалительное заболевание соединительной ткани которые могут поражать суставы, почки, кожу, слизистые оболочки и стенки кровеносных сосудов. Проблемы в… читать далее (волчанка), ревматоидный артрит Ревматоидный артрит (РА) Ревматоидный артрит — это воспалительный артрит, при котором воспаляются суставы, обычно включая суставы рук и ног, что приводит к отеку, боли и часто разрушению суставов…
 . читать далее , Синдром Бехчета Болезнь Бехчета Болезнь Бехчета – это хроническое воспаление кровеносных сосудов (васкулит), которое может вызывать болезненные язвы во рту и половых органах, поражения кожи и проблемы с глазами. Суставы, нервная система и пищеварительный тракт… читать далее и синдром Шегрена Синдром Шегрена Синдром Шегрена — распространенное аутоиммунное ревматическое заболевание, характеризующееся чрезмерной сухостью глаз, рта и других слизистых оболочек. Лейкоциты могут проникнуть и повредить… читать дальше
. читать далее , Синдром Бехчета Болезнь Бехчета Болезнь Бехчета – это хроническое воспаление кровеносных сосудов (васкулит), которое может вызывать болезненные язвы во рту и половых органах, поражения кожи и проблемы с глазами. Суставы, нервная система и пищеварительный тракт… читать далее и синдром Шегрена Синдром Шегрена Синдром Шегрена — распространенное аутоиммунное ревматическое заболевание, характеризующееся чрезмерной сухостью глаз, рта и других слизистых оболочек. Лейкоциты могут проникнуть и повредить… читать дальшеЛейкемия Обзор лейкемии Лейкемией называют рак лейкоцитов или клеток, которые развиваются в лейкоциты. Лейкоциты развиваются из стволовых клеток в костном мозге. Иногда развитие идет наперекосяк… читать далее , лимфома Лимфомы или другие виды рака, которые распространяются на мозговые оболочки
У некоторых людей развился хронический грибковый менингит после того, как им ввели метилпреднизолон (кортикостероид) в виде инъекции в пространство вокруг спинной мозг (так называемая эпидуральная инъекция) в пояснице (например, для облегчения ишиаса).
 Во всех случаях препарат не был приготовлен с использованием стерильных технологий. Симптомы включают головную боль, спутанность сознания, тошноту и/или лихорадку. У большинства людей также наблюдается ригидность затылочных мышц, но примерно у одной трети ее нет. Симптомы могут проявиться в течение 6 месяцев после инъекции. Если у людей появляются какие-либо из этих симптомов в течение нескольких недель или месяцев после инъекции кортикостероидов в спину, им следует обратиться к врачу.
Во всех случаях препарат не был приготовлен с использованием стерильных технологий. Симптомы включают головную боль, спутанность сознания, тошноту и/или лихорадку. У большинства людей также наблюдается ригидность затылочных мышц, но примерно у одной трети ее нет. Симптомы могут проявиться в течение 6 месяцев после инъекции. Если у людей появляются какие-либо из этих симптомов в течение нескольких недель или месяцев после инъекции кортикостероидов в спину, им следует обратиться к врачу.Иногда хронический менингит сохраняется в течение месяцев или даже лет, но никакие микроорганизмы не идентифицируются, и смерть не наступает. Этот тип менингита называется хроническим идиопатическим менингитом. Лечение противогрибковыми препаратами или кортикостероидами не помогает. Однако некоторые люди с хроническим идиопатическим менингитом в конечном итоге выздоравливают без лечения.
Симптомы подострого или хронического менингита аналогичны симптомам острого бактериального менингита, за исключением того, что они развиваются более медленно и постепенно, обычно в течение недель, а не дней.
 Кроме того, лихорадка часто менее выражена. Симптомы хронического менингита могут длиться годами. Некоторым людям на какое-то время становится лучше, а затем становится хуже (рецидив).
Кроме того, лихорадка часто менее выражена. Симптомы хронического менингита могут длиться годами. Некоторым людям на какое-то время становится лучше, а затем становится хуже (рецидив).Часто встречаются головная боль, спутанность сознания, ригидность затылочных мышц и боль в спине. Люди могут испытывать трудности при ходьбе. Также распространены слабость, ощущение покалывания, онемение, паралич лица и двоение в глазах. Паралич лица, двоение в глазах и потеря слуха развиваются, когда менингит поражает черепные нервы Обзор черепных нервов Двенадцать пар нервов — черепные нервы — идут непосредственно от головного мозга к различным частям головы, шеи и туловища. Некоторые черепные нервы участвуют в особых чувствах (таких как зрение… читать далее (которые идут непосредственно от мозга к различным частям головы, шеи и туловища).
Менингит, вызванный бактериями, вызывающими туберкулез, обычно ухудшается довольно быстро (в течение нескольких дней или недель), но может развиваться намного быстрее или постепенно.
 Туберкулезный менингит может иметь серьезные последствия. Давление внутри черепа может увеличиться. Кровеносные сосуды могут воспаляться, что иногда приводит к инсульту. Могут быть затронуты зрение, слух, мышцы лица и равновесие.
Туберкулезный менингит может иметь серьезные последствия. Давление внутри черепа может увеличиться. Кровеносные сосуды могут воспаляться, что иногда приводит к инсульту. Могут быть затронуты зрение, слух, мышцы лица и равновесие.Врачи спрашивают о факторах, повышающих риск хронического менингита, таких как ослабленная иммунная система (которая может быть вызвана ВИЧ-инфекцией или СПИДом), и путешествуют в районы, где распространены болезнь Лайма или некоторые грибковые инфекции. Врачи также расспрашивают и ищут симптомы, которые могут указывать на причину.
Для подтверждения диагноза врачи делают спинномозговую пункцию. Спинномозговая пункция. Для подтверждения диагноза, предложенного на основании истории болезни и неврологического обследования, могут потребоваться диагностические процедуры. Электроэнцефалография (ЭЭГ) — это простая, безболезненная процедура, при которой… читать далее (люмбальная пункция) берется образец спинномозговой жидкости, который затем анализируется.

Спинномозговая жидкость отправляется в лабораторию для исследования и анализа. Результаты обычно позволяют врачам различать хронический и острый менингит. При хроническом менингите количество лейкоцитов в спинномозговой жидкости выше нормы, но обычно ниже, чем при остром бактериальном менингите. Кроме того, тип лейкоцитов, которые наиболее распространены, обычно отличается. Некоторые инфекционные организмы, вызывающие хронический менингит, такие как грибок Cryptococcus neoformans видны под микроскопом, но многие из них, например бактерии, вызывающие туберкулез, трудно обнаружить.
Также проводится посев спинномозговой жидкости. Организмы, если они есть, выращивают так, чтобы их можно было идентифицировать. Однако культивирование может занять недели. Для идентификации грибков и бактерий, вызывающих туберкулез и сифилис, можно использовать специальные методы, которые могут дать результаты быстрее. Например, можно провести тесты для обнаружения белков, высвобождаемых Cryptococcus neoformans (тестирование на антиген).

Метод полимеразной цепной реакции (ПЦР), который дает множество копий гена, может идентифицировать уникальную последовательность ДНК бактерий, вызывающих туберкулез. Врачи также могут использовать автоматизированный тест под названием Xpert MTB/RIF, рекомендованный Всемирной организацией здравоохранения (ВОЗ) для диагностики туберкулезного менингита, для обнаружения генетического материала (ДНК) туберкулезных бактерий в образцах спинномозговой жидкости. Другие тесты могут быть проведены на образцах спинномозговой жидкости, чтобы задокументировать предшествующее воздействие бактерий, вызывающих туберкулез. Рентген грудной клетки или компьютерная томография (КТ) грудной клетки могут выявить признаки предшествующего или текущего туберкулеза.
Другие исследования спинномозговой жидкости проводятся в зависимости от подозрения на заболевание. Например, жидкость может быть проанализирована на наличие раковых клеток, если есть подозрение на рак.
Причину хронического менингита бывает трудно определить, отчасти из-за сложности обнаружения микроорганизмов в спинномозговой жидкости.
 Таким образом, спинномозговые пункции могут быть повторены, чтобы получить больше спинномозговой жидкости для посева. Если это возможно, тесты, которые могут быстро анализировать большие участки генетического материала, могут быть использованы для выявления других микроорганизмов в спинномозговой жидкости, которые иначе невозможно обнаружить.
Таким образом, спинномозговые пункции могут быть повторены, чтобы получить больше спинномозговой жидкости для посева. Если это возможно, тесты, которые могут быстро анализировать большие участки генетического материала, могут быть использованы для выявления других микроорганизмов в спинномозговой жидкости, которые иначе невозможно обнаружить.Для определения причины врачам также может потребоваться посев образцов крови и мочи или биопсия инфицированных мозговых оболочек или других тканей, которые выявляются с помощью магнитно-резонансной томографии (МРТ) или КТ. Иногда МРТ или КТ проводят, когда причина симптомов неясна.
Даже после тщательного тестирования причину часто не удается установить.
Врачи сосредоточены на лечении причины. В зависимости от причины используются следующие методы лечения:
При туберкулезе, сифилисе, болезни Лайма или другой бактериальной инфекции: Антибиотики, эффективные против определенных бактерий
При грибковых инфекциях: обычно противогрибковые препараты, такие как амфотерицин В, флуцитозин, флуконазол или вориконазол, вводимые внутривенно или перорально
препараты, подавляющие иммунную систему (иммунодепрессанты), иногда принимаемые в течение длительного времени
При распространении рака на мозговые оболочки: комбинация лучевой терапии, направленной на голову, и/или химиотерапии, в зависимости от рака
Хронический менингит, вызванный Cryptococcus neoformans , обычно лечат амфотерицином В плюс флуцитозин или флуконазол.
 Когда грибковую инфекцию особенно трудно вылечить, амфотерицин В иногда вводят непосредственно в спинномозговую жидкость через резервуар Оммайя. Резервуар Оммайя представляет собой устройство, которое помещается под кожу головы. Резервуар содержит большой запас лекарства, которое медленно, в течение нескольких дней или недель, доставляется через небольшую трубку, идущую из резервуара в полости мозга.
Когда грибковую инфекцию особенно трудно вылечить, амфотерицин В иногда вводят непосредственно в спинномозговую жидкость через резервуар Оммайя. Резервуар Оммайя представляет собой устройство, которое помещается под кожу головы. Резервуар содержит большой запас лекарства, которое медленно, в течение нескольких дней или недель, доставляется через небольшую трубку, идущую из резервуара в полости мозга.Прогноз для людей с подострым или хроническим менингитом зависит от
Сифилис и болезнь Лайма обычно исчезают после лечения. Менингит, вызванный грибковыми или паразитарными инфекциями, труднее поддается лечению и чаще рецидивирует, особенно у людей с ВИЧ-инфекцией.
Если менингит вызван лейкемией, лимфомой или раком, прогноз часто неблагоприятный. В таких случаях менингит может привести к летальному исходу.
Общее название Выберите торговые марки инфликсимаб
РЕМИКЕЙД адалимумаб
ХУМИРА голимумаб
СИМПОНИ этанерцепт
ЭНБРЕЛ метилпреднизолон
МЕДРОЛ флуцитозин
АНКОБОН флуконазол
ДИФЛЮКАН вориконазол
ВФЭНД
ПРИМЕЧАНИЕ:
Это потребительская версия.

ВРАЧИ:
НАЖМИТЕ ЗДЕСЬ ДЛЯ ПРОФЕССИОНАЛЬНОЙ ВЕРСИИ
НАЖМИТЕ ЗДЕСЬ ДЛЯ ПРОФЕССИОНАЛЬНОЙ ВЕРСИИ
Авторское право © 2022 Merck & Co., Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!
СЛОЖНЫЙ И РЕЦИДИВНЫЙ МЕНИНГИТ | Журнал неврологии, нейрохирургии и психиатрии
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
PDF
СЛОЖНЫЙ И РЕЦИДИВНЫЙ МЕНИНГИТ
Бесплатно
- L Ginsberg
- Адрес для переписки: доктор Лайонел Гинзберг, отделение неврологии, Royal Free Hospital, Pond Street, London NW3 2QG, UK; Lionel.
 Ginsbergroyalfree.nhs.uk
Ginsbergroyalfree.nhs.uk
http://dx.doi.org/10.1136/jnnp.2003.034272
Статистика с Altmetric.com
Запросить разрешения
Если вы хотите повторно использовать часть или всю эту статью, воспользуйтесь приведенной ниже ссылкой, которая приведет вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
- менингит
Когда лечение менингита может стать трудным? В целом можно выделить три основные области, вызывающие озабоченность:
Клинический диагноз — Классические симптомы и признаки острого менингита могут отсутствовать у очень молодых, очень старых и очень больных. Хронический менингит требует определенного клинического подозрения, так как опять-таки признаки менингизма могут быть минимальными или отсутствовать.
Лабораторная диагностика — Трудности могут возникнуть у пациентов, у которых исследование спинномозговой жидкости (ЦСЖ) дает типичную картину «асептического менингита» (повышенное количество лейкоцитов, преимущественно лимфоцитов, отсутствие микроорганизмов при окраске по Граму, нормальная или повышенная концентрация белка, нормальная или сниженная концентрации глюкозы) из-за широты дифференциальной диагностики, как инфекционной, так и неинфекционной (табл.
 1). В этих условиях особенно важно исключить или диагностировать туберкулез, криптококкоз и другие микозы, частично излеченные гнойный менингит, нейросифилис, болезнь Лайма, ввиду необходимости срочного лечения и последствий неэффективности лечения.
1). В этих условиях особенно важно исключить или диагностировать туберкулез, криптококкоз и другие микозы, частично излеченные гнойный менингит, нейросифилис, болезнь Лайма, ввиду необходимости срочного лечения и последствий неэффективности лечения.Лечение — Два спорных вопроса — это выбор противомикробного препарата в конкретных клинических условиях и роль лечения кортикостероидами.
Таблица 1
Причины «асептического менингита» картина спинномозговой жидкости*
В этой статье по очереди рассматриваются основные причины менингита с выделением трудностей, которые могут возникнуть при рассмотрении этих трех разделов. Наконец, синдром рецидивирующего менингита обсуждается отдельно, так как его причины и лечение могут отличаться от таковых при изолированном приступе острого менингита. Неизбежно будет дублирование содержания этой статьи и других в настоящем выпуске, но, по возможности, обсуждение здесь будет ограничено иммунокомпетентными пациентами.

ПИОГЕННЫЙ МЕНИНГИТ
Помимо общих трудностей установления клинического диагноза гнойного менингита у определенных групп пациентов, как указано выше, в случае менингококковой инфекции могут возникнуть специфические проблемы. Так, в недавней публикации одной из организаций медицинской защиты, 1 , есть предостерегающий рассказ о подростке с головной болью и лихорадкой, но без признаков менингизма, у которого была менингококковая инфекция с преобладанием септицемии, а не менингита. Хотя мозговые оболочки были относительно сохранными (по крайней мере, клинически), заболевание было тяжелым, диагностика была отсрочена, у пациента были двусторонние ампутации выше колена, гипофункция надпочечников и другие осложнения. Проблема усугубляется тем, что сыпь при менингококковом сепсисе вначале может быть малозаметной и относительно локализованной. 2 Как и сыпь, признаки менингизма могут развиваться в течение нескольких минут или часов, что требует безотказных механизмов для регулярного осмотра и передачи пациента.

Лабораторный диагноз нелеченого гнойного менингита обычно не вызывает затруднений после забора ЦСЖ. Сложный вопрос здесь заключается в том, следует ли пациенту пройти компьютерную томографию (КТ) головного мозга перед люмбальной пункцией. Недавние данные подтверждают мнение о том, что лишь очень небольшая часть пациентов с подозрением на менингит подвержены риску грыжи головного мозга после люмбальной пункции. 3 И наоборот, нормальная КТ головы не исключает образования грыжи в результате повышенного внутричерепного давления, вызванного самим менингитом. Несмотря на эти наблюдения, многие врачи чувствуют себя обязанными запросить предпункционную КТ, опасаясь судебного разбирательства. В таких обстоятельствах существует потенциальный риск для пациента от несвоевременного лечения. Безусловно, при наличии отека диска зрительного нерва, ухудшения сознания и/или очаговой неврологической симптоматики больному необходимо провести КТ головы перед люмбальной пункцией. В этих случаях внутривенное введение антибиотиков следует начинать до сканирования после взятия посевов крови (см.
 пример 1).
пример 1).Лечение гнойного менингита обязательно начинают в период, когда чувствительность возбудителя к антибиотикам неизвестна. В целом целесообразно, чтобы невролог делил ведение со специалистом по микробиологии/инфекционным заболеваниям. При появлении резистентных к пенициллину штаммов менингококка и пневмококка рекомендуется начальная эмпирическая терапия цефалоспоринами третьего поколения (цефотаксим или цефтриаксон). К этому можно добавить ванкомицин при подозрении на стафилококковую инфекцию (то есть в контексте черепно-мозговой травмы, нейрохирургического вмешательства или шунтирования ЦСЖ) или ампициллин при листериозе (новорожденные, пожилые и пациенты с ослабленным иммунитетом). Ванкомицин также добавляют в тех регионах мира, где встречаются устойчивые к цефалоспоринам пневмококки. 4 При этом резистентность к пенициллину относительно редка в Великобритании, резистентность к цефалоспоринам, к счастью, еще не проблема, и если организм чувствителен, бензилпенициллин остается лучшим препаратом.
 Поэтому автор предпочитает лечить пациентов с подозрением на менингококковый или пневмококковый менингит первоначально комбинацией бензилпенициллина и цефалоспорина, при условии отсутствия противопоказаний, с отменой цефалоспорина после установления чувствительности организма к пенициллину.
Поэтому автор предпочитает лечить пациентов с подозрением на менингококковый или пневмококковый менингит первоначально комбинацией бензилпенициллина и цефалоспорина, при условии отсутствия противопоказаний, с отменой цефалоспорина после установления чувствительности организма к пенициллину.Тематическое исследование 1
Мужчина 70-ти лет доставлен в отделение травматологии и скорой помощи в эпилептическом статусе. Предыдущая история недоступна. У него была лихорадка, но никаких локализационных признаков, насколько можно было установить, не было. Офтальмоскопия невозможна: один глаз энуклеирован, роговица с другой стороны мутная. Во время немедленных реанимационных мероприятий и контроля судорог у него взяли посев крови и ему внутривенно ввели высокие дозы бензилпенициллина. КТ черепа не показала объемного поражения, но были небольшие уровни жидкости (гноя) в боковых желудочках. При последующей люмбальной пункции получена мутная СМЖ, содержащая 2000 лейкоцитов/мкл (все полиморфы), концентрация белка 2,8 г/л, глюкоза не определялась.
 Хотя образец оказался стерильным при культивировании, грамположительные кокки были обнаружены при микроскопии и полностью чувствительны Streptococcus pneumoniae был выращен из культур крови. Пациент получил 14-дневный курс высоких доз пенициллина и полностью выздоровел.
Хотя образец оказался стерильным при культивировании, грамположительные кокки были обнаружены при микроскопии и полностью чувствительны Streptococcus pneumoniae был выращен из культур крови. Пациент получил 14-дневный курс высоких доз пенициллина и полностью выздоровел.Комментарий — Этот пациент поступил несколько лет назад, до того, как стали доступны полимеразная цепная реакция и другие современные методы диагностики. Несмотря на отрицательный результат посева ЦСЖ, предположительно являющийся следствием начальной дозы антибиотиков, все еще можно было подтвердить диагноз пневмококкового менингита при микроскопии ЦСЖ и посевах крови. Хороший результат, возможно, удивителен, учитывая общий прогноз пневмококкового менингита и его состояние при поступлении. Частично это может быть объяснено скоростью и порядком начального лечения, антибиотики назначаются немедленно, а не в ожидании компьютерной томографии и люмбальной пункции.
Хотя это может показаться старомодным, рекомендуется двухчасовое внутривенное введение пенициллина. 5 Таким образом, пациенты сначала получают болюсно 2,4 г бензилпенициллина, а затем 1,2 г каждые два часа, пока не появятся признаки клинического улучшения (обычно в течение 48–72 часов), после чего режим может быть смягчен до четырех или шести часов в сутки. , хотя и с той же общей суточной дозой (14,4 г). Причина такого интенсивного подхода двояка. Во-первых, это может обеспечить более постоянную высокую концентрацию антибиотика в спинномозговой жидкости. Во-вторых, что более важно, она покрывает риск пропуска приема дозы (9).0089 темп медперсонал). Если доза непреднамеренно не будет введена в течение двух часов, то пациент будет обходиться без антибиотиков в течение четырех часов, и, вероятно, никакого вреда не будет. Но если пациент получает пенициллин каждые четыре или шесть часов и пропустит дозу, он или она будет обходиться без препарата в течение восьми или 12 часов с потенциально серьезными последствиями в контексте гнойного менингита.

Роль кортикостероидов в экстренном лечении острого бактериального менингита становится все более очевидной. В течение нескольких лет были данные в пользу лечения дексаметазоном в течение первых 2–4 дней для предотвращения аудиологических осложнений у детей с Haemophilus influenzae менингит (теперь редко после введения вакцины). Недавнее исследование показало, что у взрослых с пиогенным менингитом раннее лечение дексаметазоном улучшает исход (заболеваемость и смертность) и не увеличивает риск желудочно-кишечного кровотечения. 6 Особенно обнадеживающие результаты были получены в подгруппе с пневмококковым менингитом. Но все еще существуют теоретические и практические опасения по поводу повсеместного использования стероидов в таких условиях. При появлении устойчивых к антибиотикам штаммов пневмококка необходимо учитывать влияние кортикостероидов на проникновение антибиотиков в ЦСЖ. По крайней мере, при экспериментальном менингите у животных сопутствующие стероиды снижают проникновение ванкомицина в спинномозговую жидкость.

Еще одной проблемой является риск того, что дополнительный прием дексаметазона может маскировать клинические признаки неэффективности антибиотиков, что заставляет некоторых авторов рекомендовать повторную люмбальную пункцию через 24–48 часов после начала заболевания для подтверждения микробиологического улучшения. 4 Даже в современную эпоху пневмококковый менингит остается разрушительной болезнью. 7 Одного лечения антибиотиками недостаточно. С учетом вышеизложенных предостережений адъювантные стероиды, вероятно, имеют ограниченную пользу, но есть надежда, что в будущем появятся более специфические противовоспалительные средства, направленные, например, против цитокинов спинномозговой жидкости, матриксных металлопротеиназ и активных форм кислорода.
ТУБЕРКУЛЕЗНЫЙ МЕНИНГИТ
Менингеальная инфекция, вызываемая Mycobacterium tuberculosis , является типичным примером формы менингита, при которой регулярно возникают трудности в диагностике и лечении.
 Факт остается фактом: до сих пор не существует единого метода диагностики, который был бы одновременно достаточно быстрым и чувствительным. Поэтому неизбежно, что многие пациенты будут получать противотуберкулезную химиотерапию без подтвержденного диагноза. Врач должен сбалансировать риски отсрочки лечения с рисками основных побочных эффектов лекарств, особенно гепатотоксичности.
Факт остается фактом: до сих пор не существует единого метода диагностики, который был бы одновременно достаточно быстрым и чувствительным. Поэтому неизбежно, что многие пациенты будут получать противотуберкулезную химиотерапию без подтвержденного диагноза. Врач должен сбалансировать риски отсрочки лечения с рисками основных побочных эффектов лекарств, особенно гепатотоксичности.Начальная клиническая и лабораторная картина туберкулезного менингита (ТБМ) относительно неспецифична и напоминает многие другие причины подострого менингита. Как правило, головная боль, лихорадка и менингизм прогрессируют до комы в течение нескольких дней (иногда недель), СМЖ является лимфоцитарной с низкой концентрацией глюкозы, хотя описано много атипичных проявлений. Индекс клинического подозрения будет повышен в группах риска: этнических меньшинствах, иммигрантах и людях с ослабленным иммунитетом. Другие предикторы ТБМ недавно были выявлены у взрослого населения Вьетнама: более молодой возраст, большая продолжительность болезни, относительно более низкое количество лейкоцитов в крови и общее количество лейкоцитов в спинномозговой жидкости, а также более низкий процент нейтрофилов в спинномозговой жидкости.
 8
8 Лабораторное подтверждение ТБМ может быть достигнуто несколькими способами, каждый из которых имеет свои недостатки. Золотым стандартом в течение многих лет было и остается выявление туберкулезных палочек в ЦСЖ с помощью микроскопии и/или посева. Однако прямое микроскопическое исследование спинномозговой жидкости, как известно, чувствительно к объему образца и времени, затраченному на поиск кислото-спиртоустойчивых бацилл. Несмотря на совершенствование технологий, посев занимает слишком много времени для ранней диагностики. Ее ценность заключается в последующем подтверждении ТБМ у больных, начавших противотуберкулезную химиотерапию исключительно по клиническим показаниям.
Частота ложноотрицательных результатов прямого мазка и задержка в получении результатов посева побудили к поиску альтернативных диагностических тестов, основанных на современных молекулярных методах. Один из подходов заключается в измерении суррогатного маркера, такого как активность аденозиндезаминазы в спинномозговой жидкости.
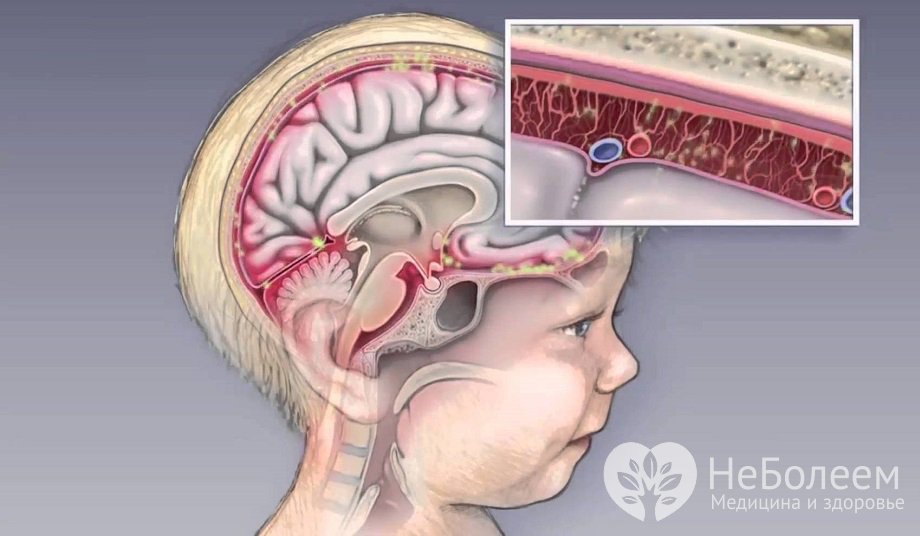 Активность этого фермента повышена у пациентов с ТБМ, но он не может надежно отличить туберкулез от важных дифференциальных диагнозов, включая частично вылеченный гнойный менингит. Выявление М туберкулеза нуклеиновой кислоты в спинномозговой жидкости с помощью полимеразной цепной реакции (ПЦР) и родственных методов является более многообещающим. При этом чувствительность ПЦР, вероятно, ничем не отличается от чувствительности тщательно проанализированного мазка. Преимущество ПЦР заключается в том, что у пациентов, у которых СМЖ была взята после начала противотуберкулезного лечения, поскольку микобактериальная нуклеиновая кислота, вероятно, все еще может быть обнаружена, но чувствительность мазка и культуры резко снизится.
Активность этого фермента повышена у пациентов с ТБМ, но он не может надежно отличить туберкулез от важных дифференциальных диагнозов, включая частично вылеченный гнойный менингит. Выявление М туберкулеза нуклеиновой кислоты в спинномозговой жидкости с помощью полимеразной цепной реакции (ПЦР) и родственных методов является более многообещающим. При этом чувствительность ПЦР, вероятно, ничем не отличается от чувствительности тщательно проанализированного мазка. Преимущество ПЦР заключается в том, что у пациентов, у которых СМЖ была взята после начала противотуберкулезного лечения, поскольку микобактериальная нуклеиновая кислота, вероятно, все еще может быть обнаружена, но чувствительность мазка и культуры резко снизится.Другие исследования, используемые у пациентов с подозрением на ТБМ, включают туберкулиновую кожную пробу, но она может дать как ложноположительные, так и ложноотрицательные результаты. Грудь 9Луч 0089 x может показать милиарный вид в небольшой части случаев.
 Визуализация головного мозга с помощью КТ или магнитно-резонансной томографии (МРТ) может выявить гидроцефалию или базальное менингеальное усиление при ТБМ, но эти проявления неспецифичны и свойственны другим подострым и хроническим менингитам. У значительной части пациентов с ТБМ визуализация будет нормальной. Туберкулемы встречаются лишь у меньшинства. В совокупности с необходимостью раннего лечения для снижения вероятности летального исхода или тяжелых осложнений все эти соображения означают, что в целом лучше начинать лечение без промедления у пациента с подозрением на ТБМ, поскольку диагностическое подтверждение будет получено позже.
Визуализация головного мозга с помощью КТ или магнитно-резонансной томографии (МРТ) может выявить гидроцефалию или базальное менингеальное усиление при ТБМ, но эти проявления неспецифичны и свойственны другим подострым и хроническим менингитам. У значительной части пациентов с ТБМ визуализация будет нормальной. Туберкулемы встречаются лишь у меньшинства. В совокупности с необходимостью раннего лечения для снижения вероятности летального исхода или тяжелых осложнений все эти соображения означают, что в целом лучше начинать лечение без промедления у пациента с подозрением на ТБМ, поскольку диагностическое подтверждение будет получено позже.Медикаментозное лечение ТБМ продолжает создавать проблемы. В отличие от туберкулеза легких, отсутствуют четкие рекомендации по выбору схемы и продолжительности лечения. По аналогии с заболеванием легких пациенты обычно получают интенсивный период лечения, а затем фазу продолжения. При ТБМ вначале назначают четыре противотуберкулезных препарата: изониазид (с пиридоксиновой оболочкой), рифампицин, пиразинамид и еще один, обычно этамбутол или стрептомицин.
 Из них изониазид, вероятно, является наиболее важным, учитывая его способность достигать высоких концентраций в спинномозговой жидкости и его бактерицидную активность. Изониазид и рифампицин продолжают принимать в поддерживающей фазе, пиразинамид также часто используют на протяжении всего курса. Хотя в некоторых сообщениях предполагается, что шестимесячный общий курс лечения достаточен для ТБМ, автор использует четыре препарата в течение трех месяцев, а затем три препарата в течение еще девяти месяцев.
Из них изониазид, вероятно, является наиболее важным, учитывая его способность достигать высоких концентраций в спинномозговой жидкости и его бактерицидную активность. Изониазид и рифампицин продолжают принимать в поддерживающей фазе, пиразинамид также часто используют на протяжении всего курса. Хотя в некоторых сообщениях предполагается, что шестимесячный общий курс лечения достаточен для ТБМ, автор использует четыре препарата в течение трех месяцев, а затем три препарата в течение еще девяти месяцев.Ответ постепенный — клинического улучшения может не быть в первые две недели — и даже после одного года лечения могут наблюдаться рецидивы. На этом этапе может быть трудно решить, вызван ли рецидив продолжающейся инфекцией или парадоксальной реакцией на лечение. Позднее распространение туберкулемы является хорошо известным, хотя и не до конца изученным, иммунологическим явлением. В таких обстоятельствах продолжение лечения комбинацией противотуберкулезных препаратов и высоких доз кортикостероидов является эмпирическим, но неизбежным, пока не будет видна стабилизация и начало разрешения.
 Использование дополнительных кортикостероидов в начале курса противотуберкулезного лечения остается спорным. 9 Есть более убедительные доказательства пользы для детей. У взрослых показанием является кома при поступлении. Доза обычно составляет 16 мг дексаметазона в день (или эквивалентная высокая доза преднизолона) в течение первых 2–4 недель противотуберкулезного лечения, а затем снижается до нуля в течение аналогичного периода.
Использование дополнительных кортикостероидов в начале курса противотуберкулезного лечения остается спорным. 9 Есть более убедительные доказательства пользы для детей. У взрослых показанием является кома при поступлении. Доза обычно составляет 16 мг дексаметазона в день (или эквивалентная высокая доза преднизолона) в течение первых 2–4 недель противотуберкулезного лечения, а затем снижается до нуля в течение аналогичного периода.Другие проблемы в лечении ТБМ включают в себя проблему болезни с множественной лекарственной устойчивостью, на которую нет простого ответа. Теоретически пациентов с множественной лекарственной устойчивостью ТБМ следует лечить в соответствии с профилем лекарственной устойчивости возбудителя в каждом отдельном случае. Однако к тому времени, когда такая информация станет доступной, пациент вполне может умереть, хотя обнаружение мутаций, кодирующих специфическую лекарственную устойчивость, может позволить более быструю характеристику резистентного заболевания.

Роль нейрохирургии в лечении ТБМ неясна. Если у пациента, получающего противотуберкулезное лечение, наблюдается ухудшение уровня сознания или появляются новые физические признаки, необходима срочная повторная визуализация, в частности, поиск гидроцефалии и абсцесса, наличие которых потребует заключения нейрохирурга.
ДРУГИЕ БАКТЕРИИ
В то время как пиогенный менингит и ТБМ требуют неотложных терапевтических решений, другие бактерии могут проявляться более лениво и могут быть связаны с преимущественно лимфоцитарной спинномозговой жидкостью. Потенциально наиболее хронический менингит возникает при сифилисе, хотя поздние проявления в настоящее время встречаются редко. Другая спирохета, Borrelia burgdorferi вызывает как острые, так и хронические неврологические осложнения. Острый нейроборрелиоз Лайма может клинически проявляться ассоциацией лимфоцитарного менингита с болезненной радикулопатией или краниальными нейропатиями, как правило, двусторонним параличом лица.
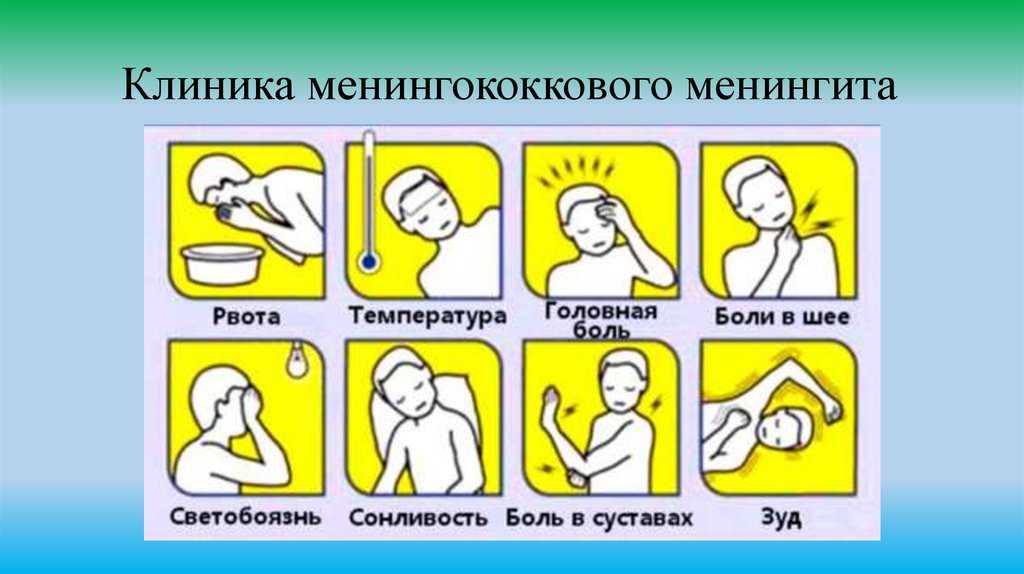 Диагнозу менингита, вызванного третьей группой спирохет, лептоспирозом, обычно помогает знание профессии больного и наличие клинических признаков в других системах. Профессиональный риск также может привести к диагностике бруцеллеза, который может проявляться картиной асептического менингита. Наконец, микоплазменная инфекция может вызвать лимфоцитарный менингит, диагноз которого основывается на серологических тестах (холодовые агглютинины и антимикоплазменные антитела) или обнаружении микроорганизма с помощью ПЦР.
Диагнозу менингита, вызванного третьей группой спирохет, лептоспирозом, обычно помогает знание профессии больного и наличие клинических признаков в других системах. Профессиональный риск также может привести к диагностике бруцеллеза, который может проявляться картиной асептического менингита. Наконец, микоплазменная инфекция может вызвать лимфоцитарный менингит, диагноз которого основывается на серологических тестах (холодовые агглютинины и антимикоплазменные антитела) или обнаружении микроорганизма с помощью ПЦР.ВИРУСНЫЙ МЕНИНГИТ
Вирусная инфекция является наиболее частой причиной острого асептического менингита. Были вовлечены различные вирусы (таблица 2). Очень часто возбудитель никогда не идентифицируется, или получение серологического подтверждения той или иной вирусной инфекции задерживается, хотя ПЦР повышает скорость микробиологической диагностики. Отсутствие информации о конкретной вирусной причине может привести к первоначальной диагностической путанице, учитывая диапазон альтернатив (таблица 1).
 В частности, вирусный менингит может проявляться внезапным появлением головной боли и менингизма, что имитирует субарахноидальное кровоизлияние. Лечение вирусного менингита симптоматическое, и в подавляющем большинстве случаев это состояние самокупируется.
В частности, вирусный менингит может проявляться внезапным появлением головной боли и менингизма, что имитирует субарахноидальное кровоизлияние. Лечение вирусного менингита симптоматическое, и в подавляющем большинстве случаев это состояние самокупируется.Таблица 2
Причины вирусного менингита
ГРИБКОВАЯ ИНФЕКЦИЯ
Хотя криптококковый менингит обычно наблюдается у пациентов с дефектной иммунной системой, он может возникать и у иммунокомпетентных лиц. Он проявляется как подострый или хронический менингит, напоминающий ТБМ. Описаны и другие, более сложные проявления, включая отдельные сообщения о распространенном синдроме нижних двигательных нейронов. Такие причудливые аномалии, которые могут возникать при других хронических менингитах, являются одним из оснований для проверки спинномозговой жидкости у пациентов, обследуемых при подозрении на заболевание двигательных нейронов. Другие причины грибкового менингита зависят от географии — например, кокцидиомикоз на юго-западе США, в Центральной и Южной Америке — что подчеркивает необходимость получения подробного анамнеза у пациентов с атипичным менингитом.

PROTOZOA AND METAZOA
Заболевание, неотличимое от острого бактериального менингита, возникает в результате заражения паразитом Naegleria fowleri . Ключом к тому, что это является причиной, является история воздействия. Naegleria встречается в теплой стоячей воде и почве, и пациенты, обычно мальчики или молодые взрослые мужчины, заражаются, плавая или играя вблизи таких мест. При окраске по Граму никакие микроорганизмы не обнаруживаются, но при прямой микроскопии свежего теплого мазка спинномозговой жидкости можно обнаружить подвижные трофозоиты. Другой простейший, Acanthamoeba вызывает более хронический гранулематозный менингоэнцефалит, который очень трудно диагностировать при жизни.
Легочный червь крысы, Angiostrongylus cantonensis , вызывает эозинофильный менингит в различных частях мира, первоначально в тихоокеанских регионах, но теперь распространился в Африке, Индии, на Дальнем Востоке и в других местах. Заражение человека происходит через зараженную пищу.
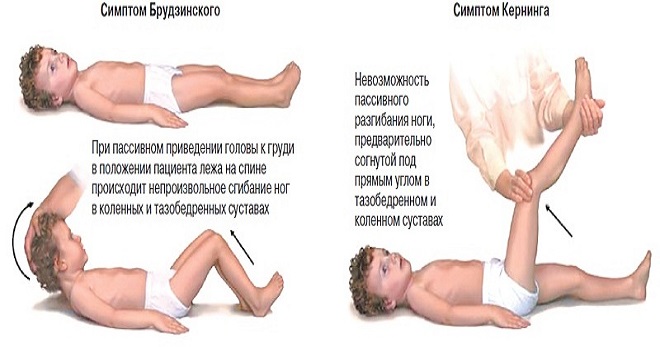 Несмотря на неприятную мысль о заражении головного мозга живыми червями, большинство пациентов полностью выздоравливают без специального лечения. Эозинофильный менингит также редко может быть вызван другой нематодой, Гнатостома или цистицеркоз.
Несмотря на неприятную мысль о заражении головного мозга живыми червями, большинство пациентов полностью выздоравливают без специального лечения. Эозинофильный менингит также редко может быть вызван другой нематодой, Гнатостома или цистицеркоз.НЕИНФЕКЦИОННЫЕ ПРИЧИНЫ
Неинфекционные причины асептического менингита перечислены в таблице 1. Возможные рецидивы более подробно описаны ниже. Если концентрация глюкозы в спинномозговой жидкости очень низкая, то причина, скорее всего, носит злокачественный характер (карцинома, лимфома, лейкемия), а не ТБМ у пациентов в Великобритании, которые не входят в группу риска по туберкулезу. Особые трудности могут возникнуть при дифференциации саркоидоза от туберкулеза, и пациентам может потребоваться лечение обоих заболеваний. Однако клинический контекст может быть полезен (см. пример 2).
РЕЦИДИВНЫЙ МЕНИНГИТ
Рецидивирующий менингококковый менингит связан с иммунодефицитными состояниями, особенно с дефектами системы комплемента и агаммаглобулинемией.
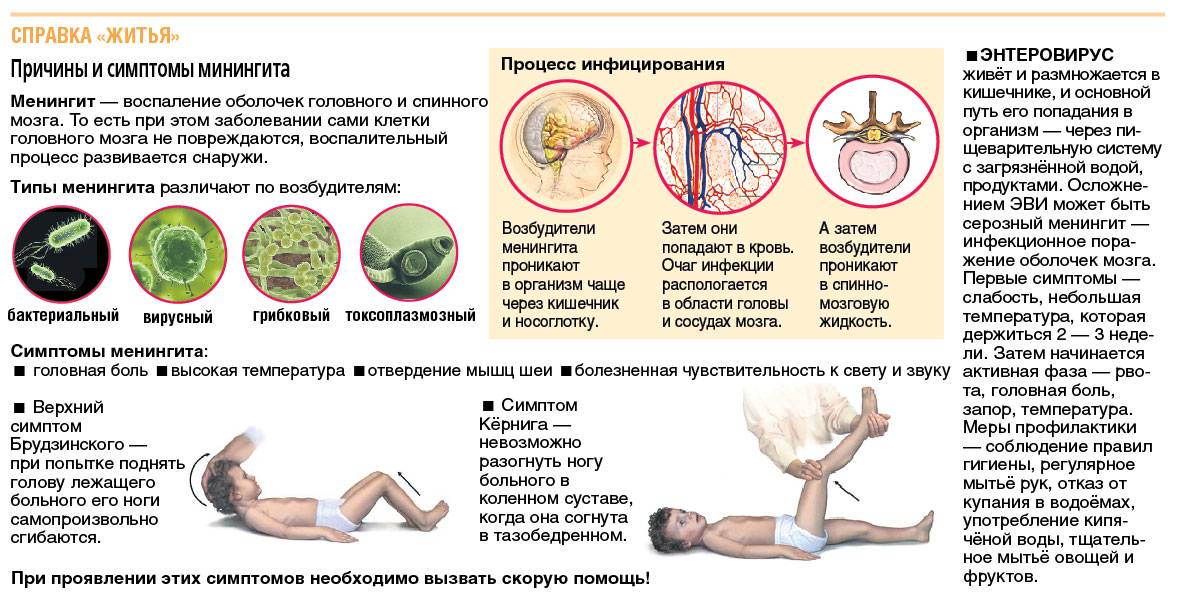 Чаще рецидивирующий пиогенный менингит подразумевает анатомическую связь между ликворным пространством и поверхностью кожи или нестерильной полостью тела. Такие поражения могут быть врожденными или приобретенными. Врожденные дефекты обычно затрагивают основание черепа или среднее ухо, хотя вдоль позвоночного столба могут быть обнаружены персистирующие кожные синусы, возникающие в результате неполного закрытия нервной трубки. Другие редкие врожденные поражения включают нейроэнтеральные свищи и кисты. Эти аномалии обычно проявляются в детстве, но есть и исключения (см. пример 3).
Чаще рецидивирующий пиогенный менингит подразумевает анатомическую связь между ликворным пространством и поверхностью кожи или нестерильной полостью тела. Такие поражения могут быть врожденными или приобретенными. Врожденные дефекты обычно затрагивают основание черепа или среднее ухо, хотя вдоль позвоночного столба могут быть обнаружены персистирующие кожные синусы, возникающие в результате неполного закрытия нервной трубки. Другие редкие врожденные поражения включают нейроэнтеральные свищи и кисты. Эти аномалии обычно проявляются в детстве, но есть и исключения (см. пример 3).Приобретенные дефекты чаще всего наблюдаются в связи с черепно-мозговой травмой или нейрохирургическим вмешательством. Классическим поражением является перелом нежной решетчатой пластинки решетчатой кости. Очень часто травма, вызывающая дефект основания черепа, относительно незначительна и возникает за годы до первого эпизода менингита, к тому времени о нем можно забыть. Наличие ликворной ринореи или отореи, конечно, является ценным ключом.
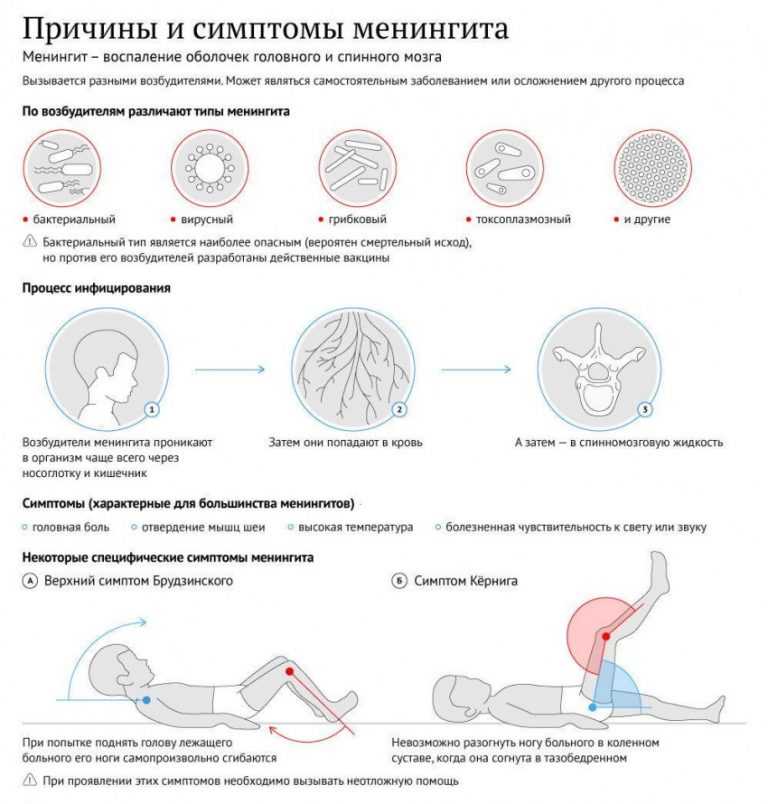 Однако их отсутствие не исключает сообщения ликворного пространства с полостью носа или средним ухом как причины рецидивирующего гнойного менингита. И наоборот, прозрачные жидкие выделения из носа могут ввести в заблуждение. Доказательство того, что это ЦСЖ, в течение многих лет основывалось на присутствии глюкозы, но β-2 (тау) трансферрин является более специфическим маркером ЦСЖ. Даже при наличии ликвореи точная локализация ликвореи (в качестве прелюдии к хирургическому закрытию) часто затруднена. Предыдущие громоздкие методы, включающие инстилляции изотопа в поясничную спинномозговую жидкость и отслеживание его пути с помощью сцинтиграфии, в значительной степени были заменены КТ и МРТ высокого разрешения, а при необходимости — КТ-цистернографией (рис. 1).
Однако их отсутствие не исключает сообщения ликворного пространства с полостью носа или средним ухом как причины рецидивирующего гнойного менингита. И наоборот, прозрачные жидкие выделения из носа могут ввести в заблуждение. Доказательство того, что это ЦСЖ, в течение многих лет основывалось на присутствии глюкозы, но β-2 (тау) трансферрин является более специфическим маркером ЦСЖ. Даже при наличии ликвореи точная локализация ликвореи (в качестве прелюдии к хирургическому закрытию) часто затруднена. Предыдущие громоздкие методы, включающие инстилляции изотопа в поясничную спинномозговую жидкость и отслеживание его пути с помощью сцинтиграфии, в значительной степени были заменены КТ и МРТ высокого разрешения, а при необходимости — КТ-цистернографией (рис. 1).Рисунок 1
КТ-цистернограмма (коронарный реформат), показывающая утечку интратекально введенного контрастного вещества в воздушные клетки решетчатой кости справа (стрелка) у 50-летней женщины с ликворной ринореей и рецидивирующим пиогенным менингитом.

Практический пример 2
31-летний мужчина афро-карибского происхождения поступил с подострым прогрессирующим течением шаткой походки и неуклюжими руками. При осмотре сухожильные рефлексы оживлены, а подошвенные реакции снижены. Нарушена чувствительность суставов в руках и ногах. На МРТ выявлено крупное внутреннее поражение верхнего шейного отдела спинного мозга, предположительно воспалительного характера. ЦСЖ содержал 11 лимфоцитов/мкл с нормальной концентрацией белка и глюкозы. Уровень сывороточного ангиотензинпревращающего фермента был сильно повышен, и сканирование с галлием показало аномалии, типичные для саркоидоза. Был поставлен диагноз вероятный нейросаркоидоз. Его лечили высокими дозами кортикостероидов, снижая их до нуля, и он полностью выздоровел клинически и рентгенологически. Два года спустя у него развилась головная боль, которая усиливалась в течение двух недель. К этому времени имел место легкий менингизм, но без очаговой неврологической симптоматики.
 Температура у него была 37,5°С. КТ черепа и последующая МРТ были в норме. ЦСЖ содержала 150 лейкоцитов/мкл, все лимфоциты, с нормальной концентрацией белка и глюкозы. При окраске по Граму не было обнаружено никаких организмов, а при детальном исследовании, включая ПЦР, не было признаков инфекции в ЦСЖ. Его симптомы снова исчезли благодаря сокращенному курсу стероидов и отсутствию другого лечения.
Температура у него была 37,5°С. КТ черепа и последующая МРТ были в норме. ЦСЖ содержала 150 лейкоцитов/мкл, все лимфоциты, с нормальной концентрацией белка и глюкозы. При окраске по Граму не было обнаружено никаких организмов, а при детальном исследовании, включая ПЦР, не было признаков инфекции в ЦСЖ. Его симптомы снова исчезли благодаря сокращенному курсу стероидов и отсутствию другого лечения.Комментарий — Анамнез этого пациента вселил в его врачей достаточную уверенность для лечения эпизода асептического менингита только стероидами, несмотря на умеренную лихорадку. Без этого анамнеза лечение было бы более трудным, хотя нормальная концентрация глюкозы в спинномозговой жидкости обнадеживает. Нормальная глюкоза в спинномозговой жидкости ни в коем случае не является правилом для саркоидоза. Нередко пациента лечат одновременно от нейросаркоидоза и ТБМ, по крайней мере, до получения результатов М.tuberculosis Известно культур, иногда для полного курса противотуберкулезного лечения, в зависимости от индекса клинического подозрения.

Практический пример 3
У 39-летней женщины развился молниеносный гнойный менингит после операции по поводу геморроя. При люмбальной пункции получена высокогнойная ликворная жидкость, содержащая множественные кишечные микроорганизмы. Больной скончался от сильнейшей инфекции. При вскрытии был обнаружен врожденный синус, идущий от натальной расщелины до спинномозгового канала.
Комментарий — Примечательно, что первое (и единственное) обращение этого пациента с менингитом было отложено до зрелого возраста ввиду обнаружения врожденного дефекта в уязвимом месте для проникновения бактерий.
Как правило, лечение рецидивирующего гнойного менингита заключается в проведении стандартного лечения острого эпизода с применением соответствующих антибиотиков и поддерживающих мер, а затем, если возможно, коррекции лежащего в основе иммунологического или анатомического дефекта.
 Последнее может потребовать хирургического закрытия, но некоторые поражения поддаются консервативным мерам (постельный режим с поднятой головой и избегание напряжения и других маневров, которые могут повысить внутричерепное давление; повторные люмбальные пункции, например, после операции у нейрохирургических пациентов).
Последнее может потребовать хирургического закрытия, но некоторые поражения поддаются консервативным мерам (постельный режим с поднятой головой и избегание напряжения и других маневров, которые могут повысить внутричерепное давление; повторные люмбальные пункции, например, после операции у нейрохирургических пациентов).Причины рецидивирующего асептического менингита многочисленны. Многие из них приведены в таблице 1, но этот список может сбить с толку, если применить его к лечению отдельных пациентов. Лучше сгруппировать причины следующим образом, чтобы не пропустить соответствующие расследования:
Инфекция — Хронический инфекционный менингит может проявляться повторяющимися клиническими эпизодами, разделенными бессимптомными периодами, даже если ЦСЖ ненормальный на всем протяжении. Эту картину можно наблюдать при сифилисе, бруцеллезе, болезни Лайма, грибковом менингите и вирусе иммунодефицита человека (ВИЧ). Для других организмов применяется другой механизм подлинной реактивации латентной инфекции.
 Яркими примерами здесь являются вирус простого герпеса (ВПГ), вирус Эпштейна-Барра (ВЭБ) и Токсоплазма .
Яркими примерами здесь являются вирус простого герпеса (ВПГ), вирус Эпштейна-Барра (ВЭБ) и Токсоплазма .Структурные поражения — Рецидивирующий химический менингит возникает, когда структурные поражения вдоль оси головного мозга периодически выделяют свое содержимое в спинномозговую жидкость. Это явление хорошо известно для краниофарингиом, эпидермоидных кист и глиом, но описаны и другие причины.
Лекарства — Многие лекарства связаны с риском рецидивирующего асептического менингита (таблица 3). Этот список далеко не исчерпывающий — в отдельных сообщениях о случаях замешано множество других агентов.
Хронические воспалительные заболевания (и другие неинфекционные причины) — Рецидивирующий асептический менингит является признанным признаком саркоидоза, волчанки и других заболеваний соединительной ткани, васкулита, болезни Бехчета и рецидивирующего наследственного полисерозита.
 Синдром Фогта-Коянаги-Харада — очень редкое состояние, при котором асептический менингит сочетается с нейросенсорной глухотой, увеитом, кровоизлияниями в сетчатку и депигментацией кожи и волос. Мигрень редко может проявляться лихорадкой, симптомами, указывающими на менингоэнцефалит, и плеоцитозом спинномозговой жидкости, но это должен быть диагноз исключения.
Синдром Фогта-Коянаги-Харада — очень редкое состояние, при котором асептический менингит сочетается с нейросенсорной глухотой, увеитом, кровоизлияниями в сетчатку и депигментацией кожи и волос. Мигрень редко может проявляться лихорадкой, симптомами, указывающими на менингоэнцефалит, и плеоцитозом спинномозговой жидкости, но это должен быть диагноз исключения.
Таблица 3
Препараты, связанные с риском рецидивирующего асептического менингита
Синдром доброкачественного рецидивирующего асептического менингита неизвестной этиологии называется менингитом Молларета. У пациентов обычно возникают эпизоды лихорадки и менингизма с внезапным началом, длящиеся 3–4 дня. Изредка отмечаются судороги и очаговые неврологические симптомы. Затем они возвращаются к норме на недели, месяцы или годы до следующего эпизода. Обычно после нескольких приступов состояние как бы «выгорает» в течение нескольких лет. Исследование спинномозговой жидкости во время приступа показывает плеоцитоз, иногда несколько тысяч клеток на микролитр, с лимфоцитами, нейтрофилами и так называемыми «клетками Молларета» — крупными рыхлыми клетками со слабо окрашивающейся вакуолизированной цитоплазмой.
 Эти клетки первоначально считались эндотелиальными, но в настоящее время считаются активированными макрофагами и не являются патогномоничными для заболевания. Сохранится ли термин «менингит Молларета» после обнаружения связи с ВПГ (обычно ВПГ-2) у многих из этих пациентов 10 — это и семантическая, и практическая проблема. Роль ацикловира в профилактике или лечении обострений еще предстоит установить.
Эти клетки первоначально считались эндотелиальными, но в настоящее время считаются активированными макрофагами и не являются патогномоничными для заболевания. Сохранится ли термин «менингит Молларета» после обнаружения связи с ВПГ (обычно ВПГ-2) у многих из этих пациентов 10 — это и семантическая, и практическая проблема. Роль ацикловира в профилактике или лечении обострений еще предстоит установить.Благодарности
Я благодарю доктора Ллойда Сэви, консультанта-нейрорадиолога, за разрешение воспроизвести рис. 1.
ССЫЛКИ
- ↵
Кавана С . Диагностика острой головной боли: как избежать ловушек – практическое руководство. Справочник по MPS 2003; Великобритания № 3:8–14. ▸ «Но по милости Божией идет…»
- ↵
Давенпорт Р . Острая головная боль в отделении неотложной помощи. J Neurol Neurosurg Psychiatry 2002; 72 (дополнение II): ii33–7.
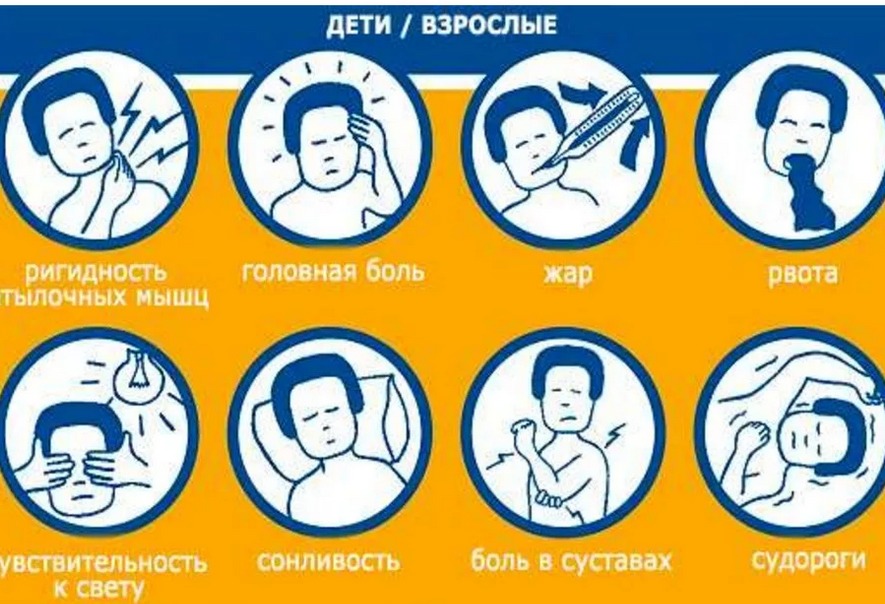 ▸ Четкое резюме дифференциальной диагностики острой головной боли.
▸ Четкое резюме дифференциальной диагностики острой головной боли. - ↵
Хасбун Р. , Абрахамс Дж., Джекел Дж., и др. Компьютерная томография головы перед люмбальной пункцией у взрослых с подозрением на менингит. N Engl J Med 2001; 345: 1727–33. ▸ Это исследование подтверждает, что лишь небольшая часть пациентов с подозрением на менингит подвержены риску возникновения церебральной грыжи после люмбальной пункции.
- ↵
Quagliarello VJ , Шельда WM. Лечение бактериального менингита. N Engl J Med1997;336:708–16. ▸ Окончательный счет.
- ↵
Гинзберг Л. , Кеннеди Д.Х. Менингит, бактериальный. В: Паундер Р., Гамильтон М., ред. Справочник по современной диагностике и лечению. Эдинбург: Черчилль Ливингстон, 19 лет.
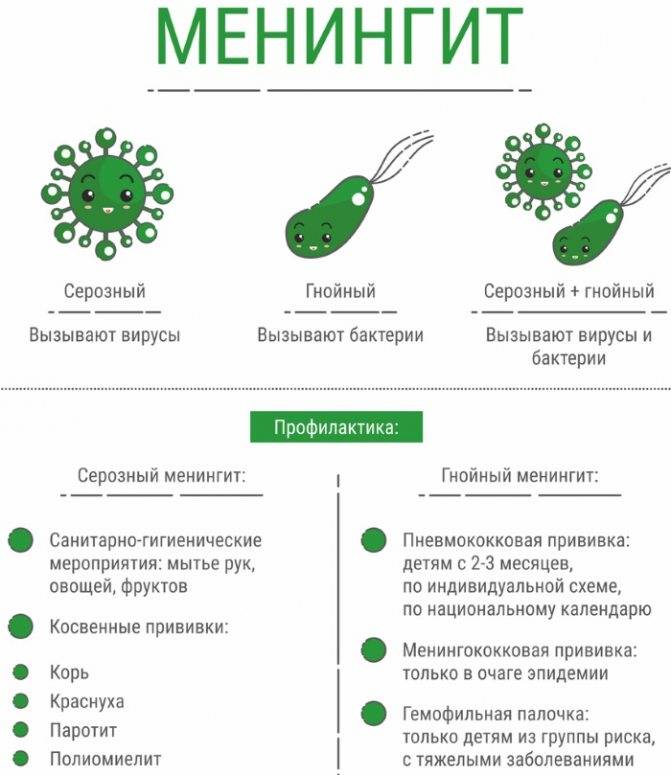 95. ▸ Краткое изложение диагностики и лечения гнойного менингита.
95. ▸ Краткое изложение диагностики и лечения гнойного менингита. - ↵
de Gans J , van de Beek D, для европейских исследователей дексаметазона в исследовании бактериального менингита у взрослых. Дексаметазон у взрослых с бактериальным менингитом. N Engl J Med2002;347:1549–56. ▸ Доказательства положительного эффекта раннего лечения кортикостероидами.
- ↵
Kastenbauer S , Pfister H-W. Пневмококковый менингит у взрослых. Мозг 2003; 126: 1015–25. ▸ Осложнения и прогноз у большой группы пациентов.
- ↵
Thwaites GE , Chau TT, Stepniewska K, et al. Диагностика туберкулезного менингита у взрослых с использованием клинических и лабораторных признаков. Ланцет 2002; 360: 1287–92. ▸ Диагностическое правило для использования, особенно в условиях ограниченных микробиологических ресурсов.



