Открытое овальное окно у грудничка: ОТКРЫТОЕ ОВАЛЬНОЕ ОКНО В СЕРДЦЕ У РЕБЕНКА – ООО «Клиника Евромед»
ОТКРЫТОЕ ОВАЛЬНОЕ ОКНО В СЕРДЦЕ У РЕБЕНКА – ООО «Клиника Евромед»
Тревожные глаза родителей, напуганный непонятной ситуацией малыш и, такие зловеще звучащие, буквы: ООО.
Любимые наши пациенты, а также их родители, в насыщенной информацией жизни настал момент, когда стоит определится, что действительно требует неотложного внимания с Вашей (и нашей) стороны, а что лечения, в каком объеме и какой последовательности.
Наиболее часто встает вопрос — ачто такое и чем грозит моему малышу функционирующее (открытое) овальное окно. Давайте разберемся!
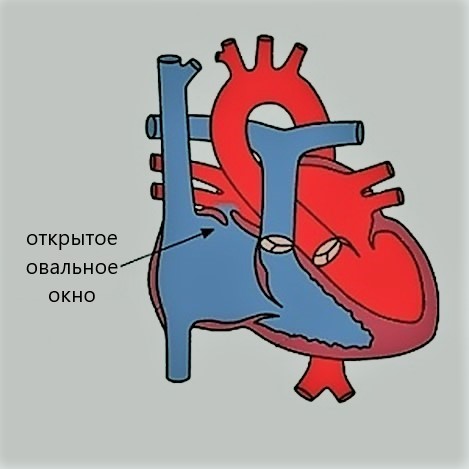
Открытое овальное окно — это естественная составляющая кровообращения маленького человечка в период пребывания внутри мамы. Кровь, богатая кислородом, через пуповинку поступает по аранциеву (печеночному) протоку в нижнюю полую вену и сердечко малыша, а именно в правое предсердие и далее в легкие. Но внутриутробно ребенок не дышит кислородом из атмосферного воздуха и часть крови идет на развитие легочной ткани, а оставшийся объем через овальное окно сбрасывается в левое предсердие- левый желудочек, из него в аорту и дальше в общий кровоток. На рисунке из атласа под ред. Szentagothai(1973) это представлено наглядно:
На рисунке из атласа под ред. Szentagothai(1973) это представлено наглядно:
Собственно говоря, именно наличие этого маленького отверстияв межпредсердной перегородке всочетании с открытым артериальным(боталловым) протоком (связывает аорту и легочной ствол) и функционирующим аранциевым протоком(переносит ребенку питательные вещества и кислород из плаценты) дает возможность Человеку развиватьсяв самом начале жизненного пути.
С первым вдохом — при рождении малыша — давление в левых отделах сердца превышает давление в правых и клапан овального окна прикрывается. У 30% взрослых людей (не предъявляющих жалоб на здоровье) полной герметизации между предсердиями нет. Большинство мировых ученых не считают открытое овальное окно врожденным пороком сердца потому, что у большинства людей, погибших в чрезвычайных ситуациях (при дорожно- транспортных проишествиях, землетрясениях, отравлениях и т.д.) без каких-либо изменений во внутренних органахпатологоанатомы находят открытое овальное окно.
Другими словами, функционирующее овальное окно никак не сказывается на нормальном развитии ребенка, так как оно прикрывается клапаном со стороны левого предсердия вследствие более высокого давления. В настоящее время в России открытоеовальное окно относят к малым аномалия сердца, а в странах Европы даже не выносят в заключение при УЗИсердца, лишь указав в тексте.
Хочется обратить внимание родителей, что отличие дефектамежпредсердной перегородки ( а это уже порок сердца ) от функционирующего овального окнасостоит в том, что при истинном дефекте перегородки имеет место недостаточность ткани, а при функционирующем окне есть клапан, который открывается только в случае экстренной нагрузки на сердце (плач- крик ребенка, кормление, натуживание, кросс, жара (= потеря жидкости), повышенная температура при инфекциях, сердцебиение при эмоциях (и положительных, и отрицательных). Поэтомуне при каждом ультразвуковом исследовании можно увидеть сброс через перегородку,и собственно задача врача состоит в контроле за размерами камер сердца, потому что овальное окно — это естественное состояние организма, а дефект(«дырочка») перегородки — это проблема и полости сердца расширяются больше нормы для возраста и весаребенка.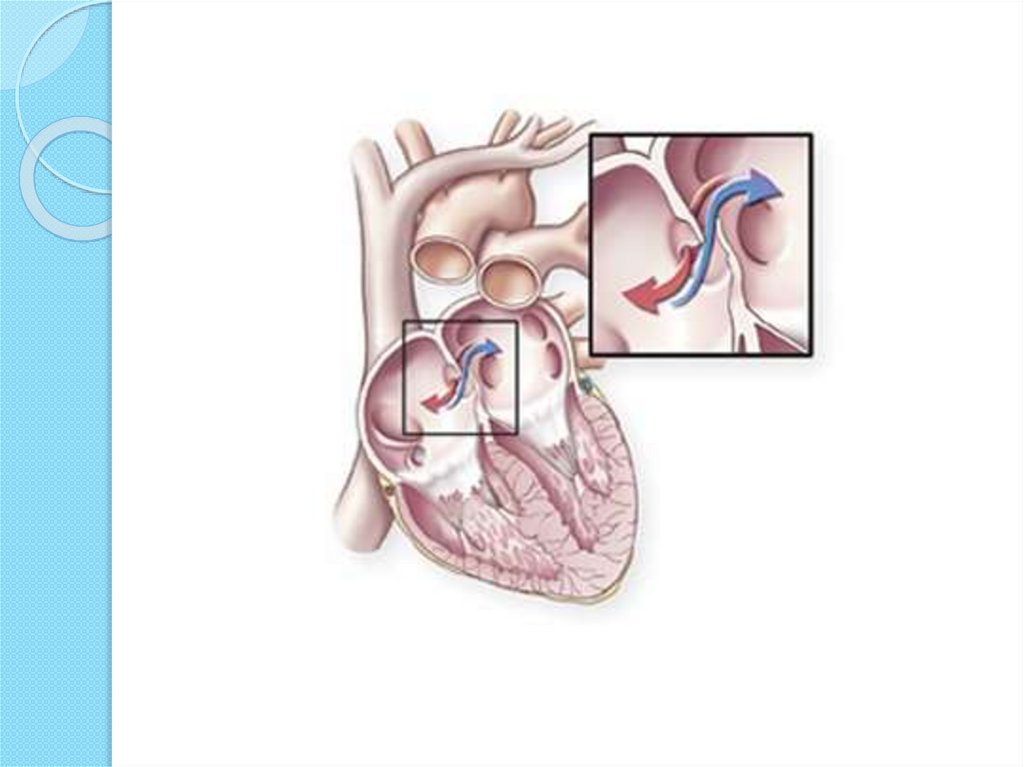 По данным медицинских исследований, наличие функционирующего овального окна имеет нежелательные последствия только у спортсменов, занимающихся профессиональнымдайвингом и тяжелой атлетикой.
По данным медицинских исследований, наличие функционирующего овального окна имеет нежелательные последствия только у спортсменов, занимающихся профессиональнымдайвингом и тяжелой атлетикой.
В заключении, складывая все вышесказанное, делаем вывод: если в результате ежегодного исследования Вашего ребенка у него есть измененияна ЭКГ и при эхокардиографии (=УЗИ сердца) в виде расширения правых отделов сердца, а за последний год малыш неоднократно перенес простудные заболевания в виде бронхита и пневмонии, следует думать о переходе функционирующего овального окна в дефект межпредсердной перегородки (1% от всех случаев функционирования овального окна при сопутствующей патологии легких по данным мировой литературы) и обращаться к педиатру, детскому кардиологу. Если же сердечко развивается вместе с ребенком без отклонения от стандартов, то ждем Вас на обследование через 12 месяцев и РАДУЕМСЯ вместе с Вами БОЛЬШИМ УСПЕХАМ маленького ЧЕЛОВЕЧКА.
Открытое овальное отверстие (ООО) | Детский медицинский центр «До 16-ти»
Открытое овальное отверстие (ООО) — это малая аномалия сердца, характеризующаяся частичным или полным сохранением естественного внутриутробного межпредсердного сообщения в результате постнатального незаращения левопредсердной клапанной заслонки сердца.
Овальное отверстие находится в центральной части межпредсердной перегородки в области овальной ямки и со стороны левого предсердия имеет клапанную заслонку, открывающуюся в сторону левого предсердия. У плода через данное отверстие обеспечивается кровоснабжение прежде всего верхней половины туловища, необходимое для быстрого развития головного мозга.
После рождения, с первым вдохом ребенка и началом функционирования легочного круга кровообращения, необходимость в данной коммуникации отпадает. Овальное отверстие перестает функционировать в ближайшие 3-5 часов после рождения, поскольку увеличенное давление со стороны левого предсердия закрывают клапан, а через 2-12 месяцев происходит полная облитерация за счет срастания краев заслонки клапана и овального отверстия. О незаращении овального отверстия как об отклонении от нормы следует говорить после 1 года жизни ребенка.
В большинстве случаев размеры овального отверстия не превышают 5 мм, при превышении данных размеров иногда ООО гемодинамически и клинически не отличается от вторичного дефекта межпредсердной перегородки. Принципиальное анатомическое различие между ООО и дефектом межпредсердной перегородки заключается в том, что при ДМПП имеется органический дефект — отсутствие большей или меньшей части межпредсердной перегородки, в том время как при ООО имеется незаращение предсердной заслонки . Функциональные же различия очень условны и определяются диаметром отверстия, величиной сброса крови и направлением шунта.
Незаращению овального отверстия может способствовать ряд состояний или заболеваний, сопровождающихся повышением давления в правых отделах сердца (легочная гипертензия, гипоксия плода хроническая, острая гипоксия в родах).
Клинические проявления ООО зависят от величины овального отверстия, направления сброса крови и сопутствующих заболеваний.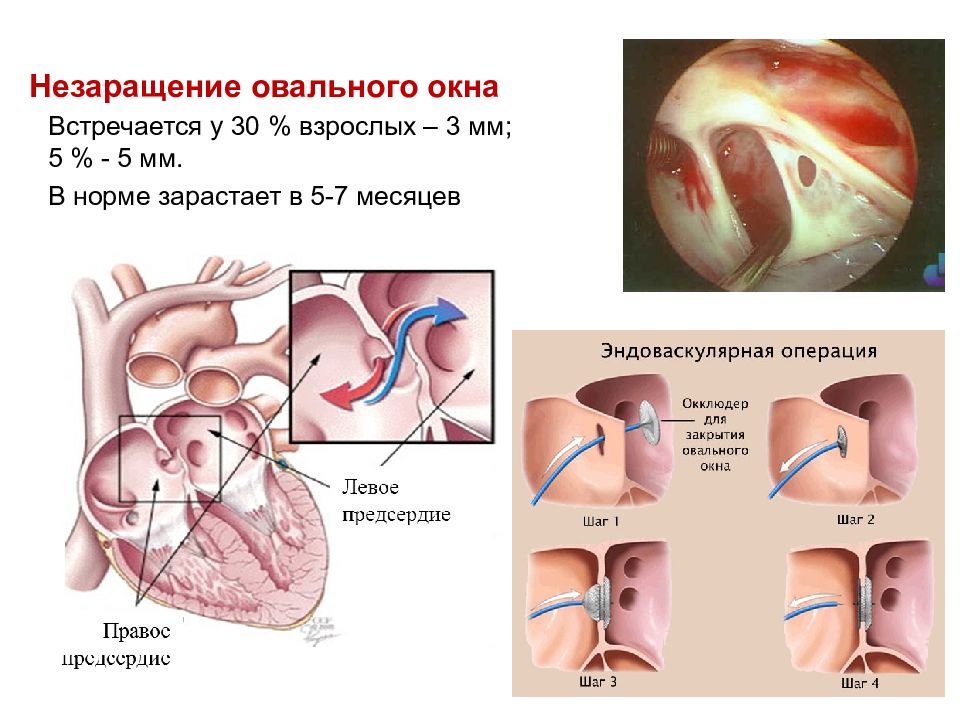 При малых размерах отверстия — до 5 мм — малая гемодинамическая значимость дефекта, в этой ситуации ООО чаще всего выявляется при ЭхОДКГ исследовании. При величине отверстия, превышающей 5-7 мм, ООО становится гемодинамическим аналогом вторичного ДМПП и требует более интенсивного наблюдения с целью решения вопроса о сроках и способе коррекции порока.
При малых размерах отверстия — до 5 мм — малая гемодинамическая значимость дефекта, в этой ситуации ООО чаще всего выявляется при ЭхОДКГ исследовании. При величине отверстия, превышающей 5-7 мм, ООО становится гемодинамическим аналогом вторичного ДМПП и требует более интенсивного наблюдения с целью решения вопроса о сроках и способе коррекции порока.
У новорожденных на фоне беспокойства, плача, крика, натуживания, дефекации может появляться цианоз носогубного треугольника. У детей старшего возраста может выявляться снижение толерантности к физической нагрузке, дыхательный дискомфорт, бледность и умеренный периоральный цианоз при выполнении физических нагрузок. Иногда имеется склонность к обморокам.
Течение данной патологии как правило благоприятное,при этом существует ряд особенностей
при первичном выявлении ООО в возрасте до 1 года ребенок нуждается в динамическом наблюдении — контроль размеров ООО на аппарате экспертного класса и консультация кардиолога в момент обнаружения и в 1 год, ЭКГ и далее 1 раз в год
при выявлении ООО у детей старше 1 года тактика наблюдения зависит от размеров дефекта, наличия сброса крови, сопутствующей патологии.
В любом случае динамическое наблюдение кардиолога и решение вопроса о необходимости консультации кардиохирурга.
гемодинамически незначимое ООО не является противопоказанием для занятий спортом, но не рекомендуются силовые виды спорта с изометрическими упражнениями, задержкой дыхания.
все дети с дефектами в перегородках сердца рассматриваются как потенциальная группа риска по инфекционному эндокардиту. Ежегодный осмотр ЛОР врача и осмотр стоматолога не реже 1 раз а в 6 мес. является обязательными. Традиционной является также антибактериальная терапия при санации гнойных очагов, длительной лихорадке.
в настоящее время имеет место использование аппаратов ЭХОДКГ с различной разрешающей способностью. С учетом сложности УЗ — локации данной патологии у детей раннего возраста, анатомическим особенностями данного отдела сердца рекомендуется обследование детей с ООО на аппаратах экспертного класса.
Хочется отметить, что иногда имеет место «персистирование» ООО, особенного у детей в возрасте 1-3 года, что заключается в периодическом обнаружении сброса крови через ООО. В данном случае мы рекомендуем последовательное трехкратное (1 раз в год) обследование на аппарате экспертного класса. В том случае, если по ЭХОДКГ не находят признаки функционирования ООО в течение 3 последовательных обследований можно говорить, что ООО окончательно закрылось.
к.м.н., врач кардиолог высшей категории Демдоуми Нелли Юрьевна
Таких не берут в космонавты…
Сердце ребенка сильно отличается от сердца взрослого человека. У новорожденных детей межпредсердная перегородка, которая не позволяет смешиваться артериальной и венозной крови в левой и правой половинах сердца, не всегда представляет собой целостное образование. Для правильного распределения объемов крови в организме малыша существуют сосудистые коммуникации. Одной из таких структур наряду с артериальным и венозным протоками, является овальное окно.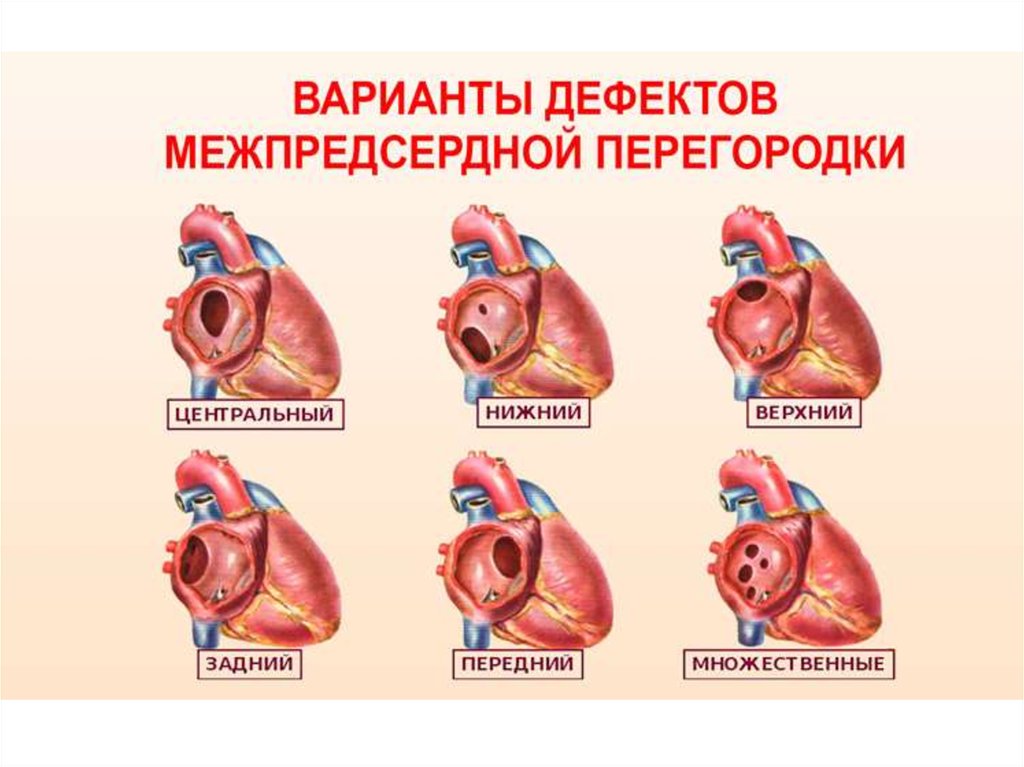 Это отверстие между предсердиями, осуществляющее сброс крови из правого в левое предсердие для уменьшения притока крови к легким.
Это отверстие между предсердиями, осуществляющее сброс крови из правого в левое предсердие для уменьшения притока крови к легким.
В момент первого крика новорожденного, когда раскрываются его легкие, приток крови к ним увеличивается, нарастает давление в левом предсердии, и клапан закрывает окно, а впоследствии прочно срастается со стенкой межпредсердной перегородки (в большинстве случаев в течение первого года жизни ребенка, реже — до пяти лет). Но иногда этот клапан по размеру оказывается слишком маленьким для того, чтобы закрыть отверстие, и тогда говорят о том, что у новорожденного открытое овальное окно в сердце.
Открытое овальное окно у детей является одной из малых аномалий развития сердца. Основными причинами его появления являются генетическая предрасположенность, особенно по материнской линии, или негативное воздействие на плод в период вынашивания (неблагоприятная экологическая обстановка, недостаточное питание беременной, стрессы, употребление токсических веществ).
Увы, но симптомы открытого овального окна у малышей довольно скудные. Заподозрить эту аномалию строения можно на основании следующих жалоб: учащенное сердцебиение, одышка и цианоз (серое или голубое окрашивание) носогубного треугольника при плаче и кормлении. Ребенок может иметь плохой аппетит и плохо прибавлять в весе.
Чтобы поставить верный диагноз ребенку используется инструментальные методы исследования. И основной из них — визуализация аномалии с помощью эхокардиографии (УЗИ сердца) в клинике «Медик». Вообще-то, согласно новым лечебно- диагностическим стандартам в педиатрии, УЗИ сердца рекомендовано проводить всем детям в возрасте 1 месяц. Именно в это время можно не только выявить, но и исправить «ошибку природы».
Тем более, что лечение открытого овального окна не требует ни медикаментозной терапии, ни госпитализации. Обычно врач назначается общеукрепляющие процедуры, такие как закаливание, прогулки на свежем воздухе, соблюдение сбалансированного режима труда и отдыха, правильное питание, лечебная физкультура.
В современной медицине врачами принято относить открытое овальное окно больше к особенностям строения сердца, нежели к серьезным порокам развития, так как в большинстве случаев функциональная нагрузка на сердце остается в пределах нормальной. Но все-таки из-за локализации данной патологии в сердце как жизненно важном органе, преуменьшать значимость ее не стоит.
Данная сердечная аномалия не угрожает жизни, социальной или трудовой деятельности. Однако с наличием открытого овального окна противопоказаны занятия экстремальными видами спорта, а также профессии, связанные с повышенной нагрузкой на систему кровообращения и дыхания. Короче, как пелось в одной популярной песне, «таких не берут в космонавты», а также в летчики, водолазы, пожарные и пр. Поэтому, чтобы ваш ребенок завтра мог жить полноценной и яркой жизнью, лучше не мириться с этой маленькой проблемой, а диагностировать и лечить ее прямо сегодня на Тополиной, 11а.
На вопросы отвечает Пнджоян А.А., кардиохирург по врожденным порокам сердца
— Артавазд Артурович, что такое функционирующее овальное окно (ФОО) или открытое овальное окно?
Пнджоян А. А.: Функционирующее овальное окно представляет собой отверстие в перегородке, которое отделяет две верхние камеры сердца (предсердия). Открытое овальное окно обязательный компонент во время внутриутробного кровообращения плода, но после рождения необходимости в его работе нет, так как перестраивается все кровообращение ребенка за счет появления функции дыхания. Вскоре после рождения рост тканей перегородки приводит к полному его закрытию, обычно к первому году жизни. Но около 25-30 процентов людей отверстие остается открытым, в результате чего появляется функционирующее овальное окно. При этом данное состояние не является пороком сердца. Многие люди имеют функционирующее овальное окно и никогда не знают об этом. ФОО аналогичен по положению с центральным дефектом межпредсердной перегородки (ДМПП), но он меньше и редко вызывает проблемы самостоятельно. Некоторые дети с более серьезными дефектами сердца также имеют ФОО. Если у ребенка нет других дефектов сердца, маловероятно, что у него будут какие-либо симптомы или проблемы с ФОО.
А.: Функционирующее овальное окно представляет собой отверстие в перегородке, которое отделяет две верхние камеры сердца (предсердия). Открытое овальное окно обязательный компонент во время внутриутробного кровообращения плода, но после рождения необходимости в его работе нет, так как перестраивается все кровообращение ребенка за счет появления функции дыхания. Вскоре после рождения рост тканей перегородки приводит к полному его закрытию, обычно к первому году жизни. Но около 25-30 процентов людей отверстие остается открытым, в результате чего появляется функционирующее овальное окно. При этом данное состояние не является пороком сердца. Многие люди имеют функционирующее овальное окно и никогда не знают об этом. ФОО аналогичен по положению с центральным дефектом межпредсердной перегородки (ДМПП), но он меньше и редко вызывает проблемы самостоятельно. Некоторые дети с более серьезными дефектами сердца также имеют ФОО. Если у ребенка нет других дефектов сердца, маловероятно, что у него будут какие-либо симптомы или проблемы с ФОО.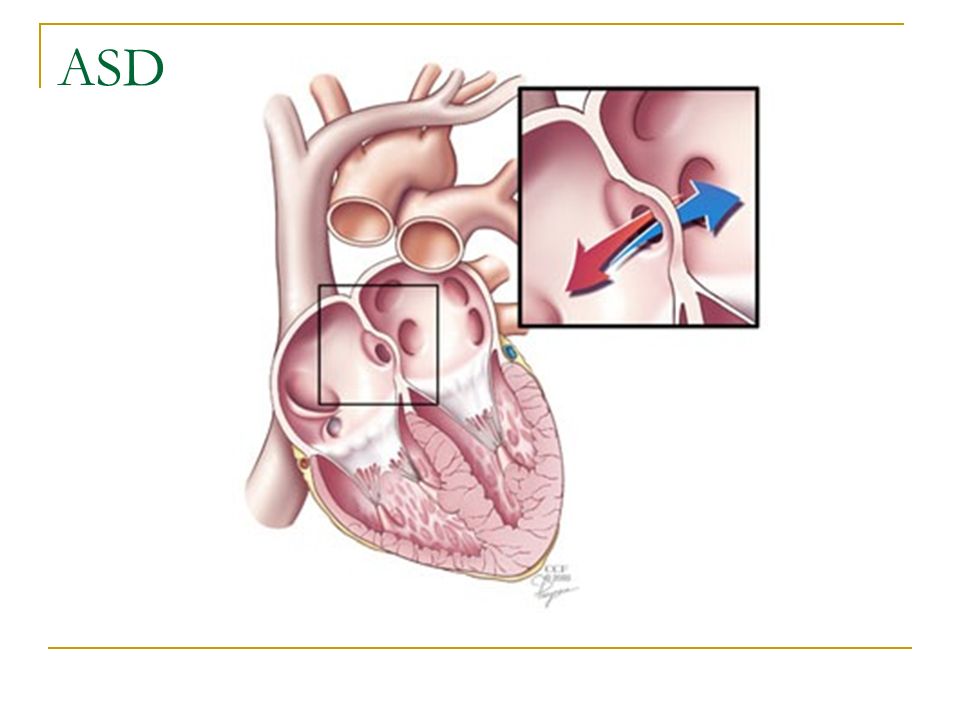
— Каковы симптомы функционирующего овального окна?
Пнджоян А.А.: У большинства детей нет симптомов при изолированном функционирующем овальном окне. В редких случаях у ребенка с ФОО может появляться голубоватый тон кожи (цианоз) при напряжении или плаче. В некоторых исследованиях также были выявлены связи наличия ФОО и повышенным риском головных болей, мигрени и криптогенного инсульта (инсульт без какой-либо известной причины).
— Причины сохранения открытым овального окна после рождения?
Пнджоян А.А.:Точных данных нет, почему овальное окно не закрывается у некоторых людей, но считается, что роль наследственности и генетики может сыграть основную роль.
— Требуется ли наблюдение, лечение пациентов с ФОО?
Пнджоян А.А.: Маловероятно, что вашему ребенку понадобится хирургическое лечение при изолированном ФОО, кроме очень редких специфических случаев. Медикаментозной терапии, направленной на закрытие открытого овального окна, не существует. Дети с данным состоянием обычно не требуют динамического наблюдения.
Медикаментозной терапии, направленной на закрытие открытого овального окна, не существует. Дети с данным состоянием обычно не требуют динамического наблюдения.
Спасибо.
Причины шума в сердце у ребенка
Довольно часто случается, что после очередного осмотра ребенка педиатр говорит родителям: «У Вашего ребенка в сердце шум». Стоит ли беспокоиться или нет? Насколько это может быть опасно для Вашего ребенка? Надо ли обследоваться или можно подождать? Нужно ли какое-нибудь лечение? Что можно и чего нельзя?
Попробуем разобраться. Начнем по порядку
Беспокоиться? Нет уж, давайте вначале сходим к детскому кардиологу. Педиатр даст Вам направление, а в нем – ряд совершенно непонятных терминов и сокращений. Попытаемся их расшифровать.
- Функциональная кардиопатия (ФКП) или ФИС – функциональные изменения сердца – является одним из наиболее часто встречающихся диагнозов в детской кардиологии. Использование этого термина не всегда оправданно.
 По сути дела, ФИС называют любой набор минимальных отклонений от нормы (по результатам клинического осмотра, ЭКГ, ЭхоКГ и т.д.), которые нельзя объединить в какой-либо другой, более серьезный, диагноз.
По сути дела, ФИС называют любой набор минимальных отклонений от нормы (по результатам клинического осмотра, ЭКГ, ЭхоКГ и т.д.), которые нельзя объединить в какой-либо другой, более серьезный, диагноз. - ФСШ – функциональный систолический шум – в данном случае слово «функциональный» означает «не обусловленный каким-либо серьезным заболеванием», что чаще всего и встречается в педиатрической практике.
«Сердечный доктор» – специалист по болезням сердца и сосудов – осмотрит Вашего малыша. Спросит – нет ли каких специфических жалоб – как ест ребенок, не устает ли при сосании, не синеет ли, нет ли у него приступов одышки, как прибавляет в весе. Если чадо подросло и уже умеет говорить – нет ли болей в области сердца, сердцебиения, головокружений. Не было ли обмороков.
Поглядит внимательно – нет ли цианоза (синюшности), одышки, деформации грудной клетки, кончиков пальцев и ногтей, отеков, патологической пульсации сосудов. Проперкутирует (постучит) – не расширены ли границы сердца. Пропальпирует (прощупает) периферические сосуды, область сердца, печень и селезенку. Внимательно выслушает сердце – как и где шумит, каковы при этом сердечные тоны, куда проводится шум, нет ли каких-то сопутствующих звуков, посчитает частоту дыхания и пульса. И, скорее всего, скажет, что у Вашего малыша нет признаков недостаточности кровообращения (или нарушений гемодинамики, или сердечной недостаточности, что, в общем, почти одно и то же). Это значит, что в данный момент сердечко ребенка справляется со своей работой хорошо. Ура? Ура. Но расставаться с доктором еще рано. Скорее всего, он порекомендует провести необходимые дополнительные исследования. Зачем? А чтобы определить, откуда взялся этот шум, как наблюдать за ребенком, чего опасаться и в каком случае начинать лечить.
Пропальпирует (прощупает) периферические сосуды, область сердца, печень и селезенку. Внимательно выслушает сердце – как и где шумит, каковы при этом сердечные тоны, куда проводится шум, нет ли каких-то сопутствующих звуков, посчитает частоту дыхания и пульса. И, скорее всего, скажет, что у Вашего малыша нет признаков недостаточности кровообращения (или нарушений гемодинамики, или сердечной недостаточности, что, в общем, почти одно и то же). Это значит, что в данный момент сердечко ребенка справляется со своей работой хорошо. Ура? Ура. Но расставаться с доктором еще рано. Скорее всего, он порекомендует провести необходимые дополнительные исследования. Зачем? А чтобы определить, откуда взялся этот шум, как наблюдать за ребенком, чего опасаться и в каком случае начинать лечить.
Теперь путь наш лежит в кабинет функциональной диагностики
Электрокардиография (ЭКГ) – это метод графической регистрации электрических явлений, возникающих в сердце. Запись ЭКГ осуществляется с помощью специального аппарата – электрокардиографа.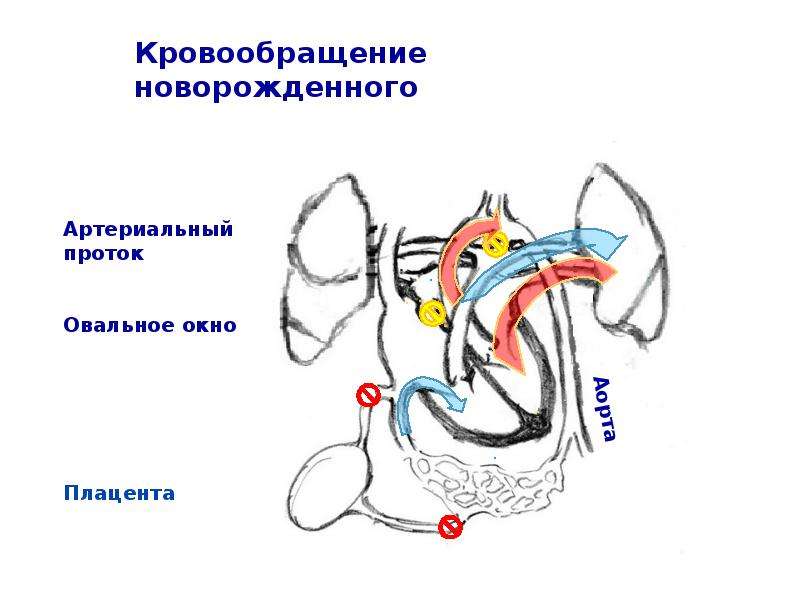 При этом электрические потенциалы усиливаются в 600-700 раз и регистрируются в виде кривой на движущейся ленте. Регистрация ЭКГ проводится с помощью электродов, накладываемых на различные участки тела. С помощью этого метода определяются различные нарушения ритма и проводимости сердца, а также перегрузки различных его отделов.
При этом электрические потенциалы усиливаются в 600-700 раз и регистрируются в виде кривой на движущейся ленте. Регистрация ЭКГ проводится с помощью электродов, накладываемых на различные участки тела. С помощью этого метода определяются различные нарушения ритма и проводимости сердца, а также перегрузки различных его отделов.
Звуковые характеристики шумов можно оценить не только путем простой аускультации, но и с помощью такого метода исследования как фонокардиография (ФКГ). Он основан на графической регистрации звуков, сопровождающих сердечные сокращения. Регистрируются в основном тоны и шумы сердца. Получаемое при этом изображение называют фонокардиограммой. Она существенно дополняет аускультацию и дает возможность объективно определить частоту, форму и продолжительность звуков, а также их изменение в процессе динамического наблюдения за больным. Используется этот метод для диагностики функциональных шумов и пороков развития сердца. Также он важен при нарушениях ритма, когда с помощью одной аускультации трудно решить, в какой фазе сердечного цикла возникли звуковые явления. Анализ фонокардиографии и диагностическое заключение по ней проводит только специалист. При этом учитываются аускультативные данные. Для правильной трактовки ФКГ применяют синхронную запись фонокардиограммы и электрокардиограммы. Метод хорош и абсолютно безопасен, но в настоящее время на смену ему приходит
Анализ фонокардиографии и диагностическое заключение по ней проводит только специалист. При этом учитываются аускультативные данные. Для правильной трактовки ФКГ применяют синхронную запись фонокардиограммы и электрокардиограммы. Метод хорош и абсолютно безопасен, но в настоящее время на смену ему приходит
Эхокардиография (ЭхоКГ) – это простое ультразвуковое исследование, только точкой приложения в нем является сердце. С помощью данного метода можно с высокой точностью определить источник шума или исключить порок сердца.
И вот в руках у Вас результаты обследования. А там – снова термины
МАРС (или МАС) – малые аномалии развития сердца. Под малыми аномалиями развития сердца подразумеваются изменения в закладке и формировании структур сердца (произошедшие в эмбриональном периоде), не нарушающие нормального функционирования сердечно-сосудистой системы. К МАРС могут быть отнесены: открытое овальное окно (ООО), минимальные (до I степени) пролапсы клапанов, дополнительные хорды и трабекулы и т. д. Решение о том, отнести найденные аномалии анатомического строения сердца к МАРС или определить их самостоятельную патологию решает кардиолог. Так, например, открытое овальное окно без значимого сброса в раннем возрасте может быть отнесено к МАРС, тогда как открытое овальное окно со значительным сбросом, признаками перегрузки правого предсердия уже следует выделять как самостоятельную патологию, требующую тщательного наблюдения и коррекции.
д. Решение о том, отнести найденные аномалии анатомического строения сердца к МАРС или определить их самостоятельную патологию решает кардиолог. Так, например, открытое овальное окно без значимого сброса в раннем возрасте может быть отнесено к МАРС, тогда как открытое овальное окно со значительным сбросом, признаками перегрузки правого предсердия уже следует выделять как самостоятельную патологию, требующую тщательного наблюдения и коррекции.
ПМК – пролапс митрального клапана. «Пролапс» – в переводе с латинского языка означает «прогибание». Митральный клапан – двустворчатый клапан (состоит из двух створок), расположенный между левым предсердием и левым желудочком. Таким образом под пролапсом митрального клапана (ПМК) понимают прогибание створок митрального клапана в полость левого предсердия в момент сокращения желудочков сердца.
Различают несколько степеней ПМК: от минимальной – I степени – до IV степени. Чем больше прогибание створок, тем труднее им сдерживать напор крови и хуже их смыкание.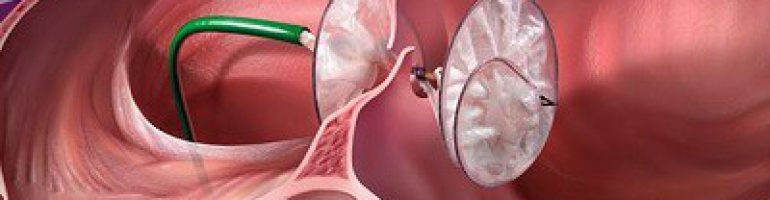 Таким образом, появляется обратный ток крови (регургитация) из желудочков в предсердия и нарушается нормальная гемодинамика.
Таким образом, появляется обратный ток крови (регургитация) из желудочков в предсердия и нарушается нормальная гемодинамика.
Пролапс митрального клапана может быть самостоятельным заболеванием или встречаться на фоне другой патологии (например, патологии соединительной ткани, при врожденных пороках сердца (ВПС), вегетососудистой дистонии (ВСД), эндокринной патологии и т.д.). Но при эхокардиографическом исследовании могут обнаружиться и некоторые врожденные пороки сердца, протекающие без недостаточности кровообращения. Чаще всего это небольшие дефекты межжелудочковой перегородки (ДМЖП), как правило расположенные в ее мышечной части, дефекты межпредсердной перегородки (ДМПП), незначительные стенозы легочной артерии и аорты и другие.
В любом случае, без повторного визита к кардиологу не обойтись. Только специалист в Вашей конкретной ситуации сможет определить, какого наблюдения требует именно Ваш ребенок, в каком случае без лечения можно обойтись, а когда оно уже необходимо, какие физические нагрузки можно разрешить, а от каких лучше воздержаться.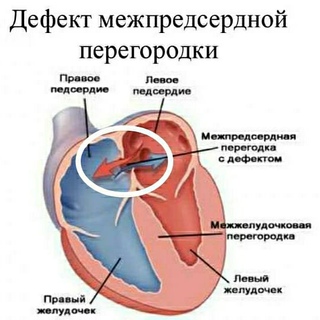 Кстати, о физических нагрузках. Довольно часто родители считают, что найденные отклонения в строении и функции сердца – повод для ограничения ребенка в движении, освобождении от занятий физкультурой. И… ошибаются. Расти, правильно развиваться сердце будет, только выполняя дозированные, адекватные для данного организма нагрузки. И, наоборот, в условиях неумеренного щажения, гиподинамии ситуация может усугубиться, темп развития сердца, да и всего организма в целом замедлится. Главное для Вашего ребенка – сердечко нагрузить, но не перенапрячь. А работа врача в данном случае в том и состоит, чтобы подобрать желательный для ребенка режим занятий физкультурой, увеличить нагрузки постепенно и вовремя проконтролировать функции сердца. Кому-то для начала хороши занятия лечебной физкультурой, а кто-то может записаться в спортивную секцию. Решать же, кому что больше подойдет, будут родители и врач.
Кстати, о физических нагрузках. Довольно часто родители считают, что найденные отклонения в строении и функции сердца – повод для ограничения ребенка в движении, освобождении от занятий физкультурой. И… ошибаются. Расти, правильно развиваться сердце будет, только выполняя дозированные, адекватные для данного организма нагрузки. И, наоборот, в условиях неумеренного щажения, гиподинамии ситуация может усугубиться, темп развития сердца, да и всего организма в целом замедлится. Главное для Вашего ребенка – сердечко нагрузить, но не перенапрячь. А работа врача в данном случае в том и состоит, чтобы подобрать желательный для ребенка режим занятий физкультурой, увеличить нагрузки постепенно и вовремя проконтролировать функции сердца. Кому-то для начала хороши занятия лечебной физкультурой, а кто-то может записаться в спортивную секцию. Решать же, кому что больше подойдет, будут родители и врач.
Кому-то нужно постоянное наблюдение кардиолога, кому-то периодический (1-2 раза в год) контроль. Кому-то несколько раз в год нужно проведение курсов кардиотрофной терапии, кому-то достаточно немедикаментозных методов лечения. Единых, общих для всех детей рекомендаций, нет, потому что ребенок растет, меняется каждый год, каждый месяц. Поэтому доктор обязательно скажет Вам, когда нужно прийти в следующий раз, а в каком случае появиться раньше, на что нужно обратить внимание. И все обязательно будет хорошо!
Кому-то несколько раз в год нужно проведение курсов кардиотрофной терапии, кому-то достаточно немедикаментозных методов лечения. Единых, общих для всех детей рекомендаций, нет, потому что ребенок растет, меняется каждый год, каждый месяц. Поэтому доктор обязательно скажет Вам, когда нужно прийти в следующий раз, а в каком случае появиться раньше, на что нужно обратить внимание. И все обязательно будет хорошо!
В случае, если обнаруженная патология требует хирургической коррекции, заниматься пациентом будет уже кардиохирург. И так же, как и кардиолог-терапевт, оценит состояние гемодинамики, примет решение о сроках и объеме необходимой операции. И опять же, хотя ситуация и куда более серьезна, поводов для отчаяния нет. Гигантскими шагами идет вперед кардиохирургия, в том числе и детская. Многие операции, считавшиеся уникальными еще десять лет тому назад, стали обычным явлением, а риск их проведения для пациента снизился в десятки раз. Стала возможной коррекция некоторых пороков без операции в условиях искусственного кровообращения – в этом заслуга молодой отрасли кардиохирургии – интервенционной кардиологии.
Теперь о том, где и как можно получить детскую кардиологическую помощь в г. Москве:
- Научный центр сердечно-сосудистой хирургии им. А.Н.Бакулева, Москва, Рублевское шоссе, 135.
- Научный центр здоровья детей РАМН, Ломоносовский проспект 2/62, Отделение кардиологии.
- Московский НИИ педиатрии и детской хирургии Федерального агентства по здравоохранению и социальному развитию, ул.Талдомская, дом 2, Кардиоревматологическое отделение, Детский научно-практический центр нарушений сердечного ритма.
- Детская Городская Клиническая Больница № 9 имени Г.Н. Сперанского, Шмитовский проезд, д. 29, Кардиоревматологичекое отделение, www.clinik.ru
- Морозовская детская городская клиническая больница № 1, пер. 4-й Добрынинский, д. 1/9, т. 959-8830, 959-89-04, Отделение кардиологии и пульмонологии, Кардиоревматологический диспансер
- Тушинская детская городская больница, ул. Героев Панфиловцев, д. 28, т.496-7490, 490-8711, 490-8911, Кардиоревматологичекое отделение натуральный сироп для похудения производство в Крыму
- Городская клиническая больница № 67, ул.
 Саляма Адиля, д. 2, т. 199-9082, Детский корпус, Перинатальный кардиологический центр (1-е и 2-е отделения новорожденных, отделение для детей раннего возраста).
Саляма Адиля, д. 2, т. 199-9082, Детский корпус, Перинатальный кардиологический центр (1-е и 2-е отделения новорожденных, отделение для детей раннего возраста).
И все обязательно будет хорошо!
Открытое овальное окно у ребенка, новорожденных, взрослого. размеры в норме
Открытое овальное окно в сердце у новорожденного – вариант нормы. Для чего оно нужно? Кровообращение у плода запускается к началу второго триместра беременности. Как и у взрослого, сердце у малыша имеет четыре камеры:
- На третьей неделе внутриутробного развития уже имеется стенка, разделяющая предсердия – первичная межпредсердная перегородка (МПП) с широким отверстием.
- На пятой неделе беременности оно зарастает, но появляется новое – вторичное (напротив которого образуется овальное окошко в сердце у ребенка), а справа от первичной перегородки формируется ещё одна стенка.
- К концу седьмой недели первичная МПП превращается в клапан, прикрывающий овальное окно.
Плод не дышит, а его «пунктом газообмена» является плацента, следовательно, организму малый круг кровообращения не нужен. Вместо этого у него есть:
- артериальный проток – сосуд, соединяющий аорту с легочной артерией;
- овальное окно – отверстие между желудочками.
Будущий ребенок получает насыщенную кислородом кровь из материнской плаценты, откуда она по двум пупочным артериям течет в нижнюю полую вену. Туда же поступает и венозная кровь из внутренних органов малыша. Эта смешанная кровь (артериальная – матери и венозная – плода) вливается в правую половину сердца.
Окно между предсердиями необходимо для максимального попадания крови в левые отделы сердца, а затем – в аорту. Оставшейся части крови в правом предсердии достаточно для оксигенации ткани легких.
Как включается малый круг кровообращения
С первым криком, когда насыщенная кислородом артериальная кровь матери перестает поступать, у новорожденного повышается концентрация углекислого газа.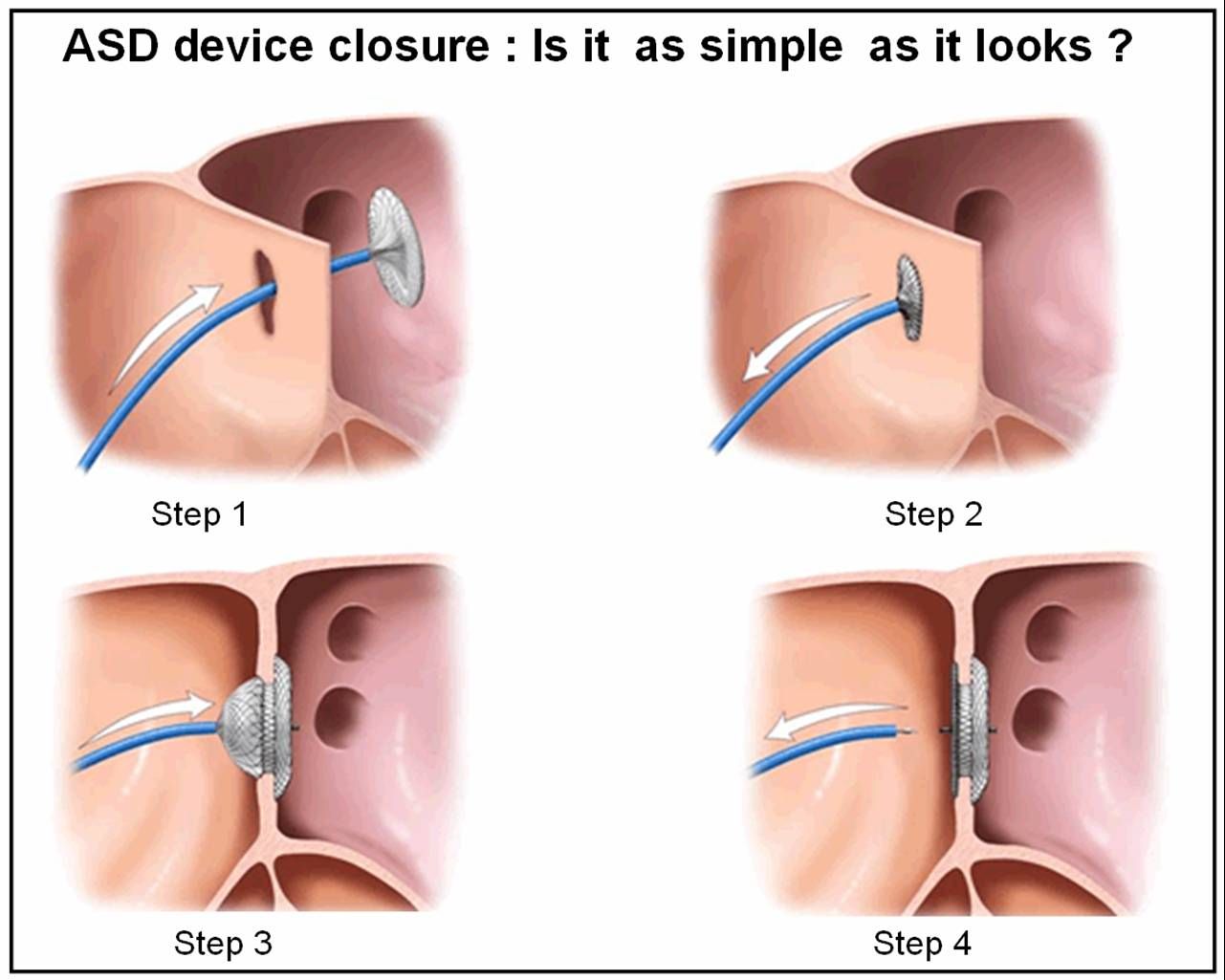
Рецепторы сосудов «подают сигнал» о гипоксемии в дыхательный центр головного мозга. Оттуда импульс идёт к скелетной мускулатуре ребер, под действием которого та расширяется.
Давление внутри грудной полости снижается, и в легкие устремляется поток воздуха, тем самым расправляя их.
В момент первого вдоха:
- Значительно увеличивается давление внутри левого предсердия.
- Происходит прижатие клапана к овальному окну.
- Перекрывается сообщение между предсердиями.
- Потоки артериальной (из легких) и венозной (из внутренних органов) крови уже не пересекаются.
Начинают функционировать два круга кровообращения. Впоследствии вторичная перегородка спаивается со стенкой сердца. У большинства людей в месте овального окна формируется овальная ямка.
Почему не закрывается отверстие
Если закрытие межпредсердного сообщения формируется в период внутриутробного развития, такие младенцы рождаются с серьезными нарушениями функций сердечной и дыхательной систем либо гибнут ещё до появления на свет. Фактически открытое овальное окно в сердце у ребенка является приспособительным механизмом, а не врожденной аномалией.
Фактически открытое овальное окно в сердце у ребенка является приспособительным механизмом, а не врожденной аномалией.
У 50 % людей клапан с сердечной стенкой срастается к концу двенадцатого месяца жизни. Если они не спаиваются до двухлетнего возраста, кардиологи относят состояние к малым аномалиям развития сердца (МАРС).
Отличительные особенности МАРС:
- нет значительного нарушения гемодинамики;
- симптомы практически отсутствуют, а если имеются, то не характеризуются специфичностью.
С открытым овальным окном живет 25 – 30 % взрослого населения. У некоторых размеры клапана являются недостаточными для полного закрытия отверстия. Первичная МПП может перекрывать сообщение, но не срастаться с межпредсердной стенкой. Если давление в правой половине сердца повышается, клапан откроется, и часть венозной крови через желудочек попадет в аорту.
Основной причиной МАРС специалисты считают генетическую предрасположенность. Наличие соединительнотканной дисплазии у матери значительно повышает вероятность их возникновения. Факторы риска рождения ребенка с открытым овальным окном:
Факторы риска рождения ребенка с открытым овальным окном:
- курение будущей мамы;
- употребление беременной некоторых медикаментов;
- неблагоприятное воздействие окружающей среды.
Педиатры отмечают, что у недоношенных открытое овальное окно наблюдается значительно чаще, чему у малышей, появившихся на свет после 36-й недели гестации. У взрослых клапан, прикрывающий отверстие между предсердиями, может открыться:
- после чрезмерных физических нагрузок, например у спортсменов;
- при наличии кессонной болезни в анамнезе;
- у людей с тромбофлебитом после перенесенных эпизодов тромбоэмболии легочной артерии.
Иногда дефект между предсердиями сочетается с другими, более серьезными аномалиями сердца.
Симптомы и поведение ребенка
Незакрытое овальное окно в сердце у ребенка в большинстве случаев не характеризуется клиническими проявлениями. Родители могут даже не подозревать об имеющейся особенности. Дальше, в подростковом возрасте, отмечаются:
- снижение толерантности к физическим нагрузкам;
- склонность к обморокам;
- расстройства дыхания.

Заподозрить открытое овальное окно у вашего малыша врач может при:
- бледности кожи;
- шуме при аускультации сердца;
- периодически возникающей синюшности (цианозе) носогубного треугольника у ребенка во время подвижных игр, крика, кашля;
- если респираторные болезни «преследуют» вас значительно чаще, чем других детей;
- когда ваш сын или дочка отстает в росте от сверстников;
- если ребенок жалуется на усталость, головокружение, головные боли, одышку при физических упражнениях.
Обнаружение варикозной болезни вен и тромбофлебита у лиц моложе 30 лет также может натолкнуть врача на мысль о возможном незакрытом овальном отверстии.
Ребенок младшего возраста не всегда способен точно описать свое состояние, а тинэйджер, стараясь казаться старше и самостоятельнее, иногда склонен скрывать болезненные симптомы.
Постарайтесь не откладывать визит к врачу при даже незначительных изменениях в здоровье.
Критерии диагноза
Международная классификация болезней 10 пересмотра рекомендует дефект межпредсердной перегородки и открытое овальное отверстие кодировать в карточке одним шифром – Q 21. 1. Но на практике врачи разделяют эти два состояния (таблица ниже).
1. Но на практике врачи разделяют эти два состояния (таблица ниже).
| Отличия | Дефект межпредсердной перегородки | Открытое овальное окно |
| По патогенезу | Отверстие может быть обусловлено нарушением формирования как первичной, так и вторичной перегородок | Разрыв либо недостаточные размеры клапана овального окна |
| По локализации | Может располагаться в любом участке | На дне овальной ямки, с внутренней стороны правого предсердия |
| По анатомическим особенностям | Дефект в виде отверстия | Имеет клапанное строение |
| По нарушению гемодинамики | Кровь может поступать из одного предсердия в другое в обоих направлениях | Сброс крови чаще происходит справа налево |
Данные УЗИ
«Золотым стандартом» определения врожденных аномалий сердца кардиологи называют эхокардиографию. Врач ультразвуковой диагностики судит о наличии открытого овального отверстия по следующим критериям:
- двухмерная эхокардиография: перерыв сигнала от перегородки в месте локализации овальной ямки, постепенное клиновидное утончение к краям дефекта, отсутствие перегрузки объемом правой половины сердца, парадоксальные движения преграды между предсердиями;
- допплер-эхокардиография: турбулентные потоки крови в месте расположения овального окна, показатели кровотока в правом желудочке и легочной артерии соответствуют норме.

Наиболее информативным считается чреспищеводное эхокардиографическое обследование. Но данный вид диагностики возможен лишь для взрослых или в подростковом возрасте.
Дополнительные методы обследования
Чтобы определиться с тактикой ведения пациента, важно знать, как отверстие в межпредсердной перегородке влияет на функцию сердца. Врачи делают электрокардиографию в состоянии покоя и после физической нагрузки. Это поможет исключить аритмию и нарушение проводимости.
Взрослым рекомендуется рентгенография органов грудной полости, что даст возможность судить о степени гипертрофии правого предсердия, выявит застойные явления в легких.
Дети с малыми аномалиями развития сердца нуждаются в консультации пульмонолога и иммунолога. Наличие хронических очагов инфекций может усугубить состояние ребенка, поэтому необходимо заглянуть в кабинет к отоларингологу, посетить зубного врача.
Возможные осложнения
Большинство родителей и педиатров справедливо считают, что наличие открытого овального окна здоровью ребенка не угрожает.
Такому мнению способствует утверждение популярного детского врача – Евгения Олеговича Комаровского: данное состояние – не порок развития сердца.
Действительно, при малых размерах отверстия человек может заниматься спортом, работать и учиться, а юноши даже подлежат призыву для прохождения армейской службы.
Но в определенных условиях открытое овальное окно может стать причиной следующих неблагоприятных состояний у взрослых:
- Парадоксальная венозная эмболия – попадание микротромба, пузырька жира или воздуха из системы вен в левое предсердие, а затем проникновение его в большой круг кровообращения. Такое состояние способно спровоцировать транзиторную ишемическую атаку или инсульт.
- Мигрень при открытом овальном окне часто протекает с аурой. Возникает она обычно у женщин старшего возраста при сбросе крови справа налево.
- Platypnea-orthodeoxia – синдром, который характеризуется одышкой, возникающей в стоячем положении и утихающей в лежачем.
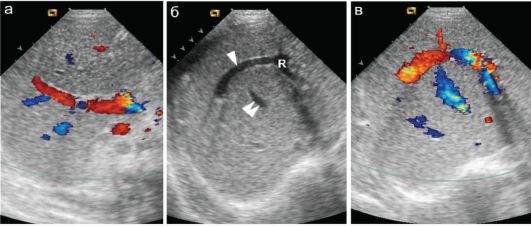 Обычно наблюдается при сочетании открытого овального отверстия с деформацией МПП.
Обычно наблюдается при сочетании открытого овального отверстия с деформацией МПП. - Синдром обструктивного апноэ во сне.
У некоторых людей с открытым овальным окном после мигрени либо ишемической атаки развивается транзиторная глобальная амнезия – синдром расстройства памяти и неспособности воспринимать новую информацию.
Лечение
Отверстия диаметром 4 – 5 мм имеют высокие шансы закрыться самостоятельно. Подходы к терапии открытого овального окна индивидуальны, зависят не только от размеров дефекта, но и от наличия повышения давления в легочном стволе, степени гиперплазии миокарда, риска развития осложнений.
Детям с отсутствием клинических проявлений и стабильными размерами дефекта медикаментозная терапия не показана.
Если у вашего ребенка диагностировано открытое овальное окно, он нуждается в периодических осмотрах кардиолога.
Что может случиться с овальным окном при жизни:
- закрытие;
- сохранение постоянных размеров;
- расширение дефекта по мере взросления.

Некоторые родители дают ребенку витаминные комплексы и биологически активные добавки, прибегают к лечению травами, но эффективность такой терапии не доказана.
Показания к хирургической коррекции сообщения между предсердиями:
- признаки перегрузки правого предсердия и желудочка;
- возникновение сердечной недостаточности;
- наличие осложнений.
Осуществляется транскатетерное закрытие отверстия в межпредсердной перегородке. К сердцу человека через крупные сосуды с помощью катетера проводится окклюдер (см. фото ниже), который играет роль заплатки. Манипуляция выполняется под контролем рентгена и УЗИ.
С профилактической целью операция не показана даже людям определенных профессий, хотя имеющиеся данные медицинской литературы подтверждают, что выполнение транскатетерной окклюзии может способствовать предотвращению кессонной болезни у дайверов.
Стоит упомянуть возможные неблагоприятные последствия вмешательства:
- эмболизация окклюдером;
- инфекционные осложнения;
- эрозии аорты либо перикарда;
- фибрилляция предсердий;
- тромбоз окклюдера;
- возникновение нового дефекта МПП.

К поздним осложнениям транскатетерной процедуры специалисты относят возникновение резидуального шунта (остаточного сброса крови в левое предсердие) и формирование на окклюдере тромба. Следует тщательно обсудить с врачом все «за» и «против» оперативного устранения дефекта.
Проведение закрытия овального окна значительно улучшило состояние пациентов с мигренью, platypnea-orthodeoxia синдромом, способствовало предотвращению повторных ишемических инсультов у взрослых.
При этом детские кардиологи не рекомендуют проводить хирургическое устранение дефекта МПП у грудничков, считая оптимальным для радикальной коррекции возраст от 2 до 5 лет.
Открытое овальное окно у взрослого
Отмечается высокая вероятность ишемического инсульта у молодых женщин с открытым овальным окном, страдающих мигренью.
У взрослых после осмотра и УЗИ кардиологи отмечают такие факторы риска осложнений:
- размеры овального окна – более 4 мм;
- напряжение межпредсердной перегородки при маневре Вальсавы;
- шунтирование даже небольшого количества крови влево;
Иногда врачи назначают антикоагуляты и антиагреганты с целью профилактики развития инсульта и других тромбоэмболических осложнений.
Открытое овальное окно: у детей, взрослых, размер, норма, необходимость лечения
Обновление: Декабрь 2018
С тех пор как методы диагностики в виде ультразвукового исследования стали доступны для общего пользования, в медицине появились интересные находки. А именно: различные малые аномалии, которые раньше не диагностировались, и о них даже не подозревали. Одной из таких находок является открытое овальное окно.
Когда открытое овальное окно физиологическая норма?
Овальное окно является отверстием между правым и левым предсердием. Открыто оно только во время внутриутробной жизни ребенка. Кислород к плоду поступает через пуповину, легкие не функционируют и много питающей крови не требуют.
Поэтому, пока малый круг кровообращения закрыт, часть крови сбрасывается из правого предсердия в левое через овальное окно. Окно прикрыто клапаном, который функционирует как дверь на пружине: открывается только в сторону левого предсердия.
Но все меняется с рождением ребенка.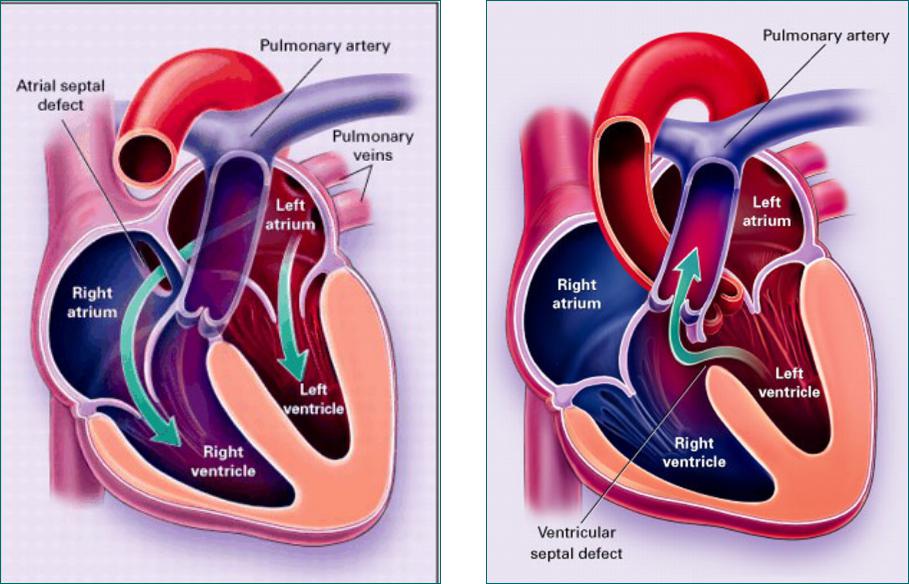 После первого вдоха легкие у новорожденного очищаются от внутриутробной жидкости, наполняются воздухом, и в них поступает кровь по малому кругу кровообращения.
После первого вдоха легкие у новорожденного очищаются от внутриутробной жидкости, наполняются воздухом, и в них поступает кровь по малому кругу кровообращения.
С этой минуты работа овального окна закончена. В левом предсердии увеличивается давление, которое плотно прижимает клапан овального окна к межпредсердной перегородке.
Это не дает дверце клапана лишний раз открываться и создает условия для ее зарастания.
Размеры и нормы
Закрытие овального окна в норме происходит в сроки от 3 месяцев до 2 лет. Но и в 5 лет такая находка считается нормальной.
Согласно статистике 50% здоровых детей в 5 лет и 10–25% взрослых имеют такую особенность. Отдельно стоит отметить, что пороком она не является. Врачи называют ее МАРС – малая аномалия развития сердца. Она отличает строение сердца от анатомической нормы, но непосредственной угрозы здоровью не несет.
В 1930 году T. Thompson и W. Evans исследовали 1100 сердец, результаты были следующими: у 35% обследованных было открыто овальное окно, у 6% из них — 7 мм диаметр (половина из них дети до 6 месяцев).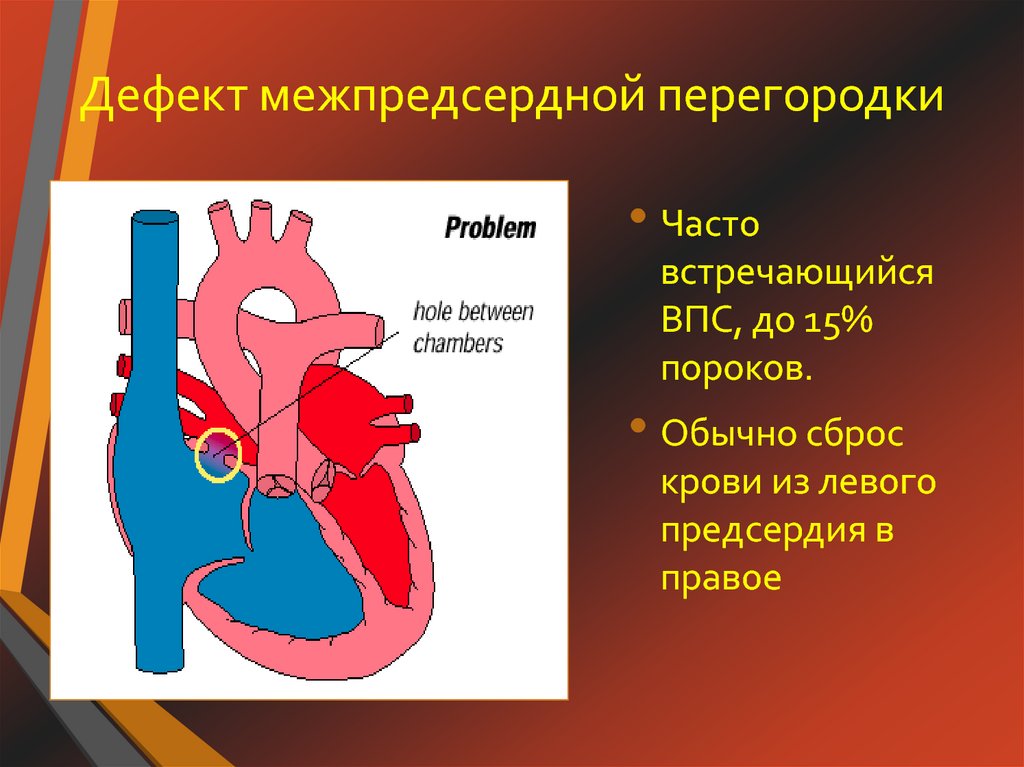 У взрослых ООО большого диаметра встречалось в 3% случаев.
У взрослых ООО большого диаметра встречалось в 3% случаев.
Размеры окна могут быть разными: от 3 мм до 19 мм (чаще до 4,5 мм). В первую очередь они зависят от возраста пациента и величины его сердца. Показание к оперативному лечению зависит не от размеров окна, а от того, насколько оно прикрыто клапаном и степени компенсации.
Когда открытое овальное окно становится патологией?
Само по себе наличие овального окна не является проблемой. Ведь нарушений кровообращения оно не вызывает, а функционирует только при сильном кашле, тяжелой физической нагрузке.
Проблемы возникают в следующих случаях:
- когда сердце ребенка с возрастом увеличивается, а клапан не растет. Тогда овальное окно не прикрывается так плотно, как должно. В результате кровь может проникать из предсердия в предсердие, увеличивая на них нагрузку.
- появление заболеваний или состояний, которые увеличивают давление в правом предсердии, следовательно, приводят к приоткрытию дверцы клапана в сторону левого предсердия.
 Это хронические болезни легких, заболевания вен нижних конечностей, сочетанная патология сердца, а также беременность и роды.
Это хронические болезни легких, заболевания вен нижних конечностей, сочетанная патология сердца, а также беременность и роды.
В этих случаях необходим постоянный контроль и наблюдение врача, чтобы не пропустить момент перехода из компенсированного состояния в декомпенсированное.
Интересно, что иногда такая особенность способна облегчить состояние человека и даже продлить ему жизнь. Речь идет о первичной легочной гипертензии, когда кровь в легочных сосудах находится под давлением.
Это проявляется одышкой, хроническим кашлем, слабостью, обмороками.
Благодаря открытому овальному окну часть крови из малого круга кровообращения сбрасывается в левое предсердие, разгружая сосуды легких и уменьшая симптомы.
Причины незакрытия овального окна сердца
На этот счет существует не одна теория и предположение. Но достоверных пока нет. В том случае, если клапан не срастается с окружностью овального окна, говорят об особенности организма. Это подтверждает количество случайных находок во время эхокардиографии.
Бывает, что клапан изначально маленький и не способен полностью закрыть окно. Причиной такого недоразвития может стать любой фактор, влияющий на формирование органов плода:
- курение и принятие алкоголя матерью
- работа с вредными и токсическими веществами
- экология, стрессы.
Поэтому открытое овальное окно у детей часто сочетается с недоношенностью, незрелостью и другими патологиями внутриутробного развития.
Признаки
Как уже было сказано, клиника при данной патологии отсутствует, а сама аномалия выявляется случайным образом. Осложнений и последствий обычно не бывает.
Сочетание открытого овального окна с прочими заболеваниями. Симптоматика появляется при нарушениях гемодинамики (правильного потока крови по камерам сердца). Это случается, когда имеются сочетанные пороки сердца, к примеру:
- открытый артериальный проток;
- пороки митрального или трехстворчатого клапанов.
Камеры сердца перегружаются, межпредсердная перегородка растягивается, и клапан не может выполнять свои функции. Появляется право-левое шунтирование.
Появляется право-левое шунтирование.
Симптомы у детей
- Это может проявляться частыми заболеваниями легких и бронхов.
- В период нагрузки (плач, кашель, физические нагрузки, приступы бронхиальной астмы) область носогубного треугольника становится цианотичной, синеют губы.
- Ребенок несколько отстает в физическом развитии, росте. Занятия физкультурой вызывают усталость и неадекватную нагрузкам одышку.
- Появляются спонтанные, ничем необъяснимые обмороки. Особенно это касается молодых людей с заболеваниями вен нижних конечностей.
Симптомы у взрослых
- С возрастом при исследовании обнаруживаются признаки гипертензии легких, перегрузка правых отделов сердца.
- Это, в свою очередь, приводит к изменениям на ЭКГ: нарушению проводимости по правой ножке пучка Гиса, признакам увеличения правых отделов сердца.
- Открытое овальное окно у взрослого, согласно статистике, увеличивает частоту встречаемости мигрени.
- Данные о возможном развитии инсульта или инфаркта появились давно.
 Случай, когда тромб, кусочек опухоли или инородное тело проникают из венозной системы в артериальную и закупоривают там сосуд, называют парадоксальной эмболией. Попадая в сосуды сердца, она вызывает инфаркт миокарда. В сосуды почки – инфаркт почки. В сосуды мозга – ишемический инсульт или транзиторную ишемическую атаку.
Случай, когда тромб, кусочек опухоли или инородное тело проникают из венозной системы в артериальную и закупоривают там сосуд, называют парадоксальной эмболией. Попадая в сосуды сердца, она вызывает инфаркт миокарда. В сосуды почки – инфаркт почки. В сосуды мозга – ишемический инсульт или транзиторную ишемическую атаку. - Также у взрослых может появиться такой парадоксальный синдром, как platypnea-orthodeoxia. У человека появляется одышка при подъеме с кровати, и пропадает, при повторном принятии положения лежа.
Как определить открытое овальное окно?
Осмотр
Обычно внешний осмотр пациента не несет никаких данных за врожденную аномалию. Овальное открытое окно в сердце у ребенка иногда можно заподозрить в роддоме, когда появляется диффузный цианоз всего кожного покрова. Но этот признак нужно дифференцировать с другими патологиями.
ЭхоКГ
Чаще всего открытое окно между предсердиями находят при проведении УЗИ сердца. Лучше эхокардиографию проводить с допплером. Но при малых размерах окна эти методики не смогут определить аномалию.
Но при малых размерах окна эти методики не смогут определить аномалию.
Поэтому «золотым стандартом» обнаружения ООО является чрезпищеводная эхокардиография. Она позволяет увидеть само окно, закрывающую его створку, оценить объем шунтирующейся крови, а также провести дифференциальную диагностику с дефектом межпредсердной перегородки – настоящим пороком сердца.
Как инвазивный метод также весьма информативна ангиокардиография. Последние два метода используются только в специализированных кардиологических клиниках.
Водолазы и открытое овальное окно
При наличии подобной аномалии сердца заниматься некоторыми видами работы становится опасно для жизни. В частности, профессия водолаза, дайвера опасна тем, что при быстром опускании на глубину газы, растворенные в крови, превращаются в пузырьки. Они способны проникнуть через право-левый шунт овального окна в артерии и вызвать эмболию, что может привести к смерти.
По аналогичной причине лица с открытым овальным окном не допускаются к профессиональной деятельности, связанной с перегрузками. Это пилоты, космонавты, машинисты, диспетчеры, водители, операторы, аквалангисты, экипаж подводных лодок, кессонные рабочие. Также опасно заниматься любительским дайвингом.
Это пилоты, космонавты, машинисты, диспетчеры, водители, операторы, аквалангисты, экипаж подводных лодок, кессонные рабочие. Также опасно заниматься любительским дайвингом.
Армия и овальное окно
Наличие открытого овального окна ограничивает призыв в армию. Как уже было сказано, нагрузки усиливают право-левый шунт, а вместе с ним и вероятность несчастного случая вследствие эмболии.
Во время службы солдату предстоит совершать марш-броски, стрельбу, строевую подготовку. Воинская медицинская экспертиза считает таких призывников «группой риска» и считает целесообразным проводить углубленный осмотр таких молодых людей. После подтверждения диагноза, призывник определяется к категории «В» с ограничением годности к военной службе.
Лечение
В настоящее время тактика лечения основывается на наличии или отсутствии симптоматики.
Лечение ООО при отсутствии симптомов
Терапия не требуется. Достаточно наблюдения педиатром, терапевтом и кардиологом с оценкой динамики состояния овального окна по УЗИ.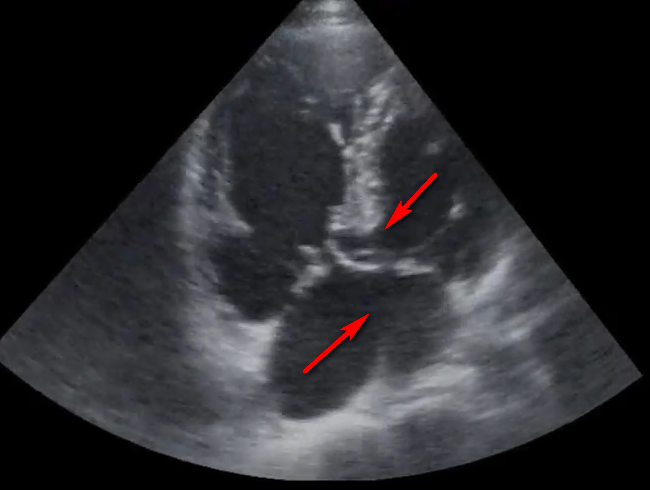
Лицам без выраженной симптоматики, но с риском развития ишемической атаки, инсульта, инфаркта, с заболеванием вен нижних конечностей, рекомендуется принимать курсами препараты, разжижающие кровь (аспирин, варфарин, клопидогрель).
Лечение ООО при наличии симптомов
Лечение оперативное, направлено на закрытие дефекта окклюдирующим устройством. Применяется при выраженном сбросе крови справа-налево, при высоком риске парадоксальной эмболии, а также в качестве профилактики при открытом овальном окне у водолазов.
Окклюдирующее устройство крепится на катетер и через бедренную вену его вводят в полость сердца. Операция проходит под визуальным рентгенконтролем. После того, как катетер вводит окклюдер в овальное окно, оно раскрывается как зонтик и плотно закрывает отверстие. Метод позволяет улучшить качество жизни таких больных.
В качестве альтернативы окклюдерам ученые королевской больницы Бронтона из Лондона предложили использовать специальный рассасывающийся пластырь.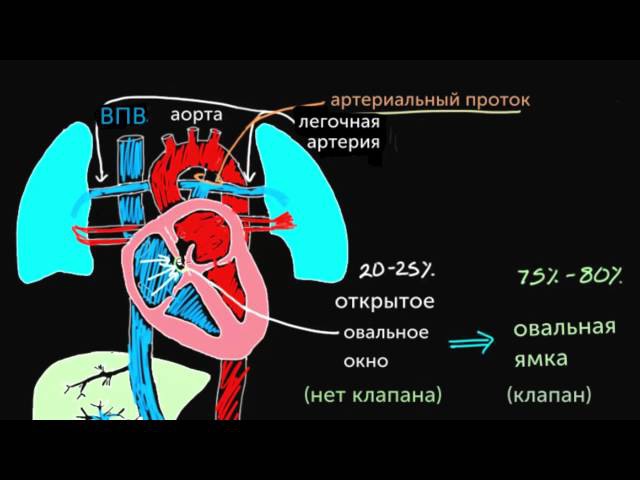 Его крепят на овальное окно, а пластырь стимулирует естественное заживление дефицита тканей в течение месяца. Затем пластырь рассасывается. Этот метод позволяет избежать такого побочного эффекта, как воспаление тканей вокруг окклюдера.
Его крепят на овальное окно, а пластырь стимулирует естественное заживление дефицита тканей в течение месяца. Затем пластырь рассасывается. Этот метод позволяет избежать такого побочного эффекта, как воспаление тканей вокруг окклюдера.
Селезнева Валентина Анатольевна врач-терапевт
Открытое овальное окно в сердце у новорожденного ребенка: норма размеров, диагностика, лечение
Сердечко младенца отличается по строению от органа взрослого человека. Оно представлено 2 предсердиями и 2 желудочками. У взрослых предсердия отделены перегородкой, которая плотно перекрывает половинки и не дает объединяться разным типам крови (венозной и артериальной). В утробе у малыша перегородка, разграничивающая предсердия, еще не закрыта. Это связано с особенностями кровообращения у ребенка, благодаря которым кровь наилучшим образом распределяется по внутренним органам. Легкие еще не играют большой роли: основное питание поступает к жизненно важному мозгу и печени. Благодаря открытому овальному окну к легким поступает всего 12% крови. Открытое овальное окно у новорожденных имеет небольшую перегородку, которая с 3 месяцев до 2 лет полностью зарастает. В результате отверстие закрывается. Но иногда бывает так, что клапан недостаточно велик по размеру, чтобы прикрыть отверстие. Так образуется открытое овальное окно у грудничка.
Какова норма? Медики считают, что в возрасте до 2 лет должно произойти полное закрытие окна. Однако остающееся даже в 5 лет отверстие считается нормой. По статистике, эта малая аномалия присутствует у половины детей в возрасте до 5 лет и у 10-20% взрослых. Размеры отверстия могут существенно отличаться.
Открытое овальное окно 3 мм у новорожденного считается минимальным, но аномалия может разрастись до 19 мм. При этом для здоровья пациента важен не размер, а степень прикрытия окна клапаном. Когда овальное окно считается патологией? В медицине овальное окно у ребенка считается малой патологией и во многих случаях не требует лечения.
Оно никак не влияет на кровообращение, за исключением случаев кашля и чрезмерной физической нагрузки. Тогда терапия будет состоять в поддержании нормальной работы сердца витаминными препаратами. Вопрос об оперативном вмешательстве ставится врачами в таких случаях: сердце постепенно растет, а величина клапана остается прежней.
Тогда терапия будет состоять в поддержании нормальной работы сердца витаминными препаратами. Вопрос об оперативном вмешательстве ставится врачами в таких случаях: сердце постепенно растет, а величина клапана остается прежней.
В этом случае кровь станет переливаться из одного предсердия в другое, а сердце будет работать с еще большими усилиями; наличие заболеваний, увеличивающих нагрузку на правое предсердие. В результате клапан приоткрывается, и обмен крови между предсердиями становится еще большим.
К таким состояниям относятся хронические болезни вен, легких, у женщин – беременность и рождение малыша. Если присутствуют указанные условия, состояние пациента должно постоянно контролироваться врачом.
Причины аномалии Существуют определенные факторы, которые могут привести к образованию овального окна у малышей, хотя их достоверность окончательно не подтверждена: курение, распитие алкоголя матерью во время беременности; плохая экология; регулярные стрессы; работа беременной на вредном предприятии.
Как правило, вследствие этих факторов открытое овальное окно в сердце у ребенка сочетается с другими аномалиями в развитии. Симптомы Чаще всего овальное окно никак себя не проявляет. Аномалия выявляется при обследовании по поводу других заболеваний, например, при нарушении течения потока крови.
Однако порой родители могут заметить у малыша явные признаки недоразвития клапана: частые болезни дыхательных органов; во время плача или кашля, сильных физических нагрузок на носогубном треугольнике появляется синеватый оттенок; малыш отстает в физическом развитии, а нагрузки его утомляют; внезапные обмороки.
При достаточно большом объеме отверстия симптомы овального окна будут давать о себе знать на протяжении всей жизни взрослого человека: правое предсердие постепенно увеличивается вследствие возрастающей нагрузки; частота мигреней становится больше; сохраняется риск парадоксальной эмболии, когда мелкие частицы тромба или жировой ткани попадают в кровь и закупоривают сосуды, повышая возможность дальнейшего развития инсультных или инфарктных состояний; отдышка при первичном подъеме с кровати.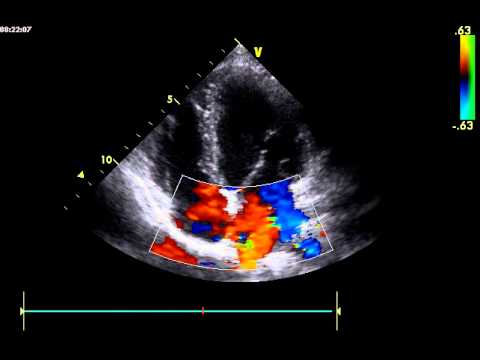
Определить, в чем именно состоит проблема с сердцем у ребенка, может только врач. Если размеры овального открытого окна в норме, родителям не стоит волноваться. Как правило, для постановки диагноза необходимы 2 обязательные процедуры: осмотр.
Иногда врожденную аномалию замечают еще в роддоме, когда у малыша развивается цианоз кожного покрова. Однако этот признак следует отличать от симптомов других патологий. ЭКГ. УЗИ сердца – необходимая мера для диагностики овального окна, но при малых размерах аномалии она может оказаться невыявленной.
В связи с этим медики предпочитают проводить чрезпищевую эхокардиографию. Она позволяет непосредственно увидеть отверстие и отличить его от порока сердца. Когда будут определены точные размеры овального окна, врач может назначить терапию.
Лечение Если симптомы аномалии развития не наблюдаются вовсе или незначительны, назначается общеукрепляющий курс терапии, включающий: лечебную физкультуру; закаливание; длительное пребывание на свежем воздухе; баланс между трудом и отдыхом; рациональное питание; прием витаминных препаратов для поддержания работы сердца (коэнзим, L-карнитин, витамин В6). В тяжелых случаях потребуется оперативное вмешательство. Хирургическая манипуляция была разработана лондонскими врачами и теперь активно применяется для закрытия отверстия в перегородке: Через вену бедра вводится зонд и специальный пластырь, которые доходят до самого предсердия. Пластырь прикрепляется на овальное окно. Отличительными свойствами этого материала является стимуляция роста соединительной ткани, благодаря чему клапан увеличивается и полностью сращивается с перегородкой. Пластырь рассасывается в течение месяца.
В тяжелых случаях потребуется оперативное вмешательство. Хирургическая манипуляция была разработана лондонскими врачами и теперь активно применяется для закрытия отверстия в перегородке: Через вену бедра вводится зонд и специальный пластырь, которые доходят до самого предсердия. Пластырь прикрепляется на овальное окно. Отличительными свойствами этого материала является стимуляция роста соединительной ткани, благодаря чему клапан увеличивается и полностью сращивается с перегородкой. Пластырь рассасывается в течение месяца.
Выявлено открытое овальное окно у ребенка или взрослого: причины его появления, диагностика, лечение, важные вопросы пациентов
Если у ребенка старше 2 лет обнаруживается отверстие в межпредсердной перегородке, то это вероятный признак открытого овального окна (ООО). В норме оно функционирует у плода, затем зарастает.
Дети с такой патологией отстают в росте, у них часто возникает цианоз, одышка, головная боль и внезапные потери сознания. Лечение зависит от размеров дефекта.
Используют лекарственные препараты и хирургические методы.
Что представляет собой открытое овальное окно
ООО в период формирования плода необходимо, так как через него плацентарная кровь попадает из правого в левое предсердие, а не в легкие. Таким образом осуществляется кровенаполнение головного, а также спинного мозга. Отверстие расположено в центре перегородки и снабжено клапаном, тормозящим обратное течение крови.
Кровообращение плода
После рождения ООО есть у всех детей. Но после того, как ребенок начинает самостоятельно дышать, необходимость в его существовании исчезает. Более высокое давление в левом предсердии прижимает клапан, и он постепенно прирастает к перегородке.
Если имеется незакрытая часть, или полностью окно не прикрыто, то, при сильном кашле или крике, кровь сбрасывается справа налево. Окно может быть открытым у половины детей после одного года и у четверти взрослых.
Рекомендуем прочитать о классификации врожденных пороков сердца. Вы узнаете о причинах формирования пороков сердца, механизме развития функциональных нарушений, признаках и симптомах ВП, принципах лечения.
Вы узнаете о причинах формирования пороков сердца, механизме развития функциональных нарушений, признаках и симптомах ВП, принципах лечения.
А здесь подробнее о врожденном пороке сердца тетраде Фалло.
Причины появления открытого овального окна
Имеется наследственная предрасположенность к формированию ООО. При нарушении строения хромосомы или дефектах в генах клапан по размеру меньше, чем величина отверстия. Также эта патология возникает при неблагоприятных факторах:
- преждевременные роды;
- нарушение строения соединительной ткани;
- врожденные аномалии развития сердца: пороки клапанов и открытый артериальный проток;
- вредные привычки матери: курение, наркотическая зависимость, алкоголизм.
Окно может открыться во время подводного плавания при погружении на большие глубины (дайверы, водолазы), у профессиональных тяжелоатлетов, борцов, при занятии высокоинтенсивными силовыми видами спорта. При тромбозах вен с закупоркой легочной артерии давление в правых отделах сердца повышается, это провоцирует открытие отверстия.
Кровообращение при открытом овальном окне
ООО имеет размер около 5 мм и вид щели. Иногда можно обнаружить отверстие диаметром около 2 см. В отличие от врожденного дефекта перегородки, окно прикрыто клапаном. Поэтому небольшой сброс крови может никак не проявляться, а большинство людей не подозревают о его существовании.
Если давление в системе легочной артерии высокое, то ООО его компенсирует и считается благоприятным признаком для продолжительности жизни. При значительном потоке венозной крови из правого предсердия у пациентов снижается содержание кислорода в тканях, возникают нарушения кровообращения головного мозга, миокарда.
Признаки и симптомы открытого овального окна
Проявления ООО не специфичны, в большинстве случаев не имеют клинической симптоматики, поэтому диагноз ставится с запозданием.
Симптомы у детей
Косвенным свидетельством патологии может быть резкая бледность или синюшный цвет кожи во время плача младенца, крика или купания. Из-за недостаточного поступления кислорода в ткани возникают:
Из-за недостаточного поступления кислорода в ткани возникают:
- частые бронхиты, простудные болезни;
- слабый аппетит;
- отставание в наборе массы тела;
- физическое развитие замедлено;
- одышка;
- эпизоды потери сознания.
Признаки ООО у взрослых
Пациентов беспокоит головная боль, приступы мигрени, головокружение. При этом в стоячем положении одышка и сердцебиение усиливаются, а с переходом в горизонтальное – ослабевают. У молодых людей проявляются признаки нарушения кровоснабжения головного мозга, вплоть до инсультов.
Почему открытое овальное окно не закрылось у ребенка
Если по мере роста сердца клапан, перекрывающий овальное окно, не увеличивается, то плотного перекрытия отверстия не происходит. В конечном итоге кровь перетекает из одного предсердия в другое, создавая усиленную нагрузку.
К возникновению патологии могу привести состояния, которые способствуют повышению давления в правом предсердии: заболевания легких, комбинированные пороки сердца, нарушения развития венозной системы.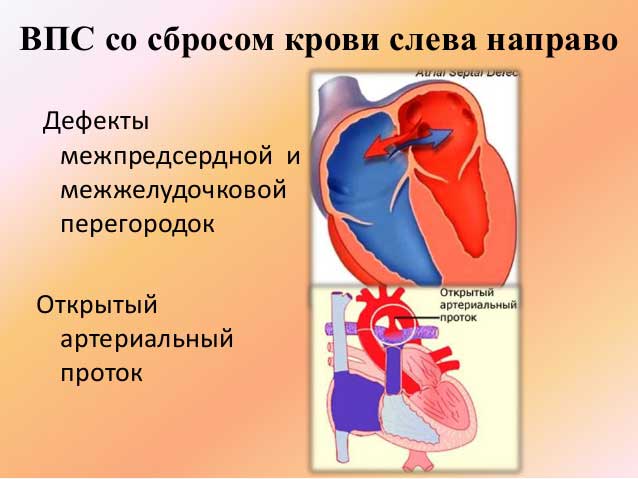
Опасность, которую таит в себе открытое овальное окно
Незначительные дефекты не представляют угрозы для здоровья, но если при этом у пациента есть другие аномалии клапанного аппарата сердца или развития сосудов, то веноартериальный шунт крови может ухудшить движение крови внутри сердца.
Инфаркт почки
Особенно опасно такое состояние при наличии повышенного тромбообразования в венах нижних конечностей. Микротромбы, попадая в левое предсердие, с артериальной кровью разносятся по всем органам и, под воздействием давления, закупоривают просвет сосудов, вызывая острое нарушение снабжения кровью – ишемию. Это повышает риск тяжелых осложнений:
- инсульта;
- сердечной ишемии различной степени тяжести;
- инфаркта почки.
О том, какую опасность несет ООО для детей и взрослых, диагностике и тактике ведения пациентов, смотрите в этом видео:
Когда закрывается открытое овальное окно в норме
Обычно у новорожденного клапан окна оказывается прижатым повышенным давлением в левом предсердии. Это происходит после полного открытия легких – в течение 3 — 5 часов.
Это происходит после полного открытия легких – в течение 3 — 5 часов.
Зарастание отверстия чаще длится от 2 до 11 месяцев. У некоторых детей овальное окно перекрывается только к двум годам. Это считается одним из вариантов нормы.
Если после пяти лет имеется ООО, то самостоятельного закрытия не происходит.
Диагностика открытого овального окна у ребенка
Для того чтобы поставить диагноз, изучают историю появления жалоб и их выраженность, но так как они не имеют характерных особенностей, то подтвердить предположение об ООО можно при помощи инструментальных методов.
Осмотр
Ребенок может отставать в росте, вес снижен, кожа бледная, при плаче или натуживании синеет носогубной треугольник и губы. Обычно при аускультации можно выявить шум из-за перехода крови между полостями сердца: от более высокого давления к низкому.
УЗИ
При исследовании можно выявить отверстие и клапан, который его перекрывает. Определяется объем и направление движения крови, наличие других аномалий сердца и сосудов. Для ООО типичны такие признаки:
Для ООО типичны такие признаки:
- Размер от 2 до 4,5 мм.
- Клапан виден в левом предсердии.
- Окно расположено посредине перегородки.
- Вблизи отверстия стенки тонкие (при дефекте перегородки – утолщенные).
ЭхоКГ
Двухмерная эхокардиограмма показывает диаметр открытого окна и движение клапана, она поможет отличить эту патологию от других пороков сердца. Этот метод помогает выявлять наличие турбулентного потока крови, его объема и скорости. Для диагностики ООО это самый информативный способ.
ЭхоКГ при открытом овальном окне
У детей после 7 лет, подростков и взрослых пациентов используется чреспищеводная ЭхоКГ с пузырьковой пробой. В вену вводится раствор с мелкими пузырьками, пациент вдыхает, затем на несколько секунд натуживается и выдыхает. При этом пузырьки появляются в левом предсердии.
Лечение открытого овального окна у взрослых и детей
Пациентам, у которых повышенный риск образования и отрыва тромбов, проводится медикаментозная терапия для уменьшения свертываемости крови. Используются препараты по типу варфарина, ацетилсалициловой кислоты, кардиомагнила.
Используются препараты по типу варфарина, ацетилсалициловой кислоты, кардиомагнила.
Когда можно обойтись без операции
Если у пациента нет симптомов сердечной недостаточности, комбинированных пороков сердца, а сброс крови незначительный, то оперативное лечение не назначается. Такое течение ООО считается физиологическим вариантом.
Хирургическое закрытие овального окна
Чаще всего выбирают методику закупорки отверстия при помощи установки окклюдера через катетер. Такие эндоваскулярные операции проводятся под рентгенологическим и эхокардиографическим контролем. Это вмешательство малотравматичное, поэтому больные через 1 — 2 дня выписываются из отделения.
Виды окклюдеров для эндоваскулярного закрытия ООО
Специальный рассасывающий пластырь
Через катетер, введенный в бедренную артерию, на отверстие накладывается пластырь, способный стимулировать выработку соединительной ткани вокруг ООО. Материал, из которого изготовлена «заплатка», способен со временем рассасываться.
Рекомендуем прочитать об аортальном пороке сердца. Вы узнаете о распространенности заболевания, причинах развития порока, классификации аортальных пороков, симптомах, диагностике, лечении.
А здесь подробнее об открытой чреспищеводной эхокардиографии в диагностике сердечной патологии.
Важные вопросы пациентов
Для тех, кто только услышал диагноз, он может стать шоком. Поэтому возникает множество вопросов.
Можно ли выносить и родить ребенка? Если до беременности женщина чувствовала себя нормально, не было частых обморочных состояний, физические нагрузки не сопровождались бледностью, тяжелой одышкой или перебоями в работе сердца, то на течение беременности ООО не будет иметь влияния. Такие пациентки должны пройти эхокардиографию для уточнения размеров отверстия, после чего будет решен вопрос о проведении кесарево сечения.
Можно ли в армию? Так как воинская служба предполагает тяжелые физические нагрузки, то ООО служит ограничением для призыва в армию.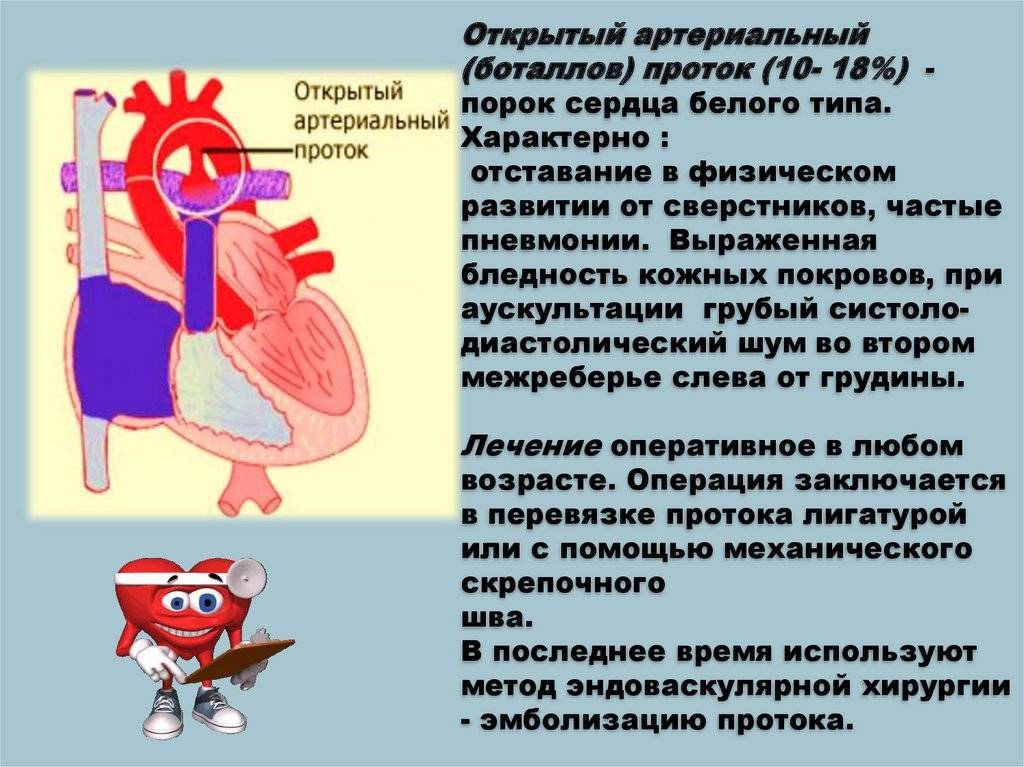
Если диагноз подтвержден с помощью инструментальной диагностики, то таким призывникам присваивается категория В. Это значит, что в мирное время он зачисляется в запас.
Призыв может быть осуществлен только в условиях военного времени, после получения военно-учетной (гражданской) специальности.
Можно ли заниматься погружениями в водоемы? При погружении под воду на значительную глубину в крови начинают образовываться пузырьки.
Если окно между предсердиями открыто, то они перемещаются в артериальное русло, вызывая закупорку. Это может привести к внезапной смерти. Поэтому работа водолаза, подводника и любительский дайвинг таким людям запрещены.
Можно ли заниматься спортом? При хорошем самочувствии наличие небольшого отверстия не является препятствием к спортивным занятиям. Не рекомендуются виды физическая активность с поднятием тяжестей, задержкой дыхания и интенсивными нагрузками:
- тяжелая и легкая атлетика;
- бокс;
- плавание;
- вольная борьба;
- биатлон;
- большой теннис.

Если имеются нарушения кровообращения, то нельзя принимать участие в соревнованиях, нагрузки должны быть определены кардиологом после проведения функциональных проб.
Можно сделать вывод, что наличие открытого окна не приводит к нарушению самочувствия при небольшом размере и отсутствии чрезмерных физических нагрузок, поэтому лечение не требуется. Если есть большой дефект, то его устраняют при помощи эндоваскулярных методов.
Открытое овальное окно. Шаги к здоровью. Социальный проект для детей и родителей, врачей-педиатров
Открытое овальное окно – это отверстие в перегородке между правым и левым предсердиями в сердце ребенка.
Структура сердца
Для понимания значения этого окна кратко рассмотрим, из каких отделов состоит сердце ребенка. Обратите внимание на то, что сердце человека состоит из четырех полостей, которые называют «камерами сердца».
Это два предсердия: правое и левое; и два желудочка: правый и левый.
Одна из основных функций сердца – обеспечивать постоянный ток крови в организме (такую функцию называют насосной). Это происходит благодаря постоянному сокращению мышц сердца. При сокращении сердечной мышцы кровь из камер сердца выталкивается в сосуды, которые отходят от желудочков сердца (артерии), а при расслаблении – предсердия заполняются кровью, которая поступает из сосудов, впадающих в сердце (вены).
У взрослых людей правые (предсердие и желудочек) и левые (предсердие и желудочек) отделы между собой не сообщаются. Предсердия разделены межпредсердной перегородка, а желудочки – межжелудочковой.
Назначение открытого овального окна
Сердце ребенка развивается внутриутробно так, что для обеспечения жизни плода просто необходимо сообщение между правым и левым предсердием. Поэтому и существует открытое овальное окно в сердце плода. Когда ребенок рождается и начинает дышать самостоятельно, насыщая кровь кислородом (О2) в легких, сообщение двух предсердий не является жизненной важностью и овальное окно в сердце начинает постепенно закрываться. Сроки его полного закрытия различны, но у большинства детей овальное окно закрывается примерно к году жизни, у некоторых детей (не всегда), допускается, чтобы овальное окно в сердце закрывалось в более поздние сроки.
Поэтому и существует открытое овальное окно в сердце плода. Когда ребенок рождается и начинает дышать самостоятельно, насыщая кровь кислородом (О2) в легких, сообщение двух предсердий не является жизненной важностью и овальное окно в сердце начинает постепенно закрываться. Сроки его полного закрытия различны, но у большинства детей овальное окно закрывается примерно к году жизни, у некоторых детей (не всегда), допускается, чтобы овальное окно в сердце закрывалось в более поздние сроки.
Таким образом, открытое овальное окно является одной из нормальных стадий, по которым развивается сердце ребенка.
Влияние открытого овального окна на работу сердца у новорожденных и грудных детей
При сокращении мышцы сердца создается давление на кровь, которая находится в предсердиях и желудочках. Под действием этого давления кровь изгоняется из полостей сердца. Однако давление крови при сокращении в левом предсердии выше, чем в правом, поэтому если овальное окно в сердце открыто часть крови может «выдавливаться» через него из левого предсердия в правое, а не только в левый желудочек (как должно быть). И чем больше размеры овального окна, тем больше крови «сбрасывается» по «не правильному» пути – в правое предсердие, что может перегружать его.
И чем больше размеры овального окна, тем больше крови «сбрасывается» по «не правильному» пути – в правое предсердие, что может перегружать его.
Опасность открытого овального окна для здоровья ребенка зависит от диаметра окна, возраста ребенка, а также ряда других факторов (показатели гемодинамики сердца), которые может оценить врач.
Диагностика открытого овального окна
При прохождении крови через открытое овальное окно создается специфический шум, который может быть услышан врачом при аускультации (прослушивании с помощью фонендоскопа) сердца.
Симптомы тревоги, которые должны побудить родителей обследовать ребенка:
-
появление синевы кожи носогубного треугольника, -
одышка в покое или беспокойстве (плач, кормление, натуживание) ребенка, -
плохой набор веса.
Поводом для обследования может служить шум в сердце, который выявил врач.
Наиболее достоверным способом для того, чтобы установить диагноз открытое овальное окно является проведение УЗИ сердца ребенку. Необходимо понимать, что перечисленные симптомы и шумы в сердце бывают симптомами и других болезней.
Лечение открытого овального окна
В большинстве случаев открытое овальное окно у грудного ребенка не требует лечения. В зависимости от диаметра окна, возраста ребенка и некоторых других показателей работы сердца, кардиолог иногда может назначить симптоматическое лечение. Поэтому, если у педиатра или родителей возникает подозрение в опасности открытого овального окна для здоровья и дальнейшего развития показано проведение УЗИ сердца ребенку и обращение к кардиологу.
Поскольку, как было указано, открытое овальное окно является нормальным этапом развития сердца ребенка – проводятся профилактические обследования для наиболее раннего выявления овального окна больших размеров и возможного лечения осложнений. Если нет «симптомов тревоги» рекомендуется проходить УЗИ сердца ребенку в 3-х месячном возрасте, и контроль закрытия окна в возрасте от 9 до 12 месяцев. Если такие симптомы есть, то необходима консультация кардиолога.
Если нет «симптомов тревоги» рекомендуется проходить УЗИ сердца ребенку в 3-х месячном возрасте, и контроль закрытия окна в возрасте от 9 до 12 месяцев. Если такие симптомы есть, то необходима консультация кардиолога.
Потапенко Сергей Валерьевич,
детский кардиоревматолог,
кафедра детских болезней ФПО ЗГМУ
Поделитесь ссылкой на страницу:
Патентное овальное отверстие (PFO) | Американская кардиологическая ассоциация
По материалам «Holes in the Heart», Stroke Connection Magazine, январь / февраль 2011 г.
Дыра в вашем сердце может показаться самым определением «проблемы». Тем не менее, он есть у более четверти населения, и у большинства он не оказывает вредного воздействия на здоровье. Фактически, подавляющее большинство пострадавших даже не подозревают об этом.
В сердце есть два вида дыр. Один из них называется дефектом межпредсердной перегородки (ДМПП), а другой — открытое овальное отверстие (PFO).Хотя оба являются отверстиями в стенке ткани (перегородке) между левой и правой верхними камерами сердца (предсердиями), их причины совершенно разные. ДМПП — это неспособность перегородки формироваться между предсердиями, и поэтому считается врожденным пороком сердца, с которым вы родились. Обычно отверстие ASD больше, чем отверстие PFO. Чем больше отверстие, тем больше вероятность появления симптомов.
Один из них называется дефектом межпредсердной перегородки (ДМПП), а другой — открытое овальное отверстие (PFO).Хотя оба являются отверстиями в стенке ткани (перегородке) между левой и правой верхними камерами сердца (предсердиями), их причины совершенно разные. ДМПП — это неспособность перегородки формироваться между предсердиями, и поэтому считается врожденным пороком сердца, с которым вы родились. Обычно отверстие ASD больше, чем отверстие PFO. Чем больше отверстие, тем больше вероятность появления симптомов.
PFOs, с другой стороны, могут возникать только после рождения, когда овальное отверстие не закрывается.Овальное отверстие — это отверстие в стенке между левым и правым предсердиями каждого человеческого плода. Это отверстие позволяет крови обходить легкие плода, которые не могут работать, пока не попадут на воздух. Когда новорожденный выходит на свет и делает свой первый вдох, овальное отверстие закрывается, и в течение нескольких месяцев оно полностью закрывается примерно у 75 процентов из нас. Когда оно остается открытым, оно называется открытым овальным отверстием, что означает «открытый». Для подавляющего большинства из миллионов людей с ОПО это не проблема, даже несмотря на то, что кровь течет из правого предсердия в левое.Проблемы могут возникнуть, если в этой крови есть тромб.
Когда оно остается открытым, оно называется открытым овальным отверстием, что означает «открытый». Для подавляющего большинства из миллионов людей с ОПО это не проблема, даже несмотря на то, что кровь течет из правого предсердия в левое.Проблемы могут возникнуть, если в этой крови есть тромб.
«В наших венах постоянно образуются сгустки крови», — сказал доктор Дэвид Талер, доцент неврологии Медицинской школы Университета Тафтса и директор Центра комплексного инсульта в Медицинском центре Тафтса в Бостоне. «Это крошечные сгустки крови размером всего несколько миллиметров, которые перемещаются по всему телу в полую вену, где попадают в правую верхнюю камеру сердца». Оттуда они закачиваются в правый желудочек, откуда попадают в легкие.Эти крошечные сгустки крови (индивидуально называемые венозным тромбом) фильтруются крошечными капиллярами в легких, после чего свежее насыщенная кислородом кровь попадает в левое предсердие, а затем в левый желудочек. Из левого желудочка кровь закачивается в мили кровеносных сосудов, которые снабжают кислородом и питательными веществами каждую клетку нашего тела.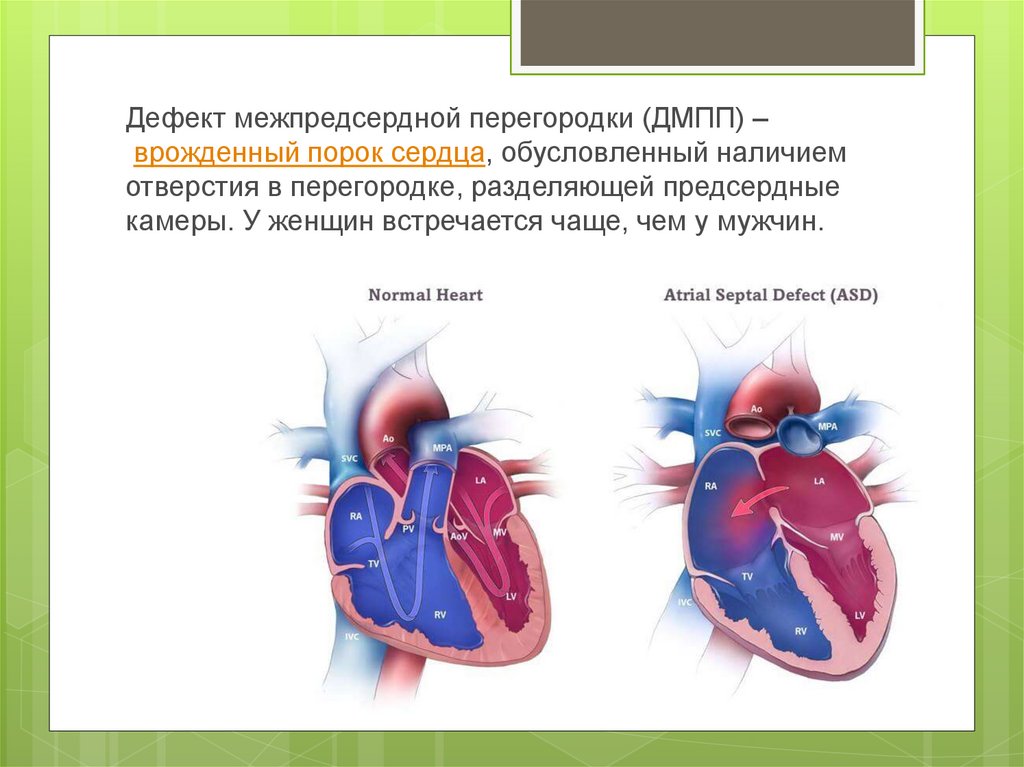 «Наши легкие обычно фильтруют эти крошечные сгустки, но 2-миллиметровый тромб в головном мозге может вызвать настоящий хаос», — сказал д-р Талер.
«Наши легкие обычно фильтруют эти крошечные сгустки, но 2-миллиметровый тромб в головном мозге может вызвать настоящий хаос», — сказал д-р Талер.
Это может произойти, когда у кого-то есть PFO или ASD.«ПФО на самом деле не вызывают инсульты, но они обеспечивают портал, через который тромб может проходить из правой в левую часть кровотока», — сказал доктор Патрик О’Гара, профессор медицины Гарвардской медицинской школы и исполнительный директор Сердечно-сосудистого центра Шапиро. В зависимости от того, поворачивает ли сгусток вправо или влево при выходе из сердца, он может перемещаться в мозг и вызывать инсульт или ТИА. По статистике, шансы на то, что это произойдет, невелики, но это может случиться.
Как бы вы узнали?
Выяснить, есть ли у вас PFO, непросто, и это обычно не исследуется, если только у пациента нет таких симптомов, как тяжелая мигрень, ТИА или инсульт.Хотя распространенность ПФО среди населения в целом составляет около 25 процентов, у пациентов с инсультом неизвестной причины, называемым криптогенным инсультом, эта цифра возрастает до 40–50 процентов. Это особенно верно для пациентов, перенесших инсульт в возрасте до 55 лет. В некоторых случаях PFO сочетается с другим заболеванием, таким как фибрилляция предсердий, что увеличивает риск инсульта.
Это особенно верно для пациентов, перенесших инсульт в возрасте до 55 лет. В некоторых случаях PFO сочетается с другим заболеванием, таким как фибрилляция предсердий, что увеличивает риск инсульта.
Для выживших, у которых нет окончательной причины инсульта, доктор О’Гара предлагает встретиться со своим неврологом, чтобы обсудить возможность ПФО.«Есть много причин инсульта, и наличие PFO составляет лишь очень небольшое число», — сказал д-р О’Гара. PFO диагностируется с помощью эхокардиограммы. Эхокардиограмма, также называемая сердечным эхом, создает изображение сердца с помощью ультразвука.
Что делать?
«Самый большой миф о ПФО — то, что они должны быть закрыты. Подавляющее большинство из них не требует лечения», — сказал д-р О’Гара. «Если у кого-то есть один, связанный с симптомами, его можно лечить аспирином, варфарином или закрытием катетера, в зависимости от обстоятельств.«
Конечно, лекарства не закрывают дыру, «поэтому цель медикаментозного лечения — в первую очередь предотвратить образование сгустка», — сказал д-р Талер.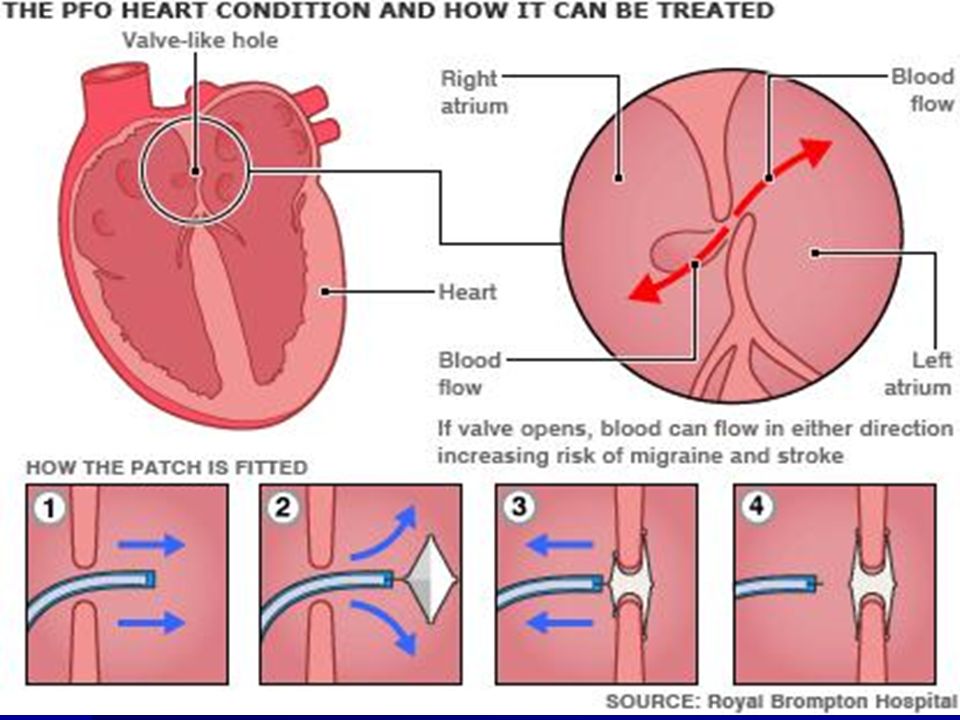 Ничто не может закрыть его, кроме операции на открытом сердце или закрывающего устройства, помещенного с помощью катетера, продетого из паха через вены к сердцу. До недавнего времени не существовало одобренных устройств для закрытия катетера, предназначенных для ПФО. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило устройство для пациентов, перенесших инсульт, предположительно вызванный PFO, которое снижает риск повторного инсульта.
Ничто не может закрыть его, кроме операции на открытом сердце или закрывающего устройства, помещенного с помощью катетера, продетого из паха через вены к сердцу. До недавнего времени не существовало одобренных устройств для закрытия катетера, предназначенных для ПФО. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило устройство для пациентов, перенесших инсульт, предположительно вызванный PFO, которое снижает риск повторного инсульта.
Патентное овальное отверстие (PFO)
Обзор
Что такое овальное отверстие?
Овальное отверстие (foh-RAY-mun oh-VAY-lee) — это небольшое отверстие, расположенное в перегородке, которая является стенкой между двумя верхними камерами сердца (предсердиями).
До рождения ребенок не использует свои легкие для обогащения крови кислородом. Вместо этого эта кровь поступает из плаценты матери и доставляется через пуповину. Овальное отверстие позволяет крови течь из вен в правую часть сердца плода, а затем прямо в левую часть сердца.
Вместо этого эта кровь поступает из плаценты матери и доставляется через пуповину. Овальное отверстие позволяет крови течь из вен в правую часть сердца плода, а затем прямо в левую часть сердца.
Овальное отверстие обычно закрывается при повышении артериального давления в левой части сердца после рождения. Когда он закрыт, кровь течет в легкие, чтобы получить кислород, прежде чем он попадет в левую часть сердца и перекачивается в остальное тело.
Что такое патентное овальное отверстие?
Открытое овальное отверстие (PFO) означает, что овальное отверстие не закрылось должным образом при рождении, поэтому в перегородке все еще есть отверстие. В большинстве случаев PFO не остается открытым постоянно. Напротив, это больше похоже на лоскут, который открывается, когда давление в камерах с правой стороны сердца выше, чем обычно. Ситуации, которые могут вызвать повышенное давление, включают напряжение во время дефекации, кашель и чихание. Когда давление становится достаточно высоким, кровь может перемещаться из правого предсердия в левое..jpg)
Заболевание поражает около 25% американцев, но многие не знают, что у них есть это заболевание.
Симптомы и причины
Каковы риски и симптомы патентного овального отверстия?
У большинства пациентов с ОПО отсутствуют какие-либо симптомы. Однако это состояние может играть роль в мигрени и увеличивает риск инсульта, транзиторной ишемической атаки и сердечного приступа.
Мигрень
Пациенты с PFO могут страдать от мигрени с аурой. Несмотря на то, что мигрень прекращается у некоторых пациентов, у которых закрыто открытое отверстие, необходимы дополнительные исследования, чтобы определить, приносит ли закрытие облегчение.
Инсульт, транзиторный ишемический приступ и инфаркт
Патентное овальное отверстие увеличивает риск транзиторной ишемической атаки (ТИА), инсульта и сердечного приступа. Это связано с тем, что при повышении давления в камерах на правой стороне сердца сгусток крови или твердые частицы в крови могут перемещаться из правой стороны сердца влево через открытое PFO и перемещаться в головной мозг (вызывающий ТИА или инсульт) или коронарную артерию (вызывающий сердечный приступ).ТИА возникает из-за временного отсутствия притока крови к мозгу. Симптомы такие же, как при инсульте, но длятся менее 24 часов.
Это связано с тем, что при повышении давления в камерах на правой стороне сердца сгусток крови или твердые частицы в крови могут перемещаться из правой стороны сердца влево через открытое PFO и перемещаться в головной мозг (вызывающий ТИА или инсульт) или коронарную артерию (вызывающий сердечный приступ).ТИА возникает из-за временного отсутствия притока крови к мозгу. Симптомы такие же, как при инсульте, но длятся менее 24 часов.
Часто TIA или инсульт являются первым признаком PFO. Пациенты моложе 55 лет, перенесшие инсульт без известной причины (криптогенный инсульт), с большей вероятностью будут иметь ПФО. Эти пациенты также более склонны к тромбозу глубоких вен (ТГВ).
Пациенты с PFO могут также иметь аневризму межпредсердной перегородки. Это состояние означает, что верхняя часть перегородки выпячивается в одно или оба предсердия (верхние камеры сердца).
Симптомы инсульта и транзиторной ишемической атаки (ТИА)
- Внезапная слабость или онемение лица, руки или ноги с одной стороны тела
- Внезапное помутнение зрения или нарушение зрения одним или обоими глазами
- Не может говорить, проблемы с разговором или пониманием того, что говорят другие
- Головокружение, потеря равновесия, нестабильная ходьба
- Кратковременное отключение
- Внезапно невозможно пошевелить частью тела (паралич)
Диагностика и тесты
Как диагностируется открытое овальное отверстие?
Для обнаружения PFO необходимо специальное тестирование. Сюда входят:
Сюда входят:
- Эхокардиограмма (эхо) — УЗИ сердца для проверки кровотока через клапаны и камеры сердца.
- Чреспищеводное эхо (TEE) — Зонд с крошечной камерой помещается в пищевод (трубка для глотания / приема пищи). Этот тип эхо-сигнала показывает более четкую картину дефекта, чем стандартный эхо-сигнал.
- Исследование пузырьков — Выполняется во время эхо-сигнала или TEE. Вам в руку вводится внутривенная капельница с физиологическим раствором.Физиологический раствор создает пузырьки, за которыми врач следит, чтобы увидеть, перемещаются ли они от одной стороны сердца к другой.
Вам могут потребоваться другие тесты, чтобы проверить свой сердечный ритм, нервную систему и проверить условия, повышающие риск образования тромбов (состояние гиперкоагуляции).
Ведение и лечение
Какие методы лечения доступны для пациентов с открытым овальным отверстием?
Если у вас PFO, но у вас нет симптомов или каких-либо связанных с этим проблем, вам не нужно лечение. Если необходимо лечение, возможно, вам потребуется принять лекарства или закрыть PFO.
Если необходимо лечение, возможно, вам потребуется принять лекарства или закрыть PFO.
Лекарства
Если у вас есть PFO и у вас был инсульт или TIA, вам может потребоваться прием лекарств для разжижения крови, чтобы предотвратить образование тромбов и инсульт. Они могут включать аспирин, плавикс (клопидогрель) или кумадин (варфарин). Ваш врач посоветует вам лучшее лекарство.
Закрытие ПФО
Закрытие PFO не является лучшим лечением, чем лекарства для пациентов, перенесших один инсульт или ТИА с неизвестной причиной (криптогенной).
Обычно закрытие считается закрытым, если у вас было более одного криптогенного инсульта или ТИА после начала приема разжижающих кровь препаратов.
Если ваш врач определит, что закрытие PFO является лучшим вариантом лечения для вас, он или она поговорит с вами об операции или устройстве для закрытия PFO.
Последующее наблюдение
Важно регулярно посещать врача для наблюдения за вашим состоянием. Ваш врач скажет вам, как часто вам нужно посещать врача.
Ваш врач скажет вам, как часто вам нужно посещать врача.
Ресурсы
Как найти врача, если у вас врожденный порок сердца у взрослого
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, прочитайте больше о наших результатах исследований кардиологического, сосудистого и торакального института Сиделла и Арнольда Миллеров.
Центр врожденных пороков сердца у взрослых в Институте сердца, сосудов и грудной клетки Сиделла и Арнольда Миллеров — это специализированный центр, в состав которого входит многопрофильная группа специалистов, включая кардиологов, кардиохирургов и медсестер из сердечно-сосудистой медицины, детской кардиологии, педиатрии и медицины. Центр врожденной кардиохирургии, кардиоторакальной хирургии, диагностической радиологии, легочной медицины, аллергии и реанимации, а также трансплантологии, которые обеспечивают комплексный подход к диагностике и лечению врожденных пороков сердца у взрослых.
Центр врожденной кардиохирургии, кардиоторакальной хирургии, диагностической радиологии, легочной медицины, аллергии и реанимации, а также трансплантологии, которые обеспечивают комплексный подход к диагностике и лечению врожденных пороков сердца у взрослых.
Узнайте больше о специализированных группах врачей, занимающихся лечением врожденных пороков сердца.
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Для молодых пациентов с врожденными пороками сердца:
См .: О нас, чтобы узнать больше о Семейном кардиологическом, сосудистом и торакальном институте Сиделла и Арнольда Миллеров.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.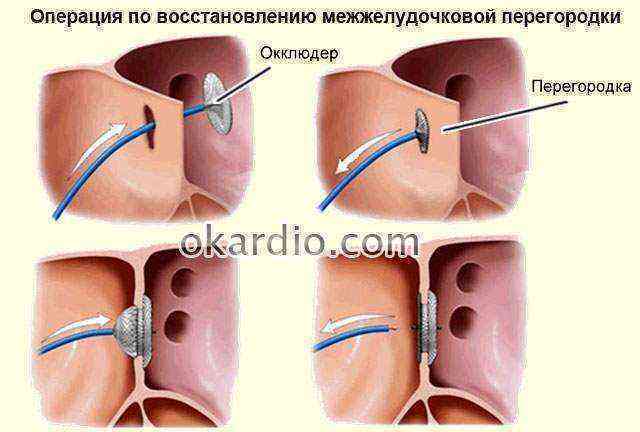
Стать пациентом
Варианты лечения
Руководства по лечению
Диагностические тесты
Врожденный порок сердца диагностируется по шуму при медицинском осмотре и нескольких диагностических тестах:
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Патентное овальное отверстие | Сидарс-Синай
Не то, что вы ищете?
Что такое открытое овальное отверстие?
Открытое овальное отверстие (PFO) представляет собой
небольшое отверстие между двумя верхними камерами сердца, правой и левой
Атриум. Обычно тонкая перепончатая стенка, состоящая из двух соединяющихся створок, разделяет их.
Обычно тонкая перепончатая стенка, состоящая из двух соединяющихся створок, разделяет их.
камеры.Между ними не может течь кровь. Если есть PFO, может течь немного крови
между предсердиями через створки. Это ненормальный поток.
Состояние самое главное
потому что это увеличивает риск инсульта. Сгустки крови могут перемещаться из правого предсердия в
левое предсердие и выходит к кровеносным сосудам тела. Если сгусток блокирует кровеносный сосуд
в головном мозге это может вызвать инсульт. Эти сгустки также могут повредить другие органы, такие как
сердце или почки.
PFO есть у каждого человека при рождении. это
нормальная часть кровообращения ребенка в матке. У большинства младенцев этот маленький
отверстие естественным образом закрывается очень скоро после рождения. Но в некоторых случаях это не так. Иметь
открытое отверстие у взрослого или старшего ребенка не является нормальным.
людей. Это может быть немного чаще у молодых людей по сравнению с пожилыми людьми.
Но это происходит у людей любого возраста.Размер PFO может несколько отличаться.
Что вызывает открытое овальное отверстие?
До рождения PFO — это нормально. В
нерожденный ребенок, кровь с высоким содержанием кислорода проходит из правого предсердия через отверстие
между предсердиями и в левое предсердие. Отсюда кровь с повышенным содержанием кислорода идет
в нижнюю левую часть сердца. Затем он выходит на остальную часть тела. После
При рождении кровь с высоким содержанием кислорода уже находится в левом предсердии.Так что ему не нужна кровь
из правого предсердия. Вот почему овальное отверстие обычно закрывается вскоре после рождения.
Медицинские работники не знают, из-за чего дыра остается открытой (патент) в некоторых
люди вместо того, чтобы закрыться.
Иногда PFO возникает вместе с
другие проблемы с сердцем. Одно из таких условий — аномалия Эбштейна. Это когда клапан между
верхняя и нижняя камеры на правой стороне сердца сформированы неправильно.
Каковы симптомы открытого овального отверстия?
В большинстве случаев это собственно PFO.
не вызывает никаких симптомов. Иногда симптомы действительно возникают в результате осложнений, связанных с ПФО, например
как инсульт.
Как диагностируется открытое овальное отверстие?
Ваш лечащий врач спросит
о своем прошлом здоровье и сделайте медицинский осмотр.Ему или ей также понадобятся тесты, чтобы помочь
поставьте диагноз. К ним относятся:
- Трансторакальная эхокардиография. Это делается на коже груди, чтобы увидеть
как кровь движется по сердцу. - Чреспищеводная эхокардиография. Снимки УЗИ взяты из
пищевод. - Мультидетекторный ТТ. Это сканирование предлагает еще один способ увидеть PFO.
- МРТ сердечно-сосудистой системы. Этот визуальный тест также дает еще один способ увидеть
PFO. - Транскраниальный допплер (ТКД).
Это ультразвуковое исследование, которое обнаруживает пузырьки, которые проходят через сердце в
артерии, кровоснабжающие головной мозг.
Поставщики медицинских услуг часто объединяются
эти тесты с пузырьковым исследованием.В этом тесте техник вводит физиологический раствор, имеющий
был потрясен в кровеносный сосуд. Возникающие пузырьки затем можно отследить через
сердце с вышеуказанными тестами визуализации.
Иногда поставщик медицинских услуг
диагностирует PFO на основе тестов, которые были необходимы для диагностики какого-либо другого состояния. Другой
раз, провайдер может искать PFO. Это может произойти, например, если он или
она ищет возможные причины инсульта.
Как лечится открытое овальное отверстие?
Большинство ПФО не нуждаются в обработке. Людям, у которых нет факторов риска
инсульт или любые сгустки крови в анамнезе часто не получают лечения. Ваш
поставщик медицинских услуг может захотеть пролечить вашу PFO, если у вас были проблемы из-за этих
путешествующие сгустки крови, такие как инсульт.
Опции включают:
- Антиагрегантные препараты, такие как
аспирин, предотвращающий образование тромбов - Антикоагулянтные препараты, такие как
варфарин, предотвращающий образование тромбов - Закрытие PFO с
катетерная процедура.Катетер — это длинная тонкая трубка, вводимая через
судно. - Закрытие PFO во время сердца
хирургия
Спросите своего поставщика, какое лечение
план лучше всего подходит для вас.
Какие возможные осложнения открытого отверстия?
овальный?
Инсульт — самый большой из возможных
осложнение ПФО. Вероятность инсульта у людей с ОПО несколько выше.
чем люди, которые этого не делают.ПФО с большей вероятностью может стать причиной инсульта у более молодых
взрослый. Это потому, что у молодых людей не так много факторов риска инсульта из-за
другие причины. Инсульт может вызвать следующие симптомы:
- Онемение или слабость в ноге
- Путаница
- Проблемы со зрением одним глазом
- Сильная головная боль
- Нарушение координации
Большинство инсультов возникает не из-за
PFO.Даже у людей, страдающих непрофессиональным кровотечением, часто случаются инсульты по другим причинам.
PFO может вызвать другие осложнения
также. К ним относятся:
- Мигрень и сосудистая головная боль
- Воздушная эмболия у аквалангистов
- Сердечный приступ (редко)
- Тромбы, поражающие другой орган
системы. Например, повреждение почек может произойти из-за того, что сгусток блокирует приток крови к
почка.
Как я могу обработать открытое овальное отверстие?
Во многих случаях ваше
Поставщик может решить не обращаться с вашим PFO напрямую. Он или она может внести предложения о
как снизить общий риск инсульта. Сюда могут входить:
- Правильное питание
- Получение достаточного количества упражнений и профилактика
ожирение - Прием лекарств от высокой крови
давление или высокий холестерин по необходимости - Не курить
- Лечение других заболеваний
состояния, повышающие риск инсульта.Пример — мерцательная аритмия. - Не употребляешь слишком много алкоголя или нет
употребление запрещенных наркотиков
Ваш лечащий врач также может
дадут вам советы, как предотвратить образование тромбов в ногах. Например, не сиди или
стойте в одном и том же положении долгое время. Расскажите всем своим поставщикам медицинских услуг о
ваш PFO. Следуйте инструкциям вашего лечащего врача относительно лекарств и
Стиль жизни.
Когда мне следует позвонить своему врачу?
Право обратиться к врачу
прочь, если у вас есть симптомы инсульта. К ним относятся внезапная слабость или
онемение, спутанность сознания, нарушение зрения или потеря координации.
Ключевые моменты, касающиеся открытого овального отверстия
- PFO означает, что у вас небольшой
отверстие между правым и левым предсердиями сердца.Это отверстие обычно закрывается
вскоре после рождения. Но у многих людей это не так. - PFO часто не вызывает никаких
симптомы. - PFO может иногда приводить к
осложнения. Самый серьезный из них — инсульт. - Большинству людей лечение не требуется
для PFO. - Некоторые люди проходят лечение от
PFO, особенно если из-за этого у них случился инсульт.Лечение может включать:
медицина, процедуры или хирургия.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от
визит к вашему лечащему врачу:
- Знайте причину вашего визита и
что вы хотите. - Перед визитом запишите
вопросы, на которые вы хотите получить ответы. - Возьмите с собой кого-нибудь, чтобы помочь вам спросить
вопросы и запомните, что вам говорит ваш провайдер. - При посещении запишите имя
новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые
инструкции, которые дает вам ваш провайдер. - Узнайте, почему новое лекарство или лечение
прописан, и как он вам поможет. Также знайте, каковы побочные эффекты. - Спросите, можно ли вылечить ваше состояние
другими способами. - Знайте, почему тест или процедура
рекомендуются и что могут означать результаты. - Знайте, чего ожидать, если не возьмете
лекарство или пройти тест или процедуру. - Если вам назначен повторный прием,
запишите дату, время и цель визита. - Узнайте, как можно связаться с вашим провайдером
Если у вас есть вопросы.
Медицинский обозреватель: Стивен Канг MD
Медицинский обозреватель: Мэнди Снайдер APRN
Медицинский обозреватель: Лу Каннингем
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?
Врожденные пороки сердца — факты о дефектах межпредсердной перегородки
Дефект межпредсердной перегородки (произносится как EY-tree-uhl SEP-tuhl DEE-fekt) — это врожденный порок сердца, при котором в стенке (перегородке) имеется отверстие, разделяющее верхние камеры (предсердия) сердца.
Что такое дефект межпредсердной перегородки?
Дефект межпредсердной перегородки — это врожденный порок сердца, при котором имеется отверстие в стенке (перегородке), разделяющей верхние камеры (предсердия) сердца. Отверстие может различаться по размеру и может закрываться само или может потребовать хирургического вмешательства. Дефект межпредсердной перегородки — это один из видов врожденного порока сердца. Врожденный означает наличие при рождении.
Поскольку сердце ребенка развивается во время беременности, обычно в стенке, разделяющей верхние камеры сердца (предсердия), имеется несколько отверстий.Обычно они закрываются во время беременности или вскоре после родов.
Если одно из этих отверстий не закрывается, остается отверстие, и это называется дефектом межпредсердной перегородки. Отверстие увеличивает количество крови, которая течет через легкие, и со временем может вызвать повреждение кровеносных сосудов в легких. Повреждение кровеносных сосудов в легких может вызвать проблемы во взрослом возрасте, такие как высокое кровяное давление в легких и сердечная недостаточность. Другие проблемы могут включать аномальное сердцебиение и повышенный риск инсульта.
Узнайте больше о том, как работает сердце »
происхождение
В исследовании 2019 года с использованием данных систем отслеживания врожденных дефектов в Соединенных Штатах, исследователи подсчитали, что каждый год в США рождается около 2118 детей с дефектом межпредсердной перегородки. Другими словами, примерно 1 из каждых 1859 детей, рожденных в Соединенных Штатах каждый год, рождается с дефектом межпредсердной перегородки 1 .
Причины и факторы риска
Причины пороков сердца, таких как дефект межпредсердной перегородки у большинства младенцев, неизвестны.У некоторых младенцев пороки сердца возникают из-за изменений в их генах или хромосомах . Считается, что эти типы пороков сердца вызваны комбинацией генов и других факторов риска, таких как факторы, с которыми мать контактирует в окружающей среде, или то, что мать ест или пьет, или лекарства, которые она использует.
Подробнее о работе CDC над причинами и факторами риска »
Диагностика
Дефект межпредсердной перегородки может быть диагностирован во время беременности или после рождения ребенка.Во многих случаях диагноз не может быть диагностирован до достижения взрослого возраста.
Во время беременности
Во время беременности проводятся скрининговые тесты (пренатальные тесты) для выявления врожденных дефектов и других состояний. Дефект межпредсердной перегородки можно увидеть во время ультразвукового исследования (которое создает изображения тела), но это зависит от размера отверстия и его местоположения. При подозрении на дефект межпредсердной перегородки специалисту необходимо будет подтвердить диагноз.
После рождения ребенка
Дефект межпредсердной перегородки присутствует при рождении, но у многих младенцев нет никаких признаков или симптомов.Признаки и симптомы большого или нелеченного дефекта межпредсердной перегородки могут включать следующее:
- Частые респираторные или легочные инфекции
- Затрудненное дыхание
- Усталость при кормлении (младенцы)
- Одышка при активности или тренировке
- Пропущенное сердцебиение или ощущение биения сердца
- Шум в сердце или свист, который можно услышать с помощью стетоскопа
- Отек ног, ступней или области живота
- Ход
Возможно, что дефект межпредсердной перегородки не будет диагностирован до достижения взрослого возраста.Один из наиболее распространенных способов обнаружения дефекта межпредсердной перегородки — это обнаружение шума при прослушивании сердца человека с помощью стетоскопа. Если слышен шум или присутствуют другие признаки или симптомы, врач может запросить один или несколько тестов для подтверждения диагноза. Самый распространенный тест — это эхокардиограмма , которая представляет собой ультразвуковое исследование сердца.
Процедуры
Лечение дефекта межпредсердной перегородки зависит от возраста постановки диагноза, количества или серьезности симптомов, размера отверстия и наличия других состояний.Иногда для заживления лунки требуется операция. Иногда для облегчения симптомов назначают лекарства. Нет известных лекарств, которые могут исправить отверстие.
Если у ребенка диагностирован дефект межпредсердной перегородки, врач может захотеть в течение некоторого времени наблюдать за этим, чтобы увидеть, закрывается ли отверстие само по себе. В течение этого периода врач может лечить симптомы с помощью лекарств. Врач может порекомендовать закрыть дефект межпредсердной перегородки ребенку с большим дефектом межпредсердной перегородки, даже при незначительных симптомах, чтобы предотвратить проблемы в дальнейшей жизни.Закрытие также может быть рекомендовано взрослым, у которого много тяжелых симптомов. Закрытие отверстия может быть выполнено во время катетеризации сердца или операции на открытом сердце . После этих процедур последующее наблюдение будет зависеть от размера дефекта, возраста человека и наличия у него других врожденных дефектов.
Список литературы
- Mai CT, Isenburg JL, Canfield MA, et al. для Национальной сети профилактики врожденных дефектов. Национальные популяционные оценки основных врожденных дефектов, 2010-2014 гг.Врожденные дефекты Res 2019; 1–16. Https://doi.org/10.1002/bdr2.1589.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав.В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Дефект атриовентрикулярной перегородки (AVSD) | Детская Миннесота
Дефект атриовентрикулярной перегородки (AVSD), также называемый дефектом атриовентрикулярного канала или дефектом эндокардиальной подушки, представляет собой сложный порок сердца, состоящий из нескольких структурных проблем.
Здоровое сердце — это мощный мускульный насос, который нагнетает кровь по кровеносной системе, доставляя кислород и питательные вещества к телу. Сердце имеет четыре камеры — две справа и две слева. Кровь прокачивается через эти камеры и регулируется клапанами, которые открываются и закрываются, как крошечные дверцы, так что кровь может двигаться только в одном направлении.
После путешествия по телу для доставки кислорода кровь приобретает синий цвет, потому что она больше не богата кислородом. Голубая кровь возвращается к сердцу через правые камеры и перекачивается через легочную артерию в легкие.В легких он набирает больше кислорода и становится ярко-красным. Затем он возвращается через легочную вену в левые камеры и снова перекачивается через аорту в тело.
В сердце с АВСД несколько дефектов мешают нормальной работе сердца:
- Дефект межпредсердной перегородки: Отверстие, позволяющее обогащенной кислородом (красной) крови из левого предсердия смешиваться с бедной кислородом (синей) кровью в правом предсердии.
- Дефект межжелудочковой перегородки: Другое отверстие, которое позволяет богатой кислородом (красной) крови из левого желудочка смешиваться с бедной кислородом (синей) кровью в правом желудочке.
- Патологии митрального или трехстворчатого клапанов: Эти дефекты позволяют крови, которая должна течь вперед через систему, вместо этого течь назад.
Есть два типа AVSD:
- Частичный AVSD: В стенке между верхними камерами сердца имеется отверстие, и клапан между левыми камерами не закрывается полностью.
- Complete AVSD: Большое отверстие существует в центре сердца, где встречаются стенки между верхней и нижней камерами.Вместо двух отдельных клапанов справа и слева между верхней и нижней камерами находится один большой общий клапан. Часто этот клапан закрывается неплотно.
В любом случае, AVSD позволяет крови, богатой и бедной кислородом, проходить через отверстие в стенке сердца, а аномальные клапаны пропускают кровь в нижние камеры сердца. Эти проблемы заставляют сердце работать тяжелее, вызывая его увеличение.
В результате у младенцев с АВСД могут возникать проблемы с дыханием, и они могут не расти нормально.При отсутствии лечения к потенциальным осложнениям АВСД также относятся:
- Пневмония: AVSD без лечения может привести к повторным проблемам с этой легочной инфекцией.
- Увеличение сердца (кардиомегалия): Увеличение кровотока через сердце заставляет его работать больше, что приводит к его увеличению.
- Застойная сердечная недостаточность: При отсутствии лечения AVSD вызывает застойную сердечную недостаточность, состояние, при котором сердце не может перекачивать кровь, достаточную для удовлетворения потребностей организма.
- Высокое кровяное давление в легких (легочная гипертензия): Когда сердце слабеет и не может перекачивать достаточно крови, это увеличивает кровяное давление в сердце и легких. Высокое кровяное давление в кровеносных сосудах легких может вызвать повреждение легких.
- Бактериальный эндокардит: Серьезная инфекция внутренней оболочки сердца.
Что вызывает AVSD?
Дефект атриовентрикулярной перегородки возникает в течение первых восьми недель внутриутробного развития плода, когда формируется сердце.
Сердце начинается как полая трубка. Затем образуются перегородки, или стенки, которые разделяют трубку на четыре камеры. AVSD возникает, когда стенки между правой и левой сторонами сердца формируются не полностью, оставляя отверстия, которых там не должно быть. Кроме того, клапаны, разделяющие верхнюю и нижнюю камеры сердца, также не развиваются должным образом.
На
AVSD приходится около 4–10% всех врожденных пороков сердца, возникающих примерно у двух из каждых 10 000 живорождений.Он одинаково проявляется у мальчиков и девочек.
Хотя точная причина AVSD неизвестна и в большинстве случаев ее нельзя предотвратить, несколько факторов риска могут увеличить риск рождения вашего ребенка с этим заболеванием. Дети, рожденные с синдромом Дауна, подвержены повышенному риску врожденных пороков сердца. Сорок пять процентов детей с синдромом Дауна страдают врожденными пороками сердца. Из них 20-25% процентов имеют АВСД.
К другим факторам риска относятся мать, у которой во время беременности было вирусное заболевание (например, корь), мать, страдающая диабетом, злоупотребление алкоголем во время беременности, использование некоторых лекарств во время беременности, а также родитель, у которого был врожденный порок сердца.Четырнадцать процентов матерей с атриовентрикулярным дефектом рожают ребенка с этим заболеванием.
Каковы признаки и симптомы?
Размер отверстий влияет на тип и тяжесть симптомов, а также на возраст, в котором они впервые возникают. Чем больше отверстия, тем серьезнее состояние.
Если у вашего ребенка полных AVSD , признаки и симптомы обычно проявляются в первые несколько недель жизни. Симптомы различаются для каждого ребенка, но обычно включают:
- Затрудненное или затрудненное дыхание
- Плохой аппетит или плохая прибавка в весе
- Отсутствие интереса или необычная усталость во время кормления
- Цианоз: синий оттенок кожи, губ или ногтей
- Бледная, прохладная или потная кожа
- Слишком быстрое сердцебиение
Полный AVSD может привести к застойной сердечной недостаточности.Если у вашего ребенка развивается застойная сердечная недостаточность, признаки и симптомы могут включать:
- Утомляемость, слабость и отсутствие бдительности
- Внезапное увеличение веса или отек ног, лодыжек, ступней или живота
- Нерегулярное или слишком быстрое сердцебиение
- Кашель или хрип, который не проходит, иногда с белой или розовой мокротой с кровью
Если у вашего ребенка частичный AVSD , признаки и симптомы могут не проясняться в течение недель, месяцев или даже лет.У некоторых людей с частичным АВСД симптомы не проявляются до тех пор, пока они не станут взрослыми в возрасте от 20 до 30 лет, из-за чего у них могут развиться такие состояния, как нарушение сердечного ритма, застойная сердечная недостаточность и высокое кровяное давление в легких.
Врач вашего ребенка также может заподозрить частичную AVSD, если он или она слышит шум в сердце — ненормальный свистящий шум, слышимый при осмотре стетоскопом, который может указывать на проблемы с кровотоком. Большинство сердечных шумов называют «невинными сердечными шумами». Дети с невинными сердечными шумами не имеют порока сердца и не испытывают проблем с сердцем.Однако, если шум в сердце присутствует наряду с другими симптомами, ваш врач может захотеть провести дополнительное расследование, назначив другие тесты.
Как диагностируется AVSD?
Обычно детям с АВСД требуется коррекционная операция к шести месяцам. У детей с АВСД и синдромом Дауна проблемы с легкими могут развиться раньше, чем у других детей, и им может потребоваться операция в более раннем возрасте.
Многие дети, перенесшие корректирующую операцию по поводу АВСД, не нуждаются в дальнейшем хирургическом вмешательстве и будут вести здоровый образ жизни, при этом уровень активности, аппетит и рост в конечном итоге вернутся к норме.
Четкий диагноз — это первый шаг к лечению. Детский кардиолог (детский кардиолог) может использовать несколько тестов, чтобы подтвердить диагноз вашего ребенка. Эти тесты могут включать:
- Рентген грудной клетки: Луч электромагнитной энергии создает на пленке изображения, которые показывают внутренние структуры тела вашего ребенка.
- Магнитно-резонансная томография сердца (МРТ ): этот тест дает трехмерное изображение сердца, чтобы врачи вашего ребенка могли исследовать кровоток и работу сердца во время его работы.
- Электрокардиограмма (ЭКГ или ЭКГ) : Этот тест, проводимый путем прикрепления пластырей с проводами (электродами) к коже ребенка, регистрирует электрическую активность сердца. Он покажет, есть ли нарушения сердечного ритма (аритмии или аритмии) и напряжение сердечной мышцы.
- Эхокардиограмма (эхо) : В этом тесте используются высокочастотные звуковые волны для создания движущегося изображения сердца на видеоэкране. Это похоже на ультразвук. У ребенка с дефектом атриовентрикулярного канала на эхокардиограмме выявляется отверстие в стенке между камерами сердца и аномальными клапанами.Поскольку этот тест может отслеживать кровоток, он также показывает, что кровь движется через отверстие от левой стороны к правой стороне сердца, позволяя смешиваться богатой кислородом и бедной кислородом крови.
- Катетеризация сердца : Во время этой процедуры врач вставляет тонкую гибкую трубку (катетер) в кровеносный сосуд в паху, а затем направляет ее внутрь сердца. Краситель, вводимый через катетер, делает структуры сердца видимыми на рентгеновских снимках. Катетер также измеряет кровяное давление и уровень кислорода.
Как лечится?
После постановки диагноза лечение вашего ребенка может варьироваться в зависимости от его или ее индивидуальных потребностей. Врач вашего ребенка может прописать лекарства, чтобы помочь сердцу и легким функционировать в условиях нагрузки, пока ваш ребенок не будет готов к операции.
Врачи часто рекомендуют операцию в течение первого года жизни для коррекции АВСД путем закрытия отверстия и реконструкции клапанов.
Хирургические процедуры различаются, но обычно дефекты закрываются пластырем, сделанным либо из куска сердечной оболочки, либо из синтетического материала.Пластырь остается на месте навсегда, и сердце со временем вырастает поверх него. Вероятность успеха операции высока.
При частичном дефекте атриовентрикулярного канала операция также включает восстановление митрального клапана, чтобы он плотно закрылся. Если ремонт невозможен, может потребоваться замена клапана.
Если у вашего ребенка полный дефект предсердно-желудочкового канала, операция также включает разделение единственного клапана на два клапана, один с левой стороны, а другой с правой стороны восстановленной перегородки.Если реконструкция одного клапана в два клапана невозможна, может потребоваться замена сердечного клапана.
После корректирующей операции вашему ребенку потребуется пожизненное наблюдение у кардиолога (кардиолога), специализирующегося на врожденных пороках сердца. Возможные осложнения в более позднем возрасте, такие как утечка сердечного клапана, могут потребовать дополнительного лечения. Вашему ребенку также необходимо будет принимать антибиотики перед стоматологическими и другими хирургическими процедурами, чтобы предотвратить бактериальную инфекцию сердца
О лечении АВСД у детей
Дефект атриовентрикулярной перегородки лечится в рамках Детской сердечно-сосудистой программы, одной из крупнейших и старейших детских сердечно-сосудистых программ в регионе.Члены команды стабильно добиваются результатов лечения, которые являются одними из лучших в стране. Ежегодно оказывается помощь тысячам самых больных детей в регионе с сердечными заболеваниями, в том числе плодам, новорожденным, младенцам, детям, подросткам и взрослым, долгосрочным пациентам с детскими сердечно-сосудистыми заболеваниями.
Свяжитесь с нами
Для получения дополнительной информации позвоните в Детскую кардиологическую клинику по телефону 1-800-938-0301.
Прогрессивное анатомическое закрытие овального отверстия в нормальных сердцах новорожденных мышей
Anat Rec (Hoboken).Авторская рукопись; доступно в PMC 2013 1 мая.
Опубликован в окончательной отредактированной форме как:
PMCID: PMC3336211
NIHMSID: NIHMS370505
Коллин Т. Коул-Джеффри
1 Департамент геномики и функций Университета Медицинский колледж Флориды, Гейнсвилл, Флорида
Ryota Terada
1 Кафедра физиологии и функциональной геномики, Медицинский колледж Университета Флориды, Гейнсвилл, Флорида
Мэтью Р.Нет
1 Кафедра физиологии и функциональной геномики, Медицинский колледж Университета Флориды, Гейнсвилл, Флорида
Энди Весселс
2 Кафедра регенеративной медицины и клеточной биологии, Медицинский университет Южной Каролины, Чарльстон, Южная Каролина
Хидеко Касахара
1 Кафедра физиологии и функциональной геномики, Медицинский колледж Университета Флориды, Гейнсвилл, Флорида
1 Кафедра физиологии и функциональной геномики, Медицинский колледж Университета Флориды, Гейнсвилл, Флорида
2 Департамент регенеративной медицины и клеточной биологии Медицинского университета Южной Каролины, Чарльстон, Южная Каролина
* Для корреспонденции: Хидеко Касахара, Департамент физиологии и функциональной геномики Медицинского колледжа Университета Флориды, 1600 SW Archer Rd.M540, Гейнсвилл, Флорида 32610-0274. Факс: 352-846-0270. ude.lfu@rahasakh
# Эти авторы внесли одинаковый вклад.
Окончательная отредактированная версия этой статьи издателем доступна бесплатно на Anat Rec (Hoboken). См. Другие статьи в PMC, в которых цитируется опубликованная статья.
Abstract
В пренатальном сердце шунтирование крови справа налево через овальное отверстие необходимо для правильного кровообращения. После рождения, по мере восстановления малого круга кровообращения, овальное отверстие функционально закрывается в результате изменений относительного давления двух предсердных камер, обеспечивая отделение обедненной кислородом венозной крови в правом предсердии от насыщенной кислородом крови, поступающей в левое предсердие. .Мало что известно о процессе анатомического закрытия овального отверстия в послеродовом сердце. Генно-инженерные модели мышей являются мощным инструментом для изучения развития сердца и выявления механизмов, лежащих в основе сердечных аномалий, включая дефекты атриовентрикулярной перегородки. Используя трехмерную реконструкцию серийных секционированных сердец в первые дни постнатального 2-7, мы показываем прогрессивное уменьшение размера межпредсердной коммуникации на протяжении этого периода и полное закрытие к 7-му постнатальному дню.Кроме того, мы демонстрируем, что слияние первичной перегородки и вторичной перегородки происходит в возрасте от 4 недель до 3 месяцев. Это исследование обеспечивает стандартную временную шкалу для морфологического закрытия правого и левого предсердия и слияния межпредсердных перегородок в сердцах здоровых мышей.
Ключевые слова: мышь, пороки сердца, врожденные, ASD, PFO
Межпредсердная перегородка разделяет правое и левое предсердия. Однако для кровообращения плода открытое сообщение между двумя предсердиями через овальное отверстие имеет важное значение для выживания, позволяя шунтировать насыщенную кислородом кровь, поступающую из материнского кровообращения, справа налево и, таким образом, через легочное кровообращение плода.Вскоре после рождения, когда легкие становятся работоспособными и налаживается легочное кровообращение, сообщение между предсердиями обычно функционально закрыто. Структура предсердной перегородки сложна, и ее развитие до созревания состоит из множества предшественников в серии событий во время внутриутробного развития (обзор в Anderson and Brown, 1996; Wessels et al., 2000; Anderson et al., 2002; Wessels and Седмера, 2003; Снарр и др., 2008).
Открытое и закрытое межпредсердное сообщение напрямую обеспечивается овальной ямкой, остатком овального отверстия плода и закрывающим его лоскутным клапаном.Они состоят из нескольких специализированных тканей, включая первичную перегородку и вторичную перегородку. Ямка ovalis ограничена вторичной перегородкой на ее верхнем крае и мышечной основой первичной перегородки на уровне пола (или передне-нижним краем). Мышечная основа первичной перегородки предсердий образована миокардиализированным дорсальным мезенхимальным выступом, к которому прикрепляется лоскутный клапан. Верхний край овальной ямки образован складкой крыши предсердия (не истинной перегородки) у людей; однако у мышей имеется небольшой, но отчетливый выступ перегородки (истинная вторичная перегородка) (Anderson and Brown, 1996; Wessels et al., 2000; Андерсон и др., 2002; Весселс и Седмера, 2003; Snarr et al., 2008).
Когда овальная ямка остается открытой, это состояние называется открытым овальным отверстием (PFO) (Hagen et al., 1984; Kenny et al., 2008; Calvert et al., 2011). ПФО обнаруживается примерно у 27% населения в целом, в котором 98% ПФО имеют небольшой размер (1–10 мм, в среднем 4,9 мм) (Hagen et al., 1984). ПФО функционально закрыт большую часть времени в результате более высокого давления в левом предсердии, чем в правом предсердии при нормальных обстоятельствах.В условиях, когда давление в правом предсердии превышает давление в левом предсердии (например, при кашле и чихании), овальное отверстие может открыться, через которое любые материалы, включая тромбы и воздух, могут пройти из венозной крови в артериальную циркуляцию. ПФО был связан с несколькими состояниями, включая криптогенный инсульт, мигрень с аурой, декомпрессионную болезнь и системную артериальную эмболию. У людей диагноз шунта справа налево через PFO ставится с помощью контрастной эхокардиограммы с маневром Вальсальвы, который временно открывает PFO (Kenny et al., 2008; Calvert et al., 2011).
Когда два предсердия имеют постоянное открытое сообщение с шунтированием кровотока слева направо, это состояние называется дефектом межпредсердной перегородки (ДМПП), на который приходится около 7% врожденных пороков сердца (McMahon et al., 2002). ; Balzer, 2004). Устойчивое шунтирование крови через ASD увеличивает сердечный выброс правого желудочка и иногда приводит к легочной гипертензии и сердечной недостаточности у взрослых, что в конечном итоге приводит к шунтированию справа налево (Kirklin and Barratt-Boyes, 1993; Braunwald et al., 2001).
Все большее количество генно-инженерных моделей мышей было создано для выяснения механизмов сердечных аномалий. Фактически, несколько исследований пытались определить связь между PFO или размером овального отверстия и конкретным генетическим фоном или генетическими локусами (Biben et al., 2000; Kirk et al., 2006; Williams et al., 2008). Поскольку эквивалентные диагностические критерии PFO с использованием контрастной эхокардиограммы с маневром Вальсальвы еще предстоит установить у мышей, сердечные аномалии в основном анализируются по морфологии.
Нормальные новорожденные мыши имеют открытую межпредсердную связь, поэтому новорожденные мыши не подходят для оценки наличия РАС (Williams et al., 2008). Однако ни одно исследование не продемонстрировало, когда это общение обычно прекращается у мышей. Чтобы решить эту проблему, мы количественно оценили размер открытой межпредсердной коммуникации у новорожденных мышей линии FVB / N на 2, 3, 4 и 7 постнатальные дни. Примечательно, что линия мышей FVB / N наиболее часто используется для создания трансгенных мышей. и предыдущее исследование показало, что взрослые мыши FVB / N не проявляют PFO (Biben et al., 2000). Мы обнаружили, что размер открытой межпредсердной коммуникации прогрессивно уменьшается в развитии сердца новорожденных и закрывается к 7 дню постнатального развития (P7).
МАТЕРИАЛЫ И МЕТОДЫ
Животные
Неонатальных и взрослых мышей с фоновым старерином FVB / N использовали с датой рождения, определяемой как постнатальный день 1 (P1). Все процедуры были выполнены в соответствии с соответствующими законами и институциональными директивами с одобрения Институционального комитета по уходу и использованию животных Университета Флориды.
Гистологический анализ и трехмерная реконструкция
Залитые парафином срезы ткани сердца (толщиной 5 или 7 мкм) от мышей в возрасте P2, P3, P4, P7, в возрасте 4 недель и 3 месяцев окрашивали гематоксилин-эозином и анализировали . Все срезы одного сердца имеют толщину 5 или 7 мкм. Трехмерная (3D) реконструкция была выполнена, как описано ранее (Soufan et al., 2003; Terada et al., 2011). Для иммуноокрашивания использовали следующие антитела: антитело против тропонина Т (Sigma T6277), паллоидин-TRIC (Fluka 77418) и DAPI.
Статистический анализ
Значения среди групп сравнивали с использованием ANOVA и апостериорного теста Fisher PLSD (StatView версии 5.01). P <0,05 считалось значимым.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Для определения морфологических изменений, связанных с функциональными изменениями после установления малого круга кровообращения, мы исследовали серийные поперечные срезы тканей сердца новорожденных, полученные от мышей P2 — P7 FVB / N (всего 15 сердец) с эталоном. в базу данных гистологии мышей (Petiet et al., 2008; Savolainen et al., 2009). Типичные серийные срезы ткани показаны на, выбранные из сердца P3, разделенные на 161 мкм (23 серийных среза, каждый толщиной 7 мкм) от заднего / дорсального до переднего / лобного овального отверстия / овальной ямки. Ямка овальная еще не была закрыта откидным клапаном с расстоянием от отверстия до закрытия, равным 119 мкм (17 последовательных секций, отмеченных *). Иммуноокрашивание визуализировало тропонин Т-положительную мышечную структуру в первичной перегородке (лоскутный клапан и его основание, отмечены стрелками) и вторичной перегородке, образующей верхний край овальной ямки ().
Межпозвоночная связь в сердцах P3. A – J: Репрезентативные гистологические срезы из сердец новорожденных мышей P3, выбранные в общей сложности 161 мкм (23 среза, толщина 7 мкм). Показаны срезы от задних / дорсальных (левая панель) до передних / фронтальных (правая панель). Показан расчетный размер межпредсердной коммуникации (отмечен *) в сумме 119 мкм (17 секций, толщина 7 мкм). Показаны два смежных среза ткани, сзади ( C, D ) или передних (I, J) от открытого отверстия. K: Совместное иммуноокрашивание тропонина Т (зеленый), актина (красный) и DAPI (синий) срезов ткани сердца P4. L: Размер межпредсердной связи рассчитывается по количеству срезов ткани (среднее значение ± стандартная ошибка). Указывается количество обследованных мышей. ANOVA, * P <0,05. 3D реконструированные сердца с акцентом на положение клапана лоскута (красный цвет) и овального отверстия / овальной ямки (верхние выступы отмечены стрелками) из сердца P3 (M) и сердца P7 (N) .Звездочки указывают на открытое межпредсердное сообщение в сердце P3. Штанги = 500 мкм (A, верхние панели M и N). Прутки в других панелях = 200 мкм. ЛА, левое предсердие; РА, правое предсердие; МЖП, межжелудочковая перегородка; SS, septum secundum.
Размер открытого межпредсердного сообщения (переднезадняя ось), рассчитанный по количеству последовательных срезов, постепенно уменьшался от сердца P2 (151 ± 11 мкм, N = 5) до P3 (111 ± 27, N = 3) и P4 (38 ± 12, N = 3). Ни одно из сердец P7 (N = 4) не демонстрировало открытой межпредсердной связи ().Реконструированные трехмерные изображения срезов ткани дополнительно прояснили открытую межпредсердную связь в сердце P3 (отмечено *), чего больше не наблюдалось в сердце P7 (). Однако в сердцах P7 небольшой промежуток между второй перегородкой и лоскутным клапаном присутствовал (, стрелки), указывая на то, что процесс слияния находится в процессе. Это было похоже на 4-недельные сердца (N = 5, срезы от двух животных показаны на). В возрасте 3 месяцев (N = 3) откидной клапан был расположен близко к второй перегородке без видимого промежутка между двумя перегородками (срезы от двух животных показаны на).
Сращение лоскутного клапана и второй перегородки в P7, в возрасте 4 недель и 3 месяцев. A – F: Репрезентативные гистологические срезы из сердец новорожденных мышей P7 общим размером 45 мкм (9 срезов, толщина 5 мкм), демонстрирующие зазор между лоскутным клапаном и второй перегородкой (стрелки). Репрезентативные гистологические срезы сердца с 4-й недели (G, H) и 3-месячного возраста (I, J). бар = 500 мкм (A). Прутки в других панелях = 200 мкм. ЛА, левое предсердие; LV, левый желудочек; РА, правое предсердие; ПЖ, правый желудочек.
В целом, наши результаты показывают, что межпредсердная связь отсутствует в сердцах P7 с последующим анатомическим / структурным слиянием двух перегородок, которое должно завершиться через несколько месяцев.
У человека прекращение межпредсердной коммуникации происходит в течение первого года. Примерно 27% общей популяции демонстрируют ПФО, но большую часть времени он функционально закрыт (Hagen et al., 1984; Kenny et al., 2008; Calvert et al., 2011). У мышей распространенность ПФО, а также РАС в значительной степени зависит от генетического фона (Biben et al., 2000). Таким образом, включение контрольных пометов с таким же генетическим фоном необходимо при анализе морфологии сердца у мышей, созданных с помощью генной инженерии. Кроме того, наше исследование демонстрирует наличие открытой межпредсердной коммуникации в сердце P4, но не в сердце P7 у мышей FVB / N дикого типа, предполагая, что это уместно для определения аномального межпредсердного взаимодействия после P7 при анализе генно-инженерных мышей.
БЛАГОДАРНОСТИ
Спонсор гранта: Национальные институты здравоохранения; Номер гранта: HL081577.
Авторы выражают признательность К. Фортину, Э. Вайнберг, Л. Бриггсу и С.А.Уоррену за техническую помощь и ценные предложения.
ЦИТИРОВАННАЯ ЛИТЕРАТУРА
- Anderson RH, Brown NA. Еще раз об анатомии сердца. Анат Рек. 1996; 246: 1–7. [PubMed] [Google Scholar]
- Андерсон Р. Х., Браун Н. А., Уэбб С. Развитие и структура межпредсердной перегородки. Сердце. 2002; 88: 104–110. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Balzer DT. Транскатетерное закрытие внутрисердечных шунтов.Варианты лечения Curr Cardiovasc Med. 2004; 6: 417–422. [PubMed] [Google Scholar]
- Бибен С., Вебер Р., Кестевен С., Стэнли Е., Макдональд Л., Эллиотт Д.А., Барнетт Л., Коентген Ф., Робб Л., Фенели М., Харви Р.П. Дисморфогенез перегородки сердца и клапанов у мышей, гетерозиготных по мутациям в гене гомеобокса Nkx2-5. Circ Res. 2000; 87: 888–895. [PubMed] [Google Scholar]
- Браунвальд Э., DPZ PL. Болезни сердца: учебник сердечно-сосудистой медицины. Филадельфия: W.B. Компания Сондерс; 2001 г.[Google Scholar]
- Калверт П.А., Рана Б.С., Кидд А.С., Шапиро Л.М. Открытое овальное отверстие: анатомия, исходы и закрытие. Nat Rev Cardiol. 2011; 8: 148–160. [PubMed] [Google Scholar]
- Hagen PT, Scholz DG, Edwards WD. Частота и размер открытого овального отверстия в течение первых 10 десятилетий жизни: исследование вскрытия 965 нормальных сердец. Mayo Clin Proc. 1984; 59: 17–20. [PubMed] [Google Scholar]
- Кенни Д., Тернер М., Мартин Р. Когда закрывать открытое овальное отверстие. Arch Dis Child.2008. 93: 255–259. [PubMed] [Google Scholar]
- Кирк Е.П., Хён С., Томсон П.К., Лай Д., Кастро М.Л., Бибен С., Бакли М.Ф., Мартин И.К., Моран К., Харви Р.П. Локусы количественных признаков, изменяющие морфологию сердечной перегородки предсердий и риск открытого овального отверстия у мышей. Circ Res. 2006. 98: 651–658. [PubMed] [Google Scholar]
- Кирклин JW, Barratt-Boyes BG. Кардиохирургия: морфология, диагностические критерии, естественное течение, методы, результаты и показания. Нью-Йорк: Черчилль Ливингстон; 1993 г.[Google Scholar]
- McMahon CJ, Feltes TF, Fraley JK, Bricker JT, Grifka RG, Tortoriello TA, Blake R, Bezold LI. Естественная история роста вторичных дефектов межпредсердной перегородки и их значение для транскатетерного закрытия. Сердце. 2002. 87: 256–259. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Petiet AE, Kaufman MH, Goddeeris MM, Brandenburg J, Elmore SA, Johnson GA. Магнитно-резонансная гистология высокого разрешения эмбрионов и новорожденных мышей: 4D атлас и морфологическая база данных.Proc Natl Acad Sci USA. 2008; 105: 12331–12336. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Саволайнен С.М., Фоли Дж. Ф., Элмор С.А. Атлас гистологии развивающегося сердца мыши с акцентом на E11.5 — E18.5. Toxicol Pathol. 2009. 37: 395–414. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Снарр Б.С., Керн С.Б., Весселс А. Происхождение и судьба мезенхимы сердца. Dev Dyn. 2008. 237: 2804–2819. [PubMed] [Google Scholar]
- Суфан А.Т., Руйтер Дж. М., ван ден Хофф М. Дж., Де Бур PA, Хагоорт Дж., Мурман А. Ф.Трехмерная реконструкция паттернов экспрессии генов во время сердечного развития. Physiol Genomics. 2003. 13: 187–195. [PubMed] [Google Scholar]
- Терада Р., Уоррен С., Лу Дж. Т., Чиен К. Р., Весселс А., Касахара Х. Удаление Nkx2–5 на средней стадии эмбриона приводит к преждевременной летальности и порокам сердца. Cardiovasc Res. 2011; 91: 289–299. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Wessels A, Anderson RH, Markwald RR, Webb S, Brown NA, Viragh S, Moorman AF, Lamers WH.Развитие предсердий в сердце человека: иммуногистохимическое исследование с упором на роль мезенхимальных тканей. Анат Рек. 2000; 259: 288–300. [PubMed] [Google Scholar]
- Весселс А., Седмера Д. Анатомия развития сердца: рассказ о мышах и человеке. Physiol Genomics. 2003. 15: 165–176. [PubMed] [Google Scholar]
- Уильямс AD, Mjaatvedt CH, Moore CS. Характеристика сердечного фенотипа у новорожденных мышей Ts65Dn. Dev Dyn. 2008. 237: 426–435. [PubMed] [Google Scholar]
Любовь с первого вздоха | ассоциация легких
Каждый год в мае мы уделяем время тому, чтобы оценить матерей в нашей жизни.Одно из первых чудес материнства начинается еще до рождения ребенка. Давайте подумаем обо всем, что должно произойти, когда ребенок сделает свой первый вдох.
Легкие плода готовы, но готовы к действию во время беременности. Итак, загадка заключается в следующем: как плод получает кислород, минуя легкие?
Во-первых, давайте вспомним, как работает кровообращение у взрослых и какую роль играют легкие.
Все начинается, когда вы вдыхаете и кислород попадает в легкие.Этот кислород питает вашу кровь, которая затем направляется к вашему сердцу. Он входит через левое предсердие и оттуда попадает в левый желудочек. Эта насыщенная кислородом кровь затем перекачивается в аорту и артерии, которые отправляют ее в верхние и нижние части тела. Аорта является магистралью обмена и направляет кровь по «региональным дорогам» (артериям) и «переулкам» (капиллярам) и передает кислород тканям. Как только кровь отдает весь свой кислород, он собирается в венах и перемещается в правое предсердие и далее в правый желудочек.Оттуда он возвращается в легкие, чтобы получить больше кислорода.
Однако плод получает кислород не так. Легкие плода закрыты во время беременности, потому что они заполнены околоплодными водами. Тем не менее, плод все еще нуждается в кислороде. Вот почему существует обходной путь. Обогащенная кислородом кровь матери поступает к плаценте, которая отфильтровывает газы крови, такие как кислород, к плоду. Сама кровь не попадает в кровеносную систему плода посредством этого процесса.
Но это все еще не объясняет, как кровь может перемещаться, не попадая в легкие.В конце концов, кровеносная система плода должна быть устроена таким образом, чтобы переход от плода к ребенку был плавным. Ребенку немедленно понадобится кислород, и здесь нет права на ошибку. Так что совершенно другая система, не включающая легкие, не вариант. Мать-природа решила эту проблему.
Кровь из пуповины соединяется с венами плода и вместе возвращается в правое предсердие. Если бы легкие были открыты для работы, следующей остановкой был бы правый желудочек, а оттуда он вернулся бы к легким.Но есть тупик, потому что легкие не работают. К счастью, есть исправление безопасности. Между правым и левым предсердиями имеется небольшое овальное окно или отверстие (открытое овальное отверстие). Затем кровь не попадает в легкие и проходит прямо через отверстие в левое предсердие, через левый желудочек и продолжает циркулировать по кровеносной системе. Кровь идет к тканям и дает кислород клеткам, а затем возвращается через систему вен к сердцу.В то же время поток крови отделяется и возвращается через пуповину к плаценте. Однако есть второй поток крови. Деоксигенированная кровь, которая возвращается из верхней части тела плода в правое предсердие, также должна пропускать путь к легким. К счастью, есть еще одно исправление безопасности, чтобы решить эту проблему. Существует кратчайший путь доступа (артериальный проток), который соединяет аорту с легочной артерией, избегая, таким образом, легких и завершая полный цикл кровеносной системы.
Когда ребенок рождается, его грудная клетка и легкие расширяются, а околоплодные воды частично всасываются. Затем, в течение нескольких дней, овальное окно и путь быстрого доступа закроются, и легкие ребенка сделают свою работу. У некоторых этого может не произойти, что приведет к сердечному заболеванию.
