Отит у новорожденных: Отит у грудного ребенка: причины и симптомы
Отит у малыша
В первый год жизни малыши нередко сталкиваются с простудными заболеваниями, ринитами и как следствие — с отитом. Распознать заболевшее ушко у младенца не так-то просто, но возможно. Как выявить отит у грудничка и что с ним делать, мы сейчас и выясним.
Причины возникновения
Отит у малышей связан в первую очередь с тем, что у них более широкие, короткие и горизонтально расположенные евстахиевы трубы, связывающие носоглотку с ухом. Поэтому воспалительный процесс или жидкость из носа и носоглотки быстрее распространяется в полость уха, что и становится причиной отита.
Способствовать возникновению отита могут
- простуда;
- чрезмерный плач;
- срыгивание (остатки молока попадают в нос и в евстахиеву трубу тоже).
Чаще всего дети первого года жизни болеют острым средним отитом, который в свою очередь разделяется на катаральный и гнойный, причем у малышей отит из разряда первого очень быстро может перейти во второй с гноетечением из уха.
Согласно статистике, порядка 60 % детей в возрасте до года хотя бы раз болели отитом, а до 20 % из них заболевали отитом три раза и более.
Но даже если малыш просто беспокоится, крутит головой и плачет, у него можно заподозрить отит.
Лечение
Лечить отит самостоятельно не следует ни в коем случае. Нужно немедленно обратиться к педиатру и оториноларингологу. Дело в том, что при отите у детей до года нередко происходит повреждение барабанной перепонки, и последствия этого могут быть плачевными. До момента, когда вы попадете к врачу, ни в коем случае не закапывайте в ухо никаких капель. Максимум, что вы можете предпринять до посещения врача, — это дать малышу жаропонижающее, которое рекомендовал ваш педиатр, и закапать в нос сосудосуживающие капли, которые также прописал доктор.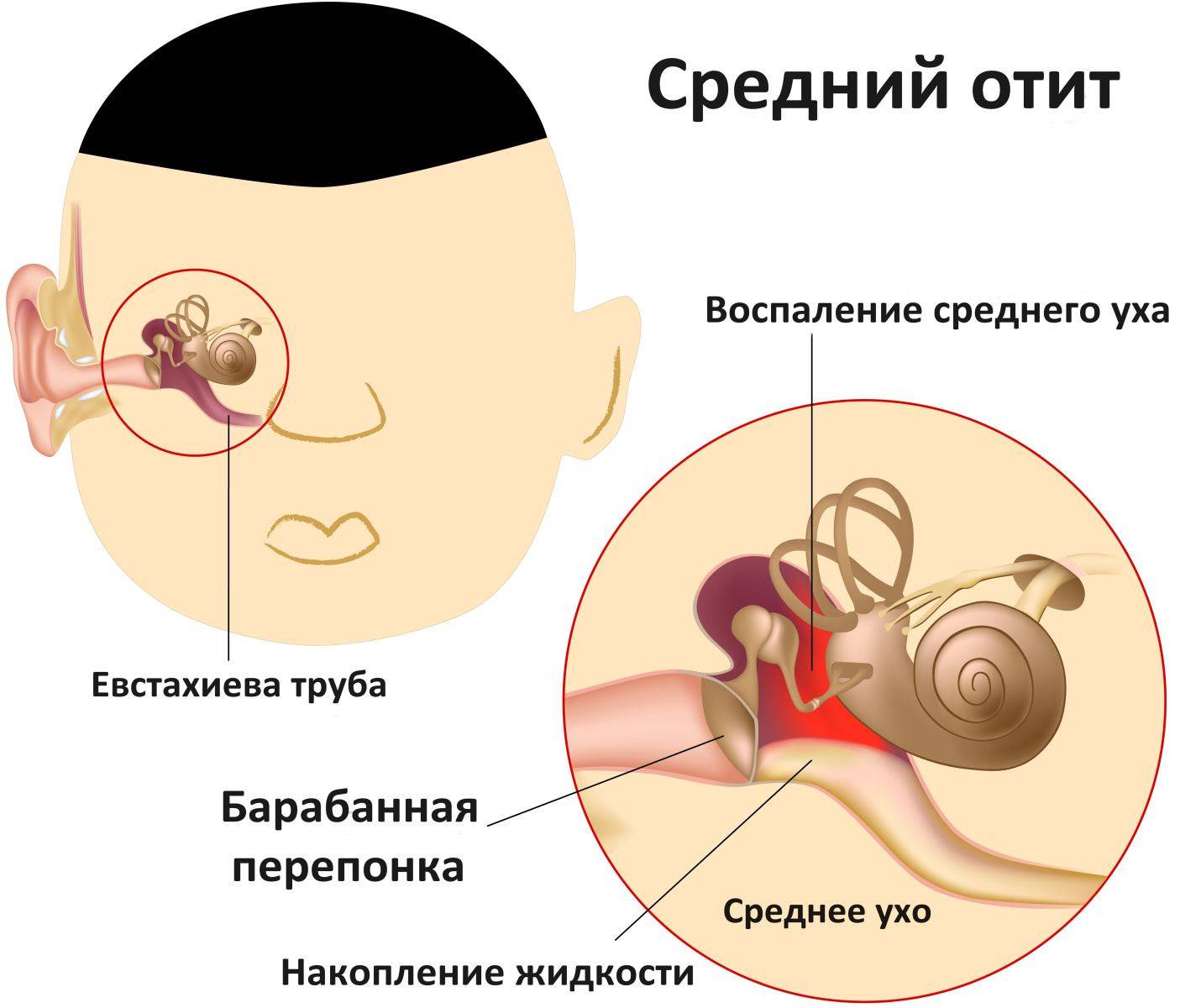
Как правило, отит у грудничков при своевременном и правильном лечении проходит через 10 дней без каких-либо последствий для слуха.
Если у малыша отит, купать его не рекомендуется. Гулять с ребенком разрешается только после того, как у него исчезнет боль в ухе и нормализуется температура. При этом на прогулке малыш обязательно должен быть в шапочке.
КАК РАСПОЗНАТЬ ОТИТ У РЕБЕНКА И КАК ЕГО ПРЕДОТВРАТИТЬ? — клиника «Добробут»
Между тем три четверти всех детей хотя бы раз иметь проблемы с ушками еще до трех лет.
Почему ушные инфекции такие распространенные у детей?
Давайте «заглянем» в среднее ухо, чтобы понять, почему маленькие ушки так часто страдают из-за болезнетворные микроорганизмы. Канал, который называется евстахиева (слуховая) труба, соединяющая носоглотку и полость среднего уха и выполняет много важных функций: помогает сравнить давление, обеспечивает вентиляцию и защиту. Но именно в носоглотке большинство бактерий находят питательную влагу среду для размножения. Поскольку у ребенка евстахиева труба является короткой, широкой и размещенной горизонтально, слизистым отделяемым из горла и носа, а также и любым микроорганизмам в них, — проще попасть через нее в полость среднего уха. Иммунная система ребенка еще не сформирована окончательно, поэтому и уязвима — на борьбу с многими незнакомыми бактериями ей нужно больше времени. Именно так часто развиваются отиты у многих маленьких детей.
Но именно в носоглотке большинство бактерий находят питательную влагу среду для размножения. Поскольку у ребенка евстахиева труба является короткой, широкой и размещенной горизонтально, слизистым отделяемым из горла и носа, а также и любым микроорганизмам в них, — проще попасть через нее в полость среднего уха. Иммунная система ребенка еще не сформирована окончательно, поэтому и уязвима — на борьбу с многими незнакомыми бактериями ей нужно больше времени. Именно так часто развиваются отиты у многих маленьких детей.
Почему важно правильно лечить детские ушки?
Слух вашего ребенка зависит от правильной вибрации барабанной перепонки и состояния других составных частей среднего уха. Повторные инфекции могут повредить барабанную перепонку, тогда как накопление жидкости в полостях среднего уха негативно сказывается (вроде приглушает) вибрацию барабанной перепонки — в конце концов и то, и другое препятствует нормальному слуха малыша. Вот почему важно серьезно отнестись к лечению отита, особенно в тот период, когда ваш ребенок учится говорить. Частичная потеря слуха может привести к задержке развития речи или даже нарушений произношения, позже скажется на речевых привычках и успешности ребенка при обучении.
Частичная потеря слуха может привести к задержке развития речи или даже нарушений произношения, позже скажется на речевых привычках и успешности ребенка при обучении.
Как выявить отит у ребенка?
Вряд ваш малыш скажет: «В моем ушке то неприятное происходит и мне от этого больно. Пожалуйста, отведите меня к врачу! »Но ранняя диагностика отита и своевременное лечение иметь лучшие результаты и позволят предотвратить осложнения отита.
Температура. Это далеко не обязательный симптом отита. Температура у малыша повышается на фоне респираторной инфекции. Но когда температура у малыша выше 37,5 ° С — обязательно проконсультируйтесь со своим педиатром. О необходимости обращения именно к детскому отоларингологу скажут дополнительные следующие симптомы или прямое направление вашего врача.
Насморк. Самая распространенная причина развития отита — это простуда, которая сопровождается насморком. Тот самый слизь, выделяемая у ребенка из носа, может попадать и в евстахиевой трубы. Как правило, насморк у малышей начинается с интенсивной выработки слизистой носа прозрачного жидкого секрета, но через несколько дней он приобретает желто-зеленого цвета и становится более густым. Именно на этом этапе важно тщательно промывать нос ребенка и удалять слизь (если ребенок не может делать это самостоятельно, следует применять назальные аспираторы), чтобы не допустить попадания секрета в полость среднего уха.
Как правило, насморк у малышей начинается с интенсивной выработки слизистой носа прозрачного жидкого секрета, но через несколько дней он приобретает желто-зеленого цвета и становится более густым. Именно на этом этапе важно тщательно промывать нос ребенка и удалять слизь (если ребенок не может делать это самостоятельно, следует применять назальные аспираторы), чтобы не допустить попадания секрета в полость среднего уха.
Плохой сон. Если ребенок чаще просыпается ночью, плачет, капризничает или каким-то другим образом выражает, что ей больно, особенно во время заболевания ОРВИ, это также тревожный сигнал.
Необычное поведение и плохое самочувствие. Родители также могут обратить внимание на другие проявления отита, что давать о себе знать изменением привычного поведения ребенка и ухудшением ее самочувствия в целом:
- боль в ухе заставлять малыша все время касаться головки и самого ушки;
- слух ребенка может ухудшиться;
- ребенок плохо засыпать и будет беспокойный сон
- возможны расстройства пищеварения: от ухудшения аппетита, отказ от еды, к рвоте и диарее.

Впрочем, как правило, заподозрить ушную инфекцию можно с резким плачем ребенка, вызванным сильной болью, особенно когда вы касаетесь ее ушей.
Нужно обратиться к врачу при подозрении на отит?
Обычно так. Назначить правильное лечение при наличии отита, без предварительного осмотра очень сложно. Врач должен определить состояние барабанной перепонки, проверить нос и горло, чтобы подобрать правильную соответствующую комплексную терапию. К тому же, врач сможет посоветовать вам, как предотвратить развитие воспалительного процесса в ухе в дальнейшем и какие обезболивающие можно применять, когда у малыша начинает болеть ухо (а это часто происходит посреди ночи!).
По легкой или умеренной ушной инфекции можно достичь полного выздоровления, применяя местные противовоспалительные средства. В таком случае нужно внимательно наблюдать за состоянием малыша, чтобы вовремя заметить ухудшение ситуации, и строго следовать рекомендациям отоларинголога. Если ситуация не улучшается в течение двух-трех дней, или при остром течении отита при первом обращении врач может назначить антибиотикотерапию.
Лечить ребенка антибиотиками самостоятельно, без назначения врача, запрещено! Антибиотики назначаются только, когда другие способы лечения могут быть неэффективными. При этом врач учитывает возраст и вес ребенка, чтобы правильно рассчитать дозировку и продолжительность курса лечения.
Если ребенок дергает ухо — он болен?
Привычка ребенка касаться своих ушей не обязательно свидетельствует о отит. Ребенку может просто быть интересным исследовать свои уши, или ей нравится тянуть за них, или у нее прорезаются зубки раздражает нервные окончания и заставляет ребенка постоянно дергать себя за ушки. Но если повышенный интерес малыша к своим ушей сочетается с плачем, раздражительностью, температурой, насморком, конъюнктивитом, простудой вообще — вам стоит отнестись к этому сигналу серьезно. Очень часто внимательным мамам интуиция помогает вовремя заметить и распознать ушную инфекцию у ребенка — особенно, когда они уже знают, что это и как это может проявляться.
Как предотвратить отита у детей?
Грудное вскармливание в течение первого года жизни. Материнское молоко обеспечивает естественный иммунитет ребенка и содержит антитела, способные снизить риск развития различных инфекций, в том числе и ушных. Если вы кормите малыша из бутылочки, держите его в вертикальном положении (по крайней мере с наклоном в 30 градусов) и держите в вертикальном положении в течение нескольких минут после кормления. Молоко может попасть в среднее ухо, если малыш сосать лежа.
Материнское молоко обеспечивает естественный иммунитет ребенка и содержит антитела, способные снизить риск развития различных инфекций, в том числе и ушных. Если вы кормите малыша из бутылочки, держите его в вертикальном положении (по крайней мере с наклоном в 30 градусов) и держите в вертикальном положении в течение нескольких минут после кормления. Молоко может попасть в среднее ухо, если малыш сосать лежа.
Никаких аллергенов. Раздражение слизистой носа из-за влияния аллергенов ведет к чрезмерной выработки слизи и отека слизистых оболочек, в свою очередь вызывает блокирование жидкости в полостях среднего уха. Поэтому избавьтесь от любых аллергенов. Даже если ваш ребенок не имеет аллергии к определенным возбудителям, в комнате, где она спит, не место Домашние животные, пыли и накоплению мягких игрушек в кроватке. И совершенно запрещено курить в присутствии ребенка!
Откажитесь от пустышек. Исследования показали связь между частотой использования пустышки и отитами. Старайтесь отказаться от пустышки, когда ребенок засыпает и спит, особенно если малыш уже старше шести месяцев.
Старайтесь отказаться от пустышки, когда ребенок засыпает и спит, особенно если малыш уже старше шести месяцев.
Повышайте иммунитет. Обеспечьте ребенку рациональное и сбалансированное питание, достаточное пребывание на свежем воздухе и производите здоровые привычки для укрепления иммунитета.
Сделайте прививку для профилактики гриппа. Исследования показывают, что вакцинация ребенка с целью профилактики гриппа снижает риск ОРВИ, а вместе с этим и отита.
Наберитесь терпения. Хорошая новость: по мере взросления вашего малыша, его евстахиевой трубы становиться длиннее и уже, а следовательно жидкости будет все труднее попасть в полость среднего уха. Между тем и иммунная система ребенка становиться более прочной, минимизируя риски инфекции.
как распознать и избежать заболевания
Повзрослевший ребенок может самостоятельно показать, что его болит. Другое дело грудничок — он еще не может рассказать о причине своего беспокойства.
Отит представляет собой воспаление уха. Существует три вида этого заболевания: наружного, среднего уха и внутреннего. Отит диагностируется больше, чем у 50% малышей. Наиболее часто болезнь появляется у детей после полугода и не достигших возраста 12 месяцев.
Отит у малышей делится на два типа:
• катаральное воспаление – не сопровождается выделениями из уха;
• гнойное – из уха выделяется гной или жидкость.
Причины отита
Причин развития отита у грудничка достаточно, большинство из них связано со строением слухового прохода у ребенка. Труба, которая соединяет уши с носоглоткой, у детей до года существенно отличается от такой же у взрослых. Она гораздо короче и слишком узкая, а также ее расположение более горизонтально, поэтому при скоплении в полости носа жидкости попадает вирус, происходит закупорка евстахиевой трубы из-за попадания туда части содержимого.
Основные причины:
1. Опадание в среднее ухо питания – смеси или грудного молока.
2. Сильное давление на барабанную перепонку. Возникает оно при полете на самолете, подъемах в горы, а также при неправильном лечении ребенка.
3. Простудное заболевание у малыша нередко приводит к воспалению ушей, которое возникает как осложнение болезни. Связано с попаданием вируса из носоглотки или слизи из носа в ухо.
4. Увеличение аденоидов, которое обычно происходит до двухлетнего возраста. Отит возникает при попадании к ним инфекции, что приводит к их воспалению и перекрытию прохода среднего уха.
5. Неправильная гигиена ушей грудничка.
6. Наличие аллергических реакций у малыша, которые сопровождаются отеком носа, также могут вызвать воспаление среднего уха.
Первые признаки и лечение
У детей грудного возраста отит диагностировать заметно сложнее, поскольку ни на боль, ни на понижение слуха ребенок пожаловаться не может. Но забывать про возможность отита ни в коем случае нельзя, поэтому немотивированное на первый взгляд беспокойство, раздражительность, нарушения сна, плач просто должны подтолкнуть родителей к мыслям об отите.
Основные признаки
• малыш много плачет,
• беспокойно спит,
• не может успокоиться даже у мамы на ручках,
• жадно берет грудь, но после нескольких сосательных движений бросает сосок и начинает плакать, так как боль усиливается при глотании,
• повышенная температура,
• маятникообразные движения головой,
• попытки почесать ушки руками или об подушку,
• аккуратное надавливание на козелок вызывает у крохи дискомфорт даже во сне.
В числе других симптомов:
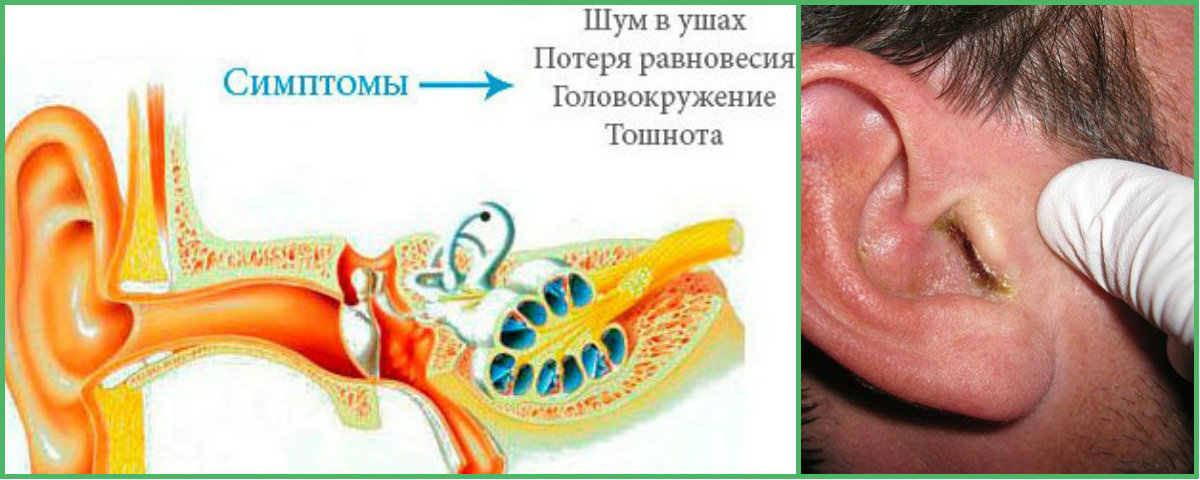
• отказ от еды;
• тошнота и рвота, нарушение равновесия;
• заложенность носовой полости, покраснение носа;
• нередко наблюдается повышенная температура;
• гнойные выделения из уха (желтоватые, зеленоватые или прозрачные).
Последовательность действий при первых признаках отита или при подозрении на отит — незамедлительная консультация врача-отоларинголога, так как именно он выявит вид заболевания и назначит правильное лечение грудничку. Врач проводит инструментальную диагностику, которая позволяет точно определить источник болевых ощущений у крохи.
Врач проводит инструментальную диагностику, которая позволяет точно определить источник болевых ощущений у крохи.
Лечение наружного и среднего отита
Наружный отит. Встречается редко и требует лишь консервативного лечения:
— тщательная гигиена уха;
— введение ватных жгутиков со спиртовым раствором;
— локальное инфракрасное облучение;
— компрессы, при отсутствии температуры.
Хирургическое вмешательство происходит в том случае, если через пару дней состояние не улучшилось.
Средний отит – самый частый из встречающихся у детей. В этом случае грудничку могут быть назначены одновременно осмотически активные капли и антибактериальные. При наличии заложенности носа, одновременно выписывают препараты для лечения насморка, обычно – сосудосуживающие капли, если есть подозрения на аллергическую реакцию – показаны антигистаминные препараты.
Методы профилактики
Предотвратить отит у грудничка, как и другое заболевание, гораздо проще и безопаснее для крохи, чем лечить его. Меры профилактики включают в себя следующие действия:
Меры профилактики включают в себя следующие действия:
1. Правильный уход за ушками малыша. Чистить можно лишь снаружи, убирать серу, выпавшую в полость ушной раковины. Мыть уши следует аккуратно, протирая внешнюю их часть.
2. После кормления малыша необходимо носить в вертикальном положении. Это нужно не только для того, чтобы ребенок смог отрыгнуть попавший в пищевод воздух, но и для избежания затекания молока в слуховую трубу. Нередко такое происходит в момент срыгивания ребенка, если он находится в горизонтальном положении.
3. Своевременно лечить заложенность носа и насморк у ребенка. Даже незначительное воспаление слизистой оболочки носа может привести к тому, что слизь из него попадет в евстахиеву трубу, что, вероятнее всего, вызовет отит.
Помните, не стоит заниматься самолечением, при первых признаках заболевания следует обратиться к врачу.
По материалам Интернета.
Отит у детей: как распознать
По частоте среди детских «болячек» отит уступает разве что ОРВИ. Один из главных факторов – особенности строения носоглотки у малышей. Евстахиева труба, которая соединяет горло с барабанной полостью, у детишек младшего возраста очень короткая, и инфекция из глотки легко и быстро проникает в ухо. Особенно если ребенок еще слишком мал и не умеет как следует сморкаться.
Один из главных факторов – особенности строения носоглотки у малышей. Евстахиева труба, которая соединяет горло с барабанной полостью, у детишек младшего возраста очень короткая, и инфекция из глотки легко и быстро проникает в ухо. Особенно если ребенок еще слишком мал и не умеет как следует сморкаться.
Выделяют несколько форм заболевания:
- острый средний отит – наиболее распространенный вариант, воспалительное заболевание среднего уха, часто возникающее как последствие затяжного недолеченного насморка.
- внутренний отит – осложнение среднего отита или тяжелой инфекции, которая распространяется на внутреннее ухо; помимо дискомфортных «ушных» ощущений сопровождается тошнотой, рвотой и головной болью. К счастью, встречается оно достаточно редко.
- наружный отит (травматический) – связан с занесением инфекции в наружный слуховой проход в результате травмы острым предметом или длительного контакта с водой, например, у детей, занимающихся плаванием.
Как распознать?
Наиболее характерный признак – боль в ухе. Она может проявляться при глотании, сморкании или сама по себе, сопровождаться температурой, снижением аппетита и общим ухудшением состояния.
Если ребенок старшего возраста может описать симптомы, то малышу остается лишь плакать и нервничать. Первые признаки отита у грудничка можно заметить во время кормления: когда он прикладывается к груди, в носоглотке создается отрицательное давление, и усиливаются болевые ощущения. Кроха начинает плакать, создается впечатление, что у него колики.
Кроме того, дети обычно стараются лечь на больное ухо, активно трут его. У младенцев, как правило, катаральный процесс быстро переходит в гнойный, и появляются выделения. При подозрении на отит нужно надавить на козелок или постучать пальцем по заушной области чуть выше мочки. Если ребенок начинает плакать, с большой вероятностью речь идет именно об этом заболевании.
Средний отит у детей. Информация для родителей
На первом году жизни более 50% детей переносят это заболевание. Мальчики болеют несколько чаще девочек. В дошкольном и школьном периоде заболеваемость существенно снижается. Около 50% отитов имеют бактериальную природу, 30% смешанную бактериальную и вирусную.
Мальчики болеют несколько чаще девочек. В дошкольном и школьном периоде заболеваемость существенно снижается. Около 50% отитов имеют бактериальную природу, 30% смешанную бактериальную и вирусную.
Острый средний отит у детей. Факторы риска.
Возраст: пик заболеваемости приходится на возраст от 6 до 18 месяцев, после чего частота встречаемости отитов у детей существенно снижается. Ряд причин такого распределения по возрасту известна: это и особенности развития черепа (в частности евстахиевой трубы), и состояние иммунной системы и физиологии… Другие причины еще предстоит выявить.
Семейный анамнез: изучение истории 1240 детей показало, что риск среднего отита выше, если у прямых родственников имело место данное заболевание.
Режим дня: у детей, посещающих детские дошкольные учреждения, риск развития среднего отита выше, чем у детей, находящихся дома, что связано с количеством микроорганизмов, с которыми ребенок встречается вне дома. Следует заметить, что риск не столь высок и не может являться поводом для отказа от посещений детских дошкольных учреждений.
Следует заметить, что риск не столь высок и не может являться поводом для отказа от посещений детских дошкольных учреждений.
Грудное вскармливание: отсутствие или ограничение грудного вскармливания существенно увеличивает риск развития острых средних отитов, что связано с несколькими факторами:
- физическая санация носоглотки материнским молоком
- воздействие на микрофлору носоглотки антител, содержащихся в материнском молоке
- работа лицевых мышц ребенка во время сосания (заметим, что такая работа мышц отличается от работы выполняемой при сосании бутылочки с молоком)
- поза, в которой ребенок ест, находясь на грудном вскармливании
Отдельно про позу при кормлении. Важно! Во время кормления (и грудью и из бутылочки) ребенок не должен находиться плашмя. Необходимо укладывать ребенка так, чтобы голова была выше, чем ножки. Это легко обеспечить, положив ребенка на подушку так, чтобы голова и туловище до поясницы находились на подушке, а ножки оставались на постели.
Табачный дым и загрязнение воздуха: табачный дым однозначно и существенно увеличивает риск развития средних отитов, при этом не имеет значения, кто из родителей курит. Влияние загрязненного воздуха на развитие отитов противоречиво.
Аномалии развития: расщелины твердого и/или мягкого неба, синдром Дауна, аллергический ринит увеличивают риск развития отитов.
Другие факторы риска: использование сосок (пустышек), неудовлетворительные социально-экономические условия (бедность, скученность людей в ограниченном помещении), осенне-зимний сезон увеличивают риск развития заболевания
Симптомы среднего отита
Симптоматика заболевания может быть не специфичной, чаще всего это:
- Лихорадка (температуру 38° С или более), температура выше 40 градусов встречается редко.
- Боль в ухе, но учитывая что в основном болеют дети младшей возрастной группы, понять что у ребенка болит ухо может быть достаточно сложно.
- Беспокойство
- Уменьшение двигательной активности
- Отсутствие аппетита или затруднения при приеме пищи
- Рвота и/или диарея
Если Вы заподозрили, что у Вашего ребенка развился острый средний отит, обязательно обратитесь к своему педиатру.
Основным методом диагностики острого среднего отита является отоскопия — осмотр уха с помощью специального прибора. В зависимости от результатов осмотра определяется дальнейшая тактика.
Не смотря на то, что процедура безболезненна и безопасна, больной ребенок может капризничать и мешать врачу его осмотреть, поэтому задача родителя обеспечить надлежащие условия для комфортной работы врача, зафиксировав голову и руки ребенка. Во время отоскопии важно держать ребенка так, чтобы одна рука родителя придерживала руки ребенка. а вторая надежно прижимала голову ребенка к родительской груди.
Острый средний отит. Лечение.
Основой лечения среднего отита являются обезболивающие и жаропонижающие средства, и, если отит имеет бактериальную природу — антибиотики. В случаях, когда диагноз вызывает сомнения, выбирается тактика наблюдения на фоне контроля температуры и боли. 80% средних отитов проходит самостоятельно безо всякого лечения.
Антибиотики: предпочтительная группа антибиотиков — пенициллины, используются при бактериальной природе отита. При этом следует понимать, что даже подтверждение бактериальной инфекции не является абсолютным показанием к антибиотикотерапии. Антибиотики в обязательно порядке назначаются только при бактериальных отитах у детей младше двух лет.
Неспецифические противовоспалительные препараты (НПВС): эта группа препаратов позволяет не только обезболить, но и контролировать лихорадку. Арсенал препаратов — это хорошо известные парацетамол и нурофен.
Тактика динамического наблюдения: используется при сомнениях в диагнозе и/или при бактериальном отите у детей старше двух лет при невыраженных симптомах болезни. Динамическое наблюдение подразумевает повторный осмотр ребенка врачом через сутки.
ВАЖНО: дети младше двух лет после перенесенного среднего отита должны посетить врача для исключения возможного стойкого снижения слуха.
Осложнения острого среднего отита.
Серьезные осложнения среднего отита встречаются редко, но могут быть не только инвалидизирующими, но и жизнеугрожающими.
Потеря слуха. Средние отиты, сопровождающиеся избыточным накоплением жидкости в среднем ухе, приводят к временному снижению слуха, но при частых рецидивирующих отитах снижение слуха может стать постоянным.
Нарушение координации развивается при вовлечении в процесс органов равновесия (например, лабиринтит)
Перфорация барабанной перепонки. Скопление в среднем ухе воспалительной жидкости может привести к некрозу участка барабанной перепонки и отореии (выделению из уха воспалительной жидкости). Если вы вдруг заметили выделение любого отделяемого из уха ребенка (гноя, крови или прозрачной жидкости), следует в ближайшее время показать ребенка врачу. ВАЖНО: использование средств для закапывания в ухо на фоне перфорации барабанной перепонки может привести к полной и необратимой глухоте.
Хронический гнойный средний отит. Сохранение жидкости (экссудата) в среднем ухе после перенесенного среднего отита, говорит о хронизации процесса. Если в течение шести недель после заболевание сохраняются выделения из уха (в случае перфорации барабанной перепонки) — следует обратиться к ЛОР врачу для определения дальнейшей тактики лечения. Так же показанием к консультации к ЛОР врача является сохранение жидкости в среднем ухе без ее истечения (при целостной барабанной перепонке) в течение трех месяцев.
Мастоидит. В ряде случаев в воспалительный процесс может быть вовлечен сосцевидный отросток черепа, гнойное поражение которого может потребовать серьезного хирургического вмешательства.
Грозные внутричерепные осложнения включают в себя менингит, эпидуральные и мозговые абсцессы, тромбозы венозных синусов, тромбоз сонной артерии. Все внутричерепные осложнения являются жизнеугрожающими и требуют немедленного обращения к специалисту.
Профилактика острых средних отитов.
Если ребенок заболевает острым средним отитом чаще 3х раз в полгода или чаще четырех раз в год, то врач может рекомендовать профилактику. Профилактика может включать в себя превентивную антибиотикотерапию, вакцинацию против гриппа, гемофильной и пневмококковой инфекции, хирургическое вмешательство, направленное на санацию среднего уха.
Мифы и опасные заблуждения в лечении средних отитов.
Существует широкий спектр методов нетрадиционной и народной медицины для терапии среднего отита.Среди них:
- гомеопатические средства
- лечение травами
- хиропрактика
- иглоукалывание
Однако нет практически ни одного серьезного исследования применения этих методов у детей, доказывающих их эффективность и безопасность. Соответственно, эти подходы не рекомендуются для терапии инфекций среднего уха у детей. Сюда же относятся и столь популярные в странах бывшего СССР капли на основе спирта (борный спирт, левомицетиновый спирт и проч.), ушные восковые свечи (!!!), закапывание в уши сока алоэ и т.д. Эти методы не имеют никакого отношения к лечению отитов и способны причинить серьезный вред (спирт оказывает токсическое действие на слуховой анализатор и анализатор чувства равновесия, воск и открытый огонь могут привести к ожогам). Не следует применять эти методы. Полуспиртовые компрессы на ухо имеют только отвлекающее действие, не ускоряют выздоровление, кроме того, у детей раннего возраста спирт может всасываться через кожу, приводя к интоксикации. Сосудосуживающие и антигистаминные препараты. Исследования, в которых изучались эффекты сосудосуживающих капель в нос и пероральные антигистаминные препараты, а также капли в нос с антигистаминными препаратами, для лечения отитов у детей, показали отсутствие какого-либо эффекта от подобной терапии. Эти препараты не снижали времени течения заболевания и не предотвращали развитие осложнений среднего отита у детей. Кроме того, эти методы лечения имеют побочные эффекты, которые могут быть опасны. Ни сосудосуживающие, ни антигистаминные препараты, не рекомендуются для детей с инфекцией среднего уха. Более того, прием антигистаминных препаратов при отите провоцирует сгущение экссудата и затрудняет его рассасывание. По данным некоторых исследований те дети, которые принимали антигистаминные препараты внутрь при отите, имели экссудат в среднем 73 дня после выздоровления, а те, кто принимал плацебо (пустышку), имел экссудат в среднем 25 дней.
Гнойный отит у детей: описание болезни, причины, симптомы, стоимость лечения в Москве
Гнойный отит у ребенка – это воспалительное заболевание уха, при котором затрагивается его слизистая и происходит образование гноя. Болезнь может поражать внутреннее, среднее или наружное ухо. У детей нарушение встречается часто и в большинстве случаев является осложнением насморка, который не был долечен, или вирусной инфекции, такой как грипп, ОРЗ или ОРВИ. Особая опасность заболевания в том, что оно легко провоцирует тяжелые осложнения, не только подрывающие здоровье, а и несущие прямую угрозу для жизни больного.
При заболевании у ребенка происходит гнойное воспаление слизистой оболочки среднего уха, а в особенно тяжелых случаях – и слизистой всех отделов уха. У детей старше года определить болезнь в самом начале значительно проще, чем у грудных детей, так как они уже могут объяснить действиями или словами, что вызывает беспокойство и боль. В возрасте до года первые симптомы патологии не редко пропускаются и к лечению приступают только в тот момент, когда воспалительный процесс уже достигает своего максимума. При диагнозе гнойный отит у ребенка лечение должно быть срочным.
Чаще всего болезнь имеет бактериальную природу. Значительно реже она может развиваться по грибковой причине. Вирусный гнойный отит не возникает. Если воспаление первоначально появилось по причине вируса, то переход его в гнойную форму связан с тем, что произошло присоединение вторичной бактериальной инфекции.
Определить наличие гнойного воспаления у малыша до года часто оказывается сложно по причине того, что симптоматика не ясная, а больной не может объяснить своего состояния. Из-за этого не редки случаи достаточно поздней диагностики, когда здоровье ребенка серьезно нарушено. Основными симптомами, которые должны насторожить родителей, являются повышение плаксивости, отказ от еды и попытки тереть ухо или частое кручение головой. Такие проявления не обязательно свидетельствуют о болезни, но очень часто именно они являются основными видимыми симптомами гнойного отита у ребенка.
Формы
Гнойный отит уха у ребенка разделяют на формы по характеру течения. Всего выделяется три формы патологии.
1. Острый гнойный отит. Боль у ребенка отмечается особенно сильная. Чаще всего такой патологии подвержены дети до трех лет из-за особенностей строения уха в этом возрасте, когда для проникновения бактериальной инфекции присутствуют особенно благоприятные условия. Острый гнойный отит у ребенка – самая распространенная форма патологии.
2. Хронический гнойный отит. Болезнь чаще всего появляется по причине неправильного лечения ее острой формы. Как самостоятельная патология такое нарушение здоровья появляется не часто и стартует еще в раннем возрасте.
3. Рецидивирующий гнойный отит. Такую форму диагностируют в том случае, если болезнь повторяется в короткий срок, после того как была полностью пролечена. Это заболевание – следствие того, что острая форма болезни лечилась неправильно без привлечения врача или с нарушением его предписаний. Возможна рецидивирующая форма и при наличии аденоидов.
Также патология разделяется на одностороннюю и двустороннюю, в зависимости от того одно или сразу оба уха затронули воспаление и нагноение. Двусторонняя форма диагностируется не так часто и имеет место преимущественно на фоне очень сильного снижения иммунитета. В такой ситуации больным не редко показана госпитализация. Особенно это касается детей дошкольного возраста, так как их иммунитет оказывается серьезно сниженным.
Причины
Кроме причин болезни, врачи также выделяют и факторы, которые значительно повышают вероятность ее развития. При их наличии развитие патологии оказывается особенно вероятным. К причинам появления гнойного отита у детей относят:
-
вирусные инфекции;
-
воспалительные заболевания глотки;
-
воспалительные заболевания носа;
-
физиологические свойства детского уха – в отличие от взрослых, у детей слуховая трубка короче и уже, из-за чего проникновение бактерий оказывается более вероятным;
-
воспаление аденоидов;
-
травматическое повреждение уха.
Признаки патологии в зависимости от причин появления не меняются.
К причинам, которые в значительной мере повышают вероятность развития воспаления и нагноения, причисляют:
-
сильное переохлаждение;
-
авитаминоз – особенно бурно проявляется в конце зимы и начале весны;
-
длительное проведение терапии с применением антибиотиков;
-
частое попадание воды в ухо;
-
неправильная гигиена ушей;
-
сильный эмоциональный всплеск;
-
выраженное понижение иммунитета.
Иногда также при склонности ребенка к аллергиям гнойное воспаление уха появляется из-за этого на фоне постоянного раздражения слизистых глотки и носа. Такое явление не частое, но имеет место.
Стадии заболевания
Заболевание проходит три стадии развития, у каждой из которых есть свои характерные симптомы. Для лечения патологии необходимо точно определить, какая из стадий имеет место в момент обращения за врачебной помощью. Для специалиста установить это не составит труда.
1. Первая стадия. Длительность ее, в зависимости от иммунитета ребенка, будет от 2 часов до 2 дней. В этот период происходит проникновение в ухо инфекции и захват ее слизистой. В такой ситуации начинается накапливание в полости за барабанной перепонкой экссудата, который вначале не гнойный. Гной образуется через некоторое время на фоне активности возбудителя воспаления. У ребенка отмечается острая боль в ухе, и возможно повышение температуры. При осмотре обнаруживается выпирание и покраснение барабанной перепонки.
2. Перфоративная. Ее длительность составляет от 4 дней до недели. При этом происходит прорыв (перфорация) барабанной перепонки и гнойное содержимое через слуховой проход изливается наружу. Боль резко снижается. Если гной повторно начнет накапливаться в ухе, то болевой синдром снова начнет нарастать.
3. Репаративная. Длится до 21 дня от начала болезни, а начинается после окончания истечения гнойного содержимого. Симптоматика воспаления окончательно проходит, а разрыв барабанной перепонки зарастает. Если в ухе при этом сохранятся инфекция и вялотекущее воспаление, патология перейдет в хроническую форму.
Правильная терапия необходима на всех этапах болезни. Ошибка, даже на последнем, сводит проведенное лечение практически к нулю. Из-за этого, если нарушить предписания, даже в конце лечения можно спровоцировать появление у ребенка осложнений патологии.
Прогноз
В случаях когда лечение начато своевременно и проводится правильно, прогноз благоприятный. У ребенка не только проходят воспаление и нагноение, но и полностью восстанавливается слух. Если же с лечением опоздали и появились осложнения, то прогноз, в зависимости от того какое нарушение присоединилось, изменяется от серьезного до плохого. У грудных детей гнойный отит в запущенной форме особенно опасен появлением нарушений в развитии, которые в большинстве случаев бывают необратимыми.
Профилактика
Главной профилактической мерой против гнойного отита у детей является проведение мер по повышению естественной защиты организма. Также необходимо помнить о том, что одевать ребенка требуется строго по погоде. Нельзя чрезмерно утеплять его, но и перемерзать крайне опасно. В холодное время года обязательно ношение шапки не только для маленьких детей, а и школьников, в том числе старших.
Также категорически не рекомендуется закладывать уши детям при купании и прогулках зимой. Это только создаст благоприятные условия для развития воспалительного процесса. От холода уши должна защищать шапочка, а после купания воду из слухового прохода удаляют при помощи ватной турунды.
Ушная боль у ребенка | Медицинский центр «Сердолик»
Ушная боль у ребенка может возникнуть в силу целого ряда причин.
Основные из них:
- Боль простудного характера.
Возможно ребенок оказался на сквозняке, или был на улице без шапки в ветреную погоду. - Попадание в ухо постороннего предмета.
Это может быть заползшее в ухо насекомое, частички пыли или шерсти, клочок ваты, попавшие в ухо частицы волос при стрижке, и т.д. - Травмирование слухового канала.
Чаще всего это случается при неосторожной чистке ушей. Ватная палочка или спичка, обмотанная кусочком ваты, может оцарапать кожу слухового канала. - Попадание в ухо большого количества воды.
Это может случиться при купании или плавании в бассейне. Попадание в ухо воды может спровоцировать разжижение слоя ушной серы (которая выстилает слуховой канал, защищая его от инфекций), и привести к возникновению наружного отита (или, как его еще называют, “ухо пловца”). В этом случае незащищенная слоем серы кожа, становится очень восприимчивой к инфекциям. Один из главных признаков наружного отита – появлении сыпи на коже наружного слухового прохода. - Несоблюдение правил гигиены.
Развитие чувствительности слухового канала может спровоцировать и пренебрежение гигиенической чисткой ушей. В этом случае ушная сера, скопившаяся в слуховом канале в избыточном количестве, подсыхает. Частички сухой серы вызывают шелушение кожи, выстилающей слуховой канал. - Последствия удара в ухо.
Ребенок может получить такую травму при падении, в игре или драке. Ухо в этом случае будет болеть. - Перепады атмосферного давления (например, при взлете и посадке, во время авиаперелетов), погружения на глубину (ныряние, занятия дайвингом).
- Иррадирующая боль.
В этом случае боль отдает в ухо из-за боли в челюсти, зубах, языке, или при воспалении гланд) - Инфекция среднего уха (средний отит).
Средний отит может являться последствием простудных заболеваний верхних дыхательных путей, воспаления миндалин, аллергических реакций. Возникает средний отит из-за отека евстахиевой трубы. В этом случае боль усиливается при высмаркивании, глотании и жевании
У детей до 1-2 лет отек может возникнуть и в том случае, если ребенок пьет из бутылочки, лежа на спине.
Отек и закупорка евстахиевой трубы приводит к увеличению давления в области среднего уха и накоплению жидкости. Такое воспаление может затронуть барабанную перепонку и даже привести к ее разрыву. Основными симптомами среднего отита являются: сильная боль, ощущение шума или звона в ухе, ощущение тяжести в ухе.
Возможные симптомы: повышение температуры, боль при слабом нажатии на ухо, повышенная раздражительность, или, наоборот, апатия, слабость, тошнота, рвота, диарея.
У младенцев симптомы могут выражаться в виде резкого крика, беспокойства, притрагивании к уху, трения головой о подушку.
При разрыве барабанной перепонки из наружного слухового канала выделяется немного крови, а затем гнойные выделения желтоватого или зеленоватого цвета.
?Предостережение ! При возникновении ушной боли следует немедленно обратиться к врачу! Запущенное заболевание может иметь самые печальные последствия от частичной потери слуха до развития менингита.
Способы облегчить состояние до обращения к специалисту.
- Усадить ребенка или, если речь идет о грудном ребенке, приподнять голову малыша, подложив под нее плотную подушку.
- Предложить несколько минут пожевать жевательную резинку.
Этот способ часто применяется при авиаперелетах, но может сработать и вне их. Жевание ослабляет давление в области среднего уха и может ослабить боль. - Дать ребенку обезболивающее. Для этого подойдет ибупрофен или парацетомол. ?Предостережение. Детям до 12 лет противопоказан аспирин!
- Воспользоваться сосудосуживающими каплями. Несколько капель сосудосуживающих препаратов, закапанных в нос, удалят излишнюю слизь, закупорившую евстахиеву трубу, и давление в ухе ослабнет. Кроме этого, действие препарата может поспособствовать оттоку гноя. В этом случае гной стечет по трубе в глотку.
- Спиртовой компресс.
? Предостережение: компресс нельзя делать при повышенной температуре! Для компресса необходимо разбавить спирт с водой в пропорции 1:1. Важно, чтобы жидкости не были холодными. Затем нужно приготовить первый слой компресса: смочить марлю, или чистую материю, приготовленной жидкостью, и уложить ее вокруг больного уха. Можно также сделать прорезь для уха в ткани.Для второго слоя необходимо накрыть первый слой компресса полиэтиленом (можно взять вощеную бумагу)Третий слой состоит из ваты, которая выкладывается на предыдущие 2 слоя.Компресс нужно зафиксировать при помощи платка или шарфа.
?Предостережение: если боль и повышенная температура держатся в течение двух дней, необходимо повторное обращение к врачу!
Приглашаем Вас на консультацию детского оториноларинголога в Новосибирске. Доверьте Ваше здоровье профессионалам. Ждем Вас на приеме!
Неонатальный острый средний отит — Детские EM Morsels
Уши! Они являются центром многих посещений отделения неотложной помощи! Вещи застревают (например, инородное тело слухового прохода, серная пыль). Они могут стать воспаленными от плавания (например, «Ухо пловца»). Заражение — это то, с чем мы чаще всего сталкиваемся. Мы все достаточно опытны в оценке и лечении типичного Acute Media Otitis ; однако наша работа может быть весьма нетипичной.Мы, безусловно, должны учитывать возможных осложнения среднего отита (например, мастоидит, синдром Градениго, АОМ и кохлеарные имплантаты). Один из наших уважаемых коллег, доктор Брайант Аллен, недавно столкнулся с другой клинической дилеммой. Давайте на минутку поразмышляем над этой клинической загадкой — Неонатальный острый средний отит :
Я буду честен, если мне скажут, что у новорожденного острый средний отит (АОМ), моим первым побуждением будет не доверять этому заявлению и обидеться на то, что мне лгут.Почему? потому что очень сложно поставить диагноз ребенку младше 2 месяцев. [ Sommerfleck, 2013 ]
- Наружный слуховой проход канала чрезвычайно узкие и разборные
- Вид на барабанную перепонку (БМ) часто затруднен
- TM больше наклонно или горизонтально
- Небольшое количество серы закупоривает пропорционально большей части малого канала
- A Форст волос в ушах также закупоривает небольшой канал
- Даже если TM хорошо видна, определение AOM все еще является сложной задачей для очень молодого .
- Известно, что покраснение ТМ само по себе не является надежным показателем , так как лихорадка у маленького ребенка может вызвать изменение цвета ТМ.
- Распознать наличие выпота в среднем ухе у детей старшего и старшего возраста может быть непросто… поэтому у новорожденных и младенцев это очень сложно.
- В большинстве исследований для постановки диагноза используется тимпаноцентез . [Сакран, 2006; Тернер, 2002 г. ]
Однако поставить диагноз у новорожденных и грудных детей возможно.Поскольку трудности основаны на анатомических барьерах, если анатомия конкретного ребенка дает врачу хороший обзор и присутствуют диагностические критерии, тогда диагноз может быть поставлен. Тогда что?
С 1980-х годов (да, это было давно) мы пытаемся определить, какие младенцы имеют низкий или высокий риск серьезных бактериальных инфекций. Какой бы критерий вы ни использовали, часто оговаривается, что АОМ либо увеличивает риск системной инфекции, либо не может рассматриваться как источник лихорадки.Это часто приравнивается к полному обследованию на сепсис новорожденных и детей младше 2 месяцев с АОМ.
- Дети младше 2 месяцев имеют ограниченную иммунную систему
- Определение инфекции у них, по-видимому, увеличивает риск распространения этой инфекции.
С другой стороны, мы уже обсуждали, как инфекция мочевыводящих путей у младенца не может существенно увеличить его / ее риск менингита, особенно для ребенка старше 28 дней.Может ли то же самое быть с AOM?
- Несколько сравнительно небольших исследований изучали АОМ у новорожденных и младенцев в возрасте до 3 месяцев. [ Sommerfleck, 2013; Сакран, 2006; Тернер, 2002; Нозичка, 1999 г. ]
- Бактериальные факторы :
- Неонатальный сепсис часто возникает из-за кишечной палочки или GBS (и один раз на голубой луне, Listeria)
- АОМ у новорожденных вызывается теми же бактериями, которые вызывают АОМ у младенцев и детей старшего возраста (например, S. pneumoniae, H. influenzae, M. catarrhalis ), а не E. Coli или GBS.
- АОМ и серьезные бактериальные инфекции
- Ранее здоровые, нетоксичные и афебрильные младенцы 2-8 недель с изолированным АОМ имеют очень низкий риск сопутствующей бактериемии или менингита . [ Тернер, 2002; Нозичка, 1999 г. ]
- Наличие АОМ у младенцев с лихорадкой <2 месяцев , классифицированных как низкий риск (с помощью методов стратификации риска лихорадки), не было связано с менингитом или бактериемией.[ Тернер, 2002 ]
- Пациенты, отнесенные к группе высокого риска , имели больший риск SBI . [ Тернер, 2002 ]
- АОМ у младенцев с лихорадкой (<3 месяцев), как было обнаружено, имел сопутствующих ИМП и бронхиолит , а не бактериемию или менингит. [ Сакран, 2006 ]
- Амбулаторное ведение новорожденных с низким уровнем риска и нетоксичной внешностью с изолированным АОМ у детей младше 2 месяцев является достаточным . [ Сакран, 2006; Тернер, 2002 г., ]
Так что же нам остается? Что ж … вот моя интерпретация того, что известно до сих пор … очевидно, это не определяет, что такое «золотой стандарт» … честно говоря, это едва ли стандарт меди.
- Токсичный вид?
- Просто — СДЕЛАЙТЕ ВСЕ!
- Рассмотрите возможность укрытия от HSV.
- 0-28 дней?
- Фебрил с АОМ?
- Данные неясны… [ Сакран, 2006 ]
- Не задумывайтесь, даже если у вас есть AOM.
- Имеют низкий порог для полной оценки температуры и госпитализации для эмпирических антибиотиков.
- Афебрил с АОМ?
- Эта группа тоже неясна.
- Поймите, что ваш диагноз AOM может быть неверным, но, если вы уверены, у меня, вероятно, будет низкий порог для попытки применить ваш любимый инструмент стратификации риска.
- ЗАКРЫТЬ продолжение будет обязательно!
- Фебрил с АОМ?
- 1-2 месяца? [ Сакран, 2006 ]
- Фебрил с АОМ?
- Пониженный риск сопутствующего менингита и бактериемии.
- UTI может присутствовать.
- Если риск стратификации низкий, можно лечить амбулаторно.
- Афебрил с АОМ?
- Риск сопутствующей серьезной бактериальной инфекции низкий.
- Можно лечить амбулаторно.
- Фебрил с АОМ?
- Это может быть основная проблема! АОМ может быть локальной инфекцией у младенцев.
- Ваши глаза могут вас обмануть! Позаботьтесь о том, чтобы ваше желание избежать люмбальной пункции не повлияло на визуальный диагноз АОМ … АОМ — это трудный диагноз для крошечных младенцев.
- Амбулаторное лечение возможно, если вы уверены в себе . Младенцы в возрасте 1-2 месяцев с АОМ, которые выглядят здоровыми и имеют низкий риск ВБН, могут лечиться амбулаторно … Я не собираюсь вести себя так бесцеремонно с новорожденным (<28 дней) лично.
Мегед O1, Абдулганы S1, Бар-Меир M1. Повышает ли острый средний отит в первый месяц жизни риск рецидива отита? Клиника Педиатр (Phila). 2018 Янв; 57 (1): 89-92. PMID: 28952345. [PubMed] [Прочитано QxMD]
Острый средний отит (AOM) — распространенное детское заболевание.Целью этого исследования было оценить, предсказывает ли AOM в первый месяц жизни рецидив AOM (rAOM) в раннем детстве. Были проанализированы медицинские карты всех новорожденных с АОМ и выделением бактериального патогена из жидкости среднего уха в период 2005-2010 гг. Новорожденные без АОМ, поступившие в тот же период для обследования на лихорадку новорожденных, были включены в контрольную группу. Информация о rAOM a […]
Syggelou A1, Fanos V, Iacovidou N. Острый средний отит в неонатальной жизни: обзор. J Chemother.2011 июн; 23 (3): 123-6. PMID: 21742578. [PubMed] [Прочитано QxMD]
Острый средний отит часто встречается у терапевтов и педиатров. В неонатальном периоде острый средний отит может протекать как изолированная местная инфекция или как часть сепсиса. Диагностика состояния с помощью отоскопии затруднена. Принимая во внимание широкий спектр заболеваний среднего уха (острый средний отит, средний отит с выпотом, хронический гнойный средний отит), можно понять, почему мнения о лечении контрацептива […]
Сакран В1, Макари Х., Колоднер Р., Ашкенази Д., Раковер Й., Халеви Р., Корен А.Острый средний отит у детей младше трех месяцев: клиника, этиология и сопутствующие заболевания. Int J Pediatr Otorhinolaryngol. 2006 апр; 70 (4): 613-7. PMID: 16154644. [PubMed] [Прочитано QxMD]
Острый средний отит (AOM) в неонатальном периоде бывает трудно диагностировать. Эта инфекция может быть изолированной и локализованной или быть связана с серьезными бактериальными инфекциями или другими заболеваниями. Цели этого исследования состояли в том, чтобы определить клиническую картину, этиологию, характер восприимчивости и частоту бактериемии, менингита и других серьезных бактериальных инфекций, связанных с первым эпизодом АОМ у детей раннего возраста.[…]
Бертон DM1, Сейд А.Б., Кернс ДБ, Прански С.М. Средний отит новорожденных. Обновление. Arch Otolaryngol Head Neck Surg. 1993 июн; 119 (6): 672-5. PMID: 8499100. [PubMed] [Прочитано QxMD]
Неонатальный средний отит может быть изолированной инфекцией или частью более сложного синдрома сепсиса. Поскольку ранние исследования показали, что микробиологические характеристики неонатального среднего отита включают высокий риск развития грамотрицательных колиформных бактерий и золотистого стафилококка, тимпаноцентез рекомендовался в плановом порядке.Последующие исследования поддержали эмпирическую медикаментозную терапию у отдельных пациентов, сохранив тимпаноцентез для пациентов, которым проводилось медикаментозное лечение […]
Карма Ф2, Пукандер Я.С., Сипиля М.М., Весикари ТД, Грёнроос П.В. Бактериология жидкости среднего уха при остром среднем отите у новорожденных и детей раннего возраста. Int J Pediatr Otorhinolaryngol. 1987 декабрь; 14 (2-3): 141-50. PMID: 3125118. [PubMed] [Прочитано QxMD]
Был проанализирован бактериологический анализ жидкости среднего уха (MEF) 107 приступов острого среднего отита (AOM) у 101 ребенка в возрасте до 3 месяцев.В результате 85 атак было выделено 108 бактерий. Основные патогены AOM, S. pneumoniae (19%), H. influenzae (9%) или B. catarrhalis (7%) были культивированы примерно в одной трети всех атак. S. aureus (17%) и коагулазонегативные стафилококки (22%) без вышеуказанных патогенов обычно обнаруживались, тогда как […]
Какие бактерии связаны с острым средним отитом у новорожденных?
Rettig E, Tunkel DE. Современные концепции лечения острого среднего отита у детей. Otolaryngol Clin North Am . 2014 Октябрь 47 (5): 651-72. [Медлайн]. [Полный текст].
Минови А., Дазерт С. Заболевания среднего уха в детстве. GMS Curr Top Otorhinolaryngol Head Neck Surg . 2014. 13: Doc11. [Медлайн]. [Полный текст].
Данишьяр А, Ашерст СП. Отит, средний, острый. 2018, январь [Medline]. [Полный текст].
Сакульчит Т, Гольдман РД. Антибактериальная терапия детей с острым средним отитом. Кан Фам Врач . 2017 Сентябрь 63 (9): 685-7. [Медлайн]. [Полный текст].
Клементс Д.А., Лэнгдон Л., Блэнд С., Уолтер Э. Вакцина против гриппа А снижает заболеваемость средним отитом у детей в возрасте от 6 до 30 месяцев в детских садах. Арх Педиатр Адолеск Мед . 1995 Октябрь 149 (10): 1113-7. [Медлайн].
Bernstein JM. Роль IgE-опосредованной гиперчувствительности в развитии среднего отита с выпотом. Otolaryngol Clin North Am .1992 25 февраля (1): 197-211. [Медлайн].
Американская академия педиатрии. Респираторно-синцитиальный вирус. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 560-566.
Арола М., Руусканен О., Зиглер Т. и др. Клиническая роль респираторной вирусной инфекции при остром среднем отите. Педиатрия . 1990 декабрь 86 (6): 848-55. [Медлайн].
Арола М, Циглер Т., Руусканен О.Респираторно-вирусная инфекция как причина длительных симптомов острого среднего отита. J Педиатр . 1990 Май. 116 (5): 697-701. [Медлайн].
Блок SL. Возбудители, резистентность к антибиотикам и терапевтические аспекты острого среднего отита. Педиатр Инфекция Дис. J . 1997 г., 16 (4): 449-56. [Медлайн].
Американская академия педиатрии. Пневмококковые инфекции. Красная книга: Отчет Комитета по инфекционным болезням .27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 525-537.
Американская академия педиатрии. Инфекции, вызванные Haemophilus influenzae. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 310-3318.
Мартин Дж. М., Хоберман А., Шейх Н. и др. Изменения во времени в колонизации носоглотки у детей в возрасте до 2 лет на момент диагностики острого среднего отита (1999-2014 гг.). Открытый форум Infect Dis .2018 5 марта (3): ofy036. [Медлайн]. [Полный текст].
Чонмайтри Т., Трухильо Р., Дженнингс К. и др. Острый средний отит и другие осложнения вирусной респираторной инфекции. Педиатрия . 2016 28 марта. [Medline].
Американская академия педиатрии. Стрептококковые инфекции группы А. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 610-620.
Paradise JL, Rockette HE, Colborn DK, et al.Средний отит у 2253 новорожденных в районе Питтсбурга: распространенность и факторы риска в течение первых двух лет жизни. Педиатрия . 1997 г., 99 (3): 318-33. [Медлайн].
Мегед О, Абдулгани С., Бар-Меир М. Увеличивает ли острый средний отит в первый месяц жизни риск рецидива отита ?. Клиника Педиатр (Phila) . 2018 Январь 57 (1): 89-92. [Медлайн].
King LM, Bartoces M, Hersh AL, Hicks LA, Fleming-Dutra KE. Национальная заболеваемость детским мастоидитом в Соединенных Штатах, 2000-2012: создание основы для эпиднадзора за общественным здоровьем. Педиатр Инфекция Дис. J . 2018 27 марта. [Medline].
Маркизио П., Эспозито С., Пикка М. и др. Проспективная оценка этиологии острого среднего отита со спонтанной перфорацией барабанной перепонки. Клин Микробиол Инфекция . 19 января 2017 г. [Medline].
Pichichero ME, Almudevar A. Сывороточные цитокиновые биомаркеры точно предсказывают наличие острого среднего отита и выздоровление, вызванное Haemophilus influenzae. Int J Педиатр Оториноларингол . 2016 апр. 83: 200-4. [Медлайн].
Thomas JP, Berner R, Zahnert T, et al. Острый средний отит — структурированный подход. Dtsch Arztebl Int . 2014 28 февраля. 111 (9): 151-60. [Медлайн]. [Полный текст].
Тахтинен П.А., Лайне М.К., Руохола А. Факторы прогноза неэффективности лечения острого среднего отита. Педиатрия . 2017 Сентябрь 140 (3): [Medline].
Basco WT.Прогнозирование неэффективности лечения у детей с АОМ. Медскап . 2017 27 ноября. [Полный текст].
Боггс В. Антимикробное лечение острого среднего отита сокращает продолжительность выпота среднего уха. Медскап . 9 мая 2014 г. [Полный текст].
Тапиайнен Т., Куяла Т., Ренко М. и др. Влияние антимикробного лечения острого среднего отита на ежедневное исчезновение выпота среднего уха: плацебо-контролируемое исследование. Педиатр JAMA .2014 5 мая. [Medline].
Barclay L. Обструкция послеоперационной тимпаностомической трубки Обычная. Медицинские новости Medscape . 11 июля 2014 г. [Полный текст].
Conrad DE, Levi JR, Theroux ZA, et al. Факторы риска, связанные с послеоперационной обструкцией тимпаностомической трубки. JAMA Otolaryngol Head Neck Surg . 2014 10 июля. [Medline].
Fireman B, Black SB, Shinefield HR и др. Влияние пневмококковой конъюгированной вакцины на средний отит. Педиатр Инфекция Дис. J . 2003 22 января (1): 10-6. [Медлайн].
Hasegawa J, Mori M, Showa S, et al. Пневмококковая вакцинация снизила риск острого среднего отита: когортное исследование. Педиатр Интерн. . 2015 23 января [Medline].
Tawfik KO, Ishman SL, Altaye M, Meinzen-Derr J, Choo DI. Детский острый средний отит в эпоху пневмококковой вакцины. Отоларингол Хирургия головы и шеи . 2017 г. 1. 194599817699599.[Медлайн].
Фреллик М. Вакцины изменили эпидемиологию острого среднего отита. Медицинские новости Medscape . 2017 7 августа [Полный текст].
Каур Р., Моррис М., Пичичеро М.Э. Эпидемиология острого среднего отита в эпоху постпневмококковой конъюгированной вакцины. Педиатрия . 7 августа 2017 г. [Medline]. [Полный текст].
Teele DW, Klein JO, Rosner B. Эпидемиология среднего отита в течение первых семи лет жизни у детей в Большом Бостоне: проспективное когортное исследование. Дж. Заразить Дис . 1989 июл.160 (1): 83-94. [Медлайн].
Hong W, Peng D, Rivera M, Gu XX. Защита от заражения Haemophilus influenzae, не поддающегося типу, путем вакцинации слизистой оболочки детоксифицированным липоолигосахаридным конъюгатом на двух моделях шиншиллы. Микробы заражают . 2010 января 12 (1): 11-8. [Медлайн].
Azarpazhooh A, Limeback H, Lawrence HP, Shah PS. Ксилит для профилактики острого среднего отита у детей до 12 лет. Кокрановская база данных Syst Rev . 2011 9 ноября. 11: CD007095. [Медлайн].
Danhauer JL, Johnson CE, Baker JA и др. Будут ли родители участвовать и соблюдать программы и схемы с использованием ксилита для профилактики острого среднего отита у своих детей ?. Lang Speech Hear Serv Sch . 2015 4 февраля [Medline].
Grindler DJ, Blank SJ, Schulz KA, et al. Влияние степени тяжести среднего отита на качество жизни детей. Отоларингол Хирургия головы и шеи .2014 г. 13 марта [Medline].
Barclay L. Детская ушная инфекция: обновленные рекомендации по лечению AAP. Медицинские новости Medscape. 25 февраля 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/779817. Доступ: 5 марта 2013 г.
[Рекомендации] Либерталь А.С., Кэрролл А.Е., Чонмайтри Т., Ганиатс Т.Г. и др. Диагностика и лечение острого среднего отита. Педиатрия . 2013 Март 131 (3): e964-99. [Медлайн]. [Полный текст].
Система здравоохранения Мичиганского университета (UMHS).Средний отит. Апрель 2013 г. Доступно по адресу http://www.med.umich.edu/1info/FHP/practiceguides/om.html.
[Рекомендации] Розенфельд Р.М., Шварц С.Р., Пиннонен М.А. и др. Руководство по клинической практике: Тимпаностомические трубки у детей. Отоларингол Хирургия головы и шеи . 2013 июл. 149 (1 приложение): S1-35. [Медлайн]. [Полный текст].
Truffert E, Fournier Charrière E, Treluyer JM, Blanchet C, Cohen R, Gardini B и др. Рекомендации Французского общества оториноларингологов (SFORL): Нестероидные противовоспалительные препараты (НПВП) и детские ЛОР-инфекции.Укороченная версия. Eur Ann Otorhinolaryngol Head Neck Dis . 2019 сентябрь 136 (4): 289-294. [Медлайн].
Средний отит: диагностика и лечение
1. Тос М.
Эпидемиология и естествознание секреторного отита. Ам Дж Отол .
1984, 5 (6): 459–462 ….
2. Берроуз Х.Л., Блэквуд Р.А., Кук Дж. М. и др .; Команда разработчиков рекомендаций по среднему отиту. Руководство системы здравоохранения Мичиганского университета по среднему отиту. Апрель 2013 г. http://www.med.umich.edu/1info/fhp/practiceguides/om/OM.pdf. По состоянию на 16 мая 2013 г.
3. Jacobs MR,
Даган Р,
Аппельбаум ПК,
Берч ди-джей.
Распространенность патогенов, устойчивых к противомикробным препаратам, в жидкости среднего уха. Противомикробные агенты Chemother .
1998. 42 (3): 589–595.
4. Арриета А,
Сингх Дж.
Лечение рецидивирующего и персистирующего острого среднего отита: новые возможности со знакомыми антибиотиками. Педиатр Инфекция Дис J .
2004; 23 (2 доп.): S115 – S124.
5.Блок SL,
Хедрик Дж,
Харрисон CJ,
и другие.
Вакцинация в масштабах всего сообщества гептавалентным пневмококковым конъюгатом значительно изменяет микробиологию острого среднего отита. Педиатр Инфекция Дис J .
2004. 23 (9): 829–833.
6. McEllistrem MC,
Адамс Дж. М.,
Патель К,
и другие.
Острый средний отит, вызванный нечувствительным к пенициллину Streptococcus pneumoniae, до и после введения пневмококковой конъюгированной вакцины. Клин Инфекция Дис .
2005. 40 (12): 1738–1744.
7. Coker TR,
Чан Л.С.,
Ньюберри SJ,
и другие.
Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. ЯМА .
2010. 304 (19): 2161–2169.
8. Lieberthal AS,
Кэрролл А.Е.,
Chonmaitree T,
и другие.
Диагностика и лечение острого среднего отита. Педиатрия .2013; 131 (3): e964 – e999.
9. Дали К.А.,
Giebink GS.
Клиническая эпидемиология среднего отита. Педиатр Инфекция Дис J .
2000; 19 (5 доп.): S31 – S36.
10. Shekelle PG,
Таката Г,
Ньюберри SJ,
и другие.
Ведение острого среднего отита: обновленная информация. Evid Rep Technol Assess (полное представительство) .
2010; (198): 1–426.
11. Американская академия семейных врачей; Американская академия отоларингологии — хирургия головы и шеи; Подкомитет Американской академии педиатрии по среднему отиту с выпотом.Средний отит с выпотом. Педиатрия .
2004. 113 (5): 1412–1429.
12. Пелтон С.И.
Отоскопия для диагностики среднего отита. Педиатр Инфекция Дис J .
1998. 17 (6): 540–543.
13. Ваттерс ГВт,
Джонс Дж. Э.,
Freeland AP.
Прогностическая ценность тимпанометрии в диагностике выпота в среднем ухе. Clin Otolayngol Allied Sci .
1997. 22 (4): 343–345.
14. Кимбалл С.
Акустическая рефлектометрия: анализ спектрального градиента для улучшения обнаружения выпота в среднем ухе у детей. Педиатр Инфекция Дис J .
1998. 17 (6): 552–555.
15. Американская академия педиатрии.
Комитет по психосоциальным аспектам здоровья ребенка и семьи; Целевая группа по боли у младенцев, детей и подростков. Оценка и лечение острой боли у младенцев, детей и подростков. Педиатрия .
2001. 108 (3): 793–797.
16. Бертин Л.,
Pons G,
d’Athis P,
и другие.
Рандомизированное двойное слепое многоцентровое контролируемое испытание ибупрофена в сравнении с ацетаминофеном и плацебо при симптомах острого среднего отита у детей. Фундам Клин Фармакол .
1996. 10 (4): 387–392.
17. Хоберман А,
Рай JL,
Рейнольдс Э.А.,
и другие.
Эффективность Ауралгана при лечении боли в ушах у детей с острым средним отитом. Арх Педиатр Адолеск Мед .
1997. 151 (7): 675–678.
18. Венекамп Р.П.,
Сандерс С,
Гласзиу П.П.,
и другие.
Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev .2013; (1): CD000219.
19. Литл П,
Гулд C,
Мур М,
и другие.
Предикторы неблагоприятного исхода и пользы от антибиотиков у детей с острым средним отитом: прагматическое рандомизированное исследование. BMJ .
2002; 325 (7354): 22.
20. Маркетти Ф,
Ронфани Л,
Нибали СК,
и другие.;
Итальянская исследовательская группа по острому среднему отиту.
Несвоевременное назначение может снизить использование антибиотиков при остром среднем отите: проспективное обсервационное исследование в системе первичной медико-санитарной помощи. Арх Педиатр Адолеск Мед .
2005. 159 (7): 679–684.
21. Американская академия семейных врачей. Мудрый выбор. Средний отит. https://www.aafp.org/about/initiatives/choosing-wisely.html. По состоянию на 24 сентября 2013 г.
22. Siwek J,
Lin KW.
Мудрый выбор: больше хороших клинических рекомендаций для улучшения качества медицинской помощи и снижения вреда. Ам Фам Врач .
2013. 88 (3): 164–168. https://www.aafp.org/afp/choosingwisely. Доступ 24 сентября 2013 г.
23. Сигель Р.М.,
Кили М,
Bien JP,
и другие.
Лечение среднего отита под наблюдением и назначением антибиотиков в качестве подстраховки. Педиатрия .
2003. 112 (3 ч. 1): 527–531.
24. Пигланский Л,
Лейбовиц Э,
Раиз С,
и другие.
Бактериологическая и клиническая эффективность высоких доз амоксициллина при лечении острого среднего отита у детей. Педиатр Инфекция Дис J .
2003. 22 (5): 405–413.
25. Совместная рабочая группа по параметрам практики; Американская академия аллергии, астмы и иммунологии; Американский колледж аллергии, астмы и иммунологии; Объединенный совет аллергии, астмы и иммунологии.
Лекарственная аллергия: обновленный параметр практики. Ann Allergy Asthma Immunol .
2010. 105 (4): 259–273.
26. Аргуедас А,
Даган Р,
Лейбовиц Э,
и другие.
Многоцентровое открытое двойное тимпаноцентезное исследование высоких доз цефдинира у детей с острым средним отитом с высоким риском персистирующей или рецидивирующей инфекции. Педиатр Инфекция Дис J .
2006. 25 (3): 211–218.
27. Даган Р,
Джонсон CE,
Маклинн С,
и другие.
Бактериологическая и клиническая эффективность амоксициллина / клавуланата по сравнению с азитромицином при остром среднем отите [опубликованная поправка опубликована в Pediatr Infect Dis J. 2000; 19 (4): 275]. Педиатр Инфекция Дис J .
2000. 19 (2): 95–104.
28. Арриета А,
Аргуедас А,
Фернандес П.,
и другие.
Высокие дозы азитромицина по сравнению с высокими дозами амоксициллина-клавуланата для лечения детей с рецидивирующим или персистирующим острым средним отитом. Противомикробные агенты Chemother .
2003. 47 (10): 3179–3186.
29. Доерн Г.В.,
Пфаллер М.А.,
Куглер К,
и другие.
Распространенность резистентности к противомикробным препаратам среди изолятов Streptococcus pneumoniae из дыхательных путей в Северной Америке: результаты 1997 года по результатам программы антимикробного надзора SENTRY. Клин Инфекция Дис .
1998. 27 (4): 764–770.
30. Зеленая СМ,
Ротрок С.Г.
Однократное внутримышечное введение цефтриаксона при остром среднем отите у детей. Педиатрия .
1993. 91 (1): 23–30.
31. Лейбовиц Э.,
Пигланский Л,
Раиз С,
и другие.
Бактериологическая и клиническая эффективность однодневного введения цефтриаксона в сравнении с трехдневным внутримышечным введением цефтриаксона для лечения неотзывчивого острого среднего отита у детей. Педиатр Инфекция Дис J .
2000. 19 (11): 1040–1045.
32. Джонстон, Британская Колумбия,
Гольденберг JZ,
Вандвик ПО,
и другие.
Пробиотики для профилактики детской диареи, связанной с приемом антибиотиков. Кокрановская база данных Syst Rev .
2011 (11): CD004827.
33. Stenstrom R,
Плесс И.Б.,
Бернард П.
Пороги слуха и последствия для барабанной перепонки у детей, леченных медикаментозно или хирургическим путем по поводу среднего отита с выпотом [опубликованные поправки опубликованы в Arch Pediatr Adolesc Med. 2006; 160 (6): 588]. Арх Педиатр Адолеск Мед .
2005. 159 (12): 1151–1156.
34. Niemelä M,
Пихакари О,
Покка Т,
и другие.Соска как фактор риска острого среднего отита: рандомизированное контролируемое испытание родительского консультирования. Педиатрия .
2000. 106 (3): 483–488.
35. Эцель Р.А.,
Паттишалл ЭН,
Хейли, штат Нью-Джерси,
и другие.
Пассивное курение и излияние в среднее ухо у детей в дневных учреждениях. Педиатрия .
1992; 90 (2 ч. 1): 228–232.
36. Пожарный Б,
Черный SB,
Шайнфилд HR,
и другие.
Воздействие пневмококковой конъюгированной вакцины на средний отит [опубликованная поправка опубликована в Pediatr Infect Dis J.2003; 22 (2): 163]. Педиатр Инфекция Дис J .
2003. 22 (1): 10–16.
37. Azarpazhooh A,
Лаймбек H,
Лоуренс HP,
и другие.
Ксилит для профилактики острого среднего отита у детей до 12 лет. Кокрановская база данных Syst Rev .
2011 (11): CD007095.
38. Weichert S,
Шротен Х,
Адам Р.
Роль пребиотиков и пробиотиков в профилактике и лечении детских инфекционных заболеваний. Педиатр Инфекция Дис J .
2012. 31 (8): 859–862.
39. Глут МБ,
Макдональд ДР,
Уивер А.Л.,
и другие.
Управление дисфункцией евстахиевой трубы с помощью назального стероидного спрея: проспективное рандомизированное плацебо-контролируемое исследование. Arch Otolaryngol Head Neck Surg .
2011. 137 (5): 449–455.
40. Розенфельд Р.М.,
Шварц С.Р.,
Пиннонен М.А.,
и другие.
Руководство по клинической практике: тимпаностомические трубки у детей. Отоларингол Хирургия головы и шеи .
2013; 149 (1 доп.): S1 – S35.
41. Nozicka CA,
Ханли Дж. Г.,
Beste DJ,
и другие.
Средний отит у младенцев в возрасте 0–8 недель: частота сопутствующих серьезных бактериальных заболеваний. Скорая помощь педиатру .
1999. 15 (4): 252–254.
42. Тернер Д.,
Лейбовиц Э,
Аран А,
и другие.
Острый средний отит у детей младше двух месяцев: микробиология, клиническая картина и терапевтический подход. Педиатр Инфекция Дис J .
2002. 21 (7): 669–674.
Острый средний отит с инфекцией (младенцы / дети ясельного возраста)
Источник:
Krames StayWell
Среднее ухо — это пространство за барабанной перепонкой. Евстахиевы трубы соединяют уши с носовым ходом. Они помогают отводить нормальную жидкость и выравнивают давление в ухе. Трубки у детей короче и более горизонтальны, поэтому вероятность их закупорки выше. В результате закупорки в среднем ухе увеличивается жидкость и давление.Если в жидкости разрастаются бактерии или грибки, возникает инфекция уха. Это называется острым средним отитом. Это более широко известно как боль в ухе.
Симптомы боли в ухе включают беспокойство, повышенный плач, тянущее за ухо или тряску головой. Если ребенок может говорить, он может жаловаться на боль в ушах. Ваш ребенок может сначала заболеть респираторной инфекцией, а затем ушной инфекцией (простудой или гриппом).
После лечения и исчезновения ушной инфекции в среднем ухе может оставаться скопление жидкости.Эта жидкость может исчезнуть через несколько недель или месяцев. В это время у вашего ребенка может временно снизиться слух. Но все остальные симптомы боли в ухе должны исчезнуть.
Уход на дому
Лекарства: Врач, скорее всего, пропишет обезболивающие, такие как парацетамол, ибупрофен или ушные капли. Врач также может назначить лекарства от инфекции (антибиотики). Поскольку ушные инфекции проходят сами по себе, врач может предложить подождать несколько дней, прежде чем давать ребенку лекарства от инфекции.Лекарства могут быть в жидкой форме для перорального приема или в виде ушных капель. Следуйте инструкциям врача по применению лекарств.
Если прописаны антибиотики, такие как амоксициллин, обязательно давайте ребенку все дозы в течение предписанного количества дней, даже если он чувствует себя лучше.
При использовании ушных капель:
Если ушные капли хранятся в холодильнике , перед использованием поместите флакон в теплую воду. Холодные капли в ухе доставляют дискомфорт.
Попросите ребенка лечь на ровную поверхность. Аккуратно удерживайте голову набок. Удалите любой дренаж из уха чистой тканью или ватным тампоном. Очистите только внешнее ухо. Не вставляйте тампон в ушной канал.
Выпрямите слуховой проход : потяните мочку уха вниз и назад.
Держите капельницу на ½ дюйма выше слухового прохода, чтобы избежать загрязнения. Нанесите капли на боковую часть ушного прохода.
Пусть ваш ребенок лежит в течение 2–3 минут.Это дает время лекарству попасть в слуховой проход. Если у вашего ребенка нет боли, аккуратно помассируйте наружное ухо возле отверстия. Сотрите излишки лекарства с внешнего уха чистым ватным тампоном.
Общая помощь:
Чтобы уменьшить боль , пусть ваш ребенок отдыхает в вертикальном положении. Используйте горячие или холодные компрессы.
Держите ухо сухим. Попросите ребенка надевать шапочку для душа во время купания.
Не курите рядом с ребенком.Было показано, что курение увеличивает заболеваемость ушными инфекциями у детей.
ПОСЛЕДУЮЩИЕ ДЕЙСТВИЯ
в соответствии с рекомендациями врача или нашего персонала.
СПЕЦИАЛЬНОЕ ПРИМЕЧАНИЕ ДЛЯ РОДИТЕЛЕЙ
Если у вашего ребенка по-прежнему болят уши, врач вашего ребенка может поговорить с вами о том, чтобы вставить маленькие трубочки в барабанную перепонку ребенка, чтобы предотвратить скопление жидкости. Это простая и эффективная хирургическая процедура.
ПОЗВОНИТЕ ВАШЕМУ ВРАЧУ ИЛИ ПОЛУЧИТЕ СРОЧНУЮ МЕДИЦИНСКУЮ ПОМОЩЬ
в любом из следующих случаев:
Повышение температуры тела.
Появляются новые симптомы, особенно отек вокруг уха, слабость лицевых мышц или ригидность шеи.
Ваш ребенок суетливый или проявляет признаки сильной боли, которая не проходит с помощью ацетаминофена, ибупрофена или ушных капель (если они прописаны).
Ваш ребенок отказывается пить дольше нескольких часов.
ПРИВЕДИТЕ РЕБЕНКА К ВРАЧУ ВО ВРЕМЯ ОФИСА
, если боль в ушах и жар не проходят через 2 дня.
Было ли это полезно?
да
Нет
Последний вопрос: Насколько уверенно вы заполняете медицинские формы самостоятельно?
Нисколько
Маленький
В некотором роде
Немного
Очень сильно
Спасибо!
© 2000-2014 Компания StayWell, LLC.780 Township Line Road, Yardley, PA 19067. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Начать поиск нового образования для пациентов>
Симптомы, причины, профилактика и лечение
Обзор
Что такое ушная инфекция?
Обычно используемый термин «ушная инфекция» в медицине известен как острый средний отит или внезапная инфекция в среднем ухе (пространство за барабанной перепонкой).Любой человек может заразиться ушной инфекцией — и дети, и взрослые, — хотя ушные инфекции являются одной из наиболее частых причин, по которым маленькие дети обращаются к врачам.
Во многих случаях ушные инфекции проходят сами по себе. Ваш лечащий врач может порекомендовать лекарство для облегчения боли. Если инфекция уха обострилась или не улучшилась, ваш лечащий врач может прописать антибиотик. У детей младше двух лет при инфекциях уха обычно необходимы антибиотики.
Важно проконсультироваться с врачом, чтобы убедиться, что ушная инфекция излечена, а также если вы или ваш ребенок испытываете постоянную боль или дискомфорт. Проблемы со слухом и другие серьезные последствия могут возникать при продолжающихся инфекциях уха, частых инфекциях и скоплении жидкости за барабанной перепонкой.
Где находится среднее ухо?
Среднее ухо находится за барабанной перепонкой (барабанной перепонкой) и также является домом для тонких костей, которые помогают слуху. Эти кости (косточки) представляют собой молоток (молоток), наковальню (наковальню) и стремени (стремени).Чтобы получить более широкую картину, давайте посмотрим на всю структуру и функцию уха:
Строение и функции уха
Есть три основных части уха: внешняя, средняя и внутренняя.
- Наружное ухо — это наружная часть наружного уха и слуховой проход (наружный слуховой проход).
- Среднее ухо — это заполненное воздухом пространство между барабанной перепонкой (барабанной перепонкой) и внутренним ухом. В среднем ухе находятся хрупкие кости, которые передают звуковые колебания от барабанной перепонки к внутреннему уху.Вот где возникают ушные инфекции.
- Внутреннее ухо содержит лабиринт в форме улитки, который преобразует звуковые колебания, полученные от среднего уха, в электрические сигналы. Слуховой нерв передает эти сигналы в мозг.
Другие близлежащие части
- Евстахиева труба регулирует давление воздуха в среднем ухе, соединяя его с верхней частью глотки.
- Аденоиды — это небольшие подушечки ткани над горлом, за носом и возле евстахиевой трубы.Аденоиды помогают бороться с инфекцией, вызванной бактериями, попадающими через рот.
Кто наиболее подвержен инфекциям уха (средний отит)?
Инфекция среднего уха — наиболее распространенное детское заболевание (кроме простуды). Инфекции уха чаще всего возникают у детей в возрасте от 3 месяцев до 3 лет и распространены до 8 лет. Около 25% всех детей будут иметь повторные инфекции уха.
Взрослые тоже могут заразиться ушными инфекциями, но они случаются не так часто, как у детей.
Факторы риска ушных инфекций включают:
- Возраст : Младенцы и маленькие дети (от 6 месяцев до 2 лет) подвергаются большему риску заражения ушными инфекциями.
- Семейный анамнез : Тенденция заразиться ушными инфекциями может передаваться в семье.
- Простуда : Простуда часто увеличивает вероятность заражения ушной инфекцией.
- Аллергия : Аллергия вызывает воспаление (отек) носовых ходов и верхних дыхательных путей, что может привести к увеличению аденоидов.Увеличенные аденоиды могут блокировать евстахиеву трубу, препятствуя оттоку жидкости из уха. Это приводит к скоплению жидкости в среднем ухе, вызывая давление, боль и возможную инфекцию.
- Хронические болезни : Люди с хроническими (долгосрочными) заболеваниями более склонны к развитию ушных инфекций, особенно у пациентов с иммунодефицитом и хроническими респираторными заболеваниями, такими как муковисцидоз и астма.
- Этническая принадлежность : Коренные американцы и дети латиноамериканского происхождения чаще болеют ушными инфекциями, чем другие этнические группы.
Симптомы и причины
Что вызывает ушную инфекцию?
Инфекции уха вызываются бактериями и вирусами. Часто инфекция уха начинается после простуды или другой респираторной инфекции. Бактерии или вирус попадают в среднее ухо через евстахиеву трубу (по одной в каждом ухе).Эта трубка соединяет среднее ухо с задней частью горла. Бактерии или вирус также могут вызвать набухание евстахиевой трубы. Это набухание может привести к закупорке трубки, из-за чего обычно производимые жидкости накапливаются в среднем ухе, вместо того, чтобы их можно было слить.
Проблема усугубляется тем, что евстахиева труба короче и имеет меньший наклон у детей, чем у взрослых. Эта физическая разница облегчает засорение этих трубок и затрудняет их слив.Захваченная жидкость может инфицироваться вирусом или бактериями, вызывая боль.
Медицинская терминология и родственные состояния
Поскольку ваш поставщик медицинских услуг может использовать эти термины, важно иметь их общее представление:
- Острый средний отит (инфекция среднего уха): Это инфекция уха, описанная выше. Внезапная инфекция уха, обычно возникающая во время простуды или другой респираторной инфекции или вскоре после нее. Бактерии или вирус инфицируют и задерживают жидкость за барабанной перепонкой, вызывая боль, набухание / выпуклость барабанной перепонки и приводит к обычно используемому термину «инфекция уха».Инфекции уха могут возникать внезапно и проходить через несколько дней (острый средний отит) или возвращаться часто и на длительное время (хронические инфекции среднего уха).
- Средний отит с выпотом: Это состояние, которое может следовать за острым средним отитом. Исчезают симптомы острого среднего отита. Активной инфекции нет, но жидкость остается. Захваченная жидкость может вызвать временную и легкую потерю слуха, а также повышает вероятность возникновения ушной инфекции. Другой причиной этого состояния является закупорка евстахиевой трубы, не связанная с инфекцией уха.
- Хронический гнойный средний отит: Это состояние, при котором инфекция уха не проходит даже после лечения. Со временем это может привести к образованию дыры в барабанной перепонке.
Каковы симптомы среднего отита (инфекции среднего уха)?
Симптомы ушной инфекции включают:
- Боль в ухе: Этот симптом очевиден у детей старшего возраста и взрослых. У младенцев, слишком маленьких для того, чтобы говорить, обратите внимание на признаки боли, такие как потирание или дергание за уши, более сильный плач, чем обычно, проблемы со сном, суетливость / раздражительность.
- Потеря аппетита: Это может быть наиболее заметно у маленьких детей, особенно во время кормления из бутылочки. Давление в среднем ухе меняется по мере того, как ребенок глотает, вызывая больше боли и меньше желания есть.
- Раздражительность: Любая продолжающаяся боль может вызвать раздражительность.
- Плохой сон : Боль может усиливаться, когда ребенок лежит, потому что давление в ухе может усилиться.
- Лихорадка: Инфекции уха могут вызывать температуру от 100 ° F (38 C) до 104 ° F.Около 50% детей страдают лихорадкой из-за ушной инфекции.
- Дренаж из уха: Желтая, коричневая или белая жидкость, не являющаяся ушной серой, может вытекать из уха. Это может означать разрыв (разрыв) барабанной перепонки.
- Проблемы со слухом: Кости среднего уха соединяются с нервами, которые посылают электрические сигналы (в виде звука) в мозг. Жидкость за барабанными перепонками замедляет движение этих электрических сигналов через кости внутреннего уха.
Диагностика и тесты
Как диагностируется ушная инфекция?
Осмотр уха
Ваш лечащий врач осмотрит ваше ухо или ухо вашего ребенка с помощью инструмента, называемого отоскопом.Здоровая барабанная перепонка будет розовато-серой и полупрозрачной (прозрачной). Если присутствует инфекция, барабанная перепонка может быть воспаленной, опухшей или красной.
Ваш лечащий врач может также проверить жидкость в среднем ухе с помощью пневматического отоскопа, который продувает небольшое количество воздуха на барабанную перепонку. Это должно заставить барабанную перепонку двигаться вперед и назад. Барабанная перепонка не будет двигаться так легко, если внутри уха есть жидкость.
Другой тест, тимпанометрия, использует давление воздуха для проверки жидкости в среднем ухе.Этот тест не проверяет слух. При необходимости ваш лечащий врач закажет тест слуха, проводимый аудиологом, чтобы определить возможную потерю слуха, если у вас или вашего ребенка были длительные или частые ушные инфекции или жидкость в средних ушах, которая не дренирует.
Прочие чеки
Ваш лечащий врач также проверит ваше горло и носовой ход и послушает ваше дыхание с помощью стетоскопа на предмет признаков инфекций верхних дыхательных путей.
Ведение и лечение
Как лечится ушная инфекция?
Лечение ушных инфекций зависит от возраста, тяжести инфекции, характера инфекции (является ли инфекция первичной, продолжающейся или повторяющейся) и от того, остается ли жидкость в среднем ухе в течение длительного периода времени.
Ваш лечащий врач порекомендует лекарства, чтобы облегчить вам или вашему ребенку боль и жар. Если инфекция уха легкая, в зависимости от возраста ребенка, ваш лечащий врач может подождать несколько дней, чтобы увидеть, пройдет ли инфекция сама по себе, прежде чем прописать антибиотик.
Антибиотики
Антибиотики могут быть назначены, если считается, что причиной ушной инфекции являются бактерии. Ваш лечащий врач может подождать до трех дней, прежде чем назначать антибиотики, чтобы увидеть, исчезнет ли легкая инфекция сама по себе, когда ребенок станет старше.Если инфекция уха у вас или вашего ребенка серьезная, можно сразу же начать прием антибиотиков.
Американская академия педиатрии рекомендовала, когда назначать антибиотики, а когда следует подождать, прежде чем назначать, в зависимости от возраста вашего ребенка, тяжести инфекции и температуры вашего ребенка. Их рекомендации приведены в таблице ниже.
Руководство по лечению острого среднего отита (AOM) Американской академии педиатрии
| Возраст ребенка | Степень тяжести АОМ / Температура | Лечение |
|---|---|---|
| От 6 месяцев и старше; в одном или обоих ушах | От умеренной до тяжелой в течение не менее 48 часов или температуре 102.2 ° F или выше | Лечение антибиотиком |
| От 6 месяцев до 23 месяцев; в обоих ушах | Легкое течение <48 часов и температура <102,2 | Лечение антибиотиком |
| От 6 месяцев до 23 месяцев; в одно ухо | Легкое течение <48 часов и температура <102,2 ° F | Обработайте антибиотиком ИЛИ понаблюдайте. Если наблюдаете, начните прием антибиотиков, если состояние ребенка ухудшается или не улучшается в течение 48–72 часов после появления симптомов |
| 24 месяца или старше; в одном или обоих ушах | Легкая <48 часов и температура <102.2 ° F | Обработайте антибиотиком ИЛИ понаблюдайте. Если наблюдаете, начните прием антибиотиков, если состояние ребенка ухудшится или не улучшится в течение 48–72 часов после появления симптомов |
Если ваш лечащий врач прописал антибиотик, принимайте его точно в соответствии с инструкциями. Вы или ваш ребенок почувствуете себя лучше через несколько дней после начала лечения. Даже если вы почувствуете себя лучше и боль утихла, не прекращайте прием лекарства, пока вам не скажут прекратить. Инфекция может вернуться, если вы не примете все лекарства.Если вашему ребенку прописан жидкий антибиотик, обязательно используйте мерную ложку, предназначенную для жидких лекарств, чтобы быть уверенным, что вы даете правильное количество.
Отверстие или разрыв в барабанной перепонке, вызванные тяжелой инфекцией или продолжающейся инфекцией (хронический гнойный средний отит), лечат ушными каплями с антибиотиками и иногда с помощью аспирационного устройства для удаления жидкости. Ваш лечащий врач даст вам конкретные инструкции о том, что делать.
Обезболивающие
Ацетаминофен (Tylenol®) или ибупрофен (Advil®, Motrin®), отпускаемый без рецепта, может облегчить боль в ухе или жар.Также могут быть назначены обезболивающие ушные капли. Эти лекарства обычно начинают уменьшать боль в течение пары часов. Ваш лечащий врач порекомендует вам или вашему ребенку обезболивающие и предоставит дополнительные инструкции.
Никогда не давайте аспирин детям. Аспирин может вызвать опасное для жизни состояние, называемое синдромом Рея.
Боль в ушах усиливается перед сном. Теплый компресс на внешней стороне уха также может облегчить боль. (Это не рекомендуется для младенцев.)
ушные трубки (тимпаностомические трубки)
Иногда инфекции уха могут быть постоянными (хроническими), часто повторяющимися или жидкость в среднем ухе может оставаться в течение нескольких месяцев после исчезновения инфекции (средний отит с выпотом). Большинство детей заболевают ушной инфекцией к 5 годам, а у некоторых детей могут быть частые ушные инфекции. К характерным признакам ушной инфекции у ребенка могут относиться боль внутри уха, чувство заложенности в ухе, приглушенный слух, жар, тошнота, рвота, диарея, плач, раздражительность и дергание за уши (особенно у очень маленьких детей). .Если ваш ребенок часто страдал от ушных инфекций (три инфекции уха за шесть месяцев или четыре инфекции в год), у него были ушные инфекции, которые не удалось вылечить с помощью антибиотиков, или у него была потеря слуха из-за скопления жидкости за барабанной перепонкой, вы можете быть кандидатом для ушных трубок. Ушные вкладыши могут принести немедленное облегчение и иногда рекомендуются маленьким детям, которые развивают речевые и языковые навыки. Вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для проведения этой амбулаторной хирургической процедуры, которая называется миринготомией с установкой трубки.Во время процедуры через крошечный разрез (разрез) в барабанной перепонке вводится небольшая металлическая или пластиковая трубка. Трубка пропускает воздух в среднее ухо и позволяет жидкости стекать. Процедура очень короткая — примерно 10 минут — и у нее низкий уровень осложнений. Эта трубка обычно остается на месте от шести до 12 месяцев. Часто она выпадает сама по себе, но ее также может удалить врач. Внешнее ухо должно быть сухим и очищенным от грязной воды, такой как вода из озера, до тех пор, пока отверстие в барабанной перепонке не заживет полностью и не закроется.
Каков вред скопление жидкости в ушах или повторяющиеся или продолжающиеся ушные инфекции?
Большинство ушных инфекций не вызывают долгосрочных проблем, но когда они случаются, могут возникнуть следующие осложнения:
- Потеря слуха: Легкая временная потеря слуха (приглушение / искажение звука) обычно возникает во время ушной инфекции. Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха.
- Задержка речи и языкового развития: Детям необходимо слышать, чтобы изучать язык и развивать речь. Приглушенный слух на любое время или потеря слуха могут значительно задержать или затруднить развитие.
- Разрыв барабанной перепонки: Разрыв барабанной перепонки может возникнуть в результате давления из-за длительного присутствия жидкости в среднем ухе. Приблизительно от 5% до 10% детей с ушной инфекцией развиваются небольшие разрывы барабанной перепонки. Если слеза не заживает сама по себе, может потребоваться операция.Если у вас есть дренаж / выделения из уха, не помещайте ничего в слуховой проход. Это может быть опасно, если предмет случайно касается барабанной перепонки.
- Распространение инфекции: Инфекция, которая не проходит сама по себе, не лечится или не излечивается полностью с помощью лечения, может распространиться за пределы уха. Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
Профилактика
Что я могу сделать, чтобы предотвратить ушные инфекции у меня и моего ребенка?
Вот несколько способов снизить риск ушных инфекций у вас или вашего ребенка:
- Не курите. Исследования показали, что пассивное курение увеличивает вероятность ушных инфекций.Убедитесь, что никто не курит в доме или в машине, особенно в присутствии детей, или в вашем детском саду.
- Контроль аллергии. Воспаление и слизь, вызванные аллергическими реакциями, могут блокировать евстахиеву трубу и повышать вероятность инфекций уха.
- Предотвратить простуду. Уменьшите подверженность вашего ребенка простудным заболеваниям в течение первого года жизни. Не делитесь игрушками, едой, чашками или посудой. Часто мойте руки. Большинство ушных инфекций начинаются с простуды.Если возможно, постарайтесь отложить посещение больших детских садов в течение первого года.
- Накормите ребенка грудью. Кормите ребенка грудью в течение первых 6–12 месяцев жизни. Антитела в грудном молоке снижают уровень инфекций уха.
- Детская бутылочка для кормления в вертикальном положении. Если вы кормите ребенка из бутылочки, держите ребенка под прямым углом (голова выше живота). При кормлении в горизонтальном положении смесь и другие жидкости могут стекать обратно в евстахиевы трубы.Если позволить младенцу держать собственную бутылочку, молоко также может стекать в среднее ухо. Отлучение ребенка от бутылочки в возрасте от 9 до 12 месяцев поможет решить эту проблему.
- Следите за дыханием через рот или храпом. Постоянный храп или дыхание через рот могут быть вызваны большими аденоидами. Это может способствовать развитию ушных инфекций. Может потребоваться осмотр отоларинголога и даже операция по удалению аденоидов (аденоидэктомия).
- Сделайте прививки. Убедитесь, что вашему ребенку сделаны все необходимые прививки, в том числе ежегодная вакцинация против гриппа (прививка от гриппа) для детей 6 месяцев и старше. Спросите своего врача о вакцинах от пневмококка, менингита и других. Предотвращение вирусных и других инфекций помогает предотвратить инфекции уха.
Перспективы / Прогноз
Чего мне следует ожидать, если у меня или моего ребенка ушная инфекция?
У детей часто встречаются инфекции уха.Взрослые тоже могут заразиться ими. Большинство ушных инфекций не являются серьезными. Ваш лечащий врач порекомендует безрецептурные лекарства для облегчения боли и лихорадки. Обезболивание может начаться уже через несколько часов после приема препарата.
Ваш лечащий врач может подождать несколько дней, прежде чем прописать антибиотик. Многие инфекции проходят сами по себе, без антибиотиков. Если вы или ваш ребенок получаете антибиотик, вы должны увидеть улучшение в течение двух-трех дней.
Если у вас или вашего ребенка постоянные или частые инфекции, или если жидкость остается в среднем ухе и подвергает риску слух, ушные трубки могут быть имплантированы хирургическим путем в барабанную перепонку, чтобы жидкость не вытекала из евстахиевой трубы, как это обычно и должно происходить.
Не стесняйтесь обращаться к своему врачу, если у вас есть какие-либо проблемы или вопросы.
Жить с
Когда мне следует вернуться к поставщику медицинских услуг для последующего посещения?
Ваш лечащий врач сообщит вам, когда вам нужно вернуться на контрольный визит.Во время этого визита вам или вашему ребенку будет осмотрено барабанная перепонка, чтобы убедиться, что инфекция уходит. Ваш лечащий врач может также захотеть проверить вас или вашего ребенка на слух.
Последующие осмотры очень важны, особенно если инфекция привела к повреждению барабанной перепонки.
Когда мне следует позвонить врачу по поводу ушной инфекции?
Немедленно позвоните своему врачу, если:
- У вас или вашего ребенка наблюдается ригидность шеи.
- Ваш ребенок ведет себя вялым, выглядит или ведет себя очень больным, или не перестает плакать, несмотря на все усилия.
- Ваш ребенок ходит неустойчиво; он или она физически очень слаб.
- У вас или вашего ребенка сильная боль в ухе.
- У вас или вашего ребенка температура выше 40 ° C (104 ° F).
- У вашего ребенка на лице признаки слабости (обратите внимание на кривую улыбку).
- Вы видите, как из уха вытекает жидкость, наполненная кровью или гноем.
Позвоните своему врачу в рабочее время, если:
- Лихорадка сохраняется или возвращается более чем через 48 часов после начала приема антибиотиков.
- Боль в ушах не уменьшилась после трех дней приема антибиотиков.
- Сильная боль в ухе.
- У вас есть вопросы или проблемы.
Почему дети заболевают ушными инфекциями намного чаще, чем взрослые? Всегда ли мой ребенок будет болеть ушными инфекциями?
Дети чаще, чем взрослые, заболевают ушными инфекциями по следующим причинам:
- Евстахиевы трубы у маленьких детей короче и более горизонтальны. Эта форма способствует скоплению жидкости за барабанной перепонкой.
- Иммунная система детей, которая борется с инфекциями в организме, все еще развивается.
- Аденоиды у детей относительно крупнее, чем у взрослых. Аденоиды — это небольшие подушечки ткани над горлом, за носом и возле евстахиевой трубы. Когда они набухают, чтобы бороться с инфекцией, они могут блокировать нормальный отток из уха из евстахиевой трубы в горло. Эта закупорка жидкости может привести к инфекции среднего уха.
Большинство детей перестают болеть ушными инфекциями к 8 годам.
Нужно ли закрывать уши, если я выхожу на улицу с ушной инфекцией?
Нет, вам не нужно закрывать уши, если вы выходите на улицу.
Могу ли я плавать, если у меня ушная инфекция?
Плавание — это нормально, если у вас нет разрыва (перфорации) барабанной перепонки или выделения из уха дренажа.
Могу ли я путешествовать по воздуху или находиться на большой высоте, если у меня ушная инфекция?
Путешествие самолетом или поездка в горы безопасны, хотя временная боль возможна при взлете и посадке во время полета.Проглатывание жидкости, жевание резинки во время спуска или сосание соски ребенком помогут уменьшить дискомфорт во время путешествия по воздуху.
Заразны ли ушные инфекции?
Нет, ушные инфекции не заразны.
Когда мой ребенок сможет вернуться к нормальной повседневной деятельности?
Дети могут вернуться в школу или детский сад, как только спадет температура.
Какие еще причины боли в ушах?
Другие причины боли в ушах включают:
- Боль в горле.
- Проходящие зубы у младенца.
- Инфекция слизистой оболочки слухового прохода. Это также называется «ухо пловца».
- Повышение давления в среднем ухе из-за аллергии или простуды.
Ведение педиатрического среднего отита
US Pharm. 2010; 35 (3): 44-49.
Средний отит (ОМ) — распространенное заболевание, поражающее как младенцев, так и детей, часто многократно в течение первых нескольких лет жизни.Около 16 миллионов посещений офисов и 13 миллионов рецептов антибиотиков в течение 2000 г. были связаны с ОМ. 1 OM имеет много степеней тяжести, включая острый OM (AOM), OM с выпотом (OME) и хронический гнойный OM (CSOM).
AOM — одно из наиболее часто встречающихся детских заболеваний после инфекций верхних дыхательных путей. Это основная причина посещений врача, противомикробной терапии и детской хирургии в нескольких странах. 2 В Соединенных Штатах Америки АОМ диагностируется более 5 миллионов раз в год. 3 Хотя АОМ может возникать у взрослых, примерно 80% случаев возникает у детей, причем наибольшая частота встречается у детей в возрасте от 6 до 9 месяцев. К 1 году примерно 75% младенцев столкнутся с одним эпизодом АОМ, в то время как 17% будут страдать как минимум от трех эпизодов. 2
АОМ развивается после того, как в среднее ухо попадают бактерии. Факторы, приводящие к этой инвазии, включают колонизацию носоглотки, инфекции верхних дыхательных путей и дисфункцию евстахиевой трубы. 4 После вирусных инфекций дыхательных путей активность ресничек в клетках слизистой оболочки дыхательных путей может быть нарушена, что приведет к снижению защиты от вторгшихся организмов. Евстахиевы трубы у детей в возрасте до 2 лет короче, чем у детей старшего возраста, что сокращает расстояния для бактерий и увеличивает вероятность заражения. 2 Кроме того, у младенцев и маленьких детей может быть нарушен механизм открытия евстахиевой трубы. Кроме того, генетические, инфекционные, иммунологические факторы и факторы окружающей среды могут предрасполагать детей к инфекциям уха ( ТАБЛИЦА 1 ). 5,6
Руководство по клинической практике по диагностике и лечению АОМ было разработано Американской академией педиатрии и Американской академией семейных врачей (AAP / AAFP). Согласно этому руководству, чтобы диагноз считался «достоверным», необходимо соответствие трем конкретным критериям: быстрое начало, подтвержденное наличие выпота в среднем ухе (MEE), а также признаки и симптомы воспаления среднего уха. Признаки и симптомы воспаления среднего уха могут быть обозначены либо отчетливой эритемой барабанной перепонки, либо отчетливой оталгией.У младенцев выдергивание уха часто свидетельствует об оталгии. Другие признаки и симптомы, которые могут проявляться у педиатрических пациентов, хотя и не специфичны для АОМ, включают раздражительность у младенцев или детей ясельного возраста, выделения из уха и лихорадку. На наличие МЭЭ указывает выпячивание барабанной перепонки (лучший предиктор АОМ), ограниченная или отсутствующая подвижность барабанной перепонки, уровень воздух-жидкость за барабанной перепонкой или оторея. 7
AOM может переходить как в постоянный, так и в повторяющийся AOM. Стойкий AOM возникает, когда есть стойкие признаки инфекции среднего уха во время лечения антибиотиками или когда рецидив происходит в течение 1 месяца после завершения терапии. Если ребенок переживает три или более эпизода АОМ в течение 6–18 месяцев, необходимо поставить диагноз recu r rent AOM . 5
OME, или секреторный OM , характеризуется жидкостью в среднем ухе без признаков или симптомов инфекции.Обычно это происходит, когда евстахиева труба закупорена и жидкость попадает в среднее ухо. 8 OME может возникать спонтанно как часть риносинусита (воспаление носовой полости и пазух) или может развиться после приступа AOM. 9 Примерно 90% случаев заболевания приходится на детей, причем наибольшая заболеваемость приходится на возраст от 6 месяцев до 4 лет. 10
CSOM, самая тяжелая форма OM, обычно является осложнением AOM. 9,11 Стойкое воспаление полости среднего уха или воздушных ячеек сосцевидного отростка, CSOM, характеризуется выделением через перфорированную барабанную перепонку. 5 Состояние обычно сохраняется более 2–6 недель. 9
Микробиология
Согласно исследованиям, наиболее распространенными патогенами, выделяемыми из АОМ, являются
Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis . 5,7 При исследовании жидкости среднего уха были обнаружены S pneumoniae, H influenzae и M. catarrhalis от 25% до 35%, от 15% до 30% и от 3% до 20% время соответственно. 7 Данные свидетельствуют о том, что микробиология может измениться из-за плановой вакцинации гептавалентной пневмококковой вакциной; исследования показали увеличение количества изолятов H influenzae с 39% до 52% у детей в возрасте от 7 до 24 месяцев и снижение S pneumoniae с 49% до 34% в период с 1992 по 1998 год и с 2000 по 2003 год. 7 Другие патогены, которые могут присутствовать в AOM, встречаются редко, включая стрептококк группы A (GAS) , Staph y lococcus aureus, анаэробные организмы, грамотрицательные бациллы, вирусы, Myc o pneumoniae плазмы , Chlamydia pneumoniae, и Chlamydia trachomatis (у детей младше 6 месяцев). S pneumoniae, H influenzae, M. catarrhalis , GAS и S aureus также ответственны за рецидивирующую и стойкую ОМ. 7 Бактериальные патогены, ассоциированные с OME, такие же, как и при AOM. В CSOM, однако, наиболее частыми изолированными патогенами являются виды Pseudomonas aeruginosa, S aureus, Proteus mirabilis, и Klebsiella и смешанные инфекции. Важно отметить, что множественная лекарственная устойчивость к антибиотикам характерна для инфекций Pseudomonas . 5,9
Традиционная фармакологическая терапия
Устранение симптомов и уменьшение рецидивов — цели лечения АОМ. Основой лечения являются анальгетики в дополнение к пероральным и местным противомикробным препаратам. Использование антибактериальных средств у детей с неосложненной АОМ на момент постановки диагноза вызывает опасения относительно устойчивости к антибактериальным препаратам; тем не менее, АОМ является наиболее распространенной детской инфекцией, для лечения которой в U.S. 7 Антигистаминные препараты и противоотечные средства могут помочь облегчить аллергию и заложенность носа, но не было доказано, что они улучшают заживление или уменьшают осложнения АОМ. 5 Дозирование анальгетиков и пероральных антибиотиков у педиатрических пациентов основано на весе (кг). Рекомендуемые диапазоны дозирования приведены в ТАБЛИЦЕ 2 .
Поскольку эпизоды АОМ часто связаны с болью, использование анальгетиков — особенно в течение первых 24 часов эпизода — настоятельно рекомендуется руководящими принципами AAP / AAFP.Варианты лечения для уменьшения боли, связанной с оталгией, включают ацетаминофен, ибупрофен и ушной раствор антипирина / бензокаина. 7 Отический раствор антипирина / бензокаина отпускается по рецепту из-за его местных анальгетических свойств. После закапывания раствора в слуховой проход примерно через 30 минут наступает облегчение боли в ушах. Этот продукт предназначен только для ушного использования, и его нельзя использовать, если раствор имеет коричневый цвет или содержит осадок. Утилизация флакона рекомендуется через 6 месяцев после помещения капельницы в раствор. 12
Лечение антибактериальным средством рекомендуется детям младше 6 месяцев, детям в возрасте от 6 месяцев до 2 лет с определенным диагнозом АОМ и любому ребенку с оталгией средней или тяжелой степени или лихорадкой 102,2 ° F (39 ° C) или выше. Наблюдение без антибактериальной терапии может быть рассмотрено для здоровых детей в возрасте от 6 месяцев до 2 лет с нетяжелым заболеванием и неопределенным диагнозом, а также для детей старше 2 лет без тяжелых симптомов или с неопределенным диагнозом в течение 48–72 часов; тем не менее, следует принять соответствующие меры для обеспечения связи между врачом и медперсоналом, повторной оценки и доступа к антибактериальной терапии.Ребенок, находящийся под наблюдением, получит только симптоматическое лечение. Эта рекомендация основана на имеющихся данных, демонстрирующих, что дети, не получающие антибактериального лечения, чувствуют себя хорошо и не испытывают побочных эффектов. 7
Высокие дозы амоксициллина — это рекомендованная терапия первой линии для детей с АОМ из-за ее эффективности и безопасности, низкой стоимости, вкусовых качеств и узкого микробиологического спектра. 7 Из-за риска высокорезистентных организмов амоксициллин в высоких дозах не следует применять детям, получавшим антибиотики в течение предыдущих 30 дней, детям с АОМ и гнойным конъюнктивитом, а также тем, кто получает хроническую профилактику амоксициллином.Эта группа высокого риска должна получить начальное лечение высокими дозами амоксициллина / клавуланата.
Цефалоспорины являются альтернативным лечением детей с аллергией на пенициллин, если крапивница или анафилаксия (реакция гиперчувствительности I типа) не возникает при воздействии пенициллина. У детей с анамнезом реакции гиперчувствительности I типа, вызванной пенициллином, можно использовать клиндамицин или макролидные антибиотики азитромицин и кларитромицин. Хотя высокие дозы амоксициллина рекомендуются в качестве терапии первой линии, данные объединенных анализов не показали, что какой-либо конкретный антибиотик имеет более высокую эффективность по сравнению с другими антибиотиками.Антибиотики, включенные в сравнительные исследования, включали пенициллин, ампициллин, амоксициллин, амоксициллин / клавуланат, цефаклор, цефиксим, цефтриаксон, азитромицин и триметоприм / сульфаметоксазол. 13
Безопасность и эффективность фторхинолонов были оценены для определения роли этих агентов в лечении ОМ. Исследования показали, что фторхинолоны могут быть вариантом лечения АОМ с множественной лекарственной устойчивостью; Эти агенты оказались клинически эффективными и уничтожают патогены. 14 Безопасность является основной проблемой при лечении фторхинолоном у педиатрических пациентов. У фторхинолонов есть черный ящик, предупреждающий, что их использование связано с повышенным риском тендинита и разрыва сухожилий во всех возрастных группах; однако токсичность костей или суставных хрящей, по-видимому, проявляется у животных, но не оказывает сильного воздействия на людей. 12,14
Стандартная продолжительность лечения — 10 дней, короткий курс — от 1 до 7 дней. 7 К сожалению, наиболее подходящая продолжительность лечения антибиотиками не установлена из-за ограничений, связанных с исследованиями, оценивающими это; однако для детей младше 6 лет и всех детей с тяжелым заболеванием рекомендуемая продолжительность лечения составляет 10 дней.Для детей в возрасте 6 лет и старше с АОМ легкой и средней степени тяжести подходит 5-7-дневный курс антибиотиков. 7 Кокрановский обзор 30 исследований 2000 г. пришел к выводу, что у здоровых детей без рецидивов ушных инфекций 5-дневный курс антибиотиков был так же эффективен, как 10-дневный курс, поддерживаемый в рекомендациях AAP / AAFP. 15
Клиническое улучшение должно быть очевидным через 48-72 часа после начала лечения АОМ. Детям, которые не реагируют на терапию первой линии высокими дозами амоксициллина, следует назначать высокие дозы амоксициллина / клавуланата.Детей, у которых не улучшилось состояние после начального лечения высокими дозами амоксициллина / клавуланата, следует перевести на цефтриаксон (внутривенно или внутримышечно) ежедневно в течение 3 дней подряд. 7
Антибиотики для местного применения одобрены для использования у детей с тимпаностомической трубкой, страдающих АОМ, и у детей, страдающих ССОМ. Рекомендуемое лечение для пациентов с тимпаностомическими трубками, у которых есть АОМ, вызванный чувствительными пятнами S aureus, S pneumoniae, H influenzae, M catarrhalis или P aeruginosa , — это отическая суспензия ципрофлоксацина гидрохлорида / дексаметазона или офлоксациновый отический раствор.Отический раствор офлоксацина также может использоваться для лечения CSOM у детей в возрасте от 12 лет и старше. В CSOM отический раствор офлоксацина рекомендуется для лечения чувствительных штаммов S aureus , P mirabilis или P aeruginosa . Поскольку офлоксацин отический раствор стерилен, его можно использовать для лечения ушных инфекций, даже если мембрана перфорирована, в отличие от нестерильной комбинации ципрофлоксацина и стероидов. 11,12 Важное значение имеет консультация опекуна относительно правильного введения ушных препаратов ( ТАБЛИЦА 3 ).
Хирургические варианты
Хирургическая установка тимпаностомических трубок рекомендуется детям с рецидивирующими эпизодами АОМ. Американская академия отоларингологии рекомендует рассматривать тимпаностомические трубки у детей, у которых было четыре эпизода АОМ за 6 месяцев или шесть эпизодов за 1 год. 17 Для OME также предлагается установка тимпаностомических трубок. Тимпаностомические трубки обычно служат от 6 до 12 месяцев; после экструдирования нет доказательств продолжающейся пользы. 9
Заключение
Роль фармацевта в лечении ОМ у детей включает обеспечение надлежащего дозирования антибиотиков и / или анальгетиков в зависимости от веса и обучение лиц, осуществляющих уход. Консультации по поводу болезненного состояния, правильного введения ушных раковин, завершения лечения антибиотиками и побочных эффектов, связанных с приемом лекарств, имеют важное значение для улучшения здоровья пациента.
ССЫЛКИ
1.Маккейг Л.Ф., Бессер Р.Э., Хьюз Дж. М.. Тенденции в частоте назначения противомикробных препаратов детям и подросткам. JAMA. 2002; 287: 3096-3102.
2. Использование антибактериальных средств у педиатрических пациентов с острым средним отитом зависит от возраста пациента и тяжести заболевания. Наркотики Ther Perspect. 2008; 1: 13-16.
3. Пауэрс Дж. Диагностика и лечение острого среднего отита: оценка доказательств. Infect Dis Clin North Am. 2007; 21 (2): 409-426.
4. Пелтон С., Лейбовиц Э.Последние достижения в области среднего отита. Pediatr Infect Dis J. 2009; 28 (приложение 10): S133-S137.
5. Рамакришнан К., Спаркс Р.А., Беррихилл В.Е. Диагностика и лечение среднего отита. Am Fam Physician. 2007; 76: 1650-1658.
6. Kerschner JE. Средний отит. В: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, ред. Учебник педиатрии Нельсона . 18 изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2007: 2632-2645.
7. Подкомитет Американской академии педиатрии и Американской академии семейных врачей по ведению острого среднего отита.Диагностика и лечение острого среднего отита. Педиатрия . 2004; 113: 1451-1465.
8. Натал Б.Л., Чао Дж. Х. Средний отит. Эмедицина. http://emedicine.medscape.com/article/764006-overview. По состоянию на 14 декабря 2009 г.
9. Моррис П.С., Лич А.Дж. Острый и хронический отит. Педиатр Клиника N Am . 2009; 56: 1383-1399.
10. Американская академия семейных врачей, Американская академия отоларингологии — хирургия головы и шеи и Подкомитет Американской академии педиатрии по среднему отиту с выпотом.Средний отит с выпотом. Педиатрия . 2004; 113: 1412-1429.
11. Гулд Дж. М., Роджерс ГЛ. Актуальные противомикробные средства. В: Лонг СС, Пикеринг Л.К., Пробер К.Г., ред. Принципы и практика педиатрии t ric Инфекционные болезни . 3-е изд. Филадельфия, Пенсильвания: Черчилль Ливингстон; 2008 г.
12. Lexi-Comp Online. http://online.lexi.com/crlsql/servlet/crlonline [по подписке]. По состоянию на 14 декабря 2009 г.
13. Takata GS, Chan LS, Shekelle P, et al.Оценка доказательств лечения острого среднего отита: I. Роль антибиотиков в лечении неосложненного острого среднего отита. Педиатрия . 2001; 108: 239-247.
14. Arguedas A, Sierra H, Soley C. Фторхинолоны в педиатрии. Curr лекарственная терапия. 2006; 1: 117-125.
15. Козырский А.Л., Хильдес-Рипштейн Г.Е., Лонгстаффе С.Е. и др. Краткосрочные антибиотики при остром среднем отите. Кокрановская база данных Syst Rev. 2000; (2): CD001095.
16. Micromedex Healthcare Series.www.thomsonhc.com [по подписке]. По состоянию на 14 декабря 2009 г.
17. Инглис А.Ф., Гейтс Г.А. Острый средний отит и средний отит с выпотом. В: Cummings CW, Flint PW, Harker LA и др., Ред. Cu m mings Отоларингология: хирургия головы и шеи . 4-е изд. Филадельфия, Пенсильвания: Elsevier Mosby, Inc .; 2005 г.
18. Факты и сравнения в Интернете. http://online.factsandcomparisons.com [по подписке]. По состоянию на 14 декабря 2009 г.
19. Крипель Л. Слуховые расстройства.В: Berardi RR, Kroon LA, McDermott JH, et al, eds. Han d Книга безрецептурных препаратов . 15-е изд. Вашингтон, округ Колумбия: публикации APhA; 2006.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Необычное проявление у новорожденных
Острый наружный отит (АОЕ) — это инфекция наружного слухового прохода, ушной раковины и наружной поверхности барабанной перепонки. Хотя АОЕ является одним из наиболее распространенных отологических состояний, встречающихся в педиатрической популяции, известно, что в первую очередь оно поражает детей старше 2 лет.Мы сообщаем о случае АОЕ, вызванного Staphylococcus aureus , у 23-дневного новорожденного. В нашу клинику неонатологии обратилась 23-дневная девочка с раздражительностью и выделениями из правого уха. Были желтая оторея, легкая эритема и отек правого наружного слухового прохода. При отоскопии признаков среднего отита не было. Результаты лабораторных исследований были незначительными. В разгрузочной культуре выросли колонии метициллинчувствительного Staphylococcus aureus . После 48 часов лечения клоксациллином внутривенно наблюдалось значительное улучшение.Настоящее дело подчеркивает необычное проявление стафилококковой инфекции у новорожденного. Это первый случай метициллин-чувствительного Staphylococcus aureus наружного отита у иммунокомпетентного новорожденного.
1. Введение
Острый наружный отит (АОЕ) может поражать примерно 1% населения в год [1]. Обычно это проявляется легким отеком и эритемой слухового прохода, но может также проявляться как некротический наружный отит, редкое состояние, характеризующееся быстрым прогрессированием и разрушением окружающих структур [2].AOE обычно является бактериальным заболеванием, вызываемым в основном Pseudomonas aeruginosa и Staphylococcus spp. Однако Staphylococcus spp. кажутся более распространенными среди взрослых [3]. Хотя АОЭ встречается во всех возрастных группах детей, в основном это заболевание рассматривается как заболевание у детей старше 2 лет [2, 4, 5]. В этой статье мы сообщаем о редком случае стафилококкового наружного отита у 23-дневного новорожденного.
2. История болезни
23-дневная девочка поступила в нашу неонатальную клинику по поводу выделений из правого уха.Младенец родился недоношенным (37 недель) и был первым одноплодным от двойни. Она родилась от 30-летней матери, беременная 1, пара 1, не болела и не принимала лекарства.
Основная жалоба пациентки началась с выделения секрета из правого уха с 19 дней. При физикальном обследовании показатели жизненно важных функций были нормальными, температура в подмышечных впадинах составила 36,8 ° C. Приемный вес был 2650 гр. Ее примитивные рефлексы были нормальными. Обнаружены эритема и легкий отек правого наружного слухового прохода, выделения желтоватого цвета (рис. 1).Отека, эритемы и целлюлита козелка, ушной раковины и других окружающих тканей не было. Все лимфатические узлы не повреждены. После введения борного спирта и очистки канала отоскопии не выявлено признаков среднего отита.
Гематологические исследования показали общее количество лейкоцитов (ТСХ) 10300 / мм 3 с 76% нейтрофилов и 58% лимфоцитов и без полосок, гемоглобин (Hb) 13,9 г / дл, количество тромбоцитов 374x 1000 / мм 3 , С-реактивный белок (СРБ) 3 мг / л и скорость оседания эритроцитов (СОЭ) 2 мм / час.Биохимические показатели в норме.
Рентген грудной клетки в норме. Посев крови и мочи отрицательный. В разгрузочной культуре выросли колонии S. aureus , чувствительные к хлорамфениколу, клиндамицину, котримоксазолу, эритромицину, ванкомицину и клоксациллину.
После 48 часов лечения наблюдалось значительное улучшение, и новорожденный был выписан через 5 дней внутривенной антибиотикотерапии с пероральным цефалексином в течение следующих 5 дней. При контрольных визитах через 7 и 15 дней рецидивов не было.
3. Обсуждение
АОЕ — инфекция наружного слухового прохода, ушной раковины и наружной поверхности барабанной перепонки. Наиболее частыми симптомами являются оталгия, зуд и ощущение полноты в ушах [6]. При физикальном обследовании мы можем обнаружить разную степень эритемы и отека слухового прохода, оторею, болезненность козелка при прикосновении к нему или вытягивании ушной раковины, сужение наружного канала, непроходимость, стеноз или порок развития [2–7]. В редких случаях паралич черепных нервов, нейросенсорная тугоухость или головокружение могут проявляться, если инфекция распространяется за пределы наружного канала [4].
АОЕ редко встречается у младенцев и новорожденных [2, 4, 5]. Последнее руководство, опубликованное Американской академией отоларингологии, применимо только к детям в возрасте 2 лет и старше. Раньше в нашей неонатологической клинике или неонатальном отделении мы не сталкивались со случаями наружного отита новорожденных. Согласно нашему поиску в различных базах данных, сообщений о внешнем отите в неонатальном периоде не было.
Новорожденный поступил с отореей в правом ухе. Первичный диагноз АОЕ был поставлен на основании истории болезни младенца и клинических проявлений.При отоскопии правого уха выявлена оторея с эритемой и умеренным отеком наружного слухового прохода. Козелок болезненный при прикосновении, структурной аномалии наружного слухового прохода не было. Барабанная перепонка не повреждена. Экземы и себорейного дерматита канала не было. У младенца в анамнезе не было преждевременных родов, сопутствующих заболеваний или иммунодефицита. Наш диагноз был дополнительно подтвержден результатом микробиологического посева, который выявил метициллин-чувствительный S.aureus колоний.
Похоже, что вероятными факторами риска в этом случае были колонизация S. aureus и теплый, темный и влажный канал. Состояние хорошо поддается внутривенному введению клоксациллина и местных антисептических промывок (борный спирт).
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Благодарности
Авторы выражают благодарность медперсоналу отделения неонатологии и научно-исследовательскому центру детской больницы Бахрами.
Авторские права
Авторские права © 2016 Пейманех Ализаде Тахери и др. Это статья в открытом доступе, распространяемая под лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
