Осложнения у детей после отита: Последствия отита у детей — Статьи — ОН КЛИНИК Бейби
Отит у детей — безопасное лечение в клинике Фэнтези в Москве
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!
Записаться по WhatsApp
Видео
Цены
Врачи
Первая детская клиника доказательной медицины в Москве
Никаких лишних обследований и лекарств! Назначим только то, что доказало эффективность и поможет вашему ребенку.
Лечение по мировым стандартам
Мы лечим детей так же качественно, как в лучших медицинских центрах мира.
В Фэнтези лучшая команда докторов!
Педиатры и узкие специалисты Фэнтези — доктора с большим опытом, члены профессиональных обществ. Врачи постоянно повышают квалификацию, проходят стажировки за рубежом.
Предельная безопасность лечения
Мы сделали детскую медицину безопасной! Весь наш персонал работает по самым строгим международным стандартам JCI
У нас весело, как в гостях у лучших друзей
Игровая комната, веселый аниматор, подарки после приема. Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.
Вы можете записаться на прием, позвонив по телефону
или заполнив форму на сайте
Другие услуги раздела «Детская отоларингология (ЛОР-болезни)»
Консультация детского ЛОР-врача
Манипуляции, процедуры, операции
Вскрытие кисты миндалины у детей
Удаление инородного тела из уха или носа ребенка
Остановка носовых кровотечений у детей
Вскрытие абсцессов и гематом носовой перегородки детям
Репозиция костей носа ребенку
Вскрытие и дренирование отогематом у ребенка
Удаление аденоидов у детей
Шунтирование барабанных перепонок ребенку установка вентиляционных трубочек
Промывание лакун миндалин ребенку
Частые обращения
Храп у ребенка: причины и лечение
Синдром обструктивного апноэ сна (СОАС) у детей
Нарушение слуха у детей: диагностика и лечение
Аллергический ринит у ребенка: диагностика и лечение
Серная пробка у ребенка
Ларингит у детей: лечение
Увеличение шейных лимфоузлов у ребенка
Лечение аденоидов без операции
Ангина (острый тонзиллит) у ребенка: диагностика и лечение
Оплата онлайн
Документы онлайн
Онлайн сервисы
Воспаление уха у ребенка: как не допустить осложнений
Отит — одно из самых распространенных заболеваний в детском возрасте.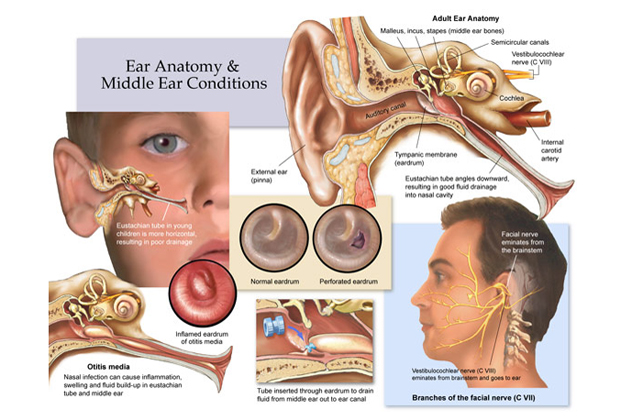 По международной статистике, 98% детей переносят воспаление уха как минимум один раз, 60% — сталкиваются с болезнью дважды. Что является эффективной профилактикой и, как лечится отит, рассказал врач-оториноларинголог Морозовской детской больницы, кандидат медицинских наук, обладатель статуса «Московский врач» Александр Михайлович Иваненко.
По международной статистике, 98% детей переносят воспаление уха как минимум один раз, 60% — сталкиваются с болезнью дважды. Что является эффективной профилактикой и, как лечится отит, рассказал врач-оториноларинголог Морозовской детской больницы, кандидат медицинских наук, обладатель статуса «Московский врач» Александр Михайлович Иваненко.
Почему возникает отит?
В зависимости от локализации воспалительного процесса отит может быть наружным, средним или внутренним. Наружный отит вызывается микробами и грибами, чаще всего проявляется поражением кожи слухового прохода и фурункулами в области ушной раковины.
Острый средний отит — острое воспаление слизистой оболочки полости среднего уха. Развивается на фоне респираторных инфекций. Инфицирование уха происходит через слуховую трубу, когда слизь из носоглотки попадает в среднее ухо и вирусы, бактерии, грибковая флора беспрепятственно проникают из носоглотки через устье слуховой трубы в барабанную полость.
В силу анатомических особенностей, чем меньше ребенок — тем короче и шире слуховая труба, соединяющая полость уха с носоглоткой. Поэтому у грудного ребенка, который большую часть времени проводит лежа, и у ребенка младшего возраста, который не умеет чистить нос, затекание слизи возможно в любой момент. У детей подросткового возраста слуховая труба представляет извилистую узкую трубочку, поэтому заброс инфекции из носоглотки в среднее ухо менее возможен.
Развитию воспаления уха способствуют также аденоидные вегетации. Это разрастание носоглоточной миндалины, являющейся основным очагом бактериальной инфекции в носоглотке.
Как проявляется заболевание?
Основной симптом отита — боль в ухе. Дети до года, как правило, отказываются от еды, ведь сосательные движения вызывают боль. Малыши часто трогают ухо, трут его, плачут. Заподозрить отит можно, нажав на козелок ушной раковины ребенка.
Ключевым методом диагностики среднего отита является отоскопия — осмотр врачом наружного слухового прохода и барабанной перепонки с применением специального инструмента.
Как лечить отит?
Если воспалительный процесс находится на первоначальном этапе, проводится амбулаторное лечение. Терапия подбирается педиатром или оториноларингологом в зависимости от состояния ребенка. Обязательно используются сосудосуживающие капли в нос.
Если своевременно не оказать медицинскую помощь, воспалительный процесс переходит в острый средний катаральный отит, а затем в острый средний гнойный отит, характеризующийся появлением гнойных выделений из уха. В некоторых случаях при неадекватном оттоке содержимого или его отсутствии ребенку в стационаре проводится парацентез — разрез барабанной перепонки. Вмешательство выполняется под анестезией. Затем продолжается медикаментозное консервативное лечение.
Какие меры профилактики наиболее эффективны?
Среди многих родителей бытует мнение, что предупредить отит можно, если «закрывать ваткой ухо на улице» или «надевать ребенку несколько шапок». Подобные рекомендации не застрахуют от отита.
В связи с тем, что инфицирование уха происходит через слуховую трубу, сообщающуюся с носоглоткой, необходимо тщательно ухаживать за полостью носа, если у ребенка появился насморк. Иначе происходит затекание слизи из носоглотки в среднее ухо, что приводит к воспалительному процессу в ухе.
При чрезмерном разрастании носоглоточной миндалины, рекомендовано ее удаление.
осложнений среднего отита перед установкой тимпаностомических трубок у детей | Медицинские приборы и оборудование | JAMA Отоларингология – Хирургия головы и шеи
Абстрактный
Цели
Сообщить о частоте краткосрочных осложнений среднего отита у детей до установки тимпаностомических трубок (ТТ) и сравнить детей, получавших лечение в соответствии с рекомендациями Агентства по политике и исследованиям в области здравоохранения, с теми, кого лечили раньше или позже, чем рекомендовано.
Дизайн
Ретроспективный обзор результатов.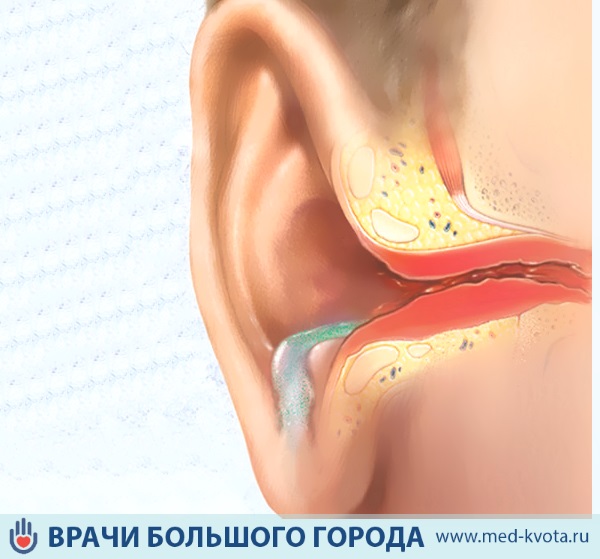
Пациенты
Субъектами были дети в возрасте 10 лет и младше, которым были установлены ТТ в окружной больнице третичного уровня с 1 января 1999 г. по 31 декабря 2000 г. Критерии исключения включали предшествующую установку ТТ, любые сопутствующие операции на голове и шее и черепно-лицевые дефекты.
Вмешательство
Установка тимпаностомической трубки.
Показатели основных результатов
Любые случаи отореи, перфорации барабанной перепонки, шума в ушах, реакции на антибиотики, задержку речи или языка, фебрильные судороги или менингит до установки ТТ, зарегистрированные в записях окружной больницы, регистрировались как осложнения. Отдельно рассматривалась потеря слуха.
Результаты
Из 147 детей, которые соответствовали нашим критериям, у 81 (55,1%) было 1 или более осложнений среднего отита до установки ТТ. У 55 (37,4%) было зарегистрировано от 2 до 6 осложнений. Побочные реакции на антибиотики были наиболее частым осложнением, о котором сообщалось у 34 (23,1%).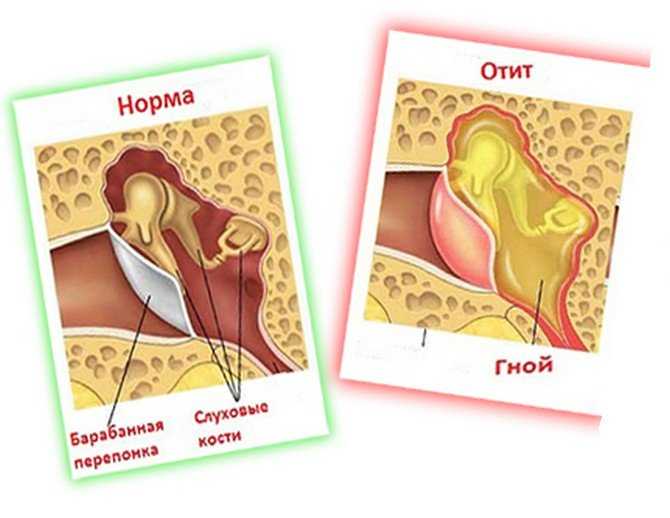
Выводы
Большинство детей в этой окружной больнице перенесли краткосрочные осложнения среднего отита до получения трансплантатов. Даже у детей, пролеченных «вовремя» в соответствии с рекомендациями Агентства политики и исследований в области здравоохранения, возникли осложнения; однако соблюдение рекомендаций не оказало существенного влияния на осложнения.
Средний отит (СО) является наиболее распространенным заболеванием детского возраста, и его лечение является спорным вопросом. Серьезные осложнения острого среднего отита (ОСО) включают менингит, абсцессы головного мозга, эпидуральные абсцессы, мастоидит, постоянную сенсоневральную тугоухость и смерть. Другие тяжелые осложнения среднего отита с выпотом (ОСЭ) включают образование ретракционных карманов, холестеатому, эрозию слуховых косточек и мирингостапедиопексию. Серьезные осложнения СО у детей не так распространены в Соединенных Штатах, как в прошлом. Последствия СО по-прежнему являются частью жизни детей, наиболее распространенным из которых является снижение качества жизни из-за оталгии, особенно с ОСО. Другие общие эффекты ОСО и ОМЕ включают оторею, перфорацию, фебрильные судороги, наружный отит, потерю слуха, побочные эффекты, связанные с приемом антибиотиков, задержку речи и языка и потерю дней в школе.
Другие общие эффекты ОСО и ОМЕ включают оторею, перфорацию, фебрильные судороги, наружный отит, потерю слуха, побочные эффекты, связанные с приемом антибиотиков, задержку речи и языка и потерю дней в школе.
Целью данного исследования была оценка краткосрочных осложнений ОМЭ до установки ТТ. Первоначально мы провели это исследование, чтобы изучить соблюдение рекомендаций Агентства по политике и исследованиям в области здравоохранения (AHCPR) в условиях окружной больницы. Мы собрали данные для этого дополнительного исследования, чтобы определить, какие осложнения возникают у детей перед установкой тимпаностомической трубки (ТТ) и уменьшает ли количество осложнений соблюдение протокола AHCPR. Мы также сравнили осложнения у детей, перенесших трансплантацию в соответствии с рекомендованным AHCPR временем, с осложнениями у детей, перенесших трансплантацию раньше или позже рекомендованного срока. 1
Рекомендации AHCPR разработаны с учетом показаний к установке трансплантата у детей с OME.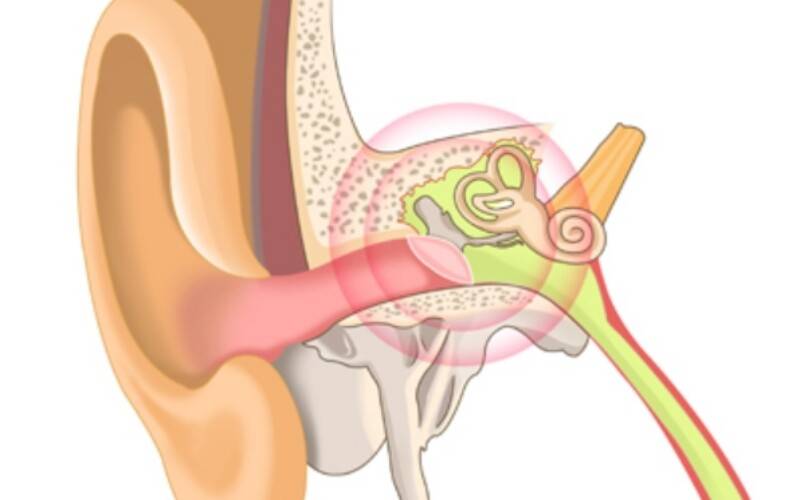 Изучаемая нами популяция включала детей с ОМЕ, рецидивирующим ОСО или обоими. Теоретически две классификации болезней имеют разные причины, методы лечения и осложнения. С практической точки зрения, у немногих детей было чистое OME без какой-либо AOM, и трудности с различением групп заставили нас подвергнуть ведение всех детей критериям AHCPR. Анализ в этой статье не разграничивает эффекты AOM от эффектов OME.
Изучаемая нами популяция включала детей с ОМЕ, рецидивирующим ОСО или обоими. Теоретически две классификации болезней имеют разные причины, методы лечения и осложнения. С практической точки зрения, у немногих детей было чистое OME без какой-либо AOM, и трудности с различением групп заставили нас подвергнуть ведение всех детей критериям AHCPR. Анализ в этой статье не разграничивает эффекты AOM от эффектов OME.
Рекомендации AHCPR включают начальное тестирование с помощью отоскопии с пневмоскопией и опциональной тимпанометрией. Последующие визиты для оценки устранения OME рекомендуются через 6 и 12 недель. В 12 недель рекомендуется аудиологическое тестирование. Если имеется двусторонняя потеря слуха на 20 дБ или более, направление к отоларингологу не является обязательным для установки ТТ через 3 месяца непрерывного ОМЕ. Если ОМЭ продолжается без потери слуха, рекомендуется направление к отоларингологу через 4–6 месяцев для установки ТТ.
Методы
Исследуемая популяция включала всех детей в возрасте 10 лет и младше, получивших первый набор ТТ для ОМ в окружной больнице третичного уровня с 1 января 1999 г. по 31 декабря 2000 г. запись до размещения ТТ. Исключения включали любые одновременные операции на голове и шее, выполненные во время первой установки ТТ, любую черепно-лицевую деформацию и любую предыдущую установку ТТ или любую другую предшествовавшую операцию на ухе. Слух оценивали с помощью аудиометрии с визуальным подкреплением или аудиометрии с чистым тоном. В некоторых случаях использовались результаты школьных или клинических скрининговых тестов при отсутствии других тестов. Двусторонняя непарная 9Тест 0045 t использовали для сравнения частоты осложнений в группах детей в соответствии с рекомендациями AHCPR.
по 31 декабря 2000 г. запись до размещения ТТ. Исключения включали любые одновременные операции на голове и шее, выполненные во время первой установки ТТ, любую черепно-лицевую деформацию и любую предыдущую установку ТТ или любую другую предшествовавшую операцию на ухе. Слух оценивали с помощью аудиометрии с визуальным подкреплением или аудиометрии с чистым тоном. В некоторых случаях использовались результаты школьных или клинических скрининговых тестов при отсутствии других тестов. Двусторонняя непарная 9Тест 0045 t использовали для сравнения частоты осложнений в группах детей в соответствии с рекомендациями AHCPR.
Лечение СО у этих детей сравнивали с моделью, взятой из рекомендаций AHCPR. 2 Дети были классифицированы как «ранние», «своевременные» или «поздние» на основании непрерывной продолжительности OME и результатов аудиометрического тестирования, если оно проводилось до установки TT (таблица 1). Строго говоря, каждый ребенок должен был пройти аудиометрическое тестирование по протоколу AHCPR. Тем не менее, многие дети не прошли тестирование, и было сделано приближение к протоколу, чтобы классифицировать это лечение как раннее, своевременное или позднее. Своевременное лечение ОМЕ, особенно размещение ТТ, рассматривалось у детей с потерей слуха более 20 дБ и непрерывным ОМЕ в течение 3–6 месяцев или у детей без потери слуха (или без аудиометрии) и непрерывным ОМЕ от 4 до 6 месяцев. 6 месяцев. Установка тимпаностомической трубки считалась ранней у детей с потерей слуха более 20 дБ и непрерывным ОМЕ менее 3 месяцев или у детей без потери слуха (или без аудиометрии) и непрерывным ОМЕ менее 4 месяцев. Дети без документально подтвержденного ОМО, в том числе дети с преимущественно рецидивирующим ОСО, также были отнесены к категории раннего ведения. Лечение считалось поздним у детей с потерей слуха или без нее с непрерывным OME в течение более 6 месяцев.
Тем не менее, многие дети не прошли тестирование, и было сделано приближение к протоколу, чтобы классифицировать это лечение как раннее, своевременное или позднее. Своевременное лечение ОМЕ, особенно размещение ТТ, рассматривалось у детей с потерей слуха более 20 дБ и непрерывным ОМЕ в течение 3–6 месяцев или у детей без потери слуха (или без аудиометрии) и непрерывным ОМЕ от 4 до 6 месяцев. 6 месяцев. Установка тимпаностомической трубки считалась ранней у детей с потерей слуха более 20 дБ и непрерывным ОМЕ менее 3 месяцев или у детей без потери слуха (или без аудиометрии) и непрерывным ОМЕ менее 4 месяцев. Дети без документально подтвержденного ОМО, в том числе дети с преимущественно рецидивирующим ОСО, также были отнесены к категории раннего ведения. Лечение считалось поздним у детей с потерей слуха или без нее с непрерывным OME в течение более 6 месяцев.
Полученные результаты
Кратковременные осложнения и побочные эффекты СО, которые были задокументированы у этих детей до установки ТТ, обобщены в Таблице 2. Наиболее частым краткосрочным осложнением СО (помимо потери слуха) были побочные эффекты антибиотикотерапии; это произошло у 34 детей (23,1%). Следующим по частоте осложнением была задержка речи или языка, отмеченная у 31 ребенка (21,1%). Следующим по частоте побочным эффектом была оторея, зарегистрированная у 24 детей (16,3%). Стойкая перфорация отмечена у 12 детей (8,2%). Фебрильные судороги были зарегистрированы у 3 детей (2,0%) до установки ТТ. Менингит развился у 2 детей, у одного вирусный менингит с ОСО и у второго с Neisseria meningitides и сопутствующий ОСО. Наружный отит возник у 2 детей, шум в ушах и проблемы с равновесием возникали у 1 ребенка.
Наиболее частым краткосрочным осложнением СО (помимо потери слуха) были побочные эффекты антибиотикотерапии; это произошло у 34 детей (23,1%). Следующим по частоте осложнением была задержка речи или языка, отмеченная у 31 ребенка (21,1%). Следующим по частоте побочным эффектом была оторея, зарегистрированная у 24 детей (16,3%). Стойкая перфорация отмечена у 12 детей (8,2%). Фебрильные судороги были зарегистрированы у 3 детей (2,0%) до установки ТТ. Менингит развился у 2 детей, у одного вирусный менингит с ОСО и у второго с Neisseria meningitides и сопутствующий ОСО. Наружный отит возник у 2 детей, шум в ушах и проблемы с равновесием возникали у 1 ребенка.
Из 147 детей, которые соответствовали критериям включения, у 81 (55,1%) было 1 или более краткосрочных осложнений от СО до установки ТТ. Это число увеличилось до 105 (71,4%), когда была включена потеря слуха более 20 дБ. У 53 детей (36,1%) было зарегистрировано от 2 до 6 осложнений (рис. 1). Потеря слуха на 20 дБ и выше была обнаружена у 67 детей (45,6% из 147 детей и 78,8% из 85 детей с документально подтвержденными тестами слуха). У 62 (42,2%) детей не было документально подтвержденного теста на слух.
У 62 (42,2%) детей не было документально подтвержденного теста на слух.
Среднее число ближайших осложнений до операции во всей группе детей составило 1,2. Дети в группе раннего лечения имели в среднем 1,0 осложнения. У детей в группе своевременного лечения было в среднем 1,3 осложнения. У детей в группе позднего лечения в среднем было 1,3 осложнения. Статистически значимых различий между этими средними значениями с использованием двухстороннего непарного теста t среди подгрупп, сравниваемых индивидуально или по сравнению с остальной популяцией.
Осложнения увеличиваются с возрастом на 0,1 осложнения в год, с 1,0 осложнения в возрасте 1 года (рис. 2). Данная тенденция увеличения количества осложнений с увеличением возраста в общей группе детей не была статистически значимой. Средний возраст детей увеличился в группах ведения с 2,2 года в ранней группе до 2,7 лет в группе своевременного лечения и до 3,4 лет в группе позднего лечения. Таким образом, переменная возраста смешивается с тактикой ОМЭ при прогнозировании возрастающих осложнений.
Переменные этнической принадлежности и пола сравнивались с частотой осложнений и не имели значимых связей. Население включало 87 мальчиков и 60 девочек. Среди детей было 58 пациентов афроамериканского происхождения (в том числе 16 пациентов с родителями-иммигрантами из Африки), 35 пациентов латиноамериканского происхождения, 12 пациентов коренных американцев, 2 пациента из Юго-Восточной Азии и 40 белых пациентов.
Комментарий
При анализе осложнений тугоухость рассматривали отдельно, так как она оказывает существенное неблагоприятное влияние на детей. Тем не менее, выбор тех, кто перенес первую установку TT, смешивается с выбором детей с потерей слуха, потому что потеря слуха является фактором в рекомендуемом протоколе для определения необходимости установки TT.
Несмотря на доступность аудиологической службы во всех клиниках, 42% детей ранее не имели аудиограммы. Все процедуры выполнял врач-оториноларинголог учебной службы уездной больницы. Ни один пациент не оперировался без осмотра штатным отоларингологом пациента в клинике, изучения анамнеза и согласия на проведение процедуры. Все сотрудники были ознакомлены с рекомендациями AHCPR. Поскольку это было ретроспективное исследование, не было протокола для определения точных показаний к установке ТТ. Каждый отоларинголог в клинике руководствовался своим здравым смыслом при принятии решений по ведению пациента. Отклонения от рекомендаций AHCPR произошли из-за многих факторов, в том числе решений, принятых отоларингологами, врачами первичной медико-санитарной помощи, родителями и детьми. Не все сотрудники считали, что рекомендации AHCPR лучше всего подходят для каждого ребенка. Частные обсуждения после этого исследования показали, что некоторые отоларингологи считали, что аудиограмма не нужна, потому что решение о размещении ТТ было принято на основании анамнеза и физического осмотра; следовательно, аудиограмма не изменит решения руководства.
Ни один пациент не оперировался без осмотра штатным отоларингологом пациента в клинике, изучения анамнеза и согласия на проведение процедуры. Все сотрудники были ознакомлены с рекомендациями AHCPR. Поскольку это было ретроспективное исследование, не было протокола для определения точных показаний к установке ТТ. Каждый отоларинголог в клинике руководствовался своим здравым смыслом при принятии решений по ведению пациента. Отклонения от рекомендаций AHCPR произошли из-за многих факторов, в том числе решений, принятых отоларингологами, врачами первичной медико-санитарной помощи, родителями и детьми. Не все сотрудники считали, что рекомендации AHCPR лучше всего подходят для каждого ребенка. Частные обсуждения после этого исследования показали, что некоторые отоларингологи считали, что аудиограмма не нужна, потому что решение о размещении ТТ было принято на основании анамнеза и физического осмотра; следовательно, аудиограмма не изменит решения руководства.
Побочные эффекты антибиотиков, используемых для лечения ОСО и ОМО, были частыми проблемами в этой педиатрической популяции.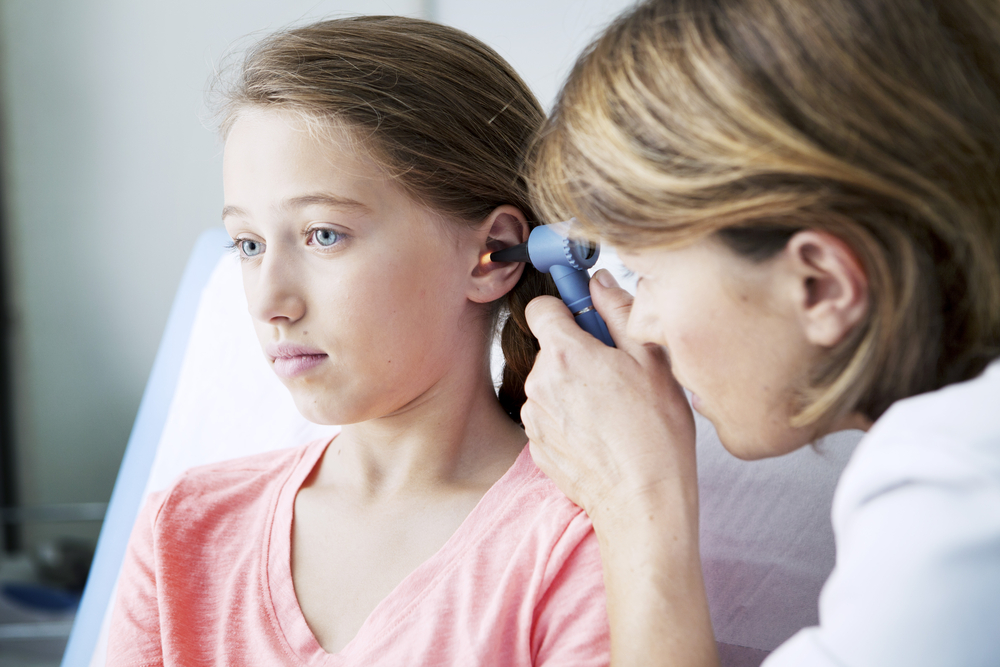 Эти эффекты включали рвоту, диарею, дрожжевые инфекции, сыпь, крапивницу и анафилактические реакции. Наиболее распространенным антибиотиком был амоксициллин, который также был наиболее частой причиной побочных эффектов. Специфические побочные эффекты антибиотиков не всегда были хорошо задокументированы и поэтому о них не сообщалось.
Эти эффекты включали рвоту, диарею, дрожжевые инфекции, сыпь, крапивницу и анафилактические реакции. Наиболее распространенным антибиотиком был амоксициллин, который также был наиболее частой причиной побочных эффектов. Специфические побочные эффекты антибиотиков не всегда были хорошо задокументированы и поэтому о них не сообщалось.
Речевая и языковая задержка была зарегистрирована, когда родитель или медицинская карта зафиксировали задержку. Было упомянуто много детей с этими задержками, но польза ТТ в предотвращении задержки речи и языка не ясна. Некоторые исследования показали связь между OME и задержкой речи с улучшением при размещении TT у детей дошкольного возраста. 3 Другие не продемонстрировали пользы, например, недавнее контролируемое исследование, в котором изучалось влияние размещения TT на языковое развитие у детей в возрасте от 1 до 2 лет с OME. 4
Перфорация и оторея являются частыми осложнениями после установки ТТ. Однако в этом исследовании эти проблемы возникали до установки ТТ в значительном количестве: оторея у 1 из 6 детей и перфорации у 1 из 16 детей.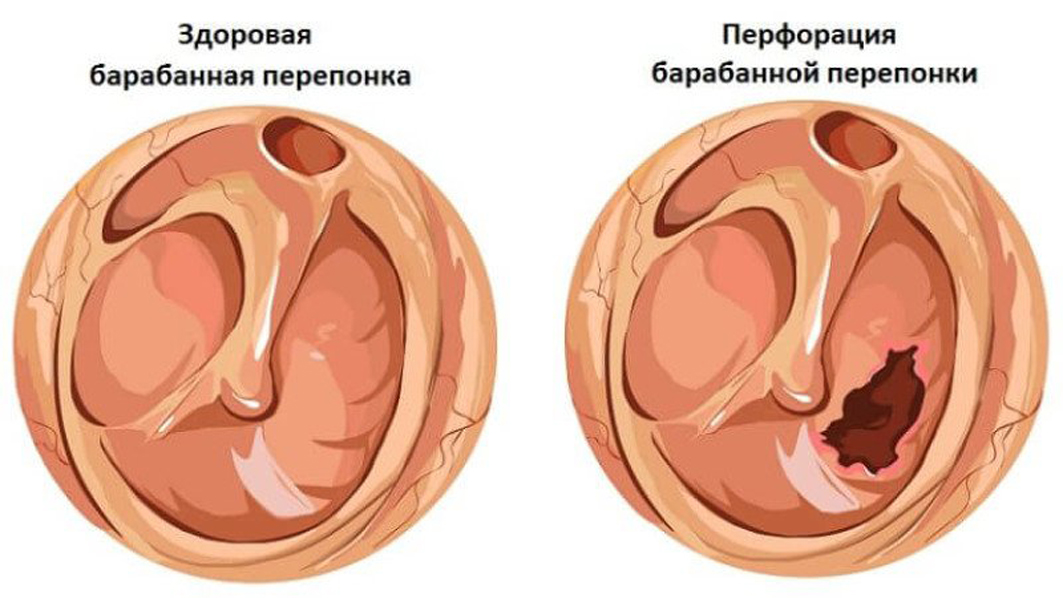 Наружный отит развился у 2 детей, у 1 из-за кандидозной инфекции и у 1 после отореи. Фебрильные судороги встречаются у 2-5% детей и были зарегистрированы у 2% нашего населения, что представляет собой нормальную распространенность в этой популяции. Эти осложнения чаще связаны с ОСО, чем с ОМЕ. Шум в ушах и проблемы с равновесием являются менее распространенными осложнениями OME у детей и наблюдались только у 1 ребенка каждое.
Наружный отит развился у 2 детей, у 1 из-за кандидозной инфекции и у 1 после отореи. Фебрильные судороги встречаются у 2-5% детей и были зарегистрированы у 2% нашего населения, что представляет собой нормальную распространенность в этой популяции. Эти осложнения чаще связаны с ОСО, чем с ОМЕ. Шум в ушах и проблемы с равновесием являются менее распространенными осложнениями OME у детей и наблюдались только у 1 ребенка каждое.
Менингит, связанный с ОСО, возник у 2 детей. Однако возбудителями были вирусный менингит и N менингитов . Организм, вызывающий одновременный ОСО, не был идентифицирован. В этих случаях менингита нельзя рассматривать отогенный источник. Обычный путь инвазии менингита от ОСО — бактериемия; однако в редких случаях может наблюдаться прямое распространение по заранее сформированным путям или тромбофлебит. 5 В этих случаях неясно, как связаны СО и менингит.
Серьезные осложнения также могут возникать при ОСО и хроническом ОМО. Эти осложнения не были бы замечены в этом исследовании, если бы они имели место в популяции из-за критериев исключения предшествующих или одновременных операций на ушах, отсутствия послеоперационных данных и отсутствия контрольной группы, которая не получала ТТ. Полный список осложнений СО имеется в учебнике по отологии. 6 ,7 Эти более серьезные осложнения не так часто наблюдаются в развитых странах, как в прошлом, предположительно из-за использования антибиотикотерапии. Курвиль 7 показали, что смерть от тяжелых осложнений СО чаще встречалась до введения пенициллина. По-прежнему существует вероятность возникновения этих осложнений при нелеченном СО. В исследовании 1986 г. 8 из Южной Африки, посвященном нелеченному заболеванию среднего уха у чернокожих пациентов, в течение 6 лет было пролечено 335 случаев серьезных отогенных осложнений. 167 из этих осложнений произошли у пациентов в возрасте 10 лет и младше: 50 случаев менингита, 28 абсцессов головного мозга, 26 экстрадуральных абсцессов и 23 случая тромбоза латерального синуса (другие нечастые осложнения здесь не перечислены).
Полный список осложнений СО имеется в учебнике по отологии. 6 ,7 Эти более серьезные осложнения не так часто наблюдаются в развитых странах, как в прошлом, предположительно из-за использования антибиотикотерапии. Курвиль 7 показали, что смерть от тяжелых осложнений СО чаще встречалась до введения пенициллина. По-прежнему существует вероятность возникновения этих осложнений при нелеченном СО. В исследовании 1986 г. 8 из Южной Африки, посвященном нелеченному заболеванию среднего уха у чернокожих пациентов, в течение 6 лет было пролечено 335 случаев серьезных отогенных осложнений. 167 из этих осложнений произошли у пациентов в возрасте 10 лет и младше: 50 случаев менингита, 28 абсцессов головного мозга, 26 экстрадуральных абсцессов и 23 случая тромбоза латерального синуса (другие нечастые осложнения здесь не перечислены).
Критерии AHCPR были введены более 9 лет назад, но не получили всеобщего признания. Критерии представляли собой наилучшую практику того времени. Считалось, что введение и использование критериев уменьшит зависимость от ТТ при лечении сложных случаев ОМО. Настоящее исследование показывает, что независимо от того, раннее, своевременное или позднее размещение ТТ, частота краткосрочных осложнений ОМЭ почти одинакова. Статистических различий между группами, которые мы определили, обнаружено не было. Хотя это исследование ограничено из-за ретроспективного характера данных, оно не поддерживает использование рекомендаций AHCPR для предотвращения этих осложнений СО. Необходимо провести более крупное долгосрочное контролируемое проспективное исследование для оценки эффективности рекомендаций. Полезную информацию могла бы предоставить контрольная группа детей, которым не была проведена трансплантация. Если соблюдение рекомендаций не приведет к снижению частоты осложнений, их дальнейшее использование может быть поставлено под сомнение.
Считалось, что введение и использование критериев уменьшит зависимость от ТТ при лечении сложных случаев ОМО. Настоящее исследование показывает, что независимо от того, раннее, своевременное или позднее размещение ТТ, частота краткосрочных осложнений ОМЭ почти одинакова. Статистических различий между группами, которые мы определили, обнаружено не было. Хотя это исследование ограничено из-за ретроспективного характера данных, оно не поддерживает использование рекомендаций AHCPR для предотвращения этих осложнений СО. Необходимо провести более крупное долгосрочное контролируемое проспективное исследование для оценки эффективности рекомендаций. Полезную информацию могла бы предоставить контрольная группа детей, которым не была проведена трансплантация. Если соблюдение рекомендаций не приведет к снижению частоты осложнений, их дальнейшее использование может быть поставлено под сомнение.
Выводы
Тимпаностомические трубки рекомендованы для OME, чтобы уменьшить многие побочные эффекты и осложнения этого распространенного детского заболевания.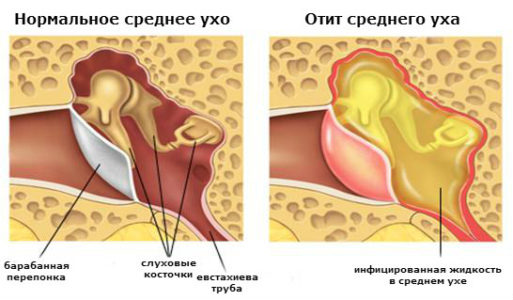 К ним относятся общие раздражающие эффекты, такие как боль и потеря слуха, потенциально долгосрочные негативные эффекты, такие как задержка речи и языкового развития, и более серьезные осложнения, такие как холестеатома, внутривисочные и внутричерепные инфекции и тромбоз. В этом исследовании оценивали 147 детей с установленными ТТ, у которых многие побочные эффекты ОМ были задокументированы до операции. Сроки размещения ТТ не оказали существенного влияния на частоту краткосрочных осложнений в этом исследовании.
К ним относятся общие раздражающие эффекты, такие как боль и потеря слуха, потенциально долгосрочные негативные эффекты, такие как задержка речи и языкового развития, и более серьезные осложнения, такие как холестеатома, внутривисочные и внутричерепные инфекции и тромбоз. В этом исследовании оценивали 147 детей с установленными ТТ, у которых многие побочные эффекты ОМ были задокументированы до операции. Сроки размещения ТТ не оказали существенного влияния на частоту краткосрочных осложнений в этом исследовании.
Наверх
Информация о статье
Ответственный автор и перепечатки: Сэмюэл С. Левин, доктор медицинских наук, отделение отологии, отделение отоларингологии, Миннесотский университет, 420 Delaware St SE, Mail Code 396, Minneapolis, MN 55455 (электронная почта: [email protected]. образование).
Поступила в печать 14 января 2003 г.; окончательная редакция получена 25 июня 2003 г.; принято 12 августа 2003 г.
Это исследование было частично представлено в виде постера на Весеннем собрании Объединенного общества отоларингологии Американского общества детской отоларингологии; 12-14 мая 2002 г.; Бока-Ратон, Флорида,
Мы благодарим Джули Галлант за помощь в исследовании рукописи.
использованная литература
1.
Табурет
СЕберг
А.О.Берман
С
и др. Лечение среднего отита с выпотом у детей раннего возраста: Краткое справочное руководство для клиницистов . Роквилл, штат Мэриленд: Агентство политики и исследований в области здравоохранения, Министерство здравоохранения и социальных служб США; 1994. Публикация AHCPR 94-0623.
2.
Хсу
Г.С.Левин
SCGiebink
GS Лечение среднего отита с использованием рекомендаций Агентства по политике и исследованиям в области здравоохранения. Отоларингол Head Neck Surg. 1998;118:437-443.PubMedGoogle Scholar
1998;118:437-443.PubMedGoogle Scholar
3.
Утроба
ARWilks
Дж Харви
я
и др. Раннее оперативное вмешательство по сравнению с выжидательным ожиданием заложенности уха и влияние на развитие речи у детей дошкольного возраста: рандомизированное исследование. Ланцет. 1999;353:960-963.PubMedGoogle Scholar
4.
Роверс
М.М.Страатман
HIngels
К
и др. Влияние вентиляционных трубок на развитие речи у младенцев со средним отитом с выпотом: рандомизированное исследование. Педиатрия [сериал онлайн]. 2000;106:e42. Доступно по адресу: http://pediatrics.aappublications.org/cgi/content/full/106/3/e42. По состоянию на январь 2002 г.
Академия PubMedGoogle
5.
Хаддад-младший
J Лечение острого среднего отита и его осложнений. Отоларингол Clin North Am. 1994;27:431-441.PubMedGoogle Scholar
Отоларингол Clin North Am. 1994;27:431-441.PubMedGoogle Scholar
6.
Нили
JG Внутривисочные и внутричерепные осложнения среднего отита.
Вышел: Бейли
БЖ, изд. Хирургия головы и шеи – отоларингология . Филадельфия, Пенсильвания: JB Lippincott Co; 1993:1607-1622.
Google Scholar
7.
Курвиль
CB Внутричерепные осложнения среднего отита и мастоидита в эпоху антибиотиков, I: модификация патологии отитных внутричерепных поражений препаратами антибиотиков. Ларингоскоп. 1955;65:31-46. Google Scholar
8.
Самуэль
Дж. Фернандес
Штейнберг
JL Внутричерепные отогенные осложнения: постоянная проблема. Ларингоскоп. 1986;96:272-278. PubMedGoogle Scholar
PubMedGoogle Scholar
Средний отит (ушные инфекции) и осложнения
Что такое отит?
Отит относится к инфекции уха. Различают два типа: наружный отит (воспаление наружного уха) и средний отит (воспаление среднего уха).
Что такое наружный отит?
Наружный отит — это инфекция наружного слухового прохода. Другое название этой инфекции — «ухо пловца», поскольку эта инфекция может быть связана с воздействием воды. Это может сделать кожу более восприимчивой к инфекции бактериями, дрожжами и грибками. Симптомы включают покраснение и отек кожи в ушном канале, сильную боль в ушном канале и выделения. Лечение этой инфекции включает антибиотики или противогрибковые ушные капли и, возможно, пероральные (пероральные) антибиотики. Профилактика рекомендуется в рецидивирующих случаях. Профилактические процедуры могут включать промывание ушей водой и белым уксусом, смешанным в пропорции 50/50 после купания. Готовые ушные капли для этой цели также продаются в различных аптеках, хотя они могут содержать спирт, который может вызвать дополнительное раздражение.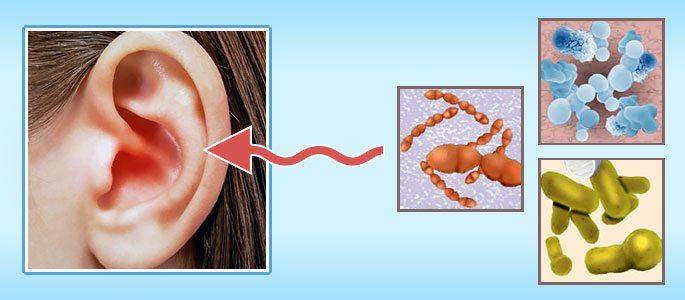
Что такое средний отит?
Средний отит также известен как инфекция среднего уха (инфекция в пространстве за барабанной перепонкой). У детей средний отит является одной из самых распространенных инфекций. К двухлетнему возрасту более 90% всех детей перенесут хотя бы одну инфекцию. Есть две распространенные формы: 1) рецидивирующие «острые» инфекции или 2) длительные «хронические» инфекции. Стойкая жидкость за барабанной перепонкой известна как средний отит с выпотом.
Что вызывает средний отит?
Ушные инфекции могут быть вызваны бактериями или вирусами. Факторы риска включают детский сад (обычно с более чем десятью детьми) и курение дома. Аллергия может способствовать заболеванию уха, но обычно не является непосредственной причиной инфекций. Врожденные синдромы, такие как синдром Дауна, синдром Тричера-Коллинза и пациенты с расщелиной неба (Пьер-Робен), также имеют больше инфекций из-за трудностей с выравниванием давления за барабанной перепонкой.
Насколько распространен средний отит?
Инфекции среднего уха являются наиболее распространенной причиной обращения детей к врачу. К трем годам у большинства детей была хотя бы одна инфекция уха, а у 30% детей было три или более эпизодов. Если ушные инфекции начинаются в возрасте до 6 месяцев, ваш ребенок может быть «склонен к отиту» и будет страдать от инфекций чаще, чем обычно, в первые три года жизни. Кроме того, инфекции у новорожденных могут привести к более тяжелым осложнениям среднего отита по сравнению с детьми более старшего возраста. (Подробнее об осложнениях среднего отита см. ниже)
К трем годам у большинства детей была хотя бы одна инфекция уха, а у 30% детей было три или более эпизодов. Если ушные инфекции начинаются в возрасте до 6 месяцев, ваш ребенок может быть «склонен к отиту» и будет страдать от инфекций чаще, чем обычно, в первые три года жизни. Кроме того, инфекции у новорожденных могут привести к более тяжелым осложнениям среднего отита по сравнению с детьми более старшего возраста. (Подробнее об осложнениях среднего отита см. ниже)
Как узнать, есть ли у моего ребенка ушные инфекции?
Ушные инфекции у некоторых детей очень болезненны. Обычно сопутствующие симптомы включают дергание за уши, повышенную раздражительность или изменения в поведении, пробуждение ночью, лихорадку, снижение аппетита, нежелание лежать ровно или потерю равновесия. Некоторые дети практически не ощущают дискомфорта, и ушные инфекции у этих детей могут быть обнаружены только во время плановых визитов к врачу или в рамках обследования по поводу другой жалобы.
Когда мне следует обратиться к врачу?
Если у вашего ребенка есть признаки и симптомы ушной инфекции, немедленно обратитесь к педиатру.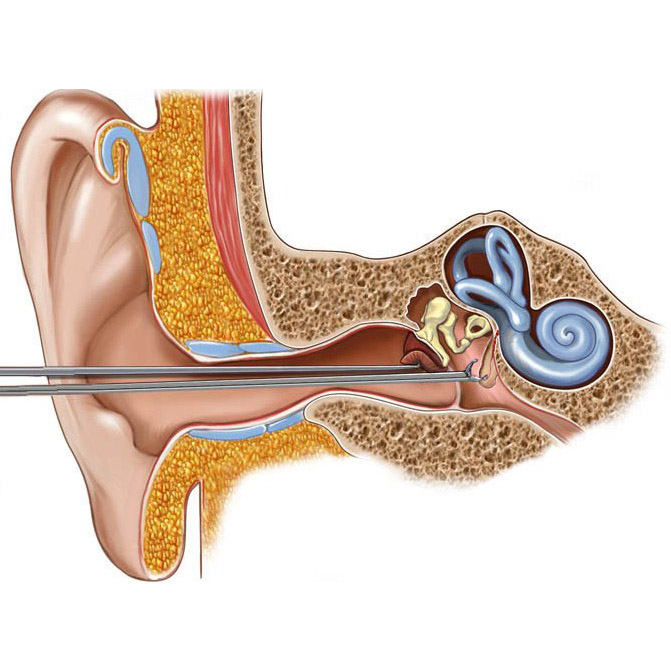 Хотя врачи могут расходиться во мнениях относительно того, как лечить ушные инфекции, за вашим ребенком необходимо внимательно следить до тех пор, пока ушная инфекция не пройдет полностью. Это означает, что инфекция, а также любая оставшаяся жидкость в среднем ухе исчезли.
Хотя врачи могут расходиться во мнениях относительно того, как лечить ушные инфекции, за вашим ребенком необходимо внимательно следить до тех пор, пока ушная инфекция не пройдет полностью. Это означает, что инфекция, а также любая оставшаяся жидкость в среднем ухе исчезли.
Каковы некоторые осложнения нелеченого среднего отита?
Средний отит часто проходит без какого-либо лечения. Однако возможные осложнения нелеченного среднего отита включают отверстие (перфорацию) барабанной перепонки, потерю слуха и мастоидит (см. раздел ниже). Опасные для жизни осложнения, такие как менингит (инфекция жидкости, окружающей головной мозг), абсцесс головного мозга (скопление гноя в головном мозге) и/или тромбы в венах головного мозга встречаются редко, но могут возникать.
Из-за серьезности этих возможных осложнений многие врачи рекомендуют лечение большинства ушных инфекций антибиотиками.
Что такое мастоидит?
Мастоидит — это инфекция или воспаление сосцевидного отростка (большая твердая шишка, ощущаемая за ухом). Внутри сосцевидного отростка имеется «сотовый» (как внутри пчелиного улья) участок, заполненный воздухом. Мастоидит возникает, когда средний отит распространяется на эту заполненную воздухом область внутри сосцевидного отростка. Это осложнение среднего отита сегодня встречается редко; из-за успеха антибиотиков в лечении ушных инфекций. Подозрение на мастоидит возникает, когда у больного появляется покраснение, болезненность и припухлость за ухом. Для лечения этой инфекции используются антибиотики (обычно внутривенно). Если антибиотики не эффективны, рассматривается МАСТОИДЭКТОМИЯ.
Внутри сосцевидного отростка имеется «сотовый» (как внутри пчелиного улья) участок, заполненный воздухом. Мастоидит возникает, когда средний отит распространяется на эту заполненную воздухом область внутри сосцевидного отростка. Это осложнение среднего отита сегодня встречается редко; из-за успеха антибиотиков в лечении ушных инфекций. Подозрение на мастоидит возникает, когда у больного появляется покраснение, болезненность и припухлость за ухом. Для лечения этой инфекции используются антибиотики (обычно внутривенно). Если антибиотики не эффективны, рассматривается МАСТОИДЭКТОМИЯ.
Какие существуют варианты лечения ушных инфекций?
Поскольку большинство ушных инфекций болезненны или могут привести к осложнениям, наиболее распространенное лечение — антибиотики и обезболивающие (тайленол, ибупрофен или обезболивающие ушные капли). Если инфекция тяжелая, может потребоваться прививка, чтобы быстрее уменьшить симптомы.
Деконгестанты и антигистаминные препараты не помогают при ушных инфекциях, если только у ребенка нет выраженной аллергии, способствующей ушной инфекции.
Если ушные инфекции повторяются, но полностью исчезают между ними, ваш педиатр или семейный врач может предложить профилактическую (превентивную) терапию. Это включает ежедневный прием низких доз антибиотиков (амоксициллин или гантризин) в течение 4-6 недель. Это не рекомендуется для детей в детском саду.
Если у вашего ребенка выделяется жидкость, которая не очищается, длительная терапия антибиотиками не требуется. У 90% детей сохраняется выделение жидкости из среднего уха в течение 3 месяцев после заражения.
Когда следует обратиться к специалисту по отоларингологии, горло-носу и носу?
Если вы не знаете, когда вашего ребенка должен осмотреть специалист, ниже приведены рекомендации, принятые совместно Американской академией педиатрии и Американской академией отоларингологии (врачи-отоларингологи):
- Если у вашего ребенка три или более инфекций в возрасте до шести месяцев.
- Если у вашего ребенка четыре инфекции за шесть месяцев или
- Если у вашего ребенка шесть или более инфекций в год.
- Если у вашего ребенка жидкость сохраняется более трех месяцев, что сопровождается потерей слуха.
- Если у вашего ребенка есть признаки значительной потери слуха.
В каких случаях следует рассматривать трубки?
Тимпаностомические трубки (трубки) могут быть предложены, если состояние вашего ребенка не улучшилось при приеме антибиотиков или у него есть жидкость, которая не очищается по прошествии определенного времени. Трубки особенно полезны для устранения потери слуха из-за жидкости, попавшей за барабанную перепонку.
Тимпаностомические трубки представляют собой небольшие пластмассовые или силиконовые трубки, обеспечивающие более нормальное движение воздуха за барабанной перепонкой (рис. 2). Трубки обычно выпадают из уха (по мере роста барабанной перепонки) в течение одного-двух лет, если только ваш врач не указал «навсегда».
Введение трубок происходит через слуховой проход под кратковременной (пять-десять минут) общей анестезией и редко требует анализа крови или внутривенного вливания.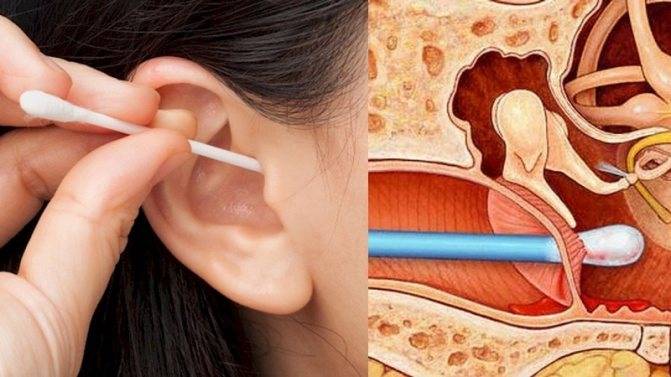 Процедура безболезненна и позволяет вашему ребенку возобновить нормальную деятельность после выписки из больницы.
Процедура безболезненна и позволяет вашему ребенку возобновить нормальную деятельность после выписки из больницы.
Хотя вы можете услышать много «советов» по поводу зондов от членов семьи, друзей и соседей, поговорите со своим врачом о плане лечения, который лучше всего подходит для вашего ребенка.
Для получения дополнительной информации см. раздел «Часто задаваемые вопросы о тимпаностомических трубках».
Чем занимается отоларинголог?
Специалист по уху, носу и горлу поможет определить, может ли хирургическая процедура помочь вашему ребенку.
ТИМПАНОСТОМИЧЕСКИЕ ТРУБКИ могут быть предложены, если состояние вашего ребенка не улучшилось при приеме антибиотиков или у него жидкость, которая не очищается по прошествии определенного времени. Трубки особенно полезны для устранения потери слуха из-за жидкости, застрявшей за барабанной перепонкой.
Также можно проконсультироваться со специалистом по отоларингологии, носу и горлу, чтобы выполнить миринготомию (дренирование жидкости из среднего уха через барабанную перепонку).