Осложнения при отите у детей: Острые средние отиты у детей — Лечение и диагностика в клинике ЕМС в Москве
Острый средний отит у детей
Под острым средним отитом понимают воспалительный процесс, локализованный в полостях среднего уха. Заболевание проявляет себя одним или несколькими характерными симптомами: боль в ухе, повышение температуры, выделения из уха, снижение слуха, у детей — возбуждение, раздражительность, рвота, понос. Согласно данным статистики острый средний отит (ОСО) является одной из наиболее частых причин обращения к врачу и назначения антибиотиков у детей.
В 2/3 случаев ОСО вызван комбинированной бактериально-вирусной инфекцией. К наиболее частым бактериальным возбудителям инфекции относят S. pneumoniae, nontypeable, H. influenzae, и Moraxellacatarrhalis, Использование техники ПЦР позволило выявить вирусных патогенов заболевания: респираторный синцитиальный вирус, пикорновирусы, коронавирусы и вирус гриппа.
Диагностика острого среднего отита у детей порой представляет нелегкую задачу, что связано неспецифичностью жалоб и данных осмотра.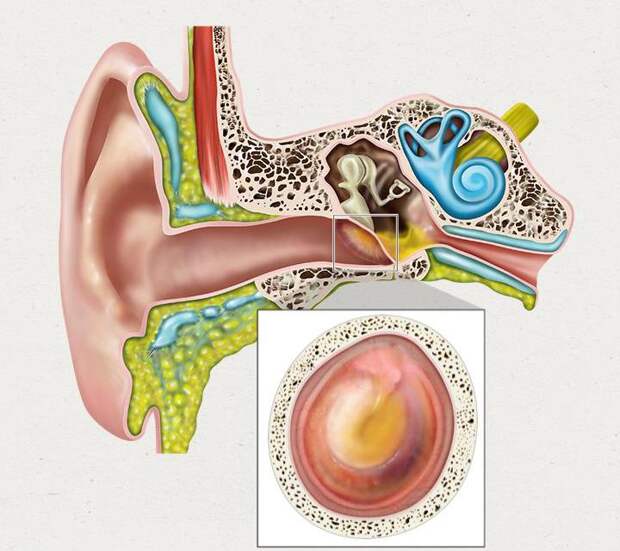
У детей младшего возраста наблюдаются такие симптомы, как лихорадка, беспокойство, головная боль, апатия, нарушение сна, тошнота, диарея, отказ от еды. Жар отмечается примерно в половине случаев, при этом повышение температуры тела выше 40С нетипично для неосложненного течения заболевания.
Ушная боль — частый, но не обязательный симптом отита, более характерный для детей старшего возраста.
Осмотр — важнейший этап в диагностике острого среднего отита. Перед выполнением осмотра оценивают состояние наружного слухового прохода и ушной раковины. Часто барабанная перепонка визуализируется лишь частично вследствие обструкции наружного слухового прохода серными массами. Выбухание барабанной перепонки- важный признак острого среднего отита. В случае тяжелого течения заболевания барабанная перепонка может напоминать пончик: выраженное выбухание по краям вследствие скопления гноя с втянутым центром.
Изменение цвета и прозрачности барабанной перепонки должны также оцениваться врачом при выполнении отоскопии.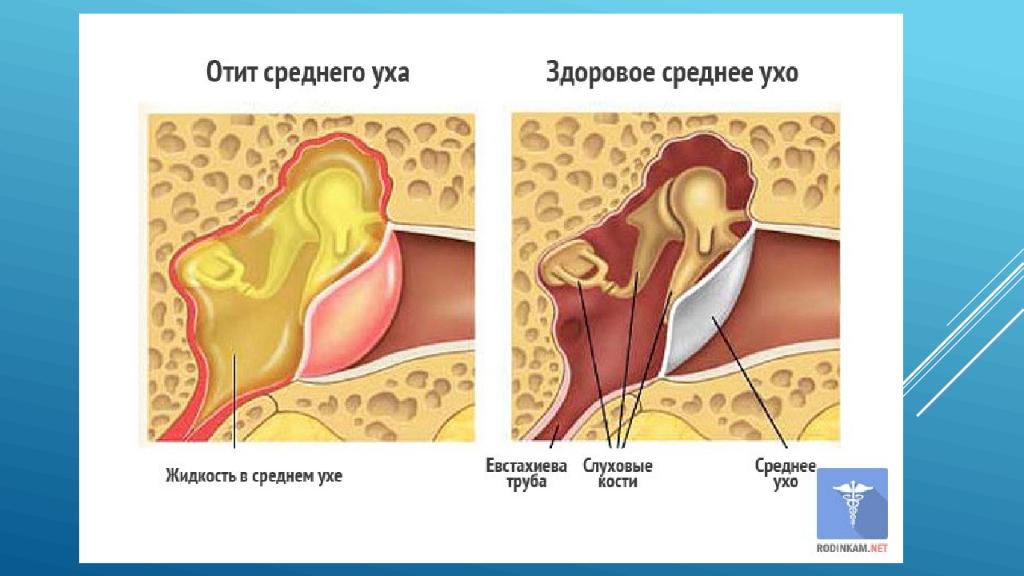 Покраснение барабанной перепонки может быть интерпретировано не только как признак воспаления, но и как реактивное явление вследствие плача ребенка или повышения температуры тела. К другим признакам, которые могут быть выявлены в ходе отоскопии, относят уровень жидкости, пузырьки воздуха или снижение прозрачности барабанной перепонки. Данные признаки неспецифичны и могут наблюдаться при некоторых других заболеваниях.
Покраснение барабанной перепонки может быть интерпретировано не только как признак воспаления, но и как реактивное явление вследствие плача ребенка или повышения температуры тела. К другим признакам, которые могут быть выявлены в ходе отоскопии, относят уровень жидкости, пузырьки воздуха или снижение прозрачности барабанной перепонки. Данные признаки неспецифичны и могут наблюдаться при некоторых других заболеваниях.
Интерпретация результатов осмотра пациента во многом зависит от опыта врача и технических особенностей используемой оптической техники.
Инструментальные методы обследования
К инструментальным методам диагностики острого среднего отита относят пневматическую отоскопию и тимпанометрию. В амбулаторных условиях одинаково часто используют оба указанных метода. Выполнение инструментальных обследований необязательно для пациентов с выбуханием барабанной перепонки, в частности у детей, когда манипуляция может быть весьма болезненной.
Лечение
Боль в ухе у детей с острым средним отитом может быть достаточно интенсивной, в связи с чем необходимо назначение обезболивающих препаратов. Рекомендовано использовать анальгетики из группы НПВС, в частности ибупрофен и ацетоминофен. Местные анестетики, такие как лидокаин, прокаин ибензокаин могут применяться у детей старше 2 лет. Для пациентов младшего возраста данные препараты не рекомендованы в связи с возможными побочными эффектами.
Рекомендовано использовать анальгетики из группы НПВС, в частности ибупрофен и ацетоминофен. Местные анестетики, такие как лидокаин, прокаин ибензокаин могут применяться у детей старше 2 лет. Для пациентов младшего возраста данные препараты не рекомендованы в связи с возможными побочными эффектами.
Стоит отметить, что аппликации согревающих и охлаждающих веществ, масел и растительных экстрактов не рекомендовано для лечения острого среднего отита.
В литературе встречаются две основных концепции относительно антибиотикотерапии острого среднего отита:
1) немедленное назначение лечения;
2) динамическое наблюдение в течение 48–72 часов.
Выбор тактики зависит от возраста пациента и тяжести течения заболевания и должен быть выбран совместно с лечащим врачом.
Препаратом выбора для терапии острого среднего отита у детей, не применявших в течение последнего месяца антибиотики, является амоксициллин. Рекомендованная доза амоксициллина составляет 90 мг/кг массы тела, разделенная на 2 приема. Длительности терапии варьируют от 5 до 10 дней. Десятидневный курс рекомендован для детей младше 2 лет, с перфорацией барабанной перепонки, рецидивирующим средним отитом. Для детей старше 2 лет с нормальным иммунным статусом, без перфорации барабанной перепонки и легким течением заболевания, лечение может начаться с динамического наблюдения. Стоит отметить, что динамическое наблюдение предполагает необходимость антибактериальной терапии в случае отсутствия положительной динамики или ухудшения состояния пациента в течение 48–72 часов. Сосудосуживающие капли в нос в терапии ОСО не рекомендованы с связи с отсутствием эффективности.
Длительности терапии варьируют от 5 до 10 дней. Десятидневный курс рекомендован для детей младше 2 лет, с перфорацией барабанной перепонки, рецидивирующим средним отитом. Для детей старше 2 лет с нормальным иммунным статусом, без перфорации барабанной перепонки и легким течением заболевания, лечение может начаться с динамического наблюдения. Стоит отметить, что динамическое наблюдение предполагает необходимость антибактериальной терапии в случае отсутствия положительной динамики или ухудшения состояния пациента в течение 48–72 часов. Сосудосуживающие капли в нос в терапии ОСО не рекомендованы с связи с отсутствием эффективности.
Профилактика
Согласно некоторым исследованиям, отказ от грудного вскармливания ассоциирован с риском острого среднего отита у детей. Возможно, ГВ препятствует колонизации носоглотки патогенной флорой. Исследования подтвердили, что микрофлора носоглотки детей, находящихся на искусственном вскармливании заселена колониями патогенных микроорганизмов. Дополнительную роль могут играть секреторные иммуноглобулины, присутствующие в молоке, а также активная работы мускулатуры во время сосания.
Дополнительную роль могут играть секреторные иммуноглобулины, присутствующие в молоке, а также активная работы мускулатуры во время сосания.
Вакцинация.
В некоторых случаях пациентам может быть рекомендована вакцинация для профилактики рецидивирующего среднего отита. Данная тактика обсуждается совместно с лечащим врачом. Но необходимо отметить, что использование вакцин к вирусу гриппа и пневмококку ассоциировано лишь с незначительным снижением заболеваемости острого среднего отита.
Антибиотикопрофилактика.
Решение об антибиотикопрофилактике должно приниматься на основании анализа комплекса факторов в каждом конкретном случае. Профилактическое применение антибиотиков способствует сокращению эпизодов отита на срок ее применения. К показаниям к терапии относят рецивирующий средний отит, ранний дебют заболевания (до 6 месяцев), отягощенный семейный анамнез. К негативным последствиям антибиотикопрофилактики относят колонизацию носоглотки антибиотико-резистентными штаммами.
Шунтирование.
Решение о необходимости шунтирования должно приниматься с учетом индивидуальных особенностей конкретного пациента, а также возможных рисков данной процедуры. Принимая решение о необходимости выполнения данного хирургического вмешательства, следует учитывать что шунтирование не рекомендовано в случае наличия экссудата в барабанной полости менее 3 месяцев с момента установления диагноза.
Меры по избеганию попадания воды в слуховой проход- использование ушных вкладышей, отказ от водных видов спорта могут не применяться у детей с выполненным шунтированием.
Заключение
В большинстве случаев острый средний отит проходит самостоятельно, но возможные осложнения, связанные со стойким снижением слуха, представляют большую социальную значимость. На фоне терапии общие и местные симптомы заболевания нивелируются в течение 48–72 часов. Внимательный осмотр, использование необходимых инструментальных методов обследования и клинических рекомендаций, основанных на принципах доказательной медицины, позволят избежать неправильной диагностики острого среднего отита, и связанного с этим необоснованного назначения антибиотиков и некоторых других препаратов и манипуляций.
Отит уха у ребенка — симптомы и лечение отита 2019.
Средний отит — это медицинское название воспаления среднего уха, вызванного инфекцией Заболевание наиболее часто встречаются именно у маленьких детей, это связано с особенностью строения лор-органов у малышей (более короткий и широкий слуховой проход, чем у детей старшего возраста или взрослых). Острый средний отит — это инфекция, которая как правило развивается из-за скопления жидкости в среднем ухе. Отит может быть вызван вирусами или бактериями. У большинства детей, страдающих отитом, сначала развивается ОРВИ или ОРЗ, которые затем переходят в отит, вызывает воспаление и отек в носовых проходах и евстахиевой трубе. Риск рецидивирующих инфекций среднего уха повышается у детей, которые:
- Посещают ясли или детский сад
- Подвергаются воздействию сигаретного или печного дыма в домашних условиях
- Имеют увеличенные аденоиды, которые могут воспрепятствовать дренажу евстахиевой трубы
Симптомы острого среднего отита обычно включают боль в ухе и лихорадку.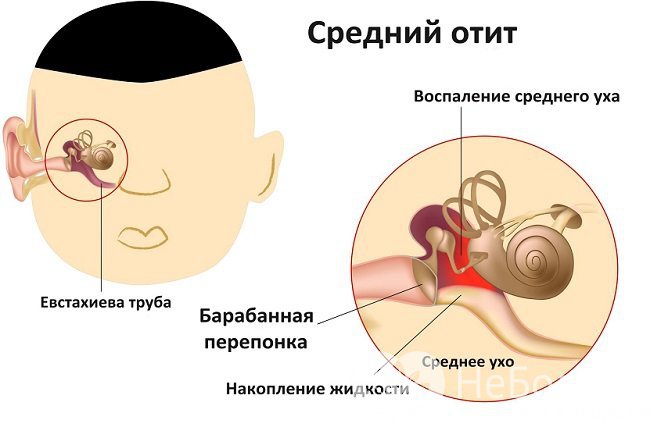 Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Дети с острым средним отитом обычно быстро поправляются при лечении противовоспалительными средствами и при надлежащем уходе. Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Симптомы отита у детей
Большинство детей с острым средним отитом будут жаловаться на боль в ушах. Если ребенок еще маленький и не умеет говорить, об отите может свидетельствовать долгий ноющий плач, отказ ребенка от груди. Другие симптомы могут включать в себя:
- Раздражительность, капризность
- «вынужденное» положение (если боль с одной стороны, ребенок может прикладывать руку к уху или стараться лечь на больное ухо)
- Вялость, слабость
- нарушения сна
- лихорадка
- снижение или отсутствие аппетита
- рвота
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто могут присутствовать и другие симптомы, связанные с инфекцией, такие как насморк, слезотечение или кашель.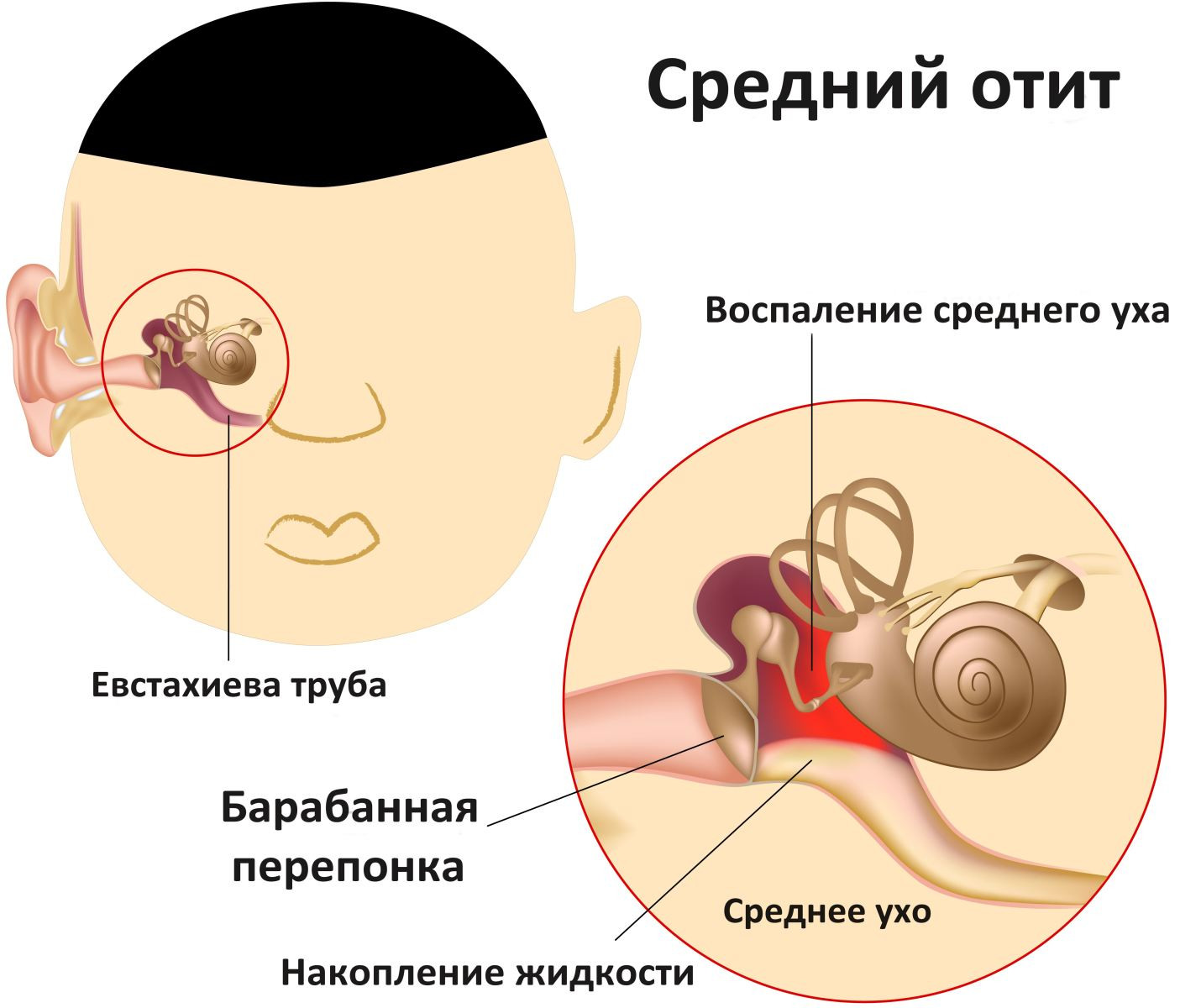
Остались вопросы?
Получите онлайн-консультацию у ведущих ЛОР-врачей Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Диагностика отита
Если у ребенка болит ухо больше 2-х дней или если вашему ребенку менее 2-х лет и вы подозреваете, что у него болит ухо, необходимо срочно обратиться за помощью к отоларингологу, педиатру или врачу общей практики. Промедление может грозить тем, что ребенок потеряет слух или совсем оглохнет.
Врач осмотрит уши и барабанные перепонки ребенка с помощью инструмента, который называется отоскоп. При остром среднем отите барабанная перепонка будет воспаленной и выпуклой из-за скопления жидкости в среднем ухе. Врач измерит температуру и осмотрит ребенка на предмет наличия других инфекций (например, бронхита). Специальных анализов для диагностики отита не существует.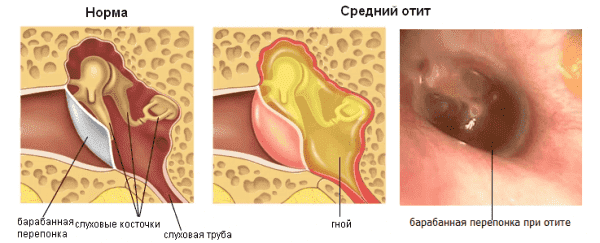 Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Лечение отита
Лечение ребенка будет зависеть от его возраста и состояния здоровья.
Обычно предполагается, что дети старше 6 месяцев, у которых отит протекает в легкой форме, сначала получают только противовоспалительные препараты. Если симптомы сохраняются в течение более 48 часов или если они ухудшаются, то могут понадобиться антибиотики широкого спектра действия, Детям с острым средним отитом младше 6 месяцев обычно сразу назначают антибиотики т.к. крайне важно любым способом не допустить осложнений заболевания. Первым антибиотиком выбора для лечения острого среднего отита у детей является амоксициллин. Альтернативный антибиотик будет назначен, если у ребенка аллергия на пенициллин. Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Возможные осложнения
Перфорация (разрыв) барабанной перепонки является частым осложнением острого среднего отита у детей. Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Слипчивый отит иногда развивается после острой ушной инфекции. Это означает, что в среднем ухе имеется жидкость (средний отит с выпотом), что может вызвать временное нарушение слуха. Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, которая продолжается не менее 6 недель. Ушной канал в этом случае необходимо санировать несколько раз в день, а в ухо капать антибиотик (например – препарат «отипакс»). Также может быть необходимо принимать антибиотики внутрь.
Острый мастоидит – это инфекционное воспаление кости за ухом (сосцевидного отростка височной кости), которое лечится антибиотикотерапией.
Своевременное обращение к детскому ЛОР-врачу позволит быстро определить наличие отита у ребенка и начать лечение.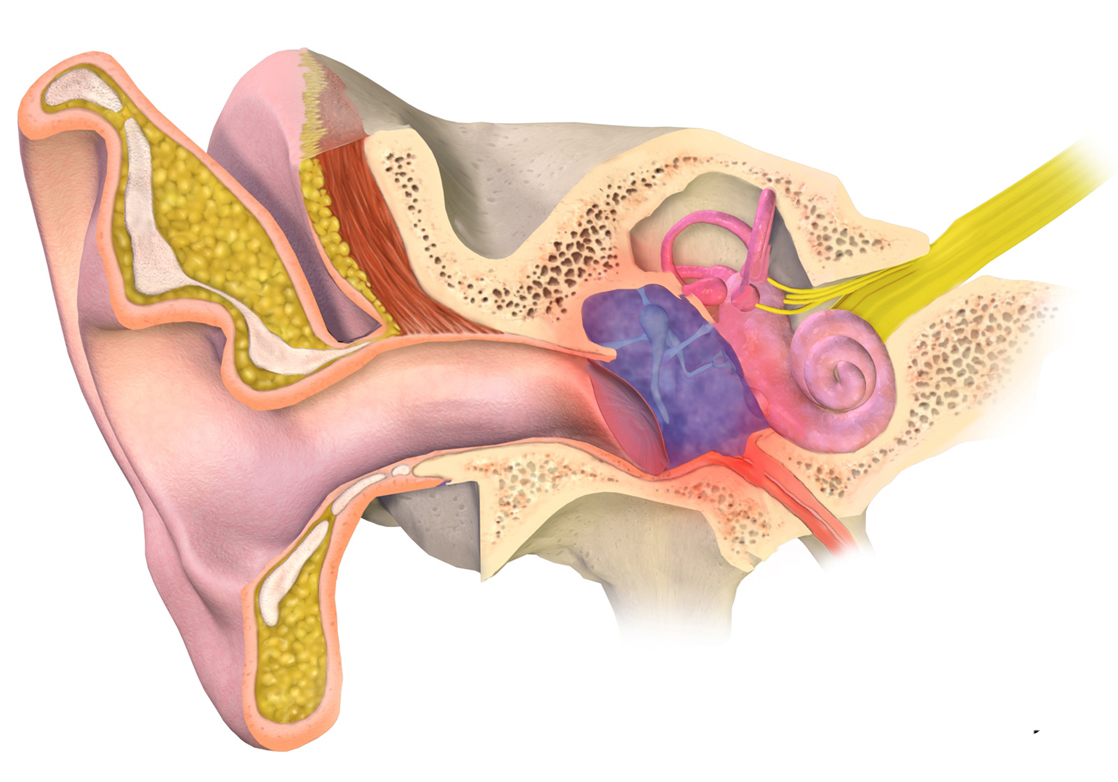 Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Читайте также:
Почему болят уши у ребенка?
Отит у ребенка: симптомы, первая помощь
Дети часто болеют ОРВИ. Большинство инфекций быстро проходит благодаря защитным функциям организма малыша, правильному уходу, а также адекватному лечению. Однако в некоторых случаях ОРВИ протекают с осложнениями. Отит относится к наиболее распространенным осложнениям вирусных респираторных инфекций у детей. Этому способствуют особенности анатомического строения у маленьких детей короткая, широкая и более горизонтальная слуховая труба, которая соединяет полость носоглотки и среднее ухо, а значит, инфекция может легко проникать из носоглотки. Отит могут вызывать инфекционные болезни, такие, как корь, краснуха. Иногда бывает, что причиной отита становятся частые обильные срыгивания малыша, при этом остатки еды могут попадать в среднее ухо через слуховую трубу и вызывать воспаление. Причиной повторных отитов часто становится аденоидит.
Причиной повторных отитов часто становится аденоидит.
Как проявляется отит
У маленьких детей обычно начинается внезапно, появляется резкая боль в ухе. Более старшие дети могут жаловаться на снижение слуха. Боль в ухе может сопровождаться подъемом температуры до 400С. заподозрить отит у младенцев сложнее, т.к. они не могут пожаловаться на боль. Родители могут заподозрить отит у малыша по следующим признакам:
- Крик, плач.
- Беспокойство, капризность, нарушения сна, отказ от груди.
- Попытки теребить ухо, перекатывание головой по подушке.
- Усиление крика и плача при надавливании на козелок уха.
Выделение из уха – еще один признак отита. Они могут быть серозными или гнойными, иметь примесь крови. Выделения из ушей при отитах происходят в результате перфорации (разрыва) барабанной перепонки. Отсутствие лечения данного состояния может привести к стойкому нарушению остроты слуха у малыша, что еще раз подтверждает необходимость немедленного обращения к врачу при первых признаках отита.
Лечение отита и первая помощь
Лечение отита должен назначать врач. Не нужно увлекаться лечением без осмотра оториноларинголога. Обычно отиты лечат антибиотиками, курс лечения составляет 7-10 дней. Туалет наружного слухового прохода, восстановление проходимости евстахиевой трубы и норматизация давления в барабанной полости, местная и общая противовоспалительная терапия, антибиотикотерапия относятся к основным направлениям лечения отита. В некоторых случаях пациенту показано проведение парацентеза – лечебного прокола барабанной перепонки. Еще раз обратите внимание, конкретные препараты вашему ребенку может назначить только врач.
Чем можно помочь дома:
Использование сосудосуживающих капель в нос – важнейший компонент терапии среднего отита. Эти препараты восстанавливают проходимость слуховой трубы, что способствует нормализации давления в барабанной полости.
- Закапайте ребенку в нос сосудосуживающие капли.
 Предпочтите лекарственный препарат, которым вы уже пользовались.
Предпочтите лекарственный препарат, которым вы уже пользовались. - При повышенной температуре и/или выраженной боли дайте малышу жаропонижающее средство в возрастной дозировке. Препараты парацетамола и ибупрофена эффективно купируют болевые ощущения при отитах.
- Место при отите показано сухое тепло. Достаточно надеть на ребенка шапочку или платок, прикрывающий уши. Не используйте горячие компрессы и грелки без назначения врача. Помните! Любые тепловые процедуры ПРОТИВОПОКАЗАНЫ при гноетечении и повышенной температуре.
- если из уха выделяется гнойная или серозная жидкость, удаляйте ее ватной турундой, смоченной в 3% растворе перекиси водорода.
Профилактика
Необходимо своевременно лечить нос, носоглотку и глотку у детей. Особенно это касается увеличения аденоидов. Если ребенок тяжело дышит носом, спит с открытым ртом, храпит, нужно обратиться к ЛОР-врачу. Если врач настаивает на удалении аденоидов, обдумайте и согласитесь на эту процедуру.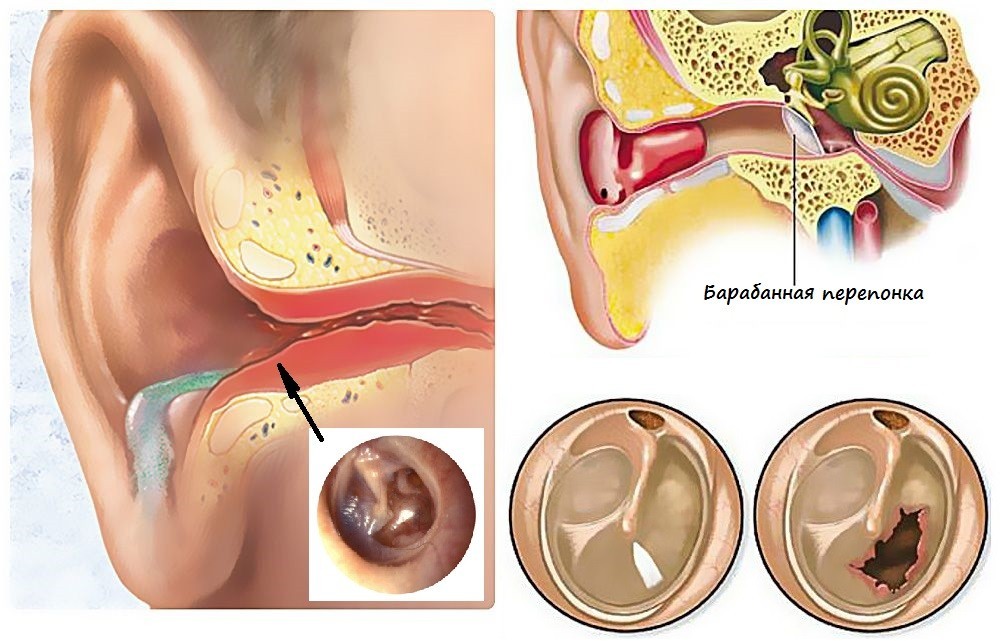 Своевременно лечите другие вирусные и бактериальные заболевания. Для грудничков лучшей профилактикой отита является грудное вскармливание.
Своевременно лечите другие вирусные и бактериальные заболевания. Для грудничков лучшей профилактикой отита является грудное вскармливание.
Следующие рекомендации по уходу за ребенком с ОРВИ помогут вам уменьшить вероятность развития отита:
- Никогда не заставляйте ребенка сморкаться с усилием. При сморкании слизь попадает в евстахиевы трубы, что прямо способствует развитию отита.
- Проходимость евстахиевой трубы обычно нарушается в результате попадания в нее густой слизи. Поэтому постарайтесь, чтобы слизь ребенка оставалась жидкой при ОРВИ. Для этого как можно больше его, а также поддерживайте в квартире оптимальную температуру (не выше 210С) и влажность (60%).
- используйте жаропонижающие средства в возрастной дозировке при повышении температуры тела малыша выше 38,50С. Лихорадка увеличивает потери жидкости и способствует пересыханию слизистых оболочек. Поэтому ее своевременное купирование также является профилактикой отита.

Врач-оториноларинголог Корзун Ирина Валерьевна
Отит у детей
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.
Причины
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Классификация
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Симптомы отита у детей
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения.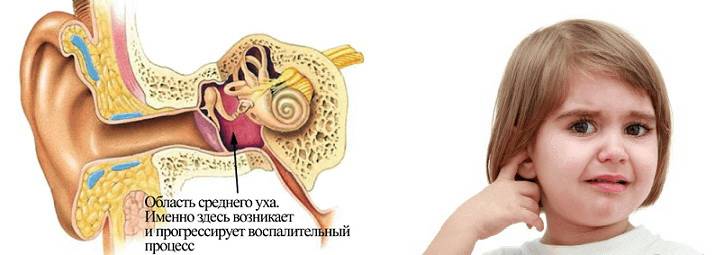 Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений — менингита, энцефалита, абсцессов мозга, сепсиса.
При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений — менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Острый средний отит у детей – клиника «Семейный доктор».
Острый средний отит – воспаление в полости среднего уха. Как правило, такое заболевание возникает у людей на фоне насморка. Различают катаральный и гнойный средний отит.
Начало заболевания обычно острое, с повышением температуры, сопровождается болью в ухе «стреляющего, ноющего» характера, у детей младшей возрастной группы – не мотивируемым беспокойством и криком, нарушением сна, отказом от еды. Высокая температура может сохраняться без лечения до возникновения перфорации в барабанной перепонке, и тогда уже возникает гноетечение из уха. Воспаление из среднего уха может распространиться на сосцевидный отросток (мастоидит) и на мозговые оболочки (отогенный минингит). Нейротропное воздействие вирусной инфекции может привести к сенсоневральной тугоухости и парезу лицевого нерва.
Воспаление из среднего уха может распространиться на сосцевидный отросток (мастоидит) и на мозговые оболочки (отогенный минингит). Нейротропное воздействие вирусной инфекции может привести к сенсоневральной тугоухости и парезу лицевого нерва.
В детском возрасте чаще встречается экссудативная форма среднего отита, когда при неповрежденной барабанной перепонке нарушается отток патологического содержимого из барабанной полости. Течение экссудативного среднего отита может быть без болевого симптома. Дети с таким отитом жалуются на снижение слуха, ощущение заложенности в ушах, переливание в них жидкости. Родители малышей обращают внимание, что ребенок не слышит, когда они обращаются к нему.
Как предотвратить осложнения
Для предотвращения развития осложнений среднего отита необходима своевременная консультация ЛОР врача при острых респираторных заболеваниях. Профилактические осмотры пациентов, особенно перед отъездом в отпуск, дадут возможность исключить наличие серных масс в слуховых проходах, которые являются препятствием для диагностики и последующего лечения отитов. В период болезни врачами рекомендовано избегать попадания воды в уши, а именно, не купаться в открытых водоемах и бассейнах, не купать детей с головой в ванне. По возможности желательно отменить или отсрочить перелет на самолете, так как изменение давления при взлете и посадке усиливает эффект закладывания в ушах, а нередко и саму боль от отита. Значительный перепад давления может привести к разрыву барабанной перепонки и тем самым увеличить время лечения среднего отита.
Комплексное использование профилактических и лечебных мероприятий направлено на снижение заболеваемости средним отитом и значительно сокращает сроки лечения ушных болезней, а также предотвращает развитие осложнений, что в итоге улучшает качество жизни людей.
Острый средний отит у ребёнка
Боль в ухе обычно является сигналом острого среднего отита. Острый средний отит встречается у детей очень часто. Маленькие дети, которые ещё не могут сказать, что у них болит, в случае среднего отита могут становиться беспокойными, плаксивыми, у них ухудшается аппетит и нарушается ночной сон.
Средний отит ― это воспаление полости среднего уха, то есть той самой барабанной полости, где находятся крошечные слуховые косточки ― молоточек, наковальня и стремечко, которые передают звуковые колебания от барабанной перепонки к внутреннему уху. Полость среднего уха соединена с носоглоткой евстахиевой трубой. Эта трубочка нужна для того, чтобы барабанная полость вентилировалась воздухом и оставалась сухой и чистой.
Но когда малыш «простужается», то есть подхватывает респираторную вирусную инфекцию, возникает отёк слизистой оболочки носа и носоглотки, выделяется слизь. Это приводит к тому, что слуховая труба отекает и закупоривается, а в полости среднего уха никакой циркуляции воздуха не происходит, и там становится тепло и влажно. Такая среда очень благоприятна для развития микробов, которые легко проникают из носоглотки в полость среднего уха и начинают размножаться, вызывая воспаление. Чаще всего средний отит развивается у детей через несколько дней после появления насморка, а «виновниками» являются такие частые микроорганизмы, живущие в носоглотке, как пневмококк, гемофильная палочка, пиогенный стрептококк. По мере развития воспаления в барабанной полости скапливается жидкость (по-врачебному, «экссудат»), которая затем может нагноиться. Такой отит уже является гнойным.
Почему дети болеют средним отитом чаще, чем взрослые? Всё дело в анатомических особенностях верхних дыхательных путей. У малышей евстахиева труба очень мягкая и легко отекает и закрывается. Кроме того, нередко у детей увеличены аденоиды в носоглотке, которые тоже отекают при вирусных инфекциях и блокируют вход в слуховую трубу.
Как было сказано выше, наиболее частые проявления среднего отита ― это боль в ухе и повышение температуры тела (лихорадка). Нередко бывает, что у малыша, который вроде бы «пошел на поправку» после вирусной инфекции, снова возникает лихорадка. В таком случае обязательно покажите ребёнка врачу, который посмотрит, нет ли отита. Боль в ухе бывает далеко не всегда, в том числе и у старших детей. Маленький ребёнок, который еще не умеет говорить, при отите может стать беспокойным, хуже есть и спать, «беспричинно» плакать. Жидкость, которая скапливается в полости среднего уха, мешает нормальному проведению звука, и малыш начинает хуже слышать. Если жидкости скапливается слишком много, барабанная перепонка может порваться (это называется «спонтанной перфорацией барабанной перепонки»), и из уха появятся выделения, иногда с примесью крови. Это осложнение в большинстве случаев заканчивается благоприятно, но иногда может привести к длительным нарушениям слуха.
Ребенка с болью в ухе обязательно нужно показать врачу. Врач при осмотре уха (отоскопии) сразу поймёт, есть воспаление в полости среднего уха или нет. Проба с нажатием на козелок ушной раковины часто бывает недостоверной, особенно у детей старше грудного возраста. Врач обязательно покажет, как правильно промывать нос и закапывать сосудосуживающие препараты. Если малыш не умеет сморкаться, используйте специальные аспираторы для отсасывания слизи из носа. Лечение насморка уменьшит отёк слизистой оболочки носа и слуховой трубы, что улучшит вентиляцию среднего уха и позволит экссудату выйти через евстахиеву трубу естественным путем. При промывании носа не используйте устройства, подающие в нос сильную струю, поскольку жидкость может попасть через слуховую трубу в среднее ухо, что усугубит течение отита. Боль в ухе хорошо снимают капли, содержащие анестетик (например, Отипакс), а в более серьёзных случаях — ибупрофен в форме таблеток или сиропа. Правильно использовать ушные капли следующим образом: положите ребёнка на бок, закапайте 3―4 капли предварительно согретого лекарства в слуховой проход, пошевелите ушную раковину, чтобы препарат попал к барабанной перепонке, подождите 1―2 минуты, не меняя положения ребёнка. Если Вы заметили выделения из уха, никогда не используйте ушные капли без назначения врача. При высокой температуре (выше 38,5―39 ˚С) можно дать ребёнку жаропонижающие препараты (парацетамол или ибупрофен).
Во многих случаях средний отит может пройти без использования системных антибиотиков. Назначить или не назначить системные антибиотики при отите решит врач, взвесив такие факторы, как возраст ребёнка, наличие или отсутствие лихорадки, наличие или отсутствие боли в ухе и ту картину, которую он видит при отоскопии. У грудных детей без антибиотика при лечении среднего отита обойтись трудно. При отите почти всегда должен использоваться антибиотик для приёма внутрь, то есть в виде суспензии или таблеток. Знайте, что антибиотик в уколах действует ничуть не лучше, а страданий причиняет больше. Препаратом выбора для лечения отита является амоксициллин-клавуланат, поскольку он наиболее безопасен для маленьких пациентов и эффективен против тех микробов, которые вызывают отит. После начала лечения антибиотиком эффект должен появиться достаточно быстро ― температура тела нормализуется обычно в течение 24—36 часов. Если же лихорадка не снижается и картина в ухе не улучшается, может потребоваться проведение тимпаноцентеза ― прокола барабанной перепонки для того, чтобы выпустить гной. К счастью, такое бывает крайне редко. Но если это сделать необходимо, знайте, что маленький прокол барабанной перепонки заживает лучше, чем спонтанная перфорация и не приводит к нарушению слуха.
«Что можно и чего нельзя делать ребёнку, у которого отит? И как ему ещё помочь?» — спрашивают родители. Ребёнок, который болеет отитом, может выходить на улицу. Закрывать уши ватными тампонами не только бесполезно, но и вредно. Ни в коем случае нельзя делать согревающие компрессы на уши. Мыться и купать можно, если барабанная перепонка целая, без перфорации. Строгих противопоказаний для перелёта на самолете при отите нет, просто продолжайте всё необходимое лечение, а в момент взлета и посадки предложите ребёнку попить воды, пососать соску или дайте ему жевательную резинку. Жевательные и глотательные движения помогают раскрыться слуховой трубе, которая вентилирует барабанную полость и уравновешивает давление с обеих сторон от барабанной перепонки.
Обязательно покажите ребёнка врачу, если на фоне течения отита у него возникли нарушение походки, асимметрия лица («кривая улыбка»), покраснение или отечность за ухом, повторная рвота.
Отит среднего уха ᐈ Лечение и симптомы
Описание
Отит — это медицинский термин, обозначающий воспаление уха.
Различают:
- внутренний отит — это воспаление внутреннего уха, зачастую называемого лабиринтит
- средний отит: воспаление среднего уха, (протекает как в острой, так и в хронической формах)
- наружный отит: воспаление наружного слухового прохода или ушной раковины
Если воспаление среднего уха носит постоянный или периодический характер, то речь идет о хронической форме отита. При этом, в большинстве случаев, у пациентов образуется дефект барабанной перепонки (отверстие в мембране). Различают три формы хронического отита: хроническое гнойное воспаление слизистой, хроническое гнойное воспаление слизистой и костных структур среднего уха, и холестеатому. Ни одна из трёх вышеуказанных форм хронического воспаления среднего уха (отита) не лечится без профессиональной медицинской помощи и хирургической терапии.
Симптомы
Типичными признаками острого среднего отита являются внезапные резкие боли, а также ощущение шума и пульсации в ушах, и всё это может сопровождаться головокружением и нарушениями слуха.
При гнойном воспалении среднего уха зачастую повреждается барабанная перепонка и происходит выделение кровянисто-гнойной жидкости из уха. После прободения перепонки боли в ухе могут исчезнуть.
К неспецифическим симптомам среднего отита относятся повышенная температура (чаще всего у маленьких детей), слабость, сильное недомогание, тошнота и рвота.
Симптоматика при хроническом среднем отите
1) в период активной (секреторной) фазы воспалительного процесса наружу через слуховой проход вытекают гнойные выделения желтовато цвета, зачастую с едким запахом, что может привести к инфекционному воспалению слизистой слухового прохода. При этом воспаление может распространиться на косточки среднего уха и спровоцировать спайки в соединительных тканях и костных структурах. Эти явления, называющиеся тиманофиброзом и тиманосклерозом, вызывают прогрессирующую тугоухость, которая обусловлена также бактериальными токсинами, поступающими из хронически воспаленной слизистой оболочки среднего уха. При поражении среднего и внутреннего уха может возникнуть нейросенсорная тугоухость, т.е. комбинированная глухота. Хронический средний отит, как правило, после секреторной фазы не вызывает повышения температуры и болезненных ощущений. Пациенты обращаются, в основном, к врачу тогда, когда испытывают дискомфорт по поводу выделений с гнилостным запахом из ушной раковины, при прогрессирующем ослаблении слуха, головокружении, шуме в ушах, проблемах с равновесием, координацией движений или при возникновении ещё более тяжелых осложнений.
2) Симптомы хронического нагноения слизистой оболочки и костной ткани:
Выделения из ушной раковины гнойные, вязкие, слизистые, желтого цвета с гнилостным запахом. При острой инфекции среднего уха за барабанной перепонкой возникает давление, часто вызывающее сильную боль в области сосцевидного отростка. В ряде ситуаций, воспалительный процесс при гнойном среднем отите переходит на костную ткань височной области и сосцевидного отростка височной кости.
При обострении хронического воспаления среднего уха, так называемой супер-инфекции, боли усиливаются и повышается температура. У больного отмечается постепенное ослабление слуха до полной его потери, шум в ушах, в редких случаях головокружение, нарушение равновесия, паралич лицевого нерва (неврит). В ряде ситуаций, воспалительный процесс при гнойном среднем отите переходит на костную ткань височной области и сосцевидного отростка, а, скопившийся над барабанной перепонкой гной, не прорывает её и не выходит наружу через слуховую трубу, то инфекция может проникнуть через венозные сосуды в полость черепа, что приводит к тяжелым внутричерепным осложнениям, таким как заражение крови (сепсис), воспаление венозных сосудов мозга с образованием в них тромбов, менингит (инфекционное воспаление мозговой облочки), энцефалит или абсцесс головного мозга
3) Симптомы холестеатомы:
Холестеатома (опухолевидное образование, развивающееся в полости среднего уха) имеет различные признаки в зависимости от стадии развития болезни: от чувства распирания в ухе и тупой ноющей боли в области сосцевидного отростка, до невралгии (стреляющей резкой боли) в ухе, а на стадии обострения холестеатома характеризуется продолжительными болевыми ощущениями, повышенной температурой, выделениями из ушной раковины, прогрессирующей тугоухостью с появлением шума в ушах или без него, головокружением, нарушением равновесия, неврозом (парезом) лицевого нерва. Болезнь, как правило, развивается медленными темпами. Увеличиваясь в размерах, холестеатома может разрушить расположенные рядом костные структуры черепа, её содержимое проникнет в головной мозг, что может вызвать инфекционное воспаление оболочки мозга (менингит), воспаление головного мозга (энцефалит), абсцесс мозга и другие тяжелые последствия.
Причины и риски
Одной из причин воспаления среднего уха является острое респираторное заболевание носоглотки. Острый средний отит в 80% случаев развивается на основе вирусной инфекции слизистой оболочки верхних дыхательных путей. Наиболее распространенными возбудителями инфекции являются рино-вирус, RS (респираторно- синцитиальный) — вирус, гриппо-вирус, которые стремительно размножаются в носоглотке и евстахиевой трубе. Кроме этого, примерно у 20 % заболевших инфекцию вызывают также определенного вида бактерии, проникающие через евстахиеву трубу в среднее ухо, такие как, например, стрептококки ( Streptococcus pneumoniae) или палочка инфлюэнцы (Haemophilus influenza).
Этот процесс наблюдается, в основном, у пациентов с частыми случаями хронического воспаления слизистой оболочки носа или околоносовых пазух.
К возможным причинам хронического воспаления среднего уха относятся аллергические заболевания верхних дыхательных путей или (реже) опухоль в носоглотке. Особая форма хронического среднего отита — холестеатома может носить врожденный характер (genuines Cholesteatom) или возникнуть в результате перелома продольной височной кости (посттравматическая холестеатома).
Первичная приобретенная холестеатома возникает как следствие втянутой мешковидной полости (кармана) барабанной перепонки и отрицательного давления внутри среднего уха. Как только втягивание становится слишком глубоким, и кератин уже не способен удаляться из складки, в ней начинают скапливаться его остатки. Вторичная приобретенная холестеатома возникает по причине врастания клеток плоского эпителия с краев разрыва в барабанной перепонке. Такой разрыв чаще всего происходит в результате инфекционного воспалительного процесса в среднем ухе.
Обследование и диагноз
Для того, выявить острое воспаление среднего уха, установить диагноз « острый средний отит», отоларинголог обследует барабанную перепонку, носоглотку, полость носа и придаточных пазух. В некоторых случаях необходима проверка равновесия и координации движений пациента, для того, чтобы своевременно выявить возможные последствия заболевания, например, лабиринтит с токсичным повреждением внутреннего уха. При этом используются такие методы исследования, как тимпанометрия , пороговая аудиометрия, звуковая аудиометрия .
Диагностика предусматривает также тесты на проверку слуха. Зачастую проводится анализ выделений из ушной раковины. В случае возникновения подозрения на осложнения, например, мастоидит (воспаление сосцевидного отростка височной кости) или другие побочные явления, проводится рентгеновское обследование. С помощью рентгеновского снимка, результатов компьютерной томографии височной кости или черепной коробки можно своевременно определить целесообразность хирургического вмешательства.
Лечение
Лечение воспаления среднего уха является, в основном, симптоматическим. Это означает, что оно направлено на устранение симптомов заболевания, а не причину, которая вызвала болезнь. Это обусловлено тем, что отит вызывается различными вирусами и бактериями, которые устойчивы ко многим антибиотикам, поэтому не всякий антибиотик обеспечивает эффективный результат лечения.
На начальной стадии заболевания рекомендуется использовать противоотечные назальные спреи. Дополнительно назначается прием противовоспалительных, жаропонижающих и болеутоляющих средств природного происхождения, к примеру, таблеток, в состав которых входит Бромелайн. Таблетки с активным ингредиентом Диклофенак обладают также противовоспалительным, противоотечным и болеутоляющим воздействием. В случае непереносимости Диклофенака его можно заменить Ибупрофеном, если нет противопоказаний к его приему. Детям рекомендуется после консультации с врачом принимать парацетамол в качестве болеутоляющего и жаропонижающего средства. Лечение отита включает также закапывание в слуховой проход обезболивающих капель, но только по назначению врача. Самолечение недопустимо, так как симптоматика при этом будет слабо выражена и затруднит диагностирование заболевания.
Лечение антибиотиками назначается врачом с целью предотвращения серьёзных осложнений после отита и снижения риска последствий воспаления среднего уха. При этом важно строго соблюдать все предписания в отношении периодичности и длительности приема антибиотиков.
Если барабанная перепонка в процессе воспаления не прорывается и гнойное содержимое, скопившееся над нею, не получает выхода, то врач может сделать небольшой надрез в передней нижней части перепонки для того, чтобы гной мог вытечь через это отверстие наружу. Данная процедура проводится для взрослых под местной анестезией, а для детей под общим наркозом. В связи с тем, что разрез в барабанной перепонке в течение нескольких дней может срастись сам по себе, то врач зачастую вставляет в него небольшую пластиковую, титановую или золотую трубочку для облегчения оттока гнойного содержимого, вентиляции среднего уха и обеспечения в нем нормального давления воздуха. Если такая дренажная трубка в течение 6-12 месяцев не отходит сама по себе в связи с тем, что отверстие забито серой или сдавлено утолщенным рубцом на барабанной перепонке, то её удаляют оперативным путем. Барабанная перепонка при этом восстанавливается в большинстве случаев сама по себе.
Если средний отит часто возникает у детей в раннем возрасте, то у них рекомендуется удалить увеличенные от рождения или хронически воспаленные миндалины, аденоиды, детские «полипы». У детей в подростковом возрасте при частом или хроническом воспалении слизистой оболочки носа и придаточных пазух, сопровождающимся средним отитом, оперативное вмешательство является необходимым способом лечения. Здесь речь идет о так называемой санации носоглотки, носа и придаточных околоносовых пазух. Ни одна из вышеуказанных форм хронического воспаления среднего уха не лечится только хирургическим способом — он необходим только тогда, когда консервативное лечение не дает желаемого результата .
Курс лечения и прогноз
Как правило, при своевременной диагностике и правильном лечении средний отит протекает без последствий и полностью излечим. Около 80 % пациентов избавляются от симптомов уже через 2-7 дней от начала болезни.
Однако хроническое воспаление среднего уха иногда дает осложнения, наиболее частым из которых является мастоидит ( воспаление сосцевидного отростка височной кости). Сосцевидный отросток является частью кости черепа, расположен вблизи среднего уха и также наполнен воздухом. При мастоидите часто поражается костная ткань и воспаление может перейти на оболочку мозга или мозг.
Часто возникающий отит в детском возрасте приводит к снижению слуха и задержке в развитии речи у ребенка. Одним из осложнений болезни может стать воспаление внутреннего уха (лабиринтит).
Примечания
Острый средний отит иногда возникает на основе определенных инфекционных заболеваний, например, скарлатины или кори, и проявляется типичной для него симптоматикой.
осложнений среднего отита перед установкой тимпаностомических трубок у детей | Медицинские приборы и оборудование | JAMA Отоларингология — хирургия головы и шеи
Цели
Сообщать о частоте кратковременных осложнений среднего отита у детей до установки тимпаностомических трубок (ТТ) и сравнивать детей, получавших лечение в соответствии с рекомендациями Агентства по политике и исследованиям в области здравоохранения, с теми, кто лечился раньше или позже, чем рекомендовано.
Дизайн
Обзор ретроспективных результатов.
Пациенты
Объектами исследования были дети в возрасте 10 лет и младше, которым в период с 1 января 1999 г. по 31 декабря 2000 г. были вставлены ТТ в окружной больнице третичного уровня. Критерии исключения включали предшествующее размещение ТТ, любые сопутствующие процедуры на голове и шее и черепно-лицевые дефекты.
Вмешательство
Размещение тимпаностомической трубки.
Основные показатели результатов
Любые случаи отореи, перфорации барабанной перепонки, шума в ушах, реакции на антибиотики, задержки речи или речи, фебрильных судорог или менингита до установки TT, задокументированные в записях окружной больницы, регистрировались как осложнения.Отдельно рассматривали потерю слуха.
Результаты
Из 147 детей, соответствующих нашим критериям, у 81 (55,1%) было 1 или более осложнений среднего отита до установки ТТ. У пятидесяти пяти (37,4%) было зарегистрировано от 2 до 6 осложнений. Нежелательные реакции на антибиотики были наиболее частым осложнением, зарегистрированным у 34 (23,1%).
Выводы
У большинства детей в этой окружной больнице были краткосрочные осложнения среднего отита до того, как они получили TT.Даже у детей, которых лечили «вовремя» в соответствии с инструкциями Агентства по политике и исследованиям в области здравоохранения, возникали осложнения; однако соблюдение рекомендаций не оказало значительного влияния на осложнения.
Средний отит (ОМ) — наиболее распространенное детское заболевание, и его лечение является спорной темой. Серьезные осложнения острого среднего отита (ОСО) включают менингит, абсцессы головного мозга, эпидуральные абсцессы, мастоидит, стойкую нейросенсорную тугоухость и смерть.Другие серьезные осложнения отита с выпотом (OME) включают образование ретракционного кармана, холестеатому, эрозию слуховых косточек и мирингостапедиопексию. Серьезные осложнения ОМ у детей не так распространены в Соединенных Штатах, как в прошлом. Эффекты ОМ по-прежнему являются частью жизни детей, наиболее распространенным из которых является снижение качества жизни из-за оталгии, особенно при АОМ. Другие общие эффекты AOM и OME включают оторею, перфорацию, лихорадочные судороги, наружный отит, потерю слуха, побочные эффекты, связанные с приемом антибиотиков, задержку речи и речи и потерю времени в школе.
Целью этого исследования было оценить краткосрочные осложнения ОМЕ перед установкой ТТ. Первоначально мы предприняли это исследование для проверки соблюдения рекомендаций Агентства по политике и исследованиям в области здравоохранения (AHCPR) в окружной больнице. Мы собрали данные для этого дополнительного исследования, чтобы определить, какие осложнения испытывают дети до установки тимпаностомической трубки (ТТ) и снижает ли соблюдение протокола AHCPR количество осложнений. Мы также сравнили осложнения у детей, которым была проведена установка TT в соответствии с рекомендованным временем AHCPR, с осложнениями у детей, которым была проведена установка TT раньше или позже, чем рекомендовано. 1
Рекомендации AHCPR разработаны для рассмотрения показаний к установке TT у детей с OME. Изученная нами популяция включала детей с ОМЕ, рецидивирующим АОМ или обоими сразу. Теоретически две классификации болезней имеют разные причины, методы лечения и осложнения. Фактически, немногие дети имели чистый OME без какого-либо AOM, и трудности с различением групп привели нас к тому, что ведение всех детей соответствовало критериям AHCPR. Анализ в этой статье не разграничивает эффекты AOM от OME.
Рекомендации AHCPR включают первоначальное тестирование с помощью отоскопии с пневматоскопией и дополнительной тимпанометрии. Контрольные визиты для оценки избавления от OME рекомендуются через 6 и 12 недель. На 12 неделе рекомендуется аудиологическое обследование. Если наблюдается двусторонняя потеря слуха на 20 дБ или больше, направление к отоларингологу не является обязательным для установки TT через 3 месяца непрерывной ОМЕ. Если OME продолжается без потери слуха, рекомендуется направление к отоларингологу через 4-6 месяцев для установки TT.
Исследуемая популяция включала всех детей в возрасте 10 лет и младше, получивших первый набор TT для OM в окружной больнице третичного уровня с 1 января 1999 г. по 31 декабря 2000 г. Данные были собраны путем ретроспективного обзора медицинских карт с момента рождения или самого раннего записи до размещения ТТ. Исключения включали любые одновременные операции на голове и шее, выполненные во время первой установки ТТ, любую черепно-лицевую деформацию и любую предшествующую установку ТТ или любую другую предшествующую операцию на ухе.Слух оценивался с помощью аудиометрии с визуальным подкреплением или аудиометрии в чистом тоне. В некоторых случаях результаты проверки слуха в школе или клинике использовались в отсутствие других тестов. Двусторонний непарный тест t использовался для сравнения частоты осложнений в группах детей в соответствии с рекомендациями AHCPR.
Тактика лечения ОМ у этих детей сравнивалась с моделью, взятой из рекомендаций AHCPR. 2 Дети были классифицированы как «рано», «вовремя» или «поздно» на основании непрерывной продолжительности ОМЕ и результатов аудиометрического тестирования, если оно проводилось до установки ТТ (Таблица 1).Строго говоря, каждый ребенок должен был пройти аудиометрическое тестирование по протоколу AHCPR. Однако многие дети не прошли тестирование, и было сделано приближение к протоколу, чтобы классифицировать это лечение как раннее, своевременное или позднее. Лечение ОМЭ, в частности установка ТТ, рассматривалось вовремя у детей с потерей слуха более 20 дБ и непрерывным ОМЕ в течение 3-6 месяцев или у детей без потери слуха (или без аудиометрии) и непрерывного ОМО в течение 4-6 месяцев. 6 месяцев.Установление тимпаностомической трубки считалось ранним у детей с потерей слуха более 20 дБ и непрерывным ОМЕ менее 3 месяцев или у детей без потери слуха (или без аудиометрии) и непрерывным ОМЕ менее 4 месяцев. Дети без документально подтвержденного ОМЭ, в том числе дети с в основном рецидивирующим ООМ, также были помещены в категорию раннего ведения. У детей с потерей слуха или без него с непрерывным ОМЕ более 6 месяцев лечение считалось поздним.
Краткосрочные осложнения и побочные эффекты ОМ, которые были зарегистрированы у этих детей до установки ТТ, суммированы в Таблице 2.Наиболее частым краткосрочным осложнением ОМ (помимо потери слуха) были побочные эффекты антибактериальной терапии; это произошло у 34 детей (23,1%). Следующим по частоте осложнением была задержка речи или языка, отмеченная у 31 ребенка (21,1%). Следующим по частоте побочным эффектом была оторея, зафиксированная у 24 детей (16,3%). Стойкая перфорация отмечена у 12 детей (8,2%). Перед установкой ТТ у 3 детей (2,0%) были зарегистрированы лихорадочные припадки. Менингит развился у 2 детей: у одного был вирусный менингит с АОМ, а у второго — Neisseria meningitides и сопутствующий АОМ.Наружный отит возник у 2 детей, а шум в ушах и нарушение равновесия — у 1 ребенка.
Из 147 детей, соответствующих критериям включения, у 81 (55,1%) было 1 или более краткосрочных осложнений от ОМ до установки ТТ. Это число увеличилось до 105 (71,4%), когда была включена потеря слуха более 20 дБ. У 53 детей (36,1%) было зарегистрировано от 2 до 6 осложнений (рис. 1). Потеря слуха на 20 дБ и более была обнаружена у 67 детей (45,6% из 147 детей и 78 детей.8% из 85 детей с документально подтвержденными тестами слуха). Шестьдесят два ребенка (42,2%) не прошли документально подтвержденный тест слуха.
Среднее количество краткосрочных осложнений до операции во всей группе детей составило 1,2. Дети в группе раннего лечения имели среднее осложнение 1,0. У детей из группы своевременного лечения в среднем было 1,3 осложнения. У детей из группы позднего лечения в среднем было 1,3 осложнения. Не было статистически значимых различий между этими средними значениями при использовании двустороннего непарного теста t среди подгрупп, сравниваемых индивидуально или по сравнению с остальной частью населения.
Количество осложнений увеличивается с возрастом на 0,1 осложнения в год по сравнению с 1,0 в возрасте 1 года (рис. 2). Данная тенденция увеличения количества осложнений с возрастом в общей группе детей не была статистически значимой. Средний возраст детей увеличился в управляющих группах с 2,2 года в ранней группе до 2,7 лет в группе своевременного лечения до 3,4 года в поздней группе. Таким образом, переменную возраста путают с управлением ОМЕ при прогнозировании нарастающих осложнений.
Переменные этнической принадлежности и пола сравнивались с частотой осложнений и не имели значимой связи. В составе населения 87 мальчиков и 60 девочек. Среди детей были 58 пациентов-афроамериканцев (в том числе 16 с родителями-африканцами-иммигрантами), 35 пациентов-латиноамериканцев, 12 пациентов из числа коренных американцев, 2 пациента из Юго-Восточной Азии и 40 белых пациентов.
При анализе осложнений потеря слуха рассматривалась отдельно, так как она оказывает значительное неблагоприятное воздействие на детей.Однако отбор тех, кто прошел первую установку TT, затрудняется отбором детей с потерей слуха, потому что потеря слуха является фактором в рекомендованном протоколе для определения необходимости установки TT.
Несмотря на доступность аудиологических услуг во всех клиниках, у 42% детей ранее не было аудиограммы. Все процедуры выполнял отоларинголог в дидактической службе уездной больницы. Ни один пациент не был прооперирован без осмотра штатным отоларингологом пациента в клинике, изучения истории болезни и согласия на выполнение процедуры.Все сотрудники были знакомы с рекомендациями AHCPR. Поскольку это было ретроспективное исследование, протокола для определения точных показаний к установке ТТ не существовало. Каждый отоларинголог в клинике руководствовался своим здравым смыслом при принятии решений по ведению пациентов. Отклонения от рекомендаций AHCPR произошли из-за многих факторов, включая решения, принятые отоларингологами, терапевтами, родителями и детьми. Не все сотрудники считали, что рекомендации AHCPR лучше всего подходят для каждого ребенка.Частные обсуждения после этого исследования показали, что некоторые отоларингологи считали, что аудиограмма не нужна, потому что решение о размещении TT было принято на основании анамнеза и физического обследования; следовательно, аудиограмма не повлияет на решение руководства.
Нежелательные явления от антибиотиков, используемых для лечения AOM и OME, были обычными проблемами в этой педиатрической популяции. Эти эффекты включали рвоту, диарею, дрожжевые инфекции, сыпь, крапивницу и анафилактические реакции.Самым распространенным антибиотиком был амоксициллин, который также был наиболее частой причиной побочных эффектов. Специфические побочные эффекты антибиотиков не всегда были хорошо документированы, и поэтому о них не сообщалось.
Задержка речи и языка была записана, когда родитель или медицинская карта задокументировали задержку. Было упомянуто много детей с такими задержками, но польза ТТ в предотвращении задержки речи и речевого развития не ясна. Некоторые исследования показали связь между OME и задержкой речевого развития с улучшением с размещением TT у детей дошкольного возраста. 3 Другие не показали никакой пользы, например недавнее контролируемое испытание, в котором изучалось влияние размещения TT на развитие речи у детей 1-2 лет с ОМЕ. 4
Перфорация и оторея — частые осложнения после установки ТТ. Однако в этом исследовании эти проблемы возникали до установки ТТ в значительном количестве: оторея у 1 из 6 детей и перфорация у 1 из 16 детей. Наружный отит развился у 2 детей: у одного была кандидозная инфекция, а у одного — после отореи.Лихорадочные судороги встречаются у 2–5% детей и были зарегистрированы у 2% нашей популяции, что представляет собой нормальную распространенность в этой популяции. Эти осложнения чаще возникают из-за AOM, чем из-за OME. Тиннитус и проблемы с равновесием являются менее частыми осложнениями ОМЕ у детей и наблюдались только у 1 ребенка.
Менингит, связанный с АОМ, развился у 2 детей. Однако возбудителями болезни были вирусный менингит N и менингит . Никакой идентификации организма, вызывающего одновременный АОМ, не проводилось.Эти случаи менингита не могут рассматриваться как отогенный источник. Обычный путь инвазии менингита от АОМ — бактериемия; однако прямое распространение преформированными путями или тромбофлебит может произойти редко. 5 Неясно, как в этих случаях связаны ОМ и менингит.
Серьезные осложнения также могут возникать при АОМ и хроническом ОМЕ. Эти осложнения не были бы замечены в этом исследовании, если бы они действительно произошли в популяции из-за критериев исключения предыдущих или одновременных операций на ушах, отсутствия послеоперационных данных и отсутствия контрольной группы, которая не получала ТТ.Полный список осложнений ОМ доступен в учебнике отологии. 6 , 7 Эти более серьезные осложнения не так часто наблюдаются в развитых странах, как в прошлом, по-видимому, из-за использования антибактериальной терапии. Курвиль 7 показал, что смерть от серьезных осложнений ОМ была более распространенной до введения пенициллина. По-прежнему существует возможность возникновения этих осложнений при нелеченом ОМ. В исследовании 1986 года 8 из Южной Африки, посвященном нелеченым заболеваниям среднего уха у чернокожих пациентов, в течение 6 лет было пролечено 335 случаев серьезных отогенных осложнений.Сто шестьдесят семь из этих осложнений возникли у пациентов в возрасте 10 лет и младше: 50 случаев менингита, 28 абсцессов головного мозга, 26 экстрадуральных абсцессов и 23 случая тромбоза бокового синуса (другие редкие осложнения здесь не перечислены).
Критерии AHCPR были введены более 9 лет назад, но они не достигли всеобщего соблюдения. Критерии представляли собой лучшую практику в то время. Считалось, что введение и использование критериев уменьшит зависимость от ТТ при лечении сложных случаев ОМЕ.Настоящее исследование показывает, что независимо от того, является ли время установки ТТ ранним, своевременным или поздним, частота краткосрочных осложнений ОМЕ практически одинакова. Статистических различий между определенными нами группами не обнаружено. Хотя это исследование ограничено из-за ретроспективного характера данных, оно не поддерживает использование рекомендаций AHCPR, чтобы избежать этих осложнений ОМ. Для оценки эффективности рекомендаций необходимо провести более крупное долгосрочное контролируемое проспективное исследование.Контрольная группа детей, которые не проходили ТТ, предоставила бы полезную информацию. Если соблюдение рекомендаций не свидетельствует о снижении частоты осложнений, их дальнейшее использование может быть поставлено под сомнение.
Тимпаностомические трубки рекомендованы для OME для уменьшения многих побочных эффектов и осложнений этого распространенного детского заболевания. К ним относятся общие раздражающие эффекты, такие как боль и потеря слуха, потенциально долгосрочные негативные эффекты, такие как задержка речи и языкового развития, и более серьезные осложнения, такие как холестеатома, внутривисочные и внутричерепные инфекции и тромбоз.В этом исследовании участвовало 147 детей с ТТ, у которых многие побочные эффекты ОМ были задокументированы до операции. Время установки ТТ существенно не повлияло на частоту краткосрочных осложнений в этом исследовании.
Автор для переписки и оттиски: Сэмюэл К. Левин, доктор медицины, отделение отологии, отделение отоларингологии, Университет Миннесоты, 420 Delaware St SE, почтовый код 396, Миннеаполис, Миннесота 55455 (электронная почта: levin001 @ tc.умн.еду).
Представлено к публикации 14 января 2003 г .; окончательная редакция получена 25 июня 2003 г .; принята к печати 12 августа 2003 г.
Это исследование было частично представлено в виде плаката на весеннем собрании Комбинированной отоларингологии Американского общества детской отоларингологии; 12-14 мая 2002 г .; Бока-Ратон, Флорида,
Мы благодарим Джули Галлант за ее помощь в исследовании рукописи.
1.
Табурет
SEBerg
AOBerman
S
и др. Управление средним отитом с выпотом у детей раннего возраста: Краткое справочное руководство для врачей . Роквилл, Мэриленд: Агентство политики и исследований в области здравоохранения, Департамент здравоохранения и социальных служб США; 1994. Публикация AHCPR 94-0623.
2.Hsu
GSLevine
SCGiebink
GS Управление средним отитом с использованием руководящих принципов Агентства по политике и исследованиям в области здравоохранения. Otolaryngol Head Neck Surg. 1998; 118: 437-443.PubMedGoogle Scholar3.Maw
ARWilks
Дж. Харви
я
и др. Раннее хирургическое вмешательство в сравнении с бдительным ожиданием появления клеевого уха и влияние на развитие речи у детей дошкольного возраста: рандомизированное исследование. Ланцет. 1999; 353: 960-963.PubMedGoogle Scholar5.Haddad Jr.
J Лечение острого среднего отита и его осложнений. Otolaryngol Clin North Am. 1994; 27: 431-441.PubMedGoogle Scholar6.Neely
JG Внутривисочные и внутричерепные осложнения среднего отита.
В: Бейли
BJ, изд. Хирургия головы и шеи — отоларингология . Филадельфия, Пенсильвания: JB Lippincott Co; 1993: 1607-1622.
Google Scholar7.Courville
CB Внутричерепные осложнения среднего отита и мастоидита в эру антибиотиков, I: модификация патологии отитовых внутричерепных поражений препаратами антибиотиков. Ларингоскоп. 1955; 65: 31-46.Google Scholar 8. Самуэль
JFernandes
CMSteinberg
JL Внутричерепные отогенные осложнения: постоянная проблема. Ларингоскоп. 1986; 96: 272-278. PubMedGoogle Scholar
Какие осложнения возникают при среднем отите?
Автор
Мухаммад Васим, MBBS, MS, FAAP, FACEP, FAHA Профессор экстренной медицины в клинической педиатрии, Медицинский колледж Вейл Корнелл; Лечащий врач отделения неотложной медицины и педиатрии, Линкольнский медицинский и психиатрический центр; Адъюнкт-профессор экстренной медицины, адъюнкт-профессор педиатрии, Медицинский факультет Университета Святого Георгия, Гренада
Мухаммад Васим, MBBS, MS, FAAP, FACEP, FAHA является членом следующих медицинских обществ: Американской академии педиатрии, Американской академии наук Неотложная медицина, Американский колледж врачей неотложной помощи, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Ассоциация специалистов в области клинических исследований, Общественная ответственность в медицине и исследованиях, Общество академической неотложной медицины, Общество моделирования в здравоохранении
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Мухаммад Аслам, доктор медицины Профессор педиатрии Калифорнийского университета в Ирвине, медицинский факультет; Неонатолог, Отделение медицины новорожденных, Отделение педиатрии, Медицинский центр Калифорнийского университета в Ирвине
Мухаммад Аслам, доктор медицины, является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Алан Д. Мюррей, MD Детский отоларинголог, ЛОР для детей; Штатный персонал Детской больницы Медикал Сити Даллас; Консультанты, Отделение отоларингологии, Детский медицинский центр в Далласе, Детский медицинский центр Кука; Штатный персонал Техасского центра детской хирургии, Центр детской хирургии Кука Plano
Алан Д. Мюррей, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия отоларингологии — хирургия головы и шеи, Американское педиатрическое общество Отоларингология, Общество по улучшению состояния ушей, носа и горла у детей, Американская академия педиатрии, Американский колледж хирургов, Техасская медицинская ассоциация
Раскрытие: Ничего не разглашать.
Главный редактор
Равиндра Дж. Эллуру, доктор медицины, доктор философии Профессор, Государственный университет Райта, Медицинская школа Буншофт; Детский отоларинголог, отделение отоларингологии, Медицинский центр детской больницы Дейтона
Равиндра Дж. Эллуру, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия отоларингологии — хирургия головы и шеи, Американская академия педиатрии, Американская бронхоэзофагологическая ассоциация, Американская Колледж хирургов, Американская медицинская ассоциация, Ассоциация исследований в области отоларингологии, Общество по развитию ушей, носа и горла у детей, Триологическое общество, Американское общество клеточной биологии
Раскрытие: нечего раскрывать.
Благодарности
Орвал Браун, доктор медицины Директор клиники отоларингологии, профессор отделения отоларингологии хирургии головы и шеи Юго-Западного медицинского центра Техасского университета в Далласе
Орвал Браун, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия отоларингологии — хирургия головы и шеи, Американская академия педиатрии, Американская бронхоэзофагологическая ассоциация, Американский колледж хирургов, Американская медицинская ассоциация, Американское общество детской отоларингологии, Общество Улучшения ушей, носа и горла у детей и общество университетских отоларингологов-хирургов головы и шеи
Раскрытие: Ничего не раскрывать.
Майкл Джонс, MD Консультант, Отделение неотложной медицины, Медицинский центр армии Брук
Раскрытие: Ничего не раскрывать.
Дэвид Малис, доктор медицины Помощник начальника службы отоларингологии, Медицинский центр армии Брук, доцент кафедры отоларингологии — хирургия головы и шеи, Научный центр здравоохранения Техасского университета в Сан-Антонио
Раскрытие: Ничего не раскрывать.
Лесли А. Уилсон, доктор медицины Руководитель, Клиника здорового ребенка и Клиника хронического уха, отделение педиатрии, Медицинский центр ВВС Уилфорд Холл
Раскрытие: Ничего не раскрывать.
Отитус (ушные инфекции) и осложнения
Что такое отит?
Отит — это ушная инфекция. Есть два типа: наружный отит (инфекция наружного уха) и средний отит (инфекция среднего уха).
Что такое наружный отит?
Наружный отит — это инфекция наружного слухового прохода. Другое название этой инфекции — «ухо пловца», поскольку эта инфекция может быть связана с воздействием воды. Это может сделать кожу более восприимчивой к заражению бактериями, дрожжами и грибками.Симптомы включают покраснение и отек кожи в слуховом проходе, сильную боль в ушном канале и дренаж. Лечение этой инфекции включает введение антибиотиков или противогрибковых ушных капель и, возможно, пероральных (внутрь) антибиотиков. Профилактика рекомендуется в повторяющихся случаях. Профилактические процедуры могут включать полоскание ушей водой и белым уксусом, смешанным в соотношении 50/50 после купания. Готовые ушные капли для этой цели также продаются в различных аптеках, хотя они могут содержать спирт, который может вызвать дополнительное раздражение.
Что такое средний отит?
Средний отит также известен как инфекция среднего уха (инфекция в пространстве за барабанной перепонкой). У детей отит — одна из самых распространенных инфекций. Более 90% всех детей будут иметь хотя бы одну инфекцию к двухлетнему возрасту. Есть две распространенные формы: 1) повторяющиеся «острые» инфекции или 2) длительные «хронические» инфекции. Постоянная жидкость за барабанной перепонкой известна как средний отит с выпотом.
Что вызывает средний отит?
Инфекции уха могут быть вызваны бактериями или вирусами.Факторы риска включают дневной уход (обычно с более чем десятью детьми) и курение дома. Аллергия может способствовать заболеванию ушей, но обычно не является прямой причиной инфекций. Врожденные синдромы, такие как синдром Дауна, Тричера-Коллинза и пациенты с расщелиной неба (Пьер-Робен), также имеют больше инфекций из-за трудностей с выравниванием давления за барабанной перепонкой.
Насколько распространен средний отит?
Инфекции среднего уха — самая частая причина, по которой дети обращаются к врачу.К трем годам у большинства детей была по крайней мере одна ушная инфекция, а у 30% детей было три или более эпизода. Если инфекция уха начинается в возрасте до 6 месяцев, ваш ребенок может быть «предрасположен к отиту» и в первые три года жизни перенесет больше инфекций, чем обычно. Кроме того, инфекции у новорожденных могут привести к более серьезным осложнениям среднего отита по сравнению с детьми более старшего возраста. (См. Ниже дополнительную информацию об осложнениях отита)
Как мне узнать, есть ли у моего ребенка ушные инфекции?
Ушные инфекции у некоторых детей очень болезненны.Обычно сопутствующие симптомы включают в себя тянущие за уши, повышенную раздражительность или изменения поведения, пробуждение ночью, лихорадку, снижение аппетита, нежелание лежать ровно или потерю равновесия. Некоторые дети не испытывают дискомфорта или почти не испытывают дискомфорта, и ушные инфекции у этих детей могут быть выявлены только при обычных посещениях врача или в рамках обследования при другой жалобе.
Когда мне следует обратиться к врачу?
Если у вашего ребенка есть признаки и симптомы ушной инфекции, немедленно обратитесь к педиатру.Хотя врачи могут расходиться во мнениях относительно того, как лечить ушные инфекции, важно, чтобы за вашим ребенком внимательно наблюдали, пока инфекция уха полностью не исчезнет. Это означает, что инфекция, а также любая оставшаяся жидкость в среднем ухе исчезли.
Какие осложнения возникают при нелеченном среднем отите?
Средний отит часто проходит без лечения. Однако возможные осложнения нелеченого среднего отита включают отверстие (перфорацию) барабанной перепонки, потерю слуха и мастоидит (см. Раздел ниже).Еще более опасные для жизни осложнения, такие как менингит (инфекция в жидкости, окружающей мозг), абсцесс мозга (гнойный карман в головном мозге) и / или сгустки крови в венах головного мозга, встречаются редко, но могут возникать.
Из-за серьезности этих возможных осложнений многие врачи рекомендуют лечение большинства ушных инфекций антибиотиками.
Что такое мастоидит?
Мастоидит — это инфекция или воспаление сосцевидного отростка (большая твердая шишка за ухом).Внутри сосцевидного отростка находится область «соты» (как в пчелином улье), заполненная воздухом. Мастоидит возникает, когда средний отит распространяется на эту заполненную воздухом область внутри сосцевидного отростка. Это осложнение среднего отита сегодня встречается редко; из-за успеха антибиотиков в лечении ушных инфекций. Подозрение на мастоидит возникает, когда у пациента появляется покраснение, болезненность и припухлость за ухом. Для лечения этой инфекции используются антибиотики (обычно в вену). Если антибиотики неэффективны, рассматривается мастоидэктомия.
Какие существуют варианты лечения ушных инфекций?
Поскольку большинство ушных инфекций болезненны или могут привести к осложнениям, наиболее распространенным лечением являются антибиотики и обезболивающие (тайленол, ибупрофен или обезболивающие ушные капли). Если инфекция тяжелая, может потребоваться укол, чтобы быстрее уменьшить симптомы.
Противоотечные средства и антигистаминные препараты не помогли избавиться от инфекций уха, если только у ребенка нет значительной аллергии, способствующей развитию инфекции уха.
Если ушные инфекции продолжают повторяться, но полностью исчезают между ними, ваш педиатр или семейный врач может порекомендовать профилактическую (превентивную) терапию. Это включает ежедневные низкие дозы антибиотиков (амоксициллин или гантризин) в течение 4-6 недель. Это не рекомендуется детям в дневных учреждениях.
Если у вашего ребенка непроницаемая жидкость, длительная антибактериальная терапия не требуется. У девяноста процентов детей из среднего уха выделяется стойкая жидкость в течение 3 месяцев после заражения.
Когда мне следует обратиться к специалисту по уху, носу и горлу?
Если вам интересно, когда вашего ребенка должен осмотреть специалист, ниже приведены рекомендации, которые были совместно приняты Американской академией педиатрии и Американской академией отоларингологии (врачи уха, носа и горла):
- Если у вашего ребенка три или более инфекций в возрасте до шести месяцев.
- Если у вашего ребенка четыре инфекции за шесть месяцев или
- Если у вашего ребенка шесть или более инфекций в год.
- Если у вашего ребенка жидкость на протяжении более трех месяцев с сопутствующей потерей слуха.
- Если у вашего ребенка признаки значительной потери слуха.
Когда следует учитывать пробирки?
Тимпаностомические трубки (трубки) могут быть предложены, если вашему ребенку не удалось поправиться с помощью антибиотиков, или если у вашего ребенка нет жидкости, которая не выводится через соответствующий промежуток времени. Трубки особенно полезны для устранения потери слуха из-за скопления жидкости за барабанной перепонкой.
Тимпаностомические трубки — это небольшие пластиковые или силастиковые трубки, которые обеспечивают более нормальное движение воздуха за барабанной перепонкой (рис. 2). Трубки обычно выпадают из уха (по мере роста барабанной перепонки) в течение одного-двух лет, если врач не назвал их «постоянными».
Установка трубок происходит через слуховой проход под кратковременным (от пяти до десяти минут) общим наркозом и редко требует анализа крови или внутривенного вливания. Процедура безболезненна и позволяет вашему ребенку вернуться к нормальной жизнедеятельности после выписки из больницы.
Хотя вы можете услышать много «советов» о трубках от семьи, друзей и соседей, поговорите со своим врачом о плане лечения, который лучше всего подходит для вашего ребенка.
Для получения дополнительной информации см. Часто задаваемые вопросы о тимпаностомических трубках.
Что будет делать специалист по ушам, носу и горлу?
Специалист по ушам, носу и горлу поможет определить, может ли хирургическая процедура быть полезной для вашего ребенка.
ТИМПАНОСТОМИЧЕСКИЕ ТРУБКИ могут быть предложены, когда вашему ребенку не удалось поправиться с помощью антибиотиков, или если у вашего ребенка нет жидкости, которая не выводится по прошествии определенного времени.Трубки особенно полезны для устранения потери слуха из-за скопления жидкости за барабанной перепонкой.
Специалист по уху, носу и горлу также может быть проконсультирован для выполнения миринготомии (отвода жидкости из среднего уха через барабанную перепонку). Это может быть использовано для определения конкретного типа бактерий, вызывающих инфекцию. Также он полезен при остром (гнойном) среднем отите, при котором воспаляется ЛИЦЕВОЙ НЕРВ.
Иногда может быть рекомендована АДЕНОИДЭКТОМИЯ, если инфекции уха тесно связаны с насморком, кашлем, заложенностью носа и другими симптомами носовых пазух.
АДЕНОИДЭКТОМИЯ также обычно рекомендуется, когда детям требуется второй набор тимпаностомических трубок.
При тяжелых инфекциях, когда также поражен сосцевидный отросток, может быть показана мастоидэктомия.
Средний отит у детей — MyDr.com.au
Средний отит — это медицинское название инфекций среднего уха , которые очень часто встречаются у маленьких детей.
Острый средний отит — это недавно начавшаяся инфекция, связанная с скоплением жидкости в среднем ухе.Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом , также известный как « клеевого уха », описывает жидкость, которая остается в среднем ухе после того, как инфекция прошла. Обычно это безболезненно, но может повлиять на слух ребенка.
Дети с острым средним отитом обычно быстро поправляются с помощью болеутоляющих средств и средств ухода за собой. Иногда также необходимы антибиотики. Детям, у которых развивается клейкое ухо и другие осложнения, может потребоваться дополнительное лечение.
Симптомы ушной инфекции
Большинство детей с острым средним отитом жалуются на боль в ушах . Другие симптомы могут включать:
- раздражительность и плач у маленьких детей, которые не могут сказать вам, что у них болит ухо;
- усталость;
- нарушенный сон;
- лихорадка;
- снижение аппетита; и
- рвота.
Поскольку во многих случаях средний отит вызван вирусной инфекцией, часто возникают другие симптомы, связанные с инфекцией, такие как боль в горле, насморк или кашель.
Что вызывает средний отит?
Инфекции среднего уха могут быть вызваны вирусами или бактериями.
Большинство детей, у которых развивается инфекция среднего уха, болеют вирусной инфекцией (например, простудой), которая вызывает воспаление и отек носовых ходов и евстахиевой трубы.
Евстахиева труба соединяет среднее ухо с задней частью глотки, и если она заблокируется, в среднем ухе может скапливаться жидкость. Инфекция среднего уха (острый средний отит) может возникнуть при инфицировании жидкости.
Средний отит чаще встречается у детей, посещающих детские сады или живущих с братьями или сестрами, потому что они подвергаются большему воздействию вирусов простуды. Риск также повышается у детей, подвергающихся воздействию табачного дыма дома.
Риск повторных бактериальных инфекций среднего уха повышается у детей, которые:
- посещают групповые присмотра за детьми;
- подвергаются воздействию дыма сигарет или дров дома;
- страдают сенной лихорадкой; или
- имеют увеличенные аденоиды (участки лимфоидной ткани в задней части носа, которые могут блокировать евстахиеву трубу при отеке).
Кто болеет средним отитом?
Средний отит — распространенное детское заболевание. Подсчитано, что около 75 процентов детей хотя бы раз болеют отитом к моменту поступления в школу. Острый средний отит чаще всего возникает у детей в возрасте от 6 до 18 месяцев, но часто встречается до 4 лет.
Инфекции среднего уха: анализы и диагностика
Если вы обеспокоены тем, что у вашего ребенка может быть инфекция среднего уха, обратитесь к своему терапевту GP (терапевт).
Ваш врач спросит о симптомах вашего ребенка и о том, были ли у него проблемы с ушными инфекциями в прошлом. Они захотят исследовать уши вашего ребенка с помощью инструмента под названием отоскоп , который можно использовать для осмотра барабанной перепонки (барабанной перепонки). При остром среднем отите барабанная перепонка выглядит воспаленной и выпуклой из-за скопления жидкости в среднем ухе за барабанной перепонкой.
Ваш врач также измерит температуру вашего ребенка и найдет другие признаки инфекции (например, бронхита или инфекции грудной клетки).Тесты нужны редко.
Средний отит: какое лечение лучше?
Лучшее лечение для вашего ребенка будет зависеть от его возраста и степени недомогания.
Обычно предполагается, что детям старше 6 месяцев, которые плохо себя чувствуют, вначале вводят обезболивающие и принимают меры самопомощи. Если симптомы вашего ребенка сохраняются более 48 часов или если они ухудшаются в любой момент, ему могут потребоваться антибиотики.
Обезболивающие , такие как парацетамол или ибупрофен, всегда следует использовать в дозировке, соответствующей возрасту и весу вашего ребенка.Не давайте аспирин детям и подросткам. Не забудьте обратиться к врачу, если вы беспокоитесь, что состояние вашего ребенка не улучшается или ему становится хуже.
Меры по уходу за собой для детей с ушными инфекциями включают:
- остальное;
- прикладывание к уху теплого компресса для снятия боли;
- прикладывание ко лбу прохладного компресса для снятия температуры; и
- продолжают потребление жидкости, чтобы избежать обезвоживания.
Когда нужны антибиотики?
Большинство детей с острым средним отитом поправляются независимо от того, принимают они антибиотики или нет.Однако при определенных обстоятельствах рекомендуются антибиотики.
Детям с острым средним отитом обычно сразу назначают антибиотики, если:
- из них моложе 6 месяцев лет; или
- они нездоровы .
Детям также могут понадобиться антибиотики:
- , которые лечились обезболивающими и принимали меры самопомощи, и состояние ухудшается или не улучшается через 2 дня .
Антибиотиком первого выбора при остром среднем отите у детей в Австралии является амоксициллин. Если у вашего ребенка аллергия на пенициллин, вам будет назначен альтернативный антибиотик. Убедитесь, что ваш ребенок прошел весь курс, и сообщите своему врачу, если он не начнет быстро улучшаться — может потребоваться другой антибиотик.
Какие лекарства не помогают при ушных инфекциях?
Эффективность антигистаминных, противоотечных и кортикостероидных препаратов при лечении острого среднего отита или клеевого уха не доказана.
Лечение осложнений инфекции среднего уха
Перфорированная барабанная перепонка — частое осложнение острого среднего отита у детей. Это может вызвать вытекание жидкости из уха вашего ребенка, что часто связано с облегчением боли в ушах, поскольку давление на барабанную перепонку снижается. Лечение такое же, как и при остром среднем отите. Ваш ребенок не должен плавать, пока заживает барабанная перепонка.
Клей уха иногда образуется после острой ушной инфекции.Это означает, что в среднем ухе имеется постоянная жидкость (средний отит с выпотом). Часто это не вызывает никаких симптомов, но может вызвать временное ухудшение слуха. Большинство детей с клещевым ухом поправляются в течение 3 месяцев без необходимости лечения и не имеют проблем со слухом или речевым развитием.
Дети со стойким клещевым ухом и проблемами, связанными с развитием слуха или речи, нуждаются в дополнительном обследовании. Ваш врач может порекомендовать пройти проверку слуха и направить к специалисту по ушам, носу и горлу (ЛОР) или педиатру .Вашему ребенку может потребоваться лечение с помощью тимпаностомических трубок (люверсов) — небольших трубок, которые вставляются в барабанную перепонку, чтобы помочь слить жидкость и позволить воздуху проникать в среднее ухо, чтобы ваш ребенок мог нормально слышать.
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, продолжающаяся не менее 6 недель. Ушной канал необходимо очищать несколько раз в день и вводить в ухо капли с антибиотиком.Иногда также необходимы пероральные антибиотики.
Другие осложнения редки для большинства детей, живущих в Австралии. Дети в некоторых общинах аборигенов и жителей островов Торресова пролива могут подвергаться повышенному риску среднего отита и его осложнений, включая острый мастоидит (инфекция кости за ухом). Детям коренных народов с острым средним отитом может потребоваться немедленное лечение антибиотиками и более длительный курс антибиотиков для предотвращения осложнений.
Ухудшают ли воздушные путешествия ушные инфекции?
Путешествие на самолете может усилить боль в ушах у детей с острым средним отитом. Если у вашего ребенка инфекция среднего уха, лучше избегать авиаперелетов. Если путешествие нельзя отложить, убедитесь, что у них есть болеутоляющие (парацетамол или ибупрофен) до и во время поездки.
Вырастают ли дети из ушных инфекций?
По мере взросления дети, как правило, реже болеют простудными заболеваниями, поэтому вероятность развития ушных инфекций у них снижается.
Кроме того, евстахиева труба (соединяющая среднее ухо с задней частью горла) становится больше по мере роста детей. Это означает, что трубка не так легко закупоривается, когда она воспаляется во время простуды, поэтому меньше вероятность попадания жидкости в среднее ухо, что снижает распространенность ушных инфекций.
Когда обращаться к врачу по поводу ушной инфекции
Многие инфекции среднего уха у детей проходят через день или около того, если вы сможете лечить их дома. Вам следует обратиться к врачу, если:
- ваш ребенок младше 6 месяцев;
- у вашего ребенка очень высокая или стойкая лихорадка;
- Ваш ребенок кажется очень нездоровым;
- вашему ребенку не становится лучше или становится хуже;
- : из уха ребенка выходит жидкость;
- при появлении боли, отека или покраснения за ухом; или
- вас беспокоит по любой причине.
1. Королевская детская больница Мельбурна. Рекомендации по клинической практике: острый средний отит (обновлено в апреле 2018 г.). http://www.rch.org.au/clinicalguide/guideline_index/Acute_Otitis_Media/ (по состоянию на ноябрь 2018 г.).
2. Инфекции уха, носа и горла (пересмотрено в ноябре 2014 г.). В: eTG Complete. Мельбурн: ограниченные терапевтические рекомендации; Июль 2018 г. https://tgldcdp.tg.org.au/ (по состоянию на ноябрь 2018 г.).
3. Передовая практика BMJ. Острый средний отит (обновлено в июле 2018 г .; пересмотрено в октябре 2018 г.). https: // bestpractice.bmj.com (по состоянию на ноябрь 2018 г.).
4. Королевская детская больница Мельбурна. Информация о здоровье детей: инфекции уха и клей уха (обновлено в марте 2018 г.). https://www.rch.org.au/kidsinfo/fact_sheets/Ear_infections_and_Otitis_media/ (по состоянию на ноябрь 2018 г.).
% PDF-1.4
%
302 0 объект
>
эндобдж
xref
302 72
0000000016 00000 н.
0000002537 00000 н.
0000002714 00000 н.
0000003282 00000 н.
0000003414 00000 н.
0000003733 00000 н.
0000003926 00000 н.
0000004631 00000 н.
0000004716 00000 н.
0000004968 00000 н.
0000005384 00000 п.
0000005817 00000 н.
0000005991 00000 н.
0000006507 00000 н.
0000006621 00000 н.
0000006733 00000 н.
0000007119 00000 н.
0000007410 00000 п.
0000008435 00000 н.
0000009109 00000 п.
0000009896 00000 н.
0000010006 00000 п.
0000010604 00000 п.
0000011504 00000 п.
0000012409 00000 п.
0000013278 00000 п.
0000014045 00000 п.
0000014178 00000 п.
0000014357 00000 п.
0000015257 00000 п.
0000015946 00000 п.
0000017045 00000 п.
0000017789 00000 п.
0000018467 00000 п.
0000026999 00000 н.
0000032383 00000 п.
0000033084 00000 п.
0000059177 00000 п.
0000074060 00000 п.
0000074321 00000 п.
0000074625 00000 п.
0000074810 00000 п.
0000075321 00000 п.
0000075671 00000 п.
0000076029 00000 п.
0000076470 00000 п.
0000076776 00000 п.
0000077125 00000 п.
0000077195 00000 п.
0000077293 00000 п.
0000097866 00000 п.
0000098132 00000 п.
0000098517 00000 п.
0000098544 00000 п.
0000099048 00000 н.
0000099118 00000 п.
0000099203 00000 п.
0000103030 00000 н.
0000103292 00000 н.
0000103462 00000 н.
0000103489 00000 п.
0000103798 00000 н.
0000103906 00000 н.
0000108895 00000 н.
0000109285 00000 н.
0000109759 00000 п.
0000127814 00000 н.
0000128080 00000 н.
0000128500 00000 н.
0000128981 00000 н.
0000002356 00000 п.
0000001770 00000 н.
трейлер
] / Назад 928576 / XRefStm 2356 >>
startxref
0
%% EOF
373 0 объект
> поток
hb«a«g`x ̀
Диагностика и лечение среднего отита
1.Подкомитет Американской академии педиатрии по лечению острого среднего отита.
Диагностика и лечение острого среднего отита. Педиатрия .
2004; 113: 1451–65 ….
2. Hendley JO.
Клиническая практика. Средний отит. N Engl J Med .
2002; 347: 1169–74.
3. Марси М., Таката Г. Ведение острого среднего отита. Отчет о доказательствах / оценка технологии № 15. Роквилл, штат Мэриленд: Агентство медицинских исследований и качества, Центр доказательной практики Южной Калифорнии / RAND, 2001.Публикация AHRQ № 01-E 010.
4. Кляйн Дж., Пелтон С. Эпидемиология, патогенез, клинические проявления и осложнения острого среднего отита. По состоянию на 15 мая 2007 г. по адресу: http://patients.uptodate.com/topic.asp?file = pedi_id / 2870 & amp; title = Acute + Otitis + media [Требуется подписка].
5. Американская академия семейных врачей, Американская академия отоларингологии — хирургия головы и шеи, Подкомитет Американской академии педиатрии по среднему отиту с выпотом. Средний отит с выпотом. Педиатрия .
2004. 113: 1412–29.
6. Акуин Дж, Всемирная организация здравоохранения. Хронический гнойный средний отит. Бремя болезни и варианты лечения. Женева: Всемирная организация здравоохранения, 2004 г. Доступно в Интернете 23 июля 2007 г. по адресу: http://www.who.int/child-adolescent-health/publications/CHILD_HEALTH/ISBN_92_4_159158_7.htm.
7. Арриета А,
Сингх Дж.
Управление рецидивирующим и персистирующим острым средним отитом: новые возможности со знакомыми антибиотиками. Педиатр Инфекция Дис. J .
2004. 23 (2 доп.): S115–24.
8. Роверс ММ,
Schilder AG,
Zielhuis GA,
Розенфельд RM.
Средний отит [Опубликованное исправление опубликовано в Lancet 2004; 363: 1080]. Ланцет .
2004; 363: 465–73.
9. McCracken GH Jr.
Диагностика и лечение острого среднего отита в условиях неотложной помощи. Энн Эмерг Мед .
2002; 39: 413–21.
10. Ротман Р.,
Оуэнс Т,
Симел ДЛ.У этого ребенка острый средний отит ?. ЯМА .
2003; 290: 1633–40.
11. Система здравоохранения Мичиганского университета. Руководство по клинической помощи. Средний отит. По состоянию на 15 мая 2007 г., по адресу: http://cme.med.umich.edu/pdf/guideline/om.pdf.
12. Контиокари Т,
Койвунен П.,
Ниемела М,
Покка Т,
Ухари М.
Симптомы острого среднего отита. Педиатр Инфекция Дис. J .
1998. 17: 676–9.
13. Ниемела М,
Ухари М,
Юнио-Эрвасти К,
Луотонен Дж.,
Алхо ОП,
Виеримаа Э.Отсутствие специфической симптоматики у детей с острым средним отитом. Педиатр Инфекция Дис. J .
1994; 13: 765–8.
14. Карма РН,
Пенттила М.А.,
Сипила М.М.,
Катая MJ.
Отоскопическая диагностика выпота в среднем ухе при остром и неостром среднем отите. I. Значение различных результатов отоскопии. Int J Педиатр Оториноларингол .
1989; 17: 37–49.
15. Онуско Э.
Тимпанометрия. Ам Фам Врач .2004; 70: 1713–20.
16. Кемалоглу Ю.К.,
Сенер Т,
Бедер Л,
Баязит Y,
Гоксу Н.
Прогностическая ценность акустической рефлектометрии (угол и отражательная способность) и тимпанометрии. Int J Педиатр Оториноларингол .
1999; 48: 137–42.
17. Геханно П.,
Ленуар Г,
Барри Б,
Бонс Дж,
Буко I,
Берче П.
Оценка посевов из носоглотки для бактериологической оценки острого среднего отита у детей. Педиатр Инфекция Дис. J .
1996; 15: 329–32.
18. Акуин Дж.
Выдержки из «Кратких клинических данных»: хронический гнойный средний отит. BMJ .
2002; 325: 1159.
19. Браунинг Г.Г.
Комментарий: интерпретация доказательств. BMJ .
2002; 325: 1160.
20. Дэрроу DH,
Dash N,
Деркай CS.
Средний отит: концепции и противоречия. Curr Opin Otolaryngol Head Neck Surg .
2003; 11: 416–23.
21. Розенфельд Р.М.,
Кей Д.
Естественная история нелеченого среднего отита. Ларингоскоп .
2003. 113: 1645–57.
22. Шотландская межвузовская сеть рекомендаций. Диагностика и лечение среднего отита у детей в первичной медико-санитарной помощи. Национальные клинические рекомендации. По состоянию на 15 мая 2007 г., по адресу: http://www.sign.ac.uk/pdf/sign66.pdf.
23. Эскин Б.
Доказательная медицина неотложной помощи / систематический обзор аннотации. Следует ли лечить детей со средним отитом антибиотиками? Энн Эмерг Мед .
2004; 44: 537–9.
24. Белл LM.
Новое руководство по клинической практике острого среднего отита: передовая статья. Энн Эмерг Мед .
2005; 45: 514–6.
25. Хоберман А,
Рай JL,
Рейнольдс Э.А.,
Уркин Ю.
Эффективность Ауралгана при лечении боли в ушах у детей с острым средним отитом. Арх Педиатр Адолеск Мед .
1997; 151: 675–8.
26. Chonmaitree T,
Саид К.,
Учида Т,
Хейккинен Т,
Болдуин компакт-диск,
Фримен Д.Х. младший,
и другие.Рандомизированное плацебо-контролируемое исследование эффективности лечения антигистаминными препаратами или кортикостероидами при остром среднем отите. J Педиатр .
2003. 143: 377–85.
27. Флинн, Калифорния,
Гриффин Г,
Тудивер Ф.
Противоотечные и антигистаминные препараты при остром среднем отите у детей. Кокрановская база данных Syst Rev .
2007; (2): CD001727.
28. Роверс ММ,
Гласзиу П.,
Аппельман К.Л.,
Берк П.,
Маккормик Д.П.,
Дамуазо РА,
и другие.Антибиотики при остром среднем отите: метаанализ с индивидуальными данными пациента. Ланцет .
2006; 368: 1429–35.
29. Доуэлл С.Ф.,
Батлер JC,
Гибинк Г.С.,
Джейкобс MR,
Джерниган Д,
Мушер Д.М.,
и другие.
Острый средний отит: ведение и наблюдение в эпоху пневмококковой резистентности — отчет терапевтической рабочей группы по лекарственно-устойчивому Streptococcus pneumoniae [Опубликованное исправление опубликовано в Pediatr Infect Dis J 1999; 18: 341]. Педиатр Инфекция Дис. J .
1999; 18: 1–9.
30. Аргуедас А,
Лоайза С,
Соли К.
Разовая доза азитромицина для лечения неосложненного среднего отита. Педиатр Инфекция Дис. J .
2004; 23 (2 доп.): S108–14.
31. Аргуедас А,
Даган Р,
Пичичеро М,
Лейбовиц Э,
Блумер Дж.
Макнили Д.Ф.,
и другие.
Открытое двойное тимпаноцентезное исследование терапии левофлоксацином у детей с рецидивирующим или персистирующим острым средним отитом или с высоким риском развития. Педиатр Инфекция Дис. J .
2006; 25: 1102–9.
32. Шах РК,
Blevins NH.
Оталгия. Otolaryngol Clin North Am .
2003; 36: 1137–51.
33. Холтер Р,
Кельсберг Г,
Нашельский Ж,
Крист А.
Клинические исследования. Эффективна ли антибиотикопрофилактика при рецидивирующем остром среднем отите? J Fam Pract .
2004; 53: 999–1001.
34. Многоцентровая исследовательская группа MRC по среднему отиту.
Факторы риска сохранения двустороннего среднего отита с выпотом. Клин Отоларингол Allied Sci .
2001; 26: 147–56.
35. Томас К.Л.,
Симпсон С,
Батлер СС,
van der Voort JH.
Пероральные или местные назальные стероиды при потере слуха, связанной со средним отитом с выпотом, у детей. Кокрановская база данных Syst Rev .
2006; (3): CD001935.
36. Перера р.,
Хейнс Дж,
Гласзиу П.,
Хенеган CJ.
Аутоинфляция при потере слуха, связанной со средним отитом с выпотом. Кокрановская база данных Syst Rev .
2006; (4): CD006285.
37. Роверс ММ,
Черный N,
Браунинг Г.Г.,
Мо Р,
Zielhuis GA,
Хаггард депутат.
Люверсы при среднем отите с излиянием: метаанализ индивидуальных данных пациента. Арка Дис Детский .
2005; 90: 480–5.
38. Lous J,
Бертон MJ,
Felding JU,
Овесен Т,
Роверс ММ,
Уильямсон И.
Люверсы (вентиляционные трубки) при потере слуха, связанной со средним отитом с выпотом у детей. Кокрановская база данных Syst Rev .
2005; (1): CD001801.
39. Wilson SA,
Мэйо Х,
Фишер М.
Клинические исследования. Показаны ли тимпаностомические трубки при рецидивирующем остром среднем отите? J Fam Pract .
2003. 52: 403–4,406.
40. Лескинен К,
Джеро Дж.
Осложнения острого среднего отита у детей на юге Финляндии. Int J Педиатр Оториноларингол .
2004; 68: 317–24.
41. Лескинен К,
Джеро Дж.Острые осложнения отита у взрослых. Клин Отоларингол .
2005; 30: 511–6.
42. Теле ДВ,
Кляйн Дж.О.,
Чейз С,
Менюк П,
Роснер Б.А.
Средний отит в младенчестве и интеллектуальные способности, успеваемость в школе, речь и язык в возрасте 7 лет. Группа изучения среднего отита Большого Бостона. Дж. Заражение Дис. .
1990; 162: 685–94.
43. Кульпеппер L,
Froom J,
Бартелдс AI,
Бауэрс П,
Бриджес-Уэбб C,
Гроб П.,
и другие.Острый средний отит у взрослых: отчет Международной сети первичной медико-санитарной помощи [Опубликованное исправление опубликовано в J Am Board Fam Pract 1993; 6: 616]. J Am Board Fam Pract .
1993; 6: 333–9.
Осложнения острого среднего отита у детей
Кафка М.М.: Смертность от мастоидита и церебральных осложнений с учетом 3225 случаев мастоидита с осложнениями . Ларингоскоп 1935, 45 : 790–822.
Google Scholar
Lahikainen E: Клинико-бактериологические исследования острого среднего отита: аспирация барабанной перепонки как диагностический и терапевтический метод . Acta Otolaryngol (Stockh) 1953, 107 ( Suppl ): 1–82.
Google Scholar
Juselius H, Kaltiokallio K: Осложнения острого и хронического среднего отита в эпоху антибиотиков . Acta Otolaryngol 1972, 74 : 445–450.
PubMed
CAS
Google Scholar
Палва Т., Виртанен Х., Мякинен Дж .: Острый и латентный мастоидит у детей . J Laryngol Otol 1985, 99 : 127–136.
PubMed
CAS
Google Scholar
Гольдштейн Н.А., Кассельбрант М.Л., Bluestone CD, Курс-Ласки М: Внутривенные осложнения острого среднего отита у младенцев и детей . Otolaryngol Head Neck Surg 1998, 119 : 444–454. Хорошо задокументированный ретроспективный обзор и большой объем данных. Дает хороший обзор предмета.
PubMed
Статья
CAS
Google Scholar
Faye-Lund H: Острый и латентный мастоидит . J Laryngol Otol 1989, 103 : 1158–1160.
PubMed
CAS
Статья
Google Scholar
Bluestone CD, Klein JO: Средний отит у младенцев и детей , изд. 3. Филадельфия: WB Saunders; 2001.
Google Scholar
Vera-Cruz P, Farinha RR, Calado V: Острый мастоидит у детей: наш опыт . Int J Pediatr Otorhinolaryngol 1999, 50 : 113–117.
PubMed
Статья
CAS
Google Scholar
Ghaffar FA, Wordemann M, McCracken GH Jr: Острый мастоидит у детей: семнадцатилетний опыт работы в Далласе, штат Техас, . Pediatr Infect Dis J 2001, 20 : 376–380.
PubMed
Статья
CAS
Google Scholar
Лескинен К., Йеро Дж.: Внутривисочные и краниальные осложнения острого среднего отита у детей в южной Финляндии . Int J Pediatr Otorhinolaryngol 2004, 68 : 317–324.
PubMed
Статья
Google Scholar
Van Zuijlen DA, Schilder AG, Van Balen FA, Hoes AW: Национальные различия в заболеваемости острым мастоидитом: связь с схемами назначения антибиотиков при остром среднем отите?
Pediatr Infect Dis J 2001, 20 : 140–144.
PubMed
Статья
Google Scholar
Петерсен К.Г., Овесен Т., Педерсен CB: Острая мастоидэктомия в датском графстве с 1977 по 1996 год с акцентом на бактериологию . Int J Pediatr Otorhinolaryngol 1998, 45 : 21–29.
PubMed
Статья
CAS
Google Scholar
Кац А., Лейбовиц Э., Гринберг Д., et al. : Острый мастоидит на юге Израиля: двенадцатилетнее ретроспективное исследование (с 1990 по 2001 год) . Pediatr Infect Dis J 2003, 22 : 878–882.
PubMed
Статья
Google Scholar
Bahadori RS, Schwartz RH, Ziai M: Острый мастоидит у детей: рост частоты в северной Вирджинии . Pediatr Infect Dis J 2000, 19 : 212–215.
PubMed
Статья
CAS
Google Scholar
Антонелли П.Дж., Дханани Н., Джаннони С.М., Кубилис PS: Влияние резистентного пневмококка на частоту острого мастоидита . Отоларингол Хирургия головы и шеи 1999, 121 : 190–194.
PubMed
Статья
CAS
Google Scholar
Zapalac JS, Billings KR, Schwade ND, Roland PS: Гнойные осложнения острого среднего отита в эпоху устойчивости к антибиотикам . Arch Otolaryngol Head Neck Surg 2002, 128 : 660–663.
PubMed
Google Scholar
Vassbotn FS, Klausen OG, Lind O, Moller P: Острый мастоидит в норвежской популяции: 20-летнее ретроспективное исследование . Int J Pediatr Otorhinolaryngol 2002, 62 : 237–242.
PubMed
Статья
Google Scholar
Schutzman SA, Petrycki S, Fleisher GR: Бактериемия со средним отитом . Педиатрия 1991, 87 : 48–53.
PubMed
CAS
Google Scholar
Luntz M, Brodsky A, Nusem S, et al. : Острый мастоидит: эра антибиотиков: многоцентровое исследование . Int J Pediatr Otorhinolaryngol 2001, 57 : 1–9.
PubMed
Статья
CAS
Google Scholar
Khafif A, Halperin D, Hochman I, et al.: Острый мастоидит: обзор за 10 лет . Am J Otolaryngol 1998, 19 : 170–173.
PubMed
Статья
CAS
Google Scholar
Васкес Э., Кастеллот А., Пикерас Дж., и др. : Визуализация осложнений острого мастоидита у детей . Радиография 2003, 23 : 359–372.
PubMed
Статья
Google Scholar
Мигиров Л: Сравнение результатов компьютерной томографии и хирургии при осложненном остром отомастоидите . Анн Отол Ларингол 2003, 112 : 675–677.
Google Scholar
Тейлор М.Ф., Берковиц Р.Г .: Показания к мастоидэктомии при остром мастоидите у детей . Энн Отол Ринол Ларингол 2004, 113 : 69–72.
PubMed
Google Scholar
Ellefsen B, Bonding P: Лицевой паралич при остром среднем отите . Клин Отоларингол 1996, 21 : 393–395.
PubMed
Статья
CAS
Google Scholar
Kvestad E, Kvaerner K, Mair I: Отологический паралич лицевого нерва: этиология, начало и продолжительность симптомов . Энн Отол Ринол Ларингол 2002, 111 : 598–602.
PubMed
Google Scholar
Gaio E, Marioni G, de Filippis C, et al. : Паралич лицевого нерва вторичный по отношению к острому среднему отиту у младенцев и детей . J Paediatr Child Health 2004, 40 : 483–486.
PubMed
Статья
CAS
Google Scholar
Berger G: Природа спонтанной перфорации барабанной перепонки при остром среднем отите у детей . J Laryngol Otol 1989, 103 : 1150–1153.
PubMed
CAS
Google Scholar
Go C., Bernstein JM, de Jong AL, et al. : Внутричерепные осложнения острого мастоидита . Int J Pediatr Otorhinolaryngol 2000, 52 : 143–148. Одна из немногих статей, посвященных данной теме за последние годы. Хорошо задокументированный ретроспективный обзор внутричерепных осложнений АОМ у детей.
PubMed
Статья
CAS
Google Scholar
Wild DC, Spraggs PD: Геморрагический буллезный мирингит, связанный с менингоэнцефалитом . Eur Arch Otorhinolaryngol 2003, 260 : 320–321.
PubMed
Статья
CAS
Google Scholar
Eavey RD, Gao YZ, Schuknecht HF, Gonzalez-Pineda M: Отологические особенности бактериального менингита у детей . J Pediatr 1985, 106 : 402–407.
PubMed
Статья
CAS
Google Scholar
Сеннароглу Л., Созери B: Отогенный абсцесс головного мозга: обзор 41 случая . Отоларингол Хирургия головы и шеи 2000, 123 : 751–755.
PubMed
Статья
CAS
Google Scholar
Kangsanarak J, Navacharoen N, Fooanant S, Ruckphaopunt K: Внутричерепные осложнения гнойного среднего отита: опыт 13 лет . Am J Otol 1995, 16 : 104–109.
PubMed
CAS
Google Scholar
Yen PT, Chan ST, Huang TS: Абсцесс головного мозга: с особым акцентом на отоларингологические источники инфекции . Отоларингол Хирургия головы и шеи 1995, 113 : 15–22.
PubMed
Статья
CAS
Google Scholar
Брэдли Д.Т., Хашисаки Г.Т., Мейсон JC: Отогенный тромбоз сигмовидного синуса: какова роль антикоагуляции ? Ларингоскоп 2002, 112 : 1726–1729.
PubMed
Статья
CAS
Google Scholar
Мартин-Хирш Д.П., Хабаши С., Хинтон А.Е .: Латентный мастоидит: нет места для самоуспокоенности . J Laryngol Otol 1991, 105 : 767–768.
PubMed
CAS
Google Scholar
Tomkinson A, Mills RGS, Cantrell PJ: Патофизиология отитовой гидроцефалии . J Laryngol Otol 1997, 111 : 757–759.
PubMed
CAS
Google Scholar
Mathisen GE, Johnson JP: Абсцесс головного мозга . Clin Infect Dis 1997, 25 : 763–781.
PubMed
CAS
Google Scholar
Tattevin P, Bruneel F, Clair B, et al. : Бактериальный абсцесс головного мозга: ретроспективное исследование 94 пациентов, поступивших в отделение интенсивной терапии (1980–1999) . Am J Med 2003, 115 : 143–146.
PubMed
Статья
Google Scholar
Доббен Г.Д., Раофи Б., Мафе М.Ф., и др. : Отогенные внутричерепные воспаления: роль магнитно-резонансной томографии . Изображение верхнего магнитного резонанса 2000, 11 : 76–86.
PubMed
Статья
CAS
Google Scholar
Инфекция в нейрохирургии Рабочая группа Британского общества антимикробной химиотерапии: Рациональное использование антибиотиков при лечении абсцесса мозга . Br J Neurosurg 2000, 14 : 525–530.
Артикул
Google Scholar
Agarwal A, Lowry P, Isaacson G: Естественная история тромбоза сигмовидного синуса .
