Орви у детей 2 года лечение: ОРВИ у детей — причины, симптомы, диагностика и лечение вирусной инфекции у ребенка в Москве в детской клинике «СМ-Доктор»
Грипп у детей
Грипп и прочие ОРВИ относятся к самым распространенным инфекционным болезням у детей. Количество возможных возбудителей этих заболеваний насчитывает множество видов разнообразных вирусов.
АРБИДОЛ® от простуды и гриппа у детей
Препарат АРБИДОЛ® с успехом зарекомендовал себя как лечебное и профилактическое средство от гриппа и других ОРВИ для применения у детей с 2 лет. В клинических исследованиях было доказано, что профилактический прием АРБИДОЛа до 4 раз¹ снижает заболеваемость среди детей в период эпидемии гриппа.
У заболевших детей своевременный прием препАрата АРБИДОЛ® приводит к сокращению сроков болезни², а также снижает риск развития опасных осложнений респираторных инфекций.
Это обусловлено способностью препарата АРБИДОЛ® оказывать прямое противовирусное действие и подавлять вирусы гриппа типа А и В, а также другие вирусы – возбудители ОРВИ.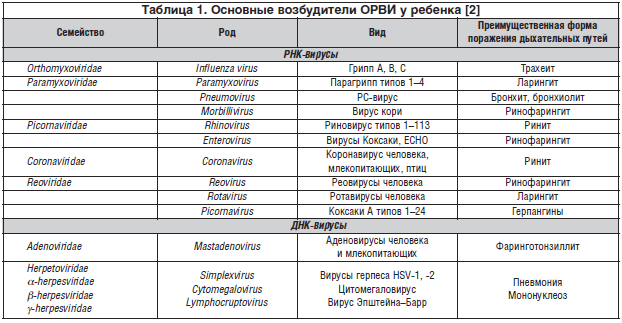 Доказанная эффективность и благоприятный профиль безопасности препарата АРБИДОЛ® позволяют использовать его как для лечения, так и для профилактики гриппа и ОРВИ у детей с 2-х лет.
Доказанная эффективность и благоприятный профиль безопасности препарата АРБИДОЛ® позволяют использовать его как для лечения, так и для профилактики гриппа и ОРВИ у детей с 2-х лет.
Помимо прямого воздействия на вирусную репродукцию, действие АРБИДОЛ® также обусловливается его дополнительной иммуномодулирующей активностью, а именно способностью индуцировать синтез интерферона и стимулировать фагоцитоз.
Как защитить малыша от вирусов:
В рамках профилактики гриппа у детей в первую очередь необходимо обеспечить достаточное и разнообразное питание. В ежедневном рационе ребенка должны присутствовать богатые кальцием и лактобактериями молочные и кисломолочные продукты, клетчатка, овощи, фрукты, зелень, мясо нежирных сортов и крупы.
Регулярная влажная уборка и проветривание помещения, обеспечивающие здоровую воздушную среду в доме, также способствуют профилактике развития ОРВИ у детей.
Одним из наиболее эффективных способов укрепления иммунитета ребенка является закаливание. Однако это оздоровительное средство, использующееся с профилактической целью, имеет смысл только в том случае, если проводится по согласованию с врачом систематически, постепенно, последовательно и с учетом индивидуальных особенностей организма ребенка.
Профилактика ОРВИ у детей предусматривает регулярный прием специальных витаминно-минеральных комплексов для детей, включающих в себя оптимальные дозы необходимых витаминов и минералов.
Один из самых популярных видов профилактики ОРВИ у детей – это вакцинация. Вакцина помогает уберечь ребенка от определенного типа вируса гриппа, но перед многими другими возбудителями ОРВИ малыш по-прежнему останется не защищенным. В этом случае, чтобы уберечь его, особенно в период подъёма заболеваемости (эпидемий), врачи рекомендуют принимать для профилактики гриппа и ОРВИ лекарственные средства, способные помочь справиться незрелой иммунной системе ребенка с вторгшимся в организм возбудителем.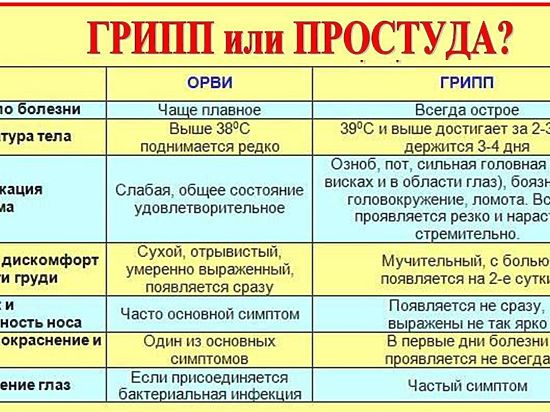
Не менее важное значение играет также контроль психологического состояния здоровья ребенка: зачастую нервное переутомление становится причиной резкого ослабления иммунитета и снижения сопротивляемости организма простуде.
Большое значение при профилактике ОРВИ у детей придается ежедневным прогулкам на свежем воздухе, активным играм на природе, купанию в водоемах и постоянной поддержке физического и интеллектуального развития.
Главная причина того, что дети болеют чаще и тяжелее, чем взрослые – это не до конца сформированная иммунная система ребенка.
Сегодня профилактика простуды у детей является одной из важных задач родителей и педиатров. Чтобы защитить малыша от острых респираторных инфекций, необходимо уделять пристальное внимание всем сферам жизни ребенка.
Схемы приема и дозы при гриппе и ОРВИ
Суспензия, 25 мг/5 мл, 2-6 лет
-
Лечение — 10 мл x 4 раза в сутки, 5 дней -
Постконтактная профилактика — 10 мл x 1 раза в сутки, 10–14 дней -
Сезонная профилактика — 10 мл x 2 раза в неделю, 3 недель
Капсулы, 100 мг, 6–12 лет
-
Лечение — 100 мг x 4 раза в сутки, 5 дней -
Постконтактная профилактика — 100 мг x 1 раза в сутки, 10–14 дней -
Сезонная профилактика — 100 мг x 2 раза в неделю, 3 недель
Таблетки, 50 мг, 3-6 лет
-
Лечение — 50 мг x 4 раза в сутки, 5 дней -
Постконтактная профилактика — 50 мг x 1 раза в сутки, 10–14 дней -
Сезонная профилактика — 50 мг x 2 раза в неделю, 3 недель
Капсулы, 200 мг, с 12 лет
-
Лечение — 200 мг x 4 раза в сутки, 5 дней -
Постконтактная профилактика — 200 мг x 1 раза в сутки, 10–14 дней -
Сезонная профилактика — 200 мг x 2 раза в неделю, 3 недель
Профилактика ОРВИ у часто болеющих детей
Самыми распространенными болезнями среди людей являются острые респираторные заболевания (ОРЗ)..gif) ОРЗ, вызванное вирусами, называют острыми респираторными вирусными инфекциями (ОРВИ), которые в 95% случаях вызываются респираторными вирусами.
ОРЗ, вызванное вирусами, называют острыми респираторными вирусными инфекциями (ОРВИ), которые в 95% случаях вызываются респираторными вирусами.
Практически на земле не найдется человека, который бы не болел ими в детстве или в зрелом возрасте. С ОРВИ связано 30-50% потерь рабочего времени у взрослых и 60-80% пропусков школьных занятий у детей.
К сожалению ОРВИ могут поражать одного и того же ребенка в течение «простудного сезона» не единожды, и таких детей становится все больше. Они относятся к группе так называемых «часто и длительно болеющих детей» (ЧДБ) и находятся на диспансерном наблюдении. Но слудует отметить, что ЧДБ – это не заболевание и не диагноз. В каждом конкретном случае следует выяснить причину частых респираторных инфекций у ребенка, так как от этого зависит комплекс мероприятий его реабилитационной программы.
Что представляют собой ОРВИ и причина их возникновения
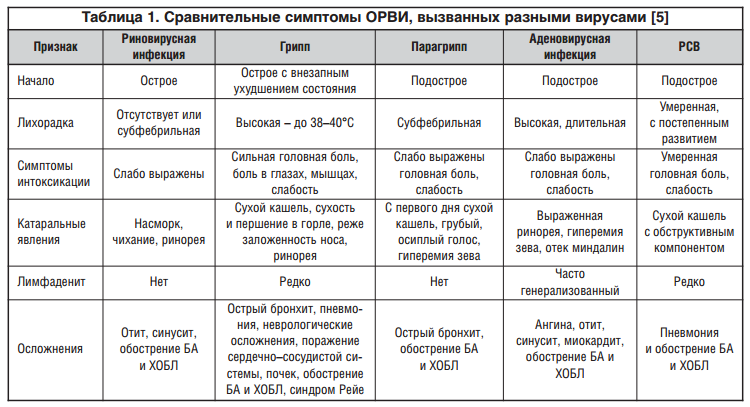
Острые респираторные вирусные инфекции (ОРВИ) – это группа заболеваний, в которую входят: грипп, парагрипп, аденовирусная, риновирусная, реовирусная, коронавирусная инфекции, характеризующиеся коротким инкубационным периодом, непродолжительными лихорадкой и интоксикацией, поражением различных отделов респираторного тракта..gif)
Возбудителями ОРВИ являются различные вирусы. Известно более 200 респираторных вирусов. В основном они поражают верхние дыхательные пути (нос, глотку, гортань, трахею), однако у детей раннего возраста во время эпидемий возникают бронхиты и пневмонии.
Каждый из видов ОРВИ имеет своего возбудителя и свои особенности протекания.
Риновирусная инфекция — считается основной причиной банальной простуды. Чаще всего протекает легко и специального лечения не требует.
Коронавирусная инфекция — протекает аналогично риновирусной инфекции, однако продолжительность заболевания несколько меньше (6-7суток).
Аденовирусная инфекция — этому виду заболевания подвержены в основном дети, в том числе грудные. Часто сопровождается симптомами конъюнктивита (ощущение песка в глазах, покраснение, слезотечение).
Парагрипп — частыми симптомами парагриппа являются боль в горле, осиплость, лающий кашель.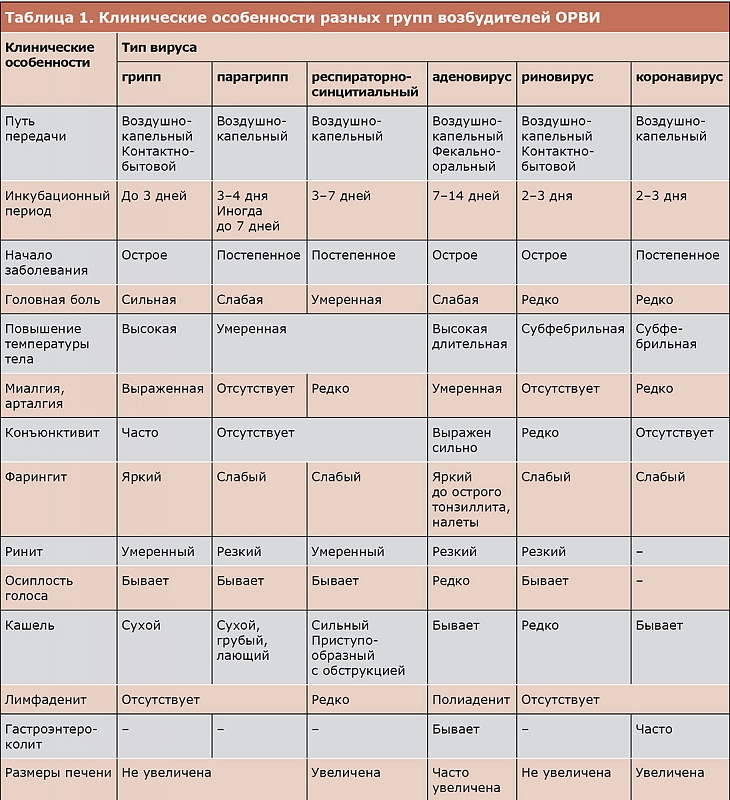
Причин возникновения ОРВИ множество, основные из них следующие:
- значительная распространенность вирусов в природе и большое количество видов (серотипов) каждого из них;
- повышенная восприимчивость детей (особенно раннего возраста) к возбудителям респираторных инфекций. Чувствительность ребенка к различным вирусам в значительной мере определяется пассивным иммунитетом, который мать передает ребенку во время беременности (через плаценту), а также с грудным молоком. Если же ребенок находится на искусственном вскармливании, то материнской защиты хватает лишь на первые 2-3 месяца жизни. Потом малыш остается практически беззащитным перед группой ОРВИ, поскольку его иммунная система еще не сформирована полностью, а потому противодействие вирусам будет слабым;
- наследственная предрасположенность к ОРВИ, характеризующаяся наличием у ребенка с рождения каких-либо «малых аномалий» иммунитета;
- влияние неблагоприятных экологических и социальных воздействий достаточно быстро истощают иммунную систему ребенка — различные загрязнители внешней среды (ксенобиотики – вещества промышленного производства, отходы, загрязнения, лекарства, пестециды), оказывающие вредное воздействие на организм;
- частые психоэмоциональные стрессы;
- нерациональное питание;
- недостаточность витаминов и микроэлементов в пищевом рационе;
- социальная и экономическая нестабильность семьи;
- наличие хронических очагов инфекции у ребенка (хронический тонзиллит, аденоиды, кариозные зубы и т.
 д.), способствующих напряжению иммунной системы и приводящих к развитию вторичных иммунодефицитных состояний, что способствует хронизации инфекции, особенно вирусной (чаще герпетической).
д.), способствующих напряжению иммунной системы и приводящих к развитию вторичных иммунодефицитных состояний, что способствует хронизации инфекции, особенно вирусной (чаще герпетической).
Источники инфекций, пути передачи и течение болезни
Источником инфекции выступает больной человек, который выделяет вирусы в окружающую среду, а поэтому он опасен для окружающих. Максимальное выделение вирусов больным длится 2-3 дня. Но до седьмого дня, при неосложненном течении ОРВИ, и к четырнадцатому — в осложненных случаях, больной остается опасным для окружающих в плане заражения.
Кроме того, для детей источником инфекции могут быть взрослые, которые переносят болезнь «на ногах». Вирусоносителями становятся также дети с хроническими очагами инфекции, поскольку в случае заболевания они более длительно выделяют вирусы.
Путь передачи ОРВИ — воздушно-капельный. Во время кашля, чихания, а также с выделениями из носа вирусы из дыхательных путей больного попадают в воздух, а дальше в органы дыхания лиц, которые контактируют с больным.
Во время кашля, чихания, а также с выделениями из носа вирусы из дыхательных путей больного попадают в воздух, а дальше в органы дыхания лиц, которые контактируют с больным.
Из всех ОРВИ наибольшую опасность для организма ребенка своими осложнениями представляет грипп.
Болезнь начинается внезапно, и первым признаком является повышение температуры тела. В первые же часы температура достигает 39-41о и держится на протяжении нескольких дней. У детей первого года жизни повышение температуры может сопровождаться рвотой, общим беспокойством. Для гриппа характерны и такие признаки, как сильная головная боль, слезотечение, боль в мышцах, горле, заложенность носа, охриплость голоса, общее недомогание. В дальнейшем больного может тревожить частый сухой и болезненный кашель, который через 2-3 дня приобретает влажный характер.
Течение гриппа у детей грудного возраста имеет определенные особенности. Температура достигает максимума на вторые сутки заболевания, сопровождается двигательным беспокойством, раздражимостью, нарушением сна, отказом от груди, покашливанием.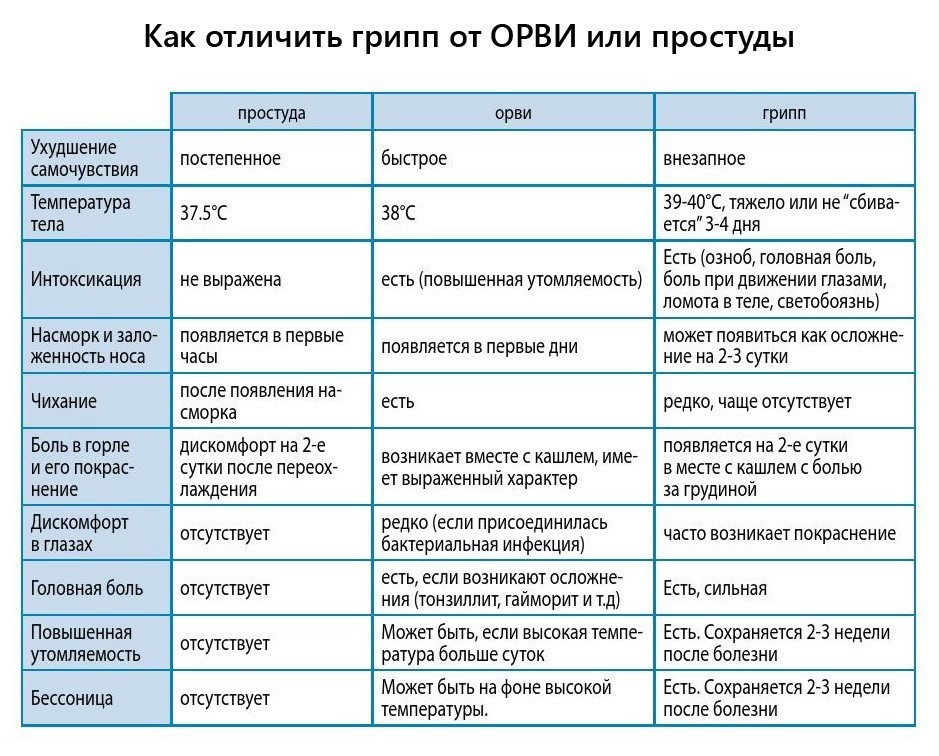 Ребенок дышит полуоткрытым ртом, сопит носиком. Нередко вздувается животик, стул частый, жидкий, с примесями слизи.
Ребенок дышит полуоткрытым ртом, сопит носиком. Нередко вздувается животик, стул частый, жидкий, с примесями слизи.
Заболеваемость парагриппом по большей части характерна для детей первого года жизни. Первые симптомы это появление незначительного кашля, изменение голоса, нарушение носового дыхания, повышение температуры тела. Кашель имеет стойкий характер, но остается сухим и грубым. В среднем на 2-3 день заболевания возможно ухудшение состояния ребенка: в ночное время возникает грубый, приступоподобный кашель («лающий»), с длительным шумным вдохом, который сопровождается отдышкой.
Аденовирусная инфекция представляет не меньшую опасность для организма ребенка при несвоевременном лечении. Она имеет острое начало с повышением температуры тела до 38-39о. Одновременно появляется вялость ребенка, быстрая утомляемость, сонливость, снижение аппетита, насморк (с первых же дней избыточные водянистые выделения). Течение аденовирусной инфекции сопровождается увеличением миндалин и шейных лимфатических узлов.
Все перечисленные ОРВИ не столь опасны, если они своевременно выявлены и начато лечение. В противном случае не исключены осложнения, перерастающие в хроническую форму; осложнения в первую очередь касаются органов дыхания. 60% осложнений составляют пневмонии, поражения нервной системы (энцефаломиелиты) — 0.3-3%, патология ЛОР-органов — 1%, воспаление сердечной мышцы до 1%.
Лечения ОРВИ при несложных формах осуществляется в основном в домашних условиях при строгом выполнении рекомендаций лечащего врача.
- Должен соблюдаться спокойный полупостельный режим при регулярном проветривании комнаты больного.
- Обильное теплое питье (не менее 2л в сутки), лучше богатое витамином С — чай с лимоном, настой шиповника, морс.
Профилактика заболеваний ОРВИ у ЧДБ
Наилучшей системой профилактики острых респираторных заболеваний у часто и длительно болеющих детей является формирование у них стойкого иммунитета к болезням. Этому способствуют:
Этому способствуют:
- здоровый образ жизни;
- рациональный режим дня;
- полноценное питание;
- разнообразные программы закаливания;
- ограничение контактов ребенка с больными гриппом и ОРВИ;
- проведение санитарно-гигиенических мероприятий;
- одежда ребенка должна соответствовать его возрасту (быть по размеру) и погодным условиям;
- сокращение использования городского транспорта и удлинение времени пребывания ребенка на воздухе;
- исключение пассивного курения;
- в случае наличия у ребенка очагов хронической инфекции (хронический тонзиллит, аденоидит, кариес и др.) они должны быть санированы;
- закаливание ребенка (как основного метода повышения сопротивляемости организма различным инфекциям) должно начинаться с самого раннего детства;
- проведение профилактических прививок в соответствии с возрастом ребенка;
- использование адаптогенов (по рекомендации врача).

Систематическое контрастное воздушное или водное закаливание сопровождается повышением устойчивости организма к температурным колебаниям окружающей среды и повышением иммунологической реактивности организма. Закаливание не требует очень низких температур, важна контрастность воздействия и систематичность процедур. Максимальная деятельность закаливающих процедур не должна превышать 10-20 минут. Закаливающие процедуры хорошо сочетать с проведением гимнастики и массажа грудной клетки.
Из средств неспецифической профилактики хорошо известны такие растения как: китайский лимонник, элеутерококк, женьшень, эхинацея, левзея.
Нередко возникает вопрос о возможности и целесообразности проведения календарной вакцинации или гриппозной прививки детям, получающим лечение бактериальными вакцинами. Специальными исследованиями было доказано, что вакцинация часто болеющих детей является одним из самых важных профилактических мероприятий, поскольку частые ОРВИ у этой группы детей не свидетельствуют о наличии иммунодефицита, они не могут быть поводом для отвода от прививок.
Родителям часто болеющих детей необходимо знать и помнить, что их дети нуждаются в проведении регулярных комплексных профилактических мероприятий, а при развитии острой респираторной инфекции – в своевременной и адекватной терапии,
а самое главное – в постоянном родительском внимании к своим детям!
Автор: Некрасова О.В., главный педиатр комитета по здравоохранению Мингорисполкома
Редактор: Арский Ю.М.
Компьютерная верстка и оформление: Згирская И.А.
Ответственный за выпуск: Тарашкевич И.И.
Комитет по здравоохранению Мингорисполкома
Городской Центр здоровья
признаки, симптомы, лечение и профилактика
Грипп – это тяжелая вирусная инфекция, которая поражает мужчин, женщин и детей всех возрастов и национальностей. Эпидемии гриппа случаются каждый год обычно в холодное время года. По количеству случаев в мире грипп и ОРВИ занимают первое место, удельный вес в структуре инфекционных заболеваний достигает 95%.
Эпидемии гриппа случаются каждый год обычно в холодное время года. По количеству случаев в мире грипп и ОРВИ занимают первое место, удельный вес в структуре инфекционных заболеваний достигает 95%.
Грипп и ОРВИ, постепенно подрывая здоровье, сокращают на несколько лет среднюю продолжительность жизни человека. При тяжелом течении гриппа часто возникают необратимые поражения сердечно-сосудистой системы, дыхательных органов, центральной нервной системы, провоцирующие заболевания сердца и сосудов, пневмонии, трахеобронхиты, менингоэнцефалиты.
Наибольшие жертвы грипп собирает среди пожилых групп населения, страдающих хроническими болезнями.
Вирус гриппа очень легко передается:
- Самый распространенный путь передачи инфекции — воздушно-капельный.
- Также возможен и бытовой путь передачи, например, через предметы обихода.
При кашле, чихании, разговоре из носоглотки больного или вирусоносителя выбрасываются частицы слюны, слизи, мокроты с болезнетворной микрофлорой, в том числе с вирусами гриппа. Вокруг больного образуется зараженная зона с максимальной концентрацией аэрозольных частиц. Дальность их рассеивания обычно не превышает 2 — 3 м.
Вокруг больного образуется зараженная зона с максимальной концентрацией аэрозольных частиц. Дальность их рассеивания обычно не превышает 2 — 3 м.
Что такое ОРВИ? В чём отличие от гриппа?
Термин «острое респираторное заболевание» (ОРЗ) или «острая респираторная вирусная инфекция» (ОРВИ) охватывает большое количество заболеваний, во многом похожих друг на друга. Основное их сходство состоит в пути передачи (проникают в организм вместе с вдыхаемым воздухом через рот и носоглотку) и в наборе симптомов:
- У больного несколько дней отмечается повышенная температура тела, воспаление в горле, кашель, озноб, боль в мышцах и головная боль.
- Самым распространенным симптомом респираторных заболеваний является насморк; он вызывается целым рядом родственных вирусов, известных как риновирусы.
При выздоровлении, все эти симптомы исчезают и не оставляют после себя никаких следов.
В основном возбудители острых респираторных инфекций передаются от человека к человеку через кашель или чихание больного. Любой человек, близко (приблизительно на расстоянии 1 метра) контактирующий с другими человеком с симптомами ОРВИ подвергается риску воздействия потенциально инфекционных вдыхаемых капель. Вирусы могут попасть в организм (в глаза, нос или рот) через руки при соприкосновении с инфицированной поверхностью.
Любой человек, близко (приблизительно на расстоянии 1 метра) контактирующий с другими человеком с симптомами ОРВИ подвергается риску воздействия потенциально инфекционных вдыхаемых капель. Вирусы могут попасть в организм (в глаза, нос или рот) через руки при соприкосновении с инфицированной поверхностью.
С помощью соблюдения личной гигиены можно предупредить распространение возбудителей, вызывающих респираторные инфекции.
|
Признаки и симптомы гриппа |
Признаки и симптомы ОРВИ |
|
|
Различия между коронавирусом COVID-19, простудой и гриппом
Как известно, новая коронавирусная инфекция COVID-19 передается преимущественно воздушно-капельным путем. Ей характерно наличие клинических симптомов ОРВИ (вы можете ознакомиться с подробным ликбезом от Севздрава по ссылке — https://sevdz.ru/mednavigator/profilaktika/koronavirus/).
Важно! COVID-19 иногда протекает бессимптомно, но от этого носитель вируса не становится менее заразным. Особенно в таких случаях страдают люди с хроническими заболеваниями.
Особенно в таких случаях страдают люди с хроническими заболеваниями.
Наглядная инфографика от Роспотребнадзора:
Основные рекомендации по профилактике гриппа и ОРВИ для населения
Меры профилактики особенно важно соблюдать сейчас — в период пандемии новой коронавирусной инфекции.
Режим самоизоляции отменен, но пандемия никуда не исчезла! Нам всем необходимо думать о своем здоровье и здоровье окружающих людей.
- Избегайте близкого контакта с людьми, которые кажутся нездоровыми, обнаруживают явления жара (температуры) и кашель.
- Избегать многолюдных мест или сократить время пребывания в многолюдных местах.
- Стараться не прикасаться ко рту и носу.
- Соблюдать гиену рук – чаще мыть руки водой с мылом или использовать средство для дезинфекции рук на спиртовой основе, особенно в случае прикосновения ко рту, носу.
- Увеличить приток свежего воздуха в жилые помещения, как можно чаще открывать окна.

- Используйте маски при контакте с больным человеком.
- Придерживайтесь здорового образа жизни, включая полноценный сон, употребление «здоровой» пищи, физическую активность.
Профилактическая иммунизация населения (вакцинация) – самая лучшая профилактика гриппа. В свою очередь, самая главная опасность отказа от вакцинации – это возможность заболеть гриппом при контакте с заболевшем человеком. Кроме того, человек, не прошедший вакцинацию, потенциально опасен для окружающих, так как является вероятным переносчиком инфекционного заболевания.
Подробно: зачем нужна вакцинация и где сделать прививку от гриппа в Севастополе.
Рекомендации для лиц с симптомами ОРВИ
-
При плохом самочувствии оставаться дома и выполнять рекомендации врача, по возможности держаться от здоровых людей на расстоянии (1 метр). - Отдыхать и принимать большое количество жидкости.

- Закрывать рот и нос при кашле или чихании носовым платком или другими пригодными для этой цели материалами. Утилизировать этот материал сразу после использования или стирать его. Мойте руки сразу после контакта с выделениями из дыхательных путей!
- Необходимо носить маску, если находитесь на общей территории дома поблизости от других людей.
- Сообщите своим близким и друзьям о болезни.
Важно! Медицинские маски
Рекомендации по использованию защитных медицинских масок:
- Ношение медицинских масок обязательно для лиц, имеющих тесный контакт с больным пациентом.
- Аккуратно надевайте маску так, чтобы она закрывала рот и нос, и крепко завязывайте ее так, чтобы щелей между лицом и маской было, как можно меньше.
- При использовании маски старайтесь не прикасаться к ней.
- Прикоснувшись к использованной маске, например при снятии, вымойте руки водой с мылом или с использованием средств для дезинфекции рук на спиртовой основе.

- Заменяйте используемую маску на новую чистую, сухую маску, как только используемая маска станет сырой (влажной).
- Не следует использовать повторно маски, предназначенные для одноразового использования.
- Выбрасывайте одноразовые маски после каждого использования и утилизируйте их сразу после снятия.
Рекомендации по уходу за больным в домашних условиях
- Изолируйте больного от других, по крайней мере, на расстоянии не менее 1 метра от окружающих.
- Прикрывайте свой рот и нос при осуществлении ухода за больным с использованием масок.
- Тщательно мойте руки водой с мылом после каждого контакта с больным. Выделите отдельные полотенца каждому члену семьи.
- Кроме лиц, осуществляющих уход, больного не должны посещать другие посетители.
- По возможности, только один взрослый в доме должен осуществлять уход за больным.

- Избегайте того, чтобы за больным ухаживала беременная женщина.
- Постоянно проветривайте помещение, в котором находится больной.
- Содержите помещение в чистоте, используя моющие средства.
Рекомендации для родителей заболевших детей
- При заболевании ребенка обратитесь за медицинской помощью к врачу.
- Оставляйте больного ребенка дома, кроме тех случаев, когда ему нужна медицинская помощь.
- Давайте ребенку много жидкости (сок, воду).
- Создайте ребенку комфортные условия, крайне важен покой.
- Если у ребенка жар, боль в горле и ломота в теле, вы можете дать ему жаропонижающие средства, которые пропишет врач с учетом возраста пациента.
- Держите салфетки и корзину для использованных салфеток в пределах досягаемости больного.
- Научите детей часто мыть руки с мылом в течение 20 секунд. Родители тоже должны выполнять эту процедуру, что послужит хорошим примером для детей.

- Научите детей кашлять и чихать в салфетку или в руку. Родители тоже должны выполнять эту процедуру, что послужит хорошим примером для детей.
- Научите детей не подходить к больным ближе, чем на полтора-два метра.
- Заболевшие дети должны оставаться дома (не посещать дошкольные учреждения и школы), а также держаться на расстоянии от других людей, пока их состояние не улучшится.
- Воздержитесь от частых посещений мест скопления людей.
- Если ребенок имел контакт с больным гриппом, спросите у врача необходимость приема антивирусных лекарств для предупреждения заболевания.
/upload/iblock/8fb/8fb3203939955ff7f105f494ffa830a6.pngКод PHP» data-counter>
ЭТИОПАТОГЕНЕТИЧЕСКОЕ ЛЕЧЕНИЕ ГРИППА И ОРВИ У ДЕТЕЙ: НОВЫЙ ВЗГЛЯД НА СТАРУЮ ПРОБЛЕМУ | Шамшева
1. Шамшева О.В., Зарубаев В.В. Этиопатогенетическое лечение гриппа у детей младшего возраста. ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Эпидемиология и инфекции. 2016, 2(44). [Shamsheva O.V., Zarubayev V.V. Etiopathogenetic treatment of influenza in young children. EFFECTIVE PHARMACOTHERAPY. Epidemiology and infections. 2016, 2(44). (In Russ.)].
Шамшева О.В., Зарубаев В.В. Этиопатогенетическое лечение гриппа у детей младшего возраста. ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Эпидемиология и инфекции. 2016, 2(44). [Shamsheva O.V., Zarubayev V.V. Etiopathogenetic treatment of influenza in young children. EFFECTIVE PHARMACOTHERAPY. Epidemiology and infections. 2016, 2(44). (In Russ.)].
2. http://www.pravda.ru/accidents/factor/14-04-2011/ 1073624-remantadin-0/
3. Отчет о результатах клинического изучения лечебной эффективности препарата «АЛЬГИРЕМ» у детей с гриппом и ОРВИ. СПб.: Всесоюзный НИИ гриппа, 2003:9. [Report on the results of the clinical study of the therapeutic effectiveness of the drug ALGIREM in children with influenza and acute respiratory viral infection. St. Petersburg: All-Union Research Institute of Influenza, 2003: 9. (In Russ.)].
4. Отчет о результатах клинического изучения лечебной эффективности препарата «АЛЬГИРЕМ» у детей с гриппом и ОРВИ. СПб.: Всесоюзный НИИ гриппа, 2004:17. [Report on the results of the clinical study of the therapeutic effectiveness of the drug ALGIREM in children with influenza and acute respiratory viral infection. St. Petersburg: All-Union Research Institute of Influenza, 2004:17. (In Russ.)].
Отчет о результатах клинического изучения лечебной эффективности препарата «АЛЬГИРЕМ» у детей с гриппом и ОРВИ. СПб.: Всесоюзный НИИ гриппа, 2004:17. [Report on the results of the clinical study of the therapeutic effectiveness of the drug ALGIREM in children with influenza and acute respiratory viral infection. St. Petersburg: All-Union Research Institute of Influenza, 2004:17. (In Russ.)].
5. Бойцов В.П., Шамшева О.В., Фомичева Е.А., Зверева Н.Н., Зоненшайн Т.П., Ртищев А.Ю., Коновалов И.В. Опыт применения препарата Орвирем при острых респираторных вирусных инфекциях у детей. Детские инфекции. 2009; 3: 44—48. [Boytsov V.P., Shamsheva O.V., Fomicheva E.A., Zvereva N.N., Zonenshain T.P., Rtishchev A.Yu., Konovalov I.V. Experience of application of the drug by Orvirem in acute respiratory viral infections in children. Detskie Infektsii=Children’s infections. 2009; 3: 44—48. (In Russ.)]
6. Мазанкова Л.Н., Чебуркин А.А. Тактика и стратегия этиотропной терапии ОРВИ и гриппа у детей. Вопросы современной педиатрии. 2009; 8(16):126—130. [Mazankova L.N., Cheburkin A.A. Tactics and strategy of etiotropic therapy for acute respiratory viral infection and influenza in children. Questions of Modern Pediatrics. 2009; 8(16): 26—130. (In Russ.)]
Мазанкова Л.Н., Чебуркин А.А. Тактика и стратегия этиотропной терапии ОРВИ и гриппа у детей. Вопросы современной педиатрии. 2009; 8(16):126—130. [Mazankova L.N., Cheburkin A.A. Tactics and strategy of etiotropic therapy for acute respiratory viral infection and influenza in children. Questions of Modern Pediatrics. 2009; 8(16): 26—130. (In Russ.)]
7. Овсянников Д.Ю. Бронхолегочная дисплазия: естественное развитие, исходы и контроль. Педиатрия. 2011, 90(1):141— 150. [Ovsyannikov D.Yu. Bronchopulmonary dysplasia: natural development, outcomes and control. Pediatrics. 2011, 90 (1): 141—150. (In Russ.)]
8. Дегтярева Е.А., Овсянников Д.Ю., Жданова О.И., Лазарева С.И. Клиническая эффективность противовирусного препарата у детей «групп риска» тяжелого течения гриппа и острых респираторных заболеваний. Лечащий врач. 2010; 2. www.lvrach.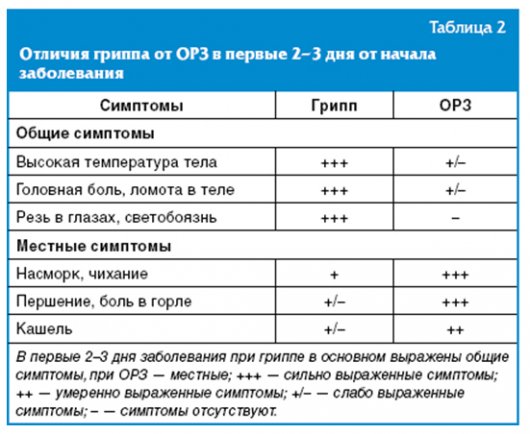 ru [Degtyareva E.A., Ovsyannikov D.Yu., Zhdanova O.I., Lazareva S.I. Clinical efficacy of antiviral drug in children of «risk groups» of severe influenza and acute respiratory diseases. The Attending Physician. 2010; 2. www.lvrach.ru (In Russ.)]
ru [Degtyareva E.A., Ovsyannikov D.Yu., Zhdanova O.I., Lazareva S.I. Clinical efficacy of antiviral drug in children of «risk groups» of severe influenza and acute respiratory diseases. The Attending Physician. 2010; 2. www.lvrach.ru (In Russ.)]
9. Мурадян А.Я. Роль коронавирусной инфекции в острой патологии респираторного тракта: Автореф. … к.м.н. СПб., 2005. [Muradyan A.Ya. The role of coronavirus infection in the acute pathology of the respiratory tract: Abstract of PhD Thesis (Medicine). St.-P., 2005. (In Russ.)]
10. Афанасьева О.И., Суховецкая В.Ф., Осидак Л.В., Милькинт К.К. и др. Клинико-лабораторная характеристика и терапия ОРВИ со стенозирующим ларинготрахеитом у детей. Детские инфекции. 2005; 4(1): 32—36. [Afanasieva O.I., Suhovetskaya V.F., Osidak L.V., Milkint K.K. et al. Clinical and laboratory characteristics and therapy of acute respiratory viral infections with stenosing laryngotracheitis in children. Detskie Infektsii=Children’s infections. 2005; 4 (1): 32—36. (In Russ.)].
Detskie Infektsii=Children’s infections. 2005; 4 (1): 32—36. (In Russ.)].
Клинические рекомендации ОРВИ
Клинические рекомендации:
«Острая респираторная вирусная инфекция (ОРВИ) у детей . МКБ 10: J00 / J02.9/ J04.0/ J04.1/J04.2/J06.0/J06.9
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
Профессиональные ассоциации: Союз педиатров России
Утверждены : Союзом педиатров России
Приложение В. Информация для пациентов
ОРВИ (острая респираторная вирусная инфекция) – наиболее часто встречающееся заболевание у детей.
Причина заболевания – разнообразные вирусы. Заболевание чаще развивается осенью, зимой и ранней весной.
Как заражаются инфекцией, вызывающей ОРВИ: чаще всего путем попадания на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (например, через рукопожатие) или с зараженными вирусом поверхностями (риновирус сохраняется на них до суток).
Другой путь – воздушно-капельный – при вдыхании частичек слюны, выделяющихся при чихании, кашле или при тесном контакте с больным.
Период от заражения до начала болезни: в большинстве случаев – от 2-х до 7 дней. Выделение вирусов больным (заразность для окружающих) максимально на 3-и сутки после заражения, резко снижается к 5-му дню; неинтенсивное выделение вируса может сохраняться до 2 недель.
Признаки ОРВИ: наиболее частым проявлением ОРВИ у детей является заложенность носа, а также выделения из носа: прозрачные и/или белого и/или желтого и/или зеленого цвета (появление выделений из носа желтого или зеленого цвета – не является признаком присоединения бактериальной инфекции!). Повышение температуры чаще длится не более 3 дней, затем температура тела снижается. При некоторых инфекциях (грипп и аденовирусная инфекция) температура выше 38ºC сохраняется более длительно (до 5-7 дней).
При ОРВИ также могут быть: першение в горле, кашель, покраснение глаз, чихание.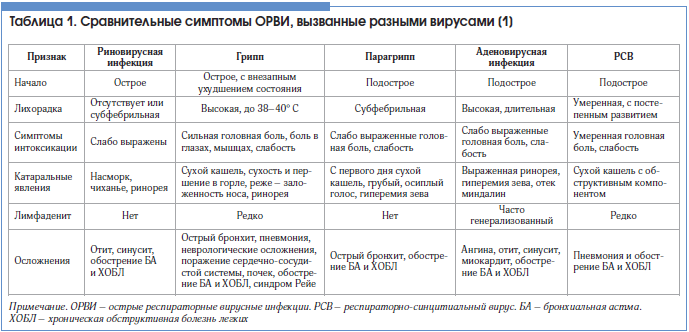
Обследования: в большинстве случаев, дополнительных обследований ребенку с ОРВИ не требуется.
Лечение: ОРВИ, в большинстве случаев, носит доброкачественный характер, разрешается в течение 10 дней и не всегда требует назначения медикаментов.
Снижение температуры: лихорадящего ребенка следует раскрыть, обтереть водой Т° 25-30°С. С целью снижения температуры у детей допустимо применение только 2-х препаратов – парацетамола или ибупрофена. Жаропонижающие препараты у здоровых детей ≥3 месяцев оправданы при температуре выше 39 — 39,5°С. При менее выраженной лихорадке (38-38,5°С) средства, снижающие температуру, показаны детям до 3 месяцев, пациентам с хронической патологией, а также при связанном с температурой дискомфорте. Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры.
Чередование этих двух препаратов или применение их в комбинации не приводит к усилению жаропонижающего эффекта.
У детей с жаропонижающей целью не применяют ацетилсалициловую кислоту и нимесулид. Крайне нежелательно использование метамизола у детей в связи с высоким риском развития агранулоцитоза. Во многих странах мира метамизол запрещен к применению уже более 50 лет назад.
Антибиотики – не действуют на вирусы (основную причину ОРВИ). Вопрос о назначении антибиотиков рассматривается при подозрении на бактериальную инфекцию. Антибиотики должен назначать врач. Бесконтрольный прием антибиотиков может способствовать развитию устойчивых к ним микробов и вызывать осложнения.
Как предупредить развитие ОРВИ:
Заболевшего ребенка следует оставить дома (не водить в детский сад или школу). Первостепенное значение имеют меры, препятствующие распространению вирусов: тщательное мытье рук после контакта с больным.
Важно также ношение масок, мытье поверхностей в окружении больного, соблюдение режима проветривания. Ежегодная вакцинация против гриппа с возраста 6 месяцев снижает риск этой инфекции. Доказано также, что вакцинация детей от гриппа и пневмококковой инфекции уменьшает вероятность развития острого среднего отита у детей и осложненного течения ОРВИ. Надежных свидетельств о снижении респираторной заболеваемости под влиянием различных иммуномодуляторов — нет. Не доказана также профилактическая эффективность растительных препаратов и витамина С, гомеопатических препаратов.
Ежегодная вакцинация против гриппа с возраста 6 месяцев снижает риск этой инфекции. Доказано также, что вакцинация детей от гриппа и пневмококковой инфекции уменьшает вероятность развития острого среднего отита у детей и осложненного течения ОРВИ. Надежных свидетельств о снижении респираторной заболеваемости под влиянием различных иммуномодуляторов — нет. Не доказана также профилактическая эффективность растительных препаратов и витамина С, гомеопатических препаратов.
Обратитесь к специалисту если:
— ребенок длительное время отказывается от питья — вы видите изменения в поведении: раздражительность, необычная сонливость со снижением реакции на попытки контакта с ребенком
— у ребенка имеется затруднение дыхания, шумное дыхание, учащение дыхания, втяжение межреберных промежутков, яремной ямки (места, расположенного спереди между шеей и грудью)
— у ребенка судороги на фоне повышенной температуры — у ребенка бред на фоне повышенной температуры
— повышенная температура тела (более 38,4-38,5ºC) сохраняется более 3 дней
— заложенность носа сохраняется без улучшения более 10-14 дней, особенно если при этом вы видите «вторую волну» повышения температуры тела и/или ухудшение состояния ребенка
— у ребенка есть боль в ухе и/или выделения из уха — у ребенка кашель, длящийся более 10-14 дней без улучшения
Врачи назвали особенности лечения коронавируса у детей :: Общество :: РБК
Она объяснила, что минимизировать контакты ребенка с другими людьми нужно не из-за риска заражения..jpg) Дело в том, что от присутствия незнакомых людей груднички испытывают стресс, который негативно сказывается на их иммунитете.
Дело в том, что от присутствия незнакомых людей груднички испытывают стресс, который негативно сказывается на их иммунитете.
С тем, что коронавирусная инфекция довольно легко протекает у детей, согласился врач-инфекционист, педиатр и главный врач медицинского центра «Лидер-Медицина» Евгений Тимаков.
Читайте на РБК Pro
Врач допустила проблемы с фертильностью у переболевших в детстве COVID
«У детей коронавирусная инфекция протекает легче, чем у взрослых, маскируется под ОРВИ. У детей реже бывают осложнения, пневмония, им реже требуется госпитализация. При этом последствия инфекции неизвестны: коронавирус может влиять и на нервную, и на эндокринную, и на репродуктивную систему», — рассказал он.
У детей реже бывают осложнения, пневмония, им реже требуется госпитализация. При этом последствия инфекции неизвестны: коронавирус может влиять и на нервную, и на эндокринную, и на репродуктивную систему», — рассказал он.
Специалист объяснил, что никто из его пациентов не был в тяжелом состоянии. У детей отмечались повышенная температура, заложенность носа, боль в горле и кашель. В связи с этим для них существуют отдельные протоколы лечения. «Они обычно обходятся без антибиотиков и препаратов, разжижающих кровь», — заявил педиатр.
Как и Добрецова, Тимаков уверен, что COVID-19 у грудных детей встречается крайне редко. «У них болезнь протекает в еще более легкой форме: просто температура и небольшой кашель», — сообщил врач.
Вирусологи оценили гипотезу о детях — разносчиках COVID
По словам инфекциониста, педиатра и профессора кафедры педиатрии Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского Елены Мескиной, дети и взрослые получают одинаковые препараты при COVID-19, за исключением лекарств, предназначенных для лечения тяжелых форм, например противомалярийных препаратов или фавипиравира.
М.Ф. Владимирского Елены Мескиной, дети и взрослые получают одинаковые препараты при COVID-19, за исключением лекарств, предназначенных для лечения тяжелых форм, например противомалярийных препаратов или фавипиравира.
«С одной стороны, это обусловлено возрастными ограничениями приема этих препаратов, с другой — дети легче переносят заболевание. А вот умифеновир и препараты интерферона дети получают», — рассказала она.
Если у детей после заболевания появляются осложнения, чаще всего они вызваны не самим вирусом, а последствиями приема препаратов. «Так как этот вирус поражает сосуды, после СOVID-инфекции у детей может появиться тревожность, депрессия, усталость», — объяснила Мескина.
Эпидемиолог назвал неподтвержденной версию о детях — разносчиках COVID-19
Серьезные последствия, такие как мультисистемный воспалительный синдром (воспалительный процесс, поражающий одновременно несколько систем организма), у детей также встречаются крайне редко. «Это избыточная иммунная реакция, которую провоцирует COVID. При нем у детей могут поражаться практически все органы. В Московской области было девять таких случаев», — сообщила профессор.
«Это избыточная иммунная реакция, которую провоцирует COVID. При нем у детей могут поражаться практически все органы. В Московской области было девять таких случаев», — сообщила профессор.
Кроме того, несмотря на наличие вируса, вероятность заразиться от ребенка COVID-19 крайне мала, особенно если он носит маску.
«Если, например, семья приехала из-за границы, им нужно сдать анализы и у ребенка нет никаких симптомов, то даже если он является носителем вируса, вероятность передать вирус другому в очереди минимальна, если он будет в маске», — рассказала Мескина.
Попова назвала долю бессимптомных носителей коронавируса
При этом вероятность, что вирус будет передаваться между детьми, еще меньше..gif) «От ребенка ребенку вирус передается в значительно меньшей степени. Ребенку нужна более высокая вирусная нагрузка, чтобы заразиться. А выделение вируса от другого ребенка меньше. Если дети находятся в масках и соблюдают дистанцию, то они не заразятся», — добавил Тимаков.
«От ребенка ребенку вирус передается в значительно меньшей степени. Ребенку нужна более высокая вирусная нагрузка, чтобы заразиться. А выделение вируса от другого ребенка меньше. Если дети находятся в масках и соблюдают дистанцию, то они не заразятся», — добавил Тимаков.
В сентябре глава Роспотребнадзора Анна Попова заявляла, что дети школьного возраста практически не болеют коронавирусом. По ее словам, на тот момент носителями инфекции были около 2% детей, но никто из них не болел.
Позднее профессор кафедры вирусологии биофака МГУ Алексей Аграновский предположил, что дети становятся бессимптомными разносчиками инфекции из-за отсутствия некоторых рецепторов. В связи с этим он рекомендовал изолировать младших членов семьи от пожилых родственников, для которых COVID-19 является действительно опасным заболеванием.
ОРВИ у детей: симптомы и лечение, отличие от гриппа и коронавируса
Симптомы ОРВИ у детей можно спутать с сезонным гриппом и тяжёлой инфекцией COVID-19.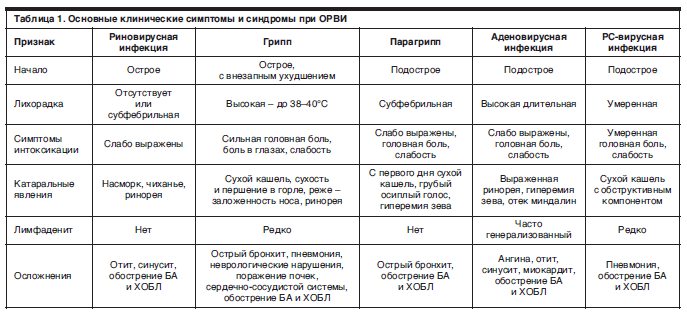 Зная, в чём их принципиальные отличия, вы вовремя дадите ребёнку правильное лечение.
Зная, в чём их принципиальные отличия, вы вовремя дадите ребёнку правильное лечение.
Содержание:
Почему дети часто болеют ОРВИ и что это такое?
ОРВИ — одно из распространённых заболеваний, с которым сталкиваются все. Оно настолько часто встречается, что многие относятся к инфекции пренебрежительно, исключая родителей дошколят. С возрастом число простуд уменьшается, и люди забывают, каково это впервые лежать с температурой, заложенным носом и раздирающим горло кашлем. Малыши болеют по 8-10 раз за год, и каждая новая волна заболевания для них, как первая.
Под ОРВИ подразумевают множество заболеваний, поражающих верхние дыхательные пути и вызывающих общую интоксикацию организма. ОРВИ провоцируют различные вирусы, которые можно подтвердить только лабораторным анализом. Этиология заболевания связана как с возбудителями гриппа, так и с возбудителями, не относящимися к гриппозной этиологии. Вирусы проникают в организм через слизистую, после чего попадают в кровь, в которой происходит их активное размножение. По сравнению с коронавирусом, у которого схожая симптоматика, ОРВИ не поражает нервную и пищеварительную системы.
По сравнению с коронавирусом, у которого схожая симптоматика, ОРВИ не поражает нервную и пищеварительную системы.
Читайте также Делать ли прививку от гриппа или написать отказ? Всё про вакцинацию детей и взрослых.
Как и когда заражаются дети?
Всемирную «популярность» этому заболеванию принёс способ передачи:
- воздушно-капельным путём;
- контактно-бытовым путём.
Заразиться можно через рукопожатие, поцелуи и просто пообщавшись с заражённым. Родителям и людям, проживающим в одном доме с детьми, нужно поберечь себя, чтобы не заражать маленьких домочадцев.
Точной статистики по заболеваемости ОРВИ нет из-за того, что одни занимаются самолечением и остаются дома, другие — переносят простуду «на ногах», работая и не пропуская учебные занятия. Врач может судить об ОРВИ по количеству наблюдаемых пациентов, но многие в поликлинику обращаются не для того, чтобы получить лечение, а чтобы открыть больничный лист.
Отправляя больного ребёнка в детский сад или школу, вы ничем ему не помогаете, а заражаете других детей. Малыши болеют по несколько раз подряд: не успев оправиться от одной инфекции, они уже заражаются по новому кругу. Когда ребёнок не получает адекватного лечения, а вынужден идти в детский сад или на занятия, он тратит много сил, которые пошли бы на помощь иммунной системе.
Малыши болеют по несколько раз подряд: не успев оправиться от одной инфекции, они уже заражаются по новому кругу. Когда ребёнок не получает адекватного лечения, а вынужден идти в детский сад или на занятия, он тратит много сил, которые пошли бы на помощь иммунной системе.
ОРВИ болеют на протяжении всего года, но в «сырые» сезоны — с осени до весны — происходят вспышки массового заражения. В холодное время года люди подолгу остаются дома, из-за чего больше контактируют друг с другом. Поскольку передача вируса приходится на так называемую «зону дыхания», подразумевающую расстояние между людьми в 1 м, риск заражения резко возрастает. Эпидемиологи объясняют рост заболеваемости респираторными инфекциями тем, что при повышенной влажности и низкой температуре воздуха вирусы дольше сохраняются в окружающей среде.
Риск заражения ОРВИ повышается в разы при:
- ослабленном иммунитете;
- влажной и холодной погоде;
- посещении людных мест.
ОРВИ в младенчестве и дошкольном возрасте
Малыши от 1 года до 5 лет подвержены риску частого заражения ОРВИ также, как и люди преклонного возраста. Новорождённые крайне редко простужаются, но если это случается из-за несовершенства защитных механизмов, болезнь протекает тяжело. Груднички в возрасте 3-6 месяцев находятся под защитой антител, полученных в период внутриутробного развития, а затем их иммунный ответ формирует грудное вскармливание.
Новорождённые крайне редко простужаются, но если это случается из-за несовершенства защитных механизмов, болезнь протекает тяжело. Груднички в возрасте 3-6 месяцев находятся под защитой антител, полученных в период внутриутробного развития, а затем их иммунный ответ формирует грудное вскармливание.
В первые месяцы жизни кроха больше находится в кругу семьи, а после 1 года чаще контактирует с посторонними и другими детьми, поэтому риск заболеть у него становится выше. В детском саду вирус переходит от одного малыша к другому. До 5 лет ребёнок может болеть по несколько раз за год, благодаря чему у него вырабатывается специфический иммунитет, повышающий сопротивляемость к респираторным инфекциям. В 5-летнем возрасте и старше простуда всё реже одолевает организм.
Симптомы при респираторных инфекциях
ОРВИ проявляется в виде:
- ухудшения общего состояния, слабости, вялости и сонливости;
- снижения или отсутствия аппетита;
- плаксивости, капризов;
- кашля;
- насморка;
- головной боли;
- озноба, жара.

Симптомы нарастают постепенно, проявляются все вместе или поочередно.
Не переживайте за здоровье и безопасность своего ребёнка даже в особо опасные периоды. Всегда знайте, где он находится сейчас или был в течение дня, с кем контактировал и кто его окружает, а также моментально связывайтесь в случае необходимости с помощью приложения «Где мои дети».
Сколько держится температура?
Норма, если температура при ОРВИ держится на отметке 38 ℃ в первые 3 дня. 5 суток — максимально допустимый срок, когда у ребёнка сильный жар. О высокой температуре на протяжении 5 и больше дней говорит присоединение другой бактериальной инфекции. Чтобы побороть инфекцию, понадобится курс антибиотиков, дозировку которых сможет подобрать только врач.
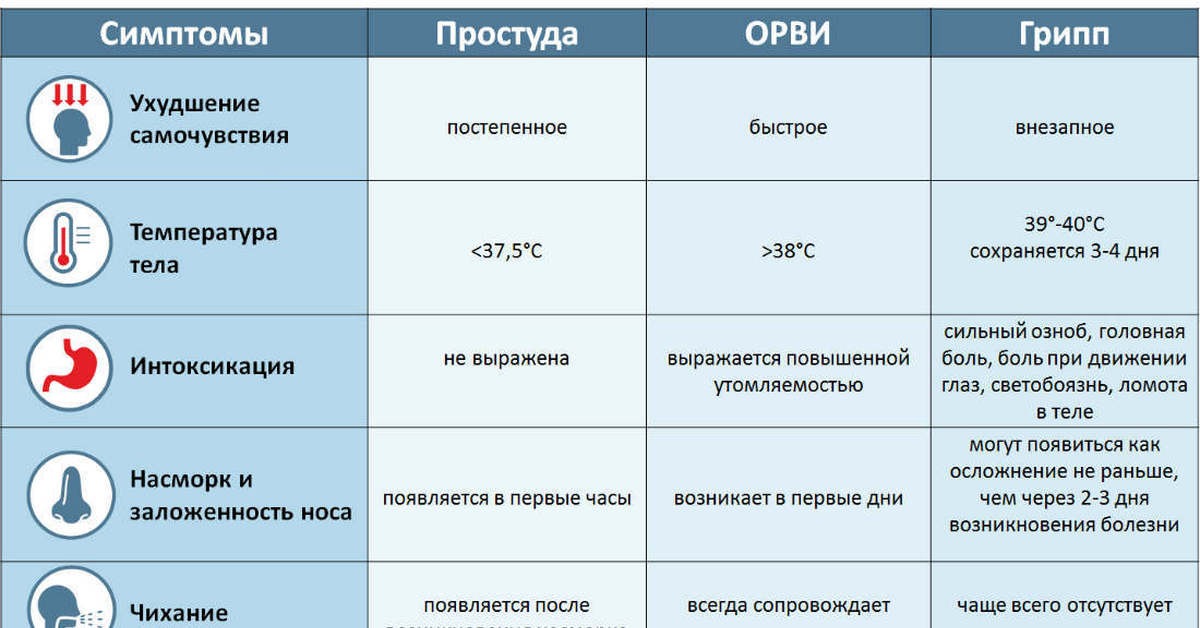
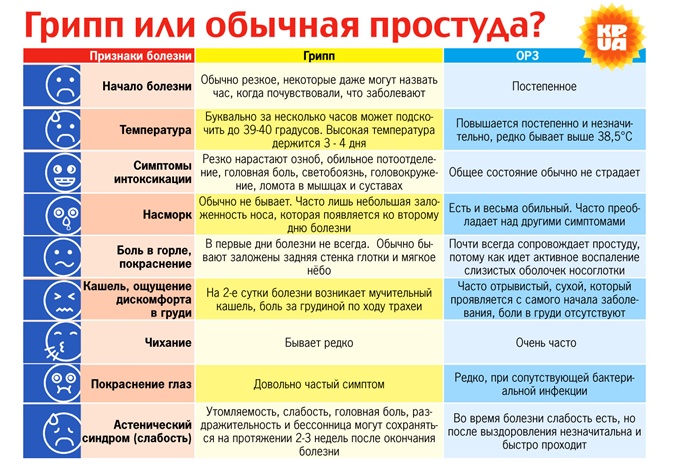
Чем отличается грипп от ОРВИ?
Симптомы, по которым можно отличить респираторные заболевания друг от друга:
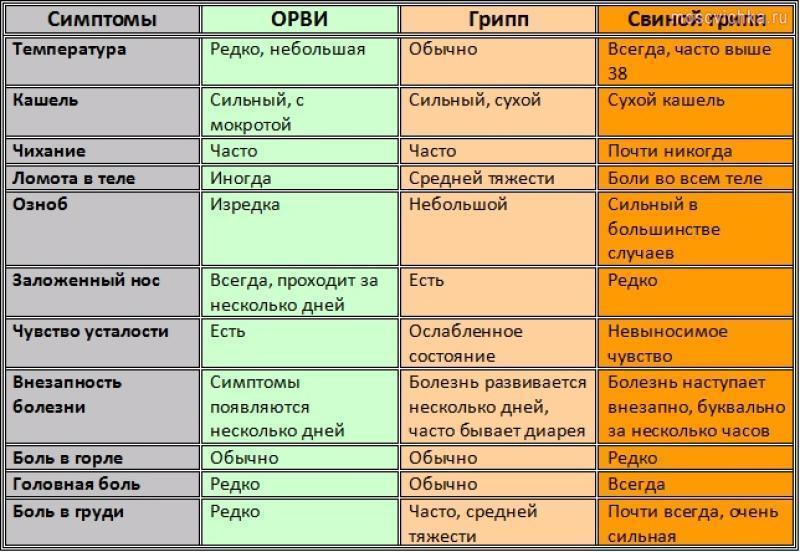
Чем отличается ОРВИ от коронавируса?
Сходств у этих острых респираторный вирусных инфекцией больше, чем отличий. ОРВИ развивается в течение 2-4 дней, тогда как COVID-19 — почти 2 недели. При коронавирусе чаще всего проявляется:
ОРВИ развивается в течение 2-4 дней, тогда как COVID-19 — почти 2 недели. При коронавирусе чаще всего проявляется:
- лихорадка;
- сухой кашель;
- утомляемость;
- одышка;
- насморка практически нет;
- чихание отсутствует.
Читайте также Коронавирус у детей: риски заражения и первые признаки.
По сравнению с COVID-19 у ОРВИ:
- лихорадка бывает редко;
- кашель возникает, но симптом необязательный, и характер у него умеренный;
- утомляемость гораздо реже;
- нет никакой одышки;
- присутствует насморк и чихание.
Пропадает ли обоняние при ОРВИ?
Пропадает, потому что при ОРВИ чаще всего заложен нос, тогда как при коронавирусе насморк скорее редкость, чем характерный симптом. Больной ОРВИ не чувствует запахи из-за проблем с верхними дыхательными путями. Больной COVID-19 лишается обоняния не из-за того, что вирус поражает обонятельные нейроны, а воздействуют на клетки, отвечающие за метаболическую и структурную поддержку обонятельных сенсоров.
Возможные последствия после ОРВИ
75% всех случаев ОРВИ представляют собой вирусную инфекцию в чистом виде, а к оставшимся 25% присоединяется ещё и бактериальная инфекция, закладывающая «фундамент» для развития осложнений и появления хронических заболеваний. После выздоровления у ребёнка может проявляться остаточный кашель — бронхиальная гиперактивность, проявляющаяся при малейшем раздражении рецепторов ротоглотки, гортани, трахей и бронхов.
При остром течении болезни кашель действует как естественная защитная реакция организма. Он помогает очистить дыхательные пути, избавившись от мокроты, слизи и других раздражителей. Остаточный кашель сохраняется, если слизистые оболочки ротоглотки и гортани были сильно повреждены вирусами, из-за чего рецепторы остались в активном состоянии и продолжают реагировать на малейшие частицы пыли. После выздоровления кашель проявляется несколько дней, а иногда сохраняется на протяжении от 3 недель до 1,5 месяцев. Он отличается сухим или почти сухим характером, при этом температура тела не повышается, а с каждым днём кашель ослабевает и не мешает по ночам.
Агрессивные ОРВИ, к которым присоединилась бактериальная инфекция, провоцируют:
- обструктивную болезнь лёгких;
- бронхиальную астму;
- обструктивные бронхиты;
- аллергию;
- заболевания, вызванные грибковыми патогенами из-за неадекватной реакции иммунной системы.
Профилактика ОРВИ в детском возрасте
Малыши до 5 лет болеют чаще остальных, поэтому нуждаются в повышенном внимании взрослых. Не узнать в детстве, что такое ОРВИ, то же самое, что никогда не быть ребёнком. Избежать заболеваний не удастся, а вот минимизировать количество заражений возможно.
Соблюдайте меры профилактики, позволяющие укрепить иммунитет и тем самым повысить сопротивляемость организма к возбудителям. Они могут как побороть вирус, так и помочь ребёнку перенести заболевание в лёгкой форме, тогда как его ровесники с ослабленным иммунитетом будут испытывать полный «букет» симптомов.
Меры профилактики, укрепляющие иммунную систему от простуд и ОРВИ:
- вводите в рацион сезонные овощи и фрукты;
- ежедневно проветривайте комнаты и делайте влажную уборку;
- занимайтесь физкультурой;
- исключайте контакты с болеющими родственниками;
- мойте руки по возвращению с улицы и перед употреблением пищи;
- ограничьте посещение многолюдных мест;
- поддерживайте в помещение температуру 18-22о;
- полноценно питайтесь;
- проходите вакцинацию перед сезоном массовых простуд;
- соблюдайте режим сна и бодрствования;
- чаще гуляйте на улице.
Каждая семья может внедрить в свою жизнь эти простые правила. Если их придерживаться, вы обезопасите детей от простудных заболеваний.
Как лечить ОРВИ у детей?
Не ставьте эксперименты над ребёнком и сразу обращайтесь к врачу. Инкубационный период ОРВИ длится 2-4 дня, на протяжении которых вирусы активно размножаются и атакуют иммунную систему. Чтобы не довести до осложнений, обеспечьте ребёнка:
- постельным режимом;
- изоляцией от контакта с другими детьми;
- обильным питьём;
- легкоусвояемым белковым питанием;
- витамином C.
Появившийся признак ОРВИ сигнализирует об изменении дневного режима: вместо энергичных игр на свежем воздухе останьтесь дома. Неизрасходованные силы помогут ребёнку бороться с повышением температуры и поскорее выздороветь. Минимизировав контакты с друзьями, вы сократите распространение вируса среди детей.
Давайте ребёнку обильное тёплое питье, благодаря которому организм не столкнётся с обезвоживанием и сможет быстрее избавиться от токсинов через пот и мочу. Белковая еда восстанавливает потраченные силы, а продукты, богатые витамином C, ускоряют деление T-клеток, которые противостоят инфекциям.
Белковая еда восстанавливает потраченные силы, а продукты, богатые витамином C, ускоряют деление T-клеток, которые противостоят инфекциям.
Читайте также Витамины для детей: отличная память, хорошее настроение и зима без простуды.
Какие лекарства можно давать ребёнку при ОРВИ?
Респираторные вирусные инфекции лечат в двух направлениях:
- симптоматической терапией;
- противовирусными препаратами.
Чтобы убрать симптомы при ОРВИ у детей, используют следующие средства:
Кашель
Назначают препараты в форме сиропов на растительной основе, с содержанием амброксола или бромгексина. Грудничкам назначают сиропы «Амбробене» и «Бромгексин», детям старше 2-х лет — препарат «Коделак бронхо», в основе которого экстракт чабреца и амброксол.
Боль в горле
Леденцы и спреи с анестетиками.
Заложенность носа
Слизистую оболочку носа очищают и увлажняют солевыми растворами «Отривин» и «Аквалор», предназначенными для детей с рождения.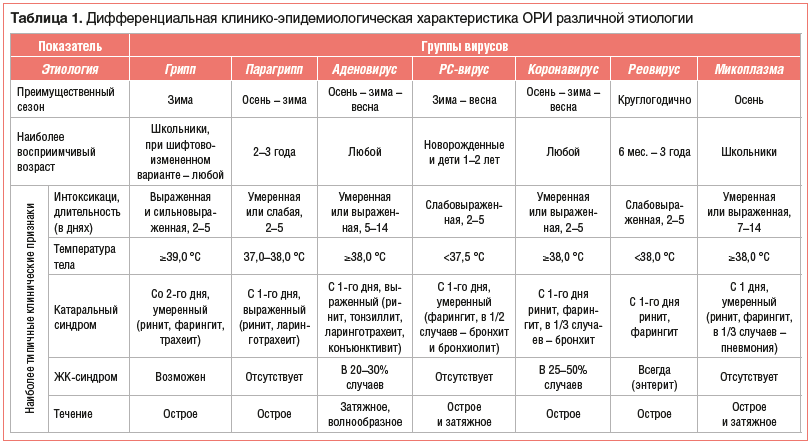 Препарат с оксиметазолином сужает сосуды, снижает отёк слизистой и облегчает дыхание.
Препарат с оксиметазолином сужает сосуды, снижает отёк слизистой и облегчает дыхание.
Важно! Длительно используя капли можно повредить слизистую носа.
Высокая температура
Малышам легче давать жаропонижающие препараты с парацетамолом и ибупрофеном, выпущенные в виде сиропа. С первого месяца жизни можно использовать Эффералган и Нурофен, с 3 месяцев — Панадол.
Перечисленные препараты ослабевают симптомы, но никак не воздействуют на причину заболевания.
Иммуномоделирующие и противовирусные средства борются непосредственно с возбудителем гриппа и ОРВИ. Выявив острые респираторные инфекции, врач предписывает:
- прямые этиотропные на основе римантадина, действующие против вируса гриппа A, и на основе осельтамивира, работающие против гриппа A и B. Чаще назначают Арбидол и другие препараты умифеновира, которые оказывают прямое действие на все разновидности возбудителей гриппа и ОРВИ;
- инфетрферон и его индукторы относятся к противовирусным препаратам широкого спектра действия.
 Детям младше 1 года назначают суппозитории «Виферон», «Генферон», «Кипферон» и капли «Гриппферон», которые входят в подгруппу природных и рекомбинантных препаратов интерферона. Синтетические производные интерферона имеют ограничения по возрасту. К примеру, Кагоцел и Полиоксидоний нельзя давать малышам до 3-х лет;
Детям младше 1 года назначают суппозитории «Виферон», «Генферон», «Кипферон» и капли «Гриппферон», которые входят в подгруппу природных и рекомбинантных препаратов интерферона. Синтетические производные интерферона имеют ограничения по возрасту. К примеру, Кагоцел и Полиоксидоний нельзя давать малышам до 3-х лет; - иммуномодуляторы назначают в целях профилактики;
- релиз-активные препараты недостаточно изучены, поэтому их нужно выбирать с осторожностью. Использование индукторов эндогенного интерферона имеет ограничения по возрасту: капли «Анаферон» с 1 месяца, таблетки «Эргоферон» с полугода.
Дети заражаются ОРВИ по 8-10 раз за год, и по мере взросления всё реже болеют за счёт сформировавшегося иммунитета. ОРВИ нельзя запускать, чтобы не возникли осложнения.
Читайте также:
Лечение гриппа и ОРВИ у детей препаратом Кагоцел ® — Просмотр полного текста
В это неинтервенционное обсервационное исследование вошли 80 пациентов в возрасте от 3 до 11 лет, которые были госпитализированы с симптомами гриппа и ОРВИ в любое время из начало заболевания (до 15 дней) и кому был назначен индуктор интерферона Кагоцел в качестве противовирусного препарата.
Диагноз гриппа и ОРВИ был подтвержден в соответствии с руководящими принципами Всемирной организации здравоохранения (ВОЗ) по фармакологическому лечению пандемического гриппа A (h2N1) 2009 и других вирусов гриппа.
Все обследования пациентов проводятся в соответствии с местной повседневной клинической практикой и местными и международными стандартами лечения.
После окончания лечения были собраны и проанализированы следующие данные:
- демография
- степень тяжести заболевания
- данные анамнеза (данные о вакцинации против гриппа в текущем сезоне; посещение дошкольных учреждений; предыдущие контакты с больным гриппом / ОРВИ; предыдущая противовирусная терапия при текущем эпизоде заболевания; сопутствующие заболевания)
- Температура тела (утро / вечер)
- озноб и лихорадка (совокупная оценка по всем симптомам: 0 — нет симптомов, 1 — легкая, 2 — умеренная, 3 — тяжелая)
- Симптом интоксикации (совокупный балл по всем симптомам: 0 — нет симптомов, 1 — легкая, 2 — умеренная, 3 — тяжелая)
- катаральные симптомы (совокупный балл по всем симптомам: 0 — нет симптомов, 1 — легкие, 2 — умеренные, 3 — тяжелые)
- сроки: начало заболевания, первый визит к врачу, начало лечения, продолжительность заболевания
- определение возбудителя методом ПЦР (при поступлении больных и их выписке через 5-6 дней от начала терапии)
- Противовирусная терапия (доза Кагоцела в зависимости от возраста)
- Симптоматическое лечение текущего эпизода гриппа или ОРВИ до и во время госпитализации пациента
- Бактериальные обострения (да / нет)
- Лечение бактериальных обострений (название препарата)
- нежелательные явления
Респираторные инфекции у детей
Что мне нужно знать о респираторных инфекциях у детей?
- Они очень распространены, особенно у детей в детских садах и школах, а также у детей с братьями и сестрами.
- Шесть респираторных инфекций в год — это нормально.
- Некоторые неосложненные респираторные инфекции могут длиться до двух недель.
- Многие респираторные симптомы накладываются друг на друга и затрудняют дифференциацию болезней, особенно для родителей и учителей.
Каковы общие симптомы неосложненных респираторных заболеваний?
Какие симптомы могут побудить вас обратиться за медицинской помощью?
- Быстрое дыхание
- Втягивание (видение более глубоких очертаний грудной клетки или ребер, чем обычно)
- Кашель (частый; может возникнуть рвота)
- Активность (не играет или ведёт себя как обычно)
- Говорит (младенцы и малыши молчат, не издают нормальных звуков.Дети постарше не могут нормально разговаривать, им приходится переводить дыхание между словами)
- Свистящее дыхание (при выдохе слышен пронзительный свистящий звук)
- Стридор (резкий, скрипучий вибрирующий звук, слышимый при вдохе. По мере развития он может звучать как тюлень, особенно при кашле)
- Лихорадка (отслеживайте, сколько подгузников использует младенец / малыш или когда в последний раз приученный к горшку ребенок ходил мочиться)
Что такое бронхиолит?
- Чаще всего встречается в возрасте шести месяцев и редко встречается после двух лет.
- Основной симптом — хрипы. Свистящее дыхание обычно длится около семи дней при 14-дневном кашле.
- Наиболее частая причина — респираторный вирус (обычно RSV, который присутствует в зимние и весенние месяцы).
- Передается при прямом контакте с респираторными выделениями, такими как кашель или чихание.
- Не существует специального лечения и антибиотики не используются, когда болезнь вызвана вирусами. Для очищения носовых ходов младенцев следует использовать грушу для аспирации, особенно перед кормлением.Вапорайзер в спальне не помешает.
- Общие осложнения включают инфекции уха.
Что такое простуда? Есть ли еще лекарство от этого?
Существует не менее 200 отдельных вирусов, которые могут вызывать простуду, поэтому, к сожалению, лекарства от них нет.
- Простуда бывает в любом возрасте.
- Симптомы простуды могут быть самыми разными, в зависимости от степени тяжести.
- Простуда передается при прямом контакте с респираторными выделениями.
- Простуда длится в среднем от семи до десяти дней, хотя кашель может длиться три недели. Лихорадка не должна длиться более трех дней.
- Осложнения включают инфекции уха, носовые пазухи, пневмонию и глазные инфекции.
Лечение только симптоматическое:
- Носовое отсасывание по мере необходимости и перед кормлением полезно для младенцев.
- Ацетаминофен (например, Тайленол®) предназначен только для снятия боли и лихорадки.
- Жидкости важны всегда, даже если у ребенка плохой аппетит.
- Большинство безрецептурных лекарств от простуды бесполезны, и их следует избегать.
- Никогда не давайте антибиотики, оставшиеся от перенесенного ранее заболевания или от другого ребенка.
Что такое круп?
- Круп — это заболевание, которое чаще всего встречается у детей раннего возраста. Это вызвано вирусом и длится от пяти до шести дней.
- Классический симптом — охриплость с кашлем, который звучит, как тюлень или собака. Обычно это часть простуды. Стридор развивается позже. Обычно симптомы усиливаются ночью.
- Дети довольно заразны.
- Нет специального лечения. Ребенка нужно сохранять спокойным. Лекарства от кашля не помогают. Туман, прохладный или теплый, может оказаться весьма полезным.
Что вызывает ушные инфекции?
Дети часто болеют инфекциями среднего уха, что означает наличие бактерий за барабанной перепонкой. Боль — главный симптом. Инфекции уха не заразны.
Антибиотики обычно очень полезны. Тайленол может помочь при боли.
Осложнения могут включать небольшой разрыв барабанной перепонки, из-за которого из уха выходит дренаж. Слеза быстро заживает.
Что такое розовый глаз?
Розовый глаз обычно считается заразной бактериальной инфекцией глаза. Розовый глаз также может быть вызван вирусными инфекциями, аллергией или раздражителями. Обычно при бактериальной инфекции выделения густые и желтые, а веки слипаются.
- Выделения из глаз заразны.
- Вирусная форма обычно сопровождает простуду и сохраняется около недели. Если это бактериальная инфекция, выделения обычно прекращаются через 3 дня приема антибиотиков.
- Полезны теплые компрессы.
- Могут быть назначены капли с антибиотиком или мазь.
Что вызывает боль в горле?
Большинство болей в горле, в том числе при мононуклеозе, вызваны вирусами и сопровождаются простудой. Стрептококковая инфекция (бактерия Streptococcus ) вызывает около 10% случаев, и результирующая инфекция горла и миндалин может выглядеть в точности как вирусная ангина.
Вирусные ангины обычно длятся от трех до пяти дней. Strep обычно реагирует на антибиотики в течение 24 часов. Мононуклеоз обычно длится около недели, но может вызывать симптомы в течение двух-четырех недель.
Лечение симптомов включает:
- Полоскание горла соленой водой
- Кукурузный сироп или леденцы
- Мягкая диета
Антибиотики полезны только при фарингите. Никогда не давайте антибиотики, оставшиеся от перенесенного ранее заболевания или от другого члена семьи.
Осложнения стрептококка включают сыпь, известную как скарлатина, и, что более серьезно, ревматическая лихорадка, которую можно предотвратить с помощью надлежащего лечения. Мононуклеоз может вызвать затруднение дыхания, если миндалины становятся достаточно большими. Печень и селезенка могут увеличиваться; контактных видов спорта следует избегать около четырех недель.
Заболеют ли мои дети пневмонией, если они попадут в контакт с кем-то, у кого она есть?
Пневмония обычно проявляется кашлем с выделением мокроты.Могут быть некоторые затруднения с дыханием, например учащенное, затрудненное или болезненное дыхание. Часто бывает жар.
Другие факты о пневмонии:
- Это инфекция легких, из-за которой жидкость собирается в воздушных мешочках. Около 80% инфекций являются вирусными и более легкими. Двадцать процентов — бактериальные. Это не заразно.
- Бактериальная пневмония обычно протекает внезапно и может значительно улучшиться в течение 24-48 часов после приема антибиотиков. Вирусная пневмония протекает легче, но может длиться от двух до четырех недель.
- Следует избегать подавления кашля. По показаниям назначают антибиотики.
В остальном здоровым людям госпитализация требуется очень редко.
Когда насморк — это инфекция носовых пазух?
Об инфекциях носовых пазух часто сигнализирует:
- Боль и давление в лице
- Густые выделения из носа
- Постназальный капель
- Лихорадка
- Неприятный запах изо рта
- Тошнота и
- Хронический (продолжительный) кашель.
Инфекции носовых пазух не заразны. Назальные спреи с солевым раствором полезны для открытия носовых пазух. По показаниям могут быть назначены антибиотики. Перед тем, как давать ребенку какие-либо лекарства, проконсультируйтесь с лечащим врачом.
Насколько высока температура у моего ребенка, чтобы я не запаниковал?
Нормальная температура тела составляет 98,6 ° F, но она меняется в течение дня.
- Температуру можно измерять через прямую кишку, через рот, под мышкой или в ухе.Лучше всего ректальный.
- Лихорадка не опасна — это признак того, что иммунная система работает. Поведение вашего ребенка гораздо важнее, чем фактическая температура. Никогда не будите ребенка, чтобы измерить его температуру.
- Большинство лихорадок колеблются от 101 ° F до 104 ° F и длятся около трех дней.
- Ваш лечащий врач должен осматривать всех детей младше шести недель, если у них повышенная температура. Ацетаминофен (Тайленол®) — самый безопасный препарат для снижения температуры; Проконсультируйтесь с лечащим врачом вашего ребенка, чтобы убедиться, что вы даете правильную дозу.Жидкий ибупрофен (например, Liquid Advil®) отпускается по рецепту и может быть рекомендован. Никогда не принимайте аспирин, не посоветовавшись с врачом. Если температура не снизилась через 30 минут, подумайте о ванночке с губкой и водой комнатной температуры.
- При лихорадке необходимо много жидкости. Следите за количеством подгузников, которые использует ваш младенец / малыш, или когда в последний раз ваш приученный к горшку ребенок ходил в туалет помочиться.
Лихорадочные судороги могут развиваться у 4% детей.Хотя на это страшно смотреть, в целом они довольно безвредны. Проконсультируйтесь с врачом вашего ребенка, если у вашего ребенка припадок.
Как я могу помочь моему ребенку не заболеть?
- Мойте руки, особенно перед едой. Подавайте пример своей семье.
- Вся семья должна проходить регулярные медицинские осмотры и делать прививки.
- Начиная с раннего возраста, приучайте детей чихать в рукава или пользоваться салфеткой, а также как и когда мыть руки.
- Убедитесь, что все высыпаются и пьют много жидкости.
- Избегать контакта с больными людьми.
- Есть проблема? Позвоните врачу вашего ребенка.
- Всегда консультируйтесь с лечащим врачом, прежде чем давать ребенку какие-либо лекарства.
Использование антибиотиков при острых инфекциях верхних дыхательных путей
2. Gonzales R,
Мэлоун округ Колумбия,
Маселли JH,
Sande MA.
Чрезмерное употребление антибиотиков при острых респираторных инфекциях в США. Clin Infect Dis .
2001. 33 (6): 757–762.
3. Smucny J,
Фэйи Т,
Беккер Л,
Глейзер Р.
Антибиотики при остром бронхите. Кокрановская база данных Syst Rev .
2004; (4): CD000245.
4. Гонсалес Р.,
Бартлетт Дж. Г.,
Бессер Р.Э.,
и другие.;
Американская академия семейных врачей; Американский колледж врачей-Американское общество внутренней медицины; Центры по контролю за заболеваниями; Общество инфекционных болезней Америки.Принципы правильного использования антибиотиков для лечения неосложненного острого бронхита: история вопроса. Энн Интерн Мед. .
2001. 134 (6): 521–529.
5. Национальный институт здравоохранения и передовой клинической практики. Инфекции дыхательных путей — назначение антибиотиков. http://www.nice.org.uk/nicemedia/live/12015/41323/41323.pdf. По состоянию на 14 августа 2012 г.
6. Shields MD,
Буш А,
Эверард М.Л.,
Маккензи С,
Примхак Р,
Британский торакальный,
Общество Кашель;
Группа рекомендаций.Рекомендации BTS: рекомендации по оценке и лечению кашля у детей. Грудь .
2008; 63 (приложение 3): iii1 – iii15.
7. Подкомитет Американской академии педиатрии по лечению острого среднего отита.
Диагностика и лечение острого среднего отита. Педиатрия .
2004. 113 (5): 1451–1465.
8. Мичиганский университет. Система здоровья. Руководство по клинической помощи: средний отит. http://www.med.umich.edu/1info/fhp/practiceguides/om/OM.pdf. По состоянию на 14 августа 2012 г.
9. Coker TR,
Чан Л.С.,
Ньюберри SJ,
и другие.
Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. JAMA .
2010. 304 (19): 2161–2169.
10. Розенфельд Р.М.,
Анды D,
Бхаттачарья Н,
и другие.
Руководство по клинической практике: синусит у взрослых. Отоларингол Хирургия головы и шеи .
2007; 137 (3 доп.): S1 – S31.
11. Arroll B,
Кинили Т.
Антибиотики при насморке и остром гнойном рините. Кокрановская база данных Syst Rev .
2005; (3): CD000247.
12. Ward MA.
Отделение неотложной помощи при острых респираторных инфекциях. Заражение семенами респира .
2002. 17 (1): 65–71.
13. Шах РК,
Роберсон Д.В.,
Джонс Д.Т.
Эпиглоттит в эпоху вакцины против Hemophilus influenzae типа b: меняющиеся тенденции. Ларингоскоп .2004. 114 (3): 557–560.
14. Таннер К.,
Фитцсиммонс Дж.,
Кэррол ЭД,
Флуд TJ,
Кларк Дж. Э.
Эпиглоттит Haemophilus influenzae типа b как причина острой обструкции верхних дыхательных путей у детей. BMJ .
2002. 325 (7372): 1099–1100.
15. Фэрбенкс DN. Карманное руководство по антимикробной терапии в отоларингологии — хирургии головы и шеи. 13 изд. http://www.entnet.org/EducationAndResearch/upload/AAO-PGS-9-4-2.pdf. По состоянию на 14 августа 2012 г.
16. Treanor JJ,
Хайден Ф.Г.,
Врооман П.С.,
и другие.;
Группа по изучению пероральной нейраминидазы США.
Эффективность и безопасность перорального ингибитора нейраминидазы осельтамивира при лечении острого гриппа: рандомизированное контролируемое исследование. JAMA .
2000. 283 (8): 1016–1024.
17. Джефферсон Т.,
Демичели В,
Риветти Д,
Джонс М,
Ди Пьетрантонж C,
Риветти А.
Противовирусные препараты от гриппа у здоровых взрослых: систематический обзор [исправление опубликовано в Lancet.2006; 367 (9528): 2060]. Ланцет .
2006. 367 (9507): 303–313.
18. Шварц С.Р.,
Коэн С.М.,
Дейли Ш.,
и другие.
Рекомендации по клинической практике: охриплость голоса (дисфония). Отоларингол Хирургия головы и шеи .
2009; 141 (3 доп. 2): S1 – S31.
19. Джилл Дж. М.,
Флейшут П.,
Хаас С,
Пеллини Б,
Кроуфорд А,
Нэш БД.
Использование антибиотиков при инфекциях верхних дыхательных путей у взрослых в амбулаторных условиях: исследование национальной амбулаторной сети. Фам Мед .
2006. 38 (5): 349–354.
20. Центр РМ,
Эллисон Дж. Дж.,
Cohen SJ.
Ведение фарингита: определение противоречия. J Gen Intern Med .
2007. 22 (1): 127–130.
21. Винтер Б.
Риновирусные инфекции верхних дыхательных путей. Proc Am Thorac Soc .
2011; 8 (1): 79–89.
22. Штейнман М.А.,
Гонсалес Р,
Линдер Я.,
Landefeld CS.
Изменение использования антибиотиков в амбулаторной практике по месту жительства, 1991–1999 гг. Энн Интерн Мед. .
2003. 138 (7): 525–533.
23. Харпер С.А.,
Брэдли Дж. С.,
Englund JA,
и другие.;
Группа экспертов Американского общества инфекционистов.
Сезонный грипп у взрослых и детей — диагностика, лечение, химиопрофилактика и управление вспышками в учреждениях: руководящие принципы клинической практики Американского общества инфекционистов. Clin Infect Dis .
2009. 48 (8): 1003–1032.
24.Фиоре А.Е.,
Фрай А,
Шей Д,
Губарева Л,
Bresee JS,
Uyeki TM;
Центры по контролю и профилактике заболеваний (CDC).
Противовирусные средства для лечения и химиопрофилактики гриппа — рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep .
2011; 60 (1): 1–24.
25. Центры по контролю и профилактике заболеваний. Сводная статистика здоровья взрослых в США: Национальное интервью по вопросам здоровья, 2009 г.http://www.cdc.gov/nchs/data/series/sr_10/sr10_249.pdf. По состоянию на 14 августа 2012 г.
26. Thomas M,
Зевать БП,
Цена D,
Лунд V,
Муллол Дж.
Fokkens W;
Европейский позиционный документ по группе риносинуситов и носовых полипов.
Руководство EPOS по первичной медико-санитарной помощи: Европейский документ с изложением позиции по первичной медико-санитарной диагностике и лечению риносинуситов и полипов носа, 2007 г. — резюме. Prim Care Respir J .
2008. 17 (2): 79–89.
27.Гонсалес Р,
Бартлетт Дж. Г.,
Бессер Р.Э.,
Хикнер Дж. М.,
Хоффман-младший,
Sande MA;
Американская академия семейных врачей; Общество инфекционных болезней Америки; Центры по контролю за заболеваниями; Американский колледж врачей-Американское общество внутренней медицины.
Принципы правильного использования антибиотиков для лечения неспецифических инфекций верхних дыхательных путей у взрослых: история вопроса. Энн Интерн Мед. .
2001. 134 (6): 490–494.
28.Чау А.В.,
Беннингер М.С.,
Ручей I,
и другие.;
Общество инфекционных болезней Америки.
Руководство IDSA по клинической практике острого бактериального риносинусита у детей и взрослых. Clin Infect Dis .
2012; 54 (8): e72 – e112.
29. Williams JW Jr,
Агилар С,
Корнелл Дж,
и другие.
Антибиотики при остром гайморите Кокрановская база данных Syst Rev .
2008; (2): CD000243.
30. Пул MD.
Острый бактериальный риносинусит: клиническое влияние резистентности и восприимчивости. Am J Med .
2004; 117 (доп. 3А): 29С – 38С.
31. Фалагас МЭ,
Карагеоргопулос DE,
Грамматикос А.П.,
Matthaiou DK.
Эффективность и безопасность короткой и длительной антибактериальной терапии острого бактериального синусита: метаанализ рандомизированных исследований. Br J Clin Pharmacol .
2009. 67 (2): 161–171.
32.Klein JO.
Средний отит. Clin Infect Dis .
1994. 19 (5): 823–833.
33. Хейккинен Т,
Тонкий М,
Чонмайтри Т.
Распространенность различных респираторных вирусов в среднем ухе при остром среднем отите. N Engl J Med .
1999. 340 (4): 260–264.
34. Питкяранта А,
Виролайнен А,
Джеро Дж,
Арруда Э,
Хайден Ф.Г.
Выявление риновирусных, респираторно-синцитиальных вирусов и коронавирусных инфекций при остром среднем отите с помощью полимеразной цепной реакции с обратной транскриптазой. Педиатрия .
1998. 102 (2 ч. 1): 291–295.
35. Чонмайтри Т.
Взаимодействие вирусов и бактерий при остром среднем отите. Pediatr Infect Dis J .
2000; 19 (5 доп.): S24 – S30.
36. Розенфельд Р.М.,
Кей Д.
Естественная история нелеченого среднего отита. Ларингоскоп .
2003. 113 (10): 1645–1657.
37. Tähtinen PA,
Лайне МК,
Хуовинен П.,
Ялава J,
Руусканен О,
Руохола А.Плацебо-контролируемое исследование противомикробного лечения острого среднего отита. N Engl J Med .
2011. 364 (2): 116–126.
38. Хоберман А,
Рай JL,
Rockette HE,
и другие.
Лечение острого среднего отита у детей до 2 лет. N Engl J Med .
2011. 364 (2): 105–115.
39. Роверс ММ,
Гласзиу П.,
Аппельман К.Л.,
и другие.
Антибиотики при остром среднем отите: метаанализ с индивидуальными данными пациента. Ланцет .
2006. 368 (9545): 1429–1435.
40. Glasziou PP,
Дель Мар CB,
Сандерс С.Л.,
Хайем М.
Антибиотики при остром среднем отите у детей Кокрановская база данных Syst Rev .
2004; (1): CD000219.
41. Козырский А,
Классен Т.П.,
Моффатт М,
Харви К.
Краткосрочный курс антибиотиков при остром среднем отите Кокрановская база данных Syst Rev .
2010; (9): CD001095.
42. Leach AJ,
Моррис PS.Антибиотики для профилактики острого и хронического гнойного среднего отита у детей Кокрановская база данных Syst Rev .
2006; (4): CD004401.
43. Американская академия семейных врачей; Американская академия отоларингологии — хирургия головы и шеи; Подкомитет Американской академии педиатрии по среднему отиту с выпотом.
Средний отит с выпотом. Педиатрия .
2004. 113 (5): 1412–1429.
44. Институт усовершенствования клинических систем.Диагностика и лечение респираторных заболеваний у детей и взрослых: процент пациентов со стрептококковым фарингитом, которым был проведен экспресс-тест на стрептококк группы А или посев на стрептококк. http://qualitymeasures.ahrq.gov/content.aspx?id=32415. По состоянию на 26 сентября 2012 г.
45. Bisno AL,
Гербер М.А.,
Гвалтни Дж. М. младший,
Каплан Э.Л.,
Schwartz RH;
Общество инфекционных болезней Америки.
Практическое руководство по диагностике и лечению стрептококкового фарингита группы А. Clin Infect Dis .
2002. 35 (2): 113–125.
46. Bisno AL.
Острый фарингит: этиология и диагностика. Педиатрия .
1996; 97 (6 пт 2): 949–954.
47. Купер Р.Дж.,
Хоффман-младший,
Бартлетт Дж. Г.,
и другие.;
Американская академия семейных врачей; Американский колледж врачей-Американское общество внутренней медицины; Центры по контролю за заболеваниями.
Принципы правильного применения антибиотиков при остром фарингите у взрослых: история вопроса. Энн Интерн Мед. .
2001. 134 (6): 509–517.
48. Эбелл М.Х.
Принятие решения по месту оказания медицинской помощи: боль в горле. Фам Прак Манаг .
2003. 10 (8): 68–69.
49. Чоби Б.А.
Диагностика и лечение стрептококкового фарингита. Ам Фам Врач .
2009. 79 (5): 383–390.
50. McIsaac WJ,
Белый D,
Танненбаум Д,
Низкая DE.
Клиническая оценка для снижения ненужного использования антибиотиков у пациентов с ангиной. CMAJ .
1998. 158 (1): 75–83.
51. McIsaac WJ,
Гоэль V,
К Т,
Низкая DE.
Обоснованность оценки боли в горле в семейной практике. CMAJ .
2000. 163 (7): 811–815.
52. Lan AJ,
Колфорд Дж. М.,
Колфорд Дж. М. мл.
Влияние частоты дозирования на эффективность 10-дневной терапии пенициллина или амоксициллина при стрептококковом тонзиллофарингите: метаанализ. Педиатрия .
2000; 105 (2): E19.
53. Снежный V,
Моттур-Пилсон C,
Купер Р.Дж.,
Хоффман-младший;
Американская академия семейных врачей; Американский колледж врачей-Американское общество внутренней медицины; Центры по контролю за заболеваниями.
Принципы правильного применения антибиотиков при остром фарингите у взрослых. Энн Интерн Мед. .
2001. 134 (6): 506–508.
54. Reveiz L,
Кардона А.Ф.,
Оспина Е.Г.
Антибиотики при остром ларингите у взрослых Кокрановская база данных Syst Rev .2007; (2): CD004783.
55. Рафей К.,
Лихенштейн Р.
Экстренные случаи инфекционных заболеваний дыхательных путей. Педиатр Клиника North Am .
2006. 53 (2): 215–242.
56. Гульдфред Л.А.,
Lyhne D,
Беккер BC.
Острый эпиглоттит: эпидемиология, клиника, лечение и исход. Дж Ларингол Отол .
2008. 122 (8): 818–823.
57. González Valdepeña H,
Вальд ER,
Роза E,
Унгканонт К,
Casselbrant ML.Иммунизация против эпиглотита и Haemophilus influenzae: опыт Питтсбурга — пятилетний обзор. Педиатрия .
1995. 96 (3 ч. 1): 424–427.
58. Ирвин Р.С.,
Бауманн М.Х.,
Болсер, округ Колумбия,
и другие.;
Американский колледж грудных врачей (ACCP).
Диагностика и лечение кашля. Краткое изложение: клинические рекомендации ACCP, основанные на фактических данных. Сундук .
2006; 129 (1 доп.): 1С – 23С.
Пенициллины, натуральные, пенициллины, амино, цефалоспорины, первое поколение, цефалоспорины, второе поколение, цефалоспорины, третье поколение, макролиды, анальгетики, другие, НПВП, антихолинергические средства, респираторные, антигистаминные средства, противокашлевые средства, комбинации первого поколения, противокашлевые средства , Опиоидные анальгетики, альфа / бета-адренергические агонисты, кортикостероиды, противоотечные, системные, деконгестанты, интраназально
[Рекомендации] Бисно А.Л., Гербер М.А., Гвалтни Дж. М. младший, Каплан Е. Л., Шварц Р. Х.Диагностика и лечение стрептококкового фарингита группы А: практическое руководство. Общество инфекционных болезней Америки. Clin Infect Dis . 1997 Сентябрь 25 (3): 574-83. [Медлайн].
[Рекомендации] Shulman ST, Bisno AL, Clegg HW, Gerber MA, Kaplan EL, Lee G, et al. Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . 2012 15 ноя.55 (10): 1279-82. [Медлайн]. [Полный текст].
[Рекомендации] Уолд Э.Р., Эпплгейт К.Э., Бордли С., Дарроу Д.Х., Глод М.П., Марси С.М. и др. Руководство по клинической практике диагностики и лечения острого бактериального синусита у детей в возрасте от 1 до 18 лет. Педиатрия . 2013 июл.132 (1): e262-80. [Медлайн].
Департамент здравоохранения штата Юта, Бюро эпидемиологии. Звуковые файлы коклюша. Департамент здравоохранения штата Юта, Бюро эпидемиологии.Доступно на http://health.utah.gov/epi/diseases/pertussis/pertussis_sounds.htm. Доступ: 29 ноября 2012 г.
Центры по контролю и профилактике заболеваний. Коклюш (коклюш): клинические особенности. Доступно по адресу http://www.cdc.gov/pertussis/clinical/features.html. Доступ: 27 октября 2013 г.
Аховуо-Салоранта А., Борисенко О.В., Кованен Н., Варонен Х., Раутакорпи Ю.М., Уильямс Дж. У. мл. И др. Антибиотики при остром гайморите. Кокрановская база данных Syst Rev . 2008 16 апреля. CD000243. [Медлайн].
[Рекомендации] Чоу А.В., Беннингер М.С., Брук И., Брозек Д.Л., Гольдштейн Е.Дж., Хикс Л.А. и др. Руководство IDSA по клинической практике острого бактериального риносинусита у детей и взрослых. Clin Infect Dis . 2012 г., 54 (8): e72-e112. [Медлайн]. [Полный текст].
Chung LP, Waterer GW. Генетическая предрасположенность к респираторным инфекциям и сепсису. Crit Rev Clin Lab Sci .2011 сен-дек. 48 (5-6): 250-68. [Медлайн].
Horby P, Nguyen NY, Dunstan SJ, Baillie JK. Роль генетики хозяина в восприимчивости к гриппу: систематический обзор. PLoS One . 2012. 7 (3): e33180. [Медлайн]. [Полный текст].
Juno J, Fowke KR, Keynan Y. Иммуногенетические факторы, связанные с тяжелым респираторным заболеванием, вызванным зоонозными вирусами гриппа h2N1 и H5N1. Клин Дев Иммунол . 2012. 2012: 797180. [Медлайн].[Полный текст].
Мерилуото М., Хедман Л., Таннер Л., Симелл В., Мякинен М., Симелл С. и др. Связь инфекции бокавируса человека 1 с респираторными заболеваниями в ходе последующего исследования в детстве, Финляндия. Emerg Infect Dis . 2012 18 февраля (2): 264-71. [Медлайн]. [Полный текст].
Национальный центр инфекционных заболеваний. Отделение бактериальных и микотических болезней. Болезнь Haemophilus influenzae серотипа b (Hib). Центры по контролю и профилактике заболеваний.Доступно по адресу http://www.cdc.gov/hi-disease/clinICAL.html. Доступ: 29 ноября 2012 г.
Национальный центр инфекционных заболеваний. Отделение респираторных и кишечных вирусов. Вирусы парагриппа человека (ВПЧ). Центры по контролю и профилактике заболеваний. Доступно на http://www.cdc.gov/ncidod/dvrd/revb/respiratory/hpivfeat.htm. Доступ: 30 апреля 2009 г.
[Рекомендации] Schwartz SR, Cohen SM, Dailey SH, et al. Рекомендации по клинической практике: охриплость голоса (дисфония). Otolaryngol Head Neck Surg . 2009 Сентябрь 141 (3 Дополнение 2): S1-S31. [Полный текст].
Cherry DK, Hing E, Woodwell DA, Rechtsteiner EA. Национальное исследование амбулаторной медицинской помощи: Резюме 2006 г. 2008 г. Доступно по адресу http://www.cdc.gov/nchs/data/nhsr/nhsr003.pdf.
Fagnan LJ. Острый синусит: экономичный подход к диагностике и лечению. Ам Фам Врач . 1998 15 ноября. 58 (8): 1795-802, 805-6. [Медлайн].
Центры по контролю и профилактике заболеваний.Доступ 30 апреля 2009 г. Неспецифическая инфекция верхних дыхательных путей. Доступно по адресу http://www.cdc.gov/drugresistance/community/hcp-info-sheets/adult-nurti.pdf.
Isakson M, Hugosson S. Острый эпиглоттит: эпидемиология и распределение серотипов Streptococcus pneumoniae у взрослых. Дж Ларингол Отол . 2011 Апрель 125 (4): 390-3. [Медлайн].
Центры по контролю и профилактике заболеваний. Наблюдение за коклюшем (коклюшем) и отчетность.Доступно по адресу http://www.cdc.gov/pertussis/surv-reporting.html. Доступ: 12 июня 2012 г.
Беттиол С., Ван К., Томпсон М.Дж., Робертс Н.В., Перера Р., Хенеган С.Дж. и др. Симптоматическое лечение кашля при коклюше. Кокрановская база данных Syst Rev . 2012 16 мая. 5: CD003257. [Медлайн].
Центры по контролю и профилактике заболеваний. Вспышки респираторных заболеваний, ошибочно приписываемых коклюшу — Нью-Гэмпшир, Массачусетс и Теннесси, 2004–2006 гг. MMWR Morb Mortal Wkly Rep . 2007 24 августа. 56 (33): 837-42. [Медлайн]. [Полный текст].
Центры CDC по контролю и профилактике заболеваний. Сезонный грипп (грипп). Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/flu/about/disease/index.htm. Доступ: 12 июня 2012 г.
Национальный центр инфекционных заболеваний. Отделение бактериальных и микотических болезней. Вирус Эпштейна-Барра и инфекционный мононуклеоз.Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/ncidod/diseases/ebv.htm. Доступ: 30 апреля 2009 г.
Центры по контролю и профилактике заболеваний. CDC. Дифтерия. Центры по контролю и профилактике заболеваний. CDC.gov. Доступно по адресу http://www.cdc.gov/ncidod/dbmd/diseaseinfo/diptheria_t.htm. Доступ: 12 июня 2012 г.
Национальный институт аллергии и инфекционных заболеваний. Простуда. Национальный институт аллергии и инфекционных заболеваний.Доступно по адресу http://www.niaid.nih.gov/topics/commoncold/Pages/default.aspx. Доступ: 12 июня 2012 г.
Wald ER, Guerra N, Byers C. Инфекции верхних дыхательных путей у маленьких детей: продолжительность и частота осложнений. Педиатрия . 1991 Февраль 87 (2): 129-33. [Медлайн].
CDC. Центры по контролю и профилактике заболеваний. Сезонный грипп (грипп): госпитализации, связанные с сезонным гриппом, в США.Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/flu/about/qa/hospital.htm. Доступ: 29 ноября 2012 г.
CDC. Центры по контролю и профилактике заболеваний. Коклюш (коклюш): клинические осложнения. Доступно по адресу http://www.cdc.gov/pertussis/clinical/complications.html. Доступ: 12 июня 2012 г.
Арола М., Руусканен О., Циглер Т., Мертсола Дж., Нантё-Салонен К., Путто-Лаурила А. и др. Клиническая роль респираторной вирусной инфекции при остром среднем отите. Педиатрия . 1990 декабрь 86 (6): 848-55. [Медлайн].
Шульман УЛ. Детские аутоиммунные психоневрологические расстройства, связанные со стрептококками (PANDAS): обновленная информация. Curr Opin Pediatr . 2009 21 февраля (1): 127-30. [Медлайн].
Национальный институт аллергии и инфекционных заболеваний. Простуда: симптомы. Доступно по адресу http://www.niaid.nih.gov/topics/commonCold/Pages/symptoms.aspx. Доступ: 17 октября 2013 г.
[Рекомендации] Отдел профилактики ЗППП, CDC.Гонококковые инфекции. Руководство по лечению заболеваний, передающихся половым путем, 2010. Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/std/treatment/2010/gonococcal-infections.htm. Доступ: 29 ноября 2012 г.
Винсент М.Т., Селестин Н., Хуссейн А.Н. Фарингит. Ам Фам Врач . 2004 15 марта. 69 (6): 1465-70. [Медлайн].
CDC. Центры по контролю и профилактике заболеваний. Коклюш (коклюш): сбор образцов.Полный текст: http://cid.oxfordjournals.org/content/early/2012/09/06/cid.cis629.full. Доступно по адресу http://www.cdc.gov/pertussis/clinical/diagnostic-testing/specimen-collection.html. Доступ: 17 октября 2013 г.
Чау AW. Острый синусит: современное состояние этиологии, диагностика и лечение. Curr Clin Top Infect Dis . 2001. 21: 31-63. [Медлайн].
[Рекомендации] Workowski KA, Berman SM. Руководство по лечению заболеваний, передающихся половым путем, 2006 г. MMWR Recomm Rep . 2006 4 августа. 55: 1-94. [Медлайн]. [Полный текст].
CDC. Центры по контролю и профилактике заболеваний. Коклюш (коклюш): диагностическое обследование. Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/pertussis/clinical/diagnostic-testing/index.html. Доступ: 29 ноября 2012 г.
Эпиглоттит у взрослых: передовая медицина [Интернет-база данных]. Апрель 2000 г .;
Ragosta KG, Orr R, Detweiler MJ.Повторное посещение эпиглоттита: протокол — значение боковых рентгенограмм шеи. J Am Osteopath Assoc . 1997 Apr.97 (4): 227-9. [Медлайн].
MacReady N. AAP представляет новые принципы для антибиотиков URI. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/814533. Доступ: 26 ноября 2013 г.
Hersh AL, Jackson MA, Hicks LA. Принципы разумного назначения антибиотиков при бактериальных инфекциях верхних дыхательных путей в педиатрии. Педиатрия . 2013 18 ноября. [Medline].
Литтл П., Мур М., Келли Дж. И др. Стратегии отсроченного назначения антибиотиков при инфекциях дыхательных путей в первичной медико-санитарной помощи: практическое, факторное, рандомизированное контролируемое исследование. BMJ . 2014 6 марта. 348: g1606. [Медлайн]. [Полный текст].
Киссун Н., Митчелл И. Неблагоприятные эффекты рацемического адреналина при эпиглоттите. Скорая помощь педиатру . 1985 Сентябрь 1 (3): 143-4. [Медлайн].
Weber JE, Chudnofsky CR, Younger JG, Larkin GL, Boczar M, Wilkerson MD, et al. Рандомизированное сравнение гелий-кислородной смеси (Heliox) и рацемического адреналина для лечения умеренного и тяжелого крупа. Педиатрия . 2001 июн 107 (6): E96. [Медлайн].
[Рекомендации] Ирвин Р.С., Бауманн М.Х., Болсер Д.К., Буле Л.П., Браман С.С., Брайтлинг С.Э. и др. Диагностика и лечение кашля. Краткое изложение: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006 Январь 129 (1 доп.): 1С-23С. [Медлайн].
Обновление: активность гриппа — США, 28 сентября 2008 г. — 31 января 2009 г. MMWR Morb Mortal Wkly Rep . 2009 13 февраля. 58 (5): 115-9. [Медлайн]. [Полный текст].
van den Aardweg MT, Boonacker CW, Rovers MM, Hoes AW, Schilder AG. Эффективность аденоидэктомии у детей с рецидивирующими инфекциями верхних дыхательных путей: открытое рандомизированное контролируемое исследование. BMJ . 2011 6 сентября. 343: d5154. [Медлайн]. [Полный текст].
Харви Р., Ханнан С.А., Бадиа Л., Скэддинг Г. Орошение носа физиологическим раствором (соленой водой) при симптомах хронического риносинусита. Кокрановская база данных Syst Rev . 24 января 2007 г. Выпуск 3: [Medline]. [Полный текст].
Rabago D, Zgierska A, Mundt M, Barrett B, Bobula J, Maberry R. Эффективность ежедневного орошения носа гипертоническим солевым раствором у пациентов с синуситом: рандомизированное контролируемое исследование. J Fam Pract . 2002 декабрь 51 (12): 1049-55. [Медлайн]. [Полный текст].
Пол И.М., Бейлер Дж., МакМонагл А., Шаффер М.Л., Дуда Л., Берлин С.М. мл. Влияние меда, декстрометорфана и отсутствия лечения на ночной кашель и качество сна кашляющих детей и их родителей. Arch Pediatr Adolesc Med . 2007 декабрь 161 (12): 1140-6. [Медлайн]. [Полный текст].
Sharfstein JM, North M, Serwint JR. Без рецепта, но больше не под радаром — детские лекарства от кашля и простуды. N Engl J Med . 2007 декабрь 6. 357 (23): 2321-4. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Заявление FDA после объявления CHPA о безрецептурных лекарствах от кашля и простуды для детей. FDA: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно по адресу http://www.fda.gov/bbs/topics/NEWS/2008/NEW01899.html. Доступ: 10 мая 2009 г.
Wiklund L, Stierna P, Berglund R, Westrin KM, Tonnesson M. Эффективность оксиметазолина, вводимого с носовым сильфоном и в сочетании с пероральным феноксиметил-пенициллином при лечении острого гайморита верхней челюсти. Acta Otolaryngol Suppl . 1994. 515: 57-64. [Медлайн].
Hayden FG, Diamond L, Wood PB, Korts DC, Wecker MT. Эффективность и безопасность интраназального ипратропия бромида при простудных заболеваниях. Рандомизированное двойное слепое плацебо-контролируемое исследование. Энн Интерн Мед. . 1996 15 июля. 125 (2): 89-97. [Медлайн].
Тернер Р. Б., Спербер С. Дж., Соррентино СП, О’Коннор Р. Р., Роджерс Дж., Батули А. Р. и др. Эффективность клемастина фумарата для лечения ринореи и чихания, связанных с простудой. Clin Infect Dis . 1997 25 октября (4): 824-30. [Медлайн].
[Руководство] Американская академия педиатрии. Руководство по клинической практике: лечение синусита. Педиатрия . 2001 сентябрь 108 (3): 798-808. [Медлайн].
Zalmanovici A, Yaphe J. Стероиды для лечения острого синусита. Кокрановская база данных Syst Rev . 18 апреля 2007 г. CD005149. [Медлайн].
Американская академия педиатрии. Применение у детей средств от кашля, содержащих кодеин и декстрометорфан.Американская академия педиатрии. Комитет по наркотикам. Педиатрия . 1997 июн. 99 (6): 918-20. [Медлайн].
Wing A, Villa-Roel C, Yeh B, Eskin B, Buckingham J, Rowe BH. Эффективность лечения кортикостероидами при остром фарингите: систематический обзор литературы. Acad Emerg Med . 2010 май. 17 (5): 476-83. [Медлайн].
Hirt M, Nobel S, Barron E. Цинковый назальный гель для лечения симптомов простуды: двойное слепое плацебо-контролируемое исследование. Ухо-носовое горло J . 2000 Oct. 79 (10): 778-80, 782. [Medline].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. По состоянию на 16 июня 2009 г. Zicam, средство от простуды, средства для носа (гель для носа Cold Remedy, мазки для носа и пилы для снятия холода, размер для детей). Консультации по вопросам общественного здравоохранения MedWatch. Доступно по адресу http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm166996.htm.
Сингх М., Дас РР. Цинк от простуды. Кокрановская база данных Syst Rev . 2011 16 февраля 2: CD001364. [Медлайн].
Тейлор Дж. А., Вебер В., Стэндиш Л., Куинн Н., Гоэслинг Дж., МакГанн М. и др. Эффективность и безопасность эхинацеи при лечении инфекций верхних дыхательных путей у детей: рандомизированное контролируемое исследование. JAMA . 3 декабря 2003 г. 290 (21): 2824-30. [Медлайн].
Барретт Б., Браун Р., Ракель Д., Мундт М., Боун К., Барлоу С. и др. Эхинацея для лечения простуды: рандомизированное исследование. Энн Интерн Мед. . 2010 21 декабря. 153 (12): 769-77. [Медлайн].
Brinckmann J, Sigwart H, van Houten Taylor L. Безопасность и эффективность традиционных лекарственных трав (Throat Coat) в симптоматическом временном облегчении боли у пациентов с острым фарингитом: многоцентровое, проспективное, рандомизированное, двойное слепое, плацебо контролируемое исследование. Дж. Альтернативная медицина . 2003 апр. 9 (2): 285-98. [Медлайн].
D’Souza AL, Rajkumar C, Cooke J, Bulpitt CJ.Пробиотики в профилактике диареи, связанной с антибиотиками: метаанализ. BMJ . 2002 г. 8 июня. 324 (7350): 1361. [Медлайн].
Уолш Н.П., Глисон М., Шепард Р.Дж., Глисон М., Вудс Д.А. и др. Заявление о позиции. Часть первая: иммунная функция и упражнения. Exerc Immunol Ред. . 2011. 17: 6-63. [Полный текст].
Крецингер К., Бродер К.Р., Кортезе М.М., Джойс М.П., Ортега-Санчес И., Ли Г.М. и др. Профилактика столбняка, дифтерии и коклюша среди взрослых: использование столбнячного анатоксина, уменьшенного количества дифтерийного анатоксина и бесклеточной коклюшной вакцины рекомендации Консультативного комитета по практике иммунизации (ACIP) и рекомендации ACIP при поддержке Консультативного комитета по практике контроля за инфекциями в здравоохранении (HICPAC) , для использования Tdap среди медицинского персонала. MMWR Recomm Rep . 2006 15 декабря. 55: 1-37. [Медлайн]. [Полный текст].
[Рекомендации] Workowski KA, Levine WC. Руководство по лечению заболеваний, передающихся половым путем: 2002 [Веб-сайт Центров по контролю и профилактике заболеваний]. MMWR . 2002. 51 (RR06): 1-80. [Полный текст].
Американская академия педиатрии. Профилактика коклюша среди подростков: рекомендации по применению столбнячного анатоксина, восстановленного дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap). Педиатрия . 2006 Март 117 (3): 965-78. [Медлайн].
[Рекомендации] Центры безопасных и здоровых людей по контролю и профилактике заболеваний. Коклюш: Краткое изложение рекомендаций по вакцинам. Более безопасные и здоровые люди. Доступно на http://www.cdc.gov/vaccines/vpd-vac/pertussis/recs-summary.htm. Дата обращения: 10.02.2011.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Заявление FDA относительно азитромицина (Zithromax) и риска сердечно-сосудистой смерти.Доступно на http://www.fda.gov/Drugs/DrugSafety/ucm304372.htm. 12 марта 2013 г .; Доступ: 17 февраля 2017 г.
Вирусная этиология острых респираторных инфекций у госпитализированных детей в г. Новосибирске, Россия (2013 — 2017)
Аннотация
Фон
Острые респираторные инфекции (ОРИ) вызывают значительную заболеваемость и смертность во всем мире, особенно среди детей. Однако исследований этиологической структуры ОРИ в России мало.В данной работе мы проанализировали этиологию ОРИ у детей (0–15 лет), поступивших в Новосибирскую ДГКБ в 2013–2017 гг.
Методы
Мы проверили мазки из носа и зева у 1560 детей с инфекциями верхних или нижних дыхательных путей на основные респираторные вирусы (вирусы гриппа A и B, вирус парагриппа типов 1–4, респираторно-синцитиальный вирус, метапневмовирус, четыре коронавируса человека, риновирус, аденовирус и бокавирус). с использованием набора для ОТ-ПЦР.
Результаты
Мы обнаружили, что 1128 (72,3%) образцов были положительными как минимум на один вирус. Наиболее часто обнаруживаемыми возбудителями были респираторно-синцитиальный вирус (358/1560, 23,0%), вирус гриппа (344/1560, 22,1%) и риновирус (235/1560, 15,1%). Сопутствующие вирусные инфекции были обнаружены в 163 из 1128 (14,5%) положительных образцов. Мы обнаружили значительное снижение заболеваемости респираторно-синцитиальной вирусной инфекцией у детей с возрастом, тогда как для вирусов гриппа наблюдалась обратная зависимость.
Выводы
Мы оценили распространение респираторных вирусов у детей с ОРИ и показали преобладание респираторно-синцитиального вируса и вируса гриппа в этиологической структуре инфекций. Это исследование важно для совершенствования и оптимизации диагностической тактики, борьбы и профилактики респираторных вирусных инфекций.
Образец цитирования: Курская О., Рябиченко Т., Леонова Н., Ши В., Би Х., Шаршов К. и др. (2018) Вирусная этиология острых респираторных инфекций у госпитализированных детей в Новосибирске, Россия (2013-2017).PLoS ONE 13 (9):
e0200117.
https://doi.org/10.1371/journal.pone.0200117
Редактор: Sreekumar Othumpangat, Центр по контролю и профилактике заболеваний, США
Поступила: 9 июня 2018 г .; Одобрена: 4 сентября 2018 г .; Опубликован: 18 сентября 2018 г.
Авторские права: © 2018 Курская и др. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Все соответствующие данные находятся в рукописи.
Финансирование: Работа поддержана грантом Российского научного фонда (проект № 17-44-07001). Этим грантом поддержана научно-исследовательская деятельность КШ. Финансирующие организации не играли никакой роли в дизайне исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Введение
Острые респираторные инфекции (ОРИ) представляют собой серьезную проблему для общественного здравоохранения во всем мире, вызывая значительную заболеваемость и смертность среди людей всех возрастных групп [1]. Дети заражаются в среднем в два-три раза чаще, чем взрослые. [2]. Существует более 200 респираторных вирусов, которые могут вызывать ОРИ. Респираторно-синцитиальный вирус человека (HRSV), риновирус человека (HRV), метапневмовирус человека (HMPV), вирус парагриппа человека (HPIV), энтеровирус человека (EV), вирус гриппа (IFV), коронавирус человека (HCoV), аденовирус (HAdV), и бокавирус человека (HBoV) являются наиболее распространенными вирусными агентами, ассоциированными с ОРИ, на их долю приходится около 70% ОРИ [3, 4].Частота выявления смешанных респираторных вирусов у госпитализированных детей колеблется от 10% до 30% [5–7]. Кроме того, в последние годы было описано несколько новых респираторных вирусов человека, включая метапневмовирус человека [8, 9], бокавирус человека [10] и новые коронавирусы человека, включая коронавирус тяжелого острого респираторного синдрома (SARS-CoV) [11], коронавирусы человека NL63 (HCoV-NL63), HKU1 (HCoV-HKU1) [12] и коронавирус ближневосточного респираторного синдрома (MERS-CoV) [13].
Хотя большинство ОРИ ассоциировано с респираторными вирусами, антибиотики часто используются в клиническом лечении ОРИ.Поскольку дети с ОРИ часто имеют схожие клинические симптомы, изучение клинических признаков детей с вирусными ОРИ и спектра респираторных вирусов поможет в разработке более точных методов лечения ОРИ [14]. Быстрая диагностика важна не только для своевременного начала лечения, но и для выявления начинающейся эпидемии гриппа и избежания ненужного лечения антибиотиками [15, 16].
Западная Сибирь играет ключевую роль в экологии, эпизоотологии и эпидемиологии возникающих болезней.Эта территория была вовлечена в циркуляцию вирусов птичьего гриппа A / H5N1 и A / H5N8 в 2005–2017 гг. [17, 18]. Эти вирусы были распространены миграцией диких птиц. В Западной Сибири пролегающие пути зимовки птиц в разных регионах мира: Юго-Восточная Азия, Средняя Азия, Ближний Восток, Индостан, Европа, Африка — пересекаются. По этой причине высока вероятность появления реассортантов вирусов гриппа человека и животных, а также возникновения локальных вспышек заболеваемости людей, вызванных необычными вариантами вирусов гриппа.Кроме того, Новосибирск является крупнейшим транспортным узлом в этой части России с многочисленными международными связями, что важно для распространения ОРИ [19, 20].
Распространенность респираторных вирусов среди детей с ОРИ различается в разных регионах и меняется во времени [21–25]. Таким образом, чтобы лучше понять эпидемиологию острых респираторных инфекций в Новосибирской области, мы исследовали этиологию ОРИ у детей, госпитализированных в Новосибирскую ДГКБ в 2013–2017 гг.
Материалы и методы
Вопросы этики
Все аспекты исследования были одобрены этическим комитетом ФГБУ «Научный центр клинической и экспериментальной медицины» (2013–23 гг.). Соответственно, до взятия пробы от родителей было получено письменное информированное согласие.
Пациенты и образцы
Дети в возрасте 0-15 лет были включены в исследование в течение 3 дней от начала заболевания и имели по крайней мере два из следующих симптомов: лихорадка, боль в горле, кашель, ринорея, заложенность носа, мокрота, одышка, аномалии аускультации легких, тахипноэ и боль в груди.Парные мазки из носа и зева были взяты у каждого пациента, поступившего в Новосибирскую детскую городскую клиническую больницу медсестрами больницы. В исследование было включено 1560 проб, собранных в течение четырех эпидемических сезонов 2013–2017 гг. (Октябрь – апрель). Эпидемиологическая и клиническая информация, включая историю болезни, симптомы, физические признаки и обследование, была включена в стандартизированный вопросник. Образцы сразу же помещали в вирусную транспортную среду (Eagle MEM, BSA и антибиотики) и хранили при 4–8 ° C перед транспортировкой в лабораторию (не более 24 часов).Обнаружение респираторных вирусов производилось сразу после доставки в лабораторию. Все образцы были протестированы на 15 распространенных респираторных вирусов, включая вирус гриппа типов A, B (IFVA и IFVB), вирус парагриппа человека (HPIV) типов 1–4, респираторно-синцитиальный вирус человека (HRSV), метапневмовирус человека (HMPV), четыре человека. коронавирусы (HCo), риновирус человека (HRV), аденовирус человека (HAdV) и бокавирус человека (HBoV) с использованием набора для анализа ПЦР в реальном времени.
Экстракция нуклеиновых кислот и обратная транскрипция
Вирусные нуклеиновые кислоты экстрагировали из мазков из носа и зева с помощью набора для экстракции РНК / ДНК «РИБО-сорб» (Интерлабсервис, Россия) согласно инструкции производителя.Выделенную вирусную нуклеиновую кислоту сразу использовали для проведения реакции обратной транскрипции с использованием коммерческого набора «РЕВЕРТА-Л» (Интерлабсервис, Россия).
Обнаружение вирусов
Обнаружение респираторных вирусов, включая HPIV 1–4, HRSV, HMPV, HCoV-OC43, HCoV-229E, HCoVNL63, HCoV-HKU1, HRV, HAdV и HBoV, выполняли с использованием набора RT-PCR «AmpliSens ARVI-screen- FL »(Интерлабсервис, Россия), а выявление вирусов IFVA и IFVB проводили с помощью набора для ОТ-ПЦР« AmpliSens Influenza virus A / B-FL »(Интерлабсервис, Россия) согласно инструкции производителя.Положительный и отрицательный контроли были включены в каждый запуск.
Статистический анализ
Двусторонний критерий хи-квадрат (таблица два на два) был проведен для сравнения уровней инфицирования респираторными вирусами среди различных возрастных групп. Значение P <0,05 считалось статистически значимым.
Результаты
Характеристики пациента
Всего в исследовании было задействовано 1560 проб, собранных у пациентов с ОРИ в период с декабря 2013 г. по апрель 2017 г.Было 824 мужчин (52,8%) и 736 женщин (47,2%), а возраст пациентов варьировал от 3 месяцев до 15 лет. Самая многочисленная возрастная группа (43,2%) — от 1 года до 3 лет. Распределение по возрасту показано в таблице 1.
Обнаружение респираторных вирусов
Из 1560 образцов 1128 (72,3%) были признаны положительными по крайней мере на один вирус, а 432 (27,7%) были отрицательными на все протестированные респираторные вирусы (Таблица 1). Не было значительных различий в частоте респираторных вирусных инфекций между мальчиками (601/824; 72.9%) и девочек (527/736; 71,6%) (χ 2 = 0,345, p> 0,05). Показатель положительных результатов респираторных вирусов с возрастом снижался. Самый низкий показатель положительных результатов наблюдался в возрастной группе старше 6 лет (167/302; 55,3%), тогда как положительные показатели в возрастных группах до 6 лет были более 70% (Таблица 1). Статистически значимая разница наблюдалась между возрастной группой старше 6 лет и другими возрастными группами (χ 2 = 54,113, p <0,01). Статистически значимой разницы не наблюдалось среди возрастных групп до 1 года, 1–3 лет и 4–6 лет.
Среди всех выборок на единичные инфекции приходилось 61,9% (965/1560), а на коинфекции — 10,4% (163/1560) с самым низким уровнем заболеваемости у детей старше 6 лет по сравнению с детьми младше 6 лет. лет (χ 2 = 20,389, p <0,01) (рис.1).
Вирусная этиология
HRSV и IFV были наиболее часто обнаруживаемыми вирусами с высокой заболеваемостью 23,0% (358/1560) и 22,1% (344/1560), соответственно, среди всех пациентов с ОРИ.ВСР была обнаружена у 15,1% (235/1560), за ней следовали HMPV, HPIV и HBoV с уровнем обнаружения выше 5,0%. Показатели положительности HCoV и HAdV были ниже 5,0% (рис. 2).
Распределение по полу и возрасту
Данные были проанализированы с учетом возрастного и гендерного распределения вирусной инфекции. Разницы в этиологическом распределении вирусных патогенов между мужчинами и женщинами не наблюдалось.
Среди обнаруженных респираторных вирусов HRV, HPIV, HCoV и HAdV не имели статистически значимых различий в распределении среди разных возрастных групп.HMPV выявлялся в возрастной группе до 1 года значительно чаще, чем у детей 1-3 лет (χ 2 = 4,986, p <0,05) и 7-15 лет (χ 2 = 8,174, p < 0,05). HBoV значительно чаще наблюдался у детей младше 3 лет по сравнению с детьми 4-15 лет (χ 2 = 28,523, p <0,005). Заболеваемость HRSV значительно снизилась с увеличением возраста (p <0,05), снизившись с 35,1% у детей младше 1 года до 5 лет.3% среди детей школьного возраста (группа 7–15 лет), тогда как для IFV наблюдалась обратная зависимость (рис. 3).
Сезонное распределение
Данные были проанализированы с учетом сезонности. В целом, процент положительных результатов обнаружения вирусов существенно не отличался от сезона к сезону — от 71,3% до 73,3%. На рис. 4 показано ежемесячное распределение наиболее часто обнаруживаемых вирусов (HRSV, HRV и IFV) с 2013 по 2017 гг. Мы не наблюдали значительной активности вирусов гриппа в эпидемическом сезоне 2013–2014 гг., Но в последующие годы наблюдалось повышение активности с пиками в Февраль 2015 г., февраль 2016 г., а также январь и февраль 2017 г.HRSV демонстрировал заметные пики в течение каждого сезона: в январе 2014 г., марте 2015 г., декабре 2015 г. и марте 2017 г. Для ВСР ежемесячное распределение было относительно постоянным с только одним явным пиком в октябре – ноябре 2014 г. (рис. 4).
Множественные инфекции
Коинфекции двумя и более вирусами были обнаружены в 163 из 1128 (14,5%) положительных образцов (таблица 1). На двойные инфекции приходилось 11,4% (129/1128) всех положительных образцов, а три вируса были обнаружены в 3,1% (34/1128) положительных образцов.Большинство пациентов с коинфекцией были в возрасте 0–6 лет (12,2%, 153/1258) по сравнению с детьми старше 6 лет (3,4%, 10/292). Не было обнаружено значительных различий в частоте сочетанных инфекций между возрастной группой менее 1 года (13,2%, 43/325), 1-3 года (12,9%, 87/674) и 4-6 лет (8,9%, 23/259). Наиболее частыми комбинациями были HRSV / HRV и IFV / HRSV, которые составили 13,5% (22/168) и 12,3% (20/163) всех случаев коинфекции соответственно. Частота коинфекции каждого отдельного обнаруженного вируса значительно различалась.ДНК-вирусы, HAdV и HBoV, чаще всего появлялись при сопутствующих инфекциях: 52,7% (29/55) случаев выявления аденовирусов и 45,1% (41/91) бокавирусов. ВСР наиболее часто была коинфицирована HBoV (34,1%, 14/41) и HAdV (31%, 9/29). Мы не выявили ни одного случая одновременного заражения HAdV и HBoV. Все встречающиеся комбинации вирусов показаны в таблице 2.
Вирусы гриппа в этиологии ОРИ
IFV был одним из наиболее часто обнаруживаемых вирусов среди детей с ОРИ с показателем выявления 22.1% (344/1560). Самый низкий уровень выявления IFV был в возрастной группе до 1 года (5,8%, 19/325). Заболеваемость IFV значительно увеличивалась с увеличением возраста пациентов (значение p <0,0001), показывая 32,6% (183/561) у детей старше 3 лет.
За исследуемый период самая низкая активность гриппа была исследована в 2013–2014 гг. С положительным результатом 6,9% от всех положительных проб. В 2014–2015 годах выявление вируса гриппа составило 17,2%, тогда как в 2015–2016 и 2016–2017 годах уровень выявления был намного выше и составил 32.2% и 30,2% соответственно. Вирус гриппа А (h4N2) преобладал в 2013–2014 и 2014–2015 годах, на него приходилось 57,9% и 69,8% всех выявленных вирусов гриппа, тогда как в 2015–2016 годах 82% вирусов гриппа были A (h2N1) pdm09. В течение эпидемического сезона 2015–2016 гг. Мы не выявили вирусов гриппа А (h4N2). В 2016–2017 гг. Выявление гриппа типа B (52%) преобладало над типом A (48%). Из вирусов гриппа A все они были вирусами A (h4N2) (рис. 5).
Обсуждение
Острые респираторные инфекции представляют собой серьезную медицинскую и экономическую проблему, вызывающую высокую заболеваемость и значительные экономические потери из-за выплат по временной нетрудоспособности и медицинских расходов.Дети — самая уязвимая группа для развития болезни. Как упоминалось ранее несколькими авторами [26], ОРИ могут приводить к серьезным заболеваниям, таким как бронхиолит и пневмония, а иногда даже вызывать смерть младенцев и детей во всем мире. Тем не менее, большинство данных об эпидемиологических особенностях и этиологической структуре ОРИ было получено из более развитых стран, а об этиологии ОРИ в России известно меньше. В настоящем исследовании мы изучили вирусную этиологию ОРИ у госпитализированных детей в Новосибирске с помощью анализа ОТ-ПЦР в реальном времени.
Мы обнаружили по крайней мере один из протестированных вирусов в 72,3% (1128/1560) образцов. В аналогичных исследованиях, проведенных в разных регионах мира, уровень обнаружения вирусов колебался от менее 50% до 75% [27–29]. Например, в исследованиях, проведенных в Китае, доля положительных образцов у детей с ОРИ колебалась от 37,6% до 78,7% [15, 17, 30, 31]. Предыдущее исследование респираторных инфекций среди детей в европейской части России выявило уровень выявления респираторных вирусов 71,5% [32].
Процент обнаружения респираторных вирусов варьируется в разные годы в разных регионах, что может быть связано с климатическими и экологическими факторами, распределением населения, экономическим статусом и используемыми методами диагностики [1]. Кроме того, сезонность отбора проб также может приводить к различиям в уровне обнаружения вирусов в различных исследованиях. Таким образом, Ju X. et al. непрерывно проводили исследование с июля 2011 г. по июль 2013 г. и обнаружили, что 48,66% проб являются положительными по крайней мере на один респираторный вирус [33].Напротив, мы собирали образцы только во время эпидемических сезонов ОРИ, поэтому процент положительных результатов в нашем исследовании был значительно выше. Кроме того, острые респираторные инфекции могут быть вызваны еще неизвестными вирусами, а также бактериями, которые не были включены в эти исследования [14].
Мы обнаружили, что распространенность респираторных вирусов не различалась между мальчиками и девочками (72,9% и 71,6% соответственно), что подтверждает отсутствие предрасположенности к респираторным вирусным инфекциям по признаку пола [14].Однако мы наблюдали снижение уровня обнаружения респираторных вирусов с возрастом, причем самый низкий уровень обнаружения у детей школьного возраста по сравнению с детьми до 7 лет (55,3% против 76,4%, соответственно). Эти данные согласуются с данными, полученными в других регионах России [32], и, возможно, это связано со снижением чувствительности к респираторным вирусным инфекциям у детей старшего возраста.
Этиология ОРИ и распространенность респираторных вирусов различаются в разных исследованиях. В США наиболее часто выявлялись IFV, HRSV и HPIV [34].Исследования, проведенные во Франции, показали, что наиболее распространены метапневмовирус и респираторно-синцитиальный вирус [35]. IFV, HRSV и HRV были наиболее часто обнаруживаемыми респираторными вирусами среди детей с ОРИ в большинстве регионов Китая [14]. Изучение этиологической структуры ОРИ показало, что HRSV, HRV, HPIV и IFV значительно чаще регистрировались среди детей в западной части России [32].
В нашем исследовании наиболее частыми обнаруженными вирусами были HRSV и IFV, за которыми следовали HRV. Распределение ОРИ по возрасту указывает на то, что дети в возрасте до 3 лет чаще заражаются HRSV, что подтверждает важность RSV для детей с ОРИ, особенно у детей младше 4 лет [36–39].Мы наблюдали высокий уровень выявления HRSV в 2013–2014 гг. (44,4%), тогда как в 2016–2017 гг. Он составлял менее 10%, что могло быть связано с годовым изменением характера циркуляции HRSV. Такие межгодовые колебания в эпидемиологической картине вирусных инфекций подтверждают важность долгосрочного изучения эпидемиологии ОРИ [40].
Вирус гриппа является одним из основных возбудителей респираторных заболеваний человека и может вызывать серьезные заболевания [41]. В странах с умеренным климатом вспышки гриппа обычно происходят в зимний период.Наконец, в нашем исследовании IFV (344/1560, 22,1%) был вторым наиболее часто обнаруживаемым патогеном с заметной сезонностью в зимние месяцы. В течение эпидемического сезона 2013–2014 гг. Уровень выявления вирусов гриппа был низким — 6,9% от всех респираторных вирусов, что соответствовало официальным результатам эпиднадзора за гриппом Минздрава России [42]. В нашем исследовании 2014–2015 гг. Вирусы гриппа были обнаружены в 17,2% среди всех респираторных вирусов. Среди них на долю вируса гриппа А приходилось 73 процента.3%, а вирус гриппа B составил 26,7% от всех обнаруженных вирусов гриппа. В то же время в России грипп B был основным этиологическим агентом, на его долю приходилось 50,6% всех выявленных вирусов гриппа. В 2015–2016 годах в России преобладал вирус гриппа A (h2N1) pdm09, на долю которого приходилось 79% всех образцов, положительных на грипп, что соответствует нашим результатам (82%). В 2016–2017 гг. В России доминировал вирус гриппа A (h4N2), выявляемый в 61,3% всех случаев вируса гриппа [42]. В нашем исследовании вирусы гриппа A и B выявлялись примерно с одинаковой частотой (48% и 52% соответственно).
С появлением молекулярных методов обнаружение множественных сопутствующих вирусов стало обычным явлением, хотя распространенность каждого вируса варьируется в разных исследованиях [43]. В нашем исследовании частота выявления вирусной коинфекции среди положительных образцов составила 14,5%. Согласно предыдущим сообщениям, частота сочетанной вирусной инфекции у детей может достигать 30% [44]. Коинфекция чаще всего встречается у детей в возрасте до 5 лет из-за незрелости иммунной системы и, следовательно, большей восприимчивости к инфекции [45].В нашем исследовании мы достоверно чаще выявляли случаи одновременного заражения двумя и более вирусами у детей до 7 лет по сравнению с детьми школьного возраста (12,2% против 3,4%), при этом достоверной разницы в заболеваемости вирусной инфекцией не было. коинфекция между возрастными группами 0–1 год, 1–3 года и 4–6 лет.
Заключение
В заключение, в нашем исследовании мы исследовали этиологическую структуру острых респираторных вирусных инфекций у госпитализированных детей в Новосибирске, Россия, а также оценили возрастное и сезонное распределение различных респираторных вирусов.Систематический мониторинг респираторных вирусов необходим для лучшего понимания структуры респираторных инфекций. Такие исследования важны для совершенствования и оптимизации диагностической тактики, а также мер по контролю и профилактике респираторных вирусных инфекций.
Благодарности
Благодарим врачей детской городской клинической больницы Новосибирска за помощь в сборе проб. Мы благодарим доктора Галину Скосыреву и Елену Тимофееву (кафедра пропедевтики детских болезней, Новосибирский государственный медицинский университет, Новосибирск, Россия) за помощь в сборе образцов.
Ссылки
- 1.
Ван Х, Чжэн Ю, Дэн Дж, Ван В, Лю П, Ян Ф и др. Распространенность респираторных вирусов среди детей, госпитализированных с респираторными инфекциями в Шэньчжэне, Китай. Вирол Дж. 2016; 13:39. pmid: 26952107 - 2.
Williams BG, Gouws E, Boschi-Pinto C, Bryce J, Dye C. Оценки всемирного распространения детской смертности от острых респираторных инфекций. Lancet Infect Dis. 2002; 2: 25–32; pmid: 11892493 - 3.
Кусель М.М., де Клерк Н.Х., Холт П.Г., Кебадзе Т., Джонстон С.Л., Хитрый П.П.Роль респираторных вирусов в острых заболеваниях верхних и нижних дыхательных путей в первый год жизни: когортное исследование при рождении. Pediatr Infect Dis J. 2006; 25: 680–686; pmid: 16874165 - 4.
Бриттен-Лонг Р., Норд С., Олофссон С., Вестин Дж., Андерсон Л. М., Линд М. Мультиплексная ПЦР в реальном времени для обнаружения инфекций дыхательных путей. J Clin Virol. 2008; 41: 53–56; pmid: 18093871 - 5.
Лу И, Ван С., Чжан Л., Сюй Ц., Биан Ц., Ван З. и др. Эпидемиология респираторных вирусов человека у детей с острыми респираторными инфекциями в Цзинане, Китай.Clin Dev Immunol. 2013; 2013: 210490. pmid: 24363757 - 6.
Sentilhes AC, Choumlivong K, Celhay O, Sisouk T, Phonekeo D, Vongphrachanh P и др. Респираторные вирусные инфекции у госпитализированных детей и взрослых в Лаосской Народно-Демократической Республике. Грипп и другие респир-вирусы. 2013; 7 (6): 1070–78; pmid: 23796419 - 7.
Теку С., Михай М.Э., Александреску В.И., Орэшеану Д., Запучою С., Иванчук А.Е. и др., Одно- и многопатогенные вирусные инфекции у госпитализированных детей с острыми респираторными инфекциями.Roum Arch Microbiol Immunol. 2013; 72 (4), 242–9; pmid: 24923107 - 8.
van den Hoogen BG, de Jong JC, Groen J, Kuiken T., de Groot R, Fouchier RA, et al. Недавно обнаруженный пневмовирус человека, выделенный у детей раннего возраста с заболеванием дыхательных путей. Nat Med. 2001 июн; 7 (6): 719–24; pmid: 11385510 - 9.
Фейе Ф., Лина Б., Роза-Калатрава М., Бойвин Г. Десять лет исследований метапневмовируса человека. J Clin Virol. 2012 Февраль; 53 (2): 97–105. Epub 2011, 9 ноября; pmid: 22074934 - 10.Алландер Т., Тамми М.Т., Эрикссон М., Бьеркнер А., Тивельюнг-Линделл А., Андерссон Б. Клонирование парвовируса человека путем молекулярного скрининга образцов дыхательных путей. Proc Natl Acad Sci U S A. 2005 сентябрь; 102 (36): 12891–6. Epub 2005 23 августа. Pmid: 16118271
- 11.
Дростен С., Гюнтер С., Прайзер В., ван дер Верф С., Бродт Х.Р., Беккер С. и др. Выявление нового коронавируса у пациентов с тяжелым острым респираторным синдромом. N Engl J Med. 2003 15 мая; 348 (20): 1967–76. Epub 2003 10 апреля; pmid: 126 - 12.Pyrc K, Berkhout B, van der Hoek L. Новые человеческие коронавирусы NL63 и HKU1. J Virol. 2007 апрель; 81 (7): 3051–7. Epub 2006 1 ноября; pmid: 17079323
- 13.
Коулман CM, Frieman MB. Коронавирусы: важные новые патогены человека. J Virol. 2014 Май; 88 (10): 5209–12. Epub 2014 5 марта; pmid: 24600003 - 14.
Dong W, Chen Q, Hu Y, He D, Liu J, Yan H. Эпидемиологические и клинические характеристики респираторных вирусных инфекций у детей в Шанхае, Китай.Arch Virol. Июль 2016; 161 (7): 1907–13. Epub 2016 2 мая; pmid: 27138548 - 15.
Харпер С.А., Брэдли Дж. С., Энглунд Дж. А., File TM, Gravenstein S, Hayden FG и др. Сезонный грипп у взрослых и детей — диагностика, лечение, химиопрофилактика и управление вспышками в учреждениях: руководящие принципы клинической практики Американского общества инфекционистов. Clin Infect Dis. 2009; 48: 1003–32. pmid: 19281331; - 16.
Низкий D. Сокращение использования антибиотиков при гриппе: проблемы и награды.Clin Microbiol Infect. 2008 Apr; 14 (4): 298–306. pmid: 18093237 - 17.
Шаршов К., Романовская А., Ужаченко Р., Дурыманов А., Зайковская А., Курская О., Ильиных П., Силко Н., Кулак М., Алексеев А., Золотых С., Шестопалов А., Дроздов И. Генетическая и биологическая характеристика вирусов птичьего гриппа H5N1, выделенных из дикие птицы и домашняя птица Западной Сибири. Arch Virol. 2010 июл; 155 (7): 1145–1150; pmid: 20432047 - 18.
Ли Д.Х., Шаршов К., Суэйн Д.Е., Курская О., Соболев И., Кабилов М., Алексеев А., Ирза В., Шестопалов А.Новый реассортант Clade 2.3.4.4 Вирус птичьего гриппа A (H5N8) у диких водных птиц, Россия, 2016. Emerg Infect Dis. 2017 Февраль; 23 (2): 359–360. Epub 2017 15 февраля; pmid: 27875109 - 19.
Ильичева Т., Соболев И., Суслопаров И., Курская О., Дурыманов А., Шаршов К., Шестопалов А. Мониторинг вирусов гриппа в Западной Сибири в 2008–2012 гг. Заразить Genet Evol. 2013 Dec; 20: 177–87. Epub 2013 5 сентября; pmid: 24012948 - 20.
Де Марко М.А., Делогу М., Сивай М., Шаршов К., Юрлов А., Котти С., Шестопалов А.Вирусологическая оценка персистенции вируса птичьего гриппа в природных и антропных экосистемах Западной Сибири (Новосибирская область, лето 2012 г.). PLoS One. 2014 июн 27; 9 (6): e100859. eCollection 2014; pmid: 24972026 - 21.
Zhang G, Hu Y, Wang H, Zhang L, Bao Y, Zhou X. Высокая частота множественных вирусных инфекций, выявленных у детей младше трех лет, инфицированных верхними дыхательными путями, в Шанхае, Китай. PLoS One. 2012; 7 (9): e44568. Epub 2012 7 сентября; pmid: 22970251 - 22.Хуан Г, Ю Д, Мао Н, Чжу З, Чжан Х, Цзян З и др. Вирусная этиология острой респираторной инфекции в провинции Ганьсу, Китай, 2011. PLoS One. 2013 14 мая; 8 (5): e64254. pmid: 236
- 23.
Cai XY, Wang Q, Lin GY, Cai ZW, Lin CX, Chen PZ и др. Респираторные вирусные инфекции среди детей в Южном Китае. J Med Virol. 2014 июл; 86 (7): 1249–55. Epub 2014 12 марта; pmid: 24619492 - 24.
Richter J, Panayiotou C, Tryfonos C, Koptides D, Koliou M, Kalogirou N и др.Этиология острых инфекций дыхательных путей у госпитализированных детей на Кипре PLoS One. 2016 Jan 13; 11 (1): e0147041. eCollection 2016; pmid: 26761647 - 25.
Хор CS, Сэм IC, Hooi PS, Quek KF, Chan YF. Эпидемиология и сезонность респираторных вирусных инфекций у госпитализированных детей в Куала-Лумпуре, Малайзия: ретроспективное исследование за 27 лет. BMC Pediatr. 2012 20 марта; 12:32. pmid: 22429933 - 26.
Цукагоши Х., Ишиока Т, Нода М, Кодзава К., Кимура Х.Молекулярная эпидемиология респираторных вирусов при вирус-индуцированной астме. Front Microbiol. 2013 12 сентября; 4: 278. pmid: 24062735 - 27.
Пиеранджели А., Джентиле М., Ди М.П., Паньотти П., Скагнолари С., Тромбетти С. и др. Обнаружение и типирование с помощью молекулярных методов респираторных вирусов у детей, госпитализированных с острой респираторной инфекцией в Риме, Италия. J Med Virol. 2007; 79: 463–8. pmid: 17311326; - 28.
Hombrouck A, Sabbe M, Van Casteren V, Wuillaume F, Hue D, Reynders M и др.Вирусная этиология гриппоподобного заболевания в Бельгии во время пандемии гриппа A (h2N1) 2009 г. Eur J Clin Microbiol Infect Dis. 2012 июн; 31 (6): 999–1007. Epub 2011 8 сентября; pmid: 215
- 29.
Schlaudecker EP, Heck JP, Macintyre ET, Martinez R, Dodd CN, McNeal MM, et al. Этиология и сезонность респираторных вирусных инфекций у сельских детей Гондураса. Pediatr Infect Dis J. 2012; 31: 1113–8. pmid: 22653487; - 30.
Пэн Дж., Конг В., Го Д., Лю М., Ван И, Чжу Х и др.Эпидемиология и этиология гриппоподобных заболеваний у китайских детей с 2008 по 2010 гг. J Med Virol. 2012 Apr; 84 (4): 672–8. pmid: 22337308 - 31.
Li H, Wei Q, Tan A, Wang L. Эпидемиологический анализ респираторно-вирусной этиологии гриппоподобного заболевания в 2010 г. в Чжухае, Китай. Вирол Дж. 2013 7 мая; 10: 143. pmid: 23651577 - 32.
Львов Н.И., Писарева М.М., Мальцев О.В., Бузицкая Ю.В., Афанасьева В.С., Михайлова М.А. и др. [Особенности этиологической структуры АРВЗ в различных возрастных и профессиональных группах населения Санкт-Петербурга в период эпидемии 2013–2014 гг.].Журнал инфектологии. 2014; 6 (3): 62–70. Русский; - 33.
Ju X, Fang Q, Zhang J, Xu A, Liang L, Ke C. Вирусная этиология гриппоподобных заболеваний в Хуэйчжоу, Китай, с 2011 по 2013 годы. Arch Virol. 2014 Август; 159 (8): 2003–10. Epub 2014 9 марта; pmid: 24610554 - 34.
Hasman H, Pachucki CT, Unal A, Nguyen D, Devlin T., Peeples ME, et al. Этиология гриппоподобного заболевания у взрослых включает парагриппозный вирус 4 типа. J Med Microbiol. 2009 Apr; 58 (Pt 4): 408–13.pmid: 19273634 - 35.
Falchi A, Turbelin C, Andreoletti L, Arena C, Blanchon T, Bonmarin I и др. Общенациональное наблюдение за 18 респираторными вирусами у пациентов с гриппоподобными заболеваниями. Пилотное технико-экономическое обоснование французской сети Sentinel. J Med Virol. 2011 Aug; 83 (8): 1451–7. Epub 2011, 2 июня; pmid: 21638286 - 36.
Do AH, van Doorn HR, Nghiem MN, Bryant JE, Hoang TH, Do QH и др. Вирусная этиология острых респираторных инфекций среди госпитализированных вьетнамских детей в Хошимине, 2004–2008 гг.PLoS One. 2011 24 марта; 6 (3): e18176. pmid: 21455313 - 37.
He Y, Lin GY, Wang Q, Cai XY, Zhang YH, Lin CX и др. Трехлетнее проспективное исследование эпидемиологии острых респираторных вирусных инфекций у госпитализированных детей в Шэньчжэне, Китай. Другие вирусы гриппа. 2014 июл; 8 (4): 443–51. Epub 2014 14 мая; pmid: 24828783 - 38.
Гургель Р.К., Безерра П.Г., Дуарте Мдо С., Моура А.А., Соуза Е.Л., Сильва Л.С. и др. Относительная частота, возможные факторы риска, частота вирусного кодирования и сезонность респираторно-синцитиального вируса среди детей с инфекцией нижних дыхательных путей в северо-восточной Бразилии.Медицина (Балтимор). 2016 Apr; 95 (15): e3090. pmid: 27082548 - 39.
Хомаира Н., Луби С.П., Хоссейн К., Ислам К., Ахмед М., Рахман М. и др. Госпитализация в связи с респираторными вирусами среди детей в возрасте <5 лет в Бангладеш: 2010–2014 гг. PLoS One. 2016 3 февраля; 11 (2): e0147982. eCollection 2016; pmid: 26840782 - 40.
Деланге Дж., Рока Санчес Й., Пиорковски Дж., Бессо М., Баронти С., Тирион-Перье Л. и др. Гриппоподобные заболевания вирусной этиологии в Санта-Крус, Боливия (2010–2012 гг.).Virol J. 24 февраля 2014; 11:35. pmid: 24564892 - 41.
Экклс Р. Понимание симптомов простуды и гриппа. Lancet Infect Dis. 2005 ноя; 5 (11): 718–25; pmid: 16253889 - 42.
rospotrebnadzor.ru [Интернет]. Об итогах эпидемического сезона гриппа и ОРИ [цитировано 3 июня 2018 г.]. Доступно по адресу: http://www.rospotrebnadzor.ru/deyatelnost/epidemiological-surveillance/; - 43.
Себей-Лопес М., Херберг Дж., Пардо-Секо Дж., Гомес-Карбалла А., Мартинон-Торрес Н., Салас А. и др.Вирусные сочетанные инфекции у педиатрических пациентов, госпитализированных с острыми респираторными инфекциями нижнего тракта. PLoS One. 2015, 2 сентября; 10 (9): e0136526. eCollection 2015; pmid: 26332375 - 44.
Asner SA, Science ME, Tran D, Smieja M, Merglen A, Mertz D. Тяжесть клинического заболевания сопутствующей респираторной вирусной инфекции по сравнению с одной вирусной инфекцией: систематический обзор и метаанализ. PLoS One. 2014 июн 16; 9 (6): e99392. eCollection 2014; pmid: 24932493 - 45.
Хо Х, Цинь И, Ци Х, Цзу Р, Тан Ф, Ли Л. и др.Эпиднадзор за 16 респираторными вирусами у пациентов с гриппоподобным заболеванием в Нанкине, Китай. J Med Virol. 2012 Dec; 84 (12): 1980–4. pmid: 23080506
Эпилепсия у детей — канал Better Health
Об эпилепсии у детей
Эпилепсия может начаться в любое время жизни, но чаще всего ее диагностируют у детей и людей старше 65 лет.
Некоторые дети с эпилепсией перерастают свои судороги по мере созревания, в то время как у других могут быть приступы, которые продолжаются во взрослом возрасте.
Хотя эпилепсия варьируется от человека к человеку, у многих детей с эпилепсией бывают припадки, хорошо поддающиеся лечению, и они наслаждаются нормальным и активным детством.
Распознавание эпилепсии у детей
Приступы не всегда могут быть распознаны у детей, когда они впервые возникают, в зависимости от типа припадка.
Люди часто думают о припадках как о судорожных, но некоторые припадки могут быть тонкими и очень короткими, например, «абсанс», при котором у ребенка бывают короткие эпизоды потери сознания и реакции.
Кроме того, существует множество «неэпилептических» эпизодов, которые могут имитировать припадки, и эпилептические припадки часто выглядят не так, как люди от них ожидают. Иногда это может усложнить диагностику.
Вот некоторые события детства, которые можно спутать с припадками:
- обмороки
- приступы задержки дыхания
- нормальные судороги во сне
- мечтания
- ночные кошмары
- мигрень
- проблемы с сердцем и желудком
- проблемы с психическим здоровьем .
Лихорадочные судороги
Фебрильные судороги — это припадки, вызванные лихорадкой во время болезни. Обычно они возникают в семьях. Примерно у 1 из 25 детей в какой-то момент возникают фебрильные судороги, чаще всего в возрасте от 6 месяцев до 6 лет.
До одной трети детей будут иметь дальнейшие фебрильные судороги с последующим повышением температуры тела. Наличие фебрильных судорог не означает, что у ребенка эпилепсия, и риск развития эпилепсии у него не выше, чем у кого-либо еще.Риск развития эпилепсии несколько выше, если эпилепсия в семейном анамнезе или у ребенка есть нарушения развития нервной системы (например, церебральный паралич). Или у ребенка сложные фебрильные судороги.
Сложная фебрильная судорога — это когда судорога:
- длится более 15 минут
- может поражать часть или сторону тела
- случается чаще, чем один раз в 24 часа.
Понимание диагноза эпилепсии
Если у вашего ребенка был припадок, скорее всего, вы получили направление на ЭЭГ и к неврологу или педиатру.
Важной частью диагностики эпилепсии является подробное описание припадка (припадков) и симптомов, связанных с ним. Иногда может оказаться полезным видеозапись припадка.
Тесты часто могут быть нормальными, но это обычное явление и не обязательно означает, что припадка не произошло.
Синдромы эпилепсии
Есть много разных типов припадков. В целом приступы классифицируются как «фокальные» или «генерализованные» (дополнительную информацию см. На странице «Эпилепсия»).
Синдром эпилепсии может быть диагностирован, когда группа признаков и симптомов встречается вместе.Например, когда определенные типы приступов начинаются в определенном возрасте и связаны с другими состояниями или характеристиками. Некоторые из специфических признаков и симптомов синдромов эпилепсии, которые ищут врачи, включают:
- тип приступов
- возраст, в котором они начинаются
- конкретный образец, который они показывают на ЭЭГ (электроэнцефалограмме) (медицинский тест, используемый для измерения электрическая активность головного мозга).
Если эпилепсия соответствует определенному синдрому, это может помочь врачу выбрать лучшее лекарство от этого синдрома.Это также может помочь предсказать, будут ли приступы легко контролироваться, ограничены ли они детством или состояние может быть более стойким.
Некоторые из наиболее распространенных типов эпилепсии или синдромов эпилепсии в детстве включают:
- детская абсансная эпилепсия (CAE) — эти припадки обычно начинаются в возрасте от 2 до 12 лет. Приступы абсанса очень короткие: ребенок внезапно останавливается. что они делают и тупо смотрят, как будто они мечтают.Так же внезапно они останавливаются и продолжают свою предыдущую деятельность. Абсолютные судороги могут происходить несколько раз в день. Обычно они хорошо контролируются лекарствами и прекращаются к половому созреванию
- ювенильная абсансная эпилепсия (JAE) — эти припадки обычно начинаются в возрасте от 8 до 20 лет. веко трепещет или жевать. Они возникают реже, чем приступы абсансной эпилепсии в детстве. До 80% детей с этим типом эпилепсии также имеют тонико-клонические приступы.Приступы можно хорошо контролировать с помощью лекарств, но синдром считается пожизненным
- доброкачественная роландическая эпилепсия / доброкачественная эпилепсия с центрально-височными спайками (BECTS) — возраст начала обычно составляет от 1 до 14 лет. Припадки часто носят очаговый характер и включают подергивание, онемение или покалывание лица или языка ребенка, могут мешать речи и вызывать слюнотечение. Иногда они могут перерасти в тонико-клонический припадок. Судороги обычно случаются на ранних стадиях сна. Лекарства нужны не всегда.Этот тип эпилепсии проходит примерно к 15 годам.
- ювенильная миоклоническая эпилепсия (JME) — этот синдром может быть диагностирован в возрасте от 8 до 25 лет и, как правило, передается в семье. Обычно это начинается с миоклонических припадков, которые возникают вскоре после пробуждения утром или после сна. Это внезапные одиночные мышечные подергивания обеих рук. Иногда эти движения неочевидны и заставляют человека казаться неуклюжим или склонным ронять вещи. Также могут возникать тонико-клонические судороги, что обычно приводит к постановке диагноза.Судороги можно хорошо контролировать с помощью лекарств и изменения образа жизни.
- височная эпилепсия (ВДВ) — этот вид эпилепсии может начаться в любом возрасте. Он включает в себя фокальные приступы с нарушением сознания или без него. Приступы часто бывают необычными и связаны с замешательством и изменением поведения или эмоций. Иногда припадки могут прогрессировать до тонико-клонических припадков.
- лобная эпилепсия (ФЛЭ) — этот вид фокальной эпилепсии может начаться в любом возрасте. Он включает в себя фокальные приступы с нарушением сознания или без него.Приступы часто бывают необычными и могут включать сильную двигательную (физическую) активность или эмоции. FLE можно спутать с поведением, психическими расстройствами или нарушениями сна, такими как парасомния или ночные кошмары, и ребенку может потребоваться длительное наблюдение, чтобы поставить диагноз
- Синдром Веста или детские спазмы — начало этого синдрома обычно наблюдается во время первого год жизни. Очень короткие спазмы (припадки, называемые инфантильными спазмами) заставляют ребенка внезапно окоченеть. Часто руки вытянуты, когда колени подтянуты вверх, а тело наклонено вперед («припадки складного ножа»).Ребенок будет плакать. Спазмы обычно возникают кластерами. Иногда их принимают за колики, но колики возникают не группами. У большинства детей в более позднем детстве развиваются другие виды припадков, включая синдром эпилепсии, называемый синдромом Леннокса-Гасто. Обычно наблюдается умственная отсталость.
- Синдром Леннокса-Гасто (LGS) — этот синдром имеет начало припадков в возрасте от 3 до 5 лет. Он может включать в себя несколько типов приступов, и судороги устойчивы к лекарствам.Умственная отсталость наблюдается у 90% людей с этим синдромом.
Некоторые другие, менее распространенные формы эпилепсии включают:
Лечение эпилепсии
Лекарства, используемые для контроля припадков, называются противоэпилептическими препаратами (AED). Решение о том, лечить ли ребенка противоэпилептическими средствами после того, как у него диагностирована эпилепсия, принимается в зависимости от риска дальнейших припадков по сравнению с потенциальными рисками и преимуществами противоэпилептических средств. Это решение также учитывает семейные ценности и предпочтения.
Медикаменты — это первая линия лечения эпилепсии. Лекарства не являются лекарством, но они уменьшают или прекращают судороги, желательно с небольшими побочными эффектами или без них. Лекарства не всегда назначают каждому ребенку, у которого наблюдается припадок.
Начать принимать лекарства ребенку может быть непросто. Большинство родителей беспокоятся о побочных эффектах и любых долгосрочных последствиях приема лекарств. Врач рассмотрит риски возникновения судорог по сравнению с рисками и преимуществами приема лекарств для ребенка.
Назначать или нет лекарства и какой тип лекарств будет зависеть от:
- вероятности дальнейших припадков
- типа припадков у ребенка и частоты их возникновения
- рисков, которые могут возникнуть при припадках
- возраст ребенка
- наличие проблем развития или поведения
- желание или готовность ребенка и семьи начать лечение.
Лечение не рекомендуется легкомысленно, и решение о лечении обычно основывается на убедительных клинических данных.AED эффективны примерно для 70% людей, страдающих эпилепсией (хотя может потребоваться время, чтобы найти правильное лекарство или комбинацию лекарств). Если несколько лекарств не справляются с припадками, можно рассмотреть другие варианты лечения, например:
- хирургическое вмешательство
- стимуляция блуждающего нерва
- диетическое обеспечение.
Общая информация о лекарствах
Большинство AED начинают с низкой дозы, которую постепенно увеличивают до тех пор, пока припадки не исчезнут или не появятся неприятные побочные эффекты.Дозу, возможно, придется корректировать по мере роста ребенка и увеличения его веса или при добавлении новых лекарств.
Второй AED может быть добавлен или заменен, если первый не был полностью эффективен для купирования припадков или вызвал нежелательные побочные эффекты.
Многие AED взаимодействуют с другими лекарствами, вызывая нежелательные реакции или снижая их эффективность. Поговорите со своим врачом или фармацевтом, прежде чем давать ребенку какие-либо другие лекарства или добавки, даже отпускаемые без рецепта лекарства от кашля и простуды.
Никогда не останавливайте AED внезапно. Это может вызвать судороги, иногда более тяжелые, чем обычно. Вместо этого под руководством врача постепенно отучите ребенка от приема этих лекарств, чтобы избежать побочных эффектов отмены.
AED не назначаются на длительный срок при припадках, которые не считаются эпилепсией, таких как фебрильные судороги.
Эпилепсия и семья
Эпилепсия иногда может передаваться по наследству или по наследству в семье. Если вы планируете родить ребенка и беспокоитесь о потенциальных рисках эпилепсии в семье, попросите врача объяснить любые риски в вашем случае.Генетические риски применимы не ко всем эпилепсиям и в большинстве случаев они низки.
Непредсказуемый характер эпилепсии может вызвать серьезное беспокойство как у детей, так и у их родителей. Люди с эпилепсией имеют более высокий риск депрессии и беспокойства. Родители детей, страдающих эпилепсией, иногда могут испытывать изоляцию, стигму и финансовые трудности, связанные с частым посещением врача и отсутствием работы. Они также сообщают о более высоком уровне тревожности и депрессии по сравнению с родителями детей без хронических заболеваний.В этих случаях важно, чтобы родители также чувствовали поддержку, которая может включать профессиональную психологическую или финансовую помощь.
Родители, страдающие эпилепсией, могут беспокоиться о влиянии их состояния на их родительскую роль. Вы можете решить обсудить с ребенком свою эпилепсию и то, что делать в случае припадка. Если вы, как один из родителей, страдающих эпилепсией, хотели бы получить дополнительную поддержку, обратитесь по информационной линии Фонда эпилепсии (тел. 1300 761 487). Это бесплатная служба поддержки людей, страдающих эпилепсией.
Братья и сестры также могут чувствовать себя упущенными, когда у одного ребенка есть дополнительные потребности (это не только в случае эпилепсии). Siblings Australia имеет ряд ресурсов для поддержки братьев и сестер детей и взрослых с хроническими заболеваниями или инвалидностью.
Эпилепсия и обучение
Большинство детей, страдающих эпилепсией, имеют такой же диапазон интеллекта и способностей, что и другие дети. Однако у некоторых детей с эпилепсией будут трудности с обучением. Это может быть связано с факторами, связанными с эпилепсией, такими как лежащая в основе аномалия головного мозга, как часто случаются судороги, или из-за сопутствующего состояния, такого как синдром дефицита внимания с гиперактивностью (СДВГ) или расстройство аутистического спектра (РАС).Приступы в ночное время могут вызвать дневную сонливость, что может повлиять на учебу и участие в учебе.
Иногда лекарства также вызывают сонливость, настроение или поведение. Когда у ребенка обнаруживаются трудности с обучением, существуют доступные стратегии — как медицинские, так и образовательные, — которые можно применить.
Фонд эпилепсии также разработал программу под названием «Умные школы эпилепсии». Эта национальная программа предоставляет широкий спектр информации и поддержку в классе семьям, учителям и детям, страдающим эпилепсией.
Если вы чувствуете, что у вашего ребенка произошли значительные изменения в обучении, мышлении, концентрации или памяти, то вашему ребенку может потребоваться полное нейропсихологическое обследование. Нейропсихолог имеет специальную подготовку в понимании взаимосвязи между физическим мозгом и поведением, познанием (навыками мышления) и тем, как на это могут влиять такие факторы, как эпилепсия, лекарства и настроение.
Эпилепсия — спорт и игра
Детей, страдающих эпилепсией, следует поощрять к участию и полноценной школьной и общественной жизни.Им должна быть предоставлена возможность участвовать в развлекательных мероприятиях, где это возможно, с соответствующими стратегиями управления рисками для поддержки ребенка.
Для управления рисками в школах, согласно политике Департамента образования и обучения штата Виктория в отношении эпилепсии и припадков, школы обязаны обеспечить наличие соответствующих планов охраны здоровья и управления для учащихся, страдающих эпилепсией. В нем также говорится, что персонал обучен у признанного поставщика услуг по лечению эпилепсии для оказания медицинской помощи в случаях, когда требуется неотложная помощь.Тот же подход можно применить ко всем развлекательным мероприятиям в сообществе.
Упражнения могут улучшить физическое и эмоциональное здоровье, в том числе положительно влияют на контроль над приступами. Обеспечение безопасного баланса между эпилепсией, ее лечением и соответствующими рекомендациями по физическим упражнениям может принести детям важную пользу для здоровья.
Судороги редко возникают в результате физических упражнений или занятий спортом. Большинство занятий спортом подходят, если ребенок избегает перенапряжения, обезвоживания и низкого уровня сахара в крови (гипогликемии).Будьте особенно осторожны с такими занятиями, как водные виды спорта или занятия с высоты.
Если деятельность сопряжена с риском, на детей, страдающих эпилепсией, иногда без надобности накладываются общие ограничения. Риски лучше всего оценивать для каждого ребенка. Другие меры безопасности или адаптация различных действий могут снизить риски до приемлемого уровня. Некоторые виды деятельности требуют более пристального наблюдения, чем другие, например:
- Плавание — наблюдение со стороны компетентного взрослого является хорошей практикой для всех детей в воде и вокруг нее, будь то бассейн, пляж или ванна
- езда на велосипеде — все дети следует носить велосипедный шлем и ездить на велосипеде вдали от дорог с интенсивным движением.
- лазать — деревья и камни представляют опасность, если судороги ребенка не контролируются должным образом.
Эпилепсия и генетика
Некоторые типы эпилепсии могут передаваться по наследству. Даже если в вашей семье есть генетическая форма эпилепсии, шансы передать ее относительно невелики. Например:
- Брат или сестра ребенка, страдающего эпилепсией, могут иметь немного более высокий риск развития эпилепсии, если в семье есть генетическая предрасположенность к припадкам и эпилепсии. Даже в этом случае у большинства братьев и сестер не разовьется эпилепсия.
- Риск для детей, отец которых страдает эпилепсией, ненамного выше.
- Если у матери эпилепсия, а у отца нет, риск все равно составляет менее 5 из 100.
- Если оба родителя страдают эпилепсией, риск немного выше. Большинство детей не наследуют эпилепсию от родителей, но шанс унаследовать некоторые типы эпилепсии выше.
Если вы планируете завести ребенка в будущем и беспокоитесь о потенциальных рисках эпилепсии, попросите своего врача объяснить риски или направьте вас к генетическому консультанту для генетического тестирования.Генетические риски распространяются не на все эпилепсии.
Поддержка и информация по эпилепсии
Если вашему ребенку поставлен диагноз эпилепсия, рекомендуется узнать как можно больше. Некоторые советы, которые могут помочь, включают:
- Существует много типов эпилепсии. По возможности поставьте точный диагноз и поищите информацию, относящуюся к вашему ребенку.
- У вашего ребенка будут вопросы — ответьте на них четко. Есть несколько отличных анимаций, которые помогут объяснить вашему ребенку, такие как Цифровой комикс «Понимание эпилепсии» и цифровой комикс «Понимание эпилепсии с повествованием».
- Убедитесь, что все, кто ухаживает за вашим ребенком, знают, как помочь вашему ребенку в случае припадка.
- Также доступна хорошая анимация приступов первой помощи для детей. Или анимация приступов первой помощи для взрослых.
- Вебинар Фонда эпилепсии «Эпилепсия в школьные годы» предоставляет семьям информацию и идеи о влиянии эпилепсии в школьные годы с точки зрения клинического нейропсихолога, социального работника и родителя ребенка с эпилепсией.
- По мере того, как ваш ребенок становится старше, важно помочь ему взять на себя ответственность за свою эпилепсию — например, не забывая принимать лекарства в нужное время без вашего ведома.
Не забывайте сохранять баланс между защитой ребенка и воспитанием независимости.
Epilepsy Parents Australia — активная группа поддержки в Facebook для родителей детей с эпилепсией.
Куда обратиться за помощью
Лечение ОРВИ у детей в Киеве
Простуда — самая частая причина недуга ребенка и посещения педиатра.Простуда может быть вызвана сотнями вирусов, вызывающих аналогичные симптомы; поэтому при обращении с ним пациенты ставят диагноз «Острая респираторная вирусная инфекция» — острая респираторная вирусная инфекция.
СИМПТОМЫ ОРВИ
В группу ОРВИ входят более двух сотен различных вирусов, которые проявляются практически одинаковыми симптомами:
- насморк, чихание;
- кашель;
- боль в горле, его покраснение;
- озноб, боли в суставах, мышцах;
- головная боль, слабость, вялость;
- увеличение лимфатических узлов;
- повышенная температура;
- жжение и боль в глазах.
Комплекс симптомов и их выраженность могут как-то различаться в зависимости от того, какая инфекция поразила ребенка (аденовирус, ревовирус, риновирус и др.), И от состояния его иммунитета.
ПРИЧИНЫ ОРВИ
Единственной причиной развития заболевания является заражение одним из вирусов, входящих в широкую группу ОРВИ, от уже инфицированного ребенка или взрослого. Вирус выделяется при кашле или чихании и передается через поцелуи, совместное пользование посудой и средствами личной гигиены, когда он находится в комнате с больным человеком.
Заболевание имеет ярко выраженный сезонный характер, поражая детей преимущественно в осенне-зимний период. Ребенок очень часто заболевает, начиная ходить в детский сад или школу, где тесно контактирует с другими детьми, в том числе с инфицированными.
Возможны ситуации, когда ребенок, только что пережив простуду, снова заражается. Это связано с тем, что у ребенка, перенесшего ОРВИ, вырабатывается кратковременный иммунитет, но только против конкретного вируса, а не всей группы ОРВИ.Рецидивирующее заболевание может быть вызвано другим вирусом, но схожесть симптомов не позволяет его определить.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОРВИ
В большинстве случаев организм самостоятельно справляется с ОРВИ за 5-7 дней. В этом случае задача педиатра — назначить лечение, которое уменьшит неприятные симптомы и проконтролировать, чтобы не возникли осложнения.
Дополнительная диагностика, определяющая, какой именно вирус поразила детский организм, обычно не проводится.Это связано с тем, что организм быстро нейтрализует вирус самостоятельно, без применения антивирусной терапии. К тому же анализы и обследования занимают какое-то время (до нескольких дней), а когда анализы готовы, организм уже справляется с инфекцией.
Только в том случае, если болезнь протекает тяжело и длительно, а ребенок регулярно болеет, целесообразно провести дополнительные обследования.
Симптоматическое лечение, назначенное врачом, может включать жаропонижающие и противовоспалительные препараты, препараты для облегчения боли в горле, ингаляции, кварцевые тубусы и т.