Обильные выделения через неделю после родов: Памятка родильницам при ранней выписке из роддома
Выделения после родов (лохии) | Kukuzya.ru
После рождения ребенка, вне зависимости от родоразрешения, – через естественные пути или после кесарева сечения, у женщины из половых путей наблюдаются кровянистые выделения. Такие послеродовые выделения из матки называются лохии.
Причиной появления лохий является процесс заживления внутренней поверхности матки, особенно там, где плацента была прикреплена к стенке матки. Поскольку матка постепенно уменьшается почти до соответствия размера матки до беременности (такой процесс называется инволюция матки, т.е. восстановление), организм самоочищается, выбрасывая остатки плодных оболочек, сгустки крови, слизь и другие отторгающиеся тканевые элементы. Если происходит своевременное освобождение матки от нежизнеспособных тканей, то послеродовый период протекает без осложнений.
Продолжительность послеродовых выделений
Очень важно в послеродовый период обратить внимание на цвет и продолжительность лохий. Характер лохий в течение послеродового периода меняется — выделения постепенно становятся более скудными и изменяют свой цвет:
- Красные лохии – начинаются в первые 2-3 дня после родов.
 Это кровяные, ярко-красные обильные выделения (за счет большого количества эритроцитов) с небольшими сгустками крови;
Это кровяные, ярко-красные обильные выделения (за счет большого количества эритроцитов) с небольшими сгустками крови; - Серозные лохии – начинаются с 4 дня после родов. Лохии бледнеют и становятся серозно-сукровичными (розовато-коричневыми) с большим содержанием лейкоцитов. В этот период не должны наблюдаться ярко-красных лохий или сгустков крови.
- Белые лохии – начинаются примерно с 10 дня и продолжаются до 21 дня. Лохии приобретают белый или желтовато-белый цвет, становятся жидкими «мажущими» без примеси крови и запаха.
Количество лохий постепенно уменьшается, с 3-й недели после родов они становятся скудными с примесью слизи из шеечного канала. Прекращаются выделения из матки на 5-6-й неделе после родов и из цервикального канала вытекает только стекловидная слизь, в которой встречаются единичные лейкоциты.
Поэтому, те выделения из матки, которые начинаются сразу после родов и продолжаются до полутора месяцев послеродового периода не имеют ничего общего с менструальным циклом, и выделения происходят вне зависимости от того, кормит женщина ребенка грудью или нет. Но у женщин, кормящих грудью, послеродовые выделения прекращаются быстрее, так как быстрее проходит процесс восстановления матки. За счет раздражения сосков обеспечивается выброс гормона окситоцина, который оказывает сокращающее действие на матку. В первое время при кормлении ребенка грудью женщина может чувствовать схваткообразные боли внизу живота, но в течение нескольких дней они проходят.
Но у женщин, кормящих грудью, послеродовые выделения прекращаются быстрее, так как быстрее проходит процесс восстановления матки. За счет раздражения сосков обеспечивается выброс гормона окситоцина, который оказывает сокращающее действие на матку. В первое время при кормлении ребенка грудью женщина может чувствовать схваткообразные боли внизу живота, но в течение нескольких дней они проходят.
Гигиена в послеродовом периоде
Для предупреждения попадания инфекции очень важно соблюдение личной гигиены:
- часто менять гигиенические прокладки — не реже чем каждые 3 часа. В первую неделю после родов лучше пользоваться не гигиеническими прокладками, а пеленками или прокладками из мягкой хлопчатобумажной ткани;
- необходимо несколько раз в день, в том числе после каждого посещения туалета, обмывать область половых органов и промежности теплой водой в направлении спереди назад, для предупреждения занесения инфекции;
- категорически запрещается использовать гигиенические тампоны, так как они раздражают заживающую ткань влагалища, закрывают выход для лохий и создают благоприятные условия для размножения бактерий и развития инфекции;
- запрещается внутривлагалищные спринцевания, чтобы не занести инфекцию;
- ежедневно принимать душ.
 Принимать ванну не рекомендуется.
Принимать ванну не рекомендуется.
Когда необходима консультация акушера-гинеколога
Лохии не должны быть обильными; их характер должен соответствовать дням послеродового периода и иметь обычный запах. Общее количество лохий в первые восемь дней послеродового периода достигает 500–1000 г; у них щелочная реакция, специфический (прелый) запах. Если по каким-либо причинам происходит задержка лохий в полости матки, то образуется лохиометра – скопление послеродовых выделений в полости матки или во влагалище, в них размножаются микроорганизмы и лохии приобретают неприятный запах. В случае присоединения инфекции может развиться воспалительный процесс – эндометрит. Если лохии продолжительное время остаются кровянистыми это свидетельствует о возможном воспалительном процессе в матке.
Обязательна консультация гинеколога, если ваши выделения:
- остаются обильными и ярко-красными после 5-го дня после родов;
- содержат крупные кровяные сгустки;
- имеют неприятный запах, к тому же у вас поднялась температура и появился озноб.
 Если выделения задерживаются в матке;
Если выделения задерживаются в матке; - лохии внезапно прекратились гораздо раньше, чем это должно быть.
© Copyright: kukuzya.ru
Выделения после родов
В течение нескольких недель после родов, пока происходит восстановление слизистой оболочки матки (эндометрия), у молодой мамы сохраняются выделения из половых путей. Что представляют собой эти выделения и в каком случае они могут стать признаком неблагополучия?
Кровянистые выделения из половых путей женщины после родов называют лохиями. Их количество с течением времени уменьшается, что объясняется постепенным заживлением раневой поверхности, которая образуется на эндометрии после отделения плаценты.
Лохии состоят из клеток крови (лейкоцитов, эритроцитов, тромбоцитов), плазмы, пропотевающей из раневой поверхности матки, отмирающего эпителия, выстилающего матку, и слизи из шеечного канала. С течением времени состав лохий меняется, поэтому изменяется и их цвет. Характер лохий должен соответствовать дням послеродового периода.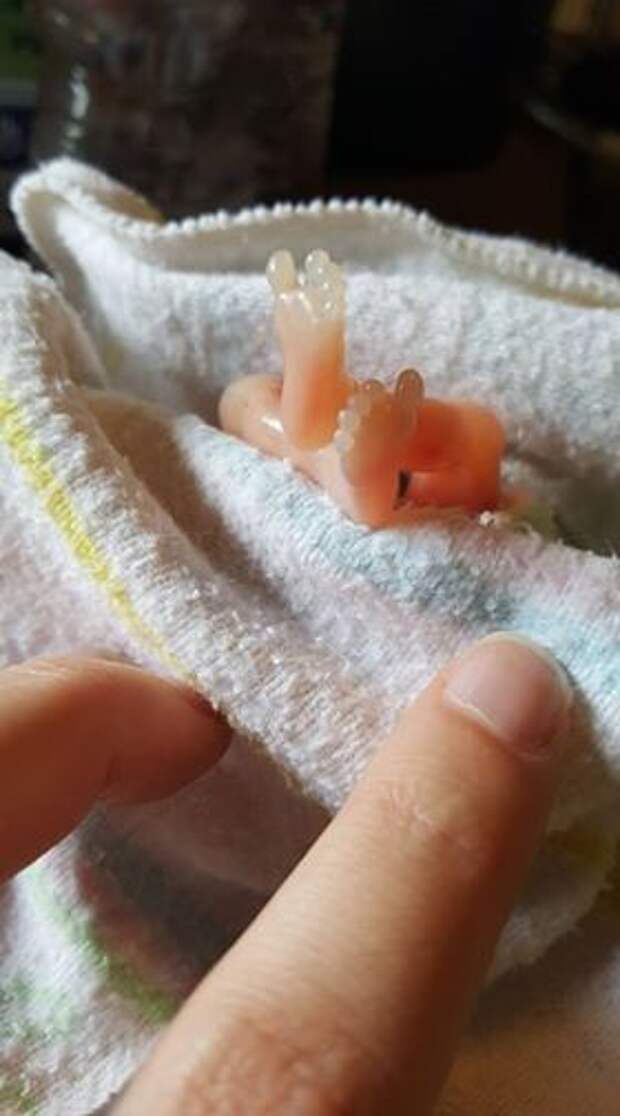 В первые дни после родов (4-5 дней после родов через естественные родовые пути и 7-8 дней после операции кесарева сечения) женщина находится в родильном доме в послеродовом отделении под наблюдением медицинского персонала. Но после того как женщина выписывается домой, она сама контролирует свое состояние, и ее задача — при необходимости обратиться к врачу. Количество и характер выделений могут говорить о многом, и важно вовремя заметить тревожные симптомы.
В первые дни после родов (4-5 дней после родов через естественные родовые пути и 7-8 дней после операции кесарева сечения) женщина находится в родильном доме в послеродовом отделении под наблюдением медицинского персонала. Но после того как женщина выписывается домой, она сама контролирует свое состояние, и ее задача — при необходимости обратиться к врачу. Количество и характер выделений могут говорить о многом, и важно вовремя заметить тревожные симптомы.
В родильном отделении
Первые 2 часа после родов женщина находится в родильном блоке — в том же боксе, где происходили роды, или на каталке в коридоре.
Хорошо, если выделения сразу после родов кровянистые, достаточно обильные, составляют 0,5% от массы тела, но не более 400 мл, не приводят к нарушению общего состояния.
Для профилактики послеродового кровотечения сразу после родов опорожняют мочевой пузырь (выводят мочу по катетеру), кладут лед на низ живота. Одновременно внутривенно вводят препараты, сокращающие мускулатуру матки (Окситоцин или Метилэгрометрил). Сокращаясь, матка перекрывает открытые кровеносные сосуды в месте прикрепления плаценты, предотвращая потерю крови.
Сокращаясь, матка перекрывает открытые кровеносные сосуды в месте прикрепления плаценты, предотвращая потерю крови.
Обратите внимание! В первые два часа после родов женщина находится в родильном отделении под наблюдением медицинского персонала, потому что этот период опасен возникновением так называемого гипотонического маточного кровотечения, которое обусловлено нарушением сократительной функции матки и расслаблением ее мускулатуры. Если вы почувствовали, что кровотечение слишком обильное (подкладная пеленка промокла, намокла простынь), нужно немедленно сказать об этом кому-то из медицинского персонала. Важно знать, что при этом женщина не испытывает никаких болезненных ощущений, однако кровотечение быстро приводит к появлению слабости, головокружению.
Также в первые 2 часа может возникнуть кровотечение из разрывов тканей родовых путей, если они не были ушиты, поэтому важно, чтобы врач внимательно осмотрел влагалище и шейку матки после родов. Если какой-то разрыв был ушит не до конца, может возникать гематома (ограниченное скопление жидкой крови в тканях) промежности или влагалища. Женщина при этом может испытывать чувство распираний в области промежности. В этом случае необходимо вскрытие гематомы и повторное ушивание разрыва. Эта операция производится под внутривенным наркозом.
Женщина при этом может испытывать чувство распираний в области промежности. В этом случае необходимо вскрытие гематомы и повторное ушивание разрыва. Эта операция производится под внутривенным наркозом.
Если первые 2 часа после родов (ранний послеродовый период) прошли благополучно, женщина переводится в послеродовую палату.
В послеродовом отделении
В первые 2-3 дня лохии в норме имеют кровяной характер, они достаточно обильные (около 300 мл за первые 3-е суток): прокладка или пеленка полностью наполняется в течение 1-2 часов, лохии могут быть со сгустками, имеют прелый запах, как менструальные выделения. Затем количество лохий уменьшается, они приобретают темно-красный цвет с коричневым оттенком. Усиление выделений при движении — нормальное явление. В послеродовом отделении врач ежедневно делает обход, на котором среди прочих показателей состояния женщины оценивает характер и количество выделений — для этого он смотрит выделения на подкладной пеленке или прокладке. В ряде роддомов настаивают на использовании именно пеленок, т. к. при этом врачу легче оценить характер выделений. Доктор уточняет у женщины количество выделений в течение суток. Кроме того, в первые 2-3 суток выделения могут появляться при пальпации доктором живота.
к. при этом врачу легче оценить характер выделений. Доктор уточняет у женщины количество выделений в течение суток. Кроме того, в первые 2-3 суток выделения могут появляться при пальпации доктором живота.
Для профилактики послеродовых кровотечений важно соблюдать следующие рекомендации:
- Своевременно опорожнять мочевой пузырь. В первые сутки необходимо ходить в туалет не реже чем каждые 3 часа, даже если не ощущается позывов к мочеиспусканию. Переполненный мочевой пузырь препятствует нормальному сокращению матки.
- Кормить ребенка грудью по требованию. Во время кормления матка сокращается, так как раздражение сосков вызывает выброс окситоцина — гормона, который вырабатывается в гипофизе — железе внутренней секреции, расположенной в головном мозге. Окситоцин оказывает сокращающее действие на матку. При этом женщина может ощущать схваткообразные боли внизу живота (у повторнородящих они сильнее). Выделения при кормлении усиливаются.
- Лежать на животе.
 Это является не только профилактикой кровотечения, но и препятствует задержке выделений в полости матки. После беременности и родов тонус брюшной стенки ослаблен, поэтому матка может отклоняться кзади, что нарушает отток выделений, а в положении на животе матка приближается к передней брюшной стенке, угол между телом матки и шейкой матки ликвидируется, отток выделений улучшается. После кесарева сечения лежать на животе можно только после осмотра и разрешения врача.
Это является не только профилактикой кровотечения, но и препятствует задержке выделений в полости матки. После беременности и родов тонус брюшной стенки ослаблен, поэтому матка может отклоняться кзади, что нарушает отток выделений, а в положении на животе матка приближается к передней брюшной стенке, угол между телом матки и шейкой матки ликвидируется, отток выделений улучшается. После кесарева сечения лежать на животе можно только после осмотра и разрешения врача. - 3-4 раза в день класть на низ живота пузырь со льдом — эта мера способствует улучшению сокращения мышц матки, маточных сосудов.
Женщинам, у которых матка была перерастянута во время беременности (у беременных крупным плодом, при многоплодной беременности, у многорожавших женщин), а также тем, у кого роды протекали с осложнениями (слабость родовой деятельности, ручное отделение последа, раннее гипотоническое кровотечение) в послеродовом периоде назначается препарат Окситоцин внутримышечно на 2-3 дня, чтобы матка хорошо сокращалась, из физиопроцедур применяют импульсные токи на низ живота для скорейшего сокращения матки.
Если количество выделений резко увеличилось, нужно обязательно обратиться к врачу.
Обратите внимание! Если количество выделений резко увеличилось, нужно обязательно обратиться к врачу, так как есть к опасность поздних послеродовых кровотечений (к поздним послеродовым кровотечениям относятся те кровотечения, которые возникли спустя 2 и более часа после окончания родов). Причины их могут быть разными.
Кровотечение может быть следствием задержки частей плаценты, если она не была вовремя диагностирована (в первые 2 часа после родов). Такое кровотечение может возникнуть в первые дни или даже недели после родов. Доля плаценты в матке может быть обнаружена при влагалищном исследовании (если она расположена близко к внутреннему зеву и канал шейки матки проходим) или с помощью УЗИ. В этом случае долю плаценты из матки удаляют под внутривенным наркозом. Параллельно проводится инфузионная терапия (внутривенное капельное введение жидкостей), объем которой зависит от степени кровопотери, и антибактериальная терапия для профилактики инфекционных осложнений.
В 0,2-0,3% случаев кровотечение обусловлено нарушениями в свертывающей системе крови. Причинами этих нарушений могут быть различные заболевания крови. Такие кровотечения поддаются коррекции труднее всего, поэтому очень важна профилактическая терапия, начатая еще до родов. Обычно женщине известно о наличии у нее этих нарушений еще до беременности.
Чаще всего возникают гипотонические кровотечения, связанные с недостаточным сокращением мышц матки. При этом кровотечение достаточно обильное, безболезненное. Для устранения гипотонического кровотечения вводят сокращающие препараты, восполняют кровопотерю с помощью внутривенного введения жидкости, при сильном кровотечении — препаратов крови (плазмы, эритроцитарной массы). При необходимости возможно оперативное вмешательство.
При прекращении выделений также следует обязательно обратиться к врачу. Осложнение послеродового периода, характеризующееся скоплением лохий в полости матки, называется лохиометра. Это осложнение возникает вследствие перерастяжения матки и ее загиба кзади. Если лохиометру вовремя не ликвидировать, может возникнуть эндометрит (воспаление слизистой оболочки матки), потому что послеродовые выделения являются питательной средой для болезнетворных микроорганизмов. Лечение заключается в назначении средств, сокращающих матку (Окситоцина). При этом необходимо ликвидировать спазм шейки матки, для чего за 20 минут до Окситоцина вводят Но-шпу.
Если лохиометру вовремя не ликвидировать, может возникнуть эндометрит (воспаление слизистой оболочки матки), потому что послеродовые выделения являются питательной средой для болезнетворных микроорганизмов. Лечение заключается в назначении средств, сокращающих матку (Окситоцина). При этом необходимо ликвидировать спазм шейки матки, для чего за 20 минут до Окситоцина вводят Но-шпу.
Дома
Хорошо, если послеродовые выделения продолжаются 6-8 недель (именно столько времени требуется для обратного развития матки после беременности и родов). Общее их количество за это время составляет 500-1500 мл.
В первую неделю после родов выделения сравнимы с обычными месячными, только они более обильны и могут содержать сгустки. С каждым днем количество выделений уменьшается. Постепенно они приобретают желтовато-белый цвет из-за большого количества слизи, могут быть с примесью крови. Приблизительно к 4-й неделе наблюдаются скудные, «мажущие» выделения, а к концу 6-8-й недели они уже такие же, как и до беременности.
У женщин, кормящих грудью, послеродовые выделения прекращаются быстрее, так как быстрее проходит весь процесс обратного развития матки. В первое время могут быть схваткообразные боли внизу живота при кормлении, но в течение нескольких дней они проходят.
У женщин, перенесших операцию кесарева сечения, все происходит медленнее, так как, из-за наличия шва на матке, она сокращается хуже.
Правила гигиены в послеродовый период. Соблюдение простых правил гигиены поможет избежать инфекционных осложнений. С первых же дней послеродового периода в лохиях обнаруживается разнообразная микробная флора, которая, размножаясь, может вызывать воспалительный процесс. Поэтому важно, чтобы лохии не задерживались в полости матки и во влагалище.
В течение всего периода, пока продолжаются выделения, нужно использовать прокладки или подкладные пеленки. Прокладки необходимо менять не реже чем каждые 3 часа. Лучше использовать прокладки с мягкой поверхностью, чем с поверхностью «сеточка», потому что на них лучше видно характер выделений. Не рекомендуются прокладки с ароматизаторами — при их использовании повышается риск появления аллергических реакций. Пока вы лежите, лучше использовать подкладные пеленки, чтобы не препятствовать выделению лохий. Можно подложить пеленку, чтобы выделения свободно выходили, но не пачкали белье. Тампоны использовать нельзя, так как они препятствуют удалению выделений из влагалища, вместо этого впитывая их, что может стать причиной размножения микроорганизмов и спровоцировать развитие воспалительного процесса.
Не рекомендуются прокладки с ароматизаторами — при их использовании повышается риск появления аллергических реакций. Пока вы лежите, лучше использовать подкладные пеленки, чтобы не препятствовать выделению лохий. Можно подложить пеленку, чтобы выделения свободно выходили, но не пачкали белье. Тампоны использовать нельзя, так как они препятствуют удалению выделений из влагалища, вместо этого впитывая их, что может стать причиной размножения микроорганизмов и спровоцировать развитие воспалительного процесса.
Несколько раз в день нужно подмываться (после каждого посещения туалета), Ежедневно нужно принимать душ. Половые органы нужно мыть снаружи, но не внутри, в направлении спереди назад, Спринцеваться нельзя, потому что таким образом можно занести инфекцию. Из этих же соображений не рекомендуется принимать ванну.
При больших физических нагрузках объем выделений может увеличиться, поэтому не поднимайте ничего тяжелого.
За медицинской помощью следует обратиться в следующих случаях:
- Выделения приобрели неприятный, резкий запах, гнойный характер.
 Все это свидетельствует о развитии инфекционного процесса в матке — эндометрита. Чаще всего эндометрит сопровождается также болями внизу живота и повышением температуры,
Все это свидетельствует о развитии инфекционного процесса в матке — эндометрита. Чаще всего эндометрит сопровождается также болями внизу живота и повышением температуры, - Появились обильные кровяные выделения после того, как их количество уже стало уменьшаться либо кровяные выделения долго не прекращаются. Это может быть симптомом того, что в матке остались не удаленные части последа, которые мешают ее нормальному сокращению,
- Появление творожистых выделений свидетельствует о развитии дрожжевого кольпита (молочницы), При этом может появиться также зуд во влагалище, на наружных половых органах иногда возникает покраснение. Риск этого осложнения повышается при приеме антибиотиков,
- Послеродовые выделения резко прекратились. После операции кесарева сечения осложнения бывают чаще, чем после естественных родов.
- При сильном кровотечении (несколько прокладок в течение часа) необходимо вызывать «скорую помощь», а не идти к врачу самостоятельно.
Самостоятельно вышеуказанные осложнения не проходят. Необходима адекватная терапия, начать которую нужно как можно раньше. В некоторых случаях требуется лечение в условиях стационара.
При возникновении осложнений после родов женщина может обратиться не только в женскую консультацию, но и (в любом случае, в любое время суток) в родильный дом, где проходили роды. Это правило действует в течение 40 дней после родов.
Восстановление менструального цикла после родов.
Сроки восстановления менструального цикла у каждой женщины индивидуальны. После родов в организме женщины вырабатывается гормон пролактин, который стимулирует выработку молока в женском организме. Он подавляет образование гормонов в яичниках, а следовательно, препятствует овуляции.
Если ребенок находится на естественном вскармливании, то регулярный менструальный цикл у его мамы восстановится через 5-6 месяцев после родов, а может восстановиться и после прекращения лактации. До этого менструаций может не быть вообще либо они могут приходить время от времени. При искусственном вскармливании (малыш получает только молочную смесь) менструации восстанавливаются, как правило, к 2-3-му месяцу после родов.
При искусственном вскармливании (малыш получает только молочную смесь) менструации восстанавливаются, как правило, к 2-3-му месяцу после родов.
Внимательное отношение к характеру послеродовых выделений и к другим показателям благополучного течения послеродового периода поможет женщине избежать многих осложнений. Важно соблюдать все правила гигиены и рекомендации врача.
Редкий случай водянистых выделений из влагалища из-за расхождения швов после кесарева сечения после наложения швов и баллонной тампонады для лечения послеродового кровотечения
- Список журналов
- Представитель акушерства Gynecol
- v.2020; 2020
- PMC7063215
Представитель акушерства, гинекологии. 2020; 2020: 2064782.
2020; 2020: 2064782.
Опубликовано в сети 26 февраля 2020 г. doi: 10.1155/2020/2064782
,
1
,
2
и
3
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Женщине чуть больше двадцати с дихориальной диамниотической двойней было проведено экстренное кесарево сечение (КС) из-за неудачной стимуляции родов из-за дискордантного роста на сроке 37 недель. Ее КС осложнился атоническим послеродовым кровотечением (ПРК), потребовавшим утеротоников, наложения швов B-lynch и баллона Бакри. Она представила на 5 -й -й послеоперационный день (POD) с лихорадкой и раневой болью и коллапсом из-за десатурации. Исследования подтвердили асцит на компьютерной томографии (КТ) ее брюшной полости и кардиомиопатию на эхокардиограмме. Она была повторно госпитализирована 22 и POD с водянистыми выделениями из влагалища. КТ брюшной полости выявила рассеченный рубец от КС и локализованный асцит. Ее выделения прекратились через три недели после приема антибиотиков и дренирования асцита. Компьютерная томография через 3 месяца показала уменьшение перитонеального скопления. Расхождение швов после кесарева сечения следует рассматривать у пациенток с асцитом и выделениями из влагалища после кесарева сечения, особенно при наличии таких факторов риска, как инфекция или анемия.
Ее выделения прекратились через три недели после приема антибиотиков и дренирования асцита. Компьютерная томография через 3 месяца показала уменьшение перитонеального скопления. Расхождение швов после кесарева сечения следует рассматривать у пациенток с асцитом и выделениями из влагалища после кесарева сечения, особенно при наличии таких факторов риска, как инфекция или анемия.
Интраабдоминальная инфекция (ИАИ) и перитонит являются известными осложнениями кесарева сечения (КС). Возможными причинами являются эндомиометрит, послеоперационный некроз матки и расхождение швов, периоперационное повреждение мочевого пузыря и/или кишечника [1]. Расхождение краев матки происходит в 0,06–3,8% случаев кесарева сечения [2]. Факторы риска включают диабет, экстренное хирургическое вмешательство, инфекцию, технику наложения швов, гематому на линии разреза на матке и ретровезикальную гематому [3]. Хотя перитонит часто проявляется болью в животе и лихорадкой, наличие выделений из влагалища должно вызвать подозрение на расхождение швов матки или пузырно-влагалищный свищ. Мы представляем необычный случай водянистых выделений из влагалища у молодой женщины после КС, который осложнился послеродовым кровотечением (ПРК), купированным швами скоб и баллонной тампонадой.
Мы представляем необычный случай водянистых выделений из влагалища у молодой женщины после КС, который осложнился послеродовым кровотечением (ПРК), купированным швами скоб и баллонной тампонадой.
Женщина чуть старше двадцати с дихориальной диамниотической двойней, у которой антенатально была отмечена железодефицитная анемия, подверглась экстренному кесареву сечению (КС) после неудачной стимуляции родов по поводу дискордантного роста близнецов на 37 неделе беременности. Ее КС осложнился атоническим послеродовым кровотечением объемом 1,2 литра (л), которое купировалось утеротониками, наложением швов B-lynch и введением баллона Bakri. В послеоперационном периоде ее гематокрит составил 20,3%, а гемоглобин — 6,4 г/дл при дооперационном гематокрите и гемоглобине 290,7% и 9,0 г/дл соответственно. После операции она получила 4 единицы трансфузии эритроцитарной массы с последующим пероральным приемом гематиников и была выписана 3 rd POD в стабильном состоянии с гематокритом 24,6% и гемоглобином 8 г/дл.
Она была повторно госпитализирована 5 POD с лихорадкой, болью в месте раны и артериальным давлением 144/89 мм рт.ст. При повторной госпитализации ее гемоглобин был 7,8 г/дл с гематокритом 24,5%, общее количество лейкоцитов было нормальным и составляло 8,29 × 10 9 /л, а анализ мочи показал преобладание лейкоцитов. Ей эмпирически лечили инфекцию мочевыводящих путей и давали пероральный лабеталол по поводу гипертонии. На следующий день она потеряла сознание в палате из-за десатурации (SpO 2 85% на маске без дыхательной системы), связанной с гипертонией 191/70 мм рт.ст. и тахикардией от 180 до 190 ударов в минуту (уд/мин). Ее стабилизировали в отделении интенсивной терапии (ОИТ) с помощью эндотрахеальной интубации, введения аденозина при суправентрикулярной тахикардии и внутривенного введения сульфата магния при предполагаемой преэклампсии с последующим введением норадреналина при последующей гипотензии из-за септического шока. Первоначальные дифференциальные диагнозы включали преэклампсию, легочную эмболию, инфаркт миокарда 2 типа и пневмонию, осложненную септическим шоком. После этого она была тщательно обследована, и положительные результаты были подтверждены кардиомиопатией, подтвержденной эхокардиографией, с фракцией выброса левого желудочка от 25 до 30% и общей гипокинезией, асцитом, подтвержденным компьютерной томографией (КТ) ее брюшной полости и таза (), и положительный посев крови на Бактероиды ломкие . Считалось, что ее кардиомиопатия была вызвана анемией и бактериемией из вероятного тазового источника. Она была переведена в отделение кардиореанимации и клинически выздоровела благодаря поддерживающему лечению кардиомиопатии и антибиотикам широкого спектра действия. Она получила в общей сложности 7 дней внутривенного (в/в) пиперациллина/тазобактама и 9 дней метронидазола, перорально до амоксициллина/клавулановой кислоты в течение 2 недель после выписки. Ей начали терапию периндоприлом, бисопрололом, спиронолактоном и ивабрадином для оптимизации сердечной функции. Выписана 16.09.0017-й POD в стабильном состоянии.
После этого она была тщательно обследована, и положительные результаты были подтверждены кардиомиопатией, подтвержденной эхокардиографией, с фракцией выброса левого желудочка от 25 до 30% и общей гипокинезией, асцитом, подтвержденным компьютерной томографией (КТ) ее брюшной полости и таза (), и положительный посев крови на Бактероиды ломкие . Считалось, что ее кардиомиопатия была вызвана анемией и бактериемией из вероятного тазового источника. Она была переведена в отделение кардиореанимации и клинически выздоровела благодаря поддерживающему лечению кардиомиопатии и антибиотикам широкого спектра действия. Она получила в общей сложности 7 дней внутривенного (в/в) пиперациллина/тазобактама и 9 дней метронидазола, перорально до амоксициллина/клавулановой кислоты в течение 2 недель после выписки. Ей начали терапию периндоприлом, бисопрололом, спиронолактоном и ивабрадином для оптимизации сердечной функции. Выписана 16.09.0017-й POD в стабильном состоянии.
Открыть в отдельном окне
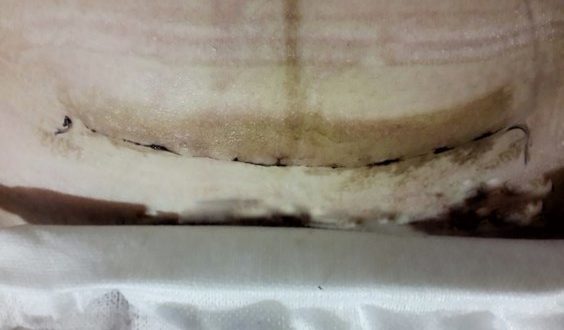
КТ брюшной полости и таза, показывающая асцит, не соответствующий недавнему кесареву сечению.
Она была повторно госпитализирована 22 nd POD с обильными водянистыми выделениями из влагалища. Первоначальное впечатление — пузырно-влагалищный свищ. Компьютерная томография брюшной полости и таза исключила травму мочевыводящих путей, но подтвердила рассеченный шрам от КС и локализованный асцит с возможностью наложения инфекции. Асцит увеличился в размерах по сравнению с предыдущей компьютерной томографией (). Ее лечили антибиотиками, а асцит дренировали через брюшную полость под контролем УЗИ. Она получала цефтриаксон и метронидазол внутривенно в течение 13 дней, ципрофлоксацин и метронидазол перорально в течение еще 2 недель. Всего за 24 часа после установки дренажа из брюшной полости было дренировано 850 мл гемосерозной жидкости. Суммарный дренаж жидкости за 13 дней составил 3560 мл. Посевы асцитической жидкости не дали роста бактерий или грибков. Вагинальный мазок и посев вагинальных выделений выявили смешанную флору.
Открыть в отдельном окне
Первоначальные КТ-результаты рассеченного рубца после КС и увеличение размеров локализованного асцита.
Интервальное сканирование показало заметное уменьшение скопления жидкости, и она была выписана через две недели после 36 th POD. Ее выделения из влагалища в конце концов прекратились через три недели. После выписки она была осмотрена в поликлинике, а интервальное УЗИ таза через один и два месяца и компьютерная томография через три месяца показали дальнейшее уменьшение тазового скопления только с капелькой жидкости в нижней части живота на четвертом месяц после операции (). После этого ее выписали из гинекологической клиники. Она также наблюдалась в кардиологической амбулатории через два месяца после выписки, и ее состояние было стабильным. К сожалению, она отказалась от последующих контрольных визитов к кардиологу для повторной эхокардиограммы.
Открыть в отдельном окне
Последующая КТ, показывающая уменьшение абдоминального скопления жидкости после дренирования и антибиотиков через 3 месяца после дренирования (4 месяца после операции).
Краткий обзор клинического течения пациента показан на .
Открыть в отдельном окне
Хронология течения болезни.
У этой пациентки были выделения из влагалища из-за подтекания воспалительного экссудата после ИАИ через вскрытую рану CS. Довольно необычно видеть, как асцитическая жидкость стекает через рассеченный рубец CS во влагалище. Вероятная патофизиология включает эндомиометрит матки, предрасполагающий к расхождению рубца на матке, ведущий к вторичному перитониту и асциту, первичный перитонит, предрасполагающий к расхождению рубца на матке и дренированию асцита через влагалище, и воспалительный асцит в результате выброса лохий в брюшную полость через вскрытая рана матки с отрицательным результатом посева асцитической жидкости.
Нашей пациентке потребовалось одновременное наложение швов-скоб и баллонной тампонады (иногда называемой техникой «маточного сэндвича») [4] для остановки послеродового кровотечения. Последующий сепсис мог способствовать расхождению матки, что, в свою очередь, могло привести к перитониту. Кардиомиопатия и анемия, нарушающая перфузию, могли быть дополнительными факторами риска расхождения швов матки у этой пациентки. Другие предрасполагающие факторы перитонита включают иммунодефицит, генитальную инфекцию [5] и случайное повреждение мочевого пузыря и/или кишечника. В данном случае их не наблюдалось. Описан некроз матки после техники «маточного сэндвича» [6, 7], который также мог привести к расхождению; однако это считалось менее вероятным, поскольку она была клинически здорова во время второй госпитализации в нашу больницу.
Кардиомиопатия и анемия, нарушающая перфузию, могли быть дополнительными факторами риска расхождения швов матки у этой пациентки. Другие предрасполагающие факторы перитонита включают иммунодефицит, генитальную инфекцию [5] и случайное повреждение мочевого пузыря и/или кишечника. В данном случае их не наблюдалось. Описан некроз матки после техники «маточного сэндвича» [6, 7], который также мог привести к расхождению; однако это считалось менее вероятным, поскольку она была клинически здорова во время второй госпитализации в нашу больницу.
Случаи посткесарева перитонита в литературе описываются необычными инфекционными микроорганизмами, включая Candida [8] и Streptococcus pneumoniae [9], наряду с неинфекционной этиологией, такой как реактивный [10] и первородный перитонит [11]. Подобные случаи расхождения швов матки, осложненные перитонитом, имеют различные клинические проявления, включая лихорадку, боль в животе, вздутие живота, выделения из влагалища, раневую инфекцию [12] и ПРК [13]. Эти особенности проявлялись где угодно между первым POD и двумя месяцами после операции. У нашего пациента также была лихорадка и боль в месте раны на 5- th POD и водянистые выделения из влагалища с лихорадкой 22 nd POD.
Эти особенности проявлялись где угодно между первым POD и двумя месяцами после операции. У нашего пациента также была лихорадка и боль в месте раны на 5- th POD и водянистые выделения из влагалища с лихорадкой 22 nd POD.
Был рассмотрен широкий спектр дифференциальных диагнозов для каждой из предъявляемых жалоб у данного больного с учетом неспецифических особенностей при обращении. При первичном обращении, когда она поступила 5 th POD с лихорадкой, болью в месте раны и головной болью с температурой 38,3 градусов по Цельсию и артериальным давлением 144/89 мм рт. и возможная преэклампсия. После ее коллапса 6 th POD из-за десатурации, гипертонии и тахикардии, дальнейшие исследования выявили повышенный уровень тропонина Т в сыворотке, а рентгенограмма грудной клетки и КТ-ангиограмма легких показали двустороннюю консолидацию нижних долей с диффузными пятнистыми затемнениями по типу матового стекла обоих легких, а КТ брюшной полости и таза был обнаружен асцит, который был больше, чем можно было бы ожидать при недавнем кесаревом сечении. Впоследствии у нее также развилась гипотензия с падением систолического артериального давления до надира 70 мм рт. ст. при температуре 38 градусов Цельсия, связанная с септическим шоком. Дифференциальными диагнозами на этом этапе были острый отек легких, вторичный по отношению к кардиомиопатии, и сепсис из респираторных, мочевых и абдоминальных источников. Послеродовой эндометрит, инфицированный интраабдоминальный сбор, инфекция мочевыводящих путей и тазовый септический тромбофлебит рассматривались как возможный источник тазового сепсиса, а пузырно-влагалищный свищ рассматривался как дифференциальный диагноз водянистых выделений из влагалища, когда она была повторно госпитализирована 22/9.0017-й ПОД.
Впоследствии у нее также развилась гипотензия с падением систолического артериального давления до надира 70 мм рт. ст. при температуре 38 градусов Цельсия, связанная с септическим шоком. Дифференциальными диагнозами на этом этапе были острый отек легких, вторичный по отношению к кардиомиопатии, и сепсис из респираторных, мочевых и абдоминальных источников. Послеродовой эндометрит, инфицированный интраабдоминальный сбор, инфекция мочевыводящих путей и тазовый септический тромбофлебит рассматривались как возможный источник тазового сепсиса, а пузырно-влагалищный свищ рассматривался как дифференциальный диагноз водянистых выделений из влагалища, когда она была повторно госпитализирована 22/9.0017-й ПОД.
Поэтапные исследования имеют решающее значение в таких случаях и должны включать сывороточные воспалительные маркеры, микробиологию (культуру крови, мочи, посев асцитической жидкости, вагинальный мазок и культуру вагинальной жидкости), а также серийные ультразвуковые исследования и компьютерную томографию, которые были выполнены у этой пациентки. .
.
Варианты лечения расхождения матки включают консервативное лечение антибиотиками и дренирование. Однако при наличии инфекции следует рассматривать лапаротомию с пластикой дефекта матки или гистерэктомию [1, 3, 14]. К счастью, наш пациент вылечился консервативным лечением с применением антибиотиков и дренирования.
Поскольку существуют различные этиологии и необычные проявления интраабдоминальной инфекции после кесарева сечения, должен быть высокий индекс подозрения на расхождение швов матки и повреждение мочевого пузыря или кишечника с любым послеоперационным скоплением жидкости или аномальными выделениями из влагалища после операции.
Этот случай также демонстрирует множественные осложнения, возникающие одновременно в послеродовом периоде, включая ПРК, кардиомиопатию, спровоцированную анемией и сепсисом, и расхождение матки. Оптимальное ведение мультидисциплинарной командой, состоящей из акушеров, анестезиологов, кардиологов, специалистов в области респираторной медицины и инфекционистов, в конечном итоге привело к хорошему результату.
Согласие пациента не было получено, поскольку пациент отказался от последующего наблюдения и вернулся в Индию. Попытка связаться с больным не увенчалась успехом. Все детали анонимны без идентификаторов пациентов.
Авторы заявляют об отсутствии конфликта интересов.
Гарантирующим автором является доктор Раджешвари Катирвел, а К. Кох обобщил историю болезни и написал статью. Д. Канагалингам и Р. Катирвел руководили этим делом, руководили им и внесли свой вклад в написание статьи. Все авторы прокомментировали окончательный документ и одобрили окончательный вариант.
1. Каннингем Ф. Г., Левено К., Блум С., Хаут Дж., Роуз Д., Спонг К. Williams Obstetrics . 23-й. Нью-Йорк: McGraw-Hill Medical; 2010. [Google Scholar]
2. Шаамаш А. Х., Ахмед А. Г. М., Абдель Латеф М. М., Абдулла С. А. Рутинное послеродовое УЗИ в прогнозировании послеродовых осложнений матки. Международный журнал гинекологии и акушерства . 2007;98(2):93–99. doi: 10. 1016/j.ijgo.2007.03.042. [PubMed] [CrossRef] [Академия Google]
1016/j.ijgo.2007.03.042. [PubMed] [CrossRef] [Академия Google]
3. Эль-Агвани А. С. Консервативное лечение инфицированной послеродовой несостоятельности матки после кесарева сечения. Журнал медицинского ультразвука . 2018;26(1):59–61. doi: 10.4103/JMU.JMU_5_18. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Нельсон В. Л., О’Брайен Дж. М. Маточный сэндвич при стойкой атонии матки: сочетание компрессионного шва B-lynch и внутриматочного баллона Бакри. Американский журнал акушерства и гинекологии . 2007;196(5):e9–e10. doi: 10.1016/j.ajog.2006.10.887. [PubMed] [CrossRef] [Google Scholar]
5. Пламмер Д. С., Гарланд С. М., Гилберт Г. Л. Бактериемия и инфекции органов малого таза у женщин, вызванные Ureaplasma urealyticum и Mycoplasma hominis. Медицинский журнал Австралии . 1987;146(3):135–137. [PubMed] [Google Scholar]
6. Трелоар Э. Дж., Андерсон Р. С., Эндрюс Х. С., Бейли Дж. Л. Некроз матки после наложения шва B-lynch при первичном послеродовом кровотечении. BJOG: Международный журнал акушерства и гинекологии . 2006;113(4):486–488. doi: 10.1111/j.1471-0528.2006.00890.x. [PubMed] [CrossRef] [Google Scholar]
BJOG: Международный журнал акушерства и гинекологии . 2006;113(4):486–488. doi: 10.1111/j.1471-0528.2006.00890.x. [PubMed] [CrossRef] [Google Scholar]
7. Готтлиб А. Г., Пандипати С., Дэвис К. М., Гиббс Р. С. Некроз матки: осложнение компрессионных швов на матку. Акушерство и гинекология . 2008;112, 2, часть 2:429–431. doi: 10.1097/AOG.0b013e31817b0781. [PubMed] [CrossRef] [Google Scholar]
8. Rottenstreich M., Khatib F., Rotem R. Посткесарево-кандидозный перитонит. Европейский журнал акушерства, гинекологии и репродуктивной биологии . 2018;229:203–204. [PubMed] [Google Scholar]
9. Kourounis G., Panayiotou Y., Tabet P.P., Richards B.D.W., Petrou A., Loizou M. Случай пневмококкового перитонита после кесарева сечения у здоровой женщины. Истории болезни в хирургии . 2015;2015:3. doi: 10.1155/2015/350573.350573 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
10. Гадо А., Бадави Х., Карим А. Необычный случай перитонита после кесарева сечения. Александрийский медицинский журнал . 2018;54(4):369–371. doi: 10.1016/j.ajme.2018.07.005. [CrossRef] [Google Scholar]
Александрийский медицинский журнал . 2018;54(4):369–371. doi: 10.1016/j.ajme.2018.07.005. [CrossRef] [Google Scholar]
11. Чемберс А., Патил А., Алвес Р., Хопкинс Дж., Армстронг Дж., Лоуренс Р. Отсроченное проявление первородного казеозного перитонита. Анналы Королевского колледжа хирургов Англии . 2012;94(8):548–551. doi: 10.1308/003588412×13373405385296. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
12. Bharatam K.K., Sivaraja P.K., Abineshwar N.J., et al. Верхушка айсберга: расхождение швов после кесарева сечения, проявляющееся сепсисом брюшной полости. Международный журнал хирургических историй болезни . 2015;9:69–71. doi: 10.1016/j.ijscr.2015.02.013. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
13. Баба Т., Морисита М., Нагата М., Ямакава Ю., Мизунума М. Отсроченное послеродовое кровотечение из-за расхождения шва после кесарева сечения. Архив гинекологии и акушерства . 2005;272(1):82–83. doi: 10.1007/s00404-004-0662-6. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1007/s00404-004-0662-6. [PubMed] [CrossRef] [Google Scholar]
14. Ривлин М. Э., Кэрролл С. С., старший, Моррисон Дж. К. Инфекционный некроз с расхождением швов на матке, осложняющий кесарево сечение: обзор. Акушерско-гинекологическое обследование . 2004;59(12):833–837. doi: 10.1097/01.ogx.0000146198.55363.5a. [PubMed] [CrossRef] [Google Scholar]
Статьи из историй болезни в акушерстве и гинекологии предоставлены здесь любезно предоставлены Hindawi Limited
Распространенные послеродовые проблемы у сук: контроль и профилактика
DR. РОХИТ РАЙ, СПЕЦИАЛИСТ-КИНОЛОГ, КОЛКАТА
Для сук считается нормальным наличие выделений из влагалища в течение 3-5 недель после родов. Выделения (называемые лохиями) сразу после родов очень заметны из-за их зеленого цвета из-за наличия утеровердина (пигмента железа) по краям прикрепления плаценты. Если нет осложнений, они должны измениться на красновато-коричневые или зеленые слизистые выделения в течение 12 часов. Нормальная инволюция и восстановление матки могут происходить в течение 16 недель после родов. Температура тела сук может быть слегка повышена (до 103 градусов) после родов из-за нормального воспаления, связанного с родами. Их температура обычно возвращается к норме (9с 9 по 102) в течение 24–48 часов. У сук, перенесших кесарево сечение, повышение температуры может быть повышенным из-за послеоперационного воспаления. Необходимо следить за повышением температуры, это может указывать на некоторую патологию у суки. Молочные железы должны быть симметричными и умеренно плотными, без пальпируемых твердых образований, покраснения или жара. Молоко должно легко сцеживаться из нескольких отверстий на конце каждого соска. Нормальное молозиво может быть от темно-желтого до светло-желтого цвета и от густого до жидкого по консистенции. Молозиво вырабатывается только в течение первых 18–24 часов после родов. Нормальное молоко может быть от белого до сероватого цвета и иметь водянистую консистенцию. Любые отклонения от этих нормальных наблюдений могут свидетельствовать о проблемах и должны быть оценены вашим ветеринаром.
Нормальная инволюция и восстановление матки могут происходить в течение 16 недель после родов. Температура тела сук может быть слегка повышена (до 103 градусов) после родов из-за нормального воспаления, связанного с родами. Их температура обычно возвращается к норме (9с 9 по 102) в течение 24–48 часов. У сук, перенесших кесарево сечение, повышение температуры может быть повышенным из-за послеоперационного воспаления. Необходимо следить за повышением температуры, это может указывать на некоторую патологию у суки. Молочные железы должны быть симметричными и умеренно плотными, без пальпируемых твердых образований, покраснения или жара. Молоко должно легко сцеживаться из нескольких отверстий на конце каждого соска. Нормальное молозиво может быть от темно-желтого до светло-желтого цвета и от густого до жидкого по консистенции. Молозиво вырабатывается только в течение первых 18–24 часов после родов. Нормальное молоко может быть от белого до сероватого цвета и иметь водянистую консистенцию. Любые отклонения от этих нормальных наблюдений могут свидетельствовать о проблемах и должны быть оценены вашим ветеринаром.
Послеродовые проблемы у собак возникают сравнительно реже и отличаются от таковых у других домашних животных. Роды у сук затягиваются (второй период родов иногда требует до 24 часов), поэтому первое, на что должен обратить внимание врач, — это наличие плода. У собак нормальные послеродовые выделения темно-зеленого или зеленовато-черного цвета в течение первых 1–2 дней, затем становятся кровянистыми и сохраняются в течение 1–2 недель или даже до 1 месяца. Обычно в первые 5-7 дней бывает много выделений. Он должен постепенно уменьшаться в объеме и становиться густым и прозрачным или серым к 10 дню.0013
В первые несколько дней ухода за сукой после родов:
- Убедитесь, что она хорошо ест и пьет.
- Держите ее зад в чистоте, так как некоторое время будут выделения.
- Выйдите с ней на улицу, чтобы убедиться, что она нормально мочится и испражняется.
- После щенения часто возникает диарея, и пробиотическая добавка может помочь.

- Как только щенки начинают активно сосать грудь, аппетит матери обычно значительно возрастает.
- Лактация — это самая большая потребность в энергии, которую испытывает любая собака. Регулярно пальпируйте ребра суки, чтобы проверить ее вес. Вы должны быть в состоянии легко их почувствовать, но не легко их увидеть.
Большинство проблем со здоровьем возникают в первые несколько недель после родов. Внимательно наблюдайте за матерью, измеряйте ее температуру, если она кажется «ненормальной», и вызывайте ветеринара, если что-то кажется неправильным. Тремя наиболее распространенными проблемами со здоровьем после родов являются метрит, экальмпсия и мастит.
Задержка плаценты
Задержка плаценты — чрезвычайно необычная послеродовая проблема у сук. Отслоение и отхождение плаценты обычно происходит при рождении каждого щенка или примерно в течение 15 минут после родов. Самый сложный аспект этой проблемы – ее точная диагностика. Владельцы часто пытаются подсчитать плаценты по мере их выхода. С замешательством и волнением, связанным с наблюдением за каждым рождением щенка, мы часто не замечаем, как быстро сука может поглотить плаценту. Истинная невозможность отделения плаценты чаще всего встречается у собак декоративных пород. Поставить окончательный диагноз практически невозможно, так как задержанные плаценты дегенерируют и переходят в нормальные послеродовые выделения. Если у суки есть живые щенки, которых кормят грудью, она вырабатывает окситоцин, который приводит к сокращениям матки и должен способствовать нормальному изгнанию этой ткани.
С замешательством и волнением, связанным с наблюдением за каждым рождением щенка, мы часто не замечаем, как быстро сука может поглотить плаценту. Истинная невозможность отделения плаценты чаще всего встречается у собак декоративных пород. Поставить окончательный диагноз практически невозможно, так как задержанные плаценты дегенерируют и переходят в нормальные послеродовые выделения. Если у суки есть живые щенки, которых кормят грудью, она вырабатывает окситоцин, который приводит к сокращениям матки и должен способствовать нормальному изгнанию этой ткани.
Задержка плаценты может привести к инфекции матки (метриту), в результате чего сука может серьезно заболеть (см. ниже).
Метрит
Метрит — серьезное заболевание, которое часто путают с пиометрой.
Метритом обычно называют инфекцию матки после родов, когда уровень прогестерона низкий. Мы имеем в виду пиометру, когда обсуждаем маточные инфекции, возникающие, когда матка находится под влиянием прогестерона.
Уровни прогестерона повышаются с момента всплеска ЛГ и остаются повышенными в течение примерно 65 дней у беременной суки, прежде чем вернуться к исходному уровню. Острую инфекцию эндометрия (слизистой оболочки матки) следует заподозрить, если отмечаются вялость, анорексия, снижение лактации, лихорадка и пахучие выделения из влагалища. Бактериальная инфекция обычно возникает из-за восходящей инфекции из нижних отделов мочеполового тракта. Этой инфекции может предшествовать дистоция, задержка плода или плаценты, а также контаминированные акушерские манипуляции.
Быстрая диагностика метрита важна для здоровья суки и ее репродуктивной способности в будущем. Изменения в работе крови (биохимические изменения) обычно отражают септицемию (бактерии в кровотоке), воспалительные реакции и эндотоксемию. Это может быть представлено либо повышенным, либо пониженным количеством лейкоцитов +/- анемия, повышенным или пониженным уровнем белка, признаками обезвоживания или повышением активности почечных и печеночных ферментов. При цитологическом исследовании влагалища обнаруживаются выделения от геморрагических до гнойных (гнойные с лейкоцитами и бактериями). Ультрасонография брюшной полости может выявить задержку плаценты или плода, мумии или растянутую жидкостью и/или утолщенную матку. Вагинальный посев и тест на чувствительность к антибиотикам следует проводить как для аэробных, так и для анаэробных бактерий. Сбор для посева должен производиться с помощью защищенного культурального мазка из передней или верхней части влагалища как можно ближе к отверстию шейки матки.
При цитологическом исследовании влагалища обнаруживаются выделения от геморрагических до гнойных (гнойные с лейкоцитами и бактериями). Ультрасонография брюшной полости может выявить задержку плаценты или плода, мумии или растянутую жидкостью и/или утолщенную матку. Вагинальный посев и тест на чувствительность к антибиотикам следует проводить как для аэробных, так и для анаэробных бактерий. Сбор для посева должен производиться с помощью защищенного культурального мазка из передней или верхней части влагалища как можно ближе к отверстию шейки матки.
Медикаментозное лечение должно включать внутривенное введение жидкостей с соответствующей оценкой электролитов и добавками, а также введение антибиотиков широкого спектра действия. Овариогистерэктомия может быть показана в зависимости от состояния суки и ее реакции на медикаментозное лечение. Лечение окситоцином в течение 3–5 дней поможет эвакуировать выделения из матки. Использование простагландина F2-альфа (PGF2α) для опорожнения матки требует осторожности и тщательного наблюдения, поскольку инфицированная матка может быть рыхлой или поврежденной и может перфорировать или разорваться при приеме этого препарата. Кроме того, у суки с сепсисом может развиться респираторный дистресс, падение артериального давления или коллапс при использовании PGF2α. Метрит может привести к хроническому эндометриту и повлиять на будущую фертильность.
Кроме того, у суки с сепсисом может развиться респираторный дистресс, падение артериального давления или коллапс при использовании PGF2α. Метрит может привести к хроническому эндометриту и повлиять на будущую фертильность.
Выпадение матки
Выпадение матки — очень редкое явление у собак как осложнение родов. Пролапс – это выпячивание части или всех рогов и тела матки через половые губы. Диагноз основывается на сердцебиении плотного тубулярного образования, выступающего из вульвы в послеродовом периоде, и невозможности идентифицировать матку при УЗИ органов брюшной полости. Замена должна быть предпринята как можно скорее, потому что чем дольше ткань открыта, тем больше вероятность возникновения сильного отека (отека), инфекции ткани и некроза (повреждения ткани). Выпавшие ткани матки подвержены риску повреждения и инфицирования в результате воздействия и загрязнения.
Когда ткани матки здоровы, можно попытаться изменить положение в брюшной полости. Тем не менее, размер большинства сук и отек ткани матки, возникающий из-за уменьшения кровотока из выпавшей ткани, обычно не позволяют проводить замену только вручную. Как правило, для замещения пролапса требуется комбинация мануальной внешней репозиции в сочетании с репозицией живота через срединный вентральный разрез. Стерильная смазка обильно наносится на открытые ткани, пока животное стабилизируется и анестезируется, чтобы предотвратить дальнейшее травмирование тканей. Выпавшие рога матки промывают стерильным физиологическим раствором под давлением. Манитол, гипертонический солевой раствор или раствор декстрозы можно использовать для уменьшения отека, если это необходимо, перед попыткой вправления. После того, как матка заменена, следует позаботиться о том, чтобы полностью вывернуть кончики обоих рогов, а затем животному следует дать 1–2 единицы окситоцина, чтобы вызвать сокращение матки и предотвратить повторное выпадение. Если матка остается на месте в течение 24 часов, риск повторного выпадения маловероятен, поскольку шейка матки начинает закрываться.
Тем не менее, размер большинства сук и отек ткани матки, возникающий из-за уменьшения кровотока из выпавшей ткани, обычно не позволяют проводить замену только вручную. Как правило, для замещения пролапса требуется комбинация мануальной внешней репозиции в сочетании с репозицией живота через срединный вентральный разрез. Стерильная смазка обильно наносится на открытые ткани, пока животное стабилизируется и анестезируется, чтобы предотвратить дальнейшее травмирование тканей. Выпавшие рога матки промывают стерильным физиологическим раствором под давлением. Манитол, гипертонический солевой раствор или раствор декстрозы можно использовать для уменьшения отека, если это необходимо, перед попыткой вправления. После того, как матка заменена, следует позаботиться о том, чтобы полностью вывернуть кончики обоих рогов, а затем животному следует дать 1–2 единицы окситоцина, чтобы вызвать сокращение матки и предотвратить повторное выпадение. Если матка остается на месте в течение 24 часов, риск повторного выпадения маловероятен, поскольку шейка матки начинает закрываться. Если ткань повреждена или некротизирована, рекомендуется овариогистерэктомия. В некоторых случаях вправление невозможно из-за сильного нагрубания или некроза выпавшей ткани. В этих случаях наружный сегмент может быть ампутирован с последующей овариогистерэктомией. Прогноз будущей фертильности и вероятность повторения не определены.
Если ткань повреждена или некротизирована, рекомендуется овариогистерэктомия. В некоторых случаях вправление невозможно из-за сильного нагрубания или некроза выпавшей ткани. В этих случаях наружный сегмент может быть ампутирован с последующей овариогистерэктомией. Прогноз будущей фертильности и вероятность повторения не определены.
Субинволюция плацентарных участков
Во время формирования плаценты клетки развивающегося эмбриона внедряются в стенку матки. После отслоения плацент после родов места плаценты обычно заживают (инволютивно) за счет отторжения этих вторгшихся клеток (клеток синцитиального трофобласта). Однако в некоторых случаях эти клетки продолжают проникать в стенку матки, что приводит к продолжающемуся кровотечению из плацентарных участков. Это состояние называется субинволюцией плацентарных участков (СИПС).
Состояние клинически диагностируется по наличию серозно-геморрагических (желтовато-красных) или геморрагических выделений из влагалища через 4-5 недель после родов. Нормальная матка продолжает развиваться и восстанавливаться в течение периода до 16 недель. Причина SIPS неизвестна, и, как правило, инфекции нет.
Нормальная матка продолжает развиваться и восстанавливаться в течение периода до 16 недель. Причина SIPS неизвестна, и, как правило, инфекции нет.
Фертильность сохраняется, а кровопотеря минимальна.
В лечении, как правило, нет необходимости, выздоровление происходит спонтанно, а симптомы обычно слабо выражены. В редких случаях кровотечение может быть достаточно сильным, чтобы привести к выраженной анемии. При обильных вагинальных кровотечениях необходимо исследовать другие причины, такие как нарушение свертываемости крови, травма, неоплазия мочеполового тракта или нормальный проэструс. Диагностика включает вагинальную цитологию, вагиноскопию, тест на коагуляцию, УЗИ и рентгенограммы (рентгеновские снимки), чтобы помочь в определении причины или источника кровотечения. Для окончательного диагноза требуется биопсия участков плаценты, однако в этом редко возникает необходимость. Цитологическое исследование влагалища часто является диагностическим признаком SIPS, если клетки синцитиального трофобласта видны более чем через 4 недели после родов. Цитология у собак с SIPS содержит только несколько лейкоцитов.
Цитология у собак с SIPS содержит только несколько лейкоцитов.
Ультрасонография также может быть использована для диагностики состояния, когда места расположения плаценты все еще хорошо видны после 4 недель после родов. В редких случаях у сук может быть значительное кровотечение, и в качестве меры по спасению жизни потребуются переливания крови или овариогистерэктомия.
Мастит
Мастит — острая или хроническая инфекция молочной железы, поражающая одну или несколько молочных желез. Наиболее часто вовлекаются микроорганизмы кожи. Когда щенки сосут грудь, тянут или кусают соски, бактерии из окружающей среды могут попасть на кожу и молочные железы. Заражение может происходить и из гематогенных (из кровотока) источников. Могут быть поражены одна или несколько желез, они красные, твердые, теплые и болезненные на ощупь. Сука может проявлять разную степень боли, пренебрежительно относиться к щенкам, становиться вялой, лихорадочной, иметь сниженный аппетит и не позволять щенкам правильно сосать грудь. Молоко из пораженных желез часто обесцвечивается (красное, коричневое или зеленое) из-за присутствия эритроцитов и лейкоцитов и, как правило, более густое, чем обычное молоко.
Молоко из пораженных желез часто обесцвечивается (красное, коричневое или зеленое) из-за присутствия эритроцитов и лейкоцитов и, как правило, более густое, чем обычное молоко.
Могут развиться абсцессы, которые можно увидеть и пальпировать в виде выпуклых твердых пятен, над которыми кожа обесцвечивается и может разорваться.
Молоко из этих желез будет содержать лейкоциты и бактерии, и выделения должны быть отправлены на посев и подвергнуты цитологическому анализу.
Антибиотикотерапия должна быть начата на основании результатов цитологического исследования и при необходимости скорректирована в зависимости от посева. Пенициллин или цефалоспорины являются хорошим выбором для эмпирического лечения, пока не будут получены результаты посева. Полезны горячие компрессы или вихревая терапия пораженной железы (желез) и ручное мягкое удаление молока из пораженной железы (желез).
Нет никаких доказательств того, что кормление грудью из пораженных желез является проблематичным для щенков, но они склонны избегать желез, из которых трудно получить молоко. Если присутствует абсцесс или результаты посева указывают на то, что антибиотики небезопасны для кормящих щенков, может потребоваться отлучение от груди.
Если присутствует абсцесс или результаты посева указывают на то, что антибиотики небезопасны для кормящих щенков, может потребоваться отлучение от груди.
Тяжелые абсцессы и некрозы могут потребовать мастэктомии и агрессивного лечения ран. Иногда во время последующих лактаций у сук развивается мастит. Это может быть связано с некоторыми анатомическими особенностями их молочных желез, допускающими инвазию бактерий. Антипролактиновая терапия (каберголин или бромокриптин перорально два раза в день) может быть показана в тяжелых случаях для снижения лактации. Раннее выявление и лечение являются оптимальными, а не профилактические антибиотики, которые, как правило, способствуют резистентным микроорганизмам.
Агалактия
Агалактия определяется как неспособность производить молоко. Хотя первичная агалактия встречается редко, это отсутствие развития молочных желез во время беременности, что приводит к недостаточной выработке молока. Это общепризнанный побочный эффект приема прогестерона во время беременности. Вторичная агалактия встречается чаще и представляет собой нехватку молока из-за нарушения оттока молока в цепочку молочной железы. Молочные железы развиты, но молоко не может быть легко сцежено через сфинктер соска. Агалактия может возникать вторично по отношению к преждевременным родам, недоеданию, сильному стрессу, метриту, маститу или другому заболеванию.
Вторичная агалактия встречается чаще и представляет собой нехватку молока из-за нарушения оттока молока в цепочку молочной железы. Молочные железы развиты, но молоко не может быть легко сцежено через сфинктер соска. Агалактия может возникать вторично по отношению к преждевременным родам, недоеданию, сильному стрессу, метриту, маститу или другому заболеванию.
После того, как было отмечено, лечение включает предоставление щенкам докорма при продолжении сосания, что способствует выбросу молока. Важно обеспечить оптимальные уровни питания и достаточное количество воды для плотины и вылечить любое основное заболевание. При раннем обнаружении приток молока часто можно вызвать фармакологически. Мини-дозы окситоцина (от 0,25 до 1 ЕД на инъекцию) вводят подкожно каждые 2 часа. Щенков следует подкладывать к суке сразу же после введения окситоцина, чтобы ускорить выделение молока.
Метоклопрамид перорально, подкожно или внутривенно можно вводить каждые 12 часов (антагонист дофамина) для стимулирования выработки молока.
Метоклопрамид может иметь нежелательные неврологические побочные эффекты после многократных доз. В качестве альтернативы, домперидон (другой антагонист дофамина) можно назначать перорально для увеличения выработки молока с минимальными побочными эффектами или без них. Терапия любым из этих препаратов обычно дает положительный эффект в течение 24 часов. Если приемлемые результаты не достигнуты, необходимо ручное выращивание щенков. Суки с плохой выработкой молока из-за низких концентраций пролактина или окситоцина могут демонстрировать плохое материнское поведение. Сука, у которой не вырабатывается молоко во время одной беременности, вероятно, будет иметь аналогичную проблему при последующих беременностях, и ее следует исключить из программы разведения.
Галактостаз (застой молока)
Галактостаз (накопление молока) может вызывать нагрубание и отек молочных желез с сопутствующим дискомфортом. Это делает дальнейшее кормление маловероятным из-за нежелания щенков сосать грудь, и проблема становится самовоспроизводящейся. Галактостаз может возникать вторично по отношению к перевернутым или неперфорированным соскам, потере помета, невозможности чередования кормящих щенков, маленькому размеру помета или иногда из-за псевдоциеза (ложная беременность). Это скопление молока может предрасполагать суку к маститу. Сукам, потерявшим помет или ложнобеременным, может быть полезен каберголин или бромокриптин перорально два раза в день в течение 2–4 дней.
Галактостаз может возникать вторично по отношению к перевернутым или неперфорированным соскам, потере помета, невозможности чередования кормящих щенков, маленькому размеру помета или иногда из-за псевдоциеза (ложная беременность). Это скопление молока может предрасполагать суку к маститу. Сукам, потерявшим помет или ложнобеременным, может быть полезен каберголин или бромокриптин перорально два раза в день в течение 2–4 дней.
Эклампсия
Эклампсия или послеродовая тетания возникает в результате низкой концентрации кальция в организме. Это не следует путать с преэклампсией у женщин, синдромом высокого кровяного давления и потери белка, который возникает на поздних сроках беременности. У собак это обычно отмечается в течение первых 4 недель (на пике лактации) после родов, но может произойти и в последние несколько недель беременности.
Эклампсия может быть опасной для жизни и предрасположена к ней из-за неправильного пренатального питания, несоответствующих добавок кальция и интенсивной лактации. Это чаще всего встречается у собак мелких пород, выкармливающих большие пометы, и более вероятно, если отношение массы тела к размеру помета невелико. Чрезмерное введение кальция в пренатальный период может нарушать физиологические механизмы мобилизации достаточных запасов кальция и использования пищевых источников кальция. Во второй половине беременности и на протяжении всей лактации лучше всего кормить сбалансированным кормом для роста или коммерческим рационом для щенков без дополнительных витаминов или минеральных добавок. Следует избегать добавления творога или других молочных продуктов, так как это может нарушить нормальный баланс кальция, фосфора и магния в рационе.
Это чаще всего встречается у собак мелких пород, выкармливающих большие пометы, и более вероятно, если отношение массы тела к размеру помета невелико. Чрезмерное введение кальция в пренатальный период может нарушать физиологические механизмы мобилизации достаточных запасов кальция и использования пищевых источников кальция. Во второй половине беременности и на протяжении всей лактации лучше всего кормить сбалансированным кормом для роста или коммерческим рационом для щенков без дополнительных витаминов или минеральных добавок. Следует избегать добавления творога или других молочных продуктов, так как это может нарушить нормальный баланс кальция, фосфора и магния в рационе.
Хотя появление клинических признаков эклампсии чаще всего наблюдается на пике лактации, гипокальциемия может развиться на поздних сроках беременности или в период родов.
Начальные клинические симптомы могут включать изменения поведения, слюноотделение, скованность или боль в конечностях, атаксию, гипертермию и учащенное сердцебиение. Суки могут пренебрежительно относиться к щенкам, беспокойны или царапать морду. Это может сопровождаться шаткой походкой, расширенными зрачками, дезориентацией и тремором. Симптомы могут прогрессировать до развития тонико-клонических сокращений мышц или судорог.
Суки могут пренебрежительно относиться к щенкам, беспокойны или царапать морду. Это может сопровождаться шаткой походкой, расширенными зрачками, дезориентацией и тремором. Симптомы могут прогрессировать до развития тонико-клонических сокращений мышц или судорог.
Необходимо немедленное медицинское вмешательство с медленной внутривенной инфузией 10% глюконата кальция до достижения эффекта. Требуется тщательный мониторинг сердца (с помощью электрокардиограммы) для выявления брадикардии (замедление сердечного ритма) и аритмии (нарушение сердечного ритма). Неконтролируемые судороги могут привести к отеку головного мозга. Могут быть показаны барбитураты или диазепам (от 1 до 5 мг внутривенно). Маннитол может быть показан при воспалении и отеке головного мозга. Кортикостероиды нежелательны, поскольку они могут еще больше снизить уровень кальция. Уровень глюкозы в крови следует контролировать и лечить, если он падает. При необходимости следует лечить гипертермию, вызванную судорожной активностью. После купирования неврологических симптомов проводят подкожную инфузию равных объемов глюконата кальция и 0,9% солевой раствор вводят повторно каждые 6-8 часов, пока сука не станет достаточно стабильной, чтобы принимать пероральные добавки.
После купирования неврологических симптомов проводят подкожную инфузию равных объемов глюконата кальция и 0,9% солевой раствор вводят повторно каждые 6-8 часов, пока сука не станет достаточно стабильной, чтобы принимать пероральные добавки.
Может оказаться полезным отлучение щенков от суки на 12–24 часа. Если ответ на терапию быстрый, кормление грудью может быть постепенно восстановлено до тех пор, пока щенки не будут безопасно отняты от груди. Если клинические признаки повторяются после того, как щенки возобновят кормление грудью, их необходимо удалить и кормить с рук или отнять от груди. Эклампсия может повториться при последующей лактации. Его можно предотвратить, придерживаясь хорошо сбалансированной диеты во время беременности без добавок кальция. Сукам с рецидивирующей эклампсией в анамнезе можно давать карбонат кальция (от 500 до 4000 мг/день, разделенный на несколько частей) в течение всей лактации. Каждая таблетка карбоната кальция 500 мг (TUMS, обычная дозировка) содержит 200 мг кальция. Лучше отложить прием кальция перорально до или после родов, а не во время беременности, так как чрезмерный прием добавок во время беременности может привести к инертности матки (неспособность мышц матки адекватно сокращаться во время родов).
Лучше отложить прием кальция перорально до или после родов, а не во время беременности, так как чрезмерный прием добавок во время беременности может привести к инертности матки (неспособность мышц матки адекватно сокращаться во время родов).
Послеродовое поведение
Владельцы собак часто обращаются за профессиональным советом относительно нормального поведения сук после родов и для лечения ненормальных или нежелательных аспектов материнского поведения. Материнское поведение настолько важно для выживания потомства, что эволюционные силы запрограммировали схемы мозга на помощь в выживании щенков. Благодаря нашему участию во время родов, мытья и реанимации новорожденных, дополнительного кормления из бутылочки или зонда, а также помощи в переводе на твердую пищу, мы, вероятно, способствовали выживанию и размножению некоторых матерей с дефектами материнской программы. Некоторые собаки демонстрируют полное и эффективное материнское поведение, в то время как у других выживших потомков было бы немного, если они вообще были бы без нашей помощи.
С учетом серьезных физиологических изменений, происходящих во время рождения, наряду с подавляющим присутствием требовательных щенков, несколько удивительно, что самки остаются такими же спокойными, как и в этот послеродовой период. Было обнаружено, что стрессовые физические раздражители вызывают меньшую реакцию коры надпочечников у кормящих самок. Вместо того, чтобы реагировать на угрожающие раздражители возбуждением, самок заставляют сохранять спокойствие и продолжать заботиться о своих детенышах. В дикой природе это может поставить под угрозу собственную безопасность матери, но механизм предотвращает прерывание ухода за ней в этот критический момент.
Если самка станет чрезмерно нервной после щенения, это может привести к тому, что она нападет на собственное потомство. Убийство и употребление в пищу любой части мертвого новорожденного считается каннибализмом. Было доказано, что у других видов это позволяет регулировать размер помета в соответствии с условиями окружающей среды или питания (диеты с низким содержанием белка). Так что для диких животных это можно рассматривать как нормальный аспект материнского поведения. Каннибализм также можно рассматривать как связанный с отсутствием материнского опыта, незрелостью матери, болезнью новорожденных или нарушениями окружающей среды. Например, больной щенок может содержать болезнетворные микроорганизмы, которые могут повлиять на оставшуюся часть помета. Суки часто могут ощущать физические отклонения у детенышей, которые провоцируют приступ. Это может быть низкая температура тела, малоподвижность или какая-то другая неочевидная для нас причина. Ее неприятие может включать в себя каннибализацию детенышей, выталкивание их из родильного ящика, закапывание или сокрытие от оставшегося помета. В природе это сведет к минимуму привлечение хищников к другим молодым и поможет суке избежать траты энергетических ресурсов, необходимых для ухода за этими нездоровыми щенками.
Так что для диких животных это можно рассматривать как нормальный аспект материнского поведения. Каннибализм также можно рассматривать как связанный с отсутствием материнского опыта, незрелостью матери, болезнью новорожденных или нарушениями окружающей среды. Например, больной щенок может содержать болезнетворные микроорганизмы, которые могут повлиять на оставшуюся часть помета. Суки часто могут ощущать физические отклонения у детенышей, которые провоцируют приступ. Это может быть низкая температура тела, малоподвижность или какая-то другая неочевидная для нас причина. Ее неприятие может включать в себя каннибализацию детенышей, выталкивание их из родильного ящика, закапывание или сокрытие от оставшегося помета. В природе это сведет к минимуму привлечение хищников к другим молодым и поможет суке избежать траты энергетических ресурсов, необходимых для ухода за этими нездоровыми щенками.
Чрезмерное мытье новорожденного может привести к жеванию в брюшную полость, когда она пытается укоротить пуповину. Гормональные факторы также могут спровоцировать эту реакцию. Плацента вырабатывает значительное количество прогестерона во время беременности, но этот уровень резко падает во время родов с отслоением и изгнанием плаценты (плацент). Прогестерон оказывает успокаивающее действие на сук, поэтому снижение его уровня может спровоцировать раздражительность и агрессию по отношению к ее потомству. Некоторые суки могут чрезмерно облизывать и носить своих щенков. Использование подключаемого модуля DAP (феромон, успокаивающий собаку) может помочь успокоить мать.
Гормональные факторы также могут спровоцировать эту реакцию. Плацента вырабатывает значительное количество прогестерона во время беременности, но этот уровень резко падает во время родов с отслоением и изгнанием плаценты (плацент). Прогестерон оказывает успокаивающее действие на сук, поэтому снижение его уровня может спровоцировать раздражительность и агрессию по отношению к ее потомству. Некоторые суки могут чрезмерно облизывать и носить своих щенков. Использование подключаемого модуля DAP (феромон, успокаивающий собаку) может помочь успокоить мать.
На крысах было доказано, что небольшой размер помета может не обеспечивать достаточной стимуляции матери для поддержания удовлетворительного материнского поведения ее детенышей. Это может относиться и к кобелям, так как сука с одноплодным щенком может быть не в состоянии оставить щенка в покое, чтобы он мог отдохнуть. Очень большой размер помета также может быть стрессом для матери. Эти суки могут казаться встревоженными, кричать и с трудом успокаиваться, потому что они одержимы щенками, уползающими из группы, или из-за большого количества щенков, о которых они должны заботиться. Материнское безразличие также может быть результатом одомашнивания и нашего постоянного участия во всем щенении и воспитании наших щенков.
Материнское безразличие также может быть результатом одомашнивания и нашего постоянного участия во всем щенении и воспитании наших щенков.
Еще одна важная проблема, которая, как считается, вызывает агрессивное поведение по отношению к людям или щенкам, — это низкий уровень кальция. Кальций необходим для усвоения окситоцина, необходимого для нормальной материнской привязанности и закрепления на потомстве. У сук с низким уровнем кальция часто бывают остекленевшие глаза, они смотрят и рычат на щенков, пытаются спрятаться в тесных местах или шкафах, или могут быть разрушительными и постоянно перемещать щенков. Часто эти суки не реагируют нормально и на своих хозяев. При мониторинге уровня кальция необходимо контролировать уровень ионизированного кальция. Было показано, что общий уровень кальция является нормальным в связи с реагирующей на кальций материнской агрессией у бультерьеров.
Состояние сук может значительно улучшиться в течение 30–45 минут после приема кальция.
Гипервозбуждение, отказ от кормления грудью или другое поведение также могут наблюдаться после кесарева сечения. Это может быть вторичным по отношению к болевой реакции или из-за отсутствия узнавания потомства. Девичьи суки, которые никогда раньше не щенились, могут не реагировать позитивно на свое потомство, когда им показывают их помет после хирургического восстановления. Некоторым сукам может потребоваться до 72 часов после щенения, чтобы проявить нормальное материнское поведение. Внимательное наблюдение за сукой и щенками в этот период времени имеет решающее значение. Когда суки чувствуют себя некомфортно или испытывают боль, обычно наблюдается необычное поведение. Правильное питание, условия окружающей среды (температура и тишина) и внимательное наблюдение или вмешательство человека необходимы для успешного выращивания щенков.
Ссылки:
- Бивер, Бонни В. Поведение собак: руководство для ветеринаров. Филадельфия, Сондерс, 1999
- Дэвидсон Осень.

