Нормы ктг 40 недель: КТГ плода при беременности в СПб
КТГ плода, кардиотокография при беременности, проведение процедуры и расшифровка результатов в «Промедика»
КТГ — это современный и безопасный метод функциональной диагностики внутриутробного состояния плода и тонуса матки женщины. Он фиксирует частоту сокращений сердца плода в движении и в покое, его реакцию на изменение внешних воздействий. Также он регистрирует маточные сокращения.
Сделать кардиотокографию вы можете в клинике «Промедика» в Белгороде. Это исследование позволит врачу отделения гинекологии проследить за состоянием ребенка, принять правильное решение для назначения терапии или для коррекции режима, а также экстренной помощи во время родов.
Содержание:
- 1. КТГ плода: что это такое?
- 2. Когда и для чего делают КТГ при беременности?
- 3. Противопоказания для КТГ плода
- 4. Подготовка к кардиотокографии
- 5. Как вам проведут КТГ при беременности?
- 6. Расшифровка КТГ при беременности
- 6.1. Базовый сердечный ритм
- 6.
 2. Вариабельность
2. Вариабельность - 6.3. Акселерации и децелерации
- 6.4. Шевеления плода
- 6.5. Баллы по Фишеру
- 6.6. Шкала Савельевой
- 7. Значение КТГ
КТГ плода: что это такое?
KTG — исследование, базирующееся на принципе Допплера. Оно регистрирует циклы сердечного ритма и силу сокращения матки самописным прибором на бумажную ленту. На ней отображается график, который позволит врачу увидеть особенности развития ребенка.
Когда и для чего делают КТГ при беременности?
Исследование выполняют каждой беременной женщине минимум 3 раза в третьем триместре, а также во время родов:
- КТГ на 32 неделе — это первый раз, когда вас отправят на диагностику при хорошо протекающей беременности. В редких случаях его могут перенести на 28 неделю;
- КТГ на 34 неделе. Также вам могут назначить. Плановые исследования проводятся с периодичностью раз в 10 дней. Если при предыдущей диагностике были выявлены отклонения, то его потребуется выполнять чаще для контроля за состоянием плода.

Кардиотокография плода может быть проведена внепланово по следующим показаниям:
- анемия;
- маловодие;
- гипотрофия плода;
- поздний гестоз;
- артериальная гипертензия;
- тяжелая экстрагенитальная патология;
- угроза преждевременных родов;
- многоплодная беременность;
- перенашивание;
- необходимость эффективности терапии гипоксии плода и фетоплацентарной недостаточности;
- резус-конфликт.
Противопоказания для КТГ плода
Это безопасное ультразвуковое исследование, которое не причиняет вреда ни матери, ни ребенку. Однако до 28 недели беременности оно считается неинформативным, поскольку только к этому периоду сердце плода начинает регулироваться вегетативной нервной системой. К 32 недели формируется цикличность бодрствования и сна ребенка.
Подготовка к кардиотокографии
По времени процедура длится 40-60 минут. Специальной подготовки не требуется, однако врачи рекомендуют:
- проводить исследование не натощак и не сразу после приема пищи.
 Оптимально — через 1,5 часа. Откажитесь от употребления сладкого;
Оптимально — через 1,5 часа. Откажитесь от употребления сладкого; - сходить в уборную;
- обеспечить себе правильный психологический настрой;
- занять максимально удобное положение, чтобы не менять положение тела во время процедуры.
Как вам проведут КТГ при беременности?
Лучше всего проводить диагностику во время максимальной активности плода. Если ребенок спит во время диагностики, то ее результаты могут быть некорректными. Скорее всего, вам потребуется пройти процедуру повторно.
KTG проводится:
- наружным способом. Выполняется во время беременности;
- внутренним способом. Требуется во время родов.
Кардиотокография при беременности предполагает установку датчика тонуса матки в область ее дна, а также датчик сердцебиения плода. Их подключат к монитору аппарата и включат запись на ленку. В руки женщине дают пульт с кнопкой, которую следует нажимать каждый раз при ощущении шевеления плода.
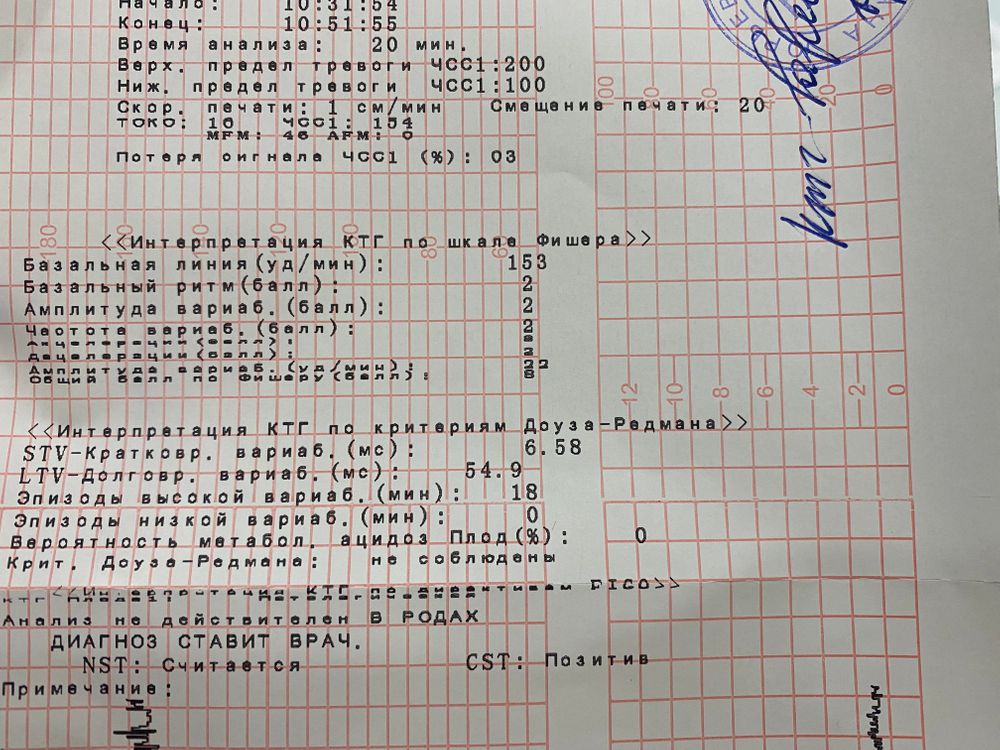
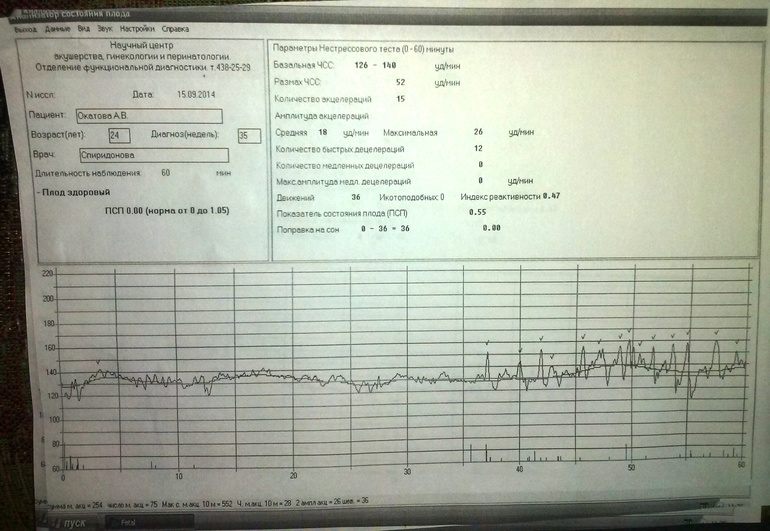
Расшифровка КТГ при беременности
Проводится врачом центра «Промедика». При интерпретации результатов он принимает во внимание множество критериев.
При интерпретации результатов он принимает во внимание множество критериев.
Базовый сердечный ритм
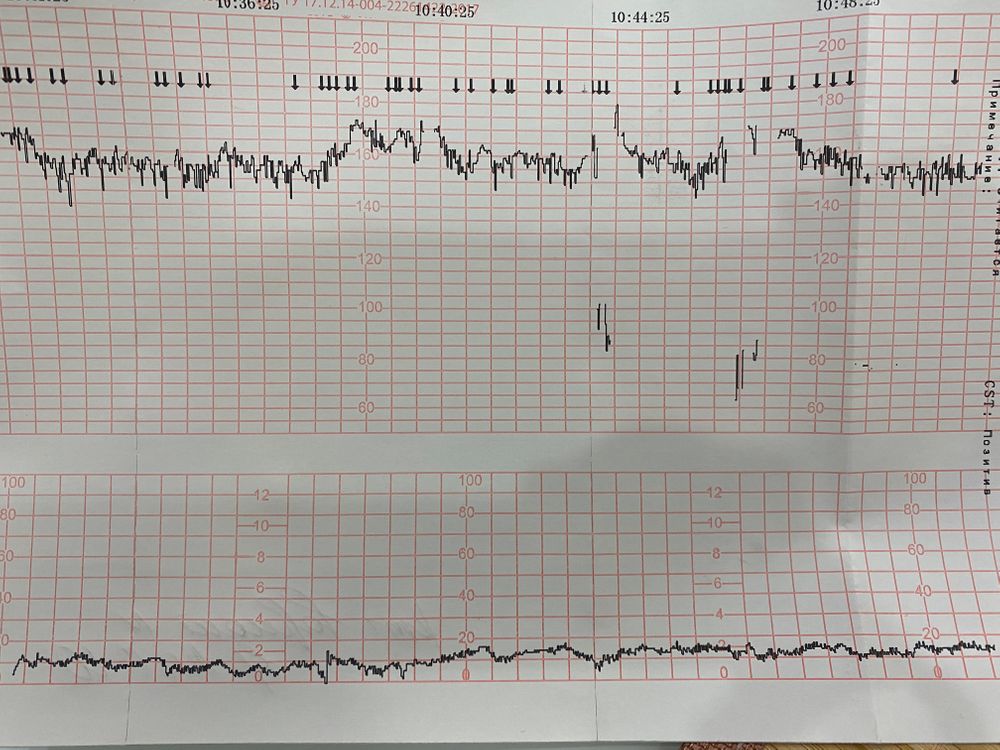
Это среднее значение частоты сердцебиения плода. Оно является стабильным в течение всего 3 триместра беременности. Норма ЧСС плода — 120-160 ударов в минуту.
Вариабельность
Это варианты отклонения сердечного ритма — осцилляции, которые встречаются быстрые и медленные. Первые показывают изменения в режиме реального времени. Медленные осцилляции бывают высокими, низкими, средними.
Акселерации и децелерации
Эти показатели характеризуют качественные изменения сердечного ритма. Его учащение на 15 ударов в минуту и более — акселерация, урежение на 15 ударов в минуту— децелерация. Последние состояния не встречаются при хорошем состоянии плода. Неглубокие и короткие децелерации также могут быть вариантом нормы.
Желательно, чтобы за 10 минут проводилась регистрация не более 2 акселераций.
Шевеления плода
Малыши имеют разную двигательную активность, на которую влияет не только его здоровье, но и другие факторы:
- питание матери;
- эмоциональное состояние беременной женщины и др.
Во время сна шевеления плода будут минимальны. Возможно, вам потребуется повторная кардиотокография.
Если во время диагностики регистрируется не менее 3 движений плода за 30 минут, то это хороший признак.
Баллы по Фишеру
На ее основе проводится расшифровка КТГ. Эта шкала используется в разных странах. В ней фиксируются разные клинические показатели, при сложении которых получается показатель состояния плода (ПСП). В соответствии с ней:
- 9-12 баллов. Показатель свидетельствует о здоровье плода. Ему ничего не угрожает;
- 6-8 баллов. Жизни ребенка ничего не угрожает, однако его состояние требует наблюдение со стороны врача. Такой показатель может свидетельствовать о начале развития патологии или неблагоприятного воздействия извне. Гинеколог может назначить проводить КТГ чаще, чтобы отслеживать динамику развития плода;
- 5 баллов и менее. Такие результаты свидетельствуют об угрозе состоянию ребенка, риске гибели внутри утробы. Врач переводит в беременную в стационар, где проводится дополнительная диагностика.
 На основании ее результатов специалист принимает решение о дальнейших действиях.
На основании ее результатов специалист принимает решение о дальнейших действиях.
Шкала Савельевой
Используется для оценки результатов КТГ. В соответствии с ней:
- 8-10 баллов. Отсутствие проблем у плода;
- 6-7 баллов. Свидетельствуют о начальных проявлениях гипоксии плода. При получении такого результата врач быстро предпринимает меры, чтобы скорректировать кислородное голодание;
- менее 5. Острая гипоксия эмбриона. Это состояние требует скорой госпитализации.
Значение КТГ
КТГ — это важный метод диагностики. Его назначение при беременности позволяет отследить состояние плода, а также минимизировать риски перинатальной смертности.
Чтобы записаться на диагностику, обратитесь к администратору центра «Промедика» удобным способом.
Перечень используемых источников
- https://akusher-lib.ru/wp-content/uploads/2018/01/Kardiotokogramma-pri-beremennosti-i-v-rodah.pdf
- http://library.bashgmu.ru/elibdoc/elib782.
 pdf
pdf - https://science.ncagp.ru/upfiles/pdf/EreminaOV.pdf
Программа «Предродовое наблюдение» | GVM Care&Research
-
Главная
Программы
Cпециальная программа для беременных, включающая в себя широкий перечень лабораторных и инструментальных методов исследования, а также консультации всех необходимых специалистов
Состояние здоровья новорождённого зависит от большого количества факторов. Одним из этих факторов является благоприятное течение беременности без наличия осложнений, которые могут отображаться на росте и развитии плода. Для достижения последнего условия крайне важно во время беременности не только соблюдать правила питания и физического режима, но и вовремя проходить все необходимые диагностические процедуры.
На сегодняшний день существует специальная программа для беременных под названием «Предродовое наблюдение». Она включает в себя целый перечень лабораторных и инструментальных методов исследования, а также консультации всех необходимых специалистов, которые могут выявить патологические состояния, ухудшающие физиологическое течение беременности. Помимо этого во время прохождения всей программы, от 8-й до последней недели беременности, женщина находится под наблюдением опытного акушера-гинеколога, который лично контролирует все проведенные исследование и пройденные консультации.
Помимо этого во время прохождения всей программы, от 8-й до последней недели беременности, женщина находится под наблюдением опытного акушера-гинеколога, который лично контролирует все проведенные исследование и пройденные консультации.
1) Консультации специалистов:
- Акушера-гинеколога: при сроке до 20 недель гинеколог осматривает женщину ежемесячно, от 20 до 30 недель – 1 раз в 3 недели и после 30 недель – 1 раз в 7-10 дней.
- Терапевта: при взятии на учет и в 30 недель беременности.
- Окулиста: при взятии на учет и в 30 недель беременности.
- ЛОРа: при постановке на учет.
2) Инструментальные исследования:
- УЗ-скрининг: в 11-14 недель и 16-20 недель.
- УЗ-исследование: в 22-24 недели и 32-34 недели.
- Доплерометрия: в 22-24, 32-34, 36-38, 40 недель.
- КТГ: три раза после 32 недели беременности.

- ЭКГ: один раз при постановке на учет перед консультацией терапевта.
3) Лабораторные исследования:
- Клинический анализ крови + СОЭ: при взятии на учет, в 18-16 недель и 30 недель.
- Общий анализ мочи: сдается при постановке на учет и при каждом посещении женщиной акушера-гинеколога.
- Мазок на флору: при взятии на учет и в 30 недель.
- Мазок на цитологию: однократно при постановке на учет.
- Группа крови + резус фактор: однократно при постановке на учет.
- Биохимический анализ крови: при взятии на учет и в 30 недель.
- Первый биохимический скрининг: в 11-14 недель.
- Второй биохимический скрининг: в 16-20 недель.
- Глюкоза крови: в 18-20 недель.

- Коагулограмма: однократно при постановке на учет.
- ПЦР-диагностика влагалищных инфекций: однократно при постановке на учет.
- Бак.посев на флору: однократно при постановке на учет.
- Анализ на ТОРЧ-инфекции: однократно при постановке на учет.
- Анализ на гормоны щитовидной железы: однократно при постановке на учет.
1) Консультации специалистов:
- Акушера-гинеколога: при сроке до 20 недель гинеколог осматривает женщину ежемесячно, от 20 до 30 недель – 1 раз в 3 недели и после 30 недель – 1 раз в 7-10 дней.
- Терапевта: при взятии на учет и в 30 недель беременности.
- Окулиста: при взятии на учет и в 30 недель беременности.
- ЛОРа: при постановке на учет.
2) Инструментальные исследования:
- УЗ-скрининг: в 11-14 недель и 16-20 недель.
- УЗ-исследование: в 22-24 недели и 32-34 недели.
- Доплерометрия: в 22-24, 32-34, 36-38, 40 недель.
- КТГ: три раза после 32 недели беременности.
- ЭКГ: один раз при постановке на учет перед консультацией терапевта.
3) Лабораторные исследования:
- Клинический анализ крови + СОЭ: при взятии на учет, в 18-16 недель и 30 недель.
- Общий анализ мочи: сдается при постановке на учет и при каждом посещении женщиной акушера-гинеколога.
- Мазок на флору: при взятии на учет и в 30 недель.
- Мазок на цитологию: однократно при постановке на учет.
- Группа крови + резус фактор: однократно при постановке на учет.
- Биохимический анализ крови: при взятии на учет и в 30 недель.

- Первый биохимический скрининг: в 11-14 недель.
- Второй биохимический скрининг: в 16-20 недель.
- Глюкоза крови: в 18-20 недель.
- Коагулограмма: однократно при постановке на учет.
- ПЦР-диагностика влагалищных инфекций: однократно при постановке на учет.
- Бак.посев на флору: однократно при постановке на учет.
- Анализ на ТОРЧ-инфекции: однократно при постановке на учет.
- Анализ на гормоны щитовидной железы: однократно при постановке на учет.
1) Консультации специалистов:
- Акушера-гинеколога: при сроке до 20 недель гинеколог осматривает женщину ежемесячно, от 20 до 30 недель – 1 раз в 3 недели и после 30 недель – 1 раз в 7-10 дней.

- Терапевта: при взятии на учет и в 30 недель беременности.
- Окулиста: при взятии на учет и в 30 недель беременности.
- ЛОРа: при постановке на учет.
2) Инструментальные исследования:
- УЗ-исследование: в 22-24 недели и 32-34 недели.
- Доплерометрия: в 22-24, 32-34, 36-38, 40 недель.
- КТГ: три раза после 32 недели беременности.
- ЭКГ: один раз при постановке на учет перед консультацией терапевта.
3) Лабораторные исследования:
- Клинический анализ крови + СОЭ: при взятии на учет и в 30 недель.
- Общий анализ мочи: сдается при постановке на учет и при каждом посещении женщиной акушера-гинеколога.
- Мазок на флору: при взятии на учет и в 30 недель.
- Мазок на цитологию: однократно при постановке на учет.

- Группа крови + резус фактор: однократно при постановке на учет.
- Биохимический анализ крови: при взятии на учет и в 30 недель.
- Коагулограмма: однократно при постановке на учет.
- ПЦР-диагностика влагалищных инфекций: однократно при постановке на учет.
- Бак.посев на флору: однократно при постановке на учет.
- Анализ на ТОРЧ-инфекции: однократно при постановке на учет.
- Анализ на гормоны щитовидной железы: однократно при постановке на учет.
Преимущества программы «Предродовое наблюдение»
- Все специалисты, которые работают в системе указанной программы обследования, имеют большой опыт работы и высокую квалификацию.
- Лабораторные методы диагностики выполняются на современном оборудовании с использованием новых реактивов.
- Инструментальная диагностика проводится на новой сертифицированной аппаратуре, которая не просто дает возможность получить самые точные результаты, но и исключает возможность даже малейшей ошибки.
- И что самое главное, в медицинской команде налажена тесная рабочая взаимосвязь между разными подразделениями, что позволяет в любое время перепроверить или дополнить полученный результат исследования.
Консультации специалистов
Во время прохождения программы «Предродовое наблюдение» женщину должны осмотреть такие специалисты:
- Акушер-гинеколог. Периодический осмотр данным специалистом составляет основу предродового наблюдения беременной женщины. При осмотре акушер-гинеколог проводит бимануальное исследование, осматривает половые пути в зеркалах и изучает результаты проведенных исследований. При необходимости, он может корректировать диагностическую программу, назначать дополнительные тесты или консультации смежных специалистов.

- В обязательном порядке женщину осматривает терапевт. Его задачей является определение функционального состояния сердечнососудистой, дыхательной, пищеварительной и прочих систем организма. Заключение терапевта может влиять на принятие акушером-гинекологом решения о методе родоразрешения.
- Беременную во всех случаях консультирует окулист. Очень важно оценить состояние зрительного анализатора в начале и конце беременности, чтобы определить, не повлиял ли процесс вынашивания на остроту зрения.
- Женщину также осматривает ЛОР. Очаги хронической инфекции, которые могут находиться в области миндалин после перенесенных ангин, обязательно должны быть санированы.
- Помимо этого, в процессе наблюдения акушер-гинеколог может вносить коррективы относительно частоты консультаций смежными специалистами, а также приглашать врачей других специальностей.

Лабораторная диагностика
Лабораторные методы исследования назначаются женщине на протяжении всей беременности для оценки изменений со стороны различных органов и систем. За время прохождения программ «Предродовое наблюдение» беременная женщина должна сдать следующие анализы:
- Общий анализ мочи. Как и в предыдущем исследовании, обязательно оцениваются все показатели, но наибольшее внимание уделяется количеству белка, появление которого в мочи может свидетельствовать о наличии такого частого патологического состояния, как преэклампсия.
- Мазок на флору из влагалища. В норме в этой среде выявляется умеренное количество гарднерелл и лактобактерий. Наиболее частой патологической флорой является кандида, вызывающая такое распространённое заболевание, как молочница.
- Мазок из цервикального канала на цитологию. Целью подобного исследования является выявление клеточной дисплазии, которая может быть предшественником онкологического заболевания шейки матки.

- Анализ крови на группу и резус фактор.
- Биохимический анализ крови. Главные показатели, на которые обращают внимание – это количество общего белка и печеночные пробы. Первый, при его снижении, является маркером преэклампсии, а вторые, при их повышении, свидетельствуют о нарушении работы печени, что есть нередкой клинической ситуацией во время беременности.
- Первый биохимический скрининг. Суть данного исследования заключается в том, что в крови женщины определяется концентрация хронического гонадотропина и плазменного протеина А. Повышение данных показателей выше нормы может свидетельствовать о наличии тяжелых генетических заболеваний.
- Второй биохимический скрининг. В это время в ней определяется концентрация хорионического гонадотропина, альфа-фетопротеина и свободного эстриола. Цель проведения данного скрининга такая же, как и предыдущего.

- Анализ крови на уровень глюкозы. Это исследование выполняется с целью выявления фонового сахарного диабета.
- При взятии на учет также берется кровь женщины для проведения коагулограммы. Данный анализ предназначен для оценки свертываемости крови, что крайне важно в процессе подготовки женщины к предстоящим родам или Кесареву сечению.
- Бактериальный посев на флору. Суть исследования заключается в том, что берется слизистый материал из влагалища беременной женщины и высеивается на питательную среду, на которой вырастают болезнетворные бактерии. Преимуществом данного исследования перед обычным мазком можно считать более высокую специфичность исследования, позволяющую определить бактерии в меньшей концентрации.
- ПЦР-диагностика влагалищных инфекций. В некоторых случаях даже бакпосев на флору не позволяет определить наличие влагалищной инфекции.
 От недавнего времени это стало возможным благодаря выполнению полимеразной цепной реакции, которая дает возможность выявить генетический материал бактерий в крови женщины.
От недавнего времени это стало возможным благодаря выполнению полимеразной цепной реакции, которая дает возможность выявить генетический материал бактерий в крови женщины. - Обязательно одноразово при беременности сдается кровь на ТОРЧ-инфекции. В данную группу заболеваний входит токсоплазмоз, краснуха, цитомегаловирус, герпес, сифилис, гепатит Б и прочие. Все это инфекционные заболевания, которые могут оказывать отрицательное влияние на течение беременности.
- Анализ крови на гормоны щитовидной железы (свободный Т4 и тиреотропный гормон). Данный анализ позволяет выявить изменение концентрации данных гормонов, вызванное нарушением работы щитовидной железы.
Широкий перечень лабораторных и инструментальных методов исследования, а также консультации смежными специалистами, направлены на обеспечение гладкого течения беременности и подготовки к будущим родам. В перечне услуг, который входят в программу, Вы сможете найти все методы исследования, которые необходимы для полноценной диагностики патологических состояний во время беременности.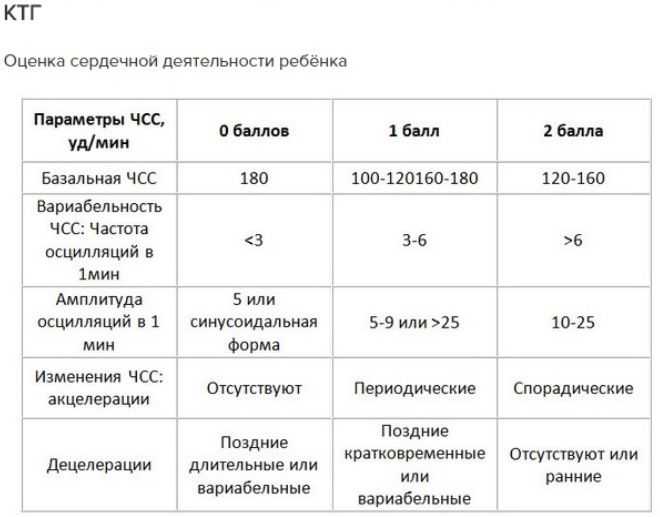 Таким образом, наши специалисты помогут вам правильно и эффективно подготовиться к будущим родам или Кесареву сечению.
Таким образом, наши специалисты помогут вам правильно и эффективно подготовиться к будущим родам или Кесареву сечению.
Каждая из программ состоит из определенного перечня диагностических процедур, которые выполняется в четко установленные сроки.
Клинический анализ крови со скоростью оседания эритроцитов. Все показатели клинического анализа крови оцениваются, но наибольшее внимание уделяется количеству эритроцитов, так как анемия, проявляющаяся их снижением, является достаточно частым патологическим состоянием во время вынашивания ребенка.
УЗИ на 37 неделе беременности, фото плода, параметры и нормы
· Вам необходимо прочитать: 4 мин
Беременность в норме длится 38-40 недель, поэтому в 37 недель роды могут начаться в любой момент . Процесс родов гормональный у женщины, поэтому нормальным считается сдвиг на 1-2 недели от даты акушерского календаря. Если посмотреть на УЗИ, то можно увидеть, что у плода сформировались практически все органы и системы, необходимые для жизни вне утробы. Легкие плода готовы к самостоятельному дыханию, глазки к осмотру, в кишечнике уже скопился меконий.
Легкие плода готовы к самостоятельному дыханию, глазки к осмотру, в кишечнике уже скопился меконий.
Анализы и обследования
Плановое УЗИ плода в 37 недель не назначают, так как последовательно в каждом триместре были проведены все три УЗИ:
- Первое — в 11-13 недель;
- Второй в 20-22;
- Третий — в 30-32.
УЗИ в 37 недель обычно назначают в следующих случаях:
instagram viewer
- Если не было планового третьего УЗИ;
- При тазовом или поперечном положении плода в матке;
- При необходимости тактику ведения родов должен определить гинеколог;
- Для соотнесения размеров плода и ширины таза перед родами;
- Если у женщины мало или много амниотической жидкости;
- Существует риск гипоксии или повреждения шеи ребенка;
- При диагностированном предлежании плаценты, опасном для плода;
- Когда оценивать размеры плода перед плановым кесаревым сечением.
Кроме того, врач на УЗИ обязательно проанализирует работу кровотока в плаценте, оценит степень ее зрелости и размещение. Аппарат УЗИ покажет текущий вес и рост плода, а также количество околоплодных вод.
Аппарат УЗИ покажет текущий вес и рост плода, а также количество околоплодных вод.
На плановом осмотре лечащего врача в 37 недель женщине будет проведена кардиотокография, сокращенно КТГ. сила его движений. Кроме того, беременная будет проходить обычные процедуры у своего лечащего врача: взвешивание, измерение давления. Врач измеряет окружность живота сантиметровой лентой и определяет высоту дна матки.
Смотрите также: УЗИ для определения беременности на ранних сроках, какое УЗИ делать?
Состояние мамы
Учитывая, что для многих людей 37 недель — это почти норма для начала родов, беременная женщина не может путешествовать или ходить далеко от дома. Как показывает статистика, роды в 37 недель – частое явление, поэтому медицинская помощь может понадобиться срочно. Женщине следует обратить внимание на «предвестники» родов:
- Опустив живот, женщине становится легче дышать;
- Выход слизистой трубы;
- Увеличение выбора;
- Тянущие боли в области лобка или поясницы.

Также не рекомендуется выходить из дома без обменной карты. К этому времени будущих мам определяют в роддом, где они будут рожать. Это должна быть запись в обменной карте.
Как выглядит ребенок и что он знает?
Размер плода лежит в пределах новорожденного, например, в 37 недель рост может быть 48-50 см, а вес — 2600-2850. Кожные покровы плода приобрели розоватую окраску, но он потерял свой лануго. Норма, когда ворсинки остаются на спине или пояснице ребенка. Если посмотреть на аппарате УЗИ, то можно убедиться, что ногти плода уже могут быть отросшими, а волосы на голове густыми и длинными.
У плода есть все необходимые рефлексы: сосательный, глотательный. Он слышит звуки и реагирует по-своему. У плода в 37 недель беременности развились все черты лица, присущие новорожденным детям. УЗИ может зафиксировать, что у плода мало движений, но этого не следует пугаться, так как размеры плода не позволяют ему поворачиваться. Именно по этой причине невозможно различить пол плода на 37 неделе.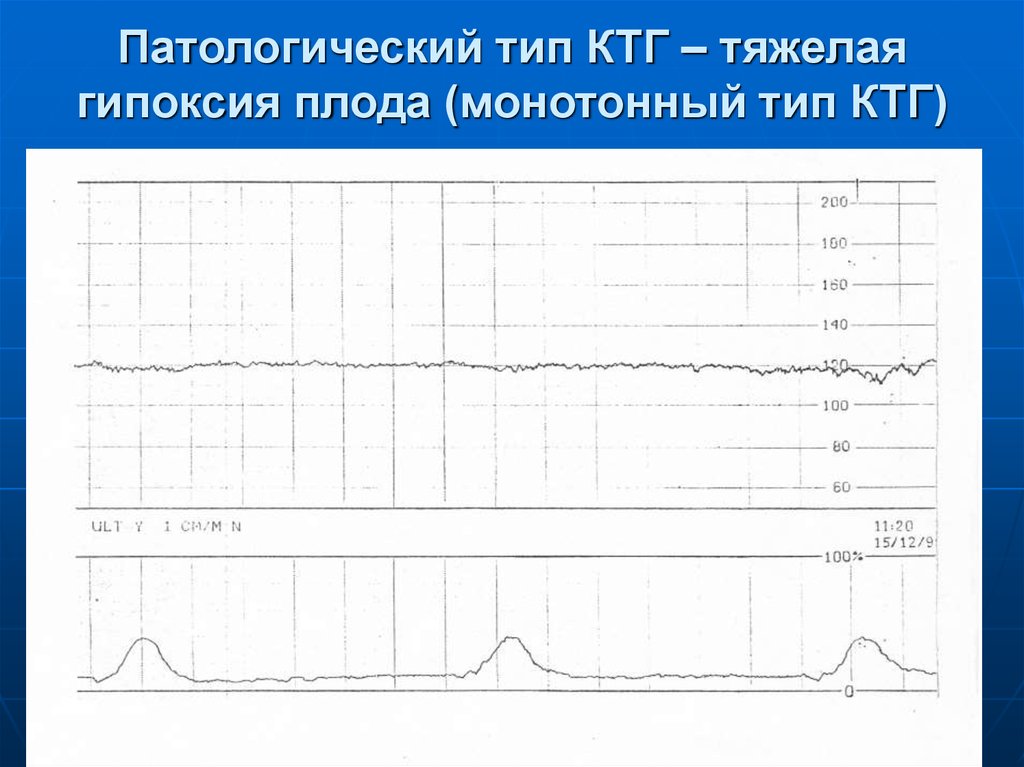

 2. Вариабельность
2. Вариабельность