Норма прогестерон на 20 день цикла: Прогестерон, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Правила подготовки пациента к сдаче крови на гормональный анализ в РКМЦ
Правила подготовки пациента к сдаче крови на гормональный анализ
- Накануне забора крови на гормональные исследования необходимо исключить физические нагрузки, стрессовые ситуации, физиотерапевтические процедуры, прием лекарственных средств (за исключением случаев медикаментозного лечения по назначению врача, когда решение об отмене медикаментозного лечения принимает лечащий врач), прием оральных контрацептивов, употребление спиртных напитков и жирной пищи. Непосредственно перед исследованием исключить курение.
- Стандартное взятие крови осуществляют утром, натощак (не менее 8-12 часов после последнего приема пищи), в процедурном кабинете, в положении пациента «сидя» или «лёжа», в условиях физиологического покоя, из локтевой вены с соблюдением правил асептики и антисептики. Перед забором крови пациенту необходимо предоставить 15-минутный отдых.
- При исследовании функции щитовидной железы в период лечения препаратами, содержащими гормоны щитовидной железы, исследование проводить через 24 часа после последнего приема препарата.
 За 2-3 дня до взятия крови необходимо исключить прием препаратов, содержащих йод.
За 2-3 дня до взятия крови необходимо исключить прием препаратов, содержащих йод. - При исследовании на АКТГ взятие крови рекомендуется производить с 7 до 9 утра в пробирку с ЭДТА (исследуемый материал – плазма). Референсные значения данного гормона рассчитаны именно на это время.
- При исследовании на кортизол взятие крови необходимо провести до 10 утра.
- При исследовании половых гормонов для женщин репродуктивного возраста необходимо указать в направлении время и дату взятия крови, день и фазу менструального цикла, при беременности — указать срок беременности.
- При исследовании половых гормонов для женщин репродуктивного возраста: на 3-5 ДМЦ (ФСГ, ЛГ, эстрадиол, пролактин), 21 ДМЦ (прогестерон имеет смысл сдавать только в середине второй фазы МЦ: при регулярном 28-30 дневном цикле на 20-23 день).
- Более информативными являются комплексные исследования (несколько исследований в одной пробе).
- Все анализы крови на гормоны для большей достоверности и возможности интерпретировать результаты рекомендуется проводить не однократно, а в динамике.
 Повторные исследования проводятся в одно и то же время суток через 2-3 недели. Анализ результатов исследований, выполненных в динамике, более информативен как в диагностическом, так и в прогностическом отношении.
Повторные исследования проводятся в одно и то же время суток через 2-3 недели. Анализ результатов исследований, выполненных в динамике, более информативен как в диагностическом, так и в прогностическом отношении. - Если исследование проводится в период медикаментозного лечения, необходимо указать в направлении название лекарственного препарата и время последнего приема.
- Качество исследований и достоверность результатов значительно снижаются при использовании проб с гемолизом или липемией.
- Тестостерон, дегидроэпиандостерон (ДГЭА-S) должны выполняться только при наличии соответствующих клинических показаний (признаки гирсутизма, андрогенитальный синдром и т.п.). Рекомендуется выполнение этих исследований при первом визите пациента (например, на 3-5 сутки цикла при его наличии).
- При бесплодии все вышеперечисленные анализы выполняют обязательно, в т.ч. обязательно определение функции щитовидной железы.
- В менопаузу не имеет смысла выполнять исследования на определения уровня прогестерона, кортизола, тестостерона, дегидроэпиандостерона (ДГЭА-S) (если не существует клинических показаний).
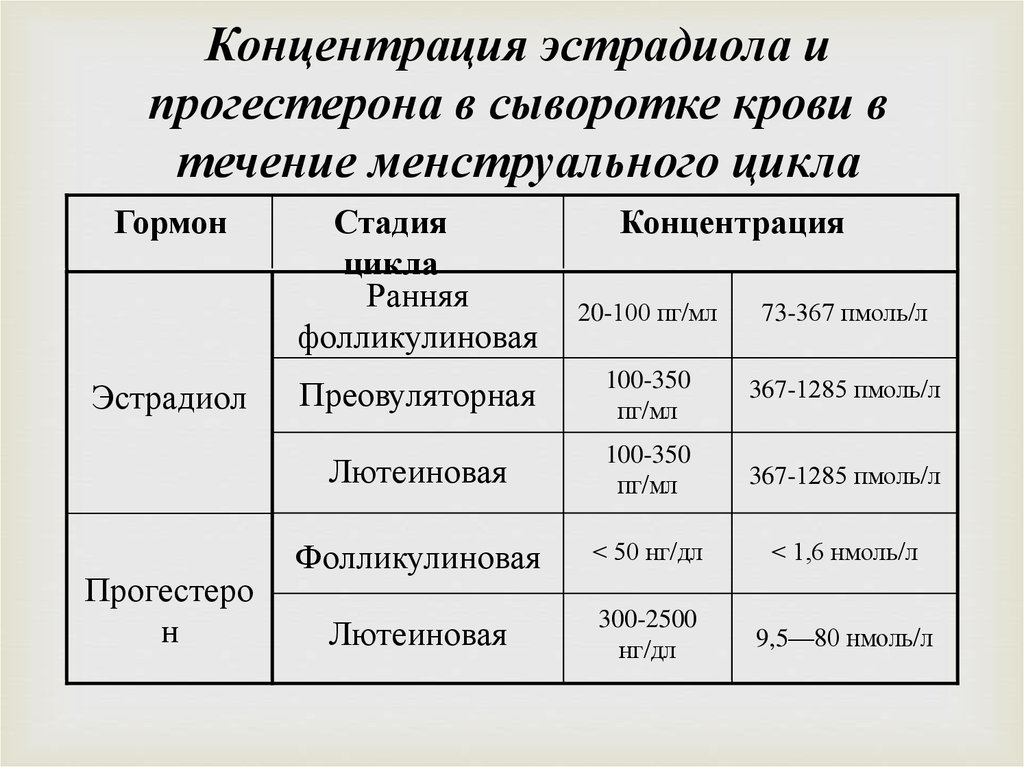
- Если нет возможности сдать нужные гормоны в нужные дни цикла, лучше не сдавать вообще, анализ будет абсолютно неинформативным.
Гормональная коррекция нарушений менструальной функции | Саидова Р.А.
Репродуктивная система представляет собой суперсистему, функциональное состояние которой определяется обратной афферентацией составляющих ее подсистем. Функциональная состоятельность репродуктивной системы проявляется прежде всего в стабильности менструального цикла и эффективной генеративной функции с высокой степенью фертильности. Основной формой функционирования репродуктивной системы по зрелому фертильному типу является овуляторный, гормонально обеспеченный менструальный цикл.
В популяции здоровых женщин, имеющих регулярный менструальный цикл продолжительностью в 26–30 дней, число ановуляторных циклов минимально и составляет около 1,8–2,0%. Тогда как в популяции женщин с вариабельным менструальным циклом (от 23 до 35 дней) увеличивается число циклов с недостаточностью лютеиновой фазы (НЛФ), а число ановуляторных циклов возрастает до 7,7%.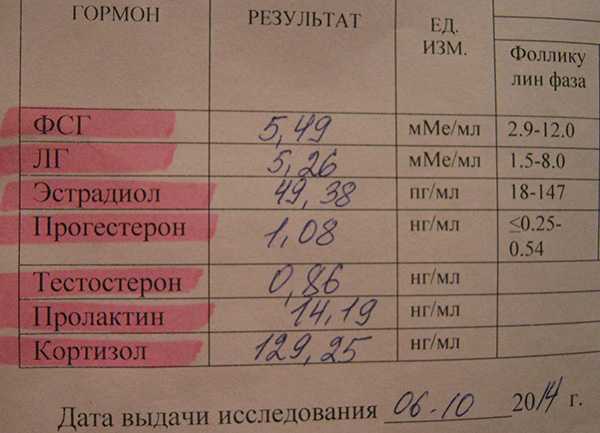 Лабильность менструального цикла связана главным образом с возрастом женщины и наиболее выражена в первые годы после менархе и в последние годы перед менопаузой. С возрастом продолжительность менструального цикла имеет тенденцию к укорочению.
Лабильность менструального цикла связана главным образом с возрастом женщины и наиболее выражена в первые годы после менархе и в последние годы перед менопаузой. С возрастом продолжительность менструального цикла имеет тенденцию к укорочению.
Результаты обследования большого числа женщин 20–35 летнего возраста свидетельствуют о том, что примерно у 90% женщин менструальные циклы регулярные и имеют продолжительность в среднем 29,4±3,2 дня.
Регуляция менструального цикла
Согласно современным представлениям о регуляции менструального цикла, органом, обеспечивающим как становление циклического характера функционирования репродуктивной системы, так и поддержание его на протяжении репродуктивного периода женщины, является гипоталамус. В гипоталамусе вырабатывается рилизинг–гормон (ГТ–РГ), который инициирует синтез и высвобождение гонадотропинов (ГТ) – фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) специализированными клетками аденогипофиза – гонадотрофами.
Между секрецией гормонов у половозрелой репродуктивно здоровой женщины функционируют как отрицательные, так и положительные обратные связи. Примером отрицательной связи является усиление выделения ФСГ в ответ на снижение уровня эстрадиола. Пример положительной обратной связи – выброс ЛГ и ФСГ в ответ на овуляторный пик эстрадиола в периферической крови. По механизму отрицательной обратной связи увеличивается образование ГТ–РГ при снижении уровня ЛГ в клетках передней доли гипофиза.
Примером отрицательной связи является усиление выделения ФСГ в ответ на снижение уровня эстрадиола. Пример положительной обратной связи – выброс ЛГ и ФСГ в ответ на овуляторный пик эстрадиола в периферической крови. По механизму отрицательной обратной связи увеличивается образование ГТ–РГ при снижении уровня ЛГ в клетках передней доли гипофиза.
Секреция ФСГ, как известно, активно возрастает в начале менструального цикла, так что значения базальной секреции гормона в несколько раз превышают таковую в лютеиновой фазе цикла. ФСГ стимулирует пролиферацию клеток гранулезы и способствует трансформации окружающей фолликул стромальной ткани в слой тека–клеток, регулируя таким образом дифференцировку и организацию стероидопродуцирующих тканей фолликула. Адекватное развитие фолликула и реализация его стероидогенной активности являются необходимой предпосылкой для реализации овуляции. В предовуляторном периоде под действием возрастающего уровня эстрадиола (Е2) развивающегося фолликула концентрация ФСГ снижается.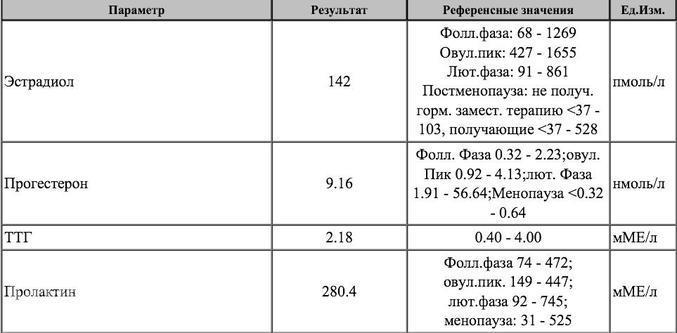
Частота и амплитуда импульсов ЛГ изменяется в соответствии с фазой менструального цикла. Секреция ЛГ достаточно высока и остается таковой на протяжении всей фолликулиновой фазы цикла. В сроки, близкие к овуляции, регистрируются пиковые значения ЛГ и ФСГ, которые синхронизированы во времени, но степень увеличения концентрации этих гормонов различна. В преовуляторный период выброс ЛГ становится высокочастотным и высокоамплитудным. После овуляции и формирования желтого тела частота импульсов ЛГ уменьшается до сравнимых с ранней фолликулиновой, а амплитуда при этом удваивается.
Экспериментальные и клинические данные позволили дать подробную характеристику динамики параметров положительной обратной связи, согласно которой стимулом для овуляторного пика ГТ является поддержание пороговой концентрации Е2 на уровне 200 пг/мл (735 пмоль/л) в течение 4–6 суток, т.е. периода, равного по времени фазе активной секреции гормона в нормальном овуляторном менструальном цикле (Keye W. , Jaffe R.B., 1975).
, Jaffe R.B., 1975).
Желтое тело является основной стероидопродуцирующей структурой яичника, определяющей концентрацию Е2 и прогестерона (Р) на протяжении лютеиновой фазы цикла. Структурное формирование желтого тела завершается в среднем к 7–8 дню после овуляции, при этом наблюдается непрерывное нарастание концентрации половых стероидов в периферической крови.
Определение концентрации Р применяется в настоящее время для верификации состоявшейся овуляции. 10–кратное увеличение уровня Р в крови во вторую фазу менструального цикла по сравнению с базальной продукцией свидетельствует о произошедшей овуляции (Vihko R., Apter D.,1981).
При регрессе желтого тела концентрация половых стероидов постепенно снижается, что сопровождается увеличением частоты и снижением амплитуды секреторных импульсов. Подобный характер выделения ГТ обеспечивает преимущественное увеличение в периферической крови ФСГ (по сравнению с ЛГ), что является стимулом к развитию очередного пула антральных фолликулов.
Исследования характера секреции гонадотропинов у женщин в постменопаузе и после овариэктомии, а также у овариэктомированных обезьян показывают, что выделение гонадотропинов из гипофиза происходит у них с постоянной амплитудой и частотой, составляющей примерно 1 импульс в час («цирхоральный» режим секреции ГТ – Dierschke D.J., Knobil E., 1970). Близкий по частоте к цирхоральному ритм секреции ГТ прослеживается и на протяжении большей части фолликулиновой фазы менструального цикла у женщин и у обезьян.
В лаборатории Knobil (Knobil E., Nakai G., Plant T.M., 1978) впервые в экспериментах на обезьянах, а позже Leyendecker G. и соавт. (1980, 1983) в клинических исследованиях была доказана физиологическая значимость цирхорального ритма работы гипоталамо–гипофизарной системы для реализации полноценного овуляторного менструального цикла.
Введение постоянной дозы рилизинг–гормона (1 инъекция в час) животным с поврежденными аркуатными ядрами гипоталамуса приводит к восстановлению полноценного овуляторного менструального цикла. Аналогичный ритм введения люлиберина неполовозрелым обезьянам вызывает у них появление овуляторного цикла (Wildt L. и соавт., 1980). Crowley J. и соавт. (1980), Leyendecker G. и Wildt L. (1983) и ряд других исследователей наблюдали при введении ЛГ–РГ в цирхоральном режиме восстановление овуляции у всех пациенток с гипоталамической формой аменореи.
Аналогичный ритм введения люлиберина неполовозрелым обезьянам вызывает у них появление овуляторного цикла (Wildt L. и соавт., 1980). Crowley J. и соавт. (1980), Leyendecker G. и Wildt L. (1983) и ряд других исследователей наблюдали при введении ЛГ–РГ в цирхоральном режиме восстановление овуляции у всех пациенток с гипоталамической формой аменореи.
E. Knobil считал, что эстрадиол способен изменять гонадотропную реакцию на режим выброса гонадолиберина через систему обратных связей исключительно на уровне переднего гипофиза. Правильность предложенной E. Knobil модели нейроэндокринной регуляции менструального цикла в цирхоральном режиме была подтверждена несколькими экспериментальными работами.
В фолликулярной фазе ритм выделения гонадотропинов близок к цирхоральному, в лютеиновой – снижается до 1 импульса в 3–5 часов (Santen R.J.,1973; Yen S.S.C. и соавт., 1974). Прослеживается обратная зависимость между частотой и амплитудой импульсов. Наблюдаемая вариабельность режима выделения ГТ обусловлена регулирующим влиянием половых гормонов. Большой серией клинических и экспериментальных работ убедительно доказана ведущая роль эстрадиола (Е2) и прогестерона в поддержании ритма секреции гонадотропинов, характерного для циклического функционирования репродуктивной системы.
Большой серией клинических и экспериментальных работ убедительно доказана ведущая роль эстрадиола (Е2) и прогестерона в поддержании ритма секреции гонадотропинов, характерного для циклического функционирования репродуктивной системы.
Действие Е2 при этом выражается в подавлении амплитуды импульсов ГТ без изменения их частоты, а введение Р ведет к снижению импульсов и увеличению их амплитуды. Иными словами, воспроизводится ритм секреции ГТ, характерный для двухфазного овуляторного менструального цикла (Goodmann R.L. и Karsch F., 1980; Liu T.C. et Jackson G.L., 1984).
Нарушения менструального цикла
На основе многочисленных экспериментальных данных Leyendecker G., Wildt L. (1983) представили выводы о гипоталамическом происхождении факторов, лежащих в основе первичных и вторичных нарушений менструального цикла. Согласно предложенной схеме, половое созревание есть процесс становления ритма секреции люлиберина от полного его отсутствия в пременархе с последующим постепенным нарастанием частоты и амплитуды импульсов вплоть до установления ритма фертильной зрелой женщины. При этом организм проходит несколько стадий, при которых уровень секреции ГТ недостаточен первоначально для овуляции, а в последующем для формирования полноценного желтого тела.
При этом организм проходит несколько стадий, при которых уровень секреции ГТ недостаточен первоначально для овуляции, а в последующем для формирования полноценного желтого тела.
В свою очередь, и вторичные формы нарушений менструального цикла, протекающие по типу недостаточности желтого тела, ановуляции, олигоменореи, аменореи, рассматриваются, как стадии одного патологического процесса, степень проявления которого зависит от характера нарушений в режиме секреции гонадолиберинов.
Недостаточность лютеиновой фазы расценивается, как наиболее простая и легкая форма нарушений репродуктивной системы. Характеризуется снижением стероидной активности желтого тела. Диагностическими критериями являются укорочение второй фазы цикла по данным базальной термометрии (менее 10 дней), уменьшение желтого тела по данным ультразвукового мониторинга на 21–23 день цикла, снижение концентрации прогестерона и эстрадиола на 7–8 день после овуляции. Лечение проводится чистыми прогестагенами во вторую фазу менструального цикла с целью достижения общей продолжительности лютеиновой фазы цикла в 10–14 дней.
Ановуляция является самой частой и более сложной формой нарушения репродуктивной системы. Чаще всего проявляется нарушениями менструального цикла (нерегулярный цикл с тенденцией к задержкам очередной менструации от нескольких дней до нескольких месяцев). Диагностическими критериями являются монофазная ректальная термограмма, отсутствие динамических изменений фолликулярного аппарата при ультразвуковом мониторинге, низкий уровень прогестерона в предполагаемую вторую фазу цикла (уровень прогестерона менее 15 нмоль/л или 5 нг/мл).
Аменорея проявляется отсутствием менструаций сроком более 6 месяцев при отсутствии беременности у женщин в возрасте от 15 до 45 лет при наличии матки и яичников. При развитии аменорея расценивается, как наиболее тяжелая форма нарушений репродуктивной системы.
По характеру стероидной активности ановуляция и аменорея могут быть гипоэстрогенной, гиперэстрогенной, гиперандрогенной. Суммарные эффекты эстрогенов условно могут быть оценены по характеристике эндометрия (толщина эндометрия более 8–10 мм – гиперэстрогенные; 5–7 мм – гипоэстрогенные; 2–4 мм – гиперандрогенные). Проводится также оценка фолликулярного аппарата яичников (определение числа и размеров фолликулов).
Проводится также оценка фолликулярного аппарата яичников (определение числа и размеров фолликулов).
Принципы гормональной коррекции
При наличии разнообразных нарушений репродуктивной системы в виде, прежде всего, нарушений менструальной функции, адекватная гормональная терапия позволяет провести коррекцию имеющихся нарушений. Принципы гормональной коррекции основаны на проведении заместительной гормональной терапии. При недостаточности лютеиновой фазы, гиперэстрогенных формах хронической ановуляции или аменореи назначаются чистые прогестагены условно во вторую фазу менструального цикла или комбинированные оральные контрацептивы по общепринятой 21-дневной схеме. При гиперандрогенных состояниях рекомендуются препараты с антиандрогенными свойствами (ципротерон ацетат). При гипоэстрогенных состояниях рекомендуется проведение циклической гормональной терапии (эстрогены по 10–14 дней, прогестагены по 10–12 дней) или готовые формы трехфазного или двухфазного режима применения (Фемостон).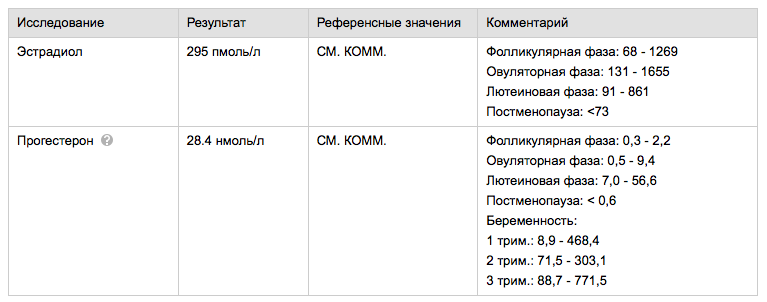
Прогестагены
В клинической практике используются различные прогестагены, обладающие индивидуальными свойствами. Лекарственные формы прогестагенов разнообразны и включают таблетки, депо–формы, препараты трасндермального применения, гели, вагинальные свечи, т.е. применяются препараты перорального, парентерального, трансдермального и вагинального действия.
При оценке того или иного биологического действия прогестагенов за основу принимаются 2 основных параметра: адекватная секреторная трансформация эндометрия и блокировка овуляции.
Обращает на себя внимание тот факт, что производные прогестерона оказывают преимущественное периферическое (тканевое) действие, в отличие от производных 19–норстероидов, которые оказывают выраженные антигонадотропные и метаболические эффекты.
Дюфастон (дидрогестерон) является мощным, перорально активным прогестагеном, который по молекулярной структуре и фармакологическому действию аналогичен эндогенному прогестерону. В отличие от большинства синтетических прогестагенов, производных 19 – норстероидов, дюфастон не обладает эстрогенной, андрогенной, анаболической и другой нежелательной активностью.
В отличие от большинства синтетических прогестагенов, производных 19 – норстероидов, дюфастон не обладает эстрогенной, андрогенной, анаболической и другой нежелательной активностью.
Молекулярная структура дидрогестерона почти идентична структуре природного прогестерона (рис. 1). Однако в молекуле дидрогестерона атом водорода, связанный с атомом углерода в 9 положении, находится в b–позиции, а метильная группа, связанная с атомом углерода в 10 положении, находится в a–положении, что противоположно структуре натурального прогестерона. Кроме того, в молекуле дидрогестерона имеется двойная связь между атомами углерода в 6 и 7–м положении (конфигурация 4,6–диен–3–она). Преимуществами структуры дюфастона являются более высокая биодоступность препарата после перорального введения и отсутствие метаболитов с эстрогенной и андрогенной активностью.
Рис. 1. Химическая структура прогестерона, дидрогестерона и тестостерона
Основным метаболитом дюфастона – 20a–дигидроксидидрогестерон, который также обладает прогестагенной активностью.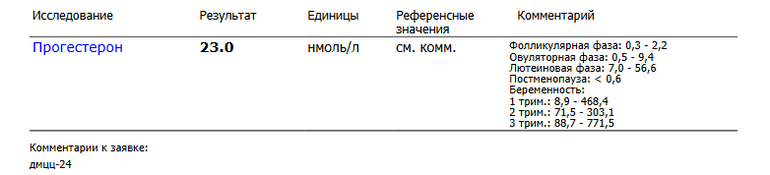 После перорального введения дидрогестерона, меченного радиоактивным изотопом, 63% введенной дозы элиминируется (в виде метаболитов) с мочой, причем 85% от этого количества выводится в течение 24 часов. Практически полная почечная экскреция введенной дозы заканчивалась через 72 часа. Средний период полувыведения дидрогестерона варьирует от 5 до 7 часов, а дигидроксидидрогестерона – от 14 до 17 часов.
После перорального введения дидрогестерона, меченного радиоактивным изотопом, 63% введенной дозы элиминируется (в виде метаболитов) с мочой, причем 85% от этого количества выводится в течение 24 часов. Практически полная почечная экскреция введенной дозы заканчивалась через 72 часа. Средний период полувыведения дидрогестерона варьирует от 5 до 7 часов, а дигидроксидидрогестерона – от 14 до 17 часов.
Общим признаком всех метаболитов является сохранение конфигурации 4,6–диен–3–она, которая метаболически стабильна. Благодаря этой стабильности препарат не подвергается ароматизации, а из-за устойчивости к 17a–гидроксилированию не обладает андрогенной активностью.
Для коррекции нарушений менструальной функции назначаются прогестины перорального применения по циклической или непрерывной схеме, а также в форме депо–препаратов. Существует несколько механизмов действия прогестинов, благодаря которым становятся возможными профилактика и лечение гиперпластических процессов эндометрия при синдроме хронической ановуляции:
- снижение действия инсулиноподобного фактора роста (ИФР–1) на эндометрий путем увеличения активности белков, связывающих ИФР–1;
- изменение активности 17–гидроксистероидной дегидрогеназы или активации гена подавления опухоли.

Благоприятный эффект при лечении меноррагий и метроррагий достигается при применении циклической схемы приема прогестагенов на протяжении 10–15 дней во вторую фазу цикла. Препарат назначают по 5–20 мг в день с 16 по 25 или с 11 по 25 день цикла. Прогестагены оказывают действие, обратное влиянию эстрогенов, суммарные эффекты которых на эндометрий оказываются весьма преувеличенными.
Обычно применяют следующие схемы: 15 мг норэтистерона, либо 300 мг прогестерона парентерально (натуральный), перорально или вагинально в сутки, либо 20 мг дидрогестерона в сутки.
Кроме того, для контроля гиперплазии эндометрия может быть использована схема, предложенная Druckmann R. (1995): в случае доминирования эстрогенов предложено начинать лечение прогестагенами с 5 по 25 день цикла с добавлением эстрадиола в конце цикла.
Циклическая гормональная терапия
При проведении циклической гормональной терапии предпочтение целесообразно отдавать препаратам, содержащим в своем составе близкие к натуральным эстрогенные и прогестагенные компоненты.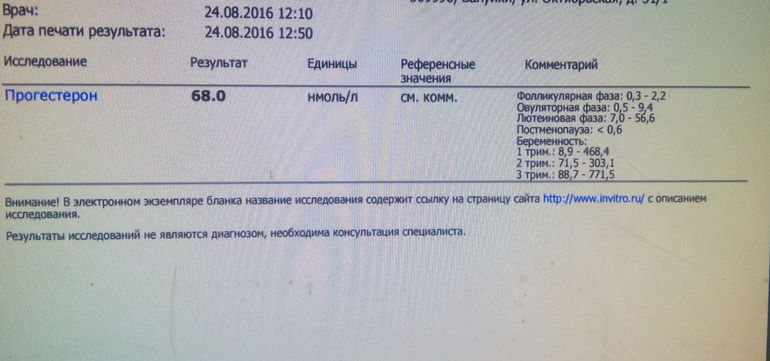 Особенно этот факт следует учитывать у девушек в периоде полового созревания (15–20 лет) и у женщин старшего возраста (более 35–40 лет).
Особенно этот факт следует учитывать у девушек в периоде полового созревания (15–20 лет) и у женщин старшего возраста (более 35–40 лет).
Фемостон представляет собой комбинированный препарат, предназначенный для заместительной гормональной терапии, в состав которого входят 17b–эстрадиол (эстроген, идентичный натуральному эстрадиолу), и дидрогестерон – чистый прогестаген, активный при приеме внутрь. Биологическое значение подобной комбинации заключается в том, что дидрогестерон, не имея сродства к андрогенным, эстрогенным и минералокортикоидным рецепторам, не уменьшает биологических тканевых эффектов 17b–эстрадиола.
Степень всасывания 17b–эстрадиола зависит от размера частиц. Микронизированный 17b–эстрадиол легко всасывается из желудочно–кишечного тракта. После достижения равновесной концентрации средний уровень 17b–эстрадиола, вводимого 1 раз в день в дозе 2 мг, остается стабильным и составляет от 58 до 67 пг/мл (212–245 пмоль/л). Соотношение эстрон/эстрадиол составляет 5–6.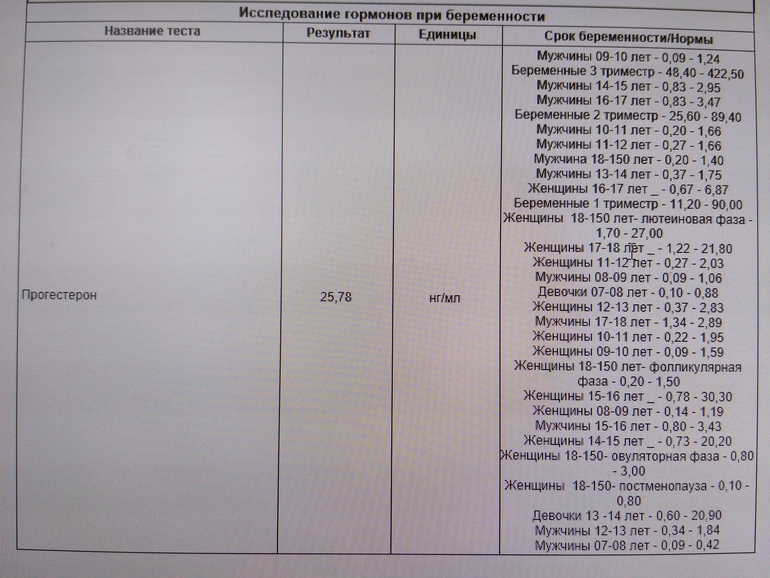 При пероральной дозе 1 мг 1 раз в сутки средняя концентрация в крови достигает 28 пг/мл (103 пмоль/л), соотношение между эстроном и эстрадиолом составляет 7.
При пероральной дозе 1 мг 1 раз в сутки средняя концентрация в крови достигает 28 пг/мл (103 пмоль/л), соотношение между эстроном и эстрадиолом составляет 7.
Концентрация 17b–эстрадиола в плазме крови остается стабильной при его приеме 1 раз в день. Эстрон и эстрона сульфат являются главными конъюгированными и неконъюгированными метаболитами эстрадиола и обладают эстрогенными свойствами. 17b–эстрадиол выводится главным образом с мочой в виде глюкуронидов 17b–эстрадиола и эстрона. Полная элиминация эстрогенов происходит в течение 72 часов после введения.
Комбинированные исследования, посвященные изучению фармакологиии многократных доз, показали, что фармакокинетическое поведение дидрогестерона после достижения равновесной концентрации не меняется при одновременном применении 17b–эстрадиола (1 или 2 мг/сутки). Кроме того, дидрогестерон, применяемый одновременно с 17b–эстрадиолом, не оказывает клинически значимого влияния на кинетику и равновесную концентрацию 17b–эстрадиола и его метаболитов.
Дидрогестерон в дозе 10–20 мг/сутки каждые 12 дней месяца противодействует стимулирующему влиянию на эндометрий конъюгированных эстрогенов (1,25 или 0,625 мг) и обеспечивает секреторную трансформацию, предупреждая развитие атипической гиперплазии эндометрия.
Тщательно подобранная индивидуальная гормональная терапия позволяет добиться коррекции имеющихся нарушений менструальной функции и стабилизации репродуктивной системы, что является профилактикой развития патологических гормональнозависимых состояний в последующем.
Что такое тестирование на фертильность на 21-й день и почему это важно?
Когда вы начинаете свой путь по созданию семьи, одним из первых дел является комплексное обследование на фертильность. Анализ крови, гистеросальпингограмма, сонограмма с физиологическим раствором… список можно продолжить. Эти оценки жизненно важны, чтобы помочь вашему репродуктологу получить наиболее точную картину того, что вам может понадобиться для достижения успеха в лечении бесплодия.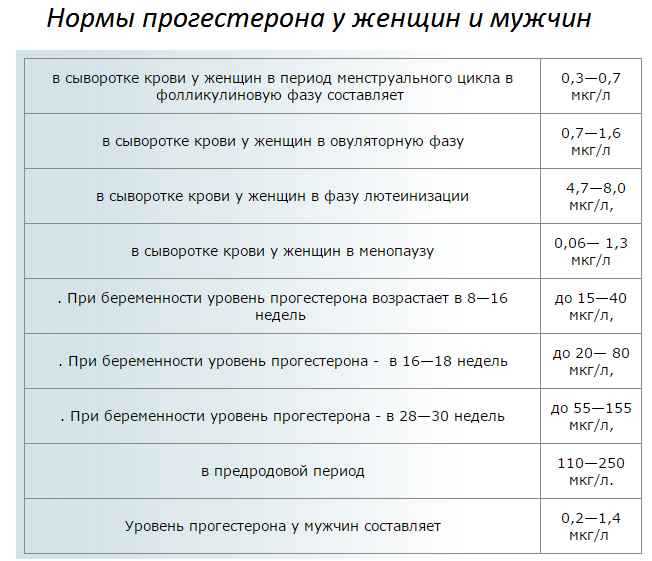
Многие из этих тестов необходимо проводить в определенный момент менструального цикла. Один из этих тестов назван «День 21».
«21-й день» вашего менструального цикла может быть полезным днем для оценки нескольких различных процессов. Но что, если у вас не бывает менструального цикла каждые 28 дней? кажется, что они вообще никогда не приходят? Возможно, у вас регулярные месячные только тогда, когда вы принимаете оральные контрацептивы. Или, может быть, ваши менструации стали более частыми, например, каждые 25 дней?
В этом блоге мы рассмотрим так называемые « «День 21» и почему это так важно. Для тех из вас, у кого менструации нерегулярны, более или менее часты или редки или отсутствуют, этот блог также содержит информацию о том, что означает для вас «День 21». поймите, почему я взял «День 21» в кавычки!0003
Давайте разберем менструальный цикл
Чтобы понять важность цикла «День 21», полезно понять менструальный цикл. Люди с регулярными циклами предположительно овулируют каждый месяц в предсказуемое время.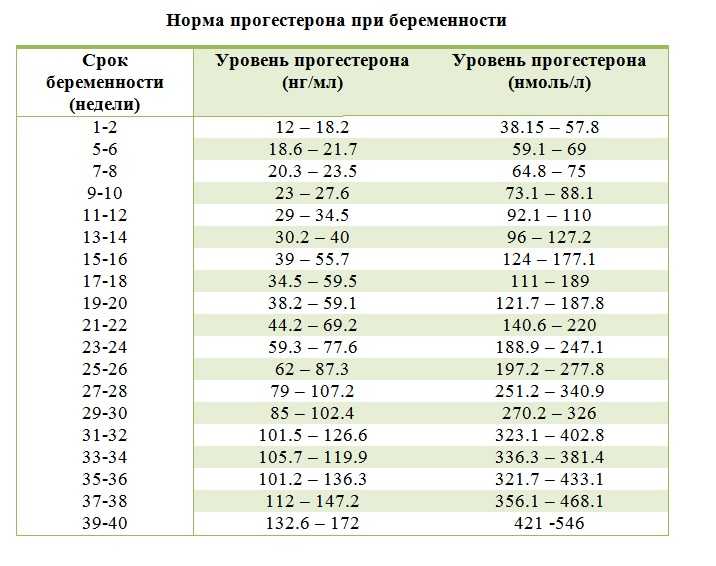 Типичный естественный 28-дневный цикл , для роста и развития доминантного фолликула требуется около 14 дней. Если вы отслеживаете овуляцию, всплеск ЛГ происходит примерно за 24–44 часа до овуляции.
Типичный естественный 28-дневный цикл , для роста и развития доминантного фолликула требуется около 14 дней. Если вы отслеживаете овуляцию, всплеск ЛГ происходит примерно за 24–44 часа до овуляции.
При 28-дневном цикле происходит овуляция ооцита (или яйцеклетки). примерно на 14-й день. Лютеиновая фаза начинается после того, как фолликул высвобождает ооцит, и обычно длится 14 дней. Область овуляции на яичнике изменяется, образуя «желтое тело», которое выделяет прогестерон. Овуляцию можно подтвердить ПОСЛЕ того, как она произошла проверяя уровни гормонов эстрогена и прогестерона.
Если у вас высокий уровень прогестерона (выше 4 нг/мл), это подтверждает, что вы действительно овулировали и вступили в лютеиновую фазу, вторую половину менструального цикла. Прогестерон повышается после овуляции, достигая пика примерно на 21-й день 28-дневного цикла. Пиковые уровни прогестерона в лютеиновой фазе могут варьироваться от цикла к циклу и от человека к человеку. В идеале пиковый уровень лютеинового прогестерона на 21-й день должен составлять 10 нг/мл или выше.
Важность прогестерона
Прогестерон жизненно важен, поскольку он переводит слизистую оболочку матки в секреторную фазу, делая ее восприимчивой и благоприятной для имплантации эмбриона. Без имплантации эмбриона желтое тело и секреция им прогестерона отступают в течение 14 дней. Таким образом, после овуляции менструация наступает примерно через 14 дней.
Как видите, 21-й день предназначен для обозначения того, когда вы находитесь в середине лютеиновой фазы цикла и когда выработка прогестерона находится на пике. У кого-то с 28-дневным циклом требуется 14 дней для развития фолликула и овуляции ооцита, а затем 14 дней лютеиновой фазы, заканчивающейся менструацией на 28-й день цикла. Итак, в этом «учебном» 28-дневном цикле 21-й день — это середина лютеиновой фазы.
Если ваш эндокринолог-репродуктолог обеспокоен адекватностью вашей лютеиновой фазы (т. е. вырабатывает ли желтое тело достаточное количество прогестерона для поддержания здорового секреторного эндометрия и имплантации эмбриона), он может проверить ваш уровень прогестерона на «День 21». на пике лютеиновой фазы. Если ваш репродуктивный эндокринолог обеспокоен тем, что у вас может не быть овуляции, «День 21» также является хорошим днем для проверки уровня прогестерона, поскольку уровень выше 5 нг/мл подтвердит, что овуляция произошла.
на пике лютеиновой фазы. Если ваш репродуктивный эндокринолог обеспокоен тем, что у вас может не быть овуляции, «День 21» также является хорошим днем для проверки уровня прогестерона, поскольку уровень выше 5 нг/мл подтвердит, что овуляция произошла.
Все еще со мной? Давайте поговорим о том, что происходит с пациентами без «учебных» циклов.
Не все циклы одинаковы
«День 21» взят в кавычки, потому что это не имеет смысла для многих людей, у которых нет 28-дневных циклов. Вариабельность длины цикла в первую очередь обусловлена фолликулярной фазой. Это означает, что количество дней, необходимое для роста и развития доминантного фолликула, готового к овуляции, может быть больше или меньше, в зависимости от человека.
Помните, что у женщин с 28-дневным циклом фолликулярная фаза обычно составляет 14 дней. У женщин с более частыми менструациями фолликулярная фаза короче. У женщин с более длинным циклом фолликулярная фаза длиннее. Лютеиновая фаза менее вариабельна, чем фолликулярная.
Хотя фолликулярная фаза может варьироваться, лютеиновая фаза по-прежнему занимает около 14 дней, а пик прогестерона должен приходиться на 7 дней после овуляции и за 7 дней до менструации. Если у вас 35-дневный цикл, то овуляция наступит примерно на 21-й день, а пиковый уровень прогестерона будет проверен примерно на 28-й день. Если ваш цикл будет длиться 25 дней, пиковый уровень прогестерона будет проверен примерно на 18-й день.
Ваш репродуктолог-эндокринолог будет работать с вы и ваш личный цикл, чтобы определить оптимальное время для проведения теста «День 21» или других оценок фертильности. И помните: у многих людей нетипичный 28-дневный цикл! С вами все в порядке, если вы не вписываетесь в эту хрестоматийную категорию 28-дневного цикла.
Предпочитаете видео объяснение ?
Что делать, если я не овулирую самостоятельно?
Если у вас редко бывают менструации, может быть трудно точно определить, когда у вас овуляция, а это означает, что будет трудно определить, когда у вас пиковый уровень прогестерона. Если у вас редко или никогда не бывает естественной менструации, у вас может быть очень редкая овуляция, или вы можете не овулировать самостоятельно, что означает, что ваш естественный уровень прогестерона на 21 день не может быть проверен.
Если у вас редко или никогда не бывает естественной менструации, у вас может быть очень редкая овуляция, или вы можете не овулировать самостоятельно, что означает, что ваш естественный уровень прогестерона на 21 день не может быть проверен.
Если у вас нет овуляции или овуляция бывает редко, ваш врач, как правило, прописывает лекарства, вызывающие овуляцию. Например: кломифена цитрат, летрозол или инъекционные препараты (такие как Овидрель, ХГЧ, ФСГ).
После того, как в цикле лечения произойдет овуляция, мы сможем оценить ваш пиковый уровень прогестерона, чтобы подтвердить овуляцию и определить, достаточны ли уровни лютеинового прогестерона и эстрогена для поддержки имплантации здорового эмбриона.
Что делать, если у меня низкий уровень гормонов?
Если ваш репродуктолог обеспокоен тем, что у вас нет овуляции, или что ваш уровень прогестерона или эстрогена может быть слишком низким, чтобы поддерживать слизистую оболочку, способствующую имплантации, не беспокойтесь! Есть много способов повысить уровень этих гормонов и сделать эндометрий восприимчивым.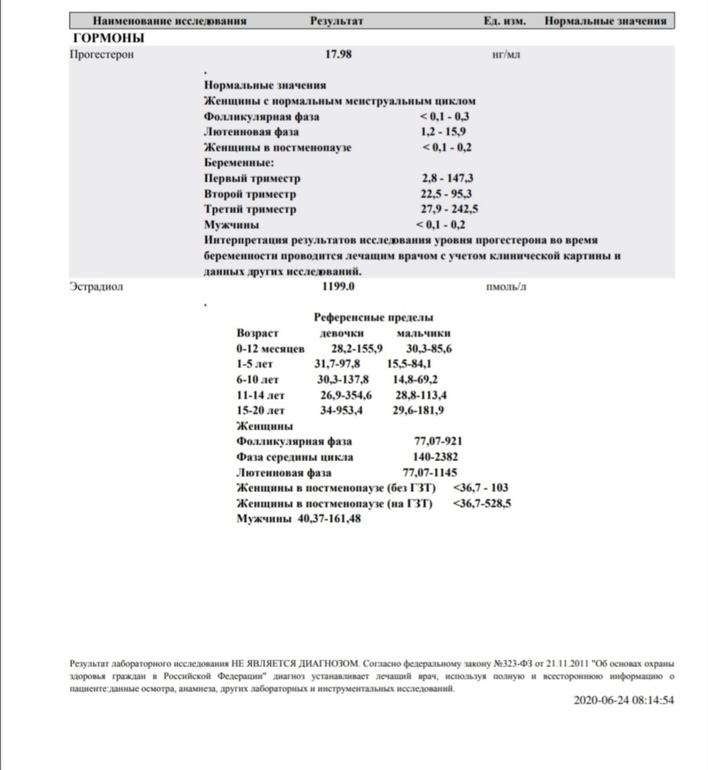
Уровни прогестерона можно повысить с помощью вагинальных или инъекционных добавок прогестерона. Уровни эстрадиола могут быть дополнены пероральным, вагинальным или трансдермальным эстрогеном. Гормоны лютеиновой фазы также могут повыситься после цикла индукции овуляции кломидом, летрозолом или инъекционными препаратами. Проверка на «День 21» может подтвердить, улучшились ли уровни прогестерона и эстрадиола и достаточны ли они для поддержания беременности.
Во время курсов лечения ваш репродуктолог может также проверить ваш пиковый уровень лютеинового прогестерона и эстрогена. Для некоторых лечебных циклов, таких как циклы ЭКО, большинству наших пациентов мы рекомендуем добавки эстрогена и прогестерона в лютеиновую фазу. При индукции овуляции и естественных циклах мы обычно добавляем добавки только в том случае, если проверяем уровни эстрогена и прогестерона и обнаруживаем, что они слишком низкие в лютеиновую фазу цикла.
Успех лечения бесплодия начинается со знаний
Проведение оценок фертильности, таких как тестирование на 21-й день, дает вам и вашей медицинской бригаде наилучшие шансы на успешное лечение бесплодия.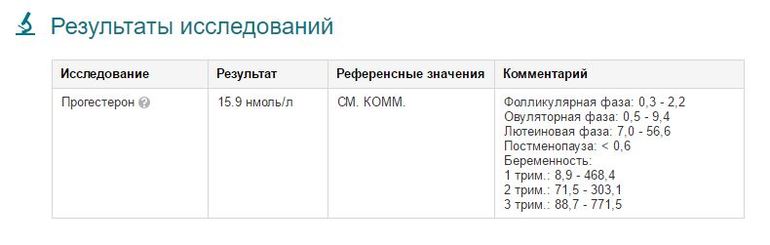 Независимо от того, на каком пути лечения вы находитесь, тестирование на фертильность на 21-й день является жизненно важным шагом для понимания ваших циклов, гормональных колебаний и определения наилучшего курса лечения для вас.
Независимо от того, на каком пути лечения вы находитесь, тестирование на фертильность на 21-й день является жизненно важным шагом для понимания ваших циклов, гормональных колебаний и определения наилучшего курса лечения для вас.
Если вы только начинаете свой путь к фертильности, обязательно ознакомьтесь с нашим исчерпывающим руководством по первой консультации и загрузите бесплатный рабочий лист!
Готовы поговорить с ведущим специалистом по лечению бесплодия ?
Уровни прогестерона в сыворотке выше 20 нг/дл в день переноса эмбрионов связаны с меньшим числом живорождений и более высокими показателями невынашивания беременности
. 2015 сен; 32 (9): 1395-9.
doi: 10.1007/s10815-015-0546-7.
Epub 2015 4 августа.
Джейсон Д Кофинас
1
, Дженнифер Блейкмор
2
, Дэвид Х. Маккалох
Маккалох
2
, Джейми Грифо
2
Принадлежности
- 1 NYU Fertility Center, NYU Langone School of Medicine, 660 First Avenue, 5th floor, New York, NY, 10016, USA. Джейсон.Кофинас@gmail.com.
- 2 NYU Fertility Center, NYU Langone School of Medicine, 660 First Avenue, 5th floor, New York, NY, 10016, USA.
PMID:
26238390
PMCID:
PMC4595397
DOI:
10.1007/с10815-015-0546-7
Бесплатная статья ЧВК
Джейсон Д. Кофинас и др.
Кофинас и др.
J Assist Reprod Genet.
2015 Сентябрь
Бесплатная статья ЧВК
. 2015 сен; 32 (9): 1395-9.
doi: 10.1007/s10815-015-0546-7.
Epub 2015 4 августа.
Авторы
Джейсон Д Кофинас
1
, Дженнифер Блейкмор
2
, Дэвид Х. Маккалох
2
, Джейми Грифо
2
Принадлежности
- 1 NYU Fertility Center, NYU Langone School of Medicine, 660 First Avenue, 5th floor, New York, NY, 10016, USA. Джейсон.
 Кофинас@gmail.com.
Кофинас@gmail.com. - 2 NYU Fertility Center, NYU Langone School of Medicine, 660 First Avenue, 5th floor, New York, NY, 10016, США.
PMID:
26238390
PMCID:
PMC4595397
DOI:
10.1007/с10815-015-0546-7
Абстрактный
Фон:
Прогестерон (P4) необходим для поддержки эндометрия и имплантации эмбриона при нормальном менструальном цикле. В запрограммированных циклах переноса замороженных эмбрионов использование экзогенного P4 необходимо, поскольку эндогенное производство P4 требует функционирующего желтого тела, которого нет в запрограммированных циклах. На сегодняшний день продолжаются споры об идеальных значениях эстрадиола и P4 в сыворотке в циклах переноса замороженных эмбрионов.
На сегодняшний день продолжаются споры об идеальных значениях эстрадиола и P4 в сыворотке в циклах переноса замороженных эмбрионов.
Методы:
С 2010 по 2013 г. в одном крупном академическом центре пациенты подвергались одиночным циклам переноса замороженных эуплоидных эмбрионов. Были исключены пациентки, использующие донорские ооциты, и пациентки с изменением дозы прогестерона в течение рассматриваемых циклов. Все циклы были запрограммированы, и использовался исключительно внутримышечный Р4. В исследование были включены только пациенты, получавшие одинаковую суточную дозу P4 на протяжении всего цикла (N = 213 пациентов). Основными исходами были частота продолжающейся беременности/живорождения (OPR/LBR), частота клинической беременности (CPR) и спонтанные аборты/биохимическая беременность. СЛР определяли по наличию мешка на УЗИ в 1 триместре. Количество замерших абортов рассчитывали на одну беременность с плодным мешком. Кривые характеристик оператора приемника (кривые ROC) и критерий хи-квадрат были выполнены для статистического анализа.
Кривые характеристик оператора приемника (кривые ROC) и критерий хи-квадрат были выполнены для статистического анализа.
Полученные результаты:
Сравнивали две группы на основании уровней P4 на 19-й день (группа A, P4 <20 нг/мл; группа B, P4 > 20 нг/мл). OPR/LBR были 65 против 49 %, группа A против B, значение p = 0,02, RR = 1,33 (1,1-1,7). Частота замершей беременности и биохимических показателей были выше в группе В по сравнению с группой А, 27% против 12%, p = 0,01, RR = 0,45 (0,24-0,86). Когда P4 был разделен на пять групп на основе нанограммов на миллилитр прогестерона на 19-й день (10–15, 15–20, 20–30, 30–40 и >40), наблюдалась тенденция к снижению OPR/LBR (70). , 62, 52, 50 и 33 % соответственно). Также наблюдалось увеличение количества замерших абортов/биохимических показателей (7, 15, 27, 32 и 20% соответственно). Множественная логистическая регрессия показала увеличение OPR/LBR при учете возраста, уровня ФСГ на 2-й день, веса, количества эмбрионов, подвергнутых биопсии, и количества эуплоидных эмбрионов.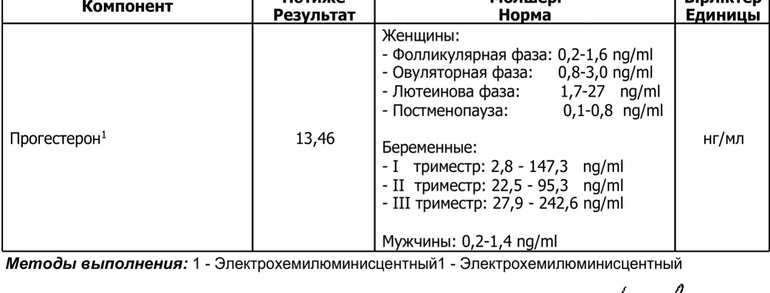
Заключение:
Уровни P4>20 нг/мл в день переноса (во время циклов переноса замороженных одиночных эуплоидных эмбрионов) были связаны со снижением OPR/LBR.
Ключевые слова:
Перенос замороженных эмбрионов; Экстракорпоральное оплодотворение; Лютеиновая поддержка; Прегестационный скрининг; прогестерон.
Цифры
Рис. 1
Частота самопроизвольных абортов/биохимических беременностей
Рис. 1
Частота самопроизвольных абортов/биохимических беременностей
рисунок 1
Частота самопроизвольных абортов/биохимических беременностей
См. это изображение и информацию об авторских правах в PMC
это изображение и информацию об авторских правах в PMC
Похожие статьи
Яйцеклетка или эндометрий? Повышенный уровень прогестерона в триггерный день не связан с плоидностью эмбриона и не снижает вероятность успеха в последующих циклах переноса эмбрионов.
Кофинас Д.Д., Мехр Х., Гангули Н., Билей Ю., Бочковский С., Маккаллох Д., Грифо Дж.
Кофинас Д.Д. и соавт.
J Assist Reprod Genet. 2016 сен;33(9):1169-74. doi: 10.1007/s10815-016-0752-y. Epub 2016 4 июня.
J Assist Reprod Genet. 2016.PMID: 27262838
Бесплатная статья ЧВК.Медленно растущий эмбрион и преждевременное повышение уровня прогестерона: усугубляющие факторы эмбрионально-эндометриальной асинхронии.
Хили М.В., Ямасаки М., Патунакис Г., Рихтер К.
 С., Девайн К., ДеЧерни А.Х., Хилл М.Дж.
С., Девайн К., ДеЧерни А.Х., Хилл М.Дж.
Хили М.У. и соавт.
Хум Репрод. 2017 фев; 32 (2): 362-367. doi: 10.1093/humrep/dew296. Epub 2016 16 декабря.
Хум Репрод. 2017.PMID: 27986817
Бесплатная статья ЧВК.Уровни прогестерона в сыворотке выше 32,5 нг/мл в день переноса эмбрионов связаны с более низкой частотой живорождения после подготовки искусственного эндометрия: проспективное исследование.
Алясин А., Ага-Хосейни М., Кабиринасаб М., Саеиди Х., Наштаи М.С.
Алясин А и др.
Репрод Биол Эндокринол. 2021 18 февраля; 19(1):24. doi: 10.1186/s12958-021-00703-6.
Репрод Биол Эндокринол. 2021.PMID: 33602270
Бесплатная статья ЧВК.Индивидуальная поддержка лютеиновой фазы в циклах переноса искусственно подготовленных замороженных эмбрионов на основе уровня прогестерона в сыворотке: проспективное когортное исследование.

Альварес М., Гаджиотти-Марре С., Мартинес Ф., Колл Л., Гарсия С., Гонсалес-Форурия И., Родригес И., Паррьего М., Полисос Н.П., Королеу Б.
Альварес М. и соавт.
Хум Репрод. 2021 17 мая; 36 (6): 1552-1560. дои: 10.1093/humrep/deab031.
Хум Репрод. 2021.PMID: 33686413
Эффективность восстановления прогестерона у женщин с низким уровнем циркулирующего прогестерона в день переноса эмбрионов: систематический обзор и метаанализ.
Ставридис К., Кастора С.Л., Триантафиллиду О., Маврелос Д., Влахос Н.
Ставридис К. и др.
Фертил Стерил. 2023 11 февраля: S0015-0282(23)00135-8. doi: 10.1016/j.fertnstert.2023.02.007. Онлайн перед печатью.
Фертил Стерил. 2023.PMID: 36781098
Обзор.
Посмотреть все похожие статьи
Цитируется
Систематическое использование внутримышечного прогестерона длительного действия в дополнение к пероральному дидрогестерону в качестве поддержки лютеиновой фазы при однократном переносе свежей бластоцисты: пилотное исследование.

Саймон В., Робин Г., Келлер Л., Тернинк С., Джонард С., Робин С., Графин С., Плувье П.
Саймон В. и др.
Фронт Эндокринол (Лозанна). 2022 23 декабря; 13:1039579. doi: 10.3389/fendo.2022.1039579. Электронная коллекция 2022.
Фронт Эндокринол (Лозанна). 2022.PMID: 36619564
Бесплатная статья ЧВК.Индивидуальная поддержка лютеиновой фазы, основанная на уровне прогестерона в сыворотке в циклах переноса замороженных-размороженных эмбрионов, максимизирует репродуктивные результаты в когорте, проходящей преимплантационное генетическое тестирование.
дю Буле Б., Ранисавлевич Н., Моллеви К., Брингер-Дойч С., Бруйе С., Анахори Т.
дю Буле Б. и др.
Фронт Эндокринол (Лозанна). 2022 2 декабря; 13:1051857. дои: 10.3389/fendo.2022.1051857. Электронная коллекция 2022.
Фронт Эндокринол (Лозанна). 2022.PMID: 36531476
Бесплатная статья ЧВК.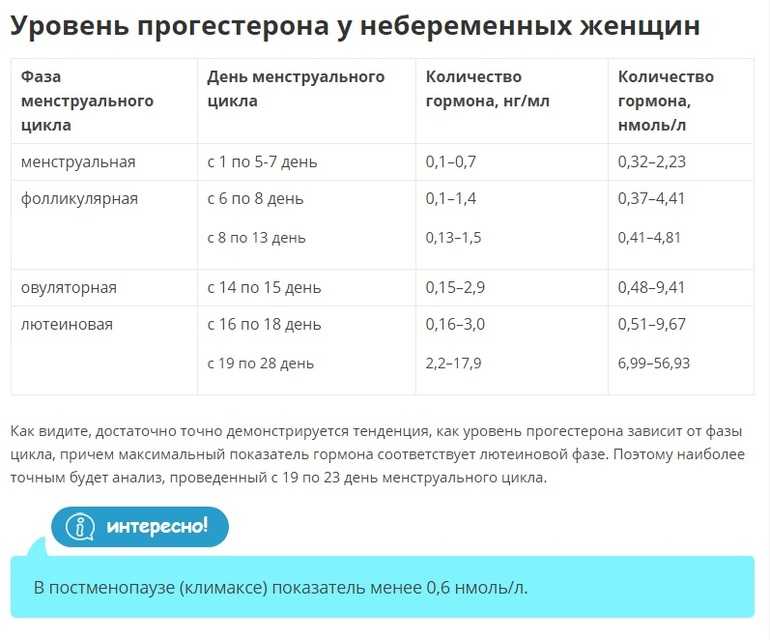
Влияние режима переноса замороженных эмбрионов на связь между сывороточным прогестероном и живорождением: многоцентровое проспективное когортное исследование (ProFET).
Мело П., Вуд С., Петсас Г., Чанг Ю., Истер С., Прайс М.Дж., Фишел С., Хайри М., Кингсленд С., Лоу П., Райхова М., Сефтон В., Пандей С., Казем Р., Уокер Д., Городецкая Д., Уилкокс М., Галлос И., Тозер А., Кумарасами А.
Мело П. и др.
Hum Reprod Open. 2022 28 ноября; 2022(4):hoac054. дои: 10.1093/hropen/hoac054. Электронная коллекция 2022.
Hum Reprod Open. 2022.PMID: 36518987
Бесплатная статья ЧВК.Добавление дидрогестерона после переноса замороженных эмбрионов в циклы заместительной гормональной терапии с низким уровнем прогестерона.
Метелло Х.


 За 2-3 дня до взятия крови необходимо исключить прием препаратов, содержащих йод.
За 2-3 дня до взятия крови необходимо исключить прием препаратов, содержащих йод.