Невралгия симптомы лечение у детей: симптомы, причины, диагностика, лечение и профилактика
Межреберная невралгия — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Межреберная невралгия: причины появления, симптомы, диагностика и способы лечения.
Определение
Межреберная невралгия (грудной радикулит) – это патологическое состояние периферических нервов, проявляющееся в виде болей по ходу межреберных промежутков, способных значительно ухудшить качество жизни. Межреберные нервы отходят от спинного мозга и лежат под ребрами вместе с венами и артериями. Они иннервируют мышцы и кожу грудной клетки, передней стенки живота, молочную железу, реберно-диафрагмальную часть плевры, брюшину, выстилающую переднебоковую поверхность брюшной полости.
Причины появления межреберной невралгии
Причины развития межреберной невралгии могут быть бытовыми: к ним относятся пренебрежение физическими нагрузками, злоупотребление алкоголем, работа за столом в неэргономичной позе, сон на неудобном матрасе и подушке, ношение тесного нижнего белья и др.
Воспалительный характер поражения, как правило, возникает после предшествующего переохлаждения или на фоне инфекционных процессов. Причиной инфекционного характера межреберной невралгии в основном является герпетическая инфекция (опоясывающий герпес).
Еще одна существенная причина невралгии – дегенеративные изменения грудного отдела позвоночника. В результате разрушения межпозвоночных дисков и уменьшения их высоты происходит сдавление нервов, проходящих через межпозвоночные промежутки. Кроме того, на позвонках могут формироваться остеофиты – костные наросты, которые также сдавливают нервы.
Физическое перенапряжение, работы, связанные с напряжением мышечного каркаса, хронический вертеброгенный синдром, плевриты могут приводить к сдавлению нервов. В ряде случаев поражение нервов связано с их травматизацией в результате ушибов, переломов ребер, повреждений грудной клетки и позвоночника.
В ряде случаев поражение нервов связано с их травматизацией в результате ушибов, переломов ребер, повреждений грудной клетки и позвоночника.
Межреберная невралгия вследствие гипоксии нервных стволов (недостаточного притока кислорода) отмечается при сердечно-сосудистых заболеваниях: артериальной гипертонии, атеросклерозе, ревматизме, а также при анемии.
На проявления межреберной невралгии нередко жалуются женщины в период менопаузы. Это объясняется изменениями позвоночного столба, происходящими в результате гормональной перестройки организма. Гормональная этиология межреберной невралгии наблюдается и при эндокринных заболеваниях (тиреотоксикозе, заболеваниях надпочечников), а также при длительном лечении гормональными препаратами.
Кроме того, возможно возникновение невралгии вследствие сдавления нервов рубцово-измененными тканями, опухолями. Существенное значение в развитии заболевания играют сахарный диабет, дефицит витаминов группы В, часто наблюдающийся при язвенной болезни желудка и двенадцатиперстной кишки, гастрите, гепатитах, колите и сопровождающийся нарушением обмена веществ в нервной ткани.
У детей и подростков межреберная невралгия встречается крайне редко и может возникать в период интенсивного роста скелета.
Классификация заболевания
Специальной классификации межреберной невралгии не существует. Выделяют только отдельные формы этой патологии в зависимости от причины возникновения заболевания, а также первичные и вторичные поражения.
Симптомы межреберной невралгии
Главным симптомом межреберной невралгии является появление острой односторонней пронизывающей боли в грудной клетке, которая распространяется от позвоночника к грудине или средней линии живота и носит нарастающий «опоясывающий» характер. Пациенты описывают ее как «прострел» или «прохождение электрического тока». Симптомы межреберной невралгии отсутствуют в неподвижном состоянии, что отличает межреберную невралгию от патологических состояний сердечно-сосудистой системы. Боль усиливается при кашле, смехе или чихании, глубоком вдохе, резких движениях. Если причиной является перенапряжение одной или нескольких мышц, боль нарастает при наклонах вперед.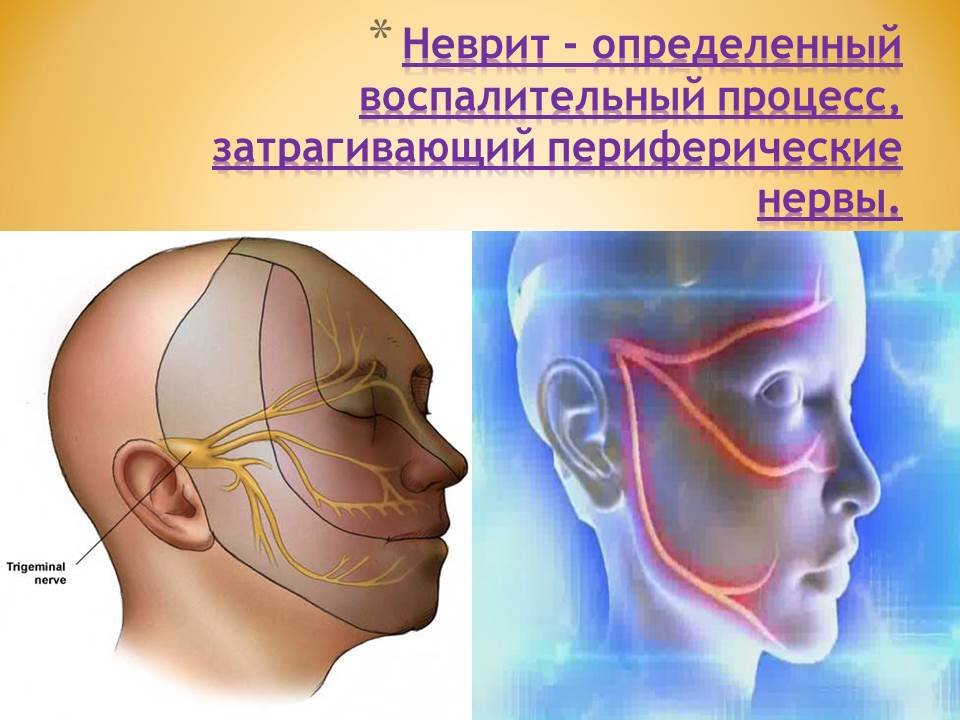 В ряде случаев заболевание сопровождается онемением или жжением по ходу нервов. Межреберные промежутки болезненны при ощупывании, резко повышена их чувствительность.
В ряде случаев заболевание сопровождается онемением или жжением по ходу нервов. Межреберные промежутки болезненны при ощупывании, резко повышена их чувствительность.
В зависимости от локализации пораженного нерва боли могут иррадиировать в область лопатки, сердца, желудка или поясницы. При интенсивном характере невралгия может сопровождаться покраснением или побледнением кожных покровов, локальным гипергидрозом, что обусловлено поражением симпатических волокон межреберных нервов.
Диагностика межреберной невралгии
«Межреберная невралгия» — это диагноз исключения. Она часто маскируется под другие заболевания, поэтому распознать ее бывает довольно сложно. В настоящее время не существует специального теста для этого состояния. Часто приходится дифференцировать межреберную невралгию с заболеваниями сердечно-сосудистой системы, легких, желудочно-кишечного тракта и других органов и систем.
Дифференциальная диагностика включает:
- физикальный осмотр, который дает результаты, если у пациента в анамнезе есть операции на грудной клетке или опоясывающий герпес;
- электрокардиограмму проводят для исключения патологий со стороны сердечно-сосудистой системы;
Межреберная невралгия: симптомы и лечение
Работаем без выходных и праздников
Основным признаком, характеризующим возникновение межреберной невралгии (неврита) является сильная боль, которая появляется в результате сдавления корешков спинномозговых нервов. Причиной сдавления и, как следствие, появление болевого синдрома служит развитие инфекционных заболеваний, интоксикаций, травм, дегенеративных и воспалительных процессов, наличие опухолей и т.д.
Причиной сдавления и, как следствие, появление болевого синдрома служит развитие инфекционных заболеваний, интоксикаций, травм, дегенеративных и воспалительных процессов, наличие опухолей и т.д.
Зачастую межреберный невроз сопровождает такие заболевания как опоясывающий лишай либо остеохондроз. Различная зона локализации вышеперечисленных изменений определяет характер болевого синдрома.
Воспалительный характер поражения межреберных нервов как правило возникает после предшествующего переохлаждения или на фоне течения инфекционных процессов. Причиной инфекционного характера межреберной невралгии в основном является герпетическая инфекция (опоясывающий герпес). В определенных случаях сдавление корешков спинномозговых корешков нервов происходит в связи с их травмированием при повреждениях грудной клетки, ушибах, переломах ребер и других травмах позвоночника. При физическом перенапряжении, работах, связанных с напряжением мышечного каркаса, хроническом вертеброгенном синдроме, плевритах развивается мышечно-тонические перенапряжение (синдром), что также приводит к сдавлению нервов.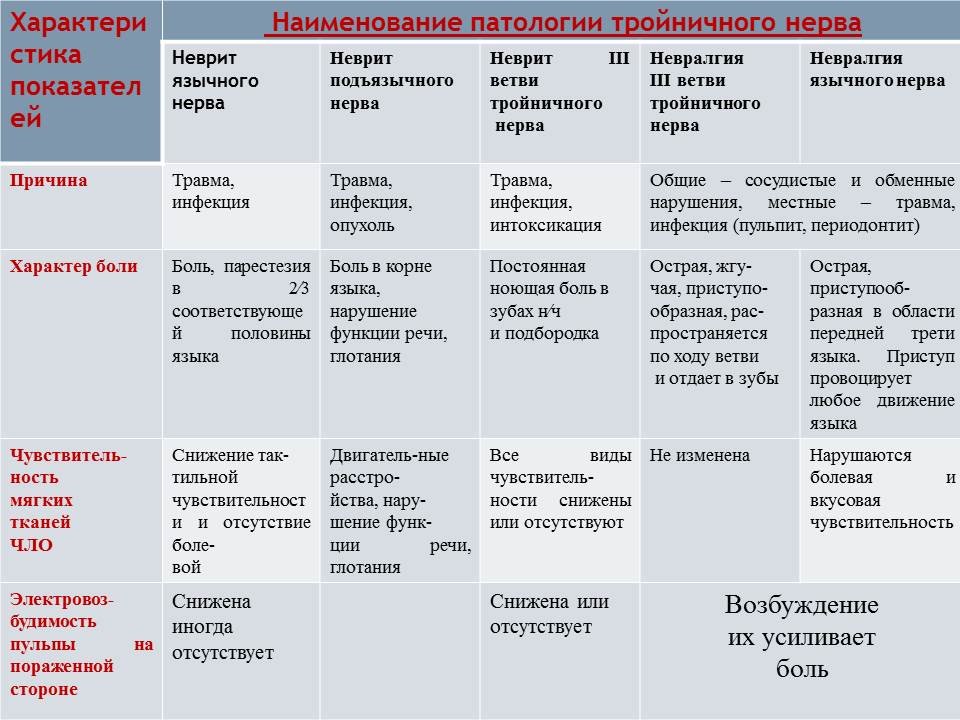 У детей и подростков появление межреберной невралгии может возникать в период интенсивного роста костного скелета.
У детей и подростков появление межреберной невралгии может возникать в период интенсивного роста костного скелета.
Главным симптомом межреберной невралгии является появление острой односторонней пронизывающей боли в грудной клетке (торакалгия), которая идет по ходу межреберных пространств и носит «опоясывающий» характер. Пациенты описывают ее как «прострел» или «прохождение электрического тока». Боль распространяется по межреберью со стороны позвоночника по направлению к грудине. Торакалгия носит нарастающий характер, начинаясь с небольшого покалывания, а затем усиливается и становится нестерпимой. В зависимости от локализации пораженного нерва боли могут иррадиировать в область лопатки, сердца, желудка (эпигастральную область). При интенсивном характере невралгия может сопровождаться покраснением (гиперемия) или побледнением кожных покровов, локальным гипергидрозом, что обусловлено поражением симпатических волокон межреберных нервов.
Лечение межреберной невралгии включает в себя комплекс мероприятий. Для устранения мышечно-тонического перенапряжения применяют миорелаксанты центрального действия. При отечном синдроме назначаются диуретические препараты и венотоники. Улучшение функциональности пораженных нервов достигается с помощью парентерального применения аскорбиновой кислоты и витаминов группы В. При отсутствии противопоказаний (гастрит, язвенная болезнь) применяются НПВС (нестероидные противовоспалительные средства). Лечение герпетической инфекции проводят противовирусными и антигистаминными средствами. Показано местное применение противогерпетических препаратов в форме мази. Женщинам не рекомендуется ношение тесного нижнего белья. Дополнительно назначаются успокоительные препараты, антидепрессанты, витаминные комплексы, а также местно в зоне локализации боли применяют горчичники, компрессы, противовоспалительные мази. Пациентам рекомендуется исключить на весь период лечения нагрузки на организм, стресс, алкоголь.
Для устранения мышечно-тонического перенапряжения применяют миорелаксанты центрального действия. При отечном синдроме назначаются диуретические препараты и венотоники. Улучшение функциональности пораженных нервов достигается с помощью парентерального применения аскорбиновой кислоты и витаминов группы В. При отсутствии противопоказаний (гастрит, язвенная болезнь) применяются НПВС (нестероидные противовоспалительные средства). Лечение герпетической инфекции проводят противовирусными и антигистаминными средствами. Показано местное применение противогерпетических препаратов в форме мази. Женщинам не рекомендуется ношение тесного нижнего белья. Дополнительно назначаются успокоительные препараты, антидепрессанты, витаминные комплексы, а также местно в зоне локализации боли применяют горчичники, компрессы, противовоспалительные мази. Пациентам рекомендуется исключить на весь период лечения нагрузки на организм, стресс, алкоголь.
причины и симптомы, диагностика, лечение и профилактика
Причины и симптомы невралгии
При первичной невралгии отсутствуют какие-либо сопутствующие заболевания. Если невралгические боли являются следствием опухолевых, инфекционных или воспалительных процессов – говорят о вторичной невралгии. Это состояние может стать следствием таких обстоятельств, как:
Если невралгические боли являются следствием опухолевых, инфекционных или воспалительных процессов – говорят о вторичной невралгии. Это состояние может стать следствием таких обстоятельств, как:
- травматические повреждения;
- перенесенные инфекционные заболевания, очаги хронического воспаления, например, разрушенные зубы или гайморит;
- переохлаждение организма, злоупотребление алкоголем;
- остеохондроз различных отделов позвоночника;
- наличие опухолей, в том числе и злокачественных.
Характерным симптомом невралгии является жгучая приступообразная боль, которая имеет тенденцию распространяться по ходу периферических ветвей пораженного нерва. Например, при невралгии тройничного нерва острая боль иррадиирует в верхнюю и нижнюю челюсти, а также в область лба, а при межреберной невралгии боль возникает при дыхании и локализуется в межреберных промежутках. Может наблюдаться рефлекторное подергивание мышц, а также изменение цвета кожи над пораженным фрагментом нерва.
Методы диагностики и лечения невралгии
Основой для постановки диагноза являются данные опроса и осмотра пациента, а также исключение других возможных причин возникновения болевых приступов. Как правило, используются лабораторные и инструментальные методы диагностики – анализы крови и мочи, компьютерная томография, МРТ.
Лечение невралгии комплексное и направлено на снятие болевых симптомов и стимуляцию естественных защитных сил организма. Широко применяются современные анальгетики и противовоспалительные средства, инъекции витаминов группы В, физиотерапевтическое воздействие, иглорефлексотерапия. В некоторых случаях хороший терапевтический эффект дает психотерапия, применение гомеопатических препаратов.
При наличии основного заболевания, вызвавшего невралгию, следует направить усилия на его лечение. Чем раньше будет начата терапия, тем скорее восстановится трудоспособность и качество жизни человека. При несвоевременном обращении к неврологу процесс может прогрессировать и привести к появлению признаков органического поражения нервных волокон. В период терапии пациенту нужен полный покой и соблюдение постельного режима.
В период терапии пациенту нужен полный покой и соблюдение постельного режима.
Профилактика невралгии
Основным направлением профилактики является соблюдение правил здорового образа жизни. Следует избегать переохлаждений и сквозняков, поддерживать физическую активность на достаточном для своего возраста уровне, своевременно посещать профилактические осмотры у врача. Рацион должен содержать достаточное количество белков, жиров и углеводов, а при необходимости следует принимать витаминные комплексы.
симптомы, причины, особенности, диагностика и лечение в медицинских центрах «К+31
Невралгия тройничного нерва (НТН) (трименалгия, болезнь Фозергиля) — заболевание, характеризующееся приступами интенсивной боли в зонах иннервации ветвей тройничного нерва.
НТН распространена преимущественно среди пожилых людей, проживающих в северных широтах. Чаще страдают женщины.
Виды
Традиционно выделяют первичную (идиопатическую) и вторичную (симптоматическую) НТН. Симптоматическая невралгия возникает относительно редко и развивается вторично на фоне других заболеваний центральной нервной системы (демиелинизирующие заболевания, образования и нарушения кровообращения в области ствола и мостомозжечкового угла). Идиопатическая невралгия в большинстве случаев связана с компрессией корешка тройничного нерва патологически извитой петлей верхней мозжечковой артерией в области его вхождения в ствол мозга, а также вследствие сужения костных каналов, обычно вследствие воспалительного процесса в смежных областях (синусит, перидонтит и другие).
Симптоматическая невралгия возникает относительно редко и развивается вторично на фоне других заболеваний центральной нервной системы (демиелинизирующие заболевания, образования и нарушения кровообращения в области ствола и мостомозжечкового угла). Идиопатическая невралгия в большинстве случаев связана с компрессией корешка тройничного нерва патологически извитой петлей верхней мозжечковой артерией в области его вхождения в ствол мозга, а также вследствие сужения костных каналов, обычно вследствие воспалительного процесса в смежных областях (синусит, перидонтит и другие).
Клиническая картина невралгии тройничного нерва
Клиника типичной развернутой картины идиопатической НТН представляет собой приступы интенсивной, стреляющей боли преимущественно в области верхней и/или нижней челюсти, чаще справа, длительностью от нескольких секунд до нескольких минут, возникающих обычно в дневное время и, как правило, провоцирующиеся умыванием и чисткой зубов, приемом пищи (особенно жесткой), разговорами, потоками холодного воздуха. Характерно замирание в позе, в которой настигает приступ и наличие пусковых или триггерных зон, при легком раздражение которых возникает боль, обычно располагающаяся на коже и/или слизистой верхней и нижней челюсти, ближе к середине лица. Иногда болевые приступы сопровождаются подергиваниями мимических мышц (болевой тик) и вегетативными расстройствами (покраснение лица, слезотечение, заложенность носа).
Характерно замирание в позе, в которой настигает приступ и наличие пусковых или триггерных зон, при легком раздражение которых возникает боль, обычно располагающаяся на коже и/или слизистой верхней и нижней челюсти, ближе к середине лица. Иногда болевые приступы сопровождаются подергиваниями мимических мышц (болевой тик) и вегетативными расстройствами (покраснение лица, слезотечение, заложенность носа).
Межреберная невралгия — цены на лечение, симптомы и диагностика межреберной невралгии в «СМ-Клиника»
Лечением данного заболевания занимается Невролог
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Описание заболевания
Межреберная невралгия является патологическим состоянием, при котором происходит поражение нерва, локализующегося между двумя ребрами грудной клетки. При этом больной начинает чувствовать приступы интенсивной боли или жжения в области груди. Зачастую боль становится настолько острой и нестерпимой, что значительно мешает человеку вести привычный образ жизни.
Патологию нередко путают с проявлениями болезней сердца и других внутренних органов, в связи с чем, к неврологу обращаются уже на запущенных стадиях. Однако необходимо понимать, что при отсутствии своевременного лечения межреберная невралгия осложняется воспалением нерва и атрофией мышц. Именно поэтому больному следует прийти на консультацию к опытному специалисту еще при появлении первых симптомов патологии нервов.
Симптомы
Основное проявление межреберной невралгии – ярко выраженная боль в грудном отделе. При этом болезненность может локализоваться только на месте пораженного нерва или распространяться на всю грудную клетку (при поражении сразу нескольких межреберных нервов). Характер боли острый, жгучий. Болевой синдром может быть постоянным либо стихающим в покое и резко усиливающимся при кашле, сильном вдохе, смехе и любых других движениях грудной клетки.
Помимо этого для межреберной невралгии характерны следующие симптомы:
- чувство жжения в мышцах и на коже в месте пораженного нерва;
- частичная или полная потеря чувствительности небольшого участка грудной клетки, плеча, лопатки или шеи;
- онемение, покалывание или мурашки в зоне иннервации пораженного нерва;
- скованность мышц;
- ощущение жара, повышенная потливость;
- изменение цвета кожи в области поражения (покраснение или побледнение).
Симптомы межреберной невралгии мучительны, однако они не могут угрожать жизни человека, в отличие от схожих с ними проявлений сердечного приступа. Отличить одно состояние от другого может только квалифицированный специалист.
Отличить одно состояние от другого может только квалифицированный специалист.
Причины
Невралгия может являться одним из проявлений других патологий, а может быть самостоятельно протекающим заболеванием. В первом случае межреберная невралгия возникает при болезнях тканей и органов в месте прохождения нерва. Частые причины развития патологического состояния – смещение костей или нарушения осанки (сколиоз, кифоз и др.). В некоторых случаях невралгия является симптомом серьезного нарушения в работе организма.
Другие причины возникновения болезни:
- Переохлаждение организма. Из-за локально сниженной температуры происходит нарушение кровообращения и обмена веществ на определенном участке.
- Заболевания инфекционной природы, поражающие нервы или близлежащие к ним ткани. Из-за воспалительного процесса и отечности нерв сдавливается и возникает болевой синдром.
- Патологии костного скелета – переломы ребер, искривление позвоночника, остеохондроз, межпозвоночные грыжи, дефекты строения грудной клетки и т.
 д.
д.
- Нарушения в сосудах, питающих нервы – их разрывы, расширение или, наоборот, сужение.
- Наличие новообразования. Опухоль может сдавливать нерв, провоцируя симптомы невралгии.
- Рассеянный склероз. Заболевание сопровождается разрушением миелиновой оболочки нерва.
- Ранее перенесенное хирургическое вмешательство в месте расположения нерва.
Диагностика
Так как симптомы межреберной невралгии могут быть сигналом о наличии ряда других болезней (в том числе сердечно-сосудистых), необходимо пройти комплексную диагностику у профильного специалиста – невролога.
Самостоятельно определить патологию невозможно, так как обычно имеется сразу несколько возможных причин развития заболевания, и для определения истинной причины специалист должен обладать достаточным опытом работы, а клиника должна располагать хорошим лабораторным и инструментальным оснащением.
При первом посещении врач опрашивает пациента, изучает анамнез, затем проводит общий осмотр./physiotherapist--chiropractor-doing-a-cranial-sacral-therapy-to-a-man-patient--activating--trigeminal-nerve--osteopathy--925749664-5609d60813004707b02d2a0c9a07102e.jpg) Осмотр позволяет специалисту определить локализацию боли, выявить нарушение чувствительности, а также оценить защитную позу больного. Все это позволяет неврологу поставить предварительный диагноз и направить пациента на необходимые обследования с целью подтверждения выдвинутого предположения.
Осмотр позволяет специалисту определить локализацию боли, выявить нарушение чувствительности, а также оценить защитную позу больного. Все это позволяет неврологу поставить предварительный диагноз и направить пациента на необходимые обследования с целью подтверждения выдвинутого предположения.
Методы диагностического обследования, применяемые в «СМ-Клиника»:
- КТ или МРТ – высокоинформативные методы инструментальной диагностики, позволяющие получить послойные изображения тканей и анатомических структур организма. Исследование назначается для определения месторасположения нервов, наличия новообразований и признаков разрушений в миелиновой оболочке нервов.
- ЭКГ – высокоточный метод исследования активности сердечной мышцы. Диагностика назначается с целью исключения сердечно-сосудистых патологий (симптомы могут быть схожи с проявлениями невралгии).
- УЗИ сердца и органов брюшной полости – ультразвуковое сканирование, позволяющее исключить наличие в органах патологий, способных проявлять себя схожими с невралгией симптомами.

Помимо этого могут потребоваться и другие методы исследования, первично не связанные с патологией нервов. Например, гастроскопия – методика, исследующая функционирование желудка и наличие в нем патологических процессов, вызывающих болевой синдром.
Лечение
Оценив результаты проведенных исследований, врач подбирает наиболее эффективные способы лечения, включающие медикаментозную терапию и физиопроцедуры.
Медикаментозное лечение включает в себя:
- миорелаксанты, позволяющие снять спазм в мышцах;
- нейропротекторы, направленные на защиту нервных клеток;
- хондропротекторы, помогающие уберечь хрящевую ткань от разрушения.
Усилить эффективность медикаментозной терапии помогут методы физиотерапевтического воздействия:
- Лазеротерапия. Воздействие лазером усиливает кровообращение, снимает спазмы и воспаление, обладает обезболивающим и регенеративным действием.
- Магнитотерапия. Лечение магнитом позволяет стимулировать обменные процессы в организме, улучшить кровоснабжение нужного участка, снять мышечный тонус, уменьшить боль.

- УВЧ. Ультравысокочастотная терапия помогает активировать клеточную реакцию и укрепить защитные свойства организма. После проведения процедуры пациент отмечает уменьшение выраженности болевого синдрома.
- ДДТ. Диадинамический ток активирует местный иммунитет, усиливая кровообращение и лимфообращение.
- Электрофорез. Во время процедуры лекарственные препараты вводятся непосредственно через кожу, ускоряя наступление эффекта.
Справиться с межреберной невралгией можно в многопрофильном медицинском холдинге «СМ-Клиника». У нас вас ждут квалифицированные специалисты с многолетним опытом работы в неврологии. Современное оснащение клиники и комфортная обстановка позволяют за короткие сроки устранить заболевание с максимальным комфортом для пациента. Доверяйте свое здоровье рукам профессионалов!
Наши преимущества:
Более 22 ведущих неврологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
цены на лечение, симптомы и диагностика невралога в «СМ-Клиника»
Лечением данного заболевания занимается Невролог
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Патологическое состояние, характеризующееся поражением нервов и возникновением боли, называют невралгией. Диагностикой и лечением этого заболевания занимаются неврологи.
Диагностикой и лечением этого заболевания занимаются неврологи.
Общая информация
Невралгия представляет собой поражение периферического нерва, сопровождающееся появлением жжения, приступообразной боли и других неприятных ощущений. Чаще всего диагностируется поражение нервов, проходящих через узкие каналы и отверстия, вроде межреберных нервов. В некоторых случаях возникает нарушение функций нерва, проявляющееся спонтанным сокращением мышц или расстройством чувствительности. Длительное течение невралгии может осложниться воспалением нерва и атрофией мышц. Лечение заболевания предусматривает терапевтические и хирургические процедуры.
Поражение нервов может возникать в любой части тела. К наиболее распространенным вариантам болезни врачи относят невралгию тройничного и межреберного нервов. При этом патология тройничного нерва проявляется сильной лицевой болью и нарушением чувствительности кожи, а при невралгии межреберных нервов неприятные ощущения возникают в области грудной клетки. Заболевание обычно диагностируется у взрослых людей.
Заболевание обычно диагностируется у взрослых людей.
Симптомы невралгии
Болезненность является основным симптомом заболевания. Область появления боли напрямую зависит от расположения анатомических структур, связанных с пораженным нервом. Чаще всего это мышцы и кожа, поэтому пациенты жалуются на усиление боли во время напряжения мышц и нарушение чувствительности. Развитие заболевания может сопровождаться различными осложнениями, проявляющимися более тяжелыми функциональными расстройствами.
Симптомы и признаки:
- Эпизоды жгучей, стреляющей или колющей боли, напоминающей удар током;
-
Неприятные ощущения усиливаются при прикосновении к болезненному участку тела; -
Длительные приступы ноющей боли; -
Болезненность периодически сменяется полным отсутствием неприятных ощущений; -
Скованность мышц; -
Повышенное потоотделение в подмышечной области при межреберной невралгии; -
Головные боли и нарушение сна; -
Яркий свет, шум и другие раздражители усиливают боль.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Длительное течение невралгии крайне неблагоприятно влияет на самочувствие пациента. Возникают симптомы невроза, вроде сильной раздражительности и тревожности.
Причины невралгии
Невралгия может быть самостоятельным заболеванием, возникающим без каких-либо предпосылок, или последствием других патологических состояний. Любые болезни тканей и органов в области прохождения нерва могут вызывать неприятные симптомы. Частой причиной невралгии является сдавливание нерва, возникающее из-за смещения костей или неправильной осанки. Иногда нарушение функций нерва является признаком опасного заболевания.
Возможные причины:
- Переохлаждение тканей. При этом возникает нарушение кровоснабжения и обмена веществ в определенной анатомической области;
-
Инфекционные заболевания, поражающие нервы или окружающие их ткани.При этом возникает воспалительный процесс, сопровождающийся отечностью тканей и сдавливанием нерва;
-
Травмы и дефекты костей: перелом лицевых костей или ребер, искривление позвоночника, разрушение межпозвоночных дисков, межпозвоночная грыжа, деформация грудной клетки; -
Патологии сосудов, питающих нервы. Это может быть сужение, разрыв или патологическое расширение (аневризма) сосуда; -
Злокачественная или доброкачественная опухоль рядом с нервом. При этом возникает сдавливание тканей; -
Стоматологические заболевания, вроде периодонтита; -
Разрушение миелиновой оболочки нерва. Такое состояние возникает при рассеянном склерозе; -
Перенесенные оперативные вмешательства в области прохождения нерва.
К провокаторам боли при разных формах невралгии врачи относят употребление пищи, прикосновения, воздействие холода, чистку зубов и резкие движения. Из-за длительной болезненной реакции на такие раздражители у многих пациентов возникает нервный тик.
Диагностика невралгии в «СМ-Клиника»
При появлении характерных симптомов невралгии необходимо записаться на прием к неврологу. Врач нашей клиники расспрашивает пациента о жалобах и изучает анамнез. Проведение общего осмотра позволяет неврологу обнаружить признаки заболевания, включая боль в определенном месте, нарушение чувствительности кожи, защитную позу. Для определения причины неприятных ощущений врач назначает инструментальные и лабораторные обследования.
Методы диагностики невралгии в «СМ-Клиника»:
- Компьютерная или магнитно-резонансная томография – самые высокоинформативные исследования, позволяющие получать послойные изображения анатомических областей в разных проекциях. Невролог назначает компьютерную томографию для исследования области прохождения нерва и магнитно-резонансную томографию для поиска опухолевых структур или признаков разрушения миелиновой оболочки нервов. Во время исследования врач просит пациента снять все металлические украшения, лечь на стол томографа и не двигаться.
 Процедура проводится быстро и безболезненно;
Процедура проводится быстро и безболезненно; - Магнитно-резонансная томография сосудов головного мозга. Невролог назначает это исследование при симптомах невралгии тройничного нерва. Процедура похожа на обычную томографию, однако перед получением изображений врач внутривенно вводит пациенту контрастное вещество для более точного изучения необходимых структур. МРТ-ангиография позволяет оценить кровоснабжение тканей и состояние даже самых мелких сосудов. С помощью этой процедуры неврологи обнаруживают аневризмы, мелкие кровоизлияния и другие причины лицевой невралгии;
- Электрокардиография – исследование электрической активности сердца. Такая процедура назначается врачом при симптомах межреберной невралгии, напоминающих стенокардию. Специалисту необходимо исключить опасные сердечно-сосудистые заболевания для продолжения диагностики. Во время исследования врач просит пациента раздеться по пояс и лечь спиной на кушетку. Специальные датчики, соединенные с аппаратом, прикрепляются к разным участкам тела.
 Сразу после процедуры кардиолог изучает кардиограмму и определяет, связаны ли боли с работой сердца.
Сразу после процедуры кардиолог изучает кардиограмму и определяет, связаны ли боли с работой сердца.
При необходимости невролог назначает консультацию стоматолога, офтальмолога или врача другого профиля. Дополнительные диагностические процедуры, включая обследование органов пищеварения и анализы на инфекцию, помогают быстро определить причину невралгии и исключить состояния с похожими признаками.
Терапевтическое лечение невралгии в «СМ-Клиника»
Медикаментозная терапия является основным методом лечения невралгии. Невролог нашей клиники подбирает медикаменты для купирования боли, устранения причины заболевания и восстановления функций нерва. Комплексная терапия, включающая методы физиотерапии, позволяет значительно улучшить состояние пациента и предотвратить развитие осложнений. Помимо лечебных назначений невролог объясняет пациенту, как избежать возникновения приступов боли.
Применяемые методы лечения невралгии в «СМ-Клиника»:
- Назначение антиконвульсантов.
 Эти лекарственные препараты необходимы для устранения выраженной боли и повышенной чувствительности нерва к внешним раздражителям. Невролог назначает пациенту тегретол, карбамазепин или другой препарат. В ходе терапии врач корректирует дозировку или назначает другой антиконвульсант для улучшения результатов лечения и устранения побочных эффектов. Подобные медикаменты применяются в течение нескольких месяцев;
Эти лекарственные препараты необходимы для устранения выраженной боли и повышенной чувствительности нерва к внешним раздражителям. Невролог назначает пациенту тегретол, карбамазепин или другой препарат. В ходе терапии врач корректирует дозировку или назначает другой антиконвульсант для улучшения результатов лечения и устранения побочных эффектов. Подобные медикаменты применяются в течение нескольких месяцев; -
Применение спазмолитиков – лекарственные средства, расслабляющие мышцы и устраняющие боль при невралгии. Эти препараты используются вместе с антиконвульсантами для достижения лучшего терапевтического эффекта; -
Блокада нервов. Невролог проводит инъекционное введение анестетиков, кортикостероидов или других препаратов в области появления боли. Терапевтический эффект заключается в уменьшении чувствительности нерва и облегчении симптомов. Во время процедуры врач обрабатывает кожу в месте прокола антисептиком, обезболивает ткани и с помощью иглы вводит лекарственное средства в нужную область. При сложном доступе врач использует рентгеноскопию для контроля точности проведения манипуляции; -
Назначение лекарственных средств с противовоспалительным действием. Невролог назначает нестероидные противовоспалительные препараты, вроде ибупрофена и нимесулида для кратковременного облегчения боли; - Лечебный массаж. Эта вспомогательная процедура отлично подходит для устранения неприятных симптомов при межреберной невралгии. Мануальный терапевт мягко воздействует на ткани в области позвоночника и грудной клетки для улучшения кровоснабжения, уменьшения сдавливания нерва и расслабления мышц. Лечебный массаж совмещается с медикаментозной терапией;
- Методы физиотерапии, направленные на улучшение кровотока в тканях, устранение воспаления и боли. Пациенту назначают магнитотерапию, воздействие электрического поля и другие процедуры. Это абсолютно безопасные и безболезненные методы лечения.
Невролог нашей клиники контролирует все этапы терапии и подбирает препараты, ориентируясь на современные стандарты лечения невралгии.
Хирургическое лечение невралгии в «СМ-Клиника»
В случае обнаружения опухоли, анатомического дефекта или другой патологии, при которой требуется оперативное вмешательство, пациенту назначается консультация хирурга. Врач проводит необходимые обследования и назначает лечение.
Способы хирургического лечения невралгии в «СМ-Клиника»:
- Чрескожная тригеминальная ризотомия – радикальный метод облегчения боли при невралгии тройничного нерва. Хирург обрабатывает кожу антисептиком и вводит обезболивающее средство. Затем в заранее обозначенном месте производится прокол с введением тонкой иглы в область корешка тройничного нерва под контролем рентгеноскопии. С помощью аппарата специалист постепенно нагревает иглу и разрушает часть нерва. В результате возникает снижение чувствительности в области лица;
-
Микроваскулярная декомпрессия корешка тройничного нерва – хирургическое удаление фактора сдавливания нерва. Это сложное вмешательство, проводимое под контролем хирургического микроскопа. Врач делает небольшое отверстие в заушной области черепа и вводит инструменты для проведения манипуляции. Процедура проводится под наркозом; -
Стереотаксическая радиохирургия, предусматривающая удаление участка нерва гамма-излучением. Во время процедуры пациента тщательно фиксируют в определенном положении. С помощью специального аппарата производится прицельное удаление корешка нерва. Такое лечение не сопровождается нарушением целостности соседних тканей. -
В собственном хирургическом отделении нашей клиники проводятся современные и безопасные оперативные вмешательства.
Профилактика невралгии
Методы профилактика направлены на предупреждение развития вторичной невралгии на фоне переохлаждения или воспаления тканей.
Врачебные рекомендации:
- Обязательное ношение шапки зимой;
-
Своевременное лечение хронического гайморита и стоматологических инфекций; -
Регулярное наблюдение у невролога при заболеваниях периферических нервов.
Неврологи «СМ-Клиника» объясняют методы профилактики и проводят обследования для обнаружения ранних признаков повреждения нервов.
Наши преимущества:
Более 22 ведущих неврологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нейропатическая орофациальная боль у детей | Войтенков В.Б., Екушева Е.В.
В статье рассмотрена проблема нейропатической орофациальной боли у детей. Описана необходимость тщательного обследования с использованием инструментальной диагностики. Терапия орофациальной боли у детей, особенно нейропатической природы, мало изучена и нуждается в дальнейшем всестороннем развитии.
Боль является одной из достаточно рано формирующихся психофизических реакций, связанных с самыми «древними» структурами мозга. У плода уже с середины гестационного периода имеются все нейрофизиологические компоненты, необходимые для восприятия боли. Незавершенная миелинизация проводящих путей не подразумевает отсутствия данной функции, а лишь замедляет время передачи импульсов, что компенсируется более короткими межнейронными расстояниями; при этом болевой порог у новорожденных значительно ниже, чем у детей старшего возраста и взрослых. Маленький ребенок не может четко указать на локализацию боли, его ответная реакция имеет более диффузный характер, быстро истощая компенсаторные возможности детского организма. В первую очередь нарушается нормальное функционирование системы дыхания и кровообращения, поэтому даже глубоко недоношенные новорожденные, испытывая боль, реагируют на нее тахикардией, артериальной гипертензией, увеличением внутричерепного давления и выраженной нейроэндокринной реакцией [1]. Причин для возникновения боли даже у новорожденных детей может быть много, и они свидетельствуют о различных патологических состояниях: родовой травме, гнойно-воспалительных заболеваниях, менингоэнцефалите и др., а также могут быть последствиями проводимых медицинских манипуляций [2].
Субъективный характер боли делает ее трудноизмеримым понятием, особенно в детском возрасте, поскольку новорожденные и дети младшего возраста не могут выразить словами все испытываемые при боли ощущения. Способность врача правильно интерпретировать клинические данные играет важную роль в выявлении и оценке болевого синдрома у ребенка первых дней жизни. Первыми клиническими симптомами «болевого прорыва» у новорожденного являются нарушение сна, беспокойство и плач, затем повышается частота сердечных сокращений и артериальное давление, уменьшается дыхательный объем и жизненная емкость легких, снижается сатурация. Представления о том, что маленький ребенок устойчив к болевому воздействию или не испытывает болевых ощущений и поэтому не требует применения анальгетиков, давно устарели. Новорожденный может испытывать боль с момента рождения, поэтому ее недостаточная диагностика и непродуманная терапия или ее отсутствие могут привести к неблагоприятным патофизиологическим эффектам.
Особенности болевого синдрома в педиатрии
В последние годы большое количество исследований посвящаются изучению боли у детей, что способствует ее лучшей клинической и инструментальной диагностике и соответственно расширяет возможности ее лечения [3–7]. Наиболее распространенными жалобами на боль среди детей являются цефалгии, абдоминалгии и боли в спине и конечностях [4]. Однако, несмотря на определенные успехи в диагностике, эта категория пациентов не всегда получает адекватное обезболивание и профилактическую терапию, особенно при хронических болевых синдромах различной локализации, наблюдающихся приблизительно у 30% больных детского возраста [4].
Болевой синдром у детей гетерогенен по интенсивности, локализации, качественным характеристикам и продолжительности. И для правильного клинического ведения пациента детского возраста с различными болевыми синдромами необходимо представлять себе их этиологию, патогенетические механизмы и закономерности развития, биологические особенности детского организма в норме и при возникновении боли в отличие от взрослого. Выраженность боли во многом зависит от того, что ребенок делает, видит и чувствует. На его поведенческие реакции будет влиять собственная способность контролировать боль, а также реакция родителей и окружающего медперсонала. Важно также, чтобы ребенок правильно понимал то, что с ним произойдет, поскольку ожидание боли, концентрация внимания на этом ожидании создают условия для усиления болевого стимула; и, напротив, при отвлечении от предстоящей манипуляции крайне неприятные ощущения воспринимаются гораздо меньше и переносятся легче, как и в случае, если ребенок осведомлен о простых способах контроля над болью. Важно также учитывать, к какой возрастной группе принадлежит ребенок (поскольку возрастной диапазон педиатрической когорты пациентов широк – от рождения до 18 лет) и соответственно способен ли он к адекватному контакту и представлению жалоб на свое состояние [4].
Отличительной особенностью болевых синдромов в педиатрической популяции, особенно длительно существующих, является нарушение нормальной жизнедеятельности не только самого пациента, но и членов его семьи. Болевые синдромы у детей, особенно хронические, часто приводят к снижению функциональных возможностей и психологическим изменениям, которые во взрослом возрасте обусловливают измененный паттерн реагирования со значительно бóльшим шансом развития разнообразных болевых синдромов и обостренного восприятия любых болевых ощущений [4]. Несомненно, на болевое восприятие влияют эмоции ребенка, определяя его способность к пониманию и самообладанию, поэтому интенсивность боли может варьировать в зависимости от того, находится ли ребенок в эмоциональном дистрессе или он абсолютно нейтрален относительно предстоящих манипуляций. Таким образом, у детей существует динамическая взаимосвязь между познавательными, поведенческими и эмоциональными факторами в возникновении и поддержании любого болевого синдрома, поэтому выявление и оценка указанных факторов имеют важное значение для ведения этой категории пациентов.
Одной из самых частых жалоб на приеме у педиатра является головная боль, особенно в подростковом возрасте – от 57% до 82% случаев [8], при этом обращаемость за помощью со стороны пациентов и их родителей в медицинские учреждения, как это ни странно, остается на довольно низком уровне. И не всегда педиатр или врач общей практики может правильно разобраться в причинах и патогенезе развития предъявляемых симптомов, а следовательно, назначить адекватное лечение. Боль в лице гораздо реже встречается в детской популяции, хуже диагностируется и соответственно лечится. Болевые феномены в области лица и в полости рта могут быть обусловлены весьма разнообразными причинами, связанными со структурными или функциональными повреждениями анатомических структур области лица и рта. Полиморфная клиническая картина, полиэтиологичность и многофакторность в основе возникновения орофациальной боли наряду со значительными трудностями адекватного сбора анамнеза заболевания, жалоб пациентов педиатрического профиля и объективными сложностями определения причин возникновения боли в лице приводят к тому, что орофациальная боль у детей является весьма сложной диагностической и терапевтической проблемой.
Классификация
Существующие в настоящее время разные классификации и диагностические критерии орофациальной боли, ориентированные на взрослых пациентов, лишь отчасти используются у больных педиатрического профиля. Одним из наиболее удобных подходов с точки зрения диагностики и дальнейшего ведения пациентов является разделение орофациальных болей на боли, вызванные патологией зубочелюстного аппарата, и боли, не связанные с ним [7]. Наименее диагностируемыми в этой области медицины являются нейропатические и миофасциальные болевые феномены [3]. Последние сопряжены с психоэмоциональным напряжением, бруксизмом (около 14% пациентов детского возраста [9]), дисфункцией височно-нижнечелюстного сустава (до 10,5% подростков [10]) и другими нарушениями [11, 12].
Нейропатические болевые синдромы в области лица и полости рта представляют наибольшие диагностические и терапевтические сложности у взрослых и, особенно, детей. Это в числе прочего обусловлено гетерогенностью нейропатической боли – нередко без четкой локализации, сопровождающейся полиморфными чувствительными нарушениями (аллодиния, онемение, парестезии и др.) и сложно описываемыми ощущениями больных на приеме педиатра, которые дезадаптируют и значительно нарушают привычную жизнь детей. Одним из дифференциальных подходов для постановки диагноза является определение эпизодического или постоянного характера болевого синдрома и его локализации. В частности, пароксизмально возникающие приступы односторонней и интенсивной боли позволяют в первую очередь предположить тригеминальную невралгию.
Невралгия тройничного нерва является наиболее узнаваемым заболеванием у пациентов любого возраста. Случаи тригеминальной, как и глоссофарингеальной невралгии, и невралгии затылочного нерва у детей редки. Если частота встречаемости невралгии тройничного нерва в общей популяции составляет 1 случай на 25 000, то только 1% от этих случаев отмечается у пациентов моложе 20 лет [7]. В частности, в литературе описаны больные с тригеминальной невралгией в возрасте 6, 9, 12 лет, самому же молодому пациенту с этим заболеванием исполнилось 13 мес. [13–15].
Характерными клиническими особенностями тригеминальной невралгии у детей являются очень интенсивные, односторонние, стереотипные и кратковременные (секунды, не более 2 мин), иррадиирующие по ходу одной из ветвей V нерва, как правило, это вторая (верхнечелюстной нерв) или третья (нижнечелюстной нерв) ветви [7] (рис. 1). Обязательным диагностическим критерием невралгии V нерва является наличие триггерных факторов (артикуляция, прием пищи, умывание лица, чистка зубов) и триггерных зон (участков на коже лица и слизистой полости рта), при раздражении которых возникает болевой пароксизм. Длительность заболевания может составлять недели, месяцы и даже годы [16]. В литературе представлен случай симптоматической тригеминальной невралгии у детей на фоне арахноидальной кисты мостомозжечкового угла [17].
Клинические особенности болевого паттерна при глоссофарингеальной невралгии сходны с таковыми при невралгии тройничного нерва, отличаясь лишь областью возникновения боли. Это задняя часть языка, область горла и миндалин с иррадиацией в уши [7, 18]. В качестве триггерных или провоцирующих приступ факторов выступают кашель и глотание во время приема пищи, последнее обстоятельство приводит к тому, что дети из-за страха возникновения интенсивной боли отказываются от еды [19]. Несмотря на характерные клинические особенности заболевания, поставить правильный диагноз не всегда просто. В литературе представлен случай 13-летней девочки, с младенческого возраста испытывавшей боли в области правого уха и наблюдавшейся с диагнозом «отит»; однако подлинной причиной болевого синдрома была невралгия языкоглоточного нерва [14]. Возникновение глоссофарингеальной невралгии возможно после тонзилэктомии [20] и стимуляции правой тонзиллярной области [21], у детей с мальформацией Арнольда – Киари I типа [20]; описано развитие двустороннего поражения языкоглоточного нерва у больного вследствие проводимой химиолучевой терапии [22].
Невропатия затылочного нерва проявляется болевым синдромом в зоне иннервации его ветвей, иногда определяется развитие дизестезии и других чувствительных расстройств. Возможно возникновение мучительных болевых пароксизмов при движениях головы и расчесывании волос [23]. Поражение затылочного нерва нередко возникает после травмы головы и шеи у детей и подростков, также описано при ахондроплазии вследствие стеноза затылочного отверстия [6, 19].
Постгерпетическая невралгия тройничного нерва наблюдается у пациентов в педиатрической популяции только в 5% случаев [24]. Следует заметить, что поставить такой диагноз до появления герпетических высыпаний, встречающихся у детей на губах лишь в 0,78–5,2% случаев [25], достаточно трудно, особенно при высыпаниях внутри полости рта или носа. Клиническая картина характеризуется яркими интенсивными болевыми пароксизмами с жгучим, ломящим и зудящим оттенком и другими сенсорными расстройствами; испытываемые пациентами впервые, они часто нарушают ночной сон [5]. Триггерных зон на коже лица и слизистой полости рта не отмечается, приступы возникают спонтанно.
Постоянная орофациальная боль может иметь черты атипичной боли в лице, при которой болевой синдром развивается днем, через некоторое время после пробуждения, не нарушая при этом ночного сна [26, 27]. 24% пациентов моложе 20 лет имеют диагноз «атипичная боль в лице» [28]. В дебюте заболевания боль ограничивается небольшой областью, иногда конкретным зубом (атипичная одонталгия), распространяясь в дальнейшем на верхнюю или нижнюю челюсть или даже половину лица. Следует учитывать возможность вторичного характера заболевания, в частности, возможной причиной орофациальной боли у подростков может быть кавернозная ангиома [29, 30]. Одной из причин формирования атипичной боли в лице может служить психологическая травма в детском возрасте [31]. Иногда у детей соматоформное нервное расстройство манифестирует синдромом атипичной орофациальной боли или атипичной тригеминальной невралгии [32].
Диагноз
Орофациальная боль у детей является достаточно сложной диагностической проблемой в клинической практике, поскольку существует немало объективных трудностей для определения этиологии и характеристик болевого синдрома. В частности, у детей, особенно младшего возраста, отмечается ограниченное описание характера, пат-
терна и локализации болевых ощущений, а предъявляемые жалобы нередко носят неспецифический характер. Дифференциальный диагноз орофациальной боли необходимо проводить с пульпитом, нарушениями в области височно-нижнечелюстного сустава, отитом, синуситом, кластерной головной болью, мигренью и другими заболеваниями области лица и головы [7, 33], что требует привлечения врачей разных специальностей. Необходимо также учитывать возможность развития у детей редких форм патологии, например остеомиелита верхней или нижней челюстей или сфеноидного мукоцеле [34, 35].
Следует обращать особое внимание на наличие триггерных точек, в частности, аппликация на триггерные зоны корня языка или миндалины местного анестетика и отсутствие последующей болевой реакции при их стимуляции позволяют поставить правильный диагноз глоссофарингеальной невралгии [7]. При осуществлении диагностического поиска необходимы методы нейровизуализации с целью исключения новообразований, демиелинизирующих заболеваний центральной нервной системы, в ряде случаев проявляющихся орофациальной болью у взрослых и детей [17, 36], а также ортопантомограмма для оценки состояния зубочелюстной системы. Применение вызванных тригеминальных потенциалов в педиатрической практике до настоящего времени ограничивается болезненностью процедуры и отсутствием полноценной базы нормативных данных у детей разного возраста [37]. В последнее время в качестве инструмента объективизации лицевых болевых синдромов исследуются возможности тепловидения или инфракрасной термографии [38].
Лечение
Орофациальная боль нейропатической природы имеет, как правило, хроническое течение. Лечение этой категории пациентов любого возраста представляет собой достаточно сложную задачу, требует от врача не только знаний, но и терпения, поскольку нередко приходится менять тактику лечения, назначать повторные курсы терапии и сочетать различные терапевтические подходы [39]. Ведение детей с хронической нейропатической болью в значительной степени затруднено назначением высокоэффективных препаратов разных классов: антидепрессантов, антиконвульсантов. Кроме того, особые усилия лечащий врач должен приложить при разъяснительной работе с родителями.
Ведение этой труднокурабельной когорты пациентов не может ограничиваться лишь медикаментозными средствами и требует, особенно в случае хронического болевого синдрома, участия мультидисциплинарной бригады специалистов с привлечением различных методов физиотерапии, психотерапии и лечебной физкультуры [4]. Сообщается об эффективности транскраниальной магнитной стимуляции, фотохромотерапии при широком спектре болевых состояний у детей [40, 41].
Данных о терапевтическом лечении орофациальной боли у детей крайне мало (табл. 1). Наиболее изучен вопрос фармакотерапии тригеминальной невралгии, при которой у больных с 3-х лет используются карбамазепин, имеющий хороший эффект в начале заболевания (15 мг/кг/сут [42, 43]), и другие антиконвульсанты: топамакс с 2-х лет [44], габапентин с 3-х лет; эффективный у взрослых при нейропатической боли, особенно при глоссофарингеальной невралгии, прегабалин разрешен в РФ лишь с 18 лет [45]. При хроническом и резистентном течении невралгии тройничного нерва возможны комбинации антиконвульсантов, например сочетание габапентина 1200 мг/сут и карбамазепина 800 мг/сут, успешное использование которых продемонстрировано у 12-летней девочки с невралгией тройничного нерва [43]. Вместе с тем применение карбамазепина у детей ограничивается такими побочными эффектами, как седация, вялость, атаксия, слабость, лейкопения, агранулоцитоз, панцитопения [29, 44], поэтому мониторирование гематологических показателей является обязательным при лечении с использованием карбамазепина, особенно при длительном приеме этого препарата. Используются разнообразные хирургические методы лечения при болевых синдромах в педиатрической практике; их эффективность сравнима с таковой у взрослых [44], в частности, микроваскулярная декомпрессия тройничного нерва при нейроваскулярном конфликте и установленном диагнозе тригеминальной невралгии.
При постоянной орофациальной боли у взрослых назначаются трициклические антидепрессанты и антиконвульсанты, местно – анестетики и капсаицин [46], назначение указанных лекарственных средств имеет возрастные ограничения у детей (см. табл. 1). Известно, что при удалении зуба, с которым ребенок связывает развитие постоянного мучительного дискомфорта, болевой синдром может отмечаться недели и даже месяцы, оставляя у клинициста впечатление об одонтогенной этиологии заболевания [47]. Полноценной информации о лечении постоянной орофациальной боли у детей в доступной нам литературе не обнаружено, при этом важность психотерапевтической помощи на всех этапах комплексного лечения этого заболевания отмечается большинством клиницистов [47, 48]. Есть сообщения об эффективности периферических инъекций глицерола при глоссофарингеальной невралгии [49].
Заключение
Нейропатическая орофациальная боль у детей представляет собой сложную педиатрическую проблему, требующую применения мультидисциплинарного подхода на всех этапах ведения пациентов. В большинстве случаев нейропатическая орофациальная боль является диагнозом исключения, при этом необходимо помнить о возможности вторичного характера орофациальной боли, поэтому тщательное обследование с привлечением широкого спектра методов инструментальной диагностики является обязательным этапом ведения этой категории больных. Терапевтические подходы и алгоритмы лечения орофациальной боли у детей мало разработаны и нуждаются в дальнейшем всестороннем развитии, что обусловлено значительной дезадаптацией пациентов с нейропатической болью в лице и полости рта.
.
Невралгия тройничного нерва у детей — iSmileKids.com Blog
Когда в мою стоматологическую клинику на Южном Манхэттене приводят ребенка с жалобами на лицевую боль, я первым делом осматриваю рот ребенка на наличие кариеса, инфекции, травм и заболевания височно-нижнечелюстного сустава (ВНЧС). Если эти проблемы исключены, я рассматриваю возможность того, что у ребенка невралгия тройничного нерва . Поскольку это заболевание чаще всего проявляется у женщин старше 50 лет, диагноз у детей легко упускается из виду, и, хотя — крайне редко — у детей, оно может появиться.
Что такое невралгия тройничного нерва?
Тройничный нерв, который является черепным нервом № 5 (из 12 черепных нервов), помогает организму вырабатывать слюну и слезы, а также посылает телу сигналы о прикосновении, давлении, дискомфорте и температуре. Невралгия тройничного нерва, сокращенно TN или TGN, представляет собой заболевание черепного нерва №5, которое вызывает острую колющую боль вдоль боковой стороны лица с пораженным нервом. Сам по себе TN не является серьезным заболеванием, и его можно эффективно лечить.
Симптомы невралгии тройничного нерва
Симптомы у детей включают внезапную боль в лице, из-за которой ребенок отказывается есть или пить и кричит, как будто он был внезапно потрясен. Это может произойти в любое время, в том числе во время сна. Некоторые дети сначала испытывают боль в ушах, которая может казаться красной во время приступа. Боль может длиться всего секунду или дольше, и может приходить и уходить случайным образом, что затрудняет диагностику, поскольку ребенок может не испытывать боли, когда его или ее отводят к педиатру или стоматологу для осмотра.Со временем дискомфорт может возникать все чаще и усиливаться.
Вот два «индикатора», которые помогают врачам и детским стоматологам идентифицировать TN:
- В TN ребенок будет избегать прикосновения к лицу, потому что это усиливает боль.
- Если у ребенка TN, боль стихает между приступами, в то время как при других стоматологических проблемах, таких как кариес или инфицированный зуб, боль продолжается до тех пор, пока зуб не будет обработан.
Поскольку вы можете не испытывать боли, когда вы приводите ребенка ко мне, вам будет полезно следить за болезненными эпизодами вашего ребенка и продолжительностью дискомфорта.Боль приходит и уходит внезапно без видимой причины? Ребенок отказывается позволить вам прикоснуться к ее лицу или заглянуть ей в рот во время болезненного эпизода? Обе эти подсказки указывают на то, что TN может быть проблемой .
Причины невралгии тройничного нерва
В большинстве случаев причина развития невралгии тройничного нерва неизвестна.
Лечение невралгии тройничного нерва
Большинство детей хорошо поддаются лечению, например, карбамазепину.Очень редко используются лазерное лечение, хирургическое вмешательство или лучевая терапия, если одни лекарства не помогают.
Если у вашего ребенка болит челюсть, лицо или ротовая полость, не стесняйтесь записаться на прием ко мне. Скорее всего, это что-то другое, чем невралгия тройничного нерва, опять же, TN — это , крайне редко — . Если у вас возникнут какие-либо опасения по поводу его здоровья полости рта, это всегда хороший план. Просто позвоните в мой офис по телефону (212) 267-0029.
Невралгия — лучший канал здоровья
Невралгия — это боль в нервных путях.Как правило, невралгия — это не болезнь сама по себе, а симптом травмы или особого расстройства. Во многих случаях причина боли неизвестна. Наиболее восприимчивы люди старшего возраста, но могут пострадать люди любого возраста.
Почти каждый в какой-то момент испытает легкую невралгию, но эти приступы, как правило, временные и, как правило, проходят сами по себе в течение нескольких дней. Некоторые виды невралгии длятся дольше, изнуряют и настолько мучительны, что качество жизни человека резко снижается.
Невралгия тройничного нерва, заболевание, которое обычно поражает только одну сторону лица, считается одним из самых болезненных заболеваний. Невралгией можно управлять с помощью лекарств и физиотерапии. В некоторых резистентных случаях возможно хирургическое вмешательство.
Симптомы невралгии
Симптомы невралгии могут включать:
- Локальная боль
- Область может быть мучительно чувствительной к прикосновению, и любое давление ощущается как боль
- Боль может быть острой или жгучей, в зависимости от пораженного нерва
- Пораженная область все еще функционирует.
- Мышцы могут спазмироваться.
Воспаление нерва может вызвать невралгию
Воспаление нерва (неврит) может вызвать невралгию. Причины неврита включают:
- Опоясывающий лишай — воспаление нерва, вызванное инфицированием вирусом герпеса. Этот распространенный тип невралгии известен как постгерпетическая невралгия. Боль может сохраняться долгое время после исчезновения опоясывающего лишая, особенно в областях лица
- Инфекция — нерв может быть раздражен соседней инфекцией, такой как абсцесс зуба
- Давление или травма — переломы костей, смещение позвоночных дисков (ишиас ) или определенные опухоли могут давить и раздражать нерв.
- Сифилис — на поздних стадиях это заболевание, передающееся половым путем, влияет на функционирование нервной системы.
Невралгия тройничного нерва
Это наиболее распространенный тип невралгии, также известный как тик дулуре. Тройничный нерв питает различные области лица, в том числе щеки и челюсть. Невралгия тройничного нерва характеризуется внезапными приступами стреляющей боли, которая обычно затрагивает только одну сторону лица. Иногда человек испытывает боль с обеих сторон лица, хотя и в разное время. Боль может быть достаточно сильной, чтобы вызвать спазм лицевых мышц (тик).
Невралгия тройничного нерва превращает повседневные действия, такие как чистка зубов или бритье, в мучительные события.Даже легкий ветерок, дующий на лицо, может вызвать боль. Известные причины включают рассеянный склероз или опухоли, давящие на нерв. Чаще всего страдают женщины в возрасте старше 50 лет.
Затылочная невралгия
Раздражение главного нерва, идущего от задней части черепа, может вызвать затылочную невралгию. Этот тип головной боли или боли тупой, пульсирующей и локализуется в затылке. Боль иногда может распространяться на лоб. Предполагается, что напряженные мышцы или связки могут давить на нерв, вызывая раздражение, воспаление и последующую боль.Другие причины могут включать вирусную инфекцию, травму шеи или плохую осанку.
Диагностика невралгии
Специфических тестов на невралгию нет. Диагностика больше зависит от исключения других возможных причин боли. Анализы могут включать:
- Неврологическое обследование — для определения конкретных участков боли
- Стоматологическое обследование — для проверки абсцессов, которые могут раздражать близлежащие нервы
- Анализы крови — для проверки на наличие инфекции
- Рентген — чтобы увидеть, есть ли поражение нервы сдавливаются.
Лечение невралгии
Варианты лечения включают:
- Лечение основной причины — например, лечение зубов и прием антибиотиков при абсцессе зуба или операция по удалению костного давления на нерв
- Обезболивающие, такие как аспирин или кодеин
- Противосудорожные препараты — для лечения боли и мышечных спазмов, связанных с невралгией тройничного нерва
- Антидепрессанты — для облегчения боли в некоторых случаях
- Хирургия — для снижения чувствительности нерва и блокирования болевых сообщений
- Физическая терапия — например, физиотерапия и остеопатия
- Альтернативные методы лечения — такие как иглоукалывание, гипноз и медитация.
Куда обратиться за помощью
Что следует помнить
- Невралгия — это боль в нервных путях.
- Как правило, невралгия не является заболеванием сама по себе, а является симптомом травмы или определенного расстройства.
- Во многих случаях причина боли неизвестна.
- С болью можно справиться с помощью лекарств, физиотерапии или хирургического вмешательства.
Невропатическая боль
Детский центр лечения боли при Детском здравоохранении предлагает детям и родителям специально обученную команду, которая оценивает и лечит хроническую боль, острую боль и головные боли.Наш междисциплинарный подход включает множество других специальностей для лечения боли с использованием нескольких подходов одновременно. Центр может помочь уменьшить боль, связанную с различными заболеваниями и расстройствами, включая, помимо прочего, заболевания грудной клетки и спины, травмы нервов, ревматологические состояния, спортивные травмы и рак. У нас также есть специализированная клиника по лечению головных болей для детей, страдающих головными болями.
Что такое невропатическая боль?
Невропатическая боль — или боль, возникающая в результате заболевания, поражения или травмы, затрагивающей чувствительные нервы, — гораздо чаще встречается у взрослых, чем у детей, из-за осложнений диабета, инсульта и других состояний.
Однако некоторые невропатические состояния становятся все более узнаваемыми у детей и подростков, включая комплексный региональный болевой синдром (CRPS), фантомную боль в конечностях, повреждение спинного мозга, травму и послеоперационную невропатическую боль, аутоиммунные и дегенеративные невропатии (такие как синдром Гийена-Барре и др.). Болезнь Шарко-Мари-Тута) и последствия раковых заболеваний, процессы и лечение.
Фантомная боль в конечностях относительно часто встречается у детей, перенесших ампутацию из-за врожденной деформации, травмы, инфекции или рака.Сообщалось о некоторых случаях невропатической боли у детей, которые недавно перенесли операцию или попали в травматическое событие, например, в автомобильную аварию. Некоторые редкие аутоиммунные заболевания, такие как синдром Гийена-Барре, заставляют организм атаковать периферическую нервную систему, что, в свою очередь, может привести к боли. Кроме того, некоторые метаболические заболевания также могут вызывать нервную боль.
Каковы признаки и симптомы невропатической боли?
Если ваш ребенок испытывает невропатическую боль, он может жаловаться на хроническую (продолжающуюся) боль, резкую, колющую или стреляющую.Даже легкое прикосновение, например, от одежды или простыни, может вызвать боль.
Как диагностируется невропатическая боль?
Лечащий врач вашего ребенка проведет полное медицинское обследование и тщательно изучит историю болезни вашего ребенка, чтобы определить причину его или ее невропатической боли. Врач также может проверить рефлексы, силу и тонус мышц, способность чувствовать определенные ощущения, осанку и координацию вашего ребенка.
Поставщик медицинских услуг может заказать визуализационные тесты — например, рентген, компьютерную томографию или МРТ — для выявления травм, анатомических проблем и других состояний, которые могут повлиять на нервы вашего ребенка.Он или она может также заказать тест нервной проводимости для измерения сигналов от сенсорных нервов.
Если ваш поставщик медицинских услуг подозревает, что у вашего ребенка может быть основное аутоиммунное заболевание, нарушение обмена веществ или заболевание соединительной ткани, он или она может заказать дополнительные анализы крови и / или направить вашего ребенка к ревматологу, эндокринологу или генетику.
Как лечится невропатическая боль?
В некоторых случаях невропатическая боль облегчается при лечении основного заболевания или травмы.В более тяжелых случаях — или для снятия боли, пока ваш ребенок ожидает лечения или проходит курс лечения — может помочь Детский центр лечения боли при Детском здравоохранении.
Ваш ребенок может получить одно или несколько курсов лечения, в том числе:
- Обезболивающие — без рецепта или без рецепта
- Противосудорожные или антидепрессанты, облегчающие невропатическую боль
- Кремы или пластыри для местного применения
- Физиотерапия
- Трудотерапия
- Десенсибилизирующая терапия
- Упражнение
- Психологическое консультирование
- Электрод для стимуляции нерва
- Изменения образа жизни, такие как снижение веса или изменение физической активности
- Лечебный массаж
- Иглоукалывание
- Нервные блоки
- Хирургия
Невралгия тройничного нерва — NHS
Невралгия тройничного нерва — внезапная сильная лицевая боль. часто описывают как острую стреляющую боль или как поражение электрическим током в челюсти, зубах или деснах.
Обычно это происходит в виде коротких, непредсказуемых атак, которые могут длиться от нескольких секунд до примерно 2 минут. Приступы прекращаются так же внезапно, как и начинаются.
В большинстве случаев невралгия тройничного нерва поражает только одну сторону лица, при этом боль обычно ощущается в нижней части лица. Изредка боль может поражать обе стороны лица, хотя обычно не одновременно.
Кредит:
Люди с этим заболеванием могут испытывать приступы боли регулярно в течение нескольких дней, недель или месяцев. В тяжелых случаях приступы могут происходить сотни раз в день.
Боль может уменьшаться или даже полностью исчезать в течение нескольких месяцев или лет (ремиссия), хотя со временем эти периоды становятся короче.
У некоторых людей затем может развиться более продолжительная боль, пульсация или жжение, иногда сопровождающееся резкими приступами.
Жизнь с невралгией тройничного нерва может быть очень сложной. Это может существенно повлиять на качество жизни человека, приводя к таким проблемам, как потеря веса, изоляция и депрессия.
Подробнее о симптомах невралгии тройничного нерва.
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если вы испытываете частую или постоянную лицевую боль, особенно если стандартные обезболивающие, такие как парацетамол и ибупрофен, не помогают, а стоматолог исключил какие-либо стоматологические причины.
Врач общей практики попытается определить проблему, спросив о ваших симптомах и исключив состояния, которые могут быть причиной вашей боли.
Однако диагностика невралгии тройничного нерва может быть сложной задачей, и для подтверждения диагноза может потребоваться несколько лет.
Подробнее о диагностике невралгии тройничного нерва.
Что вызывает невралгию тройничного нерва?
Невралгия тройничного нерва обычно вызвана сдавлением тройничного нерва.Это нерв внутри черепа, который передает в мозг ощущение боли и прикосновения от лица, зубов и рта.
Сдавление тройничного нерва обычно вызывается близлежащим кровеносным сосудом, сдавливающим часть нерва внутри черепа.
Невралгия тройничного нерва также может возникнуть, когда тройничный нерв поврежден другим заболеванием, например, рассеянным склерозом (РС) или опухолью.
Приступы боли обычно вызываются действиями, которые включают легкое прикосновение к лицу, например, мытье, прием пищи и чистка зубов, но они также могут быть вызваны ветром — даже легким ветерком или кондиционером — или движением тела. лицо или голова.Иногда боль может возникать без триггера.
Подробнее о причинах невралгии тройничного нерва.
Кто пострадал?
Неясно, сколько людей страдает невралгией тройничного нерва, но считается, что это случается редко: около 10 человек из 100 000 в Великобритании заболевают ежегодно.
Невралгия тройничного нерва поражает больше женщин, чем мужчин, и обычно начинается в возрасте от 50 до 60 лет. У взрослых моложе 40 лет встречается редко.
Лечение невралгии тройничного нерва
Невралгия тройничного нерва обычно является длительным заболеванием, и периоды ремиссии со временем становятся короче. Однако доступные методы лечения до некоторой степени помогают в большинстве случаев.
Противосудорожное лекарство под названием карбамазепин, которое часто используется для лечения эпилепсии, является первым препаратом, который обычно рекомендуется для лечения невралгии тройничного нерва. Карбамазепин может облегчить нервную боль, замедляя электрические импульсы в нервах и уменьшая их способность передавать болевые сигналы.
Карбамазепин необходимо принимать несколько раз в день, чтобы он был эффективен, с постепенным увеличением дозы в течение нескольких дней или недель, чтобы в кровотоке мог накапливаться достаточно высокий уровень лекарства.
Если ваша боль не улучшится или не исчезнет, прием лекарства обычно продолжается столько, сколько необходимо, а это может быть много лет.
Если вы входите в период ремиссии, когда боль уходит, прекращение приема карбамазепина всегда следует делать медленно, в течение нескольких дней или недель, если только врач не скажет вам иное.
Если это лекарство не помогает, вызывает слишком много побочных эффектов или вы не можете его принимать, вас могут направить к специалисту для обсуждения альтернативных лекарств или хирургических процедур, которые могут помочь.
Существует ряд незначительных хирургических процедур, которые можно использовать для лечения невралгии тройничного нерва — обычно путем повреждения нерва, чтобы он не посылал болевые сигналы, — но они обычно эффективны только в течение нескольких лет.
В качестве альтернативы ваш специалист может порекомендовать операцию по открытию черепа и перемещению любых кровеносных сосудов, сдавливающих тройничный нерв.Исследования показывают, что эта операция дает наилучшие результаты для длительного обезболивания, но это серьезная операция, которая сопряжена с риском потенциально серьезных осложнений, таких как потеря слуха, онемение лица или, очень редко, инсульт.
Подробнее о лечении невралгии тройничного нерва.
Постгерпетическая невралгия
Постгерпетическая невралгия — более распространенный тип нервной боли, которая обычно развивается в области, ранее пораженной опоясывающим лишаем.
Контент сообщества от HealthUnlocked
Последняя проверка страницы: 6 августа 2019 г.
Срок следующего рассмотрения: 6 августа 2022 г.
Причины и методы лечения невралгии тройничного нерва (лицевой боли)
Что такое невралгия тройничного нерва?
Невралгия тройничного нерва — это продолжающееся болевое заболевание, которое поражает определенные нервы лица. Вы также можете услышать это название «tic douloureux».
Люди, страдающие этим заболеванием, говорят, что боль может ощущаться как удар электрическим током, и иногда она может быть сильной.
Доктора могут помочь вам в лечении, в том числе в медицине и хирургии.
Картирование нервов на вашем лице
Чтобы узнать о невралгии тройничного нерва, полезно немного узнать, как расположены пораженные нервы.
В вашей голове 12 пар так называемых черепных нервов. К этим парам относятся тройничные нервы, которые позволяют ощущать на лице ощущения. По одному нерву проходит с каждой стороны головы.
Каждый тройничный нерв разделяется на три ветви, контролируя ощущения в разных частях лица.Это:
- Офтальмологическое отделение. Управляет вашим глазом, верхним веком и лбом.
- Верхнечелюстная ветвь. Это влияет на нижнее веко, щеку, ноздрю, верхнюю губу и верхнюю десну.
- Нижнечелюстная ветвь. Он управляет вашей челюстью, нижней губой, нижней десной и некоторыми мышцами, которые вы используете для жевания.
Заболевание может поражать любую из трех нервных ветвей, что означает, что вы можете ощущать боль ото лба до челюсти.Обычно вы чувствуете боль только на одной стороне лица. Некоторые люди ощущают это с обеих сторон. Когда это происходит, это называется двусторонней невралгией тройничного нерва.
Симптомы невралгии тройничного нерва
Вам может казаться, что ваша боль возникла из ниоткуда. Некоторые люди с этим заболеванием начинают думать, что у них абсцедирующий зуб, и идут к стоматологу.
У людей с так называемой «атипичной» невралгией тройничного нерва, известной как тип 2, боль обычно менее интенсивна, но постоянна.
Врачи считают внезапные и сильные приступы боли признаком «классической» невралгии тройничного нерва. Если ваша боль больше похожа на ноющее и жжение, возможно, у вас нетипичная форма.
Общие симптомы невралгии тройничного нерва могут включать:
- Кратковременные колющие или стреляющие боли.
- Боль, вызванная такими вещами, как чистка зубов, мытье лица, бритье или нанесение макияжа. Даже легкий ветерок в лицо может вызвать боль.
- Вы можете почувствовать его приближение в виде жжения или боли, прежде чем это станет очень болезненным.
- Эпизоды длятся от нескольких секунд до нескольких минут.
- Приступы случаются несколько раз в день или неделю, затем следуют периоды, в течение которых у вас их вообще нет. Эти безболезненные периоды известны как ремиссия.
- Боль обычно поражает только одну сторону лица.
- Боль может затронуть только одну часть лица или распространиться на более широкую область.
- Эпизоды со временем случаются чаще, и боль может усиливаться.
- Вы чувствуете боль в основном в щеке, челюсти, зубах, деснах и губах. Реже поражаются глаза и лоб.
- После приступа ваше лицо может неконтролируемо подергиваться.
Некоторые люди с этим заболеванием также испытывают беспокойство, потому что не уверены, когда боль вернется.
Триггеры невралгии тройничного нерва
Боль при невралгии тройничного нерва может быть вызвана любым количеством факторов, например:
- Легкое прикосновение к лицу
- Бритье
- Мытье лица
- Чистка зубов
- Нанесение макияжа
- Сморкание
- Еда или питье, особенно горячая или холодная пища или напитки
- Разговор
- Улыбка
- Ветер или легкий ветерок
Невралгия тройничного нерва Причины и факторы риска
Это начинается с раздражения тройничного нерва.У вас может быть кровеносный сосуд, давящий на нерв, повреждая защитное покрытие вокруг него, которое называется миелиновой оболочкой.
Некоторые заболевания, например рассеянный склероз, также могут повредить миелиновую оболочку. Иногда на нерв давит опухоль или клубок артерий.
Твой тройничный нерв также может быть поврежден — возможно, в результате операции, несчастного случая или инсульта.
- Некоторые люди более подвержены невралгии тройничного нерва, чем другие:
- Женщины чаще, чем мужчины, болеют невралгией тройничного нерва.
- Заболевание чаще встречается у людей старше 50 лет.
- Заболевание может передаваться по наследству, возможно, из-за того, как кровеносные сосуды формируются в головном мозге.
- Это также может быть связано с высоким кровяным давлением.
Хотя боль может быть сильной, это состояние не опасно для жизни. Однако это может быть прогрессирующее заболевание, что означает, что со временем оно ухудшается.
Диагностика невралгии тройничного нерва
Если у вас есть лицевая боль — особенно ощущения, которые продолжают возвращаться или не поддаются лечению безрецептурными обезболивающими, — запишитесь на прием к врачу.
Будьте готовы рассказать своему врачу о том, как впервые появилась ваша боль, как часто вы ее чувствуете и что, кажется, вызывает ее.
Ожидайте, что ваш врач задаст много вопросов о вашем состоянии. Вы также можете пройти неврологический осмотр, во время которого врач прикасается к различным частям вашего лица. Они могут проверить ваши рефлексы, чтобы определить, сдавлен ли нерв.
Визуализирующий тест, например МРТ, может показать, является ли опухоль или рассеянный склероз основной причиной вашей проблемы.
Лечение невралгии тройничного нерва
Лечение этого состояния может включать прием лекарств и хирургическое вмешательство.
Лекарство: Обычные обезболивающие не работают для людей с невралгией тройничного нерва, но ваш врач может назначить разные типы лекарств:
- Чтобы нервы не реагировали на раздражение, вы можете принимать противосудорожные препараты.
- Вы также можете принимать миорелаксанты — отдельно или вместе с противосудорожными средствами.
- Ваш врач может посоветовать трициклический антидепрессант для снятия симптомов.
- Некоторые исследования показывают, что уколы ботокса могут быть полезны, когда другие лекарства не снимают боль при невралгии тройничного нерва. Прежде чем врачи смогут назначать это широко, необходимы дополнительные исследования.
Продолжение
Хирургия: Со временем ваши лекарства могут помочь вам все меньше и меньше. Если это произойдет, у вас есть несколько вариантов хирургического вмешательства.
Некоторые из этих процедур являются амбулаторными, то есть вам не нужно лечь в больницу. Некоторым понадобится общая анестезия, что означает, что вы не будете бодрствовать во время операции.
Ваш врач может помочь вам решить, какая операция вам подходит, исходя из вашего общего состояния здоровья, задействованных нервов и ваших предпочтений.
Процедуры по лечению невралгии тройничного нерва включают:
- Радиохирургия гамма-ножом, при которой используется излучение, сфокусированное на тройничном нерве.
- Сжатие воздушным шаром, , при котором врачи вводят пустой баллон в пространство между тройничным нервом и основанием черепа. Когда баллон надувается, нерв прижимается к твердой кости, повреждая изоляцию нерва, так что вы не чувствуете боли от легкого прикосновения.
- Шот с глицерином, , который вводят в спинномозговую жидкость, окружающую тройничный нерв у основания черепа. Это повреждает изоляцию вокруг нерва, что снимает боль.
- Радиочастотная абляция, , при которой врачи и пациенты точно определяют область внутри тройничного нерва, вызывающую чрезмерную боль. Затем врач может направить на это место электрический ток, чтобы притупить ощущение.
- Микроваскулярная декомпрессия, , которая перемещает или удаляет кровеносные сосуды, поражающие нерв.
- Неврэктомия, , при которой тройничный нерв частично перерезается для облегчения боли.
Естественное лечение невралгии тройничного нерва
Вы можете изучить альтернативные способы облегчить симптомы невралгии тройничного нерва. Вот некоторые из них, о которых вы можете спросить своего врача:
- Иглоукалывание (китайская традиция, в которой используются очень тонкие иглы для уравновешивания потока энергии в вашем теле)
- Ароматерапия (использование растительных масел, таких как мята перечная, лаванда, и т.п., чтобы помочь в исцелении)
- Медитация
- Йога
- Биологическая обратная связь (научиться управлять своим телом, чтобы уменьшить боль)
- Хиропрактика
Невралгия тройничного нерва | MS Trust
Не существует специального теста на невралгию тройничного нерва, поэтому диагноз и лечение зависят от вашего описания боли. Возможно, вам сделают МРТ, чтобы исключить другие состояния или проверить, активен ли ваш РС в данный момент. МРТ иногда может показать, вызвана ли невралгия тройничного нерва кровеносным сосудом, давящим на нерв внутри черепа.Это называется компрессией и является основной причиной невралгии тройничного нерва у населения в целом, но не у людей с рассеянным склерозом.
Невралгия тройничного нерва — хроническое заболевание. Хотя лечения нет, обычно с этим можно справиться до некоторой степени с помощью лечения.
Медикаментозное лечение
Как и другие формы нервной боли, невралгия тройничного нерва не снимается обычными обезболивающими, такими как парацетамол, аспирин или ибупрофен. Национальный институт здравоохранения и передового опыта (NICE) выпустил рекомендации по лечению нервной (нейропатической) боли.Они рекомендуют сначала лечить невралгию тройничного нерва карбамазепином (Тегретолом). Лечение обычно проводится несколько раз в день, и дозу медленно увеличивают в течение нескольких дней или недель до достижения эффективной дозы. Если по какой-либо причине вам необходимо отменить прием карбамазепина, дозу обычно снижают постепенно.
Баклофен может быть назначен для расслабления мышц и облегчения боли. Баклофен может быть назначен в сочетании с карбамазепином или другими препаратами, такими как окскарбазепин (Трилептал), ламотриджин (Ламиктал), габапентин (Нейронтин) или прегабалин (Лирика).
Если лекарство не работает или вызывает слишком много побочных эффектов, вас могут направить к специалисту по боли или нейрохирургу, чтобы обсудить другие варианты, которые могут помочь.
Хирургические процедуры
Существует ряд различных хирургических процедур для лечения невралгии тройничного нерва. Точный тип процедуры, подходящий для вас (если таковая имеется), а также возможные осложнения и преимущества любой хирургической процедуры будут варьироваться от человека к человеку, и их следует обсудить непосредственно с вашей нейрохирургической бригадой.Следующее предназначено в качестве краткого руководства и может помочь вам подумать о том, что может упомянуть нейрохирург или какие вопросы вы могли бы им задать.
Чрескожные процедуры
Существует несколько вариантов чрескожного (через кожу) хирургического вмешательства, поэтому вам нужно будет взвесить потенциальные преимущества и риски каждого лечения после консультации с вашим лечащим врачом. Они проводятся, когда вы находитесь под сильным седативным действием лекарств или под общим наркозом.Обычно вы можете пойти домой в тот же день.
Лечение заключается в преднамеренном повреждении тройничного нерва, чтобы нарушить проходящие по нему болевые сигналы.
Опции включают:
- Инъекции глицерина, при котором лекарство, называемое глицерином, вводится вокруг гассерианского ганглия, где три основные ветви тройничного нерва соединяются вместе
- гамма-нож или радиочастотное поражение, при котором используется игла для воздействия тепла непосредственно на гассерианский ганглий
- , при котором крошечный баллон проходит по тонкой трубке, вставленной через щеку, а затем надувается вокруг гассерианского ганглия, чтобы сжать его.Затем баллон удаляется.
- Инъекции ботулинического токсина (ботокса) вокруг гассерианского ганглия в настоящее время изучаются для лечения невралгии тройничного нерва при рассеянном склерозе.
Сжатие баллона
Наиболее частым побочным эффектом является онемение всего лица или его части, которое может ощущаться так же, как при инъекции у стоматолога.
Стереотаксическая радиохирургия
Концентрированный луч радиации используется для повреждения тройничного нерва, чтобы попытаться заблокировать нерв от посылки болевых сигналов.Вам не понадобится общий наркоз и нет необходимости делать надрез (надрез) на щеке. Процедура подействует на эффект в течение нескольких недель, но может облегчить боль на несколько месяцев или лет.
Микроваскулярная декомпрессия
Если невралгия тройничного нерва вызвана давлением кровеносного сосуда на нерв, эта процедура может облегчить состояние за счет отодвигания кровеносного сосуда. Это серьезная процедура, которая включает вскрытие черепа и проводится нейрохирургом под общим наркозом.
Более подробную информацию о хирургических процедурах при невралгии тройничного нерва можно найти в разделе о невралгии тройничного нерва на веб-сайте NHS Choices.
Как я могу справиться с невралгией тройничного нерва самостоятельно?
Жизнь с болью при невралгии тройничного нерва может быть утомительной, но есть несколько вариантов, которыми вы можете попытаться управлять самостоятельно, возможно, в сочетании с медикаментозным лечением. Дополнительные и альтернативные методы лечения все чаще признаются полезными для самоконтроля.Например, иглоукалывание, хотя и неэффективно для всех, дает некоторое временное облегчение боли.
Триггерные факторы
Может быть полезно вести дневник симптомов, чтобы увидеть, есть ли какие-либо закономерности для ваших атак или какие-либо триггерные факторы, которые их вызывают. Если вы можете определить триггерные факторы, вы можете предпринять шаги, чтобы избежать их там, где это возможно, например:
- не сидеть возле открытого окна или носить шарф, если боль вызвана сквозняками или ветерком
- использование трубочки, если горячие или холодные напитки вызывают боль в некоторых частях рта
- Избегайте определенных продуктов, если они для вас триггеры.Среди возможных вариантов — кофеин, цитрусовые и бананы.
Повседневная деятельность
- Если ваша боль мешает или усиливается от кусания или жевания, вы можете обнаружить, что употребление пищи более мягкой консистенции или разжижение пищи помогает. Если вы худеете из-за трудностей с приемом пищи, вам может потребоваться дополнить или обогатить пищу, и вам следует попросить своего терапевта направить вас к диетологу.
- чистка зубов, мытье или бритье могут быть более сложными, поэтому вам может потребоваться изменить способ выполнения этих повседневных задач.
- эрготерапевт может оценить влияние вашей боли и дать рекомендации и предоставить необходимое оборудование.
Недосыпание и депрессия
Лечение невралгии тройничного нерва может быть очень истощающим и приводить к недосыпанию, изоляции и депрессии. Хорошо оставаться максимально позитивным. Ваша медсестра или терапевт, работающая с РС, может направить вас к клиническому психологу для поддержки в сохранении позитивного настроения. Это может включать когнитивно-поведенческую терапию (КПТ), которая поощряет новые способы мышления и изменения в поведении.
Посещение психолога или использование психологических методов не означает, что боль не настоящая и физическая. Эти подходы могут быть лишь одним из способов помочь вам справиться с болью и хорошо с ней справиться.
Вы можете узнать больше о том, как справиться с болью самостоятельно, от А до Я боли.
Что такое невралгия тройничного нерва? | Гора Синай
Невралгия тройничного нерва (НТГ) вызывает сильную колющую боль, похожую на поражение электрическим током, на лице, когда кровеносный сосуд или другое поражение касается тройничного нерва.Чаще всего поражается нижняя часть лица и челюсть, но иногда возникает вокруг носа и над глазом.
Многие обычные действия могут вызвать боль в тройничном нерве: бритье, умывание, нанесение макияжа, чистка зубов, смех, жевание, питье, разговоры, а иногда даже просто дыхание. Прикосновение к щеке, ощущение вибрации или даже ветра, тепла и холода могут вызвать сильные приступы боли. Эпизоды могут длиться дни, недели или месяцы, а затем исчезать на месяцы или годы.Приступы часто усугубляются со временем, с сокращением и сокращением безболезненных периодов.
Невралгия тройничного нерва чаще всего возникает у людей старше 50 лет, но может возникнуть в любом возрасте. У женщин он встречается чаще, чем у мужчин.
Диагностика и лечение
Когда вы приедете на гору Синай, мы проведем тщательное неврологическое обследование, чтобы определить причину вашей лицевой боли. Мы просим вас описать ваши симптомы, такие как интенсивность боли, место и время возникновения боли.
Симптомы невралгии тройничного нерва схожи с симптомами рассеянного склероза, опухолей и некоторых инфекций, поэтому мы можем провести некоторые диагностические визуализационные тесты, чтобы быть уверенным в диагнозе. Магнитно-резонансная томография обычно наиболее полезна и позволяет нам делать снимки структур внутри вашей головы, чтобы помочь с диагностикой.
Как правило, первая линия лечения невралгии тройничного нерва — это противосудорожные препараты и другие препараты для контроля симптомов. Боль часто со временем усиливается, поэтому лекарство, которое изначально контролировало вашу боль, может постепенно стать менее эффективным.
Если лекарство не облегчает симптомы или вызывает нежелательные побочные эффекты, такие как тошнота, головокружение, спутанность сознания или сильная сонливость, мы можем порекомендовать операцию. Мы используем как абляционные (деструктивные), так и неабляционные (неразрушающие) процедуры.
Абляционные процедуры повреждают или частично разрушают тройничный нерв, что снижает передачу боли. Эти минимально инвазивные процедуры, включая чрескожные методы и стереотаксическую радиохирургию, включают облучение, химические вещества, электричество или компрессию.
Эти процедуры повреждают волокна тройничного нерва, что часто вызывает некоторую степень онемения лица. Это онемение обычно не вызывает проблем. Если у вас абляционная процедура, у вас больше шансов испытать рецидив, чем при микроваскулярной декомпрессии.
Неабляционные процедуры сохраняют вашу нервную функцию, устраняя основную причину невралгии тройничного нерва — сдавление сосудов. Микроваскулярная декомпрессия (МВД), выполняемая под общим наркозом, является наиболее распространенной неабляционной техникой, при которой тройничный нерв остается нетронутым.Мы делаем небольшое отверстие в задней части черепа на той стороне, где вы чувствуете боль. Мы смотрим на тройничный нерв под микроскопом и отводим сжимающие кровеносные сосуды от нерва. Затем мы добавляем защитную прокладку, обычно из измельченного тефлона, или губку, чтобы защитить нерв и предотвратить рецидив.
Это лечение не для всех. Наиболее эффективно, если вы соответствуете таким критериям:
- Ваша боль ощущается только на одной стороне лица.
- Противосудорожные препараты сначала помогали вам.
- Ваша боль распространяется по пути тройничного нерва.
- Ваша боль приходит и уходит, но непостоянна.
