Нейросенсорная глухота у детей: симптомы, первые признаки, диагностика и лечение
причины, симптомы и методы диагностики
Тугоухость-это частичное нарушение слуха, которое характеризуется ухудшением способности обнаруживать и понимать звуки. В зависимости от степени нарушения слуха человек перестает слышать некоторые части речевого сигнала, в результате чего нарушается разборчивость речи. Тугоухость может возникнуть неожиданно или развиваться постепенно. Она может появиться в результате нарушений в слуховой системе и отразиться на различных участках частотного диапазона.
Различают следующие типы тугоухости в зависимости от места возникновения и нарушения в ухе:
- Нейросенсорная (или сенсоневральная) тугоухость;
- Кондуктивная тугоухость;
- Смешанная (комбинированная) тугоухость;
- Слуховая (аудиторная нейропатия).
Посмотрите видео, чтобы узнать больше о типах нарушения слуха.
Нейросенсорная (или сенсоневральная) тугоухость
Это нарушение слуха, вызванное поражением звуковоспринимающего аппарата: внутреннего уха, преддверно-улиткового нерва или слуховых центров головного мозга. Сначала происходит повреждение наружных волосковых клеток, что значительно затрудняет восприятие тихих звуков. В результате чего человеку, страдающему нейросенсорной тугоухостью, кажется, что звук в 50 дБ звучит тихо, в то время как нормально слышащий человек воспринимает этот звук вполне комфортно.
Существуют следующие причины развития нейросенсорной тугоухости:
- Свинка
- Менингит
- Рассеянный склероз
- Неврит слухового нерва
- Возрастное снижение слуха
- Сильный шум без защиты от него
- Краснуха матери во время беременности
- Нарушение кровоснабжения слухового нерва
- Определенные лекарства (цисплатин, хинин, ряд антибиотиков)
- Повышение давления жидкостей внутреннего уха (болезнь Меньера).
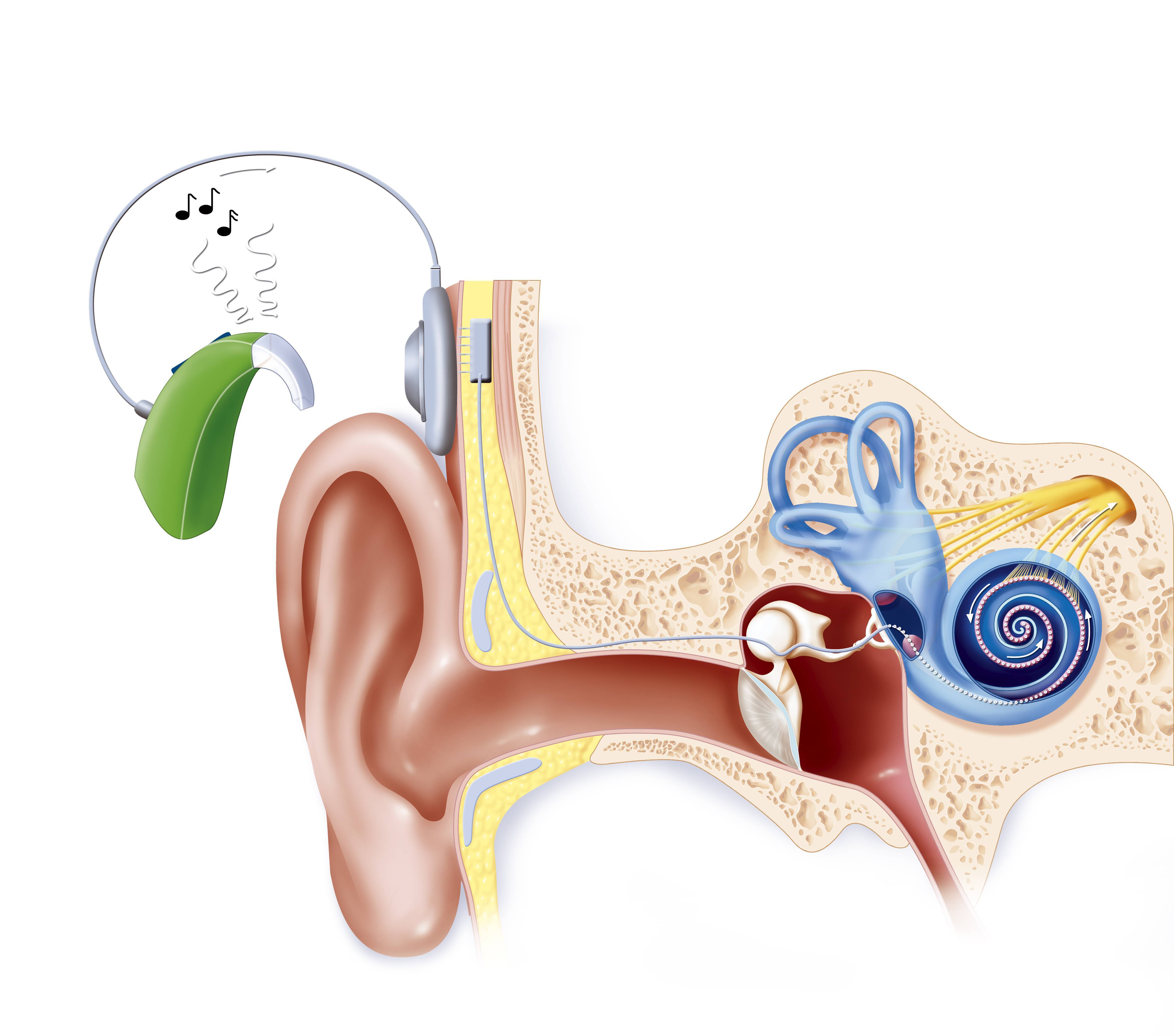
Нейросенсорная тугоухость, к сожалению, не подлежит ни оперативному, ни медикаментозному лечению и может быть компенсирована с помощью подбора слуховых аппаратов.
Кондуктивная тугоухость
Это нарушение слуха, связанное с проблемами при передачи звука либо в самом слуховом проходе, либо в среднем ухе. Кондуктивная тугоухость возникает на уровне наружного слухового прохода или среднего уха. Среди причин возникновения кондуктивной тугоухости выделяют:
- На уровне наружного уха: опухоли, наружный отит, пороки развития, серные пробки.
- На уровни среднего уха: отосклероз, повреждение слуховых косточек, острые и хронические средние отиты, нарушения функции слуховой (евстахиевой) трубы.
В некоторых случаях кондуктивная тугоухость лечится медикаментозно или хирургическим путем. В других случаях для этого используют слуховые аппараты, поскольку кортиев орган в улитке продолжает функционировать нормально и главной проблемой становится лишь преодоление препятствия в наружном или среднем ухе.
Смешанная (комбинированная) тугоухость
Смешанная тугоухость-это сочетание у одного человека кондуктивной и нейросенсорной тугоухости. Данный тип тугоухости корректируется использованием слухового аппарата и медицинским лечением.
Слуховая (аудиторная нейропатия)
При слуховой нейропатии окончания слухового нерва чаще всего остаются неповрежденными и могут воспринимать окружающие звуки в полном объеме. Однако при проведении нервных импульсов по слуховому нерву в головной мозг звуковая информация декодируется и искажается. Именно поэтому обнаружение и коррекция данного типа снижения слуха настолько сложны.
Больше информации о развитии слуховой нейропатии у детей Вы найдете здесь.
Степени снижения слуха
Как правило, при тугоухости слух снижается постепенно, иногда на протяжении нескольких лет. Различают стабильную и прогрессирующую стадию хронической тугоухости. Для определения степени тугоухости выполняют ряд исследований слуха- аудиометрию. Для этого испытуемому надо различить звуки основных частот. Чем большая громкость звука требуется для того, чтобы тестируемый человек его услышал, тем большая степень тугоухости у него имеется.
Для этого испытуемому надо различить звуки основных частот. Чем большая громкость звука требуется для того, чтобы тестируемый человек его услышал, тем большая степень тугоухости у него имеется.
В Беларуси принята следующая классификация степеней нарушения слуха:
| Степень нарушения слуха | Описание степени нарушения слуха |
| Нормальный слух | 0-25 дБ |
| I Степень | 26-40 дБ Неспособность слышать тихие звуки, трудности с разборчивостью речи в шумной обстановке. |
| II Степень | 41-55 дБ Неспособность слышать тихие звуки и звуки средней громкости, значительные трудности с разборчивостью речи, особенно при фоновом шуме. |
| III Степень | 56-70 дБ Неспособность слышать большинство звуков. Чтобы быть услышанным, говорящему приходится значительно повышать голос.  Общение в группе людей проблематично и требует существенных усилий. Общение в группе людей проблематично и требует существенных усилий. |
| IV Степень | 71-90 дБ Различимы только очень громкие звуки, общение без использования жестового языка или слухового аппарата практически невозможно. |
| Полная потеря слуха | Свыше 90 дБ |
Получите консультацию сурдолога в ближайший к Вам Центре хорошего слуха, чтобы быть уверенным, что с вашим слухом все в порядке. Записаться вы можете одним из следующих способов:
— оставить заявку на сайте;
— написать онлайн-консультанту;
— позвонить или написать в любой мессенджер на номер единой линии + 375 29 320-33-36.
Засенко Ирина Леонидовна
Врач оториноларинголог-сурдолог первой категории. Главный врач Центров хорошего слуха. Стаж работы: 20 лет. Ведет прием взрослых и детей с рождения.
Ведет прием взрослых и детей:
Минск, ул. Плеханова, 27 Центр хорошего слуха
Обучение и воспитание детей с нарушениями слуха, ГКОУ СКОШИ № 52, Москва
Что представляет собой нарушение слуха
Когда вашему ребенку ставят диагноз «тугоухость», у вас наверняка возникает много вопросов. И первым из них, конечно же, вопрос о том, что такое «тугоухость».
Нарушение слуха можно охарактеризовать и словами, и числами. Говоря о нарушении слуха, мы используем термин «слабослышащий», если степень тугоухости варьируется от легкой до тяжёлой, и «глухой», если остаточный слух почти не сохранен (глубокая степень тугоухости). У людей с врождённой тяжелой/глубокой тугоухостью с большим трудом формируется речь, просто потому, что они не всегда могут правильно услышать и различить голоса окружающих. Такие дети не могут подражать речи родителей, что является обязательной составляющей развития речи на ранних этапах её формирования. К тому же, пытаясь говорить самостоятельно, дети с нарушенным слухом плохо слышат свой собственный голос.
К тому же, пытаясь говорить самостоятельно, дети с нарушенным слухом плохо слышат свой собственный голос.
Нарушение слуха, к сожалению, одна из наиболее многочисленных категорий ограничений возможностей человека. Среди новорожденных дети с нарушением слуха составляют около 0,3%. А если учитывать одностороннюю, высокочастотную и приобретённую вследствие различных воспалительных процессов тугоухость, эта цифра увеличивается до 1%.
Типы и причины тугоухости
К сожалению, точную причину некоторых типов потери слуха определить возможно не всегда. Во многих случаях нарушение слуха не является наследственным. Способность ребёнка нормально слышать во многом зависит от протекания беременности матери, процесса родов и события первых лет жизни ребёнка.
Выделяют два типа тугоухости: кондуктивную и сенсоневральную (нейросенсорную).
Кондуктивная тугоухость.
При кондуктивной потере слуха снижается уровень ощущаемой громкости окружающих звуков – они звучат недостаточно громко. Кондуктивное снижение слуха может быть постоянным или временным – это зависит от того, что послужило его причиной.
Кондуктивное снижение слуха может быть постоянным или временным – это зависит от того, что послужило его причиной.
Наиболее частые из них следующие:
- средний отит – воспалительный процесс в среднем ухе;
- повреждение барабанной перепонки;
- холестеатома – кистоподобное образование в среднем ухе;
- наружный отит – воспаление наружного слухового прохода;
- отосклероз – заболевание, приводящее к отложению солей кальция и ограничению движения стремечка;
- избыточное скопление ушной серы, закупоривающее слуховой проход;
- коллапс (спадение) слухового прохода.
Также причиной временного снижения слуха может стать скопившаяся в среднем ухе жидкость.
Многие заболевания успешно лечатся медикаментозно или хирургически. Когда лечение оказывается недостаточно эффективным, потерю слуха можно скорректировать с помощью слуховых аппаратов.
Сенсоневральная (нейросенсорная) тугоухость
Нейросенсорная тугоухость приводит к значительному нарушению не только ощущаемой громкости звуков, но и разборчивости речи. Сенсоневральная тугоухость не может быть скорректирована медикаментозным или хирургическим путём, но в большинстве случав в значительной мере компенсируется слуховыми аппаратами или кохлеарными имплантами. При такой потере слуха звуки искажаются даже при достаточном увеличении их интенсивности. Понимание различий между кондуктивной и сенсоневральной тугоухостью позволяет понять, почему одним людям с нарушением слуха легче помочь, чем другим.
Сенсоневральная тугоухость не может быть скорректирована медикаментозным или хирургическим путём, но в большинстве случав в значительной мере компенсируется слуховыми аппаратами или кохлеарными имплантами. При такой потере слуха звуки искажаются даже при достаточном увеличении их интенсивности. Понимание различий между кондуктивной и сенсоневральной тугоухостью позволяет понять, почему одним людям с нарушением слуха легче помочь, чем другим.
Большинство родителей беспокоит вопрос о причине потери слуха у их ребёнка. Наиболее точную информацию по этому вопросу может дать только специалист.
Степени потери слуха
В таблице ниже представлены различные степени потери слуха. Им соответствуют определенные диапазоны слышимых частот и речевые и неречевые звуки, соответствующие этим диапазонам. В российской классификации степени потери слуха обозначаются от I до IV, где I степень – наиболее лёгкая, а IV – самая тяжёлая. В качестве отдельного нарушения выделяют глухоту.
К кому обратиться за помощью
Если ваш ребенок не обращает внимания на неожиданные громкие звуки, не отзывается на ваш голос, не реагирует на речь, не вокализирует, а также если у вас появились опасения, что у ребенка снижается слух (следит за мимикой и губами собеседника, начал прибавлять звук во время просмотра телевизора, часто переспрашивает, не реагирует на речь, когда источник звука находится за спиной), обязательно обратитесь к перечисленным ниже специалистам.
Сурдолог (аудиолог) – занимается всеми аспектами диагностики нарушений слуха.
Оториноларинголог (ЛОР) – заниматся выявлением и лечением заболеваний ушей, носа и горла. Как правило, оториноларинголог может диагностировать потерю слуха.
Сурдоакустик (техник по подбору слуховых аппаратов) – специалист, который подбирает и настраивает индивидуальные слуховые, руководствуясь данными аудиометрии.
Сурдопедагог/логопед – специалист, занимающийся профилактикой, выявлением и коррекцией нарушений речи, а также обучением людей с нарушением слуха.
Методы общения
Родителей детей с потерей слуха беспокоит, сможет ли их ребёнок когда-нибудь говорить и как им общаться с ребенком. Способность говорить зависит от степени потери слуха ребёнка и использования вспомогательных технологических средств. При своевременном слухопротезировании и раннем начале коррекционной работе у детей с потерей слуха, как правило, развиваются хорошие речевые и языковые навыки.
Общаться с ребёнком можно разными способами: прежде всего, конечно, при помощи устной речи, слухозрительно, а также при помощи жестовой речи, при этом можно использовать одновременно несколько форм коммуникации.
Нейросенсорная тугоухость — Что лечим «Дети Индиго»
ОПИСАНИЕ БОЛЕЗНИ НЕЙРОСЕНСОРНАЯ ТУГОУХОСТЬ
Человеческое ухо – сложный аппарат, состоящий из наружной видимой части, средней пещеры и внутреннего отдела. За восприятие любых звуков отвечает именно глубинный отдел уха. Нейросенсорная тугоухость – заболевание, при котором поражается слуховой анализатор и, как следствие, у человека нарушается слух. Причём, в зависимости от степени нейросенсорной тугоухости снижение слуха может быть как небольшим, так и полным.
За восприятие любых звуков отвечает именно глубинный отдел уха. Нейросенсорная тугоухость – заболевание, при котором поражается слуховой анализатор и, как следствие, у человека нарушается слух. Причём, в зависимости от степени нейросенсорной тугоухости снижение слуха может быть как небольшим, так и полным.
Бывает нейросенсорная тугоухость острой и хронической, врождённой и приобретённой. Врождённую обычно диагностируют ещё в младенчестве. Маленькие дети с нейросенсорной тугоухостью испытывают также проблемы с речью. Не слыша своё лепет и окружающие звуки, ребёнок не может вовремя заговорить. Врождённая нейросенсорная тугоухость поддаётся корректировке. Успех лечения зависит от степени поражения, своевременности определения причины нейросенсорной тугоухости и от самого подхода к реабилитации, насколько он будет всесторонним.
Читать отзывы
Не нарадуемся, какой прогресс у дочери в развитии: она стала смеяться в голос, недавно начала произносить слова: мам, каша, гуля. Для нас это большие победы!
Для нас это большие победы!
Читать отзыв полностью >>
ПРИЗНАКИ НЕЙРОСЕНСОРНОЙ ТУГОУХОСТИ
Первый симптом нейросенсорной тугоухости — потеря слуха. Протекать заболевание может по-разному. Одни пациенты теряют слух резко и внезапно, другие – могут испытывать постепенное снижение слуха без дополнительных симптомов нейросенсорной тугоухости. Причём поражение бывает одно- и двустороннее.
Также к симптомам нейросенсорной тугоухости относят: головокружение (может быть сильным, сопровождаться тошнотой), глухой шум в ушах.
Даже небольшое снижение слуха — весомый аргумент для визита к лор-врачу. Заболевание имеет свойство развиваться. Без лечения острой нейросенсорной тугоухости могут возникнуть серьёзные осложнения, в том числе полная глухота.
ЧТО ВЫЗЫВАЕТ НЕЙРОСЕНСОРНУЮ ТУГОУХОСТЬ
Причины нейросенсорной тугоухости отличаются в зависимости от того, врождённая это болезнь, наследственная или приобретённая. В первом случае неправильное формирование слухового аппарата возникает ещё в утробе из-за патологического развития плода, перенесённой инфекции (краснуха, грипп и т.д.), механического повреждения во время сложных родов. В современных роддомах врождённую нейросенсорную тугоухость могут определить уже в первые сутки жизни ребёнка.
В первом случае неправильное формирование слухового аппарата возникает ещё в утробе из-за патологического развития плода, перенесённой инфекции (краснуха, грипп и т.д.), механического повреждения во время сложных родов. В современных роддомах врождённую нейросенсорную тугоухость могут определить уже в первые сутки жизни ребёнка.
Наследственную форму заболевания также выявляют, как правило, в детском возрасте. Часто с этим недугом у ребёнка подспудно развиваются и другие проблемы.
Причины нейросенсорной тугоухости приобретённой могут быть самые разные:
- последствия черепно-мозговой травмы
- акустическая травма
- последствия сильной интоксикации организма (лекарствами, токсическими веществами)
- осложнение после тяжёлого инфекционного или вирусного заболевания (грипп, корь, менингит и др.)
- различные нарушения сердечно-сосудистой системы (в частности вегетососудистая дистония, гипертония и т.
 д.)
д.)
Хроническая нейросенсорная тугоухость может развиваться у пациентов, имеющих различные заболевания эндокринной системы, анемию, сильные аллергические реакции.
ВИДЫ НЕЙРОСЕНСОРНОЙ ТУГОУХОСТИ
Существует несколько классификаций. Самая распространённая разделяет заболевание по характеру течения: внезапная форма (симптомы возникают резко, потеря слуха может наступить за несколько часов), острая нейросенсорная тугоухость (развивается за пару недель), подострая форма болезни (поражение слухового аппарата происходит за 1-3 месяца) и хроническая форма.
По другой классификации заболевание делят на периферическое и центральное поражение. При периферическом — нарушение происходит только во внутреннем ухе, при центральном – повреждаются также нервы головного мозга.Задать вопрос
При составлении схемы эффективного лечения нейросенсорной тугоухости у детей опираются на классификацию болезни по степени потери слуха:
4 степень нейросенсорной тугоухости – нарушение слухового анализатора незначительное, хорошо воспринимаются практически все звуки, за исключением очень высокого диапазона.
3 степень — пациенты способны отчётливо слышать звонкие гласные, благодаря чему воспринимают простые предложения в речи окружающих людей.
2 степень нейросенсорной тугоухости – дети с таким поражением могут различать лишь отдельные звуки.
1 степень (самое тяжёлое поражение) – такие дети могут ощущать только вибрацию в очень низком звуковом диапазоне и совершенно не способны различать человеческую речь, звуки природы, бытовые шумы.
КАК ЛЕЧАТ ЗАБОЛЕВАНИЕ
Лечение нейросенсорной тугоухости направлено на устранение (по возможности) провоцирующей причины, на восстановление кровоснабжения и питания головного мозга, а также на избавление от неприятных сопутствующих симптомов.
Важно!
Врачи НИИ Дети Индиго специализируются на реабилитации и коррекции различных патологий слухового аппарата, речевых нарушений у детей и взрослых, в том числе на лечении нейросенсорной тугоухости. Наши специалисты применяют немедикаментозные методы лечения: воздействие лазером различного спектра, ультразвуковую и магнитотерапию, электрофорез и др. Эти методики позволяют запустить процесс обновления тканей, улучшить кровоснабжение, снять внутриушное давление, отеки и воспаление, устранить головокружение и шум в ушах, восстановить функциональность слухового анализатора.
Наши специалисты применяют немедикаментозные методы лечения: воздействие лазером различного спектра, ультразвуковую и магнитотерапию, электрофорез и др. Эти методики позволяют запустить процесс обновления тканей, улучшить кровоснабжение, снять внутриушное давление, отеки и воспаление, устранить головокружение и шум в ушах, восстановить функциональность слухового анализатора.
Ускоренный эффект лечения нейросенсорной тугоухости возникает при комплексном использовании различных методик. Индивидуальный план реабилитации составляет врач. Для восстановления слухового аппарата требуется несколько полноценных курсов с небольшими интервалами. Своевременное обращение к врачу и вовремя начатое лечение острой нейросенсорной тугоухости даст возможность остановить развитие болезни и вернуть способность слышать.
В НИИ Неврологии и Педиатрии «Дети Индиго» готовы оказать квалифицированную медицинскую помощь детские специалисты различного профиля. Запишитесь на консультацию по лечению заболевания — нейросенсорная тугоухость.
Запишитесь на консультацию по лечению заболевания — нейросенсорная тугоухость.
Детская тугоухость: что делать, на что обратить внимание. Рекомендации для родителей детей, у которых обнаружена тугоухость
Диагностированная у младенца тугоухость может стать настоящим шоком для его родителей, еще минуту назад переполненных счастьем. Совершенно естественно, что у них тотчас появляется масса острейших вопросов: как этот дефект повлияет на способность малыша к развитию речевых навыков, нуждается ли он в слуховом аппарате, что конкретно в данный момент могут предпринять они сами, чтобы ребенок нормально развивался. К счастью, технологии в сфере слухопротезирования за последние десятилетия совершили гигантский скачок вперед, в связи с чем младенческая тугоухость уже не приводит к столь катастрофическим последствиям, как это было в недавнем прошлом. На сегодняшний день диагноз «глухота» отнюдь не означает, что ребенок не сможет научиться разговаривать и не будет способен ходить в обычную школу. Главное – как можно раньше установить наличие проблем со слухом и приступить к активной фазе их решения. В этой статье будут даны несколько полезных советов родителям малышей, у которых была обнаружена тугоухость.
Главное – как можно раньше установить наличие проблем со слухом и приступить к активной фазе их решения. В этой статье будут даны несколько полезных советов родителям малышей, у которых была обнаружена тугоухость.
Пройдите повторное исследование
Результат первой проверки слуха у новорожденного не является истиной в последней инстанции. Большинство детей с первичным диагнозом «глухота» или «тугоухость» нуждаются в повторном обследовании. Причины, по которым результат аудиометрического исследования скрининга новорожденных может быть недостоверным, заключаются в следующем:
- Ребенок двигается и проявляет беспокойство во время исследования.
- Кабинет, в котором проводится исследования, не изолирован от фоновых шумов.
- У ребенка отмечается временная заложенность ушей после рождения.
Вторая, более глубокая проверка остроты слуха, будет в этом отношении в большей степени показательной. Но даже она не гарантирует стопроцентную точность. Если и повторный слуховой тест покажет неутешительный результат, ребенок будет направлен к врачу-сурдологу для проведения дальнейших диагностических мероприятий.
Согласно статистике Всемирной организации здравоохранения, только у 1 из 25 детей, показавших неудовлетворительные результаты при повторном аудиометрическом исследовании, диагностируется в итоге односторонняя или двусторонняя глухота
Обратитесь за помощью к профессионалу
Если вашему ребенку был поставлен диагноз «тугоухость», то первое, что вы должны сделать – это как можно быстрее найти квалифицированного врача-сурдолога. Лечение детей с врожденными нарушениями слуха следует начинать еще до достижения ребенком шестимесячного возраста. Столь раннее начало проведения терапевтических мероприятий позволит обеспечить нормальное развитие коммуникативных навыков (используя речь и язык жестов), формирование которых будет протекать практически с той же скоростью, что и у здоровых детей. Своевременное обращение к специалисту поможет ответить и на самый животрепещущий в данной ситуации вопрос: нужен ли вашему ребенку слуховой аппарат и если да, то какая именно модель подойдет лучше всего в этом конкретном клиническом случае.
Важная ремарка: не забудьте взять с собой на прием к врачу результаты всех предыдущих слуховых тестов: тем самым вы поможете врачу объективно оценить состояние слуха вашего малыша и быстрее прийти к правильному решению относительно дальнейшей терапевтической тактики.
Сфокусируйтесь на развитии речевых навыков
Слух и речь находятся в теснейшей взаимосвязи, поэтому критически важно уделить особое внимание развитию речи слабослышащего ребенка. При незначительном снижении слуха отклонения в развитии речи практически не наблюдаются. Но чем глубже степень слухового расстройства, тем больший отпечаток оно будет накладывать на все возможные аспекты формирования речевых навыков, включая фонетический, лексический и грамматический. Дети с тяжелой тугоухостью овладевают речью только с помощью сурдопедагогов в специализированных коррекционных учреждениях для глухих детей.
Рассмотрите все возможные варианты
Технологии в сфере слухопротезирования за последние годы шагнули далеко вперед. Давно минуло время, когда слуховые аппараты представляли собой громоздкие приборы уныло коричневого цвета, с трудом державшиеся за ушной раковиной ребенка. Теперь же дети могут носить слуховые аппараты своих любимых цветов, а дополнительные декоративные аксессуары в виде бантов, подвесок и клипсов сделают его ношение приятным и доставляющим удовольствие процессом.
Давно минуло время, когда слуховые аппараты представляли собой громоздкие приборы уныло коричневого цвета, с трудом державшиеся за ушной раковиной ребенка. Теперь же дети могут носить слуховые аппараты своих любимых цветов, а дополнительные декоративные аксессуары в виде бантов, подвесок и клипсов сделают его ношение приятным и доставляющим удовольствие процессом.
Для коррекции слуха у детей, страдающих тугоухостью, могут быть использованы следующие терапевтические опции:
- Детские слуховые аппараты отличает небольшой размер и максимальный комфорт в использовании, благодаря чему их можно не снимать в течение всего дня. Родители могут настраивать прибор посредством беспроводных технологий с помощью пульта дистанционного управления. Регуляция настроек очень проста и не требует никаких специальных знаний и навыков кроме тех, которые вы приобретете в кабинете врача-сурдолога в день покупки слухового аппарата.
- Кохлеарные импланты. Эти приборы помогают восстановить чувство звука лицам с тугоухостью тяжелой степени или полной потерей слуха.
 Установка кохлеарных имплантов производится посредством хирургического вмешательства. При этом следует отметить, что имплант не обеспечивает полной регенерации слуховых способностей. Вместе с тем он может в значительной степени компенсировать потерю слуха в самых тяжелых клинических случаях, предоставив ребенку возможность понимать речь.
Установка кохлеарных имплантов производится посредством хирургического вмешательства. При этом следует отметить, что имплант не обеспечивает полной регенерации слуховых способностей. Вместе с тем он может в значительной степени компенсировать потерю слуха в самых тяжелых клинических случаях, предоставив ребенку возможность понимать речь.
Необходим слуховой аппарат?
Более 300 наименований
Дата публикации: 12.09.2016
Нарушения слуха | Санкт-Петербургский НИИ уха, горла, носа и речи
Слух играет огромную роль в жизни человека. С помощью слуха человек воспринимает звуки опасности, ориентируется в пространстве, наслаждается музыкой. И что особенно важно, с помощью слуха он воспринимает речь других людей. Это позволяет человеку общаться с близкими и другими людьми, обучаться, выполнять профессиональные обязанности.
Особое значение слух имеет для развития ребенка, который слушая речь окружающих научается понимать других людей и говорить, усваивает социальные и культурные традиции.
Уже небольшое снижение слуха затрудняет восприятие речи, особенно в шуме или при общении с несколькими говорящими, по телефону. При потере слуха у человека резко ограничиваются возможности общения, он не может выполнять свои обязанности на работе, оказывается в социальной изоляции.
Снижение слуха у детей вызывает нарушение развития речи, глухой ребенок без слухопротезирования и специальных сурдопедагогических занятий становится немым.
Признаки нарушения слуха у взрослого
- Человек слышит речь, но часто переспрашивает, пропускает вопрос или отвечает невпопад
- Человек плохо понимает собеседника в магазине, на улице, дома на фоне работающего телевизора
- Человек плохо понимает собеседника на расстоянии
- Человек увеличивает громкость телевизора, когда смотрит
- Человек стал громко разговаривать
Признаки нарушения слуха у ребенка старшего возраста
- Ребенок не внимателен, не отвечает вопрос, просьбу или отвечает невпопад
- Ребенок плохо понимает взрослого в магазине, на улице
- Ребенок внимательно смотрит на лицо взрослого при общении
- Ребенок часто переспрашивает
- Ребенок увеличивает громкость телевизора, когда смотрит
- Ребенок плохо учится, особые сложности с выполнением диктантов
Признаки нарушения слуха у ребенка младшего возраста
- Ребенок не просыпается от громких звуков
- Ребенок не реагирует на тихие звуки в тишине
- Ребенок не реагирует или непостоянно реагирует на свое имя (после 1,5 лет)
- Ребенок отстает в развитии речи (не понимает простые просьбы после 12 мес.
 , первые слова появились позднее 1,5 лет, первые предложения – после 2-х лет)
, первые слова появились позднее 1,5 лет, первые предложения – после 2-х лет) - Ребенок невнимателен, не выполняет просьбы или выполняет их неправильно
- Ребенок лучше понимает взрослого, если взрослый сопровождает свою речь обиходными жестами
- В речи ребенка старше 5-ти лет много аграмматизмов, он пропускает предлоги и слоги в словах, особенно последние, не произносит высокочастотные звуки речи [с], [ц], [x], [ф]
Степень снижения слуха
Влияние нарушения слуха на жизнь человека зависит от степени снижения его слуха.
Выделяют 5 степеней снижения слуха — I, II, III, IV степень и глухота.
- I степень снижения слуха (слабая). Человек не способен слышать тихие звуки, плохо понимает речь в шумной обстановке.
- II степень снижения слуха (умеренная). Человек не способен слышать тихие звуки и звуки средней громкости, плохо понимает речь не только в шуме, но и в тишине, если собеседник говорит не громко.
- III степень снижения слуха (умеренно-тяжёлая).
 Человек не способен слышать большинство звуков. Понимает только очень громкую речь.
Человек не способен слышать большинство звуков. Понимает только очень громкую речь. - Тяжёлая степень снижения слуха (IV степень). Человек слышит только очень громкие звуки, общение без использования слухового аппарата практически невозможно.
- Глухота. Человек не воспринимает даже крик у уха, воспринимает очень громкие звуки на близком расстояние (дрель, барабан, стук молотка).
1 фото
1
/ 1
Рисунок 1. Аудиограммы людей с разной степенью снижения слуха. Человек слышит звуки, которые находятся ниже линии его аудиограммы.
Очень важно, как можно раньше выявить нарушения слуха, особенно у ребенка, чтобы наиболее эффективно помочь ему
В Санкт-Петербургском НИИ уха, горла, носа и речи проводится диагностика, лечение и слухопротезирование пациентов с различными нарушениями слуха
Причины нарушения слуха
Нарушения слуха делятся на 2 основные группы: врожденные или приобретенные.
- Врожденные нарушения слуха могут быть следствием генетических нарушений, наследственной патологии, патологии беременности или родов.
- Приобретенные нарушения слуха возникают вследствие некоторых заболеваний (например, менингит, хронический отит, отосклероз и других), приема ототоксичных антибиотиков, травм, возрастных изменений органа слуха.
Типы нарушений слуха
Нарушения слуха в основном связаны с повреждениями в наружном, среднем и внутреннем ухе.
1 фото
1
/ 1
Кондуктивная тугоухость
При кондуктивной тугоухости повреждения имеются в наружном (серная пробка) или среднем (воспаление-отит, разрыв барабанной перепонки, отосклероз) ухе.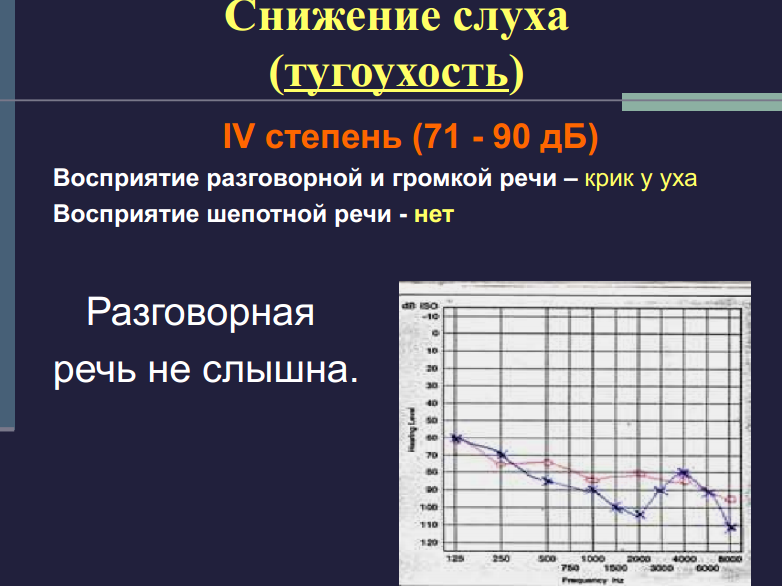 Многие из этих нарушений можно вылечить с помощью медикаментозного или хирургического лечения. У некоторых пациентов сохраняется стойкое снижение слуха, которое можно компенсировать с помощью традиционных или имплантируемых слуховых аппаратов.
Многие из этих нарушений можно вылечить с помощью медикаментозного или хирургического лечения. У некоторых пациентов сохраняется стойкое снижение слуха, которое можно компенсировать с помощью традиционных или имплантируемых слуховых аппаратов.
Памятка для пациента с диагнозом отосклероз.
Сенсоневральная или нейросенсорная тугоухость
При сенсоневральной (нейросенсорной) тугоухости происходят повреждение волосковых клеток во внутреннем ухе. Эти повреждения обычно необратимы и возникают в результате менингита, возрастных изменений, травм, действия шума, приема ототоксичных антибиотиков и др.
Хотя сенсоневральную тугоухость нельзя вылечить с помощью лекарств, пациенту рекомендуется проходить регулярно поддерживающую терапию для предотвращения дальнейшего снижения слуха. Возможность слышать у таких пациентов обеспечивается с помощью слуховых аппаратов разной мощности.
Возможность слышать у таких пациентов обеспечивается с помощью слуховых аппаратов разной мощности.
Именно при повреждении во внутреннем ухе возникает глухота. Глухому пациенту, которому не помогают даже мощные слуховые аппараты, делают операцию кохлеарной имплантации. С помощью кохлеарного импланта глухой человек может слышать даже шепот.
Смешанная тугоухость
У части пациентов повреждения имеются и в среднем и во внутреннем ухе – смешанная тугоухость.
Таким пациентам может помочь медикаментозное и хирургическое лечение. При стойком снижении слуха может быть рекомендовано слухопротезирование.
Слуховая нейропатия
При слуховой нейропатии нарушения связаны, прежде всего со слуховым нервом. Такие пациенты могут реагировать даже на тихие звуки, но плохо понимают речь, особенно быструю. У детей со слуховой нейропатией речь развивается с задержкой и нарушениями или вообще не развивается без специальных занятий и слухопротезирования.
Невринома слухового нерва
Невринома или опухоль слухового нерва. Доброкачественная опухоль оболочки слухового нерва, разрастание которой приводит к сдавлению слухового нерва и как следствие глухоте. Как правило, такие пациенты нуждаются в хирургическом лечении по удалению опухоли.
Центральные расстройства слуха
Центральные расстройства слуха обусловлены повреждением подкорковых и корковых центров слуховой системы. Эти расстройства могут быть изолированными. Например, они характерны для некоторых пациентов с афазией после инсульта или черепно-мозговой травмы, детей с сенсорной алалией. Но центральные расстройства слуха могут выявляться у пациентов с тугоухостью вследствие повреждения во внутреннем ухе. Это характерно для пациентов с возрастной тугоухостью, пациентов с потерей слуха после черепно-мозговых травм, нейроинфекций.
Встречаемость нарушений слуха
По последним данным снижение слуха встречается у 10 % людей в мире. Большая часть людей имеет небольшое или умеренное снижение слуха.
Большая часть людей имеет небольшое или умеренное снижение слуха.
Снижение слуха встречается у 1% людей в возрасте 20 лет. С возрастом число нарушений слуха удваивается каждые 10 лет. Среди лиц старше 65 лет нарушениями слуха страдают 24% населения.
У 1 из 1000 новорожденных выявляется тяжелая тугоухость. Среди новорожденных, находящихся в палатах интенсивной терапии (недоношенные дети, дети с высоким уровнем билирубина и другими патологиями), нарушения слуха обнаруживается у 20-30 детей на 1000. У 1-3 детей из 1000 нарушения слуха развиваются в течение 1-2 лет жизни.
10% детей дошкольного и школьного возраста имеют центральные расстройства слуха, которые проявляются в нарушениях слухового внимания, слуховой памяти и др., что приводит к нарушениям речевого развития, трудностям овладения школьной программой.
Диагностика нарушений слуха
При первых подозрениях на снижение слуха необходимо в первую очередь обратиться к ЛОР-врачу
ЛОР-врач назначает обязательное исследование слуха: аудиометрию
При подтверждении нарушений слуха пациент направляется на обследование к врачу-сурдологу
При снижении слуха сопровождаемых головокружением рекомендуется пройти обследование в вестибулярной лаборатории
Для самых маленьких пациентов существует специализированное исследование — проверка слуха у новорожденных
При необходимости хирургического вмешательства необходимо обратиться на консультацию к отохирургу
В разделе ЗАПИСЬ нашего сайта Вы можете найти всю необходимую информацию как получить данную услугу. |
Маршрутизация пациентов с нарушениями слуха, в том числе нуждающихся в проведении кохлеарной имплантации и в последующей реабилитации в Санкт-Петербурге: взрослые и дети.
Виды и степени нарушений Слуха
Виды и степени нарушений Слуха
Около 10% всего населения Земного шара в той или иной степени имеют нарушения Слуха.
Тугоухость определяют как снижение Cлуха, при котором затруднено общение с окружающими людьми по причине недостаточного восприятия чужой речи. С нарушением восприятия звуков можно столкнуться в любом возрасте. Тугоухость может варьировать по степени тяжести — от легкой до глубокой.
Степень нарушения Слуха определяется в ходе специального исследования, называемого Аудиометрией. Суть исследования состоит в измерении порога Слухового восприятия человека почастотно.
Если человек слышит Звуки на всех Частотах до 25 Децибелл (дБ), то его Слух считается нормальным.
Если он слышит только Звуки громче, чем 25 дБ, говорят о снижении Слуха.
Чем большая громкость Звука требуется для того, чтобы человек услышал подаваемый в наушники сигнал, тем большая у него степень Тугоухости.
Согласно Международной классификации Тугоухости:
1. Слух в норме означает, что человек слышит Звуки на всех частотах от 0 до 25 дБ и не испытывает проблем с общением.
2. 1-я степень Тугоухости (слабая) означает, что человек слышит Звуки только громче 26-40 дБ. У него появляются трудности в восприятии тихой и отдаленной речи.
3. 2-я степень Тугоухости (средняя) означает, что человек слышит Звуки только громче 41-55 дБ. У него имеются трудности в восприятии тихой и отдаленной речи, диалога.
4. 3-я степень Тугоухости (средне-тяжелая) означает, что человек слышит Звуки только громче 56-70 дБ. Он воспринимает только громкую речь и испытывает затруднение при коллективном общении и разговоре по телефону.
Он воспринимает только громкую речь и испытывает затруднение при коллективном общении и разговоре по телефону.
5. 4-я степень Тугоухости (тяжелая) означает, что человек слышит Звуки только громче 71-90 дБ. Он с трудом воспринимает даже громкую речь. Понятен только крик или усиленная наушниками речь. Разговор по телефону не возможен.
6. Глухота (глубокая) означает, что человек может услышать звуки только громче 91 дБ и испытывает трудности в понимании даже усиленной наушниками речи.
Снижение Слуха может возникать в следствии различных причин.
Кондуктивная Тугоухость
Эта Тугоухость, вызываемая препятствиями на пути проведения звуковой волны. Такая Тугоухость хорошо лечится либо консервативным, либо хирургическим путем.
Основными причинами развития данного вида Тугоухости являются: скопления ушной серы, средний отит, отосклероз и др.
Нейросенсорная (сенсоневральная) Тугоухость.
Эта Тугоухость связана с нарушением преобразования механических колебаний в электрические импульсы. Причинами ее развития являются нарушения во внутреннем ухе или улитке. Поражение рецепторов звукового анализатора может быть вызвано акустическими травмами, ототоксическим действием антибиотиков, сосудистыми нарушениями кровоснабжения улитки и др. причинами, приводящими к гибели волосковых клеток внутреннего уха.
Данный вид Тугоухости очень тяжело поддается лечению и может быть компенсирован только Слухопротезированием.
Смешанная Тугоухость.
Эта Тугоухость представляет собой сочетание двух вышеупомянутых типов нарушения Слуха
Проблемы со слухом у ребенка: выявление, обследование, помощь
По данным Минздрава, в России на 1000 новорожденных приходится один слабослышащий ребенок. В 2017 году нарушения слуха были выявлены у более чем 1,3 млн детей, и эта цифра растет.
Устойчивые снижения слуха приводят к критическим нарушениям психоречевого развития, вплоть до полного отсутствия речи с нарушениями интеллекта. Они плохо влияют на психоэмоциональное развитие ребенка, если проблема вовремя не диагностирована и не устранена. Нарушения, выявленные и устраненные до 6-месячного возраста, дают отличные шансы на то, что особенность практически не повлияет на развитие ребенка. Но именно в младенчестве проблему заметить сложнее всего.
Как понять, что у ребенка нарушение слуха
В России с 2008 года врачи проверяют слух всем детям в роддоме на 2–3-й день жизни. Это аудиологический скрининг, который, согласно письму Минздравсоцразвития № 2383-РХ от 1 апреля 2008 года, проводится методом регистрации вызванной отоакустической эмиссии (ОАЭ). Если во время проверки выявляют проблемы, врач назначает ребенку дополнительные обследования.
Регистрацию ОАЭ выполняют с помощью специального прибора в течение нескольких минут. Процедура безболезненная и безопасная.
Положительный результат скрининга
Благодаря аудиологическому скринингу снижается вероятность «упустить» врожденные нарушения слуха и глухоту. Однако скрининг – не окончательный диагноз, а только один из тестов. Если по какой-либо причине ОАЭ в роддоме малыш не прошел, это повод назначить расширенное исследование. Чаще всего – это объективная диагностика КСВП (чуть ниже мы расскажем об этом).
Но в любом случае родители должны замечать тревожные признаки, которые могут говорить о проблемах со слухом у малыша, и обращаться к врачу. В первую очередь это касается детей, имеющих факторы риска по тугоухости:
- Недоношенные и переношенные дети.
- Низкая масса тела при рождении.
- Внутричерепные родовые травмы.
- Асфиксия, гипоксические поражения ЦНС.
- Выраженный токсикоз у матери во время беременности.
- Введение новорожденному или младенцу ототоксических (негативно влияющих на состояние слухового аппарата) лекарств.
- Наследственный фактор (тугоухость у кровных родственников).
Проблемы со слухом у ребенка можно заметить уже в первые дни жизни. В норме новорожденные (дети до 28 дней) реагируют на звук: поворачивают голову на голос, просыпаются из-за громких звуков, вздрагивают в ответ на хлопок в ладоши или другой резкий звук. Если реакции нет, нужно поговорить с врачом.
В возрасте 2–3 месяцев младенцы узнают голос родителей и реагируют на него. Также они прислушиваются к другим звукам: погремушкам, музыкальным игрушкам, собачьему лаю и так далее.
Младенец прислушивается к лепету другого ребенка, который слышит из динамика телефона. Источник: YouTube
В возрасте 3–4 месяцев о проблемах со слухом может сказать отсутствие гуления, а в возрасте 5–6 месяцев – отсутствие лепета. Здесь уже проявляется влияние тугоухости на психоэмоциональное и речевое развитие: оно задерживается.
Гуление и лепет – звуки, которые издают младенцы. Первый похож на «а-а-а», «у-а», «а-э-э». Второй похож на «ба-ба-та», «та-та-та», «да-ба-ба».
К концу первого года жизни ребенок понимает простые слова, например «мама», «папа», «ням-ням», «пить», «да», «нет». Если этого нет, родители должны задуматься о том, чтобы пройти проверку слуха у малыша.
Что делать, если подозреваете тугоухость у ребенка
Проблемами слуха занимается сурдолог. Но в российских реалиях родителям стоит начать с визита к педиатру. Сообщите врачу о подозрениях и попросите дать направление к сурдологу. С направлением от педиатра за консультацию узкого специалиста не придется платить, если у ребенка есть полис ОМС.
Обратите внимание, нужна консультация именно сурдолога, а не отоларинголога (ЛОРа). Сурдолог – это дополнительно обученный оториноларинголог. Он знает о диагностике и лечение слуха все, в отличие от обычного «ухо-горло-носа». Традиционные методы ЛОР-лечения при тугоухости не эффективны.
Что будет делать врач
Сначала сурдолог проверит, действительно ли у ребенка есть нарушения слуха. Если в ходе диагностики тугоухость подтвердится, врач назначит лечение. Важно знать, что нейросенсорная тугоухость не лечится, ее можно скорректировать только с помощью слуховых аппаратов (СА). В случае тяжелых потерь СА могут оказаться неэффективными, тогда ребенку будет рекомендована кохлеарная имплантация.
Как сурдологи диагностируют тугоухость
Сначала врач побеседует с вами, а потом осмотрит ребенка. Специалист проверит состояние слуха у ребенка с помощью объективных методов диагностики.
Есть и субъективные методы – это тональная или игровая аудиометрия. Базовый метод, который прекрасно подходит для взрослых. Но есть нюансы: участие пациента. Когда пациенту нет еще 3 лет, он не может осознанно выполнять распоряжения врача, а значит, результат такого теста будет недостоверен.
Если ребенку больше 3 лет, его слух можно проверить с помощью тональной аудиометрии
Игровая аудиометрия – диагностика слуха, в которой участвует сурдопедагог. Он помогает врачу и с помощью игровых методик определяет, как малыш реагирует на звуки определенного тона.
Игровую аудиометрию проводят при участии сурдопедагога
Поэтому в случае с маленькими детьми «золотым стандартом» является объективная аудиометрия, то есть ОАЭ, КСВП, АСВП, АSSR-тесты и другие. При этом по сравнению с традиционной регистрацией коротколатентных слуховых вызванных потенциалов (КСВП), регистрация акустических стволовых вызванных потенциалов (АСВП) отличается автоматическим алгоритмом, когда в анализе данных не участвует специалист.
На приеме обычно сурдологи начинают с осмотра наружного слухового прохода и барабанной перепонки с помощью отоскопа. Этот прибор в буквальном смысле позволяет заглянуть в ухо. Отоскопия – безболезненная и безопасная процедура, но маленький ребенок может испугаться чужого человека и активно протестовать.
Отоскопия позволяет визуально оценить состояние слухового прохода и барабанной перепонки
Затем врач померяет вызванную отоакустическую эмиссию. Измерение ОАЭ позволяет оценить состояние внутреннего уха и диагностировать нейросенсорную тугоухость.
Нейросенсорная тугоухость возникает из-за нарушений восприятия звука в результате поражения структур внутреннего уха или слуховых анализаторов головного мозга.
Измерение ОАЭ – быстрая и безболезненная процедура
Еще один аппаратный метод диагностики – акустическая импедансометрия. Суть метода: с помощью прибора доктор измеряет акустическую проводимость среднего уха. Есть два типа импедансометрии: тимпанометрия и акустическая рефлексометрия.
Это тоже безопасная и безболезненная диагностическая процедура. Позволяет выявить нарушения функции среднего уха, патологию лицевого нерва и слуховых анализаторов.
Самый надежный метод диагностики слуха у новорожденных и младенцев – регистрация коротколатентных слуховых вызванных потенциалов (КСВП). С помощью специального оборудования врач регистрирует импульсы ствола мозга, которые возникают в ответ на звуки. Во время процедуры ребенок должен спать. Для регистрации КСВП на кожу головы малыша врач накладывает датчики прибора, обработав кожу специальным скрабом. Это, пожалуй, единственный момент в подготовке, который может не понравиться маленькому пациенту.
Внешне это напоминает регистрацию кардиограммы.
Регистрацию КСВП проводят во время сна пациента
Процедура безболезненная и безвредная. Регистрация КСВП позволяет диагностировать нарушения слуха, порог слышимости, а также необходима для отбора пациента на кохлеарную имплантацию.
Регистрация КСВП может проводиться в любом возрасте
Как лечат нарушения слуха у детей
Врач назначает лечение в зависимости от результатов диагностики: выявленной патологии и индивидуальных особенностей ребенка.
Помните, чем раньше выявлена проблема, тем проще устранить ее влияние на развитие ребенка. В идеале нарушения слуха должны выявлять в первые месяцы жизни. В этом случае правильное лечение предупреждает негативное влияние тугоухости на развитие малыша.
Патологии слуха объединяются в две группы: кондуктивная и нейросенсорная (сенсоневральная) тугоухость.
При кондуктивной тугоухости нарушается проведение звука по слуховому пути. Это могут быть повреждения барабанной перепонки в результате отитов, опухоли, попадания инородных тел, образования серных пробок, атрезии (заращения) слухового прохода и так далее.
Способы лечения кондуктивных видов тугоухости зависят от конкретной ситуации. Это может быть хирургическое восстановление слухового прохода, удаление инородных тел и серных пробок, лечение инфекционных заболеваний и их последствий.
Для профилактики кондуктивных нарушений слуха в результате инфекционных заболеваний важно вакцинировать ребенка согласно национальному календарю прививок.
При нейросенсорной тугоухости нарушается восприятие звуков из-за поражений внутреннего уха, преддверно-улиткового нерва или слухового анализатора (отделы ствола и коры головного мозга). Нейросенсорная тугоухость вызывается генетическими факторами, инфекционными заболеваниями, применением ототоксических лекарств, травмами, опухолями.
Метод лечения зависит от причины нейросенсорной тугоухости и ее степени. При тяжелой степени, пограничной с глухотой и когда слуховые аппараты малоэффективны, врачи применяют кохлеарные имплантаты. Это устройства, выполняющие функции поврежденных или отсутствующих волосковых клеток внутреннего уха.
Кохлеарный имплантат состоит из внешнего микрофона и передатчика, который преобразует звук в электрические импульсы. Внутренняя часть состоит из приемника, который расшифровывает электрические импульсы, и электродов, которые передают расшифрованные сигналы в ушную улитку.
Имплантат позволяет ребенку с нейросенсорной тугоухостью слышать
Кохлеарный имплантат устанавливают во время хирургической операции. Ребенка погружают в медикаментозный сон, он не чувствует боли. Операция считается безопасной, серьезные осложнения, например повреждения лицевого нерва, встречаются крайне редко.
Что такое слухоречевая реабилитация
Лечение тугоухости не завершается после устранения причины или установки кохлеарного имплантата. Ребенку требуется слухоречевая реабилитация, в процессе которой он учится реагировать на звуки, понимать речь и говорить.
В реабилитации ребенка после установки имплантата участвуют несколько специалистов, включая отоларинголога (хирурга), аудиолога, сурдолога, сурдопедагога, психолога или психиатра. Каждый специалист решает важные задачи:
- Отоларинголог следит, чтобы в послеоперационном периоде не было осложнений.
- Аудиолог настраивает процессор кохлеарного имплантата.
- Сурдолог оценивает эффективность имплантации.
- Сурдопедагоги учат ребенка реагировать на звуки, понимать речь и говорить.
- Психолог создает условия, в которых ребенок адаптируется к новым ситуациям и вызовам.
- Психиатр при необходимости корректирует дефекты психоэмоционального развития пациента.
После эффективной слухоречевой реабилитации ребенок может посещать специализированное дошкольное учреждение и школу-интернат или общеобразовательную школу и детский сад.
Проблемы со слухом нужно решать как можно раньше
Вот главный посыл по итогам статьи: эффективность лечения тугоухости и реабилитации ребенка зависит от сроков выявления проблемы. Чем раньше диагностированы нарушения слуха, тем менее серьезно они влияют на развитие. Поэтому в роддомах и детских поликлиниках проводят аудиологический скрининг. Если ваш ребенок по какой-то причине не прошел проверку или вы подозреваете нарушения слуха, обратитесь к сурдологу.
Дополнительную информацию можно получить по телефону 8 (800) 775-11-07.
причин сенсоневральной потери слуха у детей: вчера и сегодня | Неонатология | JAMA Отоларингология — хирургия головы и шеи
Цель
Выявить распространенные в настоящее время причины нейросенсорной тугоухости у детей и сравнить их с таковыми из предыдущих отчетов.
Дизайн
Ретроспективный обзор медицинских карт всех детей с диагнозом SNHL, наблюдавшихся с 1 января 1993 г. по 30 сентября 1996 г. в нашем учреждении.
Настройка
Детская больница высокоспециализированной медицинской помощи.
Пациенты
Триста один ребенок в возрасте от 1 недели до 18 лет, представленный на оценку SNHL.
Результаты
Из 301 ребенка 68,1% имели определенную или вероятную причину SNHL; 18,9%, 1 или несколько возможных причин; и 31,9%, без очевидной причины. Семейный анамнез SNHL или недоношенности и / или осложненного перинатального течения был обнаружен у 28.6% пациентов. Названные синдромы, множественные врожденные аномалии, менингит или пренатальные материнские факторы, включая пренатальное злоупотребление психоактивными веществами, присутствовали еще у 38,5%. Однако синдромы, обычно связанные с SNHL, такие как синдром Ваарденбурга, наблюдались менее чем у 1% пациентов. Средний возраст постановки диагноза составил 3,02 года для двустороннего СНХЛ средней или худшей степени; средний возраст односторонних СНХЛ составил 3,97 года. Наиболее полезным диагностическим исследованием было компьютерно-томографическое сканирование.
Выводы
Нейросенсорная тугоухость у детей довольно распространена. Обширные обследования, часто без четкого указания, должны быть пересмотрены с учетом детей с SNHL, которых сейчас наблюдают отоларингологи. Программы скрининга младенцев, хотя и позволяют выявлять многих детей раньше, также предоставляют возможность точной настройки оценки (т. Е. Титров цитомегаловируса и / или культур при рождении), повышая диагностическую ценность.
ЧАСТОТА тяжелой и глубокой нейросенсорной тугоухости у детей составляет приблизительно 1: 2000 при рождении и 6: 1000 к 18 годам. 1 Хотя эти цифры указывают на то, что SNHL относительно распространен, он остается недооцененным и недиагностированным у детей. Например, тяжелые или глубокие односторонние потери часто не распознаются до детского сада, когда ребенок проходит первое аудиометрическое обследование. Регистр высокого риска, который был разработан, чтобы помочь решить, кому необходимо раннее аудиометрическое обследование, фиксирует только 50% значительных потерь в младенчестве; остальные 50% детей не имеют очевидных факторов риска или их факторы риска не принимаются во внимание.В настоящее время в большинстве штатов не проводится обязательная проверка слуха при рождении для всех детей, независимо от факторов риска, поэтому многие дети остаются без внимания. Кроме того, 50% потерь происходит после периода новорожденности, поэтому только постоянное наблюдение позволит выявить потери у этих детей.
Добавляет путаницу в отношении скрининга и того, кто, когда и как является неопределенными результатами диагностического процесса. Даже когда потеря обнаружена, большинство исследований указывают на «процент попаданий» по установленной причине 60% или меньше. 2 -4 Это небольшое количество, дороговизна и неоднородный характер обследования часто отталкивают врачей от проведения каких-либо дальнейших исследований, оставляя пациента и врача неудовлетворенными. Наконец, из-за убежденности в том, что «врач ничего не может сделать», чтобы помочь этим пациентам, детей часто осматривают только один раз, вместо того, чтобы проводить последующие посещения, которые в конечном итоге могут поставить диагноз, и их нельзя направить для соответствующих хабилитатных услуг.
Одна из причин, по которой врачи часто неохотно или неуверенно проводят оценку причины SNHL, заключается в том, что многие исторические исследования показывают, что большинство причин неясны и, возможно, на самом деле никогда не встречались оценивающим отоларингологом.Поэтому, стремясь предоставить более свежую информацию о причинах SNHL, которую можно было бы использовать для будущей диагностической оценки, мы провели ретроспективный обзор 301 ребенка, осматривавшегося в отделении отоларингологии и коммуникативных расстройств Детского отделения. Больница Бостона, штат Массачусетс. Поскольку оценки проводились 9 различными детскими отоларингологами в течение нескольких лет, исследования были неоднородными и основывались на мнении врачей во время осмотра пациента.Если вероятный диагноз был очевиден, обследование часто сокращалось, тогда как дети без очевидной причины SNHL проходили более обширное тестирование.
Были проанализированы медицинские карты 405 детей в возрасте от 1 недели до 18 лет, поступивших на оценку SNHL с 1 января 1993 г. по 30 сентября 1996 г. Девяносто пациентов были исключены на основании возраста старше установленных критериев, нормального слуха, отмеченного по результатам тестирования слухового ствола мозга, или установки тимпаностомической трубки.Еще 14 пациентов с односторонним легким (<35 дБ) SNHL были исключены из-за общего отсутствия доступной клинической информации и необходимости вмешательства. В общей сложности 301 пациент прошел оценку по полу, возрасту на момент постановки диагноза, одностороннему и двустороннему ухудшению слуха и степени нарушения. Были отмечены другие проблемы со здоровьем и / или врожденные аномалии. Особое внимание было уделено выявлению тех детей с известными синдромами, факторами рождения или материнскими факторами, которые могут способствовать потере слуха, и с приобретенными факторами (например, менингитом, химиотерапией цисплатином).Были задокументированы отклонения, отмеченные по результатам компьютерной томографии (КТ), выполненной у 51,8% пациентов. Наконец, был зарегистрирован метод реабилитации потери слуха, включая слуховые аппараты, кохлеарные имплантаты или отсутствие лечения.
Распределение мужчин и женщин среди 301 пациента было примерно одинаковым. Возраст при постановке диагноза SNHL варьировал от менее 1 месяца до 13 лет (средний возраст 3,52 года). Более половины (70.1%) пациентов, проходящих обследование, имели двусторонний SNHL от тяжелого до глубокого, тогда как 19,9% имели односторонний SNHL от тяжелого до глубокого (Таблица 1). В целом 80,1% пациентов имели двустороннее нарушение слуха.
Наиболее часто встречающимися сопутствующими медицинскими проблемами были рецидивирующий средний отит в анамнезе и неврологические нарушения (например, задержка развития или двигательная активность, церебральный паралич и судорожные расстройства). Известный синдром был выявлен у 12,0% пациентов, а у 7,0% имелись различные черепно-лицевые аномалии.Двадцать четыре пациента (8,0%) имели в анамнезе преждевременные роды, часто требовавшие пребывания в отделении интенсивной терапии новорожденных (NICU). Материнские факторы, такие как пренатальное злоупотребление психоактивными веществами, отслойка плаценты и токсемия, присутствовали в 2,3%. Наиболее распространенные приобретенные факторы, потенциально способствующие развитию SNHL, включали менингит (4,0%), химиотерапию цисплатином (2,3%) и экстракорпоральную мембранную оксигенацию (ЭКМО; 2,0%). Двадцати пациентам с неустойчивой потерей слуха или расширенными вестибулярными акведуками было выполнено обследование среднего уха.Утечка перилимфы из круглого и / или овального окна (окон) была отмечена у 11 (55,0%). Компьютерное томографическое сканирование было выполнено 51,8% пациентов в рамках их обследования; У 7,6% пациентов были отклонения от нормы при КТ. К ним относятся расширенные вестибулярные водопроводы (n = 8), вестибулокохлеарная дисплазия (n = 7) и уродства Мондини (n = 4). В целом определенная или вероятная причина SNHL была выявлена у 68,1% пациентов; 31,9% не имели очевидной причины.
Сравнительные данные для каждой группы пациентов, проходящих обследование, в зависимости от степени нарушения слуха, приведены в таблице 1.Выявлено двести одиннадцать пациентов с двусторонним СНХП от тяжелого до глубокого (> 35 дБ). Потеря слуха была выявлена в возрасте до 1 года у 66 (31,3%) этих пациентов, но общий средний возраст на момент постановки диагноза составлял 3,02 года. Факторы рождения, включая недоношенность (8,5%), длительное пребывание в отделении интенсивной терапии (3,8%) и повышенный уровень билирубина (3,3%), были наиболее распространенными этиологическими факторами для SNHL, за которыми следовали приобретенные факторы, включая менингит, ЭКМО и химиотерапию цисплатином. Известные синдромы выявлены у 12.3%. Наиболее частым синдромом была ассоциация ЗАРЯД (сопутствующие симптомы включают колобому, дефицит слуха, атрезию хоан, задержку роста, генитальные дефекты и дефект эндокардиальной подушки) (n = 6), затем следуют синдром Пьера Робена (n = 2), синдром Ашера. (n = 1), синдром Ваарденбурга (n = 1), ахондроплазия (n = 1) и синдром Дауна (n = 1). У этих пациентов была самая высокая частота аномалий, выявленных по результатам компьютерной томографии, включая расширенные вестибулярные водопроводы (n = 8) и уродства Мондини (n = 3).Большинство пациентов (80,6%) прошли реабилитацию с использованием слуховых аппаратов, 18 детям (8,5%) — кохлеарная имплантация. Определенные или вероятные причины СНХЛ выявлены у 75,4%.
Дети с высокочастотным или наклонным SNHL составили 17,1% детей, проходивших обследование в группе двустороннего тяжелого и глубокого SNHL. Факторы рождения, связанные с SNHL, были менее распространены среди этих пациентов. Уникальной особенностью этой подгруппы был высокий средний возраст постановки диагноза (4.3 года) и высокий процент приобретенных факторов (25,0%), приводящих к ухудшению слуха. У семи пациентов была задокументирована потеря слуха, связанная с химиотерапией цисплатином, используемой для лечения различных детских опухолей.
Дети с двусторонним SNHL от легкой до умеренной степени (≤35 дБ) были выявлены в более позднем возрасте (средний возраст на момент постановки диагноза 3,57 года), чем дети с тяжелым и глубоким SNHL, часто не раньше, чем была проведена скрининговая аудиография в школе. Шесть (20,0%) из этих пациентов имели факторы рождения, которые могли способствовать ухудшению слуха, а приобретенные причины SNHL отмечались реже (3.3% против 12,3%). Значительная часть (63,3%) этих детей прошла реабилитацию с использованием слуховых аппаратов.
Шестьдесят пациентов прошли обследование на предмет односторонней SNHL от тяжелой до глубокой (> 35 дБ) степени, что составляет 19,9% исследованной популяции. Средний возраст на момент постановки диагноза для этих пациентов составлял 3,97 года, и 70% (42/60) не получали первоначальный диагноз до достижения возраста по крайней мере 3 лет. Относительно немногие из этих пациентов имели врожденные аномалии или идентифицируемые синдромы (включая синдром Гольденхара [n = 2], синдром Эванса, болезнь Крузона и синдром Клиппеля-Фейля).Хотя многие дети имели неонатальные факторы риска SNHL, травмы головы в анамнезе были частой причиной, отмеченной у 6,7% (4/60) этой группы. Большинство пациентов не получали реабилитации по поводу односторонней потери слуха (61,7%). Определенные или вероятные причины SNHL были выявлены только у 50,0% этих пациентов.
Наши данные сравнивались с данными из предыдущих отчетов, чтобы найти изменения в общих этиологических факторах риска, связанных с двусторонним SNHL (таблица 2). Двумя основными изменениями были увеличение числа детей с неонатальными факторами риска как причины их SNHL и снижение заболеваемости врожденными инфекциями краснухи.Для пациентов с односторонним SNHL результаты согласуются с данными из предыдущего отчета (Таблица 3).
Причина СНХЛ часто не очевидна. Из 301 пациента, прошедшего обследование, 31,9% не имели очевидной причины потери слуха, а в некоторых случаях (4,7%) можно было рассмотреть только возможную причину (например, пренатальное употребление наркотиков матерью, врожденные аномалии). Диагностический поиск первопричины может быть дорогостоящим, трудоемким и невыявленным.Определение причины становится важным для тех излечимых причин SNHL (например, перилимфатический свищ) или может позволить врачу прекратить потенциально кохлеотоксическую лекарственную терапию, такую как химиотерапия цисплатином или терапия аминогликозидами. Знание диагноза помогает семье справиться с SNHL ребенка и дает возможность генетического консультирования.
Наиболее полезными инструментами для установления потенциальной причины SNHL являются тщательный сбор анамнеза и документация. Часто хороший пренатальный или родовой анамнез упускается из виду в пользу поиска медицинских проблем или врожденных аномалий, которые, как известно, связаны с SNHL.Паппас и Шабли 2 предположили, что семейный и медицинский анамнез, а также полное медицинское обследование являются важными шагами в раннем педиатрическом наблюдении за потерей слуха. Аналогичным образом, другое исследование показало, что повторное обследование детей в школе для глухих с помощью аудиологических и неаудиологических средств со временем снизило частоту возникновения неизвестных причин вдвое. 5 Поскольку многие врачи принимали участие в обследовании нашей популяции пациентов, диагностические подходы сильно различались.Часто полностью исключались достоверные предродовые, семейные и родовые истории. Подход к оценке и диагностике был изложен в предыдущем исследовании (неопубликованные данные, M.A.K. and M. W. Neault, PhD, февраль 1997 г.) и кратко изложены в таблице 4.
Поскольку поиск причины SNHL часто может быть исчерпывающим и дорогостоящим, многие спорят о бесполезности заказа дорогостоящей батареи тестов, которые имеют низкую эффективность в достижении диагноза. Кенна и Нео обнаружили, что если результаты обследования пациента и его история не раскрывают, следует рассмотреть возможность проведения дополнительных анализов.Тестом с самым высоким выходом диагноза (26%) в этом отчете была компьютерная томография высокого разрешения. В нашем исследовании 51,8% пациентов прошли компьютерную томографию. Из них отклонение от нормы было обнаружено у 7,6%. Дополнительные диагностические тесты подбирались индивидуально для каждого пациента и во многих случаях зависели от предпочтений врача. Первостепенное значение имеет наблюдение за ребенком в надежде, что диагноз может стать очевидным со временем (например, пигментный ретинит у пациента с синдромом Ашера или рождение близкого родственника или брата или сестры с потерей слуха).
Сравнение наших данных с данными нескольких более ранних исследований (таблица 2) показывает, что способность определять причину SNHL улучшилась у детей с двусторонним тяжелым и глубоким SNHL (63,7–73,4% против 75,4% в нашем исследовании). 2 , 5 , 6 Основная причина небольшого увеличения, по-видимому, связана с более ранним выявлением и скринингом SNHL в отделениях интенсивной терапии. Из 211 пациентов 40 (18,9%) имели в анамнезе неонатальный инсульт, включая недоношенность и / или низкий вес при рождении, длительное пребывание в отделении интенсивной терапии (> 3 дней) и повышенный уровень билирубина.Это небольшое, но существенное изменение по сравнению с предыдущими отчетами от 12,6% до 14,9%. Повышение выживаемости пациентов в отделении интенсивной терапии может быть фактором, способствующим этим цифрам. Еще одним впечатляющим отличием от предыдущих отчетов является снижение заболеваемости TORCH-инфекциями (токсоплазмоз, другие инфекции, краснуха, цитомегаловирус [CMV] и инфекции простого герпеса) у лиц с SNHL с 16,2% до 19,7%, до 1,4%. В более ранних исследованиях было зарегистрировано большое количество детей с врожденной краснухой, заболеваемость которой снизилась благодаря более широким вакцинациям.Однако врожденная ЦМВ-инфекция все чаще диагностируется в более раннем возрасте, и если ЦМВ-инфекция диагностируется в первый месяц жизни, лекарственная терапия может изменить некоторые неврологические последствия заболевания, в том числе SNHL. 7
Многоинституциональное исследование фазы 2, оценивающее эффективность терапии ганцикловиром в дозах 8 или 12 мг / кг в день, показало улучшение или стабилизацию слуха у 5 (16%) из 30 младенцев с врожденной ЦМВ-инфекцией. 7
Почти 50% новорожденных не имеют факторов высокого риска, которые требовали бы раннего скрининга на SNHL. 2 , 8 Таким образом, диагностика может быть отложена до тех пор, пока не будут обнаружены отклонения в речи и языке. Parving 9 обнаружил, что только 33% исследованных детей получили диагноз SNHL к 1 году жизни и что была задержка в тестировании с момента первого подозрения на потерю слуха до аудиологического подтверждения у 43%. Родители первыми заподозрили потерю слуха у 60% пациентов.Наши данные показывают, что средний возраст при постановке первого диагноза составляет от 1,74 года для детей с двусторонним ВНПС от умеренного до глубокого до 4,3 года для детей с высокой частотой или наклонной средней и глубокой ВНП. Невозможно переоценить раннее выявление СНХЛ. Следует поощрять врачей первичной медико-санитарной помощи и школьные системы избегать задержек с направлениями пациентов для детей с подозрением на потерю слуха.
В 1993 году Национальные институты здравоохранения рекомендовали проводить всеобщее обследование на предмет потери слуха к 3-месячному возрасту и чтобы все пациенты в отделении интенсивной терапии проходили обследование перед выпиской. 10 За этим последовали аналогичные рекомендации Объединенной комиссии по скринингу детей грудного возраста в 1994 г .; они также рекомендовали абилитацию к 6 месяцам. 11 В связи с более коротким послеродовым пребыванием в больнице для здоровых новорожденных, а также частыми переводами в стационар для многих младенцев в отделениях интенсивной терапии часто бывает трудно выполнить даже скрининговый тест, не говоря уже о более подробном диагностическом тестировании и своевременном вмешательстве, для этих пациентов.
Низкая масса тела при рождении (<1500 г) является наиболее частым фактором риска SNHL в популяции ОИТН.В одном исследовании с участием младенцев с низкой массой тела при рождении было обнаружено, что у детей с SNHL были более частые периоды апноэ, повышенный уровень билирубина и гипотермия. 12 Бергман и др. 13 обнаружили, что наиболее значимыми факторами для прогнозирования потери слуха у недоношенных детей были длительная респираторная поддержка, гипербилирубинемия и гипонатриемия. Предполагаемые причины SNHL у младенцев с низкой массой тела при рождении включают гипоксически-ишемическое повреждение ствола мозга, кровотечение во внутреннее ухо, токсические эффекты билирубина или аминогликозида, инфекции ЦМВ и акустические травмы волосковых клеток улитки из-за уровней шума в ОИТ.В нашем исследовании 17,6% пациентов имели фактор рождения, включая низкий вес при рождении и / или недоношенность и повышенный уровень билирубина, как предполагаемую причину потери слуха. Интересна высокая частота неврологических нарушений, отмеченных у исследованных пациентов, включая задержку развития, церебральный паралич и судорожные расстройства. Они могут соответствовать этим ранним неонатальным инсультам.
В другом исследовании раннего выявления SNHL у младенцев в отделениях интенсивной терапии был идентифицирован 631 из 3767 младенцев из группы высокого риска. 8 Девяносто два процента пациентов в отделении интенсивной терапии соответствовали критериям высокого риска для скрининга, как и 8% младенцев, не проходивших лечение в отделении интенсивной терапии. Хотя группа ОИТН, прошедшая последующий скрининг, имела более тяжелую потерю слуха, в группе, не входившей в ОИТН, наблюдалась значительная частота аномалий. Нарушение обычно было легким или связано с очевидным черепно-лицевым дефектом. В настоящее время Род-Айленд, Колорадо, Гавайи, Миссисипи и Коннектикут приняли программы скрининга для всех новорожденных.Это позволило провести более раннюю реабилитацию для пациентов с SNHL.
Шестьдесят наших пациентов, проходящих обследование, имели односторонний СНХЛ от тяжелого до глубокого. Возможность определить причину одностороннего поражения была ниже (50,0%), чем у пациентов с двусторонним СНХП от тяжелого до глубокого (75,4%). На это, возможно, повлияли менее подробные анамнезы и данные диагностических обследований или обнаружение того, что многие из детей не имели функциональных нарушений (61,7% не нуждались в реабилитации) и были выявлены в среднем в более позднем возрасте (когда подробный анамнез рождения мог иметь были упущены из виду).Нельзя недооценивать важность раннего обнаружения в этой группе. Bess et al 14 обнаружили, что одна треть детей с односторонним SNHL была вынуждена повторить класс, они легко отвлекались, были склонны мечтать и не могли хорошо следовать указаниям. Brookhauser et al., , 15, оценили односторонний SNHL у 324 детей. Известная причина обнаружена у 65,1%; причина была неизвестна у 34,8%. В целом причины одностороннего СНХЛ в нашем исследовании были схожими (Таблица 4). Более половины пациентов, проходящих обследование в Boy’s Town, имели академические или поведенческие проблемы в школе. 15 Это подчеркивает важность тщательного наблюдения и раннего вмешательства в отношении этих детей для оказания помощи в соответствующей реабилитации. Несмотря на односторонний SNHL, почти 30% наших пациентов нуждались в слуховом аппарате или FM-системе в классе.
Считается, что восемьдесят пять процентов детей с SNHL страдают врожденной или ранней потерей слуха. 7 , 16 Наши данные показывают, что 30,6% детей, проходящих обследование, имели наследственный фактор, который мог способствовать потере слуха.К ним относятся известные синдромы (12,0%), семейная история потери слуха (11,0%) и аномалии внутреннего уха по результатам компьютерной томографии (7,6%). Эти данные существенно не изменились по сравнению с предыдущими исследованиями. В настоящее время многие глухие дети не ограничиваются школами для глухих, а «учатся» в школах со слышащими детьми. Это может затруднить изучение популяции слабослышащих детей в поисках причин и генетическое консультирование. Мы надеемся, что большее количество штатов будет проводить обязательную проверку слуха новорожденных.Кроме того, недавние генетические исследования выявили мутации коннексина 26 у значительной части (50-80%) пациентов со спорадической глухотой. 17 , 18 Такая информация, несомненно, поможет нам лучше понять потенциальные причины SNHL и позволит более своевременно вмешиваться и консультировать родителей.
Учитывая улучшенные показатели выживаемости недоношенных детей, детей с множественными медицинскими и неврологическими проблемами, а также детей с врожденными аномалиями или детскими опухолями, мы не можем переоценить важность раннего скрининга и постоянного наблюдения за SNHL.Затем можно организовать более раннее образование и реабилитацию, что позволит этим детям раскрыть свой потенциал.
Принята к печати 26 августа 1998 г.
Представлен Американским обществом детской отоларингологии, Inc., на Весеннем собрании комбинированной отоларингологии, Скоттсдейл, штат Аризона, 14 мая 1997 г., и обладатель второго места премии за клинические исследования.
Отпечатки: Маргарет А. Кенна, доктор медицины, отделение отоларингологии, Детская больница, 300 Longwood Ave, Бостон, Массачусетс 02115 (электронная почта: kenna_m @ A1.tch.harvard.edu).
1.Бергстрем
LHemenway
WGDown
MP Регистр высокого риска выявления врожденной глухоты. Otolaryngol Clin North Am. 1977; 4369-3999 Google Scholar2.Pappas
ГД
M Двухлетний диагностический отчет о двусторонней нейросенсорной тугоухости у младенцев и детей. Am J Otol. 1984; 5339–343.
LClark
SKraus
N Младенец с нарушением слуха: модели идентификации и абилитации. Ear Hear. 1983; 4232-236Google ScholarCrossref 4.Parving
Этиологический диагноз у детей с нарушениями слуха: клиническое значение и применение современной программы обследования. Int J Pediatr Otorhinolaryngol. 1984; 729-38Google ScholarCrossref 5.Hollen
AParving
Этиология нарушений слуха у детей в школе глухих. Int J Pediatr Otorhinolaryngol. 1985; 10229-236Google ScholarCrossref 6.Parving
Эпидемиология потери слуха и этиологическая диагностика нарушения слуха в детском возрасте. Int J Pediatr Otorhinolaryngol. 1983; 5151-165Google ScholarCrossref 7.Whitley
RJCloud
GGruber
W
и другие. Лечение ганцикловиром симптоматической врожденной цитомегаловирусной инфекции: результаты исследования фазы II: Группа совместных антивирусных исследований Национального института аллергии и инфекционных заболеваний. J Infect Dis. 1997; 1751080-1086Google ScholarCrossref 8.Alberti
PWHyd
MLRiko
KHollis
CFitzhardinge
PM Вопросы раннего выявления потери слуха. Ларингоскоп. 1985; 95373-381Google ScholarCrossref 9.Parving
A Раннее выявление и выявление врожденной / ранней инвалидности слуха: кто проявляет инициативу? Int J Pediatr Otorhinolaryngol. 1984; 7107-117Google ScholarCrossref 10. Недоступно, Раннее выявление нарушений слуха у младенцев и детей раннего возраста. Заявление о консенсусе NIH. 1993; 111-24Google Scholar 11. Объединенный комитет Американской академии педиатрии по детскому слуху, Объединенный комитет по младенческому слуху, 1994 г. Заявление о позиции. Педиатрия. , 1995; 95152-156.
Д.Петмезакис
JPapazissis
Гессантакис
JMatsoniotis
N Потеря слуха у младенцев с низкой массой тела при рождении. AJDC. 1982; 136602-604Google Scholar13.Bergman
IHirsch
RPFrice
TJ
и другие. Причина потери слуха у недоношенных детей из группы высокого риска. J Pediatr. 1985; 10695-101Google ScholarCrossref 14.Bess
FHKlee
TCulbertson
J Выявление, оценка и лечение детей с односторонним SNHL. Ear Hear. 1986; 743-51Google ScholarCrossref 15. Брукхаузер
PEWorthington
DWKelly
WJ Односторонняя потеря слуха у детей. Ларингоскоп. 1991; 1011264-1271Google ScholarCrossref 16.Parving
A Расстройства слуха в детстве: некоторые процедуры выявления, идентификации и диагностической оценки. Int J Pediatr Otorhinolaryngol. 1985; 931-57Google ScholarCrossref 17. Estivill
XFortina
PSurrey
S
и другие.Мутации коннексина-26 при спорадической и наследственной нейросенсорной тугоухости. Ланцет. 1998; 351394-398Google ScholarCrossref
Все, что вам нужно знать
Маленький мальчик проходит проверку слуха.
Если вашему младенцу или ребенку недавно был поставлен диагноз потери слуха, у вас, вероятно, есть много вопросов и опасений. Быть подавленным и тревожным — это нормально, но будьте уверены, что существует множество вариантов лечения и адаптации как дома, так и в школе.
Дети с потерей слуха обычно составляют
направлен к врачу по лечению ушей, горла и носа
и детский аудиолог.
Возможно, самое важное, что нужно знать, — это то, что слух помогает ребенку развивать речь и языковые навыки. Очень важно правильно лечить потерю слуха вашего ребенка, чтобы уменьшить влияние потери слуха на его образование.
Фактически, исследования показывают, что лечение потери слуха до того, как ребенок достигнет шестимесячного возраста, приводит к значительно лучшим речевым и языковым результатам, чем лечение позже.
Подробнее: Как потеря слуха влияет на успеваемость в школе
Что такое потеря слуха у детей?
У ребенка может быть диагностирована потеря слуха, если он не может слышать звуки ниже определенного уровня громкости, в зависимости от результатов проверки слуха, либо в одном ухе (известное как одностороннее), либо в обоих ушах (двустороннее). Самый минимальный порог обычно составляет от 15 до 20 децибел (дБ) звука, что примерно соответствует шороху листьев или шепоту людей.
Даже если неспособность слышать шелест листьев будет считаться легкой степенью потери слуха, это затруднит понимание определенных частей речи. Вот почему лечение потери слуха так важно для детей, которые изучают язык с момента своего рождения.
Но это отправная точка. У некоторых детей потеря слуха будет легкой (они не могут слышать звуки ниже 25-40 дБ), средней (41-60 дБ), тяжелой (61-80 дБ) и глубокой (81+ дБ). Неспособность слышать практически все звуки называется глубокой глухотой.
Дело не только в объеме
Потеря слуха — это комбинация потери громкости (измеряется в децибелах) и потеря высоты звука или частоты (измеряется в герцах). Например, некоторые дети могут с трудом слышать высокие звуки, но без проблем слышат низкие звуки, известные как потеря слуха на высоких частотах. Например, ребенок с умеренной потерей слуха на высоких частотах не сможет правильно слышать большую часть речи, но может без проблем слышать вертолет на расстоянии многих миль.
У некоторых может быть обратное, то есть низкочастотная потеря слуха, а у других будет так называемая «плоская» потеря слуха, что означает, что им сложно слышать звуки на всех тонах, от низкого до высокого. Как видите, потеря слуха уникальна и очень разнообразна, поэтому чрезвычайно важны индивидуализированные слуховые аппараты, поскольку их можно адаптировать к конкретному типу потери слуха у ребенка.
Чтобы полностью понять потерю слуха у вашего ребенка, важно знать степень потери слуха на каждое ухо, а также то, какие тональности им труднее слышать.
Насколько распространена потеря слуха у детей?
Существует много разных оценок в зависимости от организации, собирающей данные, но общая потеря слуха довольно часто встречается у детей. По оценкам одного национального исследования, около 15% детей страдают потерей слуха, хотя в большинстве случаев потеря слуха была незначительной и затрагивала только одно ухо. Более серьезные уровни потери слуха встречаются реже.
Признаки и симптомы потери слуха у младенцев
Больницы регулярно проводят скрининг слуха новорожденных в первые или два дня после рождения.Если у новорожденного появляются признаки потери слуха, ему обычно назначают повторное обследование через несколько недель. Однако иногда новорожденные, прошедшие оба обследования слуха, по мере взросления могут проявлять признаки потери слуха.
Если вы считаете, что ваш ребенок плохо слышит вас, немедленно обратитесь к педиатру.
Один из способов определить, развивается ли слух у вашего ребенка должным образом, — это отслеживать важные вехи речи и слуха, например, от Американской ассоциации слуха на речевом языке:
Младенцы и младенцы
Ваш младенец от рождения до четырех месяцев должен:
- Взрыв при громких звуках
- Просыпаться или шевелиться при громком звуке
- Отвечайте на свой голос улыбкой или воркованием
- Успокойтесь знакомым голосом
Ваш младенец от четырех до девяти месяцев должен:
- Улыбайтесь при разговоре с
- Обратите внимание на игрушки, издающие звуки
- Поверните голову навстречу знакомым звукам
- Издает лепет
- Понимайте движения рук как прощальную волну
Вашему ребенку от девяти до 15 месяцев необходимо:
- Издайте различные бормочущие звуки
- Повторите простые звуки
- Понимание основных запросов
- Используйте свой голос, чтобы привлечь ваше внимание
- Ответить на имя
Ваш малыш от 15 до 24 месяцев должен:
- Используйте много простых слов
- Указывайте на части тела, когда спрашиваете
- Назовите общие объекты
- Слушайте с интересом песни, стихотворения и рассказы
- Укажите на знакомые объекты, которые вы называете
- Следуйте основным командам
Признаки потери слуха у детей ясельного и школьного возраста
У детей старшего возраста иногда наблюдается потеря слуха, которой раньше не было.Вот несколько вещей, на которые следует обратить внимание, если вы считаете, что у вашего малыша или дошкольника может быть потеря слуха:
- С трудом понимает, что говорят люди.
- Говорит иначе, чем другие дети его возраста.
- Не отвечает, когда вы называете его или ее имя.
- Неправильно отвечает на вопросы (неправильно понимает).
- Увеличивает громкость телевизора на невероятно высокий уровень или садится очень близко к телевизору, чтобы слышать.
- Имеет проблемы в учебе, особенно если их раньше не было.
- Имеет задержку речи или языка или проблемы с артикуляцией.
- Наблюдает за другими, чтобы подражать их действиям, дома или в школе.
- Жалуется на боль в ушах, ушах или шумы.
- Не понимает по телефону или часто переключает уши во время разговора по телефону.
- Говорит «что?» или «а?» несколько раз в день.
- Очень пристально наблюдает за лицом говорящего — многие дети, потерявшие слух, не обнаруживают, потому что они очень хорошо читают по губам.
Подробнее: Что делать, если вы подозреваете, что ваш ребенок школьного возраста слышит los
Что стало причиной потери слуха у моего ребенка?
Когда ребенок рождается с потерей слуха
Некоторые дети рождаются с потерей слуха, известной как врожденная потеря слуха. Этот тип потери слуха может быть вызван множеством разных причин, но не всегда возможно определить точную причину. Примерно в половине случаев причина является генетической, то есть унаследованной от родителя.
Генетические факторы вызывают более 50 процентов всех случаев потери слуха у детей, независимо от того, присутствуют ли они при рождении или развиваются в более позднем возрасте.
Генетические факторы, которые могут вызвать врожденную потерю слуха, включают:
- Аутосомно-рецессивная потеря слуха — это наиболее распространенный тип генетической врожденной потери слуха, на которую приходится около 70 процентов всех случаев генетической потери слуха. Это означает, что ни один из родителей не страдает потерей слуха, но каждый родитель несет рецессивный ген, который передается ребенку.Родители обычно удивляются, когда их ребенок рождается с таким типом потери слуха, потому что люди обычно даже не подозревают, что у них есть рецессивный ген.
- Аутосомно-доминантная потеря слуха. По данным Американской ассоциации речи, языка и слуха (ASHA), на этот тип потери слуха приходится около 15 процентов генетической потери слуха. При аутосомно-доминантной потере слуха один из родителей, несущий доминантный ген потери слуха, передает его потомству. У этого родителя может быть или нет потеря слуха, но у него могут быть другие симптомы или признаки генетического синдрома.
- Генетические синдромы — к ним относятся синдром Ашера, синдром Тричера Коллинза, синдром Ваарденбурга, синдром Дауна, синдром Крузона и синдром Альпорта. Подробнее о редких заболеваниях и потере слуха.
К негенетическим факторам, которые могут вызвать врожденную потерю слуха, относятся:
- Осложнения при родах, включая герпес, цитомегаловирус краснухи, токсоплазмоз или другую серьезную инфекцию; недостаток кислорода; или необходимость переливания крови по какой-то причине.
- Преждевременные роды. Младенцы с массой тела при рождении менее 3 фунтов или которым в связи с недоношенностью требуются определенные жизнеобеспечивающие препараты для дыхания, подвержены повышенному риску потери слуха.
- Заболевание нервной системы или мозга.
- Употребление матери во время беременности лекарств, вызывающих потерю слуха. Эти препараты, известные как ототоксические препараты, обычно назначают по рецепту, включая антибиотики и некоторые болеутоляющие. Ототоксические препараты потенциально могут вызвать повреждение слухового нерва или других структур слуха у плода.
- У матери была инфекция во время беременности, включая такие болезни, как токсоплазмоз, цитомеголавирус, простой герпес или корь.
- Материнский диабет.
- Злоупотребление наркотиками или алкоголем со стороны матери или курение во время беременности.
Эти негенетические факторы составляют лишь около 25 процентов врожденной потери слуха. По оставшимся 25 процентам причины не могут быть найдены.
Когда у ребенка позже развивается потеря слуха
У детей также может быть приобретенная потеря слуха, то есть она возникает в любой момент после рождения.Существуют различные причины приобретенной тугоухости, в том числе:
- Перфорированная барабанная перепонка
- Отосклероз или болезнь Меньера
- Инфекции, такие как менингит, корь, свинка или коклюш
- Прием лекарств, связанных с потерей слуха (см. Выше)
- Тяжелая травма головы
- Воздействие громкого шума, вызывающее потерю слуха из-за шума
- Частый или нелеченый средний отит (ушные инфекции)
- Воздействие пассивного курения или других токсинов
Иногда причина потери слуха носит временный характер, например, эти четыре распространенные причины временной потери слуха у детей.
Расстройство обработки слуха у детей с нормальным слухом
Некоторые дети могут проходить традиционные проверки слуха, но все равно с трудом слушают и понимают речь, особенно в шумной обстановке. Они могут попросить вас повторить то, что вы много сказали, и изо всех сил пытаться различить похожие по звучанию слова. Если это похоже на вашего ребенка, важно поговорить со своим врачом, так как это может быть расстройство обработки слуха. Это означает, что уши могут адекватно воспринимать звук, но мозг изо всех сил пытается правильно интерпретировать звук.
Временная потеря слуха у детей
Некоторые дети могут испытывать постоянную потерю слуха, известную как временная, преходящая или колеблющаяся потеря слуха. Несмотря на то, что эта потеря слуха может длиться недолго, она все же вредна для речи и языкового развития. Временная потеря слуха может быть вызвана средним отитом, более известным как инфекция среднего уха. К трем годам каждый четвертый ребенок переболел одним эпизодом среднего отита.Этот тип инфекции очень часто встречается у детей из-за положения евстахиевой трубы в детстве. Евстахиева труба, которая обеспечивает выравнивание давления воздуха между средним ухом и носоглоткой, в процессе развития меньше и более горизонтальна. Таким образом, он очень чувствителен к закупорке жидкостями или большими аденоидами (железами в области горла).
Инфекция среднего уха может вызвать временную потерю слуха, поскольку избыток жидкости в среднем ухе мешает крошечным косточкам среднего уха работать должным образом.К счастью, такая потеря слуха обычно носит временный характер и проходит сама собой. Однако частые нелеченные инфекции среднего уха могут вызвать кумулятивное повреждение костей, барабанной перепонки или слухового нерва, вызывая необратимую нейросенсорную тугоухость.
Тесты слуха для детей
Проверка слуха новорожденных
Проверка слуха новорожденных обязательна во всех 50 штатах и требует, чтобы новорожденные проверяли слух перед выпиской из больницы. Существует два типа проверки слуха новорожденных, оба безболезненны и могут проводиться, пока ребенок спит.Узнайте больше о проверке слуха новорожденных.
Проверка слуха для младенцев, детей ясельного возраста и детей
Тестирование слуха младенцев: аудиометрия с подкреплением зрения
Педиатрические аудиологи могут проверять поведение младенцев в возрасте от шести месяцев в звукообработанной будке с помощью теста, называемого аудиометрия с визуальным подкреплением (VRA). VRA использует рефлексивный поворот головы младенца в сторону звука. В этом тесте родитель будет держать своего ребенка на коленях, пока тот сидит на стуле в центре звуковой кабины.Аудиолог будет воспроизводить звуки или говорить через динамики, которые ориентированы слева и справа от ребенка.
Существуют специально разработанные тесты для
оценить слух у младенцев и детей ясельного возраста.
Когда ребенок слышит звук и смотрит на него, он или она награждается игрушкой с визуальным подкреплением, такой как мигающий свет или танцующий медведь. Младенец обычно остается вовлеченным достаточно долго, чтобы аудиолог мог точно определить его способность слышать, по крайней мере, для лучшего слышащего уха.
Привлекательные игрушки теряют способность удерживать внимание ребенка, когда он становится совсем маленьким. Примерно к двум годам социальная похвала подойдет для поведенческого тестирования.
Тесты слуха для малышей: игровая аудиометрия
Детский аудиолог будет использовать метод тестирования, называемый игровой аудиометрией, для детей ясельного и дошкольного возраста. Это тест на слух, превращенный в игру для малышей. Родитель или помощник сядут на пол в будке с ребенком и научат его реагировать на любой звук, который они слышат, выполняя определенное задание, например, кладя кубик в ведро.
Когда ребенок правильно реагирует на звук, сидящий с ним родитель или помощник будет радостно приветствовать его. Подобно описанному выше визуальному подкреплению, это соответствующее возрасту социальное подкрепление, как правило, удерживает ребенка вовлеченным достаточно долго, чтобы аудиолог мог получить хорошее представление о слуховых способностях, по крайней мере, для лучшего слуха уха. Если малыш будет носить наушники, можно получить информацию, относящуюся к уху.
Тесты слуха для детей
Когда ребенок достигает школьного возраста, он обычно может сидеть спокойно, молчать и поднимать руку в ответ на речевые и тональные стимулы в звуковой будке.На этом этапе ребенок может легко носить наушники для измерений на уровне уха и сидеть спокойно для тимпанометрии и тестов акустического рефлекса, аналогично тестам слуха взрослых.
Лечение потери слуха у детей
В зависимости от тяжести и причины потери слуха у вашего ребенка в качестве лечения могут быть рекомендованы слуховые аппараты, кохлеарные имплантаты и комбинация логопедии или вспомогательных устройств для прослушивания. Если вы заметили, что у вашего младенца или ребенка проявляются какие-либо из вышеперечисленных признаков, отведите его или ее к семейному врачу, который направит вас к детскому аудиологу для проверки слуха вашего ребенка.Если у ребенка скопление серы, ушная инфекция или другая проблема, вызывающая временную потерю слуха, аудиолог позаботится о проблеме или направит вас к отоларингологу (врачу по лечению ушей, носа и горла) для лечения временной обструкции слуха.
Для детей с потерей слуха, даже с тяжелой потерей слуха, никогда не было больше надежды.
Аудиологи могут проводить углубленные поведенческие исследования слуха даже для очень маленьких детей (в возрасте от 6 месяцев).Есть несколько объективных тестов, которые также могут пройти младенцы, малыши и маленькие дети. Эти тесты безболезненны и неинвазивны. После обследования аудиолог поговорит с вами о слуховых возможностях вашего ребенка и порекомендует подходящий план лечения или медицинское вмешательство.
Слуховые аппараты
Слуховые аппараты — это всего лишь один из видов устройств, которые могут помочь детям с потерей слуха снова четко слышать. Существует множество детских слуховых аппаратов, в том числе мощных аппаратов для детей с глубокой потерей слуха, которые предлагают высококачественные слуховые аппараты.Многие решения для детей включают в себя специальные покрытия и другие аксессуары, чтобы маленькие дети не сняли и не потеряли свои слуховые аппараты. На выбор предлагается несколько моделей устройств, в том числе заушные слуховые аппараты или слуховые аппараты, которые почти полностью расположены в слуховом проходе и очень незаметны.
Кохлеарные имплантаты
Кохлеарные имплантаты — это хирургически имплантированные устройства, которые напрямую стимулируют слуховой нерв во внутреннем ухе с помощью электрической стимуляции. Кохлеарные имплантаты также имеют внешнее устройство, и многие компании производят удобные для детей устройства, которые можно удерживать с помощью мягкой повязки на голову.Кохлеарные имплантаты подходят младенцам и детям, которым слуховые аппараты не подходят.
Слуховые аппараты с костной фиксацией
В некоторых случаях ребенок может быть лучшим кандидатом для слухового аппарата с костной фиксацией. Люди, которые обычно получают наибольшую пользу от слуховых аппаратов с костной фиксацией, включают тех, у кого серьезные пороки развития наружного или среднего уха, такие как микротия и атрезия, и людей с односторонней глухотой.
Логопед
Детям с потерей слуха, повлиявшей на их речь, может потребоваться логопедия после получения слуховых аппаратов или кохлеарного имплантата, чтобы помочь ему или ей наверстать упущенное с задержкой речи.Дети с расстройством обработки слуха также могут пройти терапию, чтобы улучшить понимание и использование языка вашими детьми.
Вспомогательные слуховые аппараты
Многие компании-производители слуховых аппаратов предлагают вспомогательные устройства для прослушивания, такие как FM-системы, которые незаметны и хорошо работают в классе в сочетании со слуховым аппаратом ребенка или кохлеарным имплантатом. Технология FM помогает преодолеть плохую акустику в классе или других местах с большим фоновым шумом.По сути, учитель носит или держит перед собой незаметный микрофон, который передает его или ее голос непосредственно на слуховой аппарат ребенка или кохлеарный имплант.
Школьная помощь
Не только родители обязаны обеспечить детям с потерей слуха равные возможности для обучения; у школ тоже есть обязанности. Большинство детей с потерей слуха можно включить в стандартные классы. Если ваш ребенок идет в школу, наш контрольный список для повторного посещения школы для детей с потерей слуха предлагает полезные советы по плавному переходу.
Как найти врача для вашего ребенка
Немедленно обратитесь за помощью, если вы подозреваете, что у вашего ребенка потеря слуха. Часто ваш педиатр — хорошее место для начала. Она может направить вас к детскому аудиологу или к врачу по лечению ушей, горла и носа. Этот учебник для разных специалистов по слуху может пригодиться вам на пути вашего ребенка к лучшему слуху.
Joy Victory, ответственный редактор, Healthy Hearing
Joy Victory имеет большой опыт редактирования информации о здоровье потребителей.Ее обучение, в частности, было сосредоточено на том, как лучше всего довести до общественности научно обоснованные медицинские руководства и результаты клинических испытаний. Она стремится сделать медицинские материалы точными, доступными и интересными для общественности.
Узнайте больше о Джой.
Детская сенсоневральная потеря слуха, Часть 1: Практические аспекты для нейрорадиологов
Реферат
РЕЗЮМЕ: SNHL является основной причиной детской инвалидности во всем мире, затрагивая 6 из 1000 детей.Для детей с доязычной потерей слуха ранняя диагностика и лечение имеют решающее значение для оптимизации речи и языкового развития, успеваемости, а также социального и эмоционального развития. Визуализация поперечного сечения стала играть важную роль в оценке детей с SNHL, потому что отоларингологи обычно назначают КТ или МРТ для оценки анатомии внутреннего уха, выявления причин потери слуха и предоставления прогностической информации, связанной с потенциальные методы лечения.В этой статье, которая является первой из серии из двух частей, мы описываем базовый клинический подход к визуализации детей с SNHL, включая полезность КТ и МРТ височных костей; мы рассматриваем самую последнюю предложенную классификацию пороков развития внутреннего уха; и мы обсуждаем несиндромные врожденные причины SNHL в детстве.
СОКРАЩЕНИЙ:
- ABR
- реакция слухового ствола головного мозга
- BCNC
- костный канал кохлеарного нерва
- CISS
- конструктивная интерференция в устойчивом состоянии
- CMV
- цитомегаловирус
- CN
- FN
- лицевой нерв
- FSE
- быстрое спин-эхо
- IAC
- внутренний слуховой проход
- IP-I
- неполная перегородка типа I
- IP-II
- неполная перегородка типа II SC 90C полукружный канал
- SNHL
- нейросенсорная потеря слуха
- VA
- позвоночная артерия
кохлеар
SNHL является основной причиной детской инвалидности во всем мире, с оценочной распространенностью 1 из 2000 новорожденных и 6 из 1000 детей к 18 годам. 1 Ранняя диагностика и лечение SNHL у детей имеют решающее значение, поскольку хорошо известно, что задержка в выявлении нарушения слуха может отрицательно сказаться на речевом и языковом развитии, академической успеваемости, а также социальном и эмоциональном развитии. 2 Институт всеобщего скрининга слуха новорожденных в США изменил подход к лечению SNHL у детей, существенно снизив средний возраст постановки диагноза с 24–30 месяцев до введения программ скрининга до 2–3 месяцев. 3
Визуализация поперечного сечения стала неотъемлемым инструментом клинической оценки SNHL. В настоящее время отоларингологи обычно назначают обследование внутреннего уха у младенцев и детей раннего возраста с помощью компьютерной томографии или магнитно-резонансной томографии, чтобы определить потенциальную этиологию потери слуха, определить анатомию височной кости и центрального слухового прохода, чтобы выявить аномалии, которые могут предсказать прогрессирование потери слуха. или прогноз, а также для выявления дополнительных внутричерепных аномалий, которые могут потребовать дальнейшего обследования и / или вмешательства. 4
Целью данной серии из 2 частей является обзор клинической и визуализационной оценки детей с SNHL с акцентом на аспекты, которые должны знать нейрорадиологи. Здесь мы описываем наш типичный клинический подход к визуализации детей с SNHL, обсуждаем основные методы визуализации, используемые для оценки внутреннего уха, рассматриваем классификацию врожденных пороков развития внутреннего уха и обсуждаем общие несиндромные причины врожденного SNHL. Во второй части серии мы обсудим синдромные врожденные и приобретенные причины SNHL, которые обычно демонстрируют аномалии внутреннего уха на изображениях.
Обследование потери слуха в детстве и выбор метода визуализации
В большинстве США проверка слуха новорожденных обязательна по закону. Однако после того, как новорожденный не прошел проверку слуха, процесс оценки может быть чрезвычайно разнообразным, поскольку в настоящее время нет окончательных универсальных рекомендаций от федеральных агентств или медицинских профессиональных обществ по всестороннему обследованию новорожденного, не прошедшего проверку слуха.
В нашем учреждении проводится полное медицинское обследование и проводится диагностический тест ABR естественного сна.Если исследование естественного сна невозможно, проводится седативный или оперативный ABR. Если потеря слуха подтверждена, обследование сосредотачивается вокруг установления окончательной причины, выявления потенциально опасных для жизни состояний и выявления других сенсорных нарушений. Это включает полное офтальмологическое обследование, чтобы исключить потерю зрения, пигментный ретинит (наблюдается при синдроме Ашера) или другие проблемы с глазами; электрокардиограмма в 12 отведениях для исключения удлинения интервала QT или синдрома Джервелла и Ланге-Нильсена; генетическое тестирование потери слуха, связанной с коннексином; CMV-тестирование образцов карт Гатри; консультация генетика; и поперечное сечение височных костей и центральной нервной системы. 4
Существуют разногласия относительно идеального алгоритма визуализации детей с недавно диагностированным SNHL. Исторически КТ была предпочтительным методом исследования, но МРТ становится все более популярной, поскольку растет озабоченность по поводу рисков, связанных с воздействием ионизирующего излучения, особенно у детей. 5 Trimble et al. 6 предположили, что двухтехническая визуализация с КТ височной кости и МРТ высокого разрешения выявляет значительно большее количество аномалий у детей, оцениваемых для кохлеарной имплантации, чем любой метод по отдельности; однако вопрос о том, оправдывает ли дополнительный диагностический результат этой стратегии дополнительные затраты на рутинное выполнение обоих исследований или даже влияет на результаты, остается предметом дискуссий.
Оба метода имеют свои относительные сильные и слабые стороны. МРТ позволяет избежать ионизирующего излучения и обеспечивает превосходный контраст мягких тканей. Достижения в технологии МРТ, включая приборы с высокой напряженностью поля, улучшенную технологию катушек и параллельную визуализацию, также позволяют получать изображения внутреннего уха и мозга с высоким разрешением. 7–10 КТ височной кости с высоким разрешением лучше подходит для оценки деталей кости и может выполняться с меньшими затратами и за меньшее время, что приводит к меньшей потребности в седации или анестезии по сравнению с МРТ. 6,10
В нашем учреждении МРТ является предпочтительным методом первичной визуализации, проводимым у детей с недавно диагностированным ВПН. Наш протокол МРТ-визуализации височной кости у детей, который выполняется примерно за 20 минут, включает в себя либо Т2-взвешенные изображения FSE с высоким разрешением (TR / TE / NEX, 1000/136 мс / 1; длина эхо-последовательности, 21; угол поворота, 180 °; угол обзора 140 мм; размер матрицы 192) или изображения СНПЧ (TR / TE / NEX, 5,42–12,25 / 2,42–5,9 мс / 1–2; угол поворота 50–80 °; угол обзора 120–180 мм; размер матрицы 256) через височные кости, а также стандартные спин-эхо-взвешенные T1-изображения, FSE-T2-взвешенные изображения, инверсионное восстановление с ослабленным флюидом и диффузно-взвешенные изображения по всему мозгу.Последовательность СНПЧ генерирует почти изотропные воксели длиной 0,5–0,7 мм, что достаточно для визуализации анатомии наполненного жидкостью внутреннего уха и нервов внутри IAC. Внутривенный контраст обычно не назначают детям, если нет клинического подозрения на новообразование или инфекционную или воспалительную причину потери слуха.
CT зарезервирован для следующих случаев: 1) Выявлены дефекты SCC или кохлеовестибулярные аномалии, так что анатомия лицевого нерва и улитки может быть определена до кохлеарной имплантации; 2) очевидна непроходимость внутреннего уха, чтобы определить, является ли процесс фиброзным или костным; 3) МАК узкий, что не позволяет адекватно визуализировать кохлеарный нерв, и необходимо определить проходимость костного канала улиткового нерва; или 4) при наличии проводящего компонента потери слуха для определения целостности цепи слуховых косточек. 4,11 Наш стандартный протокол педиатрической компьютерной томографии височной кости включает как прямую аксиальную, так и непрерывную последовательную съемку коронарной артерии с использованием коллимации 0,6–0,75 мм, 120 кВ (пиковое значение) и переменных мА с модуляцией тока (CARE Dose; Siemens Medical Systems , Эрланген, Германия) с эталонным значением 200 миллиампер-секунд. Сканирование проходит от вершины каменистой кости до кончика сосцевидного отростка в осевом направлении и от переднего конца вершины каменистой кости до заднего края сосцевидного отростка в венечной области. направление.У пациентов, которые не переносят прямое корональное сканирование, выполняется сканирование по аксиальной спирали с реконструкцией наборов аксиальных и коронарных изображений при толщине среза 0,6–0,75 мм.
Классификация пороков развития внутреннего уха
Пороки развития внутреннего уха, вызывающие потерю слуха, часто обнаруживаются в младенчестве; однако некоторые пороки развития, такие как увеличение вестибулярного акведука, могут не проявиться до более позднего возраста. Пороки развития могут варьироваться по степени тяжести от относительно легкой дисплазии до полной аплазии внутреннего уха.Предполагается, что спектр аномалий отражает прерывания развития внутреннего уха, происходящие на разных этапах эмбриогенеза. 12 Нарушение образования отической плакоды в течение третьей недели беременности приводит к полной аплазии лабиринта (аномалия Мишеля, рис. 1), тогда как поражение, происходящее позже (в течение седьмой недели), может вызывать только легкие аномалии (IP-II или дисплазия Мондини, рис. 2). В 2002 году Сеннароглу и Саатчи 13 предложили классификацию кохлеовестибулярных пороков развития, которая включала, в порядке уменьшения степени тяжести: лабиринтную аплазию (рис. 1), кохлеарную аплазию (рис. 3), общие полостные деформации (рис. IP-I) (рис. 5), кохлеовестибулярная гипоплазия (рис. 6) и IP-II (рис. 2), каждый из которых считается результатом инсульта, происходящего на более поздней стадии развития.Особенности каждого из этих пороков развития описаны в таблице.
Рис 1.
Лабиринтная аплазия. Осевые ( A ) и корональные ( B ) КТ-изображения правой височной кости демонстрируют полное отсутствие нормальных структур внутреннего уха. Обратите внимание на уменьшенный размер строения внутреннего уха и отсутствие хорошо сформированного внутреннего слухового прохода, которые помогают отличить его от оссифицирующего лабиринтита.
Рис 2.
IP-II. Осевые CT ( A ) и CISS ( B ) изображения через правую височную кость демонстрируют кохлеарную дисплазию с недостаточным модиолусом и слиянием среднего и апикального витков, что приводит к луковицеобразной вершине улитки.Преддверие и полукружные каналы в норме, вестибулярный водопровод не увеличен.
Рис 3.
Аплазия улитки. Осевое КТ-изображение через правую височную кость демонстрирует диспластический вестибюль, слитый с аномальным латеральным SCC, при отсутствии улитки. Обратите внимание на небольшой канал вестибулярного нерва ( стрелка ).
Рис. 4.
Деформация общей полости. Осевые изображения CT ( A ) и CISS ( B ) через левое внутреннее ухо демонстрируют увеличенную кистозную полость, представляющую улитку и преддверие без дифференциации.
Рис. 5.
Кистозная кохлеовестибулярная аномалия (IP-I). Осевые КТ ( A ) и СНПЧ ( B ) изображения через правую височную кость демонстрируют кистозно-выглядящие и безликие улитки и преддверие. Улитка и преддверие образуют контур «восьмерки» или «снеговика» с немного увеличенным разделением по сравнению с общей деформацией полости, показанной на рис. 4.
Рис 6.
Гипоплазия улитки. Осевые КТ ( A ) и Т2-взвешенные изображения FSE ( B ) через левую височную кость демонстрируют небольшую улитку, напоминающую зачаток IAC.Преддверие также увеличено, диспластично и срастается с карманообразным латеральным ПКР.
Спектр врожденных пороков развития внутреннего уха по предложению Сеннароглу и Саатчи 13
Расширение вестибулярного водопровода (также называемое синдромом увеличенного вестибулярного водопровода) является единственной наиболее распространенной аномалией внутреннего уха, наблюдаемой у лиц с SNHL, и часто наблюдается в сочетании с другими аномалиями внутреннего уха, такими как IP-II, вестибулярное расширение и SCC. дисплазии.На КТ увеличение вестибулярного водопровода диагностируется, когда водопроводный канал имеет ширину> 1,5 мм (примерно диаметр одновременно визуализированного заднего SCC) в средней точке между общей ножкой и ее наружным отверстием. 14 МРТ дополнительно демонстрирует увеличение эндолимфатического протока и мешка (рис. 7), которое иногда можно увидеть без увеличения водопровода.
Рис 7.
Увеличенный вестибулярный акведук. , Осевое КТ-изображение через правую височную кость демонстрирует увеличение вестибулярного водопровода, имеющего веерообразную конфигурацию ( стрелка ).Обратите внимание на то, что ширина акведука в его средней точке больше, чем ширина соседних SCC. Улитка также имеет легкую диспластичность (IP-II). B , Осевое изображение СНПЧ через левую височную кость у другого пациента демонстрирует заметное увеличение эндолимфатического протока и мешка ( звездочка ).
Пороки развития
SCC также часто возникают в связи с другими аномалиями внутреннего уха и следуют аналогичному предсказуемому спектру, основанному на времени причинного нарушения роста.SCC начинаются как дискообразные выпячивания, возникающие из вестибулярного придатка на шестой неделе гестации. Центральная часть каждого диска резорбируется и замещается мезенхимой, в результате чего образуется характерный полукружный проток. Неспособность сформироваться одному из этих дисков приводит к отсутствию вовлеченного SCC, в то время как неполное поглощение центральной части диска приводит к диспластическому SCC или SCC в форме кармана. Первым формируется верхний ПКР, за ним следует задний, а затем латеральный ПКР.Следовательно, аномалии верхнего и заднего SCC почти всегда связаны с аномалиями латерального SCC, тогда как аномалии бокового SCC могут возникать изолированно (Рис. 8). 12 Двумя основными исключениями из этого правила являются синдром Ваарденбурга и синдром Алажилля, оба из которых могут указывать на отсутствие заднего SCC без вовлечения других SCC. 15,16 На аксиальных КТ-изображениях тонкие аномалии ПКР могут быть обозначены небольшим или увеличенным боковым костным островком ПКР (рис. 9).Обычно поперечный диаметр этого костного островка составляет от 2,6 до 4,8 мм. 17
Рис. 8.
Боковая дисплазия SCC. Осевое ( A ) и коронарное ( B ) изображения правой височной кости демонстрируют диспластический карманообразный латеральный SCC, который сливается с преддверием и отсутствует его центральный костный островок. На корональном изображении боковой SCC усечен. Присутствуют как верхний, так и задний ПКР.
Рис. 9. Дисплазия
SCC с небольшим латеральным костным островком SCC.Поперечный диаметр бокового SCC (, двойная стрелка ) составляет всего 1,9 мм (нормальный, 2,6–4,8 мм). Преддверие также увеличено и диспластично, а улитка гипопластична.
Дети с более легкими пороками развития внутреннего уха (например, увеличение вестибулярного тракта, IP-II и частичная дисплазия SCC), как правило, лучше справляются с тестами на восприятие речи после кохлеарной имплантации, чем дети с другими пороками развития (например, общая полость или гипоплазия улитки) или такие синдромы, как синдром ЗАРЯДА, 18,19 , но даже наличие серьезного порока развития (при наличии улитки) не препятствует имплантации.Однако идентификация этих аномалий важна при планировании хирургического вмешательства, поскольку наличие пороков развития улитки может затруднить установку имплантата, а также увеличивает риск утечки перилимфы / спинномозговой жидкости, постимплантационного менингита и потенциального смещения электродов, включая установку в IAC. Кроме того, ход лицевого нерва отклоняется от нормы примерно у 15–32% пациентов с кохлеовестибулярными аномалиями, что влияет на планирование операции и иногда препятствует размещению кохлеостомы в оптимальном положении по отношению к круглому окну. 18,19
CND
CND относится к отсутствию или уменьшению калибра улиткового нерва и наблюдается в 12–18% ушей, пораженных SNHL. 10,20 У педиатрических пациентов ХЗН обычно бывает врожденной, но иногда она может развиться после рождения из-за атрофии нерва у пациентов, которые ранее демонстрировали нормальный слух в пораженном ухе. 21 Поскольку кохлеарные имплантаты обычно противопоказаны при CND, 22,23 важно определить это состояние у детей, которым предполагается имплантация.
МРТ — самый чувствительный метод диагностики ХЗП. На изображениях СНПЧ нормальный кохлеарный нерв легко идентифицируется внутри IAC. Косые сагиттальные реконструкции, ориентированные перпендикулярно длинной оси IAC, полезны для визуализации улиткового нерва, который расположен в переднем нижнем квадранте канала, а также интраканаликулярного сегмента лицевого нерва и верхних и нижних отделов вестибулярный нерв (рис. 10). CND можно увидеть изолированно (при наличии отделов вестибулярного нерва) или в сочетании с аплазией вестибулярного нерва (полное отсутствие восьмого черепного нерва).Обычно будет ассоциироваться сужение IAC (определяемое как диаметр IAC <4 мм), и было предположено, что это происходит потому, что IAC зависит от присутствия вестибулокохлеарных нервных клеток и формируется нормально. 21,24
Рис. 10.
Дефицит улиткового нерва. A , Реконструированное изображение сагиттальной СНПЧ через правый IAC демонстрирует отсутствие правого улиткового нерва. B , сравните со сагиттальным изображением через нормальный левый IAC.
КТ менее чувствительна, чем МРТ для выявления ХЗЯ, но может демонстрировать вторичные признаки, такие как отсутствие или стенозирование BCNC (нормальное значение между 1,4 и 3,0 мм) 25 или стенотический IAC (рис. 11). Дети с узким IAC на КТ после имплантации демонстрируют худшие результаты, чем дети с IAC нормального калибра, предположительно из-за того, что улитковый нерв, скорее всего, отсутствует или маленький, когда IAC узкий. 19 Уши с дефицитом кохлеарного нерва могут демонстрировать BCNC нормального калибра в ≤23% случаев 9 и IAC нормального размера в ≤73% случаев. 26
Рис. 11.
Атрезия канала костного улиткового нерва у пациента с ХЗД. A , Осевое КТ-изображение через правую височную кость того же пациента, показанное на рис. 10, демонстрирует атретический канал для кохлеарного нерва у основания улитки. B , сравните A с BCNC нормального калибра слева.
Врожденная потеря слуха
Врожденная потеря слуха определяется как потеря слуха при рождении и обычно подразделяется на генетические и негенетические формы.Подсчитано, что у> 50% пациентов SNHL может быть связан с генетической причиной, из которых примерно 75–80% демонстрируют аутосомно-рецессивное наследование; 15–20%, аутосомно-доминантное наследование; и 1–2%, X-сцепленное наследование. Примерно 30% наследственных форм потери слуха являются синдромальными, а остальные 70% считаются несиндромными. 27 На сегодняшний день описано более 300 синдромальных форм потери слуха. 28 Из негенетических форм SNHL экологическая причина может быть идентифицирована у половины, а остальные считаются идиопатическими. 29
Большинство детей с врожденным SNHL показывают нормальную морфологию внутреннего уха на КТ и МРТ, при этом врожденные аномалии внутреннего уха регистрируются только в 20–30%. 10,20,30 Это связано с тем, что потеря слуха часто возникает из-за отдельных аномалий на клеточном или микроскопическом уровне, которые не поддаются лечению с помощью современных методов визуализации и которые явно не влияют на внешний вид костной слуховой капсулы или перепончатого внутреннего уха. .
Ниже мы обсуждаем некоторые несиндромные причины врожденной потери слуха, включая как ненаследственную, так и наследственную этиологию.Синдромные наследственные формы SNHL будут обсуждаться во второй части серии.
Ненаследственные причины нейросенсорной потери слуха
Примерно половина случаев врожденного SNHL имеет ненаследственную основу, и примерно в половине из них можно выявить основную экологическую причину. Этиология включает пре- и перинатальные инфекции (ЦМВ, краснуха, корь, сифилис и т. Д.), Воздействие алкоголя или ототоксических препаратов (аминогликозиды, противоопухолевые препараты и т. Д.), Недоношенность, гипоксически-ишемическое повреждение и гипербилирубинемия. 31 Как правило, эти образования не связаны с грубыми аномалиями внутреннего уха, обнаруживаемыми с помощью изображений.
ЦМВ-инфекция является наиболее распространенной экологической причиной доязычной потери слуха в Соединенных Штатах и затрагивает примерно 10% младенцев с врожденной потерей слуха и 34% детей с умеренной и тяжелой идиопатической потерей слуха с поздним началом. 32 Примерно 90% новорожденных с врожденным ЦМВ имеют субклинические инфекции, но примерно у 10% из них развивается значительная необратимая потеря слуха.Более того, среди детей с клинически очевидной врожденной ЦМВ-инфекцией распространенность SNHL составляет примерно 30%. 33 Потеря слуха, связанная с врожденной ЦМВ, может быть односторонней, колеблющейся или прогрессирующей, а начало может быть отложено на месяцы или годы. Аномалии внутреннего уха у глухих детей с врожденной ЦМВ-инфекцией не типичны; однако сопутствующие аномалии головного мозга, которые могут включать в себя гиперинтенсивность белого вещества в полушарии различной степени на Т2-взвешенных изображениях и корковые мальформации, присутствуют в ≤80%. 34
Несиндромные наследственные причины потери слуха
Как уже упоминалось, большинство случаев наследственной СНХЛ несиндромны. На сегодняшний день идентифицировано> 110 хромосомных локусов и не менее 65 генов, вызывающих несиндромную потерю слуха. 28 Примечательно, что ≤50% всех случаев предъязыкового SNHL связаны с мутациями гена GJB2 , который кодирует белок щелевого соединения коннексин 26. 35 Большинство сообщений предполагают, что пороки развития внутреннего уха у детей редки. с мутациями GJB2 , и несколько авторов предположили, что рутинная визуализация не нужна людям с глухотой, связанной со слухом, GJB2 . 36-38 Эта тема является спорным, однако, из-за 1 отчет предположил, что 72% пациентов с биаллельных GJB2 мутаций, по крайней мере, 1 височной кости аномалии по компьютерной томографии, с легкой эндолимфатическая ямки расширение и modiolar гипоплазии является наиболее общие выводы. 39
Безусловно, наиболее распространенной аномалией внутреннего уха, наблюдаемой у детей с несиндромальной потерей слуха, является увеличение вестибулярного акведука. Распространенность увеличенных вестибулярных водопроводов у детей с СНХЛ оценивается в 10–15%. 40 Порок развития двусторонний примерно в 90% случаев, и пациенты могут иметь глубокий врожденный SNHL, прогрессирующий SNHL или колеблющийся SNHL. Первоначально потеря слуха может быть высокочастотной, и у некоторых пациентов может наблюдаться острое снижение слуха, связанное с эпизодами незначительной травмы головы, перенапряжения или изменений атмосферного давления (например, связанное с воздушным путешествием, глубоководным погружением или маневром Вальсальвы. ). 14,41 Приблизительно у 63% несиндромных людей с расширением вестибулярного водопровода можно выявить мутацию в локусе PDS на хромосоме 7q31, который является тем же геном, который отвечает за синдром Пендреда, что предполагает генетическую основу для большинства случаев. порока развития. 41
Выводы
Причины потери слуха у детей многочисленны и разнообразны, что часто делает оценку и лечение этого состояния довольно сложной задачей для отоларингологов. Визуализация играет центральную роль в исследовании SNHL в детстве, потому что она отображает аномалии в структурах внутреннего уха, часто дает ключ к разгадке этиологии потери слуха и может выявить сопутствующие сопутствующие заболевания. Хотя КТ и МРТ являются жизнеспособным вариантом визуализации, мы предпочитаем МРТ из-за ее способности напрямую оценивать не только внутреннее ухо, но также черепные нервы и мозг.В случаях врожденного нарушения слуха довольно часто встречаются пороки развития внутреннего уха и CND, и идентификация этих аномалий имеет решающее значение при рассмотрении хирургического вмешательства, поскольку они могут осложнить или даже предотвратить кохлеарную имплантацию у ребенка с SNHL.
- © 2012 Американский журнал нейрорадиологии
Потеря слуха — HealthyChildren.org
Хотя потеря слуха может возникнуть в любом возрасте, проблемы со слухом при рождении или возникновение в младенчестве и в первые годы жизни могут иметь серьезные последствия.
Это связано с тем, что сначала требуется нормальный слух для понимания устной речи, а затем, позже, для четкой речи. Следовательно, если ваш ребенок страдает потерей слуха в младенчестве и раннем детстве, он требует немедленного внимания. Даже временная, но серьезная потеря слуха в это время может сильно затруднить освоение ребенком правильной устной речи.
У большинства детей наблюдается легкая потеря слуха, когда в среднем ухе накапливается жидкость из-за аллергии или простуды.Эта потеря слуха обычно носит временный характер; Нормальный слух обычно восстанавливается после того, как утихнут холода и аллергия, а евстахиева труба (которая соединяет среднее ухо с горлом) отводит оставшуюся жидкость в заднюю часть глотки. У многих детей, примерно у 1 из 10, жидкость остается в среднем ухе после ушной инфекции из-за проблем с евстахиевой трубой.
Эти дети не слышат так хорошо, как должны, и иногда у них возникают задержки в разговоре. Гораздо реже встречается необратимая потеря слуха, которая всегда ставит под угрозу нормальную речь и языковое развитие.Постоянная потеря слуха варьируется от легкой или частичной до полной или полной.
Существует два основных типа потери слуха:
Кондуктивная потеря слуха.
Когда у ребенка кондуктивная тугоухость, это может означать аномалию в структуре наружного слухового прохода или среднего уха, либо в среднем ухе может быть жидкость, которая мешает передаче звука.
Сенсорно-невральная тугоухость (также называемая нервной глухотой).
Этот тип нарушения слуха вызван аномалией внутреннего уха или нервов, передающих звуковые сообщения от внутреннего уха к мозгу.Потеря может присутствовать при рождении или произойти вскоре после этого. Если в семейном анамнезе имеется глухота, причина, скорее всего, передается по наследству (генетически). Если мать болела краснухой (краснуха), цитомегаловирусом (ЦМВ) или другим инфекционным заболеванием, которое влияет на слух во время беременности, плод мог быть инфицирован и в результате потерять слух. Проблема также может быть связана с пороком развития внутреннего уха. Чаще всего причина тяжелой нейросенсорной тугоухости передается по наследству.
Тем не менее, в большинстве случаев ни один из членов семьи с обеих сторон не страдает потерей слуха, потому что каждый родитель является только носителем гена потери слуха.Это называется «аутосомно-рецессивный паттерн», а не «доминантный», когда можно ожидать, что другие члены семьи с одной стороны будут иметь потерю слуха. Будущие братья и сестры ребенка имеют повышенный риск потери слуха, и семье следует обратиться за генетической консультацией, если установлено, что потеря слуха унаследована.
Необходимо как можно скорее диагностировать потерю слуха, чтобы ваш ребенок не задерживался в изучении языка — процесс, который начинается в день ее рождения.Американская академия педиатрии рекомендует, чтобы новорожденный перед тем, как отправиться домой из больницы, прошел проверку слуха. Фактически, в 38 штатах сейчас действуют программы раннего выявления нарушений слуха (EHDI), согласно которым все новорожденные должны проходить обследование на предмет потери слуха перед выпиской из больницы. В любое время в течение жизни вашего ребенка, если вы и / или ваш педиатр подозреваете, что у него потеря слуха, настаивайте на незамедлительном проведении официальной оценки слуха.Хотя некоторые семейные врачи, педиатры и детские клиники могут проверять наличие жидкости в среднем ухе — частую причину потери слуха, — они не могут точно измерить слух. Вашему ребенку следует обратиться к аудиологу, который выполнит эту услугу. Ее также может осмотреть врач, специализирующийся на лечении ушей, носа и горла (ЛОР;
отоларинголог).
Если вашему ребенку меньше двух лет или он отказывается сотрудничать во время обследования слуха, ему могут быть предложены один из двух доступных скрининговых тестов, которые являются теми же тестами, которые используются для скрининга новорожденных.Они безболезненны, занимают всего пять-десять минут и могут выполняться, пока ваш ребенок спит или лежит неподвижно. Это:
Слуховой ствол мозга тест реакции, который измеряет, как мозг реагирует на звук. Щелчки или звуки воспроизводятся в ушах ребенка через мягкие наушники, а электроды, расположенные на голове ребенка, измеряют реакцию мозга. Это позволяет врачу проверить слух вашего ребенка, не полагаясь на ее сотрудничество.
Тест отоакустической эмиссии , который измеряет звуковые волны, производимые во внутреннем ухе. Крошечный зонд помещается прямо в слуховой проход ребенка, который затем измеряет реакцию, когда в ухо ребенка воспроизводятся щелчки или звуковые сигналы. Эти тесты могут быть недоступны в непосредственной близости от вас, но последствия недиагностированной потери слуха настолько серьезны, что ваш врач может посоветовать вам поехать туда, где можно будет сделать одно из них. Конечно, если эти тесты показывают, что у вашего ребенка могут быть проблемы со слухом, ваш врач должен порекомендовать как можно скорее провести более тщательную оценку слуха, чтобы подтвердить, не нарушен ли слух у вашего ребенка.
Лечение
Лечение потери слуха будет зависеть от ее причины. Если это умеренная кондуктивная потеря слуха из-за жидкости в среднем ухе, врач может просто порекомендовать вашему ребенку пройти повторное обследование через несколько недель, чтобы увидеть, очистилась ли жидкость сама по себе. Лекарства, такие как антигистаминные, противоотечные или антибиотики, неэффективны для выведения жидкости из среднего уха.
Если в течение трех месяцев слух не улучшается и за барабанной перепонкой все еще остается жидкость, врач может порекомендовать направление к ЛОР-специалисту.Если жидкость сохраняется и имеется достаточное (хотя и временное) кондуктивное ухудшение слуха из-за жидкости, специалист может порекомендовать слить жидкость через вентиляционные трубки. Они вводятся хирургическим путем через барабанную перепонку. Это небольшая операция, которая занимает всего несколько минут, но ваш ребенок должен получить общую анестезию, чтобы она была сделана должным образом, поэтому он обычно проводит часть дня в больнице или амбулаторном хирургическом центре.
Даже с установленными трубками в будущем могут возникнуть инфекции, но трубки помогают уменьшить количество жидкости и снизить риск повторного заражения вашего ребенка.Они также улучшат его слух.
Если кондуктивная потеря слуха вызвана дефектом внешнего или среднего уха, слуховой аппарат может восстановить слух до нормального или почти нормального уровня. Однако слуховой аппарат будет работать только тогда, когда его надели. Вы должны убедиться, что он включен и работает постоянно, особенно у очень маленьких детей. Реконструктивная операция может быть рассмотрена, когда ребенок подрастет.
Слуховые аппараты не восстановят слух полностью у людей со значительной сенсоневральной тугоухостью, но они помогут вашему ребенку развить разговорный или устный язык, если нарушение слуха легкое или умеренное.Если у вашего ребенка серьезное или глубокое нарушение слуха на оба уха и он не получает никакой пользы от слуховых аппаратов, он станет кандидатом на установку кохлеарного имплантата. Кохлеарные имплантаты были одобрены правительством для детей старше одного года с 1990 года. В настоящее время имеется достаточно опыта, чтобы сказать, что кохлеарные имплантаты хорошо работают для подавляющего большинства детей с нормальной функцией мозга. Если ваша семья рассматривает возможность установки имплантата для вашего ребенка, результаты для развития полезной речи будут лучше при ранней (до трех лет), чем при поздней (старше семи лет) имплантации.В лучшем случае эти «кохлеарные имплантаты» помогают человеку узнавать звуки. Они не восстанавливают слух достаточно хорошо, чтобы ребенок мог изучать устную речь без дополнительной помощи, включая слуховые аппараты для усиления звуков, а также специального обучения и консультирования родителей. В последнее время было зарегистрировано несколько случаев серьезных инфекций, осложняющих кохлеарные имплантаты даже через несколько месяцев после операции. Многие снимаются. Из-за этого, если у вашего ребенка кохлеарный имплант, немедленно обратитесь к своему ЛОР-хирургу или педиатру, чтобы узнать, как лучше всего сделать следующий шаг.
Родители детей с нейросенсорной тугоухостью обычно больше всего беспокоятся о том, научится ли их ребенок говорить. Ответ заключается в том, что всех детей с нарушением слуха можно научить говорить, но не все научатся говорить четко. Некоторые дети учатся хорошо читать по губам, в то время как другие никогда полностью не овладевают этим навыком. Но речь — это только одна из форм языка. Большинство детей учат сочетать разговорный язык и язык жестов. Письменный язык также очень важен, потому что это ключ к успеху в учебе и профессиональном обучении.Очень желательно выучить отличный устный язык, но не все люди, рожденные глухими, могут это освоить. Язык жестов — это основной способ общения глухих людей друг с другом, и многие из них лучше всего выражают свои мысли.
Если ваш ребенок изучает язык жестов, вы и ваши ближайшие родственники также должны его выучить. Таким образом вы сможете научить ее, дисциплинировать, хвалить, утешать и смеяться вместе с ней. Вы также должны поощрять друзей и родственников учиться подписывать. Хотя некоторые защитники в сообществе глухих предпочитают отдельные школы для глухих детей, нет никаких оснований отделять детей с серьезными нарушениями слуха от других людей из-за их потери слуха.При надлежащем лечении, образовании и поддержке эти дети вырастут и станут полноправными участниками окружающего их мира.
Когда звонить педиатру. Потеря слуха: на что обращать внимание
Вот признаки и симптомы, которые должны заставить вас подозревать, что у вашего ребенка потеря слуха, и побудить вас позвонить своему педиатру.
- Ваш ребенок не пугается громких звуков в течение одного месяца и не обращается к источнику звука в возрасте трех-четырех месяцев.
- Он не замечает вас, пока не увидит вас.
- Он концентрируется на полоскании горла и других вибрирующих звуках, которые он может почувствовать, вместо того, чтобы экспериментировать с широким спектром гласных и согласных звуков.
- Его речь задерживается или ее трудно понять, или он не произносит ни одного слова, например «дада» или «мама», к двенадцати – пятнадцати месяцам возраста.
- Он не всегда отвечает на звонок. (Обычно это ошибочно принимают за невнимательность или сопротивление, но это может быть результатом частичной потери слуха.)
- Кажется, что он слышит одни звуки, но не слышит другие.(Некоторая потеря слуха влияет только на высокие звуки; у некоторых детей наблюдается потеря слуха только на одно ухо.)
- Кажется, что он не только плохо слышит, но и с трудом удерживает голову, медленно сидит или ходит без опоры. (У некоторых детей с нейросенсорной тугоухостью часть внутреннего уха, обеспечивающая информацию о балансе и движении головы, также повреждена.)
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Легкая / легкая сенсоневральная потеря слуха у детей
Реферат
ЦЕЛЬ. Цель состояла в том, чтобы определить распространенность и последствия легкой / легкой двусторонней нейросенсорной тугоухости среди детей в начальной школе.
МЕТОДЫ. Было проведено кросс-секционное обследование на кластерной выборке 6581 ребенка (ответ: 85%; 1 класс: n = 3367; 5 класс: n = 3214) в 89 школах Мельбурна, Австралия.Легкая / легкая двусторонняя нейросенсорная тугоухость определялась как среднее значение чистого тона низких частот на 0,5, 1 и 2 кГц и / или среднее значение чистого тона высоких частот на частотах 3, 4 и 6 кГц от 16 до 40 дБ. уровень слышимости в лучшем ухе с промежутками между воздушной / костной проводимостью <10 дБ. Родители сообщили о качестве жизни и поведения детей, связанных со здоровьем. Каждый ребенок с двусторонней сенсоневральной тугоухостью легкой / легкой степени, соответствующий двум нормально слышащим детям (средний чистый тон низких частот и средний уровень высоких частот ≤15 дБ в обоих ушах), прошел стандартизированную оценку.Сравнения всей выборки были скорректированы с учетом типа школы, уровня обучения и пола, а сравнения подобранной выборки были скорректированы с учетом невербальных показателей IQ.
РЕЗУЛЬТАТЫ. Пятьдесят пять детей (0,88%) имели двустороннюю сенсоневральную тугоухость легкой / легкой степени. Дети с нейросенсорной тугоухостью и без нейросенсорной тугоухости имели одинаковые оценки по языку (среднее: 97,2 против 99,7), чтению (101,1 против 102,8), поведению (8,4 против 7,0) и качеству жизни ребенка, связанному со здоровьем, по сообщениям родителей и детей (77,6 против 80.0 и 76.1 против 77,0 соответственно), но фонологическая кратковременная память была хуже (91,0 против 102,8) в группе нейросенсорной тугоухости.
ВЫВОДЫ. Распространенность легкой / легкой двусторонней нейросенсорной тугоухости была ниже, чем сообщалось в предыдущих исследованиях. Не было убедительных доказательств того, что легкая / легкая двусторонняя нейросенсорная потеря слуха отрицательно влияет на язык, чтение, поведение или качество жизни, связанное со здоровьем, у детей, которые в остальном здоровы и с нормальным интеллектом.
Нейросенсорная тугоухость — С.Детская исследовательская больница Джуда
Барабанная перепонка разделяет внешнее ухо и среднее ухо. За барабанной перепонкой находится среднее ухо, которое обычно заполнено воздухом. Три крошечные кости внутри среднего уха названы в честь их формы: молоток (молоток), наковальня (наковальня) и стремени (стремени). Три кости соединяются в цепочку. Первая кость, молоток, соединяется с барабанной перепонкой. Последняя кость, стремечка, связана с другой крошечной мембраной, называемой овальным окном.
Овальное окно — это начало внутреннего уха или улитки. Когда звук попадает в барабанную перепонку, крошечные косточки приходят в движение, и последняя толкает овальное окно. Внутри улитки находится более 15 000 крошечных нервных окончаний, называемых волосковыми клетками. Эти волосковые клетки окружены жидкостью. Волосковые клетки преобразуют звуковые волны в электрические импульсы, которые проходят по слуховым (слуховым) нервам в мозг. Мозг обрабатывает эти импульсы и превращает звуки во что-то значимое для вас.
Что такое нейросенсорная тугоухость?
Нейросенсорная потеря слуха возникает, когда что-то повреждает внутреннее ухо, слуховой (слуховой) нерв или части мозга, обрабатывающие звук. Нейросенсорная тугоухость включает 2 типа потери слуха: сенсорную тугоухость и невральную тугоухость.
Сенсорная потеря слуха возникает при повреждении улитки или крошечных волосковых клеток. Нервная потеря слуха возникает при повреждении слухового нерва или той части мозга, которая отвечает за слух.Иногда трудно сказать, сенсорная проблема, нервная или и то, и другое. Вот почему мы часто используем общий термин нейросенсорная тугоухость. Нейросенсорная тугоухость обычно начинается с высоких частот (высоких частот). Чем больше повреждений, тем хуже слух на низких частотах.
Что может вызвать нейросенсорную тугоухость?
Нейросенсорная тугоухость может иметь множество различных причин. Ниже перечислены некоторые из наиболее частых причин нейросенсорной тугоухости у детей в больницах Св.Детская исследовательская больница Джуда.
Химиотерапия
Наиболее распространенными видами химиотерапии, вызывающими потерю слуха, являются препараты или соединения платины. Вы можете узнать названия этих препаратов — цисплатин или карбоплатин. Когда химиотерапия вызывает потерю слуха, это обычно происходит из-за того, что лекарство абсорбируется жидкостью, окружающей волосковые клетки. Это вызывает повреждение волосковых клеток и мешает им работать должным образом. Когда происходит этот тип повреждения, волосковые клетки не могут посылать сигналы в мозг, что затрудняет расслышание определенных звуков.
Радиация
Радиация может вызвать нейросенсорную тугоухость двумя способами. Радиация может повредить волосковые клетки, как при химиотерапии. Радиация может также повредить область мозга, которая преобразует звук в значение, или нервы, передающие электронные сигналы между волосковыми клетками и мозгом.
Хирургия или опухоли
Области мозга, обрабатывающие звук, могут быть повреждены во время операции на головном мозге. Слуховой нерв может быть ушиблен или даже порезан.Припухлость (отек) или опухоль, давящая на нерв, могут препятствовать нормальной работе нерва.
Нейросенсорная тугоухость необратима?
Такая потеря слуха может быть постоянной или временной, в зависимости от причины потери слуха. В теле не могут расти новые волосковые клетки. Если волосковые клетки в улитке были повреждены, слух не вернется к норме, хотя иногда слух становится немного лучше после того, как жидкость вокруг волосковых клеток вернется в норму.Если потеря слуха была вызвана радиацией, она, вероятно, будет постоянной. Слух может улучшиться, если опухоль или опухоль оказали давление на слуховой нерв и давление уменьшилось. Однако иногда слух может ухудшаться еще долгое время после окончания лечения. Это называется прогрессирующей потерей слуха.
Что произойдет, если у моего ребенка нейросенсорная тугоухость?
Первым шагом является проверка слуха, чтобы определить тип потери слуха и степень ее тяжести.Аудиолог и врач обсудят, что может помочь вашему ребенку. Вместе вы сможете разработать лучший план для вашего ребенка.
Есть вопросы?
Если у вас есть вопросы о нейросенсорной тугоухости, позвоните в Службу реабилитации по телефону 901-595-3621. Если вы находитесь за пределами Мемфиса, звоните по бесплатному телефону 1-866-2ST-JUDE (1-866-278-5833), добавочный номер 3621.
Легкая нейросенсорная потеря слуха у детей: Аудиомет …: Ухо и слух
Цели:
Легкая или легкая потеря слуха считается фактором, влияющим на речь, язык, обучение и академические результаты, но факторы риска легкой-легкой сенсоневральной тугоухости (SNHL) не установлены.Две конкретные цели этого исследования заключались в следующем: (1) описать аудиометрические и клинические характеристики детей с двусторонним SNHL легкой и легкой степени тяжести и (2) сравнить детей с SNHL легкой и легкой степени тяжести с детьми с нормальным слухом (NH) в отношении потенциальные факторы риска врожденной или приобретенной потери слуха.
Дизайн:
Было завершено кросс-секционное кластерное выборочное обследование 6581 ребенка, зачисленных в 1-й и 5-й классы австралийской начальной школы.Детей обследовали на незначительно-легкое SNHL, определяемое как среднее значение чистого тона низких и / или высоких частот от 16 до 40 дБ HL в лучшем ухе с промежутками между воздушными костями <10 дБ. Дети, не прошедшие обследование, прошли тесты на порог воздушной и костной проводимости и тимпанометрию для определения типа и степени потери слуха. Родители каждого ребенка, участвовавшего в этом исследовании, перед проверкой слуха заполнили анкету, чтобы определить возможные индикаторы риска. Анкета включала вопросы, касающиеся демографии семьи, статуса слуха членов семьи, наличия факторов риска и беспокойства родителей относительно слуха ребенка.
Результатов:
Выявлено 55 детей с SNHL легкой степени легкой степени тяжести и 5490 детей с NH. Из группы с SNHL у 39 детей была небольшая потеря (от 16 до 25 дБ HL) и у 16 детей была небольшая потеря (от 26 до 40 дБ HL). Большинство потерь были двусторонними и симметричными, а среднее значение чистого тона для лучшего уха для всех 55 детей составило 22,4 дБ HL (SD, 5,2). Наиболее распространенным фактором риска была «госпитализация неонатального отделения интенсивной терапии / специализированного медицинского учреждения», о которой сообщалось для 12 пациентов.5% SNHL и 8,4% NH группы. Сообщаемое использование личных стереосистем было значимым фактором риска с отношением шансов 1,7 (95% доверительный интервал = 1,0–3,0, p = 0,05). Вопросы, связанные с заботой родителей о слухе своего ребенка, имели низкую чувствительность (<30%) и очень низкую положительную прогностическую ценность (<3%) для выявления незначительной-легкой степени нарушения слуха.
Выводы:
Легкая легкая форма SNHL имела распространенность 0,88% среди населения школьного возраста, при этом у большинства этих детей наблюдались двусторонние симметричные аудиометрические конфигурации.Общепринятые факторы риска потери слуха не были точными предикторами незначительного или легкого SNHL, равно как и беспокойство родителей по поводу слуховой способности ребенка. Связь между незначительным и легким SNHL и отчетом родителей о личном использовании стереосистемы предполагает, что этот тип воздействия шума может быть фактором риска приобретенной потери слуха.

