Насморк хронический при беременности: Насморк у беременных: что предложить? | Советы беременным женщинам и кормящим мамам | Советы специалистов | Тематические страницы
Что делать при насморке у беременных женщин и кормящих мам
Заложенность носа у беременных
Что делать при насморке у беременных женщин и кормящих мам
Задержка жидкости в организме
Во время беременности происходит задержка жидкости в организме, что вызывает отеки в той или иной степени. Отечность часто проявляется в носу. После 20 недели, когда задержка жидкости в организме становится заметной, возникает такое заболевание как «насморк беременных». Таким образом, заложенность носа напрямую связана с задержкой жидкости в организме. Радикальные средства лечения такого насморка отсутствуют, существуют такие рекомендации: специальный комплекс физических упражнений для облегчения носового дыхания, нормализация диеты и питьевого режима.
Диагностика «насморка беременных»
Очень сложно самой женщине дифференцировать «насморк беременных» от обострения хронических заболеваний, которые у нее наблюдались до беременности.
Возможно, это аллергический ринит, который протекал неярко до беременности и обострился во время ее протекания.
Осложнения
Длительная заложенность носа на фоне сниженного иммунитета (который является физиологически нормальным для такого периода) может привести к развитию гайморита – гнойного заболевания придаточных пазух носа. Нельзя использовать в лечении антибиотики, поскольку это нанесет вред плоду. Наличие гнойного процесса является достаточно тяжелой патологией, мы помогаем женщинам лечиться малотравматично, без прокола пазух, без назначения антибиотиков. Очень важно вовремя обратиться к врачу, не доводя процесс заболевания до гнойного состояния.
Правильное дыхание женщины очень важно для полноценного развития плода, для сохранения нормального здоровья матери. Мы поможем продифференцировать заболевание и назначим адекватное лечение, которое не повредит ни матери, ни плоду.
Оцените, пожалуйста, статью.:
Приём ведут опытные ЛОР врачи
Фундаментальная теоретическая подготовка и большой практический опыт в сочетании с внимательным индивидуальным подходом являются причиной успеха лечения тысяч наших пациентов
Ежедневно 27
ЛОР врачей работают в клинике
В том числе 4
кандидата медицинских наук
Свыше 12 000
успешно проведенных операций
Лебединская Елена Александровна
ЛОР врач, хирург, основатель Клиники ухо, горло, нос
Кандидат медицинских наук
Терво Светлана Олеговна
ЛОР врач, хирург. Главный врач
Главный врач
Кандидат медицинских наук
Уткина Наталия Павловна
ЛОР врач
Кандидат медицинских наук
Синдяев Алексей Викторович
ЛОР врач, хирург. Заведующий клиникой на Г. Звезда, 31а
Шайдурова Валентина Николаевна
ЛОР врач, хирург
Сушков Михаил Германович
ЛОР врач, фониатр, хирург. Заведующий клиникой на К.Цеткин, 9
Долгих Елена Павловна
ЛОР врач
Макарова Людмила Германовна
ЛОР врач, сурдолог, хирург.
Зыкин Олег Владимирович
ЛОР врач, хирург
Гашеева Ирина Валерьевна
ЛОР врач, хирург
Семерикова Наталия Александровна
ЛОР врач, хирург
Кандидат медицинских наук
Зайцев Кирилл Юрьевич
Врач анестезиолог
Анфилатов Андрей Викторович
ЛОР врач, хирург
Головач Светлана Вячеславовна
ЛОР врач
Ворончихина Наталия Валерьевна
Отоневролог, хирург
Кандидат медицинских наук, доцент кафедры ПГМУ
Осадчий Антон Павлович
ЛОР врач, хирург. Заведующий ЛОР отделением
Заведующий ЛОР отделением
Генеральчук Людмила Владимировна
ЛОР врач
Волкова Надежда Геннадьевна
ЛОР врач
Юрков Владислав Сергеевич
ЛОР врач, хирург
Окулова Ольга Викторовна
ЛОР врач
Сушков Михаил Германович
ЛОР врач, фониатр, хирург. Заведующий клиникой на К.Цеткин, 9
Коротаева Владлена Александровна
ЛОР врач
Будьте здоровы!
Запишитесь на прием к врачу!
Введите ваше имя *
Введите ваш телефон *
Выберите ЛОР врача
Выберите ЛОР врачаЛебединская Елена АлександровнаУткина Наталья ПавловнаТерво Светлана ОлеговнаКотельникова Юлия ЮрьевнаСиндяев Алексей ВикторовичШайдурова Валентина НиколаевнаВерещагина Лидия ВладимировнаСушков Михаил ГермановичДолгих Елена ПавловнаМакарова Людмила ГермановнаЗыкин Олег ВладимировичМельцева Елена ВладимировнаГашеева Ирина ВалерьевнаСемерикова Наталия АлександровнаЗайцев Кирилл ЮрьевичАнфилатов Андрей ВикторовичСамоловских Лариса ВасильевнаГоловач Светлана ВячеславовнаВорончихина Наталия ВалерьевнаОсадчий Антон ПавловичГенеральчук Людмила ВладимировнаМоргуненко Игорь ДмитриевичКомлик Любовь НиколаевнаВолкова Надежда ГеннадьевнаОстанин Сергей ГригорьевичДесятка Максим ЭдуардовичЮрков Владислав СергеевичОкулова Ольга ВикторовнаКоротаева Владлена АлександровнаДавлятшина Олеся АлексеевнаГилязова Лариса Левоновна
Отправляя данные, я даю согласие на обработку персональных данных * *
Здравствуйте, можно ли при кисте во время беременности закапывать нос маслом хлорфилипта, пихты, прополисом? Не будут ли эти раздражители причиной. ..
..
Задать вопрос
Вы можете задать вопрос или посмотреть уже существующие ответы на вопросы пациентов.
Аллергический ринит у беременных
Около 20—30% женщин репродуктивного возраста страдают аллергическим ринитом, и в трети случаев симптомы ринита нарастают во время беременности [1, 2]. Диагноз аллергического ринита преимущественно ставится анамнестически, и разграничить его с ринитом беременных бывает сложно. Специфических лабораторных критериев для диагностики ринита беременных не существует, диагноз основывается на анамнезе, жалобах, осмотре и исключении других возможных этиологических причин ринита, в том числе аллергического. В развитии ринита у беременных основополагающую роль принято уделять гормональным изменениям, в частности уровню эстрогенов, прогестерона, хорионического гонадотропного гормона, плацентарного гормона роста [3]. Однако имеются исследования, доказывающие отсутствие влияния уровня гормонов, в частности прогестерона, на развитие ринита у беременных [4]. Изучения прямого влияния эстрогенов, хорионического гонадотропина и плацентарного гормона роста на ринит у беременных вообще не проводилось, однако прямая корреляционная взаимосвязь между степенью заложенности носа и неделей гестации считается доказанной [5]. Некоторые исследователи считают, что ринит у беременных является результатом усиления субклинических аллергических реакций во время беременности [6, 7].
Изучения прямого влияния эстрогенов, хорионического гонадотропина и плацентарного гормона роста на ринит у беременных вообще не проводилось, однако прямая корреляционная взаимосвязь между степенью заложенности носа и неделей гестации считается доказанной [5]. Некоторые исследователи считают, что ринит у беременных является результатом усиления субклинических аллергических реакций во время беременности [6, 7].
Бесспорным является влияние ринита на качество жизни, что имеет особое значение у беременных женщин в связи с ограничениями в лекарственной терапии. Стандарты лечения аллергического ринита у беременных не разработаны. Классифицирование лекарственных средств на основе их безопасности у беременных по общепринятой системе «Food and Drug Administration (FDA)» с мая 2015 г. приостановлено и подлежит пересмотру [8, 9]. Согласно этой классификации, только будесонид из всех интраназальных кортикостероидов относится к категории B и считается оптимальным для стартовой терапии аллергического ринита у беременных.
Таким образом, выбор терапии для лечения аллергического ринита у беременных основывается только на инструкции по применению лекарственного средства и личном опыте врача. В связи с отсутствием единого подхода актуальным является изучение факторов, влияющих на течение ринита у беременных и позволяющих снизить интенсивность лекарственной терапии.
Цель исследования — выявить особенности течения аллергического ринита у беременных.
Пациенты и методы
С 2014 г. по декабрь 2017 г. на консультацию к ЛОР-врачу в отделение ранней диагностики аллергических заболеваний женщин детородного возраста поликлиники с клинико-диагностическим центром СПбГМУ им. акад. И.П. Павлова обратились 740 беременных. Из них с жалобами на заложенность носа и/или выделения из носа обратились 639 женщин на сроке беременности от 6 до 38 нед. Диагноз аллергического ринита (ранее подтвержденный иммунологически и результатами цитологического исследования отделяемого из полости носа) имели 218 беременных (возраст 29,3±0,3 года), которые составили группу исследования. Исключались беременные с полипами полости носа, синуситом и признаками острой респираторной вирусной инфекции.
Исключались беременные с полипами полости носа, синуситом и признаками острой респираторной вирусной инфекции.
Среди пациенток с аллергическим ринитом у 156 (возраст 29,2±0,4 года) определялась персистирующая форма ринита (обратились к врачу на сроке беременности от 6 до 37 нед, в среднем 19,2±0,6 нед), у 62 (29,7±0,6 года) — интермиттирующая (обратились к врачу на сроке беременности от 6 до 37 нед, в среднем 17,1±0,9 нед).
Всем пациенткам проводился общепринятый осмотр ЛОР-органов. Выраженность изменений в полости носа во время осмотра оценивалась в баллах: отек слизистой полости носа — от 1 до 3 баллов, изменение цвета слизистой (бледность, синюшность, гиперемия) — 1 балл, эрозии слизистой полости носа — 1 балл, наличие корок в полости носа — 1 балл. Изменения в гортаноглотке оценивались по сумме баллов: степень гиперемии, пастозности и складчатости межчерпаловидного пространства (каждый признак — от 0 до 3 баллов), диффузная гиперемия гортаноглотки — 1 балл, с мацерацией слизистой оболочки — 2 балла, утолщение голосовых складок — 1 балл, гиперемия голосовых складок — 1 балл.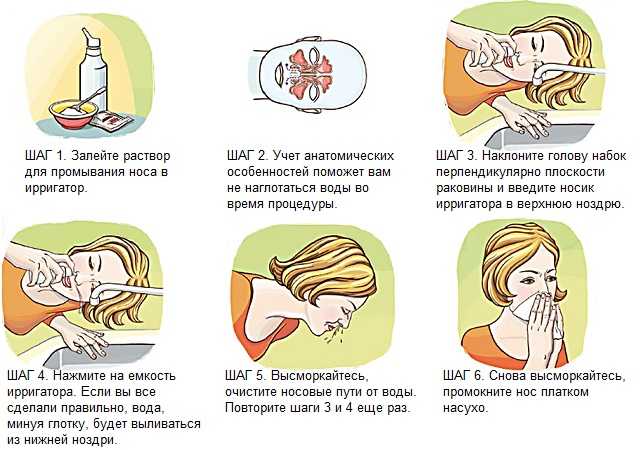 Считалось, что изменения в гортаноглотке обусловлены гастроэзофагеальным рефлюксом, если степень эндоскопических изменений в межчерпаловидном пространстве достигала 2 баллов и более [10]. Изменения со стороны небных миндалин также анализировались в баллах: гиперемия небных дужек — 1 балл, утолщение — 1 балл, спайки небных дужек с миндалинами — 1 балл, казеозные пробки в лакунах — 1 балл, жидкий гной — 2 балла, наличие папиллом — 1 балл, наличие гнойных кист — 1 балл. Поскольку степень влияния гастроэзофагеального рефлюкса на течение хронического тонзиллита является дискутабельной [11], за подтверждение рефлюкса принимались исключительно изменения в гортаноглотке, а эндоскопические особенности ротоглотки анализировались отдельно. Статистическая обработка данных проводилась с использованием критерия Манна—Уитни, Вилкоксона и коэффициента корреляции Пирсона (R).
Считалось, что изменения в гортаноглотке обусловлены гастроэзофагеальным рефлюксом, если степень эндоскопических изменений в межчерпаловидном пространстве достигала 2 баллов и более [10]. Изменения со стороны небных миндалин также анализировались в баллах: гиперемия небных дужек — 1 балл, утолщение — 1 балл, спайки небных дужек с миндалинами — 1 балл, казеозные пробки в лакунах — 1 балл, жидкий гной — 2 балла, наличие папиллом — 1 балл, наличие гнойных кист — 1 балл. Поскольку степень влияния гастроэзофагеального рефлюкса на течение хронического тонзиллита является дискутабельной [11], за подтверждение рефлюкса принимались исключительно изменения в гортаноглотке, а эндоскопические особенности ротоглотки анализировались отдельно. Статистическая обработка данных проводилась с использованием критерия Манна—Уитни, Вилкоксона и коэффициента корреляции Пирсона (R).
Лечение пациенток включало меры по ограничению контакта с аллергенами, солевые растворы для орошения полости носа, при выраженной заложенности носа — интраназальные глюкокортикостероиды, при наличии рефлюкс-индуцированных изменений в гортани — рекомендации по правилам питания и антацидные препараты сроком на 2 нед, в случае дебюта или ухудшения течения бронхиальной астмы осуществлялась коррекция терапии пульмонологом.
Результаты и обсуждение
Среди больных интермиттирующей формой аллергического ринита только в 2,6% (1/62) случаев женщины отмечали уменьшение выраженности симптомов ринита на фоне беременности, в 16,1% (10/62) — ухудшение состояния. Жалобы возникали с 1-й по 30-ю неделю беременности, в среднем на сроке 12,3±1,3 нед (у 31/62 (50,0%) в I триместре, у 29/62 (46,8%) — во II, у 2/62 (3,2%) — в III. Необходимо отметить, что у 45 женщин из 62 имелась сезонная аллергия на цветение и 7 из них обратились с жалобами на появление симптомов аллергического ринита до начала сезона цветения (в декабре—феврале). Среди больных с персистирующей формой аллергического ринита уменьшение выраженности симптомов заболевания во время беременности отмечено в 1,9% (3/156) случаев, ухудшение — в 41,7% (65/156), несмотря на то что все пациентки имели планированную беременность и ограничивали контакт с причинно-значимыми аллергенами (в том числе 2 отказались от курения, 3 — от домашних животных). Жалобы у больных с персистирующей формой аллергического ринита появились или нарастали с 1-й по 30-ю неделю беременности (в 77,0% случаев — в I триместре беременности), в среднем на сроке 9,0±1,0 нед (см. рисунок). Частота ухудшения течения аллергического ринита по триместрам.
Жалобы у больных с персистирующей формой аллергического ринита появились или нарастали с 1-й по 30-ю неделю беременности (в 77,0% случаев — в I триместре беременности), в среднем на сроке 9,0±1,0 нед (см. рисунок). Частота ухудшения течения аллергического ринита по триместрам.
В группе пациенток с интермиттирующим аллергическим ринитом в 4,9% (3/62) ухудшению течения ринита предшествовала перенесенная ОРВИ, в 11,3% (7/62) причина нарастания симптомов заболевания не выявлена. В группе с персистирующим аллергическим ринитом в 3,9% случаев (6/156) нарастание симптомов ринита было связано с перенесенной ОРВИ, в 1,9% (3/156) — с отменой интраназальных глюкокортикостероидов, в 1,9% (3/156) — с отменой деконгестантов, в 1,3% (2/156) — с переездом на новое место жительства, в 32,7% (51/156) причина ухудшения течения аллергического ринита не установлена (см. таблицу). Причины ухудшения течения аллергического ринита у беременных, %
Таким образом, нарастание симптомов ринита на фоне беременности чаще наблюдалось при его персистирующей форме в I триместре и в трети случаев не имело очевидной причины, что требует анализа влияния различных факторов на течение ринита.
Достоверных различий выраженности изменений в полости носа в зависимости от формы аллергического ринита (1,9±0,1 балла при персистирующей и 1,7±0,2 балла при интермиттирующей форме, p>0,05) и степени изменений в гортаноглотке (4,0±0,2 балла при персистирующей и 4,5±0,3 балла при интермиттирующей форме, p>0,05) не выявлено. Степень изменений со стороны небных миндалин была достоверно выше у больных с персистирующей формой аллергического ринита (2,7±0,1) по сравнению с интермиттирующей формой (2,1±0,2) (p<0,05), что может являться одной из причин ухудшения течения ринита при беременности.
Об отсутствии адекватного контроля за течением аллергического ринита во время беременности свидетельствует тот факт, что только 7,7% (12/156) женщин с персистирующей формой ринита и 4,9% (3/62) с интермиттирующей на момент осмотра принимали интраназальные кортикостероиды в течение 7,9±2,9 и 1,7±0,3 нед соответственно. Частота и длительность применения интраназальных деконгестантов по сравнению с интраназальными глюкокортикостероидами оказалась значительно выше: 18,6% (29/156) у женщин с персистирующей формой ринита и 16,1% (10/62) с интермиттирующей в течение 90,3±29,3 и 21,2±13,9 нед соответственно.
У 54,8% (34/62) женщин с интермиттирующей формой аллергического ринита имелась сопутствующая бронхиальная астма, а ухудшение ее течения во время беременности было отмечено только у 1 больной. Среди женщин с персистирующей формой аллергического ринита бронхиальная астма без ухудшения течения во время беременности определялась в 28,2% (44/156) случаев, с нарастанием бронхообструкции — в 11,5% (18/156) случаев, дебют бронхиальной астмы во время беременности зарегистрирован в 6,4% (10/156), из них в 9 из 10 случаев — во II триместре. Ухудшение или дебют бронхиальной астмы у беременных с персистирующим аллергическим ринитом (28/156) в среднем определялись на 16,9±1,5 нед, и, несмотря на небольшую корреляционную взаимосвязь между неделей ухудшения/дебюта астмы и неделей ухудшения течения аллергического ринита (R=0,2; p<0,05), в 12 случаях из 28 дебюту бронхиальной астмы предшествовало нарастание симптомов аллергического ринита. Таким образом, нельзя исключить влияния аллергического ринита на развитие или ухудшение бронхиальной астмы во время беременности, что подтверждает необходимость адекватного медикаментозного контроля за течением аллергического ринита у беременных.
Беременные с персистирующей формой аллергического ринита предъявляли жалобы на изжогу и кашель (16,7% (26/156) и 5,1% (8/156) соответственно) немного чаще, чем с интермиттирующей (14,5% (9/62) и 6,5% (4/62) соответственно). Причем у пациенток с персистирующим аллергическим ринитом длительность изжоги (7,7±1,4 нед) имела умеренную прямую корреляционную взаимосвязь с длительностью ухудшения симптомов ринита (R=0,41, p<0,05), а длительность кашля — со степенью изменений в гортаноглотке (R=0,61, p<0,05). Таким образом, нельзя исключить влияние гастроэзофагеального рефлюкса на течение аллергического ринита у беременных.
Признаки гастроэзофагеального рефлюкса (2 балла и более по степени изменений в гортаноглотке) выявлены у 84,6% (132/156) беременных с персистирующей формой аллергического ринита и у 77,4% (48/62) с интермиттирующей формой, наличие гнойного содержимого в лакунах небных миндалин — у 46,8% (73/156) и 40,3% (25/62) соответственно. При сравнении больных с неустановленной причиной нарастания симптомов ринита при беременности (51/156, 32,7%) и с остальной группой пациенток с персистирующим ринитом (105/156, 67,3%) признаки гастроэзофагеального рефлюкса определялись в 94,1% (48/51) и 80,0% (84/105) случаев соответственно, гнойное содержимое в лакунах небных миндалин — в 41,2% (21/51) и 49,5% (52/105) случаев. При анализе пациенток с неустановленной причиной ухудшения ринита на фоне беременности и преждевременным началом симптомов ринита до сезона цветения (14/62, 22,6%) по сравнению с остальной группой пациенток с интермиттирующей формой аллергического ринита (48/62, 77,4%) признаки гастроэзофагеального рефлюкса выявлены у 92,9% (13/14) и 81,3% (39/48), а гнойное содержимое в лакунах небных миндалин — у 57,1% (8/14) и 35,4% (17/48). Несмотря на отсутствие достоверных различий в степени гастроэзофагеального рефлюкса и степени изменений небных миндалин у пациентов с ухудшением ринита на фоне беременности и без ухудшения, процентные соотношения частоты встречаемости гастроэзофагеального рефлюкса и гнойного отделяемого в лакунах небных миндалин свидетельствуют об их возможном влиянии на ухудшение течения ринита при беременности.
При сравнении больных с неустановленной причиной нарастания симптомов ринита при беременности (51/156, 32,7%) и с остальной группой пациенток с персистирующим ринитом (105/156, 67,3%) признаки гастроэзофагеального рефлюкса определялись в 94,1% (48/51) и 80,0% (84/105) случаев соответственно, гнойное содержимое в лакунах небных миндалин — в 41,2% (21/51) и 49,5% (52/105) случаев. При анализе пациенток с неустановленной причиной ухудшения ринита на фоне беременности и преждевременным началом симптомов ринита до сезона цветения (14/62, 22,6%) по сравнению с остальной группой пациенток с интермиттирующей формой аллергического ринита (48/62, 77,4%) признаки гастроэзофагеального рефлюкса выявлены у 92,9% (13/14) и 81,3% (39/48), а гнойное содержимое в лакунах небных миндалин — у 57,1% (8/14) и 35,4% (17/48). Несмотря на отсутствие достоверных различий в степени гастроэзофагеального рефлюкса и степени изменений небных миндалин у пациентов с ухудшением ринита на фоне беременности и без ухудшения, процентные соотношения частоты встречаемости гастроэзофагеального рефлюкса и гнойного отделяемого в лакунах небных миндалин свидетельствуют об их возможном влиянии на ухудшение течения ринита при беременности.
На повторный прием через 2—3 нед пришли только 21,2% (33/156) беременных с персистирующим аллергическим ринитом и 17,7% (11/62) с интермиттирующим. Улучшение отметили 73% (24/33) пациенток с персистирующей формой аллергического ринита и 73% (8/11) с интермиттирующей, все пациентки на фоне лечения отказались или уменьшили прием деконгестантов, а в 3 случаях на фоне лечения гастроэзофагеального рефлюкса и хронического тонзиллита достигли уменьшения симптомов ринита без интраназальных кортикостероидов. Среди причин отсутствия динамики или ухудшения симптомов у 12 из 44 пациенток, пришедших на повторный осмотр, в 2 (17%) случаях были выявлены симптомы ОРВИ, в 1 (8%) — острый синусит, в 3 (25%) — нарастание признаков гастроэзофагеального рефлюкса, связанное с нарушением диеты, в 1 (8%) — усиление контакта с аллергеном, в 5 (42%) случаях беременные самостоятельно отменили назначенную терапию интраназальными кортикостероидами.
Данные катамнеза удалось проследить у 33 женщин с персистирующей формой ринита и у 13 — с интермиттирующей.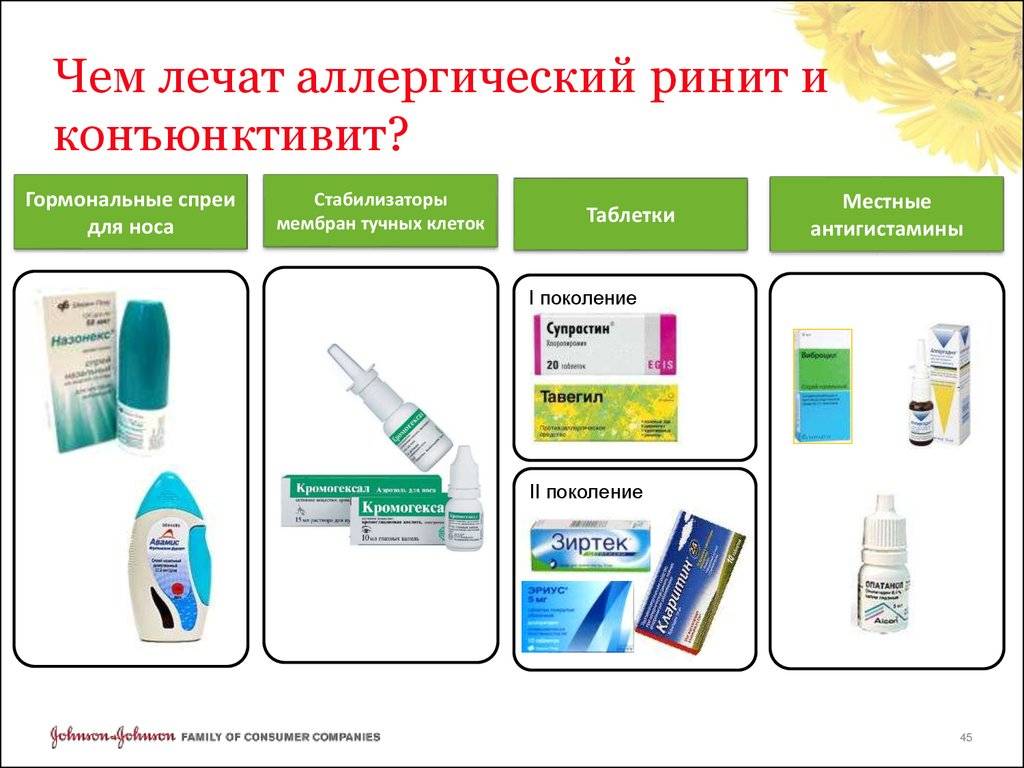 Из них 13 (40%) пациенток с персистирующей и 9 (70%) с интермиттирующей формой заболевания отметили уменьшение симптомов ринита в течение месяца после родов. При этом у женщин со снижением симптомов ринита в 54% (7/13 с персистирующей формой) и 45% (4/9 с интермиттирующей формой) случаев отмечено исчезновение изжоги после родов, что подчеркивает влияние гастроэзофагеального рефлюкса на течение ринита у беременных.
Из них 13 (40%) пациенток с персистирующей и 9 (70%) с интермиттирующей формой заболевания отметили уменьшение симптомов ринита в течение месяца после родов. При этом у женщин со снижением симптомов ринита в 54% (7/13 с персистирующей формой) и 45% (4/9 с интермиттирующей формой) случаев отмечено исчезновение изжоги после родов, что подчеркивает влияние гастроэзофагеального рефлюкса на течение ринита у беременных.
1. Нарастание симптомов аллергического ринита во время беременности, не связанное с усилением контакта с аллергенами или отменой лекарственной терапии, определялось у 33% больных персистирующей и 23% больных интермиттирующей формой ринита.
2. Частота рефлюкс-индуцированных изменений в гортаноглотке у беременных с аллергическим ринитом составила 84,6% с персистирующей и 77,4% с интермиттирующей формой, что может свидетельствовать в пользу влияния рефлюкса на течение аллергического ринита при беременности. Однако значение гастроэзофагеального рефлюкса в поддержании симптомов ринита у беременных требует дальнейшего изучения.
3. Отмечена высокая частота встречаемости гнойного содержимого в лакунах небных миндалин у беременных с аллергическим ринитом (у 46,8% с персистирующей и 40,3% с интермиттирующей формой заболевания). Однако отсутствие достоверной взаимосвязи между выраженностью изменений со стороны небных миндалин и ухудшением течения аллергического ринита не позволило установить степень влияния хронического тонзиллита на течение аллергического ринита у беременных в рамках данного исследования.
4. Причиной отрицательной динамики на фоне лечения аллергического ринита в 42% случаев являлась самостоятельная отмена беременными назначенной лекарственной терапии, что подчеркивает актуальность разъяснения пациенткам необходимости лечения с целью уменьшения вероятности осложнений, в частности пульмонологических (дебют бронхиальной астмы зарегистрирован в 10 случаях).
Авторы заявляют об отсутствии конфликта интересов.
1e-mail: [email protected]; https://orcid.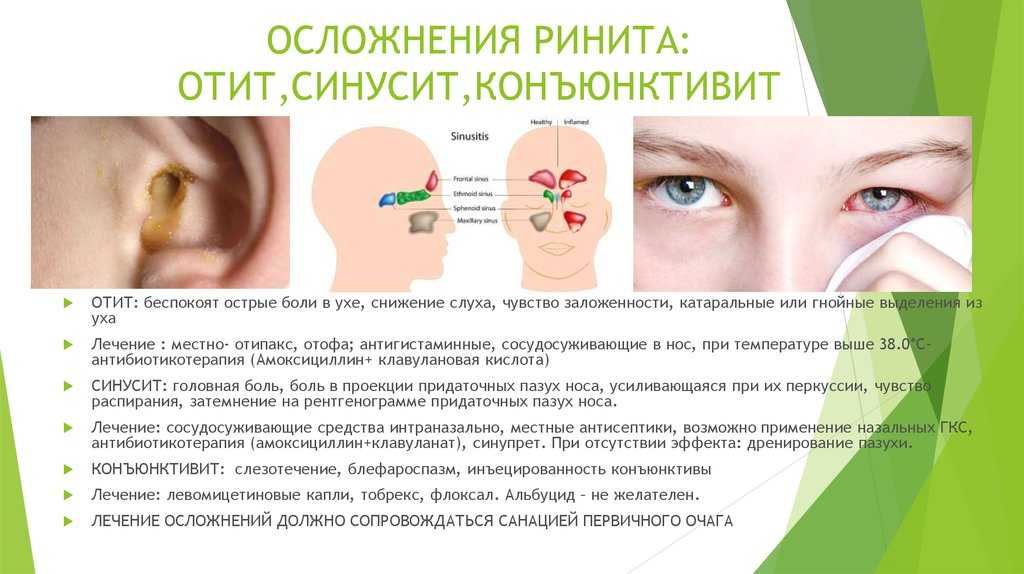 org/0000-0002-6714-9454
org/0000-0002-6714-9454
5 вариантов лечения, которые следует учитывать
Симптомы заложенности носа во время беременности
Если у вас заложенность носа, которая длится всего неделю или чуть дольше, это, вероятно, связано с простудой. Вы можете испытывать обычные симптомы, сопровождающие заложенность носа, такие как боль в ушах, лихорадка, головные боли, боль в лице, легкие боли в теле, неприятный запах изо рта и зуд в глазах, во рту, горле или носу. Поскольку беременность ослабляет иммунную систему, беременные часто простужаются.
Однако, если симптомы заложенности сохраняются дольше, это может быть связано с состоянием, называемым ринитом беременных. Признаки включают чихание, болезненные пазухи, скопление ушной жидкости и общее ощущение заложенности носа. Некоторые женщины с ринитом беременных испытывают носовые кровотечения из-за постоянного сморкания и почесывания носа.
Это обычное состояние может длиться шесть недель или дольше и обычно проходит после родов. Насморк беременных встречается примерно в 39% всех беременностей.
Насморк беременных встречается примерно в 39% всех беременностей.
Различие между ринитом беременных и простудой или гриппом
Разница между насморком и ринитом беременных заключается как в симптомах, так и в продолжительности их проявления. Насморк при беременности длится шесть недель или дольше, в то время как обычная простуда обычно длится всего неделю. Кроме того, единственным симптомом ринита беременных является заложенность носа. У гриппа есть и другие симптомы, такие как лихорадка и боль в горле.
Влияние ринита беременных на мать
Насморк беременных иногда называют «синдромом беременных» из-за постоянного насморка, который он вызывает. Часто это затрудняет вкус или удовольствие от еды. Насморк беременных также может мешать сну, так как в положении лежа обычно заложенность носа усиливается.
Насморк во время беременности нельзя игнорировать. Это может оказать значительное влияние на качество жизни, что может повлиять на развитие плода. Кроме того, длительная заложенность носа может привести к серьезным осложнениям, таким как синусит и ушные инфекции.
Кроме того, длительная заложенность носа может привести к серьезным осложнениям, таким как синусит и ушные инфекции.
Причины заложенности носа у беременных
Считается, что ринит беременных вызывается гормональными изменениями. Повышение уровня гормонов, таких как эстроген, прогестерон, вазоактивный кишечный полипептид и плацентарный гормон роста, может вызвать отек слизистой оболочки носового прохода, что увеличивает выработку слизи. Эта теория также подтверждается тем фактом, что некоторые люди сообщают о симптомах заложенности носа во время менструального цикла или при использовании противозачаточных таблеток.
Некоторые другие возможные причины:
- Во время беременности в организме циркулирует больше крови. Это может привести к набуханию кровеносных сосудов в носу, что может привести к заложенности носа.
- Увеличивается приток крови к слизистым оболочкам, что может вызвать избыток слизи и чувство застоя.
- Иногда причиной является естественное расширение носовых вен, которое может возникнуть во время беременности.

- Люди, страдающие аллергией до беременности, с большей вероятностью будут испытывать симптомы аллергии и во время беременности.
Когда обычно начинается заложенность носа во время беременности?
Насморк беременных может начаться в любой момент беременности, но обычно он появляется на 13-й или 21-й неделе. Это может длиться шесть недель или дольше, и многие люди испытывают его до родов. Обычно он исчезает в течение двух недель после родов.
Выявление насморка беременных может занять некоторое время. Как правило, врач диагностирует состояние, проводя медицинский осмотр, анализы крови и просмотрев историю болезни пациента.
Способы лечения заложенности носа у беременных
Заложенность носа во время беременности может вызвать дискомфорт, который может длиться некоторое время. Из-за негативного влияния ринита беременных на качество жизни (и косвенно на будущего ребенка) многие люди, у которых он есть, хотят лечить это состояние.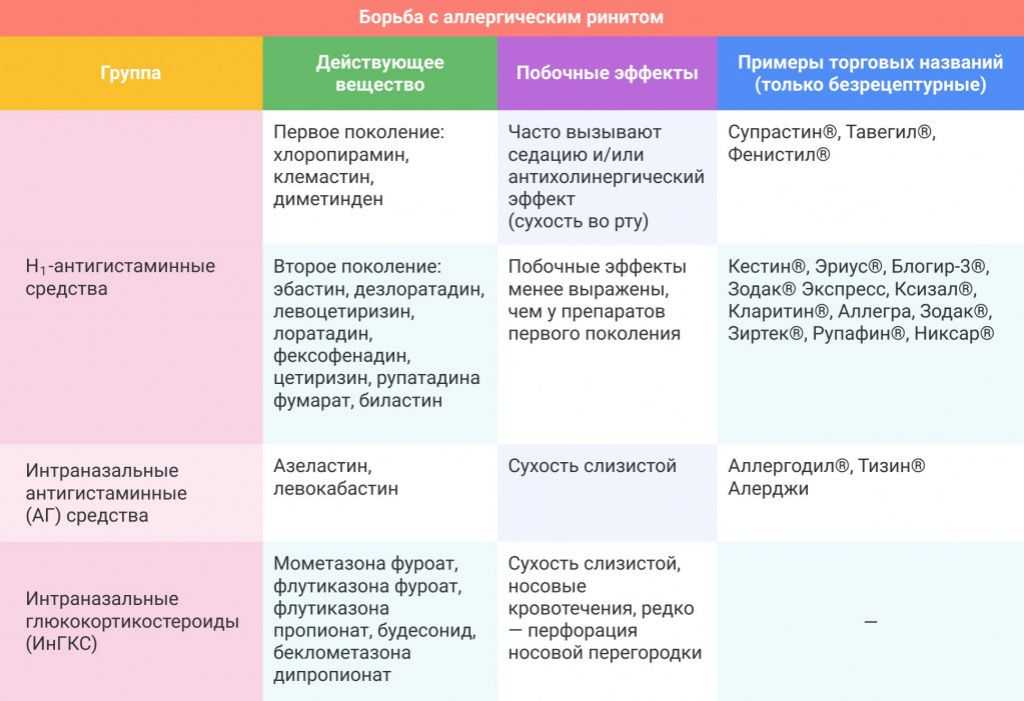 На всякий случай лучше проконсультироваться с врачом.
На всякий случай лучше проконсультироваться с врачом.
Лекарства
Одним из вариантов являются противозастойные таблетки. В медицинском сообществе неоднозначные отзывы о том, безопасны ли эти таблетки для плода. Некоторые исследования показывают, что эти таблетки приводят к врожденным дефектам, в то время как другие пришли к другому выводу.
Многие специалисты в области здравоохранения не рекомендуют противозастойные препараты во время беременности, поэтому обязательно поговорите со своим врачом о том, безопасны ли они для вас. Прием лекарств в первом триместре, как правило, не рекомендуется для безопасности вашего ребенка.
Противозастойные спреи — еще один вариант. Спреи ограничивают потенциальное воздействие на ребенка, оставаясь в основном вокруг носа. Лекарства в виде спрея также выпускаются в более низких дозировках и обычно используются в течение более короткого промежутка времени.
Часто назальные противозастойные таблетки или спреи обеспечивают лишь временное облегчение. Всегда лучше спросить своего врача о любых лекарствах во время беременности.
Всегда лучше спросить своего врача о любых лекарствах во время беременности.
Солевой ирригатор
Промывание солевым раствором — популярный и безопасный метод прочистки заложенного носа, если вы беременны и страдаете заложенностью носа. Этот метод использует соленую воду для промывания носовых ходов. Соленая вода вымывает густую или засохшую слизь и может помочь очистить носовые пазухи и уменьшить постназальное затекание. Чтобы выполнить промывание солевым раствором, вы наклоняете голову над раковиной и вливаете соленую воду в одну ноздрю. При этом он выходит через другую ноздрю. Промывание носа можно проводить дома с помощью пульверизатора, пульверизатора или нети-пота. Если вы делаете свой собственный физиологический раствор, обязательно используйте дистиллированную или стерилизованную воду в бутылках.
Лекарственные полоски для носа
Лекарственные полоски для носа
также являются безопасной альтернативой, которая может помочь уменьшить симптомы. Известно, что эти полоски безопасны для использования во время беременности; однако, если вы беременны, перед использованием лучше проконсультироваться с врачом.
Известно, что эти полоски безопасны для использования во время беременности; однако, если вы беременны, перед использованием лучше проконсультироваться с врачом.
Советы на каждый день
Вот еще несколько простых советов для беременных и беременных с заложенностью носа:
- Пейте много жидкости.
- Приподнимите голову подушками, когда ложитесь спать.
- Примите теплый душ или ванну, а после оставайтесь в ванной, чтобы подышать паром. (Не ходите в парилку или очень горячую ванну, так как это небезопасно во время беременности.)
- Возьмите теплое полотенце и поднесите его к носу и рту, дышите через него.
- Используйте увлажнитель воздуха в спальне.
- Попробуйте легкие или умеренные физические упражнения в районе с чистым воздухом (т. е. старайтесь избегать районов с высоким уровнем загрязнения воздуха, так как это усугубит симптомы).
- Избегайте сигаретного дыма и паров краски.
- Соблюдайте диету, богатую необходимыми питательными веществами и витаминами, особенно витамином С.

- Аккуратно нанесите небольшое количество вазелина в каждую ноздрю ватным тампоном, чтобы уменьшить сухость, когда она возникает.
- Старайтесь больше отдыхать.
- Избегайте мест, которые, по-видимому, провоцируют заторы, особенно если заторы связаны с аллергией.
Чего следует избегать
Ринит беременных, вызванный аллергией, требует другого лечения. Некоторые лекарства от аллергии безопасны для использования во время беременности, но перед приемом каких-либо лекарств проконсультируйтесь с врачом.
Когда следует обратиться к врачу по поводу заложенности носа во время беременности
Если вы беременны и перегружены, вам следует обратиться к врачу, когда:
- Ваши симптомы влияют на вашу повседневную жизнь, например, на вашу способность спать.
- Вы испытываете боль или дискомфорт.
- Вы планируете принимать лекарства.
- Ваши симптомы длятся более двух недель.
Еда на вынос
Быть беременной и перегруженной — это не весело. Не преуменьшайте свои симптомы как «просто заложенность носа». Насморк беременных может повлиять на качество вашей жизни и здоровье вашего ребенка. Прислушайтесь к своему телу и проконсультируйтесь с врачом о своих симптомах. Если у вас насморк во время беременности или вы страдаете ринитом беременных, есть решения, которые могут облегчить некоторые из ваших симптомов.
Не преуменьшайте свои симптомы как «просто заложенность носа». Насморк беременных может повлиять на качество вашей жизни и здоровье вашего ребенка. Прислушайтесь к своему телу и проконсультируйтесь с врачом о своих симптомах. Если у вас насморк во время беременности или вы страдаете ринитом беременных, есть решения, которые могут облегчить некоторые из ваших симптомов.
Почему это происходит и как это влияет на ребенка
Хотя многие женщины беспокоятся во время беременности больше, чем обычно, чихание во время беременности не должно вызывать беспокойства. Чихание может происходить чаще во время беременности, но обычно это не означает, что с ребенком или матерью что-то не так.
Некоторые причины чихания во время беременности включают:
- ринит беременных
- болезни
- аллергии
Во время беременности люди могут чихать по многим причинам:
Насморк беременных
Поделиться на PinterestНасморк беременных — распространенное заболевание, вызывающее заложенность носа.
Беременность вызывает множество изменений в организме.
Эти изменения могут привести к риниту беременных, состоянию, которое затрагивает 39 процентов женщин в какой-то момент беременности.
Ринит беременных часто вызывает дополнительную заложенность носа.
Этот заложенный нос может длиться 6 недель или дольше во время беременности и может вызывать множество симптомов, включая учащенное чихание.
Во время беременности увеличивается приток крови к слизистым оболочкам. Нос заполнен слизистыми оболочками. Дополнительный кровоток вызывает отек носовых ходов, что приводит к дополнительным водянистым выделениям и заложенности.
Как дополнительные выделения, так и заложенность носа могут привести к усилению чихания.
Болезнь
Беременные женщины имеют более слабую иммунную систему и чаще болеют простудой, гриппом или другим вирусом. Эти заболевания могут длиться дольше и быть более серьезными, чем у небеременных.
Когда человек не беременен, его организм обычно быстро реагирует на микробы. Во время беременности иммунная система организма реагирует медленнее и мягче, потому что не хочет принять ребенка за что-то вредное.
Во время беременности иммунная система организма реагирует медленнее и мягче, потому что не хочет принять ребенка за что-то вредное.
Простуда обычно безвредна во время беременности, но грипп или любое другое заболевание, вызывающее лихорадку, может быть опасным как для матери, так и для ребенка. Будущие матери, которые чихают и подозревают, что у них может быть грипп или другое заболевание, вызывающее лихорадку, должны немедленно обратиться к врачу.
Аллергии
Люди, страдающие аллергией, вызывающей чихание и другие симптомы со стороны верхних дыхательных путей, когда они не беременны, скорее всего, будут иметь симптомы аллергии во время беременности. Сезонные аллергии, такие как сенная лихорадка и аллергия на пыльцу, а также аллергия в помещении могут вызывать чихание.
Поделиться на PinterestЧихание во время беременности может вызвать боль в животе.
Чихание во время беременности в большинстве случаев не представляет опасности для матери или ребенка.
Однако чихание может быть симптомом болезни или более серьезной проблемы, которая может повлиять на ребенка.
Когда чихание указывает на более серьезную проблему, возможны риски. Например, если кто-то заболевает гриппом, риски могут включать выкидыш, низкий вес при рождении и преждевременные роды.
Беременные женщины также могут обнаружить, что чихание вызывает боль в области живота. Хотя эта иррадиирующая боль вызывает дискомфорт, она не опасна. Это явление известно как боль в круглых связках и возникает при растяжении и ослаблении связок во время беременности.
Многие лекарства, безопасные для приема во время беременности, не рекомендуются во время беременности.
Американская ассоциация беременных рекомендует беременным ограничивать количество безрецептурных лекарств, которые они принимают во время беременности. Это означает, что многие лекарства от простуды, которые уменьшают чихание, запрещены.
Домашние средства
Способы справиться с чиханием во время беременности без использования лекарств включают:
- солевые спреи для носа
- нети-поты
- использование увлажнителя воздуха
- избегание известных аллергенов
- использование очистителя воздуха
- лечение астмы по назначению врача врач о лучших способах не заболеть во время беременности.
 Большинство врачей рекомендуют людям делать прививку от гриппа, чтобы предотвратить грипп во время беременности.
Большинство врачей рекомендуют людям делать прививку от гриппа, чтобы предотвратить грипп во время беременности.Поделиться на PinterestК врачу следует обратиться, если чихание сопровождается другими симптомами, например лихорадкой.
Людям следует немедленно обратиться к врачу, если они подозревают, что чихание является симптомом более серьезной проблемы, такой как грипп или астма.
Беременная женщина также должна немедленно обратиться за медицинской помощью, если наряду с чиханием у нее появляются следующие симптомы или проблемы:
- лихорадка 102°F или выше
- затрудненное дыхание
- боль в груди
- кашель желтого или зеленая слизь
- выдувание цветной слизи из носа
- хрипы
- потеря аппетита
- бессонница
- сильная головная боль
Существует множество заблуждений относительно чихания во время беременности. Ниже мы отвечаем на некоторые распространенные вопросы о беременности и чихании:
Влияет ли чихание на ребенка?
Чихание во время беременности обычно не причиняет вреда ребенку.

Ребенок хорошо защищен в матке, и даже сильный чих не повлияет на ребенка.
Единственный случай, когда чихание может быть проблемой для ребенка, это если чихание является симптомом основного заболевания или проблемы. В этих случаях на ребенка может повлиять основное заболевание, а не само чихание.
Влияет ли чихание во время беременности на пол ребенка?
Несмотря на множество историй, сказок и мифов, освещающих способы влияния на пол ребенка, чихание не может определить или изменить пол ребенка.
Пол ребенка определяется при зачатии хромосомой из мужской спермы.
Если в сперматозоиде мужчины есть Х-хромосома, ребенок будет девочкой; если у него есть Y-хромосома, ребенок будет мальчиком.
Может ли беременная женщина чихнуть на своего ребенка?
Нет. Ребенок не родится, потому что беременная женщина чихает.
В то время как некоторые люди могут шутить о быстрых родах, даже те, кто рожает быстро, все равно проходят родовой процесс.

