Нарыв у младенца на пальце: Страница не найдена — Все про ребенка
Панариций: берегите детские пальчики — Летидор
Как это лечат
На начальных этапах развития инфекционного процесса возможно консервативное лечение, например, в виде антибактериальной терапии, ванночек с гипертоническим раствором соли и физиопроцедур. К сожалению, часто именно эту стадию воспаления родители пропускают и не обращаются за помощью.
Обычно панариций лечится антибиотиками и специальными мазями. Если гнойник уже назрел, то хирург его вскрывает, после чего малышу назначают курс антибиотиков, чтобы убить инфекцию окончательно и не дать ей распространиться на новые ткани. Операция проводится под местной анестезией, в стерильных условиях. Хирург вскрывает гнойный очаг, эвакуирует содержимое, при этом отправляет его в лабораторию на посев. Затем рану промывают антисептиками, ставят дренаж на 1-2 дня и накладывают стерильную мазевую повязку. Дальше требуются ежедневные перевязки и, конечно, контроль врача.
Хотелось бы предостеречь родителей от лечения панариция дома самостоятельно — народными средствами, компрессами и антибиотиками. При любом подозрении на инфекцию нужно тут же показаться врачу, который оценит степень заболевания и пропишет план дальнейших действий. Если заметить заболевание на начальных стадиях, то хирургического вмешательства можно избежать. А вот если заниматься самолечением, самостоятельно вскрывать гнойники и давать ребенку антибиотики, это может вызвать массу осложнений. Инфекция рискует проникнуть в суставы и вызвать гнойный артрит, который впоследствии может стать причиной потери двигательной способности и привести к инвалидности. Она также может попасть в кровь и повлиять на работу внутренних органов. А бездумный прием антибиотиков приведет к тому, что инфекция станет совсем нечувствительна к этой группе препаратов.
При любом подозрении на инфекцию нужно тут же показаться врачу, который оценит степень заболевания и пропишет план дальнейших действий. Если заметить заболевание на начальных стадиях, то хирургического вмешательства можно избежать. А вот если заниматься самолечением, самостоятельно вскрывать гнойники и давать ребенку антибиотики, это может вызвать массу осложнений. Инфекция рискует проникнуть в суставы и вызвать гнойный артрит, который впоследствии может стать причиной потери двигательной способности и привести к инвалидности. Она также может попасть в кровь и повлиять на работу внутренних органов. А бездумный прием антибиотиков приведет к тому, что инфекция станет совсем нечувствительна к этой группе препаратов.
В качестве профилактики
Конечно, лучше не допускать панариция вообще. Для профилактики нужно следить за тем, чтобы даже незначительные травмы обрабатывались как можно скорее.
Отправляясь с ребенком на детскую площадку, обязательно берите с собой антисептический гель, антибактериальные салфетки или йод в карандаше, антибактериальный пластырь, чтобы при необходимости быстро обработать даже самую маленькую ранку.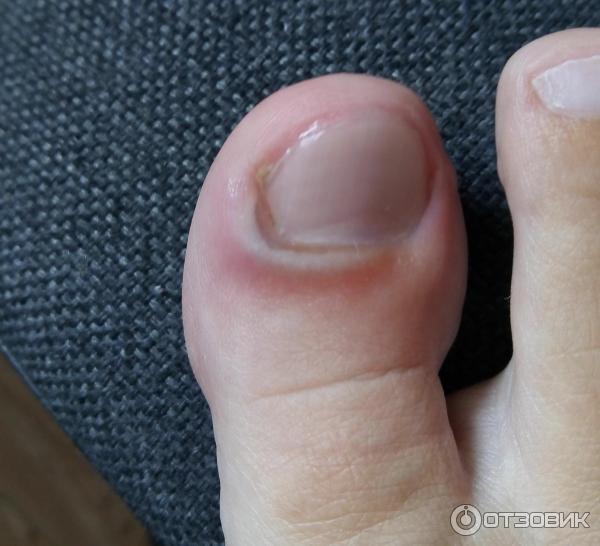
Приучите ребенка мыть руки при каждом взаимодействии с внешней средой — будь то прогулка на улице или игра с кошкой.
Аккуратно подстригайте ребенку ногти и заусеницы. Если вы случайно нанесли микротравму, сразу обработайте порез.
Нарыв на пальце у ребенка возле ногтя
Нарыв на пальце называется панарицием, а если он находится у ногтя – паронихием. Патология появляется из-за попадания инфекции через микротравмы на поверхности кожи, чаще наблюдается на руках. Если иммунная система ослаблена, болезнетворные микроорганизмы быстро размножаются, и болезнь прогрессирует. Нарыв на пальце у ребенка – частое явление, которое требует проведения адекватной терапии.
Почему появляется нарыв на пальцах рук?
У детей ослабленный иммунитет, поэтому после занесения в ранку инфекции, может начаться выраженный гнойный процесс. Важно знать, почему появляются нарывы на пальчиках рук у малышей и как их избежать.
Нарыв на пальце у ребенка при отсутствии лечения может привести к поражению ногтя
Выделяют специфические причины, по которым у малышей появляются нарывы на пальцах:
- Привычка грызть ногти.
 Во время этого ребенок повреждает кожу, поэтому в ранку может проникнуть инфекция. Нужно отучать малыша от этой отрицательной привычки.
Во время этого ребенок повреждает кожу, поэтому в ранку может проникнуть инфекция. Нужно отучать малыша от этой отрицательной привычки. - Заусенцы. Детская кожа очень нежная, поэтому легко повреждается.
- Неправильное подстригание ногтей. Проводить процедуру нужно аккуратно, чтобы не травмировать кожные покровы. По такой причине нарыв может возникнуть не только на руке, но и на пальце ноги.
Если обнаружить такую проблему у ребенка, рекомендуется проконсультироваться с врачом. Самолечение может быть опасным и привести к серьезным осложнениям.
Как лечить гнойный нарыв у детей?
Обязательно нужно показаться к хирургу. Возможно, будет предложено хирургическое лечение (вскрытие гнойника для оттока гноя). Если это не потребуется, то будет назначено конскрвативное лечение.
Для лечения нарыва на пальце можно использовать вытягивающие мази с антисептиком или антибиотиком. На ватный диск наносят немного средства, затем прикладывают к пораженному месту и перевязывают бинтом. Проводить процедуру лучше на ночь, а утром повязку необходимо сменить. Такие мази проникают глубоко под кожу, где уничтожают патогенные микроорганизмы и уменьшают воспалительный процесс. За счет этого отек снижается и болевые ощущения проходят.
Проводить процедуру лучше на ночь, а утром повязку необходимо сменить. Такие мази проникают глубоко под кожу, где уничтожают патогенные микроорганизмы и уменьшают воспалительный процесс. За счет этого отек снижается и болевые ощущения проходят.
Если в ранку проникла грибковая микрофлора, назначаются противогрибковые препараты. Во время антимикотической терапии могут использоваться средства общего или местного действия.
Также для лечения нарыва на пальце можно применять антисептические растворы. Они уничтожают патогенную микрофлору. Таким раствором необходимо смазывать пораженное место каждый час.
Также интересно почитать: ячмень у ребенка на глазу
Чем опасен нарыв на пальце у новорожденного, чем лечить
Автор MasterSveta
Иногда даже болезненные и опасные для малыша процессы развиваются почти незаметно, так что и самые внимательные родители могут не обратить внимания.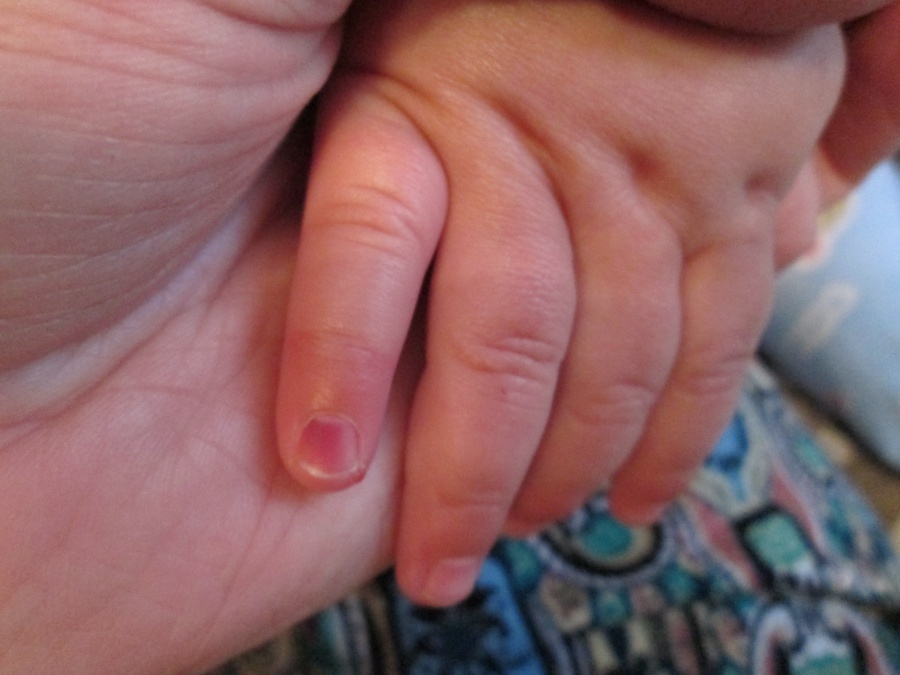 Например, полноценный нарыв на пальце у новорожденного начинается с крошечного воспаления, чаще всего около ногтя или под ним.
Например, полноценный нарыв на пальце у новорожденного начинается с крошечного воспаления, чаще всего около ногтя или под ним.
Начальные признаки слабо выдают себя. На крошечном пальчике малыша — такое же крошечное по масштабам пятнышко. Это микровоспаление, которое родители заметят, если будут проводить домашний осмотр как можно внимательнее. Так удастся избежать панариция, то есть гнойного воспаления.
Из-за чего возникает нарыв с гноем
Подобное возможно и у детей постарше, и у взрослых людей. Но для новорожденных это особенно опасный процесс, который может развиваться очень интенсивно: детский иммунитет сравнительно слаб. Панариций захватывает мягкие подкожные ткани. Без лечения он может не пройти сам, а привести к серьезным осложнениям.
Обычно причиной становится микротравма:
- попадание инородного тела;
- укол чем-нибудь острым, вроде иголки;
- ранка, оставленная при подстригании ногтей.
Именно поэтому врачи не устают напоминать родителям, чтобы они следили за гигиеной рук у своих малышей, уделяя внимание ногтям и участкам вокруг. Даже маленькая царапина в дальнейшем способна перерасти в болезненный гнойник на пальце у ребенка.
Даже маленькая царапина в дальнейшем способна перерасти в болезненный гнойник на пальце у ребенка.
Усугубляют ситуацию некоторые болезни, например иммунодефицит или сахарный диабет. Недостаток витаминов и другие нарушения в организме тоже способствуют тому, чтобы нарыв продолжал развиваться и расти. Чем крепче иммунитет, тем меньше шансов у любых возбудителей болезни.
Факторы риска в раннем детском возрасте
Дошкольники активно исследуют мир вокруг и часто играют на улице. Там угроз, способных вызвать воспаление на коже, тоже полным-полно. Но и иммунитет к тому моменту обычно становится уже гораздо сильнее.
У новорожденных есть свои основные причины, по которым появляются воспаления под ногтями и вокруг:
- заусеницы отрываются вместе со здоровой кожей и провоцируют воспаление;
- подстригая ногти малышу, родители случайно травмируют ноготь и кожу вокруг;
- сам ребенок посасывает палец, в незажившую ранку попадают инородные тела и инфекции.
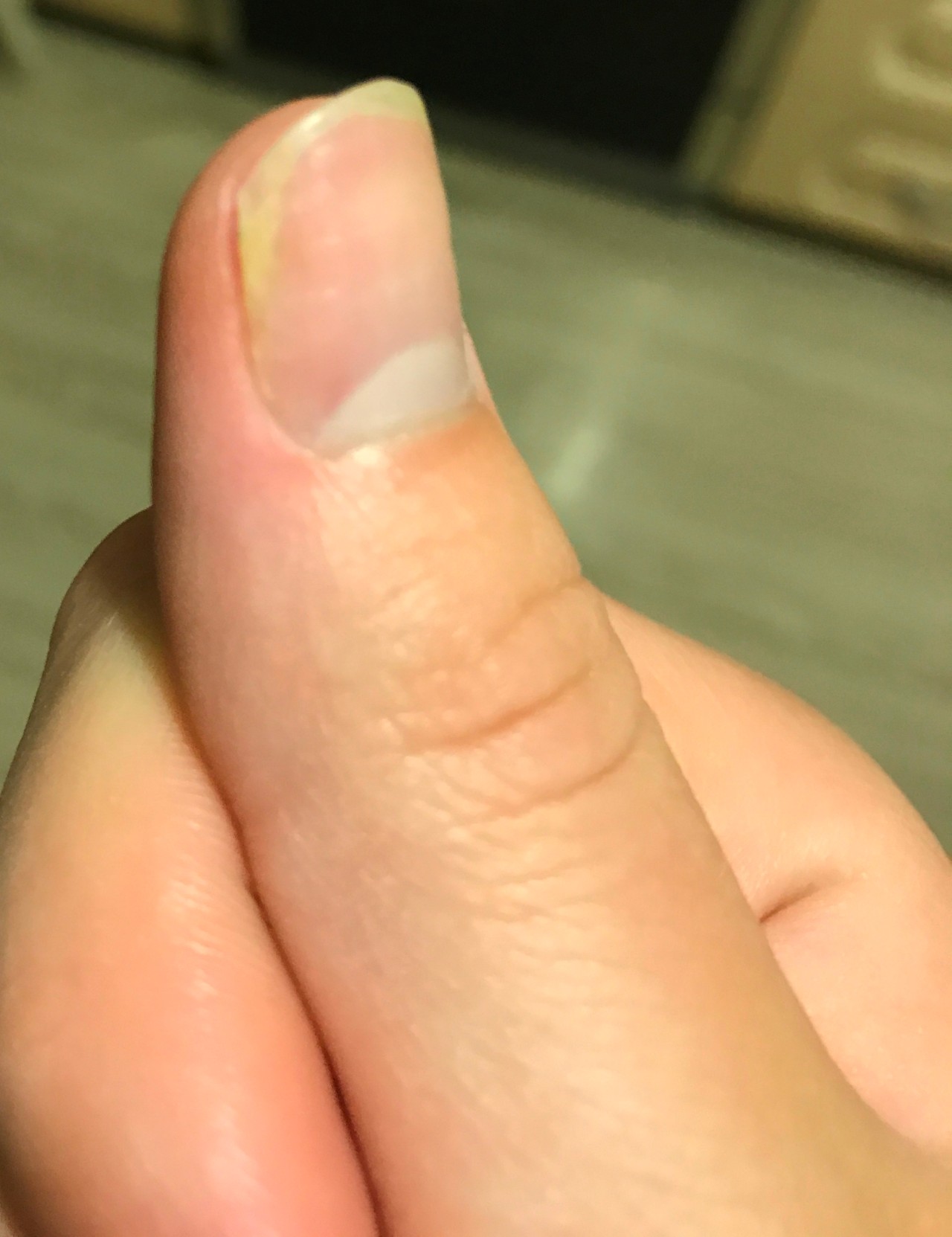
Паниковать, даже если воспаление уже есть, и ругать себя за невнимательность — не стоит. Важно поскорее начать действовать.
Как обнаружить, чем лечить гнойник на пальце у грудничка
В самом раннем возрасте дети еще не могут внятно объяснить, что их беспокоит. Родители не всегда понимают, в чем проблема, и сбиваются с ног, ища источник детской боли, раздражения и плача.
Даже в домашних условиях найти гнойное воспаление вполне реально. Достаточно осматривать пальчики малыша внимательно, не пропуская ни один. Покраснение возле ногтя у младенца заметить не трудно. Внешне панариций выглядит как шишка или волдырь — просто красноватый (начало воспаления) или с мутно-желтой жидкостью (образование гноя). Иногда процесс идет под ногтем, но покраснение и нагноение все равно заметны.
Некоторые предлагают в подобных случаях «просто подождать», чтобы воспаление прошло само. Теоретически даже детский иммунитет способен одолеть угрозу. Но к чему рисковать? Намного разумнее сразу обратиться к педиатру, который осмотрит пальчик малыша и даст рекомендации.
Консервативное и интенсивное лечение
Если инфекционный процесс находится на ранней стадии, то врач может посоветовать антибактериальную терапию, физиопроцедуры, ванночки. Это лечебно-профилактические методы, которые укрепляют иммунитет ребенка и организм в целом.
Когда уже требуется интенсивная борьба с инфекцией, врачи назначают лечебные мази и антибиотики. Если к этому моменту нарыв на пальце у ребенка сформировался и явно содержит гной, то делают следующее:
- вскрывают очаг хирургическим путем под местной анестезией;
- гнойное содержимое извлекают и отправляют на лабораторный анализ;
- рану промывают, ставят дренаж на день-два и сверху накладывают стерильную повязку.
После этого потребуются перевязки, пока палец не заживет окончательно. Курс антибиотиков назначают и тогда, когда нарыв уже вскрыт, чтобы инфекция не распространялась по организму.
Риски самолечения в случае с гнойником
Некоторые родители предпочитают не обращаться к врачу.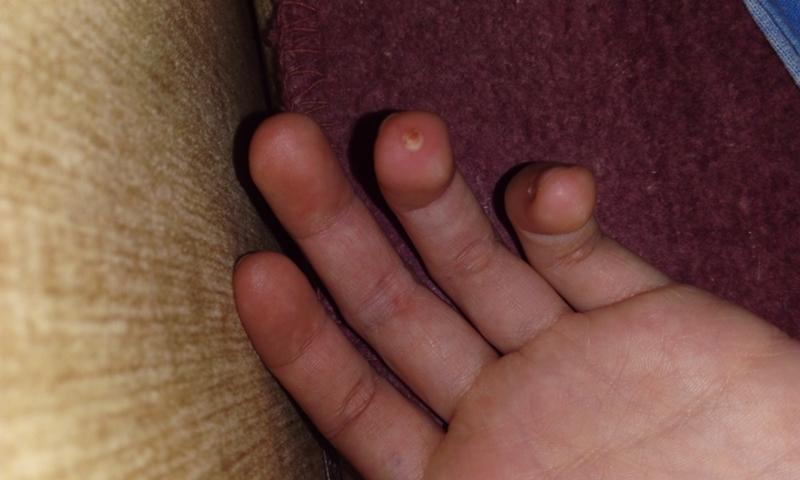 Вместо этого они сами «назначают» малышу лекарства, пользуются советами родственников и знакомых. Так называемые народные советы могут быть неэффективными. А купленные без консультации с врачом лекарства бывают еще и опасны, особенно для новорожденных, за счет аллергии и побочных эффектов.
Вместо этого они сами «назначают» малышу лекарства, пользуются советами родственников и знакомых. Так называемые народные советы могут быть неэффективными. А купленные без консультации с врачом лекарства бывают еще и опасны, особенно для новорожденных, за счет аллергии и побочных эффектов.
Возможные осложнения, к которым приводит самолечение в подобных случаях:
- возбудители болезни из мягких тканей проникают в суставы и вызывают гнойный артрит, который может нарушить способность двигаться, вплоть до инвалидности;
- инфекция попадает в кровоток и распространяется по организму, проникает во внутренние органы и вызывает их заболевания;
- из-за неправильно выбранных антибиотиков инфекция теряет восприимчивость к определенным препаратам, и лечить ее в дальнейшем намного труднее.
Что касается вскрытия гнойников, то создать дома стерильные условия практически невозможно, как бы родители ни старались. Поэтому стоит сразу узнавать у врача, чем лечить нарыв на пальце у ребенка и что делать в конкретном случае.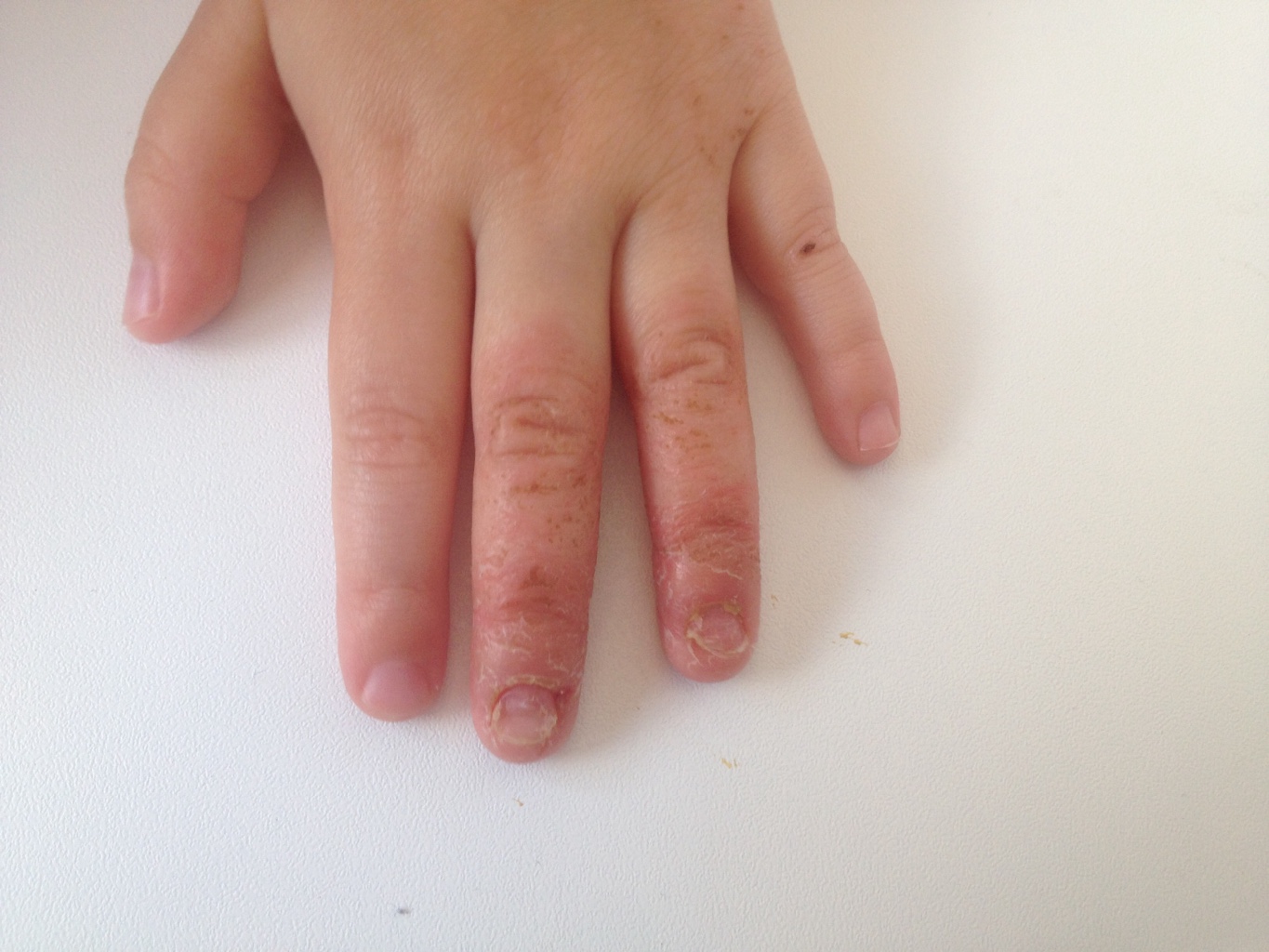
Меры профилактики панариция
Лучший способ бороться со столь неприятным и болезненным процессом — не допускать его. Для этого достаточно:
- следить, чтобы малыш не травмировал пальцы, и даже небольшие травмы обрабатывать антисептиком, антисептическими салфетками или пластырем;
- мыть ребенку руки после любых взаимодействий с внешней средой;
- проводить профилактический осмотр, чтобы вовремя обнаружить любое воспаление и принять меры;
- действовать осторожно и не спешить, подстригая ногти малыша, а случайно повредив кожу или ноготь — как можно скорее обработать порез.
Увидев гной под ногтем у ребенка или другие проявления, не нужно паниковать. Важнее всего своевременно обратиться к врачу и пройти лечение — тогда удастся избежать любых опасных последствий.
Панариций: Описание, причины, симптомы, диагностика и лечение
Панариций у ребенка представляет собой воспалительный процесс, протекающий в основном в тканях верхней фаланги пальца руки или ноги. Панарицию всегда предшествуют мелкие проникающие травмы мягких тканей, не прошедшие должной обработки обеззараживающими средствами, особенно при повреждениях эпидермиса у новорожденных.
Панарицию всегда предшествуют мелкие проникающие травмы мягких тканей, не прошедшие должной обработки обеззараживающими средствами, особенно при повреждениях эпидермиса у новорожденных.
Залеченный местной терапией панариций у новорожденных склонен к частым рецидивам в старшем возрасте.
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция: кожный, околоногтевой, подногтевой, подкожный, костный, суставной, костно-суставной, сухожильный.
Причины
Причины возникновения панариция всегда связаны с инфицированием травмированных мягких тканей пальцев рук и ног у детей. Способов занесения инфекции множество: царапины, оставленные животными, занозы, не обработанные антисептиками порезы, царапины, ссадины пальца, полученные при падении во время уличных игр. Неаккуратная либо нечастая обрезка ногтей, вросшие ногти у новорожденных также часто становятся причиной травм кутикул, а в дальнейшем – околоногтевого панариция.
Симптомы
Симптомы панариция развиваются быстро. Сначала воспаляются глубокие слои кожи, поверхность кожи краснеет. Если лечение отсутствует, начинается гнойный процесс. Образовывается пузырь с мутным серовато-желтым гноем. Область гнойника сильно болит, жжет. На этом этапе нельзя откладывать лечение, воспаление будет усугубляться, гнойник расти, проникая еще глубже в ткани.
Сначала воспаляются глубокие слои кожи, поверхность кожи краснеет. Если лечение отсутствует, начинается гнойный процесс. Образовывается пузырь с мутным серовато-желтым гноем. Область гнойника сильно болит, жжет. На этом этапе нельзя откладывать лечение, воспаление будет усугубляться, гнойник расти, проникая еще глубже в ткани.
Различные виды панариция проявляют свои специфические симптомы. Но существуют общие признаки, указывающие на острый гнойный воспалительный процесс:
— Палец руки, ноги отекает, опухает, поверхность кожи сильно краснеет. Если нагноение усугубляется, цвет кожи приобретает синюшный оттенок.
— Воспалившаяся область сильно болит, боль пульсирующая, постоянная, усиливающаяся.
— Подвижность пальца ограничена, ребенок не может согнуть, разогнуть пораженный палец, каждое движение приносит боль.
— Из-за острого воспаления повышается температура.
Диагностика
Диагноз выставляется на основании клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом. Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке или ноге.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке или ноге.
Лечение
Лечение панариция нужно начинать на самой ранней стадии, как только станут заметны первые симптомы. Тогда можно обойтись без оперативного вмешательства, ограничившись консервативными методами терапии. Консервативное лечение эффективно только во время серозно-инфильтративной стадии нагноения. Применяются методы местной гипотермии, УВЧ-терапии, сеансы электрофореза, ультразвука, ванночки с солью и содой, повязки на основе спирта и лекарственных препаратов.
При запущенном процессе проводится операция с применением местной анестезии. Иногда применяют альтернативные методы анестезии, включая общий наркоз. Врач делает разрезы тканей в пораженной области, удаляет омертвевшие участки кожи, вводит антибиотик местного действия в глубокие слои эпидермиса.
Врач делает разрезы тканей в пораженной области, удаляет омертвевшие участки кожи, вводит антибиотик местного действия в глубокие слои эпидермиса.
Жизнеспособные ткани дренируют, разрезы дезинфицируют, далее следует перевязка. Перед перевязкой врач тщательно осматривает разрезы, нет ли свищевого входа в глубокие слои тканей, где и расположен очаг нагноения.
Чтобы разрезы заживали быстрее и не происходило повторное инфицирование, назначают курс местной и общей антибактериальной терапии — антибиотики и антисептики.
мой опыт — 8 ответов на Babyblog
Описываю свой личный опыт столкновения с этой неприятностью у двух своих детей во младенческом возрасте. Ни к чему никого не призываю, решение принимает всегда непосредственно сам родитель.
Нарыв уголка ногтя на пальце руки был частой проблемой с моим первым ребенком. Первый раз он появился уже в первые недели после рождения сына. Было тревожно, по совету педиатра смазывала нарыв фукорцином. Ногти стригла предельно аккуратно, травм и порезов быть не могло.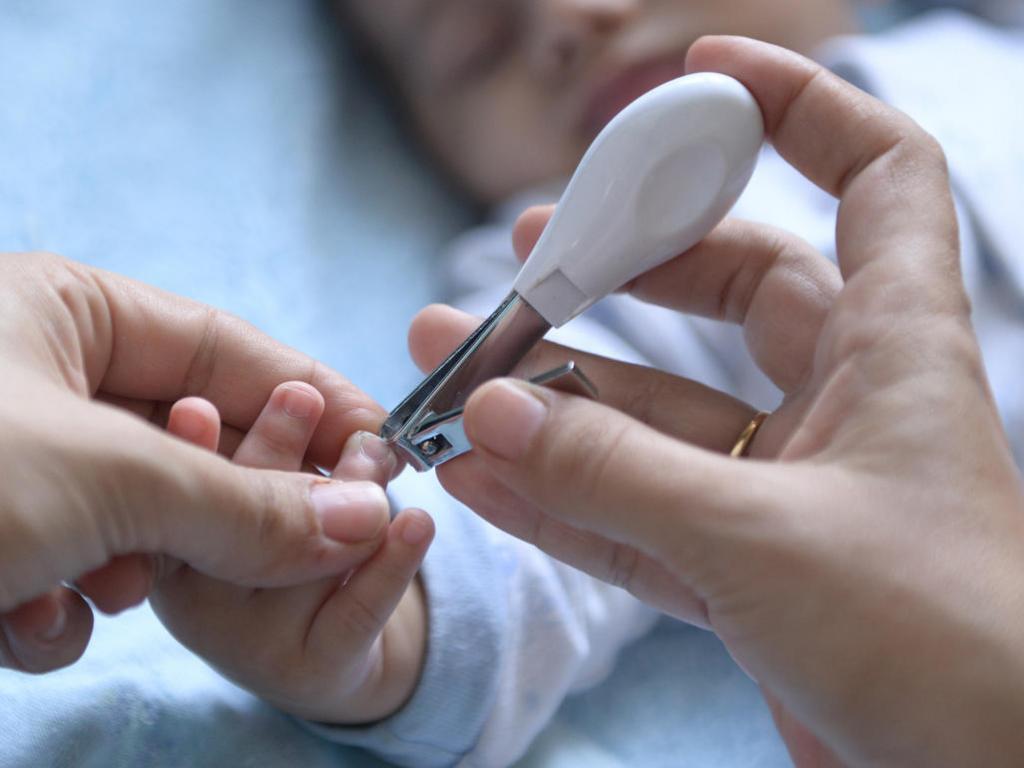 Но эта проблема повторялась снова и снова. Зеленка, фукорцин и даже левомеколь не помогали. Становилось только хуже, нарывы росли, однажды даже предложили почистить один из них хирургическим путем (в 11 мес сына). Отказалась, продолжали лечить самостоятельно. Каждый вновь возникающий панариций пыталась устранить дезинфекцией, всяческими примочками типа димексида, но уходили они всегда очень долго.
Но эта проблема повторялась снова и снова. Зеленка, фукорцин и даже левомеколь не помогали. Становилось только хуже, нарывы росли, однажды даже предложили почистить один из них хирургическим путем (в 11 мес сына). Отказалась, продолжали лечить самостоятельно. Каждый вновь возникающий панариций пыталась устранить дезинфекцией, всяческими примочками типа димексида, но уходили они всегда очень долго.
В итоге помогло… бездействие. Я просто перестала лезть к пальчикам ребенка. Ногти все так же стригла предельно аккуратно, каждый раз протирала пальчики и ножницы спиртом или хлоргексидином. Нарывы все равно возникали регулярно. Тогда я просто заняла выжидательную позицию. Нарыв обычно начинал расти, гной скапливался, кожица прорывалась и все само выходило без всяческих последствий. И главное все происходило гораздо быстрее, чем когда я лезла туда с разными средствами. В месте нарыва оставалась красная кожица (новая) и кусочек сухой кожи, как после мозоли.
Со вторым ребенком снова та же история — регулярно нарывали пальчики, чаще на руках, но и на ногах изредка тоже. Пыталась смазывать левомеколем, толку никакого. И снова стала пассивным наблюдателем — просто отслеживаю, чтобы дело не зашло слишком далеко. Спустя несколько дней с момента появления нарыва он самоликвидируется. В этот период ребенок не ведет себя беспокойно, все как обычно. Со старшим панариций в последний раз был в год с небольшим. После этого пальчики перестали воспаляться.
Пыталась смазывать левомеколем, толку никакого. И снова стала пассивным наблюдателем — просто отслеживаю, чтобы дело не зашло слишком далеко. Спустя несколько дней с момента появления нарыва он самоликвидируется. В этот период ребенок не ведет себя беспокойно, все как обычно. Со старшим панариций в последний раз был в год с небольшим. После этого пальчики перестали воспаляться.
Мой вывод: иногда нужно позволять организму сделать свою работу, не вмешиваясь в естественный процесс. Аналогичны мои методы лечения простуды, вирусных и кишечных инфекций. Достаточно обильное питье, умеренный голод (по состоянию ребенка, насильно не кормлю), и неиспользование каких-либо лекарств — достаточно пары-тройки дней, и организм самостоятельно побеждает инфекцию. Единственное, температуру 39 и выше сбиваю жаропонижающими. Многократные кишечные инфекции и в т.ч. ротовирус со старшим проходили гораздо быстрее без лекарств, нежели с ними.
Панариций у детей. Лечение после вскрытия нарыва на пальце
Детки с воспаленной кожей на пальчиках входят в число наиболее частых посетителей педиатра. С малых лет ребенок проявляет любознательность и невероятную подвижность, а меры предосторожности соблюдает далеко не всегда во время захватывающих активных игр. В результате на нежной коже пальчиков появляются мелкие порезы, царапины, ссадины, ушибы, занозы, ранки от содранных заусенцев. Через открытую травму в мягкие ткани легко приникает инфекция (стрептококки, золотистые стафилококки, споры патогенных грибков) и на детских пальчиках на руках или ногах начинает развиваться панариций. Чаще всего у детей воспаляются околоногтевые валики и мягкие ткани пальцев с тыльной стороны. В некоторых случаях панариций появляется на пальчиках новорожденных малышей даже от незначительных царапин, так как иммунная система грудничка очень слабая.
Чем быстрее вы обнаружите травму на пальчике своего ребенка и обработаете кожу раствором йода или другим антисептиком, тем больше шансов избежать развития воспалительного процесса в мягких тканях. В большинстве случаев панариций развивается у детей на пальцах рук и на начальной стадии заболевания можно обнаружить покраснение кожи вокруг травмы, легкую припухлость, неприятные ощущения при надавливании на воспаленный участок. Если в очаге воспаления на пальчике ребенка еще не появились гнойные выделения, то можно организовать лечение панариция в домашних условиях с применением антибактериальных мазей, антисептических растворов, противовоспалительных ванночек. Но если палец начинает отекать, кожа становится очень упругой и лоснящейся, при надавливании на воспаленную область ощущается пульсирующая боль и развивается абсцесс с гнойным экссудатом серовато-желтого цвета, то обязательно отведите ребенка на прием к педиатру.
♦ РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ
• Занозы.
Играя в песочнице или на детской площадке, ребенок может схватить какую-нибудь палку или деревянную конструкцию и заноза может легко вонзиться в палец. Вместе с занозой в мягкие ткани пальца проникают гноеродные бактерии;
• Онихофагия.
Многие детки дошкольного возраста грызут ногти и эта пагубная привычка может привести к повреждению острыми резцами нежной кожи околоногтевого валика. Кроме того, малыши часто скусывают заусенцы вокруг ногтей, что тоже приводит к воспалению нежной кожи на ногтевой фаланге;
• Травмы.
Дети играют в активные игры вместе со сверстниками во дворе, часто спотыкаются и падают, хватают предметы с острыми краями. В результате на пальцах рук время от времени появляются ссадины, порезы, ушибы, кровоподтеки после защемления и инфекция проникает в ткани через открытые ранки;
• Царапины.
Малыши обожают играть с домашними питомцами. Но животные невольно могут оставить царапины на тонкой коже пальчиков ребенка, а после выгула питомца на коготках собирается немалое количество патогенных микроорганизмов;
• Вросший ноготь.
Чаще всего онихокриптоз развивается на пальцах ног после ношения тесной обуви или некорректно подстриженных ноготков ребенка. Свободный край ногтя травмирует боковой валик и инфекция из-под ногтевой пластины проникает в мягкую ткань пальца, вызывая воспаление и развитие гнойного нарыва. Особенно уязвимы к врастанию ногтя боковые валики большого пальца на ноге;
• Маникюр/педикюр.
Подстригать ногти на детских пальчиках надо специальными ножницами и во время процедуры соблюдайте максимальную аккуратность. Ребенок может дернуть пальцем и острый край ножниц травмирует нежную кожу около ногтевой пластины. Кроме того, на ногах придавайте ноготкам квадратную форму, слегка закругляйте уголки и ни в коем случае не обрезайте ногти под корень.
— на фото: панариций на пальцах рук у детей
— на фото: панариций на пальцах ног у детей
♦ РАЗНОВИДНОСТИ
У детей панариций чаще всего встречается в следующих формах:
▪ Околоногтевой.
Такую разновидность воспаления на пальце еще называют паронихией околоногтевого валика. Мягкие ткани в основании ногтя воспаляются после выполнения маникюра плохо продезинфицированными инструментами или в результате срывания заусенцев. Если не обрабатывать воспаленный валик антисептиком, то вскоре около ногтя появляется гнойный нарыв;
▪ Подногтевой.
Под ногтем воспаляется ногтевое ложе и ребенка начинает беспокоить острая боль в верхней фаланге пальца. Подногтевой панариций может появиться из-за попавшей под ноготь ребенка занозы или после ушиба ногтевой фаланги с кровоизлиянием в ногтевом ложе. При обнаружении первых признаков воспаления ногтевого ложа постарайтесь как можно скорее обратиться к врачу, так как избавляться от нагноения под ногтевой пластиной очень сложно;
▪ Подкожный.
Обычно развивается в подкожной жировой клетчатке под дермой подушечки пальца или на других фалангах пальца с внутренней стороны ладони. Кожа на этих участках пальца более плотная и гнойные массы скапливаются в мягких тканях, не изливаясь наружу. На развитие заболевания указывают такие симптомы, как отек пальца, покраснение кожи и пульсирующая боль в воспаленной фаланге. Подкожный абсцесс вскрывает хирург и освобождает мягкие ткани от гноя. Важно как можно скорее обратиться к врачу, так как гнойное воспаление может распространяться на сухожилия и костную ткань фаланги.
♦ ЛЕЧЕНИЕ
❶ Хирургическая операция.
Если абсцесс продолжает распространяться на мягкие ткани пальца и нарыв увеличивается в размерах от собравшегося в нем гнойного экссудата, то хирург выполняет вскрытие абсцесса, применяя местную анестезию. Во время операции врач вводит антибиотик в ткани пальца, очищает их от гноя и накладывает повязку с антибактериальным и ранозаживляющим средством. В домашних условиях надо делать перевязку пальца, обновляя тампон со средством, выписанным врачом;
❷ Левомеколь.
Эффективное средство для лечения воспаленных мягких тканей, подавления активности гноеродных бактерий внутри нарыва и быстрого восстановления поврежденных тканей пальца. Мазь Левомеколь оказывает противовоспалительное, антибактериальное, дегидратационное воздействие на воспаленные ткани. Если хирург вскрыл нарыв, то после операции полезно обрабатывать палец этой мазью, активные вещества которой проникают в глубокие слои воспаленной ткани;
❸ Ихтиоловая мазь.
Этой противовоспалительной мазью полезно обрабатывать воспаленный палец ребенка на начальной стадии панариция, когда в мягких тканях еще не появился гной. Также ихтиоловая мазь используется в качестве антисептического и противозудного средства после вскрытия абсцесса. Активные вещества мази проникают в глубокие слои ткани и нейтрализуют активность патогенной микрофлоры уже спустя несколько часов после нанесения средства на кожу;
❹ Димексид.
Этим антисептическим раствором можно пропитывать ватные тампоны для перевязки пальца после вскрытия гнойника. Рекомендуется менять повязку с антисептиком несколько раз в день;
❺ Обезболивающий компресс.
Если на воспаленном пальце появился отек и ребенка беспокоят болевые ощущения, то можно сделать холодный компресс. В 4 слоя марли заворачиваем кусочек льда из морозильника и прикладываем компресс к очагу воспаления на 15 минут. Этот метод позволит унять острую боль и уменьшить отечность на пальце. Домашнее средство ни в коем случае не отменяет посещение врача, если на пальце развивается гнойник!
❻ Компресс для вытягивания гноя.
Это домашнее средство поможет вытянуть гной, скопившийся в верхних слоях дермы пальца. Смешиваем касторовое масло с соком из мякоти алоэ вера в равных пропорциях, слегка подогреваем на водяной бане и пропитываем ватный диск. Прикладываем ватный диск к гнойничку и фиксируем лейкопластырем на 2 часа, а затем меняем компресс на свежий. Если на пальце развивается нарыв в глубоких слоях мягкой ткани (а не поверхностный на коже), то как можно скорее обратитесь за врачебной помощью;
❼ Противовоспалительные ванночки.
Эти ванночки помогут быстрее восстановить структуру мягких тканей после удаления нарыва на пальце руки или ноги, избавиться от инфекции и снять отечность. В теплой воде растворяем морскую соль (из расчета 1 ст. ложка соли на 2 литра воды) и добавляем раствор марганца (вода окрасится в розоватый цвет). Держать палец в ванночке 15 минут.
На главную страницу
ТАКЖЕ УЗНАЙТЕ…
Похожие материалы:
Следующие материалы:
Предыдущие материалы:
Нарыв (заусенцы) на пальцах у ребенка: что делать
Нарывы на пальцах рук случаются практически у каждого ребёнка. Такое заболевание проявляется как у новорождённых малышей, так и у детей более взрослого возраста. О том, почему у ребёнка гноится палец на руке и что делать, читайте в нашей статье.
Ввиду активного образа жизни у маленьких детей постоянно возникают различные царапины, ссадины. Как правило, они очень быстро затягиваются и исчезают, не вызывая никакого волнения у родителей. Однако некоторые мелкие травмы воспаляются, что может стать причиной определённых проблем со здоровьем. Речь идёт о таком частом явлении, как нарыв на пальце у ребёнка.
Воспаление на пальцах возникает из-за проникновения в мягкие ткани инфекции. В медицине такое проявление носит название «панариций». Появляется он на местах порезов, царапин, небольших травм. Однако порой нарыв на пальце у младенца может возникать без видимых на то причин.
Предпосылками к развитию нарыва на пальце у ребёнка могут быть некоторые моменты:
- привычка ребёнка грызть различные предметы, класть пальцы в рот, грызть ногти часто приводит к воспалению;
- появившийся заусенец на пальце также зачастую нарывает у ребёнка, поскольку надрывается кожный покров;
- вросший ноготь становится причиной небольшой травмы на коже пальца, куда может попасть инфекция;
- на руках малыша развивается грибок ногтей.
Как правило, нарывает палец у ребёнка на руке очень быстро и так же быстро проходит. В большинстве случаев такое воспаление не несёт угрозы здоровью малыша. Однако родителям следует внимательно следить за состоянием ребёнка, чтобы не допустить таких осложнений, как заражение крови или воспаление кости.
Что делать при нарыве пальца?
Панариций сопровождается типичными симптомами. Ребёнок чувствует пульсирующую боль в месте воспаления, не может активно двигать пальцем из-за неприятных ощущений. На месте нарыва появляется покраснение. В таких случаях многие родители начинают паниковать, не зная, что делать, если у ребёнка нарывает палец. Однако в ваших силах оказать первую помощь.
В первый день проявления симптомов сделайте специальную ванночку. В теплую воду (не горячую) добавьте марганцовку до светло-розового цвета воды. Опустите палец ребёнка в раствор на 5-7 минут. После к месту воспаления можно приложить бинт с антисептической мазью.
В ситуации, когда у ребёнка нарывает пальчик, но вы не знаете, как обработать нарыв и чем, лучше сразу обратиться к врачу. В таком случае самостоятельное лечение может привести к неприятным последствиям.
Повышение температуры у малыша – это уже опасный симптом. Если у ребёнка нарывает пальчик и дальше, не затягивайте с походом к хирургу. Доктор сделает небольшой надрез и удалит гной. Ребёнку после этого будут назначены перевязки. И через 5-7 дней он сможет снова беззаботно играть во дворе, позабыв о неприятных ощущениях.
Теги по теме:
здоровьедети 3-7
Оцените материал:
спасибо, ваш голос принят
Абсцесс, разрез и дренаж (детский)
Абсцесс — это инфицированный участок кожи, на котором бактерии вызывают образование жидкости (гноя). Бактерии обычно живут на коже и не причиняют вреда. Но иногда бактерии проникают в кожу через корень волоса, порезают или царапают кожу. Если бактерии попадают под кожу, может образоваться абсцесс. Абсцесс может быть вызван вросшим волосами, колотой раной или укусом насекомого. Это также может быть вызвано закупоркой сальных желез, прыщами или кистой.Абсцессы часто возникают на волосистой или подверженной трению и поту коже. Абсцесс возле корня волоса называется фурункулом.
Сначала абсцесс красный, приподнятый, твердый и болезненный на ощупь. Область также может быть теплой. Затем в этой области будет собираться гной.
В некоторых случаях абсцесс разрезается и гной выходит наружу. Это называется разрезом и дренированием. Его также иногда называют прокалыванием. Для этой процедуры ребенку может потребоваться переночевать в больнице. После процедуры вашему ребенку могут дать антибиотики, чтобы вылечить инфекцию.Скорее всего, абсцесс будет стекать в течение нескольких дней, прежде чем высохнет. На заживление может уйти несколько недель.
Уход на дому
Ваш лечащий врач может прописать вашему ребенку пероральный или местный антибиотик. Также могут быть назначены обезболивающие. Следуйте всем инструкциям. Сообщайте о любых побочных эффектах или возможных реакциях лечащему врачу вашего ребенка.
Общий уход
Для младенцев
Прикладывайте теплый влажный компресс к абсцессу на 20 минут до 3 раз в день или по рекомендации врача вашего ребенка.Это может помочь абсцессу образоваться, размягчиться и высохнуть самостоятельно.
Не замачивать абсцесс в ванне. Это может распространить инфекцию. Вместо этого аккуратно промойте пораженный участок чистой проточной водой с мылом.
Не разрезайте, не выдавливайте и не сдавливайте абсцесс. Это может быть очень болезненным и распространять инфекцию.
Если гной выводится через абсцесс, накройте это место марлевой повязкой, не допускающей пригорания. Используйте как можно меньше ленты, чтобы не раздражать кожу ребенка.Для получения дальнейших инструкций позвоните лечащему врачу вашего ребенка. Из абсцессов может выводиться гной в течение нескольких дней, и в это время их необходимо прикрывать. Осторожно выбросьте все загрязненные бинты. Они могут заразить других.
Ежедневно меняйте одежду вашего ребенка. Смените простыни и одеяла, если они загрязнены гноем. Стирайте всю одежду и постельное белье в горячей воде, включая тканевые подгузники. Если абсцесс вашего ребенка находится на ягодицах, аккуратно выбросьте подгузники и одноразовые подгузники. Не делитесь постельным бельем с другими членами семьи.
Для детей
Держите область покрытой марлевой повязкой, не допускающей пригорания, в соответствии с инструкциями.
Будьте осторожны, чтобы не допустить распространения инфекции. Мойте руки до и после ухода за ребенком. Стирать в горячей воде любую одежду, постельное белье и полотенца, контактирующие с гноем. Не позволяйте другим членам семьи делиться немытой одеждой, постельным бельем или полотенцами.
Пусть ваш ребенок ежедневно носит чистую одежду.
Поменяйте повязку, если увидите в ней гной. Осторожно промойте пораженный участок теплой водой с мылом или в соответствии с указаниями врача. Осторожно выбросьте все загрязненные бинты.
Не позволяйте ребенку сидеть в ванне с водой. Это может распространить инфекцию. Пусть ваш ребенок примет душ вместо ванны. Или аккуратно промойте пораженный участок чистой проточной водой с мылом.
Последующее наблюдение
Последующее наблюдение у лечащего врача вашего ребенка или в соответствии с рекомендациями.
Особое примечание для родителей
Позаботьтесь о предотвращении распространения инфекции. Мойте руки с мылом и чистой проточной водой до и после ухода за абсцессом. Убедитесь, что ваш ребенок или другие члены семьи не касаются абсцесса. Обратитесь к своему врачу, если у других членов семьи есть симптомы.
Когда обращаться за медицинской помощью
Немедленно позвоните лечащему врачу вашего ребенка, если произойдет что-либо из этого:
Лихорадка (см. Лихорадка и дети ниже)
Абсцесс увеличивается в размерах
Абсцесс появляется назад
Ухудшение покраснения и припухлости
Боль не проходит или усиливается.У младенцев боль может проявляться в виде беспокойства, которое невозможно успокоить.
Утечка жидкости с неприятным запахом
Красные полосы на коже вокруг области
Реакция на лекарство
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка . Не используйте ртутный термометр. Существуют разные виды цифровых термометров. К ним относятся те, которые предназначены для рта, ушей, лба (височного), прямой кишки или подмышечной впадины.Неточные значения температуры ушей до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Он может случайно проткнуть прямую кишку. Он может передавать микробы через стул. Следуйте инструкциям производителя продукта для правильного использования. Если вы чувствуете себя плохо с ректальным термометром, используйте другой тип. Когда вы разговариваете с лечащим врачом вашего ребенка, скажите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, позволяющие узнать, есть ли у вашего ребенка температура.Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.
Ребенок младше 3 месяцев:
Сначала узнайте у лечащего врача вашего ребенка, как следует измерять температуру.
Ректальная часть или лоб: 100,4 ° F (38 ° C) или выше
Подмышка: 99 ° F (37,2 ° C) или выше
Ребенок в возрасте от 3 месяцев до 36 месяцев (3 года) ):
Прямая кишка, лоб или ухо: 102 ° F (38.9 ° C) или выше
Подмышечная впадина: 101 ° F (38,3 ° C) или выше
В этих случаях позвоните поставщику медицинских услуг:
Повторяющаяся температура 104 ° F (40 ° C) ) или выше
Лихорадка, которая длится более 24 часов у ребенка в возрасте до 2 лет
Лихорадка, которая длится 3 дня у ребенка в возрасте 2 лет и старше
Абсцесс у детей — что нужно знать
- Примечания по уходу
- Абсцесс у детей
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое абсцесс?
Абсцесс — это участок под кожей вашего ребенка, где скапливается гной (инфицированная жидкость). Абсцесс часто вызывается бактериями, грибками или другими микробами, попадающими в открытую рану. У вашего ребенка может появиться абсцесс на любом участке тела.
Что увеличивает риск развития абсцесса у моего ребенка?
- Укус животного
- Посторонний предмет застрял под кожей вашего ребенка
- Сильное или частое потоотделение
- Состояние, вызывающее ослабление иммунной системы, например диабет или ВИЧ
- Большой порез, царапина или открытая рана
Каковы признаки и симптомы абсцесса?
У вашего ребенка может быть опухшее, красное и болезненное образование.Гной может вытекать из массы. Гной будет белого или желтого цвета и может иметь неприятный запах. У вашего ребенка может появиться покраснение и боль за несколько дней до появления образования. Если инфекция распространяется, у вашего ребенка может подняться температура и озноб.
Как диагностировать абсцесс?
Лечащий врач вашего ребенка осмотрит местность. Он или она проверит, истощается ли абсцесс. Образец жидкости из абсцесса вашего ребенка может показать, какой микроб вызывает инфекцию.
Как лечится абсцесс?
- Лекарство может быть назначено для лечения инфекции.Также могут быть назначены лекарства для уменьшения боли и отека.
- Разрез и дренирование — это процедура, используемая для удаления гноя и жидкости из абсцесса. Лечащий врач вашего ребенка сделает разрез в абсцессе, чтобы он мог стекать. Затем в рану можно положить марлю и наложить повязку.
- Операция может потребоваться для удаления абсцесса. Лечащий врач вашего ребенка может сделать это, если абсцесс находится на руках или ягодицах вашего ребенка. Операция может снизить риск рецидива абсцесса.
Что я могу сделать, чтобы ухаживать за своим ребенком?
- Приложите теплый компресс к абсцессу ребенка. Это поможет ему открыться и стечь. Намочите тряпку в теплой, но не горячей воде. Приложите компресс на 10 минут. Повторяйте это 4 раза в день. Не давите на абсцесс и не пытайтесь вскрыть его иглой. Вы можете продвинуть бактерии глубже или проникнуть в кровь вашего ребенка. Если у ребенка вскрывается абсцесс, наложите на него повязку, как указано.
- Не делитесь с кем-либо одеждой, полотенцами или простынями вашего ребенка.Это может передать инфекцию другим людям.
- Мойте руки и руки ребенка как можно чаще. Это поможет предотвратить распространение микробов. Используйте воду с мылом или средство для рук на спиртовой основе.
Что я могу сделать, чтобы ухаживать за раной моего ребенка после ее дренирования?
- Ухаживайте за ранкой вашего ребенка в соответствии с указаниями. Если лечащий врач вашего ребенка говорит, что это нормально, осторожно снимите повязку и марлевую повязку.Возможно, вам придется намочить марлю, чтобы вытащить ее из ранки ребенка. Очистите рану ребенка и область вокруг нее в соответствии с указаниями. Высушите пораженный участок и наложите новые чистые повязки. Меняйте повязки ребенка, когда они намокнут или испачкаются.
- Спросите у лечащего врача вашего ребенка, как поменять марлю в ране вашего ребенка. Следите за тем, сколько кусочков марли помещено в рану. Не кладите слишком много тампона на рану. Не затягивайте марлю слишком туго в ране ребенка.
Когда мне следует немедленно обратиться за помощью?
- У вашего ребенка жар и озноб.
- Область вокруг абсцесса вашего ребенка становится более болезненной, теплой или имеет красные полосы.
- Ваш ребенок устает больше, чем обычно, или чувствует слабость.
Когда мне следует позвонить детскому врачу?
- Абсцесс вашего ребенка увеличивается.
- Абсцесс вашего ребенка возвращается.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Соглашение об уходе
У вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какое лечение вы хотите для своего ребенка. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.
© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Как лечить и когда обращаться за помощью при фурункулах
Ключевые моменты, которые следует помнить о фурункулах
- фурункул — нежная красная шишка на коже
- фурункул — инфекция, вызванная бактериями
- Большинство детей с фурункулами в остальном здоровы
- кипения обычно не являются серьезной проблемой
- есть небольшая вероятность того, что ваш ребенок заболеет в случае распространения инфекции — если это произойдет, вам следует отвести ребенка к семейному врачу.
- Признаки обострения инфекции включают жар и покраснение, которые распространяются и усиливают боль
Что такое фурункулы?
- фурункул (также называемый фурункул) — это нежная красная шишка на коже
- фурункул вызван бактериальной инфекцией (обычно Staphylococcus aureus ) корня волоса или потовой поры
- фурункулы обычно не представляют серьезной проблемы — защитные силы организма обычно способны избавиться от бактерий
- Иногда фурункулы могут распространяться на другие части тела — группа фурункулов, расположенных близко друг к другу, называется карбункулом
- фурункулы иногда называют абсцессами
- Чаще всего фурункулы появляются на лице, шее, подмышках, плечах и ягодицах (внизу)
Что подвергает моего ребенка риску заразиться фурункулами?
Фурункул может развиться у любого.
Большинство детей с фурункулами в остальном здоровы.
Некоторые из следующих проблем могут увеличить риск заражения вашего ребенка фурункулами:
- сахарный диабет
- Поврежденная кожа (через которую попадают бактерии)
- экзема
- Ослабленная система защиты (иммунодефицит)
- анемия или дефицит железа
Некоторые лекарства могут снизить защитную систему организма от микробов (бактерий). По этой причине вам важно знать о побочных эффектах любого лекарства, которое принимает ваш ребенок.
Каковы признаки и симптомы фурункула?
- твердое, красное и болезненное образование на коже вашего ребенка
- Увеличение размера и болезненность шишки
- Развитие белого или желтого центра в шишке, заполненной гноем, который может лопнуть, а может и не лопнуть
Когда мне следует обращаться за помощью при фурункуле у моего ребенка?
Иногда фурункул может перейти в абсцесс. Это большой, глубокий нарыв. Если вы считаете, что фурункул у вашего ребенка превратился в абсцесс, покажите его семейному врачу.
Вам следует обратиться к семейному врачу, если:
- фурункул не образует головки или точки или не проходит в течение 2 дней
- Ваш ребенок жалуется на сильную боль или дискомфорт
- у вашего ребенка развивается температура
- Покраснение кожи вокруг фурункула, которое распространяется
- чирей размером с монету 10 центов или больше
- фурункул продолжает увеличиваться
- есть несколько фурункулов
- у вашего ребенка диабет или проблемы с иммунитетом
Вам следует срочно обратиться к семейному врачу, если:
- есть воспаление или покраснение возле глаза вашего ребенка
Как я могу ухаживать за ребенком с фурункулом в домашних условиях?
Большинство фурункулов можно вылечить дома, особенно если вы заметили их рано.
Сделать компресс
Чтобы фурункул раскрылся и стекал, попробуйте приложить теплый компресс. Чтобы сделать компресс, смочите салфетку теплой (не горячей) водой и поставьте на кипение на несколько минут. Делайте это несколько раз в день. Всегда мойте руки до и после прикосновения к нарыву.
Соблюдайте правила гигиены, чтобы предотвратить распространение фурункула
Фурункулы очень легко распространяются. Если фурункул открывается сам по себе и стекает, сотрите гной или кровь чистым ватным тампоном, смоченным в растворе антисептика.Хорошо промойте и высушите участок, а затем покройте его пластырем. Это остановит его распространение и не позволит вашему ребенку поцарапать его. Вымойте руки с мылом и тщательно высушите до и после прикосновения к фурункулу.
Вымойте ребенка теплой водой с мылом или используйте антисептический раствор, например Савлон или Деттол (для приготовления раствора следуйте инструкциям на бутылке). Вашему ребенку понадобятся собственное полотенце и малярная салфетка. Часто стирайте их в горячей воде вместе с любой одеждой, которую носите близко к коже.
Не выдавливать фурункул
Вдавливание фурункула в окружающую кожу может вызвать гораздо более серьезную инфекцию и будет болезненным.
Следите за фурункулом
Если появляются другие фурункулы или фурункулы увеличиваются или становятся более болезненными, вам необходимо показать ребенка врачу.
При необходимости обезболить
При необходимости дайте ребенку парацетамол, чтобы уменьшить болезненность. Вы должны следовать инструкциям по дозировке на флаконе.Опасно давать больше рекомендованной дозы.
Какие методы лечения доступны, если у моего ребенка усиливается фурункул?
Антибиотики
- Если фурункулов несколько или они большие и болезненные, врач обычно прописывает антибиотики.
- , если вашему ребенку необходимо принимать антибиотики, следуйте инструкциям врача и принимайте их, пока они не закончатся, даже если фурункулы прошли
Хирургия — разрез и дренаж
Если фурункул у вашего ребенка превратился в абсцесс, ему может потребоваться небольшая операция.
- Иногда антибиотики могут работать не полностью, и гной необходимо удалить из фурункула хирургическим путем — это называется надрезом и дренированием
- Вашему ребенку может потребоваться посещение хирурга в больнице для этой процедуры — обычно требуется общий наркоз, поскольку это болезненно
- хирург разрезает (надрезает) абсцесс, удаляет гной и накладывает на разрез стерильную повязку для впитывания стекающего гноя.
- Вашему ребенку могут потребоваться антибиотики внутривенно (в вену)
- после операции вашему ребенку, как правило, не нужно будет оставаться в больнице
- Смена повязки вашего ребенка — это может сделать дежурная медсестра, медсестра или медсестра вашего семейного врача
- не забывайте держать повязку сухой
Возможны ли осложнения после фурункула?
Нормально проблем нет.
Существует небольшая вероятность того, что ваш ребенок заболеет в случае распространения инфекции. Знаки включают:
- лихорадка
- Распространение покраснения вокруг фурункула и усиление боли
В этом случае обратитесь за советом к семейному врачу.
Что делать, если у моего ребенка постоянно появляются фурункулы (периодические фурункулы)?
Иногда дети могут страдать от повторяющихся фурункулов, которые могут распространяться на других членов семьи. Обычно это происходит из-за того, что ребенок является носителем штамма бактерий, которые легко вызывают инфицирование любых поврежденных участков кожи (незначительные порезы и царапины).Важно лечить всех членов семьи с кожной инфекцией, чтобы предотвратить распространение инфекции.
Ваш семейный врач может взять мазок на фурункул и, возможно, выяснить, есть ли у вашего ребенка основное заболевание.
Процедуры для избавления от бактерий на коже
Сюда могут входить такие стратегии, как:
Ваш врач может также посоветовать:
- использование альтернативного антибиотика для более длительного курса
- с использованием антисептического умывальника в течение недели
- нанесение крема с антибиотиком на нос (где часто переносятся бактерии)
Фурункулы у младенцев — причины, признаки, лечение и домашние средства
У младенцев чувствительная кожа, и их иммунная система все еще находится в стадии развития.Это означает, что они более уязвимы для инфекций. Вдобавок к этому, если погодные условия неблагоприятны, у младенцев могут появиться вспышки или высыпания на коже в виде фурункулов.
В таком случае крайне важно поддерживать надлежащую гигиену и сохранять кожу ребенка прохладной, чтобы предотвратить ухудшение ситуации. Вы также можете подумать о смене детских товаров, которые вы используете для своего ребенка, например, мыла для купания, масла или лосьона и талька. Фурункулы могут стать болезненными или серьезными, если вовремя не лечить их.
Что такое фурункулы?
Фурункул — это болезненная припухлость, которая появляется на коже из-за инфекции сальной железы или волосяного фолликула. Инфекция обычно возникает из-за бактерии, называемой золотистым стафилококком. Эти бактерии живут на нашей коже, в носу и во рту. Кожа обычно действует как барьер для этих бактерий, не позволяя им проникнуть в организм и вызвать инфекции.
Когда мы получаем царапину, порез или укус, бактерии проникают внутрь.Эти бактерии попадают в организм через небольшие трещинки на коже или от волос к фолликулу. Эта инфекция перерастает в фурункул. Когда кожа ребенка поражается этими бактериями, организм отправляет белые кровяные тельца для борьбы с бактериями. Накопление лейкоцитов, мертвых бактерий и кожи образует смесь, известную как гной.
Вначале пораженная кожа становится красной, и появляется шишка. Со временем опухоль может стать белой, так как под кожей начинает накапливаться гной.Из-за образования гноя нарыв может быть довольно болезненным.
Фурункулы появляются на лице, спине, шее, плечах, бедрах и ягодицах. В некоторых случаях у младенцев также может подниматься температура. Тепловые нарывы у младенцев можно вылечить домашними средствами; но в случае сомнений лучше обратиться за медицинской помощью.
Заразны ли фурункулы у младенцев?
Фурункулы, содержащие гной, могут быть заразными. Гнойные фурункулы возникают из-за инфицирования волосяного фолликула стафилококковыми бактериями. Гнойные нарывы начинаются с крошечных болезненных комочков, но со временем они становятся больше и наполняются гноем.Они могут не только распространяться на другие участки тела ребенка, но и заразить любого человека, который соприкасается с ним. Эта инфекция также передается при совместном использовании полотенец, простыней и зубных щеток.
Множественные гнойные фурункулы называются карбункулами. Гнойные нарывы у младенцев могут появиться на любой части их тела, поскольку волосяные фолликулы присутствуют на всей коже. Однако они чаще появляются на участках, которые подвержены поту и трению, например на лице, шее, подмышках, бедрах и ягодицах.Вот почему многие мамы заметили, что гнойные нарывы обычно возникают у младенцев летом и в сезон дождей.
Как долго длится младенческий фурункул?
Когда происходит фурункул, на коже ребенка образуется нежная шишка, которая со временем становится больше и краснее. Он начинает наполняться гноем примерно через неделю с момента появления. Если оставить это естественным защитным механизмам организма, он может начать ослабевать в течение пары недель. Если фурункул не исчезает или не проявляет никаких признаков исчезновения даже через две недели, целесообразно обратиться за медицинской помощью.
Причины фурункулов у младенцев
Определенные заболевания также могут подвергать ребенка повышенному риску развития фурункулов. Их:
- Отсутствие личной гигиены
- Низкий иммунитет
- Недостаток необходимых питательных веществ в организме
- Анемия или дефицит железа
- Химическое воздействие в результате использования агрессивных мыла, кремов или моющих средств, приводящее к раздражению кожи
- Неблагоприятные погодные условия, такие как сильная жара или влажность
Признаки и симптомы фурункула у младенцев
Некоторые признаки и симптомы фурункула у младенцев:
- Пораженная кожа вокруг фурункула может опухнуть и покраснеть
- В некоторых случаях у ребенка может развиться температура
- Множественные фурункулы могут образоваться возле места, где появился первый фурункул
- Лимфатические узлы вокруг фурункула могут увеличиваться
Диагностика
Врач может провести тщательное физическое обследование тела ребенка, чтобы установить, распространилась ли инфекция на другие части тела.Врач также может протестировать комок фурункула, чтобы исключить какие-либо другие медицинские причины появления фурункула. Проанализировав все факторы, врач представит свой диагноз.
Осложнения
Детские фурункулы обычно не вызывают осложнений и не требуют медицинского вмешательства. Однако, если фурункул сдавлен или проткнут, это может привести к образованию рубцов. Если фурункул сильно разрастается, это может привести к образованию целлюлита и, возможно, потребуется лечение антибиотиками.Если фурункул превращается в карбункул и не показывает признаков исчезновения, может быть предложено хирургическое вмешательство. При работе с гнойными нарывами следует проявлять особую осторожность, поскольку они заразны.
Рецидивирующие фурункулы у младенцев
Иногда у детей могут возникать повторяющиеся фурункулы. Это не может быть поводом для беспокойства, если вы не заметили закономерность в отношении других инфекций у вашего ребенка. Рецидивирующие фурункулы могут быть заразными, поскольку бактерии, живущие на коже, легко передаются от одного тела к другому.Поэтому важно выяснить, есть ли у кого-то в вашей семье фурункулы и случайно ли они передали бактерии вашему ребенку.
Лечение
Важно регулярно очищать пораженный участок подходящим антисептиком, чтобы предотвратить распространение инфекции. В случае, если фурункул лопнул, протрите пораженное место небольшим количеством ваты и антисептика. После высыхания накройте его марлей или повязкой, чтобы ребенок не прикасался к нему. Не поддавайтесь искушению сдавить или проткнуть фурункул, поскольку это может привести к образованию рубцов и распространению инфекции на окружающие области.
Если фурункулы увеличиваются или расширяются, врач может назначить антибиотики. Не забывайте пройти весь курс, даже если фурункулы исчезнут, чтобы не было рецидива. Вы также можете нанести противоинфекционный крем на фурункулы после консультации с врачом. В некоторых случаях врач может предложить хирургическим путем вскрыть фурункул и удалить гной. Эта процедура может проводиться под воздействием анестезии.
Фурункулы на голове ребенка можно вылечить, протерев пораженный участок спиртом.Это продезинфицирует область и поможет вылечить фурункулы, которые могли образоваться из-за простой инфекции. В случае множественных фурункулов на голове вероятная причина — жара и теплая влажная погода. В таком случае может оказаться очень полезным применение кокосового масла, поскольку оно обладает охлаждающими свойствами.
Домашние средства от фурункулов
В большинстве случаев фурункулы заживают сами по себе в течение нескольких дней. Тем не менее, вы также можете попробовать следующие домашние средства, чтобы ускорить курс заживления:
1.Теплый компресс
Для мгновенного облегчения боли можно наложить теплый компресс на пораженный участок на несколько минут. Это действие можно повторять несколько раз в течение дня. Это также может помочь гною вытекать из фурункула, после чего может начаться заживление.
2. Медовая терапия
Прикладывать мед к кипению может быть хорошей идеей, поскольку мед является естественным антисептиком.
3. Компресс каша
Также можно попробовать кашу. Сделайте теплый компресс, обернув кашу чистой хлопчатобумажной тканью и смочив ее в горячем молоке.Каша эффективно снимает воспаление, тем самым ускоряя процесс заживления.
4. Листья петрушки
Вы также можете использовать компресс из листьев петрушки — просто прокипятите их, пока они не станут мягкими, и слейте лишнюю воду, чтобы сделать компресс. Если приложить этот компресс к фурункулу, это поможет быстрее заживить.
5. Куркума
Обработка фурункулов порошком куркумы также может оказаться полезным при их лечении из-за ее антисептических свойств.
6. Смесь сока лука и чеснока
Если фурункул лопается, можно полить его смесью из лукового и чесночного сока.Это может не только уничтожить бактерии, но и ускорить заживление.
Предотвращение детских фурункулов
Можно практиковать некоторые вещи, чтобы избежать нарывов у ребенка.
- Соблюдайте гигиену вашего ребенка
- Убедитесь, что ваш ребенок ест здоровое и сбалансированное питание
- Несколько раз мыть руки во время работы с младенцем
- Регулярно меняйте детские полотенца и простыни, стирайте детское белье горячей водой
- Чтобы фурункулы не распространялись дальше, продолжайте их одевать и время от времени меняйте заправку.Не забывайте тщательно утилизировать его
- Если гной лопнул, тщательно очистите его и убедитесь, что гной не контактирует с другими частями тела ребенка.
- Следите за появлением новых нарывов на теле ребенка
Когда следует обращаться к врачу?
Вы можете обратиться к врачу, если:
- У ребенка поднялась температура
- Фурункулы начинают увеличиваться в размерах и становятся болезненными
- Фурункул на лице вашего ребенка
- Фурункулы не проявляют признаков исчезновения даже через две недели
- Фурункулы повторяются и распространяются на другие части тела
- Увеличиваются лимфатические узлы ребенка
- Фурункулы наполняются гноем
Появление фурункулов у малышей обычно не очень тревожная ситуация.Обычно об этом заботится естественная система защиты организма. Но если вы чувствуете, что фурункулы не проходят и распространяются на другие части тела, это может указывать на другое основное заболевание. В таком случае всегда рекомендуется обращаться за медицинской помощью.
Также читают:
Простые советы по сохранению здоровья кожи вашего ребенка
Бородавки у младенцев
Экзема у младенцев
Инфекции пальцев и опухшие пальцы: 6 возможных причин
Обзор инфекции пальцев
Травма или инфицирование пальца или пальцев — распространенная проблема.Инфекция может варьироваться от легкой до потенциально серьезной. Часто эти инфекции начинаются с небольших размеров и относительно легко поддаются лечению. Неспособность лечить эти инфекции должным образом может привести к необратимой инвалидности или потере пальца.
Раннее распознавание и надлежащее лечение следующих инфекций основного пальца поможет предотвратить большинство серьезных исходов.
- Паронихия : Паронихия — это инфекция пальца, поражающая ткани по краям ногтя.Эта инфекция обычно носит поверхностный характер и локализуется в мягких тканях и коже вокруг ногтя. Это наиболее распространенная бактериальная инфекция, наблюдаемая на руке.
- Преступник : Преступник — это инфекция кончика пальца. Эта инфекция локализуется в подушечках пальцев и связанных с ними мягких тканях.
- Герпетический бугорок : Герпетический бугорок — это инфекция области кончиков пальцев, вызванная вирусом. Это самая распространенная вирусная инфекция руки. Эту инфекцию часто ошибочно принимают за паронихию или уголовный преступник.
- Целлюлит : это поверхностная инфекция кожи и подлежащих тканей. Обычно он находится на поверхности и не затрагивает более глубокие структуры руки или пальца.
- Инфекционный теносиновит сгибателей : Эта инфекция поражает оболочки сухожилий, ответственные за сгибание или сгибание руки. Это тоже разновидность космической инфекции.
- Инфекция глубокого космоса : Это инфекция одной или нескольких глубоких структур руки или пальцев, включая сухожилия, кровеносные сосуды и мышцы.Инфекция может включать одну или несколько из этих структур. Абсцесс воротниковой пуговицы — такая инфекция, когда он находится в межпальцевом пространстве пальцев.
Причины инфицирования пальцев
Большинство этих инфекций пальцев вызывают бактерии. Исключением является герпетический побег, вызываемый вирусом. То, как заражение начинается и обнаруживается в конкретном месте, делает каждый конкретный тип инфекции уникальным. Обычно исходным событием является травма какой-либо формы. Это может быть порез, укус животного или колотая рана.
- Паронихия: бактерии, вызывающие нарушение, обычно являются стафилококковыми и стрептококковыми организмами. В редких случаях эту инфекцию вызывает грибок, который обычно начинается с заусенцев. Часто человек пытается откусить кусок ногтя в углу. В результате образуется открытая рана, которая позволяет бактериям, обнаруженным на коже, и бактериям, обнаруженным во рту, заразить рану. Затем инфекция может распространиться на окружающие ткани рядом с ногтем и кутикулой.
- Преступник: Эта бактериальная инфекция подушечки пальца, вызываемая теми же организмами, которые вызывают паронихию, обычно является результатом колотой раны.Рана позволяет бактериям проникать глубоко в подушечку пальца. Поскольку на кончике пальца имеется несколько отделений, инфекция локализуется в этой области.
- Герпетический ястреб: возбудителем вируса является вирус простого герпеса I или II типа. Это тот же вирус, который вызывает инфекцию орального или генитального герпеса. Люди определенных профессий более подвержены риску заражения. К ним относятся стоматологи, гигиенисты, врачи, медсестры или любое другое лицо, которое может контактировать со слюной или биологическими жидкостями, содержащими вирус.Люди с оральным или генитальным герпесом также могут инфицировать собственные пальцы.
- Целлюлит: Наиболее частыми причинами этой бактериальной инфекции являются стафилококковые и стрептококковые организмы. Эта инфекция обычно является результатом открытой раны, которая позволяет бактериям инфицировать местную кожу и ткани. Инфекция также может распространяться на руки и пальцы через кровь, несущую микроорганизмы.
- Инфекционный теносиновит сгибателей: Эта бактериальная инфекция обычно возникает в результате проникающей травмы, в результате которой бактерии проникают в глубокие структуры и оболочки сухожилий, что способствует распространению по сухожилию и связанным с ним влагалищам.
- Инфекция глубокого космоса: эта бактериальная инфекция обычно возникает в результате колотой раны или глубокого пореза, в результате которого бактерии попадают в глубокие ткани. Абсцесс кнопки воротника связан с промежутком между пальцами. Глубокие структуры руки создают множество потенциальных отделений для проникновения инфекции.
Симптомы инфекции пальцев
Каждая из основных инфекций пальцев имеет определенные признаки и симптомы, которые делают идентификацию уникальной и могут иногда вызывать путаницу, если их не оценить должным образом.
- Паронихия: область рядом с ногтем становится красной и опухшей. Под кожей и ногтем можно увидеть видимое скопление гноя. Эта жидкость может действительно вытекать из раны. Эта область будет нежной и болезненной на ощупь. Дренаж из этой области обычно мутного бело-желтого цвета.
- Преступник: кончик пальца опух и болезнен. Отек обычно развивается в течение нескольких дней и располагается в области подушечки пальца. В этой области будет пульсирующая боль, и она будет болезненной на ощупь.Эта область обычно красная, и под кожей можно увидеть видимое скопление гноя. В опухшей области может быть участок, который кажется мягким, как будто в нем есть жидкость. По мере продолжения отека эта область может становиться напряженной или твердой на ощупь.
- Герпетическая ящерица: область кончиков пальцев будет красной и болезненной. В этой области может присутствовать жжение или зуд. Может быть небольшой отек, но не такой обширный, как у преступника. В пораженной области может быть одна или несколько открытых ран. Эти открытые раны часто образуются скоплениями после образования небольшого пузыря.Жидкость в этих поражениях обычно прозрачная, но может быть немного мутной. У вас также может быть субфебрильная температура и опухшие и болезненные лимфатические узлы в этой области.
- Целлюлит: Область будет красной и теплой на ощупь. Эта область может быть слегка опухшей и болезненной. Обычно это поверхностная инфекция, поэтому не следует вовлекать глубокие структуры. Движение пальцев и руки не должно быть трудным или болезненным. Если больно или сложно, это может указывать на инфекцию глубокого космоса.
- Инфекционный теносиновит сгибателей: при этом заболевании часто обнаруживаются четыре основных признака. Во-первых, это болезненность в области сгибателей или ладоней пальца. Эта боль ощущается над сухожилиями пальца. Во-вторых, это равномерный отек пальца. В-третьих, боль при разгибании или выпрямлении пальца. В-четвертых, палец будет держать в слегка согнутом или частично согнутом положении. Эти знаки называются кардинальными знаками Канавела. Все 4 знака могут отсутствовать сначала или все сразу.
- Инфекции глубокого космоса: Инфекция глубокого космоса, которая возникает в области паутины пальцев, также называется абсцессом кнопки воротника.Пространство между пальцами будет болезненным и опухшим. Эта область также может быть красной и теплой на ощупь. По мере увеличения абсцесса пальцы будут немного раздвинуты из-за увеличивающегося давления. В центральной области может быть мягкое пятно, представляющее скопление гноя под кожей.
Когда обращаться за медицинской помощью
Ключом к предотвращению инвалидности и возможной потери пальца является своевременное и надлежащее лечение. Если присутствуют какие-либо признаки и симптомы, немедленно обратитесь к врачу.
Если у вас есть признаки или симптомы панариции, целлюлита, инфекционного тендосиновита сгибателей или инфекции глубокого космоса, вам следует немедленно обратиться за неотложной помощью.
Экзамены и тесты
Правильный диагноз начинается с подробного анамнеза и физического осмотра. К людям с локализованной инфекцией будут относиться иначе, чем к людям с тяжелой инфекцией. Сосуществующие проблемы, такие как диабет или заболевания кровеносных сосудов рук и ног, усложнят инфекцию и могут изменить степень лечения.
- Важная информация, которую должен знать ваш врач, будет включать следующее:
- Как началась травма или инфекция?
- Когда это впервые произошло или началось?
- Где это произошло? Дом? Работа? В воде? В грязи? От укуса животного или человека?
- Возможно ли в ране инородное тело?
- Что вы предприняли для лечения этого заболевания перед тем, как обратиться к врачу?
- Когда вам в последний раз делали прививку от столбняка?
- Были ли ранее травмы в этой области?
- Есть ли другие проблемы со здоровьем, о которых вы могли не упомянуть?
- Конкретная информация может помочь точно определить тип инфекции пальца:
- Паронихия: история прикусывания ногтей может помочь в постановке диагноза.
- Преступник: наличие в анамнезе колотой раны или пореза может помочь в постановке диагноза. Это будет включать шип растения. Врач может сделать рентгеновский снимок, чтобы определить поражение кости или возможное инородное тело.
- Герпетический язв: история контакта с биологическими жидкостями, которые могут содержать вирус герпеса, поможет поставить диагноз. Диагноз часто можно поставить на основании истории болезни и внешнего вида поражений. Наличие прозрачной жидкости из ран может указывать на вирусную инфекцию, а не на бактериальную инфекцию.Образец жидкости можно проанализировать с помощью мазка Цанка, который идентифицирует определенные клетки, указывая на вирусную причину.
- Целлюлит. Прежде чем поставить окончательный диагноз, врачу необходимо будет рассмотреть другие причины, которые могут выглядеть схожими, например подагру, различные высыпания, укусы насекомых, ожоги или сгусток крови. Рентген может быть получен для поиска инородного тела или газообразования, которые могут указывать на тип серьезного целлюлита.
- Инфекционный тендосиновит сгибателей: наличие в анамнезе колотых ран или порезов поможет поставить диагноз.Наличие 4 основных признаков Канавела является сильным диагностическим средством. Недавнее заболевание, передающееся половым путем, может указывать на тип инфекции, связанной с гонореей, которая может напоминать инфекционный теносиновит сгибателей.
- Инфекции глубокого космоса: колотая или другая рана в анамнезе может помочь в постановке диагноза. Обнаружение опухоли между пальцами с медленным разгибанием пораженных пальцев поможет выявить абсцесс кнопки воротника.
Лечение инфекции пальцев рук — Самопомощь дома
Поскольку инфекции пальцев рук могут стать серьезными, уход на дому ограничен.Очень незначительную паронихию можно лечить дома, если у вас нет другого осложняющего заболевания, например диабета. Все остальные инфекции требуют срочного обследования и лечения у врача. Поскольку промедление с лечением может привести к инвалидности или потере пальца, вам следует без колебаний обратиться за медицинской помощью.
Небольшая простая паронихия может реагировать на частые замачивания в теплой воде и поднятие руки вверх. Однако, если через 1-2 дня улучшения не наблюдается, вам следует немедленно обратиться к врачу.
Лечение
Основой лечения инфекций пальцев рук являются антибиотики и надлежащий уход за ранами. Это может варьироваться от простого разреза и дренирования раны до обширного хирургического исследования раны для удаления как можно большего количества инфицированного материала.
Некоторые инфекции можно вылечить в кабинете врача или клинике, но для некоторых потребуется стационарное лечение и внутривенное введение антибиотиков. Поскольку микроорганизмы, вызывающие эти инфекции, похожи, можно использовать многие из антибиотиков одного и того же типа.
- Паронихия: Часто рану можно лечить только с помощью ухода за ней. Если есть скопление гноя, его нужно будет слить. Это можно сделать несколькими способами. Обычно используется скальпель, чтобы сделать простой надрез над скоплением гноя, чтобы обеспечить его дренаж. Или скальпель можно ввести по краю ногтя, чтобы обеспечить дренаж. Если инфекция большая, часть ногтя может быть удалена. Если эта процедура требуется, врач введет местный анестетик в основание пальца, что обеспечит безболезненность процедуры.Чаще всего вам назначат пероральный антибиотик. Затем вас проинструктируют, как ухаживать за раной в домашних условиях. (См. Паронихию.)
- Преступник: Часто требуется разрез и дренирование, поскольку инфекция развивается в нескольких отделах подушечки пальца. Обычно надрез делают на одной или обеих сторонах кончика пальца. Затем врач вставит в рану инструмент и разделит отсеки, чтобы облегчить дренаж. Иногда в рану помещают кусок резиновой трубки или марли, чтобы облегчить первоначальный дренаж.Рана также может быть промыта стерильным раствором, чтобы удалить как можно больше мусора. Эти инфекции потребуют антибиотиков. В таком случае рана потребует особого домашнего ухода в соответствии с предписаниями врача.
- Герпетический язв. Противовирусные препараты, такие как ацикловир (Зовиракс), могут сократить продолжительность болезни. Часто требуется обезболивающее. Рана должна быть должным образом защищена, чтобы предотвратить вторичную бактериальную инфекцию и предотвратить заражение других участков вашего тела или других людей.Разрез и дренаж являются неправильными и, если они сделаны, могут фактически задержать заживление.
- Целлюлит: Эта инфекция носит поверхностный характер, и обычно достаточно пероральных антибиотиков. Если область обширна или ваша иммунная система ослаблена, вас могут лечить в больнице с помощью внутривенного введения антибиотиков.
- Инфекционный теносиновит сгибателей: это неотложная хирургическая операция, требующая быстрого лечения, госпитализации и раннего лечения с помощью внутривенного введения антибиотиков. Обычно область необходимо вскрыть хирургическим путем и удалить весь мусор и инфицированный материал.Из-за сложной структуры пальцев и рук эту процедуру обычно выполняет хирург. После операции потребуется несколько дней внутривенного введения антибиотиков с последующим курсом пероральных антибиотиков.
- Инфекции глубокого космоса. Подобно инфекционному теносиновиту сгибателей, может потребоваться неотложная помощь. Если инфекция легкая, тогда могут потребоваться только пероральные антибиотики. В более тяжелых случаях ручной хирург должен оценить рану и начать внутривенное введение антибиотиков. Часто эти раны требуют разреза и дренирования с последующим курсом антибиотиков.
Дальнейшие действия — Последующие действия
Вам необходимо полностью понять инструкции врача и задать любые вопросы, которые у вас есть, чтобы полностью понять, как ухаживают за вами дома.
- Если вам прописали антибиотики от инфекции пальцев, вы должны следовать инструкциям и принимать их в течение предписанного периода времени.
- Часто ваш врач рекомендует держать руку в приподнятом положении, чтобы предотвратить отек. Это важно и нужно делать как днем, так и ночью.Положив подушки рядом с собой во время сна, ваша рука может оставаться в приподнятом положении.
- Уход за раной часто необходимо продолжать дома. Это может включать ежедневное замачивание в теплой воде, смену повязки и нанесение мази с антибиотиком. Различные виды ухода за раной обширны. Ваш врач должен подробно объяснить.
- На палец или руку можно наложить шину. Это обеспечивает как иммобилизацию, так и защиту. Важно соблюдать инструкции по уходу за шиной.Вам нужно будет защитить шину и правильно ухаживать за ней. Вы должны внимательно следить за пальцем или рукой, чтобы следить за такими осложнениями, как отек или инфекция под шиной.
- Часто вас просят вернуться к врачу через 24–48 часов. Это может быть необходимо для удаления упаковки или смены повязки. Очень важно, чтобы за вами постоянно наблюдали за прогрессом или выявляли любые дальнейшие проблемы.
Профилактика
Здравые меры безопасности помогут предотвратить многие ранения пальцев, которые становятся проблемой.Простые вещи, такие как защитные рабочие перчатки, могут предотвратить травмы. Ношение латексных или виниловых перчаток обязательно, если ожидается возможный контакт с биологическими жидкостями. Не грызите ногти и мойте руки по мере необходимости. Обратитесь за медицинской помощью как можно скорее, как только вы заметите инфекцию.
Перспективы
Если инфекции лечить на ранней стадии и должным образом, прогноз на полное выздоровление хороший. Однако, если лечение откладывается или если инфекция тяжелая, прогноз не так хорош.
- При инфекциях, затрагивающих глубокие структуры, таких как инфекционный теносиновит сгибателей, даже при самом лучшем уходе результат может быть менее желательным. Возможна потеря функции, потеря чувствительности, обезображивание или даже потеря пальца.
- Ваш врач должен будет оценить каждый случай индивидуально и представить вероятный результат на основе полученных данных.
Для получения дополнительной информации
См. Следующие травмы пальцев:
Мультимедиа
Медиа-файл 1: влагалища сухожилий сгибателей, лучевая и локтевая сумки.Изображение любезно предоставлено Randle L Likes, DO.
Тип носителя: Иллюстрация
Медиа-файл 2: Герпетический бугорок. Изображение любезно предоставлено доктором медицины Гленом Воном.
Тип носителя: Фотография
Медиа-файл 3: Умеренная паронихия. Отек и покраснение по краю ногтя вызваны скоплением большого количества гноя под кожей. Изображение любезно предоставлено Кристиной Л. Кукула, DO.
Тип носителя: Фотография
Медиа-файл 4: Удаление гноя из паронихии.Изображение любезно предоставлено доктором медицины Гленом Воном.
Тип носителя: Фотография
Медиа-файл 5: Паронихия может прогрессировать до уголовного преступления, если ее не лечить. Изображение любезно предоставлено Паронихией, если ее не лечить, она может перерасти в преступника. Изображение любезно предоставлено доктором медицины Гленом Воном.
Тип носителя: Фотография
Медиа-файл 6: Анатомия ногтя. Вверху — нормальный ноготь. Внизу — разрыв ногтевого ложа с подногтевой гематомой.
Тип носителя: Изображение
Синонимы и ключевые слова
паронихия, заусенец, латеральный онихия, периунгвальный онихия, панариций, белоснежный, герпетический белоголовый, целлюлит, инфекционный тендосиновит сгибателей, тендосиновит сгибателей, тендосиновит глубокого сгибателя, тендосиновит сгибателей глубокого сгибания инфекции, абсцесс кнопки воротника, травма пальца, инфекция пальца, онихомикоз
Фурункулы, абсцесс и целлюлит — HealthyChildren.org
Фурункулы, абсцесс и целлюлит — это бактериальные инфекции кожи, которые обычно начинаются с царапины или укуса насекомых и переходят в красный узелок, который заполняется гноем.
- Фурункулы — это поверхностные инфекции с тонким слоем кожи над жидкостью.
- Абсцессы обычно больше и глубже, чем нарывы, с покраснением и болезненным отеком на участке, заполненном гноем.
- Целлюлит — это инфекция внутри кожи и непосредственно под ней; кожа красная и нежная.Область целлюлита может быстро распространяться.
Каковы признаки или симптомы?
Фурункулы обычно представляют собой небольшие участки (размером с пенни или никель) с тонким кожным покровом, в то время как абсцессы представляют собой более крупные возвышения на коже, которые нежны на ощупь и заполнены гноем в более глубоких тканях. Абсцессы и фурункулы могут стекать, когда кожа над инфицированным участком открывается и выпускает жидкость или гной. Признаки целлюлита включают покраснение, болезненность кожи и жар. Все эти кожные инфекции обычно теплее, чем окружающие нормальные участки кожи из-за реакции организма на инфекцию.
Какие бывают инкубационный и заразный периоды?
Инкубационный период (, время между заражением и появлением симптомов ) неизвестен. Обычные кожные бактерии (стафилококк и стрептококк) являются причиной фурункулов, абсцессов и целлюлита. Эти бактерии присутствуют на коже большинства детей и обычно не вызывают проблем. Однако стафилококк и стрептококк могут вызвать инфекцию, когда есть разрыв кожи или когда бактериальная инфекция становится более агрессивной и пересиливает нормальную защиту от инфекции.
В последние годы определенный тип стафилококка, называемый устойчивым к метициллину Staphylococcus aureus , или MRSA, стал более вероятной причиной более серьезных инфекций. Эти кожные инфекции заразны, когда инфицированная область открыта и имеется дренаж. Люди, которые переносят бактерии в носу, горле и на коже, могут передавать бактерии другим. Однако, чтобы инфекция возникла, бактерии должны проникнуть через кожу.
Как распространяется?
Контакт человека с человеком с гноем и кожными бактериями и, в меньшей степени, с загрязненными поверхностями и предметами из окружающей среды.
Как вы это контролируете?
- Соблюдайте правила гигиены рук.
- Экзема является фактором риска MRSA. Тем, у кого экзема на руках, следует практиковать хороший контроль над экземой.
- Закройте очаги поражения, если они дренируют.
- Зараженным детям может потребоваться лечение антибиотиками при тканевых инфекциях. При абсцессе можно использовать хирургический дренаж без антибиотиков. Если назначаются антибиотики, их следует давать в соответствии с инструкциями на этикетке рецепта.
Иногда несколько человек в семье или в учреждении по уходу за ребенком могут периодически инфицироваться фурункулами и абсцессами. Это может быть связано с MRSA. В некоторых случаях инфицированный человек никогда не передает бактерии другим.
Неизвестно ни одного эффективного и длительного способа выведения MRSA из детских учреждений и семей, поскольку он обычно живет на коже и в носу тех, кто не инфицирован.
Дополнительные ресурсы:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Кипит гной у младенцев и детей ясельного возраста
У моего ребенка красные болезненные шишки на коже. Кто они такие?
Скорее всего, это гнойные нарывы. Шишки обычно начинаются с небольших болезненных мест и в конечном итоге заполняются гноем.
Большинство гнойных фурункулов, также известных как фурункулы, вызываются бактериальной инфекцией, вызываемой Staphylococcus aureus (бактерии стафилококка).
Бактерии, как правило, живут на нашей коже, а также в носу, горле и рту. Обычно они не причиняют никакого вреда. И кожа действует как прочный барьер, останавливающий бактерии, вызывающие инфекции.
Однако царапина, порез или укус насекомого на коже означает, что бактерии могут проникнуть внутрь. Они также могут попасть в ваше тело через медицинское оборудование, попадающее под кожу, например капельницу.
Когда бактерии поражают кожу вашего ребенка, его тело отвечает, посылая лейкоциты для борьбы с ними.Мертвые бактерии, кожа и лейкоциты накапливаются. Именно эта смесь вызывает гной.
Крошечные волосяные фолликулы покрывают большую часть нашей кожи, поэтому у вашего ребенка могут появиться гнойные нарывы на любой части тела. Но обычно они встречаются там, где есть волосы, трение и пот.
Многие мамы замечают, что гнойные нарывы часто появляются летом или в сезон дождей.
Гнойные нарывы у ребенка чаще всего встречаются:
Если инфекция распространяется под кожу, это может вызвать множественные гнойные нарывы.Этот кластер фурункулов известен как карбункул. Карбункулы глубже и крупнее фурункулов.
Как я могу быть уверен, что у моего ребенка кипит гной?
Гнойный нарыв изначально выглядит как небольшая опухшая красная шишка. Со временем внутри фурункула начинает образовываться гной, делая его больше и болезненнее.
Среднего размера гнойный нарыв не имеет. Это может быть как маленькая точка, так и большая, как маленькая монета. Некоторые могут быть даже больше.
Гнойный нарыв со временем лопнет, и гной вытечет.Это может занять от двух дней до трех недель.
Большинство гнойных нарывов не оставляют рубцов. Но важно не трогать, не протыкать и не сдавливать их. Это может вызвать осложнения и рубцевание.
Если вы не уверены, поговорите со своим врачом, который сможет диагностировать фурункул по его внешнему виду.
Когда следует беспокоиться о том, что у моего ребенка кипит гной?
Гнойные фурункулы обычно не о чем беспокоиться. Они должны лечиться самостоятельно. Но вам следует обратиться к врачу, если:
- У вашего ребенка есть другие симптомы, такие как жар или плохое самочувствие.
- Гной на лице вашего ребенка.
- Гнойный нарыв держится более двух недель.
- Гнойный нарыв продолжает расти более двух недель.
- Гной на ощупь мягкий или мягкий на ощупь.
- Гной на ощупь мягкий или мягкий на ощупь.
- Гнойный нарыв увеличивается в размерах или превращается в карбункул.
- У вашего ребенка фурункулы.
Как лучше всего лечить гнойные нарывы?
Большинство гнойных нарывов проходят сами по себе и не нуждаются в лечении.
Вы можете ускорить процесс, поместив чистую теплую влажную салфетку (компресс) или ватный диск поверх кипящего гноя примерно на десять минут. Делайте это три-четыре раза в день. Тепло помогает увеличить количество крови, циркулирующей вокруг фурункула. Это, в свою очередь, приносит в область больше белых кровяных телец, борющихся с инфекциями. Тепло также помогает облегчить боль, если вы чувствуете болезненность нарыва.
Когда гной лопнет, тщательно его очистите. Ваш врач может порекомендовать антисептическую салфетку или посоветовать вымыть ее водой с мылом.После этого накройте стерильную повязку, чтобы предотвратить заражение.
Обязательно тщательно мойте руки до и после прикосновения к кипению гноя.
Фурункул должен быстро исчезнуть после того, как лопнул. Если через день или два он не заживает, покажите своего малыша врачу. Она может назначить антисептик или мазь с антибиотиком.
Она может прописать курс антибиотиков внутрь, если гнойные нарывы большие. Вам необходимо убедиться, что ваш ребенок закончил весь курс антибиотиков, даже если фурункул исчезнет; в противном случае инфекция может вернуться.
В некоторых случаях врач может принять решение слить гной из фурункула. Обычно она сначала обезболивает пораженный участок, а затем протыкает нарыв стерильной иглой.
Вы можете услышать от друзей и родственников, что нанесение специальных травяных масел, порошков, убтан и паст может высушить фурункулы, но лучше быть осторожными. Некоторые из этих средств могут не подходить для чувствительной кожи вашего ребенка и могут усугубить проблему.
Если вы хотите попробовать домашние средства или альтернативные методы лечения, сначала поговорите с врачом.
Гной у моего ребенка заразен?
Да, гнойные нарывы заразны. Они могут распространяться на другие части тела или других людей при тесном контакте с кожей или при совместном использовании полотенец, постельного белья, зубных щеток или мочалок.
Не забывайте регулярно мыть руки, играя с малышом. Используйте для ребенка разные мочалки или полотенца. Часто стирайте мочалки, постельное белье и полотенца при высокой температуре в стиральной машине или используйте горячую воду, если вы стираете их вручную.
Чтобы гнойные нарывы не распространялись, регулярно меняйте повязку, прикрывающую кипящий гной у ребенка, и выбрасывайте ее в закрытый контейнер.
Когда гной лопается, будьте особенно осторожны, чтобы гной не касался других частей тела вашего ребенка.
Как предотвратить образование гноя у ребенка?
Соблюдение правил гигиены поможет предотвратить образование гноя. Помогут правильные ванны и регулярное мытье водой с мылом. Если ваш ребенок порезался или поранился, обязательно вымойте его должным образом и следите за ним.
Постарайтесь, чтобы ногти вашего ребенка были короткими, чтобы он не поцарапал и не поранился.
Правильная диета и много сна помогут укрепить иммунную систему вашего ребенка.Если он кормит грудью, он будет получать свое питание от вас.
См. Наше фото-руководство по лучшим продуктам для укрепления иммунитета вашего ребенка.
Эти советы снизят вероятность образования гнойных нарывов.
Может ли мой ребенок получить осложнения от нарывов гноя?
Гнойные фурункулы обычно не вызывают осложнений. Рубцы могут иногда возникать, если гнойный нарыв большой или лопнувший.
Однако, если гнойный нарыв сохраняется в течение длительного времени или становится очень большим, он может распространиться на окружающие ткани и перерасти в кожную инфекцию, называемую целлюлитом.Это когда инфекция проникает в более глубокие слои кожи и может быть очень болезненной. Это можно вылечить антибиотиками.
Есть и другие, более серьезные осложнения, но они встречаются редко.
Могу ли я продолжить кормление грудью, если у меня на груди появятся гнойные нарывы?
Каким бы болезненным это ни было, рекомендуется продолжать кормление грудью, даже если у вас на груди гнойные нарывы. Однако проконсультируйтесь с врачом.
Мастит, инфекция груди, обычно вызывающая фурункул груди (абсцесс груди).Ваш врач пропишет вам антибиотики и слейт гнойный нарыв. Если гнойный нарыв находится возле соска или вызывает болезненные ощущения при кормлении, кормите его из другой груди, пока он не исчезнет.
Если кормление грудью на пораженной стороне слишком болезненно, вам нужно будет удалить молоко, регулярно сцеживая молоко. Важно продолжать сцеживать или сцеживать молоко до тех пор, пока вы снова не сможете кормить, обычно в течение двух-трех дней. Это поможет избавиться от инфекции, предотвратит набухание пораженной груди и поддержит выработку молока.
यह लेख हिंदी में पढ़े!
Подробнее:
Последние отзывы:
августа 2020 г.
Список литературы
Диксон Дж. М. 2017. Первичный абсцесс груди. До настоящего времени.
Healthychildren.org. 2015. Фурункулы, абсцесс и целлюлит. Американская академия педиатрии.
Ладхани С., Гарбаш М. Стафилококковые кожные инфекции у детей. Педиатрические препараты. 2005 1 марта; 7 (2): 77-102.
Mangesi L, Zakarija-Grkovic I. 2016. Лечение нагрубания груди во время кормления грудью. Кокрановская база данных Syst Rev 28: CD006946. www.ncbi.nlm.nih.gov
NHS Choices. 2017. Фурункулы и карбункулы.
КРАСИВЫЙ. 2017. Фурункулы, карбункулы и стафилококковое носительство. Национальный институт здравоохранения и качества обслуживания, Сводки клинических знаний.
Патак А., Мароти Й., Айер Р.В. и др. 2010. Носительство через нос и чувствительность к противомикробным препаратам Staphylococcus aureus у здоровых дошкольников в Удджайне, Индия.
