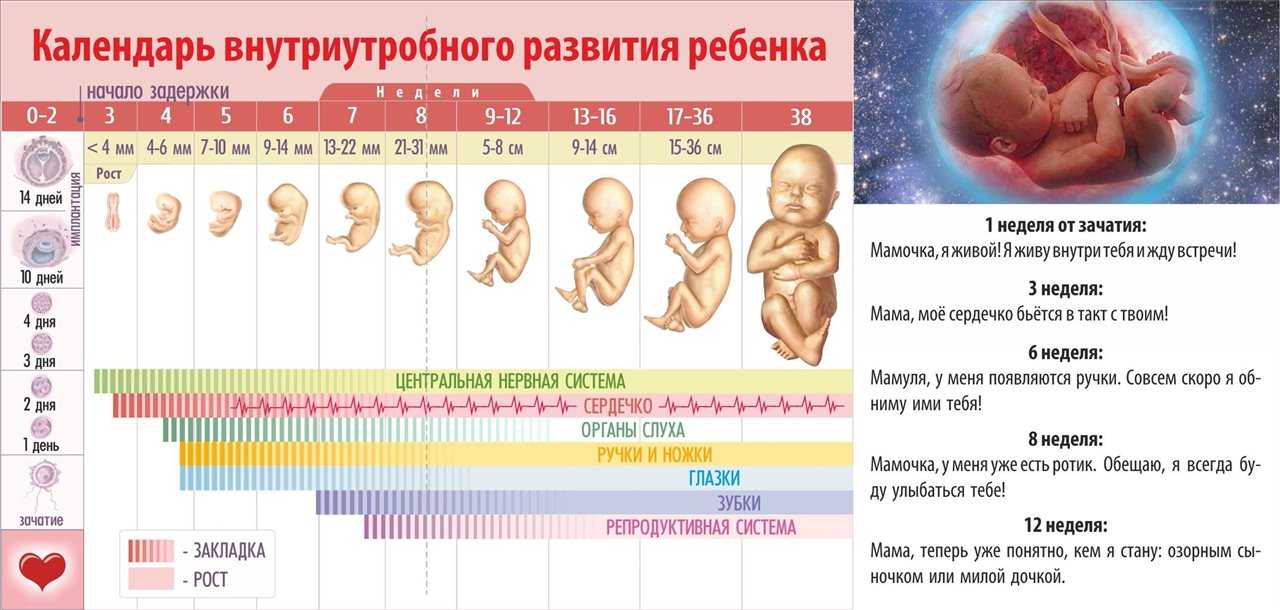
На каком сроке ставят на учет по беременности: что значит стать беременной в очередь в женской консультации (ЖК) и на каком сроке туда идти
Анализы при беременности в Беларуси, список анализов по триместрам
Все женщины знают, что во время беременности нужно сдавать много анализов. Эта статья поможет вам понять на каком сроке и зачем выполняются те или иные анализы.Если вы еще планируете беременность, и уже наслышаны о бесчисленных анализах, которые назначают врачи, можно расслабиться. К счастью, прошли те времена, когда давали направления на всевозможные исследования просто так.
———————————————————
БОИТЕСЬ РОЖАТЬ? НЕ ЗНАЕТЕ, ЧЕГО ЖДАТЬ В РОДДОМЕ? МЫ ВАМ ПОМОЖЕМ, ОТВЕТ >ТУТ<
———————————————————-
Вот перечень того, что вам необходимо сделать на этапе подготовки к беременности:
- 1.Осмотр акушера-гинеколога. Врач осмотрит, побеседует с вами, возьмет мазки на флору и онкоцитологию. Если в ходе консультации врач выявит какие-то нарушения, назначит вам необходимые исследования и УЗИ.
 Здоровым женщинам не нужно сдавать анализ крови на гормоны.
Здоровым женщинам не нужно сдавать анализ крови на гормоны. - Определение инфекций, передающихся половым путем (ИППП). При подготовке к беременности в отделяемом из половых путей определяют возбудителя гонореи, хламидию и Micoplasma genitalium методом ПЦР . Определение уреаплазмы считается несовременным.
- Флюорография.
- Исследование на ВИЧ, гепатит В, С, сифилис. Эти анализы не являются обязательными, но женщинам из группы риска лучше их выполнить до беременности
- Фолиевая кислота в дозировке 400мкг в сутки обоим партнерам. Желательно начинать пить фолиевую кислоту минимум за 3 месяца до беременности и на протяжении всего первого триместра. Так как вы не можете знать точную дату зачатия, начинайте принимать этот витамин, как только решитесь на беременность.
- Желательно исключить алкоголь, курение, наркотические препараты минимум за 3 месяца до беременности.
- При избыточной массе тела, коррекция веса.
- Если у вас есть хронические заболевания, вы принимаете лекарственные средства, сходите на консультацию к своему врачу.
 Возможно еще на этапе подготовки к беременности необходимо корректировать лечение или переходить на другие препараты.
Возможно еще на этапе подготовки к беременности необходимо корректировать лечение или переходить на другие препараты.
Как определить наступление беременности?
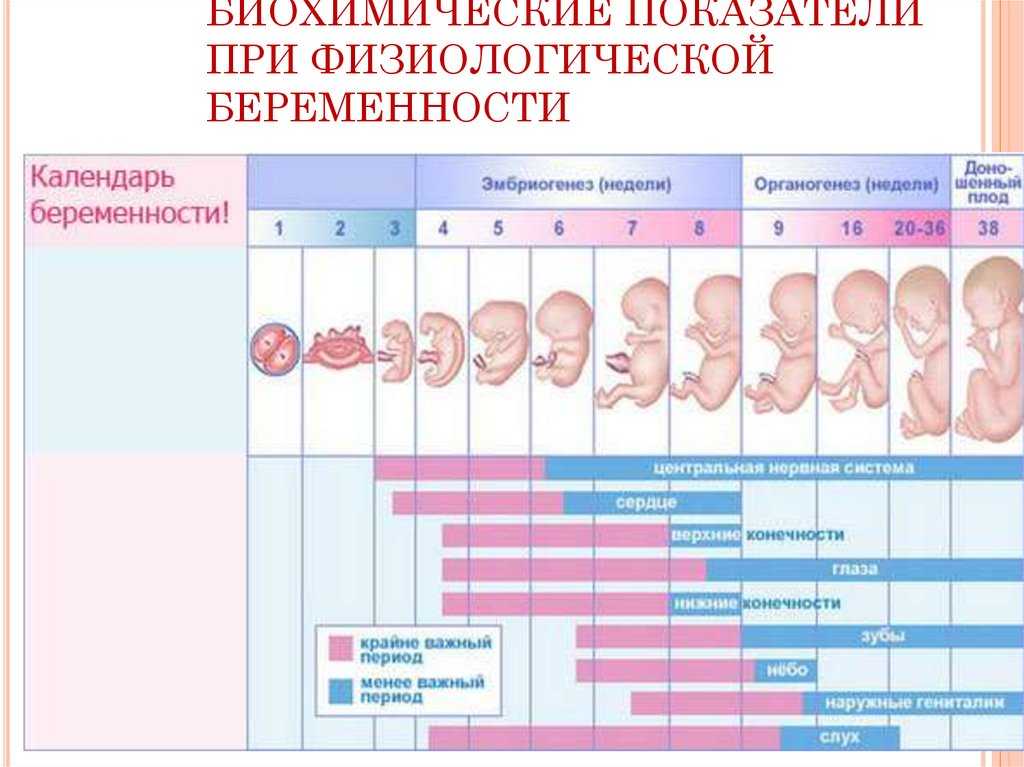
Кроме субъективных ощущений женщины и задержки месячных, точную диагностику беременности проводит врач акушер-гинеколог. Для этого у него в арсенале есть осмотр, ультразвуковое исследование малого таза и определение ХГЧ. ХГЧ – это хорионический гонадотропин, выделяемый трофобластом эмбриона. Популярные тесты на беременность основаны на качественном определении этого гормона в моче. Кроме тест-полосок, ХГЧ можно количественно определять в крови. Это исследование показывает уровень гормона в крови, по которому можно судить о прогрессировании беременности. Сейчас женщины часто самостоятельно отправляются в лабораторию, чтобы сдать ХГЧ. Но все-таки лучше такой анализ делать по рекомендации врача. Потому что для нормально формирующейся беременности этот показатель не нужно определять, а если есть особенности, то женщине в любом случае необходимо наблюдение специалиста. На УЗИ ОМТ визуализируется эмбрион и его локализация, чтобы исключить внематочную беременность. Не рекомендуется выполнять узи раньше 6-7 недели, потому что эмбрион еще настолько крошечный, что на самых ранних сроках нет возможности определить его состояние и сердцебиение.
На УЗИ ОМТ визуализируется эмбрион и его локализация, чтобы исключить внематочную беременность. Не рекомендуется выполнять узи раньше 6-7 недели, потому что эмбрион еще настолько крошечный, что на самых ранних сроках нет возможности определить его состояние и сердцебиение.
После того, как беременность наступила и успешно развивается, женщине необходимо стать на учет в женскую консультацию (ЖК). Оформить наблюдение в ЖК нужно в первом триместре до 12 недель беременности.
Объем исследований регламентируется клиническими протоколами, которые разработало Министерство Здравоохранения в 2018 году.
Есть обязательный перечень анализов, которые женщина должна сдать при постановке на учет, в 30 недель перед декретным отпуском и далее перед родами. Также врач может давать направление на другие исследования, или перечисленные анализы назначать чаще по показаниям.
Для того чтобы стать на учет вы пройдете следующие исследования:
- Осмотр в зеркалах, вагинальный осмотр вашего акушера-гинеколога.
 Обязательно проводится осмотр при постановке на учет. Во время других визитов в ЖК осмотры проводятся при необходимости.
Обязательно проводится осмотр при постановке на учет. Во время других визитов в ЖК осмотры проводятся при необходимости. - Ультразвуковое исследование (УЗИ). УЗИ плода выполняется в перинатальном центре с 11 по 14 недели, затем в промежутке с 18 по 21 неделю, далее с 32 по 35 недели.
- Осмотр эндокринолога, офтальмолога, стоматолога, терапевта, ЛОР осуществляется при первом визите в ЖК. Эндокринолог выдаст вам направление на анализ гормонов щитовидной железы (ТТГ, Т4, антитела к ЩЖ). Дополнительные консультации узких специалистов назначаются по показаниям, особенно касается женщин с хроническими заболеваниями.
- ЭКГ. Как правило, электрокардиография проводится однократно, но при необходимости может выполняться повторно.
Лабораторные исследования:
- Общий анализтделемого из влагалища, определение антибиотикочувствительности.
- Обследование на гонорею, хламидию, микоплазму методом ПЦР проводится однократно в первом триместре, а на сифилис дополнительно повторяем в 28-30 недель.

- Определение антител к ВИЧ, вирусам гепатитов С и В
- Определение антител к токсоплазме и цитомегаловирусу (ЦМВ) при постановке на учет, затем если антитела не были обнаружены, анализ повторяется во втором триместре с 18 по 20 недели. После того, как вы оформились в женской консультации, результаты ваших обследований будут внесены в обменную карту. В зависимости от того, какое у вас самочувствие, как проходит беременность, врач может назначить анализы, УЗИ, осмотр узких специалистов раньше, чем прописано в протоколах.
Какие анализы необходимо сдавать во втором триместре?
В 24 недели у беременных повторно определяется глюкоза в крови. В промежутке с 24 по 28 недели назначается глюкозотолерантный тест.
Этот анализ позволяет выявить латентный сахарный диабет. Дело в том, что у беременных меняется углеводный обмен, что может привести к нарушению восприимчивости глюкозы и повышению ее уровня в крови, может развиться гестационный сахарный диабет. В 26 недель необходимо сдать общий анализ крови. У беременных женщин часто развивается физиологическая анемия, гемоглобин может быть снижен до 105г\л. Это состояние не требует медикаментозной коррекции. Если гемоглобин снижается еще больше, может ухудшаться самочувствие женщины, плода, повышаются риски во время и после родов, именно потому гемоглобин является важным показателем для беременных. В 28-29 недель выполняется контроль уровня антиэритроцитарных антител. Женщинам с резус-отрицательной принадлежностью крови при отсутствии антител в 28 недель вводится антирезусный иммуноглобулин для профилактики возникновения резус-конфликта. После введения этого препарата 8 недель не нужно определять антитела.
В 26 недель необходимо сдать общий анализ крови. У беременных женщин часто развивается физиологическая анемия, гемоглобин может быть снижен до 105г\л. Это состояние не требует медикаментозной коррекции. Если гемоглобин снижается еще больше, может ухудшаться самочувствие женщины, плода, повышаются риски во время и после родов, именно потому гемоглобин является важным показателем для беременных. В 28-29 недель выполняется контроль уровня антиэритроцитарных антител. Женщинам с резус-отрицательной принадлежностью крови при отсутствии антител в 28 недель вводится антирезусный иммуноглобулин для профилактики возникновения резус-конфликта. После введения этого препарата 8 недель не нужно определять антитела.
В 30 недель перед оформлением листа нетрудоспособности вас обязательно осмотрит акушер-гинеколог и выдаст направление на следующие исследования:
- Консультация терапевта
- Повторяем биохимический анализ, коагулограмму, ОАМ.
- Исследование крови на сифилис, гепатиты В, С.
 Анализ на ВИЧ повторно сдают женщины из группы риска по заражению.
Анализ на ВИЧ повторно сдают женщины из группы риска по заражению. - С 30 недель женщины начинают записывать кардиотокограмму (КТГ). КТГ отражает сердцебиение малыша внутриутробно.
В третьем триместре ближе к родам беременным женщинам повторят следующие анализы:
- Мазок на флору, бак. посев сдается в 34-36 недель. Обычно женщины сдают мазки во время беременности чаще. Помните, если вас беспокоят выделения, будет правильным сначала сдать как минимум мазок на флору, и только потом по его результатам использовать лекарственные средства.
- ОАК.
У нас в голове есть стереотип, что все лабораторные исследования проводятся строго натощак. И ответственные беременные, лишив себя завтрака, очень плохо себя чувствуют в лабораториях, вплоть до обморочных состояний.
Анализы, которые необходимо выполнять натощак:
- ОАК
- БХ анализ крови
- Коагулограмма
- Глюкоза крови
- Глюкозотолерантный тест
- Определение уровня гормонов в крови.
 Когда поедете сдавать кровь на перечисленные выше анализы, возьмите с собой перекус, чтобы сразу поесть после забора. А вот все остальные исследования выполняются и после еды.
Когда поедете сдавать кровь на перечисленные выше анализы, возьмите с собой перекус, чтобы сразу поесть после забора. А вот все остальные исследования выполняются и после еды.
Какие исследования нужно пройти мужу?
- 1.Если у вас отрицательная принадлежность крови, обязательно определяется резус отца ребенка.
- 2.Флюорография. Так же подходит флюорография, выполненная в течение года.
- 3.Анализ крови на ВИЧ, гепатит В, С.
Не забывайте, если у вас планируются партнерские роды, мужу в роддом нужна справка о состоянии здоровья. Этот документ оформляет терапевт в поликлинике по месту жительства или в медицинском центре.
Какие анализы сдают в роддоме?
Когда у вас начнутся роды, при поступлении в роддом обязательно берут анализы. Минимальный стандарт – это ОАК и определение группы крови, резуса, несмотря на то, что вы сдавали эти анализы во время беременности. При повышении артериального давления в родах дополнительно проводится общий анализ мочи для определения уровня белка в моче. Биохимия и коагулограмма назначается по показаниям на усмотрение врача. После родов на третьи сутки послеродового периода родильница сдает общий анализ крови, который позволяет оценить кровопотерю в родах и наличие/отсутствие воспалительного процесса. Если у женщины планируется кесарево сечение, выполняется ОАК, ОАМ, группа крови, коагулограмма и биохимический анализ крови. После операции эти лабораторные исследования проводятся повторно.
Биохимия и коагулограмма назначается по показаниям на усмотрение врача. После родов на третьи сутки послеродового периода родильница сдает общий анализ крови, который позволяет оценить кровопотерю в родах и наличие/отсутствие воспалительного процесса. Если у женщины планируется кесарево сечение, выполняется ОАК, ОАМ, группа крови, коагулограмма и биохимический анализ крови. После операции эти лабораторные исследования проводятся повторно.
Чтобы систематизировать всю информацию по анализам во время беременности, предлагаем таблицу:
Вы можете ее просмотреть или скачатьпо ссылке — нажмите, чтобы перейти.
Сохраните себе эту таблицу или статью полностью, чтобы знать, какие виды анализов вам предстоят. Пусть ваша беременность пройдет легко!
———————————————————
БОИТЕСЬ РОЖАТЬ? НЕ ЗНАЕТЕ, ЧЕГО ЖДАТЬ В РОДДОМЕ? МЫ ВАМ ПОМОЖЕМ, ОТВЕТ >ТУТ<
———————————————————-
Регистрация рождения – Правительство Новой Шотландии
Все рождения в Новой Шотландии должны быть зарегистрированы в отделе статистики естественного движения населения в течение 30 дней после рождения. Когда вы регистрируете рождение ребенка, вы также можете подать заявление на получение государственных пособий и услуг (номер социального страхования, канадская карта детского пособия и медицинской карты).
Когда вы регистрируете рождение ребенка, вы также можете подать заявление на получение государственных пособий и услуг (номер социального страхования, канадская карта детского пособия и медицинской карты).
Регистрация рождения. Все роды в Новой Шотландии должны быть зарегистрированы в системе статистики естественного движения населения.
Зарегистрироваться в течение 30 дней
Рождение каждого ребенка, рожденного в Новой Шотландии, должно быть зарегистрировано в отделе статистики естественного движения населения в течение 30 дней.
Если до регистрации рождения прошло более 1 года, вам необходимо:
- обратиться в отдел регистрации актов гражданского состояния и заполнить форму отложенной регистрации рождения
- предоставить свидетельство о рождении
- оплатить сбор за отложенную регистрацию
Заявление на получение государственных пособий и услуг
При регистрации рождения ребенка вы также можете подать заявление на:
- Номер социального страхования для вашего ребенка
- Канадское пособие на ребенка
- Медицинская карта для вашего ребенка
Адреса пунктов регистрации рождений
- Больница Абердина, Нью-Глазго
- Региональная больница Кейп-Бретон, Сидней
- Медицинский центр Colchester East Hants, Truro
- Региональный центр здравоохранения Камберленда, Амхерст
- Медицинский центр IWK, Галифакс
- Региональная больница Южного берега, Бриджуотер
- Областная больница Святой Марты, Антигониш
- Региональная больница долины, Кентвилл
- Региональная больница Ярмута, Ярмут
Право на участие
Родитель должен зарегистрировать рождение своего ребенка, если ребенок родился в Новой Шотландии. Если родитель не может зарегистрировать рождение, обратитесь в ЗАГС.
Если родитель не может зарегистрировать рождение, обратитесь в ЗАГС.
Как зарегистрироваться
- Посетите киоск регистрации рождений.
- Заполните регистрационную форму.
- Если вы хотите подать заявление на получение дополнительных государственных пособий и услуг, заполните заявления на получение дополнительных пособий и услуг.
- Подать свидетельство о рождении.
- После подачи заявления о рождении введите или подтвердите свой адрес электронной почты, если хотите получить инструкции о том, как подать заявление на получение свидетельства о рождении для вашего ребенка.
- Служба статистики актов гражданского состояния обрабатывает вашу регистрацию рождения.
Сколько времени это займет
Заполнение регистрационной формы в киоске регистрации рождений занимает 20 минут (для каждого ребенка необходимо зарегистрироваться). Регистрация рождения должна занять от 2 до 3 месяцев.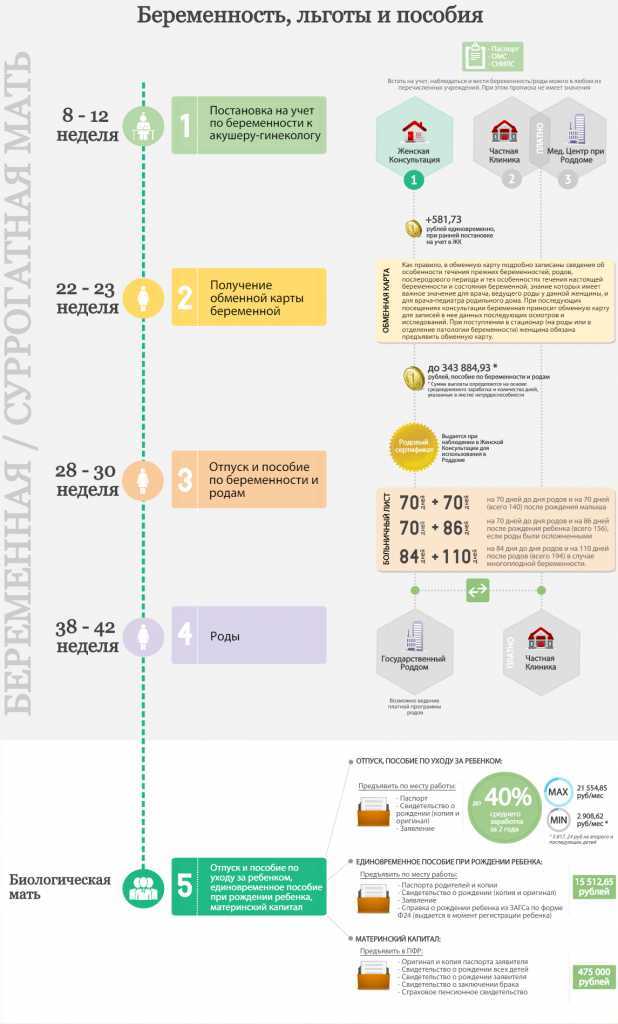 Это может занять больше времени, если требуется дополнительная информация или если ваша форма заполнена неправильно.
Это может занять больше времени, если требуется дополнительная информация или если ваша форма заполнена неправильно.
Стоимость
За регистрацию рождения ребенка не нужно платить. За получение свидетельства о рождении вашего ребенка взимается плата.
Прежде чем начать
Убедитесь, что у вас есть:
- информация о биологической матери, включая все имена, девичью фамилию, место рождения и дату рождения
- информация об отце или другом родителе, включая все имена, место рождения и дату рождения (при необходимости)
- Номер социального страхования биологической матери при подаче заявления на получение канадского пособия на ребенка
- Номер карты здоровья биологической матери, если вы подаете заявление на получение карты здоровья вашего ребенка
Другие способы регистрации
Вы можете использовать форму регистрации рождения, если вы не рожаете в одной из региональных больниц, где есть киоск регистрации рождения, или в медицинском центре IWK.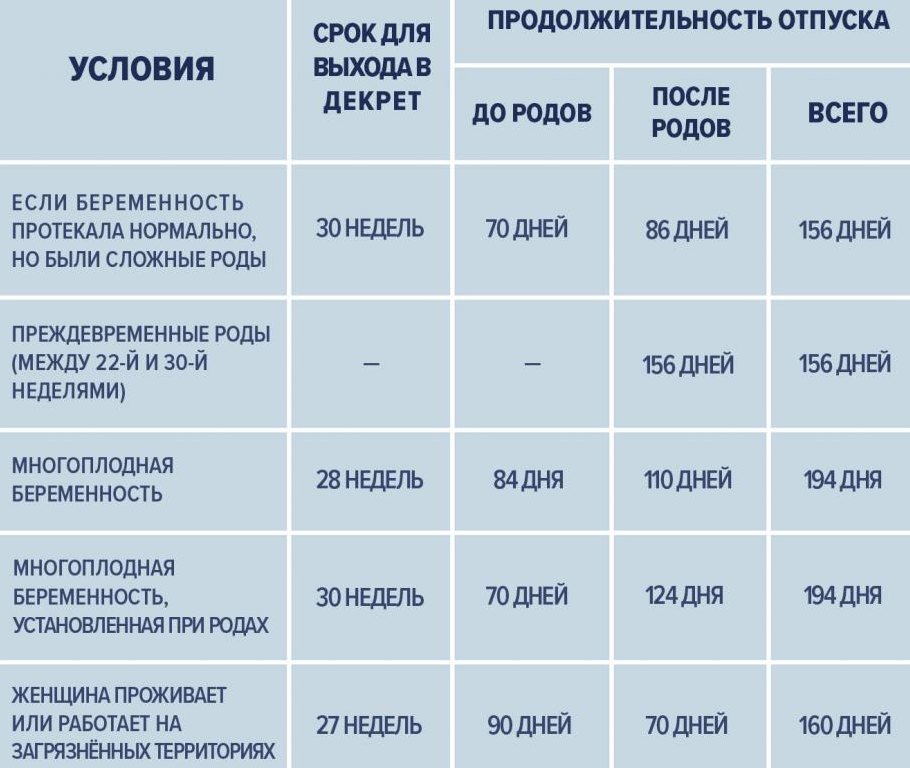 Если вам нужна форма регистрации рождения, обратитесь в отдел статистики естественного движения населения.
Если вам нужна форма регистрации рождения, обратитесь в отдел статистики естественного движения населения.
Когда вы регистрируете рождение вашего ребенка с помощью формы регистрации рождения, вы также можете подать заявление на получение номера социального страхования для вашего ребенка и Канадское пособие на ребенка.
Сопутствующая информация
- Подать заявление на получение свидетельства о рождении
- Канадское пособие на ребенка
- Медицинская карта
- Номер социального страхования
Контактный телефон
Жизненные показатели
Послеродовые осмотры | March of Dimes
Послеродовой осмотр — это медицинский осмотр, который вы проходите после рождения ребенка, чтобы убедиться, что вы хорошо восстанавливаетесь после родов.
Послеродовой уход важен, потому что молодые мамы подвержены риску серьезных, а иногда и опасных для жизни осложнений со здоровьем.
Составьте план послеродового ухода с вашим поставщиком услуг во время беременности и обсудите с ним группу послеродового ухода.

Пройдите полное послеродовое обследование не позднее чем через 12 недель после родов.
Если у вас были осложнения во время беременности или у вас есть хронические заболевания, вам могут потребоваться дополнительные послеродовые осмотры.
Что такое послеродовое обследование и почему оно важно?
Послеродовой осмотр — это медицинский осмотр, который вы проходите после рождения ребенка, чтобы убедиться, что вы хорошо восстанавливаетесь после родов. Ходите на послеродовые осмотры, даже если чувствуете себя хорошо. Они являются важной частью вашего общего ухода за беременными. Послеродовой уход важен, потому что молодые мамы подвержены риску серьезных, а иногда и опасных для жизни осложнений в первые дни и недели после родов. Слишком много молодых мам имеют или даже умирают от проблем со здоровьем, которые можно предотвратить, получая послеродовой уход.
Послеродовые осмотры важны для любой молодой мамы. Они особенно важны для мам, у которых есть потеря, в том числе:
- Выкидыш.
 Это когда ребенок умирает в утробе матери до 20 недель беременности.
Это когда ребенок умирает в утробе матери до 20 недель беременности. - Мертворождение. Это когда ребенок умирает в утробе матери после 20 недель беременности.
- Неонатальная смерть. Это когда младенец умирает в первые 28 дней жизни.
В таких случаях ваши послеродовые осмотры могут помочь вашему поставщику медицинских услуг или генетическому консультанту узнать больше о том, что произошло, и выяснить, не подвергаетесь ли вы риску такого же состояния во время другой беременности. Консультант по генетическим вопросам — это человек, обученный помогать вам разбираться в генах, врожденных дефектах и других заболеваниях, встречающихся в семьях, и в том, как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Что изменилось в руководстве по послеродовому уходу?
Американский колледж акушеров и гинекологов (также называемый ACOG) выпустил новые рекомендации, призывающие к изменениям для улучшения послеродового ухода за женщинами. В прошлом ACOG рекомендовал большинству женщин проходить послеродовой осмотр через 4–6 недель после родов. ACOG теперь говорит, что послеродовой уход должен быть непрерывным процессом, а не разовым осмотром. Теперь ACOG рекомендует всем женщинам:
В прошлом ACOG рекомендовал большинству женщин проходить послеродовой осмотр через 4–6 недель после родов. ACOG теперь говорит, что послеродовой уход должен быть непрерывным процессом, а не разовым осмотром. Теперь ACOG рекомендует всем женщинам:
- Связаться со своим лечащим врачом в течение 3 недель после родов
- Получать постоянную медицинскую помощь в послеродовой период по мере необходимости
- Пройти полное послеродовое обследование не позднее чем через 12 недель после родов
Многие из неприятных ощущений и изменений в теле женщины в течение нескольких недель после родов являются нормальными. Но иногда они являются предупреждающими признаками или симптомами проблемы со здоровьем, требующей лечения. Обращение к врачу раньше и чаще может помочь вам и вашему врачу обнаружить эти признаки и симптомы и предотвратить серьезные проблемы со здоровьем. Ваш послеродовой уход должен соответствовать вашим личным потребностям, чтобы вы могли получить наилучшее медицинское обслуживание и поддержку.
Что такое план послеродового ухода?
План послеродового ухода — это план, который вы и ваш поставщик медицинских услуг составляете вместе. Это поможет вам подготовиться к медицинскому обслуживанию после родов. Не ждите, пока у вас появится ребенок, чтобы составить план. Сделайте это во время беременности на одном из профилактических осмотров.
Чтобы составить план, поговорите со своим врачом перед родами по телефону:
- Контактная информация вашего поставщика медицинских услуг. Как вы можете связаться со своим врачом после рождения ребенка, если вы беспокоитесь или у вас есть вопросы?
- Послеродовые осмотры. В соответствии с новыми рекомендациями ACOG рекомендует обратиться к врачу в течение 3 недель после родов и пройти полное обследование в течение 12 недель после родов. Поговорите со своим провайдером, чтобы убедиться, что это время подходит именно вам. Узнайте, покрывает ли ваш план медицинского страхования все ваши послеродовые осмотры.
 Посмотрите на сайте компании или позвоните по номеру, указанному в вашей страховой карте.
Посмотрите на сайте компании или позвоните по номеру, указанному в вашей страховой карте. - Ваш план репродуктивной жизни , включая противозачаточные средства. План репродуктивной жизни поможет вам подумать о том, хотите ли вы иметь больше детей и когда. Для большинства женщин лучше всего подождать не менее 18 месяцев (1,5 года) между родами и повторной беременностью. Слишком короткий промежуток времени между беременностями увеличивает риск преждевременных родов (до 37 недель беременности). Поговорите со своим врачом о противозачаточных средствах, чтобы не забеременеть снова слишком рано. Спросите у своего провайдера перед родами о получении внутриматочной спирали (также называемой ВМС) или имплантата сразу после рождения ребенка. ВМС и имплантаты являются наиболее эффективными видами контроля над рождаемостью.
- Состояние здоровья или осложнения беременности, требующие лечения после родов.
 Ваш врач может помочь вам справиться с этими состояниями. Вам могут потребоваться дополнительные послеродовые осмотры, чтобы убедиться, что вы здоровы. Ваш врач может порекомендовать вам других поставщиков, которые специализируются на лечении определенных заболеваний.
Ваш врач может помочь вам справиться с этими состояниями. Вам могут потребоваться дополнительные послеродовые осмотры, чтобы убедиться, что вы здоровы. Ваш врач может порекомендовать вам других поставщиков, которые специализируются на лечении определенных заболеваний. - Кормление вашего ребенка. Вы планируете кормить ребенка грудью или кормить смесью? Если вы планируете кормить грудью и вернетесь на работу или в школу после рождения ребенка, каков ваш план кормления? Ваш врач может помочь вам найти консультанта по грудному вскармливанию, который поможет с грудным вскармливанием. Консультант по грудному вскармливанию — это человек, обученный помогать женщинам кормить грудью.
- Общие физические и эмоциональные изменения после беременности. Чего ждать после родов? Что нормально и как узнать, что что-то более серьезное? На какие признаки и симптомы серьезных заболеваний следует обратить внимание после родов?
- Послеродовая депрессия (также называемая ПРД) и другие психические расстройства после беременности.
 Послеродовая депрессия — это вид депрессии, который возникает у некоторых женщин после рождения ребенка. Это сильные чувства грусти, беспокойства (беспокойства) и усталости, которые длятся долгое время после родов. PPD — это заболевание, которое требует лечения, чтобы поправиться. Поговорите со своим врачом о том, как обращать внимание на признаки и симптомы ПРЛ.
Послеродовая депрессия — это вид депрессии, который возникает у некоторых женщин после рождения ребенка. Это сильные чувства грусти, беспокойства (беспокойства) и усталости, которые длятся долгое время после родов. PPD — это заболевание, которое требует лечения, чтобы поправиться. Поговорите со своим врачом о том, как обращать внимание на признаки и симптомы ПРЛ.
Что происходит на послеродовом осмотре?
Во время вашего послеродового осмотра ваш врач удостоверится, что вы хорошо восстанавливаетесь после родов и приспосабливаетесь к жизни матери. Вот что следует ожидать:
Медицинский осмотр
- Ваш врач проверяет ваше кровяное давление, вес, грудь и живот. Если у вас было кесарево сечение (также называемое кесаревым сечением), ваш врач может захотеть увидеть вас примерно через 2 недели после родов, чтобы он мог проверить разрез (разрез) после кесарева сечения.
 Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке. Большинство разрезов после кесарева сечения заживают без проблем, но в них может попасть инфекция.
Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке. Большинство разрезов после кесарева сечения заживают без проблем, но в них может попасть инфекция. - Вы пройдете гинекологический осмотр. Ваш врач осматривает ваше влагалище (родовые пути), матку (матку) и шейку матки. Шейка матки — это отверстие в матке, расположенное в верхней части влагалища. Если во время родов у вас была эпизиотомия или надрыв, ваш врач проверит, зажила ли она. Эпизиотомия — это надрез, сделанный на входе во влагалище, чтобы помочь ребенку выйти наружу. Ваш врач может сказать вам, когда можно будет снова заниматься сексом.
- Ваш врач проверяет любые состояния здоровья, такие как диабет и высокое кровяное давление , которое было у вас во время беременности. Например, если у вас был гестационный диабет, ваш врач может назначить вам тест на глюкозу в крови, чтобы проверить уровень сахара в крови.
 Гестационный диабет — это разновидность диабета, которым некоторые женщины заболевают во время беременности. Если вы кормите грудью, попросите своего врача убедиться, что принимаемые вами лекарства безопасны для вашего ребенка. Возможно, вам придется прекратить принимать лекарство или перейти на более безопасное во время грудного вскармливания. Не прекращайте принимать какие-либо лекарства, не посоветовавшись сначала со своим врачом.
Гестационный диабет — это разновидность диабета, которым некоторые женщины заболевают во время беременности. Если вы кормите грудью, попросите своего врача убедиться, что принимаемые вами лекарства безопасны для вашего ребенка. Возможно, вам придется прекратить принимать лекарство или перейти на более безопасное во время грудного вскармливания. Не прекращайте принимать какие-либо лекарства, не посоветовавшись сначала со своим врачом. - Ваш врач следит за тем, чтобы ваши прививки были актуальны, включая прививки от гриппа и коклюша. Сделав прививку, вы поможете не заболеть и не передать болезнь своему ребенку.
Противозачаточные. Если вы не говорили о контроле над рождаемостью со своим врачом до того, как родили ребенка, расскажите об этом во время послеродового визита. Поговорите со своим поставщиком медицинских услуг о вариантах контроля над рождаемостью и о том, как они соответствуют вашим планам иметь больше детей. Спросите об использовании ВМС или имплантата, чтобы предотвратить повторную беременность слишком рано.
Спросите об использовании ВМС или имплантата, чтобы предотвратить повторную беременность слишком рано.
Проблемы, возникшие у вас во время беременности, родов и родов, которые могут повлиять на ваше здоровье после беременности. Пришло время поговорить о том, как вы можете предотвратить проблемы во время будущих беременностей, даже если сейчас вы не думаете о рождении еще одного ребенка. Например, если у вас были преждевременные роды, вы подвергаетесь повышенному риску преждевременных родов при другой беременности. Поговорите со своим врачом о том, что вы можете сделать, чтобы снизить риск преждевременных родов и других осложнений во время следующей беременности. Даже если вы не планируете иметь больше детей, спросите своего поставщика медицинских услуг, не могут ли какие-либо проблемы, возникшие у вас во время беременности, повлиять на ваше здоровье в будущем. Например, если у вас были преждевременные роды, гестационный диабет, гестационная гипертензия (высокое кровяное давление) или состояние, называемое преэклампсией, у вас может быть повышенный риск сердечно-сосудистых заболеваний (также называемых сердечными заболеваниями) в более позднем возрасте. Заболевания сердца поражают сердце и кровеносные сосуды и могут привести к серьезным проблемам, таким как сердечный приступ или инсульт. Это также основная причина смерти, связанной с беременностью.
Заболевания сердца поражают сердце и кровеносные сосуды и могут привести к серьезным проблемам, таким как сердечный приступ или инсульт. Это также основная причина смерти, связанной с беременностью.
Ощущения от того, что ты новая мама. Расскажите своему провайдеру о том, как идут дела. Нормально сказать ей, что ты чувствуешь. Чувствовать усталость и стресс в течение нескольких недель после рождения – это нормально. У вас могут возникнуть вопросы о грудном вскармливании и уходе за ребенком. Сообщите своему поставщику медицинских услуг, если вы испытываете чувство грусти или беспокойства, которое длится долгое время. Если у вас послеродовая депрессия, вам может быть трудно заботиться о себе и своем ребенке. Это медицинское состояние, которое требует лечения, чтобы поправиться.
Что такое бригада послеродового ухода?
Вам может потребоваться послеродовой уход от поставщиков, не являющихся вашим поставщиком дородового ухода. Например, если у вас есть хронические заболевания, вам может потребоваться обратиться к другим поставщикам медицинских услуг после беременности для лечения этих состояний. Эти поставщики входят в состав вашей группы послеродового ухода. Группа послеродового ухода — это группа медицинских работников и других специалистов по послеродовому уходу, которые помогают вам получить медицинское обслуживание и поддержку после родов.
Например, если у вас есть хронические заболевания, вам может потребоваться обратиться к другим поставщикам медицинских услуг после беременности для лечения этих состояний. Эти поставщики входят в состав вашей группы послеродового ухода. Группа послеродового ухода — это группа медицинских работников и других специалистов по послеродовому уходу, которые помогают вам получить медицинское обслуживание и поддержку после родов.
Хроническое состояние здоровья — это состояние, которое длится долгое время или повторяется снова и снова в течение длительного периода времени. К хроническим заболеваниям относятся:
- Высокое кровяное давление . Артериальное давление — это сила, с которой кровь давит на стенки артерий. Артерии — это кровеносные сосуды, которые несут кровь от сердца к другим частям тела. Если давление в ваших артериях становится слишком высоким, у вас высокое кровяное давление (также называемое гипертонией). Высокое кровяное давление может создать дополнительную нагрузку на сердце и почки.
 Это может привести к сердечным заболеваниям, заболеваниям почек и инсульту.
Это может привести к сердечным заболеваниям, заболеваниям почек и инсульту. - Ожирение . Если вы страдаете ожирением, у вас избыточное количество жира в организме, а индекс массы тела (также называемый ИМТ) до беременности составлял 30,0 или выше. ИМТ — это показатель жировых отложений, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi.
- Ранее существовавший диабет . Это заболевание, при котором в крови содержится слишком много сахара (называемого глюкозой). Ранее существовавший диабет (называемый диабетом 1 или 2 типа) означает, что у вас был диабет до того, как вы забеременели. Диабет может повредить органы в вашем теле, включая кровеносные сосуды, нервы, глаза и почки.
- Заболевания щитовидной железы . Щитовидная железа — это железа на шее, которая вырабатывает гормоны, помогающие организму накапливать и использовать энергию из пищи.
 Если он вырабатывает слишком мало или слишком много этих гормонов, у вас могут быть проблемы со здоровьем.
Если он вырабатывает слишком мало или слишком много этих гормонов, у вас могут быть проблемы со здоровьем. - Заболевания почек . Ваши почки фильтруют кровь, удаляя отходы и лишнюю воду. Они также поддерживают баланс химических веществ в организме, помогают контролировать кровяное давление и вырабатывают гормоны. Если у вас хроническое заболевание почек (также называемое ХБП), ваши почки повреждены и не могут фильтровать кровь должным образом. Это может привести к накоплению отходов в организме. Невылеченное заболевание почек может привести к почечной недостаточности.
- Расстройства настроения . Расстройство настроения — это состояние психического здоровья, которое влияет на ваши эмоции. Депрессия (также называемая большой депрессией или клинической депрессией) является примером расстройства настроения. Депрессия вызывает чувство грусти и потерю интереса к вещам, которые вам нравятся. Это может повлиять на то, как вы себя чувствуете, думаете и действуете, и может мешать вашей повседневной жизни.
 Это медицинское состояние, которое требует лечения, чтобы поправиться.
Это медицинское состояние, которое требует лечения, чтобы поправиться.
Члены вашей послеродовой бригады могут включать:
Ваш лечащий врач. Это поставщик услуг, который заботится о вас во время беременности, родов и родов.
Поставщики медицинских услуг, которые лечат женщин с осложнениями беременности или хроническими заболеваниями. Например, вам может потребоваться консультация специалиста по охране материнства и плода (также называемого MFM). МСМ — это врачи со специальным образованием и подготовкой для ухода за женщинами, беременными с высоким риском. Или, если у вас депрессия, вам может потребоваться обратиться к специалисту в области психического здоровья. Специалист в области психического здоровья — это поставщик услуг, который помогает людям справиться с эмоциональными или психическими проблемами. Поставщики психиатрических услуг включают социальных работников, терапевтов, консультантов, психологов, психиатров и практикующих психиатрических медсестер.
Лечащий врач вашего ребенка. Лечащий врач вашего ребенка имеет медицинскую подготовку по уходу за младенцами и детьми. Поставщиком услуг вашего ребенка может быть:
- Педиатр. Это врач, прошедший подготовку по уходу за младенцами и детьми.
- Семейный врач (также называемый семейным врачом ). Это врач, который заботится о каждом члене семьи. Семейный врач может быть вашим поставщиком медицинских услуг до, во время и после беременности, а также поставщиком услуг вашего ребенка.
- Неонатолог. Это врач, осуществляющий уход за больными новорожденными, в том числе недоношенными (дети, родившиеся до 37 недель беременности) и детьми с врожденными дефектами.
- Практикующая детская медсестра (также называемая PNP). Это дипломированная медсестра, прошедшая повышение квалификации по уходу за младенцами и детьми.
- Семейная практикующая медсестра (также называемая FNP).
 Это дипломированная медсестра с высшим образованием, чтобы заботиться о каждом члене вашей семьи.
Это дипломированная медсестра с высшим образованием, чтобы заботиться о каждом члене вашей семьи.
Помощь при грудном вскармливании. Вам и вашему ребенку может понадобиться время и практика, чтобы привыкнуть к грудному вскармливанию. Не бойтесь просить о помощи! Вы можете получить помощь по грудному вскармливанию:
- Консультант по грудному вскармливанию. Вы можете найти консультанта по грудному вскармливанию через своего поставщика медицинских услуг или в больнице. Или свяжитесь с Международной ассоциацией консультантов по грудному вскармливанию.
- Равный консультант по грудному вскармливанию. Это женщина, которая кормила грудью собственных детей и хочет помочь и поддержать матерей, кормящих грудью. У нее есть подготовка, чтобы помочь женщинам кормить грудью, но не так много, как консультант по грудному вскармливанию. Вы можете найти равного консультанта через местную программу питания WIC.
 Или посетите сайт womenshealth.gov/breastfeeding или позвоните в Национальную горячую линию по вопросам грудного вскармливания по телефону (800) 9.94-9662.
Или посетите сайт womenshealth.gov/breastfeeding или позвоните в Национальную горячую линию по вопросам грудного вскармливания по телефону (800) 9.94-9662. - Группа поддержки грудного вскармливания. Это группа женщин, которые помогают и поддерживают друг друга в грудном вскармливании. Попросите своего провайдера помочь вам найти группу рядом с вами. Или идите в Ла Лече Лигу.
Ведущий специалист или координатор по уходу. Это медсестра, социальный работник или другой квалифицированный специалист, который работает с членами вашей группы послеродового ухода, чтобы убедиться, что вы и ваш ребенок получаете необходимый уход, ресурсы и услуги.
Домашний посетитель. Это медсестра, социальный работник или другой квалифицированный специалист, который регулярно посещает ваш дом, чтобы помочь вам и вашему ребенку. Домашние посетители могут помочь вам научиться ухаживать за ребенком и понять этапы его развития.

 Здоровым женщинам не нужно сдавать анализ крови на гормоны.
Здоровым женщинам не нужно сдавать анализ крови на гормоны.