Можно ли после анестезии кормить грудью: Анестезия зуба при грудном вскармливании
Лечение зубов при грудном вскармливании
Тиунова Елена
Опубликовано: 16.01.2023
Время чтения: 5 мин
619
Почему кормящие женщины бояться лечить зубы
Любой шаг кормящей мамы может отразиться на здоровье ребенка, поэтому прежде чем совершить самые простые привычные действия, она оценивает, не навредит ли при этом малышу. При обращении к стоматологу опасения могут вызвать три момента:
- для постановки диагноза может понадобиться рентген больного зуба;
- во время лечения применяются пломбировочные материалы и лекарства для анестезии;
- после процедуры может быть назначен курс антибиотиков.
Молодая мама может опасаться, что рентген и лекарства сделают грудное молоко непригодным для кормления, и на всякий случай способна совсем отказаться от лечения зубов и отложить поход к врачу до тех времен, когда ребенок будет отлучен от груди.
Можно ли лечить зубы во время ГВ
Если сопоставить потенциальную угрозу от медикаментов, применяющихся при лечении зубов, и от болезнетворных бактерий в кариозной полости зуба, то последние для ребенка куда опаснее. Вспомните, сколько раз за день мама целует малыша, не говоря уже о том, что она может попробовать еду или напиток из детской посуды, чтобы убедиться в их нормальной температуре? Инфекция так или иначе, но попадет к ребенку. Поэтому лечить зубы кормящей маме не только можно, но и обязательно нужно. Следует лишь предупредить врача о своем положении.
Если обратиться к стоматологу при первых признаках кариеса, то можно обойтись минимальными манипуляциями, при которых не потребуется ни рентген, ни анестезия, ни антибиотики. В этом случае можно вообще не беспокоиться о том, что лечение зуба как-то повлияет на грудное молоко, и кормить ребенка сразу же по возвращении от врача.
Рентген при грудном вскармливании тоже не противопоказан: кратковременное воздействие рентгеновских лучей при снимке больного зуба не сделает молоко радиоактивным и не навредит ребенку через грудное молоко.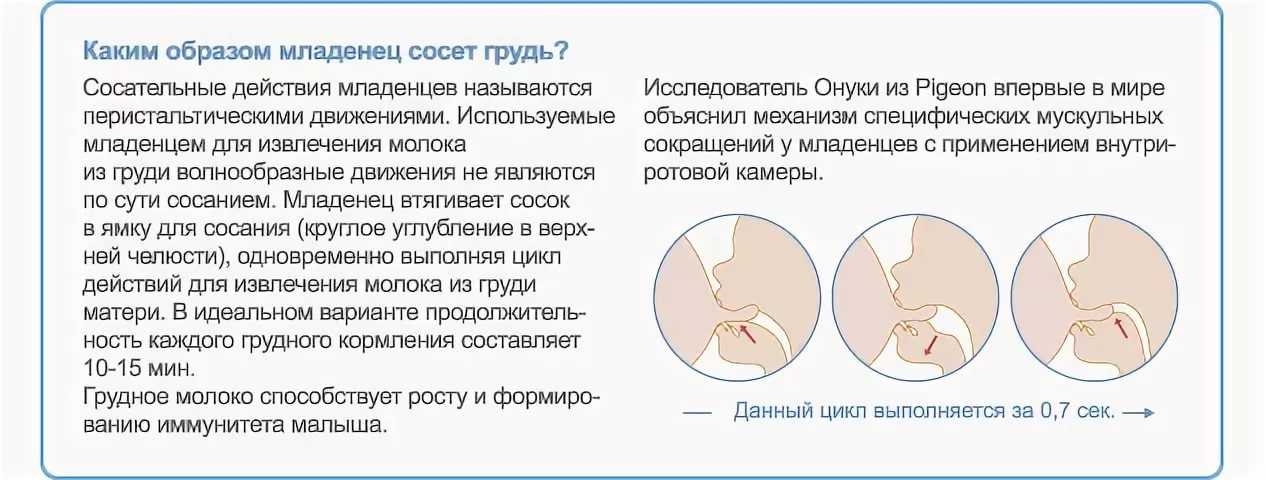
Пломбировочные материалы тем более не проникнут в кровь и не могут попасть в грудное молоко. А если возникнет необходимость в антибиотиках, то можно подобрать лекарство, совместимое с грудным вскармливанием.
Анестезия при лечении зубов во время ГВ. Как не навредить ребенку?
Что касается анестезии, то тоже нет необходимости терпеть боль во время процедуры. Если врач предупрежден о том, что вы кормите грудью, он подберет совместимый с ГВ препарат.
Кормящим женщинам нельзя применять обезболивающие с адреналином в составе. В небольшом количестве могут проникать в грудное молоко анестетики старого поколения – новокаин, лидокаин, которые в современной стоматологической практике практически не используются.
Это важно!
Современные препараты, например, ультракаин, артикаин – не противопоказаны при грудном вскармливании, если применяются в рекомендованных дозах.
Перед лечением уточните у врача, что за препарат он собирается вам поставить, и совместимо ли лекарство с грудным вскармливанием.
Нужно ли сцеживать молоко после анестезии?
Если лекарство, которое применялось для обезболивания, совместимо с ГВ, то сцеживаться необходимости нет. Если доза препарата была увеличена или инструкция предписывает применять его во время грудного вскармливания с осторожностью, то молоко после анестезии лучше сцедить.
Лечащий врач может дать вам рекомендации в этом вопросе с учетом того, какая именно анестезия вам применялась.
Итак
- Кормящие женщины боятся лечить зубы из-за того, что в молоко, по их мнению, могут проникнуть лекарства или рентгеновское излучение. радиация от рентгена.
- На самом деле зубы кормящим лечить нужно обязательно, так как инфекция из больных зубов навредит ребенку больше, чем современные лекарственные препараты, совместимые с ГВ.
- Чтобы не навредить ребенку, применяя анестезию, нужно сообщить врачу, что вы кормите грудью, и он подберет анестетики, которые не противопоказаны при грудном вскармливании.
- После анестезии нужно сцеживаться только в том случае, если доза препарата была увеличена, если применялись лекарства с адреналином в составе или устаревшие обезболивающие.
Автор статьи
Тиунова Елена
Врач педиатр высшей категории, врач диетолог, кандидат медицинских наук, доцент кафедры факультетской педиатрии и пропедевтики детских болезней Уральского государственного медицинского университета
Об авторе
Поделиться во Вконтакте
Поделиться в Одноклассниках
Содержание статьи
- Почему кормящие женщины бояться лечить зубы
- Можно ли лечить зубы во время ГВ
- Анестезия при лечении зубов во время ГВ. Как не навредить ребенку?
- Нужно ли сцеживать молоко после анестезии?
Продукты из статьи
Может быть интересно
- Мифы о ГВ
- Лечение зубов при беременности и ГВ
- Длительное грудное вскармливание
- Какого цвета грудное молоко
Особенности анестезии при грудном вскармливании
- org/BreadcrumbList»>
- Главная
- Статьи
- Анестезия
- Особенности анестезии при грудном вскармливании
3
Кариес
Лечение зубов
Оставьте заявку, чтобы получить в подарок:
консультацию и план лечения от доктора медицинских наук.
Перезвоним и проконсультируем в ближайшее время
Нажимая на кнопку «Получить план лечения», вы
даете согласие на обработку персональных данных
Кормящая мать должна с особым вниманием относиться ко всем химическим соединениям, которые так или иначе проникают в ее организм. Ведь многие вещества и препараты могут попасть в молоко, а значит, и в организм новорожденного. Это относится и к стоматологическому обезболиванию: очень важно знать, какая анестезия при кормлении допустима, а какая нежелательна.
Ведь многие вещества и препараты могут попасть в молоко, а значит, и в организм новорожденного. Это относится и к стоматологическому обезболиванию: очень важно знать, какая анестезия при кормлении допустима, а какая нежелательна.
Анестезия при грудном вскармливании: основные параметры выбора
Главный выбор, который ставит анестезия при грудном вскармливании (ГВ) — подбор подходящего анестетика. Определяют решение, прежде всего, особенности каждого препарата в организме пациентки.
- Период полувыведения. Краеугольный показатель, демонстрирующий, за какое время организм выводит 50% введенной дозы анестетика. Для мепивакаина это время составляет 114 минут, половина введенного лидокаина выводится за 90 минут, период полувыведения артикаина — всего 20 минут. Сложноэфирные препараты ввиду разрушения только ферментами плазмы крови выводятся значительно дольше.
- Степень токсичности. Не менее важный фактор, напрямую зависит от периода полувыведения.
 Полное исчезновение токсичности местного анестетика происходит примерно за 6 периодов полураспада, при этом первоначальное содержание препарата в плазме понижается на 98,5%. То есть, если анестезия при ГВ сделана мепивакаином, его токсичность нивелируется за 11 часов, негативное действие лидокаина полностью проходит спустя 9 часов после введения, артикаин теряет 98,5% концентрации за 2 часа.
Полное исчезновение токсичности местного анестетика происходит примерно за 6 периодов полураспада, при этом первоначальное содержание препарата в плазме понижается на 98,5%. То есть, если анестезия при ГВ сделана мепивакаином, его токсичность нивелируется за 11 часов, негативное действие лидокаина полностью проходит спустя 9 часов после введения, артикаин теряет 98,5% концентрации за 2 часа. - Жирорастворимость. Показывает способность анестетика проникать через естественные барьеры, такие как гематоэнцефалический или гематотканевой, в том числе в молоко матери, и связывание с жировой тканью организма. Следует помнить, что материнское молоко — это транссудат крови, поэтому все, что циркулирует в кровеносном русле и способно преодолевать барьерные образования организма, неизбежно перейдет ребенку. Лидокаин на 46,4% жирорастворим, тогда как артикаин всего на 17%. Анестезия при грудном вскармливании препаратом с высоким уровнем этого показателя нежелательна, так как повышается риск проникновения вещества в организм малыша, а также растет длительная системная токсичность за счет депонирования в жировой ткани.

- Связывание с белками плазмы. Демонстрирует, насколько возможно негативное действие анестетика при попадании в кровь. Артикаин соединяется с белками плазмы крови на 95%, мепивакаин на 75-80%, лидокаин на 60%. Чем выше этот показатель, тем благоприятнее анестезия при ГВ.
Какая же анестезия при кормлении наиболее безопасна?
Из всех основных перечисленных показателей очевидно, что оптимальная анестезия при кормлении — растворы артикаинового ряда. В практике применяются ультракаин и убистезин, содержащие 4% артикаина гидрохлорида. Эти препараты практически не присутствуют в материнском молоке, соответственно, не проникают в организм новорожденного; они не накапливаются в жировой ткани, быстро выводятся из организма: спустя 2 часа после введения можно спокойно кормить любимого ребенка.
Записаться на приём
Нажимая на кнопку «Отправить», вы
даете согласие на обработку персональных данных
Online консультация
Нажимая на кнопку «Отправить», вы
даете согласие на обработку персональных данных
Понравилось 3 людям
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компания не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте https://100zubov.ru/
Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компания не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте https://100zubov.ru/
Положение о возобновлении грудного вскармливания после анестезии
Разработано: Комитет по акушерской анестезии
Одобрено: 23 октября 2019 г. поэтому они могут соответствующим образом консультировать кормящих матерей, перенесших операцию, которые обеспокоены неблагоприятными последствиями для новорожденного от воздействия лекарств через грудное молоко. Комитет рассмотрел существующие руководства и обзоры по концентрации анестетиков в грудном молоке, чтобы подготовить обзор и рекомендации, включенные в это заявление. 1-6
История вопроса:
В прошлом женщинам рекомендовалось отказываться от грудного молока («сцеживать и сливать») сразу после операции, прежде чем возобновить грудное вскармливание. Эта устаревшая рекомендация была сделана до того, как стали доступны данные о накоплении лекарств в грудном молоке, однако она до сих пор широко распространяется в Интернете, создавая значительную путаницу среди пациентов и медицинских работников. Хотя многие кормящие пациентки, поступающие на хирургические процедуры, готовы к сцеживанию и опорожнению, пациентки обычно спрашивают у своего анестезиолога информацию и рекомендации о том, когда они могут безопасно возобновить грудное вскармливание.
Эта устаревшая рекомендация была сделана до того, как стали доступны данные о накоплении лекарств в грудном молоке, однако она до сих пор широко распространяется в Интернете, создавая значительную путаницу среди пациентов и медицинских работников. Хотя многие кормящие пациентки, поступающие на хирургические процедуры, готовы к сцеживанию и опорожнению, пациентки обычно спрашивают у своего анестезиолога информацию и рекомендации о том, когда они могут безопасно возобновить грудное вскармливание.
Анестезиологические препараты и грудное молоко:
Общепринятым методом, используемым для выражения неонатального воздействия лекарств, является относительная доза для младенцев (RID). 7 RID дает представление об относительном неонатальном воздействии, принимая во внимание вес матери и ребенка, а также концентрацию препарата в грудном молоке, и указывает процентное содержание препарата в организме ребенка по сравнению с матерью. Уровни RID менее 10% обычно считаются безопасными. Хотя некоторые опиоиды (например, кодеин и трамадол) и классы лекарств (например, амфетамины, химиотерапевтические агенты, эрготамины и статины) не рекомендуются кормящим матерям, почти все анестетики имеют значения RID значительно ниже 10% (см. Таблицу). Исключением является морфин, RID которого составляет приблизительно 9.%. Тем не менее, бесчисленное количество женщин, кормящих грудью, без происшествий получали морфин после хирургических вмешательств. Несмотря на отличные показатели безопасности, имеет смысл попытаться снизить потребность в наркотиках у кормящих женщин, используя мультимодальный подход к лечению послеоперационной боли. 8 Кроме того, поскольку боль мешает успешному грудному вскармливанию, женщинам не следует избегать обезболивающих препаратов после операции, когда это необходимо. FDA рекомендует кормящим матерям не принимать кодеин или трамадол, оба из которых метаболизируются CP3D6. Из-за фармакогенетической изменчивости существует риск неонатальной передозировки опиоидов, если мать с «ультра-метаболизатором» кормит грудью новорожденного с «медленным метаболизмом» 9 .
Хотя некоторые опиоиды (например, кодеин и трамадол) и классы лекарств (например, амфетамины, химиотерапевтические агенты, эрготамины и статины) не рекомендуются кормящим матерям, почти все анестетики имеют значения RID значительно ниже 10% (см. Таблицу). Исключением является морфин, RID которого составляет приблизительно 9.%. Тем не менее, бесчисленное количество женщин, кормящих грудью, без происшествий получали морфин после хирургических вмешательств. Несмотря на отличные показатели безопасности, имеет смысл попытаться снизить потребность в наркотиках у кормящих женщин, используя мультимодальный подход к лечению послеоперационной боли. 8 Кроме того, поскольку боль мешает успешному грудному вскармливанию, женщинам не следует избегать обезболивающих препаратов после операции, когда это необходимо. FDA рекомендует кормящим матерям не принимать кодеин или трамадол, оба из которых метаболизируются CP3D6. Из-за фармакогенетической изменчивости существует риск неонатальной передозировки опиоидов, если мать с «ультра-метаболизатором» кормит грудью новорожденного с «медленным метаболизмом» 9 .
Рекомендации:
Для кормящих женщин, нуждающихся в хирургическом вмешательстве, предлагаются следующие рекомендации:
1. Все анестетики и анальгетики переходят в грудное молоко; однако присутствуют только небольшие количества и в очень низких концентрациях, которые считаются клинически незначимыми.
2. Наркотики и/или их метаболиты могут проникать в грудное молоко в несколько больших количествах; поэтому следует предпринять шаги для снижения потребности в наркотиках путем добавления других анальгетиков, когда это уместно, и избегая препаратов, которые с большей вероятностью вызывают перенос (т. е. имеют более высокий RID).
3. Поскольку боль мешает успешному грудному вскармливанию, женщинам не следует избегать приема обезболивающих после операции. Несмотря на отличные показатели безопасности, кормящие женщины, которым требуются наркотические обезболивающие, должны всегда внимательно следить за ребенком на наличие признаков седации: трудности с пробуждением и/или замедление дыхания.
4. По возможности, при кесаревом сечении следует использовать спинальную или эпидуральную анестезию, состоящую из местного анестетика и наркотического средства длительного действия, чтобы снизить общую потребность в послеоперационных обезболивающих препаратах.
5. Пациентам следует возобновить грудное вскармливание как можно скорее после операции, поскольку анестезирующие препараты появляются в очень малых количествах в грудном молоке. Не рекомендуется, чтобы пациенты «накачивали и сбрасывали».
Ссылки:
1. Всемирная организация здравоохранения. Руководство: Защита, поощрение и поддержка грудного вскармливания в учреждениях, предоставляющих услуги для матерей и новорожденных. ISBN: 978-92-4-155000-6. Доступ по адресу: http://www.who.int/nutrition/publications/guidelines/breastfeeding-facilities-maternity-newborn/en/.
2. Эйдельман А.И., Шанлер Р.Дж. Грудное вскармливание и использование грудного молока. Раздел о грудном вскармливании. Американская академия педиатрии. Педиатрия 2012; 129: e827-41.
Педиатрия 2012; 129: e827-41.
3. Чантри С.Дж., Эглаш А., Лаббок М. Позиция ABM по грудному вскармливанию. Медицина грудного вскармливания 2015; 10: 407-11.
4. Dalal PG, Bosak J, Berlin C. Безопасность грудного ребенка после материнской анестезии. Детская анестезия 2014; 24: 359-71.
5. ЛактМед. Сеть токсикологических данных TOXNET. Национальная медицинская библиотека США. НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США. ГМС. Бетесда, Мэриленд. Доступ по адресу: https://toxnet.nlm.nih.gov/cgi-bin/sis/search3.
6. Медицинские расстройства де Свита в акушерской практике, 5-е изд. Под редакцией Поури Р.О., Грина М.Ф., Каманна В., 2010 г., Blackwell Publishing Ltd., 806 стр. ISBN: 978-1-405-14847-4.
7. Илетт К.Ф., Кристенсен Дж.Х. Употребление наркотиков и грудное вскармливание. Экспертное заключение по лекарственным препаратам 2005 г.; 4: 745-68.
8. Sutton CD, Carvalho B. Оптимальное обезболивание после кесарева сечения. Анестезиол клин 2017; 35: 107-24.
9. Сообщение FDA о безопасности лекарственных средств: FDA ограничивает использование отпускаемых по рецепту кодеиновых болеутоляющих и кашлевых препаратов, а также обезболивающих трамадола у детей; не рекомендует использовать у кормящих женщин. 2018. Доступ по адресу: https://www.fda.gov/Drugs/DrugSafety/ucm549.679.хтм.
Сообщение FDA о безопасности лекарственных средств: FDA ограничивает использование отпускаемых по рецепту кодеиновых болеутоляющих и кашлевых препаратов, а также обезболивающих трамадола у детей; не рекомендует использовать у кормящих женщин. 2018. Доступ по адресу: https://www.fda.gov/Drugs/DrugSafety/ucm549.679.хтм.
Стол. Относительная детская доза (RID) анестезирующих препаратов и рекомендации
| Класс лекарств (наркотики) | Среднее значение RID (%) |
| Антихолинергические средства (атропин, гликопирролат) | Неизвестно: обычно считается безопасным при однократном системном или офтальмологическом введении |
| Антихолинэстеразные средства (неостигмин, пиридостигмин) | 0,1 |
| Противорвотные средства (метоклопрамид, ондансетрон) | Неизвестно: считается безопасным из-за отсутствия седативных побочных эффектов |
| Бензодиазепины (диазепам, лоразепам, мидазолам) | 0,3 |
| Внутривенные анестетики | |
| Этомидат | 0,1 |
| Кетамин | Неизвестно: рекомендуется только по медицинским показаниям |
| Пропофол | 0,1 |
| Местные анестетики (бупивакаин, лидокаин, ропивакаин) | 0,1 |
| Наркотики | |
| Фентанил | 1 |
| Гидрокодон | 3 |
| Гидроморфон | 3 |
| Морфин | 9 |
| Оксикодон | 3 (максимальная суточная доза 30 мг§) |
| Ремифентанил | Неизвестно: считается безопасным из-за короткого периода полураспада |
| Кодеин/трамадол | Избегайте: предупреждение FDA против использования у женщин с мутацией CYP2D6 |
| Ненаркотические анальгетики | |
| Ацетаминофен | 4 (максимальная суточная доза < 3 г ¥) |
| Ибупрофен | 0,5 |
| Кеторолак | 0,3 |
| Разное | |
| Габапентин | 3 |
| Дексаметазон | Неизвестно: считается безопасным (может вызвать временную потерю молока из-за ↓ уровня пролактина) |
| Дифенгидрамин | Неизвестно: обычно считается безопасным |
| Летучие газы | Неизвестно: считается безопасным из-за быстрого выведения, плохой биодоступности и ИЛИ удаления газов |
* Среднее значение RID представляет собой расчетное среднее значение из нескольких проверенных источников.
§ ЛактМед. Сеть токсикологических данных. Национальная медицинская библиотека США. НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США. ГМС. Bethesda,
, Мэриленд. Доступ по адресу: https://toxnet.nlm.nih.gov/cgi-bin/sis/search3.
¥ Объявление FDA 468, 2012 г. Доступ по адресу:
https://www.medicaid.nv.gov/Downloads/provider/web_announcement_468_20120425.pdf.
«Я кормлю грудью, но мне нужна операция. Помогите!»
Вы кормите грудью и вам предстоит операция? Читайте полезную информацию о грудном вскармливании после операции.
Чаще всего грудное вскармливание и анестезия совместимы. Распространенное предложение для кормящих родителей «сцедить и сбросить» в течение 24 часов после операции не согласуется с текущими данными. Как правило, кормящий родитель может возобновить грудное вскармливание после того, как он проснется, стабилизируется и придет в себя после анестезии.
Американское общество анестезиологов опубликовало следующие рекомендации для кормящих родителей, нуждающихся в хирургическом вмешательстве:
- Все анестезирующие и обезболивающие препараты попадают в грудное молоко; однако присутствуют только небольшие количества и в очень низких концентрациях, которые считаются клинически незначимыми.
- Наркотики и/или их метаболиты могут проникать в грудное молоко в несколько больших количествах; поэтому следует предпринять шаги для снижения потребности в наркотиках путем добавления других анальгетиков, когда это уместно, и избегая препаратов, которые с большей вероятностью вызывают перенос (т. е. имеют более высокую относительную дозу для младенцев или RID).
- Поскольку боль мешает успешному грудному вскармливанию, кормящим женщинам не следует избегать приема обезболивающих после операции. Несмотря на отличные показатели безопасности, кормящие грудью женщины, которым требуются наркотические обезболивающие, должны всегда внимательно следить за ребенком на наличие признаков седации: трудности с пробуждением и/или замедление дыхания.
- Когда это возможно, при кесаревом сечении следует использовать спинальную или эпидуральную анестезию, состоящую из местного анестетика и наркотического средства длительного действия, чтобы снизить общую потребность в послеоперационных обезболивающих препаратах.

- Пациенты должны возобновить грудное вскармливание как можно скорее после операции, поскольку анестезирующие препараты появляются в грудном молоке в таких низких количествах. Не рекомендуется, чтобы пациенты «накачивали и сбрасывали».
Ассоциация анестезиологов Соединенного Королевства опубликовала рекомендации, в том числе:
- По возможности предпочтительнее дневное хирургическое вмешательство, чтобы не нарушать обычный распорядок дня. В течение первых 24 часов после операции рядом с кормящим родителем, перенесшим дневную операцию, должен находиться ответственный взрослый. Кормящий родитель должен быть осторожен с совместным спальным местом или сном во время кормления ребенка в кресле, так как он может не реагировать так, как обычно.
- Поддержка грудного вскармливания должна быть доступна для кормящих женщин, подвергающихся хирургическим и медицинским процедурам.
The following are considered compatible with breastfeeding:
Midazolam
Fentanyl (single dose IV)
Ondansetron
Dexamethasone
Metoclopramide
Propofol
Etomidate
Volatile anesthetics Succinylcholine
NMBAs Neostigmine/glycopyrrolate Lidocaine
Bupivicaine
The following should be тщательно контролировать или избегать:
морфин – тщательно контролировать
гидроморфон – тщательно контролировать
кетамин – нет данных
Меперидин-избегать
Ссылка: Anesthesiology 10 2017, Vol.
