Моноциты в крови при беременности повышены: Моноциты в крови – что это, норма и причины отклонения
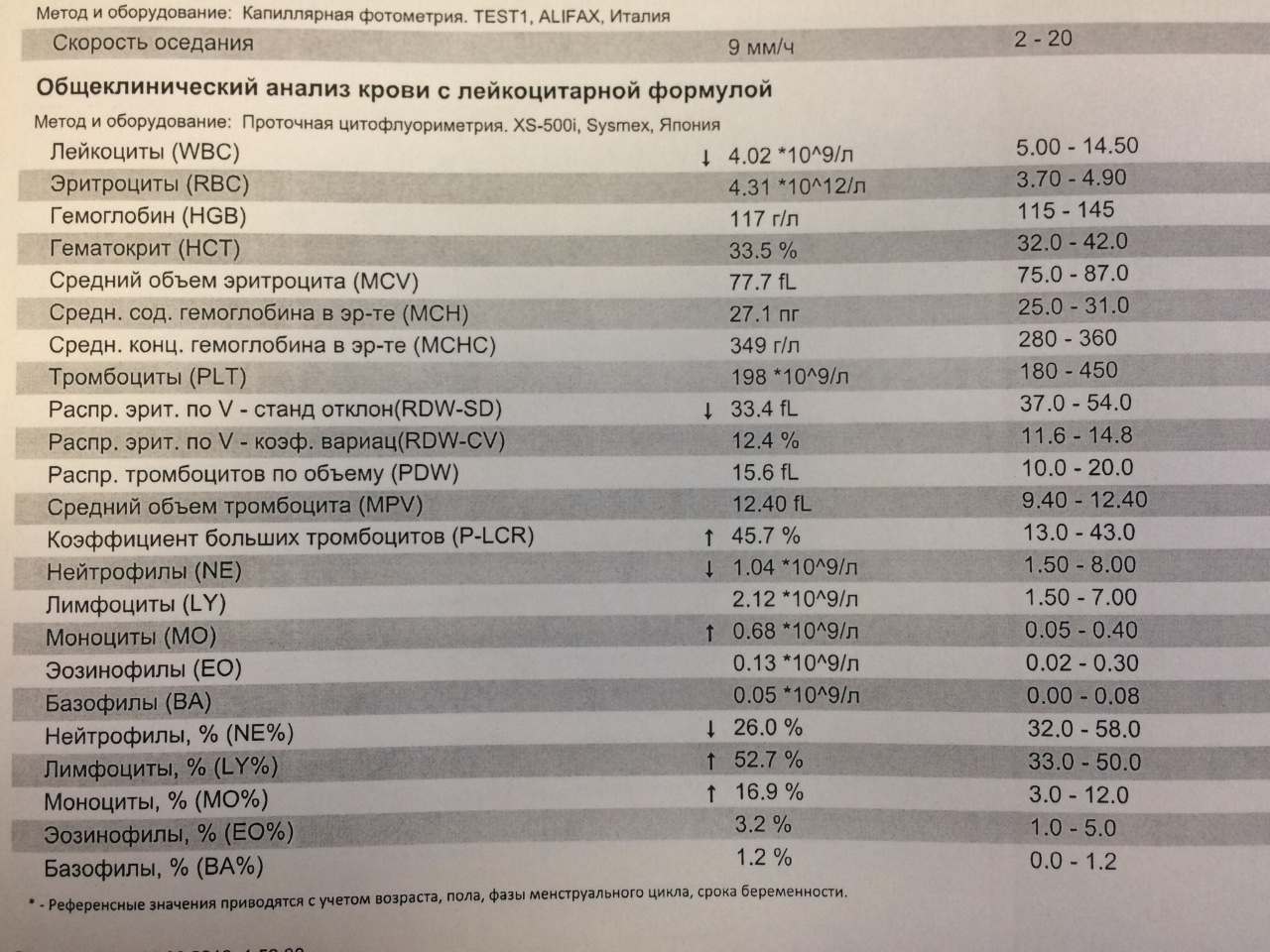
Нормы анализа крови при беременности
В период вынашивания ребенка у женщины происходят существенные изменения гематологических показателей, обусловленные гормональными перестройками в организме. Для оценки состояния здоровья беременной и плода акушеры-гинекологи направляют будущую маму на общий анализ крови при беременности, сверяют полученные результаты с нормами. Такое исследование проводится трижды в период гестации.
Нормы общего анализа крови при беременности
На сроке до 12 недели женщина должна посетить акушера-гинеколога, чтобы пройти обследование. Помимо прочего при беременности врач направляет будущую маму на биохимический и общий анализ крови (ОАК) с определением количества тромбоцитов и гематокрита. Такое исследование женщине предстоит пройти также на 29 неделе. При наличии показаний беременной могут дополнительно назначаться ОАК на любом сроке.
Эритроциты, или красные кровяные тельца, содержат гемоглобин, который отвечает за транспортировку кислорода клетками крови. Повышенный уровень этих клеток может говорить о потере организмом жидкости, например, в результате расстройств пищеварения, рвоты, а также на фоне повышенного потоотделения в жару. Снижение уровня эритроцитов говорит об анемии, дефиците фолиевой кислоты и железа.
Повышенный уровень этих клеток может говорить о потере организмом жидкости, например, в результате расстройств пищеварения, рвоты, а также на фоне повышенного потоотделения в жару. Снижение уровня эритроцитов говорит об анемии, дефиците фолиевой кислоты и железа.
Ретикулоцитами называют молодые эритроциты. Если в организме беременной их уровень резко повышается при условии, что женщина не проходит терапию железодефицитной анемии, это может говорить о заболевании (например, малярии, гемолитической анемии).
При проведении анализов при беременности важно, чтобы гемоглобин был в норме. Допускается его небольшое снижение и колебания в зависимости от триместра. Однако низкий уровень гемоглобина может приводить к гипоксии плода, преждевременным родам.
Гематокрит показывает отношение числа эритроцитов к общему объему крови. Необходимо следить, чтобы в общем анализе крови при беременности он также был в норме. Гематокрит показывает степень тяжести анемии.
Цветовой показатель используется для оценки относительного содержания гемоглобина в эритроцитах, поскольку именно гемоглобин окрашивает кровь в характерный красный цвет.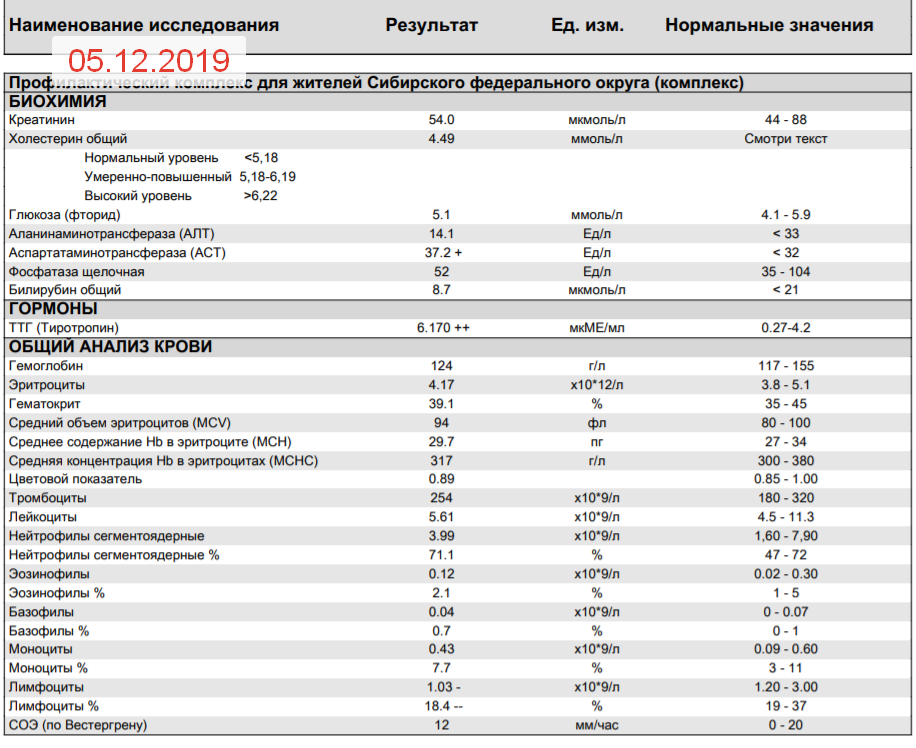
Тромбоциты оказывают влияние на процесс сворачивания крови. Их низкий уровень может говорить о вероятности повышенной кровопотери при родах. А высокий свидетельствует о риске развития тромбозов кровеносных сосудов.
Лейкоциты — клетки иммунной системы, принимающие участие в защите организма от вирусов и инфекций. Если в общем анализе крови при беременности уровень этих клеток находится выше нормы, это говорит о наличии инфекционного или вирусного заболевания, если ниже — о дефиците витаминов и микроэлементов, сниженном иммунитете. Базофилы, эозинофилы, нейтрофилы и моноциты представляет собой подвиды лейкоцитов.
Скорость оседания эритроцитов (СОЭ) определяется белковым составом плазмы крови. Во время вынашивания ребенка этот показатель у женщины меняется. Однако чрезмерно повышенная СОЭ говорит об инфекционных или воспалительных процессах в организме матери.
Подготовка к исследованию
Кровь для ОАК у беременных берут из пальца. Приходить на исследование нужно утром натощак.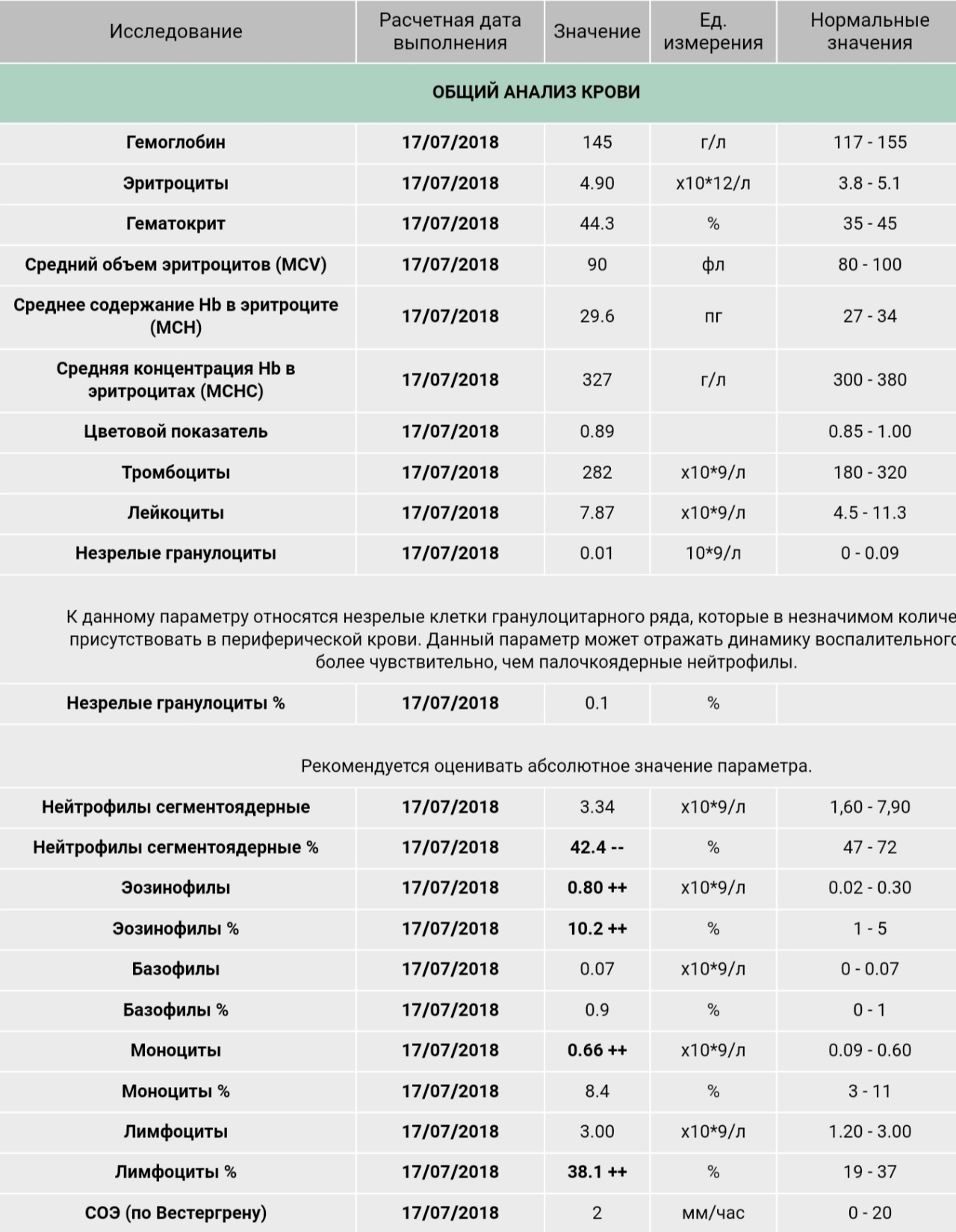 Накануне необходимо воздержаться от физических нагрузок, избегать переохлаждения и перегрева, стрессов и переживаний, поскольку они могут исказить результаты лабораторных исследований.
Накануне необходимо воздержаться от физических нагрузок, избегать переохлаждения и перегрева, стрессов и переживаний, поскольку они могут исказить результаты лабораторных исследований.
Сдать общий и биохимический анализ крови при беременности можно в клинике «Айвимед». Также в клинике можно получить консультацию опытного акушера-гинеколога, сделать 3D и 4D УЗИ плода.
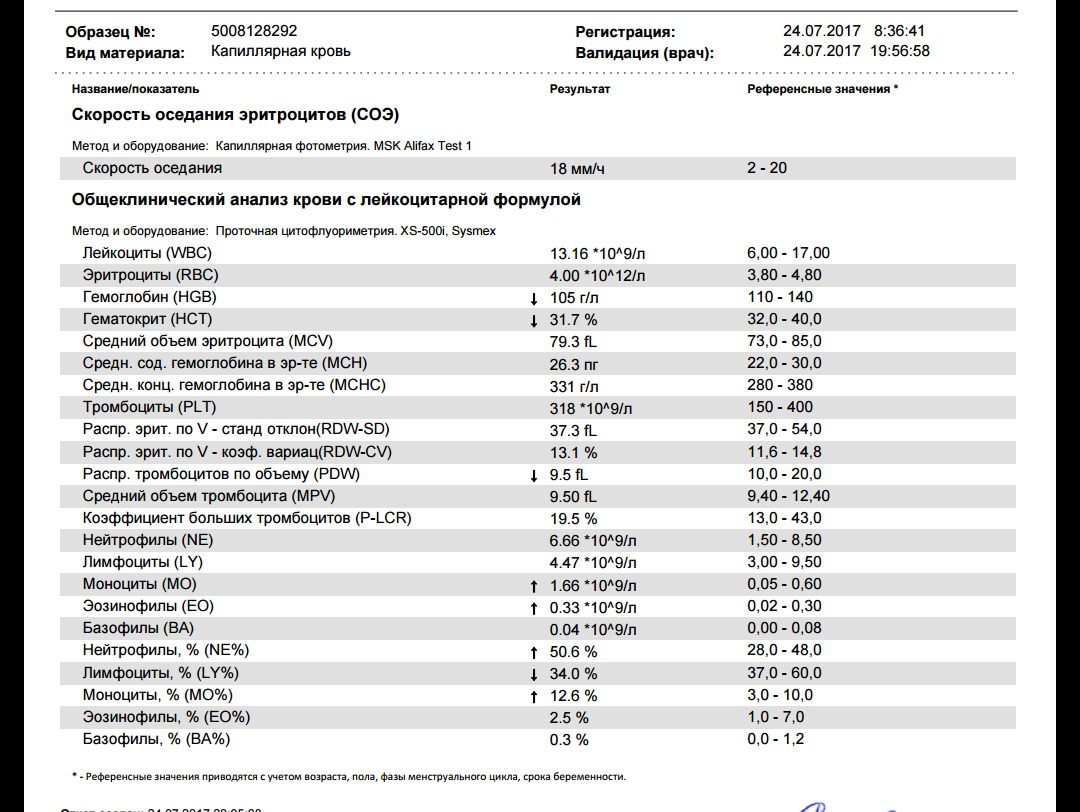
О чем говорят повышенные лейкоциты?
Лейкоциты – это белые клетки крови, которые помогают организму бороться с инфекциями и некоторыми заболеваниями. Когда их количество в крови превышает норму, это состояние называется лейкоцитозом. Обычно это происходит в условиях наличия болезни. Но иногда это состояние – просто знак того, что наш организм находится в состоянии стресса. В этой статье мы более подробно рассмотрим причины, симптомы и методы лечения этого нарушения.
Это нарушение классифицируется по типу белых кровяных клеток, количество которых увеличилось. Всего существует 5 типов данного нарушения:
- Нейтрофилез – встречается чаще всего.
 Это увеличение количества подкласса лейкоцитов, называемых нейтрофилами. Они являются наиболее распространенным типом белых клеток крови. На их долю приходится от 40 до 60 процентов всех лейкоцитов.
Это увеличение количества подкласса лейкоцитов, называемых нейтрофилами. Они являются наиболее распространенным типом белых клеток крови. На их долю приходится от 40 до 60 процентов всех лейкоцитов. - Лимфоцитоз. Лимфоциты составляют приблизительно от 20 до 40 процентов всех лейкоцитов. Этот тип нарушения также очень распространен.
- Моноцитоз – встречается редко. Это увеличение количества моноцитов, которые составляют только 2-8% от всех белых клеток крови.
- Эозинофилия. Это состояние означает, что в крови слишком много эозинофилов. Они составляют 1-4% от всех лейкоцитов.
- Базофилия – повышенный уровень базофилов, которые составляют лишь 0,1-1% от общего количества белых клеток. Данный тип нарушения встречается очень редко.
Повышенные лейкоциты связывают с несколькими состояниями и заболеваниями:
- Повышение нейтрофилов связывают с инфекцией и воспалением в организме,
- Повышение лимфоцитов связывают с вирусными инфекциями и лейкемией,
- Повышение моноцитов связывают с отдельными инфекциями и онкологическими заболеваниями,
- Повышение эозинофилов связывают с аллергией и наличием паразитарной инфекции,
- Повышение базофилов связывают с лейкемией.

Если количество белых кровяных клеток увеличивается очень сильно, это делает кровь настолько густой, что она не может течь должным образом. Это неотложное состояние, которое способно вызвать:
- Инсульт,
- Проблемы со зрением,
- Проблемы с дыханием,
- Кровотечение из областей, покрытых слизистой оболочкой, таких как ротовая полость, желудок и кишечник.
Это называется синдромом гипервязкости, который развивается при лейкемии, хотя и очень редко.
Другие симптомы лейкоцитоза связаны с состоянием, вызывающим рост количества белых кровяных клеток. Они могут включать в себя:
- Повышение температуры, боль и другие симптомы в участке с инфекцией,
- Повышение температуры, образование синяков, потерю веса, потливость по ночам по причине лейкемии и других видов рака,
- Крапивницу, кожный зуд и высыпания из-за аллергической реакции на коже,
- Проблемы с дыханием и одышку из-за аллергической реакции в легких.
Если это нарушение вызвано стрессом или реакцией к лекарственным препаратам, симптомы могут и не появляться.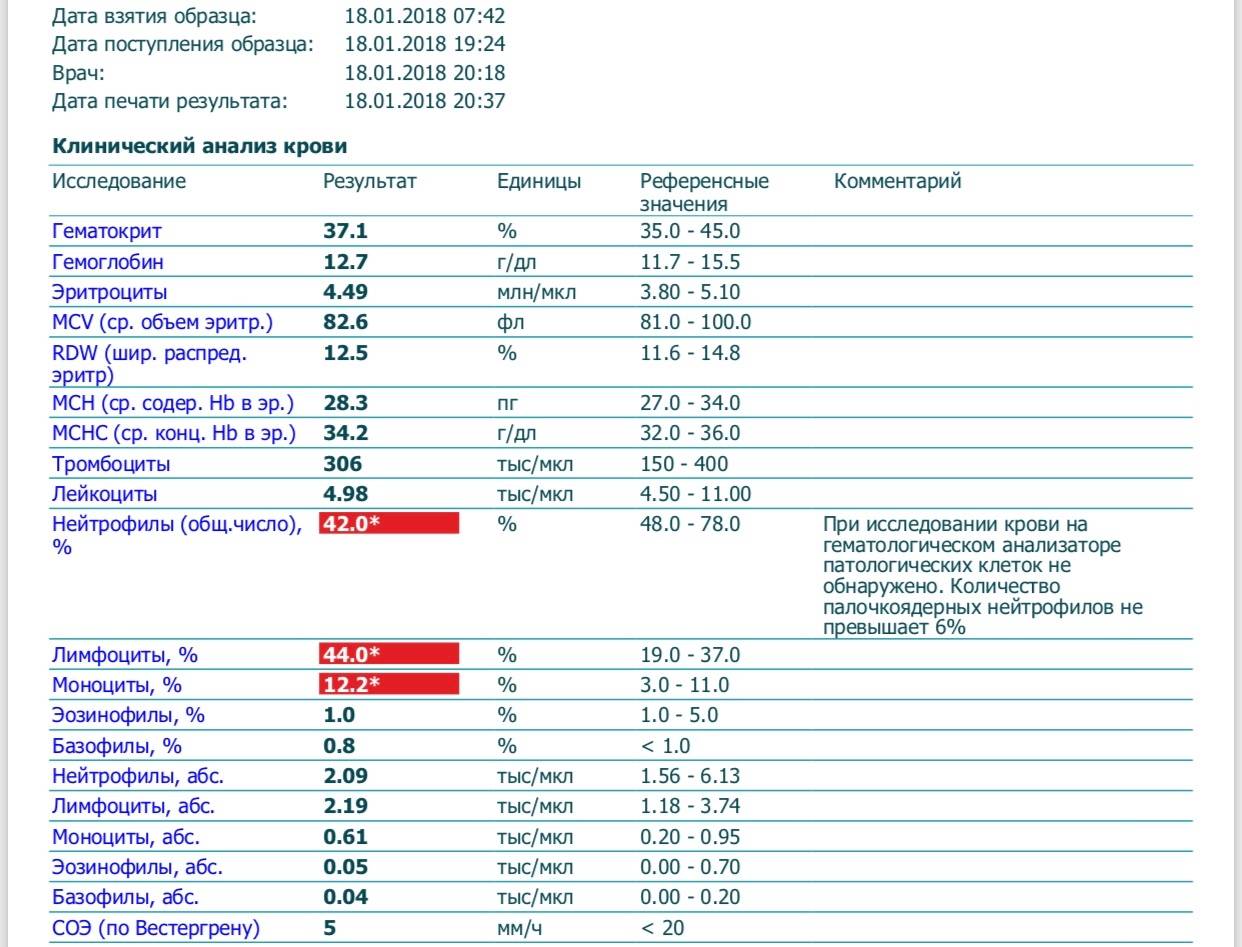
Каковы причины лейкоцитоза?
Виновники данного нарушения определяются в зависимости от типа кровяных клеток, уровень которых повысился.
Возможные причины повышения нейтрофилов включают:
- Инфекции,
- Все, что вызывает длительное воспаление, в том числе травмы и артрит,
- Реакция на отдельные лекарства, такие как стероиды, литий и некоторые ингаляторы,
- Отдельные формы лейкемии,
- Реакция на эмоциональный (тревожность) или физический (перенесенная операция, физические нагрузки) стресс,
- Удаленная селезенка,
- Курение.
Возможные причины повышения лимфоцитов:
- Вирусные инфекции,
- Коклюш,
- Аллергические реакции,
- Некоторые разновидности лейкемии.
Возможные причины повышения эозинофилов:
- Аллергии или аллергические реакции, включая сезонный аллергический ринит и астму,
- Паразитарные инфекции,
- Некоторые болезни кожи,
- Лимфома.
Возможные причины повышения моноцитов:
- Некоторые инфекции, такие как вирус Эпштейна-Барра (мононуклеоз), туберкулез и грибок,
- Аутоиммунные заболевания, такие как волчанка и язвенный колит,
- Удаленная селезенка.
Возможные причины повышения базофилов:
- Лейкемия или рак костного мозга (чаще всего),
- Иногда – аллергические реакции.
Кстати, у беременных женщин повышенные лейкоциты – это обычное явление. Белые клетки крови постепенно увеличиваются и обычно достигают пика к последнему триместру. Нагрузка во время родов также способна увеличить уровень лейкоцитов. Они остаются повышенными в течение некоторого времени после рождения ребенка.
Диагностика и лечение лейкоцитоза
Есть три теста, которые могут использовать врачи, чтобы понять, почему уровень белых клеток крови выше нормы:
- Полный анализ крови с дифференцировкой лейкоцитов. Этот анализ назначают почти всегда, когда по неизвестным причинам уровень белых кровяных клеток повышен.
 Кровь, взятая из вены, проходит через аппарат, который определяет процентное содержание каждого типа лейкоцитов. Зная, какие типы белых клеток повышены, врач может сузить возможные причины нарушения.
Кровь, взятая из вены, проходит через аппарат, который определяет процентное содержание каждого типа лейкоцитов. Зная, какие типы белых клеток повышены, врач может сузить возможные причины нарушения. - Мазок периферической крови. Этот тест проводится, когда обнаруживается повышение нейтрофилов или лимфоцитов. Для этого исследования тонкий слой крови наносят на специальный слайд. Затем клетки крови исследуются под микроскопом.
- Биопсия костного мозга. Лейкоциты вырабатываются в костном мозге, а затем высвобождаются в кровь. Если в мазке периферической крови обнаруживается большое количество определенных типов нейтрофилов, больному могут назначить этот диагностический тест. Образцы костного мозга удаляются длинной иглой из центра кости, обычно бедра. Затем полученные образцы исследуются под микроскопом. Данный тест помогает обнаружить аномальные клетки, а также проблемы с производством или высвобождением клеток из костного мозга.
Лечение лейкоцитоза
Терапия основывается на том, что именно стало причиной развития этого состояния:
- Для лечения бактериальной инфекции назначаются антибиотики,
- Для лечения состояний, вызванных воспалением, назначаются противовоспалительные средства,
- Для лечения аллергических реакций – антигистаминные препараты и ингаляции,
- При лейкемии – химиотерапия, лучевая терапия, иногда – пересадка стволовых клеток,
- Если лейкоциты повышены из-за реакции на медицинские препараты, по возможности эти лекарства заменяются на альтернативные.

Синдром гипервязкости – это неотложное состояние, которое лечится с помощью внутривенных инъекций и других методов, позволяющих быстро снизить уровень белых кровяных клеток. Все направлено на то, чтобы сделать кровь менее густой и за счет этого восстановить нормальный кровоток.
Лучший способ предотвратить лейкоцитоз – поддержание здорового образа жизни, а также следование простым рекомендациям:
- Поддерживать гигиену, чтобы снизить вероятность «подхватить» инфекцию. Тщательное мытье рук с мылом – это минимум, который значительно снижает риски.
- Избегать всего, что способно вызвать аллергическую реакцию.
- Бросить курить, чтобы избежать лейкоцитоза, связанного с курением, а также снизить риск развития рака.
- Принимать лекарства в соответствии с указаниями врача, если вы лечитесь от состояния, которое вызывает воспаление.
- Стараться снизить уровень стресса.
Повышенные лейкоциты – это обычная реакция организма на инфекцию или воспалительный процесс, поэтому не стоит впадать в панику. Также не стоит беспокоиться, если уровень белых клеток повышается в ответ на физические нагрузки или во время беременности.
Также не стоит беспокоиться, если уровень белых клеток повышается в ответ на физические нагрузки или во время беременности.
Однако в некоторых случаях проблема может скрываться в лейкемии и других видах рака. Именно по этой причине рекомендуется хотя бы раз в несколько месяцев сдавать общий развернутый анализ крови в качестве профилактики.
Источники:
- What Is Leukocytosis, HealthLine,
- What is leukocytosis, MedScape.
терапевт
диагностика
анализ кала
общий анализ крови
клинический анализ крови
Высокий уровень лейкоцитов: причины, типы и многое другое
Лейкоциты помогают бороться с инфекцией и необходимы для здоровья и благополучия. Изменения уровня лейкоцитов могут происходить во время инфекций, во время беременности и при некоторых видах рака.
Высокий уровень лейкоцитов может указывать на то, что иммунная система работает над уничтожением инфекции.
Это также может быть признаком физического или эмоционального стресса. Люди с определенным раком крови также могут иметь высокое количество лейкоцитов.
Люди с определенным раком крови также могут иметь высокое количество лейкоцитов.
Низкий уровень лейкоцитов может сигнализировать о том, что травма или состояние разрушает клетки быстрее, чем организм их производит, или что организм производит их слишком мало.
Лейкоциты составляют около 1% всех клеток крови и необходимы для нормального функционирования иммунной системы. Белые кровяные тельца также известны как лейкоциты.
Костный мозг постоянно вырабатывает лейкоциты. Они хранятся в крови и лимфатической системе до тех пор, пока не потребуются для борьбы с инфекцией или заболеванием в организме.
Лейкоциты — это компоненты крови, которые защищают организм от болезней и чужеродных агентов.
Несколько типов лейкоцитов выполняют разные функции.
У большинства людей ежедневно вырабатывается около 100 миллиардов лейкоцитов.
Обычно в каждом микролитре крови содержится от 4 500 до 11 000 лейкоцитов, хотя это может варьироваться в зависимости от пола, возраста и расы.
Существует несколько различных типов лейкоцитов, каждый из которых выполняет различные функции:
- Лимфоциты: Они необходимы для выработки антител, которые помогают организму защищаться от бактерий, вирусов и других угроз.
- Нейтрофилы: Это мощные лейкоциты, уничтожающие бактерии и грибки.
- Базофилы: Они предупреждают организм об инфекциях, выделяя химические вещества в кровоток, в основном для борьбы с аллергией.
- Эозинофилы: Они отвечают за уничтожение паразитов и раковых клеток и являются частью аллергической реакции.
- Моноциты: Они отвечают за атаку и уничтожение микробов или бактерий, попадающих в организм.
При необходимости моноциты перемещаются в другие органы, такие как селезенка, печень, легкие и костный мозг, где они трансформируются в клетку, называемую макрофагом.
Макрофаг выполняет множество функций, включая удаление мертвых или поврежденных тканей, уничтожение раковых клеток и регулирование иммунного ответа.
Увеличение количества лейкоцитов известно как лейкоцитоз. Обычно это происходит в ответ на следующие условия:
- инфекция
- иммуносупрессия
- лекарственные препараты, такие как кортикостероиды
- нарушение функции костного мозга или иммунной системы
- некоторые виды рака, такие как острый или хронический лимфолейкоз
- воспаление 90 031
- травма или хирургическое вмешательство
- эмоциональный стресс или травма
- генетические или наследственные заболевания
- роды
- беременность
- курение
- ожирение
- аллергические реакции
- чрезмерные физические нагрузки
Некоторые респираторные заболевания, такие как коклюш или туберкулез, могут вызывать повышение уровня лейкоцитов.
В некоторых случаях поражаются все лейкоциты. Однако у некоторых людей есть специфическое заболевание, при котором поражается только один тип лейкоцитов.
Если уровни одного определенного типа лейкоцитов повышаются, это может быть связано с определенным триггером:
- Моноциты: Высокий уровень моноцитов может указывать на наличие хронической инфекции, аутоиммунного заболевания или заболевания крови, рака, или другие медицинские условия.
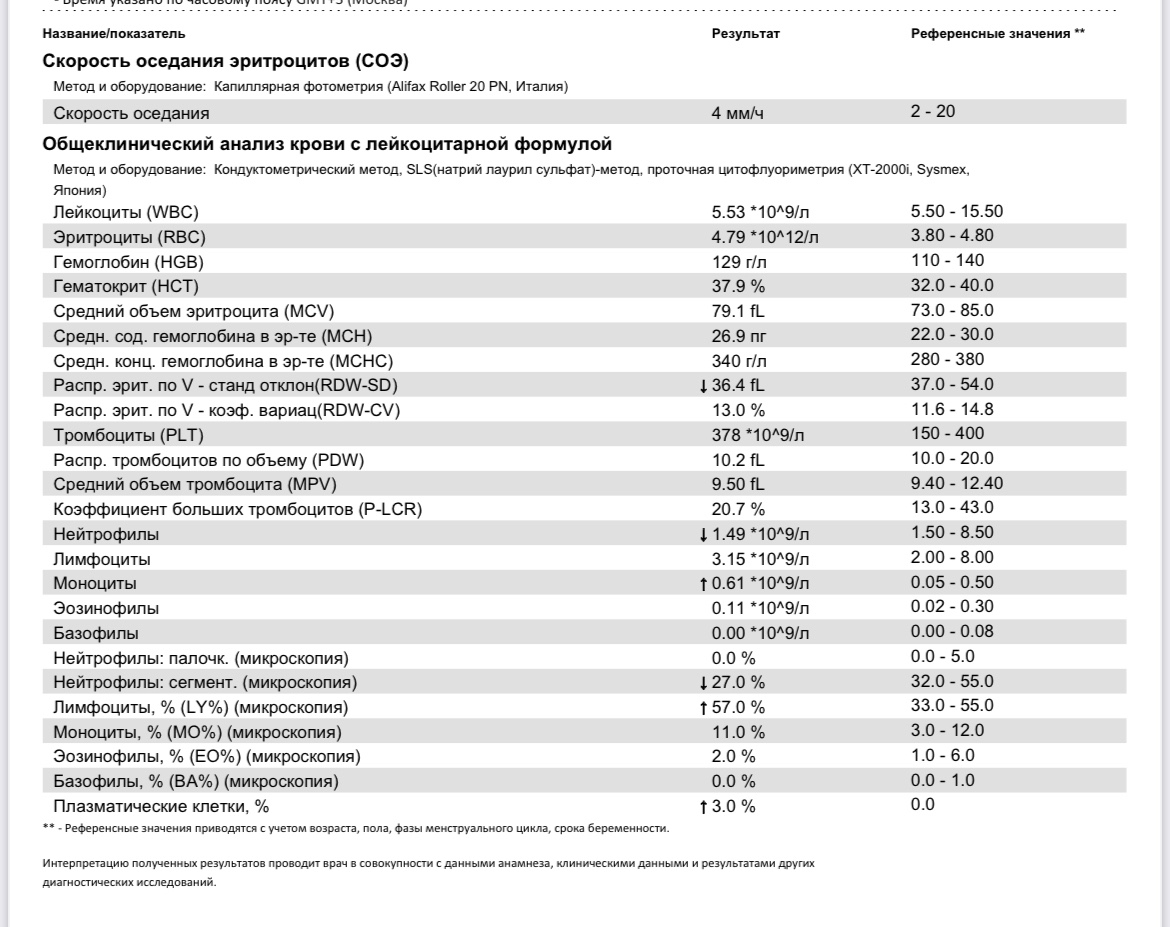
- Лимфоциты: Повышение уровня лимфоцитов называется лимфоцитарным лейкоцитозом. Это может произойти в результате вируса или инфекции, такой как туберкулез. Это также может быть связано с определенными лимфомами и типами лейкемии.
- Нейтрофилы: Повышенный уровень нейтрофилов в их организме приводит к физическому состоянию, известному как нейтрофильный лейкоцитоз. Это состояние является нормальным иммунным ответом на такие события, как инфекция, травма, воспаление, прием некоторых лекарств и определенные виды лейкемии.
- Базофилы: Повышение уровня базофилов может наблюдаться у людей с историей недостаточной активности щитовидной железы, известной как гипотиреоз, или в результате других состояний, таких как аллергия или лейкемия.
- Эозинофилы: Если у человека регистрируется высокий уровень эозинофилов, возможно, его организм реагирует на паразитарную инфекцию, лекарство, аллерген или астму.
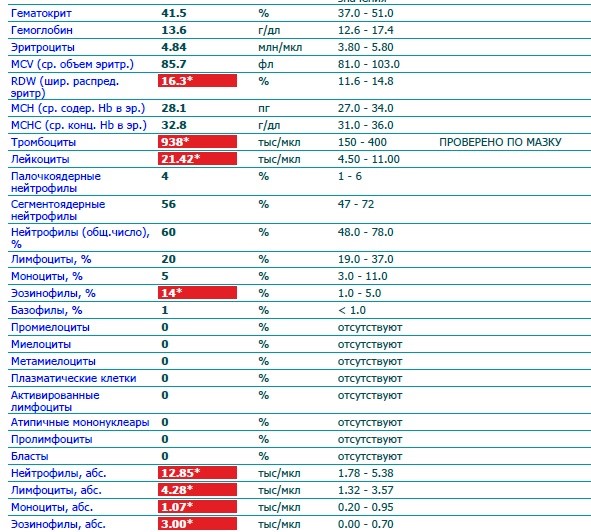
В некоторых случаях не удается установить причину повышения количества лейкоцитов. Это известно как идиопатический гиперэозинофильный синдром. Это может привести к серьезным осложнениям, таким как поражение сердца, легких, печени, кожи и нервной системы.
Лица с идиопатическим гиперэозинофильным синдромом могут испытывать такие симптомы, как:
- потеря веса
- лихорадка
- ночная потливость
- усталость
- кашель
- затрудненное дыхание
- боль в животе
- рвота и диарея
- мышечные боли
- боль в суставах
- боль в груди
- опухоль
- боль в животе
- кожная сыпь и зуд
- боль
- слабость
- спутанность сознания
- нарушение речи
- нарушения зрения
- анемия
- кома
Высокий уровень лейкоцитов во время беременности
Уровень лейкоцитов значительно увеличивается у здоровых беременности из-за физического напряжения, которое организм испытывает во время этой беременности. время. Уровни начинают расти в течение первого триместра и продолжают расти в третьем триместре.
время. Уровни начинают расти в течение первого триместра и продолжают расти в третьем триместре.
Во время родов и в первые часы после родов уровень лейкоцитов может снова подняться до 9000 и 25 000 лейкоцитов в каждом микролитре крови. Это связано с физическими нагрузками и травмами труда.
В течение 6–8 недель после родов лейкоциты возвращаются к своему нормальному уровню.
Врач может использовать анализ крови для определения уровня лейкоцитов.
Если уровень лейкоцитов ниже, чем обычно, это может быть признаком того, что у человека снижена иммунная активность.
Это может произойти в результате состояний, сходных с ВИЧ, или в результате приема иммунодепрессантов.
Дефицит лейкоцитов является причиной того, что люди с заболеваниями или лекарствами, подавляющими иммунную систему, имеют повышенный риск заражения.
Необычное образование клеток крови также характерно для некоторых видов рака, таких как лейкемия и лимфома.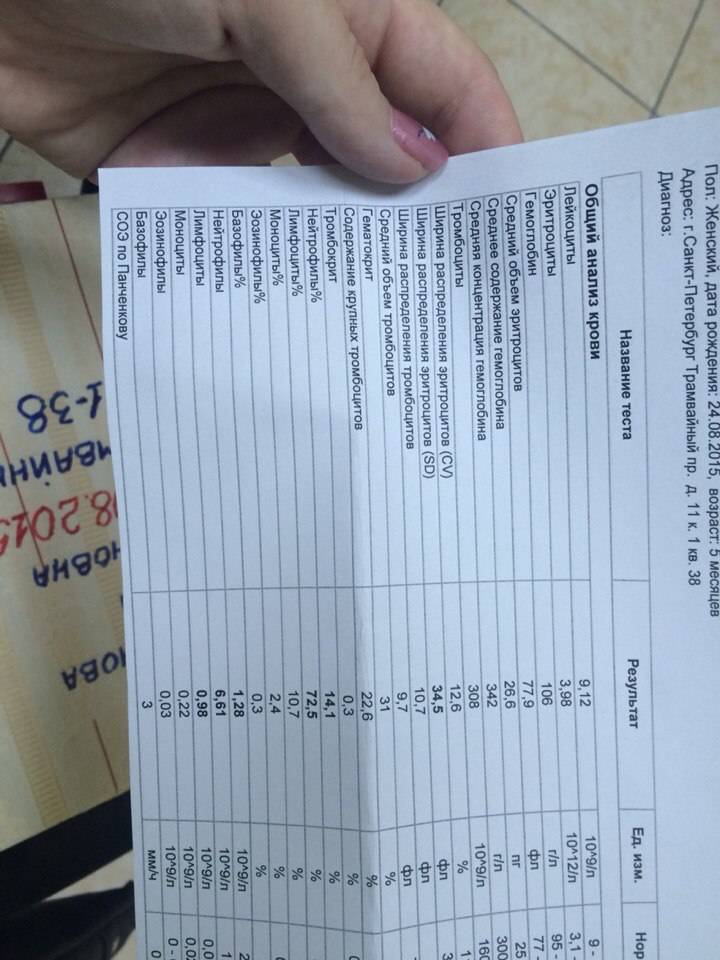
Ряд состояний, известных под общим названием миелопролиферативные заболевания, могут возникать в костном мозге.
Они развиваются, когда вырабатывается слишком много незрелых клеток крови, что приводит к дисбалансу. Миелопролиферативные заболевания представляют собой редкие состояния, которые могут стать или не стать злокачественными.
Точные последствия высокого уровня лейкоцитов зависят от состояния или фактора, вызвавшего их.
Колебания количества лейкоцитов могут вообще не вызывать никаких симптомов.
Заметив какие-либо симптомы, врач может использовать анализ крови для оценки количества лейкоцитов, и часто потребуются дополнительные тесты и обследования, чтобы определить точную причину проблемы.
Высокий уровень лейкоцитов может указывать на несколько вещей, таких как работа иммунной системы по уничтожению инфекции, признак физического или эмоционального стресса или определенные виды рака.
Беременность также приводит к высокому количеству лейкоцитов, так как их уровень имеет тенденцию повышаться с первого триместра к третьему. Уровень лейкоцитов также повышается в первые часы после родов из-за сильного стресса, которому подвергается организм.
Уровень лейкоцитов также повышается в первые часы после родов из-за сильного стресса, которому подвергается организм.
Между тем, низкий уровень лейкоцитов может сигнализировать о том, что травма или состояние разрушает клетки быстрее, чем организм их производит. Это также может означать, что организм производит их слишком мало.
Хотя симптомы зависят от причины высокого уровня лейкоцитов, колебания количества лейкоцитов могут не вызывать никаких симптомов.
Прочтите статью на испанском языке.
1-й триместр | Программа MotHERS™
Общий анализ крови (ОАК) и анемия
Полный анализ крови оценивает все компоненты вашей крови (эритроциты, лейкоциты и тромбоциты, которые участвуют в процессах свертывания). Ненормально высокий или низкий показатель может указывают на наличие различных заболеваний.
Во время беременности проверят уровень гемоглобина (количество эритроцитов), чтобы убедиться, что в крови содержится достаточное количество железа и кислорода. Из-за нормальных изменений во время беременности очень часто снижается уровень гемоглобина. У женщин во время беременности объем крови увеличивается на 50%, но количество эритроцитов увеличивается только на 30%. В результате у большинства женщин развивается то, что мы называем физиологической анемией. Анемия может вызывать особое беспокойство во время беременности, поскольку женщине необходимо достаточное количество эритроцитов для переноса кислорода по всему телу и к ребенку; если у вас низкий гемоглобин, вы можете чувствовать усталость, слабость и головокружение, что выходит за рамки обычных симптомов беременности.
Из-за нормальных изменений во время беременности очень часто снижается уровень гемоглобина. У женщин во время беременности объем крови увеличивается на 50%, но количество эритроцитов увеличивается только на 30%. В результате у большинства женщин развивается то, что мы называем физиологической анемией. Анемия может вызывать особое беспокойство во время беременности, поскольку женщине необходимо достаточное количество эритроцитов для переноса кислорода по всему телу и к ребенку; если у вас низкий гемоглобин, вы можете чувствовать усталость, слабость и головокружение, что выходит за рамки обычных симптомов беременности.
В зависимости от уровня гемоглобина ваш лечащий врач может порекомендовать вам принимать препараты железа, такие как глюконат железа; Обычно рекомендуется 300 мг один раз в день со стаканом апельсинового сока (витамин С помогает усваивать железо). Продукты с высоким содержанием железа также помогут снизить уровень гемоглобина, к ним относятся: нежирное красное мясо, морепродукты, яичные желтки, фасоль и чечевица, тофу, брокколи, мангольд и, конечно же, шпинат — все это должно быть частью сбалансированного питания. Здоровая диета.
Здоровая диета.
Анализ группы крови и антител
Важно знать свою группу крови (A, O, B или AB) и какой у вас Rh+ или Rh-. Около 15% людей имеют Rh-, что означает, что у вас могут выработаться антитела против эритроцитов ребенка, если ребенок родится Rh+. Раньше это было основной причиной смерти мертворожденных, но теперь мы можем предотвратить сенсибилизацию большинства Rh-женщин к эритроцитам их ребенка, вводя Rh-матерям инъекцию WinRho (или RHoGam). Это поглощает любые эритроциты ребенка, которые могут попасть в кровь матери.
Если у вас Rh-, вам сделают инъекцию WinRho примерно через 28 недель и еще раз после родов, если у вашего ребенка Rh+ (у всех детей берут кровь из пуповины для проверки группы крови). Вы также можете получать инъекции Win Rho в другое время во время беременности, если существует риск того, что некоторые из эритроцитов вашего ребенка попали в ваш кровоток, например: если у вас выкидыш, прерывание беременности, взятие проб ворсин хориона или амниоцентез, травма или любое значительное кровотечение во время беременности. Win Rho — продукт крови, который считается безопасным во время беременности.
Win Rho — продукт крови, который считается безопасным во время беременности.
Для получения дополнительной информации, пожалуйста, посмотрите видео ниже о резус-факторе. Это видео было разработано студентами-медиками Королевского университета в сотрудничестве с преподавателями кафедры акушерства и гинекологии.
Мазок Папаниколау
Если вы не сдавали мазок Папаниколау в течение последнего года, его возьмут на первом приеме в рамках медицинского осмотра. Мазок Папаниколау безопасен во время беременности, и нет никаких доказательств того, что он может вызвать выкидыш.
ВИЧ/СПИД, ИППП и другие вирусы
Будет взята кровь, чтобы определить, являетесь ли вы ВИЧ-положительным или отрицательным. Важно знать, являетесь ли вы носителем ВИЧ, вируса, вызывающего СПИД; в настоящее время существуют методы лечения, которые могут помочь предотвратить передачу вируса вашему ребенку.
Вам также сделают анализ крови для выявления инфекций, передающихся половым путем (ИППП), таких как гепатит B, сифилис и простой герпес (ВПГ). Во время мазка Папаниколау у вас возьмут мазок на хламидиоз и гонорею. Очень важно лечить эти инфекции на ранней стадии; если ребенок подвергнется их воздействию во время родов, это может привести к серьезным осложнениям.
Другие вирусы, которые могут быть потенциально опасны для вас и вашего ребенка, могут быть подвергнуты скринингу: токсоплазмоз, цитомегаловирус, ветряная оспа, парвовирус (болезнь 5 th ) и краснуха (краснуха).
Синдром Дауна
Расширенный скрининг первого триместра (eFTS) на синдром Дауна (трисомия 21), трисомия 18 или трисомия 13 включает анализ крови, который проводится между 11–14 неделями в сочетании с ультразвуковым исследованием воротникового пространства (NT). Это УЗИ измеряет заполненное жидкостью пространство на задней части шеи ребенка; вероятность рождения ребенка с одним из этих хромосомных вариантов увеличивается, если размер NT больше 3,5 мм, и уменьшается, если он ниже; но более низкий шанс не означает «нет» шанса. Анализ крови, сделанный в то же время, и другая информация о пациенте (возраст, вес, курение, диабет в анамнезе) также используются при расчете вашей конкретной вероятности рождения ребенка с синдромом Дауна.
Анализ крови, сделанный в то же время, и другая информация о пациенте (возраст, вес, курение, диабет в анамнезе) также используются при расчете вашей конкретной вероятности рождения ребенка с синдромом Дауна.
Этот тест не является окончательным, но он покажет вам, выше ли шансы вашего ребенка родиться с любым из этих хромосомных вариантов, чем только на основе вашего возраста. В зависимости от результатов ваш лечащий врач может обсудить дополнительные доступные анализы, такие как забор проб ворсин хориона (обычно проводится в период между 11–14 неделями) или амниоцентез (проводится через 15 недель). Вас также могут направить на генетическую консультацию на основании результатов скрининга, результатов УЗИ или другого выявленного фактора риска.
Для получения дополнительной информации об этих вариантах раннего скрининга посетите сайт Prenatal Screening Ontario
Для получения дополнительной информации о рождении ребенка с синдромом Дауна посетите Ассоциацию синдрома Дауна в Кингстоне Ассоциация синдрома Дауна в Кингстоне — DSAK — Kingston
Do Я должен проверить своего ребенка на синдром Дауна?
У каждой женщины, молодой или пожилой, есть шанс родить ребенка с хромосомной аномалией (например, с синдромом Дауна) или с анатомической аномалией (например, с расщеплением позвоночника). На самом деле, около 4% всех рожденных детей имеют какую-либо большую или незначительную аномалию. Когда вы становитесь старше, риск рождения ребенка с хромосомной аномалией увеличивается.
На самом деле, около 4% всех рожденных детей имеют какую-либо большую или незначительную аномалию. Когда вы становитесь старше, риск рождения ребенка с хромосомной аномалией увеличивается.
В то время как ваш поставщик медицинских услуг обсудит с вами различные варианты пренатального скрининга, вам решать, что вы хотите делать. То, что вы будете делать с результатами теста (например, пройти дополнительные тесты, прервать или сохранить беременность), также полностью зависит от вас. Я твердо верю, что знание — это хорошо, даже если вы никогда не подумаете о прерывании беременности, я все равно консультирую своих пациентов по поводу возможных вариантов, включая дополнительные анализы, такие как амниоцентез или биопсию ворсин хориона. Если вы заранее узнаете, что у вашего ребенка синдром Дауна, расщелина позвоночника или аномалия сердца, это может повлиять на наши рекомендации относительно того, как и где вы будете рожать, чтобы ребенок мог получить наилучший возможный уход после родов.
Взятие пробы ворсин хориона
Если УЗИ НТ и анализы крови указывают на возможную проблему, вы можете пройти взятие пробы ворсин хориона (CVS). Это самый ранний диагностический тест, который можно сделать; он проводится между 11 и 13 неделями и позволяет с высокой точностью исключить генетические нарушения и хромосомные аномалии, а также определить пол ребенка. Небольшой образец клеток (ворсинки хориона) берется из плаценты либо с помощью иглы, вводимой через брюшную полость, либо с помощью инструмента, вводимого через влагалище и шейку матки, получение результатов занимает от двух до трех недель. Существует небольшое увеличение риска выкидыша при проведении теста CVS.
Неинвазивное пренатальное тестирование (НИПТ) на синдром Дауна, трисомию 13, трисомию 18 и половые хромосомы
Что такое НИПТ?
Неинвазивное пренатальное тестирование (НИПТ) — это новый способ скрининга специфических хромосомных изменений (в основном синдрома Дауна, трисомии 13, трисомии 18 и половых хромосом X и Y) у развивающегося ребенка путем изучения ДНК ребенка ( внеклеточная ДНК плода), которая обнаруживается в крови матери во время беременности. Целью НИПТ является выявление детей с высокой вероятностью наличия специфических хромосомных изменений (в основном, синдрома Дауна) без риска для ребенка.
Целью НИПТ является выявление детей с высокой вероятностью наличия специфических хромосомных изменений (в основном, синдрома Дауна) без риска для ребенка.
Какую информацию может предоставить НИПТ?
НИПТ может выявить >99% развивающихся детей с синдромом Дауна. Его также можно использовать, чтобы определить, есть ли у ребенка трисомия 13, трисомия 18 или изменения половых хромосом; однако НИПТ не так хорош в обнаружении этих хромосомных изменений по сравнению с поиском синдрома Дауна. НИПТ не идеален. Существует небольшой шанс (<1%), что НИПТ скажет, что ребенок имеет синдром Дауна, когда на самом деле это не так (т. е. ложноположительный результат). Точно так же есть небольшой шанс, что НИПТ скажет, что ребенок делает , а не имеют синдром Дауна, хотя на самом деле это так (то есть ложноотрицательный результат). НИПТ все чаще используется для обнаружения хромосомных изменений, отличных от описанных выше; однако важно обсудить с вашим лечащим врачом надежность НИПТ для других хромосомных изменений.
Кто имеет право на НИПТ?
В Онтарио финансируемая OHIP NIPT предлагается женщинам, отвечающим определенным критериям приемлемости. Эти критерии включают, но не ограничиваются: преклонный возраст матери (≥40 лет на момент родов), положительный скрининг-тест на множественные маркеры синдрома Дауна или трисомии 18 у матери, прозрачность воротникового пространства ≥3,5 мм, предыдущий ребенок с синдромом Дауна, трисомия 13, или трисомия 18, или мягкий ультразвуковой маркер, или аномалия, свидетельствующая об изменении хромосомы. Женщины, которые не соответствуют критериям приемлемости, могут сами заплатить за экран, цены могут варьироваться, но обычно они составляют от 800 до 1000 долларов.
Подходит ли НИПТ для всех беременностей?
НИПТ доступен при одноплодной беременности. В то время как некоторые компании предлагают НИПТ для беременных близнецов и беременностей, достигнутых с использованием донорских яйцеклеток, большинство компаний этого не делают. Существуют дополнительные ограничения; важно проанализировать критерии приемлемости каждой компании. НИПТ можно использовать, если у вас была предыдущая беременность, потому что ДНК ребенка (бесклеточная ДНК плода) исчезла из крови матери через несколько часов после рождения ребенка.
Существуют дополнительные ограничения; важно проанализировать критерии приемлемости каждой компании. НИПТ можно использовать, если у вас была предыдущая беременность, потому что ДНК ребенка (бесклеточная ДНК плода) исчезла из крови матери через несколько часов после рождения ребенка.
Как и когда проводится НИПТ?
В настоящее время НИПТ предлагается в Канаде в следующих лабораториях:
Life Labs
Med Can
Ariosa Diagnostics
НИПТ можно заказать у лечащего врача или в генетической клинике. НИПТ проводится путем взятия образца крови у матери уже на 9 или 10 неделе беременности. УЗИ необходимо перед НИПТ, чтобы точно определить дату беременности и определить, есть ли один ребенок или несколько детей. УЗИ не требуется во время сдачи анализа крови.
Есть ли риск НИПТ для ребенка?
НИПТ — это анализ крови матери. Это не вредит развивающемуся ребенку и не увеличивает вероятность выкидыша. Это отличается от других типов тестирования, таких как CVS (образец ворсин хориона) и амниоцентез.
