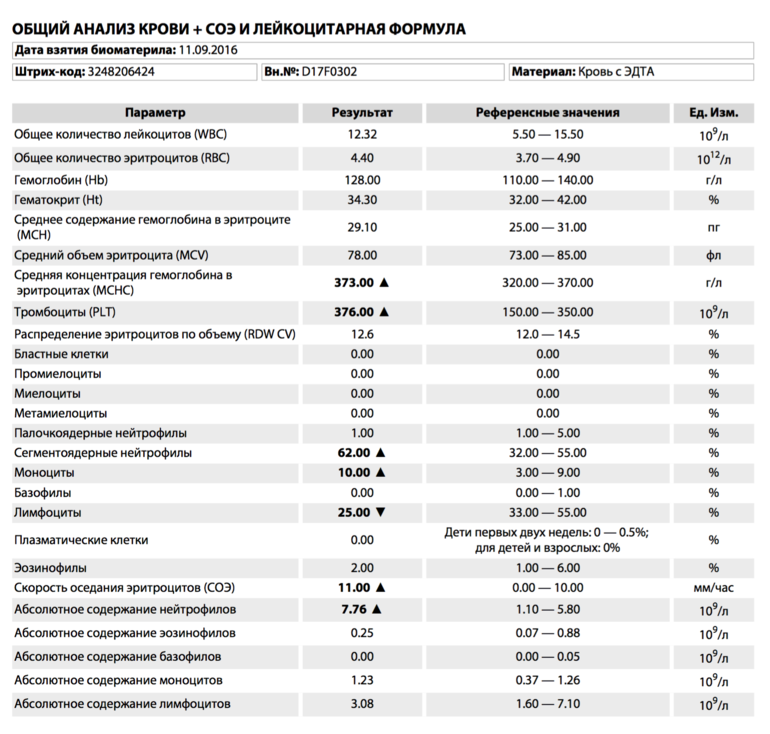
Моноциты в крови при беременности повышены: что означают, норма у мужчин и женщин, повышены, понижены
Физиологические изменения показателей крови при беременности
-
ИНВИТРО
-
Пациентам
-
Полезные статьи
Физиологические изменения показателей крови при беременности
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Изменение показателей коагулограммы и клинического анализа крови.
Изменения в коагулограмме (№№ 1, 2, 3, 4, 190, 164, 194)* беременной это физиологический процесс, связанный с появлением маточно-плацентарного круга кровообращения. Данный процесс связан с эволюционными, приспособительными реакциями организма беременной женщины. Организм женщины готовиться к затратам во время вынашивания плода и возможной кровопотери во время родов. При физиологическом течении беременности повышается активность прокоагулянтного звена. Уже на 3-м месяце беременности повышается фибриноген (это фактор I (первый) свёртывающей системы плазмы) и достигает максимальных значений накануне родов. Поэтому гинекологи обоснованно рекомендуют контролировать данный показатель во время беременности (1 раз в триместр, при наличии отклонений данных показателей чаще, 1 раз в неделю). В конце III триместра беременности в сыворотке повышается концентрация фибриногена, что может соответствовать усилению процессов внутрисосудистого свёртывания крови в маточно-плацентарном кровотоке.
Одновременно с повышением фибриногена и активности внешнего пути коагуляции повышается и активность внутреннего механизма свёртывания крови, при этом отмечается укорочение АЧТВ. Изменяются во время беременности и другие звенья системы гемостаза, такие как ингибитор свёртывания — антитромбин III, который имеет белковую структуру и обладает способностью ингибировать два и более факторов свёртывания фибринолиза и систему комплимента. По мере развития беременности происходит постепенное снижение активности антитромбина III. У беременных женщин, начиная с ранних сроков беременности, уровень D-димера в крови постепенно повышается. К концу срока беременности значения его могут быть в 3 — 4 раза выше исходного уровня. Волчаночный антикоагулянт не должен вырабатываться в норме у беременной. У беременных могут наблюдаться незначительные изменения общего анализа крови (№5)*. Такие показатели как гемоглобин, гематокрит могут снижаться во второй половине беременности, а лейкоциты повышаться (№119)*.
Изменения биохимических показателей
При беременности снижение общей концентрации белка в плазме крови обусловлено как частичным разведением, в результате задержки жидкости в организме, так и понижением концентрации альбумина (№10)*. Снижение альбумина обусловлено усиленным расходованием его на биосинтетические процессы. Однако нельзя исключить фактор повышения проницаемости сосудов и перераспределение жидкости и белка в межклеточном пространстве, нарушение гемодинамики. Изменение концентрации белков крови обнаруживаются и на протеинограмме. В первый и во второй триместр беременности уменьшается альбумин, что связано с физиологической гиперволемией. В третьем триместре выявляется увеличение альфа-1-глобулиновой фракции (№29)*, альфа-фетопротеина (№ 92)*. Альфа-2-глобулиновая фракция (№29)* может повышаться за счет белков, связанных с беременностью (начинают повышаться с 8-12 недели беременности и достигают максимума в III триместре). Бетта-глобулины (№29)* увеличиваются из-за роста концентрации трансферрина (№50)*.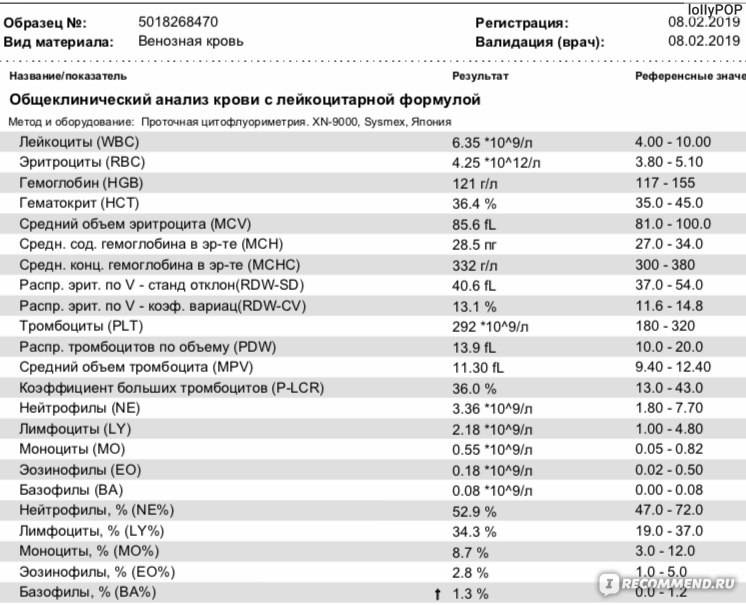 Также в большинстве случаев наблюдается незначительное увеличение уровня гамма-глобулинов (№29)*.
Также в большинстве случаев наблюдается незначительное увеличение уровня гамма-глобулинов (№29)*.
Незначительные изменения С-реактивного белка (№43)*, наблюдаемые чаще в ранние сроки беременности, могут быть реакцией организма на процессы пролиферации (усиленного деления клеток). Изменение объёма циркулирующей крови (ОЦК) и кровоснабжения почек приводит к изменениям азотовыделительной функции почек. Происходит задержка и накопление азотистых веществ, при этом количество мочевины (№26)* снижается, особенно в поздние сроки беременности в связи с повышением утилизации белка (положительный азотистый баланс).
Креатинин (№22)* снижается максимально в I — II триместре (его концентрация может снижаться почти в 1,5 раза), что связано с ростом объёма мышечной массы матки и плода. Уровень мочевой кислоты (№27)* чаще снижен за счёт усиления кровоснабжения почек, но даже незначительные нарушения функции почек могут привести к повышению данного показателя, и это расценивается как симптомы токсемии.
Существенно изменяется во время беременности липидный обмен (профиль №53)*. Так как усиливаются окислительные процессы, происходит повышенная утилизация холестерина в надпочечниках, плаценте. Это приводит к компенсаторной транзиторной гиперхолестеринемии, характеризующаяся увеличением показателей холестерола, ЛПВП. Уровень ЛВПП практически не изменяется. Повышение уровня эстрогенов приводит к гипертриглицеридемии, чему способствует гипопротеинемия, функциональный холестаз. При этом усиливается отложение жира в молочных железах, подкожно-жировой клетчатке, данный процесс также связан с увеличением перехода углеводов в жиры за счёт повышения выработки инсулина.
Показатель, отражающий уровень эндогенной секреции инсулина это С-пептид (№148)*. Показатели глюкозы (№16)* могут меняться незначительно, не достигая при этом уровня гипергликемии. Так как во время беременности повышается скорость клубочковой фильтрации и повышается проницаемость эпителия почечных канальцев, то периодически может наблюдаться глюкозурия (физиологическая). Чаще глюкозурия появляется на сроке беременности 27 — 36 недели. Особенностями минерального обмена у здоровых беременных по сравнению с небеременными женщинами является задержка в организме солей натрия, калия, хлора (№39)*, фосфора (№41)*, именно изменения показателей фосфора в организме беременной связано с повышением щёлочной фосфатазы (№36)*. Это обусловлено изменениями во время беременности со стороны костной ткани и изменениями со стороны печени. Как известно, во время беременности повышается потребность в солях кальция, которые необходимы для формирования скелета плода, и у мамы может наблюдаться дефицит кальция (№37)*. Гипокальциемия у беременных может проявляться в судорогах мышц, спастических явлениях. Повышение потребления железа во время беременности может приводить к анемии. Характеризуется данное состояние снижением железа (№48)*, ферритина (№51)*, витаминов: В12 (№117)*, фолиевой кислоты (№118)*. Изменения в эндокринной системе
Чаще глюкозурия появляется на сроке беременности 27 — 36 недели. Особенностями минерального обмена у здоровых беременных по сравнению с небеременными женщинами является задержка в организме солей натрия, калия, хлора (№39)*, фосфора (№41)*, именно изменения показателей фосфора в организме беременной связано с повышением щёлочной фосфатазы (№36)*. Это обусловлено изменениями во время беременности со стороны костной ткани и изменениями со стороны печени. Как известно, во время беременности повышается потребность в солях кальция, которые необходимы для формирования скелета плода, и у мамы может наблюдаться дефицит кальция (№37)*. Гипокальциемия у беременных может проявляться в судорогах мышц, спастических явлениях. Повышение потребления железа во время беременности может приводить к анемии. Характеризуется данное состояние снижением железа (№48)*, ферритина (№51)*, витаминов: В12 (№117)*, фолиевой кислоты (№118)*. Изменения в эндокринной системе
Гипофиз, особенно передняя доля, увеличивается. Гормоны гипофиза АКТГ (№100)*, пролактин (№61)* играют большую роль в изменении обменных процессов организма беременной. Поэтому эти гормоны могут быть повышены. Плацента, также обладает гормональной активностью. В ней вырабатывается прогестерон (№63)*, эстриол свободный (№134)*, б-ХГЧ (№66)*, данные гормоны схожи по своему действию с соматотропином (№99)*. Претерпевает изменения и щитовидная железа, она несколько увеличивается, и в первой половине беременности отмечается её гиперфункция. Наблюдается повышение Т4 свободного (№55)*, при нормальных показателях Т4 (№54)*. Также отмечается усиление функции паращитовидных желёз относительным повышением паратгормона (№102)*. Выработка ФСГ (№59)* во время беременности снижается.
Гормоны гипофиза АКТГ (№100)*, пролактин (№61)* играют большую роль в изменении обменных процессов организма беременной. Поэтому эти гормоны могут быть повышены. Плацента, также обладает гормональной активностью. В ней вырабатывается прогестерон (№63)*, эстриол свободный (№134)*, б-ХГЧ (№66)*, данные гормоны схожи по своему действию с соматотропином (№99)*. Претерпевает изменения и щитовидная железа, она несколько увеличивается, и в первой половине беременности отмечается её гиперфункция. Наблюдается повышение Т4 свободного (№55)*, при нормальных показателях Т4 (№54)*. Также отмечается усиление функции паращитовидных желёз относительным повышением паратгормона (№102)*. Выработка ФСГ (№59)* во время беременности снижается.
* — Номера исследований в Независимой лаборатории ИНВИТРО.
При подготовке статьи использовались данные «Бюллетеня Лабораторной Службы» №9, 2001 г.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения.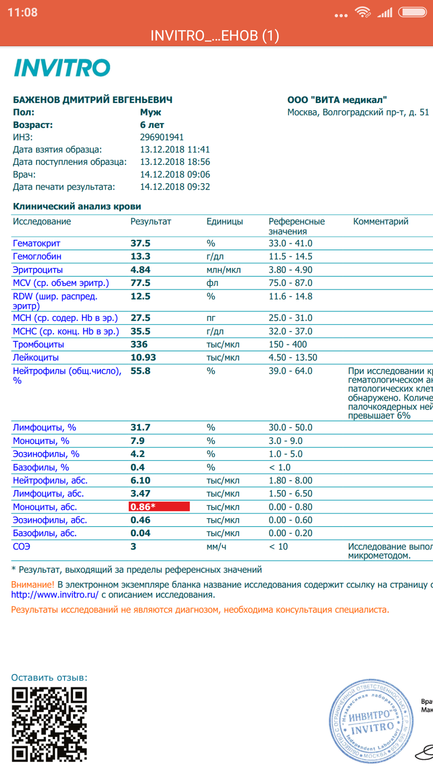 В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Наверх
Лейкоциты в крови при беременности
Лейкоциты (WBC) – это белые клетки крови, образующиеся в костном мозге и лимфатических узлах. Основная функция лейкоцитов – это защита организма от чуждых для него микроорганизмов, борьба с инфекцией, участие в аллергических реакциях, а также ответ на повреждение тканей. Лейкоциты живут недолго, поэтому происходит их постоянное обновление. Исследование лейкоцитов является одним из важных диагностических показателей клинического анализа крови.
Норма лейкоцитов при беременности
Онлайн расшифровка анализа крови у беременных
Рост количества лейкоцитов наблюдается после физического напряжения, после еды, при беременности. Физиологическая беременность сопровождается увеличением количества лейкоцитов в среднем на 20%. Определенные изменения происходят при этом и в лейкоцитарной формуле:
Определенные изменения происходят при этом и в лейкоцитарной формуле:
- снижается число и процент эозинофилов (↓);
- увеличивается число палочкоядерных нейтрофилов (↑);
- умеренно снижается процентное содержание и число лимфоцитов (↓);
- возрастает абсолютное число сегментоядерных нейтрофилов (↑).
Показатели лейкоцитов при беременности по триместрам можно проверить в калькуляторе.
Повышенные лейкоциты в крови при беременности
Лейкоцитоз (увеличение количества лейкоцитов в периферической крови более 10 × 109/л называют лейкоцитозом) во время беременности является физиологическим ответом на стимуляцию кроветворения и не требует лечения. К концу беременности лейкоцитоз повышается до 12 × 109/л, а количество нейтрофилов достигает 70%. Сильная боль, еда, физические нагрузки, рвота могут вызвать физиологическое увеличение лейкоцитов (кратковременный лейкоцитоз) при отсутствии инфекции.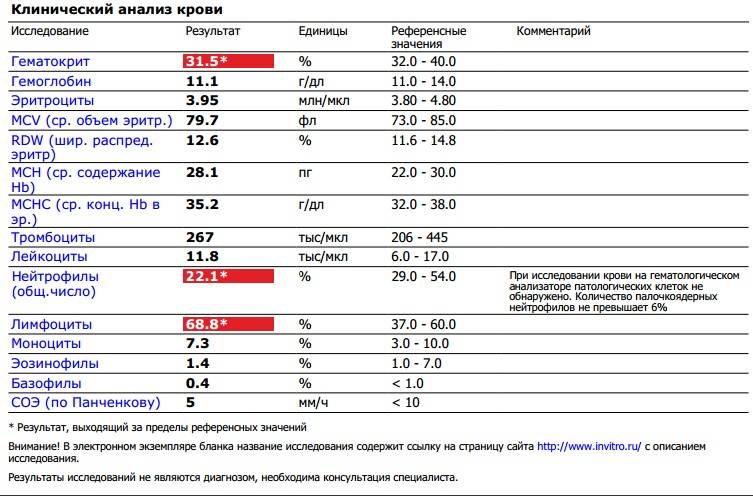
Лейкоцитоз во время беременности считается патологическим, если сопряжен с клиникой острого воспаления и нарастает в динамике.
Лейкоцитарная формула
Лейкоцитарная формула – это процентное соотношение разных видов лейкоцитов в мазке крови. Процентное содержание одних видов лейкоцитов уменьшается или увеличивается в организме за счет уменьшения или увеличения других видов лейкоцитов.
Существует пять видов лейкоцитов, каждый из которых выполняет определенную функцию:
- лимфоциты. Это главные клетки иммунной системы, распознающие и уничтожающие чужеродные для организма вещества. Лимфоциты способны разрушать зараженные клетки и препятствовать дальнейшему распространению инфекции. Абсолютный лимфоцитоз — повышение количества лимфоцитов в крови более 4 × 109/л. Умеренное снижение процентного содержания и числа лимфоцитов является нормой при беременности. Абсолютная лимфопения — количество лимфоцитов в крови менее 1 × 109/л.

- нейтрофилы. В крови нейтрофилы представлены сегментоядерными и относительно небольшим количеством палочкоядерных форм. Основная функция этих клеток — защита организма от инфекций. Чаще всего уровень нейтрофилов повышен при острых бактериальных и грибковых инфекциях. Рост количества нейтрофилов более 6 × 109/л называется нейтрофильный лейкоцитоз (нейтрофилез) и отмечается во время беременности, после еды, при приеме некоторых лекарственных средств, а так же при физических и эмоциональных нагрузках.
- моноциты. Им принадлежит важнейшая роль процессах фагоцитоза — поддержание воспаления при некоторых хронических воспалительных заболеваниях, таких как ревматоидный артрит. Моноцитоз — увеличение количества моноцитов крови более 0,6 × 109/л — возникает в острую фазу инфекционных заболеваний. Моноцитопению (уменьшение количества моноцитов менее 0,09 × 109/л) наблюдают при гипоплазии кроветворения.

- эозинофилы. Основная их роль – борьба с паразитами и контроль аллергических реакций. Повышение уровня эозинофилов в крови называется — эозинофилия. У большинства больных лямблиозом отмечается повышение уровня эозинофилов в крови. К эозинофилии может приводить прием некоторых лекарственных препаратов (гепарин).
- базофилы. Основная роль — участие в аллергических реакциях различного типа. Когда базофилы активируются, из них выделяется гистамин, обусловливающий симптомы аллергии (зуд, жжение, покраснение). Базофилия (повышение количества базофилов в крови более 0,2 × 109/л) может развиваться в период беременности.
Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов. Если оно отклоняется от нормы, то ориентирование на процентное соотношение клеток в лейкоцитарной формуле может приводить к ошибочным заключениям. В этих ситуациях оценка производится на основании абсолютного количества каждого вида клеток (109/л).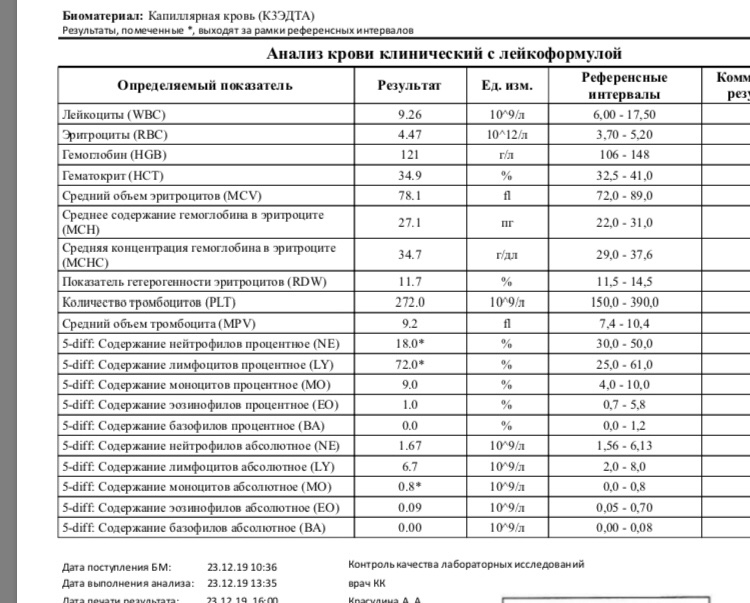 Увеличение или уменьшение количества какой-либо популяции клеток обозначается как «нейтрофилез» и «нейтропения»; «лимфоцитоз» и «лимфопения»; «моноцитоз» и «моноцитопения»; «эозинофилия» и «эозинопения»; «базофилия» и «базопения».
Увеличение или уменьшение количества какой-либо популяции клеток обозначается как «нейтрофилез» и «нейтропения»; «лимфоцитоз» и «лимфопения»; «моноцитоз» и «моноцитопения»; «эозинофилия» и «эозинопения»; «базофилия» и «базопения».
Исследование
выявило генетические различия между моноцитами плода
Карен Местан, доктор медицинских наук, адъюнкт-профессор педиатрии отделения неонатологии и старший автор исследования, опубликованного в JCI Insight.
Согласно выводам, опубликованным в журнале JCI Insight, междисциплинарная группа исследователей Northwestern Medicine обнаружила поразительные различия в экспрессии генов моноцитов — специализированных иммунных клеток — у развивающегося плода.
По словам авторов, это исследование дает более глубокое представление о заболеваемости, связанной с преждевременными родами, а также о новых терапевтических целях.
«Существует очень мало маркеров, которые мы можем измерить в крови матери во время беременности и которые могут сказать нам, каков исход рождения ребенка и существует ли риск преждевременных родов. Я думаю, что связывание этих результатов с материнскими маркерами и выявление корреляций между ними может помочь нам разработать ранние маркеры для методов лечения, которые мы можем использовать для вмешательства и лечения плаценты», — сказала Карен Местан, доктор медицинских наук, адъюнкт-профессор педиатрии в отделении неонатологии и старший автор. исследования.
Я думаю, что связывание этих результатов с материнскими маркерами и выявление корреляций между ними может помочь нам разработать ранние маркеры для методов лечения, которые мы можем использовать для вмешательства и лечения плаценты», — сказала Карен Местан, доктор медицинских наук, адъюнкт-профессор педиатрии в отделении неонатологии и старший автор. исследования.
Плацента является основным органом, регулирующим биологические процессы между матерью и плодом, обеспечивая иммунную регуляцию, газообмен и защиту от токсинов и физиологических нарушений во время беременности.
Течение беременности и другие факторы окружающей среды также могут подвергать плаценту воспалению или сосудистой дисфункции, которые связаны с неблагоприятными исходами беременности, включая осложнения, связанные с недоношенностью плода.
«Это то, что мы все еще пытаемся выяснить. Мы считаем, что воспаление плаценты может произойти из-за иммунного ответа между матерью и развивающимся плодом, но также может произойти из-за инфекции во время беременности или из-за воздействия окружающей среды.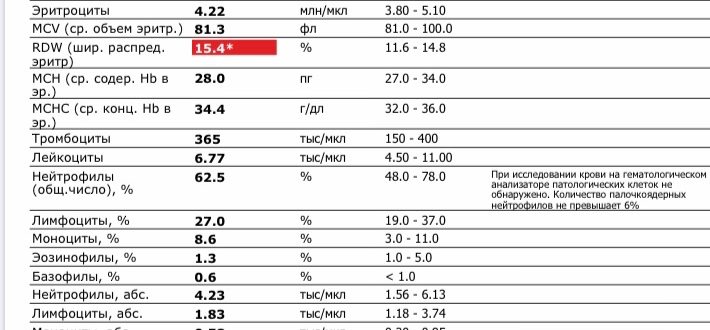 То же при сосудистой дисфункции; мы думаем, что это может произойти на ранних сроках беременности, когда плацента имплантируется в матку и не приживается должным образом», — сказал Местан.
То же при сосудистой дисфункции; мы думаем, что это может произойти на ранних сроках беременности, когда плацента имплантируется в матку и не приживается должным образом», — сказал Местан.
Для дальнейшего изучения потенциальных причин осложнений, связанных с недоношенностью плода, Mestan и его коллеги стремились выявить различия в экспрессии генов в изолированных фетальных моноцитах, подвергшихся воспалению в плаценте во время беременности.
Элизабет Бартом, доктор философии, доцент кафедры биохимии, молекулярной генетики и профилактической медицины, была соавтором исследования.
Высокопроизводительное секвенирование РНК показало, что часть моноцитов, подвергшихся острому воспалению в плаценте, активировалась в биологических процессах, связанных с активацией моноцитов, движением и функцией тромбоцитов. В то же время моноциты, подвергшиеся материнской сосудистой дисфункции, подавляли эти процессы.
«Это интересно, потому что мы обычно думаем, что моноциты играют воспалительную роль, тогда как это исследование и другие новые исследования предполагают, что они могут играть роль в сосудистой регуляции в организме», — сказал Местан
Местан добавил, что полученные данные помогут лучше подобрать лечение для новорожденных, особенно для недоношенных.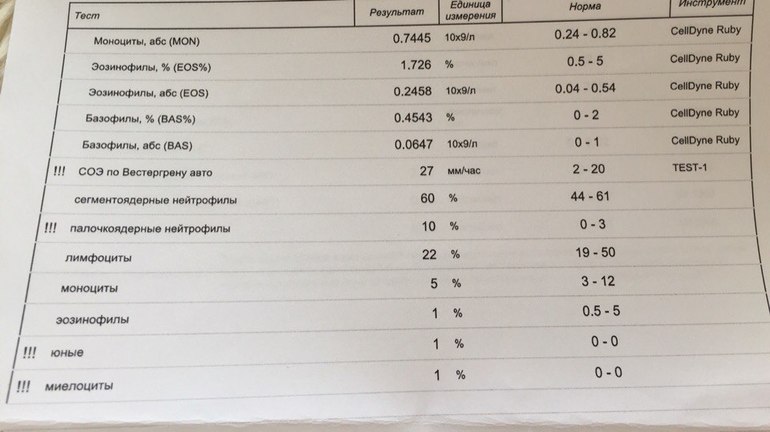 Исследование также подчеркивает необходимость большего количества терапевтических вмешательств, которые непосредственно воздействуют на плаценту, включая лекарства и стратегии профилактики, которые снижают риск воздействия окружающей среды на мать, который может поставить под угрозу рост плаценты.
Исследование также подчеркивает необходимость большего количества терапевтических вмешательств, которые непосредственно воздействуют на плаценту, включая лекарства и стратегии профилактики, которые снижают риск воздействия окружающей среды на мать, который может поставить под угрозу рост плаценты.
«Эти профили экспрессии могут служить биомаркером для индивидуализации лечения. Существует также вероятность того, что сами подмножества моноцитов могут быть терапевтическими мишенями с точки зрения разработки клеточной терапии, основанной на их функции предшественников и способности регенерировать определенные системы в организме», — сказал Местан.
Соавторами исследования являются Уильям Гробман, доктор медицинских наук, магистр делового администрирования, адъюнкт-профессор акушерства и гинекологии в отделении медицины матери и плода, Сучитра Сваминатан, доктор философии, доцент медицины в отделении ревматологии Хиам Абдала Валенсия, к.м.н., доцент кафедры пульмонологии и реаниматологии,
Александр Мишарин, к.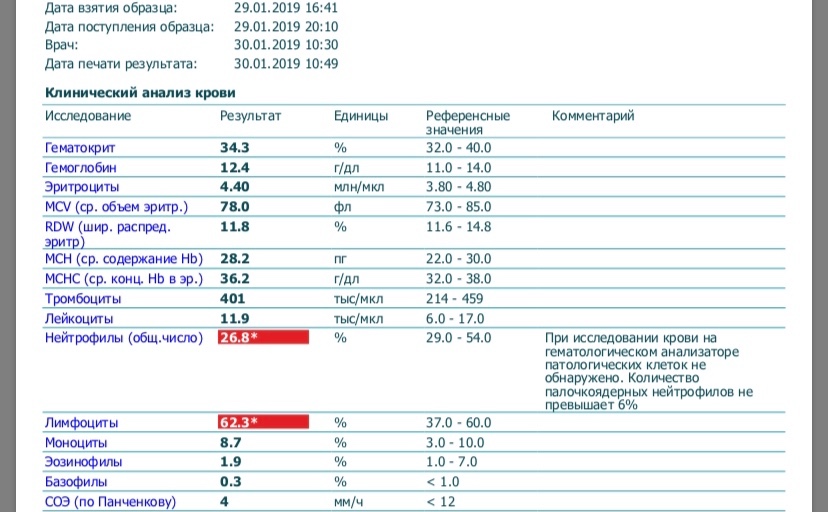 м.н., доцент кафедры пульмонологии и реаниматологии, и Элизабет Бартом, к.м.н., доцент кафедры биохимии и молекулярной генетики и профилактическая медицина
м.н., доцент кафедры пульмонологии и реаниматологии, и Элизабет Бартом, к.м.н., доцент кафедры биохимии и молекулярной генетики и профилактическая медицина
Валенсия, Мишарин и Бартом также являются членами Комплексного онкологического центра Роберта Х. Лурье Северо-Западного университета.
Эта работа была поддержана грантом Национального института здравоохранения R01 HL139798 и Национальным центром развития трансляционных наук Национального института здравоохранения.
Высокий уровень моноцитов (моноцитоз): причины, симптомы, лечение
Моноциты — это разновидность лейкоцитов. Они помогают бороться с бактериями, вирусами и другими инфекциями в организме. Наряду с другими типами лейкоцитов моноциты являются ключевым элементом вашего иммунного ответа.
Давайте подробнее рассмотрим моноциты, их роль в поддержании здоровья и что означает высокий уровень моноцитов.
В дополнение к тромбоцитам и плазме ваша кровь содержит эритроциты и лейкоциты.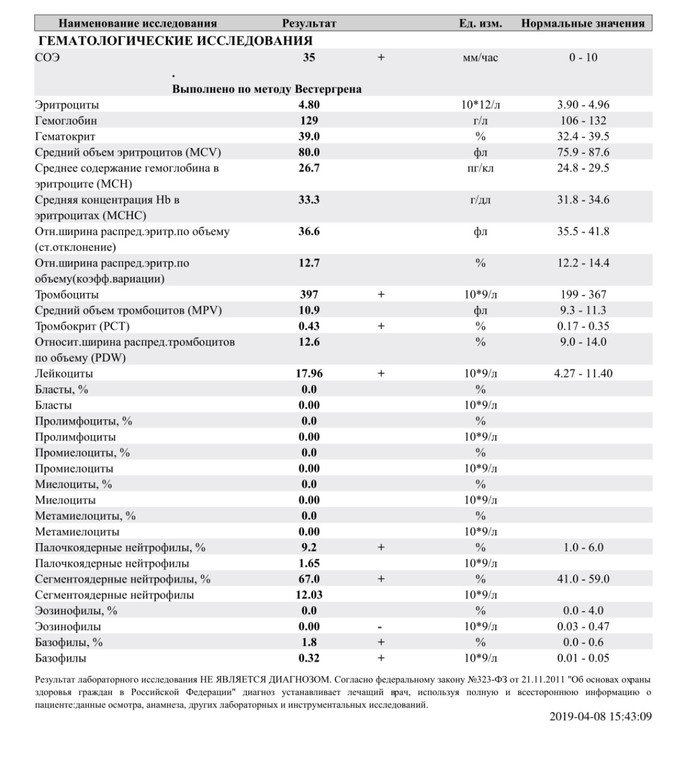 Только около 1 процента вашей крови состоит из лейкоцитов, но они играют огромную роль в защите от болезней. Существует пять типов лейкоцитов, каждый из которых служит определенной цели.
Только около 1 процента вашей крови состоит из лейкоцитов, но они играют огромную роль в защите от болезней. Существует пять типов лейкоцитов, каждый из которых служит определенной цели.
Ваш костный мозг производит моноциты и высвобождает их в кровоток. Как только они достигают тканей вашего тела, их называют макрофагами.
Там они изолируют и очищают микробы и другие вредные микроорганизмы. Они также избавляются от мертвых клеток и помогают в иммунном ответе.
Вот немного о других типах лейкоцитов:
- Базофилы выделяют химические вещества, помогающие опосредовать реакцию организма на аллергию и инфекционные агенты.
- Эозинофилы реагируют на паразитов и раковые клетки и помогают при аллергических реакциях.
- Лимфоциты вырабатывают антитела против бактерий, вирусов и других захватчиков.
- Нейтрофилы убивают бактерии и грибки.
Некоторые типы лейкоцитов обычно живут от 1 до 3 дней, поэтому ваш костный мозг постоянно производит больше.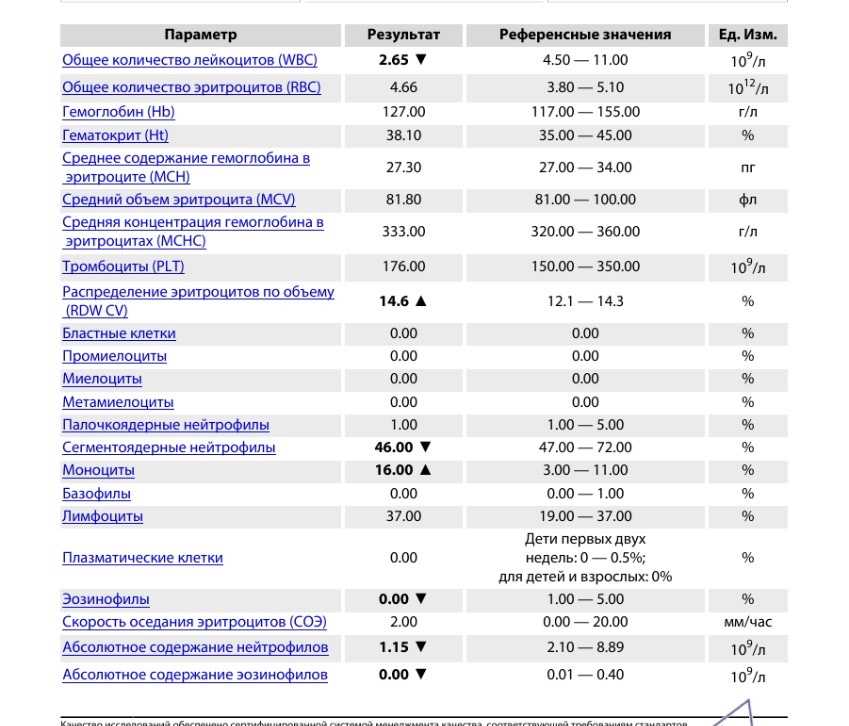
Лейкоциты находятся в тонком равновесии. Когда один тип высокий, другой может быть низким.
Анализ одних только моноцитов может не дать полной картины. Вот почему каждый тип лейкоцитов будет указан в процентах в вашем отчете об анализе крови. Этот отчет может относиться к общему количеству как количество лейкоцитов. Это еще один термин для количества лейкоцитов.
Моноциты обычно составляют довольно небольшой процент лейкоцитов. Их можно назвать абсолютными моноцитами или «моноцитами (абсолютными)» в результатах анализа крови, когда сообщается количество моноцитов.
Типичный процентный диапазон каждого типа лейкоцитов:
- Моноциты: от 2 до 8 процентов (от 100 до 700 на мм3 или клеток на кубический миллиметр)
- Базофилы: от 0,5 до 1 процента
- Эозинофилы: от 1 до 4 процентов
- лимфоциты: от 20 до 40 процентов
- Нейтрофилы: 55–70 процентов
- Молодые нейтрофилы (полоса): от 3 процента
Абсолют. или 800 за мм3, считается высоким. Это называется моноцитозом и может означать, что ваше тело на что-то реагирует.
или 800 за мм3, считается высоким. Это называется моноцитозом и может означать, что ваше тело на что-то реагирует.
Если у вас высокое количество моноцитов, симптомы могут отсутствовать. Любые симптомы, которые у вас есть, могут быть связаны с основной причиной.
Обычно симптомы могут включать:
- утомляемость
- слабость
- отек
- лихорадка
Уровень моноцитов и общий анализ лейкоцитов могут повышаться в ответ на:
Во многих случаях баланс между различными типами лейкоцитов помогает рассказать историю.
Например, исследование 2015 года показало, что соотношение высокого уровня моноцитов к низкому уровню лимфоцитов может помочь определить активность заболевания у людей с язвенным колитом.
Ниже перечислены некоторые состояния, которые могут быть факторами риска повышения уровня моноцитов:
- вирусные инфекции, такие как инфекционный мононуклеоз, эпидемический паротит и корь
- паразитарные инфекции
- бактериальные инфекции, включая туберкулез (ТБ)
- хроническое воспалительное заболевание
- аутоиммунные заболевания, такие как ревматоидный артрит, воспалительное заболевание кишечника (ВЗК) и глютеновая болезнь
- лекарства и другие методы лечения, такие как антипсихотический препарат зипразидон (Геодон), гранулоцитарный колониестимулирующий фактор (Г-КСФ) препараты, повышающие уровень лейкоцитов и лучевая терапия
- удаление селезенки
Высокое количество моноцитов является наиболее распространенным признаком хронического миеломоноцитарного лейкоза, типа рака, который начинается в клетках, вырабатывающих кровь в костном мозге.
Исследование 2019 года предполагает, что более высокое количество моноцитов также может быть связано с риском сердечно-сосудистых заболеваний и что раннее выявление повышенного количества моноцитов может помочь оценить управление здоровьем сердца. Однако для подтверждения этого необходимы более масштабные исследования.
Чтобы узнать, сколько моноцитов циркулирует в вашей крови, вам потребуется дифференциальный анализ крови. Этот тест определяет уровень каждого типа лейкоцитов в крови. Он также может определить, являются ли некоторые типы лейкоцитов нетипичными или незрелыми.
Дифференциальный анализ крови проводится так же, как и большинство других анализов крови. Медицинский работник возьмет образец крови из вены на вашей руке. Вам не нужно голодать или делать что-либо для подготовки к этому тесту.
После забора крови специальный краситель помогает патологоанатому подсчитать различные типы лейкоцитов в образце крови.
Это тест, который ваш врач может назначить вместе с полным анализом крови, чтобы помочь диагностировать инфекцию или состояния, такие как анемия и лейкемия.
Лечение повышенных моноцитов зависит от причины. Вашему врачу, возможно, придется провести дополнительные тесты, чтобы определить основную причину.
Как правило, лечение может включать следующее:
- Лечение вирусных инфекций обычно направлено на купирование симптомов.
- Антибиотики могут лечить многие бактериальные инфекции, такие как туберкулез.
- Существует множество видов паразитарных заболеваний. Вам, вероятно, потребуются другие лабораторные тесты, чтобы определить точную причину, прежде чем можно будет назначить правильное лекарство.
Лечение рака крови может включать:
- химиотерапию
- лучевую терапию
- трансплантацию стволовых клеток
- поддерживающую терапию
- хирургическое вмешательство
диапазон. Если количество лейкоцитов слишком низкое, вы будете более уязвимы для болезней. Если он слишком высок, это может означать, что ваше тело на что-то реагирует.
Регулярные физические упражнения являются важным компонентом общего хорошего здоровья и поддержания правильных показателей крови. Есть некоторые доказательства того, что физические упражнения могут помочь улучшить функцию моноцитов, особенно с возрастом.
Есть некоторые доказательства того, что физические упражнения могут помочь улучшить функцию моноцитов, особенно с возрастом.
Поскольку моноциты реагируют на воспаление, противовоспалительная диета может быть полезной. К противовоспалительным продуктам относятся:
- оливковое масло
- зеленые листовые овощи
- помидоры
- клубника, черника, вишня и апельсины
- орехи
- жирная рыба, такая как лосось, тунец, сардины
0 скумбрия Некоторые продукты, подобные перечисленным ниже, могут усилить воспаление. Попробуйте ограничить:
- красное и переработанное мясо
- рафинированные углеводы, такие как выпечка, белый хлеб и белые макароны
- жареные продукты
- газированные напитки и другие сладкие напитки
- маргарин, шортенинг и свиное сало
Средиземноморская диета является хорошим примером противовоспалительной диеты . Он включает в себя много свежих овощей, фруктов, орехов, семян, рыбы, оливкового масла и цельнозерновых продуктов.