Микоплазма симптомы у детей: Микоплазменная инфекция у детей
Микоплазменная пневмония у детей — ОГБУЗ «СКВД»
by admin
Чем опасна для ребенка микоплазма: пневмония у детей
Нередко в педиатрической практике встречается вызванная таким возбудителем, как микоплазма, пневмония у детей. Пневмонией называется инфекционное заболевание, при котором воспаляется легочная ткань. Любая пневмония является серьезной патологией. Особенно она опасна для детского организма, который менее устойчив к микробам. В большинстве случаев заболевание протекает в легкой форме, но при отсутствии лечебных мер могут развиться осложнения (менингоэнцефалит, поражение сосудов глаз, плеврит). Каковы причины, симптомы и лечение этой патологии легких?
Характеристика микоплазменной пневмонии
Микоплазменная пневмония относится к атипичным формам воспаления легких.Возбудителями болезни являются Mycoplasma pneumoniae. Микоплазмоз начинается с катаральных явлений, что зачастую становится причиной неправильной диагностики и несвоевременного обращения к врачу. Микоплазменная пневмония чаще всего развивается вне стен лечебного учреждения. Такие пневмонии называются внебольничными. На ее долю приходится до 50% случаев воспаления легких. Болезнь поражает преимущественно детей и подростков. Часто дети заражаются в стенах детских учреждений (школ, детских садов, школ-интернатов, средних и высших учебных заведений).
Микоплазмоз начинается с катаральных явлений, что зачастую становится причиной неправильной диагностики и несвоевременного обращения к врачу. Микоплазменная пневмония чаще всего развивается вне стен лечебного учреждения. Такие пневмонии называются внебольничными. На ее долю приходится до 50% случаев воспаления легких. Болезнь поражает преимущественно детей и подростков. Часто дети заражаются в стенах детских учреждений (школ, детских садов, школ-интернатов, средних и высших учебных заведений).
В некоторых случаях болезнь развивается сразу после рождения малыша. В данной ситуации речь идет о врожденной форме микоплазменной пневмонии. У новорожденных она протекает наиболее тяжело. Возможно развитие генерализованной формы болезни с поражением внутренних органов. Микоплазменная пневмония бывает очаговой и долевой. В первом случае воспаление затрагивает незначительный участок легкого в пределах нескольких легочных долек. При долевой пневмонии в процесс вовлекается целая доля легкого. В большинстве случаев воспаление является односторонним.
Свойства возбудителя
Возбудителями заболевания являются микоплазмы. Это мелкие одноклеточные микроорганизмы. Они относятся к типу простейших организмов. Эти микроорганизмы имеют следующие отличительные черты:
- не имеют клеточной стенки и ядра;
- величиной от 100 до 600 нм;
- способны менять свою форму;
- чувствительны к высокой температуре, дезинфицирующим средствам и ультрафиолетовому излучению;
- содержат ДНК и РНК;
- неспособны долго жить во внешней среде.
Ребенок заражается через воздух. Микоплазмы с током воздуха проникают в верхние дыхательные пути, а оттуда в бронхи и легочную ткань. Источником инфекции является больной или бессимптомный носитель. Размножение микоплазм происходит в альвеолах. На фоне это формируется интерстициальный тип воспаления легких, при котором происходит утолщение перегородок между альвеолами. После перенесенного ребенком заболевания у него формируется иммунитет продолжительностью до 10 лет.
Способствуют развитию болезни следующие факторы:
- курение;
- иммунодефицит;
- тяжелые хронические заболевания;
- переохлаждение;
- несбалансированное питание.
В группу риска входят дети в возрасте от 3 до 15 лет.
Клинические проявления
Симптомы микоплазменной пневмонии имеют свои особенности. Вначале наблюдаются симптомы поражения верхних дыхательных путей (насморк, боль в горле, снижение аппетита, сухой кашель). Постепенно повышается температура тела.
Воспаление легких проявляется следующими симптомами у детей:
- лихорадкой;
- болью в груди, усиливающейся при вдохе и выдохе;
- приступообразным кашлем с отделением небольшого количества мокроты.
При обструкции бронхов кашель может беспокоить ребенка на протяжении нескольких недель. Симптомы интоксикации могут быть выражены слабо. Микоплазменная пневмония отличается тем, что часто присутствуют внелегочные симптомы. К ним относится кожная сыпь, боль в животе, мышцах и суставах, парестезия. Сыпь выявляется у 12-15% больных детей. Она пятнисто-папулезная или уртикарная. У маленьких детей симптомы выражены слабо.
Сыпь выявляется у 12-15% больных детей. Она пятнисто-папулезная или уртикарная. У маленьких детей симптомы выражены слабо.
У некоторых больных заболевание имеет смешанную этиологию. В данной ситуации присоединяется вторичная бактериальная инфекция. Наиболее тяжело протекает сливная пневмония, когда мелкие очаги сливаются между собой, затрагивая несколько легочных сегментов или целую долю. У половины больных детей при пневмонии наблюдается увеличение печени. Функция органа при этом не нарушена. Реже увеличивается селезенка. У детей дошкольного возраста часто увеличиваются лимфатические узлы.
Обследование и лечение
Лечение больных детей проводится после постановки диагноза и исключения других заболеваний легких. Диагностика включает в себя рентгенографию грудной клетки или компьютерную томографию, физикальное исследование (выслушивание и перкуссию легких), исследование мокроты для уточнения типа возбудителя, осмотр зева, общий анализ крови и мочи. На рентгенограмме при сегментарной пневмонии обнаруживается наличие очаговых инфильтратов в нижних сегментах с нечеткими контурами, интерстициальные изменения. При микроскопическом исследовании мокроты микоплазмы не обнаруживаются. Проводится полимеразная цепная реакция или серологические методы исследования (ИФА).
При микроскопическом исследовании мокроты микоплазмы не обнаруживаются. Проводится полимеразная цепная реакция или серологические методы исследования (ИФА).
Основу лечения больных микоплазменной пневмонией детей составляет антибиотикотерапия.
Назначаются тетрациклины (Доксициклин) или макролиды (Азитромицин, Эритромицин). При этом во внимание берется возраст ребенка. Доксициклином нельзя лечить детей младше 12 лет и детей более старшего возраста с массой тела менее 45 кг. Лечение также включает обильное питье, дезинтоксикацию организма, физиопроцедуры, массаж, применение отхаркивающих средств в виде сиропов или микстур. Таким образом, микоплазменная пневмония у детей редко протекает в тяжелой форме и практически всегда заканчивается выздоровлением.
Categories: Новости
Микоплазменная инфекция
Бактерии могут вызвать микоплазменную пневмонию, уретриты, пиелонефриты и другие воспалительные поражения в матке и маточных трубах, в суставах, кровотоке, нервной системе. Если процесс поражения микоплазмами будет генерализованным, возникнет риск развития ДВС-синдрома с поражением жизненно важных органов.
Если процесс поражения микоплазмами будет генерализованным, возникнет риск развития ДВС-синдрома с поражением жизненно важных органов.
Симптомы
Пневмония, вызванная размножением микроплазмов, характеризуется следующей симптоматикой:
-
непродуктивный кашель; -
першение в глотке и гортани; -
ринит; -
боль в ушах; -
головная боль; -
повышенная температура тела до +38 С; -
общее недомогание, симптомы интоксикации.
Микоплазмы способствуют развитию синусита, отита, пневмонии и бронхита. Симптомы схожи с сезонными ОРВИ, поэтому диагностировать микоплазменную пневмонию только по внешним признакам нельзя.
Симптомы микоплазменного мочеполового поражения:
У мужчин:
-
прозрачные выделения по утрам; -
покраснение, жжение уретры; -
частое мочеиспускание (иногда ложные позывы).
-
У женщин: -
усиление болезненности месячных; -
увеличение количества влагалищных выделений; -
дискомфорт при половом контакте.
Часто микоплазмоз и уреаплазмоз протекает малосимптомно, поэтому пациенты обращаются к врачу с уже запущенной болезнью. Воспалительные процессы негативно сказываются на течении беременности, могут стать причиной выкидыша, послеродовые и послеабортные осложнения. У мужчин приводят к значительным изменениям сперматозоидов, у беременной женщины способны вызывать необратимую трансформацию в хромосомном аппарате клеток плода.
Информация о заболевании
Возбудитель заболеваний ― бактерии Микоплазмы (Mycoplasma). Открыто несколько видов микроорганизмов, 10 из них являются частью нормальной микрофлоры человека, но некоторые виды патогенные. К паразитирующим бактериям относятся:
-
Mycoplasma pneumonia вызывает болезни органов дыхания, среди которых трахеит, бронхит, атипичная пневмония. У 10 % больных заболевание приводит к воспалению легких. Инфицирование происходит при близком контакте, воздушно-капельным способом.
У 10 % больных заболевание приводит к воспалению легких. Инфицирование происходит при близком контакте, воздушно-капельным способом. -
Mycoplasma genitalium и Ureaplasma urealyticum вызывает воспаления мочеполовой системы. Среди них уретрит, простатит, пиелонефрит, воспаление матки, маточных труб, яичников и придатков. Мужчинам передается исключительно половым путем. -
Mycoplasma hominis считается условно патогенной бактерией. Пока официально не доказано ее влияние на развитие патологических процессов. Одни исследователи считают ее паразитирующим микроорганизмом, другие отрицают существенную роль в патогенезе человека.
Заболевания органов дыхания
Микоплазменная пневмония относится к группе атипичных пневмоний, которые большей частью проходят в легкой форме. Источником заражения служит больной человек и здоровый носитель. Заболевание передается воздушно-капельным путем. В основном болеют дети и взрослые до 35 лет.
Регистрируется болезнь в виде единичных случаев, но случаются эпидемические вспышки. Например, в организованных рабочих, школьных и студенческих коллективах, в рамках одной семьи или военной части. Число больных увеличивается в осенне-зимний период.
При микоплазменной пневмонии могут быть затронуты разные органы и ткани:
-
печень, -
почки, -
суставы; -
сердце; -
головной мозг.
Иногда возникают аллергические реакции, выражающиеся в виде сыпи, покраснений, пузырьков. Увеличивается риск развития анемии, нарушение системы свертывания крови.
Микоплазменный бронхит встречается чаще, чем пневмония. Нередко приобретают затяжное течение до 8 недель. Кашель сухой, мучительный, сопровождающийся боль в горле и насморком. Иногда возникает конъюнктивит и отит. По симптоматике схож с другими сезонными заболеваниями. Для идентификации возбудителя и постановки правильного диагноза недостаточно одной клинической картины. Требуется проведение лабораторных анализов, рентгенографии и компьютерной томографии грудной клетки.
Для идентификации возбудителя и постановки правильного диагноза недостаточно одной клинической картины. Требуется проведение лабораторных анализов, рентгенографии и компьютерной томографии грудной клетки.
Инкубационный период микоплазменного бронхита и пневмонии индивидуальный, зависит от состояния организма. Длится от 5 до 28 суток, после чего начинают проявляться первые симптомы. Если болезнь протекает как сезонная простуда, развиваются синуситы и отиты, если в форме пневмонической болезни – плеврит, тромбофлебит, полиневрит, миокардит, тромбогеморрагический синдром и другие формы.
Прогноз при любом течении благоприятный, болезнь заканчивается полным выздоровлением. Образуется нестойкий, ослабевающий со временем иммунитет к микоплазмам. Вакцины не изобретено.
Заболевания мочеполовой системы
Инфекцию, вызываемую микоплазмами, называют уреаплазмозом. Источником заражения служит больной человек и здоровый носитель. Инфекция чаще передается половым путем при отсутствии средств контрацепции, реже бытовым через предметы общего и личного пользования. Например, заразиться микоплазмозом можно через полотенца, средства гигиены, мочалки, нестерильные медицинские шприцы, используя чужое белье.
Например, заразиться микоплазмозом можно через полотенца, средства гигиены, мочалки, нестерильные медицинские шприцы, используя чужое белье.
Человек может длительное время быть бессимптомным носителем. Но, под воздействием внешних факторов болезнь рано или поздно даст о себе знать. Это произойдет в случае снижения иммунитета, например, из-за стресса, беременности, переохлаждения и других заболеваний.
В большинстве случаев микоплазмоза протекает в хронической форме, имеет слабо выраженную симптоматику. Скрытый период может длиться как несколько дней, так и несколько лет. У мужчин патологические процессы затрагивают мочеиспускательный канал, простату, семенники, мочевой пузырь, яички. У женщин страдают уретра, вестибулярные железы, влагалище, яичники, матка и маточные трубы. Часто больные обращаются за медицинской помощью, когда симптоматика становится явной.
У мужчин на фоне микоплазмоза развиваются следующие заболевания:
-
мочекаменная болезнь; -
простатит; -
эпидидимит; -
везикулит; -
орхит.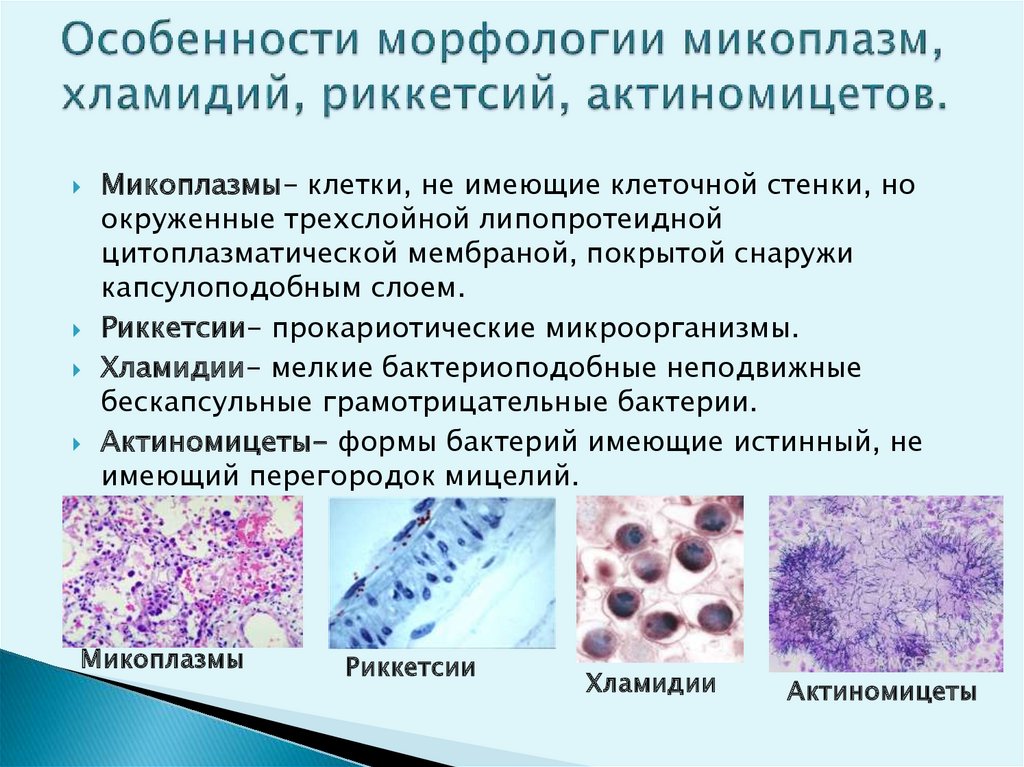
У большинства женщин заболевание также проходит бессимптомно. Только некоторые отмечают, что менструации стали более болезненными, возникает тянущее чувством внизу живота, болит в районе поясницы. Микоплазменная инфекция может стать причиной выкидыша, преждевременных родов. У инфицированных новорожденных микоплазмоз может вызвать воспаление легких, оболочек головного мозга.
Длительное носительство бактерий приводит к бесплодию у представителей обоих полов.
Диагностика
Определить наличие инфекции, вызванной микоплазмами можно лабораторными анализами. Основное значение имеют молекулярно-биологические методы диагностики ПЦР, направленные на выявление генетического материала патогена. Для анализа берут такие биоматериалы, как мазок урогенитальный и из носоглотки, мокрота, эякулят, спинномозговой ликвор, суставная жидкость и иное.
Второй по важности, один из наиболее часто используемых методов ― серологическая иммуноферментная диагностика (ИФА).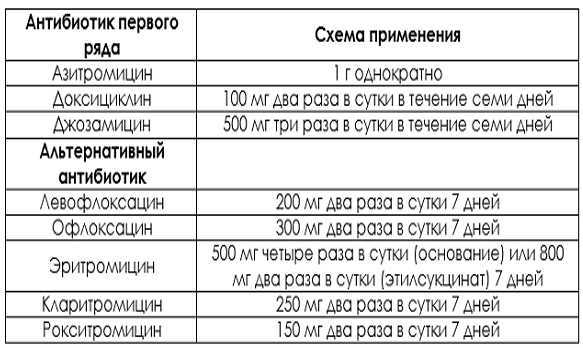 Его используют для выявления нарастания антител в динамике заболевания. Биоматериал ― венозная кровь.
Его используют для выявления нарастания антител в динамике заболевания. Биоматериал ― венозная кровь.
Результат зависит от того, какие титры антител повышены:
-
Если IgM ― значит, человек впервые заболел микоплазменной инфекцией в острой форме. Возбудитель присутствует в организме непродолжительное время. -
Если IgA ― показатель повышается при наличии инфекции, длящейся какое-то время. -
Если IgG ― недавно была перенесена инфекция либо болезнь перешла в хроническую стадию.
Для диагностирования микоплазменной и уреаплазменной инфекции, выявления локализации и степени воспаления проводят следующие тесты:
-
Общий анализ крови. Во время инфицирования микоплазмами повышается уровень лейкоцитов. -
СОЭ. Значение повышается при наличии микоплазменной инфекции. -
Общий анализ мочи. Позволяет выявить наличие воспалений мочеполовой системы. Характер изменения мочи показывает какой орган наиболее поражен.
Характер изменения мочи показывает какой орган наиболее поражен.
Отдельно стоит выделить анализ на посев. Его особенность состоит в том, что собранный биоматериал помещают в питательную среду. Затем, выращенные микоплазмы можно разделить и опробовать на них разные антибактериальные препараты. Таким образом, анализ позволяет не только диагностировать микоплазменную инфекцию, но и подобрать оптимальные для лечения медикаменты.
Диагностика осложнений
Немаловажный этап ― выявление осложнений в органах мочеполовой системы. Необходимо определить состояние мочевого пузыря, простаты, семенных пузырьков у мужчин. Для этого проводят исследование мочи, секрета простаты, выполняют спермограмму, урофлоуметрию, УЗИ. Женщины также сдают мочу, проходят кольпоскопию и УЗИ органов малого таза.
После перенесенной пневмонии и бронхита стоит выполнить рентгенографию органов грудной клетки. Это позволит выявить наличие изменения в легочной ткани. Определить наличие изменений внутренних органов, наличие патологических новообразований, вызванных микоплазменной инфекции поможет комплексное ультразвуковое исследование.
Определить наличие изменений внутренних органов, наличие патологических новообразований, вызванных микоплазменной инфекции поможет комплексное ультразвуковое исследование.
Лечение
Микоплазмы погибают от антибиотиков. Поэтому лечение базируется на приеме антибактериальных препаратов подобранных в индивидуальном порядке. Как правило, используют следующие препараты, вводимые внутримышечно и внутривенно.
Симптоматическая терапия включает обильное питье, витамины, иммунобиологические медикаменты, жаропонижающие средства, антигистамины, бронхолитические и отхаркивающие препараты. Длительность и интенсивность лечения зависит от клинической картины. Легкие формы заболевания наблюдаются амбулаторно, у терапевта, педиатра, уролога, гинеколога. Может потребоваться полупостельный режим.
Тяжелые случаи микоплазмоза наряду с наличием острых осложнений, вызванных инфекцией, подлежат терапии в условиях стационара. Как правило, это больные бронхитом, пневмонией, ларинготрахеитом и пациенты не получившие терапевтического эффекта от надомного лечения. Иногда размещение в стационаре выбирают по эпидемическим показаниям. Запрещается заниматься самолечением, принимать препараты следует только по назначению врача, в указанных дозах.
Иногда размещение в стационаре выбирают по эпидемическим показаниям. Запрещается заниматься самолечением, принимать препараты следует только по назначению врача, в указанных дозах.
После прохождения лечения у пациентов нарушается микрофлора в качественных и количественных показателях. Поэтому врач назначает прием пробиотических средств в течение 14 дней. Для восстановления микрофлоры стоит отдать предпочтение препаратам, включающим сразу несколько видов пробиотиков.
Профилактика
Снизить вероятность инфицирования органов дыхания микоплазменной инфекцией можно соблюдая правила, используемые при эпидемиях гриппа и ОРВИ. К ним относится:
-
исключение посещения многолюдных мест; -
исключение контакта с инфицированными людьми; -
ношение одноразовых масок; -
соблюдение норм гигиены; -
соблюдение режима дня; -
правильное, сбалансирование питание; -
проветривание помещения, прогулки на свежем воздухе.
Для предотвращения заражения мочеполовой системы необходимо использовать презервативы. Если произошел незащищенный контакт, обратиться к медику для сдачи анализов. Также следует исключить из пользования чужое белье, одежду, средства гигиены.
Преимущества АО «СЗЦДМ»
В Северо-Западном центр доказательной медицины можно сдать комплекс анализов на микоплазменную инфекцию. Сдать биоматериал можно в Центре или на дому, вызвав медработника.
Исследования проводятся в собственная лаборатории с новейшим оборудованием, а потому вам гарантировано:
-
Высокая точность полученных данных. -
Быстрая готовность результата анализов.
В АО «СЗЦДМ» работает доброжелательный персонал и квалифицированные специалисты. Лабораторные терминалы и медицинские центры расположены в места с удобной транспортной развязкой. Они присутствую в Санкт-Петербурге и городах Ленинградской области, Великом Новгороде и Новгородской области, Пскове, Калининграде и Балтийске.
Микоплазменная пневмония | Intermountain Healthcare
Также известен как: Ходячая пневмония, атипичная пневмония, M. Pneumoniae
Тип микроба: Бактерии
Сезон: Весна, лето, осень, зима детей школьного возраста и молодых людей. (Инфекция Mycoplasma pneumoniae редко встречается у детей младше 5 лет.) Распространенными симптомами являются кашель, боль в горле, лихорадка и утомляемость. У многих людей будет только легкая инфекция, и они выздоровеют сами по себе. Однако примерно у 10% детей школьного возраста развивается пневмония, и им может потребоваться лечение антибиотиками.
Сезонность
Инфекции, вызванные Mycoplasma pneumoniae, наблюдаются круглый год во всем мире.
Признаки и симптомы
Кашель и боль в горле являются наиболее распространенными симптомами инфекции Mycoplasma pneumoniae. Часто кашель начинается как «сухой» (непродуктивный), но позже может стать «флегмированным» (продуктивным). Инфекция также может вызвать лихорадку, слабость, головную боль и сыпь, а также вызвать обострение астмы у человека с астмой. Пневмония является частым осложнением. Фактически, инфекция Mycoplasma pneumoniae является основной причиной пневмонии у детей школьного возраста и молодых людей.
Инфекция также может вызвать лихорадку, слабость, головную боль и сыпь, а также вызвать обострение астмы у человека с астмой. Пневмония является частым осложнением. Фактически, инфекция Mycoplasma pneumoniae является основной причиной пневмонии у детей школьного возраста и молодых людей.
Иногда у людей, инфицированных микоплазмой, появляется необычная сыпь в форме мишени, называемая многоформной эритемой.
Способы распространения
Mycoplasma pneumoniae передается при тесном личном контакте. Инфекция легко распространяется в семьях, вспышки распространены в школах, летних лагерях и общежитиях.
Диагностика и лечение
Поставщики обычно диагностируют инфекцию Mycoplasma pneumoniae, собирая историю болезни и проводя медицинский осмотр. Медицинский работник также может подтвердить диагноз, взяв образец слизи изо рта или носа или заказав анализ крови.
Лечение Mycoplasma pneumoniae зависит от симптомов и осложнений. Если симптомы легкие, лечение может просто означать устранение симптомов до тех пор, пока инфекция не исчезнет сама по себе. Однако пневмония может потребовать лечения антибиотиками.
Однако пневмония может потребовать лечения антибиотиками.
Что я могу сделать сегодня?
1) Занимайтесь профилактикой и остановите распространение:
- Часто и хорошо мойте руки, и пусть дети делают то же самое.
- Избегайте тесного контакта с больными людьми, а если вы заболели, оставайтесь дома, не ходите в школу или на работу.
- Прикрывайтесь при чихании и кашле.
- Используйте салфетку один раз, затем выбросьте ее и вымойте руки.
2) Обратите внимание:
- При появлении микоплазменной пневмонии обращайте внимание на любые симптомы, которые могут быть у вашего ребенка. Большинство инфекций протекают в легкой форме, но будьте осторожны с более серьезными симптомами.
2) Позвоните своему детскому врачу, если заметите:
- Свистящее дыхание (свистящий звук при вдохе или выдохе).
- Сильный продолжительный кашель.

- Быстрое дыхание (более 40 раз в минуту) или очень затрудненное дыхание (втягивания или использование мышц живота при дыхании).
- Признаки обезвоживания (сухость во рту и глазах, мало мочи, упадок сил).
- Лихорадка выше 100,2°F у младенца в возрасте 3 месяцев или младше.
- Лихорадка, продолжающаяся более 3 дней.
- Любые другие тяжелые симптомы или симптомы, длящиеся более 7 дней.
Отказ от ответственности: Содержание этого веб-сайта не предназначено для замены профессиональной медицинской консультации, диагностики или лечения.
Микоплазменная пневмония: причины, симптомы и диагностика
Микоплазменная пневмония (MP) — это тип бактерий, которые могут вызывать множество симптомов, включая сухой кашель, лихорадку и легкую одышку при физической нагрузке.
Бактерия Mycoplasma pneumonia является одним из наиболее известных патогенов человека, и существует более 200 различных известных видов./103-1.jpg)
У большинства людей с респираторными инфекциями, вызванными Mycoplasma pneumoniae , пневмония не развивается. По этой причине МП называют атипичной пневмонией, а иногда ее называют ходячей пневмонией.
Mycoplasma pneumonia быстро распространяется при контакте с дыхательными жидкостями в местах массового скопления людей, таких как школы, университетские городки и дома престарелых. Когда кто-то кашляет или чихает, влага, содержащая бактерии MP, выбрасывается в воздух, и окружающие могут легко вдохнуть бактерии.
Попав в организм, бактерия может прикрепиться к ткани вашего легкого и размножаться до тех пор, пока не разовьется полная инфекция.
От 7 до 20 процентов случаев внебольничной (внебольничной) пневмонии возникает в результате инфицирования атипичными бактериальными микроорганизмами.
Из них Mycoplasma pneumoniae вызывает большинство инфекций, хотя только около 10% инфицированных людей действительно заболевают пневмонией.
Бактерии также могут вызывать трахеобронхит (простуду грудной клетки), боль в горле и ушные инфекции, помимо пневмонии.
Узнайте больше о пневмонии.
Иммунная система может бороться с MP у многих здоровых взрослых до того, как он перерастет в инфекцию. В группу наибольшего риска входят:
- пожилые люди
- люди с заболеваниями, нарушающими их иммунную систему, такими как ВИЧ, или находящиеся на длительном приеме стероидов, иммунотерапии или химиотерапии
- люди с заболеваниями легких
- люди с серповидной клеточная болезнь
- дети до 5 лет
9Симптомы 0002 MP отличаются от симптомов типичной пневмонии, вызванной обычными бактериями, такими как Streptococcus и Haemophilus .
У больных обычно не бывает выраженной одышки, высокой лихорадки и продуктивного кашля при МП. Вместо этого у них отмечается субфебрильная температура, сухой кашель, легкая одышка (особенно при физической нагрузке) и утомляемость.
МП может имитировать инфекцию верхних дыхательных путей или простуду, а не инфекцию нижних дыхательных путей или пневмонию. Сухой кашель является наиболее распространенным признаком инфекции. Другие симптомы могут быть:
- недомогание
- легкая одышка
В редких случаях инфекция может стать опасной и привести к поражению сердца или центральной нервной системы. Примеры этих заболеваний включают:
- артрит, при котором воспаляются суставы
- перикардит, воспаление перикарда, окружающего сердце
- синдром Гийена-Барре, неврологическое расстройство, которое может привести к параличу и смерти
- энцефалит , потенциально опасное для жизни воспаление головного мозга
- почечная недостаточность
- гемолитическая анемия
- редкие и опасные кожные заболевания, такие как синдром Стивенса-Джонсона и токсический эпидермальный некролиз
- редкие заболевания уха, такие как буллезный мирингит
В редких случаях МП может привести к летальному исходу.
В некоторых случаях заражение MP может стать опасным. Если у вас астма, MP может ухудшить ваши симптомы. МП также может перерасти в более тяжелый случай пневмонии.
Долгосрочный МП встречается редко, но некоторые исследования показывают, что он может играть роль в развитии хронических заболеваний легких. В редких случаях невылеченный МП может привести к летальному исходу.
Другие потенциальные осложнения МП включают:
- дыхательную недостаточность
- абсцесс легкого
- острый респираторный дистресс-синдром
- консолидация легких
- облитерирующий бронхиолит
Немедленно обратитесь к врачу, особенно если они проявляются в последний раз более 2 недель.
Антибиотики
Антибиотики являются первой линией лечения МП. Дети получают другие антибиотики, чем взрослые, чтобы предотвратить потенциально опасные побочные эффекты.
Macrolides, the first choice of antibiotics for children, include:
- erythromycin
- clarithromycin
- roxithromycin
- azithromycin
Antibiotics prescribed for adults include:
- doxycycline
- tetracycline
- quinolones, like levofloxacin and моксифлоксацин
Кортикостероиды
Иногда одних антибиотиков недостаточно, и для купирования воспаления необходимо лечение кортикостероидами. Примеры таких кортикостероидов включают:
Примеры таких кортикостероидов включают:
- преднизолон
- метилпреднизолон
Иммуномодулирующая терапия
Если у вас тяжелая форма МП, вам может потребоваться другая «иммуномодулирующая терапия» в дополнение к кортикостероидам, включая внутривенный иммуноглобулин или ВВИГ.
МП обычно развивается без заметных симптомов в течение первых 1–3 недель после заражения. Диагностика на ранней стадии затруднена, потому что организм не сразу выявляет инфекцию.
Инфекция может проявиться за пределами вашего легкого. В этом случае признаки инфекции могут включать разрушение эритроцитов, кожную сыпь и поражение суставов.
Чтобы поставить диагноз, ваш врач использует стетоскоп, чтобы выслушать любые ненормальные звуки в вашем дыхании. Рентген грудной клетки и компьютерная томография также могут помочь врачу поставить диагноз.
Пик риска заражения МП приходится на осенние и зимние месяцы. Близкие или многолюдные места облегчают передачу инфекции от человека к человеку.
