Косорукость врожденная: Врожденная лучевая косорукость у детей в структуре генетических синдромов Текст научной статьи по специальности «Клиническая медицина»
Врожденная косорукость — причины, симптомы, диагностика и лечение
Врожденная косорукость – это устойчивая деформация, в результате которой кисть отклоняется в локтевую либо лучевую сторону от продольной оси предплечья. Возникает во внутриутробном периоде. Является следствием недоразвития одной из костей предплечья либо ассоциированных с этими костями сухожилий. Проявляется искривлением верхней конечности – кисть расположена под углом к предплечью. Может сочетаться с другими врожденными пороками конечности. Диагноз выставляется на основании рентгенологической картины и данных осмотра. Лечение хирургическое, проводится в раннем возрасте (обычно до 1 года). После операции назначается ЛФК, массаж и физиотерапия.
Общие сведения
Врожденная косорукость – аномалия, при которой кисть располагается под углом к предплечью. Данный вид деформации конечностей возникает вследствие недоразвития костей и/или сухожилий предплечья во внутриутробном периоде.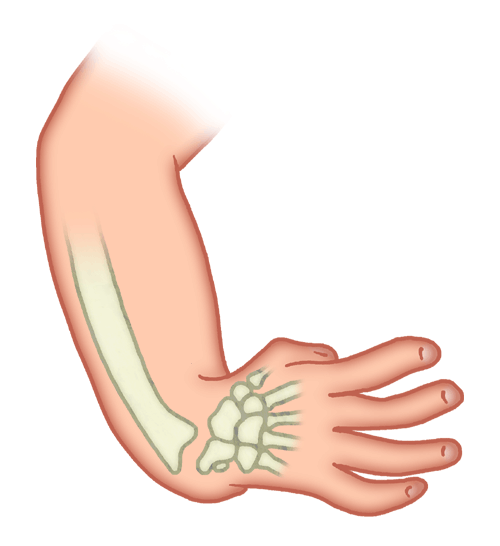 Является редкой патологией, по литературным данным лучевая косорукость выявляется у одного из 55 тыс. новорожденных, локтевая косорукость – у одного из 220-550 тыс. новорожденных. Может быть односторонней или двухсторонней. Нередко сочетается с другими врожденными пороками развития. Лечение осуществляют детские ортопеды. Рекомендуется оперативное вмешательство в раннем возрасте.
Является редкой патологией, по литературным данным лучевая косорукость выявляется у одного из 55 тыс. новорожденных, локтевая косорукость – у одного из 220-550 тыс. новорожденных. Может быть односторонней или двухсторонней. Нередко сочетается с другими врожденными пороками развития. Лечение осуществляют детские ортопеды. Рекомендуется оперативное вмешательство в раннем возрасте.
Врожденная косорукость
Причины
Врожденная косорукость формируется в результате воздействия ряда внешних и внутренних факторов. К числу внешних (экзогенных) факторов, которые могут вызвать развитие данной патологии, относится недостаточное питание матери, инфекционные заболевания, прием некоторых лекарственных препаратов, а также ионизирующее облучение. В числе внутренних (эндогенных) причин – поздняя беременность, гормональные нарушения, тяжелые соматические заболевания матери, функциональные расстройства и патологические изменения матки. Большое значение имеет время воздействия – критическим периодом считаются первые 5 недель беременности. Генетическая предрасположенность не выявлена.
Генетическая предрасположенность не выявлена.
Классификация
Выделяют два типа врожденной косорукости: лучевую и локтевую. Лучевая косорукость формируется при недоразвитии либо отсутствии лучевой кости и ассоциированных с ней сухожилий, локтевая – при недоразвитии либо отсутствии локтевой кости и соответствующих сухожилий. Каждый тип врожденной косорукости подразделяется на несколько подтипов с учетом степени недоразвития кости.
Локтевая косорукость:
- Умеренная гипоплазия. Локтевая кость укорочена на 10-29% в сравнении с лучевой.
- Выраженная гипоплазия – локтевая кость укорочена на 30-69% в сравнении с лучевой.
- Рудимент локтевой кости – локтевая кость укорочена на 70-99% в сравнении с лучевой.
- Аплазия локтевой кости – локтевая кость полностью отсутствует.
Лучевая косорукость:
- 1 степень – лучевая кость укорочена не более, чем на 50% от нормы.

- 2 степень – лучевая кость укорочена более, чем на 50% от нормы.
- 3 степень – лучевая кость полностью отсутствует.
Кроме того, при лучевой косорукости специалисты в области ортопедии и травматологии выделяют 4 типа кисти:
- 1 тип – гипоплазия первой пястной кости и мышц тенара (возвышения, расположенного между I пальцем и лучезапястным суставом).
- 2 тип – I пястная кость отсутствует, выявляется недоразвитие фаланг 1 пальца.
- 3 тип – I пястная кость и I палец отсутствуют, может также наблюдаться отсутствие II и III пальцев.
- 4 тип – кости кисти развиты нормально.
Симптомы врожденной косорукости
При лучевой косорукости кисть находится в положении пронации, между кистью и предплечьем образуется угол, открытый в сторону лучевой поверхности (сторону большого пальца). По тыльной поверхности выявляется проксимальное смещение кисти по отношению к головке локтевой кости. Кисть вращается вокруг головки, как флажок флюгера.
Кисть вращается вокруг головки, как флажок флюгера.
У большинства пациентов с врожденной косорукостью наблюдаются различные дефекты кисти: отсутствие I пальца, отсутствие I пястной кости, отсутствие I, II и III пальцев. I палец может быть укороченным, состоять из одной фаланги или из-за отсутствия I пястной кости висеть на кожной ножке. V и IV пальцы при этом развиты нормально. Из-за недоразвития и контрактур пальцев функциональные возможности кисти резко ограничены, захват предметов часто невозможен.
Предплечье обычно укорочено, головка локтевой кости выступает. Из-за деформации локтевой кости возникает дугообразное искривление предплечья с выпуклостью, обращенной в локтевую сторону (сторону V пальца). Мышцы предплечья недоразвиты. Пронаторы и супинаторы предплечья, длинные мышцы I пальца и плечелучевая мышца нередко отсутствуют. Возможно также отсутствие длинной головки бицепса плеча. При аплазии лучевой кости также наблюдается отсутствие лучевой артерии.
При локтевой косорукости кисть находится в положении супинации, между кистью и предплечьем образуется угол, открытый в локтевую сторону (сторону V пальца). V и IV пальцы часто отсутствуют или недоразвиты. Предплечье укорочено. Из-за деформации лучевой кости образуется дугообразное искривление, обращенное выпуклостью в лучевую сторону (сторону I пальца). Движения в локтевом суставе ограничены из-за вывиха головки лучевой кости. Мышцы предплечья с локтевой стороны недоразвиты или отсутствуют. Функция кисти нарушена меньше, чем при лучевой косорукости.
Диагностика
Лечение врожденной косорукости
Лечение начинается с первых дней жизни. Младенцам, не достигшим 6-месячного возраста, назначается консервативная терапия, направленная на «растягивание» мягких тканей, уменьшение и предотвращение развития контрактур. Пациенты направляются на ЛФК, массаж и ношение ортезов. Операции рекомендуется проводить в возрасте до 1 года, оптимальный период – 6-9 месяцев.
Показанием к хирургическому вмешательству являются неустраняемые контрактуры в лучезапястном и локтевом суставах, некорригируемое отклонение кисти по отношению к предплечью и ограничения функции кисти. В зависимости от степени и вида деформации вмешательство может быть как одномоментным, так и многоэтапным. На первом этапе ликвидируют самую функционально значимую деформацию, на последующих этапах проводят коррекцию мелких деформаций и, при возможности – косметических дефектов.
При лучевой косорукости проводятся хирургические вмешательства, направленные на восстановление «вилки» в области лучезапястного сустава. При выраженных контрактурах вмешательство на костях выполняется в сочетании с удлинением сгибателей кисти и кожной пластикой. При аплазии лучевой кости осуществляется радиализация или централизация кисти. В течение 1-2 мес. кисть выводят в правильное положение, используя дистракционное устройство (аппарат Илизарова), а затем стабилизируют ее на локтевой кости. Выраженное дугообразное искривление предплечья является показанием для проведения корригирующей остеотомии.
Выраженное дугообразное искривление предплечья является показанием для проведения корригирующей остеотомии.
При локтевой косорукости выполняется иссечение фиброзного тяжа, соединяющего недоразвитую локтевую кость с лучезапястным суставом, в сочетании с корригирующей остеотомией лучевой кости. Если длина локтевой кости составляет более 50% от нормы, кость удлиняют, используя аппарат Илизарова. Иногда вмешательство приходится проводить в два этапа: на первом этапе кость выводят в правильное положение и устраняют вывих головки луча, на втором формируют однокостное предплечье.
Синдактилии (сращения пальцев) при локтевой и лучевой косорукости обычно устраняют на заключительном этапе, после коррекции более значимых деформаций. На место отсутствующих пальцев пересаживают пальцы со стопы. В послеоперационном периоде обязательно назначают физиотерапию, массаж и ЛФК для профилактики контрактур и вторичных деформаций.
Врожденная косорукость — причины, симптомы, диагностика и лечение
Врожденная косорукость – это устойчивая деформация, в результате которой кисть отклоняется в локтевую либо лучевую сторону от продольной оси предплечья. Возникает во внутриутробном периоде. Является следствием недоразвития одной из костей предплечья либо ассоциированных с этими костями сухожилий. Проявляется искривлением верхней конечности – кисть расположена под углом к предплечью. Может сочетаться с другими врожденными пороками конечности. Диагноз выставляется на основании рентгенологической картины и данных осмотра. Лечение хирургическое, проводится в раннем возрасте (обычно до 1 года). После операции назначается ЛФК, массаж и физиотерапия.
Возникает во внутриутробном периоде. Является следствием недоразвития одной из костей предплечья либо ассоциированных с этими костями сухожилий. Проявляется искривлением верхней конечности – кисть расположена под углом к предплечью. Может сочетаться с другими врожденными пороками конечности. Диагноз выставляется на основании рентгенологической картины и данных осмотра. Лечение хирургическое, проводится в раннем возрасте (обычно до 1 года). После операции назначается ЛФК, массаж и физиотерапия.
Общие сведения
Врожденная косорукость – аномалия, при которой кисть располагается под углом к предплечью. Данный вид деформации конечностей возникает вследствие недоразвития костей и/или сухожилий предплечья во внутриутробном периоде. Является редкой патологией, по литературным данным лучевая косорукость выявляется у одного из 55 тыс. новорожденных, локтевая косорукость – у одного из 220-550 тыс. новорожденных. Может быть односторонней или двухсторонней. Нередко сочетается с другими врожденными пороками развития. Лечение осуществляют детские ортопеды. Рекомендуется оперативное вмешательство в раннем возрасте.
Нередко сочетается с другими врожденными пороками развития. Лечение осуществляют детские ортопеды. Рекомендуется оперативное вмешательство в раннем возрасте.
Врожденная косорукость
Причины
Врожденная косорукость формируется в результате воздействия ряда внешних и внутренних факторов. К числу внешних (экзогенных) факторов, которые могут вызвать развитие данной патологии, относится недостаточное питание матери, инфекционные заболевания, прием некоторых лекарственных препаратов, а также ионизирующее облучение. В числе внутренних (эндогенных) причин – поздняя беременность, гормональные нарушения, тяжелые соматические заболевания матери, функциональные расстройства и патологические изменения матки. Большое значение имеет время воздействия – критическим периодом считаются первые 5 недель беременности. Генетическая предрасположенность не выявлена.
Классификация
Выделяют два типа врожденной косорукости: лучевую и локтевую. Лучевая косорукость формируется при недоразвитии либо отсутствии лучевой кости и ассоциированных с ней сухожилий, локтевая – при недоразвитии либо отсутствии локтевой кости и соответствующих сухожилий. Каждый тип врожденной косорукости подразделяется на несколько подтипов с учетом степени недоразвития кости.
Каждый тип врожденной косорукости подразделяется на несколько подтипов с учетом степени недоразвития кости.
Локтевая косорукость:
- Умеренная гипоплазия. Локтевая кость укорочена на 10-29% в сравнении с лучевой.
- Выраженная гипоплазия – локтевая кость укорочена на 30-69% в сравнении с лучевой.
- Рудимент локтевой кости – локтевая кость укорочена на 70-99% в сравнении с лучевой.
- Аплазия локтевой кости – локтевая кость полностью отсутствует.
Лучевая косорукость:
- 1 степень – лучевая кость укорочена не более, чем на 50% от нормы.
- 2 степень – лучевая кость укорочена более, чем на 50% от нормы.
- 3 степень – лучевая кость полностью отсутствует.
Кроме того, при лучевой косорукости специалисты в области ортопедии и травматологии выделяют 4 типа кисти:
- 1 тип – гипоплазия первой пястной кости и мышц тенара (возвышения, расположенного между I пальцем и лучезапястным суставом).

- 2 тип – I пястная кость отсутствует, выявляется недоразвитие фаланг 1 пальца.
- 3 тип – I пястная кость и I палец отсутствуют, может также наблюдаться отсутствие II и III пальцев.
- 4 тип – кости кисти развиты нормально.
Симптомы врожденной косорукости
При лучевой косорукости кисть находится в положении пронации, между кистью и предплечьем образуется угол, открытый в сторону лучевой поверхности (сторону большого пальца). По тыльной поверхности выявляется проксимальное смещение кисти по отношению к головке локтевой кости. Кисть вращается вокруг головки, как флажок флюгера.
У большинства пациентов с врожденной косорукостью наблюдаются различные дефекты кисти: отсутствие I пальца, отсутствие I пястной кости, отсутствие I, II и III пальцев. I палец может быть укороченным, состоять из одной фаланги или из-за отсутствия I пястной кости висеть на кожной ножке. V и IV пальцы при этом развиты нормально. Из-за недоразвития и контрактур пальцев функциональные возможности кисти резко ограничены, захват предметов часто невозможен.
Из-за недоразвития и контрактур пальцев функциональные возможности кисти резко ограничены, захват предметов часто невозможен.
Предплечье обычно укорочено, головка локтевой кости выступает. Из-за деформации локтевой кости возникает дугообразное искривление предплечья с выпуклостью, обращенной в локтевую сторону (сторону V пальца). Мышцы предплечья недоразвиты. Пронаторы и супинаторы предплечья, длинные мышцы I пальца и плечелучевая мышца нередко отсутствуют. Возможно также отсутствие длинной головки бицепса плеча. При аплазии лучевой кости также наблюдается отсутствие лучевой артерии.
При локтевой косорукости кисть находится в положении супинации, между кистью и предплечьем образуется угол, открытый в локтевую сторону (сторону V пальца). V и IV пальцы часто отсутствуют или недоразвиты. Предплечье укорочено. Из-за деформации лучевой кости образуется дугообразное искривление, обращенное выпуклостью в лучевую сторону (сторону I пальца). Движения в локтевом суставе ограничены из-за вывиха головки лучевой кости. Мышцы предплечья с локтевой стороны недоразвиты или отсутствуют. Функция кисти нарушена меньше, чем при лучевой косорукости.
Мышцы предплечья с локтевой стороны недоразвиты или отсутствуют. Функция кисти нарушена меньше, чем при лучевой косорукости.
Диагностика
Лечение врожденной косорукости
Лечение начинается с первых дней жизни. Младенцам, не достигшим 6-месячного возраста, назначается консервативная терапия, направленная на «растягивание» мягких тканей, уменьшение и предотвращение развития контрактур. Пациенты направляются на ЛФК, массаж и ношение ортезов. Операции рекомендуется проводить в возрасте до 1 года, оптимальный период – 6-9 месяцев.
Показанием к хирургическому вмешательству являются неустраняемые контрактуры в лучезапястном и локтевом суставах, некорригируемое отклонение кисти по отношению к предплечью и ограничения функции кисти. В зависимости от степени и вида деформации вмешательство может быть как одномоментным, так и многоэтапным. На первом этапе ликвидируют самую функционально значимую деформацию, на последующих этапах проводят коррекцию мелких деформаций и, при возможности – косметических дефектов.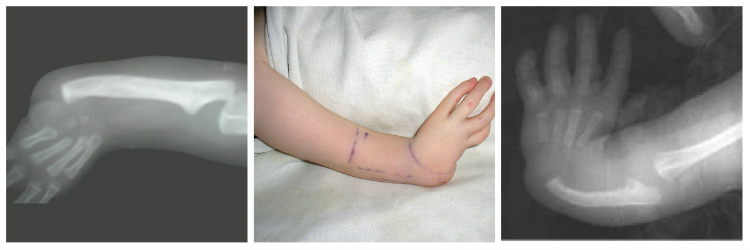
При лучевой косорукости проводятся хирургические вмешательства, направленные на восстановление «вилки» в области лучезапястного сустава. При выраженных контрактурах вмешательство на костях выполняется в сочетании с удлинением сгибателей кисти и кожной пластикой. При аплазии лучевой кости осуществляется радиализация или централизация кисти. В течение 1-2 мес. кисть выводят в правильное положение, используя дистракционное устройство (аппарат Илизарова), а затем стабилизируют ее на локтевой кости. Выраженное дугообразное искривление предплечья является показанием для проведения корригирующей остеотомии.
При локтевой косорукости выполняется иссечение фиброзного тяжа, соединяющего недоразвитую локтевую кость с лучезапястным суставом, в сочетании с корригирующей остеотомией лучевой кости. Если длина локтевой кости составляет более 50% от нормы, кость удлиняют, используя аппарат Илизарова. Иногда вмешательство приходится проводить в два этапа: на первом этапе кость выводят в правильное положение и устраняют вывих головки луча, на втором формируют однокостное предплечье.
Синдактилии (сращения пальцев) при локтевой и лучевой косорукости обычно устраняют на заключительном этапе, после коррекции более значимых деформаций. На место отсутствующих пальцев пересаживают пальцы со стопы. В послеоперационном периоде обязательно назначают физиотерапию, массаж и ЛФК для профилактики контрактур и вторичных деформаций.
Врожденная косорукость — причины, симптомы, диагностика и лечение
Врожденная косорукость – это устойчивая деформация, в результате которой кисть отклоняется в локтевую либо лучевую сторону от продольной оси предплечья. Возникает во внутриутробном периоде. Является следствием недоразвития одной из костей предплечья либо ассоциированных с этими костями сухожилий. Проявляется искривлением верхней конечности – кисть расположена под углом к предплечью. Может сочетаться с другими врожденными пороками конечности. Диагноз выставляется на основании рентгенологической картины и данных осмотра.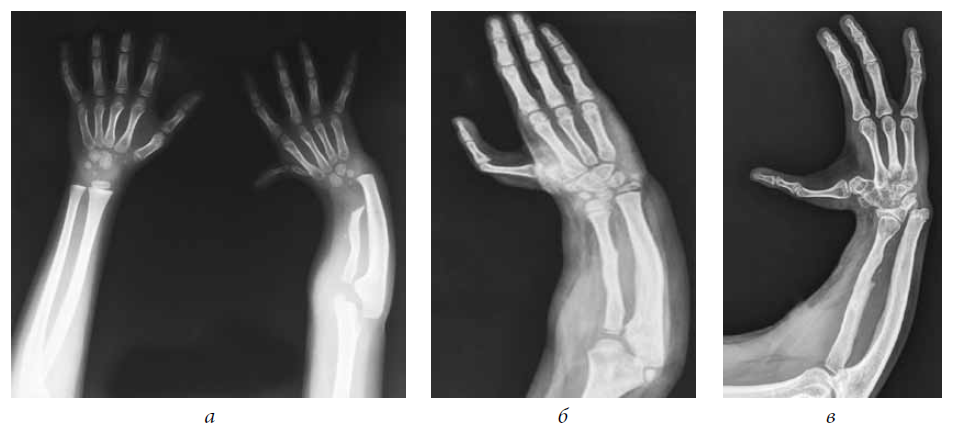 Лечение хирургическое, проводится в раннем возрасте (обычно до 1 года). После операции назначается ЛФК, массаж и физиотерапия.
Лечение хирургическое, проводится в раннем возрасте (обычно до 1 года). После операции назначается ЛФК, массаж и физиотерапия.
Общие сведения
Врожденная косорукость – аномалия, при которой кисть располагается под углом к предплечью. Данный вид деформации конечностей возникает вследствие недоразвития костей и/или сухожилий предплечья во внутриутробном периоде. Является редкой патологией, по литературным данным лучевая косорукость выявляется у одного из 55 тыс. новорожденных, локтевая косорукость – у одного из 220-550 тыс. новорожденных. Может быть односторонней или двухсторонней. Нередко сочетается с другими врожденными пороками развития. Лечение осуществляют детские ортопеды. Рекомендуется оперативное вмешательство в раннем возрасте.
Врожденная косорукость
Причины
Врожденная косорукость формируется в результате воздействия ряда внешних и внутренних факторов. К числу внешних (экзогенных) факторов, которые могут вызвать развитие данной патологии, относится недостаточное питание матери, инфекционные заболевания, прием некоторых лекарственных препаратов, а также ионизирующее облучение. В числе внутренних (эндогенных) причин – поздняя беременность, гормональные нарушения, тяжелые соматические заболевания матери, функциональные расстройства и патологические изменения матки. Большое значение имеет время воздействия – критическим периодом считаются первые 5 недель беременности. Генетическая предрасположенность не выявлена.
В числе внутренних (эндогенных) причин – поздняя беременность, гормональные нарушения, тяжелые соматические заболевания матери, функциональные расстройства и патологические изменения матки. Большое значение имеет время воздействия – критическим периодом считаются первые 5 недель беременности. Генетическая предрасположенность не выявлена.
Классификация
Выделяют два типа врожденной косорукости: лучевую и локтевую. Лучевая косорукость формируется при недоразвитии либо отсутствии лучевой кости и ассоциированных с ней сухожилий, локтевая – при недоразвитии либо отсутствии локтевой кости и соответствующих сухожилий. Каждый тип врожденной косорукости подразделяется на несколько подтипов с учетом степени недоразвития кости.
Локтевая косорукость:
- Умеренная гипоплазия. Локтевая кость укорочена на 10-29% в сравнении с лучевой.
- Выраженная гипоплазия – локтевая кость укорочена на 30-69% в сравнении с лучевой.

- Рудимент локтевой кости – локтевая кость укорочена на 70-99% в сравнении с лучевой.
- Аплазия локтевой кости – локтевая кость полностью отсутствует.
Лучевая косорукость:
- 1 степень – лучевая кость укорочена не более, чем на 50% от нормы.
- 2 степень – лучевая кость укорочена более, чем на 50% от нормы.
- 3 степень – лучевая кость полностью отсутствует.
Кроме того, при лучевой косорукости специалисты в области ортопедии и травматологии выделяют 4 типа кисти:
- 1 тип – гипоплазия первой пястной кости и мышц тенара (возвышения, расположенного между I пальцем и лучезапястным суставом).
- 2 тип – I пястная кость отсутствует, выявляется недоразвитие фаланг 1 пальца.
- 3 тип – I пястная кость и I палец отсутствуют, может также наблюдаться отсутствие II и III пальцев.
- 4 тип – кости кисти развиты нормально.

Симптомы врожденной косорукости
При лучевой косорукости кисть находится в положении пронации, между кистью и предплечьем образуется угол, открытый в сторону лучевой поверхности (сторону большого пальца). По тыльной поверхности выявляется проксимальное смещение кисти по отношению к головке локтевой кости. Кисть вращается вокруг головки, как флажок флюгера.
У большинства пациентов с врожденной косорукостью наблюдаются различные дефекты кисти: отсутствие I пальца, отсутствие I пястной кости, отсутствие I, II и III пальцев. I палец может быть укороченным, состоять из одной фаланги или из-за отсутствия I пястной кости висеть на кожной ножке. V и IV пальцы при этом развиты нормально. Из-за недоразвития и контрактур пальцев функциональные возможности кисти резко ограничены, захват предметов часто невозможен.
Предплечье обычно укорочено, головка локтевой кости выступает. Из-за деформации локтевой кости возникает дугообразное искривление предплечья с выпуклостью, обращенной в локтевую сторону (сторону V пальца). Мышцы предплечья недоразвиты. Пронаторы и супинаторы предплечья, длинные мышцы I пальца и плечелучевая мышца нередко отсутствуют. Возможно также отсутствие длинной головки бицепса плеча. При аплазии лучевой кости также наблюдается отсутствие лучевой артерии.
Мышцы предплечья недоразвиты. Пронаторы и супинаторы предплечья, длинные мышцы I пальца и плечелучевая мышца нередко отсутствуют. Возможно также отсутствие длинной головки бицепса плеча. При аплазии лучевой кости также наблюдается отсутствие лучевой артерии.
При локтевой косорукости кисть находится в положении супинации, между кистью и предплечьем образуется угол, открытый в локтевую сторону (сторону V пальца). V и IV пальцы часто отсутствуют или недоразвиты. Предплечье укорочено. Из-за деформации лучевой кости образуется дугообразное искривление, обращенное выпуклостью в лучевую сторону (сторону I пальца). Движения в локтевом суставе ограничены из-за вывиха головки лучевой кости. Мышцы предплечья с локтевой стороны недоразвиты или отсутствуют. Функция кисти нарушена меньше, чем при лучевой косорукости.
Диагностика
Лечение врожденной косорукости
Лечение начинается с первых дней жизни. Младенцам, не достигшим 6-месячного возраста, назначается консервативная терапия, направленная на «растягивание» мягких тканей, уменьшение и предотвращение развития контрактур.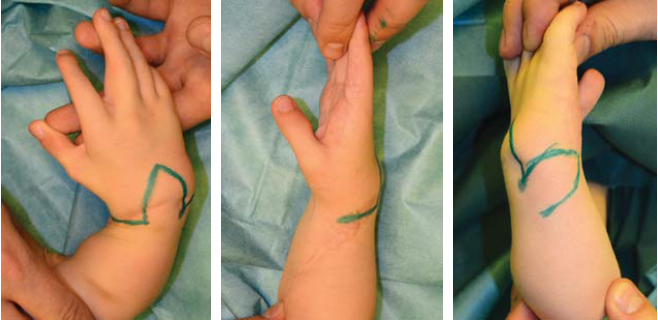 Пациенты направляются на ЛФК, массаж и ношение ортезов. Операции рекомендуется проводить в возрасте до 1 года, оптимальный период – 6-9 месяцев.
Пациенты направляются на ЛФК, массаж и ношение ортезов. Операции рекомендуется проводить в возрасте до 1 года, оптимальный период – 6-9 месяцев.
Показанием к хирургическому вмешательству являются неустраняемые контрактуры в лучезапястном и локтевом суставах, некорригируемое отклонение кисти по отношению к предплечью и ограничения функции кисти. В зависимости от степени и вида деформации вмешательство может быть как одномоментным, так и многоэтапным. На первом этапе ликвидируют самую функционально значимую деформацию, на последующих этапах проводят коррекцию мелких деформаций и, при возможности – косметических дефектов.
При лучевой косорукости проводятся хирургические вмешательства, направленные на восстановление «вилки» в области лучезапястного сустава. При выраженных контрактурах вмешательство на костях выполняется в сочетании с удлинением сгибателей кисти и кожной пластикой. При аплазии лучевой кости осуществляется радиализация или централизация кисти.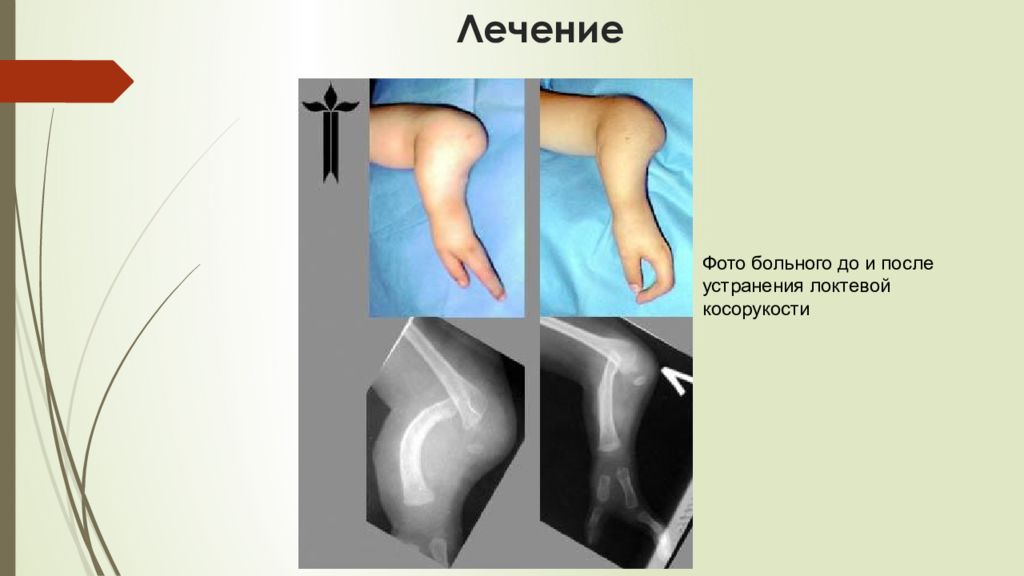 В течение 1-2 мес. кисть выводят в правильное положение, используя дистракционное устройство (аппарат Илизарова), а затем стабилизируют ее на локтевой кости. Выраженное дугообразное искривление предплечья является показанием для проведения корригирующей остеотомии.
В течение 1-2 мес. кисть выводят в правильное положение, используя дистракционное устройство (аппарат Илизарова), а затем стабилизируют ее на локтевой кости. Выраженное дугообразное искривление предплечья является показанием для проведения корригирующей остеотомии.
При локтевой косорукости выполняется иссечение фиброзного тяжа, соединяющего недоразвитую локтевую кость с лучезапястным суставом, в сочетании с корригирующей остеотомией лучевой кости. Если длина локтевой кости составляет более 50% от нормы, кость удлиняют, используя аппарат Илизарова. Иногда вмешательство приходится проводить в два этапа: на первом этапе кость выводят в правильное положение и устраняют вывих головки луча, на втором формируют однокостное предплечье.
Синдактилии (сращения пальцев) при локтевой и лучевой косорукости обычно устраняют на заключительном этапе, после коррекции более значимых деформаций. На место отсутствующих пальцев пересаживают пальцы со стопы. В послеоперационном периоде обязательно назначают физиотерапию, массаж и ЛФК для профилактики контрактур и вторичных деформаций.
Лечение врожденной косорукости в Израиле
В клинике Топ Ихилов начинают лечить врожденную аномалию развития костей или сухожилий руки (косорукость) с самого раннего возраста. Чем раньше младенец получит адекватную медицинскую помощь, тем больше шансов на то, что он полностью избавится от дефекта, как внешнего, так и функционального. Опытные ортопеды и хирурги тщательно выбирают наиболее подходящие методы терапии для каждого маленького пациента, добиваясь максимального результата. Проводимые операции отличаются щадящим подходом: из всех возможных методов хирургического вмешательства хирург всегда выберет самый малотравматичный. Множество счастливых родителей, чьи дети полностью излечились в Топ Ихилов, считают, что лучше всего лечат заболевание «врожденная косорукость» в Израиле: отзывы подтверждают успешность проведенной в Израиле терапии.
Помимо эффективной лечебной программы, каждый маленький пациент и его родители получает в Топ Ихилов максимум внимания и заботы. Лечебные процедуры проходят в комфортной обстановке, родители могут обратиться к медикам с любым интересующим их вопросом, и получить квалифицированный доброжелательный ответ. Международный отдел клиники позаботится о бытовых мелочах, чтобы родители смогли сконцентрироваться на самом главном – на здоровье своего малыша.
Лечебные процедуры проходят в комфортной обстановке, родители могут обратиться к медикам с любым интересующим их вопросом, и получить квалифицированный доброжелательный ответ. Международный отдел клиники позаботится о бытовых мелочах, чтобы родители смогли сконцентрироваться на самом главном – на здоровье своего малыша.
Получить цены в клинике
Лечение
Тактика лечения определяется тем, с каким видом косорукости столкнулся ортопед (лучевая или локтевая косорукость), степенью деформации кости, сухожилий, степенью недоразвития первого пальца. Самый действенный на сегодня (а иногда – и единственный) способ полностью избавиться от дефекта – это провести оперативное вмешательство. Обычно перед операцией проходит подготовительный этап, во время которого используют консервативные методы.
Консервативная терапия. В некоторых редких случаях, когда косорукость слабо выражена, есть шанс исправить дефект с помощью массажа и лечебной гимнастики. Буквально с первых дней после рождения необходимо приступать к терапии. Ее цель – уменьшить и предотвратить прогрессирование контрактуры (ограничения движений кисти вследствие стягивания сухожилий). В ходе специально подобранного для маленького пациента комплекса упражнений и курса массажа физиотерапевты добиваются растягивания мягких тканей. Детям накладывают ортезы, специальные повязки, которые фиксируют кисть в нужном положении. Однако в большинстве случаев консервативная терапия имеет краткосрочный эффект, поэтому после достижения полугодового возраста необходима операция.
Ее цель – уменьшить и предотвратить прогрессирование контрактуры (ограничения движений кисти вследствие стягивания сухожилий). В ходе специально подобранного для маленького пациента комплекса упражнений и курса массажа физиотерапевты добиваются растягивания мягких тканей. Детям накладывают ортезы, специальные повязки, которые фиксируют кисть в нужном положении. Однако в большинстве случаев консервативная терапия имеет краткосрочный эффект, поэтому после достижения полугодового возраста необходима операция.
Хирургическое вмешательство. При косорукости, в зависимости от стадии ее развития, дефект может быть устранен либо при помощи одной операции, либо в ходе многоэтапного хирургического вмешательства. Хирурги клиники Топ Ихилов, благодаря наличию современных технологий, нередко проводят устранение дефекта в ходе одной операции, даже тогда, когда врачи в других странах вынуждены делать целый ряд вмешательств. Это позволяет сократить время нахождения ребенка в стационаре.
При локтевой косорукости исправляется хирурги иссекают фиброзное образование (тяж), которое соединяет лучезапястный сустав, и недоразвитую локтевую кость, проводят корректирующую остеотомию, в ходе которой устраняют деформацию лучевой кости. В тех случаях, когда наблюдается значительного укорочение локтевой кости, используются аппараты для растягивания кости и стимуляции ее роста.
В тех случаях, когда наблюдается значительного укорочение локтевой кости, используются аппараты для растягивания кости и стимуляции ее роста.
Если у пациента лучевая косорукость, операция заключается в исправлении неправильного положения лучезапястного сустава, удлинении мышц-сгибателей кисти. Выполняется кожная пластика: устраняется дефект кожи посредством накладывания на этот участок лоскута кожи самого пациента. После операции пациенту на несколько месяцев устанавливают фиксирующий аппарат, который способствует растяжению мышц и костей. В случае, когда наблюдается сильное искривление предплечья, может быть проведена корректирующая остеотомия.
Нередко при косорукости наблюдается сращение пальцев. Операцию по ликвидации этого дефекта, как правило, проводят в последнюю очередь.
После проведения хирургического вмешательства, для закрепления полученных результатов, проводятся курсы физиотерапии: массаж, лечебная физкультура.
Диагностика врожденной косорукости в Израиле
Диагностика наличия у ребенка косорукости происходит сразу же после рождения. Однако для того, чтобы правильно оценить степень деформации и определить, какое лечение будет наиболее эффективным, необходимы дополнительные исследования.
Однако для того, чтобы правильно оценить степень деформации и определить, какое лечение будет наиболее эффективным, необходимы дополнительные исследования.
В Топ Ихилов большой популярностью пользуется услуга «второе мнение», которая позволяет проконсультироваться с ведущим детским ортопедом клиники, не приезжая в Израиль. В режиме скайп-консультации доктор, ознакомившись с данными уже проведенной диагностики, высказывает свое мнение о том, какова степень заболевания и какое, по его экспертному мнению, лучше пройти лечение. Доктор рассказывает родителям о возможностях израильской медицины, о том, какие конкретные лечебные мероприятия можно провести в клинике Топ Ихилов. После этого родители сами принимают решение, есть ли необходимость приезда в Израиль.
Приезжая в Топ Ихилов, маленький пациент обязательно проходит аппаратные исследования на новейшем медицинском оборудовании, которое гарантирует точность результата. Диагностика занимает всего три дня.
Первый день
Очная консультация у детского ортопеда, осмотр.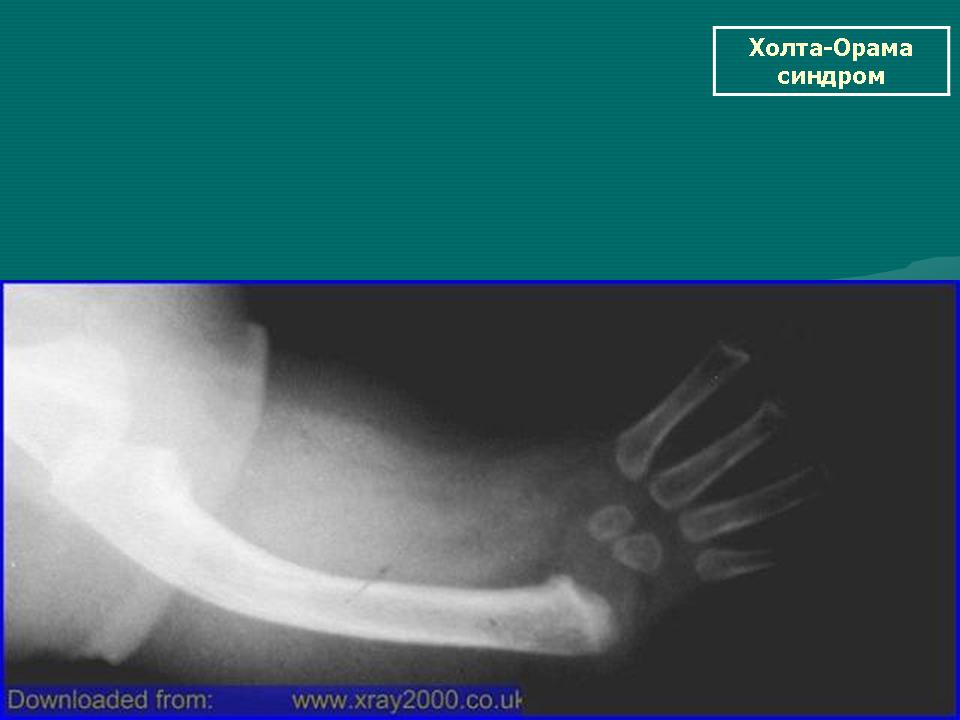 Для тех, кто до приезда воспользовался услугой «второе мнение», первая консультация бесплатна.
Для тех, кто до приезда воспользовался услугой «второе мнение», первая консультация бесплатна.
Второй день
Аппаратные исследования:
- Рентгенография предплечья и кисти
- МРТ предплечья и кисти
- Электромиография
Третий день
Лечащий врач проводит консилиум, на котором присутствуют специалисты, занимающиеся лечение косорукости у детей: ортопед, физиотерапевт, хирург. Ими совместно разрабатывается наиболее подходящий маленькому пациенту план терапии.
Врожденная косорукость в Израиле: цены
Не последним фактором, который определяет решение лечить детей с диагнозом «врожденная косорукость» в Израиле, — стоимость. Наиболее прогрессивное на сегодняшний день лечение в клинике Топ Ихилов стоит на 30-50% меньше, чем такое же по качеству в клиниках США и Европы.
Сообщите мне цены
Преимущества лечения в Топ Ихилов
- Современный грамотный подход. Врачи используют новейшие международные протоколы и методики с доказанной эффективностью.

- Профессионалы высокого класса. Хирурги и детские ортопеды Топ Ихилов входят в число лучших в стране.
- Щадящие операции. Хирурги используют прогрессивные методики, которые позволяют проводить операции с минимальными рисками осложнений для маленьких пациентов.
- Безвизовый режим. Можно приехать в Израиль в любой момент, когда это потребуется.
- Умеренная плата за лечение. Сумма оплаты – намного меньше, чем за такое же качественное лечение в других развитых странах.
- 5
- 4
- 3
- 2
- 1
(7 голосов, в среднем: 4.3 из 5)
Врождённая лучевая косорукость | harbuzniak.com.ua
Врожденная лучевая косорукость.
Эта аномалия развития характеризуется недоразвитием лучевой кости. Эпидемиология. Частота встречаемости составляет 1 на 30 тысяч новорожденных в общей популяции. Может ассоциироваться с другими аномалиями и входит в состав многих генетических синдромов: VATER-синдрома, TAR-синдрома, Hold Oram –синдрома, анемии Fanconi.
Классификация врождённой лучевой косорукости.
Тип I — Характеризуется частичным недоразвитием дистального отдела лучевой кости.
Тип II – Характеризуется гипоплазией дистального или проксимального конца лучевой кости, до 1\ 3 от её исходной длины, что приводит к нестабильности в лучезапястном суставе.
Тип III — Гипоплазия лучевой кости, когда имеется только проксимальный отдел лучевой кости.
Тип IV — Полное отсутствие лучевой кости — аплазия.
Клиническая картина разнообразная и зависит от степени недоразвития лучевой кости. Чем больше дефект лучевой кости, тем выражение деформация предплечья и ограничение функции лучезапястного и локтевого суставов. Лучевая косорукость проявляется деформацией и укорочением предплечья, лучевой девиацией кисти, нарушением функции локтевого и лучезапястного сустава, в сочетании с различными аномалиями развития кисти.
Лечение врожденной лучевой косорукости представляет собой комплекс консервативных и хирургических методов. Зависит от типа косорукости, а также от возраста пациента. Консервативное лечение начинается с рождения и проводится на протяжении всего периода лечения и роста ребёнка.
Зависит от типа косорукости, а также от возраста пациента. Консервативное лечение начинается с рождения и проводится на протяжении всего периода лечения и роста ребёнка.
Достаточно сложным и многоэтапным является лечение пациентов с IV типом лучевой косорукости. На первом этапе проводится реконструкция и стабилизация кисти, что достигается центрацией кисти на локтевую кость. Следующим этапом с целью восстановления длины предплечья, а также при наличии деформации локтевой кости, является коррекция деформации и удлинение её с использованием управляемых систем АВФ.
Косорукость — это… Что такое Косорукость?
стойкое отклонение кисти от продольной оси предплечья. Различают лучевую, которая встречается чаще, и локтевую К. Косорукость может быть врожденной (рис. 1) и приобретенной, односторонней и двусторонней. Врожденная К. сопровождается недоразвитием магистральных сосудов верхней конечности. В результате нарушается развитие лучевого или локтевого отделов предплечья и кисти, что приводит к К. , которая обычно сочетается с отсутствием или недоразвитием пальцев, укорочением конечности (рис. 2). Приобретенная К. в большинстве случаев является посттравматической, может быть обусловлена воспалительным или опухолевым процессом. Посттравматическая К. (рис. 3) часто формируется при нарушении роста эпифизарной области дистального конца костей предплечья. Она характеризуется нарушением функции лучезапястного сустава и пальцев кисти.
, которая обычно сочетается с отсутствием или недоразвитием пальцев, укорочением конечности (рис. 2). Приобретенная К. в большинстве случаев является посттравматической, может быть обусловлена воспалительным или опухолевым процессом. Посттравматическая К. (рис. 3) часто формируется при нарушении роста эпифизарной области дистального конца костей предплечья. Она характеризуется нарушением функции лучезапястного сустава и пальцев кисти.
Диагноз основан на выявлении характерных признаков: отклонение кисти в лучевую или локтевую сторону; укорочение конечности или одной из парных костей предплечья; наличие рубцов и других мягкотканных образований, спаянных с костями предплечья. На рентгенограммах и ангиограммах выявляются отсутствие костей предплечья или их рудименты, синостозы, недоразвитие костей запястья и пальцев, а также пороки развития сосудов — отсутствие или недоразвитие лучевой или локтевой артерий. Внешне напоминает К. штыкообразная деформация лучезапястного сустава вследствие хронического подвывиха кисти в тыльную сторону — Маделунга болезнь.
Лечение врожденной К. в первые годы жизни ребенка консервативное, осуществляется ортопедом. Кисти и предплечью придают положение коррекции с помощью различных шин или гипсовых лонгет. В ряде случаев в возрасте 2—4 лет проводят операцию, направленную на улучшение функций кисти. С этой целью успешно применяют компрессионно-дистракционные аппараты в сочетании с пересадкой сухожилий и мышц. Иногда эти вмешательства дополняют остеотомией костей предплечья. С целью предупреждения рецидива деформации после операции изготавливают тутор на лучезапястный сустав, назначают массаж, лечебную гимнастику, проводят диспансерное наблюдение. Лечение посттравматической К. оперативное.
Прогноз для восстановления функции кисти чаще благоприятный, он зависит от причины деформации и своевременного этапного лечения. Профилактика врожденной К. не разработана, при других формах К. она состоит в придании кисти правильного положения относительно оси предплечья после повреждений, операций в области лучезапястного сустава или предплечья, а также при воспалительных процессах этой локализации.
Библиогр.: Волков М.В. и Дедова В.Д. Детская ортопедия, с. 93, М., 1980; Ортопедия и травматология детского возраста, под ред. М.В. Волкова и Г.М. Тер-Егиазарова, М., 1983.
Рентгенограмма правого предплечья и кисти больного с приобретенной косорукостью в результате неправильного сращения перелома лучевой кости в типичном месте: прямая проекция»>
Рис. 3а). Рентгенограмма правого предплечья и кисти больного с приобретенной косорукостью в результате неправильного сращения перелома лучевой кости в типичном месте: прямая проекция.
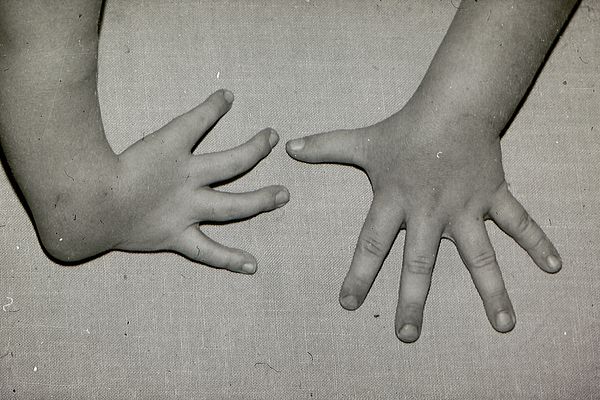
Рис. 1. Врожденная левосторонняя лучевая косорукость, отсутствие I пальца кисти.
Рис. 3б). Рентгенограмма правого предплечья и кисти больного с приобретенной косорукостью в результате неправильного сращения перелома лучевой кости в типичном месте: боковая проекция.
Больной с двусторонней врожденной косорукостью, сочетающейся с недоразвитием и укорочением верхних конечностей, трехпалыми кистями»>
Рис. 2. Больной с двусторонней врожденной косорукостью, сочетающейся с недоразвитием и укорочением верхних конечностей, трехпалыми кистями.
стойкое отклонение кисти от оси предплечья во фронтальной плоскости.
Косору́кость врождённая (t. congenita) — К., обусловленная аномалией развития мышц, связочного аппарата и костей предплечья.
Косору́кость локте́вая (manus vara) — К. с отклонением кисти в локтевую сторону.
Косору́кость лучева́я (manus valga) — К. с отклонением кисти в лучевую сторону.
Косору́кость паралити́ческая (t. paralytica) — К., обусловленная параличом мышц предплечья.
Косору́кость посттравмати́ческая (t. posttraumatica) — К., обусловленная укорочением одной из костей предплечья в результате травмы.
Косору́кость спасти́ческая (t. spastica) — К., развивающаяся при спастических параличах вследствие более выраженного тонического сокращения локтевой или лучевой группы мышц предплечья.
Врожденная косорукость
Содержание статьи
Виды
Различают два вида косорукости – лучевая и локтевая. Кисть может быть уменьшена на 50% в сравнении с естественной длиной руки, несколько укороченной или полностью отсутствовать. Медики выделяют четыре стадии недоразвитости:
Медики выделяют четыре стадии недоразвитости:
- умеренная;
- выраженная гипоплазия;
- рудимент локтевой кости;
- аплазия (отсутствие кости).
Причины
Такие пороки могут быть следствием аномального развития костей и сухожилий в передней части предплечья, их неправильной анатомической формы или полного отсутствия.
Генетическая предрасположенность, тяжелые хронические заболевания матери, осложнения во время беременности – возможные причины патологии.
Симптомы
Симптомы врожденной косорукости:
- изменение предплечья;
- деформация в локте и кисти руки;
- отсутствие одной части руки;
- частичная потеря работоспособности.
При первых проявлениях врожденной косорукости следует записаться на прием к детскому ортопеду.
Диагностика
Даже при явных деформациях проводится обследование для установления точного диагноза. Показана рентгенография – делают снимки обеих рук для сравнительного анализа, чтобы определить степени дефектов. Также проводится ультразвуковая диагностика сухожилий в поврежденной части. В некоторых случаях показано МРТ.
Также проводится ультразвуковая диагностика сухожилий в поврежденной части. В некоторых случаях показано МРТ.
Лечение
Курс лечения зависит от возраста ребенка и от уровня патологии. Хирургическое вмешательство применяют в возрасте от 1 до 3 лет, чтобы максимально устранить и заменить деформированную область. Операция позволяет уменьшить внешнюю дегенерацию. Ношение протеза позволит больному чувствовать себя белее полноценно.
После хирургического лечения назначается реабилитация, в которую входит целый ряд вспомогательных и восстановительных процедур:
- Массаж (специальные упражнения для восстановления полноценного функционирования руки).
- Лечебная физкультура.
- Физиотерапия.
Профилактика
Беременным женщинам следует соблюдать режим дня, правильно и сбалансировано питаться, соблюдать все врачебные предписания. При необходимости следует пройти консультацию врача-генетика.
Радиальная дубинка | Госпиталь на Грейт-Ормонд-стрит
Уровень функции кисти будет зависеть от степени тяжести лучевой косой руки и от того, поражены ли одна или обе руки. Лучевая косая кисть с отклонением запястья
Лучевая косая кисть с отклонением запястья
и укорочением предплечья часто ассоциируется с недоразвитием или отсутствием большого пальца, а также с ригидностью суставов пальцев с затруднением сгибания суставов. Корректирующая хирургия направлена на улучшение внешнего вида и функции, но у ребенка с лучевой косолапостью средней или тяжелой степени всегда нарушается функция.Уменьшается движение пальцев из-за плохого сжимания и захвата, снижается сила и способность держать руку, например, поворачивать ладонь вверх.
Ребенок с тяжелой односторонней деформацией может быть не в состоянии справиться с некоторыми повседневными задачами, которые включают защемление или хватание обеими руками, например, завязывание шнурков для обуви
, застегивание молнии, завязывание волос в хвост, использование ножа. и вилкой вместе и надевая носки или колготки. Некоторые из этих задач решаются путем адаптации одежды или оборудования или небольшой помощи.Могут быть и другие задачи, обычно выполняемые двумя руками, которыми ребенок учится очень эффективно управлять одной рукой. Например, нанести зубную пасту на щетку и застегнуть пуговицы. Эти задания могут занять у вашего ребенка немного больше времени по сравнению с другими детьми. Другие задачи могут выполняться медленно и / или с трудом, используя обе руки, например, при езде на велосипеде, где ограничивается досягаемость и сцепление.
Однако большинство детей находят способ решить свои проблемы. Если у вашего ребенка односторонняя лучевая косолапость, он может использовать другую руку для выполнения заданий.Если поражены обе руки, ваш ребенок может найти способы подбирать предметы с помощью, прижимая их к своему телу, используя обе руки вместе или зажимая предметы между пальцами. Некоторое оборудование может быть адаптировано для облегчения или безопасности деятельности, например, ручки для велосипедов могут быть адаптированы, а также столовые приборы, одежда
и письменные принадлежности. Вы можете столкнуться с трудностями на разных этапах развития вашего ребенка, но в целом дети очень хорошо адаптируются к своему состоянию и обычно могут выполнять большинство задач.
На работу руки также может влиять отношение ребенка и его семьи к руке. Если маленький ребенок очень стесняется своей другой конечности, он может скрыть это и не захотеть использовать. Чем меньше задействуется пораженная рука и кисть, тем менее функциональными они будут. С самого начала следует поощрять ребенка с лучевой косой рукой использовать пораженную руку (-и) и кисть (-и). Если поражена только одна рука, поместите игрушки на пораженную сторону так, чтобы им приходилось дотянуться, чтобы схватить их, а не всегда полагаться на здоровую руку.
Как правило, большинство детей отлично справляются с функциональной повседневной деятельностью и находят свой собственный способ управления своими задачами, чтобы быть полностью независимыми.
Club Hand | Международный центр удлинения конечностей
Что такое дубинка?
Врожденная продольная лучевая недостаточность, также известная как лучевая косолапость или лучевая дисплазия, встречается редко, поскольку затрагивает менее 1 из 30 000 живорождений.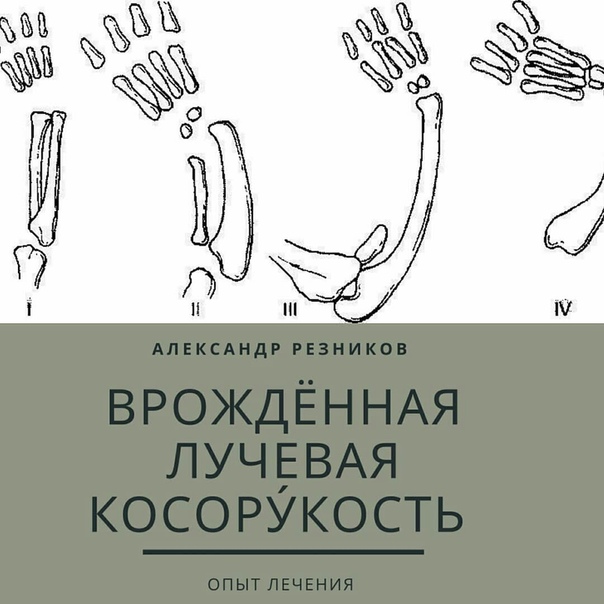 Состояние относительно легко диагностировать, так как у людей с лучевой косой кистью имеется физическая деформация кисти и / или предплечья из-за отсутствия или недостаточного развития лучевой кости (одной из самых больших костей предплечья, простирающейся от локтя до локтя). запястье).Кроме того, один или несколько пальцев могут отсутствовать или частично развиться. Примерно один из каждых двух пациентов с лучевой косолапостью имеет заболевание обеих конечностей; это называется двусторонней косой рукой.
Состояние относительно легко диагностировать, так как у людей с лучевой косой кистью имеется физическая деформация кисти и / или предплечья из-за отсутствия или недостаточного развития лучевой кости (одной из самых больших костей предплечья, простирающейся от локтя до локтя). запястье).Кроме того, один или несколько пальцев могут отсутствовать или частично развиться. Примерно один из каждых двух пациентов с лучевой косолапостью имеет заболевание обеих конечностей; это называется двусторонней косой рукой.
В настоящее время нет известных причин или факторов, способствующих этому врожденному (присутствующему при рождении) дефициту. Есть несколько синдромов, связанных с радиальной дисплазией. Синдромы, связанные с лучевой дисплазией, включают: синдром тромбоцитопении-отсутствия лучевой кости (TAR), анемию Фанкони, синдром Холта-Орама, синдром Окихиро, синдром Лакримо-Аурикуло-Денто-Цифровой (LADD), Синдром Нагера, Синдром Баллера-Герольди. -Синдром Перейры, синдром Робертса и синдром VACTERL. Поэтому всем новорожденным с этим заболеванием необходимо тщательное обследование (осмотр, УЗИ сердца и почек, анализ крови и генетическое тестирование).
Поэтому всем новорожденным с этим заболеванием необходимо тщательное обследование (осмотр, УЗИ сердца и почек, анализ крови и генетическое тестирование).
Какие бывают типы дубин?
Лучевая клюшка подразделяется на четыре типа в зависимости от серьезности дефектов и степени наличия лучевой кости. Тип 1 — самая легкая форма, а Тип 4 — самая тяжелая и распространенная. Порок развития или отсутствие кости в нижней части руки, кисти или запястья оказывает прямое влияние на развитие окружающих кровеносных сосудов, мышц и нервов, поэтому эта система классификации предназначена для оценки воздействия всего состояния.
Согласно системе классификации Heikel степень тяжести лучевой косы:
- Тип 1: Легкое укорочение дистального отдела лучевой кости
- Тип 2: Более сильное радиальное укорочение — локтевая кость (кость предплечья параллельна радиус) может также присутствовать укорочение и искривление.
- Тип 3: Сильное радиальное укорочение и радиальное отклонение кисти и запястья
- Тип 4: Полное отсутствие лучевой кости с серьезным радиальным отклонением кисти и запястья.

Классификация Хейкеля аналогична системе классификации Байна и Клуга; различия клинически не значимы.
Что происходит, если не лечить лучевую косую руку?
Дети, которым не лечат лучевую косолапость, могут испытывать снижение функциональности из-за стойкой деформации. Следует отметить, что при игнорировании корректирующего лечения у взрослых значительно сложнее.
Как лечится лучевая клюшка?
В Институте продвинутой ортопедии им. Рубина наши опытные детские ортопеды предоставят семье исчерпывающий план лечения, который может включать начальную операцию — локтевую кость — для исправления деформации и достижения нормального положения запястья.Наименее тяжелый тип лучевой косолапости, Тип 1, обычно первоначально лечится нехирургическим путем с использованием шин, гипсов и трудотерапии. В конечном итоге этим пациентам может потребоваться хирургическое вмешательство в более позднем возрасте или в конце роста скелета (возраст 14-16 лет). Хирургическое вмешательство обычно выполняется намного раньше у пациентов с более высокой классификационной формой лучевой косолапости; Цели состоят в том, чтобы создать стабилизированное и подвижное запястье, функционирующую руку, реконструкцию или создание большого пальца (опрос) и обеспечить адекватный долгосрочный рост костей. Эта узкоспециализированная и сложная операция обычно проводится поэтапно в течение первых нескольких лет жизни ребенка.
Эта узкоспециализированная и сложная операция обычно проводится поэтапно в течение первых нескольких лет жизни ребенка.
Какие существуют виды хирургического лечения различных типов косолапости?
Международный центр удлинения конечностей рекомендует различные курсы лечения для разных классов тяжести:
Лучевая дисплазия 1 типа
Этот тип лучевой дисплазии лечится путем удлинения лучевой кости с помощью остеотомии (срез кости) в дистальном (нижнем) отделе. конец запястья) часть лучевой кости.Эта стратегия увеличивает радиус для поддержки костей запястья (запястья) и корректирует соотношение между лучевой и локтевой костью. Это достигается с помощью одно- или двухэтапного плана лечения в среднем детском возрасте. Первый этап выполняется путем наложения устройства внешней фиксации на кисть и запястье для постепенного возвращения кисти и запястья в нормальное положение, если это необходимо. Второй этап состоит из регулировки внешней фиксации для удержания запястья и кисти в исправленном положении и начала удлинения лучевой кости посредством дистальной радиальной остеотомии. Этот тип стратегии обычно необходимо повторять ближе к концу роста, чтобы добиться постоянной коррекции. Окончание роста длинных костей обычно наступает в возрасте 14 лет у женщин и 16 лет у мужчин.
Этот тип стратегии обычно необходимо повторять ближе к концу роста, чтобы добиться постоянной коррекции. Окончание роста длинных костей обычно наступает в возрасте 14 лет у женщин и 16 лет у мужчин.
Лучевая дисплазия 2-го типа
Этот тип радиальной дисплазии находится между вышеуказанной стратегией лечения и процедурой, называемой локтеванием (описанной ниже для Типов 3 и 4). Подавляющее большинство пациентов с лучевой дисплазией 2-го типа, наблюдаемых в Международном центре удлинения конечностей, имеют значительно аномальные проксимальные (верхний конец) и дистальные (нижний конец) области роста лучевой кости.Это приводит к значительной задержке роста лучевой кости с явным сокращением во время роста. Это ограничивает возможность удлинения радиуса, достаточного для того, чтобы хирургическая стратегия, используемая для футляров для клюшек 1-го типа, была жизнеспособной и успешной. Поскольку удлинение лучевой кости представляет собой сложную задачу, а также поскольку при использовании этого метода деформация часто повторяется очень быстро, Международный центр удлинения конечностей вместо этого лечит пациентов с лучевой дисплазией 2 типа с локтевым дефектом.
Лучевая дисплазия 3 и 4 типа
Международный центр удлинения конечностей успешно лечил оба этих тяжелых типа лучевой дисплазии с помощью локтевой кости.Эта процедура является модификацией процедуры радиализации доктора Бака Грамко, выполненной доктором Дрором Палей. Существует множество различий как в хирургической стратегии, так и в хирургической технике при сравнении локтевого лечения с радиализацией. По сути, кости кисти и запястья перемещаются в сторону мизинца (локтевая сторона) локтевой кости. Деформирующие силы, вызвавшие радиальную косую руку, затем преобразуются в стабилизирующие силы, используя дистальную часть локтевой кости (нижний конец кости предплечья у запястья) в качестве точки опоры (точки поворота).Доктор Стандарт внес несколько положительных изменений как в методику, так и в протокол лечения. Эта операция обычно проводится в возрасте от 12 до 18 месяцев (хотя ее можно делать детям в возрасте от шести до восьми лет), и при необходимости за ней следует опрос.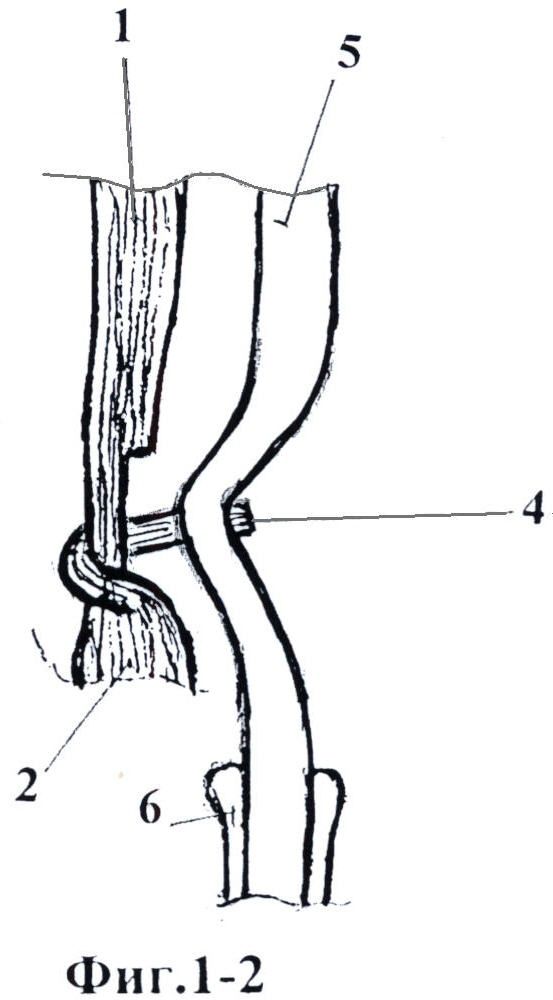 Если пациенту больше 8 лет, деформация все еще может быть устранена с помощью реконструкции запястья Илизарова. Для получения более подробной информации об операции по удалению локтевой кости, пожалуйста, посетите нашу страницу лечения локтевой кости.
Если пациенту больше 8 лет, деформация все еще может быть устранена с помощью реконструкции запястья Илизарова. Для получения более подробной информации об операции по удалению локтевой кости, пожалуйста, посетите нашу страницу лечения локтевой кости.
Хотя некоторые учреждения используют другие процедуры, такие как радиализация и централизация, у нашего центра были лучшие результаты при использовании локтевой кости.За последние 14 лет после операции у нас не было рецидивов деформации. Эта процедура также сохраняет будущий рост дистальной части локтевой кости, позволяя кости расти в течение многих лет после операции. Результат — рука в более функциональном положении, устойчивость деформации, улучшенная сила захвата и подвижное запястье. Эти преимущества обычно невозможны при процедурах централизации или радиализации. В хирургии локтевой кости в послеоперационном периоде используется устройство внешней фиксации для сохранения исправленного положения в течение трех месяцев.
Почему стоит обратиться в Международный центр удлинения конечностей для лечения косолапости?
Коррекция деформации — сложный процесс. Ваш врач в Международном центре удлинения конечностей найдет время, чтобы убедиться, что вы понимаете все возможные варианты, а затем настроит ваше лечение в соответствии с конкретными потребностями вашего ребенка. Доктор Шон Стандард является ведущим специалистом в области лечения локтевой кости, которая дает много преимуществ по сравнению с более часто выполняемыми процедурами централизации и радиализации.Наши пациенты также извлекают выгоду из нашего командного подхода с участием всемирно известных детских хирургов-ортопедов, анестезиологов с большим опытом работы с педиатрическими пациентами, а также специализированных фельдшеров, медсестер и физиотерапевтов. У нас также есть большая группа семей пациентов, у которых есть дети, проходящие лечение лучевой косолапостью, которые предлагают поддержку через наш Международный центр удлинения конечностей (ICLL) в Facebook Group, ICLL Families. Мы помогаем пациентам с лучевой косолапостью достичь наилучшего результата.
Ваш врач в Международном центре удлинения конечностей найдет время, чтобы убедиться, что вы понимаете все возможные варианты, а затем настроит ваше лечение в соответствии с конкретными потребностями вашего ребенка. Доктор Шон Стандард является ведущим специалистом в области лечения локтевой кости, которая дает много преимуществ по сравнению с более часто выполняемыми процедурами централизации и радиализации.Наши пациенты также извлекают выгоду из нашего командного подхода с участием всемирно известных детских хирургов-ортопедов, анестезиологов с большим опытом работы с педиатрическими пациентами, а также специализированных фельдшеров, медсестер и физиотерапевтов. У нас также есть большая группа семей пациентов, у которых есть дети, проходящие лечение лучевой косолапостью, которые предлагают поддержку через наш Международный центр удлинения конечностей (ICLL) в Facebook Group, ICLL Families. Мы помогаем пациентам с лучевой косолапостью достичь наилучшего результата.
Видео: Radial Club Hand: История пациента
Беседа с врачом О Club Hand
Наши врачи ежемесячно проводят бесплатные беседы на различные темы, в том числе на различные темы.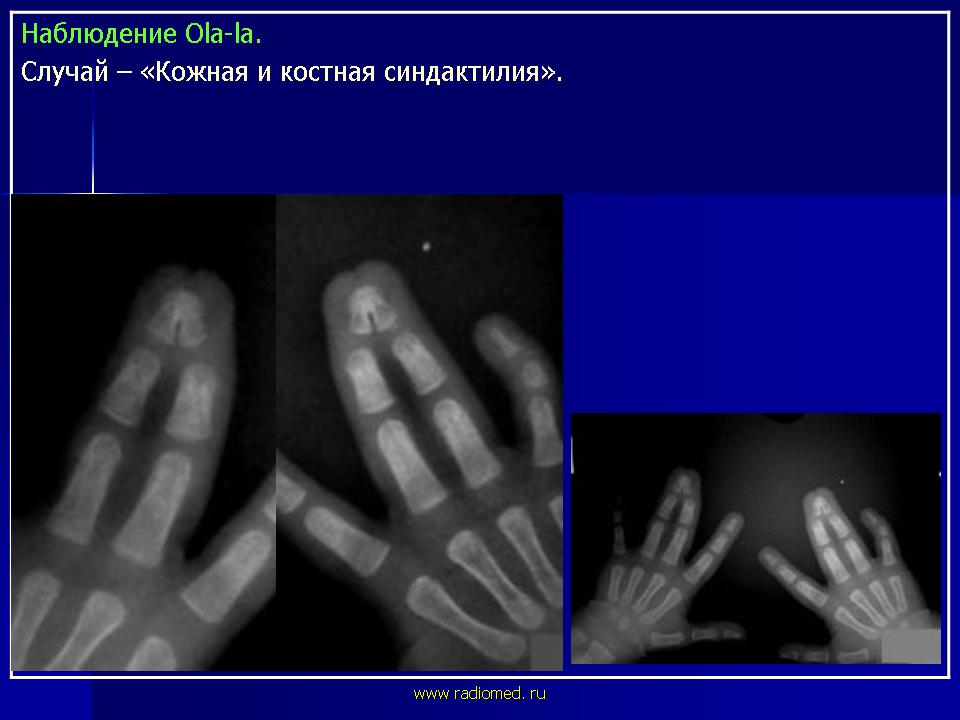 Для получения дополнительной информации нажмите здесь.
Для получения дополнительной информации нажмите здесь.
Врачи, занимающиеся лечением косолапости
Радиально-продольный дефицит (RLD) / Радиальная косоглазие
Причина радиальной продольной недостаточности
Руки ребенка формируются между четырьмя и восьмью неделями беременности, иногда даже до того, как женщина узнает о своей беременности.К восьми неделям руки полностью сформированы, хотя и крошечные.
Из-за факторов окружающей среды (инфекции, некоторые лекарства, генетические или другие неизвестные причины) они могут не формироваться нормально. При различиях рук генетические изменения обычно происходят без видимой причины. Реже генетические изменения передаются в семье.
Причины некоторых аномалий руки неизвестны. В некоторых случаях разница рук является единичным случаем. В других случаях разница является частью синдрома, затрагивающего несколько частей тела.
Проблемы со здоровьем, связанные с RLD
Могут быть другие проблемы со здоровьем, связанные с радиальной продольной недостаточностью. Поскольку рука и важные внутренние органы, такие как сердце, кишечник, клетки крови и почки, образуются примерно в одно и то же время, один фактор (гены или окружающая среда) может влиять на все органы.
Поскольку рука и важные внутренние органы, такие как сердце, кишечник, клетки крови и почки, образуются примерно в одно и то же время, один фактор (гены или окружающая среда) может влиять на все органы.
Следовательно, проблемы в этих других областях необходимо оценивать и часто лечить до лечения руки.
Диагностика лучевой продольной недостаточности
RLD иногда можно увидеть на обычном пренатальном УЗИ.После рождения ребенка его легко идентифицировать, а диагноз обычно подтверждается физическим осмотром и рентгеном.
При диагностике состояния врач вашего ребенка может классифицировать его по одному из четырех типов: тип 1 является самым легким, а тип 4 — наиболее тяжелым.
Лечение радиальной продольной недостаточности
Основная цель и польза лечения — улучшить способность ребенка справляться с этим заболеванием. Другая цель — улучшить внешний вид руки и повысить самооценку ребенка.
Лечение зависит от сложности состояния и может включать:
- Растяжка
- Шинирование или литье
- Физиотерапия (для увеличения силы и функциональности)
- Протезирование (при отсутствии частей или костей)
- Хирургия
Если курс лечения является хирургическим, обычно цель состоит в том, чтобы выровнять и стабилизировать кисть и запястье. Сроки операции будут зависеть от:
Сроки операции будут зависеть от:
- Возраст пациента и общее состояние здоровья
- Тип и степень состояния
- Способность переносить лечение
- Ожидаемое развитие состояния
В большинстве случаев операция проводится до того, как ребенок достигнет школьного возраста, но обычно не раньше 6-месячного возраста.Во всех случаях цель операции — исправить любые связанные с ней аномалии и улучшить диапазон движений и функций.
Большинство операций на кисти проводится в амбулаторных условиях, но для некоторых может потребоваться ночевка.
Выздоровление может длиться от одной недели до нескольких месяцев, в зависимости от объема операции. Большинство пациентов могут вернуться к нормальной жизнедеятельности в течение трех-шести недель после операции. Однако для полного выздоровления часто требуется три месяца.
Свяжитесь с нами
Если у вас есть вопросы или проблемы, позвоните в Центр лечения рук и верхних конечностей Детского отделения Цинциннати по телефону 513-803-HAND (4263).
Лучевая косая кисть — Институт ортопедии и позвоночника Палей
Лучевая булава (RCH) — это продольный дефект лучевой кости руки. Он включает в себя ряд недостатков, связанных с лучевой, лучевой стороной запястья и большим пальцем. Это врожденная деформация, которая встречается от 1 из 30 000 до 1 из 100 000 живорождений. У больных наблюдается двусторонняя деформация (обе руки) примерно в половине случаев. RCH обычно ассоциируется с другими деформациями и недостатками верхних конечностей, в том числе:
- Отсутствует или гипоплазия большого пальца руки
- Синдром TAR
- Анемия Фанкоми
- Синдром Холта-Орама
- Ассоциация VACTERL
Радиальная булава была первоначально классифицирована Бэйном и Клугом в соответствии с длиной лучевой кости и степенью дефекта:
- Тип 1 — короткий радиус
- Тип 2 — гипопластический радиус
- Тип 3 — Частичное отсутствие радиуса
- Тип 4 — Полное отсутствие радиуса
Лучевая косолапость — это эстетически непривлекательная деформация, которая также приводит к значительному функциональному нарушению (из-за отсутствия или гипоплазии большого пальца), нестабильности и ограничения движений в суставах локтя, запястья и пальцев. Родители детей с RCH обращаются за лечением от этого заболевания вскоре после рождения.
Родители детей с RCH обращаются за лечением от этого заболевания вскоре после рождения.
Деформация лучевой кости в RCH приводит к тому, что локтевая кость становится основной костью предплечья. Из-за этого опора для запястья (лучезапястного сустава) с лучевой стороны практически отсутствует; кроме того, запястье может полностью смещаться с локтевой кости. Когда запястье и пальцы согнуты, сила сгибания приводит к радиальному отклонению руки и ладонному смещению запястья (в сторону ладони).Люди с RCH имеют плохую силу захвата из-за отсутствия точки опоры и укорочения предплечья, что приводит к укорочению мышц. Чтобы легко понять это, попробуйте согнуть запястье вниз ладонью вниз, а затем попробуйте сжать кулак. Вы обнаружите, что сложить кулак намного сложнее, чем когда запястье находится в нейтральном положении.
Хотя дети с RCH (особенно односторонне) адекватно адаптируются к этому аномальному состоянию, возникают очевидные функциональные дефициты, ограничивающие активность. Движение в локтевом суставе может быть уменьшено, или сустав может быть зафиксирован в разгибании. Движение запястья и пальцев ограничено, причем дефицит наиболее выражен в указательном пальце и постепенно уменьшается в других пальцах.
Движение в локтевом суставе может быть уменьшено, или сустав может быть зафиксирован в разгибании. Движение запястья и пальцев ограничено, причем дефицит наиболее выражен в указательном пальце и постепенно уменьшается в других пальцах.
У пациентов с RCH часто большие пальцы рук отсутствуют или гипопластичны. У них часто возникает поперечное защемление между соседними пальцами, что полезно для работы с небольшими предметами, но неэффективно для захвата больших предметов. Уменьшение длины предплечья снижает досягаемость пациента.Действия, связанные с использованием двух рук, трудно выполнять, когда нужно подвести нормальную руку к более короткой конечности. Когда задействованы обе конечности, активность значительно ухудшается из-за отсутствия хотя бы одной верхней конечности нормальной длины.
По этим причинам часто требуется хирургическое лечение RCH. В Институте Пейли мы лечим RCH с помощью операции по улнаризации, методики, модифицированной доктором Пейли из более ранней операции, называемой радиализация. С помощью операции улнаризации мы можем безопасно исправить лучевую косолапость без рецидива и с низким риском осложнений, восстанавливая функцию и косметический вид пациента.
С помощью операции улнаризации мы можем безопасно исправить лучевую косолапость без рецидива и с низким риском осложнений, восстанавливая функцию и косметический вид пациента.
Дети с врожденными аномалиями и пороками развития кисти
Из 1–2% детей, рожденных с врожденными дефектами, 10% рождаются с пороками развития руки. Эти аномалии возникают на ранних сроках беременности и иногда диагностируются с помощью УЗИ во время беременности. Когда это не так, они часто становятся сюрпризом для родителей. Причина врожденных аномалий кисти неизвестна.
В зависимости от типа и степени деформации кисти у некоторых младенцев могут быть небольшие проблемы с адаптацией и нормальным функционированием.Другие, однако, могут столкнуться с различными проблемами по мере роста и обучения:
Проблемы развития, такие как задержка или недостаточная моторика
Трудности с повседневной жизнедеятельностью и базовыми навыками самообслуживания
Ограничения на определенные виды упражнений и спорт
Потенциальный эмоциональный и социальный вред от детства, дразнящего внешностью
Если ребенок хорошо функционирует и счастлив, лечение не всегда необходимо. Если ребенок испытывает трудности с выполнением того, что он или она хочет делать из-за порока развития руки, могут быть доступны варианты лечения.
Если ребенок испытывает трудности с выполнением того, что он или она хочет делать из-за порока развития руки, могут быть доступны варианты лечения.
Варианты лечения
Самая важная цель любого лечения пороков развития рук — помочь ребенку действовать как можно более независимо. Ваш педиатр часто направляет вас к детским пластическим хирургам или детским хирургам-ортопедам. Лечение может включать:
Типы пороков развития рук
Детские пластические и ортопедические хирурги диагностируют и лечат детей со всеми типами пороков развития рук.Есть много видов. Ниже приведены наиболее часто встречающиеся.
Дополнительные пальцы (полидактилия)
Полидактилия — наиболее частая врожденная деформация кисти. Это в равной степени влияет на мальчиков и девочек. Ребенок, рожденный с полидактилией, имеет более пяти пальцев на одной руке. Дополнительный палец часто представляет собой небольшой кусок мягкой ткани, который можно просто удалить. Иногда лишний палец содержит кости, но не суставы. Очень редко лишний палец — это полностью функционирующий палец. Ребенок может родиться с несколькими лишними пальцами.Существуют различные типы полидактилии:
Очень редко лишний палец — это полностью функционирующий палец. Ребенок может родиться с несколькими лишними пальцами.Существуют различные типы полидактилии:
Преаксиальная полидактилия: Включает дополнительный большой палец. Чаще встречается у кавказцев. Детский хирург может удалить лишнюю кость и кожу и восстановить сухожилия.
Постаксиальная полидактилия: Включает наличие дополнительных пальцев на противоположной стороне (сторона «мизинца»). Это чаще встречается у афроамериканцев. Это могут быть целые отдельные пальцы или просто культя. Обработка культей проводится в офисе у ручного специалиста.
Центральная полидактилия: Дополнительные пальцы могут располагаться между центральными пальцами, хотя это встречается реже.
Сросшиеся пальцы (синдактилия)
Синдактилия — один из наиболее распространенных врожденных дефектов верхних конечностей, который встречается у 1 из 2 000 живорождений. Это состояние возникает, когда два или более пальца не могут разделиться, когда ребенок находится в утробе матери, что приводит к образованию перепончатых пальцев при рождении. Обычно это средний и безымянный пальцы.
Это состояние возникает, когда два или более пальца не могут разделиться, когда ребенок находится в утробе матери, что приводит к образованию перепончатых пальцев при рождении. Обычно это средний и безымянный пальцы.
Синдактилия поражает в два раза больше мальчиков, чем девочек. Часто имеется семейный анамнез, и эти случаи часто затрагивают как пальцы рук, так и пальцы рук.
Как правило, до достижения ребенком 18-месячного возраста требуется хирургическое вмешательство, чтобы отделить пальцы рук или ног, и может потребоваться дополнительная кожа для снятия дополнительной кожи с отдельной области тела, в зависимости от степени соединения пальцев. Категории состояния включают:
Полная синдактилия: Кожа полностью срослась до кончиков пораженных пальцев рук или ног.
Неполная синдактилия: Пальцы рук или ног соединяются только частично на пути к кончикам.
Простая синдактилия: Пальцы рук и ног соединяются только кожей и мягкими тканями.

Сложная синдактилия: Кости пальцев рядом друг с другом срослись.
Недоразвитая рука (симбрахидактилия)
У младенцев, рожденных с симбрахидактилией, маленькие или отсутствующие пальцы.У них также могут быть перепончатые пальцы, короткая кисть или предплечье.
Легкая симбрахидактилия: На руке слегка короткие подвижные пальцы с небольшой перепонкой. Присутствуют кости рук, а также некоторые кости пальцев и большого пальца.
Умеренная симбрахидактилия: Большая часть или все кости пальцев отсутствуют, а у ребенка есть небольшие выступы кожи и мягких тканей. Большой палец обычно присутствует, но может быть коротким.
Тяжелая симбрахидактилия: У ребенка либо частично большой палец, либо нет большого пальца и пальцев.
Club Hand
У детей, рожденных с косолапостью, частично или полностью отсутствует одна из двух длинных костей, составляющих предплечье — лучевая или локтевая. В результате предплечье может быть короче обычного. Рука поворачивается внутрь, вызывая ограниченный диапазон движений запястья. У ребенка с этим заболеванием могут быть проблемы с выполнением задач, требующих его или ее рук. Заболевание обычно более заметно на одной или другой стороне кисти — лучевой (большой палец) или локтевой (мизинец) стороне.
В результате предплечье может быть короче обычного. Рука поворачивается внутрь, вызывая ограниченный диапазон движений запястья. У ребенка с этим заболеванием могут быть проблемы с выполнением задач, требующих его или ее рук. Заболевание обычно более заметно на одной или другой стороне кисти — лучевой (большой палец) или локтевой (мизинец) стороне.
Лучевая коса: Дети с косолапостью на лучевой стороне (лучевая дисплазия) часто имеют короткое предплечье и запястье, изогнутые в сторону большого пальца. Когда ребенку исполняется от 6 до 12 месяцев, может быть рекомендовано хирургическое вмешательство для выпрямления кости предплечья и фиксации сухожилий. Состояние также может быть связано с другими медицинскими синдромами, такими как анемия Фанкони, синдром Холта-Орама и синдром VATER.
Ульнарская булава: Это состояние встречается реже, чем лучевая коса, и обычно не связано с другими синдромами.Он может варьироваться от легких до более тяжелых случаев, когда запястье ребенка находится в фиксированном и согнутом положении в сторону мизинца руки.
 Большой палец руки деформирован или отсутствует.
Большой палец руки деформирован или отсутствует.
Расщелина кисти (эктродактилия)
Расщелина кисти (также называемая эктродактилия или расщепленная рука) — это когда средняя часть руки развивается ненормально. У младенцев с этим заболеванием отсутствует один или несколько центральных пальцев на руке. Обычно существует два типа:
Типичная расщелина кисти: V-образная форма и обычно отсутствуют или частично отсутствуют средние пальцы.Обычно поражаются обе руки, а иногда и стопы. Часто в семейном анамнезе есть расщелина руки такого типа.
Атипичная расщелина кисти руки: U-образная форма, обычно затрагивает только одну руку. Этот тип расщелины руки не часто передается по наследству. Атипичная расщелина руки может быть симптомом синдрома Поланда.
Маленькие (гипоплазированные) большие пальцы рук
Гипопластические большие пальцы не полностью сформировались в матке или вообще отсутствовали при рождении. Лечение зависит от того, насколько надежен или стабилен сустав, соединяющий основание большого пальца с запястьем.
Лечение зависит от того, насколько надежен или стабилен сустав, соединяющий основание большого пальца с запястьем.
Дети со стабильными суставами обычно используют большие пальцы рук в обычных играх. Дети с нестабильными суставами не обращают внимания на большой палец.
Для стабильных суставов большого пальца и запястья обычно рекомендуется реконструктивная хирургия для восстановления большого пальца и его сухожилий. При ослабленных или плавающих нестабильных суставах большой палец удаляется, а указательный палец превращается в большой.
Триггерный большой палец
Иногда дети рождаются с аномалией сухожилия большого пальца, из-за чего его трудно сгибать.Это состояние может исчезнуть само по себе примерно к 1 году жизни. В других случаях может быть рекомендована хирургическая коррекция до 3 лет, чтобы освободить сухожилие и позволить большому пальцу нормально функционировать.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Сложное лечение врожденной двусторонней лучевой косолапости: клинический случай
Резюме : Врожденная лучевая косолапость (ВРКБ) — это терминальный дефект, характеризующийся радиальным отклонением кисти, выраженным укорочением предплечья и общим недоразвитием суставов. конечность с уровнем заболеваемости 1 на 100 000 живорождений.Оба пола затронуты почти или в равной степени. Проблемы, которые представляет заболевание для пациента, многогранны, начиная от медицинских, социальных, косметических и функциональных проблем, которые также являются многомерными методами лечения. Мы сообщаем о случае двухмесячного ребенка с тяжелым случаем двусторонней CRCH. Пациенту проведена централизация левой локтевой кости со стабилизацией Kwire. Было получено около 160d коррекции. Он чувствовал себя хорошо и был выписан через две недели в ортопедическую клинику для последующего наблюдения. Врожденная лучевая косолапость, хотя и встречается редко, может быть подвергнута хирургической операции. Централизация по-прежнему является методом выбора в тяжелых случаях, и раннее вмешательство даст лучший результат.
Врожденная лучевая косолапость, хотя и встречается редко, может быть подвергнута хирургической операции. Централизация по-прежнему является методом выбора в тяжелых случаях, и раннее вмешательство даст лучший результат.
Ссылки
[1] Бхат, С.Б., Камат, А.Ф., Сегал, К., Хорн, Б.Д. и Хосалкар, Х.С. (2009) Система многоосевой коррекции при лечении лучевой косы. Журнал детской ортопедии, 3, 493-498.
http://dx.doi.org/10.1007/s11832-009-0196-3
[2] Шариатзаде, Х., Джафари, Д., Тахери, Х. и Мазхар, Ф.Н. (2009) Частота рецидивов после операции на лучевой косолапости в отдаленном периоде наблюдения. Журнал исследований в области медицинских наук, 14, 179-186.
[3] Кумар, М.К. и Сумар, С. (2011) Радиальная дубинка: забытый случай. Журнал клинических и диагностических исследований, 5, 1458-1460
[4] Салати, С.А. и Рабах, С.М. (2010) Конгентальная изолированная правая лучевая косолапость. Ливийский медицинский журнал, 5.
[5] де Йонг, Дж.П., Моран С.Л. и Вилкки, С. (2012) Изменение парадигмы в лечении лучевой косолапости: Перенос микрососудистого сустава для коррекции радиального отклонения и сохранения долгосрочного роста. Клиники ортопедической хирургии, 4, 36-44.
http://dx.doi.org/10.4055/cios.2012.4.1.36
[6] Викки, С.К. (2008) Васкуляризованный перенос плюснефалангового сустава при лучевой гипоплазии. Семинар по пластической хирургии, 22, 195-212.
[7] Кабавата, Х., Шибата Т., Масатоми Т. и Юсуи Н. (1998) Остаточная деформация врожденной лучевой булавы руки после предыдущей централизации запястья, удлинения локтевой кости и коррекции по методу Илизарова. Журнал хирургии костей и суставов, 80, 762-765.
http://dx.doi.org/10.1302/0301-620X.80B5.8839
[8] Кларк Д.И., Челл Дж. И Дэвис Т. (1998) Поллицизация указательного пальца. Последующее 27-летнее исследование. Журнал костной и суставной хирургии, 80, 631-635.
http://dx.doi.org/10.1302/0301-620X.80B4.8613
[9] Тенкир, А. и Тешом, С. (2010) Синдром Гольца (очаговая гипоплазия дермы) с односторонними глазными, кожными и скелетными особенностями, отчет о клиническом случае. BMC Ophthalmology, 10, 28.
[10] Menelaus, M.B. (1976) Лучевая косолапость с отсутствием двуглавой мышцы, леченная централизацией локтевой кости и трицепса. Отчет о двух случаях. Журнал костной и суставной хирургии, 5, 488-491.
Радиальная булавка |
Что вызывает радиальную косолапость?
Большинство случаев возникают «неожиданно» без известной причины. Радиальная косая рука может поражать одну руку (односторонняя) или обе руки (двусторонняя). Это происходит на очень ранних сроках беременности, между 28 и 52 днями. Лучевая косолапость выявляется лишь изредка при рутинном ультразвуковом сканировании перед родами.
Односторонняя лучевая косолапость обычно не связана с какими-либо другими проблемами и с меньшей вероятностью передается генетически. Двусторонняя лучевая косолапость чаще ассоциируется с другими проблемами, иногда как часть «синдрома» или набора симптомов, часто наблюдаемых вместе. Синдромы, которые обычно проявляются лучевой косолапостью, включают синдром Холта-Орама, синдром TAR, анемию Фанкони и синдром VATER / VACTERL, некоторые из которых могут иметь генетический компонент.
Двусторонняя лучевая косолапость чаще ассоциируется с другими проблемами, иногда как часть «синдрома» или набора симптомов, часто наблюдаемых вместе. Синдромы, которые обычно проявляются лучевой косолапостью, включают синдром Холта-Орама, синдром TAR, анемию Фанкони и синдром VATER / VACTERL, некоторые из которых могут иметь генетический компонент.
Какова функция руки у детей с лучевой косой кистью?
Как правило, большинство детей очень хорошо справляются с функциональной повседневной деятельностью и находят свой собственный способ управления своими задачами, чтобы быть полностью независимыми.
Корректирующая хирургия направлена на улучшение внешнего вида и функциональности, но у ребенка с лучевой косолапостью средней или тяжелой степени всегда нарушается функция. Уменьшается движение пальцев из-за плохого сжимания и захвата, снижается сила и способность держать руку, например, поворачивать ладонь вверх.
Как лечить лучевую косую руку?
Существуют различные варианты лечения, и врач объяснит, какие из них наиболее подходят для вашего ребенка.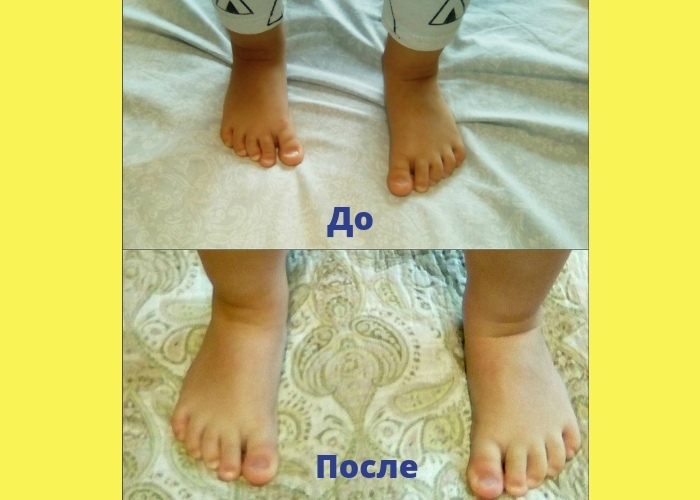 Это также зависит от того, как вы и ваша семья относитесь к лечению, поскольку некоторые варианты включают в себя ряд операций и довольно сложный уход на дому, который потребует решимости от всех участников. Вашему ребенку могут быть доступны следующие варианты.
Это также зависит от того, как вы и ваша семья относитесь к лечению, поскольку некоторые варианты включают в себя ряд операций и довольно сложный уход на дому, который потребует решимости от всех участников. Вашему ребенку могут быть доступны следующие варианты.
Безоперационная ручная терапия и шины
Вашему ребенку помогут максимально раскрыть свой функциональный потенциал с помощью советов, лечебных упражнений и наложения шин. Безоперационное лечение с использованием растяжек и шин обычно требуется при всех типах лучевой косолапости.
Хирургия
Иногда рекомендуется серия операций, и операция, как правило, проводится поэтапно. Это позволит вашему ребенку оправиться от одной операции, прежде чем перейти к следующей. Также есть некоторые операции, которые лучше всего делать, когда ребенок достигнет определенного возраста.
Для получения дополнительной информации о хирургических вариантах, пожалуйста, посетите GOSH или посетите http://www.limblength.