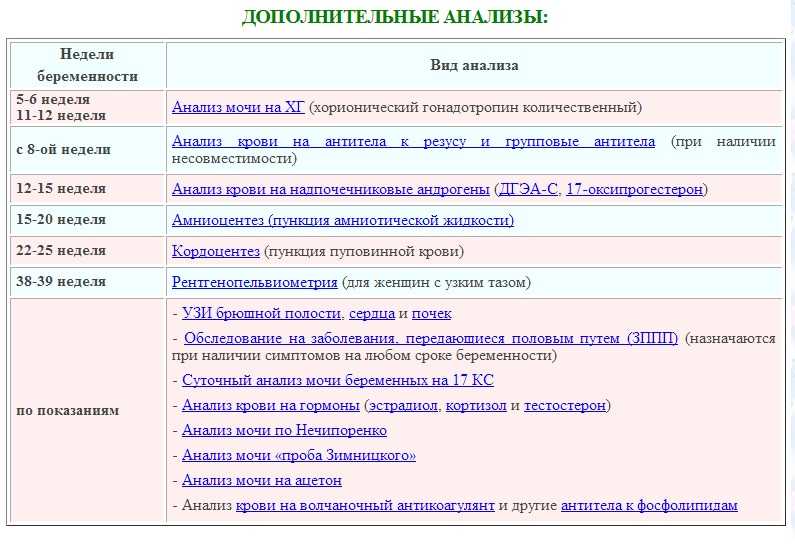
Когда встают на учет по беременности в женскую консультацию: Полезная информация
Как встать на учет по беременности
🔴 Беременность важный и серьезный этап в жизни каждой женщины. В этот период очень важно практически все, что происходит с женщиной. Еще одним важным фактором в этот период является медицинское наблюдение и ведение беременности. Не стоит пренебрегать этим обстоятельством или откладывать обращение в медицинскую организацию.
💡 Чтобы Вы могли максимально подробно ознакомиться со всеми этапами медицинского наблюдения и ведения беременности, а также видах обследований и анализах, сроках их проведения, мы подготовили для вас специальный раздел
«Какие анализы сдают во время беременности.»
Рекомендуем ознакомиться с данным разделом. В нем помимо всего прочего указаны и рекомендуемые сроки обращения в женскую консультацию для постановки на учёт в качестве беременной.
Обратите внимание, что график приёма врачей акушеров-гинекологов разделен на приём обычных пациентов и приём беременных. Эта информация также содержится в графике приёма.

Важно! В первую очередь Вам необходимо узнать к какому участку относится ваше место проживания. Это можно сделать в разделе
«Графики приёмов по адресу» (для жительниц Заречной части города Йошкар-Олы).
«Графики приёма специалистов» (для жительниц не Заречной части города Йошкар-Олы).
В этом же разделе Вы узнаете не только номер участка, но и врача акушера-гинеколога, осуществляющего ведение беременности на нем.
Следующим этапом необходимо Вам знать, прикреплены ли вы к Поликлинике № 1 г. Йошкар-Олы. Если вы не уверены или не знаете прикреплены ли вы к ней, эту информацию можно узнать простым способом:
перейти на сайт «Доктор 12»
войти под своей учетной записью
в разделе Личные данные будет указана Поликлиника прикрепления или на главной странице в правом нижнем углу
в разделе
«Личные данные»
будет указана поликлиника прикрепления
в разделе
«Главная»
в левом нижнем углу будет указана поликлиника прикрепления
Если вы
не прикреплены к ГБУ РМЭ «Поликлиника № 1 г. Йошкар-Олы» ознакомьтесь с разделом «Прикрепление к поликлинике».
Йошкар-Олы» ознакомьтесь с разделом «Прикрепление к поликлинике».
В данном разделе содержится исчерпывающая информация о том, как прикрепиться к поликлинике, а также бланки необходимых документов, которые Вы можете скачать, самостоятельно заполнить и принести в поликлинику в заполненном виде.
Список необходимых документов, которые вы должны предъявить при обращении в поликлинику также перечислен в данном разделе.
Способ самостоятельного заполнения сократит ваше время на заполнение бланков, выданных в регистратуре и соответственно очередь в регистратуре.
Способ самостоятельного заполнения бланков не лишает Вас возможности обратиться в регистратуру поликлиники без скачанных и заполненных бланков. В этом случае работники регистратуры выдадут вам для заполнения все необходимые бланки. Не забудьте взять с собой шариковую ручку для их заполнения.
Существует два способа постановки на учёт по беременности:
прийти в поликлинику в период приема врача акушера-гинеколога.
В данном случае планируя время прихода просим Вас учитывать, что в поликлинике будет необходимо заполнить ряд документов до приёма врачом. Примерное среднее время на заполнение документов — около 15-30 минут. Явившись в поликлинику, Вам необходимо сначала обратиться в регистратуру.
онлайн, заполнив все необходимые бланки документов и отправив их участковому врачу акушеру-гинекологу. Адрес электронной почты врача Вы можете узнать во вкладке «О специалистах» раздела «Наши специалисты».
, выбрав участок, к которому Вы прикреплены.
💡 Важно! Направляя заполненные формы документов по электронной почте, Вы соглашаетесь, с тем, что пересылаете свои персональные данные и медицинские данные по незащищенным каналам связи. ГБУ РМЭ «Поликлиника № 1 г. Йошкар-Олы» не несет ответственность за разглашение таких данных, что стало возможно в связи с использованием Вами данных каналов связи.
Выберите нужный Вам вариант постановки на учёт по беременности:
Выберите раздел
Для прикрепленных к Поликлинике №1
Для не прикрепленных к Поликлинике №1
Данные для заполнения документов беременной
Бланки для прикрепления к Поликлинике № 1
Заявление о закреплении за медицинской организацией
Информированное добровольное согласие на виды медицинских вмешательств
Согласие на обработку персональных данных
Скачать Заявление о закреплении за медицинской организацией
Скачать Информированное добровольное согласие на виды медицинских вмешательств
Скачать Согласие на обработку персональных данных
Данные для заполнения документов беременной
стоит ли платить за ведение беременности
Юлия Коняхина
изучила мнение читателей
Профиль автора
Ведение беременности — такая же медицинская услуга, как любая другая. Можно получить ее бесплатно по ОМС. А можно наблюдаться за деньги в частной клинике или роддоме.
Можно получить ее бесплатно по ОМС. А можно наблюдаться за деньги в частной клинике или роддоме.
Героиня Тинькофф Журнала рассказала, как заключила контракт на ведение беременности и во сколько ей это обошлось. В комментариях мнения читателей разделились. Одни поддержали идею платного наблюдения, другие усомнились в разумности таких трат. Собрали аргументы обеих сторон.
👍 За: в платных клиниках меньше нервотрепки
Victoria Golubova
пожалела, что встала на учет в женскую консультацию
Жалею, что наслушалась советов и встала на учет в женскую консультацию. К врачу претензий не было, но истрепали нервы бумажной рутиной.
С ужасом вспоминаю, как неслась на работу после сдачи анализов. Кое-что все равно пришлось сдавать в «Инвитро». Однажды делала УЗИ в платной клинике, потому что в женской консультации врач не смог что-то там рассмотреть.
Подсчитала все траты и пришла к выводу, что лучше бы доплатила и спокойно, без нервотрепки наблюдалась в частной клинике.
/prava/dekret/
Права сотрудниц в декрете
Наталья Афонасьева
наблюдалась в перинатальном центре и тоже пожалела
Наблюдалась по ОМС. Выбрала перинатальный центр с очень хорошими отзывами и пожалела тысячу раз.
Проблемы были с самого начала: все УЗИ переделывала в платной клинике, за свои деньги сделала ДНК-тест и второй скрининг. На прием не записаться, отношение хамское. Посчитала, сколько потратила, — контракт бы уже окупился сполна. На будущее буду знать.
👎 Против: все необходимые обследования делают и по ОМС
Екатерина Гусева
прошла кучу обследований бесплатно
Мои ощущения от наблюдения в женской консультации: всю беременность сдавала анализы и проходила обследования. Но не потому, что были осложнения. Просто врач дотошная, и у меня первая беременность — в 29 лет.
Очередей особых не было. Все вежливые и корректные.
👍 За: контракт нужен, чтобы не сидеть часами в очередях
Marina X
ценит время больше, чем деньги
ОМС подходит только тем, кто не работает, у кого мало дел и кто может позволить себе роскошь сидеть в очередях.
Для меня время важнее денег. В первую беременность выбрала ОМС, потому что появилась возможность записываться на прием через сайт госуслуг и мне казалось, что за пациентом должны закреплять определенное время. Но я сидела в очередях от 30 минут до двух часов — и это по записи.
Приемы по ОМС длятся десять минут, девять из которых врач что-то пишет. Посмотрит на тебя пару раз. Спросить много не успеваешь, отвечают односложно. А беременность первая, вопросов много.
Решила, что в следующий раз буду наблюдаться только в платной клинике. Не верю, что частные врачи лучше. Но то, что я не буду тратить по два часа на прием, — это факт. А если и буду, то хотя бы смогу на это пожаловаться. В госклиниках чувствуешь себя бесправным и зависимым от какой-то непробиваемой бюрократической машины.
👎 Против: сэкономленные деньги можно потратить на ребенка
Наталья Прокопова
не платила за ведение беременности и роды
Рожала и наблюдалась во время беременности бесплатно.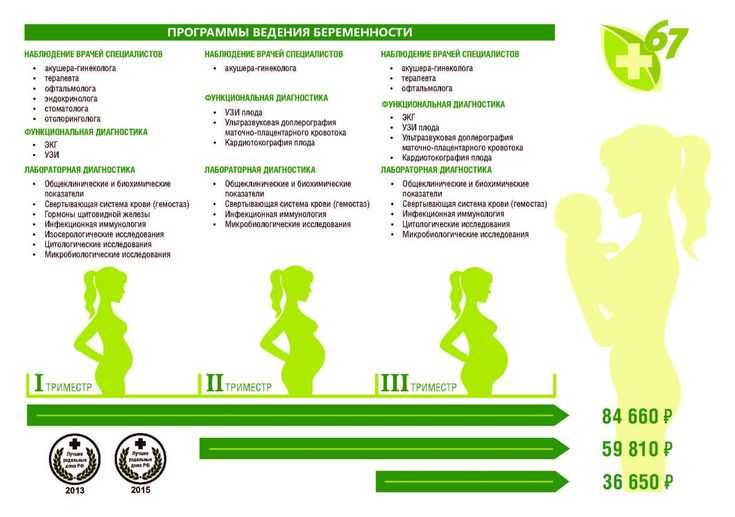 Считаю, что все сделала правильно. О дородовой палате до сих пор вспоминаю с теплотой: персонал вежливый, вкусно кормили. Да и в поликлинике все было нормально.
Считаю, что все сделала правильно. О дородовой палате до сих пор вспоминаю с теплотой: персонал вежливый, вкусно кормили. Да и в поликлинике все было нормально.
Если прикинуть, на сэкономленные деньги как раз можно купить все нужное для ребенка: коляску, кроватку, одежду. Но у кого есть лишнее, в принципе, сами решают, на что лучше потратиться.
Калькулятор: сколько вы потратите на ребенка в первый год
Penny Lane
считает, что деньги нужно тратить осмысленно
Если женщина тревожная, возможно, стоит заключить контракт, чтобы консультироваться с врачом и днем и ночью по малейшему поводу. Но если вы спокойный человек и со здоровьем у вас все хорошо, лучше потратить те же деньги на платные роды, отдельную послеродовую палату, коляску или ДМС для новорожденного — короче, на что-то более осмысленное.
👍 За: частные врачи уделяют больше внимания
Valeria Antonova
задавала много вопросов во время беременности
В платных клиниках есть много плюсов, за которые стоит доплатить, если есть возможность.
Например, мой гинеколог в женской консультации толком никогда ничего не объясняет. На визит отводится 15 минут, из которых 10 уходит на заполнение карты. Информации — минимум. А у меня в первую беременность была куча вопросов. В платной клинике врач отвечала на них не только на приеме, но и по электронной почте.
/list/gynecology/
17 важных вопросов гинекологу Татьяне Румянцевой
Мне еще не повезло, что часть моей беременности пришлась на период коронавирусных ограничений. В женской консультации не делали глюкозотолерантный тест, так как сидеть два часа в коридоре, где много людей, небезопасно. А в платной клинике меня посадили на два часа в отдельную палату в оперблоке.
👎 Против: в женских консультациях тоже есть хорошие врачи
tanya baramzina
нашла идеального гинеколога по ОМС
Не могла выбрать, контракт или ОМС. Решила сходить в женскую консультацию, чтобы познакомиться с гинекологом, посмотреть, как проходят прием и сдача анализов. Врача выбрала по отзывам, а к консультации прикрепилась по месту его работы.
Врача выбрала по отзывам, а к консультации прикрепилась по месту его работы.
Я впервые обращалась к гинекологу по ОМС, и это оказался лучший врач в моей жизни. Осталась наблюдаться у него, в платную клинику не пошла.
Единственное, что напрягает, — бюрократия и то, что результаты анализов не высылают на электронную почту. В остальном все отлично. Врач дала номер мобильного для связи в любое время. Назначает все, что нужно, и даже дополнительные обследования без проволочек.
Возможно, в регионах иначе, но я живу в Москве. Здесь вообще не вижу смысла в контракте на ведение беременности.
👍 За: в платных клиниках меньше риск подцепить инфекцию
Таня Белгородская
наблюдалась за деньги, потому что боялась заболеть
Однозначно — за платное ведение беременности. Плюсов много, но для себя вижу один существенный. В первом триместре у меня были проблемы с иммунитетом, и я сильно переболела ОРВИ. Я живу в холодном регионе, где простуды — обычное дело. В консультациях с очередями риск заразиться очень большой. А в частной клинике, где перед кабинетом сидит один-два человека, он минимален.
В консультациях с очередями риск заразиться очень большой. А в частной клинике, где перед кабинетом сидит один-два человека, он минимален.
Чем безопасно лечиться беременным при простуде
Кроме того, в частных клиниках другое отношение к пациентам и есть возможность выбрать врача — это важно.
|
Встать на учет беременной без прописки. Когда и как вставать на учет по беременности
Телефонная консультация
8 800 505-91-11
Звонок бесплатный
Могу ли я встать на учет по беременности в ЖК без прописки и без регистрации? Есть полис ОМС, СНИЛС, паспорт РФ.
Отсутствие регистрации по фактическому месту проживания не может быть причиной для отказа постановки вас на учет. Вы имеете право наблюдаться в выбранной женской консультации, причем у того специалиста, которого считаете наиболее квалифицированным.
Обратитесь в женскую консультацию с паспортом и полисом обязательного медицинского страхования. В момент оформления медицинской карты у вас спросят адрес – назовите тот, по которому вы фактически проживаете.
Если вам отказывают в постановке на учет, мотивируя отсутствием прописки, запишитесь на прием к главврачу. Составьте на его имя заявление в двух экземплярах. В тексте изложите свою просьбу и сошлитесь на закон от 28.06.91 г. «О медицинском страховании граждан в Российской Федерации». Согласно п.6 данного закона граждане Российской Федерации имеют право на получение медицинской помощи на всей территории РФ, вне зависимости от места жительства.
Поговорите с главврачом – возможно, официальное заявление и не понадобиться. Если вы не нашли понимания, передайте один экземпляр главврачу или его секретарю. На втором попросите сделать отметку о вручении – это подтвердит факт вашего обращения.
Если ваше заявление принять отказываются, его можно послать заказным письмом с уведомлением о вручении. Это избавит вас от неприятных контактов с администрацией лечебного учреждения.
Это избавит вас от неприятных контактов с администрацией лечебного учреждения.
В течение месяца ваше заявление должно быть рассмотрено и вы должны получить официальный ответ от администрации консультации. Чаще всего мотивацией в отказе становится переполненность лечебного учреждения. Проверить правильность этого вы сможете в районном отделе здравоохранения. Уточните телефон горячей линии и звоните, изложив все известные вам факты и ссылаясь на соответствующую статью закона. Обычно такой звонок помогает прекратить прения. Получив соответствующие указания, администрация женской консультации свяжется с вами самостоятельно и пригласит прийти для постановки на учет.
Доброго времени суток. Да, вы можете наблюдаться у врача гинеколога без регистрации, так же имеете право рожать в любом роддоме.
Я бы хотела узнать можно ли встать на учет по беременности без прописки!
Здравствуйте! нужна хотя бы временная регистрация
Если будущая мамочка обратилась в женскую консультацию по месту фактического проживания, то ее ставят на учет временно, на период ведения беременности. Тогда вместо домовой книги можно предъявить договор аренды, если семья снимает квартиру. Если и такового нет, женщину все равно возьмут на учет, но факт проживания будет проверяться участковым врачом или медсестрой.
Тогда вместо домовой книги можно предъявить договор аренды, если семья снимает квартиру. Если и такового нет, женщину все равно возьмут на учет, но факт проживания будет проверяться участковым врачом или медсестрой.
Если женщина в период беременности поменяла место жительства, она может перейти на учет в другую женскую консультацию, находящуюся ближе к дому. Документы просто передаются из одной женской консультации в другую.
http://egov.kz/wps/portal
Можно ли встать на учет по беременности в поликлинику без прописки?
Здравствуйте, Надежда!
По ст. 20 ГК РФ. Успехов Вам.
Я бы хотела встать на учет по беременности без прописки в г. Оренбурге. У меня есть полис республики Бурятии и прописана я там же. Могу ли я по этому полису встать на учет? Что мне делать, если мне вдруг откажут?
Добрый день. Вы можете встать на учет без регистрации, отказать не имеют право.
Сейчас очень многие молодые люди уезжают из своих маленьких городков в мегаполисы. Там легче найти работу, жизнь кипит. Как правило, снимают жилье и живут без прописки. Обычно это никаких проблем не вызывает. Но вдруг (чаще неожиданно, чем запланировано) девушка узнает, что она беременна. Если отношения молодых людей серьезные, они решают рожать. Через некоторое время назревает вопрос, как встать на учет в женскую консультацию без прописки.
Как правило, снимают жилье и живут без прописки. Обычно это никаких проблем не вызывает. Но вдруг (чаще неожиданно, чем запланировано) девушка узнает, что она беременна. Если отношения молодых людей серьезные, они решают рожать. Через некоторое время назревает вопрос, как встать на учет в женскую консультацию без прописки.
И вот тут многие будущие роженицы сталкиваются с проблемой. Часто им отказывают в постановке на учет без прописки. Конечно, если парень имеет прописку и пара официально оформила отношения – тут вопросов нет, женщину без проблем поставят на учет по месту прописки мужа. Но нас волнует другая ситуация, когда оба молодых имеют иногороднюю прописку.
Становиться на учет в родном городе не имеет никакого смысла. Тогда нужно там проживать весь срок беременности или постоянно ездить туда на консультации к гинекологу. Значит выход один – становиться на учет по месту жительства.
Как встать на учет в женской консультации без прописки иногородней женщине?
Обычно возникает такая ситуация. Женщина приходит в женскую консультацию и говорит, что местной прописки она не имеет. Гинеколог ей предлагает выход – пойти в бухгалтерию, заполнить квитанцию на одноразовую благотворительную помощь поликлинике. Как правило, эта квитанция действительна один год и является пропуском к врачам в этом медучреждении.
Женщина приходит в женскую консультацию и говорит, что местной прописки она не имеет. Гинеколог ей предлагает выход – пойти в бухгалтерию, заполнить квитанцию на одноразовую благотворительную помощь поликлинике. Как правило, эта квитанция действительна один год и является пропуском к врачам в этом медучреждении.
Причем в разных роддомах называют совершенно разные суммы. Если сумма небольшая и для вас это не проблема – можно заплатить и не портить себе нервы. Но иногда называются совсем заоблачные суммы “на благотворительность”. Эти деньги совсем не лишние в молодой семье, ведь с появлением малыша ожидаются такие большие расходы. Можно пойти в другое медучреждение и попытаться там стать на учет. Но если и там вас огорошат цифрой с тремя нулями – тогда боритесь за свои права. Вы готовы?
По закону каждый человек имеет право лечиться в том государственном медицинском учреждении, которое он сам выберет.
Для того чтобы встать на учет в женскую консультацию абсолютно бесплатно, кому-то одному из будущих родителей нужно взять справку с места работы о том, что вы действительно работаете в этом городе. Но это только в том случае, если вы оформлены официально. Если нет – тогда рассмотрим другой вариант, как встать на учёт беременной женщине без прописки.
Но это только в том случае, если вы оформлены официально. Если нет – тогда рассмотрим другой вариант, как встать на учёт беременной женщине без прописки.
Вы снимаете квартиру на условиях нотариально заверенного договора. Тогда следует с этим договором пойти в ЖЭК и попросить специалистов этого учреждения дать вам справку о том, что вы действительно проживаете по этому адресу. Приходите с этой справкой в женскую консультацию, и обычно этот документ является основанием для того, чтобы встать на учет в женской консультации без прописки без всяких благотворительных взносов.
Если же и этот вариант не пройдет, тогда добивайтесь своих прав, требуя медработников соблюдать закон. Какой закон гарантирует бесплатное обслуживание без прописки?
Как встать на учет в женской консультации без прописки согласно Закону?
Существует Закон Украины “Основы законодательства об охране здоровья”, Ст. 38 и приказ МОЗ Украины от 29.12.2003 №620. Согласно этим документам, каждый пациент имеет право сам выбрать врача и медучреждение. При постановке на учет прописка не имеет значения. В приказе (пункт 1.6) есть конкретные методические указания о предоставлении стационарной акушерско-гинекологической помощи. Там черным по белому написано, что эту помощь “пациентка имеет право получить в лечебно-профилактических учреждениях независимо от места ее проживания”.
При постановке на учет прописка не имеет значения. В приказе (пункт 1.6) есть конкретные методические указания о предоставлении стационарной акушерско-гинекологической помощи. Там черным по белому написано, что эту помощь “пациентка имеет право получить в лечебно-профилактических учреждениях независимо от места ее проживания”.
Ваши действия: распечатываете выдержки из Закона и приказа и идете к главврачу поликлиники, где находится выбранная вами женская консультация. Если главврач отказывается поставить вас на учет – пусть даст отказ в письменной форме. Этот отказ можно обжаловать в городском или районном управлении здравоохранения. Но чаще всего до этого дело не доходит.
Как рожать без прописки?
Когда роддом уже выбран, беременная женщина поставлена на учет, нужно подумать о будущих родах. В обменной карте беременной (она должна быть на руках у будущей роженицы после 30-й недели) в роддоме делается пометка о том, что роды согласованы с данным роддомом. Когда придет время рожать, скорая помощь должна отвезти женщину именно в этот роддом. Если такой записи нет – отвезут в районный роддом, если он закрыт – в дежурный.
Если такой записи нет – отвезут в районный роддом, если он закрыт – в дежурный.
В России наблюдение беременности и проведение всех видов исследований осуществляются на бесплатной основе. Необходимо лишь предоставить копии паспорта и полиса ОМС. Прикрепиться на учет желательно до двенадцатой недели беременности для получения соответствующего пособия. Оно выплачивается по месту трудоустройства одновременно с компенсацией к декретному отпуску. Встать на учет по беременности несложно. При обращении в регистратуру нужно представить все указанные документы и подать заявление, если необходимо. На этом основании сотрудники консультации заведут обычную карточку для наблюдения у специалистов. После этого нужно записаться на прием к гинекологу. Если выбрана консультация по месту жительства, то фамилию курирующего врача сразу подскажут в регистратуре.
На прием беременная должна взять с собой пеленку для осмотра и бахилы. Не стоит забывать их и в дальнейшем – они нужны на каждом приеме. Медсестра на первом приеме измерит давление, рост и вес женщины, заведет обменную карту беременной и впишет туда сведения о дате последней менструации и перенесенных в детстве болезнях. Врач осмотрит женщину, запишет в карту размеры таза, возьмет мазок на флору и выпишет направления на исследования мочи и крови на ВИЧ, сифилис, туберкулез, гонорею, гепатиты. Также определят группу крови женщины. Для второго приема нужно получить в регистратуре так называемую большую карту по беременности. Дата открытия этой карты будет считаться датой постановки на учет. Большая карта будет находиться всегда у врача, а обменную карту выдадут беременной. Диспансерная обменная карта понадобится для устройства в роддом.
Медсестра на первом приеме измерит давление, рост и вес женщины, заведет обменную карту беременной и впишет туда сведения о дате последней менструации и перенесенных в детстве болезнях. Врач осмотрит женщину, запишет в карту размеры таза, возьмет мазок на флору и выпишет направления на исследования мочи и крови на ВИЧ, сифилис, туберкулез, гонорею, гепатиты. Также определят группу крови женщины. Для второго приема нужно получить в регистратуре так называемую большую карту по беременности. Дата открытия этой карты будет считаться датой постановки на учет. Большая карта будет находиться всегда у врача, а обменную карту выдадут беременной. Диспансерная обменная карта понадобится для устройства в роддом.
Согласно российскому законодательству, беременная женщина может наблюдаться не только по месту официальной прописки, но и в любой выбранной ей консультации любого региона РФ. Соответственно, можно встать на учет по беременности в Москве без регистрации. Для этого при обращении нужно написать заявление на имя заведующего учреждением о прикреплении для наблюдения. Раньше требовалось подтвердить хотя бы временное проживание в городе (например, договор об аренде квартиры) . С 2010 года такой необходимости больше нет в связи с утверждением приказа Департамента здравоохранения г. Москвы № 1533. В случае отказа нужно записать причину и фамилию должностного лица и пожаловаться по телефону горячей линии департамента. После этого вопрос обязательно решится положительно.
Раньше требовалось подтвердить хотя бы временное проживание в городе (например, договор об аренде квартиры) . С 2010 года такой необходимости больше нет в связи с утверждением приказа Департамента здравоохранения г. Москвы № 1533. В случае отказа нужно записать причину и фамилию должностного лица и пожаловаться по телефону горячей линии департамента. После этого вопрос обязательно решится положительно.
В женской консультации в случае наблюдения беременной в течение двенадцати недель и более при выходе в декрет будет выдан родовый сертификат. Обменная карта и сертификат являются гарантией помещения беременной в палату к обследованным женщинам. При отсутствии этих документов родовый сертификат выписывается самим роддомом в момент поступления женщины, однако роженица будет лежать в инфекционном отделении. При выборе места наблюдения стоит учитывать и возможное место родов. Каждая женская консультация прикрепляется к определенному родильному дому. Необходимо уточнить, будет ли он открыт к предполагаемой дате родоразрешения. Если роддом закрывается в этот период на плановую мойку, то, возможно, следует заранее выбрать другую консультацию, чтобы не гадать, куда повезет скорая помощь на роды.
Если роддом закрывается в этот период на плановую мойку, то, возможно, следует заранее выбрать другую консультацию, чтобы не гадать, куда повезет скорая помощь на роды.
Ведение беременности — Доктор Харьков
Ведение беременности — это обязательный набор процедур, анализов и обследований, которые назначает каждой будущей мамочке доктор. Делается это для того, чтобы на свет появился абсолютно здоровый ребенок, а в процессе вынашивания плода у женщины не возникло проблем со здоровьем.
В комплекс программы ведения беременности медцентра «Доктор Харьков» входит медицинская, психологическая помощь, консультации специалистов по поводу правильной подготовки к родам и возможных проблем в послеродовой период. В это же время оформляются все необходимые документы — декретный лист, обменные карты, родовой сертификат.
Период беременности – это наиважнейший период в жизни женщины, завершающийся появлением на свет новой жизни. Именно в этот период сильнейшие физиологические изменения в организме женщины делают ее уязвимой к различным внутренним и внешним факторам, таким как скрытые хронические болезни, инфекции, стрессы, физическое переутомление. Поэтому, каждая женщина, при наступлении беременности нуждается не только в заботе и ласке близких людей, но и в постоянном медицинском наблюдении у врача акушера-гинеколога.
Именно в этот период сильнейшие физиологические изменения в организме женщины делают ее уязвимой к различным внутренним и внешним факторам, таким как скрытые хронические болезни, инфекции, стрессы, физическое переутомление. Поэтому, каждая женщина, при наступлении беременности нуждается не только в заботе и ласке близких людей, но и в постоянном медицинском наблюдении у врача акушера-гинеколога.
В нашей стране все женщины обязаны становиться на учет к гинекологу в женскую консультацию или в платный медицинский центр, на выбор, начиная с ранних сроков беременности, желательно на 7-12 неделе от ее наступления. То есть, с этого периода начинается ведение беременности, включающее периодическое посещение врача гинеколога и прохождение ряда различных исследований.
Ведение беременности в частной клинике Харьков
При получении положительного результата теста женщина должна стать на учет по беременности к гинекологу. Это нужно сделать на 7 неделе после зачатия, крайний срок — на 10 неделе. Платные услуги ведения беременности оказываются после подписания договора между медицинским учреждением и пациенткой. Клиника берет на себя все обязательства по ведению беременности, назначению доктора, который будет принимать роды (обычные или делать кесарево сечение).
Это нужно сделать на 7 неделе после зачатия, крайний срок — на 10 неделе. Платные услуги ведения беременности оказываются после подписания договора между медицинским учреждением и пациенткой. Клиника берет на себя все обязательства по ведению беременности, назначению доктора, который будет принимать роды (обычные или делать кесарево сечение).
При ведении беременности доктора нужно посещать регулярно:
- После первого осмотра врача, посещения назначаются один раз в неделю или 10 дней. За первую неделю пациентка должна пройти всех врачей, консультацию которых ей назначил гинеколог.
- На 20 неделе беременности гинеколог назначает женщине обязательные явки 1 раз в месяц.
- После 28 недели вплоть до 40 недели обследование должно проводиться 1 раз в неделю.
При выявлении патологий в развитии плода или угрозы невынашивания беременности, график посещения врача может быть другим.
В период беременности женщине нужно будет пройти ряд обязательных и вспомогательных обследований:
- Регулярное измерение роста и веса будущей мамочки.

- Измерение давления.
- Осмотр гинеколога и других врачей.
- Анализы крови: общий, на сифилис, ВИЧ, гепатит.
- Анализ мочи на белок и другие показатели.
- Анализ на TORCH-инфекции.
- Забор гинекологических мазков.
- Цитологические анализы.
- УЗИ матки и плода.
Если будущая мамочка заметила негативные изменения в своем самочувствии или здоровье, желательно обратиться к врачу. Это могут быть:
- нехарактерные выделения из влагалища;
- болевые или тянущие ощущения в нижней части живота, пупка, спины;
- отсутствие шевеления малыша на протяжении более 9 часов;
- образование сильных отеков.
Частные клиники для беременных в Харькове
Контракт на ведение беременности в частных клиниках Харькова, который женщина заключает с клиникой, предполагает, что за указанную сумму она получает оговоренный набор услуг. От составляющих этого набора, а также от срока, с которого они начинают оказываться, зависит и стоимость контракта. Он может заключаться как с частными клиниками, так и с государственными медицинскими центрами, в том числе с роддомами – в том случае, если они предлагают услуги дородового ведения беременных.
Он может заключаться как с частными клиниками, так и с государственными медицинскими центрами, в том числе с роддомами – в том случае, если они предлагают услуги дородового ведения беременных.
В комплекс, как правило, включаются стандартные осмотры, процедуры, анализы, скриннинги, которые проводятся и в бесплатных женских консультациях. После родов женщина, наблюдавшаяся по договору, получает все необходимые документы – декретный больничный лист, обменную карту. В чем же главные преимущества платного обслуживания?
- Индивидуальный подход. Специалисты клиники разрабатывают персональную программу на основе состояния здоровья и анамнеза будущей роженицы.
- Экономия времени. Женщине не придется проводить время в очередях в ожидании приема и сдачи анализов.
- Психологический настрой: общение с врачом проходит в комфортной обстановке, и вообще персонал частных центров «заточен» на максимальную вежливость по отношению к пациентам.

- Возможность выбора оптимальной, в том числе и по стоимости, программы, а также удобного времени для сдачи анализов и визитов к врачу.
- Определенный спектр дополнительных услуг (например, косметологические процедуры или курсы подготовки к родам).
Важно, однако, понимать, что в частной клинике диагностика и консультирование априори лучше, чем в государственной. Поэтому выбирать имеет смысл, ориентируясь не на рекламу, а на мнение тех, кто уже наблюдался у того или иного врача, оставлял отзывы.
Харьков: клиника для беременных
Частные клиники являются лучшим вариантом, если вам нужно обратиться к так называемым «неудобным» специалистам: например, работающим в таких сферах, как проктология, гинекология, урология, венерология и т.д. Многие стесняются идти к таким специалистам в бесплатные больницы, опасаясь, что их увидят знакомые, что врач будет задавать неудобные вопросы и т.д. В частных клиниках все намного проще: приходя к специалисту, вы можете быть уверены, что полученная им от вас информация не выйдет за пределы больничного кабинета.
Еще одним преимуществом частных клиник перед государственными является то, что в них предлагаются не только лечебные, но и эстетические процедуры, например, антицеллюлитный массаж.
Преимущества частной организации перед государственным медицинским учреждением:
- В большинстве частных клиник используется новое оборудование и методы исследований.
- Составление индивидуального графика посещений акушера-гинеколога и отсутствие очередей.
- Ценовая гибкость: наличие программ и пакетов со скидками.
- Высокое качество обслуживания ввиду большого количества конкурентов на рынке.
- Внимание к беременной, индивидуальный подход.
Как встать на учет по беременности в частной клинике?
При ведении беременности в частной клинике есть один, но очень огромный, камень преткновения – обменная карта. Дело в том, что по законодательству Украины, обменную карту может выдать только государственное учреждение, а именно – врач в женской консультации поликлиники, в которой вы стоите на учете. Но ведь вы уже ходите к своему врачу в частную клинику. Что же тогда делать? Вариантов несколько: честные и не очень.
Но ведь вы уже ходите к своему врачу в частную клинику. Что же тогда делать? Вариантов несколько: честные и не очень.
Честный – это стать на учет у обоих врачей – у государственного и у частного. Но, по своему опыту можем сказать, что в поликлинике врачи не очень (мягко говоря) любят слышать, что вы платите другому врачу, а здесь наблюдаетесь бесплатно.
Второй вариант: договориться с врачом женской консультации, что вы просто принесете все анализы, необходимые для заполнения обменки, а наблюдаться будете у частника.
И третий вариант: когда у вашего частного врача есть выходы на государственных, и за отдельную сумму он возьмет все хлопоты по оформлению обменной карты на себя. Выбор за вами.
Можно ли вести беременность в частной клинике?
Встать на учет по беременности можно в государственной поликлинике поблизости от дома. Женщина становится на учет по месту фактического проживания. А наблюдение и ведение беременности может проходить в частной клинике.
Женщина становится на учет по месту фактического проживания. А наблюдение и ведение беременности может проходить в частной клинике.
Сколько стоит встать на учет по беременности в платную клинику?
В медцентре «Доктор Харьков» мы подберем для Вас оптимальный пакет, который будет включать в себя прием специалистов клиники, анализы, УЗИ и полный комплекс для беременной женщины. Наш поход исключительно индивидуален и основывается прежде всего на изучении и диагностике беременной женщины.
ваши права — Сиеста Доставка еды
Содержание
Женская консультация: ваши права
Автор статьи Александра Львовна Шаяхметова, врач акушер-гинеколог, врач УЗ-диагностики клиники «Мать и дитя» Юго-Запад. Опубликовано в журнале Роды.ru №2-2017.
Где наблюдается среднестатистическая будущая мама? В женской консультации по месту жительства. И здесь она нередко сразу же попадает в какую-то зависимость от этого медучреждения: к врачу прикрепляют согласно месту жительства, на приемы надо ходить часто, все время нужно сдавать кучу анализов и проходить разные обследования. Причем делать все это надо в какие-то определенные врачом сроки, и не дай бог пропустить что-то из назначений или консультаций! Да, обследования во время беременности необходимы, но и о своем комфорте и своих правах тоже надо помнить. Поговорим о том, на что имеет право будущая мама в женской консультации.
Причем делать все это надо в какие-то определенные врачом сроки, и не дай бог пропустить что-то из назначений или консультаций! Да, обследования во время беременности необходимы, но и о своем комфорте и своих правах тоже надо помнить. Поговорим о том, на что имеет право будущая мама в женской консультации.
НАБЛЮДАТЬСЯ В ЛЮБОМ МЕСТЕ
Согласно законодательству Российской Федерации беременная может выбрать любую женскую консультацию (ЖК), а не только ту, к которой она прикреплена по месту регистрации.
Это значит, что вы можете жить в одном районе города, а наблюдаться совершенно в другом: например, рядом с местом работы или просто в женской консультации, которая вам больше понравилась. Причем встать на учет по беременности можно даже в женской консультации другого города. Главное – нужен полис ОМС, действительный на всей территории России. Чтобы встать на учет в женской консультации не по месту регистрации, нужно написать заявление на имя главного врача консультации, принести оригинал и копию паспорта, полиса ОМС, страхового свидетельства СНИЛС.
И даже если вы по каким-то причинам перестаете посещать женскую консультацию, а переходите, например, в частную клинику или просто не ходите и все, снимать вас с учета в ЖК никто не имеет права. И в любой момент вы можете вернуться в свою консультацию и продолжить там наблюдаться.
ВЫБРАТЬ ВРАЧА
Также, согласно законодательству Российской Федерации вы можете выбрать себе врача, который будет наблюдать вашу беременность, или сменить врача, который по каким-то причинам вам не подошел. Для этого тоже надо написать заявление на имя главврача ЖК.
И конечно каждая будущая мама в женской консультации или родильном доме имеет право читать свою медицинскую карту или историю родов, смотреть записи о проведенных обследованиях. И объяснять, для чего это вам нужно, не надо, достаточно того, что это ваша карта и ваши исследования. Если вам непонятно зачем нужно какое-то назначение или анализ, то доктор в доступной форме должен все объяснить.
ВСТАТЬ НА УЧЕТ НА ЛЮБОМ СРОКЕ
Встать на учет в женскую консультацию вы можете на любом сроке беременности. Правда, на очень маленьком сроке ни врач, ни УЗИ еще не смогут точно подтвердить беременность, поэтому все-таки лучше вставать на учет после 6–8-й недели. Именно в это время врач сможет достоверно установить факт беременности при осмотре.
Правда, на очень маленьком сроке ни врач, ни УЗИ еще не смогут точно подтвердить беременность, поэтому все-таки лучше вставать на учет после 6–8-й недели. Именно в это время врач сможет достоверно установить факт беременности при осмотре.
Есть еще одна рекомендация – прийти в женскую консультацию до 12 недель беременности. Это связано с тем, что первое УЗИ делают в 10–12 недель и в это время можно точнее всего установить срок беременности. Кстати, те женщины, которые встают на учет в женскую консультацию до 12 недель, получают денежную выплату, которая называется «единовременное пособие женщинам, вставшим на учет в медицинское учреждение в ранние сроки беременности (до 12 недель)». Правда денег дают всего ничего, но кому-то и они пригодятся.
Но все это не значит, что на учет надо встать строго до 12 недель. Нет, прийти вы можете в любое время (даже в последнем триместре), главное – успеть сдать нужные анализы до родов.
ПОСЕЩАТЬ В НУЖНОЕ ВАМ ВРЕМЯ
Если вы хорошо себя чувствуете, анализы в норме и часто ходить в женскую консультацию вам не хочется, вы имеете право отказаться от регулярных посещений гинеколога. Просто сообщите об этом врачу, он должен отнестись к вашему решению с уважением. Да, доктор предупредит вас о том, что вы сами несете ответственность за ваш выбор, но он не должен вас запугивать или угрожать отказаться выдать обменную карту. Если происходит что-то подобное, сразу идите к главврачу женской консультацией или обращайтесь в департамент здравоохранения.
Просто сообщите об этом врачу, он должен отнестись к вашему решению с уважением. Да, доктор предупредит вас о том, что вы сами несете ответственность за ваш выбор, но он не должен вас запугивать или угрожать отказаться выдать обменную карту. Если происходит что-то подобное, сразу идите к главврачу женской консультацией или обращайтесь в департамент здравоохранения.
Но вам надо знать, что есть исследования (УЗИ, анализ крови на хромосомные патологии), которые надо сделать в строго определенные сроки, иначе их результат может быть недостоверным. Поэтому о времени некоторых обследований спросите доктора заранее.
ВЫБРАТЬ ОБСЛЕДОВАНИЯ
Если вы хотите сделать все необходимые вам обследования, вы вправе получить их в полном объеме. В каждой женской консультации есть список положенных во время беременности исследований и консультаций. Вы можете попросить вашего врача подробно рассказать вам о них и сделать все то, что вам положено.
Если вы, наоборот, считаете, что то или иное назначение вам не нужно или неприемлемо для вас, вы можете от него отказаться. Никто не вправе заставить вас делать УЗИ, скрининг, принимать какие-то препараты. И вам за это ничего не будет. Даже если вы откажетесь от чего-либо, вас не могут снять с учета по беременности, не выдать родовой сертификат и обменную карту. Просто врач зафиксирует в карте ваш отказ и напишет, что вам было разъяснено, зачем рекомендовано то или иное исследование.
Никто не вправе заставить вас делать УЗИ, скрининг, принимать какие-то препараты. И вам за это ничего не будет. Даже если вы откажетесь от чего-либо, вас не могут снять с учета по беременности, не выдать родовой сертификат и обменную карту. Просто врач зафиксирует в карте ваш отказ и напишет, что вам было разъяснено, зачем рекомендовано то или иное исследование.
Вообще же, чтобы получить обменную карту, вам нужно хотя бы однократно сдать ряд анализов (клинический анализ крови, анализ мочи, мазок, анализы на ВИЧ, RW, гепатит В и С) и посетить акушера-гинеколога минимум два раза. Первый раз вы придете на первичный осмотр и для того, чтобы получить направление на анализы, второй раз – чтобы внести результаты обследования в обменную карту. Главное здесь – соблюсти «срок годности» анализов.
СДЕЛАТЬ, КАК ВАМ УДОБНО
Все обследования в женской консультации проводятся совершенно бесплатно. И даже если какого-то специалиста нет или временно нет какого-то исследования, вам должны дать направление в другое медучреждение, где все это имеется. Врач не имеет права направлять вас на какие-то дополнительные платные анализы или консультации, если их можно сделать бесплатно по ОМС.
Врач не имеет права направлять вас на какие-то дополнительные платные анализы или консультации, если их можно сделать бесплатно по ОМС.
Если же вы хотите сами сделать какое-то исследование платно и в другой клинике (например, сделать экспертное УЗИ), то его результаты обязаны принять в женской консультации (а не говорить, что мы верим только своим анализам или специалистам).
Если вы хотите, чтобы вас наблюдали в женской консультации так, как нужно вам, не бойтесь говорить о своих предпочтениях. Спокойно и уверенно напомните о своих правах, ваше дело – выбирать, что вам от медицины нужно, а что нет.
19 женских консультаций Екатеринбурга, 1877 отзывов пациентов
Каждой женщине рано или поздно бывает необходима внебольничная акушерско-гинекологическая помощь. И тогда они обращаются в женскую консультацию – лечебное учреждение, основная задача которого как раз и заключается в оказании такой помощи. Как получить качественное лечение различных гинекологических заболеваний? Где найти квалифицированного врача, который будет вести наблюдение во время беременности? Эти важные вопросы, безусловно, волнуют каждую женщину. Портал «ПроДокторов» поможет вам ответить на эти вопросы, ведь здесь вы имеете возможность познакомиться с самыми разнообразными отзывами пациенток женских консультаций Екатеринбурга.
Портал «ПроДокторов» поможет вам ответить на эти вопросы, ведь здесь вы имеете возможность познакомиться с самыми разнообразными отзывами пациенток женских консультаций Екатеринбурга.
Мы будем вам очень благодарны, если вы сможете потратить немного времени и оставить свой комментарий после посещения этого медицинского учреждения. Ваше мнение очень поможет всем тем, кому только предстоит обратиться в женскую консультацию, а также убережет их от ошибки.
Общая информация о женских консультациях Екатеринбурга.
В Екатеринбурге сегодня для обслуживания женского населения по территориальному признаку успешно функционирует 16 женских консультаций, готовых предоставить своим посетительницам большой перечень медицинских услуг. Здесь женщин ждут комфортные условия и компетентные специалисты. Все лечебные учреждения оснащены современным оборудованием не только для проведения всевозможных обследований, но и для лечения многочисленных патологий.
Что лечат в женских консультациях Екатеринбурга.
В женских консультациях Екатеринбурга оказывается акушерско-гинекологическая помощь женскому населению города. Можно выделить следующие направления в работе таких лечебных учреждений:
- наблюдение за женщинами в период беременности и профилактика по предупреждению акушерских патологий;
- помощь в подготовке к родам и грудному вскармливанию;
- оказание квалифицированной помощи девочкам, подросткам и женщинам при наличии гинекологических патологий;
- проведение мероприятий по контрацепции и др.
Деятельность женских консультаций осуществляется по участковому принципу. В рамках территориальной программы они обслуживают пациенток бесплатно по полисам ОМС, а всем желающим предоставляются платные услуги.
История женских консультаций Екатеринбурга.
Женские консультации как самостоятельные медицинские учреждения в городе стали появляться во второй половине XX столетия. Их главная задача – наблюдение за женщиной во время беременности и оказание ей качественной помощи. В то время не было такого высокотехнологичного оборудования, с помощью которого сегодня проводятся необходимые виды диагностики (УЗИ и др.).
В то время не было такого высокотехнологичного оборудования, с помощью которого сегодня проводятся необходимые виды диагностики (УЗИ и др.).
В Екатеринбурге женские консультации основывались в разные годы. Так, например, женская консультация №1 больницы №7 была основана в 1978 году. Сегодня это современное лечебное учреждение, в состав которого входят 2 отделения. Здесь проводится самый широкий спектр услуг, среди которых диспансерное наблюдение беременных, лечение многих гинекологических патологий, диагностика, консультации узких специалистов.
17 женских консультаций Самары, 1069 отзывов пациентов
Что представляют собой женские консультации? Это медицинские учреждения, основная задача которых заключается в оказании акушерско-гинекологической помощи в амбулаторных условиях. Чаще всего прием пациенток здесь осуществляется по территориальному признаку. Как найти опытного врача? Где стоит проходить наблюдение в самый ответственный период в жизни женщины – период беременности? Как не ошибиться в выборе лечебного учреждения? На все эти вопросы вам поможет ответить наш портал «ПроДокторов», ведь здесь вы найдете не только информацию обо всех женских консультациях Самары, но и сможете познакомиться с многочисленными отзывами их посетительниц. Безусловно, тогда принять решение вам станет намного легче.
Безусловно, тогда принять решение вам станет намного легче.
После того, как вы побывали в одной из консультаций города, поделитесь своим мнением как об уровне квалификации работающих там специалистов, так и об условиях пребывания. Этим вы поможете многим женщинам отправиться в хорошую клинику к знающему доктору.
Выбор женской консультации в Самаре
В Самаре для организации медицинской помощи женскому населению открыто 16 женских консультаций. Здесь в амбулаторных условиях каждая пациентка может получить широкий перечень услуг как в области лечения различных гинекологических патологий, так и во время беременности и подготовки к родам. Для проведения качественной диагностики и достижения высоких результатов в лечении все консультации оснащены новейшим медицинским оборудованием.
Что лечат в женских консультациях Самары
Женские консультации – это государственные лечебные учреждения, помогающие, прежде всего, пациенткам, проживающим на прилегающей территории. Получить эту помощь можно бесплатно по полисам ОМС, лишь некоторые услуги оказываются на платной основе. Что же лечат в этих поликлиниках? Среди основных направлений деятельности можно отметить следующие:
Получить эту помощь можно бесплатно по полисам ОМС, лишь некоторые услуги оказываются на платной основе. Что же лечат в этих поликлиниках? Среди основных направлений деятельности можно отметить следующие:
- наблюдение за состоянием женщины в период беременности;
- оказание помощи во время подготовки к родам;
- профилактическая работа в целях предупреждения различных акушерских патологий;
- проведение диагностики;
- лечение заболеваний гинекологического профиля;
- помощь в подборе средств контрацепции и др.
История женских консультаций Самары
Многие женские консультации были созданы во второй половине прошлого века, но есть и более молодые лечебные учреждения. Так, например, в 1992 году была открыта Женская консультация областной больницы Калинина, в которой оказывается акушерско-гинекологическая помощь не только жительницам Самары, но и всего региона. Это учреждение работает по двум направлениям: проведение консультативных приемов и обследование беременных в скрининг-стационаре. Большую помощь в работе специалистам оказывает современное оборудование.
Большую помощь в работе специалистам оказывает современное оборудование.
В 1998 году была организована Женская консультация городской поликлиники №4, занимающая в рейтинге почетное 1 место. На сегодняшний день здесь предоставляются медицинские услуги женщинам, проживающим в Кировском районе. На базе поликлиники работают специализированные кабинеты, есть дневной стационар и др. Помимо оказания акушерско-гинекологической помощи беременным и женщинам с различными заболеваниями этого профиля, здесь проводят профосмотры с целью раннего выявления серьезных патологий, в том числе и онкологических.
Беременность и роды по ОМС. Инструкция для будущей мамы
Подробно о том, что положено беременным по программе обязательного медицинского страхования в 2020 году.
Тест показал долгожданные две полоски — что теперь? Как получить всю необходимую информацию, медицинскую помощь и заботу во время беременности и не разориться?
Обменная карта беременной
Главный документ будущей мамы после паспорта и полиса ОМС — её обменная карта. В обменной карте есть три блока: общая информация о беременной, результаты анализов и данные о родоразрешении. Карту заводят в женской консультации, где женщина встает на учет по беременности — и там же заполняют первые два блока.
В обменной карте есть три блока: общая информация о беременной, результаты анализов и данные о родоразрешении. Карту заводят в женской консультации, где женщина встает на учет по беременности — и там же заполняют первые два блока.
Начиная с 20-22 недели женщинам рекомендуют забрать карту из женской консультации на руки и всегда носить с собой вместе с паспортом и полисом. Тогда в случае, если понадобится медицинская помощь или роды начнутся раньше срока, акушеры-гинекологи узнают из карты всю информацию о ходе беременности. Без обменной карты рожать тоже можно, но поскольку результатов исследований на инфекции у роженицы нет, принять её смогут только в абсервационном/инфекционном отделении роддома. В таких отделениях довольно строгий распорядок и запрещены любые посещения.
Выбираем женскую консультацию и врача
Самый простой способ получить обменную карту, а также всю положенную по закону бесплатную медицинскую помощь, — встать на учёт по беременности в женскую консультацию. Большинство женщин обычно обращаются в женскую консультацию по месту жительства, но по закону об охране здоровья граждан женщина имеет право выбрать любое понравившееся медучреждение, оказывающих медицинскую помощь за счет средств ОМС, например, то, которое располагается близко к работе. То же касается и гинеколога: если отношения с врачом не складываются, пациентка имеет право выбрать другого— правда, только с согласия врача.
Большинство женщин обычно обращаются в женскую консультацию по месту жительства, но по закону об охране здоровья граждан женщина имеет право выбрать любое понравившееся медучреждение, оказывающих медицинскую помощь за счет средств ОМС, например, то, которое располагается близко к работе. То же касается и гинеколога: если отношения с врачом не складываются, пациентка имеет право выбрать другого— правда, только с согласия врача.
Важно помнить, что государство обеспечивает права пациента на получение информации о ходе лечения.
Фото: unsplash.com
Встать на учёт можно на любом сроке беременности, но врачи советуют для первого посещения 8-12 неделю. Раньше подтвердить беременность с помощью осмотра и УЗИ, скорее всего, не получится: а вот начиная с 8 недели уже можно послушать сердцебиение малыша. Пропускать 12 неделю тоже не стоит: именно на этом сроке врач точнее всего оценит предполагаемую дату родов.
Для постановки на учёт по беременности в женской консультации у вас спросят паспорт, полис ОМС и СНИЛС. Запись на прием к гинекологу должны предложить в течение 14 дней после обращения. Если к врачу не записывают, вопрос поможет решить страховая медицинская организация: страховой представитель сам свяжется с клиникой и обеспечит право беременной наблюдаться там, где она хочет.
Запись на прием к гинекологу должны предложить в течение 14 дней после обращения. Если к врачу не записывают, вопрос поможет решить страховая медицинская организация: страховой представитель сам свяжется с клиникой и обеспечит право беременной наблюдаться там, где она хочет.
Обследования по ОМС
Переходим к самому интересному: бесплатным скринингам и другой помощи, положенной беременным. Во время первого визита в женскую консультацию врач проведёт гинекологический осмотр, необходимые измерения, назначит нужные обследования. Также отправит беременную на консультации к терапевту, стоматологу, отоларингологу, офтальмологу, а при необходимости и к другим специалистам.
На сроке 11-14 недель проводится первый из трёх пренатальных скринингов, который помогает оценить риски хромосомных аномалий у будущего ребёнка, в том числе синдромов Дауна и Эдвардса. Такая же цель у скрининга во втором триместре, который делают на 18-21 неделе. Кроме того, скрининги помогают обнаружить состояния, требующие наблюдения, коррекции питания или приема медикаментов, например, таких как гестационный диабет беременных. На сроке 30-34 недели беременной проведут ещё один скрининг: врач оценит размер плода, предлежание, готовность к родам и состояние будущей мамы и малыша. Во время скринингов большинство женщин проходят только через безопасные для беременности исследования — УЗИ и лабораторные анализы.
На сроке 30-34 недели беременной проведут ещё один скрининг: врач оценит размер плода, предлежание, готовность к родам и состояние будущей мамы и малыша. Во время скринингов большинство женщин проходят только через безопасные для беременности исследования — УЗИ и лабораторные анализы.
Права беременных у гинеколога
Важно помнить, что государство обеспечивает права пациента на получение информации о ходе лечения. Если вам назначили какой-то препарат или процедуру, вы имеете право знать, зачем они нужны, как работают и какие возможны нежелательные реакции; врач должен доступно рассказать пациенту о любом назначении.
— Вся необходимая помощь по полису ОМС оказывается бесплатно, и если в женской консультации просят оплатить УЗИ или другое исследование, то это нарушение прав пациента. В этом случае можно обратиться к страховому представителю, он поможет разобраться в ситуации, свяжется с медицинским учреждением. При этом, если вы считаете, что вам оказывают некачественную медицинскую помощь, страховая поможет при необходимости провести экспертизу — проверку качества ее оказания, — комментирует Елена Большакова, врач, руководитель направления страховых представителей Дирекции медицинской экспертизы «АльфаСтрахование-ОМС».
Выбор роддома и роды
По закону семья может выбрать любой государственный роддом для родов по ОМС. Узнать про понравившийся роддом подробнее можно на дне открытых дверей – их проводят все государственные клиники и на сайте медицинской организации. Договариваться с роддомом о госпитализации заранее не нужно.
Другой способ – посоветоваться с гинекологом в женской консультации. Когда беременность проходит с осложнениями или имеется сопутствующая патология со стороны других органов, врач по показаниям должен направить пациентку в какой-то конкретный роддом или перинатальный центр, специализирующийся на проведении родов при определенной сопутствующей патологии женщины. Все процедуры родовспоможения – медицинские манипуляции, анестезию, оперативное вмешательство, реанимацию – оплачивает государство. Если женщина находится в индивидуальном родовом зале и рожает по программе «партнерские роды», то по закону во время родов её также может сопровождать муж или другой член семьи – совершенно бесплатно. Нужно только подготовиться к этому заранее, сделать мужу, маме или подруге необходимые прививки, сдать анализы.
Нужно только подготовиться к этому заранее, сделать мужу, маме или подруге необходимые прививки, сдать анализы.
Послеродовой период
Мама с малышом остаются в роддоме столько, сколько им понадобится по медицинским показаниям – в среднем этот срок составляет три дня. В это время ребёнок находится под наблюдением неонатолога. Во время пребывания в роддоме родители могут заказать для новорожденного полис ОМС. На сайте «АльфаСтрахование-ОМС» можно подать
заявку на оформление полиса в два клика. Для этого подготовьте свой паспорт, СНИЛС и свидетельство о рождении ребёнка. Старшим детям (с 14-ти лет) для оформления полиса нужен их собственный паспорт, СНИЛС и паспорт одного из родителей.
По любым вопросам, касающимся медицинской помощи по ОМС, обращайтесь к страховым представителям «АльфаСтрахование-ОМС» по телефону горячей линии 8 800 555 10 01. Они работают круглосуточно и без выходных.
Надеемся, что ваше материнство будет счастливым и гармоничным!
И твою маму тоже: почему в женских консультациях все так сурово
Меня зовут Настя, мне 30 лет, и недавно я узнала, что беременна. Помимо счастья и радости это повлекло за собой множество хлопот. В частности, мне надо было встать на учет в женскую консультацию. Это необходимо, чтобы, во-первых, регулярно наблюдаться у врача, а во-вторых, получить необходимые документы: обменную карту (требуется для родов в стационаре) и бумаги для оформления декрета.
Помимо счастья и радости это повлекло за собой множество хлопот. В частности, мне надо было встать на учет в женскую консультацию. Это необходимо, чтобы, во-первых, регулярно наблюдаться у врача, а во-вторых, получить необходимые документы: обменную карту (требуется для родов в стационаре) и бумаги для оформления декрета.
Женские консультации в Москве бывают частные (их немного) и государственные (они есть в каждом районе). Я решила прикрепиться к государственной консультации по месту жительства. Система записи к врачам через портал госуслуг работает идеально: все делается онлайн, обо всем приходят СМС-оповещения. Пока имеешь дело с роботами, а не с людьми, все прекрасно.
Я отправилась на первый прием. Небольшой казенный кабинет с гинекологическим креслом, врач и медсестра. Обстановка неприветливая, но я в отличном настроении и полна надежд (беременным девушкам, думаю, это вообще свойственно).
Врач — усталая женщина — перебирает бумаги на столе. Она не здоровается и не поднимает на меня глаза:
— Слушаю вас.
— Здравствуйте! Я беременна.
— То есть на учет пришли вставать?
— Да.
Все еще не глядя на меня, врач протягивает мне документ, который я должна подписать. Это информированное согласие. Там говорится, что врач объяснила мне мой диагноз и что она со мной будет делать, мне все понятно и я на все согласна. Я робко прошу дать мне эти самые объяснения. Врач отвечает: «Подписывайте». Вздрагиваю. Безропотно подписываю.
Велят раздеться и сесть в гинекологическое кресло. Спрашиваю, что сейчас будет. Врач наконец удостаивает меня взглядом: «Вы хотите прикрепиться? Тогда садитесь в кресло».
Я лежу в кресле, ожидая, пока врач разберется с бумажками. Наконец она подходит ко мне и вдруг рявкает: «А ну расслабься!» Смотрю в потолок, в глазах слезы.
Когда я встаю из кресла, оказывается, что на ты со мной перешла и медсестра. Она протягивает мне стопку направлений и предлагает их заполнить. Дрожащими пальцами беру ручку, заполняю. Я минут десять провела с этими людьми, а уже боюсь их как огня. Медсестра вручает мне ножницы, чтобы я вырезала какие-то талоны. Вырезаю. Про другие бумажки говорит: «Вот это отксеришь на работе». Лепечу, что пока не готова афишировать на работе свою беременность. Вступает врач: «А что, ксерокс закричит, что ты беременна?»
Медсестра вручает мне ножницы, чтобы я вырезала какие-то талоны. Вырезаю. Про другие бумажки говорит: «Вот это отксеришь на работе». Лепечу, что пока не готова афишировать на работе свою беременность. Вступает врач: «А что, ксерокс закричит, что ты беременна?»
Протянув мне ворох бумаг, медсестра строчит как из пулемета: с этим пойдешь вот сюда, это отнесешь туда, с этим сделаешь то-то. Я прошу ее объяснять помедленнее — слишком много информации, сложно так сразу разобраться. Она ухмыляется: «Да у тебя вроде есть потенциал».
Среди прочего меня записали на анализ крови. Его надо сдавать натощак, и медсестра комментирует следующим образом: «Завтрак чтобы с собой принесла. Если по стеночке потом сползать будешь, тебя тут никто с пола поднимать не станет».
Уже выйдя из кабинета и прорыдавшись, я осознаю, что хоть я и пожаловалась на боли в животе, мне так и не сказали, как с ними справляться. Просто записали в карту как жалобу.
Две основные эмоции, которые я испытывала в тот день, — отчаяние и страх. Как-то совершенно автоматически незнакомые грубые и бесчувственные люди обрели надо мной власть. Мне много раз говорили, что беременной женщине ни в коем случае нельзя нервничать, особенно на ранних сроках. Еще мне говорили, что это прекрасное и удивительное время. Мои инстинкты подсказывали, что нужно как можно скорее бежать от этих людей. Я попросила мужа впредь всегда ходить в ЖК со мной — хотя бы чтобы мне было куда уткнуться после очередного приема.
Как-то совершенно автоматически незнакомые грубые и бесчувственные люди обрели надо мной власть. Мне много раз говорили, что беременной женщине ни в коем случае нельзя нервничать, особенно на ранних сроках. Еще мне говорили, что это прекрасное и удивительное время. Мои инстинкты подсказывали, что нужно как можно скорее бежать от этих людей. Я попросила мужа впредь всегда ходить в ЖК со мной — хотя бы чтобы мне было куда уткнуться после очередного приема.
Я решила выяснить, отдельный ли это случай хамства или систематическое явление. Опрос знакомых и незнакомых девушек, бывавших в женских консультациях, и чтение форумов показали, что обращение к пациентам на «ты» — это непременный атрибут таких учреждений, а унижение человеческого достоинства вполне регулярный ритуал. Кого-то врачи отправляли в магазин себе за пирожками, на кого-то кричали. На женских форумах девушки выкладывают фотографии своих анализов и просят объяснить, что они значат: «У врача спросить я побоялась». Вот каким надо быть врачу, чтобы беременная женщина побоялась его попросить о такой малости — прокомментировать результаты анализов? Это было бы чудовищно, даже если бы было единичным случаем.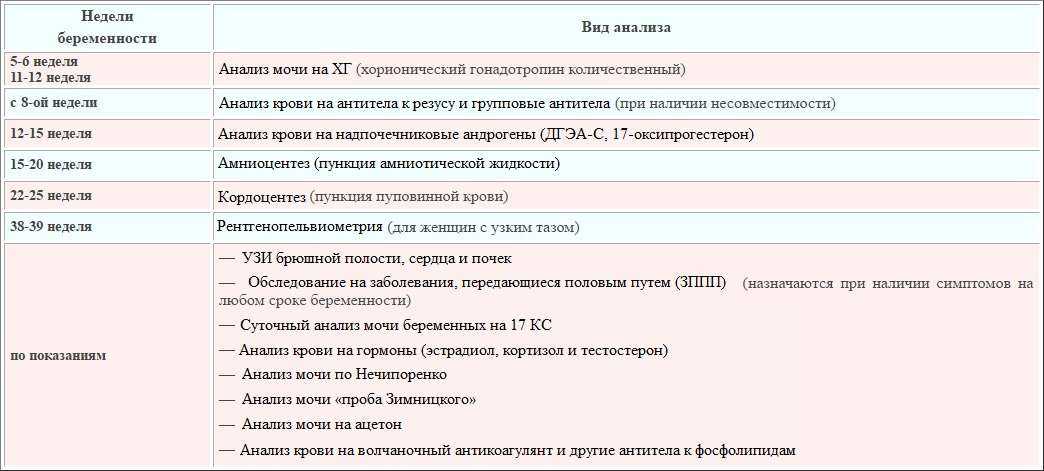 Но он далеко не единичный. Истории в диапазоне от просто неприятных до прямо-таки жутких все это время были от меня на расстоянии одного поискового запроса.
Но он далеко не единичный. Истории в диапазоне от просто неприятных до прямо-таки жутких все это время были от меня на расстоянии одного поискового запроса.
Наверное, те, кто всем доволен, реже оставляют отзывы в интернете. Были и такие, кто говорил, что им повезло с врачом, но неприятных историй больше. Вот это самое поразительное: чтобы тебе отвечали на вопросы, объясняли и хотя бы не хамили в тот период жизни, когда ты и без того взволнована и уязвима, — тебе должно повезти.
Через несколько дней мы с мужем отправились на тот самый анализ крови. Анализ сложный, крови нужно много много — несколько пробирок. В процессе выяснилось, что медсестра неправильно заполнила одно из направлений. Сотрудница процедурного кабинета отправила моего мужа на поиски любой медсестры, чтобы она поставила в бумажке нужные галочки. Муж так и сделал, но когда принес заполненное направление, выяснилось, что галочки ему поставили не там. Бравшая анализы женщина отправила его по новой, а мне сказала: «Вот мужчины! Никуда их послать нельзя, ничего не могут!» Я хотела было ответить, что откуда ж ему знать, какие галочки надо ставить, и что, вообще-то, началось все с того, что ее коллеги неправильно заполнили направление. Но я опять была не в том положении, чтобы качать права: у меня из вены торчала игла, мы были на середине третьей пробирки.
Но я опять была не в том положении, чтобы качать права: у меня из вены торчала игла, мы были на середине третьей пробирки.
На следующий плановый прием я шла с дрожащими коленками.
— Жалобы?
— Очень сильные боли в желудке.
В ответ врач молча выписала мне направление к терапевту. Ни одного дополнительного вопроса. Ни единого комментария. Даже о том, что в качестве обезболивающего беременным можно но-шпу, она не посчитала нужным мне сообщить.
Затем моя врач ушла в отпуск — и плановый прием вела ее коллега. По каким-то причинам я надеялась, что эта женщина будет более приветливой, но и она первым делом, ничего не объясняя, заставила меня подписать информированное согласие. Потом, когда я осмелилась обратиться к ней за разъяснениями по поводу результатов анализов, она соизволила что-то пробурчать. На мое «Спасибо, я поняла» она фыркнула: «Ну слава богу!» Невесть почему мне стало безумно стыдно, что я задаю какие-то вопросы.
С каждым посещением консультации вопросов к работе этой системы у меня становилось все больше. Поскольку я не только беременная женщина, но и журналист, у меня есть некоторые дополнительные возможности получить на них ответы. Я нашла недавнее интервью с главным гинекологом Москвы Александром Коноплянниковым, в котором он, в частности, рассказывал, что для сотрудников женских консультаций разрабатывают курс тренингов по общению с пациентками. Вот что он среди прочего говорил: «Мы должны научиться общаться между собой, улыбаться. Врач должен быть примером для остальных медицинских работников. Доброе слово может вылечить, а грубость и хамство наоборот. Тем более врачи акушеры-гинекологи работают с беременными, которые из-за гормональных изменений наиболее уязвимы к грубости».
Поскольку я не только беременная женщина, но и журналист, у меня есть некоторые дополнительные возможности получить на них ответы. Я нашла недавнее интервью с главным гинекологом Москвы Александром Коноплянниковым, в котором он, в частности, рассказывал, что для сотрудников женских консультаций разрабатывают курс тренингов по общению с пациентками. Вот что он среди прочего говорил: «Мы должны научиться общаться между собой, улыбаться. Врач должен быть примером для остальных медицинских работников. Доброе слово может вылечить, а грубость и хамство наоборот. Тем более врачи акушеры-гинекологи работают с беременными, которые из-за гормональных изменений наиболее уязвимы к грубости».
Я отправила в Департамент здравоохранения Москвы запрос на интервью с Коноплянниковым. Я надеялась, что он сможет мне объяснить, почему все те пятнадцать минут, которые отведены на прием, врачи непрерывно что-то пишут, так что даже не всегда успевают поднять глаза на пациентку. Почему заставляют подписывать информированное согласие, хотя и не думают информировать пациентку, на что она соглашается. Почему воспринимают в штыки любые вопросы. Нельзя ли как-то сократить врачам бумажную работу. Почему, наконец, врачи обращаются к пациенткам на «ты». Терапевты, стоматологи, хирурги — все врачи обращаются к пациентам на «вы», кроме акушеров-гинекологов в женских консультациях.
Почему воспринимают в штыки любые вопросы. Нельзя ли как-то сократить врачам бумажную работу. Почему, наконец, врачи обращаются к пациенткам на «ты». Терапевты, стоматологи, хирурги — все врачи обращаются к пациентам на «вы», кроме акушеров-гинекологов в женских консультациях.
Этого интервью я добивалась больше месяца. А когда все же добилась, оно как-то сразу не задалось. Когда я процитировала Коноплянникову его же слова об обучении врачей вежливости, он заявил, что ничего подобного не говорил. Заверил, что большинство жалоб пациенток на врачей женских консультаций, которые он читает, безосновательны. Услыхав, что я сама столкнулась с хамством, сказал, что мне «просто не повезло» — снова эта удивительная идея, что элементарная корректность в системе здравоохранения каким-то образом зависит от везения! На большинство моих вопросов Коноплянников попросту отказался отвечать, поскольку они, по его мнению, не относились к одобренной Департаментом здравоохранения теме «обучения врачей». А еще он потребовал, чтобы я ничего не публиковала без согласования с ним. Он, конечно, скажет, что я все переврала. Пусть говорит что хочет.
А еще он потребовал, чтобы я ничего не публиковала без согласования с ним. Он, конечно, скажет, что я все переврала. Пусть говорит что хочет.
Как бы там ни было, после двадцати минут общения с Коноплянниковым я с кристалльной ясностью поняла, почему система женских консультаций именно такая.
Наверное, у всего этого есть какие-то веские причины. Вряд ли эти усталые женщины шли в мед, чтобы потом без конца заполнять бумажки. Наверное, всю эту потогонную систему работы женских консультаций придумали люди, которые забыли или никогда не знали, что такое медицина. И зарплаты у врачей, скорее всего, мизерные. Это не оправдывает хамство, но хотя бы объясняет вечное раздражение.
У нас считается, что на врачей, учителей и полицейских нельзя обижаться: дескать, они жизни спасают, человека из тебя делают, от преступников защищают. Наверное, с этим можно согласиться, когда речь идет о хирурге, который выругался на десятом часу сложнейшей операции, или о полицейском, который с применением энергичной лексики прогоняет тебя с места преступления. Но почему нужно мириться с грубостью врача, пока он ведет вполне себе административный учет в спокойной обстановке собственного кабинета? Почему мы не прощаем резкости менеджеру банка или кассиру, но при этом считаем, что она вполне нормальна для медсестры, которая не в реанимации работает, а в женской консультации? Сотрудники консультации имеют дело в большинстве случаев даже не с болезнями, а с беременностью — вполне естественным состоянием человека.
Но почему нужно мириться с грубостью врача, пока он ведет вполне себе административный учет в спокойной обстановке собственного кабинета? Почему мы не прощаем резкости менеджеру банка или кассиру, но при этом считаем, что она вполне нормальна для медсестры, которая не в реанимации работает, а в женской консультации? Сотрудники консультации имеют дело в большинстве случаев даже не с болезнями, а с беременностью — вполне естественным состоянием человека.
Я думала, что со всем этим делать. Как относиться к тому, что эти врачи часто равнодушные, а иногда и попросту злые. Плохой человек, как и хороший, — не профессия, но для врачей женских консультаций умение быть терпеливыми и отзывчивыми — это в значительной степени и есть работа. Что делать с тем, что почти любая девушка, особенно беременная впервые и на раннем сроке, чувствует себя абсолютно бесправной в этом царстве холодных расширителей и металла в голосах. Как быть, если руководитель всей этой системы не только не признает существования проблемы, но и воплощает в себе все высокомерие образованного медработника по отношению к растерянному пациенту. И что делать тем, у кого нет денег на платное наблюдение и кому приходится иметь дело с подобным отношением все девять месяцев, про которые принято говорить, что это самое счастливое время в жизни женщины.
И что делать тем, у кого нет денег на платное наблюдение и кому приходится иметь дело с подобным отношением все девять месяцев, про которые принято говорить, что это самое счастливое время в жизни женщины.
Единственное, что я пока придумала, — это не молчать. Первый шаг к решению проблемы — признание, что проблема есть. К тому же осознание, что ты не одна такая, кому «не повезло с врачом», уже само по себе — помощь и поддержка. А дальше мы уж найдем способ объяснить этим уставшим людям, что заслуживаем хотя бы элементарного уважения.
Как и когда вставать на учёт по беременности? | Пузёныш — канал для будущих мам
Особенное и самое счастливое время беременности начинается у некоторых женщин спонтанно, а некоторые пары планировали ребенка долгие годы. И вот будущая мамочка сообщает радостную весть своему мужчине и родственникам. Какие шаги следует предпринимать дальше? В первую очередь необходимо встать на учет в женскую консультацию.
Фото: pixabay. com
com
Фото: pixabay. com
В каких учреждениях может наблюдаться женщина?
Вариантов множество и беременная женщина вправе сама выбирать наиболее подходящий. Перечислим распространенные варианты специализированных учреждений:
- женская консультация по вашему участку;
- наблюдение, проводимое при роддоме;
- перинатальные центры;
- частные клиники.
Так ли важно вставать на учет?
О своем интересном положении девушка обычно узнает на сроках от 6 недель. По рекомендациям врача записываться на обследования стоит начинать на 8-11 неделе, так как присутствует вероятность самопроизвольного выкидыша.
Некоторые дамы не спешат воспользоваться своим неотъемлемым правом и встают на учёт в более поздние сроки, а то и вовсе не считают это нужным. Так делать категорически нельзя, ведь в случае каких-либо отклонений в протекании беременности, вы об этом не узнаете. Впоследствии, это может привести к плачевным результатам.
Помните, что, консультируясь у врача, вы заботитесь о здоровье вашего будущего малыша!
Все анализы и проводимые УЗИ заносятся в обменную карту, которая в дальнейшем потребуется при поступлении в роддом.
Фото: pixabay.com
Фото: pixabay.com
Список документов и вещей, необходимых для первого осмотра
- полис ОМС;
- СНИЛС;
- одноразовая аптечная пеленка;
- больничные бахилы.
Женщине нужно пройти полное обследование, которое будет включать визит не только к гинекологу, но и к таким специалистам, как терапевт, стоматолог, окулист и отоларинголог. Делается этот осмотр для того, чтобы в дальнейшем, в течении всей беременности, возникало как можно меньше осложняющих факторов.
Длительность наблюдения беременных
Средняя продолжительность наблюдения – 30 недель, на сроке 32-36 недель проводят третье плановое УЗИ. В некоторых случаях девушка наблюдается до 40-42 недели, после чего ей выписывают направление в роддом. Развитые современные технологии и строгий контроль по неделям значительно помогают вынашивать ребенка, и облегчают эмоциональное состояние родителей, ведь так важно видеть, как стремительно развивается малыш.
Оригинал статьи размещен здесь: http://puzenush.ru/beremennost/kak-i-kogda-vstavat-na-uchyot-po-beremennosti/
🎈 Если вам понравилась статья, поддержите ее лайком 👍 (ПАЛЕЦ ВВЕРХ). Это поможет другим людям узнать о ней
⚡ Будем признательны, если вы поделитесь статьей в соцсетях со своими друзьями!
✅ Подпишитесь на нас, чтобы получать новые статьи наших авторов первыми!
Другие наши статьи:
Зачатие ребёнка: как правильно это сделать?
Что нужно брать с собой в роддом для ребенка и мамы в 2019 году: список
Ребенок часто болеет простудными заболеваниями, что делать
Что делать, если ребенок не слушается в 5 лет: советы психолога
Какие выплаты положены пенсионерам за детей, родившихся до 1990 года
Материнский капитал.

Права беременной женщины.
Поделиться
В гостях у программы «Материнский капитал» Арина Покровская, психолог, правозащитник, автор книги «Медицинское право для детей и родителей».
С.Бакалеева
— Здравствуйте, это программа «Материнский капитал». Наша программа о самом драгоценном – о семье и детях. Беременная женщина, какой бы опытной она не была, сколько бы ей ни было лет, крайне уязвима и ранима. И жесткое слово врача, какая-то твердая позиция может ее ранить. Какие права есть у беременной женщины. На каких правах она имеет право настаивать, давайте спросим у правозащитника, психолога, автора книги «Медицинское право для детей и родителей» Арины Покровской. Здравствуйте, Арина!
А.Покровская
— Здравствуйте.
С.Бакалеева
— Так что, у беременной есть права?
А.Покровская
— У беременной есть права, к счастью, как и любого другого гражданина нашей страны. Права есть и имеет смысл о них знать.
Права есть и имеет смысл о них знать.
С.Бакалеева
— Ну, давайте начнем с самого начала, она хочет встать на учет в женскую консультацию. Она должна это сделать по месту регистрации, по месту жительства? Может ли она выбрать, в какой консультации ей встать на учет?
А.Покровская
— Женщина может выбрать, в какой консультации ей встать на учет, однако, менять ее можно по действующему законодательству, не чаще, чем один раз в год, как и поликлинику по прикреплению, поэтому выбирать ее нужно достаточно тщательно. Тем не менее, прямого запрета на то, чтобы как-то еще разочек-другой поменять не существует, но так как ограничение имеется, то в случае каких-то конфликтов, можно пробовать с помощью заявлений, с помощью какой-то активной позиции это делать. Но один раз в год она может поменять консультацию.
С.Бакалеева
— А так в принципе она может пойти в любую?
А.Покровская
— В принципе, да.
С.Бакалеева
— А что нужно ей? Какие-то документы предъявить?
А.Покровская
— Паспорт и полис обязательного медицинского страхования.
С.Бакалеева
— То есть она должна быть как минимум гражданкой Российской Федерации?
А.Покровская
— Безусловно, гражданкой Российской Федерации для того, чтобы ей бесплатно предоставлялись все эти медицинские услуги по ведению беременности, и в таком случае имеет право.
С.Бакалеева
— А если, просто не заладились отношения с врачом, может ли она не менять консультацию, а поменять врача?
А.Покровская
— Да, безусловно, также предусмотрено по новому закону ее право поменять врача не чаще, чем один раз в год. Но я думаю, что крайне редки, на самом деле, случаи, когда врачей прямо-таки хочется менять, как перчатки, поэтому да, с помощью заявления опять же на имя заведующей консультации можно заменить врача, однако при учете его согласия, при учете согласия врача.
С.Бакалеева
— А расскажите, тогда, порядок действий. Скажем, какая-то спорная ситуация, женщина что делает? Пишет заявление, прежде всего, или как ей вести себя?
А.Покровская
— Я думаю, если ситуация такова, что врача уже очень хочется сменить, то в таком случае желательно подобрать себе какого-то другого врача до похода к заведующей, может быть по каким-то отзывам, или как-то лично прийти к кому-то на прием, и если кандидатура уже есть, то проще как-то наладив контакт, у заведующей получить право обслуживаться именно у этого врача. Ну если же совсем никаких контактов нет, то просто пойти к заведующей, в общем-то все мы люди и я думаю, что объяснив причину конфликта, как-то пояснив свои действия, приложив письменное заявление о желании смены врача, можно и посоветоваться с той же заведующей, к какому именно врачу с учетом потребностей женщины ей стоит направиться.
С.Бакалеева
— То есть, согласие должен дать тот врач, к которому я хочу пойти?
А. Покровская
Покровская
— Да.
С.Бакалеева
— Понятно.
А.Покровская
— Это связано с количеством пациентов, поскольку так, как у нас действует участковая система, то для того, чтобы не получилось так, что у какого-то популярного врача скопится масса пациентов, он будет нести ответственность за ведение документации, за ведение всех вот этих женщин, есть такой момент.
С.Бакалеева
— Понятно, хорошо, выбрали врача, наладили отношения, дальше есть необходимый минимум мероприятий, которые женщина обязана… Обязана ли она проходить эти мероприятия?
А.Покровская
— Если женщина приходит в женскую консультацию для ведения беременности, предполагается, что она хочет получить обменную карту. Вот для получения этой обменной карты, ей необходимо сдать ряд анализов и посетить ряд специалистов. В бесплатный перечень анализов, про который ей может рассказать врач, бесплатный перечень специалистов, которых нужно посетить, их всех достаточно для того, чтобы получить обменную карту. Если, что-то предлагается платно, то это уже сверх, это на усмотрение самой женщины, конечно, она может посоветоваться с врачами, насколько ей это нужно, принять решение, но это уже то, что не обязательно для обменной карты.
Если, что-то предлагается платно, то это уже сверх, это на усмотрение самой женщины, конечно, она может посоветоваться с врачами, насколько ей это нужно, принять решение, но это уже то, что не обязательно для обменной карты.
С.Бакалеева
— То есть, она должна знать, что это ее выбор?
А.Покровская
— Да, безусловно.
С.Бакалеева
— Она может согласиться, отказаться.
А.Покровская
— Безусловно, это ее выбор. Также, для того, чтобы получить обменную карту, нужны анализы, которые подтверждают тот факт, что у женщины нет инфекционных заболеваний, в основном. Это основной момент, поэтому всяческие УЗИ и неоднократная сдача анализов, походы, например, там к окулистам, к стоматологам – это все менее обязательные процедуры, точнее это вообще не обязательные процедуры, что касательно там УЗИ, например, поскольку к инфекционным заболеваниям это не имеет никакого отношения. Это опять же выбор собственно женщины, смотреть на ребенка, таким образом, или довериться рукам акушерки, или врача, которые будут осуществлять осмотр.
С.Бакалеева
— То есть УЗИ – это не обязательное обследование?
А.Покровская
— УЗИ – это не обязательное обследование.
С.Бакалеева
— И она может отказаться?
А.Покровская
— Да, безусловно.
С.Бакалеева
— А что нужно сделать, как ей заявить об этом?
А.Покровская
— Ну, в общем-то, как-то так и заявить, что по каким-то таким причинам отказываюсь, беру ответственность на себя.
С.Бакалеева
— То есть не обязательно даже объяснять почему, да?
А.Покровская
— Причины объяснять совершенно не обязательно, никто этого не должен требовать у нее. Более того, сдавать анализы как-то более, или менее регулярно и являться в женскую консультацию, как-то тоже более, или менее регулярно, как требует врач, если по какой-то причине этой женщине это неудобно, или она считает это нецелесообразным, это также не обязательно. То есть она имеет право отказаться. И для получения обменной карты в общем-то достаточно сдать все эти анализы один раз, но это должно быть как-то приурочено ближе к получению этой собственно обменной карты, для того, чтобы не получилось так, что в начале беременности вы сдали, а потом врач это в карту ничего не занес, и тогда, конечно, он может потребовать для карты сделать это уже второй раз.
То есть она имеет право отказаться. И для получения обменной карты в общем-то достаточно сдать все эти анализы один раз, но это должно быть как-то приурочено ближе к получению этой собственно обменной карты, для того, чтобы не получилось так, что в начале беременности вы сдали, а потом врач это в карту ничего не занес, и тогда, конечно, он может потребовать для карты сделать это уже второй раз.
С.Бакалеева
— Надо же. Хорошо, значит из всех… даже не все анализы, предложенные, мы обязаны, женщины обязаны сдавать, правильно? Только те, которые связаны с инфекциями?
А.Покровская
— Ну, это классические анализы крови, мочи и кровь на всевозможные инфекции. Я имею в виду, анализы на какие-то генетические отклонения, какой-то анализ околоплодных вод и прочее, прочее, прочее – это все такие вещи, которые не имеют отношения к тому, что женщина может задеть права других. В чем смысл обязательности анализов именно на инфекции? В том, что если женщина попадает в обычный родильный дом, в общую какую-то палату, или родовую, то она должна быть более, или менее здорова, для того, чтобы не заразить других мам и других детей. Поэтому, в этом есть смысл обязательности. Все то, что касается ее лично и здоровья ее ребенка лично, она, или вместе с мужем, они могут решать самостоятельно, могут консультироваться у других специалистов – это все обязательным не является, это право выбора.
Поэтому, в этом есть смысл обязательности. Все то, что касается ее лично и здоровья ее ребенка лично, она, или вместе с мужем, они могут решать самостоятельно, могут консультироваться у других специалистов – это все обязательным не является, это право выбора.
С.Бакалеева
— И с этой обменной картой, которая таким образом заполнена она смело отправляется в роддом, там тоже ей не должны никаких предъявить претензий, правильно я понимаю?
А.Покровская
— Нет, ни в коем случае, если обменная карта уже выдана и она на руках, и туда внесены основные анализы, то женщина имеет право рожать в любом роддоме и никаких претензий не должно возникнуть.
С.Бакалеева
— Если какой-то конфликт, например, врач в женской консультации отказывается выдать обменную карту на каком-то основании, например, что нет УЗИ, что делать такой женщине?
А.Покровская
— В этом случае, что бы от нее не требовалось, стоит попросить у врача документальное обоснование его отказа. То есть, если он отказывает в выдаче этой карты, он должен знать на какой он пункт, или норму закона, или какого-то постановления, или другого нормативного акта ссылается. Если он не может это указать – это уже возникает возможность подозревать какое-то давление. Если же конфликт не решается на уровне врача, то стоит обратиться опять же к заведующей, объяснить свою позицию, сказать, что карту обменную отказываются оформлять, а причины, в общем-то, с точки зрения законодательной как-то и не установлено, не продемонстрировано. Я думаю, что на уровне заведующей это все-таки должно решиться. Но если, опять же какое-то давление, какое-то запугивание идет, то я думаю, что женщине не стоит стесняться обращаться куда-то выше, в вышестоящие органы здравоохранения, в страховую компанию по горячим линиям и там задавать вопросы о своих правах.
То есть, если он отказывает в выдаче этой карты, он должен знать на какой он пункт, или норму закона, или какого-то постановления, или другого нормативного акта ссылается. Если он не может это указать – это уже возникает возможность подозревать какое-то давление. Если же конфликт не решается на уровне врача, то стоит обратиться опять же к заведующей, объяснить свою позицию, сказать, что карту обменную отказываются оформлять, а причины, в общем-то, с точки зрения законодательной как-то и не установлено, не продемонстрировано. Я думаю, что на уровне заведующей это все-таки должно решиться. Но если, опять же какое-то давление, какое-то запугивание идет, то я думаю, что женщине не стоит стесняться обращаться куда-то выше, в вышестоящие органы здравоохранения, в страховую компанию по горячим линиям и там задавать вопросы о своих правах.
С.Бакалеева
— Если, я, как беременная женщина, все-таки решила сдавать анализы, делать УЗИ, могу ли я это делать в каких-то учреждениях, которым я доверяю? То есть не в консультации самой, а где-то в другом месте?
А. Покровская
Покровская
— Конечно, женщина имеет право получать медицинское обслуживание в любой организации, у которой есть на это лицензия и результаты анализов, результаты УЗИ может приносить в свою женскую консультацию, которую она выбрала и вот таким образом обслуживаться. Никаких претензий, ей опять же никто не в праве выдвигать.
С.Бакалеева
— А если я сдавала анализы там, в консультации и они, как обычно, прошли мимо меня, то есть сразу попали на руку врачу, я прихожу на прием к врачу, и мне говорят: «Все плохо», или: «Все хорошо». Могу ли я попросить эти документы, эти анализы подержать в руках?
А.Покровская
— Безусловно, не только подержать в руках, но и либо получить на руки оригинал, либо ксерокопии, для того, чтобы была возможность, как изучить самостоятельно, так и проконсультироваться у других специалистов.
С.Бакалеева
— То есть, я прямо могу сесть переписать, или попросить, сделайте мне копию?
А. Покровская
Покровская
— Должны сделать копию, либо отдать оригинал, ничего переписывать не стоит. Это законное право женщины и любого другого пациента – получать на руки копии своих медицинских документов, получать доступ к своей медицинской документации, изучать ее самостоятельно и получать копии, или выписки для консультаций у других специалистов. Поэтому, медицинское учреждение, любое, не только женская консультация, обязаны выдать либо копию, либо подробнейшую выписку сделанную самостоятельно, либо оригинал. Иногда, анализов им бывает не жалко, они могут отдать и оригинал.
С.Бакалеева
— А к Вам, как к правозащитнику обращались когда-нибудь беременные за помощью?
А.Покровская
— Да, конечно.
С.Бакалеева
— То есть, в крайнем случае, можно искать поддержку у юристов, да?
А.Покровская
— Можно искать поддержку у юристов, конечно, если какой-то спорный момент возник и решить его самостоятельно не получилось, то почему бы и нет.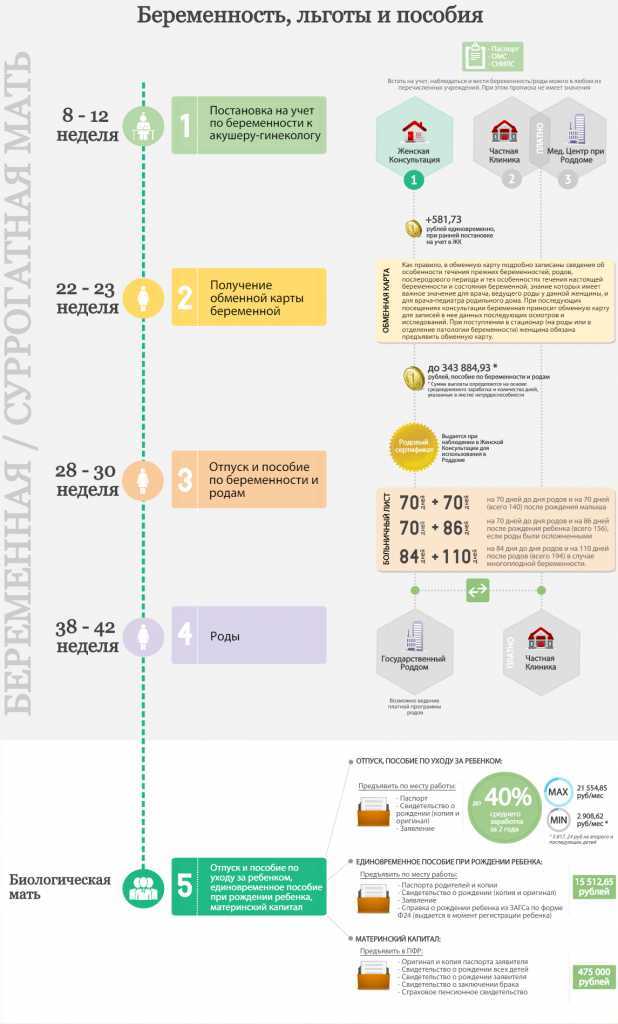
С.Бакалеева
— Но беременные, к сожалению, сталкиваются с проблемами и спорами не только в консультации, а часто спорят и со своими работодателями. Вот, скажем, могут ли уволить беременную женщину?
А.Покровская
— Беременную женщину запрещено увольнять по Трудовому кодексу, действующему и более того, даже когда идет испытательный срок, то если вдруг женщина узнала в этот момент о своей беременности, то все, с этого момента течет условие, что беременную женщину уволить нельзя. То есть в этом случае работодатель должен внести изменения в трудовой договор и испытательный срок должен быть устранен из этого договора.
С.Бакалеева
— А существуют ли какие-то поблажки, вот, скажем, она уже работает, для ее трудовой деятельности, может ли она на что-то рассчитывать?
А.Покровская
— Ну, существует ограничение для использования труда беременных женщин на каких-то вредных условиях, производство, допустим, там, или в каких-то особенных районах. Например, Крайний Север, поэтому, если женщина работает и у нее есть информация, что ее фирма, или компания, где она трудится, имеет отношение к каким-то таким местам, тут стоит уточнить официально и в таком случае, может быть решить как-то вопрос с переводом, если есть такая возможность, на другую должность. Также, естественно, отпуск по беременности и родам тоже относится к поддержке прав беременной женщины, и, безусловно, если какие-то ей необходимы больничные, если что-то происходит со здоровьем, врач ей выписывает больничный лист, то, сколько бы она ни находилась на больничном, опять же, уволить ее нельзя.
Например, Крайний Север, поэтому, если женщина работает и у нее есть информация, что ее фирма, или компания, где она трудится, имеет отношение к каким-то таким местам, тут стоит уточнить официально и в таком случае, может быть решить как-то вопрос с переводом, если есть такая возможность, на другую должность. Также, естественно, отпуск по беременности и родам тоже относится к поддержке прав беременной женщины, и, безусловно, если какие-то ей необходимы больничные, если что-то происходит со здоровьем, врач ей выписывает больничный лист, то, сколько бы она ни находилась на больничном, опять же, уволить ее нельзя.
С.Бакалеева
— То есть, если она берет второй, или третий раз больничный лист…
А.Покровская
— Вот, сколько нужно, столько пусть и берет.
С.Бакалеева
— Ей не могут сказать: «Хватит»?
А.Покровская
— Не могут сказать, да.
С.Бакалеева
— А ей придется же посещать консультацию, если она скажем… ну есть в этом необходимость, неоднократно, эти дни как-то будут, как оправдаться перед работодателем?
А. Покровская
Покровская
— Работодателя нужно поставить в известность о том, что нужен визит к врачу для того, чтобы нельзя было как-то фиксировать, как прогул, или как необоснованное какое-то отсутствие на работе и просто в эти дни приносить с собой справку, что да, действительно, женщина была у врача, посещала специалиста и в этом случае, это не будет засчитываться, как прогул и вообще не должно с этим никаких проблем возникнуть.
С.Бакалеева
— То есть, посетив врача, нужно еще и попросить справку для своей работы, что вы были у врача?
А.Покровская
— Да, если работодатель как-то на слово верить не готов, то да, берите справку.
С.Бакалеева
— Спасибо большое, Арина. У нас в гостях была Арина Покровская – правозащитник, психолог и мы говорили с ней о том, что у беременной женщины, как у любой другой, есть свои права. И что медицинское обслуживание – это наша скорее привилегия, мы имеем право выбирать то обслуживание, которые нам нужно, которое мы считаем необходимым для своего здоровья. Давайте знать и соблюдать свои права! До свидания, всего хорошего!
Давайте знать и соблюдать свои права! До свидания, всего хорошего!
«При реализации проекта используются средства государственной поддержки, выделенные в качестве гранта в соответствии c распоряжением Президента Российской Федерации № 11-рп от 17.01.2014 г. и на основании конкурса, проведенного Общероссийской общественной организацией «Российский Союз Молодежи».
Ваше первое дородовое посещение | Беременность, роды и рождение ребенка
Ваш первый прием дородового наблюдения очень важен. Во время вашего визита ваш терапевт или акушерка подтвердит вашу беременность, оценит состояние вашего здоровья и предоставит вам некоторую информацию, которая вам понадобится в ближайшие месяцы. Вы также сможете обсудить, кого вы выберете для постоянного ухода за беременными.
Когда мне следует записаться на первую встречу?
Лучше записаться на прием, когда вы подозреваете, что беременны, или примерно на 6-8 неделе беременности.Ваш первый прием может быть у акушерки, терапевта, в клинике или больнице — вы можете выбрать.
Узнаем о тебе
Во время визита ваш врач или акушерка изучит подробный медицинский и семейный анамнез в рамках оценки вашего общего состояния здоровья. Это включает информацию о предыдущих беременностях, заболеваниях или операциях, а также о лекарствах, которые вы принимаете, в том числе в аптеке или супермаркете. Они также захотят узнать, есть ли у вас какие-либо проблемы со здоровьем и есть ли у вас аллергия на какие-либо лекарства.
Ваш врач или акушерка спросят вас, курите ли вы, пьете ли вы алкоголь или принимаете легкие наркотики. Они также спросят, есть ли у вас стресс, признаки депрессии или беспокойства, а также о поддержке, которую вы могли бы получить от людей дома и на работе. Если вы столкнулись с каким-либо насилием в семье, сообщите им об этом, так как важно получить профессиональную помощь, и они могут поддержать вас в этом.
Информация о здоровье вашей семьи также важна, потому что это может повлиять на вас или вашего ребенка.Это включает любой семейный анамнез близнецов, генетические нарушения или хронические заболевания, такие как диабет. Возможно, вы захотите пройти скрининговые тесты на предмет наличия других генетических заболеваний. Обсудите это со своим врачом или акушеркой.
Возможно, вы захотите пройти скрининговые тесты на предмет наличия других генетических заболеваний. Обсудите это со своим врачом или акушеркой.
Ваш врач или акушерка проверит ваше кровяное давление, вес и рост. Вам также предложат анализ крови, чтобы проверить вашу группу крови и наличие у вас анемии, каких-либо инфекционных заболеваний или инфекций, передаваемых половым путем (ИППП), а также проверить, есть ли у вас иммунитет к краснухе.
Они могут предложить анализ мочи, чтобы узнать, есть ли у вас инфекция мочевыводящих путей (ИМП).
Узнайте больше об осмотрах, тестах и сканированиях, которые вам будут делать во время дородовых посещений.
Узнаем о своем ребенке
Ваш врач или акушерка подсчитают, сколько недель вы беременны и дату родов. Если вы не уверены, когда были ваши последние месячные, они могут назначить сканирование знакомств. Это ультразвуковое исследование, которое поможет определить, на какой неделе беременности вы находитесь.
Они также предложат пройти тест, чтобы определить, подвергается ли ваш ребенок высокому риску развития синдрома Дауна или других аномалий. Могут быть предложены другие тесты, такие как амниоцентез или биопсия ворсин хориона (CVS), если вам больше 35 лет или у вас повышенный, чем обычно, риск возникновения проблем.
Могут быть предложены другие тесты, такие как амниоцентез или биопсия ворсин хориона (CVS), если вам больше 35 лет или у вас повышенный, чем обычно, риск возникновения проблем.
Обсуждение вариантов дородовой помощи
Во время этого первого приема ваш терапевт или акушерка предоставят вам информацию и обсудят, какую модель ухода вы хотели бы получить во время дородовых посещений и родов.Вы сможете обсудить:
- , который будет вашим основным лицом, осуществляющим дородовой уход
- , где вы хотели бы получать дородовую помощь
- сколько дородовых посещений вы будете посещать и когда
- где бы вы хотели родить
- где найти местные дородовые классы или учебные занятия
Информация, которая вам поможет
Во время этого приема ваша акушерка или терапевт предоставит вам информацию, которая поможет вам сохранить здоровье и обеспечит вам хорошую поддержку и уход.
Сюда входят:
- помочь бросить курить или употреблять алкоголь (при необходимости)
- советы о здоровом питании, физических упражнениях и ожидании увеличения веса
- , чтобы узнать, какие витамины и минералы вам следует принимать или избегать во время беременности
- направления в службы поддержки или профессиональную помощь, если они вам нужны
- отвечает на вопросы о проблемах, которые вас беспокоят или беспокоят
- информирует вас о том, есть ли у вас беременность с повышенным риском и что может помочь снизить или устранить этот риск
Иногда беременность начинается нормально, но позже у нее развиваются проблемы, поэтому во время первого визита соответствующая информация может быть недоступна. Всегда хорошо оставаться гибким.
Всегда хорошо оставаться гибким.
Дополнительная информация и поддержка
Вы можете позвонить по телефону службы беременности, родов и новорожденных по номеру 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери и ребенка о любых проблемах, которые у вас возникают в связи с беременностью или дородовым уходом.
Ваше дородовое наблюдение — NHS
Дородовая помощь — это медицинская помощь, которую вы получаете во время беременности у медицинских специалистов.
Иногда это называют уходом за беременными или родовспоможением.
Вам предложат прием к акушерке, а иногда и к врачу, специализирующемуся на беременности и родах (акушер-гинеколог).
Вам следует начать дородовое наблюдение как можно скорее, как только вы узнаете, что беременны. Вы можете сделать это, обратившись к акушерке или терапевту.
Важный:
Обновление коронавируса (COVID-19)
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы COVID-19 или вы нездоровы из-за чего-то другого, кроме COVID-19, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнайте больше о беременности и COVID-19
Что такое дородовое наблюдение?
Это медицинская помощь, которую вы получаете во время беременности, чтобы вы и ваш ребенок чувствовали себя как можно лучше.
Акушерка или врач, обеспечивающий дородовой уход, будет:
- проверит ваше здоровье и здоровье вашего ребенка
- предоставит вам полезную информацию, которая поможет вам сохранить здоровую беременность, включая советы по здоровому питанию и упражнениям
- обсудит ваши варианты и варианты ухода за вами во время беременности, родов и родов
- ответьте на любые ваши вопросы
Если вы беременны в Англии, вам будут предложены:
Вам также могут быть предложены дородовые занятия, включая семинары по грудному вскармливанию.
Узнайте у акушерки о занятиях в вашем районе.
Начало дородовой помощи
Вы можете записаться на прием к терапевту или непосредственно к акушерке, как только обнаружите, что беременны.
Ваш терапевт или детский центр свяжут вас с ближайшей акушерской службой.
Вы можете найти ближайший к вам детский центр через местный совет.
Лучше обратиться к акушерке или терапевту как можно раньше, чтобы получить необходимую информацию о здоровой беременности.
Некоторые тесты, такие как скрининг на серповидно-клеточную анестезию и талассемию, необходимо сделать до 10 недели беременности.
Если у вас есть особые медицинские потребности, ваша акушерка, терапевт или акушер могут взять на себя совместную ответственность за ваш уход за ребенком.
Это означает, что все они будут участвовать в вашем уходе во время беременности.
Сообщите вашей акушерке, если у вас есть инвалидность, которая означает, что у вас есть особые требования к дородовым консультациям или к родам.
Если вы не говорите по-английски, сообщите об этом своей акушерке.
Сколько у меня будет дородовых приемов?
Если вы ждете первого ребенка, у вас будет до 10 дородовых посещений.
Если у вас уже был ребенок, у вас будет около 7 посещений, но иногда у вас может быть и больше — например, если у вас разовьется заболевание.
На ранних этапах беременности ваша акушерка или врач предоставит вам письменную информацию о том, сколько приемов вы, вероятно, будете иметь и когда они будут.
У вас должна быть возможность обсудить с ними график дородовых посещений.
Если вы не можете прийти на прием, сообщите об этом в клинику или акушерке и измените запись.
Где я буду записываться на прием к дородовой?
Вы можете записаться на прием по адресу:
- ваш дом
- детский центр
- врач общей практики
- больница
Обычно вы отправляетесь в больницу, чтобы сделать сканирование беременности.
Дородовые консультации должны проходить в обстановке, где вы чувствуете возможность обсудить деликатные вопросы, такие как домашнее насилие, сексуальное насилие, проблемы с психическим здоровьем или наркотики.
Чтобы обеспечить вам наилучший уход во время беременности, ваша акушерка задаст вам много вопросов о вашем здоровье и здоровье вашей семьи, а также о ваших предпочтениях.
Ваша акушерка проведет некоторые проверки и анализы, некоторые из которых будут проводиться на протяжении всей беременности, например, анализы мочи и измерения артериального давления.
Результаты могут повлиять на ваш выбор на более поздних сроках беременности, поэтому важно не упустить их.
Ваша акушерка также спросит о любой другой социальной помощи, которая может вам потребоваться, например о поддержке со стороны социальных работников или сотрудников по связям с семьей.
Вопросы, которые могут вам задать
Акушерка или врач могут спросить о:
- дате первого дня последней менструации
- вашем здоровье
- любых предыдущих заболеваниях и операциях, которые у вас были
- любых предыдущих беременностях и выкидышах
- этническое происхождение вас и вашего партнера, чтобы узнать, может ли ваш ребенок подвергаться риску определенных наследственных заболеваний
- есть ли в вашей семье близнецы
- ваша работа, работа вашего партнера и в каком жилье вы живете чтобы узнать, могут ли ваши обстоятельства повлиять на вашу беременность
- , как вы себя чувствуете и не было ли у вас депрессии
Ваши дородовые консультации — это возможность сообщить вашей акушерке или врачу, если вы находитесь в уязвимой ситуации или вам нужны дополнительные служба поддержки.
Это могло произойти из-за домашнего насилия или насилия, сексуального насилия или калечащих операций на женских половых органах.
Дородовые консультации через 24 недели
Приблизительно с 24 недель беременности ваши дородовые консультации обычно становятся более частыми.
Но если ваша беременность протекает без осложнений и у вас хорошее здоровье, возможно, вас не будут видеть так часто, как человека, нуждающегося в более тщательном наблюдении.
Последующие посещения обычно довольно короткие.
Ваша акушерка или врач:
- проверит вашу мочу и артериальное давление
- почувствует ваш живот (живот), чтобы проверить положение ребенка
- измерит вашу матку (матку), чтобы проверить рост вашего ребенка
- послушать сердцебиение вашего ребенка , если вы хотите, чтобы они звонили по номеру
. Вы также можете задать вопросы или поговорить о том, что вас беспокоит.
Говорить о своих чувствах так же важно, как и все дородовые тесты и обследования.
Вам должна быть предоставлена информация о:
- составлении плана родов
- подготовке к родам
- как определить, что вы находитесь в активной фазе родов
- индукции родов, если ваш ребенок опаздывает (после ожидаемой даты родов)
- «детская депрессия» и послеродовая депрессия
- кормление ребенка
- витамин К (назначается для предотвращения кровотечений из-за дефицита витамина К)
- скрининговые тесты для новорожденных
- забота о себе и своем новорожденном
Узнайте о своем графике дородовых посещений и о том, чего ожидать на каждом приеме
На каждом дородовом приеме, начиная с 24 недели беременности, ваша акушерка или врач будет проверять рост вашего ребенка.
Для этого они измерят расстояние от верхней части матки до лобковой кости.
Измерение будет записано в ваши заметки.
Движения вашего ребенка
Следите за движениями вашего ребенка.
На любом этапе беременности, если движения вашего ребенка становятся менее частыми, замедляются или прекращаются (так называемое сокращение движений плода), немедленно обратитесь к акушерке или врачу — не ждите до следующего дня.
Вам предложат пройти УЗИ, если они будут беспокоиться о том, как ваш ребенок растет и развивается.
Узнайте больше о движениях вашего ребенка во время беременности.
Ваши записи по беременности и родам
Во время записи на прием ваша акушерка внесет ваши данные в книгу записей и будет добавлять их при каждом приеме.
Это ваши записи о беременности и роде, иногда называемые портативными.
Вы возьмете домой свои записи о беременности и роде, и вас попросят приносить их на все дородовые приемы.
Берите с собой заметки, куда бы вы ни пошли, на случай, если вам понадобится медицинская помощь вдали от дома.
Вы можете попросить свою бригаду по уходу за ребенком объяснить в своих записях все, что вам непонятно.
Заблаговременное планирование посещений
Время ожидания в клиниках может быть разным, и необходимость долго ждать приема может быть особенно сложной, если с вами есть маленькие дети.
Заблаговременное планирование может облегчить ваши поездки.
Вот несколько предложений:
- напишите список любых вопросов, которые вы хотите задать, и возьмите его с собой
- убедитесь, что вы получили ответы на свои вопросы или возможность обсудить любые проблемы
- , если ваш партнер свободен, они могут пойти с вами — это поможет им почувствовать себя более вовлеченными в беременность
- вы можете купить прохладительные напитки в некоторых клиниках — возьмите с собой перекус, если вы не можете купить их в клинике
Национальный институт здравоохранения и Рекомендации по дородовой помощи Care Excellence (NICE) содержат полезную информацию о времени посещения во время беременности и описание того, что будет происходить каждый раз.
Get Start4Life Электронная почта о беременности и ребенке
Подпишитесь на еженедельную рассылку Start4Life, чтобы получать советы экспертов, видео и советы по беременности, родам и не только.
Получите приложения для беременных и детей
Вы можете найти приложения и инструменты для беременных и детей в библиотеке приложений NHS.
Дородовая помощь | Tommy
Прием дородового или «беременный» будет назначен вам вашим терапевтом, который направит вас к акушерке. Эти встречи проходят через вашу беременность.Акушерка, ухаживающая за вами, будет:
- проверьте свое здоровье и благополучие вашего ребенка
- следите за любыми проблемами, чтобы получить поддержку пораньше
- предоставит вам и вашему ребенку особое лечение, в котором вы нуждаетесь
- предоставит вам информацию о том, как заботиться о своем здоровье и здоровье вашего ребенка.
- ответьте на любые ваши вопросы
- поможет вам спланировать рождение ребенка
- свяжет вас с любой другой поддержкой, которая может вам понадобиться.
Первое дородовое наблюдение известно как «запись на прием».Обычно это происходит между 8 и 12 неделями беременности.
Где я получу дородовое наблюдение?
В зависимости от вашего здоровья, обстоятельств и места проживания вам могут предложить дородовое наблюдение по телефону:
- Ваш местный поликлиник, родильное отделение, детский центр или проект для молодых людей
- Приемная врача
- ваша местная больница
- ваш дом, с посещением акушерки или врача.

Если вы ожидаете двойню или тройню либо у вас есть другие факторы риска, вы, вероятно, будете иметь по крайней мере два дородовых приема к акушеру в больнице.
Как мне найти акушерку для дородового приема?
Как только вы узнаете, что беременны, запишитесь на прием к терапевту или акушерке.
Ваш терапевт может связать вас с местными акушерками или вы можете связаться с ними напрямую — спросите их подробности в поликлинике, поликлинике или детском центре. Вы также можете найти ближайший к вам родильный дом, введя свой почтовый индекс в это поле поиска NHS.
Если вам нужна частная акушерка, посетите веб-сайт Independent Midwives UK и введите свой почтовый индекс в поле поиска, чтобы найти подробную информацию об акушерках в вашем районе.
Почему важны дородовые консультации?
Регулярные приемы на прием к дородовой важны для:
- следите за тем, как растет ваш ребенок.
- может выявить некоторые состояния, такие как преэклампсия и инфекции мочевыводящих путей — у них может не быть каких-либо ранних симптомов, которые вы бы заметили, но обычные проверки артериального давления и анализы мочи могут выявить их, даже если вы чувствуете себя хорошо
- проверьте здоровье вашего ребенка с помощью анализов крови и ультразвукового сканирования.

Если вы не хотите идти, потому что беспокоитесь о сдаче анализов крови, расскажите акушерке о своих страхах.
Если вы не можете прийти на дородовой прием, сообщите об этом своей акушерке или в больницу, чтобы вы могли записаться на следующий прием.
Буду ли я проходить внутренние экзамены?
Нет, маловероятно, что у вас будет внутреннее обследование (внутри влагалища), пока у вас не начнутся роды, если нет каких-либо проблем, требующих исследования.
Ближе к концу беременности вам предложат очистку мембраны, если кажется, что ваш ребенок опаздывает.При этом акушерка вводит палец во влагалище, чтобы дотянуться до шейки матки, и осторожно делает широкие движения, чтобы отделить мембраны.
Как только вы начнете роды, у вас будет одна, чтобы узнать, насколько продвинуты ваши роды.
Подробнее о внутренних экзаменах.
Могу ли я взять кого-нибудь с собой на прием к дородовой?
Вы можете прийти на прием самостоятельно или взять кого-нибудь с собой. Если вы возьмете кого-нибудь, он может остаться в зале ожидания или войти в комнату с вами, как вы предпочтете.
Если вы возьмете кого-нибудь, он может остаться в зале ожидания или войти в комнату с вами, как вы предпочтете.
Если вы решите взять кого-нибудь с собой, акушерка, вероятно, попросит вас увидеться наедине хотя бы один раз. Это на тот случай, если вы хотите сказать ей что-то, чего не хотите говорить в присутствии другого человека.
На сколько у меня будет встреч?
Это будет зависеть от ваших обстоятельств. Если вы ждете первого ребенка, у вас будет до 10 дородовых посещений. Если у вас раньше был ребенок, у вас будет около 7 посещений. У вас может быть больше, если у вас есть заболевание или оно развивается во время беременности.
Как долго длится дородовой прием?
Первая дородовая консультация известна как «запись на прием» и длится дольше всего — она может длиться до часа. Вам будет задано множество вопросов о вашем здоровье, здоровье вашей семьи и здоровья отца ребенка — особенно вопросов о любых заболеваниях в семье, которые могут повлиять на вашего ребенка.
Акушерка выясняет все, что ей нужно, чтобы она могла поддерживать вас и вашего ребенка во время беременности.
После записи на прием ваши визиты будут намного короче. Они займут от 10 до 15 минут, если ваша беременность протекает без осложнений — достаточно времени, чтобы измерить артериальное давление и сделать анализ мочи, и почувствовать, как растет ваш ребенок в более поздние месяцы.
Если у вас есть вопросы о беременности, вы можете задать их на этих приемах.
Узнайте больше о том, как ваша акушерка следит за осложнениями беременности.
Ваш график дородового наблюдения | Tommy’s
Если у вас нет проблем с беременностью, вы, вероятно, будете обращаться к акушеркам в большинстве случаев.
Вы можете не встречаться с одним и тем же человеком на всех дородовых приемах. Вы, вероятно, будете посещать акушерок большую часть времени, но в некоторых регионах ваш местный врач может назначить несколько дородовых посещений, или вы можете обратиться к врачу больницы за одним или несколькими.
Вам будет предложено как минимум два ультразвуковых сканирования во время беременности. Если есть какие-либо проблемы, и вашему ребенку нужно больше обследований, вам, возможно, потребуется больше сканирований. Как и во всех других тестах и процедурах, вы можете выбрать, предлагать ли вам сканирование.
Если вы ожидаете двойню или тройню или у вас есть какие-либо факторы риска, вы будете иметь по крайней мере два, а возможно, больше посещений акушера в больнице.
В некоторых районах вы будете посещать одну и ту же акушерку на всех (или почти на всех) приемах. В других регионах акушерки работают в группах, поэтому вы не можете видеть одного и того же человека при каждом посещении.
Сколько у меня будет дородовых приемов?
Если это ваш первый ребенок и ваша беременность протекает без осложнений, вам нужно будет записаться на десять приемов.
После вашего визита по бронированию или « записи на прием », который в идеале должен быть примерно через 10 недель, эти встречи обычно проводятся на неделе 16, 18-20, 25, 28, 31, 34, 36, 38, 40 и 41 недели ( если вы еще не родили!).
Если у вас уже родился ребенок и у вас нет проблем с беременностью, вам, вероятно, придется записаться на семь приемов. Будет запись о бронировании, затем вы получите чеки примерно через 16, 28, 34, 36, 38 и 41 неделю.
Если у вас есть проблемы со здоровьем или у вас были проблемы на более ранней беременности, или если у вас есть какие-либо опасения относительно вас или вашего ребенка, вам могут быть назначены дополнительные дородовые консультации.Вы можете попросить дополнительные чеки, если у вас возникнут какие-либо проблемы в перерывах между назначенными встречами.
В ваших дородовых записях будут указаны контактные данные вашей акушерки, терапевта, родильного отделения и родильного отделения больницы, которые вы можете использовать, если вам понадобится дополнительная поддержка или у вас возникнут какие-либо вопросы или опасения в перерывах между приемами.
Где я буду ходить на прием к дородовой?
Ваши записи могут проходить по телефону:
- ваш дом
- Детский центр
- Хирургия общей практики
- больница.

Обычно вы отправляетесь в больницу, чтобы сделать сканирование на беременность.
Что происходит на приеме у врача?
Во время записи на прием ваша акушерка задаст вам множество вопросов, чтобы узнать, есть ли в вашей истории болезни или образе жизни что-нибудь, что может повлиять на вашу беременность или ребенка. Она также предоставит вам много информации о том, как иметь здоровую беременность. Встреча может занять до часа.
После записи на прием ваши визиты будут намного короче.На них уйдет от 10 до 15 минут, если ваша беременность протекает без осложнений — достаточно времени, чтобы измерить артериальное давление и анализ мочи, а в более поздние месяцы — понять, как растет ваш ребенок. Измерение артериального давления и анализ мочи на белок — это способы определить, есть ли у вас риск преэклампсии, которая является осложнением беременности.
Вам будет предложено как минимум два ультразвуковых сканирования во время беременности. Если есть какие-либо проблемы, и вашему ребенку нужно больше обследований, вам, возможно, потребуется больше сканирований. Как и во всех других тестах и процедурах, вы можете выбрать, предлагать ли вам сканирование.
Как и во всех других тестах и процедурах, вы можете выбрать, предлагать ли вам сканирование.
Это также хорошее время для вас (и вашего партнера, если он у вас есть), чтобы задать любые вопросы.
Кого я увижу во время беременности?
Команда людей, ухаживающих за вами во время беременности, состоит из разных специалистов. Вы встретитесь со всеми или некоторыми из следующих людей на приемах к дородовой.
Акушерка
Акушерка — это медицинский работник, который ухаживает за беременными женщинами, вынашивает их детей и ухаживает за ними в первые дни после родов.Если у вас беременность с низким уровнем риска, акушерки возьмут на себя большую часть дородового ухода.
Некоторые акушерки работают в основном в больницах. Другие, называемые общинными акушерками, работают в основном в кабинетах врачей, медицинских центрах и детских центрах, а также наблюдают за женщинами дома.
Врач или GP
Ваш врач будет следить за вашим общим здоровьем во время беременности. Они также могут позаботиться о вашей дородовой помощи и увидеть вас и вашего ребенка после родов.
Они также могут позаботиться о вашей дородовой помощи и увидеть вас и вашего ребенка после родов.
Студентка акушерка или врач
Студент-акушерка или студент-медик обычно осматривают, если они работают с квалифицированной акушеркой и наблюдают за ней в рамках своего обучения.Скажите акушерке, что вам не нужно соглашаться с этим, если вы предпочитаете, чтобы там не было студента.
Врач акушер
Это врач больницы, специализирующийся на беременности и родах. В некоторых регионах вы обратитесь к акушеру, даже если ваша беременность протекает без осложнений. В других случаях вы увидите их только в том случае, если у вас возникнут осложнения или есть риск осложнений.
Сонограф
Это человек, который делает ваше ультразвуковое сканирование.
Врач акушер-физиотерапевт
Вы можете обратиться к физиотерапевту, который обучен помогать вам справляться с физическими изменениями во время беременности, родов и после них.Физиотерапевт может посоветовать вам заботиться о своем теле во время беременности, а также дать совет и поддержать вас, чтобы помочь вам вернуться в форму после родов.
Патронажный врач
Ваш патронажный врач — медсестра-специалист, обученная поддерживать и консультировать вашего ребенка с рождения до 5 лет. Медицинский патрон может навестить вас дома до родов и обязательно посетит вас вскоре после рождения вашего ребенка. Медицинский патрон возьмет на себя заботу о вашем ребенке, как только вы выпишетесь от акушерки.Их роль — убедиться, что вы и ваш ребенок находитесь в хорошем физическом и психическом здоровье. Вы можете продолжать посещать патронажную сестру в детских поликлиниках или они могут навещать вас дома.
Семейная практикующая медсестра
Это специализированные акушерки или медсестры, которые поддерживают молодых беременных женщин с дородового периода до достижения их ребенком двухлетнего возраста. Обычно они навещают вас дома или в детских центрах.
Чего ожидать до, во время и после вашего первого дородового приема
Беременность — это очень волнующее время, но оно также может нести с собой много беспокойства.
В клинике женщин-специалистов здравоохранения Миннесотского университета мы стремимся вооружить всех наших пациентов как можно большим объемом информации, и беременность не является исключением. Мы встретились с сертифицированной медсестрой-акушеркой Энн Форстер Пейдж, DNP, APRN, CNM, FACNM и попросили ее ответить на некоторые общие вопросы о первом дородовом приеме.
УЗНАЙТЕ БОЛЬШЕ О НАШИХ УСЛУГАХ ПО ДЕЯТЕЛЬНОСТИ И ЖЕНСКОМУ ЗДРАВООХРАНЕНИЮ.
Когда мне следует пройти первый дородовой прием?
Обычно мы назначаем первый дородовой прием через восемь недель после первого дня последней менструации у женщины.Эта восьминедельная встреча также называется приемной. Он включает в себя УЗИ, лабораторные работы и встречу с сертифицированной медсестрой-акушеркой. Пожалуйста, выделите около 90 минут на эту встречу. Приглашаем вас взять с собой человека поддержки во время этого визита и любого будущего визита.
Что происходит во время этой встречи?
Трансвагинальное УЗИ или УЗИ брюшной полости сообщит нам, как далеко вы продвинулись, и подтвердит предполагаемую дату родов. После УЗИ вы встретитесь с акушеркой.Вы вдвоем рассмотрите свои ответы на подробную анкету, предоставленную вам перед назначением, либо через наши услуги MyChart, либо по прибытии в клинику. Анкета включает вашу семейную историю, историю болезни, прошлые беременности и операции.
Эта информация поможет вам и акушерке составить план на случай беременности. Акушерка порекомендует анализы крови, и во время этого визита вам сделают анализ крови. Она также рассмотрит информацию для дополнительных генетических скрининговых тестов.Она также может ответить на другие вопросы, которые могут у вас возникнуть по поводу утреннего недомогания, тошноты, рвоты, питания, предупреждающих знаков, чего ожидать от нашей клиники во время дородового ухода и на другие темы.
Узнайте больше о месте рождения в Масонской детской больнице Университета Миннесоты.
А как насчет 10-недельного визита? Чего мне ожидать?
Через две недели после первого визита мы просим наших пациентов прийти на первый прием у акушера.Во время этого визита вы можете посетить акушерку или врача на текущих приемах. Индивидуальное последующее наблюдение может варьироваться в зависимости от вашей уникальной ситуации; во время этого визита мы составим для вас уникальный план медицинского обслуживания. Прием у акушера на 10 недель включает полный медицинский осмотр и при необходимости мазок Папаниколау. Ваш лечащий врач изучит результаты ваших лабораторных исследований и выслушает ребенка с помощью фетального монитора Doptone. Эта встреча обычно занимает около 30 минут.
Посмотрите, что может предложить Место рождения в Масонской детской больнице Университета Миннесоты.
 Зарегистрируйтесь сегодня на тур по месту рождения.
Зарегистрируйтесь сегодня на тур по месту рождения.
Как часто я буду приходить на прием после восьми- и десятинедельных посещений?
Обычно мы видим вас каждые четыре-шесть недель, пока ваша беременность не достигнет 28 недель, после чего мы рекомендуем вам приходить каждые две-три недели. С 36 недель до родов мы рекомендуем еженедельные приемы.
Мы также предлагаем вариант группового дородового ухода для женщин, которые хотели бы получить больше образования, возможность встретиться с другими женщинами в то же время во время их беременности или более продолжительное время с одной из наших акушерок.Эти групповые посещения обычно проходят ранним вечером и планируются примерно на 20, 24, 28 и 32 неделе беременности.
Я родила последнего ребенка через Университет Миннесоты или Службу здравоохранения Фэрвью, так что вы должны иметь мою историю болезни. Мне все еще нужно записаться на прием?
Да. Мы относимся к каждой новой беременности по-своему, поэтому, пожалуйста, запланируйте этот важный визит. Этот визит позволяет нам изучить любые изменения в вашем здоровье с момента последней беременности и составить план на эту.
Мы относимся к каждой новой беременности по-своему, поэтому, пожалуйста, запланируйте этот важный визит. Этот визит позволяет нам изучить любые изменения в вашем здоровье с момента последней беременности и составить план на эту.
Что делать, если у меня возникнут вопросы перед первым приемом или в любое время во время беременности?
Позвоните в нашу клинику по телефону 612-273-7111 и поговорите с одной из наших медсестер. Если у вас возникнут проблемы в нерабочее время, наш дежурный врач или акушерка сообщит о любых проблемах.
Примечание редактора: эта статья была первоначально опубликована 20 января 2016 г. и была обновлена для обеспечения постоянной точности и полноты.
причин позднего начала дородовой помощи беременными женщинами в дельте Нигера, Нигерия
Гана Med J.2010 июн; 44 (2): 47–51.
EP Ndidi
1 Кафедра акушерства и гинекологии, Колледж медицинских наук, Государственный университет Дельты, Абрака, штат Дельта, Нигерия
IG Oseremen
2 Клиника государственного университета Дельты, штат Дельта, штат Огара, Нигерия
1 Кафедра акушерства и гинекологии, Колледж медицинских наук, Государственный университет Дельты, Абрака, штат Дельта, Нигерия
2 Больница государственного университета Дельта, Огара, штат Дельта, Нигерия
Конфликт
Интересно: Не объявлено
Эта статья цитировалась в других статьях в PMC.
Резюме
История вопроса
Многие исследования показывают, что подавляющее большинство нигерийских женщин обращаются за дородовой помощью поздно и что детерминанты могут отличаться от тех, которые обнаруживаются в развитых странах.
Цель
Определить причины позднего бронирования среди женщин, обращающихся в дородовую клинику крупной специализированной больницы в дельте Нигера, Нигерия.
Дизайн
Поперечное анкетирование.
Клиника
Большая больница третичного уровня в дельте Нигера, Нигерия
Участницы
Беременные женщины, зарегистрированные для дородовой помощи после 14 недель беременности.
Результаты
Большинство респондентов были в возрасте 20–39 лет (97,1%), четверть населения были первородящими, а 25% женщин принадлежали к высшему социально-экономическому классу. Семьдесят три целых шесть десятых процента забронированных билетов во втором триместре и 26,4% в третьем триместре. Из женщин, которые рожали раньше, 80% забронировали номер на поздних сроках как минимум одной из предыдущих беременностей. Более трех пятых женщин (65,6%) обратились за помощью с опозданием из-за незнания или неправильного представления о цели и подходящем времени для начала дородовой помощи.
Более трех пятых женщин (65,6%) обратились за помощью с опозданием из-за незнания или неправильного представления о цели и подходящем времени для начала дородовой помощи.
Заключение
Результаты этого исследования показывают, что большинство женщин заказывают услуги поздно из-за убежденности в отсутствии преимуществ при бронировании дородовой помощи в первые три месяца беременности. По всей видимости, это связано с тем, что дородовое наблюдение рассматривается в исследуемой популяции в первую очередь как лечебное, а не профилактическое. Необходимы исследования, чтобы определить наилучшие подходы к программам санитарного просвещения, чтобы исправить неправильные представления о дородовой помощи.
Ключевые слова: дородовое наблюдение, беременность, мать, исход плода
Введение
Раннее начало дородовой помощи беременными женщинами, а также регулярные посещения могут положительно повлиять на исходы беременности и плода. 1 , 2 , 3 В Соединенных Штатах Америки и Великобритании рекомендуемый гестационный возраст для бронирования составляет первые двенадцать недель беременности. 4 , 5
4 , 5
Во многих развивающихся странах, включая Нигерию, нет национальных руководящих принципов по дородовой помощи, но начало дородовой помощи в течение первых 14 недель беременности широко принято, поскольку многие предыдущие работники определили резервирование после родов. 14 -я неделя беременности так же поздно. 6 , 7 , 8 , 9 Начало специализированной дородовой помощи до 14 недель беременности позволяет в раннем возрасте начать санитарное просвещение и консультирование по ожидаемым физиологическим изменениям, нормальному течению и возможным осложнения беременности, родов и послеродового периода. 2 , 3
Точно так же он помогает на раннем этапе документировать исходные физиологические и лабораторные параметры женщины для последующего сравнения и раннего выявления аномалий по мере развития беременности. 2 , 3 Он также предоставляет возможности для профилактических медицинских услуг, таких как иммунизация против столбняка новорожденных, профилактическое лечение малярии с использованием метода периодического предполагаемого лечения, а также консультирование и тестирование на ВИЧ. 2 , 3 Еще одним преимуществом является раннее обнаружение поддающихся изменению ранее существовавших заболеваний, которые могут повлиять на течение и исход беременности, таких как цервикальная недостаточность, хроническая гипертензия и сахарный диабет. 2 , 3
2 , 3 Еще одним преимуществом является раннее обнаружение поддающихся изменению ранее существовавших заболеваний, которые могут повлиять на течение и исход беременности, таких как цервикальная недостаточность, хроническая гипертензия и сахарный диабет. 2 , 3
Предыдущие исследования показывают, что подавляющее большинство нигерийских женщин, пользующихся современной книжкой дородовой помощи поздно, что резко контрастирует с результатами, полученными в большинстве развитых стран. Окунолола и др. 7 и Адеканле и Исавуми 8 сообщили о распространенности позднего бронирования 86% и 82,6% соответственно из юго-западной Нигерии. Ebeigbe и Igberase 9 аналогичным образом сообщили о частоте 79,9% в дельте Нигера, в то время как средний гестационный возраст на момент регистрации колебался от 20.3–23,6 недели. Аналогичные результаты были получены из других стран Африки к югу от Сахары, что позволяет предположить, что это широко распространенная практика. 10 , 11 Хотя исследования, проведенные в большинстве развитых стран, установили, что социально неблагополучные женщины, такие как подростки, незамужние женщины и женщины с более низким уровнем образования и более низким социально-экономическим классом, с большей вероятностью опоздают на дородовое наблюдение, исследования от Страны Африки к югу от Сахары предполагают, что они не могут быть основными детерминантами у африканских женщин. 12 , 13 Предыдущие исследования в Нигерии неубедительны. В то время как некоторые работники не обнаружили статистически значимого влияния возраста, паритета, уровня образования и социально-экономического класса, а также частоты ранее имевших место акушерских осложнений между женщинами, которые зарегистрировались раньше и теми, кто записался поздно, другие отметили это как значимое. 8 , 9 , 14 Цель этого исследования состояла в том, чтобы определить, почему женщины, обратившиеся в поликлинику специализированной больницы в дельте Нигера, Нигерия, поздно регистрируются.
10 , 11 Хотя исследования, проведенные в большинстве развитых стран, установили, что социально неблагополучные женщины, такие как подростки, незамужние женщины и женщины с более низким уровнем образования и более низким социально-экономическим классом, с большей вероятностью опоздают на дородовое наблюдение, исследования от Страны Африки к югу от Сахары предполагают, что они не могут быть основными детерминантами у африканских женщин. 12 , 13 Предыдущие исследования в Нигерии неубедительны. В то время как некоторые работники не обнаружили статистически значимого влияния возраста, паритета, уровня образования и социально-экономического класса, а также частоты ранее имевших место акушерских осложнений между женщинами, которые зарегистрировались раньше и теми, кто записался поздно, другие отметили это как значимое. 8 , 9 , 14 Цель этого исследования состояла в том, чтобы определить, почему женщины, обратившиеся в поликлинику специализированной больницы в дельте Нигера, Нигерия, поздно регистрируются.
Методы
Это был кросс-секционный анкетный опрос случайно выбранных женщин, поступающих в клинику бронирования отделения акушерства и гинекологии Центральной больницы Варри, штат Дельта. Отделение акушерства и гинекологии Центральной больницы Варри является крупнейшим акушерским отделением в штате Дельта, одном из штатов в районе Дельты Нигера в Нигерии. В нем работают семь консультантов-акушеров, а количество родов составляет 3300 человек в год. Уорри — один из самых густонаселенных городов в дельте Нигера, с населением около миллиона человек.Он населен в основном коренными племенами дельты Нигера, включая ицекири, урхобос, иджау и исокос, поселенцев из других частей Нигерии, а также иностранцев, работающих на нефтяные компании, работающие в городе. Оккупанты состоят в основном из торговцев, рыбаков, фермеров, государственных служащих и лиц, работающих в нефтяных компаниях.
Исследуемая популяция состояла из беременных женщин, которые обращались в поликлинику отделения акушерства и гинекологии с 8:00 до 12:00 по средам с 1 st января — 31 июля st 2007. Этическое одобрение исследования было получено от этического комитета больницы, в то время как устное согласие было получено от женщин после того, как им объяснили цели исследования. Все женщины, представившиеся для бронирования после 14 недель беременности и соответствующие нашим критериям включения, были приглашены для участия в исследовании. В исследование были включены женщины, которые были уверены в своих последних менструациях или прошли раннее ультразвуковое сканирование в течение первых трех месяцев беременности для свиданий.
Этическое одобрение исследования было получено от этического комитета больницы, в то время как устное согласие было получено от женщин после того, как им объяснили цели исследования. Все женщины, представившиеся для бронирования после 14 недель беременности и соответствующие нашим критериям включения, были приглашены для участия в исследовании. В исследование были включены женщины, которые были уверены в своих последних менструациях или прошли раннее ультразвуковое сканирование в течение первых трех месяцев беременности для свиданий.
Женщины, чьи циклы до зачатия были нерегулярными или принимавшие гормональные методы контрацепции в течение трех месяцев после зачатия, или кормящие матери, у которых менструация не возобновлялась до зачатия, были исключены из исследования. Четыреста девяносто четыре беременных женщины соответствовали критериям включения, из которых 372 (75,3%) согласились участвовать в исследовании. Было заполнено триста семьдесят две анкеты, из которых 348 содержали полную информацию и были проанализированы.
Анкета, прошедшая предварительное тестирование, состояла из трех частей. Первый запросил информацию о биоданных: возраст, паритетность, семейное положение и положение, уровень образования и род занятий мужа. Во второй части женщин спрашивали об их предыдущем акушерском анамнезе, используя открытые вопросы: «Сколько раз вы рожали раньше?», «Сколько из них вы регистрировали в больнице?», «Когда в среднем рожали? вы записывались на дородовое наблюдение во время предыдущих беременностей? (Предусмотрено место для пяти беременностей) ».В третьей части задавались вопросы о текущей беременности с использованием как закрытых, так и открытых вопросов: «Когда вы регистрировались для дородовой помощи во время этой беременности?», «Почему женщины должны регистрироваться для дородовой помощи?», «Почему вы не регистрировались для дородовой помощи?» зарегистрироваться раньше (варианты указаны с предоставлением места для других) »,« Когда, по вашему мнению, лучше всего для женщин зарегистрироваться для дородовой помощи? »,« Когда, по вашему мнению, у женщин могут возникнуть проблемы во время беременности, требующие лечения у врача. ? »
? »
Женщины, которые умели читать и писать, сами заполнили анкеты, а остальным помогали авторы и медицинские работники, прошедшие обучение методам ведения анкет.Заполнение анкет занимало 5–10 минут. Право каждого пациента на участие или отказ от участия в исследовании соблюдалось. Полученные данные вводились в компьютер и анализировались с помощью статистического пакета Instate. Определение социального класса следовало рекомендациям Olusanya et al. С использованием уровня образования женщины и профессии мужа 15 .
Результаты
Триста семьдесят две женщины приняли участие в исследовании, в то время как 348 анкет содержали полную информацию и были проанализированы в этом исследовании.показывает биосоциальные переменные исследуемой популяции и показывает, что подавляющее большинство из них были в возрасте 20–39 лет (97,1%). Четверть исследуемой популяции составляли первородящие, а 25% женщин принадлежали к высшему классу. Большинство женщин состояли в браке (95,1%) и были моногамны (88,5%).
Таблица 1
Биосоциальные переменные в исследуемой популяции
| Переменные | Процент (число) | |
| Возраст | .2 (4) | |
| 20–29 | 49,1 (171) | |
| 30–39 | 48,0 (167) | |
| > 39 | 1,7 (6) | |
| 9049 9049 9049 | ||
| 0 | 25,0 (87) | |
| 1 | 26,4 (92) | |
| 2 | 20,7 (72) | |
| 3 | 13,5) | 6,3 (22) |
| > 4 | 8. 1 (28) 1 (28) | |
| Социальный класс | ||
| 1 | 25,0 (87) | |
| 2 | 31,6 (110) | |
| 3 | 4 | 12,4 (43) |
| 5 | 3,2 (11) | |
| Семейное положение | ||
| В браке | 95,2 (331) | |
| Отдельно | 0,3 (1) | |
| Семейное положение | ||
| Моногамное | 88,5 (308) | |
Время бронирования показало, что 73,6% (256) были забронированы во втором триместре и 26,4% в третьем триместре. Однако, отвечая на вопрос о том, когда женщинам лучше всего обращаться за дородовой помощью, примерно три четверти (73.3%) считают, что первые три месяца беременности были лучшим временем для получения дородовой помощи, в то время как 22,4% выбрали второй триместр, а 4,3% — третий триместр. Из 256 повторнородящих женщин 205 (80%) забронировали хотя бы одну беременность на поздних сроках.
Однако, отвечая на вопрос о том, когда женщинам лучше всего обращаться за дородовой помощью, примерно три четверти (73.3%) считают, что первые три месяца беременности были лучшим временем для получения дородовой помощи, в то время как 22,4% выбрали второй триместр, а 4,3% — третий триместр. Из 256 повторнородящих женщин 205 (80%) забронировали хотя бы одну беременность на поздних сроках.
показывает многочисленные причины поздней регистрации, приведенные женщинами. Причины опоздания на дородовую помощь исследуемой популяции можно разделить на четыре класса. В первый класс (а) вошли женщины, опоздавшие на регистрацию из-за финансовых ограничений, и их было 10.1% исследуемой популяции. Вторую группу (b, c) составляли женщины, которые зарегистрировались поздно, потому что они хотели отложить обнародование беременности или боялись предполагаемых врагов, которые могут навредить беременности, их доля составила 9,2%. Подавляющее большинство попало в третью группу, причины которой объяснялись незнанием цели дородовой помощи или неправильным представлением о цели и сроках дородовой помощи (d, e, f, g, h i).
Таблица 2
Причины, указанные исследуемой группой для бронирования Поздний
| Причина | Процент (число) (n = 348) | |
| Финансовые ограничения | а) Не хватило денег на регистрацию | 10.1 (35) |
| Страх возможных последствий, которые могут последовать за публикацией информации о беременности | ||
| (b) Еще не обнародовали беременность | 6.3 (22) | |
| (c Сделано не хочу, чтобы те, кто не желает мне, знали о беременности раньше | 2,9 (10) | |
| Незнание или неправильные представления о дородовой помощи | ||
| (d) Не было серьезных проблем или ожидаем получить в первые три месяца | 21. 0 (73) 0 (73) | |
| (e) У женщин обычно нет проблем на ранних сроках беременности, которые требуют вмешательства врачей | 5.21 (18) | |
| (f) Не думаю, что вам выгодно бронировать номера в первые три месяца | 8,1 (28) | |
| (ж) Большую часть времени чувствовал себя слабым и больным и хотел почувствовать себя сильнее до того, как поступит на дородовой уход | 5,2 (18) | |
| (h) Нет Причина, посчитал, что настало подходящее время для бронирования | 13.5 (47) | |
| (i) Посещал медсестру дома | 12,6 (44) | |
| На учете в другой больнице ранее | ||
| (j) На учете ранее в частной больнице родильный дом | 15,2 (53) | |
Четвертая группа (j) составляли женщины, которые, казалось, ценили дородовое наблюдение и ранее регистрировались в роддоме или частной клинике, но хотели, чтобы их осмотрели акушеры ведомый агрегат, таких внесло 15. 2% исследуемой популяции.
2% исследуемой популяции.
показывает восприятие женщинами того, когда у беременной женщины могут возникнуть проблемы, требующие лечения у врача. Треть женщин упомянули первые три месяца беременности, в то время как почти треть заявили, что это может произойти в любое время во время беременности. Еще одним интересным открытием этого исследования было то, что почти десятая часть исследуемой популяции зарегистрировалась поздно, потому что они хотели отложить обнародование беременности или опасались предполагаемых врагов, которые могут навредить беременности.
Таблица 3
Представления о том, когда беременным женщинам может потребоваться лечение у врачей (n = 348)
| переменная | процентная доля (число) | |
| Когда беременные женщины чаще всего проблемы во время беременности, требующие лечения у врача ? | ||
| Первые три месяца беременности | 33,3 (116) | |
| Вторые три месяца беременности | 5. 5 (19) 5 (19) | |
| Третьи три месяца беременности | 13,8 (48) | |
| В любое время во время беременности | 32,5 (113) | |
| Во время родов | 14,4 (50) | 31 |
| 0,6 (2) | ||
Обсуждение
Результаты этого исследования показывают, что около трех четвертей исследуемой популяции зарегистрировались для дородовой помощи во втором триместре беременности, а треть — в третьем триместре.Это согласуется с большинством предыдущих исследований с участием африканских женщин, которые показывают, что средний срок обычно приходился на второй триместр. 8 , 9 , 10 , 14 Интересно отметить, что примерно три четверти женщин считают первые три месяца беременности лучшим временем для регистрации для дородовой помощи. Эти знания, скорее всего, пришли из программ санитарного просвещения во время предыдущих беременностей, в больницах или в средствах массовой информации, но модель бронирования предполагает, что большинство женщин не были убеждены в том, что ранняя регистрация для дородовой помощи принесет какую-либо пользу или что у них есть ограничения, отсюда разногласия между знаниями и практиковаться в большинстве из них.
Эти знания, скорее всего, пришли из программ санитарного просвещения во время предыдущих беременностей, в больницах или в средствах массовой информации, но модель бронирования предполагает, что большинство женщин не были убеждены в том, что ранняя регистрация для дородовой помощи принесет какую-либо пользу или что у них есть ограничения, отсюда разногласия между знаниями и практиковаться в большинстве из них.
Это дополнительно подтверждается выводом о том, что до четырех пятых женщин, родивших раньше, поздно обратились за дородовой помощью. Это ясно свидетельствует о том, что программы дородового санитарного просвещения, которым женщины подвергались во время предыдущих беременностей, оказались неэффективными для изменения их поведения. Adeyemi et al. 14 аналогичным образом обнаружили, что, хотя большинство женщин в их исследовании на юго-западе Нигерии бронировали билеты с опозданием, 57,3% считали, что женщины должны бронировать билеты в первом триместре.Они пришли к выводу, что без изменения социально-культурных и религиозных детерминант обращения за медицинской помощью хорошее санитарное просвещение не может легко привести к оптимальному использованию дородовой помощи.
Результаты этого исследования показывают, что детерминанты позднего бронирования дородовой помощи являются многофакторными. Главный вывод этого исследования заключался в том, что для большинства участников этого исследования указанные причины зависели от неправильных представлений или незнания целей и, следовательно, правильного времени для начала дородовой помощи, а не от физических или финансовых ограничений.Похоже, что это отношение определяется представлением о том, что дородовое наблюдение направлено в первую очередь на выявление или лечение серьезных заболеваний. Это объясняет мнение о том, что женщинам не нужно бронировать заранее, поскольку у них нет проблем на ранних сроках беременности, требующих вмешательства врача, или предположение о том, что бронирование в первые три месяца не приносит пользы.
Похоже, существует основополагающее убеждение, что женщина может обойтись без регистрации на ранних сроках беременности, поскольку любые симптомы, которые могут иметь женщины на ранних сроках беременности, являются нормальными, легкими или недостаточно серьезными, чтобы потребовать внимания врача. Таким образом, дородовая помощь кажется большинству женщин лечебной, а не профилактической, что резко контрастирует с целями дородовой помощи, которые в основном являются профилактическими. Это может объяснить, почему до 12% женщин довольствовались посещением медсестры дома, многие из которых могут быть младшими медсестрами или даже фельдшерами, до тех пор, пока они не почувствовали, что их беременность достаточно стар, чтобы возникли проблемы, требующие внимания врача. Точно так же это может объяснить, по крайней мере частично, практику регистрации примерно шестой части исследуемой популяции в частной больнице или родильном доме и постановку на учет под руководством акушера во втором или третьем триместре беременности.
Таким образом, дородовая помощь кажется большинству женщин лечебной, а не профилактической, что резко контрастирует с целями дородовой помощи, которые в основном являются профилактическими. Это может объяснить, почему до 12% женщин довольствовались посещением медсестры дома, многие из которых могут быть младшими медсестрами или даже фельдшерами, до тех пор, пока они не почувствовали, что их беременность достаточно стар, чтобы возникли проблемы, требующие внимания врача. Точно так же это может объяснить, по крайней мере частично, практику регистрации примерно шестой части исследуемой популяции в частной больнице или родильном доме и постановку на учет под руководством акушера во втором или третьем триместре беременности.
Можно было бы ожидать, что в условиях ограниченных ресурсов, таких как Нигерия, финансовые ограничения и удаленность от медицинского учреждения могут сыграть важную роль в определении сроков начала дородовой помощи, но результаты этого исследования показывают, что понимание и восприятие женщинами необходимости дородовой помощи может играть более доминирующую роль. Аналогичным образом, Gharoro и Igbafe 16 сообщили, что незнание было основным фактором позднего начала дородовой помощи у двух пятых женщин в их исследовании среди беременных женщин в нигерийской клинической больнице, в то время как 25% указали на финансовые ограничения.Однако их исследование проводилось в больнице, где плата за дородовое наблюдение и роды намного дороже, чем в условиях нашего исследования. Наши результаты расходятся с отчетами исследований в большинстве развитых стран, где шансы позднего начала дородовой помощи были выше у женщин с социальными и финансовыми проблемами, такими как подростковая беременность, безработица, одинокие женщины и чернокожие женщины. 12 , 13 , 17
Аналогичным образом, Gharoro и Igbafe 16 сообщили, что незнание было основным фактором позднего начала дородовой помощи у двух пятых женщин в их исследовании среди беременных женщин в нигерийской клинической больнице, в то время как 25% указали на финансовые ограничения.Однако их исследование проводилось в больнице, где плата за дородовое наблюдение и роды намного дороже, чем в условиях нашего исследования. Наши результаты расходятся с отчетами исследований в большинстве развитых стран, где шансы позднего начала дородовой помощи были выше у женщин с социальными и финансовыми проблемами, такими как подростковая беременность, безработица, одинокие женщины и чернокожие женщины. 12 , 13 , 17
Анализ социально-экономического класса показал, что четверть женщин принадлежали к высшему социальному классу.Социальная классификация, использованная в этом исследовании, объединила уровень образования женщины и профессию мужа. Это было использовано из-за признания того факта, что в развивающихся странах уровень образования женщины является одним из основных факторов, определяющих поведение при обращении за медицинской помощью. Это могло бы объяснить, почему до четверти женщин принадлежали к высшему социальному классу в условиях ограниченных ресурсов, таких как Нигерия.
Это было использовано из-за признания того факта, что в развивающихся странах уровень образования женщины является одним из основных факторов, определяющих поведение при обращении за медицинской помощью. Это могло бы объяснить, почему до четверти женщин принадлежали к высшему социальному классу в условиях ограниченных ресурсов, таких как Нигерия.
Эта система значительно отличается от большинства руководящих принципов социальной классификации, основанных на занятиях или доходах главы семьи, используемых в большинстве развитых стран. 18
Результаты этого исследования показывают, что большинство женщин бронируют услуги поздно из-за убежденности в отсутствии преимуществ при бронировании дородовой помощи в первые три месяца беременности. По всей видимости, это связано с тем, что дородовое наблюдение рассматривается в исследуемой популяции в первую очередь как лечебное, а не профилактическое. Программы санитарного просвещения на уровне местных сообществ необходимы для исправления неправильных представлений о дородовой помощи.
Список литературы
1. Юсиф Э. М., Абдул Хафиз А. Р. Влияние дородовой помощи на вероятность неонатальной выживаемости при рождении, Учебная больница Вад Медани, Судан.Суданский журнал общественного здравоохранения. 2006; 1 (4): 293–297. [Google Scholar] 2. Королевский колледж акушеров и гинекологов (RCOG), автор Клинических рекомендаций, Дородовая помощь: регулярный уход за здоровой беременной женщиной. Лондон: RCOG Press; 2003. [Google Scholar] 3. Специальная программа ПРООН / ЮНФПА / ВОЗ / Всемирного банка по научным исследованиям и обучению в области репродукции человека. Женева: Департамент репродуктивного здоровья и исследований, Здоровье семьи и сообщества, Всемирная организация здравоохранения; 2002. Рандомизированное исследование ВОЗ по антенатальной помощи: Руководство по внедрению новой модели.[Google Scholar] 4. Национальный институт здравоохранения и клинического совершенства, автор. Дородовое наблюдение: регулярный уход за здоровыми беременными женщинами. 2003. [Google Scholar] 5. Американская академия педиатрии, Американский колледж акушеров и гинекологов, автор. Руководство по перинатальному уходу. 5-е изд. Элк-Гроув-Виллидж, (Иллинойс): Американская академия педиатрии, Американский колледж акушеров и гинекологов; 2002. [Google Scholar] 6. Лоу Памела, Патерсон Янис, Вулдес Тресиа, Картер Сарния, Уильямс Мейнард, Персиваль Теуила.Факторы, влияющие на дородовое наблюдение матерями младенцев из Тихоокеанского региона, проживающими в Новой Зеландии. Медицинский журнал Новой Зеландии. 2005; 118: 1216. [PubMed] [Google Scholar] 7. Окунлола М.А., Овоникоко К.М., Фаволе А.О. и др. Гестационный возраст на момент дородового наблюдения и исход родов. Afr J Med Med Sci. 2008. 37 (2): 165–169. [PubMed] [Google Scholar] 8. Адеканле Д. А., Исавуми А. I. Позднее бронирование дородовой помощи и его предикторы среди беременных женщин в Юго-Западной Нигерии. Интернет-журнал здравоохранения и смежных наук.2008. 7 (1): 4–7. [Google Scholar] 9. Эбейгбе П.Н.
2003. [Google Scholar] 5. Американская академия педиатрии, Американский колледж акушеров и гинекологов, автор. Руководство по перинатальному уходу. 5-е изд. Элк-Гроув-Виллидж, (Иллинойс): Американская академия педиатрии, Американский колледж акушеров и гинекологов; 2002. [Google Scholar] 6. Лоу Памела, Патерсон Янис, Вулдес Тресиа, Картер Сарния, Уильямс Мейнард, Персиваль Теуила.Факторы, влияющие на дородовое наблюдение матерями младенцев из Тихоокеанского региона, проживающими в Новой Зеландии. Медицинский журнал Новой Зеландии. 2005; 118: 1216. [PubMed] [Google Scholar] 7. Окунлола М.А., Овоникоко К.М., Фаволе А.О. и др. Гестационный возраст на момент дородового наблюдения и исход родов. Afr J Med Med Sci. 2008. 37 (2): 165–169. [PubMed] [Google Scholar] 8. Адеканле Д. А., Исавуми А. I. Позднее бронирование дородовой помощи и его предикторы среди беременных женщин в Юго-Западной Нигерии. Интернет-журнал здравоохранения и смежных наук.2008. 7 (1): 4–7. [Google Scholar] 9. Эбейгбе П.Н. , Игбераза ГО. Дородовая помощь: сравнение демографических и акушерских характеристик ранних и поздних пациентов в дельте Нигера, Нигерия. Med Sci Monit. 2005. 11 (11): 529–532. [PubMed] [Google Scholar] 10. Кивува М.С., Муфубенга П. Использование беременными женщинами дородового ухода, услуг по беременности и родам, периодического предполагаемого лечения и обработанных инсектицидами сеток в округе Луверо, Уганда. Малар Дж. 2008; 7:44. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11.Мришо М., Обрист Б., Шелленберг А. Дж. И др. Использование дородовой и послеродовой помощи: перспективы и опыт женщин и медицинских работников в сельских районах южной Танзании. BMC Беременность и роды. 2009; 9: 10. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Купек Э., Петрус С., Вауз С., Мареш М. Клинические, медицинские и социально-демографические предикторы позднего начала ДРП в Англии и Уэльсе. Br J Obst Gynae. 2002. 109 (3): 265–273. [PubMed] [Google Scholar] 13. Роу Р.Э., Маги Х., Куигли М.
, Игбераза ГО. Дородовая помощь: сравнение демографических и акушерских характеристик ранних и поздних пациентов в дельте Нигера, Нигерия. Med Sci Monit. 2005. 11 (11): 529–532. [PubMed] [Google Scholar] 10. Кивува М.С., Муфубенга П. Использование беременными женщинами дородового ухода, услуг по беременности и родам, периодического предполагаемого лечения и обработанных инсектицидами сеток в округе Луверо, Уганда. Малар Дж. 2008; 7:44. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11.Мришо М., Обрист Б., Шелленберг А. Дж. И др. Использование дородовой и послеродовой помощи: перспективы и опыт женщин и медицинских работников в сельских районах южной Танзании. BMC Беременность и роды. 2009; 9: 10. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Купек Э., Петрус С., Вауз С., Мареш М. Клинические, медицинские и социально-демографические предикторы позднего начала ДРП в Англии и Уэльсе. Br J Obst Gynae. 2002. 109 (3): 265–273. [PubMed] [Google Scholar] 13. Роу Р.Э., Маги Х., Куигли М. А. и др.Социальные и этнические различия в обращении за дородовой помощью в Англии. Лобковое здоровье. 2008. 122 (12): 1363–1372. [PubMed] [Google Scholar] 14. Адейеми А.Б., Макинде О.Н., Адженифуджа К.О. и др. Детерминанты дородового бронирования времени в условиях Юго-Западной Нигерии. West Afr J Med. 2007. 26 (4): 293–297. [PubMed] [Google Scholar] 15. Олусанья О., Окпере Э. Э., Эзимохай М. Важность социального класса в добровольном контроле рождаемости в развивающейся стране. West Afr J Med. 1985; 4: 4. [Google Scholar] 16. Gharoro EP, Igbafe AA.Дородовая помощь: некоторые характеристики бронирования визита в крупную клиническую больницу в развивающемся мире. Med Sci Monit. 2000. 6 (3): 519–522. [PubMed] [Google Scholar] 17. Чисхолм Д. К. Факторы, связанные с поздним обращением за дородовой помощью в Центральном Манчестере. Здравоохранение. 1989. 103 (6): 459–466. [PubMed] [Google Scholar] 18. Социально-экономическая классификация национальной статистики (NS-SEC) Соединенное Королевство: Управление национальной статистики; 2008.
А. и др.Социальные и этнические различия в обращении за дородовой помощью в Англии. Лобковое здоровье. 2008. 122 (12): 1363–1372. [PubMed] [Google Scholar] 14. Адейеми А.Б., Макинде О.Н., Адженифуджа К.О. и др. Детерминанты дородового бронирования времени в условиях Юго-Западной Нигерии. West Afr J Med. 2007. 26 (4): 293–297. [PubMed] [Google Scholar] 15. Олусанья О., Окпере Э. Э., Эзимохай М. Важность социального класса в добровольном контроле рождаемости в развивающейся стране. West Afr J Med. 1985; 4: 4. [Google Scholar] 16. Gharoro EP, Igbafe AA.Дородовая помощь: некоторые характеристики бронирования визита в крупную клиническую больницу в развивающемся мире. Med Sci Monit. 2000. 6 (3): 519–522. [PubMed] [Google Scholar] 17. Чисхолм Д. К. Факторы, связанные с поздним обращением за дородовой помощью в Центральном Манчестере. Здравоохранение. 1989. 103 (6): 459–466. [PubMed] [Google Scholar] 18. Социально-экономическая классификация национальной статистики (NS-SEC) Соединенное Королевство: Управление национальной статистики; 2008. [Google Scholar]
[Google Scholar]
Пренатальная помощь: посещения в 1-м триместре
Пренатальный уход: посещения в 1-м триместре
Беременность и дородовой уход идут рука об руку.В течение первого триместра дородовой уход включает анализы крови, физический осмотр, беседы о образе жизни и многое другое.
Персонал клиники Мэйо
Дородовой уход — важная часть здоровой беременности. Независимо от того, выберете ли вы семейного врача, акушера, акушерку или групповую дородовую помощь, вот чего ожидать во время первых нескольких дородовых посещений.
1-й визит
Как только вы подумаете, что беременны, запишитесь на первое дородовое наблюдение.Выделите время для первого посещения, чтобы изучить свою историю болезни и обсудить любые факторы риска проблем с беременностью.
История болезни
Ваш лечащий врач может спросить о:
- Ваш менструальный цикл, гинекологический анамнез и предыдущие беременности
- Ваша личная и семейная история болезни
- Воздействие потенциально токсичных веществ
- Использование лекарств, включая лекарства или добавки, отпускаемые по рецепту и без рецепта
- Ваш образ жизни, включая употребление табака, алкоголя и кофеина
- Поездка в районы, где распространены малярия, туберкулез, вирус Зика или другие инфекционные заболевания
Делитесь информацией о деликатных вопросах, таких как домашнее насилие, аборты или употребление наркотиков в прошлом. Это поможет вашему лечащему врачу наилучшим образом позаботиться о вас и вашем ребенке.
Это поможет вашему лечащему врачу наилучшим образом позаботиться о вас и вашем ребенке.
Срок погашения
Срок оплаты не является предсказанием того, когда вы поставите. Это просто дата, когда вы будете на 40 неделе беременности. Немногие женщины рожают в положенный срок. Тем не менее, определение срока родов — или предполагаемой даты доставки — важно. Это позволяет вашему лечащему врачу следить за ростом вашего ребенка и течением вашей беременности, а также планировать анализы или процедуры в наиболее подходящее время.
Чтобы оценить дату родов, ваш поставщик медицинских услуг будет использовать дату начала вашей последней менструации, прибавить семь дней и отсчитать три месяца назад. Срок родов составит около 40 недель с первого дня последней менструации. Ваш лечащий врач может использовать УЗИ плода, чтобы подтвердить дату.
Физический осмотр
Ваш лечащий врач обычно проверяет ваше кровяное давление, измеряет ваш вес и рост и рассчитывает индекс массы тела, чтобы определить рекомендуемую прибавку в весе, необходимую для здоровой беременности.
Ваш лечащий врач может провести медицинский осмотр, включая осмотр груди, осмотр органов малого таза и скрининговые осмотры вашего сердца, легких и щитовидной железы. Вам может потребоваться мазок Папаниколау для скрининга на рак шейки матки, в зависимости от того, сколько времени прошло с момента вашего последнего обследования.
Лабораторные испытания
При первом дородовом посещении анализы крови могут быть сданы по номеру:
- Проверьте свою группу крови. Это включает ваш резус-статус. Фактор резус (Rh) — это унаследованный признак, который относится к определенному белку, обнаруженному на поверхности красных кровяных телец.Ваша беременность может нуждаться в особом уходе, если у вас Rh отрицательный, а у отца вашего ребенка Rh положительный.
- Измерьте свой гемоглобин. Гемоглобин — это богатый железом белок, содержащийся в красных кровяных тельцах, который позволяет клеткам переносить кислород из ваших легких в другие части вашего тела и переносить углекислый газ из других частей вашего тела в легкие, чтобы его можно было выдыхать.
 . Низкий гемоглобин или низкий уровень эритроцитов — признак анемии. Анемия может вызвать сильную усталость и повлиять на вашу беременность.
. Низкий гемоглобин или низкий уровень эритроцитов — признак анемии. Анемия может вызвать сильную усталость и повлиять на вашу беременность. - Проверить иммунитет к определенным инфекциям. Обычно сюда входят краснуха и ветряная оспа (ветряная оспа) — если в вашей истории болезни не указано доказательство вакцинации или естественного иммунитета.
- Обнаружение контакта с другими инфекциями. Ваш лечащий врач порекомендует анализы крови для выявления таких инфекций, как гепатит B, сифилис, гонорея, хламидиоз и ВИЧ, вирус, вызывающий СПИД. Образец мочи также может быть проверен на наличие признаков инфекции мочевого пузыря или мочевыводящих путей.
Скрининговые тесты на аномалии плода
Пренатальные тесты могут предоставить ценную информацию о здоровье вашего ребенка. Ваш лечащий врач обычно предлагает различные пренатальные генетические скрининговые тесты, которые могут включать в себя УЗИ или анализы крови для выявления определенных генетических аномалий плода, таких как синдром Дауна.
Проблемы образа жизни
Ваш лечащий врач может обсудить важность питания и витаминов для беременных. Спросите о физических упражнениях, сексе, стоматологической помощи, вакцинациях и поездках во время беременности, а также о других вопросах образа жизни.Вы также можете рассказать о своей рабочей среде и о приеме лекарств во время беременности. Если вы курите, обратитесь к своему врачу за советами, которые помогут вам бросить курить.
Нормальные неудобства беременности
Вы можете заметить изменения в своем теле на ранних сроках беременности. Ваша грудь может быть болезненной и опухшей. Также часто встречается тошнота с рвотой или без нее (утреннее недомогание). Поговорите со своим врачом, если у вас тяжелое утреннее недомогание.
Другие посещения в 1 триместре
Ваши следующие дородовые посещения — часто планируемые каждые четыре недели в течение первого триместра — могут быть короче первого.Ближе к концу первого триместра — примерно на 12–14 неделе беременности — вы сможете услышать сердцебиение своего ребенка с помощью небольшого устройства, которое отражает звуковые волны от сердца вашего ребенка (допплерография).
Консультации перед беременными — идеальное время для обсуждения вопросов или проблем. Также узнайте, как связаться с вашим лечащим врачом в перерывах между приемами. Знание о доступности помощи может обеспечить душевное спокойствие.
07 августа 2020 г.
Показать ссылки
- Lockwood CJ, et al.Пренатальный уход: первоначальная оценка. https://www.uptodate.com/contents/search. По состоянию на 9 июля 2018 г.
- Пренатальная помощь и тесты. Управление по женскому здоровью. https://www.womenshealth.gov/pregnancy/youre-pregnant-now-what/prenatal-care-and-tests. По состоянию на 9 июля 2018 г.
- Cunningham FG, et al., Eds. Наблюдение за беременной женщиной. В: Акушерство Уильямса. 25-е изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2018. https://www.accessmedicine.mhmedical.com. По состоянию на 9 июля 2018 г.
- Lockwood CJ, et al.Дородовая помощь: второй и третий триместры. https://www.uptodate.com/contents/search.

Охват дородовой помощью – не менее четырех посещений (%)
- Главная /
- Данные /
- ГХО /
- Список реестра метаданных индикатора /
×
Подпишитесь здесь, чтобы получать уведомления об изменении контента на этой странице.
Уже подписались? Чтобы отказаться от подписки, нажмите здесь.
Краткое наименование:
Охват дородовым наблюдением – не менее четырех посещений (%)
Тип данных:
Процент
Тема:
Охват медицинским обслуживанием
Обоснование:
Охват дородовым уходом (ДПП) является показателем доступа и использования медицинского обслуживания во время беременности. В антенатальный период открываются возможности для охвата беременных женщин мероприятиями, которые могут иметь жизненно важное значение для их здоровья и благополучия, а также для здоровья и благополучия их детей. Получение дородовой помощи по крайней мере в четыре раза увеличивает вероятность проведения эффективных мероприятий по охране здоровья матерей в дородовой период. Это один из показателей Глобальной стратегии охраны здоровья женщин, детей и подростков (2016–2030 гг.) и один из контрольных показателей услуг здравоохранения для всеобщего охвата услугами здравоохранения (показатель ЦУР 3.8.1).
Получение дородовой помощи по крайней мере в четыре раза увеличивает вероятность проведения эффективных мероприятий по охране здоровья матерей в дородовой период. Это один из показателей Глобальной стратегии охраны здоровья женщин, детей и подростков (2016–2030 гг.) и один из контрольных показателей услуг здравоохранения для всеобщего охвата услугами здравоохранения (показатель ЦУР 3.8.1).
Определение:
Процентная доля женщин в возрасте 15–49 лет, родивших живого ребенка за определенный период времени, которые получали дородовую помощь четыре или более раз. Из-за ограниченности данных невозможно определить тип поставщика для каждого посещения.
Числитель: число женщин в возрасте 15–49 лет, родивших живого ребенка за определенный период времени, которые получали дородовую помощь четыре или более раз.
Знаменатель: общее число женщин в возрасте 15–49 лет, родивших живых детей за тот же период.
Метод измерения
Число женщин в возрасте 15–49 лет, родивших живорожденных в данный период времени, которые получали дородовую помощь четыре или более раз во время беременности, выражается в процентах от женщин в возрасте 15–49 лет, родивших живорожденных в тот же период. (Количество женщин в возрасте 15–49 лет, которых во время беременности посещал любой поставщик медицинских услуг по крайней мере четыре раза по причинам, связанным с беременностью/общее число женщин в возрасте 15–49 лет, родивших живого ребенка) *100. Индикатор ANC4+ основан на стандартном вопросе, который заключается в том, проверялось ли и сколько раз здоровье женщины во время беременности. В отличие от охвата дородовым наблюдением (не менее одного посещения), показатель охвата дородовым наблюдением (не менее четырех посещений) включает помощь, предоставляемую любым поставщиком услуг, а не только квалифицированным медицинским персоналом. Это связано с тем, что ключевые обследования домохозяйств на национальном уровне не собирают информацию о типе поставщика медицинских услуг при каждом посещении. Обследования домохозяйств, которые могут генерировать этот показатель, включают демографические и медико-санитарные обследования (DHS), кластерные обследования по многим показателям (MICS), обследования рождаемости и семьи (FFS), обследования репродуктивного здоровья (RHS) и другие обследования, основанные на аналогичных методологиях.
(Количество женщин в возрасте 15–49 лет, которых во время беременности посещал любой поставщик медицинских услуг по крайней мере четыре раза по причинам, связанным с беременностью/общее число женщин в возрасте 15–49 лет, родивших живого ребенка) *100. Индикатор ANC4+ основан на стандартном вопросе, который заключается в том, проверялось ли и сколько раз здоровье женщины во время беременности. В отличие от охвата дородовым наблюдением (не менее одного посещения), показатель охвата дородовым наблюдением (не менее четырех посещений) включает помощь, предоставляемую любым поставщиком услуг, а не только квалифицированным медицинским персоналом. Это связано с тем, что ключевые обследования домохозяйств на национальном уровне не собирают информацию о типе поставщика медицинских услуг при каждом посещении. Обследования домохозяйств, которые могут генерировать этот показатель, включают демографические и медико-санитарные обследования (DHS), кластерные обследования по многим показателям (MICS), обследования рождаемости и семьи (FFS), обследования репродуктивного здоровья (RHS) и другие обследования, основанные на аналогичных методологиях. Система отчетности реестра/учреждения может использоваться там, где имеется высокий охват, обычно в промышленно развитых странах.
Система отчетности реестра/учреждения может использоваться там, где имеется высокий охват, обычно в промышленно развитых странах.
Механизм МиО:
Результат
Метод оценки:
ВОЗ собирает эмпирические данные из репрезентативных на национальном уровне обследований домохозяйств. Прежде чем данные будут включены в глобальные базы данных, ВОЗ проводит процесс проверки данных, который включает переписку с отделениями на местах для выяснения любых вопросов, касающихся оценок.
Метод оценки глобальных и региональных агрегатов:
Региональные и глобальные агрегаты представляют собой средневзвешенные данные по стране с использованием числа живорождений за отчетный год в каждой стране в качестве веса. Цифры не приводятся, если охвачено менее 50 процентов живорождений в регионе.
Другие возможные источники данных:
Система отчетности по объектам
Привилегированные источники данных:
Обследования домохозяйств
Блок меры:
N/A
Ожидаемая частота частоты данных:
годовой
Ожидаемая частота данных:
годовой
. коллекция:
коллекция:
Годовая
Комментарии:
Всемирная организация здравоохранения выпустила новую серию рекомендаций по улучшению качества дородовой помощи, чтобы снизить риск мертворождений и осложнений беременности и дать женщинам положительный опыт беременности. Сосредоточив внимание на положительном опыте беременности, эти рекомендации направлены на обеспечение не только здоровой беременности для женщины и ребенка, но и эффективный переход к положительным родам и, в конечном итоге, к положительному опыту материнства. Важной особенностью этих руководств является их полнота. Они содержат рекомендации не только по стандартным обследованиям матери и плода, но и по питанию во время беременности, по профилактике и лечению физиологических проблем, обычно возникающих во время беременности (например, тошнота, изжога и т. д.), а также по профилактическим вмешательствам в определенных условиях (например, эндемичные по малярии и/или ВИЧ районы). Руководство также включает рекомендации по консультированию и поддержке женщин, которые могут подвергаться насилию со стороны интимного партнера. Также включены рекомендации о том, как можно более эффективно оказывать дородовую помощь в различных условиях. Для получения дополнительной информации: Рекомендации ВОЗ по дородовому наблюдению для положительного опыта беременности — http://www.who.int/reproductivehealth/publications/maternal_perinatal_health/anc-positive-pregnancy-experience/en/
Руководство также включает рекомендации по консультированию и поддержке женщин, которые могут подвергаться насилию со стороны интимного партнера. Также включены рекомендации о том, как можно более эффективно оказывать дородовую помощь в различных условиях. Для получения дополнительной информации: Рекомендации ВОЗ по дородовому наблюдению для положительного опыта беременности — http://www.who.int/reproductivehealth/publications/maternal_perinatal_health/anc-positive-pregnancy-experience/en/
Эл.
Если у вас есть какие-либо отзывы, вы можете написать их здесь.
Если вам нужен доступ к старым данным Глобальной обсерватории здравоохранения, вы можете сделать это здесь. Но прежде чем уйти, оставьте нам свой отзыв о нашем новом портале данных.
×
Ваше имя*
Ваш адрес электронной почты*
Формат электронной почты: «[email protected]»
Комментарии*
Понимание барьеров, препятствующих обращению беременных женщин в женскую консультацию в первом триместре беременности в округе Нчеу, Малави | Репродуктивное здоровье
- Исследования
- Открытый доступ
- Опубликовано:
- Чанси С. Чиматиро 1,5 ,
- Драгоценный Хаджисон 2 ,
- Эффи Чипета 3,4 и
- …
- Адамсон С. Муула 3,4,5
Репродуктивное здоровье
том 15 , Номер статьи: 158 (2018)
Процитировать эту статью
12 тыс. обращений
22 Цитаты
17 Альтметрический
Сведения о показателях
Abstract
Исходная информация
Изучение барьеров, способствующих низкому использованию дородовой помощи (ДНП) в течение первого триместра беременности, имеет важное значение для национальной программы. В 2013 году мы провели предварительное исследование в медицинском центре Билира округа Нчеу в Малави с целью понять барьеры, которые мешают беременным женщинам посещать дородовые консультации в первом триместре беременности.
В 2013 году мы провели предварительное исследование в медицинском центре Билира округа Нчеу в Малави с целью понять барьеры, которые мешают беременным женщинам посещать дородовые консультации в первом триместре беременности.
Метод
Это поперечное предварительное исследование с использованием качественного подхода. Данные были собраны от клиентов ДРП, ключевых информантов, медицинских работников и женщин детородного возраста (15–49 лет) с использованием подробных интервью и обсуждений в фокус-группах (ФГД). Данные были проанализированы вручную путем чтения транскрипций и заметок несколько раз, чтобы быть знакомыми с возникшими темами. Возникшие темы были закодированы.
Результаты
Большинство женщин сообщили, что у них есть желание начать ДРП в первые дни беременности, однако они также сообщили о нескольких барьерах, начиная от культурных убеждений, социально-экономических барьеров до предоставления услуг. Из-за культурных барьеров многие женщины ждут консультантов по вопросам брака со стороны мужа, чтобы дать им совет, прежде чем начать ДРП в процессе, называемом «9».0167 Кутимба ». Некоторые женщины скрывают беременность на первых месяцах, чтобы не быть околдованными. Что касается социально-экономических барьеров, некоторые женщины упомянули, что они не начинают ДРП рано в ожидании новой одежды. Плохое отношение медицинских работников также влияет на дежурных по ДРП. Большинство женщин отметили, что они поздно начали ДРП, потому что некоторые медицинские работники вели себя грубо и не соблюдали конфиденциальность. Отказ мужчин сопровождать своих жен в дородовую клинику из-за страха перед тестом на ВИЧ и некоторые подзаконные акты, запрещающие женщинам, у которых была внебрачная беременность, сначала получать письмо-разрешение от традиционных лидеров, чтобы они могли начать ДРП в медицинском учреждении, также упоминались как способствующие барьеры.
Из-за культурных барьеров многие женщины ждут консультантов по вопросам брака со стороны мужа, чтобы дать им совет, прежде чем начать ДРП в процессе, называемом «9».0167 Кутимба ». Некоторые женщины скрывают беременность на первых месяцах, чтобы не быть околдованными. Что касается социально-экономических барьеров, некоторые женщины упомянули, что они не начинают ДРП рано в ожидании новой одежды. Плохое отношение медицинских работников также влияет на дежурных по ДРП. Большинство женщин отметили, что они поздно начали ДРП, потому что некоторые медицинские работники вели себя грубо и не соблюдали конфиденциальность. Отказ мужчин сопровождать своих жен в дородовую клинику из-за страха перед тестом на ВИЧ и некоторые подзаконные акты, запрещающие женщинам, у которых была внебрачная беременность, сначала получать письмо-разрешение от традиционных лидеров, чтобы они могли начать ДРП в медицинском учреждении, также упоминались как способствующие барьеры.
Заключение
Женщины должны ориентироваться на национальные рекомендации по целенаправленной ДРП (FANC), которые рекомендуют не менее 4 посещений. Также должны быть информация, образование и коммуникация (ИОК) по ДРП и вмешательствам для решения социально-культурных проблем, в то же время улучшая предоставление услуг в медицинском учреждении, чтобы услуги ДРП могли быть доступными и достаточно оперативными.
Также должны быть информация, образование и коммуникация (ИОК) по ДРП и вмешательствам для решения социально-культурных проблем, в то же время улучшая предоставление услуг в медицинском учреждении, чтобы услуги ДРП могли быть доступными и достаточно оперативными.
Отчеты экспертной оценки
Plain English summary
Дородовая посещаемость в течение первого триместра беременности в большинстве развивающихся стран, особенно в странах к югу от Сахары, включая Малави, по-прежнему низкая. Первый триместр беременности определяется как период в течение первых 3 месяцев беременности. Данное исследование было проведено с целью выяснить, какие барьеры мешают женщинам обращаться в женские консультации (ДНК) в I триместре беременности и что необходимо сделать для улучшения ситуации.
Участников попросили указать, что, по их мнению, мешает беременным женщинам начинать ДРП в первом триместре. Были проведены интервью с ключевыми информантами (ИКИ) и обсуждения в фокус-группах (ФГД).
Во всех КИИ и ОФГ большинство женщин положительно относились к раннему началу ДРП, однако они также сообщали о нескольких барьерах, начиная от культурных убеждений, социально-экономических барьеров и заканчивая предоставлением услуг.
В заключение, недостаточные знания о важности посещения ДРП в первые 3 месяца беременности были основными факторами, способствующими большинству женщин. Таким образом, это исследование рекомендует, чтобы информация, образование и коммуникация (ИОК) по ДРП были приоритетными для женщин, если мы хотим обратить вспять тенденции.
История вопроса
Дородовая помощь – это помощь, оказываемая женщине с начала беременности до начала родов [1]. Эта помощь часто включает в себя сбор анамнеза, оценку индивидуальных потребностей, советы и рекомендации по беременности и родам, скрининговые тесты, обучение самопомощи во время беременности, выявление состояний, вредных для здоровья во время беременности, лечение первой линии и направление к специалистам, если это необходимо [2]. ]. Текущие рекомендации Малави основаны на отчете ВОЗ/ЮНИСЕФ 2003 г., в котором рекомендуется, чтобы женщины посещали формальные службы дородового наблюдения не менее 4 раз в течение каждой беременности [3]. Посещения делятся на триместры, а именно первый триместр, второй триместр и третий триместр. В идеале первый визит должен быть в течение 12 недель беременности, но не позднее 16-й недели беременности [4]. Второй визит должен быть в пределах от 24 до 28 недель, третий визит должен быть в 32 недели и четвертый визит в 36 недель беременности.
]. Текущие рекомендации Малави основаны на отчете ВОЗ/ЮНИСЕФ 2003 г., в котором рекомендуется, чтобы женщины посещали формальные службы дородового наблюдения не менее 4 раз в течение каждой беременности [3]. Посещения делятся на триместры, а именно первый триместр, второй триместр и третий триместр. В идеале первый визит должен быть в течение 12 недель беременности, но не позднее 16-й недели беременности [4]. Второй визит должен быть в пределах от 24 до 28 недель, третий визит должен быть в 32 недели и четвертый визит в 36 недель беременности.
Раннее начало дородовой помощи может быть полезным благодаря: раннему выявлению факторов риска и предоставлению рекомендаций по профилактике и укреплению здоровья для поощрения здорового образа жизни, лечению таких заболеваний, как диабет и гипертензия, вызванная беременностью, и направлениям в такие службы, как поддержка питания и программы отказа от курения [5]. В некоторых исследованиях сообщается, что у женщин, которые посещают мало или неадекватно, а также тех, кто начинает дородовую помощь позже, чем в первом триместре, имеют более неблагоприятные исходы беременности, такие как низкая масса тела при рождении и преждевременные роды [6, 7]. Однако увеличение числа дородовых посещений не обязательно улучшает исходы беременности [8], но должно сопровождаться повышением качества медицинской помощи.
Однако увеличение числа дородовых посещений не обязательно улучшает исходы беременности [8], но должно сопровождаться повышением качества медицинской помощи.
Во всем мире около 70% женщин посещают дородовой визит хотя бы один раз во время беременности, в то время как в странах с высоким уровнем дохода 98% женщин посещают дородовой визит хотя бы один раз [9]. В странах с низким и средним уровнем дохода, а также в странах Африки к югу от Сахары количество дежурных по ДРП по-прежнему невелико. Лоу и др. сообщили, что только 65% и 68% женщин сообщают о по крайней мере одном дородовом посещении во время беременности в странах с низким и средним уровнем дохода и регионе к югу от Сахары соответственно [10].
Дородовая помощь в течение первого триместра показывает хороший или плохой охват в различных регионах мира. Например, около пяти из шести матерей (84%) начинают дородовую помощь в первом триместре в Соединенных Штатах (США) [8]; 70% в Латинской Америке/Карибском бассейне; около 68% в регионе Ближнего Востока / Северной Африки, 50% в Азии, а самая низкая посещаемость в первом триместре приходится на регион к югу от Сахары — 24% [11]. В некоторых странах особенно низкая посещаемость; исследование, проведенное в Нигерии, показало, что только 22,8% женщин, которым была проведена ДРП, зарегистрировались в первом триместре [12]. В Ква-Зулу-Натале, Южная Африка, большинство женщин (860/872; 98,6%) посещали женскую консультацию во время беременности, из которых только 72/860 (8,4%) женщин сообщили о начале ДРП в первые 3 месяца беременности [13].
В некоторых странах особенно низкая посещаемость; исследование, проведенное в Нигерии, показало, что только 22,8% женщин, которым была проведена ДРП, зарегистрировались в первом триместре [12]. В Ква-Зулу-Натале, Южная Африка, большинство женщин (860/872; 98,6%) посещали женскую консультацию во время беременности, из которых только 72/860 (8,4%) женщин сообщили о начале ДРП в первые 3 месяца беременности [13].
В Малави 12% женщин посещали ДРП в первом триместре; около 48% впервые обратились к врачу в период между 4 и 5 месяцами беременности, в то время как 36% начали с 6-го и 7-го месяцев беременности [4]. А исследование демографии и здоровья Малави 2015–2016 годов (MDHS) показало, что только 24% женщин впервые посетили ДРП в течение первого триместра, 51% женщин впервые посетили ДРП в течение четвертого и пятого месяцев беременности и 2% не получали АНК до восьмого месяца или позже [14]. В идеале, все беременные женщины должны иметь свой первый дородовой визит в течение первого триместра [15]. По данным MDHS, 2010 г., в Малави не было существенной разницы между городскими и сельскими беременными женщинами в дородовом уходе [4].
По данным MDHS, 2010 г., в Малави не было существенной разницы между городскими и сельскими беременными женщинами в дородовом уходе [4].
Исследование, проведенное для изучения факторов, способствующих низкой дородовой посещаемости в течение первого триместра беременности среди сена нижнего графства в Нсандже, Малави, показало, что не было достаточных знаний об идеальном времени начала ДРП. Клиники дородовой помощи были недоукомплектованы персоналом, а традиционные верования и культурные обычаи, как сообщалось, влияли на сроки дородовой помощи [16]. Mgawadere FM (Mgawadere FM: Оценка качества дородовой помощи в медицинском центре Лунгвена в сельской местности Малави, неопубликовано) в исследовании, посвященном оценке качества дородовой помощи в Лунгвене в округе Мангочи, Малави, было обнаружено, что беременные женщины начинали ДРП в конце второго и третьего триместра. . Непосещение ДРП в первом триместре было связано с социально-культурными практиками, такими как боязнь колдовства, большие расстояния и потребность в материальной поддержке со стороны членов семьи [16]. Таким образом, это текущее исследование было направлено на изучение барьеров, мешающих беременным женщинам начинать ДРП в первом триместре беременности в округе Нчеу, Малави. В частности, мы исследовали восприятие беременными женщинами ДРП, социально-культурные и медицинские барьеры, влияющие на посещение ДРП в первом триместре беременности.
Таким образом, это текущее исследование было направлено на изучение барьеров, мешающих беременным женщинам начинать ДРП в первом триместре беременности в округе Нчеу, Малави. В частности, мы исследовали восприятие беременными женщинами ДРП, социально-культурные и медицинские барьеры, влияющие на посещение ДРП в первом триместре беременности.
Методы
Это было предварительное перекрестное исследование с использованием качественного подхода. Сбор данных был проведен в 2013 году.
Место проведения исследования
Данное исследование проводилось в общине Сельского центра здоровья Билира района Нтчеу. В 2010/2011 гг. в Нтчеуском районе было зарегистрировано 46 786 женщин, обратившихся в женскую консультацию, из них 3462 женщины обратились в женскую консультацию в течение первого триместра, что составляет 7,4% [17]. В Центре здоровья Билиры проживало 45 187 человек в 58 деревнях. В нем было 11 363 женщины репродуктивного возраста (15–49 лет).годы).
Техника выборки
Удобная выборка была использована для выявления участников подробных интервью в медицинском центре. Методика целенаправленной выборки использовалась для отбора участников ОФГ и ключевых информантов. Мы случайным образом выбрали двенадцать деревень, в каждой из которых были проведены ФГД. Основными источниками информации были медицинские работники, традиционные лидеры, традиционные повитухи и религиозные лидеры.
Методика целенаправленной выборки использовалась для отбора участников ОФГ и ключевых информантов. Мы случайным образом выбрали двенадцать деревень, в каждой из которых были проведены ФГД. Основными источниками информации были медицинские работники, традиционные лидеры, традиционные повитухи и религиозные лидеры.
Было 10 беременных женщин, 3 работника дородовой службы и 9ключевые информанты, принимавшие участие в глубинных интервью. Всего было проведено двенадцать ФГД, разделенных на 3 разные возрастные группы. Категории были следующими; четыре группы женщин в возрасте от 15 до 24 лет, еще четыре группы от 25 до 34 лет и последние четыре группы от 35 до 44 лет. В каждой ФГ было минимум восемь участников и максимум двенадцать участников. Всего в ФГД приняли участие 126 человек. Максимальное количество участников исследования было достигнуто при просмотре насыщенности ответов.
Сбор данных
Углубленные интервью проводились с использованием открытых вопросов. Основные изученные тематические области касались знаний и мотивации посещения ДРП, восприятия раннего начала ДРП, социально-культурных практик, социально-экономических факторов и факторов, связанных с доступом к услугам ДРП. Как в интервью, так и в ОФГ для сбора данных на местном языке (чичева) использовались цифровые записывающие устройства.
Как в интервью, так и в ОФГ для сбора данных на местном языке (чичева) использовались цифровые записывающие устройства.
Управление данными
Материалы интервью были прослушаны несколько раз перед расшифровкой данных на языке чичева, который позже был переведен на английский язык. Данные были проанализированы вручную путем чтения транскрипций несколько раз, чтобы ознакомиться с ними и изучить темы, возникшие из транскрипций и заметок. Возникшим темам были присвоены соответствующие коды. Коды присваивались под основную тему, которую он поддерживал.
Основные идеи каждого участника относительно АНК были выделены и распределены по теме, которую он поддерживал. Идеи были проанализированы, чтобы прийти к окончательным выводам исследования.
Этические соображения
Протокол исследования был рассмотрен и одобрен Комитетом по исследованиям и этике Медицинского колледжа (COMREC), чтобы гарантировать рассмотрение этических вопросов в соответствии с одобрением исследования № SP1212102. Разрешения на проведение исследования были получены от районного управления здравоохранения (DHO) и районного комиссара (DC) по делам Нтчеу и традиционных лидеров вокруг медицинского центра Билира.
Разрешения на проведение исследования были получены от районного управления здравоохранения (DHO) и районного комиссара (DC) по делам Нтчеу и традиционных лидеров вокруг медицинского центра Билира.
Результаты
Всего было проведено 22 глубинных интервью и 12 ОФГ. Мы сгруппировали результаты по следующим темам; знания о посещении ДРП, о восприятии раннего посещения ДРП, социально-культурных практиках, социально-экономических факторах и факторах, связанных с доступом к оказанию услуг.
Знания и мотивация раннего начала ДРП
В ходе подробных интервью с клиентами ДРП, ключевыми информантами и ФГД мы обнаружили, что большинство женщин знали о времени начала ДРП. Они понимали, что важно начать ДРП в первом триместре. Мы также обнаружили, что большинство женщин понимали преимущества раннего начала ДРП, такие как ранняя помощь при беременности и быстрое лечение, если у кого-то низкий уровень в крови. Большинство женщин также понимали недостатки позднего начала ДРП, такие как незнание положения ребенка, а также незнание того, какую дополнительную пищу принимать.
Ряд женщин, участвовавших в подробных интервью, продемонстрировали, что знают о начале ДРП в первом триместре, но вместо этого сообщили, что преднамеренно начали ДРП либо во втором, либо в третьем триместре. Две женщины сказали: «Я начала, когда была на 5-м месяце беременности, чтобы уменьшить количество посещений ДРП перед родами, » (ИД № 6) (ИД № 10).
Восприятие раннего посещения ДРП
Женщины в целом положительно относились к раннему началу ДРП. Исследование показало, что большинство женщин не начинали ДРП рано, потому что их партнеры отказывались сопровождать их, опасаясь пройти тестирование на ВИЧ. Одна женщина сообщила в отдельных ФГД, что « мужчин были основными барьерами для раннего начала ДРП из-за боязни теста на ВИЧ » (ФГД №2, ИД клиента №8) (ИД №5, РЕСПО №6).
Социально-культурные обычаи
Разрешение со стороны мужа
Как в рамках ОФГ, так и в глубинных интервью участников спрашивали о культурных обычаях в районе. Мы обнаружили, что многие женщины ждут, пока консультанты по вопросам брака со стороны мужа придут и дадут им совет, прежде чем начать ДРП в рамках процесса под названием « Кутимба ». Женщина сказала, «Некоторые из нас не начинают ДРП рано, так как должны ждать прихода брачного консультанта с мужской стороны и дать нам несколько советов» (ИД № 6, ФГД 4). Другая женщина сказала : «Это наша обычная практика здесь информировать старейшин с мужской стороны, чтобы они пришли и дали совет женщине, особенно когда это ее первая беременность» (ИД № 9, ключевой информант).
Мы обнаружили, что многие женщины ждут, пока консультанты по вопросам брака со стороны мужа придут и дадут им совет, прежде чем начать ДРП в рамках процесса под названием « Кутимба ». Женщина сказала, «Некоторые из нас не начинают ДРП рано, так как должны ждать прихода брачного консультанта с мужской стороны и дать нам несколько советов» (ИД № 6, ФГД 4). Другая женщина сказала : «Это наша обычная практика здесь информировать старейшин с мужской стороны, чтобы они пришли и дали совет женщине, особенно когда это ее первая беременность» (ИД № 9, ключевой информант).
Верования в колдовство
Мы обнаружили, что сокрытие беременности в первые месяцы, чтобы избежать колдовства, способствовало низкой посещаемости ДРП в течение первого триместра. Ключевой информатор сказал, «Я думаю, что большинство женщин здесь не начинают ДРП рано, потому что они обычно пытаются скрыть беременность на ранних сроках, чтобы не попасть под колдовство» (ID № 5). Другая женщина сказала во время ОФГ 6: « пожилых женщин дают некоторым из нас средства народной медицины, которые предохраняют беременность от колдовства, и советуют дождаться роста беременности, прежде чем начинать ДРП» (ID № 3).
Другая женщина сказала во время ОФГ 6: « пожилых женщин дают некоторым из нас средства народной медицины, которые предохраняют беременность от колдовства, и советуют дождаться роста беременности, прежде чем начинать ДРП» (ID № 3).
Социально-экономические барьеры
Экономический статус
Мы обнаружили, что социально-экономические факторы влияют на время начала ДРП, поскольку многие женщины не начинают ДРП рано, ожидая новой одежды. Это связано с плохим социально-экономическим положением (бедностью) большинства семей в этом районе. Многие женщины не начинают ДРП рано, ожидая, пока их мужья купят им новую одежду, чтобы посещать ДРП в новой и красивой одежде. Женщина сказала, «Когда женщина беременна, она обычно ждет, пока муж купит новую одежду, чтобы начать ДРП в новой и красивой одежде» (ИН № 8, глубинные интервью).
Мнения участников ФГД и КИИ были очень схожи в отношении дилеммы, возникающей между необходимостью обеспечивать семью и необходимостью запуска ДРП. Это исследование показало, что бизнес повлиял на решение о раннем запуске АНК. Некоторые женщины предпочитали заниматься бизнесом, а не начинать ДРП, когда у них было менее 5 месяцев беременности, чтобы обеспечить свои семьи. Это означает, что социально-экономический фактор действительно является еще одним фактором, влияющим на решение о раннем начале ДРП. Другой респондент сказал, «Если у вас есть просо, а сегодня базарный день, а вам еще и за АНК идти, то лучше пойти на рынок и продать пшено, чтобы было чем накормить семью» (ИН №3, ФГГ 2).
Это исследование показало, что бизнес повлиял на решение о раннем запуске АНК. Некоторые женщины предпочитали заниматься бизнесом, а не начинать ДРП, когда у них было менее 5 месяцев беременности, чтобы обеспечить свои семьи. Это означает, что социально-экономический фактор действительно является еще одним фактором, влияющим на решение о раннем начале ДРП. Другой респондент сказал, «Если у вас есть просо, а сегодня базарный день, а вам еще и за АНК идти, то лучше пойти на рынок и продать пшено, чтобы было чем накормить семью» (ИН №3, ФГГ 2).
Мы обнаружили, что сельское хозяйство мало влияет на раннее начало АНК. Это связано с тем, что большинство женщин сказали, что фермерство не может помешать кому-то начать ДРП рано, потому что в году есть несколько месяцев для фермерства, а график ДРП — один раз в месяц. Женщина сказала, «Я не могу не начать ДРП пораньше из-за фермерства, так как график ДРП всего один раз в месяц, а фермерство — наша повседневная работа в течение нескольких месяцев» (ID NO 7, глубинные интервью).
Доступ к услугам
Большое расстояние от дома до учреждения влияет на решение о раннем начале ДРП. Некоторые женщины сообщили, что преодолевают более 7 км (часто пешком), чтобы получить доступ к услугам ДРП. Это не позволяет женщинам начинать ДРП в начале первого триместра. Женщина сказала, «Я не могу начать ДРП рано, потому что я приехала очень далеко от клиники, я не хочу много посещений и устаю перед родами» (ИН № 7, глубинные интервью). Другой участник сказал это, «Когда я думаю о расстоянии от дома до этого места, мне всегда не хочется начинать» (ID № 6, подробные интервью в учреждении).
Участие мужчин
Мы обнаружили, что многие женщины не начинают ДРП рано, если их мужья отсутствуют или отказываются сопровождать их. Женщины также не могут инициировать ДРП, если у них нет супруга. В этой области исследования существовал подзаконный акт, согласно которому каждая женщина должна посещать клинику ДРП со своим супругом во время первого визита. Это подкреплялось традиционными лидерами в этом районе. Если женщины обращаются в медицинское учреждение без своих партнеров, за ними не ухаживают, в результате чего большинство женщин не начинают ДРП рано. Мы также обнаружили, что если у женщины нет партнеров, она должна получить письмо-разрешение от традиционного лидера, чтобы получить доступ к услугам ДРП в медицинском учреждении, в противном случае ее нельзя будет осмотреть.
Это подкреплялось традиционными лидерами в этом районе. Если женщины обращаются в медицинское учреждение без своих партнеров, за ними не ухаживают, в результате чего большинство женщин не начинают ДРП рано. Мы также обнаружили, что если у женщины нет партнеров, она должна получить письмо-разрешение от традиционного лидера, чтобы получить доступ к услугам ДРП в медицинском учреждении, в противном случае ее нельзя будет осмотреть.
Женщина во время одной из ФГД сказала: «Если мой муж отказался сопровождать меня, то я не могу пойти начинать ДРП одна, потому что знаю, что меня не будут обслуживать» (ИН № 3).
Другая женщина сказала: « Я начала ДРП, когда была на пятом месяце беременности, так как ждала своего мужа, которого к тому времени уже не было» (ID № 1).
Другая женщина сказала, «если вы беременны вне брака, то вы должны пойти и получить разрешение от деревенского старосты, чтобы вам было разрешено начать ДРП» (ФГД 5, РЕСП № 7).
Отношение медицинских работников
В ходе как ОФГ, так и глубинных интервью мы обнаружили, что плохое отношение медицинских работников к клиентам влияет на решение о раннем начале ДРП. Мы обнаружили, что некоторые медицинские работники в учреждении редко соблюдали конфиденциальность. Женщина сказала во время одной из ФГ, «там есть одна медсестра, которая даже показывает, что ты носила в своей пеленке (Читенье)» (ИД № 6, ФГД 5).
Мы обнаружили, что некоторые медицинские работники в учреждении редко соблюдали конфиденциальность. Женщина сказала во время одной из ФГ, «там есть одна медсестра, которая даже показывает, что ты носила в своей пеленке (Читенье)» (ИД № 6, ФГД 5).
Другой ключевой информатор сказал: « Поступают жалобы от женщин на то, как с ними обращаются в поликлинике, фактически некоторые медработники хамят нашим женщинам» (ИН № 9).
Время ожидания
Участники исследования сообщили, что женщины из АНК долго ждали доступа к услугам в учреждении из-за интеграции услуги с планированием семьи. Это утверждение было подтверждено исследовательской группой во время интервью с ключевыми информантами среди беременных женщин в учреждении, когда они ожидали открытия клиники ДРП.
Сообщалось, что медицинские работники отдавали предпочтение клиентам, занимающимся планированием семьи, прежде чем начинать работу с клиентами ДРП. Женщина сказала во время подробного интервью, : «Я всегда прихожу в ДРП пораньше, чтобы мне могли помочь и вернуться вовремя, однако медсестры отдают предпочтение тем, кто пришел для планирования семьи, в первую очередь, чем мы, в результате обычно мы возвращаемся домой очень поздно» (идентификационный номер 9 для клиентов ANC).
Обсуждение
Наличие адекватных знаний об оптимальном времени начала ДРП, его преимуществах и недостатках, связанных с поздним началом ДРП, может не гарантировать, что женщины смогут начать ДРП раньше. Большинство женщин сообщили, что поздно начали ДРП, чтобы сократить количество посещений до родов. Точно так же другое исследование, проведенное в Нсандже, показало, что некоторые женщины поздно начали ДРП, потому что хотели сократить количество посещений, чтобы не уставать перед родами [16].
Культурные обычаи играют роль в определении времени начала ДРП. Мы установили, что некоторые женщины не начинают ДРП рано, поскольку они ждут, когда консультанты по вопросам брака или их свекровь придут и дадут им совет, особенно если это первая беременность. Это приводит к тому, что беременность держится в секрете до тех пор, пока ей не исполнится 3–4 месяца. Эти результаты были отмечены в другом месте. Исследования, проведенные в Нсандже и Непале, показали, что женщины ждут, пока их свекровь либо даст им совет, либо примет решение начать ДРП [16, 18].
Сообщалось, что вера в то, что колдовство может повлиять на (раннюю) беременность, мешает женщинам начать ДРП на раннем этапе, поскольку большинство женщин были вынуждены скрывать беременность, а также принимали традиционную медицину, чтобы защитить беременность на ранних стадиях. Эти результаты подтверждают то, что было сообщено в другом исследовании в Нсандже, о том, что большинство женщин боялись быть околдованными, если люди обнаруживали, что они беременны, особенно на ранних стадиях беременности [16].
Социально-экономические факторы также помогают принять решение о раннем начале ДРП. Мы обнаружили, что некоторые женщины не начинают ДРП рано, потому что требуют новую одежду от своих мужей. Об этом также сообщалось в других исследованиях, проведенных в Южной Африке и Нигерии, где сообщалось, что женщины поздно начинали ДРП, потому что им нужно было найти деньги на транспорт и новую одежду [19]., 20]. Результаты исследований показывают, что социально-экономический статус может быть связан с решением обратиться за медицинской помощью, особенно со временем для начала ДРП.
Некоторые женщины занимаются мелким бизнесом, чтобы прокормить свои семьи. Наше исследование показало, что существует конкурирующий интерес к принятию решения, заниматься ли бизнесом или АНК. Эта деятельность влияет на решение начать ДРП как можно раньше, поскольку большинство женщин предпочитают заниматься бизнесом, чтобы получить деньги на покупку новой одежды для ДРП. Точно так же об этом сообщалось в другом исследовании, проведенном в Блантайре, Малави, в котором сообщалось, что некоторые мужчины не участвовали в сопровождении своих жен из-за работы или деловых обязательств [21].
Кроме того, мы сообщаем, что длительное время ожидания также негативно влияет на решение о раннем начале ANC. В другом исследовании, проведенном в Бенине, они сообщили, что время ожидания было одним из определяющих факторов низкого использования ДРП в течение первого триместра [22].
Большие расстояния от медицинских учреждений ограничивают доступ к медицинской помощи, когда это необходимо. Это исследование согласуется с другими исследованиями, проведенными в других местах, в которых сообщалось о больших расстояниях от дома до медицинского учреждения как о барьере для доступа к медицинской помощи [23,24,25].
Это исследование согласуется с другими исследованиями, проведенными в других местах, в которых сообщалось о больших расстояниях от дома до медицинского учреждения как о барьере для доступа к медицинской помощи [23,24,25].
Участие мужчин играет важную роль в поощрении женщин к раннему началу ДРП, поскольку некоторые женщины не начинают ДРП рано, потому что их мужья отказываются сопровождать их. Об этом сообщалось и в других исследованиях [19, 26]. Плохое отношение медицинских работников не позволяет некоторым женщинам начать ДРП на ранней стадии. Сообщалось о неуважительном уходе в различных условиях, который негативно влияет на качество услуг [21, 27, 28]. Это самый надежный предиктор того, насколько оперативно оказание услуг оказывается тем, кто в них нуждается, как сообщается в другом исследовании, проведенном в Швеции, об ожиданиях женщин от услуг ДРП [29].].
Заключение
Хотя женщины могут положительно относиться к раннему началу ДРП, они не могут этого сделать из-за различных препятствий. Эти барьеры варьируются от социокультурных факторов до факторов предоставления услуг.
Эти барьеры варьируются от социокультурных факторов до факторов предоставления услуг.
Мы рекомендуем, чтобы государственные учреждения ставили клиентов в центр медицинских услуг, оказывая им качественную помощь с уважением. Таким образом, хорошо функционирующие кадры здравоохранения — это те, которые реагируют на потребности своих пользователей или клиентов. Таким образом, руководители систем здравоохранения должны обучать медицинских работников уходу за клиентами, чтобы они могли изменить свое отношение к женщинам, посещающим ДРП. Это заставит беременных женщин не бояться идти на ДРП.
Мы также рекомендуем, чтобы традиционные лидеры, являющиеся хранителями обычаев, разработали обдуманные подзаконные акты, которые могут помочь в решении некоторых социальных и культурных практик, чтобы женщины могли начинать ДРП как можно раньше. Разработчики политики должны обеспечить наличие достаточного количества материалов ИОК для информирования женщин о необходимости раннего начала ДРП. Расширение прав и возможностей женщин посредством образования должно быть расширено, чтобы они могли принимать независимые и разумные решения, касающиеся их здоровья и здоровья их будущего ребенка. Наличие мобильных клиник с интегрированными услугами, включающими ДРП, следует поощрять на всех уровнях, особенно в труднодоступных районах, чтобы сократить расстояние, которое преодолевают беременные женщины для доступа к услугам ДРП от медицинского учреждения.
Расширение прав и возможностей женщин посредством образования должно быть расширено, чтобы они могли принимать независимые и разумные решения, касающиеся их здоровья и здоровья их будущего ребенка. Наличие мобильных клиник с интегрированными услугами, включающими ДРП, следует поощрять на всех уровнях, особенно в труднодоступных районах, чтобы сократить расстояние, которое преодолевают беременные женщины для доступа к услугам ДРП от медицинского учреждения.
Сокращения
- ACEPHEM:
Африканский центр передового опыта в области общественного здравоохранения и фитотерапии
- АНК:
Дородовая помощь
- КОМРЕК:
Медицинский колледж, Комитет по исследованиям и этике
- ЦРБ:
Центр репродуктивного здоровья
- DC:
Окружной комиссар
- ДХО:
Окружной санитарный врач
- ФАНК:
Целенаправленная дородовая помощь
- ФГД:
Обсуждения в фокус-группах
- ID:
Идентификационный номер
- МЭК:
Информация, образование и коммуникация
- КИИ:
Интервью с ключевыми информантами
- МДХС:
Медико-демографическое обследование Малави
- ОТВЕТ:
Респондент
- ЮНИСЕФ:
Международный детский образовательный фонд ООН
- ВОЗ:
Всемирная организация здравоохранения
Каталожные номера
- «>
ВОЗ. Статистика охвата услугами здравоохранения, охват дородовым наблюдением (в процентах). 2006.
Google ученый
ВОЗ. Дородовая помощь в развивающихся странах: предпосылки, достижения и упущенные возможности. 2003.
Google ученый
Национальное статистическое управление и ICF Macro. Обследование демографии и здоровья в Малави, 2010 г. 2010 г.
Google ученый
Маккомик Дж. Э. Зигель М. Пренатальная помощь, эффективность и реализация. Лондон: издательство Кембриджского университета; 2001.
Google ученый
«>Бхаскар Р.К., Део К.К., Неупан У. и др. Исследование случай-контроль факторов риска, связанных с детьми с низкой массой тела при рождении, в Восточном Непале. Интер Джей Педиатр. 2015; 2015 (ID статьи 807373): 7 https://doi.org/10.1155/2015/807373.
Google ученый
Лоу П., Патерсон Дж., Вулдес Т., Картер С., Уильямс М., Персиваль Т. Факторы, влияющие на дородовое наблюдение матерей тихоокеанских младенцев, живущих в Новой Зеландии. 2005.
Google ученый
Никиема Б., Бенингвис Г., Хаггерти Д.
 Л. Предоставление информации об осложнениях беременности во время дородовых посещений: неудовлетворенные образовательные потребности в странах Африки к югу от Сахары. План политики здравоохранения. 2009;24(5):367–76.
Л. Предоставление информации об осложнениях беременности во время дородовых посещений: неудовлетворенные образовательные потребности в странах Африки к югу от Сахары. План политики здравоохранения. 2009;24(5):367–76.Артикул
Google ученый
Национальный центр статистики здравоохранения Health, США, 2005 г. С картой тенденций в области здоровья американцев Hyattsville, Maryland; 2005.
Abou-Zahr CL, Wardlaw TM, Всемирная организация здравоохранения. Дородовая помощь в развивающихся странах: обещания, достижения и упущенные возможности: анализ тенденций, уровней и различий, 1990–2001 гг. 2003.
Google ученый
Galadanci H, Ejembi C, Iliyasu Z, Alagh B, Umar U. Материнское здоровье в северной Нигерии — далеко от идеала. BJOG: Inter J Obstet Gynecol. 2007;114(4):448–52.
КАС
СтатьяGoogle ученый
«>Национальное статистическое управление (НСУ) [Малави] и ICF. Медико-демографическое обследование Малави, 2015–2016 годы. 2017.
Google ученый
Линчетто О., Мотебесоан-Анох С., Гомес П., Мунджанджа С. Дородовая помощь. Возможности для новорожденных в Африке: практические данные, политика и программная поддержка ухода за новорожденными в Африке; 2006. с. 55–62.
Google ученый
Читимбе Э. Факторы, определяющие использование дородовых медицинских услуг беременными женщинами в течение первого триместра в Нсандже.
 2006.
2006.Google ученый
МЗ. Информационная система управления здравоохранением района Нтчеу. 2011.
Google ученый
Дакал С., Ван Тейлинген Э.Р., Стивенс Дж., Дакал К.Б., Симхада П., Раджа Э.А. и др. Дородовой уход за женщинами в сельской местности Непала: исследование на уровне общины. Интернет J Rural Nurs Health Care. 2011;11(2):76–87.
Google ученый
Чабалала МФ. Использование услуг дородовой помощи (АНП) и ППМР в Восточном Экурхулени SUB. 1984.
Google ученый
Абимбола Дж. М., Маканджуола А. Т., Ганию С. А., Бабатунде УММ, Адекунле Д. К., Олатайо А. А. Модель использования дородовых и родовспомогательных служб в полугородском сообществе на севере центральной части Нигерии.
 Afr Health Sci. 2016;16(4):962–71.
Afr Health Sci. 2016;16(4):962–71.Артикул
Google ученый
Нёндо А.Л., Чимваза А.Ф., Муула А.С. Восприятие заинтересованными сторонами факторов, влияющих на участие мужчин в профилактике передачи ВИЧ от матери ребенку в услугах по ВИЧ в Блантайре, Малави. Общественное здравоохранение BMC. 2014;14(1):691.
Артикул
Google ученый
Эдгард-Мариус О., Чарльз С.Дж., Жак С., Жюстин Г.К., Виржини М.А., Ибрагим М.А. и др. Факторы, определяющие низкий уровень использования услуг дородовой помощи в течение первого триместра беременности в сельской местности на юге Бенина. Универс Дж Общественное здравоохранение. 2015;3(5):220–8.
Артикул
Google ученый
Икамари ЛД. Использование материнского здоровья в округе Тесо. Afr Health Sci. 2004;11(1):21–32.

Google ученый
Magadi MA, Madise NJ, Rodrigues RN. Частота и время оказания дородовой помощи в Кении: объяснение различий между женщинами из разных сообществ. социомед. 2000;51(4):551–61.
КАС
Google ученый
Worku EB, Woldesenbet SA. Факторы, влияющие на использование дородового ухода за подростками в районе Джона Таоло Гаетсеве (JTG) провинции Северный Кейп, Южная Африка: подчеркивая необходимость воздействия на социальные детерминанты здоровья. Int J MCH AIDS. 2016;5(2):134.
ПабМед
ПабМед ЦентральныйGoogle ученый
Kawungezi PC, AkiiBua D, Aleni C, Chitayi M, Niwaha A, Kazibwe A, et al. Посещаемость и использование услуг дородовой помощи (ДНП): многоцентровое исследование в отдаленных районах Уганды. Откройте JPrevMed. 2015;5(3):132–42.

Google ученый
Пелл С., Меньяка А., Уэр Ф., Афра Н.А., Чатио С., Манда-Тейлор Л. и др. Факторы, влияющие на посещаемость дородовой помощи: результаты качественных исследований в Гане, Кении и Малави. ПЛОС Один. 2013;8(1):e53747.
КАС
СтатьяGoogle ученый
Buchi S, Cignacco E, Luthi D, Spirig R. Потребности и ожидания тамильских женщин, посещающих дородовое отделение швейцарской университетской больницы. Пфлеге. 2006;19(5): 295–302.
Артикул
Google ученый
Hildingsson I, Waldenström U, Rådestad I. Ожидания женщин от дородового ухода, оцененные на ранних сроках беременности: количество посещений, преемственность опекуна и общее содержание. Acta ObstetGynecolScand. 2002;81(2):118–25.
Google ученый
Ван Дер Спуй Дж., Энтони Дж. Справочник по акушерству и гинекологии. Нью-Йорк: Издательство Оксфордского университета; 2002.
Google ученый
да Фонсека ЧР, Струфальди М.В., де Карвальо Л.Р., Пуччини РФ. Адекватность дородовой помощи и ее связь с низкой массой тела при рождении в Ботукату, Сан-Паулу, Бразилия: исследование случай-контроль. BMC Беременность Роды. 2014;14:255.
Артикул
Google ученый
Horwood C, Haskins L, Vermaak K, Phakathi S, Subbaye R, Doherty T. Программа профилактики передачи ВИЧ от матери ребенку (ППМР) в Квазулу-Натале, Южная Африка: оценка внедрения ППМР и интеграции в обычные службы охраны здоровья матери, ребенка и женщины. Тропикал Мед Инт Здоровье. 2010;15(9):992–9.
КАС
Google ученый
Скачать ссылки
Благодарности
Мы благодарим следующих людей; Патрик Кавая и Молес Нгулуве за концептуализацию исследования, сбор и анализ данных.
Доступность данных и материалов
Данные для этого исследования можно получить в библиотеке Медицинского колледжа Университета Малави и у соответствующего автора по запросу.
Информация об авторе
Авторы и организации
Департамент систем и политики здравоохранения, Школа общественного здравоохранения и семейной медицины, Медицинский колледж, Университет Малави, Блантайр, Малави
Chancy S. Chimatiro
Департамент общественного здравоохранения, Школа общественного здравоохранения и семейной медицины, Медицинский колледж, Университет Малави, Блантайр, Малави
Эффи Чипета и Адамсон С. Муула
Центр репродуктивного здоровья ( CRH), Университет Малави, Медицинский колледж, Блантайр, Малави
Эффи Чипета и Адамсон С. Муула
Африканский центр передового опыта в области общественного здравоохранения и фитотерапии (ACEPHEM), Университет Малави, Медицинский колледж, Блантайр , Малави
Chancy S.
 Chimatiro & Adamson S. Muula
Chimatiro & Adamson S. Muula
PreLu
3 90Ha проконсультируйтесь, Namiwawa Street, Newroard location, PO BOX 703, Zomba, Малави
Precious Hajison
Авторы
- Chancy S. Chimatiro
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Precious Hajison
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Effie Chipeta
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Академия - Адамсон С. Муула
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar
Вклады
CSC спланировал исследование, разработал методы исследования, разработал план анализа, проанализировал данные и составил рукопись. РН разработал и проверил рукопись. EC и ASM контролировали планирование, разработку методов, плана анализа и анализа данных, а также вносили свой вклад и контролировали написание рукописи. Все авторы прочитали и согласились с окончательной версией этой рукописи и в равной степени внесли свой вклад в ее содержание. Все авторы прочитали и одобрили окончательный вариант рукописи.
Все авторы прочитали и согласились с окончательной версией этой рукописи и в равной степени внесли свой вклад в ее содержание. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Чанси С. Чиматиро.
Декларация этики
Утверждение этики и согласие на участие
Протокол исследования был рассмотрен и одобрен Комитетом по исследованиям и этике Медицинского колледжа (COMREC) под номером одобрения исследования SP1212102. Разрешения на проведение исследования были получены от районного управления здравоохранения (DHO) и районного комиссара (DC) по делам Нтчеу и традиционных лидеров вокруг медицинского центра Билира в Нтчеу.
Согласие на публикацию
Все участники дали согласие на рецензирование и публикацию результатов исследования.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья распространяется в соответствии с условиями международной лицензии Creative Commons Attribution 4.0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение, и воспроизведение на любом носителе, при условии, что вы укажете автора(ов) оригинала и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения. Отказ от права Creative Commons на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
Перепечатки и разрешения
Об этой статье
Услуги по беременности и родам | Центр матери и ребенка
- Дом
- Найдите услугу или специальность
- Услуги по охране материнства
Родовспоможение
- Подготовка к родам
- Что делать при начале родов
- Что упаковать
- Информация для вашего пребывания
- Работа и доставка
- Частные апартаменты для беременных
- Руководство по посещению родильного дома
- Беременности высокого риска
- Перинатальный диагностический центр
- Перинатальный центр высокого риска
- Неонатальные отделения
- Поддержка беременных и новоиспеченных матерей
- Грудное вскармливание
- Программа перинатальной паллиативной помощи Never Alone
- Акушерско-гинекологические клиники
- KidSafe — остановить кражу личных данных
- Видео грудного вскармливания
Экспертная помощь матерям и младенцам
Holy Cross Health предоставляет матерям и младенцам то, в чем они больше всего нуждаются в родильном доме: сложную и сострадательную помощь. Наша команда специально обученных специалистов по беременности и родам стремится помочь вам на каждом этапе пути. Наши комплексные услуги начинаются в начале вашей беременности с дородового обучения и продолжаются во время родов, родов и далее.
Наша команда специально обученных специалистов по беременности и родам стремится помочь вам на каждом этапе пути. Наши комплексные услуги начинаются в начале вашей беременности с дородового обучения и продолжаются во время родов, родов и далее.
Узнать больше Загрузить брошюру
Мне нужна экскурсия
Запланируйте бесплатную экскурсию по нашим объектам.
Подробнее
Я беременна
Информация, которая поможет вам подготовиться к родам.
Подробнее
У меня есть новорожденный
Информация, поддержка и услуги для мам с новорожденными.
Подробнее
Предварительная регистрация на пребывание
За несколько месяцев до предполагаемой даты родов вам следует предварительно зарегистрироваться на рождение ребенка. Вы можете предварительно зарегистрироваться онлайн или по телефону 301-754-8300. Предварительная регистрация сэкономит вам драгоценное время во время родов.
Предварительная онлайн-регистрация сейчас
Наши врачи акушеры-гинекологи
Около 160 акушеров имеют право принимать роды в больнице Святого Креста или больнице Святого Креста в Джермантауне, а сертифицированные медсестры-акушерки принимают роды в больнице Святого Креста в Джермантауне. Наши опытные медицинские работники ежегодно рожают около 10 000 детей в наших больницах и полностью сосредоточены на том, чтобы помочь матерям пройти здоровую беременность и роды. Больница Святого Креста принимает больше детей и заботится о большем количестве новорожденных со сложными заболеваниями, чем любая другая больница в Мэриленде или округе Колумбия. Такое же качество родовспоможения, мастерство и опыт можно найти в больнице Святого Креста в Джермантауне.
Наши опытные медицинские работники ежегодно рожают около 10 000 детей в наших больницах и полностью сосредоточены на том, чтобы помочь матерям пройти здоровую беременность и роды. Больница Святого Креста принимает больше детей и заботится о большем количестве новорожденных со сложными заболеваниями, чем любая другая больница в Мэриленде или округе Колумбия. Такое же качество родовспоможения, мастерство и опыт можно найти в больнице Святого Креста в Джермантауне.
Найти врача
Беременность и роды: ответы на ваши вопросы
Смотреть. беременность, роды и роды.
Предстоящее событие
Адреса наших родильных домов
Наши родильные дома в Силвер-Спринг, штат Мэриленд, и Джермантаун, штат Мэриленд, предлагают самые современные технологии для оказания высокотехнологичной медицинской помощи тысячам женщин в регионе. В наших учреждениях есть частные родовые, родовые и послеоперационные палаты (LDR) и уютные, отдельные родильные палаты с удобной мебелью, отдельной ванной комнатой, кабельным телевидением, бесплатным беспроводным доступом в Интернет и комнатой для вспомогательного персонала, чтобы остаться на ночь.
В наших учреждениях есть частные родовые, родовые и послеоперационные палаты (LDR) и уютные, отдельные родильные палаты с удобной мебелью, отдельной ванной комнатой, кабельным телевидением, бесплатным беспроводным доступом в Интернет и комнатой для вспомогательного персонала, чтобы остаться на ночь.
Больница Святого Креста
1500 Forest Glen Road
Silver Spring, MD 20910
Направления
301-754-7000
9085. Germantown, MD 20876
Directions
301-557-6000
Floor Map
Learn More
OB/GYN Clinics
The Obstetric/Gynecologic (OB/GYN) Clinic at Holy Cross Hospital and the OB Клиника при больнице Святого Креста в Джермантауне предлагает родовспоможение и услуги нуждающимся пациентам, независимо от их платежеспособности. В клиниках оказывается как рутинная акушерская помощь, так и специализированная помощь беременным с высоким риском. Услуги включают дородовой уход, послеродовой уход, гинекологические услуги и консультации.
Узнать больше
Просмотреть все
Истории пациентов
Я находилась в красивом частном родильном отделении в больнице Святого Креста в Джермантауне, и команда по уходу была превосходной.
Десма Джонс
Прочитать историю Десмы
Где я могу получить дородовой уход?
В этом разделе
Наблюдение за беременной женщиной
Что происходит на приеме?
Что такое пренатальное тестирование?
Что такое УЗИ?
Что такое забор ворсин хориона?
Что такое амниоцентез?
Где я могу получить дородовую помощь?
Какие осложнения беременности могут быть?
Есть много мест, где можно получить помощь при беременности. Некоторые клиники и медицинские центры Planned Parenthood могут предоставить вам недорогой или бесплатный дородовой уход.
Некоторые клиники и медицинские центры Planned Parenthood могут предоставить вам недорогой или бесплатный дородовой уход.
Куда я могу обратиться для дородового наблюдения?
Запишитесь на прием к врачу, акушерке или медсестре для ухода за вами во время беременности. Некоторые люди просто идут к своему обычному семейному врачу или акушеру. Другие предпочитают обращаться к акушерке или практикующей медсестре, специализирующейся на дородовом уходе. Вы также можете получить дородовой уход в некоторых медицинских центрах Planned Parenthood.
Сколько стоит дородовой уход?
Стоимость дородового ухода зависит от того, куда вы идете и есть ли у вас страховка. Стоимость также может измениться, если вам необходимо специальное обследование или лечение.
Большинство планов страхования покрывают расходы на дородовой уход. Если у вас нет медицинской страховки, вы можете получить недорогую или бесплатную дородовую помощь в Центре планирования семьи, общественных медицинских центрах или других клиниках по планированию семьи.
Если вы беременны, вы также можете иметь право на получение медицинской страховки в вашем штате. Ваш местный медицинский центр Planned Parenthood может предоставить вам информацию о получении медицинского страхования и направления для дородового ухода.
Planned Parenthood работает над тем, чтобы предоставить вам качественное и доступное медицинское обслуживание независимо от того, есть ли у вас страховка или нет. Если вас беспокоит стоимость дородовых посещений, ваш местный медицинский центр Planned Parenthood может помочь вам найти медицинское обслуживание, соответствующее вашему бюджету.
Была ли эта страница полезной?
Да
Нет
Помогите нам стать лучше — чем эта информация может быть более полезной?
Как вам помогла эта информация?
Пожалуйста, ответьте ниже.
ты человек? (Извините, мы должны спросить!)
Пожалуйста, не устанавливайте этот флажок, если вы человек.
Ты лучший! Спасибо за ваш отзыв.
Спасибо за отзыв.
Нам не удалось получить доступ к вашему местоположению. Найдите местоположение.
Почтовый индекс, город или штат
Пожалуйста, введите действительный 5-значный почтовый индекс или город или штат.
Пожалуйста, заполните это поле.
Служба
Все услуги
аборт
Направления на аборт
Контроль рождаемости
COVID-19 вакцина
ВИЧ-услуги
Мужское здоровье
Душевное здоровье
Утренняя таблетка (Экстренная контрацепция)
Тестирование на беременность и услуги
Первая помощь
Тестирование на ЗППП, лечение и вакцины
Трансгендерная гормональная терапия
Женское здоровье
Фильтровать по
Все
Телемедицина
Лично
Пожалуйста, укажите свой возраст и первый день последней менструации для получения более точных вариантов аборта. Ваша информация конфиденциальна и анонимна.
Ваша информация конфиденциальна и анонимна.
ПЕРВЫЙ ДЕНЬ ПОСЛЕДНЕЙ МЕСЯЧКИ
МЕСЯЦЯнварьФевральМартАпрельМайИюньИюльАвгустСентябрьОктябрьНоябрьДекабрьДЕНЬ01020304050607080
1213141516171819202122232425262728293031
я не уверен
Это поле обязательно к заполнению.
ВОЗРАСТ
Это поле обязательно к заполнению.
Или позвоните по телефону
1-800-230-7526
Беременность и роды: государственные больницы
О родах в государственных больницах
Государственные больницы находятся в ведении государства, в отличие от частных больниц, которыми управляют частные организации. В системе государственных больниц услуги по беременности и родам в основном бесплатны.
Государственные больницы подходят для всех беременных женщин, в том числе для женщин с повышенным риском беременности. Они предлагают безопасную, доступную и высококачественную среду для родов, родовспоможения и охраны материнства, в том числе для женщин и младенцев с осложнениями во время родов и родов.
Во многих государственных больницах вы можете видеть одних и тех же акушерок и врачей во время беременности, родов и родов. В некоторых государственных больницах вы можете видеть разных акушерок и врачей. Вы можете проверить, какие варианты доступны, прежде чем выбрать больницу.
Государственные больницы поддерживают большинство предпочтений и вариантов родов.
Большинство женщин в Австралии рожают детей в государственных больницах.
В некоторых государственных больницах проводятся информационные сессии и экскурсии. У некоторых могут быть онлайн-виртуальные туры. Позвоните в интересующую вас больницу или посетите ее веб-сайт, чтобы узнать об этих вариантах.
Запись в государственную больницу
Если вы подозреваете, что беременны, как можно скорее обратитесь к своему терапевту , чтобы начать уход за беременными.
В зависимости от вашего местонахождения, состояния здоровья и истории беременности у вас может быть несколько вариантов государственной больницы. Ваш врач общей практики обсудит это и направит вас в больницу. Обычно это ближайший к вашему дому. Некоторые больницы принимают заказы только из местного района из-за высокого спроса.
Ваш врач общей практики обсудит это и направит вас в больницу. Обычно это ближайший к вашему дому. Некоторые больницы принимают заказы только из местного района из-за высокого спроса.
Вскоре после первого посещения врача общей практики вам необходимо , позвоните в антенатальную клинику больницы по номеру , чтобы записаться на первый прием или записаться онлайн. Если вам нужна помощь в этом, вы можете попросить помочь вам члена семьи, друга, мультикультурного работника здравоохранения, куратора или работника службы здравоохранения аборигенов.
Варианты помощи при беременности в государственных больницах
У вас может быть несколько различных вариантов помощи при беременности в системе государственных больниц:
- плановая дородовая помощь
- акушерская консультация
- Общий уход
- групповая акушерская практика
- бригадная акушерская помощь.
Выбранный вами вариант определяет, кто и где заботится о вас.
Обратите внимание, что некоторые из этих опций могут быть недоступны в зависимости от вашего состояния здоровья и местной больницы. Некоторые варианты также могут иметь ограничения на количество бронирований.
Рекомендуем обсудить возможные варианты с врачом общей практики или акушеркой во время записи на прием.
Плановое дородовое наблюдение
Ваше ведение беременности осуществляется в амбулаторной поликлинике государственной больницы или в клинике при больнице в пригороде, в зависимости от больницы, которую вы посещаете. Вы идете в одну и ту же больницу для родов и послеродового ухода. При каждом посещении вы можете встречаться с разными акушерками и врачами.
Акушерская клиника
Ваша беременность осуществляется в акушерской клинике государственной больницы. В этом варианте акушерки ухаживают за женщинами со здоровой беременностью с низким уровнем риска. Если возникнут какие-либо осложнения, вас направят к врачам в больницу. Вы знакомитесь с акушеркой или акушерками во время беременности. Во время родов о вас позаботятся акушерки и дежурные врачи в родильном отделении. После родов о вас позаботятся акушерки в родильном отделении. Многие больницы могут предложить визиты акушерки на дом, если вы отправитесь домой до 48 часов.
Вы знакомитесь с акушеркой или акушерками во время беременности. Во время родов о вас позаботятся акушерки и дежурные врачи в родильном отделении. После родов о вас позаботятся акушерки в родильном отделении. Многие больницы могут предложить визиты акушерки на дом, если вы отправитесь домой до 48 часов.
Общий уход врачей общей практики
Общий уход врачей общей практики — это договоренность между врачом общей практики и больницей или другим родильным заведением. Вы посещаете своего врача общей практики для большинства назначений по беременности, и у вас также есть назначения в больнице на ранних и поздних сроках беременности.
Некоторым женщинам нравится этот вариант, потому что они знакомы со своим врачом общей практики, врач общей практики знает их историю болезни, а уход обычно находится недалеко от дома. Если английский является вашим вторым языком, ваш врач общей практики может говорить на вашем родном языке или использовать переводчика и знать о ваших культурных потребностях.
Вы можете получать совместный уход между вашим родильным домом и другими медицинскими работниками, такими как акушеры или акушерки, но это не так распространено, как совместный уход врачей общей практики.
Групповая акушерская практика
Это когда небольшая группа акушерок государственных больниц ухаживает за вами во время беременности, родов, родов и в первые недели после родов. Одна акушерка, называемая основной акушеркой, обеспечивает большую часть ухода за вами. Ваши визиты во время беременности могут быть в больнице или по месту жительства. Групповая акушерская практика чаще доступна в городских районах.
С помощью этой опции вы знакомитесь с акушерками во время беременности, родов и родов, даже если ваши планы родов меняются, например, вам предстоит кесарево сечение. Большим преимуществом является то, что вы можете наладить отношения с акушеркой или акушерками, которые будут заботиться о вас во время родов и после рождения ребенка. Это известно как «непрерывный уход» . Кроме того, у женщин, получающих непрерывный уход во время беременности, меньше вмешательств при родах и более успешное грудное вскармливание, чем у женщин, у которых отсутствует или меньше непрерывного ухода.
Кроме того, у женщин, получающих непрерывный уход во время беременности, меньше вмешательств при родах и более успешное грудное вскармливание, чем у женщин, у которых отсутствует или меньше непрерывного ухода.
Акушерская бригада
Бригадная акушерская помощь аналогична групповой акушерской практике. Но вместо того, чтобы 1 акушерка оказывала большую часть вашего ухода, у вас есть команда из 8 акушерок, которые заботятся о вас во время беременности, родов, родов и после родов. Бригадная акушерская помощь с большей вероятностью будет доступна в городских районах.
Все больше государственных больниц предлагают виды ухода, которые дают женщинам возможность иметь позитивные, постоянные отношения со специалистами здравоохранения.
Около дня рождения
Если вы думаете, что у вас роды, позвоните по номеру в государственную больницу . Акушерки в родильном отделении расскажут вам о том, что происходит, и обсудят, когда вам лучше всего прийти в больницу.
Акушерки позаботятся о вас, когда вы попадете в больницу. Если у вас есть какие-либо осложнения, врач поможет с процедурами или операциями.
Большинство рожениц находятся в государственных больницах в течение 1-2 дней после вагинальных родов и 3-5 дней после кесарева сечения. Но если вы и ваш ребенок здоровы и с радостью идете домой, ваше пребывание может длиться менее 24 часов.
Акушерка может навестить вас дома.
Если вам предстоит плановое или плановое кесарево сечение, вы заранее будете знать день рождения вашего ребенка. В больнице вам расскажут, как подготовиться, в том числе, как долго голодать и когда явиться в больницу. Вас поместят в родильное отделение, но ваш ребенок родится в операционной.
Условия родовспоможения в государственных больницах
Во многих государственных больницах есть родильные палаты с кондиционерами, обычно с ванной и душем, а часто и с ванной. В родильных домах также могут быть шарики для родов, тепловые пакеты, электрические масляные горелки и другое оборудование.
Во многих государственных больницах в родильных отделениях также есть бассейны для родов.
Родильные отделения государственных больниц часто имеют двухместные, одноместные или двухместные номера с ванными комнатами или общими ванными комнатами. В зависимости от наличия возможности у вас может быть отдельная комната и/или двуспальная кровать.
В государственных родильных домах также могут быть:
- телевизоры (возможно, придется заплатить)
- телефоны (возможно, придется заплатить)
- небольшие кухни.
Ваш партнер или члены семьи могут остаться на ночь.
Женщины с беременностью с низким уровнем риска, желающие рожать в домашних условиях, могут подумать о родах в родильном центре или домашних родах. В некоторых государственных больницах есть родильные дома.
Осложнения при родах: как с ними справляются в государственных больницах
Большинство крупных государственных больниц созданы для лечения серьезных осложнений, таких как преждевременные роды. Но если ваш ребенок очень недоношенный (менее 32 недель), вам, вероятно, потребуется обратиться в специализированный родильный дом с отделением интенсивной терапии новорожденных (ОИТН).
Но если ваш ребенок очень недоношенный (менее 32 недель), вам, вероятно, потребуется обратиться в специализированный родильный дом с отделением интенсивной терапии новорожденных (ОИТН).
Иногда после осложненных родов вы чувствуете себя достаточно хорошо, чтобы вернуться домой, но вашему ребенку может потребоваться остаться в отделении интенсивной терапии или отделении интенсивной терапии (SCN).
Если вы живете в сельской местности и ваш ребенок нуждается в отделении интенсивной терапии, вам, возможно, придется поехать в город, чтобы попасть в государственную больницу с отделением интенсивной терапии. В большинстве региональных родильных домов есть SCN. Когда ваш ребенок достаточно поправится, вы и/или ваш ребенок вернетесь в местную больницу или сразу домой.
Стоимость родов в частных больницах
Вот некоторые из расходов , которые вы можете ожидать в государственных больницах :
- Если вы имеете право на получение карты Medicare, Medicare покрывает большую часть стоимости вашего лечения.

- Если у вас нет карты Medicare, стоимость может быть намного выше. Чтобы получить информацию о подаче заявления на получение карты Medicare, позвоните в Medicare по телефону 132 011.
- Если вы находитесь под совместным уходом или живете в сельской местности, часть вашего ухода может быть предоставлена вашим врачом общей практики. Некоторые врачи общей практики выставляют счета. Если они этого не сделают, вы оплатите разницу между их комиссией и скидкой Medicare.
- Иногда может взиматься плата за тесты на беременность и УЗИ. Вы часто можете получить часть денег обратно через Medicare.
- Дородовые курсы могут быть платными.
- Узнайте у своей акушерки или врача о любых других расходах.
Можно быть частным пациентом в государственной больнице. Это приведет к дополнительным расходам. Если вас интересует этот вариант, позвоните в государственную больницу и узнайте, есть ли у них частный сотрудник по связям с пациентами, с которым вы можете поговорить.
Другие вещи, о которых следует подумать при родах в государственной больнице
Если вы думаете о том, рожать ли в государственной больнице, также стоит учитывать подход больницы к уходу, членам семьи и посетителям.
Также имейте в виду, что если вы живете в сельской местности, вам, возможно, придется обратиться в более крупную региональную больницу для родов.
Знание имеющихся у вас вариантов и обсуждение их с акушеркой или врачом может помочь вам почувствовать себя более подготовленным к беременности и родам и чувствовать себя счастливее в долгосрочной перспективе.
Женская и детская больница • Варианты дородовой помощи
COVID-19
Обновления в процедурах предоперационного скрининга от 12 сентября 2022 г.
Последняя информация здесь
Подтверждение
Женская и детская больница расположена на традиционных землях народа каурна, и мы уважаем их духовную связь со своей страной. Мы также признаем, что народ каурна является хранителем региона Аделаиды и что их культурные и исторические верования по-прежнему важны для живущих сегодня людей каурна.
Мы также признаем, что народ каурна является хранителем региона Аделаиды и что их культурные и исторические верования по-прежнему важны для живущих сегодня людей каурна.
Аборигены и жители островов Торресова пролива должны знать, что этот веб-сайт может содержать изображения, голоса и имена людей, которые скончались.
Во время беременности у вас есть несколько вариантов лечения, которое вы получаете.
На этой странице:
Акушерский пункт (государственные пациенты)
Акушерская дородовая помощь (государственные пациенты)
Акушерская групповая практика (государственные пациенты)
Общий уход врачей общей практики (государственные пациенты)
Частный акушер (частные пациенты)
Программа родов в семьях аборигенов
Ваша команда здравоохранения
Во время беременности у вас есть несколько вариантов лечения, которое вы получаете.
Акушерская клиника (государственные пациенты)
Если вы посещаете акушерскую клинику, в большинстве случаев вы будете посещать одну и ту же акушерку. Вы можете обратиться к врачу в любое время во время беременности. Врач осмотрит вас при первом или втором посещении больницы и, при необходимости, повторно во время беременности. Другая команда опытных акушерок будет помогать вам во время и после родов. Вы родите ребенка в Родильном отделении больницы, где вас будет поддерживать ваш партнер и/или лицо, оказывающее поддержку.
Вы можете обратиться к врачу в любое время во время беременности. Врач осмотрит вас при первом или втором посещении больницы и, при необходимости, повторно во время беременности. Другая команда опытных акушерок будет помогать вам во время и после родов. Вы родите ребенка в Родильном отделении больницы, где вас будет поддерживать ваш партнер и/или лицо, оказывающее поддержку.
Акушерская дородовая помощь (государственные пациенты)
Если у вас возникнут какие-либо осложнения со здоровьем или во время беременности, требующие более специализированного ухода, вы будете регулярно посещать женское амбулаторное отделение, где о вас будут заботиться врачи и акушерки. Другая команда акушерок и врачей будет помогать вам в родах. Вы родите ребенка в Родильном отделении больницы, где вас будет поддерживать ваш партнер и/или лицо, оказывающее поддержку.
При наличии клинических показаний предоставляется сочетание акушерских и медицинских услуг.
Акушерская групповая практика (государственные пациенты)
Групповая акушерская практика (MGP), иногда известная как «Акушерство с нагрузкой», позволяет женщинам получать помощь от одной и той же акушерки (основной акушерки) при поддержке небольшой группы акушерок на протяжении всей беременности, во время родов и в первые 6 недель дома с новорожденным. Пожалуйста, сообщите акушерке во время вашего первого визита в больницу, если вы заинтересованы в этой модели ухода.
Пожалуйста, сообщите акушерке во время вашего первого визита в больницу, если вы заинтересованы в этой модели ухода.
Общий уход врачей общей практики (государственные пациенты)
Возможно, вы сможете посещать своего врача общей практики (ВОП) на протяжении большей части беременности и после рождения ребенка при условии, что ваш врач общей практики аккредитован WCH для осуществления совместного ухода за беременными. Количество посещений врача общей практики будет зависеть от ваших потребностей.
Вам будет предложена сортировка или запись на прием в больницу (варианты телемедицины или телефона) примерно в 14 недель (и к 20-й неделе беременности), и вы будете посещать больницу для минимальных приемов в 36 и 40 недель в зависимости от ваших клинических потребностей. .
Начиная с 40-й недели все ваши визиты будут на ЧМ. Во время родов и после рождения ребенка о вас будут заботиться акушерки и врачи WCH. Мы рекомендуем вам посетить своего врача общей практики через две недели и еще раз через шесть недель после рождения вашего ребенка.
Если вы заинтересованы в программе GP Shared Care, мы рекомендуем следующее:
- Посетите веб-сайт GP Partners Australia ( www.gppaustralia.org.au ), чтобы найти аккредитованного врача общей практики и записаться на первичный визит непосредственно к этому врачу общей практики. . Врач общей практики может направить вас в женскую и детскую больницу для подачи запроса на участие в программе GP ShareCare.
- Обратитесь на горячую линию регистрации беременных ( 1300 368 820 ) — когда вам позвонят, запросите запись на прием к врачу общей практики ShareCare.
- Любой врач общей практики может обратиться непосредственно в женское амбулаторное отделение Женской и детской больницы.
Обратите внимание: Направления должны быть сделаны до 20-й недели беременности. Ваш лечащий врач сможет подтвердить, подходит ли вам этот вариант.
Частный акушер (частные пациенты)
В качестве частного пациента вы будете посещать своего акушера в его кабинете во время беременности. Ваш акушер будет присутствовать при рождении вашего ребенка, а также привлечет других членов бригады медиков и акушерок WCH. Больничные акушерки оказывают послеродовую помощь в WCH.
Ваш акушер будет присутствовать при рождении вашего ребенка, а также привлечет других членов бригады медиков и акушерок WCH. Больничные акушерки оказывают послеродовую помощь в WCH.
Программа родов в семьях аборигенов
Женщины из числа аборигенов или женщины, у которых родился ребенок из числа аборигенов, могут получать непрерывный уход за работником AMIC и акушеркой/акушером в новом подразделении программы родовспоможения в семье аборигенов.
Ваша команда здравоохранения
Помимо врачей и акушерок, в состав вашей медицинской бригады может входить ряд других медицинских работников, включая социальных работников и физиотерапевтов.
Социальные работники помогут вам справиться с изменениями, происходящими как во время беременности, так и в первые недели после рождения ребенка.
Группа по связям с аборигенами готова оказать женщинам-аборигенам помощь и поддержку.
Команда женской физиотерапии может предоставить ряд услуг во время беременности и до достижения ребенком трехмесячного возраста.
Служба оценки состояния женщин предлагает круглосуточное обследование и лечение женщин с проблемами, связанными с беременностью, гинекологическими проблемами, а также младенцев, направленных акушерками Программы домицилирования или ранней выписки новорожденных. Акушерки Службы оценки состояния женщин также предоставляют телефонные консультации по вопросам женского здоровья.
Женская и детская больница — гостеприимное и инклюзивное место.
Как нас найти
72 King William Rd, Северная Аделаида 5006 SA
Контакт
Телефон (08) 8161 7000 (главный распределительный щит)
В экстренных случаях звоните по номеру 000
.
Перевести
связаться с нами
Фейсбук
Инстаграм
LinkedIn
Женская и детская больница расположена на традиционных землях народа каурна, и мы уважаем их духовную связь со своей страной.

 д.
д. Вот и получалось, что для каждой женщины процесс беременности и родов был знакомым, естественным, понятным и очень близким. Сейчас же не каждая современная девушка знает, сколько длиться беременность и что представляют собой роды. Современной женщине нужен проводник в роды, тот, кто поможет поднять глубинное, генетическое знание женщины о родах, научить ее доверять себе и своему телу, ну и, конечно, заполнить пробелы информационные. Роль такого проводника часто выполняют курсы подготовки к родам. На них можно услышать о том, что такое роды, какими они могут быть, посмотреть фильмы с документальными съемками родов, сформировать настрой на роды, перестать их бояться. Практическая часть занятия позволяет попробовать и потренировать практики дыхания, поведения в родах, которые помогают справиться с болезненными ощущениями, правильно тужиться в потугах. Что касается информации, то в ней в наше время недостатка нет. Есть и тематические журналы, научные и популярные книги на любой вкус, есть и огромное количество сайтов.
Вот и получалось, что для каждой женщины процесс беременности и родов был знакомым, естественным, понятным и очень близким. Сейчас же не каждая современная девушка знает, сколько длиться беременность и что представляют собой роды. Современной женщине нужен проводник в роды, тот, кто поможет поднять глубинное, генетическое знание женщины о родах, научить ее доверять себе и своему телу, ну и, конечно, заполнить пробелы информационные. Роль такого проводника часто выполняют курсы подготовки к родам. На них можно услышать о том, что такое роды, какими они могут быть, посмотреть фильмы с документальными съемками родов, сформировать настрой на роды, перестать их бояться. Практическая часть занятия позволяет попробовать и потренировать практики дыхания, поведения в родах, которые помогают справиться с болезненными ощущениями, правильно тужиться в потугах. Что касается информации, то в ней в наше время недостатка нет. Есть и тематические журналы, научные и популярные книги на любой вкус, есть и огромное количество сайтов. Сейчас на любой вопрос можно найти массу ответов, но вот это-то и проблема. Ответов оказывается гораздо больше, чем вопросов, и разобраться в этом потоке информации становится все сложнее. При личном общении с инструктором появляется возможность подробного обсуждения и рассмотрения всех плюсов и минусов той или иной ситуации для каждой конкретной женщины. Нельзя переоценить важность подготовки к родам для будущих пап. О них обычно забывают в этот период времени, но ведь мужчина -непосредственный участник всех событий. С самого момента зачатия меняется женщина, она готовиться стать матерью и физически и психологически. Но ведь и превращение мужчины в отца тоже требует внимания и некоторой подготовки. Будущему отцу, как и будущей матери, так же важно личностно пережить и беременность и роды, чтоб это превращение совершилось. Кроме того, по мере развития беременности, в паре часто возникает недопонимание в эмоциональных, близких отношениях, которое превращаются, порой, в проблему. Гораздо легче переживаются все сложности, если супруги услышат о своих проблемах со стороны.
Сейчас на любой вопрос можно найти массу ответов, но вот это-то и проблема. Ответов оказывается гораздо больше, чем вопросов, и разобраться в этом потоке информации становится все сложнее. При личном общении с инструктором появляется возможность подробного обсуждения и рассмотрения всех плюсов и минусов той или иной ситуации для каждой конкретной женщины. Нельзя переоценить важность подготовки к родам для будущих пап. О них обычно забывают в этот период времени, но ведь мужчина -непосредственный участник всех событий. С самого момента зачатия меняется женщина, она готовиться стать матерью и физически и психологически. Но ведь и превращение мужчины в отца тоже требует внимания и некоторой подготовки. Будущему отцу, как и будущей матери, так же важно личностно пережить и беременность и роды, чтоб это превращение совершилось. Кроме того, по мере развития беременности, в паре часто возникает недопонимание в эмоциональных, близких отношениях, которое превращаются, порой, в проблему. Гораздо легче переживаются все сложности, если супруги услышат о своих проблемах со стороны. Ведь далеко не всегда с личными трудностями люди готовы обратиться к кому-то за помощью. Огромную роль в подготовке к родам на курсах играет возможность общения с такими же беременными парами. Часто, забеременев, женщина постепенно выпадает из привычного круга общения, и у нее может появиться чувство одиночества, отчуждения. Очень важным, поддерживающим в этом случае оказывается круг общения, в котором можно поговорить об актуальных для себя проблемах и радостях. На наших курсах такое общение складывается во время чайного перерыва между практикой и лекцией. Занятия в группах оказываются удивительно полезными еще и потому, что дают возможность услышать от других то, что не получается сформулировать самому, прикоснуться к опыту всей группы, а не только индивидуальному.
Ведь далеко не всегда с личными трудностями люди готовы обратиться к кому-то за помощью. Огромную роль в подготовке к родам на курсах играет возможность общения с такими же беременными парами. Часто, забеременев, женщина постепенно выпадает из привычного круга общения, и у нее может появиться чувство одиночества, отчуждения. Очень важным, поддерживающим в этом случае оказывается круг общения, в котором можно поговорить об актуальных для себя проблемах и радостях. На наших курсах такое общение складывается во время чайного перерыва между практикой и лекцией. Занятия в группах оказываются удивительно полезными еще и потому, что дают возможность услышать от других то, что не получается сформулировать самому, прикоснуться к опыту всей группы, а не только индивидуальному. Здоровье и благополучие нашего ребенка и до родов, и после во многом зависит от нас. Важно научиться осознанно нести эту ответственность, умело и мудро пользуясь поддержкой современных наук – медицины и психологии, но не пытаться переложить на них всю ответственность.
Здоровье и благополучие нашего ребенка и до родов, и после во многом зависит от нас. Важно научиться осознанно нести эту ответственность, умело и мудро пользуясь поддержкой современных наук – медицины и психологии, но не пытаться переложить на них всю ответственность.
 Возможен озноб из-за жароповышающего свойства прогестерона.
Возможен озноб из-за жароповышающего свойства прогестерона.

 Вследствие этого возникает недостаточность системы плацента-плод, выражающаяся в уменьшении поступления кислорода и питательных веществ к растущему малышу. Он начинает испытывать дефицит кислорода, а затем развивается задержка развития плода. Такое состояние называют фето-плацентарной недостаточностью(ФПН) и требует обязательного лечения.
Вследствие этого возникает недостаточность системы плацента-плод, выражающаяся в уменьшении поступления кислорода и питательных веществ к растущему малышу. Он начинает испытывать дефицит кислорода, а затем развивается задержка развития плода. Такое состояние называют фето-плацентарной недостаточностью(ФПН) и требует обязательного лечения. Каждые 4 часа происходит их обновление, а в течение недели — полное обновление околоплодных вод.
Каждые 4 часа происходит их обновление, а в течение недели — полное обновление околоплодных вод. Мелодии, которые нравятся, вызывают определенные движения, а от резких звуков ребенок вздрагивает.
Мелодии, которые нравятся, вызывают определенные движения, а от резких звуков ребенок вздрагивает. Конечно, внутриутробный плод имеет свой ритм сна и бодрствования. Иногда малыш может активно двигаться, когда вам хочется спать. И, тем не менее, режим основного ночного сна ребенка все-таки определяется вашим основным сном. Поэтому постарайтесь не засиживаться за полночь, укладывайтесь спать не позже 10-11 часов ночи. Тогда и вероятность нормального ночного сна у рожденного ребенка будет значительно выше.
Конечно, внутриутробный плод имеет свой ритм сна и бодрствования. Иногда малыш может активно двигаться, когда вам хочется спать. И, тем не менее, режим основного ночного сна ребенка все-таки определяется вашим основным сном. Поэтому постарайтесь не засиживаться за полночь, укладывайтесь спать не позже 10-11 часов ночи. Тогда и вероятность нормального ночного сна у рожденного ребенка будет значительно выше.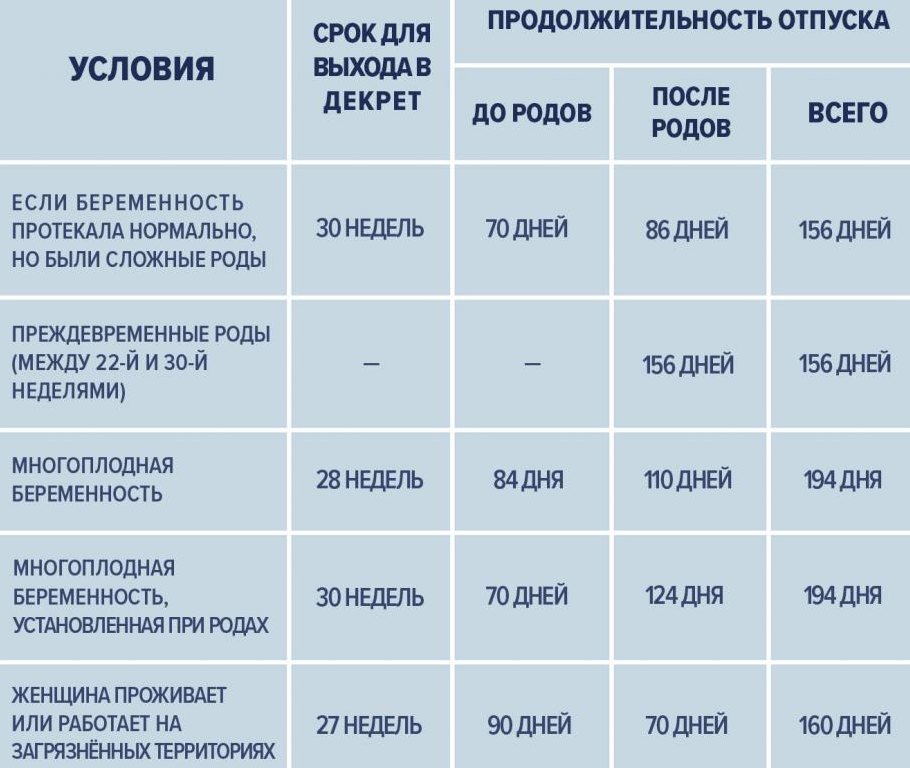



 К 36 неделям кора уже полностью сформирована и вот только теперь малыш готов к жизни вне организма мамочки.
К 36 неделям кора уже полностью сформирована и вот только теперь малыш готов к жизни вне организма мамочки. Ну а ближе к родам отходит слизистая пробка — прозрачная, тягучая субстанция, может быть розоватого цвета из-за присутствующих прожилок крови.
Ну а ближе к родам отходит слизистая пробка — прозрачная, тягучая субстанция, может быть розоватого цвета из-за присутствующих прожилок крови.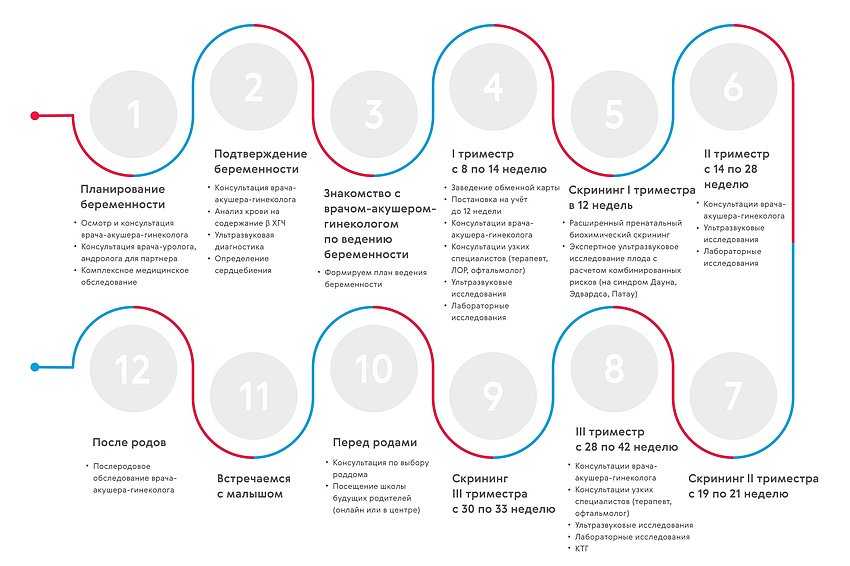 Сейчас практически во всех роддомах города имеются хозрасчетные отделения, предусматривающие совместное с партнером пребывание на родах. Непосредственная и окончательная договоренность с роддомом и врачом должна происходить в сроках после 36-й недели, когда беременность считается доношенной.
Сейчас практически во всех роддомах города имеются хозрасчетные отделения, предусматривающие совместное с партнером пребывание на родах. Непосредственная и окончательная договоренность с роддомом и врачом должна происходить в сроках после 36-й недели, когда беременность считается доношенной.