Киста параовариальная при беременности: ≡ Удаление параовариальной кисты в Киеве ᐈ Добрый Прогноз
Параовариальная киста яичника: лечение, симптомы, профилактика
Параовариальная киста яичника – это опухоль, представляющая собой округлую полость, наполненную жидкостью. «Пара» (лат. «para») означает «рядом». Это особый тип кисты, которая расположена в локации между яичником и маточной трубой. Как правило, она растет на стенке маточной трубы. Наиболее часто встречается у женщин в возрасте 20-40 лет.
Причины появления параовариальных кист
Причинами появления параовариальной кисты зачастую являются различные половые инфекции, воспаления, которые перенесла пациентка, а также гормональные сбои, нерегулярный менструальный цикл у девочек.
Консервативное лечение параовариальной кисты
Кисты подобного типа вылечит медикаментозно невозможно! Избавиться от таких кист можно только лишь оперативным путем. Киста не исчезнет сама по себе без операционного вмешательства. Таких методов лечения не существует. Поэтому, если установленно, что киста именно параовариальная, и вам предлагают консервативное лечение, это неверная тактика.
Поэтому, если установленно, что киста именно параовариальная, и вам предлагают консервативное лечение, это неверная тактика.
Симптомы и диагностика параовариальной кисты
Развитие параовариальных кист происходит практически бессимптомно. Тянущие, ноющие боли могут беспокоить пациентку только в момент интенсивного роста опухоли, когда она достигает объема свыше 2-3 сантиметров. Диагностировать кисту можно на плановом ультразвуковом исследовании у врача-гинеколога, врача-уз или при выполнении диагностической лапароскопии при бесплодии. Растут параовариальные кисты зачастую достаточно медленно.
В зависимости от целей, которые ставит пациентка с диагнозом «параовариальная киста» существуют несколько тактик лечения.
Если женщина с диагнозом параовариальная киста размером 1-2 сантиметра ставит задачу забеременеть, то необходимо прибегнуть к оперативному методу лечению. Киста удаляется хирургическим путем. Метод выбора – эндоскопическая (лапароскопическая) операция. Это малоинвазивная операция, при которой нет больших разрезов и длительной реабилитации, киста удаляется «прицельно», окружающие здоровые ткани не травмируются.
Киста удаляется хирургическим путем. Метод выбора – эндоскопическая (лапароскопическая) операция. Это малоинвазивная операция, при которой нет больших разрезов и длительной реабилитации, киста удаляется «прицельно», окружающие здоровые ткани не травмируются.
Беременность с параовариальной кистой?
Если параовариальная киста достигла меньших размеров, чем 2 см, беременность возможна. Однако, в таком случае требуется постоянное наблюдение динамики развития кисты. Также пациентка должна осознавать, что любые образования во время беременности – это дополнительный риск для плода, и провоцирующий фактор роста для образования. Более правильная тактика все-таки удалять новообразования перед планированием беременности. Удаление одного яичника в результате операции из-за наличия крупной параовариальной кисты не лишает женщину возможности забеременеть. С одним яичником она также может забеременеть и успешно выносить ребенка.
Не планирую беременность, нужно ли удалять параовариальную кисту?
Если пациентка при наличии параовариальной кисты не ставит задачу беременеть, кисту можно наблюдать до тех пор, пока она не достигнет необходимых для оперативного вмешательства размеров.
Немедленное оперативное вмешательство и удаление требуется, если киста имеет тенденцию к росту.
Осложнения. Параовариальная киста
При отказе от удаления кисты могут возникнуть осложнения. Во-первых, кисты больших размеров могут перекрутиться. Происходит так называемый «перекрут кисты на ножке». Это экстренная ситуация в гинекологии, которая требует срочного оперативного вмешательства для ее устранения.
Следующая неприятная ситуация, это разрыв кисты — осложнение, которое может быть вызвано обычными типами активности (спорт, быстрая ходьба). Эта ситуация также требует срочной госпитализации и операции.
Инфицирование или нагноение также относится к наиболее распространенным типам осложнений параовариальных кист.
Перечисленные осложнения являются прямой угрозой жизни женщины. Киста разрывается произвольно, сложно оценить масштабы пораженных тканей, поэтому требуется максимально быстрое оперативное вмешательство.
После оперативного удаления повторно параовариальные кисты не возникают, рецидивов не наблюдается.
Профилактика
Наиболее эффективной профилактикой параовариальных кист является регулярное посещение гинеколога (не менее раза в год) и проведение УЗИ-обследования. К методам профилактики также относятся исключение абортов, своевременное лечение половых инфекций, лечение гормональных нарушений под контролем специалиста, планирование беременности, умеренное нахождение на солнце, в солярии, бане.
Пройдите лечение в специализированном центре. Лапароскопическая клиника www.med-port.ru. Звонок по РФ бесплатный: 8-800-234-17-10. Мы работаем без выходных.
Больше о кистах яичника >>
Больше о лапароскопии >>
Киста яичника при беременности: симптомы, последствия
Киста левого/правого яичника – диагноз, который боятся услышать многие женщины, особенно тревожно становится, если патологию выявили при беременности. Не спешите паниковать. Давайте разберёмся вместе опасно ли кистозное образование для мамы и ребёнка.
Не спешите паниковать. Давайте разберёмся вместе опасно ли кистозное образование для мамы и ребёнка.
Кистозные образования хоть и оказывают влияние на репродуктивную систему, но в большинстве случаев не препятствуют зачатию. Киста яичника при беременности, как и в другие периоды, преимущественно протекает без признаков, симптомы появляются только при стремительном росте полости либо при осложнениях. Именно поэтому большинство будущим мам и не догадываются о наличии доброкачественного образования.
Киста яичника при беременности, как правило, неопасна ни для организма будущей мамы, ни для развития малыша, последствия могут проявиться только при осложнениях патологий. Например, если при беременности киста правого яичника стремительно увеличивается в размерах, то это повышает риски выкидыша. Опасность представляет и разрыв кистозного образования, и перекрутка кистозной ножки.
Если при беременности у вас появилась киста левого (правого) яичника, однако она не воспаляется и не растёт, то паниковать не стоит. В таком случае лечение заключается в наблюдении образования в динамике, что позволяет предпринять своевременные меры при возникновении осложнений. При беременности показано удаление патологической кисты, которая может вызвать осложнения различного рода. Иссечение осуществляется методом лапароскопии, он является безопасным для эмбриона.
В таком случае лечение заключается в наблюдении образования в динамике, что позволяет предпринять своевременные меры при возникновении осложнений. При беременности показано удаление патологической кисты, которая может вызвать осложнения различного рода. Иссечение осуществляется методом лапароскопии, он является безопасным для эмбриона.
Объективно оценить риски, которые несёт кистозное образование, может только врач. Он оценивает характер кисты, её размер, а на основе этого определяет возможную опасность и назначает лечение.
Эндометриоидная киста яичника и беременность
Среди кистозных образований существуют такие, которые препятствуют зачатию. К данному типу патологий относится эндометриоидная киста яичника: если её диагностировали и беременность все же наступила, то это – исключение из правил. Возможность зачатия при такой патологии до лечения очень низкая, однако она существует. Эндометриоидная киста оказывает влияние на яичники, но оно может быть минимальным, если само кистозное образование небольшое.
По поводу лечения патологии во время беременности гинекологи не пришли к единому мнению. Врач должен оценить кисту и взвесить возможные риски, а затем предлагать методы лечения. Если эндометриоидная киста не препятствовала зачатию, то, скорее всего, она не будет влиять и на течение беременности.
Функциональная киста яичника и беременность
Функциональная киста яичника (как фолликулярная, так и лютеиновая) и беременность совместимы. Образования данного типа практически всегда протекают бессимптомно и не препятствуют зачатию. На ранних сроках небольшие функциональные кисты не причиняют дискомфорта, однако если образование начинает расти во время беременности, то неприятные ощущения возникают. Функциональные кисты редко оказывают влияние на протекание беременности, однако они требуют наблюдения в динамике.
Фолликулярная киста яичника также относится к функциональным образованиям, поэтому и при такой физиологической аномалии беременность наступает. Киста не оказывает влияния на развитие ребёнка, однако предугадать, как она будет развиваться в дальнейшем, невозможно. Только контроль динамики поможет избежать последствий.
Только контроль динамики поможет избежать последствий.
Гинекологи рекомендуют планировать беременность. Первым шагом планирования является обследование на наличие кистозных образований.
Параовариальная киста яичника и беременность
Беременность может наступить, если сформировалась параовариальная киста яичника и образование имеет набольшие размеры. Такая патология протекает бессимптомно, поэтому часто женщина узнаёт о ней уже будучи в «интересном положении». Небольшая параовариальная киста не требует лечения, при беременности за ней просто наблюдают, а лечение при необходимости назначают уже после родов. Образование данного типа не является показанием к кесареву сечению, единственное условие – роды должны вестись осторожно, при потугах нежелательно резко менять позы.
Осложнения параовариальной кисты при беременности сопровождаются выраженной симптоматикой, в частности, можно наблюдать аномальные выделения и кровотечения. Не пугайтесь заблаговременно: это не является показанием к прерыванию беременности.
О наличии любых нехарактерных симптомов нужно сообщить врачу.
Дермоидная киста яичника и беременность
Дермоидная киста яичника и успешная беременность – совместимые понятия. Кистозное образование небольших размеров не мешает ни зачатию, ни развитию плода. При обнаружении кисты после наступления беременности лечение, как правило, откладывают на послеродовой период. Если опухолевидное образование приобретает аномальную форму или воспаляется, то его можно удалить без последствий даже во время беременности. Операцию проводят лапароскопическим методом, однако не раньше чем после шестнадцатой недели, таким образом удаётся избежать нарушений в процессе вынашивания.
Беременность после лапароскопии кисты яичника
Чтоб исключить возможные гинекологические осложнения, до беременности необходимо пройти обследование на наличие кистозных образований. Если они обнаружены и показано удаление, то не стоит бояться, что такая операция может сказаться на репродуктивных функциях. Удаление кист осуществляется методом лапароскопии, который признан наиболее безопасным и эффективным среди способов оперативного вмешательства. После лапароскопии кисты яичника беременность наступает у каждой пациентки по-разному, всё зависит от индивидуальных особенностей организма. Планировать зачатие можно сразу после восстановления цикла, то есть, когда появится овуляция. Первые циклы могут быть ановуляторными, однако это нормально. Обычно после лапароскопии яичник приходит в норму по истечению трёх месяцев. Согласно статистике, при удалении кисты большинство пациенток беременеют в первый год после хирургического вмешательства.
Удаление кист осуществляется методом лапароскопии, который признан наиболее безопасным и эффективным среди способов оперативного вмешательства. После лапароскопии кисты яичника беременность наступает у каждой пациентки по-разному, всё зависит от индивидуальных особенностей организма. Планировать зачатие можно сразу после восстановления цикла, то есть, когда появится овуляция. Первые циклы могут быть ановуляторными, однако это нормально. Обычно после лапароскопии яичник приходит в норму по истечению трёх месяцев. Согласно статистике, при удалении кисты большинство пациенток беременеют в первый год после хирургического вмешательства.
Теги по теме:
киста правого яичника при беременности; киста левого яичника при беременности; беременность после лапароскопии кисты яичника; параовариальная киста яичника и беременность; киста яичника при беременности симптомы; киста яичника при беременности последствия
Оцените материал:
Экстренные ситуации: диагностика внематочной беременности
Авторы: Robert Lee, Carolyn Dupuis, Byron Chen, Andrew Smith, Young H.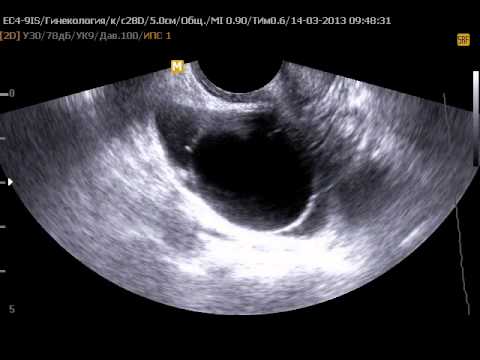 Kim
Kim
Вступление
Внематочная беременность (ВБ) – это имплантация оплодотворенной яйцеклетки вне полости матки. У женщин, которые обращаются в отделение неотложной помощи (ОНП) с жалобами на боли в животе / тазовой области или влагалищное кровотечение, внематочная беременность является основным диагностическим фактором.
Диагноз ставится на основании лабораторных данных и результатов ультразвукового исследования.
Для своевременного медицинского вмешательства ценность раннего выявления и быстрого начала лечения играет значительную роль предотвращения осложнений внематочной беременности.
Эпидемиология
У беременных женщин, которые поступали в ОНП с болями в животе и / или влагалищным кровотечением частота ВБ от 6 до 16%.
Основным фактором риска внематочной беременности является воспалительное заболевание таза, а другие факторы высокого риска включают перенесенную внематочную беременность и операцию на маточных трубах.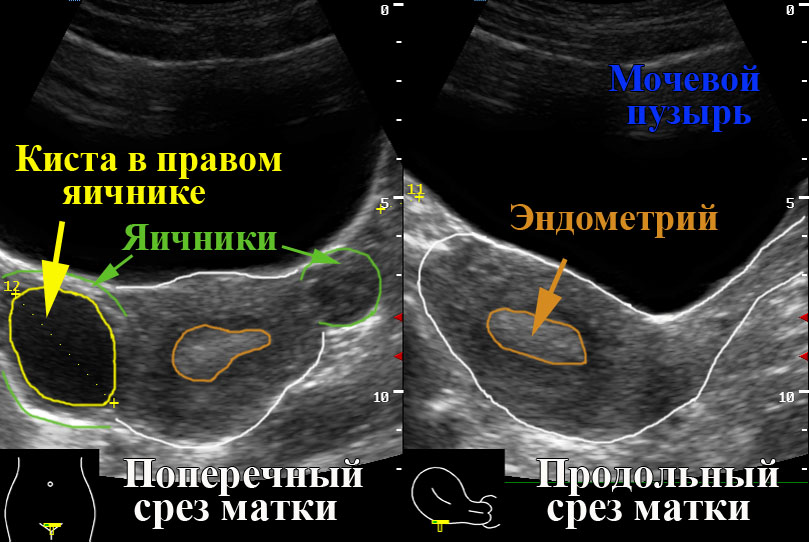 Дополнительный риск от умеренного до низкого наблюдается при использовании внутриматочных контрацептивов, множественных сексуальных партнерах, курении и вспомогательных репродуктивных технологиях, включая экстракорпоральное оплодотворение (ЭКО).
Дополнительный риск от умеренного до низкого наблюдается при использовании внутриматочных контрацептивов, множественных сексуальных партнерах, курении и вспомогательных репродуктивных технологиях, включая экстракорпоральное оплодотворение (ЭКО).
Примерно 98% внематочной беременности наблюдается в маточных трубах. Среди них 70% внематочной беременности в маточных трубах происходит в пределах ампулярной части, за которой следуют перешеек, фимбрии и интерстициальные трубные сегменты. Оставшиеся внематочные беременности могут быть обнаружены в различных местах за пределами маточных труб, включая яичники, шрамы кесарева сечения, шейку матки и брюшную полость.
Техника визуализации
Ультразвуковое исследование – метод выбора для визуализации женщин с симптомами ВБ. В идеале, УЗИ малого таза для этих пациентов включает как трансабдоминальную, так и трансвагинальную оценку. Трансабдоминальная оценка (Рис. 1А, В) проводится с помощью датчика низкой средней частоты (1-5 МГц) после адекватного наполнения мочевого пузыря. Он включает в себя более широкое поле зрения таза и обеспечивает лучшую визуализацию дна матки и превосходно расположенного придатка. Он также может быть использован для визуализации свободной жидкости или кровоизлияния в брюшной полости.
Он включает в себя более широкое поле зрения таза и обеспечивает лучшую визуализацию дна матки и превосходно расположенного придатка. Он также может быть использован для визуализации свободной жидкости или кровоизлияния в брюшной полости.
Рисунок 1: A, B. Трансабдоминальный сагиттальный и поперечный виды таза демонстрируют нормальную матку и мочевой пузырь.
Трансвагинальное исследование (Рис. 2А, В) проводится с помощью высокочастотного интравагинального датчика (> 7 МГц) после мочеиспускания. Он обеспечивает превосходное разрешение ближнего поля, что позволяет проводить детальную оценку полости эндометрия. Трансвагинальное УЗИ также дает более детальную оценку яичников и других придаточных структур.
Рисунок 2: A, B. Трансвагинальный сагиттальный и поперечный вид позволяют лучше визуализировать эндометрий. Внутриматочный гестационный мешок виден с желточным мешком.
Клинико-диагностический подход
Для любой женщины в пременопаузе, страдающей болями в животе и / или влагалищным кровотечением, следует провести тест на беременность. Сывороточный β-хорионический гонадотропин человека (β-ХГЧ) является более чувствительным тестом, чем ХГЧ в моче, для подтверждения беременности, а отрицательный β-ХГЧ в сыворотке практически исключает беременность. Пациенты с положительным тестом на беременность и симптомами, указывающими на внематочную беременность, затем обследуются с помощью тазового УЗИ, чтобы определить наличие или отсутствие внематочной беременности.
Сывороточный β-хорионический гонадотропин человека (β-ХГЧ) является более чувствительным тестом, чем ХГЧ в моче, для подтверждения беременности, а отрицательный β-ХГЧ в сыворотке практически исключает беременность. Пациенты с положительным тестом на беременность и симптомами, указывающими на внематочную беременность, затем обследуются с помощью тазового УЗИ, чтобы определить наличие или отсутствие внематочной беременности.
Если во время УЗИ не выявлено маточную беременность, результаты ультразвукового исследования следует тщательно интерпретировать в контексте клинической информации пациента, в частности, предполагаемого гестационного возраста в соответствии с последней менструальной фазой и уровня β-ХГЧ в сыворотке относительно дискриминационной зоны. Дискриминирующей зоной является уровень β-ХГЧ в сыворотке, выше которого маточная беременность (МБ) как ожидается, будет визуализироваться с помощью УЗИ. Для трансвагинальных УЗИ в большинстве учреждений дискриминационная зона колеблется от 1500 до 2000 мМЕ / мл.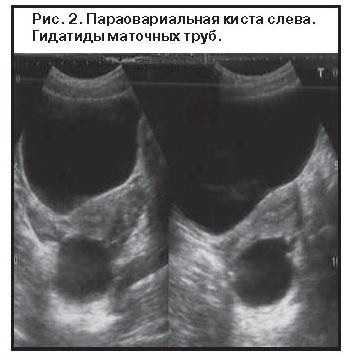 Дискриминационная зона выше для трансабдоминальных УЗИ, 6000-6500 мМЕ / мл.
Дискриминационная зона выше для трансабдоминальных УЗИ, 6000-6500 мМЕ / мл.
Если нет сонографического подтверждения МБ у пациентов с уровнем β-ХГЧ выше дискриминационной зоны, следует рассмотреть альтернативный источник β-ХГЧ. Двусторонние придатки должны быть тщательно изучены, так как внематочная беременность может иметь переменные, а часто и тонкие, сонографические результаты. Даже у таких пациентов с явно нормальными придатками внематочная беременность должна быть включена в состав дифференциального диагноза.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
УЗ-результаты при трубной внематочной беременности
Внематочная беременность маточных труб чаще всего проявляется как экстраовариальная гетерогенная масса, обычно представляющая гематому в месте эктопической имплантации (Рис. 3). Масса может демонстрировать различные степени эхогенности в зависимости от возраста продуктов крови.
Рисунок 3: Внематочная беременность рассматривается как гематома.
У этой 21-летней женщины с положительным тестом на беременность в сыворотке крови и влагалищным кровотечением в правом придатке видна сложная эхогенная масса (стрелка), которая отделяется от правого яичника (открытая стрелка) с приложенным давлением во время трансвагинального ультразвука. Эхогенная придаточная масса является типичной для гематомы в месте эктопической имплантации. Больной лечился хирургически.
Внематочная беременность маточных труб может также рассматриваться как эхогенное кольцо в придатках, окружающее неразрывную внематочную беременность, которая известна как знак трубного кольца (Рис. 4А). Это второй по частоте признак внематочной беременности и имеет 95% положительную прогностическую ценность. Цветовой допплер часто показывает кольцо периферической сосудистой системы (Рис. 4В).
Рисунок 4: Трубно-кольцевой знак.
У этой 20-летней женщины с положительным тестом на беременность, поступающей в отделение неотложной помощи с болями в области таза и вагинальными выделениями, имеется придаточная масса с эхогенным кольцом (стрелка).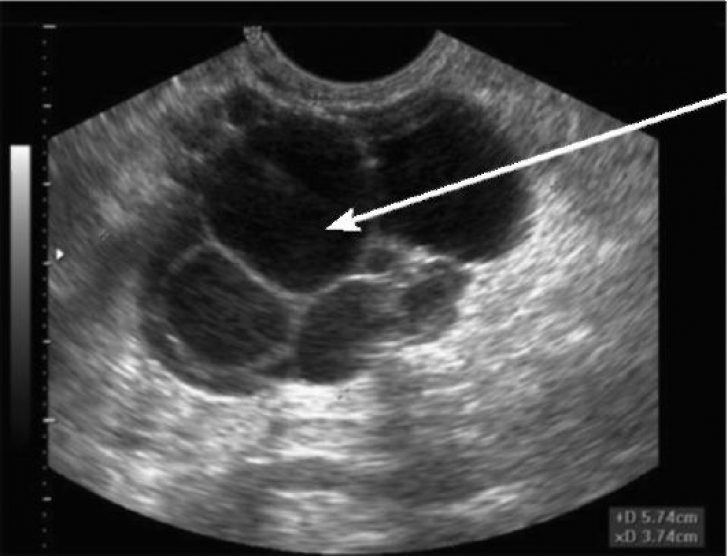 B. Цветное доплеровское изображение правого придатка показывает увеличенную васкуляризацию в эхогенном кольце. У пациентки была диагностирована внематочная беременность на основании клинической и сонографической оценки, и она успешно лечилась метотрексатом.
B. Цветное доплеровское изображение правого придатка показывает увеличенную васкуляризацию в эхогенном кольце. У пациентки была диагностирована внематочная беременность на основании клинической и сонографической оценки, и она успешно лечилась метотрексатом.
Визуализация внеутробного гестационного мешка с зародышем (рис. 5А, В) прямо подтверждает внематочную беременность, но этот факт редко наблюдается.
Рисунок 5: Живая трубная внематочная беременность.
А. У этой 25-летней женщины с положительным тестом на беременность и влагалищным кровотечением был гестационный мешок с эмбрионом в левом придатке, вне левого яичника. B. УЗИ в М-режиме у эмбриона левого придатка показывает частоту сердечных сокращений плода 170 ударов в минуту. Эти данные подтверждают внематочную беременность живого трубного канала.
Дополнительные сонографические данные связаны с внематочной беременностью. Наличие свободной внутрибрюшинной жидкости (Рис. 6) у пациентов с положительным тестом на беременность и пустой маткой имеет 69% специфичность и 63% чувствительность к внематочной беременности. В то время как свободная жидкость является неспецифическим открытием, которое можно наблюдать как физиологически, так и при других патологиях, умеренный или большой объем свободной жидкости превышает ожидаемый для физиологического объема и сложности свободной жидкости, с плавающим мусором, продуктами крови и / или организованные тромбы (Рис. 7) являются подозрительными признаками внематочной беременности.
В то время как свободная жидкость является неспецифическим открытием, которое можно наблюдать как физиологически, так и при других патологиях, умеренный или большой объем свободной жидкости превышает ожидаемый для физиологического объема и сложности свободной жидкости, с плавающим мусором, продуктами крови и / или организованные тромбы (Рис. 7) являются подозрительными признаками внематочной беременности.
Рисунок 6: Простая свободная жидкость.
У 21-летней женщины, поступающей в отделение неотложной помощи с болями в области малого таза и положительным тестом на беременность, в тазовой полости была обнаружена простая свободная жидкость. У пациентки также была эхогенная масса левого придатка (не включенная в этот рисунок), которая была подтверждена как внематочная беременность во время операции.
Рисунок 7: Комплекс свободной жидкости или гемоперитонеум.
У этой 22-летней женщины с предшествующей историей внематочной беременности, поступившей в отделение неотложной помощи с болью в области таза и положительным тестом на беременность, был обнаружен большой объем сложной свободной жидкости с внутренней эхогенностью в тазовой полости, скорее всего представляющий гемоперитонеум. Внематочная беременность с разрывом маточных труб была подтверждена во время операции.
Внематочная беременность с разрывом маточных труб была подтверждена во время операции.
Так называемый псевдогестационный мешок представляет собой небольшое количество внутриматочной жидкости (Рис. 8А), которое может быть неверно истолковано как истинный гестационный мешок в случаях внематочной беременности (Рис. 8В). По оценкам, он наблюдается у 10% пациенток с внематочной беременностью. Наблюдение за этим явлением в реальном времени часто показывает смещение жидкости в процессе исследования, в отличие от фиксированного положения истинного внутриутробного гестационного мешка.
Рисунок 8: Псевдогестационный мешок при внематочной беременности.
28-летняя женщина с положительным тестом на беременность поступила в отделение неотложной помощи с болью в правом нижнем квадранте. A. Небольшое количество свободной жидкости видно в полости эндометрия, без признаков наличия желточного мешка или эмбриона (стрелка). Он имеет неправильную форму и расположен в центре, а не в эксцентричном месте, часто видимом с нормальным гестационным мешком.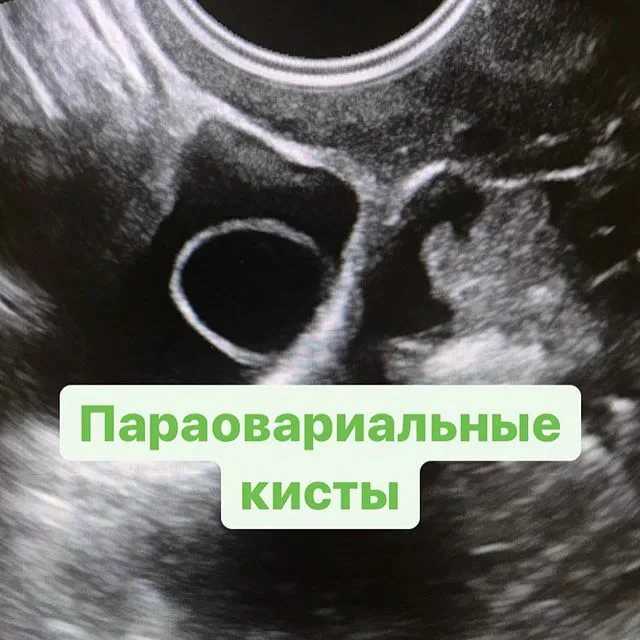 Однако следует отметить, что у женщины с положительным тестом на β-человеческий хорионический гонадотропин (β-ХГЧ) любой внутриматочный мешок, подобный мешочковой жидкости, наблюдаемый на УЗИ, с большой вероятностью будет гестационным мешком. B. Существует правая придаточная масса с эхогенным кольцом (открытая стрелка), похожая на внематочную беременность. Эта пациентка была клинически обследована с серийным тестированием на β-ХГЧ, и ей позже был поставлен диагноз внематочной беременности и проведено медикаментозное лечение.
Однако следует отметить, что у женщины с положительным тестом на β-человеческий хорионический гонадотропин (β-ХГЧ) любой внутриматочный мешок, подобный мешочковой жидкости, наблюдаемый на УЗИ, с большой вероятностью будет гестационным мешком. B. Существует правая придаточная масса с эхогенным кольцом (открытая стрелка), похожая на внематочную беременность. Эта пациентка была клинически обследована с серийным тестированием на β-ХГЧ, и ей позже был поставлен диагноз внематочной беременности и проведено медикаментозное лечение.
Другие редкие виды внематочные беременности
При интерстициальной внематочной беременности имплантация происходит в интерстициальной части маточной трубы, что составляет 2% -4% случаев внематочных беременностей. Интерстициальная беременность может быть особенно опасной из-за высокого риска обильного кровоизлияния, обусловленного его склонностью к отсроченному разрыву в большем размере и его близостью к внутримиометриальной дугообразной сосудистой сети. На УЗИ может быть трудно отличить обычную МБ, которая расположена эксцентрично. Диагноз предлагается, когда гестационный мешок визуализируется высоко на дне, окруженном тонким слоем миометрия размером менее 5 мм. Знак интерстициальной линии представляет собой эхогенную линию, простирающуюся от эндометрия до внематочного гестационного мешка.
На УЗИ может быть трудно отличить обычную МБ, которая расположена эксцентрично. Диагноз предлагается, когда гестационный мешок визуализируется высоко на дне, окруженном тонким слоем миометрия размером менее 5 мм. Знак интерстициальной линии представляет собой эхогенную линию, простирающуюся от эндометрия до внематочного гестационного мешка.
Внематочная беременность с кесаревым сечением составляет менее 1% внематочной беременности. Гестационный мешок обнаруживается в миометрии переднего нижнего сегмента матки на месте предыдущего рубца кесарева сечения. Часто наблюдается сильное истончение миометрия или полное отсутствие миометрия между гестационным мешком и мочевым пузырем. Рубцовая внематочная беременность значительно увеличивает риск разрыва матки.
Внематочная беременность шейки матки встречается менее чем в 1% случаев внематочной беременности. Диагноз ставится, когда гестационный мешок визуализируется в строме шейки матки, обычно в эксцентричном положении. В результате растяжение шейки матки приводит к матке в форме песочных часов.
Внематочная беременность яичника относится к внутриполостной имплантации гестационного мешка и может составлять до 3% случаев внематочной беременности. При обнаружении придаточной массы следует провести мягкое бимануальное исследование УЗИ, чтобы выяснить расположение массы по отношению к яичнику, так как внутриполостная масса будет двигаться вместе с яичником с приложенным давлением. Тем не менее, безэховая или даже сложная масса яичника с большей вероятностью является кистой желтого тела, поскольку внематочная беременность яичников встречается редко.
Брюшная / брюшинная беременность – внематочная беременность в брюшной полости, составляющая приблизительно 1% случаев внематочной беременности. Чаще всего он находится в пространстве Дугласа, но может находиться где угодно в брюшной полости. Это сложный диагноз, который не просто поставить с помощью визуализации, и он часто ставится во время операции.
Гетеротопическая беременность – это редкое заболевание с двумя одновременными беременностями: нормальная МБ и ВБ. Гетеротопическая беременность имеет значительно более высокую частоту среди пациентов, получающих ЭКО, по сравнению с тривиальной частотой среди пациентов, которые забеременели естественным путем, в 1: 30000. Своевременная диагностика и лечение могут иметь решающее значение не только для снижения материнской заболеваемости и смертности, но и для сохранения МБ.
Гетеротопическая беременность имеет значительно более высокую частоту среди пациентов, получающих ЭКО, по сравнению с тривиальной частотой среди пациентов, которые забеременели естественным путем, в 1: 30000. Своевременная диагностика и лечение могут иметь решающее значение не только для снижения материнской заболеваемости и смертности, но и для сохранения МБ.
Осложнения внематочной беременности
Наиболее распространенным осложнением внематочной беременности является разрыв, который происходит в 15-20% случаев внематочной беременности. Это может привести к опасному для жизни кровотечению и часто требует неотложной хирургии.
Результаты УЗИ после лечения
Доказано, что метотрексат является безопасным и эффективным средством лечения внематочной беременности. После лечения метотрексатом УЗИ показано только при подозрении на разрыв маточной трубы на основании постоянных клинических симптомов или нестабильности гемодинамики. Сонографические результаты после медикаментозного лечения могут вводить в заблуждение, так как часто наблюдается парадоксальное увеличение внематочной беременности из-за кровотечения и отека после лечения (Рис. 10A, B). Внематочная масса / гематома может быть видна более 2 месяцев после лечения. В контексте клинического улучшения и соответствующего снижения уровней β-ХГЧ после медикаментозного лечения эти сонографические данные обычно представляют собой ожидаемое разрешение внематочной беременности.
10A, B). Внематочная масса / гематома может быть видна более 2 месяцев после лечения. В контексте клинического улучшения и соответствующего снижения уровней β-ХГЧ после медикаментозного лечения эти сонографические данные обычно представляют собой ожидаемое разрешение внематочной беременности.
Рисунок 9: Сонографические данные после лечения метотрексатом.
Это 31-летняя женщина с положительным, но снижающимся уровнем бета-человеческого хорионического гонадотропина. A. В левом придатке имеется гетерогенная эхогенная масса (стрелка), примыкающая к левому яичнику (открытая стрелка). У пациентки была диагностирована внематочная беременность левой трубы, и ей было начато лечение метотрексатом. Б. На последующем УЗИ органов малого таза через 10 дней после начала лечения метотрексатом наблюдается увеличение интервала внематочной беременности левой трубы (стрелка) из-за окружающих кровотечений и отеков.
УЗ-схожие состояния с внематочной беременностью
Желтое тело может выглядеть очень похожим на внематочную беременность на УЗИ. Обычно это круглая толстостенная структура, часто кистозная, с различной внутренней эхогенностью в зависимости от наличия кровоизлияния (Рис. 10А). На стенке кисты отмечен периферический сосудистый поток, который виден как «огненное кольцо» на цветном допплере (Рис. 10В). Наиболее надежный способ отличить желтое тело от внематочной беременности – определить место поражения относительно яичника, поскольку ЖТ возникает в яичнике, а подавляющее большинство внематочных беременностей – трубные (экстраовариальные).
Обычно это круглая толстостенная структура, часто кистозная, с различной внутренней эхогенностью в зависимости от наличия кровоизлияния (Рис. 10А). На стенке кисты отмечен периферический сосудистый поток, который виден как «огненное кольцо» на цветном допплере (Рис. 10В). Наиболее надежный способ отличить желтое тело от внематочной беременности – определить место поражения относительно яичника, поскольку ЖТ возникает в яичнике, а подавляющее большинство внематочных беременностей – трубные (экстраовариальные).
Рисунок 10: На этом рисунке изображена 32-летняя женщина, которая обратилась в отделение неотложной помощи с болями в нижней части живота. A. Существует внутриполостная кистозная структура с эхогенным кольцом и внутренними обломками (обозначены перекрестными метками). Эта структура яичника, скорее всего, представляет собой желтое тело. B. Ультразвуковая цветная допплерография той же структуры показывает значительную периферическую васкуляризацию, которая часто наблюдается в желтом теле.
Случайную придаточную массу можно принять за внематочную беременность. Параовариальные кисты (Рис. 11) обычно представляют собой простые одноклеточные придаточные кисты вне яичника, которые часто встречаются случайно. Параовариальная киста, расположенная рядом с яичником, может вызывать беспокойство по поводу внематочной беременности, но ее появление в виде простой кисты с тонкой аваскулярной стенкой легко отличает ее от внематочной беременности.
Дермоидные кисты (Рис. 12A, B) могут иметь различные ультразвуковые проявления, но обычно рассматриваются как очаговая гиперэхогенная масса в яичнике. Они также могут иметь эхогенно-теневые узелки в виде росы, уровень жидкости, кальцификации или появление точечно-тире-точек из-за волос. Новообразования яичников, хотя и менее распространенные, чем параовариальные кисты или дермоидные кисты, также могут имитировать внематочную беременность. Если существует обеспокоенность по поводу новообразования яичников на основании клинической картины пациента и результатов ультразвукового исследования, может быть проведена МРТ для дальнейшей оценки массы.
Рисунок 11: Параовариальная киста.
У 47-летней женщины есть анэхогенная киста с тонкой стенкой и задним акустическим усилением ниже правого яичника, что совместимо с параовариальной кистой (стрелка).
Рисунок 12: Дермоидная киста.
Это 17-летняя девочка, поступившая в отделение неотложной помощи с болями в области таза. A. Сложная эхогенная масса с задним акустическим затенением (стрелка). B. Несколько тонких эхогенных полос, также известных как точечный штрих (открытая стрелка), видны в частях массы, представляющих волосяные фолликулы. Эти данные совместимы с дермоидной кистой
Визуализация петель кишечника в малом тазу (Рис. 13) иногда может быть неверно истолкована как внематочная беременность, и наоборот. Петли кишечника могут выглядеть как массоподобная структура с отчетливыми стенками и сосудистой стенкой. Изображения в режиме реального времени, сделанные рентгенологом, или изображения Cine, предоставленные технологом, могут быть очень полезны для дифференцировки кишечника от внематочной беременности, демонстрируя перистальтику в петлях кишечника.
Рисунок 13: На этом рисунке представлена 28-летняя женщина, которая обратилась в отделение неотложной помощи с болью в правом нижнем квадранте и положительным тестом на беременность. A. Сагиттальный вид правого придатка показывает геморрагическую кисту в правом яичнике; в противном случае никакой определенной массы придатка не видно. B. Поперечное изображение правого придатка не показывало окончательную массу в правом придатке. Во время исследования неспецифическая эхогенность в правом придатке была интерпретирована как петли кишечника. C, D. Пациент вернулся через 3 дня с периодическими болями в правом нижнем квадранте. В правом придаточном теле имеется масса с толстым эхогенным кольцом, что весьма подозрительно для внематочной беременности. Диагноз внематочной беременности маточных труб был подтвержден во время операции.
Заключение
Внематочная беременность является основной причиной материнской смерти, связанной с беременностью, в первом триместре беременности. Ультразвуковая оценка является важным компонентом диагностического алгоритма. В свете более широкого использования медицинского лечения и улучшения результатов ранняя диагностика и своевременное начало лечения стали более важными для снижения материнской заболеваемости и смертности путем предотвращения осложнений и устранения необходимости хирургического лечения. Тщательное клиническое и визуальное исследование пациентов приведет к успешной диагностике и раннему ведению внематочной беременности.
Ультразвуковая оценка является важным компонентом диагностического алгоритма. В свете более широкого использования медицинского лечения и улучшения результатов ранняя диагностика и своевременное начало лечения стали более важными для снижения материнской заболеваемости и смертности путем предотвращения осложнений и устранения необходимости хирургического лечения. Тщательное клиническое и визуальное исследование пациентов приведет к успешной диагностике и раннему ведению внематочной беременности.
В нашем каталоге вы можете ознакомится с ассортиментом УЗИ аппаратов для акушерства и гинекологии. Если у вас остались вопросы, обратитесь к нашему менеджеру и он ответит на них.
Параовариальная киста: причины, симптомы и лечение
Автор: WebMD Editorial Contributors
В этой статье
- Что такое параовариальная киста?
- Причины параовариальной кисты
- Симптомы параовариальной кисты
- Диагностика параовариальной кисты
- Руководство по лечению параовариальной кисты
- Осложнения параовариальной кисты
Параовариальные кисты растут рядом с вашими параовариальными кистами. Их иногда ошибочно принимают за кисты яичников, но они часто не вызывают симптомов.
Их иногда ошибочно принимают за кисты яичников, но они часто не вызывают симптомов.
Что такое параовариальные кисты?
Параовариальная киста представляет собой заполненный жидкостью мешок, который находится в фаллопиевых трубах рядом с яичниками. Ее также можно назвать паратубальной кистой или эхинококковой кистой Морганьи.
Эти кисты обычно не вызывают никаких симптомов и часто не обнаруживаются, если у вас нет хирургического вмешательства или других проблем. Параовариальная киста обычно доброкачественная и проходит сама по себе. Но иногда они становятся раковыми.
Параовариальные кисты могут иметь размер от 0,5 см до 20 см. Они могут выглядеть как киста яичника, если они расположены близко к яичнику.
Причины параовариальной кисты
Параовариальная киста обычно возникает в результате развития до вашего рождения. На самых ранних сроках беременности у ребенка имеется структура, называемая вольфовым протоком. Они становятся мужскими половыми органами.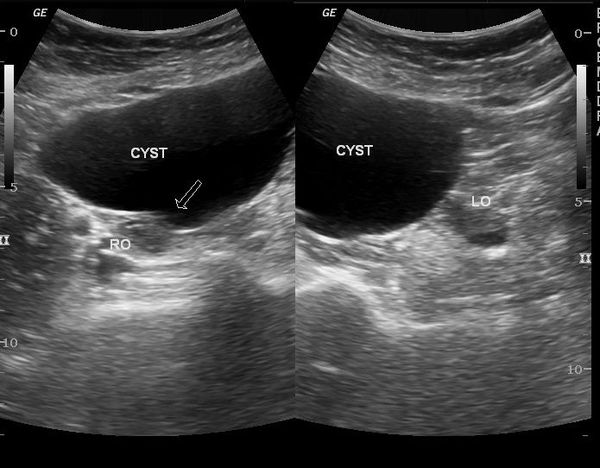
Эти изменения по мере роста самки превращаются в мюллеров проток. Здесь растут матка, шейка матки, фаллопиевы трубы и влагалище. Их также называют парамезонефрическими протоками.
Иногда эти части этих протоков могут остаться после рождения, и они могут стать параовариальными кистами. Некоторые параовариальные кисты также происходят из мезонефральных протоков. Это почечные протоки, которые были соединены с мюллеровыми и вольфовыми протоками во время вашего раннего развития в утробе матери.
Кисты обычно возникают у женщин в возрасте от 30 до 40 лет. Их могут получить и молодые женщины. Параовариальные кисты у подростков часто имеют большие размеры.
Симптомы параовариальной кисты
Большинство людей с параовариальной кистой не знают об этом. Как правило, они бессимптомны и обычно обнаруживаются только тогда, когда ваш врач изучает другие проблемы со здоровьем. Иногда они могут расти и вызывать другие проблемы.
Симптомы параовариальных кист могут включать:
- Давление
- Боли в животе, которая приходит и уходит
- Ощущение тяжести или полноты в животе
- Запор
- Частые мочеиспускания
Диагностирующие цисты Параовариар.
 пересмотреть другие проблемы со здоровьем. Они проведут физический и тазовый осмотр и назначат несколько анализов, если у вас есть симптомы.
пересмотреть другие проблемы со здоровьем. Они проведут физический и тазовый осмотр и назначат несколько анализов, если у вас есть симптомы.
УЗИ . Вы можете пройти УЗИ органов малого таза или брюшной полости, чтобы найти какие-либо аномальные новообразования. При этом используется ультразвуковая частота, чтобы сделать снимки матки и живота.
Магнитно-резонансная томография . МРТ использует магнитное поле и радиоволны, чтобы сделать подробные снимки ваших органов.
Руководство по лечению параовариальной кисты
Большинство параовариальных кист не имеют никаких симптомов. Ваш врач может принять решение наблюдать и посмотреть, что произойдет. Лучшим методом лечения кисты является хирургическое вмешательство. Но операция сопряжена с риском. Таким образом, они могут решить оставить кисту, если она не растет или не влияет на ваше здоровье.
Ваш врач, скорее всего, порекомендует операцию, если киста продолжает расти, чтобы предотвратить любые другие осложнения.
Лапароскопическая цистэктомия . Цистэктомия – операция по удалению кисты. Лапароскопическая цистэктомия использует небольшой разрез в брюшной полости. Как правило, это первый выбор для избавления от кист, потому что вы быстро выздоровеете с лучшими результатами.
Лапаротомия. Эта операция представляет собой инвазивную открытую операцию, при которой делается большой разрез в брюшной полости. Ваш врач может сделать лапаротомию, чтобы осмотреть большую часть живота, если у вас есть осложнения из-за параовариальной кисты или вам нужна срочная операция.
Осложнения параовариальных кист
Иногда параовариальные кисты могут расти и вызывать другие проблемы со здоровьем.
Торсион. Параовариальные кисты удерживаются на месте специальными тканями, называемыми ножками. Иногда киста может закручиваться на ножке. Это называется торсион. Это может вызвать серьезные побочные эффекты, такие как:
- Судороги
- Внезапная и сильная боль в животе
- Боль, иррадиирующая в нижнюю часть спины
- Лихорадка
- Рвота
Перекруты требуют неотложной медицинской помощи. Скручивание кисты также вызывает скручивание маточной трубы. Это может привести к потере крови в этой области. Это может привести к необратимому повреждению фаллопиевых труб.
Скручивание кисты также вызывает скручивание маточной трубы. Это может привести к потере крови в этой области. Это может привести к необратимому повреждению фаллопиевых труб.
Перекруты параовариальной кисты чаще возникают во время беременности. Это, вероятно, из-за быстрого роста, который происходит.
Кровотечение . Иногда киста может вскрыться. Это может вызвать неконтролируемое кровотечение и потерю крови.
Разрыв маточной трубы. Если киста становится слишком большой или перекручивает фаллопиеву трубу, это может привести к разрыву трубы.
Рак . Иногда клетки параовариальной кисты могут измениться и превратиться в рак. Это редкость.
Большие кисты . Иногда кисты могут стать очень большими. Они могут оказывать давление на другие органы, такие как кишечник, мочевой пузырь, почки или матка. Большие кисты могут вызывать такие симптомы, как запор, отек почек и частое болезненное мочеиспускание..jpg)
Вы можете не знать, что у вас параовариальная киста. Поговорите со своим врачом, если у вас есть боль или ощущение тяжести в нижней части живота.
Перекрут параовариальной кисты при беременности
Перекрут параовариальной кисты при беременности
Информация об авторе
Валви Дурга*, Парулекар СВ** Фернандес Гвендолин***
(*доцент;
**Профессор и руководитель; Кафедра акушерства и гинекологии, *** Доцент кафедры патологии,
SethGSMedicalCollege
и
K.E.MHospital
,
Mumbai, India
.)
Abstract
Наиболее важной причиной
острый живот у женщин репродуктивного возраста – заворот матки
придатки. Перекрут массы яичника встречается довольно часто. Перекрут параовариальной кисты
Перекрут параовариальной кисты
очень редко. Сообщаем о случае кручения
параовариальной кисты во втором триместре беременности, у которых
тяжелый острый живот из-за перекрута левого придатка с параовариальной кистой.
Введение
Параовариальные кисты являются
внебрюшинные кисты, прилежащие к яичнику, лежащие ниже маточной трубы
внутри широкой связки. Они возникают из мезотелия и, как предполагается,
Остатки мюллерова и вольфова протоков. [1, 6] Они видны в
10-20% массы придатков. [2-4] Кисты обычно возникают в четвертом
и пятом десятилетии жизни, но иногда наблюдаются в пременархальной возрастной группе. Небольшие параовариальные кисты встречаются чаще и часто обнаруживаются
случайно во время операции по другому показанию. Эти кисты
выстланные эпителием, обычно одногнездные, содержащие прозрачную жидкость. Киста яичника может проникать и в широкую
связки, но в таком случае нормальный яичник не идентифицируется, как в
параовариальная киста. Несостоятельность этих кист
Несостоятельность этих кист
регрессировать с течением времени или при гормональной терапии делает диагноз простым
кисты яичников менее вероятны. В таких случаях
Диагноз можно поставить при гистологическом исследовании.
История болезни
17 лет. пожилая незамужняя женщина, первобеременная с 18 лет
недель беременности, с сильными болями в левой половине живота в течение
два часа. Рвота была 3-4 раза. Температура нормальная, пульс
110/мин, АД 100/70 мм рт.ст. Исследование брюшной полости показало матку
размером 16-18 недель и очень болезненной кистозной массой примерно 17×12 см
в левой подвздошной ямке до левой поясничной области. Масса была
отдельно прощупывается от матки. Ультрасонография (УЗИ) показала размер 17×4,5×12 см.
толстостенная прозрачная киста в левом придатке, распространяющаяся до левого поясничного отдела
область, край. Это было неубедительно о васкуляризации. Левый яичник не может быть
выделяют отдельно от массы. Диагноз перекрут левого яичника
Диагноз перекрут левого яичника
была сделана киста. Произведена экстренная лапаротомия. Показала матку 18
недельного размера, левовращающиеся. Был голубоватый размер примерно 17×12 см.
черная параовариальная киста в левом придатке с 2 с половиной оборота придатка
ножка. Левый яичник увеличен, черного цвета. Левая фаллопиева
Трубка также была черного цвета и натянута на всю длину кисты. Они
оба были некротизированы и не могли быть спасены. Сальпингоофорэктомия слева.
Выполнено. У пациента было беспрецедентное выздоровление.
Рис. 1. Слева
образец сальпингоофорэктомии, состоящий из большой параовариальной кисты, яичника (белого
стрелка) и маточной трубы (желтая стрелка). Киста и яичник имеют темный оттенок,
цианотичный и гиперемированный вид из-за перекрута.
Рисунок 2. Поверхность среза
параовариальная киста и яичник. Киста покрыта геморрагическим налетом красновато-коричневого цвета.
материала на его внутренней поверхности.
Рисунок 3. Микрофотография
Снимок стенки параовариальной кисты при малом увеличении, показывающий выстилку кубовидной формы.
эпителия и обширный геморрагический инфаркт стенки кисты. (H&E X
100)
Рисунок 4. Микрофотография, показывающая
увеличенное изображение кубовидной клеточной оболочки параовариальной кисты. (ОН
Х 400)
Рис. 5. Масляный иммерсионный вид
слизистой оболочки кубовидно-клеточной кисты. (H&E X 1000)
Обсуждение
Параовариальные кисты – это
третий по распространенности тип после доброкачественных кистозных тератом и серозных цистаденом в
случаи опухолей яичников во время беременности. [5] Перекрут параовариальной кисты очень
редкий. У беременных встречается в три раза чаще, чем у небеременных.
потому что матка заполняет полость таза в конце первого триместра
и киста имеет больше места для перекрута.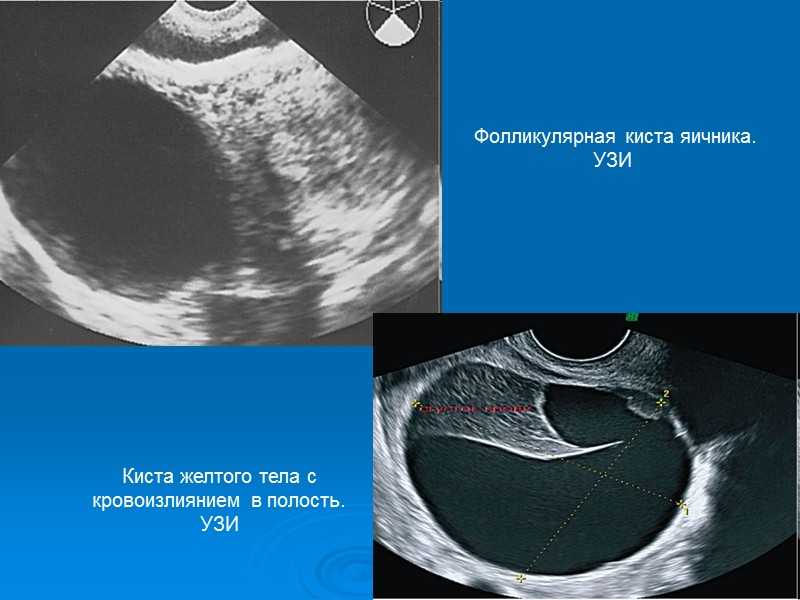 Поскольку киста не имеет ножки
Поскольку киста не имеет ножки
сама по себе, когда она подвергается перекруту, тесно связанная фаллопиева труба и
яичники перекручиваются вместе с ним. Клинически диагноз перекрута
параовариальная киста из-за перекрута других придаточных образований протекает тяжело. А
может быть полезна компьютерная томография (КТ) или магнитно-резонансная томография,
но это необоснованно, так как это не изменит план лечения, а просто
отложить радикальное лечение. Использование компьютерной томографии не рекомендуется в
беременность вследствие попутного облучения плода. Поэтому окончательный
диагноз ставится во время операции. В нашем случае диагноз киста левого яичника
был сделан перекрут, но остался перекрут параовариальной кисты, видимый при осмотре.
Всегда считается дифференциальной диагностикой острого живота у женщин.
Параовариальная киста может осложнить течение беременности кровотечением, перекрутом
ножке, разрыв или вторичная инфекция. [7] Иногда может вызвать обструкцию
во время родов.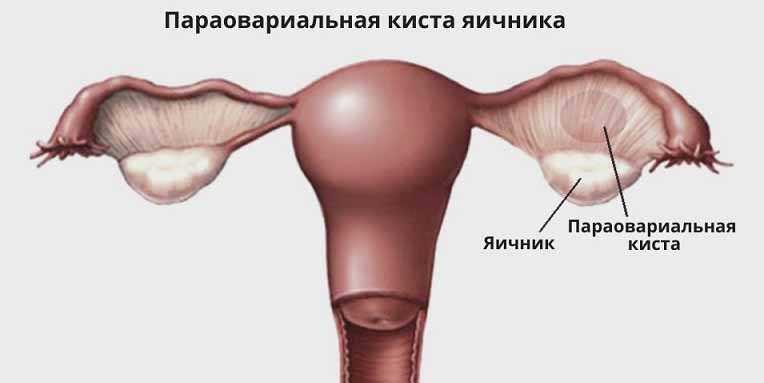 [8] Быстрая диагностика и лечение
[8] Быстрая диагностика и лечение
перекрут яичника позволяет сохранить маточную трубу, функцию яичников и
фертильность пациентки. [9] Иногда цветной допплер может
сомнения в целостности кровоснабжения. В таких случаях решение
сохранение яичника может быть произведено во время операции. В нашем случае УЗИ было
безрезультатно, поэтому решение о сальпингоовариэктомии слева было принято во время
операция, яичник и труба некротизированы. Простое иссечение параовариальной
киста обычно адекватна, но операция может быть технически более сложной, чем
простая цистэктомия яичника, потому что эти кисты тесно связаны внутри
перитонеальная выстилка широкой связки после перекрута. [10] Хирургический
удаление параовариальных кист может быть проведено с помощью оперативной лапароскопии или
лапаротомия. Лапароскопическое лечение вместо лапаротомии малого яичника
кисты на ранних сроках беременности набирает популярность. Однако отчета нет
лапароскопическое удаление большой параовариальной кисты при беременности в
мировая литература. [11]
[11]
Каталожные номера
1.
Кисели
М, Чаглар ГС,
ЧенгизСД
,
Карадаг Д,
ЙылмазМБ
. Клинический диагноз и осложнения
паратубальные кисты: обзор литературы и отчет о нечастых
случаи. Arch Gynecol Obstet 2012; 285:1563–69.
2.
Кир
R. Неовариальные гинекологические кисты: данные МРТ. AJR Am J Рентгенол
1992;158 (6):1265-9.
3.
Атей
П.А., Купер Н.Б. Сонографические особенности параовариальных кист. AJR Am J Рентгенол.
1985;144(1):83-6.
4.
Барлун
Т.Дж., Браун Б.П., Абу-Юсеф М.М., Уорнок Н.Г. Параовариальные и паратубальные кисты:
предоперационная диагностика с помощью трансабдоминальной и трансвагинальной эхографии. Дж
Дж
Клин Ультразвук 1966;24(3):117-22.
5.
Биньярди
T, Condous G. Лечение патологии яичников при беременности. Лучшее практическое исследование
Clin Obstet Gynecol 2009; 23: 539-48.
6.
Хасуо
Y, Higashijima T, Mitamura T. Перекрут кисты яичника — отчет о двух
случаи.
Куруме
Мед. J 1991; 38 (1): 39–43.
7.
Яновский
Н.А., Параманандан TL. Опухоли яичников: опухоли и опухолеподобные состояния яичников.
яичники, фаллопиевы трубы и связки матки.
Филадельфия
: WB Saunders. 1973: 191–194.
8.
Венделл
D, О’Тул Л. Пароварианские кисты, осложняющие беременность, сообщают о случае, вызвавшем
дистоция. JAMA 1939;112(18):1798–1803.
9.
Такоре
SS1, Chun MJ, Fitzpatrick K. Рецидивирующий перекрут яичника из-за
Паратубальные кисты у девочки-подростка. J Педиатр Адолеск
Gynecol 2012;25(4):e85-7.
10.
Лэнгдон, Мэриленд; Соммерс СК, Парсонс Л.
Гинекология. 2 й изд.
Филадельфия
:
Сондерс, 1978:1083-1084.
11.
Lee YY, Kim TJ, Choi CH, Lee JW, Kim BJ,
Бэй ДС. Факторы, влияющие на выбор лапароскопии или лапаротомии у беременных
женщины с подозрением на доброкачественную опухоль яичников. Int J Gynecol Obstet
2010;108:12-15.
Цитата
Валви Д, Парулекар С.В.,
Фернандес Г. Торсион
Параовариальная киста при беременности. JPGO 2014, том 1, номер 10. Доступно по адресу: http://www.jpgo.org/2014/10/torsion-of-paraovarian-cyst-in-pregnancy.html
Доступно по адресу: http://www.jpgo.org/2014/10/torsion-of-paraovarian-cyst-in-pregnancy.html
Новое сообщение
Старый пост
Главная
Паратубальная киста | Лучший гинеколог Лос-Анджелеса Доктор Тайс …
Home → Гинекологические заболевания и лечение → Заболевания фаллопиевых труб → Паратубальная киста
Что такое паратрубная киста?
Паратубальная киста, также известная как параовариальная киста или эхинококковая киста Морганьи, представляет собой замкнутое, заполненное жидкостью образование, которое развивается рядом с яичником и фаллопиевой трубой (также называемое придатком), но никогда не прикрепляется к ним. Придатки относятся к «придаткам» матки, то есть фаллопиевым трубам, яичникам и поддерживающим связкам. Паратубальные или параовариальные кисты составляют примерно 10% всех образований придатков. В отличие от некоторых кист яичников, паратубальные кисты или параовариальные кисты, как правило, доброкачественные, но в редких случаях могут привести к параовариальным опухолям, пограничным опухолям и злокачественным новообразованиям.
Врачи считают, что паратубальные кисты происходят из мезотелиального покрова брюшины или из парамезонефральных и мезонефральных и предположительно являются остатками мюллерова протока и вольфова протока. Вольфов проток представляет собой эмбриональную структуру, формирующую мужские репродуктивные органы. Все плоды, независимо от пола, имеют вольфовы протоки на ранних сроках беременности, но у эмбрионов женского пола проток в конечном итоге сжимается, уступая место женским репродуктивным органам. Однако у некоторых младенцев женского пола кусочки этого протока могут оставаться и вызывать паратубальные кисты.
Хотя большинство паратубальных кист развиваются как одиночные («простые») кисты, в редких случаях могут возникать множественные кисты в одной и той же области. Гигантские параовариальные кисты встречаются редко, и известно лишь несколько случаев у некоторых девочек-подростков, и только два случая первичной параовариальной серозной цистаденокарциномы были зарегистрированы у двух женщин в постменопаузе.
Симптомы паратрубных кист
Большинство паратрубных кист вообще не вызывают никаких симптомов, и женщины, у которых они есть, могут не знать об их наличии. Однако большие кисты могут вызывать тазовую боль и острую боль в животе. Это наиболее распространенный симптом паратубальной кисты. В большинстве случаев ошибочный диагноз опухоли яичника остается проблемой. Паратубальные кисты могут стать очень большими, прежде чем появятся симптомы. Перекрут придатков является еще одной неотложной проблемой при паратубальных кистах, требующей неотложной операции для сохранения яичника и трубы.
Осложнения паратрубных кист
Паратрубные кисты, в отличие от истинных кист яичников, являются доброкачественными, то есть они не перерождаются в рак. Однако, даже если паратубальная киста протекает бессимптомно, ее следует лечить. Некоторые женщины могут испытывать осложнения от кист, которые могут быть болезненными и вредными для их здоровья и фертильности. К наиболее частым осложнениям относятся:
- Кровоизлияние (кровотечение)
- Разрыв маточной трубы
- Перекрут яичника
Диагностика паратубальных кист
При осмотре органов брюшной полости или малого таза может быть обнаружено гладкое напряженное кистозное образование, возникающее из таза и распространяющееся в мезогастральную область, иногда вызывающее острую боль в брюшной или тазовой области.
Обычно для предоперационной диагностики паратубальных кист используют трансвагинальную сонографию, УЗИ органов малого таза, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Если какой-либо из этих тестов не может диагностировать кисту, то могут быть назначены анализы крови, чтобы исключить раковые кисты.
Диагностическая лапароскопия или биопсия также могут быть полезны в сложных случаях. Паратубальные кисты на УЗИ могут выглядеть так же, как кисты яичников, поэтому ваш врач может также предложить этот хирургический тест. Диагностическая лапароскопия требует небольшого разреза в брюшной полости. Ваш врач вставит в разрез трубку, к концу которой прикреплена крошечная видеокамера. Это позволяет вашему врачу увидеть всю вашу область таза и дает возможность собрать ткань для биопсии для выявления патологических изменений.
Лечение паратрубной кисты
Лечение паратрубной кисты (также известной как параовариальная киста или киста придатков) зависит от нескольких факторов.
Размер паратрубной кисты
Небольшие кисты могут рассосаться самостоятельно. Как правило, киста размером менее 1 см не требует особого наблюдения от врача. Однако кисты размером более 7 см следует удалять хирургическим путем. Большая кистозная масса может вызвать болезненные осложнения.
Возраст
Женщинам репродуктивного возраста врач будет наблюдать за небольшими кистами, но может не рекомендовать агрессивное лечение. Однако женщинам, перенесшим менопаузу, может потребоваться более интенсивная терапия независимо от размера кисты. Паратубальные кисты диагностируются у молодых девушек в подростковом возрасте, хотя и редко.
Варианты лечения включают:
Противозачаточные таблетки
Противозачаточные таблетки могут предотвратить рост кист придатков и часто могут облегчить боль, связанную с кистами.
Лапароскопия
Это хирургическая процедура, при которой крошечная вставная камера используется для направления удаления кист через небольшой разрез в брюшной полости.
Сальпингэктомия или оофорэктомия
В редких случаях может потребоваться хирургическое удаление пораженной фаллопиевой трубы или яичника для предотвращения или лечения тяжелых осложнений.
Если вы считаете, что испытываете симптомы паратубальной кисты или страдаете ею, или у вас есть вопросы по этому поводу, обратитесь к врачу.
Мы также приглашаем вас наладить уход с доктором Алиабади. Пожалуйста, нажмите здесь, чтобы записаться на прием или позвонить нам по телефону (844) 863-6700.
Save
- Около
- Последние посты
Доктор Таис Алиабади
Высокопочтенный сообщества, доктор Таис Алиабади сертифицирован Американским советом по акушерству и гинекологии и является дипломатом Американского колледжа акушерства и гинекологии. Она внедряет самые передовые, современные технологии и варианты лечения. Доктор Алиабади специализируется на современных малоинвазивных хирургических методах, обещая своим пациентам более короткое время восстановления, уменьшение боли и минимальное вмешательство в их повседневную жизнь.
