Кандидоз у новорожденных: Кандидоз у детей — причины, симптомы, диагностика и лечение детского кандидоза у ребенка в Москве в клинике «СМ-Доктор»
Молочница у новорожденного
К здоровью грудного ребенка молодые родители должны относиться очень внимательно и ответственно. Очень часто родители сталкиваются с такой проблемой, как молочница у новорожденного. Паниковать не стоит, при своевременном лечении это заболевание быстро проходит.
Молочницей заболевание прозвали в народе, на самом деле оно называется «кандидозом». Такое название появилось из-за грибка Candida albicans, который начинает развиваться во рту новорожденного. Данный грибок присутствует на всех слизистых человека, пока его численность в норме, опасений нет. Но если грибок начинает бесконтрольно размножаться стоит задуматься о заболевании. Чаще всего такое размножение наблюдается при дисбактериозе и на фоне ослабленного иммунитета.
При появлении первых признаков молочницы у новорожденного не стоит начинать самостоятельное лечение дисбактериоза или давать ребенку препараты, повышающие иммунитет. У младенцев происходит становлением собственной иммунной системы, и любые вмешательства могут нарушить естественный процесс.
Молочница может появиться при легкой простуде или в период прорезывания зубов. Необходимо в данный период уделить большое значение уходу за ребенком и личной гигиене. Профилактикой кандидоза может стать тщательная обработка молочных желез перед кормлением, мытье игрушек, бутылочек, пустышек.
Симптомы молочницы у новорожденного
Первоначальные признаки болезни проявляются на слизистой ротика ребенка. Очаг воспаления имеет продолговатую или округлую форму, творожный беловатый налет. Не следует путать молочницу с простым налетом на язычке. Если есть сомнения, нужно взять медицинский шпатель или чистую ложечку и осторожно провести по языку. Если под белым налетом обнаружится отек и покраснение, можно говорить о кандидозе.
Молочница может начаться в любом месте. Она может проявиться на языке, внутренней стороне щек или губ, на верхнем небе или деснах. Если не лечить заболевание молочница может распространиться на заднюю стенку глотки. При молочнице ребенок становится беспокойным, может отказываться от кормления. При бактериальной инфекции, которая может присоединиться к молочнице, у ребенка может наблюдаться температура.
При бактериальной инфекции, которая может присоединиться к молочнице, у ребенка может наблюдаться температура.
Лечение молочницы у ребенка
В настоящее время существует много лекарственных средств, которые подавляют рост грибка Candida albicans. Их применение возможно только после консультации с педиатром.
Обработка ротовой полости ребенка слабым раствором соды будет препятствовать развитию грибка. Грибок Candida albicans хорошо размножается в кислой среде, а в щелочной погибает. Ротовую полость осторожно обрабатывают с помощью марлевого тампона каждые два-три часа.
Необходимо проводить обработку аккуратно, кандидозные бляшки снимать нельзя, под ними откроется воспаленная ткань, это опасно, поскольку воспаление может усилиться и может присоединиться инфекция.
Медикаментозные средства можно использовать только после назначения врача. Противогрибковые средства используют для местного лечения. При правильном лечении молочница проходит в течение 3-4 дней. Но для закрепления эффекта необходимо продолжать лечение еще несколько дней.
Но для закрепления эффекта необходимо продолжать лечение еще несколько дней.
Профилактика молочницы
Молочница чаще всего возникает в первые шесть месяцев жизни малыша. В это время пищеварительный тракт малыша и иммунная система работают еще не идеально. Позже происходит укрепление здоровья малыша, и риск возникновения кандидоза снижается.
Все, кто общается с новорожденным, а особенно мама, должны соблюдать правила личной гигиены. Грибок может передаваться бытовым путем через посуду, поцелуи, во время грудного кормления. Следует тщательно обмывать молочные железы, мыть руки, игрушки, соски-пустышки.
Если ребенок часто срыгивает после кормления, можно давать ему немного кипяченой воды, чтобы смыть остатки молока из ротовой полости. Соблюдение этих несложных правил поможет сохранить здоровье малыша.
Кандидоз новорожденных детей Текст научной статьи по специальности «Ветеринарные науки»
ЛЕКЦИИ
© Самсыгина ГА. , 2007
, 2007
Г.А. Самсыгина КАНДИДОЗ НОВОРОЖДЕННЫХ ДЕТЕЙ
ГОУ ВПО Российский государственный медицинский университет Росздрава, Москва
Кандидоз или инфекционный процесс, обусловленный грибами рода Candida, известен давно. Однако в течение последних трех десятилетий регистрируется увеличение частоты микозов в патологии детского возраста и кандидоза, в частности, в том числе у новорожденных детей. Так, клинические проявления грибкового поражения кожи, слизистых оболочек и желудочно-кишечного тракта (ЖКТ) у новорожденных детей, заболевших в первые часы или дни жизни, были отмечены нами у 30-33% поступивших в стационар детей, а среди внешне здоровых новорожденных, находящихся в домашних условиях, кандидоз был зарегистрирован в 13-16% случаев.
Особенности кожных покровов новорожденного ребенка такие, как тонкие дерма и эпидермис из-за меньшего, чем у взрослых, количества клеточных слоев, рыхлость расположения основных структурных компонентов кожи и слизистых оболочек, способствуют более слабой механической защите кожи и слизистых оболочек. Несовершенство секреторной функции кожи сопровождается недостаточностью ее бактерицидной активности и более высоким уровнем pH. Слизистые оболочки полости рта у новорожденных детей характеризуются низкой способностью к слюноотделению и сниженной активностью в слюне лизоцима и аполактоферри-на, обладающих противогрибковой активностью. Особенности строения слизистой оболочки ЖКТ, его секреторной и защитной функций, наличие «физиологического» дисбиоза кишечника способствуют большей уязвимости ЖКТ у новорожденных детей по отношению к любой условно-патогенной инфекции и грибковой, в частности.
Несовершенство секреторной функции кожи сопровождается недостаточностью ее бактерицидной активности и более высоким уровнем pH. Слизистые оболочки полости рта у новорожденных детей характеризуются низкой способностью к слюноотделению и сниженной активностью в слюне лизоцима и аполактоферри-на, обладающих противогрибковой активностью. Особенности строения слизистой оболочки ЖКТ, его секреторной и защитной функций, наличие «физиологического» дисбиоза кишечника способствуют большей уязвимости ЖКТ у новорожденных детей по отношению к любой условно-патогенной инфекции и грибковой, в частности.
Также определенные особенности реактивности организма новорожденного ребенка способствуют развитию у него кандидоза. Это низкая опсони-зирующая и фагоцитарная активность клеток крови, функциональная недостаточность Т-и В-клеточ-ного звеньев иммунитета, более низкий уровень белков острой фазы воспаления и неспецифических микотических ингибиторов, а также ряда других медиаторов иммунного ответа (у-интерферон, ин-терлейкина 1а, фактор некроза опухоли а), что повышает угрозу развития грибковой инфекции.
Очевидно, что в периоде новорожденности в результате физиологических особенностей строения кожи и слизистых оболочек у детей и несовершенства защитных реакций их организма создаются благоприятные условия для грибкового инфекционного процесса, который включает колонизацию эпителия слизистой оболочки и/или эпидермиса кожи грибами и создания условий для развития инвазии грибов внутрь тканей.
У новорожденных выделяют два пути инфицирования грибами рода Candida: внутриутробный и постнатальный. Внутриутробный путь инфицирования предполагает развитие врожденного кандидоза, который является результатом трансплацентарного или восходящяго инфицирования плода. В работе Калашниковой Е.П. и Башмако-вой М.А. [1] было показано, что грибы рода Candida в 11 случаях из 34 определялись в околоплодных водах, а в 6 случаях — в меконии и слизи из носоглотки новорожденных сразу после рождения. Аналогичные данные получили и мы в своих работах. По нашим данным, первичный меко-ний 4,6% новорожденных был обсеменен грибами рода Candida [2]. По данным Буслаевой Г.Н. [3], при исследовании полимеразной цепной реакции на грибы рода Candida, проведенного во время родов у больных кандидозом рожениц и их плодов, выявлялась положительная реакция при исследовании околоплодных вод, плаценты, венозной и артериальной крови пуповины плода, что говорило о возможности развития врожденного кандидо-за, если достигалась колонизация грибами.
По нашим данным, первичный меко-ний 4,6% новорожденных был обсеменен грибами рода Candida [2]. По данным Буслаевой Г.Н. [3], при исследовании полимеразной цепной реакции на грибы рода Candida, проведенного во время родов у больных кандидозом рожениц и их плодов, выявлялась положительная реакция при исследовании околоплодных вод, плаценты, венозной и артериальной крови пуповины плода, что говорило о возможности развития врожденного кандидо-за, если достигалась колонизация грибами.
Постнатальный путь инфицирования чаще развивается на фоне применения антибактериальной терапии у новорожденного, но может развиться и «спонтанно», вследствие инфицирования новорожденного через руки медицинского персонала или матери или при реализации кандидоноси-тельства в ЖКТ у самого ребенка. Клинически также отмечается поражение кожи и/или слизистых оболочек, и/или ЖКТ, которое обычно появляется на 6-11-й день жизни.
Таким образом, очевидно, что самым частым грибковым поражением у новорожденных является поражение кожи (кандидоз кожи), поражение
видимых слизистых оболочек (кандидоз видимых слизистых оболочек) и поражение ЖКТ (кандидоз ЖКТ). Висцеральные формы кандидоза, кроме кандидоза ЖКТ, сравнительная редкость в периоде новорожденности.
Висцеральные формы кандидоза, кроме кандидоза ЖКТ, сравнительная редкость в периоде новорожденности.
При врожденном кандидозе кожи наиболее часто процесс обусловлен C. albicans, хотя описаны, в том числе и нами, единичные случаи, вызванные С. parapsilosis, C. glabrata и C. tropicalis [4-6]. Чаще он проявляется на 1-е или 2-е сутки жизни, хотя ребенок может и родиться с поражением кожи. Характерны распространенные множественные пустулы с подрытыми краями. Лихорадочной реакции не бывает. Поскольку обычно имеет место головное предлежание плода, поэтому кожные проявления захватывают обычно верхнюю часть туловища ребенка — голову, лицо, верхние конечности, спину. Кожа живота практически не захватывается. Слизистые оболочки остаются интактными. В анализе периферической крови может определяться лейкоцитоз и нейтрофилез.
Приобретенный кандидоз кожи у новорожденных лишь в 60-65% случаев вызывается C. albicans, о чем свидетельствуют и наши исследования [6, 7]. В остальных случаях кандидоз кожи, особенно складок на туловище детей, вызывается в основном C. tropicalis и С. parapsilosis [8, 9]. Приобретенный кандидоз кожи, как правило, протекает совместно с кандидозом полости рта. Вначале поражается кожа в подмышечных и пахово-бедренных складках. Далее, при отсутствии терапии, в процесс вовлекаются кожные покровы внутренней и задней поверхности бедер, вплоть до голеней, складки шеи. Кандидоз может захватывать и половые органы ребенка. В запущенных случаях в процесс вовлекаются кожные покровы живота и спины. В редких случаях вовлеченным оказывается весь кожный покров ребенка. Это так называемый интертригинозный дерматит, который характеризуется наличием сливающихся, эритематозных, отечных участков с мелкими пузырьками и пустулами. Они быстро вскрываются с образованием эрозий. Эрозивные поверхности сливаются в крупные очаги с четко контурированны-ми, фестончатыми краями и подрытым эпидермаль-ным венчиком.
albicans, о чем свидетельствуют и наши исследования [6, 7]. В остальных случаях кандидоз кожи, особенно складок на туловище детей, вызывается в основном C. tropicalis и С. parapsilosis [8, 9]. Приобретенный кандидоз кожи, как правило, протекает совместно с кандидозом полости рта. Вначале поражается кожа в подмышечных и пахово-бедренных складках. Далее, при отсутствии терапии, в процесс вовлекаются кожные покровы внутренней и задней поверхности бедер, вплоть до голеней, складки шеи. Кандидоз может захватывать и половые органы ребенка. В запущенных случаях в процесс вовлекаются кожные покровы живота и спины. В редких случаях вовлеченным оказывается весь кожный покров ребенка. Это так называемый интертригинозный дерматит, который характеризуется наличием сливающихся, эритематозных, отечных участков с мелкими пузырьками и пустулами. Они быстро вскрываются с образованием эрозий. Эрозивные поверхности сливаются в крупные очаги с четко контурированны-ми, фестончатыми краями и подрытым эпидермаль-ным венчиком. Поверхность эрозий темно-красного цвета, гладкая, блестящая, лаковая, напряженная. Местами имеются участки мацерации кожи с наличием белесоватых, крошковатых наслоений. По периферии эрозий рассеяны точечные пузырьки, небольшие пустулы и эритематозные шелушащиеся пятна.
Поверхность эрозий темно-красного цвета, гладкая, блестящая, лаковая, напряженная. Местами имеются участки мацерации кожи с наличием белесоватых, крошковатых наслоений. По периферии эрозий рассеяны точечные пузырьки, небольшие пустулы и эритематозные шелушащиеся пятна.
Другим вариантом поражения кожи является кандидозный пеленочный дерматит [9]. Обычно он развивается у детей, которые являются носителями грибов Candida в кишечнике. Способствует развитию пеленочного дерматита влажная кожа, непроницаемые для воздуха пеленки или памперсы, которые создают оптимальную среду для роста грибов. Заболевание проявляется появлением
многочисленных папул и везикул, которые затем сливаются с образованием эритематозных бляшек с бахромчатой границей и четко выраженным краем. Обычно в процесс вовлекается кожа пери-анальной, межягодичной областей, паховых складок, промежности и нижней части брюшной стенки.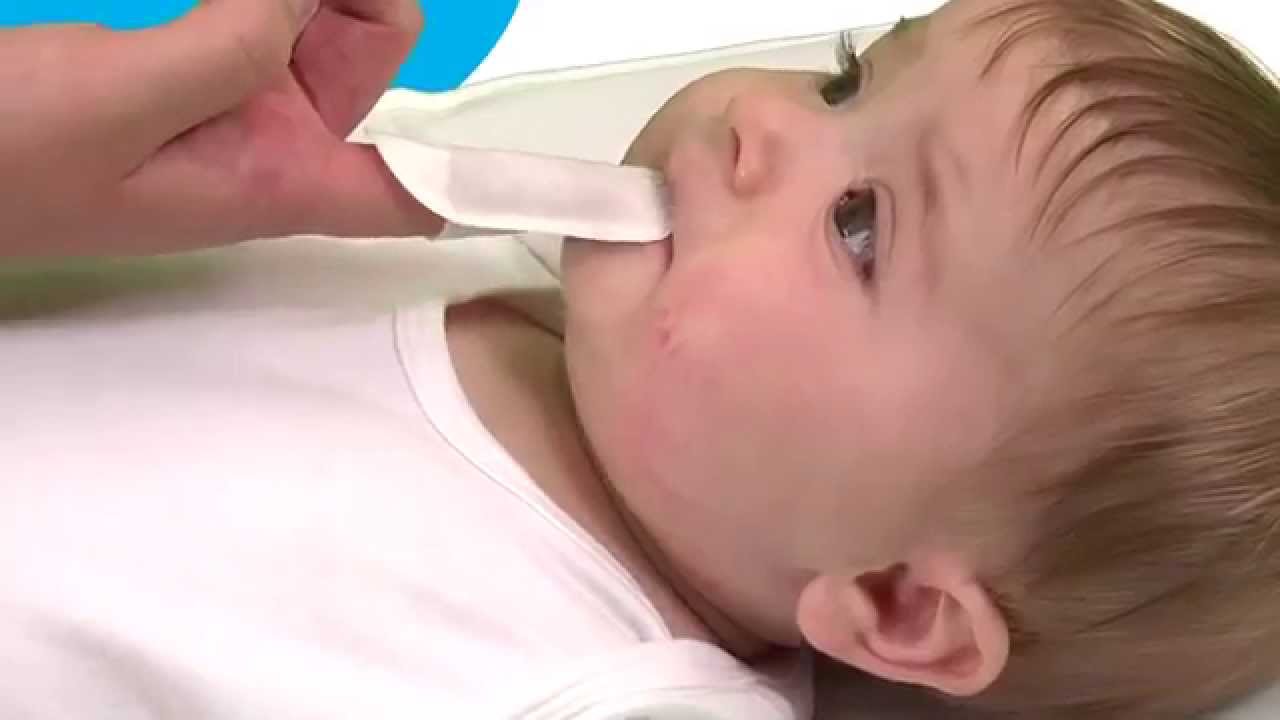 У мальчиков может быть поражена кожа мошонки и полового члена с развитием эрозивного баланита, у девочек — половые губы и влагалище. Воспалительные изменения в виде отечности и гиперемии слизистой оболочки с четкими фестончатыми краями сочетаются с наличием серовато-белых пленок или творожистых наслоений. Возможны зуд, затруднение и болезненность при мочеиспускании, появление дизурии.
У мальчиков может быть поражена кожа мошонки и полового члена с развитием эрозивного баланита, у девочек — половые губы и влагалище. Воспалительные изменения в виде отечности и гиперемии слизистой оболочки с четкими фестончатыми краями сочетаются с наличием серовато-белых пленок или творожистых наслоений. Возможны зуд, затруднение и болезненность при мочеиспускании, появление дизурии.
Таким образом, особенностью приобретенного кандидоза кожи является темно-красный цвет и лаковый блеск поражений, влажная, а не мокнущая поверхность кожи, отчетливые границы и фестончатые очертания; наличие вокруг основных больших эрозий свежих пузырьков, пустул и мелких эрозий. Степень поражения кожных покровов у детей колеблется от единичных элементов (по нашим данным, у 86% детей) до почти тотального поражения всей поверхности тела (у 14% детей). В первом случае состояние ребенка не страдает, нет температурной реакции, не отмечается изменений в анализах периферической крови. Во втором — отмечается нарушение общего состояния в виде беспокойства, плача, снижения аппетита. Температурной реакции, как правило, нет, но в анализах крови появляется тенденция к лейкоцитозу и нейтрофилезу. В случае присоединения бактериальной инфекции состояние ухудшается, появляются признаки инфекционного токсикоза.
Во втором — отмечается нарушение общего состояния в виде беспокойства, плача, снижения аппетита. Температурной реакции, как правило, нет, но в анализах крови появляется тенденция к лейкоцитозу и нейтрофилезу. В случае присоединения бактериальной инфекции состояние ухудшается, появляются признаки инфекционного токсикоза.
Дифференцировать приобретенный кандидоз кожи приходится в основном в запущенных случаях. Дифференциальный диагноз проводят со стрептококковой и стафилококковой опрелостью, для которой характерно мокнутие, столь не характерное для кандидоза кожи, импетигоноз-ные элементы с образованием корок, незначительная или полностью отсутствующая периферическая мацерация кожи. В ряде случаев, главным образом в запущенных случаях приобретенного кандидоза, необходимо проводить лабораторное подтверждение диагноза кандидоза. Необходимость его также диктуется у детей первых дней жизни тем, что клиническая картина врожденного кандидоза кожи обладает сходством с другими дерматозами у новорожденных. С этой целью делается соскоб и цитологические мазки из очага поражения на коже. Подтверждается диагноз или обнаружением псевдомицелия гриба, или почкующегося гриба в препарате, или выделением культуры возбудителя из очага на коже. Кроме того, делают соскоб слизистой оболочки полости рта и микроскопию каловых масс для выявления грибов рода Candida и кандидоносительства.
С этой целью делается соскоб и цитологические мазки из очага поражения на коже. Подтверждается диагноз или обнаружением псевдомицелия гриба, или почкующегося гриба в препарате, или выделением культуры возбудителя из очага на коже. Кроме того, делают соскоб слизистой оболочки полости рта и микроскопию каловых масс для выявления грибов рода Candida и кандидоносительства.
Кандидоз видимых слизистых оболочек, как уже говорилось, встречается у новорожденных детей довольно часто. В большинстве случаев он вызывается C. аlbicans. Этот вид грибов обнаруживается в полости рта, по крайней мере, у 25-40% новорожденных уже в 1-е сутки жизни. Это связано с тем, что новорожденный в процессе родов как бы облизывает родовые пути матери, по которым он проходит. Но у женщин носительство грибов в гениталиях — обычное явление. Дети, родившиеся от женщин, страдающих урогенитальным канди-дозом, заболевают кандидозом полости рта в 20 раз чаще, чем родившиеся от матерей здоровых носителей грибов в гениталиях [10].
В последующем инфицирование C. аlbicans происходит путем передачи через руки матери и медперсонала. В случае, когда обычное носитель-ство переходит в воспалительный процесс, развивается кандидоз полости рта. Это отмечается у 5-10% новорожденных. Способствуют развитию кандидоза полости рта антисанитарные условия выхаживания новорожденных; заболевания, снижающие резистентность организма ребенка; наличие пороков развития полости рта; сосание пальцев новорожденным ребенком; массивная антибио-тикотерапия [10].
У новорожденных преобладает псевдомембра-нозная форма кандидоза полости рта, известная как молочница. Она может поражать слизистую оболочку щек, языка, более редко нёбо и остальных отделов полости рта. Клинические признаки молочницы чаще всего проявляются на 5-14-й день жизни. Вначале появляются точечные налеты, затем появляются большие налеты, безболезненные, напоминающие свернувшееся молоко, имеющие творожистый вид, легко снимающиеся при поскабливании. Чаще отмечаются отдельные очаги поражения слизистой оболочки полости рта, но возможно и тотальное поражение. В первом случае состояние ребенка не страдает, во втором — отмечаются беспокойство, нарушение сна, отказ от еды, срыгивания. При эрозиях появляется болезненность, обусловленная присоединением бактериальной флоры. При кандидозе полости рта, особенно массивном, возможно поражение ЖКТ и дыхательной системы новорожденного ребенка.
Чаще отмечаются отдельные очаги поражения слизистой оболочки полости рта, но возможно и тотальное поражение. В первом случае состояние ребенка не страдает, во втором — отмечаются беспокойство, нарушение сна, отказ от еды, срыгивания. При эрозиях появляется болезненность, обусловленная присоединением бактериальной флоры. При кандидозе полости рта, особенно массивном, возможно поражение ЖКТ и дыхательной системы новорожденного ребенка.
Кандидоз ЖКТ занимает, по нашим наблюдениям, 3-е место по частоте после кандидоза кожи и кандидоза видимых слизистых оболочек у новорожденных детей. Главным возбудителем канди-доза ЖКТ является Candida аlbicans. Необходимо отметить, что грибы рода Candida в ЖКТ встречаются довольно часто в качестве транзиторных микроорганизмов, не вызывающих сколько-нибудь серьезных воспалительных изменений. Нередко отмечается довольно длительное носитель-ство этих микроорганизмов. Мы наблюдали, например, кандидоносительство в ЖКТ у 10-14% здоровых детей на протяжении всего первого года
жизни [11]. Наряду с этим грибы рода Candida могут вызывать в ЖКТ патологический процесс и играть определенную роль при развитии такой гастроэнтерологической патологии, как эзофагит, гастродуоденит, эрозивный гастрит, энтерит, энтероколит [12].
Наряду с этим грибы рода Candida могут вызывать в ЖКТ патологический процесс и играть определенную роль при развитии такой гастроэнтерологической патологии, как эзофагит, гастродуоденит, эрозивный гастрит, энтерит, энтероколит [12].
Поскольку носительство грибов в кишечнике новорожденных отмечается у большого числа здоровых детей, в патогенезе кандидозного поражения кишечника основную роль играет равновесие между колонизацией грибов и защитными факторами, противостоящими колонизации и инвазии. Фактором, способствующим инвазии грибов в слизистую оболочку, является определенная степень колонизации грибов. А факторами, способствующими колонизации грибов в кишечнике новорожденного, являются массивность обсеменения кишечного содержимого грибами и терапия антибиотиками, когда исчезновение кишечных бактерий с поверхности слизистой оболочки кишечника открывает грибам рецепторы адгезии, что, в свою очередь, способствует колонизации и возникновению воспалительного процесса [9].
Для кандидозного эзофагита характерно начало заболевания на 2-е сутки жизни ребенка. У матери, как правило, выявляется вагинальный канди-доз. У ребенка характерны резкое снижение аппетита, вплоть до отказа от груди, обильные срыгива-ния беловатым или слизисто-беловатым содержимым, незначительный токсикоз при быстро нарастающем обезвоживании, рвота. Помогают диагностике эзофагогастроскопия и посевы рвотных масс на среду Сабуро для выявления Candida spp.
Типичных клинических проявлений канди-дозного гастрита, энтерита, энтероколита выявить практически не удается. Можно лишь отметить, что во всех случаях кишечного кандидоза характерно отсутствие выраженного инфекционного токсикоза, несмотря на нарушение аппетита вплоть до полного отказа ребенка от еды, появление срыгиваний и рвоты, вздутия живота, «урчания» по ходу кишечника, диареи, беспокойства во время еды из-за болевого синдрома. Рвотные массы, как правило, имеют примесь слизи, могут быть беловатого или зеленоватого цвета. Стул слизистый, желтовато-зеленоватой окраски, с белыми комочками, учащенный, преимущественно имеет колитический характер со значительной примесью слизи и умеренной смачиваемостью, обычным запахом.
Рвотные массы, как правило, имеют примесь слизи, могут быть беловатого или зеленоватого цвета. Стул слизистый, желтовато-зеленоватой окраски, с белыми комочками, учащенный, преимущественно имеет колитический характер со значительной примесью слизи и умеренной смачиваемостью, обычным запахом.
При микроскопическом исследовании рвотных масс и кала обнаруживаются дрожжеподоб-ные грибы или мицелий гриба. Грибы рода Candida выделяются из фекалий при посевах в количествах, превышающих 104-5 КОЕ/мл.
У большинства новорожденных детей (у 73% по нашим данным) кандидоз ЖКТ сочетается с кандидозом кожи ягодиц и кожи вокруг анального отверстия и молочницей полости рта.
Для лечения кандидоза кожи, видимых слизистых оболочек ЖКТ используют препараты местного и системного действия. Местные препараты представлены в неонатологии значительно большим числом классов химических веществ, чем системные антимикотики. Это связано с тем, что токсичность, свойственная многим из них, при наружном применении минимальна, и их можно использовать для лечения новорожденных.
Это связано с тем, что токсичность, свойственная многим из них, при наружном применении минимальна, и их можно использовать для лечения новорожденных.
Надо сказать, что долгое время местная терапия кандидоза у новорожденных детей включала лишь обработку зон поражения антисептиками. Использовали обработку видимых слизистых оболочек растворами буры в глицерине, кожи — растворами анилиновых красителей, кожи и слизистых оболочек — растворами натрия гидрокарбоната и калия перманганата. В настоящее время для обработки видимых слизистых оболочек широко используют 0,1% раствор гексетидина (гексорал). При поражении кожи в настоящее время анилиновые красители, натрия гидрокарбонат и калия перманганат практически не используют. В настоящее время существует большое количество противогрибковых мазей и кремов, используемых при кандидозе кожи. Все эти препараты можно разделить на 2 группы. К 1-й группе относятся мази и кремы на основе полиеновых макролидов, включающие нистатиновую, левориновую и амфо-терициновую мази и крем натамицина. Ко 2-й группе относятся производные азолов. Среди них для наружного применения используют крем би-фоназола (микоспор), крем изоконазола (траво-ген), крем кетоконазола (низорал), крем клотри-мазола, крем эконазола (певарил, экалин, эко-дакс), крем сертаконазол. Надо сказать, что 1-ю группу мазей и кремов в последние годы используют все реже и реже в связи с их низкой эффективностью. Широко используют крем клотримазола, изокеназола. Хорошим действием обладает недавно появившийся крем сертаконазола.
Ко 2-й группе относятся производные азолов. Среди них для наружного применения используют крем би-фоназола (микоспор), крем изоконазола (траво-ген), крем кетоконазола (низорал), крем клотри-мазола, крем эконазола (певарил, экалин, эко-дакс), крем сертаконазол. Надо сказать, что 1-ю группу мазей и кремов в последние годы используют все реже и реже в связи с их низкой эффективностью. Широко используют крем клотримазола, изокеназола. Хорошим действием обладает недавно появившийся крем сертаконазола.
Антимикотиков, которые используют при кандидозе новорожденных, всего три. Это полие-новые макролиды — нистатин и амфотерицин В и триазольный препарат — флуконазол. Причем нистатин, обладающий малой биодоступностью (3-5%) и сравнительно низкой эффективностью, применяют в настоящее время очень ограниченно при поражении кишечника и у новорожденных, у которых нет риска развития тяжелых форм висцерального кандидоза. Это доношенные новорожденные, родившиеся от матерей, не страдающих вагинальным кандидозом, не получающие антибактериальную или иммуносупрессивную терапию, не находящиеся в ургентном состоянии и не получающие искусственной вентиляции легких, парентерального питания и др. , не страдающие нейтропенией. Амфотерицин В используется редко, так как вводится только внутривенно и обладает высокой токсичностью, поэтому его исполь-
, не страдающие нейтропенией. Амфотерицин В используется редко, так как вводится только внутривенно и обладает высокой токсичностью, поэтому его исполь-
зуют крайне редко при поражении кожи и ЖКТ у новорожденных.
Наиболее широко используют системный ан-тимикотик флуконазол. Во-первых, потому что он наиболее безопасный и безвредный из всех известных сейчас антимикотиков. Во-вторых, он вводится как внутрь, так и внутривенно, всего 1 раз в сутки. В-третьих, он обладает высокой биодоступностью, составляющей 90%. Единственным слабым местом в терапии флуконазолом является то, что он активен, главным образом, против Candida аlbicans и C. tropicalis, С. рarapsüosis, но малоэффективен против Candida crusei и Candida glabra-ta, отмечается также высокая активность в отношении Crypticoccus neoformans, Microsporum spp., Trichophyton spp.
При локализованном кандидозе слизистой оболочки полости рта показано только местное лечение: обработка пораженных участков слизистой оболочки 0,1% раствором гексетидина (гексорала) или 2% раствором натрия гидрокарбоната. Но при рецидивировании даже локализованного кан-дидоза слизистой оболочки показано назначение внутрь нистатина по 50 000-100 000 ЕД в сутки в 3 приема или флуконазола из расчета 5-8 мг/кг массы тела однократно в сутки. Длительность курса лечения определяется клинической картиной поражения полости рта, но не менее 1 недели.
Но при рецидивировании даже локализованного кан-дидоза слизистой оболочки показано назначение внутрь нистатина по 50 000-100 000 ЕД в сутки в 3 приема или флуконазола из расчета 5-8 мг/кг массы тела однократно в сутки. Длительность курса лечения определяется клинической картиной поражения полости рта, но не менее 1 недели.
При распространенном кандидозе полости рта целесообразно начинать с назначения системного антимикотика — флуконазола из расчета 5-8 мг/кг массы тела однократно в сутки внутрь или, если новорожденный находится дома и у него отсутствуют факторы риска развития тяжелых форм кандидоза, возможно назначение нистатина из расчета 100 000 ЕД на кг массы тела в сутки в 3 приема.
При врожденном кандидозе кожи лечение также преимущественно местное. С этой целью назначают мази или кремы с антимикотиками. Но при сочетании врожденного кандидоза кожи с тяжелым состоянием новорожденного, обусловленным гипоксическим поражением ЦНС, респираторным дистресс-синдромом и другими патологическими состояниями, показано назначение флу-коназола из расчета 8-10 мг/кг массы тела однократно в сутки. Длительность курса терапии определяется состоянием новорожденного, в частности выраженностью кожного поражения.
Лечение локализованного приобретенного кан-дидоза кожи также, главным образом, местное. Наиболее часто применяют мази и кремы. Мази и кремы используют и для обработки кожного покрова полового члена и мошонки у мальчиков и вульвы у девочек при кандидозе половых органов.
Детям с локализованным кандидозом кожи, находящимся в стационаре и имеющим факторы риска развития тяжелых форм висцерального кандидоза, назначают флуконазол внутрь из расчета 5-8 мг/кг массы тела однократно. Длитель-
ность курса антимикотика определяется клинической картиной заболевания. Препарат отменяют через 1-2 дня после исчезновения клинических проявлений кандидоза кожи.
При распространенном кандидозе кожи показано сразу назначение системного антимикотика флуконазола в дозе 8-10 мг/кг массы тела ребенка однократно в сутки. Препарат назначают внутрь, но при нарушении функции ЖКТ возможно внутривенное его использование в той же дозе. При отсутствии эффекта от проводимой терапии, о чем можно судить по сохраняющимся изменениям на коже и в кожных складках в течение 6-7 дней терапии, показано назначение амфотерицина В в возрастающих дозировках внутривенно 1 раз в 3 дня, так как отсутствие эффекта может быть связано с тем фактом, что приобретенный кандидоз кожи у новорожденных лишь в 60-65% случаев вызывается C. аlbicans, которая чувствительна к флуконазолу. Длительность курса системных ан-тимикотиков, так же как и при локализованном кандидозе кожи, определяется клинической картиной заболевания, но обычно составляет 7-14 дней. Параллельно назначается местная терапия мазями или кремами.
При кандидозном эзофагите назначают флу-коназол в дозе 5-8 мг/кг массы тела ребенка однократно. Длительность курса обычно составляет 7 дней, но может быть и более длительной при тяжелом процессе. При тяжелом поражении воз-
можно внутривенное назначение флуконазола в первые 2-3 дня терапии с последующим переходом на пероральный прием препарата.
При нетяжелом кишечном кандидозе возможно использование флуконазола или нистатина. Флуконазол назначают внутрь в суточной дозе 5-8 мг/кг массы однократно в сутки, нистатин -75 000 -100 000 ЕД/кг в сутки в 3-4 приема. Длительность курса терапии определяется клинической картиной, но обычно составляет 7-14 дней. У детей группы риска развития тяжелого кандидоза, при кандидозе ЖКТ в сочетании с распространенным кандидозом кожи и/или слизистых оболочек показано назначение флуконазола внутрь в дозе 8-10 мг/кг/сут или внутривенно (первые 3-5 дней). Длительность терапии составляет обычно не менее 2 недель. При неэффективности терапии в течение 7-10 дней, особенно если речь идет о детях, находящихся в стационаре и в первую очередь в отделении реанимации и интенсивной терапии, рекомендуется перевод на амфотерицин В (или его липосомальную форму), который назначают внутривенно капельно однократно 1 раз в 3-4 дня. Начальная доза препарата составляет 100 Ед/кг, при необходимости доза увеличивается на 50-100 Ед/кг до 250-500 Ед/кг. Одновременно проводят коррекцию нарушений микрофлоры кишечника назначением пробиотиков (примадофилюс, бифи-думбактерин, линекс и др.), по показаниям назначают иммунокорригирующую терапию.
ЛИТЕРАТУРА
1. Калашникова Е.П., Башмакова МА. Морфология и микробиология кандидоза новорожденных. Актуальные вопросы медицинской микологии: заболевания, вызванные условно-патогенными грибами. Л., 1987: 111—112.
2. Самсыгина ГА., Черкасская Р.С., Джамали Н. Клост-ридии диффициле и диарея у детей первого года жизни. Педиатрия. 1991; 6: 15-17.
3. Буслаева Г.Н. Кандидоз новорожденных и детей первых месяцев жизни. Автореф. дисс. … докт. мед. наук. М., 2000.
4. Bruner JP, Elliott JP, Kilbrider HW, et al. Candida chorioamnionitis diagnosed by amniocentesis with subsequent fetal infection. Am. J. Perinatol. 1986; 3(3): 213-218.
5. Nichols A, Khong TY, Crowther CA. Candida tropicalis chorioamnionitis. Am. J. Obstet.Gynecol. 1995; 172(3): 1045-1047.
6. Самсы1гина ГА., Буслаева Г.Н., Чечкова О.Б. и др. Перинатальный кандидоз. Современные подходы к лечению перинатальных инфекций. Матер. симпозиума. М., 1998: 12-15.
7. Самсы1гина ГА. Грибы рода Candida в этиологии гной-
но-воспалительных заболеваний новорожденных. Вест. дерматологии. 1997; 4: 46—50.
8. Lopez Martinez R, Ruiz-Maldonado R. Candidias in children with diaper rash. Med. Cutan. Ibero. Lat. Amm. 1982; 10(4): 225-230.
9. Сергеев А.Ю., Сергеев Ю.В. Кандидоз. Природа инфекции, механизмы агрессии, диагностика, клиника и лечение. М.: ТРИАДА-Х, 2000: 470.
10. Rossie K, Guggenheimer J. Oral candidiases: clinical manifestation, diagnosis and treatment. Pract. Periodontics Aesthet. Dent. 1997; 9 (6): 635-641.
11. Самсыгина Г.А., Бони Е.Г. Характеристика биоценоза кишечника у детей первого года жизни, перенесших заболевания в неонатальном периоде. Развитие детей 1-го года жизни в зависимости от характера ранней адаптации в периоде новорожденности. М., 1992: 146-150.
12. Bonacini M, Young T, Laine L. The causes of esofhageal symptoms in hyman immunodeficiency virus infection. A prospective study of 110 patients. Arch. intern. med. 1991; 151 (8): 1567-1572.
Инвазивный кандидоз у новорожденных (клинические рекомендации) Текст научной статьи по специальности «Клиническая медицина»
Инвазивный канАидоз у нОВОрОЖАеннЫ1Х (клинические рекомендации)
Согласованы и утверждены Российским обществом неонатологов (РОН) на основании результатов коллективного обсуждения проекта клинических рекомендаций.
Рабочая группа
Антонов Альберт Григорьевич — доктор медицинскитх наук, профессор, заслуженный деятель науки, главный научный сотрудник отделения реанимации и интенсивной терапии отдела неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, профессор кафедры неонатологии ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России
Байбарина Елена Николаевна — доктор медицинских наук, профессор, главный научный сотрудник ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова»» Минздрава России, директор Департамента родовспоможения и оказания медицинской помощи детям Минздрава России, Москва
Балашова Екатерина Николаевна — кандидат медицинских наук, заведующая по клинической работе отделения реанимации и интенсивной терапии отдела неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва
Володин Николай Николаевич — академик РАН, доктор медицинских наук, профессор, заведующий отделением неонатологии ФГБУ «Национальный медицинский исследовательский центр детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева» Минздрава России, президент Российской ассоциации специалистов перинатальной медицины, Москва
Дегтярев Дмитрий Николаевич — доктор медицинских наук, профессор, заместитель директора по научной работе ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, заведующий кафедрой неонатологии ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России
Зубков Виктор Васильевич — доктор медицинских наук, заведующий отделом неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, профессор кафедры неонатологии ФГАОУ ВО «Первый Московский государский медицинский университет им. И.М. Сеченова» Минздрава России
Иванов Дмитрий Олегович — доктор медицинских наук, профессор, главный внештатный специалист Минздрава России по неонатологии, и.о. ректора ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, член Российской ассоциации специалистов перинатальной медицины
Ионов Олег Вадимович — кандидат медицинских наук, заведующий отделением реанимации и интенсивной терапии отдела неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, доцент кафедры неонатологии ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России, Москва
Карпова Анна Львовна — кандидат медицинских наук, заместитель главного врача по детству ГБУЗ Калужской области «Калужская областная клиническая больница», главный неонатолог Минздрава Калужской области
Киртбая Анна Ревазиевна — кандидат медицинских наук, заведующая по клинической работе отделения реанимации и интенсивной терапии отдела неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, доцент кафедры неонатологии ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва
Климко Николай Николаевич — доктор медицинских наук, профессор, заведующий кафедрой клинической микологии, аллергологии и иммунологии ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург
Крючко Дарья Сергеевна — доктор медицинских наук, заведующая отделом анализа и координации работы по совершенствованию оказания медицинской помощи, доцент кафедры неонатологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И Кулакова» Минздрава России, Москва
Ленюшкина Анна Алексеевна — кандидат медицинских наук, заведующая по клинической работе отделения реанимации и интенсивной терапии отдела неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва
Любасовская Людмила Анатольевна — кандидат медицинских наук, заведующая отделением клинической фармакологии антимикробных и иммунобиологических препаратов отдела микробиологии и клинической фармакологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва
Нароган Марина Викторовна — доктор медицинских наук, главный научный сотрудник отделения патологии новорожденных и недоношенных детей ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, профессор кафедры неонатологии ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России
Никитина Ирина Владимировна — кандидат медицинских наук, старший научный сотрудник отделения реанимации и интенсивной терапии отдела неонатологии и педиатрии, заведующая учебной частью кафедры неонатологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва
Припутневич Татьяна Валерьевна — доктор медицинских наук, заведующая отделом микробиологии и клинической фармакологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, доцент кафедры микробиологии и вирусологии ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва
Приходько Наталья Александровна — кандидат медицинских наук, младший научный сотрудник отделения реанимации и интенсивной терапии отдела неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва
Родченко Юлия Валерьевна — врач-бактериолог лаборатории микробиологии отдела микробиологии и клинической фармакологии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва
Рындин Андрей Юрьевич — кандидат медицинских наук, старший научный сотрудник отделения реанимации и интенсивной терапии отдела неонатологии и педиатрии ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, доцент кафедры неонатологии ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России
Чубарова Антонина Игоревна — доктор медицинских наук, профессор, главный врач ГБУЗ «Детская городская больница № 13 им. Н.Ф. Филатова» Департамента здравоохранения г. Москвы, профессор кафедры госпитальной педиатрии № 1 ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва
Сокращения
АБП — антибактериальный препарат АБТ — антибактериальная терапия АЛТ — аланинаминотрансфераза АМП — антимикотический препарат АМТ — антимикотическая терапия АСТ — аспартатаминотрансфераза ЖКТ — желудочно-кишечный тракт ИВЛ — искусственная вентиляция легких ИК — инвазивный кандидоз ИМ — инвазивный микоз ЛС — лекарственное средство НЭК — некротизирующий энтероколит ОНМТ — очень низкая масса тела
ОРИТН — отделение реанимации и интенсивной терапии новорожденных
ПГТ — противогрибковая терапия ППП — полное парентеральное питание РАСПМ — Российская ассоциация специалистов перинатальной медицины
СМЖ — спинномозговая жидкость ЦВК — центральный венозный катетер ЩФ — щелочная фосфатаза ЭНМТ — экстремально низкая масса тела ЭТТ — эндотрахеальная трубка ЭхоКГ — эхокардиография
Термины и определения
1. Микоз — распространенное инфекционное заболевание, вызванное паразитическими патогенными и условно-патогенными микроскопическими грибами. Характер течения и тяжесть заболевания микозом зависят от вида гриба, локализации очага инфекции и состояния макроорганизма.
2. Кандидоз — грибковое заболевание, вызываемое дрожжеподобными грибами рода Candida. Всех представителей данного рода относят к условно-патогенным микроорганизмам.
3. Кандидоз новорожденного — инфекционное заболевание органов и систем новорожденного, вызванное грибами рода Candida.
4. Поверхностный (неинвазивный) кандидоз — инфекция, вызванная грибами рода Candida, которая сопровождается избыточным ростом колоний гриба на слизистых или в просвете полого органа.
5. Инвазивный кандидоз — тяжелая грибковая инфекция, вызванная грибами рода Candida, которая может проявляться кандидемией и/или вовлечением в процесс любых внутренних органов.
1. Краткая информация
1.1. Определение
Инвазивный кандидоз — тяжелая грибковая инфекция, вызванная грибами рода Candida, которая может проявляться кандидемией и/или вовлечением в процесс любых органов и систем ребенка [1, 2].
1.2. Этиология и патогенез
Candida spp. — одноклеточные дрожжеподобные грибы. Образуют псевдомицелий и мицелий. В настоящее время известно более 150 видов грибов рода Candida, среди которых основное значение как возбудители кандидоза имеют не более 10 видов (C. albicans, C. parapsilosis, C. lusitaniae, C. tropicalis и др.) [3-5].
Candida spp. — естественные обитатели кожи и слизистых оболочек человека. Грибковая инфекция возникает при локальных и системных нарушениях противоинфекционной защиты организма человека [6].
Пути инфицирования: эндогенный и экзогенный [3, 6-9].
При эндогенном пути инфицирования происходит адгезия грибов на поверхности кожи и/или слизистых оболочках, которая сопровождается инвазией в поверхностные слои покровных тканей с поражением стенки лимфатических и кровеносных сосудов, что приводит к гематогенному (при иммунодефицитных состояниях — и лимфогенному) распространению микроорганизмов с последующей генерализацией инфекционного процесса и диссеминацией в ткани внутренних органов. Бывает и негематогенный путь распространения, например через слизистую оболочку ЖКТ в брюшную полость.
Экзогенный путь передачи грибов — через контаминиро-ванный хирургический инструментарий, внутрисосудистые катетеры, дренажи, при нарушении техники проведения парентерального питания [4]. В последние годы у недоношенных детей, получающих лечение в условиях ОРИТ, наряду с кандидозом стали выявлять случаи инфекций, связанных с оказанием медицинской помощи, вызванных другими дрожжеподобными грибами (Malassezia spp., Rhodotorula spp. и др.) [10-12].
1.3. Эпидемиология
По данным экспертной группы Российской ассоциации специалистов перинатальной медицины (РАСПМ), частота инвазивного кандидоза (ИК) у новорожденных в структуре инфекционно-воспалительных заболеваний составляет от 15 до 30%.
Частота возникновения ИК у новорожденных обратно пропорциональна сроку гестации и массе тела при рож-
дении и изменяется от 2,6 до 3,1% у новорожденных с очень низкой массой тела (ОНМТ) и от 10 до 16% у новорожденных с экстремально низкой массой тела (ЭНМТ) [10, 13-15]. В 10% случаев грибы рода Candida являются причиной нозокомиального сепсиса у детей с ЭНМТ при рождении, находящихся на лечении в условиях отделения реанимации и интенсивной терапии новорожденных (ОРИТН) [16].
Среди пациентов с ЭНМТ при рождении летальность на фоне ИК составляет 34% в сравнении с 14% у данной категории пациентов без ИК [7].
Показатель летальности при кандидемии составляет 20-40%, кандидозном менингите — 50%, а при поражении двух и более органов и/или систем данный показатель может увеличиваться до 57% [11, 17-19].
По данным литературы, кандидемию выявляют у 37-50% детей в сочетании с кандидозным менингитом [2, 19]. Частота изолированного кандидозного менингита при развитии инвазивного кандидоза у новорожденных достигает 10-20% [2].
Поражение почек диагностируют у 10-35% новорожденных на фоне кандидемии. Поражение почек, как правило, сопровождается кандидурией и в ряде случаев развитием почечной недостаточности [2, 11, 15].
1.4. Код по МКБ-10] [20]
P37.5 Кандидоз новорожденного.
1.5. Факторы риска развития инвазивного кандидоза
Основными факторами риска развития инвазивного кандидоза у новорожденных являются [1-3, 8-10, 21, 22]:
1. Недоношенность (малая масса тела при рождении -<1000 г и малый гестационный возраст — <27 нед).
2. Наличие центрального венозного катетера (ЦВК).
3. Интубация трахеи.
4. Наличие других инвазивных устройств (дренажей, катетеров).
5. Терапия антимикробными препаратами широкого спектра действия, особенно цефалоспоринами III поколения и карбапенемами.
6. Проведение полного парентерального питания (ППП).
7. Оперативные вмешательства на органах брюшной полости.
8. Течение некротизирующего энтероколита (НЭК).
9. Использование в терапии антацидов и Н2-блока-торов.
10. Наличие кандидозной инфекции у матери во время настоящей беременности и родов.
11. Наличие поверхностного (неинвазивного) кандидоза.
К поверхностным кандидозам относят кандидоз желудочно-кишечного тракта (ЖКТ), кандидозный стоматит, глоссит, хейлит, гингивит, кандидоз верхних дыхательных путей, интертригинозный (пеленочный) дерматит.
Клинические проявления поверхностного кандидоза зависят от локализации очага поражения. Поражение кожи выглядит как интертригинозный, или пеленочный, дерматит, наиболее характерный для новорожденных. Высыпания на коже могут иметь характер распространенной макуло-папулезной сыпи красного цвета с фестончатыми краями, имеющей сливной характер, с последующим формированием эрозий. Сыпь располагается на любых участках тела Поражение слизистой оболочки наиболее часто происходит в ротовой полости (молочница). На языке и слизистой оболочке ротовой полости появляются обильные белесоватые творожистые наложения. Клиническая картина развивается чаще всего на 5-14-й день жизни. Помимо молочницы, возможно развитие стоматита, глоссита, хейлита и гингивита [23-25].
Кандидоз ЖКТ занимает третье место по частоте выяв-ляемости у доношенных новорожденных, но находится на первом месте у недоношенных детей. При кандидозе ЖКТ у ребенка отмечаются диспептические явления различной степени выраженности [2]. Следует отметить, что развитие поверхностного кандидоза верхних дыхательных путей наиболее вероятно у новорожденных, находящихся на традиционной ИВЛ [11, 26]. Для кандидоза мочеполовой системы характерны умеренный лейкоцитоз, незначительная проте-инурия, наличие дрожжевых клеток и/или псевдомицелия гриба в моче [2, 27]. При выявлении Candida spp. в моче обязательно следует исключить наличие ИК.
1.6. Клиническая картина инвазивного кандидоза
Клиническая картина ИК неспецифична и имеет все признаки воспалительного процесса. Наблюдаются как локальные, так и общие симптомы инфекции. О развитии ИК могут свидетельствовать нарастание признаков инфекционного токсикоза, вплоть до появления полиорганной недостаточности [28]. Диссеминированный кандидоз (грибковый сепсис) протекает в виде кандидемии либо в сочетании канди-демии и поражения внутренних органов. Частота развития кандидемии у новорожденных обратно пропорциональна сроку гестации и массе тела при рождении и составляет у новорожденных с ОНМТ при рождении 2-6,8%, в то время как у новорожденных с ЭНМТ достигает 16% [22]. Заболеваемость ИК увеличивается с 3% в 28 нед гестации до 24% при 24 нед [27]. По данным ряда авторов, среди пациентов с ЭНМТ при рождении частота кандидемии составляет 7%, при этом показатели летальности могут достигать 30% [29]. Очень важно, что кандидемия часто становится промежуточным этапом в процессе диссеминации грибов, поэтому функциональные методы диагностики, такие как эхокарди-ография (ЭхоКГ), нейросонография, офтальмоскопия, ультразвуковое исследование (УЗИ) почек, являются необходимыми диагностическими мероприятиями у новорожденных.
При развитии кандидозного менингита клинические проявления в первые дни и недели заболевания выражены незначительно, отмечаются признаки медленно нарастаю-
щего гипертензионного или гипертензионно-гидроцефаль-ного синдрома. Характерна глазная симптоматика: симптом Грефе, нистагм, страбизм. Температурная реакция может отсутствовать или быть субфебрильной [26]. В ряде случаев отмечаются характерные изменения при исследовании спинномозговой жидкости (СМЖ): при умеренном повышении показателей цитоза наблюдается значительное повышение содержания белка. Тем не менее при исследовании СМЖ после проведения люмбальной пункции показатели находятся в пределах нормативных значений у половины новорожденных с кандидозным менингитом. Летальность при подтвержденных грибковых менингитах высока и может достигать 50% [24]. При ИК у новорожденных в 1-10% случаев отмечаются явления кандидозного эндокардита [19]. Чаще повреждаются митральный и трикуспидальный клапаны, возможно повреждение миокарда и перикарда. Симптомы заболевания сходны с бактериальным эндокардитом. На ЭКГ отмечаются признаки перегрузки правых отделов. По данным ЭхоКГ обнаруживают типичные признаки эндокардита [2, 25, 27].
На фоне длительной кандидемии (>5 дней) возможно развитие грибкового поражения печени и селезенки [2, 25, 27], а также развитие кандидозного остеомиелита или остеоартрита [2, 27]. У новорожденных также отмечены случаи перфорации кишечника с развитием кандидозного перитонита [27].
2. Диагностика
2.1. Анамнез
Необходимо уточнение данных анамнеза матери в отношении:
■ наличия кандидоза во время данной беременности;
■ использования антибактериальных, антимикотиче-ских, гормональных, цитостатических препаратов. Необходима также информация о том, выполнялись ли бактериологические посевы матери во время беременности, и о полученных результатах.
2.2. Физикальное обследование
При подозрении на грибковую инфекцию необходимо проводить осмотр новорожденного в родильном блоке и в неонатальных отделениях (реанимации и интенсивной терапии, патологии новорожденных, хирургии новорожденных) на наличие клинических проявлений кандидоза в виде поражений кожи и слизистых оболочек, признаков инфекционного токсикоза (бледность, сероватый оттенок кожных покровов и др.), диспептических расстройств (вздутие живота, ослабление перистальтики, нарушение усвоения энтерального питания), признаков нарушения мочеотделения (олиго- и/или анурия), дыхательных нарушений (бради- и/или тахипноэ, апноэ, лабильность насыщения гемоглобина крови кислородом, нарастание потребности в дополнительной подаче кислорода, потребности в проведении респираторной терапии) и гемодинамических расстройств (тахи- и/или брадикардия, артериальная гипотензия), наличие желтухи, гепатоспленомегалии, геморрагических нарушений.
2.3. Лабораторная диагностика
Микробиологические методы
A) Посев крови является «золотым стандартом» диагностики системных инфекций у новорожденных, включая инва-зивный кандидоз. Согласно рекомендациям ESCMID 2012 г., при подозрении на развитие кандидемии следует осуществлять посев крови у новорожденных в количестве не менее 2 мл не менее 2 раз в сутки в течение 3 дней подряд. Однако, учитывая значительные технические трудности, связанные с осуществлением пункций интактных вен у недоношенных новорожденных, а также принимая во внимание величину объема циркулирующей крови у детей с ОНМТ и ЭНМТ при рождении 80-90 мл на 1 кг массы тела, допускается взятие от 1,0 до 2,0 мл крови на одно исследование. При этом сбор необходимого объема крови проводится в соответствии с инструкцией производителя флаконов для гематологических анализаторов.
Б) В некоторых случаях в качестве экспресс-метода для диагностики микозов возможно использование прямой микроскопии нативного материала (кровь, моча, биоптаты, мазки со слизистых оболочек) с последующей окраской мазков по Граму или метиленовым синим при 1000-кратном увеличении с иммерсией не менее чем в 100 полях зрения. Однако диагностическая ценность прямой микроскопии низка, что связано с тем, что для визуализации дрожжевых клеток или псевдомицелия гриба обсемененность биологического материала должна составлять не менее 104 КОЕ/мл. При низком титре возбудителя в биологическом материале вероятность визуализации возбудителя в нативном материале крайне низка.
B) При подозрении на развитие кандидоза мочевыде-лительной системы необходимо осуществить посев мочи, собранной через стерильный мочевой катетер.
При выявлении Candida spp. в моче необходимо исключить развитие кандидемии и кандидоза ЦНС.
Г) У всех детей при подозрении на развитие кандидоза проводится классическое культуральное исследование соскоба со слизистых оболочек зева и ануса путем посева клинического материала на зарегистрированные в Российской Федерации селективные питательные среды: агар Сабуро, агар Диксон с дальнейшим определением вида гриба по биохимическим показателям (с использованием автоматических бактериологических анализаторов или зарегистрированных в Российской Федерации тест-систем) либо методом матрично-ассо-циированной лазерной десорбции ионизации на время-пролетном масс-спектрометре (MALDI-TOF) [1, 30, 31]. Для видовой дифференцировки видов грибов допускается использование хромогенных сред (различные виды грибов образуют на поверхности питательного агара колонии различных цветов). Окраска колоний зависит от производителя питательной среды, оценку видовой принадлежности грибов проводят в соответствии с инструкцией производителя.
Колонизация нескольких локусов (>3) является независимым фактором риска и предиктором прогрессирования для грибкового сепсиса (Manzoni P., 2006).
Д) При выявлении кандидемии следует исключить поражение почек и ЦНС. При подозрении на развитие инвазивного кандидоза ЦНС необходимо проведение люмбальной пункции с последующим культуральным исследованием СМЖ [32].
Посевы крови, СМЖ, асцитической и плевральной жидкостей проводят с использованием флаконов с жидкой питательной средой для культивирования в автоматических гематологических анализаторах. При наличии в лаборатории масс-спектрометра рекомендуется проведение прямой идентификации грибов из положительной гемокультуры методом MALDI-TOF-MS анализа, при отрицательном результате осуществление высева на плотные питательные среды с последующей биохимической или MALDI-TOF-MS идентификацией выросших колоний грибов [1, 11].
Определение чувствительности выделенных изолятов грибов к антимикотическим препаратам можно проводить при помощи автоматических бактериологических анализаторов или использовать зарегистрированные в РФ тест-системы для определения чувствительности грибов к анти-микотическим препаратам.
Степень рекомендаций А (уровень доказателности 1a).
Молекулярно-генетические методы
В настоящее время в Российской Федерации отсутствуют зарегистрированные стандартизированные коммерческие ПЦР тест-системы для выявления грибов Candida. Рутинное применение методов ПЦР для диагностики инвазивного кандидоза в клиниках страны невозможно.
Другие диагностические тесты
Определение маннана (компонента клеточной стенки Candida) и антител к маннану в сыворотке крови методом иммуноферментного анализа — единственные зарегистрированные в нашей стране иммунологические тесты для диагностики инвазивного кандидоза.-глюкана и антител к ростовым трубкам C. albicans (CAGTA) в настоящее время проходят процесс регистрации в Российской Федерации и не могут быть использованы в клинической практике [3].
Б) Изменения общего анализа крови являются неспецифическими, наиболее часто отмечаются явления анемии и тромбоцитопении.
2.4. Функциональные и инструментальные методы диагностики
Служат, как правило, для выявления очагов диссеми-нации грибкового процесса у пациентов.
Клинические признаки инвазивного кандидоза
A) Компьютерная томография головного мозга, легких и/или органов брюшной полости высокого разрешения.
Б) Рентгенологическое исследование органов грудной полости.
B) УЗИ органов брюшной полости и почек.
Г) Офтальмоскопия с расширением зрачка.
Степень рекомендаций А (уровень доказательности 1a).
Алгоритмы диагностики грибковых инфекций у новорожденных представлены в приложении Б.
3. Лечение инвазивного кандидоза. Антимикотическая профилактика
Основные принципы терапии инвазивного кандидоза
Эмпирическая и целенаправленная антимикотическая терапия
■ Стартовая эмпирическая антимикотическая терапия должна быть назначена не позднее первых 12 ч от момента подозрения на наличие инвазивного кандидоза и/или выявления Candida spp. при посеве крови и/или материала из иных стерильных локусов (СМЖ, плевральной жидкости и др.) [1].
Максимально раннее начало эмпирической антимико-тической терапии улучшает последующий прогноз в плане выживаемости и снижения инвалидизации у новорожденных.
■ После получения результатов микробиологических исследований крови и/или материала из иных стерильных локусов необходимо выполнить коррекцию эмпирической антимикотической терапии.
■ Целенаправленная антимикотическая терапия должна быть назначена с учетом чувствительности выявленного возбудителя к антимикотическим препаратам.
■ Наряду с проведением целенаправленной антимико-тической терапии необходимо осуществлять замену всех сосудистых и иных катетеров, эндотрахеальной трубки, любых видов дренажей с момента постановки диагноза инвазивного кандидоза. Отсроченное удаление катетеров при кандидемии может быть связано с увеличением показателей летальности у новорожденных.
Степень рекомендаций А (уровень доказательности 2a).
Алгоритм терапии инвазивного кандидоза у новорожденных представлен на схемах 1 и 2.
Длительность терапии ИК должна составлять не менее 14 дней от первого отрицательного результата посева крови или материала из очага поражения.
При поражении ЦНС лечение инвазивного кандидоза продолжают в течение 4 нед после исчезновения клинических симптомов инфекции и отрицательного результата посева СМЖ.
При терапии кандидозного эндокардита, медиастинита или остеомиелита сроки лечения могут составлять более 6 мес. В этих случаях необходимо сочетание терапии противогрибковыми ЛС с хирургическим лечением.
Степень рекомендаций B (уровень доказательности 2a).
О
Схема 1. Алгоритм антимикотической терапии при клиническом подозрении на развитие инвазивного кандидоза до момента получения микробиологического подтверждения
Признаки инвазивного кандидоза + данные культурального исследования
О
При выявлении C. albicans и C. non-albicans, чувствительных к флуконазолу, — флуконазол внутривенно в дозе 12 мг/кг в сутки ежедневно.
При отсутствии клинического эффекта спустя 48-72 ч -рассмотреть вопрос о назначении микафунгина
О
При выявлении C. albicans и C. non-albicans, резистентных
к флуконазолу, — микафунгин в дозе 2 мг/кг в сутки внутривенно (при неэффективности — повышение дозы до 4-10 мг/кг в сутки)
В случае подтверждения грибкового поражения ЦНС -полиены: амфотерицин В в дозе 1,0-1,5 мг/кг в сутки внутривенно или амфотерицин В липидный комплекс в дозе 3-5 мг/кг в сутки внутривенно.
Возможно проведение комбинированной терапии: полиены + флуконазол
Схема 2. Алгоритм терапии инвазивного кандидоза у новорожденных
Профилактика ИК у новорожденных включает [2]:
■ лечение вагинального кандидоза беременных;
■ инфекционный контроль в отделениях реанимации новорожденных;
■ рациональную антибактериальную терапию;
■ тщательный уход за ЦВК;
■ ограничение применения в терапии новорожденных Н2-блокаторов и стероидов;
■ раннее начало энтерального кормления молозивом и нативным материнским молоком;
■ пероральное применение пробиотиков;
■ антимикотическую профилактику у пациентов групп риска развития инвазивного кандидоза. поколения.
Степень рекомендаций В (уровень доказательности 2а).
Специфическая антимикотическая профилактика проводится флуконазолом в дозе 3-6 мг/кг в сутки внутривенно или перорально 2 раза в неделю во время пребывания в ОРИТ и при наличии факторов риска развития инвазивного кандидоза. Длительность профилактики не должна составлять более 6 нед.
Степень рекомендаций В (уровень доказательности 2а).
Необходимо начинать с внутривенных форм препарата с последующим переходом на пероральный прием.
При лечении инвазивного кандидоза у новорожденных следует проводить контроль уровня ферментов печени (ЩФ, АСТ, АЛТ) и креатинина 1 раз в неделю, учитывая потенциальную гепато- и нефротоксичность противогрибковых препаратов.
Препараты первой линии, используемые для целенаправленной антимикотической терапии у новорожденных, представлены в табл. 1.
Среди антимикотических препаратов из группы эхино-кандинов лишь микафунгин разрешен к применению в нео-натологии (табл. 2).
Рекомендуемые дозировки препарата микафунгин при лечении инвазивного кандидоза у новорожденных, в том числе недоношенных детей, представлены в табл. 3.
4. Реабилитация
Специфических мероприятий по реабилитации после болезни нет. В подавляющем большинстве случаев проведения реабилитации не требуется, а при необходимости реабилитация проводится по общепринятым алгоритмам и протоколам.
5. Профилактика и диспансерное наблюдение
Профилактика грибковых инфекций у новорожденных должна начинаться во время беременности и после рождения ребенка.
Профилактические мероприятия должны включать:
1. Лечение вагинального кандидоза беременных.
2. Соблюдение мер инфекционного контроля в отделениях неонатального профиля.
3. Проведение рациональной антибактериальной терапии у новорожденных.
4. Применение флуконазола в профилактическом режиме у новорожденных из группы риска по развитию инвазивного кандидоза.
Таблица 1. Препараты для проведения целенаправленной антимикотической терапии у новорожденных в зависимости от вида выявленного возбудителя [1, 18, 33-36]
Возбудитель Препарат первой линии
C. albicans Флуконазол
C. parapsilosis Флуконазол. Эхинокандины. Липосомальный амфотерицин В
C. tropicalis, C. glabrata, C. krusei, C. guillermondii, C. famata, Эхинокандины
C. norvegensis
Таблица 2. Использование антимикотических препаратов в неонатологии
Препарат 1 Возможность назначения детям 1
Микафунгин Да, в том числе новорожденным
Каспофунгин С 3 мес
Анидулафунгин Нет
Таблица 3. Дозы микафунгина при лечении инвазивного кандидоза у новорожденных, в том числе недоношенных
Показатель Значение Ссылки
Доза микафунгина 2 мг/кг в сутки, при отсутствии эффекта — 4 мг/кг в сутки Инструкция по медицинскому применению препарата
2-4 мг/кг в сутки Иа1ага]ап 2009, Антонов А.Г., 2012 [38]
4-10 мг/кг в сутки, 10 мг/кг в сутки (при гематогенном БЭСМЮ 2012 [2]
кандидозном менингоэнцефалите)
Продолжительность курса Не менее 15 дней Иа1ага]ап 2009, Антонов А.Г. 2012 [38]
6. Критерии оценки качества медицинской помощи
Название группы: кандидоз новорожденного. Код по МКБ: Р37.5.
Вид медицинской помощи: специализированная. Возрастная группа: дети.
Условия оказания медицинской помощи: стационарно. Форма оказания медицинской помощи: экстренная.
Критерий качества Уровень Степень
доказательности рекомендаций
• Классическое микробиологическое исследование материала из биологических А 1а
локусов и крови с определением вида Candida и чувствительности
к антимикотическим препаратам in vitro
• Функциональные и инструментальные методы диагностики: офтальмоскопия, А 1а
ЭхоКГ, нейросонография, УЗИ внутренних органов брюшной полости и
забрюшинного пространства (почек), рентгенография органов грудной клетки
Назначение стартовой эмпирической антимикотической терапии не позднее первых А 1а
12 ч от момента клинического подозрения на наличие инвазивного кандидоза
и/или выявления Candida spp. при посеве крови и/или материала из иных
стерильных локусов (СМЖ, плевральной жидкости и др.).
• Удаление (замена) ЦВК в первые 24 ч после выявления Candida spp. при посеве А 1а
крови
• Переход на целенаправленную антимикотическую терапию не позднее первых А 1а
24 ч после определения вида Candida и чувствительности к антимикотическим
препаратам in vitro
Расшифровка аббревиатур дана в тексте.
Приложение А1. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций — специалисты, имеющие высшее медицинское образование по специальностям:
■ педиатрия;
■ неонатология;
■ анестезиология и реаниматология;
■ акушерство и гинекология;
■ клиническая фармакология;
■ микробиология;
■ микология.
Методология
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных EMBASE и MEDLINE, электронную библиотеку (www.eLibrary.ru). Глубина поиска составляла 5 лет.
Методы, использованные для оценки качества и силы доказательств:
■ консенсус экспертов;
■ оценка значимости в соответствии с рейтинговой схемой (табл. А1.1, А1.2).
Методы, использованные для анализа доказательств:
■ обзоры опубликованных метаанализов;
■ систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
При отборе публикаций как потенциальных источников доказательств использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь влияет на силу вытекающих из нее рекомендаций.
Методологическое изучение базируется на нескольких ключевых вопросах, которые сфокусированы на тех особенностях дизайна исследования, которые оказывают существенное влияние на валидность результатов и выводов. Эти ключевые вопросы могут варьировать в зависимости от типов исследований, и применяемых вопросников, используемых для стандартизации процесса оценки публикаций.
На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, т.е. по меньшей мере, двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались уже всей группой в полном составе. При невозможности достижения консенсуса, привлекался независимый эксперт.
Таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Метод валидизации рекомендаций:
■ внешняя экспертная оценка;
■ внутренняя экспертная оценка.
Описание метода валидизации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания. Получены комментарии со стороны врачей первичного звена и участковых терапевтов в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев, с точки зрения перспектив пациентов.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультация и экспертная оценка
Последние изменения в настоящих рекомендациях представлены для дискуссии в предварительной версии. Предварительная версия выставлена для широкого обсуждения на сайте Российской ассоциации специалистов перинатальной медицины (РАСПМ) www.raspm.ru, для того чтобы лица, не участвующие в конгрессе, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Таблица А1.1. Уровни достоверности доказательств в соответствии с международными критериями
Категория Доказательства
1а Метаанализ рандомизированных контролируемых исследований
1Ь По крайней мере 1 рандомизированное контролируемое исследование
2a По меньшей мере 1 контролируемое исследование без рандомизации
2Ь По крайней мере 1 квазиэкспериментальное исследование
3 Описательные исследования, такие как сравнительные исследования, корреляционные исследования или «случай-контроль» исследования
4 Отчет экспертного комитета или мнение и/или клинический опыт призванного авторитета
Таблица А1.2. Уровни убедительности рекомендаций
Уровень Основания
A Уровень доказательства 1
B Уровень доказательства 2 или экстраполированные рекомендации уровня доказательства 1
C Уровень доказательства 3 или экстраполированные рекомендации уровней доказательства 1 или 2
D Уровень доказательства 4 или экстраполированные рекомендации уровней доказательства 2 или 3
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию — не реже чем 1 раз в 3 года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. ЛП-001066-14.08.15 Информация для специалистов здравоохранения с распространением на специализированных мероприятиях.
Перед назначением препарата Микамин® ознакомьтесь с инструкцией по медицинскому применению (доступна на www.grls.rosminzdrav.nj). Номер регистрационного удостоверения ЛСР-009005/09-24.02.14
сЗ Р
а
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ИНСТРУКЦИЯ по применению лекарственного препарата для медицинского применения МИКАМИН®
Торговое название: Ми камин®. МНН или группированное название: микафунгин. Лекарственная форма: лиофилизат для приготовления раствора для инфузий. Состав на один флакогс Активное вещество: микафунгин (в виде микафунгин а натрия) 50 мг или 100 мг. Вспомогательные вещества: лактозы моногидрат 200 мг; лимонная кислота безводная q.s. до рН от 5,0 до 7,0; натрия гидроксид q.s. до рН от 5,0 до 7,0. Описание: Лиофилизированная масса белого цвета. Фармакотералевтичвская группа: противогрибковое средство. Код ATX:[J02AXQ5], Фармакологические саойства.Фар-макодинамика: Механизм действия. Микафунгин неконкурентно ингибирует синтез 1,3-р-О-глюкана, важного компонента клеточной стенки грибов. 1,3-{И)-П1юкан отсутствует в клетках млекопитающих. Микафунгин обладает фунгицидной активностью в отношении грибов рода Candida зрр.и значительно ингибирует активный рост гиф Aspergillus spp. Спектр активности. Микафунгин in vitro активен в отношении различных видов Candida spp, в т.ч. Candida albicans, Candida glabrata, Candida tropicalis, Candida krusel, Candida kefyr, Candida parapsllosls, Candida gullllermondll,Candida lusitaniae, в отношении чувствительных к микафунгину видов из рода Aspergillus spp.: Aspergillus fumigatus, Aspergillus flavus, Aspergillus niger, Aspergillus terreus, Aspergillus nidulans, Aspergillus versicolor, а также диморфных грибов (Histoptasma capsulatum, Blastomyces deimatltldls, Cocddloldes Immttls). Препарат In vitro не активен против Cryptococcus spp., Pseudallescheria spp., Scedosporium spp., Fusarium spp., Trichosporon spp. и Zygomycetes spp. Вероятность развития вторичной резистентности к препарату является очень низкой.
Вид грибов рода Candida Минимальная ингибирующая концентрация, мг/л (Европейские данные)
Candida albicans [0,007-0,25]
Candida glabrata [0,007-0,12]
Candida tropicalis [0,007-0,12]
Candida kmsei [0,015-0,12]
Candida kefyr [0,03 — 0,06]
Candida parapsllosls [0,12-2]
Candida guilliermondii [0,5]
Candida lusitaniae [0,12-0,25]
Candida spp. [0,015-0,5]
(в том числе С. famata, С. dubllnlen-
sls, C. Ilpolytlca, C. pelllculosa, C. ru-
gosa, С. stellatoidea и Czeytanoides)
Фармакокинетика: Препарат вводят внутривенно. В диапазоне суточных доз 12,5-200 мг и 3-8 мг/кг микафунгин характеризуется линейной фармакокинетикой. Нет данных о системной кумуляции препарата при повторном введении, равновесная концентрация устанавливается в течение 4-5 дней с момента начала применения. Распределение: После внутривенного введения концентрация микафунгина бизкспоненциально снижается. Микафунгин быстро распределяется в тканях. В системном кровотока микафунгин активно связывается с белками плазмы {> 99%), главным образом, с альбумином. Связывание с альбумином остается стабильным в диапазоне концентраций 10-100 мкг/мл. Объем распределения при достижении равновесной концентрации (У5|!) составляет 18-19 л. Метаболизм: Микафунгин циркулирует в системном кровотоке преимущественно в неизмененном виде. Было показано, что микафунгин метаболи-зируется с образованием нескольких соединений; из них М-1 (катехоловая форма), М-2 (метоксипроизводное М-1) и М-5 (образуется в результате гидроксилирования боковой цепи) производные микафунгина определяются в небольших количествах в системном кровотоке. Метаболиты не оказывают существенного влияния на эффективность микафунгина. Несмотря на то, что ¡п \Лго микафунгин может метаболизиро-ваться изоферментами СУР ЗА, гидроксилирование при участии изоферментов СУРЗА не является основным путем метаболизма препарата 1п у1ю. Элиминация и экскреция. Период полувыведения микафунгина (Т|/г) составляет 10 -17 ч, не меняется в диапазоне доз до 8 мг/кг после однократного и повторных введений препарата, Общий клиренс у здоровых добровольцев и взрослых пациентов как при однократном, так и при повторных введениях, составил 0.15-0,3 мл/мин/кг и не зависел от дозы. Через 28 дней после однократного введения 25 мг 14С-микафунгина здоровым добровольцам только 11,6% радиоактивной метки обнаруживали в моче, а 71,0% — в фекалиях, что свидетельствует о преимущественно непочечной элиминации микафунгина. Метабо-лигы М-1 и М-2 обнаруживали в плазме в следовых концентрациях, а метаболит М-5 составил 6,5% от исходного соединения. Фармакокинетика у разлгмых групп пациентов. Лети: У детей величина площади под фармакокинетической кривой «концентрация-время» (АиС) пропорциональна дозе препарата в диапазоне 0,5-4 мг/кг. Клиренс зависит от возраста: средние величины клиренса у детей младшего возраста (2-11 лет) примерно в 1,3 раза выше, чем у детей старшего возраста (12-17 лет) и взрослых. Средний клиренс у недоношенных новорожденных (около 26 недель) примерно в 5 раз больше, чем у взрослых. Пожилые пациенты: При инфузионном введении 50 мг микафунгина в течение 1 ч фармако кинетически в параметры улиц пожилого возраста (66-78 лет) существенно не отличались от таковых у молодых (20-24 года). Пациентыс нарушенной функцией печени: В исследовании, проводившемся с участием 8 пациентов с нарушением функции печени средней степени тяжести (индекс Чайлд-Пью -7-9), фармакокинетика микафунгина незначительно отличалась от фармакокинетики у 8 здоровых добровольцев. В исследовании, проводившемся с участием в пациентов с тяжелой печеночной недостаточностью (индекс Чайлд-Пью -10-12) наблюдалась сниженная концентрация микафунгина в плазме и повышенная концентрация в плазме гидроксида метаболита (М-5) по сравнению с данными, полученными у 8 здоровых добровольцев. Пациенты с почечной дисфункцией: Тяжелая почечная недостаточность (клубочковая фильтрация < 30 мл/мин) не оказывала существенного влияния на фармакокинетику микафунгина. Пол/раса: Пол и раса не оказывали существенного влияния на фармакокинетические параметры микафунгина. Показания к применению. 1. Взрослые, в т.ч. пожилые и подростки > 16 лет: ■ Лечение инвазивного кандидоза; • Лечение кандидоза пищевода у пациентов, которым требуется внутривенное применение противогрибковых препаратов; • Профилактика кандидоза у пациентов посла аллогенной трансплантации кроветворных стволовых клеток или больных, у которых предполагается нейтропения (количество нейтрофилов < 500/мкл) в течение 10 дней и более. 2. Дети (в т.ч. новорожденные) и подростки < 16 лег. • Лечение инвазивного кандидоза; • Профилактика кандидоза у пациентов после аллогенной трансплантации кроветворных стволовых клеток или больных, у которых предполагается нейтропения (количество нейтрофилов < 500/мкл) в течение 10 дней и более. Пропвопоказания к применение. Гиперчувствительностъ к активному веществу, к другим эхинокандинам или любому из вспомогательных компонентов или их непереносимость (непереносимость галактозы, недостаточность лактазы, глюкозо-галактозная мальабсорбция). С осторожностью. Тяжелые нарушения функции печени, хронические заболевания печени (фиброз печени, цирроз печени, вирусный гепатит, неонатальные заболевания печени или врожденные дефекты ферментов), сопутствующая гепатотоксическая и/ или генотоксическая терапия, детский возраст (особенно до 1 года), почечная недостаточность, одновременное применение с си рол имусом, нифедипином, итраконазолом и амфотерицнном В. Применение при беременности и в период грудного вскармливания. Клинического опыта применения препарата у беременных нет, В исследованиях на животных отмечалось проникновение микафунгина через плацентарный барьер, а также репродуктивная токсичность. Поэтому Микамин® следует применять во время беременности, только после пцательной оценки соотношения риск/польза. Неизвестно, проникает ли микафунгин в грудное молоко. Решение о продолжении/прекращении грудного вскармливания или о продолжении/прекращении лечения препаратом Микамин® следует принимать, учитывая пользу грудного вскармливания для ребенка и пользу лечения препаратом Микамин9 для матери. В исследованиях на животных отмечались токсические эффекты в отношении тестикул. Микафунгин может оказывать потенциальное влияние на репродуктивный потенциал мужчин. Способ применения и
дозы. Микамин* предназначен для внутривенного введения. Режим дозирования препарата Микамин13 с учетом показаний, возраста и массы тела пациента представлен в таблицах 1 и 2.
Таблица 1. Режим дозирования препарата Микамин® у взрослых, в т.ч. пожилых и подростков ¿16 лег.
Лечение инвазивного кандидоза 100 мг/дань* Масса тела <40 кг
Лечение кандидоза пищевода 150 мг/день 3 мг/кг/день
Профилактика кандидоза 50 м г/день 1 мг/кг/день
‘При отсутствии положительной клинической динамики или персистенции возбудителя дом может быть увеличена до 200 м г/день для пациентов весом > 40 кг или до 4 мг/кг/двньдля пациентов весом 540 кг. Таблица 2. Режим дозирования препарата Микамий» у детей и подростков < 16 лег
Лечение инвазивного кандидоза 100 мг/двнь* 2 мг/кг/день*
Профилактика кандидоза 50 мг/день 1 мг/кг/день
* При отсутствии положительной клинической динамики или персистенции возбудителя дом может быть увеличена до 200 м г/день для пациентов весом > 40 кг или до 4 мг/кг/день для пациентов весом < 40 кг.
Лечение инвазивного кандидоза по продолжительности должно составлять не менее 14 дней. Противогрибковое лечение следует продолжать в течение, по меньшей мере, одной недели после получения двух последовательных отрицательных результатов исследования крови и исчезновения клинических признаков кандидоза. Для лечения кандидоза пищевода Микамин* следует применять, по меньшей мере, в течение одной недели после разрешения клинических признаковая профилактики кандидоза Микамин® следует применять, по меньшей мере, в течение одной недели после восстановления концентрации нейтрофилов. Опыт профилактического применения препарата Микамин® у детей младше 2 лет ограничен. Режим дозирования у отдельных категорий пациентов. При легкой и средней степени тяжести нарушениях функции печени коррекция режима дозирования препарата не требуется. В настоящее время недостаточно данных о применении препарата Микамин® у пациентов с тяжелой печеночной недостаточностью, поэтому использовать его у данной категории пациентов не рекомендуется. При почечной недостаточности режим дозирования не меняется. Раствор препарата Микамин® для инфузии готовят при комнатной температуре с соблюдением правил асептики следующим образом: 1. Пластиковый колпачок необходимо снять с флакона, а пробку продезинфицировать спиртом. 2.5 мл 0,9% раствора хлорида натрия для инфузий или 5% раствора декстрозы, отбираемых из флакона/ пакета на 100 мл, следует медленно ввести в каждый флакон с порошком по внутренней стенке. При приготовлении раствора свести к минимуму количество образующейся пены. Необходимо использовать указанное в таблице количество флаконов препарата Микамин®, чтобы получить необходимую для инфузии дозу препарата в мг (см. ниже). 3. Флакон следует поворачивать осторожно. НЕ ВСТРЯХИВАТЬ. Порошок должен раствориться полностью. Концентрат следует использовать немедленно. Флакон предназначен для однократного применения. Неиспользованный раствор следует выбросить. 4. Полученный концентрат забирают из флакона и перемещают в флакон/ пакет с инфузионным раствором, из которых он был первоначально взят (см. п. 2). Приготовленный раствор для инфузий следует использовать немедленно, Он остается стабильным до 96 ч при температуре 25*С при условии защиты от света и приготовлении в соответствии с приведенным выше описанием. 5. Флакон/пакет для инфузий следует осторожно перевернуть, но НЕ взбалтывать, чтобы избежать образования пены. Нельзя использовать раствор, если он мутный или содержит осадок, б- Флакон/ пакет, содержащий приготовленный раствор для инфузий, следует поместить в закрывающийся непрозрачный мешок для защиты от света.
После растворения и разбавления раствора вго следует вводить внутривенно капельно в течение около 1 часа. Более быстрая инфузия может увеличивать риск гистамин-о-посредованных реакций. Восстановленный раствор во флаконе. Химическая и физическая стабильность сохраняется до 48 ч при 25°С, если в качестве растворителя используется 0,9% раствор хлорида натрия или 5% раствор декстрозы. Готовый раствор для инфузий. Химическая и физическая стабильность сохраняется до 96 часов при 25*С, если обеспечивается защита от света, а в качестве растворителя используется 0,9% раствор хлорида натрия или 5% раствор декстрозы. Микамин® не содержит консервантов. Приготовленные растворы следует использовать немедленно. В норме время хранения не должно превышать 24 ч при температуре от 2 до 8*С. По нов действие. При анализе данных по безопасности в зависимости от пола или расы не было выявлено клинически значимых различий. Нежелательные реакции по разным органам и системам с указанием частоты приведены ниже: часто: от 1/100 до < 1/10, нечасто: от> 1/1000 до < 1/100, редко: от > 1/10 ООО до 1/1000, частота неизвестна (имеющиеся данные не позволяют определить частоту). Со стороны крови и лимфатической системы Часто: лейкопения, нейтропения, анемия. Нечасто: панцитопения, тромбоцитопе-ния, эозинофилия, гипоальбуминемия. Редко: гемолитическая анемия, гемолиз. Частота неизвестна: диссеминированное внутрисосудистое свертывание. Со стороны иммунной системы. Нечасто: анафилактические/анафилактоидные реакции, реакции гиперчувствительности. Со стороны обмена веществ и питание Часто: гнпокалиемия, гипомагниемия, гипокальциемия. Нечасто: гипонатриемия, гиперкаливмия, гипофос-фатемия, анорексия. Нарушения психики: Нечасто: бессонница, тревожность, нарушение сознания. Со стороны нервной системьс Часто: головная боль. Нечасто: сонливость, тремор, головокружение, извращение вкуса, гипергидроз. Со стороны сердца: Нечасто: тахикардия, учащенное сердцебиение, брадикардия. Со стороны сосудов: Часто: флвбит (преимущественно у ВИЧ-инфицированных пациентов с периферическими катетерами). Нечасто: артериальная гипотензия, артериальная гипертвнзия, гиперемия. Частота неизвестна: шок. Со стороны дыхательной систеш, органов грудной клетки и средостения: Нечасто: одышка. Со стороны желудочно-кишечного тракта: Часто: тошнота, рвота, диарея, боль в животе. Нечасто: диспепсия, запоры, Со стороны печени и желчевыводящих путей: Часто: повышение активности щелочной фосфата-зы, аланиновой трансаминазы, аспарагиновой трансаминазы, билирубина в сыворотке крови (включая гипербилирубинемию), изменение функциональных печеночных тестов. Нечасто: печеночная недостаточность, повышение активности гамма глутамил-транспвптидазы, желтуха, холестаз, гепатомегалия, гепатит. Частота неизвестна: гепа-тоцвллюлярные поражения, в т.ч. случаи летального исхода. Со стороны кожи и подкожной клетчатке Часто: сыпь. Нечасто: крапивница, зуд, эритема, Частота неизвестна: токсические высыпания на коже, мультиформная эритема, синдром Стивен-са-Джонсона, токсический эпидермальный нвкролиз. Со стороны почек и мочевыво-дяцих путей Нечасто: повышение концентрации креатинина, мочевины в сыворотке крови, прогрессирование почечной недостаточности. Частота неизвестна: нарушение функции почек, острая почечная недостаточность. Общие расстройства и нарушения в месте введения: Часто: гипертермия, озноб. Нечасто: образование тромба, боль в месте инъекции, воспаление в месте инфузии, периферический отек, Лабораторные и инструментальные данные: Нечасто: повышение активности лактатдегндрогеназы в сыворотке крови. Педиатрические пациенты Настота некоторых нежелательных реак-
ций, перечисленных ниже, у детей была выше, чем у взрослых, Кроме того, у детей до
1 года в два раза чаще, чем у детей старшего возраста, выявляли увеличение активности аланиновой трансаминазы, аспарагиновой трансаминазы и щелочной фосфатазы. Со стороны крови и лимфатической системьс Часто: тромбоцитопения. Со стороны сердца: Часто: тахикардия. Со стороны сосудов: Часто:артериальная гипертензия, артериальная гипотензия.Со стороны печени и желчевыводящих путей: Часто: гипербилирубин емия, гепатомегалия. Со стороны почек и мочевыводящих путей: Часто: острая почечная недостаточность, повышение концентрации мочевины в сыворотке крови. Передозировка. Нет данных о передозировке микафунгина. В случае возможной передозировки следует применять общие поддерживающие меры и симптоматическое лечение. Микафунгин характеризуется высокой степенью связывания с белками и не выводится при диализе. Взаимодействие с другими лекарственным средствами. Микафунгин обладает низким потенциалом взаимодействий с лекарственными средствами, которые метаболизируются с участием изоферментов CYP3A, Микамин® нельзя смешивать или вводить пациентам одновременно с другими фармацевтическими продуктами, за исключением 0,9% раствора хлорида натрия и 5% раствора декстрозы. При одновременном применении микафунгина с такими препаратами, как микофе-нолата мофетил, циклоспорин, такролимус, преднизолон, сиролимус, нифедипин, флуконазол, ритонавир, рифампицин, итраконазол, вориконазол и ам фоте рицин В, коррекции режима дозирования микафунгина не требуется. При использовании микафунгина AUC итраконазола, сиролимуса и нифедипина незначительно увеличивалась — на 22%. 21% и 18%, соответственно. Совместное применение микафунгина и амфотерицина В дезоксихолата ассоциировалось с 30 % повышением экспозиции амфотерицина В дезоксихолата. Поскольку это может иметь клиническое значение, к такому совместному применению следует прибегать только в том случае, если польза явно превышает риск, с тщательным контролем токсичности амфотерицина В дезоксихолата. Пациентам, получающим сиролимус, нифедипин или итраконазол в комбинации с препаратом Микамин®. необходим мониторинг с целью выявления токсического действия сиролимуса, нифедипина или итраконазола и, при необходимости, снижения дозы указанных препаратов. Особые указания. При введении микафунгина возможны анафилактические/анафилактоидные реакции, включая шок. При их возникновении необходимо прекратить инфузию микафунгина и назначить необходимое лечение. При применении микафунгина возможно появление эксфолиативных кожных реакций, таких как синдром Стиввнса-Джонеона и токсический эпидермальный некролиз. Если у пациентов развивается сыпь, их следует тщательно контролировать и прекратить прием микафунгина в случае ев про грассирования. В редких случаях у пациентов на фоне лечения микафунгином наблюдались гемолиз, включая острый внутри сосудистый гемолиз, и гемолитическая анемия. При появлении клинических или лабораторных признаков гемолиза, следует обеспечить щатальный мониторинг за состоянием пациента и оценить соотношение риска и пользы продолжения лечения. При использовании микафунгина отмечено изменение функции почек, в том числе развитие почечной недостаточности, поэтому во время лечения необходимо обеспечить щатвльный мониторинг функции почек. Применение микафунгина может сопровождаться значительным ухудшением функции печени (увеличение активности аланиновой трансаминазы, аспарагиновой трансаминазы или общего билирубина, более чем в 3 раза превышающее верхнюю границу нормы) как у здоровых добровольцев, так и у пациентов. В отдельных случаях отмечали более тяжелую дисфункцию печени (гепатит или печеночная недостаточность с летальным исходом). У пациентов в возрасте до
2 лет увеличен риск гепатотокснчностн. У крыс при применении препарата в течение > 3 месяцев наблюдалось появление локальных очагов измененных гепатоцитов и формирование печен очно-клеточных опухолей. Значимость этого факта для клинического применения препарата у пациентов не установлена. В процессе лечения микафунгином необходимо обеспечить тщательный мониторинг функции печени. Для того,
чтобы свести к минимуму риск адаптивной регенерации и, как следствие, возможного последующего образования опухолей печени, при значительном или персистирующем повышении активности аланиновой трансаминазы, аспарагиновой трансаминазы рекомендуется отмена препарата.Лечение микафунгином следует проводить, тщательно взвешивая соотношение риска и пользы, особенно у пациентов с тяжелым нарушением функции печени или хроническими заболеваниями печени, которые представляют собой предопухолевые состояния, такие, как выраженный фиброз печени, цирроз, вирусный гепатит, болезни печени у новорожденных или врожденные ферментопатии, а также в случав одновременного применения препаратов, оказывающих гепатотокси-ческое и/или генотоксическое действие. Частота некоторых побочных реакций была выше у детей, чем у взрослых пациентов. У детей до 1 года примерно в два раза отмечалось увеличение активности аланиновой трансаминазы, аспарагиновой трансаминазы и щелочной фосфатазы, чем у детей старше 1 года. Наиболее вероятной причиной этих различий было разное исходное состояние детей до 1 года в клинических исследованиях, по сравнению с детьми более старшего возраста и взрослыми больными. На момент включения в исследование, доля больных с нейтропенией, после аллогенной трансплантации костного мозга, а также со злокачественными гематологическимим образованиями среди детей (соответственно 40,2,29,4 и 29,1%) была в несколько раз выше, чем среди взрослых (соответственно 7,3,13,4 и 8,7%). Влияние на способность управлять транспортными средствами и работу с механизмами. Никаких исследований по оценке влияния микафунгина на способность управлять транспортными средствами и работу с механизмами не проводилось. Однако возможно возникновение нежелательных реакций, которые могут отрицательно повлиять на способность управлять транспортными средствами и работу с механизмами. Форма выпуска. Лиофилизат для приготовления раствора для инфузий 50 мг и 100 мг. По 52,5 мг (дозировка 50 мг) или 106,0 мг (дозировка 100 мг) микафунгина (в виде микафунгина натрия) во флакон из бесцветного стекла (тип I). укупоренный пробкой, колпачком из алюминия/полипро-пилена и упаковочной термоусадочной пленкой. По 1 флакону вместе с инструкцией по применению помещают в картонную пачку. Условия хранения. В оригинальной упаковке, в защищенном от света месте при температуре не выше 25°С. Хранить в недоступном для детей месте. Срок годности. 3 года. Не использовать по истечении срока годности. Условия отпуска из аптек. По рецепту. Владелец регистрациомюго удостоверен» «Астеллас Фарма Юроп Б.В.», Силвиусвег 62. 2333 ВЕ Лейден, Нидерланды. Производитель: Астеллас Фарма Тех Ко. Лтд., Такаока плант 30 Тойдесакае-ма-чи, Такаока сити, Тояма 939-1118, Япония. Фасовщик (первичная упаковка): Астеллас Фарма Тех Ко. Лтд., Такаока плант 30 Тойдесакае-мачи, Такаока сити, Тояма 939-1118, Япония. Упаковщик (вторичная/ потребительская упаковка): Астеллас Ирланд Ко. Лтд., Киллорглин, округ Керри, Ирландия или АО «OPTAT», Россия, 157092, Костромская обл., Сусанинский район, с. Северное, мкр. Харитоново. Выпускающий контроль качества. Астеллас Ирланд Ко. Лтд., Киллорглин, округ Керри, Ирландия или АО «OPTAT», Россия 157092, Костромская обл., Сусанинский район, с. Северное, мкр, Харитоново. Претензии потребителей принимаются Представительством Частной компании с ограниченной ответственностью «Астеллас Фарма Юроп Б.О» (Нидерланды) в г. Москва по адресу: 109147, Россия, г. Москва, Марксистская ул. 16, Телефон: +7 (495) 737-07-55. Факс: +7(495)737-07-67
Таблица 3. Приготовление раствора для инфузий
Доза (и) Флакон препарата Пжаиий* цкдназначенный для применения Кол-во раствора хлорида натрия юн 5% раствора декстрозы, добавляема во флаконы Объем восстановлетого раствора и концентрация активного вещества истмъзоаанм 100 ил растворителя)
50 1×50 5мл примерно 5 мл (10 м г/мл) 0,5 мг/мл
100 1×100 5мл примерно 5 мл (20 мг/мл) 1,0 мг/мл
150 1 х 100 + 1 х50 5мл примерно 10 мл 1,5 мг/мл
200 2×100 5мл примерно 10 мл 2,0 мг/мл
■ Порядок оказания медицинской помощи по профилю «Акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)» (приказ Минздрава России от 01.11.2012 № 572н).
■ Порядок оказания медицинской помощи по профилю «неонатология» (приказ Минздрава России от 15.11.2012 п 921н).
■ Международная классификация болезней, травм и состояний, влияющих на здоровье, 10-го пересмотра (МКБ-10). Всемирная организация здравоохранения, 1994.
■ Номенклатура медицинских услуг. Минздравсоцразвития России, 2011.
■ Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 № 323-Ф3.
■ Распоряжение Правительства РФ от 26.12.2015 № 2724-р «Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов на 2016 год».
Приложение Б
Алгоритм диагностики грибковых инфекций у недоношенных новорожденных в условиях ОРИТН в первые 24 ч жизни
Алгоритм диагностики грибковых инфекций у недоношенных новорожденных после 24 ч жизни (в ОРИТН и ОПНиНД)
ЛИТЕРАТУРА
1. Приходько Н.А., Припутневич Т.В., Никитина И.В., Ионов О.В. и др. Применение препарата микафунгин при лечении инвазивных кан-дидозов у недоношенных детей в условия отделения реанимации и интенсивной терапии новорожденных // Неонатология: новости, мнения, обучение. 2015. № 4. С. 84-90.
2. Hope W.W. et al. ESCMID guideline for the diagnosis and management of Candida diseases 2012: prevention and management of invasive infections in neonates and children caused by Candida spp // Clin. Microbiol. Infect. 2012. Vol. 18, N 7. P. 38-52.
3. Антонов А.Г., Никитина И.В., Митрохин С.Д. Клинические рекомендации по профилактике и лечению грибковых инфекций у новорожденных в условиях отделения реанимации и интенсивной терапии // Неонатология: новости, мнения, обучение. 2013. № 2. С. 80-88.
4. Van de Veerdonk F., Kullberg B., Netea M. Pathogenesis of invasive candidiasis // Curr. Opin. Crit. Care. 2010. Vol. 16, N 5. P. 453-459,
5. Wey S.B., Wenzel R. et al. A Guide to Infection Control in the Hospital. London : B.C. Decker, 1998. P. 154-158.
6. Gow N., van de Veedonk F., Broun A. et al. Candida albicans morphogenesis and host defense: discriminating invasion from colonization // Nat. Rev. Microbiol. 2012. Vol. 10, N 2. P. 112-122.
7. Колбин А.С., Попов С.Д., Любименко В.А. Частота инвазивного кандидоза у недоношенных новорожденных, рожденных на сроке ге-стации менее 32 недель // Клин. микробиол. и антимикроб. химиотер. 2005. № 2. С. 189-194.
8. Austin N., Guire W. Prophylactic systemic antifungal agents to prevent mortality and morbidity in very low birth weight infants // Cochrane Database Syst. Rev. 2013. Vol. 4. CD003850.
9. Greenberg R.G., Benjamin D.K., Gantz M.G., Cotton C.M. et al. Empiric antifungal therapy and outcomes in extremely low birth weight infants with invasive candidiasis // J. Pediatr. 2012. Vol. 161. P. 264-269.
10. Никитина И.В., Ионов О.В., Приходько Н.А. Современные подходы к диагностике, терапии и профилактике инвазивных микозов у новорожденных // Неонатология: новости, мнения, обучение. 2014. № 4. С. 64-72.
11. Приходько Н.А. Совершенствование диагностики, профилактики и лечения инвазивных микозов у недоношенных новорожденных в условиях стационара : автореф. дис. … канд. мед. наук. М., 2016.
12. Gaitanis G., Magiatis P., Hantschke M. The MaLassezia genus in skin and systemic diseases // Clin. Microbiol. Rev. 2012. Vol. 25, N 1. Р. 106-133.
13. Любасовская Л.А., Припутневич Т.В., Анкирская А.С., Дегтярев Д.Н. и др. Особенности микробной колонизации новорожденных в отделении реанимации и интенсивной терапии // Рос. вестн. перина-тологии и педиатрии. 2013. № 3. С. 87-91.
14. ALiaga S., Clark R., Laughon M. et aL. Changes in the incidence of candidiasis in neonatal intensive care units // Pediatrics. 2014. Vol. 133, N 2. P. 236-242.
15. Greenberg R.G., Benjamin D.K. Neonatal candidiasis: diagnosis, prevention, and treatment // J. Infect. 2014. Vol. 69. Р. 19-22.
16. Benjamin D., StoLL B., Fanaroff A. et aL. Neonatal candidiasis among extremely Low birth infants: risk factors, mortality rates, and neurodeveLopmentaL outcomes at 18 to 22 months // Pediatrics. 2006. VoL. 117. P. 84-92.
17. Zaoutis T., Heydon K., Locatio R. Outcomes attributable to neonatal candidiasis // CLin. Infect. Dis. 2007. VoL. 44, N 9. P. 1187-1193.
18. Диагностика и лечение микозов в отделениях реанимации и интенсивной терапии : российские рекомендации. 2-е изд. доп. и перераб. / отв. ред. Н.Н. Климко. М. : Фармтек, 2015. 96 с.
19. Pappas P.G., Kauffman C.A.,. Andes D.R. et aL. CLinicaL Practice GuideLine for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America // CLinicaL Infectious Diseases 2015. VoL. 62. P. e1-e50.
20. Международная классификация болезней десятого пересмотра МКБ-10 (принята 43-й Всемирной Ассамблеей Здравоохранения).
21. Barton M. Invasive candidiasis in Low birth weight preterm infants: risk factors, cLinicaL course and outcome in a prospective muLticenter study of cases and their matched controLs // BMC Infect. Dis. 2014. VoL. 14. Р. 327.
22. HospenthaL D.R., RinaLdi M.G. (eds). Diagnosis and Treatment of Human Mycoses. Totowa, HJ. : Humana Press, 2013. Р. 16-18.
23. Кулага В.В., Романенко И.М., Афонин С.Л. Грибковые болезни и их осложнения. М. : МИА, 2010.
24. Самсыгина Г.А., Буслаева Г.Н. Кандидоз новорождённых и детей первых месяцев жизни. М., 2008. С. 108-110.
25. Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции : руководство для врачей. М., 2008
26. Веселов А.В., Козлов Р.С. Инвазивный кандидоз: современные аспекты эпидемиологии, диагностики, терапии и профилактики у различных категорий пациентов // Клин. микробиол. и антимикроб. хими-отер. 2016. Т. 18, № 2. С. 286-304.
27. Kaufman D. FungaL infections in preterm infants // Medsсape. 2014 Jun 25.
28. Никитина И.В., Ионов О.В., Приходько Н.А., Припутневич Т.В. и др. Инвазивные микозы в неонатологии: профилактика, диагностика и терапия // Акуш. и гин. 2015. № 4. С. 84-90.
29. Ascher S.B. AntifungaL therapy and outcomes in infants with invasive Candida infections // Pediatr. Infect. Dis. J. 2012. VoL. 31. Р. 439-443.
30. Припутневич Т.В. Оптимизация микробиологической диагностики оппортунистических инфекций у беременных и новорожденных на основе протеометрических и молекулярно — генетических методов : автореф. дис. … д-ра мед. наук. М., 2014.
31. Припутневич Т.В., Мелкумян А.Р., Ильина Е.Н., Митрохин С.Д. и др. Прямая идентификация микроорганизмов из гемокультур с помощью метода MALDI-TOF-MS в сравнении с методом ПЦР // Клин. микробиол. и антимикроб. химиотер. 2014. Т. 16, № 1. С. 21-26.
32. ZiLberberg M., Shorr A., KoLLef M. SekuLar trends in candidemia-reLated hospitaLization in the United States, 2000-2005 // Infect. ControL Hosp. EpidemioL. 2008. VoL. 29, N 10. P. 978-980.
33. Веселов А.В., Климко Н.Н., Кречикова О.И., Клясова Г.А. и др. IN VITRO активность флуконазола и вориконазола в отношении более 10000 штаммов дрожжей: результаты 5-летнего проспективного исследования ARTEMIS Disk в России // Клин. микробиол. и антимикроб. химиотер. 2008. Т. 10, № 4. С. 345-354.
34. Шухов В.С., Байбарина Е.Н., Рюмина И.И., Зубков В.В. Антимикробная терапия у детей : практическое руководство. М. : ГЭОТАР-Медиа, 2016. 320 с.
35. CaLderone R., CLancy C. (eds). Candida and Candidiasis. Washington : AMS Press, 2012.
36. Kaufman D.A., Manzoni P. Strategies to prevent invasive candidal infection in extremeLy preterm infants // CLin. PerinatoL. 2010. VoL. 37, N 3. P. 611-628. doi: 10.1016/j.cLp.2010.06.003.
37. Naidoo E. NeonataL invasive fungaL infection in EngLand 20042010 // CLin. MicrobioL. Infect. 2014. VoL. 20, N 9. P. 936-941.
38. Антонов А.Г., Приходько Н.А., Анкирская А.С. Лечение грибковой инфекции у глубоко недоношенных детей // Рос. вестн. перина-тологии и педиатрии. 2012. Т. 57, № 5. С. 13-16.
Молочница у детей | Румянцева, md
C проявлениями кандидоза (в народе часто называемого «молочница») у детей и родители, и педиатры встречаются очень часто. Тем не менее, вопросов и мифов вокруг этого состояния остаётся предостаточно. В этой статье попробуем разложить всё по полочкам.
Что такое кандидоз?
Это заболевание, вызываемое грибками рода Candida. Чаще всего за клинические проявления ответственен вид Candida albicans, однако существуют и другие виды, например, C. glabrata and C. krusei.
Откуда они берутся?
Candida является нормальным обитателем кожи и слизистых человека. Передача малышу чаще всего происходит вертикальным путём (от мамы). Но даже если этого не произошло, вероятность встретиться с ними в течение жизни крайне высока, так как данные микроорганизмы распространены в окружающей среде. В норме в этом нет ничего страшного, поскольку одновременно происходит заселение нормальной микрофлоры (также известной как «хорошие бактерии»), которая подавляет избыточный рост грибка. Именно поэтому никакой специфической профилактики передачи кандид от мамы к ребёнку не требуется.
Опасны ли грибы рода Candida?
Для человека с нормальной иммунной системой (а это абсолютное большинство жителей нашей планеты) присутствие кандид не представляет никакой угрозы. Но эти микроорганизмы могут нанести серьёзный вред людям с иммунодефицитом (врождённым или приобретённым), злокачественными опухолями, получающим иммуносупрессивную терапию, а также недоношенным детям.
Как проявляется кандидоз у детей?
Наиболее часто мы встречаемся с так называемым орофарингеальным кандидозом. При этом в полости рта появляется белый «творожистый» налёт. Отдельным проявлением у старших детей является ангулярный хейлит — образование трещин в углах рта, и атрофический глоссит — покраснение, отечность, болезненность языка.
Грибковая инфекция нередко присоединяется к уже существующему пелёночному (памперсному) дерматиту, утяжеляя его течение. Признаком присоединения этой инфекции является поражение складок кожи.
Вульвовагинальный кандидоз у маленьких девочек не имеет специфических симптомов и проявляется покраснением, отеком слизистой вульвы, зудом, жжением, выделениями, дискомфорт при мочеиспускании.
Важно помнить, что все эти проявления могут возникать у совершенно здоровых детей и не требуют никаких дополнительных обследований.
Более тяжёлые проявления кандидоза возникают у лиц с нарушением работы иммунной системы. Это эзофагит (поражение пищевода), хронический слизисто-кожный кандидоз. Данные проявления всегда требуют дообследования на предмет сопутствующих заболеваний. Например, кандидозный эзофагит — одно из проявлений ВИЧ-инфекции.
Диагностика
Как уже упоминалось выше, кандида присутствует на коже и слизистых практически у всех людей, которые не испытывают от этого никаких затруднений.
Просто обнаружение грибков в посеве откуда бы то ни было не означает, что именно они вызвали те или иные симптомы.
К сожалению, посевами с неправильной интерпретацией увлекаются в нашей медицине. С другой стороны, диагноз чаще всего ставится на основании имеющихся симптомов. Лабораторная диагностика бывает нужна для того, чтобы выяснить, с каким именно видом грибка Candida мы имеем дело.
Почему возникает кандидоз?
Если попытаться обобщить, то появление симптомов кандидоза у здоровых людей связано с изменениями в составе микробиоты. У новорождённых заселение так называемыми полезными бактериями, которые сдерживают рост кандид, только начинается. Поэтому проявления орофарингеального кандидоза у них можно встретить довольно часто.
Пелёночный дерматит является фактором риска для симптомов кожного кандидоза в данной области. Повышают его вероятность наличие кандидоза в полости рта, а также недавняя диарея. Это, по всей видимости, отражает избыточный рост грибка и подавление нормальной микрофлоры.
Использование подгузников также повышает вероятность возникновения кандидозного вульвовагинита. У более старших девочек это слишком тесное белье, а также ношение синтетики.
Ведущим провоцирующим фактором усиленного роста кандид является использование антибиотиков широкого спектра действия (например, цефтриаксон), также это возможно при использовании ингаляционных кортикостероидов, а также избыточном применении местных антисептиков.
Профилактика пелёночного дерматита
Наилучшей профилактикой является оптимальная гигиена и частая смена памперса (каждые 2-3 ч или после дефекации). Во время гигиены стоит быть осторожнее и не злоупотреблять мылом. Если мыло всё же используется, оно должно быть с нейтральным рН, без отдушек. Оставлять ребёнка без памперса стоит так часто, как это возможно.
Предпочтение стоит отдавать подмыванию с помощью воды и мягкой ткани, а не использованию влажных салфеток.
Западные источники рекомендуют барьерные кремы под подгузник только для лечения дерматита. Использование присыпки не рекомендуется, т.к ребёнок может случайно вдохнуть ее, что приводит к опасному поражению лёгких.
Когда и чем лечить?
В соответствии с современными медицинскими протоколами, орофарингеальный кандидоз требует лечения, только если нарушает качество жизни ребёнка.
Как это понять?
- Ребёнок до года отказывается сосать.
- Ребёнок после года жалуется на неприятные ощущения, боль в полости рта.
В противном случае, при случайном обнаружении белого налета в полости рта, лечение не требуется.
При необходимости лечения его можно начать с местных средств (противогрибковые препараты в растворах). Их нужно применять в течение 3 дней после исчезновения симптомов, а это обычно занимает 2 недели. При неэффективности местного лечения используются противогрибковые препараты внутрь. Раньше для этих целей использовались красители (у нас бриллиантовый зелёный, на западе gentian violet), которые показывают эффективность, однако их безопасность вызывает вопросы.
Кандидоз кожи, осложнивший пеленочный дерматит, а также кандидозный вульвовагинит требуют лечения местными противогрибковыми средствами.
Кандидоз у людей с тяжёлыми заболеваниями, иммунодефицитами, а также у недоношенных детей требует обязательной массивной противогрибковой терапии, так как высок риск развития кандидемии (проникновения кандид в кровь).
Что важно запомнить?
Поражения кожи и слизистых, вызванные грибами рода Candida, у здоровых детей, в том числе младенцев, не представляют серьёзной опасности для здоровья и не требуют никаких дополнительных мер.
Кандидоз, не поддающийся терапии, выраженный, возникающий повторно, требует дообследования на предмет наличия дефектов иммунной системы. Это же рекомендуется для детей старше года, у которых орофарингеальный кандидоз возник без предрасполагающих факторов (использование антибиотиков, ингаляционных стероидов).
Рецидивирующий кандидозный пелёночный дерматит, при условии соблюдения гигиенических рекомендаций, может быть признаком сахарного диабета 1 типа.
Источники:
- Candida infection in children: an overview https://www.uptodate.com/contents/candida-infections-in-children-an-overview?source=search_result&search=candida&selectedTitle=2~150
- Clinical manifestations and diagnosis of Candida infection in neonates https://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-candida-infection-in-neonates?source=search_result&search=candida&selectedTitle=7~150
- Candidemia and invasive candidiasis in children: Management https://www.uptodate.com/contents/candidemia-and-invasive-candidiasis-in-children-management?source=search_result&search=candida&selectedTitle=11~150
- Diaper dermatitis https://www.uptodate.com/contents/diaper-dermatitis?source=search_result&search=diaper%20dermatitis%20children&selectedTitle=1~36
Автор: Елена Орлова, педиатр, детский пульмонолог. @dr.elena_orlova
Похожее
Комментарии в Facebook
причины, симптомы, диагностика и лечение – статьи о здоровье
Оглавление
Молочница (кандидоз) является разновидностью инфекционного заражения грибковыми бактериями, которые в малых количествах постоянно находятся в организме человека. К их усиленному размножению приводят несколько факторов. В результате пациент страдает от целого ряда симптомов и зачастую вынужден изменять свой образ жизни.
Чем раньше будет начато лечение кандидоза (молочницы), тем быстрее будет устранена и клиническая картина. Кроме того, эффективная терапия позволит предотвратить развитие ряда опасных осложнений патологии, к которым относят цервицит, уретрит, цистит и даже бесплодие.
Причины заболевания
К развитию патологии приводит целый ряд факторов, которые способствуют нарушению нормальной микрофлоры. В результате агрессивных процессов сокращается количество полезных бактерий и увеличивается грибковая флора.
Как правило, к причинам молочницы относят:
- Неконтролируемый прием различных лекарственных препаратов
- Снижение иммунитета
- Гормональные отклонения и нарушения обмена веществ
- Сопутствующие хронические заболевания
Спровоцировать кандидоз могут тонзиллит, цирроз печени, гормональная терапия, ожирение, сахарный диабет, беременность, анорексия, резкая смена климата, длительное лечение антибиотиками.
Особую роль в развитии молочницы влагалища могут играть и такие факторы, как:
- Несоблюдение личной гигиены
- Несвоевременная смена тампонов и прокладок
- Использование дезодированных средств для интимной гигиены
- Ношение белья из синтетических материалов
Некоторые женщины обращаются к гинекологу для лечения молочницы после возвращения из отпуска на море. Это обусловлено тем, что там они часто носили мокрое белье, регулярно плавали в открытых водоемах и посещали бассейн. Влажная среда положительно сказывается на состоянии грибковой флоры.
Интересно, что спровоцировать кандидоз может и неправильное питание с большим количеством углеводов. Причем страдать от патологии могут даже новорожденные. Заражение в этом случае происходит во время внутриутробного развития или при прохождении плода через родовые пути. В таких случаях развитие молочницы вызывается ослабленным состоянием организма малыша в связи с полученной травмой, гемолитической болезнью, гипоксией и иными факторами.
Симптомы кандидоза
К основным признакам патологии относят выраженное жжение и зуд в области наружных половых органов и влагалища.
Данные симптомы также сопровождаются:
- Белыми выделениями с кисловатым запахом с мелкими комочками, которые напоминают крупицы творога
- Покраснением малых половых губ
- Отечностью больших и малых половых губ
- Болезненными ощущениями во время полового акта
Также пациенты жалуются на болезненные мочеиспускания.
Важно! В некоторых случаях патология протекает со стертыми признаками, когда присутствует только несколько из указанных симптомов. Причем они могут самопроизвольно исчезать. Молочница у женщин нередко протекает бессимптомно во время менструаций. Это связано с тем, что в такой период влагалищная среда приобретает щелочной характер, неблагоприятный для грибков. Но кандидоз может перейти и в хроническую форму. В этом случае обострения возникают несколько раз в год (1-4) и возникают обычно перед началом менструации.
Следует понимать, что хроническое заболевание хуже поддается терапии, особенно если оно сочетается с инфекционными поражениями влагалища. Именно поэтому лечение кандидоза нужно начинать сразу же после появления первых симптомов и не допускать его развития.
Молочница у новорожденных протекает с повреждением слизистых щек, мягкого неба, десен и языка. На слизистых поверхностях при патологии можно наблюдать белый налет, при снятии которого обнаруживаются местные воспаления с покраснениями. Малыши при развитии заболевания становятся беспокойными, могут отказываться от груди и постоянно плакать.
Диагностика кандидоза
Эффективное лечение молочницы возможно после тщательной диагностики. Начинается она с осмотра у гинеколога. Врач берет необходимые мазки, позволяющие выявить наличие грибков. Микроскопическое исследование проводится быстро, но не позволяет определить конкретного возбудителя заболевания. Поэтому в дальнейшем выполняется бактериологический посев мазка.
Дополнительно проводится и комплексное обследование. Оно необходимо потому, что молочница нередко возникает на фоне иных нарушений в работе организма. Особенно актуальной диагностика является в том случае, если кандидоз у женщины приобретает хроническую форму или плохо поддается лечению.
Важно! Иногда молочница является первым признаком сахарного диабета. По этой причине важно сдать анализ крови на сахар.
Также могут назначаться следующие обследования:
- УЗИ брюшной полости
- Ирригоскопия
- Гастро- и колоноскопия
Необходимость в такой диагностике обусловлена тем, что молочница может быть вызвана проблемой в работе органов верхнего и нижнего отделов желудочно-кишечного тракта.
Если патология стала причиной проблем в работе мочевыводящих путей, потребуется и консультация уролога, а также нужны такие исследования, как:
- Анализ мочи
- УЗИ мочевого пузыря
- Мазок из уретры
Так как симптомы кандидоза сходны с проявлениями иных заболеваний, важно провести дифференциальную диагностику, направленную на выявление гонореи, трихомониаза, генитального герпеса и бактериального вагиноза.
Важно! Все особенности диагностики и перечень обследований определяются лечащим врачом. При необходимости гинеколог направляет пациентку на прием к урологу, эндокринологу, гастроэнтерологу и другим специалистам. Это позволяет поставить точный диагноз, выявив все симптомы, и назначить адекватную терапию не только основного, но и сопутствующих заболеваний.
Лечение молочницы
Местная терапия актуальна в случае неосложненного течения заболевания и его первичного возникновения. Осуществляется она с помощью противогрибковых препаратов в виде таблеток и вагинальных свечей. Эффективность такого лечения молочницы достаточно высока. Но пациенту очень важно воздержаться от половых контактов на время терапии и тщательно соблюдать интимную гигиену. При легком течении патологии нередко достаточно однократного приема специальных препаратов.
Важно! Устранение симптомов заболевания не всегда является показателем выздоровления! Поэтому в обязательном порядке следует сдать необходимые анализы.
При хроническом течении патологии пациентам рекомендуют принимать специальные препараты на протяжении длительного времени. Противогрибковая терапия позволит восстановить здоровую микрофлору.
Важно! Лечение хронического кандидоза может продолжаться несколько месяцев. Оно должно быть комплексным и обычно включает:
- Коррекцию кишечного дисбактериоза
- Прием общеукрепляющих средств
- Исключение провоцирующих развитие опасной микрофлоры факторов. Пациенту нужно отказаться от приема антибиотиков, придерживаться правил гигиены и др.
Помимо лекарственной терапии, могут применяться и физиотерапевтические методы. Свою эффективность доказали дарсонвализация, магнитотерапия, лазеротерапия и электрофорез.
Для лечения кандидоза новорожденных зачастую назначают исключительно местные средства. Общие используются только в осложненных случаях.
Особого внимания заслуживает терапия беременных. Проводится она исключительно с учетом всех выявленных показаний и обнаруженных противопоказаний. Лечение проводится преимущественно местными средствами.
Преимущества лечения в МЕДСИ
- Опытные врачи-гинекологи. Они подберут оптимальные схемы терапии с учетом всех индивидуальных факторов, так как располагают необходимыми знаниями и навыками
- Новейшие методы диагностики. Они позволяют быстро выявить патологию и подобрать нужные препараты. Уже на первом осмотре гинеколог зачастую может поставить диагноз «молочница» и приступить к ее лечению
- Уникальные методы лечения. Мы придерживаемся комплексного подхода, который обеспечивает высокую эффективность проводимых манипуляций и назначаемых средств
- Комфорт всех процедур. Осмотры, консультации, диагностические манипуляции выполняются со вниманием к пациентам, в корректном режиме, бережно и аккуратно. Это позволяет забыть о смущении и стеснении
Если вы планируете пройти лечение молочницы в нашей клинике, позвоните по номеру +7 (812) 336-33-33. Специалист ответит на все вопросы и запишет вас на прием на удобное время.
стоматит, молочница — Пинская центральная поликлиника
Заболевания полости рта могут развиваться первично вследствие вредного влияния разнообразных агентов, но могут быть и вторичного характера, присоединяясь, вследствие ослабления общего и местного иммунитета, к различным желудочно-кишечным заболеваниям, инфекциям и т.п.
Стоматиты
Стоматиты детского возраста имеют определенную периодизацию в зависимости от инфекционного агента и причины заболевания. Разумеется, в любом возрастном периоде могут возникать все разновидности стоматитов, однако существуют и закономерности.
Грибковый или кандидозный стоматит развивается у малышей до трех лет, это так называемая молочница полости рта. В возрасте от одного года до трех с высокой частотой отмечаются герпетические виды стоматита при снижении специфического иммунитета и инфицировании, а также образование афт Бернара на небе.
Различаются несколько разновидностей стоматитов у детей. Частой формой является катаральный стоматит, проявляющийся краснотой, припухлостью слизистой оболочки полости рта и особенно десен, которые иногда даже слегка кровоточат. Одновременно имеется болезненность при глотании, значительное слюноотделение; язык покрыт беловатым налетом. Иногда наблюдаются незначительные повышения температуры, припухания местных желез.
Иногда простой стоматит может перейти в септический стоматит, с сильным гнойным воспалением, фибринозными отложениями и лихорадкой.
В грудном возрасте возможны также и гангренозная форма, и афтозная форма стоматита, но чаще они встречаются в старшем возрасте.
К мерам профилактики относят следующие:
— регулярную гигиену полости рта, полоскания, применение зубной нити для снижения вероятности присоединения бактериального воспаления;
— коррекцию рациона питания. Некоторые продукты способствуют раздражению слизистой ротовой полости. При частых рецидивах рекомендуется исключение из меню таких продуктов, как молоко, сыры, помидоры и томатная паста, кислые ягоды, фрукты, соки, шоколад и какао в любом виде. Снижают количество острых и соленых блюд, а также грубой пищи: чипсов, сухариков, крекеров, способных травмировать поверхность слизистой рта;
— подбор зубной пасты, не содержащей сульфата натрия, помогает избежать излишнего иссушения слизистой.
Молочница
Наблюдается почти исключительно в грудном возрасте. Болезнь выражается появлением на языке белых, напоминающих остатки створоженного молока, пятен и бляшек, плотно прилегающих к подлежащей ткани. Эти отложения могут покрыть всю поверхность языка, перейти на слизистую оболочку рта, глотки и пищевода.
Молочница развивается только на слизистой, покрытой плоским эпителием, и не переходит на те места слизистой, где имеется цилиндрический эпителий. Этот грибок является невинным нозопаразитом, имеющимся во рту у многих матерей. Он передается от матери к ребенку путем поцелуев и капельной инфекции. Но для того, чтобы развилась болезнь, необходимо ослабление ребенка, понижение его иммунитета. Сама по себе молочница не представляет опасности. При правильном уходе за ребенком молочница обычно не встречается.
Профилактика инфицирования полости рта у детей
В настоящее время не существует способов, полностью ограждающих детей от инфицирования полости рта.
Профилактика заключается, прежде всего, в укреплении иммунитета ребенка — соблюдении правильного режима сна и отдыха, проведении водных процедур, полноценном и сбалансированном питании. Особенно важно уменьшить вероятность заболевания ОРВИ, которое приводят к существенному снижению иммунной защиты организма ребенка.
Следует соблюдать нормы элементарной гигиены: чистоту игрушек, не облизывать соски и ложки при кормлении ребенка, уменьшить частоту контактов ребенка с взрослыми с явными проявлениями рецидивов герпетической инфекции. Избегать контактов собственных детей с ребенком, имеющим признаки герпетического поражения.
Филиал « Детская поликлиника»
УЗ «Пинская детская больница»
Врач-педиатр: Щавелева В.А.
Кандидоз кожи у детей » Медицинский центр Альта Алматы
Существует более 400 видов опасных для человека грибов. По данным ВОЗ, в мире микозами страдает от 1/5 до 1/3 населения. Дерматомикозы подразделяют на четыре группы:
Существует более 400 видов опасных для человека грибов. По данным ВОЗ, в мире микозами страдает от 1/5 до 1/3 населения. Дерматомикозы подразделяют на четыре группы:
1. Поверхностные микозы
2. Эпидермомикозы (дерматофитии)
3. Кандидозы
4. Подкожные (субкутанные) микозы.
Но, пожалуй, самым распространённым, знакомым любому человеку, является кандидоз. Микозы, вызванные условно патогенными дрожжеподобными грибами (рода Candida), составляют около 40% от общего числа зарегистрированных микозов. В связи с широким распространением возбудителя, а также недостаточным вниманием к данной проблеме у женщин, имеет место быть врожденный кандидоз и кандидоз, приобретенный в послеродовом периоде.
В силу физиологических особенностей новорожденного ребенка (тонкие дерма и эпидермис, меньшее, чем у взрослых, количество клеточных слоев, рыхлость расположения основных структурных компонентов кожи и слизистых, несовершенство секреторной функции кожи, сопровождающееся недостаточностью ее бактерицидной активности и более высоким уровнем pH) кожа и слизистые оболочки имеют более слабую, чем у взрослых, механическую защиту. Все это способствует повышению риска развития кандидозной инфекции у новорожденных.
Если говорить о врожденном кандидозе, то патологический процесс развивается в первые недели жизни, как правило, у недоношенных, переношенных и ослабленных детей. Заражение новорожденных происходит от больной матери в антенатальный (до родов) или интернатальный (при прохождении плода через родовые пути) периоды.
В последующие периоды развития ребенка источником заражения могут служить как мать, так и лица из окружения ребенка, предметы обихода и продукты питания. Способствующим заболеванию фактором также является проведение антибактериальной и/или гормонотерапии у новорожденного и, наконец, плохие санитарно-гигиенические условия и банальное нарушение правил ухода за ребенком.
Инфекция, вызванная грибами рода Candida, имеет достаточно много вариантов течения и распространения. Один из вариантов — кандидозное интертриго грудных детей (интертригинозный дерматит), при котором отмечается поражение крупных складок с распространением патологического процесса на гладкую кожу (вне складок).
Клиническая картина кандидозного интертриго характеризуется появлением в глубине складок мелких пузырьков с тонкой дряблой покрышкой; вскоре они вскрываются вследствие постоянного трения соприкасающихся поверхностей кожи складок, образуют постепенно увеличивающиеся в размерах эрозии. Поверхность эрозии отличается умеренной влажностью и синюшно-красным с ливидным оттенком цветом и лаковым блеском. В глубине пораженной складки появляются малоболезненные, поверхностные трещины, иногда скопления белесоватой кашицеобразной массы (мацерированного рогового слоя эпидермиса). Эрозии обладают склонностью к периферическому росту.
Сливаясь между собой, они формируют обширные эрозивные поверхности. Рядом с пораженным участком, на видимо здоровой коже, обнаруживаются так называемые «отсевы» в виде мелких пузырьков, пустул или небольших эрозий. На месте разрешившихся эрозий отмечается шелушение и/или незначительная пигментация.
В случае, если у вашего ребенка обнаруживаются схожие симптомы, вам незамедлительно следует обратиться в ближайшее медицинское учреждение, где есть врач-дерматолог, для постановки диагноза и последующего лечения. Помните, чем скорее вы обратитесь к врачу, тем быстрее и благоприятнее будет исход лечения.
Будьте здоровы!
Сергей Анатольевич Исаков, врач-дерматолог, венеролог, дерматокосметолог.
Молочница и другие кандидозные инфекции
Автор: Скотт Пэнгонис, доктор медицины, магистратура, FAAP и С. Элизабет Уильямс, доктор медицины, магистр здравоохранения, FAAP
Кандида — это тип дрожжей, часть семейства грибов, которые обычно обитают в нашем организме и на нем. Его можно найти, например, на коже и во рту, в кишечнике и в области гениталий. Большую часть времени,
Candida не вызывает никаких проблем. Однако, когда он разрастается, он может вызвать такие инфекции, как кандидоз.Эти грибковые инфекции могут перейти в хроническую форму.
Что такое молочница?
Кандидоз полости рта, также называемый оральным
молочница, часто встречается у младенцев и детей ясельного возраста. Молочница также может поражать ногти, глаза и кожные складки шеи и подмышек, а также область подгузников, включая влагалище и складки паха.
Как младенцы и дети заболевают молочницей и др.
Candida инфекции?
Беременность и роды. Новорожденные могут получить
Candida от матери. Это может произойти, пока они еще находятся в матке, а также во время прохождения через влагалище во время родов. Большинство этих инфекций вызывается Candida albicans , хотя другие виды
Candida становятся все более распространенными.
Медицина. Иногда у детей развивается кандидоз после приема
антибиотики. Хотя антибиотики борются с микробами, вызывающими заболевание ребенка, они иногда также влияют на «хорошие» бактерии, которые помогают контролировать баланс микробов в организме.Это дает грибам, подобным
Candida шанс перерасти. Использование вдыхаемого
стероиды при астме без полоскания рта водой после использования ингалятора также могут привести к кандидозу.
Состояние здоровья. У некоторых детей с серьезными проблемами со здоровьем грибок может попасть в кровоток. Те, кто подвергается наибольшему риску инфекций кровотока с
Candida включают
недоношенные дети или младенцы с очень низкой массой тела при рождении, дети с долгосрочными внутривенными (IV) катетерами и дети с ослабленной иммунной системой, вызванной:
раковые заболевания или лекарства.У этих детей часто используются пероральные нистатин и флуконазол для предотвращения кандидоза.
Если
Candida инфекции становятся хроническими или возникают во рту у детей старшего возраста, это может быть признаком проблемы иммунной системы, такой как инфекция вируса иммунодефицита человека (ВИЧ).
Candida Инфекции кожи, рта (молочница) или влагалища у детей старше 2–3 лет также могут быть признаком
сахарный диабет.
Признаки и симптомы
Candida инфекции
Младенцы. У младенцев симптомы включают болезненные белые или желтые пятна на языке, губах, деснах, нёбе (нёбо) и внутренней поверхности щёк (молочница). Он также может распространяться в пищевод, из-за чего глотание становится болезненным. Кандидоз может вызвать
обострение опрелостей, вызывающее покраснение и чувствительность в пораженной области, а также в некоторых случаях приподнятую красную кайму.
Подростки. Девочки-подростки, у которых развивается вагинальный
дрожжевая инфекция может иметь такие симптомы, как зуд, боль, покраснение и / или густые «творожистые» выделения из влагалища.Дрожжевая инфекция часто возникает после лечения антибиотиками.
Дети, принимающие препараты внутривенно. Симптомы у детей с
Candida инфекций при получении
химиотерапевтическое лечение или другие долгосрочные домашние лекарства, вводимые через внутривенный катетер. В этих случаях грибок попадает в систему крови. Попадая в кровь, дрожжи могут путешествовать по телу, вызывая инфекцию сердца, легких, печени, почек, глаз, мозга и кожи.Первые признаки
Candida Инфекция кровотока — лихорадка и закупорка внутривенного катетера.
Как работает
Диагностирована инфекция Candida ?
Ваш педиатр часто ставит диагноз, осматривая вашего ребенка и анализируя симптомы. Соскоб
Candida поражения (язвы) во рту или другие пятна могут быть дополнительно исследованы на наличие признаков инфекции.
Ультразвук или компьютерная томография могут обнаружить кандидозные поражения, которые появились в головном мозге, почках, сердце, печени или селезенке после инфекции кровотока.Иногда берутся культуры крови или поражений во рту, чтобы вырастить грибок в лаборатории и определить тип и чувствительность дрожжей.
Лечение для
Candida инфекции
Противогрибковые препараты используются для лечения кандидоза. Антибиотик нистатин часто назначают детям с такими инфекциями, как молочница полости рта или
Сыпь от подгузников, связанная с Candida , например. Конкретные лекарства, назначаемые от кандидоза, различаются в зависимости от части тела, где сконцентрирована инфекция.
Если кандидоз распространился через кровоток, ваш педиатр обычно порекомендует лечение с помощью внутривенного лекарства. Некоторые из этих препаратов для внутривенного вливания вызывают неприятные побочные эффекты, но по-прежнему являются надежным лекарством от серьезных инвазивных грибковых инфекций. Однако большинство лекарств, используемых для лечения кандидоза, хорошо переносятся большинством детей.
Сколько времени длится
Candida инфекции уйдут?
После начала лечения большинство кандидозных инфекций проходят в течение примерно 2 недель.Однако нередки случаи, когда инфекции возвращаются. Длительный молочница иногда бывает связана с пустышками или
бутылки, которые не были должным образом прокипячены для удаления грибка.
Инфекция гораздо сложнее лечить у детей с катетерами или ослабленной иммунной системой. Как правило, катетер необходимо удалить или заменить, чтобы эффективно лечить инфекции, вызванные этими устройствами. Также обычно проводятся анализы, чтобы определить, распространилась ли инфекция на другие части тела.Противогрибковая терапия может занять от нескольких недель до месяцев для более серьезных инфекций.
Помните
Поговорите со своим педиатром, если вы считаете, что у вашего ребенка могут быть симптомы
Candida , или всякий раз, когда у вас есть какие-либо вопросы о здоровье вашего ребенка.
Дополнительная информация
О докторе Пангонисе
Скотт Пангонис, доктор медицины, магистр медицины, FAAP — педиатр, сертифицированный советом директоров. Он доцент кафедры детских инфекционных болезней Детского медицинского центра Акрон.В Американской академии педиатрии он является членом секции инфекционных заболеваний.
О докторе Вильямсе
С. Элизабет Уильямс, доктор медицины, магистр здравоохранения, FAAP, сертифицированный педиатр, который в настоящее время является доцентом кафедры общей педиатрии в Теннесси Детской больницы Монро Каррелл-младший в Нэшвилле. В Американской академии педиатрии д-р Уильямс является членом Образовательного подкомитета Секции инфекционных заболеваний.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Молочница полости рта у младенцев: причины, симптомы и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Молочница — распространенная инфекция полости рта у младенцев. Это вызвано дрожжевым грибком Candida albicans . Это может вызывать раздражение, но поддается лечению.
Наличие дрожжевых организмов на различных частях тела — это нормально. Обычно они не вызывают никаких симптомов. Однако, если их больше, чем обычно, или иммунная система не может справиться с этими уровнями, могут возникнуть симптомы.
Дрожжи, или Candida , также могут появляться при опрелостях и высыпаниях в других влажных местах, например, под подбородком.Это может повлиять на соски кормящих матерей. Это может быть очень раздражающим, но поддается лечению.
Новорожденные могут иметь симптомы Candida при рождении или вскоре после этого. Молочница часто появляется во рту в первые несколько недель или месяцев жизни. Если поражены соски кормящей матери, инфекция может передаться младенцу. Непонятно, почему у одних младенцев появляются симптомы, а у других — нет.
Оральный укол — наиболее распространенная грибковая инфекция полости рта у младенцев и детей.Обычно это не серьезно, но может вызывать дискомфорт и затруднять кормление. Доступно лечение.
Небольшое количество грибка Candida большую часть времени живет во рту. Обычно он контролируется иммунной системой и другими типами микробов, которые также обычно живут во рту.
Однако, когда иммунная система слабее, грибок может разрастаться, вызывая язвы и поражения во рту и на языке.
Оральный кандидоз может возникнуть у младенцев, потому что их иммунная система еще не сформировалась.Они менее способны противостоять инфекции.
Инфекция орального молочницы может возникнуть после лечения антибиотиками, поскольку антибиотики снижают уровень полезных бактерий во рту. Это позволяет грибку размножаться.
Симптомы могут появиться внезапно.
Они могут включать:
- белые пятна на небе, внутри щек и на языке
- под белыми поражениями, может быть красная ткань, которая легко кровоточит
- может быть покраснение вокруг пятен
- пятна могут быть болезненными
- углы рта могут треснуть
- пятна белого цвета, похожие на молоко, но их невозможно стереть
Без лечения поражения могут медленно увеличиваться в количестве и размере.От них трудно избавиться даже после лечения.
Многих младенцев молочница не беспокоит, но они могут быть раздражительными, особенно во время кормления, если болит рот.
Врач осмотрит младенца на предмет явных признаков молочницы. Иногда они могут взять мазок или образец инфицированной ткани и посмотреть на него под микроскопом. Если есть доказательства инфекции Candida , образец может быть посажен для подтверждения диагноза.
Если врач диагностирует Candida , он назначит подходящее лечение.
Молочница полости рта у младенцев часто исчезает в течение 2 недель, и родителям или опекунам можно посоветовать контролировать инфекцию без использования лекарств.
Иногда врач прописывает капли или гель, которые необходимо нанести на внутреннюю часть рта, а не просто на язык.
Если младенец находится на грудном вскармливании, может потребоваться одновременная обработка сосков матери, чтобы предотвратить передачу инфекции туда и обратно.
Так как молочница может повлиять на кормление, следует уведомить педиатра, если симптомы не исчезнут.
В зависимости от возраста младенца врач может предложить добавить в рацион лактобациллы в виде йогурта. Считается, что лактобациллы содержат «хорошие» бактерии, которые могут помочь избавиться от грибка. Добавки, подходящие для младенцев, можно приобрести в Интернете.
Другие средства, такие как экстракт семян грейпфрута, кокосовое масло, генцианвиолет, масло чайного дерева и пищевая сода, были предложены для лечения орального молочницы у младенцев.
Однако, например, было обнаружено, что экстракт семян грейпфрута содержит дополнительные вещества, которые могут быть небезопасными даже для взрослых.Также не было доказано, что его эффективность ни при каких условиях.
Природные средства защиты все еще содержат химические вещества. Важно обсудить с врачом любое лекарство, прежде чем давать его младенцу.
Если у женщины во время беременности развивается вагинальная дрожжевая инфекция, ей следует проконсультироваться с врачом. Если он не исчезнет, он может быть передан новорожденному во время родов. Симптомы включают вагинальный зуд и белые творожистые выделения.
Женщины, у которых во время кормления грудью появляются выделения из сосков или возникают боли, также должны сообщить об этом своему врачу, чтобы их можно было обследовать на предмет дрожжевой инфекции в сосках.Это также может передаваться в рот грудному ребенку.
Во время грудного вскармливания используйте накладки для груди без пластикового барьера, так как это может способствовать росту Candida .
Убедитесь, что соски для бутылочек и пустышки, если используются, стерильны. Некоторые исследования показали, что Candida преобладает на пустышках, особенно латексных пустышках. Однако они не обнаружили связи между использованием соски и кандидозной инфекцией.
Молочница полости рта у младенцев: причины, симптомы и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Молочница — распространенная инфекция полости рта у младенцев. Это вызвано дрожжевым грибком Candida albicans . Это может вызывать раздражение, но поддается лечению.
Наличие дрожжевых организмов на различных частях тела — это нормально. Обычно они не вызывают никаких симптомов. Однако, если их больше, чем обычно, или иммунная система не может справиться с этими уровнями, могут возникнуть симптомы.
Дрожжи, или Candida , также могут появляться при опрелостях и высыпаниях в других влажных местах, например, под подбородком.Это может повлиять на соски кормящих матерей. Это может быть очень раздражающим, но поддается лечению.
Новорожденные могут иметь симптомы Candida при рождении или вскоре после этого. Молочница часто появляется во рту в первые несколько недель или месяцев жизни. Если поражены соски кормящей матери, инфекция может передаться младенцу. Непонятно, почему у одних младенцев появляются симптомы, а у других — нет.
Оральный укол — наиболее распространенная грибковая инфекция полости рта у младенцев и детей.Обычно это не серьезно, но может вызывать дискомфорт и затруднять кормление. Доступно лечение.
Небольшое количество грибка Candida большую часть времени живет во рту. Обычно он контролируется иммунной системой и другими типами микробов, которые также обычно живут во рту.
Однако, когда иммунная система слабее, грибок может разрастаться, вызывая язвы и поражения во рту и на языке.
Оральный кандидоз может возникнуть у младенцев, потому что их иммунная система еще не сформировалась.Они менее способны противостоять инфекции.
Инфекция орального молочницы может возникнуть после лечения антибиотиками, поскольку антибиотики снижают уровень полезных бактерий во рту. Это позволяет грибку размножаться.
Симптомы могут появиться внезапно.
Они могут включать:
- белые пятна на небе, внутри щек и на языке
- под белыми поражениями, может быть красная ткань, которая легко кровоточит
- может быть покраснение вокруг пятен
- пятна могут быть болезненными
- углы рта могут треснуть
- пятна белого цвета, похожие на молоко, но их невозможно стереть
Без лечения поражения могут медленно увеличиваться в количестве и размере.От них трудно избавиться даже после лечения.
Многих младенцев молочница не беспокоит, но они могут быть раздражительными, особенно во время кормления, если болит рот.
Врач осмотрит младенца на предмет явных признаков молочницы. Иногда они могут взять мазок или образец инфицированной ткани и посмотреть на него под микроскопом. Если есть доказательства инфекции Candida , образец может быть посажен для подтверждения диагноза.
Если врач диагностирует Candida , он назначит подходящее лечение.
Молочница полости рта у младенцев часто исчезает в течение 2 недель, и родителям или опекунам можно посоветовать контролировать инфекцию без использования лекарств.
Иногда врач прописывает капли или гель, которые необходимо нанести на внутреннюю часть рта, а не просто на язык.
Если младенец находится на грудном вскармливании, может потребоваться одновременная обработка сосков матери, чтобы предотвратить передачу инфекции туда и обратно.
Так как молочница может повлиять на кормление, следует уведомить педиатра, если симптомы не исчезнут.
В зависимости от возраста младенца врач может предложить добавить в рацион лактобациллы в виде йогурта. Считается, что лактобациллы содержат «хорошие» бактерии, которые могут помочь избавиться от грибка. Добавки, подходящие для младенцев, можно приобрести в Интернете.
Другие средства, такие как экстракт семян грейпфрута, кокосовое масло, генцианвиолет, масло чайного дерева и пищевая сода, были предложены для лечения орального молочницы у младенцев.
Однако, например, было обнаружено, что экстракт семян грейпфрута содержит дополнительные вещества, которые могут быть небезопасными даже для взрослых.Также не было доказано, что его эффективность ни при каких условиях.
Природные средства защиты все еще содержат химические вещества. Важно обсудить с врачом любое лекарство, прежде чем давать его младенцу.
Если у женщины во время беременности развивается вагинальная дрожжевая инфекция, ей следует проконсультироваться с врачом. Если он не исчезнет, он может быть передан новорожденному во время родов. Симптомы включают вагинальный зуд и белые творожистые выделения.
Женщины, у которых во время кормления грудью появляются выделения из сосков или возникают боли, также должны сообщить об этом своему врачу, чтобы их можно было обследовать на предмет дрожжевой инфекции в сосках.Это также может передаваться в рот грудному ребенку.
Во время грудного вскармливания используйте накладки для груди без пластикового барьера, так как это может способствовать росту Candida .
Убедитесь, что соски для бутылочек и пустышки, если используются, стерильны. Некоторые исследования показали, что Candida преобладает на пустышках, особенно латексных пустышках. Однако они не обнаружили связи между использованием соски и кандидозной инфекцией.
Молочница полости рта у младенцев: причины, симптомы и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Молочница — распространенная инфекция полости рта у младенцев. Это вызвано дрожжевым грибком Candida albicans . Это может вызывать раздражение, но поддается лечению.
Наличие дрожжевых организмов на различных частях тела — это нормально. Обычно они не вызывают никаких симптомов. Однако, если их больше, чем обычно, или иммунная система не может справиться с этими уровнями, могут возникнуть симптомы.
Дрожжи, или Candida , также могут появляться при опрелостях и высыпаниях в других влажных местах, например, под подбородком.Это может повлиять на соски кормящих матерей. Это может быть очень раздражающим, но поддается лечению.
Новорожденные могут иметь симптомы Candida при рождении или вскоре после этого. Молочница часто появляется во рту в первые несколько недель или месяцев жизни. Если поражены соски кормящей матери, инфекция может передаться младенцу. Непонятно, почему у одних младенцев появляются симптомы, а у других — нет.
Оральный укол — наиболее распространенная грибковая инфекция полости рта у младенцев и детей.Обычно это не серьезно, но может вызывать дискомфорт и затруднять кормление. Доступно лечение.
Небольшое количество грибка Candida большую часть времени живет во рту. Обычно он контролируется иммунной системой и другими типами микробов, которые также обычно живут во рту.
Однако, когда иммунная система слабее, грибок может разрастаться, вызывая язвы и поражения во рту и на языке.
Оральный кандидоз может возникнуть у младенцев, потому что их иммунная система еще не сформировалась.Они менее способны противостоять инфекции.
Инфекция орального молочницы может возникнуть после лечения антибиотиками, поскольку антибиотики снижают уровень полезных бактерий во рту. Это позволяет грибку размножаться.
Симптомы могут появиться внезапно.
Они могут включать:
- белые пятна на небе, внутри щек и на языке
- под белыми поражениями, может быть красная ткань, которая легко кровоточит
- может быть покраснение вокруг пятен
- пятна могут быть болезненными
- углы рта могут треснуть
- пятна белого цвета, похожие на молоко, но их невозможно стереть
Без лечения поражения могут медленно увеличиваться в количестве и размере.От них трудно избавиться даже после лечения.
Многих младенцев молочница не беспокоит, но они могут быть раздражительными, особенно во время кормления, если болит рот.
Врач осмотрит младенца на предмет явных признаков молочницы. Иногда они могут взять мазок или образец инфицированной ткани и посмотреть на него под микроскопом. Если есть доказательства инфекции Candida , образец может быть посажен для подтверждения диагноза.
Если врач диагностирует Candida , он назначит подходящее лечение.
Молочница полости рта у младенцев часто исчезает в течение 2 недель, и родителям или опекунам можно посоветовать контролировать инфекцию без использования лекарств.
Иногда врач прописывает капли или гель, которые необходимо нанести на внутреннюю часть рта, а не просто на язык.
Если младенец находится на грудном вскармливании, может потребоваться одновременная обработка сосков матери, чтобы предотвратить передачу инфекции туда и обратно.
Так как молочница может повлиять на кормление, следует уведомить педиатра, если симптомы не исчезнут.
В зависимости от возраста младенца врач может предложить добавить в рацион лактобациллы в виде йогурта. Считается, что лактобациллы содержат «хорошие» бактерии, которые могут помочь избавиться от грибка. Добавки, подходящие для младенцев, можно приобрести в Интернете.
Другие средства, такие как экстракт семян грейпфрута, кокосовое масло, генцианвиолет, масло чайного дерева и пищевая сода, были предложены для лечения орального молочницы у младенцев.
Однако, например, было обнаружено, что экстракт семян грейпфрута содержит дополнительные вещества, которые могут быть небезопасными даже для взрослых.Также не было доказано, что его эффективность ни при каких условиях.
Природные средства защиты все еще содержат химические вещества. Важно обсудить с врачом любое лекарство, прежде чем давать его младенцу.
Если у женщины во время беременности развивается вагинальная дрожжевая инфекция, ей следует проконсультироваться с врачом. Если он не исчезнет, он может быть передан новорожденному во время родов. Симптомы включают вагинальный зуд и белые творожистые выделения.
Женщины, у которых во время кормления грудью появляются выделения из сосков или возникают боли, также должны сообщить об этом своему врачу, чтобы их можно было обследовать на предмет дрожжевой инфекции в сосках.Это также может передаваться в рот грудному ребенку.
Во время грудного вскармливания используйте накладки для груди без пластикового барьера, так как это может способствовать росту Candida .
Убедитесь, что соски для бутылочек и пустышки, если используются, стерильны. Некоторые исследования показали, что Candida преобладает на пустышках, особенно латексных пустышках. Однако они не обнаружили связи между использованием соски и кандидозной инфекцией.
Пеленочный дерматит (кандидоз) у младенца или ребенка: состояние, методы лечения и фотографии для родителей — обзор
51247
32
Информация для
Младенец
подпись идет сюда…
Изображения кандидоза, пеленочного дерматита
Обзор
Candida albicans — это грибок, обычно встречающийся в пищеварительном (желудочно-кишечном) тракте. Если ваш ребенок носит влажные или забитые (закупоренные) подгузники, особенно грязные (с фекальными загрязнениями), на коже ребенка может развиться воспалительная кожная сыпь (дерматит). Диарея увеличивает риск развития кандидозного пеленочного дерматита, также может возникнуть кандидозная инфекция во рту (оральный кандидоз).
Кто в опасности?
Пеленочный дерматит — одно из наиболее распространенных кожных заболеваний у младенцев и детей. Кандидозный пеленочный дерматит является вторым по распространенности типом пеленочного дерматита, причем наиболее распространенным типом являются неинфицированные участки покраснения и болезненности (раздражающий пеленочный дерматит).
Признаки и симптомы
- Кандидозный пеленочный дерматит чаще всего проявляется в области гениталий и подгузников, особенно в глубоких складках, и состоит из красных приподнятых участков (папул) и плоских твердых участков кожи (бляшек) с острыми краями и чешуйками (чешуйками) на коже. а также окружающие «сателлитные» возвышения кожи, содержащие гной (пустулы).
- Покраснение (эритема) может казаться объединенным в одну область (сливаться).
- Может присутствовать разрушение (эрозии) или потеря верхнего слоя кожи.
- В качестве альтернативы, поражения могут сливаться вместе (сливаться) маленькие розовые бугорки с вышележащими чешуйками без какого-либо покраснения.
Рекомендации по уходу за собой
- Держите подгузник максимально открытым, пока ребенок спит, чтобы кожа могла высохнуть.
- Используйте защитные мази, такие как паста с оксидом цинка или вазелин (Vaseline®) при смене подгузников.
- Осторожно очистите область подгузников простой водой или мягким мылом.
- Обязательно смените подгузники вашего ребенка, используя одноразовые подгузники.
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка или дерматологу для оценки, если пеленочный дерматит вашего ребенка не улучшится с помощью мер самообслуживания.
Лечение, которое может назначить ваш врач
Местная терапия, применяемая два раза в день:
- Крем с нистатином
- Крем с эконазолом
- Крем с миконазолом
- Крем с клотримазолом
Врач также может заверить вас, что после того, как ваш ребенок научится пользоваться туалетом, пеленочный дерматит перестанет развиваться.
Надежных ссылок
MedlinePlus: общие проблемы младенцев и новорожденных
Клиническая информация и дифференциальная диагностика кандидоза, пеленочного дерматита
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1186. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С.1373-1374, 2010-2011. Нью-Йорк: Макгроу-Хилл, 2003.
Что такое оральный молочница у младенцев и как ее лечить?
Если ваш ребенок очень суетлив во время кормления и вы замечаете белые пятна во рту, у него может быть инфекция орального дрожжевого грибка, известная как молочница.
Но что такое молочница и как помочь ребенку почувствовать себя лучше? Вот сделка.
Что такое молочница у младенцев?
Молочница у младенцев, как распространенная, так и не всегда серьезная, представляет собой тип дрожжевой инфекции, которая обычно проявляется в виде белых или желтых пятен неправильной формы или язв, покрывающих ротовую полость ребенка.Молочница часто появляется на деснах, языке, нёбе и / или на внутренней стороне щёк.
Молочница у младенцев вызывается дрожжами или грибками под названием Candida albicans . Хотя это всего лишь легкая инфекция, молочница может быть неудобной или даже болезненной для вашего ребенка — и для вас, если вы кормите грудью и ваш малыш передает инфекцию вам.
Как у детей возникает молочница?
Хотя грибковая инфекция, известная как молочница, обнаруживается во рту ребенка, она, вероятно, началась в ваших родовых путях как дрожжевая инфекция, и именно там ваш ребенок подхватил ее, когда появился на свет.
Кандида — это организм, который обычно находится во рту или влагалище и обычно контролируется другими микроорганизмами. Но если вы заболеете, начнете принимать антибиотики или испытаете гормональные изменения (например, во время беременности), баланс может нарушиться, что приведет к росту Candida и возникновению инфекции.
Поскольку молочница обычно возникает при рождении, она чаще всего встречается у новорожденных и младенцев в возрасте до 2 месяцев. У младенцев старшего возраста также может развиться молочница, если они принимали антибиотики для борьбы с другой инфекцией (которая убивает «хорошие» бактерии, сдерживающие дрожжи) или у них подавленная иммунная система.
Молочница также может развиться, если грудь мамы не высушена должным образом после кормления и разрастаются дрожжи, вызывающие инфекцию. Соски или бутылочки могут сделать внутреннюю часть рта ребенка слишком влажной, что создает идеальную среду для размножения дрожжей.
Симптомы молочницы у младенцев
Вот несколько общих признаков молочницы у младенцев:
- Белые пятна во рту ребенка. Белый налет или белые пятна на языке, деснах, внутренней стороне щек или нёбе могут быть признаком молочницы или просто быть вызваны остатками молока, которые часто остаются на языке ребенка после кормления, но обычно растворяются. в течение часа.Чтобы определить, вызван ли белый язык вашего ребенка молоком или грибковой инфекцией, попробуйте аккуратно протереть его мягкой влажной тканью или пальцем, покрытым марлей. Если после протирания язык розовый и выглядит здоровым, дальнейшее лечение не требуется. Если белое пятно не удаляется очень легко или оно происходит, и вы обнаруживаете под ним сырое красное пятно, скорее всего, это молочница, и вам следует обратиться к педиатру.
- Суетливость во время кормления или когда ребенок сосет соску (ребенок начинает сосать, затем отворачивается от боли) — еще один признак того, что это может быть молочница.
Молочница заразна?
Если вы кормите грудью, то, скорее всего, ваш ребенок не единственный, кто питается противными дрожжами. Дрожжевые инфекции передаются изо рта ребенка в грудь мамы во время сеансов кормления (а затем снова и снова, если оба члена бригады по грудному вскармливанию не получают лечения).
Симптомы молочницы включают жжение и болезненность сосков, а также их розовый, блестящий, зудящий, шелушащийся и / или твердый вид. Также могут быть резкие стреляющие боли в груди во время или после кормления.
Иногда, если у вашего ребенка молочница, у него также может появиться грибковая сыпь от подгузников (также называемая дрожжевой сыпью от подгузников), которая представляет собой гневную красную сыпь на ягодицах, вызванную дрожжевой инфекцией.
Средства для лечения молочницы у младенцев
Поскольку молочница легко передается взад и вперед, лучше всего лечить и вас, и вашего ребенка.
Вашему ребенку педиатр может прописать противогрибковое лекарство (например, нистатин), которое наносится местно на внутреннюю поверхность рта и язык несколько раз в день в течение 10 дней.
Обязательно нанесите его на все белые пятна во рту вашего ребенка, если это лекарство вам прописал врач. В тяжелом случае может быть назначен пероральный препарат флуконазол (торговая марка Diflucan) в виде капельницы.
Младенцев с молочницей, у которых также развивается опрелость, вызванная дрожжевой инфекцией, можно лечить с помощью других противогрибковых препаратов, отпускаемых по рецепту, специально для этой области.
Если у вас молочница сосков, ваш врач, скорее всего, порекомендует вам нанести на грудь рецептурный противогрибковый крем.
При использовании лекарств инфекция проходит примерно через неделю. Если это не так, обратитесь к врачу.
Можно ли предотвратить молочницу у младенцев?
Вы ничего не можете сделать, чтобы предотвратить заражение ребенка дрожжевым грибком в родовых путях — если у вас нет кесарева сечения, она должна пройти через него по пути к вам.
Но вы можете избежать заражения в будущем, регулярно чистя и стерилизуя пустышки, бутылочки и детали молокоотсоса, которые касаются ваших сосков.
Также полезно: дать груди полностью высохнуть между кормлениями, чтобы предотвратить рост бактерий и других микробов, смена прокладок для кормления после кормления, ношение бюстгальтеров из хлопка, которые не задерживают влагу, и частая стирка бюстгальтеров в горячей воде (сушка в солнце также может обеспечить дополнительную защиту).
Поскольку антибиотики могут вызвать дрожжевую инфекцию, их следует использовать только при необходимости — и это касается и вас, и ребенка.
Могу ли я кормить грудью, если у моего ребенка молочница?
Грудное вскармливание не нужно прерывать, если одному или обоим был поставлен диагноз «молочница», но это состояние может сделать кормление болезненным для вас — еще одна причина, по которой вам обоим необходимо безотлагательное лечение.
Одна вещь, которая может помочь, если вы кормите грудью с молочницей, при условии уединения и благоприятной погоды, — это подвергать соски воздействию солнечного света на несколько минут каждый день, поскольку дрожжи ненавидят солнце. Пробиотики могут помочь ускорить выздоровление и сдержать рост дрожжей, и их можно безопасно принимать во время грудного вскармливания.
Даже если ваш ребенок раздражителен во время кормления, продолжайте предлагать грудь или бутылочку, если вы кормите грудью или кормите смесью. Как только лечение начнется и ее симптомы начнут исчезать, она снова вернется к обычному питанию, прежде чем вы об этом узнаете.
Детский кандидоз: предпосылки, патофизиология, эпидемиология
Крислип М.А., Эдвардс Дж. Э. младший кандидоз. Инфекция Dis Clin North Am . 1989 марта, 3 (1): 103-33. [Медлайн].
Zaoutis TE, Prasad PA, Localio AR, Coffin SE, Bell LM, Walsh TJ, et al. Факторы риска и предикторы кандидемии у пациентов детского отделения интенсивной терапии: значение для профилактики. Clin Infect Dis . 16 июля 2010 г. [Medline].
Ли Дж. Х., Хорник С. П., Бенджамин Д. К. мл., Херринг А. Х., Кларк Р. Х., Коэн-Волковец М. и др.Факторы риска инвазивного кандидоза у младенцев> 1500 г веса при рождении. Pediatr Infect Dis J . 4 октября 2012 г. [Medline]. [Полный текст].
Зеленый L, Долен В.К. Хронический кандидоз у детей. Curr Allergy Asthma Rep . 2017 май. 17 (5): 31. [Медлайн].
Steinbach WJ, Roilides E, Berman D, Hoffman JA, Groll AH, Bin-Hussain I, et al. Результаты проспективного международного эпидемиологического исследования инвазивного кандидоза у детей и новорожденных. Pediatr Infect Dis J . 2012 31 декабря (12): 1252-1257. [Медлайн].
Blyth CC, Palasanthiran P, O’Brien TA. Противогрибковая терапия у детей с инвазивными грибковыми инфекциями: систематический обзор. Педиатрия . 2007 Апрель, 119 (4): 772-84. [Медлайн].
Кауфман Д., Бойл Р., Хазен К.С. Профилактика флуконазолом два раза в неделю для предотвращения инвазивной инфекции Candida у младенцев из группы J Pediatr из группы высокого риска . Август 2005. 147 (2): 172-9.[Медлайн].
Healy CM, Baker CJ, Zaccaria E. Влияние профилактики флуконазолом на частоту и исход инвазивного кандидоза в отделении интенсивной терапии новорожденных. Дж Педиатр . Август 2005. 147 (2): 166-71. [Медлайн].
Uko S, Soghier LM, Vega M, Marsh J, Reinersman GT, Herring L, et al. Целевая краткосрочная профилактика флуконазолом среди младенцев с очень низкой массой тела при рождении и с крайне низкой массой тела при рождении. Педиатрия .2006 апр. 117 (4): 1243-52. [Медлайн].
Паппас П.Г., Кауфман, Калифорния, Андес Д., Бенджамин Д.К. младший, Каландра Т.Ф., Эдвардс Дж. Э. младший и др. Руководство по клинической практике лечения кандидоза: обновление 2009 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . 2009 г. 1. 48 (5): 503-35. [Медлайн]. [Полный текст].
Manzoni P, Wu C, Tweddle L, Roilides E. Микафунгин у недоношенных и недоношенных детей: систематический обзор 9 клинических испытаний. Pediatr Infect Dis J . 2014 ноябрь 33 (11): e291-8. [Медлайн].
Pappas PG, Kauffman CA, Andes DR, Clancy CJ, Marr KA, Ostrosky-Zeichner L, et al. Краткое содержание: Руководство по клинической практике лечения кандидоза: обновление 2016 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . 2016 15 февраля. 62 (4): 409-17. [Медлайн].
Свифт Д. Новое руководство призывает к агрессивному лечению кандидоза.Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/856415. 23 декабря 2015 г .; Доступ: 8 февраля 2016 г.
Ericson JE, Kaufman DA, Kicklighter SD и др. Профилактика флуконазолом для профилактики кандидоза у недоношенных детей: метаанализ с использованием данных на уровне пациентов. Clin Infect Dis . 2016 Сентябрь 1. 63 (5): 604-10. [Медлайн].
Kicklighter SD, Springer SC, Cox T и др. Флуконазол для профилактики кандидозной ректальной колонизации у младенца с очень низкой массой тела при рождении. Педиатрия . Февраль 2001. 107 (2): 293-8. [Медлайн].
Лонг СС, Стивенсон ДК. Снижение инфекций Candida во время интенсивной терапии новорожденных: выбор лечения, инфекционный контроль и профилактика флуконазолом. Дж Педиатр . Август 2005. 147 (2): 135-41. [Медлайн].
Manzoni P, Arisio R, Mostert M. Профилактический флуконазол эффективен в предотвращении грибковой колонизации и грибковых системных инфекций у недоношенных новорожденных: одноцентровое, 6-летнее, ретроспективное когортное исследование. Педиатрия . Январь 2006 г. 117 (1): e22-32. [Медлайн].
Manzoni P, Stolfi I, Pugni L, Decembrino L, Magnani C, Vetrano G и др. Многоцентровое рандомизированное исследование профилактического применения флуконазола у недоношенных новорожденных. N Engl J Med . 2007, 14 июня. 356 (24): 2483-95. [Медлайн].
Mondal RK, Singhi SC, Chakrabarti A, M J. Рандомизированное сравнение флуконазола и итраконазола для лечения кандидемии в педиатрическом отделении интенсивной терапии: предварительное исследование. Pediatr Crit Care Med . 2004 г., 5 (6): 561-5. [Медлайн].
Фея К.Н., Ву Ф., Робертс К. и др. Факторы риска кандидемии у детей в критическом состоянии: согласованное исследование случай-контроль. Дж Педиатр . 2005 Август 147 (2): 156-61. [Медлайн].
Кауфман Д.А. Стремление к нулю: предотвращение инвазивных инфекций Candida у крайне недоношенных детей. NeoReviews . Июль 2011. 12 (7): e381-e392.
Александр Б.Д., Пфаллер М.А.Современные инструменты для диагностики и лечения инвазивных микозов. Clin Infect Dis . 2006. 43: S15-27.
Bacheller CD, Bernstein JM. Инфекции мочевыводящих путей. Med Clin North Am . 1997 Май. 81 (3): 719-30. [Медлайн].
Противогрибковые средства. Бениц В.Е., Tatro DS, ред. Справочник по педиатрическим лекарствам . 3-е изд. Сент-Луис, Миссури: Мосби; 1975.
Бенджамин Д.К. младший, Столл Б.Дж., Ганц М.Г., Уолш М.К., Санчес П.Дж., Дас А. и др.Кандидоз новорожденных: эпидемиология, факторы риска и клиническая оценка. Педиатрия . 27 сентября 2010 г. [Medline].
Бойко С. Принятие необдуманных решений в области подгузников. Педиатр Энн . 2000, 29 января (1): 50-6. [Медлайн].
Briggs GG, Freeman RK, Yaffe SJ. Лекарства при беременности и кормлении грудью . 3-е изд. Балтимор, Мэриленд: Уильямс и Уилкинс; 1990.
Чау Б.Д., Линден Дж. Р., Блисс Дж. М..Кандидозный парапсилоз и новорожденные: эпидемиология, вирулентность и защита хозяина в уникальных условиях пациента. Expert Rev Anti Infect Ther . 2012 10 августа (8): 935-46. [Медлайн]. [Полный текст].
Деннинг Д.В., Эванс Э.Г., Кибблер С.С. и др. Грибковая болезнь ногтей: руководство по надлежащей практике (отчет Рабочей группы Британского общества медицинской микологии). BMJ . 1995 г. 11 ноября. 311 (7015): 1277-81. [Медлайн].
Доддс Эшли ES, Льюис Р., Льюис Дж. С..Фармакология системных противогрибковых средств. Clin Infect Dis . 2006. 43: S28-39.
du Vivier A, McKee PH, eds. Атлас клинической дерматологии . Филадельфия, Пенсильвания: У. Б. Сондерс; 1986.
Старейшина ME. Т-клеточные иммунодефициты. Педиатрическая клиника North Am . 2000 Декабрь 47 (6): 1253-74. [Медлайн].
Elewski BE. Кожные микозы у детей. Br J Dermatol . 1996 июн.134 Прил. 46: 7-11: обсуждение 37-8. [Медлайн].
Фидель П.Л. младший, Васкес Дж. А., Собель Дж. Д.. Candida glabrata: обзор эпидемиологии, патогенеза и клинической картины заболевания в сравнении с C. albicans. Clin Microbiol Ред. . 1999, 12 января (1): 80-96. [Медлайн].
Harriet Lane Service, Детский медико-хирургический центр, больница Джона Хопкинса. Формуляр. Siberry GK, Iannone R, ред. Справочник Харриет Лейн . 15-е изд.Сент-Луис, Миссури: Мосби; 2000.
Hay RJ. Ведение поверхностного кандидоза. J Am Acad Dermatol . Июнь 1999 г. 40 (6, часть 2): S35-42. [Медлайн].
Hoppe JE. Лечение кандидоза ротоглотки и кандидозного пеленочного дерматита у новорожденных и младенцев: обзор и переоценка. Pediatr Infect Dis J . Сентябрь 1997. 16 (9): 885-94. [Медлайн].
Hsieh E, Smith PB, Jacq-Aigrain E, Kaguelidou F, Cohen-Wolkowiez M, Manzoni P, et al.Грибковые инфекции новорожденных: когда лечить ?. Ранний Хум Дев . 2012 май. 88 Приложение 2: S6-S10. [Медлайн]. [Полный текст].
Kauffman CA. Меняющийся ландшафт инвазивных грибковых инфекций: эпидемиология, диагностика и фармакологические возможности. Clin Infect Dis . 2006. 43: S1-2.
Кауфман Д.А. «На пути к нулю»: предотвращение инвазивных инфекций Candida и снижение смертности и заболеваемости, связанных с инфекциями, у крайне недоношенных детей. Ранний Хум Дев . 2012 май. 88 Приложение 2: S45-9. [Медлайн].
Кауфман Д.А. Актуальные вопросы неонатального кандидоза. Curr Med Res Opin . 2010 июл.26 (7): 1769-78. [Медлайн].
Кауфман Д.А. Эпидемиология и профилактика кандидоза новорожденных: флуконазол для всех новорожденных ?. Adv Exp Med Biol . 2010. 659: 99-119. [Медлайн].
Кауфман Д.А. Кандидоз новорожденных: клинические проявления, стратегии ведения и профилактики. Дж Педиатр . Апрель 2010 г. 156 (Дополнение 2): S53-S67.
Legrand F, Lecuit M, Dupont B, Bellaton E, Huerre M, Rohrlich PS. Адъювантная кортикостероидная терапия хронического диссеминированного кандидоза. Clin Infect Dis . 2008 г. 1. 46 (5): 696-702. [Медлайн].
Лейбовиц Э. Стратегии профилактики неонатального кандидоза. Педиатр неонатол . 2012 Апрель 53 (2): 83-9. [Медлайн].
McClelland RS, Richardson BA, Hassan WM, Graham SM, Kiarie J, Baeten JM, et al.Проспективное исследование бактериальной флоры влагалища и других факторов риска вульвовагинального кандидоза. J Заразить Dis . 2009 15 июня. 199 (12): 1883-1890. [Медлайн].
Odio CM, Araya R, Pinto LE. Терапия каспофунгином новорожденных с инвазивным кандидозом. Pediatr Infect Dis J . Декабрь 2004. 23 (12): 1093-7. [Медлайн].
Одом РБ. Распространенные поверхностные грибковые инфекции у пациентов с ослабленным иммунитетом. J Am Acad Dermatol .1994 31 сентября (3, часть 2): S56-9. [Медлайн].
Паппас П.Г., Кауфман, Калифорния, Андес Д., Бенджамин Д.К. младший, Каландра Т.Ф., Эдвардс Дж. Э. младший и др. Руководство по клинической практике лечения кандидоза: обновление 2009 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . 2009 г. 1. 48 (5): 503-35. [Медлайн].
Pfaller MA, Pappas PG, Wingard JR. Инвазивные грибковые патогены: современные эпидемиологические тенденции. Clin Infect Dis .2006. 43: S3-14.
Schwarze R, Penk A, Pittrow L. Введение флуконазола детям в возрасте до 1 года. Микозы . Апрель 1999. 42 (1-2): 3-16. [Медлайн].
Singhi SC, Reddy TC, Chakrabarti A. Кандидемия в педиатрическом отделении интенсивной терапии. Pediatr Crit Care Med . Июль 2004 г. 5 (4): 369-74. [Медлайн].
Смит П.Б., Морган Дж., Бенджамин Дж. Д. и др. Избыточные расходы на стационарное лечение, связанное с неонатальной кандидемией. Pediatr Infect Dis J . 2007 26 марта (3): 197-200. [Медлайн].
Smith PB, Steinbach WJ, Benjamin DK. Кандидоз новорожденных. Инфекция Dis Clin North Am . Сентябрь 2005. 19 (3): 603-15. [Медлайн].
Steinbach WJ. Противогрибковые средства у детей. Педиатрическая клиника North Am . Июнь 2005 г. 52 (3): 895-915, viii. [Медлайн].
Уинстон DJ, Пакраси А, Бусуттил RW. Профилактика флуконазола у реципиентов трансплантата печени.Рандомизированное двойное слепое плацебо-контролируемое исследование. Энн Интерн Мед. . 16 ноября 1999 г. 131 (10): 729-37. [Медлайн].
Рабочая группа Британского общества медицинской микологии. Ведение генитального кандидоза. BMJ . 1995 г. 13 мая. 310 (6989): 1241-4. [Медлайн].
Ворковский К.А., Берман С.М. Руководство по лечению болезней, передающихся половым путем, 2006. MMWR Recomm Rep . 4 августа 2006 г. 55 (RR-11): 1-94. [Медлайн].
Zaoutis TE. Детские грибковые инфекции: загадка у детей. Дж Педиатр . 2010/04. 156 (Приложение 2): S47-S52.
Zaoutis TE, Heydon K, Localio R, Walsh TJ, Feudtner C. Исходы, относящиеся к неонатальному кандидозу. Clin Infect Dis . 2007 г. 1. 44 (9): 1187-93. [Медлайн].
Zaoutis TE, Jafri HS, Huang LM, Locatelli F, Barzilai A, Ebell W. Проспективное многоцентровое исследование каспофунгина для лечения задокументированных инфекций Candida или Aspergillus у педиатрических пациентов. Педиатрия . 2009 Март 123 (3): 877-84. [Медлайн].
Tsekoura M, Ioannidou M, Pana ZD, Haidich AB, Antachopoulos C, Iosifidis E, et al. Эффективность и безопасность эхинокандинов для лечения инвазивного кандидоза у детей: метаанализ.
