Калькулятор пдр по узи: Беременность по менструации и ультразвуковая биометрия
Беременность по менструации и ультразвуковая биометрия —
Содержание
Как рассчитать дату рождения ребенка
Женщина в ожидании ребенка задается массой вопросов о том, правильно ли протекает ее беременность, соответствует ли развитие крохи нормам, принятым в медицине, естественны ли те или иные ощущения.
Найти ответы на многие вопросы можно при помощи калькулятора, но не обычного, а калькулятора для беременных. О том, как работают такие счетчики, что они показывают и насколько точны, пойдет речь в этой статье.
Калькулятор беременности — приложение или сервис, который позволяет очень быстро выяснить сразу множество интересующих будущую маму вопросов:
- когда примерно состоялось зачатие;
- какая предполагаемая дата родов будет рассчитана;
- на каком сроке сейчас находится женщина (с точностью до дня) и сколько осталось до родов;
- какие изменения в организме будущей мамы характерны для этого срока;
- как развивается малыш, какие размеры он имеет, какие навыки уже освоил.

Конечно, рассчитать срок беременности можно и самостоятельно, освоив несложные акушерские методики, о которых будет сказано ниже.
Но калькулятор, бесплатно доступный в онлайн-режиме, существенно экономит время и снижает вероятность банальной арифметической ошибки, от которой, как известно, никто не застрахован. Расчет не займет много времени, программой очень легко пользоваться, ее интерфейс прост и понятен для всех.
От женщины потребуется лишь ввести дату начала последней менструации (калькулятор производит расчеты по дате последних месячных, как и врачи в женской консультации). Формат даты включает число, месяц и год. Обратите внимание, что указывается именно первый день последней менструации, не день ее окончания, как думают некоторые.
За считанные секунды калькулятор показывает, на каком сроке находится женщина на день подсчета — триместр, месяц беременности, неделя и день. Отображается предположительная дата, когда был зачат ребенок, а также ПДР — предполагаемая дата родов.
Удобство интерактивных калькуляторов заключается в том, что банальными расчетами все не ограничивается, и женщине, выяснив свой точный срок, не нужно долго заниматься поисками достоверной медицинской информации о нем, перечитывая массу лишнего.
Калькулятор сразу отсылает к нужному материалу с подробным перечислением особенностей недели, врачебными рекомендациями для будущей матери, с описаниями возможных проблем и способов их преодоления.
С такими калькуляторами не нужно гадать, как там, в животе, поживает малыш. Программа показывает, сколько он весит на данном сроке, каков его рост, какие органы и как развиваются, что уже умеет делать кроха, и эта информация будет, безусловно, интересной, увлекательной и полезной не только для будущей мамы, но и для будущего папы.
Несомненный плюс таких калькуляторов — напоминание о том, какие анализы, обследования, скрининги нужно проходить на том или ином сроке. Даже если женщина забудет о направлении на анализ, данном доктором, либо вообще забудет посетить врача и получить такое направление, калькулятор об этом напомнит.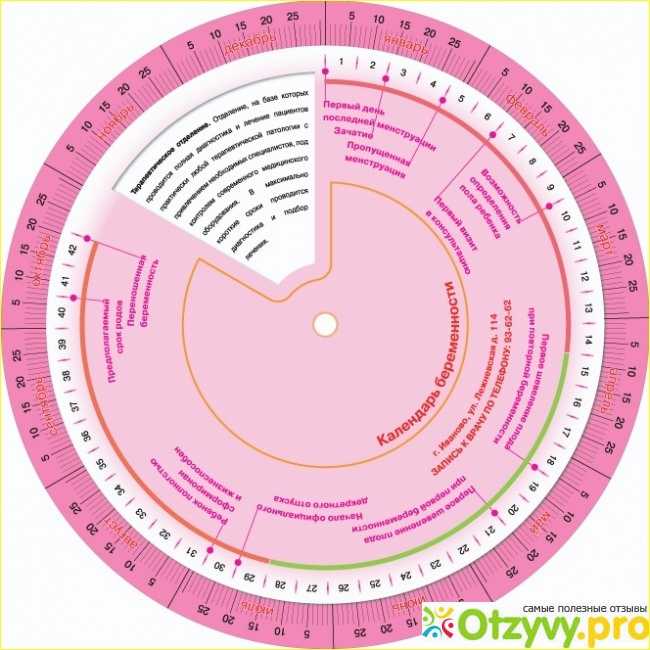
Незаменимым помощником программа станет в вопросах подготовки к родам. Она подскажет, когда, на каком сроке нужно начать посещать курсы для беременных, какую гимнастику и когда можно использовать, когда следует начать осваивать дыхательные упражнения.
Программа показывает рекомендации по правильному питанию, дает ответы на вопросы о возможности интимной жизни на разных сроках. Некоторые сервисы предоставляют возможность бесплатно получить онлайн-консультацию врача, специалиста в области социального обеспечения, психолога.
Калькуляторы бывают двух видов: онлайн сервисы и приложения, которые можно бесплатно скачать и установить на планшет или смартфон. Вторые часто дополнены счетчиком схваток с описанием, чтобы женщина могла быстрее сориентироваться в том, когда пора ехать в роддом. Приложения отправляют оповещения, напоминания.
Некоторые имеют функцию экстренной связи с родственниками, если начались роды. Есть приложения, которые помогают с выбором имени будущего малыша по святцам на день ПДР, а также дают характеристику будущему члену семьи по его гороскопу и знаку зодиака.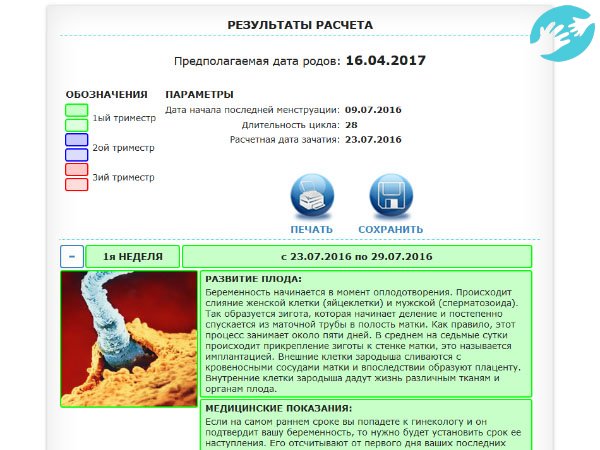
При помощи приложений и онлайн-сервисов женщина может до похода в женскую консультацию сверить данные фетометрии плода с нормами, уточнить, что означает тот или иной балл КТГ.
Расчеты калькуляторов и приложений основаны на акушерском методе подсчета срока беременности. Некоторые женщины думают, что считать следует от овуляции, некоторые ведут подсчеты от полового акта, который, по их мнению, стал решающим, но эти расчеты никак не могут считаться точными и достоверными. И вот почему.
Длительность цикла у разных женщин может отличаться, это вполне естественно, и у одной дамы он длится 28 дней, а у другой — 35. У третьей цикл вообще нерегулярный, и его продолжительность колеблется.
Но неизменных для всех дам остается одно: зачатие возможно только в период овуляции. Пока нет зрелой яйцеклетки, зачать ребенка женщина не может.
В первой половине цикла зреет фолликул на поверхности яичника, внутри него, как в мешочке, созревает половая женская клетка.
В середине цикла происходит разрыв мешочка-фолликула под действием определенных гормонов, и ооцит становится доступным для сперматозоидов.
После овуляции женская гамета живет 24-36 часов максимум, и если зачатия не происходит, она погибает. В следующем цикле все повторяется.
Таким образом, на сам процесс зачатия в течение одного цикла, независимо от его длительности, отводится 2-3 дня. Но половой акт может привести к наступлению беременности не только в день овуляции и в течение тех часов, которые живет ооцит.
Сперматозоиды могут выживать дольше, и даже если секс был за 3-4 дня до выхода яйцеклетки, есть большая вероятность, что сперматозоиды доживут до важного события, и один из них оплодотворит женскую гамету сразу после ее высвобождения из фолликула.
Если женщина ведет активную половую жизнь, то вообще невозможно установить, какой из половых актов привел к зачатию — до овуляции, во время нее или после.
А потому в акушерстве принято просто считать, что зачатие произошло в период овуляции, то есть примерно за 14 дней до окончания менструального цикла.
И было бы очень удобно считать именно так, но и тут есть важный нюанс — овуляция у женщины вовсе не обязана происходить по расписанию, она может случиться как ранее, так и позднее предполагаемой даты.
Поэтому принято вести отсчет от единственного неизменного значения в этом сложном уравнении — от даты последней менструации. Ее обычно женщина помнит точно.
Таким образом, по акушерскому методу, первый день последних месячных — это и есть первый день беременности, как бы странно это ни звучало. А день зачатия обычно приходится на конец второй недели беременности.
О задержке женщина узнает в 4 недели беременности, и поэтому нет ничего удивительного или ошибочного в том, что при обращении к гинекологу по поводу задержки длиной в неделю, женщине ставят уже 5 недель беременности. С первого дня последней менструации действительно проходит к этому моменту пять недель.
Именно так подсчитает ваш срок любой калькулятор или приложение. Недели будут вполне привычными, календарными, а вот акушерские месяцы будут отличаться от календарных. Они больше похожи на лунные, ведь в каждом из них ровно 4 недели.
Всего беременность, в понимании акушера, длится 40 недель (в среднем) или 10 месяцев. Если посмотреть на обычный настенный календарь, несложно понять, что это и есть те самые 9 месяцев, которые являются синонимом понятия «беременность».
Если посмотреть на обычный настенный календарь, несложно понять, что это и есть те самые 9 месяцев, которые являются синонимом понятия «беременность».
Понятие триместра тоже не должно смущать будущую маму. Оно придумано для упрощения понимания стадии, на которой находится женщина. В каждом триместре 3 месяца (календарных). Если смотреть в неделях, то калькулятор покажет, что первый триместр включает в себя 1-13 недели, второй — 14-27 недели, третий — 28-42 недели.
Предполагаемую дату родов калькуляторы и приложения считают также по акушерскому стандарту. Их три, и все три дают одинаковые результаты (при желании можете проверить). Чтобы высчитать дату родов, надо сделать что-то одно из:
- Прибавить 9 календарных месяцев к первому дню последней менструации, а из полученной даты вычесть 7 дней.
- Вычесть из первого дня последней менструации три месяца и прибавить 7 дней к полученной дате.
- Просто прибавить 280 дней (среднюю продолжительность беременности) к первому дню последней менструации.
Так считают сроки в консультации, по такому же принципу действуют бумажные круглые передвижные акушерские календари.
Более точных способов высчитать срок беременности не существует. Но есть и другие методы, которые позволяют подтвердить или опровергнуть расчеты. Область их применения довольно широка, но без акушерских подсчетов они утрачивают львиную долю своей информативности.
Ультразвуковое обследование позволяет констатировать факт беременности, оценить развитие малыша, плаценты, обнаружить некоторые аномалии и патологии.
Но в определении срока беременности этот метод опирается опять же на акушерский подсчет. В программное обеспечение современных сканеров заложен именно такой алгоритм.
Да и все женщины знают, что визит беременной в кабинет УЗ-диагностики всегда начинается с вопроса доктора о том, когда были последние месячные.
Дата вводится в программу, а дальнейшее сканирование показывает, насколько соответствует акушерскому сроку эмбриональное развитие (гестационный срок).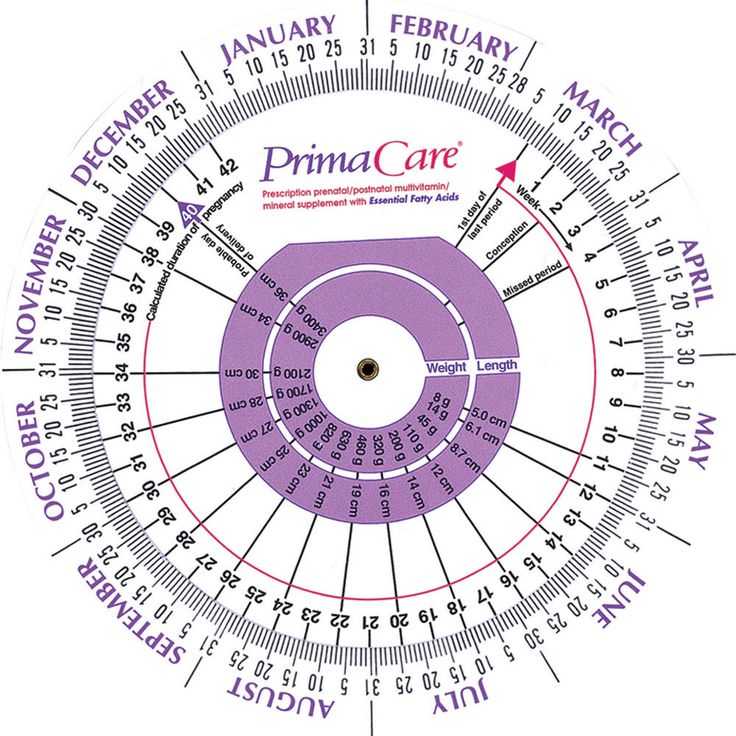
Есть ситуации, когда на УЗИ возлагаются большие надежды. Обычно определить срок с помощью такой диагностики нужно в том случае, если женщина не помнит даты последней менструации, например, если перед этим был долгий период сбоя менструального цикла, длительная аменорея.
В этом случае доктор оценивает параметры малыша, соотносит их с нормативами и определяет гестационный срок (приблизительно), к нему добавляют две недели для получения акушерского срока.
Информативным и максимально точным УЗИ бывает только на ранних сроках беременности. Дело в том, что эмбрионы развиваются примерно с одинаковой скоростью. И их размеры проще сопоставить с существующими среднестатистическими нормами.
После 9-10 недель, когда полностью завершен процесс эмбриогенеза, все органы и системы сформированы, все плоды начинают развиваться по собственной генетической программе, которой они обязаны родителям.
Одни унаследовали миниатюрное телосложение, другие — большой рост, и разница между средними нормами и фактическими размерами будет более ощутимой. Установить срок беременности точно становится сложнее.
Установить срок беременности точно становится сложнее.
Имеется в виду первое шевеление плода. Обычно его отмечают в 20 недель первородящие и в 18 недель повторнородящие. Шевеление условно считается серединой срока беременности. По первому шевелению плода сверяли срок предполагаемой даты родов акушеры в недавнем прошлом, когда еще не было УЗИ. И довольно долгое время просто не было другой альтернативы.
Правильно определить срок по шевелению довольно сложно. Дело в том, что далеко не все первородящие способны точно распознать сам момент первого шевеления, и многие просто принимают его за перистальтику кишечника. Сегодня этот метод практически не используется.
Самый важный вопрос касается точности калькуляторов для беременных. Есть ли вероятность ошибки? Такая вероятность минимальна, и она может иметь место не только при пользовании калькулятором, но и при расчете акушером, ведь метод используется один. Небольшая ошибка с погрешностью в 1-1,5 недели может возникнуть при нерегулярном цикле, если овуляция была поздней или ранней.
Нужно понимать, что ранняя овуляция не слишком благоприятна для зачатия, ведь чаще всего ооцит недозрелый, неспособный к слиянию со сперматозоидом.
Поэтому чаще всего в акушерской практике встречается поздняя овуляция, которая лишь незначительно снижает шансы на зачатие.
В этом случае и акушер, и калькулятор поставят женщине срок, который будет чуть больше реального, что станет заметно уже со второго триместра беременности, когда малыш по данным фетометрии будет несколько отставать от норм.
В большинстве же случаев калькуляторы считаются точным способом определения акушерского срока. Отдельно нужно сказать о точности установления ПДР. Предполагаемая дата родов потому и называется предполагаемой, что она — не единственный вариант. ПДР — конец 40 недели, и в этот день роды, по медицинской статистике, происходят лишь в 5% случаев.
Считается совершенно нормальным, что роды начинаются в любой день, начиная с 38 недели беременности до 42 недели. Каждый третий малыш появляется на свет до ПДР, и каждый пятый — позднее установленной даты.
Каждый третий малыш появляется на свет до ПДР, и каждый пятый — позднее установленной даты.
Нет ни одного способа высчитать этот день с точностью. Самый точный калькулятор в этом случае — природа, которая предусмотрела, что роды должны начаться тогда, когда и мама, и ребенок будут к этому готовы.
Как рассчитать точную дату родов: возможно ли это
Узнав о своей беременности, каждая будущая мамочка хочет как можно точнее рассчитать дату родов и узнать день встречи со своим малышом.
Для одних любопытство обуславливается желанием не попасть в роддом на «помывку» или во время праздников, другие находятся в ожидании «красивой» даты на свидетельстве рождения своего ребенка, третьи беспокоятся об отце малыша — успеет ли папа ребенка приехать с вахты к рождению?
Считаем от даты зачатия
Существует два способа подсчитать срок развития эмбриона: акушерский — от первого дня последней менструации и эмбриональный — с момента выхода яйцеклетки в брюшную полость. В женских консультациях используют первый метод. Но зная день, когда произошла овуляция, а следовательно дата зачатия, можно получить более точный результат.
В женских консультациях используют первый метод. Но зная день, когда произошла овуляция, а следовательно дата зачатия, можно получить более точный результат.
Небольшое арифметическое действие позволит сделать расчеты в считанные секунды: нужно всего лишь к дате зачатия прибавить 266 дней.
Почему именно 266? Дело в том, что длительность среднестатистической беременности составляет 280 дней с отсчетом от начала последних месячных.
Усредненный менструальный цикл длится 28 дней, а овуляция, как правило, происходит в середине цикла — спустя 14 дней. Именно эти две недели и не берутся в счет при определении дня родов по дате зачатия.
Знание того, что в утробе матери эмбрион живет 10 лунных месяцев ( 1 лунный месяц равен 28 дням) также позволяет рассчитать точную дату родов. Определение этого дня происходит следующим образом: к дате зачатия прибавляется 40 недель или 10 раз по 28 дней. А от полученной даты отнимается 14 дней — время, которое проходит до выхода яйцеклетки.
Последние месячные как точка отсчета
Существует формула Негеле, которая используется медиками как альтернативный способ определения даты родов. Вычесть ровно три месяца нужно от даты, которая приходится на число, когда от последней менструации прошла неделя.
Как производится расчет можно понять на примере: первый день последней менструации — 1 апреля. Отняв от этой даты 3 месяца и прибавив к полученному дню неделю получаем, что приблизительная дата родов в этом случае — 7 января.
Небольшой корректировки требует расчет по месячным, при котором известна точная дата овуляции. В этом случае после вычитания трехмесячного периода нужно прибавить количество дней, пройденных от последней менструации до наступления овуляции. Стоит отметить, что формула Негеле может давать погрешность при определении «даты Х» в 3-5 дней. Это зависит от длительности менструального цикла:
- Цикл составляет ровно 28 дней — формула работает точно;
- Цикл меньше 28 дней — дата родов наступит на 3-5 дней раньше;
- Цикл больше 28 дней — роды начнутся на 3-5 дней позже.
Узи — с точностью до 24 часов
Если погрешность, допустимая при расчете дня родов по последним месячным или дню наступления овуляции, не совсем устраивает и хочется узнать о заветном моменте появления малыша на свет с точностью до нескольких часов, то следует воспользоваться методом ультразвукового исследования.
С помощью этого способа можно с высокой точностью определить столь ответственную дату уже в середине первого триместра. Оптимальнее всего обратиться к этому методу расчета на сроке беременности до 12 недель. Но не следует возлагать большие надежды на УЗИ, если срок беременности составляет менее 5-6 недель — в этот период эмбрион слишком мал и показатели могут быть неверными.
Впрочем, высокую погрешность можно получить и на поздних сроках — при определении даты родов учитывается размер плода, а эти данные в этом периоде могут быть очень индивидуальными.
Активно зашевелился? Наступил экватор!
Различные онлайн-калькуляторы дают усредненные значения при расчете даты родов. Более «индивидуальный» и надежный — метод определения ПДР по шевелениям плода. Первые движения в животе мамы малыш совершает на сроке в 11-14 недель. Но поскольку младенец еще совсем кроха, то большинство мам не замечает этих шевелений.
Более «индивидуальный» и надежный — метод определения ПДР по шевелениям плода. Первые движения в животе мамы малыш совершает на сроке в 11-14 недель. Но поскольку младенец еще совсем кроха, то большинство мам не замечает этих шевелений.
При наступлении «экватора» беременности, а именно к сроку в 20 недель, движения и толчки малыша из «малоразличимых» переходят в разряд «сильноощутимых».
Именно с первого дня бурной активности малыша можно отсчитывать 20 недель и определять точную дату родов.
В случае многоплодной беременности, а также у повторнородящих мам шевеления малыша могут проявляться на две недели раньше, поэтому им следует прибавлять 22 недели.
Некоторым мамам может казаться, что малыш зашевелился гораздо раньше указанного срока. Но по утверждению гинекологов это невозможно даже теоретически. Необычные ощущения в животе на сроке до 16 недель, как правило, связаны с проявлением спазмов и кишечных колик.
Мальчик или девочка?
Еще один животрепещущий вопрос, который не обходит стороной ни одну беременную — кто же будет: мальчик или девочка? Дата наступления родов и пол ребенка рассчитываются абсолютно разными способами, но как говорилось выше, одним из самых точных является ультразвуковое исследование.
Если дату рождения малыша можно узнать уже в самом начале беременности, то испытание любопытством с определением пола ребенка может длиться довольно продолжительный период времени.
Как правило, кто же в животике, мамочки узнают придя на второе скрининговое узи. А порой малыши «не выдают» свой пол практически до самых родов.
Известны случаи на практике, когда установленный пол во время беременности, при рождении малыша оказывался ошибкой.
Рассчитать дату родов по неделям и половую принадлежность ребенка можно с помощью различных интерактивных сервисов. Такие калькуляторы запрашивают минимум информации, зачастую, это два параметра — длительность менструального цикла в днях и дата первого дня последних месячных. Возможно, полученные данные будут слишком усреднены, но сам процесс определения не вызывает сложностей и к тому же довольно увлекателен.
Что может изменить ПДР
Ведение календаря родов и знание даты рождения своего ребенка помогает будущим мамочкам морально настроиться и как следует подготовиться ко встрече с малышом. Но даже если каждый из методов подтвердил одно и то же число, стопроцентной гарантии, что роды начнутся строго в ПДР нет.
Но даже если каждый из методов подтвердил одно и то же число, стопроцентной гарантии, что роды начнутся строго в ПДР нет.
Ожидание малыша — несомненное счастье! И даже если малыш решает появиться на свет в день, отличный от рассчитанной даты, расстраиваться абсолютно не стоит, значит, именно в этот день ему захотелось порадовать маму своим рождением.
Длительность беременности 40 недель это очень усредненный показатель и рожает в «положенный срок» всего лишь 5-ая часть беременных женщин.
Акушерские прогнозы могут сдвигаться во время многоплодной беременности — роды в таких случаях, как правило, начинаются раньше — на 38-39 неделях.
Таким же исходом заканчиваются беременности, осложненные многоводием, высоким давлением, диабетом и прочими факторами.
«Перехаживание» тоже является нередким явлением среди будущих мамочек. Для небольшого числа беременных ожидание может затягиваться еще на одну-две недели, что также является проявлением нормального течения беременности.
Поэтому наступление 41-ой или даже 42-ой недели беременности пугать не должно.
Единственная рекомендация при перехаживании — лечь в стационар для постоянного нахождения под присмотром специалистов, которые в случае необходимости смогут запустить или ускорить родовой процесс.
Способы, как рассчитать дату родов
Многие женщины, когда узнают о своей беременности, начинают испытывать самые различные чувства — одних переполняет радость, другие ощущают растерянность. И, конечно же, у каждой будущей мамы возникает множество вопросов. Особенно их интересует день появления на свет их ребенка.
Существует множество способов, как рассчитать предполагаемую дату родов, рассмотрим их ниже.
Расчет По дате зачатия
Установлено, что зачатие возможно лишь только во время овуляции, когда зрелая яйцеклетка покидает фолликул для встречи со сперматозоидом.
Овуляция обычно происходит на 14 день менструального цикла (период, начинающийся с первого дня начала месячных и заканчивающийся первым днем начала следующих).
Длительность менструального цикла у каждой женщины различна. Она может составлять 28-35 дней. В среднем она длится 28-29 дней.
Женщина планирующая беременность или следящая за своим циклом точно может у себя определить день овуляции. Кроме того, в этот период появляются характерные для нее признаки.
Стоит заметить, что день полового акта может не совпадать с днем зачатия, поскольку жизнеспособность отдельных сперматозоидов в организме женщины достигает до 3 суток.
Итак, зная день овуляции, можно довольно точно рассчитать дату родов. Необходимо просто прибавить к этому дню 280 дней (средняя продолжительность беременности). Учтите, что таким образом вычислить период появления на свет малыша может женщина только с постоянным менструальным циклом.
Предлагаем онлайн-калькулятор, который поможет определить период рождения ребенка:
(расчет займет несколько секунд)
Рассчитать дату родов по месячным
Обычно таким способом пользуются врачи-гинекологи, называется он акушерский срок. При постановке на учет, врач обязательно поинтересуется у женщины, когда у нее была последняя менструация.
При постановке на учет, врач обязательно поинтересуется у женщины, когда у нее была последняя менструация.
И, чтобы рассчитать день родов, он воспользуется формулой, придуманной немецким акушером Ф. К. Негеле: от 1 дня начала последних месячных отнимается 3 календарных месяца и прибавляется 7 дней.
Важно отметить, если менструальный цикл составляет не 28 дней, то данный способ вычисления является скорее ориентированным.
Онлайн-калькулятор
(расчет займет несколько секунд)
Дата родов по УЗИ
Дата По шевелениям плода
Этот способ не является точным. Погрешность может составлять до 2 недель. Но все же будущая мама будет иметь представление, когда приблизительно появится на свет ее ребенок.
Итак, первое движение плода при первой беременности женщина может почувствовать в 20 недель, при второй в 18 недель. Известно, что длится она 40 недель.
Получается, чтобы узнать приблизительную дату родов нужно прибавить к дате первого шевеления 20 недель или 22 недели.
При помощи всех этих способов высчитать день рождения ребенка увы невозможно. На это могут повлиять множество факторов.
К ним относятся различные заболевания (многоводие, сахарный диабет, гестоз, многоплодная беременность, генетические особенности, нерегулярность менструального цикла и другие).
Согласно статистике только 10% малышей появляются на свет в тот срок, который установил врач при постановке на учет. Следовательно, нельзя точно рассчитать дату родов, можно лишь приблизительно выяснить, когда родится ребенок.
Календарь беременности по неделям | Рассчитать срок и дату родов
Введите первый день последней менструации: Добавьте эту страницу в закладки и не забудьте поделиться с другими мамочками
На изображениях вы можете видеть приблизительную иллюстрацию развития малыша внутри утробы для каждой недели. Слевая от изображений находится краткое описание роста плода для данной недели. С более полной и подробной информацие вы можете ознакомиться пройдя по ссылке «Подробнее», которая расположена под каждым описанием.
Знать, как протекает беременность по неделям, не только интересно, но еще и очень полезно! В этом вам поможет календарь беременности. Он призван держать маму в курсе всех событий внутриутробного развития, помогать корректировать питание и образ жизни в разные периоды беременности. Кроме того, календарь беременности позволяет рассчитать предполагаемую дату родов.
Календарь беременности по неделям
Он облегчит врачебное наблюдение за будущей мамой и ее малышом, а также даст ответы на самые важные вопросы, которые непременно встанут перед вами: когда начинает расти живот, почему тошнит при беременности, как распознать первое шевеление плода.
Благодаря этому календарю вы не забудете, что подошло время проходить скрининг, сдавать анализы, отправиться на плановое УЗИ. А с приближением даты родов такой понедельный календарь поможет вам самым лучшим образом подготовиться к долгожданному событию.
Данный калькулятор беременности позволит вам вычислить, на каком сроке вы сейчас находитесь, дату будущих родов, дату зачатия, и даже знак зодиака будущего малыша и его зодиакальное животное по восточному календарю. Также вы сможете определить возраст плода, его вес и рост, и сколько осталось времени до родов.
Также вы сможете определить возраст плода, его вес и рост, и сколько осталось времени до родов.
Для этого вам необходимо ввести дату первого дня последней менструации и продолжительность вашего менструального цикла. Кроме того, наш калькулятор генерирует очень удобную и практичную таблицу беременности по неделям.
По ней вы сможете ориентироваться, на какой неделе беременности вы сейчас находитесь, а также отслеживать рост и вес вашего будущего ребенка.
По месяцам
Календарь беременности по месяцам станет вашим путеводителем на все 40 недель беременности. Каждая будущая мама сможет оставлять здесь свои отзывы, наблюдения, делиться опытом и полезной информацией. Мы вместе будем следить за тем, как быстро растут и развиваются наши малыши! И давать советы по правильному образу жизни, способу питания и безопасному лечению всяческих недугов.
Каждый месяц беременности отличается серьезными изменениями в развитии ребенка: он достигает все больших успехов в физическом и умственном развитии, усиленно растет мозг малыша, крепнет мышечная масса, формируются жизненно-важные органы и системы и даже первые естественные навыки! Календарь беременности по месяцам подробно ознакомит вас с этими событиями на каждом из этапов.
Личный календарь беременности
Вести личный календарь беременности может каждая женщина. Более того, это приветствуется и рекомендуется. Ведь сейчас вы пребываете в совершенно особенном состоянии. Многие ощущения для вас новы, и даже могут вызывать волнения и страхи — организм беременной женщины претерпевает колоссальные изменения, причем как в физиологическом смысле, так и в психологическом.
Календарь беременности по неделям и месяцам составлен с попыткой и целью объяснить каждое из них.
Вы можете завести личный календарь беременности в отдельной тетрадке, которую украсите в соответствии с вашим настроением, вкусами, переживаниями, а также с тем, кого вы ожидаете: мальчика или девочку. Такой альбом станет прекрасным началом семейной летописи или же хроники жизни вашего наследника.
Интерактивный календарь беременности
Но кроме того современные будущие мамы прибегают к услугам интернета и выбирают для наблюдений и интерактивный календарь беременности. Он удобен, прост в применении, точен, практичен, информативен и совершенно бесплатен!
Он удобен, прост в применении, точен, практичен, информативен и совершенно бесплатен!
Вы можете прибегнуть к его помощи тогда, когда необходимо быстро определить дату родов или в точности установить текущий срок беременности (использовав для этого специальный калькулятор), разделить свою беременность на триместры, месяцы или недели.
Онлайн календарь беременности становится все более популярным.
Женщины хотят знать больше об этом особом периоде: какие первые признаки беременности, как избежать выкидыша, что делать при повышенном тонусе матки, как узнать первые предвестники родов, как определить пол ребенка. Календарь сдержит статьи, советы, разъяснения, а также калькулятор для определения срока беременности и предполагаемой даты родов.
Вы можете вести личное наблюдение за собственной беременностью, своим и ребенка состоянием и проводить интересующие вас расчеты.
Онлайн календарь беременности — к вашим услугам! Держите руку на пульсе самых важных в своей жизни событий!
Как правильно рассчитать срок беременности по неделям и дням
Акушеры-гинекологи начинают отсчет срока беременности с первого дня последней менструации. Обычно реальный срок меньше на 13-16 дней, поскольку зачатие происходит примерно в середине менструального цикла, т.е. в момент наступления овуляции. Тем не менее, во избежание путаницы, врачи начинают отсчет срока беременности на 2 недели раньше даты зачатия.
Обычно реальный срок меньше на 13-16 дней, поскольку зачатие происходит примерно в середине менструального цикла, т.е. в момент наступления овуляции. Тем не менее, во избежание путаницы, врачи начинают отсчет срока беременности на 2 недели раньше даты зачатия.
Срок родов: онлайн калькулятор и другие способы
Знать точный срок родов важно для каждой беременной женщины, ведь отправиться в роддом лучше заранее, своим ходом, а не на неотложке. Сегодня разберемся, почему все дети рождаются в разные сроки и как определить свой срок беременности.
Сроки родов зависят от разных причин: есть ли норма?
Гинекологи утверждают, что стандартного срока для нормальных родов не существует — есть условные рамки. Нормальные роды могут быть и на 37 и на 44 неделе. Для близнецов вообще характерно рождаться на 36-37 неделе, а у женщин с длинным месячным циклом есть все шансы родить после 42 недели.
Нужно понимать, что если ребенок родился нормально развитым на любом сроке — это и есть норма. При отклонениях в развитии и здоровье из-за сроков родов, детей делят на недоношенных и переношенных.
При отклонениях в развитии и здоровье из-за сроков родов, детей делят на недоношенных и переношенных.
- Малышей с малым весом, ростом, слабым развитием органов и тела называют недоношенными. Их мамы вынашивали менее 37 недель — до 260 дня беременности, поэтому детки не смогли достичь нужных параметров. По статистике недоношенными рождаются 20% детей.
- Переношенные дети появляются на свет после 42-44 недели — в период 294-308 дней беременности. Не стоит думать, что при перенашивании у вас родится гигант. Напротив — признаки переношенного малыша: худоба, сухая, сморщенная кожа, слабые мышцы. Причина такого состояния — состаривание и отмирание плаценты, через которую поступали питательные вещества. Перехаживают примерно 10% мам.
Из всего вышесказанного следует, что лучше рожать в срок 37-42 недели. Зная, когда именно должен наступить этот момент, легко сориентироваться при преждевременных схватках или при перенашивании.
Помогут ли врачи, если срок родов сдвигается?
Конечно, да! Заметив признаки надвигающихся преждевременных родов можно обратиться к гинекологу и он примет меры. При угрозе преждевременных родов прописывают постельный режим и разные препараты, снимающие схватки и расслабляющие матку.
При угрозе преждевременных родов прописывают постельный режим и разные препараты, снимающие схватки и расслабляющие матку.
При перенашивании, на 40 акушерских неделях беременности будущую маму укладывают в роддом для наблюдения. Осмотры и стимуляция препаратом, вызывающим схватки, ускоряют процесс. По необходимости доктор может вскрыть плодный пузырь, после этого или начинаются роды или делают кесарево. После отхождения вод, малыш появится не позднее, чем через 12 часов.
Если срок родов все-таки сдвинулся — не отчаивайтесь, сейчас выхаживают и значительно недоношенных малюток и «слегка» переношенных.
Самое опасное состояние — значительная переношенность плода — малыш может родиться мертвым или с серьезными патологиями — у каждого второго переношенного ребенка наблюдаются признаки удушья, гемолитическая желтуха, поражение участков мозга, вызванное кислородным голоданием и т.д.
Как вычисляют срок родов в гинекологии
Акушерский срок беременности берет начало от первого дня ваших последних месячных. Звучит немного странно, так как в это время ребенка еще нет, но врачам так удобнее. Кроме этого отсчитывать сроки беременности начинают и ото дня зачатия, которым стандартно считается день овуляции. В норме овуляция происходит через две недели от первого дня последней менструации.
Звучит немного странно, так как в это время ребенка еще нет, но врачам так удобнее. Кроме этого отсчитывать сроки беременности начинают и ото дня зачатия, которым стандартно считается день овуляции. В норме овуляция происходит через две недели от первого дня последней менструации.
Именно здесь и начинаются проблемы с подсчетами. Овуляции за месяц может быть две, может она сдвинуться и в обратную сторону.
Сбой месячных и овуляции конкретно может произойти из-за классического стресса, приема некоторых лекарств, воспаления в репродуктивных органах и др. причин.
У одних женщин, зачатие отодвигается и может случиться, прямо в «безопасный» день – перед самыми месячными. У других, менструации, напротив, могут идти и после наступившей беременности. В этих случае определить сроки будет сложнее.
Первично гинеколог устанавливает срок, основываясь на опросе пациентки и данных гинекологического осмотра. Прощупывая матку, врач определяет ее размер, который соответствует периоду развития беременности. В карточку записывается предполагаемый срок беременности, например 6-7 недель, этот показатель служит отправной точкой для расчета даты родов.
В карточку записывается предполагаемый срок беременности, например 6-7 недель, этот показатель служит отправной точкой для расчета даты родов.
Формула для расчета срока родов
Вычислить предварительную дату родов (срок родов сокращенно обозначают ПДР) можно при помощи простой формулы. Ее же используют и акушеры.
Для расчета беременности за основу берется дата первого дня последних месячных. Роды должны состояться через 40 акушерских недель, что составляет. 280 дней.
Формула вычисления дня родов: От первого дня последней менструации отнимите 3 месяца, прибавьте к результату 7 дней.
Пример: Последние месячные начались 5 сентября, отсчитываем назад 3 месяца, получаем 5 июня. Прибавив 7 дней, получим ПДР 12 июня.
Онлайн калькулятор сроков родов: узнать когда рожать можно прямо сейчас
Рассчитать дату родов
Менструация задерживается, а в тестах все явственней проступают две заветные полосочки? К гинекологу идти еще рано, а узнать, когда появится на свет малыш, который, кажется, уже обосновался в вашем животике, очень хочется? В таком случае воспользуйтесь помощью нашего сервиса, чтобы рассчитать дату родов.
Рассчитать дату родов онлайн
Методик вычисления ожидаемой даты наступления родов существует несколько. Все они основаны на том, что нормальная беременность продолжается в среднем около сорока недель, считая от начала последнего менструального кровотечения. Предполагаемая дата родов припадет на день, наступивший по истечении 280 суток или 40 недель после того, как начались последние месячные.
Рассчитать дату родов на нашем сервисе очень легко, удобно и быстро — это займет всего лишь несколько минут или даже секунд. Для этого необходимо заполнить окна калькулятора числами, соответствующими дате первого дня вашей последней менструации в следующем формате: день, месяц, год.
Всего лишь за мгновение калькулятор произведет подсчет — и выдаст результат на монитор.
Данный сервис работает по принципу вычисления длительности беременности, которая в большинстве случаев продолжается на протяжении 40 акушерских недель или 280 календарных дней. Дату родов можно рассчитать самостоятельно, если ко дню, когда у вас начались последние месячные, прибавить необходимое количество дней/недель.
Но при помощи этого удобного калькулятора расчеты производятся легче, быстрее и без ошибок. Однако вы должны понимать, что это лишь приблизительная, ориентировочная дата, когда вы предположительно можете родить.
На продолжительность беременности влияет большое множество факторов, поэтому она у разных женщин может длиться в течение неодинакового периода времени.
Рассчитать дату родов по дате зачатия
Если же вам достоверно известен день, когда наступило оплодотворение, то расчет даты родов по дате зачатия окажется еще более достоверным. Чтобы узнать, когда малыш появится на свет, необходимо ко дню, в который произошел заветный половой акт, прибавить 280 суток.
Следует понимать, что дата свершения полового акта (даже если вы практически на сто процентов уверенны в ее подлинности и даже если в этом месяце у вас был только единичный случай сексуальной близости) не всегда является датой зачатия ребенка.
Все дело в том, что овуляция (выход готовой к оплодотворению яйцеклетки) может произойти через день-два и даже больше после секса, но сперматозоиды, попавшие во влагалище раньше, способны дождаться этого момента для слияния с яйцеклеткой и образования новой жизни.
Таким образом, расчеты могут оказаться ошибочными в несколько дней. Но все равно дата зачатия может быть определена приблизительно.
Рассчитать предполагаемую дату родов можно также по дню овуляции. Если вы ведете соответствующий график, то расчеты окажутся достаточно точными.
Но вычислить тот самый день можно ориентировочно, даже не зная точную дату овуляции. Считается, что яйцеклетка созревает приблизительно в середине цикла. При 28-дневном менструальном цикле этот момент наступает на 12-15 сутки.
Прибавив ко дню предполагаемой овуляции 280 дней, можно высчитать дату родов.
Ну а, получив результат, приступайте к приятным хлопотам и не забудьте вовремя посетить женскую консультацию, где будете наблюдаться следующие девять месяцев.
Рассчитать дату родов (пдр), календарь анализов и обследований при беременности
Первичная лабораторная диагностика
на 8-10 неделе беременности
Общий анализ мочи поможет оценить работу почек и мочевого пузыря (мочевыделительной системы).
Мазок на флору из влагалища покажет наличие возможных воспалительных процессов в органах малого таза, скрытых и явных инфекций.
Обследование на урогенитальную инфекцию. Инфекция передаётся половым путем и чревата серьёзными последствиями для здоровья будущей мамы и плода.
Общий анализ крови, который вы сдадите с утра натощак, поможет оценить состояние вашего организма. Он отражает и способность крови к переносу кислорода, и наличие или отсутствие воспалительной реакции, и способность организма остановить кровотечение. Этот анализ является базовым, отклонения в нем являются основанием и отправной точкой для более развернутого обследования.
Кровь на СПИД, сифилис, гепатиты В и С – это выявление антител к серьезным инфекциям, каждая из которых оказывает существенное влияние на здоровье беременной и плода. В случае выявления активного процесса может даже возникнуть вопрос о целесообразности сохранения беременности.
Определение резус-фактора и группы крови нужно сделать единожды, в самом начале беременности. При выявлении у вас отрицательного резус-фактора нужно, чтобы будущий папа тоже сдал подобный анализ. При положительном резусе отца ребенка на протяжении всей беременности нужно будет отслеживать резус-антитела в крови беременной, так как они могут сильно навредить ребенку. Сегодня технологии позволяют даже определять резус фактор плода по его ДНК в крови мамы задолго до родов.
При выявлении у вас отрицательного резус-фактора нужно, чтобы будущий папа тоже сдал подобный анализ. При положительном резусе отца ребенка на протяжении всей беременности нужно будет отслеживать резус-антитела в крови беременной, так как они могут сильно навредить ребенку. Сегодня технологии позволяют даже определять резус фактор плода по его ДНК в крови мамы задолго до родов.
Анализ крови на TORCH-инфекции укажет врачу наличие или отсутствие в вашем организме токсоплазмы, микоплазмы, цитомегаловируса и вируса герпеса. Доктор при необходимости подберёт нужное лечение.
Коагулограмма поможет определить основные параметры системы свёртываемости крови, выявить склонность к кровотечениям и тромбозам.
Определение уровня глюкозы в крови покажет гинекологу, насколько эффективно работает ваша поджелудочная железа и не нарушена ли в организме беременной толерантность к глюкозе.
Кал на яйца глистов.
Анализ крови на гормоны (ТТГ, Т4, АТ к ТПО, АТ (антитела) к ТГ) – для того, чтобы узнать в каком состоянии ваша щитовидная железа. Возможно, вам понадобится дополнительная лекарственная поддержка.
Возможно, вам понадобится дополнительная лекарственная поддержка.
Биохимический анализ крови поможет определить состояние внутренних органов – почек, печени, поджелудочной железы.
Анализ крови на антифосфолипидные антитела — для точной диагностики заболеваний иммунной системы. Назначается, если в анамнезе были потери беременности.
Калькулятор родов и выхода в декрет
Беременную женщину не редко интересует вопрос о дате рождения будущего малыша, а также с какого числа начнется декретный отпуск. Определить точную дату родов не получится, но можно уверенно расcчитать дату выхода в декретный отпуск. Перед выходом в декретный отпуск, женщина имеет право на очередной ежегодной отпуск, который плавно перетечет в декретный.
Чтобы узнать дату родов и когда можно выйти в декретный отпуск воспользуйтесь онлайн калькулятором, а с помощью другого онлайн калькулятора можно рассчитать размер декретных выплат. Отправной точкой для расчета даты родов используется первый день последнего менструального цикла, этот день и считают первым днем зачатия. Вероятность родов в рассчитанный день составляет всего 5%, при этом остальные роды проходят в течение 1-2 недель до и после, рассчитанной даты. Этот метод на сегодняшний день считается одним из наиболее точных и его используют акушеры в женских консультациях.
Вероятность родов в рассчитанный день составляет всего 5%, при этом остальные роды проходят в течение 1-2 недель до и после, рассчитанной даты. Этот метод на сегодняшний день считается одним из наиболее точных и его используют акушеры в женских консультациях.
Алгоритм вычисления прост: калькулятор прибавляет 280 календарных дней к первому дню последней менструации. Вычислить на какой неделе находится роженица тоже достаточно просто, нужно лишь поделить число дней с первого дня последней менструации на 7.
При расчете даты выхода в декретный отпуск используется информация о беременности: одно плодовая или многоплодная. При одно плодовой беременности в декрет уходят на 30 неделе (210 дней), а при многоплодной с 28 недели (196 дней).
Во время беременности выделяется два срока: акушерский и эмбриональный.
Акушерский срок беременности вычисляет врач-гинеколог, на основании даты первого дня последней менструации. Данный метод вычисления и использует онлайн калькулятор. После расчета даты родов, все наблюдения за развитием плода ведутся исходя из рассчитанной даты, а также сдаются необходимые анализы.
После расчета даты родов, все наблюдения за развитием плода ведутся исходя из рассчитанной даты, а также сдаются необходимые анализы.
Эмбриональный срок определяется от момента зачатия и бывает приблизительно на 2 недели меньше акушерского. При этом, не всегда получается рассчитать точный день овуляции, потому что у каждой женщины длительность данного цикла индивидуальна. В среднем она составляет 27-29 дней, но может растягиваться до 35 дней или даже больше. Поэтому даже зная день полового акта, можно утверждать, что он не всегда является днем зачатия, так как длительность жизни сперматозоидов может достигать 3 дней.
Калькулятор показывает не только дату родов и декрета, но и количество дней, которые остались до этих дат.
Источник: lawpen.ru
Рассчитать ПДР (предполагаемую дату родов)
Расчет предполагаемой даты родов — дело нужное, но точность такого расчета всегда имеет определённый процент допущения. Связано это, в первую очередь, с некоторыми индивидуальными особенностями, в частности нечётким менструальным циклом, который допускает каждый женский организм. В среднем срок периода беременности находится в пределах 40-42 недель. Как правило, начало отсчета срока беременности начинают с первого дня последней менструации, поэтому вопрос о том, когда она была, один из наиболее часто задаваемых. Одна из первых задач, которую необходимо решить — определить дату зачатия. Как правило, это дата овуляции и наступает она на четырнадцатый день после первого дня последней менструации (при условии, что менструальный цикл был стабильный, 28-дневный).
В среднем срок периода беременности находится в пределах 40-42 недель. Как правило, начало отсчета срока беременности начинают с первого дня последней менструации, поэтому вопрос о том, когда она была, один из наиболее часто задаваемых. Одна из первых задач, которую необходимо решить — определить дату зачатия. Как правило, это дата овуляции и наступает она на четырнадцатый день после первого дня последней менструации (при условии, что менструальный цикл был стабильный, 28-дневный).
Один из наиболее упрощенных вариантов расчета предполагаемой даты родов (ПДР) — это простое прибавление к вычисленной дате зачатия срока в 9 месяцев. Например, дата начала последней менструации — 15 апреля. Прибавляем 14 дней и получаем ориентировочную дату зачатия — 29 апреля. Следовательно, предполагаемая дата родов — 29 января. Конечно, это совершенно не значит, что именно в этот день и родится малыш. Эта дата является в большей степени ориентиром для вашего врача, предельный срок, значительное продолжение которого нежелательно ни для матери, ни для ребёнка.
К наиболее точным методам определения предполагаемой даты родов можно отнести измерение базальной температуры. Суть состоит в том, что производится ряд замеров температур, по результатам которых строится кривая. Дату овуляции определяют по самой нижней точке этой кривой перед самым её подъёмом к отметке в 37 градусов. Однако этот способ наиболее точен, если в период между менструальными циклами было только одно половое сношение. Проще всего определить ПДР при искусственном оплодотворении.
Наиболее точную предполагаемую дату родов (точность до 3-х дней) можно определить с применением технических средств путём проведения эхографического исследования между 5 и 15 неделями. Такое точное определение оправданно, так как позволяет с наибольшей точностью определить возраст плода и, соответственно, оценить его развитие.
В некоторых случаях отклонение от стандартного срока беременности допускается и обуславливается такими, например, факторами, как национальностью и режимом питания матери. К сожалению, эта область ещё не до конца изучена и по этой причине нет единого мнения. И, тем не менее, зная хотя бы приблизительную дату родов, есть возможность контролировать процесс развития плода, а так же подготовиться к будущим родам.
К сожалению, эта область ещё не до конца изучена и по этой причине нет единого мнения. И, тем не менее, зная хотя бы приблизительную дату родов, есть возможность контролировать процесс развития плода, а так же подготовиться к будущим родам.
Определение срока беременности. Таблица сроков беременности
Существует несколько способов определения срока беременности и даты родов. Ни один из них не поможет со 100% уверенностью назвать точный день родов, но сориентирует врача и вас во времени, поможет в подготовке к рождению ребенка.
ПДР будут определять несколько раз разными методами на протяжении беременности. Рассмотрим самые популярные из них.
По началу последних месячных
В акушерстве срок беременности и ориентировочную дату родов рассчитывают по первому дню последней менструации. Чтобы определить ПДР этим методом, нужно помнить дату начала последних месячных до задержки.
Для девушек, которые ведут календарь своего цикла, это не составит труда. Далее высчитать ПДР можно по простой формуле:
- (Число начала последних критических дней) + 280 дней.

- (Число первого дня критических дней) — 3 месяца + 7 дней.
Метод подходит девушкам с регулярным циклом, который составляет +/- 28 дней.
По первым движениям плода
Если у вас первая беременность, к дате первого шевеления плода прибавьте 20 недель. При последующих нужно плюсовать 22 недели.
Это вспомогательный метод, так как женщина, которая беременна впервые, не знает, каких ощущений ожидать от шевелений плода, поэтому может спутать их с газами в кишечнике, к примеру.
По данным УЗИ
Часто акушеры-гинекологи определяют дату родов на основании результатов УЗИ. Определение сроков беременности и даты родов по УЗИ — наиболее точный метод. Определить дату рождения малыша можно одним из 2 методов:
- По первому УЗИ на сроке 11-14 недель доктор определит точный срок беременности, останется отсчитать от срока период до родов.
- На основании результатов 3-го УЗИ на сроке 32-34 недели. В этом случае гинеколог будет ориентироваться на состояние плаценты, расположение плода по отношению к малому тазу женщины, готовность шейки матки к раскрытию, зрелость плода и другие факторы, которые указывают на готовность женщины и ребенка к родам.

Вы можете определить ПДР по специальному календарю/таблице.
По дате зачатия
Данный способ не подходит для женщин с регулярной половой жизнью. Метод подойдет девушкам, у которых перед задержкой были редкие половые контакты и она помнит точные даты. Способ также подходит для женщин, которые прошли процедуру ЭКО.
К дате зачатия прибавьте 2 недели, чтобы узнать сроки беременности. Дату родов считаем по формуле: дата овуляции — 3 месяца 7 дней.
По величине матки
В первые три месяца определить срок беременности гинеколог может, ориентируясь по размеру матки. По величине матки можно определять срок беременности с 5 недель.
К этому времени орган становится округлым. Далее происходят следующие изменения:
- 8 нед. — размер гусиного яйца,
- 12 нед. — размер мужского кулака.
С 12 недель увеличенную матку можно прощупать через живот. С этого времени срок беременности определяют по расстоянию дна матки до верхнего края лобка:
- 16 нед.
 — 6 см,
— 6 см, - 20 нед. — 12 см,
- 24 нед. — до 20 см,
- 28 нед. — до 26 см,
- 32 нед. — до 30 см,
- 36 нед.- до 36 см.
Расстояние дна матки до лобка немного отличается у первородящих и повторнородящих женщин.
Рассчитать дату родов со 100%-й точностью не получится, потому что зачатие может произойти позже дня последнего полового акта. К тому же, не каждая женщина может похвастаться регулярным циклом, он может составлять больше/меньше 28 дней.
ПДР можно определить, если полученные данные дополняют друг друга. Вероятность ошибки повышается также по той простой причине, что беременность может длиться не в диапазоне от 38 до 42.
Предполагаемая дата родов — рассчитать дату родов по дате зачатия
Заполните форму, и мы подскажем Вам предполагаемый срок родов.
Способы определения даты родов
Дата родов: существуют ли точные методики ее определения?
Дата родов – это основное, что волнует женщин, вынашивающих под сердцем ребенка. Каждая беременная женщина хочет какой-то определенности. Только узнав о наступлении у себя долгожданной беременности, будущая мама хочет узнать дату предполагаемых родов. Но как это правильно сделать? Многие женщины пытаются рассчитать дату родов по дате зачатия. И делают это не совсем правильным способом, прибавляя к предполагаемой дате зачатия 9 месяцев для расчета даты родов. Но такой способ определения даты родов по дате зачатия не совсем верен. Беременность длится не ровно 9 месяцев, а 280 дней (10 лунных месяцев). Так как же правильно определить дату родов по дате зачатия? Существуют ли другие методики определения даты родов? Какая из них самая точная?
Каждая беременная женщина хочет какой-то определенности. Только узнав о наступлении у себя долгожданной беременности, будущая мама хочет узнать дату предполагаемых родов. Но как это правильно сделать? Многие женщины пытаются рассчитать дату родов по дате зачатия. И делают это не совсем правильным способом, прибавляя к предполагаемой дате зачатия 9 месяцев для расчета даты родов. Но такой способ определения даты родов по дате зачатия не совсем верен. Беременность длится не ровно 9 месяцев, а 280 дней (10 лунных месяцев). Так как же правильно определить дату родов по дате зачатия? Существуют ли другие методики определения даты родов? Какая из них самая точная?
Определение даты родов по дате зачатия и дню овуляции.
Дата родов по дате зачатия определяется довольно просто. Как известно, женский организм способен к зачатию лишь в период овуляции – выхода зрелой яйцеклетки из яичника. Женский менструальный цикл длится, в среднем 28-35 дней. А овуляция происходит в середине менструального цикла. Зная дату своей овуляции можно легко предсказать дату родов. Некоторые женщины чувствуют свою овуляцию. В этот период они ощущают колющие или ноющие ощущения внизу живота, увеличивается количество выделений из влагалища, усиливается половое влечение, а у некоторых даже начинаются несильные мажущие (кровянистые) выделения из влагалища. Овуляция с точностью определяется на УЗИ. Но как же определить дату родов, если точно не знаешь дня овуляции? Для этого можно просто вычислить середину своего менструального цикла и прибавить к этому дню 280 дней. Таким образом, вы рассчитаете примерную дату родов по дате зачатия. Например, если Ваш менструальный цикл длится 28 дней, то овуляция происходит где-то на 12-14 день цикла. Прибавьте к дате предполагаемого зачатия 10 лунных месяцев (280 дней), и получите примерную дату родов. Если высчитывать дату родов по дате полового акта, то такой вариант еще надежнее, особенно, если половой акт в последнем менструальном цикле был единичным. Но, стоит помнить, что дата зачатия может не совпадать с днем полового акта.
Зная дату своей овуляции можно легко предсказать дату родов. Некоторые женщины чувствуют свою овуляцию. В этот период они ощущают колющие или ноющие ощущения внизу живота, увеличивается количество выделений из влагалища, усиливается половое влечение, а у некоторых даже начинаются несильные мажущие (кровянистые) выделения из влагалища. Овуляция с точностью определяется на УЗИ. Но как же определить дату родов, если точно не знаешь дня овуляции? Для этого можно просто вычислить середину своего менструального цикла и прибавить к этому дню 280 дней. Таким образом, вы рассчитаете примерную дату родов по дате зачатия. Например, если Ваш менструальный цикл длится 28 дней, то овуляция происходит где-то на 12-14 день цикла. Прибавьте к дате предполагаемого зачатия 10 лунных месяцев (280 дней), и получите примерную дату родов. Если высчитывать дату родов по дате полового акта, то такой вариант еще надежнее, особенно, если половой акт в последнем менструальном цикле был единичным. Но, стоит помнить, что дата зачатия может не совпадать с днем полового акта. Сперматозоиды могут «жить» в женском организме до нескольких суток. То есть, если незащищенный половой акт произошел на 10-й день цикла, то овуляция и зачатие могли произойти на 12-13 день. И рассчитывать дату родов нужно исходя по дате зачатия, то есть, начиная со дня овуляции.
Сперматозоиды могут «жить» в женском организме до нескольких суток. То есть, если незащищенный половой акт произошел на 10-й день цикла, то овуляция и зачатие могли произойти на 12-13 день. И рассчитывать дату родов нужно исходя по дате зачатия, то есть, начиная со дня овуляции.
Определение даты родов, исходя из даты последней менструации.
Приходя на консультацию к гинекологу, обычно, первое, что спрашивает врач — это то, когда была последняя менструация. Молодые неопытные девушки, в большинстве своем, не особенно следят за регулярностью своего менструального цикла и не могут назвать точную дату. Другие начинают вспоминать дату начала и окончания менструации. Хотя врачу для определения срока беременности и даты предполагаемых родов необходимо знать лишь день первого дня вашей менструации. Именно с этого дня и ведется отсчет менструального цикла и вычисляется его длительность.
Самая простая формула, которой пользуются сами гинекологи для определения даты родов – это формула Негеле. Для того, чтобы рассчитать по ней дату родов, необходимо от первого дня своего менструального цикла отнять три месяца и прибавить семь дней. К примеру, ваши последние месячные начались 3 апреля. Отнимаем три месяца – получается 3 января. Теперь прибавляем к 3 января 7 дней. Получается 10 января – это и есть предполагаемая дата родов.
Для того, чтобы рассчитать по ней дату родов, необходимо от первого дня своего менструального цикла отнять три месяца и прибавить семь дней. К примеру, ваши последние месячные начались 3 апреля. Отнимаем три месяца – получается 3 января. Теперь прибавляем к 3 января 7 дней. Получается 10 января – это и есть предполагаемая дата родов.
Но этот метод определения даты родов далеко не всегда отличается высокой точностью. Так как он рассчитан для определения приблизительной даты родов для женщин, у которых менструальный цикл составляет ровно 28 дней. Если он длиннее, то и дата родов, скорее всего, наступит чуть позднее и наоборот. Связано это с тем, что при длинном менструальном цикле овуляция происходит позднее, а при коротком раньше 12-14 дня, с расчетом, на который выведена данная формула. При нерегулярном менструальном цикле так вообще дату овуляции определить очень сложно и использовать этот метод для определения даты родов считается неправильным.
Определение даты родов при помощи УЗИ.
Считается самым точным определять дату родов при помощи ультразвукового исследования на ранних сроках беременности, до 12 недель. Пройдя УЗИ на очень ранних сроках, можно узнать срок своей беременности с точностью буквально до одного дня, и в соответствии с этим рассчитать примерную дату зачатия и дату родов.
Срок беременности ставят на УЗИ и на более поздних сроках беременности, в соответствии с размерами голову и конечностей плода. Но заключение такого УЗИ уже нельзя брать за основу для определения даты родов, так как все детки развиваются по-своему, индивидуально. И рождаются некоторые дети весом 5 кг, а другие – 3 кг. И то и другое является нормой. Но вот только в первом случае женщине на УЗИ во втором и третьем триместре беременности будут выставлять срок на пару-тройку недель больше настоящего и соответственно, дата родов будет выставлена более ранняя. Роды же, скорее всего, начнутся позднее, а врачи, да и сама женщина будут торопить события, думая, что беременность переношенная, а предполагаемая дата родов уже прошла. И наоборот, у невысоких, худеньких родителей рождаются детей с такой же конституцией. А на УЗИ женщине ставят диагноз «внутриутробная задержка развития плода» или просто ставят срок беременности меньше, чем он есть на самом деле, тем самым отодвигают правильно поставленную дату родов на более поздний срок.
И наоборот, у невысоких, худеньких родителей рождаются детей с такой же конституцией. А на УЗИ женщине ставят диагноз «внутриутробная задержка развития плода» или просто ставят срок беременности меньше, чем он есть на самом деле, тем самым отодвигают правильно поставленную дату родов на более поздний срок.
Постановка приблизительной даты родов по результатам гинекологического осмотра.
Гинеколог, проводящий ручной осмотр половых органов женщины, может определить беременность «на ощупь». Срок беременности можно поставить абсолютно точно, начиная уже с 3-4 недель. Стоит знать, что на более поздних сроках (больше 12 недель) поставить точный срок беременности и определить приблизительную дату родов будет практически невозможно. Причина этого та же, что и при проведении УЗИ на поздних сроках – это то, что каждый ребенок развивается по-своему, индивидуально. Итак, на что обращает внимание гинеколог при проведении осмотра? В первую очередь – это размер и форма матки. У беременных женщин матка приобретает шаровидную форму (у небеременных здоровых женщин матка грушевидной формы) и увеличивается в размерах. Более-менее опытный врач-гинеколог ставит срок беременности и примерную дату родов, исходя из размеров матки.
Более-менее опытный врач-гинеколог ставит срок беременности и примерную дату родов, исходя из размеров матки.
Определение даты родов на более поздних сроках беременности.
Бывают случаи, когда сложно определить дату родов по дате зачатия. В таких случаях можно воспользоваться такой проверенной методикой, как определение даты родов по дате первого шевеления малыша.
Малыш в утробе матери начинает совершать свои первые движения довольно рано, около 12 недель. Но беременная женщина их не ощущает, так как ребеночек еще совсем мал. Настоящие же шевеления первородящая женщина начинает чувствовать на сроке 20 недель, повторнородящая – в 18 недель. Таким образом, что рассчитать дату родов, в первом случае ко дню первого шевеления нужно прибавить 20 недель, во втором случае – 22 недели. Таким образом, мы получим практически точную дату родов. Многие женщины рассказывают, что начинают чувствовать первые шевеления намного раньше положенного срока – в 16, а то и 14 недель. Гинекологи обычно не воспринимают всерьез такие заявления, списывая якобы шевеления малыша на сокращения кишечника. Но такие чувствительные женщины все же встречаются и, в их случае, определение даты родов по дате первого шевеления малыша будет неверным.
Гинекологи обычно не воспринимают всерьез такие заявления, списывая якобы шевеления малыша на сокращения кишечника. Но такие чувствительные женщины все же встречаются и, в их случае, определение даты родов по дате первого шевеления малыша будет неверным.
Где-то с 14-16 недель беременности гинеколог может точно определить срок беременности и приблизительную дату родов с помощью обыкновенного осмотра (не на гинекологическом кресле). На ощупь он определит высоту дна матки, на основании чего и можно будет судить о сроке беременности и рассчитать дату родов не по дате зачатия. В 16 недель дно матки находится между лобком и пупком, в 24 недели – в районе пупка, в 28 недель – на 4-6 см выше пупка и т.д. Есть другая методика определение срока беременности и даты родов – измерение окружности живота. Но она точностью не отличается, так как все мы разные и объем талии изначально у нас всех тоже разный. У женщин, склонный к полноте, объем живота будет, в любом случае, больше, чем у худенькой женщины, которой поставили точно такую дату родов. Измерение длины матки намного информативнее для расчета даты предстоящих родов.
Измерение длины матки намного информативнее для расчета даты предстоящих родов.
Почему дата родов называется не точная, а только приблизительная?
Действительно, рассчитать точную дату родов не представляется возможным даже по дате зачатия. Причины ошибок расчета даты родов по зачатию, мы рассмотрели в начале этой статьи. Относительно небольшой процент женщин рожает точно в срок, определенный врачом гинекологом. Хотя и говорят, что беременность должна длиться ровно 40 недель, но во многих случаях это не так. Дата родов может наступить и в 38 недель и это также не является патологией. При многоплодной беременности роды практически всегда наступают раньше даты, определенной гинекологом. На дату родов, точнее на ее наступление, могут оказывать влияние и некоторые другие факторы, такие как многоводие, высокое давление у беременной женщины, сахарный диабет и т.д. Рассчитать дату родов по дате зачатия можно при помощи онлайн калькулятора.
Акушерская беременность. Как вычислить акушерский срок беременность.
 Эмбриональная беременность — Перинатальный центр в Пензе — Отзывы
Эмбриональная беременность — Перинатальный центр в Пензе — Отзывы
У повторнородящих с исчислением срока беременности обычно не возникает никаких затруднений. Но женщины, которые забеременели впервые, в большинстве своем сталкиваются с ситуацией, когда их подсчеты не совпадают с врачебными, и это часто трактуется как ошибка акушеров. Давайте научимся правильно считать недели беременности.
Подсчет недель беременности очень важен и для будущей мамы, и для врачей в первую очередь потому, что он позволяет отслеживать развитие малыша и прогрессирование беременности, сопоставляя их с общими нормативами.
Также определение точного срока поможет рассчитать день, в который предположительно произойдут роды.
Все обследования, анализы, скрининги, все таблицы норм анализов и данных УЗИ в гинекологии и акушерстве составлены в акушерских неделях, которые обычно существенно отличаются от фактических.
Чтобы не было разночтений и путаницы, женщине рекомендуется с самого начала привыкать считать срок так, как это делают медики.
Будет ли срок точным, сказать сложно. Скорее всего, нет, ведь акушерский метод – усредненный, но именно он является самым оптимальным. Не существует точных методов потому, что выяснить время зачатия невозможно даже с точностью до дня. Женщина фертильна только 24-36 часов на протяжении всего цикла.
Это период ее овуляции. Именно столько сохраняет жизнеспособность зрелая яйцеклетка. Сперматозоиды могут уже находиться в половых путях к моменту выхода ооцита из фолликула, а могут добраться до яйцеклетки позднее, но опять не позже, чем через сутки после ее выхода.
Если условия соблюдены, зачатие наступает.
Овуляция у подавляющего большинства женщин происходит в середине цикла, примерно на 14 сутки при 28-дневном цикле. Но она вполне может сместиться и произойти позднее, повлиять на это может стресс, прием лекарств, усталость, простуда и масса других факторов, учесть которые в полном объеме невозможно в принципе.
Таким образом, женщина, которая утверждает, что знает точно, когда был зачат малыш, может заблуждаться.
Если же дама ведет нормальную насыщенную сексуальную жизнь, то она в принципе не может знать точного момента зачатия.
Врачи-гинекологи, несмотря на все развитие современной медицины, тоже не могут установить день и час зачатия, а потому и пользуются более упрощенной единой для всех системой исчисления акушерских недель.
По умолчанию первым днем первой недели беременности считается первый день цикла, в котором состоялось знаменательное событие – зачатие малыша. То есть у дамы идут месячные, и уже идет первая неделя беременности. Именно поэтому любое посещение врача во время вынашивания малыша начинается с простого вопроса о дате последней менструации – так сверяют сроки.
Также можно посчитать беременность по данным УЗИ, но это менее точный способ, ведь размеры плода могут по разным причинам быть больше или меньше нормы на одном и том же сроке у разных женщин.
Давайте пошагово рассмотрим основные методы.
Именно этот способ считается самым правильным, несмотря на то, что вызывает у неопытных беременных искреннее недоумение – разве можно быть беременной, когда и полового акта еще не было? Можно.
Первые две недели акушерского срока – это первая часть менструального цикла, предшествующая овуляции, вторые две недели – беременность уже фактическая, но пока неочевидная.
Только в конце 4 недели беременности наступает задержка, когда можно делать тесты, сдавать анализы крови на ХГЧ. Если они положительные, врач выносит соответствующее решение, основываясь на дате последней менструации – 4 недели беременности.
Фактически с момента начала существования малыша проходит к этому моменту около 2 недель. Недели развития называются эмбриональными, и в них срок беременности считать не принято.
Акушерских недель в беременности 40 и более. Дата родов выпадает на конец 40 недели. Но роды могут произойти в любой момент с полной 37 по 42 неделю, и это будет считаться абсолютной нормой.
Акушерскими неделями беременность начали считать задолго до того, как было придумано человечеством УЗИ, и уж точно не существовало никаких онлайн-счетчиков и калькуляторов.
Есть несколько способов высчитать дату родов (исключительно предполагаемую, приблизительную) по акушерским методикам:
- (первый день менструации минус три месяца) + 7 суток;
- (первый день менструации + 9 месяцев) + 7 дней;
- первый день менструации плюс 280 дней.
Каким из них воспользоваться, врач решит самостоятельно. И сделает он это при постановке на учет в женской консультации, когда будущая мама обратится туда.
Один акушерский месяц равен четырем акушерским неделям, в беременности ровно 10 акушерских месяцев, разделенных на три триместра. Срок с момента зачатия примерно на две недели меньше акушерского и теперь мы знаем, почему это именно так.
Если доктор, осмотрев женщину, покрутив в руках календарик и подумав, говорит, что у нее уже 8 недель беременности – это не ошибка, а буквально следующее: 8 акушерских недель = 6 недель с момента зачатия = ровно 4 недели с момента начала задержки.
Аппараты УЗИ запрограммированы на акушерские недели, а потому если УЗИ показывает, что срок беременности 7 недель, это означает, что беременность именно 7 недель, а не 9, как думают некоторые, учитывая, что к фактическому сроку нужно прибавлять две акушерские недели. 7 недель по УЗИ = 5 недель срока эмбрионального развития и никак по-другому.
7 недель по УЗИ = 5 недель срока эмбрионального развития и никак по-другому.
Современные сканеры УЗИ выдают результаты в неделях и днях, то есть 7 недель и 5 дней или 7 недель и 3 дня, что позволяет уточнить уже рассчитанный акушерами срок беременности.
Метод УЗИ для определения точного срока актуален для женщин, которые не помнят даты начала последней менструации, которые не знают его в силу нерегулярности цикла, сбитого цикла, а также после успешного протокола ЭКО.
Важно лишь знать, что наиболее точно установить срок при ультразвуковом обследовании можно лишь на ранних сроках. Это связано с тем, что все эмбрионы в период эмбриогенеза (до 9-10 недели по акушерскому сроку) растут примерно с одинаковой скоростью.
Потом в силу вступают генетические факторы, индивидуальная программа развития: одному малышу, родители которого не отличаются высоким ростом, суждено быть некрупным и небольшим в росте, а другой уже с середины беременности будет иметь внушительные ростовые и весовые показатели.
Крайний срок, на котором можно ориентироваться на данные УЗИ в вопросах определения сроков, – 11-13 недели, именно в это время проводится первый пренатальный скрининг, цель которого не только обнаружить вероятность хромосомных аномалий плода, но и скорректировать сроки в том числе.
Вот еще один акушерский термин, который вызывает немало вопросов не только у неопытных будущих мамочек, ожидающих рождения первенцев, но и у рожавших ранее дам – со скольки начинается гестация, что это такое, зачем ее считают вообще?
Под этим термином скрывается уже знакомый нам эмбриональный срок, то есть срок с момента слияния половых клеток матери и отца и начала новой самостоятельной детской жизни.
Точный срок гестации известен лишь тем, кто зачал под присмотром врачей – кому провели инсеминацию в день овуляции, подтвержденной ультразвуковым протоколом, кому сделали ЭКО (в этом случае врачи не только с точностью до дня, но и с точностью до часа знают, когда и как произошло слияние яйцеклетки и сперматозоида, ведь случилось это в пробирке).
Это вовсе не значит, что беременные после ЭКО должны считать срок в гестационном его эквиваленте. Срок беременности, как и у других, будет отсчитываться в акушерских неделях от первого дня последней менструации, если женщина ее знает, либо по данным УЗИ, но опять же строго в акушерских неделях.
Современной женщине нет необходимости долго и мучительно с карандашом и календариком вести подсчеты, прибавляя или отнимая месяцы, чтобы подсчитать ПДР – предполагаемую дату родов. Сегодня существует масса всевозможных календарей и счетчиков.
В них достаточно ввести дату последней менструации и длительность своего менструального цикла, и вот уже результат – и текущий срок, и предполагаемый день родов, и порядковый номер месяца, триместра, и даже вероятность рождения мальчугана или девочки (все, кроме этого пункта, соответствует действительности, последний пункт – для развлечения, сбывается с вероятностью 50/50).
Некоторые счетчики снабжены развернутыми функциями: они не только все считают, но и приводят подробную информацию о том, как развивается малыш по неделям, каковы его рост и вес, нормы развития. Счетчики бесплатны.
Счетчики бесплатны.
И напоследок следует разъяснить о точности ПДР. Указывается конкретный день, например, 15 марта. Это не значит, что рожать женщина пойдет именно в этот день. Мало того, строго в ПДР рожают не более 5% беременных – такова медицинская статистика.
Сам ПДР существует не для того, чтобы будущий папа отложил в этот день все дела заранее, и не для того, чтобы будущая мама сверилась с прогнозами нумерологов и святцами для выбора имени рожденному именно в этот день. ПДР – ориентир приблизительный.
Сами роды произойдут тогда, когда и материнский, и детский организмы будут полностью готовы к этому ответственному процессу.
В 37-38 недель рождаются до 20% детей, в 38-39 недель – около 30%, после 39 недели – 40%, остальные 10% малышей появляются либо до 37 недели, либо после 40 недель.
До 42 недели включительно роды считают срочными, беременность имеет статус пролонгированной, но никак не переношенной, как думают многие.
А потому смело прибавляйте к ПДР 2 недели или вычитайте из него 2 недели.
В течение получившегося месяца ребенок может родиться в любой момент.
Если у вас будет крупный плод или обычно менструальный цикл у вас длится более 32 дней, то есть все шансы, что 40 неделями ваша беременность не ограничится. Если беременность многоплодная или у вас обычный менструальный цикл менее 28 дней, велика вероятность, что роды состоятся до 40 недели.
Из следующего видео узнаете, как расчитать предполагаемую дату родов.
Как определить и посчитать срок беременности (акушерский и эмбриональный). Как не запутаться в сроках
В жизни каждой женщины наступает такой момент, когда она узнает, что беременна. И тогда, перед ней и перед врачом в женской консультации встанет задача правильно определить срок беременности. Как же правильно его рассчитать? Ведь от этого зависит очень многое.
Методики подсчета будет несложно освоить самостоятельно. Нужно только разобраться в таких понятиях, как акушерский и эмбриональный (от образования эмбриона) сроки, чем они отличаются и как их определить.
Акушерский срок
Врач гинеколог на самом первом осмотре всегда спрашивает беременную о дате начала последней менструации. Начиная с этого дня и отсчитывается акушерский срок: всем известные 40 недель.
Несмотря на то, что эта методика подсчета не учитывает особенности менструального цикла женщины, является обобщенной и приближенной, ей доверяют гинекологи уже долгое время.
Первый из критических дней – это начало жизни новой яйцеклетки, которая будет вскоре оплодотворена.
Поэтому по акушерскому сроку будет рассчитываться предполагаемая дата родов (ПДР) и начало и конец отпуска по беременности и родам.
От даты начала последней менструации отсчитывается 280 дней до ПДР. 280 дней это 10 лунных месяцев, так как Луна совершает один оборот за 28 суток. Этот период равен 9 календарным месяцам, именно такой подсчет наиболее понятен для всех.
Этот период равен 9 календарным месяцам, именно такой подсчет наиболее понятен для всех.
Эмбриональный (истинный) срок – от зачатия
Эмбриональный срок называют еще истинным, потому что он учитывает овуляцию. Формула его расчета такова – к дате начала менструальных кровотечений прибавляют еще 14 дней. Две недели – это середина обычного менструального цикла в 28 дней. Однако не у всех женщин цикл именно такой продолжительности, поэтому момент выхода яйцеклетки может наступить раньше или позже, в промежутке от 12 до 18 дней с первого дня цикла. В правильном определении момента овуляции и состоят трудности этого подсчета.
Первостепенную роль в оплодотворении играет овуляция, начало которой уже научились определять с помощью тестов.
Она продолжается всего несколько секунд, а созревшая яйцеклетка проживет в женском организме еще какое-то время, но не более двух суток. Мужские половые клетки тоже живут в среднем от 2 до 7 дней.
Именно в этом промежутке пока живы яйцеклетка и сперматозоиды, произойдет зачатие. Однако медицина пока не может определить этот самый день.
Однако медицина пока не может определить этот самый день.
С отклонениями в 2-7 дней время зачатия можно определить из-за противоположных ситуаций, которые возможны в организме. Например, уже в конце вторых суток своей жизни яйцеклетка, наконец, встретила сперматозоида, или наоборот, сперматозоид выжидал целых семь дней, но всё-таки дождался овуляции.
Для того чтобы насколько это возможно точно определить овуляцию, нужно воспользоваться специальным аптечным тестом или сделать УЗИ. Обычно это делается при планировании беременности.
Всем известное определение базальной температуры во рту, влагалище или в прямой кишке тоже может показать время наступления овуляции. Фиксировать изменения лучше всего рано утром, сразу после пробуждения, даже не покидая постель. Перед тем, как женская клетка выйдет из фолликула, температура немного снизится, а затем возрастет. Это и указывает на то, что овуляция произошла.
Многие женщины могут сами определить этот день без всяких манипуляций по своим ощущениям. Так называемые опасные дни наступают, когда начинает тянуть низ живота, густеют влагалищные выделения и возрастает либидо.
Так называемые опасные дни наступают, когда начинает тянуть низ живота, густеют влагалищные выделения и возрастает либидо.
Таким образом, приближенный подсчет эмбрионального срока: дата первого дня менструации плюс 14 дней, тоже пользуется популярностью. Он учитывает время наступления овуляции и, при правильном определении, может точнее указать на дату рождения ребенка.
Другие методы определения срока беременности
В силу разных причин, у многих женщин наблюдается сбои в менструальном цикле. В этих случаях стандартные методики подсчета не годятся, приходится прибегать к другим методам. Вот их перечень:
- В смотровом кресле у гинеколога
- УЗИ
- При ощущении первых движений ребенка
- В зависимости от размеров матки
В особо неопределенных случаях врач может использовать все эти способы для установления ПДР.
Осмотр гинеколога
В первом триместре беременности квалифицированный специалист может на ощупь определить срок. Оценивая границы полости матки, можно сделать вывод о начале беременности (срок 4 недели), если матка размером с куриное яйцо. Увеличенная матка, соразмерная с гусиным яйцом, указывает на 8 недель.
Увеличенная матка, соразмерная с гусиным яйцом, указывает на 8 недель.
УЗИ
Обследование ультразвуком в настоящее время дает очень точные данные по сроку беременности. Прибор позволяет не только увидеть плодное яйцо, но и измерить его параметры. В первые 12 недель замеряется только диаметр яйца и сравнивается с нормальными показателями. В последующих триместрах, когда плод становится похожим на человека, у него измеряют окружности головки, груди и животика.
Точнее всего срок по УЗИ можно определить на ранних стадиях, так как чем больше растет малыш, тем сильнее у него выражаются генетические признаки, унаследованные от родителей: он может быть крупнее или меньше других деток на таком же этапе развития.
Первые толчки ребенка
Согласно медицинским исследованиям, женщина, беременная впервые почувствует движения своего ребенка на 20 неделе беременности. Если она ожидает малыша уже второй, третий и далее раз, то срок ожидания первых толчков сокращается до 18 недель. Основываясь на этом, тоже можно подсчитать свой срок.
Если она ожидает малыша уже второй, третий и далее раз, то срок ожидания первых толчков сокращается до 18 недель. Основываясь на этом, тоже можно подсчитать свой срок.
Однако точность этой методики достаточно спорная. На самом деле крошечный малыш в материнской утробе совершает свои первые шевеления еще до 12 недели, но он еще так мал, что мама это не чувствует. Хотя встречаются исключительные случаи.
Очень часто молодые мамы, беременные впервые, принимают газообразование в кишечнике за шевеления малыша. Особенно если у них есть склонность к метеоризму. Но все-таки, как только вы с уверенностью сможете сказать, что ощутили первые толчки, обязательно сообщите об этом врачу, ведущему вашу беременность.
Высота матки равна неделе беременности
Еще один очень удобный способ уточнения срока связан с замером высоты матки. Его проводят специальным измерителем – тазомером. Сама воспользоваться им беременная не сможет, поэтому эту процедуру проводит врач, когда она лежит на кушетке. Тазомер меряет расстояние от верхней до нижней точки матки.
Тазомер меряет расстояние от верхней до нижней точки матки.
Полученное значение в сантиметрах указывает на текущую неделю беременности, то есть высота матки в 25 сантиметров бывает на 25 неделе.
Сочетание всех перечисленных способов дает точную картину относительно даты родов.
Формула для определения ПДР
Узнать, когда же родится на свет ее малыш, мечтает каждая будущая мама. Для вычисления ПДР существуют разные расчеты, таблицы, которыми она сможет воспользоваться самостоятельно.
Формула Негеле
Эту формулу можно применить, когда у женщины происходили менструации регулярно без сбоев:
- Вариант 1. К дню начала последней менструации плюсуют 7 дней, и отнимают от результата еще три месяца.
- Вариант 2. Первый день менструации плюс 9 месяцев и неделя.
Для упрощения расчета существуют даже специальные календари беременности, где расчеты уже сделаны. Осталось только по своему дню последней менструации определить дату рождения малыша.
Практика показывает, что редко детки рождаются именно в тот день, который выпал при расчете. Но это не самое важное, главное, чтобы он появился на свет здоровым.
Как рассчитать срок беременности и день родов (видео)
Сроки беременности: акушерский и эмбриональный – как определить и не запутаться в сроках
Однажды для каждой будущей мамы наступает тот самый, особенный день. Она узнаёт о своём новом состоянии. И вскоре женщина часто будет слышать вопрос: “Какой у вас (у тебя) срок?” Как подсчитать срок беременности, чтобы правильно ответить?
- Это довольно просто!
- Почти всегда ответ на вопрос о сроке беременности будет основан на двух самых известных и популярных методиках подсчёта – акушерский и эмбриональный (от зачатия) сроки
Акушерский срок
Начало беременности – это первый день последней менструации. Такой метод называется акушерским. Он не учитывает индивидуальные особенности организма женщины, но является почти универсальным. Им будет пользоваться любой врач.
Им будет пользоваться любой врач.
В акушерском методе есть своя логика. Подсчёт срока идёт с наиболее ранней стадии беременности – начала созревания яйцеклетки.
По акушерскому методу доктор определит предполагаемую дату родов (ПДР), а также период декретного отпуска. В медицине принято считать, что беременность длится 280 дней. Это всем известные 40 недель или 10 лунных месяцев.
Почему 10 месяцев, а не 9? И почему месяцы – лунные? “Виновата” в этом астрономия. Луна повторяет свои фазы с периодичностью 28 дней (4 недели). Это и есть лунный месяц. А если считать в календарных месяцах, то их в нормальную беременность действительно умещается только 9.
Эмбриональный (истинный) срок – от зачатия
Начало беременности – первый день последней менструации плюс 2 недели. Считается, что именно в середине цикла наступает овуляция. При этом срок от одних месячных до других берётся средний – 28 дней.
Такой метод подсчёта срока называет эмбриональным или истинным. Но стоит задуматься: а не прячется ли истина где-то ещё? С медицинской точки зрения овуляция может наступить в пределах 12-18 дней от начала цикла.
Но стоит задуматься: а не прячется ли истина где-то ещё? С медицинской точки зрения овуляция может наступить в пределах 12-18 дней от начала цикла.
Пример. Муж Оксаны с начала весны до поздней осени постоянно ездил в командировки. Дома бывал порой лишь один или два дня за месяц. Вскоре после очередной побывки мужа Оксана поняла, что беременна.
И с улыбкой думала, что знает точную дату зачатия – 2 июня. Ведь до и после этого дня они с мужем не виделись почти по две недели. Последние месячные у Оксаны были 18-21 мая. И если считать 22 мая началом цикла, то зачатие состоялось на двенадцатый день.
И яйцеклетка уже была созревшей. Или нет?
Здесь важен и другой вопрос – сколько времени овуляция продолжается? Если строго по науке, то несколько секунд. Ведь овуляция – это только выход созревшей яйцеклетки из фолликула.
Но большинство из нас считает овуляцией и последующие несколько (или даже много) часов, которые яйцеклетка проживёт в женском организме. Сколько? Иногда до двух суток.
Сколько? Иногда до двух суток.
Кстати, примерно столько же проживут в женском организме и сперматозоиды после полового акта. А иногда и дольше – до недели.
Так что истинный день зачатия – это настоящая тайна! Ведь вполне могут быть две различные ситуации. Яйцеклетка движется к матке вторые сутки и буквально на исходе своей жизни оказывается оплодотворённой. Или наоборот. Сперматозоиды попали в организм женщины до овуляции и фактически “дождались” выхода яйцеклетки.
Максимально точно день зачатия знают пары, которые тщательно планировали беременность. В этом случае день овуляции определяется с помощью специального теста (продаются в аптеке) или по УЗИ.
Есть ещё один старый метод определения овуляции. Это измерение базальной температуры. Оно проводится по утрам, в одно и то же время, до подъёма с постели (даже глаза рекомендуют не открывать). Градусник помещают в ротовую полость, влагалище или прямую кишку. Перед овуляцией базальная температура слегка понижается, а затем возрастает. Это и означает выход созревшей яйцеклетки.
Это и означает выход созревшей яйцеклетки.
А иногда женщины и сами чувствуют, что овуляция наступила. Низ живота побаливает, выделения из влагалища становятся чуть более вязкими. И влечение к любимому мужчине становится сильнее.
Вот почему многие будущие мамы считают свой срок беременности именно эмбриональным методом: начало цикла плюс 2 недели или известный им день овуляции. В этом случае речь идёт о сроке от зачатия.
Могут ли быть трудности?
У Людмилы месячные часто приходили буквально “через раз”. Вердикт врача – дисфункция яичников. Пока Люда не жила половой жизнью, не слишком и волновалась.
Зато после замужества часто приходил один и тот же вопрос. Задержка – это проявление дисфункции? Или контрацепция не сработала? Однажды второй вариант оказался верным.
Но подсчитать срок обычным методом врачи не могли – возникало явное несоответствие.
***
У бывшей спортсменки Валерии первые месячные пришли только в 16 лет. И цикл никак не устанавливался.
Между критическими днями могло пройти до полугода. К врачу девушка не обращалась. Всё как-то времени не находила – то учёба, то личная жизнь.
Однажды худышка Валерия заметила, что явно поправилась. Первая реакция – это желание сесть на строгую диету и вспомнить о прежних спортивных нагрузках. Хорошо, что сначала девушка посоветовалась со своей мамой.
Точнее, с будущей бабушкой своего ребёнка.
***
Первенцу Лены только что исполнилось десять месяцев. Малыш рос здоровым, и кормящая мама по случаю такой круглой даты решила полакомиться дыней. Через несколько часов после этого её затошнило. Лена подумала, что отравилась. Но вскоре врачи прояснили ситуацию: Лена снова была беременна. Первая после родов менструация просто не успела начаться.
Сколько ещё подобных случаев! Если у женщины месячные идут нерегулярно или вообще не успели прийти, как в ситуации с Леной, традиционные подсчёты не помогут. Хорошо, что есть альтернативные методики.
Персональное видеопоздравление от Деда Мороза:
Как ещё определить срок?
Если акушерский срок никак не подсчитать, врачи будут использовать другие способы подсчёта. Их несколько:
Их несколько:
- на основе гинекологического осмотра;
- при помощи УЗИ;
- по первому шевелению плода;
- по размеру матки.
В некоторых случаях врач “присматривает” за всеми признаками, чтобы меньше ошибиться в подсчётах срока.
Гинекологический осмотр
Опытный гинеколог только по размерам матки сможет подсчитать верный срок. Руки врача точно определят границы маточной полости. Если матка по размеру сравнима с куриным яйцом, срок – 4 недели. А если ближе к гусиному, то речь о восьми неделях.
Этот метод эффективно работает, если срок беременности меньше 12 недель.
УЗИ
Ультразвуковое сканирование в наши дни позволяет эффективно обследовать плод и даже сделать некоторые замеры. В первом триместре врач определить размеры плодного яйца и сравнит их с традиционными данными. Во втором и третьем врач измерит уже окружность грудной клетки, животика или головы. Последняя “мерка” считается самой верной для определения срока.
В первые недели беременности вычисление срока таким способом даёт очень точный результат. Позднее будущие малыши начинают сильно отличаться: кто-то крупнее, кто-то меньше. Совсем как в жизни, которая ждёт их в будущем.
Позднее будущие малыши начинают сильно отличаться: кто-то крупнее, кто-то меньше. Совсем как в жизни, которая ждёт их в будущем.
Малыш толкается!
Первое шевеление плода – ещё один показатель. Если женщина готовится родить первого ребёнка, его движения она почувствует в 20 недель. Если малыш – второй, третий и так далее, то первое шевеление ожидается в 18 недель. Это официальные медицинские данные. И будущие малыши вовсе не считают, что должны им обязательно следовать!
По-настоящему свои первые движения плод совершает ещё в первом триместре беременности. Но будущий ребёнок ещё такой крошечный, что мама ещё много недель ничего не ощущает. Но бывают и исключения.
Инна ждала второго ребёнка. И так была худышкой, а в первые недели ещё сбросила вес. При росте 167 см – 46 кг. И это во втором триместре! Врач неодобрительно качала головой и тревожилась. А Инна чувствовала себя отлично. Тошнота почти не мучила, рвота была изредка. Правда, постоянно хотелось апельсинов, и один рыжий “красавец” всегда лежал в сумке. И вообще никаких проблем не было.
И вообще никаких проблем не было.
Малыш толкнулся на семнадцатой неделе. Сначала один раз, а спустя пару часов – ещё разок. И на следующий день, и через день женщина испытывала те же ощущения.
На следующем приёме у гинеколога Инна назвала дату.
Врач в который раз покачала головой, улыбнулась и уточнила – может, это были газы? Инна засмеялась – движения малыша она отлично помнила ещё по первой беременности и ошибиться точно не могла.
Правда, иногда всё-таки можно перепутать. Если будущая мама регулярно страдает метеоризмом, да ещё и ребёнка ждёт впервые, движение газа по кишечнику порой принимаются ею за шевеления малыша.
Когда недели равны сантиметрам
И ещё один способ, который связан с размером матки. Точнее, с её высотой. Такой метод доступен только врачам. Беременная женщина ложится на кушетку. Врач берёт сантиметровую ленту или специальный инструмент – тазомер. Определяет верхнюю и нижнюю границы маточной полости и делает измерения.
Высота матки в сантиметрах – это и есть срок беременности. То есть если врач намерит 30 см, то и срок беременности – 30 недель.
Эти четыре метода (обычно в сочетании друг с другом) дают максимально точное определение срока беременности.
А когда родится?
Предполагаемая дата родов подскажет маме, когда малыш появится на свет. Но это теория. Детки очень редко следуют расчётам врачей. Правда, исключения и здесь бывают.
На УЗИ в 12 недель Лике назвали ПДР – 10 марта. Лика только плечами слегка пожала. Своего первого малыша она переносила ровно неделю. Врачи тогда сказали, что малыш, наверное, хочет ещё подрасти. И правда, даже переношенный, сынок весил при рождении всего 2 кг 700 г.
Поэтому рано утром 10 марта Лика даже не сразу поняла, что начались схватки, и упорно пыталась ещё чуть-чуть поспать. Но не получилось. Вскоре стало понятно – началось. Вот так дочурка и родилась – точно-преточно в срок.
Формула Негеле:
Довольно точно будущая мама может вычислить ПДР сама.
Конечно, если месячные до зачатия были регулярными.
- Нужно к первому дню последней менструации прибавить ещё семь дней, а потом отнять три месяца.
- Или к первому дню последней менструации прибавить 9 месяцев и 7 дней.
Вот и примерная дата рождения будущего крохи!
Узнать ПДР, можно воспользовавшись специальным календарем беременности по последним месячным. В красной строке ищем дату начала последней менструации, рядом с ней, в желтой строке, видим дату вероятного дня родов.
таблица предполагаемых родов
Например, последние месячные начались 28 января. Плюс семь дней – это 4-е февраля. Минус три месяца – получим 4-е ноября. А как оно будет на самом деле – жизнь покажет.
Акушерский срок
Содержание:
- Отличия от эмбрионального срока
- Акушерский срок при УЗИ
- Определение
Обнаружив долгожданные две полоски, женщина понимает, что совсем скоро у нее будет малыш, а возможно и двое.
Придя на прием к акушеру-гинекологу, она интересуется сроком беременности. Очень часто услышав число в неделях, будущая мама смущается и думает, что доктор посчитал что-то неверно, ведь половая близость была в другое время (обычно на 2 недели позже).
Очень часто услышав число в неделях, будущая мама смущается и думает, что доктор посчитал что-то неверно, ведь половая близость была в другое время (обычно на 2 недели позже).
Не стоит волноваться, доктор вам озвучил акушерский срок беременности, а вы, предполагая, когда произошло зачатие, посчитали эмбриональный. И тот и другой являются верным.
Однако во всем мире с давних пор среди акушеров-гинекологов принято определять срок беременности с первого дня последней менструации — так называемый акушерский. Этому есть несколько причин:
- Во-первых, этот способ существует давно, еще с тех пор, когда не знали про овуляцию, не было аппаратов ультразвуковой диагностики, а главным признаком беременности являлось отсутствие менструации.
- Во-вторых, у каждой женщины своя длина менструального цикла. У кого-то это 21 день, у кого-то может достигать и 35. Также некоторые женщины не имеют регулярного цикла. Поэтому, чтобы не высчитывать в каждом конкретном случае день овуляции, легче ориентироваться на дату начала месячных.

- В-третьих, не каждая женщина точно знает, когда произошло оплодотворение. А даже если она помнит день половой близости, в который, скорее всего, произошло зачатие, яйцеклетка и сперматозоид могут встретиться и позже на несколько дней.
- В-четвертых, для точной постановки срока беременности все равно ориентируются и на другие данные: результаты ультразвукового исследования в первом триместре, дату шевеления плода, размеры матки.
Чем акушерский срок отличается от эмбрионального
информацияКак уже говорилось, акушерский срок определяется по месячным, а эмбриональный — по дате зачатия.
При регулярном 28-дневном менструальном цикле первый больше второго в среднем на 14 дней, так как овуляция происходит в середине цикла (а именно в этот период и происходит зачатие).
Однако если у женщины нерегулярный менструальный цикл, то разница может достигать больше месяца.
Например, если у женщины овуляция произошла на 53 день цикла, то разница в таком случае 53 дня. Такое возможно при синдроме поликистозных яичников, гормональных нарушениях, стрессах, приеме некоторых препаратов.
Такое возможно при синдроме поликистозных яичников, гормональных нарушениях, стрессах, приеме некоторых препаратов.
Также существуют случаи, когда последние месячные у женщины были перед предыдущей беременностью. Далее она кормила грудью, и в это время была лактационная аменорея (отсутствие менструации).
При снижении количества кормления у нее начала созревать яйцеклетка, а далее при встрече со сперматозоидом в период овуляции наступила беременность.
В данном случае об акушерском сроке как таковом говорить не приходится, ведь менструация была больше года назад!
Акушерский срок при УЗИ
Ультразвуковое исследование является одним из способов определить акушерский срок беременности. В некоторых случаях оно является основным (как например, в ситуации с беременностью на фоне лактационной аменореи или при нерегулярных месячных).
В первом триместре основным показателем для постановки срока беременности является КТР (копчико-теменной размер) и размер плодного яйца. Эти показатели врач сравнивает со средними и дает заключение относительно срока. В этот период детки наименее отличаются друг от друга по размерам. На последующих УЗИ оценивают окружность живота и головы плода, длину его бедра.
Эти показатели врач сравнивает со средними и дает заключение относительно срока. В этот период детки наименее отличаются друг от друга по размерам. На последующих УЗИ оценивают окружность живота и головы плода, длину его бедра.
Но на более поздних сроках все малыши, как и мы, отличаются друг от друга: кто-то более высокий, кто-то немного побольше, у кого-то ноги длиннее… Поэтому при сравнении результатов со средними существует большая погрешность в силу физиологических особенностей каждого ребенка.
Также здесь могут вносить свои коррективы и нарушения развития плода (гипотрофия, гипоксия, гемолитическая болезнь, фетоплацентарная недостаточность).
дополнительноСрок беременности, определенный на УЗИ, почти не отличается от акушерского при нормально развивающейся беременности, так как в таблицы средних размеров уже прибавили те 2 недели с момента месячных до зачатия. Только при выполнении УЗИ в самом начале (до 4-6 недель), поставленный срок может совпадать с эмбриональным.
Исходя из вышесказанного, наиболее точным срок беременности является тот, который поставлен до 12 недель беременности.
Как определить акушерский срок беременности
Акушерский срок беременности рассчитывается по неделям, начиная с первого дня последней менструации. По этому сроку гинеколог определяет предполагаемую дату родов, выдает листок нетрудоспособности по беременности и родам. Для того чтобы вычислить день рождения малыша, можно воспользоваться следующими формулами:
- Последний день менструации — 3 месяца + 7 дней. Например, последняя менструация у женщины была 13 сентября. От этой даты необходимо отнять три месяца (получится 13 июня) и прибавить 7 дней. Дата предполагаемых родов 19 июня.
- Последний день месячных + 9 месяцев + 7 дней. Например, 13 сентября + 9 месяцев (13 июня)+7 дней (получается 19 июня).
- Более сложный способ: к последнему дню менструации прибавить 280 дней.
И напоследок стоит отметить, что какой бы метод при постановке срока беременности и родов не использовали, природа дает нам разбежку в 4 недели, ведь родами в срок считаются те, которые произошли с 38 по 42 неделю беременности. Да и сам малыш лучше знает, когда ему появиться на свет.
Да и сам малыш лучше знает, когда ему появиться на свет.
Календарь беременности по неделям | Рассчитать срок и дату родов
Введите первый день последней менструации: Добавьте эту страницу в закладки и не забудьте поделиться с другими мамочками
На изображениях вы можете видеть приблизительную иллюстрацию развития малыша внутри утробы для каждой недели. Слевая от изображений находится краткое описание роста плода для данной недели. С более полной и подробной информацие вы можете ознакомиться пройдя по ссылке «Подробнее», которая расположена под каждым описанием.
Знать, как протекает беременность по неделям, не только интересно, но еще и очень полезно! В этом вам поможет календарь беременности. Он призван держать маму в курсе всех событий внутриутробного развития, помогать корректировать питание и образ жизни в разные периоды беременности. Кроме того, календарь беременности позволяет рассчитать предполагаемую дату родов.
Календарь беременности по неделям
Он облегчит врачебное наблюдение за будущей мамой и ее малышом, а также даст ответы на самые важные вопросы, которые непременно встанут перед вами: когда начинает расти живот, почему тошнит при беременности, как распознать первое шевеление плода.
Благодаря этому календарю вы не забудете, что подошло время проходить скрининг, сдавать анализы, отправиться на плановое УЗИ. А с приближением даты родов такой понедельный календарь поможет вам самым лучшим образом подготовиться к долгожданному событию.
Данный калькулятор беременности позволит вам вычислить, на каком сроке вы сейчас находитесь, дату будущих родов, дату зачатия, и даже знак зодиака будущего малыша и его зодиакальное животное по восточному календарю. Также вы сможете определить возраст плода, его вес и рост, и сколько осталось времени до родов.
Для этого вам необходимо ввести дату первого дня последней менструации и продолжительность вашего менструального цикла. Кроме того, наш калькулятор генерирует очень удобную и практичную таблицу беременности по неделям.
По ней вы сможете ориентироваться, на какой неделе беременности вы сейчас находитесь, а также отслеживать рост и вес вашего будущего ребенка.
По месяцам
Календарь беременности по месяцам станет вашим путеводителем на все 40 недель беременности. Каждая будущая мама сможет оставлять здесь свои отзывы, наблюдения, делиться опытом и полезной информацией. Мы вместе будем следить за тем, как быстро растут и развиваются наши малыши! И давать советы по правильному образу жизни, способу питания и безопасному лечению всяческих недугов.
Каждая будущая мама сможет оставлять здесь свои отзывы, наблюдения, делиться опытом и полезной информацией. Мы вместе будем следить за тем, как быстро растут и развиваются наши малыши! И давать советы по правильному образу жизни, способу питания и безопасному лечению всяческих недугов.
Каждый месяц беременности отличается серьезными изменениями в развитии ребенка: он достигает все больших успехов в физическом и умственном развитии, усиленно растет мозг малыша, крепнет мышечная масса, формируются жизненно-важные органы и системы и даже первые естественные навыки! Календарь беременности по месяцам подробно ознакомит вас с этими событиями на каждом из этапов.
Личный календарь беременности
Вести личный календарь беременности может каждая женщина. Более того, это приветствуется и рекомендуется. Ведь сейчас вы пребываете в совершенно особенном состоянии. Многие ощущения для вас новы, и даже могут вызывать волнения и страхи — организм беременной женщины претерпевает колоссальные изменения, причем как в физиологическом смысле, так и в психологическом.
Календарь беременности по неделям и месяцам составлен с попыткой и целью объяснить каждое из них.
Вы можете завести личный календарь беременности в отдельной тетрадке, которую украсите в соответствии с вашим настроением, вкусами, переживаниями, а также с тем, кого вы ожидаете: мальчика или девочку. Такой альбом станет прекрасным началом семейной летописи или же хроники жизни вашего наследника.
Интерактивный календарь беременности
Но кроме того современные будущие мамы прибегают к услугам интернета и выбирают для наблюдений и интерактивный календарь беременности. Он удобен, прост в применении, точен, практичен, информативен и совершенно бесплатен!
Вы можете прибегнуть к его помощи тогда, когда необходимо быстро определить дату родов или в точности установить текущий срок беременности (использовав для этого специальный калькулятор), разделить свою беременность на триместры, месяцы или недели.
Онлайн календарь беременности становится все более популярным.
Женщины хотят знать больше об этом особом периоде: какие первые признаки беременности, как избежать выкидыша, что делать при повышенном тонусе матки, как узнать первые предвестники родов, как определить пол ребенка. Календарь сдержит статьи, советы, разъяснения, а также калькулятор для определения срока беременности и предполагаемой даты родов.
Вы можете вести личное наблюдение за собственной беременностью, своим и ребенка состоянием и проводить интересующие вас расчеты.
Онлайн календарь беременности — к вашим услугам! Держите руку на пульсе самых важных в своей жизни событий!
Как правильно рассчитать срок беременности по неделям и дням
Акушеры-гинекологи начинают отсчет срока беременности с первого дня последней менструации. Обычно реальный срок меньше на 13-16 дней, поскольку зачатие происходит примерно в середине менструального цикла, т.е. в момент наступления овуляции. Тем не менее, во избежание путаницы, врачи начинают отсчет срока беременности на 2 недели раньше даты зачатия.
Калькулятор гестационного возраста: в неделях или месяцах
Чтобы точно знать, сколько у вас недель и сколько месяцев это соответствует, вам необходимо рассчитать свой гестационный возраст, для которого вам нужно знать только дату последней менструации (LMD) и посчитайте по календарю, сколько недель осталось до текущей даты.
Врач также всегда может определить ваш правильный гестационный возраст, указав дату, указанную на УЗИ, проводимом во время дородового приема, чтобы точно указать, сколько недель вы беременны и предполагаемую дату родов.
Также можно рассчитать гестационный возраст, указав значение ниже первого дня последней менструации, чтобы узнать, сколько вам месяцев, сколько недель беременности это соответствует и в какой день может родиться ребенок. :
Что делать, если я не знаю дату последней менструации?
Когда женщина не уверена в дате своей последней менструации, самый безопасный способ узнать количество недель беременности и вероятную дату родов — это ультразвуковое исследование или высота матки, которые врач обычно использует для расчета недель. и месяцы беременности.Для этого учитывается количество бета-ХГЧ в крови и высота матки после 12-й недели беременности, а также УЗИ по запросу гинеколога.
и месяцы беременности.Для этого учитывается количество бета-ХГЧ в крови и высота матки после 12-й недели беременности, а также УЗИ по запросу гинеколога.
1. Как рассчитать в неделях
Чтобы рассчитать срок беременности в неделях, отметьте дату вашей последней менструации в календаре. Каждые 7 дней, начиная с этой даты, будут считаться для ребенка еще одной неделей жизни.
Например, если первый день последней менструации был 11 марта и результат теста на беременность положительный, чтобы узнать срок беременности, следует начинать отсчет беременности с 1 дня последней менструации и не в тот день, когда произошли сексуальные отношения.
Если 11 марта, который был LMD, был вторником, в следующий понедельник у ребенка будет 7 дней, и гестационный возраст будет увеличиваться каждые 7 дней. Если бы сегодня было 16 апреля, среда, у ребенка был бы гестационный возраст 5 недель и 2 дня, то есть 2 месяца беременности.
Расчет выполняется таким образом, потому что, хотя вы еще не беременны, очень трудно определить точно, когда произошло оплодотворение, потому что сперматозоиды могут выжить в организме женщины до 7 дней, прежде чем оплодотворять яйцеклетку и фактически инициировать оплодотворение. беременность.
беременность.
2. Как рассчитать в месяцах
Согласно Министерству здравоохранения (2014 г.) определение срока беременности, переводя недели в месяцы, должно быть рассчитано следующим образом:
| 1-й триместр | 1 месяц | до 4 с половиной недель беременности |
| 1-й триместр | 2 месяца | 4 с половиной недели до 9 недель |
| 1-й триместр | 3 месяца | 10-13 и полторы недели беременности |
| 2-й триместр | 4 месяца | От 13 с половиной недель до 18 недель беременности |
| 2-й триместр | 5 месяцев | От 19 до 22 с половиной недель беременности |
| 2-й триместр | 6 месяцев | От 23 до 27 недель беременности |
| 3-й триместр | 7 месяцев | От 28 до 31 с половиной недель беременности |
| 3-й триместр | 8 месяцев | От 32 до 36 недель беременности |
| 3-й триместр | 9 месяцев | От 37 до 42 недель беременности |
Обычно беременность длится 40 недель, но ребенок может родиться на сроке от 39 до 41 недели без проблем. Однако, если роды не начинаются спонтанно до 41-й недели, врач может решить вызвать роды с помощью окситоцина в вену.
Однако, если роды не начинаются спонтанно до 41-й недели, врач может решить вызвать роды с помощью окситоцина в вену.
Как рассчитать предполагаемый срок платежа
Для расчета вероятного срока платежа, который должен быть примерно через 40 недель после LDM, необходимо добавить 7 дней к LDM, затем отсчитать 3 месяца назад и затем добавить один год.
Например, если LDM был 11 марта 2018 г., добавив 7 дней, получится 18 марта 2018 г., а затем вычтите 3 месяца, что означает 18 декабря 2017 г., а затем добавьте 1 год.Таким образом, в этом случае вероятная дата родов — 18 декабря 2018 г.
Этот расчет не дает точной даты родов, потому что ребенок может родиться на сроке от 37 до 42 недель беременности, однако мать заранее знает дату родов. Расчетное за день.
Была ли эта информация полезной?
Ваше мнение важно! Напишите здесь, как мы можем улучшить наш текст:
Самостоятельная оценка права на ранний медикаментозный аборт с использованием мобильного здравоохранения для расчета гестационного возраста в Кейптауне, Южная Африка: технико-экономическое обоснование
Социально-демографические характеристики
Семьдесят восемь женщин включили и попросили выполнить самооценку на электронном планшете, указав первый день их последней менструации) на веб-сайте, который рассчитал их гестационный возраст. В общей сложности обратились к 86 женщинам, из которых одна отказалась, а шесть не соответствовали критериям отбора (пять были моложе 18 лет, и у одной не было рабочего мобильного телефона). Опрос одного участника был неполным и поэтому исключен.
В общей сложности обратились к 86 женщинам, из которых одна отказалась, а шесть не соответствовали критериям отбора (пять были моложе 18 лет, и у одной не было рабочего мобильного телефона). Опрос одного участника был неполным и поэтому исключен.
Набор проводился из двух местных учреждений, предоставляющих раннюю ОА, 46/78 (59%) женщин были набраны из частной клиники НПО и 32/78 (41%) из государственного учреждения здравоохранения (Таблица 2). Средний возраст участников составлял 28 лет (стандартное отклонение 6,8, диапазон 18–42). Большинство участников имели как минимум среднее образование 48/72 62%.Сорок девять процентов (38/78) были трудоустроены, 37% (29/78) были безработными и 14% (11/78) были студентами (Таблица 1).
Таблица 1 Социально-демографические характеристики
Владение мобильным телефоном и его использование
Семьдесят три процента (57/78) участников сообщили, что владеют умным или / функциональным телефоном, 13% (10/78) владеют базовым телефоном и 14% (11/78) не знали какой у них телефон. Тем не менее, большинство (90%, 70/78) сообщили, что они могли выходить в Интернет со своих телефонов, что позволяет предположить, что владение умными и функциональными телефонами было намного выше, чем сообщалось.
Тем не менее, большинство (90%, 70/78) сообщили, что они могли выходить в Интернет со своих телефонов, что позволяет предположить, что владение умными и функциональными телефонами было намного выше, чем сообщалось.
Все (78) женщины использовали свои телефоны для совершения и приема звонков, а также для отправки и получения SMS-сообщений. Кросс-платформенные мобильные приложения системы обмена мгновенными сообщениями, такие как Whatsapp, использовали 85% (66/78), а 9% (6/78) сообщили об использовании Mxit. Большинство женщин, 80% (62/78) использовали свои телефоны для доступа в Интернет, а 24% (19/78) сообщили, что до обращения в клинику они искали информацию об абортах в Интернете.
Репродуктивный анамнез
Сорок один процент (32/78) женщин, участвовавших в нашем исследовании, сообщили об использовании противозачаточных средств на момент включения в исследование.Чаще всего сообщалось об использовании оральных контрацептивов (43%; 32/78), затем следовали мужские презервативы (26%, 9/32) и инъекции (23%, 8/32). Один участник сообщил, что на момент опроса у него была ВМС in situ. Семнадцать процентов участников (13/78) сообщили, что ранее делали аборт. Большинство участниц (91%, 71/78) делали тест на беременность до обращения в клинику, из которых 65% (46/71) делали тест на беременность дома.
Один участник сообщил, что на момент опроса у него была ВМС in situ. Семнадцать процентов участников (13/78) сообщили, что ранее делали аборт. Большинство участниц (91%, 71/78) делали тест на беременность до обращения в клинику, из которых 65% (46/71) делали тест на беременность дома.
Онлайн-калькулятор гестационного возраста
Большинство участников (91%; 71/78) сочли онлайн-калькулятор GA простым в использовании и (86%; 67/78) считали, что расчет был точным и был бы полезен при рассмотрении вопроса об аборте. (94%; 73/78).Восемьдесят три процента (65/78) сообщили о регулярных менструациях, большинство (97%, 76/78) вспомнили свой месяц LMP, а 71% (55/78) вспомнили дату LMP. Двадцать девять процентов женщин (23/78) не вспомнили свой LMP, из которых 43% (10/23) вспомнили свой LMP после просмотра подсказок календаря событий, а 57% (13/23) остались неуверенными и оценили свой LMP после просмотр календаря.
Всем женщинам, обратившимся в государственное медицинское учреждение, перед включением в исследование было проведено ультразвуковое исследование в соответствующей больнице, и поэтому они знали свой гестационный возраст. Однако средние самостоятельно рассчитанные различия GA по сайту не были статистически значимыми. Медиана GA по данным ультразвукового исследования в центре НПО составила 76 дней (IQR, 53–112) по сравнению с 50 днями в учреждении здравоохранения (IQR, 44–58) (см. Таблицу 2 и рис. 4). Наблюдались большие расхождения в самостоятельно рассчитанном ГА по сравнению с ультразвуковым ГА, и различия были значительно больше в учреждении НПО (тест отношения дисперсии: f = 0,460, двусторонний p = 0,0251). В среднем женщины переоценили GA на 0.Через 5 дней (стандартное отклонение 14,5) и первый запрос на аборт через 10 дней (стандартное отклонение 14,3) после подтверждения беременности. В этой небольшой выборке 4% (3/78) оценили себя как подходящих для MA ( 63 дней.
Однако средние самостоятельно рассчитанные различия GA по сайту не были статистически значимыми. Медиана GA по данным ультразвукового исследования в центре НПО составила 76 дней (IQR, 53–112) по сравнению с 50 днями в учреждении здравоохранения (IQR, 44–58) (см. Таблицу 2 и рис. 4). Наблюдались большие расхождения в самостоятельно рассчитанном ГА по сравнению с ультразвуковым ГА, и различия были значительно больше в учреждении НПО (тест отношения дисперсии: f = 0,460, двусторонний p = 0,0251). В среднем женщины переоценили GA на 0.Через 5 дней (стандартное отклонение 14,5) и первый запрос на аборт через 10 дней (стандартное отклонение 14,3) после подтверждения беременности. В этой небольшой выборке 4% (3/78) оценили себя как подходящих для MA ( 63 дней.
Таблица 2 Разница в сроке гестации (GA) в днях (GA), рассчитанный самим собой — GA
Рис.4
Разница в гестационном возрасте (GA) Расчет по участку
Наблюдательные записи
научного сотрудника показали, что большинство женщин были знакомы с технологиями и нуждались в минимальной помощи для навигации как по мобильному сайту, так и по вопросам скрининга на право участия в программе MA. Только 3/78 (4%) женщин нуждались в помощи с вопросом, была ли у них ВМС in situ. Одна женщина ответила, что у нее не было ВМС in situ во время самостоятельного скрининга на соответствие критериям, но ответила «да» на тот же вопрос, когда ассистент-исследователь спросил ее во время компонента обследования.
Только 3/78 (4%) женщин нуждались в помощи с вопросом, была ли у них ВМС in situ. Одна женщина ответила, что у нее не было ВМС in situ во время самостоятельного скрининга на соответствие критериям, но ответила «да» на тот же вопрос, когда ассистент-исследователь спросил ее во время компонента обследования.
Знание законодательства об абортах
Участвовавших женщин спросили, знают ли они законный период окончания для получения степени магистра медицины, и 37% (29/78) ответили, что знают. Однако из них только 17% (5/29) дали правильный ответ 9 недель.Остальные ответили от 12 до 19 недель (59%, 17/29) и 24% (7/29) ответили на 20 недель.
Беременность: способы определения срока родов
Обзор темы
Ваш врач или акушерка может узнать, как долго вы беременны, несколькими способами. Они помогают предсказать, когда вы, скорее всего, родите ребенка. Это называется сроком родов. Дата родов — это только приблизительная дата рождения вашего ребенка. Большинство женщин рожают в течение 14 дней до установленного срока. сноска 1
Это называется сроком родов. Дата родов — это только приблизительная дата рождения вашего ребенка. Большинство женщин рожают в течение 14 дней до установленного срока. сноска 1
Чтобы узнать, как долго вы были беременны и когда у вас должен родиться ребенок, ваш врач или акушерка может:
- Спросите вас о первом дне вашей последней менструации.
- Измерьте размер матки.
- Используйте ультразвуковое исследование.
Последняя менструация
Самый распространенный способ рассчитать дату родов — начать с первого дня последней менструации (LMP).Добавьте 7 дней, а затем отсчитайте 3 месяца назад. Например, если ваша последняя менструация началась 20 марта, вы должны добавить 7 дней, чтобы получить 27 марта. Затем вычтите 3 месяца, чтобы получить дату родов 27 декабря.
Затем вычтите 3 месяца, чтобы получить дату родов 27 декабря.
Еще один способ оценить дату родов — добавить 40 недель к первому дню последней менструации.
Размер матки
Еще один способ узнать дату родов — это узнать размер матки. На 12 неделе беременности ваш врач или акушерка может почувствовать верхнюю часть матки (дно) над вашим тазом.Примерно через 18 недель расстояние между лобковой костью и глазным дном (в сантиметрах), вероятно, будет примерно таким же, как количество недель с момента последней менструации. Через 20 недель глазное дно будет примерно на уровне пупка.
Размер матки иногда используется, чтобы приблизительно определить срок беременности. Но это не точный способ предсказать срок беременности растущего ребенка (плода). Это потому, что есть много вещей, из-за которых глазное дно кажется выше или ниже, чем оно есть на самом деле.Например, плод может находиться в странном положении. Или у вас может быть миома матки.
Это потому, что есть много вещей, из-за которых глазное дно кажется выше или ниже, чем оно есть на самом деле.Например, плод может находиться в странном положении. Или у вас может быть миома матки.
Ультразвуковое исследование
Если первые два метода не могут предсказать дату родов, вы можете пройти УЗИ. Ультразвуковые тесты позволяют определить, как долго вы беременны, особенно если они проводятся до 20 недель беременности. сноска 2 Некоторые врачи всегда проводят УЗИ на ранних сроках беременности.
Во время ультразвукового исследования небольшое устройство, называемое датчиком, перемещается вперед и назад по вашему животу.Преобразователь излучает звуковые волны, которые отражаются от плода. Звуковые волны преобразуются компьютером в изображение плода. Картинка отображается на экране телевизора.
Mesnex (месна) доза, показания, побочные эффекты, взаимодействия … от PDR.net
КЛАССЫ
Цитопротекторы
ОПИСАНИЕ
Химиопротектор от геморрагического цистита; более эффективная профилактика, чем жидкости, диуретики, форсированный диурез и внутрипузырное введение других сульфгидрильных соединений; не влияет на противоопухолевую активность ифосфамида или циклофосфамида.
ОБЩИЕ НАЗВАНИЯ БРЕНДОВ
Mesnex
КАК ПОСТАВЛЯЕТСЯ
Месна / Меснекс, раствор для внутривенного введения: 1 мл, 100 мг
Таблетка для перорального введения Меснекс: 400 мг
ДОЗИРОВКА И ПОКАЗАНИЯ
Для профилактики геморрагического цистита, вызванного ифосфамидом или циклофосфамидом.
ПРИМЕЧАНИЕ: Месна признана орфанным препаратом FDA по этому показанию.
Болюсная внутривенная доза
Взрослые, подростки и дети †
Ввести месну внутривенно в дозе не менее 20% (мас. / Мас.) От дозы ифосфамида за 15 минут до введения ифосфамида. Затем введите ту же дозу через 4 и 8 часов после приема ифосфамида. Общая суточная доза месны составляет не менее 60% от дозы ифосфамида. Для терапии высокими дозами ифосфамида доза месны, составляющая 20% от дозы ифосфамида внутривенно, вводится за 15 минут до введения ифосфамида, а затем каждые 3 часа в течение 3–6 доз.Аналогичный режим можно использовать для терапии высокими дозами циклофосфамида.
/ Мас.) От дозы ифосфамида за 15 минут до введения ифосфамида. Затем введите ту же дозу через 4 и 8 часов после приема ифосфамида. Общая суточная доза месны составляет не менее 60% от дозы ифосфамида. Для терапии высокими дозами ифосфамида доза месны, составляющая 20% от дозы ифосфамида внутривенно, вводится за 15 минут до введения ифосфамида, а затем каждые 3 часа в течение 3–6 доз.Аналогичный режим можно использовать для терапии высокими дозами циклофосфамида.
Непрерывная внутривенная инфузия +
Взрослые, подростки и дети †
Ввести болюс месны внутривенно в дозе 10% (мас. / Мас.) Ифосфамида за 15 минут до начала непрерывной внутривенной инфузии, затем затем следует непрерывное внутривенное вливание месны в дозе 100% (мас. / мас.) от дозировки ифосфамида. Обычно месну продолжают в виде внутривенной инфузии в течение 24 часов после завершения ифосфамида.
Внутривенная и пероральная доза (инъекция с последующим использованием таблеток)
Взрослые, подростки и дети †
Во время введения ифосфамида дайте однократную дозу месны IV в дозе 20% ( w / w) дозы ифосфамида, затем таблетки месны перорально в дозировке, равной 40% от дозы ифосфамида, через 2 и 6 часов после каждой дозы ифосфамида. Общая суточная доза месны составляет 100% от дозы ифосфамида.
Общая суточная доза месны составляет 100% от дозы ифосфамида.
Внутривенная и пероральная доза (инъекция с последующей инъекцией пероральным путем)
Взрослые, подростки и дети †
После начального болюсного внутривенного введения месна инъекция перорально вводится в дозе 40 % (мас. / мас.) дозы ифосфамида через 4 и 8 часов после введения ифосфамида.Не рекомендуется принимать месну перорально в качестве начальной дозы.
МАКСИМАЛЬНАЯ ДОЗИРОВКА
Конкретная информация о максимальной дозировке отсутствует. Подбирайте дозировку в зависимости от дозы ифосфамида или циклофосфамида.
СООБРАЖЕНИЯ ПО ДОЗИРОВКЕ
Печеночная недостаточность
Корректировка дозы не требуется.
Почечная обесценение
Конкретные рекомендации по корректировке дозировки при почечной недостаточности отсутствуют; похоже, что никаких корректировок дозировки не требуется.
АДМИНИСТРАЦИЯ
Пероральное введение
Пациентам, у которых рвота в течение 2 часов после перорального приема месны, следует повторить пероральную дозу или ввести дозу внутривенно.
Пероральное введение месны рекомендуется только пациентам с хорошей комплаентностью и когда рвота находится под контролем.
Твердые составы для перорального применения
Таблетки месны назначаются перорально независимо от приема пищи.
Жидкие составы для перорального применения
Месна для инъекций может быть разбавлена от 1: 1 до 1:10 в газированных напитках кола или охлажденных фруктовых соках, таких как яблочный, виноградный, томатный или апельсиновый сок, для перорального введения.Также использовалось обычное или шоколадное молоко. Из-за запаха серы (тухлых яиц) инъекции месны лучше переносятся более разбавленные растворы.
Введение для инъекций
Визуально осмотрите парентеральные продукты на предмет твердых частиц и обесцвечивания перед введением, если позволяют раствор и контейнер.
Внутривенное введение
Месна для инъекций следует разбавить до конечной концентрации 20 мг / мл.
Месна может вводиться в виде быстрой внутривенной инфузии / болюса или в виде непрерывной инфузии.
Месна совместима с циклофосфамидом и ифосфамидом в той же инфузионной жидкости и может быть смешана для непрерывной инфузии.
Разбавленные растворы химически и физически стабильны в течение 24 часов при комнатной температуре, 77 градусов F (25 градусов C). Многодозовые флаконы Месны можно хранить и использовать до 8 дней.
ХРАНЕНИЕ
Mesnex:
— Выбросьте продукт, если он содержит твердые частицы, является непрозрачным или обесцвеченным
— Хранить при температуре от 68 до 77 градусов по Фаренгейту, экскурсии разрешены от 59 до 86 градусов по Фаренгейту
ПРОТИВОПОКАЗАНИЯ / МЕРЫ ПРЕДОСТОРОЖНОСТИ
Общая информация
Месна противопоказана пациентам с гиперчувствительностью к тиоловым соединениям.
Гематурия
Месна предотвратит геморрагический цистит, вызванный оксазафосфориновой химиотерапией, у большинства пациентов; однако до 6% пациентов, получавших месну, разовьются гематурии (> 50 rbc / hpf или> 2 степени по ВОЗ). Пациентам следует рекомендовать пить не менее литра жидкости в день. Ежедневно следует исследовать утренний образец мочи на наличие гематурии. Если во время приема месны развивается тяжелая гематурия, следует рассмотреть возможность снижения дозировки или отмены ифосфамида или циклофосфамида.Месна неэффективен для снижения риска гематурии из-за других патологических состояний (например, тромбоцитопении). Месна не предотвращает и не облегчает другие побочные реакции или токсические эффекты, связанные с терапией ифосфамидом или циклофосфамидом.
Пациентам следует рекомендовать пить не менее литра жидкости в день. Ежедневно следует исследовать утренний образец мочи на наличие гематурии. Если во время приема месны развивается тяжелая гематурия, следует рассмотреть возможность снижения дозировки или отмены ифосфамида или циклофосфамида.Месна неэффективен для снижения риска гематурии из-за других патологических состояний (например, тромбоцитопении). Месна не предотвращает и не облегчает другие побочные реакции или токсические эффекты, связанные с терапией ифосфамидом или циклофосфамидом.
Гиперчувствительность к бензиловому спирту, младенцы, новорожденные
Пациенты с гиперчувствительностью к бензиловому спирту могут подвергаться повышенному риску аллергических реакций во время лечения с помощью инъекции месны, поскольку этот состав содержит 10.4 мг / мл бензилового спирта в качестве консерванта. Бензиловый спирт (в дозах от 99 до 234 мг / кг / день) также был связан с фатальными реакциями и синдромом одышки у недоношенных новорожденных и младенцев с низкой массой тела при рождении; поэтому следует избегать использования инъекционных препаратов в этих группах пациентов. Симптомы, связанные с синдромом удушья, включают постепенное неврологическое ухудшение, судороги, внутричерепное кровоизлияние, гематологические аномалии, разрушение кожи, печеночную и почечную недостаточность, гипотензию, брадикардию и сердечно-сосудистый коллапс.У недоношенных новорожденных и младенцев с низкой массой тела более вероятно развитие этих реакций, потому что они менее способны метаболизировать бензиловый спирт. [57332]
Симптомы, связанные с синдромом удушья, включают постепенное неврологическое ухудшение, судороги, внутричерепное кровоизлияние, гематологические аномалии, разрушение кожи, печеночную и почечную недостаточность, гипотензию, брадикардию и сердечно-сосудистый коллапс.У недоношенных новорожденных и младенцев с низкой массой тела более вероятно развитие этих реакций, потому что они менее способны метаболизировать бензиловый спирт. [57332]
Аутоиммунное заболевание, узелковый полиартериит, ревматоидный артрит, системная красная волчанка (СКВ)
У пациентов с аутоиммунными заболеваниями, такими как ревматоидный артрит (эритритом) и системная волчанка, возникает повышенная частота реакций гиперчувствительности с циклофосфамидом и месной.Большинство этих пациентов получали месну перорально. У онкологических больных аллергические реакции возникают редко.
Беременность
Адекватных и хорошо контролируемых исследований у беременных женщин не проводилось, и его способность причинять вред плоду или влиять на репродуктивную способность неизвестна. В двух отчетах о случаях было описано использование месны в сочетании с химиотерапевтическими средствами во время беременности. В первом отчете 21-летняя женщина получала три курса химиотерапии плюс месна (5 г / м2 три раза в неделю) в течение третьего триместра.Пациентке на 36 неделе гестации выполнено кесарево сечение; побочных эффектов у младенца при родах или во время наблюдения в возрасте 2 лет не отмечалось [49545]. Второй пациент, 20-летний мужчина, начал химиотерапию и лечение месной на 23 неделе гестации. До лечения вес плода находился на 20-м процентиле, его подвижность и объем околоплодных вод были нормальными; однако ультразвуковое исследование на 4-й неделе лечения показало отсутствие околоплодных вод, прекращение роста плода и его движение.Две недели спустя (29 неделя беременности) ребенок родился через экстренное кесарево сечение и умер в возрасте 7 дней. Связи с месной установить не удалось. [49546] Производитель рекомендует использовать во время беременности только в случае необходимости.
В двух отчетах о случаях было описано использование месны в сочетании с химиотерапевтическими средствами во время беременности. В первом отчете 21-летняя женщина получала три курса химиотерапии плюс месна (5 г / м2 три раза в неделю) в течение третьего триместра.Пациентке на 36 неделе гестации выполнено кесарево сечение; побочных эффектов у младенца при родах или во время наблюдения в возрасте 2 лет не отмечалось [49545]. Второй пациент, 20-летний мужчина, начал химиотерапию и лечение месной на 23 неделе гестации. До лечения вес плода находился на 20-м процентиле, его подвижность и объем околоплодных вод были нормальными; однако ультразвуковое исследование на 4-й неделе лечения показало отсутствие околоплодных вод, прекращение роста плода и его движение.Две недели спустя (29 неделя беременности) ребенок родился через экстренное кесарево сечение и умер в возрасте 7 дней. Связи с месной установить не удалось. [49546] Производитель рекомендует использовать во время беременности только в случае необходимости. [49539]
[49539]
Кормление грудью
Данные об использовании месны во время кормления грудью ограничены, и ее экскреция с грудным молоком неизвестна. Низкомолекулярные препараты (164) предполагают его возможное распространение в молоке; однако из-за его короткого периода полувыведения (1-8 часов) значительного присутствия в молоке не ожидается.По заявлению производителя, следует принять решение о прекращении приема препарата или кормлении грудью. Поскольку препарат вводится в комбинации с химиотерапевтическими агентами, ифосфамидом или циклофосфамидом, женщинам, которым требуется лечение месной, следует инструктировать избегать кормления грудью. Учитывайте преимущества грудного вскармливания, риск потенциального воздействия на грудных детей лекарств и риск невылеченного или неадекватно леченного состояния. Если кормящий грудью младенец испытывает побочные эффекты, связанные с принимаемыми матерями лекарственными средствами, медицинским работникам рекомендуется сообщать о побочных эффектах в FDA.
Помехи лабораторных тестов
Введение месны может привести к помехам в лабораторных тестах, особенно в тестах мочи на кетоны, анализах мочи на аскорбиновую кислоту и тестах на активность ферментативной креатининфосфокиназы (КФК). Ложноположительный тест на кетоны в моче может возникнуть у пациентов, получавших месну, при использовании анализов мочи на основе нитропруссида натрия (включая тесты с полосками). Добавление ледяной уксусной кислоты может быть использовано для различения ложноположительного результата (вишнево-красный цвет, который блекнет) и истинно положительного результата (красно-фиолетовый цвет, который усиливается).Он также может вызывать ложноположительные реакции в скрининговых тестах мочи на содержание аскорбиновой кислоты на основе реактива Тиллмана. Кроме того, месна может мешать тестам ферментативной активности КФК, в которых для реактивации КФК используются тиоловые соединения, что приводит к ложно низкому (ложноотрицательному) уровню КФК.
Требования к контрацепции, тестирование на беременность
Месна используется в сочетании с ифосфамидом и другими цитотоксическими средствами; Поэтому рекомендуется, чтобы женщины с репродуктивным потенциалом прошли тестирование на беременность перед лечением.Кроме того, проинструктируйте получателей лекарств о требованиях к контрацепции, которые включают использование эффективных противозачаточных средств в течение 6 месяцев после последней дозы месны / ифосфамида для женщин и 3 месяцев после последней дозы для мужчин. [49539] [57332]
ПОБОЧНЫЕ РЕАКЦИИ
Тяжелые
судороги / Задержка / частота неизвестна
токсический эпидермальный некролиз / отсроченная / частота неизвестна
ангионевротический отек / быстрый / частота неизвестна
синдром Стивенса-Джонсона / задержка / частота неизвестна
диссеминированное внутрисосудистое коагуляция (DIC) С задержкой / частота неизвестна
лекарственная реакция с эозинофилией и системными симптомами (DRESS) / с задержкой / частота неизвестна
анафилактоидных реакций / быстро / частота неизвестна
умеренная
запор / задержка / 17. 6-23,5
6-23,5
лейкопения / отсроченная / 17,6-21,0
анемия / отсроченная / 16,8-17,6
тромбоцитопения / отсроченная / 13,4-17,6
боль в груди (неуточненная) / ранняя / 8,4-9,2
гипокалиемия / отсроченная / 8,4-9,2
одышка Ранний / 9,2-9,2
отек / Отсроченный / 6,7-7,6
гематурия / Отсроченная / 5,9-6,7
периферический отек / Отсроченный / 6,7-6,7
синусовая тахикардия / Быстрая / 0,8-5,9
путаница / Ранняя / 5,0-5,9
обезвоживание / С задержкой / 2,5-5,9
гипотензия / Быстрая / 3,4-5.0
гипертония / ранняя / частота неизвестна
дизурия / ранняя / частота неизвестна
колики / отсроченная / частота неизвестна
гиперестезия / отсроченная / частота неизвестна
светобоязнь / ранняя / частота неизвестна
кровохарканье / задержка / частота неизвестна
конъюнктивит / отсроченный / частота неизвестна
лимфаденопатия / отсроченная / частота неизвестна
гипоксия / ранняя / частота неизвестна
кожная язва / отсроченная / частота неизвестна
эритема / ранняя / частота неизвестна
повышение печеночных ферментов / задержка / частота неизвестна
стоматит / отсроченный / частота неизвестна
буллезная сыпь / ранняя / частота неизвестна
гепатит / отсроченная / частота неизвестна
легкая
тошнота / ранняя / 53. 8-54,6
8-54,6
рвота / ранняя / 29,4-37,8
усталость / ранняя / 20,2-20,2
лихорадка / ранняя / 15,1-20,2
анорексия / отсроченная / 16,0-17,6
астения / отсроченная / 12,6-17,6
боль в животе / ранняя / 11,8 -15,1
диарея / ранняя / 7,6-14,3
головная боль / ранняя / 7,6-10,9
алопеция / отсроченная / 10,1-10,9
сонливость / ранняя / 6,7-10,1
бессонница / ранняя / 5,0-9,2
реакция в месте инъекции / быстрая / 6,7 -8,4
кашель / отсроченный / 4,2-8,4
головокружение / ранний / 4.2-7,6
гипергидроз / отсроченный / 1,7-7,6
боль в спине / отсроченная / 5,0-6,7
тревога / отсроченная / 3,4-5,9
диспепсия / ранняя / 3,4-5,0
приливы крови / быстрая / 0,8-5,0
бледность / ранняя / 3,4 -5.0
метеоризм / ранняя / частота неизвестна
ксеростомия / ранняя / частота неизвестна
дисгевзия / ранняя / частота неизвестна
недомогание / ранняя / частота неизвестна
парестезии / отсроченная / частота неизвестна
миалгия / ранняя / частота неизвестна
артралгия / отсроченная / частота неизвестна
фарингит / отложенная / частота неизвестна
заложенность носа / ранняя / частота неизвестна
ринит / ранняя / частота неизвестна
грипп / отсроченная / частота неизвестна
озноб / быстрое / частота неизвестна
сыпь / ранняя / частота неизвестна
зуд / быстрое заболевание / частота неизвестна
крапивница / быстрое заболевание / частота неизвестна
ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ
Нет никаких лекарственных взаимодействий, связанных с продуктами Mesna.
БЕРЕМЕННОСТЬ И ЛАКТАЦИЯ
Беременность
На беременных женщинах не проводились адекватные и хорошо контролируемые исследования, и его способность причинять вред плоду или влиять на репродуктивную способность неизвестна. В двух отчетах о случаях было описано использование месны в сочетании с химиотерапевтическими средствами во время беременности. В первом отчете 21-летняя женщина получала три курса химиотерапии плюс месна (5 г / м2 три раза в неделю) в течение третьего триместра.Пациентке на 36 неделе гестации выполнено кесарево сечение; побочных эффектов у младенца при родах или во время наблюдения в возрасте 2 лет не отмечалось [49545]. Второй пациент, 20-летний мужчина, начал химиотерапию и лечение месной на 23 неделе гестации. До лечения вес плода находился на 20-м процентиле, его подвижность и объем околоплодных вод были нормальными; однако ультразвуковое исследование на 4-й неделе лечения показало отсутствие околоплодных вод, прекращение роста плода и его движение. Две недели спустя (29 неделя беременности) ребенок родился через экстренное кесарево сечение и умер в возрасте 7 дней. Связи с месной установить не удалось. [49546] Производитель рекомендует использовать во время беременности только в случае необходимости. [49539]
Две недели спустя (29 неделя беременности) ребенок родился через экстренное кесарево сечение и умер в возрасте 7 дней. Связи с месной установить не удалось. [49546] Производитель рекомендует использовать во время беременности только в случае необходимости. [49539]
Месна применяется в сочетании с ифосфамидом и другими цитотоксическими средствами; Поэтому рекомендуется, чтобы женщины с репродуктивным потенциалом прошли тестирование на беременность перед лечением. Кроме того, проинструктируйте получателей лекарств о требованиях к контрацепции, которые включают использование эффективных противозачаточных средств в течение 6 месяцев после последней дозы месны / ифосфамида для женщин и 3 месяцев после последней дозы для мужчин.[49539] [57332]
МЕХАНИЗМ ДЕЙСТВИЯ
Механизм действия: Месна образует тиоэфирные связи с акролеином, 4-гидрокси-ифосфамидом и хлорацетальдегидом, которые являются уротоксическими метаболитами оксазафосфориновых агентов. В почках месна вступает в реакцию с акролеином. Комплекс акролеин-месна-тиоэфир неактивен и выводится с мочой, не вызывая геморрагического цистита. Месна также блокирует или стабилизирует распад 4-гидрокси-ифосфамида в мочевом пузыре, предотвращая образование большего количества акролеина.Месна не предотвратит неурологическую токсичность.
Комплекс акролеин-месна-тиоэфир неактивен и выводится с мочой, не вызывая геморрагического цистита. Месна также блокирует или стабилизирует распад 4-гидрокси-ифосфамида в мочевом пузыре, предотвращая образование большего количества акролеина.Месна не предотвратит неурологическую токсичность.
ФАРМАКОКИНЕТИКА
Месна вводится внутривенно (IV) или перорально. Месна метаболизируется до димесны (2,2′-дитио-бис-этансульфонат) в результате окислительных реакций, катализируемых металлами. Димесна не распределяется за пределы внутрисосудистого пространства и быстро выводится почками. Метаболизм месны в печени практически отсутствует. Месна фильтруется клубочками, реабсорбируется проксимальными канальцами и затем секретируется обратно в канальцы почек.В почечном эпителии димесна восстанавливается до месны под действием тиолтрансферазы и глутатионредуктазы. После внутривенного введения месна и димесна имеют период полураспада 10,2 и 66 минут соответственно. Большая часть внутривенной дозы выводится в течение 4 часов. Период полувыведения месны составлял 1,2-8,3 часа после внутривенного введения плюс пероральные дозы. Приблизительно 5% дозы месны, введенной внутривенно и перорально, выводится в течение 12-24 часов по сравнению с незначительными количествами у пациентов, получавших внутривенную схему.
Период полувыведения месны составлял 1,2-8,3 часа после внутривенного введения плюс пероральные дозы. Приблизительно 5% дозы месны, введенной внутривенно и перорально, выводится в течение 12-24 часов по сравнению с незначительными количествами у пациентов, получавших внутривенную схему.
Пероральный путь
Биодоступность пероральной месны с мочой колеблется от 45 до 79% от внутривенной месны. Пища не влияет на биодоступность пероральной месны с мочой. Связывание месны с белками умеренное (69—75%). По сравнению с внутривенным введением месны, режим внутривенно плюс пероральный увеличивает системное воздействие (150%) и обеспечивает более устойчивое выведение месны с мочой в течение 24 часов.
Внутривенный путь
По сравнению с внутривенным введением месны режим внутривенно плюс пероральный увеличивает системное воздействие (150%) и обеспечивает более длительное выведение месны с мочой в течение 24 часов.
Когда я зачать ребенка? | Онлайн-калькулятор беременности
Как узнать, когда вы зачали
В общем, есть несколько способов определить дату зачатия. Ни один метод не является точным на 100%, но некоторые из них надежнее других.
Ни один метод не является точным на 100%, но некоторые из них надежнее других.
Овуляция
Первый способ узнать дату зачатия — определить дату последней овуляции. Как правило, женщины могут зачать ребенка только во время овуляции, то есть когда их яичники выпускают новую яйцеклетку в маточные трубы для оплодотворения.Это означает, что вы можете использовать даты овуляции, чтобы попытаться определить, когда вы забеременели.
Овуляция обычно происходит примерно через две недели после менструального цикла и длится два или три дня. Это означает, что иногда вы можете определить, когда вы зачали, основываясь на циклах овуляции — просто определите, когда был ваш последний менструальный цикл, и добавьте примерно две недели.
Однако этот метод не всегда точен. Не у всех женщин одинаковые циклы менструации и овуляции.У некоторых женщин менструальные циклы нерегулярны. У других периоды овуляции ближе к менструальному периоду или дальше от него. Некоторые женщины просто не знают, когда у них была последняя менструация. Другими словами, расчет зачатия, основанный только на циклах вашего тела, может быть трудным.
Другими словами, расчет зачатия, основанный только на циклах вашего тела, может быть трудным.
половой акт
Еще один способ узнать дату вашего зачатия — это попытаться определить последний раз, когда у вас был половой акт. К сожалению, и этот метод не совсем точен. Зачатие — это процесс, который требует времени, и мужская сперма может оставаться в вашем теле в течение недели после секса.
Это может затруднить определение того, когда вы зачали, особенно если у вас было более одного партнера во время овуляции. Кроме того, помните, что вы можете забеременеть, даже если вы или ваш партнер использовали противозачаточные средства, поскольку ни один из методов контрацепции не может на 100% предотвратить беременность.
УЗИ
Лучший способ определить дату зачатия — провести ультразвуковое исследование для подтверждения беременности. Ультразвук на ранних сроках беременности может определить возраст вашего растущего ребенка и время его вероятного зачатия. Этот метод определения даты зачатия может быть более точным, чем расчет на основе даты, особенно для женщин с нерегулярными менструациями или тех, кто не знает дату своего последнего менструального цикла.
Этот метод определения даты зачатия может быть более точным, чем расчет на основе даты, особенно для женщин с нерегулярными менструациями или тех, кто не знает дату своего последнего менструального цикла.
Если вы хотите пройти бесплатное ультразвуковое исследование для подтверждения беременности, вы должны сначала пройти бесплатный тест на беременность в нашем центре и пройти медицинское обследование. Для проведения тестов на беременность прием не требуется. Посетите нас сегодня или позвоните, чтобы получить дополнительную информацию о дате зачатия.
МЕСТОПОЛОЖЕНИЕ СЕРЫЙ ОЗЕРО
Звоните — (847) 650-5864
Текст — (847) 650-5864
РАСПОЛОЖЕНИЕ ХРУСТАЛЬНОГО ОЗЕРА
Звоните — (815) 455-0965
Текст — (847) 421-1446
Калькулятор срока платежа — Д-р Радха С. Рао
Калькулятор предполагаемой даты доставки
Поздравляю с беременностью. Вы должны быть очень готовы планировать заранее и хотите знать ожидаемую дату доставки (EDD).Но прежде чем вы сядете за вычисления, разумно иметь в виду несколько моментов:
Вы должны быть очень готовы планировать заранее и хотите знать ожидаемую дату доставки (EDD).Но прежде чем вы сядете за вычисления, разумно иметь в виду несколько моментов:
- Расчетный ожидаемый срок может быть точным, а может и не всегда.
- В зависимости от вашей беременности и развития плода роды могут произойти до или через несколько дней после EDD.
- Дату легче рассчитать, если у вас регулярный менструальный цикл.
- В случае нерегулярных менструаций, если вы не помните дату своего последнего менструального цикла, может быть сложно рассчитать ожидаемую дату родов без медицинской помощи, такой как сонография.
- Нормальная беременность длится около 40 недель. Но в случае многоплодной беременности или искусственных родов ожидаемая дата родов может измениться или отложиться.
- Ожидаемая дата доставки является приблизительной, а не установленной датой для вашей доставки.
Зная вышеуказанные факты, вы можете начать расчет EDD следующими способами:
На основе вашего последнего менструального цикла:
Формула Нэгеле представляет собой простой арифметический метод расчета EDD (приблизительной даты родов) на основе LMP (последней менструации).
- Сначала вспомните первый день последней менструации или LMP. В случае 28-дневного цикла овуляция происходит примерно за 14 дней до LMP, а для 40-дневного цикла она может произойти, вероятно, на 26-й день.
- Добавьте к этой дате 40 недель. Нормальная здоровая беременность длилась бы около 280 дней, 40 недель или девяти месяцев. Например, если ваш LMP — 7 сентября 2013 года, вашим EDD будет 14 июня 2014 года.
- Другой альтернативный метод расчета EDD — вычесть три месяца из LMP, прибавить к нему семь дней и изменить год на следующий.Например, если ваш LMP был 7 сентября 2013 г., вернитесь на три месяца назад, то есть 7 июня 2013 г. Теперь добавьте к нему семь дней, и получится 14 июня. Теперь измените год на единицу, и ваш EDD будет 14 июня 2014 г.
УЗИ:
- Расчет EDD, основанный только на LMP, не всегда может быть точным. Ультразвук может быть большим подспорьем для расчета EDD. Это делается с согласия врача и в ультразвуковой клинике.

- Ультразвук также может помочь спрогнозировать дату родов для женщин с нерегулярными менструациями, которые не могут отслеживать свой LMP.
- Будьте готовы к небольшому дискомфорту, так как это будет трансвагинальное ультразвуковое исследование, выполняемое для проверки срока беременности, положения и расчета EDD. УЗИ брюшной полости на ранних сроках беременности не может помочь в достижении тех же параметров
Онлайн-калькулятор срока платежа:
Технологии действительно сделали нашу жизнь проще. Все, что вам нужно сделать, это предоставить свой LMP, и расчеты будут выполнены за вас без каких-либо проблем. Через несколько секунд EDD замигает на экране вашего компьютера.
Калькулятор срока платежа
Пожалуйста, выберите первый день последней менструации
Дата последнего периода:
Калькулятор гестационного возраста
Свидание по беременности — установление гестационного возраста плода
Этот калькулятор гестационного возраста предлагает информацию о вероятной дате овуляции и окне фертильности (когда, вероятно, произошло зачатие), предполагаемом гестационном возрасте в неделях и днях с описанием текущего внутриутробного развития и предполагаемой датой родов на основе 40-недельных родов. .
.
Беременность человека оценивается в 266 дней с даты зачатия или 280 дней с последней менструации.
Косвенное правило Нэгеле для EDD советует прибавить 7 дней к первому дню LMP и вычесть 3 месяца, чтобы получить EDD. Датирование последнего менструального цикла следует проводить с осторожностью, поскольку нарушения цикла могут сделать прогноз неточным.
Лучшее датирование беременности осуществляется с помощью медицинского осмотра и ультразвукового исследования. Во время физического обследования органов малого таза при беременности сроком более 12 недель можно почувствовать, как матка выходит за лобковую кость, и через 20 недель она достигает уровня пупка.
Анализ крови на хорионический гонадотропин человека (ХГЧ) может дать определение возраста беременности, основанное на уровнях ХГЧ в возрасте 3-4 недель.
Сканирование для свиданий считается наиболее точным методом датирования беременности, при этом первое сканирование обычно происходит между 11 и 13 неделями беременности в большинстве систем здравоохранения. Цель этого сканирования — проверить, является ли беременность многоплодной, хорошо ли развивается плод, и определить гестационный возраст с помощью измерений плода.Второе сканирование, проведенное на 20 неделе, более подробно фокусируется на развитии плода.
Цель этого сканирования — проверить, является ли беременность многоплодной, хорошо ли развивается плод, и определить гестационный возраст с помощью измерений плода.Второе сканирование, проведенное на 20 неделе, более подробно фокусируется на развитии плода.
Точное датирование беременности важно для возможности отслеживать развитие беременности в соответствии с рекомендациями, но также и в отношении срока родов и родов, что позволяет клиницистам принимать информированные решения, если потребуется побуждение.
Список литературы
Сэдлер Т.В., Лангман Дж. (2012) Медицинская эмбриология. 12-е изд. Филадельфия: Wolters Kluwer Health / Lippincott Williams & Wilkins.
Mul T, Mongelli M, Gardosi J.(1996) Сравнительный анализ формул ультразвукового датирования во втором триместре беременностей, зачатых с помощью искусственных репродуктивных технологий. Ультразвуковой акушерский гинеколь; 8 (6): 397-402.
Хантер Л.А. (2009) Простое решение несоответствий в датах: Правило восьмерок. Вопросы свидания при беременности: пересмотр доказательств. Журнал акушерства и женского здоровья 54 (3): 184–190.
Вопросы свидания при беременности: пересмотр доказательств. Журнал акушерства и женского здоровья 54 (3): 184–190.
Westerway SC, Davison A, Cowell S.
Расчет беременности по неделям калькулятор онлайн зачатие. Рассчитать дату родов с помощью калькулятора
Воспользуйтесь нашим калькулятором ПДР (предполагаемой даты родов) для расчета ориентировочной даты рождения малыша. Расчет можно произвести по дате зачатия, или по дате последних месячных. Выберете соответствующую опцию и введите исходную дату. В результате расчета вы получите заветную дату, а так же точный календарь беременности с исчерпывающей информацией о развитии плода и медицинскими показаниями на каждую неделю. Результаты расчета можно сохранить на почту или распечатать.
Калькулятор ПДР — предполагаемой даты родов
с календарем беременности
Вариант расчета:
Если вы знаете точную дату зачатия ребенка, используте первый вариант. Или выберете второй вариант, предполагаемая дата родов будет расчитана автоматически, по дате начала последней менструации.
Дата начала последней менструации:
Длительность цикла:
В среднем 28 дней. Если вы не знаете точную длительность своего цикла, оставьте значение по умолчанию.
28 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 дней
Дата зачатия:
Женщины стремятся получить максимум информации о своем новом состоянии, узнав о беременности. Также важно выяснить, как рассчитать дату родов и пол ребенка, стоит ли для этого использовать онлайн калькулятор, какие особенности и алгоритмы он включает. Все это и многое другое рассмотрено в нашей статье.
Расчет даты родов – принципы и алгоритмы
Можно использовать несколько возможностей, чтобы рассчитать точную дату родов: калькулятор-онлайн, собственные подсчеты, результат обследования врача. Но какой бы вариант не был выбран, принципы и алгоритмы их весьма схожи.
Определение срока по дате зачатия
Проще всего составить календарь беременности по неделям и рассчитать дату родов, если девушке известна дата оплодотворения. Обычно с этим как раз и возникают трудности, ведь пара, решившаяся на малыша, старается не упускать ни один из благоприятных дней. Потому, если нет возможности рассчитать срок родов по дате зачатия, можно попробовать самостоятельно ее определить. Сделать это вовсе не так сложно.
Обычно с этим как раз и возникают трудности, ведь пара, решившаяся на малыша, старается не упускать ни один из благоприятных дней. Потому, если нет возможности рассчитать срок родов по дате зачатия, можно попробовать самостоятельно ее определить. Сделать это вовсе не так сложно.
Для этого стоит вспомнить, как протекает процесс деторождения в организме девушки:
- В яичнике формируются пузырьки непосредственно после менструации. Один опережает другие по росту и скорости развития. Именно в нем появляется женская клетка. Остальные фолликулы постепенно сходят на нет.
- Клетка достигает пика развития и готова функционировать, прорывает фолликул и высвобождается. Путь ее лежит в направлении матки. Здесь же, в половом пути, должно произойти оплодотворение сперматозоидом при благоприятных условиях. Этот момент потребуется узнать, чтобы рассчитать дату родов по дате зачатия.
- Оплодотворенная клетка продолжает путь и завершает его имплантацией в матку. Происходит это лишь через 7 дней после встречи с мужской клеткой.

- При условии нормального закрепления, плод начинает свой рост и развитие. Способствует этому процессу прогестерон, который вырабатывает желтое тело. Последнее выступает временной железой, которая нарастает на ранке от разрыва пузырька. Появляется оно всегда, но если оплодотворения не случилось, структурно разрушается ко дню следующей менструации, оставляя на яичнике небольшой рубчик.
- Происходят изменения в структуре молочных желез под влиянием прогестерона. Начинают проявляться признаки нового положения, из-за чего, женщина и начинает искать пути, как рассчитать дату родов, составить календарь при помощи калькулятора, какие анализы нужно сдать и когда впервые посетить своего врача.
Овуляция и дата зачатия
Итак, чтобы составить календарь беременности и рассчитать дату родов, нужно просчитать день оплодотворения своей клетки. Как же это сделать, при условии наличия ежедневных половых актов, например? Вначале стоит вспомнить, что зачатие происходит только в момент, когда клетка уже освободилась от оболочки фолликула и прошла в половой путь. Т.е. очень легко рассчитать срок родов по дате овуляции. Как известно этот процесс очень короток и обычно равен суткам, из-за чего погрешность при просчетах практически исключается.
Т.е. очень легко рассчитать срок родов по дате овуляции. Как известно этот процесс очень короток и обычно равен суткам, из-за чего погрешность при просчетах практически исключается.
Как рассчитать дату родов по последним месячным
Если точный день овуляции девушке не известен, его можно высчитать, основываясь на своих показаниях цикла. Нужно заглянуть в календарик и рассчитать дату родов по последним месячным.
Данные для точного расчета
Предварительно необходимо оценить такие параметры:
- Длительность цикла. Просчитать количество дней между обозначенными датами месячных за последние несколько периодов. Норматив составляет 28 дней, но случаются и величины в диапазоне 21-33 дней.
- Систематичность. Сопоставить полученные цифры между собой. В норме, они должны быть равными, с максимальным отклонением в 1 день. В такой ситуации с тем, как точно рассчитать дату родов проблем не возникнет. Случаются и сбои, когда в один месяц вдруг происходит сдвиг на 1-2 недели.
 Это вызвано стрессами, болезнями, применением гормоносодержащих препаратов, сменой климата и т.п. Переживать не стоит, это нормально. Если цикличность нарушена и каждый месяц сроки различаются на 5 и более дней друг от друга, ритм признается нерегулярным. Это не страшно, просто рассчитать срок беременности и дату родов будет на порядок сложнее. Если до этого таких сбоев не происходило, лучше посоветоваться с гинекологом на причину выявления возможных проблем.
Это вызвано стрессами, болезнями, применением гормоносодержащих препаратов, сменой климата и т.п. Переживать не стоит, это нормально. Если цикличность нарушена и каждый месяц сроки различаются на 5 и более дней друг от друга, ритм признается нерегулярным. Это не страшно, просто рассчитать срок беременности и дату родов будет на порядок сложнее. Если до этого таких сбоев не происходило, лучше посоветоваться с гинекологом на причину выявления возможных проблем. - Длительность и характеристики месячных. В норме они должны быть однотипными по структуре, обильности и длительности ежемесячно.
Овуляция в менструальном цикле
Зная параметры, которые дал нам календарь, дату родов рассчитать не сложно, если выявить день овуляции. Он просчитывается, когда нужно рассчитать дату родов по месячным, на основании таких знаний относительно длительности протекающих фаз в женском цикле:
- Время зарождения фолликула и клетки составляет 11-17 дней. Значительно отличается у дам в виду разного содержания в организме гормонов и их баланса.
 Норматив составляет 14 дней, но он возможен у девушек, цикл которых неизменен длительное время и равен 28 дням.
Норматив составляет 14 дней, но он возможен у девушек, цикл которых неизменен длительное время и равен 28 дням. - Освобождение клетки и ее путь к матке. Если сперматозоиды не встречаются на этом пути, она просуществует всего сутки. Редко жизнедеятельность может быть выше – до 2-3 дней, обычно, она гибнет уже через 12 часов. Вот почему беременность, рассчитать дату родов по которой осталось бы последним нерешенным вопросом для девушки, дату овуляции необходимо выявлять как можно точнее для назначения продуктивного акта.
- Функционирование желтого тела при отсутствии плода заканчивается ровно через 14 дней. Этот критерий равен у всех. Очень редко, он может составить 12-13 дней.
Достоверно известно последнее число, равное у всех девушек, а потому овуляцию считают по нему. Формула выглядит так: от длительности ежемесячного процесса отнять 14. Полученный результат нужно отсчитать от предыдущей менструации и обозначить на календаре. Это дата овуляции, которая и выступает моментом зачатия, т. к. в другие дни это невозможно из-за отсутствия готовой клетки. Теперь уже легко даже самой прописать календарь родов и рассчитать по дате зачатия, выявленной описанным способом.
к. в другие дни это невозможно из-за отсутствия готовой клетки. Теперь уже легко даже самой прописать календарь родов и рассчитать по дате зачатия, выявленной описанным способом.
Способы определения выхода клетки
- Тесты. Использовав полоску по инструкции (окунув на несколько секунд в мочу или подержав под струей), нужно посмотреть на изменение цвета реагента. Он показывает концентрацию лютеинизирующего гормона, которая достигает максимума при разрыве фолликула.
- Микроскопы. Это устройства многоразового использования, позволяющие посмотреть рисунок солей, содержащихся в слюне. Он постепенно меняется, приобретая черты папоротника ко дню появления клетки. Достаточно будет день родов рассчитать по дате, в которую он проявился наиболее четко.
- Выделения. Известно, что при развитии фолликула влагалищная слизь имеет густую структуру и не проступает наружу. А к моменту «рождения» клетки разжижается и в весьма обильном количестве выделяется. По структуре и цвету она похожа на белок яйца.
 Наблюдается до момента гибели клетки.
Наблюдается до момента гибели клетки. - Боль. Неприятные ощущения чувствуются в стороне яичника. Разрывая фолликул, клетка создает на нем обычную ранку, которая и вызывает небольшую боль. Полагаясь на собственные ощущения и запомнив точную дату появления боли, легко будет рассчитать дату родов по зачатию.
Прогноз пола ребенка – что нужно знать
Мы выяснили, как правильно рассчитать дату родов, вначале выявив точный день оплодотворения. Теперь остается лишь отсчитать 40 недель от даты, делая пометки на календаре. Иногда девушки желают не только рассчитать дату родов, но и пол ребенка узнать пораньше. Это можно сделать, если сопоставить дату полового акта с овуляцией:
- Акт пришелся на дату овуляции или на день позже – ожидается сын. Обусловлено это характеристиками мужских сперматозоидов с Y-хромосомой, которые намного быстрее клеток типа Х. Y в разы быстрее настигнут женскую клеточку, не оставляя шанса медленным собратьям. Выявив беременность, рассчитать дату родов и пол ребенка очень просто по вышеописанным принципам.

- Акт случился за 1-2 дня – максимальная вероятность зачатия дочки. Объясняется это тем, что Y-клетки гибнут через сутки, оказавшись в половых путях, а потому не дождутся появления женской. Клетки Х держатся до 3 суток, а потому, хоть и весьма медлительны, уже будут ожидать женскую к моменту ее появления в половом пути. Составляя календарь, чтобы рассчитать дату родов и пол ребенка в такой ситуации, нужно также учитывать день появления клетки, несмотря на то, что акт был раньше.
Таким образом, независимо от выполнения условий для «получения» малыша нужного пола, потребуется рассчитать дату родов по дню зачатия. Ведь без наличия в путях женской клетки, сперматозоиды никого не оплодотворяют.
Калькулятор – как рассчитать дату родов онлайн
Расчет по дате зачатия или последним месячным
Потому сегодня есть два варианта заполнения данных:
- рассчитать дату родов по зачатию: калькулятор отсчитывает норматив дней беременности от известного девушке дня;
- рассчитать дату родов по месячным: калькулятор определяет момент появления клетки, потому для формулы необходим параметр длины цикла.
 Если девушка его не знает, рекомендуют оставить 28 дней. Но в этом случае возможна погрешность.
Если девушка его не знает, рекомендуют оставить 28 дней. Но в этом случае возможна погрешность.
Календарь беременности – полезная функция
В результате расчета девушка получает конкретную дату ожидаемых родов. Но это не все. В нашем сервисе заложена дополнительная функция, которая позволяет рассчитать дату родов и беременность по неделям рассчитать одновременно. При этом девушка получает таблицу, расписанную для каждой недели беременности с указанием своих дат, содержащую такую интересную и полезную информацию:
- Развитие плода: на каждом этапе зародыш претерпевает определенные изменения, ведь он постоянно развивается. Можно узнать, когда у него начинает нарастать мышечная ткань, формироваться внутренние органы, а когда он начинает слышать.
- Медицинские показания: организму малыша в каждый этап, исходя из особенностей формирования, требуются разные микроорганизмы, которые прописаны в табличке. Также девушка узнает, когда ожидать токсикоза, неприятных ощущений, изжоги, как от них обезопаситься без вреда для крохи.

После того, как девушка рассчитала дату родов и по неделям, получив детальный план действий, его можно сохранить себе в электронном виде, нажав на иконку «отправить по почте». Также доступно распечатать таблицу, чтобы иметь ее под рукой.
Медицинские показания – анализы, УЗИ и т.д.
Используя калькулятор беременности, чтобы рассчитать дату родов на нашем сайте, вы также получаете данные о необходимых датах анализов и УЗИ. Это позволит проконтролировать действия врача и лучше подготовиться к посещениям и обследованиям. Рассчитать дату родов онлайн – простой способ, за счет которого девушке не нужно самостоятельно проводить просчеты, а в ответ она получает максимум полезной информации по своему конкретному случаю.
Расчет при нерегулярном цикле
Некоторые трудности ожидают дам с нерегулярными процессами, тогда с выявлением овуляции возможны трудности. Им доступно только рассчитать дату родов по дате зачатия, онлайн калькулятор в этой ситуации даст правильный ответ. Если же они захотят рассчитать дату родов по последним месячным, калькулятор может ошибиться, ведь результат зависит от длины цикла, который у девушки всегда разный.
Если же они захотят рассчитать дату родов по последним месячным, калькулятор может ошибиться, ведь результат зависит от длины цикла, который у девушки всегда разный.
Определение даты родов врачом
Многие уверены, что рассчитать точную дату родов способен только наблюдающий пациентку специалист. Но стоит помнить, что он основывается в своих отсчетах на тех же данных, что и выше рассмотренные методики. Врач, в том случае, если он не наблюдал девушку до беременности, запросит у нее такие данные:
- Первый день кровяных выделений;
- Длительность цикла;
- Систематичность;
- Наличие сбоев в ритмах и отклонений.
Основываясь на этих критериях, он проведет расчет и определит предполагаемую дату родов. Скорее всего, эта дата совпадет с датой родов, которую можно рассчитать по дате зачатия онлайн. Возможна небольшая погрешность в 1 день из-за «человеческого» фактора или неучтенных моментов.
Точность расчета по УЗИ
Если же врач захочет рассчитать дату родов по УЗИ, калькулятор скорее проиграет. Ведь на исследовании он способен увидеть размер эмбриона и сопоставить его с нормативом. Однако и здесь возможна ошибка, ведь каждый организм развивается по своему, и зародыши способны несколько отличаться размерами у девушек на одинаковом сроке.
Ведь на исследовании он способен увидеть размер эмбриона и сопоставить его с нормативом. Однако и здесь возможна ошибка, ведь каждый организм развивается по своему, и зародыши способны несколько отличаться размерами у девушек на одинаковом сроке.
Определение и стимуляция овуляции
Потому, рассчитать правильную дату родов доступно лишь математически, исходя из знаний о дне оплодотворения или выяснив точный срок овуляции. Если с этим у девушки проблемы, ей стоит уже на этапе планирования обратиться в больницу, чтобы врач проконтролировал процесс развития яйцеклетки на УЗИ. Уже с 5 дня после менструации начинают осмотры с периодичностью раз в два дня. При приближении выхода клетки, УЗИ могут назначать ежедневно. Обнаружив лопнувший фолликул или за сутки до этого, врач сообщит пациентке о наиболее удачном моменте для оплодотворения.
Из видео вы узнаете, на какой день необходимо делать УЗИ, чтобы узнать идет ли созревание фолликула
Аналогичная схема осмотров происходит, если у девушки проблемы с воспроизведением клетки (не развивается или не лопается фолликул). Это обусловлено недостаточностью гормона эстрогена, а потому его вводят принудительно, посредством специального курса препаратов.
Это обусловлено недостаточностью гормона эстрогена, а потому его вводят принудительно, посредством специального курса препаратов.
При таком строгом наблюдении за этапами развития клеточки, чтобы точно рассчитать дату родов, калькулятор не потребуется. Ведь девушка и доктор будут достоверно знать день оплодотворения. При последующем наблюдении, врач проследит момент имплантации плодного яйца. Женщине не нужно будет выполнять тест или сдавать кровь, ведь на УЗИ будет виден факт закрепления зародыша, что гарантирует беременность, а рассчитать дату родов по дате зачатия для врача, зная все факты, проблемы не составит.
Выводы
Предполагаемая дата родов, рассчитать которую можно несколькими способами, даст девушке точное представление о длительности ожидания своего маленького «чуда». Можно воспользоваться любым из перечисленных способов или перепробовать все. Обычно, отклонения между ними составляют не более 1-2 дней. Мы рекомендуем воспользоваться нашим калькулятором и рассчитать дату родов по месячным (или по зачатию) онлайн. В этом случае, кроме предполагаемой даты родов, дополнительно, будущая мамочка получит своеобразное руководство к действиям и инструменты для контроля развития своего малыша по неделям.
В этом случае, кроме предполагаемой даты родов, дополнительно, будущая мамочка получит своеобразное руководство к действиям и инструменты для контроля развития своего малыша по неделям.
Менструация задерживается, а в тестах все явственней проступают две заветные полосочки? К гинекологу идти еще рано, а узнать, когда появится на свет малыш, который, кажется, уже обосновался в вашем животике, очень хочется? В таком случае воспользуйтесь помощью нашего сервиса, чтобы рассчитать дату родов.
Рассчитать дату родов онлайн
Методик вычисления ожидаемой даты наступления родов существует несколько. Все они основаны на том, что нормальная беременность продолжается в среднем около сорока недель, считая от начала последнего менструального кровотечения. Предполагаемая дата родов припадет на день, наступивший по истечении 280 суток или 40 недель после того, как начались последние месячные.
Рассчитать дату родов на нашем сервисе очень легко, удобно и быстро — это займет всего лишь несколько минут или даже секунд. Для этого необходимо заполнить окна калькулятора числами, соответствующими дате первого дня вашей последней менструации в следующем формате: день, месяц, год.
Для этого необходимо заполнить окна калькулятора числами, соответствующими дате первого дня вашей последней менструации в следующем формате: день, месяц, год.
Всего лишь за мгновение калькулятор произведет подсчет — и выдаст результат на монитор.
Данный сервис работает по принципу вычисления длительности беременности, которая в большинстве случаев продолжается на протяжении 40 акушерских недель или 280 календарных дней. Дату родов можно рассчитать самостоятельно, если ко дню, когда у вас начались последние месячные, прибавить необходимое количество дней/недель. Но при помощи этого удобного калькулятора расчеты производятся легче, быстрее и без ошибок. Однако вы должны понимать, что это лишь приблизительная, ориентировочная дата, когда вы предположительно можете родить. На продолжительность беременности влияет большое множество факторов, поэтому она у разных женщин может длиться в течение неодинакового периода времени.
Рассчитать дату родов по дате зачатия
Если же вам достоверно известен день, когда наступило оплодотворение, то расчет даты родов по дате зачатия окажется еще более достоверным. Чтобы узнать, когда малыш появится на свет, необходимо ко дню, в который произошел заветный половой акт, прибавить 280 суток.
Чтобы узнать, когда малыш появится на свет, необходимо ко дню, в который произошел заветный половой акт, прибавить 280 суток.
Следует понимать, что дата свершения полового акта (даже если вы практически на сто процентов уверенны в ее подлинности и даже если в этом месяце у вас был только единичный случай сексуальной близости) не всегда является датой зачатия ребенка. Все дело в том, что овуляция (выход готовой к оплодотворению яйцеклетки) может произойти через день-два и даже больше после секса, но сперматозоиды, попавшие во влагалище раньше, способны дождаться этого момента для слияния с яйцеклеткой и образования новой жизни. Таким образом, расчеты могут оказаться ошибочными в несколько дней. Но все равно дата зачатия может быть определена приблизительно.
Рассчитать предполагаемую дату родов можно также по дню овуляции. Если вы ведете соответствующий график, то расчеты окажутся достаточно точными. Но вычислить тот самый день можно ориентировочно, даже не зная точную дату овуляции. Считается, что яйцеклетка созревает приблизительно в середине цикла. При 28-дневном менструальном цикле этот момент наступает на 12-15 сутки. Прибавив ко дню предполагаемой овуляции 280 дней, можно высчитать дату родов.
Считается, что яйцеклетка созревает приблизительно в середине цикла. При 28-дневном менструальном цикле этот момент наступает на 12-15 сутки. Прибавив ко дню предполагаемой овуляции 280 дней, можно высчитать дату родов.
Ну а, получив результат, приступайте к приятным хлопотам и не забудьте вовремя посетить женскую консультацию, где будете наблюдаться следующие девять месяцев.
Беременность является одним из самых волнительных и в то же время ответственных периодов
в жизни
каждой женщины, и потому вовсе не удивительно, что каждой из нас хочется поскорее узнать
дату
родов. Однако этот вопрос часто вызывает многочисленные разногласия и споры. Будущие
мамы
«пытают» своими расспросами докторов, ведь хочется подготовиться к важному событию,
однако те
только разводят руками, поскольку не в состоянии с высокой точностью определить срок
появления
на свет долгожданного малыша.
Для того чтоб Рассчитать дату родов нажмите кнопочку «узнать дату родов».
Дата первого дня последних месячных:
01
02
03
04
05
06
07
08
09
10
11
12
13
14
15
16
17
18
19
20
21
22
23
24
25
26
27
28
29
30
31
Январь
Февраль
Март
Апрель
Maй
Июнь
Июль
Aвгуст
Сентябрь
Oктябрь
Ноябрь
Декабрь
2012
2013
2014
2015
2016
2017
2018
2019
Сегодня:
18. 03.2019
03.2019
Дата первого дня последних месячных:
Зачатие скорей всего произошло (+-2 дня):
Предполагаемый срок родов:
До родов осталось:
Расчет предполагаемой даты родов (ПДР) производится несколькими способами, каждый из
которых
является ориентировочным. То есть, если по подсчетам малыш должен родиться 1 января, то
не факт,
что это произойдет со стопроцентной точностью именно в этот день. Очень часто происходят
отклонения от предполагаемой даты в ту или иную сторону. И роды могут начаться либо на 2
недели
раньше, либо позже. Предлагаю вашему вниманию довольно простой, но весьма эффективный
способ
узнать вероятный срок рождения ребенка, который уже довольно давно и успешно
используется
многими врачами в клиниках.
Расчет по последнему дню менструации
Итак, чтобы самостоятельно рассчитать срок беременности
и по нему
определить предполагаемый день
родов, необходимо вспомнить дату начала последних месячных. Именно на ее основе
Именно на ее основе
составляются
все
вычисления. От этой даты необходимо вычесть 3 месяца и прибавить к результату еще 7
дней.
Получившееся число и будет предполагаемым сроком рождения вашего долгожданного малыша.
К примеру, дата последней менструации – 22 апреля. Значит, от этой даты нужно вычесть 3
месяца.
Отнимаем и получаем – 22 января. К этой цифре прибавляем еще 7 дней и получаем 29 января
–
этот
день и будет предполагаемой датой рождения.
Стоит отметить, что такой способ вычисления лучше всего подходит женщинам с регулярным
менструальным циклом, который длится 28 дней.
4 альтернативных способа расчета срока родов
- 1. Узнать срок родов, с довольно высокой точностью, можно посетив кабинет
гинеколога. Врач
не будет назначать для этого никаких анализов, он просто измерит размер матки,
которая
будет увеличена в размерах в соответствии с возрастом плода. Однако, такой метод
расчета
даты появления на свет малыша эффективен лишь в первый триместр беременности. На
На
поздних
строках (во 2-ом и 3-ем триместре) у каждой женщины увеличение размеров матки
происходит
с различной интенсивностью, в зависимости от индивидуальных особенностей организма. - 2. Рассчитать дату родов можно по овуляции, являющейся тем самым благоприятным
периодом, в
который вероятнее всего и происходит зачатие. В такие дни женщина, обычно,
испытывает
повышенное сексуальное влечение. Кроме того, ее выделения (цервикальная жидкость)
становятся более липкими и густыми, базальная температура тела повышается на
несколько
десятых градуса, приподнимается шейка матки, а молочные железы уплотняются и
становятся
болезненными.
Итак, чтобы выяснить, когда же родится ваш малыш, по овуляции, необходимо к этому дню
прибавить 280 дней (продолжительность беременности). Получившийся срок и будет датой
рождения. Если же период, в который произошла овуляция, неизвестен, то высчитайте
середину
последнего менструального цикла, а потом прибавляйте к ней остальное.
Точно так же можно выполнить вычисления и по дате зачатия. Однако следует знать, что этот
срок не всегда совпадает с днем, в который произошел половой акт. Оплодотворение
яйцеклетки,
как правило, происходит только на третий день.
- 3. Аппаратное вычисление с помощью ультразвуковых волн также можно отнести к
наиболее эффективным методам, которые позволяют определить срок родов с точностью до
1-3 дней. Наиболее верными расчеты будут, если УЗИ делать в период 11-14 недель
беременности. - 4. Рассекретить тайну даты рождения вашего ребенка поможет его первое шевеление,
которое обычно происходит на 20-й неделе (у первородящих) и на 18-й – при второй и
последующей беременности. В давние времена, когда не было УЗИ, такой метод вычисленя
срока родов был, чуть ли не единственным.
Как только будущая мама почувствует в животе первые ощутимые толчки своего малыша, то с
этого момента следует отсчитать 20 недель. Получившаяся дата и будет вероятным днем
появления на свет ребенка. Если роды не первые, шевеления обычно ощущаются раньше – на
Если роды не первые, шевеления обычно ощущаются раньше – на
18 неделе, поэтому прибавлять к этому сроку придется не 20, а 22 недели.
Эффективность аппаратных методов в расчете срока родов
Исследование плода в третьем триместре на аппарате УЗИ позволяет с высокой точностью
определить дату беременности, а значит и предполагаемый срок родов. Дело в том, что
только при помощи ультразвуковой диагностики доктор может наблюдать состояние плаценты,
положение головы малыша по отношению к входу в малый таз, уровень открытия шейки матки,
признаки зрелости плода, а также множество других важных факторов. Все эти параметры
являются решающими в вопросе определения готовности будущего малыша и его матери к
родам.
Отклонение от установленного срока – это норма?
Как уже говорилось выше, все калькуляции предполагаемой даты родов являются не более чем
примерным ориентиром, на который не стоит сильно полагаться. По статистике в назначенный
По статистике в назначенный
день рожают всего 17% женщин, тогда как остальные 83% — либо раньше, либо позже. Таким
образом, можно сделать вывод о том, что предсказать с высокой точностью дату начала
родовой деятельности не способен ни один специалист, каким бы умным и квалифицированным
он ни был.
В норме роды могут наступить в промежутке от 38 до 42 нед. беременности. Появление на
свет ребенка не будет ни преждевременным, ни запоздалым, а нормальным и физиологичным.
Иногда по определенным причинам родовая деятельность может начаться преждевременно.
Такое случается из-за отклонений в развитии плода, стрессовых ситуаций, различных
патологических процессов, происходящих в организме матери, наследственных факторов и
т.д.
Нередко происходит и перенашивание беременности из-за того, что в первом триместре были
какие-либо осложнения. Кроме того, следует учитывать наследственность по материнской
линии. Если ваша мама и бабушка рожали намного позже установленного срока, то, скорее
всего, то же самое ожидает и вас. Поэтому очень важно осознавать, что расчет срока родов
Поэтому очень важно осознавать, что расчет срока родов
– вопрос очень сложный, условный и индивидуальный для каждой будущей мамы.
Как влияют на дату родов особенности менструального цикла?
На срок родов также влияет продолжительность менструального цикла женщины. К примеру,
если он превышает стандартные двадцать восемь дней, то, скорее всего, и беременность
продлится больше сорока недель, и наоборот. Однако в данном случае отклонение в ту или
иную сторону обычно не составляют не более 5 суток. Стоит отметить, что в таких расчетах
нередко допускаются ошибки, поскольку очень часто за месячные принимают обычное
кровотечение, открывшееся уже после оплодотворения яйцеклетки.
Необходимость рассчитать срок беременности по неделям возникает практически у каждой беременной и не один раз за беременность. И это нужно не только для того, что бы просто знать свою дату родов или правильно отслеживать календарь беременности. Рассчитать срок беременности и родов хочется и для того, что бы не сомневаться в правильности действий врача, если в консультации ошибаются — это может повлиять и на дату выхода в декрет, не хочется работать лишние пару недель, не так ли?
Для начала немного общей информации.
Наш калькулятор поможет вам рассчитать акушерский срок беременности, он немного не соответствует реальному сроку жизни плода. Гинекологи все свои расчеты строят на дате первого дня последней менструации, а не отсчитывают от оплодотворения, это связано с легкостью ошибки в дате зачатия.
Овуляция у женщины может значительно смещаться по времени, особенно если у неё не регулярный цикл, и конечно, точно знать дату оплодотворения могут далеко не все, рассчитать срок беременности по овуляции затруднительно. А дата начала последней менструации, как правило, известна.
У нас особый калькулятор, позволяющий самостоятельно рассчитать срок беременности онлайн. Он вам даст информацию не только об акушерском сроке беременности, но и дате зачатия, возрасте плода, дате родов.
Проблема может возникнуть, если он у вас не регулярный. Как правильно рассчитать срок беременности по месячным при не регулярном цикле? Нужно сложить длину 6 последних циклов и разделить на 6, так вы получите среднюю продолжительность, это количество дней и нужно ввести в поле калькулятора.
Все полученные данные легко можно проконтролировать, воспользовавшись другими системами расчета.
Точно рассчитать срок беременности (ну или относительно точно, так считают гинекологи) можно с помощью формулы Негеле. Она не учитывает длину вашего цикла и по-этому результат может отличаться от того срока, что даст наш калькулятор, но это наверняка совпадет с расчетами гинеколога: от первого дня задержки месячных отнимаем 3 месяца и прибавляем к полученной дате 7 дней. Это и есть ваша дата родов. Рассчитать срок беременности по месяцам, неделям и дням, как с помощью нашего калькулятора, с помощью этой формулы не получится.
Если вам делали УЗИ, врач измерял показатели развития малыша. Его вес, длина косточек позволяют рассчитать срок беременности по УЗИ, но этот расчет точен только в первом триместре, чем больше срок – тем больше разница в физическом развитии у разных детей, и выше риск ошибки при определении сроков беременности.
Практически все способы расчета несут в себе определенный риск ошибки, по-этому в ПДР (предварительную дату родов) рождается всего 4% детей.
Результаты расчетов лучше оценивать в комплексе (УЗИ, дата последней менструации, первое шевеление и другие даты и признаки). И всё равно, дата родов может прийтись на срок от 37 до 42 недель беременности.
Большая часть представительниц прекрасного пола с нетерпением ожидает две заветные полосочки. И вот, как только они узнают, что все получилось, у них возникает вопрос: с какого дня считают беременность? К сожалению, определить с точностью до дня это практически нереально. Единственное исключение — постоянный мониторинг овуляции. Но его проводят только во время бесплодия. Но есть и другие способы, помощь которых заключается в более-менее правильном расчете срока беременности. Это медицинские исследования, календарные методы, гинекологические осмотры… Разберемся, в чем же заключаются существующие виды определения срока интересного положения женщины.
Считаем внимательно
Кое-кто полагает, что срок ожидания аиста представляет собой то количество времени, которое проходит с момента зачатия. Эта точка зрения имеет место, потому что она довольно верная. Только в этом случае имеется в виду срок эмбриональный. Обычно его длительность составляет 38 недель. Но ведь карапузик может попроситься в этот мир чуточку раньше или чуточку позже.
Эта точка зрения имеет место, потому что она довольно верная. Только в этом случае имеется в виду срок эмбриональный. Обычно его длительность составляет 38 недель. Но ведь карапузик может попроситься в этот мир чуточку раньше или чуточку позже.
Современная медицина учитывает не эмбриональный срок беременности, а именно акушерский. Особенностью его является то, что для отсчета используют первый день последних месячных. Это и будет первый день беременности. Когда женщина становится на учет, доктор в обменную карту вписывает именно эту дату и при расчете срока опирается на нее.
Известно, что овуляция происходит ориентировочно в середине цикла. Вот из-за этого становится понятно, с какого дня считают беременность врачи. И поэтому разница между акушерским и эмбриональным сроками беременности составляет именно две недели (первый срок больше второго). В первые семь дней яйцеклетка начинает свое созревание и подготовку к оплодотворению.
О, эти сорок недель!
Обычно беременность длится 40 акушерских недель. Но также нормой считают и появление малыша на сроках с 38-й по 42-ю недели. Формально можно считать беременность недоношенной или переношенной, но в действительности роды происходят в установленное природой время — точно в срок. Здесь, конечно, возникает вопрос: а с какого дня считают беременность? И такой интерес понятен, ведь несоответствие в датах заключается в том, что рассчитываемый акушерский срок весьма усредненный. С эмбриональным он может совпасть только тогда, когда зачатие малыша произошло в середине 28-дневного цикла. И то при условии, что цикл до беременности был регулярным.
Но также нормой считают и появление малыша на сроках с 38-й по 42-ю недели. Формально можно считать беременность недоношенной или переношенной, но в действительности роды происходят в установленное природой время — точно в срок. Здесь, конечно, возникает вопрос: а с какого дня считают беременность? И такой интерес понятен, ведь несоответствие в датах заключается в том, что рассчитываемый акушерский срок весьма усредненный. С эмбриональным он может совпасть только тогда, когда зачатие малыша произошло в середине 28-дневного цикла. И то при условии, что цикл до беременности был регулярным.
Кроме обычных расчетов с помощью календаря доктор может установить срок, учитывая данные ультразвуковой диагностики. Такое будет возможным только в случае, если будущий карапуз развивается согласно всем срокам беременности.
Если будущая мама считает, что зачатие произошло не в середине цикла, как это бывает в большинстве случаев, а незадолго до его окончания или в начале, она обязана поставить об этом в известность своего гинеколога. Тогда доктор подкорректирует свои подсчеты, чтобы как можно точнее определить ПДР (предварительную дату родов).
Тогда доктор подкорректирует свои подсчеты, чтобы как можно точнее определить ПДР (предварительную дату родов).
Метод календарный
Этот метод рассчитан на контроль за каждым половым актом. Если единение тел происходит не так уж и часто, то женщина обязательно поймет, в какой именно день случилось оплодотворение. Некоторые потенциальные мамы приучили себя измерять базальную температуру. Если они научились правильно пользоваться графиком, они должны сообщить своему доктору о выведенном дне. На основании этой информации врач установит ориентировочную дату с погрешностью в две недели.
С какого дня считают беременность в этом случае? Погрешность основана на том, что люди в белых халатах учитывают только акушерский срок, особенность которого состоит в его зависимости от первого дня последних месячных. Это очень точная методика, и дата родов устанавливается с точностью до недели. А рассчитать можно по простой формуле, известной наверняка многим: собственно день оплодотворения + 280 дней. Либо же от дня зачатия отнять три месяца и прибавить семь дней. Если потенциальная мама знает точный день своей овуляции, то к дню зачатия надо прибавить только 264 дня. Это тоже будет правильным результатом.
Либо же от дня зачатия отнять три месяца и прибавить семь дней. Если потенциальная мама знает точный день своей овуляции, то к дню зачатия надо прибавить только 264 дня. Это тоже будет правильным результатом.
Такое знакомое и многообещающее УЗИ
Очень много лет с целью контроля за развитием плода в медицине применяют ультразвуковое излучение. Ведь каждую будущую мамочку очень волнует вопрос о том, как правильно считать беременность.А при помощи УЗИ можно рассчитать как ориентировочный срок зачатия, так и родов. Чтобы получить более точный результат, доктора рекомендуют проводить обследование беременной женщине в первые 8 недель. Именно на этом этапе каждый плод развивается совершенно одинаково. По его размеру и определяется срок.
А вот дальше развитие каждого будущего карапузика происходит строго индивидуально. Части тела и органы могут развиваться медленнее или быстрее, чем это предполагается схемами. Из этого можно сделать простой вывод: чем меньше срок беременности, тем качественней и результативней будет ответ экспертизы. Результат доктор сверяет с данными в таблице и выверяет неделю беременности. Если же УЗИ установит задержку развития плода, то будет поставлен диагноз об этом. И единственное, что сможет хоть немного ускорить развитие карапузика, — это то, что будущая мама будет очень внимательно относиться к своему здоровью.
Результат доктор сверяет с данными в таблице и выверяет неделю беременности. Если же УЗИ установит задержку развития плода, то будет поставлен диагноз об этом. И единственное, что сможет хоть немного ускорить развитие карапузика, — это то, что будущая мама будет очень внимательно относиться к своему здоровью.
На приеме у гинеколога
Кое-кто из женщин ошибается тогда, когда приходит на прием к гинекологу в первый же день задержки, надеясь на то, что только он способен ответить, наступила ли беременность или нет, и в случае положительного ответа определить первый день беременности. Но в этот момент определить это невозможно. Да, матка будет немного увеличена, но это может быть связано с будущей менструацией. А ее увеличение, связанное с началом новой жизни, произойдет только после второй или третьей недели задержки. Размер матки на этом этапе будет с куриное яйцо. Особенность осмотров у гинеколога такая же, как и у УЗИ: чем меньше срок, тем точнее будет определена точная дата зачатия.
Беременность при ЭКО
С каждым днем возрастает количество женщин, которые решаются на искусственное оплодотворение. Такой метод предполагает, что яйцеклетка будет совмещена со сперматозоидом, после чего специалисты станут наблюдать за ними несколько дней. И здесь женщина, подвергающая себя такой процедуре, вправе поинтересоваться, с какого дня считать беременность при ЭКО. А все проще, чем может показаться: эмбрион подсаживают не раньше чем через трое-пятеро суток. Как раз тогда и происходит начало беременности.
Если у женщины короткий цикл, акушерский срок ставится со дня последних месячных. А если длинный, то здесь будут некоторые особенности. Потенциальная мама начнет принимать лекарства, блокирующие деятельность яичников (их стимуляция начнется попозже). Поэтому если отсчитывать от последней менструации, то в реале развитие плода будет 3-4 недели, а рассчитанный срок — 7-8 недель. Поэтому и не возникает проблемы понять, с какого дня считают беременность — от зачатия или имплантации. Гинекологи и ведут отсчет именно со дня подсадки эмбриона в организм женщины.
Гинекологи и ведут отсчет именно со дня подсадки эмбриона в организм женщины.
Готовимся рожать здорового карапуза
Вместо споров с доктором по поводу ситуации, с какого дня считают беременностьлюди в белых халатах, будущей маме лучше направить все свое внимание и заботу на новую жизнь, которая в ней растет. Ведь для развития крошки важно не только физическое здоровье мамы, но и психологическое. Женщина должна стараться испытывать побольше положительных эмоций, чаще дышать свежим воздухом, питаться больше растительной пищей, употребляя много сезонных овощей и фруктов.
Состояние беременности является одним из самых радостных моментов в жизни каждой женщины. Ей надо постараться не портить свою радость от ожидания малыша. Будущая мама должна просто наслаждаться своим теперешним положением, отдыхать больше и помнить о том, что ребенок счастлив только тогда, когда счастлива его мама.
Калькулятор ПДР
Что такое ПДР?
ПДР (предполагаемая дата родов) – это конкретный день, в который вероятность наступления родов максимальна.
Фактически, это последний день на 40 неделе беременности. Он считается приблизительным ориентиром. На практике же ребёнок может родиться в любой другой день. Чаще всего роды происходят в промежуток между 38 и 42 неделями, то есть в промежутке: 2 недели до ПДР и 2 недели после ПДР. Это считается нормой.
Но важно учесть, что дата родов зависит не только от точного расчета срока беременности, но и от генетики мамы, готовности ребенка, как протекали роды и т.д. Фактически, ПДР – это ориентировочная дата, максимальная точность которой не превышает 70%.
Как рассчитать ПДР?
Определить предположительную дату родов можно несколькими методами как самостоятельно, так и при помощи нашего калькулятора. Формулы расчёта во всех случаях будут одинаковые.
По месячным
Самый распространённый способ выявления ПДР базируется на акушерском методе определения сроков, то есть по дате последних месячных. Для этого нужно правильно вспомнить день, когда у вас стартовала последняя менструация.
Формулу расчета планируемой даты родов предложил известный акушер Франц Негеле. Поэтому она ещё называется формулой (или правилом) Негеле.
Франц Карл Негеле (1778–1851) – известный немецкий акушер. Он получил медицинскую степень в Университете Бамберга, после чего открыл медицинскую практику в Бармене. В 1807 году он стал адъюнкт-профессором Гейдельбергского университета, где в 1810 году был назначен профессором акушерства.
По формуле Негеле вам нужно к первому дню последней менструации прибавить 40 недель, или же от первого дня последней менструации отсчитать 3 месяца и к полученному числу прибавить 7 дней.
ПДР = первый день последней менструации + 40 недель
Важно отметить, что именно первый день последних месячных считается первым днём беременности, и именно от него ведётся расчет. Дело в том, что зачать малыша можно только во время овуляции и в течение примерно 36 часов после неё. Потом яйцеклетка погибает, наступление беременности становится невозможным. Но вот дату овуляции установить бывает сложно. Она зависит от многочисленных сложных гормональных процессов в организме женщины, а потому может быть и ранней, и поздней. А первый день менструации – это уже конкретная дата.
Но вот дату овуляции установить бывает сложно. Она зависит от многочисленных сложных гормональных процессов в организме женщины, а потому может быть и ранней, и поздней. А первый день менструации – это уже конкретная дата.
По дате зачатия
Предполагаемую дату родов можно определить и по дате зачатия. Чтобы рассчитать ПДР следует к дате полового акта прибавить 38 недель. Это количество недель — это средняя продолжительность беременности (эмбриональный срок). Полученная в результате подсчетов дата, и будет предполагаемой датой ваших родов.
Например, если дата зачатия 24 августа 2022 года, тогда ПДР – 17 мая 2023.
По овуляции
Если ПДР рассчитывают по дню овуляции, то такой метод называют еще эмбриональным. Овуляция – это самое благоприятное время для зачатия, и обычно она происходит в середине цикла. Если цикл стабильный и не более 30 дней, то ко дню овуляции вы можете прибавить 38 недель и в итоге получите предполагаемую дату родов. Метод такой же, как и при расчёте по дате зачатия.
Метод такой же, как и при расчёте по дате зачатия.
Например, если дата зачатия 18 мая 2022 года, тогда ПДР – 08.02.2023.
При ЭКО
При проведении ЭКО предполагаемая дата родов рассчитывается исходя из возраста эмбрионов и даты переноса. Формула Негеля не подходит при ЭКО, так как перенести эмбрионы в матку могут в разные дни, не связанные с овуляцией.
Но процедура оплодотворения происходит в лаборатории, и поэтому врачи знают точную дату зачатия лучше всех. И именно врачи вам скажут ПРД. Если нет, расчет ПДР происходит путем прибавления 38 недель к дате переноса, а также следует вычесть из полученной даты возраст эмбриона (4-6 дней).
Что происходить на каждой неделе до ПДР?
Беременность делится на три триместра:
- Первый триместр – зачатие до 12 недель.
- Второй триместр – от 12 до 24 недель.
- Третий триместр – от 24 до 40 недель.
📅Неделя 1. Эта первая неделя на самом деле является вашим менструальным периодом. Поскольку ваша предполагаемая дата родов (ПДР) рассчитывается с первого дня вашей последней менструации, эта неделя считается частью вашей 40-недельной беременности, даже если ваш ребенок еще не был зачат.
Эта первая неделя на самом деле является вашим менструальным периодом. Поскольку ваша предполагаемая дата родов (ПДР) рассчитывается с первого дня вашей последней менструации, эта неделя считается частью вашей 40-недельной беременности, даже если ваш ребенок еще не был зачат.
📅Неделя 2. Оплодотворение вашей яйцеклетки сперматозоидом произойдет ближе к концу этой недели.
🧡Зачатие. Момент зачатия – это когда яйцеклетка женщины оплодотворяется спермой мужчины. Пол и унаследованные характеристики определяются в этот момент.
📅Неделя 3. Через тридцать часов после зачатия клетка разделяется на две части. Три дня спустя клетка (зигота) разделилась на 16 клеток. Еще через два дня зигота мигрирует из фаллопиевой трубы в матку. Через семь дней после зачатия зигота зарывается в пухлую слизистую оболочку матки (эндометрий).
📅Неделя 4. Развивающийся ребенок меньше рисового зернышка. Быстро делящиеся клетки находятся в процессе формирования различных систем организма, включая пищеварительную систему.
Быстро делящиеся клетки находятся в процессе формирования различных систем организма, включая пищеварительную систему.
📅Неделя 5. Развивающаяся нервная трубка в итоге превратится в центральную нервную систему (головной и спинной мозг).
📅Неделя 6. Ребенок теперь выглядит как эмбрион. Это около 3 мм в длину. На этом этапе он выделяет специальные гормоны, которые препятствуют менструации у матери.
📅Неделя 7. Сердце бьётся. У эмбриона развились плацента и амниотический мешок. Плацента внедряется в стенку матки, чтобы получить доступ к кислороду и питательным веществам из кровотока матери.
📅Неделя 8. Эмбрион сейчас около 1,3 см в длину. Быстро растущий спинной мозг выглядит как хвост. Голова непропорционально большая.
📅Неделя 9. Формируются глаза, рот и язык. Крошечные мышцы позволяют эмбриону начать двигаться, а клетки крови вырабатываются печенью эмбриона.
📅Неделя 10. Эмбрион теперь становится плодом и составляет около 2,5 см в длину. Формируются все органы тела. Руки и ноги, которые раньше выглядели как бугорки или лопатки, теперь развиваются пальцы рук и ног. Мозг активен и имеет мозговые волны.
📅Неделя 11. Внутри десен прорастают зубы. Крошечное сердце развивается дальше.
📅Неделя 12. Пальцы рук и ног узнаваемы, но все еще склеены паутиной кожи. Примерно в это же время можно провести комбинированный скрининг-тест первого триместра (анализ крови матери + УЗИ ребенка). Этот тест проверяет наличие трисомии 18 (синдром Эдварда) и трисомии 21 (синдром Дауна).
📅Неделя 13. Плод может плавать довольно энергично. Сейчас он более 7 см в длину.
📅Неделя 14. Веки срослись над полностью развитыми глазами. Теперь ребенок может беззвучно плакать, так как у него есть голосовые связки. Он может даже начать сосать свой большой палец. На пальцах рук и ног растут ногти.
На пальцах рук и ног растут ногти.
Недели 15-16. Плод имеет около 14 см в длину. Появились ресницы и брови, а на языке появились вкусовые рецепторы. В это время будет предложен скрининг материнской сыворотки во втором триместре, если тест первого триместра не был сделан (см. Неделя 12).
Недели 18-20. Вам будет предложено ультразвуковое исследование. Это сканирование морфологии плода предназначено для проверки структурных аномалий, положения плаценты и многоплодной беременности. Интересно, что часто можно наблюдать икоту у плода.
📅Неделя 20. Длина плода составляет около 21 см. Уши полностью функционируют и могут слышать приглушенные звуки из внешнего мира. На кончиках пальцев есть отпечатки. Теперь гениталии можно различить с помощью ультразвукового сканирования.
📅Неделя 24. Длина плода составляет около 33 см. Сросшиеся веки теперь разделяются на верхние и нижние веки, что позволяет ребенку открывать и закрывать глаза. Кожа покрыта тонкими волосами и защищена слоем секрета. Ребенок совершает дыхательные движения легкими.
Кожа покрыта тонкими волосами и защищена слоем секрета. Ребенок совершает дыхательные движения легкими.
📅Неделя 28. Сейчас ваш ребенок весит около 1 кг и имеет размеры около 25 см от макушки до крестца. Длина от макушки до пят составляет около 37 см. Растущее тело догнало большую голову, и теперь ребенок кажется более пропорциональным.
📅Неделя 32. Ребенок большую часть времени спит. Его движения сильные и скоординированные. Вероятно, к настоящему времени он уже принял положение «голова опущена» (головное предлежание), готовясь к рождению.
📅Неделя 36. Ребенок около 46 см в длину. Скорее всего, он уже прижался головой к тазу матери, готовый к рождению. Если он родится сейчас, его шансы на выживание превосходны. Развитие легких происходит быстро в течение следующих нескольких недель.
📅Неделя 40. Ребенок около 51 см в длину и готов к рождению. Точно неизвестно, что вызывает начало родов. Скорее всего, это сочетание физических, гормональных и эмоциональных факторов между матерью и ребенком.
Скорее всего, это сочетание физических, гормональных и эмоциональных факторов между матерью и ребенком.
Вопросы и ответы
А также обратите внимание на часто задаваемые вопросы о том, как высчитать ПДР.
Насколько ПДР является точным прогнозом?
Плюс-минус 1-2 недели. Конечно, такой способ подсчёта не является точным, ведь овуляция происходит в среднем спустя 2 недели от начала менструации. Но этот метод универсален и применим практически к любой женщине, при условии регулярных менструаций. Погрешность не значительная и составляет в среднем 10-14 дней.
Как посчитать ПДР после ЭКО?
Формула Негеля не подходит при ЭКО, так как перенести эмбрионы в матку могут в разные дни, не связанные с овуляцией. Но хорошая новость в том, что процедура экстракорпорального оплодотворения отличается от естественного зачатия тем, что слияние половых клеток происходит в условиях лаборатории, и врачи точно знают дату и даже время зачатия.
В этом случае ПДР вам скажут врачи, делавшие ЭКО. Если нет, Расчёт ПДР происходит путем прибавления 38 недель к дате переноса, а также следует вычесть из полученной даты возраст эмбриона (4-6 дней).
Как высчитать ПДР при нерегулярных месячных?
Длительность менструального цикла для расчёта предполагаемой даты родов значения не имеет. Главное, чтобы женщина вспомнила дату начала последнего цикла. Если же она не помнит этого дня, то существующие акушерские формулы, в том числе и формула Негеля, не получится применить (не хватит переменных).
Обычно в этом случае на раннем сроке проводится УЗИ. УЗИ позволяет выяснить ПДР в зависимости от текущего срока по копчико-теменному размеру (КТР) плода.
Можно ли определить пол будущего ребенка по ПДР?
org/Answer»>Нет, нельзя. Конечно, отчасти правда, что пол ребенка решается в момент зачатия. Каждый сперматозоид несет определенный набор хромосом. Но вот конкретная дата в том, будет ли это мальчик или девочка, роли не играет.За сколько до ПДР можно уходить в декрет?
За 10 недель. Если беременность протекает в штатном режиме, без осложнений, декретный отпуск начинается за 70 дней до наступления родов (ПДР) и заканчивается по истечении такого же срока после рождения ребенка. То есть уходить в декрет можно на 30 неделе беременности. Если врачом установлено, что ожидается не один ребенок, а например, двойня, то больничный лист открывается с 28 недели беременности. Послеродовой период в этом случае будет длиться не 70, а 110 дней.
Есть что добавить?
Поделитесь комментарием или этой страницей в соцсетях.
проверенные способы. Определение даты родов при помощи УЗИ
Предполагаемой датой родов
(ПДР) считается день, когда срок беременности составляет ровно 40 недель. Хотя доношенной беременность считается уже по достижении полных 37 недель, а в некоторых случаях здоровый доношенный ребенок может родиться и в 42 недели беременности, все-таки принято ориентироваться на 40 недель, так как большинство родов начинается именно в этом сроке.
Важность вычисления предполагаемой даты
рождения малыша не вызывает сомнений, и дело здесь не только в желании родителей подготовиться к появлению нового члена семьи. Важна и медицинская сторона дела. Перечислим причины, по которым врачу, ведущему беременность, нужно знать предполагаемую дату родов.
Рост и развитие плода
. Врачу, наблюдающему течение беременности, важно знать, насколько развивающийся малыш по своим размерам соответствует сроку беременности (который рассчитывается исходя из предполагаемой даты родов), чтобы своевременно диагностировать такое серьезное осложнение, как задержка внутриутробного развития плода (ЗВУР), являющееся следствием плацентарной недостаточности (патологии, при которой плацента неполноценно выполняет функции по обеспечению плода всем необходимым для роста и развития). Своевременная адекватная диагностика, а следовательно, и лечение данного осложнения имеет большое значение для дальнейшего полноценного развития малыша.
Своевременная адекватная диагностика, а следовательно, и лечение данного осложнения имеет большое значение для дальнейшего полноценного развития малыша.
Профилактика осложнений беременности
. В процессе наблюдения врач-акушер помнит о том, что на различных этапах беременности возможно развитие тех или иных осложнений, в связи с чем определены сроки, в которые необходимо провести диагностические мероприятия для выявления осложнений, их профилактики и лечения (например, пренатальный скрининг – диагностика врожденных пороков развития плода – должен проводиться в четко установленные сроки беременности, и при несоблюдении этих сроков его диагностическая ценность резко снижается). При таких заболеваниях, как, например, сахарный диабет и гипертоническая болезнь – если течение болезни ухудшается или лечение не дает положительного эффекта – может возникнуть необходимость в родоразрешении до самостоятельного начала родов. Тогда врачу нужно знать, чтобы в данной клинической ситуации обеспечить максимально возможную степень зрелости плода.
Когда ехать в роддом
Если имеются показания для заблаговременной госпитализации перед родоразрешением, важно правильно определить сроки, в которые беременная должна ехать в роддом
. Ведь при слишком поздней госпитализации (например, накануне планового кесарева сечения) имеется риск не успеть провести необходимый объем обследования и подготовки к родоразрешению, а слишком ранняя госпитализация не целесообразна, так как длительное нахождение будущей мамы в стационаре может привести к повышенному уровню тревожности, стрессу накануне родов. Сроки дородовой госпитализации при различных осложнениях в течение беременности могут различаться. Например, при сахарном диабете необходимо госпитализировать беременную не позднее 36 недель. При поперечном положении плода и предлежании плаценты будущая мама должна находиться в условиях стационара не позднее 37 недель (так как в этот период начинаются процессы подготовки организма к родам, что представляет большую опасность ввиду дородового излития околоплодных вод в случае поперечного положения плода и развития кровотечения при предлежании плаценты). Женщины с тазовым предлежанием и анатомически узким тазом направляются на дородовую госпитализацию в 38–39 недель беременности, чтобы успеть провести полное обследование, выбор способа родоразрешения, не допустить перенашивания беременности.
Женщины с тазовым предлежанием и анатомически узким тазом направляются на дородовую госпитализацию в 38–39 недель беременности, чтобы успеть провести полное обследование, выбор способа родоразрешения, не допустить перенашивания беременности.
Как рассчитать дату родов
Для определения предполагаемой даты родов
используется несколько методов.
Акушерский срок
(по дате последней менструации). Общепринято считать датой отсчета менструального цикла дату первого дня последней менструации – то есть полный менструальный цикл рассчитывается как интервал от первого дня менструации до первого дня следующей менструации.
Для расчета предполагаемой даты родов
по дате месячных имеется два способа:
К дате первого дня последней менструации прибавляется 280 дней (такую продолжительность в среднем имеет беременность, считая от даты месячных).
Формула Негеле: от первого дня последней менструации отнимается 3 месяца и прибавляется 7 дней. Например, последняя менструация была 10 мая – отняв 3 месяца, мы получаем 10 февраля, и прибавляя 7 дней, получаем 17 февраля – это и будет предполагаемой датой родов по дате менструации (будем считать, что 17 февраля срок беременности будет составлять полных 40 недель, и следовательно, примерно в этом сроке должны начаться роды).
Эмбриональный срок
(по дате зачатия или по овуляции). Вероятность наступления беременности максимальна в тот день, когда происходит овуляция – процесс выхода созревшей яйцеклетки из яичника. Это, как правило, происходит в середине менструального цикла (например, если менструальный цикл составляет 28 дней, то овуляция происходит на 14-й день, а если цикл 32 дня – то на 16-й день).
Учитывая, что яйцеклетка способна к оплодотворению в течение 24 часов после овуляции, а продолжительность жизни сперматозоида в среднем составляет 72 часа (в некоторых случаях может достигать 4-5 суток), то вероятность оплодотворения составляет не 1 сутки, а гораздо раньше – начиная с 9-10-го дня менструального цикла (при 28-дневном цикле). Данное обстоятельство значительно затрудняет установление предполагаемого срока родов по дате зачатия. Установить срок родов по зачатию возможно в тех случаях, когда женщина точно знает дату овуляции (например, вела наблюдение за базальной температурой или по медицинским показаниям проводился ультразвуковой контроль за фолликулогенезом – процессом созревания яйцеклетки). Для определения ПДР к дате зачатия прибавляют 266 дней (так как это и есть истинная продолжительность беременности) или 38 недель.
Для определения ПДР к дате зачатия прибавляют 266 дней (так как это и есть истинная продолжительность беременности) или 38 недель.
При регулярном менструальном цикле (продолжительностью 28 дней) разницы между вычислениями по дате последней менструации и дате зачатия нет, поэтому наиболее удобно и информативно определять по дате месячных.
По дате первой явки в женскую консультацию
. Данный способ определения срока беременности и родов будет максимально информативен, если будущая мама обратится к врачу в сроке до 12 недель беременности. При постановке на учет, чтобы убедиться в факте наличия беременности и установить ее срок, врач произведет осмотр на гинекологическом кресле для определения величины матки. Она начинает увеличиваться с 5-6 недель беременности, приобретает шаровидную форму. Кроме того, во время беременности матка становится мягковатой (вне беременности матка имеет грушевидную форму и плотноватую консистенцию).
Определяя размеры матки во время гинекологического исследования, врач уточняет, какому сроку беременности
соответствует увеличение матки. Например, в 5-6 недель матка становится величиной с куриное яйцо, в 7-8 недель – с гусиное яйцо, к 12 неделям она достигает размера головки новорожденного и ее дно (так называется верхняя часть матки) уже возможно пропальпировать (прощупать) через переднюю брюшную стенку, не прибегая к влагалищному исследованию. Начиная со второго триместра по высоте стояния дна матки можно примерно определить срок беременности: к 16 неделям дно матки находится на середине расстояния между лоном и пупком, к 24 неделям – на уровне пупка.
Например, в 5-6 недель матка становится величиной с куриное яйцо, в 7-8 недель – с гусиное яйцо, к 12 неделям она достигает размера головки новорожденного и ее дно (так называется верхняя часть матки) уже возможно пропальпировать (прощупать) через переднюю брюшную стенку, не прибегая к влагалищному исследованию. Начиная со второго триместра по высоте стояния дна матки можно примерно определить срок беременности: к 16 неделям дно матки находится на середине расстояния между лоном и пупком, к 24 неделям – на уровне пупка.
Важно помнить, что чем больше срок беременности, тем выше может быть погрешность при его определении по данному параметру, так как высота стояния дна матки зависит от множества индивидуальных особенностей: количества родов в анамнезе, величины плода, гинекологических заболеваний (например, при миоме матки размеры этого органа будут больше нормы для данного срока), анатомических особенностей организма будущей мамы и т. п. Поэтому наибольшее значение для определения ПДР по явке в женскую консультацию имеет осмотр, произведенный до 12 недель беременности, – тогда врач сможет установить срок беременности по размерам матки.
По данным УЗИ
. Определение срока беременности и предполагаемой даты родов
довольно точно можно произвести, если УЗИ проведено в I триместре беременности (в сроке до 12 недель). При проведении ультразвукового исследования на самых ранних сроках (а увидеть плодное яйцо по УЗИ возможно с 3-5 недель беременности, эмбрион же начинает отчетливо визуализироваться несколько позже – начиная с 5-6 недель беременности) измеряется средний внутренний диаметр плодного яйца и копчико-теменной размер КТР будущего ребенка. Для каждого срока беременности имеются определенные нормативы КТР, измеряемые в миллиметрах, сравнивая которые с полученными данными можно достаточно точно установить предполагаемую дату родов.
Во втором и третьем триместрах срок беременности
устанавливается на основании измерения определенных размеров плода: таких как бипариетальный размер (расстояние между теменными буграми, или большой поперечный размер головки плода), окружность головки, окружность живота, диаметр грудной клетки и живота плода, длина бедренной кости. Полученные данные также позволяют судить о сроке беременности, но необходимо помнить, что чем он больше, тем больше вероятность погрешности. Это объясняется тем, что по мере развития плода в зависимости от особенностей течения беременности, наличия заболеваний матери, наследственных факторов, размеры плода, по которым судят о сроке беременности, будут существенно различаться. У одной мамы ребенок родится весом 2600 г и ростом 48 см, а у другой – 4500 г и ростом 57 см, что совершенно нормально, так как все люди имеют индивидуальные антропометрические особенности. Таким образом, максимально точно определить срок беременности по данным УЗИ возможно в I триместре беременности
Полученные данные также позволяют судить о сроке беременности, но необходимо помнить, что чем он больше, тем больше вероятность погрешности. Это объясняется тем, что по мере развития плода в зависимости от особенностей течения беременности, наличия заболеваний матери, наследственных факторов, размеры плода, по которым судят о сроке беременности, будут существенно различаться. У одной мамы ребенок родится весом 2600 г и ростом 48 см, а у другой – 4500 г и ростом 57 см, что совершенно нормально, так как все люди имеют индивидуальные антропометрические особенности. Таким образом, максимально точно определить срок беременности по данным УЗИ возможно в I триместре беременности
или в сроке около 20 недель, когда имеется наибольшее соответствие между размерами плода и сроком беременности.
По дате первого шевеления
плода. ПДР возможно определить и по такому параметру, как дата первого шевеления плода. В данной ситуации более правильно говорить о дате, когда беременная впервые ощутила шевеления плода, так как плод начинает активно двигаться в матке с 8 недель беременности, просто мама не ощущает этого в силу слишком малых размеров ребенка. Считается, что первородящие женщины впервые ощущают шевеления плода в среднем начиная с 20 недель беременности, а повторнородящие – с 18 недель, поэтому для определения предполагаемого срока родов по данному параметру к дате первого шевеления плода у первородящих прибавляют 20 недель, у повторнородящих – 22 недели.
Считается, что первородящие женщины впервые ощущают шевеления плода в среднем начиная с 20 недель беременности, а повторнородящие – с 18 недель, поэтому для определения предполагаемого срока родов по данному параметру к дате первого шевеления плода у первородящих прибавляют 20 недель, у повторнородящих – 22 недели.
Нужно отметить, что данный метод определения ПДР
считается дополнительным, или вспомогательным, так как шевеления плода – ощущение весьма субъективное, к тому же не всегда будущие мамы впервые отмечают его в вышеуказанные сроки. Например, первородящие женщины могут впервые почувствовать шевеления плода в более поздние сроки беременности – ведь это еще незнакомое им ощущение, и поначалу они могут спутать его с перистальтикой кишечника или просто не заметить. Женщины с выраженным слоем подкожно-жировой клетчатки могут впервые почувствовать шевеления плода на 1-2 недели позже. Повторнородящие женщины, напротив, могут отметить первые движения в более ранние сроки (в 16-17 недель), так как уже знают, как это бывает. Данные обстоятельства могут снижать точность определения предполагаемого срока родов по дате первого шевеления плода.
Данные обстоятельства могут снижать точность определения предполагаемого срока родов по дате первого шевеления плода.
Зачем рассчитывать ПДР
по нескольким параметрам?
Необходимость высчитывать предполагаемую дату родов
по нескольким методикам одновременно обусловлена следующими факторами. Во-первых, несмотря на наличие современнейших методов оценки срока беременности, предсказать, когда у женщины начнутся роды (с точностью до дня) практически невозможно. Во-вторых, некоторые данные, по которым принято производить вычисление предполагаемой даты родов, в силу различных причин могут быть неинформативны. Например, при нерегулярном менструальном цикле расчет ПДР по дате последней менструации будет не точен, а при поздней первой явке в женскую консультацию, наличии гинекологических заболеваний (миома матки) или избыточном весе будет затруднено определение срока беременности по величине матки. Учитывая данные обстоятельства, врач устанавливает предполагаемый срок родов по максимальному количеству данных для уточнения интервала времени, в который с наибольшей степенью вероятности начнутся роды. В результате предполагаемый срок родов
В результате предполагаемый срок родов
чаще всего определяется не как одно конкретное число (например, 15 января), а как временной промежуток (например, с 12 по 17 января).
Тем не менее, даже в правильно рассчитанный по всем данным предполагаемый срок роды начинаются далеко не у всех беременных, так как продолжительность беременности в каждом случае зависит от многих факторов. Именно поэтому дата родов и называется предполагаемой.
Продолжительность беременности
, а следовательно, и срок, когда разовьется регулярная родовая деятельность, являются индивидуальными, к тому же вычисляется исходя из того, что роды начнутся по достижении полных 40 недель, но беременность считается доношенной после 37 недель, поэтому роды могут начаться за 2-3 недели до предполагаемого срока родов. Вариантом нормы является и развитие родовой деятельности в 41-ю неделю беременности.
Таким образом, на продолжительность беременности
и срок наступления родов оказывают влияние множество факторов, среди которых важную роль играют особенности анамнеза – возраст будущей мамы, количество предшествующих родов, наличие выкидышей, преждевременных родов и / или абортов в прошлом, имеющиеся хронические заболевания. Помимо этих особенностей, на срок наступления родов
Помимо этих особенностей, на срок наступления родов
влияют и особенности течения данной беременности. Например, при многоплодной беременности роды часто начинаются раньше, чем при одноплодной, причем срок вынашивания обратно пропорционален количеству плодов (чем больше плодов, тем срок меньше), что обусловлено перерастяжением матки. При развитии плацентарной недостаточности (патологии течения беременности, при которой нарушаются одна или несколько функций плаценты, приводя к недостаточному обеспечению плода всем необходимым для роста и развития) возможно как раннее развитие родовой деятельности, так и увеличение продолжительности беременности на 1-2 недели.
Несмотря на невозможность абсолютно точного определения даты родов, правильно рассчитывать ПДР все-таки необходимо. Ориентируясь на ожидаемый срок родов, степень биологической готовности организма будущей мамы к родам (определяется врачом по ряду признаков, одним из основных является степень зрелости шейки матки – наличие биологической готовности к родам является залогом физиологического течения родов и благоприятного исхода для матери и плода) и состояние плода, врач сможет своевременно решить вопрос о необходимости проведения подготовки к родам, дородовой госпитализации, медикаментозном лечении и т. п.
п.
Возможно, вам будут интересны статьи
Расчет предполагаемой даты родов (ПДР) можно сделать несколькими способами, и каждый из них будет лишь ориентировочным. У каждого гинеколога есть «любимый» способ, на который он опирается. Но отклонение даты родов от рассчитанной — это вариант нормы.
Предлагаемый способ — по первому дню последих менструаций. Подходит для женщин с регулярным циклом продолжительностью 28 дней.
Как пользоваться калькулятором
Просто введите в поле дату первого дня последних месячных — и нажмите кнопку «Узнать дату родов»
.
Как еще можно узнать срок беременности и дату родов
1. В первом триместре узнать срок беременности с высокой точностью можно прямо на приеме у гинеколога. Он определит срок без всяких анализов, просто по размеру матки. Во 2-ом и 3-ем триместрах так уже не получится.
Чтобы провести расчеты этим способом, нужно к дате овуляции прибавить 280 дней.
Можно использовать в качестве исходных данных дату совершения полового акта (учитывайте только, что оплодотворение яйцеклетки может произойти на 2-ой, а то и на 3-ий день после него.
3. Аппаратное вычисление срока беременности и даты родов с помощью УЗИ. Этим методом срок можно определить с точностью до 1-3 дней.
При помощи УЗИ специалист может наблюдать состояние плода, плаценты, положение головки ребенка по отношению к входу в малый таз, величину открытия шейки матки и другие важные параметры. Именно поэтому такой метод является высокоточным.
Статья описывает все доступные способы для самостоятельного определения даты предстоящих родов.
Эмоциональная окраска новости об ожидании малыша начинает постепенно терять свою яркость и интенсивность, свойственную первым дням, и вы возвращаетесь в более или менее нормальное состояние. Первое, что обычно приходит на ум: узнать, когда кроха появится на свет.
Это вполне естественное желание обусловлено и практическими целями, и простой человеческой любознательностью:
- для кого-то интересен месяц года, чтобы начать покупки соответствующей одежды для младенца
- кому-то важно подобрать имя ребенку по законам астрологии или церковному календарю
- для некоторых предполагаемая дата нужна для планирования отпуска супруга
Причины могут быть разными, но информация о том, когда женщине готовиться к родам, интересует многих будущих мам.
Ближе к концу третьего триместра, женщины начинают, как правило, высчитывать предполагаемую дату всеми возможными методами, перепроверяя ее снова и снова, поскольку ощущают тяжесть и усталость, и им не терпится встретиться со своим малышом поскорее.
Как правильно рассчитать дату родов? Таблица
Практически каждый человек знает о том, что для вынашивания ребенка необходимо девять месяцев. Но как правильно их отсчитать:
- от какого дня – полового акта, овуляции, зачатия, имплантации, последней менструации?
- месяцы брать календарные или условные по 30 дней, сколько точно в них дней?
Когда будущая мама сталкивается с беременность впервые, период в девять месяцев кажется чем-то очень неопределенным, а чтобы высчитать дату родов максимально приближенно к реальности, хочется конкретики.
Общепринятым методом для определения предполагаемой даты родов (далее – ПДР) с целью контроля за развитием плода и беременностью в целом является отсчет от даты начала менструального цикла.
ПДР = дата месячных + 280 дней (или 40 недель)
Этим способом устанавливаются условные границы беременности, именуемые акушерским сроком
, который становится ориентиром для врачей и будущих мам для наблюдения за течением развития малыша. Когда женщине задают вопрос, на каком она сроке, беременная назовет именно акушерскую неделю беременности.
На самом деле, истинная беременность наступила позже даты последней менструации приблизительно на две недели, соответственно длится она меньше акушерского срока.
Почему медицинское сообщество прибегает к такому странному методу отсчета беременности ото дня, когда она еще только в планах у потенциальных родителей? Для поиска ответа кратко рассмотрим, что и в какие сроки происходит в «беременном» цикле женщины:
- независимо от того, когда имела место близость, оплодотворение или зачатие произойдет в день овуляции, а принимая во внимание жизнелюбие сперматозоидов, разница между этими моментами может достигать до 5 дней
- овуляция происходит в среднем за 14-15 дней до окончания цикла (следующей менструации), но может наступить и ранее (за 16 дней) и позднее (за 12-13 дней)
- зачатие не гарантирует беременность, для этого оплодотворенная яйцеклетка должна прикрепиться к матке, или имплантироваться, что в среднем занимает 6-8 дней, но тоже может варьироваться во времени
ВАЖНО: 80% случаев зачатия заканчиваются неудачной имплантацией, то есть беременность не наступает, но женщина об этом даже не догадывается, поскольку месячные наступают в срок.
Итак, точку отсчета беременности установить очень сложно, ввиду того, что она зависит от нескольких индивидуальных факторов:
- длительности цикла
- дня овуляции
- продолжительности имплантации
Даже теоретически точно зная дату наступления беременности, это не гарантировало бы определение даты родов на сто процентов, поскольку начало родовой деятельности тоже определяется множеством факторов, в том числе:
- физиологической готовностью малыша
- характером протекания беременности
- возрастом и состоянием здоровья мамы
- количеством предшествующих беременностей
По этим причинам врачи не ставят своей целью точно вычислить истинную дату зачатия и имплантации. Вдобавок большинство женщин помнят, когда у них была последняя менструация, а вот что такое овуляция, и в какие сроки она проходит конкретно у них, знают не многие.
Поэтому гораздо проще отсчет вести именно от начала цикла. При этом делается несколько предположений:
- длительность цикла 28 дней
- овуляция происходит через 14 дней (на 15-ый день)
- сроки имплантации попадают в границы нормы
Если вы вписываетесь в указанные параметры, смело можете искать в таблице ниже дату предполагаемой встречи с малышом. Точную вероятность никто не гарантирует, но это максимально приближенный срок.
Точную вероятность никто не гарантирует, но это максимально приближенный срок.
- в столбце слева следует найти месяц, в котором у вас была последний раз менструация (указан черным цветом со звездочкой)
- далее отыскать в строчке с этим месяцем цифру (обозначена черным цветом), соответствующую дате начала последних месячных
- под ней и будет указана предполагаемая дата родов и месяц (обозначены малиновым цветом)
Примеры, приведенные в таблице:
- у женщины с первым днем последней менструацией 28 марта, роды планируются на 2 января
- если начало менструации пришлось на 11 августа, пополнения следует ждать 18 мая
Если ваш цикл немного отличается, таблица также станет хорошим ориентиром, но нужно быть готовой к тому, что разбежка в 1-2 недели считается вариантом нормы. Другими словами, с точки зрения медицинской науки в идеале беременность составляет 40 акушерских недель, но чаще попадает в диапазон 38-42 недель.
ВАЖНО: По последним данным к норме относится размах вариации между продолжительностями беременности в 37 дней или 5 недель. Ранее этот показатель составлял 4 недели (=42-38).
Как рассчитать дату родов по овуляции?
Возможны случаи, когда женщина точно знает день, в который у нее произошла овуляция. Обычно это характерно для женщин, долгое время планирующих беременность.
Например, об овуляции стало известно с помощью:
- УЗИ, которое женщина делала несколько раз в течение цикла для мониторинга созревания и выхода яйцеклетки
- теста на овуляцию, который показывает положительный результат за 24-36 часов до овуляции
- графика базальной температуры
- собственных явных ощущений благодаря длительным наблюдениям за своим организмом
В этих обстоятельствах хочется узнать ПДР более точно, особенно если цикл не подходит под мерки идеального и по общей продолжительности, и по количеству дней во второй фазе. Формула для расчета дня «икс» в этом случае выглядит так:
Формула для расчета дня «икс» в этом случае выглядит так:
ПДР = дата овуляции + 266 дней (или 38 недель)
Такой срок называется эмбриональным
. Если сравнить эти цифры с традиционной формулой, описанной выше, получится разница в 14 дней (= 280-266). Именно, на 14-15 день цикла наступает овуляция в среднем цикле 28 дней.
Недавние исследования сотрудников Национального института здоровья США сделали вывод о том, что беременность чаще составляет 268 дней со дня овуляции (а не принятые 266), то есть 38 недель и 2 дня. Длительность гестационного периода зависит также от того, сколько времени занимает имплантация плода в матку. Данный момент в исследовании фиксировался по первому дню роста ХГЧ.
ВАЖНО: Было установлено также, что на продолжительность беременности влияет возраст матери и ее вес при рождении. Чем старше женщина и чем больше был ее вес при рождении, тем продолжительнее будет период гестации.
Как рассчитать дату родов по дате зачатия?
Зачатие или оплодотворение происходит в момент встречи сперматозоида и яйцеклетки. Ввиду того, что яйцеклетка выходит из фолликула один раз месяц (в норме), что именуется овуляцией, и сохраняет способность к созданию новой жизни только 24-36 часов, встреча со сперматозоидом и зачатие обычно наступает в день овуляции или на следующие сутки.
Ввиду того, что яйцеклетка выходит из фолликула один раз месяц (в норме), что именуется овуляцией, и сохраняет способность к созданию новой жизни только 24-36 часов, встреча со сперматозоидом и зачатие обычно наступает в день овуляции или на следующие сутки.
Таким образом, дата зачатия и дата овуляции часто совпадают либо отличаются лишь на 1 день. В связи с этим принцип расчета ПДР по дате зачатия аналогичен методике, основанной на дате овуляции, описанной выше.
ВАЖНО: Следует различать день полового акта и день зачатия. Разница между ними может достигать до 5-7 дней в зависимости от продолжительности жизни сперматозоидов конкретного мужчины.
Как рассчитать дату родов точно по месячным?
Предположительная дата родов, которую женщине озвучит гинеколог, как упоминалось выше, основывается на данных о последних месячных. При этом значение имеет день начала цикла, то есть дата, в которую началась последняя менструация, продолжительность и дата окончания роли не играет.
Для того чтобы не отсчитывать 280 дней с этой даты, существует более простой способ (формула Негеле):
ПДР = дата месячных — 3 месяца +7 дней + 1 год
Пример №1:
- последняя менструация была с 13 по 19 июня 2015
- в предполагаемую дату начала следующего цикла 10 апреля, месячные не начались, а тест на беременность оказался положительным
- следует запомнить дату 13 июня (начало последних месячных), ее будут спрашивать у беременной не один раз
- возвращаемся на 3 месяца назад, получаем 13 марта 2015
- прибавляем 7 дней, получаем 20 марта 2015
- добавляем год, получаем 20 марта 2016 – это и есть ПДР
ВАЖНО: В формуле вычитаемые три месяца эквивалентны 92 дням, поэтому если сумма дней в месяцах, предшествующих месяцу последних месячных, составляет 89, 90 или 91 день, следует прибавлять не семь, а 4, 5 или 6 дней соответственно.
Пример №2:
- дата начала последней менструации – 15 декабря 2015
- отнимаем три месяца, получаем 15 сентября 2015
- сумма дней вычитаемых месяцев: ноябрь (30) + октябрь (31) + сентябрь (30) =91
- следовательно, прибавляем 6 дней, получаем 21 сентября
- добавляем год, ПДР – 21 сентября 2016
Пример №3:
- дата менструации – 2 мая 2015
- минус три месяца – 2 февраля
- сумма дней в апреле, марте и феврале (не високосный год) – 89
- поэтому прибавляем к результату 4 дня
- в итоге, ПДР – 6 февраля 2016
Как рассчитать дату родов при нерегулярном цикле?
Применяемый во врачебной практике расчет даты родов основан на предположении, что женщина имеет стандартный цикл с продолжительностью 28 дней, в котором овуляция происходит на 14-15 день.
Представим ситуацию:
- дата последней менструации женщины – 12 сентября, ПДР по менструации – 19 июня (12 сентября +280 дней)
- наступает день «икс», родовая деятельность не начинается, женщина начинает переживать, а гинеколог настаивает на стимулировании родов, угрожая старением плаценты
- и только в редких случаях врач поинтересуется длительностью ее менструального цикла
- между тем, цикл будущей мамы составляет 40 дней, а значит, дата родов по объективным причинам сдвигается как минимум на 12 дней
- овуляция, скорее всего, наступила не на 14-й день, а на 26-ой день (=40-14)
ВАЖНО: Обычно длительность второй фазы цикла стабильна и составляет 14 дней, то есть овуляция происходит за 14 дней до окончания цикла.
- другими словами, зачатие произошло на 12 дней позже, чем в стандартном цикле (=26-14)
- соответственно женщина еще не «перехаживает», продолжительность истинной беременности у нее еще не достигла 266 дней, причин для волнений нет
Таким образом, вполне естественно, что роды еще не наступают, и объяснение этому логично: у женщины наблюдалась поздняя овуляция.
Если вы обладательница нестандартного или нерегулярного цикла (больше или меньше 28 дней) лучше ориентироваться на дату овуляции, и вести отсчет от нее (прибавлять к дате овуляции 266 (268) дней). Если дата овуляции неизвестна, следует:
- найти разницу между количеством дней в своем цикле и эталоном
- если цикл больше 28 дней, прибавить разницу к ПДР, вычисленной по менструации
- если цикл меньше 28 дней, отнять разницу от ПДР, вычисленной по менструации
В примере выше:
- разница составляет 12 дней =40-28
- цикл больше 28 дней
- следовательно, более вероятная дата родов – 01 июля (= 19 июня+12 дней)
Как правильно рассчитать дату родов по первому УЗИ?
Для получения более точных результатов УЗИ следует проводить в первом триместре. Если обратиться слишком рано, на 4-5 неделе, то есть сразу после задержки, нет гарантии, что врач даже увидит плодное яйцо. Поэтому если угроза внематочной беременности отсутствует, записываться на УЗИ можно после 6-7 недели, а лучше в период с 10 по 14 неделю.
С помощью УЗИ врач оценит копчико-теменной размер плода, по которому можно определить срок беременности.
Например, если КТР плода составляет 44 мм, срок беременности по УЗИ насчитывает 11 недель и 2 дня (или 79 дней).
В таблице указывается акушерский срок. Соответственно, до родов остался 201 день (=280-79) или 28 недель и 5 дней.
Во 2 и 3 триместре точность соответствия параметров плода сроку беременности значительно снижается, поскольку будущий малыш начинает набирать вес, расти и развиваться согласно индивидуальным и генетическим особенностям, что нельзя подогнать ни под одну таблицу.
Как рассчитать дату родов после ЭКО?
- Вне зависимости от того, как произошло зачатие: естественным путем или в лабораторных условиях, гинеколог все равно будет ориентироваться на ПДР по дате последней менструации
- Тем не менее, можно рассчитать эмбриональный срок. За день овуляции принимают день пункции, когда у женщины взяли фолликулярную жидкость с яйцеклетками.
 К этой дате можно прибавить 266 дней и получить ПДР
К этой дате можно прибавить 266 дней и получить ПДР - Такой же результат можно получить, прибавив к дате пункции 14 дней, то есть определить условно дату последних месячных, от которой будут вести акушерский срок, и отсчитав 40 недель (280 дней)
Как рассчитать дату родов по первому шевелению плода?
Шевеление плода, хоть и является вполне конкретным и реальным, относится к субъективному фактору для определения даты родов.
Дело в том, что очень трудно определить, когда будущая мама отчетливо испытала присутствие внутри маленького человечка по его толчкам и шевелению. Первородящие женщины замечают это позже, чем более опытные мамы, часто путают с процессами, происходящими в кишечнике, надумывают то, чего еще ощущать не могут.
Вместе с тем, как ориентир, данный способ может приниматься во внимание. Для этого:
- к сроку, когда шевеление впервые почувствовала первородящая женщина, прибавляют 20-22 недели
- к дате первых толчков, которые ощутила повторнородящая женщина, прибавляют 24 недели
Объясняются разные сроки тем, что первые чувствуют шевеления лишь на 18-20 неделе, а вторые – с 16 недель.
Но таким методом можно лишь грубо прикинуть период родов. В какой момент женщина зафиксирует первое шевеление, зависит и от особенностей строения матки, от способа прикрепления плода к стенке матки, от чувствительности женщины и многих других факторов.
Как правильно рассчитать дату вторых родов?
Существует наблюдение, что каждая последующая беременность короче и легче предыдущей. Это не всегда так, и зависит от индивидуальных особенностей. Но часто все же вторые роды наступают раньше, на 38 неделе, в то время как первые – в среднем на 39-40 неделе. В остальном расчет ПДР аналогичен принципу определения даты первых родов.
- Известно, что основным ориентиром для расчета ПДР является последняя менструация, но частыми являются случаи, когда женщина беременеет повторно с еще невозобновленным после первых родов циклом
- Как же быть в этом случае? Женщина не знает даты последних месячных просто потому, что их еще не было после первой беременности
- В таких обстоятельствах срок обычно устанавливают по результатам УЗИ.
 Это единственный наиболее точный способ определить срок беременности и отсчитать дату родов. Но сделать его надо не позднее 1 триместра
Это единственный наиболее точный способ определить срок беременности и отсчитать дату родов. Но сделать его надо не позднее 1 триместра
Как определить точную дату родов самостоятельно: советы и отзывы
- Если менструальный цикл составляет 28-30 дней, то дата родов, высчитанная в женской консультации (по менструации), и будет наиболее приближенной к истине
- В случае если цикл существенно отличается по продолжительности от стандартного или колеблется от раза к разу более чем на 3-4 дня, сообщите об этом гинекологу при постановке на учет
- В этом случае держите в уме, что роды могут начаться раньше или позже ПДР на количество дней, на которое ваш цикл короче или длиннее стандартного 28-дневного
- Не следует слишком зацикливаться на вычислении даты родов, процент точного попадания все равно не высок
- Готовьтесь морально заранее, что роды могут наступить раньше или позже установленного срока
- Если первые роды наступили точно в ПДР, это не означает, что так же будет обстоять дело и со вторыми
- Помните, что ПДР в первую очередь нужна для медицинских целей: установления существенных отклонений в развитии плода в зависимости от срока беременности, оценки зрелости плаценты и мониторинга других жизненно важных показателей с целью своевременной госпитализации женщины и стимулирования родоразрешения при необходимости
Видео: Как определить дату родов?
Определение срока беременности и предположительной даты родов очень важно и для женщины, и для ведущего ее врача. Многие лабораторные и инструментальные исследования назначаются именно в те сроки, когда легче всего вовремя выявить патологию. Сравнение параметров плода со среднестатистическими показателями каждого периода беременности помогают выявлять и корректировать недоразвитие. Ясность в определении даты рождения ребенка позволяет тщательно подготовиться к этому событию и вовремя открыть больничный лист, чтобы женщина успела набраться сил перед родами.
Многие лабораторные и инструментальные исследования назначаются именно в те сроки, когда легче всего вовремя выявить патологию. Сравнение параметров плода со среднестатистическими показателями каждого периода беременности помогают выявлять и корректировать недоразвитие. Ясность в определении даты рождения ребенка позволяет тщательно подготовиться к этому событию и вовремя открыть больничный лист, чтобы женщина успела набраться сил перед родами.
Существует несколько методов, помогающих подсчитать необходимые показатели. Акушер-гинеколог применяет их в комплексе, так как почти у каждого способа имеется допустимая погрешность, связанная с субъективными причинами: индивидуальными особенностями женщины, элементарной забывчивостью – трудно вспомнить дату последней менструации. Срок предполагаемых родов может быть определен достаточно приблизительно, так как доношенная беременность длится от 38 до 42 недель, и это нормально с точки зрения физиологии.
Рассчитать
Формула Негеле
Метод расчета срока родов по этой формуле отлично подходит женщинам с постоянным стандартным циклом, длящимся 28 дней. Формула Негеле проста – для определения искомой даты нужно от первого дня последней менструации вычесть 3 месяца, а затем к полученной цифре прибавить 7 дней. Если менструальный цикл был постоянным, но длился больше или меньше стандартного, к полученной дате следует прибавить разницу между своим и стандартным циклом или вычесть такое же количество дней.
Формула Негеле проста – для определения искомой даты нужно от первого дня последней менструации вычесть 3 месяца, а затем к полученной цифре прибавить 7 дней. Если менструальный цикл был постоянным, но длился больше или меньше стандартного, к полученной дате следует прибавить разницу между своим и стандартным циклом или вычесть такое же количество дней.
Как рассчитать срок родов по дате овуляции?
Если женщина в месяц, предшествующий зачатию, определяла наступление овуляции по базальной температуре, это поможет точно установить гестационный срок. Зачатие наступает в день овуляции, когда готовая к оплодотворению яйцеклетка выходит из яичника. Если половой акт состоялся за 1-2 дня до овуляции, сперматозоиды сохраняют все это время готовность к оплодотворению, то есть зачатие может произойти спустя непродолжительное время после сексуального контакта. Если к дате овуляции прибавить 38 недель, или 266 суток, можно узнать предположительную дату рождения ребенка.
Если женщина не знает, когда происходила овуляция, но имеет стабильный 28-дневный менструальный цикл, предполагается, что зачатие произошло посередине цикла, то есть на 14 день. При нерегулярном цикле такой способ имеет погрешность.
При нерегулярном цикле такой способ имеет погрешность.
Определяем дату по шевелению ребенка
Дата, когда женщина впервые ощутила шевеление ребенка, очень важна для коррекции комплексного подсчета срока ожидаемых родов. Хотя плод начинает шевелиться еще с двенадцатой недели, впервые большинство женщин ощущает эти нежные движения в середине гестационного периода, то есть на двадцатой неделе. Однако это правило действует не для всех – во время второй и последующих беременностей женщина может почувствовать первые шевеления на 2 недели раньше.
У первородящей женщины хрупкого телосложения тоже есть такая возможность, тогда как беременная, имеющая солидную комплекцию, чувствует шевеления позднее. Эти ощущения можно назвать субъективными, потому что они зависят от чувствительности женщины к тому, что происходит в ее теле. Толщина миометрия тоже влияет на выраженность шевелений ребенка.
Все эти нюансы означают, что вышеописанный метод определения даты родов не может считаться основным, он применяется лишь в комплексе с остальными способами.
Как считают срок беременности акушеры-гинекологи?
Подсчитывая срок беременности, врач обычно опирается на дату начала последних месячных, однако основные вычисления ведутся с учетом комплекса различных критериев.
По размеру матки
На ранних этапах беременности, когда индивидуальные различия в размерах плода пока еще не проявляются, можно определить дату родов, используя эту методику. На сроке в 4 недели размер матки сравнивают с куриным яйцом, на сроке в 8 недель – с гусиным.
С двенадцатой недели этот способ применять уже сложно, поскольку в дальнейшем параметры матки и плода отличаются у разных женщин с одинаковым сроком.
По УЗИ
Метод определения срока родов по данным ультразвукового сканирования действует в начале гестационного периода, если точнее, до третьего месяца. После двенадцати недель точно определить дату родов, опираясь на данные УЗИ, невозможно из-за индивидуальных различий параметров плода у женщин разной конституции.
По высоте дна матки
Этот метод используется акушером-гинекологом с начала второго триместра. Чем дольше развивается плод, тем выше становится дно органа, которое поднимается за пределы малого таза.
Чем дольше развивается плод, тем выше становится дно органа, которое поднимается за пределы малого таза.
Высота дна матки определяется, когда женщина лежит на спине. Врач осторожно пальпирует живот и измеряет расстояние от лонного сочленения до дна матки. Этот показатель увеличивается равномерно в течение всего гестационного периода, а непосредственно перед родами матка опускается.
При использовании этой методики закладывается погрешность в 2-3 см. Она может быть вызвана многоводием, беременностью двойней или тройней, возрастом женщины, размерами плода. Для уточнения показателей берут в расчет окружность талии беременной и параметры плода.
Расчет высоты дна матки по неделям:
8-9 недель – высота 8-9 см, матка пока еще располагается в пределах малого таза;
10-13 недель – высота 10-11 см, матка увеличивается, интенсивно развивается плацента, начинает работу сердечнососудистая система плода;
16-17 неделя – высота 14-18 см, матка находится между пупком и лобковым сочленением, плод похож на маленького человечка, все органы которого уже заложены;
18-19 неделя – высота 18-19 см, у будущего ребенка развиваются руки и ноги с пальчиками, мозжечок, иммунная система, плацента полностью берет на себя обязанности по обеспечению функционирования плода;
20 недель – высота стояния матки в сантиметрах соответствует сроку беременности в неделях;
21 неделя – высота 21 см, с этого времени высота стояния матки еженедельно будет увеличиваться на 1 см, сейчас она находится на 2 пальца ниже пупка.
22-24 неделя – высота 22-24 см, дно матки на уровне пупка, легко определяется при пальпации, масса тела плода равна 0,6-0,7 кг;
25-27 неделя – высота 25-28 см;
28-30 неделя – высота 28-31 см;
32 неделя – высота 32 см, верхний край матки расположен между мечевидным отростком грудины и пупком;
36 неделя – высота 36-37 см, матка прощупывается на линии соединения реберных дуг;
39 неделя – высота 36-38 см, матка начинает опускаться, вес плода превышает 2 кг;
40 недель – высота стояния матки уменьшается до 32 см, она снова находится между пупком и ребрами, ребенок готов к родоразрешению.
По размеру головы и длине плода
Для подсчета срока беременности используются следующие методики:
Метод Жордания.
Срок исчисляется по формуле X=L+C, где X – это срок в неделях, L – длина тела плода (см), C – диаметр его головы (см).
Метод Скульского.
Здесь формула такая: X=(L x 2) — 5/5, где L – длина тела плода (см), цифра 5 в числителе дроби – толщина миометрия, цифра 5 в ее знаменателе – специальный коэффициент.
Любые подсчеты являются лишь примерным ориентиром. По данным медицинской статистики в срок появляются на свет лишь 10-17% малышей, остальные рождаются раньше или позже ожидаемого срока. На это обстоятельство влияет множество факторов: наследственность, патологии беременности, стрессовые ситуации и другие причины.
Как узнать дату родов? О методике расчета даты родов
Для расчета предполагаемой даты родов
у акушеров-гинекологов есть очень удобная и несложная формула: к дате первого дня последней менструации прибавляют 9 месяцев и 7 дней. А можно высчитать еще проще – от первого дня последней менструации отсчитывают назад 3 месяца и прибавляют к полученному числу 7.
Предполагаемая дата родов = дата первого дня последней менструации + 9 месяцев + 7 дней.
Предполагаемая дата родов = дата первого дня последней менструации – 3 месяца + 7 дней.
Но эти сроки характерны для среднестатистической женщины со среднестатистическим 28-дневным менструальным циклом и овуляцией на 14–15-й день цикла.
Среднестатистическая беременность продолжается 266 дней (38 недель) со дня зачатия, или 280 дней (40 недель), если считать от первого дня последней менструации. Если менструальный цикл будущей мамы короче или продолжительнее среднестатистических 28 дней или овуляция произошла не на 14–15-й день цикла, то беременность тоже может быть длиннее или короче. Поэтому принято считать, что 280 дней – это приблизительное число дней беременности и ребенок может появиться на свет в период между 266-м и 294-м днем (38–42-й неделей) беременности.
Расчет даты родов по дню зачатия
является не точным методом определения срока родов. Даже если вы точно знаете день, когда произошел половой акт, то это не значит, что именно в это день произошло зачатие, так как сперматозоиды способны сохранять активность во влагалище до нескольких дней.
Как еще можно определить срок беременности и рассчитать дату родов?
Определение срока беременности при помощи УЗИ
На ранних сроках, до 12 недель беременности, рассчитать дату родов с помощью УЗИ можно довольно точно. На больших сроках это часто бывает затруднительно в связи с тем, что каждый ребенок растет в своем темпе. А именно такие показатели как размеры разных частей тела плода являются основанием для вычисления срока гестации.
На больших сроках это часто бывает затруднительно в связи с тем, что каждый ребенок растет в своем темпе. А именно такие показатели как размеры разных частей тела плода являются основанием для вычисления срока гестации.
Определение срока беременности во время гинекологического осмотра
Во время беременности матка начинает постепенно увеличивается в размерах и приобретает шаровидную форму. При гинекологическом осмотре до 12 недель врач по размерам матки может определить приблизительный срок беременности. На сроках более 16 недель, когда матка выходит за пределы лона, определить срок можно по высоте стояния дна матки во время осмотра живота. Естественно, данный метод определения срока беременности не является точным.
Определения срока беременности по первому шевелению ребенка
Еще один вспомогательный метод определения срока беременности и расчета даты родов — по шевелению. Несмотря на то, что ребенок начинает совершать движения довольно рано, мама может их чувствовать только, когда малыш достигнет определенного веса. Обычно происходит это у первородящих на 18-20 неделе беременности, а у повторнородящих на 2 недели раньше. Однако некоторые женщины утверждают, что чувствуют шевеления уже на 14-й неделе и иногда раньше.
Обычно происходит это у первородящих на 18-20 неделе беременности, а у повторнородящих на 2 недели раньше. Однако некоторые женщины утверждают, что чувствуют шевеления уже на 14-й неделе и иногда раньше.
Используя все вышеперечисленные методы можно более-менее точно определить срок беременности, но дата родов все равно будет приблизительной. Это означает, что вероятность родить в день ПДР +/- 3 дня составляет около 70%. Не забывайте, что на дату родов влияет еще и готовность ребенка к внеутробной жизни. Некоторые дети так называемой морфо-функциональной зрелости могут достигать на 38-й неделе, а другие — на 41-й.
насколько точно определяется срок ПДР, когда делать, может ли произойти ошибка, почему срок беременности не совпадает с УЗИ
Не только беременной женщине, но и врачу крайне важно знать дату начала родов. Появление на свет нового человека – это ответственный момент для роженицы и акушера. Рассчитать дату родов можно по УЗИ.
Процедура расчета
Чтобы рассчитать срок беременности по УЗИ, достаточно его пройти. Во время выполнения процедуры производятся необходимые замеры, аппарат высчитывает и показывает ориентировочную дату родоразрешения.
Во время выполнения процедуры производятся необходимые замеры, аппарат высчитывает и показывает ориентировочную дату родоразрешения.
Для проведения УЗИ специальной подготовки не требуется. Женщина лежит на кушетке на спине, ноги согнуты в коленях или располагаются горизонтально. Особенности использования датчиков в зависимости от сроков беременности:
| Срок беременности | Вид датчика |
| До 15-й недели | Трансвагинальный |
| С 15-й по 24-й | Абдоминальный Трансвагинальный при необходимости |
| С 25-й и до родов | Абдоминальный Трансвагинальный – редко, для определения длины шейки матки |
Чтобы узнать предполагаемую дату родов при проведении УЗИ в первом триместре, специалист измеряет:
- Длину плода, или копчико-теменное расстояние (КТР).
- Диаметр желточного мешочка.
- Диаметр плодного яйца.
- Бипариетальный размер.
Во втором триместре доктор ориентируется на:
- Длину трубчатых костей.
 Они находятся в ручках, ножках.
Они находятся в ручках, ножках. - Окружность головы.
- Окружность живота.
- Бипариетальный размер.
- Лобно-затылочный размер.
Измерение плода с целью установления даты родов в третьем триместре не проводится ввиду его неинформативности.
Иные способы – по дате последней менструации, по дате овуляции, по первому шевелению, по величине матки, объему живота, измеряемых при осмотре. Но они неточны по многим причинам.
Величина матки и объем живота, измерение которых актуально в период с 18-й недели гестации, зависят от нескольких факторов. Это:
- Размер плода. Чем крупнее малыш, тем больше матка, соответственно, и живот у мамы.
- Конституция будущей мамы. У женщин с астеническим типом телосложения живот будет маленьким, с гиперстеническим – большим.
- Вес. Чем он выше, тем больше объем живота.
Главную роль при обследовании женщин, ожидающих ребенка, играет ультразвук. Как показывает практика, вычислить срок беременности, чтобы рассчитать дату родов, достовернее всего можно благодаря УЗИ.
Смотрите видеообзор от врача-гинеколога по этой теме:
Условия получения точного результата
Правильность получаемых результатов зависит от особенностей развития плода в утробе матери. До 11-й недели все детки развиваются одинаково, нет влияния особенностей строения родителей. Измерение эмбриона на УЗИ помогает в определении срока беременности и родов с погрешностью до нескольких дней.
Если прийти на прием до 30 дней после зачатия, то на УЗИ ничего не удастся увидеть. Это объясняется малыми размерами эмбриона. Проводить УЗИ нужно спустя 7–10 дней после задержки и позже.
Рост каждого плода идет индивидуально с 11-й недели беременности. Первый скрининг проводится в 12–14 недель. Специалист оценивает развитие малыша, отсутствие генетических отклонений. В этот временной интервал срок по УЗИ устанавливается практически точно.
Время с 11-й по 24-ю неделю считается оптимальным для наблюдения за плодом, исключения пороков развития и расчета даты родов.
Начиная с 25-й недели и далее, установить срок гестации, дату начала родовой деятельности, все сложнее, погрешности будут составлять более 14 дней.
Дополнительно смотрите видео как самому рассчитать дату родов:
Почему УЗИ может не показать эмбрион в матке
Специалисты ставят срок беременности и родов только при наличии зародыша в матке. Случается, что при наличии токсикоза, положительного теста во время ультразвукового обследования в полости матки не обнаруживается плодное яйцо, т. е. беременность не подтверждается. Это бывает, если:
- Обращение слишком раннее – до пяти недель гестации.
- Неверно выбран способ обследования.
- Аппарат УЗИ устарел.
- Сыграл роль человеческий фактор.
- К моменту обследования произошел самопроизвольный выкидыш.
Необходимо отметить, что продолжительность жизнеспособности сперматозоида составляет до 72 часов, что делает невозможным определение даты зачатия с точностью до одного дня. Колебания в расчете сроков беременности и родов могут быть от одного до трех дней.
Колебания в расчете сроков беременности и родов могут быть от одного до трех дней.
Если планируется беременность, то в этом способствует определение наиболее благоприятного периода для зачатия – овуляции. Дни овуляции находятся в середине менструального цикла. Отследить их можно не только при помощи специальных тестов, продающихся в аптеке, но и при УЗИ.
Готовая к оплодотворению яйцеклетка появляется из созревшего фолликула. Ее выход называется овуляцией. Проведение обследования позволяет увидеть доминантный фолликул, оценить его параметры и готовность выпустить яйцеклетку.
Может ли ошибиться УЗИ и в каких случаях
В большинстве случаев врач точно на УЗИ определяет срок беременности и родов. Небольшие отклонения случаются, но нечасто. При любом методе обследования возможны неточности при получении результатов.
Для УЗИ это обусловлено:
- Крупным плодом. Получаемые параметры будут соответствовать большему сроку, поэтому предполагаемое время родов сдвинется на 1–2 недели раньше.

- Маленьким плодом. В этой ситуации, напротив, предполагаемый срок беременности будет меньше, а роды планируются позже.
- Устаревшей аппаратурой для обследования.
- Малым опытом специалиста.
УЗИ-диагностика практически достоверно определяет дату появления на свет нового человека. Отклонения, получаемые в силу различных причин, не имеют особого значения, т. к. не превышают 5–15 дней. Роды, прошедшие с 37-й по 42-ю неделю гестации, считаются нормой. Главное, чтобы новорожденный был здоров.
В настоящее время к беременной женщине применяется комплексный подход. Гинеколог сопоставляет данные осмотра, измерений объема живота, УЗ-обследования. Это помогает сделать верный вывод о том, когда пора готовиться к родам.
Когда вы узнали, что станете мамой? Насколько точно была определена дата появления новорожденного? Поделитесь статьей с друзьями, особенно с теми, кто ждет пополнения в семье. Не болейте.
Приложения по акушерству
Вниманию пользователей и гостей сайта представляется собрание приложений по акушерству для смартфонов и планшетов, доступных для скачивания.
Лучшие источники информации, необходимые как для студента так и практикующего врача доступные в электронном формате.
Содержание сборника:
- Safe Delivery — приложение для врачей-акушеров
- OBGYN and Infertility — краткий справочник по акушерству
- Проблемы репродукции — мобильная версия издания
- Normal and Problem Pregnancies — иллюстрированный справочник по акушерству
- Gynecology and Obstetrics — электронный учебник по акушерству и гинекологии
- Российский вестник акушера-гинеколога
- Акушерская кровопотеря — быстрый расчет
- Акушерский калькулятор — программа
Safe Delivery — приложение для врачей-акушеров
Программа для акушерок, врачей-акушеров и всех медицинских работников которым нужен удобный и доступный инструмент, который поможет им развивать и поддерживать свои клинические знания, компетенции и навыки в области материнства и родов. Это приложение может помочь вам развить уверенность и устойчивость, необходимые для спасения жизни.
Это приложение может помочь вам развить уверенность и устойчивость, необходимые для спасения жизни.
Приложение «Safe Delivery» позволяет гибко и самостоятельно обучаться основным навыкам неотложной акушерской помощи и основным клиническим навыкам с помощью анимационных видеороликов.
Полезный контент приложения:
- Письменные описания клинических процедур, связанных со здоровьем матери и новорожденного
- Списки необходимых лекарств с протоколами применения
- Разнообразные модули клинических руководств, включающие профилактику инфекций, артериальную гипертензию, нормальные роды, послеродовое кровотечение, сепсис и многое другое
- Функция поиска для эффективной навигации
- Викторины
Язык контента — английский, украинский. Загрузка — бесплатная.
Android
iPhone
OBGYN and Infertility — краткий справочник по акушерству
Этот программный ресурс предоставляет краткие, но информативные ответы на клинические вопросы, с которыми сталкиваются в повседневной практике акушеры-гинекологи.
Ключевая информация была тщательно отобрана и представлена для быстрого ознакомления в хорошо читаемом формате из более 600 таблиц, рисунков и акушерских алгоритмов, составленных на английском языке.
В бесплатной версии приложения представлено ограниченное количество информации, для дальнейшего использования необходимо купить эту программу. Язык приложения — английский.
Android
iPhone
Проблемы репродукции — мобильная версия издания
Научно-практический журнал, издается с 1995 года. Публикуются исследования по теории и экспериментальным аспектам репродукции, консервативным и хирургическим методам лечения бесплодия, эмбриологии, генетики, андрологии.
В бесплатной, электронной версии представлен первый выпуск. Язык контента — русский.
Android
iPhone
Normal and Problem Pregnancies — иллюстрированный справочник по акушерству
Программа представляет собой понятный, хорошо иллюстрированный справочник по акушерству.
В этом электронном издании раскрыты все аспекты ведения нормальной и патологической беременности, такие как: ультразвуковая оценка анатомии и роста плода, медицинские осложнения во время беременности, фетальная терапия … и многое другое!
Ключевые особенности приложения:
- Огромная база знаний международных экспертов в области акушерства.
- Вся информация основанна на принципах доказательной медицины.
- Возможность найти необходимую информацию быстро, с помощью специальных маркеров, дополнительных таблиц, блок-схем и маркированных списков созданных для удобства использования.
- Просмотр УЗИ-номограмм в приложении «Нормальные показатели беременности».
- Возможность создавать закладки и заметки.
- Вы можете изменить размер текста для удобства чтения.
- Для просмотра содержимого не требуется постоянное подключение к Интернету.
- Содержимое справочника основано на известном ресурсе — «Normal and Problem Pregnancies», 6-го издания от Elsevier.

Язык контента — английский.
iPhone $189.99
Gynecology and Obstetrics — электронный учебник по акушерству и гинекологии
«Gynecology and Obstetrics» — программа содержащая в себе учебник по акушерству и гинекологии от знаменитого автора — Джонса Хопкинса.
Это электронное издание содержит информацию из нового, пятого издания, и обеспечивает развернутой информацией по темам с которыми сталкиваются практикующие врачи.
В содержание включены такие темы, как:
- Основные и редкие патологии в акушерстве.
- Репродуктивная эндокринология и бесплодие.
- Полный спектр онкологических заболеваний в в гинекологии.
Обширное использование подробных рисунков и таблиц помогает лучше усвоить материал.
Особенности приложения:
- Новый контент из последнего (5-го) издания Джонса Хопкинса.
- Перечень часто используемых препаратов с дозировками.
- Последние сведения о минимально инвазивных хирургических процедурах в гинекологии.

- Последние достижения в контрацепции, лечении бесплодия, генетике и перинатальной диагностике.
- Универсальный поиск, созданный чтобы помочь найти информацию очень быстро.
- Раздел — «Избранное» для создания закладок важных записей.
Бесплатная версия для скачивания, обеспечивает ограниченное количество статей для просмотра. Язык контента — английский.
Android
iPhone
Российский вестник акушера-гинеколога
Электронная версия научно-практического, рецензируемого журнала «Российский вестник акушера-гинеколога», посвященного вопросам диагностики, лечения и профилактики патологических состояний в акушерстве и гинекологии.
В бесплатной версии доступен первый выпуск журнала. Обращаем Ваше внимание, что номера журнала в мобильном приложении не являются PDF-файлами. Все выпуски загружаются в адаптированной электронной версии, которая позволяет Вам пользоваться многочисленными дополнительными функциями и делает чтение номера максимально удобным.
Язык контента — русский.
Android
Акушерская кровопотеря — быстрый расчет
Эта программа предназначена для расчётов объёмов циркулирующей крови и компонентов у беременных женщин, а так же для расчёта кровопотери в родах.
ОЦК рассчитывается по формуле Сметанникова-Хопкинса исходя из площади поверхности тела от веса и роста по формуле Дюбуа.
Объёмы циркулирующей плазмы и эритроцитов рассчитываются из площади поверхности тела по формуле Харли (хотя, на самом деле — из ОЦК (особенности формулы).
Коэффициентные пересчёты на беременных в зависимости от срока производятся по таблице Пека.
Допустимая кровопотеря традиционно равняется 5% от массы тела.
Кровопотеря в родах рассчитывается по формуле Мура. Так как формула — относительная, то в программу можно подставлять не только гемоглобин, но и гематокрит, общий белок, етц, главное, чтобы это были ЦЕЛЫЕ числа (например если гематокрит — то в процентах, а не в л/л).
Язык контента — русский. Скачивание — бесплатное.
Скачивание — бесплатное.
Android
Акушерский калькулятор — программа
Акушерский калькулятор (также известный как акушерский календарь/колесо беременности или гравидометр) поможет без ошибок установить срок беременности в неделях и днях, а также предполагаемую дату родов, используя методы расчета по менструации, по УЗИ, по овуляции/ЭКО и по шевелению.
Возможности приложения:
- сроки беременности и предполагаемые даты родов
- расчет декретного отпуска
- расчет предполагаемой массы плода (по Ланковицу, Жорданиа и т.д.)
- расчет массы по Рудакову
- расчет срока беременности по КТР и другим фетометрическим показателям
- шкала Бишопа
- вероятность успешных родов после кесарева (VBAC/TOLAC)
К каждому методу и калькулятору прилагается подробная инструкция (кнопка «i» в верхней части). В приложении восстановлена утраченная методика расчета предполагаемой массы плода по Рудакову.
Язык контента — русский. Скачивание — бесплатное.
Скачивание — бесплатное.
Android
Рубрики Сборники приложений Метки акушерство, англоязычный контент, гинекология, журнал, книга, платный контент, русскоязычный контент, сборник приложений, украиноязычный контент
Измерение сердечного выброса с помощью эхокардиографии — это просто
Авторы: Кайли Грейдер и Ви Дин (редактор POCUS 101)
Сердечный выброс — это общий объем крови сердца в минуту. Это произведение ударного объема левого желудочка (SV) и частоты сердечных сокращений (HR).
Сердечный выброс (мл/мин) = ударный объем (мл/цикл) x частота сердечных сокращений (уд/мин)
Возможность расчета сердечного выброса пациента позволяет количественно оценить сердечную функцию пациента, оптимизировать вазопрессоры и инфузионную терапию. у пациентов в критическом состоянии и даже различать недифференцированные типы шока у пациентов в критическом состоянии.
Но как оценить сердечный выброс? Ранние клиницисты полагались на принцип Фика для измерения сердечного выброса посредством термодилюции посредством катетеризации легочной артерии. Это потребовало инвазивной и потенциально опасной процедуры, которая была невозможна для быстрой оценки.
Специалисты по УЗИ в 1980-х годах начали экспериментировать с альтернативными методами оценки сердечного выброса, такими как доплеровские расчеты, которые были бы более доступны для клиницистов за пределами отделения интенсивной терапии.
Основными препятствиями для учащихся, пытающихся получить эти измерения с помощью ультразвука, являются:
- Допплер пульсовой волны кажется слишком продвинутым
- Слишком много измерений и математических расчетов после
- Интерпретация форм волны кажется сложной и пугающей
Хорошо , хорошая новость заключается в том, что вам действительно нужно научиться делать ДВА измерения: Диаметр LVOT и Интеграл скорости-времени ( VTI) для расчета сердечного выброса с помощью УЗИ. Да это оно!
Да это оно!
В этом посте вы узнаете:
- Как на самом деле понять концепцию сердечного выброса и базовую физиологию, окружающую его
- Как получить диаметр выходного тракта левого желудочка (LVOT) для определения площади LVOT
- Как определить получить интеграл скорость-время ЛЖ (VTI)
- Как использовать эти значения для расчета ударного объема и сердечного выброса
Кроме того, мы сделали для вас карманную карточку сердечного выброса в формате PDF для бесплатной загрузки и даже калькулятор сердечного выброса!
Оглавление
Чтобы упростить эту задачу, мы поместили все подробности в карманную карточку сердечного выброса в формате PDF, чтобы вы могли загрузить и держать всю самую важную информацию прямо у себя под рукой. Нажмите ЗДЕСЬ для загрузки.
Ознакомьтесь с нашим калькулятором ударного объема/сердечного выброса ниже! Вы также всегда можете получить к нему доступ 92)
Ударный объем (мл)
Сердечный выброс (л/мин)
Как думать о сердечном выбросе
Первое, на чем мы должны сосредоточиться при попытке рассчитать сердечный выброс, это выяснить, что такое удар. объем есть.
объем есть.
Это просто включает в себя оценку количества крови (ударный объем), которая выходит из левого желудочка в выходном тракте левого желудочка (LVOT). Если вы думаете об объеме, выходящем из LVOT, как о форме цилиндра, вам понадобятся всего два измерения, чтобы рассчитать ударный объем.
Ударный объем — это объем цилиндра, выходящего из левого желудочка в LVOT
. Первый — это диаметр LVOT , а второй — расстояние, которое проходит одна клетка крови за одно сердечное сокращение (рассчитывается с использованием интеграла скорость-время или ). ВТИ ). Затем рабочий объем легко рассчитывается по формуле объема цилиндра.
Получив ударный объем, просто умножьте его на частоту сердечных сокращений, чтобы получить сердечный выброс!
Теперь, когда вы поняли эти простые принципы, давайте покажем вам, как именно получить эти измерения для расчета УО и сердечного выброса.
Аппарат и подготовка пациента к обследованию
Для измерения сердечного выброса вам понадобится парастернальная длинная ось и апикальная проекция из 5 камер. Полный пост о том, как получить подробное изображение каждой кардиальной проекции, можно найти в нашем посте ЗДЕСЬ .
Полный пост о том, как получить подробное изображение каждой кардиальной проекции, можно найти в нашем посте ЗДЕСЬ .
- Пациент должен быть лежа на спине или в положении лежа на левом боку
- В идеале, расположите аппарат справа от пациента, чтобы вы могли сканировать правой рукой и манипулировать ультразвуковыми кнопками левой рука.
- Датчик : Датчик с фазированной решеткой
- Предустановка исследования : Кардио
- для выполнения этих измерений. Если вы этого не сделаете, к сожалению, вы не сможете измерить интеграл скорость-время (VTI), описанный ниже.
- Вы также должны иметь Допплер пульсовой волны возможности вашей ультразвуковой системы. У большинства систем на базе тележки это есть, но, к сожалению, большинство портативных ультразвуковых аппаратов не имеют импульсно-волнового допплера.
 Чтобы узнать, как работает доплер пульсовой волны, нажмите ЗДЕСЬ .
Чтобы узнать, как работает доплер пульсовой волны, нажмите ЗДЕСЬ .
Пошаговое руководство по измерению сердечного выброса
Ниже мы описываем точные шаги для измерения сердечного выброса у ваших пациентов с помощью ультразвука.
Примечание редактора. Наша команда опубликовала одно из первых исследований с использованием POCUS для измерения сердечного выброса (Dinh 2012). Мы обнаружили, что требуется около 20 измерений сердечного выброса, прежде чем вы начнете получать надежные результаты. Так что, если вы только начинаете, не расстраивайтесь и продолжайте практиковаться!
ШАГ 1: Получите парастернальную проекцию по длинной оси
Получите парастернальную проекцию по длинной оси (PSLA) . Вы хотите четко визуализировать свой выходной тракт левого желудочка (LVOT) и аортальный клапан. Убедитесь, что вы видите открытие и закрытие аортального клапана.
Парастернальный вид по длинной оси с маркировкой LVOT Парастернальный вид по длинной оси
ШАГ 2: Измерение диаметра LVOT
После получения изображения PSLA, заморозить экран, когда у вас будет лучший обзор аортального клапана в середине систолы (когда клапаны широко открыты).
Вы также можете использовать функцию масштабирования на вашем ультразвуковом аппарате, чтобы получить лучшее изображение.
Щелкните пакет расчета на вашем УЗИ-аппарате и выберите Диаметр ВОЛЖ. Используя измерительный инструмент , измерьте возле кольца аорты у основания створок. Это диаметр выводного тракта левого желудочка (LVOT), обычно он составляет около 2 см.
Иллюстрация измерения диаметра ВОЛЖ Пример: Диаметр ВОЛЖ 1,8 см – использовалась функция масштабирования
ШАГ 3: Получите апикальное 5-камерное изображение
Используя тот же датчик с фазированной решеткой, получите Апикальное 5-камерное изображение . Опять же, вам нужно будет визуализировать LVOT и аортальный клапан.
Опять же, вам нужно будет визуализировать LVOT и аортальный клапан.
Вид на апикальную 5-камеру Иллюстрация Вид на апикальную 5-камеру
ШАГ 4. Поместите доплеровский строб PW в ВОЛЖ
Затем поместите доплеровский строб пульсовой волны в ВОЛЖ в проекции 5-й апикальной камеры. Это в аортальном кольце или основании створок аортального клапана. Обязательно совместите доплеровский строб пульсовой волны и LVOT как можно более параллельно, чтобы получить наилучшую трассировку VTI. Чем больше ваш угол отклонен, тем больше вы будете недооценивать сердечный выброс.
Для получения дополнительной информации о том, как использовать допплерометрию пульсовой волны, нажмите ЗДЕСЬ .
Доплеровский строб пульсовой волны в LVOT Иллюстрация Доплеровский строб пульсовой волны в LVOT
ШАГ 5: Проследите VTI LVOT
Как только ваши доплеровские ворота находятся в правильном положении, активируйте доплеровский пульсовый импульс.
Затем нажмите кнопку Freeze и выберите пакет кардиологических расчетов. Ищите LVOT VTI (каждая машина будет иметь другой способ доступа к этому расчету).
Затем вы обведете контур одной из систолических кривых (желтый контур). Затем машина рассчитает для вас LVOT VTI. LVOT VTI выводится как расстояние в сантиметрах (см) и представляет собой расстояние, которое проходит кровь за одно сердцебиение.
POCUS 101 Подсказка : Эмпирическое правило , которое мы предпочитаем использовать , состоит в том , что нормальный LVOT VTI составляет около 20см . Это рассчитано исходя из предположения, что нормальный ударный объем составляет 60 мл, а средний диаметр ВТ ЛЖ составляет 2 см. Если вы используете формулу цилиндра для обратного расчета, «нормальный» LVOT составит всего около 20 см!
Примечание редактора: некоторые ультразвуковые аппараты имеют пакет «автоматического отслеживания VTI», который не заставляет вас отслеживать волну, и вам просто нужно поместить курсор в начало и конец кривой. Затем ультразвук автоматически отслеживает VTI для вас. Я считаю, что это хит или промах. Просто убедитесь, что трассировка точна, когда компьютер сделает это за вас.
Затем ультразвук автоматически отслеживает VTI для вас. Я считаю, что это хит или промах. Просто убедитесь, что трассировка точна, когда компьютер сделает это за вас.
Трассировка VTI (желтая линия)В этом примере VTI составляет 18 см.
Вот короткое видео, которое мы сделали, чтобы подытожить, как именно получить апикальную 5-камерную проекцию и использовать допплер пульсовой волны для расчета LVOT VTI:
ШАГ 6: Измерение частоты сердечных сокращений
Последним шагом в расчете сердечного выброса будет просто получение частоты сердечных сокращений.
Измерение частоты сердечных сокращений пациента может быть выполнено с помощью кардиологического пакета на вашем ультразвуковом аппарате или вы можете использовать частоту сердечных сокращений с монитора пациента.
При расчете частоты сердечных сокращений с помощью ультразвукового аппарата нажмите функцию измерения частоты сердечных сокращений, а затем просто поместите курсор от одного пика волны к другому пику, и аппарат должен автоматически рассчитать для вас частоту сердечных сокращений (в приведенном ниже примере показана частота сердечных сокращений). скорость 75 ударов в минуту).
Калькулятор сердечного ритма с помощью аппарата УЗИ.
ШАГ 7: Расчет сердечного выброса
Теперь, после того как вы выполнили 3 измерения (диаметр ВОЛЖ, VTI ВОЛЖ и частота сердечных сокращений), прибор должен автоматически рассчитать для вас сердечный выброс, и он должен появиться на экране.
Например, ниже сердечный выброс равен 2,46 л/мин.
Сердечный выброс и ударный объем автоматически рассчитываются на экране УЗИ.
Тем не менее, вы также можете рассчитать сердечный выброс самостоятельно, если у вас возникли проблемы:
| Step 1 | Calculate the LVOT area | LVOT Area = π x (LVOT Diameter/2) 2 LVOT Area = _______________ cm 2 |
| Step 2 | Рассчитайте ударный объем | SV (ML) = площадь LVOT (CM 2 ) x VTI (CM) SV = _______________ ML |
| Шаг 3 9000 | ||
. ) = УО (мл/цикл) x ЧСС (уд/мин) 92) ) = УО (мл/цикл) x ЧСС (уд/мин) 92)Ударный объем (мл) Сердечный выброс (л/мин) Ссылки
Ультразвуковая шкала VExUS — оценка перегрузки жидкостью и венозного застояПравильное управление жидкостью при избегании перегрузки жидкостью может быть одной из самых сложных частей медицинской практики. К сожалению, многие врачи, использующие ультразвуковое исследование в месте оказания медицинской помощи (POCUS), в основном полагаются на измерения нижней полой вены (НПВ) для прогнозирования «статуса жидкости» (дефицит или перегрузка) своих пациентов. Если вы виноваты в этом, не волнуйтесь, большинство людей виноваты. Вероятно, это связано с тем, что у вас просто не было лучшего способа оценить жидкостный статус ваших пациентов, кроме измерения НПВ. Однако при использовании только измерения IVC возникает много проблем. Измерения НПВ неточны, поскольку, как и центральное венозное давление (ЦВД), они не точно отражают преднагрузку вашего пациента в левом желудочке. Большинство из нас может согласиться с тем, что развитие венозного застоя в легких (отек легких) из-за перегрузки жидкостью может привести к неблагоприятным исходам для пациентов. Это довольно легко увидеть с помощью УЗИ легких или рентгенографии грудной клетки. Однако немногие из нас на самом деле знают, как оценить другие органы, на которые может повлиять венозный застой, такие как печень, кишечник и почки. Это важно, потому что понимание ранних признаков венозного застоя может помочь вам ограничить введение жидкости, найти основные причины недостаточности правых отделов сердца, начать соответствующую вазопрессорную терапию и снизить риск значительного повреждения органов-мишеней, такого как острая почечная недостаточность. Чтобы помочь нам в этом, врачи Уильям Бобьен-Сулиньи, Филипп Рола, Корбин Хейкок, Рори Шпигель и др. разработали четырехэтапный ультразвуковой протокол: УЗИ венозного избытка ( VExUS ) который оценивает и оценивает тяжесть венозного застоя не только в НПВ, но и в печени, кишечнике и почках. Вы можете скачать главу их книги VExUS в конце этого поста, если хотите. Кроме того, они смогли подтвердить шкалу VExUS в недавнем исследовании и показали корреляцию повышенного риска ОПП с повышенной степенью синдрома венозного застоя (СПОЙЛЕР: 9).0004 если вы читали статью, то профиль VExUS C показал себя лучше всего и то, что описано в этом посте ). Однако после прочтения главы книги и исследования для наших стажеров (стипендиатов и резидентов отделения интенсивной терапии) я обнаружил, что некоторым людям может показаться пугающим или запутанным попытка пройти весь материал. Поэтому я хотел написать этот пост в блоге с помощью очков Pocket Card 9. 0007 и подробный пошаговый подход, который поможет вам научиться выполнять ультразвуковой протокол VExUS более реально! 0007 и подробный пошаговый подход, который поможет вам научиться выполнять ультразвуковой протокол VExUS более реально!После прочтения этого поста вы будете:
I хочу особо поблагодарить доктора Корбина Хейкока за проверку достоверности этого материала, пожалуйста, подпишитесь на него в Твиттере! Также спасибо @NephroPocus за то, что он познакомил меня с отличной диаграммой VExUS, которую я адаптировал в карманный путеводитель по VExUS в формате PDF. Хорошо, давайте сдадим экзамен VExUS! Содержание Скачать PDF-файл VExUS для оценки ультразвука ЗДЕСЬ Протокол ультразвуковой оценки VExUS PDF Нравится этот пост? Вы всегда можете получить доступ к калькулятору ультразвуковой оценки VExUS ЗДЕСЬ , а также для дальнейшего использования. Диаметр НПВ >= 2 см Допплерометрия печеночных вен S > D (норма) S S реверсирование (тяжелый ABNL) Портальная вена Допплеров 30-49% Индекс пульсировки (мягкий ABNL) > = 50% Индекс пульсильности 1111111111111111111111111111111111111111111111111111111111111111111111111111111111111111119EONS 9 11111111111111111111111111111111111111111111111111111111111111111 Монофазный/пульсирующий поток (нормальный) Прерывистый двухфазный поток с систолической и диастолической фазами (легкая абнл) Прерывистый монофазный поток только с диастолической фазой (тяжелая абнл) РЕЗУЛЬТАТЫ (будут заполняться после ввода всех полей):Оценка VEXUS: Оценка VEXUS: Оценка VEXUS: Оценка VEXUS: (игнорируйте это поле) Когда использовать покус для венозных заторов . (VexUS POCUS) можно выполнять при попытке оценить жидкостный статус пациента. Это исследование должно проводиться в сочетании с клинической картиной, лабораторными данными и гемодинамическим статусом пациента. Его также следует комбинировать и интерпретировать вместе с результатами УЗИ сердца, когда это возможно. Шкала VExUS может предоставить вам данные о венозном застое в печени, кишечнике и почках, чтобы помочь предсказать ранние признаки повреждения органов-мишеней и позволить вам изменить/оптимизировать ваш подход к управлению жидкостями для вашего пациента. Это также может побудить вас искать этиологию вашего венозного застоя, например причины правожелудочковой сердечной недостаточности. Органы для оценки с использованием протокола ультразвуковой оценки VExUS Ниже перечислены органы, которые вы будете оценивать с помощью ультразвукового протокола VExUS (он же Protocolo Vexus).
Подготовка аппарата
Подготовка пациента
Количественная оценка системного застоя с помощью УЗИ в месте оказания медицинской помощи: разработка системы ультразвуковой оценки венозного избытка | Ультразвуковой журнал |
