Какой срок беременности: Калькулятор беременности
Срок беременности научились определять по анализу крови
British museum
Американские
и датские медики разработали неинвазивный
и дешевый метод определения срока
беременности, точность которого сравнима
с ультразвуковым исследованием, говорится
в статье, опубликованной в Science.
Его определяют по содержанию в крови
внеклеточной РНК, специфичной для
плаценты. Также в пилотном исследовании
ученым удалось с 75-процентной точностью определить, произойдут ли преждевременные роды.
Сейчас срок беременности чаще всего
оценивается с помощью ультразвукового
исследования, которое может быть довольно
дорогим, или по времени последней
менструации, оценка которого может быть
неточной. К тому же эти методы не позволяют
К тому же эти методы не позволяют
спрогнозировать преждевременные роды.
Научиться их предсказывать не помешало
бы, так как около 15 миллионов детей по
всему миру рождаются
преждевременно, а в США это самая частая
причина смерти новорожденных. Поэтому
американские и датские
медики под руководством Стивена Куэйка
(Stephen Quake) из Стэнфордского университета
предложили новый неинвазивный и дешевый
метод —
анализ крови на содержание внеклеточных
РНК плаценты. С его помощью которого можно
определить не только срок беременности,
но и с достаточно высокой точностью
предсказать преждевременные роды.
Внеклеточные ДНК и РНК попадают в
кровь в результате некроза или
программируемой смерти клеток различных
тканей. Поэтому анализируя их состав,
можно определить состояние того или
иного органа. Внеклеточная ДНК
использовалась для диагностики
реакции отторжения трансплантируемого
органа, определения
последовательности генома плода, в
качестве
биомаркера для диагностики раковых
опухолей и оценки эффективности лечения рака.
Внеклеточная РНК, в отличие от ДНК,
позволяет определить не только
последовательность генома, но и отследить
экспрессию генов, и, следовательно,
состояние органа в динамике. Поэтому
исследователи пытаются приспособить
внеклеточную РНК в качестве биомаркера
для определения некоторых видов рака.
В своей предыдущей
работе авторы показали, что по изменению
концентрации внеклеточной РНК в крови
можно отследить долговременные изменения
в состоянии матери и плода. В новой
работе авторы разработали методику
определения срока беременности по
концентрации внеклеточных РНК. Для
пилотного исследования они пригласили
31 беременную датчанку, которые сдавали кровь каждую
неделю, а ученые отслеживали динамику.
Все женщины родили в срок, а ученые
использовали образцы крови 21 из этих
женщин, чтобы построить статистическую
модель, а 10 — чтобы проверить результаты.
В итоге ученым удалось определить девять
внеклеточных РНК, соответствующих
генам, кодирующим специфичные для плаценты белки. По
изменению их концентрации ученым удалось
определить срок беременности с
45-процентной точностью, которая сравнима
с точностью ультразвукового исследования
(48 процентов).
Также ученые провели пилотное
исследование двух когорт женщин, у
которых был повышенный риск преждевременных
родов. Одна из них состояла из 23 человек,
у которых уже случались преждевременные
роды, у других 15 женщин были преждевременные
схватки. Участницы исследования сдавали
кровь один раз, во втором или третьем
триместре беременности. В итого 13 из
них родили преждевременно, а оставшиеся
25 — в срок. А ученые обнаружили, что
концентрация семи внеклеточных РНК из плаценты, может помочь определить родит
ли женщина преждевременно или в срок, с
75-процентной точностью.
Ранее медики описали
редкий (но не уникальный) случай, когда
женщина «родила» здорового ребенка
после смерти. Врачам удалось поддерживать
жизнеобеспечение после смерти мозга
беременной женщины и спасти ребенка.
Екатерина Русакова
Критические сроки беременности — чем они опасны?
Чудесный период ожидания малыша практически для каждой женщины является далеко не безмятежным: сколько тревог, волнений и сомнений возникает у будущих мам в это время — их просто невозможно перечесть. В большинстве случаев все опасения бывают напрасны — малыш благополучно развивается и растет. Однако нужно помнить, что существуют и так называемые критические сроки беременности, когда невнимательность к себе и своему организму может привести к плачевному результату — ее самопроизвольному прерыванию.
В большинстве случаев все опасения бывают напрасны — малыш благополучно развивается и растет. Однако нужно помнить, что существуют и так называемые критические сроки беременности, когда невнимательность к себе и своему организму может привести к плачевному результату — ее самопроизвольному прерыванию.
Первый триместр
Начало зарождения новой жизни в организме женщины, или 2-3 неделя беременности, считается первым критическим периодом. Связано это с тем, что яйцеклетка может быть оплодотворена, но из-за изменений в результате воспалений, нарушений гормонального фона, наличия узлов, рубцов, миом или синехий на внутренней слизистой оболочки матки имплантация не происходит, зародыш погибает и удаляется из организма матери во время менструации. Однако даже если имплантация и произошла, зародыш может перестать развиваться и произойдет самопроизвольный выкидыш на раннем сроке, и основная причина такого хода событий — хромосомные аномалии.
Второй критический период первого триместра начинается на 8 и заканчивается на 12 неделе беременности. В это время основной причиной прерывания считают гормональную недостаточность, нарушающую процесс формирования плаценты. Это состояние может быть связано со сниженной работой желтого тела яичников, чрезмерной выработкой надпочечниками андрогенов — мужских половых гормонов, а также сбоями в работе гипофиза или щитовидной железы. Угроза прерывания беременности может быть устранена с помощью правильно подобранного и своевременно назначенного гормонального лечения, которое позволит благополучно кроху до положенного срока.
В это время основной причиной прерывания считают гормональную недостаточность, нарушающую процесс формирования плаценты. Это состояние может быть связано со сниженной работой желтого тела яичников, чрезмерной выработкой надпочечниками андрогенов — мужских половых гормонов, а также сбоями в работе гипофиза или щитовидной железы. Угроза прерывания беременности может быть устранена с помощью правильно подобранного и своевременно назначенного гормонального лечения, которое позволит благополучно кроху до положенного срока.
Кроме того, на всем протяжении первого триместра беременности плод может перестать развиваться из-за следующих неблагоприятных факторов окружающей среды:
- прием матерью несовместимых с беременностью лекарств
- вредные условия ее работы
- наличие вредных привычек
- физические воздействия — радиация, вибрация, интенсивные спортивные тренировки и т.п.
- острые инфекционные заболевания (грипп, цитомегаловирус, герпес, краснуха и прочие)
- тяжелые стрессовые ситуации
И даже если плод развивается дальше, негативное воздействие большинства указанных факторов может проявиться через несколько месяцев беременности или даже после появления малыша на свет: это могут быть анатомические нарушения или тяжелые пороки развития. Поэтому весь первый триместр развития новой жизни можно считать «критическим».
Поэтому весь первый триместр развития новой жизни можно считать «критическим».
Второй триместр
Третий критический период беременности выпадает на 18-24 недели беременности и в большей степени связан он с активным ростом матки. В это время самопроизвольное прерывание чаще всего происходит из-за истмико-цервикальной недостаточности (ИЦН), в результате которой плодное яйцо под действием силы тяжести опускается вниз, теряет целостность и запускает механизм родовой деятельности. Однако вовремя выявленное укорочение и расширение цервикального канала позволяет наложить швы на шейку матки или установить акушерский пессарий и благополучно продлить беременность. Здесь же следует вспомнить и об инфекционных заболеваниях, в том числе внутриматочной инфекции, которые могут нарушить функции плаценты, привести к излитию вод из плодного пузыря и позднему выкидышу.
Еще одна распространенная причина прерывания процесса вынашивания плода на этом сроке — предлежание плаценты или ее низкое расположение: по разным причинам она может отслоиться, вызвать сильнейшее кровотечение и смерть плода. Кроме того, на этом сроке беременность может перестать развиваться из-за нарушений развития мозга и важнейших функциональных систем малыша, вызванных вредным воздействием на них разных негативных факторов в первом триместре.
Кроме того, на этом сроке беременность может перестать развиваться из-за нарушений развития мозга и важнейших функциональных систем малыша, вызванных вредным воздействием на них разных негативных факторов в первом триместре.
Третий триместр
В этом триместре — на 28-32 неделях — имеет место четвертый критический период. Угроза преждевременных родов может возникнуть из-за недостаточности работы плаценты, ее преждевременной отслойки, тяжелых формам позднего токсикоза беременных,ИЦН и различных гормональных нарушений. Кроме того, из-за перерастяжения матки большинство многоплодных беременностей завершаются именно в этот срок. Дети, появившиеся на свет в этот период, уже жизнеспособны, однако нуждаются в длительной квалифицированной медицинской помощи.
Кроме всех перечисленных выше периодов, критическими сроками для женщин, имевших в прошлом репродуктивные потери, являются дни плановой менструации, выкидышей или «замирания» беременностей. Врачи считают, что в эти сроки организм может «вспомнить» о необходимости гормональных перестроек, поэтому внимательно наблюдают за состоянием будущей мамы и малыша и своевременно назначают лечение при возникновении любой угрозы.
Чтобы благополучно преодолеть опасные периоды беременности, необходимо при приближении данных сроков избегать любых физических нагрузок, стрессов и при необходимости посещать врача. Кроме того, при появлении болей, кровянистых выделений или других настораживающих симптомов следует также как можно скорее обращаться за медицинской помощью. Только внимательное отношение к себе поможет благополучно выносить здорового малыша и родить его в положенное природой время.
Берегите себя и своего кроху!
Определение срока беременности — ИНСТИТУТ ДВИЖЕНИЯ
Ультразвуковое исследование — безопасный, безболезненный и эффективный метод определения срока беременности.
Первый триместр — период времени, когда жизнеспособность плода может быть подтверждена (то есть обнаружение в полости матки плодного яйца с эмбрионом, демонстрирующим сердцебиение) до 13-ти недель, 6-ти дней гестации.
Виды УЗИ при определении срока беременности в первом триместре
Исследование проводят комбинированным (трансабдоминальным и трансвагинальным) или трансабдоминальным способом в зависимости от срока беременности.
Трансабдоминальное. На низ живота наносят специальный гель. Органы просматривают через переднюю брюшную стенку.
Трансвагинальное. Небольшое количество геля наносится на сам датчик, на который надевается презерватив, и обязательно немного геля наносится на презерватив снаружи. Датчик вводят во влагалище.
Показания к проведению УЗИ при определении срока беременности в первом триместре
- подтверждение беременности или ее исключение
- подтверждение жизнеспособности плода
- определение количества плодов
- установление гестационного возраста эмбриона/плода (актуально у женщин с нарушением менструального цикла)
- соответствие размеров плодного яйца и/или эмбриона/плода гестационного возраста эмбриона/плода акушерскому сроку беременности
- оценка состояния плодного яйца и/или эмбриона/плода в полости матки
- уточнение анатомических и функциональных особенностей матки и яичников
- подозрение на внематочную беременность
- выявление грубых пороков развития (к концу первого триместра беременности).

Подготовка к УЗИ для определения срока беременности
За день до исследования из рациона нужно исключить продукты, провоцирующие высокое газообразование: мучные изделия, бобовые, молоко, сырые овощи и фрукты, газировка, крахмалосодержащие продукты.
Диагностика срока беременности — Женская амбулатория Lady
Без сомнения, лучший вариант для женщины, которая мечтает испытать радость материнства, планирование беременности. Довольно часто в «Женскую амбулаторию Lady» в Москве обращаются пациентки со специфическими симптомами, но не уверенные в своем положении. Подтвердить или опровергнуть беременность, а также узнать срок беременности, действительно, важно, как можно раньше. Ведь правильное развитие плода зависит от того, насколько женщина проявляет заботу о собственном здоровье с первых дней «интересного положения».
Подтвердить или опровергнуть беременность, а также узнать срок беременности, действительно, важно, как можно раньше. Ведь правильное развитие плода зависит от того, насколько женщина проявляет заботу о собственном здоровье с первых дней «интересного положения».
Конечно, можно воспользоваться аптечными тестами для подтверждения состояния. Однако этот фармацевтический инструмент не дает 100% гарантии.
- Положительный данные теста могут быть зафиксированы при таких патологиях как внематочная беременность или опухолевый процесс. В этих случаях тест не просто продемонстрирует недостоверный результат. Ошибочный показатель приведет к проволочке, отсрочит необходимое лечение, что приведет к необратимым последствиям.
- И наоборот, диагностика беременности на ранних сроках до задержки при помощи теста не всегда показывает истинное состояние женщины. Не зная о своем положении, будущая мама может не соблюдать важных условий для сохранения и правильного развития плода.

Из этого следует один вывод – диагностика ранних сроков беременности должна проходить в специализированном гинекологическом кабинете. А проводить манипуляции должен опытный врач гинеколог.
На каком сроке беременности идти к гинекологу?
Это один их самых частых вопросов, задаваемых пациентками нашей клиники на консультациях по планированию семьи. Мнение специалистов ведущих клиник Москвы по этому вопросу однозначно – чем раньше проведена диагностика, тем лучше.
- Если женщина готова стать матерью, обследование поможет определить срок беременности, исключить противопоказания, предупредить самопроизвольный выкидыш.
- Когда беременность нежелательная или у женщины есть противопоказания к вынашиванию ребенка, крайне важно узнать срок беременности для принятия решения и проведения процедуры прерывания на малом сроке.
- Диагностика внематочной беременности на ранних сроках позволяет оказать женщине квалифицированную гинекологическую помощь, тем самым спасти ее жизнь.

- Диагностика ранних и поздних сроков беременности одинаково важна для определения правильного развития и исключения патологий у эмбриона.
Если вы предполагаете, что беременность возможна, приглашаем на консультацию гинеколога в «Женскую амбулаторию Lady».
Как, на каком сроке врач может определить беременность?
Еще 20-30 лет назад единственным способом диагностики «интересного положения» был осмотр гинеколога. Только при явных проявлениях врач мог подтвердить состояние женщины. Сегодня специалисты знают, как узнать беременность на ранних сроках. Помогают в этом не только знания, но и доступные сегодня инструменты:
- Исследование крови или мочи на хорионический гонадотропин человека, который вырабатывается уже через день после имплантации оплодотворенной яйцеклетки. Сегодня вопрос: «На каком сроке гинеколог может определить беременность?» уже не актуален. Результаты анализа на гормон ХГЧ достоверно покажут состояние практически с первых дней.

- Ультразвуковая диагностика беременности малого срока возможна на 3-ей неделе после зачатия. Современная аппаратура опровергает или подтверждает состояние. В последнем случае узнать срок беременности по УЗИ можно с высокой точностью, также определяется количество и жизнеспособность эмбрионов.
Если вас интересует ХГЧ или УЗИ диагностика беременности на ранних сроках, приглашаем Вас записаться на консультацию акушера-гинеколога.
Переношенная беременность — причины, симптомы, ведение в клинике ИнТайм
Переношенная беременность возникает в случае, когда плод не появляется на свет до 42 недель. Такие роды называют запоздалыми, они несут ряд осложнений как для малыша, так и для роженицы. Перенашивание наблюдается у женщин в 2% случаев.
Длительность стандартной беременности – 40 недель от момента начала крайней менструации. Этого срока достаточно для нормального развития плода.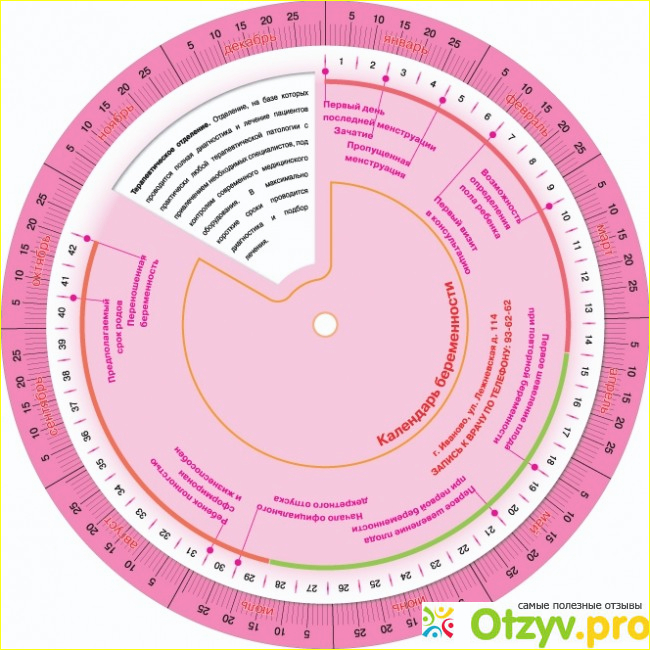 О наличии патологии в сроках врачи судят по состоянию плаценты. При сохранении целостности плаценты и отсутствия признаков старения такую беременность называют пролонгированной. Если наблюдается старение и нарушение целостности плаценты, а также ряд других характерных признаков, то говорят о переношенной беременности.
О наличии патологии в сроках врачи судят по состоянию плаценты. При сохранении целостности плаценты и отсутствия признаков старения такую беременность называют пролонгированной. Если наблюдается старение и нарушение целостности плаценты, а также ряд других характерных признаков, то говорят о переношенной беременности.
Причины переношенной беременности
- Нерегулярность менструального цикла;
- Патологические изменения плода;
- Перенесенные в детстве инфекционные заболевания;
- Нарушение работы эндокринной системы;
- Болезни печени, ЖКТ;
- Миома матки, гестоз, прерывание беременности;
- Психологические травмы, малоподвижный образ жизни;
- Гормональные нарушения.
Отправьте заявку
на бесплатную консультацию
Мы осуществляем первую бесплатную консультацию для новых пациентов.
Просто оставьте свои контактные данные, и мы свяжемся
с вами в течение рабочего дня.
Если вы уже были нашим клиентом, вы можете
воспользоваться этой формой для заказа обратного звонка.
Спасибо!
Ваша заявка принята.
Мы свяжемся с вами в течение рабочего дня.
Симптомы переношенной беременности
Такая беременность характеризуется резким сокращением объема живота, снижением веса, что говорит об уменьшении околоплодных вод. Из сосков наблюдается выделение молока, а также могут появиться ложные схватки. Однако главным симптомом является старение плаценты и отсутствие родовой деятельности в назначенный срок.
Лечение переношенной беременности
Вне зависимости от причины переношенной беременности, главная задача врача – вызвать роды при помощи медицинских препаратов. Беременная в обязательном порядке на 41 неделе госпитализируется и находится под наблюдением.
Беременная в обязательном порядке на 41 неделе госпитализируется и находится под наблюдением.
После тщательного анализа причин переношенной беременности и задержки родов, срока беременности и состояния организма роженицы определяется способ родоразрешения.
Вызывать роды начинают спустя 2-3 недели после предполагаемого начала их нормального наступления при помощи специальных гормональных препаратов. Затем начинаются мероприятия, стимулирующие сокращение матки.
Если наблюдается угроза для жизни плода или несоответствие размеров головки к тазу матери, применяется метод кесарева сечения.
Последствия переношенной беременности
Самая главная опасность переношенной беременности в том, что у малыша начинается голодание. В связи со старением плаценты он уже не может получать питательные вещества, а отсюда начинаются проблемы с развитием, кислородное голодание.
Опасна переношенная беременность для нервной системы плода, также может наблюдаться повышенная сухость и морщинистость кожи. В будущем у таких деток снижена иммунозащита, а соответственно, возрастает риск различных заболеваний.
В будущем у таких деток снижена иммунозащита, а соответственно, возрастает риск различных заболеваний.
Важно отметить, что переношенная беременность сказывается не лучшим образом и на здоровье матери. Травмы родовых путей, нарушение гормонального фона, проблемы с маткой – все это только несколько последствий, с которыми может столкнуться женщина. После родов врачи назначают пациентке и ребенку необходимый курс восстановления во избежание неприятных последствий переношенной беременности.
шагинян.рф — Акушерство и Гинекология
ВЗРОСЛЫЕ (репродуктивный период)
| Параметр | Нормальное значение |
|
Размеры тела матки:
длина
толщина
ширина
|
42-61 мм
28-42 мм
42-60 мм
|
|
Эндометрий:
Сразу после менструации
в 1-ую фазу цикла
на 5-7 день цикла
в периовуляторный период
во 2-ую фазу цикла
перед менструацией
менопауза (стойкая)
менопауза на фоне ЗГТ
|
1-6 мм
до 9 мм
до 7 мм
10-12 мм
12-13 мм
до 15 мм
до 5 мм
до 10 мм
|
|
Шейка матки:
длина
цервикальный канал в периовуляторный период
|
до 30-40 мм
до 4-5 мм
|
|
Яичники:
длина
толщина
ширина
объём на 5-7 день цикла (неовулирующего)
объём овулирующего
объём в постменопаузе
антральные фолликулы
доминантный фолликул
|
20-39 мм
15-25 мм
20-30 мм
3-9 см3
до 15 см3
до 4,5 см3 / до 2,2 см3
4-10 шт до 10 мм в d
15-25 мм
|
СВД плодного яйца и срок беременности* (A. Rempen, ± 10 дней)
Rempen, ± 10 дней)
| СВД плодного яйца | Срок, нед./дн. | СВД плодного яйца | Срок, нед./дн. |
| 1 мм | — | 26 мм | 7/4 |
| 2 мм | 4/6 | 27 мм | 7/5 |
| 3 мм | 5/0 | 28 мм | 7/6 |
| 4 мм | 5/1 | 29 мм | 8/0 |
| 5 мм | 5/2 | 30 мм | 8/1 |
| 6 мм | 5/2 | 31 мм | 8/2 |
| 7 мм | 5/3 | 32 мм | 8/3 |
| 8 мм | 5/4 | 33 мм | 8/3 |
| 9 мм | 5/5 | 34 мм | 8/4 |
| 10 мм | 5/5 | 35 мм | 8/5 |
| 11 мм | 5/6 | 36 мм | 8/6 |
| 12 мм | 6/0 | 37 мм | 9/0 |
| 13 мм | 6/1 | 38 мм | 9/1 |
| 14 мм | 6/2 | 39 мм | 9/2 |
| 15 мм | 6/2 | 40 мм | 9/3 |
| 16 мм | 6/3 | 41 мм | 9/4 |
| 17 мм | 6/4 | 42 мм | 9/5 |
| 18 мм | 6/5 | 43 мм | 9/6 |
| 19 мм | 6/6 | 44 мм | 9/6 |
| 20 мм | 6/6 | 45 мм | 10/0 |
| 21 мм | 7/0 | 52 мм | 11/0 |
| 22 мм | 7/1 | 59 мм | 12/0 |
| 23 мм | 7/2 | 66 мм | 13/0 |
| 24 мм | 7/3 | 72 мм | 14/0 |
| 25 мм | 7/4 | 73 мм | 14/1 |
КТР эмбриона/плода и срок беременности* (Hadlock, ± 5 дней)
| КТР эмбриона/плода | Срок, нед. /дн. /дн. | КТР эмбриона/плода | Срок, нед./дн. |
| 2,0 мм | 5/5 | 34,7 мм | 10/3 |
| 2,4 мм | 5/6 | 36,1 мм | 10/4 |
| 3,2 мм | 6/0 | 37,5 мм | 10/5 |
| 4,0 мм | 6/1 | 39,0 мм | 10/6 |
| 4,9 мм | 6/2 | 40,5 мм | 11/0 |
| 5,7 мм | 6/3 | 42,1 мм | 11/1 |
| 6,6 мм | 6/4 | 43,7 мм | 11/2 |
| 7,5 мм | 6/5 | 45,4 мм | 11/3 |
| 8,3 мм | 6/6 | 47,1 мм | 11/4 |
| 9,2 мм | 7/0 | 48,9 мм | 11/5 |
| 10,1 мм | 7/1 | 50,7 мм | 11/6 |
| 11,0 мм | 7/2 | 52,6 мм | 12/0 |
| 11,9 мм | 7/3 | 54,5 мм | 12/1 |
| 12,8 мм | 7/4 | 56,4 мм | 12/2 |
| 13,7 мм | 7/5 | 58,4 мм | 12/3 |
| 14,6 мм | 7/6 | 60,3 мм | 12/4 |
| 15,6 мм | 8/0 | 62,3 мм | 12/5 |
| 16,5 мм | 8/1 | 64,3 мм | 12/6 |
| 17,5 мм | 8/2 | 66,3 мм | 13/0 |
| 18,5 мм | 8/3 | 68,2 мм | 13/1 |
| 19,5 мм | 8/4 | 70,1 мм | 13/2 |
| 20,5 мм | 8/5 | 72,0 мм | 13/3 |
| 21,5 мм | 8/6 | 73,9 мм | 13/4 |
| 22,6 мм | 9/0 | 75,7 мм | 13/5 |
| 23,7 мм | 9/1 | 77,5 мм | 13/6 |
| 24,8 мм | 9/2 | 79,3 мм | 14/0 |
| 25,9 мм | 9/3 | 81,0 мм | 14/1 |
| 27,1 мм | 9/4 | 82,7 мм | 14/2 |
| 28,2 мм | 9/5 | 84,4 мм | 14/3 |
| 29,5 мм | 9/6 | 86,0 мм | 14/4 |
| 30,7 мм | 10/0 | 87,6 мм | 14/5 |
| 32,0 мм | 10/1 | 89,2 мм | 14/6 |
| 33,3 мм | 10/2 | 90,7 мм | 15/0 |
* Указаны акушерские сроки беременности. Срок от зачатия = минус 2 недели.
Срок от зачатия = минус 2 недели.
что входит в каждый из трёх обязательных в период беременности скринингов и почему их необходимо проводить в строго определенные сроки?
Скрининг при беременности – это комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще нерожденного малыша. В нашей стране согласно приказу Минздрава РФ № 572н обязательным в период беременности является плановое трехразовое обследование. Отметим, что слово «скрининг» означает отбор, это значит, пройти его должны все женщины, и в определенный срок беременности. Подробности объясняет заведующая отделением лучевой и функциональной диагностики Олеся Стрельникова.
1-й скрининг. В зоне внимания – оценка анатомических структур и риск развития хромосомных заболеваний
Исследование, включающее в себя два медицинских теста (УЗИ и анализ крови), проводится в период с 10 до 13,6 недель беременности. В это время копчико-теменной размер (КТР) малыша составляет 45-84 мм. Если его размер меньше, многие подлежащие исследованию показатели не поддадутся определению, если больше, станут не информативны.
Если его размер меньше, многие подлежащие исследованию показатели не поддадутся определению, если больше, станут не информативны.
В ходе первого УЗИ-исследования врач оценивает развитие анатомических структур плода. Анатомия малышей, у которых, вероятно, есть хромосомное заболевание, часто (но не всегда) отличается от анатомии здоровых плодов. Потенциальные отклонения от нормального развития мы определяем по специальным ультразвуковым маркерам и выделяем этих малышей в группу высокого риска по хромосомным заболеваниям.
Первый скрининг не ограничивается только УЗИ-исследованием. Мы забираем у женщины венозную кровь на исследование двух специфических гормонов: PAPP-A (плазменный протеин А) и ХГЧ (хорионический гонадотропин человека), вырабатываемые хориальной тканью плодного яйца с ранних сроков беременности. Уровни этих гормонов в сыворотке крови у мам здоровых малышей и у мам, вынашивающих малышей с вероятными отклонениями, также отличаются. Так, низкий уровень PAPP-A может быть признаком таких хромосомных заболеваний, как синдром Дауна или синдром Эдвардса. Отметим, что на уровень гормонов в крови беременной женщины влияет ряд факторов: раса, ее вес, рост, наличие хронических заболеваний, курение; наступила беременность естественным путем или методом ЭКО.
Отметим, что на уровень гормонов в крови беременной женщины влияет ряд факторов: раса, ее вес, рост, наличие хронических заболеваний, курение; наступила беременность естественным путем или методом ЭКО.
В центре «ДАР» расчет индивидуальных рисков хромосомной патологии плода в первом триместре проводится в программе «Astraia», которая была разработана Фондом медицины плода (The Fetal Medicine Foundation) в Лондоне группой всемирно известных специалистов в области гинекологии и пренатальной диагностики. На сегодняшний день данная система используется во всем мире и в первом триместре беременности признана самой информативной: ее точность составляет 95%. В программе Astraia работают доктора-эксперты, каждый год подтверждающие свою компетентность.
На каждую пациентку в программе заводится индивидуальная карточка, в которую вносятся параметры УЗИ и уровни сывороточных маркёров, учитываются обозначенные выше показатели (рост, вес и пр.). На основании внесенных данных «Astraia» автоматически рассчитывает риск хромосомных заболеваний.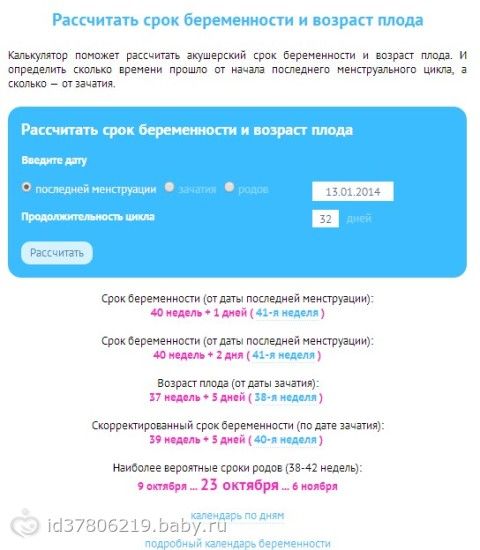 Если он высок, женщина проходит дополнительное медико-генетическое консультирование.
Если он высок, женщина проходит дополнительное медико-генетическое консультирование.
Таким образом, во время первого скрининга (который признан наиболее важным) оценивается развитие анатомических структур плода и вероятный риск хромосомных заболеваний, связанных с изменением числа или структуры хромосом. Обследование на наличие наследственных заболеваний, связанных с поломкой генов в хромосомах, проводят после рождения малыша, во время неонатального скрининга, так называемого «пяточного теста». В Алтайском крае неонатальный скрининг проводится на 5 наследственных заболеваний, которые невозможно диагностировать во время беременности: врожденные гипотиреоз и адреногенитальный синдром, муковисцидоз, фенилкетонурию и галактоземию.
В 2019 году первый скрининг в центре «ДАР» прошли 19132 женщины. Из них в группу высокого риска по хромосомным заболеваниям были отобраны 580 беременных женщин. Им было предложено пройти более детальное обследование для подтверждения диагноза – инвазивный пренатальный тест. Суть метода в заборе материала плода (ворсины плаценты или пуповинной крови) и подсчете количества хромосом. Диагнозы подтвердились у 68. В таких случаях перинатальный консилиум врачей предлагает женщине прервать беременность, поскольку дети, рожденные с хромосомными заболеваниями, помимо анатомических дефектов и нарушения жизненно важных функций имеют снижение интеллекта и не могут полноценно адаптироваться в обществе. Но выбор – вынашивать беременность или прервать – всегда остается за женщиной и ее семьей.
Суть метода в заборе материала плода (ворсины плаценты или пуповинной крови) и подсчете количества хромосом. Диагнозы подтвердились у 68. В таких случаях перинатальный консилиум врачей предлагает женщине прервать беременность, поскольку дети, рожденные с хромосомными заболеваниями, помимо анатомических дефектов и нарушения жизненно важных функций имеют снижение интеллекта и не могут полноценно адаптироваться в обществе. Но выбор – вынашивать беременность или прервать – всегда остается за женщиной и ее семьей.
2-й скрининг. В зоне внимания – развитие анатомических структур и внутренних органов
Исследование проводится в период с 18 по 21,6 недель беременности. Такие сроки также имеют обоснование. Дело в том, что к 22 неделям беременности плод достигает массы 500 г, и по законодательству РФ дети, достигшие такой массы, становятся гражданами РФ и получают права, которыми обладают уже рожденные дети. И если малыши появятся на свет на сроке 22 недели и более, им необходимо оказывать реанимационные мероприятия и выхаживать новорожденных. Именно по этой причине вопрос о вынашивании беременности (если выявлены грубые нарушения развития плода) нужно решить до срока 22 недель, если других вариантов изменить ситуацию не существует.
Именно по этой причине вопрос о вынашивании беременности (если выявлены грубые нарушения развития плода) нужно решить до срока 22 недель, если других вариантов изменить ситуацию не существует.
В задачи ультразвукового исследования второго скрининга входит изучение не только фотометрических параметров, но и анатомических характеристик жизненно важных органов. Малыш уже достаточно подрос для того, чтобы более чётко оценить развитие его анатомических структур. Так, например, сердце стало больше: если в первом триместре его поперечник составляет всего 6-8 мм, то во втором триместре уже 18-22. При таких размерах легче детально оценить анатомию сердца, выявить грубые врожденные пороки развития. То же касается и других органов и систем.
Согласно приказу № 572-н второй скрининг – это только УЗИ-обследование. Однако в Алтайском крае, в частности в центре «ДАР», врачи во время второго скрининга проводят фетальную эхокардиографию – углубленное исследование сердца. В России это необязательное исследование, но поскольку врожденные пороки сердца среди аномалий развития стоят на первом месте, в центре решено, что его должны исследовать сразу два врача.
В России это необязательное исследование, но поскольку врожденные пороки сердца среди аномалий развития стоят на первом месте, в центре решено, что его должны исследовать сразу два врача.
Так, в 2019 году второй скрининг в центре «ДАР» прошли 17 тысяч женщин. Было выявлено 599 врожденных пороков развития, из них пороков сердца – 162 (27% от общего числа выявленных врожденных пороков развития). Среди них были как множественные, очень тяжелые, так и поддающиеся коррекции после рождения.
Биохимическое исследование сыворотки крови второго триместра назначает врач-генетик при неудовлетворительных показателях первого скрининга или его отсутствии, однако этот тест (называемый «Priska») несет меньшую диагностическую ценность (не более 75%) в отличие от теста первого триместра по программе «Astraia». Но каждая женщина может провести полный скрининг по желанию, включая и инвазивную пренатальную диагностику.
3-й скрининг. В зоне внимания – исключение поздно манифестирующих врожденных пороков развития плода
Третий скрининг проводится в период с 30 по 33,6 недель беременности.
Есть ряд врожденных пороков развития, которые принято называть поздно манифестирующими. Это те заболевания плода, которые проявляются только после 28 недели беременности, и соответственно, могут визуализироваться на УЗИ только в 3 триместре. Это могут быть, например, пороки развития опорно-двигательной и мочевыделительной систем (тот же гидронефроз или скелетные аномалии проявляются себя только в 3 триместре). Некоторые поздно манифестирующие пороки развития обусловлены заболеваниями, которые мама перенесла во время беременности. Так, клапанные пороки сердца могут развиться после перенесенного будущей мамой ОРВИ, но уже после успешно пройденных первого и второго скринингов.
Также во время всех УЗИ-скринингов мы оцениваем расположение и степень зрелости плаценты, измеряем амниотический индекс (исследование количества околоплодных вод). Еще одна составляющая скринингов – допплеровское исследование сосудов. Допплерография включена в рутинное скрининговое исследование, поскольку хорошо отображает состояние маточно-плацентарного и плодово-плацентарного кровотоков и позволяет выявить различные степени нарушения кровообращения. Допплерография помогает врачу убедиться, что ребенок нормально развивается и получает для этого достаточно питательных веществ и кислорода. С помощью допплерографии можно заподозрить наличие гипоксии у плода, откорректировать тактику ведения беременной, а в ряде случаев и выбрать оптимальный метод родоразрешения.
Допплерография помогает врачу убедиться, что ребенок нормально развивается и получает для этого достаточно питательных веществ и кислорода. С помощью допплерографии можно заподозрить наличие гипоксии у плода, откорректировать тактику ведения беременной, а в ряде случаев и выбрать оптимальный метод родоразрешения.
Кроме этого, последний скрининг позволяет выявить задержку роста плода и помогает врачу акушеру-гинекологу вовремя принять все необходимые меры для успешного завершения беременности.
В центре «ДАР» третий скрининг проходят только беременные женщины, которые находятся в группе высокого риска по развитию врожденных пороков развития плода или по развитию тяжелых акушерских осложнений.
В заключении отметим, что только успешное сотрудничество с врачом приведёт вас к долгожданному, благополучному завершению беременности.
гестационный возраст | Определение и этапы
Гестационный возраст , продолжительность роста плода в матке матери. Гестационный возраст связан со стадией роста плода, а также с его когнитивным и физическим развитием. Гестационный возраст плода особенно важен при определении потенциальных негативных последствий воздействия на плод токсинов или инфекции и имеет прямое влияние при планировании соответствующего лечения в таких ситуациях.
Гестационный возраст связан со стадией роста плода, а также с его когнитивным и физическим развитием. Гестационный возраст плода особенно важен при определении потенциальных негативных последствий воздействия на плод токсинов или инфекции и имеет прямое влияние при планировании соответствующего лечения в таких ситуациях.
Рост плода
Рост плода человека с четвертого по девятый месяц беременности.
Encyclopædia Britannica, Inc.
Гестационный возраст делится на два периода: эмбриональный и плодный. Фетальный период, которому предшествует эмбриональный период, начинается в гестационном возрасте на 10 неделе и продолжается до рождения. Контрольные показатели пренатального развития связаны с гестационным возрастом. Например, в сроке беременности от 7 до 8 недель начали формироваться все жизненно важные органы, а также кости и хрящи. К сроку беременности от 9 до 13 недели гениталии сформировались, и весь плод весит около 1 унции (0,9 кг). 06 фунтов). К 21–23 неделям у плода развиваются глаза, и сердцебиение плода можно услышать с помощью стетоскопа. К 40 неделям развитие плода завершается. Следовательно, нормальная беременность имеет срок гестации от 38 до 42 недель, при этом 40 недель обычно считаются доношенной беременностью. Младенцы, родившиеся со сроком гестации менее 38 недель, считаются недоношенными и подвержены повышенному риску заболевания и смерти.
06 фунтов). К 21–23 неделям у плода развиваются глаза, и сердцебиение плода можно услышать с помощью стетоскопа. К 40 неделям развитие плода завершается. Следовательно, нормальная беременность имеет срок гестации от 38 до 42 недель, при этом 40 недель обычно считаются доношенной беременностью. Младенцы, родившиеся со сроком гестации менее 38 недель, считаются недоношенными и подвержены повышенному риску заболевания и смерти.
Обычно гестационный возраст измеряется количеством недель, прошедших с первого дня последней менструации матери, хотя при использовании этого метода возможны неточности из-за различий в датах овуляции.Другие методы, используемые для точного определения срока беременности, включают ультразвук, при котором рост можно определить путем измерения головы и живота. После рождения гестационный возраст новорожденного можно измерить с помощью шкалы Балларда (или New Ballard Score), модифицированной версии шкалы Дубовица. Шкала Балларда включает исследование нервно-мышечной и физической зрелости новорожденного с оценкой шести критериев в каждой области. Экзамен Дубовица также фокусируется на неврологической и физической зрелости новорожденного, но включает больше критериев (10 неврологических и 11 физических), чем система Балларда, и, следовательно, представляет собой более длительную оценку.
Хотя срок беременности можно точно определить, рост и развитие на каждой неделе беременности может варьироваться от плода к плоду. В странах с низким и средним уровнем доходов, например, более четверти живорождений приходится на новорожденных, которые малы для гестационного возраста (SGA), потому что их масса тела или длина тела при рождении были на уровне 10-го процентиля или ниже. Новорожденные с SGA могут подвергаться повышенному риску нарушения обучаемости и таких состояний, как синдром дефицита внимания / гиперактивности (СДВГ).
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту.Подпишитесь сейчас
Гестационный возраст — обзор
Концепции о взаимосвязи между массой тела при рождении и гестационным возрастом
Гестационный возраст указывает на продолжительность беременности, начиная с первого дня последней менструации, тогда как масса тела при рождении является окончательным достигнутым весом младенца по завершении беременности. Оценка гестационного возраста может быть сомнительной в значительной части беременностей либо из-за неопределенности даты последней менструации, аномалий роста плода во время беременности, либо из-за того, что матери поздно обращаются за дородовой помощью или не обращаются за ней вообще.Хотя гестационный возраст постоянно увеличивается на протяжении всей беременности, по соглашению, гестационный возраст часто называют первым, вторым или третьим триместром, а не полными одиночными неделями.
Хотя массу тела при рождении легко измерить, точная оценка гестационного возраста оказалась гораздо более сложной задачей. Только в начале двадцатого века финский педиатр Арво Юлппё впервые предложил считать маленьких новорожденных недоношенными, исходя из веса при рождении 2500 г или меньше (Ylppö, 1919).
Первоначально рост плода во время беременности оценивался косвенно путем серийных измерений веса матери, высоты дна матки и обхвата живота. Для оценки зрелости и благополучия плода использовались различные гормональные и биохимические параметры матери, а также рентгеновские снимки плода.
Прямая визуализация плода стала возможной только в 1960-х годах, когда развивающаяся техника клинического ультразвукового исследования впервые была использована на беременных женщинах. Измерения бипариетального диаметра черепа плода проводились у большого числа беременных женщин, менструальные циклы которых были регулярными, нормальной продолжительности и у которых дата последней менструации была достоверно известна.Эти измерения на последующих стадиях беременности затем использовались для определения популяционных значений, по которым можно было надежно оценить гестационный возраст. Поскольку УЗИ можно безопасно использовать на ранних сроках беременности, затем через определенные промежутки времени можно проводить серийные измерения, чтобы определить, был ли характер роста плода нормальным или нет.
Графики процентилей массы тела при рождении были введены для оценки того, был ли индивидуальный ребенок с известной массой тела при рождении и гестационным возрастом соответствующим образом вырос (Lubchenco, 1976).Такие термины, как малые для свиданий и большие для свиданий, стали широко использоваться для описания младенцев, размер которых при рождении отклонялся от нормального значения, особенно тех, которые считались ограниченными в росте.
Одновременно все шире признавалось, что дети с низкой массой тела при рождении / недоношенные дети не являются однородной группой, а скорее группой, в которой одни рождаются недоношенными, а другие имеют низкий вес при рождении из-за медленного роста плода (Gruenwald, 1974).
Для тех, кто менее знаком с концепциями, связанными с ростом от зачатия до рождения в срок примерно 270 дней спустя, лучшее понимание роста плода может быть получено путем сравнения его с особенностями послеродового роста новорожденных от рождения до взрослого размер и зрелость.Здесь прогресс человека можно более легко наблюдать напрямую, а изменения роста, веса, окружности головы и других показателей можно измерять последовательно, а затем сравнивать с нормальными значениями в популяции, полученными в том же возрасте. Если эти концепции не будут хорошо поняты, невидимый рост плода останется для многих загадкой!
Как и в послеродовой жизни, изменение скорости роста или падение до более низкого процентиля во время внутриутробного развития часто указывает на неблагоприятный исход. Например, плод, постоянно находящийся на 75-м процентиле при серийных измерениях во время беременности, может иметь отрицательное влияние на появление гипертонии у матери в третьем триместре беременности и иметь гораздо меньшую массу тела при рождении, скажем, на 50-м процентиле.Такой младенец обычно не рассматривается как ребенок с ограниченным ростом, потому что вес при рождении намного превышает пороговый вес, определяющий его малый для гестационного возраста. Тем не менее, этот младенец будет подвержен некоторым неблагоприятным последствиям со стороны других младенцев с более явно ограниченным ростом.
Тяжесть конечного результата зависит от продолжительности беременности по первопричине и от степени дистресса плода в послеродовой период, что может отражать недостаточное снабжение плода необходимыми питательными веществами.
Оценка гестационного возраста: сравнение различных методов в когорте беременных с малярией в странах Африки к югу от Сахары | BMC по беременности и родам
Райкен М.Дж., Де Ливера А.М., Ли С.Дж., Боэл М.Э., Рунгвилайлаекхири С., Виладпайнджерн Дж., Пау М.К., Пиманпанарак М., Пукриттаяками С., Симпсон Дж. А. и др. Количественная оценка эффектов малярии при беременности с низкой массой тела при рождении, преждевременными родами и малой для гестационного возраста: популяционное когортное исследование. PLoS One. 2014; 9: e100247.
Артикул
Google Scholar
Loughna P, Chitty L, Evans T, Chudleigh T. Размер плода и датировка: диаграммы, рекомендуемые для клинической акушерской практики. Ультразвук. 2009; 17: 161–7.
Google Scholar
Rijken MJ, Rijken JA, Papageorghiou AT, Kennedy SH, Visser GH, Nosten F, McGready R. Малярия во время беременности: трудности измерения массы тела при рождении. BJOG. 2011; 118: 671–8.
CAS
Статья
Google Scholar
Гертс Л., Поггенпол Э., Терон Г. Сравнение методов датирования беременности, обычно используемых в Южной Африке: проспективное исследование. С Афр Мед Дж. 2013; 103: 552–6.
Артикул
Google Scholar
Karl S, Li Wai Suen CS, Unger HW, Ome-Kaius M, Mola G, White L, Wangnapi RA, Rogerson SJ, Mueller I. когорта женщин из сельских районов Папуа-Новой Гвинеи. PLoS One. 2015; 10: e0124286.
Артикул
Google Scholar
Rosenberg RE, Ahmed AS, Ahmed S, Saha SK, Chowdhury MA, Black RE, Santosham M, Darmstadt GL. Определение срока беременности в условиях ограниченных ресурсов: срок действия последней менструации. J Health Popul Nutr. 2009. 27: 332–8.
PubMed
PubMed Central
Google Scholar
White LJ, Lee SJ, Stepniewska K, Simpson JA, Dwell SL, Arunjerdja R, Singhasivanon P, White NJ, Nosten F, McGready R.Оценка гестационного возраста по высоте дна матки: решение для условий с ограниченными ресурсами. Интерфейс J R Soc. 2012; 9: 503–10.
Артикул
Google Scholar
Баллард Дж. Л., Хури Дж. К., Ведиг К., Ван Л., Эйлерс-Уолсман Б. Л., Липп Р. Нью Баллард оценка расширена за счет включения крайне недоношенных младенцев. J Pediatr. 1991; 119: 417–23.
CAS
Статья
Google Scholar
Dubowitz LM, Dubowitz V, Goldberg C. Клиническая оценка гестационного возраста новорожденного. J Pediatr. 1970; 77: 1–10.
CAS
Статья
Google Scholar
Тейлор Р.А., Денисон Ф.К., Беяи С., Оуэнс С. Внешнее обследование Балларда не дает точной оценки гестационного возраста младенцев, рожденных дома в сельской общине Гамбии. Ann Trop Paediatr. 2010. 30: 197–204.
CAS
Статья
Google Scholar
Wylie BJ, Kalilani-Phiri L, Madanitsa M, Membe G, Nyirenda O, Mawindo P, Kuyenda R, Malenga A, Masonbrink A, Makanani B, et al. Оценка гестационного возраста в когортах беременных с малярией: перспективный демонстрационный проект ультразвукового исследования в Малави. Малар Дж. 2013; 12: 183.
Артикул
Google Scholar
Мур К.А., Симпсон Д.А., Томас К.Х., Райкен М.Дж., Уайт Л.Дж., Двелл С.Л., Лапа М.К., Виладфайнджерн Дж., Пукриттаяками С., Ностен Ф. и др.Оценка гестационного возраста у опоздавших на дородовое наблюдение в условиях ограниченных ресурсов на границе Таиланда и Мьянмы. PLoS One. 2015; 10: e0131025.
Артикул
Google Scholar
Ли А.С., Маллани Л.С., Ладхани К., Уддин Дж., Митра Д., Ахмед П., Кристиан П., Лабрике А., ДасГупта С.К., Локкен Р.П. и др. Применимость клинического обследования новорожденных для определения гестационного возраста в Бангладеш. Педиатрия. 2016; 138.
Унгер Х.В., Оме-Кайус М., Ваннапи Р.А., Умберс А.Дж., Хани С., Суен С.С., Робинсон Л.Дж., Розанас-Ургель А., Ваплинг Дж., Люфеле Э. и др. Сульфадоксин-пириметамин плюс азитромицин для профилактики низкой массы тела при рождении в Папуа-Новой Гвинее: рандомизированное контролируемое исследование. BMC Med. 2015; 13: 9.
Артикул
Google Scholar
Аккомбесси М.М., Йово Э., Коттрелл Г., Фьевет Н., Масугбоджи А., Кот М., Бриан В. Малярия в первом триместре беременности: заболеваемость и связанные факторы риска в Бенине, Африка к югу от Сахара . В ASTMH , т. 95. Atlanta2016.
Group PS, Pekyi D, Ampromfi AA, Tinto H, Traore-Coulibaly M, Tahita MC, Valea I, Mwapasa V, Kalilani-Phiri L, Kalanda G и др. четыре лечения на основе артемизинина для африканских беременных женщин, больных малярией. N Engl J Med. 2016; 374: 913–27.
Артикул
Google Scholar
Намбози М., Муленга М., Халиду Т., Тагбор Х., Мвапаса В., Фири Л.К., Каланда Г., Валя I, Траоре М., Мваказанга Д. и др.Безопасное и эффективное комбинированное лечение на основе артемизинина для африканских беременных женщин с малярией: многоцентровое рандомизированное контрольное исследование. Reprod Health. 2015; 12: 5.
Артикул
Google Scholar
MiP: Справочное руководство по ультразвуковому обследованию при беременности. В исследовании , разработанном для оценки безопасности противомалярийных препаратов во время ранней беременности (ASAP), при поддержке Консорциума по малярии при беременности (MiPc) 2012.
Hadlock FP, Deter RL, Harrist RB, Park SK. Оценка возраста плода: компьютерный анализ нескольких параметров роста плода. Радиология. 1984; 152: 497–501.
CAS
Статья
Google Scholar
Лей Б., Бэнкон Дж., Фон Зайдляйн Л., Тример К., Ричардс Дж. С., Доминго Дж., Прайс Р. Методы полевой оценки количественной диагностики G6PD: обзор. Малар Дж. 2017.
Banoo S, Bell D, Bossuyt P, Herring A, Mabey D, Poole F, Smith PG, Sriram N, Wongsrichanalai C., Linke R, et al. Оценка диагностических тестов на инфекционные болезни: общие принципы. Nat Rev Microbiol. 2006; 4: S20–32.
Артикул
Google Scholar
Папагеоргиу А.Т., Охума Е.О., Граветт М.Г., Херст Дж., Да Силвейра М.Ф., Ламберт А., Карвалью М., Джаффер Я. Международные стандарты высоты симфиза-дна основаны на серийных измерениях продольного исследования роста плода в рамках проекта INTERGROWTH-21st: проспективное когортное исследование в восьми странах.BMJ. 2016; 355: i5662.
Артикул
Google Scholar
Верхофф Ф.Х., Миллиган П., Брабин Б.Дж., Мланга С., Накома В. Оценка гестационного возраста медсестрами в развивающейся стране с использованием только внешних критериев по методу Балларда , . Энн Троп Педиатр . 1997; 17: 333–42.
CAS
Статья
Google Scholar
Feresu SA. Хорошо ли работает модифицированный метод Балларда для оценки гестационного возраста у населения Зимбабве? Cent Afr J Med.2003. 49: 97–103.
CAS
PubMed
Google Scholar
Аманхи Б.А., Ахмед П., Дасгупта С.К., Бегум Н., Рахман М., Ислам Н., Куайюм М., Кирквуд Б., Эдмонд К. и др. Разработка и проверка упрощенного алгоритма оценки гестационного возраста новорожденных — протокола проспективного когортного исследования Альянса по улучшению здоровья матерей и новорожденных (AMANHI). J Glob Health. 2017; 7: 021201.
Артикул
Google Scholar
Изучите новые способы измерения развития мозга и гестационного возраста [http://gcgh.grandchallenges.org/Explorations/Topics/Pages/BrainDevelopmentandGestationalAge_Round14.aspx].
Уилсон К., Хокен С., Поттер Б.К., Чакраборти П., Уокер М., Дюшарм Р., Литтл Дж. Точное прогнозирование гестационного возраста с использованием данных скрининга новорожденных. Am J Obstet Gynecol. 2016; 214 (513): e511–9.
Google Scholar
Rijken MJ, Mulder EJ, Papageorghiou AT, Thiptharakun S, Wah N, Paw TK, Dwell SL, Visser GH, Nosten FH, McGready R.Качество ультразвуковой биометрии, полученное местными медработниками в лагере беженцев на тайско-бирманской границе. Ультразвуковой акушерский гинеколь. 2012; 40: 151–7.
CAS
Статья
Google Scholar
МакКлюр Е.М., Натан Р.О., Салим С., Эсамай Ф., Гарсес А., Чомба Е., Тшефу А., Суонсон Д., Мабея Х., Фигеро Л. и др. Первый взгляд: кластерное рандомизированное исследование ультразвука для улучшения исходов беременности в странах с низким уровнем дохода. BMC Беременность и роды.2014; 14: 73.
Артикул
Google Scholar
Боама Е.А., Асанте К., Ае-Нгибисе К., Кинни П.Л., Джек Д.В., Ману Дж., Азокоу ИТ, Овусу-Агьеи С., Уайли Б.Дж. Оценка гестационного возраста в рандомизированном исследовании загрязнения воздуха и здоровья в Гане (GRAPHS): наращивание ультразвукового потенциала, разработка протокола биометрии плода и постоянный контроль качества. JMIR Res Protoc . 2014; 3: e77.
Артикул
Google Scholar
Rijken MJ, Papageorghiou AT, Thiptharakun S, Kiricharoen S, Dwell SL, Wiladphaingern J, Pimanpanarak M, Kennedy SH, Nosten F, McGready R. Ультразвуковые данные о раннем ограничении роста плода после заражения малярией у матери. PLoS One. 2012; 7: e31411.
CAS
Статья
Google Scholar
Маленький для гестационного возраста | Детская больница Филадельфии
Маленький для гестационного возраста — это термин, используемый для описания ребенка, размер которого меньше обычного для данного количества недель беременности.Дети с SGA обычно имеют массу тела при рождении ниже 10-го процентиля для детей того же гестационного возраста. Это означает, что они меньше, чем многие другие дети того же гестационного возраста.
Младенцы SGA могут казаться физически и неврологически зрелыми, но меньше других детей того же гестационного возраста. Младенцы SGA могут быть пропорционально маленькими (одинаково маленькими во всем) или могут быть нормальной длины и размера, но иметь меньший вес и массу тела. Дети с SGA могут быть недоношенными (родившимися до 37 недель беременности), доношенными (от 37 до 41 недели) или доношенными (после 42 недель беременности).
Хотя некоторые дети маленькие из-за генетики (их родители маленькие), большинство детей с SGA маленькие из-за проблем с развитием плода, возникающих во время беременности. Многие дети с SGA имеют состояние, называемое задержкой внутриутробного развития (IUGR). ЗВУР возникает, когда плод не получает необходимых питательных веществ и кислорода, необходимых для правильного роста и развития органов и тканей. ЗВУР может начаться на любом сроке беременности. Раннее начало ЗВУР часто связано с хромосомными аномалиями, материнскими заболеваниями или серьезными проблемами с плацентой.Задержка роста (после 32 недель) обычно связана с другими проблемами.
Некоторые факторы, которые могут способствовать SGA и / или IUGR, включают следующее:
Когда плод не получает достаточного количества кислорода или питательных веществ во время беременности, общий рост тела и органов ограничен, а клетки тканей и органов могут не вырасти настолько большими или многочисленными. Некоторые из состояний, вызывающих SGA и IUGR, ограничивают кровоток через плаценту. Это может привести к тому, что плод будет получать меньше кислорода, чем обычно, что увеличивает риски для ребенка во время беременности, родов и после них.
Младенцы с SGA и / или IUGR могут иметь проблемы при рождении, включая следующие:
Пониженный уровень кислорода
Низкие баллы по шкале Апгар (оценка, помогающая выявлять детей, которым трудно адаптироваться после родов)
Аспирация мекония (вдыхание первого стула, прошедшего в утробе матери), которое может привести к затрудненному дыханию
Гипогликемия (низкий уровень сахара в крови)
Нарушение поддержания нормальной температуры тела
Полицитемия (слишком много эритроцитов)
Ребенок с SGA часто выявляется до рождения.Во время беременности размер малыша можно оценить по-разному. Высота глазного дна (верхняя часть матки матери) может быть измерена от лобковой кости. Это измерение в сантиметрах обычно соответствует количеству недель беременности после 20-й недели. Если для количества недель измерения низкие, ребенок может быть меньше, чем ожидалось.
Хотя многие дети с SGA имеют низкий вес при рождении, не все они являются недоношенными и могут не испытывать проблем, связанных с недоношенными детьми.Другие дети с SGA, особенно с IUGR, кажутся худыми, бледными и с дряблой сухой кожей. Пуповина часто бывает тонкой и тусклой, а не блестящей и толстой.
Другие диагностические процедуры могут включать следующее:
Ультразвук. Ультразвук (тест с использованием звуковых волн для создания изображения внутренних структур) — более точный метод оценки размера плода. Можно измерить голову и живот плода и сравнить их с диаграммой роста для оценки веса плода.Окружность живота плода является полезным индикатором питания плода.
Доплеровский поток. Еще один способ интерпретировать и диагностировать IUGR во время беременности — это допплеровский кровоток, который использует звуковые волны для измерения кровотока. Звук движущейся крови создает волны, отражающие скорость и количество крови, движущейся по кровеносному сосуду. Кровоток через кровеносные сосуды как в головном мозге плода, так и в пуповине можно проверить с помощью допплеровских исследований кровотока.
Увеличение веса матери. Увеличение веса матери также может указывать на рост ребенка. Небольшая прибавка в весе у матери во время беременности может соответствовать рождению маленького ребенка
Оценка гестации. Младенцы взвешиваются в течение первых нескольких часов после рождения. Вес сравнивается с гестационным возрастом ребенка и записывается в медицинскую карту. Вес при рождении необходимо сравнивать с гестационным возрастом. Некоторые врачи используют формулу для расчета массы тела ребенка для диагностики SGA.
Специфическое лечение SGA определит врач вашего ребенка на основании:
Гестационный возраст, общее состояние здоровья и история болезни вашего ребенка
Степень условия
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Младенцы с SGA могут быть физически более зрелыми, чем указывает их небольшой размер.Но они могут быть слабыми и хуже переносить обильные кормления или оставаться в тепле. Лечение ребенка SGA может включать:
Кровати или инкубаторы с регулируемой температурой
Кормление через зонд (если ребенок не сосет сильно)
Проверка на гипогликемию (низкий уровень сахара в крови) с помощью анализов крови
Контроль уровня кислорода
Младенцы с SGA и недоношенными могут иметь дополнительные потребности, включая кислород и механическую помощь для дыхания.
Пренатальный уход важен при всех беременностях, особенно для выявления проблем, связанных с развитием плода. Отказ от курения и употребление таких веществ, как наркотики и алкоголь, необходимы для здоровой беременности и могут снизить риск синдрома внезапной детской смерти (СВДС) и других младенческих смертей, связанных со сном. Также может помочь здоровое питание во время беременности.
Запретов на беременность: вредно на любой стадии беременности
Государства, враждебно настроенные по отношению к абортам, возвестили беспрецедентную волну запретов на аборты в 2019 году, и ожидается, что законодательные органы Юга и Среднего Запада будут придерживаться тех же правил в 2020 году.Одной из самых серьезных тенденций, возникших в результате первоначального нападения, были запреты на гестационный возраст: законы, запрещающие аборты после определенного периода беременности. В 2019 году запреты на беременность были введены в девяти штатах — от полного запрета на аборты в Алабаме до запрета на 18 недель в Арканзасе и Юте. 1
Эти законы вредны для людей, обращающихся за медицинской помощью по прерыванию беременности, и законодатели, стоящие за ними, все более очевидны в своем намерении полностью искоренить аборты. Тем не менее, такие штаты, как Орегон и Вермонт, предлагают контрмодель этой жестокости, недавно приняв законы, запрещающие вмешательство правительства в лечение абортов на протяжении всей беременности.
Запреты на возраст беременности — не более чем дымовая завеса. Запреты на беременность долгое время были излюбленной тактикой активистов и политиков, выступающих против абортов, поскольку они стремятся подорвать и в конечном итоге отменить конституционное право на аборт. В прошлом такие усилия обычно маскировались предполагаемыми оправданиями, которые скрывали конечную цель. Например, запреты на аборты примерно через 22 недели после последней менструации (LMP) подкрепляются ненаучными утверждениями о том, что беременность находится на этой стадии, например, что плод может чувствовать боль или что прерывание беременности приведет к психическому здоровью. осложнения. 2 Защитники абортов также ошибочно называют эти ограничения «20-недельными запретами», что отражает их идеологическое предпочтение датировать беременность от предполагаемой даты зачатия вместо стандартной медицинской практики использования LMP.
Какой бы ни была предполагаемая причина, запреты, основанные на сроке беременности, всегда представляли собой не более чем попытку перекрыть доступ к абортам там, где законодатели и активисты против абортов считали такую возможность. Теперь эти законодатели в значительной степени отказались от претензий прошлых лет, и ряд запретов, введенных в 2019 году, со всей очевидностью показывает, что эта политика задумана как ступенька на пути к полному искоренению абортов.В 2019 году: 1
- Алабама ввела полный запрет на аборты на любом этапе беременности;
- Джорджия, Кентукки, Луизиана, Миссисипи и Огайо запретили аборты, когда можно определить сердцебиение плода, что можно интерпретировать как уже шесть недель беременности;
- В штате Миссури запрещен аборт на сроке восемь недель; и
- Арканзас и Юта запретили аборты в 18 недель.
К счастью, суды вмешались, чтобы заблокировать вступление этих законов в силу во время судебного разбирательства.Но эти примеры демонстрируют две важные вещи о намерениях и тактике законодателей. Во-первых, они обнажили основную цель — полностью отменить права и услуги на аборт. Во-вторых, они показывают, в какой степени законодатели, выступающие против абортов, готовы пробовать что угодно, принимая ряд запретов и играя в политику со здоровьем людей, в явной попытке добраться до недавно консервативного Верховного суда и предоставить ему возможность отменить ранее принятые решения. . Миссури, пожалуй, является наиболее показательным примером в этом отношении: не удовлетворившись простым запретом абортов на восьми неделях, законодательный орган штата ввел дополнительные запреты на трех других сроках беременности в ожидании судебного разбирательства.
Запрет абортов на любом сроке беременности вредит беременным людям и их семьям. Несмотря на множество ограничений, затрудняющих доступ, каждая четвертая женщина в Соединенных Штатах будет делать аборт в течение своей жизни. 3 Люди, решившие сделать аборт, должны иметь возможность сделать это по доступной цене, с достоинством и в сроки, соответствующие их потребностям. Любое меньшее является фундаментальным нарушением репродуктивной свободы и автономии.
Запреты на гестационный возраст являются особенно грубым инструментом в этом отношении, устанавливая момент беременности, после которого государство заменяет принятие человеком решения о репродуктивности своей собственной повесткой дня.Гестационный возраст также не запрещает четкие линии на песке, которые они сначала появляются. Датирование беременности не является точным, а гестационный возраст является приблизительным: только около 5% родов происходит в предполагаемую дату родов. 4 Таким образом, любая прочная юридическая линия, запрещающая аборт после определенного момента беременности, может оказать сдерживающее воздействие на лечение аборта для любого приближающегося к этому моменту, потому что медработники должны выносить суждения о сроке беременности и юридической ответственности. В результате независимость и здоровье тех, кто хочет сделать аборт, могут быть поставлены под угрозу даже раньше, чем требуется в соответствии с запретом, что хорошо согласуется с повесткой дня сторонников аборта.
Кроме того, когда человеку, желающему сделать аборт, отказывают в медицинской помощи, это может иметь серьезные последствия для ее здоровья и благополучия, а также для благополучия ее семьи. Знаменательное исследование Turnaway, проведенное учеными из Калифорнийского университета в Сан-Франциско (UCSF), отслеживало женщин в течение пяти лет после того, как они обратились за медицинской помощью по прерыванию беременности в клинику. 5 Некоторым женщинам, с которыми они беседовали, была оказана медицинская помощь по прерыванию беременности, другим отказали и вынесли беременность в срок, потому что они вышли за пределы установленного в клинике срока гестации.Исследование показало, что женщины, которым отказано в аборте, чаще, чем те, кто получает медицинскую помощь, испытывают потерю самооценки, краткосрочное беспокойство и постоянное воздействие насилия со стороны интимного партнера. Конечно, беременность и роды по своей природе связаны с риском, и исследователи UCSF также подтвердили, что женщины, которым отказывают в абортах, с большей вероятностью испытают серьезные осложнения, связанные с более поздними стадиями беременности, такие как эклампсия и смерть, чем женщины, которые получают уход за абортами.
Исследование UCSF также показало, что женщины, которым отказано в желаемом аборте, с большей вероятностью, чем их сверстницы, получившие аборт, столкнутся с финансовыми трудностями и экономической незащищенностью. 6 Например, через шесть месяцев после отказа в желаемом аборте женщины, участвовавшие в исследовании, имели более чем в три раза больше шансов остаться без работы и почти в четыре раза больше шансов иметь доход семьи ниже федерального уровня бедности, чем женщины, сделавшие аборт забота. Они также чаще участвовали в государственных программах, таких как Временная помощь нуждающимся семьям и Специальная программа дополнительного питания для женщин, младенцев и детей, и сообщали о том, что у них недостаточно денег для удовлетворения основных потребностей.
В частности, в течение нескольких лет у этих женщин сохранялась большая вероятность того, что доход домохозяйства ниже уровня бедности и они с большей вероятностью будут сообщать о неспособности покрыть основные расходы на жизнь. 7 Напротив, женщины, сделавшие аборт, с большей вероятностью сообщали о положительных однолетних планах жизни через неделю после процедуры — и продолжали их достигать — чем женщины, которым отказано в желаемом аборте.
Когда кому-то отказывают в желаемом аборте, последствия для ее физического, психического и экономического благополучия, вероятно, распространяются и на других членов семьи: шесть из 10 пациенток, делающих аборт, уже являются родителями. 8 В дополнение к перечисленному выше перечню причиненного вреда, каждый из которых может иметь очевидные последствия для существующей семьи пациента, женщины, которым отказали в медицинской помощи при аборте в исследовании UCSF, испытали более слабую материнскую связь со своими новыми детьми, чем женщины, которые смогли положить конец нежелательному беременностей и позже родила детей от последующих беременностей. 9
Таким образом, существует множество доказательств того, что отказ в медицинской помощи по желаемому аборту причиняет реальный вред беременным людям и их семьям, помимо фундаментального нарушения их репродуктивной свободы и автономии.Запреты на срок беременности на любом этапе беременности представляют собой осознанное и преднамеренное использование государственной власти для принуждения к деторождению без учета последствий. Проще говоря, они — тупой и разрушительный инструмент в арсенале средств борьбы с абортом.
Конгресс может положить конец запретам, приняв Закон об охране здоровья женщин. По мнению Верховного суда США, запрет штата на аборты до достижения плода является неконституционным. Жизнеспособность — это момент беременности, когда плод может выжить после рождения.Обычно это происходит между 24 и 28 неделями LMP, но не определяется конкретным сроком беременности. Скорее, жизнеспособность должна определяться врачом в индивидуальном порядке. Государства могут запретить аборты после достижения жизнеспособности, но должны предусмотреть исключения для беременностей, которые угрожают жизни или здоровью (включая психическое здоровье) беременной женщины.
Законодатели штата ввели в действие запреты на прерывание беременности, несмотря на и вопреки этим конституционным мерам защиты. В настоящее время в 22 штатах действуют запреты на преждевременность беременности, основанные на сроке беременности, большинство из которых находятся на 22 неделе последней менструации (см. Рисунок). 10 Хотя намерение всегда заключалось в том, чтобы бросить вызов конституционному прецеденту, недавняя волна запретов, которые распространяются даже на более раннем сроке беременности, представляет собой наглую попытку объединить судебные дела, которые предоставят Верховному суду США возможность значительно ограничить права на аборт . К счастью, все запреты 2019 года в настоящее время заблокированы судами, но их принятие, тем не менее, привело к дезинформации и путанице в отношении правового статуса абортов.
Этот набор запретов на уровне штата существует наряду с сотнями других ограничений на аборты, которые вместе создают среду, в которой возможность человека получить своевременную и доступную медицинскую помощь по прерыванию беременности зависит от того, где она живет.Закон об охране здоровья женщин (WHPA) — это федеральный закон, который положит конец ненужным с медицинской точки зрения ограничениям, создав законное право для поставщиков услуг по прерыванию беременности без таких ограничений. WHPA, часто рассматриваемый как ответ на законы, которые нацелены на поставщиков абортов с чрезмерно обременительными правилами (законы TRAP), также рассматривают неконституционные запреты на аборты, включая запреты на преждевременный гестационный возраст и запреты после жизнеспособности, которые не включают требуемые исключения.Во главе с представителями Джуди Чу (округ Колумбия), Лоис Франкель (округ Колумбия) и Марсией Фадж (округ Колумбия), а также сенатором Ричардом Блюменталем (округ Колумбия) и Тэмми Болдуин (округ Колумбия), WHPA перейдет долгий путь к обеспечению того, чтобы люди имели доступ к медицинской помощи по прерыванию беременности, независимо от того, где они живут в Соединенных Штатах, как и должно быть в случае любого конституционного права.
Государства могут и должны расширять доступ к абортам на протяжении всей беременности. Даже без действий Конгресса законодатели штата могут сделать многое.В то время как штаты Юга и Среднего Запада спешили ограничить аборты, другие штаты на Северо-Востоке и Западе двигались в противоположном направлении, стремясь защитить и расширить доступ к репродуктивному здоровью. 1 Почти в дюжине штатов в настоящее время действуют законы, призванные отразить и подтвердить существующие конституционные стандарты, защищающие право на аборт вплоть до жизнеспособности и всякий раз, когда беременность угрожает жизни или здоровью женщины. 11 Перед лицом непрекращающихся усилий по подрыву существующих средств защиты и ограничению доступа к абортам эти защитные меры являются желанным противовесом.
Но государства могут и должны идти дальше. Когда в 1973 году Верховный суд вынес решение Roe v. Wade о легализации абортов по всей стране, это стало важным шагом вперед в деле защиты прав на аборт. Однако даже тогда рамки, установленные в Roe , широко рассматривались сторонниками прав на аборт как несовершенный компромисс, и важно помнить, что существующие конституционные рамки защиты — это нижний предел, а не потолок, когда дело доходит до абортов. доступ.
Например, конституционный закон разрешает штатам запрещать аборты после достижения жизнеспособности (с некоторыми исключениями), но они не обязаны это делать. Фактически, законы семи штатов и округа Колумбия ничего не говорят о сроке беременности. 10 Два из этих штатов — Орегон и Вермонт — с 2017 года приняли законы, защищающие право на аборт на протяжении всей беременности. 12,13 Законы обоих штатов включают аборт в более широкий спектр услуг по охране репродуктивного здоровья и запрещают правительству ограничивать или вмешиваться в право на прерывание беременности, независимо от срока беременности.В обоих случаях запрет прямо распространяется на вмешательство государственных структур посредством «регулирования или предоставления льгот, средств, услуг или информации» как на уровне штата, так и на местном уровне.
Признавая, что ограничения стоимости и страхового покрытия были одними из самых пагубных препятствий для доступа к абортам с течением времени, закон штата Орегон также выходит за рамки запрета вмешательства в лечение абортов, утвердительно требуя планов медицинского страхования для покрытия абортов и создания новой государственной программы, охватывающей аборт для людей, исключенных из программы Medicaid на основании их иммиграционного статуса.
Этот ориентированный на пациента подход отвергает предпосылку о том, что есть момент беременности, когда государство должно вмешаться и ограничить доступ к аборту. Вместо этого эти штаты переориентировали свои законы, чтобы уважать и защищать основные права и автономию тех, кто стремится к прерыванию беременности, признавая, что принятие решений в отношении медицинской помощи по прерыванию беременности лучше оставить пациентам и поставщикам услуг, а не политикам.
Список литературы
1. Nash E et al., Тенденции государственной политики 2019: волна запретов на аборты, но некоторые штаты сопротивляются , Нью-Йорк: Институт Гутмахера, 2019, https://www.guttmacher.org/article/2019/12 / State-Policy-Trends-2019-волна-запреты-аборты-некоторые-штаты сопротивляются.
2. Rewire.News Legislative Tracker, 20-недельные запреты, 15 апреля 2019 г., https://rewire.news/legislative-tracker/law-topic/20-week-bans/.
3. Джонс Р.К. и Джерман Дж., Показатели абортов в группах населения и частота абортов в течение всей жизни: США, 2008–2014 гг., Американский журнал общественного здравоохранения , 2017 г., 107 (12): 1904–1909, https: / / www.guttmacher.org/article/2017/10/population-group-abortion-rates-and-lifetime-incidence-abortion-united-states-2008 .
4. Американская ассоциация беременности, Расчет зачатия, без даты, https://americanpregnancy.org/ while-pregnant/calculating-conception-due-date/.
5. Продвижение новых стандартов репродуктивного здоровья (ANSIRH), Turnaway Study, без даты, https://www.ansirh.org/research/turnaway-study
6. ANSIRH, Социально-экономические результаты женщин, получающих и женщин, которым отказано в желаемом аборте , Краткое описание выпуска ANSIRH, Сан-Франциско: ANSIRH, 2018, https: // www.ansirh.org/sites/default/files/publications/files/turnaway_socioeconomic_outcomes_issue_brief_8-20-2018.pdf .
7. Упадхьяй У., Биггс М.А. и Грин Фостер Д., Влияние аборта на наличие и достижение желаемых годичных планов, BMC Women’s Health , 2015, 15: 102, https: //www.ncbi.nlm .nih.gov / pmc / article / PMC4642756 /.
8. Институт Гутмахера, Искусственный аборт в США, Информационный бюллетень , Нью-Йорк: Институт Гутмахера, 2019, https: // www.guttmacher.org/fact-sheet/induced-abortion-united-states.
9. Грин Фостер Д. и др., Сравнение здоровья, развития, материнских привязанностей и бедности среди детей, рожденных после отказа от аборта, и после беременностей после аборта, JAMA Pediatrics , 2018, 172 (11) : 1053–1060, https://jamanetwork.com/journals/jamapediatrics/fullarticle/2698454.
10. Институт Гутмахера, Государственные запреты на аборты на протяжении всей беременности, Государственные законы и политики (по состоянию на январь 2020 г.) , 2020 г., https: // www.guttmacher.org/state-policy/explore/state-policies-later-abortions.
11. Институт Гутмахера, Политика в отношении абортов при отсутствии Roe , Государственные законы и политики (по состоянию на январь 2020 года) , 2020, https://www.guttmacher.org/state-policy/explore/abortion -политика-отсутствие-икра.
12. Законы штата Орегон, глава 721, 2017 г., https://www.oregonlegislature.gov/bills_laws/lawsstatutes/2017orlaw0721.pdf.
13. Аннотированные законы штата Вермонт, раздел 18, глава 223, https: // законодательный орган.vermont.gov/statutes/fullchapter/18/223.
Large для гестационного возраста | Сидарс-Синай
Не то, что вы ищете?
Что такое большой для гестационного возраста (LGA)?
Большой для гестационного возраста (LGA)
используется для описания новорожденных, которые весят больше обычного в течение нескольких недель
беременность.Младенцев можно назвать большими для гестационного возраста, если они весят более 9 дюймов.
10 младенцев (90-й процентиль) или более 97 из 100 младенцев (97-й процентиль) того же
срок беременности. Это основано на статистике США за 1991 год. Около 1 из 10 новорожденных
на 40 неделе беременности в США в 1991 году весил более 8 фунтов 13 унций (4000
граммов) при рождении. Трое из 100 младенцев весили более 9 фунтов 11 унций 4400.
граммы).
Младенцы, родившиеся ранее 40 недель, считаются LGA с меньшим весом.Младенцы, рожденные после 40 недель, считаются LGA с чуть более высоким весом. В целом младенцы, рожденные в США в последние годы, весят немного больше, чем раньше. Нормальные диапазоны веса при рождении также могут быть разными в зависимости от этнического происхождения.
Что вызывает у детей LGA?
Некоторые дети большие, потому что их родители большие. Родители могут передать эту черту своим детям. Высокий вес при рождении также может быть связан с количеством веса, набранным матерью во время беременности.Женщины, которые сильно набирают вес во время беременности, часто рожают детей, больших для гестационного возраста.
Диабет у матери — самая частая причина рождения детей, больших для гестационного возраста. Когда у беременной женщины высокий уровень сахара в крови, она может передать это своему ребенку. В ответ организм ребенка вырабатывает инсулин. Весь производимый дополнительный сахар и дополнительный инсулин могут привести к быстрому росту и отложению жира. Это означает более крупный ребенок. Это также означает риск низкого уровня сахара в крови сразу после рождения.В этот момент у матери больше нет запаса инсулина, но уровень инсулина у ребенка остается высоким.
Какие дети подвержены риску LGA?
Если ребенок слишком большой и не может легко пройти через родовые пути, роды могут быть трудными. Проблемы при рождении могут включать:
- Долгое время доставки
- Тяжелые роды
- Травма ребенка, например сломанная ключица или повреждение нервов руки (плечевого сплетения)
- Повышенная потребность в кесаревом сечении
Многие крупные дети рождаются от матерей с диабетом.Плохой контроль уровня сахара в крови может вызвать такие проблемы, как:
- Низкий уровень сахара в крови у ребенка в
первые несколько часов после рождения - Повышенный риск врожденных дефектов
- Проблемы с дыханием
Младенцы, большие для гестационного возраста, также могут иметь более высокую вероятность пожелтения кожи, глаз и слизистых оболочек (желтухи).
Каковы симптомы LGA?
Младенцев можно назвать большими для гестационного возраста, если они весят более 9 из 10 или 97 из 100 детей того же гестационного возраста.В США это означает детей, рожденных на сроке 40 недель, которые при рождении весят более 8 фунтов 13 унций (4000 граммов) или 9 фунтов 11 унций (4400 граммов).
Как диагностируется LGA?
Младенцы с этой проблемой часто
поставлен до рождения. Во время беременности размер ребенка можно оценить по разным
способами. Высота верхней части матки матери может быть измерена от лобковой кости.
Это измерение в сантиметрах обычно связано с количеством недель беременности.
после 20-й недели.Если это измерение является высоким для количества недель, ребенок может
быть больше, чем ожидалось. До рождения ребенка медицинские работники используют термин
макросомия плода вместо LGA.
Другие способы проверить рост ребенка до рождения:
- Ультразвук. В этом тесте используются звуковые волны для создания изображения вашего ребенка и его внутренней части.
твое тело. Это более точный метод определения размера вашего ребенка, но он
все еще не совсем точно.Можно измерить голову, живот (живот) и
верхняя кость ноги, чтобы увидеть, насколько быстро он или она растет. - Увеличение веса
во время беременности. Это также может повлиять на размер вашего ребенка. Много набирать
веса во время беременности может привести к тому, что ваш ребенок станет больше обычного.
Младенцы взвешиваются в течение первых нескольких часов после рождения. Вес сравнивается с гестационным возрастом ребенка и записывается в медицинскую карту.
Как лечится LGA?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.
Если ультразвуковое исследование во время беременности показывает, что ваш ребенок очень большой, ваш лечащий врач может порекомендовать ранние роды. Возможно, вам понадобится плановое кесарево сечение.
После рождения большой ребенок
для гестационного возраста будут тщательно проверены на наличие любых травм, которые произошли во время
рождение.Вашему ребенку может быть назначено тестирование уровня глюкозы в крови как минимум в течение первых 12 часов для проверки.
при низком уровне сахара в крови.
Какие возможные осложнения LGA?
Младенцы большого размера для
гестационный возраст подвержен более высокому риску проблемы с дыханием, называемой респираторным дистрессом
синдром. Они также могут подвергаться риску вдыхания мекония в легкие примерно в то время.
рождения.
Родовые травмы, например, сломанный
ключица или поврежденные нервы в руке (плечевое сплетение) чаще встречаются у детей, которые
очень большие для гестационного возраста.Этим младенцам также может потребоваться пребывание в неонатальном периоде.
интенсивная терапия из-за проблем с дыханием, низкого уровня сахара в крови (гипогликемия) или того и другого.
Риск проблем увеличивается с увеличением веса при рождении. Риски самые высокие для
младенцы весом более 9 фунтов 15 унций (4500 граммов).
У младенцев с LGA больше шансов иметь чрезмерное количество эритроцитов (полицитемия). Поскольку эти эритроциты разрушаются, их печень может быть не в состоянии справиться с повышенным уровнем билирубина, который необходимо конъюгировать.Это может привести к высокому уровню билирубина в крови, что приведет к желтухе.
Как можно предотвратить LGA?
Регулярный дородовой уход важен при всех беременностях. Регулярные осмотры могут помочь вашему лечащему врачу узнать, как растет ваш ребенок. Если ваш ребенок кажется большим, это может быть признаком невыявленного диабета или других проблем. Чтобы снизить некоторые риски для вашего ребенка:
- Позаботьтесь о своем диабете
- Следи за своим весом
- Следуйте совету врача
Ключевые моменты о больших сроках беременности
- Детей называют большими для гестационного возраста, если они при рождении весят больше, чем ожидалось для их гестационного возраста (недель беременности).
- Диабет — наиболее частая причина рождения детей, больших для гестационного возраста.
- Если ребенок слишком большой и не может легко пройти через родовые пути, роды могут быть затруднены.
- Если ультразвуковое исследование во время беременности показывает, что ребенок очень большой, ваш лечащий врач может порекомендовать ранние роды.
- Регулярные дородовые осмотры могут помочь вашему лечащему врачу выяснить, не слишком ли большой ваш ребенок.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство, не пройдет обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Не то, что вы ищете?
Гестационный возраст и медицинские потребности
Здоровье вашего ребенка часто зависит от того, насколько раньше он родился. Вот руководство, как различный возраст беременности при рождении и влияние на здоровье.
Когда вы впервые видите своего недоношенного ребенка, вполне естественно чувствовать страх. Они будут выглядеть меньше, слабее и гораздо более уязвимыми, чем вы ожидали, и им потребуется особая забота, чтобы преодолеть это раннее начало жизни.
Вы также можете чувствовать себя истощенным, шокированным и напуганным тем, что может нас ожидать в будущем, поэтому постарайтесь сохранять спокойствие и доверять медицинскому персоналу, который позаботится о вашем ребенке и поможет вам на первых этапах становления новым родителем.
Здоровье вашего ребенка и необходимое ему лечение будут зависеть от многих факторов, включая его состояние сразу после рождения.
Насколько плохо будет мой недоношенный ребенок?
Уход за вашим ребенком будет зависеть от того, сколько недель ему на момент родов.
Краткосрочная (34-36 недель)
На этом этапе у вашего ребенка меньше шансов иметь серьезные проблемы с дыханием, но он по-прежнему подвержен риску проблем с уровнем сахара в крови, артериальным давлением и инфекциями, и он еще может быть не в состоянии кормить грудью или кормить из бутылочки. В таком случае, скорее всего, им через нос в животик проведут небольшую трубку, чтобы команда могла давать им молоко, пока они не разовьются достаточно, чтобы принимать всю жидкость и питательные вещества, которые им нужны, через рот. Им потребуется помощь при кормлении через зонд, пока они не разовьют способность самостоятельно сосать и глотать.
Умеренная (32-33 недели)
На этом этапе ваш ребенок все еще будет нуждаться в специализированном уходе, и у него может быть низкий уровень сахара в крови и легкие проблемы с дыханием, но его легкие станут гораздо более зрелыми. Однако они по-прежнему будут подвержены риску переохлаждения, низкого кровяного давления и инфекции.
Очень недоношенные (28-32 недели)
В этом возрасте ваш ребенок будет подвержен тем же заболеваниям, что и младенцы, но поскольку они более развиты, риск ниже.
Они по-прежнему нуждаются в поддержке дыхания и подвержены риску переохлаждения, низкого уровня сахара в крови и инфекции, но вероятность тяжелого заболевания у них снижается.Подавляющее большинство детей, рожденных в этом возрасте в Великобритании, доживают до дома.
Extreme (менее 28 недель)
В этом возрасте ваш ребенок будет переведен в отделение интенсивной терапии новорожденных после родов, если его нет в вашей больнице.
Они будут подвергаться высокому риску возникновения проблем с дыханием, поскольку их легкие еще не будут достаточно зрелыми, чтобы дышать самостоятельно. Им потребуется поддержка дыхания. Их нужно держать очень теплыми, чтобы избежать переохлаждения, и им нужно будет давать декстрозу и внутривенное питание, чтобы предотвратить низкий уровень сахара в крови и помочь им расти.В то же время они начнут медленно, но верно переходить на молоко в течение нескольких дней. Они будут подвержены высокому риску низкого кровяного давления и инфекций. У новорожденных, рожденных в это время, существует риск травмы головного мозга, поэтому команда будет контролировать это с помощью ультразвукового сканирования, проводимого на дому.
В 1992 г. Великобритания изменила определение преждевременных родов (в отличие от выкидыша) с 28 недель на 24 недели. Это отражает повышение выживаемости младенцев в возрасте 24-28 недель.В некоторых странах он составляет всего 20 недель.
Уровни помощи
Детское отделение специального ухода (SCBU)
Также называемые отделениями особого ухода за младенцами (SCBU, произносится «скабу») или отделениями особого ухода (SCU), они обеспечивают самый простой уровень ухода за младенцами в их районе. Как правило, это может включать мониторинг дыхания или частоты сердечных сокращений, дополнительный кислород, зондовое питание, фототерапию при желтухе. SCBU также предоставляют неотложную помощь для стабилизации состояния новорожденных, которые родились неожиданно больными до перевода, и стабилизируют состояние ребенка перед переводом в другое отделение или оказывают неотложную помощь, если это необходимо.Они также могут предоставлять услуги с высокой степенью зависимости. Они получают младенцев из других отделений, когда они достаточно поправляются, чтобы за ними ухаживали.
Местное неонатальное отделение (LNU)
Местные неонатальные отделения (LNU) обеспечивают особый уход за младенцами в их районе, за исключением тех, которые очень плохо себя чувствуют и нуждаются в комплексной или долгосрочной интенсивной терапии. Большинство детей старше 27 недель беременности обычно получают полный уход, включая короткие периоды интенсивной терапии, в рамках своего LNU.
Отделения интенсивной терапии новорожденных (ОИТН)
В этих специализированных отделениях есть все необходимое для ухода за тяжелобольными недоношенными детьми. Младенцы будут доставлены сюда со всей страны, чтобы получить доступ к специализированным знаниям, которые они предлагают. Они предоставляют весь спектр медицинской неонатальной помощи местному населению, а также дополнительную помощь младенцам и их семьям, направленным из неонатальной сети.
Временный уход
Этот уровень ухода предоставляется, когда младенцы почти готовы идти домой.Обычно мамы становятся основными опекунами при поддержке персонала неонатального отделения.
Как может выглядеть ваш недоношенный ребенок
24-28 недель
Вес: 1-3,5 фунта (450-1600 г)
Длина: 10-13 дюймов (25-33 см)
На этом этапе ваш ребенок будет очень худым, с хрупкой красной кожей, покрытой пушистыми волосами (лануго). Их голова будет казаться большой, у них будут мягкие кости черепа и маленькое лицо с заостренным подбородком и веками, которые могут быть слиты, слиты. Они будут большую часть времени спать
29-34 недели
Вес: 2-5.5 фунтов (1-2,5 кг)
Длина: 12-14 дюймов (30-35 см)
Ваш ребенок все еще будет довольно худым, а его кожа будет слегка полупрозрачной и все еще покрытой пушистыми волосами. У девушек могут быть крошечные соски. Они могут довольно энергично двигаться и хвататься за ваш палец, могут сосать или лизать, но они не будут готовы к кормлению сами по себе.
35-37 недель
Вес: 3,5-7 фунтов (1,6-3,4 кг)
Длина: 15-18 дюймов (38-45 см)
К этому моменту ваш ребенок станет более крепким и будет больше походить на то, как вы ожидаете от доношенного ребенка.Они все еще могут быть довольно худыми, с некоторыми волосами, и им все еще может потребоваться дополнительная помощь с кормлением, дыханием и согреванием.
.
