Каких надо пройти врачей в 3 месяца: Каких врачей проходят в 3 месяца ребенку – плановые осмотры в три месяца
Каких врачей проходят в 3 месяца ребенку – плановые осмотры в три месяца
Содержание
В первый год жизни ребенку необходимо внимательное регулярное наблюдение. В три месяца ребенку нужно пройти плановый осмотр у специалистов, исследования и вакцинацию. Врачи могут выявить отклонения в развитии на ранних стадиях и начать своевременное лечение.
Каких врачей ребенок проходит в 3 месяца?
Маме с малышом нужно посетить педиатра, невролога, травматолога-ортопеда. Это плановые приемы у врачей, которые показаны всем малышам. ЛОР, окулист и хирург не являются обязательными, их посещают по показаниям.
Подготовка к посещению врачей:
-
покормите малыша; -
возьмите с собой запасной подгузник и смену белья; -
подготовьте игрушку; -
возьмите запасную соску-пустышку; -
выберите время после сна, чтобы ребенок был спокойным.
Осмотр педиатром
На приеме врач оценивает развитие ребенка, отмечает показатели роста, веса, окружности головы и живота. Прибавка в весе должна составить 800 г, рост должен увеличиться примерно на 3 см. При существенных отклонениях от нормы назначают дополнительные обследования.
В норме окружности груди и головы к трем месяцам должны быть одинаковыми. Если окружность головы превышает норму, необходимо исключить внутричерепное давление – ребенка направляют к неврологу. Если окружность головы больше окружности груди, это может указывать на дефицит веса, и требуется коррекция питания. Если объем груди больше, причиной может быть избыточный вес.
Доктор слушает легкие, осматривает горло. Если у малыша появились зубы, смотрит, правильно ли они растут. Врач задает маме вопросы о питании, особенностях развития, уточняет, что умеет малыш к трехмесячному возрасту. На приеме у педиатра мама может проконсультироваться по кормлению, развитию ребенка. После осмотра врач выдает направления для посещения специалистов, на общий анализ крови и мочи. По результатам оценивают, готов ли малыш к плановой вакцинации АКДС и от полиомиелита.
После осмотра врач выдает направления для посещения специалистов, на общий анализ крови и мочи. По результатам оценивают, готов ли малыш к плановой вакцинации АКДС и от полиомиелита.
Невролог
Доктор проверяет психическое и физиологическое здоровье малыша, смотрит, как ребенок реагирует на людей и окружающие предметы. Специалист оценивает тонус мышц и двигательные рефлексы. Чувствительность проверяется постукиванием молоточком по пятке, при котором ступня должна сжаться. Если замечено, что ребенок не разжимает кулачки, дома маме необходимо будет выполнять ряд упражнений, рекомендованных врачом.
Специалист оценивает развитие по умению узнавать игрушку и держать ее в руках. Невролог смотрит, как срастается родничок, измеряет окружности грудной клетки и головы. При обнаружении отклонений назначаются дополнительные обследования.
Ортопед
Специалист осматривает и оценивает развитие стоп ребенка, проверяет симметрию складок. При осмотре врач может выявить:
При осмотре врач может выявить:
-
косолапость; -
дисплазию тазобедренного сустава; -
плоскостопие; -
вывих бедра.
Врач следит за развитием скелета, тонусом мышц. Ортопед проверяет, как ребенок реагирует на разные действия, оценивает психическое развитие. Специалист может выявить патологии нервной системы, полученные при беременности и родах. Для точной оценки развития необходимо взять с собой выписку из роддома.
По асимметрии складок врач определяет патологии, выявляет дисплазию. Большинство отклонений, обнаруженных при осмотре в три месяца, можно исправить. В этом возрасте успешно решаются проблемы, которые позже требуют операций и могут привезти к инвалидности.
Это основные врачи, которых ребенку нужно посетить в 3 месяца. Иногда требуется прием ЛОРа, окулиста и хирурга.
ЛОР
Врач оценивает слуховые качества, проверяет нос и горло малыша.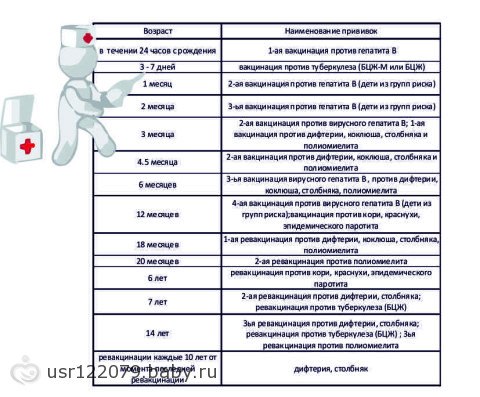 При необходимости маме дают рекомендации по уходу. Показанием для посещения является сопение, насморк и охриплость.
При необходимости маме дают рекомендации по уходу. Показанием для посещения является сопение, насморк и охриплость.
Окулист
Доктор смотрит, как ребенок реагирует на свет, исключает косоглазие, астигматизм и иные патологии со зрением. В конце приема родителям дают рекомендации. Мама узнает, при игре с какими игрушками зрение улучшается. Посещение показано, если ребенок не реагирует на приход близких, слезятся глаза.
Хирург
Врач осматривает маленького пациента, выявляет пупочные и паховые грыжи. У мальчиков оценивает развитие и состояние наружных половых органов.
Обследования
Педиатр выдает направления на общий анализ крови и мочи, при необходимости проводится аудиологический скрининг.
Анализ крови важен в 3 месяца, когда риск развития патологии в виде железодефицитной анемии возрастает. Перед анализом нужно подготовиться – кровь сдают натощак.
На плановом обследовании выписывают направление на сдачу анализа мочи. С помощью лабораторного исследования выявляют наличие воспалений печени, почек, желче- и мочевыводящих путей.
С помощью лабораторного исследования выявляют наличие воспалений печени, почек, желче- и мочевыводящих путей.
Если ранее ребенок не проходил аудиологический скрининг, в 3 месяца процедуру обязательно нужно пройти. В этот период выявляются отклонения в органах слуха, и своевременное лечение может решить множество проблем.
Регулярное посещение специалистов позволяет следить за правильным развитием малыша, вовремя проводить лечение и профилактику, чтобы ребенок рос здоровым. Грамотные консультации специалистов помогут скорректировать распорядок дня и режим питания, создать оптимальные условия для грудничка.
Календарь посещений врачей для детей до 1 года
Ваш малыш появился на свет и, если все в порядке, на третий день может отправиться вместе с Вами домой – именно в это время обычно происходит выписка из роддома после неосложненных родов. В течение трёх дней после выписки Вас с малышом посетит Ваш участковый врач-педиатр.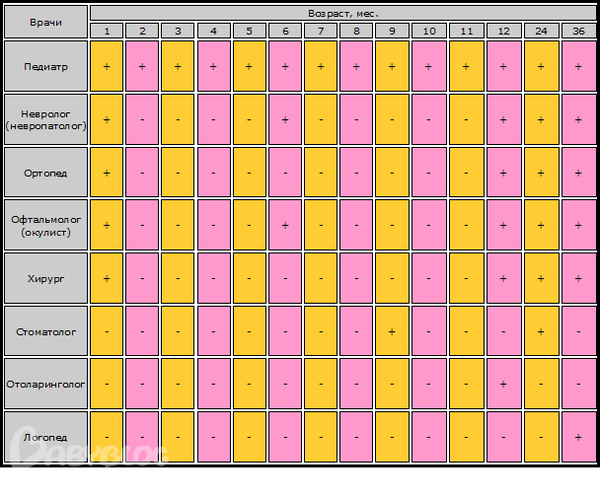
Первый месяц – период адаптации малыша к внеутробным условиям существования, поэтому в этот период так важны регулярные осмотры. Визиты специалистов – врача и медсестры – будут осуществляться примерно раз в неделю в течение всего первого месяца жизни ребенка.
Во время каждого патронажного визита специалисты будут тщательно осматривать новорожденного, чтобы не упустить каких-либо врожденных патологий, а также оценить, как проходит адаптация ребенка к новым условиям жизни вне материнской утробы. Во время таких посещений Вам объяснят, как правильно ухаживать за малышом: как обрабатывать пупочную ранку, как купать новорожденного, как его кормить и пеленать, и при необходимости дадут рекомендации по коррекции вскармливания.
Вступайте в клуб Similac «Мама знает!» и получайте скидки, подарки и
советы от экспертов.
Вступить в клуб →
После того, как малышу исполнится 1 месяц, Вас с ним уже ждут в поликлинике. В любой детской поликлинике существует «грудничковый день» – определенные дни и часы, отведенные для того, чтобы мамы со здоровыми малышами до года могли пройти плановый осмотр у врачей. Вместе с врачом-педиатром в это время работают невролог, окулист и травматолог-ортопед – именно этим специалистам необходимо показать малыша, когда ему исполнится один месяц.
Вот Ваш малыш преодолел рубеж 1 месяц – осмотры сейчас также важны, однако проходить их необходимо несколько реже. Показывать малыша специалистам теперь можно реже, и после осмотра всеми врачами наблюдать за развитием малыша будет в основном педиатр.
Зачем посещать врачей так часто? Ответ прост – на первом году жизни проявляется большая часть врожденных патологий, которые необходимо своевременно диагностировать и корректировать.
Кроме осмотров, малышу необходимо будет пройти ряд исследований и анализов. Они выявляют те особенности развития ребенка, которые не видны при обычном осмотре. Вот для чего они нужны:
- Неонатальный скрининг новорожденных – диагностическое исследование, позволяющее выделить малышей группы риска по различным врожденным заболеваниям
- Аудиологический скрининг – выявляет отклонения в развитии органов слуха
- УЗИ головного мозга (нейросонография) – выявляет пороки развития головного мозга, измеряет внутричерепное давление и скорость кровотока в полушариях
- УЗИ сердца – выявляет патологию развития сердечнососудистой системы
- УЗИ внутренних органов – выявляет патологию развития органов брюшной полости
- УЗИ тазобедренных суставов – диагностирует врожденные дисплазии, вывихи и подвывихи бедра
- Общий анализ крови – выявляет заболевания органов кроветворения и другую патологию
- Общий анализ мочи – выявляет отклонения в работе мочевыводящих органов; анализ мочи на сахар выявляет предрасположенность ребенка к диабету
- Анализ кала – выявляет заболевания пищеварительной системы, инфекции и другие расстройства; анализ кала на углеводы диагностирует лактазную недостаточность
Запоминать, когда и каких врачей нужно посещать, вовсе не обязательно – опытные специалисты каждый раз будут напоминать, когда Вам с малышом необходимо показаться в следующий раз. Однако ознакомиться с Календарем посещений врача* все-таки стоит – это поможет Вам не переживать за своего малыша и чувствовать себя уверенно.
Однако ознакомиться с Календарем посещений врача* все-таки стоит – это поможет Вам не переживать за своего малыша и чувствовать себя уверенно.
|
Возраст ребенка |
Осмотры врачами-специалистами |
Лабораторные, функциональные и иные исследования |
|---|---|---|
|
Новорожденный |
Педиатр |
Неонатальный скрининг на врожденный гипотиреоз, фенилкетонурию, адреногенитальный синдром, муковисцидоз и галактоземию; Аудиологический скрининг |
|
1 месяц |
Педиатр Невролог Детский хирург Офтальмолог |
Ультразвуковое исследование органов брюшной полости, сердца, тазобедренных суставов Нейросонография Аудиологический скрининг |
|
2 месяца |
Педиатр |
|
|
3 месяца |
Педиатр Невролог Травматолог-ортопед |
Общий анализ крови Общий анализ мочи Аудиологический скрининг |
|
4 месяца |
Педиатр |
|
|
5 месяцев |
Педиатр |
|
|
6 месяцев |
Педиатр Детский хирург Невролог |
Общий анализ крови Общий анализ мочи |
|
7 месяцев |
Педиатр |
|
|
8 месяцев |
Педиатр |
|
|
9 месяцев |
Педиатр |
Общий анализ крови Общий анализ мочи |
|
10 месяцев |
Педиатр |
|
|
11 месяцев |
Педиатр |
|
|
12 месяцев |
Педиатр Невролог Детский хирург Детский стоматолог Офтальмолог Оториноларинголог Психиатр детский |
Общий анализ крови Общий анализ мочи Исследование уровня глюкозы в крови Электрокардиография |
Регулярные осмотры врачами помогут обеспечить Вашему малышу гармоничное и полноценное развитие, а также хорошее настроение.
 Здоровый ребенок чувствует себя комфортно и у него есть множество причин для того, чтобы дарить Вам свою улыбку!
Здоровый ребенок чувствует себя комфортно и у него есть множество причин для того, чтобы дарить Вам свою улыбку!
*
Источник:
Приказ Минздрава России от 21 декабря 2012 г. N 1346н «О порядке прохождения несовершеннолетними медицинских осмотров, в том числе при поступлении в образовательные учреждения и в период обучения в них»
Каких врачей проходят в 1, 3, 6 месяцев груднички
В первом полугодии жизни ребенка родители особенно пристально следят за его здоровьем. Необходимо знать, каких врачей проходят в 1, 3, 6 месяцев.
Трудно представить, какие сложные изменения происходят в организме малыша в течение первого полугодия его жизни. Маленький человечек учится жить автономно от мамы, в совершенно новой для него среде. Его сердце, почки, эндокринные железы начали работать ещё до рождения, а другие системы – дыхательная, пищеварительная, нервная, костная и мышечная — только находятся в процессе формирования и ещё не работают в полную силу.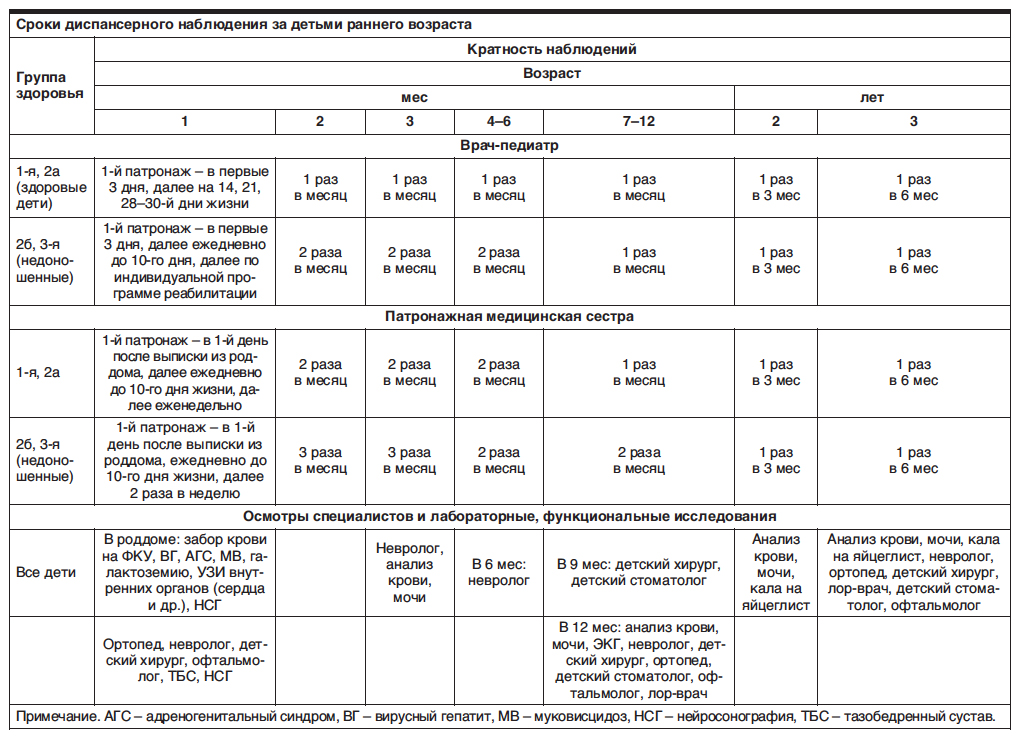
Врачебный контроль в такой ситуации ребенку просто необходим. Он даёт возможность выявить врождённые патологии или нарушения в развитии и работе органов на раннем этапе и принять меры по их устранению. Специалисты следят за здоровьем и развитием малыша, дают профессиональные советы по уходу, а также объясняют, каких врачей нужно пройти в 1 месяц и позже. Поэтому регулярные походы к врачу должны стать святой обязанностью для мамы и младенца.
Первая встреча с врачом
Пока малыш находится в роддоме, за ним наблюдает неонатолог. Сразу же после рождения младенца детский врач проверит:
- вес;
- рост;
- окружность груди и головы;
- врождённые рефлексы;
- пульс и дыхание;
- цвет кожи и тонус мышц.
На основании этой проверки состояние малыша будет оценено по десятибалльной шкале Апгар. Если ребёнок набирает менее 7 баллов, значит, существует какая-то проблема со здоровьем, и малышу потребуется реанимационная помощь. В последующие дни врач будет ежедневно осматривать малыша, и, если потребуется, назначит необходимые дополнительные обследования.
В последующие дни врач будет ежедневно осматривать малыша, и, если потребуется, назначит необходимые дополнительные обследования.
После выписки из больницы – ждите визита детского врача на дом. В течение первого месяца он придёт к вам 3 раза, осмотрит ребёнка и даст необходимые советы по уходу. Такой способ наблюдения за ребёнком называется патронажем.
Тематическая статья:
Каких врачей нужно пройти в 1 месяц новорожденному
На пятой неделе вы пойдёте на первый в жизни малыша приём в детскую поликлинику. И с этого момента визиты туда станут частыми – младенца нужно показывать врачам регулярно, даже если кроха прекрасно себя чувствует и нормально набирает вес. Каких же специалистов нужно пройти в 1 месяц новорожденному:
- педиатра;
- невролога;
- хирурга;
- ортопеда;
- офтальмолога;
- отоларинголога.
Целью такого расширенного осмотра является раннее выявление отклонений в развитии младенца.
Педиатр
Мамочкам стоит запомнить, что педиатр – самый важный детский врач, особенно на первом году жизни ребёнка. Именно он будет следить за здоровьем малыша, оценивать его развитие согласно возрастным нормам, проверять состояние и работу всех органов и систем растущего организма. Вам с малышом нужно настроиться на ежемесячное прохождение этого специалиста. Во время первого приёма врач:
Именно он будет следить за здоровьем малыша, оценивать его развитие согласно возрастным нормам, проверять состояние и работу всех органов и систем растущего организма. Вам с малышом нужно настроиться на ежемесячное прохождение этого специалиста. Во время первого приёма врач:
- проведёт визуальный осмотр младенца;
- послушает его лёгкие и бронхи ;
- осмотрит горлышко и носик малыша;
- проверит состояние родничка;
- измерит вес, рост, окружность головы и грудной клетки;
- направит на УЗИ органов брюшной полости и головного мозга и ЭКГ сердца;
- направит на прививку от вирусного гепатита В после предварительного осмотра.
У мам всегда возникает масса вопросов, касающихся здоровья детей и ухода за ними. Педиатр обязательно даст вам ценную профессиональную консультацию, проведёт беседу о профилактике рахита, закаливании и режиме питания малыша.
Невролог
Приём невролога является обязательным для месячного младенца.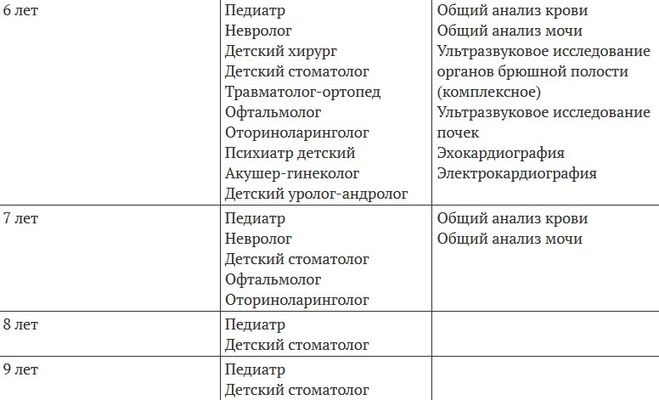 Дело в том, что ещё во время беременности у плода могут проявляться различные патологии в развитии нервной системы. К таковым относятся: повышенная нервная возбудимость или, наоборот, угнетение функций ЦНС. Это достаточно серьёзные нарушения, но поправимые. Главное – начать лечение как можно раньше, пока нервная система младенца ещё только находится на стадии созревания, и такие нарушения легко корректируются. В ваш первый визит невролог обратит внимание на:
Дело в том, что ещё во время беременности у плода могут проявляться различные патологии в развитии нервной системы. К таковым относятся: повышенная нервная возбудимость или, наоборот, угнетение функций ЦНС. Это достаточно серьёзные нарушения, но поправимые. Главное – начать лечение как можно раньше, пока нервная система младенца ещё только находится на стадии созревания, и такие нарушения легко корректируются. В ваш первый визит невролог обратит внимание на:
- мышечный тонус младенца;
- врождённые рефлексы;
- моторно-двигательные функции;
- нервно-психическое развитие в соответствии с возрастными нормами.
На приём желательно прийти уже с результатами УЗИ головного мозга – на их основании врач должен исключить патологии развития этого органа.
Хирург
Приём хирурга имеет цель выявить на самых ранних сроках такие патологии, как гемангиома (доброкачественное образование, возникшее в результате неправильного формирования сосудов) и паховая или пупочная грыжа, так часто встречающиеся у младенцев.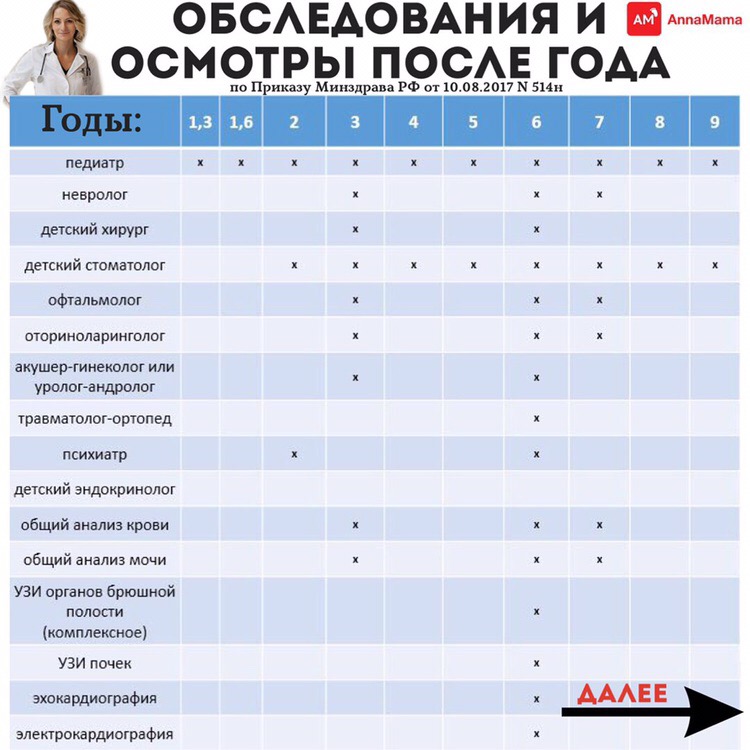 Особенно важен осмотр у этого доктора для мальчиков. Хирург осмотрит его на наличие крипторхизма (неопущения яичек в мошонку) и фимоза (сужения крайней плоти).
Особенно важен осмотр у этого доктора для мальчиков. Хирург осмотрит его на наличие крипторхизма (неопущения яичек в мошонку) и фимоза (сужения крайней плоти).
Ортопед
В 1 месяц всех грудничков проверяют на дисплазию — неправильное развитие тазобедренных суставов. Врач оценит подвижность суставов, а также сравнит ягодичные складки – они должны быть симметричными. Ортопед обязательно назначит УЗИ. Такую проверку важно сделать именно в 1 месяц, так как суставы ещё не до конца сформированы, и патологию можно легко корректировать, не прибегая к хирургическому вмешательству. Во время осмотра важно исключить врождённую кривошею, косолапость и вывихи разной этиологии.
Окулист
Врач осмотрит грудничка на предмет наличия воспалительных и инфекционных заболеваний глаз, исключит слепоту и косоглазие, оценит работу слёзных желез.
Отоларинголог
Специалист проверит состояние слизистых горла и носа, а также слух малыша.
2 месяца
В этом возрасте вам предстоит посетить только педиатра. Это обычный плановый осмотр, во время которого доктор выполнит следующие действия.
Это обычный плановый осмотр, во время которого доктор выполнит следующие действия.
- Взвесит младенца – прибавка в весе в этом возрасте должна составить около 1 кг.
- Измерит рост малыша – он должен вырасти на 3 сантиметра.
- Проверит результаты анализов крови — чтобы исключить анемию, и мочи – чтобы контролировать работу почек и мочевыделительной системы.
- Проверит состояние прививки БЦЖ, сделанной ещё в роддоме. Гнойничок, который часто образуется на месте укола, очень пугает родителей. Но не стоит переживать – это является абсолютной нормой.
Врач ответит на все вопросы мамы, а также расскажет, каких врачей проходят в 3 месяца. Проводить плановую вакцинацию в 2 месяца не надо.
Каких врачей проходят в 3 месяца
Обследование у педиатра, невролога и ортопеда малышу вновь предстоит пройти в 3 месяца.
- Педиатр проводит обследование малыша по обычной схеме и направляет на вакцинацию против дифтерии, коклюша, столбняка (АКДС) и полиомиелита.
- На смену врождённым рефлексам к этому времени приходят приобретённые. Их и проверяет невролог. Ребёнок уже должен уверенно держать головку, поднимать её, лёжа на животе, реагировать на близких людей и пытаться захватывать игрушки. Врач обязательно порекомендует массаж, чтобы снять гипертонус мышц крохи.
- В три месяца у малыша активно формируются двигательные навыки. Поэтому консультация ортопеда столь важна в этот период. Доктор вновь оценит работу тазобедренных суставов и всей костно-мышечной системы в целом.
У трёхмесячного малыша важно исключить развитие рахита, часто возникающего в период бурного роста, и связанного с недостатком витамина D и нарушениями обменных процессов. Это заболевание приводит к деформации скелета, делая кости хрупкими, а мышцы – слабыми, подрывает иммунную систему малыша и сильно затормаживает его развитие.
4 и 5 месяцы
Это очередной поход к педиатру. Ведь ребёнок уже очень изменился с момента рождения. В 4 месяца он уверенно держит головку, улыбается при виде знакомых людей, «гулит», зажимает предметы в кулачке.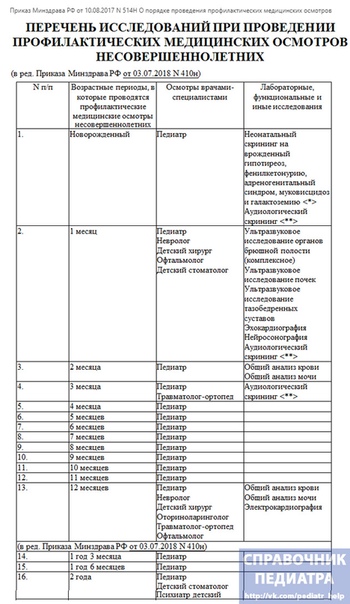 В эти месяцы прибавка в весе составляет около 700 граммов, а в росте – до 3 сантиметров. В 5 месяцев происходит большой скачок в развитии крохи — он становится более осознанным, различает знакомых и незнакомых людей, лепечет, берёт и бросает игрушки, легко переворачивается и даже пытается сесть.
В эти месяцы прибавка в весе составляет около 700 граммов, а в росте – до 3 сантиметров. В 5 месяцев происходит большой скачок в развитии крохи — он становится более осознанным, различает знакомых и незнакомых людей, лепечет, берёт и бросает игрушки, легко переворачивается и даже пытается сесть.
Поэтому очень важно, чтобы педиатр оценил параметры развития малыша и состояние его здоровья. К тому же, это вторая волна прививок против полиомиелита и АКДС.
Каких врачей проходят в 6 месяцев
Шесть месяцев – своеобразный рубеж в жизни младенца. Из беспомощного крохи он превратился в активного, смышлёного и уже довольно самостоятельного человечка, приобрёл новые умения и навыки. Поэтому вам снова необходимо проверить здоровье и развитие малыша. Каких врачей нужно проходить в полгода?
- Педиатра, который, как всегда, проведёт осмотр малыша и даст допуск к третьему этапу прививок. Особое внимание – введению прикорма. Врач объяснит маме, что это такое, расскажет об очерёдности и дозировке введения новых продуктов .

- Невролога – он проверит все вновь приобретённые умения крохи: способность переворачиваться, опираться на предплечья, лёжа на животике, брать игрушку, сидеть с опорой или без неё.
- Ортопеда – врач проконтролирует двигательные навыки и состояние костно-мышечной системы.
- Хирурга, чтобы проверить шейный отдел позвоночника, состояние родничка, кожных покровов и наружных половых органов.
Если родители внимательно следят за своим крохой, вовремя замечают тревожные симптомы, знают, каких врачей проходят в месяц и в 6 месяцев, и в год – это гарантия того, что здоровье малыша всегда будет в порядке, и он вырастет крепким и гармонично развитым.
ПОРЯДОК ПРОВЕДЕНИЯ ДИСПАНСЕРНОГО ОСМОТРА ДЕТЕЙ
Диспансеризация — это система медицинских мероприятий, проводимых с целью оценки состояния здоровья, а также выявления заболеваний или факторов риска, способствующих их возникновению или развитию. Постановлением Министерства здравоохранения Республики Беларусь от 12. 08.2016 №96 «Об утверждении Инструкции о порядке проведения диспансеризации » определен порядок проведения диспансеризации детей в возрасте до 18 лет в Республике Беларусь».
08.2016 №96 «Об утверждении Инструкции о порядке проведения диспансеризации » определен порядок проведения диспансеризации детей в возрасте до 18 лет в Республике Беларусь».
Каждый гражданин Республики Беларусь, в том числе несовершеннолетний по решению законного представителя, имеет право пройти диспансерный осмотр и, при наличии медицинских показаний, находиться (либо отказаться) под диспансерным динамическим наблюдением в поликлинике.
Основной целью диспансеризации является осуществление комплекса мероприятий, направленных на формирование, сохранение и укрепление здоровья населения, предупреждение развития заболеваний, снижение заболеваемости, увеличение активного творческого долголетия и улучшение качества жизни.
Диспансеризация состоит из следующих основных мероприятий:
- анализ медицинских документов пациента и эффективности проведенных мер медицинской профилактики, составление пациенту индивидуального плана;
- проведение диспансерного медицинского осмотра;
- установление пациенту группы диспансерного наблюдения;
- осуществление диспансерного наблюдения и проведение медицинской профилактики;
- пропаганда здорового образа жизни и воспитание ответственности граждан за свое здоровье.

Диспансерный медицинский осмотр — комплекс медицинских услуг, включающий медицинский осмотр пациента врачами-специалистами, а также проведение этому пациенту комплекса медицинских вмешательств по показаниям;
диспансерное наблюдение — периодический диспансерный медицинский осмотр, медицинское наблюдение за состоянием здоровья пациента в динамике в зависимости от группы диспансерного наблюдения.
Для получения индивидуального плана прохождения диспансеризации законным представителям ребенка необходимо обратиться с ребенком от 1 года до 14 лет на прием к участковому врачу-педиатру за 1 – 1,5 месяца до дня рождения ребенка, подросткам с 15лет до 17 лет 11мес 29дней в подростковый кабинет (1этаж, каб.№112).
Объем плановой диспансеризации детей и подростков зависит от возраста:
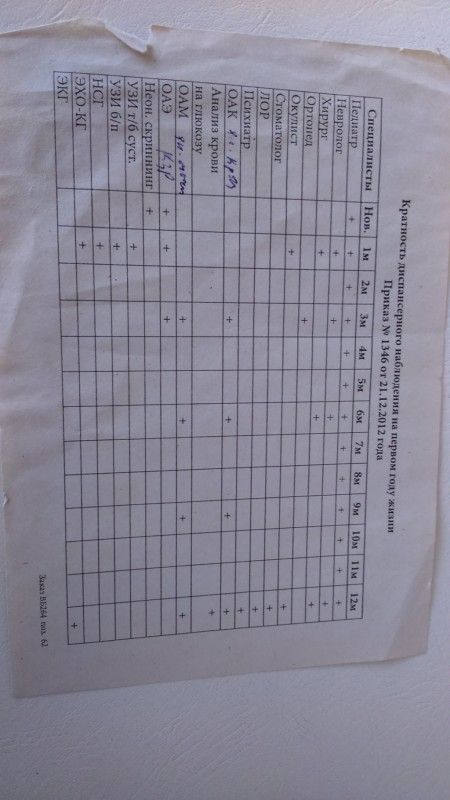
Дети 1-го года жизнинаблюдаются врачом-педиатром ежемесячно в поликлинике с 1 месяца (в возрасте до одного месяца на дому).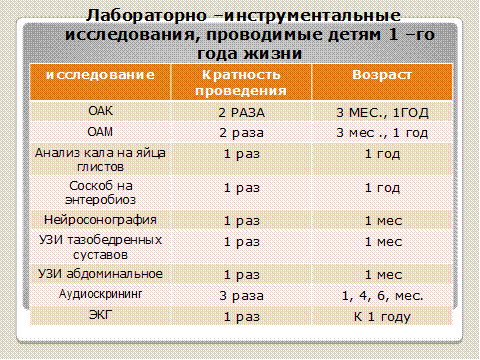 Подлежат: определению остроты слуха — по медицинским показаниям; осмотру невролога, хирурга (ортопеда), офтальмолога — до 3-х месяцев; ЛОР-врача в период до года; общий анализ крови, общий анализ мочи — до 3-х месяцев; ЭКГ до года; антропометрия (вес, рост, окружность головы, окружность груди — ежемесячно).
Подлежат: определению остроты слуха — по медицинским показаниям; осмотру невролога, хирурга (ортопеда), офтальмолога — до 3-х месяцев; ЛОР-врача в период до года; общий анализ крови, общий анализ мочи — до 3-х месяцев; ЭКГ до года; антропометрия (вес, рост, окружность головы, окружность груди — ежемесячно).
В возрасте 1 год ребенок подлежит осмотру педиатра, стоматолога, общий анализ крови, общий анализ мочи, антропометрия (вес, рост, окружность головы, окружность груди).
Дети с 1 года до 2-х лет наблюдаются врачом-педиатром 1 раз в полугодие, общий анализ крови, общий анализ мочи, антропометрия (вес, рост, окружность груди).
Дети с 2-х до 3-х лет наблюдаются врачом-педиатром 1 раз в полугодие, невролог, офтальмолог, оториноларинголог, стоматолог, логопед, детский гинеколог (девочки), общий анализ крови, общий анализ мочи, глюкоза крови, анализ кала на яйца глистов, соскоб на энтеробиоз, определение остроты слуха, антропометрия (вес, рост).
Дети с 3-х до 4-х лет наблюдаются врачом-педиатром 1 раз в год, логопед, УЗИ сердца, общий анализ крови, общий анализ мочи, антропометрия (вес, рост).
Дети с 4-х до 5-и лет наблюдаются врачом-педиатром 1 раз в год, общий анализ крови, общий анализ мочи, определение остроты зрения, УЗИ сердца (если не было проведено ранее в период с 3-х до 4-ти лет), антропометрия (вес, рост), оценка осанки.
Дети с 5-и до 6-и лет(оформление в 1-й класс школы) наблюдаются врачом-педиатром 1 раз в год, невролог, хирург, офтальмолог, стоматолог, логопед, детский гинеколог (девочки при отсутствии осмотра ранее), общий анализ крови, общий анализ мочи, глюкоза крови, анализ кала на яйца глистов, соскоб на энтеробиоз, ЭКГ, УЗИ сердца (если не было проведено ранее в период с 3-х лет), определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 6-и до 7-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.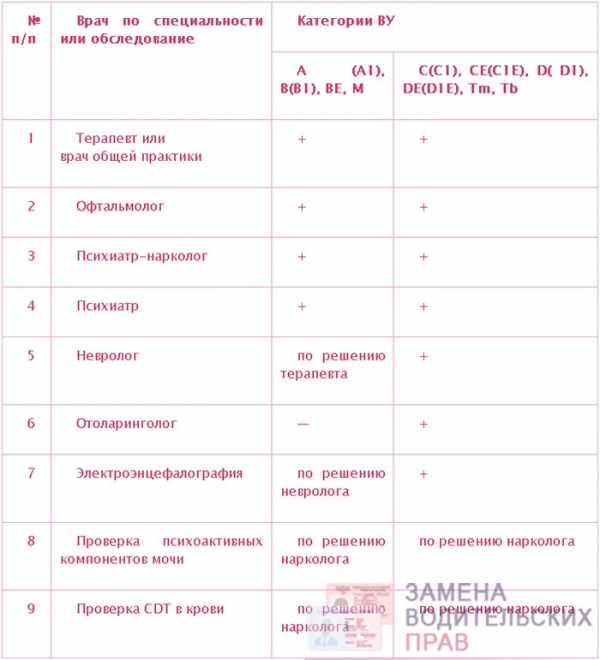
Дети с 7-и до 8-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 8-и до 9-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 9-и до 10-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 10-и до 11-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, общий анализ крови, общий анализ мочи, определение остроты зрения, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 11-и до 12-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, хирург, ЭКГ, УЗИ щитовидной железы, общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.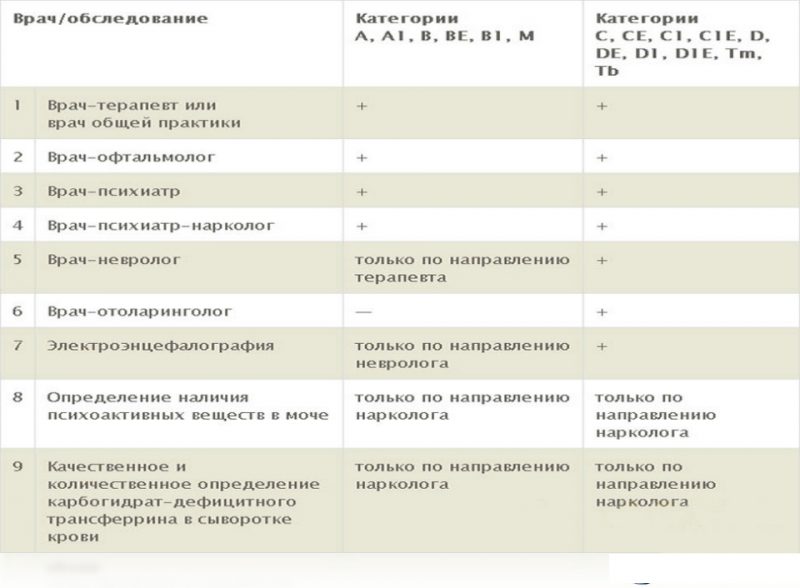
Дети с 12-и до 13-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, УЗИ щитовидной железы (если не было проведено в 11 лет), общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 13-и до 14-и лет наблюдаются врачом-педиатром 1 раз в год, стоматолог, ЭКГ, УЗИ сердца (юноши, в период с 13 лет до 16 лет однократно), УЗИ щитовидной железы (если не было проведено с 11 лет до 13 лет), общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 14-и до 15-и лет юноши наблюдаются врачом-педиатром 1 раз в год, стоматолог, хирург, невролог, ЛОР-врач, психиатр (нарколог), ЭКГ, УЗИ сердца (юноши, если не было проведено в 13 лет) УЗИ ОБП (в период с 14 лет до 16 лет однократно ), УЗИ щитовидной железы (если не было проведено ранее с 11 лет до 14 лет), общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Дети с 14-и до 15-и лет девушки наблюдаются врачом-педиатром 1 раз в год, стоматолог, подростковый гинеколог, ЭКГ, УЗИ ОБП (в период с 14 лет не было проведено до 16 лет), УЗИ щитовидной железы (если не было проведено ранее с 11 лет до 14 лет).
Подростки с 15-и до 16-и лет наблюдаются врачом-педиатром подросткового кабинета 1 раз в год, стоматолог, хирург, невролог, ЛОР-врач, офтальмолог, психиатр (нарколог), подростковый гинеколог (девушки), ЭКГ (юноши), УЗИ сердца (юноши, в период до 16 лет однократно, если не было проведено ранее в период с 13 лет до 14 лет), УЗИ ОБП (если не было проведено ранее в период с 14 лет ), УЗИ щитовидной железы (если не было проведено ранее с 11 лет до 15 лет), общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Подростки с 16-и до 17-и лет наблюдаются врачом-педиатром подросткового кабинета 1 раз в год, стоматолог, подростковый гинеколог (девушки), ЭКГ, общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки.
Подростки с 17-и до 18-и лет наблюдаются врачом-педиатром подросткового кабинета 1 раз в год, стоматолог, хирург, невролог, ЛОР-врач, офтальмолог, психиатр (нарколог), подростковый гинеколог (девушки), ЭКГ, общий анализ крови, общий анализ мочи, глюкоза крови, определение остроты зрения, определение остроты слуха, антропометрия (вес, рост), измерение АД, оценка осанки, флюорография.
По результатам диспансеризации оформляется справка о состоянии здоровья ребенка (форма 1-здр/у), которая выдается врачом – педиатром участковым после прохождения медицинского осмотра по предварительной записи на прием 1 раз в год. Подросткам (несовершеннолетним с 15 до 17 лет 11 мес. 29 дней) справка о состоянии здоровья (форма 1-здр/у) выдается врачом подросткового кабинета.
Если Ваш ребенок наблюдается по поводу хронического заболевания, объем индивидуальной диспансеризации будет определяться не только возрастом, но и болезнью с кратностью осмотра не менее 2-х раз в год.
Участковый врач-педиатр принимает по предварительной записи, которая осуществляется в регистратуре по телефону 340-66-22.
Предусмотрена также запись к врачам через Интернет (талон.by).
Просим обратить внимание родителей, что учащиеся 9, 10, 11 классов школ района обслуживания поликлиники проходят диспансеризацию в организованном порядке в подростковом кабинете поликлиники согласно графика, согласованного с администрацией учреждений образования.
В поликлинике в рамках диспансеризации имеется возможность пройти осмотр врачей – специалистов: невролога, оториноларинголога (ЛОР), офтальмолога, хирурга, кардиолога, стоматолога, а также получить консультацию логопеда.
Осмотр детского гинеколога осуществляется по направлению участкового педиатра, педиатра подросткового кабинета на базе районного кабинета по адресу: ул. Герасименко, 22 (женская консультация УЗ «17 городская клиническая поликлиника», запись по телефону: 242 81 38).
Осмотр врача-ортопеда первично осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка с выдачей талона на прием детей до года на базе поликлиники, старше года на базе УЗ «17 ДГКП». При диспансерном наблюдении ребенка врачом-ортопедом необходимо обращение в регистратуру УЗ «17 ДГКП» по телефону 261-59-09 (по адресу: ул. Кольцова, 53/1).
При диспансерном наблюдении ребенка врачом-ортопедом необходимо обращение в регистратуру УЗ «17 ДГКП» по телефону 261-59-09 (по адресу: ул. Кольцова, 53/1).
Консультация врача-эндокринолога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования с выдачей талона на базе УЗ «2 ГДКБ» (по адресу: ул. Нарочанская,17 ).
Консультация врача-аллерголога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования с выдачей талона на базе УЗ «4 ГДКБ» (по адресу: ул. Шишкина, 24).
Консультация врача-гастроэнтеролога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования на базе УЗ «4 ГДКБ» (по адресу: ул. Шишкина, 24).
Консультация врача-пульмонолога осуществляется по направлению участкового педиатра при наличии показаний после осмотра ребенка, проведения дополнительного обследования с выдачей талона на базе УЗ «3 ГДКБ» ((по адресу: ул. Кижеватова, 60/1).
Кижеватова, 60/1).
7 наивных вопросов ижевчан о детских медосмотрах
Август — пора медосмотров перед школой и детским садиком. Каких врачей нужно посетить с ребенком, как это сделать быстро и недорого, рассказала врач-педиатр многопрофильного медицинского центра «Юнимед» Вероника Хорошева.
Зачем нужен медосмотр?
Медосмотры — процедура обязательная. Их проходят все дети, впервые отправляющиеся в садик или школу. Медосмотр помогает выявить хронические болезни и выбрать правильный режим и диету.
— Отсутствие медицинского осмотра является формальным основанием для отказа в приеме ребенка в школу или детский сад, — предупреждает врач. — Без него администрация учреждения просто не может гарантировать безопасность других детей. Только представьте, ребенок может болеть серьезным заболеванием и случайно заразить других ребят во время игры. А медосмотр помогает защитить ребят от этой ситуации, да и самим родителям узнать — в порядке ли их малыш.
Каких врачей нужно пройти?
Для каждого вида образовательных учреждений: детского сада или школы необходимо пройти определенных специалистов.
При поступлении в детский сад в их число входят педиатр, невролог, детский хирург, детский стоматолог, офтальмолог, оториноларинголог, детский психиатр, акушер-гинеколог или детский уролог-андролог.
При поступлении в школу к этому списку добавляется травматолог-ортопед.
Какие анализы нужно сдать?
При поступлении в детский сад ребенку необходимо сдать общий анализ крови, общий анализ мочи, исследование уровня глюкозы в крови, анализ кала на яйца глистов.
При поступлении в школу к общему списку добавляются: ультразвуковое исследование органов брюшной полости, сердца, щитовидной железы и органов репродуктивной сферы, электрокардиография.
Нужно ли ставить какие-то прививки?
Бежать с ребенком к врачу, чтобы привить его перед школой или садиком, не нужно — все прививки ставятся строго по национальному календарю (графику, установленному законом). И зависят они не от поступления ребенка в образовательное учреждение, а от возраста и состояния здоровья малыша.
И зависят они не от поступления ребенка в образовательное учреждение, а от возраста и состояния здоровья малыша.
Когда нужно пройти медосмотр?
У всех анализов есть «сроки давности», которые нужно учитывать, записываясь к врачам.
- Для детей старше 2 лет считаются актуальными результаты осмотра врача и анализов, которые были сделаны не позднее 3 месяцев на момент медосмотра;
- Для детей младше 2 лет — результаты не позднее 1 месяца на момент медосмотра (их организм изменяется быстрее).
Сколько стоит медосмотр?
В государственных поликлиниках пройти медосмотр можно бесплатно. Однако есть одно «но» — из-за нехватки специалистов процесс может растянуться на несколько дней, а то и недель. Да и часть анализов все равно придется сдавать платно.
Чтобы упростить процедуру, можно обратиться в частную больницу. Одной из клиник, давно завоевавших доверие ижевчан, является многопрофильный центр «Юнимед». Здесь есть все детские специалисты, и пройти полное обследование ребенок может буквально за один день.
Здесь есть все детские специалисты, и пройти полное обследование ребенок может буквально за один день.
Что взять с собой на медосмотр?
Специалисты убеждены — родителям стоит взять с собой не только документы (свидетельство о рождении, амбулаторную карту, медицинскую карту формы 026У, прививочный сертификат и паспорт родителя (законного представителя), но и любимые игрушки ребенка.
— Посещение врачей — стресс для малыша, — предупреждает Вероника Хорошева. — Поэтому перед тем, как отправляться к врачу, родителям стоит предупредить малыша, объяснить, с чем ему предстоит столкнуться. Лучше взять с собой любимую (лучше не шумную) игрушку — на случай, если ребенок заскучает или начнет нервничать. Кроме того, лучше, чтобы малыш был в хорошем настроении.
В нашей клинике действует акция «Комплексное обследование ребенка»!
Узнать подробнее о скидках или записаться на прием можно в офисах, по телефонам или на сайте: г. Ижевск, ул. Красноармейская, 86а, тел. (3412) 50-98-17, ул. И. Закирова, 3, тел. (3412) 57-20-60.
Красноармейская, 86а, тел. (3412) 50-98-17, ул. И. Закирова, 3, тел. (3412) 57-20-60.
Ортопед для малыша — статьи от специалистов клиники «Мать и дитя»
чем раньше – тем лучше
Казалось бы, зачем показывать кроху ортопеду, ведь он пока еще не сидит, не встает, не ходит. Получается, что нагрузки на кости и мышцы нет, так что вроде бы и смотреть у малыша еще нечего. Так думают некоторые родители и почему-то не спешат показать своего ребенка ортопеду. Другие мамы и папы не идут на консультацию, так как считают, что их малыш развивается нормально. Ведь никаких заметных изменений у него нет: руки-ноги на месте, вроде бы одной длины, спина ровная – значит, все у малыша в порядке. На самом же деле некоторые болезни опорно-двигательного аппарата не всегда очевидны и родителям обычно не заметны. А уж самостоятельно определить, например, одной ли длины ноги у младенца, не будучи специалистом, вообще невозможно. И даже педиатр, если патология не выражена, может не выявить ее, особенно если заболевание не беспокоит ребенка. Но по мере того как малыш будет расти, ортопедические проблемы могут усиливаться и вылечить болезнь будет гораздо сложнее, чем в раннем возрасте. Поэтому новорожденного надо показать ортопеду как можно раньше.
Но по мере того как малыш будет расти, ортопедические проблемы могут усиливаться и вылечить болезнь будет гораздо сложнее, чем в раннем возрасте. Поэтому новорожденного надо показать ортопеду как можно раньше.
что смотрит врач
Ортопеда надо посетить, когда ребенку исполнится 1 месяц, а потом еще несколько раз – в 3, 6 и 12 месяцев. При первой консультации врач очень внимательно осмотрит малыша, буквально от макушки до пят, оценит размеры и форму всех частей тела, проверит также, насколько они пропорциональны, симметричны по отношению друг к другу, посмотрит, как двигаются ручки и ножки. Ортопед внимательно обследует все суставы на подвижность, особенно тщательно он осмотрит тазобедренные суставы и обязательно проверит, одинаковой ли длины ноги малыша.
Но даже если в 1 месяц ортопедической патологии не было, кроху все равно надо регулярно показывать врачу. При повторных осмотрах могут быть выявлены какие-то болезни, которые не проявляли себя во время первого визита к доктору.
возможные проблемы
Какие самые серьезные болезни должен исключить ортопед у детей первого года жизни?
— Дисплазия тазобедренного сустава и врожденный вывих бедра – эти заболевания возникают из-за врожденного недоразвития тазобедренного сустава. Если болезнь не выявить вовремя, то она может быстро прогрессировать, одна нога будет значительно короче другой и походка серьезно нарушится. Обнаружить патологию можно уже в 1–3 месяца.
— Врожденная мышечная кривошея – сразу после рождения становится заметным, что голова ребенка постоянно наклонена в сторону и на бок. Кривошею обязательно надо лечить, иначе у ребенка развивается асимметрия лица, лицевого черепа, плеч, позвоночника.
— Врожденная косолапость – ножки малыша «косолапят», как у медвежонка: если бы новорожденный мог встать, он опирался бы на внешнюю поверхность стопы. Без лечения, если ребенок начинает ходить на таких ножках, деформация поврежденной стопы усиливается, нарушается взаимоотношение костей, страдают походка и осанка, возникают трудности с подбором обуви.
Эти три основные болезни надо выявить как можно раньше (а обнаружить их можно уже в 1–3 месяца), ведь чем быстрее начать их лечить, тем лучше будет результат.
распределяем нагрузку
Но даже если ортопедической патологии у ребенка нет, доктор все равно посоветует родителям, что сделать, чтобы кости и мышцы малыша правильно развивались. Например, даже здоровые дети могут часто поворачивать голову в одну сторону. Обычно это происходит потому, что их привлекает сторона кроватки с красочной игрушкой или с другим интересным предметом. Нередко родители этого просто не замечают, а вот ортопед сразу обратит внимание, в какую сторону чаще всего наклоняет голову ребенок. Также он быстро увидит, как переворачивается ребенок – опять в одну какую-то сторону или в обе. Все это может быть вариантом нормы, но иногда говорит о том, что у ребенка разный тонус мышц слева и справа. В таком случае ортопед посоветует массаж, плавание и специальные упражнения с акцентом на определенную группу мышц. Расскажет доктор, как укрепить и остальные группы мышц: например, живота, спины – все это поможет крохе в будущем вовремя начать сидеть, вставать и ходить.
Расскажет доктор, как укрепить и остальные группы мышц: например, живота, спины – все это поможет крохе в будущем вовремя начать сидеть, вставать и ходить.
не торопим малыша
Ребенок растет и вроде бы уже готов сидеть. Самостоятельно сесть он должен в 7 месяцев, встать на ножки – в 9, в 10–11 сделать первые шаги, держась за опору. До этого возраста врачи рекомендуют не побуждать малыша сидеть или стоять (особенно вредно сажать его в подушки). Кости и мышцы крохи к новым движениям еще не готовы, и если мышечный корсет ребенка не успеет окрепнуть до того, как он начнет самостоятельно садиться, это может привести к искривлению позвоночника. Если же время пришло, а малыш пока еще не освоил новый навык, ортопед подскажет, как простимулировать кроху (здесь опять помогут массаж и гимнастика).
помогаем первым шагам
Когда ребенок попытается делать первые шаги, ортопед подскажет, какую обувь купить крохе. Она поможет равномерно нагрузить голеностопный сустав, а значит, и на все остальные суставы нагрузка будет распределена правильно. Обычно врачи советуют учиться ходить не босиком или в носочках, пинетках, а в ботиночках или туфлях: кожаных, с жесткой пяткой, маленьким каблучком, на шнуровке или на липучке. Если же у малыша будет какая-то патология стопы или голеностопа, ортопед подберет уже специальную обувь или ортопедические стельки.
Обычно врачи советуют учиться ходить не босиком или в носочках, пинетках, а в ботиночках или туфлях: кожаных, с жесткой пяткой, маленьким каблучком, на шнуровке или на липучке. Если же у малыша будет какая-то патология стопы или голеностопа, ортопед подберет уже специальную обувь или ортопедические стельки.
Красивая осанка, крепкие кости, сильные мышцы, гармоничная фигура – это то, чего хотят родители для своего малыша. А поможет этого достичь ортопед, главное –вовремя попасть к нему на консультацию.
Какие профилактические осмотры (и в каком возрасте) должен пройти ваш ребенок
Как проходят профосмотры?
Если вашему ребенку меньше трех лет, то обратитесь к педиатру и скажите, что хотите пройти профосмотр. Педиатр должен выдать направления на анализы и обследования. Когда ребенку исполнится три года, то все обязательства по прохождению профосмотров берет на себя детский сад (в случае, если ребенок посещает муниципальное дошкольное учреждение). От родителей требуется лишь подписание согласия на медицинское вмешательство. То же самое и со школьниками.
От родителей требуется лишь подписание согласия на медицинское вмешательство. То же самое и со школьниками.
Если ребенок болел в то время, как в детском саду или школе проводили профосмотр, то родителям придется самим обратиться в поликлинику вместе с малышом и пройти всех необходимых врачей. Направление к врачам выдают в детском садике или школе. В том случае, если ребенок посещает частный детский сад, организация профосмотров ложится на плечи родителей.
Что делать, если в поликлинике нет всех нужных специалистов для прохождения профосмотра?
Есть специалисты, которые могут быть взаимозаменяемыми. Например, если в поликлинике нет уролога-андролога, то его может заменить уролог или хирург. Если нужного специалиста нет, то вам должны дать направление к аналогичному врачу в другую поликлинику. Все это остается бесплатным по полису ОМС.
За какое время нужно пройти профосмотр?
Четкого срока нет. Родитель с малышом проходят осмотры так, как им удобно.
Что изменилось в исследованиях?
Раньше профилактические осмотры проводились по приказу №1346н, но он больше не действует. Вместо него вступил в силу приказ №514н, и в профосмотрах детей появились значительные изменения. В этом документе обновился список врачей и исследований, которые назначают для профилактики детских заболеваний.
Вместо него вступил в силу приказ №514н, и в профосмотрах детей появились значительные изменения. В этом документе обновился список врачей и исследований, которые назначают для профилактики детских заболеваний.
Профилактические осмотры проводят в детской поликлинике. Во время профосмотров устанавливают группу здоровья от I до V, которая необходима для определения допустимой физической нагрузки.
Ниже перечислены, какие из специалистов должны осматривать ребенка в 2019 году в зависимости от его возраста. В этом списке отмечено, какие обследования убрали, а какие добавили.
— В 1 месяц жизни ребенка осматривает педиатр, невролог, детский хирург, офтальмолог. Делают УЗИ брюшной полости (комплексное), УЗИ почек, УЗИ тазобедренных суставов, эхокардиографию, нейросонографию, аудиологический скрининг.
Добавили: детского стоматолога, эхокардиографию.
Убрали: УЗИ сердца.
— С двух до 11 месяцев ребенка осматривает педиатр один раз в месяц. Исключение в три месяца – помимо педиатра ребенка осматривает травматолог-ортопед.
Добавили к осмотрам в два месяца: общий анализ мочи и крови.
Убрали в три месяца: невролога, а в шесть месяцев — невролога и детского хирурга. Также убрали общий анализ мочи и крови в три, шесть и девять месяцев.
— В 12 месяцев осмотр проводят: педиатр, невролог, детский хирург, отоларинголог, травматолог-ортопед, офтальмолог. Делают общий анализ мочи и крови и электрокардиографию.
Добавили: травматолога-ортопеда.
Убрали: стоматолога, детского психиатра и исследования уровня глюкозы в крови.
— В год и три (а также шесть) месяцев проводят только осмотр педиатра.
— В два года ребенка осматривает педиатр, стоматолог и детский психиатр.
Добавили: детского психиатра.
Убрали: осмотр педиатра в два года шесть месяцев.
— В три года в профосмотре участвуют: педиатр, невролог, детский хирург, стоматолог, отоларинголог, офтальмолог, акушер-гинеколог, уролог-андролог. Делают общий анализ крови и мочи.
Убрали: осмотр психиатра и исследование на уровень глюкозы в крови.
— В четыре года и пять лет: педиатр и детский стоматолог
Добавили: стоматолога.
Убрали: детского хирурга, общий анализ мочи и крови.
— Расширенный медосмотр перед школой теперь будет проходить не в семь, а в шесть лет. Теперь ребенка в шесть лет будут осматривать: педиатр, невролог, детский стоматолог, офтальмолог, отоларинголог, также необходимо будет сдать общий анализ крови и мочи. Делают УЗИ брюшной полости и почек, эхокардиографию и электрокардиографию.
Добавили: эхокардиографию.
Убрали: УЗИ сердца, щитовидной железы и органов репродуктивной сферы.
— В семь лет: педиатр, невролог, детский стоматолог, офтальмолог, отоларинголог, общий анализ крови и мочи.
Добавили: отоларинголога.
Убрали: исследование на уровень глюкозы в крови.
— В восемь и девять лет: педиатр и детский стоматолог
Добавили: детского стоматолога.
Убрали: общий анализ крови, мочи и глюкозы.
— В десять лет: педиатр, невролог, детский стоматолог, эндокринолог, офтальмолог, травматолог-ортопед, проводят общий анализ мочи и крови.
Убрали: осмотры хирургом, отоларингологом и психиатром, а также общий анализ кала, анализ крови на глюкозу и эхокардиографию.
— В 11 и 12 лет: педиатр, стоматолог.
Убрали: офтальмолога в 11 лет и гинеколога с урологом в 12 лет, а также исследование на уровень глюкозы в крови.
— В 13 лет: педиатр, стоматолог, офтальмолог
Добавили: стоматолога и офтальмолога.
Убрали: общие анализы крови, мочи и глюкозу.
— В 14 лет: педиатр, стоматолог, детский гинеколог и уролог-андролог, психиатр подростковый.
Убрали: эндокринолога, невролога, офтальмолога, отоларинголога. Из исследований убрали: общий анализ мочи и крови, глюкозу, УЗИ органов брюшной полости, сердца, щитовидной железы и органов репродуктивной сферы, анализ на гормоны и электрокардиографию.
— В 15, 16 и 17 лет: педиатр, детский хирург, стоматолог, невролог, эндокринолог, офтальмолог, отоларинголог, травматолог-ортопед, детский гинеколог и уролог-андролог, психиатр подростковый, общий анализ мочи и крови, УЗИ брюшной полости, почек, электрокардиография.
Добавили: в 15 лет: УЗИ брюшной полости и почек.
Убрали: в 15, 16 и 17 лет флюорографию и исследование на уровень глюкозы в крови.
По закону все медицинские осмотры можно проводить только после того, как родитель подписал информированное согласие. Также напоминаем, что все обследования в рамках профосмотра должны проводиться бесплатно по полису ОМС.
График осмотра ребенка
Даже совершенно здоровые младенцы часто ходят к врачу. Это потому, что первые два года — решающий период для роста и развития ребенка, и ваш врач захочет внимательно следить за прогрессом вашего ребенка. График работы некоторых педиатров будет немного отличаться, но Американская академия педиатрии (AAP) рекомендует детям проходить обследование при рождении, через 3-5 дней после рождения, а затем через 1, 2, 4, 6, 9, 12, 15, 18 и 24 года. месяцы. Вот что, скорее всего, произойдет на каждом из них.
При каждом приеме, начиная с рождения
Педиатр должен осмотреть ребенка в больнице в течение 24 часов после рождения. «Мы делаем полное обследование, ищем нормальное функционирование организма. Мы ищем базовые рефлексы новорожденных, тон кожи, бдительность и стабильность бедер », — говорит Анита Чандра-Пури, доктор медицины, педиатр из Северо-западной Мемориальной группы врачей в Чикаго и пресс-секретарь AAP. Это необходимо для того, чтобы ребенок выглядел здоровым и хорошо реагировал. Вот чего еще ожидать во время первого осмотра, а также каждого последующего:
Измерение: Врач всегда измеряет длину ребенка (который в дальнейшем будет называться его ростом), вес и окружность головы.Эти измерения будут записаны в диаграмму роста, так что вы сможете увидеть, как ребенок сравнивается с другими младенцами его возраста, чтобы убедиться, что нет никаких признаков проблем.
Наблюдение за развитием: Во время большинства посещений врач также проверяет, идет ли развитие ребенка. Они будут наблюдать за поведением вашего ребенка, спрашивать вас о вехах ребенка (например, сидеть и переворачиваться), типичных для его возраста в то время, и спрашивать, есть ли у вас какие-либо проблемы.
Психосоциальная / поведенческая оценка: Некоторые из вопросов, которые задаст врач, будут касаться поведения ребенка, и он также будет наблюдать за действиями и реакциями ребенка.Это помогает исключить психологические или поведенческие проблемы.
Физический осмотр: Ребенок также будет проходить осмотр с головы до ног от врача при каждом посещении — уши, глаза, рот, кожа, сердце и легкие, живот, бедра и ноги, а также гениталии будут обследованы на предмет соответствия. конечно, они выглядят здоровыми. Вначале врач проверит мягкие точки на голове ребенка (роднички), которые обычно исчезают в течение 12–18 месяцев, когда кости черепа срастаются. Они также проверит форму головы ребенка, чтобы убедиться, что она красиво закругляется.
Также при рождении
Проверка слуха: Педиатр убедится, что слух ребенка в порядке. Для этого есть два разных теста: отоакустическая эмиссия (OAE) и слуховая реакция ствола мозга (ABR). Тест OAE включает в себя размещение мини-наушника и микрофона в ухе ребенка для измерения отражения звука в слуховом проходе. Для теста ABR на голову ребенка помещают электроды, чтобы измерить, как слуховой нерв реагирует на звук. Оба теста могут обнаружить потерю слуха.
Скрининг новорожденного на метаболизм / гемоглобин: Ребенку необходимо будет сдать анализ крови — взятый с пятки — в период между рождением и двухмесячным днем рождения. «Метаболический скрининг проверяет серповидно-клеточную анемию, гипотиреоз или другие наследственные заболевания», — говорит Чандра-Пури.
Прививки: Ребенку сделают прививку от гепатита B при рождении.
3-5 дней после рождения
Ваш педиатр, скорее всего, попросит показать ребенка в первую неделю его жизни, чтобы убедиться, что все в порядке.Врач измеряет состояние ребенка, чтобы убедиться, что он растет (и достаточно ли он ест), наблюдает за его развитием и поведением, а также проводит еще один физический осмотр. Если ваш ребенок еще не прошел скрининг на метаболизм / гемоглобин, он придет на прием.
1 месяц
Во время месячного визита к ребенку ваш педиатр выполнит все основные операции — проведет измерения, проведет наблюдение за развитием, проведет психосоциальную / поведенческую оценку и проведет физический осмотр.Вот еще что потенциально может получить ребенок:
Тест на туберкулез: Ваш педиатр может проверить ребенка на туберкулез (ТБ), инфекцию, передающуюся воздушно-капельным путем, которая может вызывать жар, постоянный кашель, тяжелое и учащенное дыхание, опухшие железы, ночную потливость, потерю веса и плохой рост. В ходе теста врач вводит неактивный штамм туберкулеза в кожу руки ребенка. Если тест вашего ребенка положительный, примерно через 48–72 часа на месте инъекции появятся покраснение и припухлость.
Прививки: Ребенок получит вторую дозу вакцины против гепатита B во время одного или двух месяцев осмотра.
2 месяца
Во время двухмесячного визита ваш врач, как обычно, изучит основы — измерения, развитие, поведение и тело ребенка. Единственная разница в том, что на этот раз малыш получит чертовски много уколов!
Иммунизация: Ребенок получит вторую дозу вакцины против гепатита В, если она не получила ее на медосмотре в прошлом месяце.Она также получит вакцину против ротавируса (RV) в двух-трех дозах в возрасте от двух до шести месяцев (в зависимости от марки вакцины), дифтерийный и столбнячный токсоиды и бесклеточную коклюшную вакцину (DTaP), Haemophilus influenzae. конъюгированная вакцина типа b (Hib), пневмококковая вакцина (PCV) и инактивированная вакцина против полиовируса (IPV). К счастью, врачи могут комбинировать несколько снимков, чтобы было меньше уколов и, надеюсь, меньше плача.
4 месяца
Ребенок становится больше! Ему сейчас четыре месяца, и пора на другую встречу.При четырехмесячном осмотре ребенка ожидайте стандартных процедур — измерения ребенка, его развития, психосоциальных и поведенческих наблюдений, а также физического осмотра. Также ожидайте, что ребенок получит:
Скрининг на гематокрит или гемоглобин: Ваш ребенок может пройти этот скрининг крови, который помогает выявить анемию.
Иммунизация: Ребенок получит вторые дозы RV, DTaP, Hib, PCV и IPV.
6 месяцев
Примерно к половине дня рождения ребенка в ее экзамен будут входить все обычные вещи, плюс:
Прививки: Ребенок получит RV (может потребоваться; уточните у педиатра), третьи дозы DTaP, PCV и, возможно, Hib.Ребенку потребуется третья доза ИПВ в возрасте от 6 до 18 месяцев. Ребенок может получить последнюю дозу гепатита B в период с настоящего момента до 18 месяцев. Кроме того, если это назначение приходится на сезон гриппа, рассмотрите возможность вакцинации ребенка от гриппа (прививки от гриппа). Рекомендуется ежегодно детям в возрасте от 6 месяцев до 19 лет.
Другие анализы, которые может сделать ваш врач: Ребенок может пройти обследование на свинец, чтобы убедиться, что он не подвергался воздействию свинца в опасных количествах, которые могут повлиять на ее развитие и поведенческий рост.Врач также может сделать ребенку тест на туберкулез и проверить состояние его полости рта — возможно, у нее уже есть первый зуб!
9 месяцев
На приеме у этого врача вас ждут те же процедуры — снятие и запись измерений, психосоциальная и поведенческая оценка, а также физикальное обследование. Плюс:
Проверка развития: Это более формальный тест на развитие, чем раньше. Врач задаст вам ряд вопросов о росте и поведении ребенка, а также может попросить вас поиграть с ним во время осмотра, чтобы посмотреть, как он себя ведет и двигается.Цель состоит в том, чтобы увидеть, осваивает ли ребенок базовые навыки с нормальной скоростью. Результаты определят, следует ли ребенку проходить дополнительные тесты на задержку развития. Ваш ребенок может проходить эти обследования чаще, если у него более высокий риск проблем с развитием из-за преждевременных родов или низкой массы тела при рождении, или если у него есть брат или сестра с расстройством аутистического спектра (РАС).
Прививки: Ребенок может получить последнюю дозу гепатита B, если еще не сделал этого. Ребенок также может получить третью дозу ИПВ, если он не получил ее на последнем обследовании.
Другие анализы, которые может сделать ваш врач: Педиатр может проверить здоровье полости рта ребенка.
12 месяцев
Первый день рождения малышка отметит очередным походом к педиатру. Это похоже на любое обычное посещение, когда ваш врач проводит измерения, наблюдает за развитием и поведением ребенка и проводит физический осмотр. Ребенку также нужно пройти обследование на гематокрит или гемоглобин. И еще ей сделают еще несколько вакцин:
.
Иммунизация: Ребенок получит последнюю дозу гепатита B (если она еще не перенесла), возможно, третью или четвертую дозу Hib между текущим моментом и 15 месяцами, четвертую дозу PCV между настоящим моментом и 15 месяцами, a третья доза ИПВ (если она еще не прошла), первая доза вакцины против кори, эпидемического паротита и краснухи (MMR) в период с настоящего момента до 15 месяцев, вакцина против ветряной оспы в период с настоящего момента до 15 месяцев и одна доза гепатита А вакцинация с настоящего момента до 23 месяцев (ребенку потребуется еще одна доза через шесть месяцев после первой).
Другие анализы, которые может сделать ваш врач: Ребенок может пройти обследование на свинец, тест на туберкулез или обследование полости рта.
15 месяцев
Как обычно, ребенка будут измерять, проверять на предмет развития и любых поведенческих проблем, а также проводить медицинский осмотр.
Прививки: Если ребенок еще не получил эти дозы, ему понадобится гепатит B, Hib, PCV, IPV, MMR, ветряная оспа и гепатит A. Ребенку необходимо будет получить четвертую дозу DTaP в период с настоящего момента до 18 месяцев. .
18 месяцев
Ваш врач проведет регулярный осмотр при посещении через 18 месяцев вместе с:
Обследование на аутизм: Врач проверит наличие признаков расстройств аутистического спектра (РАС), группы нарушений развития, которые могут повлиять на поведение, социальные навыки и коммуникативные навыки ребенка. «Обычно мы проводим обследование на аутизм в возрасте от одного до двух лет», — говорит Чандра-Пури. «Мы смотрим на реакцию ребенка на определенные вещи.Я также наблюдаю за ребенком, задавая ее родителям различные вопросы ». Если у вашего ребенка действительно появляются признаки РАС, ваш врач порекомендует услуги или программы, которые могут помочь в его развитии.
Иммунизация: Дополнительные дозы от гепатита B, DTaP, IPV и гепатита A, если ребенок еще не получил их.
Другие анализы, которые может сделать ваш врач: Педиатр вашего ребенка может сделать ей тест на гематокрит или гемоглобин для проверки на анемию, скрининг на свинец, тест на туберкулез или осмотр полости рта.
24 месяца
Поздравляю со вторым днем рождения! Ваш двухлетний ребенок пройдет те же процедуры обследования, что и обычно: его будут измерять, проводить наблюдение за развитием, психосоциальную / поведенческую оценку и скрининг на аутизм, а также пройти медицинский осмотр. Плюс ожидайте:
Иммунизация: Детям из группы высокого риска в возрасте от 2 до 10 лет рекомендуется получить две дозы четырехвалентной конъюгированной менингококковой вакцины (MCV4) с интервалом в восемь недель.
Другие анализы, которые может сделать ваш врач: Врач вашего ребенка может назначить ему проверку на гематокрит или гемоглобин, проверку на свинец, тест на туберкулез или обследование полости рта. Другая возможность — это скрининг на дислипидемию, который позволяет выявить признаки нарушения липидов. Это делается с помощью анализа крови.
Plus, еще из The Bump:
Прививки: что понадобится ребенку
10 странных (но совершенно нормальных) вещей о вашем новорожденном
Видео по теме
В какое время года врачи наиболее и наименее заняты?
Эта история была первоначально опубликована в блоге пациентов Зокдока The Paper Gown.
_________________________________________________________________________
Недавно мы решили взглянуть на пол пациента и врача и их отношения. Исследования показали, что пол врача и то, совпадает ли он с полом пациента или нет, может влиять на результаты лечения. Например, исследование, опубликованное в PNAS прошлым летом, показало, что пациенты с сердечным приступом как мужского, так и женского пола чувствуют себя лучше, т. Е. С большей вероятностью выживают под наблюдением врачей-женщин.Результаты были основаны на 580 000 пациентов, госпитализированных в больницы Флориды с инфарктом миокарда за 19-летний период. В то время как исследователи обнаружили увеличение выживаемости для всех пациентов, которых лечили женщины-врачи, разница была заметна для пациентов с XX концом гендерного спектра.
Исследование не доказывает, что женщинам лучше обращаться к врачам-женщинам, сказал ведущий автор исследования Брэд Гринвуд, профессор информационных наук и наук принятия решений в Школе менеджмента Карлсона Университета Миннесоты.Но это подтверждает идею о том, что врачи должны понимать, каким образом такие факторы, как пол и раса, могут влиять на то, как состояние здоровья проявляется у разных пациентов.
Когда пациенты прибывают в отделение неотложной помощи в разгар сердечного приступа, они, вероятно, не выбирают врача, который проводит катетеризацию сердца. Но на Зокдоке пациенты имеют полное право решать, кто их обследует. Мы задались вопросом, проявляют ли пациенты, особенно женщины, какое-либо предпочтение к поставщикам услуг своего пола, когда они назначают прививку.С помощью Амайи Кабальеро, консультанта по данным и эпидемиолога, мы изучили анонимные данные Zocdoc за год — более 3 миллионов посещений, забронированных в период с июля 2017 года по июль 2018 года, — чтобы увидеть, как гендерный фактор влияет на выбор врача.
Возникла интересная тенденция: в то время как молодые пациенты женского пола чаще выбирали женщин-врачей, их преданность женщинам постепенно снижалась с возрастом. Чем старше были пациенты женского пола, тем больше вероятность, что они обратятся к врачам-мужчинам.Что касается мужчин, они отдавали предпочтение врачам-мужчинам с послевузовских лет до золотых лет, и их предпочтения в отношении того же пола также увеличивались с возрастом.
Единственной возрастной группой, в которой пациенты мужского и женского пола предпочитали врачей-женщин, были пациенты 19 лет и младше. Мы можем предположить, что многие, если не большинство этих встреч были сделаны родителями. И, как объяснила Джессика Грин, профессор политики и статистики в области здравоохранения в колледже Барух, которая изучала предвзятость при выборе врачей, исследования показывают, что в семьях, где есть мама и папа, решения о медицинском обслуживании детей обычно принимает мама.
Кабальеро использовал предпочтение женщин-врачей среди молодежи младше 19 лет в качестве основы, а затем оценил, насколько сложился выбор пациентов старшего возраста. Только женщины в возрасте от 20 до 20 лет отдали предпочтение врачам-женщинам, сравнимым с предпочтением молодых пациентов; начиная с 30 лет вероятность того, что женщины выберут врача того же пола, снизилась. Кабальеро также изучил необработанный процент посещений врачей-мужчин и женщин, записанных пациентами из разных групп. Возникла та же траектория: пожилые женщины выбирали мужчин.
У нашего анализа есть ограничения. Группа пациентов Zocdoc непропорционально высока для определенных демографических групп, таких как миллениалы и жители Нью-Йорка. Поэтому мы не можем предположить, что наши результаты применимы к общей популяции пациентов.
Мы также использовали бинарное определение пола. Это означает, что мы ничего не знаем о гендерных предпочтениях пациентов, которые не идентифицируют себя как мужчина или женщина, но установили флажок, потому что должны были. Исследования, в которых изучается, как пациенты принимают медицинские решения, используя более детальную концепцию пола, оправданы.
Мы точно знаем, что возрастной сдвиг в сторону врачей-мужчин обусловлен не только типами врачей, с которыми сталкиваются молодые и пожилые женщины. Некоторые специальности, такие как гинекология, кардиология и урология, непропорционально тяжелы для одного пола, но Кабальеро просмотрел данные с учетом и без резервирования по этим специальностям. Связь между полом врача, полом пациента и возрастом пациента подтверждалась независимо от того, как Кабальеро разрезал данные. Другими словами, есть основания полагать, что в основе наших результатов лежит нечто большее, чем «женщин-кардиологов не так много».
Это «что-то» могло быть комбинацией множества факторов.
У каждого эксперта, с которым я разговаривал, был один и тот же вопрос: отражают ли наши результаты доступность врачей-мужчин и женщин на Zocdoc?
«Доступность» — непростая проблема. В целом в Zocdoc работает примерно одинаковое количество врачей-мужчин и женщин, и пациенты обоих полов записываются на прием с одинаковой скоростью. За год, который мы проанализировали, 50,2 процента и 49,8 процента посещений были записаны на прием к врачам-мужчинам и женщинам, соответственно.Хотя по некоторым специальностям пол врача менее сбалансирован, Кабальеро учел это в своем анализе.
Но когда пациенты используют Zocdoc для поиска новых врачей, мы не можем быть уверены, что они всегда будут выбирать из списков, сбалансированных по признаку пола. Одна из основных причин заключается в том, что пациенты могут использовать различные фильтры, чтобы сузить результаты поиска. Эта функция позволяет пациентам просматривать только тех врачей, которые соответствуют их потребностям и предпочтениям, но также может непреднамеренно оставить им страницу с результатами, на которой преобладают представители одного пола.Например, когда я ищу прием по поводу синусита у врача на Манхэттене, который принимает страховку Aetna, он принимает пациентов после 17:00. и говорит по-арабски, мои единственные варианты — врачи-мужчины (по крайней мере, на первой странице). Дерматологи рядом со мной, которые берут страховку Empire Blue Cross Blue Shield и говорят по-испански, с другой стороны, искажают женщину.
Кроме того, и, возможно, более важно, пациенты Zocdoc могут намеренно фильтровать врачей по полу. Но большинство пациентов не используют этот фильтр.Наши данные показывают, что 1,2 процента запросов Zocdoc предназначены специально для врачей-женщин и только 0,27 процента — для врачей-мужчин.
Короче говоря, большинство пациентов, которые находят врачей на Zocdoc, сознательно не ограничивают свои возможности одним полом. И хотя мы не знаем, что при каждом поиске Zocdoc появляется одинаковое количество врачей-мужчин и женщин, мы знаем, что пациенты в конечном итоге выбирают мужчин и женщин примерно с одинаковой скоростью. Это говорит о том, что пациенты Зокдока большую часть времени выбирают врачей из списков лиц, состоящих из представителей разных полов.
Помимо доступности, несколько экспертов предположили, что возраст врача является определяющим фактором. «Возможно, есть две версии этого», — сказал Грин. «Когда люди ищут нового врача, им удобнее общаться с кем-то своего возраста. Во-вторых, пациенты старшего возраста на протяжении 20 лет работают с одним и тем же врачом, который примерно их возраста ».
Процент женщин-врачей неуклонно рос с течением времени, поэтому, если пациенты действительно тяготеют к врачам примерно их возраста, то бэби-бумеры видят много докторов медицины (врачей-мужчин).«Только за последние пару лет число учащихся медицинских школ достигло 50:50, примерно, с точки зрения набора мужчин и женщин», — сказала Лорен Уолтер, врач скорой помощи и профессор кафедры неотложной медицины Школы медицинских услуг Университета Алабамы. Медицина. «С точки зрения конвейера, у нас все еще есть заметное меньшинство врачей-женщин по сравнению с врачами-мужчинами на национальном уровне, в большинстве узких специальностей и заметно преувеличено в некоторых, например операция.»
То, как пациенты думают, что они чувствуют, и то, как они на самом деле ведут себя, не всегда совпадает.
Даже если пожилых пациентов не волнует возраст врача, их может волновать что-то вроде опыта, который часто отражает возраст. Или пожилые пациенты могут отдавать приоритет критериям, которые, хотя и не связаны с возрастом, тем не менее, ориентируют их на врачей-мужчин — например, принадлежность к академическим учреждениям.
Возраст пациентов, мужчин или женщин, не стал важным фактором в других исследованиях, посвященных гендерным предпочтениям при выборе врача. Например, Уолтер был соавтором исследования 2016 года о гендерной предвзятости в отделении неотложной помощи, в котором большинство опрошенных пациентов — молодых и старых — не отдавали никакого предпочтения врачам-мужчинам или женщинам.Исследование пролило свет на заявленные представления пациентов о важности пола их врача. Но пациенты были опрошены на выходе из отделения неотложной помощи, после того, как они прошли курс лечения и выписаны, и их спросили, хотят ли они в гипотетических сценариях врачей-мужчин или женщин-врачей. То, как пациенты думают, что они чувствуют, и то, как они на самом деле себя ведут, не всегда совпадает. По мнению экспертов, вполне вероятно, что пациенты старшего возраста все еще находятся под влиянием культурных представлений о том, кому принадлежит белый халат, даже если они этого не осознают.
«Я думаю, что по большей части большинство предполагаемых гендерных предубеждений и / или гендерных предпочтений врача являются бессознательными, основанными на предыдущем жизненном опыте и социальных ожиданиях», — сказал Уолтер. «Предпочтения поколений, скорее всего, существуют, и поэтому, когда мы смотрим на пожилых женщин, они с большей вероятностью выберут врача-мужчину. Это все, из чего им приходилось выбирать на протяжении большей части своей жизни, и поэтому, возможно, это то, с кем им сейчас больше всего комфортно «.
Важно, с кем пациенты чувствуют себя комфортно, — говорит Гринвуд.«Вам абсолютно необходимо доверять своему врачу и чувствовать себя комфортно. Медицинская и эпидемиологическая литература по этому поводу безупречна. Если вы чувствуете себя комфортнее со своим врачом, у вас больше шансов лучше общаться. А если вы лучше общаетесь, у вас больше шансов придерживаться предписанного курса лечения ».
Если чувствовать себя комфортно — значит искать врача одного пола, эксперты, похоже, думают, что это нормально, по крайней мере, в некоторых случаях. «Понятно, что некоторые пациенты могут сознательно выбирать однополых врачей по« чувствительным »медицинским вопросам», — сказал Уолтер.«При этом я считаю, что это на самом деле просто общественное мышление, и что, несомненно, акушер-гинеколог и уролог-женщина столь же компетентны и обладают одинаковой способностью к чувствительности».
Что врачи на передовой хотят, чтобы они знали месяц назад
Примерно месяц назад люди, пораженные новым коронавирусом, начали прибывать нескончаемыми рядами в больницы в столичном районе Нью-Йорка, образуя раскаленный добела центр пандемии в США.
Теперь врачи в регионе начали рассказывать о медицинских виноградниках, как это было на лету перепроектировать свои системы здравоохранения, свою медицинскую практику, свою личную жизнь.
Доктора, если бы вы могли вернуться в прошлое, что бы вы сказали себе в начале марта?
«То, что мы думали, что мы знаем, мы не знаем», — сказал д-р Нил Джемалович, врач интенсивной терапии в Медицинском центре Линкольна в Бронксе.
Медицина постоянно переделывается, поколение за поколением.Что касается болезни, которая является движущей силой этой пандемии, некоторые надежные методы оказания неотложной медицинской помощи исчезли почти за одну ночь.
Самое большое изменение: вместо того, чтобы быстро успокаивать людей с шокирующе низким уровнем кислорода, а затем подключать их к аппаратам искусственной вентиляции легких, многие врачи теперь удерживают пациентов в сознании, заставляя их переворачиваться в постели, откидываться на стульях и продолжать дышать самостоятельно собственные — с дополнительным кислородом — как можно дольше.
Идея состоит в том, чтобы убрать их со спины и, таким образом, сделать доступными больше легких.Ряд врачей даже пробуют пациентов на специальном массажном матрасе, предназначенном для беременных, поскольку в нем есть вырезы, облегчающие нагрузку на живот и грудь.
Некоторые врачи поместили пациентов с Covid-19 на специальные массажные матрасы, сделанные для беременных. Кредит … Кен Сутин
Другие врачи переоснащают дыхательные аппараты СИПАП, которые обычно используются для помощи людям с апноэ во сне, или же они собрали вместе клапаны и фильтры. Для некоторых пациентов в критическом состоянии аппарат ИВЛ может быть единственной надеждой.
Тогда есть место внутри зданий и голов людей. В одно мгновение высокие вестибюли и кафетерии атриума превратились в больничные палаты; редко используемые технологии телемедицины внезапно стали популярными, и врачи проводят виртуальные прикроватные конференции с разрозненными членами семьи; врачи заставляют себя психологически и эмоционально оторваться от полей сражений, где противник никогда не соблюдает прекращение огня, в которое вступило остальное общество.
Более 12000 человек умерли от коронавируса в Коннектикуте, Нью-Джерси и Нью-Йорке, где зарегистрировано более 260 000 подтвержденных случаев.Официальные лица признают, что эти цифры почти наверняка занижают количество жертв, поскольку испытания как живых, так и мертвых остаются неоднозначными.
Врачи из Нью-Йорка не нашли верного способа борьбы с Covid-19 — болезнью, вызываемой вирусом, — и не прошло достаточно времени, чтобы сказать, удастся ли их импровизации выдержать испытания, сказал доктор Ананд Сваминатан, ассистент. клинический профессор экстренной медицины в Медицинском центре Университета Св. Иосифа в Патерсоне, штат Нью-Джерси
Никто не знает, прилипнет ли какой-нибудь из спагетти к стене.
«Я уверен, что через несколько месяцев у нас будет много ответов», — сказал доктор Рубен Страйер, врач скорой медицинской помощи в Медицинском центре Маймонида в Бруклине. «К сожалению, сейчас это нам не помогает. Вы должны с чего-то начать ».
Дыхательная комната
«Никогда в жизни мне не приходилось просить пациента отказаться от телефона, потому что пришло время вставить дыхательную трубку», — сказал д-р Ричард Левитан, который недавно провел 10 дней в больничном центре Бельвью. в Манхэттене.
Почему это так странно? Люди, которым нужны дыхательные трубки, которые подключаются к аппаратам искусственной вентиляции легких, которые помогают или принимают дыхание, редко в какой-либо форме, чтобы разговаривать по телефону, потому что уровень кислорода в их крови резко снизился.
Находясь в сознании, они часто бессвязны и готовы к введению седативных препаратов, чтобы не давиться трубкам. Это решительный шаг.
Тем не менее, многие пациенты с Covid-19 остаются бдительными, даже когда у них резко упал кислород, по причинам, о которых медицинские работники могут только догадываться.(Другой важный сигнал о том, насколько пациенты больны Covid-19 — наличие маркеров воспаления в крови — недоступен для врачей, пока не будут выполнены лабораторные исследования.)
10 мая 2021 г., 14:10. ET
Некоторые пациенты, принимая кислород и перекатываясь на бок или живот, быстро возвращаются к нормальному уровню. Тактика называется пронинг.
Врачи медицинского центра Монтефиоре в Бронксе и медицинского центра на горе Синай на Манхэттене описали это в Твиттере; Рядом с койками в больничном центре Элмхерст в Квинсе висит листовка в качестве руководства для пациентов о том, как часто нужно поворачиваться.
В больнице Линкольна в Бронксе доктор Николас Капуто наблюдал за 50 пациентами, прибывшими с низким уровнем кислорода от 69 до 85 процентов (95 — это нормально). После пяти минут пронации их средний показатель улучшился до 94 процентов. В течение следующих 24 часов почти три четверти смогли избежать интубации; 13 необходимых вентиляторов. По мнению ряда врачей, пробы неэффективны у пожилых пациентов.
Пока никто не знает, будет ли это долговременным лекарством, сказал доктор Капуто, но если бы он мог вернуться к началу марта, он посоветовал бы себе и другим: «Не переходите к интубации.
Общее количество интубированных людей сейчас увеличивается на 21 человек в день по сравнению с 300 в конце марта. Потребность в аппаратах искусственной вентиляции легких, хотя и острая, оказалась меньше, чем ожидало медицинское сообщество месяц назад.
Одна из причин заключается в том, что, вопреки ожиданиям, ряд врачей в больницах Нью-Йорка считают, что интубация помогает меньшему количеству людей с Covid-19, чем другие респираторные заболевания, и что более длительное пребывание на аппарате ИВЛ приводит к другим серьезным осложнениям.Вопрос далеко не решенный.
«Интубированные пациенты с заболеванием легких Covid чувствуют себя очень плохо, и хотя это может быть заболевание, а не искусственная вентиляция легких, большинство из нас считает, что интубации следует избегать до тех пор, пока она не потребуется», — сказал д-р Страйер.
Эта смена снизила нагрузку на медперсонал и остальную часть больницы. «Вы вставляете в кого-то трубку, — сказал доктор Левитан, — и объем работы, необходимой для того, чтобы этого человека не убить, увеличивается в 100 раз», создавая каскад, который замедляет лабораторные, рентгеновские и другие виды лечения. .
Используя все ресурсы больницы для оказания очень сложной помощи, массовая искусственная вентиляция легких у пациентов образует медицинскую линию Мажино.
Для более тяжелых пациентов доктор Левитан рекомендует сочетать поддержку дыхания с помощью аппарата CPAP или обычного кислорода с удобным расположением на массажном матрасе для беременных. Один из них он отправил в отель, где он останавливался в Нью-Йорке, и привез его в Белвью.
Первый пациент, который отдыхал на нем, прибыл с насыщением кислородом около 40 лет, с быстрым дыханием и аномально частым сердцебиением, сказал он.После того, как пациентке был введен кислород через носовую канюлю — прозрачные пластиковые трубки, которые вставляются в ноздри, — доктор Левитан помог ей лечь лицом вниз на массажный стол. По его словам, уровень кислорода в ее крови поднялся до середины 90-х, ее пульс замедлился до менее 100, и она дышала в более нормальном темпе. «Она спала два часа», — сказал он.
Его братья жертвуют матрасы.
«Мы должны увидеть, как это получится, но в этом есть большой смысл», — сказал д-р Сваминатан. «Ожирение, несомненно, является критическим фактором риска.”
Доктор Джош Фаркас, специализирующийся на легочной медицине и реанимации в Университете Вермонта, сказал, что риск пролонгации низок. «Это простая техника, которая безопасна и довольно проста в применении», — сказал д-р Фаркас. «Я начал делать это несколько лет назад со случайными пациентами, но никогда не думал, что это станет настолько распространенным и полезным».
Это была реконструкция двигателя автомобиля, движущегося со скоростью 100 миль в час.
«Я не удивлюсь, если через пару недель кто-нибудь в стране предложит лучший способ сделать это», — сказал доктор.- сказал Сваминатан.
Выжившие
Медицинское сообщество отчаянно нуждается в исследованиях, но нет времени ждать. «У всех есть наблюдения, — сказал доктор Страйер. «У всех есть свое мнение. Это не очень полезно. Важна наука, а у нас ее пока нет ».
После смен, полностью заполненных стрессом неопределенности, врачи используют свои собственные карты, чтобы найти мир в конце дня.
«Я живу один, — сказал доктор Страйер. «Это оказалось огромным преимуществом для меня и моего собственного благополучия.
Доктор Сваминатан сказал, что он проходит ритуал дезинфекции перед тем, как поехать домой к жене и детям. «Мы решили, что переезд — это не вариант», — сказал он. Они сохраняют его в здравом уме. У него есть сеансы Zoom с друзьями, которые работают вне медицины. И были сюрпризы.
«Кто-то написал в Твиттере музыкантов Английского национального балета, проводя сеанс Zoom, играя« Лебединое озеро »Чайковского, — сказал он. «Я слушал это. Я заметил, что все мое тело расслабилось ».
Могут ли врачи действительно предсказать, сколько осталось жить?
Персональный навигатор здоровья доступен всем канадским пациентам.Вопросы о вашем докторе, больнице или о том, как ориентироваться в системе здравоохранения, можно отправлять по адресу [email protected]
.
Вопрос: У моей тети диагностировали рак яичников на поздней стадии. Врач сказал, что ей осталось жить около шести месяцев. Но она умерла чуть больше месяца спустя. Неужели врачи так плохо предсказывают, как долго пациенты проживут?
Ответ: К сожалению, врачи чаще ошибаются, чем делают правильные, и в большинстве случаев переоценивают продолжительность жизни пациентов.Многие врачи уклоняются от конкретных прогнозов. Но пациенты и их семьи часто хотят иметь представление о том, сколько времени они могли бы уехать. И это желание иметь окно в будущее, безусловно, понятно.
Однако сложность точного прогноза была выявлена в исследовании, проведенном доктором Дебби Селби, врачом паллиативной помощи в Центре медицинских наук Саннибрук.
Исследователи проанализировали данные, собранные о 1622 пациентах с неизлечимыми заболеваниями.Врачи паллиативной помощи осмотрели каждого пациента. Во время обследования врачи записывали подробную информацию о пациентах и оценивали время их выживания. В частности, врачи сказали, что если бы они думали, что пациент проживет менее суток, от одного до семи дней, от одной до четырех недель, от одного до трех месяцев, от трех до шести месяцев, от шести до 12 месяцев или более года. Пациентам не давали оценок, поэтому врачей не беспокоило, как их прогнозы могут быть получены.
Анализ этих оценок показал, что прогнозы врачей часто не оправдывались.
«Мы не очень точны», — говорит д-р Селби. «У подавляющего большинства пациентов меньше времени, чем мы предполагаем».
Согласно исследованию, опубликованному в Journal of Pain and Symptom Management, врачи были правы только в половине случаев в случаях с пациентами, которым оставалось жить меньше месяца, а также с теми, кто выжил дольше года.
Прогнозы от одного месяца до одного года были еще менее точными. Доктора были правы только в одной трети случаев.«И мы были склонны систематически переоценивать оставшееся время».
Доктор Селби отметил, что большинство неизлечимо больных попадают в среднюю группу — со временем выживания от месяца до года — период, который, по-видимому, труднее всего точно предсказать.
Итак, почему прогнозы ненадежны? Для начала, многие из этих пациентов переживают «переходный период» в своем медицинском состоянии, и нелегко определить, находятся ли они в постоянной или ускоряющейся скорости ухудшения.Неожиданный поворот событий — например, приступ пневмонии — может внезапно ускорить процесс смерти.
Существует множество критериев, таких как медицинские тесты, медицинские осмотры и история болезни пациента, которые также могут использоваться для определения статистической вероятности выживания в течение определенного периода времени. Однако даже эти расчеты «не более точны, чем прогнозы врачей о выживании». она сказала.
Доктор Селби убежден, что мало что можно сделать для значительного улучшения оценок.В результате, она считает, что для медицинских работников важно сообщать пациентам, что оценки — это просто предположения. «Мы не можем предсказать будущее, — говорит она, — но мы можем использовать наши предположения, чтобы помочь людям задуматься о том, что может быть для них важным в оставшееся время».
Без этих обсуждений существует риск того, что некоторые пациенты могут продолжать сосредотачиваться на своем текущем лечении, пренебрегая всем остальным. Даже когда пациенты положительно реагируют на лечение — например, уменьшение размера раковой опухоли — на самом деле это может не помочь им прожить значительно дольше.
«Я не сомневаюсь, что кто-то получает химиотерапию за три дня до смерти, если это было правильно для этого человека. Но была ли у этого человека возможность изучить другие варианты и решить, что им подходит? Я не уверен, что все это делают ».
Например, некоторые пациенты могут захотеть съездить в какое-то особое место или увидеться с любимым человеком в последний раз. Третьи могут захотеть присутствовать на определенном мероприятии — например, на свадьбе члена семьи.Она отмечает, что иногда свадьбы можно сдвинуть с мертвой точки. Но другие вехи — например, рождение внука — просто не успеют произойти. В таких случаях некоторые пациенты могут захотеть написать карточки, которые смогут прочитать семья и близкие в ключевые моменты в будущем.
«Я не думаю, что мы, в медицинском сообществе, делаем достаточно, чтобы спрашивать пациентов, что для них наиболее важно», — говорит д-р Селби. «Мы должны помочь пациентам использовать оставшееся время так, как им удобно, признавая, что оно, вероятно, короче, чем мы думаем.”
Пол Тейлор, консультант Саннибрук по навигации для пациентов, дает советы и отвечает на вопросы пациентов и их семей. Его блог Personal Health Navigator перепечатывается на Healthy Debate с любезного разрешения Центра медицинских наук Саннибрук. Следите за сообщениями Пола в Twitter @epaultaylor.
Больной ребенок? Когда обращаться за медицинской помощью
Больной ребенок? Когда обращаться за медицинской помощью
Не паникуйте, когда заболеет здоровый ребенок.Поймите, когда следует обращаться к врачу, а когда обращаться за неотложной помощью для вашего ребенка.
Персонал клиники Мэйо
Когда у вас есть ребенок, случайные инфекции и лихорадка неизбежны. Но даже родители, имеющие опыт работы с больными младенцами, могут с трудом отличить нормальную суетливость и легкие заболевания от серьезных проблем. Вот когда обращаться к врачу — а когда обращаться за неотложной помощью — больному ребенку.
Когда обращаться к детскому врачу
У здорового ребенка обычно не о чем беспокоиться о случайном заболевании, но иногда лучше обратиться к врачу.Обратите внимание на следующие признаки и симптомы:
- Изменения аппетита. Если ваш ребенок отказывается от нескольких кормлений подряд или плохо ест, обратитесь к врачу.
- Изменения в поведении. Если вашего ребенка трудно разбудить или он необычно сонный, немедленно сообщите об этом врачу. Сообщите врачу, если ваш ребенок очень вялый, плачет больше обычного или его трудно утешить.
- Нежный пупок или пенис. Обратитесь к врачу, если пупочная область или пенис вашего ребенка внезапно покраснели, начали сочиться или кровоточить.
Лихорадка. Если вашему ребенку меньше 3 месяцев, обратитесь к врачу при любой температуре.
Если вашему ребенку от 3 до 6 месяцев, и у него температура до 102 F (38,9 C), он кажется больным или у него температура выше 102 F (38,9 C), обратитесь к врачу.
Если вашему ребенку от 6 до 24 месяцев, и его температура выше 102 F (38,9 C), которая длится дольше одного дня, но не проявляет других признаков или симптомов, обратитесь к врачу. Если у вашего ребенка также есть другие признаки или симптомы, такие как простуда, кашель или диарея, вы можете связаться с врачом раньше, в зависимости от их степени тяжести.
Если у вашего ребенка температура держится более 3 дней, обратитесь к врачу.
- Диарея. Обратитесь к врачу, если стул вашего ребенка особенно жидкий или водянистый.
- Рвота. Иногда срыгивание, легкое вытекание содержимого желудка ребенка через рот — это нормально. Рвота возникает при сильном потоке — выбросе на несколько сантиметров, а не при вытекании изо рта. Обратитесь к врачу, если у вашего ребенка сильная рвота после кормления или если ваш ребенок не может удерживать жидкость в течение восьми часов.
- Обезвоживание. Обратитесь к врачу, если ваш ребенок плачет и плачет меньше, у него значительно меньше мокрых подгузников или у него сухость во рту. Также обратитесь к врачу, если мягкое место вашего ребенка выглядит запавшим.
- Запор. Если у вашего ребенка меньше испражнений, чем обычно, в течение нескольких дней, и вам кажется, что он испытывает затруднения или дискомфорт, обратитесь к врачу.
- Простуда. Обратитесь к врачу, если у вашего ребенка простуда, которая мешает ему или ей дышать, у него слизь из носа, которая сохраняется более 10–14 дней, боль в ушах или кашель, который продолжается более одной недели.
- Сыпь. Обратитесь к врачу, если появилась инфицированная сыпь или если у вашего ребенка внезапно появилась необъяснимая сыпь, особенно если она сопровождается лихорадкой.
- Выделения из глаз. Если один или оба глаза красные или из них вытекает слизь, обратитесь к врачу.
Если вы считаете, что вам следует обратиться к врачу, продолжайте. В нерабочее время вы можете воспользоваться круглосуточной медсестрой через кабинет врача или в вашей страховой компании.
Когда обращаться за неотложной помощью
Обратитесь за неотложной помощью по телефону
- Невозможно остановить кровотечение
- Отравление
- Изъятия
- Усиление дыхания
- Любое изменение сознания, спутанность сознания, сильная головная боль или несколько раз рвота после травмы головы
- Бессознательное состояние, странное поведение или более замкнутое и менее внимательное поведение
- Большие или глубокие порезы, ожоги или вдыхание дыма
- Синяя, пурпурная или серая кожа или губы
- Усиливающаяся или сильная постоянная боль
- Серьезные травмы рта или лица
- На грани утопления
Подготовьтесь к чрезвычайным ситуациям заранее, спросив врача вашего ребенка во время осмотра, что делать и куда обращаться, если вашему ребенку требуется неотложная помощь.Изучите основы первой помощи, включая сердечно-легочную реанимацию, и держите под рукой номера телефонов и адреса экстренных служб.
Будьте готовы ответить на вопросы
Будьте готовы помочь медицинскому персоналу понять, что происходит с вашим ребенком. Ожидайте вопросов о:
- Симптомы вашего ребенка. Что побудило вас обратиться за медицинской помощью для вашего ребенка? Что вас беспокоит?
- История болезни вашего ребенка. Есть ли у вашего ребенка какие-либо известные аллергии? Актуальны ли прививки вашего ребенка? Есть ли у вашего ребенка какие-либо хронические заболевания? Будьте готовы поделиться подробностями о своей беременности и рождении ребенка.
- Изменения в питании и дефекации вашего ребенка. Заметили ли вы изменения в способах питания и питье вашего ребенка, в количестве мокрых подгузников или в количестве, объеме или постоянстве испражнений?
- Изменения температуры вашего ребенка. Какая температура у вашего ребенка? Как вы это восприняли и в какое время?
- Домашние средства и лекарства. Пробовали ли вы домашние средства или давали ли вашему ребенку лекарства, отпускаемые без рецепта или по рецепту? Если да, то что, сколько и когда? Если вы подозреваете, что ваш ребенок проглотил яд или лекарства, возьмите с собой бутылку.
- Возможные воздействия. Болеет ли кто-нибудь из ваших домашних или, если необходимо, в центре по уходу за ребенком вашего ребенка? Вы недавно путешествовали со своим малышом?
Прежде чем обращаться к врачу вашего ребенка, убедитесь, что вы готовы записать любые инструкции. Подготовьте и контактную информацию вашей аптеки.
Подготовка сэкономит вам и врачу вашего ребенка время во время телефонного звонка, визита в офис или в экстренной ситуации.
Авг.13, 2019
Показать ссылки
- Schmitt BD. В кн .: Педиатрические телефонные протоколы. 15-е изд. Элк-Гроув-Виллидж, штат Иллинойс: Американская педиатрическая академия; 2016.
- Когда обращаться к детскому врачу: Распечатайте справочник. Национальный информационный центр женского здоровья. http://www.womenshealth.gov/pregnancy/childbirth-beyond/newbon-care-safety.html. Проверено 24 августа 2016 г.
- Шелов С.П., и др. Чрезвычайные ситуации. В: Уход за младенцем и маленьким ребенком: от рождения до 5 лет. 6-е изд. Нью-Йорк, штат Нью-Йорк: Бантам; 2014 г.
Узнать больше Подробно
.
Профессия врача (MD): MedlinePlus Medical Encyclopedia
Медицинская практика в Соединенных Штатах восходит к колониальным временам (начало 1600-х годов). В начале 17 века медицинская практика в Англии разделилась на три группы: врачи, хирурги и аптекари.
Врачи считались элитой.Чаще всего они имели высшее образование. Хирурги, как правило, прошли обучение в больницах и прошли стажировку. Часто они выполняли двойную роль парикмахера-хирурга. Аптекари также узнали свою роль (выписывать, производить и продавать лекарства) через ученичество, иногда в больницах.
Это различие между медициной, хирургией и фармацией не сохранилось в колониальной Америке. Когда в Америку приехали доктора медицины, получившие университетскую подготовку, от них также ожидалось, что они будут выполнять операции и готовить лекарства.
Медицинское общество Нью-Джерси, учрежденное в 1766 году, было первой организацией профессиональных медиков в колониях. Он был разработан, чтобы «сформировать программу, охватывающую все вопросы, имеющие наибольшее значение для профессии: регулирование практики; образовательные стандарты для учеников; графики оплаты; и этический кодекс». Позже эта организация стала Медицинским обществом Нью-Джерси.
Профессиональные общества начали регулировать медицинскую практику, проверяя и лицензируя практикующих еще в 1760 году.К началу 1800-х годов медицинские общества отвечали за установление правил, стандартов практики и сертификацию врачей.
Следующим естественным шагом для таких обществ стала разработка собственных программ обучения врачей. Эти связанные с обществом программы назывались «частными» медицинскими колледжами.
Первой из этих проприетарных программ стал медицинский колледж Медицинского общества округа Нью-Йорк, основанный 12 марта 1807 года. Фирменные программы начали появляться повсюду.Они привлекли большое количество студентов, потому что устранили две особенности медицинских школ при университетах: длительное общее образование и длительный срок лекций.
Чтобы устранить многочисленные нарушения в медицинском образовании, в мае 1846 года был проведен национальный съезд. Предложения этого съезда включали следующее:
- Стандартный этический кодекс профессии
- Принятие единых стандартов высшего образования для докторов медицины , включая курсы доврачебного образования
- Создание национальной медицинской ассоциации
5 мая 1847 года собрались около 200 делегатов, представляющих 40 медицинских обществ и 28 колледжей из 22 штатов и округа Колумбия.Они решили провести первую сессию Американской медицинской ассоциации (AMA). Натаниэль Чепмен (1780–1853) был избран первым президентом ассоциации. AMA стала организацией, которая имеет большое влияние на вопросы, связанные со здравоохранением в Соединенных Штатах.
AMA устанавливает образовательные стандарты для докторов медицины, включая следующие:
- Гуманитарное и естественное образование
- Свидетельство об окончании стажировки перед поступлением в медицинский колледж
- Степень доктора медицины, охватывающая 3 года обучения , включая две 6-месячные лекции, 3 месяца, посвященные вскрытию, и минимум один 6-месячный сеанс посещения больницы
В 1852 году стандарты были пересмотрены, чтобы добавить больше требований:
- Медицинские школы должны были предоставить 16-недельный курс обучения, который включал анатомию, медицину, хирургию, акушерство и химию
- Выпускники должны были быть не моложе 21 года
- Студенты должны были закончить как минимум 3 года обучения, из которых 2 года у подходящего практикующего врача
Между 1802 и 1876 годами было основано 62 довольно стабильных медицинских школы.В 1810 году в Соединенных Штатах было 650 студентов и 100 выпускников медицинских школ. К 1900 году это число возросло до 25 000 студентов и 5200 выпускников. Почти все эти выпускники были белыми мужчинами.
Дэниел Хейл Уильямс (1856-1931) был одним из первых чернокожих докторов наук. После окончания Северо-Западного университета в 1883 году доктор Уильямс практиковал хирургию в Чикаго, а позже стал одним из основных участников создания больницы Provident Hospital, которая до сих пор обслуживает южную сторону Чикаго.Раньше чернокожие врачи считали невозможным получение привилегий заниматься врачебной практикой в больницах.
Элизабет Блэквелл (1821-1920), окончив Женевский медицинский колледж в северной части штата Нью-Йорк, стала первой женщиной, получившей степень доктора медицины в Соединенных Штатах.
Медицинский факультет Университета Джонса Хопкинса открылся в 1893 году. Он считается первой медицинской школой в Америке «подлинно университетского типа с адекватными материальными ресурсами, хорошо оборудованными лабораториями, современными преподавателями, преданными медицинским исследованиям и обучению, а также собственная больница, в которой обучение врачей и лечение больных сочетаются с оптимальным преимуществом обоих.«Он считается первым и образцом для всех последующих исследовательских университетов. Медицинская школа Джонса Хопкинса послужила образцом для реорганизации медицинского образования. После этого многие не отвечающие стандартам медицинские школы закрылись.
Медицинские школы стали в основном дипломными. Миллз, за исключением нескольких школ в крупных городах. Два события изменили это. Первым был «Отчет Флекснера», опубликованный в 1910 году. Авраам Флекснер был ведущим педагогом, которого попросили изучить американские медицинские школы.Его крайне отрицательный отчет и рекомендации по улучшению привели к закрытию многих некачественных школ и установлению стандартов качества для реального медицинского образования.
Другое открытие принадлежит сэру Уильяму Ослеру, канадцу, который был одним из величайших профессоров медицины в современной истории. Он работал в Университете Макгилла в Канаде, а затем в Университете Пенсильвании, прежде чем был принят на работу в качестве первого главного врача и одного из основателей Университета Джона Хопкинса.Там он организовал первую ординатуру (после окончания медицинского училища) и первым привел студентов к постели пациента. До этого студенты-медики учились по учебникам только до тех пор, пока не выходили на практику, поэтому у них было мало практического опыта. Ослер также написал первый всеобъемлющий научный учебник медицины, а затем отправился в Оксфорд в качестве регентского профессора, где был посвящен в рыцари. Он установил лечение, ориентированное на пациента, и соблюдение многих этических и научных стандартов.
К 1930 году почти все медицинские школы требовали степени гуманитарных наук для поступления и обеспечивали трех- или четырехлетнюю программу обучения медицине и хирургии. Многие штаты также требуют, чтобы кандидаты прошли годичную стажировку в больнице после получения степени в признанной медицинской школе, чтобы получить лицензию на медицинскую практику.
Американские врачи начали специализироваться только в середине 20 века. Люди, возражавшие против специализации, говорили, что «специальности действуют несправедливо по отношению к терапевту, подразумевая, что он некомпетентен для надлежащего лечения определенных классов болезней.«Они также сказали, что специализация имеет тенденцию« унижать врача общей практики в глазах общественности ». Однако по мере расширения медицинских знаний и методов многие врачи предпочли сосредоточиться на определенных конкретных областях и признать, что их набор навыков может быть более полезным в некоторых ситуациях.
Экономика также сыграла важную роль, потому что специалисты, как правило, получали более высокие доходы, чем врачи общего профиля.Дискуссии между специалистами и специалистами широкого профиля продолжаются, и в последнее время они подогревались проблемами, связанными с современной реформой здравоохранения.
ОБЪЕМ ПРАКТИКИ
Медицинская практика включает в себя диагностику, лечение, коррекцию, совет или рецепт для лечения любого человеческого заболевания, недомогания, травмы, немощи, уродства, боли или другого состояния, физического или психического, реального или воображаемого.
РЕГУЛИРОВАНИЕ ПРОФЕССИИ
Медицина была первой профессией, требующей лицензирования. Государственные законы о медицинском лицензировании определяют «диагностику» и «лечение» заболеваний человека в медицине.Любой человек, который хотел диагностировать или лечить в рамках своей профессии, мог быть обвинен в «практике медицины без лицензии».
Сегодня медицина, как и многие другие профессии, регулируется на нескольких разных уровнях:
- Медицинские школы должны соответствовать стандартам Американской ассоциации медицинских колледжей
- Лицензирование — это процесс, который происходит на уровне штата в соответствии с с конкретными законами штата
- Сертификация проводится национальными организациями с последовательными национальными требованиями к минимальным стандартам профессиональной практики
Лицензия: Все штаты требуют, чтобы соискатели лицензии MD были выпускниками утвержденной медицинской школы и прошли медицинское лицензирование США Экзамен (USMLE), шаги с 1 по 3.Шаги 1 и 2 выполняются во время учебы в медицинской школе, а шаг 3 — после некоторой медицинской подготовки (обычно от 12 до 18 месяцев, в зависимости от штата). Люди, получившие медицинские степени в других странах, также должны соответствовать этим требованиям, прежде чем заниматься медициной в Соединенных Штатах.
С появлением телемедицины возникла озабоченность по поводу того, как решать вопросы государственного лицензирования, когда лекарства передаются между штатами через телекоммуникации. Соблюдаются законы и руководящие принципы.Некоторые штаты недавно установили процедуры для признания лицензий врачей, практикующих в других штатах, во время чрезвычайных ситуаций, например, после ураганов или землетрясений.
Сертификация: Доктора, желающие получить специальность, должны дополнительно пройти от 3 до 9 лет в аспирантуре по своей специальности, а затем сдать сертификационные экзамены. Семейная медицина — это специальность с самым широким охватом обучения и практики. Врачи, утверждающие, что практикуют по специальности, должны быть сертифицированы в этой конкретной области практики.Однако не все «сертификаты» исходят от признанных академических агентств. Наиболее надежные сертификационные агентства входят в состав Американского совета по медицинским специальностям. Многие больницы не разрешают врачам или хирургам работать в своем штате, если они не имеют сертификатов по соответствующей специальности.
Требования к образованию по семейной медицине
Обучение семейных врачей — это процесс, который начинается в медицинском вузе, продолжается в ординатуре и продолжается на протяжении всей карьеры врача.Семейные врачи никогда не прекращают приобретать новые знания и навыки, стремясь обеспечить своим пациентам наилучший уход.
Медицинское образование
Медицинская школа
Все семейные врачи начинают свое обучение после окончания аккредитованной школы медицины или остеопатической медицины. Во время учебы в медицинской школе студенты сдают экзамены либо на этапах 1 и 2 экзамена на получение медицинской лицензии в США (USMLE ), , либо на уровнях 1 и 2 Комплексного экзамена на получение лицензии на остеопатию в Соединенных Штатах, а также проходят базовую должность или период клинической инструкции.Сдача обоих экзаменов, основных научных курсов и стажировки дает студентам степень доктора медицины (MD) или доктора остеопатической медицины (DO), которая дает им право начать полное клиническое обучение в ординатуре.
Резиденция семейной медицины
После окончания медицинского института следующим шагом будет прохождение ординатуры по семейной медицине. Студенты подают заявку и проходят собеседование для размещения по программе резидентуры в течение последнего года обучения в медицинской школе. Большинство программ проживания в Соединенных Штатах входят в общенациональный процесс Match для обработки заявлений и отбора резидентов.
Студенты, окончившие медицинский вуз за пределами США, считаются международными выпускниками медицинских вузов (IMG) и должны соответствовать определенным критериям, установленным Комиссией по образованию для иностранных выпускников медицинских вузов (ECFMG), и получить сертификат ECFMG, чтобы подать заявление в США. по программе резидентства.
Программы ординатуры по семейной медицине, аккредитованные Советом по аккредитации последипломного медицинского образования (ACGME), требуют трехлетнего обучения.Некоторые ординатуры семейной медицины предлагают четырехлетний план обучения, в то время как другие, сочетающие обучение семейной медицине с другой специальностью, например, психиатрией, требуют пяти лет.
Как и в случае с другими специальностями, программы ординатуры по семейной медицине предъявляют особые требования, включая определенное количество месяцев в каждой области обучения, которые необходимо пройти для сертификации совета. Резиденции по семейной медицине предназначены для предоставления интегрированного опыта в амбулаторных, общественных и стационарных условиях в течение трех лет концентрированного обучения и практического обучения. В поисках совпадений включает таблицу, в которой сравниваются требования к ординатуре по семейной медицине с требованиями по другим специальностям, например педиатрии.
Первый год резидентуры называется годом стажировки. Это время включает ротацию в основных медицинских дисциплинах, при этом время, выделяемое каждую неделю для работы в клинике непрерывности семейной медицины, для оказания постоянной помощи группе пациентов. В течение года стажировки большинство резидентов также учатся и сдают заключительный экзамен USMLE или COMLEX-USA.На втором и третьем годах ординатуры дополнительно предоставляется доступ к основным специальностям и узким специальностям, с увеличением времени, проводимого в клинике непрерывности семейной медицины.
Требования во время проживания
Во время обучения резиденты должны соответствовать требованиям аккредитации для получения ординатуры по семейной медицине ACGME и квалификационным требованиям для сертификации Совета Американским советом по семейной медицине (ABFM) или Американским советом по остеопатии семейных врачей (AOBFP).Конкретный необходимый образовательный опыт для обучения в ординатуре по семейной медицине различается в зависимости от программы, хотя несколько месяцев тратятся на обязательную ротацию в каждой из следующих областей: акушерство, педиатрия, общая хирургия, неотложная медицина и стационарное лечение в больницах (включая интенсивную терапию). Каждый резидент проводит несколько ночей в месяц «по вызову» и по очереди в больнице.
После завершения обучения и выполнения всех требований резиденты имеют право сдавать сертификационный экзамен ABFM или AOBFP.Ближе к концу резидентуры врачи также обращаются за государственной лицензией, которая определяет, где они могут практиковать в качестве сертифицированного семейного врача. Несмотря на то, что в каждом штате разные требования к получению начальной медицинской лицензии, все врачи должны пройти 3-й этап USMLE или 3-й уровень COMLEX-USA.
Повышение квалификации / Дополнительное обучение
Комбинированные программы по семейной медицине
Комбинированные программы обычно требуют пятилетнего обучения. По окончании учебы резиденты имеют право на получение двух сертификатов по специальности.В настоящее время существует пять типов программ комбинированной ординатуры по семейной медицине (FM):
- FM-экстренная медицина
- FM-внутренняя медицина
- ФМ-психиатрия
- ФМ-профилактическая медицина
- FM-остеопатическая нервно-скелетная медицина
Программы двойных специальностей предназначены для предоставления резидентам, завершившим их, сертификатами обоих советов; они также должны пройти повторную сертификацию с каждой платой.
Стипендии
После ординатуры дополнительные возможности доступны для врачей, желающих повысить квалификацию в области семейной медицины.Тем не менее, стажировка не требуется, чтобы практиковать широкую семейную медицину или развивать интересную область. Семейные врачи могут выбрать стипендию в качестве варианта после прохождения резидентуры, потому что более концентрированная подготовка помогает им удовлетворить потребности сообщества или профессиональные цели. Некоторые области стипендий:
- Медицина наркозависимости
- Развитие факультета
- Гериатрия
- Акушерство
- Профилактическая медицина
- Исследования
- Спортивная медицина
Как правило, стипендии длятся еще 12 месяцев после обучения в резидентуре (хотя они различаются в зависимости от программы) и предоставляются в рамках существующих программ резидентуры.Некоторые из них предназначены исключительно для образовательных целей, в то время как другие приводят к выдаче сертификатов о дополнительной квалификации (CAQ), которые предлагаются совместно с другими медицинскими советами по специальностям.
Свидетельства о дополнительной квалификации (CAQ)
Семейные врачи могут получить сертификат узкой специализации в другой выбранной области, если они пройдут дополнительное обучение и сдадут экзамены. Семейная медицина однозначно требует, чтобы ее врачи имели сертификаты в области семейной медицины и узкой специализации.CAQ действительны в течение десяти лет, и врачи должны подать заявку на повторную сертификацию для продления сертификата (в дополнение к повторной сертификации в семейной медицине через десять лет). AAFP поддерживает CAQ как способ улучшить академическое и административное развитие врачей.
В настоящее время ABFM предлагает CAQ в следующих областях:
- Подростковая медицина
- Гериатрическая медицина
- Хоспис и паллиативная медицина
- Лекарство от боли
- Лекарство от сна
- Спортивная медицина
.
