Как происходит искусственное оплодотворение: Искусственное оплодотворение (ЭКО) в Клинике женского здоровья «Святая Мария». ЭКО во Владивостоке
Как происходит искусственное оплодотворение | Доктор КИТ
- Главная
- Как происходит искусственное оплодотворение
01.08.2018
Многие пары не видят ничего сложного в столь природном процессе зарождения новой жизни. Но так сложилось, что радость быть родителями могут почувствовать далеко не все. Некоторые семейные пары годами не могут обзавестись долгожданным потомством, а все их старания оборачиваются крахом. И в этом деле на помощь приходит наука.
Сегодня существует немало методик искусственного оплодотворения. Наиболее популярным методом является экстракорпоральное оплодотворение, которое помогает практически каждой паре, у которых есть хотя бы мизерные шансы на зарождение новой жизни.
В этой статье мы рассмотрим основные этапы искусственного оплодотворения и определим, как же именно происходит такая процедура.
Какими бывают методы искусственного оплодотворения
Искусственное оплодотворение может производиться несколькими путями:
- Так, наиболее простым считается искусственная инсеминация.
 В этом случае пациентке в матку при помощи тончайшей иглы вводят сперматозоиды, которые и будут оплодотворять яйцеклетку. В большинстве случаев берется сперма мужа, однако если она не является пригодной, пара может выбрать донорскую сперму. В частности, такой метод хорош для одиноких женщин, которые не собираются лишать себя радостей материнства. Процедура занимает относительно немного времени и при условии, что женщина полностью здорова, приносит довольно высокую эффективность.
В этом случае пациентке в матку при помощи тончайшей иглы вводят сперматозоиды, которые и будут оплодотворять яйцеклетку. В большинстве случаев берется сперма мужа, однако если она не является пригодной, пара может выбрать донорскую сперму. В частности, такой метод хорош для одиноких женщин, которые не собираются лишать себя радостей материнства. Процедура занимает относительно немного времени и при условии, что женщина полностью здорова, приносит довольно высокую эффективность. - Экстракорпоральное оплодотворение. Позиционируется как наиболее эффективный метод искусственного оплодотворения. На нем мы и остановимся более подробно.
Кому показано ЭКО?
Впервые экстракорпоральное оплодотворение было применено еще в 1944 году американскими врачами, однако тогда оно оказалось неуспешным. И только более чем 30 лет спустя британцы смогли сделать операцию успешно. Сейчас же считается, что если у пары есть хотя бы небольшой шанс на беременность, ЭКО помогает его увеличить в разы. Более того, именно такой метод помогает решить около 35 процентов случаев бесплодия. Считается, что из 20 беременностей, выполненных путем ЭКО, 18 заканчиваются полноценными родами ребенка.
Более того, именно такой метод помогает решить около 35 процентов случаев бесплодия. Считается, что из 20 беременностей, выполненных путем ЭКО, 18 заканчиваются полноценными родами ребенка.
Само ЭКО не означает, что в дальнейшем женщина не сможет забеременеть и выносить ребенка своими силами. Случаи, когда после зачатия из пробирки осуществлялась повторная естественная беременность уж точно были зафиксированы.
Экстракорпоральное оплодотворение применяют при всех причинах и случаях бесплодия. Так, оно допустимо для женщин, у которых уже были выкидыши, для тех, у кого наблюдаются проблемы гинекологического характера, а также для тех, кто переносил операции по удалению яичников.
Таким образом, может сложиться впечатление, что данная операция допустима практически для каждой женщины, однако на самом деле это далеко не так.
Противопоказания ЭКО
Существует целый ряд противопоказаний, из-за которых женщине могут запретить выполнять экстракорпоральное оплодотворение.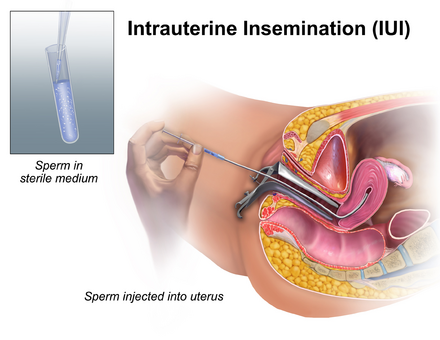 Так, данная операция запрещена в таких случаях:
Так, данная операция запрещена в таких случаях:
- Если у будущей матери наблюдаются отклонения психического характера,
- если женщина болеет раком яичников,
- если у матки есть необратимые патологии,
- если в половых органах замечены воспалительные процессы,
- если у женщины есть злокачественная опухоль (при этом учитывают не только половые органы, но и любые другие).
Получается, что для того, чтобы женщине произвели экстракорпоральное оплодотворение, она должна быть полностью здорова. Естественно, исключением является заболевание, из-за которого она и не может обзавестись потомством.
По этой причине перед проведением ЭКО пациентку нужно всесторонне обследовать. Доктор назначит немало анализов, каждый из которых позиционируется как обязательный.
Процесс ЭКО
Экстракорпоральное оплодотворение начинается с полноценного обследования женщины. В его рамках доктор определяет, действительно ли есть надобность проводить процедуру экстракорпорального оплодотворения, для чего устанавливают показания и противопоказания, а также определяют гормональный фон пациентки.
Перед тем, как изъять яйцеклетку и оплодотворить ее сперматозоидом, пациентке назначают гормональную терапию. Она может быть представлена как в виде уколов, так и просто в формате таблеток. Таким образом у будущей мамы начинается стадия слишком активной овуляции – суперовуляции.
Сам процесс суперовуляции является индивидуальным и проходит по-особенному для каждой женщины. После того, как фолликулы яичника вырастут до 16-20 миллиметров, несколько из них будут изъяты. Это выполняется в амбулаторных условиях, а сама пациентка будет пребывать или под местным, или под общим наркозом. После этого яйцеклетки поддают лабораторной обработке, изымая из них излишки жидкости. Далее их поместят в специальные пробирки, в которых уже создана благоприятная среда для присоединения сперматозоидов. При этом доктор выбирает сразу несколько яйцеклеток, а сперма донора или мужа должны быть заполучены именно в этот же день (прерванный половой акт или мастурбация). Кроме того, всегда можно ориентироваться на замороженную сперму донора.
Сперматозоиды тоже обрабатывают и в установленных количествах добавляют к яйцеклеткам. Их количество из расчета на одну яйцеклетку зависит от подвижности и общего качества спермы. Из всех сперматозоидов принято выбирать самые активные.
Сразу после того, как сформируется эмбрион, его вводят в матку при помощи специального катетера. Одновременно внедряют сразу два эмбриона, что помогает повысить шансы на беременность. Сама процедура продолжается всего несколько минут, а женщина не испытывает никаких болезненных ощущений и может тут же покинуть клинику.
По истечении 12 дней после ЭКО нужно сделать тест на беременность. Если приживаются сразу два эмбриона, а женщина не планирует рожать двойню, лишний эмбрион просто извлекут. Впрочем, наряду с этим повышается и риск потерять все эмбрионы.
По сути, дальше женщина вынашивает плод точно так же, как она бы это делала при беременности естественным путем.
Искусственное оплодотворение – это прямой путь к материнству для тех, кто не может сделать это естественным путем. Главное найти квалифицированных специалистов, которые возьмутся за подобную операцию и сделают ее на высшем уровне.
Главное найти квалифицированных специалистов, которые возьмутся за подобную операцию и сделают ее на высшем уровне.
Запишитесь на консультацию к репродуктологу по телефону
8 (8652) 99-88-55
или на сайте Клиники Инновационных Технологий
Этапы ЭКО — статьи от специалистов клиники «Мать и дитя»
Воронова Нина Зиновьевна
Акушер-гинеколог
Клиника «Мать и дитя» Ходынское поле
Метод ЭКО представляет собой сложный процесс. Схематично он может быть представлен следующими этапами:
1 этап — мониторинг роста и созревания фолликулов при помощи ультразвуковых и (по показаниям) гормональных исследований. На этом этапе проводится индукция суперовуляции (то есть стимуляция созревания нескольких яйцеклеток в одном менструальном цикле). Для успешного осуществления ЭКО необходимо получить сразу несколько зрелых яйцеклеток в течение одного менструального цикла. Такую возможность, обеспечивающую больше шансов на успех, предоставляет использование гормональных препаратов — трипторелина (декапептила/диферелина), бусерелина или оргалутрана; пурегона/гонала или менопура; прегнила/хорагона или овитреля.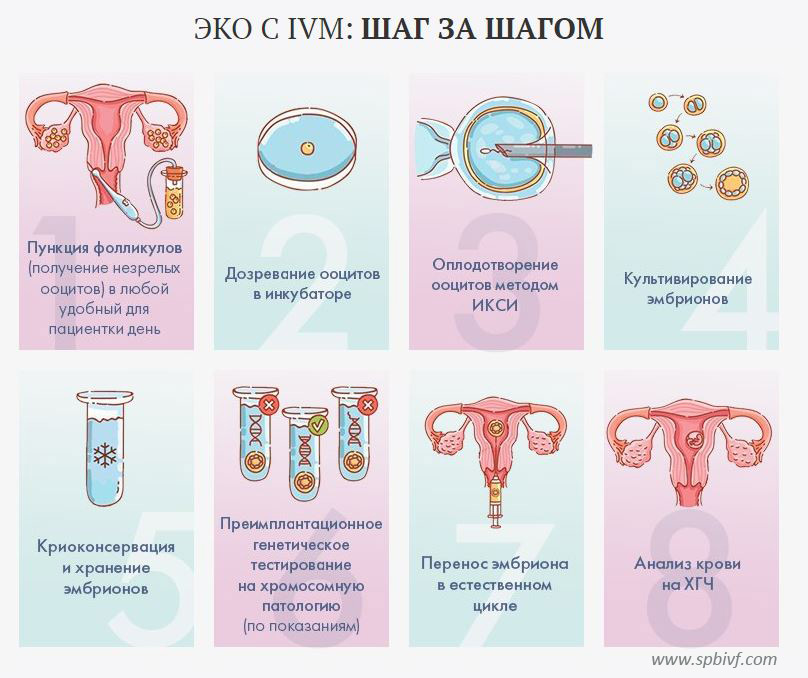 Эти препараты позволяют контролировать течение менструального цикла и с предельной точностью рассчитать время созревания яйцеклеток. Однако на введение этих препаратов, как и на любой другой лекарственный препарат, может быть аллергическая реакция как местная (покраснение, инфильтрация), так и общая. Данные группы гормональных лекарственных средств (агонисты ГнРГ, мочевые или рекомбинантные гонадотропины) являются аналогами гормонов человека, участвующих в процессе роста и созревания яйцеклетки. Они обладают узконаправленным действием (обеспечивают созревание яйцеклеток), практически не оказывая других побочных эффектов.
Эти препараты позволяют контролировать течение менструального цикла и с предельной точностью рассчитать время созревания яйцеклеток. Однако на введение этих препаратов, как и на любой другой лекарственный препарат, может быть аллергическая реакция как местная (покраснение, инфильтрация), так и общая. Данные группы гормональных лекарственных средств (агонисты ГнРГ, мочевые или рекомбинантные гонадотропины) являются аналогами гормонов человека, участвующих в процессе роста и созревания яйцеклетки. Они обладают узконаправленным действием (обеспечивают созревание яйцеклеток), практически не оказывая других побочных эффектов.
День начала мониторинга (первого этапа программы ЭКО) зависит от возраста женщины, функционального состояния яичников. Женщины в возрасте до 35 лет, как правило, включаются в лечебный цикл с 19–21 дня менструального цикла, предшествующего циклу стимуляции (индукции суперовуляции). С этого времени начинается введение препаратов (декапептил/диферелин/бусерели), которые подготавливают яичники к стимуляции. С 1-3го дня следующего менструального цикла используются препараты (пурегон/гонал/менопур, прегнил и их аналоги), которые непосредственно стимулируют рост фолликулов и созревание яйцеклеток, а также рост эндометрия — внутреннего слоя матки, куда в последующем будет имплантироваться эмбрион. Женщины старше 35–40 лет, как правило, включаются в лечебный цикл с 1 дня менструального цикла. Менструальный цикл считается с первого дня месячных. День приезда (начало лечебного цикла) всегда согласуется с врачом клиники (возможно по телефону). Все процедуры проводятся амбулаторно.
С 1-3го дня следующего менструального цикла используются препараты (пурегон/гонал/менопур, прегнил и их аналоги), которые непосредственно стимулируют рост фолликулов и созревание яйцеклеток, а также рост эндометрия — внутреннего слоя матки, куда в последующем будет имплантироваться эмбрион. Женщины старше 35–40 лет, как правило, включаются в лечебный цикл с 1 дня менструального цикла. Менструальный цикл считается с первого дня месячных. День приезда (начало лечебного цикла) всегда согласуется с врачом клиники (возможно по телефону). Все процедуры проводятся амбулаторно.
Введение препаратов выполняется обученным средним медицинским персоналом. Услуги процедурного кабинета предоставляются согласно графику все дни недели, включая выходные и праздничные дни (по предварительной записи). При посещении процедурного кабинета просим пользоваться сменной обувью.
2 этап — пункция или аспирация фолликулярной жидкости, содержащей зрелые яйцеклетки. Пункция фолликулов выполняется трансвагинально (через своды влагалища) под контролем ультразвукового исследования. Из-за своей минимальной травматичности трансвагинальная пункция яичников выполняется амбулаторно. По желанию пациентов обезболивание может проводиться при помощи препаратов, вызывающих медикаментозный сон. Пункция яичников выполняется натощак. В день пункции в медицинский центр приходят оба супруга.
Из-за своей минимальной травматичности трансвагинальная пункция яичников выполняется амбулаторно. По желанию пациентов обезболивание может проводиться при помощи препаратов, вызывающих медикаментозный сон. Пункция яичников выполняется натощак. В день пункции в медицинский центр приходят оба супруга.
3 этап — эмбриологический. Полученные во время пункции фолликулов яйцеклетки помещают в специальные чашки с питательной средой. Во время эмбриологического этапа культуральные чашки находятся в инкубаторе, где поддерживаются условия, сходные с таковыми в материнском организме (точно такая же температура и содержание углекислого газа, кислорода). После получения яйцеклеток у женщины муж сдает сперму.
Для ЭКО отбираются только сперматозоиды, совершающие поступательные движения. Оплодотворение яйцеклеток проводят через 4–6 часов после пункции фолликулов. Только один сперматозоид из десятков тысяч необходим для оплодотворения одной яйцеклетки.
Обязательным условием перед сдачей спермы является предварительное воздержание от половой жизни в течение 2–7 дней.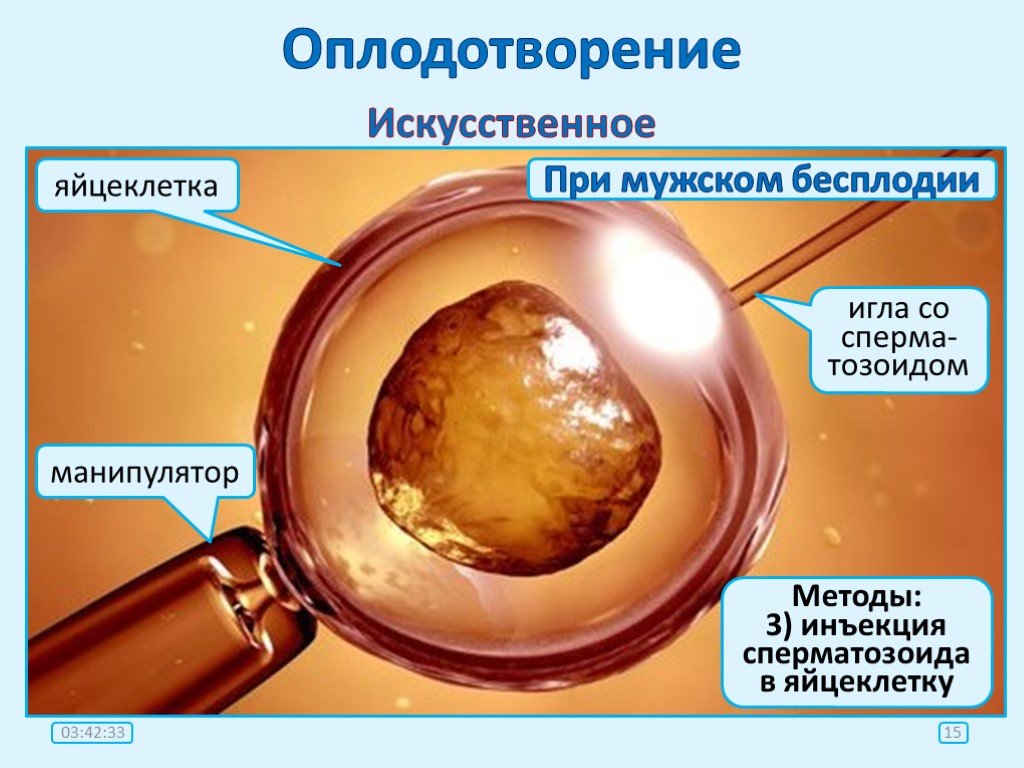 У большинства мужчин при 3-5и дневном воздержании состав спермы и качество сперматозоидов бывают наилучшими.
У большинства мужчин при 3-5и дневном воздержании состав спермы и качество сперматозоидов бывают наилучшими.
Сперматогенез во многом зависит от воздействия неблагоприятных факторов. Качество спермы существенно ухудшается под влиянием никотина, алкоголя, профессиональных вредностей, стрессовых ситуаций, при нервном и общем переутомлении, при острых и хронических заболеваниях. Планируя лечение в медицинском центре ЭКО, необходимо исключить влияние вредных факторов или свести его к минимуму. Необходимо помнить, что состав сперматозоидов полностью обновляется в течение трех месяцев. Поэтому, чем дольше мужчине удается соблюдать здоровый образ жизни, тем лучше результат.
4 этап — перенос эмбрионов в полость матки. Перенос эмбрионов проводят специальным атравматичным катетером, не прибегая к расширению цервикального канала, поэтому данная процедура является безболезненной, не требующей обезболивания.
В полость матки рекомендуется переносить не более 2-х эмбрионов, так как при переносе большего количества выше вероятность наступления многоплодной беременности.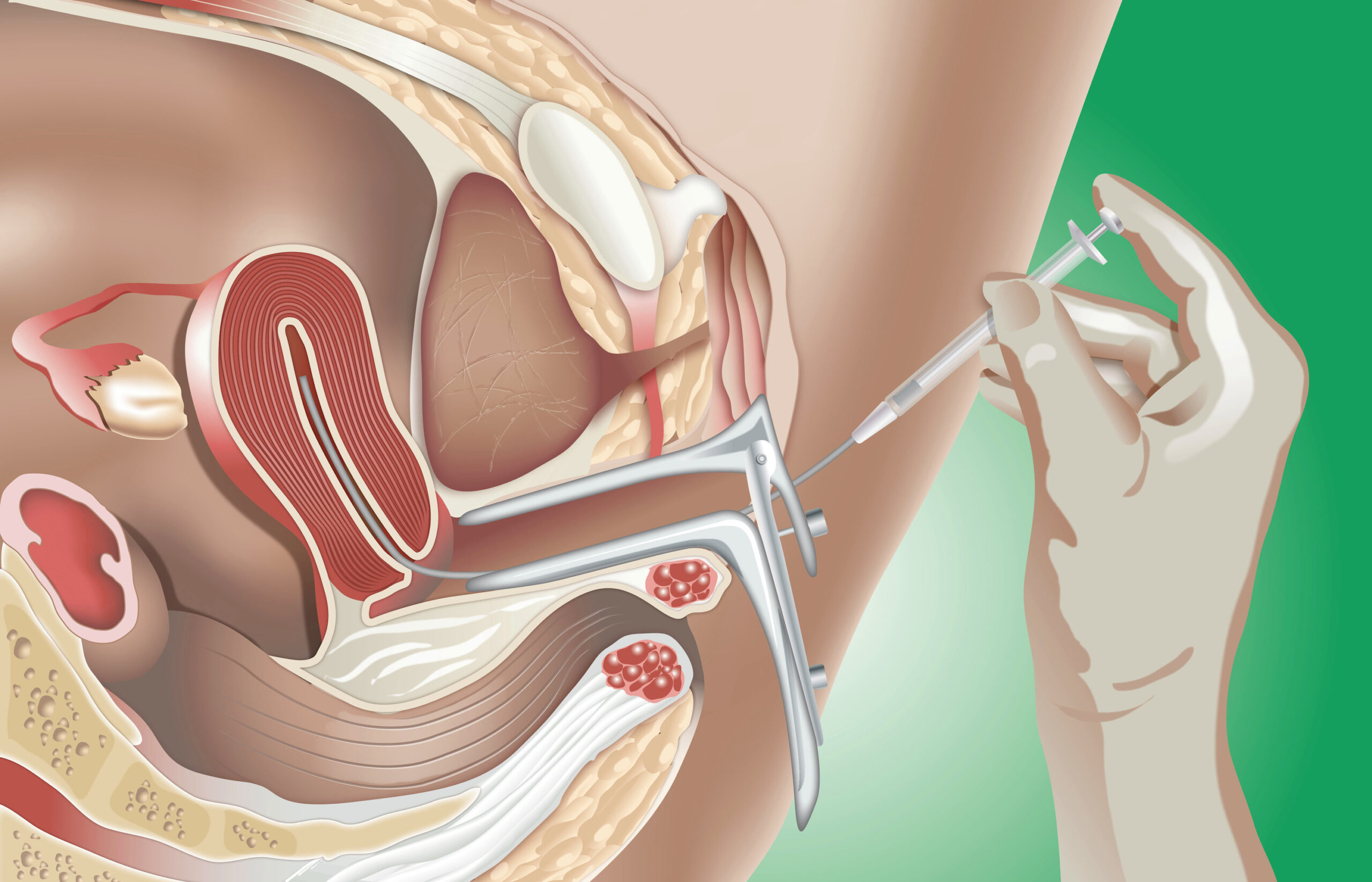
Перенос эмбрионов возможно выполнять уже на вторые-третьи сутки после оплодотворения. При наличии к третьим суткам культивирования более 3 эмбрионов высокого качества перенос можно выполнить и на более поздних стадиях, вплоть до образования морулы или бластоцисты (преимплантационные стадии развития эмбриона), то есть на четвертые-пятые сутки после оплодотворения. В этом случае, как правило, переносят не более 2 эмбрионов, так как при длительном культивировании появляются дополнительные критерии оценки качества эмбриона, таким образом, выше шанс имплантации.
После подсадки эмбриона женщинам не требуется постельный режим, так как доказано, что это не является фактором, повышающим частоту наступления беременности.
Записаться на приём
к доктору — Воронова Нина Зиновьевна
Клиника «Мать и дитя» Ходынское поле
Аспирационная биопсия эндометрия (PIPEL биопсия)БеременностьБеременность после ЭКОБольшие и малые гинекологические операцииВведение/или удаление внутриматочной спирали, кольцаВедение беременностиВедение беременности при резус-конфликтеВозрастная гинекология 45+Восстановление после родовГестационный сахарный диабет (ГСД)ГинекологияГистероскопия маткиГормональная терапияИммунологические причины невынашивания беременноcтиИнтимная реабилитацияИсследование перед ЭКОКонсервативная гинекологияКонсервативное и хирургическое лечение мочекаменной болезни у беременныхКонсервативное лечение патологии шейки маткиКонтракты на ведение беременностиКоррекция недержания мочиЛечение аденомиоза маткиЛечение миомы маткиЛечение невынашивания беременностиЛечение недержания мочи у женщинЛечение эндокринных заболеванийПеречень обследований перед ЭКОПланирование беременностиПланирование беременности при эндокринных патологияхПолипэктомия (удаление полипов)Послеродовая контрацепцияПослеродовый периодПрерывание беременностиРадиоволновое лечение патологии шейки маткиХирургическая дефлорацияHLA совместимость
Нажимая на кнопку отправить, я даю согласие на обработку персональных данных
Внимание! Цены на услуги в разных клиниках могут отличаться. Для уточнения актуальной стоимости выберите клинику
Для уточнения актуальной стоимости выберите клинику
Администрация клиники принимает все меры по своевременному обновлению цен на программы, однако во избежание возможных недоразумений, рекомендуем уточнять стоимость услуг по телефону/у менеджеров клиники
Клинический госпиталь MD GROUPКлинический госпиталь Лапино-1 «Мать и дитя»Клиника «Мать и дитя» Ходынское полеКлиника «Мать и дитя» КунцевоКлиника «Мать и дитя» СавёловскаяКлиника «Мать и дитя» Юго-ЗападКлиника «Мать и дитя» Лефортово
Все направленияОтделение ЭКОУслуги эко
01.
Отделение ЭКО
02.
Услуги эко
Ничего не найдено
Администрация клиники принимает все меры по своевременному обновлению размещенного на сайте прайс-листа, однако во избежание возможных недоразумений, советуем уточнять стоимость услуг и сроки выполнения анализов по телефону
Что такое внутриматочная инсеминация (ВМИ)?
В этом разделе
Лечение бесплодия
Что такое ЭКО?
Что такое ИУИ?
Внутриматочная инсеминация (ВМИ) — это простая процедура, при которой сперматозоиды помещаются непосредственно в матку, что помогает здоровым сперматозоидам приблизиться к яйцеклетке.
Как работает IUI?
ВМИ означает внутриматочная инсеминация. Его также иногда называют донорским осеменением, альтернативным осеменением или искусственным осеменением. ВМИ работает путем помещения сперматозоидов непосредственно в матку во время овуляции, помогая сперматозоидам приблизиться к яйцеклетке. Это сокращает время и расстояние, которое должны пройти сперматозоиды, облегчая оплодотворение яйцеклетки.
Перед процедурой осеменения вы можете принять лекарства от бесплодия, стимулирующие овуляцию. Сперма собирается у вашего партнера или донора. Он проходит через процесс, называемый «промывание спермы», который собирает концентрированное количество здоровой спермы из спермы.
Затем врач вводит сперму прямо в матку. Беременность наступает, если сперматозоиды оплодотворяют яйцеклетку, и оплодотворенная яйцеклетка имплантируется в слизистую оболочку матки.
ВМИ — это простая и низкотехнологичная процедура, которая может быть дешевле, чем другие виды лечения бесплодия.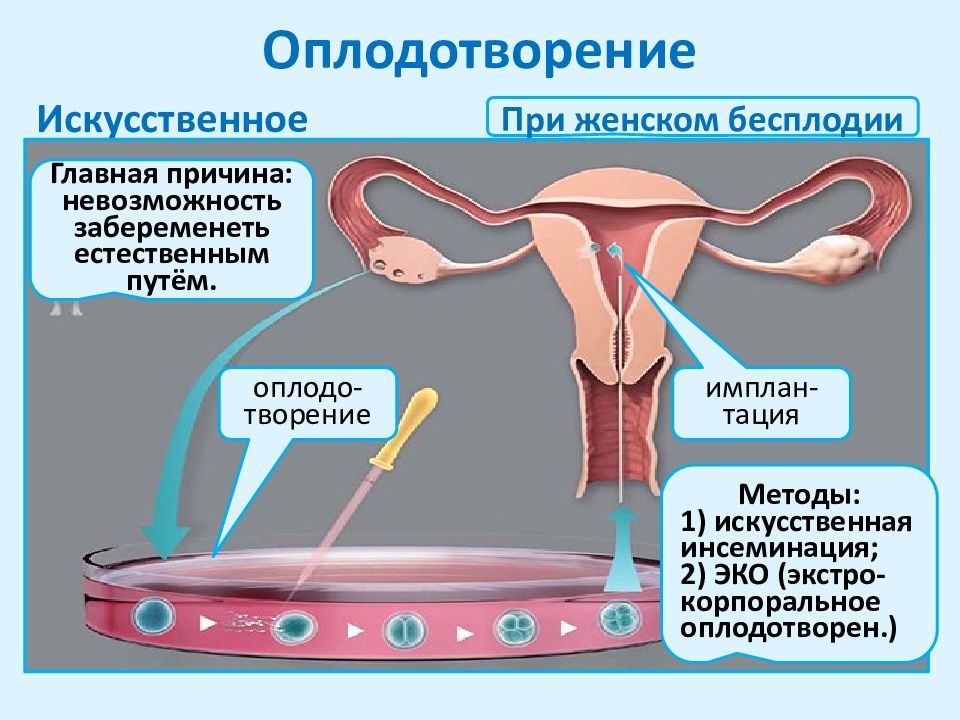 Это увеличивает ваши шансы на беременность, но организм у всех разный, поэтому нет гарантии, что ВМИ сработает.
Это увеличивает ваши шансы на беременность, но организм у всех разный, поэтому нет гарантии, что ВМИ сработает.
Чего ожидать во время IUI?
Перед ВМИ вы можете принимать лекарства от бесплодия, которые помогают вашим яйцеклетки созреть и подготовиться к оплодотворению. Ваш врач проведет процедуру осеменения во время овуляции (когда ваши яичники выпускают яйцеклетку). Иногда вам будут давать гормоны, которые вызывают овуляцию. Они точно определят, когда у вас овуляция и будут готовы к процедуре, чтобы максимизировать ваши шансы забеременеть.
Ваш партнер или донор берет образец спермы дома или в кабинете врача. Сперму готовят к осеменению с помощью процесса, называемого «промывание спермы», в ходе которого извлекается концентрированное количество здоровой спермы. Промывка спермы также помогает избавиться от химических веществ в сперме, которые могут вызывать реакции в матке и затруднять беременность. Если вы используете донорскую сперму из банка спермы, банк спермы обычно отправляет в кабинет врача сперму, уже «вымытую» и готовую к ВМИ.
Во время процедуры ВМИ врач вводит тонкую гибкую трубку через шейку матки в матку. Они используют небольшой шприц, чтобы ввести сперму через трубку прямо в матку. Беременность наступает, если сперматозоиды оплодотворяют яйцеклетку, и оплодотворенная яйцеклетка имплантируется в слизистую оболочку матки.
Процедура осеменения проводится в кабинете врача или в клинике по лечению бесплодия и занимает всего 5-10 минут. Это довольно быстро, и вам не нужна анестезия. IUI обычно безболезненна, но у некоторых людей бывают легкие спазмы.
Сколько стоит ВМИ?
Стоимость IUI варьируется в зависимости от того, какой тип страхового покрытия у вас есть и сколько стоит ваш врачебный гонорар. IUI обычно дешевле, чем другие методы лечения бесплодия, такие как ЭКО. В целом это стоит около 300-1000 долларов без страховки.
В некоторых штатах действуют законы, согласно которым медицинские страховые компании должны покрывать часть или все расходы на лечение бесплодия, если вы соответствуете определенным требованиям.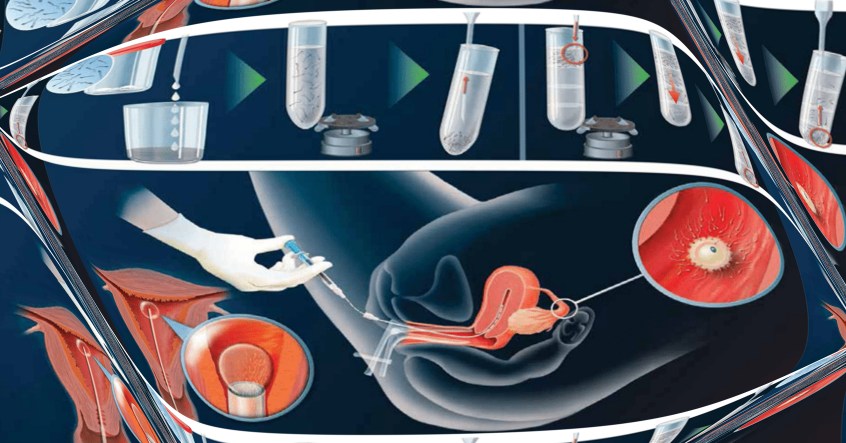 Но многие страховые планы вообще не предлагают никакого лечения бесплодия.
Но многие страховые планы вообще не предлагают никакого лечения бесплодия.
Дополнительную информацию о страховом покрытии ЭКО и других методов лечения бесплодия можно получить в Национальной ассоциации по борьбе с бесплодием.
Была ли эта страница полезной?
Да
Нет
Помогите нам стать лучше — чем эта информация может быть более полезной?
Как вам помогла эта информация?
Пожалуйста, ответьте ниже.
Вы человек? (Извините, мы должны спросить!)
Пожалуйста, не устанавливайте этот флажок, если вы человек.
Ты лучший! Спасибо за ваш отзыв.
Спасибо за отзыв.
Искусственное осеменение и ВМИ у людей: цель, процедура, преимущества
Написано авторами редакционных статей WebMD
Медицинский обзор Нивина Тодда, доктора медицинских наук, 1 августа 2021 г.
- Какой вид бесплодия можно вылечить с помощью искусственного оплодотворения?
- Чего ожидать во время процедуры
- Другие проблемы, связанные с искусственной инсеминацией
Когда вы и ваш партнер говорите с врачом о помощи при бесплодии, он может предложить метод, называемый «искусственная инсеминация». Это простая процедура с небольшими побочными эффектами, и она может помочь некоторым парам, которые не могут забеременеть.
При искусственном осеменении врач вводит сперму прямо в шейку матки, фаллопиевы трубы или матку женщины. Наиболее распространенный метод называется «внутриматочная инсеминация (ВМИ)», когда врач помещает сперму в матку.
Почему это полезно? Это сокращает путь сперматозоидов и обходит любые препятствия. Ваш врач может сначала предложить этот метод для лечения бесплодия.
Эту процедуру можно использовать при многих видах проблем бесплодия. В случаях, связанных с мужским бесплодием, он часто используется, когда количество сперматозоидов очень низкое или когда сперматозоиды недостаточно сильны, чтобы пройти через шейку матки и подняться в фаллопиевы трубы.
Когда проблема связана с женским бесплодием, это иногда делается, если у вас есть заболевание, называемое эндометриозом, или у вас есть какие-либо отклонения в репродуктивных органах.
Этот метод также может подойти вам, если у вас так называемая «невосприимчивая цервикальная слизь». Это означает, что слизь, окружающая шейку матки, препятствует попаданию сперматозоидов в матку и фаллопиевы трубы. Искусственное оплодотворение позволяет сперматозоидам полностью миновать цервикальную слизь.
Врачи также часто предлагают искусственное оплодотворение, когда не могут понять причину бесплодия пары.
Ваш врач будет использовать наборы для определения овуляции, ультразвуковое исследование или анализы крови, чтобы убедиться, что у вас происходит овуляция во время искусственного оплодотворения. Затем ваш партнер должен будет предоставить образец своей спермы. Врач предложит вашему партнеру воздержаться от секса за 2–5 дней до процедуры, чтобы убедиться, что количество сперматозоидов у него высокое.
Если вы живете недалеко от клиники, ваш партнер может взять образец спермы дома. Если нет, они сделают это в отдельной комнате. Причина, по которой это помогает, если вы живете рядом с кабинетом врача, заключается в том, что сперма должна быть «промыта» в лаборатории в течение 1 часа после эякуляции.
Процесс «промывания» спермы в лаборатории удаляет химические вещества из спермы, которые могут вызывать дискомфорт у женщины, и повышает шансы забеременеть. Специалисты разжижают сперму при комнатной температуре в течение 30 минут и добавляют безвредное химическое вещество, чтобы отделить наиболее активную сперму. Они используют центрифугу для сбора лучшей спермы.
Они помещаются в тонкую трубку, называемую катетером, и вводятся через влагалище и шейку матки в матку.
Искусственная инсеминация непродолжительна и относительно безболезненна. Многие женщины описывают это как аналог мазка Папаниколау. У вас могут быть спазмы во время процедуры и легкое кровотечение после нее. Ваш врач, вероятно, попросит вас полежать от 15 до 45 минут, чтобы дать сперматозоидам возможность начать работу. После этого вы можете вернуться к своим обычным делам.
Ваш врач, вероятно, попросит вас полежать от 15 до 45 минут, чтобы дать сперматозоидам возможность начать работу. После этого вы можете вернуться к своим обычным делам.
В некоторых случаях перед процедурой врач назначит вам препараты для лечения бесплодия, такие как цитрат кломифена (кломид). Это помогает вашему телу овулировать несколько яйцеклеток.
Показатели успешности искусственного оплодотворения различаются. Некоторые причины, по которым шансы на то, что это сработает, могут быть ниже:
- Пожилой возраст женщины
- Плохое качество яйцеклетки или спермы
- Тяжелый случай эндометриоза
- Большое повреждение фаллопиевых труб, обычно в результате длительного инфекция
Процедура подойдет не всем. Некоторые пары пробуют это несколько раз, прежде чем забеременеют, в то время как другие могут вообще не добиться никакого успеха.
Ваш врач может предложить попробовать по крайней мере три-шесть раз с инъекционными гормонами, прежде чем переходить к другому лечению.

 В этом случае пациентке в матку при помощи тончайшей иглы вводят сперматозоиды, которые и будут оплодотворять яйцеклетку. В большинстве случаев берется сперма мужа, однако если она не является пригодной, пара может выбрать донорскую сперму. В частности, такой метод хорош для одиноких женщин, которые не собираются лишать себя радостей материнства. Процедура занимает относительно немного времени и при условии, что женщина полностью здорова, приносит довольно высокую эффективность.
В этом случае пациентке в матку при помощи тончайшей иглы вводят сперматозоиды, которые и будут оплодотворять яйцеклетку. В большинстве случаев берется сперма мужа, однако если она не является пригодной, пара может выбрать донорскую сперму. В частности, такой метод хорош для одиноких женщин, которые не собираются лишать себя радостей материнства. Процедура занимает относительно немного времени и при условии, что женщина полностью здорова, приносит довольно высокую эффективность.