Грудь перестала болеть после переноса: Болит ли у вас грудь после переноса? — 51 ответов
Общие вопросы по беременности: страница 2
Это общий раздел интернет-консультаций по акушерству. Обсуждаем вопросы планирования и ведения беременности, правильное питание, что можно и нельзя делать при беременности и т.д. На вопросы пациентов отвечают врачи акушер-гинекологи центра женского здоровья «Арт-Мед».
Задать вопрос
21 неделя беременности, по УЗИ поставили диагноз: гиперэхогенный фокус в полости желудка, маркер ХА. Что это? И какой это вред принесёт ребёнку?
Гиперэхогенный фокус относится к так называемым «мягким» маркерам хромосомной аномалии (ХА) и сам по себе не является патологией развития. Наличие более двух маркеров ХА является поводом для консультации врача-генетика для решения вопроса о необходимости дополнительных обследований малыша.
8 — 9 недель беременности, температура второй день 37-37.4. До этого самочувствие было хорошее, появилась боль в пояснице, грудь перестала болеть и стала мягкая. Какие могут быть проблемы?
Какие могут быть проблемы?
Вам необходима консультация терапевта и гинеколога.
День последней менструации – 20 июня, результат ХГЧ (задержка 10дней) — 19 888. Согласно приложенному комментарию от лаборатории у меня, как минимум, 4 эмбриональные недели, но это невозможно, у меня всего 2 недели от зачатия. ХГЧ завышен, как минимум, в 10 раз. По УЗИ: плодное яйцо в матке 7.4 мм, эмбриона нет, анэхогенные включения 2.8 — 5.9 (отслойка), миома, угроза прерывания. Даже если появится эмбрион и я лягу на сохранение, есть ли смысл ждать? Есть ли вариант выносить ребенка с такими результатами в самом начале беременности? Мне 34 года.
Акушеры-гинекологи в своей работе используют только акушерский срок беременности, который рассчитывается на основании первого дня последней менструации или даты зачатия (плюс две недели). Именно по этому сроку определяют дату родов и оценивают соответствие размеров плода и темпы его роста. Разброс концентрации ХГЧ для каждого конкретного акушерского срока очень большой и зависит от многих факторов, поэтому использовать эти значения для определения точного срока беременности нельзя. То же касается и размеров плодного яйца – этот показатель позволяет лишь примерно оценить срок беременности. Плодное яйцо 7,4 мм соответствует 5-6 акушерским неделям. В этом сроке допускается не увидеть эмбрион и еще очень рано говорить о наличии отслоек. Дождитесь УЗИ в 6-7 акушерских недель (2-3 недели задержки), тогда можно будет увидеть эмбрион, оценить наличие у него сердцебиение, посмотреть, есть ли отслойка и делать прогнозы относительно дальнейшего течения данной беременности.
То же касается и размеров плодного яйца – этот показатель позволяет лишь примерно оценить срок беременности. Плодное яйцо 7,4 мм соответствует 5-6 акушерским неделям. В этом сроке допускается не увидеть эмбрион и еще очень рано говорить о наличии отслоек. Дождитесь УЗИ в 6-7 акушерских недель (2-3 недели задержки), тогда можно будет увидеть эмбрион, оценить наличие у него сердцебиение, посмотреть, есть ли отслойка и делать прогнозы относительно дальнейшего течения данной беременности.
12 недель беременности. Работаю в Индии танцором, к врачу ходила только один раз. Мне очень тяжело питаться правильно, так как постоянно в разъездах. Что будет ребенку при плохом питании ?
Для нормального развития плода необходимо полноценное питание и регулярное наблюдение акушер-гинеколога. В противном случае могут быть непредсказуемые нарушения в развитии плода.
Третья беременность, 17 недель. В последнее время появились боли в области лобка и паха, боль возникает при спуске по лестнице, иногда во время ходьбы. Врач в районной ЖК сказала, что это таз просто расходится, в предыдущие беременности такого не было. Что бы это могло быть? К какому специалисту или на обследование вы порекомендуете записаться? Или может это нормальное явление?
Врач в районной ЖК сказала, что это таз просто расходится, в предыдущие беременности такого не было. Что бы это могло быть? К какому специалисту или на обследование вы порекомендуете записаться? Или может это нормальное явление?
Это может иметь место при симфизиопатии, необходимо обратиться к травматологу.
Можно ли сдавать кровь на PAPP-A в 14,3 недели беременности?
Результаты анализа РАРР, который был проведен позднее 14 недели, уже не могут рассматриваться как достоверные, так как с этого периода плазма-протеин-А уже не служит маркером хромосомных нарушений
Последняя менструация 8 мая, длительность 6 дней, цикл 34 дня. Перенос был 30 мая 2 пятидневок. На 10 день (9 июня) ХГЧ — 51.9, на 13 день (12 июня) ХГЧ — 162.2. По УЗИ 17 июня 2 плодных яйца: 3 мм и 12 мм деформированное. Назначили второе УЗИ через неделю, меня волнует деформированное плодное яйцо. Что можно ждать дальше? Какие прогнозы могут быть?
УЗИ через 17 дней после переноса эмбрионов нужно только для того, чтобы посмотреть, наступила ли беременность. Дождитесь УЗИ в сроке 6-7 недель, тогда будет ясно, все ли малыши прижились и есть ли у них сердцебиение. И только после этого, можно делать какие-либо прогнозы.
Дождитесь УЗИ в сроке 6-7 недель, тогда будет ясно, все ли малыши прижились и есть ли у них сердцебиение. И только после этого, можно делать какие-либо прогнозы.
На УЗИ в 23 недели 6 дней обнаружили раскрытие внутреннего зева 1.5 мм, длина шейки матки 3.9 см. По результатам УЗИ гинеколог настаивает на установке пессария. Делала контрольное УЗИ в 27 недель 6 дней, длина шейки матки и раскрытие зева без изменений. Можно ли обойтись без пессария и насколько велик риск преждевременных родов?
Для того, чтобы ответить на Ваш вопрос необходимо оценить акушерскую ситуацию на осмотре у акушер-гинеколога.
37 недель беременности, по УЗИ: у плода отдельные мелкие кисты до 4 мм, ЧЛС в норме, почки 50 — 26, под вопросом диагноз: поликистозная дисплазия почек. Прочитала, что дети с таким диагнозом долго не живут, ни у кого в семье проблем с почками не было, делали УЗИ 3 недели назад — ничего не сказали. Может ли это быть ошибкой?
Риск возникновения у плода пороков развития составляет 1% для любой семьи и не зависит от наличия пороков развития у родственников, вредных привычек или образа жизни родителей. Кистозные дисплазии почек могут проявиться в любом сроке беременности и бывают нескольких видов, из которых неблагоприятный прогноз имеет только поликистоз почек инфантильного типа. Для уточнения диагноза желательно провести экспертное УЗИ.
Кистозные дисплазии почек могут проявиться в любом сроке беременности и бывают нескольких видов, из которых неблагоприятный прогноз имеет только поликистоз почек инфантильного типа. Для уточнения диагноза желательно провести экспертное УЗИ.
Вторые роды, гормоны в 2 фазах были в норме до беременности. Какие надо пить витамины и гормоны для сохранения беременности, чтобы поддерживать прогестерон на первых неделях. Когда лучше встать на учет к гинекологу? Мне 35 лет.
Назначение препаратов прогестерона должно быть строго обосновано, имеет право назначать только врач. По беременности постановка на учет осуществляется до 12 недель, однако уже на малых сроках необходимо посетить гинеколога для подтверждения беременности, назначения лекарственных препаратов и своевременного обследования.
3-4 недели беременности, положила на больной зуб маленький кусочек препарата миг. Какие могут быть последствия?
Данный препарат на развитие плода не повлияет.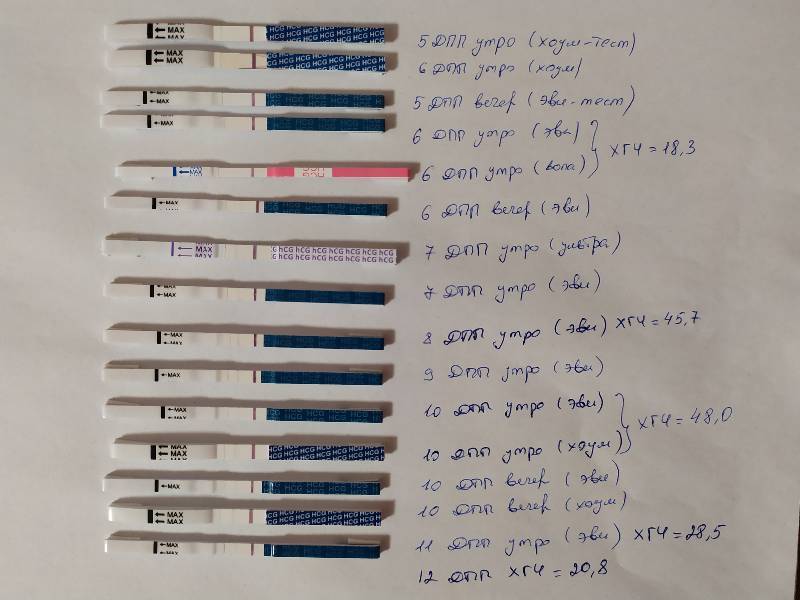
Задержки 10 дней, сделала 2 теста – положительный результат, вечером начались выделения, вызвала Скорую помощь, госпитализировали, по УЗИ поставили диагноз: внематочная беременность, сделали лапароскопию — диагноз не подтвердился, ничего не удаляли. Что мне делать? Все в порядке будет с малышом, если мне лапароскопию делали под общим наркозом?
В Вашей ситуации необходимо сдать анализ крови на ХГЧ и провести контрольный ультразвук для верификациии диагноза. Проведенная Вам лапароскопия на течение беременности не повлияет.
В 21 неделю беременности поставили гиперэхогенный фокус левого желудочка плода 1.6, увеличение шейной складки 6.7 мм. Это патология?
Сами по себе гиперэхогенный фокус и толщина шейной складки не являются пороками развития, однако относятся к ультразвуковым маркерам хромосомной патологии (в частности, синдрома Дауна). Для того, чтобы оценить риск наличия хромосомной патологии у вашего плода и необходимость дополнительных обследований, желательно провести экспертное УЗИ и проконсультироваться у генетика.
11 недель 5 дней беременности,вчера появилась боль в низу живота, поставила глицериновую свечку, боль не прошла. Боль появляется, когда напрягаюсь, проходит как только расслаблюсь, лягу, сяду, кровотечения нет. Что это может быть?
Необходимо прийти на осмотр к акушер-гинекологу и провести ультразвуковое исследование.
Первый ребенок родился семимесячный. Какая вероятность того, что вторые роды будут такие же?
Не факт, главное своевременно обследоваться и выполнять все рекомендации акушер-гинеколога при беременности, для устранения причин приводящих к преждевременным родам.
Может ли лопнуть миома во время беременности? Двойня, врачи настаивают на аборте. Это последний шанс иметь детей.
Миома лопнуть не может, бывают другие осложнения миомы во время беременности: отек, перекрут узла. Надо уточнить, что имели в виду Ваши врачи.Можно проконсультироваться в другом медицинском учреждении. Двойня всегда представляет больший риск по сравнению с одноплодной беременностью, однако многие женщины благополучно донашивают двойню.
Двойня всегда представляет больший риск по сравнению с одноплодной беременностью, однако многие женщины благополучно донашивают двойню.
21 неделя беременности, по УЗИ поставили диагноз — порок развития плода (анэнцефалия). Какова вероятность, что это ошибка? Как помимо УЗИ можно подтвердить диагноз?
Анэнцефалия диагностируется только на ультразвуковом исследовании. Если сомневаетесь в диагнозе — сделайте экспертное УЗИ в ближайшее время.
Задержка 7 дней,тест на беременность положительный. Менструальный цикл за 6 месяцев колебался от 29 до 33 дней. Месячные должны были быть примерно 20 февраля (33 день). Курила долго, меньше 12 сигарет в день. Когда следует делать первое УЗИ? Какие еще можно сдать анализы на данном сроке? Какой прогноз рождения здорового ребенка, если я бросила курить окончательно?
Рекомендуем Вам записаться на прием к врачу акушер-гинекологу на консультацию, осмотр с назначением обследования и УЗИ.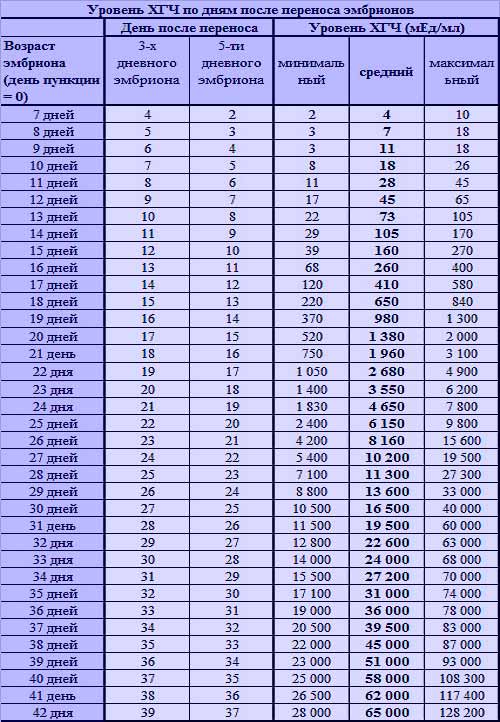 Курение противопоказано при беременности. Наблюдайтесь регулярно, обследуйтесь согласно плана ведения беременности и если беременность будет протекать нормально, данные обследования будут в пределах нормы — у Вас все шансы родить здорового малыша.
Курение противопоказано при беременности. Наблюдайтесь регулярно, обследуйтесь согласно плана ведения беременности и если беременность будет протекать нормально, данные обследования будут в пределах нормы — у Вас все шансы родить здорового малыша.
В 12 недель беременности попала в больницу с угрозой и кровотечением, была диагностирована ретрохориальная гематома по нижнему краю плодного яйца размером 3*1 см, в течение двух недель были выделения, на днях вышла гематома. По УЗИ — нет гематомы, но при этом произошло раскрытие цервикального канала до 2.5 мм. Насколько это опасно? Причины произошедшего?
2,5 мм не считается раскрытием цервикального канала. Рекомендуем динамическое УЗИ для оценки состояния шейки матки через 3-4 недели.
Беременность вторая, 6 недель. На сроке 4 недели лечилась от неврита лицевого нерва. Назначено лечение: комбилепен, вазонит, омепразол, пентоксифиллин, дексаметазон. Делала МРТ головного мозга с контрастом, флг, компьютерную топографию головного мозга. Что- то из этого могло негативно повлиять на ребёнка? Мне 25 лет.
Что- то из этого могло негативно повлиять на ребёнка? Мне 25 лет.
Для определения дальнейшей тактики необходима консультация акушер — гинеколога.
7-8 недель беременности, начало мазать, сделали УЗИ, плод маленький до 5 недель. Переживаю по этому поводу. Почему такое бывает? Опасно ли? Мне 37 лет.
Если у Вас был цикл не совсем регулярный, то может быть такое несовпадение по срокам. Необходима консультация акушер-гинеколога, который назначит лечение и ультразвуковое исследование в динамике.
Беременность первая и очень желанная. Последняя менструация была 17 ноября, 19 декабря на 4-ый день задержки тест показал 2 полоски, 21 декабря прошла трансвагинальное УЗИ, на котором не обнаружили плодного яйца (13 мм эндометрий,21 мм желтое тело в левом яичнике), по моим подсчетам прошло более трех недель после зачатия. Почему ПЯ ее не лоцировалось? Постоянно варьируется температура тела 37.3 — 37.7 и иногда покалывают яичники. Почему при сроке почти 4 недели от зачатия не видно ПЯ в полости матки? Нормальна ли такая температура и покалывания? Мне 19 лет.
Почему при сроке почти 4 недели от зачатия не видно ПЯ в полости матки? Нормальна ли такая температура и покалывания? Мне 19 лет.
Для уточнения ситуации повторите УЗИ через неделю, возможно, срок беременности меньше, чем Вы предполагаете. Субфебрильная температура бывает в первом триместре беременности и Ваши ощущения могут быть связаны со структурной перестройкой организма.
24 ноября — искусственная инсеминация, 8 декабря ХГЧ 43, 10 декабря ХГЧ 72, 13 декабря ХГЧ 110, 16 декабря ХГЧ 202, 19 декабря ХГЧ 249, тест на беременность — положительный, на УЗИ плодного яйца в матке не видно, внематочной также не видно, все признаки беременности. Принимаю клексан, утрожестан, прогинова, врач говорит — бросать поддержку, уже ничего хорошего не будет. Что мне делать?
Рекомендуем сдать ХГЧ и провести УЗИ в динамике. Поддержку продолжать до установления диагноза.
13 недель и 4 дня беременности, по УЗИ патология: гипоплазия нижней челюсти. Меня не напрасно пугают или есть время еще развиться челюсти и достигнуть нормы?
Меня не напрасно пугают или есть время еще развиться челюсти и достигнуть нормы?
Для уточнения диагноза проведите экспертное УЗИ.
16-17 недель беременности,с 13 недели беспокоят выделения бело-желтого цвета, иногда с зеленоватым оттенком, сдала мазок — выявили бактериальный вагиноз и повышенные лейкоциты в мазке, у меня небольшая эрозия шейки матки. Врач назначил мне и мужу лечение трихополом,но только после 18 недели. Это очень опасно? На ребенке никак не отразиться?
Не отразится, необходимо дополнить лечение местной терапией.
22 недели беременности,обнаружены инфекции в водах. Какие последствия для ребёнка?
Взвесь в водах в 22 недели беременности — вариант нормы. При истинном инфицировании вод возможны внутриутробная инфекция плода,дородовое излитие вод и преждевременные роды.
Вторая беременность, 14 недель. Первая — с диагнозами гиперандрогения яичникового генеза, половой инфантилизм — ребенок родился на 41 неделе путем кесарева сечения с острой гипоксией и ВУИ, после 3 дней в реанимации — не выжил, роды в августе прошлого года. 17-ОП с четырех недель — 37, сейчас — 41- 45 нмоль/л. Врач, меня наблюдающий, ставит подозрение на ВДКН, посоветовал проконсультироваться у гинеколога -эндокринолога. Какие анализы можно сдать перед консультацией, чтобы она была более продуктивной?
17-ОП с четырех недель — 37, сейчас — 41- 45 нмоль/л. Врач, меня наблюдающий, ставит подозрение на ВДКН, посоветовал проконсультироваться у гинеколога -эндокринолога. Какие анализы можно сдать перед консультацией, чтобы она была более продуктивной?
Необходимо сдать стероидный профиль мочи, мазки на инфекции, провести УЗИ шейки матки. Скорее всего, Вам будет необходима медикаментозная коррекция гиперандрогении.
5 недель беременности. Мыла ванную хлоросодержащим средством Доместос, надышалась парами, после чего болели нос и горло. Может ли хлор в таком количестве навредить ребёнку?
Не может.
Цикл нерегулярный, предполагаемая дата зачатия – 29 июля, 28 августа по УЗИ: ПЛЯ – 8 мм, четкий круг, тонуса и отслоек нет, эмбрион не визуализируется, поставили анэмбрионию под вопросом. 3сентября по УЗИ: ПЛЯ — 13мм, эмбрион не визуализируется, про желточный мешок врач ничего не сказал, срок 4-5 недель беременности. Сдавала ХГЧ в динамике: 1 сентября — 5826, 04 сентября – 9349, беспокоит медленный рост ХГЧ. Грудь болит периодически, токсикоза почти нет, болей и выделений нет. Как правильно быть в такой ситуации: ждать ли 2 недели или сделать УЗИ пораньше? Есть ли опасность анэмбрионии при этом анамнезе?
Сдавала ХГЧ в динамике: 1 сентября — 5826, 04 сентября – 9349, беспокоит медленный рост ХГЧ. Грудь болит периодически, токсикоза почти нет, болей и выделений нет. Как правильно быть в такой ситуации: ждать ли 2 недели или сделать УЗИ пораньше? Есть ли опасность анэмбрионии при этом анамнезе?
Опасность анэмбрионии при этом анамнезе есть. Вам лучше следовать рекомендациям врача.
Первая беременность, 19 недель и 3 дня. Результат гемостазиограммы: АЧТВ 35 сек., Фибриноген 5.0 г/л, Тромбиновое время 10.7 сек., Антитромбин III 99 %, Волчаночный антикоагулянт отрицательный. Показатель фибриногена на моем сроке отклонение или вариант нормы? Если отклонение, то чем оно грозит мне и малышу? Мне 30 лет.
На данном этапе повода для беспокойства нет, особенно если уровень Д-димера не повышен.
Что нужно знать о кровотечении в 1 триместре беременности
Кровотечение или появление кровянистых выделений встречается у 20-30% женщин в первом триместре беременности. Хотя любое кровотечение до 20 недель беременности по определению является «угрозой прерывания беременности», тип имеющегося кровотечения имеет большое значение. Некоторые причины кровотечений в первом триместре являются серьезными, а другие — нет. Поскольку трудно определить разницу между «нормальным» и серьезным кровотечением во время беременности, в каждом случае необходима консультация врачом.
Хотя любое кровотечение до 20 недель беременности по определению является «угрозой прерывания беременности», тип имеющегося кровотечения имеет большое значение. Некоторые причины кровотечений в первом триместре являются серьезными, а другие — нет. Поскольку трудно определить разницу между «нормальным» и серьезным кровотечением во время беременности, в каждом случае необходима консультация врачом.
Возможные причины кровотечений в первом триместре.
Имплантационное кровотечение — это не опасное кровотечение, которое возникает при имплантации (внедрении) эмбриона в слизистую оболочку матки (эндометрий). Это происходит во время предполагаемого дня менструации, т.е. еще до того, как женщина осознает, что она беременна. Фактически, этот вид кровотечения часто ошибочно принимается за скудную менструацию. Отличить имплантационное кровотечение и менструацию достаточно сложно, поскольку они имеют сходные симптомы: слабые тянущие боли внизу живота и в пояснице, головную боль, легкую тошноту, нагрубание молочных желез. Но выделения при имплантационном кровотечении скудные по количеству, обычно светлее, чем во время менструации — от светло-розового до тускло-коричневого, и, как правило, короткие — от нескольких часов до нескольких дней.
Но выделения при имплантационном кровотечении скудные по количеству, обычно светлее, чем во время менструации — от светло-розового до тускло-коричневого, и, как правило, короткие — от нескольких часов до нескольких дней.
Кровотечения вследствие изменений в шейке матки. На ранних сроках беременности шейка матки становится рыхлой, а ее кровоснабжение — больше, чем до беременности. Все, что может раздражать шейку матки, любое физическое воздействие (влагалищный осмотр, взятие мазков, физические упражнения или половой акт) может привести к кровотечению из нее, которое можно считать травмой. Этот тип кровотечений не имеет угрозы для беременности и, как правило, они прекращаются к концу первого триместра, когда организм женщины начнет привыкать ко всем изменениям, которые происходят во время беременности. В очень редких случаях кровотечение из шейки матки после физического воздействия может быть обусловлено раком шейки матки.
Кровотечение, обусловленное цервикальным полипом.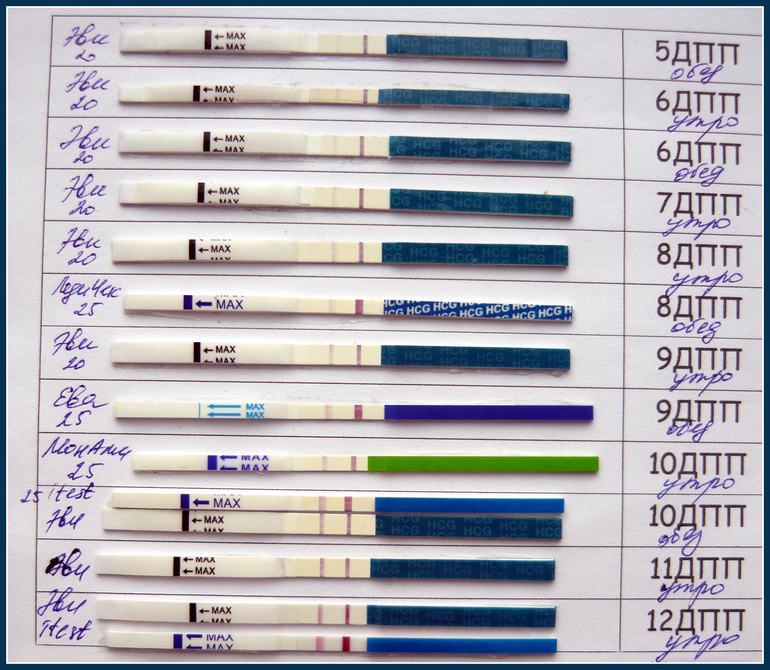 Полип цервикального канала – доброкачественное разрастание тканей, встречается приблизительно у 2 — 5 % женщин. Кровотечение может быть спровоцировано половым актом или влагалищным осмотром. Кроме того, полипы могут воспаляться и приводить к ярким кровянистым выделениям. Они часто не опасны для беременности, легко диагностируются во время рутинного осмотра шейки матки в зеркалах.
Полип цервикального канала – доброкачественное разрастание тканей, встречается приблизительно у 2 — 5 % женщин. Кровотечение может быть спровоцировано половым актом или влагалищным осмотром. Кроме того, полипы могут воспаляться и приводить к ярким кровянистым выделениям. Они часто не опасны для беременности, легко диагностируются во время рутинного осмотра шейки матки в зеркалах.
Кровотечение, обусловленное инфекцией. Любая инфекция во влагалище, такая как бактериальный вагиноз или инфекция, передающаяся половым путем, такая как хламидиоз, гонорея или герпес, может вызвать кровотечение в первом триместре. Помимо пятен крови от розового до красного цвета могут быть другие симптомы, такие как: зуд; жжение при мочеиспускании; незначительные тянущие боли внизу живота; болезненность во влагалище или вокруг него. Хотя такое кровотечение не имеет ничего общего с беременностью, инфекцию необходимо лечить как можно скорее, чтобы кровотечение прекратилось.
Кровотечение из мочевыводящих путей или прямой кишки.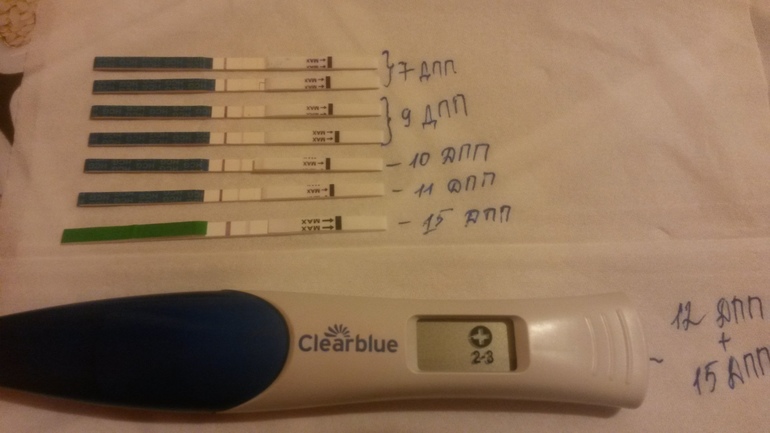 Эти кровотечения часто принимают за вагинальные, хотя они и не связаны с беременностью. Они обнаруживаются на туалетной бумаге после посещения туалета. Ярко-красная кровь из прямой кишки или уретры может быть вызвана мочевой инфекцией, полипом мочевого пузыря или прямой кишки, геморроем или трещиной прямой кишки. Хотя такое кровотечение не является поводом для беспокойства относительно безопасности беременности, но необходима консультация врача для обследования и выбора метода лечения.
Эти кровотечения часто принимают за вагинальные, хотя они и не связаны с беременностью. Они обнаруживаются на туалетной бумаге после посещения туалета. Ярко-красная кровь из прямой кишки или уретры может быть вызвана мочевой инфекцией, полипом мочевого пузыря или прямой кишки, геморроем или трещиной прямой кишки. Хотя такое кровотечение не является поводом для беспокойства относительно безопасности беременности, но необходима консультация врача для обследования и выбора метода лечения.
Кровотечение, связанное с химической беременностью. Химическая беременность — это такой тип выкидыша, когда появляются кровотечение и боли внизу живота сразу после очень рано выявленного положительного теста на беременность. Выкидыш происходит потому, что оплодотворенная яйцеклетка полностью не была имплантирована в матку. Если плодное яйцо полностью вышло из матки, то проводится только динамический контроль за снижением уровня бета-ХГЧ. При неполном выкидыше – проводят медикаментозное или хирургическое удаление остатков плодного яйца.
Субхориальное кровоизлияние или субхориальная гематома происходит, когда хорион (плацента) слегка отслаивается от стенки матки, а в промежутке между ними образуется полость, заполненная кровью.
Эти гематомы различаются по размеру. Наиболее распространенными являются небольшие гематомы, которые самостоятельно рассасываются и мало влияют на течение беременности. Большие – могут вызвать сильное кровотечение, ведут к значительной отслойке хориона, а в дальнейшем – к выкидышу. Эти гематомы часто не имеют клинических симптомов и выявляются только при УЗ-исследовании.
Кровотечение, связанное с самопроизвольным выкидышем, является одной из самых серьезных проблем с кровотечением в первом триместре и встречается у 15-20% женщин. Помимо выраженного кровотечения, симптомами выкидыша являются сильные спазмы в нижней части живота и пояснице, иррадиирущие во влагалище. Хотя выкидыш является наиболее распространенным явлением в течение первых 12 недель беременности, тем не менее, кровотечение не всегда означает, что он произойдет. Если на УЗИ определяется сердцебиение плода и шейка матки закрыта, то в 90% случаев удается сохранить беременность.
Если на УЗИ определяется сердцебиение плода и шейка матки закрыта, то в 90% случаев удается сохранить беременность.
Внематочная беременность – когда эмбрион имплантируется за пределами матки (в маточную трубу, яичники, брюшную полость). Этот тип беременности не может нормально развиваться и может привести к опасному для жизни матери кровотечению. Подозрение на внематочную беременность вызывает уровень бета-ХГЧ выше 1500-2000 мМЕ на мл, но по данным УЗИ плодное яйцо в матке не определяется. Симптомы внематочной беременности включают кровотечение, спазмы и резкие боли в животе. В этих случаях необходим тщательный мониторинг, а при подтверждении диагноза – хирургическое лечение.
Кровотечение, обусловленное гестационной трофобластической болезнью (также называемой пузырным заносом). Это очень редкое состояние, когда во время оплодотворения возникает аномалия, при которой плодное яйцо формируется в матке без эмбриона, а внутри матки — растет аномальная ткань. Иногда эта ткань является злокачественной и может распространяться на другие части тела. Диагноз пузырного заноса можно заподозрить при высоком уровне бета-ХГЧ, не соответствующим данному сроку беременности. Для подтверждения диагноза проводится УЗИ, при котором в матке выявляется аномальная ткань в виде пузырьков. Единственным вариантом лечения является хирургическое удаление аномальной беременности с последующим лечением специальными препаратами.
Иногда эта ткань является злокачественной и может распространяться на другие части тела. Диагноз пузырного заноса можно заподозрить при высоком уровне бета-ХГЧ, не соответствующим данному сроку беременности. Для подтверждения диагноза проводится УЗИ, при котором в матке выявляется аномальная ткань в виде пузырьков. Единственным вариантом лечения является хирургическое удаление аномальной беременности с последующим лечением специальными препаратами.
Что нужно делать, если имеется кровотечение в 1 триместре:
- находиться под строгим контролем врача, выполняя все его рекомендации;
- проводить динамические УЗ- исследования;
- предпочтительно использовать гигиенические прокладки, чем влагалищные тампоны с целью контроля за количеством кровянистых выделений и типом кровотечения;
- исключить половые контакты;
Когда перестанет болеть грудь во время беременности?
Болезненность молочных желез часто встречается на ранних сроках беременности.
Для некоторых женщин боль в груди является одним из первых признаков беременности, даже до задержки менструации.
Как и другие ранние симптомы беременности, причиной болей в груди является всплеск гормонов.
Эти гормоны усердно работают, чтобы поддерживать здоровую беременность и подготавливать грудь к кормлению ребенка.
Большинство женщин чувствуют облегчение, узнав, что ранние симптомы беременности, такие как утренняя тошнота и истощение, обычно проходят ко второму триместру беременности.
А как насчет боли в груди?
Когда перестанет болеть грудь при беременности?
Проходит ли болезненность молочных желез после имплантации?
Имплантация происходит, когда оплодотворенная яйцеклетка проходит по фаллопиевой трубе и прикрепляется к стенке матки.
Имплантация обычно происходит через 6-12 дней после овуляции. Технически это 3 или 4 неделя вашей беременности.
Имплантация вызывает быстрое повышение уровня ХГЧ, эстрогена и прогестерона.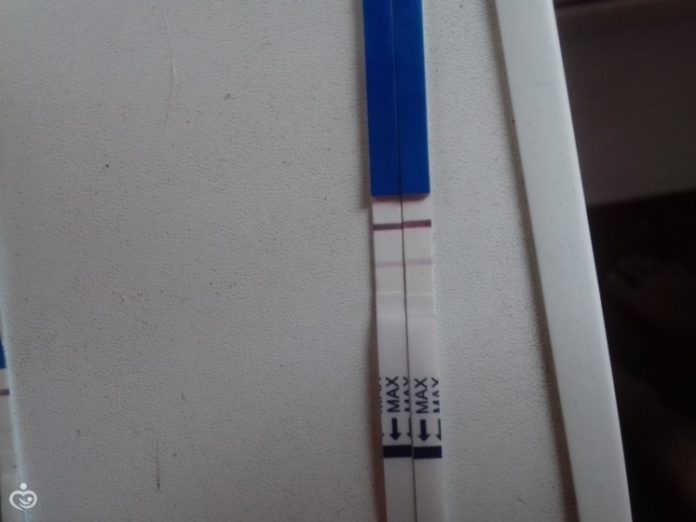 Этот внезапный гормональный всплеск может вызвать опухание или болезненность груди.
Этот внезапный гормональный всплеск может вызвать опухание или болезненность груди.
Скорее всего, отек и болезненность исчезнут после того, как ваше тело приспособится к гормонам, а не сразу после имплантации.
Привыкание к гормональным изменениям может занять около 3 месяцев, поэтому большинство женщин начинают чувствовать себя лучше во втором триместре беременности.
Когда перестанет болеть грудь при беременности?
Боль в груди часто наиболее выражена у большинства женщин в течение первого триместра.
Перестанет ли болеть грудь во втором триместре?
Уровни эстрогена и прогестерона падают в начале второго триместра, поэтому обычно снижается и уровень боли в груди.
Хотя на этом этапе беременности вы можете почувствовать облегчение боли в груди, это, конечно же, не означает, что ваша грудь перестала готовиться к рождению ребенка.
Во втором триместре в груди активизируются вырабатывающие молоко клетки. Примерно на 20-й неделе беременности ваша грудь начнет вырабатывать молозиво.
Некоторые женщины испытывают боль в груди во время беременности сильнее, чем другие. Другие женщины могут по-прежнему испытывать боль в груди во втором триместре.
Как и другие симптомы беременности, ощущения каждой женщины уникальны.
Ваша грудь будет увеличиваться в размерах на протяжении всей беременности, и некоторую боль можно облегчить, если правильно подобрать бюстгальтер.
Если вы еще этого не сделали, сейчас самое время профессионально подобрать бюстгальтер для беременных.
Получаете ли вы еженедельные электронные письма от BellyBelly о беременности?
Мы думаем, что они лучшие в Интернете!
Нажмите, чтобы получать БЕСПЛАТНЫЕ еженедельные обновления, которыми БУДЕТ восхищаться наши фанаты.
Какая часть груди болит на ранних сроках беременности?
Нормальная боль в молочных железах во время беременности обычно описывается как общая ноющая боль, отек, болезненность или изменение чувствительности груди или соска.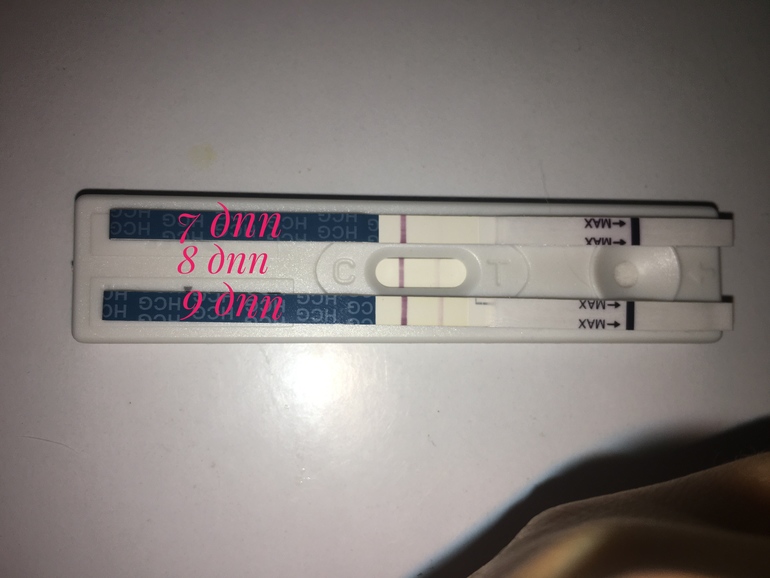
Вы могли испытывать боль в груди до или во время менструации. Боль в груди во время беременности может быть похожим чувством.
Некоторые женщины сообщают о более интенсивной версии их обычной предменструальной или менструальной боли.
Хотя определенный уровень дискомфорта является частью беременности, существуют некоторые другие изменения груди, которые не связаны с беременностью и требуют медицинской помощи.
Вам следует проконсультироваться со своим лечащим врачом, если у вас возникнут какие-либо из следующих изменений груди на ранних сроках беременности:
- Припухлость в груди или подмышкой
- Выделения из сосков (некоторые могут быть нормальными во время беременности)
- Зудящая, шелушащаяся, красная кожа с ямочками или морщинами.
Может ли болезненность груди меняться на ранних сроках беременности?
На ранних сроках беременности очень часто любые симптомы меняются день ото дня.
Однажды вы можете почувствовать себя совершенно измотанным, но на следующий день почувствовать себя свежим и полным сил.
Однажды ночью вы можете встать и пойти в туалет несколько раз, а на следующую ночь вы встанете только один раз.
Как и другие ранние симптомы беременности, болезненность молочных желез может появляться и исчезать.
Некоторым женщинам повезло, и у них вообще нет проблем с ранними симптомами беременности.
Другие женщины испытывают симптомы беременности вплоть до родов.
Оба обстоятельства совершенно нормальны. У каждой женщины свой неповторимый опыт беременности.
Может ли размер груди колебаться во время беременности?
Наиболее быстрый период роста груди во время беременности обычно приходится на первый триместр. Обычно после этой фазы рост груди становится более постепенным.
Некоторые женщины замечают очередной всплеск роста в третьем триместре, ближе к дате рождения ребенка.
Ваша грудь не только увеличится в размере, но и произойдут другие изменения:
- Ареола (кожа вокруг соска) станет темнее. Это поможет вашему ребенку найти сосок на груди
- Голубоватые вены на груди становятся более заметными.
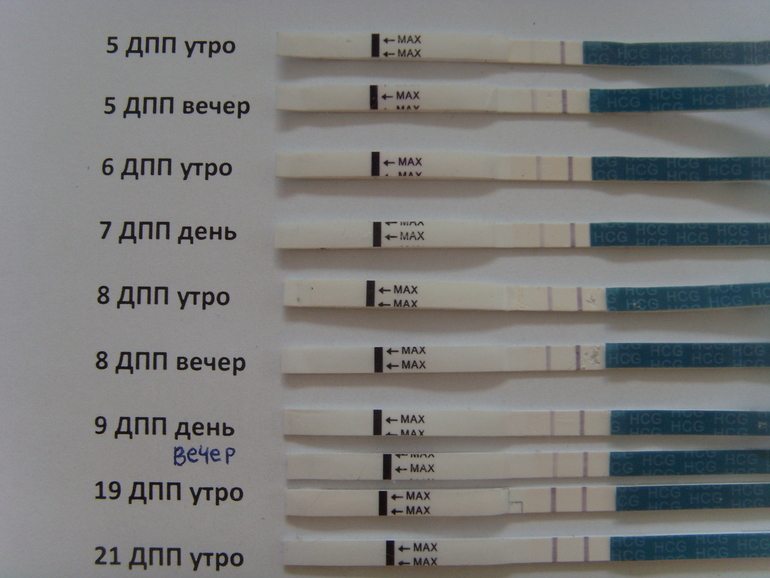 Это связано с усилением кровотока
Это связано с усилением кровотока - На ареоле появляются бугорки Монтгомери (небольшие бугорки). Это сальные железы, которые помогают поддерживать чистоту и эластичность сосков.
Все эти изменения являются нормальными и необходимы для подготовки груди к кормлению ребенка.
К моменту родов и притока молока ваша грудь будет примерно в 1,5 раза больше, чем до беременности.
Является ли потеря нежности груди признаком выкидыша?
Однажды у вас может возникнуть вопрос: когда у вас перестанет болеть грудь во время беременности? Затем на следующий день вы просыпаетесь без боли в груди.
Если ваша грудь перестанет болеть во время беременности, вы можете почувствовать скорее тревогу, чем облегчение. Нормально беспокоиться, когда какой-либо симптом беременности внезапно исчезает.
Как уже упоминалось, болезненность молочных желез может меняться. То, что вы не чувствуете сегодня, может вернуться на следующей неделе.
Внезапное изменение симптомов беременности не всегда означает, что что-то не так. Это может быть просто из-за гормонального сдвига.
Подобно тому, как утренняя тошнота обычно проходит после первого триместра, вы можете ожидать, что в какой-то момент исчезнет и боль в груди.
Если нет других признаков осложнений — например, если исчезли все других ваших симптомов беременности, или у вас появились кровотечения и спазмы — то, скорее всего, это просто гормональные сдвиги.
Если вас беспокоят какие-либо изменения во время беременности, поговорите со своим лечащим врачом. Это поможет вам успокоиться.
Подробнее о признаках выкидыша можно прочитать в статье BellyBelly Признаки раннего выкидыша .
Возвращается ли грудь к нормальному состоянию после беременности?
Беременность и роды вызывают огромные изменения в организме женщины.
Изменения размера, формы и внешнего вида груди после беременности неизбежны.
Независимо от того, кормите ли вы своего ребенка грудью, ваша грудь пройдет необходимое развитие, необходимое для обеспечения ребенка молоком.
Помимо вопроса, когда перестанут болеть груди во время беременности, вы также можете спросить, вернутся ли они когда-нибудь к «нормальному состоянию».
Материнство — это опыт, который меняет жизнь и открывает новый вид нормальности. Ваша грудь (или любая другая часть тела) может уже не выглядеть и не чувствовать себя так, как до беременности.
Отметьте невероятное путешествие, которое прошло ваше тело, чтобы вырасти и родить вашего ребенка.
Вместо того, чтобы беспокоиться о возвращении к «нормальному состоянию», примите изменения и удивительные достижения, которых достигло ваше тело.
Болезненность молочных желез | Королевская женская больница
Болезненность молочных желез очень распространена. Это затрагивает большинство женщин в какой-то момент их жизни.
Степень болезненности, где и как она ощущается, различается у каждой женщины. Она может быть острой, колющей, тупой, пульсирующей или ноющей. Это может ощущаться во всех молочных железах или их части, в одной груди или в обеих. Это также может повлиять на область подмышек.
Она может быть острой, колющей, тупой, пульсирующей или ноющей. Это может ощущаться во всех молочных железах или их части, в одной груди или в обеих. Это также может повлиять на область подмышек.
У многих женщин болезненность едва заметна. Для других боль настолько велика, что влияет на их повседневную жизнь. Обычно состояние проходит со временем.
Медицинское название болезненности молочных желез — масталгия.
Болезненность груди может возникать по многим причинам.
Гормональная болезненность молочных желез
Это также называют циклической масталгией. Женщины, у которых есть менструация или которые принимают заместительную гормональную терапию (ЗГТ), часто испытывают болезненность молочных желез. Это происходит, когда ткань груди реагирует на гормоны.
Наиболее распространенная гормональная болезненность груди связана с повышением уровня эстрогена перед менструацией. Это приводит к набуханию молочных протоков и желез, задерживая жидкость в груди. Многие женщины испытывают чувствительность или боль в преддверии менструации, а иногда и во время нее.
Многие женщины испытывают чувствительность или боль в преддверии менструации, а иногда и во время нее.
Некоторые женщины испытывают регулярные болезненные ощущения в груди на других стадиях менструального цикла.
Гормоны, вызывающие болезненность молочных желез, также могут вызывать циклическое набухание или припухлость. Они также могут влиять на размер, форму или чувствительность кист и фиброаденом.
Гормональная болезненность молочных желез обычно прекращается, когда у женщины прекращаются менструации, хотя она может продолжаться, если она принимает ЗГТ.
Гормональная болезненность молочных желез является нормальным явлением, но обычно не очень сильной. Боль, которая длится более недели во время менструации, или боль, которая мешает женщине заниматься повседневными делами, не считается нормальной.
Другая болезненность груди
Другие распространенные причины болезненности одной или обеих молочных желез:
- ношение бюстгальтера, который не подходит по размеру или не обеспечивает достаточной поддержки
- стресс
- употребление большого количества кофеина (например, в кофе, чае, коле, шоколаде и энергетических напитках, таких как гуарана)
- увеличение веса (это может привести к увеличению груди)
- травма груди (включая рубцы после операции)
- прием некоторых лекарств, особенно противозачаточных таблеток или лекарств, снижающих уровень холестерина
- кисты молочной железы или фиброаденомы
- физическая активность, нагружающая грудь, плечи или грудные мышцы (например, поднятие тяжестей)
- состояний, поражающих грудную стенку, ребра или мышцы, лежащие под грудью.
Болезненность груди и рак
Многих женщин больше всего беспокоит болезненность груди, так как это признак рака; однако болезненность груди не часто связана с раком и не подвергает вас повышенному риску рака молочной железы.
Вы должны следовать рекомендациям по обследованию на рак молочной железы для женщин вашего возраста и семейного анамнеза.
Диагностика болезненности груди
Чтобы попытаться найти причину болезненности груди, ваш врач должен рассмотреть:
- наличие какой-либо очевидной причины боли (например, шрам или травма)
- история боли
- где, когда и как вы чувствуете боль
- результаты физического осмотра и любые необходимые УЗИ, маммограммы или другие анализы
- , если у вас все еще есть месячные или вы принимаете ЗГТ.
Иногда, даже имея всю эту информацию, невозможно сказать, что вызывает у вас боль. Это не значит, что боль не настоящая.
Лечение боли в груди
Каждый человек по-своему справляется с воздействием боли. Приведенный ниже список содержит советы, которые могут помочь вам облегчить боль или дискомфорт в груди. Большинство из них не были научно доказаны; однако некоторые женщины считают их эффективными.
Приведенный ниже список содержит советы, которые могут помочь вам облегчить боль или дискомфорт в груди. Большинство из них не были научно доказаны; однако некоторые женщины считают их эффективными.
Советы по уменьшению болезненности груди
Это может занять несколько недель:
- ношение поддерживающего, хорошо сидящего бюстгальтера
- сокращение потребления кофеина (кофе, чай, кола, шоколад и энергетические напитки)
- принимать масло примулы вечерней (но не при эпилепсии)
- прием витаминов группы В (уточните дозировку у врача или фармацевта)
- отказ от курения и/или употребления марихуаны.
Они могут сразу подействовать, но не предотвратят возвращение боли:
- нанесение противовоспалительных гелей или кремов на больную область (обратитесь за советом к врачу или фармацевту)
- прикладывать к груди горячие компрессы или принимать горячую ванну или душ
- приложив к груди пакет со льдом.

Если вы регулярно принимаете обезболивающие, важно проконсультироваться с врачом.
Если вы принимаете лекарства, отпускаемые по рецепту, также стоит обсудить с врачом, может ли какой-либо из них вызывать болезненные ощущения.
Всем женщинам следует обращать внимание на любые изменения в груди, которые не являются для них нормальными. Если у вас есть какие-либо изменения в вашей груди, которые отличаются от ваших нормальных гормональных изменений, вы должны проверить их у своего врача общей практики (GP).
Чувства
Многих женщин беспокоит болезненность груди. Это может вызвать много разных чувств и переживаний. Также часто тесты находят стрессовыми и инвазивными.
Большую часть времени женщины чувствуют облегчение, узнав, что болезненность молочных желез является распространенным состоянием, которое не является вредным или опасным. Иногда, однако, женщины испытывают тревогу или разочарование. Это понятно, особенно если врачи не могут найти причину боли в груди или не могут предложить способ облегчить ее.
Некоторые женщины считают, что болезненность молочных желез влияет на их самоощущение, сексуальность, взаимоотношения или производительность труда. Жить с болью любого рода сложно. Жить с болью в груди может быть особенно тяжело, потому что люди не всегда чувствуют себя комфортно, открыто говоря о груди.
Если болезненность груди оказывает негативное влияние на вашу жизнь или если вы все еще беспокоитесь, может помочь поделиться своими чувствами с поддерживающими вас членами семьи или друзьями. Вы также можете получить информацию или совет от своего врача общей практики или медсестры по женскому здоровью в местном медицинском центре. Вы можете поговорить со специалистом или медсестрой по уходу за грудью в клинике груди, если вы считаете, что это поможет вам успокоиться. Разговор с консультантом также может помочь.
Темы, связанные со здоровьем
Болезненность груди
Болезненность молочных желез встречается очень часто.
 Это затрагивает большинство женщин в какой-то момент их жизни.
Это затрагивает большинство женщин в какой-то момент их жизни.- (английский) PDF (146 КБ)
- (арабский) PDF (402 КБ)
- (китайский) PDF (492 КБ)
- (хорватский) PDF (429 КБ)
- (итальянский) PDF (442 КБ)
- (македонский) PDF (486 КБ)
- (испанский) PDF (455 КБ)
- (турецкий) PDF (520 КБ)
- (вьетнамский) PDF (532 КБ)
The Women’s не несет никакой ответственности перед любым лицом за информацию или совет (или использование такой информации или совета), которые представлены на Веб-сайте или включены в него посредством ссылки. Женщины предоставляют эту информацию при том понимании, что все лица, имеющие к ней доступ, несут ответственность за оценку ее актуальности и точности. Женщинам рекомендуется обсудить свои потребности в области здравоохранения с практикующим врачом.
