Гипоксия при родах: Гипоксия в родах. Помощь остеопата
Гипоксия в родах. Помощь остеопата
Гипоксически-ишемическое поражение центральной нервной системы перинатального генеза – это очень частый диагноз, с которым обращаются родители со своими детьми. 75-85% заболеваний нервной системы у детей своими истоками уходят в ранние сроки внутриутробного развития или проблемы в родах. Внутриматочная гипоксия и гипоксия в родах обуславливают нарушения маточно-плацентарного кровообращения, что может сопровождаться недостатком кислорода у плода. Гипоксические нарушения у детей часто связаны с функциональным дисбалансом, ограничением кровотока и движения ликвора. Остеопатия нормализует движения в теле и способствует питанию мозга, исправлению негативных послествий перенесенной гипоксии.
Гипоксия и асфиксия, происходящие в родах и в период новорожденности, не проходят бесследно и могут оказать негативное воздействие на развивающийся мозг. Исходом может стать значительная потеря нейронов, дистрофические изменения нервных клеток в коре головного мозга и в подкорковых структурах и желудочках головного мозга.
В клинической картине могут быть такие симптомы:
При дефиците кислорода нарушается ауторегуляция мозгового кровообращения, изменяется проницаемость нейронов, нарушается обмен веществ в нервных клетках, скапливаются вредные аминокислоты и свободные радикалы. В результате токсических действий этих веществ наступает гибель нейронов, возникает запрограммированная смерть нервных клеток. С учетом прогрессирования деформации нейронов, клинические симптомы могут проявиться позже, через несколько лет. Это говорит о том, что дети после перенесенной гипоксии должны наблюдаться неврологом и остеопатом.
Диагностика гипоксии
Дети с диагнозом перинатальное постгипоксическое поражение ЦНС наблюдаются неврологом в течение 2 лет. По истечении этого срока диагноз снимается, либо меняется на более сложный (ДЦП, гидроцефалия и тд).
Методы диагностики постгипоксического состояния:
- УЗИ головного мозга показывает анатомию нервной системы
- электроэнцефалограмма (ЭЭГ) характеризует функцию нейронов
- допплерография сосудов головного мозга характеризует функции сосудов мозга, с какой скоростью и симметричностью они работают и насколько качественно доставляют кислород мозгу.

- МРТ крайне редко делается детям в первые 2 года, так как требуется наркоз для проведения этого исследования.
На УЗИ головного мозга определяются следующие постгипоксические изменения:
- Кисты (появляются уже после 10-14 дня после гипоксии).
- Деформация извилин и борозд головного мозга.
- Перивентрикулярная лейкомаляция – некроз клеток мозга вокруг желудочков мозга, является в плане прогноза крайне неприятным симптомом, часто заканчивается гидроцефалией и ДЦП.
- Увеличение размеров желудочков мозга, межполушарной щели и других ликворосодержащих пространств.
Периодичность проведения исследований у детей, перенесших гипоксию, 1 раз в 3 месяца до года и 1 раз в 6 мес. на втором году жизни.
Оценка по шкале Апгар не единственный критерий перенесенной гипоксии. Например, у плода, в ответ на недостаток кислорода, открывается сфинктер прямой кишки и меконий выходит в околоплодные воды, из-за чего они становятся зелеными. О кислородном голодании может свидетельствовать также состояние плаценты (преждевременное старение, аномалия развития сосудов, и т.д.). Иногда такие дети рождаются с высокой оценкой по шкале Апгар, но гипоксия все-таки имела место.
О кислородном голодании может свидетельствовать также состояние плаценты (преждевременное старение, аномалия развития сосудов, и т.д.). Иногда такие дети рождаются с высокой оценкой по шкале Апгар, но гипоксия все-таки имела место.
Мозг детей в первые 2 года жизни очень пластичный и с удовольствием принимает все методы лечения, быстро откликается и выдаёт прекрасные результаты. В последнее время остеопатическое лечение занимает заслуженное место в программе лечения детей, перенесших гипоксию.
Последствия гипоксии
Ранее мы рассматривали причины и диагностику постгипоксических состояний и договорились о том, что дети, родившиеся с оценкой 7 баллов по Апгар и ниже, рассматриваются как перенесшие гипоксию. К этой группе также относятся дети, имевшие обвитие пуповиной, недоношенные дети и т.д.
Крайне важно регулярно проводить осмотры таких детей в динамике в определенные возрастные периоды: 1 мес., 3 мес., 6 мес., 9 мес., 1 год. Целью осмотра и наблюдения является профилактика и уменьшение хронических заболеваний и снижение степени отдаленных последствий. Около 83% детей, перенесших гипоксию, имеют поражения ЦНС в различных проявлениях и сочетаниях.
Около 83% детей, перенесших гипоксию, имеют поражения ЦНС в различных проявлениях и сочетаниях.
В течении заболевания выделяют 3 периода:
- острый период до 1 мес.
- восстановительный период с 2 мес. до 2 лет
- исход заболевания — после 2 лет.
Самые частые симптомы поражения ЦНС в остром и восстановительном периоде. Иногда эти симптомы проявляются в сочетании друг с другом:
- Синдром повышенной нервно-рефлекторной возбудимости.
- Ребенок очень беспокойный, негативный к осмотру, отмечаются нарушения сна, нарушения мышечного тонуса и т.д.
- Гипертензионно-гидроцефальный синдром.
- Из-за увеличения количества жидкости в пространствах головного мозга повышается внутричерепное давление. Характеризуется быстрым темпом прироста окружности головы, большим родничком, беспокойным поведением, частыми срыгиваниями.
- Вегето-висцеральный синдром.
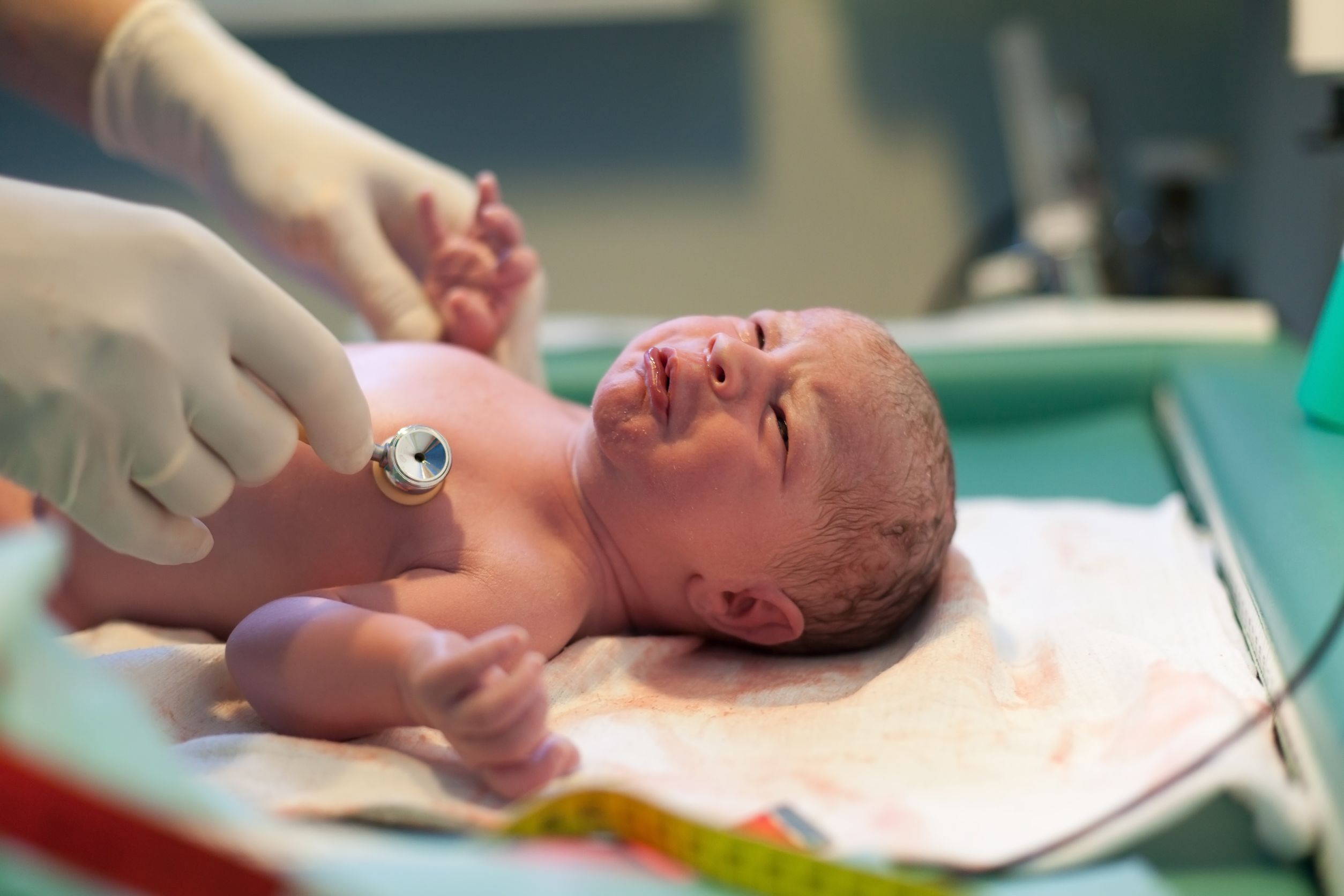
- Нарушение функций ЖКТ, частые срыгивания, частый стул или запоры, вздутие живота. Нарушение регуляции тонуса сосудов, которое проявляется как неравномерность окраски кожи (мраморность). Нарушение ритма дыхания и сердечных сокращений.
- Синдром угнетения ЦНС.
- Снижение двигательной активности, снижение тонуса мышц, ослабление рефлексов сосания и глотания.
- Пирамидный синдром.
Выражается гипертнусом икроножных мышц, тугоподвижностью в голеностопных суставах, хождением на цыпочках, задержкой темпов речевого развития, а также двигательного.
При наличии данных симптомов не стоит дожидаться планового осмотра, лучше сразу обратиться к неврологу и остеопату для ранней диагностики и лечения.
Лечение гипоксии
Постгипоксическое поражение ЦНС требует этапного лечения после проведения реанимационных мероприятий (если они были необходимы) начинается восстановительный период, применяется:
- ЛФК
- массаж
- физиотерапевтическое лечение
- медикаментозная терапия (ноотропные препараты, сосудистые препараты, витамины)
- гидрокинезотерапия (плавание)
- все активнее применяются такие методы, как бобат-терапия, войта-терапия, которые особенно полезны для детей с нарушением мышечного тонуса
- остеопатия.

Остеопатическое лечение гипоксии в родах
Остеопатическое лечение по праву занимает одно из ведущих мест в реабилитации детей, перенесших гипоксию. Балансировка костей черепа позволяет снять напряжение с твердой мозговой оболочки и с полушарий головного мозга, тем самым обеспечивая максимально полноценное функционирование ЦНС.
Остеопатические методики позволяют осуществить дренаж венозных синусов, в результате чего налаживается резорбция ликвора и нормализуется внутричерепное давление. Освобождение шейного отдела позвоночника, устранение кривошеи способствует адекватному кровоснабжению головного мозга.
Раннее проведение остеопатического лечения на первом году жизни позволяет детям не только не отставать в развитии от своих сверстников, но иногда даже развиваться с опережением. Очень важно проводить это лечение с первых месяцев жизни, так как это поможет избавиться от отдаленных клинических патологических симптомов. Сеансы остеопатии детям проводятся начиная с первого месяца жизни. Остеопатическое лечение, создавая оптимальное функционирование ЦНС останавливает процесс постгипоксических изменений в нейронах, тем самым как-бы перепрограммирует мозг на полноценное развитие.
Остеопатическое лечение, создавая оптимальное функционирование ЦНС останавливает процесс постгипоксических изменений в нейронах, тем самым как-бы перепрограммирует мозг на полноценное развитие.
Не нужно бояться гипоксии, нужно предпринять весь комплекс мер для реабилитации после неё. Тем более, что современная медицина даёт нам множество инструментов для этого.
Преимущества лечения последствий гипоксии родов в нашем медицинском центре Неонатус Санус
Наша клиника остеопатии и неврологии на Васильевском острове «Неонатус Санус » — здоровье с рождения, имеет большой практический опыт профилактики и лечении новорожденных детей, младенцев и детей грудничкового возраста.
Мы умеем и любим работать с маленькими детьми!
В нашей клинике работают опытные врачи-остеопаты, неврологи. Каждому малышу уделяется много внимания, чтобы понять ребенка, точно оценить его состояние, дать рекомендации родителям и при необходимости провести эффективное остеопатическое лечение.
В нашем центре вы можете получить лучшее обследование, лечение и рекомендации от ведущих специалистов Санкт-Петербурга.
Клинический пример лечения последствий гипоксии в нашем остеопатическом центре
Отзыв наших пациентов о лечении гипоксии
Катюша родилась от первой беременности на сроке 40 недель. Состояние после рождения было тяжелым за счёт асфиксии. Оценка по шкале Апгар 1/4 балла. Через 3 часа в связи с дыхательной недостаточностью и судорогами была переведена на реанимационное отделение. Проводилась искусственная вентиляция легких, гипотермия мозга.
Результатом тяжелой гипоксии мозга явился диагноз: Детский Церебральный Паралич, правосторонний спастический гемипарез. В возрасте 1 года 6 месяцев она впервые появилась в нашем центре. Основной жалобой была задержка двигательного развития, ходьба самостоятельная появилась только в 1год и 4 месяца. При ходьбе испытывала большие проблемы в связи с высоким гипертонусом мышц по всей правой стороне, отмечалось косоглазие и беспокойное поведение.
После проведённого лечения у девочки практически нормализовался мышечный тонус, походка максимально приблизилась к физиологической, у девочки прекрасное речевое развитие, она с удовольствием ходит в детский сад и общается со сверстниками.
Благодарим родителей за предоставленный видеоматериал.
Видеоотзыв смотрите по сслыке
Гипоксия плода
Из-за недостаточного снабжения кислородом плода, которое называют гипоксией, в его организме происходят неблагоприятные изменения. В общем количестве родов она составляет 10,5%.
Последствиями кислородной недостаточности являются нарушение функций организма, изменение обменных процессов. Для плода последствия от кислородной недостаточности могут быть различны. Они зависят от срока беременности. Гипоксия плода на ранних сроках беременности приводит к появлению отклонений и задерживает развитие эмбриона. В более поздние сроки беременности кислородное голодание вызывает задержку роста плода, поражение центральной нервной системы, понижение адаптационных возможностей новорожденного.
Гипоксия плода не относится к самостоятельным заболеваниям. Она является следствием разнообразных патологических процессов в организме матери, плода и в плаценте. Гипоксия плода по длительности течения делится на острую и хроническую. Острая развивается внезапно, чаще встречается при родах, чем во время беременности. Хроническая развивается на протяжении продолжительного времени, т.е. во время беременности.
Развитию гипоксии плода способствуют множество факторов. Это могут быть заболевания матери, такие как: сердечно-сосудистые и легочные заболевания, анемия, интоксикация и другие. Это могут быть и нарушения плодово-плацентарного кровотока: гестозы, перенашивание плода, риск преждевременных родов, патологии плаценты и пуповины, различные аномалии родовой деятельности. Это могут быть и заболевания самого плода: гемолитическая болезнь или анемия, инфицирование или врожденные пороки развития, длительное сдавливание головки во время родов.
Многочисленны и механизмы развития гипоксии плода. Это могут быть: нарушения поставки кислорода к матке, снижение обменных функций плаценты, дефицит гемоглобина в организме матери, сердечно-сосудистые заболевания, нарушение кровотока.
Это могут быть: нарушения поставки кислорода к матке, снижение обменных функций плаценты, дефицит гемоглобина в организме матери, сердечно-сосудистые заболевания, нарушение кровотока.
Выраженные компенсаторные способности плода обусловлены увеличением частоты сердечных сокращений до 150-160 уд/мин, высокой кислородной емкостью крови, уникальным строением гемоглобина, особенностью кровообращения и обменом веществ плода.
Процессы обмена веществ у плода изменяются с уменьшением насыщения крови кислородом. При этом все органы и системы плода за счет компенсаторных возможностей вначале работают с повышенной активностью, однако постепенно наступает их угнетение. Усугубление течения заболевания может привести к непоправимым изменениям.
На здоровье будущего ребенка незначительная гипоксия плода обычно не влияет. Однако гипоксия плода в тяжелой форме может сопровождаться ишемией и некрозами в разных органах, последствия в этом случае могут быть необратимы.
Гипоксию плода можно попытаться выявить самостоятельно, наблюдая за изменением двигательной активности плода. Начальная стадия характеризуется неугомонностью плода, повышением частоты и силы шевелений.
Начальная стадия характеризуется неугомонностью плода, повышением частоты и силы шевелений.
Длительная или прогрессирующая гипоксия плода приводит к ослаблению его движений.
Поводом для срочной консультации у врача служит уменьшение шевелений плода до 3 раз в течение часа. Это свидетельствует о страданиях плода. В этом случае проведут дополнительное обследование околоплодных вод, кардиотокографию, допплерометрию и т.д.
Самыми точными и информативными методами оценки состояния плода являются кардиотокография и допплерометрия. Основным симптомом гипоксии плода при родах является нарушение его сердечной деятельности. Поэтому кардиомониторное наблюдение за состоянием плода широко используется в родах. Если околоплодные воды окрашиваются меконием, т.е. становятся зелеными, значит у плода может быть гипоксия. Однако, этот признак существенен только, если плод лежит головой вперед.
Если у беременной хроническая внутриутробная гипоксия плода, то ей важен покой, т.к. улучшению кровоснабжения матки весьма способствует постельный режим. Хроническую гипоксию плода лечат комплексно, уделяя при этом особое внимание основному заболеванию, которое к ней привело. Проводят терапию, призванную улучшить снабжение плода кислородом и нормализацию обменных процессов. Если эффект от комплексной терапии отсутствует, и срок беременности превышает 28 недель, то принимают решение об экстренных родах путем кесарева сечения.
улучшению кровоснабжения матки весьма способствует постельный режим. Хроническую гипоксию плода лечат комплексно, уделяя при этом особое внимание основному заболеванию, которое к ней привело. Проводят терапию, призванную улучшить снабжение плода кислородом и нормализацию обменных процессов. Если эффект от комплексной терапии отсутствует, и срок беременности превышает 28 недель, то принимают решение об экстренных родах путем кесарева сечения.
За течением беременности важно наблюдать очень тщательно, чтобы предотвратить, либо вовремя диагностировать и вылечить гипоксию плода.
Современным, доступным и эффективным средством в борьбе с гипоксией является профилактическая кислородотерапия, в том числе при помощи кислородного коктейля.
Научные материалы и исследования:
Энтеральная оксигенотерапия в акушерской и гинекологической практике, Кубицкая Ю.В., Ипатова М.В. (Русский Медицинский Журнал)
Эффективность энтеральной оксигенации в комплексной профилактике и лечении ранней плацентарной недостаточности при невынашивании, Радзинский В. Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)
Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)
Оксигенотерапия в ранние сроки беременности, Радзинский В.Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)
Позвоните нам прямо сейчас, и мы подберем Вам оптимальную комбинацию оборудования для производства кислородного коктейля!
Дополнительный кислород для беременных и для всех людей является по сути лекарством.
Перед применением обязательно проконсультируйтесь с врачом!
Гипоксия лечение. Симптомы и лечение у ребенка лечение гипоксии
Строго говоря, гипоксия — это не диагноз. Так называется состояние, когда организм по тем или иным причинам не получает необходимого для полноценного функционирования количества кислорода. Она может возникать не только у новорожденных, но и у людей взрослого возраста, различны лишь причины, из-за которых возникает кислородное голодание. Следствием гипоксии является нарушение работы жизненно важных органов вплоть до необратимых изменений. Наиболее опасно это состояние для центральной нервной системы. Именно головной мозг получает 20 % всего поступающего в кровь кислорода, поэтому гипоксия может обусловить возникновение неврологических заболеваний.
Наиболее опасно это состояние для центральной нервной системы. Именно головной мозг получает 20 % всего поступающего в кровь кислорода, поэтому гипоксия может обусловить возникновение неврологических заболеваний.
При возникновении гипоксии симптомы и лечение (если оно вообще требуется) зависят от степени кислородного голодания.
Симптомы гипоксии у детей определяются еще при родах. Сразу после появления ребенка медперсонал оценивает его состояние по шкале Апгар. При этом по 10-балльной системе оценивается состояние кожных покровов, рефлекторной возбудимости и тонуса мышц.
Различают три степени гипоксии:
- 8–10 баллов — означает отличное состояние новорожденного;
- 7–6 баллов — гипоксия первой степени, считающаяся легкой формой;
- 5–4 баллов — гипоксия второй степени, классифицируемая как средняя форма;
- 3–0 баллов — третья степень гипоксии, тяжелая форма.
Кислородное голодание легкой степени обычно не сказывается на дальнейшем развитии ребенка, ее симптомы проходят очень быстро. Такая гипоксия лечения не требует.
Такая гипоксия лечения не требует.
Гипоксия 2-й степени при должном уходе и лечении редко становится причиной нарушений нормальной работы организма. В первые месяцы лечения возможны нарушения нормального режима сна, тревожность, тремор подбородка.
Тяжелая степень гипоксии может вызвать серьезные последствия в организме ребенка — нередки судороги, задержки в развитии, различные нарушения работы головного мозга.
Если лечение ребенка, перенесшего гипоксию, не начать вовремя, то возможны различные физические и умственные нарушения в развитии. Часто последствиями гипоксии являются гипертонус, задержки психоречевого развития, аутизм, ДЦП, в редких случаях вероятен летальный исход.
Избежать всего этого можно, если еще в раннем возрасте начать лечение последствий гипоксии. Вот почему при выявлении диагноза «гипоксия» у ребенка лечение нужно начинать как можно раньше. В медицинском центре «Клиника Мельниковой Е.А» проводится полная диагностика раннего выявления нарушений работы головного мозга, после которой высококвалифицированные специалисты дадут все рекомендации для родственников и индивидуально подберут курс лечения. Головной мозг ребёнка очень чувствителен к гипоксическому повреждению, но в то же время очень пластичен, т. е. от природы наделен восстановительными и компенсаторными функциями. Поэтому лечение гипоксии и ее последствий по методикам, разработанным главврачом нашей Клиники — врачом-невропатологом высшей категории Мельниковой Е.А. — дает наилучшие положительные результаты при своевременном обращении.
Головной мозг ребёнка очень чувствителен к гипоксическому повреждению, но в то же время очень пластичен, т. е. от природы наделен восстановительными и компенсаторными функциями. Поэтому лечение гипоксии и ее последствий по методикам, разработанным главврачом нашей Клиники — врачом-невропатологом высшей категории Мельниковой Е.А. — дает наилучшие положительные результаты при своевременном обращении.
Восстановление детей после гипоксии в центре ДокторНейро
Гипоксия у новорожденных – это очень часто встречающийся термин в педиатрической практике. Простыми словами, он обозначает нехватку малышу кислорода во время беременности или в родах.
Причины гипоксии у новорожденных
Причины для этого могут быть самые разнообразные: различные заболевания мамы, резус-конфликт, преждевременное старение плаценты, обвитие пуповины, курение, неблагоприятная экология. При таком разнообразии причин, не удивительно, что гипоксия новорожденного встречается у огромного количества малышей, особенно в крупных городах. Лечение гипоксии начинается непосредственно в роддоме и зависит от ее степени выраженности (о выраженном состоянии можно говорить при выставлении оценки по шкале Апгар 6 и менее баллов), длительности нехватки кислорода, а также того, какие системы пострадали в наибольшей степени.
Лечение гипоксии начинается непосредственно в роддоме и зависит от ее степени выраженности (о выраженном состоянии можно говорить при выставлении оценки по шкале Апгар 6 и менее баллов), длительности нехватки кислорода, а также того, какие системы пострадали в наибольшей степени.
Наблюдение
Стоит помнить о том, что компенсаторные возможности новорожденных очень велики, а уровень развития современной медицины высок, поэтому чаще всего с серьезными последствиями гипоксии можно справиться. Однако это не отменяет отдаленных последствий в виде повышенной возбудимости, утомляемости, гиперактивности, нарушений внимания, задержки речевого развития, дизартрии, нарушений формирования школьных навыков и много другого. Поэтому начиная с раннего возраста и до момента начала школьного обучения (а лучше и в начальных классах школы) детям с последствиями гипоксии новорожденных стоит наблюдаться врачами и специалистами психолого-педагогического профиля с целью предотвращения или своевременной коррекции особенностей в развитии./GettyImages-586039908-59a49d52aad52b00114bbfc1.jpg)
Лечение
Специалисты нашего центра: неврологи, логопеды, дефектологи, психологи, нейропсихологи, нейрореабилитологи – помогут вам оценить развитие вашего ребенка, предоставят информацию о его трудностях и компенсаторных возможностях, составят индивидуальную программу комплексного сопровождения, проведут курс занятий при необходимости.
Вдыхание кислорода матерью не изменило газовый состав крови плода при родах
giphy.com
Систематический обзор и метаанализ 16 исследований, включающих данные о почти двух тысячах детей, показал, что вдыхание матерью газовой смеси с повышенной концентрацией кислорода практически не меняет газовый состав крови плода при родах по сравнению с обычным дыханием. Вдыхание кислорода смогло увеличить парциальное давление кислорода в пупочных артериях плода при плановом кесаревом сечении, однако оценка по шкале Апгар у этих детей снизилась. Исследование опубликовано в JAMA Pediatrics.
Вдыхание кислорода смогло увеличить парциальное давление кислорода в пупочных артериях плода при плановом кесаревом сечении, однако оценка по шкале Апгар у этих детей снизилась. Исследование опубликовано в JAMA Pediatrics.
Гипоксия плода во время беременности и при родах возникает по многим причинам. Например, пуповина может завязываться в узел, из-за чего насыщенная кислородом кровь просто не будет доходить до ребенка. Иногда нарушения возникают в плаценте, а если у матери анемия, то и ткани ребенка могут страдать от кислородного голодания. Лечат все эти состояния по-разному, однако часто матерям назначают кислородную поддержку — вдыхание газовой смеси с повышенным содержанием кислорода.
Однако эффективность такого лечения остается под вопросом. Несмотря на то, что Американский колледж акушерства и гинекологии рекомендует использовать кислородную поддержку при соответствующих гипоксии кардиотокограммах, в некоторых исследованиях она оказывалась неэффективной как при кесаревом сечении, так и при естественных родах, а в других — и вовсе вредила, снижая pH крови новорожденного.
Нандини Рагураман (Nandini Raghuraman) с коллегами из Университета Вашингтона в Сент-Луисе провела систематический обзор и метаанализ 16 исследований, посвященных кислородной поддержке матери при гипоксии плода во время родов. Ученых интересовали рандомизированные клинические испытания, в которых сравнивался эффект от вдыхания высоких концентраций и обычного воздуха на состояние плода.
В десяти исследованиях ученые изучали эти эффекты при плановом кесаревом сечении с регионарной анестезией, а четыре исследования включали только естественные роды. Еще одно исследование включало плановое и срочное (во время родов) кесарево сечение, а последнее было посвящено эффектам кислородной терапии при экстренном кесаревом сечении. В общей сложности 1078 детей оказались в кислородной группе, а 974 попали в группу без кислородной поддержки матери.
В 13 исследованиях ученые измеряли парциальное давление кислорода (PaO2) в пупочных артериях, по которым смешанная кровь плода возвращается в плаценту. В среднем кислородная поддержка увеличивала PaO2 в пупочных артериях на 2,57 миллиметра ртутного столба по сравнению с обычным воздухом (р < 0,005). Однако значимой эта связь оставалась только в случае планового кесарева сечения (p < 0,001), в обычных родах такого эффекта не наблюдалось. Другие показатели газового состава крови пупочных артерий значимо не отличались у плодов из двух групп.
В среднем кислородная поддержка увеличивала PaO2 в пупочных артериях на 2,57 миллиметра ртутного столба по сравнению с обычным воздухом (р < 0,005). Однако значимой эта связь оставалась только в случае планового кесарева сечения (p < 0,001), в обычных родах такого эффекта не наблюдалось. Другие показатели газового состава крови пупочных артерий значимо не отличались у плодов из двух групп.
В семи работах ученые сообщали об оценках по шкале Апгар на первой и пятой минутах. При первичном анализе достоверных различий в показателях Апгар между группами ученые не обнаружили. Однако после стратификации по способу родов у младенцев, чьи матери получали кислород во время планового кесарева сечения, на первой минуте жизни были более низкие баллы по шкале Апгар, чем у тех, чьи матери дышали обычным воздухом (р < 0,02). При этом ученые не нашли статистически значимой разницы в оценках по шкале Апгар на пятой минуте жизни. Дети, рожденные естественным путем, показывали одинаковые оценки в обеих группах. Кроме того, исследователям не удалось найти различий в частоте поступления в отделение интенсивной терапии новорожденных между всеми исследуемыми группами.
Кроме того, исследователям не удалось найти различий в частоте поступления в отделение интенсивной терапии новорожденных между всеми исследуемыми группами.
Основными ограничениями анализа стоит считать высокий риск предвзятости у половины рассматриваемых работ, а также высокую неоднородность исследований, возникшую, в частности, из-за разных методов подачи кислорода пациенткам. Поэтому влияние вдыхаемого матерью кислорода на сердечный ритм плода и его болезни еще предстоит изучить подробнее.
А со снижением неонатальной смертности дела уже сейчас обстоят довольно неплохо. Недавно мы рассказывали, что введение противовоспалительного препарата дексаметазона женщинам с высоким риском преждевременных родов снижает смертность среди новорожденных детей.
Вячеслав Гоменюк
Гипоксия плода.
 Симптомы, признаки, последствия | Капсула Жизни
Симптомы, признаки, последствия | Капсула Жизни
Гипоксия плода – опасный патологический процесс, характеризуемый пониженным снабжением кислородом плода.
Гипоксия возникает по причине нетипичных процессов, проходящих в женском организме. Время формирования, протекания и интенсивности проявления симптомов напрямую влияют на развитие и общее состояние здоровья ребёнка. Лечение гипоксии необходимо проводить как можно раньше, чтобы болезнь не нанесла непоправимых последствий.
Гипоксия может диагностироваться на любом сроке беременности. Чем раньше возникнет внутриутробная гипоксия плода, тем более серьёзно она повлияет на развитие ребёнка (как умственное, так и физическое). Также она может нанести ущерб ЦНС, но это в случае несвоевременного или неправильного лечения. Медицинская статистика показывает, что в 10-15% из всех беременностей наблюдается кислородная недостаточность. Лечение в этом случае в первую очередь направлено на приведение в норму потока крови к матке и плаценте, но при острой гипоксии плода рекомендуется вызывать роды искусственным способом, а не применять какие-либо способы лечения.
Внутриутробная гипоксия плода
Причины внутриутробной гипоксии плода – разные патологии, протекающие в материнском организме, а также неблагоприятные факторы внешней среды. Гипоксия может возникнуть из-за заболеваний:
- гипертония
- сахарный диабет
- порок сердца
- преэклампсия и эклампсия
- хронический бронхит или бронхиальная астма
- различные заболевания почек
Внутриутробные причины возникновения гипоксии:
- повреждение целостности матки
- продолжительное передавливание головы, шеи ребёнка при родах
- усложнение прохода малыша по родовому каналу, чаще всего возникает по причине больших объёмов или неправильной позы малыша
- увеличение объёма околоплодной жидкости
- беременность двумя, тремя и более плодами
- внутриутробное заражение ребёнка
- перегораживание плацентой родового прохода из матки
- обматывание пуповины вокруг шеи ребёнка
- нарушение потока крови в плаценте
Кроме этого, весомыми причинами внутриутробной гипоксии плода могут быть внешние факторы:
- плохая экология и высокая загрязнённость воздуха в том месте, где проживает будущая мать
- приём большого количества лекарственных препаратов
- отравление химическими веществами
- злоупотребление женщиной в период беременности спиртными напитками, никотином или наркотиками
Степени гипоксии плода
По скорости протекания гипоксия делится на:
- кратковременная, т.
 е. возникает быстро и неожиданно
е. возникает быстро и неожиданно - средней тяжести – выражается непосредственно во время родов
- острая – признаки болезни наблюдаются за несколько дней до предстоящих родов
- хроническая гипоксия плода – появляется она при сильном токсикозе, несовместимости групп крови или резус-факторов матери и ребёнка, внутриутробных инфекциях плода.
По времени возникновения гипоксия делится:
- образовавшееся на первых месяцах беременности
- во второй половине из отведённого срока
- во время родов
- после родов возникает очень редко.
Симптомы гипоксии плода
Определяется гипоксия довольно сложно, так как она может проявиться внезапно. Но диагностировать гипоксию очень важно именно на ранних этапах, потому что это позволит быстро начать лечение и избежать последствий.
Главным симптомом гипоксии плода является замедленное сердцебиение, но это невозможно заметить в домашних условиях. Первым признаком для консультирования у врача становится изменение интенсивности толчков плода. Каждая женщина ощущает шевеление, но если ребёнок даёт о себе знать менее трёх раз в день, следует немедленно обращаться к специалистам, потому как это свидетельствует о хронической внутриутробной гипоксии плода.
Каждая женщина ощущает шевеление, но если ребёнок даёт о себе знать менее трёх раз в день, следует немедленно обращаться к специалистам, потому как это свидетельствует о хронической внутриутробной гипоксии плода.
Острая форма, возникающая внезапно, характеризуется совершенно противоположными признаками — ребёнок чересчур активен, сильно толкается.
Признаки гипоксии плода в первые три месяца беременности очень сложно определить, поэтому для женщины и плода будет лучше проходить обследования у врача еженедельно.
Последствия гипоксии плода
При игнорировании симптомов или при позднем обращением к врачу, гипоксия серьезно угрожает здоровью и развитию плода.
Осложнениями хронической гипоксии плода могут стать:
- нарушения развития и формирования внутренних органов, костей и головного мозга плода
- внутриклеточные отёки
- внутренние кровоизлияния
- задержка в развитии плода
Для новорождённого ребёнка последствия не менее тяжкие:
- изменения в строении и структуре некоторых внутренних органов; кровоизлияния
- неспособность самостоятельно выполнять функции, характерные для первых дней после рождения
- болезни неврологического характера
- задержка в умственном развитии
- психические отклонения
- ДЦП и аутизм
Острая и хроническая гипоксия плода может привести к смерти плода в утробе или летальному исходу ребёнка на протяжении первой недели жизни.
Как определить гипоксию плода
Определить гипоксию плода начиная с пятого месяца беременности не составит труда. Намного сложнее это сделать на первых 3-х месяцах, но чем раньше будет поставлен диагноз, тем выше вероятность избежать последствий заболевания.
Диагностика гипоксии плода состоит из:
- при помощи специальных гинекологических диагностических методик проводится оценка прозрачности, цвета и количества околоплодных вод
- допплерометрии, которая позволяет отследить скорость потока крови в пуповине и плаценте
- УЗИ
- КТГ
- прослушивания через стетоскоп частоты сердцебиения
- наблюдения за интенсивностью движений плода
Лечение гипоксии плода
При первых же проявлениях симптомов гипоксии плода беременную женщину незамедлительно госпитализируют. Первое, на что направлено лечение, это стабилизация подачи кислорода к плоду и понижение тонуса матки. Для этого пациентке назначают строгий постельный режим и приём лекарственных препаратов, которые улучшат проходимость кислорода и метаболизм. Часто также назначают оксигенотерапию и гипербарическую оксигенацию (барокамеру), что позволяет повысить оксигенацию крови не только в организме матери, но и плода.
Часто также назначают оксигенотерапию и гипербарическую оксигенацию (барокамеру), что позволяет повысить оксигенацию крови не только в организме матери, но и плода.
Когда наблюдаются первые улучшения состояния плода, женщина может выполнять гимнастику, различные дыхательные упражнения, посещать аквагимнастику. Если никакие меры для нормализации подачи кислорода к плоду не дали должного эффекта или симптомы гипоксии плода сохраняются более двадцати восьми недель беременности, лучше всего немедленно провести кесарево сечение. В случае острой гипоксии для новорождённого ребёнка необходима помощь реаниматолога.
Профилактика гипоксии плода
Профилактику гипоксии плода должна выполнять женщина, которая решила стать матерью, а именно:
- правильно выбрать способ рождения ребёнка. При кесаревом сечении меньше шансов на возникновение гипоксии плода, чем при естественных родах
- своевременное лечение болезней, которые сопутствуют беременности
- избегать сильных физических нагрузок, только дыхательная гимнастика
- отдыхать достаточное количество времени
- рационализировать питание, путём употребления большого количества витаминов и кальция
- вести здоровый образ жизни, отказаться от алкоголя, никотина и наркотиков
- регулярно наблюдаться в женской консультации
- вовремя становиться на учёт к акушеру-гинекологу
- планировать беременность и тщательно к ней подготавливаться, путём обследования у врачей, лечения хронических, инфекционных или гинекологических заболеваний
Существует много исследований, связанных с лечением гипоксии плода. Одно из них — применение баротерапии в лечении гипоксии плода
Одно из них — применение баротерапии в лечении гипоксии плода
Другие статьи о баротерапии, оксигенотерапии и барокамерах можно почитать у нас на канале Яндекс.Дзен. Подписывайтесь → канал «Капсула Жизни» в Дзене
Наш сайт: Capsule-life.ru
симптомы, причины появления и что делать?
Причины внутриутробной гипоксии можно разделить на три блока:
- Болезни матери
- Вредные привычки матери
- Патологии при беременности
Быстро пробежимся по каждому из них.
Болезни матери
Если будущая мама не получает достаточно кислорода, значит, его не хватает и плоду. Некоторые системные заболевания матери увеличивают вероятность кислородного голодания.
Например, железодефицитная анемия – одна из главных причин гипоксии плода. При ней нарушается работа гемоглобина – специального белка-переносчика в клетках крови. Из-за этого нарушается доставка кислорода по всему организму.
Другие факторы риска– заболевания сердечно-сосудистой системы. Они могут вызывать спазмы сосудов, которые, в свою очередь, сильно влияют на кровоснабжение органов. Если из-за спазмов станет хуже кровоснабжение плода, то плод будет недополучать кислород.
Также причиной гипоксии плода могут стать пиелонефрит и другие заболевания мочевыделительной системы, хронические болезни дыхательной системы (бронхиальная астма, бронхит), сахарный диабет.
Вредные привычки матери
Все дыхательные трубочки в легких заканчиваются маленьким пузырьком – альвеолой. Таких пузырьков в легких тысячи. И каждый из них опутан тонкими капиллярами. Через альвеолярно-капиллярную мембрану кислород переходит из воздуха в кровь.
Чтобы перенос кислорода был быстрым и эффективным, внутренняя поверхность альвеол покрыта специальной смазкой. При употреблении алкоголя спиртовые пары на выдохе проходят через эту смазку и разжижают ее. Перенос кислорода нарушается – появляется гипоксия у матери, а значит, и у плода. Не говоря уже о других последствиях, которыми алкоголь грозит еще не родившемуся малышу.
Не говоря уже о других последствиях, которыми алкоголь грозит еще не родившемуся малышу.
Сигареты тоже усиливают кислородное голодание. Смолы в табачном дыме забивают альвеолы и нарушают синтез легочной смазки. Мать-курильщица всегда находится в состоянии гипоксии, и ее плод тоже.
Родовая травма: гипоксия
Гипоксия возникает, когда ребенок получает недостаточное количество кислорода в мозг до, во время или после родов. Состояние может привести к травме головного мозга и, при неправильном лечении, может перерасти в постоянное расстройство, такое как церебральный паралич, когнитивные нарушения или гипоксически-ишемическая энцефалопатия (ГИЭ). Однако гипоксия не обязательно приводит к стойкой инвалидности. В то время как большинство детей, рожденных с легкой гипоксией, выздоравливают без постоянной инвалидности, умеренная или тяжелая гипоксия значительно увеличивает риск того, что у вашего ребенка будет пожизненная инвалидность.
Что вызывает гипоксию?
Чем дольше его не лечить, тем больше вероятность того, что гипоксия приведет к необратимой инвалидности. Поэтому очень важно как можно скорее выявить гипоксию. Гипоксия новорожденных может возникнуть в любое время до, во время или после родов. К потенциальным факторам риска гипоксии относятся:
Поэтому очень важно как можно скорее выявить гипоксию. Гипоксия новорожденных может возникнуть в любое время до, во время или после родов. К потенциальным факторам риска гипоксии относятся:
- Инфекция
- Травмы пуповины
- Плацентарная недостаточность — нарушение кровотока, приводящее к недостаточному росту плаценты
- Врожденный порок сердца
- Отслойка плаценты — слизистая оболочка плаценты отделяется от матки матери
- Сердечно-сосудистый коллапс
- Выпадение пуповины — пуповина выходит из матки раньше или одновременно с плодом
- Кислородная депривация
- Дистоция плеча — плечо ребенка застревает за лобковой костью матери во время родов
- Патология кровеносных сосудов головного мозга
Варианты лечения
Первым шагом в лечении является реанимация младенца и стабилизация потока кислорода.После этого, в зависимости от потребностей ребенка, лечение может включать лечение гипо- или гипертермии, введение жидкости и обеспечение адекватной вентиляции. В последние годы популярным методом лечения стала охлаждающая терапия. При охлаждающей терапии используется пластиковое одеяло, в которое циркулирует холодная вода. Охлаждающая терапия обычно длится менее трех дней, и в течение этого времени она замедляет отек мозга и гибель клеток, что в противном случае привело бы к необратимому повреждению мозга.
В последние годы популярным методом лечения стала охлаждающая терапия. При охлаждающей терапии используется пластиковое одеяло, в которое циркулирует холодная вода. Охлаждающая терапия обычно длится менее трех дней, и в течение этого времени она замедляет отек мозга и гибель клеток, что в противном случае привело бы к необратимому повреждению мозга.
Если гипоксия переросла в необратимую травму головного мозга с когнитивным дефицитом, церебральным параличом или другими результатами, то лечение сосредотачивается на сочетании лекарств и долгосрочной терапии. Постоянное повреждение головного мозга, вызванное продолжительной гипоксией, неизлечимо, поэтому лечение обязательно должно длиться всю жизнь. Затраты на пожизненную биологическую и психологическую терапию (и дополнительные затраты на поддерживающую терапию) часто непомерно высоки. Семьям также может потребоваться какая-либо форма психологической терапии, чтобы помочь справиться с эмоциональным и финансовым бременем, с которым они сталкиваются.
Медицинская халатность и правовые средства правовой защиты
В случае гипоксии травма происходит быстро, но ее можно предотвратить, а это означает, что, если будут приняты правильные меры, часто можно избежать постоянной инвалидности. Учитывая успехи, достигнутые в выявлении и лечении гипоксии за последние пятнадцать лет, гипоксия, переходящая в необратимую травму, может быть результатом медицинской халатности со стороны врача или других медицинских работников. Согласно закону о врачебной халатности, медицинские работники должны придерживаться действующих стандартов, чтобы гарантировать выявление любого недомогания и своевременное лечение.Если врач не соблюдает эти стандарты и в результате ребенок получает необратимую травму, врач может быть привлечен к ответственности за врачебную халатность.
Получите юридическую помощь по иску о травме, вызванной гипоксией
После травмы ребенка родители хотят думать только о том, чтобы помочь своему ребенку. После получения необходимой информации, лечения и поддержки от вашего врача следующим шагом может быть получение необходимой вам юридической помощи. Если вы считаете, что травма вашего ребенка могла быть вызвана халатностью медицинского работника, вы можете начать с обсуждения вашего дела с квалифицированным поверенным по врачебной халатности.
Если вы считаете, что травма вашего ребенка могла быть вызвана халатностью медицинского работника, вы можете начать с обсуждения вашего дела с квалифицированным поверенным по врачебной халатности.
Продолжительные роды могут вызвать асфиксию при рождении и повреждение мозга
Асфиксия при рождении и ГИЭ: определения
Асфиксия при рождении возникает, когда младенец испытывает недостаток кислорода в мозгу во время или почти во время рождения. Гипоксическая ишемическая энцефалопатия (ГИЭ) — это повреждение головного мозга, вызванное недостатком кислорода в крови и снижением кровотока в головном мозге. Асфиксия при рождении и ГИЭ могут вызвать у ребенка необратимое повреждение головного мозга, которое может привести к долгосрочным состояниям, таким как церебральный паралич, судорожные расстройства, задержка в развитии и неспособность к обучению.Асфиксию при рождении и ГИЭ часто можно предотвратить, внимательно наблюдая за ребенком и быстро рожая его при первых признаках или надвигающемся стрессе. Квалифицированные члены медицинской бригады будут знать о дистрессе, если они будут постоянно просматривать записи сердечного ритма ребенка на датчике сердечного ритма плода. Кроме того, определенные условия повышают вероятность дистресса, и медицинская бригада должна следить за матерью и ребенком в таких опасных ситуациях. Например, тазовое предлежание увеличивает вероятность выпадения пуповины, а цефалопадическая диспропорция (ребенок слишком большой для размера таза матери) увеличивает риск родовой травмы и асфиксии.Поставка кесарева сечения составляет , требуется для CPD и большинства типов тазового предлежания.
Квалифицированные члены медицинской бригады будут знать о дистрессе, если они будут постоянно просматривать записи сердечного ритма ребенка на датчике сердечного ритма плода. Кроме того, определенные условия повышают вероятность дистресса, и медицинская бригада должна следить за матерью и ребенком в таких опасных ситуациях. Например, тазовое предлежание увеличивает вероятность выпадения пуповины, а цефалопадическая диспропорция (ребенок слишком большой для размера таза матери) увеличивает риск родовой травмы и асфиксии.Поставка кесарева сечения составляет , требуется для CPD и большинства типов тазового предлежания.
Спикер на открытии программы «Помощь младенцам в дыхании» (которая является партнером Американской академии педиатрии) отметил, что тяжелые родовые травмы, вызванные асфиксией при рождении и ГИЭ, продолжительными родами и затрудненными родами, часто возникают из-за отсутствия у медицинских работников необходимых навыков. для предотвращения травм.
Как продолжительные роды вызывают асфиксию при рождении и ГИЭ (гипоксическую ишемическую энцефалопатию)?
Роды обычно считаются продолжительными, если первый и второй вместе взятые периоды родов продолжаются более 20 часов для первой беременности и более 14 часов для женщин, родивших ранее.Продолжительные и остановленные роды в основном имеют 2 причины: неадекватные схватки и / или механические препятствия, такие как аномальное предлежание ребенка.
Роды обычно считаются продолжительными, если первый и второй вместе взятые периоды родов продолжаются более 20 часов для первой беременности и более 14 часов для женщин, родивших ранее.
К аномальным представлениям относятся следующие:
- Ягодичное предлежание, при котором сначала ноги или ягодицы ребенка видны
- Изображение лица, на котором лицо ребенка готово выйти из родовых путей в первую очередь
- Отклоненное положение головы, при котором шея ребенка менее согнута, прямая или вытянутая
- Положение ребенка в матке таково, что голова ребенка выходит вперед и наклонена к плечу, в результате чего голова ребенка больше не совпадает с родовыми путями (асинклитизм).
Головно-тазовая диспропорция (ЦФ) — еще одно состояние, которое может привести к затягиванию или остановке родов. CPD возникает, когда размер головы ребенка больше, чем размер родовых путей матери, или когда ребенок находится в положении, которое не позволяет ему перемещаться по родовым путям.
Аномальные предлежания и CPD повышают риск многочисленных осложнений, таких как пролапс / сжатие пуповины, что может вызвать тяжелую асфиксию при рождении и ГИЭ. Кроме того, некоторые из этих событий увеличивают вероятность того, что врач попытается ускорить роды, используя опасные для родов препараты Pitocin и Cytotec или опасные устройства для родов, такие как щипцы и вакуумные экстракторы.Часто эти лекарства и устройства фактически продлевают роды, потому что врач полагается на них, вместо того, чтобы перейти к немедленному родоразрешению. В самом деле, очень опасно пытаться принудительно родить через естественные родовые пути, особенно когда существуют CPD и определенные положения ягодичного предлежания, требующие родоразрешения с использованием кесарева сечения. Младенцы, испытывающие длительные или остановленные роды, могут начать испытывать асфиксию при рождении и ГИЭ из-за проблем с пуповиной или стресса от слишком частых схваток.
Недостаточная активность матки — наиболее частая причина продолжительных и задержанных родов.Это относится к активности матки, которая либо недостаточно сильна, либо не скоординирована должным образом для расширения шейки матки и изгнания ребенка. Мышца матки может не сокращаться должным образом, если она сильно растянута, как при беременности двойней и гидрамнионе (избыток околоплодных вод). Наличие опухолей в мускулатуре матки также может влиять на сокращение матки.
Неадекватные сокращения обычно лечат стимуляцией матки. Обычно это достигается с помощью Cytotec или Pitocin.Эти препараты могут вызывать чрезмерные схватки, называемые гиперстимуляцией, которые могут травмировать ребенка. Когда схватки слишком быстрые и сильные, плацента, которая помогает переносить богатую кислородом кровь к ребенку, часто не может пополнить запасы этой крови для ребенка. По мере продолжения гиперстимуляции кислородное голодание ребенка прогрессивно ухудшается. Действительно, использование Pitocin или Cytotec требует очень тщательного наблюдения за частотой сердечных сокращений ребенка, и ребенок должен быстро родиться при первых признаках дистресса.
Чрезмерное использование обезболивающих или анестезии может вызвать неэффективную деятельность матки и может помешать матери добровольно родить ребенка во втором периоде родов. Исследования показывают, что анестезия может увеличить продолжительность второго периода родов и что она увеличивает использование питоцина, а также частоту использования щипцов и вакуум-экстрактора.
В этом видео медсестра Андреа Ши рассказывает о ненормальных режимах родов.
Дистоция или стеноз шейки матки
Термин «цервикальная дистоция» используется, когда шейка матки не раскрывается должным образом и остается в том же положении более 2 часов после латентной фазы родов.Шейка матки может не расширяться, если она фиброзирована из-за предыдущих операций, таких как коническая биопсия (тип биопсии шейки матки, при которой удаляется конусообразный кусок ткани), или из-за наличия опухолей. Врачи должны знать об этих проблемах у матери и ожидать возможности продолжительных или остановленных родов и необходимости срочного родоразрешения с помощью кесарева сечения.
Дистоция плеча — еще одна очень рискованная ситуация. Это происходит, когда плечо ребенка застревает в тазовой кости матери во время родов.Есть определенные приемы, которые врач может предпринять, чтобы попытаться освободить плечо, чтобы можно было родить ребенка. Однако это может привести к травме головы и другим травмам. Иногда врачи могут слишком сильно тянуть ребенка за голову, пытаясь вытащить его из родовых путей. Это противоречит стандартам ухода, поскольку чрезмерное усилие может привести к растяжению и разрыву нервов шеи и плеч ребенка, что может вызвать паралич руки или паралич Эрба. Дистоция плеча также увеличивает риск сдавления пуповины у ребенка и, как следствие, асфиксии при рождении и ГИЭ.Из-за рисков, связанных с дистоцией плеча, кесарево сечение — самый безопасный способ родить ребенка в этой ситуации.
Действительно, продолжительные, задержанные и затрудненные роды увеличивают многочисленные риски для ребенка. Длительное время родов травматично. Кроме того, многие состояния, связанные с продолжительными и затрудненными родами, повышают вероятность того, что ребенок будет подвергаться воздействию Pitocin, Cytotec, щипцов и / или вакуумных экстракторов. Все эти проблемы могут вызвать у ребенка асфиксию при рождении и мозговые кровотечения, что может вызвать гипоксическую ишемическую энцефалопатию (ГИЭ).Дистоция плеча представляет дополнительный риск паралича Эрба.
Профилактика асфиксии при рождении и ГИЭ (гипоксически-ишемическая энцефалопатия)
Профилактика асфиксии при рождении и ГИЭ (гипоксической ишемической энцефалопатии) сводится к двум основным факторам:
- Тщательное наблюдение за матерью и ребенком, чтобы распознать дистресс плода или надвигающийся дистресс
- Быстрые роды при наличии дистресса плода или надвигающегося дистресса.
Во время беременности мать и ребенок должны регулярно сдавать пренатальные тесты, чтобы гарантировать здоровье плода.Если беременность связана с высоким риском, требуется более частое пренатальное тестирование, и мать должна быть направлена к специалисту по беременности и родам. Как только мать поступает в родильное отделение, к ее телу следует прикрепить кардиомонитор плода и постоянно контролировать частоту сердечных сокращений ребенка.
Кроме того, мать должна находиться под наблюдением на предмет каких-либо признаков осложнения беременности, например, затылочного канатика или отслойки плаценты. Если существуют те или иные осложнения, в большинстве случаев следует подготовиться к родоразрешению.Назначение кардиомонитора плода — предупредить медицинскую бригаду о дистрессе плода. Если ребенок испытывает нехватку кислорода в мозгу, это приведет к неутешительной записи сердечных сокращений на мониторе плода. Когда происходят неутешительные записи, медицинская бригада может попробовать реанимационные маневры, направленные на увеличение притока крови и кислорода к ребенку. Эти маневры могут включать внутривенное введение жидкости или подачу кислорода матери. Однако нет гарантии, что реанимационные мероприятия уменьшат дистресс плода.Фактически, дистресс, вызванный определенными акушерскими условиями, такими как полное сдавливание пуповины или полная отслойка плаценты, не будет затронут внутриутробной реанимацией; младенцы в этих условиях должны родиться в течение нескольких минут.
При возникновении дистресса плода следует подготовиться к немедленному родоразрешению кесарева сечения во время проведения внутриутробных реанимационных мероприятий. Очень важно, чтобы квалифицированные члены медицинской бригады участвовали в родах.Для интерпретации кардиограмм плода требуется умение, и эти записи часто являются единственным признаком того, что ребенок испытывает асфиксию при родах и ГИЭ. Команда также должна быть хорошо скоординирована, чтобы подготовка и выполнение кесарева сечения были быстрыми. Задержка в проведении необходимого кесарева сечения может вызвать гипоксическую ишемическую энцефалопатию и необратимое повреждение головного мозга у ребенка.
При возникновении затяжных и затрудненных родов медицинская бригада должна очень внимательно следить за кардиомонитором плода и быть готовой к быстрому родоразрешению.Другие состояния, при которых обычно требуется быстрое кесарево сечение из-за риска асфиксии при рождении и ГИЭ (гипоксической ишемической энцефалопатии), перечислены ниже:
- Проблемы с пуповиной, такие как затылочная пуповина (пуповина, обернутая вокруг шеи ребенка), выпадение пуповины, короткая пуповина и верный узел в пуповине
- Разрыв матки
- Преэклампсия / эклампсия
- Отслойка плаценты
- Предлежание плаценты
- Ошибки при анестезии, которые могут вызвать проблемы с артериальным давлением у матери, в том числе гипотонический криз.Это может значительно снизить приток богатой кислородом крови к ребенку.
- Олигогидрамнион (малое количество околоплодных вод)
- Преждевременный разрыв плодных оболочек (PROM) / преждевременные роды
- Продолжительные и арестованные роды
- Внутричерепные кровоизлияния (мозговые кровотечения), которые могут быть вызваны травматическим родоразрешением. Щипцы и вакуумные экстракторы могут вызвать кровотечение в мозг. Иногда сильные схватки (гиперстимуляция), вызванные препаратами, стимулирующими роды (Питоцин и Цитотек), могут вызвать травму головы.Неправильное ведение головно-тазовой диспропорции (ЦФД), патологические предлежания (лицо или тазовое предлежание) и дистоция плеча также подвергают ребенка риску кровоизлияния в мозг.
- Гиперстимуляция, вызванная Pitocin и Cytotec, также может вызывать кислородную недостаточность, которая становится все более серьезной.
- Инсульт плода
- Проблемы, связанные с синдромом переношенности (макросомия, маловодие, плацентарная недостаточность и т. Д.)
Каким образом асфиксия при рождении и ГИЭ могут вызывать повреждение мозга, церебральный паралич и пожизненную инвалидность?
Когда мозг слишком долго остается без кислорода, клетки мозга повреждаются, и начинается цикл травм, который может вызвать необратимое повреждение мозга.Асфиксия при рождении и ГИЭ / гипоксическая ишемическая энцефалопатия могут вызывать следующие состояния:
Правовая помощь детям с родовыми травмами, родовой асфиксией и ГИЭ | Адвокаты в Мичиган по гипоксической ишемической энцефалопатии
Если вам нужна помощь юриста, очень важно выбрать юриста и фирму, занимающуюся исключительно случаями родовых травм. Юридические центры Reiter & Walsh ABC — это национальная юридическая фирма по родовым травмам, которая уже более 3 десятилетий помогает детям с родовыми травмами.
Если вашему ребенку был поставлен диагноз родовой травмы, такой как церебральный паралич, судорожное расстройство или гипоксическая ишемическая энцефалопатия (ГИЭ), вам могут помочь отмеченные наградами юристы по родовым травмам в юридических центрах ABC. Мы помогли детям по всей стране получить компенсацию за пожизненное лечение, терапию и безопасное будущее, и мы уделяем личное внимание каждому ребенку и семье, которые мы представляем. Наша признанная на национальном уровне фирма по травмам родовых травм имеет множество многомиллионных приговоров и расчетов, которые свидетельствуют о нашем успехе, и до тех пор, пока мы не выиграем ваше дело, нашей фирме не выплачивается никаких гонораров.Напишите или позвоните в юридические центры Reiter & Walsh ABC по телефону 888-419-2229 для бесплатной оценки дела. Юристы нашей фирмы, отмеченные наградами, готовы поговорить с вами круглосуточно и без выходных.
Видео: Мичиганский адвокат по асфиксии при рождении Джесси Рейтер обсуждает асфиксию при рождении и HIE
В этом видео юристы по асфиксии при рождении и HIE Джесси Рейтер и Ребекка Уолш обсуждают причины родовой травмы, асфиксии при рождении и HIE.
Источники:
- Краткое содержание: неонатальная энцефалопатия и неврологический исход, второе издание.Отчет рабочей группы Американского колледжа акушеров и гинекологов по неонатальной энцефалопатии. Obstet Gynecol 2014; 123: 896.
- Wu YW, Backstrand KH, Zhao S, et al. Снижающийся диагноз асфиксии при рождении в Калифорнии: 1991-2000 гг. Педиатрия 2004; 114: 1584.
- Грэм Э.М., Руис К.А., Хартман А.Л. и др. Систематический обзор роли гипоксии-ишемии во время родов в возникновении неонатальной энцефалопатии. Am J Obstet Gynecol 2008; 199: 587.
- Торнберг Э, Тирингер К., Одебак А, Милсом И.Асфиксия при рождении: частота, клиническое течение и исходы в популяции Швеции. Acta Paediatr 1995; 84: 927.
- Ли А.С., Кодзуки Н., Бленкоу Х. и др. Заболеваемость и ухудшение состояния неонатальной энцефалопатии во время родов на региональном и глобальном уровнях в 2010 г. с тенденциями с 1990 г. Pediatr Res 2013; 74 Прилож. 1:50.
- Чау В., Поскитт К.Дж., Миллер СП. Передовые методы нейровизуализации доношенных новорожденных с энцефалопатией. Pediatr Neurol 2009; 40: 181.
Ссылки по теме:
Перинатальная гипоксия — причины и осложнения во время родов
С научной точки зрения, перинатальный означает непосредственно до и после рождения, в то время как гипоксия означает кислородное голодание в тканях.Таким образом, перинатальную гипоксию можно напрямую интерпретировать как дефицит кислорода в тканях непосредственно до и после рождения. Однако интерпретация дает только общее представление о степени медицинских осложнений, возникающих в результате перинатальной гипоксии. В некоторых случаях ребенок может перестать дышать в результате родовых осложнений. В таких условиях недостаток кислорода в мозге приводит к гибели некоторых клеток мозга, что, в свою очередь, может вызвать церебральный паралич.
Причина перинатальной гипоксии
Есть несколько причин, по которым младенцу может не хватать кислорода до и после рождения.Некоторые из основных причин перинатальной гипоксии включают:
- Анемия матери
- Асфиксия при рождении
- Отсутствие адекватного мониторинга плода
- Курение матери
- Черепно-мозговые повреждения
- Отслойка плаценты
Вышеуказанные состояния могут быть диагностированы медицинским работником, чтобы снизить факторы риска, связанные с перинатальной гипоксией. Отсутствие надлежащей оценки и мониторинга может привести к родовым осложнениям и неотложным состояниям кесарева сечения.
Последствия перинатальной гипоксии
Перинатальная гипоксия может привести к серьезным медицинским осложнениям у младенцев, которые в противном случае могут повлиять на всю жизнь младенца или даже вызвать смерть. Одним из основных последствий перинатальной гипоксии является серьезное повреждение головного мозга, которое может вызвать паралич всего тела. Младенец с перинатальной гипоксией, вероятно, испытает полный эффект гипоксии, включая травмы мозга, через 48 часов после рождения. Это означает, что эффект перинатальной гипоксии можно свести к минимуму, если разрешить ситуацию в первые 48 часов после рождения.Записи Национального института здравоохранения США показывают, что перинатальная гипоксия является причиной примерно 1/3 неонатальных смертей.
Перинатальная гипоксия также может вызывать другие медицинские осложнения, такие как:
- Сильные судороги
- Детский церебральный паралич
- Инвалидность
- Расстройство поведения
Лечение перинатальной гипоксии
Когда упоминается слово переохлаждение, первое, что приходит в голову, — это замерзание.Однако гипотермия является частью медицинского процесса, используемого при лечении перинатальной гипоксии, известной как неонатальная терапевтическая гипотермия. Неонатальная терапевтическая гипотермия — это относительно новый метод лечения, направленный на снижение риска тяжелого повреждения головного мозга у младенцев, а также на замедление развития перинатальной гипоксии.
Как действует терапевтическая гипотермия новорожденных
Предыдущие исследования установили, что когда люди получают травмы, они быстрее заживают, если травма произошла, когда тело было холодным.Эта концепция дала исследователям и врачам идею помещать младенцев с перинатальной гипоксией в условия пониженной температуры. При лечении неонатальной терапевтической гипотермией необходимо подчеркнуть некоторую срочность лечения, поскольку клетки мозга начинают умирать из-за недостатка кислорода через несколько минут. Статистические данные Национального института здоровья показывают, что примерно 6 из 1000 младенцев страдают перинатальной гипоксией. Таким младенцам грозит не только серьезное повреждение головного мозга, но и смерть.При неонатальной терапевтической гипотермии младенцев с перинатальной гипоксией помещают в температуру около 33 ° C примерно на 3 дня. Клинические условия и ресурсы, доступные в больнице, во многом определяют выживаемость и степень травм ребенка.
Заключение эксперта по терапевтической гипотермии новорожденных
Экспертное заключение о терапевтической гипотермии новорожденных указывает на то, что это лечение очень эффективно, когда речь идет о сокращении серьезных повреждений головного мозга. Однако до сих пор нет однозначных ответов относительно того, как работает неонатальная терапевтическая гипотермия.
Признаки того, что младенцу требуется неонатальная терапевтическая гипотермия
После рождения ребенка появляется несколько тревожных признаков, которые могут потребовать лечения неонатальной терапевтической гипотермией, связанной с перинатальной гипоксией. Некоторые из знаков включают:
- Аномалии сердца
- Преждевременные роды
- Отсроченное кесарево сечение
- Дефицит кислорода у матери до рождения
- Анемия плода
- Осложнения пуповины
- Проблемная доставка
- Преэклампсия у матери
Факторы риска терапевтической гипотермии новорожденных
Причина, по которой неонатальная терапевтическая гипотермия рекомендуется в качестве альтернативного метода лечения перинатальной гипоксии, заключается в том, что польза от этой лечебной процедуры перевешивает риски.Однако это не означает, что с процессом не связаны факторы риска. Недавние исследования показывают, что терапевтическая гипотермия новорожденных увеличивает базовую частоту сердечных сокращений у младенцев, которые проходят медицинскую процедуру.
Легкая кислородная недостаточность при рождении связана с задержкой развития
Согласно новому исследованию, недостаток кислорода при рождении не должен приводить к серьезной травме головного мозга, чтобы ребенок страдал от задержки в развитии и повреждения головного мозга.Даже незначительный недостаток кислорода во время родов или во время родов может нанести значительный ущерб.
Исследование было проведено учеными Университетского колледжа Корка и проанализировано новорожденных, перенесших гипоксическую ишемическую энцефалопатию (ГИЭ). Это состояние, при котором мозг ребенка лишается кислорода примерно во время рождения. Исследователи обнаружили, что даже в тех случаях, когда кислородное голодание было на очень низком уровне, ребенок все еще страдал от задержки в развитии и умственных нарушений.Кислородная недостаточность при рождении связана с рядом состояний, включая церебральный паралич и эпилепсию. Эти младенцы могут страдать от когнитивных проблем, интеллектуальных недостатков и задержек в развитии по мере взросления по сравнению с младенцами, которые не страдают от такой кислородной недостаточности.
Однако ученые из Университетского колледжа Корка обнаружили в своем анализе, что даже в тех случаях, когда гипоксическая ишемическая энцефалопатия была на низком уровне, она была связана с задержкой в развитии, которая длилась до пяти лет после рождения.В более ранних случаях исследования обнаруживали только доказательства умеренной или тяжелой гипоксической ишемической энцефалопатии, ведущей к долгосрочным проблемам и развитию. Новое исследование показало, что даже легкие нарушения здоровья могут вызвать такие проблемы.
Было обнаружено, что младенцы, которые страдали от легкой депривации, с большей вероятностью страдали от трудностей в обучении и других проблем по мере взросления. В пять лет эти дети страдали рядом заболеваний, включая задержку речи, синдром дефицита внимания, аутизм и диспраксию.
Для младенцев, которые были лишены кислорода при рождении, терапевтическая гипотермия, которая включает охлаждение тела до 32 ° C в течение 72 часов, все чаще рассматривается как сильное и эффективное лечение.
Статьи о родовых травмах
Каковы последствия кислородного голодания при рождении?
Благодаря достижениям в медицине и поддержке профессиональных медиков, роды стали более безопасными для матери и ребенка, чем когда-либо прежде, поэтому это событие — время празднования, которое должно быть.
Но осложнения во время родов все же могут произойти, и они могут иметь последствия, которые останутся с ребенком на всю его жизнь.
Недостаток кислорода при рождении у ребенка — один из наиболее частых последствий осложнений во время родов. Это может привести к гипоксической ишемической энцефалопатии (ГИЭ), которая, как полагают, поражает до 3 из 1000 новорожденных. ГИЭ может привести к инвалидности, повреждению головного мозга и даже смерти.
Здесь мы обсуждаем причины, признаки и последствия нехватки кислорода при рождении, а также то, как семьи могут подать иск, если это произошло в результате халатного действия медицинских специалистов, ответственных за безопасность новорожденного.
Что может вызвать недостаток кислорода при рождении?
Кислородное голодание ребенка, также известное как асфиксия при рождении или перинатальная асфиксия, может быть результатом одного или нескольких факторов, в том числе:
- Травма в утробе матери: Травма матери может угрожать кровоснабжению ребенка.
- Проблемы с плацентой: Если плацента слишком рано отделяется от матки (отслойка плаценты), ребенок будет испытывать недостаток кислорода.
- Проблемы с пуповиной: пуповина может выпадать до или во время родов, что может привести к прекращению подачи кислорода к ребенку.
- Преэклампсия и эклампсия: высокое кровяное давление или судороги, перенесенные матерью во время родов, могут привести к кислородному голоданию.
- Дистоция плеча: это место, где у ребенка родилась голова, но его плечи застревают во время родов, что приводит к проблемам во время родов.
Часто эти обстоятельства оказываются неизбежными, даже если медицинские работники принимают все необходимые меры предосторожности. Однако в некоторых случаях ущерба, вызванного кислородным голоданием, можно было бы избежать или уменьшить, если бы были приняты более быстрые меры.
Как долго ребенок может обходиться без кислорода, прежде чем произойдет повреждение мозга?
Воздействие кислородного голодания будет различным для каждого ребенка. Однако предполагается, что примерно через 10 минут отсутствия кислорода начнется повреждение головного мозга, и что смерть наступит, если ребенок будет полностью испытывать кислородный голод в течение 25 минут. Если перерыв в подаче кислорода к ребенку не будет полным, ребенок сможет выдерживать более длительные периоды времени, прежде чем произойдет травма мозга, а затем наступит смерть.
Это демонстрирует важность того, чтобы причины и симптомы кислородного голодания во время схваток и родов быстро распознавались и принимались меры медицинской бригадой, поддерживающей мать. Весь задействованный персонал, включая акушерок и акушеров, должен быть хорошо обучен выявлять и решать эти проблемы, когда они возникают.
Любая задержка может иметь серьезные долгосрочные последствия для ребенка. К ним относится необходимость постоянного ухода за ребенком на протяжении всей его жизни. Наши юристы понимают, какое финансовое и эмоциональное бремя это может вызвать как для семьи, так и для ребенка.Мы делаем все возможное, чтобы эти обстоятельства расследовались и, в случае выявления халатности, гарантировать, что семья получит причитающуюся им компенсацию.
Каковы симптомы кислородного голодания при рождении?
Симптомы кислородной недостаточности при одних обстоятельствах легче идентифицировать, чем при других, и часто они зависят от степени перенесенной черепно-мозговой травмы:
1 степень (легкая ГИЭ)
Умеренное кислородное голодание при рождении может затруднить определение того, было ли у ребенка повреждение головного мозга.Ребенок может быть более раздражительным, чем в обычных случаях, испытывать трудности со сном или кормлением или демонстрировать повышенную бдительность.
2 степень (умеренная ГИЭ)
Признаки повреждения мозга из-за недостатка кислорода более выражены у 2 степени, в том числе:
- Недостаток движений или энергии
- Пониженный мышечный тонус и бледность
- Пониженные рефлексы
- Клинические припадки
3 степень (тяжелая ГИЭ)
В наиболее тяжелых случаях кислородного голодания во время родов симптомы включают:
- Минимальный ответ на стимуляцию
- Пониженный мышечный тонус и бледность
- Невозможность самостоятельно дышать
- Низкое сердцебиение
- Клинические судороги
Как лечить кислородное голодание при рождении?
Если предполагается, что ребенок перенес период кислородной недостаточности, то быстрое реагирование имеет решающее значение для минимизации воздействия, которое это может иметь на умственное и физическое развитие ребенка.
Одним из ведущих методов лечения асфиксии при рождении является терапевтическая гипотермия. Это процедура, при которой мозг ребенка охлаждается примерно до 32 градусов в течение 72 часов после рождения. Считается, что это замедляет химические реакции в мозге, давая мозгу возможность восстановить себя, пока он не перегружен другой деятельностью.
Конечно, наиболее эффективным лечением является профилактика, которая может быть достигнута путем ухода в дородовой период, роды и родоразрешение.Медицинские работники, принимающие участие в любых родах, должны обладать знаниями и опытом, чтобы распознавать признаки кислородного голодания, и быстрое реагирование на это будет иметь жизненно важное значение для минимизации любого причиненного повреждения головного мозга.
Какие проблемы могут возникнуть, если ребенку не хватает кислорода при рождении?
Воздействие кислородного голодания во время родов может быть продолжительным и оставаться с ребенком до конца его жизни. Исследование, проведенное в 2014 году Университетом Корка, показало, что даже в легких случаях ГИЭ задержка в развитии может влиять на ребенка на несколько лет; это может длиться бесконечно для умеренных или тяжелых случаев.
В своем исследовании они обнаружили, что примерно у 1 из 5 младенцев с легкой ГИЭ через пять лет проявлялись признаки обучаемости или поведенческих трудностей, включая задержку речи, аутизм, синдром дефицита внимания (СДВ) и диспраксию (снижение физической координации). В более тяжелых случаях у детей были более низкие показатели IQ, сниженная скорость обработки и плохая память.
Недостаток кислорода при рождении связан с развитием многих хронических заболеваний, в том числе:
- Детский церебральный паралич
- СДВ / СДВГ
- Аутизм
- Поведенческие расстройства
- Судороги
- Эпилепсия
- Слепота / нарушение зрения
Трудно сказать, каков полный эффект кислородного голодания при рождении на младенце до более позднего возраста, и у них была возможность проводить любые доступные методы лечения и лечения.
Необходимость подождать, пока ребенок разовьется, чтобы увидеть, каковы долгосрочные последствия, демонстрирует, почему такой случай, как выплата в размере 22 миллионов фунтов стерлингов для девочки с тяжелой формой инвалидности в Челмсфорде, которой требовался круглосуточный уход из-за кислородное голодание при рождении — не могло быть урегулировано, пока девочке не исполнилось 11 лет.
Эти случаи также требуют значительного количества исследований. Это будет включать получение ряда экспертных заключений от ряда специалистов, которым необходимо будет встретиться с семьей.
Мы полностью осознаем масштабы расследования и анализа, необходимого для установления того, является ли кислородное голодание причиной инвалидности вашего ребенка, и если да, то является ли это кислородное голодание результатом небрежности. Нельзя недооценивать долгосрочные последствия родовых травм, и, хотя время повернуть вспять невозможно, компенсация может в некоторой степени способствовать финансированию необходимого постоянного ухода.
Заявление о кислородном голодании
Подавляющее большинство родов проходит безопасно и профессионально, что является заслугой типичной отзывчивости медицинских работников.Но в тех случаях, когда такой помощи нет, это может привести к предотвратимым повреждениям, которые имеют долгосрочные последствия как для ребенка, так и для семьи.
Если ваш ребенок страдает кислородным голоданием, которого можно было бы избежать, мы готовы помочь. Как профессиональные юристы по медицинской халатности, мы выделяем время, необходимое для полного расследования вашего дела, проинформируем вас о том, окажется ли претензия успешной, и поддержим вас на пути к получению компенсации, необходимой для обеспечения вашего будущего.
Если вы хотите узнать больше, свяжитесь с нашей командой сегодня.
Заявление об ограничении ответственности
Все содержимое этой статьи предназначено только для общей информации — это не должно рассматриваться как замена медицинской консультации от вашего врача или другого поставщика медицинских услуг. Если вам требуется юридическая консультация, относящаяся к вашей ситуации, свяжитесь напрямую с нашей командой.
Gadsby Wicks не несет ответственности за какие-либо диагнозы, поставленные на основании содержания этой статьи, а также не поддерживает какие-либо услуги или внешние сайты, на которые есть ссылки в этой статье.
Всегда консультируйтесь со своим терапевтом, если вы беспокоитесь о своем здоровье и благополучии, или обращайтесь к нам, если вам нужна юридическая консультация.
Гипоксическая травма головного мозга | Поверенный по родовым травмам Бомонт
Рождение ребенка должно стать радостным событием для родителей. Но когда что-то пойдет не так, ребенок может получить травмы, которые приведут к смерти или повлияют на него на всю оставшуюся жизнь.
В юридической фирме Daws мы помогаем семьям в штате Техас и по всей стране требовать от врачей ответственности за предотвратимые родовые травмы.
Как возникают родовые травмы
Родовая травма может произойти до, во время или после родов. Есть несколько распространенных способов, которыми младенцы получают родовые травмы:
- Церебральный паралич или паралич Эрба
- Гипоксическое поражение головного мозга
- Повреждение нерва
- Переломы черепа и повреждения костей
Недостаток кислорода во время родов вызывает серьезную травму головного мозга
Один из самых тяжелых видов травм возникает, когда ребенок получает травму из-за гипоксии во время родов.Гипоксия — это состояние, которое возникает, когда ткани тела лишены кислорода. Длительный недостаток кислорода может вызвать серьезное и необратимое повреждение мозга, ведущее к отказу органов и даже к смерти.
Обеспечение кислородом ребенка должно быть главной заботой медсестры и акушера-гинеколога. Мониторинг сердца плода используется для контроля оксигенации плода перед рождением, когда мониторы устанавливаются на плод и мать, и делаются записи, которые при правильной интерпретации позволят медицинским работникам узнать, находится ли плод в опасности кислородного голодания.Когда признаки кислородной недостаточности игнорируются или неправильно интерпретируются, может произойти травма головного мозга.
Что такое гипоксическая ишемическая энцефалопатия?
Гипоксическая ишемическая энцефалопатия (ГИЭ) — это тип повреждения головного мозга, который возникает, когда ребенок не получает достаточного количества крови и кислорода в мозг до рождения. Гипоксия означает недостаток кислорода в мозгу. Ишемическая болезнь означает недостаток крови в мозгу. Энцефалопатия относится к любому состоянию, вызванному нехваткой кислорода и крови в головном мозге.
ГИЭ поражает 20 из каждых 1000 доношенных новорожденных и является основной причиной смертельных исходов и тяжелых нарушений у младенцев в США. ГИЭ чрезвычайно опасен, потому что, если его не лечить немедленно при первом показании, это может привести к смерти или необратимым нарушениям. Полная тяжесть ГИЭ может быть неизвестна, пока ребенку не исполнится три или четыре года. У младенцев с ГИЭ от средней до тяжелой могут быть тяжелые симптомы, в том числе:
- Задержка в развитии (например, отжимание на руках, ползание, стояние или ходьба)
- Эпилепсия или церебральный паралич
- Когнитивные задержки
После рождения ребенка обычно оценивают как имеющего легкую, среднюю или тяжелую степень ГИЭ.Условия ГИЭ различаются в зависимости от его тяжести. Ребенок с легким ГИЭ обычно полностью выздоравливает без каких-либо долговременных последствий.
Как диагностируется ГИЭ
Послеродовое тестирование, такое как компьютерная томография, МРТ, эхокардиограмма и ультразвук, можно использовать для подтверждения наличия ГИЭ у вашего ребенка. Для подтверждения его присутствия используются другие клинические факторы, такие как уровень кислоты в крови ребенка (pH), история сердечных сокращений плода, функция органов, частота сердечных сокращений, мышечный тонус и цвет кожи.
Причины HIE
Причины ГИЭ различаются и могут возникать до, во время или после родов. До рождения (дородовой период) ГИЭ может быть вызван такими вещами, как:
- Болезнь сердца или преэклампсия (высокое кровяное давление)
- Заражение плода
- Злоупотребление алкоголем и наркотиками
Во время родов (внутриродовый период) осложнения, вызывающие ГИЭ, могут включать:
- Неспособность правильно контролировать или интерпретировать опасную частоту сердечных сокращений плода
- Отказ от вызова или быстрого выполнения кесарева сечения
- Неспособность правильно использовать Pitocin
- Отсутствие надлежащих инструкций матери прекратить толкать
- Травма от щипцов
После родов (послеродовой период) осложнения, вызывающие ГИЭ, могут включать:
- Врожденные пороки развития головного мозга
- Травма головного мозга или черепа
- Болезнь сердца или легких у младенцев
- Инфекции новорожденных, включая менингит и сепсис
Процедуры для HIE
После постановки диагноза ГИЭ цель любого лечения состоит в том, чтобы поддержать пораженные органы ребенка, остановив, замедляя или обращая вспять эффекты ГИЭ.Как лечить ГИЭ во многом зависит от предполагаемой причины и степени тяжести. Различные варианты лечения включают:
- Обратная гипоксия или минимизация ее последствий путем охлаждения мозга и тела
- Гипербарическая кислородная терапия
- Лекарства от судорог
- Механическая вентиляция для облегчения дыхания
Чем мы можем вам помочь
Гипоксические повреждения можно предотвратить с помощью правильной диагностики и быстрого лечения.Если больница не примет меры, ваш ребенок может остаться с травмами, которые изменят жизнь, или даже хуже. Юридическая фирма Daws понимает, насколько сложным может быть этот раз, и мы хотим помочь.
Наши юристы помогут вашей семье найти ответы на вопросы о том, как ребенок получил травму во время родов. Если у вас есть вопросы, связанные с осложнениями при родах, позвоните по телефону 409-838-6000 или свяжитесь с нами через Интернет, чтобы назначить бесплатную консультацию в нашем офисе в Бомонте с опытным адвокатом по врачебной халатности.
Гипоксико-ишемическая энцефалопатия | CP | Церебральный паралич.orgCerebralPalsy.org
Кислородная недостаточность или асфиксия во время родов могут вызвать церебральный паралич. Один из наиболее распространенных типов повреждения мозга, вызванного потерей кислорода, называется гипоксически-ишемической энцефалопатией или ГИЭ. Когда происходит ГИЭ, это часто приводит к серьезным задержкам в развитии или когнитивных способностях, а также к моторным нарушениям, которые становятся более очевидными по мере продолжения развития ребенка.
Что такое гипоксически-ишемическая энцефалопатия?
Повреждение головного мозга — недостаток кислорода в головном мозге или асфиксия
Гипоксически-ишемическая энцефалопатия или ГИЭ — это повреждение головного мозга, вызванное кислородным голоданием мозга, также широко известное как асфиксия во время родов.Тело новорожденного может компенсировать кратковременное истощение кислорода, но если асфиксия длится слишком долго, ткань мозга разрушается. Гипоксико-ишемическая энцефалопатия, вызванная асфиксией плода или новорожденного, является ведущей причиной смерти или тяжелых нарушений у младенцев.
Такое нарушение может включать эпилепсию, задержку развития, двигательные нарушения, задержку развития нервной системы и когнитивные нарушения. Обычно степень тяжести нарушения невозможно определить, пока ребенку не исполнится три-четыре года.
Долгое время считалось, что причиной церебрального паралича является асфиксия, но два исследования показали, что только 9% случаев являются прямым результатом асфиксии. В остальных 91% случаев такие факторы, как преждевременные роды, родовые осложнения или проблемы сразу после родов, вызывают церебральный паралич. В некоторых случаях причину невозможно установить окончательно.
Когда возникает гипоксически-ишемическая энцефалопатия?
Гипоксически-ишемическая энцефалопатия чаще всего встречается у доношенных детей, хотя также встречается и у недоношенных.Время и тяжесть асфиксии могут повлиять на область мозга, получившую травму. Если повреждение происходит до 35 недели внутриутробного развития, гипоксически-ишемическая энцефалопатия может вызвать перивентрикулярную лейкомаляцию, или ПВЛ.
На 40 неделе степень гипоксии коррелирует с областью поврежденного мозга; легкая гипоксия влияет на парасагиттальное белое вещество, в то время как тяжелая гипоксия влияет на скорлупу, таламус и парацентральное белое вещество. Пораженная область мозга в значительной степени влияет на симптомы, которые испытывает ребенок.
Каковы факторы риска и причины гипоксически-ишемической энцефалопатии?
Асфиксия — наиболее значительный фактор риска ГИЭ. Степень и продолжительность кислородного голодания влияют на возникновение гипоксически-ишемической энцефалопатии и ее тяжесть. События, которые приводят к асфиксии, включают, но не ограничиваются:
- Острая гипотензия у матери
- Кровь, содержащая меньше кислорода из-за плохой работы легких
- Сердечные осложнения
- Травма из-за диспропорции головного и таза
- Травма в результате осложнения пуповины
- Нарушение кровоснабжения головного мозга при родах
- Прерывание дыхания или плохая подача кислорода
- Внутриродовое кровотечение
- Медицинская халатность
- Выпуклый шнур
- Отслойка плаценты
- Давление на череп, изменяющее его форму, что приводит к кровотечению или снижению кровотока
- Разрыв предлежания сосудов
- Родовой стресс и родоразрешение
- Травма
- Разрыв матки
Инсульт плода также увеличивает вероятность возникновения гипоксически-ишемической энцефалопатии.Факторы, которые могут привести к инсульту плода, включают:
- Нарушения свертываемости крови
- Блокировка кровотока в плаценте
- Деформированные или слабые кровеносные сосуды, которые могут разорваться
- Высокое или низкое кровяное давление матери
- Инфекция матери, особенно воспалительные заболевания органов малого таза
Как диагностируется гипоксически-ишемическая энцефалопатия?
При подозрении на гипоксически-ишемическую энцефалопатию для диагностики используются методы нейровизуализации, особенно МРТ.Новые методы, включая диффузионно-взвешенную визуализацию и МР-спектроскопию, считаются эффективными при использовании в соответствующие временные рамки.
Для проведения этих тестов врачи должны сначала заподозрить гипоксически-ишемическую энцефалопатию. Если роды были травматическими или если во время беременности был известен значительный фактор риска, такой как инсульт плода, при рождении можно заподозрить гипоксически-ишемическую энцефалопатию. В противном случае родители, врачи и опекуны замечают видимые признаки — нарушение двигательной функции, задержку этапов развития и задержку роста посредством клинического наблюдения с течением времени.Заявление об уровне тяжести предоставляется, когда можно точно оценить когнитивное развитие.
Некоторые признаки могут появиться вскоре после рождения. Дисфункция органов, особенно сердца, легких, почек, печени и крови, указывает на возможную ГИЭ. Судороги в первые 24 часа жизни также могут указывать на возможность гипоксически-ишемической энцефалопатии.
Существует три уровня гипоксически-ишемической энцефалопатии: легкая, умеренная и тяжелая.
Необходимо соблюдать осторожность, чтобы исключить несколько нейродегенеративных и метаболических состояний, которые медленно прогрессируют и имитируют церебральный паралич.
Как лечится гипоксически-ишемическая энцефалопатия?
Лечение гипоксически-ишемической энцефалопатии направлено на то, чтобы помочь ребенку адаптироваться к симптомам, возникающим в результате травмы головного мозга. Физическая и профессиональная терапия обычно используются для лечения церебрального паралича, вызванного гипоксически-ишемической энцефалопатией.
Асфиксия обычно вызывает необратимые повреждения, которые иногда продолжают прогрессировать даже после того, как асфиксия прошла. Чтобы предотвратить дальнейшие повреждения, ребенок может находиться под медицинским наблюдением по телефону:
- Поддерживать нормальный уровень глюкозы в крови
- Поддерживать нормальное артериальное давление
- Профилактика приступов или борьба с ними
- Предотвратить или минимизировать отек головного мозга
Как предотвратить гипоксически-ишемическую энцефалопатию?
Лучший способ предотвратить ГИЭ — исключить асфиксию во время беременности и родов.Осведомленность о факторах риска гипоксически-ишемической энцефалопатии может помочь родителям и медицинскому персоналу предотвратить возможные осложнения и подготовиться к ним.
Меры профилактики, которые необходимо предпринять во время беременности и во время родов, включают:
- Узнайте о важности электронного мониторинга плода во время родов
- Подтвердить, что практикующие врачи, выбранные для участия в процессе родов, обладают квалификацией для наблюдения за беременностью и родами
- Предоставить персоналу конкретные медицинские консультации и личные предпочтения по прибытии в больницу, особенно если врач матери недоступен.
- Подтвердите наличие квалифицированного, сертифицированного и должным образом обученного акушера и анестезиолога во время родов
- Понимать права пациента, особенно право на второе мнение, право не спешить с трудным решением, когда в этом нет необходимости, и право запрашивать личные медицинские записи
Причина: Уточнение терминологии
Поскольку используемая терминология настолько специфична, но в то же время удивительно похожа, такие термины, как дефект головного мозга, порок развития головного мозга и поражение головного мозга, могут показаться запутанными.При попытке понять причину церебрального паралича полезно знать разницу между терминами.
Развитие мозга начинается вскоре после зачатия. Относительно небольшое количество клеток делится и умножается на миллиарды клеток. Небольшая полоска ткани сворачивается в нервную трубку. Один конец переходит в головной мозг, другой — в спинной. Повсюду разные типы клеток образуются, группируются и мигрируют, образуя различные области мозга. Мозг считается полностью развитым через два-пять лет после рождения.
Дефекты мозга — это нарушения в структуре мозга, которые обычно вызывают нарушения. Дефекты могут возникать в результате уродства, травмы, болезни или болезни. Степень нарушения часто связана с серьезностью повреждения. Мозг иногда компенсирует дефекты, по сути, «перестраивая», чтобы обойти или компенсировать поврежденные области. По этой причине обычно рекомендуется начинать лечение как можно раньше.
Пороки развития головного мозга — это дефекты, которые возникают в результате аномального развития мозга.Хотя дефекты могут возникнуть в любое время во время развития плода, в первые 20 недель младенец наиболее уязвим; любая аномалия, возникающая во время формирования нервной трубки, может иметь необратимые последствия. Пороки развития головного мозга могут привести к неразвитым областям, аномальному росту, порокам развития или неправильному разделению мозга на полушария и доли.
Поражения головного мозга — это дефекты, возникшие в результате травмы или болезни. Причины поражения головного мозга во время внутриутробного развития включают кровотечение в головном мозге, инфекции, токсины, асфиксию и многие другие.Поражения обычно возникают в результате инцидента или события, которое приводит к отмиранию ткани мозга. Отверстия, которые часто заполняются жидкостью, остаются для образования кист.
.
