Гиперпаратиреоз у детей: Гиперпаратиреоз в детском и подростковом возрасте | #12/18
симптомы, причины, диагностика, лечение| АО «Медицина» (клиника академика Ройтберга)
Содержание статьи
- Общие сведения
- Виды гиперпаратиреоза, его особенности
- Симптомы заболевания
- Причины гиперпаратиреоза
- Диагностика патологии
- Лечение гиперпаратиреоза
- Профилактика
- Вопросы и ответы
- Источники
Общие сведения
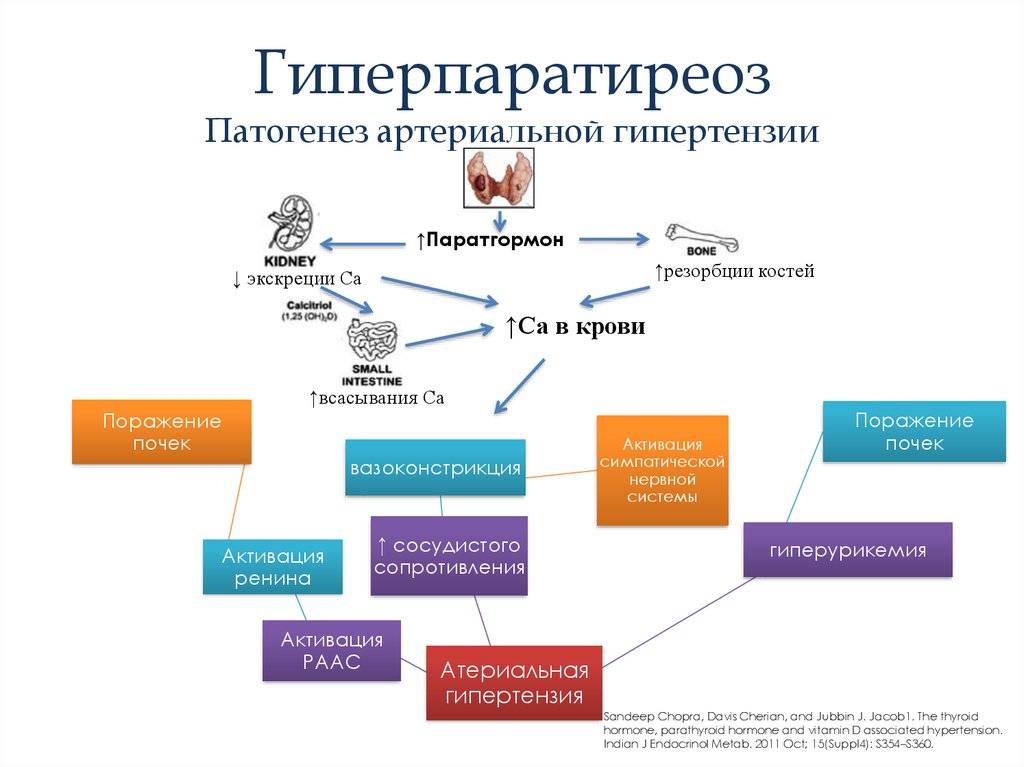
Гиперпаратиреоз — это патология эндокринной системы, которая провоцируется избыточным количеством паратгормона, выделяемого паращитовидными железами. В результате в крови сильно повышается уровень кальция, что затем приводит к проблемам с почками и костями. В запущенных случаях есть риск летального исхода, так что патология требует своевременного лечения и постоянного контроля над ситуацией.
В результате в крови сильно повышается уровень кальция, что затем приводит к проблемам с почками и костями. В запущенных случаях есть риск летального исхода, так что патология требует своевременного лечения и постоянного контроля над ситуацией.
Виды гиперпаратиреоза, его особенности
Чаще всего этим заболеванием страдают женщины — они болеют в 2-3 раза чаще мужчин. Основная группа риска — возраст от 25 до 50 лет.
Выделяют первичный, вторичный и третичный гиперпаратиреоз. Первичный представлен тремя видами: субклиническим, клиническим и острым. Субклиническая форма представлена биохимической и бессимптомной формой — то есть на этой стадии заболевание можно определить только по лабораторным анализам.
Клиническая форма бывает нескольких разновидностей: костная, висцеропатическая, почечная, желудочно-кишечная и смешанная. Соответственно, в каждом случае больше всего страдает определенная система организма. Например, при костной форме развивается остеопороз, а при почечной — мочекаменная болезнь, почечные колики, а также почечная недостаточность. На фоне желудочно-кишечной формы развиваются язвы разных локализаций, панкреатит и т. д.
На фоне желудочно-кишечной формы развиваются язвы разных локализаций, панкреатит и т. д.
Примерно у 10% пациентов первичный гиперпаратиреоз сочетается с разными опухолями — с той же опухолью гипофиза или раком щитовидной железы.
Под вторичным гиперпаратиреозом подразумевается состояние, которое выработалось на фоне длительного сниженного уровня кальция в крови. Если его долго не лечить, он переходит в третичную форму.
Симптомы заболевания
На ранних стадиях симптомы гиперпаратиреоза проявляются далеко не всегда, поэтому его признаки часто обнаруживаются случайно, при других обследованиях. Далее у пациента начинаются первичные признаки болезни:
- быстрая утомляемость и слабость;
- головные боли;
- трудности с перенесением повышенной физической нагрузки — например, очень сложно подняться на несколько этажей по лестнице или долго гулять;
- ухудшение памяти;
- эмоциональная нестабильность: от раздражительности до депрессии.

Нарастающие симптомы сильно зависят от формы заболевания. Например, при костной форме на поздней стадии у пациента начинаются регулярные переломы (даже без резких движений), могут выпадать зубы, происходят деформации костей, их размягчение. Все это сопровождается болезненностью в костях и позвоночнике.
Также признаки могут быть неспецифическими, что характерно для висцеропатического гиперпаратиреоза. Он начинается с таких симптомов, как тошнота, рвота, боли в желудке, нарушение аппетита и снижение веса. Со временем начинаются проблемы с мочеиспусканием, постоянная жажда.
Избыточное количество кальция в крови плохо влияет на состояние сосудов, сердца, способствует повышению АД, в том числе плохо влияет на глаза (появляется синдром красного глаза).
Очевидно, что при таком разнообразии форм и симптомов даже люди, которые чувствуют себя совершенно по-разному, могут иметь в базе одно заболевание.
Причины гиперпаратиреоза
В данном случае не выделяют прямые причины болезни, потому что она часто вызывается совокупностью множества факторов, среди которых:
- наследственность;
- интоксикация организма разными веществами и в разных ситуациях;
- влияние радиации;
- употребление лекарств, в которых есть литий или алюминий;
- плохая экология;
- серьезный недостаток кальция в питании;
- недостаток витамина D;
- почечная недостаточность в хронической форме;
- разные патологии костной системы.

Мы говорим только о факторах, потому что причины могут быть более сложными, не всегда понятными до конца.
Диагностика патологии
Чтобы поставить диагноз и определить форму заболевания, эндокринолог для начала проводит подробный опрос пациента, а затем назначает дополнительные лабораторные исследования. Главный анализ в данном случае — это исследование крови на уровень кальция.
Когда у пациента обнаружено большое количество кальция, а вместе с ним и увеличение паратгормона, ему ставит первичный гиперпаратиреоз. чтобы уточнить форму, делаются дополнительные исследования крови — например, на магний, витамин D, синдром целиакии.
Дополнительно используются УЗИ околощитовидных желез (оно обязательное) и рентген (если есть проблемы с костями). КТ и МРТ назначаются пациентам опционально — в зависимости от жалоб и результатов предыдущих исследований. В ряде случаев необходимо провести тонкоигольную аспирационную биопсию околощитовидных желез.
Лечение гиперпаратиреоза
Если выявлена так называемая мягкая форма первичного гиперпаратиреоза, эндокринолог назначается консервативное лечение. В зависимости от ситуации пациентам назначаются медикаментозные препараты, понижающие уровень кальция в крови, а также корректирующие другие показатели. При этом пациенту нужно регулярно проходить обследования на уровень кальция (до 4 раз в год), креатинина (раз в полгода), паратгормона (раз в полгода), уровень кальция в моче (раз в полгода) и УЗИ почек (раз в год). Дополнительно требуется исследование минеральной плотности костей (один раз в год) и проверка состояния позвоночника — с этой целью раз в год проводится рентгенограмма.
В сложных случаях пациентам показано хирургическое лечение — то есть удаление железы, которая отвечает за повышение уровня паратгормона. При этом важно выяснить, нет ли в тканях злокачественных образований. Если они есть, то дополнительно удаляют окружающие железу ткани, а пациенту затем назначают лучевую терапию.
Чаще всего хирургическое лечение требуется при очень высоких показателях кальциях, нарушениях во внутренних органах, снижении минеральной плотности костей. Показана она и по возрастному признаку — если пациенту уже исполнилось более 50 лет.
Реабилитация после хирургического вмешательства
Срок реабилитации после операции индивидуальный. Если ситуация была неосложненная и без злокачественных образований, то до восстановления работоспособного состояния проходит в среднем 3-4 месяца. При выявлении онкологии срок полного восстановления может растянуться на 1-2 года.
Профилактика
К сожалению, специальной профилактики в данном случае не существует. Единственная рекомендация — это ведение здорового образа жизни, регулярная диспансеризация, поддержание необходимого уровня витаминов и минералов, а также контроль над собственным состоянием здоровья.
Вопросы и ответы
- Связана ли эта болезнь и витамин D?
- Да, такая связь наблюдается: у пациентов с диагнозом гиперпаратиреоз часто наблюдается серьезный недостаток витамина D.
- Что может осложнить само заболевание?
- К факторам, которые осложняют течение заболевания, относят ОРВИ, переломы, постельный режим в течение долгого времени, беременность, неграмотное употребление медицинских препаратов с кальцием и витамином D.
- Какое состояние наиболее опасно при гиперпаратиреозе?
- Наиболее опасное состояние — это гиперкальциемический криз. В таком случае риск летального исхода составляет около 32%. Но если вовремя обращаться к врачу, до криза дело не дойдет — своевременное и адекватное лечение помогает существенно снизить риски.
Источники
При подготовке публикации использовались следующие источники:
- Фархутдинова Л.М. Первичный гиперпаратиреоз: современные представления и клиническое наблюдение. Архив внутренней медицины. 2020;10(2):94-101.
- Usta A., Alhan E., Cinel A. et al. A 20-year study on 190 patients with primary hyperparathyroidism in a developing country: Turkey experience.
 Int Surg. 2015; 100 (4): 648-655.
Int Surg. 2015; 100 (4): 648-655. - Министерство здравоохранения РФ. Первичный гиперпаратиреоз. Клинические рекомендации. — 2016.
- Berger C., Almohareb O., Langsetmo L. et al. Characteristics of hyperparathyroid states in the Canadian multicenter osteoporosis study (CaMos) and relationship to skeletal markers. Clin Endocrinol (Oxf). 2015; 82: 359-68.
- Мокрышева Н.Г. Первичный гиперпаратиреоз. Эпидемиология, клиника, современные принципы диагностики и лечения / Дисс.докт.мед.наук. — М., 2011. — С. 253.
Особенности диагностики первичного гиперпаратиреоза у детей | Гостимский
1. Clarke BL. Epidemiology of primary hyperparathyroidism. J Clin Densitom. 2013;16(1):8-13. DOI:10.1016/j.jocd.2012.11.009
2. Lawson ML, Miller SF, Ellis G, et al. Primary hyperparathyroidism in a paediatric hospital. QJM. 1996;89(12):921-32. DOI:10.1093/qjmed/89.12.921
3. Allo M, Thompson NW, Harness JK, Nishiyama RH. Primary hyperparathyroidism in children, adolescents, and young adults. World J Surg. 1982;6(6):771-5. DOI:10.1007/BF01655371
World J Surg. 1982;6(6):771-5. DOI:10.1007/BF01655371
4. Harman CR, van Heerden JA, Farley DR, et al. Sporadic primary hyperparathyroidism in young patients: a separate disease entity? Arch Surg. 1999;134(6):651-5. DOI:10.1001/archsurg.134.6.651
5. Roizen J, Levine MA. Primary hyperparathyroidism in children and adolescents. J Chin Med Assoc. 2012;75(9):425-34. DOI:10.1016/j.jcma.2012.06.012
6. Alagaratnam S, Kurzawinski TR. Aetiology, Diagnosis and Surgical Treatment of Primary Hyperparathyroidism in Children: New Trends. Horm Res Paediatr. 2015;83(6):365-75. DOI:10.1159/000381622
7. Davidson JT, Lam CG, McGee RB, et al. Parathyroid cancer in the pediatric patient. J Pediatr Hematol Oncol. 2016;38(1):32-7. DOI:10.1097/MPH.0000000000000443
8. Pashtan I, Grogan RH, Kaplan SP, et al. Primary hyperparathyroidism in adolescents: the same but different. Pediatr Surg Int. 2013;29(3):275-9. DOI:10.1007/s00383-012-3222-3
9. Kollars J, Zarroug AE, van Heerden J, et al. Primary Hyperparathyroidism in Pediatric Patients. Pediatrics. 2005;115(4):974-80. DOI:10.1542/peds.2004-0804
Primary Hyperparathyroidism in Pediatric Patients. Pediatrics. 2005;115(4):974-80. DOI:10.1542/peds.2004-0804
10. Гостимский А.В., Матвеева З.С., Романчишен А.Ф. и др. Первичный гиперпаратиреоз в детском возрасте. Педиатр. 2017;8(5):20-4 DOI:10.17816/PED8520-24
11. Ramkumar S, Kandasamy D, Vijay MK, еt al. Genu valgum and primary hyperparathyroidism in children. Int J Case Rep Images. 2014;5(6):401-7. DOI:10.1210/jc.2012-4022
12. Мамедова Е.О., Мокрышева Н.Г., Рожинская Л.Я. Особенности первичного гиперпаратиреоза у пациентов молодого возраста. Проблемы эндокринологии. 2018;64(3):163-9 DOI:10.14341/probl9399
13. McKenna K, Dunbar NS, Parham K. Why is primary hyperparathyroidism more severe in children? Med Hypotheses. 2021;(147):110482. DOI:10.1016/j.mehy.2020.110482
14. Li C-C, Yang C, Wang S, еt al. A 10-year Retrospective Study of Primary Hyperparathyroidism in Children. Exp Clin Endocrinol Diabetes. 2012;120(04):229-33. DOI:10.1055/s-0032-1301895
15. Alagaratnam S, Brain C, Spoudeas H, et al. Surgical treatment of children with hyperparathyroidism: single centre experience. J Pediatr Surg. 2014;49(11):1539-43. DOI:10.1016/j.jpedsurg.2014.05.032
Alagaratnam S, Brain C, Spoudeas H, et al. Surgical treatment of children with hyperparathyroidism: single centre experience. J Pediatr Surg. 2014;49(11):1539-43. DOI:10.1016/j.jpedsurg.2014.05.032
16. Cupisti K, Raffel A, Dotzenrath C, et al. Primary hyperparathyroidism in the young age group: particularities of diagnostic and therapeutic schemes. World J Surg. 2004;28(11):1153-6. DOI:10.1007/s00268-004-7671-2
17. Zivaljevic V, Jovanovic M, Diklic A, et al. Differences in primary hyperparathyroidism characteristics between children and adolescents. J Pediatr Surg. 2020;55(8):1660-2. DOI:10.1016/j.jpedsurg.2019.09.023
18. Jovanovic M, Paunovic I, Zdravkovic V, et al. Case-control study of primary hyperparathyroidism in juvenile vs. adult patients. Int J Pediatr Otorhinolaryngol. 2020;131(8):109895. DOI:10.1016/j.ijporl.2020.109895
19. Starker LF, Akerstrom T, Long WD, et al. Frequent germ-line mutations of the MEN1, CASR, and HRPT2/CDC73 genes in young patients with clinically non-familial primary hyperparathyroidism. Horm Cancer. 2012;3(1-2):44-51. DOI:10.1007/s12672-011-0100-8
Horm Cancer. 2012;3(1-2):44-51. DOI:10.1007/s12672-011-0100-8
20. Giusti F, Cavalli L, Cavalli T, Brandi ML. Hereditary hyperparathyroidism syndromes. Clin Densitom. 2013;16(1):69-74. DOI:10.1016/j.jocd.2012.11.003
Первичный гиперпаратиреоз у детей и подростков
1. Heath H, Hodgson SF, Kennedy MA. Первичный гиперпаратиреоз. Заболеваемость, заболеваемость и потенциальные экономические последствия в сообществе. N Engl J Med. 1980; 302:189–93. [PubMed] [Google Scholar]
2. Parfitt MA, Rao DS, Kleerekoper M. Бессимптомный первичный гиперпаратиреоз, обнаруженный с помощью многоканального биохимического скрининга: клиническое течение и соображения, связанные с необходимостью хирургического вмешательства. Джей Боун Шахтер Рез. 1991;6(S2):S97–101. [PubMed] [Google Scholar]
3. Ljunghall S, Hellman P, Rastad J, Akerström G. Первичный гиперпаратиреоз: эпидемиология, диагностика и клиническая картина. Мир J Surg. 1991; 15: 681–7. [PubMed] [Google Scholar]
4. Wermers RA, Khosla S, Atkinson EJ, Achenbach SJ, Oberg AL, Grant CS, et al. Заболеваемость первичным гиперпаратиреозом в Рочестере, штат Миннесота, 1993–2001 гг.: обновленная информация об изменяющейся эпидемиологии заболевания. Джей Боун Шахтер Рез. 2005; 21: 171–7. [PubMed] [Академия Google]
Wermers RA, Khosla S, Atkinson EJ, Achenbach SJ, Oberg AL, Grant CS, et al. Заболеваемость первичным гиперпаратиреозом в Рочестере, штат Миннесота, 1993–2001 гг.: обновленная информация об изменяющейся эпидемиологии заболевания. Джей Боун Шахтер Рез. 2005; 21: 171–7. [PubMed] [Академия Google]
5. Вермерс Р.А., Хосла С., Аткинсон Э.Дж., Ходжсон С.Ф., О’Фаллон В.М., Мелтон Л.Дж. Рост и падение первичного гиперпаратиреоза: популяционное исследование в Рочестере, Миннесота, 1965–1992 гг. Энн Интерн Мед. 1997; 126: 433–40. [PubMed] [Google Scholar]
6. Girard RM, Belanger A, Hazel B. Первичный гиперпаратиреоз у детей. Может J Surg. 1982; 25:11–3. 32. [PubMed] [Google Scholar]
7. Venail F, Nicollas R, Morin D, Mackle T. Солитарная аденома паращитовидной железы: редкая причина первичного гиперпаратиреоза у детей. Ларингоскоп. 2007;117:946–9. [PubMed] [Google Scholar]
8. Кронин С.С., Рив Т.С., Робинсон Б., Клифтон-Блай П., Гвинея А., Делбридж Л. Первичный гиперпаратиреоз в детском и подростковом возрасте. J Педиатр Здоровье ребенка. 1996; 32: 397–9. [PubMed] [Google Scholar]
J Педиатр Здоровье ребенка. 1996; 32: 397–9. [PubMed] [Google Scholar]
9. Лоусон М., Миллер С., Эллис Г., Филлер Р. Первичный гиперпаратиреоз в детской больнице. QJM. 1996; 89: 921–32. [PubMed] [Google Scholar]
10. Loh K-C, Duh QY, Shoback D, Gee L, Siperstein A, Clark OH. Клинический профиль первичного гиперпаратиреоза у подростков и молодых людей. Клин Эндокринол. 1998;48:435–43. [PubMed] [Google Scholar]
11. Harman CR, van Heerden JA, Farley DR, Grant CS, Thompson GB, Curlee K. Спорадический первичный гиперпаратиреоз у молодых пациентов: отдельная болезнь? Арка Сур. 1999; 134: 651–5. [PubMed] [Google Scholar]
12. Колларс Дж., Зарроуг А., ван Херден Дж., Лтейф А., Ставло П., Суарес Л. и соавт. Первичный гиперпаратиреоз у детей. Педиатрия. 2005; 115: 974–80. [PubMed] [Google Scholar]
13. Рабочая группа Mallet E по метаболизму кальция. Первичный гиперпаратиреоз у новорожденных и детей. Французский опыт (1984–2004) Горм. рез. 2008;69:180–8. [PubMed] [Google Scholar]
14. Бхадада С.К., Бхансали А., Датта П., Бехера А., Чанукья Г.В., Миттал Б.Р. Особенности первичного гиперпаратиреоза у подростков. J Pediatr Endocrinol Metab. 2008; 21:1147–53. [PubMed] [Google Scholar]
Бхадада С.К., Бхансали А., Датта П., Бехера А., Чанукья Г.В., Миттал Б.Р. Особенности первичного гиперпаратиреоза у подростков. J Pediatr Endocrinol Metab. 2008; 21:1147–53. [PubMed] [Google Scholar]
15. Джордж Дж., Ачарья С.В., Бандгар Т.Р., Менон П.С., Шах Н.С. Первичный гиперпаратиреоз у детей и подростков. Индийский J Педиатр. 2010;77:175–178. [PubMed] [Google Scholar]
16. Li CC, Yang C, Wang S, Zhang J, Kong XR, Ouyang JA. 10-летнее тетроспективное исследование первичного гиперпаратиреоза у детей. Exp Clin Endocrinol Diabetes. 2012;120:229–33. [PubMed] [Google Scholar]
17. Hsu SC, Levine MA. Первичный гиперпаратиреоз у детей и подростков: опыт Детского центра Джонса Хопкинса, 1984–2001 гг. Джей Боун Шахтер Рез. 2002;17(Прил.):N44–50. [PubMed] [Google Scholar]
18. Durkin ET, Nichol PF, Lund DP, Chen H, Sippel RS. Каково оптимальное лечение детей с первичным гиперпаратиреозом? J Pediatr Surg. 2010;45:1142–6. [PubMed] [Google Scholar]
19. Starker LF, Akerström T, Long WD, Delgado-Verdugo A, Donovan P, Udelsman R, et al. Частые зародышевые мутации генов MEN1, CASR и HRPT2/CDC73 у молодых пациентов с клинически несемейным первичным гиперпаратиреозом. Гормон Рак. 2012; 3:44–51. [PubMed] [Академия Google]
Частые зародышевые мутации генов MEN1, CASR и HRPT2/CDC73 у молодых пациентов с клинически несемейным первичным гиперпаратиреозом. Гормон Рак. 2012; 3:44–51. [PubMed] [Академия Google]
20. Бирд С.М., Хит Х., О’Фаллон В.М., Андерсон Дж.А., Эрл Дж.Д., Мелтон Л.Дж., 3-е Терапевтическое облучение и гиперпаратиреоз. Исследование случай-контроль в Рочестере, штат Миннесота. Arch Intern Med. 1989; 149: 1887–90. [PubMed] [Google Scholar]
21. McMullen T, Bodie G, Gill A, Ihre-Lundgren C, Shun A, Bergin M, et al. Гиперпаратиреоз после облучения по поводу злокачественных новообразований у детей. Int J Radiat Oncol Biol Phys. 2009;73:1164–8. [PubMed] [Google Scholar]
22. Гиллис Д., Хирш Х.Дж., Ландау Х., Шиллер М., Лебенсарт П.Д., Пейлан-Раму Н. Аденома паращитовидной железы после облучения у 8-летнего мальчика. J Педиатр. 1998;132:892–3. [PubMed] [Google Scholar]
23. Hannan FM, Nesbit MA, Christie PT, Lissens W, Van der Schueren B, Bex M, et al. Мутация гомозиготного инактивирующего кальций-чувствительного рецептора, Pro339Thr, связана с изолированным первичным гиперпаратиреозом: корреляция между локализацией мутаций и тяжестью гиперкальциемии. Клин Эндокринол. 2010;73:715–22. [PubMed] [Google Scholar]
Клин Эндокринол. 2010;73:715–22. [PubMed] [Google Scholar]
24. Ho C, Conner DA, Pollak MR, Ladd DJ, Kifor O, Warren HB, et al. Мышиная модель человеческой семейной гипокальциурической гиперкальциемии и неонатального тяжелого гиперпаратиреоза. Нат Жене. 1995;11:389–94. [PubMed] [Google Scholar]
25. Pollak MR, Chou YH, Marx SJ, Steinmann B, Cole DE, Brandi ML, et al. Семейная гипокальциурическая гиперкальциемия и неонатальный тяжелый гиперпаратиреоз. Влияние дозы мутантного гена на фенотип. Джей Клин Инвест. 1994; 93:1108–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Pollak MR, Brown EM, Chou YH, Hebert SC, Marx SJ, Steinmann B, et al. Мутации в гене Са2+-чувствительного рецептора человека вызывают семейную гипокальциурическую гиперкальциемию и тяжелый гиперпаратиреоз у новорожденных. Клетка. 1993;75:1297–303. [PubMed] [Google Scholar]
27. Chou YH, Pollak MR, Brandi ML, Toss G, Arnqvist H, Atkinson AB, et al. Мутации в гене Ca(2+)-чувствительного рецептора человека, вызывающие семейную гипокальциурическую гиперкальциемию. Am J Hum Genet. 1995; 56:1075–109. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Am J Hum Genet. 1995; 56:1075–109. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Reh CMS, Hendy GN, Cole DEC, Jeandron DD. Неонатальный гиперпаратиреоз с мутацией R185Q в гетерозиготном кальций-чувствительном рецепторе (CASR): клиническая польза от Cinacalcet. J Clin Endocrinol Metab. 2011;96: E707–12. [PubMed] [Google Scholar]
29. Obermannova B, Banghova K, Sumník Z, Dvorakova HM, Betka J, Fencl F, et al. Необычно тяжелый фенотип неонатального первичного гиперпаратиреоза из-за гетерозиготной инактивирующей мутации в гене CASR. Eur J Педиатр. 2009; 168: 569–73. [PubMed] [Google Scholar]
30. Гэннон А., Левин М.А. Реферат педиатрических академических обществ — предварительная публикация: E-PAS2012. 2012. Успешное лечение неонатального тяжелого гиперпаратиреоза монотерапией цинакалцетом. [неизвестно] [Академия Google]
31. Пидашева С., Д’Суза-Ли Л., Канафф Л., Коул Д.Е.К., Хенди Г.Н. CASRdb: база данных, специфичная для локуса кальций-чувствительных рецепторов, для мутаций, вызывающих семейную (доброкачественную) гипокальциурическую гиперкальциемию, неонатальный тяжелый гиперпаратиреоз и аутосомно-доминантную гипокальциемию. Хум Мутат. 2004; 24:107–11. [PubMed] [Google Scholar]
Хум Мутат. 2004; 24:107–11. [PubMed] [Google Scholar]
32. Felderbauer P, Hoffmann P, Klein W, Bulut K, Ansorge N, Epplen JT, et al. Идентификация новой мутации гена рецептора, чувствительного к кальцию, вызывающей семейную гипокальциурическую гиперкальциемию с помощью анализа одноцепочечного конформационного полиморфизма. Exp Clin Endocrinol Diabetes. 2005; 113:31–4. [PubMed] [Академия Google]
33. Lietman SA, Tenenbaum-Rakover Y, Jap TS, Yi-Chi W, De-Ming Y, Ding C, et al. Новая мутация потери функции, Gln459Arg, гена рецептора, чувствительного к кальцию, связана с очевидным аутосомно-рецессивным наследованием семейной гипокальциурической гиперкальциемии. J Clin Endocrinol Metab. 2009;94:4372–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Kantham L, Quinn SJ, Egbuna OI, Baxi K, Butters R, Pang JL, et al. Кальций-чувствительный рецептор (CaSR) защищает от гиперкальциемии независимо от регуляции им секреции паратгормона. Am J Physiol Endocrinol Metab. 2009 г.;297:E915–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2009 г.;297:E915–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Brown EM. Рецептор, чувствительный к кальцию: физиология, патофизиология и терапия на основе CaR. Субклеточная биохимия. 2007; 45: 139–67. [PubMed] [Google Scholar]
36. Пасека Дж.Л., Андерсен М.А., Хэнли Д.А. Семейная доброкачественная гиперкальциемия: гиперкальциурия и гипокальциурия у пораженных представителей небольшого рода. Клин Эндокринол. 1990; 33: 429–33. [PubMed] [Google Scholar]
37. Карлинг Т. Семейная гиперкальциемия и гиперкальциурия, вызванные новой мутацией в цитоплазматическом хвосте кальциевого рецептора. J Clin Endocrinol Metab. 2000;85:2042–7. [PubMed] [Академия Google]
38. Brachet C, Boros E, Tenoutasse S, Lissens W, Andry G, Martin P, et al. Ассоциация аденомы паращитовидной железы и семейной гипокальциурической гиперкальциемии у подростка. Евр Дж Эндокринол. 2009; 161: 207–10. [PubMed] [Google Scholar]
39. Frank-Raue K, Leidig-Bruckner G, Haag C, Schulze E, Lorenz A, Schmitz-Winnenthal H, et al. Инактивация мутаций чувствительных к кальцию рецепторов у пациентов с первичным гиперпаратиреозом. Клин Эндокринол. 2011;75:50–5. [PubMed] [Академия Google]
Инактивация мутаций чувствительных к кальцию рецепторов у пациентов с первичным гиперпаратиреозом. Клин Эндокринол. 2011;75:50–5. [PubMed] [Академия Google]
40. Iacobone M, Masi G, Barzon L, Porzionato A, Macchi V, Ciarleglio FA, et al. Синдром опухоли гиперпаратиреоза-челюсти: отчет о трех крупных родственниках. Langenbecks Arch Surg. 2009; 394: 817–25. [PubMed] [Google Scholar]
41. Cetani F, Pardi E, Giovannetti A, Vignali E, Borsari S, Golia F, et al. Генетический анализ гена MEN1 и локуса HPRT2 у двух итальянских родов с семейным изолированным гиперпаратиреозом. Клин Эндокринол. 2002; 56: 457–64. [PubMed] [Google Scholar]
42. Wei CH, Harari A. Рак паращитовидной железы: обновление и рекомендации по лечению. Варианты лечения Curr Oncol. 2012; 13:11–23. [PubMed] [Академия Google]
43. Westin G, Björklund P, Akerström G. Молекулярная генетика заболеваний паращитовидной железы. Мир J Surg. 2009; 33: 2224–33. [PubMed] [Google Scholar]
44. Norwood S, Andrassy RJ. Первичный гиперпаратиреоз у детей: обзор. Мил Мед. 1983; 148: 812–4. [PubMed] [Google Scholar]
Первичный гиперпаратиреоз у детей: обзор. Мил Мед. 1983; 148: 812–4. [PubMed] [Google Scholar]
45. Marcocci C, Cetani F. Клиническая практика. Первичный гиперпаратиреоз. N Engl J Med. 2011; 365:2389–97. [PubMed] [Google Scholar]
46. Маркс С.Дж., Атти М.Ф., Левин М.А., Шпигель А.М., Даунс Р.В., Ласкер Р.Д. Гипокальциурический или доброкачественный вариант семейной гиперкальциемии: клинические и биохимические особенности в пятнадцати родах. Медицина (Балтимор) 1981;60:397–412. [PubMed] [Google Scholar]
47. Marx SJ, Spiegel AM, Brown EM, Windeck R, Gardner DG, Downs RW, et al. Активность циркулирующего паратиреоидного гормона: семейная гипокальциурическая гиперкальциемия по сравнению с типичным первичным гиперпаратиреозом. J Clin Endocrinol Metab. 1978; 47: 1190–7. [PubMed] [Google Scholar]
48. Маркс С.Дж., Атти М.Ф., Сток Дж.Л., Шпигель А.М., Левин М.А. Максимальная способность к концентрации мочи: семейная гипокальциурическая гиперкальциемия по сравнению с типичным первичным гиперпаратиреозом. J Clin Endocrinol Metab. 1981;52:736–40. [PubMed] [Google Scholar]
J Clin Endocrinol Metab. 1981;52:736–40. [PubMed] [Google Scholar]
49. Рубин М.Р., Билезикян Д.П., МакМахон Д.Дж., Джейкобс Т., Шейн Э., Сирис Э. и др. Естественная история первичного гиперпаратиреоза с операцией на паращитовидных железах или без нее через 15 лет. J Clin Endocrinol Metab. 2008;93:3462–70. [Бесплатная статья PMC] [PubMed] [Google Scholar]
50. Mazzaglia PJ, Berber E, Kovach A, Milas M, Esselstyn C, Siperstein AE. Меняющаяся картина гиперпаратиреоза за 3 десятилетия. Арка Сур. 2008;143:260. [PubMed] [Академия Google]
51. Almquist M, Bergenfelz A, Mårtensson H, Thier M, Nordenström E. Изменение биохимических проявлений первичного гиперпаратиреоза. Langenbecks Arch Surg. 2010; 395:925–8. [PubMed] [Google Scholar]
52. Waller S, Kurzawinski T, Spitz L, Thakker R, Cranston T, Pearce S, et al. Неонатальный тяжелый гиперпаратиреоз: корреляция генотипа/фенотипа и использование памидроната в качестве спасательной терапии. Eur J Педиатр. 2004; 163: 589–94. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
53. Генрих Л.М., Роголь А.Д., Д’Амур П., Левин М.А., Хэнкс Дж.Б., Брунс Д.Е. Стойкая гиперкальциемия после паратиреоидэктомии у подростка и эффект лечения цинакалцетом гидрохлоридом. Клин Хим. 2006; 52: 2286–93. [PubMed] [Google Scholar]
54. Пикок М., Билезикян Дж. П., Болоньезе М. А., Борофски М., Скампия С., Стерлинг Л. Р. и др. Cinacalcet HCl уменьшает гиперкальциемию при первичном гиперпаратиреозе в широком спектре тяжести заболевания. J Clin Endocrinol Metab. 2011; 96: E9–18. [Бесплатная статья PMC] [PubMed] [Google Scholar]
55. Finch JL, Tokumoto M, Nakamura H, Yao W, Shahnazari M, Lane N, et al. Влияние парикальцитола и цинакальцета на сывороточный фосфат, FGF-23 и кости у крыс с хроническим заболеванием почек. Am J Physiol Renal Physiol. 2010;298: F1315–22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Гольцман Д. Влияют ли кальцимиметики непосредственно на ремоделирование кости? Am J Physiol Renal Physiol. 2010; 298:F1313–4. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
57. Nakaoka D. Прогноз изменения костной массы после паратиреоидэктомии у пациентов с первичным гиперпаратиреозом. J Clin Endocrinol Metab. 2000;85:1901–7. [PubMed] [Google Scholar]
58. Silverberg SJ, Gartenberg F, Jacobs TP, Shane E, Siris E, Staron RB, et al. Повышение минеральной плотности костной ткани после паратиреоидэктомии при первичном гиперпаратиреозе. J Clin Endocrinol Metab. 1995;80:729–34. [PubMed] [Google Scholar]
Педиатрический гиперпаратиреоз
Гиперпаратиреоз может быть причиной ювенильного остеопороза, при котором кости становятся менее плотными или костеобразование недостаточно из-за снижения потребления кальция. Это делает кости слабыми и позволяет им легче ломаться.
Как диагностируется детский гиперпаратиреоз?
Многие из тех же тестов, которые проводятся для диагностики гиперпаратиреоза, будут использоваться для диагностики гипопаратиреоза.
Медицинский анамнез
Первым шагом является сбор анамнеза. Врач вашего ребенка спросит о таких симптомах, как судороги или покалывание в руках и ногах или подергивание лицевых мышц. Врач также спросит о любых недавних операциях, которые могли быть связаны с головой и шеей.
Анализы
- Анализ крови (уровень кальция, ПТГ или магния)
- Анализ мочи
При подозрении на рак:
- Сканирование Sestamibi — используется небольшое количество радиоактивного вещества, которое накапливается в железе, может определить, какая железа ненормальна
- КТ
- УЗИ
Как лечится детский гиперпаратиреоз?
Лекарства
Для тех, у кого нет многих симптомов или если симптомы нетяжелые, эффективным лечением может быть только медикаментозное лечение. Будет проводиться мониторинг функции почек, плотности костей и уровня кальция и паратгормона в крови.
Будет проводиться мониторинг функции почек, плотности костей и уровня кальция и паратгормона в крови.
Хирургия
Многим детям с гиперпаратиреозом, вызванным опухолью, может потребоваться хирургическое вмешательство (паратиреоидэктомия). В течение первого месяца после этого врач будет следить за уровнем кальция в крови, пока он не вернется к норме. Добавки кальция часто назначают сразу после операции.
Вторичный гиперпаратиреоз
При вторичном гиперпаратиреозе может быть достаточно лечения основного заболевания. Если дефицит витамина D является основной проблемой, то добавление витамина D может быть единственным необходимым вмешательством.
Когда гиперпаратиреоз связан с заболеванием почек, единственное лечение, которое предлагает излечение, — это трансплантация почки. Если это невозможно или не показано, часто назначают лекарства, в том числе кальцимиметические препараты, которые заставляют железу вырабатывать меньше гормона, а также добавки с витамином D.
