Гиперкальциемия у детей симптомы: Лечение в многопрофильной семейной клинике «К медицина»
Гиперкальциемия — диагностика и лечение в медицинском центре «Андреевские больницы
Выберите клинику на
карте
Вопрос врачу
Оставить отзыв
Клиника в Мытищах
Мытищи, Олимпийский проспект, 29
Клиника в Троицке
Троицк, Академическая площадь, 3
Клиника в Красногорске
Красногорск, ул. Спасская, д.1, корп 3
Клиника на Варшавке
Москва, Варшавское шоссе, д.89
Клиника на Ленинском
Москва, Ленинский проспект, 66, помещение 1
Клиника в Мытищах
Мытищи, Олимпийский проспект, 29
Клиника в Троицке
Троицк, Академическая площадь, 3
Клиника в Красногорске
Красногорск, ул. Спасская, д. 1, корп 3
1, корп 3
Клиника на Варшавке
Москва, Варшавское шоссе, д.89
Клиника на Ленинском
Москва, Ленинский проспект, 66, помещение 1
Клиника в Королеве
Королев, ул. Пионерская, д.30, к.9
string(21) «klinika_v_mytishchakh»
Клиника в Мытищах
Мытищи, Олимпийский проспект, 29
string(18) «klinika_v_troitske»
Клиника в Троицке
Троицк, Академическая площадь, 3
string(22) «klinika_v_krasnogorske»
Клиника в Красногорске
Красногорск, ул. Спасская, д.1, корп 3
Спасская, д.1, корп 3
string(20) «klinika_na_varshavke»
Клиника на Варшавке
Москва, Варшавское шоссе, д.89
string(20) «klinika_na_leninskom»
Клиника на Ленинском
Москва, Ленинский проспект, 66, помещение 1
Главная
Заболевания
ПричиныСимптомыДиагностикаЛечениеПрофилактика
Гиперкальциемия — это состояние, обусловленное повышением содержания кальции в крови более 2,6 ммоль/л. Зачастую патология протекает бессимптомно, но все же некоторые особенности состояния есть.
Учитывая, что первым симптомом патологии является запор, мало у кого возникает подозрение, что данное состояние связано именно с избытком кальция, и только анализ крови позволяет определить отклонения.
Причины гиперкальциемии
Гиперкальциемия может сформироваться по различным причинам. В первую очередь следует отметить гиперпаратиреоз. При данном заболевании возникает повышенная выработка паратгормона. Патология чаще диагностируется у женщин старше 40 лет.
Помимо этого, данное состояние может быть вызвано употреблением большого количества кальцийсодержащих препаратов, а также нарушением, а точнее, избыточным всасыванием кальция в желудочно-кишечном тракте. Следует отметить, что чрезмерное употребление витамина D также может привести к повышенной усвояемости кальция и, как следствие, гиперкальциемии.
В некоторых случаях заболевание диагностируется на фоне онкологических патологий, таких как рак почек, легких, яичников и так далее. Кроме того, онкологическое поражение костей ведет к разрушению тканей и, как следствие, выделению кальция в кровь.
Также нелишним будет отметить, что гиперкальциемия может развиться при таких заболеваниях, как болезнь Педжета, параличах и как последствие длительного постельного режима, связанного с какой-либо патологией.
Симптомы гиперкальциемии
Гиперкальциемия чаще всего протекает без каких-либо симптомов. В результате этого патология диагностируется во время проведения различных анализов. Первым симптомом избытка кальция в крови является запор. Присоединяются нарушения аппетита, рвота, тошнота, а также болевые ощущения в животе неясной этиологии. Одновременно с этим появляется повышенная выработка мочи, что грозит обезвоживанием организма. При прогрессировании заболевания и при отсутствии лечения могут появиться симптомы нарушения функции мозга в виде потери сознания, бреда, выраженной слабости и даже комы. Кроме того, нарушение сердечного ритма может привести к смертельному исходу.
При длительной гиперкальциемии образуются камни в почках с содержанием в них кальция. Большое количество кристаллов кальция повышает риск необратимых изменений почек и, как следствие, почечной недостаточности.
Диагностика гиперкальциемии
Определить гиперкальциемию достаточно просто. Для этого следует лишь сдать анализ крови на электролиты. Превышение нормы, которая составляет 2,1-2,55 ммоль/л, является доказательством наличия патологии.
Превышение нормы, которая составляет 2,1-2,55 ммоль/л, является доказательством наличия патологии.
Лечение гиперкальциемии
Для того чтобы избавиться от гиперкальциемии, следует определить причину и степень превышения нормы. При уровне кальция в 2,9 ммоль/л достаточно увеличить объемы употребляемой жидкости. При этом важно исключить патологию почек, так как повышенная нагрузка на них может усугубить ситуацию.
При появлении признаков поражения мозга следует провести экстренные мероприятия. Наиболее часто в данных ситуациях проводят внутривенное вливание жидкостей, а также диуретиков для улучшения выведения кальция из организма.
В том случае, когда гиперкальциемия вызвана гиперпаратиреозом, проводится операция по удалению пораженной доли. То же касается состояний, вызванных злокачественными образованиями других органов.
Профилактика гиперкальциемии
Избежать гиперкальциемии вам поможет регулярный контроль уровнять кальция в крови. Особенно это касается больных с заболеваниями эндокринной системы, онкологическими патологиями почек, печени и яичников.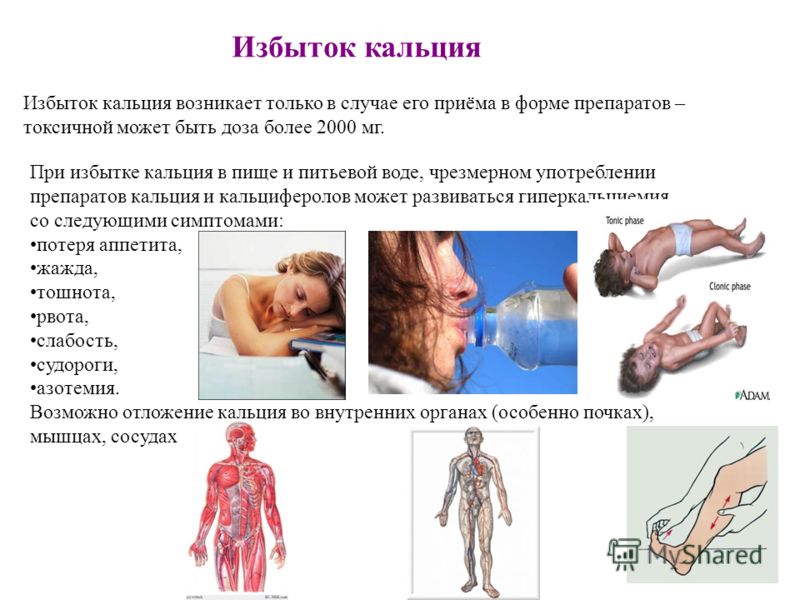 Все препараты, содержащие витамин D и кальций, должны приниматься под контролем врача.
Все препараты, содержащие витамин D и кальций, должны приниматься под контролем врача.
Дополнительная информация о заболевании Гиперкальциемия
Ссылка на источник
Взрослые специалисты по лечению заболевания Гиперкальциемия
ЭндокринологЭндокринолог (Клиника в Красногорске)Эндокринолог (Клиника в Мытищах)Эндокринолог (Клиника в Троицке)Эндокринолог (Клиника на Варшавке)Эндокринолог (Клиника на Ленинском)
В начало страницы
Возврат к списку
Гиперкальциемия у детей | Папиж
1. Lee CT, Yang CC, Lam KK et al. Hypercalcemia in the emergency department. Am J Med Sci 2006;331:119–123. doi: 10.1097/00000441-200603000-00002
2. Lindner G, Felber R, Schwarz C et al. Hypercalcemia in the ED: prevalence, etiology, and outcome. Am J Emerg Med 2013;31:657–660. doi: 10.1016/j.ajem.2012.11.010
3. Lietman SA, Germain-Lee E, Levine MA. Hypercalcaemia in Children and Adolescents. Curr Opin Pediatr 2010;22(4):508–515. doi: 10.1097/mop.0b013e32833b7c23
doi: 10.1097/mop.0b013e32833b7c23
4. Auron A, Alon US. Hypercalcemia: a consultant’s approach. Pediatr Nephrol 2018;33(9):1475–1488. doi: 10.1007/s00467017-3788-z
5. Carroll MF, Schade DS. A practical approach to hypercalcemia. Am Fam Physician 2003;67(9):1959–1966
6. Hall JE. Guyton and Hall Textbook of Medical Physiology; 12th ed. Saunders; 2010. 955–972
7. Bronner F. Mechanisms of intestinal calcium absorption. J Cell Biochem 2003;88:387–993. doi: 10.1002/jcb.10330
8. Davies JH, Shaw NJ. Investigation and management of hypercalcaemia in children. Arch Dis Child 2012;97(6):533–538. doi: 10.1136/archdischild-2011-301284
9. Endres DB. Investigation of hypercalcemia. Clin Biochem 2012;45:954–963. doi: 10.1016/j.clinbiochem.2012.04.025
10. Rodd C, Goodyer P. Hypercalcemia of the newborn: etiolgy, evaluation, and management. Pediatr Nephrol 1999;13(6):542–547. doi: 10.1007/s004670050654
11. Reynolds BC, Cheetham TD. Bones, stones, moans and groans: hypercalcaemia revisited. Arch Dis Child Educ Pract Ed 2015;100(1):44–51. doi: 10.1136/archdischild-2013-305406
Arch Dis Child Educ Pract Ed 2015;100(1):44–51. doi: 10.1136/archdischild-2013-305406
12. Park HJ, Choi EJ, Kim JK. A successful treatment of hyper-calcemia with zoledronic acid in a 15-year-old boy with acute lym-phoblastic leukemia. Ann Pediatr Endocrinol Metab 2016;21(2):99–104. doi: 10.6065/apem.2016.21.2.99
13. Stokes VJ, Nielsen MF, Hannan FM, Thakker RV. Hypercalcemic Disorders in Children. J Bon Min Res 2017;32(11):21572170. doi: 10.1002/jbmr.3296
14. Hoppe B, Ariceta G, Langman CB. Hypercalcemia. In: Zelikovic I, Eisenstein I. Practical algorithms in Pediatric Nephrology. Series Editor: Z. Hochberg. Amazon. 2008; 94–95. doi: 10.1159/isbn.978-3-8055-8565-1
15. Roizen J, Levine MA Primary hyperparathyroidism in children and adolescents. J Chin Med Assoc 2012;75(9):425–434. doi: 10.1016/j.jcma.2012.06.012
16. Skalova S, Cerna L, Bayer M, Kutilek S et al. Intravenous Pamidronate in the Treatment of Severe Idiopathic Infantile Hypercalcemia. IJKD 2013;7(2):160–164. doi: 10.1530/boneabs.2.p90
doi: 10.1530/boneabs.2.p90
17. Yavropoulou MP, Kotsa K, Gotzamani Psarrakou A, Papazisi A et al. Cinacalcet in hyperparathyroidism secondary to X-linked hypophosphatemic rickets: case report and brief literature review. Hormones 2010;9:274–278. doi: 10.14310/horm.2002.1277
18. Mayr B, Schnabel D, Dörr HG, Schöfl C. Genetics in endocrinology: Gain and loss of function mutations of the calcium-sensing receptor and associated proteins: current treatment concepts. Eur J Endocrinol 2016;174:189–208. doi: 10.1530/eje-15-1028
19. Nesbit MA, Hannan FM, Howles SA, Babinsky VN et al. Mutations affecting G-protein subunit α11 in hypercalcemia and hypocalcemia. N Engl J Med 2013;368:2476–2486. doi: 10.1056/nejmoa1300253
20. Nesbit MA, Hannan FM, Howles SA, Reed AA et al. Mutations in AP2S1 cause familial hypocalciuric hypercalcemia type 3. Nat Genet 2013;13(45):93–97. doi: 10.1038/ng.2492
21. Respina Jalilian, Mehran Jalilzadeh Binazar, Lubna Mirza Familial hypocalciuric hypercalcemia and benefits of genetic confirmation: a case report and review. AACE Clinical Case Reports 2017;3(4):361–363. doi: 10.4158/ep161401.cr
AACE Clinical Case Reports 2017;3(4):361–363. doi: 10.4158/ep161401.cr
22. Shinall MC Jr, Dahir KM, Broome JT. Differentiating familial hypocalciuric hypercalcemia from primary hyperparathyroidism. Endocr Pract 2013;19:697–702. doi: 10.4158/ep12284.ra23.
23. García Soblechero E, Ferrer Castillo MT, Jiménez Crespo B, Domínguez Quintero ML, González Fuentes C. Neonatal hypercalcemia due to a homozygous mutation in the calcium-sensing receptor: failure of cinacalcet. Neonatology 2013;104:104–108. doi: 10.1159/000350540
24. Anderson K, Ruel E, Adam MA et al. Subtotal vs. total parathyroidectomy with autotransplantation for patients with renal hyperparathyroidism have similar outcomes. Am J Surg 2017;214:914–919. doi: 10.1016/j.amjsurg.2017.07.018
25. Kara C, Çetinkaya S, Gündüz S et al. Efficacy and safety of pamidronate in children with vitaminD intoxication. Pediatr Int 2016;58(7):562–568. doi: 10.1111/ped.12875
26. Fencl F, Bláhová K, Schlingmann KP et al. Severe hypercalcemic crisis in an infant with idiopathic infantilehypercalcemia caused by mutation in CYP24A1 gene. Eur JPediatr 2013;172(1):45–49. doi: 10.1007/s00431-012-1818-1
Eur JPediatr 2013;172(1):45–49. doi: 10.1007/s00431-012-1818-1
27. Sharma OP. Hypercalcemia in granulomatous disorders: a clinical review. Curr Opin Pulm Med 2000;6:442–447. doi: 10.1097/00063198-200009000-00010
28. Dudink J, Walther FJ, Beekman RP. Subcutaneous fat necrosis of the newborn: hypercalcaemia with hepatic and atrial myocardial calcification. Arch Dis Child Fetal Neonatal Ed 2003; 88:343–345. doi: 10.1136/fn.88.4.f343
29. Schlingmann KP, Kaufmann M, Weber S et al. Mutations in CYP24A1 and idiopathic infantile hypercalcemia. N Engl J Med 2011; 365: 410–421. doi: 10.1056/nejmoa1103864
30. Tebben PJ, Milliner DS, Horst RL et al. Hypercalcemia, hypercalciuria, and elevated calcitriol concentrations with autosomal dominant transmission due to CYP24A1 mutations: Effects of ketoconazole therapy. J Clin Endocrinol Metab 2012;97(3):423–427. doi: 10.1210/jc.2011-1935
31. Schlingmann KP, Ruminska J, Kaufmann M et al. Autosomal recessive mutations in SLC34A1 encoding sodium-phosphate cotransporter 2A cause idiopathic infantile hypercalcemia. J Am Soc Nephrol 2016;272:604–614. doi: 10.1681/asn.2014101025
J Am Soc Nephrol 2016;272:604–614. doi: 10.1681/asn.2014101025
32. Demir K, Yildiz M, Bahat H et al. Clinical heterogeneity and phenotypic expansion of NaPi-IIa-associated disease. J Clin Endocrinol Metab 2017;102:4604–4614. doi:10.1210/jc.2017-01592
33. Phulwani P, Bergwitz C, Jaureguiberry G. et al. Hereditary hypophosphatemic rickets with hypercalciuria and nephrolithiasisidentification of a novel SLC34A3/NaPi-IIc mutation. Am J Med Genet 2011;155A:626–633. doi: 10.1002/ajmg.a.33832
34. Tencza AL, Ichikawa S, Dang A. et al. Hypophosphatemic rickets with hypercalciuria due to mutation in SLC34A3/Type IIc sodium-phosphate cotransporter: Presentatión as hypercalciuria and nephrolithiasis. J Clin Endocrinol Metab 2009;94:4433–4438. doi: 10.1210/jc.2009-1535
35. Cagle AP, Waguespack SG, Buckingham BA et al. Severe infantile hypercalcemia associated with Williams syndrome successfully treated with intravenously administered pamidronate. Pediatrics 2004;114(4):1091–1095. doi: 10.1542/peds.2003-1146-l
doi: 10.1542/peds.2003-1146-l
36. Sindhar S, Lugo M, Levin MD et al. Hypercalcemia in patients with Williams–Beuren syndrome. J Pediatr 2016;178:254–260. doi: 10.1016/j.jpeds.2016.08.027
37. Millán JL, Whyte MP. Alkaline Phosphatase and Hypophosphatasia. Calcif Tissue Int 2016;98(4):398–416. doi: 10.1007/s00223-015-0079-1
38. Whyte MP, Coburn SP, Ryan LM et al. Hypophosphatasia: Biochemical hallmarks validate the expanded pediatric clinical nosology. Bone 2018;110:96–106. doi: 10.1016/j.bone.2018.01.022
39. Whyte MP, Rockman-Greenberg C, Ozono K et al. Asfotase alfa treatment improves survival for perinatal and infantile hypophosphatasia. J Clin Endocrinol Metab 2016;101(1):334–342. doi:10.1210/jc.2015-3462
40. Gardella TJ, Jüppner H, Brown EM et al. Parathyroid hormone and parathyroid hormone receptor type 1 in the regulation of calcium and phosphate homeostasis and bone metabolism. In: DeGroot LJ, Jameson JL, editors. eds. Endocrinology. 7th ed Philadelphia: W. B. Saunders Co; 2016:969–990
B. Saunders Co; 2016:969–990
41. Nampoothiri S, Fernández-Rebollo E, Yesodharan D et al. Jansen metaphyseal chondrodysplasia due to heterozygoush323R-PTh2R mutations with or without overt hypercalcemia. J Clin Endocrinol Metab 2016;101(11):4283–4289. doi: 10.1210/jc.2016-2054
42. Safi KH, Filbrun AG, Nasr SZ. Hypervitaminosis A causing hypercalcemia in cystic fibrosis. Case report and focused review. Ann Am Thorac Soc 2014;11(8):1244–1247. doi: 10.1513/annalsats.201404-170bc
43. Cano-Torres EA, González-Cantu A, Hinojosa-Garza G, Castilleja-Leal F. Immobilization induced hypercalcemia. Clin Cases Miner Bone Metab 2016;13(1):46–47. doi: 10.11138/ccmbm/2016.13.1.046
44. Stewart AF. Hypercalcemia associated with cancer. N Engl J Med 2005;352:373–379. doi: 10.1056/nejmcp042806
45. Reagan P, Pani A, Rosner MH. Approach to diagnosis and treatment of hypercalcemia in a patient with malignancy. Am J Kidney Dis 2014;63:141–147. doi: 10.1053/j.ajkd.2013.06.025
46. Sebestyen JF, Srivastava T, Alon US. Bisphosphonates use in children. Clin Pediatr 2012;51(11):1011–1024. doi: 10.1177/0009922812452118
Sebestyen JF, Srivastava T, Alon US. Bisphosphonates use in children. Clin Pediatr 2012;51(11):1011–1024. doi: 10.1177/0009922812452118
47. Rosner MH, Dalkin AC. Onco-nephrology: the pathophysiology and treatment of malignancy-associated hypercalcemia. Clin J Am Soc Nephrol 2012;7:1722–1729. doi: 10.2215/cjn.02470312
48. Nguyen M, Boutignon H, Mallet E, Linglart A et al. Infantile hypercalcemia and hypercalciuria: new insights into a vitamin Ddependent mechanism and response to ketoconazole treatment. J Pediatr 2010;125(2):296–302. doi: 10.1016/j.jpeds.2010.02.025
49. Hu MI, Glezerman IG, Leboulleux S et al. Denosumab for treatment of hypercalcemia of malignancy. J Clin Endocrinol Metab 2014;99:3144–3152. doi: 10.1210/jc.2014-1001
50. Alon US, VanDeVoorde RG. Beneficial effect of cinacalcet in a child with familial hypocalciuric hypercalcemia. Pediatr Nephrol 2010;25:1747–1750. doi: 10.1007/s00467-010-1547-5
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ. ЛЕЧЕНИЕ ГИПЕРКАЛЬЦИЕМИИ | Нурмухаметова Е.

Гиперкальциемия
• Содержание свободного кальция (Са2+) в плазме зависит как от ее рН (повышается при ацидемии), так и от уровня альбумина в плазме.
• Ионизированный Са2+ = измеряемый Са2+ + [40 — сывороточный альбумин (г/л) x 0.02 (например, если измеряемый Са2+ =2.10 ммоль/л и альбумин = 30 г/л, то содержание ионизированного Са2+ = 2.10 + (40-30) х 0.02] = 2.30 ммоль/л.
Причины гиперкальциемии
• Первичный гиперпаратиреоз
• Злокачественные новообразования
• Гуморальная гиперкальциемия
• Локальная остеолитическая гиперкальциемия (напр., при миеломе, метастазах)
• Гипертиреоз
• Гранулематозные заболевания (саркоидоз)
• Лекарственная гиперкальциемия
• Передозировка витамина D
• Молочно-щелочной синдром
• Тиазидные диуретики
• Литий
• Иммобилизация (болезнь Педжета)
• Семейная гипокальциурическая гиперкальциемия
• HTLV-1 инфекция может проявляться тяжелой гиперкальциемией
• Феохромоцитома (множественный эндокринный аденоматоз II типа)
Проявления
• Рутинное биохимическое исследование крови у пациента без каких-либо симптомов.
• Симптомы со стороны желудочно-кишечного тракта: боли в животе (могут быть тяжелыми), тошнота, рвота, запоры.
• Полиурия, полидипсия, дегидратация.
• Утомляемость, слабость, анорексия, недомогание.
• Депрессия, похудание.
• Камни в почках и почечная недостаточность.
• Тяжелая гиперкальциемия может приводить к нарушениям сознания, развитию делирия или комы.
• Внезапная остановка сердца.
• Семейная гипокальциурическая гиперкальциемия: Са2+, нормальное содержание Са2+ в суточной моче. Симптомы заболевания невыраженны и немногочисленны (вялость, утомляемость). Уровень паратгормона может быть повышенным, но паратиреоидектомия неэффективна.
Диагностика гиперкальциемии
• Уровни Са2+, РО43-, Mg2+ в плазме
• Анализ мочи и кала
• Печеночные тесты
• Рентгенограмма органов грудной полости
• Содержание паратгормона в плазме
• Концентрация Са2+ в суточной моче
• Содержание цАМФ в моче
Неотложные мероприятия необходимы при:
• содержании кальция > 3. 5 ммоль/л
5 ммоль/л
• нарушении сознания
• гипотензии
• сильных болях в животе
• тяжелой дегидратации, приводящей к возникновению почечной недостаточности
Лечение
• регидратация больного путем внутривенного введения 0.9% NаCl. Объем вводимой жидкости — до 3-6 литров в сутки в зависимости от центрального венозного давления (ЦВД), диуреза и гемодинамики.
• Если диурез отсутствует в течение 4 часов — постановка мочевого катетера и центрального венозного катетера.
• По завершении регидратации продолжать инфузию NаCl, добавить фуросемид в дозе 120 мг каждые 4 ч. Очень важен постоянный контроль ЦВД во избежание перегрузки жидкостью или дегидратации.
• Контроль электролитов, особенно К+ и Mg2+, содержание которых может выраженно снижаться при регидратации и использовании фуросемида. Необходимо внутривенное возмещение К+ (20-40 ммоль на литр физиологического раствора) и Mg2+ (до 2 ммоль на литр физиологического раствора).
• Если указанные мероприятия не приводят к адекватному снижению уровня Са2+ в плазме (т.е. его уровень остается > 2.8 ммоль/л), необходимо предпринять следующие меры:
• стероидные гормоны (например, преднизолон 30 – 60 мг 1 раз в день перорально). Стероиды наиболее эффективны при гиперкальциемии, связанной с саркоидозом, миеломой, интоксикацией витамином D.
• кальцитонин лосося 400 МЕ через 8 часов. Для препарата характерно быстрое начало действия (несколько часов), которое, однако, продолжается недолго (2-3 дня).
• памидронат, из группы дифосфонатов, связывается с гидроксиапатитом костей и подавляет активность остеокластов, снижая посредством этого уровень Са2+ в плазме. Вводится внутривенно в дозе 30-90 мг в течение 4-6 часов. (Как правило, при Са2+<3 ммоль/л вводят 30 мг препарата за 4 ч, при Са2+ =3-4 ммоль/л — 60 мг за 8 ч и при Са2+>4 ммоль/л — 90 мг за 24 ч. ). Снижение уровня Са2+ начинается через 48 ч и держится до 14 дней.
). Снижение уровня Са2+ начинается через 48 ч и держится до 14 дней.
Гиперкальциемия при онкологических заболеваниях
Гиперкальциемия при злокачественных новообразованиях является наиболее распространенным паренеопластическим синдромом и составляет около 40% всех случаев гиперкальциемии. У 80% пациентов с гиперкальциемией на фоне онкологических заболеваний она обусловливается воздействием пепитдов, подобных паратгормону; у 20% больных гиперкальциемия развивается под влиянием цитокинов, таких как интерлейкин и фактор некроза опухоли. Гиперкальциемия может развиваться при различных типах злокачественных новообразований. У больных отмечаются утомляемость, слабость, спутанность сознания, анорексия, боли в костях, полиурия, запор, тошнота и рвота. Высокое содержание кальция может привести к развитию сонливости, комы и смерти. Медиана выживаемости онкобольных с гиперкальциемией – 1-3 месяца. Лечение, включающее гидратацию физ. раствором, применение фуросемида и памидроната, позволяет в течение 7 дней нормализовать концентрацию кальция в 80% случаев.
Причины гиперкальциемии при злокачественных новообразованиях
• Метастазы в кости — возможно локальное воздействие цитокинов
• Миелома — выработка фактора, активирующего остеокласты
• Секреция пептидов, подобных паратгормону
Опухоли, которые часто приводят к развитию гиперкальциемии: немелкоклеточный рак легкого, рак молочной железы, почечно-клеточный рак, рак мочевого пузыря, миелома.
Лечение гиперкальциемии при злокачественных новообразованиях
• Гидратация: 3-4 л за 24 ч в течение 4-5 дней.
• Фуросемид — стимулируя диурез, снижает содержание Са2+.
Ежедневный утренний контроль содержания Са2+ и альбумина.
• При сохранении симптомов и/или при уровне Са2+>3 ммоль/л используется внутривенное введение памидроната в следующем режиме:
Са2+<3 ммоль/л — 30 мг препарата за 4 ч
Са2+=3-4 ммоль/л — 60 мг за 8 ч
Са2+>4 ммоль/л — 90 мг за 24 ч.
• При миеломе показан прием 30-60 мг преднизолона в день per os.
Литература:
Ramrakha PS, Moore KP
Oxford handbook of acute medicine
Oxford University Press, 1997
Section 5: Hematology and Oncology
Идиопатическая детская гиперкальциемия: MedlinePlus Genetics
Описание
Идиопатическая детская гиперкальциемия — это состояние, характеризующееся высоким уровнем кальция в крови (гиперкальциемия). Были идентифицированы два типа идиопатической детской гиперкальциемии, которые различаются по их генетическим причинам: инфантильная гиперкальциемия 1 и инфантильная гиперкальциемия 2. У младенцев с любым типом гиперкальциемия может вызывать рвоту, повышенное выделение мочи (полиурию), обезвоживание, запор, плохое питание, потеря веса и неспособность расти и набирать вес, как ожидалось (отставание в развитии). С возрастом у больных детей обычно наблюдается задержка развития умственных и двигательных способностей (психомоторная задержка). Лица с инфантильной гиперкальциемией 1 или 2 могут также иметь высокий уровень кальция в моче (гиперкальциурия) и отложения кальция в почках (нефрокальциноз).
Лица с инфантильной гиперкальциемией 1 или 2 могут также иметь высокий уровень кальция в моче (гиперкальциурия) и отложения кальция в почках (нефрокальциноз).
При лечении внешние симптомы гиперкальциемии, такие как рвота, обезвоживание, задержка развития и психомоторная задержка, обычно улучшаются в детстве. Тем не менее, больные дети по-прежнему, как правило, имеют более высокое, чем обычно, количество кальция в крови и моче, а также отложения кальция в почках. Во взрослом возрасте длительная гиперкальциемия и гиперкальциурия могут привести к образованию камней в почках (нефролитиаз) и могут повредить почки и нарушить их функцию. У пораженных взрослых также могут образовываться отложения кальция в суставах или в прозрачной внешней оболочке глаза (роговица), а у некоторых наблюдается низкая минеральная плотность костей (остеопороз).
В редких случаях у больных отсутствуют симптомы гиперкальциемии в младенчестве, и это состояние начинается в более позднем детстве или во взрослом возрасте. У этих людей обычно развиваются гиперкальциурия, нефрокальциноз и нефролитиаз, хотя эти признаки могут не вызывать каких-либо явных проблем со здоровьем.
У этих людей обычно развиваются гиперкальциурия, нефрокальциноз и нефролитиаз, хотя эти признаки могут не вызывать каких-либо явных проблем со здоровьем.
Хотя большинство признаков и симптомов двух известных типов идиопатической детской гиперкальциемии сходны, у лиц с детской гиперкальциемией 2 наблюдается низкий уровень минерала, называемого фосфатом, в крови (гипофосфатемия), в то время как у людей с детской гиперкальциемией уровни фосфата обычно нормальны. 1.
Частота
Детская гиперкальциемия 1 и 2 считаются редкими состояниями, хотя их распространенность неизвестна.
Причины
Два известных типа идиопатической детской гиперкальциемии вызываются мутациями в разных генах. Инфантильная гиперкальциемия 1 вызвана мутациями гена CYP24A1 , а инфантильная гиперкальциемия 2 вызвана мутациями гена SLC34A1 . Оба гена помогают поддерживать правильный баланс кальция или фосфата в организме, процесс, в котором может участвовать витамин D. Когда этот витамин включен (активен), этот витамин стимулирует всасывание как фосфата, так и кальция из кишечника в кровоток. Витамин D может быть получен из продуктов питания или вырабатываться в организме под воздействием солнечного света.
Когда этот витамин включен (активен), этот витамин стимулирует всасывание как фосфата, так и кальция из кишечника в кровоток. Витамин D может быть получен из продуктов питания или вырабатываться в организме под воздействием солнечного света.
Фермент, вырабатываемый геном CYP24A1 , помогает контролировать количество активного витамина D в организме. Этот фермент, называемый 24-гидроксилазой, помогает расщеплять активный витамин D, когда он больше не нужен, например, когда достигается правильный баланс кальция или фосфата в организме. Мутации в гене CYP24A1 снижают или устраняют активность фермента 24-гидроксилазы, который нарушает расщепление активного витамина D.
Количество фосфатов в организме также может поддерживаться за счет реабсорбции минерала в почках что он не выводится с мочой. Реабсорбция происходит путем транспорта минерала через специальные каналы, образованные из белка, называемого натрий-зависимым переносчиком фосфатов 2А (NaPi-IIa), который вырабатывается из ген SLC34A1 . Мутации в гене SLC34A1 не позволяют каналам NaPi-IIa транспортировать фосфат, уменьшая количество фосфата в организме. Для повышения уровня фосфатов активируется витамин D.
Мутации в гене SLC34A1 не позволяют каналам NaPi-IIa транспортировать фосфат, уменьшая количество фосфата в организме. Для повышения уровня фосфатов активируется витамин D.
Мутации в гене CYP24A1 или SLC34A1 приводят к слишком большому количеству активного витамина D в организме. Этот избыток увеличивает всасывание кальция в кровоток, вызывая гиперкальциемию. Нарушение баланса кальция приводит к высокому уровню минерала в моче и может привести к отложению кальция в почках и образованию камней в почках.
Считается, что другие факторы, такие как количество кальция в рационе, добавка витамина D или длительное воздействие солнечного света, могут влиять на развитие и тяжесть признаков и симптомов у пораженных людей.
У некоторых людей с идиопатической детской гиперкальциемией нет мутаций в гене CYP24A1 или SLC34A1 . Причина состояния в этих случаях неизвестна. Другие гены, которые не были идентифицированы, могут быть вовлечены в развитие этого состояния.
Наследование
Считается, что инфантильная гиперкальциемия типов 1 и 2 наследуется по аутосомно-рецессивному типу, что означает, что обе копии соответствующего гена в каждой клетке имеют мутации. Каждый из родителей человека с аутосомно-рецессивным заболеванием несет по одной копии мутировавшего гена, но обычно у них нет признаков и симптомов заболевания. В некоторых случаях люди с одной копией мутировавшего гена имеют более высокие, чем обычно, уровни кальция в крови или моче и могут быть более склонны к развитию камней в почках, но обычно у них нет ранних тяжелых симптомов детской гиперкальциемии 1 или 2. Негенетические факторы, такие как количество кальция в рационе, добавки с витамином D или длительное воздействие солнечного света, могут влиять на развитие признаков и симптомов у лиц с одной измененной копией гена.
Другие названия этого состояния
- Аутосомно-рецессивная инфантильная гиперкальциемия
- IIH
- Гиперчувствительность к витамину D
Дополнительная информация и ресурсы
Информация о генетическом тестировании
- Реестр генетического тестирования: аутосомно-рецессивная инфантильная гиперкальциемия
Ресурсы поддержки и защиты интересов пациентов
- Информационный поиск по болезням
- Национальная организация редких заболеваний (NORD)
Научные исследования от ClinicalTrials.
 gov
gov
- ClinicalTrials.gov
Каталог генов и болезней от OMIM
- ГИПЕРКАЛЬЦЕМИЯ, ДЕТСКАЯ, 1
- ГИПЕРКАЛЬЦЕМИЯ, ИНФАНТИЛЬНАЯ, 2
Научные статьи в PubMed
- PubMed
Ссылки
- Плотник ТО. Потеря функции CYP24A1: клинический фенотип моноаллельного и
биаллельные мутации. J Steroid Biochem Mol Biol. 2017 Октябрь; 173: 337-340. дои:
10.1016/j.jsbmb.2017.01.006. Epub 2017 16 января. Обзор. Цитата на PubMed - Cools M, Goemaere S, Baetens D, Raes A, Desloovere A, Kaufman JM, De Schepper
J, Jans I, Vanderschueren D, Billen J, De Baere E, Fiers T, Bouillon R. Кальций
и костный гомеостаз у гетерозиготных носителей мутаций CYP24A1: A
перекрестное исследование. Кость. 2015 Декабрь;81:89-96. doi: 10.1016/j.bone.2015.06.018.
Epub 2015, 25 июня. Цитирование на PubMed - Фигерас М.Л., Лингларт А., Бьенаме Ф., Аллен-Лонэ Э.
 , Русси-Кесслер Г.,
, Русси-Кесслер Г.,
Ryckewaert A, Kottler ML, Hourmant M. Функция почек и влияние солнечного света
экспозиция у пациентов с нарушением 24-гидроксилирования витамина D из-за CYP24A1
мутации. Am J почек Dis. 2015 Январь; 65 (1): 122-6. дои:
10.1053/ж.айкд.2014.06.037. Epub 2014, 4 ноября. Цитирование на PubMed - Проницка Э., Киара Э., Халат П., Янец А., Вуйцик М., Ровинска Э., Рокицки Д.,
Плудовски П., Войцеховска Э., Вежбицка А., Ксенжик Ю.Б., Якошек А., Конрад М.,
Шлингманн К.П., Литвин М. Двуаллельные мутации в CYP24A1 или SLC34A1 как причина
инфантильная идиопатическая гиперкальциемия (ИИГ) с гиперчувствительностью к витамину D:
молекулярное исследование 11 исторических случаев ИВГ. J Appl Genet. 2017 авг; 58 (3): 349-353.
doi: 10.1007/s13353-017-0397-2. Epub 2017 May 3. Цитирование в PubMed или бесплатная статья в PubMed Central - Шлингманн К.П., Кауфманн М., Вебер С., Ирвин А., Гус С., Джон У., Миссельвитц Дж.,
Клаус Г., Кувертц-Брёкинг Э. , Ференбах Х., Винген А.М., Гюран Т., Хёндероп Дж.Г.,
, Ференбах Х., Винген А.М., Гюран Т., Хёндероп Дж.Г.,
Bindels RJ, Prosser DE, Jones G, Konrad M. Мутации в CYP24A1 и идиопатические
инфантильная гиперкальциемия. N Engl J Med. 2011 4 августа; 365 (5): 410-21. дои:
10.1056/NEJMoa1103864. Epub 2011, 15 июня. Цитирование в PubMed - Шлингманн К.П., Руминска Дж., Кауфманн М., Дурсун И., Патти М., Кранц Б., Проницка
Э., Сиара Э., Акчай Т., Булус Д., Корнелиссен Э.А., Гавлик А., Сикора П., Патцер Л.,
Гальяно М., Бояджиев В., Думич М., Виванте А., Клета Р., Декель Б., Левченко Е.,
Бинделс Р.Дж., Раст С., Форстер И.С., Эрнандо Н., Джонс Г., Вагнер К.А., Конрад М.
Аутосомно-рецессивные мутации в SLC34A1, кодирующем натрий-фосфатный котранспортер
2А Причина идиопатической детской гиперкальциемии. J Am Soc Нефрол. 2016
27 февраля (2): 604-14. doi: 10.1681/ASN.2014101025. Epub 2015 Jun 5. Цитирование в PubMed или бесплатная статья в PubMed Central
.
Гиперпаратиреоз у детей | Кедры-Синай
ОБ
ПРИЧИНЫ
ДИАГНОЗ
ЛЕЧЕНИЕ
СЛЕДУЮЩИЕ ШАГИ
Что такое гиперпаратиреоз у детей?
Гиперпаратиреоз – это когда паращитовидные железы вырабатывают слишком много паратиреоидного гормона. Состояние редко встречается у детей.
Состояние редко встречается у детей.
Паращитовидные железы – это 4 крошечные железы на щитовидной железе. Гормон, который они производят, помогает регулировать уровень кальция в крови. Высокий уровень гормона приводит к высокому уровню кальция. Это происходит потому, что гормон вызывает разрушение костей. Минералы из костей выделяются в кровь. Это вызывает высокий уровень кальция в крови. Затем кальций перерабатывается почками. Этот процесс может вызвать истончение костей (остеопороз) и образование камней в почках. Камни в почках представляют собой твердые минеральные кристаллы, которые застревают в мочевыделительной системе.
Что вызывает гиперпаратиреоз у ребенка?
Возможные причины:
- Опухоли паращитовидных желез, которые не являются раковыми (доброкачественными)
- Увеличение паращитовидных желез
- Дефицит витамина D
- Почечная недостаточность
Заболевание у детей чаще является частью синдрома, такого как множественная эндокринная неоплазия.
Какие дети подвержены риску гиперпаратиреоза?
Ребенок находится в группе риска, если у него есть любой из следующих:
- Опухоли паращитовидных желез, которые не являются раковыми (доброкачественными)
- Увеличение паращитовидных желез
- Множественная эндокринная неоплазия
Каковы симптомы гиперпаратиреоза у ребенка?
Симптомы у каждого ребенка могут проявляться по-разному. Они могут включать:
- Боль в почках из-за камней в почках
- Боль в костях из-за истончения костей
- Боли в суставах
- Боль в животе
- Тошнота
- Рвота
- Усталость
- Много мочиться
- Жажда
- Путаница
- Мышечная слабость
- Сломанные кости
- Потеря веса
- Диарея
- Запор
- Депрессия
- Головная боль
Симптомы гиперпаратиреоза могут быть такими же, как и при других заболеваниях. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Как диагностируется гиперпаратиреоз у ребенка?
Это состояние трудно диагностировать. Медицинский работник спросит о симптомах и истории болезни вашего ребенка. Он или она может также спросить об истории здоровья вашей семьи. Он или она проведет медицинский осмотр вашего ребенка. Ваш ребенок также может пройти обследование, например:
- Рентген. В этом тесте используется небольшое количество радиации для получения изображений тканей внутри тела. Можно сделать рентген костей, чтобы проверить их истончение.
- Анализы крови. Они проводятся для измерения уровня кальция, фосфора, магния и гормонов в крови. Первым признаком состояния паращитовидной железы может быть более высокий, чем обычно, уровень кальция в крови.
- Генетическое тестирование. Ваш ребенок может нуждаться в этом тесте, если в семье есть гиперпаратиреоз или другие сопутствующие гормональные заболевания.

- УЗИ (сонография). В этом тесте используются звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Это может быть сделано для осмотра паращитовидной железы.
- Тест ядерной медицины. Этот тип теста использует небольшое количество радиоактивного материала для создания изображений внутренней части тела. Можно провести тест, который добавляет радиоактивный материал к белку, называемому сестамиби. Это может помочь показать паращитовидные железы.
- Компьютерная томография. В этом тесте используется серия рентгеновских лучей и компьютер для получения подробных изображений тела. Компьютерная томография может показать кости, мышцы, жир и органы. Компьютерная томография более подробна, чем обычный рентген.
- МРТ. В этом тесте используются большие магниты и компьютер для получения подробных изображений тканей тела.
Как лечить гиперпаратиреоз у ребенка?
При назначении лечения лечащий врач вашего ребенка будет учитывать его возраст, общее состояние здоровья и другие факторы. Вашему ребенку может потребоваться консультация детского эндокринолога. Это врач с дополнительной подготовкой по лечению детей с гормональными проблемами. Лечение обычно включает хирургическое вмешательство. Это делается для удаления некоторых или всех паращитовидных желез.
Вашему ребенку может потребоваться консультация детского эндокринолога. Это врач с дополнительной подготовкой по лечению детей с гормональными проблемами. Лечение обычно включает хирургическое вмешательство. Это делается для удаления некоторых или всех паращитовидных желез.
Какие возможны осложнения гиперпаратиреоза у ребенка?
При отсутствии лечения это состояние может привести к серьезным осложнениям, включая:
- Тонкие кости (остеопороз)
- Сломанные кости
- Другие проблемы с костями
- Камни в почках
- Болезнь почек
- Воспаление поджелудочной железы (панкреатит)
- Высокое кровяное давление
- Проблемы с сердцем, включая аритмии
- Увеличенные желудочки сердца
- Повреждение сердечного клапана
- Депрессия
- Проблемы с памятью
Как я могу помочь моему ребенку жить с гиперпаратиреозом?
Ребенку потребуется специальная медицинская помощь. Даже после операции ребенку может потребоваться пожизненная проверка на наличие симптомов высокого уровня кальция в крови. Работайте с поставщиками медицинских услуг вашего ребенка, чтобы создать постоянный план управления состоянием вашего ребенка.
Даже после операции ребенку может потребоваться пожизненная проверка на наличие симптомов высокого уровня кальция в крови. Работайте с поставщиками медицинских услуг вашего ребенка, чтобы создать постоянный план управления состоянием вашего ребенка.
Когда мне следует звонить лечащему врачу моего ребенка?
Позвоните лечащему врачу вашего ребенка, если у вашего ребенка есть симптомы гиперпаратиреоза. Если у вашего ребенка было диагностировано заболевание, позвоните поставщику медицинских услуг, если у вашего ребенка есть:
- Симптомы, которые не проходят после лечения
- Симптомы, которые возвращаются после лечения
- Новые симптомы
Основные сведения о гиперпаратиреозе у детей
- Гиперпаратиреоз возникает, когда паращитовидные железы вырабатывают слишком много паратиреоидного гормона.
- Гормон помогает регулировать уровень кальция в крови. Высокий уровень гормона приводит к высокому уровню кальция.
- Заболевание может вызывать истончение костей (остеопороз) и образование камней в почках.

- Симптомы могут включать боль в костях, почках и суставах.
- Вашему ребенку могут быть назначены анализы крови и визуализирующие исследования.
- Лечение обычно включает хирургическое вмешательство. Это делается для удаления некоторых или всех паращитовидных желез.
- Даже после операции ребенку может потребоваться пожизненная проверка на наличие симптомов высокого уровня кальция в крови.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от визита к лечащему врачу вашего ребенка:
- Знайте причину визита и то, что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Знайте, почему прописывается новое лекарство или лечение и как оно поможет вашему ребенку.
 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты. - Спросите, можно ли лечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет тест или процедуру.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Гиперкальциемия – Заболевания – Детская программа здоровья костей – Эндокринология – Детская больница Голизано
Детская больница Голизано // / / Гиперкальциемия
Гиперкальциемия
Что такое гиперкальциемия?
Гиперкальциемия — это аномально высокое содержание кальция в крови. Кальций – это минерал
ваше тело должно работать правильно. Кальций может повлиять на ваши нервы, мышцы, пищеварительную систему.
Кальций может повлиять на ваши нервы, мышцы, пищеварительную систему.
тракта, почек и сердца. Когда уровень кальция становится слишком высоким, у вас могут быть необычные
симптомы.
Уровень кальция в крови контролируется гормонами, почками, желудочно-кишечным трактом.
(GI) тракта и костей. Гиперкальциемия может возникнуть из-за того, что рак распространился на ваши кости,
что приводит к высвобождению кальция. Или раковые клетки могут вырабатывать гормоны, влияющие на
системы, контролирующие количество кальция в крови. Гиперкальциемия не
вызвано употреблением слишком большого количества молока или употреблением слишком большого количества молочных продуктов. Около 1 дюйма
У 3 человек, больных раком, высокий уровень кальция. Симптомы могут проявляться медленно. Или же
они могут произойти в течение короткого периода времени.
Каковы симптомы гиперкальциемии?
Симптомы гиперкальциемии могут быть очень похожи на симптомы других проблем со здоровьем и
побочные эффекты лекарств. Вы и ваши близкие должны знать, какие признаки и симптомы
Вы и ваши близкие должны знать, какие признаки и симптомы
может означать, что ваш уровень кальция становится слишком высоким.
Важно сообщить своему поставщику медицинских услуг, если у вас есть что-либо из следующего:
особенно если они отличаются от того, что вы обычно чувствуете:
Крайняя усталость (усталость)
Чрезмерная сонливость
Путаница
Проблемы с мышлением
Депрессия
Мышечная боль или слабость
Потеря аппетита
Тошнота
Рвота
Боль в животе
Запор
Головная боль
Частое мочеиспускание
Чрезмерная жажда
Сухие слизистые оболочки (слизистая оболочка рта и горла)
Тяжелые симптомы включают:
Профилактика гиперкальциемии
Изменения уровня кальция в крови связаны с раком. Так что лучший способ
Так что лучший способ
контролировать кальций — значит лечить сам рак. Ваш лечащий врач будет
поговорить с тобой об этом.
Лечение гиперкальциемии
У некоторых людей симптомы проявляются лишь при незначительном повышении уровня кальция. Другие могут
не иметь симптомов, пока уровень не станет чрезвычайно высоким. Лекарства могут помочь
контролируйте уровень кальция, даже если рак не лечится.
Если у вас высокий уровень кальция и у вас много проблем, возможно, вам нужно
в больнице на короткое время. Если он слегка высок, возможно, вы
в состоянии контролировать его в домашних условиях. Решение о том, когда лечить гиперкальциемию, часто
на ваши симптомы, а не на уровень кальция в крови.
Если у вас умеренно повышенный уровень кальция и незначительные симптомы или их отсутствие, лечение может включать:
следующее:
Возможно, вам придется пить больше жидкости, чтобы помочь почкам выводить кальций из крови.

Вам могут вводить жидкости прямо в кровь через вену (в/в), если вы не можете пить
много.За вами будут внимательно следить.
При более высоком уровне кальция или при симптомах вам может потребоваться оставаться в
больница. Вы можете ожидать следующее:
Дополнительные жидкости будут введены в вашу кровь через вену (IV).
Вам могут назначить лекарства или стероиды, контролирующие кальций. Они используются для остановки
кости от разрушения и высвобождения кальция.Возможно, вам придется принимать гормон кальцитонин. Он используется для уменьшения высвобождения кальция
из костей и увеличить выведение кальция в почках.У вас будут частые заборы крови. Это будет сделано для проверки уровня кальция.
и другие химические вещества.
