Гестоз на поздних сроках чем опасен: Признаки гестоза на поздних сроках беременности – информация для пациенток — клиника «Добробут»
Поздний токсикоз при беременности: симптомы и причины
Что такое токсикоз и гестоз беременных?
У многих слово «токсикоз» прочно ассоциируется с беременностью, несмотря на то, что это слово на самом деле означает отравление (интоксикацию) вредными веществами, попадающих в организм извне или вырабатываемых самим организмом. И если токсикоз беременных на ранних сроках – это совершенно естественное явление, то существуют и другой вид интоксикации, который называется гестоз беременных. О нем говорят гораздо реже, поскольку это – осложнение беременности, и он затрагивает не каждую беременную женщину.
В чем же разница между гестозом и токсикозом беременных? Давайте разбираться.
Что такое токсикоз беременных?
В первые несколько недель (до 16 недель) организм беременной женщины перестраивается. Меняется обмен веществ, гормональный фон, возрастает нагрузка на все органы и системы. Кроме того, в мозгу формируется особый центр беременности, который соседствует с зонами, отвечающими за рвоту, тошноту, выделение слюны. А так как центр беременности активен, то соседние зоны мозга тоже раздражаются. Токсикоз беременных на ранних сроках становится показателем этих изменений, вызывая тошноту и рвоту, общее состояние вялости и слабости.
А так как центр беременности активен, то соседние зоны мозга тоже раздражаются. Токсикоз беременных на ранних сроках становится показателем этих изменений, вызывая тошноту и рвоту, общее состояние вялости и слабости.
Токсикоз беременных на ранних сроках развивается далеко не у всех беременных женщин, но довольно часто. Нет четких признаков, которые подскажут, будет ли у будущей мамы токсикоз или нет. Женщина, не знакомая с токсикозом при первой беременности, может столкнуться с ним во второй, и наоборот. Нередко токсикоз могут вызвать запахи, какой-то отдельный вид пищи.
Токсикоз бывает разной степени тяжести: легкая, средняя и тяжелая. Если рвота происходит не больше 5 раз за день, то такой токсикоз относят к легким. Но проблемы с желудочно-кишечным трактом или патологией желчного пузыря и поджелудочной железы могут усилить токсикоз беременных, что в результате приводит к нежелательным последствиям: истощению, нарушению водно-солевого баланса, отсутствию нормального питания плода, его кислородному голоданию, что может привести к патологиям развития. Тяжелое течение токсикоза требует обязательной госпитализации, поскольку в этой ситуации жизнь будущей мамы находится в опасности.
Тяжелое течение токсикоза требует обязательной госпитализации, поскольку в этой ситуации жизнь будущей мамы находится в опасности.
Что такое гестоз?
Гестоз принципиально отличается от токсикоза беременных, прежде всего, временем возникновения. Гестоз беременных развивается на поздних сроках, в то время как токсикоз развивается в первом триместре и заканчивается в 12–16 недель.
Причина гестоза совсем другая, чем у токсикоза на ранних сроках. В России врачи называют гестозом состояния, вызванные повышением артериального давления у будущей мамы. Эти состояния связаны с сопутствующими ощущениями — слабостью, головокружением, рвотой и тошнотой, судорогами и общим ощущением отравления, так как почки перестают справляться с нагрузкой. Хотя с определенной точки зрения гестоз – это тоже токсикоз на поздних сроках беременности, но это очень разные виды «отравлений».
Как проявляется поздний токсикоз (гестоз) при беременности?
Российская медицина относит к гестозу, или «позднему токсикозу беременных», следующие состояния:
- Водянка.
 Характеризуется появлением отеков, причем не только рук и ног, но и всего тела. Водянка не обязательно указывает на гестоз, но очень часто является его первой стадией. Поэтому появление отеков стоит обсудить с врачом.
Характеризуется появлением отеков, причем не только рук и ног, но и всего тела. Водянка не обязательно указывает на гестоз, но очень часто является его первой стадией. Поэтому появление отеков стоит обсудить с врачом. - Нефропатия. Начинается поражение почек, к отекам прибавляется повышенное давление. Поскольку легко переходит в другие формы, при первых признаках (боль в пояснице, мутная моча, тошнота) следует немедленно обратиться ко врачу.
- Преэклампсия. Повышается давление, в моче появляется белок, количество выделяемой мочи становится все меньше, отеков – все больше. Симптомы – головная боль, тошнота, рвота, нарушение зрения. Это указывает на ухудшение кровообращения коры головного мозга.
- Эклампсия. Самое серьезное состояние гестоза, характеризуется судорогами, которые могут привести к коме, инсульту или отеку мозга.
Эти состояния могут легко перетекать одно в другое, постепенно нарастая по степени тяжести. Именно поэтому в третьем триместре женщине необходимо так часто сдавать мочу – это поможет вовремя определить начало гестоза.
Именно поэтому в третьем триместре женщине необходимо так часто сдавать мочу – это поможет вовремя определить начало гестоза.
Чем опасен поздний токсикоз (гестоз)
Гестоз опасен тем, что может вызвать отслоение плаценты, гипоксию плода, самопроизвольное прерывание беременности, а также нанести вред здоровью беременной. К сожалению, во многих странах именно гестоз – основная причина материнской смертности от отека мозга или инсульта. Если состояние беременной женщины тяжелое, скорее всего, вопрос пойдет об экстренном родоразрешении.
Поэтому в том случае, если вы заметили у себя хоть малейшие признаки позднего токсикоза, следует немедленно обратиться к врачу.
Лучшее лечение – это профилактика. И для токсикозов, раннего токсикоза беременных и гестоза, это правило тоже не является исключением.
Гипертония, болезни почек и различные патологии внутренних органов, инфекции, лишний вес, диабет – это факторы группы риска для гестоза. Такие женщины должны особенно тщательно контролировать свое состояние, регулярно посещать врача, ограничивать употребление соли и жидкости.
Учеными доказано, что прием витамина В6 помогает предупредить токсикоз на ранних сроках. Поэтому будущим мамам часто назначают витамин В6 в сочетании с магнием или витаминами группы В для профилактики токсикоза. Однако именно это назначение беременные часто игнорируют.
Один из факторов риска развития гестоза – это высокий уровень гомоцистеина в крови, который возникает при недостатке фолиевой и витаминов группы В. Увы, многие не считают нужным принимать фолиевую после первого триместра. А между тем, исследования показывают, что поступление фолиевой в третьем семестре помогает справиться с ранними проявлениями гестоза.
Также показано, что полиненасыщенные жирные кислоты группы Омега-3 уменьшают риск развития преэклампсии и преждевременных родов при гестозе. Поэтому Омега-3 рекомендуют принимать будущим мамам из группы риска.
Хорошим выбором станет комплекс Прегнотон Мама. Он содержит витамины группы В, в том числе В6 и фолаты, а также Омега-3. Прегнотон Мама можно принимать на протяжении всей беременности, поэтому он может использоваться как для профилактики токсикоза на ранних сроках, так и для снижения вероятности развития гестоза. Кроме того, Прегнотон Мама поможет обеспечить необходимыми витаминами и минералами не только будущую маму необходимыми витаминами, но и малыша.
Кроме того, Прегнотон Мама поможет обеспечить необходимыми витаминами и минералами не только будущую маму необходимыми витаминами, но и малыша.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Гестоз при беременности на поздних сроках – признаки. Как лечить поздний токсикоз?
Гестоз при беременности возникает у 15–20% всех будущих мам. Данное заболевание сопровождается повышением артериального давления, отеками, нарушением работы почек. Такие нарушения негативно отражаются на гестации и являются причиной материнской смертности.
Что такое гестоз при беременности?
Гестозом врачи называют синдром, при котором наблюдается нарушение работы сразу нескольких систем органов (печени, почек, нервной системы, сердечно-сосудистой). Нарушение характерно для второй половины гестационного срока. В связи с этим нередко используют определение «поздний токсикоз» – при беременности это частое осложнение. Необходимо отметить, что заболевание развивается преимущественно у женщин, имевших ранее, до наступления беременности, нарушения здоровья. Данное состояние провоцируют:
Данное состояние провоцируют:
- болезни печени;
- заболевания почек и мочевыделительной системы;
- патологии сердечно-сосудистой системы.
Токсикоз на поздних сроках беременности – причины
Однозначно ответить, из-за чего возникает гестоз при беременности, на поздних сроках, врачи не могут. На этот счет существует несколько теорий развития заболевания у беременных:
- Кортикивисцеральная теория. Согласно ей, заболевание является своеобразным видом невроза. Развивается оно как результат нарушения механизма взаимодействия подкорки головного мозга и корой. Это и приводит к нарушениям работы сосудистой системы, кровообращения.
- Эндокринная теория. Ее сторонники утверждают, что к нарушению регуляторных процессов, сбою системы кровообращения приводят изменения в работе желез внутренней секреции. Синтезируемые ими биологические вещества оказывают влияние на тонус сосудов и вязкость крови.
- Генетическая теория. Согласно утверждениям генетиков, проводивших статический анализ среди беременных с гестозом, нарушение чаще возникает у тех женщин, чьи мамы страдали от подобных заболеваний.

- Плацентарная теория. Основана на развитии изменений в сосудистой сети матки, которая питает плаценту. Эта ситуация провоцирует выделение активных веществ, нарушающих нормальную работу сосудистой системы материнского организма.
Когда начинается поздний токсикоз?
Женщин, которые переживают за будущего малыша и процесс гестации в целом, нередко интересует вопрос, на каком сроке поздний токсикоз при беременности развивается. Врачи при ответе на него указывают срок 20 недель, но при этом замечают, что каждая беременность имеет свои особенности, поэтому нарушение может развиваться и раньше. Например, согласно наблюдениям врачей, патология развивается раньше при многоплодной беременности и протекает тяжелее (первые признаки появляются уже на 16 неделе).
Частота развития гестоза при следующей беременности резко снижается. При этом чем легче протекало нарушение и чем позднее наблюдалось его развитие, тем вероятность развития патологии при повторной гестации ниже. Повышенный риск развития гестоза наблюдается при:
Повышенный риск развития гестоза наблюдается при:
- вынашивании двух и более плодов;
- возрасте меньше 20 и больше 35 лет;
- наличии в анамнезе мамы подобных нарушений.
Чем опасен поздний токсикоз при беременности?
Патология негативно отражается на процессе гестации, состоянии здоровья самой беременной. У будущих мам развиваются нарушения в работе нескольких систем организма. Значительный удар приходится на почки, печень, легкие, нервную систему. Рассказывая, какие осложнения возможны при поздних токсикозах беременности, необходимо выделить:
- ухудшение зрения;
- образование тромбов;
- отек головного мозга;
- сердечную недостаточность;
- обезвоживание организма.
Кроме того, токсикоз на поздних сроках оказывает влияние и на сам процесс гестации. По наблюдениям врачей, при гестозе средней и легкой степени преждевременные роды встречаются в 10 % случаев, а при тяжелой форме частота такого осложнения беременности достигает 20%. Нарушение зачастую приводит к частичной отслойке плаценты, которая опасна полным прерыванием процесса гестации.
Нарушение зачастую приводит к частичной отслойке плаценты, которая опасна полным прерыванием процесса гестации.
Классификация поздних токсикозов беременности
Поздний токсикоз в зависимости от механизма развития принято подразделять на 2 вида:
- Чистый гестоз – чаще возникает на 36 неделе гестации и позже, длится от 1 до 3 недель. Нарушение носит первичный характер – возникает у беременных, которые ранее не имели проблем со здоровьем. Начинается патология постепенно, яркие симптомы отсутствуют. Наблюдается появление небольшой отечности конечностей, нестойкое повышение артериального давления, в моче присутствуют следы белка. Изменения в печени, дыхательной и кровеносной системах отсутствуют.
- Сочетанный гестоз. Начинается раньше чистого, примерно на 20-й неделе, имеет большую продолжительность (6 недель). Может проявляться по-разному, зависит от того, на фоне какого нарушения возник гестоз. Чаще в качестве провоцирующего фактора выступают:
- сахарный диабет;
- заболевания почек;
- болезни ЖКТ;
- нарушения работы печени.

Как проявляется поздний токсикоз при беременности?
Когда возникает гестоз при беременности на поздних сроках, признаки нарушения могут и отсутствовать. На начальных стадиях нарушения женщины могут замечать частые головокружения, повышенное слюноотделение, рвоту. Эти симптомы дополняются эмоциональной неустойчивостью, нарушением работы органов чувств: вкуса, обоняния. Среди главных симптомов, которые позволяют подозревать гестоз при беременности:
- отеки;
- артериальная гипертензия;
- появление белка в выделяемой моче.
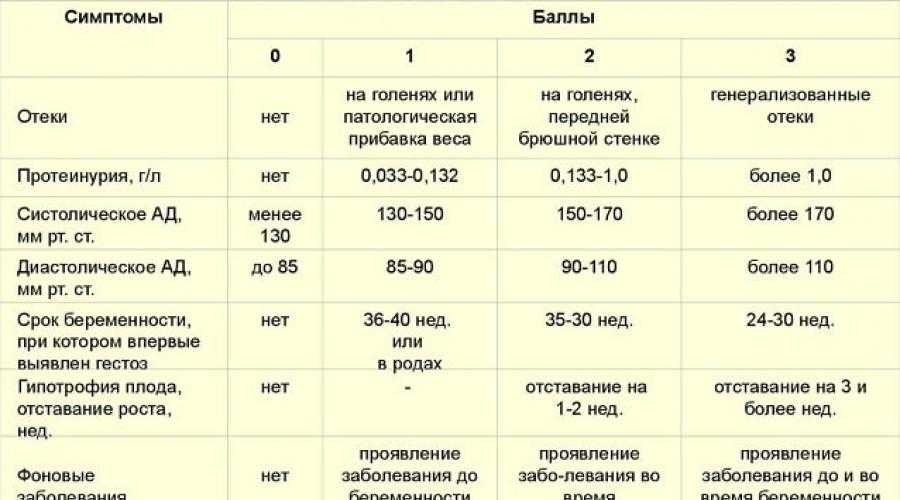
Гестоз при беременности – степени
В зависимости от того, какие признаки гестоза при беременности фиксирует врач, какова клиническая картина, принято выделять следующие стадии патологического процесса:
- Водянка беременной. Характеризуется появлением отеков, заподозрить которые можно по онемению пальцев. Стоит учитывать, что повышенная отечность не всегда связана с гестозом. Задержка жидкости в организме происходит на фоне повышенной выработки прогестерона, обострения хронической болезни (варикозное расширение вен).

- Вторая стадия – нефропатия. Развивается на фоне появления водянки. Характеризуется увеличением нагрузки на почки, повышением артериального давления.
- Преэклампсия. Кроме названых выше клинических симптомов (повышенное давление, отеки), появляется белок в моче. Данная стадия сопровождается нарушениями кровоснабжения мозга, сильной головной болью. Артериальное давление достигает 160/110 мм рт. ст. и выше.
- Эклампсия – четвертая стадия гестоза. Характеризуется нарушением работы многих внутренних органов, появлением судорог, они могут быть спровоцирован различными факторами: резким звуком, светом, стрессом. Приступ длится 1–2 минуты.
Поздний токсикоз – что делать?
Как лечить гестоз при беременности – определяет исключительно врач. Терапия данного нарушения основывается на ликвидации основной причины, нормализации состояния беременной. В целом процесс оказания помощи беременной с подобным заболеванием строится на:
- исключении переживаний и стрессовых ситуаций;
- улучшении самочувствия беременной;
- слежении за состоянием плода.

Гестоз – препараты для лечения
С целью поскорее ликвидировать гестоз при беременности, лечения заболевания, врачи подбирают индивидуальную схему терапии. Она направлена на стабилизацию нарушенных в организме будущей мамы процессов, исключение развитие осложнений беременности. Среди часто используемых групп лекарственных средств при гестозе:
- антиагреганты и антикоагулянты: Трентал, Гепарин;
- гепатопротекторы: Эссенциале, Карсил;
- седативные препараты: настой валерианы, пустырника, успокоительный сбор;
- препараты, снижающие артериальное давление: Эуфиллин, Дибазол, Нифедипин, Верапамил.
Гестоз – диета
Чтобы полностью исключить токсикоз на поздних сроках беременности, вместе с приемом лекарств женщина должна соблюдать диету. В рацион необходимо включать больше фруктов, овощей, ягод. Среди рекомендуемых:
- клюква;
- грейпфрут;
- авокадо;
- калина;
- цитрусовые.
Чтобы ликвидировать гестоз при беременности, в пище должны преобладать белковые продукты. Те, что содержат много жиров и углеводов, необходимо исключить. Пищу принимать лучше малыми порциями, интервал между приемами должен составлять 2–3 часа. При сильной непереносимости определенных запахов блюда лучше употреблять холодными. За 30 минут до еды нельзя употреблять воду, соки. Объем выпитой за сутки жидкости должен составлять 1,5–2 л.
Те, что содержат много жиров и углеводов, необходимо исключить. Пищу принимать лучше малыми порциями, интервал между приемами должен составлять 2–3 часа. При сильной непереносимости определенных запахов блюда лучше употреблять холодными. За 30 минут до еды нельзя употреблять воду, соки. Объем выпитой за сутки жидкости должен составлять 1,5–2 л.
Как избежать гестоза при беременности?
Профилактика гестоза при беременности должна начинаться еще на этапе планирования. Полное обследование, лечение хронических заболеваний позволяет исключить их обострение при вынашивании ребенка. Важное значение имеет время начала терапии. Если женщина заподозрила поздний токсикоз при беременности, симптомы которого названы выше, необходимо сразу обращаться к врачу. Профилактика гестоза при текущей беременности предполагает:
- соблюдение режима дня;
- исключение физических нагрузок, вредных привычек;
- правильное питание.
Преэклампсия | March of Dimes
Преэклампсия — это осложнение беременности, характеризующееся, прежде всего, высоким кровяным давлением, отеком и выделением белка с мочой, которое часто возникает после 20-й недели беременности или после родов.

Большинство беременных женщин с преэклампсией рожают здоровых детей. Но если его не лечить, это может вызвать серьезные проблемы, такие как преждевременные роды и даже смерть.
Если вы подвержены риску преэклампсии, ваш врач может назначить вам прием низких доз аспирина для ее предотвращения.
Если у вас затуманенное зрение, отек рук и лица, сильная головная боль или боль в животе, немедленно позвоните своему врачу.
Вы можете иметь преэклампсию и не знать об этом, поэтому посещайте все дородовые учреждения, даже если вы чувствуете себя хорошо.
Что такое преэклампсия?
Преэклампсия — это серьезное нарушение артериального давления, которое может возникнуть после 20-й недели беременности или после родов (так называемая послеродовая преэклампсия). Это когда у женщины высокое кровяное давление и признаки того, что некоторые из ее органов, например, почки и печень, могут работать со сбоями. Артериальное давление — это сила, с которой кровь давит на стенки артерий. Артерии — это кровеносные сосуды, которые несут кровь от сердца к другим частям тела. Высокое кровяное давление (также называемое гипертонией) возникает, когда давление крови на стенки кровеносных сосудов слишком велико. Это может вызвать стресс у вашего сердца и вызвать проблемы во время беременности.
Артериальное давление — это сила, с которой кровь давит на стенки артерий. Артерии — это кровеносные сосуды, которые несут кровь от сердца к другим частям тела. Высокое кровяное давление (также называемое гипертонией) возникает, когда давление крови на стенки кровеносных сосудов слишком велико. Это может вызвать стресс у вашего сердца и вызвать проблемы во время беременности.
Преэклампсия является серьезной проблемой для здоровья женщин во всем мире. Он поражает от 2 до 8 процентов беременностей во всем мире (от 2 до 8 из 100). В Соединенных Штатах это причина 15 процентов (около 3 из 20) преждевременных родов. Преждевременные роды — это роды, произошедшие слишком рано, до 37 недель беременности.
Большинство женщин с преэклампсией рожают здоровых детей. Но если его не лечить, это может вызвать серьезные проблемы со здоровьем у вас и вашего ребенка.
Может ли прием низких доз аспирина помочь снизить риск преэклампсии и преждевременных родов?
Для некоторых женщин да. Если ваш лечащий врач считает, что вы подвержены риску преэклампсии, он может попросить вас принимать низкие дозы аспирина, чтобы предотвратить ее. Низкие дозы аспирина также называют детским аспирином или аспирином 81 мг (миллиграмм). Поговорите со своим врачом, чтобы узнать, подходит ли вам лечение низкими дозами аспирина.
Если ваш лечащий врач считает, что вы подвержены риску преэклампсии, он может попросить вас принимать низкие дозы аспирина, чтобы предотвратить ее. Низкие дозы аспирина также называют детским аспирином или аспирином 81 мг (миллиграмм). Поговорите со своим врачом, чтобы узнать, подходит ли вам лечение низкими дозами аспирина.
Вы можете купить аспирин в низких дозах без рецепта, или ваш лечащий врач может выписать вам рецепт на него. Рецепт — это заказ лекарств от вашего поставщика. Если ваш врач хочет, чтобы вы принимали аспирин в низких дозах для предотвращения преэклампсии, принимайте его точно так, как он вам говорит. Не принимайте больше и не чаще, чем говорит ваш врач.
Если вы подвержены высокому риску преэклампсии, ваш врач может порекомендовать вам начать прием низких доз аспирина после 12 недель беременности. Или ваш врач может попросить вас принимать низкие дозы аспирина, если у вас диабет или высокое кровяное давление. Если ваш врач просит вас принимать аспирин в низких дозах, принимайте его в соответствии с рекомендациями.
По данным Американского колледжа акушеров и гинекологов (также называемого ACOG), ежедневный прием низких доз аспирина во время беременности имеет низкий риск серьезных осложнений и считается безопасным.
Есть ли у вас риск преэклампсии?
Мы точно не знаем, что вызывает преэклампсию, но есть некоторые факторы, из-за которых она может возникнуть у вас чаще, чем у других женщин. Это так называемые факторы риска. Если у вас есть хотя бы один фактор риска преэклампсии, сообщите об этом своему врачу.
У вас высокий риск преэклампсии, если:
- У вас была преэклампсия во время предыдущей беременности. Чем раньше во время беременности у вас была преэклампсия, тем выше риск ее повторения. Вы также подвергаетесь более высокому риску, если у вас была преэклампсия наряду с другими осложнениями беременности.
- Вы беременны многоплодной беременностью (двойней, тройней и более).
- У вас высокое кровяное давление, диабет, заболевание почек или аутоиммунное заболевание, такое как волчанка или антифосфолипидный синдром.
 Диабет — это когда в организме слишком много сахара в крови. Это может повредить органы, такие как кровеносные сосуды, нервы, глаза и почки. Аутоиммунное заболевание — это состояние здоровья, которое возникает, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровую ткань.
Диабет — это когда в организме слишком много сахара в крови. Это может повредить органы, такие как кровеносные сосуды, нервы, глаза и почки. Аутоиммунное заболевание — это состояние здоровья, которое возникает, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровую ткань.
Другие факторы риска преэклампсии:
- У вас никогда не было ребенка или прошло более 10 лет с тех пор, как вы родили ребенка.
- У вас ожирение. Ожирение означает очень избыточный вес с индексом массы тела (также называемым ИМТ) 30 или выше. ИМТ — это показатель жировых отложений, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi.
- У вас есть семейная история преэклампсии. Это означает, что другие члены вашей семьи, такие как ваша сестра или мать, болели им.
- У вас были осложнения во время предыдущей беременности, например, у вас был ребенок с низким весом при рождении. Низкий вес при рождении — это когда ваш ребенок рождается с весом менее 5 фунтов 8 унций.

- Вы проходили лечение от бесплодия, называемое экстракорпоральным оплодотворением (также называемое ЭКО), чтобы помочь вам забеременеть.
- Вам больше 35 лет.
- Вы афроамериканец. Афроамериканки подвержены более высокому риску преэклампсии, чем другие женщины.
- У вас низкий социально-экономический статус (также называемый СЭС). SES — это сочетание таких вещей, как уровень образования человека, работа и доход (сколько денег вы зарабатываете). Человек с низким СЭС может иметь низкое образование, не иметь высокооплачиваемой работы и небольшого дохода или сбережений.
Каковы признаки и симптомы преэклампсии?
Признаки заболевания — это то, что кто-то может увидеть или узнать о вас, например, сыпь или кашель. Симптомы — это то, что вы чувствуете сами, чего не видят другие, например, боль в горле или головокружение.
Признаки и симптомы преэклампсии включают:
- Изменения зрения, такие как размытость, мерцание огней, видимые пятна или чувствительность к свету
- Непрекращающаяся головная боль
- Тошнота (ощущение тошноты в желудке), рвота или головокружение
- Боль в верхней правой части живота или в плече
- Внезапное увеличение веса (от 2 до 5 фунтов в неделю)
- Отек ног, рук или лица
- Проблемы с дыханием
Многие из этих признаков и симптомов часто сопровождают беременность. Если у вас есть хотя бы один признак или симптом, немедленно позвоните своему врачу.
Если у вас есть хотя бы один признак или симптом, немедленно позвоните своему врачу.
Как преэклампсия может повлиять на вас и вашего ребенка?
Без лечения преэклампсия может вызвать серьезные проблемы со здоровьем у вас и вашего ребенка, вплоть до смерти. У вас может быть преэклампсия, и вы не знаете об этом, поэтому обязательно посещайте все дородовые осмотры, даже если вы чувствуете себя хорошо. Если у вас есть какие-либо признаки или симптомы преэклампсии, сообщите об этом своему врачу.
Проблемы со здоровьем у женщин с преэклампсией включают:
- Поражение почек, печени и головного мозга
- Проблемы со свертываемостью крови. Сгусток крови представляет собой массу или сгусток крови, который образуется при переходе крови из жидкого состояния в твердое. Ваше тело обычно образует сгустки крови, чтобы остановить кровотечение после царапины или пореза. Проблемы со сгустками крови могут вызвать серьезные проблемы с кровотечением.

- Эклампсия . Это редкое и опасное для жизни состояние. Это когда у беременной женщины бывают судороги или кома после преэклампсии. Кома — это когда вы долгое время находитесь без сознания и не можете реагировать на голоса, звуки или действия.
- Инсульт. Это когда кровоснабжение мозга прерывается или уменьшается. Инсульт может произойти, когда сгусток крови блокирует кровеносный сосуд, несущий кровь к мозгу, или когда кровеносный сосуд в мозгу лопается.
Осложнения беременности от преэклампсии включают:
- Преждевременные роды . Даже при лечении вам, возможно, придется родить раньше, чтобы предотвратить серьезные проблемы со здоровьем у вас и вашего ребенка.
- Отслойка плаценты . Это когда плацента отделяется от стенки матки (матки) перед родами. Он может отделяться частично или полностью. Если у вас отслойка плаценты, ваш ребенок может не получать достаточного количества кислорода и питательных веществ.
 Влагалищное кровотечение является наиболее частым симптомом отслойки плаценты после 20 недель беременности. Если у вас есть вагинальное кровотечение во время беременности, немедленно сообщите об этом своему лечащему врачу.
Влагалищное кровотечение является наиболее частым симптомом отслойки плаценты после 20 недель беременности. Если у вас есть вагинальное кровотечение во время беременности, немедленно сообщите об этом своему лечащему врачу. - Задержка внутриутробного развития (также называемая ЗВУР). Это когда ребенок плохо растет в утробе матери. Это может произойти, когда у мамы высокое кровяное давление, которое сужает кровеносные сосуды в матке и плаценте. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину. Если ваш ребенок не получает достаточного количества кислорода и питательных веществ в утробе матери, у него может быть ЗВУР.
- Низкая масса тела при рождении
Наличие преэклампсии увеличивает риск послеродового кровотечения (также называемого ПРК). ПРК — обильное кровотечение после родов. Это редкое состояние, но если его не лечить, оно может привести к шоку и смерти. Шок — это когда органы вашего тела не получают достаточного притока крови.
Наличие преэклампсии увеличивает риск сердечно-сосудистых заболеваний, диабета и заболеваний почек в более позднем возрасте/
Как диагностируется преэклампсия?
Для диагностики преэклампсии ваш врач измеряет ваше артериальное давление и анализирует мочу на содержание белка при каждом дородовом посещении. Также оцениваются дополнительные лабораторные исследования, оценивающие ваш анализ крови, факторы свертывания крови, функцию печени и почек.
Ваш врач может проверить здоровье вашего ребенка по телефону:
- УЗИ . Это пренатальный тест, в котором используются звуковые волны и экран компьютера, чтобы сделать изображение вашего ребенка в утробе матери. УЗИ проверяет, что ваш ребенок растет с нормальной скоростью. Это также позволяет вашему медицинскому работнику посмотреть на плаценту и количество жидкости вокруг вашего ребенка, чтобы убедиться, что ваша беременность здорова.
- Нестрессовый тест.
 Этот тест проверяет частоту сердечных сокращений вашего ребенка.
Этот тест проверяет частоту сердечных сокращений вашего ребенка. - Биофизический профиль. Этот тест сочетает в себе нестрессовый тест с ультразвуком.
- Доплеровский анализ. Это сонографический тест для оценки кровотока через пуповину ребенка. Он может предоставить информацию о том, как кровоток, несущий кислород, поступает к вашему ребенку
.
Лечение зависит от тяжести преэклампсии и срока беременности. Даже если у вас легкая преэклампсия, вам необходимо лечение, чтобы убедиться, что она не ухудшится.
Как лечить легкую преэклампсию?
Большинство женщин с легкой преэклампсией рожают на 37 неделе беременности. Если у вас легкая преэклампсия до 37 недель:
- Ваш врач регулярно проверяет ваше артериальное давление и анализ мочи. Она может захотеть, чтобы вы остались в больнице, чтобы внимательно следить за вами. Если вы не находитесь в больнице, ваш врач может назначить вам осмотры один или два раза в неделю.
 Она также может попросить вас измерить кровяное давление дома.
Она также может попросить вас измерить кровяное давление дома. - Ваш врач может попросить вас подсчитать, как часто ваш ребенок шевелится. Есть два способа подсчета толчков: Каждый день измеряйте, сколько времени потребуется вашему ребенку, чтобы сделать десять движений. Если это занимает более 2 часов, сообщите об этом своему провайдеру. Или три раза в неделю отслеживайте, сколько раз ваш ребенок двигается за 1 час. Если номер изменится, сообщите об этом своему провайдеру.
- Если вы находитесь на сроке не менее 37 недель беременности и ваше состояние стабильное, врач может порекомендовать вам родить ребенка раньше. Это может быть безопаснее для вас и вашего ребенка, чем оставаться беременной. Ваш врач может дать вам лекарство или разорвать околоплодные воды (амниотический мешок), чтобы начать роды. Это называется стимуляцией родов.
Как лечить тяжелую преэклампсию?
Если у вас тяжелая преэклампсия, вы, скорее всего, останетесь в больнице, чтобы ваш врач мог внимательно следить за вами и вашим ребенком. Ваш врач может лечить вас лекарствами, называемыми антенатальными кортикостероидами (также называемыми АКС). Эти лекарства помогают ускорить развитие легких вашего ребенка. Вы также можете получить лекарство для контроля артериального давления и лекарство для предотвращения судорог (называемое сульфатом магния).
Ваш врач может лечить вас лекарствами, называемыми антенатальными кортикостероидами (также называемыми АКС). Эти лекарства помогают ускорить развитие легких вашего ребенка. Вы также можете получить лекарство для контроля артериального давления и лекарство для предотвращения судорог (называемое сульфатом магния).
Если ваше состояние ухудшится, для вас и вашего ребенка будет безопаснее родить раньше срока. Большинство детей матерей с тяжелой преэклампсией до 34 недель беременности чувствуют себя лучше в больнице, чем в утробе матери. Если срок вашей беременности составляет не менее 34 недель, врач может порекомендовать вам родить ребенка, как только ваше состояние станет стабильным. Ваш врач может вызвать у вас роды, или вам может быть назначено кесарево сечение. Если вы еще не на 34 неделе беременности, но вы и ваш ребенок стабильны, вы можете подождать, чтобы родить ребенка.
Если у вас тяжелая форма преэклампсии и HELLP-синдром, вам почти всегда нужно рожать раньше срока. HELLP-синдром — редкое, но опасное для жизни заболевание печени. Примерно у 2 из 10 женщин (20 процентов) с тяжелой преэклампсией развивается HELLP-синдром. Вам может понадобиться лекарство для контроля артериального давления и предотвращения судорог. Некоторым женщинам может потребоваться переливание крови. Переливание крови означает, что вам вводят новую кровь.
HELLP-синдром — редкое, но опасное для жизни заболевание печени. Примерно у 2 из 10 женщин (20 процентов) с тяжелой преэклампсией развивается HELLP-синдром. Вам может понадобиться лекарство для контроля артериального давления и предотвращения судорог. Некоторым женщинам может потребоваться переливание крови. Переливание крови означает, что вам вводят новую кровь.
Если у вас преэклампсия, можете ли вы рожать естественным путем?
Да. Если у вас преэклампсия, вагинальные роды могут быть лучше, чем кесарево сечение (также называемое кесаревым сечением). Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке. При вагинальных родах нет стресса от операции. Большинству женщин с преэклампсией безопасна эпидуральная анестезия, чтобы справиться с родовой болью, если сгустки крови в норме. Эпидуральная анестезия — это болеутоляющее лекарство, которое вводится через трубку в нижней части спины и помогает обезболить нижнюю часть тела во время родов. Это самый распространенный вид обезболивания во время родов.
Это самый распространенный вид обезболивания во время родов.
Что такое послеродовая преэклампсия?
Послеродовая преэклампсия — редкое состояние. Это когда у вас преэклампсия после родов. Чаще всего это происходит в течение 48 часов (2 дней) после рождения ребенка, но может развиться и через 6 недель после рождения ребенка. Это так же опасно, как преэклампсия во время беременности, и требует немедленного лечения. Если не лечить, это может вызвать опасные для жизни проблемы, включая смерть.
Признаки и симптомы послеродовой преэклампсии такие же, как и при преэклампсии. Вам может быть трудно узнать, есть ли у вас признаки и симптомы после беременности, потому что вы сосредоточены на уходе за ребенком. Если у вас есть признаки или симптомы, немедленно сообщите об этом своему врачу.
Мы точно не знаем, что вызывает послеродовую преэклампсию, но это могут быть возможные факторы риска:
- У вас была гестационная гипертензия или преэклампсия во время беременности.
 Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов.
Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов. - У вас ожирение.
- У вас было кесарево сечение.
Осложнения послеродовой преэклампсии включают следующие опасные для жизни состояния:
- HELLP-синдром
- Послеродовая эклампсия (судороги). Это может привести к необратимому повреждению нашего мозга, печени и почек. Это также может вызвать кому.
- Отек легких. Это когда жидкость заполняет легкие.
- Ход
- Тромбоэмболия. Это когда сгусток крови перемещается из другой части тела и блокирует кровеносный сосуд.
Ваш врач использует анализы крови и мочи для диагностики послеродовой преэклампсии. Лечение может включать сульфат магния для предотвращения судорог и лекарства для снижения артериального давления. Лекарство для предотвращения судорог также называют противосудорожным лекарством. Если вы кормите грудью, поговорите со своим врачом, чтобы убедиться, что эти лекарства безопасны для вашего ребенка.
Пересмотрено в октябре 2020 г.
Преэклампсия — симптомы — NHS
Преэклампсия редко возникает до 20-й недели беременности.
Хотя это заболевание встречается реже, оно также может впервые развиться в первые 4 недели после рождения.
Большинство людей испытывают только легкие симптомы, но важно контролировать состояние в случае развития тяжелых симптомов или осложнений.
Как правило, чем раньше развивается преэклампсия, тем тяжелее будет состояние.
Ранние признаки и симптомы
Начальные причины преэклампсии:
- высокое кровяное давление (гипертония)
- белок в моче (протеинурия)
или акушерка должна забрать их во время ваших обычных дородовых посещений.
Само по себе высокое кровяное давление не указывает на преэклампсию.
Но если белок в моче обнаруживается одновременно с высоким кровяным давлением, это хороший показатель состояния.
Узнайте больше о диагностике преэклампсии.
Дополнительные симптомы
По мере прогрессирования преэклампсии это может вызвать:
- сильные головные боли
- проблемы со зрением, такие как нечеткость или мигание света
- боль чуть ниже ребер
- рвота
- , лодыжки, лицо и руки
Если вы заметили какие-либо симптомы преэклампсии, немедленно обратитесь за медицинской помощью, позвонив в терапевтическую больницу или по номеру 111 NHS.
Без немедленного лечения преэклампсия может привести к ряду серьезных осложнений, в том числе:
- судороги (эклампсия)
- HELLP-синдром (комбинированное нарушение функции печени и свертываемости крови)
- инсульт
редкий.