Гестоз на поздних сроках чем опасен: Гестоз: симптомы, диагностика и лечение
Гестоз позднего срока беременности: признаки, симптомы, осложнения
Что такое гестоз позднего срока? Вопрос, который интересует не только мамочек, но и большинство врачей. Постараемся найти ответ на него. Давным-давно изучено, что при наступлении беременности в организме женщины происходит ряд существенных изменений и изменений во многих органах и системах.
Поздний гестоз при беременности: что это?
Гестоз не является самостоятельным заболеванием, а является синдромом, болезнью адаптации, и развивается в результате несостоятельности ее систем для обеспечения развития плода, при котором нарушается работа всех органов и систем организма и исчезает сразу после родов или в раннем послеродовом периоде.
Стоит ли так опасаться такого состояния, как гестоз на позднем сроке беременности?
Гестоз на позднем сроке беременности намного опаснее нежели ранний гестоз, так как в механизме его развития лежит дисфункция сосудов и их эндотелиоз.
Поздний гестоз у беременных имеет несколько теорий возникновения
Для позднего гестоза характерно существование нескольких теорий возникновения, среди которых выделяют плацентарную теорию, к которой склонны большинство ученых. Согласно этой теории происходит спазм маточных и плацентарных сосудов, что чревато гипоксией плода и нарушением кровотока в системе « мать – плацента – плод». Данная теория нашла свое широкое распространение из-за того, что клинические симптомы начинают появляться после 18 недель, чаще 20 недель беременности, что соответствует началу функционирования плаценты. Для того, чтобы доказать происхождение гестоза от плацентарной теории, в ряде наблюдений было определено, что при гистологическом исследовании плаценты, женщины страдающей гестозом, выявлены клетки трофобласта в кровотоке женщины, а на аутопсии умерших женщин от гестоза определена ткань трофобласта в легких, что непосредственно указывает на развитие гестоза с плацентой. В механизме развития гестоза, согласно данной теории принято считать плацентарную ишемию, иммунную дезадаптацию, липопротеины низкой плотности иоксидативный стресс как ведущие аспекты.
Согласно этой теории происходит спазм маточных и плацентарных сосудов, что чревато гипоксией плода и нарушением кровотока в системе « мать – плацента – плод». Данная теория нашла свое широкое распространение из-за того, что клинические симптомы начинают появляться после 18 недель, чаще 20 недель беременности, что соответствует началу функционирования плаценты. Для того, чтобы доказать происхождение гестоза от плацентарной теории, в ряде наблюдений было определено, что при гистологическом исследовании плаценты, женщины страдающей гестозом, выявлены клетки трофобласта в кровотоке женщины, а на аутопсии умерших женщин от гестоза определена ткань трофобласта в легких, что непосредственно указывает на развитие гестоза с плацентой. В механизме развития гестоза, согласно данной теории принято считать плацентарную ишемию, иммунную дезадаптацию, липопротеины низкой плотности иоксидативный стресс как ведущие аспекты.
Признаки гестоза на поздних сроках беременности.
Симптомы позднего гестоза при беременности вполне заметны, однако, многие женщины не придают значения такой клинической картине.
Признаки гестоза на поздних сроках беременности включают в себя триаду симптомов, которую зачастую акушер – гинекологи именуют как ПОГ триада – протеинурия, такой клинический симптом при позднем гестозе, как отеки, гипертензия. Особенностью данной триады является то, что не всегда (9%) у женщины будут присутствовать все признаки триады, в большинстве случаев данные признаки сочетаются, но степень выраженности этих симптомов вариабельный.
Симптомы гестоза при беременности на поздних сроках должны быть замечены врачами, такие пациентки должны быть госпитализированы в срочном порядке.
Поздний гестоз – форумы, на которых чаще всего обсуждают данную проблему не всегда информативны, так как пишут там далеко не медицинские работники, тем более врачи акушер-гинекологи, которые непосредственно сталкиваются с данной проблемой.
Гестоз при беременности на поздних сроках: форум мамочек очень часто обсуждает этот вопрос, но говорить о его адекватности, правильности и здравого смысла не всегда представляется возможным, так как большинство мамочек понятия не имеют о механизме развития данной патологии, тем более о методах его лечения, хотя большинство из них считают, что они, как никто другой, знают об этой патологии все.
Гестоз на 9 месяце беременности: осложнения
Чем опасен гестоз на поздних сроках беременности – форум также считает, что они все знают, а на самом деле единицы из них только встречались с осложнениями и последствиями данной опасной болезни. Мы знаем об опасностях этого заболевания все, и чаще всего роды при тяжелых течениях болезни преждевременные, в результате недоношенные дети имеют неврологические расстройства и, если они остаются живыми, то часто имеют признаки умственной недостаточности и двигательной заторможенности, а иногда вплоть до ДЦП. Ну и наиболее серьезное осложнение гестоза – внутриутробная или антенатальная гибель плода. И самое неблагоприятное последствие гестоза как для матери так и для плода – является преждевременная отслойка плаценты, что приводит к обильным кровотечениям и преждевременным родам. По статистике преждевременные роды чаще встречаются при тяжелой форме гестоз (до 20%), а при легкой и средней степени в 2 раза реже, в то время как при эклампсии риск преждевременных родов очень высок (до 35%), что, соответственно, увеличивает показатели смертности как рождаемости так и материнства.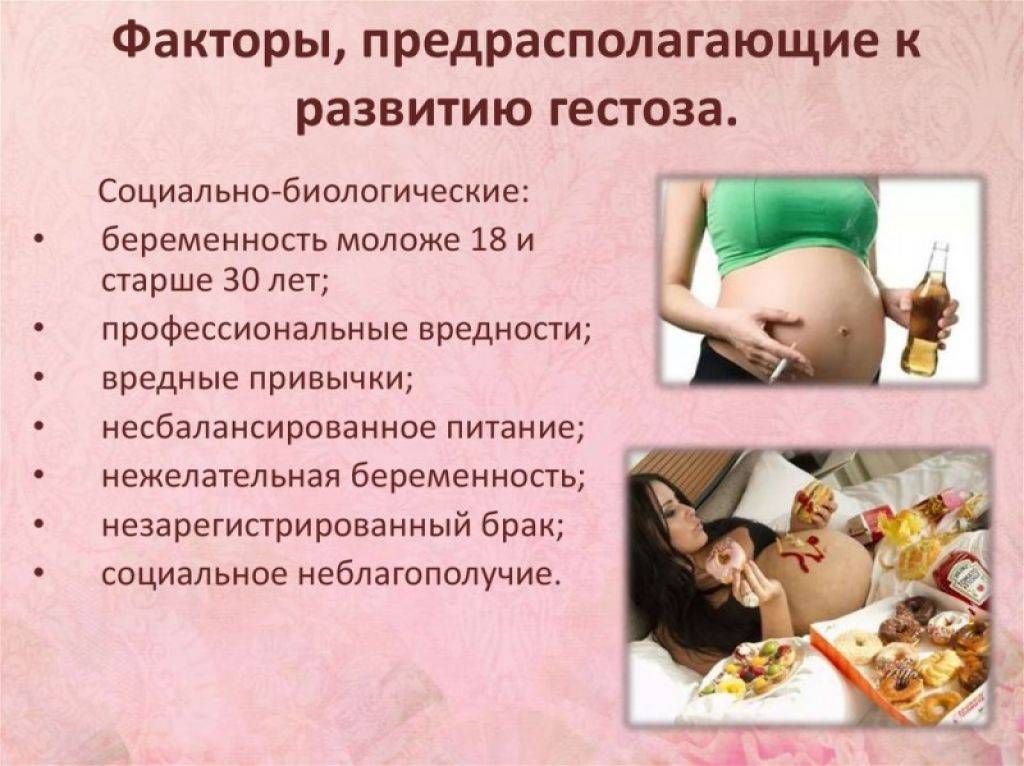 Очень редкие последствия гестоза – это острая дистрофия печени, послеродовые кровотечения и переход патологического состояния беременности в самостоятельное заболевание.
Очень редкие последствия гестоза – это острая дистрофия печени, послеродовые кровотечения и переход патологического состояния беременности в самостоятельное заболевание.
Гестоз при беременности – фото отеков других мамочек на форумах довольно таки часто актуальны, так как на фото можно увидеть разные степени отеков от отеков конечностей до анасарки.
Итак, при возникновении отечности нижних конечностей и лица, принято говорить об «водянке», что классифицируется как поздний гестоз легкой степени. Чтобы установить наличие отечности, беременная должна регулярно контролировать вес. При патологической прибавке в весе происходит нарушение функции почек в виде нарушения фильтрации, что ведет к появлению белка и чем выше уровень его в моче, тем результат для беременности не благоприятный. Затем как защитная реакция организма появляется более опасный и коварный симптом – гипертензия. Исходя из вышесказанного, в медицине принято называть такое состояние как гестоз поздний.Форум очень часто неадекватно описывает симптомы гестоза, в результате чего многие беременные не своевременно обращаются за медицинской помощью с целью предупредить осложнения и благоприятно выносить беременность.
Состояние, при котором промедление с постановкой диагноза и лечением грозит гибелью матери и ребенка — гестоз при беременности на поздних сроках. Форум же приводит только к продлению времени для постановки диагноза. Еще раз хочу повторить, что всем беременным, у которых есть отеки необходимо обратиться за медицинской помощью и только после осмотра врача и дополнительных исследований Вам будет назначено адекватное лечение. Гестоз после родов постепенно исчезает, а роды являются единственным кардинальным избавлением от него. В случае ухудшения состояния матери или плода — показано родоразрешение в ургентном порядке согласно акушерской ситуации, а если состояние плода позволяет – то пролонгирование беременности с профилактикой РДС синдрома.
признаки, что делать :: Клео.ру
В этой статье мы подробно изучим, к сожалению, распространенную болезнь беременных. Гестоз при беременности на поздних сроках. Основные признаки и методы лечения болезни.Чем опасен гестоз, фото, видео.
Гестоз при беременности на поздних сроках. Основные признаки и методы лечения болезни.Чем опасен гестоз, фото, видео.
Гестоз на поздних сроках считается достаточно опасным осложнением, которое возникает во время беременности. Этот недуг проявляет себя разными признаками, и необходимо вовремя обратить внимание на симптомы болезни, чтобы недуг не отразился на здоровье ребенка и матери.
Как говорит статистика, заболевание часто приводит к преждевременным родам, а если не оказать женщине помощь вовремя, то это может вызвать внутриутробную смерть плода или летальный исход матери. Врач обязательно назначает лечение гестоза, при этом оно должно проводиться в стационаре под строгим наблюдением доктора.
Группа риска
В медицине выделяют группу тех женщин, которые чаще всего сталкиваются с этой проблемой, в группу риска можно отнести:
- беременных женщин после 35 лет, а также девушек до 17 лет;
- будущих мам, которые во время беременности часто подвергаются стрессовым ситуациям;
- женщины, которые вынашивают двух и более детей;
- беременные,часто употребляющие алкогольные напитки, злоупотребляют курением и наркотическими веществами;
- будущие матери, получающие неполноценное питание, и живут в неблагоприятных условиях;
- женщины, которые уже страдали от гестоза в предыдущих беременностях;
- беременные, имеющие в анамнезе выкидыши, или делающие часто аборты;
- будущие матери, которые повторно забеременели ранее, чем через два года.

Если женщина в предыдущие беременности не страдала от гестоза, то скорее всего во второй беременности недуг не будет себя проявлять.
Но если в анамнезе предыдущей беременности присутствовал гестоз, а также женщина входят в группу риска, гинеколог должен особенно внимательно следить за здоровьем будущей матери.
Основные симптомы гестоза
Признаки гестоза на поздних сроках при беременности возникают обычно на 30-38 неделе, при этом симптоматика достаточно выражена даже на первой стадии заболевания.
На приеме гинеколог обязательно осматривает конечности беременной, чтобы убедиться в отсутствии отеков.
Также женщине обязательно измеряется артериальное давление. К основным симптомам токсикоза на таком сроке можно отнести:
- появление отеков на конечностях;
- артериальное давление повышается, обычно оно на 20% выше нормального для беременной женщины;
- количество белка в моче увеличивается, что показывают анализы.

Все три симптома сразу встречаются крайне редко, обычно наблюдается только один или два из них. Такие признаки уже говорят о том, что беременность протекает с патологиями, и женщине необходима медицинская помощь.
Если в первые месяцы беременности у будущей матери наблюдается слишком быстрый набор веса, это также может вызвать поздний токсикоз.
Когда гестоз не лечится, он постепенно переходит в тяжелую форму, она же может протекать с приступами головных болей, повышением температуры тела, появлением сильных отеков по всему телу, а также приступами тошноты и общей слабостью. Если такие симптомы проявились, будущая мать должна быть немедленно госпитализирована.
Тяжелые формы недуга
При тяжелой форме гестоза на поздних сроках при беременности, могут возникать более серьезные признаки токсикоза, в этом случае происходит нарушение работы нервной системы, на этом фоне развивается эклампсия, а также преэклампсия.
Оба этих состояния крайне опасны не только для здоровья, но и для жизни матери и будущего ребенка.
К симптоматике преэклампсии можно отнести:
- сильные боли в области висков и затылочной части;
- болезненность возникает в правом подреберье, часто будущие матери жалуются на боли в верхней части живота;
- возникает одышка, которая сопровождается лихорадкой и ознобом;
- в редких случаях наблюдается заложенность носа;
- может возникать резкое покраснение лица;
- перед глазами возникают «мушки»;
- часто присутствует повышение температуры, приступы рвоты и острой тошноты, а также зуд кожных покровов;
- активность повышается, или заметно снижается;
- голос становится осиплым, появляется кашель;
- поведение женщины становится неадекватным, она становится более плаксивой;
- могут присутствовать затруднения в речи, в редких случаях ухудшается слух.
Если вовремя не оказать помощь больной, это приведет к развитию эклампсия, это очень опасно для беременной, так как судорожный припадок приводит в итоге к отеку мозга и кровоизлиянию.
Главные стадии гестоза
По признакам выделяют четыре стадии гестоза при беременности на поздних сроках:
- Водянка. Это состояние проходит легко и обычно не требует госпитализации. В этом случае у будущей матери возникает отечность на руках и ногах. Но этот симптом не может точно говорить о токсикозе, установить точный диагноз может только лечащий врач.
- Нефропатия. При такой форме гестоза, могут быть поражены почки. Возникает не только отечность конечностей, но еще и повышается артериальное давление. Нефропатия быстро перетекает в более сложные формы гестоза, именно поэтому при первых признаках следует обратиться за помощью к врачу и отправиться на госпитализацию.
- Преэклампсия. При этой форме у будущей матери нарушается кровоснабжение всей нервной системы организма. Это приводит к тому, что белок в моче значительно повышается, а также наблюдаются резкие скачки давления. При отсутствии лечения возможны приступы острых головных болей, появление тошноты и частая рвота, а также возникает нарушение работы зрительного органа.
 На фоне преэклампсии часто развиваются серьезные психические заболевания.
На фоне преэклампсии часто развиваются серьезные психические заболевания. - Эклампсия. Считается самым тяжелым состоянием для женщины, в этом случае развиваются приступы судорог, во время которых возможно развитие инсульта или отека мозга. Приступы приводят к нарушениям в работе многих органов, что крайне опасно как для беременной, так и для плода. В этом случае плацента быстрее стареет, может произойти замирание плода, отслойка плаценты или ранние роды.
Для ребенка все признаки гестоза на поздних сроках беременности опасны, так как возникает недостаток кислорода в организме, а значит нарушается кровообращение в плаценте, и плод не получает необходимые питательные вещества.
Первая стадия практически не несет опасности, но последующие три быстро перетекают одна в другую, приводя к заметным ухудшениям в состоянии будущей матери.
Лечение позднего гестоза
Чтобы провести полноценную терапию, врач проводит осмотр и назначает ряд анализов. На поздних сроках часто встает вопрос о том, что необходимо использовать экстренное родоразрешение будущей матери, это даст возможность предотвратить дальнейшее развитие болезни.
На поздних сроках часто встает вопрос о том, что необходимо использовать экстренное родоразрешение будущей матери, это даст возможность предотвратить дальнейшее развитие болезни.
Курс лечения может быть разным, в зависимости от формы гестоза при беременности на поздних сроках, если признаки не слишком серьезные, то проводится курс терапии препаратами.
В курс лечения включается:
- прием препаратов, нормализующих работу нервной системы;
- лекарственные средства, которые помогут улучшить работу сердца и укрепляют сосудистую систему;
- медикаменты, снижающие артериальное давление;
- врач назначает средства, которые снимают сосудистые спазмы;
- проводится регулировка солевого и водного баланса;
- терапия с помощью антиоксидантов;
- препараты, помогающие улучшить обменные процессы;
- медикаменты для улучшения свертываемости крови.
В зависимости от тяжести состояния, беременной женщине обычно назначается использование сульфата магния, дозировку подбирает лечащий врач индивидуально. Это средство помогает хорошо устранить спазмы сосудов.
Это средство помогает хорошо устранить спазмы сосудов.
Профилактика
Чтобы гестоз не возник на поздних сроках, начинать его профилактику необходимо еще на первых неделях вынашивания малыша, а также в период планирования беременности. Предварительно будущая мать проходит полноценное обследование, и если врач обнаруживает заболевания хронического характера, то женщина обязательно проходит лечение.
До зачатия малыша следует отказаться полностью от курения и алкогольных напитков.
К дополнительным мерам профилактики можно отнести:
- строгое соблюдение режима дня, женщина должна полноценно отдыхать, стараться избегать стрессовых ситуаций, а также получать как можно больше положительных эмоций;
- будущая мать должна полноценно питаться;
- следует ежедневно выполнять умеренные нагрузки, это может быть прогулка на воздухе или дыхательная гимнастика, можно использовать занятия йогой или утреннюю зарядку.

Желательно исключить из рациона все жареные и слишком острые блюда.
Беременность — преэклампсия — Better Health Channel
Что такое преэклампсия?
Преэклампсия — это расстройство беременности, характеризующееся высоким кровяным давлением матери и наличием белка в моче. Это наиболее распространенное серьезное осложнение беременности, поражающее от 5 до 8 процентов всех беременностей в Австралии. От 1 до 2 процентов случаев достаточно серьезны, чтобы угрожать жизни как матери, так и ее будущего ребенка.
Причины этого состояния до конца не изучены, но генетические факторы и плацента, по-видимому, играют значительную роль. Преэклампсия чаще возникает при первой, чем при последующих беременностях.
Артериальное давление женщины обычно нормализуется после рождения ребенка и отделения плаценты.
Последствия преэклампсии для матери
Преэклампсия может развиться в любое время во второй половине беременности, но обычно развивается на более поздних сроках беременности.
Преэклампсия чаще всего вызывает высокое кровяное давление и белок в моче. Серьезность заболевания определяется уровнем артериального давления.
В самой легкой форме белок выявляется в анализе мочи, а кровяное давление может быть лишь незначительно повышено. Однако преэклампсия может стать очень серьезной.
В наиболее серьезных случаях артериальное давление может быть очень высоким и поражаться другие органы тела, такие как почки, печень, мозг и кровь (в частности, система свертывания крови).
При отсутствии лечения преэклампсия может привести к серьезным проблемам, таким как припадки или судороги, почечная недостаточность, печеночная недостаточность, проблемы со свертываемостью крови или смерть.
Необходимо лечить все формы преэклампсии.
Кто подвержен риску преэклампсии?
Трудно предсказать, кто будет затронут, но некоторые женщины, по-видимому, подвергаются большему риску, чем другие, включая женщин, которые:
- имеют первую беременность
- имеют ранее существовавшее высокое кровяное давление
- имеют семейный анамнез заболевания
- имеют диабет
- беременны более чем одним ребенком в утробе матери.

Каковы симптомы преэклампсии?
Преэклампсия изначально не имеет явных симптомов, и большинство женщин с этим состоянием чувствуют себя хорошо. Вот почему так важны регулярные дородовые проверки артериального давления.
Ранние симптомы преэклампсии включают:
- внезапное повышение артериального давления (выше уровня в начале беременности)
- протеинурия (белок в моче).
Со временем у вас может развиться задержка жидкости (отек). Отек — распространенный симптом беременности, обычно вызывающий отек стоп и лодыжек. Однако внезапный отек лица, рук и ног может быть признаком преэклампсии.
Некоторые из запущенных симптомов преэклампсии включают:
- головокружение
- головная боль
- нарушения зрения, такие как мигающие огни
- боль в животе чуть ниже ребер
- тошнота и рвота.
При отсутствии лечения преэклампсия может привести к серьезным проблемам, таким как:
- припадки или судороги
- почечная недостаточность
- печеночная недостаточность
- проблемы со свертываемостью крови
- смерть.

Последствия преэклампсии для будущего ребенка
Примерно от 5 до 8 процентов преждевременных родов в Австралии связаны с преэклампсией или связанными с ней осложнениями.
В утробе матери ребенок прикрепляется к особому органу беременности, называемому плацентой. Именно плацента обеспечивает ребенка кислородом и питательными веществами из крови матери и избавляется от продуктов жизнедеятельности (таких как углекислый газ), возвращая их в кровь матери.
Если у матери преэклампсия, высокое кровяное давление может замедлить поступление кислорода и питательных веществ к ребенку. В тяжелых случаях ребенок может постепенно испытывать недостаток кислорода и питательных веществ, что может повлиять на его рост. Это ограничение роста угрожает жизни ребенка, и тогда необходимо, чтобы ребенок родился рано, даже раньше срока.
Другим серьезным осложнением преэклампсии является отслойка плаценты, при которой плацента отделяется от стенки матки, и женщина испытывает вагинальное кровотечение и боль в животе. Это неотложная медицинская помощь.
Это неотложная медицинская помощь.
Диагностика преэклампсии
Некоторые симптомы преэклампсии, такие как задержка жидкости, также типичны для нормальной беременности, поэтому женщины могут игнорировать ранние предупреждающие признаки. Вот почему регулярные дородовые проверки артериального давления жизненно важны для выявления и диагностики преэклампсии.
Преэклампсия диагностируется, когда высокое артериальное давление (140/90 мм рт.ст. или выше) возникает вместе с одним или несколькими из следующих признаков после 20 недель беременности:
- белок в моче – определяется по анализу образца мочи
- отек и жидкость в ногах руки и лицо
- нарушения функции печени – определяются по анализу крови на функцию печени
- нарушения функции почек – определяются по анализу крови на функцию почек
- аномалии свертываемости крови – определяется с помощью анализа крови на количество тромбоцитов
- появление головных болей или нарушений зрения
- задержка роста плода – определяется с помощью УЗИ плода.

Лечение преэклампсии
Если у вас диагностирована легкая преэклампсия, ваш терапевт (врач) сообщит вам, как часто вам нужно проходить дородовые осмотры. Ваше кровяное давление и моча будут регулярно проверяться, и вас спросят о любых симптомах, которые у вас могут быть.
Если у вас диагностирована тяжелая преэклампсия, вам может потребоваться госпитализация для наблюдения и лечения — это может продолжаться до рождения ребенка. Лечение может включать:
- отдых
- лекарства от артериального давления
- противосудорожные препараты.
В настоящее время единственным лекарством от преэклампсии является рождение ребенка и плацента. В некоторых случаях это может означать, что ваши роды вызваны.
Текущие исследования преэклампсии
Материнская смертность в Австралии очень редка; однако преэклампсия и связанные с ней осложнения являются причиной примерно 15 процентов материнской смертности.
Медицинские исследователи ищут способы прогнозирования преэклампсии, чтобы снизить риски для матерей и их детей. Поскольку преэклампсия, как правило, передается по наследству, ученые в настоящее время ищут специфический ген (гены), который может быть ответственным за преэклампсию. Если обнаружится, есть надежда, что в конечном итоге будет проведен тест на это состояние до беременности.
Поскольку преэклампсия, как правило, передается по наследству, ученые в настоящее время ищут специфический ген (гены), который может быть ответственным за преэклампсию. Если обнаружится, есть надежда, что в конечном итоге будет проведен тест на это состояние до беременности.
Где получить помощь
- Ваш врач общей практики
- Акушерка
- Акушер
Признаки, причины, факторы риска, осложнения, диагностика и лечение
- Беременность
- Справка
Автор Редакторы WebMD
В этой статье
- Что такое преэклампсия?
- Симптомы преэклампсии
- Когда появляются симптомы?
- Преэклампсия Причины 9
- Осложнения преэклампсии
- Диагностика преэклампсии
- Лечение преэклампсии
- Профилактика преэклампсии
- Боль в животе, особенно в верхней правой части
- Сильные головные боли
- Изменение рефлексов или психического состояния
- Снижение мочеиспускания или его отсутствие
- Головокружение
- Затрудненное дыхание
- Сильная рвота и тошнота
- Изменения зрения, такие как мигающие огни, мушки или размытое зрение
9 0039
Преэклампсия, ранее называвшаяся токсемией, — это когда у беременных женщин высокое кровяное давление, белок в мочеиспускание и отеки на ногах, ступнях и руках. Она может варьироваться от легкой до тяжелой. Обычно это происходит на поздних сроках беременности, хотя может наступить раньше или сразу после родов.
Она может варьироваться от легкой до тяжелой. Обычно это происходит на поздних сроках беременности, хотя может наступить раньше или сразу после родов.
Преэклампсия может привести к эклампсии, серьезному состоянию, которое может представлять опасность для здоровья мамы и ребенка и в редких случаях привести к смерти. Если ваша преэклампсия приводит к приступам , у вас эклампсия.
Единственное лекарство от преэклампсии — родить. Даже после родов симптомы преэклампсии могут длиться 6 недель и более.
Вы можете защитить себя, изучив симптомы преэклампсии и регулярно посещая своего врача для дородового наблюдения. Раннее обнаружение преэклампсии может снизить вероятность долгосрочных проблем как для мамы, так и для ребенка.
В дополнение к отеку (также называемому отеком), белку в моче и артериальному давлению выше 140/90 симптомы преэклампсии включают: боль
У некоторых женщин с преэклампсией нет никаких симптомов, поэтому важно регулярно посещать врача для проверки артериального давления и анализа мочи.
Преэклампсия может возникнуть уже на 20-й неделе беременности, но это бывает редко. Симптомы часто начинаются после 34 недель. В некоторых случаях симптомы развиваются после рождения, обычно в течение 48 часов после родов. Они склонны уходить сами по себе.
Многие эксперты считают, что преэклампсия и эклампсия возникают, когда женская плацента не работает должным образом, но они не знают точно, почему. Некоторые считают, что этому может способствовать плохое питание или высокое содержание жира в организме. Свою роль может сыграть отсутствие притока крови к матке. Гены также являются фактором.
Преэклампсия — одно из четырех нарушений артериального давления у беременных женщин. Остальные три:
- Гестационная гипертензия . Это высокое кровяное давление, которое начинается после 20-й недели беременности, но не вызывает высокого количества белка в моче женщины. Обычно это проходит после родов.
- Хроническая гипертензия.
 Это высокое кровяное давление, которое начинается до того, как женщина забеременеет или до 20 недели беременности.
Это высокое кровяное давление, которое начинается до того, как женщина забеременеет или до 20 недели беременности. - Хроническая артериальная гипертензия с преэклампсией. Это хроническое высокое кровяное давление, которое ухудшается по мере продолжения беременности, вызывая увеличение содержания белка в моче и другие осложнения.
Факторы, которые могут увеличить вероятность развития преэклампсии, включают:
- Подросток или женщина старше 40 лет
- Быть афроамериканцем
- Беременность в первый раз
- Рождение детей с разницей менее 2 лет или более 10 лет
- Беременность с новым партнером вместо отца ваших предыдущих детей
- Высокое кровяное давление до беременности беременная
- Преэклампсия в анамнезе
- Мать или сестра, перенесшая преэклампсию
- Ожирение в анамнезе
- Вынашивание более одного ребенка
- Экстракорпоральное оплодотворение
- Диабет, заболевание почек, волчанка или ревматоидный артрит в анамнезе
Преэклампсия может препятствовать получению плацентой достаточного количества крови, из-за чего ваш ребенок может родиться очень маленьким. Это называется задержкой роста плода.
Это называется задержкой роста плода.
Это также одна из наиболее распространенных причин преждевременных родов и осложнений, которые могут последовать, включая неспособность к обучению, эпилепсию, церебральный паралич, а также проблемы со слухом и зрением.
Преэклампсия может вызывать редкие, но серьезные осложнения, в том числе:
- Инсульт
- Судороги
- Скопление жидкости в груди
- Сердечная недостаточность
- Обратимая слепота
- Кровотечение из печени
- Кровотечение после вы родили
Когда преэклампсия или эклампсия повреждает вашу печень и клетки крови , вы можете получить осложнение под названием HELLP-синдром. Это означает:
- Гемолиз. Это когда эритроциты, которые переносят кислород через ваше тело, разрушаются.
- Повышенные ферменты печени. Высокий уровень этих химических веществ в крови означает проблемы с печенью.
- Низкое количество тромбоцитов.
 Это когда у вас недостаточно тромбоцитов, поэтому ваша кровь не сворачивается должным образом.
Это когда у вас недостаточно тромбоцитов, поэтому ваша кровь не сворачивается должным образом.
Синдром HELLP требует неотложной медицинской помощи. Позвоните по номеру 911 или обратитесь в отделение неотложной помощи, если у вас есть следующие симптомы:
- Затуманенное зрение
- Боль в груди или животе
- Головная боль
- Усталость
- Расстройство желудка или рвота
- Отек лица или рук
- Кровотечение из десен или носа
Преэклампсия также может вызвать внезапное отделение плаценты от матки, что называется отслойкой плаценты. Это может привести к мертворождению.
У вас преэклампсия, если у вас высокое кровяное давление и хотя бы один из следующих признаков:
- Слишком много белка в моче
- Недостаточное количество тромбоцитов в крови
- Высокий уровень химических веществ, связанных с почками, в крови
- Высокий уровень химических веществ, связанных с печенью, в крови
- Жидкость в легких
- Новая головная боль, которая не проходит после приема лекарств
Для подтверждения диагноза , ваш врач может назначить вам анализы, в том числе:
- Анализы крови для проверки тромбоцитов и поиска химических веществ в почках или печени
- Анализы мочи для измерения белков
- УЗИ, нестрессовые тесты или биофизические профили, чтобы увидеть, как растет ваш ребенок
Единственное лекарство от преэклампсии и эклампсии — родить. Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Ваш врач обсудит с вами, когда рожать, в зависимости от того, насколько далеко продвинулся ваш ребенок, насколько хорошо он себя чувствует в утробе матери и тяжести вашей преэклампсии.
Если ваш ребенок хорошо развивается, обычно к 37 неделе или позже, ваш врач может назначить стимуляцию родов или сделать кесарево сечение. Это предотвратит ухудшение преэклампсии.
Если срок вашего ребенка еще не близок, вы и ваш врач можете лечить легкую преэклампсию до тех пор, пока ваш ребенок не разовьется достаточно, чтобы его можно было безопасно родить. Чем ближе роды к вашей положенной дате, тем лучше для вашего ребенка.
Если у вас легкая преэклампсия, также известная как преэклампсия без тяжелых признаков, ваш врач может назначить:
- Постельный режим, дома или в больнице; лежа в основном на левом боку
- Тщательный мониторинг с помощью пульсометра плода и частых ультразвуковых исследований
- Лекарства для снижения кровяного давления
- Анализы крови и мочи
Ваш врач также может порекомендовать вам оставаться в больнице, чтобы они могли внимательно наблюдать за вами.
